Чем опасен папилломатоз гортани? | ЗДОРОВЬЕ: Медицина | ЗДОРОВЬЕ
Отвечает заведующая детским лор-отделением, кандидат медицинских наук, оперирующий хирург Надежда Кузнецова:
– Папилломатоз гортани – это заболевание, которое до сих пор до конца не изучено, одна из причин – вирус герпеса, особенно герпес 6-го и 11-го типа. Рост папиллом прежде всего связан с иммунодефицитом, одна из теорий заражения – в родовых путях матери, а при кесаревом сечении заражение происходит интроплацентарно, то есть все равно связано с мамой.
Вообще, папилломы могут возникнуть в любом месте. Но гортань – наиболее опасное. Это самый узкий орган в организме человека и дыхательные пути. Папилломы могут привести к нарушению дыхания и стенозу гортани.
Папилломы могут возникнуть в любом месте. Фото: pixabay.comДиагностировать папилломатоз непросто. При обычном осмотре горла шпателем папиллом не видно. Отоларинголог видит только заднюю стенку глотки и миндалины, а гортань расположена ниже. Без специального оборудования – фиброскопа – увидеть недуг невозможно. Благодаря нацпроекту «Здравоохранение» они есть в каждой поликлинике региона, и дети с таким диагнозом стоят на учете у отоларинголога. Однако бывают случаи, когда привозят пациентов с запущенным папилломатозом. В течение года прогревали гортань, что категорически запрещено, лечили осиплость голоса, а истинная причина была в наростах.
Осиплость голоса – один из основных и явных симптомов этой болезни. Проблема в том, что хрипота может быть и при простудных заболеваниях. Поэтому родителей должна насторожить длительная, непроходящая, неподдающаяся лечению осиплость голоса. А если есть даже минимальные нарушения дыхания – это повод немедленно обратиться к врачу. Чем раньше будет поставлен диагноз, тем лучше, так как папилломы могут расти очень быстро и привести к стенозу дыхания.
Должна насторожить длительная, непроходящая, неподдающаяся лечению осиплость голоса. Фото: pixabay. com
comУдаляют наросты только хирургическим путем, нет никакой гарантии, что после операции они не вырастут снова, например, для того мальчика это уже было седьмое хирургическое вмешательство. В детском оториноларингологическом отделении нашей больницы такие операции выполняют на европейском уровне с использованием оптики: операционного микроскопа, видеомонитора, подвесного микроскопа. Врачи также применяют хирургический лазер, радиоволну и набор микрохирургических инструментов, который позволяет ювелирно проводить вмешательства на труднообозримых участках слизистой гортани. Основное преимущество такого подхода – возможность микроскопического контроля удаления самых мелких папиллом для минимизации риска рецидива заболевания. Отдельно стоит отметить высокопрофессиональную работу операционной бригады в непростых эпидемиологических условиях.
Держать руку на пульсе придется до подросткового возраста ребенка. Как правило, с наступлением пубертата и гормональными изменениями рост папиллом заканчивается. Так происходит в 90% случаев, а оставшиеся 10% переходят под наблюдение во взрослый стационар. Бывало, что папилломы в гортани удаляли и у 90-летней бабушки.
Профилактику папилломатоза гортани у будущего ребенка нужно начинать до наступления беременности. Будущей маме нужно пройти обследование и выяснить, не является ли она носителем вируса. Если у нее есть герпес, особенно 6-го или 11-го типа (причем у 11-го типа злокачественное течение, папилломы могут перерасти в рак), то есть вероятность внутриутробного заражения будущего ребенка.
Дважды спасли от удушья – ФГБУ «Национальный медицинский исследовательский центр хирургии имени хирургии им. А.В. Вишневского»
Специалисты отделения торакальной хирургии НМИЦХ имени А.В.Вишневского столкнулись с редким клиническим случаем: им пришлось оперировать пациентку, у которой во второй раз в жизни возник рубцовый стеноз трахеи. И если в первый раз причина заболевания была очевидна, то сейчас врачи могут только строить предположения, что могло вновь спровоцировать сужение дыхательного горла.
Известно, что человек может несколько недель обходиться без пищи, три дня – без воды, но не дышать он может не дольше одной минуты. Между тем, есть ряд заболеваний, которые постепенно перекрывают дыхательные пути и становятся угрозой жизни человека. Одно из таких заболеваний – рубцовый стеноз трахеи, опасность которого – смерть от удушья.
Парадоксально, но причиной этого заболевания в абсолютном большинстве случаев становится успешно проведённая реанимация. К примеру, после травмы, инсульта, инфаркта, ожога или других тяжёлых заболеваний пациент не может самостоятельно дышать, тогда реаниматологи вставляют в трахею интубационную трубку и подключают больного к аппарату искусственной вентиляции лёгких. В итоге жизнь человека спасена, но у части таких пациентов из-за механической травмы впоследствии может развиться рубцовый стеноз (сужение) трахеи.
В случае с 30-летней пациенткой Центра хирургии имени Вишневского всё было именно так: 9 лет назад у неё были тяжёлые осложнённые роды, после которых женщина длительное время находилась в отделении реанимации на ИВЛ, в результате чего у неё возник рубцовый стеноз шейного отдела трахеи. Тогда же ей выполнили циркулярную резекцию трахеи, то есть иссекли суженный участок дыхательного горла и сшили между собой оставшиеся части.
– Данная операция статистически имеет минимальный процент осложнений в виде нового стеноза, и они возникают быстро, практически сразу. А здесь прошло почти десять лет, в течение которых женщина была здорова, в реанимацию не попадала, ожога дыхательных путей у неё не было. И вдруг вследствие неких причин, которые нам ещё предстоит выяснить, у неё развился рестеноз трахеи. Теперь нам предстояло иссечь ещё один фрагмент трахеи, причём, в более высоком и анатомически труднодоступном положении – на стыке с гортанью, – поясняет руководитель отделения торакальной хирургии НМИЦХ им. А.В.Вишневского Алексей Печетов.
Циркулярная резекция трахеи – сама по себе операция из категории особо сложных, а при стенозе на стыке трахеи и гортани вдвойне требуется филигранная точность движений рук хирурга. Так как гортань участвует и в дыхании, и в производстве голоса, и в глотании, повреждение её нервных волокон может привести к большим проблемам: человек, как минимум, лишится голоса, а в худшем случае навсегда утратит способность глотать и дышать самостоятельно. Вот почему хирургия трахеи считается одним из наиболее сложных разделов, и в России всего четыре клиники, где умеют и готовы лечить таких пациентов, среди них – Национальный центр хирургии имени А.В. Вишневского.
Так как гортань участвует и в дыхании, и в производстве голоса, и в глотании, повреждение её нервных волокон может привести к большим проблемам: человек, как минимум, лишится голоса, а в худшем случае навсегда утратит способность глотать и дышать самостоятельно. Вот почему хирургия трахеи считается одним из наиболее сложных разделов, и в России всего четыре клиники, где умеют и готовы лечить таких пациентов, среди них – Национальный центр хирургии имени А.В. Вишневского.
– С помощью специальной аппаратуры нам удалось определить, где проходит возвратный гортанный нерв в уже изменённых рубцовых тканях трахеи. Это позволило «проложить безопасный маршрут» скальпеля к суженному участку трахеи, не повредив гортань. Операция была открытая, но под контролем видеоэндоскопа, помещённого внутрь трахеи. Изначально мы были ограничены тем, что стандарты хирургии позволяют «укорачивать» трахею только на 5-6 сантиметров, оставляя не меньше половины её анатомической длины, а данной пациентке предстояла уже повторная резекция. В итоге мы убрали около 2 сантиметров протяжённости деформированной трахеи, и концы сшили вручную. В трахеальной хирургии это закон – швы должны быть одновременно прочные и нежные. Операция прошла успешно, пациентка ест, пьёт, говорит и главное – свободно дышит, – продолжает А.А.Печетов.
В Центре Вишневского проводят научное исследование по резекциям трахеи, в том числе повторным. Данный клинический случай станет отдельной главой в этой работе. Как подчёркивают специалисты, рубцовый стеноз трахеи – болезненная тема для медицины всех стран, потому что речь идёт о хирургии осложнений, сопряжённых с предыдущими медицинскими вмешательствами. И чем лучше работают службы скорой помощи и реанимации, тем больше пациентов у трахеальных хирургов. А можно ли в перспективе прийти к таким реанимационным пособиям, после которых не будет возникать рубцовый стеноз трахеи? По словам Алексея Печетова, это – самая главная задача, над решением которой сегодня работают анестезиологи-реаниматологи и хирурги всего мира.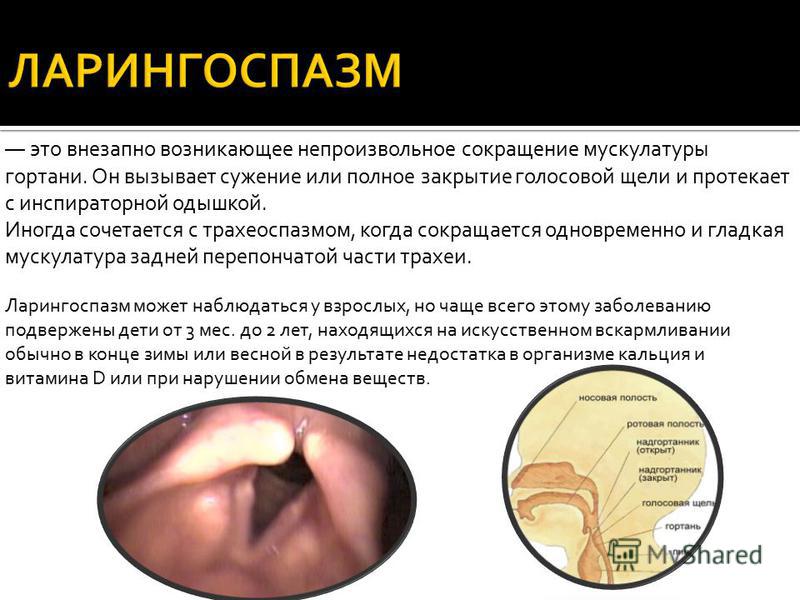
Новости Педиатрического университета
С каждым годом все больше детей рождаются преждевременно и выхаживаются с применением искусственной вентиляции легких. Многие из них впоследствии имеют трудности с дыханием из-за заращения гортани (говоря медицинским языком, рубцового стеноза). Чтобы дать возможность таким детям самостоятельно дышать и жить полноценной жизнью, оториноларингологи Педиатрического университета разработали и успешно применяют уникальную реконструкцию гортани и трахеи трансплантатом реберного хряща. О возможностях лечения пациентов со стенозом гортани мы побеседовали с заведующим кафедрой оториноларингологии, доктором медицинских наук Павловым Павлом Владимировичем.
Павел Владимирович, из-за чего возникает рубцовый стеноз гортани?
Рубцовый стеноз гортани — это тяжелая жизнеугрожающая патология, которая, как правило, является последствием длительной интубации. Эндотрахеальная интубация подразумевает введение специальной трубки в трахею с целью обеспечения проходимости дыхательных путей и вентиляции легких. Эта процедура проводится при остром стенозе гортани, длительной искусственной вентиляции легких у новорожденных с перинатальной патологией, а также у пациентов с черепно-мозговыми травмами, комами, при операциях на сердце. Все перечисленные патологии наиболее часто влекут за собой возникновение рубцового стеноза гортани.

Сколько раз в год проводятся подобные операции?
Мы выполняем около 80 ларинготрахеопластик в год, примерно половина из них именно при рубцовых стенозах.
Всем ли можно восстановить гортань при стенозе?
Стеноз гортани часто сопровождается тяжелой соматической и неврологической патологией, поэтому операцию иногда нужно откладывать. Когда ребенок подрастает и его состояние улучшается, операция по восстановлению гортани становится возможной.
В чем суть вмешательства?
Выполняется наружный доступ (рассекается гортань), вырезается небольшой фрагмент ребра пациента, из него формируются передние и задние трансплантаты, которые, соответственно, помещаются в переднюю и заднюю стенку гортани, после чего в просвет устанавливается силиконовый стент и рана ушивается. Через месяц производят удаление стента и деканюляцию, т.е. избавление пациента от трахеостомы.
В чем особенность случая с Эдемом?
Каждый двадцатый пациент со стенозом гортани имеет полное ее рубцовое заращение, т.е. просвета в гортани нет вообще. Это действительно большая проблема. Часто рутинные операции по восстановлению дыхательных путей не приносят должного эффекта, возникает повторное сужение гортани, и снова приходится дышать через трахеостому.
В Клинике Педиатрического университета накоплен большой опыт ларинготрахеопластик, поэтому наши уникальные методики позволяют добиться выздоровления даже при полном заращении гортани. Пятилетний Эдем как раз один из таких пациентов. Подробнее о нем расскажет лечащий врач к.м.н. Захарова Мария Леонидовна:
«Трахеостома была наложена Эдему в месячном возрасте из-за стеноза гортани, после продленной интубации. Неоднократные попытки лечения по месту жительства привели только к ухудшению состояния ребенка, у него сформировался полный рубцовый стеноз. В оториноларингологическом отделении Клиники Педиатрического университета ему сделали ларинготрахеальную реконструкцию с постановкой фрагментов собственных ребер, в переднюю и заднюю стенку гортани и месячным стентированием. После удаления стента у него сформировался правильный просвет гортани, трахеостома зажила, восстановлено дыхание через естественные пути. Поскольку у Эдема не было подачи воздуха на голосовые связки, то пока он не может разговаривать. Но теперь, после восстановления полноценного дыхания, говорить он обязательно научится».
В оториноларингологическом отделении Клиники Педиатрического университета ему сделали ларинготрахеальную реконструкцию с постановкой фрагментов собственных ребер, в переднюю и заднюю стенку гортани и месячным стентированием. После удаления стента у него сформировался правильный просвет гортани, трахеостома зажила, восстановлено дыхание через естественные пути. Поскольку у Эдема не было подачи воздуха на голосовые связки, то пока он не может разговаривать. Но теперь, после восстановления полноценного дыхания, говорить он обязательно научится».
Павел Владимирович, у Эдема хороший прогноз?
Да.
То есть в результате проведенной операции он выздоровеет?
Да, он уже дышит через естественные пути, отверстие от трахеостомы закрылось и зажило, теперь нужна реабилитация, чтобы восстановился голос, и это уже задача педагогов.
ХИРУРГИЧЕСКОЕ ТОРАКАЛЬНОЕ ОТДЕЛЕНИЕ
Отделение торакальной хирургии в ДГКБ им. Н.Ф. Филатова, г. Москвы было организовано в 1959 г. >>>история отделения
В хирургическом торакальном отделении Филатовской больницы накоплен большой опыт в лечении детей с заболеваниями и пороками развития шеи, грудной клетки и грудной полости, легких, средостения, пищевода, желудка и печени. Достигнуты хорошие результаты лечения этих заболеваний.
Хирургия пищевода: большую группу наших пациентов составляют дети с ожогами и рубцовыми сужениями пищевода. Выполнено более 600 операций пластики пищевода. Это самый большой опыт в мире. Только в нашем отделении выполняются операции пластики стенозов ротоглотки и шейного отдела пищевода с использованием свободного сегмента тонкой кишки.
В нашем отделении проводится комплексное обследование детей с функциональными нарушениями пищевода, включающее суточный рН-мониторинг и радиоизотопное исследование эвакуации из желудка. Выполнено более 500 операций гастрофундопликации, эффективно избавляющих детей от желудочно-пищеводного рефлюкса, рефлюкс-эзофагита и пептических стенозов пищевода.
Хирургия грудной стенки: мы располагаем самым большим в стране опытом лечения детей с воронкообразной, килевидной и другими деформациями грудной клетки.
Хирургия трахеи и легких: большую группу наших пациентов составляют дети с врожденными пороками легких, бронхоэктазиями и другими заболеваниями легких. Уникальными являются операции пластики стенозов трахеи и гортани.
Хирургия печени и портальной гипертензии: в нашем отделении оперировано более 300 детей с портальной гипертензией и пороками развития желчных путей.
Мы также оперируем детей с вазоренальной гипертензией, с коарктацией аорты и открытым артериальным протоком.
Вы можете направлять к нам на лечение детей с любыми заболеваниями грудной клетки и грудной полости, заболеваниями шеи, печени и желудка.
В нашем отделении внедрены операции на легких с помощью энодоскопической аппаратуры. Эти операции позволяют избегать торакотомных разрезов. Нами разработана техника видеоассистирования при резекции легких без применения дорогих сшивающих аппаратов. При этом выполняется классическая, стандартная резекция легких. Послеоперационный период после таких операций протекает намного легче, по сравнению со стандартными операциями. Сокращаются и сроки госпитализации.
Радикальное лечение портальной гипертензии.
В отделении торакальной хирургии впервые выполнены операции мезентериопортального анастомоза при внепеченочной портальной гипертензии. Эти операция направлены на восстановления физиологического кровотока по воротной вене. Уникальность этих операций заключается в полном восстановлении физиологических и анатомических соотношений в воротной системе при полной ликвидации угрозы кровотечений из варикозных вен пищевода. Таким образом, тяжело больные дети превращаются в практически здоровых детей.
Принципиально новый метод лечения воронкообразной деформации грудной клетки.
В нашем отделении внедрен новый метод торакопластики – по Нассу. Эта операция выполняется из двух не больших разрезов по бокам грудной клетки, не требует резекции или пересечения грудины или ребер. Послеоперационный период протекает намного легче. Достигается практически идеальный косметический результат. При этой операции, в отличие от стандартных торакопластик, объем грудной клетки увеличивается до физиологических показателей.
Отделение хорошо оснащено для выхаживания наиболее тяжелой группы детей, имеет самую современную операционную, оборудованную системой ламинарных потоков, исключающей инфекционные осложнения в ходе операции, эндоскопическим оборудованием для проведения бронхоскопии, торакоскопии, лапароскопии. В распоряжении врачей имеются разнообразные высокоинформативные методы диагностики, в том числе эндоскопические, ультразвуковые, радиоизотопные, лучевые (рентгенография, компьютерная томография, ангиография). На территории больницы расположена одна из крупнейших московских лабораторий для биохимических и микробиологических исследований.
В детском возрасте встречаются как врожденные заболевания – пороки и аномалии развития различных органов, так и приобретенные – воспалительные заболевания, последствия травм и ожогов, а также опухоли. Большое разнообразие заболеваний требует от врача знаний и умений по многим разделам медицины, среди которых сосудистая и пластическая хирургия, онкология, эндокринология, пульмонология и другие. Цель лечения – вернуть ребенка к нормальной полноценной жизни – может быть достигнута при условии полного и всестороннего обследования, лечения и послеоперационного наблюдения ребенка в специализированном отделении высококвалифицированными врачами.
Хирургическое торакальное отделение Филатовской больницы г. Москвы – это первое и самое крупное отделение подобного профиля, организованное в нашей стране. Здесь выполняются операции по поводу пороков развития и заболеваний пищевода и желудка, пороков развития и заболеваний гортани, трахеи, и легких, пороков развития и заболеваний грудной стенки (воронкообразная и килевидная грудь), опухолей и кист грудной полости, операции на диафрагме, грудном лимфатическом протоке, операции на аорте, операции при открытом артериальном протоке, коарктации аорты, операции на печени, желчных путях и поджелудочной железе, операции при портальной гипертензии, операции при кистах и свищах шеи, операции при доброкачественных образованиях щитовидной и паращитовидных желез и многие другие.
Накоплен большой опыт в выполнении эндоскопических диагностических и лечебных манипуляций при инородных телах трахеи, бронхов и пищевода, и других патологических состояниях и пороках развития пищевода, желудка и дыхательных путей. Используются лазерное лечение, криохирургия и самые современные электрохирургические инструменты и приборы.
Во всех палатах имеется кислород и возможность подключения аспираторов, а также приборов для проведения респираторной терапии. В палате интенсивной терапии обеспечивается круглосуточное слежение за жизненно важными функциями.
Благодаря широкому внедрению малотравматичных и эндоскопических технологий в хирургическое лечение детей с различными заболеваниями органов грудной и брюшной полости, средостения и грудной клетки, большинство из них после операции не нуждаются в переводе в отделение реанимации, а имеют возможность находится вместе с родителями в палате интенсивной терапии, оснащенной всем необходимым для комфортного пребывания в послеоперационном периоде.
Отделение располагает современным эндоскопическим кабинетом, где выполняется широкий спектр диагностических эзофагоскопий, ларингоскопий, бронхоскопий и лечебных эндопросветных манипуляций: удаление инородных тел пищевода и желудка, удаление инородных тел трахеи и бронхов, бужирование пищевода и трахеи и т.д. При необходимости мы активно применяем лазер и КРИО-терапию (жидкий азот) в лечении заболеваний и пороков развития гортани, трахеи и пищевода. Все диагностические и лечебные манипуляции архивируются на цифровых носителях.
Отделение располагает собственным ультразвуковым кабинетом с аппаратом экспертного уровня. Это расширяет возможности неинвазивной высокоточной диагностики. Кроме того, многие манипуляции выполняются в нашем отделении под контролем УЗИ: пункции кист почек, селезенки, печени и т.д.
Операционная оборудована по самым современным стандартам и приспособлена для выполнения хирургических вмешательств наивысшей категории сложности на органах шеи, грудной клетки, брюшной полости, крупных магистральных сосудов и т. д. Большинство операций выполняется с помощью торакоскопического или лапароскопического доступа, т.е. без больших разрезов. Высокая точность визуализации, наличие неонатальных эндохирургических инструментов и наркозных аппаратов позволяет выполнять операции даже у самых маленьких пациентов. Это значительно облегчает течение послеоперационного периода и сокращает пребывание ребенка в больнице.
д. Большинство операций выполняется с помощью торакоскопического или лапароскопического доступа, т.е. без больших разрезов. Высокая точность визуализации, наличие неонатальных эндохирургических инструментов и наркозных аппаратов позволяет выполнять операции даже у самых маленьких пациентов. Это значительно облегчает течение послеоперационного периода и сокращает пребывание ребенка в больнице.
В отделении 3 анестезиолога, которые постоянно работают только с нашими больными. Это специалисты самой высокой квалификации, контролирующие не только проведение операций, но и ведение послеоперационного периода.
Фотогалерея
Телефоны:
Торакальное отделение: 8 (499) 254-40-01.
Заведующий отделением: 8 (499) 254-90-93.
Запись на консультацию: 8 (499) 254-10-10.
Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра. – зав. отделением проф. А.Ю. Разумовский
Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра. – справочная информация
Платные медицинские услуги перейти >>>
НАШИ СПЕЦИАЛИСТЫ
РАЗУМОВСКИЙ Александр Юрьевич
Доктор медицинских наук, профессор
Заведующий кафедрой детской хирургии РНИМУ им. Н.И. Пирогова
Главный внештатный специалист детский хирург Департамента здравоохранения города Москвы
Врач высшей категории
Заслуженный врач России
СРЕДНИЙ МЕДИЦИНСКИЙ ПЕРСОНАЛ
|
ДОРДЖИЕВА Лариса Михайловна Старшая медицинская сестра |
Геодакян Оганес Спартакович
Кандидат медицинских наук
Врач высшей квалификационной категории
Лауреат премии им. Пирогова за 2000-2001г.
Дважды Лауреат национальной премии «Призвание. Лучшие врачи России» за 2003г и за 2014г.
Лучшие врачи России» за 2003г и за 2014г.
Лауреат РГМУ за 2006г.
Лауреат «Лучшая научно-иссл работа в 2011г»
Лауреат премии правительства Москвы за 2018г.
Автор свыше 90 научн статей; 8 руководств и монографий (совместно с группой авторов).
Член «Ассоциации детск анестезиологов и реаниматологов России» (АДАР).
Член Европейской Ассоциации Анестезиологов (ESA).
Гордеева Екатерина Александровна
Врач педиатр высшей квалификационной категории
Стаж работы по специальности 15 лет
В 2002 году с отличием окончила педиатрический факультет РГМУ им. Н.И. Пирогова
2002 – 2004 год – клиническая ординатура по педиатрии РГМУ им. Н.И. Пирогова
2002 – 2007 год – клиническая аспирантура по педиатрии РГМУ им. Н.И. Пирогова
Детская городская больница Святой Ольги
Заполнив эту форму, выразить ваши пожелания по улучшению качества нашей работы или оставить ваш отзыв, который мы опубликуем на сайте
От всей души хотелось выразить огромную благодарность всему персоналу 1-го инфекционно-боксированного отделения, нашему лечащему врачу Хатко Ульяне Николаевне, Медицинским сестрам Груздевой Марии, Леночке Осиповой, Анастасии Никандровой, Ковалевой Татьяне, всему медперсоналу Вашей больницы, Прошу обратить внимание Администрации на таких чутких, добрых работников, отличных профессионалах своего дела, любящих свою работу.Спасибо Вам, что в такой нелегкий период в сложных условиях Вы остаетесь людьми!!!!!
С уважением, Ксения. 31.03.2021
От всей нашей семьи хотим выразить огромную благодарность 2 психоневрологическому отделению!А в особенности нашему врачу Григорьевой Юлии Александровне.
Спасибо за ваш труд, профессионализм и за то что искренне переживаете за своих пациентов. Вы врач от Бога!!! Спасибо, что вы проходите с нами этот непростой путь и мы верим , что справимся со всеми трудностями!
С уважением, Марина. 23.03.2021
Хочу выразить огромную благодарность всему персоналу 4 отделения. А особенно хотелось бы отметить двух медицинских сестёр – Фаину и Ангелину, девушки помогали буквально во всём. Трепетное отношение у них было ко всем деткам, находящимся в стационаре. Прошу администрацию больницы взять во внимание таких внимательных и грамотных сотрудников.
С уважением, Алсу. 28.12.2020
Магомед Долгатович врач от Бога, я считаю! Очень грамотный специалист! Помог сделать нам МРТ для ребёнка 1,3 года без наркоза! Очень подробно все спросил и по готовности МРТ все подробно объяснил и дал рекомендации! Благодарна от всей души!
С уважением, Дарья. 29.10.2020
Благодарим за внимание, добродушие, за консультацию, Магомедова М.Д. Огромное Вам спасибо
С уважением, Владислав. 22.10.2020
Хотелось бы выразить огромную благодарность медицинской сестре по массажу Ирине Вячеславовне, её профессионализм, настойчивость, настрой на результат, а главное это умение найти подход к непростым деткам дают свой результат, мы проходили реабилитацию с сыном в августе и результат был виден сразу, большое спасибо, если бы у всех специалистов был такой подход, детей с положительной динамикой было бы гораздо больше
С уважением, Татьяна. 22.10.2020
Благодарю от всей души. Искренне благодарю замечательного специалиста по массажу и просто хорошего человека Ларису Витальевну Крюкову. Огромное спасибо за проделанную работу, за ваши старания и терпение, за доброжелательность, теплоту к ребёночку и нацеленность на результат.
Улучшения появились уже после первых занятий. Очень помогли ваши советы и рекомендации. Вы волшебница, нам просто посчастливилось оказаться именно у вас! Желаю вам сил и здоровья, чтобы как можно больше деток выздоравливали благодаря вашему таланту и золотым рукам!
С уважением, Ольга. 09.09.2020
Поступали на лечение зубов планово. Все очень понравилось!!! Заранее отправили анализы на электронную почту и нам отзвонились в этот же день из больницы. Были отклонения от нормы в некоторых анализа, но мы успели пересдать и в день поступления не было никаких проблем.
Отдельное спасибо сотрудникам приемного отделения и стоматологу!С уважением, Светлана. 29.07.2020
Огромную благодарность хочу отдать 2 психоневрологическому отделению, а именно Приворотской Валерии Валерьевне. Моего сына Соловьева Илью, ведет болезнь с 2016 года! За последний период состояние стабилизировалось( у нас эпилепсия) спасибо, что всегда нам помогаете, всегда
С уважением, Екатерина. 23.03.2020
Хочу поблагодарить всех сотрудников 8 отделения филиала больницы! Огромное спасибо заведующей отделения Анне Евгеньевне и лечащему врачу Татьяне Викторовне, всем медсестрам, врачам ФТО, врачу ЛФК, массажисту Светлане Сергеевне!
Благодаря вашему профессионализму, индивидуальному подходу к лечению, доброте, улыбкам и терпению, реабилитация ребенка даёт огромные положительные результаты. Буквально с первых дней лечения маленький человек стал совершать большие подвиги.
Огромное спасибо от всей нашей семьи за вашу работу!С уважением, Галина. 17.03.2020
В конце декабря делали аденотомию и танзелитомию у ребенка 4 лет. Хотим выразить огромную благодарность доктору Медведеву за отличную работу!
С уважением, Алексей. 10.
03.2020
Хотела бы поблагодарить отделение МРТ, в частности доктора Магомедова за подробную консультацию, объяснение причин и совет в дальнейших действиях с моими результатами МРТ.
С уважением, Анна. 14.02.2020
Хотим поблагодарить пульмонологическое отделение за все. Профессионализм, внимание, заботу. Особенно нашему врачу Пашкевич Александру Анатольевичу. Все спокойно, внимательно, по существу. Спасибо Вам.
С уважением, Екатерина. 16.01.2020
Низкий поклон врачу Ковалёву Виктору Николаевичу!!!! Пишу по горячим следам. Только вернулись после обращения в приемный покой. Виктор Николаевич проявил высокий профессионализм с учетом индивидуальных особенностей ребёнка. Досконально изучил анамнез, обходительно и по доброму осмотрел ребёнка, назначил лечение. Ушли после осмотра с чувством, что в лице врача получили высококвалифицированную помощь в полном объёме. Материнское СПАСИБО, Виктору Николаевичу! Здоровья, терпения в нелегком труде!!!
С уважением, Вера Калина. 23.12.2019
От семьи Боровского Ивана, больного муковисцидозом, хочется поблагодарить пульмонологов, которые помогают пройти наш путь вместе с сыном. Спасибо за то, что Вы есть, сплоченный коллектив, Вашу работу.
Низкий поклон Вам за Ваш труд!!!Татьяна. 23.12.2019
Хочу выразить огромную благодарность врачам и медсёстрам 3 отделения! Они добрые, отзывчивые, всегда пытаются разобраться в наших проблемах. В любое время дня и ночи ( за это отдельное спасибо врачам приемного отделения). Их отношение к работе даёт нам силы двигаться дальше. Отдельное спасибо нашему лечащему врачу Пашкевичу Александру Анатольевичу, который наблюдает нашу Василису с рождения и знает про нее все, всегда поможет и ещё не даёт упасть духом.
И Владимиру Сергеевичу Матвееву-любимцу всех детей!
Гадебская МН. 23.12.2019
От всей семьи выражаем Благодарность врачам отделения пульмонологии, в особенности, Пашкевичу Александру Анатольевичу. Спасибо за высокий профессионализм, отзывчивость и человеческое отношение.
Мария. 23.12.2019
Хочу выразить благодарность всем сотрудникам пульмонологического отделения, дежурившим 15.12.19, – очень отзывчивые и душевные, несмотря на ночную работу!!!
С наступающим Новым годом, здоровья, благополучия, ну и конечно достаточного финансирования!! Благодарю от всей души, скорейшего выздоровления всем пациентамТатьяна. 18.12.2019
Юлия Александровна, добрый день!
Это Ольга Волкович, мама Артема Волковича, вы поставили нам диагноз и помогли получить квоту на операцию в Центре им. Алмазова.
Из вашей больницы нас перевели сюда в прошлую среду. Врачи сразу назначили операцию на 06.12.19, утром в назначенный день нам сделали повторное мрт с контрастом и сразу повезли на операцию. Операция длилась более 4 часов. Потом была реанимация, на 5 сутки нас перевели из реанимации в палату. Уже 2 дня мы в палате. Артёму уже лучше. В реанимации и первый день после было очень тяжело: сам не ел, кричал, были судороги. От наркоза отходил тяжело. Сегодня нам сообщили результат гистологии, и я решила Вам написать.
Опухоль доброкачественная, на повторном мрт после операции её следов нет. У нас ещё впереди восстановление, но благодаря Вашей молниеносной реакции и правильно поставленному диагнозу мы уже встали на путь выздоровления!
Хочу сказать Вам огромное человеческое СПАСИБО!
СПАСИБО за все: за срочность, за верный диагноз, за оформление квоты, за слова поддержки, за новую жизнь!
СПАСИБО! СПАСИБО! СПАСИБО!
Я желаю Вам успехов в Вашем нелёгком деле! Желаю благодарных пациентов! Желаю крепкого здоровья, радости и удачи!
Пусть Все у Вас будет замечательно!!!С Уважением и огромной благодарностью, Волкович Ольга.
17.12.2019
Низкий поклон и слова глубокой признательности и уважения врачам, которые занимались моим ребенком, а именно, врач-невролог Приворотская Валерия Валерьевна,врач высшей категории, к.м.н., доцент кафедры психоневрологии ФПК и ФУВ СПбГПМУ-Понятишин Андрей Евстахьевич, за их профессионализм, за теплое отношение к пациентам, за внимание.
Огромное спасибо всем медицинским сестрам психоневрологического отделения №2, за их душевную теплоту и сострадание, готовность всегда прийти на помощь.
Здоровья вам всем на долгие годы и благополучия!Алена. 17.12.2019
Хочу поблагодарить медицинский персонал ЛОР отделения. Мой ребенок поступил с двух сторонним гнойным отитом. Благодаря заботе вниманию и высокому профессионализму мед. персонала (врачей и мед. сестер) моему ребенку стало намного лучше уже на следующий день. Боль в ушах ушла и больше не проявлялась, температура спала! Такого внимания и заботы к своим пациентом я еще не встречал ни в одном из государственных мед. учреждений. Спасибо Вам огромное. Желаю успехов в Вашей непростой профессии
Илья. 29.11.2019
Майя Джемаловна Джоджуа-талантливый, молодой клинический психолог! После первой консультации ушла растерянность, отчаяние и душевная боль, определилась линия поддержки ребенка. Больших профессиональных достяжений Майе Джемаловне! Благодарю замечательных сотрудников больницы санитарку 7отд Люсю Васильевну и сестру-хозяйку на Гаврской Наталью Николаевну. Они обладают педагогическим талантом, добротой душевной и любовью к детям. СпасиБо всем за поддержку! Чудо, что встретили вас! Добра, любви и благополучия вам!
Елена. 29.11.2019
Низкий поклон всем врачам, младшему мед.персоналу и конечно заведующей 2го психо-неврологического отделения. Ольга Иосифовна Глебовская не только профессионал высочайшего уровня, но и очень неравнодушный душевный человек. Отдельная благодарность нашему лечащему врачу Кириллу Ефимовичу Гольцман. Он всегда поддерживал, вселял уверенность, что мы сможем победить болезнь
Любовь. 18.11.2019
Хотелось поблагодарить весь персонал 7 отделения больницы на Гаврской улице. Проходили лечение с ребенком в сентябре 2019 года. за три недели был большой прогресс, очень довольны результатом. прекрасный и отзывчивый персонал.Все поясняли, объясняли что,зачем и как. Так же консультировали по продолжению занятий в домашних условиях. Спасибо огромное.только положительные эмоции после прохождения лечения.
Особенно хотелось выделить нашего массажиста Яфасову Галию Сагдиевну, врача Никитину Екатерину Александровну.Елена. 08.10.2019
Хотим сказать большое спасибо психоневрологическому отделению №2, особенно нашему лечащему врачу – заведующей Глебовской Ольге Иосифовне за своевременную помощь! Ольга Иосифовна внимательный доктор, профессионал своего дела, она быстро сориентировалась в сложной ситуации и назначила нашей дочке лечение нашей дочке, которое помогло. Спасибо Вам от всей нашей семьи!
Также хочется выразить благодарность всему мед.персоналу 2 ого психоневрологического отделения, поскольку там работают самые добрые и отзывчивые мед.сестры).Спасибо за доброе отношение к маленьким пациентам и их родителям!) Здоровья вам!)Елена, мама Маши Поляковой. 30.09.2019
Хочу выразить огромную благодарность всему 2-му психоневрологическому отделению и в частности нашему лечащему врачу Гольцману Кириллу Ефимовичу за профессионализм высокого уровня, чуткое, внимательное отношение, скурпулезность в каждом нюансе как основного диагноза ребенка, так и сопутствующих проблем.
Нам очень повезло, что попали именно к нему – с первого дня стало ясно, что это квалифицированный специалист, человек науки, полностью погруженный и буквально одержимый своей профессией, в самом лучшем смысле этого слова.Екатерина, мама Амира. 24.09.2019
Благодарность 2-му отделению
Заведующая отделением Ольга Иосифовна сделала все зависящее от нее, чтобы нам в отделении было комфортно, помогла и психологически в сложной ситуации с ребенком.Весь средний и младший медперсонал был удивительно добр, отзывчив, терпелив и внимателен к нашему сложному ребенку и нам самим, родителям, находящимся моментами на грани нервного срыва.
Хочу пожелать всем сил, здоровья и всяческого позитива несмотря на нелегкий труд. И побольше бы таких специалистов. Очень хорошая больница.Екатерина, мама Амира. 23.09.2019
Очень благодарна мед.сестре лор отделения КЛОЧКО ГАЛИНЕ ЛЕОНИДОВНЕ. Человек который любит свою работу и выполняет ее качественно. Спасибо вам за помощь и сочувствие!
Анна. 23.09.2019
От всего сердца хочу сказать спасибо неврологу Валерии Валерьевне. Профессионал своего дела. Добрый, чуткий, понимающий врач. Спасибо за необходимое обследование за внимательность, терпение и заботу, как к моему ребенку, так и ко мне. Спасибо за ваш труд
Анна. 14.09.2019
Спасибо огромное доктору Марине Исааковне.Вежливая,чуткая, внимательная. Марина Исааковна как заботливая мамочка подбирала грамотное лечение. Каждый обход внимательно осматривала мою доченьку, следила за каждой реакцией на препараты. Спасибо за добросовестный подход к своей работе.
Марчишена Анна мама Валерии. 14.09.2019
Спасибо большое медперсоналу первого инфекционного отделения. Очень внимательные, терпеливые,доброжелательные,всегда готовы помочь. Отдельное спасибо санитарочкам которые следили за чистотой в наших боксах. Выполняли свою работу качественно каждый день, уходя говорили добрые слова. Буфетчицы тоже очень любезные, добренькие, заботливые Отзыв о пищеблоке я писала! Я очень довольна питанием. Очень вкусно, приготовлено с душой.
Марчишена Анна мама Валерии. 14.09.2019
Хочу выразить огромную благодарность пищеблоку. Очень довольна питанием. Мой ребенок дома мало что ест, но здесь она ела абсолютно все .Я получала порцию на ребенка но нам хватало на 2х и иногда даже оставалось.ничего не жалеют. Вся еда в меру сладкая,в меру соленая, приготовлена с душой, как для себя. Спасибо, что мне не нужно было думать ,чем кормить себя и ребенка! ( в некоторых больницах еду есть невозможно.)
Анна. 14.09.2019
Спасибо огромное всему отделению МРТ, а в частности Севереной Людмиле и Магомедову М. за их труд.Вчера были на мрт с ребенком, не много задержались, но нас приняли без проблем. Доктор показал изменения и оставил рекомендации.
Денис, отец Ольги. 06.09.2019
От всей души благодарю сотрудников отделения МРТ за их большой труд, за чуткое отношение к пациентам. Спасибо большое за то, что пошли мне на встречу, понимая ситуацию! Очень рада видеть за работой внимательных и отзывчивых врачей
Долума. 30.08.2019
Хотим выразить благодарность доктору Лукошковой С.В. за высокий профессионализм и за отзывчивость,спасибо что вошли в наше положение. Всех Вам благ!
Пациенты из Красноярска Злата и Юлия! 29.08.2019
Выражаю искреннюю благодарность всем сотрудникам 2 Психоневрологического отделения.
Спасибо за вежливость, заботу и внимание.Особая благодарность врачу неврологу Гольцману Кириллу Ефимовичу и медицинской сестре Волковой Ирине Александровне.
Благодаря Вам моему сыну (9 месяцев) проведено необходимое обследование, установлен диагноз, предложены адекватные рекомендации. Все деликатно,чётко и по делу! Ваш труд очень важен для детей и родителей!
Желаю Вам успехов и процветания, Вы большие молодцы!Екатерина. 21.08.2019
Выражаю огромную благодарность персоналу 8го психоневрологического отделения, а в частности:зав.отделения – Романенко Анна Евгеньевна; Медицинская сестра по массажу – Аптекарская Ирина Вячеславовна. Профессионализм, добродушие и любовь к детям – на высшем уровне. НЕ сомневаюсь в профессионализме всего персонала, т.к. в больницу попали по рекомендациям знакомых.
Моя дочка уже села сама после 3го сеанса массажа, и самостоятельно поползла после 5го сеанса. Огромное спасибо!!!!Чертониди Ира и Кира. 09.07.2019
Выражаю огромную бдагодарность врачу 4 отделения Сергадеевой Елене Семеновне. Моя недоношенная дочь попала сюда после роддома в сентябре 2018 года. Уже прошло 8 месяцев, а я до сих пор почти каждый день вспоминаю профессионализм врача, ее грамотные рекомендации, неустанную заботу о многочисленных крохотных пациентах. Низкий поклон Елене Семеновне.
Моей дочурке сейчас 9 месяцев и она радует нас каждый день благодаря грамотному лечению и заботе Елены Семеновны. Спасибо 1000000 раз!!!С уважением, семья Акимовых. 09.07.2019
Спасибо большое за заботу о моей Дочери, да и не только моей, а всех деток, больших и маленьких. У вас классный коллектив, вы все очень отзывчивые, внимательные и милые!
Желаю, чтобы все ваши больные поскорее шли на поправку, адекватных родителей, здоровья и позитива.
Пульмонологическое отделение.Екатерина. 05.07.2019
Выражаю благодарность Магамедову М.Д. и Фуровой Г.Н. за профессиональный подход, а именно за терпимость и доброжелательное отношение и за то что просто и доступно изъяснили суть болезни и дали подробные рекомендации
Полина. 01.07.2019
Хочется выразить благодарность очень человечному доктору 2-ого психоневрологического отделения Григорьевой Юлии Александровне!
Спасибо Вам Юлия Александровна за уделённое время и внимание! Вы увидели и почувствовали тревогу, нас, родителей 8-ми месячного малыша , успокоили и поддержали! Как важно сейчас в нашем мире довольно жестким и жестоком увидеть человека, который может проникнуться и помочь! Успехов Вам и вашей команде! Удачи и благополучия в вашей работе!Наталья. 20.06.2019
Выражаю благодарность всему медицинскому персоналу психоневрологического отделения 2 за профессиональное , внимательное и душевное отношение!
Ольга Иосифовна – профессионал и замечательный человек собрала прекрасную команду специалистов.
Отдельное спасибо за консультацию – Понятишину Андрею Евстахиевичу!
Мы давно ищем толкового психолога. Нашли его здесь – Майя Джемаловна Джоджуа!Готовы посещать ее консультации на платной основе!Наталия. 13.06.2019
Просим выразить огромную благодарность 4 отделению в целом, и в частности, заведующей отделением Арутюнян Мариэтте Александровне, нашему лечащему врачу Тимониной Веронике Сергеевне, а также неврологу Сергадеевой Елене Семеновне.
Мы лежали в этом отделении после роддома и потом приезжали на реабилитацию. В отделении очень доброжелательная атмосфера, все сотрудники отделения очень внимательные, всегда готовы помочь и ответить на наши вопросы. Спасибо огромное Мариэтте Александровне за то, что при огромной очереди нашла для нас место на отделении, спасибо большое Веронике Сергеевне за то, что все это время курировала наше лечение, показывала нам комплекс упражнений, очень внимательно относилась к нашим деткам и всегда все разъясняла и объясняла, спасибо большое Елене Семеновне за то, что провела тщательный осмотр и дала очень ценные комментарии (хотя мы были в поликлинике и наш участковый невролог многие моменты не заметил или не обратил особого внимания). Жаль, что на отделение можно попасть только до 6 мес., а то мы бы к вам еще приехали.
И еще отдельное спасибо хочется сказать медсестрам Ирине Владимировне за очень профессиональный курс массажа, а также Розе Степановне за личностный подход.Мама Зайченко Дарьи и мама Почкарева Петра. 08.06.2019
От всей души благодарим всех всех сотрудников отделения патологии новорожденных за чуткость, внимание и профессионализм.
Отдельная благодарность Елене Семёновне, Вере Павловне, Мариэтте Александровне! Спасибо огромное!С уважением, семья Шептикиных. 07.06.2019
Благодарим сотрудников отделения МРТ Магомеда Далгатовича и Северену Людмилу за их труд, чуткое отношение к нашему ребёнку! За понимание ситуации. Доктор показал нам все изменения и объяснил, что и как делать дальше. Низкий поклон таким сотрудникам!
Семья Аминовых. 06.06.2019
Выражаю благодарность замечательным заведующей 2 отделения Глебовской О.И. и лечащему врачу Шидовой К.А. Благодаря оперативно назначенной терапии и полному комплексу обследований, в состоянии здоровья моего сына Дани наступили позитивные изменения.
Карина Амербиевна – талантливый врач, чуткий и прекрасный человек, очень переживающий за своих маленьких пациентов. Ольга Иосифовна – профессионал высокого уровня, создала коллектив единомышленников, работающий на благо пациентов, а также комфортные условия для их пребывания.
Спасибо Вам!Мария. 27.05.2019
Хочу выразить огромную благодарность Шидовой Карине Амербиевне, лечащему врачу моей дочери Ксении В.,которая вот уже 1,5 года наблюдает мою дочь. Я безмерно благодарна Карине Амербиевне за ее профессионализм, за поддержку, за чуткое отношение к моему ребенку и за успехи в ее лечении ! Думаю мои слова так же разделяют все пациенты этого замечательного врача .
Так же хочу сказать большое спасибо заведующей 2го отделения ДГБ Глебовской Ольге Иосифовне и всему медицинскому персоналу данного отделения , низкий Вам поклон.Родители Ксении В. 24.05.2019
Хотели бы выразить свое восхищение и признательность Майе Джемаловне за её профессионализм и чуткость в решении нашей проблемы с неврозоподобным состоянием у нашей дочери. Большое спасибо!
Родители Ксении 24.02.2019
Попали в больницу 12.02.2019 в инфекционное отделение на 2 этаж. В этот день там работали замечательные девочки! Отзывчивые, внимательные, с душой относящиеся к каждому ребенку! Спасибо им огромное! 13.02.2019 пришла другая смена, про которую отзывы сугубо отрицательные. Температуру детям не измеряли. На просьбу позвать доктора хамили и отказывали. И не только это. Также в нашей палате спустя сутки после заселения 4 детей без объяснения причин начали переселение. Питание достойное. Но в палатах очень жарко и душно.
Виктория 15.02.2019
Хочется выразить огромную благодарность нашему лечащему врачу и заведующей психоневрологического отделения – Глебовской Ольге Иосифовне за профессионализм и просто человеческое отношение к пациентам! Она – потрясающий врач и профессионал своего дела! Моей 5-месячной дочке было назначено полное обследование, адекватное лечение и грамотно подобрано лекарство! Все на высшем уровне! Спасибо большое!
Екатерина 08.02.2019
Хочу выразить огромную благодарность мед.персоналу 2-го неврологического отделения под руководством заведующей Глебовской О.И. за свою дочь. Люди профессионально относятся к своему делу и я за своего ребёнка был спокоен. Мы были во многих мед.учреждениях и сталкивались с такими “чудесами”, что еле-еле сами в них верили, так-что иным можно многому научиться у этих прекрасных людей. Низкий вам отцовский поклон. Спасибо.
Дмитрий Медведев 01.02.2019
Медсестра пульм. отд. Базанова С.А.крайне не отзывчивая.Попросила выкл. свет в коридоре,после 21:00. Ответ:мне нужен свет.В другой раз я попросила вызвать дежурного доктора.В ответ Светлана предложила послушать моего сына сама,приложив ухо к спинке мальчика.Она доктор?На повторную просьбу о вызове доктора,сказала что врачи все заняты делом в приемном покое.Считаю,что работая в детской больнице с малышами и их мамами,пусть даже и не всегда приятными,нужно уметь найти подход и быть поласковее.Где же человечность и сопереживание?
Серафима 01.02.2019
3 отделение самое лучше.Здесь работают врачи от бога! Каждый врач ангел!!! Мы очень часто лежим и каждый раз получаем хорошое лечение и внимание… Каждый врач ( особенно Оксана Александровна, Марина Ивановна,Виктор Николаевич) каждый раз искренне заинтересованы в нашем случае… Всегда помогут в сложной ситуации Спасибо вам огромное…Вы наши ангелы в белых халатах..
Кристина 28.01.2019
Мы попали в больницу из роддома в г. Кронштадте. Была травма при родах, желтушка. Хотела выразить огромную благодарность Сергадеевой Елене Семоновне за оказанную медицискую помощь,внимательное отношение к нашему грудному ребенку.
Евгения 10.12.2018
Выражаю искреннюю благодарность всему коллективу 2 психоневрол.отд.больницы Св.Ольги и,в особенности,заведующей Глебовской Ольге Иосифовне,врачу от Бога.Спасибо Вам за высокий профессионализм,преданность делу,внимательное и тёплое отношение к своим маленьким пациентам!Ольга Иосифовна не только сумела подобрать правильные препараты,благодаря которым ребёнок пошёл на поправку,но и создала в данном учреждении максимально комфортные и приятные по атмосфере условия пребывания.
Екатерина 10.10.2018
Низкий поклон всем врачам,мед.сёстрам 2го неврологич.отделения!Отдельная благодарность Ольге Иосифовне Глебовской-талантливому врачу,блестящему руководителю,прекрасному человеку!Спасибо Вам за всё,что вы для нас делаете!
Семья Галашиных 10.10.2018
Большое спасибо врачу ЛОР-отделения Груздеву Андрею Сергеевичу. Чуткость, уверенность, внимательность и доброжелательность говорят о настоящем профессионализме человека. Благодаря ему быстро пошла на поправку и очень рада, что в больнице есть такие люди, которых можно назвать не просто докторами, а настоящими и понимающими людьми.
Полина 07.10.2018
Хочу выразить благодарность коллективу 2-ого психоневролог.отд.за их отношение к малышам,я увидела изменения в развитии и поведении сына,лечение правильное, диагноз верен,зав.отд.врач Глебовская О.И.,спасибо ей за отличных врачей и м/с,они трудятся на благо детей, наша врач Приворотская В.В.,профессионал,она спасла моего сына, на протяжении всего нахождения в больнице,врачи и м/с были внимательны и отвечали на все вопросы, м/с Трухачева Вика, она рождена для работы с детьми!Хочу отметить также- Дубровского З.М., спасибо за ваш труд!
Анна 02.10.2018
Мариэтта Александровна Ангел-хранитель.М.А.в прямом смысле слова,спасла моего сына.Это человек который живет детьми.М.А. супер врач и руководитель.На отделении всегда спокойствие,порядок.Мед.персонал ни разу не нахамил,не отказал в помощи.М.А.спасибо Вам и Вашим девочкам за моего сына.Вы подготовили меня ко всем трудностям и благодаря Вам я знаю,что мы все преодолеем,мы еще зайдем к Вам в гости,своими ножками и сами скажем Вам спасибо. С вечной благодарностью Ольга, Дмитрий и Ваш Мотя.
Ольга 05.09.2018
Выражаю Огромную благодарность всему коллективу Вашей больницы,а особенно отделению патологии новорожденных и недоношенных детей от своего имени, имени моего мужа Евгения и моей дочери Дарьи, которой на данный момент исполнилось 5 месяцев, за заботу, лечение ,внимание и уход. Отношение и профессионализм персонала больницы привел в восторг и сделал большой и стремительный прорыв в выздоровлении нашего ребенка.Спасибо вам большое.
Парвина 05.09.2018
В августе находилась с сыном в ЛОР-отделении.Большое спасибо лечащему врачу Людмиле Сергеевн,чутким и приветливым медсестрам,сотрудницам отделения, поддерживающим безупречную чистоту и порядок, особенно в холодильниках.Спасибо зав. отделением за организацию четкой работы:режим дня,оснащение громкой связью,подбор коллектива.До этого с дочерью 4 года назад была в инфекционном отделении.Там тоже приняли как родных.Прекрасный коллектив,хорошая атмосфера.Отдельное спасибо поварам.Желаем стабильности и финансового процветания.
Светлана 05.09.2018
Спасибо огромное всем, кто нам повстречался в этой больнице!врачи все замечательные. самое большое спасибо нашему стоматологу Ярошевской А.В. У ребенка была патологическая “боязнь белого халата”, а теперь все врачи сплошь волшебники и феи! Особо хочу отметить то, что никто из врачей не пытался отмахнуться, а помогали. Шутов А.Ю.-замечательный врач, ему отдельное спасибо за участие!!!
Ольга 12.07.2018
Выражаю благодарность всему коллективу ЛОР-отделения, а также нашему врачу Груздеву Андрею Сергеевичу за чуткое и доброе отношение к маленьким пациентам.
Мама Вани Вакареско 26.06.2018
Хочу выразить признательность и благодарность всему коллективу 2 психоневрологического отделения .Заведующей ГЛЕБОВСКОЙ ОЛЬГЕ ИОСИФОВНЕ,врачу ГРИГОРЬЕВОЙ ЮЛИИ АЛЕКСАНДРОВНЕ за их грамотный, профессиональный подход в лечении моего ребенка.Профессионализм этих врачей сделали огромный прорыв в лечении моего любимого сынули.Отдельное спасибо говорю всему младшему медицинскому персоналу.Таких внимательных , заботливых медсестер я встретила только на этом отделении.СПАСИБО!!!
Елена 04.06.2018
Хочу поблагодарить весь коллектив 2психоневрологического отделения ,мед.сестры очень внимательные,пунктуальные,доброжелательные,наш врач Юлия Александровна ,мы впервые с ней познакомились,и ни одного раза не пожалели,обследовались много где,и первый раз видим такое внимание и заботу,не смотря на большую загруженность,она нам всегда уделяет внимания,столько сколько нам нужно,отвечает на все вопросы,досконально изучает нашу проблему,всегда аптемистична.Вообще это отделение приятно удивило, как то тут комфортно,свободно что ли.
Виктория 15.05.2018
Хочу поблагодарить весь коллектив 6 психоневрологического отделения!Заведующую отделения Бессонову Любовь Борисовну, нашего лечащего врача Мазепову Александру Вячеславовну,нашего любимого инструктора по лфк Виноградову Елену Викторовну и весь персонал!Благодаря таким профессионалам мой сын Егорка стал делать первые шаги! Спасибо!!!
Олеся 11.05.2018г.
Хотим выразить слова благодарности персоналу Психоневрологическому отделению №2.Мы попали в руки прекрасного доктора Приворотской.В.В в 2014 году,со сложными приступами судорог и диагнозом-Эпилепсия.Валерия Валерьевна первый доктор,который смог нас вывести на стабильную ремиссию,за что мы очень благодарны.Наш доктор очень чуткий,внимательный,целеустремленный специалист,доктор,всей душой старается нам всегда помочь и по первому зову,всегда рядом,всегда вместе,добиться одной цели-ремиссии.
ИРИНА АЛЕКСАНДРОВНА 17.04.2018г.
Тишенко Наталья Юрьевна – это доктор от Бога с колоссальным опытом, которому я доверила своего ребенка. По прошествии времени, пишу этот отзыв с огромной благодарностью, за лечение, за профессионализм, грамотность и добросовестность. Спасибо!
Ирина. 25.03.2018г.
Благодарность врачам стомат. от-я, а именно Михаилу Анатольевичу! Сыну 4,5г., много сложных диагнозов, аллергик…питание ограниченное. Врачу удалось за одно посещение СПАСТИ три зуба, 4и5, разрушения были вплоть до коронок, а в нашем случае они поменяются через 7/9лет. Вечером уже грызли сушки. Мы получили внимат. вежливое отношение, подробную конс. о процедуре и материалах, послед. рекомендации. Очень хотим попасть на долечивание к этому же врачу. Спасибо!
Ольга Николаевна 02.03.2018
Безмерно благодарна врачу-стоматологу-хирургу Андрущенко Михаилу Анатольевичу за профессиональное лечение зубов моей маленькой дочке и внемательное отношение к маленькой пациентки.
Екатерина 19.02.2018
я хочу выразить свое негативное мнение обслуживающим медицинским персоналом 2 психоневралогическим отделением невнимательное отношение к пациетам незнание детской психологии амбициозность врачей хочется пожелать врачам не любить СЕБЯ в профессии а любить свою профессию а администрации заменить катриджи в принтерах для печатания прекрасных выписах об окончании не оконченного обследования
Наталья 01.02.2018
Хочу выразить огромную благодарность Доктору Игнатьевой Марии Николаевне. Я благодарна вам за Вашу чуткость, любовь к каждому маленькому пациенту. Мария Николаевна Спасибо Вам !!!!! Вы доктор от Бога . Благодаря Вам мы дышим полной грудью. Астма не приговор , если рядом такой врач !
Ануш 30.01.2018
Хочу сказать ОГРОМНОЕ СПАСИБО!!! отделению 2му неврологическому.!!! Заведующей Глебовской Ольге Иосифовне за ее профессионализм, отзывчивость, внимание к детям.Одна из самых внимательных и компетентных врачей. Большое спасибо всему младшему медицинскому персоналу отделения.(старшей медсестре, санитаркам , сестре хозяйке и персонал в столовой) Особенно!! спасибо постовым медсестрам за терпение и их внимательность к родителям и тяжелым деткам,и помощь в любое время суток. Еще раз спасибо!!
семья Аароновых 25.01.2018
Выражаю благодарность отделению физиотерапии и персонально Шумак Екатерине Леонидовне за помощь в борьбе с гайморитом!Лежали на 5 отд.ЛОР более 2 недель с двухсторонним гнойным гайморитом, лекарства не помогали, 1-й курс физиотерапии прошел с небольшим улучшением, однако предложенный Екатериной метод экстренного лечения уже за 2 процедуры вывел весь гной из пазух, и врачи сняли катеторы. Екатерине – низкий поклон за персональный подход, заботу и внимание к маленьким пациентам!
Елена 9.01.2018
Хотела бы выразить глубокую благодарность своему лечащему врачу оториноларингологичсекого отделения – Груздеву Андрею Сергеевичу. Один из самых компетентных, внимательных и отзывчивых врачей данного отделения. Профессионал своего дела, которому действительно можно доверить свое здоровье!
Ольга 13.12.2017
Мы наблюдаемся у Тищенко Н.Ю. На 6 от. Я очень рада, что попали мы к ней, т к успехи были после каждого курса реабилитации, она очень внимательный и строгий врач, никогда ничего не упустит и лишнего не пропишет, советует как лучше. Мед персонал мне нравится, проблем не возникало. Массаж делают лучше, чем в обычной поликлинике, но смотря к какому массажисту попасть, он может и подход к ребенку не найти и погладить просто. Единственный минус, что вероятность заболеть на отделении большая, деток очень много.
Олеся 03.12.2017
Благодарим врачей и мед.персонал отделения реанимации за профессионализм, вежливость, отзывчивость и внимание к деткам. Ребенок был госпитализирован 18.11.2017 г., с диагнозом эпиглоттит,лежали мы в 5 палате. Очень важно что в такие моменты рядом с детками находятся такие внимательные люди!!! Спасибо большое и дай Бог вам и вашим пациентам крепкого здоровья!
Алена 29.11.2017
Всей семьёй благодарим сотрудников 3-го пульмонологического отделения за заботу, доброту и отзывчивость!!! Особая благодарность и низкий поклон нашему лечащему врачу – Ковалеву Виктору Николаевичу за внимательное, трепетное и сердечное отношение ко всем своим маленьким пациентам! Спасибо Вам огромное!!!
Семья Красовских 21.11.2017
Здравствуйте! Хочу выразить своё возмущение тем, что по указанному телефону не записаться, постоянно включаете автоответчик. С таким подходом вообще ни когда не запишешься на лечение, а значит вы вредите здоровью моего ребенка, т.к из-за Вас оттягивается лечение.Если уж даете номер для записи один раз в неделю, то хотя бы потрудились бы отвечать на звонки и записывать людей.!!!!!!!!!!!!!
Елена 19.10.2017
Низкая оперативность работы приемного отделения 18.10.2017. Пациента доставили в 21ч.10 мин.Несмотря на проигнорированный впервые возникший стеноз гортани у ребенка 5 лет, пациента осмотрели более чем через 1 час.
Рустамбек 18.10.2017
Здравствуйте. Хочу выразить благодарность Александру Бойкину, самый лучший массажист. Медсестры и старшая медсестра ужасные,грубые. Лфк тебе врятли сделают. Только массаж и физиология. Никаких лфк процедур.
Нина 18.10.2017
Хочу поблагодарить лечащего врача 8 отделения Анну Евгеньевна за её профессионализм и индивидуальный подход к детям, также выражаю благодарность всему персоналу за вашу доброту и внимание,а в особенности медсестрам Ирине Александровне, Любовь Семёновне,работнику кухни Валентине Адамовне. Спасибо вам за вашу работу в этом нелегком труде!!!
Виктория 14.10.2017
Хочу выразить огромную благодарность врачам неврологического отделения 6,а в особенности Александре Вячеславовне и массажистке Галине Васильевне. Спасибо вам за профессионализм и подход к детям.
Мама Анисимова Алексея. 05.09.2017
Хочу выразить огромную благодарность 6 отделению. Начиная от лечащих врачей и заканчивая уборщицами. Персонал всегда готов помочь и пойти на встречу . Огромная благодарность Бессоновой Л.Б. Лечащему врачу Тищенко Н.Ю. Так же благодарность людям, которые работают с детками изо дня в день – Ирине Викторовне(массажист) и Елена Викторовна ( лфк) . Спасибо за трудоемкую работу вне лёгком деле !!
Мама Маринина Фёдора 1.09.2017
Выражаем огромную благодарность сотрудникам 6 невр.отд.:зав.отд. Бессоновой Любови Борисовне,лечащим докторам Наталье Юрьевне и Александре Вячеславовне,педиатру Ирине Леонидовне,доктору ЛФК Елене Михайловне,всем массажистам за их кропотливую работу с нашими не простыми детьми.Отдельная благодарность Елене Викторовне за её профессионализм и особый подход к детям.Огромное спасибо старшей медсестре и дежурным медсёстрам за их отзывчивость и внимательность.
Семья Иванова Артёма 25.08.2017.
Хотим выразить огромную благодарность персоналу 6 неврологического отделения, а в частности: зав. Бессоновой Л.Б., нашим лечащим докторам Наталье Юрьевне и Заре Григорьевне, массажистам Лилии Сергеевне, Галине Васильевне, Надежде Сергеевне, доктору ЛФК Елене Михайловне. Всем вам огромное СПАСИБО за доброту, внимательность и профессионализм проявленные при лечении нашего сына.
Семья Лисицы Артёма 21.08.2017
Выражаем благодарность 6 неврологическому отд. :зав. отд. Бессоновой Любови Борисовне,неврологам Тищенко Наталье Юрьевне и Александре Вячеславовне,педиатру Ирине Леонидовне, ортопеду Тамаре Александровне,доктору ЛФК Елене Михайловне,массажистам: Лилии Сергеевне, Екатерине Васильевне, Надежде Викторовне и Ларисе Витальевне,за отзывчивость дежурных медсестер отд.Отдельная благодарность старшей сестре Кюль Галине Михайловне и сестре хозяйке за отзывчивость и внимательность!
Семья Васильевой Мирославы Руслановны 17.08.2017
Хотим сказать огромное спасибо нашему доктору – Медведеву Евгению Анатольевичу! Благодаря его золотым рукам лор-проблемы нашего сына решились и остались для нас в прошлом. Желаем доктору всех благ, здоровья и удачи во всех начинаниях! Также, хотим отметить профессионализм и доброжелательность всех сотрудников отделения №5, спасибо большое!
Родители Струженкова Гриши 16.08.2017
Хочу выразить огромную благодарность Виноградовой Елене Викторовне(методист ЛФК 6-го отделения)за её профессионализм и чуткость к нашим особенным деткам.С особым вниманием она подходит к каждому малышу.Мы с дочуркой уже четвертый раз проходим курс реабилитации у Елены Викторовны и с каждым разом у дочки хорошая динамика в лечении нашей болезни(ДЦП,спастическая диплегия).Спасибо огромное.
Ирина Викторовна Илюшина 14.08.2017
Хочу выразить большую благодарность врачу хирургу-стоматологу Андрющенко Михаилу Анатольевичу, за лечение зубов моему сыну!Спасибо за ваш профессионализм,за терпение отвечать на все мои вопросы,за советы,за поддержку!И конечно хочу поблагодарить врача анестезиолога Бориса Николаевича! Лечим зубки сыну (ребёнок-инвалид) в СВ.Ольге второй раз у данных докторов. Ещё раз спасибо за ваш профессионализм!!!
С уважением мама Жени Вихрева 26.07.2017
Выражаем благодарность врачу-неврологу Детской Городской Больницы номер 4 “Святой Ольги” Тадтаевой Заре Григорьевне за её помощь в лечении и реабилитации нашей внучки Анастасии. Это – грамотный специалист, душевный человек, переживающий за судьбу пациента и знающий своё дело. Хотелось чтобы руководители медицинского учреждения поддерживали и поощряли таких докторов как Зара Григорьевна.
С уважением, семья Мартыновых 26.07.2017
Хочу поблагодарить ВЕСЬ персонал отделения патологии новорожденных и недоношенных детей:Зав.отделения-Арутюнян Мариэтту Александровну; Лечащего врача-Сергадееву Елену Семёновну;Медсестер,санитарок,весь обслуживающий персонал.СПАСИБО ВАМ ВСЕМ!!! Мы приходим к вам со своими тревогами о здоровье близких. Нервничаем,переживаем…Вы спокойно,профессионально и добросовестно оказываете помощь. Спасибо большое за всесторонне оказанную помощь моей внучке. Всех благ Вам! Здоровья и благополучия!
С Уважением -бабушка, Смолоногина Людмила 31.05.2017
Хочу выразить огромную благодарность всему персоналу 8-ого отделения за помощь в лечении ребенка и за доброе отношение. Спасибо вам за ваш труд!
Отдельная благодарность Марине Ивановне медсестре 4-го поста, дай Бог вам здоровья и благодарных пациентов!
Анна, 26.02.2017
Пробыл в больнице 36 часов (21-22 февраля 2017) с 2х-летним сыном в 1м инфекционном отделении.
Положительные впечатления: хорошие мед. сестры и врачи; хорошее питание; новые кровати; относительно оперативные результаты анализов.
Отрицательные: самый большой недостаток – в одной палате инфекционного отделения находятся 4 больных ребенка, что приводит к большой вероятности заражения новой инфекцией и сводит практически на нет все результаты лечения; очень старые и грязные подушки; отсутствуют двери в туалете; нет мыла.
Олег Юрьевич, 24.02.2017
Огромная благодарность отделению реанимации, к сожалению не знаю имен и фамилий врачей и персонала, но хочется сказать огромное человеческое спасибо за внимательное и чуткое отношение к деткам, мне как маме медсестра даже чай предложила, какие замечательные люди спасают маленькие жизни. Вам самим здоровья и чтобы все у вас было хорошо!!!
Юлия, 16.02.2017
Хотелось бы поблагодарить нашего лечащего врача в реанимации Титову Татьяну Михайловну за оказание всей необходимой помощи нашему сыну!
Отдельное спасибо отделению патологии новорождённых, где после двух недель в реанимации нас быстро поставили на ножки!
Огромное спасибо хочется сказать нашему лечащему врачу и заведующей отделением Арутюнян Мариэтте Александровне!!! Это замечательная женщина, прекрасный человек и профессиональный доктор! Нашего малыша полюбила как родного, выходила и дала все необходимые рекомендации!!!
Анна Градобоева, 28.01.2017
Хочу выразить благодарность заведующему пульмонологическим отделением Орлову Александру Владимировичу за высокий профессионализм и доброе отношение особенно к детям. Только доктор Орлов поставил правильный диагноз: бронхиальная астма и назначил верное лечение (хотя мы обращались во многие больницы и диагностические центры для постановки диагноза).
Огромное спасибо Вам Александр Владимирович. Желаю Вам всего самого доброго
Загика Людмила Владимировна, 28.12.2016
Хочу выразить благодарность ЛОРу приемного отделения. Приехали с инородным телом в носу, приняли быстро без всякой бумажной волокиты, помогли малышу без боли и страха! Большое вам спасибо!
Екатерина, 12.12.2016
Спасибо отделению реанимации (Любовь Александровна и Валерия Леонидовна!) А так же и Любовь Борисовна Бессонова!!! за мою малышку!!! Врачи с большой буквы! Мой ребенок лежал в реанимации два месяца, потом мы попали в руки замечательному доктору – Любовь Борисовне!!! Спасибо Вам!!! Сейчас благодаря содействию
Любовь Борисовны мы будем лечиться во 2-ом отделении!!Оля, 5.12.2016
Благодарна Львову Виктору Сергеевичу, Бессоновой Любовь Борисовне и Марии
Николаевне(пульмонологу), очень внимательны к нашему сыночку!НО! Работница регистратуры АКО, по-моему,забыла в каком учреждении работает! Позвонила сегодня, хотела попасть к Марии Николаевне побыстрее,у нас назначено на 13.12, но дышим плохо. Так со мной говорить не стала, сказала, что запись только на январь. Я думала, в больнице людям помогают:(
В академию педиатрии звонила тоже с вопросом, так к телефону сама заведующая подошла и сама меня проконсультировала!Ольга, 5.12.2016
Большое спасибо всему медицинскому составу 3-го пульмонологического отделения, особенно нашему врачу Евгении Семеновне!
Смирнова Ирина, 24.10.2016
Огромное человеческое спасибо и низкий поклон глав.врачу больницы Татьяне Александровне!
нашего ребенка-инвалида не хотели ложить на госпитализацию (частично по нашей вине), Татьяна Александррвна нашла время вникнуть в нашу непростую ситуацию и благодаря её вмешательству нас госпитализировали и нашей дочери помогли. Ещё раз спасибо Вам, Татьяна Александровна и всему коллективу больницы!
Александр, 18.10.2016
От всего сердца хочется выразить благодарность персоналу 6 отд за позитивное и чуткое отношение к мамам и детям!
Большое спасибо зав. отделением Бессоновой Любовь Борисовне, лечащему врачу Тадтаевой Заре Григорьевне, педиатру Ирине Леонидовне, ортопеду Тамаре Александровне, врачу ЛФК Ирине Михайловне; массажисту Морозовой Ольге Ильиничне -огромное отдельное спасибо! Спасибо всем необъятное за добросовестное исполнение своих обязанностей, ведь это неоценимый вклад в здоровье наших детей, залог их счастливого будущего!
Анна Перминова, 11.10.2016
Выражаю огромную благодарность отделению МРТ, доктору Магомедову Магомеду,за отзывчивость,огромное внимание и чуткость к своим пациентам,высокий
профессионализм и любовь к своей работе.Спасибо большое!Наталья, 07.10.2016
Добрый день!
Хочу выразить благодарность ЛОР-врачу Медведеву Е.А.
1 сентября 2016 г. он оперировал нашего сына (аденоиды и миндалины), все прошло прекрасно. Теперь ребенок нормально дышит и днем, и во сне. Спасибо за Вашу
работу!Ольга, 06.10.2016
Большая благодарность медицинскому составу 3-го пульмонологического отделения и отделению физиотерапии!!!
Мария, 02.10.2016
Большое спасибо врачам приемного отделения,дежурившим 20.09.16 за оперативную и грамотную помощь,а также внимательное отношение к ребенку!
Особенно хочется поблагодарить педиатра Роговую Елену Владимировну и врача-ординатора(молодую девушку,к сожалению имя не известно)!
Виктория, 23.09.2016
Хочу выразить благодарность любимому врачу,врачу с большой буквы, и просто замечательному человеку Мариэтти Александровне!!!
Лежали мы в 2010году на вашем отделение. Было много проблем, но благодаря вам, у нас сейчас всё замечательно!!!Нет предела нашей благодарности вам!!! Очень хотим приехать в гости, и привезти фото какими мы родились, и какие мы сейчас))
С уважением Станислава, мама Осипенко Витюши
Большое спасибо всему коллективу лор отделения.
Особая благодарность нашему лечащему доктору Груздеву Андрею Сергеевичу.
С уважением, мама Арсения Букина, 23.06.2016
Хочу выразить огромную благодарность всему мед. персоналу Отдела 4 патологии новорожденных и недоношенных детей. Все аккуратны, заботливы с нашими малышами и профессионально выполняют свою нелегкую работу.
Но особенную благодарность хотелось бы адресовать Зав. отделением Мариэтте Александровне и нашему лечащему Врачу Елене Семеновне! Врачи с большой буквы, профессионалы своего дела, а самое главное это отзывчивые, доброжелательные и готовые ответить на все твои вопросы, люди!
Спасибо вам за моих детей!
С уважением, мамочка Скорева
Скорева Кристина, 20.06.2016
Выражаю огромную благодарность доктору Григорьевой Юлии Александровне! За ее внимание к здоровью и проблемам ребенка.
Несколько лет искали причину проблем со здоровьем и только она смогла помочь. Была проведена диагностика и подобраны препараты. Огромное спасибо за её труд!!!
Отдельное спасибо Майе Джамаловне!
Будем жить на радость всем! 🙂
Елена., 12.06.2016
Хочется поблагодарить Анну Александровну Покровскую – детского ЛОРа – за своевременную и профессиональную помощь.
У дочки после долгого насморка часто закладывало уши. Обратились к доктору, оказалось, что у нас двусторонний отит. Анна быстро нашла причину, ответила на все вопросы и назначила правильное лечение.
Спасибо большое доктору и всей больнице за человеческое отношение и профессионализм!
Ольга Ч., 25.05.2016
Огромная благодарность всему составу лор отделения, начиная от младшего мед персонала до врачей.
Моему сыну аллергику проведена аденотонзиллотомия, считаю наш случай не самым простым, но доктора делают все качественно и грамотно.
Спокойной, здоровой жизнью мы ВАМ обязаны! Не буду писать фамилии потому что только слаженная работа всего коллектива дает такой результат.
СПАСИБО ВАМ ОГРОМНОЕ, ЗДОРОВЬЯ ВАМ И ВАШЕМ СЕМЬЯМ
Козлова Карина, 16.05.2016
Хочу выразить свою признательность и благодарность врачу ГРИГОРЬЕВОЙ Ю.А. за ее талант в своей работе, за внимательное и заботливое отношение к детям и их родителям. Хотелось бы чтобы было как можно больше таких добрых и профессиональных врачей. Я и моя семья желаем ей крепкого здоровья и терпения в ее нелегком труде.
Пирогова Раиса Миддятовна, 28.04.2016
Хотим выразить благодарность коллективу психоневрологического отделения №6 в лице его заведующей Бессоновой Любови Борисовны.
Особенно хочется поблагодарить невролога Наталью Юрьевну, врача-педиатра Ирину Леонидовну, ортопеда Тамару Александровну, физиотерапевтов Ирину Михайловну и
Татьяну Алексеевну, старшую медицинскую сестру Галину Михайловну, весь младший медицинский персонал, а также врачей-консультантов.Особая благодарность нашему дорогому массажисту Гришиной Ирине Викторовне, чьи добрые и надежные руки сотворили настоящее чудо.
Семья Дыдыкиной Кати, 14.04.2016
Добрый вечер!
Мы от всей души хотим поблагодарить ВРАЧА с большой буквы Григорьеву Юлию Александровну нейрохирургического отделению N2. За профессионализм, чуткое и внимательное отношение к пациентам. Грамотная, отзывчивая, добрая-настоящий специалист!!!!
От всего сердца желаем Вам крепкого здоровья и успехов в работе!!!!
Семья Ефимовых, 07.04.2016
Благодарю от всей души персонал неврологического отделения и особенно Н.А.Ковалеву и Ю.А.Григорьеву. А еще тех, кто днем и ночью помогает детям – Н.А.Чернову, В.В.Трухачеву, А.Ю.Пунько, И.А.Волкову, Е.А.Семенову, Н.Ю.Александрову, Р.Р.Егорову, Т.Г.Злобину. Педагогу Л.П.Михайловой. Из отделения МРТ – У.А.Кукоту.
Огромное спасибо зам.главного врача по мед.части К.В.Тетюшину.
Эти врачи не только провели обследование моего сына,но и проявили чуткость, доброту, особую внимательность. И здесь относятся ко всем детям именно так.Еще раз огромное СПАСИБО!
Майя Горбунова, 04.04.2016
Хочу выразить огромную благодарность коллективу 2 психоневрологического отделения, за высокий профессионализм и чуткое отношение к пациентам!!! Отдельное спасибо Глебовской Ольге Иосифовне!!! На мой взгляд врач от бога,который любит свою профессию и отдается ей полностью, несмотря на свою личную занятость!! Низкий ей поклон, за все, что она делает! Также хочется отметить всех врачей на данном отделении, ну и конечно медсестры, все очень добрые, знающие своё дело!! Спасибо огромное всему персоналу работающему в данном отделении за все!!!
Польникова Юлия, 30.03.2016
Пашкевич Александр Анатольевич!!!!Это самый лучший врач. Огромное спасибо за нашу дочь. ОЧЕНЬ ответственный, внимательный и сдержанный. Всегда найдет время для беседы с родителями. Ответит тактично на все вопросы,а если надо и на пальцах объяснит.
Ирина, 24.03.2016
Хотим выразить огромную благодарность коллективу 2 психоневрологического отделения, за высокий профессионализм и чуткое отношение к пациентам!!! Отдельное спасибо нашему незаменимому лечащему врачу Глебовской Ольге Иосифовне!!! Не возможно подобрать слов, чтобы выразить ей свою благодарность!!! Низкий ей поклон, за все, что она делает для нашей доченьки Насти!!! Многие врачи от нас отворачиваются (ребенок очень не простой), она же никогда. Принимает нас в любом состоянии и борется до победного, при необходимости подключая других специалистов. Спасибо ей огромное за все!!!
С благодарностью семья Лукиновых, 10.03.2016
Хочется выразить огромную благодарность всему отделению реанимации и особенно Татьяне Михайловне!!! Спасибо, что спасли нашу дочь!!! Дай Бог всем вам крепкого здоровья и огромного человеческого счастья! И пусть у вас будет как можно меньше работы!!!
Анна, 27.02.2016
Здравствуйте! Лежали последний раз в январе 2016 года. До этого 1,5 года назад. В палатах стало более комфортно. Спасибо огромное за новые кровати для мам! Персонал отзывчивый, приветливый, доброжелательный. Отдельное спасибо нашему лечащему врачу Светлане Алексеевне. Ни один наш вопрос не остался без ответа. Все проблемы решались быстро.
Хотелось бы, чтобы детей дневного стационара отделили в другое крыло больницы. Так все-таки будет меньше риска заболеть ОРВИ. А если меню станет более разнообразным будет вообще отлично. СПАСИБО!
Фисенко, 17.02.2016
Хочу выразить благодарность нашему лечащему врачу Григорьевой Юлии Александровне за ее высокий профессионализм,доброту, внимание и заботу. Спасибо Вам за все назначенные обследования, за всегда развернутые ответы на все вопросы и за Ваше теплое отношение к моему ребенку. За короткое время Вы стали нам родной!!
Также огромное спасибо всему медперсоналу Неврологического отделения №2,в частности Трухиной Виктории, Римме Робертовне, Надежде Александровне, Екатерине
Анатольевне, Ирине(отчество забыла). Такого душевного персонала я нигде не встречала! Спасибо вам за помощь и отзывчивость! Благодаря вашему теплу и доброму отношению пребывание в больнице становится более радостным!Оксана Захарова, 02.02.2016
Благодарность за трепетное отношение.
Валерия Валерьевна – чуткой и доброй души человек!!! Наталья Александровна – большое спасибо за назначенное обследование.
Отдельно хочется отметить людей которые наводят невероятную чистоту в психоневрологическом отделении!!! Там практически стерильно. Я такого ни где не встречала.
Спасибо всему коллективу отделения за чуткость к детишкам и их мамам!!!
Татьяна, 17.12.2015
Наша семья выражает благодарность заведующему пульмонологического отделения Орлову Александру Владимировичу за прекрасную работу и за подбор грамотного персонала отделения.
Игнатьевой Марии Николаевне большое спасибо за консультации в любом вопросе и человеческое отношение.
Нашему лечащему врачу Борисенко Тарасу Сергеевичу, который ведет нашу дочку с мая 2015г. спасибо за внимание, ответственное отношение и грамотное лечение.
Желаем вам крепкого здоровья и успехов в работе!
Елена, 17.12.2015
Хочется сказать огромное спасибо и низко поклониться всему персоналу пульмонологического отделения. Здесь работают самые замечательные доктора и весь персонал отделения – внимательные, терпеливые, знающие свою работу.
Спасибо Вам за то,что Вы есть!
Татьяна, 16.12.2015
Огромную благодарность хочу выразить нашему несменному уже год врачу-неврологу Приворотской Валерии Валерьевне, заведующей отделением Ольге Иосифовне и всему персоналу 2 психо-неврологического отделения.
Ещё никогда не встречала такого отзывчивого, доброго коллектива.
Спасибо вам за то, что помогаете нам, не смотря ни на что!
Марина, 04.12.2015
Огромное спасибо всему персоналу лор-отделения за чуткое отношение, как к детям, так и к их родителям.
Отдельное спасибо Котеневу Михаилу Евгеньевичу! Не раз нас лечил, оперировал моих детей, всегда найдет время, скажет все по существу, доброй души человек. Здоровья Вам, огромного терпения и хорошего настроения!
Хотелось бы, чтобы администрация больницы материально поощряла таких людей как Котенев М.Е.
Елена, 26.11.2015
Спасибо отделению реанимации за спасение моей дочери! Только сейчас понимаю что они сделали! Это высокие профессионалы, особенно хотелось отметить и средний персонал реанимации – спасибо за терпение нас родителей (мы были в шоке от горя!), за их внимание к ребенку и участие в наших проблемах!
Спасибо отдельное врачу Юлии Александровне со 2-го психоневрологического отделения – это фанатик своего дела! Счастья вам, доктора, в личной жизни и на работе – побольше улыбок детей!
Елена, 14.11.2015
Хочу выразить благодарность за нелегкий труд врачам, медсестрам и массажистам 6
отделения (неврология), а также заведующей физиотерапевтическим отделением больницы. За три недели лечения мой сын начал сидеть, ползать, вставать, ходить с поддержкой (на тот момент ему было 10 месяцев). В отделении теплая почти домашняя атмосфера, персонал вежливый, в меру строгий.Объективное лечение, как следствие – хороший результат. Спасибо Вам огромное, благополучия Вам и Вашим семьям
Наталья Прудниченко, 14.11.2015
В 6 отделении все врачи очень внимательны , явно знают свое дело и творят настоящие чудеса, даря детям надежду на нормальное будущее. Хороший и отзывчивый персонал и вкусное питание.
Очень омрачает картину лишь то, что ночующие родители позволяют себе курить в помещении, что абсолютно выходит за рамки моего понимания. Предлагаю вам серьезно ужесточить правила. Ввести штраф или выписывать провинившихся.
Алина, 14.11.2015
Добрый день, спасибо, что не только хвалите нас, но и отмечаете недостатки. Обязательно разберемся и примем меры по недопущению таких нарушений впредь.
С уважением, Администрация, 17.11.2015
Знаете, я лучшего отношения ещё не встречала даже в своей поликлинике! Поступили мы с дочкой в ночь на 14 октября с температурой 40 и орви прогрессирующим. Нас предупредили, что мест нет и могут предложить только коридор, конечно, я согласилась, главное, наблюдение врачей, днем нас перевели в 5-ную палату и почему-то детки после года лежат не отдельно в кроватке, а вместе с мамами (это чревато, учитывая, что пол бетонный, а пуфиков нет).
Ходкова Мария Алексеевна начала нас лечить, вначале антибиотиком ципрофлоксацинового ряда, а на третий день (состояние не менялось) фортумом. Каждый день, делая обход, она внимательно осматривала Иришку и говорила как со мной так и с ней. Я ей очень благодарна и за спокойную манеру общения, что давало мне самой сил и уверенности, что всё будет хорошо, и за все назначенный процедуры в ходе чего мы отмели многие болячки и узнали, что именно надо лечить! Умная, красвая и добрая!
Также спасибо заведующей инфекцинного отделения Шутовой Татьяне Анатольевне, в очередную ночь с температурой 38 с лишним у ребенка я совсем отчаянная ходила по коридору к посту медсестер и она как раз меня успокоила и сказала давать ребенку воду как можно чаще. Спасибо Вам всем за чуткое отношение. Сестричкам тоже, они умнички!
Тоня, 11.11.2015
Хочу выразить огромную благодарность Тетюшину Константину Васильевичу за внимательное и чуткое отношение к детям. Спасибо вам что помогли нам!
Елена, 29.10.2015
Огромная благодарность Котеневу Михаилу Евгеньевичу-зав. ЛОР отделения за внимательное отношение к детям и их родителям.
Добрый и отзывчивый человек.
Спасибо за ваш труд и терпение!Елена, 23.10.2015
Хочу выразить огромную благодарность персоналу ДГБ Святой Ольги! Заведующей 1-м инфекционным отделением Татьяне Анатольевне, за внимательность и отзывчивость! Врачам Марине Исааковне и Марине Анатольевне, очень добры, очень внимательны, компетентны. Мед.сестрам, которые нам помогали!
У Вас очень теплая атмосфера.
Спасибо поваром, еда хорошая, вкусная и дают большие порции!
Спасибо Вам всем! Не болейте!Екатерина, 12.10.2015
Хотим выразить огромную благодарность лор-отделению. Все доброжелательные, понимающие люди! Спасибо Вам за чуткость и понимание к деткам!
Николай, 09.10.2015
Большое спасибо персоналу лор-хирургии за отличную работу. Моей дочке Фартушной Виктории проводили аденотомию, отдельное огромное спасибо врачу – Груздеву Андрею Сергеевичу! Все добрые и приветливые! Это очень приятно! Крепкого Вам здоровья и всех благ!
Ольга, 02.10.2015
01.09.2015 мой ребенок был на санации полости рта под наркозом. Ребенок – Григорьев Дмитрий с тяжелой врожденной патологией головного мозга, шунтозависимая окклюзионная гидроцефалия. Я очень благодарна врачу стоматологу-Андрющенко Михаилу Анатольевичу за неформальное отношение, качественно и профессионально проведенную санацию.
Я прошу администрацию больницы материально поощрить чудесного врача Андрющенко М.А, и медицинскую бригаду анестезиологов, которая работала и сопровождала ребенка в течение всей операции.С уважением Григорьева О.Н.
Хочу сказать огромное спасибо врачам больницы. Валерии Леонидовне, Мариэтте Александровне, Елене Семеновне и всем-всем, кто помог моей малышке! Спасибо вам за ваш нелегкий труд, за ваше терпеливое отношение к “сумасшедшим мамашкам”, за чуткость и поддержку. Пусть в ваших семьях всегда царит мир и покой, счастья вам!
С Глубоким Уважением и Благодарностью Зырянова Марина и дочь Александра. 18.08.2015
Спасибо Бойцовой Наталье Андреевне (врач-неонатолог), самая лучшая врач в Санкт-Петербурге. Это Врач с большой буквы! Спасибо большое Вам, Наталья Андреевна! Всех земных благ и счастья вам человеческого. Пусть в вашей душе всегда цветёт весна!
C ув., семья Гаджиевых. Оксана
Большое спасибо персоналу отделения ЛОР-хирургии за работу и за отношение к пациентам и их родителям! Отдельное спасибо Медведеву Е.А.!
Татьяна
Были с сыном у ЛОРа. Всё быстро и по существу. И никакой гомеопатической ерунды как в нашей районной поликлинике. Спасибо вам!
Денис
Здравствуйте. Хочется поблагодарить Арутюнян Мариэтту Александровну за профессионализм и доброту. Спасибо всему персоналу 4-ого отделения пат.новорожденных и недоношенных детей. Побольше бы таких врачей. Спасибо за душевное отношение. Было бы прекрасно, если б они получили вознаграждение. Всего самого доброго, здоровья и тепла.
Валентина.
Медведев Евгений Анатольевич — единственный врач (из 4-х ранее нами посещенных), который правильно и сразу поставил диагноз и замечательно провел операцию. Ребенок здоров и счастлив. Евгений Анатольевич, большое-пребольшое спасибо! Также хотим поблагодарить весь персонал ЛОР-отделения за внимательное и доброе отношение и за своевременные консультации. Отдельное спасибо медсестре Заре, которая дежурила в наш операционный день, и очень, очень помогла нам.
Семья Крашенинниковых.
Отзывы наших пациентов
Стеноз: как помочь ребёнку?
Вновь наступил сезон простуд. И у детей, к сожалению, очень часто банальная ОРВИ осложняется приступами ложного крупа, а если по-научному – острым стенозирующим ларинготрахеитом. Главное при этом состоянии – не растеряться и вовремя оказать помощь. Поэтому давайте разберем основные симптомы этого заболевания и принципы оказания неотложной помощи.
Итак, ложный круп – это отёк слизистой ниже голосовых связок, имеющий вирусное или бактериально-вирусное происхождение. Возникновению отека гортани способствуют особенности детского организма. Голосовая щель у детей узкая, мышцы ее легко утомляются, голосовые связки и слизистая оболочка нежные, кровоснабжение их очень хорошее, что определяет склонность к отеку и возникновение стеноза (сужения) гортани. Чаще всего ложного крупа можно ожидать от детей-аллергиков.
Основные симптомы
Развивается ложный круп чаще всего внезапно, ночью. Ребенок может лечь спать внешне вполне здоровым, а ночью совершенно неожиданно проснуться возбужденным, с приступами громкого «лающего» кашля. Наблюдается также осиплость голоса, затрудненное дыхание. Кожные покровы во время приступа удушья могут приобретать синюшный оттенок, увеличивается частота сердечных сокращений. Часто приступ сопровождается высокой температурой.
При декомпенсированном стенозе состояние ребенка тяжелое. Вдох в покое шумный, удлиненный, затрудненный. Кожа бледная с землистым оттенком, покрыта холодным потом, стойкий синюшный цвет кончика носа, губ, пальцев. Возбуждение сменяется заторможенностью, периодически малыш вздрагивает. В очень тяжелых случаях возможны потеря сознания и остановка дыхания.
Если вы заподозрили у ребенка ложный круп, немедленно вызовите врача!
Неотложная доврачебная помощь при стенозе
- Постарайтесь успокоить ребенка и, прежде всего, успокойтесь сами!
- Придайте больному возвышенное положение в постели или возьмите ребенка на руки.
- Обязательно проветрите помещение.
- Лучшее средство при стенозе – увлажненный воздух. Как правило, с началом отопительного сезона воздух в помещениях становится сухим и может спровоцировать приступ. Поэтому приобретение увлажнителя воздуха (либо увлажнителя, совмещенного с очистителем) в доме, где есть дети – это не роскошь, а необходимость.
- Если нет увлажнителя, набрать в ванну теплой воды и посидеть в ванной комнате с ребенком. В воду можно добавить пищевой соды.
- Если в доме есть ингалятор, можно провести ингаляцию, лучше с физраствором или щелочными растворами («Боржоми», «Ессентуки-4»).
- Дайте ребенку тёплое питьё. Это может быть простая или минеральная вода, теплое молоко. В молоко можно добавить пищевую соду на кончике ножа. Давать жидкость лучше небольшими порциями через 5−10 минут.
- Чтобы вызвать рефлекторное расширение сосудов, можно сделать ребенку теплую ножную ванночку или опустить ручки в теплую (37–40 °C) воду.
- Если все меры предприняты, но ребенку лучше не становится, дайте любое имеющееся дома средство от аллергии (супрастин, фенкарол, фенистил или лоратадин), а также спазмолитик (папаверин или но-шпу) в возрастной дозировке.
Некоторые мамы в наше время хорошо осведомлены о ложном крупе и при первых же симптомах сами дают ребенку гормональные препараты, например, дексаметазон или преднизолон. Эти лекарства должны назначаться только в том случае, если вышеуказанные методы лечения не имеют эффекта. Самовольное применение этих препаратов без показаний может иметь в дальнейшем серьезные последствия для здоровья. Поэтому хочу предупредить, что всё-таки назначение любых лекарственных средств – это прерогатива врача.
Помните основной принцип в медицине: «Не навреди!» Особенно важно соблюдать его в отношении детей, ведь их организм очень ранимый и не терпит грубых вмешательств. Самое эффективное и безвредное средство при стенозе – это вода в любой её форме, и это доказано самой жизнью.
Гормональные препараты преднизолон – «Когда счет идет на минуты. Ложный круп (стеноз гортани) у ребенка 3 лет. Первая помощь при ложном крупе и чего делать категорически нельзя! Как это страшно вам не передать! Опыт приема преднизолона ребенком.»
Привет. Потребовалась некоторое время, чтобы я созрела к написанию этого отзыва, систематизировав свои мысли и отбросив страхи и панику, которые появляются сразу же при воспоминаниях о той страшной ночи.
Моему ребенку 3,4 года и у него впервые в жизни случился ложный круп (стеноз гортани) ночью. О том, что такой ложный круп я помнила смутно из курса медицины в универе, но я не знала, что это ОН. К этому времени почти все члены моей семью были немножко нездоровы – кашель, сопли, у дочки температура. Сын как раз был здоровее всех, и ничего не предвещало приступа. Единственное , когда он капризничал в течение дня, на вдохе я слышала чуть подсевший голос – ну… думаю, тоже скоро начнется кашель и уже планировала лечение. Ночью ребенок проснулся от лающего страшного непрерывного кашля, голос севший и сильный плач. Сначала я думала, что он просто не может откашляться, дыхание громкое, глубокое, перемежающееся с лаем. Тут я понимаю, что ему не хватает воздуха. Мы вызвали скорую, до приезда скорой муж позвонил родственнице, у дочки которой были такие симптомы – она посоветовала но-шпу и фенкарол – это были очень правильные шаги.
Скорая сделала 2 укола – тройчатку и преднизолон. Предложила в больницу, мы отказались, так как приступ прошел, то я решила с утра пойти к врачу за подробной консультацией и лечением. Тогда я еще не знала всей степени серьезности этого симптома!!!! Зная, поехала бы в больницу, не раздумывая.
Что же такое ложный круп.
Синдром ложного крупа или острый стенозирующий ларингит – это инфекционно-аллергическое поражение гортани, приводящее к ее стенозу (сужению) с формированием удушья и угрозой жизни пациента.
Проще говоря – это спазм гортани на фоне любого вируса или бактериальной ифекции!! В большинстве своем ложный круп встречается у детей от 1 до 5 лет, ввиду физиологических особенностей гортани, в большинстве случаев детки перерастают это!! На мой вопрос фельдшеру скорой помощи: это повторится? Она ответила – не знаю, и никто не знает. Это может, не случится никогда, а может на следующий день!!! Наутро ребенок был визуально абсолютно здоров – кашель был, но не сильный и редкий.
Врач выписал лечение: преднизолон в таблетках 5 дней с последующий уменьшением дозы и 3 дня эуфилин (0,5 таблеточки в день) + отхаркивающие препараты – мукалтин, амброксол, а затем АЦЦ.
Мое отношение к гормонам. Конечно, я прекрасно понимаю, что гормоны – это крайняя мера, гормоны ставят на ноги очень быстро любого, но есть и обратная сторона медали, побочки, да и то страшное привыкание, о котором все говорят: вот полечишься один раз гормонами, потом ничего помогать не будет!!! А тут маленький ребенок! Конечно, страшно. Но так назначил врач, а значит, принято было решение принимать преднизолон!!
Показания к применению (они многочисленны, как и возможные побочные эффекты)
– Подагрический и псориатический артрит, остеоартроз (в т.ч. посттравматический), полиартрит, плечелопаточный периартрит, анкилозирующий спондилит (болезнь Бехтерева), ювенильный артрит, синдром Стилла у взрослых, бурсит, неспецифический тендосиновит, синовит и эпикондилит.
– Ревматическая лихорадка, острый ревмокардит, ревматоидный артрит, системная красная волчанка, дерматомиозит, системные васкулиты, системная склеродермия, малая хорея.
– Первичная или вторичная недостаточность коры надпочечников (в т.ч. состояние после удаления надпочечников), врожденная гиперплазия надпочечников, заболевания почек аутоиммунного генеза (в т.ч. острый гломерулонефрит), нефротический синдром, адреногенитальный синдром.
– Заболевания ЖКТ: язвенный колит, болезнь Крона, локальный энтерит, гепатит. -Заболевания органов кроветворения: панмиелофтиз, аутоиммунная гемолитическая анемия, острые лимфо- и миелоидный лейкозы, лимфогранулематоз, тромбоцитопеническая пурпура, вторичная тромбоцитопения у взрослых, эритробластопения (приобретенная чистая красноклеточная аплазия), врожденная (эритроидная) гипопластическая анемия.
– Профилактика реакции отторжения трансплантата.
– Острые и хронические аллергические заболевания: аллергические реакции на лекарственные средства и пищевые продукты, сывороточная болезнь, крапивница, аллергический ринит, ангионевротический отек, лекарственная экзантема.
– Бронхиальная астма, астматический статус.
– Заболевания кожи: пузырчатка, экзема, эксфолиативный дерматит, псориаз, себорейный дерматит атопический дерматит, диффузный нейродермит, контактный дерматит (с поражением большой поверхности кожи), токсидермия, токсический эпидермальный некролиз (синдром Лайелла), буллезный герпетиформный дерматит, злокачественная экссудативная эритема (синдром Стивенса-Джонсона), эритродермия.
– Аллергические заболевания глаз: аллергические язвы роговицы, аллергические формы конъюнктивита; воспалительные заболевания глаз: симпатическая офтальмия, тяжелые вялотекущие передние и задние увеиты, неврит зрительного нерва.
– Подострый тиреоидит.
-Заболевания легких: острый альвеолит, фиброз легких, саркоидоз П-Ш ст.
Аспирационная пневмония (в сочетании со специфической химиотерапией). Бериллиоз, синдром Леффлера (не поддающийся др. терапии). Рак легкого (в комбинации с цитостатиками).
– Рассеянный склероз.
– Гиперкалыдаемия на фоне онкологических заболеваний, тошнота и рвота при проведении цитостатической терапии.
– Миеломная болезнь.
Преднизолон выпускается в форме инъекций, в форме таблеток, а также мазей.
Отпуск из аптек только по рецепту врача!
Стоит преднизалон сущие копейки. Получается, мы купили одну пластинку, так как курс лечения составлял 5 дней.
Фармакологическое действие
Препарат является синтетическим аналогом гормона, выделяемого корой надпочечников. Оказывает противовоспалительное, противоаллергическое, иммунодепрессивное, противошоковое действие. По фармакологической активности примерно в 4 раза активнее гидрокортизона.
Схема приема, прописанная врачом:
1 день – 2 таблетки с интервалов 3 часа.
2 день – 1 таблетка утром
3 день – 1 таблетка утром
4 день – 0,5 таблетки утром
5 деть – 0,5 таблетки утром
Таблетки на вид абсолютно обычные – белые, маленькие, без разделительного канала посередине.
Я измельчала таблетку ложкой и давала в чайной ложечке с небольшим количеством воды, потом ребенок запивал компотом. Особых отрицательных эмоций таблетки у сына не вызвали, пил конечно, с неохотой, но не морщился и не кричал, что горько (как это было с эуфилином), так что могу сделать вывод, что таблетки чисто по вкусу не противные.
В ходе курса лечения ребенок был активным, веселым. Тмпература была только один день до 38 градусов. Все-таки в организме вирус (скорее всего вирус), так как весь наш небольшой агрогородок болел с одинаковыми симптомами, как сказал врач – это вирусный ларинготрахеит с очень долгозатянувшимся кашлем. Я кстати, тоже попала в число больных и долго не могла побороть кашель!!!
Через день температуры уже не было, кашель был влажный, откашливающийся. Каждую ночь я полуспала, прислушивалась каждому вдоху моего сыночка. Страшнее всего было в ночь после отмены гормонов, вдруг все вернется. Но не вернулось. Даже если сын ночью и покашливал влажным кашлем, то вполне человеческим, а не тем страшным сипом-лаем, который был в злосчастную ночь.
После происходящего я подробно изучила все, что касается ложного крупа, теперь я знаю первую помощь, что можно и нужно делать, а что категорически нельзя. Хочу и с вами поделиться этим! Так как от ложного крупа не застрахован никто! И это явление нередкое, часто заканчивается реанимацией, и счет в большинстве случаев идет на минуты.
Самое главное при приступе – это влажный воздух!!! Откройте окна, если есть возможность, вынесите ребенка на улицу в одеяле. Хорошо если есть нибулайзер, дать подышать ребенку хотя бы просто физраствором, если нет включить в ванне воду и сидеть рядом, чтобы ребенок дышалвлажностью. Можно закапать нос любыми сосудосужающими каплями, дать противоаллергенное. Все это делается до приезда скорой помощи. После снятия приступа лечение происходит согласно заболеванию, вызвавшему круп.
Нельзя – давать противокашлевые препараты во время приступа, давать любые высокоаллергенные продукты – мед, малину, всевозможные сладости, противокашлевые леденцы.
Очень важно успокоить ребенка и отвлечь. Помню, что в приступе ребенок еще больше плакал, тем самым увеличивая спазм. Отвлеките чем угодно, я дала “лопать шарики” на телефоне, хотя телефон для него – запрет, вообще не даю никогда, но тут было исключение, и он отвлекся.
Пережив такое, у меня нет причины не рекомендовать преднизолон, если он рекомендован и прописан врачом. Можно сказать ребенка спасла инъекция преднизолона, а затем лечение было продолжено таблетками. Прекращение лечение не вызвало синдрома отмены или возращение симптомом ложного крупа. Сейчас ребенок здоров, и только мама помнит эту страшную ночь, мне кажется, он ничего не помнит.
Не болейте, и пусть не болеют ваши детки. Пишите в комментарии , если у ваших детей был ложный круп, как спасались вы.
Пока.
Стеноз гортани – StatPearls – Книжная полка NCBI
Непрерывное обучение
Стеноз гортани (LTS) – это сужение верхних дыхательных путей между гортани и трахеей с потенциально разрушительными последствиями, включая дыхательную недостаточность, остановку сердца и смерть. Верхние дыхательные пути состоят из гортани, голосовой щели, подсвязочного пространства и трахеи. Трахея представляет собой трубку цилиндрической формы с передней хрящевой стенкой, образованной с-образными кольцами и задней перепончатой стенкой.Трахея ответвляется на правый и левый главные бронхи на киле, который расположен на уровне четвертого грудного позвонка (Т4). В этом упражнении рассматриваются этиология, патофизиология, клинические проявления, диагностика, лечение и осложнения стеноза гортани и трахеи. Он также охватывает роль межпрофессиональной группы по уходу за этими пациентами.
Цели:
Определить этиологию стеноза гортани и трахеи.
Просмотрите соответствующую оценку стеноза гортани и трахеи.
Опишите доступные варианты лечения стеноза гортани и трахеи.
Опишите стратегии межпрофессиональной группы для улучшения координации оказания медицинской помощи и коммуникации с целью развития стеноза гортани и трахеи и улучшения результатов.
Введение
Стеноз гортани и трахеи (LTS) – это сужение верхних дыхательных путей между гортани и трахеей с потенциально разрушительными последствиями, включая дыхательную недостаточность, остановку сердечно-сосудистой системы и смерть.Верхние дыхательные пути состоят из гортани, голосовой щели, подсвязочного пространства и трахеи. Трахея представляет собой трубку цилиндрической формы с передней хрящевой стенкой, образованной с-образными кольцами и задней перепончатой стенкой. Трахея ответвляется на правый и левый главные бронхи на киле, который находится на уровне четвертого грудного позвонка (Т4).
Стеноз гортани может возникнуть в результате травмы, связанной с интубацией трахеи, новообразованием, аутоиммунным или инфекционным процессом.Это может протекать бессимптомно или приводить к симптомам обструкции верхних дыхательных путей.
Сужение гортани по любой причине требует мультидисциплинарного подхода к лечению, включая, помимо прочего, пульмонологов, реаниматологов, отоларингологов и гастроэнтерологов, а также патологов речи и языка и кардиоторакальных хирургов. Определение этиологии стеноза гортани и трахеи имеет решающее значение, поскольку оно может стимулировать лечение и предоставить пациенту прогностическую информацию.
Этиология
Некоторые этиологии связаны с развитием ларинготрахеального стеноза (LTS). [1] К признанным причинам стеноза гортани относятся: ятрогенные (например, осложнение эндотрахеальной интубации), аутоиммунные, инфекционные, неопластические, травматические и идиопатические. Аутоиммунные заболевания, такие как системная красная волчанка, ревматоидный артрит, васкулит, саркоидоз и склеродермия, среди прочего, могут вызывать стеноз гортани и трахеи. Инфекционные причины включают бактериальный трахеит, вирусный папилломатоз и туберкулез.Новообразование на уровне гортани или трахеи также может вызывать сужение дыхательных путей, причем плоскоклеточный рак и аденома являются наиболее частыми злокачественными новообразованиями в этом случае. [2] Прямое повреждение трахеи в результате травмы, ингаляционных ожогов или облучения – несколько причин травматического стеноза гортани и трахеи [3].
Острое повреждение гортани было описано как потенциальный компонент синдрома после интенсивной терапии. [4] Общие постинтубационные осложнения включают преходящую дисфонию, дисфагию и боль в горле у пациентов, перенесших операцию.Однако эти осложнения более выражены у пациентов в критическом состоянии. Эндотрахеальные трубки (ЭТТ) могут привести к повреждению гортани в результате прямого компрессионного повреждения слизистой оболочки задней голосовой щели, которое может в конечном итоге прогрессировать до фиброза и рубца, что приводит к стенозу.
Эпидемиология
Нет четких данных относительно эпидемиологии стеноза гортани и трахеи, поскольку трудно рассматривать это заболевание как единое целое, учитывая ряд различных причин. Стеноз трахеи может возникать почти у 30% пациентов с трахеостомией, хотя есть много факторов, которые могут этому способствовать, в зависимости от сопутствующих заболеваний, показаний и продолжительности трахеотомии [5].
Патофизиология
Самая узкая часть дыхательных путей взрослого человека находится в подсвязочном пространстве на уровне перстневидного хряща, который простирается от нижней части голосовых связок до нижней части перстневидного хряща. [3] Эта область составляет всего несколько сантиметров в длину, но обычно может быть повреждена во время интубации трахеи, так как эндотрахеальная трубка контактирует с задней частью подсвязочного пространства во время интубации. Длительная интубация также может вызвать стеноз гортани и трахеи, когда давление в манжете превышает давление перфузии капилляров слизистой оболочки (примерно 35 мм рт. Ст.), Что может привести к ишемии, изъязвлению слизистой оболочки задней части и последующим фиброзным стриктурам.[6] Что касается пациентов с основными аутоиммунными заболеваниями, гранулематоз с полиангиитом (ранее известный как гранулематоз Вегенера) чаще всего связан со стенозом гортани и трахеи, о чем свидетельствует некротизирующее гранулематозное воспаление верхних дыхательных путей с васкулитом, сохраняющим фиброзные изменения. и стеноз. [7]
Анамнез и физикальное обследование
Обследование пациента с подозрением на стеноз гортани и трахеи включает подробный анамнез и физикальное обследование.В анамнезе должны быть указаны все предыдущие интубации трахеи и их продолжительность, история инфекции, аутоиммунного заболевания, васкулита, травмы, хирургического вмешательства, а также текущие симптомы. Наиболее частые симптомы LTS любой этиологии включают одышку, стридор, охриплость голоса и кашель. В условиях неотложной помощи врачу может не хватить времени для получения такой подробной информации, и в этом случае медицинский осмотр становится решающим. Необходимо уметь идентифицировать инспираторный стридор, который чаще всего встречается на шее, связанный с кашлем и одышкой.Если у пациента внегрудной стеноз, он может проявлять охриплость голоса, хрипы на вдохе, стридор и непродуктивный кашель. Внутригрудной стеноз проявляется с затруднением выдоха и лежа в положении лежа. Может быть снижение способности очищать секреты, а также свистящее дыхание, имитирующее астму, без ответа на бронходилататоры. [8] Локализация стеноза затруднена только по клиническим причинам.
Оценка
Стеноз гортани и трахеи можно оценить с помощью ларингоскопии или бронхоскопии.Врач может провести компьютерную томографию (КТ) шеи в тяжелых случаях, когда обструкция не позволяет провести прямую ларингоскопию, или у пациентов с травматическим повреждением трахеи и при планировании хирургического лечения. Компьютерная томография может продемонстрировать искусственный внетрахеальный стеноз, например, при массивном зобе, из-за зависимого положения трахеи при получении таких изображений [2]. Выполнение спирометрии у этих пациентов помогает установить исходный уровень и отслеживать их состояние с течением времени.[9]
Существует три системы классификации, основанные на анатомических характеристиках, полученных на основе интраоперационных результатов. Классификация Коттона-Майера основана на проценте стеноза (I = <50% обструкции; II = от 51% до 70% обструкции; III = от 71% до 99% обструкции; IV = полная обструкция). Классификация Lano основана на вовлечении субсайта (I = вовлечение одного субсайта; II = вовлечение двух субпунктов; III = вовлечение трех субсайтов, при этом субсайт означает голосовую щель, подъязычный канал и трахею).Классификация McCaffrey основана на длине стеноза (I = подсвязочная часть или трахея <1 см; II = подсвязочная часть> 1 см; III = подсвязочная часть и трахея> 1 см; IV = любое поражение голосовой щели). Процент стеноза важен с точки зрения прогноза, индивидуального планирования лечения и стратификации риска трахеостомической зависимости. Пациенты со стенозом III и IV степени по классификации Cotton-Myer оказались зависимыми от трахеостомии по сравнению с пациентами со стенозом I и II степени.Согласно классификации Lano, более крупное поражение подсистемы было связано с более высоким риском трахеостомической зависимости, а также с более высокими стадиями по классификации McCaffrey. Для взрослых LTS классификации Лано и Маккаффри более точны, чем шкала Коттона-Майера [1].
Лечение / ведение
Обзор
Лечение стеноза гортани является сложным, поскольку может потребовать нескольких процедур с возможностью рестеноза в некоторых случаях.Цели лечения – поддержание проходимости дыхательных путей, сокращение количества необходимых процедур и деканюляция у пациентов с трахеостомией. К сожалению, на данный момент нет стандартных руководящих принципов для подхода и управления LTS. Большинство методов лечения были описаны в различных исследованиях медицинской литературы по разным специальностям.
Варианты лечения LTS включают эндоскопическую дилатацию, хирургическое вмешательство, установку стента, лазерную терапию или иммуносупрессию для восстановления проходимости дыхательных путей, в зависимости от основной этиологии, а также степени и сложности стеноза.[10]
Бронхоскопический доступ
Бронхоскопия может использоваться для механической дилатации, лазерной терапии и стентирования для лечения стеноза гортани и трахеи. Эти методы лечения могут иметь ограниченное применение при стенозе подсвязочного канала из-за анатомических проблем. Расширение или лазерное лечение – варианты стриктур или гранулем; однако они подвержены риску рецидива. Установка стента может сместиться и вызвать более серьезное повреждение дыхательных путей. Лазер используется с осторожностью при стенозе подсвязочного канала из-за риска повреждения перстневидного хряща, в котором проходят гортанные нервы и которые играют роль в функции голосовых связок.Несколько исследований показали, что эффективность лазера и стентирования составляет менее 20% [3]. Бронхоскопическая терапия использовалась в случаях, когда пациент не является кандидатом на хирургическое вмешательство для облегчения симптомов.
Эндоскопическая механическая дилатация
Дилатация под эндоскопическим контролем выполняется с помощью нескольких устройств, включая бужи с кончиками десен, эндотрахеальные трубки или баллонные катетеры. Это может быть выполнено в амбулаторных условиях для выбранной группы пациентов. Этот способ дает более благоприятные результаты в отношении сохранения голоса по сравнению с пациентами со стенозом менее 2 см от голосовых складок или пациентами со стенозом на нескольких уровнях.Эндоскопическая дилатация должна быть лечением первой линии при простом стенозе, тогда как более сложные стенозы требуют межпрофессионального подхода и возможной хирургической оценки. Среднестатистический пациент может прожить около одного года, не требуя последующих дилатаций. [11]
Стентирование трахеи
Стентирование трахеи – паллиативный вариант для пациентов с прогрессирующей и неоперабельной обструкцией дыхательных путей, вызывающей рак. Как указывалось выше, стентирование – это сложный и рискованный подход, требующий беседы с пациентом о риске и пользе.Более высокий статус работоспособности перед операцией коррелирует с лучшими результатами для пациентов. Японское исследование Matsuo et al. с целью прояснить показания к установке стента, которые включают: 1) тяжелую обструкцию центральных дыхательных путей с одышкой и ограничением потока на кривой объем-поток, 2) прогноз будет продлен после установки стента, и 3) периферические дыхательные пути и легкие не повреждены. [ 12]
Предоперационная оценка
Несколько предоперационных оценок могут помочь в прогнозировании и выборе подходящего метода лечения.Пациента следует обследовать на предмет колонизации метициллин-резистентного золотистого стафилококка (MRSA) как минимум за две-три недели до возможной операции, поскольку инфекция может привести к большему количеству послеоперационных осложнений. Если у пациентов положительный результат теста на MRSA, их следует лечить профилактически с помощью трехдневного курса триметоприм-сульфаметоксазола двойной силы перорально и мупироцина интраназально, а также четырнадцати дней послеоперационного внутривенного введения ванкомицина до тех пор, пока не будут удалены все дренажи. Перед тем, как продолжить лечение, пациенты также должны пройти оценку глотания с помощью волоконно-оптической эндоскопической оценки глотания (FEES) или модифицированного исследования глотания бария (MBS), чтобы определить идеальный режим послеоперационного питания при родах.FEES также оценивает подвижность голосовых связок и степень стриктуры. [13]
Открытая операция
Открытая операция предлагается пациентам с III или IV степенью по Майер-Коттон, потерей хряща или стенозом более 1 см. Открытая операция возможна в случаях, когда длина твердых и рубцовых тканей превышает 1 см. Хирургические случаи имеют больше успехов, тогда как эндоскопические процедуры требуют большего количества повторных вмешательств. Открытая операция может быть разделена на 1) ларинготрахеальную резекцию с реанастомозом или 2) ларинготрахеопластику с использованием нативной и тканевой пластики.[13]
Резекция гортани и трахеи с реанастомозом
Систематический обзор Lewis et al. обнаружили, что ларинготрахеальная резекция с анастомозом была связана с уменьшением потребности в дополнительных операциях и увеличением скорости деканюляции по сравнению с эндоскопическими процедурами. Они также обнаружили, что пациентам с идиопатическим стенозом требуется меньше дополнительных операций по сравнению с пациентами со стенозом гортани и трахеи из-за травмы или интубации. [14]
Ларинготрахеопластика
Лариготрахеопластика включает в себя различные хирургические методы, которые включают одноэтапный или многоэтапный подход с использованием различных типов просветных трансплантатов или стентирования трахеи.[15] Результаты обычно благоприятные, с высоким процентом деканюляции. У них также мало послеоперационных осложнений, включая грануляционную ткань и отек голосовой щели. Их можно лечить коротким курсом дексаметазона от 24 до 48 часов, а также диурезом и подъемом изголовья кровати. [16] [17]
Трубка Монтгомери
Т-трубка Монтгомери вводится через переднюю стенку трахеи дистальнее анастомоза. Он обеспечивает стабильную проходимость дыхательных путей в течение длительных периодов (не менее шести месяцев) до рассмотрения возможности деканюляции или навсегда в неоперабельных случаях.[2] [9] [18]
Дополнительное лечение
В настоящее время для лечения LTS используются несколько вариантов дополнительного лечения. Обзор литературы предлагает использование дополнительных методов лечения, таких как митомицин С, стероиды и ингибиторы протонной помпы.
Митомицин C
Митомицин C – химиотерапевтическое средство, которое применяется местно в течение четырех минут после разреза. Он работает как алкилирующий агент, который подавляет деление клеток, синтез белка и пролиферацию фибробластов, в конечном итоге уменьшая образование рубцовой ткани.Сообщалось, что это может быть терапевтическим вариантом при более тонких стенозах; тем не менее, рестеноз может возникать с той же частотой через пять лет с повторным применением или без него. [19]
Стероиды
Для пациентов, подвергающихся дилатации, кортикостероиды, вводимые местно или системно в пероральной форме, имеют благоприятные доказательства в текущих данных, с большим успехом, отмеченным при стенозах толщиной более 1 см [20] [21].
Дифференциальный диагноз
Некоторые дифференциальные диагнозы, которые необходимо учитывать при оценке стеноза гортани, включают следующее: [22]
Прогноз
Общий прогноз отличный для пациентов с идиопатической СНС, перенесших радикальную операцию.Прогноз при другой этиологии зависит от клинического течения основного заболевания, вызывающего LTS.
Осложнения
Острый LTS (например, LTS после экстубации) может привести к остановке дыхания, если его вовремя не правильно идентифицировать. При идиопатической СНС осложнения включают изменения голоса, зависимость от трахеостомии без возможности деканюляции и необходимость многократных процедур.
Деканюляция трахеостомы является целевой целью открытой хирургии.Приблизительно от 63 до 95% пациентов, перенесших открытую операцию, успешно деканюлируют. Однако пациенты со стенозом III или IV степени (шкала Майера-Коттона), диабетом, гастроэзофагеальной рефлюксной болезнью, диабетом и / или индексом массы тела (ИМТ) выше 30 могут иметь более высокие показатели трахеостомической зависимости.
Кроме того, открытая операция может осложняться дисфагией из-за повреждения возвратных гортанных нервов или использования стента для поддержания проходимости дыхательных путей. [9]
Проспективное исследование Bibas et al.в Journal of Thoracic Disease обнаружено, что качество жизни пациентов со стенозом трахеи доброкачественного происхождения (например, интубация трахеи, не поддающаяся хирургическому лечению) серьезно ухудшается [23]. Качество жизни, связанное со здоровьем, влечет за собой физическое и психическое благополучие пациента и его семьи. Это исследование включало пациентов с Т-образными трубками Монтгомери, эндотрахеальными силиконовыми стентами или трахеостомией, а также способность заполнять анкету. Они исключили пациентов с хроническими сопутствующими заболеваниями, такими как хроническая обструктивная болезнь легких, сердечная недостаточность на поздних стадиях и почечная недостаточность.
Консультации
Пациентам с LTS, как правило, требуется несколько специалистов в зависимости от клинической стадии, на которой они находятся. В острых случаях, например, когда у пациента отмечается постэкстубационный стридор, врач-реаниматолог обычно является основным консультантом по этому случаю с дополнительной помощью анестезиолога в том случае, если пациенту требуется повторная интубация трудных дыхательных путей. Также может потребоваться вмешательство специалистов по ушному носу и горлу (ЛОР), хирургов-травматологов и интервенционных пульмонологов (IP).Специалисты по IP будут необходимы для установки стентов, тогда как кардиоторакальные хирурги могут потребоваться для хирургического вмешательства в хронических или повторяющихся случаях. Когда таким пациентам проводятся интервенционные процедуры, очень важна координация с бригадой анестезиологов, поскольку обычно требуются усовершенствованные методы лечения проходимости дыхательных путей, такие как техника апноэ или струйная вентиляция. [1]
Сдерживание и обучение пациентов
Часто пациенты не могут быть осведомлены о необходимости эндотрахеальной интубации и возможных осложнениях, таких как LTS, из-за чрезвычайной ситуации, в которой это происходит.В случаях, когда пациенты имеют в анамнезе аутоиммунные заболевания и могут иметь LTS, их врач должен проконсультировать их относительно того, какие признаки и симптомы им не следует игнорировать, и немедленно обратиться за медицинской помощью, особенно если у них был предыдущий эпизод LTS. Кроме того, пациенты, страдающие LTS, особенно с идиопатической этиологией, могут получить пользу от онлайн-форумов, где они могут общаться с другими пациентами, которые страдают аналогичным образом, для обмена информацией, опытом и эмоциональной поддержкой.[24]
Улучшение результатов медицинской бригады
Стеноз гортани и трахеи – редкое заболевание, которое может возникать в результате различной этиологии и иметь серьезные последствия для здоровья. Врачам необходимо учитывать это у пациентов с одышкой, стридором, хрипом и / или изменениями голоса. Постановка диагноза имеет решающее значение для привлечения необходимых бригад для лечения пациента, включая врача интенсивной терапии, если есть опасения по поводу проходимости дыхательных путей и острой защиты дыхательных путей.В более коварных или хронических ситуациях целесообразно привлечь интервенционного пульмонолога и / или отоларинголога для проведения бронхоскопии или ларингоскопии для дальнейшего обследования. Ревматолог может помочь, если установлено, что LTS имеет аутоиммунную этиологию. Кардиоторакальный хирург должен быть на борту, если требуется операция, или общая хирургия в случаях, связанных с трахеостомией. Пациентам с изменениями речи может быть полезна помощь логопедов. У госпитализированных пациентов респираторные терапевты обычно помогают при трахеостомии.
Непрерывное образование / обзорные вопросы
Ссылки
- 1.
- Гелбард А., Фрэнсис Д. О., Сандулаче В. К., Симмонс Дж. К., Донован Д. Т., Онгкасуван Дж. Причины и последствия стеноза гортани и трахеи у взрослых. Ларингоскоп. 2015 Май; 125 (5): 1137-43. [Бесплатная статья PMC: PMC4562418] [PubMed: 252]
- 2.
- Наир С., Нилакантан А., Суд А., Гупта А., Гупта А. Проблемы лечения стеноза гортани. Индийский J Otolaryngol Head Neck Surg.2016 сентябрь; 68 (3): 294-9. [Бесплатная статья PMC: PMC4961642] [PubMed: 27508129]
- 3.
- D’Andrilli A, Venuta F, Rendina EA. Подсвязочный стеноз трахеи. J Thorac Dis. 2016 Март; 8 (Дополнение 2): S140-7. [Бесплатная статья PMC: PMC4775266] [PubMed: 26981264]
- 4.
- Шинн Дж.Р., Кимура К.С., Кэмпбелл Б.Р., Сан Лоури А., Вуттен, CT, Гарретт К.Г., Фрэнсис Д.О., Хиллель А.Т., Ду Л., Кейси Д.Д., Эли EW, Гелбард А. Частота и исходы острой травмы гортани после длительной механической вентиляции.Crit Care Med. 2019 декабрь; 47 (12): 1699-1706. [Бесплатная статья PMC: PMC7880159] [PubMed: 31634236]
- 5.
- Джеймс П., Пармар С., Хуссейн К., Правин П. Стеноз трахеи после трахеостомии. Br J Oral Maxillofac Surg. 2021 Янв; 59 (1): 82-85. [PubMed: 33160732]
- 6.
- Nesek-Adam V, Mrsić V, Oberhofer D, Grizelj-Stojcić E, Kosuta D, Rasić Z. Постинтубационный длинносегментный стеноз трахеи задней стенки: описание случая и Обзор литературы. Дж. Анест. 2010 августа; 24 (4): 621-5.[PubMed: 20454809]
- 7.
- Дабланка М., Маесо А., Мендес Д.Д., Ортега П. Стеноз гортани и трахеи аутоиммунной этиологии. Acta Otorrinolaringol Esp. 2017 Янв – Февраль; 68 (1): 38-42. [PubMed: 27063586]
- 8.
- Аль-Кади МО, Артенштейн А.В., Браман СС. «Забытая зона»: приобретенные нарушения трахеи у взрослых. Respir Med. 2013 сентябрь; 107 (9): 1301-13. [Бесплатная статья PMC: PMC7125950] [PubMed: 23669413]
- 9.
- Rosow DE, Barbarite E. Обзор стеноза гортани и трахеи у взрослых: патогенез, лечение и исходы.Curr Opin Otolaryngol Head Neck Surg. 2016 декабрь; 24 (6): 489-493. [PubMed: 27585080]
- 10.
- Джошуа Дж., Шолтен Е., Шерер Д., Мафи М.Ф., Александр Т.Х., Кротти Александр Л.Е. Отоларингология в реанимации. Ann Am Thorac Soc. 2018 июн; 15 (6): 643-654. [Бесплатная статья PMC: PMC6207134] [PubMed: 29565639]
- 11.
- Galluccio G, Lucantoni G, Battistoni P, Paone G, Batzella S, Lucifora V, Dello Iacono R. Интервенционная эндоскопия в лечении доброкачественных стенозов трахеи: окончательное лечение при длительном наблюдении.Eur J Cardiothorac Surg. 2009 Март; 35 (3): 429-33; обсуждение 933-4. [PubMed: 1
20]
- 12.
- Nagano H, Kishaba T, Nei Y, Yamashiro S, Takara H. Показания к стентированию дыхательных путей при тяжелой обструкции центральных дыхательных путей из-за запущенного рака. PLoS One. 2017; 12 (6): e0179795. [Бесплатная статья PMC: PMC5484493] [PubMed: 28651011]
- 13.
- Smith MM, Cotton RT. Диагностика и лечение стеноза гортани и трахеи. Эксперт Rev Respir Med. 2018 августа; 12 (8): 709-717. [PubMed: 29969925]
- 14.
- Льюис С., Эрли М., Розенфельд Р., Сильверман Дж. Систематический обзор хирургического лечения стеноза гортани и трахеи у взрослых и подростков. Ларингоскоп. 2017 Янв; 127 (1): 191-198. [PubMed: 27767216]
- 15.
- Лю И.Ю., Мендельсон А.Х., Чинг Х., Лонг Дж., Чхетри Д.К., Берке Г.С. Поэтапная ларинготрахеопластика при стенозе гортани и трахеи у взрослых: предикторы отдаленной деканюляции. JAMA Otolaryngol Head Neck Surg. 2015 Март; 141 (3): 211-8. [PubMed: 25541839]
- 16.
- Константино К.Л., Матисен Д.Дж.Идиопатический стеноз гортани и трахеи. J Thorac Dis. 2016 Март; 8 (Дополнение 2): S204-9. [Бесплатная статья PMC: PMC4775268] [PubMed: 26981272]
- 17.
- Ван Х, Райт CD, Уэйн Джей Си, Отт ХК, Матисен Диджей. Идиопатический стеноз подсвязочного канала: факторы, влияющие на исход после одноэтапного ремонта. Ann Thorac Surg. 2015 ноя; 100 (5): 1804-11. [PubMed: 26296271]
- 18.
- Hu H, Zhang J, Wu F, Chen E. Применение Т-образной трубки Монтгомери при доброкачественном стенозе подсвязочного канала трахеи. J Thorac Dis.2018 Май; 10 (5): 3070-3077. [Бесплатная статья PMC: PMC6006128] [PubMed: 29997975]
- 19.
- Мальдонадо Ф, Лойзель А., Депью З.С., Эделл Э.С., Экбом, округ Колумбия, Малинчок М., Хаген К.Э., Алон Э., Каспербауэр Дж.Л. Идиопатический стеноз подсвязочного канала: развивающийся терапевтический алгоритм. Ларингоскоп. 2014 Февраль; 124 (2): 498-503. [PubMed: 23818139]
- 20.
- Донахью Л., Кешавджи С. Современное лечение идиопатического ларинготрахеального стеноза. Thorac Surg Clin. 2018 Май; 28 (2): 167-175. [PubMed: 29627051]
- 21.
- Лахав Й., Шоффель-Хавакук Х., Гальперин Д. Приобретенный стеноз голосовой щели – текущая проблема: обзор этиологии, патогенеза и хирургического лечения. J Голос. 2015 сентябрь; 29 (5): 646.e1-646.e10. [PubMed: 25795359]
- 22.
- Nunn AC, Nouraei SA, George PJ, Sandhu GS, Nouraei SA. Не всегда астма: клинико-правовые последствия несвоевременной диагностики стеноза гортани и трахеи. Дело Rep Отоларингол. 2014; 2014: 325048. [Бесплатная статья PMC: PMC4281394] [PubMed: 25580336]
- 23.
- Bibas BJ, Cardoso PFG, Salati M, Minamoto H, Luiz Tamagno MF, Terra RM, Pêgo-Fernandes PM. Оценка качества жизни, связанного со здоровьем, у пациентов с доброкачественным стенозом трахеи без хирургического вмешательства. J Thorac Dis. 2018 августа; 10 (8): 4782-4788. [Бесплатная статья PMC: PMC6129892] [PubMed: 30233850]
- 24.
- Хайк Д., Кашанчи К., Тайран С., Хейлбронн С., Андерсон С., Фрэнсис Д.О., Гелбард А., Верма С.П. Группа онлайн-поддержки как сообщество: тематический контент-анализ онлайн-группы поддержки для идиопатического стеноза подсвязочного канала.Анн Отол Ринол Ларингол. 2019 Апрель; 128 (4): 293-299. [PubMed: 30607984]
Ятрогенный стеноз трахеи, проявляющийся как стойкая астма
История болезни
30-летний некурящий мужчина был осмотрен в отделении неотложной помощи после четвертого визита в больницу на предмет симптомов одышки, хрипов и стеснения в груди. В его истории болезни были отмечены приступы паники и интубация в течение 48 часов после приступа пневмонии, перенесенного 8 месяцами ранее. Он отрицал наличие в анамнезе астмы, но сообщил об аллергии на окружающую среду, кошачью, пыльцу и цефалоспорины.Его симптомы включали прогрессирующее ухудшение одышки при физической нагрузке за последний месяц. Он также сообщил о учащенном сердцебиении и эпизодическом непродуктивном кашле. При каждом предыдущем посещении отделения неотложной помощи ему давали альбутерол и выписывали на пероральный прием преднизона без облегчения симптомов. Он был одиноким и безработным.
При физикальном обследовании температура была 37 ° C, частота пульса 88 уд / мин, артериальное давление 122/74 мм рт. Ст., Частота дыхания 18 вдохов / мин, S pO 2 98%.При аускультации выявлены легкие двусторонние хрипы на выдохе и слышимое дыхание изо рта. Рентгенограмма грудной клетки в норме. Ангиограмма компьютерной томографии (КТ) не показала тромбоэмболию легочной артерии. ФЖЕЛ составляла 5,12 л (88% от прогнозируемого), ОФВ 1 составляла 2,22 л (47% от прогнозируемого), а ОФВ 1 / ФЖЕЛ составляла 43%. Статические объемы легких были в норме. На рисунке 1 показан его контур расхода-объема.
Рис. 1.Петля потока-объема, обнаруживающая фиксированную обструкцию верхних дыхательных путей.
КТ шейки матки выявила стеноз верхней трети трахеи (рис.2). При бронхоскопии голосовые связки в норме. На два сантиметра ниже голосовых связок наблюдался периферический стеноз, обеспечивающий обструкцию на 85% (рис. 3). Начало приема дексаметазона и бронходилататоров привело к минимальному улучшению симптомов. Его направили в медицинский центр для хирургии.
Рис. 2.На трехмерной компьютерной томограмме показан стеноз верхнего отдела трахеи (стрелки).
Рис. 3.Слева: Бронхоскопия показывает периферический стеноз. Справа: пунктирная линия показывает нормальный диаметр трахеи.Стрелка указывает на стенозированное кольцо.
Обсуждение
Стеноз трахеи – редкое, но серьезное осложнение интубации трахеи. Заболеваемость снизилась после введения большого объема манжет для эндотрахеальной трубки с низким давлением. Сообщаемая заболеваемость варьировала. В одном проспективном исследовании у 11% пациентов, интубированных трубками с манжетами большого объема и низким давлением, развился стеноз трахеи, проявляющийся в сужении просвета трахеи в месте расположения манжеты на 50–90%. 2 В другом исследовании сообщалось о 4 случаях.9 случаев на миллион в год среди населения в целом. 3 Общая частота постинтубационных и посттрахеотомических стенозов колеблется от 6% до 22%, но только у 1-2% пациентов наблюдаются симптомы или имеется тяжелый стеноз. 1,4
Этиология постинтубационного стеноза трахеи многофакторна. Одна из наиболее важных причин – давление в манжете, превышающее перфузионное давление капилляров слизистой оболочки (20–30 мм рт. Ст.). Высокое давление в манжете вызывает ишемическое повреждение уже через 15 минут после интубации.Эта ишемия приводит к изъязвлению, хондриту и, в конечном итоге, к фиброзу в течение 3–6 недель.
Еще одним фактором является продолжительность интубации. Начало стеноза обычно составляет от 2 до 24 недель после экстубации, 5 , но частота увеличивается с увеличением продолжительности интубации, а стеноз трахеи редко, если интубация длилась менее 1 недели. 6 Whited обнаружил 12% случаев стеноза гортани у пациентов, интубированных в течение ≥ 11 дней, 5% случаев после 6–10 дней интубации и 2% случаев при интубации менее 6 дней. 7 Насколько нам известно, было зарегистрировано только 3 случая постинтубационного стеноза трахеи с интубацией менее 48 часов. У одного пациента стеноз трахеи развился через 10–12 часов после интубации, а у двух других случаев он проявился через 24 и 48 часов. 8,9 У нашего пациента развился постинтубационный стеноз трахеи всего через 48 часов после интубации, что делает его крайне редким.
Другие факторы включают размер эндотрахеальной трубки, гипотензию во время интубации, высокое место трахеотомии, травматические события во время интубации, прием стероидов, пожилой возраст, тяжелую рефлюксную болезнь, аутоиммунные заболевания, обструктивное апноэ во сне и лучевую терапию. 1,10
У большинства пациентов, которым выполняется интубация трахеи, развивается стеноз той или иной степени. 11 Однако пациенты обычно остаются бессимптомными до тех пор, пока стеноз не сужает трахею примерно до 70% от ее первоначального просвета. 10 У пациентов с меньшей степенью стеноза диагностика является более сложной задачей. Эти пациенты могут иметь рецидивирующую пневмонию или прогрессирующую одышку при физической нагрузке. 12 Таким пациентам часто ставят неправильный диагноз и лечат астму или хронический бронхит, как у нашего пациента. 10 Стридор обычно не появляется до тех пор, пока просвет трахеи не станет <5 мм, а цианоз может быть поздней находкой. 5 Дифференциальный диагноз стеноза трахеи обычно разделяют на очаговый или диффузный (таблица).
Стол.Дифференциальная диагностика заболеваний трахеи
В диагностике помогают спирометрия, бронхоскопия и реконструктивная визуализация. Петля поток-объем обычно выявляет фиксированный образец обструкции со сглаживанием кривых вдоха и выдоха (см.рис.1). 13 Бронхоскопия – это предпочтительный метод диагностики, так как он может исключить заболевания с похожими проявлениями, такие как трахеомаляция и паралич голосовых связок, и в то же время предоставить терапевтические методы. В то время как методы визуализации стали более быстрыми и позволяют получить анатомические детали, обычная рентгенография часто является первым шагом в оценке подозрения на заболевание центральных дыхательных путей и может быть адекватной для выявления аномалий. Однако КТ улучшает как выявление, так и характеристику заболеваний центральных дыхательных путей и может показывать такие результаты, как кальцификаты, которые помогают в планировании бронхоскопии или терапии.Кроме того, трехмерная компьютерная томография, которую мы использовали для нашего пациента, является мощным инструментом, облегчающим выбор терапии.
Лечение стеноза трахеи кардинально изменилось за последние годы 14 и требует комплексного междисциплинарного подхода. Основная цель реконструкции дыхательных путей при постинтубационном стенозе трахеи – восстановить проходимость дыхательных путей при минимизации риска дальнейшего ятрогенного повреждения. Резекция трахеи с последующим анастомозом конец в конец является стандартом лечения стеноза трахеи и имеет до 97% успешных результатов. 15,16
Достижения в области эндоскопических вмешательств улучшили возможности лечения пациентов со стенозом трахеи. 17 Минимально инвазивное лечение, включая лазер на неодим-иттрий-алюминиевом гранате (Nd: YAG) и CO 2 лазерное иссечение, дилатация, эндоскопическая установка стента и местное применение митомицина C, сокращают количество хирургических манипуляций на дыхательных путях и послеоперационные воспалительная реакция. 18 Тем не менее, для лучшего результата эндоскопическое лечение требует раннего направления к специалистам при стенотических поражениях короче 10 мм или короче 30 мм, если рассматривается стентирование, без периферических рубцов и без потери хрящевой опоры. 15,16 Баллонная дилатация хорошо переносится, но часто сопровождается рецидивом, требующим повторной дилатации или хирургического вмешательства. Усовершенствования и достижения в области эндоскопических методов и местного применения митомицина С расширили возможности лечения стеноза трахеи с отличными результатами. 18
Хотя некоторые утверждают, что ригидная бронхоскопия остается терапевтическим стандартом, сейчас она используется реже. В то время как резекция и реконструкция трахеи дают предсказуемые и надежные результаты, стенты дыхательных путей в настоящее время используются как при доброкачественной, так и при злокачественной обструкции центральных дыхательных путей.Стенты делятся на 2 основные категории: силиконовые и саморасширяющиеся металлические. 19 Выбор стента при стенозе трахеи основывается на многих факторах, включая комфорт оператора. Осложнения связаны со всеми типами стентов. В меньших исследованиях сообщается, что длительное силиконовое стентирование эффективно излечивает постинтубационный стеноз у 50% пациентов с удалением стента через 1 год. Последующие вмешательства потребовались менее чем половине пациентов. Обструкция дыхательных путей из-за стеноза трахеи обычно затрагивает очень короткий сегмент трахеи и может быть периферической, как в нашем случае, или передней, в зависимости от этиологии (см. Таблицу).
Стеноз трахеи – серьезное осложнение после интубации. У пациентов с интубацией в анамнезе, у которых наблюдаются респираторные симптомы, стеноз трахеи должен быть включен в дифференциальный диагноз.
Диагностика идиопатического стеноза трахеи и лечение с помощью папиллотомной электрокоагуляции и баллонной бронхопластики
Спирометрия
Польза исследования функции легких для диагностики респираторных заболеваний хорошо известна. Особый интерес представляют случаи, когда простое исследование функции легких помогает в диагностике относительно необычной патологии, такой как обструкция верхних дыхательных путей (например, в глотке, гортани или внегрудной части трахеи). 9 Чтобы полностью оценить результаты спирометрии нашего пациента, необходим краткий обзор маневров петли поток-объем.
Во время нормального вдоха отрицательное внутригрудное давление, создаваемое сокращением диафрагмы, вызывает увеличение диаметра внутригрудных дыхательных путей по мере расширения легких. Напротив, внегрудные дыхательные пути сужаются, потому что увеличение воздушного потока снижает внутрипросветное давление, что из-за эффекта Бернулли делает внегрудное давление в дыхательных путях ниже атмосферного.Во время выдоха происходит обратное явление: диаметр внутригрудных дыхательных путей уменьшается, а диаметр внегрудных дыхательных путей увеличивается. 9,10 Хотя эти дыхательные пути и динамика потока доброкачественны и клинически не важны для здоровых людей, когда диаметр дыхательных путей уменьшается из-за стеноза, ограничение воздушного потока может вызывать симптомы, в зависимости от степени сужения. 11 Аль-Баззаз и др. 12 и Геффин и др. 13 сообщили, что стеноз, который уменьшает диаметр верхних дыхательных путей до 8 мм, вызывает симптомы во время упражнений, а стеноз, который сокращает дыхательные пути до 5 мм, вызывает состояние покоя. непроходимость вдоха и стридор.Такой образец обструкции легко идентифицируется на петле потока-объема скрининг-спирометрии и может быть первым признаком локализации и тяжести стеноза, а также может помочь предсказать результаты вмешательства. 9,14,15
Типичным проявлением обструкции дыхательных путей на петле потока-объема является вогнутость из-за уменьшения потока по сравнению с уменьшенным объемом, наблюдаемым при рестриктивном заболевании. При обструкции центральных дыхательных путей петля потока-объема может принимать 3 различных формы, в зависимости от локализации патологии: фиксированная обструкция дыхательных путей, переменная внегрудная непроходимость и переменная внутригрудная обструкция. 9,10,14–16
Фиксированная обструкция дыхательных путей может быть внутригрудной или внегрудной. Независимо от местоположения, сопротивление потоку не зависит от динамических колебаний размера дыхательных путей во время дыхательного цикла; ограничение потока происходит как на вдохе, так и на выдохе, а сопротивление потока резко возрастает во время маневра ФЖЕЛ. Результирующая петля поток-объем сглаживается как на вдохе, так и на выдохе, как видно на исходной петле поток-объем нашего пациента. 9,15
Переменная обструкция характеризуется изменениями воздушного потока в зависимости от местоположения обструкции и фазы дыхательного цикла. При переменной внегрудной обструкции конечность выдоха относительно нормальна, поскольку внегрудное внутритрахеальное давление превышает атмосферное давление, тем самым поддерживая проходимость внегрудных дыхательных путей и позволяя воздуху проходить мимо препятствия. Во время вдоха ускорение воздушного потока снижает внутрипросветное давление по сравнению с атмосферным давлением, что сужает внегрудные дыхательные пути, а стеноз или другая непроходимость (например, паралич голосовых связок, зоб или опухоль гортани) уменьшает поток воздуха на вдохе, вызывая классическое сглаживание или притупление инспираторной конечности. 9,15,16
Напротив, вариабельная внутригрудная обструкция создает противоположную динамику. Во время вдоха дыхательные пути расширяются, а легкие расширяются, и инспираторная конечность в норме. Во время выдоха давление в грудной клетке превышает давление в дыхательных путях, что сужает внутригрудные дыхательные пути, еще больше уменьшает поток выдыхаемого воздуха и сглаживает или притупляет выдыхательную конечность. 9
Чтобы определить место обструкции верхних дыхательных путей, необходимо сравнить поток выдоха и вдоха при 50% ФЖЕЛ (т. Е. FEF 50 и FIF 50 ).У здоровых людей FEF 50 / FIF 50 равен 1,0. Изменчивый внегрудной стеноз (который показывает нормальный поток выдоха и сниженный поток вдоха) вызовет FEF 50 / FIF 50 > 1,0. Изменчивая внутригрудная обструкция (сниженный поток выдоха и нормальный поток вдоха) вызовет FEF 50 / FIF 50 <1,0. 9,14,16
Лечение стеноза
Существует несколько подходов к лечению стеноза трахеи.В то время как физикальное обследование, исследование объемного кровотока и компьютерная томография имеют решающее значение для диагностики, стеноз должен быть подтвержден визуально с помощью бронхоскопии, чтобы определить характер стеноза. У нашей пациентки мы использовали бронхоскоп малого диаметра, чтобы минимизировать сопротивление дыхательных путей и избежать дальнейшего ухудшения ее респираторного статуса.
Поскольку бронхоскопия играет важную роль в лечении стеноза трахеи, одновременно можно легко и безопасно выполнить баллонную дилатацию стеноза.Баллонная дилатация часто является начальным лечением стеноза трахеи и может выполняться при умеренной седации. Не было зарегистрировано случаев смерти из-за баллонной дилатации, и это быстрый метод улучшения стеноза и симптомов. Примерно 47–71% пациентов с доброкачественными заболеваниями можно лечить только с помощью баллонной дилатации. 17 У нашего пациента мы провели контролируемое высвобождение стеноза с аккуратно сделанными тонкими электрокаутериальными надрезами, а не случайными и нерегулярными разрывами, которые могут вызвать повреждение дыхательных путей.По нашему опыту, точные разрезы, возможные с помощью папиллотома, по сравнению со стандартным лезвием для электрокоагуляции, ограничивают повреждение тканей.
Как и у нашего пациента, петля «поток-объем» может быть важным диагностическим инструментом при оценке возможного стеноза трахеи, и большинство стенозов можно первоначально лечить бронхоскопическим путем с долгосрочным эффектом. 17,18 Однако для сложных, повторяющихся или связанных с маляцией стенозов могут потребоваться дополнительные методы (не используемые у нашего пациента), такие как стентирование дыхательных путей.При некоторых стенозах трахеи требуется трахеотомия, установка Т-образной трубки Монтгомери или хирургическая реконструкция или резекция, если бронхоскопические доступы оказались безуспешными.
Хирургия трахеи у детей: обзор четырех методик за 18 лет | Европейский журнал кардио-торакальной хирургии
Аннотация
Цель : проанализировать краткосрочные и долгосрочные результаты лечения младенцев с врожденным стенозом трахеи в одном учреждении, сравнив четыре различных оперативных метода, использованных с 1982 по 2000 год. Методы : Были изучены истории болезни 50 младенцев и детей, перенесших хирургическое лечение врожденного стеноза трахеи, вторичного по отношению к полному кольцу трахеи. Возраст на момент операции составлял от 7 дней до 72 месяцев (медиана 5 месяцев, в среднем 7,8 ± 12 месяцев). Техники включали трахеопластику перикарда пластырем (n = 28), аутотрансплантат трахеи (n = 12), резекцию трахеи (n = 8) и трахеопластику слайдом (n = 2). Все процедуры проводились через срединную стернотомию с искусственным кровообращением. Семнадцать пациентов имели перевязку легочной артерии (35%) и 11 пациентов имели внутрисердечную аномалию (22%). Результаты : Было три преждевременных смерти (ранняя смертность 6%), два после перикардиальной трахеопластики и один после аутотрансплантата. Было шесть случаев поздней смерти (12% поздняя смертность), пять после перикардиальной трахеопластики и одна после слайд-трахеопластики. Продолжительность госпитализации (медиана) составила 60 дней (перикардиальная трахеопластика), 28 дней (аутотрансплантат), 14 дней (резекция) и 18 дней (слайд). Повторная операция и / или установка стента потребовались семи пациентам (25%) после перикардиальной трахеопластики, двум пациентам (17%) после аутотрансплантата, ни одному пациенту после резекции и одному пациенту (50%) после слайд-трахеопластики. Выводы : Наши текущие процедуры выбора для младенцев с врожденным стенозом трахеи – это резекция с анастомозом конец в конец при стенозах коротких сегментов (до восьми колец) и техника аутотрансплантата при стенозах длинных сегментов. Сопутствующий слинг легочной артерии и внутрисердечные аномалии следует лечить одновременно.
1 Введение
В 1984 году д-р Фарук Идрисс из Детской мемориальной больницы сообщил о первом успешном использовании аутологичного перикардиального пластыря в качестве метода трахеопластики у пяти младенцев со стенозом трахеи, вторичным по отношению к полному хрящевому кольцу трахеи [1].В то время в большинстве отчетов сообщалось о диагнозе, но с летальным исходом [2]. Перспективы для этих младенцев были поистине мрачными, с 43% выживаемостью при медикаментозном лечении [3]. Этот хирургический прорыв и сильная поддержка со стороны нашего отделения отоларингологии сделали нашу службу центром направления пациентов при стенозе трахеи, что позволило разработать комплексную программу, сочетающую соответствующие навыки кардиоторакальной хирургии и отоларингологии. За последние 18 лет мы использовали четыре различных метода лечения младенцев со стенозом трахеи.К ним относятся перикардиальная трахеопластика [1,4], аутотрансплантат трахеи [5,6] и скользящая трахеопластика [7,8] для младенцев со стенозом длинных сегментов; и резекция трахеи при стенозе короткого сегмента [9,10]. Наши методы развивались с течением времени, поскольку мы накопили опыт с преимуществами и недостатками различных техник. Перикардиальная трахеопластика использовалась почти исключительно с июня 1982 года по ноябрь 1995 года; аутотрансплантат трахеи с января 1996 г. Две слайд-трахеопластики были выполнены в 1996 году, а резекции трахеи – с 1990 по 2000 год.Цель этого исследования состояла в том, чтобы рассмотреть краткосрочные и долгосрочные результаты одного медицинского учреждения с младенцами с врожденным стенозом трахеи, сравнив четыре различных оперативных метода, использованных с 1982 по 2000 год.
2 Пациенты и методы
В период с июня 1982 года по сентябрь 2000 года 50 младенцев и детей со стенозом трахеи, вторичным по отношению к полному трахеальному кольцу, подверглись хирургической коррекции в Детской мемориальной больнице. Всего было 29 мужчин и 21 женщина.Возраст составлял от 7 дней до 72 месяцев (средний возраст 7,8 ± 12 месяцев, средний возраст 5 месяцев). У этих детей отмечались респираторный дистресс, стридор, апноэ, цианоз, а также «затрудненная интубация». Большинство этих пациентов до постановки диагноза получали лечение у неонатологов или педиатров-реаниматологов. После постановки диагноза их лечили совместно педиатрическая служба интенсивной терапии, детская отоларингологическая служба и наша служба (детская сердечно-сосудистая и торакальная хирургия).Во всех случаях диагноз устанавливался с помощью ригидной бронхоскопии, и всем недавним пациентам была сделана эхокардиография, чтобы исключить слинг легочной артерии. Все процедуры выполнялись через срединную стернотомию с использованием искусственного кровообращения. Для изолированной хирургии трахеи пациентов помещали на искусственное кровообращение с использованием канюли для аорты и одной предсердной канюли и охлаждали до 32 ° C. Пациенты сохраняют нормальный синусовый ритм на протяжении всей процедуры. Выбор хирургической техники основывался на длине стеноза и времени обращения ребенка.В общем, перикардиальная трахеопластика применялась при стенозе длинного сегмента с 1982 по 1995 год. Техника аутотрансплантата использовалась при стенозе длинного сегмента с 1996 по 2000 год. Двум пациентам в 1996 году была выполнена трахеопластика слайдом. Резекция трахеи использовалась при стенозе короткого сегмента трахеи. Если у пациента есть связанный слинг легочной артерии, перед восстановлением трахеи выполняется искусственное кровообращение. Левая легочная артерия пересекается, перемещается кпереди от трахеи и повторно имплантируется в основную легочную артерию [11].Если имеется ассоциированное внутрисердечное поражение, используется двустворчатая венозная канюляция, и внутрисердечное поражение восстанавливается в течение периода времени перекрестного зажима аорты перед восстановлением трахеи. Ремонт перевязки сердечной и легочной артерии выполняется перед открытием потенциально загрязненного просвета трахеи.
2.1 Трахеопластика перикарда
Аутологичный участок перикарда забирают с поверхности диафрагмы до отражения перикарда на магистральных сосудах.Этот участок обычно имеет длину 4–6 см и ширину 2–3 см. После инициирования искусственного кровообращения лезвие № 11 используется для разреза трахеи по всей длине колец трахеи под бронхоскопическим контролем. Затем перикардиальный пластырь зашивают узловыми швами из Викрила 6.0 (Полиглактин 910, Ethicon, NJ) (рис. 1). . Ушивание начинается с самого нижнего края разреза, прилегающего к килю, и проводится сверху. Это помогает предотвратить скопление крови и секретов в просвете трахеи.После наложения пластыря проводится ригидная бронхоскопия для подтверждения облегчения стеноза и удаления трахеобронхиального дерева. Затем снова вводят эндотрахеальную трубку так, чтобы кончик трубки находился чуть выше киля. Эндотрахеальная трубка открывает пластырь. Два небольших гемоклипса помещаются в верхней и нижней части пластыря для рентгенологической идентификации местоположения пластыря в послеоперационном периоде. Средостение заполняется физиологическим раствором, и пациента проводят искусственную вентиляцию легких с давлением в дыхательных путях до 35–40 см водяного столба для оценки утечек в повязке.Пациент находится на искусственной вентиляции легких и отлучен от искусственного кровообращения. Пациента держат парализованным, интубируют и вентилируют в течение 1 недели. Бронхоскопия проводится через 1 неделю после операции для оценки заживления пластыря, участков остаточного стеноза и удаления образовавшейся грануляционной ткани. В течение следующей недели пациента отлучают от аппарата ИВЛ и обычно экстубируют через 2–3 недели после процедуры.
Рис. 1
Патология полного трахеального кольца, перикардиальная трахеопластика.На левой панели показана патология полных колец трахеи. Выше показан нормальный хрящ трахеи с задней перепончатой частью и нормальным просветом. Полное кольцо трахеи с нарушенным просветом трахеи показано внизу. На правой панели показана завершенная трахеопластика перикарда пластырем. В поперечном сечении просвет трахеи теперь в норме.
Рис. 1
Патология полного трахеального кольца, перикардиальная трахеопластика. На левой панели показана патология полных колец трахеи.Выше показан нормальный хрящ трахеи с задней перепончатой частью и нормальным просветом. Полное кольцо трахеи с нарушенным просветом трахеи показано внизу. На правой панели показана завершенная трахеопластика перикарда пластырем. В поперечном сечении просвет трахеи теперь в норме.
2.2 Трахеальные аутотрансплантаты
Вся трахея экстенсивно мобилизуется по окружности. Перешеек щитовидной железы разделяется. Внизу диссекция проводится ниже киля на правый и левый главные стволовые бронхи.Передняя трахея рассекается лезвием №11 по всей длине трахеальных колец (рис. 2А). . После этого проводится оценка того, сколько трахеи можно удалить без чрезмерного натяжения анастомоза (рис. 2B). Иссеченная средняя часть трахеи используется в качестве свободного аутотрансплантата трахеи (рис. 2C). Два оставшихся конца трахеи анастомозируют сзади множественными узловыми швами PDS 6.0 (Ethicon, Inc., Somerville, NJ) (рис. 3A). . Эти швы накладываются, чтобы нити и узлы не попали в просвет трахеи.Собранный ранее аутотрансплантат трахеи используется для наложения на переднюю часть трахеи. Углы аутотрансплантата обрезаются, и он фиксируется на месте с помощью узловых швов 6.0 PDS (рис. 3B, C). Если аутотрансплантат недостаточно длинный для увеличения всего переднего отверстия в трахее, нижняя часть переднего отверстия трахеи (прилегающая к киля) закрывается аутотрансплантатом. Верхняя часть разреза трахеи зашита свежим аутологичным перикардом, закрепленным шестью.0 PDS швы в виде узлов (рис. 3B, C). Клей Tissell (Baxter Health Care Corp., Glenlake CA) используется для герметизации швов, а пластырь проверяется на утечку воздуха. Маленькие гемоклипсы помещаются в мягкие ткани, прилегающие к верхней и нижней сторонам аутотрансплантата, для рентгенологической идентификации после операции. Наша стратегия установки эндотрахеальной трубки несколько отличается от перикардиальной трахеопластики. Мы держим эндотрахеальную трубку либо (а) над аутотрансплантатом, если нет увеличения перикарда, либо (б) в средней части аутотрансплантата у пациентов, у которых было увеличение перикарда.У пациентов, у которых перикард используется для увеличения верхней части трахеотомии, эндотрахеальная трубка действует как стент для перикардиального пластыря. Ни у одного пациента не было шейного бандажа или шва для подбородка. Пациента держат парализованным и искусственно вентилируют в течение 3-5 дней, после чего проводят бронхоскопию. Если просвет трахеи открыт и ребенок гемодинамически стабилен, его паралич прекращается, и его отлучают от аппарата ИВЛ в течение следующих 3-5 дней. Контрольная эндоскопия обычно выполняется непосредственно перед экстубацией, непосредственно перед выпиской из больницы, через 3 и 6 месяцев после операции, а затем ежегодно.У пациентов с образованием грануляционной ткани, остаточным стенозом или другими проблемами дыхательных путей бронхоскопия проводится чаще.
Рис. 2
Трахеальный аутотрансплантат. (A) Передний продольный разрез выполняется через всю длину трахеальных колец. (B) Средняя часть трахеи иссекается для использования в качестве аутотрансплантата. (C) Два оставшихся конца трахеи повторно аппроксимируются сзади.
Рис.2
Трахеальный аутотрансплантат.(A) Передний продольный разрез выполняется через всю длину трахеальных колец. (B) Средняя часть трахеи иссекается для использования в качестве аутотрансплантата. (C) Два оставшихся конца трахеи повторно аппроксимируются сзади.
Рис. 3
Трахеальный аутотрансплантат. (A) Задний анастомоз выполняется узловыми швами PDS, при этом узлы не попадают в просвет трахеи. (B) Аутотрансплантат получают путем обрезки углов трансплантата.Пластырь перикарда обрезан до нужного размера. (C) Аутотрансплантат пришивается снизу на киле. Пластырь на перикарде вставляется сверху, чтобы завершить восстановление.
Рис. 3
Трахеальный аутотрансплантат. (A) Задний анастомоз выполняется узловыми швами PDS, при этом узлы не попадают в просвет трахеи. (B) Аутотрансплантат получают путем обрезки углов трансплантата. Пластырь перикарда обрезан до нужного размера. (C) Аутотрансплантат пришивается снизу на киле.Пластырь на перикарде вставляется сверху, чтобы завершить восстановление.
2.3 Резекция трахеи
После мобилизации трахеи проводится бронхоскопическая идентификация стеноза с использованием иглы № 25 для проникновения в трахею, если это необходимо. В большинстве случаев переднюю трахеотомию лезвием №11 осторожно проводят через стенозирующие кольца, чтобы подтвердить расположение целых колец трахеи. Полные кольца трахеи иссекаются. Если требуется более обширная резекция, чем предполагалось до операции, пациента можно перевести на метод аутотрансплантата.Выполняется достаточная мобилизация трахеи с двусторонним высвобождением корня и освобождением легочной артерии от перикарда. В одном случае (72-месячный ребенок) был использован подъязычный релиз. Анастомоз «конец в конец» выполняется множественными узловыми швами PDS 6-0. В некоторых случаях эндотрахеальная трубка располагалась над анастомозом, в некоторых случаях она проходила через анастомоз. Этих пациентов держали парализованными в течение 24–48 часов, а затем отлучили от аппарата ИВЛ и экстубировали.Наблюдательная бронхоскопия проводится перед экстубацией и перед выпиской из больницы.
2,4 Трахеопластика слайдом
Трахея мобилизована полностью. Выполняется бронхоскопическая идентификация средней части стеноза, и в этой средней точке пересекается трахея. Верхнюю трахею надрезают сзади по протяженности трахеальных колец, а нижнюю трахею рассекают спереди по протяженности трахеальных колец.Затем два трахеальных компонента «сдвигают» вместе и анастомозируют множеством узловых швов 6.0 PDS. Эндотрахеальная трубка расположена в средней части трахеи. Эти пациенты получали лечение в послеоперационном периоде так же, как и пациенты с резекцией трахеи.
3 Результаты
Трахеопластика перикарда пластырем была выполнена 28 пациентам, аутотрансплантат трахеи – 12 пациентам, резекция трахеи – 8 пациентам, а трахеопластика – 2 пациентам.Было три случая ранней смерти (ранняя смертность 6%), два после перикардиальной трахеопластики и один после аутотрансплантата. Было шесть случаев поздней смерти (12% поздняя смертность), пять после перикардиальной трахеопластики и одна после слайд-трахеопластики. Семнадцать пациентов (35%) имели слинг легочной артерии (ЛА) и 11 (22%) имели значительную внутрисердечную аномалию. Связанные внутрисердечные аномалии показаны в таблице 1. Внутрисердечные аномалии были устранены во время восстановления трахеи, за исключением нескольких случаев, когда пациенты были направлены после кардиохирургической операции в другое место.Число вовлеченных полных колец трахеи варьировало от двух до 18 колец (в среднем 13,6 ± 5). У девяти пациентов (18%) был правый верхнедолевой бронх трахеи. У восьми пациентов был открытый артериальный проток, у двух – отсутствие правого легкого, у двух – левое легкое и у двух – правое легкое с тяжелой гипоплазией. Осложнений, связанных с применением искусственного кровообращения, не было, и ни одному пациенту не потребовалась повторная операция по поводу кровотечения. Продолжительность госпитализации (медиана) составляла 60 дней для перикардиальной трахеопластики, 28 дней для аутотрансплантата трахеи, 14 дней для резекции трахеи и 18 дней для трахеопластики слайдом.Наблюдение за всеми пациентами завершено. Средний срок наблюдения после трахеопластики перикарда пластырем составляет 10,9 ± 4,7 года, после аутотрансплантата трахеи – 2,6 ± 1,5 года, после резекции трахеи – 3,3 ± 3,2 года, а после трахеопластики слайдом – 4 года. Более подробная информация о результатах приводится для отдельных процедур.
Таблица 1
Ассоциированные внутрисердечные поражения
Таблица 1
Ассоциированные внутрисердечные поражения
3.1 Трахеопластика перикардиальной пластырем
Операция была проведена с 1982 по 1995 год 28 пациентам. Средний возраст пациентов составил 6,5 ± 5,5 месяцев, средний возраст – 6 месяцев. Число вовлеченных трахеальных колец варьировало от 6 до 18, в среднем 15,2 ± 4, в среднем 18. Было два случая ранней смерти. Один был через 2 недели после операции у 9-месячного ребенка, у которого развился псевдомонадный медиастинит после значительной утечки воздуха из пластыря через 6 дней после операции. Это был единственный пациент в серии, где мы использовали технику непрерывного шва для пластыря.Вторая смерть наступила у 2-недельного младенца, у которого после процедуры отсутствовало правое легкое, у которого была тяжелая легочная гипертензия. Этот ребенок был помещен на экстракорпоральную мембранную оксигенацию (ЭКМО) в операционной и умер от межжелудочкового кровоизлияния через 1 неделю после процедуры. После перикардиальной трахеопластики умерло пять человек. Одно из них было осложнением трахеостомии, выполненной через 5 месяцев после трахеопластики. Два пациента умерли от осложнений в виде перфорации трахеи во время бронхоскопии (через 7 и 12 месяцев после операции) в соответствующем учреждении после выписки из нашей больницы.Один ребенок умер через 15 месяцев после операции от легочной гипертензии. Этот ребенок страдал синдромом Дауна и одновременно перенес полный дефект атриовентрикулярного канала. Последней поздней смертью стал ребенок с множественными аномалиями, который умер от непроходимости толстой кишки, перфорации кишечника и сепсиса через 22 месяца после перикардиальной трахеопластики. Шести пациентам потребовалась повторная операция по поводу рецидивирующего стеноза трахеи после перикардиальной трахеопластики [12]. Двум пациентам была проведена ревизия их перикардиального пластыря при искусственном кровообращении с использованием нового пластыря перикарда для рецидивирующего стеноза трахеи.Четверо пациентов перенесли трансплантат из реберного хряща на искусственное кровообращение в дистальный отдел трахеи через 2–6 месяцев после перикардиальной трахеопластики по поводу стеноза дистального отдела трахеи и правого главного бронха. Трем пациентам (двум после повторной операции) потребовалось пять расширяемых баллоном стентов Palmaz после перикардиальной трахеопластики [13]. Шести пациентам потребовалась трахеостомия. Двум пациентам были сделаны повторные операции по поводу утечки воздуха в течение первой послеоперационной недели. У одного из этих пациентов во время повторной операции был лоскут большой грудной мышцы, и он выжил.Другой пациент умер от медиастинита, как упоминалось выше. Существенными факторами риска повторной операции в группе перикардиальной пластыря были более молодой возраст на момент первоначального ремонта, связанный слинг легочной артерии и правый верхнедолевой бронх трахеи [13].
3,2 Результаты аутотрансплантата трахеи
Эта операция была выполнена 12 пациентам с января 1996 года. Средний возраст этих пациентов составил 5,9 ± 6 месяцев, средний возраст – 4,5 месяца. Восемь из 12 пациентов были направлены к специалистам за пределами штата.Количество вовлеченных колец трахеи варьировало от 6 до 18, в среднем 14,8 ± 4, в среднем 16 колец. Длина аутотрансплантата составляла от 1,3 до 2,5 см (в среднем 2,0 ± 0,5 см). Увеличение перикарда потребовалось 5 из 12 пациентов. Средняя длина перикардиального пятна составила 2,4 ± 0,6 см. Была одна ранняя смерть (ранняя смертность 8%), поздних смертей не было. Ранняя смерть наступила у 6-месячного ребенка, у которого была тетралгия Фалло, аномальная левая передняя нисходящая коронарная артерия, исходящая из правой коронарной артерии, и агенезия левой почки.Ранее он перенес две срединные стернотомии для пластыря выводящего тракта правого желудочка, а затем модифицированный шунт Блалока-Тауссига. После аутотрансплантата трахеи и внутрисердечного восстановления тетралогии Фалло у него был низкий сердечный выброс, и ему потребовалась поддержка ЭКМО через 12 часов после операции в течение 6 дней. Он умер через 26 дней после операции от сепсиса и анасарка. На вскрытии обнаружены множественные инфаркты миокарда и некротическая пневмония. На момент вскрытия его трахея была широко проходимой, а аутотрансплантат зажил.После аутотрансплантата трахеи было два серьезных осложнения. Одному двухмесячному мальчику была проведена полная реконструкция перевязки легочной артерии, тетралогия Фалло и трахеальный аутотрансплантат; у него также был трахейный правый верхнедолевой бронх. Он был единственным ребенком в серии, в которой я разделил аутотрансплантат пополам в продольном направлении и использовал обе половины отдельно, чтобы залатать отверстие трахеи, чтобы не использовать перикард. У него был разрыв инфицированного аутотрансплантата во время бронхоскопии через 4 дня после операции.Ему была сделана экстренная повторная стернотомия, искусственное кровообращение и замена всего аутотрансплантата (лизированного псевдомонозом) криоконсервированным гомотрансплантатом аорты. Правую большую грудную мышцу провели через межреберное окно для лечения медиастинита. Ему потребовалось установить расширяемый баллон трахеальный стент Palmaz через 4 недели и еще один трахейный стент Palmaz через 3 месяца после операции. Ему также потребовалась трахеостомия через 7 месяцев после операции. Он пролежал в больнице около 11 месяцев, но в настоящее время находится дома и чувствует себя хорошо.У второго пациента со значительными послеоперационными осложнениями был рецидивирующий стеноз трахеи, связанный с перикардиальной заплатой, и ему потребовался стент Palmaz через 3 месяца после операции и трахеостомия через 4 месяца после операции. Этот пациент также прошел длительный (5 месяцев) курс лечения в стационаре. Сейчас ей 3 года после операции, дома она чувствует себя хорошо. Двум другим пациентам потребовалась временная трахеостомия. Остальные пациенты в настоящее время не имеют респираторных симптомов. При серийном бронхоскопическом обследовании трахея выглядит нормально с пациентом, а аутотрансплантат трудно отличить от окружающей трахеи.
3,3 Резекция трахеи
Восемь резекций трахеи по поводу более короткого сегмента стеноза трахеи были выполнены с 1990 по 2000 год. Средний возраст пациентов, перенесших резекцию трахеи, составил 16,5 ± 26 месяцев, средний возраст – 4 месяца (2 выброса, 42 и 72 месяца). Количество полных колец трахеи колебалось от двух до восьми, в среднем 5,5 ± 2,2, в среднем пять колец. Ранней или поздней смерти после резекции трахеи не было. Ни одному пациенту не потребовалась трахеостомия.Средняя продолжительность госпитализации составила 14 дней, послеоперационных осложнений не было.
3.4 Трахеопластика слайдом
В 1996 г. были выполнены две пластические операции на слайдах. Одному ребенку было 3 месяца, у него было 18 полных трахеальных колец, и ему было выполнено одновременное восстановление двойного выхода правого желудочка. Выписана через 18 дней после операции. У этого ребенка больше не было осложнений. Другой ребенок имел атрезию легочной артерии и дефект межжелудочковой перегородки и имел 12 полных колец трахеи.У нее был одновременный модифицированный шунт Блэлока-Тауссига. У ребенка был рецидив стеноза трахеи, вторичный по отношению к грануляционной ткани, и конфигурация поперечного сечения трахеи в виде «восьмерки». Ребенку потребовались послеоперационный трахеальный стент Palmaz и трахеостомия. Она была госпитализирована на 5 месяцев, так и не смогла выйти из аппарата ИВЛ и умерла от эндокардита аортального клапана.
4 Обсуждение
Младенцы со стенозом трахеи, вторичным по отношению к полному кольцу трахеи, часто имеют опасный для жизни респираторный дистресс.Еще 20 лет назад в большинстве случаев описывалась эта редкая аномалия, но приводила к летальному исходу [2]. В июне 1982 года доктор Фарук Идрисс впервые выполнил успешную трахеопластику перикарда пластырем в нашем учреждении ребенку с полными кольцами трахеи [1]. Этот хирургический прорыв и квалифицированная бронхоскопическая поддержка со стороны нашего отоларингологического отделения привели к тому, что наше учреждение стало специализированным центром для младенцев со стенозом трахеи, и привели к опыту использования четырех различных методов у 50 пациентов, о которых сообщается здесь.
В то время, когда в нашем учреждении впервые успешно выполнялась перикардиальная трахеопластика, единственным другим описанным успешным хирургическим вариантом для этих младенцев была хрящевая трахеопластика [14]. Хотя мы использовали хрящевые трансплантаты у четырех пациентов для повторной операции после трахеопластики перикарда пластырем, мы не чувствовали, что работать с ним так же легко, как с перикардом, при стенозах длинных сегментов. Он имеет тенденцию сохранять свой естественный «крутящий момент», который не обязательно соответствует продольному отверстию трахеи.Хрящ жесткий, и иногда бывает трудно получить герметичное уплотнение. У нас и других был опыт, когда хрящ, казалось, «проваливался» в трахею и фактически перекрывал просвет. Сводка нескольких серий с использованием хрящевой трахеопластики представлена в таблице 2. Общая летальность у 22 пациентов составила 27%. Мы решили продолжить перикардиальную трахеопластику из-за успеха этой операции. Перикард представляет собой легкодоступный аутологичный материал, который довольно легко получить герметичным уплотнением, и он повторно эпителизируется мерцательным псевдостратифицированным столбчатым эпителием [18].В первом отчете нашего учреждения от Idriss от 1984 г., у пяти младенцев подряд была успешная пластика трахеопластики [1]. Однако по мере того, как мы приобрели больше опыта с этой техникой и применили ее к большему количеству пациентов, у некоторых из них было более обширное заболевание (например, отсутствие правого или левого легкого, связанный слинг легочной артерии, связанные внутрисердечные аномалии), мы начали отмечать больше осложнений метода [4 ]. Хотя эти пациенты пережили операцию (ранняя смертность всего 7%), у них часто было длительное пребывание в больнице из-за пластыря трахеомаляции, рецидивирующего стеноза и обильной грануляционной ткани.Средняя продолжительность госпитализации составила 60 дней. Грануляция ткани была особенно проблематичной на дистальном конце трахеи, где перикардиальный пластырь сопрягался с природной трахеей и килем, где часто находился конец эндотрахеальной трубки. Перспективы для этих пациентов заключались в 18% долгосрочной летальности и 25% случаев повторной операции по поводу рецидивирующего стеноза или эндоскопической установки стента Palmaz. Bando и соавторы сообщили о хороших результатах трахеопластики перикардиальной пластырем: 12 пациентов в период с 1984 по 1995 год с одним оператором и одной поздней смертью; смертность 17% [19].Эндрюс, однако, сообщил о 47% -ной смертности у 13 пациентов, получавших с 1985 по 1991 год перикардиальную трахеопластику [20]. Сводка результатов различных серий с трахеопластикой перикарда пластырем показана в таблице 3, общая смертность у 53 пациентов составила 28%.
Таблица 2
Опубликованные результаты хрящевой трахеопластики
Таблица 2
Опубликованные результаты хрящевой трахеопластики
Таблица 3
Опубликованные результаты перикардиальной трахеопластики
Таблица 3
Опубликованные результаты перикардиальной трахеопластики
Слайд-трахеопластика была впервые описана у двух пациентов Tsang и Goldstraw в 1989 году, один пациент выжил, другой умер [7].Грилло сообщил о хороших результатах пластической хирургии с помощью слайда у четырех пациентов (два пациента, 19 лет) [21]. Мы опробовали эту технику у двух пациентов в 1996 г. [8]. У одного пациента методика оказалась достаточно успешной, и ребенок был выписан через 18 дней. Тем не менее, у другого ребенка были серьезные осложнения из-за скользящей трахеопластики, что потребовало установки трахеального стента Palmaz и трахеостомии, и ребенок никогда не был отлучен от аппарата ИВЛ и умер через 5 месяцев после операции. У нас есть несколько опасений по поводу трахеопластики со слайдом.Процедура скользящей трахеопластики требует точного определения средней части стеноза перед первоначальной транссекцией трахеи. Это не всегда легко идентифицировать бронхоскопически или при внешнем осмотре. Если первоначально трахею пересекают не в том месте, две части трахеи не будут соответствовать друг другу и возникнет остаточный стеноз. При выполнении скользящей трахеопластики необходимо приподнять верхнюю часть трахеи кпереди для начального набора задних швов, которые трудно увидеть и завязать.Особенно трудно бороться с утечками воздуха по задней линии шва. В отчете Грилло он отметил, что после ремонта необходимо выполнить передний вертикальный разрез трахеи, чтобы справиться с постоянной утечкой воздуха «в недоступном месте» [21]. Когда слайд-трахеопластика завершена, пружина трахеальных колец имеет тенденцию образовывать в поперечном сечении контур «восьмерки». Эта неестественная архитектурная конфигурация создает условия для сил, ведущих к грануляционной ткани и трахеомаляции.Опубликованные результаты скользящей трахеопластики показаны в Таблице 4, при этом только у десяти пациентов смертность составила 20%.
Таблица 4
Опубликованные результаты слайд-трахеопластика
Таблица 4
Опубликованные результаты слайд-трахеопластика
В конце 1995 года нам стало известно об усилиях нескольких европейских групп по использованию гомотрансплантата трахеи для спасательных процедур у пациентов, у которых ранее не проводились операции. при врожденном стенозе трахеи.Важнейший отчет Elliott et al [23] показал нам пользу гомотрансплантата трахеи у этих пациентов в критическом состоянии. В то же время мы прооперировали пациента с очень длинной трахеей и решили резектировать несколько трахеальных колец и выполнить анастомоз конец в конец сзади перед перикардиальной трахеопластикой. В данном случае удаленные кольца трахеи просто отправляли на патологоанатомическое лечение. После прочтения отчета Эллиотта и др. Я был заинтригован тем фактом, что кусок трахеи, от которого я отказался, выглядел в точности как гомотрансплантат трахеи, который Эллиот так успешно использовал.Из-за этого у следующего пациента, которому была проведена пластика стеноза трахеи, я решил использовать иссеченную среднюю часть трахеи в качестве дистального “ аутотрансплантата ”. У этого конкретного ребенка была чрезвычайно крошечная трахея, а также перевязка легочной артерии и дефект межжелудочковой перегородки. . Верхняя часть трахеи была увеличена перикардом. Послеоперационное течение этого ребенка было особенно хорошим; ребенок был выписан из больницы через 20 дней после операции и не нуждался в повторной госпитализации.Этот первый первоначальный успешный опыт побудил нас продолжить использование техники аутотрансплантата у следующих 11 пациентов в нашей серии с врожденным стенозом трахеи с длинным сегментом. Первоначально нас интересовали возможности расхождения аутотрансплантата и перикарда и ишемия аутотрансплантата. Однако ни у одного пациента не было ни одного из этих осложнений. Фактически, аутотрансплантат обычно выглядит бледным, но розовым во время бронхоскопии в операционной, а через 5-7 дней после операции кажется реваскуляризованным и приобретает нормальный розовый цвет.В модели трахеального аутотрансплантата, разработанной доктором Додж-Хатами в нашей лаборатории, 30 кроликов успешно перенесли процедуру аутотрансплантата (шесть колец трахеи) без расщепления аутотрансплантата или ишемии [24]. На этой модели мы продемонстрировали, что местное применение VEGF (фактора роста сосудистого эндотелия) улучшает заживление аутотрансплантата с уменьшением стеноза просвета, подслизистого фиброза и воспалительного инфильтрата. Архитектура трахеи сохранялась у животных, получавших VEGF, и у них была более высокая плотность микрососудов.
В группе аутотрансплантата один пациент умер от инфаркта миокарда и пневмонии через 26 дней после тетралогии, аутотрансплантата трахеи и послеоперационной поддержки ЭКМО. Другой ребенок имел расхождение аутотрансплантата, но был успешно спасен с помощью аортального гомотрансплантата трахеи. Четырем пациентам потребовалась трахеостомия. Остальные пациенты из этой серии в настоящее время не имеют респираторных симптомов. Принципы трахеального аутотрансплантата, которые делают его нашей текущей процедурой выбора для младенцев с врожденным стенозом трахеи с длинными сегментами, заключаются в том, что он: (1) использует весь аутологичный материал для восстановления; (2) технически проста в исполнении; (3) архитектурно обоснован; (4) аутотрансплантат уже покрыт респираторным эпителием; (5) хрящ сохраняет свой контур; (6) есть потенциал для роста, и (7) он легко доступен, трахея у этих младенцев часто бывает слишком длинной.
Техника резекции трахеи очень хорошо подходит для младенцев со стенозом короткого сегмента трахеи. Йонас рекомендовал дистальную резекцию трахеи и транслокацию легочной артерии для восстановления слинга легочной артерии [10]. Heinemann сообщил об успехе у девяти из десяти младенцев после резекции более коротких сегментов стеноза трахеи с использованием искусственного кровообращения [9]. Коттер сообщил о шести пациентах, которым была выполнена резекция и анастомоз конец в конец с отличными результатами [25].В нашей серии пациенты, у которых был достаточно короткий сегмент для успешной резекции трахеи, имели отличный результат. Мы успешно удалили целых восемь колец. Их время до экстубации было коротким, и их пребывание в больнице было короче, чем при использовании любой другой техники из нашей серии. Обобщение опубликованных результатов резекции трахеи показано в таблице 5, 24 пациента, 8% смертность.
Таблица 5
Опубликованные результаты резекция трахеи
Таблица 5
Опубликованные результаты резекция трахеи
Младенцы со стенозом трахеи, вторичным по отношению к полному кольцу трахеи, представляют собой серьезную проблему в их клиническом ведении.Ведение таких младенцев требует очень тесного сотрудничества между детским кардиоторакальным хирургом и отоларингологом. Во всех случаях диагнозы в нашей серии устанавливались с помощью жесткой бронхоскопии. Все пациенты должны пройти эхокардиограмму, чтобы исключить слинг легочной артерии. Мы рекомендуем резекцию и анастомоз «конец в конец» с искусственным кровообращением при стенозе короткого сегмента (восемь полных колец трахеи или меньше). Пациентам с врожденным стенозом трахеи с длинным сегментом (≥8 колец) мы рекомендуем восстановление трахеальным аутотрансплантатом с увеличением перикарда или без него.Другие хирурги сообщили об отличных результатах при использовании трахеопластики методом слайда. Слинг легочной артерии и связанные с ним внутрисердечные дефекты следует устранять одновременно с восстановлением стеноза трахеи. Послеоперационное ведение таких пациентов довольно сложное и требует особого внимания к деталям и бдительности в отношении обеспечения проходимости дыхательных путей. Пациенты с расхождением пластыря успешно лечились с помощью васкуляризированных мышечных лоскутов. Междисциплинарный подход к этим пациентам при тесном сотрудничестве и координации между отоларингологами и торакальной хирургией и постоянной оценкой наших методик для этих младенцев является ключом к успешным долгосрочным результатам для этих детей в критическом состоянии.
Д-р А. Корно ( Лозанна, Швейцария, ): В Университетской больнице Лозанны мы полностью согласны с вашими показаниями к лечению врожденного стеноза трахеи и связанных с ним врожденных трудностей одновременно, но мы не согласны с вашим Другой вывод по технике. В последний период мы внедрили трахеопластику на основе слайдов, и у нас есть серия всех младенцев с тяжелым стенозом, таким как ваши пациенты, то есть с внутренним диаметром 2,3 мм до 80% длины трахеи и с длительным стенозом трахеи сегмента.Во всех из них мы выполнили скользящую трахеопластику в один и тот же период одновременного искусственного кровообращения для восстановления порока сердца от простого ДМЖП до сложного правого желудочка с двойным выходом, требующего сердечного кондуита. Во всех из них внутренний диаметр трахеи был увеличен до 200 или 250% от предыдущего диаметра, и во всех из них экстубация была достигнута менее чем за 3 дня.
Итак, мой вопрос заключается в том, на основании какой гипотезы вы можете отклонить или осудить методику, которая имеет два основных преимущества: во-первых, ее можно применить к любому анатомическому типу стеноза трахеи, а во-вторых, она не требует каких-либо аутологичный или гомологичный материал или перикардиальный пластырь.
Д-р Бакер : Я думаю, что пластика трахеопласты со сдвигом – это операция, которая ближе всего приближается к успеху, который у нас был с аутотрансплантатом трахеи. По нашему опыту, слайд-трахеопластика очень хорошо сработала у одного пациента. У второго пациента, которого я примерил, были серьезные проблемы с образованием грануляционной ткани, а из-за пружины хрящей просвет трахеи выглядел как восьмерка. Этому пациенту потребовались стент и трахеостомия, и он умер через 5 месяцев.
Еще одна проблема, с которой я столкнулся с пластикой скользящей трахеопластики, заключается в том, что я обнаружил, что задняя часть анастомоза в верхней части несколько трудна. Доктор Грилло в своей статье упомянул, что у одного из их пациентов в этом районе произошла значительная утечка воздуха; им пришлось открыть трахею спереди, чтобы остановить утечку. Прелесть операции аутотрансплантата, которую я нахожу, заключается в том, что все наложения швов выполнены на переднюю часть, и это архитектурно надежно, и, как я уже упоминал, мне легче наложить. Но я считаю, что слайд-трахеопластика – отличный метод.
Доктор А. Мероунко ( Томск, Россия, ): Я хотел бы спросить, каковы основные причины госпитальной летальности?
Д-р Бакер : При перикардиальной трахеопластике у одного ребенка была утечка воздуха, развился медиастинит, он перенес две повторные операции и умер от медиастинита. Еще один ребенок с отсутствующим легким имел тяжелую легочную гипертензию, был помещен на ЭКМО, и этот ребенок умер от внутрижелудочкового кровоизлияния через неделю после операции.Другой ранней смертью в группе аутотрансплантата был ребенок, у которого были две предыдущие срединные стернотомии, у которого было одновременное восстановление тетралогии Фалло, и он умер от инфаркта миокарда и пневмонии через 26 дней после операции. Этому ребенку также требовалась поддержка ЭКМО в течение 6 дней. Из поздних смертей после перикардиальной трахеопластики двое фактически умерли от перфорации трахеи во время бронхоскопии в направленном учреждении. Я упомянул, что одним из ключей к нашему успеху стал вклад наших коллег-отоларингологов с их опытной бронхоскопией.Этому пациенту непросто сделать эндоскопию, если у него после операции сложная ситуация с дыхательными путями.
Доктор Т. Тласкал ( Прага, Чехия ): У меня есть опыт реконструкции стеноза трахеи у трех пациентов, прооперированных в течение последних 3 лет. Недавно мы видели 8-месячного младенца с тетрадой Фалло, малыми легочными артериями, левой верхней полой веной и правой дугой аорты. И только после восстановления тетралогии была обнаружена тяжелая деформация нижнего трахеобронхеального дерева.Трахеобронхоскопия и трахеобронхография показали наличие правого трахеального бронха с выраженным стенозом и гипоплазией дистального отдела трахеи. Исправление мальформации трахеи проводилось путем искусственного кровообращения путем резекции правой верхней доли и пластики гипопластического сегмента нижней части трахеи. Поскольку большой кусок перикарда ранее использовался для восстановления врожденного порока сердца, ксеноперикард был использован для пластыря при стенозе трахеи.Через 6 месяцев после операции пациент чувствует себя хорошо.
Я хотел бы спросить вас, что бы вы сделали при повторной операции у этого конкретного пациента, если бы не было аутологичного перикарда, и, в целом, какова ваша политика в отношении повторных операций после восстановления стеноза трахеи.
Д-р Бакер : Часто, даже если они уже перенесли срединную стернотомию, мне удавалось найти для использования перикард. У одного пациента, у которого я не смог найти перикард, который расщепил аутотрансплантат, я использовал гомотрансплантат аорты, который был легко доступен для наших сердечных случаев, и это сработало довольно хорошо.
Список литературы
[1],,,,,.Трахеопластика перикардиальным пластырем при обширном стенозе трахеи у младенцев и детей
,J Thorac Cardiovasc Surg
,1984
, vol.88
(стр.527
–536
) [2],,,.Врожденный воронкообразный стеноз трахеи: бессимптомная летальная аномалия в раннем детстве
,J Thorac Cardiovasc Surg
,1982
, vol.83
(стр.761
–766
) [3],,.Врожденный стеноз трахеи
,Ann Otol Rhinol Laryngol
,1981
, vol.90
(стр.364
–371
) [4],,,,,.Трахеопластика перикарда пластырем при тяжелом стенозе трахеи у детей: промежуточные результаты
,J Pediatr Surg
,1991
, vol.26
(стр.879
–885
) [5],,,.Ремонт врожденного стеноза трахеи свободным аутотрансплантатом трахеи
,J Thorac Cardiovasc Surg
,1998
, vol.115
(стр.869
–874
) [6],,,.Промежуточные результаты применения свободного аутотрансплантата трахеи при врожденном стенозе трахеи длинного сегмента
,J Pediatr Surg
,2000
, vol.35
(стр.813
–819
) [7],,,.Скользящая трахеопластика при врожденном воронкообразном стенозе трахеи
,Ann Thorac Surg
,1989
, vol.48
(стр.632
–635
) [8],,,,.Скользящая трахеопластика в лечении врожденного стеноза трахеи
,Ann Otol Rhinol Laryngol
,1997
, vol.106
(стр.914
–919
) [9],,,,,. ,.Резекция трахеи с длинным сегментом у младенцев с использованием экстракорпорального кровообращения
,Труды 2-го Всемирного конгресса детской кардиологии и кардиохирургии
,1998
Нью-Йорк
Futura Publishing Co
(стр.711
–713
) [10],,,.Слинг легочной артерии: первичное восстановление путем резекции трахеи в младенчестве
,J Thorac Cardiovasc Surg
,1989
, vol.97
(стр.548
–550
) [11],,,.Слинг легочной артерии: результаты средней стернотомии, искусственного кровообращения и реимплантации
,Ann Thorac Surg
,1999
, vol.67
(стр.1738
–1745
) [12],,,.Повторная операция после трахеопластики перикарда пластырем
,J Pediatr Surg
,1997
, vol.32
(стр.1108
–1111
) [13],,,,,.Использование баллонно-расширяемых металлических стентов в лечении трахеомаляции и бронхомаляции у детей
,Arch Otolaryngol Head Neck Surg
,1999
, vol.125
(стр.203
–207
) [14],,,,,,.Трахеопластика при врожденном стенозе всей трахеи
,J Pediatr Surg
,1982
, vol.17
(стр.869
–871
) [15],,,,,.Врожденный стеноз с вовлечением длинного сегмента трахеи: дальнейший опыт реконструктивной хирургии
,J Pediatr Surg
,1988
, vol.23
(стр.471
–475
) [16],,,.Ремонт длинносегментного стеноза трахеи у младенцев
,J Thorac Cardiovasc Surg
,1995
, vol.110
(стр.1504
–1512
) [17],,,,,,,.Опыт реконструкции трахеобронхиального трансплантата реберного хряща при врожденном стенозе трахеи
,J Pediatr Surg
,1997
, vol.32
(стр.54
–57
) [18],,,,,.Гистопатологические изменения после трахеопластики перикарда
,Arch Otolaryngol Head Neck Surg
,1997
, vol.123
(стр.1069
–1072
) [19],,,,,,,,,.Передняя трахеопластика перикарда при врожденном стенозе трахеи: промежуточные и отдаленные результаты
,Ann Thorac Surg
,1996
, vol.62
(стр.981
–989
) [20],,,,.Трахеопластика при врожденных полных кольцах трахеи
,Arch Otolaryngol Head Neck Surg
,1994
, vol.120
(стр.1363
–1369
) [21].Скользящая трахеопластика при врожденном стенозе трахеи с длинным сегментом
,Ann Thorac Surg
,1994
, vol.58
(стр.613
–621
) [22],,.Врожденный стеноз трахеи с длинным сегментом: лечение скользящей трахеопластикой
,J Pediatr Surg
,1999
, vol.34
(стр.1216
–1222
) [23],,,,,.Реконструкция трахеи у детей с использованием трупного гомотрансплантата трахеи
,Eur J Cardio-thorac Surg
,1996
, vol.10
(стр.707
–712
) [24],,,,,.Фактор роста местного эндотелия сосудов (VEGF) усиливает заживление свободного трахеального аутотрансплантата в экспериментальной модели реконструкции трахеи на кроликах
,Surg Forum
,1999
(стр.146
–147
) [25],,,.Лечение дистального стеноза трахеи
,Arch Otolaryngol Head Neck Surg
,1999
, vol.125
(стр.325
–328
)© 2001 Elsevier Science B.V. Все права защищены.
Elsevier Science B.V.
Стеноз трахеи
Привет,
У моего сына в 1990 году была реконструкция трахеи, возможно, это была первая успешная операция у ребенка, ему было 6 месяцев. Сейчас ему 22 года, он в хорошей форме и здоров. У него действительно есть некоторые трудности в обучении, так как его так много раз переквалифицировали, пока они пытались выяснить, что с ним не так. Он был так болен. Мартин Эллиот из GOSH поехал в больницу Фримена в Ньюкасле, чтобы провести операцию.После операции он быстро выздоровел, испугавшись всего лишь через пару месяцев, когда он подхватил инфекцию грудной клетки. Мой совет – следуйте своему инстинкту, если вы недовольны здоровьем своей дочери, в любое время поговорите с врачом, если они не слушают или вы заставляете младшего ребенка настаивать на разговоре с вашим консультантом, мой сын был великолепен, он сказал своим сотрудникам всегда слушал мать, если я думал, что ему нужно лекарство, он его получил. Также пройдите курс первой помощи, он поможет вам определить, что не так, и вы будете знать, что делать в случае болезни.Удачи!
Мой сын был направлен (утром) в местную больницу моим врачом через месяц после реконструкции трахеи, он сильно простудился и нуждался в антибиотиках немедленно, как посоветовал кардио-торакальный госпиталь. Младший врач ничего не прописал и хотел дождаться консультанта. Моему сыну не разрешалось есть молоко до тех пор, пока консультант не дал инструкции. Он пришел около 18:00, я рассказал ему все, что произошло, и он посоветовал младшему врачу в будущем прислушиваться к матери, у нее есть инстинкт и знание ребенка.Моему сыну дали дозу антибиотиков, а затем дали бутылку молока, которое было слишком горячим для него, представьте себе страдание, он мог видеть это и чувствовать запах!
После долгой борьбы я уложил его спать в 23:00, затем входит медсестра с лекарством и просит вас разбудить его, чтобы она могла дать ему лекарство орально. Она сказала, что ему это нужно каждые 4 часа.
Я сказал «нет», стоял на своем и утверждал, что в данный момент ему нужно больше спать, настаивая на том, что дома я не буду будить ребенка ночью, чтобы дать лекарства, так почему именно сейчас? если бы ему было жизненно необходимо лекарство, ему бы сделали капельницу.Об этом было сообщено консультанту на следующее утро, и он снова поддержал меня. Мой сын быстро выздоровел с помощью антибиотиков и большого количества сна, и, к счастью, этого больше не случилось. Я не говорю, что всегда отказываться от лечения, но иногда стоит расспросить еще немного или попросить другой вариант, является ли это обычным делом / удобством / галочкой или лучше для вашего ребенка, мама не всегда знает лучше всего, но у нее есть свое мнение, и она должна его озвучить и быть услышанной.
Я новичок в этом, так что терпите меня. Мне интересно, может ли кто-нибудь в этой теме помочь, моей дочери 2 лет только что поставили диагноз: полное кольцо трахеи, стеноз трахеи, нас только что направили на большую улицу Ормонд. Я действительно хочу поговорить с кем-то, кто испытал это, поскольку мы так мало понимаем в данный момент, не знаем, что ждет в будущем, и чувствуем, что барахтаемся в темноте в ожидании встреч. Буду крайне признателен за любую помощь / совет и т. Д..
Всем привет. У моего 10-месячного сына полные кольца трахеи. Ему сделали перевязку легочной артерии через 6 месяцев, но только ПОСЛЕ операции они обнаружили полные кольца. В настоящее время мы находимся в подвешенном состоянии относительно того, когда и понадобится ли ему слайд-трахеопластика. Мы знаем, что есть вероятность, что ему понадобится операция. Я хочу поговорить с любыми родителями, которые столкнулись с этим, и чей ребенок прошел слайд-трахеопластику. Он начал ползать, и я слышу, что его дыхание «тяжелее». Просто интересно, когда вы и ваши врачи узнали, что пришло время для операции.Спасибо
У моего племянника ситуация, похожая на ситуацию с Керри П. Я хотел бы найти ее для своих сестер. Может быть, они могли бы поддержать или поделиться информацией.
Справка ERS о трахеомаляции и бронхомаляции у детей
Реферат
Трахеомаляция и трахеобронхомаляция могут быть первичными аномалиями крупных дыхательных путей или связаны с широким спектром врожденных и приобретенных состояний. Доказательств по диагностике, классификации и лечению недостаточно.Общепринятой классификации степени тяжести не существует. Клинические проявления включают стридор с ранним началом или фиксированное свистящее дыхание, рецидивирующие инфекции, медный кашель и даже приступы клинической смерти, в зависимости от локализации и тяжести поражения. Диагноз обычно ставится с помощью гибкой бронхоскопии у свободно дышащего ребенка, но также может быть показан с помощью других методов динамической визуализации, таких как объемная бронхография с низким контрастом, компьютерная томография или магнитно-резонансная томография. Тестирование функции легких может предоставить подтверждающие данные, но не является диагностическим.Лечение может быть медикаментозным или хирургическим, в зависимости от природы и тяжести поражений, но доказательная база для любой терапии ограничена. Хотя используются медицинские варианты, которые включают бронходилататоры, антимускариновые средства, муколитики и антибиотики (а также лечение сопутствующих заболеваний и связанных состояний), в настоящее время мало доказательств их пользы. Физиотерапия грудной клетки обычно назначается, но доказательная база недостаточна. При тяжелых симптомах хирургические варианты включают аортопексию или заднюю трахеопексию, резекцию трахеи коротких пораженных сегментов, внутренние стенты и шинирование наружных дыхательных путей.Если необходима респираторная поддержка, наиболее часто используется постоянное положительное давление в дыхательных путях: – – маска для лица или трахеостомия. Родители детей с трахеобронхомаляцией сообщают о задержках диагностики и беспокойстве по поводу того, как управлять состоянием своего ребенка, и хотят получить дополнительную информацию. Для создания доказательной базы маляции необходимы дополнительные исследования. Это заявление Европейского респираторного общества представляет собой обзор текущей литературы для использования в будущих исследованиях.
Реферат
В этом заявлении содержится всесторонний обзор причин, проявления, распознавания и ведения детей с трахеобронхомаляцией, составленный многопрофильной целевой группой в соответствии с методологией ERS http://bit.ly/2LPTQCk
Введение
Трахеомаляция (TM) – это состояние чрезмерной коллапсируемости трахеи, вызванное либо непропорциональной слабостью задней стенки (мембрана мембраны), либо нарушением целостности хряща.В результате передняя и задняя стенки сближаются, уменьшая раскрытие просвета трахеи и создавая аномалию формы при бронхоскопии [1, 2]. ТМ может быть локализованным или генерализованным [2, 3]. Если поражены и главные бронхи, это состояние называется трахеобронхомаляцией (ТБМ). Термин бронхомаляция (БМ) используется, когда чрезмерная сжимаемость ограничивается одним или обоими главными бронхами и / или их отделами на долевом или сегментарном уровне [3, 4]. Случаи изолированной БМ, а также внелегочной или шейной ТМ относительно редки [5, 6].
В отчете рабочей группы Европейского респираторного общества (ERS) малация определяется как произвольное уменьшение> 50% площади просвета поперечного сечения во время спокойного дыхания [7–13]. Не существует общепризнанного «золотого стандарта» диагностического теста, хотя гибкая бронхоскопия является наиболее часто используемым методом педиатрами-респираторными педиатрами. Степень TM / TBM можно оценить бронхоскопически или рентгенологически. Также нет общепринятой классификации степени тяжести.В клинической практике анатомические изменения условно описываются как легкие (уменьшение на 50–75%), умеренные (уменьшение на 75–90%) или тяжелые (уменьшение на> 90%), чаще всего при субъективном визуальном осмотре при бронхоскопии [14]. Это чисто описательная система классификации, которая не отражает клиническую тяжесть, поскольку степень окклюзии просвета не связана с заболеваемостью (см. Следующий раздел о клинических признаках и симптомах).
Давление отдачи на выдохе грудной стенки приводит к динамическому увеличению внутригрудного давления, которое передается в дыхательные пути.Если большие внутригрудные дыхательные пути в норме, изменения калибра незначительны, но происходят, например, при кашле. При маляции стенки трахеи / бронхов разрушаются с частичной или полной окклюзией просвета [15, 16], в частности, если усилие на выдохе увеличивается из-за обструкции воздушного потока. В литературе для взрослых различают коллапс перепончатой оболочки и хрящевой стенки. Некоторые используют термин гипердинамический коллапс дыхательных путей для описания чрезмерного выпячивания задней мышцы трахеи в просвет центральных дыхательных путей во время выдоха и оставляют за собой термины TM и TBM для разрушения центральных дыхательных путей из-за потери структурной целостности пораженных хрящевых колец. [17–19].Из-за естественной мягкости хрящей трахеи у детей это различие менее отчетливо у новорожденных, младенцев и маленьких детей. Для целей этого отчета ТМ и ТБМ также будут охватывать гипердинамический коллапс дыхательных путей.
В этом отчете рабочей группы ERS по педиатрической ТБМ содержится обзор современной литературы, посвященной детям, с описанием доказательств для диагностики, клинического воздействия и терапевтических возможностей, а также воздействия на семьи и пациентов, а также предложения для будущих исследований.
Методология
Целевая группа ERS по TM и BM у детей включала группу детских респираторных врачей, детского грудного хирурга, детских радиологов, физиотерапевта, начинающего члена ERS, представителя Европейского фонда легких и ERS методист, предоставляющий экспертизу в разработке отчетности.Были соблюдены стандартные процедуры ERS для декларирования конфликта интересов.
Целевая группа начала с телеконференции в мае 2017 года, чтобы согласовать формулировку вопросов и распределить работу по 12 парам. Каждой паре был задан ключевой вопрос, и они провели собственный поиск литературы, используя соответствующие ключевые слова в систематических обзорах, рандомизированных контролируемых исследованиях, сериях случаев, обзорах и обсервационных исследованиях за последние 20 лет (1997–2017 гг.) Из Scopus и MEDLINE ( доступ к через PubMed) баз данных, ограниченный английским языком.Подробная информация об исходных вопросах, назначенных членах Целевой группы, результатах поисков и диаграммах PRISMA представлена в дополнительном материале. Были личные встречи во время Международного конгресса ERS в Милане (Италия) в сентябре 2017 года и еще одна двухдневная встреча в Афинах (Греция) в марте 2018 года. Литература, опубликованная после заключительных встреч, не была включена в этот обзор.
Черновики были представлены председателям рабочих групп и объединены в единую рукопись, которая широко обсуждалась на третьей личной встрече во время Международного конгресса ERS в Париже (Франция) в сентябре 2018 года.Все члены Целевой группы дополнительно просмотрели и внесли свой вклад в рукопись в ее окончательной форме.
Состояния, связанные с TBM
Общепринятой педиатрической классификации причин малации дыхательных путей не существует. Целевая группа использовала разделение на те состояния с внутренним изменением хряща дыхательных путей (первичные или врожденные) и те, при которых хрящ был эмбриологически нормальным, но порок развития из-за давления на стенку дыхательных путей извне (вторичный) или приобретенных в результате заболевания просвета дыхательных путей. например, хроническая инфекция.
Прагматически также может быть полезно различать состояния, при которых TBM является клинически основной проблемой, и те, при которых, хотя и остается фактором, существуют более важные сложные внелегочные сопутствующие заболевания, такие как сердечно-сосудистые аномалии или заболевание паренхимы легких. Примером последнего может быть бронхолегочная дисплазия, при которой ТБМ ухудшает прогноз, но это далеко не единственная аномалия [20].
Многочисленные причины TBM обобщены в таблице 1.Врожденная малация дыхательных путей является частью многих редких синдромов. TM может быть обнаружен в сочетании с синдромами хромосомных дефектов, мукополисахаридозами и наследственными нарушениями соединительной ткани [21]. Кроме того, ТМ описана примерно у 5% детей с ахондроплазией [22]. Некоторые состояния связаны с небольшой областью малации. Например, дети с трахео-пищеводным свищом (TOF) обычно после операции имеют короткий сегмент TM [18, 23, 24]; Послеоперационное восстановление сосудистых колец может оставить выраженный короткий трахеомалятический дефект.
ТАБЛИЦА 1Сводка причин трахеомаляции (TM), бронхомаляции (BM) и трахеобронхомаляции (TBM)
В одном исследовании сообщалось о малации (включая ларингомаляцию, состояние, не входящее в компетенцию данного отчета Рабочей группы) в 299 из 885 бронхоскопий [ 3]. У 41 были сердечно-сосудистые аномалии, 29 лечились от TOF, у 9 была врожденная долевая эмфизема, а у 24 была синдромальная болезнь. Boogaard и др. . [25] обнаружили BM в 160 из 512 педиатрических гибких бронхоскопов, 136 случаев были первичными.67 из 86 детей с первичной маляцией, у которых был проведен бронхоальвеолярный лаваж, имели положительный бактериальный посев; количество нейтрофилов в лаваже не сообщалось. Была ли инфекция вторичной по отношению к маляции или наоборот, и связь между маляцией и стойким бактериальным бронхитом также неясна.
Было высказано предположение, что хрипы у младенцев могут быть связаны с TBM [26] как феномен развития со спонтанным выздоровлением, но вклад малации редко определяется в клинической практике.
Клинические симптомы и признаки
Тип и начало симптомов зависят от длины, локализации и степени тяжести маласового сегмента. Члены рабочей группы не смогли найти какой-либо устойчивой корреляции между анатомической серьезностью и клиническими особенностями в литературе.
Симптомы могут быть постоянными или прерывистыми и различной степени тяжести [6, 27]. Если внегрудная трахея малациновая, может быть стридор; если внутригрудной, то обычным явлением является монофонический хрип на выдохе [6, 28].Если у ребенка развивается респираторная инфекция, это может быть лающий кашель, длительное разрешение кашля, хрипы на выдохе или симптомы крупа. Пациенты пожилого возраста часто жалуются на затруднение полного выдоха [18].
В более симптоматических случаях стридор или хрипы являются стойкими, часто возникают респираторные инфекции и может возникнуть респираторный дистресс. Свистящее дыхание у детей с маляцией обычно расположено в центре, низкое и монофоническое [29], и отличается от диффузного, высокотонального и музыкального свистящего дыхания при астме.Более того, у пациентов с маляцией хрипы не меняются или даже усиливаются после ингаляции бронходилататоров [15]. Важно отметить, что TM / BM всегда следует учитывать при дифференциальной диагностике младенцев и детей дошкольного возраста с «атипичным хрипом» (, например, младенцев, у которых никогда не бывает полного отсутствия симптомов, или младенцев с часто повторяющимся хрипом). Также может присутствовать «знак волынки», свистящий звук выдоха, который сохраняется после окончания видимого выдоха [6]. Прерывистое сжатие малациновой трахеи во время болюсной прогрессии в пищеводе может вызвать десатурацию, приводящую к плохому кормлению и, как следствие, к плохому набору веса.
В тяжелых случаях может произойти обструкция дыхательных путей с цианозом, стридором на вдохе и выдохе во время приливного дыхания, апноэ и даже остановкой сердца или внезапной детской смертью [6, 27, 30–32]. В наиболее тяжелых случаях обструкцию дыхательных путей можно устранить только интубацией [6, 27], а успешная экстубация может оказаться сложной задачей [33]. Обструкция трахеи может вызвать «смертельные заклинания» (также называемые «апноэ», «рефлекторное апноэ», «смертельные атаки» или «синие заклинания»). Эти события, возможно, вызваны рефлексом, вызванным секрецией, или когда болюс пищи в пищеводе сжимает трахею, или наличие повышенного внутригрудного давления из-за эффекта Вальсальвы.
Тяжелая маляция обычно проявляется клинически с рождения, но многие дети с ТМ или ВМ не проявляют никаких симптомов в возрасте до 2–3 месяцев [6, 27, 30]. Boogaard и др. . [25] описали симптомы у 96 амбулаторных пациентов с первичной маляцией дыхательных путей без сопутствующих заболеваний. Кашель обнаружен у 83% детей (ночной кашель 42%; продуктивный кашель 60%; кашель, вызванный физической нагрузкой 35%; характерный лающий кашель 43%), рецидивирующие инфекции нижних дыхательных путей – 63%, одышка – 59%, повторяющиеся хрипы. у 49%, повторяющиеся хрипы у 48%, снижение толерантности к физической нагрузке у 35%, симптомы гастроэзофагеального рефлюкса (ГФ) у 26%, ретракции у 19%, стридора у 18% и воронкообразной грудной клетки у 10% [25].Однако у многих пациентов симптомы проявляются незаметно, а у некоторых диагноз ставится только в более позднем возрасте [25], даже у пожилых людей [34].
В таблице 2 обобщены симптомы и признаки TM / BM. Чаще всего сообщается о лающем или медном кашле. Согласие врачей-респондентов и других наблюдателей в отношении медного кашля было очень хорошим (κ = 0,79, 95% ДИ 0,73–0,86) при проведении респираторными специалистами, а чувствительность и специфичность медного кашля (по сравнению с ТМ, наблюдаемым при гибкой бронхоскопии) были равны 0.57 и 0,81 соответственно [35]. Медный кашель вызывается вибрацией из-за механического сопоставления передней и задней стенок трахеи [27], что вызывает раздражающий очаг, который стимулирует дальнейший кашель [36]. В метаанализе, включающем пять исследований с 455 пациентами, у которых бронхоскопия была проведена из-за повторяющихся крупоподобных симптомов, ТМ была обнаружена у 4,6% детей [37].
ТАБЛИЦА 2Общие симптомы и признаки трахеомаляции / бронхомаляции у детей
У детей с TM / BM закрытие дыхательных путей во время кашля и неэффективный кашель из-за основного состояния могут вызвать нарушение выведения секрета, приводящее к рецидиву и / или длительному респираторные инфекции [6, 27].Сантьяго-Бурручага и др. . [38] продемонстрировали маляцию дыхательных путей у 52% из 62 детей, которым бронхоскопия была проведена из-за рецидивирующих инфекций нижних дыхательных путей. Маляция дыхательных путей – частая бронхоскопическая находка у детей с рецидивирующими респираторными симптомами [3, 39, 40] и у детей с затяжным бактериальным бронхитом [41], хотя причины и вторичность часто остаются неясными.
У детей с TM / BM симптомы могут усугубляться любыми состояниями, требующими повышенных дыхательных усилий, такими как упражнения, кашель, плач, кормление, маневры Вальсальвы, форсированный выдох или лежа на спине.Все эти действия вызывают повышение внутригрудного давления, что ухудшает коллапс дыхательных путей [6, 18]. Размещение младенца в положении лежа может открыть дыхательные пути, потому что сила тяжести тянет структуры средостения кпереди, облегчая таким образом симптомы [15, 42].
Естественная история
Симптомы могут исчезнуть у пациентов с первичным несиндромальным TM / BM. Больший диаметр трахеи и повышенная жесткость поддерживающих хрящей с более выраженной С-формой хрящевых колец с меньшим выступом перепончатой части (trachealis) часто приводит к исчезновению симптомов к возрасту 1–2 года [27, 43, 44].У некоторых из этих детей непереносимость физических упражнений или хрипы при упражнениях могут сохраняться и в более позднем детстве [21, 44].
Роль тестирования функции легких в диагностике TBM
В 11 исследованиях рассматривается роль тестов функции легких (PFT) в диагностике TM / TBM, но все они небольшие, и только в двух [25, 45] было зарегистрировано ≥20 детей. Было проведено множество различных PFT: спирометрия, максимальный поток при функциональной остаточной емкости ( V ′ maxFRC ), FRC, пиковый поток выдоха, поток в середине выдоха, приливный поток выдоха, сопротивление дыхательных путей, описание петли потока-объема и гиперчувствительность дыхательных путей.Ни в одном из исследований не использовались более новые методы, такие как осциллометрия и многократное прерывание дыхания.
Многие, но не все исследования показали, что у некоторых детей имеется обструкция дыхательных путей на выдохе. PFT не могут использоваться для диагностики TBM, но наличие обструкции дыхательных путей является подтверждающим доказательством [46, 47]. Описана ранняя фаза плато конечности выдоха. Плато как на вдохе, так и на выдохе петли поток-объем более вероятно из-за фиксированной обструкции, если нет как внутри-, так и внегрудной ПМ [48].Увеличение объема грудного газа также было зарегистрировано в одном исследовании [49]. Ограничение потока во время V ‘ maxFRC не является ни чувствительным, ни специфическим для малации, но ограничение потока во время приливного дыхания является очень предсказуемым и 100% специфичным [50].
Одно исследование [46] обнаружило гиперреактивность дыхательных путей к манниту у двух из 15 (7%) детей, значение чего неясно. Значимого влияния β 2 -агонистов на спирометрию не наблюдалось [25]. Действительно, β 2 -агонистов фактически уменьшили V ′ maxFRC на 31.6% у троих детей [51].
Исследования, по большей части, небольшие, и они не связывают PFT с тяжестью TBM или даже не определяют способ постановки диагноза. Следовательно, мы не могли рассчитать чувствительность и специфичность какой-либо патологии PFT для TBM. PFT может быть или не быть ненормальным у детей с TBM. Существуют ограниченные данные о том, можно ли использовать имеющиеся в настоящее время PFT для диагностики TBM. Пока не будут доступны дополнительные данные, мы не можем дать количественную оценку точности оценки.
Роль изображений для диагностики TBM
Члены рабочей группы не смогли найти доказательств в поддержку использования простых рентгенограмм для диагностики TBM [52].
Рентгеноскопия
Рентгеноскопия – это быстрое неинвазивное динамическое исследование с минимальным радиационным воздействием (~ 0,01 мЗв) и без седации. Рентгеноскопия дыхательных путей выполняется в положении на боку при свободном дыхании пациента [27, 53, 54]. Чувствительность низкая (20–24%), а специфичность очень высокая (93–100%) [55, 56]. Рентгеноскопию часто сочетают с глотанием бария, чтобы исключить наличие внешнего сдавления.
Многодетекторная компьютерная томография
Многодетекторная компьютерная томография (МДКТ) предоставляет новые возможности диагностики (рис. 1).Парные МДКТ в конце вдоха и выдоха или парные МДКТ в конце вдоха и динамического выдоха являются надежными методами [7–9, 57]. Детям в возрасте <5 лет обычно требуется интубация и контролируемая вентиляция легких [10, 58], которые влияют на динамику дыхательных путей. В некоторых учреждениях вместо интубации используется надежно установленная маска для лица, особенно когда подозревается стеноз трахеи выше уровня грудного входа.
РИСУНОК 1Парные мультидетекторные компьютерные томографии грудной клетки в конце вдоха и в конце выдоха: аксиальное сканирование в а) конце вдоха и б) в фазе конца выдоха и сагиттальная мультипланарная реконструкция в) в конце вдоха и г) в конце вдоха. фаза выдоха, показывающая значительное уменьшение площади поперечного сечения просвета трахеи на выдохе.Внешний вид соответствует трахеомаляции.
Внутривенное введение контрастного вещества обязательно только при поиске основных компрессионных причин, таких как сосудистые аномалии или новообразования средостения [10]. Сообщенная общая диагностическая точность МДКТ парных дыхательных путей по сравнению с ларингоскопией / бронхоскопией составляет 91% [9]. Однако пациенты, включенные в это исследование, страдали от очень тяжелой ТБМ, которым требовалось хирургическое вмешательство, поэтому это была предвзятая популяция, и точность сканирования MDCT могла быть переоценена [9].Кино-МДКТ со свободным дыханием – это альтернативный метод у детей младшего возраста, поскольку он не требует общей анестезии и контролируемой вентиляции, а уровень радиационного облучения низок (средняя эффективная доза <2 мЗв, с минимальным когда-либо сообщавшимся 0,19–0,8 мЗв) [11– 13]. Сообщенная чувствительность (96,3%) и специфичность (97,2%) высоки по сравнению с бронхоскопической оценкой [11]. Виртуальная бронхоскопия не очень чувствительна (чувствительность <75%) при обнаружении ТМ [59]. Только одно исследование сравнивало виртуальную бронхоскопию с гибкой бронхоскопией, сообщая о чувствительности 54.1% и специфичность 87,5% для TM и 45,2% и 95,5% для BM [60].
MDCT имеет то преимущество, что это быстрый и менее инвазивный метод, позволяющий одновременно оценивать любые патологии средостения, сосудов и легких, а также визуализировать дыхательные пути дистальнее обструкции [61]. Основным недостатком является лучевая нагрузка, которая увеличивается при использовании парной техники. Частично это можно преодолеть, используя методы уменьшения дозы при сканировании выдоха [62]. Еще одна проблема – необходимость седации и интубации у детей младшего возраста, которые могут исказить дыхательные пути и изменить динамику трахеи [7, 9, 11, 12, 28].Частично эту проблему можно решить, используя кинематографическую МДКТ со свободным дыханием [11–13].
Динамическая МРТ
Существует очень мало публикаций, посвященных небольшому количеству детей, описывающих динамическую МРТ для диагностики ТБМ. Главное преимущество динамической МРТ – отсутствие лучевого воздействия. Кроме того, МРТ обеспечивает визуализацию с высоким разрешением с превосходной визуализацией мягких тканей, что позволяет идентифицировать сосудистые и средостенные структуры без необходимости контрастирования [63], но этот метод требует много времени.
Недавние сверхбыстрые последовательности позволяют кинематографическую МРТ, которая обеспечивает чрезвычайно быстрое получение изображений [63–65]. Еще одно важное преимущество кино-МРТ по сравнению с бронхоскопией состоит в том, что у детей старшего возраста (обычно> 8 лет) дыхательные пути можно исследовать во время статических и динамических дыхательных маневров, таких как форсированный выдох и кашель, без необходимости применения седативных средств или общей анестезии. что могло затмить TBM [65]. Детям младшего возраста необходима седация и / или общая анестезия [64, 66].Недостатком кино-МРТ является относительно низкое пространственное разрешение, что может быть проблемой для дыхательных путей меньшего калибра [63–65].
Опубликованный протокол описывает комбинацию статической и динамической кино-МРТ [64, 65].
Трахеобронхография
Трахеобронхография, выполняемая с небольшими объемами неионогенного водорастворимого контраста, безопасна [67] и полезна при оценке TBM из-за ее высокого пространственного и временного разрешения (рисунок 2) [68]. Многие центры продолжают использовать трахеобронхографию [12, 67, 69–71], часто в сочетании с гибкой бронхоскопией [68].Свободное дыхание, как и многие методы визуализации, необходимо для точности диагностики [72].
РИСУНОК 2a) Бронхографическое изображение, показывающее диффузную трахеобронхомаляцию у 7-месячной девочки с делецией 22q11, правой дугой аорты и аберрантной левой подключичной артерией. Трахеостомическая трубка выведена в верхнюю часть трахеи. б) Бронхографическое изображение, показывающее стыковку передней и задней стенок трахеи (белая стрелка, выделяющая более темный эффект «размазывания») у годовалой девочки с трахеомаляцией, связанной с компрессией сосудов.в) 5-месячная девочка с гипоплазией левой легочной артерии и вены с тяжелой бронхомаляцией левого главного бронха. Снимок бронхографии, показывающий полное коллапс левого главного бронха (белая стрелка). d) Пациент в (c), где теперь применяется постоянное положительное давление на выдохе (CPAP). Изображение бронхографии, показывающее некоторое отверстие левого главного бронха с дополнительным CPAP (белая стрелка).
Роль бронхоскопии в диагностике и оценке TBM
Мы рассмотрели 27 статей о роли бронхоскопии в диагностике TBM [7, 55, 59, 60].Члены рабочей группы используют гибкую бронхоскопию у ребенка со спонтанным дыханием как золотой стандарт диагностики TM и BM. Жесткая бронхоскопия играет роль, но может повредить дыхательные пути и не так полезна, как гибкая бронхоскопия при оценке динамики дыхательных путей. Однако следует принимать во внимание ограничения гибкой бронхоскопии. Во-первых, бронхоскоп перекрывает значительную часть дыхательных путей, вероятно, повышая давление в дыхательных путях и снижая шансы обнаружения маляции. Во-вторых, даже для опытных бронхоскопистов оценка изменений просвета является субъективной [5, 6, 16, 27, 29, 53, 72–74].В-третьих, существуют также специфические проблемы, связанные с оптическими атрибутами прибора , т.е. искажение изображения из-за кривизны и ориентации линзы [75]. Кроме того, бронхоскопическая диагностика TM и BM может быть затруднена у детей из-за небольшого размера бронхиального дерева и высокой частоты дыхания. Нет исследований, сравнивающих гибкую и жесткую бронхоскопию.
Хорошая анестезиологическая техника необходима для того, чтобы не маскировать (слишком глубоко) или преувеличивать (слишком легкая при сильном кашле) TM и BM, но рабочая группа обнаружила в литературе мало данных по анестезиологической практике [76].Имеются сообщения о случаях коллапса дыхательных путей под наркозом у пациентов с симптоматической или бессимптомной ТМ [77–79]. Поскольку общая анестезия приводит к повышенной сжимаемости верхних дыхательных путей, то же самое можно сказать и о нижних дыхательных путях [53, 80–82]. Тема наиболее подходящих препаратов для анестезии при бронхоскопии остается областью будущих исследований.
В своей практике бронхоскопии члены Целевой группы делят трахею на три произвольных области, чтобы описать локализацию и протяженность TM: от перстневидного отростка до грудного входа, от грудного входа до средней части внутригрудной трахеи и оттуда. к карине.Примеры маляции изображены на рисунке 3.
РИСУНОК 3Бронхоскопические изображения. а) Тяжелая маляция, поражающая киль и отверстие как правого, так и левого бронхов. б) Бронхоскопическое изображение, показывающее очаговую трахеомаляцию и преимущественно коллапс задней мембраны у 15-летнего мальчика с трахео-пищеводным свищом и атрезией пищевода, восстановленной при рождении. в) Тяжелая малация, поражающая левый главный поясничный сустав.
В четырех статьях предпринята попытка уточнить роль гибкой бронхоскопии для количественной оценки степени маляции.Мастерс и др. . [75] и Мастерс [83] использовали цифровое видео для захвата и количественной оценки изображений с высокой степенью согласия между наблюдателями и участниками. Авторы продемонстрировали, что ни локализация, ни степень маляции не коррелируют с клиническими симптомами или серьезностью. Окадзаки и др. . [84] количественно оценили соотношение статического давления и площади трахеи под общим наркозом и параличом. Наконец, Лоринг и др. . [85] оценивали сужение центральных дыхательных путей у взрослых с помощью «индекса формы», основанного на изображениях, сделанных во время бронхоскопии и нанесенных на график в зависимости от транстрахеального давления.
Лечебные методы лечения ТБМ
В литературе рассматриваются следующие методы лечения ТБМ.
β
2 -агонистовМалазия, вызывающая бронходилататорные хрипы, не является редкостью [26]. Существуют теоретические причины, по которым бронходилататоры, снижая тонус гладкой мускулатуры дыхательных путей, могут усугубить обструкцию дыхательных путей. В одном исследовании V ‘ maxFRC был ниже нормы у младенцев с хрипом и маляцией на исходном уровне и не улучшался после ингаляции β 2 -агонистов; у младенцев с маляцией не было больше шансов ухудшиться после β 2 -агонистов, чем у контрольной группы, не принимающей маляцию [86].У детей старшего возраста с изолированной ТМ обструкция дыхательных путей (снижение пикового потока выдоха и объема форсированного выдоха за 1 с, совместимое с повышенной сжимаемостью центральных дыхательных путей во время форсированного выдоха) не улучшается после бронходилатации [25]. Кроме того, лежащая в основе чувствительность к бронходилататорам у пациента с тяжелым ТБМ может быть обнаружена только после оптимальной стабилизации трахеи [87].
Ипратропия бромид
В ретроспективном исследовании 32 из 52 детей с диагнозом TM и получавших ипратропия бромид показали улучшение симптомов [88], хотя невозможно сказать, может ли улучшение быть связано с его влиянием на дыхательные пути. выделения и / или тонус дыхательных путей.
Мускариновые агонисты
Иногда мускариновые агонисты (, например, бетанехол и метахолин) снижают эластичность трахеи, вероятно, вызывая сужение трахеи [51]. Это не обычная клиническая практика.
Мукоактивные агенты
Кокрановский обзор [89] обнаружил одно подходящее исследование и пришел к выводу о вероятном вреде рекомбинантной ДНКазы человека, хотя это не было очевидно из исходных данных после поправки на исходные факторы. Единственное исследование, включенное в обзор [90], показало, что двухнедельное лечение распыленной рекомбинантной ДНКазой человека не улучшило выздоровление и не уменьшило потребность в антибиотиках у детей с маляцией дыхательных путей и инфекциями дыхательных путей.Иногда небулайзерный гипертонический раствор может способствовать очищению от слизи [27].
Антибиотикотерапия
Связь между маляцией дыхательных путей и затяжным бактериальным бронхитом неясна [38, 39, 41, 91]. Наложение передней и задней стенок трахеи приводит к повторяющимся вибрациям и раздражению дыхательных путей, а также к снижению мукоцилиарного клиренса, поскольку сжатые дыхательные пути препятствуют выведению секрета, что предрасполагает к дистальной инфекции [89]. Плоскоклеточная метаплазия может развиваться с течением времени, что еще больше ухудшает мукоцилиарный клиренс [6].От 14% до 52% детей с затяжным бактериальным бронхитом страдали TBM. Лечение антибиотиками в течение ≥2 недель в большинстве случаев разрешило симптомы [41], хотя рецидивы были обычным явлением [41, 89].
Члены Рабочей группы применяют более низкий порог для использования антибиотиков у детей с известной ТБМ и острым обострением. Профилактика азитромицина часто назначается только при отсутствии подтверждений его пользы.
Ведение сопутствующих заболеваний / ассоциаций
Гастроэзофагеальный рефлюкс
В одном исследовании 70% детей в возрасте 3–28 месяцев с маляцией дыхательных путей имели GOR (n = 28) по сравнению с 39% (n = 16) в контрольной группе [ 92].Эта ассоциация не подразумевает причинно-следственной связи.
Эозинофильный эзофагит
Эти пациенты поступают с неэффективным лечением ГФ. Дети с эозинофильным эзофагитом и симптомами со стороны дыхательных путей, по-видимому, имеют худшие результаты, чем их сверстники с чисто желудочно-кишечными симптомами [93]. Эозинофилия пищевода также наблюдается после восстановления атрезии пищевода у 17% детей [94], многие из которых имеют TM. Эта группа имеет значительно более высокую частоту симптомов рефлюкса, реактивного заболевания дыхательных путей, гипоксических приступов (вторичных как по отношению к ТМ, так и по отношению к дисфункции пищевода) и дисфагии по сравнению с неозинофильной группой.
Общее респираторное здоровье
Следует уделять особое внимание всем аспектам хорошего респираторного здоровья, таким как иммунизация, вакцинация от гриппа, сухое теплое жилье, упражнения и пассивное избегание дыма.
Роль респираторной физиотерапии
Респираторная физиотерапия обычно используется при лечении детей с TM или TBM с целью улучшения мукоцилиарного клиренса [44, 89]. Наш обзор литературы не выявил каких-либо исследований, изучающих эффективность физиотерапии для пациентов с ТМ.Более того, мы не нашли исследований, посвященных роли методов очистки дыхательных путей в сочетании с муколитиками. Положительное давление на выдохе (PEP) часто используется в клинической практике в качестве метода очистки дыхательных путей. У младенцев с TM постоянное положительное давление в дыхательных путях (CPAP) увеличивает максимальный поток выдоха за счет повышения FRC [47]. В одном исследовании сообщается, что PEP 5–10 см вод. Ст. 2 O увеличивает пиковую скорость выдоха при кашле у детей с клинически диагностированной ТБМ после восстановления TOF [95]. Тем не менее, авторы исследования отмечают, что увеличение PEP выше 15 см вод. Ст. 2 O может иметь негативный эффект, предлагая тщательный мониторинг PEP или использование устройства для определения порогового давления на выдохе.Неясно, предотвращают ли устройства ПКП, используемые для очистки дыхательных путей, или уменьшают влияние инфекций нижних дыхательных путей. Дети с БМ могут испытывать ограничение физических нагрузок [44], но мы не нашли исследований по реабилитации с помощью физических упражнений.
Хирургия, включая стентирование для TBM
Хирургическое вмешательство может потребоваться при тяжелой TBM с острыми опасными для жизни событиями («приступы апноэ»), цианозом, затруднениями при кормлении, неспособностью экстубировать дыхательные пути и рецидивирующей пневмонией [89]. Подробное диагностическое обследование дает информацию о планировании наиболее подходящей оперативной техники.Хирургические и эндоскопические варианты включают трахеостомию, аортопексию, резекцию трахеи, трахеопексию (переднюю или заднюю), внутреннее стентирование и шинирование наружных дыхательных путей [27]. Интраоперационная гибкая бронхоскопия может помочь хирургу во время некоторых из этих процедур [27, 96–98].
Трахеостомия
Этот метод был основой хирургического лечения в прошлом, но теперь используется как последнее средство [27, 99]. Трахеозотомическая трубка обеспечивает стентирование внутренних дыхательных путей и при необходимости обеспечивает длительную механическую вентиляцию легких
Аортопексия и трахеопексия
Основным показанием для передней аортопексии является ТМ короткого сегмента, вторичный по отношению к врожденной TOF [27, 100, 101].Восходящую аорту или дугу тянут вперед, чтобы уменьшить давление на трахею. Аортопексия напрямую не устраняет маляцию дыхательных путей, но создает больше пространства вокруг трахеи средостения, так что аорта спереди и пищевод сзади не сжимают дыхательные пути [101]. Тем не менее, доказательная база для аортопексии скудна [102] с ограниченными данными долгосрочного наблюдения [103]. Доступ может представлять собой небольшую переднюю торакотомию слева, частичную верхнюю стернотомию или торакоскопию [104, 105].Если бронхиальный коллапс сохраняется, несмотря на аортопексию, может быть выполнена суспензия легочной артерии. Тракционные швы на трахею могут позволить более эффективную коррекцию ПМ (передняя трахеопексия) [106–108]. Недавний ретроспективный отчет показал, что частичная верхняя стернотомия и открытая торакотомия имеют самый высокий уровень разрешения симптомов [98]. Сообщенная общая эффективность аортопексии при ТМ, какой бы хирургический доступ ни выполнялась, составляет> 80% [101, 102].
В последнее время появился интерес к задней трахеопексии, потому что во многих случаях основной причиной коллапса дыхательных путей является задняя трахеальная мембрана, выступающая в просвет трахеи во время выдоха [106, 109].В этой процедуре задняя трахеальная мембрана пришивается к передней продольной связке позвоночника посредством задней правой торакотомии. Предварительные результаты обнадеживают [109]. Можно сочетать переднюю и заднюю трахеопексию, но этот подход не получил широкого распространения [110].
Резекция трахеи
Резекция трахеи иногда рассматривается у тщательно отобранных пациентов с коротким сегментом TM, у которых другие хирургические или эндоскопические методы оказались неэффективными. Тяжелый супрастомальный коллапс у трахеотомированных пациентов, также называемый перистомальным TM, также может быть показанием для ограниченной резекции трахеи с анастомозом конец в конец [99, 111].
Внутреннее стентирование для TBM
Внутреннее стентирование – привлекательная концепция, но несколько практических проблем ограничивают использование этой техники у детей [112]. Показания значительно различаются, но в целом особое внимание уделяется мультидисциплинарной команде и индивидуальному подходу к каждому пациенту [113, 114]. Большинство центров оставляют за собой право использовать внутренние стенты для детей, у которых нет хирургических вариантов лечения и когда трахеостомия не подходит [113–116]. Другие центры считают имплантацию стента действенной альтернативой трахеостомии [117].Установка стента обычно сопровождается немедленным улучшением клинического состояния пациента [118], хотя это может быть временным.
Доступны различные типы стентов с разными физическими характеристиками (таблица 3) [114]. Силиконовые стенты [119] и саморасширяющиеся пластиковые стенты [120] редко используются у детей с ТБМ. Инкрустация слизью, миграция и развитие грануляционной ткани или гиперплазии слизистой на концах стента являются проблемами [112, 116, 117, 119, 121].Металлические стенты, расширяемые баллоном, могут быть трудно извлечь после того, как in situ находились дольше нескольких недель, и они могут сломаться или (в редких случаях) вызвать эрозию сосудов [112–115, 117]. Они могут расширяться по мере роста ребенка (рис. 4) [112, 114]. Непокрытые саморасширяющиеся металлические стенты с меньшей вероятностью сломаются или вызовут эрозию сосудов, но не могут быть расширены и их очень трудно удалить [114, 116]. Саморасширяющиеся металлические стенты с покрытием могут быть извлечены, но имеют те же проблемы, что и силиконовые стенты [112, 114].Недавно биоабсорбируемые стенты для дыхательных путей стали использоваться у отдельных детей с маляцией (рис. 5) [117, 122]. Реалистичные цели использования рассасывающихся стентов включают «доказательство принципа» того, что восстановление проходимости улучшает клинический статус (, например, , делая пациента независимым от инвазивной вентиляции) перед операцией или постоянным стентированием [112, 113, 115] и стабилизацией дыхательные пути для спонтанного разрешения маляции [115].
ТАБЛИЦА 3Стенты внутренних дыхательных путей, обычно используемые у детей
РИСУНОК 4Саморасширяющийся стент, вставленный в левый главный бронх того же ребенка, показанный на рисунках 2c и d, с немедленным облегчением симптомов.
РИСУНОК 5Биоразлагаемые стенты. а) Биоразлагаемый стент. б) Стент внутри интродьюсера. в) Бронхоскопическое изображение недавно развернутого стента. г) Бронхоскопическое изображение биоразлагаемого стента после 8 недель установки с признаками частичной реабсорбции, показывающими открытый просвет и образование мягкой грануляционной ткани.
Обширное трахеобронхиальное стентирование при диффузном ТБМ нецелесообразно [112, 114], и ранее рекомендовалось избегать комбинации стентирования и трахеостомии [112, 113, 118].Аортопексия почти всегда предпочтительнее стентирования при ТМ, связанном с атрезией пищевода [116, 123]. Металлические стенты [124] или серийное стентирование рассасывающимися стентами [115] могут быть использованы в качестве альтернативы аортопексии, но эта концепция не получила широкого признания.
Осложнения металлических стентов включают обструкцию дыхательных путей из-за грануляционной ткани и закупорки слизью, что усугубляется различной степенью нарушения мукоцилиарного клиренса, вызванного стентом [112, 116, 125].Грануляция ткани обычно обрабатывается повторным бронхоскопическим лазерным лечением, эндоскопическим удалением или раздавливанием баллонами [112, 126]. Могут возникнуть фатальные осложнения, в том числе тяжелое кровотечение из дыхательных путей и пневмония, но они возникают редко при правильном использовании стентов [118, 127]. Полностью эпителиализированные металлические стенты обычно считаются постоянными, так как их трудно безопасно удалить, а отдаленные результаты постоянного стентирования приемлемы [112, 115, 117, 128].
Наружное шинирование и усиление трахеи
Внепросветное шинирование может предложить эффективную поддержку дыхательных путей при сильно отобранных, очень тяжелых и / или диффузных ТМ / ТБМ в качестве альтернативы внутрипросветному стентированию.Были использованы биосовместимые керамические кольца, рассасывающиеся пластины или даже трехмерные (3D) напечатанные биоразлагаемые шины [129–131]. Возможная эрозия в окружающие структуры, эффект удушения после соматического роста у маленького ребенка, инфекция и долговременная переносимость тканей вызывают беспокойство.
Вентиляционная поддержка давлением в TBM
Существует патофизиологическое обоснование поддержки давлением в педиатрической TBM. Переменная динамическая деформация дыхательных путей приводит к изменению скорости воздушного потока и постоянных времени дыхания.Поддержка давлением должна преодолевать эти силы и одновременно обеспечивать достаточный поток газа после выдоха для обеспечения стабильности дыхания. Компьютерное моделирование выявляет сложную взаимосвязь между длиной маляции, диаметром трахеального кольца, местом маляции и типом ткани в целом, чтобы предсказать точку опрокидывания до коллапса / закрытия или точки защемления дыхательных путей [132–134]. Эти исследования математического моделирования дают некоторое представление об использовании поддержки давлением, но более глубокое понимание может быть получено при трехмерном моделировании поражений дыхательных путей [135].
TBM лечили с помощью всех форм неинвазивной поддержки давлением (CPAP, двухуровневое давление в дыхательных путях, высокопроизводительные драйверы и полная вентиляция) [21, 136–140]. CPAP является наиболее широко используемым. Двухуровневое давление в дыхательных путях используется редко, потому что у подавляющего большинства пациентов нет преимущества (кроме тех, кому требуется очень высокое расширяющее давление CPAP), а плохая синхронизация может быть проблемой [137]. Наш поиск литературы не обнаружил проспективных или рандомизированных исследований, которые помогли бы принимать решения относительно того, когда и как использовать эти подходы.Сопутствующие заболевания также могут повлиять на принятие решения.
Клинические исследования показали, что CPAP улучшил потоки газа в FRC без изменения внешнего вида петли поток – объем и, что наиболее важно, потоки также все еще заметно уменьшились по сравнению с контролем, особенно при более низких объемах легких [47, 141]. Бронхоскопия или визуализация могут помочь определить уровни CPAP [138].
В настоящее время нет проверенных алгоритмов управления. Поддержку давлением следует рассматривать при острых тяжелых событиях, угрожающих жизни, хотя поддерживать ребенка на неинвазивной вентиляции 24 часа в сутки без трахеостомии может оказаться непрактичным.Поддержка давлением обычно рассматривается у любого пациента с рецидивирующей острой или хронической дыхательной недостаточностью и нарушением дыхания во сне. Предположительно, это может также играть роль у некоторых пациентов с TBM, связанным с рецидивирующим персистирующим бактериальным бронхитом или рецидивирующей пневмонией и плохим ростом, когда альтернативные хирургические или медикаментозные методы лечения не помогли [142].
Применение неинвазивной поддержки давлением зависит от информированного согласия родителей на вмешательство, типа устройства, взаимодействия между устройством и пациентом, опыта оператора и наличия систем мониторинга сна.Эти вмешательства, возможно, потребуется установить в ходе нескольких сеансов мониторинга с тщательным последующим наблюдением. Протоколы обычно определяются в индивидуальном порядке. Протоколы отлучения учитывают возможную естественную историю улучшения [2, 21, 47, 139, 140]. Как долго эти режимы поддержки давлением требуются на ежедневной основе или кумулятивно в течение более длительного периода времени, также не известно и, вероятно, будет индивидуализировано.
Трахеостомия для доставки положительного давления предназначена для более тяжелых случаев, когда другие подходы не помогли или когда поддержка давлением требуется в течение большей части 24-часового дня [21, 43, 139, 140, 143].
Взгляд родителей и пациентов
Есть несколько опубликованных исследований, конкретно посвященных этой теме [144–146]. При поиске «серой» литературы были обнаружены дискуссионные форумы, блоги и новостные статьи, где родители, опекуны и пациенты делились опытом и обращались за советом. Основные проблемы родителей и опекунов описаны ниже, а избранные иллюстративные цитаты родителей и опекунов приведены во вставке 1.
ВСТАВКА 1Иллюстративные цитаты родителей и опекунов
Получение диагноза
Родители выражают разочарование по поводу того, сколько времени требуется для постановки диагноза, и непонимания со стороны медицинских работников.Хотя некоторые родители чувствуют облегчение от диагноза, они беспокоятся о том, как лучше всего поддержать своего ребенка (цитата 1 во вставке 1).
Специфические симптомы и знание того, когда это «плохо»
Родители и опекуны обеспокоены конкретными симптомами, включая затрудненное и шумное дыхание, кормление, отлучение от груди и потерю веса (цитата 2 во вставке 1). Они обращаются за советом, чтобы определить, когда симптомы «плохие».
Риск взаимодействия с другими детьми и социальное воздействие
Некоторые семьи выражают озабоченность по поводу того, что их ребенок с НМ / БМ заболевает простудой, и избегают заражения (цитата 3 во вставке 1).Семьи могут испытывать стигму, связанную с наличием «больного» или предполагаемого заразного ребенка (цитата 4 во вставке 1).
Информация и поддержка
Родители и опекуны признают важность хорошей информации. Потребность в своевременной высококачественной информации, предоставляемой в различных форматах, хорошо известна [144–146].
Семьи также ищут поддержки и заверений со стороны сверстников как лично, так и в Интернете, чтобы получить практическую информацию о состоянии своего ребенка и возможных исходах [146].
Информация должна быть рассчитана тщательно и деликатно, особенно в тяжелых случаях. Некоторым родителям трудно обрабатывать слишком много информации на ранних стадиях или пугающие истории об обращении с другими детьми [146].
Долгосрочные результаты
Родители и опекуны выражают озабоченность по поводу долгосрочных результатов НМ / ВМ, но заверяют друг друга, что в определенных случаях может произойти улучшение. Тем не менее, некоторые родители отмечают, что их ребенок не полностью выздоровел или не улучшился так быстро, как ожидалось, что затрудняет согласование их ожиданий (цитата 5 во вставке 1).У некоторых подростков могут возникнуть проблемы с психическим здоровьем. Родители также обеспокоены последствиями длительного лечения. Понимание того, какие симптомы требуют вмешательства, и долгосрочные результаты для их ребенка являются ключевыми проблемами для семей.
Области для будущих усилий
Для любого будущего исследования этой темы маляции важно иметь рабочее определение TM, BM и TBM. Все члены Рабочей группы выполняют гибкую бронхоскопию в тщательно регулируемых условиях анестезии с дыхательными путями, не искаженными эндотрахеальными трубками или ларингеальными масками, где это возможно, чтобы получить наилучшую анатомическую оценку малации во время свободного дыхания и маневров форсированного выдоха, таких как кашель.В опытных руках трахеобронхография дает бесценную информацию.
Члены оперативной группы оценивают степень малации следующим образом:
Нормальный: коллапс до 50% просвета.
Легкая: потеря площади поперечного сечения (которая может быть асимметричной) от 50% до 75%.
Умеренная: потеря площади поперечного сечения от 75% до 90%.
Серьезная: потеря площади поперечного сечения> 90%.
В будущем зависимость от субъективной визуализации может быть заменена расширенной цифровой количественной оценкой.
Место и длина пораженного участка также можно оценить бронхоскопически. Трахеобронхография с контрастным усилением дает полезную динамическую информацию, поскольку коллапс дыхательных путей зависит от свойств дыхательных путей и трансмурального давления в дыхательных путях.
Используя эти определенные критерии, стандартизованный сбор данных перспективным образом сетью заинтересованных сторон может предоставить столь необходимую информацию по ряду ключевых областей:
Естественное течение этого состояния от недоношенного ребенка до зрелого подростка.
Роль и влияние текущих хирургических вмешательств, таких как операции на передней и задней части грудной клетки, и влияние этих процедур на долгосрочный рост и результаты.
Исследования по использованию антибактериальной терапии в профилактике и лечении инфекций при ТБМ.
Повышение осведомленности и установление маркеров роли маляции в рефрактерных респираторных заболеваниях, тем самым сокращая задержки с диагностикой и ненужные методы лечения.
Данные реестра для определения роли биоразлагаемых стентов в лечении TBM и гистологических изменениях, которые могут произойти в стенке трахеи как часть процесса реабсорбции.
Ясность очевидного несоответствия между степенью и степенью маляции и клинической картиной.
Долгосрочные результаты, включая управление реалистичными ожиданиями в отношении полного восстановления.
Дополнительные материалы
Дополнительные материалы
Обратите внимание: дополнительный материал редакцией не редактируется, а загружается в том виде, в каком был предоставлен автором.
Дополнительные файлы ERJ-00382-2019.Supplement
Благодарности
Мы благодарим Барбару Джонсон (European Lung Foundation, Шеффилд, Великобритания) за помощь в покрытии декретного отпуска для Кортни Коулман и за неоценимый вклад в окончательный вариант. Мы благодарим Томи Тоня, Давида Ригау и Валери Ваккаро из группы методологии и поддержки ERS (ERS, Лозанна, Швейцария) за их помощь и полезные советы на протяжении всего этого проекта.
Сноски
Вклад авторов: C.Уоллис и К. Прифтис координировали проект и сопоставляли вклады всех авторов, которые в остальном внесли равный вклад в подготовку этого отчета Рабочей группы.
Заявление о поддержке: Финансовая поддержка была предоставлена Европейским респираторным обществом (TF-2016-21). Информация о финансировании для этой статьи была депонирована в реестре Crossref Funder.
Этот документ был одобрен Исполнительным комитетом ERS 18 июня 2019 года.
В этой статье есть дополнительные материалы, доступные на сайте erj.ersjournals.com
Конфликт интересов: К. Уоллису нечего раскрывать.
Конфликт интересов: Э. Алексопулу нечего раскрывать.
Конфликт интересов: J.L. Antón-Pacheco нечего раскрывать.
Конфликт интересов: J.M. Bhatt сообщает о личных гонорарах Vertex, помимо представленных работ.
Конфликт интересов: А. Бушу нечего раскрывать.
Конфликт интересов: A.Б. Чанг сообщает о грантах от Национального совета по здравоохранению и медицинским исследованиям, Австралия, и о другом финансировании от GSK, Up to Date и BMJ Evidence Center, помимо представленной работы.
Конфликт интересов: A-M. Чараци нечего раскрывать.
Конфликт интересов: К. Коулман – сотрудник European Lung Foundation.
Конфликт интересов: J. Depiazzi нечего раскрывать.
Конфликт интересов: К.Дуросу нечего раскрывать.
Конфликт интересов: Э.Беру нечего раскрывать.
Конфликт интересов: М. Эверарду нечего раскрывать.
Конфликт интересов: А. Кантару нечего раскрывать.
Конфликт интересов: I.B. Мастерс нечего раскрывать.
Конфликт интересов: Ф. Мидулле нечего раскрывать.
Конфликт интересов: R.Ненне нечего раскрывать.
Конфликт интересов: Д. Робаку нечего раскрывать.
Конфликт интересов: Д. Снейдерсу нечего раскрывать.
Конфликт интересов: К. Прифтису нечего раскрывать.
- Получено 23 февраля 2019 г.
- Принято 16 мая 2019 г.
Начало стеноза трахеи после длительной интубации • Военная медицина во всем мире
Введение
Стеноз трахеи – это состояние, при котором сужается дыхательное горло (трахея) или становится сжатым (стеноз).Когда вы вдыхаете через нос или рот, воздух проходит через горло (глотку) и через голосовой аппарат (гортань). Затем воздух проходит через самый большой дыхательный путь – дыхательное горло. В дыхательном горле есть упругие обручи из ткани, называемой хрящом, которая держит ее открытой, пока вы дышите. Дыхательное горло разветвляется на два более мелких дыхательных пути, называемых бронхами, которые ведут к двум легким.
Вход в голосовой ящик (гортань) прикрыт небольшим лоскутом ткани, называемым надгортанником, который автоматически закрывается, когда мы глотаем, чтобы еда или питье не попадали в дыхательные пути.В голосовом аппарате есть две голосовые связки (или голосовые связки) с промежутком между ними, который называется голосовой щелью. Если у вас субглоттальный стеноз, это означает, что сужение дыхательного горла находится ниже голосовой щели, то есть ниже голосовых связок. Под голосовой щелью подразумевается над голосовой щелью, поэтому, если у вас надгортанный стеноз, он находится выше, над гортани.
Существует несколько различных типов стеноза трахеи. Их можно разделить на состояния стеноза, которые присутствуют с рождения (врожденные), и приобретенные состояния, которые развились в более позднем возрасте.Причины включают состояния, возникающие в результате лечения, такого как: интубация трахеи, трахеостомия, лучевая терапия или перенесенные операции; внешняя травма; рак; и / или аутоиммунные состояния, такие как полихондрит, саркоидоз или гранулематоз Вегенера.
Важно отметить, что у некоторых пациентов со стенозом трахеи не проявляются какие-либо симптомы, в то время как у других может быть один или несколько из следующих симптомов: одышка, кашель, хрипы, затрудненное или затрудненное дыхание (одышка), шум при дыхании, который громче и резче, чем хрип у человека с обструкцией трахеи или голосового аппарата, синеватым цветом кожи или слизистых оболочек, например, во рту или носу, и / или частым воспалением легких.
Длительная эндотрахеальная интубация может привести к изменению кровотока в трахее, что приведет к повреждению слизистой оболочки и рубцеванию с последующим стенозом трахеи. Мы сообщаем о случае стеноза трахеи после длительной интубации трахеи из-за давления в баллонной манжете. В этом отчете мы предоставляем эндоскопические изображения и описание результатов бронхоскопии, а также краткое описание лечения этого осложнения.
История болезни
Рис.1: Тяжелый стеноз трахеи (сетчатый стеноз) Мужчина 45 лет поступил в нашу клинику через 2 месяца после аварии на мине на границе между Албанией и Косово.Течение больного в больнице осложнилось ограниченным неврологическим восстановлением, аспирационным пневмонитом и респираторным дистресс-синдромом у взрослых, требующим длительного периода искусственной вентиляции легких. При первом обращении страдал кашлем, умеренной одышкой и недомоганием. Была выполнена гибкая бронхоскопия, сначала сверху трахеостомы, выявляя утечку пузырьков воздуха вокруг надутой манжеты с подлежащей грануляционной тканью. Эрозия слизистой оболочки, покрывающей кольца трахеи, была визуализирована в области расположения баллонной манжеты
(рис.1). Через 21 день у пациента выявлен серьезный стеноз трахеи – показание к расширению трахеи или установке стента.
У него была сильная одышка, стридор и умеренная боль в груди.
При контрольной бронхоскопии было выявлено серьезное повреждение просвета трахеи, связанное с сетчатым стенозом, которое было вылечено экстренным стентированием трахеи (рис. 2).
Рис. 2. (После лечения с помощью стента)
ОБСУЖДЕНИЕ и ВЫВОДЫ
Хотя размещение баллонной манжеты при трахеостомии может обеспечить герметизацию дыхательных путей и, таким образом, предотвратить микроаспирацию ротоглоточного секрета и потерю дыхательного объема у вентилируемых пациентов, это Мера сопряжена с риском осложнений.В частности, пациенты с трахеостомическими трубками с манжетами подвержены риску осложнений из-за чрезмерного надувания баллона, что приводит к повышенному давлению в манжете. Эти осложнения включают ишемию и некроз под давлением, образование дефектов стенки трахеи, трахеомаляцию, стеноз дыхательных путей и рост грануляционной ткани. Существуют разные мнения о том, связана ли травма с давлением в манжете или с продолжительностью прямого контакта раздутой манжеты с трахеей. Было показано, что давление выше этого уровня ухудшает капиллярную перфузию слизистой оболочки трахеи.В представленном случае мы предположили, что этиология описанного осложнения была многофакторной по своей природе в результате неадекватного мониторинга давления в манжете в течение длительного периода времени и в период после восстановления травматической травмы.
Это бронхоскопическое изображение еще раз подчеркивает важность мониторинга и поддержания трахеи у пациентов с интубацией в течение длительного периода.
Ссылка: [email protected]
Авторы
Полковник Рушан Мухамети, MD
Начальник отдела пульмонологии Военного госпиталя Вооруженных сил Албании (AAF)
Тирана-Албания.
Адрес автора:
Спитали Уштарак, Рруга «Лорд Баджрон» Лапраке, Тирана-АЛБАНИЯ
Тел. / Факс 00355 4223 3107
Электронная почта: [email protected]
Первый и соответствующий автор
CV
Рушан Мухамэти родился в Эрсеке, Албания, 10 июня 1967 г.
В 1990 г. окончил медицинский факультет отделения общей практики в Албании. В 1991–1993 гг. получил диплом по пневмологии в Институте пневмологии в Албании. Он завершил свою специализацию в Военно-морском госпитале Афин, Греция, по бронхоскопии в респираторной лаборатории., торакоскопия, компьютерная томография рака.
⦁1990-1991 GP Гражданский госпиталь Эрсека-Албания
⦁1991-1993 Начальник пехотной бригады Эрсека
⦁ С 1993 Врач-пневмолог в Военном госпитале Тирана-Албания
⦁ С 2008 Начальник Военного госпиталя пневмологии, Тирана-Албания
Полковник ЛуанНИКОЛЛАРИ, кандидат медицинских наук, эпидемиолог
Директор военно-медицинского института
Военный госпиталь Центрального университета
Дата: 04.

 Спасибо за ваш труд, профессионализм и за то что искренне переживаете за своих пациентов. Вы врач от Бога!!! Спасибо, что вы проходите с нами этот непростой путь и мы верим , что справимся со всеми трудностями!
Спасибо за ваш труд, профессионализм и за то что искренне переживаете за своих пациентов. Вы врач от Бога!!! Спасибо, что вы проходите с нами этот непростой путь и мы верим , что справимся со всеми трудностями! Улучшения появились уже после первых занятий. Очень помогли ваши советы и рекомендации. Вы волшебница, нам просто посчастливилось оказаться именно у вас! Желаю вам сил и здоровья, чтобы как можно больше деток выздоравливали благодаря вашему таланту и золотым рукам!
Улучшения появились уже после первых занятий. Очень помогли ваши советы и рекомендации. Вы волшебница, нам просто посчастливилось оказаться именно у вас! Желаю вам сил и здоровья, чтобы как можно больше деток выздоравливали благодаря вашему таланту и золотым рукам!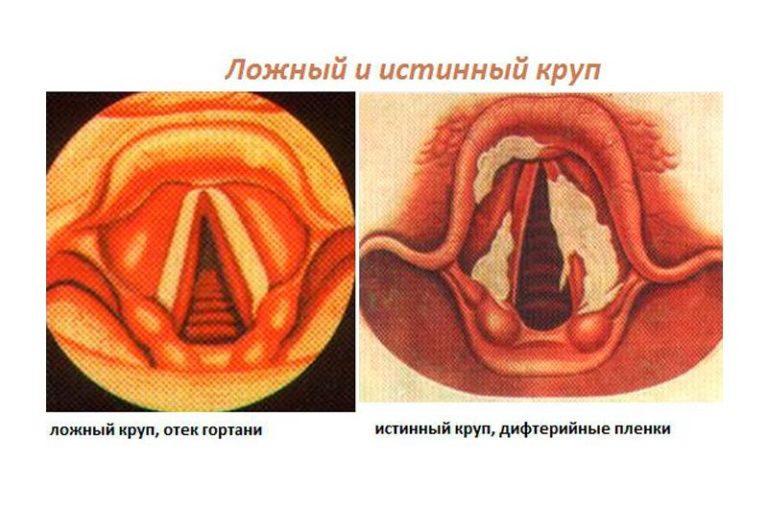 03.2020
03.2020 И Владимиру Сергеевичу Матвееву-любимцу всех детей!
И Владимиру Сергеевичу Матвееву-любимцу всех детей! 17.12.2019
17.12.2019