Брюшной тиф – это очень опасно!
Четверг, 29 Декабря 2016
За последние два месяца в Когалыме было зарегистрировано два случая брюшного тифа. Оба пациента заразились острой кишечной инфекцией во время путешествия в Индию. На сегодняшний день один пострадавший уже прошёл курс лечения, другой находится в инфекционном отделении больницы. На территории Когалыма данное заболевание выявлено впервые.
В связи со сложившейся ситуацией, Администрация БУ «Когалымская городская больница» призывает жителей Когалыма внимательно отнестись к своему здоровью, особенно при выезде в страны Азии, Африки и Южной Америки, где ежегодно регистрируются крупные эпидемии брюшного тифа.
Отметим, что брюшной тиф относится к тяжёлым инфекционным заболеваниям, которое поражает желудочно-кишечный тракт, печень, селезёнку, кровеносные сосуды и протекает с выраженной интоксикацией. Ежегодно в мире регистрируют около 20 млн. случаев заболевания и около 800 тыс. летальных исходов.
Возбудитель брюшного тифа – бактерия Salmonella typhi, очень устойчива в окружающей среде. В организме человека она вырабатывает сильный токсин, который и определяет все симптомы и тяжесть заболевания. Заразиться брюшным тифом можно от больного человека или здорового носителя патогенной бактерии.
Пути передачи инфекции:
-
Водный – опасность представляет употребление воды из водоёмов, технической воды с предприятий. Этот путь самый распространённый. Его риск возрастает в летнее время (при купании в открытых водоёмах, характеризующихся санитарным неблагополучием).
- Пищевой – бактерия хорошо сохраняется и размножается в молоке и мясе. Поэтому эти продукты требуют достаточной термической обработки;
- Контактный – через бытовые предметы, контаминированные (обсеменённые) патогенными микроорганизмами.

Симптомы брюшного тифа. Инкубационный период в среднем составляет 10-14 дней, но может колебаться в пределах 3-25 дней. На первой неделе заболевания возможны тяжёлые головные боли, кашель, высокая температура, озноб, потеря аппетита, недомогание, усталость, слабость, запоры, боли в животе. На второй – третьей неделе заболевания – высокая температура тела, диарея или запор, выраженная слабость, потеря веса, болезненный, увеличенный в размерах живот, после снижения температуры – возвышающаяся над уровнем кожи сыпь в области груди и живота.
Брюшной тиф может осложняться кишечным кровотечением, перфорацией кишечной стенки и последующим перитонитом. Помимо этого, заболевание может приводить к развитию пневмонии, тромбофлебитов, холецистита, цистита, миокардита, а также паротита и отита.
Лечение брюшного тифа осуществляется только в условиях стационара, где проводится качественный уход и комплексное лечение, включающее в себя: антибиотикотерапию, дезинтоксикацию, иммунотерапию и диету. При современном уровне медицинской помощи прогноз при брюшном тифе благополучный – заболевание заканчивается полным выздоровлением. Ухудшение прогноза отмечается при развитии опасных для жизни осложнений, отмеченных ранее.
Неспецифическая профилактика брюшного тифа – это основной способ борьбы с этим заболеванием. Главная мера – соблюдение санитарно-гигиенических норм:
-
частое и тщательное мытье рук,
-
кипячение воды, особенно из ненадёжных источников (при 100°С возбудитель погибает мгновенно),
-
кипячение молока,
-
достаточная тепловая обработка мяса,
- контроль свежести пищевых продуктов.
Специфическая профилактика брюшного тифа заключается в проведении вакцинации. Прививки проводят по эпидпоказаниям в местностях, неблагополучных по этой инфекции, а также лицам, выезжающим в регионы и страны с высокой заболеваемостью или имеющим постоянный контакт с носителями.
Прививки проводят по эпидпоказаниям в местностях, неблагополучных по этой инфекции, а также лицам, выезжающим в регионы и страны с высокой заболеваемостью или имеющим постоянный контакт с носителями.
Таким образом, брюшной тиф – опасное заболевание, которое может привести к летальному исходу. И хотя сегодня эта кишечная инфекция диагностируют нечасто, все же не стоит пренебрегать мерами профилактики. Болезнь протекает достаточно тяжело, поэтому лучше предотвратить её появление.
Ю.С. Корепанова, врач-эпидемиолог
Брюшной тиф — причины, симптомы и лечение — Медкомпас
Брюшной тиф – патологическое состояние инфекционной природы, поражающее печень, желудок и кишечник, кровеносные сосуды и селезенку с характерной интоксикацией организма. Тяжесть и симптоматика состояния определяется его возбудителем – сальмонеллой Тиф.
Симптомы болезни
Патологическое состояние характеризуется типичными признаками:
- Слабость и общее недомогание
- Повышенная температура, имеющая прогрессивный характер, в дальнейшем вплоть до лихорадки
- Интоксикация
- Тифозная сыпь
- Обезвоживание организма
- Увеличенная селезенка и печень
- Неустойчивый стул, при котором запор может заменяться расстройством стула, вздутием и болевым синдромом.
При лихорадочном типе также возможен тифозный статус, характеризуемый тремором конечностей, нарушенным сном, галлюцинациями и оглушенностью.
Причины болезни
Возбудителем заболевания служит сальмонелла Тиф, а источником инфекционного процесса – человек. Передается брюшной тиф посредством плохо вымытых рук, через продукты питания или воду.
Диагностика
Диагностика заболевания основана на анамнезе – непосредственном контакте с пациентом, типичных проявлениях патологии и лабораторной диагностике. С этой целью для выявления брюшного тифа проводится анализ крови, причем часть материала лаборант высевает на соответствующие питательные среды. Более быстрый анализ на возбудителя определяется с помощью титра антител, трактующегося совместно с клиническими проявлениями.
Более быстрый анализ на возбудителя определяется с помощью титра антител, трактующегося совместно с клиническими проявлениями.
Осложнения
При заболевании могут возникнуть как специфические, так и неспецифические опасности и осложнения. К первым относят состояния, вызванные влиянием токсина и возбудителя, например, инфекционно-токсический шок, перфоративный перитонит или кишечное кровотечение. Ко вторым относят состояния, обусловленные сопутствующей микрофлорой, к примеру, стоматит и паротит, пиелит, холецистит, менингит, тромбофлебит или пневмония. Не исключены почечная недостаточность, летальный исход, менингоэнцефалит, остеомиелит, тифозный психоз и другие тяжелые состояния. Осложнения могут проявиться как сразу после заболевания, так и спустя пару месяцев, поэтому необходимо регулярное длительное наблюдение у врача.
Лечение болезни
Главным критерием терапии является обязательная госпитализация, постельный строгий режим, а также хороший уход.
Особое место занимает этиотропная терапия, направленная на борьбу с возбудителем. С этой целью применяются направленные против стафилококка Тифа антибиотики.
Ускоряют процесс и увеличивают результативность иммуномодуляторы.
В качестве общеукрепляющего лечения применяют витаминные и минеральные комплексы, симбиотики, про- и пребиотики для восстановления микрофлоры кишечника. Предотвратить рецидивы и бактерионосительство можно с помощью вакцин. Также применяют снотворные препараты, полиионные растворы, сердечнососудистые средства.
Брюшной тиф
Возбудителем болезни являются бактерии брюшного тифа, открытые в 1880г. Эбертом. Наиболее благоприятной средой для роста бактерий брюшного тифа как в организме больного, так и на искусственных питательных средах является желчь. Токсические влияния возбудителя на весь организм больного человека объясняются воздействием эндотоксинов, выделяющихся из микробных клеток при их гибели.
Эпидемиология
Источником инфекции является больной брюшным тифом или выздоравливающий от него, или, наконец, бактерионоситель. Выделение бактерий из организма больных, реконвалесцантов или бациллоносителей во внешнюю среду происходит главным образом с испражнениями и отчасти с мочой, вследствие чего заражаются вода, пищевые продукты и различные предметы. Инфекция может быть занесена в организм здорового человека с рук, загрязненных испражнениями больного или носителя через посредство тех или иных предметов.
Выделение бактерий из организма больных, реконвалесцантов или бациллоносителей во внешнюю среду происходит главным образом с испражнениями и отчасти с мочой, вследствие чего заражаются вода, пищевые продукты и различные предметы. Инфекция может быть занесена в организм здорового человека с рук, загрязненных испражнениями больного или носителя через посредство тех или иных предметов.
Заражение человека брюшнотифозными бактериями происходит только через рот.
Хотя случаи заболевания брюшным тифом могут отмечаться в течение всего года, однако в июле — сентябре наблюдаются сезонные повышения заболеваемости, связанные с тем, что в, теплое время года выживаемость бактерий во внешней среде повышается и чаще имеют место нарушения гигиенических условий и нормального режима питания (употребление сырых необмытых овощей и фруктов). Кроме того, в теплое время года существенную роль в передаче брюшного тифа играют мухи, переносящие на своих лапках, а нередко в своем кишечнике частички испражнений больных брюшным тифом или бактерионосителей.
Приблизительно у 5—6% переболевших брюшным тифом может развиться бактерионосительство, которое сопровождается длительным выделением бактерий с испражнениями или мочой (на протяжении ряда месяцев и даже лет).
В эпидемиологии брюшного тифа важное значение имеет также фекальное загрязнение источников водоснабжения (водопровод, колодцы).
Проникнув через рот в пищеварительный тракт, брюшнотифозные бактерии попадают в нижний отрезок тонкого кишечника. Обладая активной подвижностью и способностью расщеплять ткани при помощи своих ферментов (инвазионность), брюшнотифозные бактерии достигают ближайших регионарных (мезентериальных) лимфатических узлов, вызывая в пейеровых бляшках клеточную пролиферативную реакцию и специфическую сенсибилизацию лимфоидной ткани. В мезентериальных и забрюшинных лимфатических узлах развивается гиперемия и отек; через общий грудной проток бактерии проникают в ток крови, разносясь затем по всей кровеносной системе; таким образом, уже с первого дня лихорадочного периода болезни имеется бактериемия.
Проникая из тока крови в желчные капилляры и желчные ходы печени, а также в желчный пузырь, брюшнотифозные бактерия находят здесь благоприятные условия для размножения. Затем бактерии выделяются вновь в просвет кишечника, где при повторном внедрении в пейеровы бляшки и солитарные фолликулы (ранее сенсибилизированные бактериальными антигенами) наступает аллергическая воспалительная реакция. К этому же ведет и проникновение брюшнотифозных бактерий в пейеровы бляшки непосредственно из тока крови.
Брюшной тиф симптомы
Продолжительность инкубационного периода — от 7 до 23 дней (в среднем 10—14 дней).
У многих больных брюшным тифом имеется состояние общего отравления организма (интоксикация), иногда даже с нарушением сознания; отсюда и название болезни — тиф (от греческого слова «тифос», что означает дым, туман).
Болезнь обычно начинается постепенно, с появления общей слабости, недомогания, разбитости во всем теле, головных болей, значительного ухудшения аппетита; иногда отмечается болезненность при глотании. Этот начальный период (продрома) длится от нескольких часов до 2 суток. Затем начинается собственно период болезни. Одним из наиболее ранних симптомов лихорадочного периода болезни служит ступенеобразное, медленное повышение температуры, достигающее лишь к 4—6-му дню болезни высокого уровня (38,8—39,8°), на котором оно держится в течение ряда дней.
Характерен внешний облик больного: томный, безучастный взгляд, резкая бледность наружных покровов и видимых слизистых оболочек. Больной не проявляет никакого интереса к окружающему.
 Интоксикация организма день ото дня нарастает. В дальнейшем при тяжелом течении болезни возможны потеря сознания, галлюцинации и бред.
Интоксикация организма день ото дня нарастает. В дальнейшем при тяжелом течении болезни возможны потеря сознания, галлюцинации и бред.
Одним из наиболее характерных симптомов брюшного тифа служит сыпь, которая появляется на 8—11-й день болезни. Обычно она не обильна, локализуется на коже живота, реже на груди и спине и имеет характер единичных мелких розовых пятнышек (розеолы) правильной округлой формы, диаметром около 2,5—3 мм. При надавливании на кожу или при ее растяжении розеолы исчезают; в центре розеол обычно имеются живые брюшнотифозные бактерии, а сами розеолы образуются в результате островоспалительной аллергической реакции. Считают, что с появлением розеол начинается разгар заболевания.
в нижних долях легких, развивающиеся обычно в конце второй — начале третьей недели заболевания). В связи с этим очень важно разрешить вопрос о том, имеем ли мы дело с обычной очаговой пневмонией или с брюшным тифом при наличии пневмонического процесса. Для решения этого вопроса нужно сопоставить все клинические и лабораторные данные.
Живот значительно вздут вследствие образования в кишечнике большого количества газов. При ощупывании в правой подвздошной области ощущается боль; нередко во время пальпации в илеоцекальной области появляется урчание газов, перемещающихся из слепой кишки в толстый кишечник. Как правило, стул у больных задержан, значительно реже наблюдаются поносы с выделением жидких испражнений, напоминающих гороховый суп. С 4—5-го дня заболевания изредка в более поздние сроки болезни, начинает прощупываться увеличенная селезенка, несколько позднее можно установить увеличение печени.

После снижения температуры до нормы начинается период выздоровления (реконвалесценции), постепенно восстанавливаются все нарушенные функции организма: улучшается аппетит, сон, больной прибавляет в весе и с 8—9-го дня после того, как температура станет нормальной, ему уже можно разрешить вставать с постели.
Профилактика
Важнейшую роль в профилактике брюшного тифа играют общие санитарно-гигиенические мероприятия по правильному водоснабжению и канализации населенных мест, борьба с мухами, систематическое соблюдение всем населением навыков личной гигиены (в частности, мытье рук перед, едой). Очень важно выявление бактерионосителей, отстранение их от работы в пищевых предприятиях, магазинах, буфетах, столовых, больницах и детских коллективах. Все больные брюшным тифом подлежат обязательной госпитализации; в очаге проводится дезинфекция.
Уменьшению заболеваемости брюшным тифом способствуют профилактические прививки брюшнотифозной вакциной, проводимые согласно имеющимся официальным инструкциям.
Брюшной тиф | Государственное учреждение “Минский городской центр гигиены и эпидемиологии”
Брюшной тиф, паратифы А и В – острые инфекционные заболевания, сходные по своим клиническим проявлениям и патогенезу. Брюшной тиф и паратифы – это острые, присущее только человеку заболевания.
Этиология. Вызывается брюшнотифозными (Salmonella typhi) и паратифозными (Salmonella paratyphi) бактериями рода сальмонелл, и характеризуется поражением лимфатического аппарата кишечника (главным образом тонкой кишки), бактериемией с выраженной интоксикацией, увеличением печени и селезенки, часто с розеолезной сыпью.
Тифопаратифозные бактерии умеренно устойчивы во внешней среде – в почве, воде может сохраняться до 1-5 месяцев, в испражнениях – до 25 дней, на белье – до 2 недель, на пищевых продуктах – от нескольких дней до недель, особенно продолжительно – в молоке, твороге, мясном фарше, овощных салатах. Бактерии хорошо переносят и низкие температуры, однако при нагревании быстро погибают (при 60 °С через 30 мин, при 100 °С почти мгновенно). Дезинфицирующие средства в обычных концентрациях убивают возбудителя в течение нескольких минут.
Дезинфицирующие средства в обычных концентрациях убивают возбудителя в течение нескольких минут.
Эпидемиология. Источником инфекции является только человек – больной или бактерионоситель. Из организма больного человека возбудители брюшного тифа, паратифа А и В выделяются во внешнюю среду вместе с испражнениями, мочой и слюной. Массивное выделение возбудителя из организма больного начинается после 7-го дня заболевания, достигает максимума в разгаре болезни и уменьшается в период выздоровления. В большинстве случаев бактериовыделение продолжается не более 3 месяцев (острое бактериовыделение), но иногда и всю жизнь (хроническое бактериовыделение).
Один больной или носитель может стать источником заражения больших групп населения.
Для брюшного тифа и паратифов характерен фекально-оральный механизм заражения, реализация которого осуществляется водным, пищевым и контактно бытовым путями передачи инфекции.
Наиболее часто заболевают люди в возрасте 15–45 лет. После перенесенной инфекции сохраняется стойкий иммунитет, однако у некоторых пациентов через несколько лет возможны повторные заболевания.
Для тифопаратифозных заболеваний характерно сезонное повышение заболеваемости в летне-осенний период, когда возникают благоприятные условия для реализации основных путей и факторов передачи возбудителя. Однако, в настоящее время, на территории республики отмечается благоприятная эпидемиологическая ситуация по заболеваемости тифопаратифозными заболеваниями – регистрируются единичные случаи заболевания, которые в большинстве случаев являются завезенными из эндемичных по этим заболеваниям стран (Индия, Таиланд и др.)
Клиника. От момента заражения человека до появления первых клинических проявлений проходит примерно 10 дней. Заболевание начинается с общего недомогания, головной боли, болей во всем теле, потери аппетита в течение первой недели и постепенного повышения температуры до 40°С. Начало чаще острое, иногда сопровождается насморком, кашлем. При осмотре выявляются гиперемия лица, инъекция сосудов склер. Лихорадка нередко сопровождается ознобом, а затем обильным потом.
При осмотре выявляются гиперемия лица, инъекция сосудов склер. Лихорадка нередко сопровождается ознобом, а затем обильным потом.
У большинства больных заболевание протекает в форме средней степени тяжести, но могут наблюдаться и тяжелые формы с осложнениями в виде кишечного кровотечения, перфорации кишки, бронхопневмонии и др. Эти осложнения развиваются чаще на 2-3-й неделе болезни. К другим осложнениям брюшного тифа относятся кровоизлияния в стенку кишечника и других органов, пневмония, тромбозы, ларингит.
При неосложненном течении брюшного тифа прогноз заболевания – благоприятный. При развитии осложнений он может быть неблагоприятным (особенно при перфоративном перитоните). Летальность при тифопаратифозных заболеваниях может составлять 0,1–0,3%.
Течение и исход брюшного тифа зависят от правильного ухода, диеты и своевременного назначения антибактериальных и патогенетических средств. Лечение больных тифопаратифозными заболеваниями осуществляют в условиях инфекционного стационара.
Больному необходимо обеспечить покой, удобную постель, хорошие гигиенические условия. Немаловажное значение имеет уход за полостью рта и кожей. Постельный режим необходимо соблюдать до 6– 7-го дня нормальной температуры. В лихорадочном периоде и в течение первых 7–8 дней нормальной температуры диета больных должна быть максимально механически и химически щадящей в отношении кишечника, способствовать уменьшению бродильных и гнилостных процессов и в то же время быть достаточно калорийной.
Для более эффективной этиотропной терапии, предупреждения рецидивов и формирования бактерионосительства она должна сочетаться со средствами, повышающими специфическую и неспецифическую реактивность организма.
Профилактика и противоэпидемические мероприятия. Мероприятия по борьбе с тифопаратифозными заболеваниями направлены на выявление источников инфекции, пресечение путей передачи, повышение невосприимчивости организма.
Большое значение в профилактике брюшного тифа имеют ранняя диагностика, своевременная изоляция и провизорная госпитализация больного, эффективная терапия с полным освобождением организма от возбудителя.
После выписки все реконвалесценты подлежат диспансерному наблюдению с систематическим обследованием для своевременного выявления рецидива болезни и формирования хронического бактерионосительства.
С целью пресечения распространения возбудителя в очаге осуществляют текущую дезинфекцию до госпитализации больного или бактериовыделителя. После госпитализации в очаге проводят заключительную дезинфекцию.
За лицами, контактировавшими с больными, устанавливается медицинское наблюдение в течение 21 дня с ежедневной термометрией. Проводится однократное, а по показаниям двукратное бактериологическое исследование кала и мочи. Специфическая профилактика в очаге включает назначение бактериофага всем контактным.
Брюшной Тиф – симптомы, лечение, причины болезни, первые признаки
Описание
Брюшной тиф у взрослых и детей
Брюшной тиф представляет собой острую циклическую кишечную антропонозную инфекцию. Она развивается после попадания в организм болезнетворной бактерии Salmonella typhi при помощи алиментарных путей передачи. Это значит, что способ перемещения возбудителя инфекции осуществляется от зараженного организма к восприимчивому иммунитету. Она может попасть внутри через уже зараженную воду, пищу или грязные руки. Именно поэтому важно следить за элементарными правилами личной гигиены.
После заражения человек чувствует лихорадочное состояние, а организм подвергается общей интоксикации. В организме постепенно развивается тифозный статус, появляются розеолезные высыпания на верхних слоях эпидермиса, а также специфическое поражение лимфатической системы в нижних отделах тонкой кишки.
Особенности бактерии Salmonella typhi
Главный возбудитель брюшного тифа Salmonella typhi представляет собой активную грамотрицательную палочку, которая имеет немного закругленные концы. Она хорошо окрашивается, если задействовать для ее выявления анилиновые красители. После попадания в организм бактерия начинает выработку эндотоксина, который считается патогенным только для людей, процесс протекает без образования спор.
Сальмонелла достаточно устойчива к условиям окружающей среды. Она может находиться в водоемах, где есть пресная вода. Бактерия сохраняет свою жизнедеятельность на протяжении одного месяца, если находится в жидкости. Но если ее поместить в молочную среду, то бактерии начинают активно размножаться и постепенно накапливаться.
Какими способами можно заразиться брюшным тифом?
Механизм передачи брюшного тифа происходит при помощи приема зараженной пищи или воды. Пациенты, которые столкнулись с этим заболеванием, могут передавать бактерии через системы водоснабжения после похода в туалет. В стуле больного содержится огромное количество болезнетворных микроорганизмов, которые хорошо сохраняются в воде.
Некоторые люди имеют легкую разновидность и степень брюшного тифа, поэтому даже не догадываются о ее существовании. Также ее трудно идентифицировать в обычной жизни. Вследствие этого они остаются носителями очень опасных микроорганизмов на протяжении длительного времени.
Бактерии имеют свойство размножаться в желчном пузыре, протоках и печени. Носитель брюшного тифа Salmonella typhi может не иметь никаких признаков или симптомов, поэтому он не догадывается о своем заболевании и представляет опасность для здоровых людей. Возбудители болезни хорошо сохраняют свою жизнеспособность в сточной воде.
Виды брюшного тифа
Все чаще люди сталкиваются со следующими разновидностями брюшного тифа:
- Сыпной тиф. Он относится к отдельной группе инфекционных заболеваний, которые в большинстве случаев развиваются после попадания в организм риккетсий. Главные переносчики болезни от больного к здоровому человеку – это платяные, головные или лобковые вши, которые могут распространять педикулез. Существует несколько разновидностей этого заболевания – это эпидемический сыпной тиф риккетсий вида R.mooseri и Rickettsia prowazekii. В роли возбудителей и переносчиков инфекций выступают мыши и вши.
- Возвратный тиф. Этот термин используется для того, чтобы обозначить патогенные спирохеты болезни, когда переносчиками выступают вши и клещи.
 В таком случае инфекционное заболевание брюшного тифа протекает с чередованием симптомов. Человек может резко почувствовать приступ лихорадки, после чего температура тела приходит в свое нормальное значение.
В таком случае инфекционное заболевание брюшного тифа протекает с чередованием симптомов. Человек может резко почувствовать приступ лихорадки, после чего температура тела приходит в свое нормальное значение. - Брюшной тиф (дизентерия). Это инфекционная болезнь или кишечный антропоноз, который начинает развиваться после попадания в организм бактерии сальмонеллы. Существует несколько клинических форм этого заболевания – типичная и атипичная.
Также существует несколько стадий брюшного тифа – это легкая, средняя и тяжелая. При любых проявлениях этой болезни необходимо обращаться за квалифицированной медицинской помощью. Также стоит постоянно соблюдать правила личной гигиены, особенно в общественных местах.
В начальной фазе брюшного тифа пациент чувствует отсутствие аппетита, сильные головные боли, слабость, недомогание, лихорадку, диарею и состояние апатии. Если вовремя не принимать никаких мер, то человек может столкнуться с повторным рецидивом брюшного тифа.
Бывают ли осложнения при брюшном тифе?
Если вовремя не обратиться к врачу, то заболевание может перерасти в более тяжелую форму, что усложнит лечение и выздоровление больного. Несколько столетий назад, еще до внедрения в медицину левомицетина, брюшной тиф становился причиной развития тяжелой степени астении, и приводил к быстрому снижению веса и нарушению питания. В крайне тяжелых формах протекания заболевания у пациентов наблюдалось внутреннее кишечное кровотечение и перфорация толстого кишечника.
В первом случае происходит эрозия кровеносных сосудов в пейеровых бляшках, а также местах, где наблюдается высокое скопление мононуклеарных клеток в стенках кишечника. Пациенты отмечают появление кровяных прожилок в фекалиях. Обильное кровотечение происходит спустя три недели после появления болезни. Основной клинический признак, на который стоит обратить внимание – это быстрое снижение артериального и кровяного давления, а также температуры тела. Это специфические осложнения брюшного тифа, на которые нужно сразу же обратить внимание.
Перфорация кишечника подразумевает под собой развитие патологического процесса в лимфоидной ткани. Постепенно инфекция распространяется на мышечные и серозные слои стенок кишечника, вследствие чего происходит его перфорация. Антимикробные препараты помогают за максимально короткое время справиться с клиническими проявлениями, а также предупреждением осложнений.
Палочка брюшного тифа в некоторых случаях локализуется в любых внутренних органах, где вызывает образование местного гнойного процесса. Эти процессы становятся причиной развития менингита, хондрита, периостита, остеомиелита, артрита, а также пиелонефрита.
К наиболее часто встречающимся осложнениям можно отнести пневмонию, которая образуется после попадания в организм бактериальной инфекции.
К какому врачу обращаться при подозрении на брюшной тиф?
Если человек отметил у себя первые симптомы брюшного тифа, то стоит немедленно обратиться за консультацией к инфекционисту. Он внимательно выслушает все жалобы пациента и назначит полное обследование, чтобы определить возбудителя заболевания. Специалист обязательно обратит внимание на историю болезни, а также определит эпидемиологический анамнез. Сюда относится определение контакта с инфицированными больными или выезд в зараженные зоны. Часто врачу может потребоваться дополнительное обследование, после чего он назначит необходимое лечение.
Для определения брюшного тифа потребуется сдать посев и мазки на микрофлору, выполнить ПЦР-диагностику, биохимический анализ и маркеры крови. Важно помнить, что инкубационный период брюшного тифа составляет около двух недель, после чего болезнь начинает развиваться в острой форме. Необходимо вовремя определить заболевание для быстрого выздоровления.
Брюшной тиф у детей
Пути передачи брюшного тифа бывают разнообразными, а маленькие дети часто плохо моют руки после прогулки, поэтому в кишечник может легко попасть инфекция сальмонеллы. Родители смогут заметить первые симптомы очень быстро. Поведение и состояние ребенка изменяются, он становится вялым, снижается физическая активность, а также отношение к любимым игрушкам.
Поведение и состояние ребенка изменяются, он становится вялым, снижается физическая активность, а также отношение к любимым игрушкам.
Острая форма брюшного тифа у детей характеризуется появлением высокой температуры, лихорадки, ярко выраженных симптомов интоксикации, а также обнаружением розеолезных высыпаний на коже. Дети, в отличие от взрослых, чаще сталкиваются с негативными последствиями, поэтому важно вовремя обратиться к опытному инфекционисту за квалифицированной помощью.
Дети нуждаются в обязательной госпитализации, где им проведут комплексное лечение и подберут специальную диету. При этом важно соблюдать тщательную гигиену полости рта, а также ухаживать за кожей, чтобы уберечь себя от развития стоматита.
Симптомы
Фото: 2health.ru
Симптомы брюшного тифа зависят от клинической формы и степени тяжести заболевания. Выделяются типичная и атипичная (абортивная, стертая) формы, различный вид течения заболевания: рецидивирующий, циклический. Признаки брюшного тифа изменяются по мере развития болезни:
- Инкубационный период. Характеризуется общей слабостью, тошнотой, чувством разбитости. Может продолжаться от трех дней до трех недель.
- Повышение температуры. Нарастание температуры идет постепенно, может достигать 40 градусов через неделю после появления первых симптомов болезни у детей.
- Высыпания на животе и груди. Сыпь при брюшном тифе не яркая, округлая, имеет четкие контуры. Появляется после двух недель болезни.
- Интоксикация организма. У больного появляются головокружения, слабость, бредовые состояния, потливость.
- Поражение тонкого кишечника, лимфоузлов. При брюшном тифе врач обращает внимание на синдром Падалки. При простукивании брюшной стенки специалист может отметить, что в правом нижнем отделе изменяется звук. Появляется боль внизу живота.
- Поражение печени, селезенки. Печень увеличивается, у человека начинается желтуха.
Если не производится лечение, при брюшном тифе возможно развитие кишечного кровотечения. Заболевание опасно своими осложнениями: перитонитом, менингитом, холециститом и другими последствиями.
Заболевание опасно своими осложнениями: перитонитом, менингитом, холециститом и другими последствиями.
Начальная стадия заболевания
У взрослых симптомы брюшного тифа начинают проявляться еще в инкубационный период. Больные отмечают недомогание, слабость, снижение аппетита, головные и мышечные боли. Температура держится в пределах 37,5-38,5 градусов, повышаясь к вечеру.
Пик болезни
Состояние больного ухудшается быстрыми темпами, при брюшном тифе температура может достигать 39,5-40 градусов. Пациенты жалуются на ряд неприятных симптомов:
- бессонницу, отсутствие аппетита;
- жажду, сухость во рту, горечь на языке;
- учащение сердцебиения;
- потливость;
- боли в мышцах и суставах;
- боли в брюшине, вздутие живота;
- заторможенность, потерю сознания.
Сроки появления сыпи при брюшном тифе колеблются от одной недели до двух. Высыпания розоватые, с четкими контурами, чаще всего внизу груди, на боках, вверху живота. Больному элементы сыпи не доставляют неприятных ощущений. Пятна исчезают через 3-5 дней, возможно подсыпание новых элементов, кожа остается слабопигментированной небольшой промежуток времени.
В острый период болезни увеличивается селезенка и печень. Лицо пациента становится бледным, одутловатым. При брюшном тифе отмечается нестабильный стул. Запоры чередуются с поносом. Если развивается осложнение, появляются кровотечения в кишечнике, кровавая диарея.
При тяжелом протекании заболевания специалисты диагностируют у пациентов «тифозный статус», который сопровождается следующими симптомами:
потеря сознания;
заторможенность;
пациент путает день и ночь;
галлюцинации;
бред;
дрожь в конечностях;
спазмы и судороги мышц.
Причины развития осложнений: отсутствие лечения, тяжелые проявления болезни.
Угасание симптомов
Острый период заболевания может длиться около двух-трех недель, затем начинается постепенное угасание проявлений тифа. Температура постепенно снижается до нормальной, нормализуется стул, проходят симптомы интоксикации. Язык пациентов очищается от налета, появляется аппетит. Вставать больным рекомендуется только через 7-10 дней после нормализации температуры.
Осложнения
Если больному брюшным тифом не оказана своевременная медицинская помощь, при значительном снижении иммунитета, возможно развитие осложнений.
Кишечное кровотечение.
Прободение стенки тонкого кишечника – возникает в случае избыточного развития сальмонеллы.
Менингоэнцефалит. Поражается нервная система и головной мозг.
Перитонит. Воспаляется слизистая брюшины.
Почечная недостаточность.
Тифозный психоз. Характеризуется расстройством нервной системы больного.
Пневмония. Возникает из-за отсутствия движения пациента с высокой температурой.
Холецистит. Поражение желчевыводящих путей.
Миокардит. Нарушение работы сердечной мышцы.
Остеомиелит. Поражение костной ткани, суставов.
Поражение мочевыводящих путей.
Летальный исход.
После выздоровления возбудитель брюшного тифа может долгое время жить в желчных протоках, двенадцатиперстной кишке человека. Поэтому часто пациент, чувствующий себя абсолютно здоровым, опасен для окружающих, может заразить здоровых членов семьи. Бактерии сальмонеллы могут выделяться с калом больше года.
Исключить поражение брюшным тифом поможет профилактика, соблюдение гигиенических правил: мытье рук после каждого посещения туалета, истребление мух в помещениях. Если работа человека подразумевает контакт с больными брюшным тифом, целесообразно пройти вакцинацию.
Диагностика
Фото: lebzdrav. ru
ru
Основным возбудителем заболевания является сальмонелла. Бактерия проникает в организм человека через рот. Далее микроб проходит через толстый кишечник и лимфаузлы. Именно на данном этапе происходит размножение бактерий и попадание их в кровеносную систему. В связи с этим развивается интоксикационный синдром.
Диагностика брюшного тифа. Внешние признаки
Очень важны при выявлении брюшного тифа внешние показатели. На начальном этапе (длительности заболевания 3-5 дней) температура тела больного будет достигать высочайших показателей. Лицо при этом припухлое, кожа сухая, синеватая, в области грудной клетки могут появиться прыщики в виде розеолы.
Язык больного отёчен и сух, у основания покрыт сине-серой плёнкой, по краям могут обнаруживаться отпечатки зубов. Живот при этом вздут, наблюдается урчание, боли. Анализ на брюшной тиф в первые 2 дня показывает нормальное количество лейкоцитов. На последней стадии заболевания обнаруживается лимфоцитоз, лейкопения, значительное повышение СОЭ и нейтропения.
Диагностирование с помощью лабораторных исследований
Самым достоверным методом в обнаружении болезни является определение количества выделения гемокультуры сальмонеллы. Ранняя диагностика позволяет получить положительные результаты в течение всего периода лихорадочного состояния больного.
Бак-анализ на брюшной тиф следует проводить ежедневно в течение 3-х дней. Осуществлять обследование в 1-ый день рекомендуется до приёма противомикробных препаратов. Кровь на брюшной тиф берётся у больного в количестве 5-10 мл на 100 мл желчесодержащей среды. С целью диагностики анализы проводятся до тех пор, пока температурные показатели больного не придут в норму. Исследованию также подвержены гной, мокрота, экссудатная жидкость, испражнения. Их, как правило, берут на анализ на 2-ой или 3-ей неделе от начала болезни. Исследования могут повторяться при необходимости каждые 5-7 дней.
Стоит сказать, что бактериальная палочка, вызвавшая заболевание, может обнаружиться в моче и кале не только у больного брюшным тифом, но и у бактерионосителей во время любых лихорадочных состояний.
Серологическое обследование на брюшной тиф также имеет большое значение при диагностировании. Исследования осуществляются на 7-10 день от начала заболевания. Серодиагностика брюшного тифа направлена на выявление накопления титра О-антител.
Так, положительный ответ с антигеном типа Vi говорит о продолжительном носительстве возбудителя. Плюсовая реакция на брюшной тиф с Н-антигеном свидетельствует о том, что больной переносил недуг ранее, или ему проводилась вакцинации. В последнее время всё чаще заболевание диагностируют с помощью ИФА.
Обследование на брюшной тиф проводится при помощи взятия на анализ кала и желчи. В данном случае диагностика направлена на выявление тифопаратифозного носительства.
Помните: ставить диагноз должен только доктор, поскольку многие признаки брюшного типа соответствуют симптомам других заболеваний. Самостоятельное диагностирование (и тем более лечение) может привести к необратимым последствиям.
Специфическая профилактика брюшного типа заключается в обязательном вакцинировании, обогащённом Vi-антигеном. Прививание осуществляется взрослым и детям до 7 лет. Обязательная и сортированная вакцинация против брюшного тифа проводится детям до 15 лет и взрослым.
Что касается неспецифической профилактики, то в данном случае следует провести общесанитарные мероприятия, направленные на борьбу с мухами (частыми разносчиками бактерий), улучшение качества водоснабжения и санитарной очистки населённых пунктов и т. д.
Лечение
Фото: cbroadcasting.net
Все больные проходят лечение в стационарных условиях. Госпитализация обязательна, по следующим причинам:
- заболевание носит инфекционный характер;
существует риск заражения окружающих;
наличие качественного ухода – важнейший фактор для полного и успешного выздоровления.
При первых же подозрениях на тиф назначается этиотропное лечение, нацеленное на устранение возбудителя.
Применение антибиотиков и патогенетических средств
Бактерии сальмонеллы устраняются цефтриаксоном или ципрофлоксацином (данные антибиотические препараты назначаются при инфекционно-воспалительных заболеваниях). Лечение брюшного тифа антибиотиками способствует понижению температуры, уменьшению интоксикации. В отдельных случаях наблюдается аллергическая реакция: высыпания на коже, раздражение, стоматит. Непереносимость препаратов может сопровождаться продолжительной рвотой, вследствие чего назначение антибиотиков отменяется.
Лечение брюшного тифа антибиотиками способствует понижению температуры, уменьшению интоксикации. В отдельных случаях наблюдается аллергическая реакция: высыпания на коже, раздражение, стоматит. Непереносимость препаратов может сопровождаться продолжительной рвотой, вследствие чего назначение антибиотиков отменяется.
Патогенетическая терапия подразумевает проведение дезинтоксикации, предусматривающей введение лекарственных препаратов внутрь или внутривенно: гемодез, глюкоза, витаминные комплексы и др.
Соблюдение диеты
В методику лечения заболевания входит соблюдение лечебной диеты. Лечебное питание отличается щадящим воздействием на кишечник и не вызывает бродильных (гнилостных) процессов после употребления. Чтобы пища легко усваивалась, она должна быть полужидкой (кефир, жидкий творог, бульоны, супы) или протираться через сито. Лечебная диета при брюшном тифе – низкокалорийная, питаться больной должен три раза в день небольшими порциями. Медицинскими специалистами рекомендуется запивать порции большим количеством жидкости.
Уход за больным
Помимо вышеперечисленных мер, пациенту прописывается постельный режим, в среднем на 10 дней. Следует строго соблюдать предписание, в противном случае напряжение мышц живота может привести к кровотечению или перфорации кишки. Необходимо соблюдение гигиенических условий, как по уходу за больным, так и в питании.
Лечение народными средствами
Целью применения народной медицины при данном заболевании является снижение признаков, симптомов болезни и помощь в восстановлении. Известны следующие рецепты, использование которых в обязательном порядке нужно согласовывать с врачом.
Бороться с признаками брюшного тифа поможет молодая кора ивы. Она обладает противовоспалительным и дезинфицирующим свойством. Заваривают в кипятке две столовых ложки коры ивы. Настаивать необходимо в течение двух часов. Выпивают настой от трех до пяти раз в день.
Чтобы устранить лихорадку, народные целители советуют обмывать больного.
 Начинают процесс с лица и шеи, и сразу же вытирают сухим полотенцем. Влажное полотенце должно находиться в тазу с водой, температура, которой не превышает +27 градусов. Затем обмывают руки, грудь, живот, ноги.
Начинают процесс с лица и шеи, и сразу же вытирают сухим полотенцем. Влажное полотенце должно находиться в тазу с водой, температура, которой не превышает +27 градусов. Затем обмывают руки, грудь, живот, ноги.Считаются очень полезными и эффективными препараты валерианы, за счет антибактериальных и желчегонных свойств.
Лечение брюшного тифа у детей
Дети и подростки с данным заболеванием также подлежат обязательной госпитализации, в условия инфекционного стационара. Как правило, дети изолируются в отдельные боксы с целью недопущения вспышки и распространения инфекции.
На период лихорадки врачом-инфекционистом прописывается постельный режим, тщательный уход за кожным покровом и полостью рта. Назначается специальная диета с необходимыми питательными веществами, витаминами, микроэлементами. Острые продукты убираются из рациона.
Врач прописывает антибиотики в обычной дозировке. Если при длительном лечении, наблюдается вялая репарация, и ребенок слабеет, производится переливание крови.
Меры предупреждения брюшного тифа
По эпидемиологическим показаниям вакцинация населения производится путем подкожного введения жидкого противобрюшнотифозного препарата в плечо. Всемирная организация здравоохранения рекомендует три вида вакцин. Каждая из них имеет свои особенности, определенный адаптационный период организма и дозировку.
Прививка от брюшного тифа показана выезжающим заграницу, в страны Латинской Америки, Африки, Азии. Врачами рекомендуется сделать вакцинацию брюшного тифа за неделю до поездки. Срок действия прививки в среднем составляет 3 года. Важно советоваться с врачом о давности прошлой прививки и актуальности новой.
Профилактика брюшного тифа
Повсеместное соблюдение санитарно-гигиенических правил (от соблюдения личной гигиены, до водоснабжения).
Чаще мойте руки теплой водой и с мылом.
Сделайте соответствующую прививку.

В местностях с плохими санитарными условиями докторами рекомендуется потреблять только бутилированную воду.
Немедленно обратиться к врачу, если обнаружены первые признаки заболевания.
Профилактика заболевания также включает в себя: снабжение населения качественной водой, своевременное удаление из населенных пунктов мусора и нечистот, борьбу с насекомыми.
Повторное заболевание – крайне редкое явление, обычно брюшной тиф оставляет стойкий иммунитет.
Методика лечения брюшного тифа включает в себя:
применение антибиотиков и патогенетических средств;
соблюдение диеты;
уход за больным;
лечение народными средствами.
Также необходимо уделить внимание лечению заболевания у детей, мерам по предупреждению болезни и профилактике.
Все лечебные процедуры по борьбе с брюшным тифом направлены на обезвреживание инфекции, повышение иммунитета организма и пресечение передачи инфекционного заболевания.
Болезнь диагностируется и лечится врачами-инфекционистами.
Лекарства
Фото: farmacistiallavoro.it
Заболевший с подозрением на брюшной тип подлежит немедленной госпитализации в инфекционное отделение. Но как и чем лечить брюшной тиф? Лечение должно быть комплексным и заключаться в борьбе с инфекцией и мерах против обезвоживания, особенно, при кишечных кровотечениях.
Антимикробные препараты, побеждающие брюшной тиф – это сульфаниламиды и антибиотики. Действующим веществом большого количества сульфаниламидных антибактериальных препаратов является триметоприм. Ко-тримоксазол назначают внутрь, по 2-3 таблетки в день, в течение от пяти до четырнадцати дней. Противопоказанием является грудное вскармливание и непереносимость триметоприма. Аналогами Ко-тримоксазола являются такие препараты как бисептол, бактрим, сульфатон.
В медицинских справочниках в качестве антимикробного препарата при лечении брюшного тифа рекомендуется антибиотик левомицетин. Его принимают за полчаса до еды (до четырёх раз в сутки в течение одной-двух недель). Противопоказанием является непереносимость левомицетина. С течением времени появились расы сальмонелл, устойчивых к левомицетину, кроме того, сам левомицетин уничтожает не только болезнетворные бактерии, но и полезные микробы, вызывая диарею (понос).
Его принимают за полчаса до еды (до четырёх раз в сутки в течение одной-двух недель). Противопоказанием является непереносимость левомицетина. С течением времени появились расы сальмонелл, устойчивых к левомицетину, кроме того, сам левомицетин уничтожает не только болезнетворные бактерии, но и полезные микробы, вызывая диарею (понос).
Из антибиотиков группы пенициллина при лечении брюшного тифа применяется Амоксициллин. Таблетки принимают трижды в день. Длительность приёма назначает врач, как правило, лечение амоксициллином продолжается от пяти до двенадцати дней. Противопоказаниями является непереносимость пенициллина и грудное вскармливание.
Среди антибиотиков нового поколения сальмонеллы чувствительны к цефалоспоринам: ципрофлоксацину, азитромицину, цефтриаксону.
Таблетки ципрофлоксацина принимают натощак дважды в сутки на протяжении десяти дней. К противопоказаниям следует отнести гиперчувствительность, беременность и лактацию.
Азитромицин(азитрокс) выпускается в форме таблеток и капсул. Принимается в промежутках между приёмами пищи: за час до и через два часа после. Он удобен тем, что принимается один раз в день, а курс приёма этого лекарства всего три дня. Поскольку азитромицин и ципрофлоксацин относятся к одной группе атибиотиков, то противопоказания к применению их аналогичны.
Известно, что при осложнённом брюшном тифе поражаются лёгкие, кишечник и органы брюшной полости, печень, почки, мозговые оболочки и другие органы. Цефтриаксон справится и с сальмонеллой, и с вторичной микрофлорой. Одним из симптомов брюшного тифа является рвота, которая может сделать бесполезным приём лекарств в форме таблеток. Важным преимуществом цефтриаксона является инъекционная форма его введения.
Лекарства, побеждающие брюшной тиф, антибиотиками не ограничиваются. В зависимости от тяжести заболевания, для удаления токсинов из крови назначают внутривенные инъекции препаратов глюкозо-солевых растворов. Для связывания ядов в кишечнике необходимы сорбенты, действующие по типу активированного угля.
А для развития полезной микрофлоры, способной бороться с сальмонеллами в кишечнике, применяют пробиотики и пребиотики. Если течение брюшного тифа осложняется кровотечениями, то применяют такие кровоостанавливающие препараты, как аминокапроновая кислота и викасол.
Народные средства
Фото: 1000listnik.ru
Народные средства могут быть эффективны только в профилактике этого заболевания, но никак не в процессе лечения. Если эта болезнь проявилась – обратитесь к врачу и следуйте его рекомендациям. Народные средства в совокупности с лекарственными препаратами могут лишь ускорить процесс выздоровления от брюшного тифа.
Вот достаточно простые способы, чтобы избежать этого заболевания или повысить эффективность традиционного лечения:
- Чтобы уберечься от заражения брюшным тифом, народная медицина рекомендует пожевать сырой корень аира, который обладает бактерицидным действием.
- В совокупности с медикаментозным лечением полезно принимать корень кровохлебки. Для приготовления отвара измельченный корень кровохлебки заливается водой, затем кипятится и процеживается через марлю. Перед употреблением отвар следует остудить.
- Для улучшения работы сердца при возникновении вирусных заболеваний принимают смородиновый сок.
- Полезными свойствами обладает зверобой. Он способствует более быстрому заживлению тканей, а также обладает вяжущим, антибактериальным и иммуноукрепляющим эффектом. Употреблять эту траву нужно в виде настоя.
Популярен также сбор из золототысячника, лекарственной ромашки и шалфея, который заливается кипятком и настаивается. Считается, что это средство не имеет побочных эффектов, однако (как и в случае с любым рецептом из народной медицины), перед его употреблением в обязательном порядке необходимо проконсультироваться со специалистом.
Подорожник помогает при нарушениях слизистой оболочки ЖКТ и кровавой диарее. Из него готовят отвар. При этом семена кипятят и употребляют незадолго до еды, иногда также используются и листья подорожника.
Брюшной тиф – зловещий спутник человечества
: 20 Авг 2019 , История «певчей» хромосомы , том 83, №3«Рекомендуются следующие прививки…» – такое упоминание мелким шрифтом вы можете встретить в путеводителе, собираясь в отпуск в экзотическую страну. Пробежав взглядом список рекомендаций, взгляд упрется в слова – «брюшной тиф». Зачем вам прививки от забытой болезни, которой не болел никто из ваших знакомых? Ошибка будет в самом вопросе. С чего вы взяли, что брюшного тифа нет среди нас? И сегодня от этой болезни умирают люди. Брюшной тиф был, есть и будет угрозой, которая ждет своего часа и возможности. Корни его истории уходят в далекое прошлое нашего вида, и она не закончилась с приходом таких благ цивилизации, как гигиена и антибиотики, но обрела новое будущее
Брюшной тиф вызывается бактериями из рода Salmonella. И сальмонеллы, и их родственники эшерихии, к которым принадлежит широко известная кишечная палочка, населяют большинство кишечников на планете. Вот только E. coli и ее собратья по большей части полезные симбионты, помогающие переваривать пищу. А род сальмонелл занимается противоположным, выкашивая целые популяции видов. И человек не является исключением.
Классификация современных сальмонелл основана на изучении их антигенной структуры и очень сложна, но с точки зрения заразности медиков интересуют две самостоятельные формы (вида): S. enterica и S. bongorica. Это близнецы с разной специализацией: первый вредит теплокровным, второй – холоднокровным рептилиям и рыбам (Fookes et al. , 2011). Учитывая возраст разделения от общих предков (около 100 млн лет назад), не исключено, что где-то в меловом периоде самые устрашающие ящеры могли страдать от самой устрашающей диареи, вызванной доисторическим сальмонеллезом.
, 2011). Учитывая возраст разделения от общих предков (около 100 млн лет назад), не исключено, что где-то в меловом периоде самые устрашающие ящеры могли страдать от самой устрашающей диареи, вызванной доисторическим сальмонеллезом.
Среди S. enterica мы обнаружим 2,5 тыс. серотипов или разновидностей, специализирующихся на видовом разнообразии нашей планеты. Большинство из них, попав в наш организм, вызывает похожие последствия и симптомы, объединенные под общим названием страшного заболевания – брюшной тиф.
В глубинах античности
Античность относительно бедна на описания заболеваний, но это не из-за нежелания или ненаучности подхода древних, а из-за схожести симптомов и невозможности разделить патологии. Да и кто будет подробно описывать единичные случаи болезни, когда речь идет о бедном гражданине Спарты, а не о личности масштаба и размаха Цезаря.
К счастью для ученых, тиф не выбирает жертв, исходя из их значимости. Так, непрерывную, казалось бы, череду завоеваний Александра Великого прервала, по-видимому, или сальмонелла, или малярийный плазмодий (Cunha, 2004). Болезнь длилась с 29 мая по 10 июня 323 г. до н. э., а дело происходило в Вавилоне, где наиболее вероятными инфекционными болезнями в то время были малярия и тиф. Но дальше в диагнозе Александра все непросто.
Первые системные описания симптомов брюшного тифа дал знаменитый Гиппократ: основными из них являются лихорадка, нарушения сознания, вздутие живота, бледно-розовая сыпь и, конечно же, диарея (Khosla, 2008). В случае Александра у нас есть лишь несколько симптомов: холодный пот, лихорадка, слабость и бред в последние дни жизни.
Но до появления медицинских термометров в первой половине XVIII в. понятие лихорадка была оценочной характеристикой, записанной со слов свидетелей. И Гиппократ, и Арриан, и Плутарх использовали слово «лихорадка» в самом разном контексте. Достаточно принять, что в описании была сделана небольшая неточность (например, не указана периодичность подъема температуры), и мы будем вынуждены оставить только малярию. Но на основе описанных симптомов ученые все же склоняются к тифу (Emmeluth, 2004).
Но на основе описанных симптомов ученые все же склоняются к тифу (Emmeluth, 2004).
Когда заболел основатель Римской империи Гай Октавиан Август, у нас осталось описание тяжелой лихорадки без озноба или пауз, слабости и болей в животе. В 23 г. до н. э. ко двору заболевшего Августа вызвали Антония Муса, врача для богатых, прописывавшего болезным вельможам ароматические масла и прогулки на свежем воздухе. Антоний рекомендовал холодные ванны, компрессы и обильное питье. И через пару недель императору действительно стало легче (Prioreschi, 1998).
Чума Афин
Самым ярким примером массовых случаев заболевания брюшным тифом в период античности служит «чума Афин» (430—426 гг. до н. э.), изменившая облик Эллады и, по мнению некоторых историков, послужившая одной из причин заката эллинской цивилизации. В Афинах она унесла каждую четвертую жизнь. До сих пор причина этой эпидемии – предмет тысяч научных споров и десятков не менее спорных диссертаций. Но постараемся объективно взглянуть на известное нам сегодня.
За необходимым материалом нам, во‑первых, придется спуститься в яму для массовых захоронений на древнем кладбище Керамейкос в Афинах. Датируется оно около 430 г. до н. э., периодом разгара эпидемии. Во-вторых, познакомиться с описанием эпидемии, данной Фукидидом – древнегреческим историком, ученым и философом, который сам переболел и выздоровел (Burns, 2010). Определяя свою цель как «отыскание истины», Фукидид называл себя «врагом анекдотов, вымыслов, поэтических прикрас», заявляя, что «не стремится к занимательности», и противопоставлял свой труд произведениям поэтов и «логографов», бездумно записывающих факты.
По словам Фукидида, болезнь «исходила из Эфиопии, будучи завезенной к грекам через Египет и Ливию». Он связывает ее с наплывом беженцев и военных и скверной гигиеной. Саму же чуму описывает как «настолько сильную и смертельную, что никто не мог вспомнить подобной нигде ранее». Все начиналось с «сильной боли в голове, покраснения и воспаления глаз, затем внутреннее горло и язык становились кроваво-красными, а дыхание – шумным и неприятным. После этого следовали чихание и охриплость, вскоре после этого боль вместе с сильным кашлем проникала в грудь. И когда оно обосновывалось в животе, начиналась рвота, с большим мучением происходила желчная чистка… Внешне тела зараженных не были ни слишком горячими, ни слишком бледными… Но внутренний жар был невыносим, они не могли стерпеть и самой легкой льняной одежды, ничего, кроме наготы… Многие обладали неутомимой жаждой… спали от бессилия… Большинство умирали от внутреннего жара в течение 7—9 дней… но если болезнь отступала, то она больше к этому человеку не возвращалась…» (The History of the Peloponnesian War…, 1989, p. 115—118).
После этого следовали чихание и охриплость, вскоре после этого боль вместе с сильным кашлем проникала в грудь. И когда оно обосновывалось в животе, начиналась рвота, с большим мучением происходила желчная чистка… Внешне тела зараженных не были ни слишком горячими, ни слишком бледными… Но внутренний жар был невыносим, они не могли стерпеть и самой легкой льняной одежды, ничего, кроме наготы… Многие обладали неутомимой жаждой… спали от бессилия… Большинство умирали от внутреннего жара в течение 7—9 дней… но если болезнь отступала, то она больше к этому человеку не возвращалась…» (The History of the Peloponnesian War…, 1989, p. 115—118).
В 1994—1995 гг. на месте массовых захоронений удалось обнаружить останки примерно полутора сотен афинян, похороненных в братской могиле – простой яме неправильной формы. Тела погибших образовали более пяти последовательных слоев. В нижних слоях большинство лежали упорядоченно, с головами, направленными в одну сторону. Верхние же представляли настоящую груду тел. Поспешный и нерелигиозный способ погребения вкупе с датировкой говорит, что это эпидемический могильник, а не военное захоронение. В последнем случае более вероятны индивидуальные могилы или кремация. Кроме того, братские могилы вообще довольно редки в древнегреческом мире.
Для исследования у трех случайно выбранных останков взяли зубную пульпу, не подверженную гниению и к тому же стерильную, где и были обнаружены фрагменты микробной ДНК (Papagrigorakis et al., 2006). Их удалось расшифровать и сравнить с геномами современных микроорганизмов. Результаты показали наибольшее (до 93 %) совпадение с бактерией Salmonella enterica, серотип tiphy (тиф). Совместив эти данные с рассказами Фукидида и других авторов, мы можем поставить ретроспективный диагноз: брюшной тиф.
Впрочем, касательно данного исследования имеется много всевозможной критики. В условиях антисанитарии в закрытом городе может вспыхнуть десяток эпидемий разных болезней, сливающихся в общий мор. Хватит ли трех зубных пульп, чтобы определить причину чумы Афин – крупнейшей эпидемии античности? Возможно, да, а возможно, и нет, но одно мы знаем точно: тиф участвовал в этой «пляске смерти».
Хватит ли трех зубных пульп, чтобы определить причину чумы Афин – крупнейшей эпидемии античности? Возможно, да, а возможно, и нет, но одно мы знаем точно: тиф участвовал в этой «пляске смерти».
«Война – отец всего» (Гераклит)
Но что ускользнуло от внимания военного историка, так это связь болезни с войной. До того, как тиф попал в город, он путешествовал не сам по себе, а вместе с армиями. А уж армия, заключенная в городе среди тысячного гражданского населения, раскрывала эпидемический потенциал заболевания в полном объеме.
На смену греческой цивилизации пришла Римская империя. Был ли знаменитый древнеримский легион рассадником болезней и чумных поветрий? И да, и нет. Каждый командир легиона командовал отрядом в 5 тыс. воинов, включая кавалеристов и вспомогательные войска. Благополучие множества людей и животных, содержавшихся концентрированно, поддерживалось собственным медицинским персоналом, освобожденным от общевойсковых обязанностей. Но пять веков апогея римской военной машины вплоть до 476 г. н. э., в течение которых армии с золотыми орлами покоряли Западную Европу, Ближний Восток и Северную Африку с их малоизученными эндемичными болезнями, стали и вызовом врачам – современникам этих походов.
Римская медицина шла победным маршем вслед за легионами. Величайшие доктора того времени, вроде Клавдия Галена, получили возможность описать симптомы таких болезней, как тиф, малярия, шистосомоз, оспа и дизентерия.
В 4 в. н. э. Флавий Вегетий Ренат первым поднял вопросы санитарии и гигиены в вооруженных силах, в частности во время стояния войск лагерем. Другой известный врач, Корнелий Цельс, составил обширный каталог лекарственных средств и советов по их использованию. Плиний связывал появление симптомов дизентерии с низким качеством воды и предлагал солдатам жевать листья ежевики и даже кору лиственных деревьев (Belfiglio, 2017). При лихорадке рекомендовали пажитник, который обычно использовали при болезнях лошадей. От жара назначали укроп, от головной боли – ромашку (Bell, 2005). А Квинт Гаргилий Марциал, систематизировавший правила и способы выращивания лекарственных растений, по сути, продвинул на шаг вперед фармакологию (Spurr, 2016).
А Квинт Гаргилий Марциал, систематизировавший правила и способы выращивания лекарственных растений, по сути, продвинул на шаг вперед фармакологию (Spurr, 2016).
Фантастические по новаторству и детализации идеи римских медиков далеко опередили свое время, а заложенные ими основы гигиены и научный подход постепенно отделяли эффективные лекарства и меры от неэффективных. Первые лечебные средства по своему составу были близки к тем, что стали использовать позднее. Тот же пажитник, к примеру, действительно обладает противовоспалительным эффектом, а богатая салицилатами кора ивы спустя столетия превратилась в аспирин.
Римские врачи ничего не слышали о микробиологии, но знали, что болезни могут передаваться от одного человека к другому. И анализировали пути их передачи и распространения.
Этому во многом способствовал научный обмен. Многие доктора того времени получали образование в медицинских школах в Книде, Афинах и других городах Греции, а также в Египте. На основе методов дедукции в этих школах родились идеи о существовании патогенных микроорганизмов. В I в. до н. э. Марк Терентий Варрон писал: «Cуществует патоген, живой он слишком мал, чтобы быть замеченным; он входит в тело через рот и нос, размножается и производит многие заболевания, устойчивые к лечению».
Наблюдение Фукидида, что оправившиеся от чумы афиняне больше не заболевали и могли помогать больным без риска для жизни, было очень важным. И римское научное сообщество не обошло его стороной. Не имея средств различать вирусы и бактерии и лишь в смутных теориях догадываясь о существовании микромира, римские пионеры науки тем не менее начали строить первые теории иммунитета.
Первым человеком в мире, который воспользовался идеей иммунизации, стал царь Митридат Понтийский. Он отыскивал среди переболевших солдат выздоровевших или незаболевших и проверял их невосприимчивость при контакте с больными. В итоге 15 добровольцев с врожденным / приобретенным иммунитетом были направлены в госпиталь во время эпидемии тифа.
Но все, что знали и развивали римские врачи, все те основы, которые были заложены греческими медицинскими школами, на долгое время уйдет в небытие вместе с распадом Римской империи. А всем, кто последует за ними, придется начинать сначала.
Лихорадка «по Шекспиру»
Эпоха переселения народов и средневековая медицина практически ничего не привнесли в борьбу с тифом. На долгое время болезнь получила абстрактное название «лихорадка», смешавшись с десятком подобных заболеваний, в том числе сыпным тифом. Нет ни детального описания масштабных эпидемий, ни датированных захоронений… Но тиф никуда не делся, и истории любых длительных скоплений людей в одном месте упорно о нем напоминают. Особенно хорошо это видно на примерах знаменитых осадных сражений.
Апогеем всех средневековых войн стала Столетняя война между Англией и Францией, а самым ярким ее событием – сражение при Азенкуре. Следы нашего патогена мы найдем, если обратимся к одной из осад, предшествовавших этой битве. Речь идет об осаде Арфлера в Нормандии, буквально в двух шагах от Азенкура. Возглавлял поход и осаду Генрих V, тот самый принц, прожигатель жизни и друг Фальстафа из произведений Шекспира.
В августе 1415 г. восьмитысячная армия осадила портовый Арфлер с гарнизоном в сто человек. Город сдался в сентябре того же года, но при этом в одном месте более месяца простояли несколько тысяч человек и лошадей. За это время Генрих потерял четверть своей армии: причина – кровавый понос и лихорадка. Все военные подразделения, проводившие осады и в эпоху Античности, и в Средние века, сталкивались с этой неизменной троицей проблем: холера, дизентерия и тиф, или, говоря средневековым языком, лихорадка, понос и сыпь. И неважно, чья это была армия: Эдуарда III во время осады Кале в 1346 г. или крестоносцев в 1097 г. под Антиохией (Riley-Smith, 2003).
Но осада Арфлера – пример не случайный. Армию Генриха во многом сократили рациональные действия осажденных, а вовсе не эпидемиологическая случайность. Когда войска подходили к городу, горожане открыли шлюзы близлежащей плотины, затопив окрестные поля. Осада в затопленной местности стоила Генриху чуть ли не всей компании: болезнь забрала даже таких высокопоставленных людей, как Ричард Кортни, епископ Норвич, и как минимум полторы тысячи больных солдат пришлось отправить домой (Curry, 2015; Prestwich, 1996; Sumption, 1990).
Когда войска подходили к городу, горожане открыли шлюзы близлежащей плотины, затопив окрестные поля. Осада в затопленной местности стоила Генриху чуть ли не всей компании: болезнь забрала даже таких высокопоставленных людей, как Ричард Кортни, епископ Норвич, и как минимум полторы тысячи больных солдат пришлось отправить домой (Curry, 2015; Prestwich, 1996; Sumption, 1990).
В чем же состоял урок этой осады, который так и не был вынесен? Основной способ распространения тифа – орально-фекальный. Грязная вода или овощи, удобренные канализационными стоками, – вот верный способ спровоцировать эпидемию.
Но чтобы бороться с болезнью, нужно сначала поставить диагноз. Для этого необходимо отделить все похожие заболевания и возбудителей и создать единую концепцию заболевания, в рамках которой можно будет заняться изучением ее патогенеза и поиском лекарств.
Но пройдет еще 250 лет, прежде чем в 1659 г. английский доктор Томас Уиллис, один из основателей Лондонского королевского общества, точно опишет брюшной тиф, основываясь исключительно на клинических наблюдениях за своими пациентами. И таким образом заложит следующий, после Фукидида, камень в научный фундамент понимания болезни (Emmeluth, 2004).
Новым болезням – новые доктора
Постепенное нарастание темпов индустриализации общества в Новое время сопровождалось своими плюсами и минусами. Перенаселение, голод, новые болезни из колоний, с одной стороны, и расцвет научной мысли – с другой. Все это было смешано, и из этой смеси возник фундамент новой медицины.
Новые болезни – новые ученые. Пьер Шарль Александр Луи, французский врач, заложивший основы эпидемиологических исследований, первым ввел стандартизацию ведения историй болезни, создал таблицы и инструкции по их заполнению. Этот скрупулезный и дотошный доктор одним из первых описал характеристики и симптомы брюшного тифа в соответствии с собственноручно разработанными стандартами.
Систематизированные материалы по тифу создали отличную базу для его изучения, но по-прежнему не хватало деталей пазла, а именно базовых знаний, откуда берется тиф. Многие признавали связь между тифом и загрязненной пищей или напитками, но не понимали, как именно переносится болезнь. Например, американский санитарный инженер Джордж Сопер считал, что виной всему служит один из видов пресноводных моллюсков, и активно боролся с этими моллюсками.
Многие признавали связь между тифом и загрязненной пищей или напитками, но не понимали, как именно переносится болезнь. Например, американский санитарный инженер Джордж Сопер считал, что виной всему служит один из видов пресноводных моллюсков, и активно боролся с этими моллюсками.
Российские врачи получали свой первый опыт за рубежом. Например, С. П. Боткин, фактически заложивший основы эпидемиологического сообщества в России, стажировался у самых именитых врачей в Кенигсберге, Вюрцбурге и Берлине. Он начал масштабные исследования в России не только тифа, но и скарлатины, дифтерии, натуральной оспы и холеры.
Ученики Боткина продолжили его исследования, не опережая немцев, но и не уступая им. Н. А. Виноградов, профессор, а затем декан Казанского университета, опубликовал результаты своих собственных исследований тифа: «О лечении перемежающейся лихорадки холодной водой» (1860), «О гнездной пигментации кожи при затяжной перемежающейся лихорадке» (1884). Огромный вклад в выделение сыпного тифа в период сербско-турецкой войны внес В. Т. Покровский, сам скончавшийся от этой болезни.
В 1896 г. в Томске была создана первая в Сибири станция по изготовлению лечебных сывороток. В предвоенные годы там производилось до 30 видов вакцин, сывороток и анатоксинов. Уже во время Первой мировой войны было налажено масштабное производство тройной вакцины тифо-паратифозно-дизентерийного назначения
Первые шаги в определении путей распространения и механизмов передачи тифа сделал английский сельский врач Уильям Бадд (Moorhead, 2002). В 1838 г., во время вспышки брюшного тифа в местной деревне он пришел к выводу, что «яды» размножаются в кишечнике больных, присутствуют в их выделениях и могут передаваться здоровым через загрязненную воду. Для предотвращения дальнейшего распространения заболевания он предложил строгую изоляцию больных.
В 1841 г. Бадд переехал в Бристоль, где начал карьеру хирурга. В это время в Лондоне и других крупных городах Англии свирепствовала холера, при том что многие доктора не могли отличить ее от тифа. В свое время английский врач Джон Сноу очень подробно изучал вспышку холеры на Брод-стрит в Лондоне, когда погибло больше 500 человек. Именно с его подачи научный мир получил определения «очаг инфекции», «двойной слепой эксперимент», узнал про фекальный способ распространения холеры и тифа через канализацию. Бадд, базируясь на своей теории и познакомившись с эссе Сноу об эпидемии холеры, принял меры для защиты водоснабжения Бристоля от фекальных вод. Согласитесь, это звучит разумнее, чем борьба с улитками. Бадд декларировал важность работ и других ученых, своих бристольских коллег-врачей Фредерика Бриттана и Джозефа Гриффитса Суэйна, которые пытались опровергнуть господствующую в то время теорию, согласно которой причиной заболеваний являются плохие миазмы в воздухе.
То, что на основе исследований Бадда и Сноу наконец-то были сделаны выводы и начали строить водоочистные сооружения, не обычный вывод из научной работы, а, скорее, следствие накопившегося вороха проблем. Ко второй половине XIX в. индустриализация и рост городов привели к значительному ухудшению санитарных условий в урбанизированной местности. Когда в 1858 г. умер английский принц Альберт, возникло подозрение, что причиной его смерти стал брюшной тиф. Его смерть сдвинула этот камень преткновения, с одной стороны, заставив исследовать причины возникновения этой болезни, с другой – запустив масштабную реконструкцию канализации.
Но дифференцировать тиф без понимания того, как выглядит патоген и где его искать, было нелегко. Однако ученые не сдавались. Изменения на слизистой оболочке кишечника в 1816—1819 гг. обнаружил выдающийся французский врач Пьер Фидель Бретонно. Ряд точных описаний брюшного тифа добавил в 1837 г. американец Уильям Герхард, который разделил тип на сыпной и брюшной, тщательно классифицировав симптомы (Smith, 1980). К сожалению, научное сообщество того времени не признало такое разделение и все еще считало тиф единым заболеванием. Хотя сыпной тиф вызывают совсем другие микроорганизмы – риккетсии, которые еще только предстояло изучить.
К сожалению, научное сообщество того времени не признало такое разделение и все еще считало тиф единым заболеванием. Хотя сыпной тиф вызывают совсем другие микроорганизмы – риккетсии, которые еще только предстояло изучить.
К концу XIX в. про тиф знали практически все: как заболеть, сколько болеть, какие будут симптомы – практически все, кроме самого главного: что это такое?
Сдвинуть дело не удалось, пока Джозеф Листер в 1830 г. не изготовил микроскоп с точкой точной фокусировки исходного изображения, куда мог поместиться любопытный глаз ученого. Вторая проблема состояла в детализации: разрешение изображения оставалось на уровне изобретателя микроскопа Левенгука, пока в 1870-х гг. Эрнест Аббе не стал использовать иммерсионные линзы с водой и маслом. Так появился фокус, а четкость изображения увеличилась десятикратно (Gaffky, 1884).
Немецкая «сборная»
С усовершенствованием технологий удалось наконец сдвинуть и проблему идентификации возбудителя брюшного тифа: в 1880 г. немецкий бактериолог Карл Эберт нашел и описал потенциального виновника – палочкообразную бациллу. Через четыре года этот вывод подтвердил его соотечественник Георг Гаффки, с подачи которого бацилла получает имя Eberthella typhi (Struck, 1881). Бинго! Теперь мы точно знаем врага в лицо.
Как только бактерия была идентифицирована, диагностика брюшного тифа стала намного проще. Достаточно было взять больного с симптомами, описанными Герхардом, поискать в его биоматериалах с помощью линзы Листера бациллу, описанную Эбертом, а потом свериться с уточнениями Гаффки. И диагноз готов: тиф!
Чтобы продвинуться дальше хотя бы на шаг, нужна была сама бацилла, в прямом смысле слова. Гаффки научился выделять ее из материалов, взятых у больных. Но он бы не смог сделать это в одиночку – здесь мы имеем дело с немецкой школой эпидемиологов. Гаффки работал под руководством знаменитого Роберта Коха, получившего Нобелевскую премию за открытие туберкулезной палочки, а одним из ассистентов Коха был Юлиус Петри, изобретатель «чашки Петри» для культивирования микроорганизмов. Гаффки посвятил годы совершенствованию методов культивирования бацилл. Именно он освоил массовое выращивание бактерий в чашках Петри, наполняя их желатином, чтобы увеличить их численность, или фенолом – чтобы убить.
Гаффки посвятил годы совершенствованию методов культивирования бацилл. Именно он освоил массовое выращивание бактерий в чашках Петри, наполняя их желатином, чтобы увеличить их численность, или фенолом – чтобы убить.
Наследие Коха и его команды осталось жить. Рихард Пфейффер и Вильгельм Колле, ученики и ассистенты Коха, в 1896 г. доказали, что прививка убитыми бактериями приводит к появлению у пациента иммунитета к брюшному тифу. Ученые ввели убитые фенолом бациллы тифа в добровольца, проследив за его иммунологической реакцией, фактически создав одну из первых инактивированных вакцин (Groeschel and Hornick, 1981). Спустя почти 2 тыс. лет после Митридата Понтийского и всего на несколько месяцев раньше, чем это удалось сделать британцу, сэру Алмроту Райту. На конференции в Нью-Йорке в 1913 г. американский военный врач Фредерик Рассел заявил, что публикация исследований Пфайффера и Колле предшествует статье Райта, отдав пальму первенства немцам.
В США вакцина появилась благодаря работам Рассела только в 1909 г. В этой гонке американцы серьезно отставали от европейцев, а это была именно гонка. Военные конфликты в мире не прекращались, и эпидемиологическая обстановка в пострадавших городах не могла измениться мгновенно. В конце XIX в. смертность от брюшного тифа в одном Чикаго составляла около 65 на 100 тыс. человек в год.
Тифозная Мэри
Но даже имея микробиологические знания и рабочую вакцину, ученые были далеки от полного понимания механизма возникновения болезни. А такие сюрпризы, как история Мэри Маллон, ставили в тупик и повергали в ужас несколько поколений ученых умов (Marineli et al., 2013).
Мэри приехала в США из Ирландии и зарабатывала на жизнь, работая кухаркой. 4 августа 1906 г. она устроилась в семью банкира Уоррена, снимавшего дом в фешенебельном районе на Лонг-Айленде. И случилось поразительное: при отсутствии в то время в городе эпидемии тифа с 27 августа по 3 сентября в семье заболели сразу 11 человек.
Владельцев дома этот факт крайне озаботил, и они наняли медиков для поиска возможных причин. Расследование возглавил санитарный инженер Джордж Сопер. Побывав на предыдущих местах ее работы, он узнал, что за последние пару лет она уже восемь раз меняла работодателя и каждый раз увольнялась, когда вокруг начинали болеть тифом (Bull, 1939). По ходатайству Сопера Мэри была арестована. Анализ показал настолько высокий уровень носительства инфекции, что газеты дали ей прозвище «тифозная Мэри». Ее изолировали в отдельном доме на территории больницы Риверсайд, так далеко от массовых скоплений людей, как это было возможно.
Расследование возглавил санитарный инженер Джордж Сопер. Побывав на предыдущих местах ее работы, он узнал, что за последние пару лет она уже восемь раз меняла работодателя и каждый раз увольнялась, когда вокруг начинали болеть тифом (Bull, 1939). По ходатайству Сопера Мэри была арестована. Анализ показал настолько высокий уровень носительства инфекции, что газеты дали ей прозвище «тифозная Мэри». Ее изолировали в отдельном доме на территории больницы Риверсайд, так далеко от массовых скоплений людей, как это было возможно.
Но история на этом не закончилась. После жалоб Мэри в прессу на несправедливое заточение с нее сняли ограничения при условии добровольного отказа от профессий, связанных с кулинарией. Мэри согласилась и исчезла. Чтобы в 1915 г. «дебютировать» как причина новой эпидемии тифа в одном из роддомов, где она только среди персонала заразила 25 человек. В итоге ее вернули обратно, практически в заточение, где она и провела остаток жизни.
Но ее пример вскрыл большую проблему в необходимости расследования подобных эпидемий от начала и до конца, включая поиск «нулевого» пациента. Все это привело к ужесточению мониторинга заболеваний тифом и системности в наблюдениях. Мэри умерла в 1938 г. – к этому году в США было найдено и заключено под принудительную опеку 237 скрытых носителей тифа (Marineli et al., 2013).
Но если к концу XIX в. уже существовала вакцина и имелись методы предотвращения и распространения заболевания, то почему Мэри не была вылечена и не вернулась в социум?
В 1896 г. французский бактериолог Джордж Видаль сообщил миру, что он разработал экспресс-тест на брюшной тиф с использованием сыворотки переболевших пациентов. Проще говоря, теперь можно было легко выяснить, есть ли у вас иммунитет или вас надо прививать.
Антибиотики или вакцины?
Поиски эффективного лекарства от тифа затянулись до 1947 г., когда был открыт антибиотик хлорамфеникол. Уже в 1951 г. была опубликована его химическая структура и способы синтеза, что сделало его первым синтетическим антибиотиком в мире массового производства. Хлорамфеникол – препарат широкого спектра действия – хорошо работал и против брюшного тифа, снизив смертность среди заболевших почти в шесть раз. К сожалению, оказалось, что он имел побочные эффекты, гораздо более тяжелые, чем те, что встречаются в современных аннотациях (Emmeluth, 2004).
Хлорамфеникол – препарат широкого спектра действия – хорошо работал и против брюшного тифа, снизив смертность среди заболевших почти в шесть раз. К сожалению, оказалось, что он имел побочные эффекты, гораздо более тяжелые, чем те, что встречаются в современных аннотациях (Emmeluth, 2004).
Но что хуже всего, стало сбываться предсказание Райта: у возбудителя тифа очень быстро начала формироваться устойчивость к антибиотикам (Hogwood, 2007). В 1948 г. хлорамфеникол был впервые использован для лечения брюшного тифа, а уже через четверть века устойчивость к нему была выявлена во время вспышек болезни в Мексике, Индии, Вьетнаме, Таиланде, Корее и Перу (Multidrug-resistant typhoid…, 1996).
В наши дни 27 млн человек ежегодно заболевают брюшным тифом, причем около 200 тыс. умирают (речь идет почти исключительно о развивающихся странах) (Crump et al., 2004). Из-за легкой доступности безрецептурных антибиотиков все эти миллионы больных активно их используют. Число больных, помноженное на бесконтрольное самолечение, вот причина возникновения резистентности бактерий к лекарственным средствам. Сегодня, спустя 70 лет от начала эры антибиотиковой терапии, мы вынуждены использовать новые препараты: фторхинолоны второго поколения и цефалоспорины третьего поколения.
Но лечение тифа даже самыми «свежими» антибиотиками часто оказывается неэффективным. Например, у пациентов с желчнокаменной болезнью сальмонеллы участвуют в формировании на желчном пузыре биопленки, хорошо защищенного разновидового микробного сообщества, члены которого приобретают невосприимчивость к разным видам лечения. И в этом случае победить болезнь практически невозможно. В составе биопленок патоген может «спать» несколько лет, прежде чем человек снова заболеет, как, например, это происходит в случае с туберкулезом. Развитие подобных свойств у сальмонелл ничем хорошим человечеству не светит.
И в этом случае победить болезнь практически невозможно. В составе биопленок патоген может «спать» несколько лет, прежде чем человек снова заболеет, как, например, это происходит в случае с туберкулезом. Развитие подобных свойств у сальмонелл ничем хорошим человечеству не светит.
При этом действенность новых препаратов постоянно снижается. Так, цефиксим, цефалоспорин третьего поколения, рекомендованный ВОЗ, не только более дорогой, но и относительно менее эффективный по сравнению с более «старыми» антибиотиками (Basnyat, 2007).
На сегодня единственным реальным средством уберечься от тифа является вакцинирование. С того времени, когда вакцинацию производили бактерией, убитой подогретым фенолом, наука не стояла на месте. Например, фенол заменили на ацетон.
Цельноклеточную вакцину на основе убитой ацетоном бациллы создали почти одновременно в Англии и Германии. Она оказалась лучше, потому что при этом не разрушался полисахарид Vi, с помощью которого бактерии тифа инкапсулируются в неблагоприятных условиях, обеспечивая себе выживание в организме пациента. Артур Феликс и его коллеги из Института Листера в Лондоне доказали наличие серологического ответа против этого полисахарида при брюшном тифе (Felix et al., 1935).
В 1960 г. эта вакцина успешно прошла масштабные клинические испытания в Югославии, СССР, Польше и Гайане. Она и до сих пор кое-где используется, но в большинстве стран от нее отказались из-за побочных эффектов, так как почти у каждого третьего вакцинированного она вызывала симптомы, присущие этому заболеванию.
Из-за побочных эффектов и низкой эффективности «убитых» вакцин, а также растущей устойчивости к антибиотикам возникла необходимость в более надежных средствах защиты. Ученые направили усилия на создание вакцины, основанной на живых бактериях, которая вызывала бы больший иммунный ответ. Так как дикий штамм представляет для здорового человека существенную угрозу, к 1983 г. был выведен ослабленный штамм, у которого были изменены гены, ответственные за выработку полисахарида Vi. Вакцина Ty21a стала первой живой пероральной вакциной против тифа. Она доказала свою эффективность и была лицензирована в 56 странах Азии, Африки, США и Европы (Levine et al., 1999).
Вакцина Ty21a стала первой живой пероральной вакциной против тифа. Она доказала свою эффективность и была лицензирована в 56 странах Азии, Африки, США и Европы (Levine et al., 1999).
Итогом тысячелетнего конфликта человеческой цивилизации с Salmonella enterica, серотип typhi стали, по сути, три вакцины. И, по мнению ВОЗ, это противостояние еще далеко от своего завершения.
Михаил Глухарев, автор русскоязычного
научно-популярного блога ScientaeVulgaris,
посвященного медицине, естественно-научным
и гуманитарным наукам
Литература
Emmeluth D. Typhoid fever. Broomall, United States, 2004. 112 p.
Khosla S. N. Typhoid fever its cause, transmission and prevention. New Delhi Atlantic Publ., 2008. 248 p.
Papagrigorakis M. J. et al. DNA examination of ancient dental pulp incriminates typhoid fever as a probable cause of the Plague of Athens // Int J Infect Dis. 2006. V. 10 (3). P. 206–214.
Crump J. A., Luby S. P., Mintz E. D. The global burden of typhoid fever // Bull World Health Organ. 2004. V. 82. P. 346–353.
WHO, 2003. Background document: The diagnosis, treatment and prevention of typhoid fever. World Health Organization, Geneva.
WHO, 2007. Typhoidfever. World Health Organization.
: 20 Авг 2019 , История «певчей» хромосомы , том 83, №3Брюшной тиф › Болезни › ДокторПитер.ру
Брюшной тиф – острая, протекающая циклически, кишечная инфекция. Заболевание распространено по всему миру, однако чаще встречается в регионах с жарким климатом и плохими санитарными условиями.
Признаки
Инкубационный период брюшного тифа – 10-14 дней. Первый день болезни выявить сложно, так как развивается она постепенно – в течение 3-4 дней (иногда – в течение двух) температура медленно поднимается до 39-40°С. Так же постепенно нарастают слабость, головокружение, головная боль. Постепенно снижается аппетит. Язык утолщен, обложен налетом, однако кончик и края чистые. На нем можно заметить следы зубов. Кожа становится бледной. Живот вздут, при пальпации болезненный. Часто в нем слышно урчание, переливание, возможны поносы или запоры.
Первый день болезни выявить сложно, так как развивается она постепенно – в течение 3-4 дней (иногда – в течение двух) температура медленно поднимается до 39-40°С. Так же постепенно нарастают слабость, головокружение, головная боль. Постепенно снижается аппетит. Язык утолщен, обложен налетом, однако кончик и края чистые. На нем можно заметить следы зубов. Кожа становится бледной. Живот вздут, при пальпации болезненный. Часто в нем слышно урчание, переливание, возможны поносы или запоры.
Конец первой – начало второй недели – разгар болезни. Температура очень высокая, однако, она то снижается, то поднимается обратно. Через 8-9 дней после начала болезни на животе и нижней части груди появляется сыпь – тифозные розеолы. Их обычно немного, и на 2-4-й день они исчезают. Правда, все время появляются новые высыпания. Для этой стадии заболевания характерны слабость, апатия, адинамия и некоторая спутанность сознания.
Через некоторое время температура падает, проходит головокружение и головная боль – наступает период реконвалесценции. Остальные симптомы также стихают.
Брюшной тиф может протекать и в абортивной форме, при которой заболевание длится несколько дней, и быстро заканчивается.
Возможна и стертая форма, при которой симптомы неяркие, температура поднимается не выше субфебрильных цифр, сыпи нет вообще, а симптомы интоксикации проявляются слабо.
Описание
Вызывает брюшной тиф Salmonella typhi. Это грамотрицательная подвижная палочка, имеющая жгутики. Эти сальмонеллы устойчивы во внешней среде, могут сохраняться в почве и воде до 5 месяцев, на белье – около 2 недель, в фекалиях – около 20 дней. Несколько недель они могут сохраняться и на пищевых продуктах, особенно на молоке, мясе, овощных салатах. Более того, в пище они не просто сохраняются, но могут и размножаться. Зато при нагревании они погибают очень быстро. Также этих микробов можно убить дезинфицирующими средствами – лизолом, фенолом, хлорамином.
Заболевание передается от человека к человеку, причем источником заболевания может быть не только страдающий брюшным тифом, но и носитель Salmonella typhi. Механизм передачи заболевания – фекально-оральный. Человек заражается при употреблении загрязненной воды или пищи. Контактно-бытовой путь заражения – явление редкое, возможен, в основном, среди детей.
Подъем заболеваемости наблюдается в весенне-летний период. В сельской местности чаще всего страдают школьники. В крупных городах чаще болеют взрослые. Вспышка инфекции может случиться при:
- неправильной работе очистных сооружений;
- наличии источника Salmonella typhi на пищевом предприятии;
- нарушении санитарного режима на пищевом предприятии;
- нарушении процесса приготовления пищи.
Попадая в организм человека, возбудитель достигает тонкой кишки и проникает в лимфатические фолликулы тонкой кишки. Там размножается и выходит в кровоток. В это время появляются первые симптомы заболевания. С током крови микроорганизмы попадают в различные органы (печень, селезенку, лимфатические узлы, костный мозг) и формируют там брюшнотифозные гранулемы. Через некоторое время из этих гранулем выходят новые сальмонеллы, которые снова попадают в кровоток и разносятся по всему организму. Это – вторичные волны бактериемии. В это же время микроорганизмы начинают выделяться с калом и мочой.
В результате вторичных волн бактериемии сальмонеллы снова попадают в кишечник, и далее, через его стенку, в лимфатические фолликулы. В результате на стенке кишечника образуются язвы, очаги некроза. Это происходит на второй-четвертой неделе заболевания, в это время очень опасны осложнения – перфорация кишечника или кишечное кровотечение.
На пятой-шестой неделе язвы заживают, в организме формируется иммунитет к возбудителю этого заболевания. В некоторых случаях в результате приобретения этого иммунитета организм успешно очищается от сальмонелл сам, но чаще всего нужна помощь врачей, особенно если бактерии паразитируют в клетках печени, селезенки, костного мозга.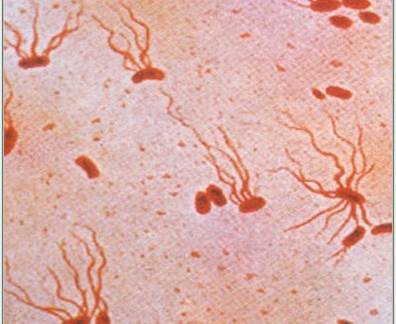
Иммунитет после брюшного тифа длительный, сохраняется около 15-20 лет.
Диагностика
Диагноз «брюшной тиф» ставит инфекционист на основании клинической картины, данных анамнеза и результатов бактериологического исследования.
Для бактериологического анализа берут:
- кровь;
- мочу;
- кал;
- желчь.
Также делают общий и биохимический анализы крови, общий анализ мочи, ультразвуковое исследование лимфатических узлов и органов брюшной полости, электрокардиограмму.
Лечение
При подозрении на брюшной тиф человека госпитализируют. Назначают щадящую диету (№ 4) и постельный режим. Постельный режим показан из-за того, что при этом заболевании нельзя напрягать мышцы живота, так как это может спровоцировать перфорацию кишки или кишечное кровотечение.
С инфекцией борются с помощью антибиотиков. Для выведения токсинов внутривенно вводят растворы глюкозы и хлорида натрия.
Переболевших брюшным тифом работников пищевой промышленности не допускают к работе еще месяц после окончательного выздоровления. За это время им 5 раз проводят бактериологическое обследование, и при отсутствии положительных результатов допускают к работе. Но даже после этого они должны еще два месяца делать бактериологическое исследование ежемесячно и два года – ежеквартально. При выявлении факта бактерионосительства человека отстраняют от работы.
Профилактика
Профилактические мероприятия заключаются в своевременном выявлении бактерионосителей Salmonellatyphi.
Кроме того, важно обеспечить нормальное водоснабжение и канализацию. Качество воды должно соответствовать санитарно-техническим нормам. А канализационные воды должны проходить тщательную очистку перед сбросом в открытые водоемы.
Обязательно нужно тщательно обрабатывать продукты, особенно мясо и молоко. Не стоит забывать мыть руки при каждой необходимости.
Не стоит забывать мыть руки при каждой необходимости.
Если в доме был страдающий брюшным тифом, необходимо провести дезинфекцию.
© Доктор Питер
Брюшной тиф
Брюшной тиф – опасная для жизни инфекция, вызываемая бактерией Salmonella Typhi. Обычно он передается через зараженную пищу или воду. После того, как бактерии Salmonella Typhi съедены или выпиты, они размножаются и распространяются в кровоток.
Урбанизация и изменение климата могут увеличить глобальное бремя брюшного тифа. Кроме того, рост устойчивости к лечению антибиотиками облегчает распространение брюшного тифа среди перенаселенных групп населения в городах и неадекватных и / или затопленных систем водоснабжения и канализации.
Симптомы
Salmonella Typhi обитает только у человека. Больные брюшным тифом переносят бактерии через кровоток и кишечник. Симптомы включают продолжительную высокую температуру, утомляемость, головную боль, тошноту, боль в животе, а также запор или диарею. У некоторых пациентов может появиться сыпь. Тяжелые случаи могут привести к серьезным осложнениям или даже смерти. Брюшной тиф можно подтвердить с помощью анализа крови.
Эпидемиология, факторы риска и бремя болезней
Улучшение условий жизни и введение антибиотиков привело к резкому снижению заболеваемости и смертности от брюшного тифа в промышленно развитых странах.Однако в развивающихся регионах Африки, Северной и Южной Америки, Юго-Восточной Азии и Западной части Тихого океана болезнь продолжает оставаться проблемой общественного здравоохранения.
По оценкам ВОЗ, глобальное бремя брюшного тифа составляет 11-20 миллионов случаев ежегодно, что приводит к примерно 128 000–161 000 смертей в год.
Риск брюшного тифа выше среди населения, не имеющего доступа к безопасной воде и надлежащим санитарным условиям. Бедные сообщества и уязвимые группы, включая детей, подвергаются наибольшему риску.
Лечение
Брюшной тиф можно лечить антибиотиками.По мере появления устойчивости к антибиотикам, в том числе к фторхинолонам, в пораженных регионах используются новые антибиотики, такие как цефалоспорины и азитромицин. О резистентности к азитромицину сообщалось спорадически, но пока это не распространено.
Даже когда симптомы проходят, люди все еще могут быть носителями тифозных бактерий, то есть они могут передавать их другим через свои фекалии.
Людям, получающим лечение от брюшного тифа, важно делать следующее:
- Принимайте назначенные антибиотики столько, сколько назначил врач.
- Мойте руки с мылом после посещения туалета и не готовьте и не подавайте еду другим людям. Это снизит вероятность передачи инфекции другому человеку.
- Пройдите обследование у врача, чтобы убедиться, что в их организме не осталось бактерий Salmonella Typhi.
Профилактика
Брюшной тиф часто встречается в местах с плохими санитарными условиями и отсутствием безопасной питьевой воды. Доступ к безопасной воде и надлежащей санитарии, гигиена среди лиц, занимающихся обработкой пищевых продуктов, и вакцинация против брюшного тифа – все это эффективно для предотвращения брюшного тифа.
Для защиты людей от брюшного тифа в течение многих лет использовались две вакцины:
- инъекционная вакцина на основе очищенного антигена для людей старше 2 лет
- живая аттенуированная пероральная вакцина в форме капсул для людей старше 5 лет
Эти вакцины не обеспечивают длительного иммунитета и не одобрены для детей младше 2 лет.
Новая конъюгированная вакцина против брюшного тифа с более длительным иммунитетом была преквалифицирована ВОЗ в декабре 2017 года для использования у детей в возрасте от 6 месяцев.
Все люди, совершающие поездки в эндемичные районы, подвергаются потенциальному риску брюшного тифа, хотя в туристических и деловых центрах с высокими стандартами проживания, санитарии и пищевой гигиены этот риск, как правило, невелик. Вакцинация против брюшного тифа должна быть предложена путешественникам в места, где высок риск брюшного тифа.
Вакцинация против брюшного тифа должна быть предложена путешественникам в места, где высок риск брюшного тифа.
Следующие рекомендации помогут обеспечить безопасность во время путешествия:
- Следите за тем, чтобы еда была правильно приготовлена и оставалась горячей при подаче.
- Избегайте сырого молока и продуктов из сырого молока. Пейте только пастеризованное или кипяченое молоко.
- Избегайте льда, если он не сделан из чистой воды.
- Если безопасность питьевой воды вызывает сомнения, вскипятите ее или, если это невозможно, продезинфицируйте надежным дезинфицирующим средством с медленным высвобождением (обычно продается в аптеке).
- Тщательно и часто мыть руки с мылом, особенно после контакта с домашними или сельскохозяйственными животными, или после посещения туалета.
- Тщательно мойте фрукты и овощи, особенно если они есть в сыром виде. По возможности овощи и фрукты следует очистить от кожуры.
Ответ ВОЗ
В декабре 2017 года ВОЗ провела предварительную квалификацию первой конъюгированной вакцины от брюшного тифа. Эта новая вакцина имеет более продолжительный иммунитет, чем старые вакцины, требует меньших доз и может вводиться детям в возрасте от 6 месяцев.
Эта вакцина будет приоритетной для стран с самым высоким бременем брюшного тифа.Это поможет снизить частое использование антибиотиков для лечения брюшного тифа, что замедлит рост устойчивости к антибиотикам у Salmonella Typhi.
В октябре 2017 года Стратегическая консультативная группа экспертов (SAGE) по иммунизации, которая консультирует ВОЗ, рекомендовала конъюгированные вакцины против брюшного тифа для рутинного использования у детей старше 6 месяцев в странах, эндемичных по брюшному тифу. СКГЭ также призвала сделать внедрение конъюгированных вакцин против брюшного тифа в приоритетном порядке для стран с самым высоким бременем брюшного тифа или с устойчивостью к антибиотикам против Salmonella Typhi.
Вскоре после рекомендации SAGE Совет Гави одобрил финансирование конъюгированных вакцин против брюшного тифа в размере 85 миллионов долларов США, начиная с 2019 года.
Вопросы и ответы | Брюшной тиф
Что такое брюшной тиф и паратиф?
Брюшной тиф – опасное для жизни заболевание, вызываемое бактериями Salmonella Typhi. Паратиф – опасное для жизни заболевание, вызываемое бактериями Salmonella Paratyphi.
Сколько людей ежегодно болеют брюшным тифом и паратифом?
Во всем мире брюшным тифом ежегодно страдает от 11 до 21 миллиона человек, а от паратифа – примерно 5 миллионов человек.
В Соединенных Штатах ежегодно около 350 человек заболевают брюшным тифом и 90 человек – паратифом. В эти случаи не входят люди, которые не обращаются за медицинской помощью, не проходят тестирование на какое-либо заболевание или о заболевании не сообщается в CDC. По оценкам CDC, брюшным тифом ежегодно страдают 5700 человек в Соединенных Штатах. CDC не сделал оценок для Salmonella Paratyphi.
Большинство людей, которым поставлен диагноз в Соединенных Штатах, побывали в местах, где эти заболевания наиболее распространены.
Где самые распространенные заболевания?
Брюшной тиф и паратиф наиболее распространены в тех частях мира, где вода и еда могут быть небезопасными, а санитария плохой. Путешественникам в Южную Азию, особенно в Пакистан, Индию и Бангладеш, следует принимать меры для предотвращения заражения. Брюшной тиф и паратиф несколько реже встречаются в Восточной Азии, Африке, Карибском бассейне, Центральной и Южной Америке. Оба заболевания редко встречаются в США, Канаде, Западной Европе, Австралии или Японии.
Как распространяются брюшной тиф и паратиф?
Эти болезни передаются через загрязнение сточными водами продуктов питания или воды и при личном контакте. Люди, которые в настоящее время болеют, и люди, которые выздоровели, но все еще передают бактерии в фекалиях (стуле), могут распространять Salmonella Typhi или Salmonella Paratyphi.
Вы можете заразиться брюшным тифом или паратифом, если
- Вы едите или пьете напиток, к которому прикоснулся человек, который выделяет (избавляется от) Salmonella Typhi или Salmonella Paratyphi в своих фекалиях и который не вымыл руки после посещения туалета.
- Сточные воды, загрязненные Salmonella Typhi или Salmonella Paratyphi, попадают в воду, которую вы пьете.
- Сточные воды, загрязненные Salmonella Typhi или Salmonella Paratyphi, попадают в воду, используемую для полоскания пищи, которую вы едите в сыром виде.
Что произойдет, если вы съедите или выпьете что-нибудь, зараженное
Salmonella Typhi или Salmonella Paratyphi?Если вы потребляете еду или напитки, зараженные Salmonella Typhi или Salmonella Paratyphi, бактерии могут размножаться и распространяться в кровоток, вызывая брюшной тиф или паратиф.
Как я могу защитить себя от брюшного тифа и паратифа?
Если вы планируете выехать за пределы США, вам следует сделать следующее:
Могут ли животные передавать людям брюшной тиф или паратиф?
№ Salmonella Typhi и Salmonella Paratyphi живут только у людей.
Животные могут передавать людям другие виды Salmonella , поэтому важно мыть руки после контакта с животными, их фекалиями или местами, где животные живут, кормятся или бродят.Дополнительные советы>
Брюшной тиф | Справочник болезней | Здоровье путешественников
Обратите внимание: с декабря 2020 года производитель пероральной (таблетированной) вакцины против брюшного тифа временно прекратит производство и продажу этой вакцины. Вакцина может быть в ограниченном количестве или недоступна. Если в вашем пункте назначения рекомендована вакцина против брюшного тифа, поговорите со своим врачом о том, чтобы вместо этого сделать инъекционную вакцину.
Что такое брюшной тиф?
Брюшной тиф и паратиф – схожие заболевания, вызываемые бактериями. Salmonella Бактерии тифа вызывают брюшной тиф. Salmonella Бактерии паратифов вызывают паратиф.
Люди, инфицированные этими бактериями, могут передавать их другим. Обычно это происходит, когда инфицированный человек пользуется туалетом и не моет руки. Бактерии могут оставаться на их руках и заражать все, к чему прикасается человек, включая любую еду и напитки.
В странах с плохой санитарией вода, используемая для ополаскивания и приготовления пищи и напитков, также может быть заражена этими бактериями.Путешественники, которые едят продукты или пьют напитки, зараженные этими бактериями, могут заболеть.
Брюшной тиф и паратиф вызывают похожие симптомы. У людей с этими заболеваниями обычно бывает температура, которая может достигать 103–104 ° F (39–40 ° C). У них также могут быть слабость, боли в животе, головная боль, диарея или запор, кашель и потеря аппетита. У некоторых людей появляется сыпь из плоских розовых пятен. Внутреннее кровотечение и смерть возможны, но случаются редко.
Кто подвергается риску?
Брюшной тиф и паратиф чаще всего встречаются в частях света с плохой санитарией.Это включает части Азии (особенно Индию, Пакистан и Бангладеш), Африку, Карибский бассейн, Центральную и Южную Америку и Ближний Восток.
Люди, навещающие друзей или родственников, с большей вероятностью, чем другие путешественники, заболеют брюшным тифом, потому что они могут оставаться в стране дольше, могут быть менее осторожны в отношении еды, которую они едят, или напитков, которые они пьют, потому что они едят местную еду, приготовленную в домах людей, и может не думать о вакцинации перед поездкой.
В Соединенных Штатах ежегодно около 350 человек заболевают брюшным тифом и 90 человек – паратифом.Большинство из этих людей путешествовали по всему миру.
Что путешественники могут сделать, чтобы предотвратить брюшной тиф?
Прививки, тщательный выбор еды и напитков и мытье рук – лучшие способы избежать брюшного тифа.
Проверьте, рекомендована ли вакцинация против брюшного тифа в вашем пункте назначения. В США доступны две вакцины против брюшного тифа.
- Вакцина противозачаточная . Люди в возрасте 6 лет и старше могут принимать противозачаточную вакцину.Завершите прием всех четырех таблеток (по 1 таблетке через день) как минимум за 1 неделю до поездки.
- Дробовая вакцина . Прививку можно сделать людям в возрасте 2 лет и старше. Сделайте одну прививку (или ревакцинацию) как минимум за 2 недели до поездки.
Ни таблетки от брюшного тифа, ни уколы не обеспечивают полной защиты от инфекции (50% -80%), и со временем они теряют эффективность. Также нет вакцины, защищающей от паратифа. По этим причинам очень важно, чтобы вы также предприняли следующие шаги, чтобы предотвратить брюшной тиф.
Тщательно выбирайте еду и напитки
- Ешьте только приготовленные и горячие продукты
- Избегайте еды, которая лежала в буфете
- Ешьте сырые фрукты и овощи, только если вы вымыли их в чистой воде или очистили от кожуры
- Пейте напитки только из заводской тары
- Избегайте льда, потому что он может быть сделан из нечистой воды
- Пить только пастеризованное молоко
Вымой руки
- Часто мойте руки водой с мылом в течение 20 секунд, особенно после посещения туалета и перед едой
- Если мыло и вода недоступны, используйте дезинфицирующее средство для рук на спиртовой основе, которое содержит не менее 60% спирта.
- Держите руки подальше от лица и рта
Если вы путешествуете и чувствуете себя плохо, , особенно если у вас жар, поговорите с врачом и расскажите ему о своем путешествии.Избегайте контактов с другими людьми, пока вы больны.
Если вам нужна медицинская помощь за границей, см. Получение медицинской помощи за границей.
Информация для путешественников
Информация для врача
Социально-экономическое бремя, связанное с брюшным тифом в Катманду и окрестностях: качественное исследование | Журнал инфекционных болезней
Аннотация
Брюшной тиф вносит значительный вклад в смертность и заболеваемость инфекционными заболеваниями в странах с низким и средним уровнем доходов, особенно в Южной Азии.С увеличением устойчивости к противомикробным препаратам часто используемые методы лечения становятся менее эффективными и повышается риск осложнений и госпитализаций. Во время эпизода брюшного тифа домохозяйства испытывают многочисленные социальные и экономические издержки, которые часто не документируются. В текущем исследовании качественные данные интервью из Катманду и прилегающих районов дают важную информацию о проблемах, с которыми сталкиваются заболевшие брюшным тифом и их опекунами, семьями и сообществами, а также понимание вариантов профилактики и лечения для медицинских работников и аутрич-работников. .При рассмотрении случаев брюшного тифа, подтвержденных посевом крови, наши данные показывают задержки в доступе к медицинской помощи, финансовые и временные затраты на домохозяйства, а также необходимость повышения медицинской грамотности. Эти данные также иллюстрируют влияние ограниченного лабораторного диагностического оборудования и инструментов на способность медицинских работников отличать брюшной тиф от других лихорадочных состояний и проблем лечения, связанных с устойчивостью к противомикробным препаратам. В свете этих результатов настоятельно необходимо определить и реализовать эффективные профилактические меры, включая политику и программы вакцинации, ориентированные на группы риска и эндемичные регионы, такие как Непал.
Глобальные оценки бремени болезней Salmonella enterica серовара Typhi колеблются от 19,1 до 20,6 миллиона случаев и от 200 000 до 600 000 случаев смерти ежегодно [1, 2]. Примерно 90% этих смертей происходит в Азии [3]. По оценкам, в Южной Азии 23% населения (примерно 400 миллионов человек) живет в условиях высокого риска заболеваний, передаваемых через воду [4]. Пока первоисточник S . Инфекция тифа передается через зараженную пищу и воду, ряд факторов увеличивает бремя болезни в эндемичных условиях [5].Эти факторы включают плохие санитарные условия, контакт с носителями, проживание вблизи водоемов со стоячей водой, климатические условия и социально-экономические условия (например, уровень грамотности, модели потребления продуктов питания и воды) [6, 7].
Множественная устойчивость к препаратам первого ряда, включая ампициллин, триметоприм-сульфаметоксазол и хлорамфеникол, сопровождалась сообщениями о резистентности к фторхинолонам [8]. Устойчивость к противомикробным препаратам снизила эффективность лечения брюшного тифа и увеличила стоимость лечения и риск осложнений и смерти [9, 10].Госпитализация по поводу брюшного тифа происходит в 10–40% случаев. Осложнения, включая желудочно-кишечное кровотечение и перфорацию кишечника, встречаются в 1–4% случаев [3, 11].
Брюшной тиф в Непале широко распространен. В недавних исследованиях было обнаружено, что муниципальная вода в Катманду загрязнена сероваром Paratyphi A S. Typhi и Salmonella enterica , и воздействие этих источников воды и социально-экономический статус были определены как факторы риска для S. Typhi [12, 13]. В ретроспективном исследовании, проведенном в 5 больницах Непала, был подтвержден посев 1881 случая брюшного тифа, причем 70% этих случаев были у детей в возрасте до 15 лет [14].
Профилактика брюшного тифа требует улучшения инфраструктуры водоснабжения и санитарии в эндемичных регионах, постоянного наблюдения, раннего выявления случаев заболевания с помощью посева крови и других надежных технологий, а также программ санитарного просвещения и работы с населением [15–17].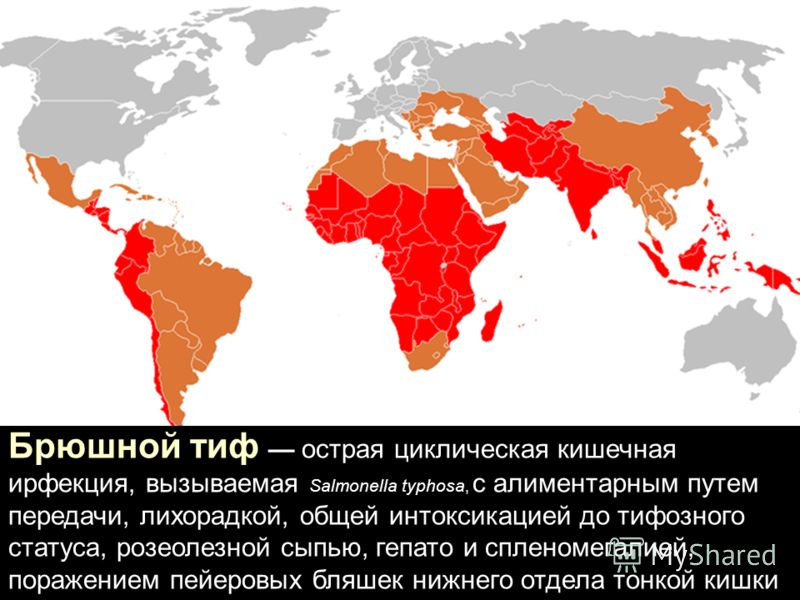 Кроме того, Всемирная организация здравоохранения выступает за вакцинацию групп населения высокого риска в эндемичных условиях и за использование вакцин для борьбы со вспышками [3].
Кроме того, Всемирная организация здравоохранения выступает за вакцинацию групп населения высокого риска в эндемичных условиях и за использование вакцин для борьбы со вспышками [3].
Имеются ограниченные данные о социальном и экономическом бремени брюшного тифа для пострадавших домохозяйств и местных проблемах, связанных с диагностикой, лечением и профилактикой заболеваний. Основные цели этого исследования заключаются в следующем: (1) прояснить и контекстуализировать опыт домохозяйств, пострадавших от брюшного тифа, с момента предварительного диагноза через лечение и постоянное участие в профилактических мероприятиях; (2) предоставить дополнительные мнения поставщиков медицинских услуг и аутрич-работников относительно проблем и препятствий на пути диагностики, лечения и профилактики брюшного тифа; и (3) определить потенциальные возможности для вмешательств, направленных на улучшение доступа к медицинской помощи и профилактике заболеваний.
МЕТОДЫ
Обзор
В августе 2015 года качественные интервью были проведены с 22 домохозяйствами (тематические исследования) и 8 врачами. Было проведено три обсуждения в фокус-группах – 1 с поставщиками медицинских услуг (ПМСП) и 2 с женщинами-волонтерами по месту жительства (FCHV) в сельских и городских ПМСП. Кроме того, был использован краткий инструмент для оценки денежных и временных затрат домохозяйств, связанных с каждым эпизодом заболевания. В исследовательскую группу вошли 2 социолога из США, а также директор и сотрудники неправительственной организации в Катманду.
Исследовательские центры
Исследовательские объекты включали 11 городских и пригородных районов в муниципалитетах Катманду и Патан и 2 сельских города, Дхуликхель и Банепа, примерно в 30 км от Катманду.
Выборка и набор
Стратегии качественной выборки данных требуют определения основных параметров для идентификации репрезентативной группы респондентов [18]. В тематических исследованиях домохозяйств эти параметры включали диагноз посева крови постоянного члена домохозяйства в течение последних 6 месяцев, местонахождение (город / село) и демографические данные больного брюшным тифом (пол / возраст).Выборка врачей включала различных специалистов, а также практикующих врачей частных и государственных клиник и больниц. В число поставщиков медицинских услуг, не являющихся врачами, входили медсестры, фельдшеры и акушерки из одного ПМСП. FCHV были набраны из 2 дополнительных ПМСП. Исследовательская группа работала с местными больницами для выявления и набора пациентов или лиц, осуществляющих уход, для участия в исследовании. Врачи, медицинские работники и FCHV были выявлены местной исследовательской группой.
В тематических исследованиях домохозяйств эти параметры включали диагноз посева крови постоянного члена домохозяйства в течение последних 6 месяцев, местонахождение (город / село) и демографические данные больного брюшным тифом (пол / возраст).Выборка врачей включала различных специалистов, а также практикующих врачей частных и государственных клиник и больниц. В число поставщиков медицинских услуг, не являющихся врачами, входили медсестры, фельдшеры и акушерки из одного ПМСП. FCHV были набраны из 2 дополнительных ПМСП. Исследовательская группа работала с местными больницами для выявления и набора пациентов или лиц, осуществляющих уход, для участия в исследовании. Врачи, медицинские работники и FCHV были выявлены местной исследовательской группой.
Data Instruments
Отдельные и дополнительные руководства по собеседованию были разработаны для семейных исследований, врачей, сотрудников ПМСП и FCHV.Кроме того, членов домохозяйства попросили составить карту социальных ресурсов и составить инструмент для определения расходов домохозяйства. Картирование социальных ресурсов включало вопросы о расстояниях и доступности медицинских учреждений, продовольственных рынков и других ресурсов. В инструменте расчета стоимости домашних хозяйств задавались вопросы о конкретных денежных затратах и времени, затрачиваемом на посещение врача, пребывание в больнице, диагностические тесты, прописанные и отпускаемые без рецепта лекарства, питание пациента, транспортировку в медицинские учреждения и обратно (прямые затраты), потерянное рабочее время, потерянные посещение школы и потерянное время на выполнение домашних и нехозяйственных обязательств (косвенные расходы).
Сбор данных
Данные тематического исследования домохозяйства были собраны либо в доме респондента, либо в отдельной комнате в исследовательском офисе в Катманду. Данные врачей собирались в кабинетах врачей, а данные обсуждений в фокус-группах собирались в ПМСП. Интервью проводились на английском и непальском языках консультантами из США и местным двуязычным исследовательским персоналом. Один из 2 консультантов из США говорит по-непальски. Данные были записаны в цифровом виде.
Интервью проводились на английском и непальском языках консультантами из США и местным двуязычным исследовательским персоналом. Один из 2 консультантов из США говорит по-непальски. Данные были записаны в цифровом виде.
Управление данными и анализ
Записи были расшифрованы, а непальские интервью переведены на английский язык.Был разработан словарь кодирования, и все данные были закодированы в программе управления качественными данными. Поиск данных проводился на основе ключевых исследовательских конструкций, включая серьезность заболевания, препятствия и факторы, способствующие уходу, диагностике и тестированию, использование лекарств и методов лечения, сети социальной поддержки и методы профилактики. Наборы данных для поиска были проанализированы на предмет закономерностей внутри и между группами респондентов. Тексты были организованы в рамках этих шаблонов и представлены в разделе «Результаты».Демографические данные были введены в программу Excel, а данные о расходах домашних хозяйств были введены в программу SPSS 22. Описательная статистика проводилась для демографических данных, а также для косвенных и прямых денежных и временных затрат домашних хозяйств.
Этические соображения
Предлагаемое исследование было рассмотрено и одобрено Непальским советом по исследованиям в области здравоохранения при правительстве Непала. Все участники дали согласие и подписали письменное согласие до сбора данных.Сборщики данных были обучены этике исследований и процедурам согласования.
РЕЗУЛЬТАТЫ
Демография
Из 22 респондентов, участвовавших в тематическом исследовании домохозяйств, 12 (55%) были женщинами. Пятьдесят пять процентов (12/22) пациентов составляли женщины, а 50% были в возрасте ≥18 лет. Семьдесят пять процентов (6/8) участвовавших врачей были мужчинами. Все FCHV были женщинами, и 67% (4/6) поставщиков ПМСП были женщинами (Таблица 1).
Семьдесят пять процентов (6/8) участвовавших врачей были мужчинами. Все FCHV были женщинами, и 67% (4/6) поставщиков ПМСП были женщинами (Таблица 1).
Демографические данные для семейных исследований, интервью с врачами, поставщика медицинских услуг и добровольцев из женского сообщества
| Источник данных . | Категория . | № / № (%) . |
|---|---|---|
| Примеры из домохозяйств (N = 22) | Женский пол | 12/22 (55%) |
| Средний возраст, y (диапазон) | 32 (20–49) | |
| Занятые | 12/22 (55%) | |
| Отношения с пациентом | 9/22 (41%) – сам | |
| 9/22 (41%) – родитель | ||
| 1/22 (4 %) – супруга | ||
| 3/22 (14%) – другой родственник | ||
| Городской | 15/22 (68%) | |
| Домашний пациент, женщина | 12/22 (55%) | |
| Домашний пациент, средний возраст, y (диапазон) | 19 (2.5–38) | |
| Интервью с врачом (N = 8) | Женский пол | 2/8 (25%) |
| Средний возраст, y (диапазон) | 42,4 (27–65) | |
| Текущая занятость | 1/8 (12,5%) – частная больница | |
| 1/8 (12,5%) – частная клиника | ||
| 2/8 (25%) частно-государственная больница | ||
| 3 / 8 (37,5%) ПМСП – государственная клиника | ||
| 1/8 (12,5%) – Институт медицины | ||
| Среднее количество лет в текущем положении (диапазон) | 8.8 (1,3–32) | |
| Медицинские работники (FGD), центр общественного здравоохранения (N = 6) | Женский | 4/6 (67%) |
| Средний возраст, y (диапазон) | 41 (23–54) | |
| Текущая должность | 1/6 (16,5%) – медсестра | |
| 2/6 (33,3%) – фельдшер по месту жительства | ||
| 3/6 (50%) ) – младшая медсестра-акушерка | ||
| Среднее количество лет в текущей должности (диапазон) | 17. 7 (9–32) 7 (9–32) | |
| FCHV, городской участок (N = 6) | Женский | 6/6 (100%) |
| Средний возраст, y (диапазон) | 37,4 (32– 41) | |
| Образование | 3/6 (50%) – неполная средняя школа | |
| 1/6 (16,6%) – профессиональная медицинская школа | ||
| 2/6 (33,4%) – университет / колледж | ||
| Среднее количество лет в текущей должности (диапазон) | 15 (10–18) | |
| FCHVs, сельская местность (N = 9) | Женский | 9/9 (100%) |
| Средний возраст, y (диапазон) | 46 (33–60) | |
| Образование | 1/9 (11.1%) – начальная школа | |
| 3/9 (33/3%) – средняя школа не окончена | ||
| 3/9 (33,3%) – средняя школа окончена | ||
| 1/9 (11,1%) – профессиональная медицинская школа | ||
| 1/9 (11,1%) – университет / колледж | ||
| Среднее количество лет в текущей должности (диапазон) | 14,3 (3–26) |
| Источник данных . | Категория . | № / № (%) . |
|---|---|---|
| Примеры из домохозяйств (N = 22) | Женский пол | 12/22 (55%) |
| Средний возраст, y (диапазон) | 32 (20–49) | |
| Занятые | 12/22 (55%) | |
| Отношения с пациентом | 9/22 (41%) – сам | |
| 9/22 (41%) – родитель | ||
| 1/22 (4 %) – супруга | ||
| 3/22 (14%) – другой родственник | ||
| Городской | 15/22 (68%) | |
| Домашний пациент, женщина | 12/22 (55%) | |
| Домашний пациент, средний возраст, y (диапазон) | 19 (2. 5–38) 5–38) | |
| Интервью с врачом (N = 8) | Женский пол | 2/8 (25%) |
| Средний возраст, y (диапазон) | 42,4 (27–65) | |
| Текущая занятость | 1/8 (12,5%) – частная больница | |
| 1/8 (12,5%) – частная клиника | ||
| 2/8 (25%) частно-государственная больница | ||
| 3 / 8 (37,5%) ПМСП – государственная клиника | ||
| 1/8 (12,5%) – Институт медицины | ||
| Среднее количество лет в текущем положении (диапазон) | 8.8 (1,3–32) | |
| Медицинские работники (FGD), центр общественного здравоохранения (N = 6) | Женский | 4/6 (67%) |
| Средний возраст, y (диапазон) | 41 (23–54) | |
| Текущая должность | 1/6 (16,5%) – медсестра | |
| 2/6 (33,3%) – фельдшер по месту жительства | ||
| 3/6 (50%) ) – младшая медсестра-акушерка | ||
| Среднее количество лет в текущей должности (диапазон) | 17.7 (9–32) | |
| FCHV, городской участок (N = 6) | Женский | 6/6 (100%) |
| Средний возраст, y (диапазон) | 37,4 (32– 41) | |
| Образование | 3/6 (50%) – неполная средняя школа | |
| 1/6 (16,6%) – профессиональная медицинская школа | ||
| 2/6 (33,4%) – университет / колледж | ||
| Среднее количество лет в текущей должности (диапазон) | 15 (10–18) | |
| FCHVs, сельская местность (N = 9) | Женский | 9/9 (100%) |
| Средний возраст, y (диапазон) | 46 (33–60) | |
| Образование | 1/9 (11.1%) – начальная школа | |
| 3/9 (33/3%) – средняя школа не окончена | ||
| 3/9 (33,3%) – средняя школа окончена | ||
| 1/9 (11,1%) – профессиональная школа здравоохранения | ||
| 1/9 (11,1%) – университет / колледж | ||
| Среднее количество лет в текущем положении (диапазон) | 14,3 (3–26) |
Демографические данные для Домашние исследования, интервью с врачами, медицинские работники и волонтеры женского сообщества
| Источник данных . | Категория . | № / № (%) . |
|---|---|---|
| Примеры из домохозяйств (N = 22) | Женский пол | 12/22 (55%) |
| Средний возраст, y (диапазон) | 32 (20–49) | |
| Занятые | 12/22 (55%) | |
| Отношения с пациентом | 9/22 (41%) – сам | |
| 9/22 (41%) – родитель | ||
| 1/22 (4 %) – супруга | ||
| 3/22 (14%) – другой родственник | ||
| Городской | 15/22 (68%) | |
| Домашний пациент, женщина | 12/22 (55%) | |
| Домашний пациент, средний возраст, y (диапазон) | 19 (2.5–38) | |
| Интервью с врачом (N = 8) | Женский пол | 2/8 (25%) |
| Средний возраст, y (диапазон) | 42,4 (27–65) | |
| Текущая занятость | 1/8 (12,5%) – частная больница | |
| 1/8 (12,5%) – частная клиника | ||
| 2/8 (25%) частно-государственная больница | ||
| 3 / 8 (37,5%) ПМСП – государственная клиника | ||
| 1/8 (12,5%) – Институт медицины | ||
| Среднее количество лет в текущем положении (диапазон) | 8.8 (1,3–32) | |
| Медицинские работники (FGD), центр общественного здравоохранения (N = 6) | Женский | 4/6 (67%) |
| Средний возраст, y (диапазон) | 41 (23–54) | |
| Текущая должность | 1/6 (16,5%) – медсестра | |
| 2/6 (33,3%) – фельдшер по месту жительства | ||
| 3/6 (50%) ) – младшая медсестра-акушерка | ||
| Среднее количество лет в текущей должности (диапазон) | 17.7 (9–32) | |
| FCHV, городской участок (N = 6) | Женский | 6/6 (100%) |
| Средний возраст, y (диапазон) | 37,4 (32– 41) | |
| Образование | 3/6 (50%) – неполная средняя школа | |
| 1/6 (16,6%) – профессиональная медицинская школа | ||
| 2/6 (33,4%) – университет / колледж | ||
| Среднее количество лет в текущей должности (диапазон) | 15 (10–18) | |
| FCHVs, сельская местность (N = 9) | Женский | 9/9 (100%) |
| Средний возраст, y (диапазон) | 46 (33–60) | |
| Образование | 1/9 (11.1%) – начальная школа | |
| 3/9 (33/3%) – средняя школа не окончена | ||
| 3/9 (33,3%) – средняя школа окончена | ||
| 1/9 (11,1%) – профессиональная медицинская школа | ||
| 1/9 (11,1%) – университет / колледж | ||
| Среднее количество лет в текущей должности (диапазон) | 14,3 (3–26) |
| Источник данных . | Категория . | № / № (%) . |
|---|---|---|
| Примеры из домохозяйств (N = 22) | Женский пол | 12/22 (55%) |
| Средний возраст, y (диапазон) | 32 (20–49) | |
| Занятые | 12/22 (55%) | |
| Отношения с пациентом | 9/22 (41%) – сам | |
| 9/22 (41%) – родитель | ||
| 1/22 (4 %) – супруга | ||
| 3/22 (14%) – другой родственник | ||
| Городской | 15/22 (68%) | |
| Домашний пациент, женщина | 12/22 (55%) | |
| Домашний пациент, средний возраст, y (диапазон) | 19 (2.5–38) | |
| Интервью с врачом (N = 8) | Женский пол | 2/8 (25%) |
| Средний возраст, y (диапазон) | 42,4 (27–65) | |
| Текущая занятость | 1/8 (12,5%) – частная больница | |
| 1/8 (12,5%) – частная клиника | ||
| 2/8 (25%) частно-государственная больница | ||
| 3 / 8 (37,5%) ПМСП – государственная клиника | ||
| 1/8 (12,5%) – Институт медицины | ||
| Среднее количество лет в текущем положении (диапазон) | 8.8 (1,3–32) | |
| Медицинские работники (FGD), центр общественного здравоохранения (N = 6) | Женский | 4/6 (67%) |
| Средний возраст, y (диапазон) | 41 (23–54) | |
| Текущая должность | 1/6 (16,5%) – медсестра | |
| 2/6 (33,3%) – фельдшер по месту жительства | ||
| 3/6 (50%) ) – младшая медсестра-акушерка | ||
| Среднее количество лет в текущей должности (диапазон) | 17.7 (9–32) | |
| FCHV, городской участок (N = 6) | Женский | 6/6 (100%) |
| Средний возраст, y (диапазон) | 37,4 (32– 41) | |
| Образование | 3/6 (50%) – неполная средняя школа | |
| 1/6 (16,6%) – профессиональная медицинская школа | ||
| 2/6 (33,4%) – университет / колледж | ||
| Среднее количество лет в текущей должности (диапазон) | 15 (10–18) | |
| FCHVs, сельская местность (N = 9) | Женский | 9/9 (100%) |
| Средний возраст, y (диапазон) | 46 (33–60) | |
| Образование | 1/9 (11.1%) – начальная школа | |
| 3/9 (33/3%) – средняя школа не окончила | ||
| 3/9 (33,3%) – средняя школа окончила | ||
| 1/9 (11,1%) – профессиональная медицинская школа | ||
| 1/9 (11,1%) – университет / колледж | ||
| Среднее количество лет в текущей должности (диапазон) | 14,3 (3–26) |
Денежные и временные затраты домохозяйств
Данные о расходах, связанных с эпизодами болезни, были собраны у 20 респондентов.В эту выборку из 20 респондентов были включены 2 работника больницы, у которых была и страховка, и отпуск, и они не сообщили о каких-либо прямых или косвенных затратах. В целом, средние прямые и косвенные денежные затраты на семью за один эпизод составили 92 и 32 доллара США, соответственно. Средние прямые и косвенные временные затраты на домохозяйство составили 10 и 22 дня соответственно. Девять человек сообщили о потере дохода во время эпизода болезни со средней потерей 37 долларов США, а 12 человек сообщили о средней потере 6 рабочих дней.Трое респондентов сообщили о том, что они занимали деньги (23–284 доллара США) у родственников или у работодателя. Девять человек сообщили о средней потере 15 учебных дней (диапазон от 1 до 30 дней), а 14 человек сообщили о средней потере 12 дней при выполнении рутинных домашних дел (диапазон от 1 до 28 дней). Лица, которые были госпитализированы, сообщили о больших временных и денежных затратах (Таблица 2).
Таблица 2.Сравнение прямых и косвенных денежных и временных затрат, связанных с эпизодами брюшного тифа (госпитализированные и негоспитализированные пациенты)
| Затраты . | Госпитализирован . | В стационаре . |
|---|---|---|
| Общие прямые денежные затраты a | 166 долларов США (SD, 81 доллар США) | 39 долларов США (SD, 38 долларов США) |
| Общие косвенные денежные затраты b | долларов США , 104 доллара США) | 5 долларов США (SD, 7 долларов США) |
| Итого прямые временные затраты c | 20 дней (SD, 30 дней) | 3 дня (SD, 4 дня) |
| Итого косвенные временные затраты d | 27 d (SD, 17 d) | 18 d (SD, 19 d) |
| Затраты . | Госпитализирован . | В стационаре . |
|---|---|---|
| Общие прямые денежные затраты a | 166 долларов США (SD, 81 доллар США) | 39 долларов США (SD, 38 долларов США) |
| Общие косвенные денежные затраты b | долларов США , 104 доллара США) | 5 долларов США (SD, 7 долларов США) |
| Итого прямые временные затраты c | 20 дней (SD, 30 дней) | 3 дня (SD, 4 дня) |
| Итого косвенные временные затраты d | 27 d (SD, 17 d) | 18 d (SD, 19 d) |
Сравнение прямых и косвенных денежных и временных затрат, связанных с эпизодами брюшного тифа (госпитализированные и негоспитализированные пациенты)
| Затраты . | Госпитализирован . | В стационаре . |
|---|---|---|
| Общие прямые денежные затраты a | 166 долларов США (SD, 81 доллар США) | 39 долларов США (SD, 38 долларов США) |
| Общие косвенные денежные затраты b | долларов США , 104 доллара США) | 5 долларов США (SD, 7 долларов США) |
| Итого прямые временные затраты c | 20 дней (SD, 30 дней) | 3 дня (SD, 4 дня) |
| Итого косвенные временные затраты d | 27 d (SD, 17 d) | 18 d (SD, 19 d) |
| Затраты . | Госпитализирован . | В стационаре . |
|---|---|---|
| Общие прямые денежные затраты a | 166 долларов США (SD, 81 доллар США) | 39 долларов США (SD, 38 долларов США) |
| Общие косвенные денежные затраты b | долларов США , 104 доллара США) | 5 долларов США (SD, 7 долларов США) |
| Итого прямые временные затраты c | 20 дней (SD, 30 дней) | 3 дня (SD, 4 дня) |
| Итого косвенные временные затраты d | 27 d (SD, 17 d) | 18 d (SD, 19 d) |
Качественные тематические исследования домохозяйств, интервью и обсуждения в фокус-группах
Предварительная диагностика
Респонденты из домохозяйств сообщили о ряде симптомов, связанных с эпизодами брюшного тифа.Помимо лихорадки, взрослые пациенты и лица, ухаживающие за детьми и подростками, сообщали о миалгии, головной боли, вялости, потливости, плохом аппетите, рвоте и болях в животе. Первоначально симптомы часто интерпретировались как «обычная простуда» или «сезонная лихорадка». Респонденты из числа домохозяйств также связали симптомы с конкретным поведением, например, пребыванием на солнце или купанием в холодной воде.
«Я думал, что это сезонная лихорадка. Он был в Катманду всего 5 дней, так что это может быть из-за перемены погоды… » (дядя 16-летнего пациента мужского пола)
« Я принимаю ванну каждый день зимой, а также летом, поэтому она [мать] подумала, что у меня простуда.Она считала [лихорадку] нормальной, но я не поправилась… » (19-летняя пациентка)
Первоначально все респонденты из домохозяйств сообщили о некоторой форме самолечения в течение первых 2–4 лет. через несколько дней после начала лихорадки. Большинство сообщили об использовании парацетамола (ацетаминофена) для снятия лихорадки и болей в теле. Только 2 респондента из домохозяйств сообщили об использовании антибиотиков до постановки диагноза посева крови, и один из этих респондентов был врачом. Один респондент сообщил об использовании «массажа» для ребенка, который жаловался на боли в животе.Решение обратиться за медицинской помощью и консультацией обычно было связано с усилением тяжести симптомов и / или продолжительной лихорадкой.
… [его] лихорадка была сильнее, чем раньше, и он жаловался на то, что у него жжет живот. Затем мы решили отвезти его [в медицинское учреждение]… » (родитель 2,5-летнего пациента мужского пола)
« Сначала меня не волновало [симптомы], но потом у меня началась диарея… » ( 30-летняя пациентка)
Подавляющее большинство респондентов из домохозяйств сообщили, что обращались в поликлиники или больницы.Два респондента обсуждали использование традиционных целителей, и во время обсуждений в фокус-группах с FCHV было несколько комментариев относительно традиционной медицины, интегрированной с использованием биомедицины.
«В то время я не ходил к традиционному целителю. Я ждал одного деревенского брата [целителя], но его там не было, поэтому я пошел в больницу … когда выписался из больницы … лихорадка была под контролем, но головная боль продолжалась. Поэтому я позвонил брату моего соседа, который является традиционным целителем.После того, как он посмотрел на меня, через 2 дня я почувствовал облегчение ». (49-летняя пациентка)
«Когда я была с родителями и родственниками, увидела болезнь моего ребенка. Они предложили обратиться к традиционному целителю… Я впервые отвел ее к традиционному целителю, [но] сразу же на следующий день я отвез ее в больницу ». (родитель 5-летней пациентки)
«Сначала они идут к местному шаману, а если не работает, то к нам». (сельский ПМСП)
«Один из сыновей моей сестры, его очень тяжело кормить, время от времени он болеет.Поэтому они приняли его за Джхар Пхук [исцеление с помощью подметания и обдува мантрой]. Как раз сегодня он пошел к шаману к Вайдье [врачу Аюрведы]. Это не потому, что они не могут позволить себе врача, а потому, что они верят в традиционное лечение ». (городское ПМСП)
Диагностика и лечение
Как отмечалось ранее, респондентам был поставлен диагноз с помощью посева крови, который считается золотым стандартом и демонстрирует большую специфичность и чувствительность, чем более доступные серологические тесты (например, Widal) [17].Большинство респондентов сообщили, что врач оказал немедленное лечение брюшного тифа на основании своего клинического диагноза в ожидании результатов анализа крови. Несколько респондентов сообщили, что их лечащий врач был не уверен или «сомневался» в том, что у пациента брюшной тиф.
В наших интервью с врачами они обсудили проблемы диагностики брюшного тифа, варианты, доступные для неопределенных диагнозов, и решения относительно лечения.
«… всякий раз, когда мы подозреваем кишечную лихорадку, это полностью основано на клинических данных, таких как высокая температура… пациент жалуется, что у него жар в течение последних 4 или 5 дней, и он принимал парацетамол, но он не работает. … Я подозреваю эти случаи, если у [пациента] нет поражения грудной клетки или если кажется, что у него нет инфекции мочевыводящих путей… и это высокая температура, я сильно подозреваю кишечную лихорадку.» (врач, сельский ПМСП)
«… по вашему опыту это брюшной тиф, пациент токсичен. Можете ли вы оставить этого пациента без каких-либо лекарств, антибиотиков? Я предпочитаю прописывать антибиотики широкого спектра действия… » (врач, городская больница)
У большинства респондентов, проживающих в городских условиях, был выбор возможных медицинских учреждений и, как правило, мало препятствий, связанных с расстоянием. С другой стороны, некоторые респонденты из сельской местности обсуждали логистические барьеры и сложные маршруты передвижения.
«Нам помог друг поехать в Панаути. Из Панаути мы сели на местный автобус, затем на другой автобус до Дхуликхеля. Но во время путешествия мне было так плохо, что муж вызвал скорую, и мы на скорую поехали в больницу ». (17-летняя пациентка)
Хотя услуги и лекарства в ПМСП бесплатны или требуют небольшой платы, для некоторых домашних хозяйств даже минимальная плата превышает их возможности. Кроме того, затраты на лечение, такие как проезд, могут быть дорогими.FCHV также обсуждали низкий уровень грамотности в сочетании с плохими экономическими условиями как препятствия для обращения за медицинской помощью.
«Есть некоторые, кто не может заплатить даже минимальную сумму в 10 рупий в нашей клинике за регистрацию… они говорят, что забыли [деньги] и не возвращают…» (FCHV, городской ПМСП)
«… иногда они приходят сюда и получают антибиотик за несколько сотен рупий, но потом они платят больше денег, просто путешествуя и останавливаясь в отеле…» (врач, сельская частно-государственная больница)
«И причина за поздним диагнозом стоит то, что люди в нашем сообществе неграмотны.Итак, они принимают парацетамол и начинают работать, когда у них повышается температура… это также связано с их низким экономическим статусом ». (FCHV, сельская ПМСП)
Хотя выбор медицинского учреждения часто основывается на стоимости, другие переменные, такие как предыдущий опыт в учреждении, а также доверие к качеству услуг и персонала, также влияют на решения. Родители также выражают потребность в обеспечении наилучшего ухода за своими детьми, несмотря на затраты.
«… это частная больница.Я пошел туда, потому что доверяю этой больнице ». (дядя 16-летнего пациента мужского пола)
«… когда дети заболевают, родители не заботятся о деньгах. Брюшной тиф – очень опасное заболевание, требующее больше денег и лекарств ». (родитель 13-летней пациентки)
Уход и лечение пациентов требовали значительного количества времени и усилий как со стороны членов семьи, так и со стороны расширенных социальных сетей. Подавляющее большинство респондентов из домохозяйств описали поддержку со стороны семьи, а также соседей и друзей.
«Мой муж заботился [обо мне] в течение 5 дней и в течение 2 дней жена брата мужа моей дочери, которая работает медсестрой в больнице [помогла нам]». (49-летняя пациентка)
«Его мать ухаживала за ребенком в больнице… ночью мы с мужем ухаживали за ним, а днем - за мной. Однажды мне пришлось закрыть свой магазин, потому что мой ребенок испугался внутривенной инъекции … Моя свекровь была дома и помогала готовить еду и стирать одежду.” (родитель пациента мужского пола [малыш; возраст не указан])
Важность сильной социальной сети также обсуждалась в группе FCHV.
«Когда кто-то в семье плохо себя чувствует, возникает множество трудностей. Один из участников посвящает все свое время заботе о больных. Если этот человек пойдет учиться, его учеба будет затруднена. Если он работает, он может потерять работу… так что могут возникнуть экономические трудности… когда в доме есть больной, это трудно для всей семьи.” (сельское ПМСП)
Медицинское обслуживание и профилактика болезней
Продолжительность заболевания у разных респондентов значительно различалась: некоторые люди сообщали об острых симптомах в течение недели, а другие – до месяца. Многие респонденты сообщили о долгосрочных эффектах, включая постоянную усталость, плохой аппетит и головные боли. Респонденты также обсудили опасения по поводу рецидива брюшного тифа. Эти люди рассказали о постоянном уходе с помощью пищевых добавок и специальных диет.
«По нашему опыту, это серьезно… [врач] сказал нам, чтобы мы заботились о ее диете. Я позвонил ей в общежитие и попросил дать даал бхат [рис и чечевицу] только с большим количеством жидкости… эта болезнь тяжелая, поскольку требует больше времени и ухода ». (родитель 13-летней пациентки)
«… теперь ее отец купил чябанпраш [пищевая добавка], чтобы преодолеть ее слабость…» (родитель 16-летней пациентки)
Респонденты их спросили об участии в профилактических мероприятиях после того, как они переболели брюшным тифом.Около четверти респондентов заявили, что они не изменили своих домашних привычек или занятий. Для некоторых это было следствием того, что они чувствовали себя неадекватно осведомленными о причинах брюшного тифа. Другие выразили озабоченность по поводу условий в своих общинах, которые им не подвластны.
«Сейчас я убираю свою комнату, кухню, туалет, и я тоже занимаюсь гигиеной. Я также посоветовал своему другу соблюдать личную гигиену ». (пациент, 21 год)
«Нас беспокоила вода.У нас есть хорошая система фильтрации питьевой воды. Но, скорее всего, он страдал от того, что пил воду из школы ». (родитель 7-летнего пациента мужского пола)
«Мы не знаем профилактических мер. Мы знаем, что кто-то может болеть брюшным тифом, когда у него жар, поэтому я бы хотел, чтобы у нас никогда не было лихорадки… » (родитель 17-летней пациентки)
FCHV активно занимаются профилактикой. Другие источники информации о здоровье поступают от врачей и программ для студентов-медсестер, а также от программ санитарного просвещения в школах.
«У нас здесь есть студенты-медсестры, которые регулярно обучают пациентов, в частности, об инфекционных заболеваниях и способах их предотвращения… Итак, у нас действительно есть образовательные программы как в палате, так и в амбулатории… мы стараемся ходить в школу, а потом учить маленьких детей… » (врач, сельская частно-государственная больница)
« Они не кипятят воду из-за лени »; «Может, потому, что не поняли»; «Одна – это экономическая причина.У них нет газа, поэтому кипятить трудно »; «И еще одно: издавна люди пьют воду без кипячения и теперь говорят, зачем кипятить»; «Некоторые не кипятят воду, потому что им не нравится вкус кипяченой воды…» (FCHV, сельские ПМСП)
Обсуждения использования имеющейся в настоящее время полисахаридной вакцины против брюшного тифа Vi были в целом положительными как среди респондентов из домохозяйств, так и среди врачей. Однако лишь несколько респондентов из домохозяйств знали, что вакцина против брюшного тифа доступна на рынке.Также были некоторые предостережения относительно использования вакцины, включая рекомендации врача, эффективность вакцины и возможные побочные эффекты.
«Были выпущены различные вакцины против брюшного тифа, некоторые инъекционные, некоторые пероральные капсулы, но, откровенно говоря, до сих пор они не были эффективны…» (врач, городская государственная больница)
«Я не слышал о вакцине против брюшного тифа. Если нет побочных эффектов, я приму вакцину от брюшного тифа. Не важно, 400 или 1000 рупий, побочного эффекта быть не должно… » (дядя 16-летнего пациента)
ОБСУЖДЕНИЕ
Непальская система здравоохранения представляет собой сложную интегрированную плюралистическую систему государственных и частных услуг, включая биомедицину, западные и традиционные фармацевтические препараты, а также традиционных и духовных / религиозных целителей [19–21].Предыдущие исследования показывают, что стратегии обращения за медицинской помощью, применяемые домашними хозяйствами в ответ на эпизод острого заболевания, часто включают множественные и частично совпадающие усилия. Качественные исследования могут помочь выявить эти закономерности для конкретных симптомов и заболеваний и предоставить важные данные об использовании медицинских услуг, которые могут быть использованы для улучшения мероприятий по эпиднадзору и при разработке мероприятий по снижению смертности и заболеваемости [22, 23].
В текущем исследовании данные показывают, что неспецифические симптомы брюшного тифа не только приводят к задержке в обращении домашних хозяйств за медицинской помощью, но и создают диагностические проблемы для врачей.В начале заболевания респонденты не связывали свои симптомы с брюшным тифом. В домашних условиях использование обычных западных фармацевтических препаратов для уменьшения боли и лихорадки является ранним ответом на эпизод брюшного тифа. Раннее лечение можно сочетать с использованием традиционных лекарств или методов лечения, хотя относительно немногие респонденты из домашних исследований обсуждали использование традиционных методов. Ранние симптомы, включая лихорадку, могут быть связаны с «народной этиологией», такой как чрезмерное пребывание на солнце или купание в холодную погоду.Эти данные аналогичны исследованиям, проведенным по брюшному тифу на Занзибаре, в котором респонденты обсуждали традиционные религиозные убеждения о причинах своих симптомов, а также комбинированное использование западных и традиционных лекарств в начале болезни [23].
Когда симптомы продолжались и / или усиливались, респонденты из домохозяйств описывали свое решение обратиться за внешней медицинской помощью. На выбор объекта повлияло несколько факторов. К ним относятся удобство (например, расстояние, легкость транспортировки), стоимость, опыт и доверие, а также доступность врачей.Эти результаты аналогичны исследованию, проведенному в отношении использования медицинских услуг в Пакистане, в котором основными критериями выбора клиники / больницы были близость, знакомство с поставщиком медицинских услуг и отзывчивость персонала [24].
Предыдущее исследование стоимости болезни, проведенное в Азии, указывает на диапазон затрат на лечение в разных странах. Самая низкая стоимость для пациентов без госпитализации составила 13 долларов США в Калькутте, Индия, а самая высокая стоимость – 67 долларов США в Хечи, Китай. Затраты, связанные с госпитализированными случаями, варьировались от 129 долларов США в Калькутте до 432 долларов США в Северной Джакарте, Индонезия [25].Хотя текущее исследование не включало исследование фактических затрат на заболевание, наши данные о денежных и временных затратах, понесенных во время эпизодов брюшного тифа, аналогичны затратам, о которых сообщается в странах региона, и указывают на значительное бремя как с точки зрения времени. и деньги. Совокупные прямые и косвенные средние денежные затраты на госпитализированных пациентов составили 233 доллара США – чуть меньше трети валового национального дохода Непала (730 долларов США). Что касается времени, то госпитализация по сравнению с уходом на дому требовала большего количества дней для непосредственного ухода и больших потерь времени на работу, учебу и домашние обязанности.Можно предположить, что с увеличением устойчивости штаммов брюшного тифа к противомикробным препаратам эти денежные и временные затраты будут увеличиваться, поскольку методы лечения становятся менее эффективными.
Затраты влияют не только на членов семьи, но также на членов расширенной семьи и других членов сети поддержки, которых могут попросить одолжить деньги и / или оказать помощь в выполнении повседневных домашних дел. Также важно отметить долгосрочные затраты некоторых домашних хозяйств на обеспечение отдельных лиц специальными продуктами питания и добавками даже после исчезновения острых симптомов.Эти данные поддерживают исследования роли сильных социальных сетей в отношении доступа к ресурсам здравоохранения и последующих результатов в отношении здоровья [26, 27].
Профилактические стратегии и ресурсы сосредоточены в различных условиях, включая больницы и клиники, школы и сообщества. Ряд препятствий снижает эффективность этих программ, в том числе низкий уровень грамотности, затраты на топливо, повседневная практика и ощущение «вкуса» кипяченой воды. Даже в домохозяйствах, перенесших брюшной тиф, почти 25% респондентов не внесли изменений, чтобы снизить риск в будущем.
Данные показывают, что вакцинация против брюшного тифа возможна, рентабельна и эффективна, особенно в эндемичных условиях; однако на сегодняшний день в Непале остается ограниченное рыночное использование вакцин против брюшного тифа [28]. В целом респонденты положительно отнеслись к будущему использованию вакцины против брюшного тифа, хотя некоторые врачи по-прежнему скептически относились к полезности нынешних вакцин. Как правило, немногие респонденты из домохозяйств знали, что вакцины против брюшного тифа существуют и в ограниченной степени доступны в Непале.В то время как предпринимаются политические и программные усилия по содействию внедрению вакцин против брюшного тифа в эндемичных районах, необходимо усилить другие профилактические программы, чтобы снизить текущий риск и дополнить будущие программы вакцинации в области общественного здравоохранения. По мере продвижения внедрения вакцины против брюшного тифа кампании по профилактике вакцинации, нацеленные как на население в целом, так и на поставщиков медицинских услуг, будут иметь важное значение для успешного внедрения.
У этого исследования были ограничения. Текущее исследование включало только 22 домохозяйства, поскольку важным аспектом для участия был посев крови с диагнозом брюшного тифа в течение последних 6 месяцев.Это меньшая часть случаев брюшного тифа в Непале, поскольку чаще всего используются клинические тесты и / или тесты Видаля. Эти данные не включают членов сообщества, которые могут не использовать или не иметь доступа к клиникам и больницам. Исследование проводилось в Катманду и 2 близлежащих сельских городах и поэтому не является репрезентативным, поскольку подавляющее большинство непальцев проживает в сельских и часто удаленных общинах. Чтобы получить более обобщаемые данные, будущие исследования должны выходить за рамки подтвержденных посевом крови случаев и могут извлечь выгоду из комбинированной стратегии набора на базе больниц / клиник и сообщества.
ВЫВОДЫ
Настоящее исследование предоставляет важные контекстуальные данные о влиянии брюшного тифа на домохозяйства в Катманду и прилегающих районах. Бремя болезней остается высоким в Непале, и значительные социальные, экономические и физические издержки, связанные с брюшным тифом, сказываются на домашних хозяйствах и общинах по всей стране. Врачи сталкиваются с проблемами, связанными с доступностью диагностических инструментов и повышением устойчивости к противомикробным препаратам. Дальнейшие исследования социально-экономического бремени брюшного тифа в Непале и других эндемичных регионах необходимы для дополнения текущего эпиднадзора, исследований стоимости болезни и демонстрационных проектов вакцины и обеспечения того, чтобы опыт домохозяйств и сообщества стал частью будущей государственной политики, и лечебно-профилактические мероприятия.
Банкноты
Заявление об ограничении ответственности. Финансирующие агентства не участвовали в сборе данных или написании рукописи.
Финансовая поддержка. Л. М. К. и А. П. получили финансирование от Секретариата Коалиции против брюшного тифа, программы, спонсируемой Фондом Билла и Мелинды Гейтс (номер награды OPP1017518).
Возможный конфликт интересов. Все авторы: о конфликтах интересов не сообщалось.Все авторы подали форму ICMJE для раскрытия информации о потенциальных конфликтах интересов. Выявлены конфликты, которые редакция считает относящимися к содержанию рукописи.
Список литературы
2.Mogasale
V
,Ramani
E
,Mogasale
VV
,Park
J
.Какая доля из случаев Salmonella Typhi выявляется при посеве крови? Систематический обзор литературы
.Ann Clin Microbiol Antimicrob
2016
;15
:32
.3.Всемирная организация здравоохранения
.Вакцины против брюшного тифа: позиционный документ ВОЗ
.Wkly Epidemiol Rec
2008
;83
:49
–60
.4.Mogasale
V
,Maskery
B
,Ochai
RL
et al.Бремя брюшного тифа в странах с низким и средним доходом: систематическое обновление на основе литературы с поправкой на факторы риска
.Lancet Glob Health
2014
;e570
–80
.5.Siddiqui
TR
,Bibi
S
,Mustufa
MA
,Avaz
SM
,Khan
A
.Высокая распространенность брюшного тифа Salmonella enterica сероваров, выделяющих пищевые манипуляторы в Карачи, Пакистан: вероятный фактор региональной эндемичности брюшного тифа
.J Health Popul Nutr
2015
;33
:27
.6.Dewan
AM
,Corner
R
,Hashizume
M
,Ongee
ET
.Брюшной тиф и его связь с факторами окружающей среды в столичном районе Дакка в Бангладеш: подход с использованием пространственных и временных рядов
.PLoS Negl Trop Dis
2013
;7
:e1998
.7.Corner
RJ
,Dewan
AM
,Hashizume
M
.Моделирование риска брюшного тифа в столичном районе Дакка в Бангладеш: роль социально-экономических и экологических факторов
.Int J Health Geogr
2013
;12
:13
.8.Kariuki
S
,Gordon
MA
,Feasey
N
,Parry
CM.
2015.Устойчивость к противомикробным препаратам и лечение инвазивных Болезнь сальмонеллы
.Вакцина
2015
;33
(доп. 3)
:C21
–9
.9.Була-Рудас
FJ
,Rathore
MH
,Maraqa
NF
.Salmonella Инфекции в детском возрасте
.Adv Pediatr
2015
;62
:29
–58
.10.Crump
JA
,Sjolund-Karlsson
M
,Gordon
MA
,Parry
CM
.Эпидемиология, клинические проявления, лабораторная диагностика, устойчивость к противомикробным препаратам и противомикробное лечение инвазивных инфекций Salmonella
.Clin Microbiol Ред.
2015
;28
:901
–37
. 11.Mogasale
V
,Desal
SN
,Mogasale
VV
et al.Летальность и продолжительность пребывания в больнице среди пациентов с брюшным тифом перфорации кишечника в развивающихся странах: систематический обзор литературы
.PLoS One
2014
;9
:e93784
.12.Karkey
A
,Thompson
CN
,Tran Vu Thieu
N
et al.Дифференциальная эпидемиология Salmonella Typhi и Paratyphi A в Катманду, Непал: согласованное исследование случай-контроль в условиях высокоэндемичной кишечной лихорадки
.PLoS Negl Trop Dis
2013
;7
:e2391
.13.Karkey
A
,Jombart
T
,Walker
AW
et al.Экологическая динамика фекального загрязнения и Salmonella Typhi и Salmonella Paratyphi A в муниципальной питьевой воде Катманду
.PLoS Negl Trop Dis
2015
;10
:e0004346
.14.Bajracharya
D
,Khan
MI
,Pach
A
3rdet al.Через 25 лет после исследования эффективности вакцины против брюшного тифа Vi, брюшной тиф поражает значительную часть населения Непала
.PLoS One
2014
;9
:e77974
.15.Камар
FN
,Азматулла
A
,Бхутта
ZA
.Проблемы измерения осложнений и смертности из-за инвазивной инфекции Salmonella
.Вакцина
2015
;33 (доп. 3)
:C16
–20
.16.Luby
SP
,Saha
S
,Andrew
JR
.На пути к устойчивому эпидемиологическому надзору за кишечной лихорадкой
.Вакцина
2015
;33 (доп. 3)
:C3
–7
. 17.Эндрюс
JR
,Райан
ET
.Диагностика инвазивных инфекций Salmonella : текущие проблемы и направления на будущее
.Вакцина
2015
;33 (доп. 3)
:C8
–15
. 18.Джонсон
JC.
Отбор этнографических информаторов
.Ньюбери Парк, Калифорния
:Сейдж
,1990
. 19.Стоунер
БП
.Понимание медицинских систем: традиционные, современные и синкретические альтернативы здравоохранения в медицинских плюралистических обществах
.Med Anthropol Q
1986
;17
:44
–48
.20.Харпер
I.
Развитие и общественное здравоохранение в Гималаях: размышления об исцелении в современном Непале
.Лондон
:Рутледж
,2014
. 21.Subedi
M.
Медицинская антропология в Непале
.Катманду
:Udaya Books
,2001
. 22.Биль
J
,Петрина
A
.Критическое состояние здоровья населения мира
.In:Biel
J
,Petryna
A
, ред.Когда люди на первом месте: критические исследования глобального здравоохранения
.Princeton, NJ
:Princeton University Press
,2013
. 23.Kaljee
LM
,Pach
A
,Thriemer
K
et al.Использование и доступность медицинских услуг на острове Пемба, Танзания: последствия для здоровья и эпиднадзор за брюшным тифом
.Am J Trop Med Hyg
2013
;88
:144
–52
. 24.Memon
ZA
,Pach
A
,Rifkin
M
,Han
OP
,Stanton
B
,Z0007h
hClemens
Медицинские льготы для детей, больных брюшным тифом, в двух общинах трущоб в Карачи, Пакистан
.Юго-Восточная Азия J Trop Med Public Health
2008
;39
:1
–16
.25.Poulos
C
,Riewpaiboon
A
,Stewart
JF
et al. ;DOMI Исследовательская группа по ИСП брюшного тифа
.Стоимость болезни, вызванной брюшным тифом, в пяти странах Азии
.Trop Med Int Health
2011
;16
:314
–23
0,26.Szreter
S
,Woolcock
M
.Здоровье по ассоциации? Социальный капитал, социальная теория и политическая экономия общественного здравоохранения
.Int J Epidemiol
2004
;33
:650
–67
. 27.Cattell
V
.Бедные люди, бедные места и плохое здоровье: посредническая роль социальных сетей и социального капитала
.Soc Sci Med
2001
;52
:1501
–16
. 28.Дата
KA
,Bentsi-Enchill
A
,Marks
F
,Fox
K
.Стратегии вакцинации против брюшного тифа
.Вакцина
2015
;33 (доп. 3)
:C55
–61
.© Автор (ы) 2017. Опубликовано Oxford University Press для Общества инфекционных болезней Америки.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (http://creativecommons.org/licenses/by/4.0/), которая разрешает неограниченное повторное использование, распространение и воспроизведение на любом носителе при условии, что оригинал работа правильно процитирована.Брюшной тиф Причины, симптомы, лечение и вакцины
Что такое брюшной тиф?
Брюшной тиф – это острое заболевание, связанное с лихорадкой, вызываемой бактериями Salmonella enterica серотипа Typhi . Это также может быть вызвано Salmonella paratyphi , родственной бактерией, которая обычно вызывает менее тяжелое заболевание. Бактерии попадают в воду или пищу человеком-носителем, а затем передаются другим людям в этом районе.
Заболеваемость брюшным тифом в Соединенных Штатах заметно снизилась с начала 1900-х годов, когда в США регистрировались десятки тысяч случаев. Сегодня в Соединенных Штатах ежегодно регистрируется менее 400 случаев, в основном у людей, которые недавно заболели. побывал в Мексике и Южной Америке. Это улучшение является результатом улучшения состояния окружающей среды. Индия, Пакистан и Египет также известны как районы высокого риска развития этого заболевания. Ежегодно во всем мире брюшным тифом страдает более 21 миллиона человек, и около 200 000 человек умирают от этой болезни.
Как люди заболевают брюшным тифом?
Брюшной тиф передается в результате употребления или употребления в пищу бактерий, содержащихся в зараженной пище или воде. Люди с острым заболеванием могут загрязнять окружающие источники воды через стул, который содержит высокую концентрацию бактерий. Загрязнение водопровода, в свою очередь, может испортить запасы пищи. Бактерии могут жить неделями в воде или высушенных сточных водах.
Около 3-5% людей становятся переносчиками бактерий после острого заболевания.Другие страдают очень легким заболеванием, которое остается незамеченным. Эти люди могут стать долгосрочными носителями бактерий – даже если у них нет симптомов – и стать источником новых вспышек брюшного тифа на многие годы.
Как диагностировать брюшной тиф?
После приема зараженной пищи или воды бактерии Salmonella проникают в тонкий кишечник и временно попадают в кровоток. Бактерии переносятся лейкоцитами в печени, селезенке и костном мозге, где они размножаются и повторно попадают в кровоток.На этом этапе у людей появляются симптомы, в том числе жар. Бактерии проникают в желчный пузырь, билиарную систему и лимфатическую ткань кишечника. Здесь они размножаются в большом количестве. Бактерии попадают в кишечник и могут быть идентифицированы в образцах стула. Если результат теста не ясен, для постановки диагноза будут взяты образцы крови или мочи.
Каковы симптомы брюшного тифа?
Инкубационный период обычно составляет 1-2 недели, а продолжительность болезни – около 3-4 недель.Симптомы включают:
- Плохой аппетит
- Головные боли
- Генерализованные боли
- Лихорадка до 104 градусов по Фаренгейту
- Летаргия
- Диарея
Заложенность грудной клетки возникает у многих людей, часто возникают боли в животе и дискомфорт. Лихорадка становится постоянной. Улучшение наступает на третьей и четвертой неделе у тех, у кого нет осложнений. Примерно у 10% людей появляются повторяющиеся симптомы после того, как они почувствуют себя лучше в течение одной-двух недель.Рецидивы на самом деле чаще встречаются у людей, принимающих антибиотики.
Как лечится брюшной тиф?
Брюшной тиф лечится антибиотиками, убивающими бактерии Salmonella . До применения антибиотиков летальность составляла 20%. Смерть наступила от тяжелой инфекции, пневмонии, кишечного кровотечения или перфорации кишечника. Благодаря антибиотикам и поддерживающей терапии смертность снизилась до 1-2%. При соответствующей антибактериальной терапии обычно наступает улучшение в течение одного-двух дней и выздоровление в течение семи-десяти дней.
Некоторые антибиотики эффективны при лечении брюшного тифа. Хлорамфеникол был основным препаратом выбора в течение многих лет. Из-за редких серьезных побочных эффектов хлорамфеникол был заменен другими эффективными антибиотиками. При выборе антибиотиков необходимо определить географический регион, в котором произошла инфекция (некоторые штаммы из Южной Америки демонстрируют значительную устойчивость к некоторым антибиотикам). В случае рецидива пациенты снова получают лечение антибиотиками.
Те, кто заболели хроническими заболеваниями (около 3–5% инфицированных), могут лечиться антибиотиками длительного действия. Часто излечение оказывается удалением желчного пузыря, очага хронической инфекции.
Для тех, кто путешествует в районы повышенного риска, теперь доступны вакцины.
Краткий обзор брюшного тифа
- Брюшной тиф вызывается бактериями Salmonella enterica серотипа Typhi.
- Брюшной тиф передается при употреблении зараженной пищи или воды.
- Диагноз брюшного тифа ставится при обнаружении бактерий Salmonella в кале, моче или посеве крови.
- Брюшной тиф лечится антибиотиками.
- Симптомы брюшного тифа: плохой аппетит, головные боли, общие боли, лихорадка и летаргия.
- Примерно 3–5% пациентов становятся носителями бактерий после острого заболевания.
Брюшной тиф
Определение
Брюшной тиф – заболевание, вызываемое бактериями Salmonella typhi .Он вызывает жар, головную боль, потерю аппетита и боль в животе и может привести к серьезным осложнениям, таким как почечная недостаточность или перфорация кишечника, если его не лечить.
Брюшной тиф регистрируется в Департаменте здравоохранения штата Айова в соответствии с Административным кодексом штата Айова 641 IAC 1.
Симптомы
Симптомы могут появиться от 3 до 60 дней после заражения S. typhi . Сначала симптомы могут начаться с легкой болезни и низкой температуры, но некоторые люди сразу же заболевают тяжелой формой.Симптомы брюшного тифа включают:
- Лихорадка
- Головная боль
- Недомогание
- Потеря аппетита
- Сердцебиение замедлено
- Увеличенная селезенка
- Запор
- Кашель
- Розовые пятна на стволе
Если не лечить быстро, могут развиться следующие осложнения:
- Перфорация кишечника
- Почечная недостаточность
Причины
Брюшной тиф вызывается употреблением в пищу или питье пищи или воды, загрязненных S.тиф . Некоторые способы заразиться брюшным тифом включают употребление в пищу моллюсков из загрязненных сточными водами грядок, овощей, удобренных фекалиями человека, и зараженных сырых фруктов или молочных продуктов. Мухи также могут заражать пищу.
Вы можете заразиться брюшным тифом, если съедите еду или пьете напитки, которые обработаны человеком, выделяющим Salmonella Typhi, или если сточные воды загрязнены бактериями Salmonella Typhi, которые попадают в воду, которую вы используете для питья или мытья пищи.
Факторы риска
Брюшной тиф распространен в большинстве частей мира, за исключением промышленно развитых регионов, таких как США, Канада, Западная Европа, Австралия и Япония. Поэтому, если вы путешествуете в развивающийся мир, вам следует принять меры предосторожности. Другие области риска включают Восточную и Юго-Восточную Азию, Африку, Карибский бассейн, а также Центральную и Южную Америку.
Профилактика
Надлежащая санитария государственных и частных учреждений важна для предотвращения брюшного тифа.Обычная санитария включает:
- Надлежащее мытье рук, в том числе надлежащее мытье рук в общественных местах, особенно в сфере общественного питания, ухода за детьми или медицинских учреждений.
- Надлежащая утилизация и обработка бытовых сточных вод. Туалеты должны быть защищены от мух, а также должны быть правильно спроектированы и расположены.
- Общественные и частные системы водоснабжения должны быть защищены, очищены и хлорированы (по мере необходимости). Между системами питьевой (питьевой) и непитьевой воды следует устанавливать устройства предотвращения обратного потока.
- Чистота при приготовлении пищи и обращении с ней. Правильная температура сырых и приготовленных продуктов имеет решающее значение, а также недопущение контакта сырого мяса с продуктами, уже приготовленными к употреблению.
- Все молоко и молочные продукты должны быть пастеризованы.
- Моллюсков следует получать из утвержденных источников.
- Следите за тем, чтобы продукты, которые будут употребляться в сыром виде, например фрукты и овощи, не загрязнялись продуктами животного происхождения. Перед едой мойте все продукты, съеденные в сыром виде.
- Получение вакцины против брюшного тифа при поездках в районы повышенного риска. Посетите www.cdc.gov/travel/ для получения актуальной информации о зонах повышенного риска.
Лечение
Некоторые антибиотики используются для лечения брюшного тифа. Иногда стероидные препараты используются для тех, кто серьезно болен.
Статистика
В 2017 г. случаев брюшного тифа не было.
Для получения более подробной информации и статистических данных обо всех подлежащих регистрации заболеваниях, пожалуйста, смотрите наш текущий годовой отчет, расположенный в разделе отчетов на домашней странице CADE.
Дополнительные ресурсы
Общественные
Общественное здравоохранение
Школы
Бизнес и уход за детьми
Поставщики медицинских услуг
Брюшной тиф | История вакцин
Симптомы и возбудительБрюшной тиф – это бактериальное заболевание, вызываемое Salmonella typhi . Брюшной тиф, хотя и редко встречается в промышленно развитых странах, представляет серьезную угрозу для некоторых стран с низким уровнем доходов.
Симптомы брюшного тифа варьируются от легких до серьезных и обычно развиваются через одну-три недели после контакта с бактериями.Симптомы включают жар, головную боль, тошноту, запор или диарею, потерю аппетита и розовую сыпь на теле.
Симптомы брюшного тифа аналогичны симптомам других распространенных желудочно-кишечных заболеваний. Единственный способ узнать, что человек болен брюшным тифом, – это сдать кровь или кал на предмет Salmonella typhi.
ТрансмиссияБрюшной тиф передается от человека к человеку через зараженную пищу и воду. Передача происходит фекально-оральным путем, а это означает, что зараженные фекалии (а иногда и моча) могут попадать в источники воды или пищи, которые затем могут потребляться другими и заразить их. Salmonella typhi обитает только у человека; животный резервуар для бактерий отсутствует.
Ежегодно во всем мире происходит около 21 миллиона случаев брюшного тифа и 220 000 случаев смерти.
Лечение и уходБрюшной тиф чаще встречается в густонаселенных районах, где источники воды уязвимы для заражения. Надлежащие методы очистки воды, а также правильное хранение продуктов питания и воды и обращение с ними могут помочь предотвратить распространение S. typhi.
Антибиотики – единственное эффективное средство от брюшного тифа. У большинства пациентов улучшается состояние после начала лечения антибиотиками, особенно если болезнь обнаружена на ранней стадии.
ОсложненияБрюшной тиф может вызвать кишечное кровотечение и перфорацию. Это, в свою очередь, может вызвать сильную боль в животе, тошноту, рвоту и сепсис. Для устранения повреждения кишечника может потребоваться операция.
Менее распространенные осложнения, которые могут возникнуть, – это воспаление сердечной мышцы, воспаление внутренней оболочки сердца и клапанов, пневмония, воспаление поджелудочной железы, менингит, инфекции почек или мочевого пузыря и делирий.
Доступные вакцины и кампании вакцинацииДве вакцины против брюшного тифа лицензированы для использования в США; они обычно предназначены для людей, путешествующих в районы, где брюшной тиф является обычным явлением, или для людей, которые могут вступить в непосредственный контакт с этой болезнью.
Ty21a – это живая аттенуированная вакцина, вводимая в форме пероральных капсул. В течение первых двух лет вакцинации вакцина умеренно эффективна в профилактике заболеваний. Через три года после первоначальной вакцинации вакцина не обеспечивает защиты.Минимальный возраст для этой вакцины – шесть лет.
Капсульный полисахаридVi (ViCPS) представляет собой вводимую субъединичную вакцину. В клинических испытаниях он снизил заболеваемость почти на 66%, хотя эффективность снижается через несколько лет. Минимальный возраст для этой вакцины – два года.
Конъюгированная вакцина против брюшного тифа (TCV), недоступная в США, была одобрена для использования в Индии в 2013 году, а в конце 2017 года прошла предварительную квалификацию Всемирной организации здравоохранения (ВОЗ). Эту новую вакцину можно вводить младенцам в возрасте шести месяцев и старше.Он обеспечивает защиту на срок до пяти лет после иммунизации.
Рекомендации США по вакцинацииВакцинация против брюшного тифа не требуется и не рекомендуется для рутинного использования людям, живущим в Соединенных Штатах. Вакцинация Ty21a или ViCPS может быть рекомендована для поездок в районы, где существует риск тифозной инфекции. Путешественникам обычно рекомендуется сделать прививку от брюшного тифа за одну-две недели до отъезда.
TCV недавно был рекомендован ВОЗ для борьбы с брюшным тифом из-за его длительного иммунологического воздействия и его пригодности даже для очень маленьких детей.И Ty21a, и ViCPS также одобрены Всемирной организацией здравоохранения для борьбы с брюшным тифом.
Источники
Анвар, Э.


 В таком случае инфекционное заболевание брюшного тифа протекает с чередованием симптомов. Человек может резко почувствовать приступ лихорадки, после чего температура тела приходит в свое нормальное значение.
В таком случае инфекционное заболевание брюшного тифа протекает с чередованием симптомов. Человек может резко почувствовать приступ лихорадки, после чего температура тела приходит в свое нормальное значение. Начинают процесс с лица и шеи, и сразу же вытирают сухим полотенцем. Влажное полотенце должно находиться в тазу с водой, температура, которой не превышает +27 градусов. Затем обмывают руки, грудь, живот, ноги.
Начинают процесс с лица и шеи, и сразу же вытирают сухим полотенцем. Влажное полотенце должно находиться в тазу с водой, температура, которой не превышает +27 градусов. Затем обмывают руки, грудь, живот, ноги.