Бывает ли кашель при ангине? Все о заболевании
Ангина – это распространенное заболевание, которым ежегодно более множество детей и взрослых. Оно представляет собой воспаление миндалин, в некоторых формах даже покрытие их поверхности слизью или гноем. При этом не все знают, бывает ли кашель при ангине и как лечиться при его наличии.
Причины и симптомы ангины
Ангина – инфекционное воспаление небных миндалин
Основной причиной развития ангины являются болезнетворные микроорганизмы – стрептококки, стафилококки, пневмококки, диплококки или энтеровирусы.
Способов заражение данной инфекцией существует несколько:
- воздушно-капельным путем, через воздух от одного зараженного человека к другому, к которому при вдыхании попадают в организм вирусы, оседая на слизистой и интенсивно размножаясь
- изнутри, в результате другого заболевания, из-за которого развивается патогенная микрофлора, например, кариес, гайморит или отит
- через кровь в результате контакта с предметом, на котором осел вирус
Симптомы ангины часто можно распознать самостоятельно, без врача. Но следует учитывать, что они могут быть похожими с симптоматикой других заболеваний верхних дыхательных путей. Поэтому, чтобы подтвердить или опровергнуть диагноз рекомендуется сходить и сдать анализы.
Все дело в том, что ангина в большинстве случаев лечится антибиотиками, в то время, как обычная ротавирусная инфекция требует другого вида препаратов – не антибактериального характера.
К самым основным симптомам появления ангины можно отметить следующие:
- боль в горле при глотании и возможные щелчки в ушах
- общая слабость, затруднение дыхания
- постоянная сонливость и быстрая утомляемость
- покраснение миндалин и возможно увеличение лимфатических узлов
- озноб, повышение температуры тела
- возникновение кашля
- на миндалинах может появиться налет желтого цвета или белые гнойные вкрапления
Основное характерное отличие – это присутствие бактерий в организме, которые можно выявить только с помощью определенных анализов. Игнорировать ангину нельзя ни в коем случае, так как бактериальные, в отличие от вирусных инфекций, могут вызвать множество осложнений.
Игнорировать ангину нельзя ни в коем случае, так как бактериальные, в отличие от вирусных инфекций, могут вызвать множество осложнений.
Бывает ли кашель при ангине?
Кашель развивается вследствие осложнения недуга
Кашель – это проявление защитных функций организма, которые возникают на рефлекторном уровне. При ангине он может быть разным, как и при любом другом заболевании, что указывает на характер нарушений:
- мокрый кашель «говорит» о наличие мокроты в горле и бронхах. При этом рекомендуется принимать препараты для ее разжижения и выведения. То есть, при приеме специализированных медицинских препаратов, мокрота начинает отходить интенсивнее и с помощью кашля выводится из организма
- сухой кашель, который возникает без присутствия мокроты. Основным его симптомов является першение в горле и затруднение дыхания. Особенно приступы кашля «давят» в ночное время и при смене температурного режима, например, когда с холодной улицы человек заходит в теплое помещение
- спастический кашель характеризуется нарастанием его интенсивности. Временами он характеризуется, как «лающий». Чаще всего возникает при астме, бронхите и коклюше, но возможен и при некоторых видах ангины
- астатический характеризуется интенсивностью сухого кашля, возникающего вплоть до рвоты
Любой специалист на консультации скажет, что мокрый кашель — это хорошо, а сухой – плохо. Это связано с тем, что при мокром кашле из организма выходит вся «гадость», которая скапливается в органах дыхательной системы. А при сухом, наоборот, нет позывов к ее выведению. Это говорит о том, что необходимо принимать разжижающие препараты, которые провоцируют отхождение мокроты из легких и бронхов. В результате этого сухой кашель сменяется влажным и это свидетельствует о скорейшем улучшении состояния больного.
В результате приступов кашля нередко начинается рвота и больной может получить разрыв слизистой. Именно поэтому, вне зависимости от методов лечения самой ангины, необходимо принимать меры против кашля.
Какими лекарствами лечить кашель при ангине
Кашель – это симптом, нужно лечить причину
Как правило, основные методы лечения ангины направлены на борьбу с бактериями, которые спровоцировали ее развитие. Следуя из вышеописанного, кашель при ангине нужно лечить отдельно, не смотря на методы лечения и процедуры при общей терапии недуга.
Есть ряд мер предосторожности, которые требуется учитывать и выполнять во время выздоровления:
- поддержание температурного режима и высокой влажности в комнате. Регулярно нужно проветривать комнату и следить за увлажнением. Сильно жарко и сухо – это плохо для больного ангиной
- постельный режим – ангину крайне нежелательно переносить на ногах, тем более, когда есть кашель, который ослабляет организм еще больше
- обильное питье, только не горячее, не кислое и не сладкое. То есть, больной должен пить напитки с умеренными вкусовыми качествами, чтобы не раздражать и без того больное горло
- из рациона убрать всю пищу, которая может першить горло – копчености, солености, кислые блюда
- постоянное полоскание горла поможет скорее вымыть бактериальную микрофлору со слизистой горла и миндалин. Кроме этого, теплое полоскание с успокаивающими и противовоспалительными препаратами поможет смягчить горло и на некоторое время облегчить сильные порывы кашля. Особенно это актуально перед сном
Подробнее о симптомах ангины можно узнать из видео:
Кроме данных советов рекомендуется принимать препараты от кашля. Они обычно действуют в таких направлениях:
- снимают спазмы мягких тканей горла
- смягчают глотку
- уменьшают позывы кашля
- ликвидируют воспалительный процесс
- снимают отечность горла
- при необходимости разжижают мокроту в легких и бронхах, провоцирую ее выведение
Самыми эффективными препаратами для лечения кашля во время ангины считаются следующие:
- Амброксол и его аналоги – это препараты, разжижающие мокроту.
 В основном они основаны на натуральных компонентах, что позволяет их принимать даже беременным женщинам (только при разрешении врача)
В основном они основаны на натуральных компонентах, что позволяет их принимать даже беременным женщинам (только при разрешении врача) - таблетки для рассасывания – Септолете, Стрепсилс, Стопангин и другие, которые уменьшают отечность, выводят бактерии и успокаивают воспаленное горло
- сиропы для отхаркивания – Алтейка, Доктор Мом, сироп Подорожника и прочие. Они помогают слизи отсоединится от бронхов и выйти по дыхательным путям через кашель.
Важно учесть тот факт, что при применении отхаркивающих препаратов кашель только усиливается. Пугаться не стоит, так и должно быть, потому что начинает выходить вся мокрота.
Народные методы лечения
Полощем горло содо-солевым раствором!
Народная медицина во время лечения ангины не очень приветствуется специалистами, потому что данное заболевание нужно лечить антибактериальными медицинскими средствами.
Но никто не запрещает использовать старинные рецепты для дополнения курса лечения в домашних условиях:
- при сильном кашле во время ангины нужно пить много чаев, основанных на компонентах, которые оказывают успокаивающее, смягчающее и антисептическое воздействие. Это может быть как отдельная трава, так и сбор. Самыми лучшими отварами принято считать ромашку, череду, шалфей, календулу и шиповник. Это именно те растения, которые богаты витаминами и антиоксидантами
- чтобы смягчить горло перед сном нужно приготовить заранее такую смесь: немного сока алое смешать с небольшим количеством натурального меда и добавить туда чайную ложку сливочного масла. Все компоненты тщательно перемешать и принимать утром и вечером по 0,5 чайной ложки для рассасывания
- продукты пчелиного происхождения издавна считаются в народной медицине рецептом №1 от всех болезней. Можно рассосать немного меда, перги или кусочек прополиса
Полоскание горла должно происходить не реже 5-6 раз в сутки. Для этого можно использовать и лекарства (Хлорофиллипт, Люголь, Мирамистин, морская соль) или же отвары ромашки или шалфея. Самым распространенным способом для полоскания считается соль + сода + капля йода. Именно этот способ и дезинфицирует, и снимает отек, и уменьшает позывы к кашлю.
Самым распространенным способом для полоскания считается соль + сода + капля йода. Именно этот способ и дезинфицирует, и снимает отек, и уменьшает позывы к кашлю.
Ингаляции и компрессы при кашле
Ингаляции небулайзером – эффективный метод лечение ЛОР-заболеваний
Накладывание компрессов, так как и ингаляции относятся к термопроцедурам. Очень важно перед их применением контролировать температуру тела. Часто ангина вызывает 38-40 градусов. При этом строго запрещено перегревать тело и про ингаляции можно забыть.
Если нет температуры, тогда по 3-4 раза в день можно делать ингаляции. Для этого используется небулайзер или паровой ингалятор. В качестве лекарственного наполнителя можно использовать любые препараты: Мирамистин, Фурацилин, вода с медом, вода с солью и содой, эфирные масла сосны, лимона, малины, отвары лекарственных трав. Что касается компрессов, то можно использовать горчичники, творог с медом или подогретую в мешочке соль. Самое главное, чтобы не было температуры и важно соблюдать температуру компресса, накладываемого на тело – не более 40 градусов.
Так как ангина – это бактериальное заболевание, то не нужно быть доктором наук, чтобы догадаться, что степень заражения зависит от защитных функций организма. В первую очередь профилактикой должно быть укрепление иммунитета, особенно в период заболеваний и эпидемий – когда организм больше всего подвергается воздействию болезнетворных микроорганизмов. Важно следить за своим питанием и насыщать рацион всеми необходимыми минералами, витаминами и элементами. Далее, в период эпидемии, лучше избегать людных мест и перед выходом использовать защитные средства – оксолиновая мазь, барьерные спреи для носовой полости или защитную маску.
Так же в целях укрепления организма необходимо уделять время спорту, зарядке, хоть небольшим, но ежедневным физическим нагрузкам.
Важно соблюдать гигиену, не забывать мыть руки, соблюдать правила личной чистоты и чистоты в доме. То есть регулярно вытирать пыль и проветривать помещение, вне зависимости от времени года. Кстати, если в доме ребенок, а на улице минус 25 – это ничего не меняет. Нужно открыть окно и выйти из комнаты хоть на 5-10 минут.
То есть регулярно вытирать пыль и проветривать помещение, вне зависимости от времени года. Кстати, если в доме ребенок, а на улице минус 25 – это ничего не меняет. Нужно открыть окно и выйти из комнаты хоть на 5-10 минут.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Поделись с друзьями! Будьте здоровы!
Как не спутать грипп с ОРВИ и ангиной? Памятка о симптомах и «напоминалка» по профилактике
12228
Ирина ГОРОВЦОВА.
ОРВИ – это острые респираторные заболевания, вызванные вирусами. Один из ОРВИ, который протекает тяжелее и чаще сопровождается осложнениями, называют гриппом. В этом случае крайне важно сразу же обратиться к врачу. Рассказываем, как отличить грипп от ОРВИ и ангины.
Фото: pixabay.comРазличия гриппа и ОРВИ
Острое респираторное заболевание передается к человеку воздушно-капельным путем (при разговоре, кашле, чихании) и контактно-бытовым путем (через предметы обихода).
ОРВИ может стать продолжением обычной простуды, в этом случае заболевание протекает дольше, тяжелее и нередко требует назначения антибиотиков. Также сегодня для лечения гриппа и других ОРВИ могут использоваться современные этиотропные противовирусные препараты. При этом признаки заболеваний ОРВИ и гриппа с первого взгляда не сильно отличаются, однако разница все же есть.
Грипп начинается остро и резко. Признаки интоксикации организма развиваются быстро. ОРВИ или обычная простуда развивается плавно, хуже становится постепенно, в течение 1-2 дней.
При гриппе температура подскакивает тоже резко, иногда плохо становится буквально за час-два, температура держится 3-4 дня. Обычно она 39 градусов и выше. При ОРВИ температура организма редко повышается выше 38 градусов.
Фото: pixabay.comПри ОРВИ заболевший человек чувствует себя относительно нормально. При гриппе степень интоксикации организма выше. Поэтому есть дополнительные симптомы плохого самочувствия: головная боль в висках и в области глаз, головокружение, тошнота, слабость, озноб, потливость, светобоязнь. Очень характерна при гриппе боль в мышцах, то есть ломота.
Очень характерна при гриппе боль в мышцах, то есть ломота.
При ОРВИ чаще всего пациента мучают першение в горле, кашель, насморк. При гриппе местные симптомы появляются позже, на вторые-третьи сутки, насморк зачастую выражен не так сильно.
При ОРВИ без осложнений человек восстанавливается за несколько дней, а после гриппа восстановление идет медленнее – 7-14 дней остается слабость, одышка, головокружение, нарушение аппетита.
Отличие гриппа и ангины
Ангина, или острый тонзиллит, сопровождается всегда воспалением миндалин. Болезнь может развиться из внешних инфекций, попавших в организм, и из своих собственных бактерий.
Ангина характеризуется резким подъемом температуры, сухостью и першением в горле, общим недомоганием. Увеличиваются лимфатические узлы, что сопровождается болезненными ощущениями и повышением температуры.
То есть грипп – это вирусное заболевание, а ангина – бактериальное.
Для лечения гриппа используются противовирусные средства, для лечения ангины – антибиотики.
Фото: pixabay.comПару слов о бронхите
Чаще бронхит является осложнением ряда инфекционных заболеваний. Воспаление бронхов зачастую является результатом ОРЗ и вызывается активностью вирусов. Еще реже встречаются острые бронхиты бактериального и смешанного бактериально-вирусного происхождения. Первый и самый явный признак бронхита — кашель. В первый день он сухой и мучительный. Температура при бронхите обычно невысокая. Если бронхит является осложнением гриппа, то она может подниматься до 40 градусов.
Опасностью бронхита является переход в хроническую стадию при отсутствии лечения. А также он может обернуться серьезным осложнением. Осложнение острого бронхита является пневмония. Когда инфекция из бронхов переходит на легкие.
Профилактика гриппа
- Избегайте посещения мероприятий и мест с массовым скоплением народа, особенно в периоды вспышек гриппа и других инфекций.
- Регулярно мойте руки с мылом или обрабатывайте их дезинфицирующими средствами на основе спирта.

- Избегайте контакта слизистых (глаз, носа или рта) с немытыми руками.
- Регулярно проветривайте комнаты, делайте влажную уборку дезинфицирующими средствами.
- Правильно питайтесь и сохраняйте физическую активность.
- Употребляйте витамины, свежие фрукты и овощи, пейте морсы, компоты, фруктовые соки.
- Рядом с заболевшими людьми используйте маску (ее необходимо менять каждые 2 часа).
В случае обнаружения у себя признаков болезни, обратитесь к врачу, не занимайтесь самолечением!
симптомы и лечение – Семья и дети – Домашний
К сожалению, на зимнее время приходится большее количество всевозможных заболеваний, особенно если ребенок ходит в сад. Казалось, еще утром был здоров, а вечером – пожалуйста: температура, кашель, насморк, сопли, слезы… Родители гадают – вызывать врача или само пройдет? Может, всего лишь простудился?
«Следует помнить, что боль в горле может быть симптомом многих заболеваний: острый и хронический фарингит, ангина (острый тонзиллит), фарингомикоз (грибковое поражение глотки), хронический тонзиллит. Как правило, таблетки для рассасывания, предназначенные для местного лечения воспалительных заболеваний глотки, содержат антибактериальные препараты. И самостоятельный бесконтрольный прием этих средств может привести к нарушению нормальной флоры глотки». Евгения Шахова д. м. н., профессор, врач оториноларинголог высшей категории, хирург.
Как распознать ангину?

Второй признак ангины – это температура. Она может быть как не очень высокой, так и подниматься до 40 градусов.
Третий признак – насморк и кашель. Вернее их отсутствие. Практически любое простудное заболевание сопровождается отделением мокроты. Ангина – нет.
Четвертый момент – лимфоузлы. Если вы проведете рукой под челюстью ребенка с двух сторон, то нащупаете шарики. Как правило, пальпация будет болезненной для пациента.
Кто сможет заглянуть в рот своему чаду, тот обнаружит и пятый, пожалуй, главный признак – увеличение небных миндалин (попросту – гланд). Если вы сомневаетесь, увеличены они или нет, откройте свой рот перед зеркалом и сравните.
Вызывать ли врача?
Как только вы обнаружили первые признаки ангины, немедленно вызывайте врача. Если болезнь посетила вас в праздники или выходные, звоните врачу в первый же рабочий день или вызывайте скорую помощь. Тут очень важный момент: при катаральной ангине (одной из самых распространенных форм заболевания) температура опускается через два дня, что создает иллюзию выздоровления, тогда как на самом деле она просто переходит в более тяжелую форму. Поэтому вызывать врача нужно обязательно, даже если вам кажется, что малыш пошел на поправку. Только врач может поставить правильный диагноз и подобрать лечение.
Чем лечить ангину?
Ангина лечится антибиотиками – еще одна из причин, по которой надо вызывать врача, иначе пока вы пшикаете в горло обычным обезболивающим, болезнь набирает обороты. Антибиотики может назначить только врач! Если ваш ребенок аллергик, то скорее всего доктор назначит проверенный препарат, поскольку аллергики не экспериментируют с лекарствами. Связано это еще и с тем, что антибиотик значительно ослабляет иммунитет, а значит, у аллергии появляется прекрасная возможность себя проявить.
Связано это еще и с тем, что антибиотик значительно ослабляет иммунитет, а значит, у аллергии появляется прекрасная возможность себя проявить.
Вместе с антибиотиками следует принимать препараты, восстанавливающие кишечную флору, ведь лекарство убивает все живое – и хорошее, и плохое. Если врач не сказал этого, спросите у него сами.
В дополнение врачи иногда рекомендуют делать йодную сетку и принимать обезболивающее местно. Лучше всего действует спрей, так как моментально оказывается на пораженных участках и всасывается в слизистую.
Как заставить ребенка принимать лекарство?
Раньше, когда антибиотики были только в ампулах, больного забирали в больницу и кололи ему лекарство внутримышечно. Теперь же, когда антибиотик есть в порошке, который можно развести самостоятельно, госпитализация требуется лишь при тяжелых формах ангины. В остальных случаях можно лечиться дома.
Антибиотик – штука горькая, и вряд ли найдется хотя бы один ребенок, который пил бы его легко и просто, как бы сильно ни болело горло. Это взрослого можно заставить проглотить любую гадость, а попробуй впихнуть малышу. Один раз еще может быть, но антибиотики пьются курсом по 5-7 дней, по 2 раза в день. Придется договариваться.
Оптимальный вариант – влить чайную ложку в рот и дать быстро чем-нибудь запить. Если такой подход не срабатывает, возьмите небольшое количество жидкости с явными вкусовыми качествами и разведите там эту ложку лекарства. Запивать надо все равно. У нас под эту процедуру отлично подходит компот. Немного с кислинкой, он подавляет вкус антибиотика, попутно насыщая ослабленный организм витаминами.
Йодные сетки сначала рисуются на маме, чтобы ребенок видел, что это не страшно и не больно. Можно нарисовать крестики-нолики для снятия напряженной атмосферы. Впрочем, и самому ребенку совершенно не обязательно чертить решетку. Мальчикам рисуем машинки, корабли и самолеты, девочкам – бантики, снежинки и цветочки. Ребенок будет воспринимать лечение как игру и охотнее позволит вам выполнить предписание врача.
Впрочем, и самому ребенку совершенно не обязательно чертить решетку. Мальчикам рисуем машинки, корабли и самолеты, девочкам – бантики, снежинки и цветочки. Ребенок будет воспринимать лечение как игру и охотнее позволит вам выполнить предписание врача.
Обязателен ли постельный режим?
Во время ангины положен постельный режим, но попробуй объяснить это трехлетке. Как только он почувствует себя лучше, энергия вернется к нему, и в постель его не загонишь. И не надо. Лучше обеспечьте ему спокойные занятия без сильных телодвижений. А вот прогулки придется точно отложить до полного выздоровления.
Сайт ГБУЗ Районная больница с. Аргаяш
Как отличить грипп от других болезней у детей
Хотя грипп и является широко распространенным заболеванием, с которым мы все сталкиваемся в течение жизни, информированность населения в вопросах симптомов, диагностики и лечения гриппа очень невелика. За грипп часто принимаются другие болезни, и, наоборот, грипп ошибочно ставится там, где его нет. Особенно сложно распознать именно грипп у детей. Сложность диагностики гриппа у ребенка обратно пропорциональна возрасту заболевшего. В этой статье мы поговорим о том, как отличить грипп от некоторых других часто встречающихся заболеваний, протекающих со сходной симптоматикой.
Грипп и другие ОРВИ
Чаще всего и родителям, и врачам приходится дифференцировать грипп от других острых респираторных вирусных инфекций (ОРВИ). И, стоит отметить, истины удается добиться далеко не всегда. То есть, врач предполагает, что ребенок болеет гриппом, но утверждать не может, если не будет проведена идентификация возбудителя.
И грипп, и другие ОРВИ могут протекать в разной степени тяжести, в том числе в стертых формах. То есть, сильной интоксикации, которую все ждут при гриппе, на деле может не оказаться. И наоборот, прочие вирусные инфекции могут легко «замаскироваться» под грипп, ведь симптомы многих инфекций схожи (интоксикация, насморк, сухой кашель и др.
Чем чревата ошибка диагностики?
На самом деле, ничем. Не имеет значение, какой диагноз поставит врач: грипп, ОРЗ, ОРВИ, трахеобронхит, ринотрахеит и пр. Главное при осмотре заболевшего ребенка определиться с уровнем поражения дыхательного тракта и тяжестью течения инфекции. Лечение и гриппа, и других респираторных вирусных инфекций идентичное. В зависимости от тяжести течения инфекции врач решает, можно ли лечиться ребенку на дому или стоит лечь в стационар. Задача родителей — своевременно обратиться к врачу и выполнять его рекомендации.
Грипп и бактериальная ангина
Грипп и бактериальная ангина имеют мало общего, поэтому чаще возникают ошибки из-за самодиагностики и низкой медицинской грамотности. Для многих людей эти болезни попросту являются синонимами.
Как же их отличить?
Вирус гриппа поражает преимущественно слизистую оболочку верхних дыхательных путей, отчего возникают насморк и сухой навязчивый кашель. Бактериальная ангина обусловлена поражением миндалин глоточного кольца (чаще небных). Небные миндалины при их поражении опасным возбудителем увеличиваются в размерах, краснеют, на них могут появиться налеты («гнойники»). Заболевший испытывает сильную боль в горле, болезненность при глотании. Общим симптомом этих двух болезней является выраженная интоксикация (повышение температуры, сильная головная боль, рвота), что и может смутить при постановке диагноза.
Чем чревата ошибка диагностики?
Ошибка в диагностике приведет к неправильному лечению существующего заболевания. При ангине показано назначение антибиотиков, при неосложненном гриппе — нет. Несвоевременное лечение ангины может привести к появлению серьезных осложнений. И, напротив, ошибочное лечение гриппа антибиотиками может усугубить течение болезни. Поэтому так важно при остром заболевании ребенка сразу же вызывать врача на дом.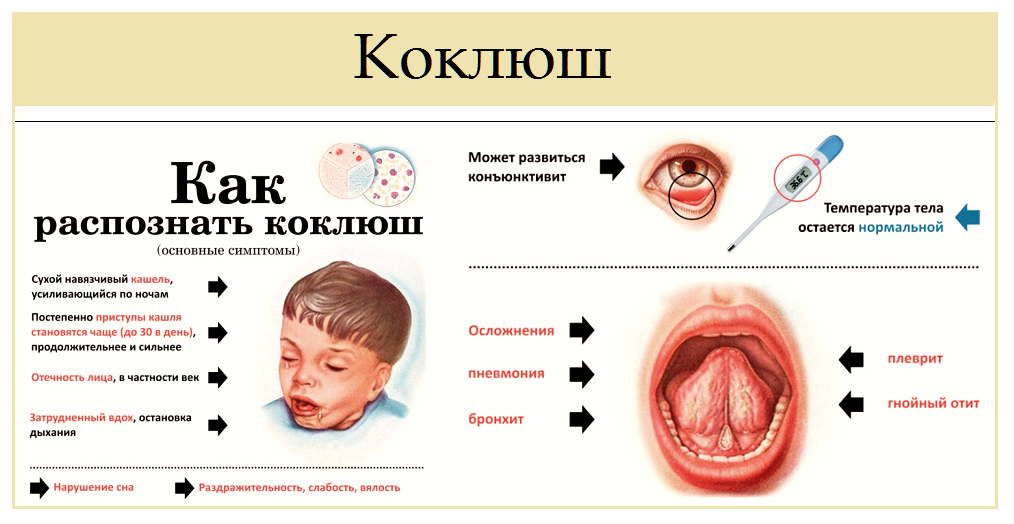
Грипп и бактериальная пневмония
Пневмония пневмонии рознь. Это зависит главным образом от возбудителя, возраста заболевшего ребенка, его особенностей иммунитета и масштаба поражения одного или двух легких. Так, один ребенок может перенести пневмонию «на ногах», другой же будет находиться на искусственной вентиляции легких в реанимации. Примерно так же бывает при гриппе. Кроме того, грипп может осложниться бактериальной пневмонией, что чаще всего бывает у малышей.
Но все-таки мы попробуем сравнить клиническую картину типичного гриппа и классической очаговой пневмонии (воспаления легких). Для острой бактериальной пневмонии не характерен насморк, сильная боль в горле и навязчивый сухой кашель. Кашель, конечно, при воспалении легких есть. Но он сухой в самом начале заболевания, затем становится продуктивным (с мокротой). Кашель при пневмонии более глубокий, чем при гриппе. При пневмонии ребенок часто жалуется на боль в грудной клетке со стороны поражения, которая усиливается при вдохе. Интоксикация при гриппе, как правило, более сильная. Все другие отличительные симптомы может увидеть только врач при осмотре заболевшего и подробном опросе его родителей.
Чем чревата ошибка диагностики?
Бактериальная пневмония лечится антибиотиками, которые назначает только врач. Запоздалое лечение пневмонии антибиотиками или лечение ее народными средствами (которыми при гриппе можно обойтись в легких случаях) приводит к ухудшению состояния ребенка, усугублению воспалительного процесса. Это напрямую угрожает жизни ребенка. В группе риска малыши, которые не умеют говорить или еще не могут четко описать свои жалобы.
Грипп и менингит
Диагноз «менингит» звучит очень пугающе для родителей. Многие считают, что менингит не лечится или приводит к инвалидности того, кому удалось выжить. Это мнение ошибочно, так как менингиты бывают разные. Так, вирусные серозные менингиты чаще протекают благоприятно, и ребенок после них в большинстве случаев выздоравливает. Гнойные бактериальные менингиты протекают тяжелее, особенно менингококковый менингит или менингит, вызванный гемофильной палочкой.
Так, вирусные серозные менингиты чаще протекают благоприятно, и ребенок после них в большинстве случаев выздоравливает. Гнойные бактериальные менингиты протекают тяжелее, особенно менингококковый менингит или менингит, вызванный гемофильной палочкой.
Каждый менингит имеет свои особенности течения, однако есть у них триада схожих симптомов: очень сильная головная боль, рвота, повышение температуры тела. Для гриппа эти симптомы тоже характерны. Более того, тяжелый грипп иногда сопровождается судорогами, появлением симптомов раздражения мозговых оболочек, нарушением сознания. И при менингитах эти симптомы тоже бывают.
Как же различить эти болезни?
Может быть, стоит обратить внимание на сухой кашель и насморк? Да, в ряде случаев это позволяет склониться в пользу гриппа. Но у малышей катаральные симптомы не настолько выражены, как интоксикация. Да и при менингите у ребенка катаральные симптомы тоже нередко отмечаются. Вывод один: не стоит ломать голову — нужно всего лишь вызвать врача на дом или бригаду «Скорой помощи». Но даже прицельный врачебный осмотр не всегда помогает сразу разграничить эти два заболевания. В таком случае потребуется госпитализация ребенка, динамическое наблюдение и проведение специальных лабораторных анализов.
Чем чревата ошибка диагностики?
Все зависит от того, каким менингитом заболел ребенок. Вирусный менингит обычно не требует особого лекарственного лечения. Главную роль в его лечении играет соблюдение предписанного строгого постельного режима до тех пор, пока не произойдет санация ликвора (нормализация лабораторных показателей спинномозговой жидкости). А вот бактериальный менингит требует специфического лечения, в особенности назначения нужных антибиотиков. Иногда требуется введение специальных препаратов неотложной помощи прямо дома или в машине «Скорой помощи» потому, что промедление с этим может стоить жизни ребенка.
Выводы
Грипп у детей протекает в разных формах и бывает различным по тяжести. Симптомы гриппа схожи с симптомами многих распространенных опасных болезней. Даже врач при первом посещении больного ребенка не всегда может поставить точный диагноз. Часто для постановки правильного диагноза требуется проведение дополнительных обследований (анализы крови, изучение состава спинномозговой жидкости, рентгенологические исследования и другие). Появление симптомов острого заболевания у ребенка служит сигналом того, что нужно как можно скорее обратиться за медицинской помощью. Ошибочное самолечение ребенка может только ухудшить его состояние и даже угрожать его жизни.
Симптомы гриппа схожи с симптомами многих распространенных опасных болезней. Даже врач при первом посещении больного ребенка не всегда может поставить точный диагноз. Часто для постановки правильного диагноза требуется проведение дополнительных обследований (анализы крови, изучение состава спинномозговой жидкости, рентгенологические исследования и другие). Появление симптомов острого заболевания у ребенка служит сигналом того, что нужно как можно скорее обратиться за медицинской помощью. Ошибочное самолечение ребенка может только ухудшить его состояние и даже угрожать его жизни.
Что делать обнаружившим у себя симптомы ОРВИ или коронавируса. РАЗЪЯСНЕНИЯ
26 октября 2020 15:00
Что делать обнаружившим у себя симптомы ОРВИ или коронавируса. РАЗЪЯСНЕНИЯ
В связи с ухудшением эпидемиологической обстановки в Приморье ежедневно поликлиники крупных городов принимают до 500 звонков на вызов врача на дом. Краевое министерство здравоохранения дает разъяснения о том, как поступить гражданам, обнаружившим у себя симптомы ОРВИ или COVID-19.
Если у вас появились насморк, признаки ангины, легкий кашель, снизилось обоняние, температура до 38С:
– оставайтесь дома;
– вызовите на дом врача из поликлиники, к которой приписаны;
– откройте больничный лист;
– строго следуйте назначениям врача.
Если у вас сильный кашель, пропало обоняние, ломота в теле, температура выше 38С:
– оставайтесь дома;
– сбивайте температуру привычными препаратами + обильное теплое питье и постельный режим;
– вызовите на дом врача из поликлиники, к которой приписаны;
– откройте больничный лист;
– строго следуйте назначениям врача.
Важно!
Стремительное развитие коронавирусной инфекцией наблюдается у людей старше 65 лет и у лиц с хроническими заболеваниями.
Большинство жителей переносят инфекционные заболевания в легкой или средней форме.
Если вы не находитесь в зоне риска и ваше инфекционное заболевание протекает в легкой или средней форме, звоните в поликлинику, к которой приписаны, а не в скорую. В случае звонка в скорую оператор все равно переадресует ваш звонок в поликлинику, но тем самым вы усложните путь оказания вам помощи.
Основаниями для оказания неотложной медицинской помощи являются серьезные трудности с дыханием, потеря сознания, судороги, несбивающаяся температура 39С и выше у ребенка.
Общие рекомендации:
При первых симптомах ОРВИ и коронавирусной инфекции следует оставаться дома.
Ослабленный иммунитет от ОРВИ многократно повышает риск заболеть COVID-19.
В случае заболевания члена семьи, все лица, проживающие с ним в одном жилом помещении, должны пройти ПЦР-тестирование. Для этого нужно вызвать врача на дом. Все члены семьи получают постановление санитарного врача о самоизоляции на дому в течение 14 дней. «Контактным» выдается, так называемый, карантинный больничный.
Если у вашего коллеги на работе подтвержденный положительный тест на COVID-19, значит вы «контактный» и вам следует остаться дома на 14 дней. Даже если симптомы инфекции у вас отсутствуют, вы можете являться переносчиком инфекции. Вызовите врача на дом, чтобы сдать тест. При необходимости врач откроет вам больничный.
Врач откроет вам больничный (при наличии оснований) с того дня, когда вы позвонили в поликлинику и оставили заявку на вызов.
Не принимайте антибиотики без назначения врача. Помните о том, что это абсолютно рецептурные препараты.
На сайте каждой поликлиники указаны телефоны для вызова врача на дом. Телефон «горячей линии» министерства здравоохранения Приморского края: 8 (423) 260-50-98.
Фото – Игорь Новиков (Правительство Приморского края)
Проблемы с грудью | HealthLink BC
Есть ли у вас проблема в области груди, например, боль или травма?
Да
Симптомы в области грудной клетки
Сколько вам лет?
Менее 12 лет
Менее 12 лет
12 лет и старше
12 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
Медицинская оценка симптомов основана на имеющихся у вас частях тела.

- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, семенникам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас есть симптомы .
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам, возможно, придется дважды пройти через этот инструмент сортировки (один раз как «мужские» и один раз как «женские»). Это гарантирует, что инструмент задает вам правильные вопросы.
У вас только проблемы с дыханием без каких-либо других симптомов?
У вас умеренная или сильная боль в животе?
Это не спастическая боль, которая возникает при диарее.
Ваш главный симптом – кашель?
Есть ли у вас одышка, не связанная с болью?
Боль может мешать дышать, но это не то же самое, что одышка.
Вы бы охарактеризовали вашу одышку как сильную, среднюю или легкую?Сильная
Сильная одышка
Умеренная
Умеренная одышка
Легкая
Легкая одышка
У вас диагностировали стенокардию?
Изменилась ли ваша стенокардия за последнюю неделю?
Да
Изменение стенокардии за последнюю неделю
Нет
Изменение стенокардии за последнюю неделю
Контролирует ли ваш план лечения стенокардию?
Если план работает, он должен либо устранить симптомы, либо вернуть их к тому уровню, на котором они были до обострения стенокардии.
Да
План лечения контролирует симптомы
Нет
План лечения контролирует симптомы
За последние несколько месяцев вы болели стенокардией чаще или хуже, чем обычно?
Да
Стенокардия, возникающая чаще или ухудшающаяся
Нет
Стенокардия, возникающая чаще или ухудшающаяся
Были ли у вас какие-либо симптомы, которые, по вашему мнению, могли быть вызваны вашим сердцем?
Это могут быть боль, давление или странное ощущение в груди или в близлежащей области, например, в шее или плече. Другие симптомы могут включать одышку, тошноту или рвоту или головокружение.
Другие симптомы могут включать одышку, тошноту или рвоту или головокружение.
Да
Возможные сердечные симптомы
Нет
Возможные сердечные симптомы
Как давно у вас появились эти симптомы?
За последнюю неделю
Сердечные симптомы за последнюю неделю
Более недели назад
Сердечные симптомы более недели назад
Были ли у вас травмы груди за последние 2 недели?
Да
Травма груди в течение последних 2 недель
Нет
Травма груди в течение последних 2 недель
Есть ли кровь в моче?
Это может произойти, если вы получили удар в ребро или бок и повредили почки.
Вы кашляете кровью?
Это означает, что кровь течет из груди или горла. Кровь, которая стекает из носа в горло (например, из-за носового кровотечения), – это не одно и то же.
Сколько там крови?
Много ярко-красной крови [10 мл (2 чайные ложки) или более]
Большое количество [10 мл (2 чайные ложки)] ярко-красной крови в мокроте
Полоски ярко-красной крови
Полосы ярко-красной крови в мокроте
Пятнышки или пятна крови
Пятнышки или пятна крови в мокроте
Продолжалось ли это более 2 дней?
Да
Пятна или пятна крови в мокроте более 2 дней
Нет
Пятнышки или пятна крови в мокроте более 2 дней
Принимаете ли вы лекарство, которое влияет на способность крови к свертыванию, например как АСК, варфарин (например, кумадин), эноксапарин (ловенокс) или клопидогрель (плавикс)?
Эти лекарства могут вызвать кровотечение и затруднить его остановку.
Да
Принимает лекарства, влияющие на свертываемость крови
Нет
Принимает лекарства, влияющие на свертываемость крови
У вас болят ребра или мышцы груди?
Боль этого типа может усиливаться, когда вы надавливаете на нее, двигаете ею или когда делаете глубокий вдох.
Насколько сильна боль по шкале от 0 до 10, если 0 – это отсутствие боли, а 10 – наихудшая боль, которую вы можете себе представить?от 8 до 10: сильная боль
сильная боль
от 5 до 7: умеренная боль
умеренная боль
от 1 до 4: легкая боль
легкая боль
Есть ли боль:
Стало хуже?
Боль усиливается
Остались примерно такими же (не лучше и не хуже)?
Боль не изменилась
Стало лучше?
Боль утихает
Знаете ли вы, что вызвало боль, например, сильное чихание или кашель?
Да
Боль от чихания, кашля или другой известной причины
Нет
Боль от чихания, кашля или другой известной причины
Продолжалась ли боль более 2 дней?
Да
Боль более 2 дней
Нет
Боль более 2 дней
Боль в глубине одной ноги?
Внезапная боль в груди, возникающая при глубокой боли или отеке одной ноги, может быть признаком сгустка крови, переместившегося из ноги в легкое.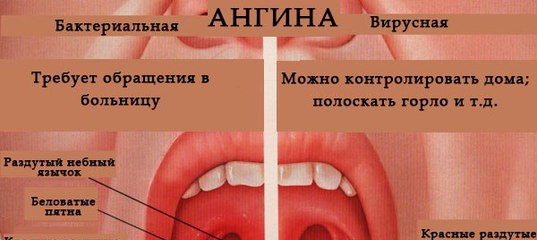
Как вы думаете, причиной лихорадки является проблема с грудной клеткой?
У вас появилась новая сыпь только на одной стороне груди? Сыпь может быть полосой или полосой.
Да
Новая сыпь только с одной стороны
Нет
Новая сыпь только с одной стороны
Были ли у вас симптомы более недели?
Да
Симптомы со стороны грудной клетки более недели
Нет
Симптомы со стороны грудной клетки более недели
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом, и какой вид ухода вам может потребоваться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Общее состояние вашего здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства и натуральные продукты для здоровья могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма.Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваше здоровье и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали).
 Вам может потребоваться помощь раньше.
Вам может потребоваться помощь раньше.
Боль у взрослых и детей старшего возраста
- Сильная боль (от 8 до 10) : Боль настолько сильна, что вы не можете выдержать ее более нескольких часов, не можете спать и не можете делать ничего, кроме как сосредоточиться на боли.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить вашу нормальную деятельность и ваш сон, но вы можете терпеть ее часами или днями. Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
- Легкая боль (от 1 до 4) : Вы замечаете боль, но ее недостаточно, чтобы нарушить ваш сон или деятельность.
Серьезное затруднение дыхания означает:
- Вы вообще не можете говорить.
- Вам нужно очень много работать, чтобы дышать.
- Вам кажется, что вам не хватает воздуха.
- Вы не чувствуете бдительности или не можете ясно мыслить.
Умеренное затруднение дыхания означает:
- Трудно говорить полными предложениями.
- При активности тяжело дышать.
Легкое затруднение дыхания означает:
- Вы чувствуете небольшую одышку, но все еще можете говорить.
- От активности становится трудно дышать.
Шок – это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Взрослые и дети старшего возраста часто имеют несколько симптомов шока. К ним относятся:
- Обморок (потеря сознания).
- Чувство сильного головокружения или головокружения, как будто вы можете потерять сознание.
- Чувство сильной слабости или проблемы со стоянием.
- Отсутствие бдительности или способности ясно мыслить. Вы можете быть сбиты с толку, беспокоиться, бояться или быть не в состоянии отвечать на вопросы.
Шок – это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Младенцы и маленькие дети часто имеют несколько симптомов шока. К ним относятся:
- Обморок (потеря сознания).
- Сильная сонливость или трудности с пробуждением.
- Не отвечает, когда к нему прикасаются или говорят.
- Дыхание намного быстрее обычного.
- Действующий запутался. Ребенок может не знать, где он находится.
Симптомы сердечного приступа могут включать:
- Боль или давление в груди или странное ощущение в груди.
- Потоотделение.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
Чем больше у вас этих симптомов, тем больше вероятность сердечного приступа. Боль в груди или давление – наиболее распространенный симптом, но некоторые люди, особенно женщины, могут не замечать их в такой степени, как другие симптомы. У вас может вообще не быть боли в груди, а вместо этого появиться одышка, тошнота или странное ощущение в груди или других областях.
У вас может вообще не быть боли в груди, а вместо этого появиться одышка, тошнота или странное ощущение в груди или других областях.
Обратитесь за помощью сегодня
На основании ваших ответов, вам может скоро потребоваться медицинская помощь . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за помощью.
Назначить встречу
Судя по вашим ответам, проблема не может быть улучшена без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу. Вам может потребоваться помощь раньше.
Обратитесь за помощью сейчас
На основании ваших ответов, вам может потребоваться немедленная помощь .Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-то другого отвезти вас.

- Вы находитесь в районе, где интенсивное движение транспорта или другие проблемы могут замедлить работу.
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-то другого отвезти вас.
Позвоните по телефону 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи прямо сейчас .
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь – это позвонить в службу 911, чтобы доставить вас в больницу.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи прямо сейчас .
После того, как вы позвоните в службу 911, оператор может посоветовать вам разжевать 1 таблетку аспирина для взрослых (325 мг) или от 2 до 4 низких доз (81 мг) аспирина . Ждите скорую. Не пытайтесь водить самостоятельно.
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь – это позвонить в службу 911, чтобы доставить вас в больницу.
Боль в животе, возраст 11 и младше
Проблемы с дыханием, возраст 11 лет и младше
Кашель, возраст 12 лет и старше
Боль в животе, возраст 12 лет и старше
Проблемы с дыханием, возраст 12 лет и старше
Кашель, возраст 11 лет и младше
Плеврит | Симптомы, лечение и время восстановления
Плеврит возникает из-за воспаления плевры рядом с легким. Чаще всего это вызвано заражением микробом (вирусной инфекцией). В этих случаях боль может быть сильной, но вскоре проходит.Различные другие заболевания легких также могут вызывать «плевритную боль», похожую на плеврит. Плевритная боль – это боль в груди, которая, как правило, острая и «пронзающая» часть груди. Боль обычно усиливается при вдохе или кашле.
Чаще всего это вызвано заражением микробом (вирусной инфекцией). В этих случаях боль может быть сильной, но вскоре проходит.Различные другие заболевания легких также могут вызывать «плевритную боль», похожую на плеврит. Плевритная боль – это боль в груди, которая, как правило, острая и «пронзающая» часть груди. Боль обычно усиливается при вдохе или кашле.
Каковы симптомы плеврита?
Плеврит означает воспаление плевры. Плеврит или другие проблемы, влияющие на плевру, могут вызвать «плевритную» боль в груди. Обычно это острая колющая боль.
Вы можете почувствовать плевритную боль в груди в любом месте грудной клетки, в зависимости от места воспаления или проблемы с плеврой.Боль усиливается при вдохе или кашле, так как при этом две части воспаленной плевры трутся друг о друга.
В зависимости от причины плеврита у вас могут быть и другие симптомы.
Что такое плевра?
Плевра представляет собой тонкую двухслойную мембрану. Один слой выравнивает внутреннюю часть грудной стенки. Другой слой покрывает легкие.
Между двумя слоями плевры (плевральная полость) небольшое количество жидкости. Это помогает легким и грудной стенке плавно двигаться при дыхании.
Что вызывает плеврит?
К причинам плеврита относятся:
Если воспаление плевры вызвано более серьезной причиной, вероятно, у вас появятся другие симптомы. Обратитесь к врачу, если при плевритической боли в груди возникает одно из следующих событий:
Нужны ли мне анализы?
Самое важное при диагностике причины плевритной боли – это чтобы врач рассказал вам о ваших симптомах и осмотрел вас. Большинство причин более серьезных причин плевритной боли будут иметь другие симптомы, помимо боли, как упоминалось выше.Осмотр врача также может выявить некоторые признаки, указывающие на причину.
Врач может назначить такие обследования, как рентген грудной клетки, если у вас возникла плевритная боль, а причина не ясна. Рентген грудной клетки является нормальным явлением при распространенной инфекции, вызванной микробом (вирусный плеврит), но может выявить отклонения при наличии других причин боли. При подозрении на серьезную причину иногда проводятся другие тесты.
При подозрении на серьезную причину иногда проводятся другие тесты.
Что такое лечение плеврита?
Если у вас инфекция, вызванная микробом (вирусный плеврит), регулярно принимайте обезболивающие, пока боль не пройдет.Если боль сильная, врач может назначить более сильные обезболивающие.
Если у вас есть другие причины плевритной боли, например, серьезная легочная инфекция (пневмония) или тромб в легком (тромбоэмболия легочной артерии), лечение зависит от причины.
Как волчанка влияет на легкие и легочную систему
Воспаление, вызванное волчанкой, может влиять на легкие разными способами и может затрагивать мембранную выстилку легких, сами легкие, кровеносные сосуды в легких и диафрагму.
Плеврит
Чаще всего волчанка может поражать легкие через воспаление плевры, слизистой оболочки, покрывающей легкие снаружи. Симптом плеврита, который может возникнуть у вас, – это сильная, часто острая, колющая боль в определенной области или областях груди. Боль, которая называется плевритом, усиливается, когда вы делаете глубокий вдох, кашляете, чихаете или смеетесь. Вы также можете испытывать одышку. Иногда в пространстве между легкими и грудной стенкой накапливается ненормальное количество жидкости; когда он просачивается, это называется плевральным выпотом.Боль при плеврите с излинием или без него встречается у 40–60 процентов людей с волчанкой.
Пневмонит
Воспаление в легочной ткани называется пневмонитом. Симптомы пневмонита, которые могут возникнуть, включают лихорадку, боль в груди, одышку и кашель. Инфекция, вызванная бактериями, вирусами или грибками, является наиболее частой причиной пневмонита.
Хроническое диффузное интерстициальное заболевание легких
Когда воспаление в легких носит хронический характер, оно может вызвать рубцевание.Эта рубцовая ткань может препятствовать легкому перемещению кислорода из легких в кровь и может вызвать диффузное (широко распространенное) интерстициальное заболевание легких. Симптомы, которые могут возникнуть, включают хронический сухой кашель, боль в груди и затрудненное дыхание во время физической активности.
Симптомы, которые могут возникнуть, включают хронический сухой кашель, боль в груди и затрудненное дыхание во время физической активности.
Легочная эмболия
Сгустки крови, блокирующие артерии, ведущие к легким, называются легочными эмболами. Эти сгустки крови вызывают боль в груди и одышку, но также могут привести к снижению потока кислорода в легких.Вы подвержены повышенному риску легочной эмболии, если у вас есть антифосфолипидные антитела, повреждение сосудов и / или малоподвижный образ жизни.
Легочные состояния и проблемы с легкими у людей с волчанкой
Доктор Канер начал свое выступление с рассказа о проблемах, с которыми сталкиваются врачи при диагностике легочных заболеваний у людей с волчанкой. Существует большое количество различных болезненных процессов, связанных с волчанкой, которые также могут вызывать проблемы с легкими, а также влиять на лечение.По этим причинам пациенты с волчанкой могут быть одними из самых сложных пациентов, которых наблюдают пульмонологи.
В своей презентации доктор Канер подчеркнул важность сотрудничества с вашим ревматологом и пульмонологом для постановки точного диагноза.
Анатомия легкого:
Когда люди обращаются с повторным кашлем, только в 50% случаев это связано с вашими легкими. Доктор Канер поговорил с группой о том, что легкие сами по себе не часто являются причиной конкретных симптомов, таких как кашель.Он сообщил, что кашель обычно возникает из-за верхних носовых ходов, что может вызывать кашель, а также другие симптомы.
Чтобы обсудить типы проблем с легкими, с которыми может столкнуться человек с СКВ, необходимо описание легкого. Трахея, или трахея, находится в задней части глотки и разделяется на легкие. Доктор Канер объяснил, что трахея – это начало образования ветвящихся дыхательных путей, которые затем продолжают разветвляться в каждом легком, становясь все меньше и меньше, пока не закончатся.В конце есть воздухообменная полость, состоящая из множества альвеол, где кровеносные сосуды встречаются с капиллярами. На поверхности альвеол находится тонкая мембрана, которая обеспечивает обмен кислорода с кровеносными сосудами за пределами легких. Вот как кислород попадает в вашу кровь.
На поверхности альвеол находится тонкая мембрана, которая обеспечивает обмен кислорода с кровеносными сосудами за пределами легких. Вот как кислород попадает в вашу кровь.
Общие симптомы:
Наиболее распространенные симптомы заболевания легких, которые замечают пациенты с СКВ, объяснил доктор Канер, включают:
- боль в груди
- кашель
- Одышка при физической нагрузке
Врачи применяют различные подходы для тщательной оценки каждого симптома.Пациенту с волчанкой следует связаться со своим ревматологом или пульмонологом, если у вас есть какие-либо из этих симптомов.
Общие категории:
Доктор Канер рассказал группе об общих формах поражения легких, с которыми могут столкнуться люди с волчанкой. Эти категории включают:
Плевритная боль в груди:
Пульмонологи подходят к боли в груди, задавая вопросы о том, где боль, как долго она длится, какой это тип боли и остается ли она в одном месте. Плевритная боль в груди или боль при вдохе очень часто встречается у людей с СКВ. Обычно это происходит с болью в грудной стенке у пациентов с СКВ и всегда в одном и том же месте, что очень легко диагностирует врачи. Это может быть связано с костохондритом, воспалением хряща, соединяющего ребро с грудиной, и чаще встречается у людей, страдающих волчанкой, чем у населения в целом. Это, по словам доктора Канера, может быть «чрезвычайно болезненным», но обычно лечится влажным теплом и противовоспалительными препаратами.
Инфекции верхних дыхательных путей:
Пациенты с СКВ с большей вероятностью, чем большинство других, столкнутся с инфекциями верхних дыхательных путей из-за подавления их иммунной системы (в том числе из-за использования стероидов или других иммунодепрессантов). Однако эти инфекции обычно можно быстро диагностировать с помощью доступных в настоящее время технологий. В большинстве случаев, объяснил доктор Канер, нужен только мазок из носа, который позволяет микробиологической лаборатории определить причину. Из-за различных причин лечение инфекций верхних дыхательных путей зависит от того, какой вирус или бактерия вызывает инфекцию.
Из-за различных причин лечение инфекций верхних дыхательных путей зависит от того, какой вирус или бактерия вызывает инфекцию.
Острый пневмонит:
Острый пневмонит , известный как воспаление и / или инфекция в легочной ткани, может быть вызван двумя разными способами.
1) Острый пневмонит, обычно вызванный бактериальной инфекцией. Это может быть проблематично для людей с волчанкой, потому что лекарства, вызывающие подавление иммунитета, например те, которые используются для лечения волчанки, увеличивают риск бактериальных инфекций.Это особенно верно в отношении бактерий, которые обычно не вызывают заболевания, но могут вызвать серьезные инфекционные проблемы у людей с волчанкой.
2) У пациентов с СКВ может развиться воспаление легких, связанное с волчанкой. Это следует лечить с помощью усиленного подавления иммунной системы. Доктор Канер подчеркнул, что «чтобы оптимизировать лечение волчанки, вам действительно нужен точный диагноз». Вы должны работать со своим врачом, чтобы поставить правильный диагноз, так как лечение каждой причины совершенно разное.
Интерстициальное заболевание легких:
Интерстициальное заболевание легких, , которое представляет собой хроническое воспаление и рубцевание легочной ткани, обычно неизлечимо, но поддается лечению. Это заболевание возникает, когда в альвеолах остается инфекция или другое вещество, препятствующее обмену кислорода с кровью. При отсутствии лечения и обострения это может привести к состоянию, называемому легочный фиброз , рубцеванию легочной ткани. Когда человеку делают компьютерную томографию грудной клетки, в легочной ткани могут быть видны рубцы.По мере того, как это рубцевание прогрессирует, это может привести к деформации конструкции деталей, что может привести к дополнительным проблемам. Если болезнь прогрессировала, могут образовываться кисты, которые закрывают обзор на рентгеновских снимках, что затрудняет диагностику.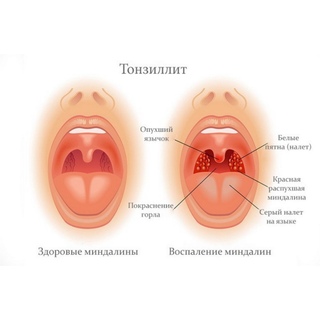
Легочная гипертензия:
Легочная гипертензия можно рассматривать как сердечно-сосудистую, так и легочную проблему, поскольку она затрагивает как сердечную, так и легочную системы. Как и при остром пневмоните, легочная гипертензия может развиться у человека с волчанкой двумя способами.
1) Легочная гипертензия связана с повышенным давлением в кровеносных сосудах легкого. Доктор Канер объяснил, что когда кровь попадает в легкие, она сначала попадает в правый желудочек, а затем в легочную артерию, а затем в более мелкие ветви, которые достигают поверхности альвеол. Как только кровь насыщается кислородом, она течет обратно в левое предсердие, затем в левый желудочек и затем доставляется к остальному телу. Когда в легком есть рубцы, сердцу может потребоваться большее давление, чтобы вытолкнуть кровь из правого желудочка в легкое.Это повышенное давление называется легочной гипертензией, связанной с заболеванием легочной ткани.
2) Другой способ развития легочной гипертензии при СКВ – это когда болезнь напрямую поражает капилляры в легких, в результате чего они больше не обеспечивают максимальный кровоток. Это называется гипертонией легочной артерии . Доктор Канер потратил много времени на обсуждение этого вопроса, сказав: «Это потенциально смертельно, но невероятно излечимо». Опять же, это отражает то, почему так важно иметь правильный диагноз, поскольку он определит способ лечения человека с волчанкой и легочной гипертензией.
Синдром сокращения легких:
Синдром сокращения легких полностью уникален для СКВ, сказал доктор Канер. Синдром сокращения легких описывается как уменьшение объема легких со временем, в результате чего легкие становятся меньше. Это уменьшение в размерах может вызвать одышку. Доктор Канер подчеркнул, что хотя этот синдром встречается очень редко, но его важно диагностировать.
Легочное кровотечение:
Легочное кровотечение или кровотечение в легком – очень серьезное заболевание, которое может быть опасным для жизни. Когда в легком возникает кровотечение, оно в конечном итоге блокирует дыхательные пути, заставляя человека пытаться откашляться. Это проблематично, потому что, если кровотечение слишком сильное и пациент не может достаточно быстро его откашлять, он может потерять способность получать достаточное количество кислорода. Из-за этого риска пульмонологи очень серьезно относятся к легочному кровотечению. Для некоторых, как объяснил доктор Канер, кровотечение может быть очень обманчивым, что приводит к небольшому кашлю с кровью или вообще без кашля.
Когда в легком возникает кровотечение, оно в конечном итоге блокирует дыхательные пути, заставляя человека пытаться откашляться. Это проблематично, потому что, если кровотечение слишком сильное и пациент не может достаточно быстро его откашлять, он может потерять способность получать достаточное количество кислорода. Из-за этого риска пульмонологи очень серьезно относятся к легочному кровотечению. Для некоторых, как объяснил доктор Канер, кровотечение может быть очень обманчивым, что приводит к небольшому кашлю с кровью или вообще без кашля.
Диагностические тесты:
В легочной медицине, как д-р.Канер сказал, что история болезни пульмонолога и результаты осмотра по-прежнему составляют 90% диагноза.
Чтобы помочь в диагностике, часто существует несколько диагностических тестов, которые пульмонолог может порекомендовать больным волчанкой. Эти тесты обсуждаются ниже:
Рентген грудной клетки
Легочная оценка почти всегда начинается с грудной клетки рентгеновского снимка . Для более тонких проблем, если врач не может определить причину проблемы, можно назначить компьютерную томографию.КТ выполняется в поперечных сечениях тела, чтобы пульмонолог мог более четко рассмотреть более конкретные части легкого.
КТ грудной клетки (компьютерная томография)
Chest CT с внутривенным контрастированием часто используется у пациентов с СКВ, если у них внезапно возникает одышка и возникает боль в груди, что может указывать на тромбоэмболию легочной артерии. КТ грудной клетки может позволить врачу быстро оценить, есть ли какие-либо сгустки крови, которые попали в легкие.Кроме того, при интерстициальном заболевании легких можно выполнить КТ грудной клетки с высоким разрешением для дальнейшей оценки и диагностики. Это позволяет пульмонологу более четко увидеть структуру легкого.
Тест легочной функции
Тест легочной функции является полностью неинвазивным и может помочь вашему врачу в течение долгого времени следить за вашим заболеванием легких, что очень полезно для людей с СКВ и проблемами с легкими. Самый простой тест, называемый спирометрией, измеряет, насколько пациент может вдыхать и выдыхать и как быстро он может это делать.Пациент выдыхает через мундштук, подключенный к аппарату. Это может помочь в первоначальной диагностике, а затем в отслеживании развития астмы, Хронической обструктивной болезни легких (ХОБЛ) и фиброза легких. Для диагностики пульмонолог считает полезным построить график потока и объема дыхания человека, чтобы он мог увидеть, есть ли препятствие для воздушного потока, как это наблюдается при ХОБЛ с астмой.
Самый простой тест, называемый спирометрией, измеряет, насколько пациент может вдыхать и выдыхать и как быстро он может это делать.Пациент выдыхает через мундштук, подключенный к аппарату. Это может помочь в первоначальной диагностике, а затем в отслеживании развития астмы, Хронической обструктивной болезни легких (ХОБЛ) и фиброза легких. Для диагностики пульмонолог считает полезным построить график потока и объема дыхания человека, чтобы он мог увидеть, есть ли препятствие для воздушного потока, как это наблюдается при ХОБЛ с астмой.
Тест способности к диффузии легких похож на спирометрию в том, что пациент выдыхает через мундштук.Отличие способности легких к диффузии состоит в том, что определенные газы, такие как низкая концентрация окиси углерода, используются для отслеживания количества кислорода, который попадает в кровь из легких. По показаниям оксида углерода после его вдоха и выдоха пульмонолог может определить, какая область кислородного обмена доступна в легких. Это может помочь обнаружить, диагностировать и измерить, какая площадь поверхности легких повреждена, например, при эмфиземе или фиброзе легких.
Тест 6-минутной ходьбы
Тест на 6-минутную ходьбу – это оценка для людей, которые испытывают одышку. Этот тест предполагает, что пациент идет по коридору в течение 6 минут с включенным оксиметром. Это позволяет пульмонологу увидеть, насколько хорошо легкие насыщают кровь кислородом. По словам доктора Канера, это очень надежный способ оценить свои функциональные способности.
Бронхоскопия
Если пульмонолог считает, что проблема с легкими может быть вызвана инфекцией, равно как и риск при волчанке, может быть рекомендована бронхоскопия .Этот тест требует местной анестезии и полезен для диагностики у людей с волчанкой, особенно в связи с возможными редкими инфекциями. Бронхоскопия позволяет пульмонологам заглядывать в дыхательные пути легких и собирать образцы для посева и других тестов.
Катетеризация правого сердца
Тест катетеризации правых отделов сердца – это инвазивная процедура, которую пульмонолог может порекомендовать для помощи в диагностике легочной гипертензии. В этой процедуре небольшой катетер вводится в правую часть сердца и артерию, идущую к легкому, по пути измеряя кровяное давление.
Хирургическая биопсия легкого
Другой инвазивной процедурой, которая может быть рекомендована для помощи в диагностике легочной гипертензии или другой проблемы с легкими, является хирургическая биопсия легкого. Эта процедура выполняется торакальным хирургом и в особых случаях рекомендуется пульмонологами. Процедура требует, чтобы пациент находился под общим наркозом. Как объяснил доктор Канер, хирургическая биопсия легкого состоит из трех отверстий, сделанных на вашей стороне, где хирург может легко провести биопсию участков легкого, чтобы лучше понять причину проблемы с легким.
В целом, сказал доктор Канер, люди с СКВ должны работать со своим ревматологом и пульмонологом, чтобы поставить правильный диагноз. После этого пульмонолог вместе с ревматологом может выбрать подходящую форму лечения.
Посетите нас в Интернете для получения дополнительной информации о SLE Workshop .
Резюме подготовила Джилл Оррок, стажер-магистр социальной работы и координатор семинара по SLE.
Добавлено: 16.05.2013
Авторы
Роберт Дж. Канер, доктор медицины
Ассистент лечащего врача, Пресвитерианская больница штата Нью-Йорк
Доцент клинической медицины, Медицинский колледж Вейл Корнелл
Доцент генетической медицины, Медицинский колледж Вейля Корнелла
Джеймс П. Смит, доктор медицинских наук, медицинский колледж Вейл Корнелл,
Когда кашель требует медицинской помощи?
Кашель можно классифицировать по продолжительности: • острый кашель длится менее 3 недель
• подострый кашель длятся 3–8 недель
• хронический кашель длится более 8 недель
Большинство острых кашлей не возникают в результате серьезных заболеваний. Часто виноват незначительный недуг (например, простуда). В этих случаях медицинское обследование не требуется. Напротив, подострый и хронический кашель может указывать на серьезное заболевание. Другие предупреждающие признаки более серьезного недуга включают боль в груди, кашель с кровью, одышку, лихорадку и необъяснимую потерю веса.
Часто виноват незначительный недуг (например, простуда). В этих случаях медицинское обследование не требуется. Напротив, подострый и хронический кашель может указывать на серьезное заболевание. Другие предупреждающие признаки более серьезного недуга включают боль в груди, кашель с кровью, одышку, лихорадку и необъяснимую потерю веса.
Одной из наиболее частых причин кашля является респираторная инфекция или «насморк». Обычно это связано с вирусной инфекцией и может сопровождаться болью в горле, чиханием, головной болью, ломотой, усталостью и насморком.Медицинское обследование не требуется, если симптомы не сохраняются более десяти дней или не вызывают значительного дискомфорта или лихорадки.
Аллергия, очень частая причина кашля, возникает в результате ненормальной реакции иммунной системы на безвредные белковые вещества, включая перхоть животных, пылевых клещей, пыльцу и плесень. При вдыхании эти вещества также вызывают чихание, насморк или заложенность носа, зуд в носу, глазах и горле, а также красные и слезящиеся глаза. Если симптомы тяжелые, необходимо пройти медицинское обследование, включая тестирование на аллергию.Если симптомы не улучшаются с помощью лекарств, иммунотерапия с помощью инъекций от аллергии или сублингвальных таблеток может облегчить симптомы, подавляя аллергический ответ иммунной системы.
Астма – хроническое заболевание легких, которое приводит к затруднению дыхания. Некоторые эпизоды вызваны воздействием аллергенов, раздражителей или вирусных инфекций. Астма может вызвать кашель, который усиливается ночью и нарушает сон. Симптомы могут быть спровоцированы смехом, плачем или физическим напряжением.Сопутствующие жалобы включают хрипы, одышку, боль или чувство стеснения в груди. Астма требует немедленной медицинской помощи. Обычно эффективно лечение ингаляционными препаратами. В тяжелых случаях может потребоваться лечение недавно одобренными инъекциями, которые подавляют воспаление, которое часто лежит в основе астмы. Бронхит, еще одно распространенное заболевание, возникает при воспалении дыхательных путей в легких.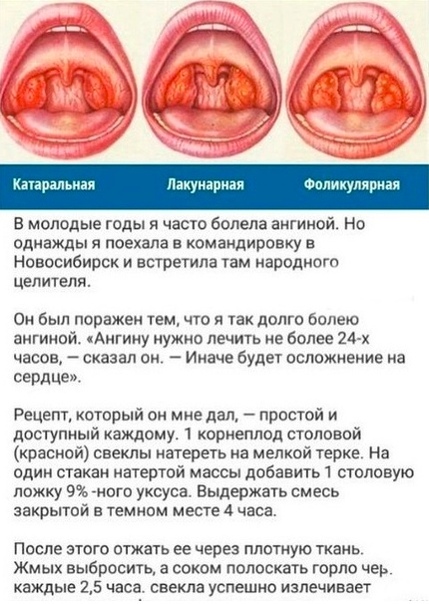 Симптомы могут исчезнуть через 2-3 недели, но хронический бронхит может сохраняться в течение нескольких месяцев. Также могут возникнуть головная боль, усталость, заложенность носа, насморк, боль в горле, боли и озноб.Симптомы обычно проходят самопроизвольно после отдыха и не требуют медицинской помощи. Если симптомы сохраняются более 2-3 недель, следует обратиться к врачу.
Симптомы могут исчезнуть через 2-3 недели, но хронический бронхит может сохраняться в течение нескольких месяцев. Также могут возникнуть головная боль, усталость, заложенность носа, насморк, боль в горле, боли и озноб.Симптомы обычно проходят самопроизвольно после отдыха и не требуют медицинской помощи. Если симптомы сохраняются более 2-3 недель, следует обратиться к врачу.
Пневмония, другая возможная причина кашля, часто приводит к отхаркиванию густых цветных выделений. Также могут быть очевидны лихорадка, одышка и боль в груди. Некоторые пациенты испытывают тошноту, рвоту и спутанность сознания. При подозрении на пневмонию следует незамедлительно обратиться за медицинской помощью. Также может потребоваться госпитализация.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – хроническое заболевание, возникающее из-за присутствия желудочной кислоты в пищеводе. Также могут отмечаться «изжога», кашель, тошнота, рвота, трудности с глотанием и боль в груди. Доступны безрецептурные препараты, подавляющие действие кислоты в желудке; стойкие симптомы требуют медицинской помощи.
Хроническая обструктивная болезнь легких (ХОБЛ) – заболевание легких, причиной которого обычно является курение. Симптомы включают кашель, хрипы, одышку и отхождение мокроты.При этом состоянии необходима медицинская помощь. В дополнение к лекарствам некоторым пациентам может потребоваться дополнительный кислород.
Таким образом, следует обратиться к врачу, если кашель сохраняется более 3 недель или связан с другими «красными флажками», такими как одышка, кашель с кровью, боль в груди или потеря веса. Врачи Allergy Partners являются экспертами в диагностике и лечении кашля и могут помочь вам найти нужные ответы и получить заслуженное облегчение.”
Доктор Уильямс Харрис
Партнеры по аллергии округа Ориндж
Инфекции грудной клетки | Asthma UK
Как инфекции грудной клетки влияют на симптомы астмы?
Как отличить симптомы астмы от инфекции грудной клетки?
Как мне позаботиться о моей астме, если у меня инфекция грудной клетки?
Диагностика инфекции грудной клетки
Лечение инфекции грудной клетки
Я прошел курс лечения инфекции грудной клетки, но симптомы не исчезли.Что мне теперь делать?
Как я могу предотвратить еще одну инфекцию грудной клетки?
Как инфекции грудной клетки влияют на симптомы астмы?
Если у вас астма, у вас может быть повышенный риск заражения грудной инфекцией. Инфекции грудной клетки также могут усугубить симптомы астмы, поскольку вызывают воспаление дыхательных путей.
Астма вызывает воспаление дыхательных путей. Если у вас инфекция грудной клетки, такая как пневмония или бронхит, это может усугубить воспаление, а также вызвать:
- кашляет
- хрипит
- одышка.
Как определить разницу между симптомами астмы и инфекцией грудной клетки?
Некоторые симптомы инфекции грудной клетки могут быть похожи на симптомы астмы. Это может затруднить определение того, есть ли у вас инфекция грудной клетки или симптомы астмы ухудшаются.
Если у вас есть некоторые или все из этих симптомов, возможно, у вас инфекция грудной клетки:
- Кашель влажный с желтой или зеленой мокротой
- Свистящее дыхание или одышка
- Боль или дискомфорт в груди
- Высокая температура 38 градусов и выше
- Боль в мышцах
- Усталость
- Головная боль
Высокая температура также может быть признаком COVID-19, поэтому важно как можно скорее пройти тест, если у вас есть какие-либо из основных симптомов.Для получения дополнительных советов посетите веб-сайт NHS.
Как мне позаботиться о моей астме, если у меня инфекция грудной клетки?
Если вы заразились инфекцией грудной клетки, самое важное, что вам следует сделать, это:
Это снизит вероятность приступа астмы, вызванного инфекцией грудной клетки.
Очень важно правильно использовать превентивный ингалятор, чтобы лекарство попало прямо в легкие. Посмотрите видео о том, как правильно пользоваться ингалятором.
Если симптомы астмы вас действительно беспокоят, вы также можете принять ингалятор с облегчением при появлении симптомов астмы. Если у вас инфекция грудной клетки, возможно, вам придется использовать ингалятор с облегчением чаще, чем обычно.
Это должно помочь в краткосрочной перспективе, но если вам нужно использовать ингалятор чаще, чем обычно, обратитесь за неотложной медицинской помощью. Вам также следует проконсультироваться с врачом, если ваш ингалятор для облегчения не действует в течение четырех часов.
Диагностика инфекции грудной клетки
Если у вас астма и вы подозреваете, что у вас инфекция грудной клетки, обязательно сообщите своему врачу:
- о симптомах астмы
- насколько хорошо работают ваши ингаляторы
- , что показывают ваши показания пикового расхода
- , если ваша пиковая скорость потока улучшилась после приема ингалятора.
Если у вас не диагностирована астма и вы кашляете более трех недель, возможно, у вас астма или другое заболевание легких, а не инфекция грудной клетки. Чтобы получить правильное лечение, важно поставить правильный диагноз.
Видео: Инфекции грудной клетки и астма
Медсестра из Великобритании по астме Сюзанна объясняет, как оставаться здоровым, если у вас астма и у вас инфекция грудной клетки0:00 Инфекции грудной клетки могут быть настоящей болью, заставляя вас чувствовать себя ужасно … … И мешать работе и социальной жизни.Если у вас астма, они также могут усугубить симптомы астмы. … И мешать работе и социальной жизни. Если у вас астма, они также могут усугубить симптомы астмы. Вот почему лучшее, что вы можете сделать, – это принять превентивный ингалятор, поскольку он успокаивает воспаление в дыхательных путях. Ежедневный прием в соответствии с предписаниями уменьшит симптомы астмы и сделает инфекцию грудной клетки более терпимой. Инфекции грудной клетки имеют симптомы, похожие на симптомы астмы, такие как кашель, хрипы и одышка.Это может затруднить определение того, есть ли у вас инфекция грудной клетки или ухудшаются ли симптомы астмы. Самый большой показатель инфекции грудной клетки – высокая температура – 38 градусов и выше. Если у вас есть некоторые или все из этих симптомов, это может быть инфекция грудной клетки: Температура 38 градусов и выше Сильный влажный кашель Множество густой желтой или зеленой мокроты, которая может иметь неприятный запах » Боль или дискомфорт в груди Головная боль Боль в мышцах Или усталость Если инфекция грудной клетки усугубляет симптомы астмы.Иногда ваш врач может назначить вам курс стероидов для лечения обострения. Если ваше успокаивающее лекарство не действует в течение четырех часов Если астма будит вас по ночам Если вы чувствуете, что инфекция грудной клетки прошла, но симптомы астмы, такие как сухой кашель или одышка, по-прежнему сохраняются.
Лечение инфекции грудной клетки
Если инфекция грудной клетки усугубляет симптомы астмы, ваш врач может назначить вам курс стероидных таблеток или внести изменения в ваши ингаляционные лекарства для лечения обострения.
Ваш врач, вероятно, сможет сказать, нужны ли вам антибиотики, хотя он может отправить образец вашей мокроты для анализа.
Если они не уверены, они могут дать вам «отсроченный рецепт» антибиотиков, то есть принимать их следует только в том случае, если через несколько дней вы не почувствуете себя лучше. Большинство инфекций грудной клетки вызываются вирусами, которые нельзя вылечить антибиотиками.
Вирусные инфекции грудной клетки не поддаются лечению антибиотиками. Может возникнуть соблазн попросить антибиотики «на всякий случай», потому что вы хотите избавиться от симптомов.Но важно, чтобы вы принимали антибиотики только в том случае, если они вам действительно нужны.
Я лечился от инфекции грудной клетки, но симптомы не исчезли. Что мне теперь делать?
Кашель, вызванный инфекцией грудной клетки, обычно является последним симптомом, который проходит и может длиться до трех недель, даже после лечения. Если после того, как инфекция в грудной клетке прошла, вы обнаружите, что у вас все еще кашляет, это может быть признаком воспаления дыхательных путей, поэтому стоит обратиться к врачу.
Вам также следует обратиться к врачу, если:
- ваша астма будит вас ночью
- Вы чувствуете, что инфекция в грудной клетке прошла, но симптомы астмы сохраняются три или более раз в неделю
- Ваша инфекция грудной клетки не проходит полностью после курса лечения.
Звоните по телефону 111 или 999, если вы:
- Вы чувствуете, что симптомы инфекции грудной клетки ухудшаются в любой момент
- поднялась температура
- задыхается еще больше
- Развиваются боли в груди
- начинает кашлять кровью.
Как я могу предотвратить еще одну инфекцию грудной клетки?
Невозможно полностью избежать инфекций грудной клетки, но есть несколько вещей, которые вы можете сделать, чтобы снизить риск их заражения.
Принимайте меры для сохранения здоровьяВы можете сделать это, изменив свой образ жизни, например:
Избегайте простуды и гриппаПостарайтесь защитить себя от других инфекций, таких как простуда и грипп, так как это снизит вероятность заражения грудной клетки.На нашей странице о простуде и гриппе есть множество практических идей, которым вы можете следовать, чтобы защитить себя от них.
Последнее обновление ноябрь 2020 г.
Следующая проверка должна быть завершена в ноябре 2023 г.
Пневмония (взрослая)
Пневмония – это инфекция, глубоко проникающая в легкие. Он находится в небольших воздушных мешочках (альвеолах). Это может быть вызвано вирусом, грибком или бактериями. Пневмонию, вызванную бактериями, часто лечат антибиотиками.В тяжелых случаях может потребоваться лечение в больнице. Более легкие случаи можно лечить дома. Симптомы пневмонии очень похожи на симптомы гриппа. К ним относятся жар, кашель (сухой или с мокротой), головная боль, мышечная слабость и боль. Эти симптомы часто ухудшаются в первые 2 дня. Но часто они начинают поправляться уже в первую неделю лечения.
Уход на дому
Соблюдайте следующие правила, ухаживая за собой дома:
Больше отдыхайте. Не позволяйте себе чрезмерно уставать, когда вы возвращаетесь к своим занятиям.Участвуйте в мероприятиях, указанных вашим лечащим врачом.
Бросьте курить. Это самый важный шаг, который вы можете предпринять для лечения пневмонии. Если вам нужна помощь в отказе от курения, поговорите со своим врачом.
Держитесь подальше от дыма и других раздражителей. Держитесь подальше от пассивного курения. Не позволяйте никому курить в вашем доме.
Профилактика инфекций легких. Спросите своего лечащего врача о вакцинах от гриппа и пневмонии.Примите меры для предотвращения простуды и других инфекций легких.
Практикуйте правильную стирку рук. Часто мойте руки водой с мылом. Если вы не можете мыть руки, используйте дезинфицирующее средство для рук. Держитесь подальше от толпы во время сезона простуды и гриппа.
Используйте обезболивающие в соответствии с указаниями. Вы можете использовать парацетамол или ибупрофен для контроля температуры или боли, если не было назначено другое лекарство. Если у вас хроническое заболевание печени или почек, проконсультируйтесь с врачом перед применением этих лекарств.Также поговорите со своим врачом, если у вас была язва желудка или желудочно-кишечное кровотечение. Не давайте аспирин ребенку моложе 19 лет без указания врача. Прием аспирина может подвергнуть ребенка риску развития синдрома Рейе. Это редкое, но очень серьезное заболевание. Чаще всего поражается мозг и печень.
При необходимости соблюдайте легкую диету. Возможно, вы не захотите есть, поэтому вам подойдет легкая диета. Следуйте плану лечения, рекомендованному вашим врачом.
Пейте много воды.Это может сделать слизь более жидкой и легче откашливается. Спросите своего лечащего врача, сколько воды вам следует пить. Для многих людей хорошая цель – от 6 до 8 стаканов (8 унций каждый) в день. Другие жидкости включают спортивные напитки, газированные напитки без кофеина, соки, чай или суп. Если у вас также есть болезнь сердца или почек, посоветуйтесь с врачом, прежде чем пить дополнительную жидкость.
Закончите отпуск всех рецептурных лекарств. Принимайте антибиотики или противовирусные препараты в соответствии с предписаниями врача, даже если через несколько дней вы почувствуете себя лучше.Принимайте лекарство, пока оно не исчезнет.
Старайтесь держаться подальше от загрязнения воздуха. Если вы живете в районе с загрязненным воздухом, отслеживайте отчеты об Индексе качества воздуха (AQI) и планируйте свои мероприятия на свежем воздухе с учетом рекомендаций AQI
Последующее наблюдение
В следующие 2 раза проконсультируйтесь с вашим лечащим врачом. до 3 дней или по рекомендации. Это нужно для уверенности, что лекарство помогает вам выздороветь.
Если вам 65 лет и старше, вам следует сделать пневмококковую вакцину и ежегодно делать прививку от гриппа.Вам также следует получить эти вакцины, если у вас есть хронические заболевания легких, такие как астма, эмфизема или ХОБЛ. Второй тип вакцины против пневмонии также доступен для людей старше 65 лет и людей моложе 65 лет с определенными заболеваниями. Поговорите со своим врачом о том, какая пневмококковая вакцина вам лучше всего подходит.
Позвоните
911Позвоните 911 , если произойдет одно из этих событий:
Невозможно говорить или глотать
Губы или кожа выглядят синими, фиолетовыми или серыми
Чувство головокружения или обморока
Невозможность проснуться или потеря сознания
Чувство обреченности
Проблемы с дыханием или хрипы
Одышка усиливается или не проходит после лечения
Учащенное дыхание ( более 25 вдохов в минуту)
Кашель с кровью
Боль в груди усиливается при дыхании или не проходит при лечении
Когда обращаться за медицинской помощью
Немедленно позвоните своему врачу, если происходит любое из этих событий:
Вы не поправляетесь в первые 2 дня лечения
Лихорадка из 100.4 ° F (38 ° C) или выше, или по указанию врача
Озноб
Кашель с мокротой, которая не проходит или не ухудшается
Одышка при физической активности
Слабость, головокружение или обморок, усиливающиеся
Усиливающаяся жажда или сухость во рту
Боль в носовых пазухах, головная боль или ригидность шеи
Боль в груди при дыхании или кашле
Симптомы, которые усиливаются или не улучшаются

 В основном они основаны на натуральных компонентах, что позволяет их принимать даже беременным женщинам (только при разрешении врача)
В основном они основаны на натуральных компонентах, что позволяет их принимать даже беременным женщинам (только при разрешении врача)
 Вам может потребоваться помощь раньше.
Вам может потребоваться помощь раньше.