Абдоминальные боли: механизмы формирования, рациональный подход к выбору терапии | Яковенко Э.П., Яковенко А.В., Агафонова Н.А., Иванов А.Н., Прянишникова А.С., Попова Е.В., Григорьева Ю.В.
Для цитирования: Яковенко Э.П., Яковенко А.В., Агафонова Н.А. и др. Абдоминальные боли: механизмы формирования, рациональный подход к выбору терапии. РМЖ. 2009;2:48.
Абдоминальная боль является ведущим симптомом, свидетельствующим о наличии органической патологии и/или функциональных расстройств органов пищеварения, требующих уточнения механизмов их развития и подбора эффективной терапии.
Боль — это субъективное ощущение, возникающее вследствие поступления в центральную нервную систему импульсов с периферии (в отличие от болезненности, которая определяется при обследовании, например, при пальпации).
Болевые рецепторы полых органов брюшной полости (пищевод, желудок, кишечник, желчный пузырь, желчные и панкреатические протоки) локализуются в мышечной и серозной оболочке их стенок. Аналогичные рецепторы имеются в капсуле паренхиматозных органов, таких как печень, почки, селезенка, и их растяжение сопровождается болью. Брыжейка и париетальная брюшина также обладают чувствительностью к болевым стимулам, тогда как висцеральная брюшина и большой сальник ее лишены.
 Органы брюшной полости обычно нечувствительны ко многим стимулам, которые при воздействии на кожу вызывают сильную боль. В то же время растяжение и напряжение стенки полого органа раздражают болевые рецепторы.
Органы брюшной полости обычно нечувствительны ко многим стимулам, которые при воздействии на кожу вызывают сильную боль. В то же время растяжение и напряжение стенки полого органа раздражают болевые рецепторы.Причины развития абдоминальных болей многообразны [9,14]. Этиологическая классификация абдоминальных болей представлена в таблице 1.
Абдоминальные боли подразделяются на острые, которые развиваются, как правило, быстро, реже – постепенно и имеют небольшую продолжительность (минуты, редко несколько часов) и хронические, которые сохраняются или рецидивируют на протяжении недель и месяцев. В зависимости от локализации и силы воздействия повреждающего фактора боли в брюшной полости подразделяются на висцеральные, париетальные (соматические), отраженные (иррадиирующие) и психогенные [6,14].
Висцеральная боль возникает при наличии патологических стимулов, связанных с патологией органов брюшной полости и проводится симпатическими волокнами. Основными пусковыми факторами для ее возникновения являются быстрое повышение давления в полом органе и растяжение его стенки (наиболее частая причина), растяжение капсулы паренхиматозных органов, натяжение брыжейки, сосудистые нарушения.

Соматическая боль обусловлена наличием патологических процессов в париетальной брюшине и тканях, имеющих окончания чувствительных спинномозговых нервов и ее возникновение связано с патологическими процессами, сопровождающимися повреждением брюшной стенки и/или брюшины. Дифференциально–диагностические признаки висцеральной и соматической боли представлены в таблице 2.
Иррадиирующая боль локализуется в различных областях, удаленных от патологического очага. Она возникает в тех случаях, когда импульс висцеральной боли чрезмерно интенсивен (например, прохождение камня) или при анатомическом повреждении органа (например, ущемление кишки).
 Иррадиирующая боль передается на участки поверхности тела, которые имеют общую корешковую иннервацию с пораженным органом брюшной области.
Иррадиирующая боль передается на участки поверхности тела, которые имеют общую корешковую иннервацию с пораженным органом брюшной области.Психогенная боль возникает при отсутствии висцеральных или соматических причин или последние играют роль пускового или предрасполагающего фактора. Особая роль в ее возникновении принадлежит депрессии, которая часто протекает скрыто и не осознается самими пациентами. Тесная связь депрессии с хронической абдоминальной болью объясняется общими биохимическими процессами, и в первую очередь недостаточностью моноаминергических (серотонинергических) механизмов. Это подтверждается высокой эффективностью антидепрессантов (особенно ингибиторов обратного захвата серотонина) в лечении данного болевого синдрома. Основными признаками данных болей являются их длительность, монотонность, диффузный характер и сочетание с другими локализациями: головная боль, боль в спине, во всем теле [2].
 При этом интенсивность боли и тяжесть диспепсических нарушений пропорциональна скорости нарастания и высоте давления в полом органе.
При этом интенсивность боли и тяжесть диспепсических нарушений пропорциональна скорости нарастания и высоте давления в полом органе.Среди больных, обращающихся к гастроэнтерологу, до 50% имеют заболевания, симптомы которых обусловлены гипермоторной, и в первую очередь спастической дискинезией гладкой мускулатуры ЖКТ. Классическим примером клинических проявлений спастической дискинезии кишечника является СРК, а билиарной системы – функциональные расстройства желчного пузыря и сфинктера Одди [8].
Синдром раздраженной кишки (СРК) – функциональное расстройство кишечника, при котором абдоминальные боли и симптомы кишечной диспепсии не связаны со структурными изменениями кишечной стенки, а также метаболическими или опухолевыми процессами. Согласно Римскому консенсусу III (2006 г.) диагностические критерии СРК включают: наличие рецидивирующей абдоминальной боли или дискомфорта, продолжающихся, по крайней мере, 3 дня в месяц в течение последних 3 месяцев на протяжении 6 месяцев, предшествующих установлению диагноза, в сочетании со следующими признаками (не менее двух): улучшение после дефекации; начало, связанное с изменением частоты стула; начало, связанное с изменением формы (внешнего вида) кала.

Симптомы, подтверждающие диагноз, но не являющиеся частью диагностических критериев СРК, включают: нарушение частоты стула – стул менее трех раз в неделю или более 3 раз/сут.; нарушение формы кала – твердый или бобовидный, разжиженный или водянистый; натуживание на протяжении акта дефекации или безотлагательность акта дефекации или чувство неполного опорожнения кишечника; выделение слизи; наличие вздутия.
Согласно Римским критериям III выделены следующие типы СРК:
1. СРК с запором – при наличии твердого или бобовидного кала при >25% из общего числа опорожнений кишечника, однако допускается и наличие разжиженного (кашицеобразного) или водянистого кала при < 25 % из общего числа опорожнений кишечника.
2. СРК с диареей, при котором имеет место кашицеобразный или водянистый кал при >25% из общего числа опорожнений кишечника, однако допускается и наличие твердого или бобовидного кала при <25% из общего числа опорожнений кишечника.
3.
 СРК смешанного типа, при котором имеет место чередование твердого или бобовидного кала и кашицеобразного или водянистого кала при
СРК смешанного типа, при котором имеет место чередование твердого или бобовидного кала и кашицеобразного или водянистого кала при
Абдоминальная боль
00:00
Александр Сергеевич Трухманов, доктор медицинских наук, профессор:
— Разрешите перейти к следующему докладу и с удовольствием предоставить слово Александру Станиславовичу Воротынцеву, который сделает сообщение на глобальную тему: «Абдоминальная боль».
Пожалуйста.
Александр Станиславович Воротынцев, кандидат медицинских наук, доцент:
— Глубокоуважаемые коллеги!
Мне хочется представить проблему абдоминальной боли с точки зрения хирурга, с точки зрения терапевта. Осветить эту проблему, потому что проблема является очень актуальной.
Во-первых, количество больных с патологией пищеварительной системы прогрессивно увеличивается и занимает первое место среди других заболеваний, даже опережая темпы роста таких важных и опасных для здоровья как сердечно-сосудистые заболевания.
При анализе статистических исследований из разных регионов процент встречаемости таких заболеваний желудочно-кишечного тракта, пищеварительной системы составляет от 40% до 60%. По анализу заболеваемости по городу Москве в 2008-2010-м годах он составил 4000 на 100 тысяч населения, что говорит о большом количестве пациентов с данной патологией.
Боль в животе – это наиболее яркий и частый симптом, с которым больной обычно обращается к врачу-терапевту, врачу «Скорой медицинской помощи», а впоследствии уже к хирургу. Этот симптом указывает часто на развитие острого заболевания органов брюшной полости, которое может быть опасным для жизни. Наиболее частая жалоба, с которой больной обращается и так далее.
Еще актуальностью проблемы является то, что абдоминальная боль сопровождает различные по природе и тяжести острые и хронические заболевания, хронические процессы, что может затруднять диагностику.
(Демонстрация слайда).
По определению боль – это особый вид чувствительности, который формируется под действием патогенного раздражителя.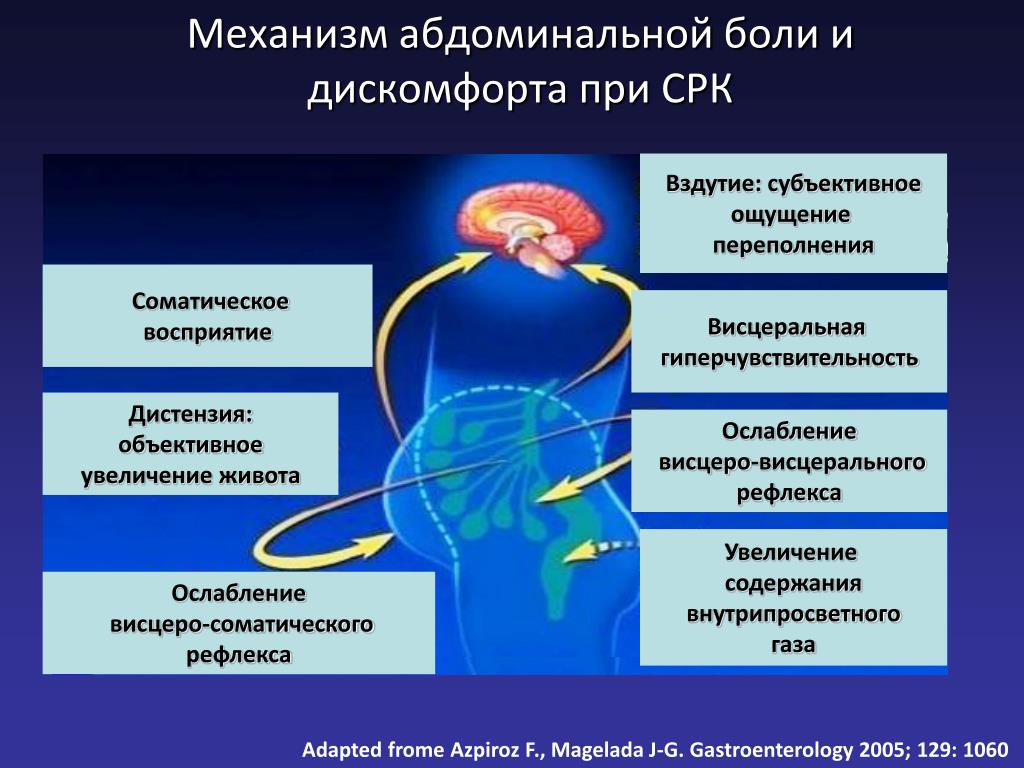 Она обычно характеризуется субъективно неприятным ощущением, физическим, душевным страданием, эмоциональным переживанием. А также существенными изменениями в организме вплоть до серьезных нарушений его жизнедеятельности.
Она обычно характеризуется субъективно неприятным ощущением, физическим, душевным страданием, эмоциональным переживанием. А также существенными изменениями в организме вплоть до серьезных нарушений его жизнедеятельности.
02:33
(Демонстрация слайда).
Боль имеет положительное сигнальное и патогенетическое значение. В первую очередь, ощущение боли – это сигнал реальной или потенциальной опасности повреждения организма, конкретного органа. Он обеспечит мобилизацию организма для защиты от патогенного фактора, а также выработку какого-то охранительного режима организмом, чтобы уменьшить действие этого фактора.
Патогенное значение боли заключается в том, что боль является причиной или компонентом различных патогенетических механизмов, которые сопутствуют данному заболеванию. Боль может вызвать шок, потенцировать его развитие и таким образом еще более ухудшать состояние пациента. Значительно нарушать жизненно важные функции, приводить к таким общим реакциям как снижение/повышение артериального давления и нарушение функции сердечной деятельности.
Хочется остановиться на основных компонентах боли. Во-первых, это осознаваемое ощущение боли, которое позволяет определить локализацию, интенсивность, характер повреждения, а также формирование специфического неприятного психоэмоционального ощущения. Боль всегда воспринимается пациентом как неприятные ощущения и страдания.
Также активизируются центральные и периферические звенья автономной нервной системы, в основном симпатического отдела. Активизируется эндокринная система, особенно за счет гипоталамо-гипофизарно-надпочечникового комплекса. При этом возникает значительное изменение реакции метаболических, физиологических процессов, что также участвует в патогенетическом механизме.
Угнетение центральных и периферических звеньев иммунной системы также имеет существенное патогенетическое значение. При этом организм и данный орган становится менее устойчивым к различным воздействиям, в том числе и к инфекциям.
Активизируется также катаболические процессы в организме. Активизация поведения, направленного на устранение причины и последствий повреждения. В конечном итоге на основании распознания боли человек формирует свое отношение к повреждению и, как минимум, обращается за медицинской помощью.
Активизация поведения, направленного на устранение причины и последствий повреждения. В конечном итоге на основании распознания боли человек формирует свое отношение к повреждению и, как минимум, обращается за медицинской помощью.
04:58
(Демонстрация слайда).
Какие же существуют механизмы возникновения боли. Хочется выделить следующие механизмы.
Это спастическая боль или колика, которая возникает в результате спазма гладкой мускулатуры желудочно-кишечного тракта. Чаще всего такая боль характеризуется резкими спазмами сфинктеров, гладкой мускулатуры, характерных для полых органов, таких как желчный пузырь, желчные протоки. Сфинктеры – допустим, сфинктер Одди. А также тонкий и толстый кишечник.
Дистензионная боль возникает вследствие растяжения полых органов брюшной полости.
Часто возникает сочетание спастического и дистензионного механизма, когда возникает спазм сфинктера. Допустим, сфинктера Люткенса, находящегося в шейке в пузырном протока, или сфинктера Одди при гиперкинетическом типе дискинезии желчного пузыря и желчных протоков. В результате возникает растяжение вышенаходящихся участков желчевыделительной системы с формированием определенного болевого синдрома.
В результате возникает растяжение вышенаходящихся участков желчевыделительной системы с формированием определенного болевого синдрома.
Следующий вид боли – это боль вследствие структурных изменений и повреждений, которые в основном вызваны воспалением, некрозом и язвообразованием.
Наиболее тяжелой и серьезной является перитонеальная боль. Она обусловлена патологическим процессом в брюшине, в основном в париетальной брюшине, вследствие распространения воспалительного процесса при воспалении внутренних органов (желчного пузыря, червеобразного отростка, поджелудочной железы) на париетальную брюшину. А также при пенетрации, перфорации полого органа – перфоративная язва желудка, двенадцатиперстной кишки и развитие распространенного перитонита.
А также сосудистая, связанная в основном с ишемией органов брюшной полости вследствие тромбоза или эмболии магистральных артерий.
(Демонстрация слайда).
Для клинической практики наиболее целесообразно выделение таких видов боли как париетальная боль и висцеральная боль. Париетальная боль в основном возникает при вовлечении в патологический процесс брюшинного покрова, брюшной стенки, которая иннервируется спинальными нервами.
Париетальная боль в основном возникает при вовлечении в патологический процесс брюшинного покрова, брюшной стенки, которая иннервируется спинальными нервами.
Боль обычно эта четко локализуется и может определяться строго в определенном квадранте живота. Она соответствует патологически измененному органу и связывается с этим органом. Также происходит усиление боли при изменении положения тела, при кашле.
При вовлечении в патологический процесс брюшинного покрова часто отмечается диффузное отсутствие дыхательных движений или ограничение передней брюшной стенки в дыхании. Пальпаторно определяется локальная или распространенная болезненность из защитного напряжения мышц передней брюшной стенки, а также симптома раздражения брюшины.
08:00
(Демонстрация слайда).
Висцеральная боль. Источником ее в основном являются полые органы желудочно-кишечного тракта. Висцеральные болевые волокна главным образом чувствительны к механическим стимулам, таким как выраженный спазм, натяжение, растяжение висцеральной брюшины.
Таким образом, спазм и нарушение моторики выступают, в основном, в качестве универсального патофизиологического механизма и мало отличаются при локализации органов, в которых возникают эти процессы.
Боль обычно бывает плохо локализованной, диффузной, ощущается преимущественно в области средней линии живота. По сравнению с париетальной болью, живот в акте дыхания обычно участвует. Пальпаторная болезненность в месте локализации умеренная и не сопровождается симптомами раздражения брюшины.
(Демонстрация слайда).
Какие же причины болей в животе существуют. Самая основная причина, конечно, это заболевания органов брюшной полости. Хочется выделить следующие заболевания, варианты:
1. острые хирургические заболевания, которые требуют неотложной операции или срочной или отсроченной операции. К таким больным необходимо относиться наиболее серьезно. Это основной контингент больных, которые поступают в хирургические стационары;
2. больные, требующие плановой операции. Допустим, желчнокаменная болезнь, калькулезный холецистит после купирования приступа желчной колики;
Допустим, желчнокаменная болезнь, калькулезный холецистит после купирования приступа желчной колики;
3. заболевания, не требующие операции. Это язвенная болезнь желудка, двенадцатиперстной кишки при обострении без наличия осложнений. А также гастрит и колиты, энтероколиты и так далее, и функциональные расстройства кишечника;
4. следующую группу составляют заболевания органов, расположенных вне брюшной полости,
5. системные заболевания.
09:58
(Демонстрация слайда).
На следующем слайде хочется представить основные причины экстраабдоминальных болей. Таким образом, видно, что такие опасные для жизни заболевания как инфаркт миокарда, пневмония, плеврит, перикардит могут вызывать иррадиацию болей в область живота, которая является основным, наиболее существенным симптомом. Об этом нужно помнить, чтобы не совершить диагностическую ошибку.
Основные клинические характеристики абдоминальной боли:
1. локализация;
2. иррадиация;
3. характер;
характер;
4. продолжительность;
5. интенсивность;
6. время возникновения;
7. симптомы, сопровождающие боль;
8. провоцирующие факторы.
Наиболее важным является локализация, по нашему мнению. Часто при анализе локализации боли удается поставить уже предварительный диагноз.
(Демонстрация слайда).
Для более точной локализации болей в животе передняя брюшная стенка делится на четыре квадранта живота. При этом обычно боли, которые вызываются воспалительными заболеваниями органов брюшной полости (а тем более при воспалении париетальной брюшины) четко локализуются в конкретном квадранте живота и связаны с теми органами, которые в этой области находятся. Заболевания, которые сопровождаются висцеральной болью, чаще всего имеют нечеткую локализацию в основном в средней части живота, в эпигастральной области, вокруг пупка и в гипогастральной области.
(Демонстрация слайда).
А теперь позвольте остановиться на конкретных локализациях болей, связанных с наиболее часто встречающимися заболеваниями органов брюшной полости.
Правый верхний квадрант. В основном боли в правом верхнем квадранте возникают при желчнокаменной болезни, желчной колике, остром холецистите. При обострении язвы желудка и двенадцатиперстной кишки. При перфоративной язве, при остром панкреатите.
12:03
(Демонстрация слайда).
Обычно больной жалуется на боли в эпигастральной области при таких заболеваниях как гастроэзофагеальная рефлюксная болезнь, обострение язвенной болезни (в том числе и при таком осложнении как перфорация язвы), острый панкреатит.
(Демонстрация слайда).
В левом верхнем квадранте живота обычно боль ассоциируется с заболеванием селезенки, с язвенной болезнью, с гастритом, с воспалением поджелудочной железы, с формированием кисты поджелудочной железы, при осложненном хроническом панкреатите.
Боль в околопупочной области обычно возникает при механичной острой кишечной непроходимости, при остром аппендиците в начальной стадии или при атипических формах, при остром нарушении мезентериального кровообращения, при функциональных расстройствах кишечника.
В правом нижнем квадранте наиболее часто боли возникают при остром аппендиците, при воспалении дивертикула Меккеля, при правосторонней почечной колике и при заболевании женских половых органов.
В левом нижнем квадранте в основном при дивертикулезе и раке сигмовидной кишки, при заболевании женских половых органов, при ущемлении паховой грыжи.
По характеру следует выделить постоянную и схваткообразную боль.
Постоянная боль усиливается, ослабевает, но никогда полностью не проходит. Она в основном характерна для острых воспалительных заболеваний органов брюшной полости: аппендицит, холецистит, панкреатит.
Схваткообразная боль обычно сопровождается приступами, которые могут многократно повторяться и быть одинаково независимы от локализации поражения. В основном характерны для желчной колики, кишечной непроходимости, почечной колики.
13:53
(Демонстрация слайда).
Такие субъективные характеристики боли как жгучая, тупая, ноющая часто не играют большого значения. Они имеют субъективную психоэмоциональную окраску и не могут точно охарактеризовать интенсивность боли и степень повреждения.
Они имеют субъективную психоэмоциональную окраску и не могут точно охарактеризовать интенсивность боли и степень повреждения.
А вот такие показатели как продолжительность боли в животе (от нескольких часов до нескольких суток) характерны для острой боли при острых воспалительных заболеваниях органов брюшной полости. Эпизодические кратковременные боли характерны для функциональных нарушений. А умеренные боли, которые продолжаются более трех месяцев, характерны для хронической боли при хронических заболеваниях.
(Демонстрация слайда).
Выделяют четыре степени интенсивности боли. Наиболее сильной является боль 4-й степени, которая относится к непереносимой. Возникает чаще всего при перфорации полого органа, при перитоните, остром расстройстве мезентериального кровообращения.
Но при этом следует серьезно относиться к болям не очень интенсивным. Часто они являются признаками начинающегося тяжелого хирургического заболевания, требующего неотложной хирургической операции.
(Демонстрация слайда).
Большое значение в диагностике имеет иррадиация боли или отраженная боль. Она играет большую роль в дифференциальной диагностике. Примером может служить иррадиация боли в правую половину шеи, в правое надплечье, в правую лопатку при желчной колике, при остром холецистите. А также иррадиация боли в спину может быть характеристикой острого панкреатита.
(Демонстрация слайда).
Боль является субъективным ощущением. Необходимо все-таки получить объективную информацию. Для этого проводится всестороннее физикальное обследование.
Часто внешний вид является показательным для определения интенсивности боли: допустим, страдающий внешний вид. Или определенная поза – неподвижное положение больного, допустим, при остром перитоните.
Но наиболее эффективным, рациональным и объективным методом физикального обследования является, конечно, пальпация. Она позволяет установить степень болезненности, локализацию и распространенность боли, а также напряжение мышц передней брюшной стенки и симптомы раздражения брюшины.
16:25
(Демонстрация слайда).
Боли в животе обычно вызываются совершенно различными по тяжести, по опасности для пациента, по природе заболеваниями. Эти боли могу быть идентичны по локализации, по интенсивности, по характеру, особенно в начальной стадии исследования.
Для того чтобы не пропустить тяжелые неотложные заболевания органов брюшной полости, требующие неотложной операции, необходимо проводить за короткое время в экстренном или срочном порядке весь арсенал инструментальных методов исследований, которые являются высокоинформативными. Они представлены:
1. обзорная рентгенография органов брюшной полости;
2. электрокардиограмма;
3. общий анализ крови;
4. эхография;
5. гастроскопия;
6. ректоколоноскопия.
Эти методы позволяют провести дифдиагностику и отдифферинцировать заболевания, требующие неотложной хирургической помощи от заболеваний, которые могут лечиться медикаментозно и амбулаторно.
Хочется дополнить, что, естественно, каждая боль нуждается в ее ликвидации, купировании. Но до исключения острых хирургических заболеваний нецелесообразно назначать препараты, такие как спазмолитики, обезболивающие.
Но до исключения острых хирургических заболеваний нецелесообразно назначать препараты, такие как спазмолитики, обезболивающие.
Они могут купировать боль, изменить ее характер и таким образом стереть клиническую картину и привести к постановке запоздалого диагноза. После исключения острого хирургического заболевания, естественно, назначаются препараты спазмолитического ряда, которые являются высокоэффективными для купирования боли.
Одним из таких препаратов является «Но-шпа». Высокоэффективный препарат для купирования спазмов и острых болей в животе. Он по своим характеристикам превышает другие препараты. Может использоваться как парентерально в хирургии, внутривенно и в таблетированной форме амбулаторно.
Имеет он широкое распространение в нашей стране. В течение более 50-ти лет отсутствуют различные серьезные побочные эффекты, а также цена/качество. Таким образом, этот препарат может широко применяться в амбулаторной и стационарной практике.
Благодарю за внимание.
Оксана Драпкина: Спасибо большое, Александр Станиславович.
Абдоминальная боль и патология кишечника. Вопросы диагностики, подходы к лечению
Владимир Трофимович Ивашкин, академик РАМН, доктор медицинских наук:
– Сообщение Марины Федоровны Осипенко, профессора из Новосибирска.
Марина Федоровна Осипенко, профессор:
– Добрый день, уважаемые коллеги, глубокоуважаемый Владимир Трофимович! Проблема, которую мне хотелось бы сегодня обсудить и коснуться, она касается абдоминальной боли и патологии кишечника, вопросов, связанных с диагностикой и подходами к лечению. Мне кажется, что вот то, что мы начали обсуждать не только нозологический подход к ведению пациентов, но и синдромальный, на самом деле очень важно, потому что особенно к докторам первичного звена – да и не только к докторам первичного звена, и к узким специалистам – пациенты обращаются не с готовым диагнозом, пациенты обращаются с симптомами, синдромами, и, безусловно, наша с вами задача заключается в том, чтобы верифицировать причину этих симптомов и синдромов, выстроить нозологический диагноз. Но с другой стороны, наша задача заключается и в том, чтобы обеспечить и определенное качество жизни нашим пациентам даже в момент обследования, и с другой стороны, конечно, оказать помощь по купированию симптомов и синдромов.
Но с другой стороны, наша задача заключается и в том, чтобы обеспечить и определенное качество жизни нашим пациентам даже в момент обследования, и с другой стороны, конечно, оказать помощь по купированию симптомов и синдромов.
Итак, уважаемые коллеги, мы с вами великолепно знаем, что хроническая боль – а в подавляющем большинстве случаев и чаще всего мы все-таки сталкиваемся именно с таковой болью – поражает 19-20% взрослого населения. То есть практически каждый пятый страдает различными проявлениями или различными причинами, скажем так, лежащими в основе возникновения боли, и, безусловно, абдоминальная боль относится к разряду очень серьезных симптомов, по поводу которых наши пациенты очень страдают. Безусловно, мы должны помнить очень, казалось бы, простые моменты, но они очень важны для того, чтобы мы с вами, помимо выявления самой абдоминальной боли, смогли выявить и причины ее возникновения. Мы великолепно с вами знаем еще со студенческой поры, что слизистая не имеет болевых рецепторов, соответственно, даже выраженные поражения слизистой часто не сопровождаются никакими болевыми ощущениями. С другой стороны, мы понимаем, что изменение давления в просвете полого органа, к которым вне всякого сомнения относится и весь кишечник, они именно приводят к активации ноцицептивных рецепторов и к появлению различных болевых ощущений, точно так же, как и париетальная брюшина, и брыжейка, и в конечном итоге это очень, еще раз подчеркиваю, важно, и мы с вами это понимаем, для того, чтобы верифицировать причину возникновения болевых ощущений.
С другой стороны, мы понимаем, что изменение давления в просвете полого органа, к которым вне всякого сомнения относится и весь кишечник, они именно приводят к активации ноцицептивных рецепторов и к появлению различных болевых ощущений, точно так же, как и париетальная брюшина, и брыжейка, и в конечном итоге это очень, еще раз подчеркиваю, важно, и мы с вами это понимаем, для того, чтобы верифицировать причину возникновения болевых ощущений.
Собственно, давно уже было понятно, что уровень и порог восприятия боли у всех очень разный, и сейчас большое количество исследований в мире посвящено именно генетике боли, и все больше и больше исследований касается и ферментов, принимающих участие в метаболизме катехоламинов и энкефалинов, и в особенности в строении метаболизма опиодных рецепторов, и гены трансферы афферентных нейронов, точно так же, как и гены, которые определяют транспорт ионов калия, кальция, натрия и так далее. Понятно совершенно, что во многом субъективное восприятие боли (а мы с вами великолепно понимаем, что боль – это субъективное проявление той или ной степени неблагополучия со стороны разных систем и органов), оно определяется именно целым рядом сложных генетических факторов, потому что один и тот же практически стимул, если его оценивать даже с каких-то строгих физических параметров, разные совершенно ощущения вызывает у пациента. И мы должны с вами, несмотря на, казалось бы, очень банальные вещи, но четко совершенно понимать, что для того, чтобы перейти от синдрома к собственно нозологической форме, мы должны достаточно хорошо верифицировать абдоминальную боль и понять возможный механизм ее возникновения.
И мы должны с вами, несмотря на, казалось бы, очень банальные вещи, но четко совершенно понимать, что для того, чтобы перейти от синдрома к собственно нозологической форме, мы должны достаточно хорошо верифицировать абдоминальную боль и понять возможный механизм ее возникновения.
Мы должны выяснить длительность боли, мы должны выяснить ее характер, мы должны выяснить ее локализацию, мы должны попытаться определить, генез ее функциональный или органический, мы должны попытаться определить механизм ее формирования, при этом принимая во внимание и учитывая, что по происхождению, несмотря на локализацию в области живота, это может быть не только патология собственно органов желудочно-кишечного тракта, но это могут быть и проявления со стороны других систем и органов. Поэтому чисто пропедевтические вещи были, есть и остаются очень важными для того, чтобы нам с вами выйти или перейти уже, собственно говоря, к диагностическому поиску. Это необходимый вариант нормального диагностического поиска.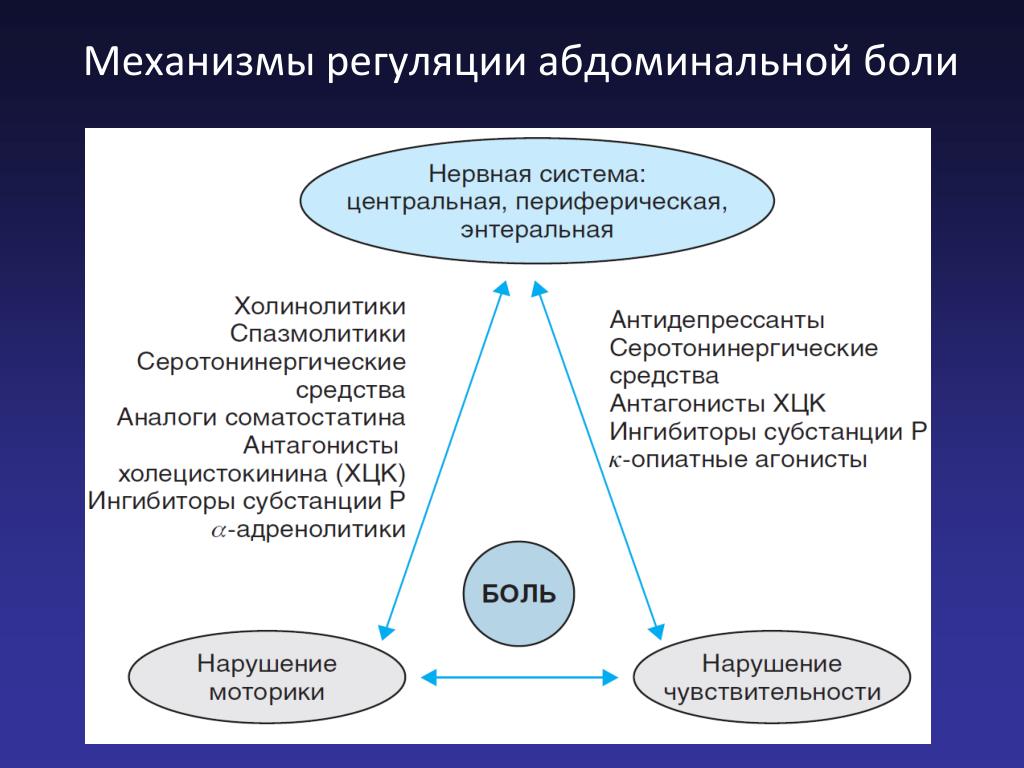 Безусловно, в большинстве случаев мы, гастроэнтерологи, да в общем и терапевты, в большинстве сталкиваются с подострой или хронической болью, то есть та, которая длится более двух суток, скажем так. Острая боль в большинстве случаев все-таки это удел хирургический, хотя любая боль, которая потом становится хронической, она, безусловно, когда-то начинается.
Безусловно, в большинстве случаев мы, гастроэнтерологи, да в общем и терапевты, в большинстве сталкиваются с подострой или хронической болью, то есть та, которая длится более двух суток, скажем так. Острая боль в большинстве случаев все-таки это удел хирургический, хотя любая боль, которая потом становится хронической, она, безусловно, когда-то начинается.
Безусловно, такие моменты, как колика, которая все-таки в большей степени связана именно с увеличением внутрипросветного давления, или боль воспалительного характера, более хорошо локализована, носящая постоянный характер, более острый по субъективности ощущений, или ишемического характера, с нарастающей интенсивностью, ноющая, постоянная, круглосуточная – все это тоже помогает нам с вами верифицировать диагноз точно так же, как и локализация боли. Если мы сейчас делаем акцент или я в своем сообщении делаю акцент на заболевания кишечника, которые проявляются абдоминальной болью, то места локализации боли, связанные с кишечником, мы тоже с вами великолепно знаем – это нижние отделы живота или правый верхний квадрант живот. То же самое важным моментом является и попытка определить ведущий механизм формирования абдоминальной боли, потому как мы великолепно знаем, что париетальная боль – это всегда вовлечение брюшинного покрова. Она четко локализована, она сопровождается разной степенью напряжения мышц, и вот пример, который Владимир Трофимович привел в самом начале нашего круглого стола, в очередной раз подчеркивает, что наличие у пациента париетальной боли не сопровождалось классическими проявлениями этого недуга, но при всем при том в конечном итоге эта ситуация таковой оказалась. Усиливается при изменении положения тела, кашле, и, конечно, при подозрении на то, что боль носит париетальный характер, вне всякого сомнения, консультация хирурга и участие хирурга в ведении пациентов должно быть всенепременно.
То же самое важным моментом является и попытка определить ведущий механизм формирования абдоминальной боли, потому как мы великолепно знаем, что париетальная боль – это всегда вовлечение брюшинного покрова. Она четко локализована, она сопровождается разной степенью напряжения мышц, и вот пример, который Владимир Трофимович привел в самом начале нашего круглого стола, в очередной раз подчеркивает, что наличие у пациента париетальной боли не сопровождалось классическими проявлениями этого недуга, но при всем при том в конечном итоге эта ситуация таковой оказалась. Усиливается при изменении положения тела, кашле, и, конечно, при подозрении на то, что боль носит париетальный характер, вне всякого сомнения, консультация хирурга и участие хирурга в ведении пациентов должно быть всенепременно.
Висцеральная боль – в основном мы сталкиваемся именно с ней – это именно изменение давления, растяжение, натяжение, может быть, нарушение кровообращения, это задействование ноцоцептивных факторов и так далее. В большинстве случаев мы сталкиваемся именно с этим генезом боли. Иррадиирующая, отраженная боль тоже доставляет нам много проблем, поскольку весьма нередко мы имеем с ней дело, и, конечно, возникая не в месте проекции органа, она доставляет нам много проблем. Ну, и, наконец, психогенная, которую, по существу, только методом исключения и с помощью совершенно разных, весьма нестрогих, скажем так, по своей сути тестов мы можем диагностировать. Конечно, париетальная боль – это всегда органическое заболевание, вне всякого сомнения. Что касается органических заболеваний, то на начальных этапах, вернее, даже не на начальных этапах, а при отсутствии осложнений они могут сопровождаться висцеральной болью. Как только присоединяется реакция со стороны брюшины, это, вне сомнения, париетальная боль.
В большинстве случаев мы сталкиваемся именно с этим генезом боли. Иррадиирующая, отраженная боль тоже доставляет нам много проблем, поскольку весьма нередко мы имеем с ней дело, и, конечно, возникая не в месте проекции органа, она доставляет нам много проблем. Ну, и, наконец, психогенная, которую, по существу, только методом исключения и с помощью совершенно разных, весьма нестрогих, скажем так, по своей сути тестов мы можем диагностировать. Конечно, париетальная боль – это всегда органическое заболевание, вне всякого сомнения. Что касается органических заболеваний, то на начальных этапах, вернее, даже не на начальных этапах, а при отсутствии осложнений они могут сопровождаться висцеральной болью. Как только присоединяется реакция со стороны брюшины, это, вне сомнения, париетальная боль.
Функциональные заболевания – это всегда висцеральная боль плюс психогенная, плюс могут быть компоненты иррадиирующей боли. Объем обследований у всех пациентов разный, и в этом, собственно говоря, большая задача, потому что если всех пациентов с абдоминальной болью обследовать углубленно с применением всего, что на сегодняшний день в мире есть, то, в общем, ни в одной самой развитой цивилизованной стране не хватит таковых возможностей. Поэтому наша с вами задача, как докторов, заключается прежде всего в том, чтобы наметить каждому пациенту, в каждой конкретной клинической ситуации свой разумный алгоритм действий и свой разумный перечень тех обследований, который поможет нам диагностировать патологию. Безусловно, даже такой метод – я говорю «даже», потому что был момент, когда очень много уповали на лапароскопию и считали, что это метод, который позволяет практически, ну, чуть ли не в 100 процентах случаев выйти на нозологическую форму – на самом деле, вне сомнения, себя в этом смысле оправдал весьма относительно, потому что вполне конкретный перечень нозологических форм или патологических ситуаций, он позволяет выявлять, и далеко не всегда проведение лапароскопии позволяет нам выходить, как я уже говорила, и как мы с вами великолепно знаем, на конкретную нозологическую форму.
Поэтому наша с вами задача, как докторов, заключается прежде всего в том, чтобы наметить каждому пациенту, в каждой конкретной клинической ситуации свой разумный алгоритм действий и свой разумный перечень тех обследований, который поможет нам диагностировать патологию. Безусловно, даже такой метод – я говорю «даже», потому что был момент, когда очень много уповали на лапароскопию и считали, что это метод, который позволяет практически, ну, чуть ли не в 100 процентах случаев выйти на нозологическую форму – на самом деле, вне сомнения, себя в этом смысле оправдал весьма относительно, потому что вполне конкретный перечень нозологических форм или патологических ситуаций, он позволяет выявлять, и далеко не всегда проведение лапароскопии позволяет нам выходить, как я уже говорила, и как мы с вами великолепно знаем, на конкретную нозологическую форму.
И вот обзор, в общем, десятилетней давности, но достаточно корректно, скажем так, проведенный, показал, что от 10 до 15% пациентов, которым была проведена лапароскопия, по существу, так и остались, условно скажем, без определенного диагноза, потому что лапароскопия не помогла диагностировать причину абдоминальной боли у этих пациентов. Конечно, на сегодняшний день, гастроэнтерология особенно – это все-таки область медицины, в которой объем обследования во многом определяется, есть ли у пациента симптомы тревоги или этих симптомов тревоги нет. И мы с вами, понимая, с одной стороны, казалось бы, банальность этих симптомов тревоги и, казалось бы, их очевидность, с другой стороны, должны совершенно четко понимать, что такие моменты, как ночной характер боли, как дебют заболевания после 50 лет, как наличие в семье онкологических или органических заболеваний, если мы сейчас говорим о заболеваниях кишечника, это воспалительное заболевание кишечника целиакия, это лихорадка и потеря массы тела, это изменения при непосредственном исследовании больного, изменения размера органов, это изменения лабораторных показателей – и рутинных, и результатов инструментальных методов исследования, они заставляют нас с вами, безусловно, более углубленно обследовать пациентов, потому что это сигналы и маркеры именно органической патологии. Если в целом мы будем говорить о заболеваниях кишечника, то, конечно, самый все-таки частой причиной хронической абдоминальной боли является синдром раздраженного кишечника.
Конечно, на сегодняшний день, гастроэнтерология особенно – это все-таки область медицины, в которой объем обследования во многом определяется, есть ли у пациента симптомы тревоги или этих симптомов тревоги нет. И мы с вами, понимая, с одной стороны, казалось бы, банальность этих симптомов тревоги и, казалось бы, их очевидность, с другой стороны, должны совершенно четко понимать, что такие моменты, как ночной характер боли, как дебют заболевания после 50 лет, как наличие в семье онкологических или органических заболеваний, если мы сейчас говорим о заболеваниях кишечника, это воспалительное заболевание кишечника целиакия, это лихорадка и потеря массы тела, это изменения при непосредственном исследовании больного, изменения размера органов, это изменения лабораторных показателей – и рутинных, и результатов инструментальных методов исследования, они заставляют нас с вами, безусловно, более углубленно обследовать пациентов, потому что это сигналы и маркеры именно органической патологии. Если в целом мы будем говорить о заболеваниях кишечника, то, конечно, самый все-таки частой причиной хронической абдоминальной боли является синдром раздраженного кишечника.
Мы все великолепно с вами знаем критерии, поскольку они уже практически не меняются с 2006 года, и мы понимаем, что ведущим здесь является именно рецидивирующая абдоминальная боль, которая ассоциирована либо с фактом дефекации, либо с изменением частоты, либо с изменением формы стула. И мы великолепно с вами понимаем, что для постановки синдрома раздраженного кишечника вот все те критерии, которые перечислены и которые рекомендованы нам как раз Римскими рекомендациями, все эти критерии должны очень четко соблюдаться. Тогда, действительно, при четком сборе анамнеза и соответствии этих симптомов вероятность синдрома раздраженного кишечника велика. Это висцеральная боль, причем хроническая, при полном отсутствии симптомов тревоги. Причем именно хроническая, то есть они возникли, эти болевые ощущения и эти нарушения, в течение полугода. При этом мы понимаем, что несмотря на то, что эта называется нозологическая форма синдромом, это, в общем, самостоятельная нозологическая форма, и вопросы, связанные с патогенезом ее возникновения, патофизиологией возникновения, многократно обсуждаются и очень активно изучаются.
При этом мы понимаем, что если мы четко соответствуем критериям, то вероятность синдрома раздраженного кишечника – это данные, имеющие отношение к предыдущим рекомендациям синдрома раздраженного кишечника, – соответствует 93%. При этом однако синдром раздраженного кишечника может маскироваться, скажем так, или сочетаться с некоторыми другими заболеваниями. Это и энтеропатии, это и воспалительные заболевания кишечника, это и паразитарные колиты, и лимфоцитарный/аллергический колит, и синдром избыточного бактериального роста, и дивертикулярная болезнь, и эндометриоз. Причем мы должны понимать, что здесь может быть несколько вариантов. С одной стороны, это могут быть похожие синдромы синдрома раздраженного кишечника и заболеваний кишечника, и второй очень важный момент – это то, что может существовать перекрест, то есть наличие и заболевания кишечника органической природы, и одновременно синдрома раздраженного кишечника. То есть тогда, когда мы сталкиваемся с симптомами, которые входят в критерии диагноза синдрома раздраженного кишечника, мы должны понимать, что за ними могут прятаться и симптомы другого заболевания или это может быть перекрест органической патологии и чисто функциональной патологии.
Если рассматривать подходы к лечению синдрома раздраженного кишечника, то гайдлайнов очень много. Одни из них, которые довольно широко цитируются и не самые последние, это Американского колледжа гастроэнтерологов. Спазмолитики занимают там существенное место, имеют достаточно неплохой, скажем так, уровень доказанности, причем преимущественно обсуждаются именно м-холинолитики, причем селективные м-холинолитики, когда говорят о терапии СРК, основанной на доказательствах. Но однако если мы с вами говорим о том, с чем мы прежде всего должны дифференцировать синдром раздраженного кишечника, то согласно рекомендациям Всемирной гастроэнтерологической организации больше всего похожа на СРК целиакия, паразитарные заболевания. Поэтому у пациентов с классическими СРК проявлениями, без симптомов тревоги мы должны исключить с вами и целиакию, мы должны с вами исключить и паразитарные заболевания. А дальше наиболее тревожными с точки зрения других органических заболеваний являются пациенты, у которых имеется персистирующая диарея. Вот если мы посмотрим с вами глютеновую энтеропатию, то на сегодняшний день в мире есть довольно четкие рекомендации по диагностике. Они зиждятся на определении, прежде всего, антител к трансглутаминазе, кроме того, на определении уровня ндомизиальных антител и особенности HLА-системы.
Но в любом случае, когда мы говорим об энтеропатии, это, безусловно, висцеральная боль, это стойкий диарейный синдром, это наличие той или иной степени выраженности мельабсорбции, хотя мельабсорбция может и отсутствовать, и внекишечные симптомы, которые свойственны глютеновой энтеропатии. Подходы к лечению в целом глютеновой энтеропатии достаточно понятны, хотя в ряде случаев при наличии абдоминального синдрома мы тоже всегда думаем, перекрест ли это с СРК или абдоминальный синдром каким-то образом ассоциирован собственно с течением энтеропатии, хотя в общем это не самый характерный для этой патологии симптом. Если говорить о воспалительных заболеваниях кишечника, то здесь, по сути, может быть тоже классические две ситуации, и в основном когда мы сталкиваемся с болезнью Крона вследствие обструкции или глубокого воспаления, поражающего слизистую, подслизистую, доходящую до мышечного слоя, здесь может быть реакция со стороны ноцицептивных рецепторов, поэтому может возникать боль, и второй вариант – это, конечно, перекрест, сосуществование вот этих двух нозологических единиц. Вот сосуществование двух нозологических единиц – исследования показали, что в популяции 30% пациентов с язвенным колитом страдают СРК-подобными синдромами, при болезни Крона эта ситуация чаще.
И вот в одном из последних обзоров Дроссмана по поводу воспалительных заболеваний кишечника СРК-подобного синдрома как раз помимо того, что мы пытаемся купировать болевой синдром назначением специфической терапии для лечения воспалительных заболеваний кишечника, однако мы пользуемся и подходом другим для лечения боли, а именно – включение препаратов-антидепрессантов, спазмолитиков и препаратов, влияющих на моторику. Следующая нозологическая форма, которую мы включаем в круг дифференциальной диагностики, это синдром избыточного бактериального роста в тонкой кишке. Если мы посмотрим и вспомним в очередной раз симптомы, которые ассоциированы с данной патологией, мы видим там очень много похожих симптомов на синдром раздраженного кишечника. Это та же висцеральная боль, в большинстве случаев хроническая, и симптомы тревоги отнюдь не всегда у этих пациентов присутствуют. Во всяком случае о перекресте СРК с синдромом избыточного бактериального роста сейчас очень много говорят и пишут, и встречается он в большом проценте случаев, и важным моментом является то, что, конечно, здесь есть специфическое лечение, непосредственно направленное на этот избыточный бактериальный рост, но в целом ряде случаев мы должны с вами купировать и проявление СРК-подобного симптомокомплекса у этих пациентов.
Следующая ситуация, которая отнюдь не редкая, это дивертикулярная болезнь, и при этом, безусловно, у ряда пациентов она может протекать бессимптомно, в ряде случаев мы можем сталкиваться с дивертикулитом или другими вариантами осложнений дивертикулярной болезни, и, наконец, существует термин «симптомная дивертикулярная болезнь» – это наличие хронической абдоминальной боли, нарушение пассажа по кишечнику, которая очень похожа на проявление синдрома раздраженного кишечника. Если говорить об особенностях абдоминальной боли при дивертикулите, то мы понимаем, что эта боль висцеральная, с присоединением париетального компонента, если речь идет о значительном истончении стенок этого дивертикула. Как правило, есть симптомы тревоги – это такие, как лихорадка, такие, как ускорение СОЭ, как повышенный уровень С-реактивного белка. Боль, как правило, локальная, усиливается при движении, что говорит о присоединении именно париетального компонента этой боли, и, конечно, возраст, вне всякого сомнения, является очень важным.
Если говорить о симптомной дивертикулярной болезни, то вопрос дискутируется – то ли это сегментарный колит, то ли это просто сопутствующий синдром раздраженного кишечника. Идей высказывается очень много, но, действительно, она очень похожа на синдром раздраженного кишечника по своим проявлениям, кроме, конечно, возраста. Поскольку мы понимаем, что дивертикулярная болезнь – это удел лиц старших возрастных групп, здесь, конечно, возраст играет очень существенную роль для того, чтобы мы заподозрили именно эту патологию у наших пациентов. Если говорить о подходах к лечению, то при неосложненном остром дивертикулите купирование боли – это важный раздел, и он обсуждается в тех гайдлайнах, которые в отдельных странах есть. При этом надо понимать, что нестероидные противовоспалительные препараты ухудшают течение острого дивертикулита, поэтому на преимущественно селективные антихолинергические препараты был сделан акцент в лечении – он снижает давление в просвете кишки – и препараты 5-аминосалицилового ряда.
Что касается симптомной формы ведения дивертикулярной болезни, то ведение, по существу, никак не отличается от ведения пациентов с синдромом раздраженного кишечника. А дальше идет большой перечень различных других воспалительных, аллергических заболеваний со стороны кишечника, и тонкой, и толстой кишки. Никогда нельзя сбрасывать со счетов эту группу заболеваний, и мы неоднократно сталкивались с колитом, проводя дифференциальный диагноз воспалительных заболеваний кишечника, а там, например, оказывался иерсиниоз, и он тоже может иметь не подострое, а хроническое рецидивирующее течение, и, безусловно, ишемический колит, и, безусловно, ассоциированный с лекарствами, о котором мы нередко забываем, и микроскопический колит. Несмотря на то, что, в общем, я в своей жизни не так много поставила этих диагнозов, но однако полностью сбрасывать их со счетов, безусловно, нельзя. Я демонстрирую здесь некоторые моменты, не акцентируя внимание на частностях, о том, что для каждой из форм колита существуют свои диагностические особенности, и во многом они связаны и с особенностями, в том числе, и морфологических гистологических заключений. А вот то, что касается, например, некоторых форм микроскопического колита, то вот обзор десятилетней давности, который говорит о том, что отличить его от синдрома раздраженного кишечника не всегда бывает действительно легко.
Ну, и, наконец, появляются новые нозологические формы, как, например, кишечный синдром наркоманов. На сегодняшний день эта форма претендует на самостоятельную нозологическую форму, она возникает у людей, зависящих от наркотиков, и связано это с изменением порога болевой чувствительности, и, безусловно, мы прекрасно понимаем, что она если не доставляет, то в ближайшее время доставит нам очень много проблем с точки зрения и ведения этих пациентов, и постановки диагноза в том числе. Таким образом, в целом если говорить о подходах к лечению абдоминальных болей при заболеваниях кишечника, конечно, мы должны в тех вариантах, в которых можем, пытаться устранить причину. Хотя, увы, мы можем это далеко не всегда. Дальше мы, конечно, должны устранить абдоминальную боль. Она снижает качество жизни, она затрудняет обследование пациентов. Для этого существует целый ряд различных подходов, и в целом, если располагать их по ступеням, то это нестероидные противовоспалительные препараты, анальгетики, спазмолитики, дальше это более интенсивный, скажем так, более сложные препараты-опиоиды и хирургические вмешательства, это, безусловно, антидепрессанты, и вот говоря здесь о спазмолитической терапии, мы должны с вами понимать: с одной стороны, комбинированное назначение препаратов действительно рассматривается как один из способов купирования боли, но в этом отношении гиосцина бутилбромид имеет свои сильные стороны, поскольку обладает тропностью к энтеральной нервной системе, и кроме того, вот исследование, которое хорошо тем, что при абдоминальных болях эффект от парацетамола, препарата №1 в мире для купирования боли, именно для оказания симптоматической помощи, практически показал полностью похожие результаты, и поэтому мы рассматриваем этот препарат как препарат для купирования абдоминальной боли.
Тем более, принимая во внимание, что частота побочных эффектов практически не превышает частоту побочных эффектов при приеме плацебо, и имея в виду, что боль любого происхождения облегчается или купируется при использовании этого препарата, плюс быстро, плюс небольшое количество побочных эффектов, и это все, конечно, мы должны принимать во внимание. Конечно, мы можем пользоваться антиконвульсантами, но нужно сказать, что большее количество исследований по этому поводу проведено именно при хронических панкреатитах. В ряде случаев мы можем прибегнуть к лапароскопическому лечению в тех ситуациях, когда мы подозреваем наличие спаек как причину боли, но мы понимаем, что это не спайки как таковые, а это либо реакция со стороны брыжейки, либо изменения моторики со стороны кишечника. Но если мы посмотрим те исследования, которые на сегодняшний день более или менее строгие имеются, то не более чем в 60-70% случаев мы имеем сколько-нибудь стойкий эффект от проведения этой манипуляции.
Таким образом, на сегодняшний день мы должны с вами четко совершенно понимать, и мы это знаем с вами, что абдоминальная боль – это один из важнейших симптомов патологии кишечника, безусловно, не единственный, но очень важный. Одной из его причин, если говорить о статистике, то самой частой, является синдром раздраженного кишечника, при этом это может быть либо самостоятельная нозологическая форма, либо за ним может скрываться органическое заболевание, либо он может одновременно сосуществовать с органической патологией. Механизмы возникновения боли разные, поэтому используют разные препараты, разные сочетания в купировании болевого синдрома, но мне кажется, мы должны четко понимать, что купирование боли в 21-м веке – это самостоятельная клиническая задача, и мы должны сделать все, чтобы наши пациенты, живя на белом свете, эту боль не должны испытывать, в том числе и страдая серьезными заболеваниями. Большой ряд препаратов используется, и различных других подходов, в том числе и хирургических, эндоскопических, и одним из хорошо изученной группы препаратов, который может купировать боли и в монотерапии, и в комплексной терапии, является группа спазмолитиков, и среди них, безусловно, важное место занимает гиосцина бутилбромид благодаря безопасности, достаточно хорошей изученности и благодаря тем исследованиям, которые показали безопасность его приема на протяжении длительных промежутков времени, до 3-х месяцев. Спасибо большое за внимание.
Спастическая абдоминальная боль в клинической практике
Резюме. Ведущую роль в структуре абдоминального болевого синдрома играет спастическая боль при различной патологии желудочно-кишечного тракта, являющаяся одним из наиболее частых поводов для вызова скорой медицинской помощи и госпитализации пациентов в хирургические и терапевтические отделения. При отсутствии необходимости экстренного хирургического вмешательства основным способом купирования спастической абдоминальной боли (как органического, так и функционального генеза) является введение анальгетиков и спазмолитических средств. В настоящее время с этой целью все чаще применяют комбинированные препараты, обеспечивающие быстрое и эффективное обезболивание и устранение спазма гладких мышц. Примером такой комбинации является препарат Спазмалгон («Sopharma», Болгария), широко применяющийся во многих странах мира для лечения пациентов с абдоминальной болью спастического происхождения.
Актуальность проблемы
Острую абдоминальную боль рассматривают как ургентную ситуацию: хирургическая оценка этого распространенного в клинической практике симптома необходима для опровержения или подтверждения острой хирургической патологии. В США из 5–10 млн человек, ежегодно обращающихся за медицинской помощью с жалобами на острую боль в животе, у 40% диагностируют признаки острого живота. В то же время у каждого четвертого отмечают «функциональную», или «неспецифическую» абдоминальную боль (Бабак О.Я., 2006).
Следует отметить, что функциональные расстройства (ФР) желудочно-кишечного тракта (ЖКТ) чрезвычайно распространены в популяции: у 20–30% населения земного шара отмечают те или иные их проявления. При этом большинство ФР сопровождается гиперкинетическими реакциями гладких мышц и развитием спазма (Вейн А.М. (ред.), 2000; Белоусова Е.А., 2002). По данным Э.П. Яковенко и соавторов (2009), почти у половины всех больных гастроэнтерологического профиля (в том числе с органической патологией органов пищеварения) отмечают симптомы гипермоторной, и в первую очередь — спастической, дискинезии гладких мышц ЖКТ.
Нередко спазм гладких мышц при ФР ЖКТ является ведущим проявлением заболевания и главной причиной боли. Так, функциональная дисфагия, функциональная боль за грудиной, пилороспазм, кишечные дисфункции (синдром раздраженного кишечника, функциональная диарея, функциональный запор, функциональная абдоминальная боль) в большинстве случаев проявляются нарушением кишечного транзита и спастической болью в животе.
Нарушение эвакуации желчи и растяжение желчного пузыря (ЖП) при ФР его работы также сопровождается абдоминальной болью спастического характера. Среди факторов, способствующих развитию дисфункции ЖП, существует и ряд специфических причин (генетически обусловленная патология гладких мышц ЖП, дискоординация работы ЖП и пузырного или общего желчного протока, воспалительные изменения стенки ЖП и др.) (Белоусова Е.А., 2002).
По данным А.А. Ильченко (2004), 85–90% всех нарушений функции желчевыводящей системы возникает в результате развития органической билиарной патологии. При этом основными причинами боли являются спазм гладких мышц, перерастяжение стенки ЖП и желчных протоков в результате развития билиарной гипертензии, механическое раздражение стенки ЖП и протоковой системы билиарным сладжем или конкрементом.
Тесная анатомо-функциональная взаимосвязь билиарной системы и гастропанкреатодуоденальной зоны обусловливает смешанный характер боли при билиарной патологии. Так, дисфункция сфинктера печеночно-поджелудочной ампулы (сфинктера Одди) проявляется симптомами поражения билиарного тракта, поджелудочной железы или обоими симптомокомплексами. Нарушения работы сфинктерного аппарата также могут быть вызваны органическими нарушениями (стенозом сфинктера Одди или дистальной части общего желчного протока после холецистэктомии, опухолью большого дуоденального (Фатерова) соска).
Спастическая абдоминальная боль при органической патологии ЖКТ (пилороспазм при язвенной болезни, спазм шейки ЖП при желчнокаменной болезни и др.) имеет вторичный характер и усугубляет болевой синдром, вызванный основным деструктивным, воспалительным или неопластическим процессом (Белоусова Е.А., 2002).
Таким образом, в симптомокомплексе различных заболеваний ЖКТ спастическая висцеральная боль является ведущим клиническим проявлением органической и/или функциональной патологии.
Патофизиологические механизмы развития спастической висцеральной боли
В формировании абдоминальной боли участвуют висцеральные болевые рецепторы (ноцицепторы) и окончания чувствительных нервных волокон. Висцеральные ноцицепторы включают:
- высокопороговые механорецепторы (находятся в сердце, пищеводе, бронхах, желчевыводящих путях, тонкой и толстой кишке, мочеточнике, мочевом пузыре, матке), которые реагируют только на выраженный стимул (например чрезмерное сокращение и спазм полых органов), формируя острую боль;
- ноцицепторы «интенсивности» (находятся в сердце, пищеводе, толстой кишке, мочевом пузыре), возбуждающиеся в ответ на слабые механические стимулы;
- «немые», или «молчащие», ноцицепторы, которые активизируются только при повреждении клеток в результате воспаления, ишемии, некроза и обусловливают длительную диффузную боль (Баранская Е.К., 2009; Яковенко Э.П. и соавт., 2009).
Болевые рецепторы локализуются в мышечной и серозной оболочке стенок полых органов и капсуле паренхиматозных органов брюшной полости. Брыжейка и париетальная брюшина также обладают чувствительностью к болевым стимулам, тогда как висцеральная брюшина и большой сальник ее лишены (Яковенко Э.П. и соавт., 2009).
Истинно висцеральная боль возникает при возбуждении ноцицепторов в результате растяжения стенки полого органа (в комбинации с сокращением его гладких мышц) или капсулы паренхиматозного органа, натяжении брыжейки, сосудистых нарушениях. Таким образом, по механизму развития выделяют: спастическую (обусловленную спазмом гладких мышц ЖКТ), дистензионную (связанную с гипомоторной дискинезией гладких мышц и растяжением полого органа), перитонеальную (в основе которой лежит натяжение капсулы или висцерального листка брюшины) и сосудистую висцеральную боль (Садовникова И.И., 2009; Яковенко Э.П. и соавт., 2009).
Сообщение о ноцицептивном раздражении, воспринятое болевыми рецепторами, передается по различным каналам периферической нервной системы (в большинстве случаев проводниками висцеральной боли являются немиелинизированные С-волокна малого диаметра, обладающие низкой скоростью проведения импульса, при раздражении которых ощущается отсроченная тупая диффузная жгучая длительная боль) и затем обрабатывается в центральной нервной системе сложным нейрофизиологическим комплексом, включающим как специфические, так и неспецифические механизмы (Лиманский Ю.П., 1986; Ивашкин В.Т., Шульпекова Ю.О., 2002; Хвисюк А.Н., Федоренко Н.А., 2007; Баранская Е.К., 2009).
Регуляция моторной функции ЖКТМоторная функция ЖКТ контролируется многочисленными регулирующими влияниями со стороны центральной и периферической нервной системы, а также большой группой желудочно-кишечных пептидов и биоактивных молекул, действующих на уровне подслизистого (Мейснеровского) и межмышечного (Ауэрбаховского) нервных сплетений ЖКТ. Все компоненты этой системы поддерживают равновесие между стимулирующими и ингибирующими импульсами, что способствует поддержанию нормального тонуса и сократительной активности гладких мышц.
Вегетативная нервная система (внешняя иннервация двигательной функции ЖКТ) оказывает разнонаправленное сбалансированное действие: парасимпатическая стимуляция вызывает сокращение, симпатическая — расслабление гладких мышц. Таким образом, усиление парасимпатических или ослабление симпатических влияний способствует нарушению двигательной функции ЖКТ. Наличие интрамуральных нейронов в межмышечном сплетении (внутренняя иннервация) позволяет осуществлять автономный контроль двигательной активности ЖКТ (Белоусова Е.А., 2002; Садовникова И.И., 2009).
Немаловажную роль в развитии спастической абдоминальной боли играет нарушение баланса нейротрансмиттеров и регуляторных пептидов, контролирующих основные кишечные функции.
Серотонин, активирующий несколько подтипов рецепторов (наиболее изучены 5-НТ3 и 5-НТ4), играет существенную роль в регуляции моторики ЖКТ, вызывая диаметрально противоположные эффекты. Так, его связь с рецепторами 5-НТ3 способствует расслаблению, с 5-НТ4 — сокращению мышечного волокна.
Определенная роль в регуляции моторной функции кишечника отводится эндогенным опиатам: при связывании их с μ- и δ-опиоидными рецепторами миоцитов происходит стимуляция, а с κ- рецепторами — замедление моторики ЖКТ.
Субстанция Р (группа тахикининов), связываясь с рецепторами миоцитов, повышает моторную функцию последних за счет прямой активации и выделения ацетилхолина.
Соматостатин может как стимулировать, так и ингибировать интрамуральные нейроны, что приводит к аналогичным изменениям моторики.
Непосредственное влияние полипептида мотилина на рецепторы мышечных клеток повышает тонус нижнепищеводного сфинктера, ускоряет опорожнение желудка и усиливает сократительную активность толстого кишечника.
Вазоактивный интестинальный пептид (преимущественная область секреции — подслизистое и межмышечное сплетения в толстом кишечнике) способствует расслаблению мышц нижнепищеводного сфинктера, фундальной части желудка, толстой кишки (Белоусова Е.А., 2002; Ивашкин В.Т. (ред), 2003; Садовникова И.И., 2009).
Таким образом, патогенез гладкомышечного спазма, независимо от уровня поражения, обусловлен нарушением взаимодействий между больным органом-мишенью и регуляторными системами, поскольку любой висцеральный орган и весь ЖКТ в целом находятся под контролем многочисленных регулирующих влияний (Белоусова Е.А., 2002).
Механизмы сокращения и расслабления гладких мышцСостояние сократительного аппарата гладкомышечных клеток находится в прямой зависимости от ионного состава, где главенствующую роль играют ионы кальция (Са2+). Повышение их концентрации в цитоплазме миоцитов сопровождается сокращением, а снижение — релаксацией мышечного волокна.
Транспорт ионов Са2+ через клеточные мембраны осуществляется посредством специальных кальциевых, или медленных, каналов, которые представлены встроенными в мембрану клетки макромолекулярными белками, содержащими рецепторы, распознающие ионы Са2+. В регуляции транспорта ионов Са2+ участвует ряд нейрогенных медиаторов — ацетилхолин, катехоламины (норадреналин), серотонин, холецистокинин, мотилин и др. Так, связывание ацетилхолина с М-холинорецепторами способствует открытию натриевых каналов и вхождению ионов натрия в клетку, что сопровождается деполяризацией мембраны и открытием потенциалзависимых кальциевых каналов, через которые ионы Са2+ поступают в клетку. Взаимодействуя с цитоплазматическим кальцийсвязывающим белком кальмодулином, они активируют киназу легких цепей двигательного белка миозина. Последняя отщепляет фосфорный остаток от молекулы аденозинтрифосфорной кислоты, связанной с волокнами миозина. Благодаря этому миозин приобретает способность к взаимодействию с другим двигательным белком — актином. В результате между актином и миозином устанавливаются «молекулярные мостики», благодаря которым они «сдвигаются» по отношению друг к другу, что приводит к укорочению клетки.
Одним из условий, необходимых для сокращения мышечного волокна, является высокая активность фермента фосфодиэстеразы, которая участвует в расщеплении циклического аденозинмонофосфата (цАМФ) и циклического гуанозинмонофосфата (цГМФ), молекулы которых снижают содержание ионов Са2+ в цитоплазме и тем самым способствуют снижению сократительной активности клетки (Ивашкин В.Т. (ред), 2003; Яковенко Э.П. и соавт., 2009).
Основной механизм снижения тонуса и сократительной активности гладких мышц зависит от импульсов со стороны симпатической нервной системы и стимуляции норадреналином α1-адренегических рецепторов наружной мембраны миоцитов, что приводит к открытию быстрых ионных каналов, утечке положительно заряженных ионов из клетки и ее гиперполяризации. В условиях нарастания мембранного потенциала медленные кальциевые каналы прекращают функционировать, концентрация цитозольного Са2+ резко падает и наступает релаксация мышечного волокна.
Клиническая характеристика спастической абдоминальной боли
Классическое проявление висцеральной абдоминальной боли — колика (греч. kōlikē — кишечная болезнь) — характеризуется схваткообразной болью в животе высокой интенсивности, при которой периоды нарастания боли чередуются со «светлыми промежутками». Во время очередной «схватки» интенсивность боли быстро нарастает, затем наступает «плато» — период, когда выраженность боли максимальна по интенсивности (продолжается от 15 мин до нескольких часов), после чего боль постепенно стихает. Между приступами болевые ощущения полностью отсутствуют (Губергриц Н.Б., 2010).
Коликообразная боль, как правило, характеризуется высокой интенсивностью. На высоте боли пациенты беспокойны, часто меняют положение тела, мечутся либо принимают вынужденную позу, стараясь найти положение, которое уменьшит страдания.
При чрезмерной интенсивности импульса (например при прохождении камня) или анатомическом повреждении органа (например ущемлении кишки) возникает иррадиирующая боль в участках тела, имеющих общую корешковую иннервацию с пораженным органом (Бабак О.Я., 2006; Яковенко Э.П. и соавт., 2009).
Висцеральная боль характеризуется отсутствием четкой локализации — зоны восприятия ее, как правило, размыты. При повреждении пищевода, желудка, ЖП, билиарных протоков, поджелудочной железы боль локализуется в эпигастральной; при патологии тонкой, слепой кишки — мезогастральной; при поражении толстой кишки, органов малого таза — гипогастральной области. При этом боль ощущается ближе к срединной линии живота, поскольку внутренние органы имеют билатеральную иннервацию.
Абдоминальная боль редко отмечается как самостоятельный симптом и часто сопровождается тошнотой, рвотой, горечью во рту, изжогой, ощущением переполнения в желудке, метеоризмом, поносом, запором и другими симптомами. При острой висцеральной боли нередко отмечают сопутствующие вегетативные реакции (слабость, бледность, потливость, одышку и др.), лихорадку рефлекторного генеза, локальное напряжение мышц передней брюшной стенки (Баранская Е.К., 2005; Садовникова И.И., 2009).
Дифференциально-диагностические признаки различных типов висцеральной абдоминальной боли представлены в таблице.
Таблица. Характеристика висцеральной абдоминальной боли (Яковенко Э.П. и др., 2009)
| Показатель | Висцеральная боль, обусловленная | ||
|---|---|---|---|
| гипертонической (спастической) и гиперкинетической дискинезией полого органа | гипотонической дискинезией полого органа | растяжением капсулы, брыжейки органа | |
| Характер | Острая или тупая, приступообразная, жгучая | Давящая, тупая, монотонная | Острая, колющая, тянущая, сверлящая, режущая, кинжальная |
| Локализация | Разлитая, неопределенная, чаще по срединной линии | Разлитая, неопределенная, по срединной линии | Разлитая, но может соответствовать пораженному органу |
| Длительность | От минуты до месяцев | Длительная (от недели до месяцев) | Длительная (от недели до месяцев) |
| Ритмичность (связь с приемом пищи, временем суток, актом дефекации и др.) | Характерна (ритм может быть правильным и неправильным) | Неотчетлива | Усиливается при физических нагрузках, в определенных положениях тела, в ночные часы |
| Иррадиация | Возникает при интенсивном характере и соответствует пораженному органу | Отсутствует | Характерна и соответствует пораженному органу |
| Болезненность при пальпации | В месте локализации боли | В месте локализации боли | В месте локализации больного органа |
| Лекарственная терапия | Эффективны спазмолитические препараты | Эффективны прокинетики | Эффективны анальгетики (возможно сочетание с миотропными спазмолитиками) |
| Клинические примеры | Неосложненная язвенная болезнь, хронический обструктивный панкреатит, синдром раздраженного кишечника, желчная колика, функциональное нарушение сфинктера Одди, спастическая дискинезия толстой кишки, ассоциированная с любым заболеванием органов пищеварения (дивертикулярная болезнь, язвенный колит и др.), тенезмы при патологии прямой кишки | Гастродуоденостаз, гипомоторная дискинезия кишечника, функциональное расстройство ЖП гипомоторного типа | Острый панкреатит, хронический кальцифицирующий панкреатит, поражение лимфатических узлов, острый гепатит, опухоли органов брюшной полости |
Купирование спастической абдоминальной боли: Спазмалгон
Известно, что пациентам с неуточненным диагнозом и/или признаками острого живота введение анальгетиков противопоказано. Так, большинство авторов считают ошибочным решение купировать острую абдоминальную боль на догоспитальном этапе в связи с риском нивелирования картины острой хирургической патологии: обезболивание может затруднить диагностику и создать впечатление мнимого благополучия. Отличить в этот период острое хирургическое заболевание от нехирургических причин боли в животе трудно, поэтому при любых проявлениях острой абдоминальной боли от применения анальгетиков следует воздержаться (Бабак О.Я., 2006). В то же время клиническая практика свидетельствует, что в большинстве случаев приступ спастической абдоминальной боли сопровождается значительно выраженным болевым синдромом: страдания пациента в этот период настолько мучительны, что требуют обезболивания. Таким образом, при отсутствии необходимости экстренного оперативного вмешательства применение анальгетиков является необходимым компонентом лечения.
Спазмолитическая терапия не сопровождается непосредственным вмешательством в механизмы болевой чувствительности, не затрудняет диагностику острой хирургической патологии (Ивашкин В.Т. (ред.), 2003). Кроме того, применение спазмолитиков в данном случае является патофизиологически обоснованным. Так, с целью достижения релаксационного эффекта на периферическом уровне, снижения сократительной активности гладких мьшц, устранения спазма и восстановления нормального транзита показано применение релаксантов гладких мышц ЖКТ — холинолитиков и миотропных спазмолитиков, терапевтический эффект которых основан на вмешательстве в механизмы сокращения гладкомышечных клеток.
Антихолинергические средства обладают способностью блокировать мускариновые рецепторы клеточной мембраны, в результате чего снижается внутриклеточная концентрация ионов Са2+, что в конечном итоге приводит к расслаблению мышечного волокна. В настоящее время применение антихолинергических средств в купировании спастической боли считается абсолютно обоснованным и достаточно эффективным. В свою очередь, миотропные спазмолитики, являющиеся препаратами выбора для устранения спазма любого генеза и купирования боли (особенно при ФР), способствуют расслаблению гладких мышц, что сопровождается снижением тонуса полого органа и внутрипросветного давления, восстановлением пассажа содержимого и улучшением кровоснабжения стенки органа (Белоусова Е.А., 2002).
В настоящее время для купирования боли спастического характера все чаще применяют комбинированные препараты, активные компоненты которых обладают взаимодополняющими механизмами действия и способствуют быстрому и эффективному устранению и боли, и спазма.
Оптимальным примером такой комбинации является препарат Спазмалгон («Sopharma», Болгария). Согласно унифицированной анатомо-терапевтической и химической классификации лекарственных средств — классификационной системе АТС (Anatomical Therapeutic Chemical classification system), препарат относят к спазмолитическим средствам в комбинации с анальгетиками (код препарата — А03D А02) (Компендиум 2010 — лекарственные препараты, 2010). В его составе — три действующих вещества (ненаркотический анальгетик метамизол натрий, миотропный спазмолитик питофенона гидрохлорид и антихолинергическое средство фенпивериния бромид), оказывающих выраженный анальгезирующий и спазмолитический эффект.
Представитель нестероидных противовоспалительных препаратов (НПВП) группы производных пиразолона — метамизол натрий, входящий в состав препарата Спазмалгон, с 1922 г. известен клиницистам как лекарственное средство, обладающее мощным анальгезирующим и жаропонижающим эффектом в сочетании с менее выраженной противовоспалительной и спазмолитической активностью (Fendrich Z., 2000). Отметим, что НПВП нашли широкое применение во всем мире и включены в алгоритмы обезболивающей терапии при болевом синдроме различной степени выраженности (Мазуренко О., 2006). За долгую историю применения фармакологические свойства метамизола натрия подробно изучены, а терапевтическая эффективность подтверждена многими исследованиями. В настоящее время препарат по-прежнему очень популярен во многих странах в качестве монокомпонента терапии и в комбинации со спазмолитиками.
По сути метамизол натрий является пролекарством — предшественником лекарственного средства, который превращается в организме в активную форму. Хорошо всасываясь в пищеварительном тракте, он гидролизируется с образованием активного метаболита, 50–60% которого связывается с белками плазмы крови.
Механизм противовоспалительного, анальгезирующего и жаропонижающего действия метамизола натрия обусловлен ингибированием фермента циклооксигеназы и блокированием синтеза простагландинов из арахидоновой кислоты (напомним, что являясь медиаторами воспалительного процесса, эти вещества повышают чувствительность ноцицепторов и таким образом участвуют в механизме восприятия боли). Помимо этого, под влиянием метамизола натрия происходит нарушение проведения болевых экстра- и проприоцептивных импульсов, повышение порога возбудимости таламических центров болевой чувствительности, повышение теплоотдачи (Денисенко П.П. и соавт., 2004; Компендиум 2010 — лекарственные препараты, 2010).
Благодаря вышеуказанным свойствам метамизол натрий незаменим при сильной боли, обусловленной спазмом гладких мышц. Его высокая анальгезирующая активность подтверждена в ряде контролируемых исследований (Бутров А.В. и соавт., 2009), а по наблюдениям некоторых авторов, при применении в равных дозах анальгезирующий эффект препарата сравним и в отдельных случаях даже превосходит таковой некоторых опиоидных анальгетиков (Schmieder G. et al., 1993; Fendrich Z., 2000; Haen Е., 2007). Обзор литературы, проведенный F. Arellano, J.A. Sacristán (1990), свидетельствует о целесообразности парентерального введения метамизола натрия в качестве препарата первого выбора при колике в случаях необходимости применения ненаркотических анальгетиков. По наблюдениям Z. Fendrich (2000), побочные эффекты терапии метамизолом натрием выражены нечетко, а лекарственное взаимодействие — минимально, что делает возможным его применение для купирования болевого синдрома различного происхождения.
Второй активный компонент препарата Спазмалгон — питофенона гидрохлорид — обладает прямым миотропным (по отношению к гладким мышцам) спазмолитическим (папавериноподобным) действием. По механизму релаксирующего действия питофенона гидрохлорид является ингибитором фосфодиэстеразы (последняя, как отмечено выше, разрушает внутриклеточный цАМФ и цГМФ, участвующие в механизмах регуляции гомеостаза Са2+ в миоцитах). Это способствует накоплению в миоците цАМФ и цГМФ, что снижает концентрацию Са2+ и приводит к расслаблению гладких мышц. Выраженный и продолжительный антиспастический эффект питофенона гидрохлорида подтвержден в исследованиях in vitro и in vivo, проведенных S. Bal-Tembe и соавторами (1997).
Фенпивериния бромид, оказывая М-холиноблокирующее действие, способствует дополнительному расслаблению гладких мышц ЖКТ.
Таким образом, выраженная спазмолитическая и анальгезирующая активность препарата Спазмалгон позволяют применять его с целью симптоматического лечения приступов желчной и кишечной колики, спастической дискинезии желчевыводящих путей и другой патологии, сопровождающейся абдоминальной болью спастического характера.
Форма выпуска препарата (раствор для внутримышечного введения в ампулах по 2 и 5 мл) удобна при необходимости быстрого купирования боли как в домашних условиях, так и в стационаре. При острых эпизодах боли препарат применяют однократно (при необходимости дозу повторяют через 6–8 ч) или короткими курсами — 2–3 дня. После достижения быстрого терапевтического эффекта можно продолжить лечение пероральными обезболивающими и спазмолитическими средствами.
Литература
- Бабак О.Я. (2006) Острая боль в животе: где хирург, где терапевт? Острые и неотложные состояния в практике врача, 2: 8–13.
- Баранская Е.К. (2005) Боль в животе: клинический подход к больному и алгоритм лечения. Место спазмолитической терапии в лечении абдоминальной боли. Гастроэнтерология, 14(109): 49–57.
- Баранская Е.К. (2009) Терапия абдоминальной боли. Справочник поликлинического врача, 1: 40–43.
- Белоусова Е.А. (2002) Спазмолитики в гастроэнтерологии: сравнительная характеристика и показания к применению. Фарматека, 9: 40–46.
- Бутров А.В., Кондрашенко Е.Н., Ибарра-Пенья Н.А. (2009) Современные НПВП в практике врача анестезиолога-реаниматолога. РМЖ (Русский медицинский журнал), 17(25): 1631–1635.
- Вейн А.М. (ред.) (2000) Вегетативные расстройства: клиника, лечение, диагностика. Медицинское информационное агентство, Москва, 752 с.
- Губергриц Н.Б. (2010) Желчнокаменная болезнь: от классики к современности. Гастроэнтерология, 1: 83–95.
- Денисенко П.П., Бурбелло А.Т., Шабров А.В. (2004) Современные лекарственные средства: клинико-фармакологический справочник практического врача. Нева, Санкт-Петербург, 896 с.
- Ивашкин В.Т. (ред.) (2003) Рациональная фармакотерапия заболеваний органов пищеварения: руководство для практикующих врачей. Литтерра, Москва, 1046 с.
- Ивашкин В.Т., Шульпекова Ю.О. (2002) Нервные механизмы болевой чувствительности. Российский журнал гастроэнтерологии, гепатологии, колопроктологии, 4(12): 16–20.
- Ильченко А.А. (2004) Билиарная патология и абдоминальная боль. Врач, 2: 51–53.
- Компендиум 2010 — лекарственные препараты (2010) В.Н. Коваленко, А.П. Викторов (ред.) МОРИОН, Киев, с. С-122.
- Лиманский Ю.П. (1986) Физиология боли. Здоров’я, Киев, 96 с.
- Мазуренко О. (2006) Если боль застала врасплох… Препарат выбирает посетитель аптеки. Еженедельник Аптека, 19(540) .
- Садовникова И.И. (2009) Абдоминальный болевой синдром: диагностика, лечение. РМЖ (Русский медицинский журнал), 2: 72–75.
- Хвисюк А.Н., Федоренко Н.А. (2007) Нейрофизиологические механизмы боли. Медицина неотложных состояний, 6(13): 7–11.
- Яковенко Э.П., Яковенко А.В., Агафонова Н.А. и др. (2009) Абдоминальные боли: механизмы формирования, рациональный подход к выбору терапии. РМЖ (Русский медицинский журнал), 11(2): 48–53.
- Arellano F., Sacristán J.A. (1990) Metamizole: reassessment of its therapeutic role. Eur. J. Clin. Pharmacol., 38(6): 617–619.
- Bal-Tembe S., Bhedi D.N., Mishra A.K. et al. (1997) HL 752: a potent and long-acting antispasmodic agent. Bioorg. Med. Chem., 5(7): 1381–1387.
- Fendrich Z. (2000) Metamizol — a new effective analgesic with a long history. Overview of its pharmacology and clinical use. Cas. Lek. Cesk., 139(14): 440–444.
- Haen E. (2007) Clinical pharmacology of analgesics. Orthopade, 36(1): 17–22.
- Schmieder G., Stankov G., Zerle G. et al. (1993) Observer-blind study with metamizole versus tramadol and butylscopolamine in acute biliary colic pain. Arzneimittelforschung, 43(11): 1216–1221.
Абдоминальная боль при функциональных заболеваниях пищевого канала
• органические изменения, выявленные при инструментальных методах исследования (нарушение морфологической структуры органов, обнаружение конкрементов различной локализации, дивертикулов, кист, объемных образований, язв и т.д.).
Мы исключили у пациента с абдоминальной болью острую хирургическую патологию, не обнаружили «симптомов тревоги», не выявили никаких отклонений от нормы при объективных и лабораторно-инструментальных методах обследования. Мы предполагаем у нашего пациента функциональный характер абдоминальной боли. Что принято называть функциональной болью? Согласно Римским критериям III функциональная боль — хроническая абдоминальная боль, которая беспокоит пациента не менее 3 месяцев, периодически ослабевая и усиливаясь, и не находит объяснения при самом тщательном обследовании больного. Функциональная боль в животе носит диффузный характер, может быть различной интенсивности, в зависимости от психоэмоционального фона пациента. Как правило, эта боль не имеет четкой локализации, связи с приемом пищи, положением тела. Очень часто сочетается с диспепсическими симптомами (отрыжкой воздухом, тошнотой, рвотой, вздутием живота), различными нарушениями стула, головной болью, повышенной потливостью, побледнением и похолоданием конечностей и др. Описывая свои болевые ощущения, пациенты тщательно детализируют боль, часто придают им драматическую окраску, сравнивая с различными эпитетами: «режет, как ножом», «печет огнем», «грызущая боль» и т.д. Функциональная боль редко возникает ночью и будит пациентов, однако из-за боли пациенты часто не могут заснуть. Боль может возникнуть в любое время дня, чаще утром или днем, во время активности больного, нередко провоцируется эмоциональными факторами. Независимо от характера боли, особенностью болевого синдрома при функциональных заболеваниях является стихание его во время сна, отдыха, отпуска. В основе механизма функциональной абдоминальной боли лежит нарушение моторной функции пищевого канала [2]. Функциональная боль возникает при нарушении тонуса желудка или кишечника и воспринимается как тупая или спастическая. Боль возникает в ответ на ритмические или постоянные мышечные сокращения, спазмы полых органов пищеварения. Другой механизм возникновения боли связан с растяжением желудка и кишечника газом, содержимым, а также с изменением рецепторной висцеральной чувствительности пищевого канала. С точки зрения патофизиологии функциональная боль может быть висцеральной или психогенной. Париетальная боль и рефлекторная (отраженная) боль не характерна для функциональных заболеваний. Висцеральная боль при функциональных расстройствах может быть вызвана повышением давления в полости желудка и кишечника при растяжении или сокращении стенок полых органов. Основной причиной возникновения абдоминальной боли у больных с функциональными заболеваниями является висцеральная гиперчувствительность [3]. В отличие от здоровых людей, больные с функциональными болезнями воспринимают обычные периферические раздражители, обусловленные физиологической перистальтикой кишечника, как болевые ощущения. У больных с функциональной болью повышена чувствительность рецепторов стенки желудка и кишечника к растяжению, в связи с чем боль и неприятные ощущения возникают при более низком пороге возбудимости, чем у здоровых людей. Болезненные ощущения в животе возникают при растяжении мышечной оболочки, имеющей окончания симпатических нервных волокон. В формировании функциональной боли особая роль принадлежит нарушениям нейрогуморальной регуляции на оси мозг–пищевой канал. Как правило, висцеральная боль локализуется по средней линии живота или вблизи нее, так как связана с симметричным раздражением нервных окончаний. В патогенезе висцеральной гиперчувствительности немаловажную роль играет нарушение баланса нейромедиаторов и регуляторных пептидов, таких как серотонин, холецистокинин, мотилин, эндогенные опиаты, эндорфины. Данные медиаторы, наряду с центральной нервной системой, регулируют основные функции пищевого канала. Нарушение продукции тех или иных медиаторов снижает порог болевых ощущений и ведет к появлению боли. Висцеральная гиперчувствительность является первичным механизмом, формирующим возникновение и интенсивность болевого синдрома при функциональных расстройствах. Часть авторов отождествляет функциональную абдоминальную боль с психогенной. В отличие от висцеральной боли, при психогенной боли не удается выявить патологический очаг, в том числе даже нарушение моторной функции, которым можно было бы объяснить возникновение абдоминальной боли. Боль в животе психогенной природы часто сопровождает функциональные заболевания органов пищеварения. В пользу психогенной природы абдоминальной боли свидетельствует четкая патофизиологическая связь функциональных заболеваний и нарушений психоэмоциональной сферы у данной категории пациентов. Клиническими особенностями психогенной боли является прекращение или уменьшение ее в условиях стабильного психоэмоционального фона, отсутствие во время сна, положительный эффект от применения психотропных препаратов. Психогенная боль, как правило, тупая ноющая, крайне редко бывает острой, сопровождается большим количеством дополнительных психоэмоциональных и вегетативных симптомов. С одной стороны, функциональная боль в животе не является «опасным» симптомом. Функциональные расстройства с синдромом хронической абдоминальной боли не прогрессируют, не приводят к развитию осложнений, фатальным последствиям или инвалидности больных, имеют благоприятный прогноз в отношении жизни пациента. С другой стороны, длительная часто рецидивирующая боль, которая беспокоит пациента в течение многих лет, сама по себе является патологическим состоянием и изменяет привычный образ жизнедеятельности, требует постоянной медикаментозной коррекции и существенно ухудшает качество жизни пациентов [13]. Больные с функциональной болью в животе представляют собой акцентуированные личности. Редко бывают удовлетворены результатами обследования и констатацией факта отсутствия каких-либо органических заболеваний. Это заставляет больных снова и снова обращаться к врачам различных специальностей с целью поиска органического субстрата своего заболевания. Больные с функциональной болью крайне настороженно относятся ко всем видам медицинского обследования, тем более к назначенным видам лечения. Часто неудовлетворенность лечением, отсутствие клинического эффекта от терапии приводят к депрессиям, раздражительности, что еще больше усугубляет течение заболевания. В поисках облегчения больные вновь ищут новые клиники и новых врачей, готовы принимать любые виды лечения, в том числе так называемые нетрадиционные [9]. Поэтому для успеха лечения очень важен хороший контакт и взаимопонимание между врачом и пациентом уже с первых дней наблюдения [7]. Абдоминальная боль функционального характера развивается у лиц среднего возраста и сопровождает большинство функциональных заболеваний пищеварительной системы, функциональную диспепсию, дисфункциональные нарушения сфинктера Одди и желчевыводящих путей, синдром раздраженного кишечника и др. Если боль в животе не ассоциируется ни с одним из перечисленных заболеваний, может быть установлен диагноз функциональная абдоминальная боль, функциональный абдоминальный болевой синдром, неопределенная функциональная абдоминальная боль. Все функциональные болезни пищевого канала объединяют одинаковые особенности. Эти заболевания не сопровождаются морфологическим повреждением органов и тканей, не приводят к осложнениям со стороны пищевого канала и других органов. Динамика функциональных болезней, как правило, не имеет прогрессирующего течения, с увеличением тяжести последующих обострений, носит волнообразный рецидивирующий характер. Толчком для очередного обострения заболевания являются психоэмоциональные факторы, стрессы, физическое переутомление. Клиническая картина функциональных заболеваний неспецифична, со множеством жалоб различного характера. При большой вариабельности клиники и нередко достаточно интенсивных субъективных симптомах, абдоминальная боль — основной симптом, вызывающий тревогу у пациента. Боль при различных функциональных заболеваниях является одним из «сигнальных симптомов», которые заставляет их обратиться за медицинской помощью. Функциональная диспепсия — заболевание, при котором часто наблюдается функциональная абдоминальная боль. В соответствии с Римскими критериями III (2006) [5] под функциональной диспепсией понимают наличие симптомов, которые возникают в гастродуоденальной зоне в условиях отсутствия любых органических, системных или метаболических заболеваний, которые могли бы объяснить эти жалобы. Основные клинические симптомы при функциональной диспепсии: эпигастральная боль, жжение в эпигастрии, постпрандиальное переполнение, быстрое насыщение. Современная классификация функциональной диспепсии включает две формы заболевания: постпрандиальный дистресс-синдром, эпигастральный болевой синдром. Одним из наиболее частых заболеваний среди функциональных расстройств является синдром раздраженного кишечника. Согласно Римским критериям III (2006) синдром раздраженного кишечника определяется как комплекс функциональных (не связанных с органическим поражением кишечника) расстройств продолжительностью свыше 3 месяцев, основными клиническими симптомами которого являются боль в животе, связанная с двумя или более из нижеследующих признаков: улучшение состояния после дефекации, начало связано с изменением частоты стула, начало связано с изменением формы стула. Дополнительными симптомами могут служить патологическая частота стула (3 раза в день), патологическая форма стула, комковатый/твердый стул или жидкий/водянистый стул, натуживание при дефекации; императивный позыв или чувство неполного опорожнения, выделение слизи и вздутие. Как видим, существуют четко определенные клинические симптомы для постановки диагноза «синдром раздраженного кишечника», оговоренные и утвержденные Римским консенсусом III. Однако большое количество жалоб и вариабельность клинической картины затрудняют диагностику и ограничивают точность постановки диагноза синдрома разраженного кишечника [6]. В зависимости от ведущего симптома выделяют 4 клинических варианта синдрома раздраженного кишечника: с преобладанием запора; с преобладанием диареи; смешанный вариант; неклассифицируемый вариант. Боль в животе при синдроме раздраженного кишечника обусловлена нарушением моторной функции кишечника. Как правило, моторные расстройства носят гиперкинетический характер, вызывают спазм циркулярного слоя гладких мышц кишечной стенки и нарушают пассаж содержимого по кишечнику, что сопровождается болью. Нарушения моторики при разных функциональных расстройствах могут также протекать по типу гипотонии и атонии. В этих случаях боль обусловлена не спастическим компонентом, а растяжением стенок полого органа с повышением внутрипросветного давления, что также может сопровождаться нарушением кишечного транзита. Кроме синдрома раздраженного кишечника, существенная роль среди причин хронической абдоминальной боли принадлежит билиарным дисфункциям. Согласно современной классификации (Римские критерии III, 2006) выделяют дисфункцию желчного пузыря и дисфункцию сфинктера Одди. Диагностическими критериями для постановки диагноза служат повторяющиеся эпизоды умеренной или тяжелой боли, локализованной в эпигастрии или правом подреберье и продолжающиеся 20 минут и более, по крайней мере, в течение 3 месяцев. Боль определяется как умеренная — если она нарушает ежедневную деятельность пациента и как тяжелая — когда требуется срочная медицинская консультация или медикаментозное купирование боли. Кроме того, боль может сочетаться с одним и более из следующих признаков: тошнота, рвота, иррадиация боли в спину или правую лопатку, возникновение боли после приема пищи, возникновение боли в ночное время, нарушение функции желчного пузыря, отсутствие структурных нарушений, объясняющих данные симптомы. Очень важную роль в развитии функциональных расстройств и в возникновении хронической абдоминальной болезни играют психосоциальные факторы и социальная дизадаптация. Фиксация на состоянии здоровья сопровождается тщательным штудированием различных источников информации о своем заболевании. Больные часто подвергают себя различным неоправданным, в том числе инвазивным методам обследования, нередко — оперативным вмешательствам. Они склонны к нерациональному ограничению пищевого рациона, немедикаментозным методам лечения. Как помочь больному с функциональной абдоминальной болью? Несмотря на раскрытие механизмов возникновения боли, появление новых мощных препаратов для купирования болевого синдрома различной этиологии, проблема лечения боли далека от своего решения. Одной из основных причин низкой эффективности медикаментозной терапии функциональной боли является отсутствии у врачей четкого представления о патогенезе хронической функциональной боли, механизмах ее развития. Понимание сущности функциональной боли является залогом ее успешного лечения. Традиционно при болевом синдроме любого происхождения применяются обезболивающие препараты разных групп, в том числе наркотические и ненаркотические анальгетики, нестероидные противовоспалительные средства и др. Оправдана ли такая тактика при лечении абдоминального болевого синдрома при функциональных болезнях пищевого канала? Применение препаратов данной группы у большинства больных способствует быстрому купированию боли, устранению основного патологического фактора, который беспокоит пациента, как правило — способствует улучшению общего самочувствия больного. Однако анальгетические препараты не оказывают воздействия на патогенетические механизмы развития боли при функциональных болезнях органов пищеварения, обезболивающее действие их быстро проходит, и симптомы возвращаются вновь. Пациентам с абдоминальной болью функционального характера требуется длительная, а нередко и пожизненная терапия. Частое и продолжительное применение препаратов данной группы ограничено большим количеством побочных эффектов и нецелесообразно с точки зрения патогенетических механизмов возникновения боли при функциональных заболеваниях. Медикаментозная коррекция функциональных расстройств должна быть комплексной, с учетом воздействия на все механизмы развития боли. Основным механизмом развития абдоминальной боли при функциональных расстройствах является спазм, а также растяжение желудочной или кишечной стенки. Исходя из патогенетических механизмов развития боли, при функциональных болезнях препаратами выбора должны являться спазмолитические средства различных групп. Самыми первыми средствами в арсенале врача для купирования хронической абдоминальной боли были миотропные спазмолитики прямого действия. Новым шагом в лечение функциональной боли стало использование препаратов, которые оказывают прямое селективное миотропное действие на гладкие мышцы пищевого канала. Препаратом данной группы является мебеверин (дуспаталин), благодаря свой селективности он не оказывает влияние на гладкие мышцы других органов, что позволяет его применять при сопутствующих заболеваниях [4]. Уникальный механизм действия позволяет блокировать спастические сокращения кишки, не вызывая ее атонии, при этом сохраняется нормальная перистальтика кишечника, не нарушается эвакуация кишечного содержимого, не развиваются побочные эффекты. Еще одним важным свойством мебеверина для лечения функциональной боли является воздействие на сфинктер Одди [1]. Устранение спазма сфинктера Одди способствует устранению абдоминальной боли, улучшает отток желчи, устраняет запоры, которые часто сопровождают функциональную кишечную боль. Другой группой препаратов для купирования функциональной абдоминальной боли являются селективные блокаторы кальциевых каналов гладких мышц пищевого канала. Как хорошо известно, на сегодняшний день спазм гладких мышц пищеварительной системы развивается при поступлении в клетку ионов кальция. Блокада кальциевых каналов и ограничение проникновения ионов кальция в клетку способствует снятию гладкомышечного спазма и устранению боли. Представителем данной группы препаратов является пинавериум бромид. Дицетел эффективно и быстро купирует функциональную боль, обусловленную спазмами гладких мышц на любом уровне пищевого канала. Его преимуществом является отсутствие системных холинолитических эффектов и системного сосудорасширяющего действия, которое есть у блокаторов кальциевых каналов группы нифедипина. Другим представителем данной группы является отилония бромид (спазмомен), который блокирует кальциевые каналы, а также мускариновые и тахикининовые рецепторы благодаря низкому всасыванию, практически не оказывая системных побочных эффектов. Для снижения сократительной активности гладких мышц пищевого канала, устранения спазма и восстановления нормального транзита могут применяться холинолитические препараты. Применение препаратов данной группы оправдано с точки зрения патофизиологии, поскольку сократительная активность гладких мышц непосредственно регулируется парасимпатической нервной системой. Широкое применение препаратов данной группы ограничено системными побочными эффектами [11]. С целью лечения функциональной абдоминальной боли, обусловленной повышенным растяжением стенки кишки, а также нарушением двигательной активности желудка и кишечника используют препараты, обладающие прокинетическим действием. В течение многих лет успешно применяются блокаторы дофаминовых рецепторов, метоклопрамид (церукал, реглан) и более активный домперидон (мотилиум). Недостатком препаратов этой группы является отсутствие влияния на моторику дистальной части тонкой кишки и толстого кишечника. Итоприд (праймер) — антагонист D2-рецеторов, ингибитор ацетилхолина, благодаря двойному механизму действия эффективно устраняет функциональную абдоминальную боль, нормализует моторику желудка и кишечника. Мозаприд (мосид) — агонист серотониновых рецепторов 4-го типа (5-НТ4). Оказывает выраженное прокинетическое действие, вызывает удлинение интервала Q–T. Высокоэффективным лекарственным препаратом является полный агонист опиатных рецепторов — дебридат. Он оказывает влияние на двигательную активность гладких мышц на всех уровнях пищевого канала. Нормализация моторики органов пищеварения приводит к уменьшению функциональной боли. Еще одним средством, которое регулирует моторику органов пищеварительной системы, является тримебутин (трибудат) — синтетический агонист периферических опиоидных рецепторов ?, ? и ?. Его механизм действия заключается в непосредственном влиянии на гладкие мышцы пищевого канала и регуляции нарушений моторики без влияния на центральную нервную систему. В отличие от других опиоидов, тримебутин не оказывает селективного воздействия ни на один из трех типов рецепторов, благодаря этому может как усиливать, так и угнетать перистальтику. Снижению висцеральной чувствительности при лечении больных с функциональной болью в настоящее время уделяется большое внимание во всем мире. На сегодняшний день не существует лекарственных средств с доказанной эффективностью. Перспективные направления в создании препаратов, понижающих висцеральную гиперчувствительность, связывают с блокадой различных типов серотониновых рецепторов. Однако пока эти средства находятся на стадии клинических испытаний. В настоящее время в распоряжении врача для уменьшения висцеральной гиперчувствительности есть только антидепрессанты [12]. Традиционно применяются трициклические антидепрессанты — амитриптилин, препараты нового поколения с механизмом обратного захвата серотонина (феварин, фрамекс и др.). Прием данной группы препаратов улучшает психоэмоциональное состояние больных, снимает напряжение, улучшает сон. Антидепрессанты, кроме непосредственного действия, рассматриваются как анальгезирующие средства. Обезболивающий эффект данной группы препаратов связан с изменением восприятия боли, т.е. можно считать, что они понижают болевую гиперчувствительность на центральном уровне. В более редких случаях можно использовать бензодиазепины, сульпирид (эглонил), который обладает также прокинетическим действием. У части пациентов психотропные препараты вызывают повышенную дневную сонливость, заторможенность, ограничивающую больных в их повседневной деятельности, мешают управлять транспортом, выполнять профессиональные обязанности, работу по дому [10]. Возникновение таких побочных эффектов может снижать приверженность к лечению и приводить к рецидиву функциональной боли [14]. Правильный выбор препаратов для комплексного лечения с учетом всех патогенетических механизмов развития боли при функциональных расстройствах способствует уменьшению или полному купированию боли, значительному улучшению состояния больного.Список литературы находится в редакции.
Если Вас беспокоят описанные выше боли различного характера, обратитесь к специалисту и будьте готовы ответить на следующие вопросы:
Лучше всего, если Вы придете к врачу с результатами анализа на дисбактериоз и УЗИ органов брюшной полости.
Существуют и такие боли в животе, которые не связаны с заболеваниями кишечника или других внутренних органов. Человек может жаловаться на так называемые невротические боли, когда он чего-то боится («медвежья болезнь») или после психоэмоциональных стрессов, потрясений . В этом случае необходимо проконсультироваться у психотерапевта или невролога.
Часто абдоминальные боли сопровождается другими неприятными симптомами: Такие симптомы являются важными факторами, указывающими на нарушения функции кишечника, желудка, желчных путей или воспалительных процессов в поджелудочной железе. Озноб и лихорадка обычно сопровождают опасные кишечные инфекции или закупорку желчевыводящих протоков. Изменение цвета мочи и кала также является признаком блокады желчных путей. При этом моча, как правило, приобретает темный цвет, а кал светлеет. Интенсивная судорожная боль, сопровождаемая черным или кровянистым стулом, указывает на наличие внутреннего кровотечения и требует немедленной госпитализации. |
Психогенные боли в животе
На основании вышеуказанных критериев для психогенной боли любой локализации и собственных данных были разработаны специальные ведущие и дополнительные критерии психогенных абдоминальных болей (Шкроб Е.О., 1991; Молдовану И.В., 1998).
По мнению указанных авторов, ведущими критериями являются:
- Боли в животе без органических изменений внутренних органов или при наличии определенных изменений, которые не в состоянии объяснить выраженность боли.
- Связь и вовлеченность психических факторов в феномен боли:
- определенная временная связь между объективными дистрессовыми событиями в жизни больного, дебютом и течением (усиление, обострение, уменьшение, исчезновение, изменение) абдоминальной боли;
- связь между динамикой психогенной ситуации, субъективными переживаниями больного и течением абдоминальной боли;
- наличие факторов, которые могли бы объяснить локализацию боли: наличие в анамнезе в окружении больного абдоминалгий (модель симптома), патологических (заболевание, травмы) и физиологических (беременность) состояний, выявление психогенных ситуаций, которые способствовали бы патологической фиксации внимания к абдоминальной зоне, и т.д.
К дополнительным критериям были отнесены:
- Необычность клинических проявлений и течения абдоминальных болей и их несхожесть с известными соматическими страданиями.
- Изменение поведения больного (получение вторичных привилегий от наличия боли: группа инвалидности, регуляция семейных отношений, возможность избежания неприятных ситуаций и деятельности и т.д.).
- Присутствие и других болевых проявлений в различных областях тела и зоне проекции внутренних органов, диффузные болевые проявления («болевая личность»).
- Выявление у больного эмоционально-личностных расстройств.
- Диссоциация между выраженностью боли и поведением больного.
- Определенный эффект от психотерапии и применения психотропных средств.
- Выраженный психовегетативный синдром и склонность к пароксизмальному течению.
- Необходимо выделить несколько аспектов, касающихся предложенных критериев.
Тесная связь между динамикой ряда параметров психической сферы, событий в жизни больного с дебютом, динамикой течения и манифестацией клинической картины абдоминальных болей является сильным аргументом в пользу диагноза абдоминальных болей психогенной природы. Пациенты, как правило, в течение длительного периода (месяцы, годы) нацелены на поиск органического субстрата своего заболевания, а возможность появления болей в связи с социопсихологическими факторами чаще всего представляется им маловероятной. Более того, мнение о том, что дистресс, переживания могут выявить или обострить соматическое страдание, является вполне реальным и логичным. Поэтому от врача, ведущего поиск возможных психогенных причин болезни, требуются умение, гибкость, знание техники проведения подобного типа анализа. В этой связи важно также уточнить внутреннюю картину болезни, анамнез жизни и пережитых дистрессов, жизненных событий и установить принципиальные для доказательства психогенной природы заболевания факторы, отраженные в предложенных выше критериях. Выделенные авторами дополнительные критерии чаще всего выявляются легче, так как не требуют целенаправленного психологического анализа в отличие от критериев позитивной диагностики (ведущие критерии, пункты 2, а, б, в).
Характерной чертой абдоминальных болей психогенной природы является наличие сопутствующих полисистемных перманентных и пароксизмальных вегетативных проявлений. Абдоминалгии в картине вегетативного криза — достаточно частая клиническая ситуация. При этом боли в животе могут быть первым симптомом или возникают на высоте криза, нередко сопровождаясь усиленной перистальтикой кишечника. Показано, что аб-доминалгии у женщин, страдающих депрессией, являются более неблагоприятными с точки зрения прогноза лечения и длительности болезни (Muris J.W., 1996).
Патогенез психогенных абдоминалгий связан с формированием сложного комплекса патологических цереб-роабдоминальных связей (прямых и обратных). Аффективные расстройства чаще всего тревожно-депрессивного характера, невротической природы вследствие их сопряженности с вегетативными, эндокринными и гуморальными реакциями приводят к нарушению вегетативно-висцеральной (желудочно-кишечной) регуляции, одновременно снижая пороги вегетативной интрацеп-тивной перцепции. Сказанное приводит к нарастанию тревоги, которая в дальнейшем еще больше усиливает вегетативную дисфункцию.
Абдоминалгии при психических заболеваниях
Среди пациентов психиатрических клиник, жалующихся на боль, абдоминалгия занимает третье место. Существуют различные описания подобных болей. Их обозначают как «абдоминальные психалгии» и подчеркивают такие особенности проявления заболевания, как отсутствие связи между болью и топографией органов, изменчивость локализации, интенсивности, характера боли, необычные описания «окраски» болей («кусающие», «выкручивает», «печет» и т.д.). Обычно отмечают также и диссоциацию между описанием болей как «чрезмерных», «невыносимых» и достаточно удовлетворительным общим состоянием пациента, его настроением, аппетитом, сном и поведением, которые отмечаются на фоне других психических нарушений. Представленные характеристики позволяют заподозрить у больных сене-сто-ипохондрические и депрессивные нарушения эндогенного происхождения, при которых абдоминальные боли являются лишь частью проявлений клинической картины заболевания (Risser W.L. et al, 1987).
Патогенез боли связан по существу с психическим заболеванием, когда «боль в животе
Абдоминалгий и кардиалгии психогенной природы требуют лечения, направленного в первую очередь на коррекцию психических расстройств. С успехом применяется психотерапия (рациональная, гипноз, поведенческая и аутогенная терапия), ориентированная в основном на осознание больным связи своих болей с психогенными факторами (Mayou R.A. et al., 1997). Выбор психотропных средств определяется структурой синдрома психических нарушений и личностью больного: при доминировании тревожно-фобических расстройств, как правило, назначают бензодиазепины (клоназепам, аль-прозалам, диазепам), депрессивных — антидепрессанты (трициклические антидепрессанты, амитриптилин), ингибиторы обратного захвата серотонина (флуоксетин, пароксетин), ипохондрических — малые нейролептики (сонапакс, мелерил, френолон). Имеется положительный опыт применения препарата Паксил у больных с кардиалгией на фоне депрессивно-ипохондрических нарушений. В случае же выявления психического заболевания показаны консультация и лечение пациента у психиатра. Вегетативную коррекцию проводят назначением вегетотропных средств (а-блокаторы, р-блока-торы, беллоид и др.).
Пищеварительный газ и метеоризм: общие причины и лечение
Газ – это нормальный результат употребления пищи, которую вы едите. Когда ваша пищеварительная система делает свое дело, она производит газы.
Обычно газы выводятся через рот (отрыжка) или через задний проход (метеоризм). Люди газируют около 20 раз в день. Это обычное явление, но оно может быть болезненным и неприятным.
Вы выделяете газ двумя способами: когда вы глотаете воздух и когда бактерии в толстом кишечнике помогают переваривать пищу.
Непереваренная пища перемещается из тонкой кишки в толстую. Попав туда, бактерии начинают работать, производя водород, углекислый газ и метан, которые затем покидают ваше тело.
Не все получают газ от одной и той же пищи.
Вы также глотаете воздух, когда едите и пьете. Это помогает производить газ. Обычно вы выпускаете проглоченный воздух, отрыгивая его. Все, что не выделяется при отрыжке, попадает в тонкий или толстый кишечник, где выделяется в виде метеоризма.
Какие продукты чаще всего вызывают газ?
Вы, скорее всего, получите газы, если будете есть углеводы, которые содержатся в таких продуктах, как:
- Фасоль
- Овощи (особенно брокколи, капуста и лук)
- Фрукты
- Молочные продукты
- Цельнозерновые продукты
- Безалкогольные напитки
- Морсы
Каковы симптомы газа?
Помимо отрыжки и метеоризма, вы можете почувствовать вздутие живота. У вас также может возникнуть боль в животе или боках.Эту боль можно принять за что-то еще, например, за сердечный приступ или аппендицит.
Может ли газ быть признаком медицинской проблемы?
Хроническая отрыжка может быть признаком проблем в верхних отделах пищеварительного тракта, например, язвы или гастроэзофагеальной рефлюксной болезни. Вы можете услышать, что это называется ГЭРБ.
Многие факторы вызывают вздутие живота, в том числе:
- Синдром раздраженного кишечника (СРК)
- Рак толстой кишки
- Болезнь Крона
- Грыжа
- Запор
- Непереносимость лактозы
- Целиакия
Как возникают газовые заболевания Поставлен диагноз?
Поскольку основной причиной газообразования является диета, ваш врач захочет узнать о продуктах, которые вы едите, и о ваших симптомах.Они могут попросить вас вести записи о том, что вы едите и пьете, чтобы помочь им определить продукты, которые вызывают у вас проблемы. Они также могут попросить вас отслеживать, как часто вы выделяете газ.
Продолжение
Возможно, вам придется отказаться от определенных продуктов. Например, если считается, что причиной является непереносимость лактозы, вам, вероятно, придется сократить потребление молочных продуктов.
Продолжение
Если вздутие живота является проблемой, ваш врач может осмотреть вас, чтобы исключить разные вещи.
Если у вас хроническая отрыжка, врач будет искать признаки того, что вы глотаете много воздуха.Если они думают, что это так, они будут искать причину. Им могут сделать рентгеновский снимок пищевода, желудка и верхнего отдела тонкой кишки – они могут называть его желудочно-кишечным трактом – чтобы исключить заболевание.
Какие методы очистки газа?
Проблемы с газом можно решить, изменив диету и научившись глотать меньше воздуха. Также могут помочь рецептурные и безрецептурные лекарства.
Изменение диеты означает отказ от продуктов, вызывающих газы. К сожалению, это также может привести к тому, что у вас будет меньше питательной пищи.Попросите врача помочь вам составить здоровую диету, не вызывающую большого количества газов.
Лекарства, отпускаемые без рецепта, включают:
- Антациды – особенно те, которые содержат симетикон
- Пробиотики – используются для уничтожения вредных бактерий и добавления полезных бактерий в пищеварительный тракт
- Лактазные продукты, такие как Lactaid и Dairy Ease – может помочь людям с непереносимостью лактозы.
- Фасоль – содержит фермент, который помогает переваривать сахар в бобах и многих других овощах.
Ваш врач может назначить лекарства, которые помогают перемещать пищу через пищеварительную систему.Лекарства, которые делают это, также могут быстрее пропускать газ.
Что я могу сделать, чтобы глотать меньше воздуха и уменьшить количество газов?
Чтобы глотать меньше воздуха, попробуйте:
- Отрезание жевательной резинки или леденцов
- Ешьте медленнее
- Убедитесь, что протезы, которые вы носите, подходят правильно
- Не пить через соломинку
Боль в животе и животе
Обзор
Насколько распространены боли в животе?
Практически каждый в тот или иной момент будет испытывать боль в животе.Большинство причин боли в животе несерьезны, их легко диагностировать и лечить. Однако боль в животе также может быть признаком серьезного заболевания, и важно, чтобы вы научились распознавать, какие симптомы серьезны и когда вызывать врача.
Как определяется причина боли в животе?
Поскольку существует так много потенциальных причин боли в животе, ваш врач проведет тщательное физическое обследование, обсудит с вами тип симптомов, которые вы испытываете, и задаст вам несколько связанных вопросов о боли, которую вы чувствуете.Эти вопросы могут включать следующее:
- Какую боль вы испытываете? Боль во всем животе или она ограничена определенной областью?
- Где в вашем животе, кажется, находится боль?
- Какой тип боли вы испытываете? Это колющее и жестокое? Это тупая боль?
- Когда возникает боль? Всегда? Чаще утром или ночью? Если боль приходит и уходит, как долго она длится каждый раз? Происходит ли это после употребления определенных продуктов или алкоголя? Во время менструации?
- Как долго у вас была эта боль?
- Боль также излучается (разветвляется) в нижнюю часть спины, плечо, пах или ягодицы?
- Принимаете ли вы в настоящее время какие-либо лекарства или травяные добавки?
- Вы беременны?
- Облегчает ли боль какая-либо деятельность, например, еда или лежание на боку?
- Вы недавно получали травмы?
После того, как эта первоначальная оценка будет завершена, ваш врач может попросить вас пройти несколько анализов, чтобы помочь ему или ей поставить диагноз.Это могут быть анализы крови или мочи, глотки с барием или клизмы, эндоскопия, рентген или ультразвук.
Возможные причины
Каковы наиболее частые причины боли в животе?
Боль в животе имеет множество причин, будь то легкая боль в животе, острая боль или спазмы желудка.К ним относятся:
- Расстройство желудка.
- Запор.
- Желудочный грипп.
- Менструальные спазмы.
- Пищевое отравление.
- Пищевая аллергия.
- Газ.
- Непереносимость лактозы.
- Язвы.
- Воспалительные заболевания органов малого таза.
- Грыжа.
- Камни в желчном пузыре.
- Камни в почках.
- Эндометриоз.
- Болезнь Крона.
- Инфекции мочевыводящих путей.
Уход и лечение
Как лечится боль в животе?
Лечение боли в животе зависит от ее причины.Варианты включают:
- Лекарства от воспалений, гастроэзофагеальной рефлюксной болезни или язв.
- Антибиотики от инфекций.
- Изменения личного поведения при болях в животе, вызванных некоторыми продуктами питания или напитками.
- Местные или спинномозговые инъекции анальгетиков или кортикостероидов врачами по обезболиванию.
В более тяжелых случаях, таких как аппендицит и грыжа, необходимо хирургическое вмешательство.
Когда звонить доктору
Какие симптомы боли в животе вызывают беспокойство?
Если у вас сильная боль в животе или она сопровождается одним из следующих симптомов, как можно скорее обратитесь к врачу:
- Тошнота, жар или неспособность подавить пищу в течение нескольких дней.
- Стул с кровью.
- Затрудненное дыхание.
- Рвота кровью.
- Боль возникает при беременности.
- Живот нежный на ощупь.
- Боль возникла в результате травмы живота в предыдущие дни.
- Боль продолжается несколько дней.
Эти симптомы могут указывать на внутреннее воспаление, инфекцию или кровотечение, требующие как можно скорее лечения. Реже некоторые из этих симптомов могут быть вызваны колоректальным раком, раком яичников или брюшной полости.
Боль в животе: частые и необычные причины
Боль в животе или животе означает дискомфорт в пространстве между грудной клеткой и тазом. Большинство случаев боли в животе легкие и имеют множество общих причин, например несварение желудка или растяжение мышц.
Симптомы часто быстро проходят сами по себе или после основного лечения. Боль в животе, особенно при тяжелых или хронических симптомах, также может быть признаком более серьезных заболеваний, включая рак или органную недостаточность.
Внезапная и сильная или продолжительная боль в животе может потребовать немедленной медицинской помощи.
Проблемы с пищеварением считаются наиболее частой причиной болей в животе. Дискомфорт или нарушения в любом органе или части живота могут вызвать боль, которая распространяется по всей области.
Многие люди называют боль в животе просто болью в животе. Однако брюшная полость содержит множество жизненно важных органов, мышц, кровеносных сосудов и соединительных тканей, в том числе:
- желудок
- почки
- печень
- тонкий и толстый кишечник
- аппендикс
- поджелудочная железа
- желчный пузырь
- селезенка
Основная артерия сердца (аорта) и еще одна сердечная вена (нижняя полая вена) также проходят через брюшную полость.В брюшной полости также находятся основные мышцы, четыре группы мышц брюшного пресса, которые придают туловищу стабильность и удерживают органы на месте и защищают их.
Поскольку есть много областей, которые могут быть затронуты, боль в животе может иметь множество причин.
Боль в животе – это частая жалоба, которая может быть вызвана или осложнена множеством факторов.
Общие причины включают:
1. Гастроэнтерит (желудочный грипп)
В этом случае боль в животе часто сопровождается тошнотой, рвотой и жидким жидким стулом, которые возникают намного раньше и чаще, чем обычно, после еды. .
Бактерии или вирусы вызывают большинство случаев, и симптомы обычно проходят в течение нескольких дней. Симптомы, которые длятся более 2 дней, могут быть признаком более серьезных проблем со здоровьем, таких как инфекция или воспалительные состояния, такие как воспалительное заболевание кишечника.
Общие симптомы включают:
- тошноту
- рвоту
- лихорадку
- спазмы в животе
- вздутие живота
- газ
Здесь вы найдете несколько советов о том, как отличить желудочный вирус от пищевого отравления.
2. Газ
Газ возникает, когда бактерии в тонком кишечнике расщепляют продукты, которые организм считает непереносимыми.
Повышенное давление газа в кишечнике может вызвать резкую боль. Газ также может вызвать стеснение или ограничение в животе, метеоризм или отрыжку.
Некоторые продукты могут вызывать газообразование. Щелкните здесь, чтобы узнать, какие продукты могут вызывать газообразование.
3. Синдром раздраженного кишечника (СРК)
По неизвестным причинам люди с СРК менее способны переваривать определенные продукты или типы продуктов.
Боль в животе является основным симптомом для многих людей с СРК и часто проходит после дефекации. Другие общие симптомы включают газы, тошноту, спазмы и вздутие живота.
Хотите узнать больше о IBS? Узнайте пять важных фактов об этом состоянии.
4. Кислотный рефлюкс
Иногда желудочные кислоты перемещаются назад, поднимаясь в горло. Этот рефлюкс почти всегда вызывает чувство жжения и сопутствующую боль.
Кислотный рефлюкс также вызывает абдоминальные симптомы, такие как вздутие живота или судороги.
Узнайте больше о причинах, симптомах и методах лечения кислотного рефлюкса.
5. Рвота
Рвота часто вызывает боль в животе, поскольку желудочная кислота перемещается назад по пищеварительному тракту, попутно раздражая ткани.
Физический акт рвоты также может вызвать болезненные ощущения в мышцах живота. Рвоту может вызвать широкий спектр факторов, от непроходимости кишечника до отравления алкоголем.
Щелкните здесь, чтобы узнать больше о многих возможных причинах рвоты.
6. Гастрит
Когда слизистая оболочка желудка воспаляется или опухает, может возникнуть боль. Тошнота, рвота, газы и вздутие живота – другие распространенные симптомы гастрита.
Щелкните здесь, чтобы узнать больше о причинах воспаления желудка.
7. Непереносимость пищевых продуктов
Когда организм не может переваривать пищевые материалы, они расщепляются кишечными и желудочными бактериями, которые выделяют при этом газ.
Когда присутствует большое количество непереваренных материалов, выделяется много газа, вызывая давление и боль.
Другими симптомами являются тошнота, рвота, вздутие живота, диарея и боль в животе.
У человека с пищевой непереносимостью будет повышенная чувствительность к определенным продуктам питания. Узнайте больше о симптомах и причинах пищевой непереносимости, а также о том, как предотвратить реакцию.
8. Запор
Когда в кишечнике собирается слишком много отходов, это увеличивает давление на толстую кишку, что может вызвать боль.
Это может произойти по многим причинам, в том числе:
- Недостаток клетчатки или жидкости в рационе
- Использование определенных лекарств
- Низкий уровень физической активности
Это также может быть признаком неврологического расстройства или закупорка кишечника.Если запор не проходит и доставляет дискомфорт, человеку следует обратиться к врачу.
Щелкните здесь, чтобы узнать больше о запоре, его причинах и способах решения.
9. Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – это хроническое заболевание, сопровождающееся стойким кислотным рефлюксом.
Может вызывать боль в животе, изжогу и тошноту. Со временем это может привести к осложнениям, например к воспалению пищевода.
Это обычная проблема, но лечение доступно.
Узнайте больше о ГЭРБ, а также о том, как ее предотвратить и лечить.
10. Желудок или пептические язвы
Язвы или незаживающие раны, как правило, вызывают сильную и постоянную боль в животе. Это также может привести к вздутию живота, расстройству желудка и потере веса.
Наиболее частыми причинами язвы желудка и пептической язвы являются бактерии H. pylori и чрезмерное или продолжительное употребление нестероидных противовоспалительных препаратов (НПВП).
Если вы хотите узнать больше о язве желудка, щелкните здесь.
11. Болезнь Крона
Болезнь Крона вызывает воспаление слизистой оболочки пищеварительного тракта, которое приводит к боли, газам, диарее, тошноте, рвоте и вздутию живота.
Учитывая его хронический характер, состояние может привести к недоеданию, вызывая потерю веса и истощение.
Это может быть серьезное заболевание, но симптомы могут проявляться не все время, так как будут периоды ремиссии. Доступно лечение, которое помогает людям управлять симптомами.
Узнайте больше о болезни Крона в нашей статье здесь.
12. Целиакия
Целиакия возникает, когда человек страдает аллергией на глютен, белок, содержащийся во многих зерновых, таких как пшеница и ячмень. Это вызывает воспаление в тонкой кишке, что приводит к боли.
Диарея и вздутие живота также являются частыми симптомами. Со временем может возникнуть недоедание, что приведет к потере веса и истощению.
Людям с этим заболеванием необходимо избегать употребления глютена.
Узнайте больше о целиакии, в том числе о том, что есть и чего избегать, если у вас есть эта аллергия.
13. Растянутые или растянутые мышцы
Поскольку многие повседневные действия требуют задействования мышц брюшного пресса, травмы или растяжения являются обычным явлением.
Многие люди также уделяют большое внимание упражнениям для пресса, что увеличивает риск травм. Например, выполнение большего количества приседаний, чем обычно, может привести к боли в мышцах в области живота.
14. Менструальные спазмы или эндометриоз
Менструация может вызвать воспаление и боль в животе. Вздутие живота, газы, спазмы и запоры также могут возникать во время менструации, вызывая дискомфорт в животе.
Женщины с эндометриозом могут испытывать более тяжелые или хронические воспаление и боль. Эндометриоз – это состояние, при котором ткань, которая обычно растет в матке, развивается в других частях тела, обычно в области таза, но иногда и в других местах.
Узнайте больше о менструальной боли и эндометриозе в наших основных статьях по этим темам.
15. Инфекции мочевыводящих путей и мочевого пузыря
Инфекции мочевыводящих путей чаще всего вызываются бактериями, в первую очередь E.coli , которые колонизируют уретру и мочевой пузырь, вызывая инфекцию мочевого пузыря или цистит.
Симптомы включают боль, давление и вздутие живота в нижней части живота. Большинство инфекций также вызывают болезненное мочеиспускание и мутную мочу с сильным запахом.
Узнайте больше об инфекциях мочевыводящих путей, причинах их возникновения и способах их лечения.
Боль в животе и в животе
Боль в животе – это спазмы или тупая боль в животе.Обычно это длится недолго и часто несерьезно. Сильная боль в животе – более серьезный повод для беспокойства.
Заполните наше руководство по самопомощи, чтобы проверить свои симптомы и узнать, что делать дальше.
Самопомощь
Вернуться к симптомам
Последнее обновление:
Дата следующего обзора:
Просмотрите мои ответыNHS inform имеет более подробную информацию об этом условии.
Читать далее×
Просмотрите мои ответы
Вы сказали нам, что ваши учетные данные:
:
На основании предоставленной вами информации мы сделали следующую рекомендацию:
Спазмы желудка при вздутии живота
Спазмы желудка с вздутием живота часто возникают из-за задержанного дыхания.
Ваш фармацевт может порекомендовать вам лечение, например:
Внезапные спазмы желудка с диареей
Если у вас недавно начались спазмы желудка и у вас также есть диарея, причиной может быть желудочный клоп (гастроэнтерит). Это означает, что у вас вирусная или бактериальная инфекция желудка и кишечника. Через несколько дней он должен поправиться без лечения.
Гастроэнтерит может быть вызван:
- вступает в тесный контакт с инфицированным
- употребление в пищу зараженных пищевых продуктов (пищевое отравление)
Если у вас повторялись приступы спазмов желудка и диареи, у вас может быть хроническое заболевание, например синдром раздраженного кишечника (СРК).
Внезапная сильная боль в животе
Внезапная мучительная боль в определенной области живота может быть признаком серьезной проблемы. Без лечения ситуация может быстро ухудшиться.
Срочный совет: Как можно скорее поговорите со своим терапевтом, если:
- У вас сильная боль в животе, особенно если она сосредоточена в одной области
- боль начинается внезапно или неожиданно
Если ваш терапевт закрыт, звоните 111.
К серьезным причинам внезапной сильной боли в животе относятся:
- Аппендицит – опухоль аппендикса означает, что аппендикс необходимо удалить
- кровоточащая или прободная язва желудка
- острый холецистит – воспаление желчного пузыря, которое может потребоваться удаление
- Камни в почках – маленькие камни могут выделяться с мочой, но более крупные камни могут блокировать почечные трубы, и вам нужно обратиться в больницу, чтобы они разломились
- Дивертикулит – воспаление небольших мешочков в кишечнике, иногда требующее лечения антибиотиками в больнице
Если ваш терапевт подозревает у вас одно из этих состояний, он может немедленно направить вас в больницу.
Внезапная и сильная боль в животе иногда может быть вызвана инфекцией желудка и кишечника (гастроэнтерит). Это также может быть вызвано растяжением мышцы живота или травмой.
Длительные или повторяющиеся боли в животе
Обратитесь к терапевту, если у вас или вашего ребенка постоянные или повторяющиеся боли в животе. Причина часто не является серьезной, и ее можно устранить.
Возможные причины у взрослых включают:
Возможные причины у детей:
- запор
- UTI, который продолжает возвращаться
- изжога и кислотный рефлюкс
- Абдоминальная мигрень – повторяющиеся эпизоды боли в животе без установления причины
Когда боль в желудке не является экстренной ситуацией
Боль в желудке может быть вызвана множеством причин, некоторые из которых можно устранить, отдыхая, избегая тяжелой и острой пищи, принимая лекарства или используя грелку.Однако другим может потребоваться срочная медицинская помощь.
Хотя это может быть сложно определить самостоятельно, по крайней мере, с полной уверенностью, есть несколько рекомендаций, которые вы можете использовать, чтобы выяснить, следует ли вам отправиться в отделение неотложной помощи, в кабинет врача или попробовать какие-либо решения в домашних условиях. Независимо от того, как подходит ваш случай, если вы чувствуете сильную, необычную боль, которая, по вашему мнению, требует немедленного внимания, ищите ее.
Иллюстрация JR Bee, VerywellПри возникновении боли в желудке
Боль в желудке может быть вызвана опасным для жизни состоянием, таким как аппендицит, непроходимость кишечника (закупорка пищевого материала где-то в тонком или толстом кишечнике) или перфорация кишечника (утечка пищевого материала из кишечника).Взаимодействие с другими людьми
Эти чрезвычайные ситуации обычно вызывают очень заметные и часто невыносимые признаки и симптомы. Боль в животе, вероятно, является признаком неотложной медицинской проблемы, если:
- Вы беременны
- Ваша боль началась в течение недели после операции на брюшной полости или желудочно-кишечной процедуры (даже диагностической эндоскопии)
- Вам когда-либо делали обходной желудочный анастомоз, колостому или резекцию кишечника
- Ваша боль началась вскоре после тяжелой травмы живота
- Ваш живот в синяках или быстро увеличивается в размере
Вначале боль в животе может быть легкой, а через несколько часов у вас могут развиться сопутствующие симптомы.Вам следует немедленно обратиться за помощью, если вместе с болью в животе у вас появятся следующие симптомы:
- Живот очень жесткий
- Болезненность живота при прикосновении
- Кашель или рвота кровью
- Постоянная рвота
- Кровавый понос
- Боль или давление в груди
- Затрудненное дыхание
- Головокружение
- Обморок
- Невозможность опорожнения кишечника, сопровождающаяся рвотой
- Боль в шее, плече или между лопатками
- Изменения видения
Вызовите скорую помощь или попросите кого-нибудь отвезти вас в ближайшее отделение неотложной помощи.В этих случаях вам не следует «ждать и смотреть» или принимать лекарства от боли. Немедленно обратитесь за помощью.
Когда звонить врачу
Есть небольшая серая область с точки зрения того, какие случаи боли в животе требуют немедленного внимания, а какие требуют вместо этого звонка или посещения вашего врача, поскольку могут быть наложения симптомов. Опять же, если вы не уверены, прислушивайтесь к своему телу и своим инстинктам.
Если у вас нет ни одного из перечисленных выше симптомов, а вместо этого у вас есть какие-либо из следующих признаков боли в животе, важно, чтобы вы обратились к врачу в течение дня или двух:
Вам также следует позвонить своему врачу, если вы испытываете боль в животе во время лечения от рака.
Когда не срочно
Если боль в животе не является сильной, стойкой или не связана с симптомами, подобными уже обсуждавшимся, она, скорее всего, пройдет сама по себе. Боль в животе обычно вызвана незначительными проблемами, такими как запор, скопившийся газ или употребление чего-то, что вам не понравилось, например, обильной молочной еды или специй, к которым вы не привыкли.
Обычно помогает ожидание в течение нескольких часов, дефекация или отхождение газов.Вот несколько вещей, которые вы можете сделать, чтобы чувствовать себя более комфортно и облегчить симптомы по мере исчезновения боли:
- Ограничьтесь прозрачными жидкостями в течение нескольких часов.
- Если вы испытываете рвоту и / или диарею, придерживайтесь диеты BRAT и других мягких продуктов, пока симптомы не начнут исчезать.
- Избегайте продуктов, которые вредны для пищеварительной системы, например продуктов с высоким содержанием жира, жареных продуктов, острой пищи и напитков, содержащих алкоголь или кофеин.
- Попробуйте безрецептурный антацидный или газосберегающий продукт.
- Попытайтесь опорожнить кишечник. Часто может помочь употребление сырых фруктов, овощей, бобов или хлопьев с высоким содержанием клетчатки.
- Используйте бутылку с горячей водой или грелку. Это может помочь облегчить вашу боль. Поместите подушку на живот на получасовые интервалы и обязательно подложите под подушку полотенце, чтобы защитить кожу.
Ваши симптомы могут полностью исчезнуть в течение одного-двух дней. Если они этого не сделают, позвоните своему врачу за советом.
Слово Verywell
Боль в желудке очень распространена, и вы, вероятно, испытали некоторые из них, которые прошли сами по себе. Сильная боль в животе может вызывать тревогу, и причин так много, что бывает трудно понять, вызвана ли ваша боль в животе чем-то серьезным или нет.
Часто, если у вас есть другие сопутствующие симптомы или если ваша боль сильная или постоянная, это признак того, что виновато серьезное заболевание. Если вы не уверены, серьезна ли боль в животе, лучше всего обратиться за медицинской помощью.
Что вызывает у вас боль в нижней части живота? – Основы здоровья от клиники Кливленда
Боль внизу живота может остановить вас. Но попытка выяснить источник боли в животе может быть сложной задачей, особенно когда виновато так много всего. (Это были креветки?) Гастроэнтеролог Майкл Кирш, доктор медицины, разделяет некоторые из наиболее распространенных причин.
Клиника Кливленда – некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию.Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Синдром раздраженного кишечника (СРК)Что это? Заболевание толстой или нижней части кишечника.
Где боль? Нижняя часть живота, но иногда и весь живот.
Другие симптомы?
- Чувствительность кишечника при запоре.
- Диарея.
- Вздутие живота.
- Судороги.
Что еще вам следует знать: СРК – одна из наиболее частых причин боли в животе, и она чаще встречается у женщин. Он также известен как нервный желудок, раздраженная толстая кишка или спастическая толстая кишка.
ЗапорЧто это? Когда дефекация происходит реже, чем обычно, или стул становится затрудненным.
Где боль? Левая нижняя часть живота, иногда середина живота.
Другие симптомы:
АппендицитЧто это? Воспаление аппендикса, тонкой трубки, расположенной в правом нижнем углу живота.
Где боль? Начинается с области пупка и перемещается вниз в правый нижний угол.
Другие симптомы:
- Тошнота.
- Рвота.
- Лихорадка.
- Понос или запор.
Что это? Воспаление мешков толстой кишки, называемых дивертикулами.
Где боль? Нижняя левая часть живота, но может находиться в любом месте живота.
Другие симптомы:
Инфекция мочевыводящих путей (ИМП)Что это? Инфекция мочевыводящих путей, включая уретру, почки и мочевой пузырь.
Где боль? Таз или брюшная полость мочевого пузыря.
Другие симптомы:
- Боль при мочеиспускании.
- Тазовое давление.
- Требуется частое или срочное мочеиспускание.
- Изменение цвета и запаха мочи.
- Определенные сосудистые заболевания: Условия, при которых кишечник не получает достаточно крови, могут вызывать боль и спазмы. «Распространенной из них является недостаточное кровоснабжение толстой кишки или толстой кишки, называемое ишемическим колитом», – говорит доктор Кирш. Обычно это вызывает левосторонние спазмы и кровотечение.
- Гинекологические проблемы: «Вся эта система органов находится в тазу, поэтому разрыв кисты яичника, перекрученный яичник или внематочная беременность могут вызывать боль внизу живота», – отмечает он.
- Паховые грыжи: Грыжи возникают, когда орган проталкивается через замкнутую область, в которой он находится. Грыжа в паху может вызвать боль и дискомфорт в нижней части живота.
- Опухоли: Люди с опухолями толстой кишки могут испытывать боль в желудке и изменение характера кишечника, особенно если они что-то блокируют.
Поскольку некоторые из этих состояний носят хронический характер и варьируются от человека к человеку, ответ может быть более тонким, чем вы думаете, – говорит доктор.Кирш. «Если бы вы спросили дюжину разных врачей о наилучшем подходе к оценке боли в животе, вы бы не пришли к единому мнению».
Но вот хорошее правило, которому нужно следовать: если произошло значительное изменение или ухудшение ваших хронических абдоминальных симптомов или совершенно новые желудочные симптомы, обратитесь за советом к врачу.
Боль в животе
Боль в животе – это боль в области живота или живота. У всех время от времени возникает эта боль. Во многих случаях это проходит само по себе.Но иногда боль в животе может быть вызвана серьезной проблемой, например, аппендицитом. Поэтому важно знать, когда обращаться за помощью.
Причины боли в животе
Есть много возможных причин боли в животе. Общие причины у взрослых включают:
Запор, диарею или газы
Желудочная кислота возвращается в пищевод (кислотный рефлюкс или изжога)
Тяжелый кислотный рефлюкс, называемый ГЭРБ (гастроэзофагеальная болезнь)
Болезнь слизистой оболочки желудка или тонкой кишки (язвенная болезнь)
Воспаление желчного пузыря, печени или поджелудочной железы
Желчные камни или камни в почках
Аппендицит
Внутренний орган, проталкивающий мышцу или другую ткань (грыжа)
Инфекции мочевыводящих путей
У женщин менструальные спазмы, миомы, кисты яичников, воспалительные заболевания органов малого таза или эндометриоз
Воспаление или инфекции кишечника, включая болезнь Крона и язвенный колит
Синдром раздраженного кишечника
Диагностика причины боли в животе
Ваш лечащий врач проведет медицинский осмотр, который поможет определить причину боли.При необходимости сдадут анализы. Боль в животе может иметь множество причин. Поэтому бывает трудно найти причину своей боли. Подробная информация о вашей боли может помочь. Сообщите своему врачу, где и когда вы чувствуете боль, и что делает ее лучше или хуже. Также сообщите своему врачу, если у вас есть другие симптомы, такие как:
Лихорадка
Усталость
Расстройство желудка (тошнота)
Рвота
Изменение привычек в ванной
Кровь в стуле или черный дегтеобразный стул
Потеря веса, которую вы не можете объяснить (непроизвольная потеря веса)
Также сообщайте о семейном анамнезе проблем с желудком, кишечником или раком.Расскажите своему врачу обо всех случаях употребления алкоголя и наркотиков. Расскажите своему врачу обо всех лекарствах, которые вы принимаете, включая травы, витамины и добавки.
Лечение боли в животе
Некоторые причины боли требуют немедленной медицинской помощи. К ним относятся аппендицит или непроходимость кишечника. Другие проблемы можно лечить отдыхом, питьем или лекарствами. Ваш лечащий врач может дать вам конкретные инструкции по лечению или уходу за собой в зависимости от того, что вызывает у вас боль.
Если у вас рвота или диарея, пейте воду или другие прозрачные жидкости. Когда вы снова будете готовы к употреблению твердой пищи, начните с небольшого количества легко усваиваемой нежирной пищи. К ним относятся яблочный соус, тосты или крекеры.
Когда обращаться за медицинской помощью
Позвоните 911 или сразу же обратитесь в больницу, если вы:
Невозможность дефекации и рвота
Рвота кровью, кровавый понос или черный, смолистый диарея
Боль в груди, шее или плече
Чувствую, что вы можете потерять сознание
Боль в лопатках с тошнотой
Внезапная сильная боль в животе
Есть новая, сильная боль, не похожая на ту, что вы чувствовали раньше
Живот жесткий, твердый и болезненный при прикосновении
Позвоните своему врачу, если у вас есть:
Боль более 5 дней
Вздутие живота более 2 дней
Диарея более 5 дней
Температура 100.4 ° F (38 ° C) или выше, или в соответствии с указаниями вашего лечащего врача
Усиливающаяся боль
Беспричинная потеря веса
Продолжающееся отсутствие аппетита
Кровь в крови стул
Как предотвратить боль в животе
Вот несколько советов, которые помогут предотвратить боль в животе:
Ешьте меньшее количество пищи при каждом приеме пищи.
Не ешьте жирную, жареную или другую жирную пищу.
Не ешьте продукты, вызывающие газ.
Регулярно тренируйтесь.
Пейте много жидкости.
Чтобы предотвратить симптомы ГЭРБ:
Бросьте курить.
Сократите потребление алкоголя и продуктов, повышающих кислотность желудка.
По возможности не используйте аспирин или безрецептурные обезболивающие и жаропонижающие препараты. Сюда входят нестероидные противовоспалительные препараты (НПВП).
