Абдоминальная колика: вопросы диагностики и подходы к лечению | Осипенко М.Ф., Холин С.И.
Абдоминальная боль на протяжении тысячелетий остается серьезной проблемой здравоохранения. Распространенность данной патологии велика. Так, по существующим статистическим данным, в 5 крупнейших странах Европы около 49 млн человек страдают от боли и 11,2 млн – от боли высокой интенсивности. В относительных величинах это составляет примерно 19% всего населения. При этом наличие боли всегда сопряжено с ухудшением качества жизни, высокими затратами общества на диагностику и лечение и существенным снижением трудоспособности [1]. У половины пациентов после первичного обследования причина боли так и остается невыясненной [2].
Любой болевой синдром в зависимости от длительности можно подразделить на хронический и острый. Под острой болью понимают болевой приступ продолжительностью до 48 ч. В США до 10% ежедневных посещений неотложных отделений и обращений к врачам до 8 млн пациентов в год вызвано синдромом острой боли.
Широко используемый термин «колика» является одним из вариантов течения острого абдоминального болевого синдрома и следствием патологического процесса либо со стороны органов желудочно-кишечного тракта (ЖКТ), либо со стороны мочевыделительной системы. Термин этот, по сути, включает субъективную характеристику болевого синдрома. В педиатрической практике острая боль длится до недели, соответственно, хроническая – больше 7 дней согласно принятым в Голландии стандартам [4].
Боль всегда мультифакториальна [1, 3, 5]. Поэтому с патофизиологических позиций ее возможно классифицировать по-разному. Так, по механизмам формирования боль может подразделяться на висцеральную, париетальную, иррадирующую и психогенную. Необходимо иметь в виду, что основным механизмом формирования колики является висцеральный [5]. Висцеральная боль обычно носит характер спастический, жгучий, грызущий, не имеет четкой локализации.
 Нередко она сопровождается разнообразными вегетативными проявлениями: потливостью, беспокойством, тошнотой, рвотой, бледностью. Из-за синаптической связи между висцеральными афферентными нейронами и нейронами в основании задних корешков вследствие двойной иннервации боль нередко приобретает иррадирующий характер. Обычно зонами отражения болевых ощущений могут быть кожные области повышенной чувствительности (зоны Захарьина–Геда). Иррадирующая боль плохо локализована и возникает в месте проекции других органов, коже, глубоких тканях, иннервируемых тем же сегментом спинного мозга, что и вовлеченный орган.
Нередко она сопровождается разнообразными вегетативными проявлениями: потливостью, беспокойством, тошнотой, рвотой, бледностью. Из-за синаптической связи между висцеральными афферентными нейронами и нейронами в основании задних корешков вследствие двойной иннервации боль нередко приобретает иррадирующий характер. Обычно зонами отражения болевых ощущений могут быть кожные области повышенной чувствительности (зоны Захарьина–Геда). Иррадирующая боль плохо локализована и возникает в месте проекции других органов, коже, глубоких тканях, иннервируемых тем же сегментом спинного мозга, что и вовлеченный орган. Появление боли связано с активацией ноцицепторов, содержащих окончания афферентных волокон нескольких типов вследствие воспалительных или функциональных расстройств, как результат растяжения, напряжения стенки полого органа, мышечного спазма и т.д. Колика может быть проявлением как органических заболеваний, так и функциональных расстройств.
 Эфферентные волокна идут на периферию в составе блуждающего нерва и оказывают влияние на состояние гладкой мускулатуры, иногда еще более усугубляя ее спазм.
Эфферентные волокна идут на периферию в составе блуждающего нерва и оказывают влияние на состояние гладкой мускулатуры, иногда еще более усугубляя ее спазм. Другим вариантом разделения боли по происхождению является выделение боли воспалительного генеза, нейропатического и дисфункционального [1].
В настоящее время активно изучаются механизмы, влияющие на восприятие боли, и ответ на ее терапию. Так, выделение биологически активных субстанций – брадикинина, серотонина, гистамина, простагландинов и др. вследствие воспаления, ишемии меняет порог чувствительности сенсорных рецепторов. Эти же субстанции самостоятельно могут участвовать в формировании мышечного спазма. Функционирование отделов центральной нервной системы (ЦНС) также оказывает влияние на восприятие боли.
Таким образом, необходимо понимать, что одной из причин, провоцирующих болевые ощущения, является мышечный спазм; но также сокращение гладкой мускулатуры – мышечный спазм – может быть ответом на болевые импульсы со стороны нервной системы.

Наиболее активно в последнее время в связи с развитием молекулярной генетики изучаются генетические факторы, влияющие на возникновение болевых синдромов, их восприятие и ответ на лечение [1]. На основании клинических наблюдений понятно, что такие болевые синдромы, как мигрень, боль в спине, нижних отделах спины, шее у женщин, фибромиалгия имеют наследственный генез. Обсуждается более 300 генов-кандидатов, которые, вероятно, участвуют в формировании болевых ощущений и определяют ответ на анальгетические вмешательства.

Другой активно изучаемый ген имеет отношение к опиоидным рецепторам m1 (OPRM1). С его полиморфизмом связывают не только ощущение боли, но и формирование зависимости от опиоидных анальгетиков и развитие побочных эффектов.
Синергетический эффект некоторых аллелей COMT и OPRM1 предрасполагает к различным вариантам течения болевого синдрома.
Недавние исследования показали, что экспрессия опиоидных рецепторов может быть модифицирована генами трансферами афферентных нейронов.
Полиморфизм генов SCN9A натриевых каналов, CNA1B каналов кальция, KCNQ2 и KCNQ339 калиевых каналов также вносит вклад в особенности течения болевого синдрома и реакции мышечной клетки в ответ на разные стимулы.
В связи с отсутствием пока широкого генотипирования больных активно разрабатываются тесты для оценки качественной и количественной сенсорной способности пациента отвечать на механические, термические и электрические раздражители. Таким образом, проведение этого теста позволяет оценить риски и особенности возникновения болевого синдрома после оперативных вмешательств [1].

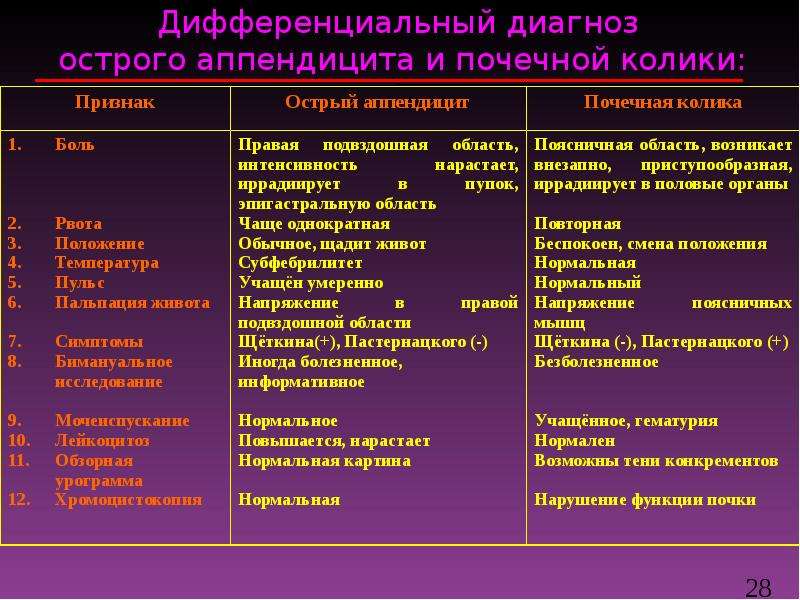
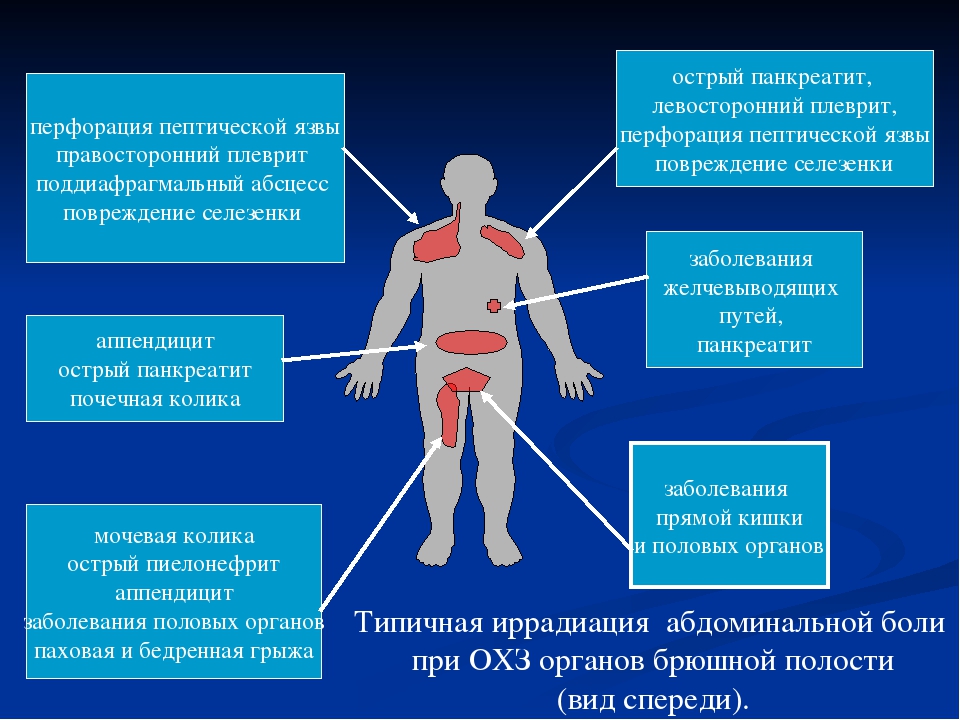
Несмотря на огромный прорыв в области молекулярных механизмов восприятия боли с клинических позиций, взгляды на диагностику острого болевого синдрома не претерпели существенной динамики. Так, по-прежнему в зависимости от источника возникновения выделяют билиарную, почечную, кишечную колики.
Билиарная колика возникает при обструкции общего желчного или пузырного протока – чаще всего конкрементами, вызывая висцеральную боль разной выраженности [6, 7]. В целом она соответствует критериям билиарной боли [6, 7], только носит крайне острый характер – «режущий», или вызывает ощущения «переполнения», «напряжения» с локализацией в эпигастрии или правом квадранте живота, иррадирует в подлопаточную область, начинается остро и длится от 15 мин. до 5 ч и более. Боль может сопровождаться тошнотой или рвотой, возникать в любое время суток. Иногда боль провоцируется приемом пищи, в т.ч. жирной. Примерно в 30% случаев эпизод бывает одиночным и в дальнейшем не рецидивирует. Примерно в 50% случаев боли рецидивируют и сопровождаются осложнениями с частотой 1–3% в год.
 При наличии в анамнезе билиарной колики частота осложнений желчнокаменной болезни (ЖКБ) возрастает [6]. Причиной билиарных болей, в т.ч. и билиарной колики, помимо обтурации просвета протоков желчевыводящих путей может быть дисфункция сфинктера Одди (СО). Этот термин обозначает нарушение функции CO с частичным нарушением проходимости протоков на уровне сфинктера. Патология может иметь как структурную (вследствие наличия препятствия в виде конкрементов различного размера), так и функциональную (нарушение двигательной активности – спазм) природу и клинически проявляется болями и нарушением оттока желчи и/или панкреатического сока. Дисфункция CO может быть следствием холецистэктомии [7].
При наличии в анамнезе билиарной колики частота осложнений желчнокаменной болезни (ЖКБ) возрастает [6]. Причиной билиарных болей, в т.ч. и билиарной колики, помимо обтурации просвета протоков желчевыводящих путей может быть дисфункция сфинктера Одди (СО). Этот термин обозначает нарушение функции CO с частичным нарушением проходимости протоков на уровне сфинктера. Патология может иметь как структурную (вследствие наличия препятствия в виде конкрементов различного размера), так и функциональную (нарушение двигательной активности – спазм) природу и клинически проявляется болями и нарушением оттока желчи и/или панкреатического сока. Дисфункция CO может быть следствием холецистэктомии [7].Для выяснения причины билиарной боли и колики помимо ультразвукового трансабдоминального исследования органов брюшной полости и малого таза, эндоскопического исследования области дуоденального сосочка высокоинформативным методом считается на сегодняшний день магнитно-резонансная холангиопанкреатография, позволяющая выявить или исключить обструкцию билиарного тракта опухолью, стенозом, конкрементами, а также оценить состояние протоковой системы поджелудочной железы.

К диагностическим критериям дисфункции СО билиарного типа относят наличие билиарных болей в сочетании со следующими признаками, свидетельствующими о билиарной гипертензии: повышение активности аминотрансфераз в сыворотке крови, щелочной фосфатазы, γ-глутамилтрансферазы, связанного билирубина и/или расширение общего желчного протока при ультразвуковом исследовании (УЗИ) или панкреатохолангиографии, а также замедление выделения контраста из протоков. Важным является проведение обследований на высоте приступа болей. В зависимости от типа дисфункции наряду с билиарными болями присутствуют либо все вышеперечисленные признаки (тип I), либо только некоторые (тип II), либо только боль (тип III).
В диагностике дисфункции СО, особенно у пациентов после холецистэктомии, помогает холесцинтиграфия с 99mTc, позволяющая оценить поступление радиоактивной метки в двенадцатиперстную кишку.
 Из-за большого количества осложнений в настоящее время ретроградная холангиопанкреатография не рассматривается как основной метод диагностики дисфункции CO. Только при стойкости изменений и обсуждении возможности оперативного лечения (сфинктеротомия или постановка панкреатического стента) возможно проведение этого исследования одновременно с манометрией CO. При оценке результатов манометрии единственным надежным критерием состояния CO является его базальное давление.
Из-за большого количества осложнений в настоящее время ретроградная холангиопанкреатография не рассматривается как основной метод диагностики дисфункции CO. Только при стойкости изменений и обсуждении возможности оперативного лечения (сфинктеротомия или постановка панкреатического стента) возможно проведение этого исследования одновременно с манометрией CO. При оценке результатов манометрии единственным надежным критерием состояния CO является его базальное давление.  В основном болеют женщины в возрасте около 40 лет. С учетом стандартных критериев оценки тяжесть панкреатита оценивается как невысокая.
В основном болеют женщины в возрасте около 40 лет. С учетом стандартных критериев оценки тяжесть панкреатита оценивается как невысокая. При дисфункции СО мониторирование диаметра панкреатического протока в ответ на введение секретина после его прекращения выявляет длительное расширение протока. Чувствительность метода низкая, что не позволяет пока его широко использовать. Магнитно-резонансная томография (МРТ) также помогает оценить протоковую систему поджелудочной железы, как и саму структуру органа. Эндоскопическое УЗИ позволяет оценить и исключить такие причины острого возвратного панкреатита, как микролитиаз. Наиболее информативным методом подтверждения диагноза дисфункции СО панкреатического типа и в этом случае также является манометрия.
Но большое число осложнений – прежде всего эпизоды острого панкреатита в сроки от 24 до 72 ч после процедуры – требует тщательного отбора пациентов и профилактики осложнений перед проведением этого инвазивного исследования. В качестве скрининг-теста предложено введение ботулотоксина в область сфинктера.
 Купирование боли и эпизодов панкреатита на срок до 3 мес. считается подтверждением спазма сфинктера, лежащего в основе симптомов. Таким образом, при наличии эпизодов болей в сочетании с повышением уровня амилазы/липазы для исключения структурных аномалий (микролитиаз, pancreas divisum, панкреатит известной этиологии) необходимо проведение абдоминального УЗИ, МРТ или эндоскопического УЗИ, а затем при необходимости – ретроградной панкреатохолангиографии с исследованием желчи и манометрией СО.
Купирование боли и эпизодов панкреатита на срок до 3 мес. считается подтверждением спазма сфинктера, лежащего в основе симптомов. Таким образом, при наличии эпизодов болей в сочетании с повышением уровня амилазы/липазы для исключения структурных аномалий (микролитиаз, pancreas divisum, панкреатит известной этиологии) необходимо проведение абдоминального УЗИ, МРТ или эндоскопического УЗИ, а затем при необходимости – ретроградной панкреатохолангиографии с исследованием желчи и манометрией СО. При отсутствии эффекта от консервативной спазмолитической терапии лечение основывается на сфинктеротомии и разделении СО на билиарный и панкреатический отделы.
Кишечная колика также характеризуется приступом болей в животе, обычно высокой и средней интенсивности. Причины ее также различны и связаны с растяжением, спазмом, усиленными сокращениями стенки кишечника. В ряде случаев колика может носить весьма «безобидный» характер с точки зрения последствий и возникать вследствие избыточного газообразования, нарушений моторики кишки, особенно у лиц с висцеральной гиперчувствительностью.
 Ситуация может провоцироваться возникновением препятствия для пассажа содержимого по кишечнику вследствие объемных образований, рубцов и спаек в брюшной полости. Кишечная колика может сопровождаться многочисленными вегетативными симптомами: тошнотой, рвотой, вздутием живота и чувством распирания. К органическим причинам, вызывающим приступы кишечной колики, относятся заворот сигмовидной кишки, вызванный операциями на кишечнике или долихосигмой, стеноз вследствие воспалительных заболеваний кишечника, объемные процессы в кишечнике, функциональная непроходимость – синдром Ogilvie. В некоторых случаях острый аппендицит может сопровождаться болями в виде колики, локализованной в правой подвздошной области. Только детальное обследование ЖКТ позволяет установить причину кишечной колики [7]. Статистические данные о частоте и вариантах кишечной колики различны и зависят от региона, лечебного учреждения и уровня его диагностических возможностей [8–11].
Ситуация может провоцироваться возникновением препятствия для пассажа содержимого по кишечнику вследствие объемных образований, рубцов и спаек в брюшной полости. Кишечная колика может сопровождаться многочисленными вегетативными симптомами: тошнотой, рвотой, вздутием живота и чувством распирания. К органическим причинам, вызывающим приступы кишечной колики, относятся заворот сигмовидной кишки, вызванный операциями на кишечнике или долихосигмой, стеноз вследствие воспалительных заболеваний кишечника, объемные процессы в кишечнике, функциональная непроходимость – синдром Ogilvie. В некоторых случаях острый аппендицит может сопровождаться болями в виде колики, локализованной в правой подвздошной области. Только детальное обследование ЖКТ позволяет установить причину кишечной колики [7]. Статистические данные о частоте и вариантах кишечной колики различны и зависят от региона, лечебного учреждения и уровня его диагностических возможностей [8–11]. Одной из нечастых причин классической кишечной колики является отравление свинцом.
 Как и при любом варианте колики, возникают приступы сильных абдоминальных болей, сочетающиеся с когнитивными нарушениями, психическими отклонениями, повышенной раздражительностью, нарушениями сна, головными болями, необратимой стойкой неврологической симптоматикой, расстройствами половой функции, металлическим привкусом во рту. Свинцовая интоксикация сопровождается анемией вследствие гемолиза, повреждением почек и кардиоваскулярной системы. Избыточное поступление свинца происходит при контакте с некоторыми видами топлива, на производствах, через воду и растения, содержащие повышенную концентрацию данного металла. Чаща страдают мужчины. Ситуации в основном встречаются в развивающихся странах. Лечение направлено на выведение свинца, в т.ч. с применением хелатов. Прогноз определяется концентрацией свинца в сыворотке крови [12].
Как и при любом варианте колики, возникают приступы сильных абдоминальных болей, сочетающиеся с когнитивными нарушениями, психическими отклонениями, повышенной раздражительностью, нарушениями сна, головными болями, необратимой стойкой неврологической симптоматикой, расстройствами половой функции, металлическим привкусом во рту. Свинцовая интоксикация сопровождается анемией вследствие гемолиза, повреждением почек и кардиоваскулярной системы. Избыточное поступление свинца происходит при контакте с некоторыми видами топлива, на производствах, через воду и растения, содержащие повышенную концентрацию данного металла. Чаща страдают мужчины. Ситуации в основном встречаются в развивающихся странах. Лечение направлено на выведение свинца, в т.ч. с применением хелатов. Прогноз определяется концентрацией свинца в сыворотке крови [12]. Особое место в диагностике и лечении занимает почечная колика. Высокоинтенсивные боли в животе, поясничной области, с иррадиацией в паховую область сопровождаются учащенным мочеиспусканием, гематурией.
 Приступы могут провоцироваться физическим напряжением, тряской, изменением характера питания. Нередко сопровождаются многочисленными вегетативными проявлениями: тошнотой, рвотой, что в целом характерно для болей висцерального генеза. Высокая частота уролитиаза, рецидивирующих болей – почечной колики, требующей дифференциальной диагностики с другими причинами боли, а также неотложного вмешательства для ее купирования, остается крайне актуальной проблемой.
Приступы могут провоцироваться физическим напряжением, тряской, изменением характера питания. Нередко сопровождаются многочисленными вегетативными проявлениями: тошнотой, рвотой, что в целом характерно для болей висцерального генеза. Высокая частота уролитиаза, рецидивирующих болей – почечной колики, требующей дифференциальной диагностики с другими причинами боли, а также неотложного вмешательства для ее купирования, остается крайне актуальной проблемой. Важнейшим методом диагностики этой патологии остается ультразвуковой метод, в ряде случаев – рентгенологические методы диагностики, включая компьютерную томографию (КТ) [13, 14]. Магнитно-резонансный метод диагностики является невысоко чувствительным для выявления конкрементов мочевыделительной системы, но он способен выявлять последствия и осложнения уролитиаза, в т.ч. и воспалительный процесс, который может вызывать коликоподобную симптоматику. Магнитно-резонансная нефроурография позволяет оценивать функциональное состояние системы [15].

Перечисляя основные методы диагностики причин, вызывающих острый болевой синдром и прежде всего абдоминальную колику, необходимо назвать, помимо рутинных клинических методов, рентгенологическое исследование брюшной полости, позволяющее диагностировать перфорацию полых органов, абдоминальную обструкцию, наличие инородного тела в пищеварительной системе. УЗИ брюшной полости позволяет исключить органическую патологию билиарного тракта (прежде всего ЖКБ), осложнения почечной колики, патологию органов малого таза. К числу высокоспецифичных и чувствительных тестов относится мультисрезовая рентгенологическая КТ [16, 17].
Алгоритм купирования боли различается в зависимости от причины, локализации и характера патологического процесса, вызвавшего колику, принятых в стране или ЛПУ стандартов. Каждый из вариантов колики имеет свои особенности ведения. Мультифакториальный характер болевых синдромов определяет и разнообразие, и комплексность подходов к их купированию. Безусловно, наиболее эффективным методом является устранение причины боли, если это возможно.
Так, Всемирной организацией здравоохранения предложен следующий поэтапный подход к купированию боли: 1-я ступень – неопиоидные анальгетики, 2-я ступень – добавляются мягкие опиоиды, 3-я ступень – опиоидные анальгетики. Среди неопиоидных анальгетиков класса нестероидных противовоспалительных препаратов (НПВП) предпочтительнее назначать парацетамол из-за меньшего числа побочного влияния на ЖКТ [1, 18–20]. Эффект НПВП усиливают антиконвульсанты, трициклические антидепрессанты.
Широкому применению опиоидов препятствуют их многочисленные побочные эффекты: развитие толерантности, аддикции, формирование аномальной чувствительности ЖКТ, когнитивные дисфункции, гормональные изменения и дисмодуляция иммунной системы [1].
Широкое применение опиоидов для больных с незлокачественной патологией в настоящее время приводит нередко к возникновению порочного круга: необходима эскалация дозы из-за неадекватной анальгезии, одновременно увеличение частоты и выраженности побочных эффектов требует снижения дозы, что приводит к неадекватному эффекту купирования боли и т.
 д. [21].
д. [21].Поскольку автономная нервная система вовлечена в процесс регулирования состояния гладкой мускулатуры органов ЖКТ, билиарной системы и мочевыводящих путей, для купирования приступов боли как в гастроэнтерологии, так и в урологии очень давно применяются и антимускариновые препараты – как самостоятельно, так и в комплексном лечении.
Наряду с такими подходами существуют и давно испытанные методы терапии с включением спазмолитиков [22]. Среди спазмолитических препаратов важное место занимает гиосцина бутилбромид (Бускопан®) – антихолинергическое средство, блокирующее действие ацетилхолина; он является агонистом эндогенных мускариновых рецепторов. Прототипом этой группы лекарственных препаратов можно считать атропин [23].
К самым существенным фармакологическим свойствам гиосцина бутилбромида при приеме внутрь G.N. Tytgat относит связывание с мускариновыми рецепторами, расположенными на висцеральных гладких мышцах ЖКТ и локально подавляющими его моторику; парасимпатический эффект блокирования нервных узлов через связывание с никотиновыми рецепторами; слабое всасывание, поглощение из ЖКТ и, следовательно, ограниченный риск системных антихолинергических эффектов (даже в дозах, превышающих лечебную 600 мг).
 Эффективность агониста мускариновых рецепторов гиосцина бутилбромида продемонстрирована в урологии при купировании почечной колики, для купирования билиарных болей [23, 24]. В ряде исследований показан хороший эффект для купирования боли при комбинации спазмолитика гиосцина бутилбромида с анальгетиком парацетамолом [25]. Целесообразность применения препарата для купирования висцерального компонента боли любого происхождения (острой, хронической, органической, функциональной) очевидна и доказана [1, 23].
Эффективность агониста мускариновых рецепторов гиосцина бутилбромида продемонстрирована в урологии при купировании почечной колики, для купирования билиарных болей [23, 24]. В ряде исследований показан хороший эффект для купирования боли при комбинации спазмолитика гиосцина бутилбромида с анальгетиком парацетамолом [25]. Целесообразность применения препарата для купирования висцерального компонента боли любого происхождения (острой, хронической, органической, функциональной) очевидна и доказана [1, 23].Гиосцина бутилбромид (Бускопан®) из всех селективных спазмолитических препаратов дольше всего применяется в Европе. Впервые препарат был зарегистрирован в Германии в 1951 г. В настоящее время он относится к одному из наиболее изученных в эксперименте и клинике из селективных в отношении ЖКТ спазмолитических препаратов. Бускопан® обладает высокой спазмолитической активностью – он в 44 раза активнее, чем дротаверин в подавлении сокращений, вызванных ацетилхолином [27]. Время наступления эффекта при приеме препарата внутрь составляет 15 мин.
 [26], а продолжительность действия – 3–6 ч. Рекомендуемая доза при приеме внутрь –10–20 мг 3 р./сут. Существует также лекарственная форма Бускопана ® в ректальных суппозиториях, что в еще большей степени повышает скорость наступления эффекта.
[26], а продолжительность действия – 3–6 ч. Рекомендуемая доза при приеме внутрь –10–20 мг 3 р./сут. Существует также лекарственная форма Бускопана ® в ректальных суппозиториях, что в еще большей степени повышает скорость наступления эффекта.Гиосцина бутилбромид воздействует преимущественно на М3-подтипы холинорецепторов, располагающихся в гладкомышечных клетках органов ЖКТ, пищеварительных желез и мочеполовой системы [28]. Этим объясняется широкий спектр клинического применения препарата Бускопан® в отличие от нейротропных спазмолитиков центрального действия, а именно при кишечной, желчной, почечной коликах и в других ситуациях, в которых спазм гладкой мускулатуры играет важную роль в генезе болевых синдромов.
Будучи четвертичным аммониевым производным, гиосцина бутилбромид обладает благоприятным профилем безопасности и не проникает через гематоэнцефалический барьер, поэтому антихолинергическое влияние на ЦНС отсутствует. Также препарат обладает низкой системной биодоступностью (
Появляются на мировом рынке новые классы лекарственных препаратов, в т.
 ч. и опиоиды, лишенные способности формировать зависимость.
ч. и опиоиды, лишенные способности формировать зависимость.Помимо вышеперечисленных генетических факторов, принимающих участие как в возникновении болевого синдрома, так и в ответе на лечение, существенную роль играют роль также ферменты, участвующие в метаболизме лекарственных препаратов. К ним относят систему цитохрома С450 (CYP450). Эта ферментная система важна для активации/инактивации опиоидов и других лекарственных препаратов (антиконвульсантов, трициклических антидепрессантов и др.), применяющихся для купирования боли.
Так, например, UGT2B7 метаболизируют морфин до морфина-3-глюкуронида (неактивный метаболит, возможно, обладающий нейротоксичностью) и морфина-6-глюкуронида (активный метаболит). Его особенности будут определять скорость метаболизма морфина.
Определение генетической вариабельности этих генов в будущем позволит оценить токсичность лекарственных средств и, возможно, предсказать ответ больных на некоторые лекарственные препараты. Например, аллельные варианты 70 CYP2D6 имеют различную скорость метаболизма ксенобиотиков, в т.
 ч. некоторых анальгетиков: очень быструю, быструю, умеренную, плохую. Плохие метаболизеры имеют дефективный метаболизм, сопряженный с высокой частотой побочных эффектов из-за аккумуляции препарата или недостаточной его эффективности, если препарат нуждается в активации вследствие взаимодействия с ферментной системой (например, кодеин). Очень быстрые метаболизеры повышают риск побочных эффектов лекарственных препаратов из-за воздействия большого количества быстрообразующихся метаболитов или приводят к недостаточной эффективности препаратов из-за их расщепления до неактивных соединений [1].
ч. некоторых анальгетиков: очень быструю, быструю, умеренную, плохую. Плохие метаболизеры имеют дефективный метаболизм, сопряженный с высокой частотой побочных эффектов из-за аккумуляции препарата или недостаточной его эффективности, если препарат нуждается в активации вследствие взаимодействия с ферментной системой (например, кодеин). Очень быстрые метаболизеры повышают риск побочных эффектов лекарственных препаратов из-за воздействия большого количества быстрообразующихся метаболитов или приводят к недостаточной эффективности препаратов из-за их расщепления до неактивных соединений [1]. К другим методам анальгезии относятся локальная анестезия в эпидуральное пространство и периферическая блокада нервных окончаний. Эти методы имеют побочные эффекты (местная травма от иглы, локальная нейротоксичность, параличи, неврологические дефекты, парестезии после спинномозговой анестезии). Может использоваться анестезия перитонеальной полости [1, 30].
Заключение
Часто встречающимся в практике врачей разных специальностей болевым синдромом является острая приступообразная боль – колика.
 Она характеризуется болью высокой интенсивности, имеет висцеральное происхождение, нередко с иррадирующим компонентом, и в зависимости от локализации подразделяется на билиарную (или билиарную боль), кишечную, почечную. Существуют четкие алгоритмы для диагностики причины боли и ее купирования. Учитывая многокомпонентность возникновения болевых синдромов, для их купирования применяется большой арсенал различных средств и подходов.
Она характеризуется болью высокой интенсивности, имеет висцеральное происхождение, нередко с иррадирующим компонентом, и в зависимости от локализации подразделяется на билиарную (или билиарную боль), кишечную, почечную. Существуют четкие алгоритмы для диагностики причины боли и ее купирования. Учитывая многокомпонентность возникновения болевых синдромов, для их купирования применяется большой арсенал различных средств и подходов.Литература
1. Allegri M., Clark M.R., De Andres J., Jensen T.S. Acute and chronic pain: where we are and where we have to go // Minerva Anestesiol. 2012 Feb. Vol. 78 (2). Р. 222–235.
2. Glasgow R.E., Mulvihil S.J. Abdominal pain, including the acute abdomen. Sleisenger&Fordtrans’s Gastroentestinal and Liver Disease. Philadelphia – London – Toronto – Monreal – Sydney – Tokyo. 2003. Vol. 1. Р. 80–90.
3. Rothschild J.G. Acute Abdominal pain / Therapy of digestive disorders, Elsevier, 2006. Section 8. P. 961–969.
4. Eizenga W. H., Gieteling M.J., Berger M.Y., Geijer R.M. Summary of the NHG guideline ‘Abdominal pain in children’, the 100th NHG guideline // Ned Tijdschr Geneeskd. 2013. Vol. 157 (15). Р. 6191—6199.
H., Gieteling M.J., Berger M.Y., Geijer R.M. Summary of the NHG guideline ‘Abdominal pain in children’, the 100th NHG guideline // Ned Tijdschr Geneeskd. 2013. Vol. 157 (15). Р. 6191—6199.
5. Вилей Дж. Оценка и значение боли в животе. Гл. 1. В кн.: Хендерсон Дж. Патофизиология органов пищеварения. СПб.: Невский диалект, 1997. 275 с.
6. Schmidt M., Dumot J.A., Soreide O., Sondenaa K. Diagnosis and management of gallbladder calculus disease // Scand J Gastroenterol. 2012 Nov. Vol. 47 (11). Р. 1257–1265.
7. Behar J., Corazziari E., Guelrud M., Hogan W., Sherman S. Functional Gallbladder and Sphincter of Oddi Disorders // Gastroenterology. 2006. Vol. 130. Р. 1498–1509.
8. Petroianu A. Diagnosis of acute appendicitis // Int J Surg. 2012. Vol. 10 (3). Р. 115–119.
9. Palma S., Leitao J., Lopes da Silva H., Tavora I. Acute abdomen: transver
Гиосцина бутилбромид в купировании абдоминальной колики | Осипенко М.Ф.
Абдоминальная боль – серьезная проблема внутренних болезней. Многочисленные разнообразные исследования не всегда дают возможность быстро и достоверно установить ее причину. «Точность диагностики причин боли в животе к началу XXI века составляла лишь 50%, промежуток времени между появлением боли в животе и верификацией диагноза, включая злокачественные новообразования, составлял от 8 до 37 недель. У половины пациентов после первичного обследования причина боли так и оставалась невыясненной, а частота отрицательного результата диагностической лапаротомии достигала 60%» [1].
Многочисленные разнообразные исследования не всегда дают возможность быстро и достоверно установить ее причину. «Точность диагностики причин боли в животе к началу XXI века составляла лишь 50%, промежуток времени между появлением боли в животе и верификацией диагноза, включая злокачественные новообразования, составлял от 8 до 37 недель. У половины пациентов после первичного обследования причина боли так и оставалась невыясненной, а частота отрицательного результата диагностической лапаротомии достигала 60%» [1].
 пациентов в год) вызвано этим синдромом. До 13% пациентов с диагнозом «острая абдоминальная боль» требуют хирургического вмешательства. До 41% пациентов покидают лечебные учреждения, так и не узнав, что явилось причиной острого абдоминального болевого синдрома [3].
пациентов в год) вызвано этим синдромом. До 13% пациентов с диагнозом «острая абдоминальная боль» требуют хирургического вмешательства. До 41% пациентов покидают лечебные учреждения, так и не узнав, что явилось причиной острого абдоминального болевого синдрома [3].Один из вариантов течения острого абдоминального болевого синдрома – колика. Термин этот, по сути, включает субъективную характеристику этого болевого синдрома. Под коликой обычно понимают внезапный приступ резких схваткообразных болей, возникающих при заболеваниях органов брюшной полости и забрюшинного пространства.
Выделяя 4 основных механизма формирования абдоминальной боли (висцеральная, париетальная, иррадиирующая и психогенная), необходимо иметь в виду, что в основе колики лежит, как правило, висцеральный механизм ее формирования [4]. В целом висцеральная боль обычно носит спастический, жгучий, грызущий характер, не имеет четкой локализации, с «вовлечением» средней линии тела. Колика, как вариант висцерального генеза боли, нередко сопровождается разнообразными вегетативными проявлениями – потливостью, беспокойством, тошнотой, рвотой, бледностью.
 Благодаря большому количеству синапсов между висцеральным афферентными нейронами и другими нейронами в основании задних корешков весьма часто возникает двойная иннервация, лежащая в основе иррадиирующего характера боли, которая сопутствует колике. Это отражение болевых ощущений при интенсивном висцеральном импульсе в области зон повышенной кожной чувствительности (зоны Захарьина–Геда). Эта боль плохо локализована и возникает в месте проекции других органов, в коже, глубоких тканях, иннервируемых тем же сегментом спинного мозга, что и вовлеченный орган.
Благодаря большому количеству синапсов между висцеральным афферентными нейронами и другими нейронами в основании задних корешков весьма часто возникает двойная иннервация, лежащая в основе иррадиирующего характера боли, которая сопутствует колике. Это отражение болевых ощущений при интенсивном висцеральном импульсе в области зон повышенной кожной чувствительности (зоны Захарьина–Геда). Эта боль плохо локализована и возникает в месте проекции других органов, в коже, глубоких тканях, иннервируемых тем же сегментом спинного мозга, что и вовлеченный орган. Появление боли связано с активацией ноцицепторов, содержащих окончания афферентных волокон нескольких типов. Активацию ноцицептивных рецепторов, расположенных в мышечной стенке полого органа, вызывает растяжение, напряжение стенки полого органа, мышечные сокращения. Она может быть результатом в основном органических заболеваний, но в некоторых случаях и результатом функциональных расстройств.
На остроту восприятия боли оказывают влияние выделение биологически активных субстанций – брадикинина, серотонина, гистамина, простагландинов и др.
 вследствие воспаления, ишемии, результатом чего является изменение порога чувствительности сенсорных рецепторов. Эти субстанции могут провоцировать или усугублять спазм гладкой мускулатуры, что, в свою очередь, вызывает раздражение ноцицепторов и ощущение боли. Сигналы от гладкой мускулатуры органов брюшной полости, забрюшинного пространства передаются по афферентным волокнам через спинальные ганглии, достигают ретикулярной формации, лимбической системы и передних отделов головного мозга, где в постцентральной извилине происходит осознание ощущения боли. Функционирование всех этих отделов также оказывает влияние на восприятие боли. Эфферентные волокна идут на периферию в составе блуждающего нерва и оказывают влияние на состояние гладкой мускулатуры, иногда еще более ее усугубляя. Большое количество различных нейронов на разных уровнях оказывает модулирующее влияние на восприятие боли и ответ на нее. Помимо этого, периферические окончания чувствительных нейронов могут напрямую влиять на состояние гладкой мускулатуры органов брюшной полости и забрюшинного пространства.
вследствие воспаления, ишемии, результатом чего является изменение порога чувствительности сенсорных рецепторов. Эти субстанции могут провоцировать или усугублять спазм гладкой мускулатуры, что, в свою очередь, вызывает раздражение ноцицепторов и ощущение боли. Сигналы от гладкой мускулатуры органов брюшной полости, забрюшинного пространства передаются по афферентным волокнам через спинальные ганглии, достигают ретикулярной формации, лимбической системы и передних отделов головного мозга, где в постцентральной извилине происходит осознание ощущения боли. Функционирование всех этих отделов также оказывает влияние на восприятие боли. Эфферентные волокна идут на периферию в составе блуждающего нерва и оказывают влияние на состояние гладкой мускулатуры, иногда еще более ее усугубляя. Большое количество различных нейронов на разных уровнях оказывает модулирующее влияние на восприятие боли и ответ на нее. Помимо этого, периферические окончания чувствительных нейронов могут напрямую влиять на состояние гладкой мускулатуры органов брюшной полости и забрюшинного пространства.
В зависимости от источника возникновения выделают билиарную, почечную, кишечную колику. Наиболее наглядным примером колики является колика при патологии органов желудочно–кишечного тракта (ЖКТ). В типичном случае она описывается, как характерный симптом желчно–каменной болезни (ЖКБ). Билиарная колика возникает при обструкции общего желчного или пузырного протока, вызывая висцеральную боль разной выраженности. Обычно она довольно острая, «режущая» или носит характер «переполнения напряжения» с локализацией в эпигастрии или правом квадранте живота, иррадиирует в подлопаточную область, начинается остро и длится от 15 минут до 5 и более часов. Боль может сопровождаться тошнотой или рвотой, возникать она может и в ночное время. Иногда боль провоцируется приемом пищи, в том числе жирной. Примерно в 30% случаев эпизод бывает одиночным и в дальнейшем не рецидивирует. Примерно в 50% случаев боли рецидивируют и сопровождаются осложнениями с частотой 1–3% в год. В отличие от пациентов, имеющих в анамнезе колику, пациенты без нее имеют значительно меньшую частоту осложнений ЖКБ, примерно 0,1–0,3% в год.
 При отсутствии приступов болей в течение 5 лет диагностируется асимптомное течение ЖКБ [5].
При отсутствии приступов болей в течение 5 лет диагностируется асимптомное течение ЖКБ [5]. В настоящее время билиарную колику рассматривают как вариант, а иногда и как эквивалент билиарных болей [6]. Под последними, согласно Римскому консенсусу III, понимают повторяющиеся с различными интервалами эпизоды постепенно нарастающей умеренной или интенсивной боли, локализованные в эпигастрии или правом подреберье, длящиеся не менее 30 мин., нарушающие ежедневную активность и требующие консультации врача. Боль не связана с кишечной перистальтикой, не зависит от положения тела, не купируется антацидами. Если отсутствуют органические заболевания, которыми можно объяснить возникновение этих болей, то боли расцениваются, как функциональные. Боль может сочетаться с тошнотой или рвотой, может иррадиировать в спину или правую подлопаточную область, может возникать в любое время суток (в том числе ночью) и будить спящего больного. При неособенно высокой интенсивности болевого синдрома могут возникнуть сложности с дифференциальной диагностикой этих болей от проявлений гастроэзофагеальной рефлюксной болезни, функциональной диспепсии, а также синдрома раздраженного кишечника и функциональной абдоминальной боли.
 Важно помнить, что боли при функциональной патологии других отделов ЖКТ возникают в основном ежедневно на протяжении хотя бы нескольких дней или недель, то есть носят более стойкий характер.
Важно помнить, что боли при функциональной патологии других отделов ЖКТ возникают в основном ежедневно на протяжении хотя бы нескольких дней или недель, то есть носят более стойкий характер.Причиной билиарных болей, в том числе и билиарной колики, помимо обтурации просвета протоков желчевыводящих путей, может быть дисфункция сфинктера Одди (СО). Этот термин обозначает нарушение функции сфинктера Одди с частичным нарушением проходимости протоков на уровне сфинктера. Патология может иметь как структурную (вследствие наличия препятствия в виде конкрементов различного размера), так и функциональную (нарушение двигательной активности – спазм) природу и клинически проявляется болями и нарушением оттока желчи и панкреатического сока. Для выяснения причины (органическая или функциональная причина нарушения оттока желчи), помимо ультразвукового исследования, наилучшим методом на сегодняшний день признана магнитно–резонансная холангиопанкреатография, позволяющая выявить или исключить обструкцию билиарного тракта опухолью, стенозом, конкрементами.
Распространенность первичной дисфункции сфинктера Одди (ДСО) среди населения в связи с трудностями диагностики неизвестна. Более изучена распространенность ДСО у больных, перенесших холецистэктомию. Так, по данным разных авторов, она колеблется от 1 до 14% [6]. ДСО может быть преимущественно связана либо с билиарным трактом либо с вирсунговым протоком поджелудочной железы.
К диагностическим критериям ДСО билиарного типа относят наличие билиарных болей в сочетании или без повышения активности аминотрансфераз в сыворотке крови, щелочной фосфатазы, гаммаглутамилтрансферазы, связанного билирубина и/или расширения общего желчного протока при ультразвуковом исследовании выше 8 мм. Важным является оценка проб печени на высоте приступа болей. Расширение общего желчного протока выше 8 мм является признаком повышенной резистентности потоку желчи на уровне сфинктера.
Чувствительность метода определения диаметра общего желчного протока уменьшается от I к III типу дисфункции при применении в качестве раздражителя жирной пищи.

ДСО билиарного типа подразделяется на три варианта (степени).
Дисфункция СО билиарного типа I включает все критерии, перечисленные выше, и в основном является следствием стойких структурных изменений сфинктера, то есть стеноза. Манометрические доказательства дисфункции СО обнаруживаются у 65–95% пациентов и подтверждают предположение о структурных изменениях сфинктера (стенозе).
Для ДСО билиарного типа II характерно наличие билиарных болей в сочетании с одним из вышеперечисленных признаков: либо с изменением функциональных проб печени, либо с расширением общего желчного протока. В этой группе от 5 до 63% пациентов имели манометрические признаки ДСО.
При дисфункции СО тип III имеются только типичные приступы билиарных болей без изменений со стороны функциональных проб печени или диаметра общего желчного протока.
В диагностике ДСО особенно у пациентов после холецистэктомии помогает холесцинтиграфия с 99mTc, позволяющая оценить поступление радиоактивной метки в двенадцатиперстную кишку.

Из–за большого количества осложнений в настоящее время ретроградная холангиопанкреатография не рассматривается в качестве основного метода диагностики дисфункции сфинктера Одди. Только при стойкости изменений и обсуждении возможности оперативного лечения (сфинктеротомии или постановки панкреатического стента) возможно проведение этого исследования одновременно с манометрией. При оценке результатов манометрии единственным надежным критерием состояния сфинктера Одди является его базальное давление.
Панкреатический тип ДСО клинически проявляется характерной для панкреатита эпигастральной болью, носящей нередко острый приступообразный характер, напоминающий или трудно отличимый от колики. Боль может иррадиировать в спину и сопровождаться повышением активности сывороточной амилазы и липазы. При отсутствии традиционных частых причин панкреатита (холелитиаз, злоупотребление алкоголем, аномалии протоковой системы и другие известные причины), обычно выставляется диагноз идиопатического рецидивирующего панкреатита.
 В общей группе пациентов с идиопатическим рецидивирующим панкреатитом при манометрическом исследовании ДСО выявляется в 39–90% случаев [6]. В основном болеют женщины в возрасте около 40 лет. Применяя стандартные критерии оценки, тяжесть панкреатита невысока. Помимо болевого синдрома, может повышаться уровень амилазы и липазы сыворотки крови.
В общей группе пациентов с идиопатическим рецидивирующим панкреатитом при манометрическом исследовании ДСО выявляется в 39–90% случаев [6]. В основном болеют женщины в возрасте около 40 лет. Применяя стандартные критерии оценки, тяжесть панкреатита невысока. Помимо болевого синдрома, может повышаться уровень амилазы и липазы сыворотки крови. Для обследования пациентов с приступами билиарной колики используется ультразвуковое исследование брюшной полости (для исключения ЖКБ), а также может применяться мониторирование диаметра панкретического протока в ответ на введение секретина. При ДСО наблюдается длительное расширение протока после прекращения введения секретина. Чувствительность метода низкая, что пока не позволяет широко его использовать. Магнитно–резонансная томография (МРТ) также позволяет оценить протоковую систему поджелудочной железы, как и саму структуру органа. Эндоскопическое ультразвуковое исследование позволяет оценить и исключить такие причины острого возвратного панкреатита, как, например, микролитиаз.
 Наиболее информативным методом подтверждения диагноза ДСО и в этом случае также является манометрия. Но большое число осложнений (прежде всего эпизоды острого панкреатита в сроки от 24 до 72 часов после процедуры) требует тщательного отбора пациентов и профилактики осложнений перед проведением этого инвазивного исследования. В качестве скрининг–теста предложено введение ботулотоксина в область сфинктера. Купирование боли и эпизодов панкреатита на срок до 3 месяцев считается подтверждением спазма сфинктера, лежащего в основе симптомов. Таким образом, при наличии эпизодов болей в сочетании с повышением уровня амилазы/липазы для исключения структурных аномалий (микролитиаза, pancreas divisum, панкреатита известной этиологии) необходимо проведение абдоминального ультразвукового исследования, МРТ или эндоскопического ультразвукового исследования, а затем при необходимости ретроградной панкреатохолангиографии с исследованием желчи и манометрией СО.
Наиболее информативным методом подтверждения диагноза ДСО и в этом случае также является манометрия. Но большое число осложнений (прежде всего эпизоды острого панкреатита в сроки от 24 до 72 часов после процедуры) требует тщательного отбора пациентов и профилактики осложнений перед проведением этого инвазивного исследования. В качестве скрининг–теста предложено введение ботулотоксина в область сфинктера. Купирование боли и эпизодов панкреатита на срок до 3 месяцев считается подтверждением спазма сфинктера, лежащего в основе симптомов. Таким образом, при наличии эпизодов болей в сочетании с повышением уровня амилазы/липазы для исключения структурных аномалий (микролитиаза, pancreas divisum, панкреатита известной этиологии) необходимо проведение абдоминального ультразвукового исследования, МРТ или эндоскопического ультразвукового исследования, а затем при необходимости ретроградной панкреатохолангиографии с исследованием желчи и манометрией СО. При отсутствии эффекта от консервативной спазмолитической терапии лечение основано на сфинктеротомии и разделении СО на билиарный и панкреатический отделы.

Поскольку сенсорные нейрорецепторы автономной нервной системы расположены не только в билиарном тракте, но и в кишечнике, мочевыводящих путях, то аналогичный по характеристикам болевой синдром может возникать и при их патологии.
Кишечная колика также характеризуется приступом болей в животе обычно высокой и средней интенсивности. Причины ее также различны и связаны с растяжением, напряжением, усиленными сокращениями стенки кишечника. В ряде случаев она может носить весьма безобидный характер и возникать вследствие избыточного газообразования и усиленного растяжения просвета кишки, особенно у лиц с висцеральной гиперчувствительностью. Ситуация может провоцироваться возникновением препятствия для пассажа содержимого по кишечнику вследствие различных препятствий: объемных образований, рубцов и спаек в брюшной полости. Колика может сопровождаться тошнотой, рвотой, вздутием живота и чувством распирания. Среди органических причины, вызывающих приступы кишечной колики, можно назвать заворот сигмовидной кишки, вызванный операциями на кишечнике или долихосигмой, стеноз вследствие воспалительных заболеваний кишечника, объемные процессы в кишечнике, функциональную непроходимость – синдром Ogilvie.
 В некоторых случаях острый аппендицит сопровождается болями в виде колики, локализованной в правой подвздошной области. Только детальное обследование ЖКТ позволяет установить причину кишечной колики [7]. Статистические данные о частоте и вариантах кишечной колики различны и зависят от региона, лечебного учреждения и уровня его диагностических возможностей.
В некоторых случаях острый аппендицит сопровождается болями в виде колики, локализованной в правой подвздошной области. Только детальное обследование ЖКТ позволяет установить причину кишечной колики [7]. Статистические данные о частоте и вариантах кишечной колики различны и зависят от региона, лечебного учреждения и уровня его диагностических возможностей. Кишечная колика возникает и при отравлении свинцом. Как и любой другой вид колики, она характеризуется приступами сильных абдоминальных болей. Помимо этого, для данной патологии характерны нарушения когнитивных функций, психики в виде высокой раздражительности, нарушения сна, головные боли, необратимая стойкая неврологическая симптоматика, расстройства половой функции, металлический вкус во рту. Свинцовая интоксикация сопровождается анемией вследствие гемолиза, повреждением почек и кардиоваскулярной системы. Избыточное поступление свинца происходит при контакте с некоторыми видами топлива, на производствах, через воду и растения, содержащие повышенную концентрацию данного металла.
 Чаще страдают мужчины, люди с низким уровнем образования, курящие, злоупотребляюшщие алкоголем. Ситуации в основном встречаются в развивающихся странах. Лечение направлено на выведение свинца, в том числе с применением хелатов. Прогноз определяется концентрацией свинца в сыворотке крови [8].
Чаще страдают мужчины, люди с низким уровнем образования, курящие, злоупотребляюшщие алкоголем. Ситуации в основном встречаются в развивающихся странах. Лечение направлено на выведение свинца, в том числе с применением хелатов. Прогноз определяется концентрацией свинца в сыворотке крови [8]. Особое место в диагностике и лечении занимает почечная колика. Сильные интенсивные боли в животе, поясничной области, с иррадиацией в паховую область, сопровождающиеся учащенным мочеиспусканием, гематурией. Приступы могут провоцироваться физическим напряжением, тряской, изменением характера питания и нередко сопровождаются многочисленными вегетативными проявлениями – тошнотой, рвотой, что в целом характерно для болей висцерального генеза. Высокая частота уролитиаза, рецидивирующих болей – почечной колики, требующей дифференциальной диагностики с другими причинами боли, а также неотложного вмешательства для ее купирования, остается крайне актуальной проблемой. Важнейшим методом диагностики этой патологии остается ультразвуковой метод, в ряде случаев – рентгенологические методы диагностик, включая компьюторную томографию [9,10].

Особенностями магнитно–резонансного метода диагностики является невысокая чувствительность выявления конкрементов мочевыделительной системы, но способность выявлять последствия и осложнения уролитиаза, в том числе и воспалительный процесс, который может вызывать коликоподобную симптоматику. Магнитно–резонансная нефроурография позволяет оценивать функциональное состояние системы [11].
Алгоритм купирования боли различается в зависимости от причины, локализации и характера патологического процесса, вызвавшего колику, принятых в стране или учреждении стандартов. Каждый из вариантов колики имеет свои особенности ведения. Всемирной Организацией Здравоохранения предложен следующий поэтапный подход к купированию боли: 1 ступень – неопиоидные анальгетики, 2 ступень – добавляются мягкие опиоиды, 3 ступень – опиоидные анальгетики. Среди неопиоидных анальгетиков предпочтительнее назначать парацетамол из–за меньшего числа побочных эффектов на ЖКТ.
Так, высокую эффективность показали НПВП в купировании почечной колики, как и α–блокаторы, экстракорпоральная волновая литотрипсия и уретроэндоскопическая литотрипсия [12,13].

Поскольку автономная нервная система вовлечена в процесс регулирования состояния гладкой мускулатуры органов ЖКТ, билиарной системы и мочевыводящих путей, то и антимускариновые препараты применяются очень давно для купирования приступов боли как в гастроэнтерологии, так и в урологии. Гиосцина бутилбромид (Бускопан®) – антихолинергическое средство, блокирующее действие ацетилхолина. Атропин можно считать прототипом этой группы лекарственных препаратов [2]. К самым существенным фармакологическим свойствам гиосцина бутилбромида при приеме внутрь G.N. Tytgat относит связывание с мускариновыми рецепторами, расположенными на висцеральных гладких мышцах ЖКТ и локально подавляющими моторику ЖКТ; парасимпатический эффект блокирования нервных узлов через связывание с никотиновыми рецепторами; слабое всасывание из ЖКТ и, следовательно, ограниченный риск системных антихолинергических эффектов (даже в дозах, превышающих лечебную – 600 мг). Эффективность агониста мускариновых рецепторов гиосцина продемонстрирована и в урологии при купировании почечной колики [14–18].

В целом ряде плацебо–контролируемых исследований был показан эффект hyoscine–N–methyl bromide, превосходящий плацебо при купировании и билиарных болей [2,18], и почечной колики [19].
В недавнем исследовании, проводимом Abdol–Reza Kheirollahi с соавт., показано, что hyosine N–butylbromide один либо в комбинации эффективен для купирования почечной колики [20,21].
В ряде исследований показан хороший эффект для купирования боли при комбинации спазмолитика гиосцина с анальгетиком парацетамолом [22,23].
Гиосцина бутилбромид (скополамина бутилбромид) из всех селективных спазмолитических препаратов долее всего применяется в Европе. Впервые препарат был зарегистрирован в Германии в 1951 г., в настоящее время он относится к одному из наиболее изученных в эксперименте и в клинике и селективных в отношении ЖКТ спазмолитических препаратов. Важнейшими фармакологическими свойствами гиосцина бутилбромида является его двойной спазмолитический эффект путем селективного связывания с мускариновыми рецепторами, расположенными на висцеральных гладких мышцах ЖКТ и парасимпатический эффект блокирования нервных узлов через связывание с никотиновыми рецепторами, что обеспечивает избирательность подавления моторики ЖКТ, Поэтому целесообразность применения препарата очевидна и доказана для купирование боли висцерального компонента любого происхождения: острой, хронической, органической, функциональной [2].
Время наступления эффекта при приеме препарата внутрь составляет 20–30 мин; продолжительность действия – 2–6 ч; период полувыведения – 4,2 ч. Рекомендуемая доза при приме внутрь: по 10–20 мг 3–5 раз в сутки. Существует также лекарственная форма Бускопана® в ректальных суппозиториях, что еще в большей степени повышает скорость наступления эффекта.
Таким образом, частым болевым синдромом в практике врачей разных специальностей является острая приступообразная боль – колика. Во многом выделение ее в обособленную группу носит субъективный характер. Колика характеризуется болью высокой интенсивности, имеет висцеральное происхождение с нередко иррадиирующим компонентом. В зависимости от локализации колики подразделяются на билиарную (или билиарную боль), кишечную, почечную. Среди препаратов, успешно используемых для купирования колики, применяется агонист мускариновых рецепторов – Бускопан® (гиосцина бутилбромид), на протяжении многих лет показавший свою высокую эффективность, хорошую переносимость и низкую частоту побочных эффектов.

Литература
1. Glasgow RE, Mulvihil SJ. Abdominal pain, including the acute abdomen. Sleis–enger&Fordtrans’s Gastroentestinal and Liver Disease. Philadelphia–London–Toronto–Monreal–Sydney–Tokyo 2003;1:80–90.
2. Tytgat GN. Hyoscine butylbromide – a review on its parenteral use in acute ab–dominal spasm and as an aid in abdominal diagnostic and therapeutic procedures. Curr Med Res Opin. 2008. Weiser T., Just S. Hyoscina butilbromide potently blocks human nicotinic acetyl–cholinic racaptors in SH–SY5Y cells. Neurosci Lett 2009 Feb 6 450 (3) 258–61.
3. Rothschild J.G. Acute Abdominal pain / Therapy of digestive disorders, Elsevier, 2006. Section 8. PP.961 – 969.
4. Вилей Дж. Оценка и значение боли в животе. Глава 1 в кН. Дж. Хендерсон Патофизиология органов пищеварения. Невский диалект, С–Петербург, 1997. – 275 С.
5. Paumgartner G., Greenberger N., Gallstone Disease. CURRENT Diagnosis & Treatment Gastroenterology, Hepatology, & Endoscopy Editor Norton J. Greenberger, MD, 2009. – P. 23 – 29.
Greenberger, MD, 2009. – P. 23 – 29.
6. Behar J., Corazziari E., Guelrud M., Hogan W., Sherman S. Functional Gallblad–der and Sphincter of Oddi Disorders// Gastroenterology 2006;130:1498–1509.
7. Sule F.Z., Ajibade A.. Adult large bowel obstruction: A review of clinical experi–ence.// Annal of African Medicine, 2011. – : 10. – P.: 45–50.
8. Tzung–Hai Yen MD PhD, Ja–Liang Lin MD, Cheng–Hao Weng MD, Chung–Chih Tang MD. Colic induced by lead.//CMAJ. – 2010. – 15; 182(9): E381.
9. Tseng TY, Stoller ML. Medical and medical/urologic approaches in acute and chronic urologic stone disease. Med Clin North Am. 2011 Jan;95(1):169–77. Epub 2010 Oct 8.
10. Marcia L. Edmonds, MD, MSc; Justin W. Yan, MD; Robert J. Sedran, MD, MSc; Shelley L. McLeod, MSc; Karl D. Theakston, MD, MSc The utility of renal ultrasonography in the diagnosis of renal colic in emergency department patients/ EM Advances. CJEM . 010;12(3):201–206.
11. Kalb B, Sharma P, Salman K, Ogan K, Pattaras JG, Martin DR. Acute abdominal pain: is there a potential role for MRI in the setting of the emergency department in a patient with renal calculi? J Magn Reson Imaging. 2010 Nov;32(5):1012–23.
12. Grissa MH, Claessens YE, Bouida W, Boubaker H, Boudhib L, Kerkeni W, Boukef R, Nouira S. Paracetamol vs piroxicam to relieve pain in renal colic. Results of a ran–domized controlled trial. Am J Emerg Med. 2011 Feb;29(2):203–6. Epub 2010 Oct 8.
13. Tseng TY, Stoller ML. Medical and medical/urologic approaches in acute and chronic urologic stone disease. Med Clin North Am. 2011 Jan;95(1):169–77. Epub 2010 Oct 8.
14. Al–Faddagh ZA, Jawad AM, Salman JM. Comparative placebo–controlled study on the efficacy of hyoscine–N–butylbromide and diclofenac sodium in treatment of clinically di–agnosed renal colic. Basrah J Surg. 1996;2(1):16–20.
15. Davenport K, Timoney AG, Keeley FX. Conventional and alternative methods for providing analgesia in renal colic. BJU Int. 2005;95(3):297–300.
16. Holdgate A, Oh CM. Is there a role for antimuscarinics in renal colic.A random–ized controlled trial? J Urol. 2005;174(2):572–5. discussion 575.
17. Ernst E. Chiropractic treatment for gastrointestinal problems: a systematic review of clinical trials. Can J Gastroenterol. 2011 Jan;25(1):39–40.
18. Ливзан М.А. Болевой синдром в гатсроэнтерологии – алгоритм терапии. Медицинсикй совет 2010 № 3–4. С. 68–70.
19. Jones JB, Dula DJ. The efficacy of sublingual hyoscyamine sulfate and intrave–nous ketorolac tromethamine in the relief of ureteral colic. Am J Emerg Med. 1998;16(6):557–9.
20. Abdol–Reza Kheirollahi,*a Mohammad Tehrani,a and Mohammad Bashashati. A comparison of the effect of intranasal desmopressin and intramuscular hyoscine N–butyl bromide combination with intramuscular hyoscine N–butyl bromide alone in acute renal colic. J Res Med Sci. 2010 Jul–Aug; 15(4): 214–218.
21. Singh SK, Agarwal MM, Sharma S. Medical therapy for calculus disease. BJU Int. 2011 Feb;107(3):356–68.
22. Mertz H. How effective are oral hyoscine butylbromide and paracetamol for the relief of crampy abdominal pain? Nat Clin Pract Gastroenterol Hepatol. 2007 Jan;4(1):10–1.
23. Mueller–Lissner S, Tytgat GN, Paulo LG, Quigley EM, Bubeck J, Peil H, Schae–fer E. Placebo– and paracetamol–controlled study on the efficacy and tolerability of hyoscine bu–tylbromide in the treatment of patients with recurrent crampy abdominal pain. Aliment Pharma–col Ther. 2006 Jun 15;23(12):1741–8.
.
Помощь при синдроме абдоминальных болей
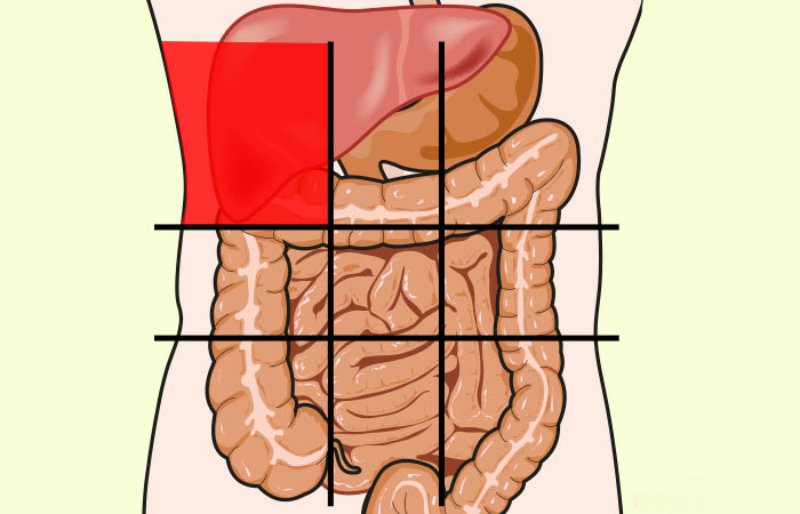
Абдоминальный синдром (АС) — комплекс симптомов целого ряда заболеваний пищеварительной системы. Острая боль в животе является основным клиническим проявлением недуга. Она обусловлена непроизвольным судорожным сокращением мышц пищеварительного тракта, перерастяжением билиарных протоков, вздутием кишечника или воспалением брюшины.
Абдоминальный синдром относится к ургентной патологии, имеющей название «острый живот». Она обусловлена заболеваниями и травмами органов ЖКТ. Этиологические факторы абдоминальной боли многообразны, что связно с наличием в брюшной полости множества органов, болевые рецепторы которых реагируют на разные раздражители. У больных возникает сильная боль в животе, которая бывает острой, тупой, тянущей, схваткообразной или опоясывающей. Причинами АС, проявляющегося резкой и интенсивной болью в животе, также могут стать заболевания нервной системы, сердца и сосудов, бронхолегочного дерева.
Недуг наблюдается преимущественно у детей. У них чаще всего диагностируется ОРВИ с АС. Боль в животе обычно сопровождается катаральными явлениями, интоксикационными проявлениями, лейкоцитозом и другими показателями вирусной инфекции в крови. При возникновении данных признаков следует незамедлительно обратиться к специалисту, задача которого – установить правильный диагноз и облегчить состояние больного.
Этиология
Причинами абдоминального болевого синдрома являются воспалительные патологии внутренних органов, которые условно подразделяют на две большие группы — интраабдоминальные и экстраабдоминальные.
К первой группе относятся патологии органов, расположенных в брюшной полости:
- Заболевания гепатобилиарной зоны — холецистит, холелитиаз, гепатит;
- Воспаление селезенки и лимфоузлов — лимфаденит, инфаркт селезенки;
- Патологии желудка и кишечника — дивертикулит, колит, аппендицит, язвенная болезнь желудка, гастроэнтерит, опухоли, СРК, болезнь Крона;
- Болезни поджелудочной железы — панкреатит;
- Воспаление брюшины — перитонит, а также тромбоз мезентериальных сосудов.
При воспалении, обструкции и ишемии внутренних органов возникает болевой синдром, и нарушается нормальная работа всего организма. Боль локализуется в разных участках брюшной полости.
Экстраабдоминальные заболевания внутренних органов проявляются болью в животе, источник которой находится за пределами брюшной полости:
- Заболевания бронхолегочной системы — пневмония, плевриты;
- Патология сердечно-сосудистой системы — ИБС, васкулит, периартериит;
- Болезни пищевода — дивертикулез;
- Заболевания половых органов – эндометриоз;
- Воспаление почек, мочевого пузыря и мочевыводящих протоков — пиелонефрит, паранефрит;
- Патология нервной системы – менингит, травмы и опухоли мозга, невралгии;
- Инфекционные болезни – грипп, корь, скарлатина, сифилитическая инфекция;
- Нарушение обмена веществ – сахарный диабет;
- Системные заболевания – ревматизм;
- Травмы и недуги позвоночника.
Эти заболевания проявляются псевдоабдоминальным синдромом. Иррадиирующие боли в животе рефлекторно возникают при болезнях сердца, плевральной полости, мочевыводящей системы, ЦНС. При этом к диспепсическим явлениям присоединяются клинические проявления основного патологического процесса — лихорадка при инфекционных процессах, кардиалгия при ишемической болезни сердца, суставная боль при ревматизме.
Факторы, провоцирующие появление неприятных симптомов:
- Сидячий образ жизни;
- Стресс;
- Неправильное питание;
- Прием антибиотиков или НПВС;
- Заболевания кишечника и другое.
Дети составляют особую категорию населения, которая в наибольшей степени рискует пострадать от АС. Это связано со способностью детского организма особым образом реагировать на любой повреждающий фактор. Абдоминальные колики наблюдаются практически у каждого новорожденного малыша. Ночные боли часто требуют срочной госпитализации ребенка. Они становятся причиной острого аппендицита или кишечной непроходимости. В последнее время очень распространена ОРВИ с абдоминальным синдромом. В таких случаях недуг лечится консервативно, после посещения врача и постановки правильного диагноза. У больных гиперемия и боль в горле, насморк, кашель и лихорадка сочетаются с тошнотой, рвотой и абдоминальной болью.
Симптомы
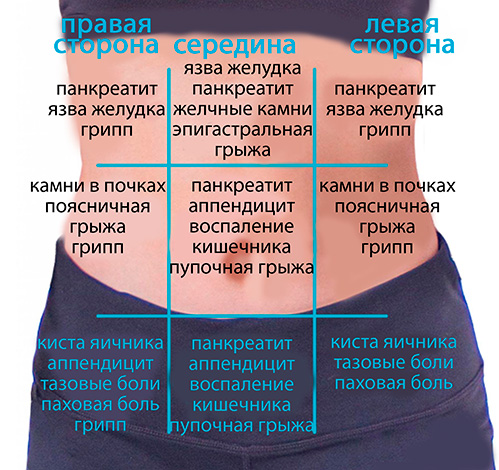
Боль является единственным клинически значимым признаком острого абдоминального синдрома. Чтобы диагностировать патологию, которая проявляется данными признаками, необходимо знать те или иные отличительные характеристики боли при определенных заболеваниях.
- При острой коронарной недостаточности, почечной или желчной колике возникает проступообразная, очень интенсивная и жгучая боль в животе. Боль ярко выражена, сильна, ее интенсивность напрямую зависит от обширности поражения. Она не проходит самостоятельно, имеет волнообразное течение и затихает после инъекционного введения обезболивающих. Спустя некоторое время боль возобновляется.
- Кишечная непроходимость, острое воспаление поджелудочной железы и тромбоз мезентериальных сосудов характеризуются быстрым развитием максимально выраженной боли, которая остается на пике долгое время.
- При дивертикулите, остром холецистите и аппендиците приступ развивается медленно и длится часами.
Боль, возникающая при абдоминальном синдроме, подразделяют по происхождению на 2 большие группы — функциональную и органическую. Первая обусловлена спазмом гладкой мускулатуры внутренних органов, вторая — воспалением слизистой оболочки, ущемлением грыжи, непроходимостью, прободением полых органов или разрывом паренхиматозных органов.
- Спастические боли или колики имеют схваткообразный характер и купир
Брюшные абдоминальные колики – Справочник по медицине PRO7
Спазм желчного протока без механического препятствия Резкие боли [Стр.142]Восстановление нормального тонуса протока. Боли прошли [Стр.142]
Спазм протока над механическим препятствием. Резкие боли [Стр.142]
Рак толстой кишки постепенное развитие заболевания, абдоминальные колики, снижение массы тела, слабость, анемия, положительный тест на скрытую кровь в стуле, опухоль в брюшной полости. [Стр.45]
Во вторую группу входят заболевания органов живота и брюшной стенки, не требующие хирургического лечения острый гастрит, регионарный илеит, абдоминальная пурпура, капилляротоксикоз, кровоизлияния в мышцы передней брюшной стенки, забрюшинная гематома, почечная колика. [Стр.348]
Общее. Это средство показано при многих видах болей, при колике. Оно воздействует на НЕРВЫ — абдоминальные (нервы брюшной полости) на седалищный нерв, а также на позвоночник. [Стр.123]
Смотреть другие источники с термином Брюшные абдоминальные колики: [Стр.117] [Стр.141] [Стр.112] [Стр.135] [Стр.117] [Стр.141] [Стр.112] [Стр.135] [Стр.14] [Стр.157] [Стр.637] [Стр.50] [Стр.42] [Стр.66] [Стр.73] [Стр.267] [Стр.326] [Стр.199] [Стр.14] [Стр.624] [Стр.142] [Стр.178] [Стр.35] [Стр.199] [Стр.312] [Стр.442] [Стр.23] [Стр.89] [Стр.101] [Стр.495] [Стр.280] [Стр.640] [Стр.443]
Абдоминальная колика | определение абдоминальной колики по Медицинскому словарю
Слон проявлял признаки острой абдоминальной колики с конца дня в понедельник, что вызвало у него физический дискомфорт, и умер к 19:09 во время лечения. Из 156 младенцев с абдоминальными коликами 104 (68,4%) завершили испытание. количество осложнений было минимальным, в том числе 3 случайных отсоединения зонда для кормления, которые контролировались надлежащим образом, 7 пациентов страдали от блокады зонда, 35 страдали от ИОХВ, 21 страдали вздутием живота и 2 страдали абдоминальной коликой (таблица II).Хотя классическая триада для диагностики инвагинации включает в себя абдоминальные колики, «желеобразный стул из красной смородины» и пальпируемое образование в брюшной полости, остается диагностическая дилемма из-за более тонких проявлений инвагинации у детей старше 2–3 лет после младенческого возраста, где классический Триада симптомов может отсутствовать, как в нашем случае (1, 3). Годовалый теленок-онголе имел симптомы отсутствия дефекации с последних четырех дней, напряжения, абдоминальных колик и беспокойства.Она страдала от периодических приступов абдоминальной колики и не реагировала на лечение, предложенное несколькими врачами ». СЛУЧАЙ: 35-летний мужчина, среднего телосложения и питания, поступил с периодическими эпизодами колик в верхних отделах брюшной полости и у нескольких пациентов с рвотой желчью. через 2 часа после еды. Может возникнуть связанная с этим абдоминальная колика. Стул здесь часто описывается как скудный, с затрудненным опорожнением и похожий на мягкую глину, которая прилипает к прямой кишке. У собак клинические признаки неспецифичны и могут включать боль, лихорадка, прострация, гематурия, пиурия, нежелание ходить, учащенное мочеиспускание, анорексия, судороги, анемия, асцит, почечная и абдоминальная колика, потеря веса, раздражительность, полидипсия, протеинурия и уремия (2, 10).У ребенка с инвагинацией кишечника обычно развиваются сильные абдоминальные колики и периодически возникают крики. Бледность лица, абдоминальные колики и тахикардия – подумайте о кровотечении из внутренних органов. Была рвота, но не было значительного вздутия живота, кроме наличия правого образование нижнего квадранта всякий раз, когда начинается абдоминальная колика.определение колик в Медицинском словаре
Колики
Определение
Колики – это постоянный необъяснимый плач у здорового ребенка в возрасте от двух недель до пяти месяцев.
Описание
Колики, не являющиеся болезнью, поражают 10-20% всех младенцев. Это чаще встречается у мальчиков, чем у девочек, и чаще всего у первого ребенка в семье. Симптомы колик обычно появляются в возрасте 14–21 дня, достигают пика в возрасте трех месяцев и исчезают в течение следующих восьми недель. Эпизоды возникают часто, но с перерывами и обычно начинаются с продолжительных периодов плача ближе к вечеру или вечером. Они могут длиться всего несколько минут или продолжаться несколько часов.Некоторые дети, у которых есть колики, просто суетливы. Другие плачут так сильно, что их лица то краснеют, то бледнеют.
Причины и симптомы
Никто не знает, что вызывает колики. Состояние может быть результатом проглатывания большого количества воздуха, который попадает в пищеварительный тракт и вызывает вздутие живота и сильную боль в животе.Другие возможные причины колик:
- Незрелость пищеварительного тракта
- пищевая непереносимость
- голод или переедание
- недосыпание
- одиночество
- перегретое молоко или смесь
- чрезмерная стимуляция в результате шума, света или активности
- напряжение
Во время приступа колик животик младенцев часто выглядит опухшим, твердым и издает урчание.Плач усиливается, стихает, затем становится громче. Многие младенцы окоченели, сжимают кулаки, сгибают пальцы ног и подтягивают ноги к телу. Отрыжка или дефекация могут закончить приступ. Большинство детей, страдающих коликами, не испытывают боли между приступами.
Диагноз
Педиатры и семейные врачи подозревают колики у младенца, который:
- громко плакал не менее трех часов в день не менее трех раз в неделю в течение трех или более недель
- не голоден, но плачет несколько часов с обеда до полуночи
- демонстрирует сжатые кулаки, жесткость и другие физические особенности, связанные с коликами.
Лечение
Лекарства не лечат колики. Врачи иногда рекомендуют симетикон (капли Mylicon) для снятия газовой боли, но обычно советуют родителям подойти к проблеме с практической точки зрения.
Мягкий массаж спины ребенка может освободить застрявший пузырь газа, а удерживание ребенка в сидячем положении может помочь предотвратить заглатывание воздуха во время кормления.Дети, находящиеся на искусственном вскармливании, могут глотать воздух, если отверстия в сосках слишком большие или слишком маленькие.
Размер отверстия для сосков можно проверить, наполнив бутылку холодной смесью, перевернув ее вверх дном и подсчитав количество капель, выпущенных при встряхивании или сжатии. Отверстие в соске подходящего размера будет выпускать около одной капли смеси каждую секунду.
Младенцев не следует кормить каждый раз, когда они плачут, но более частое кормление и отрыжка ребенка могут облегчить симптомы колик. Ребенка, находящегося на искусственном вскармливании, следует отрыгивать после каждой унции, а грудного ребенка – каждые пять минут.
Когда коровье молоко является источником симптомов, детей, находящихся на искусственном вскармливании, следует переводить на смеси, содержащие гидролизованный соевое молоко. Женщина, чей ребенок кормит грудью, должна исключить молочные продукты из своего рациона на семь дней, а затем постепенно возвращать их, если симптомы у ребенка не появятся снова.
Поскольку непереносимость продуктов, отличных от коровьего молока, также может приводить к симптомам колик, кормящие женщины также могут облегчить колики своих младенцев, исключив их из своего рациона:
- кофе
- чай
- какао
- цитрусовые
- арахис
- пшеница
- брокколи и другие овощи из семейства капустных
Покачивание ребенка в тихой, затемненной комнате может предотвратить чрезмерную стимуляцию, и ребенок обычно успокаивается, когда его прижимают к теплому мягкому одеялу.
Младенцы с коликами плачут меньше, когда их успокаивают качели, катание на машине или когда их несут на руках родители. Соски-пустышки могут успокоить расстроенных младенцев, но ни в коем случае нельзя прикреплять соску к веревочке.
Врач должен быть уведомлен, если у ребенка диагностированы колики:
- развивает ректальную лихорадку выше 101 ° F (38,3 ° C)
- плачет более четырех часов
- рвота
- имеет диарею или стул черный или кровавый
- худеет
- ест меньше обычного
Альтернативное лечение
Слегка надавив на перепончатую область между большим и указательным пальцами любой руки, можно успокоить плачущего ребенка.Так можно осторожно массировать область непосредственно над пупком ребенка и соответствующее место на позвоночнике. Чтобы облегчить спазмы, приложите теплые компрессы или крепко прижмите руку к животу ребенка.
Чаи из ромашки ( Matricaria recutita ), мелиссы ( Melissa officinalis ), мяты перечной ( Mentha piperita ) или укропа ( Anethum graveolens ) могут уменьшить воспаление кишечника и уменьшить газообразование. Гомеопатическая комбинация под названием «колики» может быть эффективной, а конституциональное гомеопатическое лечение может помочь укрепить конституцию ребенка в целом.
Прогноз
Колики неприятны, но не опасны. Симптомы почти всегда исчезают до того, как ребенку исполнится шесть месяцев.
Профилактика
Многие врачи считают, что колики невозможно предотвратить. Однако некоторые альтернативные практики считают, что колики можно предотвратить, зная о пищевой непереносимости и ее влиянии.
Ресурсы
Организации
Американская академия семейных врачей. 8880 Ward Parkway, Канзас-Сити, Миссури 64114.(816) 333-9700. http://www.aafp.org .
Американская академия педиатрии. 141 Northwest Point Boulevard, Elk Grove Village, IL 60007-1098. (847) 434-4000. http://www.aap.org .
Медицинская энциклопедия Гейла. Copyright 2008 The Gale Group, Inc. Все права защищены.
колика
[колик]острая приступообразная боль в животе. Это особенно часто встречается в течение первых трех месяцев жизни; у ребенка приступообразный необъяснимый плач, он может подтягивать руки и ноги, краснеть, выделять газы из ануса или отрыгивать его из желудка.Точная причина детской колики неизвестна, но ей могут способствовать несколько факторов, включая чрезмерное глотание воздуха, слишком быстрое кормление или переедание, беспокойство родителей, аллергию на молоко или другие проблемы с кормлением. Обычно это происходит в одно и то же время дня, обычно в самый загруженный период. Родителям нужна сочувственная поддержка и уверенность в том, что их состояние не является серьезным, и большинство младенцев набирают вес и остаются здоровыми, несмотря на колики.
желчная колика колика, вызванная прохождением желчных камней по желчному протоку.
свинцовые колики колики, вызванные отравлением свинцом.
почечная колика перемежающаяся острая боль, которая начинается в области почек и распространяется вперед и вниз в живот, гениталии и ноги; обычная причина – камни в почках или мочеточнике. Симптомы включают тошноту, рвоту, потоотделение и частые позывы к мочеиспусканию.
Энциклопедия и словарь Миллера-Кина по медицине, сестринскому делу и смежным вопросам здравоохранения, седьмое издание. © 2003 Saunders, выходная информация Elsevier, Inc.Все права защищены.
Диагностика и начальное лечение камней в почках
ЭНДРЮ Дж. ПОРТИС, доктор медицины, и ЧАНДРУ П. СУНДАРАМ, доктор медицины
Медицинская школа Вашингтонского университета, Сент-Луис, Миссури
Am Famician. , 1 апреля 2001; 63 (7): 1329-1339.
За последние годы диагностика и начальное лечение мочекаменной болезни претерпели значительные изменения. Одним из основных достижений является применение неконтрастной спиральной компьютерной томографии (КТ) у пациентов с подозрением на почечную колику.Превосходная чувствительность и специфичность спиральной компьютерной томографии позволяет точно и быстро диагностировать или исключить мочекаменную болезнь без потенциально вредного воздействия контрастных веществ. Первоначальное ведение лечения основано на трех ключевых концепциях: (1) признание неотложных и неотложных требований к урологической консультации, (2) обеспечение эффективного обезболивания с использованием комбинации наркотиков и нестероидных противовоспалительных препаратов у соответствующих пациентов и (3) понимание влияния расположения и размера камня на естественное течение и окончательное урологическое лечение.Эти концепции обсуждаются со ссылкой на современную литературу с целью предоставления инструментов, которые семейные врачи могут использовать в отделении неотложной помощи или клинике.
Мочекаменная болезнь – это проблема, с которой врачи сталкиваются со времен Гиппократа, и многие семейные врачи имеют обширный опыт клинического лечения. В последние годы технический прогресс значительно облегчил диагностику каменной болезни. Теперь врачи могут окончательно идентифицировать и, что еще более важно, исключить каменную болезнь в течение нескольких минут после рассмотрения диагноза.Ведение мочекаменной болезни также становится все более четким. Четкие показания для направления к урологу основаны на признании нескольких неотложных ситуаций и твердом понимании естественного течения развития камней.
Эпидемиология
Распространенность мочекаменной болезни составляет примерно от 2 до 3 процентов среди населения в целом, а расчетный риск развития камня в почках на протяжении всей жизни у белых мужчин составляет около 12 процентов.1 Примерно 50 процентов пациентов с предыдущими мочевыми камнями имеют рецидив в течение 10 лет.2
Каменная болезнь встречается у мужчин в два-три раза чаще, чем у женщин. Это чаще встречается у взрослых, чем у пожилых людей, и чаще у пожилых людей, чем у детей. Белые страдают чаще, чем лица азиатской национальности, которые страдают чаще, чем чернокожие. Кроме того, мочекаменная болезнь чаще встречается в жарких засушливых регионах, чем в регионах с умеренным климатом.
Снижение потребления жидкости и, как следствие, концентрация в моче – одни из наиболее важных факторов, влияющих на камнеобразование.Некоторые лекарства, такие как триамтерен (Dyrenium), индинавир (Crixivan) и ацетазоламид (Diamox), также связаны с мочекаменной болезнью. Другая возможная причина – оксалаты в пище, но роль кальция в пище менее ясна, и ограничение кальция больше не рекомендуется повсеместно.3
Диагностика и дифференциальный диагноз
Мочекаменная болезнь всегда должна учитываться при дифференциальной диагностике боли в животе. Классическое проявление почечной колики – мучительная односторонняя боль в боку или внизу живота, внезапно возникающая, которая не связана с каким-либо провоцирующим событием и не купируется изменениями осанки или ненаркотическими лекарствами.За исключением тошноты и рвоты, вызванных стимуляцией чревного сплетения, желудочно-кишечные симптомы обычно отсутствуют.
Боль при почечной колике часто начинается с неопределенной боли в боку. Пациенты часто игнорируют эту боль, пока она не перерастет в волны сильной боли. Обычно считается, что камень должен хотя бы частично перекрывать мочеточник, чтобы вызвать боль. Боль обычно возникает в нижней части живота и в ипсилатеральном паху. По мере продвижения камня по мочеточнику боль имеет тенденцию перемещаться каудально и медиально (Таблица 1).
Просмотр / печать таблицы
ТАБЛИЦА 1Связь местоположения камня с симптомами
| Расположение камня | Общие симптомы | ||
|---|---|---|---|
Почка | 9 Боль в области бока | Почечная колика, боль в боку, боль в верхней части живота | |
Средний отдел мочеточника | Почечная колика, боль в передней части живота, боль в боку |
Взаимосвязь местоположения камня с симптомами
| Расположение камня | Общие симптомы | |||||
|---|---|---|---|---|---|---|
| 9000 Неопределенная боль в боку, гематурия | 90 195||||||
Проксимальный отдел мочеточника | Почечная колика, боль в боку, боль в верхней части живота | |||||
Средний отдел мочеточника | Почечная колика, боль в передней части живота, боль в боку | Почечная колика, дизурия, частое мочеиспускание, боль в передней части живота, боль в боку |
Камни дистального отдела мочеточника могут проявляться нестабильностью мочевого пузыря, частым мочеиспусканием, дизурией и / или болью, иррадиирующей к кончику полового члена, или половые губы или вульвы.Однако все чаще камни встречаются у бессимптомных пациентов и случайно обнаруживаются при визуализации или при оценке микрогематурии.
Симптомы, сходные с симптомами почечной колики, могут быть вызваны некалькулезными заболеваниями. У женщин необходимо учитывать гинекологические процессы, включая перекрут яичника, кисту яичника и внематочную беременность. У мужчин симптомы тестикулярных процессов, такие как опухоль, эпидидимит или простатит, могут имитировать симптомы дистальных камней мочеточника.
Другие общие причины боли в животе, такие как аппендицит, холецистит, дивертикулит, колит, запор, грыжи или даже артериальные аневризмы, могут вызывать аналогичный дискомфорт. Симптомы, напоминающие симптомы мочекаменной болезни, также возникают при урологических поражениях, таких как врожденная обструкция лоханочно-мочеточникового перехода, опухоли почек или мочеточника и другие причины обструкции мочеточника.
Многие семейные врачи имели опыт работы с пациентами, у которых они подозревали искусственные колики.Часто эти пациенты заявляют, что у них «аллергия» на внутривенные контрастные вещества.4 Неконтрастная спиральная компьютерная томография (КТ) – это относительно новый метод, позволяющий исключить камни у таких проблемных пациентов.
Подтверждение диагноза
Диагностика камней мочевыводящих путей начинается с тщательного изучения истории болезни. Ключевые элементы включают прошлый или семейный анамнез камней, продолжительность и развитие симптомов, а также признаки или симптомы сепсиса. Медицинское обследование часто более важно для исключения неурологического заболевания.
Анализ мочи следует проводить у всех пациентов с подозрением на конкременты. Помимо типичной микрогематурии, важно отметить pH мочи и наличие кристаллов, которые могут помочь определить состав камня. У пациентов с камнями мочевой кислоты обычно кислая моча, а у пациентов с камнеобразованием в результате инфекции – щелочная моча. Идентификация бактерий важна при планировании терапии, и следует регулярно проводить посев мочи.Ограниченная пиурия – довольно частая реакция на раздражение, вызванное камнем, и, при отсутствии бактериурии, обычно не указывает на сопутствующую инфекцию мочевыводящих путей.
Из-за различных проявлений почечной колики и ее широкой дифференциальной диагностики полезен организованный диагностический подход (рис. 1). Симптоматические камни в основном проявляются в виде боли в животе. Почечную колику можно заподозрить на основании анамнеза и физического обследования, но диагностическая визуализация важна для подтверждения или исключения наличия мочевых камней.Доступно несколько методов визуализации, каждый из которых имеет свои преимущества и ограничения (Таблица 2).
Посмотреть / распечатать Рисунок
Подозрение на почечную колику
РИСУНОК 1
Диагностический подход к подозрению на почечную колику. (КТ = компьютерная томография)
Подозрение на почечную колику
РИСУНОК 1
Диагностический подход к подозрению на почечную колику. (КТ = компьютерная томография)
Просмотр / печать таблицы
ТАБЛИЦА 2Методы визуализации при диагностике камней мочеточника
| Методы визуализации | Чувствительность (%) | Специфичность (%) | Ограничения |
|---|---|---|---|
Ультразвуковое исследование | 19 |
| Локализация боли | 9 Возможный диагноз | |||||
|---|---|---|---|---|---|---|
Толстая кишка: колит, дивертикулит | ||||||
Печень: абсцесс, гепатит, масса | ||||||
| пневмония | : нефролитиаз, пиелонеф рит | |||||
Эпигастральный | Билиарный: холецистит, холелитиаз, холангит | |||||
Сердечный: инфаркт миокарда | ||||||
Сосудистые: расслоение аорты, мезентериальная ишемия | ||||||
Левый верхний квадрант | Сердечник: ангина, инфаркт миокарда | инфаркт миокарда гастрит, язвенная болезнь | ||||
Поджелудочная железа: новообразование, панкреатит | ||||||
Почечная: нефролитиаз, пиелонефрит | ||||||
| сосудистая и мезентериальная диссекция 09 | Толстая кишка: ранний аппендицит | |||||
Желудок: эзофагит, гастрит, язвенная болезнь, новообразование или непроходимость тонкой кишки | ||||||
Сосудистая: расслоение аорты 5 91909 | ||||||
Гинекология: внематочная беременность, миома, новообразование яичников, перекрут, ВЗОМТ | ||||||
Надлобковая | Толстая кишка: аппендицит, колит, дивертикулит, ВЗК, СРК | |||||
Гинекология: внематочная беременность, фибромы, образование яичников, перекрут почек, почечный цистит | , цистит, PID | |||||
Левый нижний квадрант | Толстая кишка: колит, дивертикулит, ВЗК, СРК | |||||
Гинекология: внематочная беременность, миома, новообразование яичников, перекрут, ВЗОМ | ||||||
Анифолит | ||||||
Пиринфелит | почечный нефролитБрюшная стенка: опоясывающий лишай, растяжение мышц, грыжа | |||||
Другое: непроходимость кишечника, мезентериальная ишемия, перитонит, синдром отмены наркотиков, серповидноклеточный криз, порфирия, ВЗК, отравление тяжелыми металлами | 95 , Симптомы и варианты лечения
Симптомы
Человек с желчной коликой обычно жалуется на боль или чувство давления в верхней части живота.Эта боль может быть в центре верхней части живота чуть ниже грудины или в правой верхней части живота рядом с желчным пузырем и печенью. У некоторых людей боль в животе распространяется обратно к правой лопатке. Многие люди также испытывают тошноту и рвоту.
Поскольку симптомы желчной колики обычно вызываются потребностью пищеварительной системы в желчи, они особенно часто возникают после жирной пищи.Симптомы также могут возникать, когда человек, который голодал, внезапно прерывает голодание и съедает очень много еды.
Диагностика
После того, как вы опишете свои симптомы, ваш врач проведет физический осмотр, уделяя особое внимание верхней правой части вашего живота (области вашей печени и желчного пузыря). Ультразвук, та же безболезненная процедура, которая используется для получения изображений младенцев в утробе матери, может использоваться для получения изображений вашего живота, чтобы врач мог найти желчные камни.Также могут быть сданы анализы крови, особенно если у вас жар или боль не проходит.
Ожидаемая длительность
Большинство эпизодов желчной колики проходят через 1–5 часов. После того, как самая сильная боль пройдет, ваш живот может продолжать умеренно болеть в течение примерно 24 часов.
Профилактика
Поскольку желчные колики обычно связаны с камнями в желчном пузыре, их можно предотвратить, контролируя факторы риска образования камней в желчном пузыре. Некоторые из этих факторов риска, такие как наследственность, возраст и беременность, являются нормальной частью жизни.Другие факторы, такие как ожирение и диета с высоким содержанием жиров, являются факторами риска, которые вы можете изменить с помощью здорового образа жизни. Женщины в период менопаузы, принимающие эстроген (заместительная гормональная терапия), также более склонны к развитию желчных камней и желчных колик.
Лечение
Сначала ваш врач может назначить обезболивающее и посоветовать вам придерживаться обезжиренной диеты. Если первый эпизод желчной колики особенно тяжелый или эпизоды колики продолжают меняться, обычно рекомендуется операция по удалению желчного пузыря (холецистэктомия).Эта процедура может выполняться через небольшие разрезы с помощью инструмента, называемого лапароскопом. Процедура обычно требует лишь кратковременного пребывания в больнице, и некоторые люди могут покинуть больницу в тот же день, когда им сделают операцию. Это наиболее широко используемый метод лечения людей, страдающих болезненными камнями в желчном пузыре, поскольку он очень эффективен и безопасен и не вызывает осложнений более чем в 90% случаев.
Если операция не может быть проведена и симптомы желчной колики продолжаются, можно использовать лекарство, растворяющее камни в желчном пузыре.Однако это лекарство дорогое, и его действие может занять месяцы или годы. Также растворятся только мелкие камни. В редких случаях прием лекарств для растворения камней в желчном пузыре сочетается с процедурой, называемой ударно-волновой литотрипсией, при которой используются тщательно направленные ударные волны для разрушения камней в желчном пузыре. Однако у многих людей, получающих лекарства или литотрипсию, желчные камни имеют тенденцию к повторному образованию в течение нескольких лет.
Когда звонить профессионалу
Звоните своему врачу, если у вас сильная боль в животе, с тошнотой и рвотой или без них.Если у вас появились симптомы желчной колики, и у вас внезапно поднялась температура и появился озноб, это может свидетельствовать об инфекции желчного пузыря (холецистите), поэтому немедленно обратитесь к врачу.
Прогноз
Если у вас есть камни в желчном пузыре, которые могут блокировать пузырный проток или общий желчный проток, вы подвержены риску повторных эпизодов желчной колики. Также существует 25-процентная вероятность того, что у вас разовьется острый холецистит или какое-либо другое осложнение, связанное с камнями в желчном пузыре, в течение 10-20 лет.
Внешние ресурсы
Национальный информационный центр по заболеваниям пищеварительной системы (NDDIC)
http://digestive.niddk.nih.gov/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Желчная колика – что нужно знать
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях.Несоблюдение может повлечь судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое желчная колика?
Желчная колика – это сильная боль в верхней части живота, вызванная заболеванием желчного пузыря. Желчный пузырь хранит желчь, которая помогает расщеплять жиры, которые вы едите.
| |
Что вызывает желчную колику?
Желчная колика возникает, когда что-то блокирует проток, по которому желчь выходит из желчного пузыря. Любое из следующего может вызвать блокировку:
- Камни в желчном пузыре
- Набухание желчного пузыря
- Узкий желчный проток
- Травма
- Панкреатит (воспаление поджелудочной железы)
- Дуоденит (воспаление тонкой кишки)
- Спазмы пищевода
Что увеличивает мой риск желчной колики?
- В семейном анамнезе желчная колика
- Некоторые лекарства, например противозачаточные
- Пожилой возраст
- Беременность
- Ожирение
- Заболевания, такие как цирроз печени или гемолитическая болезнь
Каковы признаки и симптомы желчной колики?
- Боль в середине верхней части живота, чуть ниже грудины
- Боль, усиливающаяся в правом боку, чуть ниже ребер
- Боль в спине, под лопаткой
- Тошнота и рвота
- Боль после еды
Как диагностируется желчная колика?
- Анализы крови проверьте, что вызывает желчную колику.
- Анализы мочи проверяют функцию желчного пузыря.
- Рентгеновский снимок брюшной полости может помочь определить причину желчной колики.
- Ультразвук использует звуковые волны для отображения изображений на мониторе. Ультразвук может показать закупорки или другие причины вашей боли.
- Компьютерная томография или компьютерная томография – это рентгеновский снимок, при котором компьютер делает снимки брюшной полости. На фотографиях могут быть показаны закупорки или другие причины вашей боли.Перед съемкой вам могут дать краситель, чтобы медицинские работники лучше видели снимки. Сообщите врачу, если у вас когда-либо была аллергическая реакция на контрастный краситель.
- MRI – это сканирование, в котором используются мощные магниты и компьютер для получения снимков желчевыводящей системы. МРТ может показать закупорки или новообразования. Вам могут дать краситель, чтобы изображения лучше отображались. Сообщите врачу, если у вас когда-либо была аллергическая реакция на контрастный краситель.Не входите в кабинет МРТ с металлическими предметами. Металл может нанести серьезную травму. Сообщите врачу, если на вашем теле есть металл.
Как лечится желчная колика?
- Лекарства могут помочь уменьшить боль и мышечные спазмы. Вам также может потребоваться лекарство, чтобы успокоить желудок и остановить рвоту.
- Процедуры могут потребоваться для удаления закупорки или расширения желчного протока. Обратитесь к своему врачу за дополнительной информацией о любых процедурах, которые могут вам понадобиться.
Как я могу управлять своими симптомами?
- Избегайте алкоголя. Алкоголь может повредить желчный пузырь и усугубить симптомы.
- Поддерживайте здоровый вес. Спросите у врача, сколько вам следует весить. Попросите его помочь вам составить план похудания, если у вас избыточный вес.
- Ешьте разнообразную здоровую пищу. Здоровая пища включает фрукты, овощи, цельнозерновой хлеб, нежирные молочные продукты, бобы, нежирное мясо и рыбу.Продукты с высоким содержанием клетчатки и низким содержанием жира и холестерина могут уменьшить симптомы. Спросите, нужно ли вам соблюдать особую диету.
- Упражнение. Спросите своего врача о наиболее подходящем для вас плане упражнений. Упражнения могут помочь улучшить ваши симптомы.
Когда мне следует связаться с поставщиком медицинских услуг?
- У вас жар.
- Ваша боль усиливается даже после приема лекарства.
- У вас тошнота или рвота.
- Ваша кожа или глаза желтые.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Когда мне следует немедленно обратиться за медицинской помощью или позвонить по номеру 911?
- У вас сильная боль.
- Вы чувствуете, что собираетесь упасть в обморок.
- У вас одышка.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать.Вы всегда имеете право отказаться от лечения. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем, ее нельзя продавать, распространять или иным образом использовать в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
