заболевание легких: причины, симптомы, диагностика и методы лечения на сайте «Альфа-Центр Здоровья»
Системное заболевание легких, характеризующееся образованием гранулем в ткани легких, сопровождается кашлем, болью в грудной клетке, слабостью, повышением температуры.Саркоидоз — более частое заболевание, чем принято думать. Заболеваемость саркоидозом в мире составляет от 11 до 640 на 100,000 населения. Болезнь развивается в любом возрасте, даже после 70 лет, однако пик заболеваемости приходится на 40 лет. Считалось, что женщины болеют саркоидозом чаще мужчин. Однако, по-видимому, это не так: просто у женщин более выражены симптомы заболевания, а значит, они чаще обращаются к врачам.
Причина саркоидоза не известна, поэтому до сих пор нет исчерпывающего определения заболевания. Основной находкой при нем являются саркоидозные гранулемы (эпителиоидноклеточная гранулема без казеозного некроза).
Жалобы
Более чем в 90% случаев поражены легкие или внутригрудные лимфоузлы, однако жалоб при этом нет, по крайней мере на ранней стадии заболевания. Даже при обширном поражении легких (по данным рентгенографии грудной клетки) может не быть ни одышки, ни кашля. Одышка и другие жалобы обычно появляются на поздней стадии заболевания.
Первым проявлением саркоидоза может стать поражение глаз. Иридоциклит, хориоидит, конъюнктивит и поражение слезных желез с ксерофтальмией (сухостью глаз) отмечаются в 25% случаев. Примерно у 20% больных первым проявлением саркоидоза бывает поражение кожи: бляшки от оранжево-розового до коричневого цвета. Приблизительно у 10% больных страдает нервная система. Саркоидоз можно заподозрить при нарушении функции гипофиза или гиперкальциемии (повышении уровня кальция крови). Кроме того, проявлениями саркоидоза бывают гепатоспленомегалия (увеличение печени и селезенки), поражение костей (чаще фаланг пальцев) и симметричное поражение суставов. Значимая патология сердца встречается редко, но в ряде случаев возникают нарушения ритма сердца, кардиомиопатия.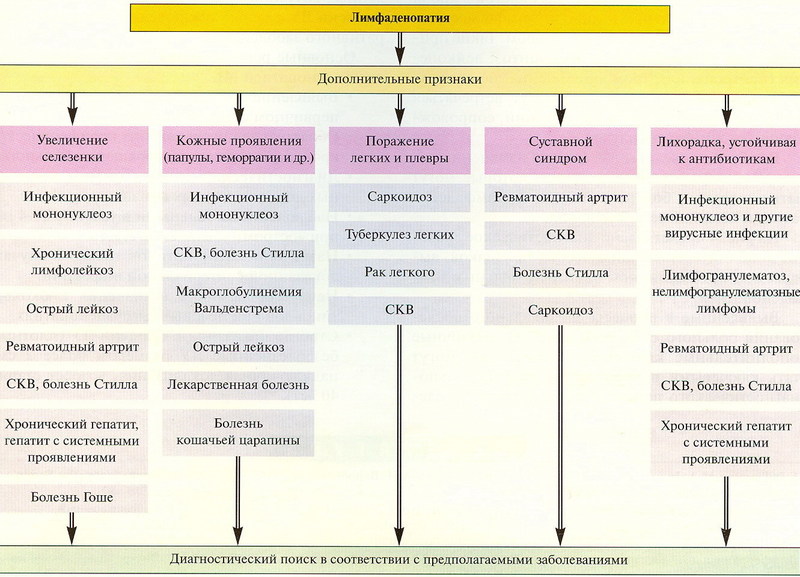
Стадии
Стадии саркоидоза определяют по данным обзорной рентгенографии грудной клетки.
Стадия I: двустороннее увеличение бронхолегочных лимфоузлов
Стадия II: двустороннее увеличение бронхолегочных лимфоузлов и диффузное поражение легочной паренхимы, сетчатая перестройка легочного рисунка, но иногда множественные очаговые или милиарные тени
Стадия III: поражение легочной паренхимы без увеличения бронхолегочных лимфоузлов
Вероятность спонтанной ремиссии (самостоятельного выздоровления) при стадиях I, II и III составляет 80, 50 и 30% соответственно.
Диагностика
У 90% больных заболевание ограничивается поражением внутригрудных лимфоузлов и легких и часто протекает бессимптомно. В таких случаях рентгенологические изменения могут быть случайной находкой, например при профилактическом осмотре или обследовании по поводу другого заболевания. Как уже сказано, первым проявлением саркоидоза может быть поражение других органов. В любом случае, прежде чем поставить диагноз, врач должен получить гистологическое подтверждение саркоидоза.
Лечение
Несмотря на то что глюкокортикоиды применяют уже более 45 лет, о целесообразности лечения ими саркоидоза легких до сих пор нет единого мнения. Практика показывает, что лечение глюкокортикоидами оправдано у всех больных со стадиями II и III, если в течение 6—12 месяцев не появились признаки спонтанной ремиссии или есть признаки ухудшения (по данным рентгенографии и исследования функции внешнего дыхания). Как правило, достаточно приема 40 мг преднизолона через день
Хотя некоторые специалисты рекомендуют начинать лечение только при появлении жалоб, исследования показали, что одышка появляется в необратимой фазе заболевания. Поэтому глюкокортикоиды лучше назначать до появления жалоб, чтобы предупредить развитие необратимых изменений.
Большинство специалистов придерживаются следующих показаний к назначению глюкокортикоидов: 1) увеит (начинают с местного лечения), 2) гиперкальциемия, 3) поражение миокарда (особенно кардиомиопатия), 4) неврологические нарушения.
Наблюдение
Наблюдение за больными саркоидозом обязательно включает регулярную рентгенографию грудной клетки и исследование функции внешнего дыхания (спирометрию). Частота обследования зависит от течения заболевания, а также предпочтений лечащего врача. Течение саркоидоза можно оценить по активности ангиотензин-превращающего фермента в крови. Частота рецидивов после лечения больных со стадиями II и III составляет около 25%. Поэтому по завершении курса лечения за больными нужно наблюдать в течение нескольких лет. Вероятность рецидива значительно снижается, если на протяжении более года состояние остается стабильным и отсутствуют признаки активности саркоидоза.
Клинические и морфологические особенности лимфаденопатии средостения при гранулематозных заболеваниях легких | Семенова
1. Струков А.И., Кауфман О.Я. Гранулематозное воспаление и гранулематозные болезни. М.: Медицина; 1989.
2. Демихова О.В., Карпина Н.Л., Лепеха Л.Н. и др. Пути оптимизации диагностики и дифференциальной диагностики диссеминированного туберкулеза легких. Вестник Российской академии наук. 2012; 67 (11): 15–21. Доступно на: https://cyberleninka.ru/article/n/puti-optimizatsii-diagnostiki-i-differentsialnoy-diagnostiki-disseminirovannogo-tuberkuleza-legkih/viewer
3. Lescoat A., Lederlin M., Ballerie A. et al. Interstitial lung disease and mediastinal lymph nodes: a computed tomography-based biomarker beyond nosological and etiological borders? Am. J. Respir. Crit. Care Med. 2019; 199 (8): 1038–1040. DOI: 10.1164/rccm.201811-2123LE.
4. Илькович М.М., Новикова Л.Н., Орлова Г.П. Экзогенный аллергический альвеолит. В кн.: Илькович М.М., ред. Диссеминированные заболевания легких. М.: ГЭОТАР-Медиа; 2011: 84–112.
Илькович М.М., Новикова Л.Н., Орлова Г.П. Экзогенный аллергический альвеолит. В кн.: Илькович М.М., ред. Диссеминированные заболевания легких. М.: ГЭОТАР-Медиа; 2011: 84–112.
5. Шмелев Е.И. Дифференциальная диагностика интерстициальных болезней легких. Consilium Medicum. 2003; 5 (4): 176–181.
6. Визель А.А., ред. Саркоидоз: от гипотезы к практике. Казань: ФЭН, Академия наук Республики Татарстан; 2004.
7. Miller B.H., Rosado-de-Christenson M.L., Mc Adams H.P., Fishback N.F. Thoracic sarcoidosis: radiologic-pathologic correlation. Radiographics. 1995; 15 (2): 421–437. DOI: 10.1148/radiographics.15.2.7761646.
8. Мотус И.Я., Баженов А.В., Раевская Н.В. и др. Хирургическая диагностика диффузных поражений легких и внутригрудных лимфаденопатий: состояние вопроса. Русский медицинский журнал. 2017; 25 (3): 214–217. Доступно на: https://www.rmj.ru/articles/bolezni_dykhatelnykh_putey/Hirurgicheskaya_diagnostika_diffuznyh_poragheniy_legkih_i_vnutrigrudnyh_limfadenopatiy_Sostoyanie_voprosa/
9. Erbay M., Özsu S., Ayaydın Mürtezaoğlu E.S. et al. [Causes of mediastinal/hilar granulomatous lymphadenitis]. Tuberk. Toraks. 2018; 66 (3): 212–216. (in Turkish).
10. Потанин А.В., Визель И.Ю., Потанин В.П., Визель А.А. Инвазивная диагностика при синдромах внутригрудной лимфаденопатии и диссеминации. Вестник современной клинической медицины. 2011; 4 (3): 56–60. Доступно на: https://cyberleninka.ru/article/n/invazivnaya-diagnostika-pri-sindromah-vnutrigrudnoy-limfadenopatii-i-disseminatsii/viewer
11. Двораковская И.В., Майская М.Ю., Насыров Р.А. и др. Морфологическое исследование в дифференциальной диагностике туберкулеза и саркоидоза. Архив патологии. 2014; 76 (1): 27–31. Доступно на: https://www.mediasphera.ru/issues/arkhiv-patologii/2014/1/030004-1955201415
Двораковская И.В., Майская М.Ю., Насыров Р.А. и др. Морфологическое исследование в дифференциальной диагностике туберкулеза и саркоидоза. Архив патологии. 2014; 76 (1): 27–31. Доступно на: https://www.mediasphera.ru/issues/arkhiv-patologii/2014/1/030004-1955201415
12. Борисов С.Е. Дифференциальная диагностика саркоидоза. Вестник Научно-исследовательского института фтизиопульмонологии. 1999; (1): 34–45.
13. Терпигорев С.А., Сташук Г.А., Дуброва С.Э. Рентгенологическая семиотика саркоидоза. Клиническая медицина. 2008; 86 (12): 13–18.
14. Амосов В.И. Современные компьютерно-томографические признаки саркоидоза органов дыхания и их прогностическое значение. В кн.: Амосов В.И., Сперанская А.А. Лучевая диагностика интерстициальных заболеваний легких. СПб: ЭЛБИ-СПб; 2015: 78–80.
15. Амансахедов Р.Б, Демихова О.В., Лепеха Л.Н. и др. Лучевая семиотика диссеминированного туберкулеза легких. Уральский медицинский журнал. 2018; 8 (163): 10–14.
16. Амансахедов Р.Б, Лимарова И.В., Перфильев А.В. и др. Сравнительный анализ семиотики диссеминированного туберкулеза легких и экзогенного аллергического альвеолита по данным компьютерной томографии. Вестник рентгенологии и радиологии. 2016; 97 (2): 79–84. DOI: 10.20862/0042-4676-2016-97-2-79-84.
17. Дмитриева Л.И., Шмелев Е.И., Степанян И.Э., Сигаев А.Т. Принципы лучевой диагностики интерстициальных заболеваний легких. Пульмонология. 1999; (4): 11–17.
18. Антипова А.В., Лепеха Л.Н., Макарьянц Н. Н. и др. Дифференциальная диагностика диссеминированного туберкулеза легких и экзогенного альвеолита различной природы (по данным морфологического исследования). Туберкулез и болезни легких. 2011; 88 (4): 36–37.
Н. и др. Дифференциальная диагностика диссеминированного туберкулеза легких и экзогенного альвеолита различной природы (по данным морфологического исследования). Туберкулез и болезни легких. 2011; 88 (4): 36–37.
19. Макарьянц Н.Н., Лепеха Л.Н., Шмелев Е.И. и др. Дифференциальная диагностика и лечение различных вариантов экзогенного аллергического альвеолита. Врач. 2013; (2): 7–12.
Лечение саркоидоза в Москве. Цены на Лечение саркоидоза в Ильинской больнице
- Почему возникает саркоидоз
Пациентов нередко пугает слово саркоидоз, которое прочно ассоциируется в их сознании с развитием злокачественного процесса. Это заблуждение – саркоидоз относится к доброкачественным процессам. Не так давно существовало широко распространенное мнение о том, что саркоидоз легких является разновидностью туберкулеза. Сегодня доказано – это разные заболевания. Тем не менее четких причин развития болезни пока установить не удалось. Ряд исследователей полагают, что саркоидоз может быть генетически детерминированным заболеванием, другие, что болезнь является следствием биохимических нарушений и сбоя в работе иммунной системы. Существует предположение об инфекционном происхождении заболевания, но оно пока тоже не имеет подтверждений. Точно известно, что саркоидоз чаще развивается у лиц, чья работа связана с активным взаимодействием с химическими веществами (работников химических производств, здравоохранения, сельского хозяйства) и сотрудников атомной промышленности.
- Два варианта течения саркоидоза
Первый вариант – это остро выраженный воспалительный
процесс, когда у пациента присутствуют высыпания на коже в виде узловатой
эритемы, боли в суставах, повышение температуры тела. Также характерна изолированная
внутригрудная лимфаденопатия, либо лимфаденопатия в сочетании с
диссеминированными изменениями в лёгких (по данным рентгенодиагностики). Пациент
жалуется на отсутствие аппетита, беспричинную утомляемость, вялость, потерю
веса, нарушения сна, продолжительный сухой кашель, болезненные ощущения в
грудной клетке и трудности с дыханием.
Пациент
жалуется на отсутствие аппетита, беспричинную утомляемость, вялость, потерю
веса, нарушения сна, продолжительный сухой кашель, болезненные ощущения в
грудной клетке и трудности с дыханием.
Второй вариант связан с бессимптомным течением саркоидоза, когда увеличенные внутригрудные лимфатические узлы и диссеминированные изменения в лёгких (множественные очаги в лёгких) становятся находкой при профилактическом осмотре, флюорографии или рентгенографии. В этом случае пациента обследуют на предмет туберкулеза, проводят биопсию, которая и выявляет наличие воспаления неинфекционного генеза.
Характерные для саркоидоза изменения выявляются методами лучевой диагностики (рентген, КТ), а также по изменениям лабораторных показателей анализа крови (значительным увеличением СОЭ, лейкоцитозом, эозинофилией, лимфо- и моноцитозом, повышением уровней С-реактивного белка и ангиотензинпревращающего фермента). Для обнаружения прямых и косвенных признаков саркоидоза в Ильинской больнице также используется эндоскопический метод исследования – бронхоскопия. Исследование проводится в состоянии медикаментозного сна, пациент не испытывает дискомфорта. Во время бронхоскопии врач проводит биопсию пораженных тканей, после чего отправляет полученный материал на гистологическое исследование, которое является наиболее информативным методом диагностики саркоидоза. Пульмонолог оценивает результаты исследований, проводит их анализ в свете собранных клинико-анамнестических данных и делает заключение с формированием рекомендаций по лечению или привлекает для этого других специалистов (терапевта, невролога и проч.).
- Лечение саркоидоза
В некоторых случаях саркоидоз проходит самостоятельно, и требует лишь
динамического наблюдения со стороны пульмонолога. В других случаях, заболевание
активно прогрессирует – поражение быстро распространяется на другие органы и
системы, ограничивает дыхательную функцию. В этом случае требуется проведение
агрессивного лечения, которое замедлит распространение процесса. Пульмонологи
Ильинской больницы имеют большой опыт коррекции этого состояния. Лечение
саркоидоза требует постоянного плотного контакта с лечащим врачом, подключения
специалистов мультидисциплинарной команды в случае распространения процесса.
Для лечения используются различные группы медикаментов, направленные на
подавление воспалительного процесса и нормализацию психологического статуса
пациента.
В этом случае требуется проведение
агрессивного лечения, которое замедлит распространение процесса. Пульмонологи
Ильинской больницы имеют большой опыт коррекции этого состояния. Лечение
саркоидоза требует постоянного плотного контакта с лечащим врачом, подключения
специалистов мультидисциплинарной команды в случае распространения процесса.
Для лечения используются различные группы медикаментов, направленные на
подавление воспалительного процесса и нормализацию психологического статуса
пациента.
Методы исследования лимфооттока от органов грудной клетки и регионарных лимфатических узлов при лимфаденопатиях различных этиологий | Иванов
1. Аветисян А. О. и др. Оптимизация количественной обработки данных позитронной эмиссионной компьютерной томографии с 18F-ФДГ у больных раком легкого // Соврем. технологии в мед. 2012. № 1. 2012. C. 44-48.
2. Автаева М. В., Тулупов А. А., Летягин А. Ю. Морфометрический анализ размеров и количества лимфатических узлов у человека по данным магнитно-резонансной томографии // Вестник НГУ. 2005. № 3 (4). С. 16-20.
3. Дворецкий Л. И. Дифференциальный диагноз при лимфаденопатиях // Справочник поликлин. врача. 2005. № 2 (3). С. 17-23.
4. Жданов Д. А. Общая анатомия и физиология лимфатической системы. Л.: Медгиз, 1952. 336 с.
5. Заболотская Н. В. Применение УЗИ для оценки состояния поверхностных групп лимфатических узлов // SonoAcelnternational. 1999. № 5. С. 46-50.
6. Зедгенидзе Г. А. , Цыб А. Ф. Клиническая лимфография / Академия мед. наук СССР. М.: Медицина, 1977. 288 с.
, Цыб А. Ф. Клиническая лимфография / Академия мед. наук СССР. М.: Медицина, 1977. 288 с.
7. Зубовский Г. А. Гаммасцинтиграфия. М.: Медицина, 1978. 251 с.
8. Зыков Е. М., Поздняков А. В., Костеников Н. А. Рациональное использование ПЭТ и ПЭТ/КТ в онкологии // Практ. онкол. 2014. № 15 (1). С. 31-36.
9. Канаев С. В. и др. Опыт использования одновременной двухизотопной эмиссионной компьютерной томографии с 99тТс-технетрилом и 67Ga-цитратом при обследовании больных немелкоклеточным раком легкого // Вопросы онкол. 2012. № 58 (3). С. 346-351.
10. Канаев С. В. и др. Роль однофотонной эмиссионной компьютерной томографии и рентгеновской компьютерной томографии в диагностике метастатического поражения лимфоузлов у больных немелкоклеточным раком легкого // Вопросы онкол. 2014. № 60 (3). С. 476-481.
11. Козлов В. И., Кривинский И. Л. Анатомия лимфоидной системы и путей оттока лимфы / В. И. Козлов, И. Л. Кривинский. М.: Изд-во РУДН, 2005. 56 с.
12. Королев В. Н. и др. Трансэзофагеальная ультрасонография в диагностике злокачественных новообразований органов средостения // Эксперимент. и клин. гастроэнтерол. 2011. № 10. С. 59-64.
13. Кузьмичев В. А. и др. Интраоперационная ультразвуковая диагностика новообразований средостения // Альманах клин. мед. 2009. № 21. С. 37-41.
14. Лишманова Ю. Б. Радионуклидная диагностика для практических врачей / под ред. Ю. Б. Лишманова, В. И. Чернова. Томск: STT, 2004. 394 с.
Б. Лишманова, В. И. Чернова. Томск: STT, 2004. 394 с.
15. Марусина М. Я., Казначеева О. А. Современные виды томографии. СПб.: СПбГУ ИТМО, 2006. 132 с.
16. Паша С. П., Терновой С. К. Радионуклидная диагностика. М.: ГЭОТАР-медиа, 2008. 204 с.
17. Розенштраух Л. С. Рыбакова Н. И., Виннер М. Г. Рентгендиагностика заболеваний органов дыхания. М.: Медицина, 1978. С. 65-66.
18. Сетдикова Н. X. Иммунодефициты. М.: ГЭОТАР-Медиа, 2011. URL: http://www.rosmedlib.ru/book/970409039V0008.html
19. Славова Ю. Е., Трубников Г. В., Коновалов В. К. Перспективы рентгенодиагностики пневмонии с оценкой состояния внутригрудных лимфатических узлов по данным цифровой флюорографии и мультислайсовой компьютерной томографии // Пульмонология. 2009. № 3. С. 65-71.
20. Тернова С. К. Основы лучевой диагностики и терапии: Национальное руководство. М.: ГЭОТАР-Медиа, 2012. 992 с.
21. Трофимова Е. Ю. Ультразвуковое исследование лимфатических узлов // SonoAcelnternational. 2008. № 18. С. 59-64.
22. Тюрин И. Е., Евграфова С. Ю. Дифференциальная диагностика новообразований средостения // Атмосфера. Пульмонол. и аллергол. 2010. № 4. С. 16-22. URL: http://www.atmosphere-ph.ru/modules/Magazines/articles/pulmo/ap_4_2010_16.pdf
23. Тюрин И. Е. Компьютерная томография органов дыхания // Атмосфера. Пульмонол. и аллергол. 2011. № 4. С. 5-12. URL: http://www.atmosphere-ph.ru/modules/Magazines/articles/pulmo/ap_3_2003_11.pdf
и аллергол. 2011. № 4. С. 5-12. URL: http://www.atmosphere-ph.ru/modules/Magazines/articles/pulmo/ap_3_2003_11.pdf
24. Тюрин И. Е. Перспективы развития торакальной радиологии // Атмосфера. Пульмонол. и аллергол. 2011. № 4. С. 5-12. URL: http://www.atmosphere-ph.ru/modules/Magazines/articles/pulmo/ap_4_2011_05.pdf
25. Флорикян А. К. Современные аспекты диагностики новообразований средостения // Хирургия: Международ. мед. журн. 2003. № 4. С. 63-68.
26. Харченко В. П. Магнитно-резонансная томография в диагностике злокачественных лимфом грудной клетки // Мед. визуализация. 2000. № 2. С. 29-33.
27. Шалина Т. И., Петрова Л. А. Лимфатическая и иммунная системы. Иркутск: ГБОУ ВПО ИГМУ, 2012. 28 с.
28. Широхова Н. М., Карабиненко А. А., Сафонов Д. В. Возможности ультразвуковой диагностики заболеваний органов дыхания // Лечебное дело. 2008. № 1. С. 52-56.
29. Ansella M. A., Stephen M. A., James O. A. Positron Emission Tomographic Scans in Lymphoma: Convention and Controversy // Mayo Clin Proc. 2012. № 87 (6). Р. 571-580.
30. Biederer J. et al. MRl of the Lung – ready.. get set.. go! // Magnetom Flash. 2011. № 1. P. 6-15.
31. Biggi A. et al. International validation study for interim PET in ABVD-treated, advanced-stage hodgkin lymphoma: interpretation criteria and concordance rate among reviewers // J. Nucl. Med. 2013. № 54 (5). P. 683-690.
32. Choi M. Y., Lee J. W., Jang K. J. Distinction between benign and malignant causes of cervical, axillary, and inguinal lymphadenopathy: value of Doppler spectral waveform analysis // Am. J. Roentgenol. 1995. № 165. P. 981-984.
Choi M. Y., Lee J. W., Jang K. J. Distinction between benign and malignant causes of cervical, axillary, and inguinal lymphadenopathy: value of Doppler spectral waveform analysis // Am. J. Roentgenol. 1995. № 165. P. 981-984.
33. Christoph F. D. et al. Ultrasound techniques in the evaluation of the mediastinum, part l:endoscopic ultrasound (EUS), endobronchial ultrasound (EBUS) and transcutaneous mediastinal ultrasound (TMUS), introduction into ultrasound techniques // Thorac Dis. 2015. № 7 (9). P. 311-325.
34. Cohade C. et al. Uptake in supraclavicular area fat («USA-Fat»): description on 18F-FDG PET/CT // J. Nucl. Med. 2003. № 44 (2). P. 170-176.
35. Colella S. et al. Endoscopic ultrasound in the diagnosis and staging of lung cancer // Endosc. Ultrasound. 2014. № 3. P. 205-212.
36. Even-Sapir E., Israel O. Gallium-67 scintigraphy: A cornerstone in functional imaging of lymphoma // Eur. J. Nuc. Med. Mol. Imaging. 2003. № 30. P. 65-81.
37. Ganatra R. D. The Future of Nuclear Medicine // World Journal of Nuclear Medicine. 2002. № 1. P. 86-88.
38. Goldstraw P. Report on the internatilnal workshop on intrathoracic staging. London, October 1996 // Lung Cancer. 1997. Vol. 18. P. 107-111.
39. Herth F. J. F. et al. Transbronchial and transoesophageal (ultrasound-guided) needle aspirations for the analysis of mediastinal lesions // Eur. Resp. J. 2006. № 28. P. 1264-1275.
40. Horter T., Hanrath P. Endobronchialsonography: feasibility and preliminary results // Thorax. 1992. № 47. P. 565-567.
Horter T., Hanrath P. Endobronchialsonography: feasibility and preliminary results // Thorax. 1992. № 47. P. 565-567.
41. Jorgen B. General Requirements of MRI of the Lung and Suggested Standard Protocol / Springer-Verlag Berlin Heidelberg. 2009. № 1. P. 3-16.
42. Kerr K. M. et al. Pathological assessment of mediastinal lymph nodes in lung cancer: implications for non-invasive mediastinal staging // Thorax. 1992. № 47 (5). P. 337-341.
43. Kim W. S. et al. Pulmonary tuberculosis in children: evaluation with CT // AJR Am. J. Roentgenol. 1997. № 168 (4). P. 1005-1009.
44. Landwehr P., Schulte O., Lackner K. MR imaging of the chest: mediastinum and chest wall // Eur. Radiol. 1999. № 9. P. 1737-1744.
45. Lymphadenopathy and Malignancy / Andrew W. Bazemore, Douglas R. Smucker // Am. family physician. 2002. № 11 (66). P. 2103-2110.
46. Magnetic Resonance Imaging. 3rd ed. / eds by D. D. Stark and W. G. Bradley. St. Louis: Mosby Publishing Co., 1999. P. 88-377.
47. Ohno Y. et al. Metastases in mediastinal and hilar lymph nodes in patients with non-small cell lung cancer: quantitative and qualitative assessment with STlR turbo spinecho MR imaging // Radiology. 2004. № 231. P. 872-879.
48. Pierre V. et al. In-Vitro High-Resolution Ultrasonography of Benign and Malignant Lymph Nodes: A Sonographic-Pathologic Correlation // Investigative Radiology. 1993. № 28 (8). P. 698-705.
№ 28 (8). P. 698-705.
49. Plat G. et al. Endobronchial ultrasound and positron emission tomography positive mediastinal lymph nodes // Eur. Respir. J. 2006. № 27. P. 276-281.
50. Primary Care Medicine: Office Evaluation and Management of the Adult Patient. 6th ed. // Allan H. Goroll, Albert G. Mulley Jr. LWW, 2009. 1613 p.
51. Regional lymph node classification for lung cancer staging // Chest. 1997. № 6 (111). P. 1718-1723.
52. Rouviere H. Anatomie des lymphatiques del’Homme. Paris: Masson, 1932. 189 p.
53. Rusch V. et al. The lASLCLung Cancer Staging Project: A Proposal for a New International Lymph Node Map in the Forthcoming Seventh Edition of the TNM Classification for Lung Cancer // Journal of Thoracic Oncology. 2009. № 4 (5). P. 568-577.
54. Satoh H. et al. Metastatic lung cancer without regional lymph node swelling Group // Chest. № 120(2). – 2001. P. 689-690.
55. Shashi Sahai. Lymphadenopathy // Pediatrics in Review. 2013. № 34. 216 p. URL: http://pedsinreview.aappublications.org/content/34/5/216
56. Shiraishi S. et al. Quantitative analysis and effect of attenuation correction on lymph node staging of non-small cell lung cancer on SPECT and CT // AJR Am. J. Roentgenol. 2006. № 186. P. 1450-1457.
57. Webb W. R. et al. CT and MR imaging in staging non-small cell bronchogenic carcinoma: report of the Radiologic Diagnostic Oncology Group // Radiology. 1991. № 178 (3). P. 705-713.
1991. № 178 (3). P. 705-713.
58. Wernecke K., Peters P. E., Galanski M. Mediastinal tumors: evaluation with suprasternal sonography // Radiology. 1986. № 159. P. 405-409.
59. Yang A. et al. Experimental and clinical observations of 99mTc-MIBI uptake correlate with P-glycoprotein expression in lung cancer // Nucl. Med. Commun. 2007. № 28. P. 696-703.
60. Young J. Ch., Jeong H. L., Jung H. B. Ultrasound elastography for evaluation of cervical lymph nodes // Ultrasonography. 2015. № 34 (3). P. 157-164.
Отдел торакальной хирургии
Руководитель отдела – Андрей Леонидович Акопов, д.м.н., профессор
Отдел торакальной хирургии НИИ хирургии и неотложной медицины ПСПбГМУ сегодня является ведущим научно-практическим подразделением России в области хирургии легких, плевры, средостения, грудной стенки, пищевода.
История отдела торакальной хирургии
В структуру отдела входит:
Онкологическое отделение №4 (торакальной хирургии)
В структуру отдела входят следующие группы:
- группа торакальной хирургии;
- группа торакальной онкологии;
- группа внутрипросветной эндоскопии;
- группа интервенционной пульмонологии;
- группа интенсивной пульмонологии.
Все решения о выборе метода лечения у каждого пациента принимаются на мультидисциплинарном обсуждении, в котором участвуют сотрудники отдела торакальной хирургии, отделения торакальной онкологии, а также рентгенолог, специалист по компьютерной томографии, специалист по функциональной диагностике, эндоскопист, анестезиолог-реаниматолог, пульмонолог и кардиолог.
Около 80 % хирургических вмешательств выполняется с помощью современных малоинвазивных эндоскопических технологий. Кроме того, сотрудники отдела выполняют сложные комбинированные, расширенные, реконструктивно-восстановительные, органосохраняющие, вмешательства на органах грудной полости. В отделе проводится комбинированное лечение злокачественных опухолей легких, в том числе поздних стадий, включающее хирургические вмешательства, противоопухолевую химиотерапию, лучевую терапию, эндоскопическую лазерную фотодеструкцию, фотодинамическую терапию, эндопротезирование, а также лекарственное и паллиативное лечение неоперабельных больных. Сотрудники являются членами международных и отечественных научных обществ.
Сотрудники отдела оказывают высококвалифицированную и специализированную, плановую и экстренную помощь пациентам со следующей патологией:
- рак легкого
- рак пищевода
- злокачественные и доброкачественные опухоли легких, плевры, средостения
- злокачественные и доброкачественные опухоли пищевода
- эмфизема легких
- секвестрация легких
- рецидивирующий спонтанный пневмоторакс
- плевральные выпоты
- рубцовые стенозы трахеи и крупных бронхов
- опухолевые стенозы трахеи и крупных бронхов
- папилломатоз трахеи и бронхов
- трахеопищеводные и бронхопищеводные свищи
- хронические нагноительные заболевания легких, бронхоэктазы
- хроническая эмпиема плевры
- врожденная патология легких
- инородные тела бронхов и легких
- патология диафрагмы
- гастроэзофагеальная рефлюксная болезнь
- ахалазия кардии
- инвазивная диагностика интерстициальных заболеваний легких и внутригрудных лимфаденопатий
- хирургическое и комбинированное лечение злокачественных опухолей легких с применением лазерных технологий, фотодинамической терапии
- хирургическая коррекция эмфиземы легких
- эндоскопическое паллиативное лечение обтурирующих опухолей трахеи и бронхов с применением лазерных технологий
- диагностика и лечение папилломатоза трахеи и легких
- диагностика и лечение новообразований средостения
- диагностика и лечение плевральных выпотов
- диагностика и лечение гастроэзофагеальной рефлюксной болезни
- эндоскопическая хирургия трахеи и крупных бронхов
- видеоторакоскопические диагностические и лечебные вмешательства на органах грудной полости
Сотрудники отдела осуществляют консультативную помощь в клиниках и больницах Санкт-Петербурга и Ленинградской области.
Консультируют сотрудники:
Акопов Андрей Леонидович – заведующий лабораторией хирургии легких НИИ пульмонологии, профессор кафедры госпитальной хирургии №1
рабочий тел.: (812) 338 7826
e-mail:[email protected]
Горбунков Станислав Дмитриевич – кандидат медицинских наук, старший научный сотрудник лаборатории хирургии легких НИИ пульмонологии
рабочий тел.: (911) 2514278
e-mail:[email protected]
Агишев Алексей Сергеевич – кандидат медицинских наук, научный сотрудник лаборатории хирургии легких НИИ пульмонологии
рабочий тел:. (812) 3387868
e-mail:[email protected]
Учебно-методическая работа
Последипломная – клиническая ординатура, интернатура. На базе отдела торакальной хирургии проводятся курсы повышения квалификации по специальности «торакальная хирургия» и «бронхология» длительностью 1 месяц.
Научная работа
Приоритетные научные направления:
- хирургическое и комбинированное лечение злокачественных опухолей легких с применением лазерных технологий, фотодинамической терапии
- хирургическая коррекция эмфиземы легких
- эндоскопическое паллиативное лечение обтурирующих опухолей трахеи и бронхов с применением лазерных технологий
- диагностика и лечение папилломатоза трахеи и легких
- диагностика и лечение новообразований средостения
- диагностика и лечение плевральных выпотов
- диагностика и лечение гастроэзофагеальной рефлюксной болезни
- эндоскопическая хирургия трахеи и крупных бронхов
- видеоторакоскопические диагностические и лечебные вмешательства на органах грудной полости
В научном и практическом направлениях работы отдел торакальной хирургии сотрудничает с другими крупными центрами России и Европы.
Конференция отдела торакальной хирургии (слева направо – профессора Яблонский П.К., Акопов А. Л., Левашев Ю.Н.)
Л., Левашев Ю.Н.)
Ведущие сотрудники отдела:
Черный Семен Миронович – анестезиолог-реаниматолог, пульмонолог, доктор медицинских наук, ведущий научный сотрудник отдела торакальной хирургии. Прошел стажировку в Федеративной республике Германии. Научная и лечебная работа связана с разработкой и внедрением методик обеспечения искусственной вентиляции легких в торакальной хирургии и бронхологии, интенсивной терапии больных с острой и хронической дыхательной недостаточностью различной этиологии.
Горбунков Станислав Дмитриевич – торакальный хирург, пульмонолог, к.м.н., старший научный сотрудник лаборатории хирургии легких. Член ряда международных научных обществ. Стажировался в крупнейших клиниках России и Франции. Основные научно-практические интересы связаны с комбинированным лечением тяжелой эмфиземы легких, хирургическим лечением заболеваний органов грудной клетки у онкогематологических больных, комбинированным лечением рака легких.
Агишев Алексей Сергеевич – торакальный хирург, к.м.н., научный сотрудник лаборатории хирургии легких. Научно-практические интересы связаны с хирургическим лечением новообразований средостения, спонтанного пневмоторакса, видеоторакоскопическими технологиями.
Молодцова Валентина Павловна – бронхолог, оториноларинголог, д.м.н., врач высшей категории, ведущий научный сотрудник лаборатории бронхологии и эндоскопической хирургии. Область научно-практических интересов связана с разработкой бронхологических методов хирургии трахеи и бронхов с использованием лазеров, электрохирургии, аргоноплазменной коагуляции, фотодинамической терапии, а также брахитерапии. Подготовила более 500 врачей-эндоскопистов. Автор более 190 научных работ.
Саркоидоз и бронхиальная астма | ЧУЗ «КБ «РЖД-Медицина» г.Воронеж»
Саркоидоз – это системное воспалительное заболевание неизвестной этиологии, характеризующееся скоплением во многих органах Т-лимфоцитов и мононуклеарных фагоцитов, и образованием гранулем. Саркоидоз может поражать различные органы и системы: кожу, суставы, мышцы, в том числе и сердечную, периферические нервы. Наиболее часто врачи широких специальностей встречаются с саркоидозом легких и внутригрудных лимфоузлов, о нем и пойдет речь в этой статье.
Заболеваемость саркоидозом в России составляет 3,0 на 100000 человек, в последние годы отмечается ее рост.
Саркоидоз легких является прежде всего “диагнозом исключения”, т.е. ставится после исключения других, более опасных или злокачественных заболеваний.
Стадии саркоидоза
В настоящее время на основании лучевых методов обследования принято деление саркоидоза легких на 5 клинико-рентгенологических форм или стадий:
- Стадия 0 – нет изменений на рентгенограмме органов грудной клетки (наблюдается у 5% больных).
- Стадия I – торакальная лимфаденопатия. Паренхима легких не изменена (30%).
- Стадия II – лимфаденопатия корней легких и средостения. Патологические изменения паренхимы легких (30%).
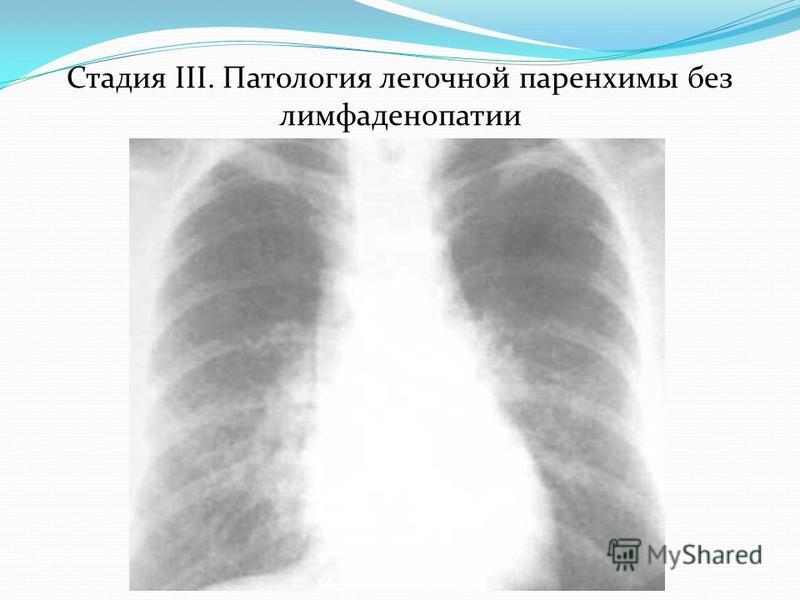
- Стадия III – патология легочной паренхимы без лимфаденопатии (15%).
- Стадия IV – необратимый фиброз легких (20%).
Следует учесть, что понятие стадий довольно условно, ведь заболевание протекает волнообразно – стадия прогрессирования может сменяться стадией стабилизации или регрессии .
Диагностика
Как и при любом заболевании диагностика проводится поэтапно, от простых методов к сложным. При бессимптомном течении заболевания изменения легких и внутригрудных лимфоузлов обнаруживается при ежегодном прохождении флюорографического исследования. При наличии жалоб пациент обращается к врачу, и терапевт или пульмонолог проводит физикальное обследование, при необходимости назначается лабораторная, функциональная диагностика, рентгенография легких и/или компьютерная томография легких.
Для морфологической верификации диагноза применяется широкий спектр методов – от тонкоигольной бронхоскопической биопсии до видеоторакоскопического оперативного вмешательства со взятием участка легкого и лимфоузла. Обследование может проводиться как амбулаторно, так и в стационаре.
Лечение
Только после установления диагноза саркоидоза пульмонолог назначает лечение. Целью лечения саркоидоза являются достижение ремиссии, а желательно уменьшение распространенности патологического процесса, предупреждение формирования внелегочных форм заболевания, облегчение симптомов и улучшение качества жизни больных.
В нашей клинике помимо медикаментозных методов лечения саркоидоза достаточно давно и успешно применяются эфферентные методы. По данным литературы плазмаферез с экстракорпоральной модификацией лейкоцитов преднизолоном значительно снижает частоту рецидивов болезни при начальной и последующей терапии, важным условием которой является непрерывное наблюдение пациентов, их адекватное диагностическое сопровождение, соответствующее активности и тяжести процесса формирование программы эфферентной терапии. Выбор лечебной процедуры, а также противопоказания к проведению определяет врач отделения гравитационной хирургии крови после предварительной консультации.
Бронхиальная астма
Бронхиальная астма (БА) — хроническое воспалительное заболевание дыхательных путей, которое проявляется:
- полной или частичной обратимой обструкцией дыхательных путей, возникающей вследствие спазма гладкой мускулатуры бронхов, отека и инфильтрации стенки бронха воспалительными клетками, гиперсекреции слизи, утолщения базальной мембраны;
- эпизодами кашля, свистящих хрипов, одышки, чувства стеснения в груди, которые, как правило, бывают связаны с воздействием специфических триггерных факторов и возникают преимущественно в ночное время или ранним утром;
- гиперреактивностью дыхательных путей.
Бронхиальная обструкция или сужение просвета бронхов может быть обратима частично или полностью, спонтанно или под влиянием лечения.
По данным Всемирной организации здравоохранения во всем мире от астмы страдают 235 миллионов человек.
Диагноз БА является сугубо клиническим и устанавливается на основании жалоб и анамнестических данных пациента, клинико-функционального обследования с оценкой обратимости бронхиальной обструкции, специфического аллергологического обследования (кожные тесты с аллергенами и/или специфический IgЕ в сыворотке крови) и исключения других заболеваний.
Важнейшим фактором диагностики является тщательный сбор анамнеза, который укажет на причины возникновения, продолжительность и разрешение симптомов, наличие аллергических реакций у пациента и его кровных родственников, причинно-следственные особенности возникновения признаков болезни и ее обострений.
К инструментальным и лабораторным методам диагностики прибегают в случае отсутствия клинических симптомов при посещении врача и/или для дифференциальной диагностики в соответствии с медицинскими стандартами.
Классификация астмы по этиологии:
- Экзогенная бронхиальная астма (при воздействии аллергена внешней среды: пыльца растений, шерсть животных, плесневые грибки, клещи домашней пыли и т.д.)
- Эндогенная (инфекции, физическая нагрузка, психоэмоциональные раздражители)
- Смешанного генеза.
Также существуют особые формы бронхиальной астмы – такие, как аспириновая бронхиальная астма, ночная астма и др.
Лечение
После постановки диагноза врач назначает терапию соответственно степени тяжести заболевания. Из-за того, что наблюдается большое разнообразие тяжести течения астмы у различных людей и у одного и того же пациента в разные временные периоды применяется ступенчатый подход.
Цель этого подхода состоит в достижении контроля астмы с применением наименьшего количества препаратов. Количество и частота приема лекарств увеличивается (ступень вверх), если течение астмы ухудшается, и уменьшается (ступень вниз), если течение астмы хорошо контролируется. Ступенчатый подход также предполагает необходимость избегать или контролировать триггеры (пусковые факторы развития приступа) на каждой ступени.
Для облегчения приступов используются препараты для кратковременного приема. Лица со стойкими симптомами должны ежедневно принимать препараты продолжительного употребления (базисная терапия), чтобы взять под контроль воспаление и предотвратить обострение.
При экзогенной астме и повышенном аллергологическом статусе применяются эфферентные методы лечения. Несколько сеансов плазмафереза позволяет снизить в крови количество как антигенов, так и иммуноглобулина Е и циркулирующих иммунных комплексов, что может уменьшить дозу применяемых лекарственных средств.
Формирующаяся у больных фармакорезистентность к лекарственным средствам на фоне их длительного применения также требует проведения лечебного плазмафереза, повышающего чувствительность рецепторного аппарата с последующим снижением интенсивности базисной терапии.
Также следует помнить, что лекарство не является единственным средством борьбы с астмой.
Бронхиальная астма требует от больного длительного, тщательного соблюдения медикаментозных программ, особого режима жизни, целого ряда ограничений. От соблюдения этих условий зависит успешность предлагаемых специалистом программ ведения больных.
ОГАУЗ «Томская областная клиническая больница»
- ● Акушерство и гинекология:
- ● Гнойная хирургия:
- ● Колопроктология:
- ● Комбустиология:
- ● Нейрохирургия:
- ● Общая хирургия:
- ● Онкология:
- Видеоторакоскопические операции – диагностика плевритов, легочных диссеминаций и интерстициальных поражений легких, в том числе с внутригрудной лимфаденопатией, резекции легких, лечение пневмоторакса, удаление доброкачественных новообразований легких и средостения, выполнение внутригрудной симпатэктомии у пациентов с облитерирующими поражениями сосудов верхних конечностей (синдром Рейно и т.д.) и гипергидрозом.
- Диагностика и хирургическое лечение новообразований бронхов, легкого, средостения, грудной стенки, в том числе с применением высокотехнологичных медицинских технологий
- Микро-нейрохирургия посттравматических повреждений нервов и сплетений, невритов верхних и нижних конечностей
- Микрохирургическая реконструкция женских и мужских наружных половых органов
- Микрохирургическое лечение гемангиом различной локализации у детей и взрослых
- Микрохирургическое реконструктивно-пластическое лечение врождённых пороков развития верхних и нижних конечностей у детей
- Отсроченная реконструкция молочной железы после операции мастэктомии
- Посттравматические реконструкции губ
- Проведение радикальных одномоментных и этапных реконструктивно-пластические операций у больных со стенозами трахеи и бронхов различной этиологии, в том числе с пищеводно-респираторными свищами неопухолевого генеза и окончатыми дефектами трахеи – вид медицинской услуги
- Реконструктивно-пластическое закрытие декубитальных язв (пролежней) области крестца
- Реконструктивно-пластическое закрытие дефектов челюстно-лицевой области
- Реконструктивно-пластическое устранение деформаций и дефектов шеи (посттрахеостомические дефекты, ожоги, язвенные дефекты)
- ● Офтальмология:
- ● Реконструктивно-пластическая хирургия:
- Микро-нейрохирургия посттравматических повреждений нервов и сплетений, невритов верхних и нижних конечностей
- Микро-нейрохирургия посттравматических повреждений нервов и сплетений, невритов верхних и нижних конечностей
- Микрохирургическая реконструкция женских и мужских наружных половых органов
- Микрохирургическая реконструкция женских и мужских наружных половых органов
- Микрохирургическое лечение гемангиом различной локализации у детей и взрослых
- Микрохирургическое лечение гемангиом различной локализации у детей и взрослых
- Микрохирургическое реконструктивно-пластическое лечение врождённых пороков развития верхних и нижних конечностей у детей
- Микрохирургическое реконструктивно-пластическое лечение врождённых пороков развития верхних и нижних конечностей у детей
- Отсроченная реконструкция молочной железы после операции мастэктомии
- Отсроченная реконструкция молочной железы после операции мастэктомии
- Посттравматические реконструкции губ
- Посттравматические реконструкции губ
- Реконструктивная хирургия век (при птозе нижних век, синдром «сухого глаза». вывороте век, посттравматической их деформации)
- Реконструктивная хирургия век (при птозе нижних век, синдром «сухого глаза». вывороте век, посттравматической их деформации)
- Реконструктивно-пластическое закрытие декубитальных язв (пролежней) области крестца
- Реконструктивно-пластическое закрытие декубитальных язв (пролежней) области крестца
- Реконструктивно-пластическое устранение деформаций и дефектов шеи (посттрахеостомические дефекты, ожоги, язвенные дефекты)
- Реконструктивно-пластическое устранение деформаций и дефектов шеи (посттрахеостомические дефекты, ожоги, язвенные дефекты)
- Хирургия деформированных ушных раковин (врожденные и приобретенные (посттравматические) патологии)
- Хирургия деформированных ушных раковин (врожденные и приобретенные (посттравматические) патологии)
- ● Сердечно-сосудистая хирургия:
- ● Торакальная хирургия:
- Видеоторакоскопические операции – диагностика плевритов, легочных диссеминаций и интерстициальных поражений легких, в том числе с внутригрудной лимфаденопатией, резекции легких, лечение пневмоторакса, удаление доброкачественных новообразований легких и средостения, выполнение внутригрудной симпатэктомии у пациентов с облитерирующими поражениями сосудов верхних конечностей (синдром Рейно и т.д.) и гипергидрозом.
- Диагностика и хирургическое лечение новообразований бронхов, легкого, средостения, грудной стенки, в том числе с применением высокотехнологичных медицинских технологий
- Проведение радикальных одномоментных и этапных реконструктивно-пластические операций у больных со стенозами трахеи и бронхов различной этиологии, в том числе с пищеводно-респираторными свищами неопухолевого генеза и окончатыми дефектами трахеи – вид медицинской услуги
- ● Урология:
- ● Хирургия:
- ● Челюстно-лицевая хирургия:
Общая информация об учреждении
Открытие ТОКБ состоялось 1 июля 1983 года с введением в действие областной консультативной поликлиники. Сегодня ТОКБ включает в себя консультативно-диагностическую поликлинику, стационар на 1025 коек, в состав которого входит 25 специализированных отделений, отделение экстренной и консультативной медицинской помощи (санавиация), пансионат. Подробнее.
Сайт: okb.tomsk.ru
Информация для иногородних пациентов
3D-тур
Контакты
Запись на прием для иногородних граждан:
+7-909-543-63-50
График работы
Стационар: прием плановых больных с 9:00 до 15:00 ежедневно, кроме сб и восвскресенья; прием экстренных больных круглосуточно по специализированным видам медицинской помощи.
Консультативно-диагностическая поликлиника: с 8:00 до 18:00 ежедневно, кроме сб и вск.
Эндокринологическое отделение: с 8:00 до 18:00 ежедневно, кроме сб и вск.
Адрес
Стационар: г. Томск, ул. И.Черных, 96.
Консультативно-диагностическая поликлиника: г. Томск, ул. И.Черных, 96, строение 1.
Офтальмологическое отделение: г. Томск, ул. И.Черных, 96, строение 1.
Эндокринологическое отделение: г. Томск, ул. Кирова, 32.
Отдел маркетинга (платные медицинские услуги): г. Томск, ул. И.Черных, 96.
Схема проезда
Медицинская помощь, хирургическая помощь, консультации
Twist CJ, Link MP. Оценка лимфаденопатии у детей. Педиатрическая клиника North Am . 2002 Октябрь 49 (5): 1009-25. [Медлайн].
Джордж А., Андронику С., Пиллэй Т, Гуссар П., Зар Х. Дж. Внутригрудная туберкулезная лимфаденопатия у детей: руководство по рентгенографии грудной клетки. Педиатр Радиол . 2017 Сентябрь 47 (10): 1277-82. [Медлайн]. [Полный текст].
Ларссон Л.О., Бентзон М.В., Берг Келли К. и др.Пальпируются лимфатические узлы шеи у шведских школьников. Acta Paediatr . 1994 Октябрь 83 (10): 1091-4. [Медлайн].
Гроссман М., Ширамизу Б. Оценка лимфаденопатии у детей. Curr Opin Pediatr . 1994. 6 (1): 68-76. [Медлайн].
Мур SW, Schneider JW, Schaaf HS. Диагностические аспекты шейной лимфаденопатии у детей в развивающихся странах: исследование 1877 хирургических образцов. Педиатр Хирург Инт .2003 июня 19 (4): 240-4. [Медлайн].
Миллер ДР. Гематологические злокачественные новообразования: лейкемия и лимфома (Дифференциальный диагноз лимфаденопатии). Миллер Д.Р., Бэнер Р.Л., ред. Болезни крови младенчества и детства . Mosby Inc; 1995. 745-9.
Клигман Р.М., Нидер М.Л., Супер DM. Лимфаденопатия. Флетчер Дж., Брэлоу Л., ред. Практические стратегии в детской диагностике и терапии . WB Saunders Co; 1996. 791-803.
Робертс КБ, Туннессен WW.Лимфаденопатия. Признаки и симптомы в педиатрии . 3-е изд. Липпинкотт, Уильямс и Уилкинс; 1999. 63-72.
Хенриксон С.Е., Долан Дж. Г., Форбс Л. Р. и др. Мутация увеличения функции STAT1 при семейной лимфаденопатии и лимфоме Ходжкина. Передний педиатр . 2019. 7: 160. [Медлайн]. [Полный текст].
Нилд Л.С., Камат Д. Лимфаденопатия у детей: когда и как оценивать. Clin Pediatr (Phila) . 2004 янв-фев.43 (1): 25-33. [Медлайн].
Огуз А, Карадениз Ц, Темель Э.А., Ситак ЭЦ, Окур ФВ. Оценка периферической лимфаденопатии у детей. Педиатр Hematol Oncol . 2006 окт-нояб. 23 (7): 549-61. [Медлайн].
Ярис Н., Чакир М., Созен Э., Кобаноглу Ю. Анализ детей с периферической лимфаденопатией. Clin Pediatr (Phila) . 2006 июл. 45 (6): 544-9. [Медлайн].
Лин Ю.К., Хуанг Х.Х., Нонг Б.Р. и др.Детская болезнь Кикучи-Фудзимото: клинико-патологическое исследование и терапевтические эффекты гидроксихлорохина. J Microbiol Immunol Infect . 2017 29 сентября. [Medline]. [Полный текст].
Грей Д.М., Зар Х., Коттон М. Влияние профилактической терапии туберкулеза на туберкулез и смертность ВИЧ-инфицированных детей. Кокрановская база данных Syst Rev . 2009 21 января. CD006418. [Медлайн].
Белард С., Хеллер Т., Ори В. и др. Сонографические данные туберкулеза брюшной полости у детей с туберкулезом легких. Pediatr Infect Dis J . 2017 Декабрь 36 (12): 1224-6. [Медлайн].
Леунг А.К., Дэвис HD. Шейный лимфаденит: этиология, диагностика и лечение. Curr Infect Dis Rep . 2009 Май. 11 (3): 183-9. [Медлайн].
Lindeboom JA, Kuijper EJ, Bruijnesteijn van Coppenraet ES, Lindeboom R, Prins JM. Хирургическое удаление в сравнении с лечением антибиотиками нетуберкулезного микобактериального шейно-лицевого лимфаденита у детей: многоцентровое рандомизированное контролируемое исследование. Clin Infect Dis . 2007 15 апреля. 44 (8): 1057-64. [Медлайн].
Деостхали А., Дончес К., ДелВеккио М., Аронофф С. Этиология детской шейной лимфаденопатии: систематический обзор 2687 субъектов. Глоб Педиатр Здоровье . 2019. 6: 2333794X19865440. [Медлайн]. [Полный текст].
Разек А.А., Габалла Г., Элашри Р., Элькхамари С. МРТ-визуализация средостенной лимфаденопатии у детей. Jpn J Radiol .2015, 12 июня [Medline].
Цудзикава Т., Цучида Т., Имамура Ю., Кобаяши М., Асахи С., Симидзу К. Болезнь Кикучи-Фудзимото: ПЭТ / КТ-оценка редкой причины шейной лимфаденопатии. Clin Nucl Med . 2011 августа 36 (8): 661-4. [Медлайн].
Quarles van Ufford H, Hoekstra O, de Haas M, Fijnheer R, Wittebol S, Tieks B. О дополнительных преимуществах базовой FDG-PET при злокачественной лимфоме. Mol Imaging Biol . 2010 Апрель 12 (2): 225-32.[Медлайн].
Niedzielska G, Kotowski M, Niedzielski A, Dybiec E, Wieczorek P. Цервикальная лимфаденопатия у детей – заболеваемость и диагностика. Int J Педиатр Оториноларингол . 2007 января 71 (1): 51-6. [Медлайн].
Вайнер Н., Корет А., Поллиак Г. и др. Брыжеечная лимфаденопатия у детей, обследованных с помощью УЗИ на предмет хронической и / или повторяющейся боли в животе. Педиатр Радиол . 2003 декабрь 33 (12): 864-7. [Медлайн].
Park JE, Ryu YJ, Kim JY и др. Цервикальная лимфаденопатия у детей: модель анализа диагностического дерева, основанная на ультразвуковых и клинических данных. евро Радиол . 2020 30 августа (8): 4475-85. [Медлайн].
Ying M, Cheng SC, Ahuja AT. Диагностическая точность компьютерной оценки интранодальной васкуляризации при различении причин шейной лимфаденопатии. Ультразвук Med Biol . 2016 27 апреля.[Медлайн].
Тан S, Miao LY, Cui LG, Sun PF, Qian LX. Значение эластографии сдвиговой волной по сравнению с сонографией с контрастным усилением для дифференциации доброкачественной и злокачественной поверхностной лимфаденопатии, не объясненной традиционной сонографией. J Ультразвук Med . 2017 г., 36 (1): 189-199. [Медлайн].
Рот Л., Мёрдлер С., Вайзер Д., Дуглас Л., Гилл Дж, Рот М. Взгляд отоларинголога и детского онколога на роль тонкоигольной аспирации в диагностике образований головы и шеи у детей. Int J Педиатр Оториноларингол . 2019 Июнь 121: 34-40. [Медлайн].
Wilczynski A, Gorg C, Timmesfeld N, et al. Значение и диагностическая точность биопсии с полным стержнем иглы под ультразвуковым контролем в диагностике лимфаденопатии: ретроспективная оценка 793 случаев. J Ультразвук Med . 2020 марта 39 (3): 559-67. [Медлайн].
Sher-Locketz C, Schubert PT, Moore SW, Wright CA. Успешное внедрение тонкоигольной аспирационной биопсии для диагностики детской лимфаденопатии. Pediatr Infect Dis J . 2016 27 декабря. [Medline]. [Полный текст].
Lange TJ, Kunzendorf F, Pfeifer M, Arzt M., Schulz C. Эндобронхиальная трансбронхиальная пункционная пункция под контролем УЗИ в повседневной практике – множество положительных результатов и последующих анализов. Int J Clin Pract . 2012 май. 66 (5): 438-45. [Медлайн].
Дхориа С., Мадан К., Паттабхираман В. и др. Многоцентровое исследование полезности и безопасности EBUS-TBNA и EUS-B-FNA у детей. Педиатр Пульмонол . 2016 г. 3 мая. [Medline].
Случай двусторонней внутригрудной лимфаденопатии
История болезни
38-летняя женщина была направлена в клинику для оценки недавно выявленной двусторонней внутригрудной лимфаденопатии. Она отрицала наличие каких-либо легочных или системных симптомов, включая недавнюю лихорадку, озноб, потерю веса, одышку, кашель и боль в груди.
Пятнадцатью годами ранее пациентка страдала острым интерстициальным кератитом и острой потерей слуха.Диагноз синдрома Когана был поставлен на основании клинической картины, аудиограммы, показывающей сенсоневральную глухоту, и отрицательного результата экспресс-теста на сифилис. Рентгенограмма ее грудной клетки в то время была нормальной. Хотя ее симптомы исчезли после курса перорального приема преднизона, впоследствии у нее возникла эпизодическая светочувствительность и помутнение зрения, которые отреагировали на лечение кортикостероидами местного действия.
История болезни пациента также включала положительный результат анализа на очищенное производное белка, хронический синусит с повторными операциями на носовых пазухах и контролируемый гипотиреоз.Она была бывшей курильщицей, которая курила сигареты 10 лет. До переезда в Калифорнию она жила в Аризоне.
Год назад пациенту удалили злокачественную меланому. В то время обследование включало рентгенограмму грудной клетки, которая была нормальной. Однако рентгенограмма грудной клетки, полученная незадолго до ее посещения клиники, показала новую двустороннюю внутригрудную лимфаденопатию (рис. 1). КТ грудной клетки подтвердила двустороннюю лимфаденопатию в паратрахеальной, претрахеальной, субкаринальной и прикорневой областях без паренхиматозных инфильтратов (рис. 2).
При физикальном обследовании пациент выглядел здоровым, жизненно важные функции были нормальными, без лихорадки. Пальпируемых надключичных или подмышечных лимфатических узлов нет. Осмотр груди, живота и кожи аномалий не выявил.
Основываясь на истории болезни и возрасте пациента, нас больше всего беспокоила диссеминированная злокачественная меланома или лимфома. Другие вероятные возможности включали реактивацию туберкулеза, легочного кокцидиоидомикоза (из-за ее проживания на юго-западе США) и легочного саркоидоза (таблица).
Количество лейкоцитов; уровни гемоглобина, кальция, альбумина, трансаминазы и ангиотензинпревращающего фермента (АПФ); и результаты анализа мочи были нормальными. Coccidioides Титры указывают на отсутствие предшествующего воздействия. У пациента не было мокроты.
Учитывая отсутствие легочных или системных симптомов, мы решили получить узловую ткань для анализа. Проведена медиастиноскопия и получены 2 паратрахеальных лимфатических узла. Неказеозный гранулематозный лимфаденит с гигантскими клетками был выявлен в обоих лимфатических узлах (рис. 3).Не было обнаружено кислотоустойчивых бацилл, грибов или бактерий. Был поставлен предположительный диагноз доброкачественной лимфаденопатии, вторичной по отношению к синдрому Когана.
Через 1 год после медиастиноскопии пациент продолжал чувствовать себя клинически хорошо без лечения.
Обсуждение
Синдром Когана – редкое заболевание молодых людей, которое впервые было определено в 1945 году как клиническое проявление аудиовестибулярных симптомов и воспаления глаз. 1 С момента первого описания было признано 2 клинических проявления. 2 Типичный синдром Когана, синдром Когана I, характеризуется острым интерстициальным кератитом с аудиовестибулярной дисфункцией (острая двусторонняя потеря слуха, головокружение, шум в ушах, тошнота и рвота).
Атипичный синдром Когана, синдром Когана II, характеризуется аудиовестибулярной дисфункцией с воспалительными поражениями глаз в дополнение или вместо интерстициального кератита. Системное поражение наблюдается у 20-50% пациентов с синдромом Когана. 2,3
Поражение легких встречается очень редко.Плеврит (кашель, боль в груди) и преходящие рентгенологические инфильтраты грудной клетки являются одними из наиболее часто наблюдаемых легочных аномалий. 3,4 Сообщалось также об одышке и кровохарканье. Диффузная торакальная лимфаденопатия встречается даже реже, чем поражение легких, и может указывать на альтернативный диагноз.
Описана генерализованная лимфаденопатия с частотой от 7% до 18%. 2,3,5 Однако степень увеличения лимфатических узлов и конкретные задействованные станции лимфатических узлов не были хорошо описаны.Наш случай предполагает, что грудная лимфаденопатия может быть поразительной и может не совпадать с течением других симптомов, связанных с заболеванием. Интересно, что у нашего пациента была диффузная грудная лимфаденопатия при отсутствии глазных или слуховых симптомов. Ее лимфаденопатия может отражать основное системное воспаление, не выявленное ее симптомами.
При определении причины лимфаденопатии у нашего пациента важно было выявить гистологические данные, совместимые с синдромом Когана.Неказеозные гранулемы, лимфоцитарные и гигантоклеточные инфильтраты, наблюдаемые в образцах биопсии нескольких лимфатических узлов, согласуются с ранее описанными данными при синдроме Когана. Из 10 лимфатических узлов, описанных Vollertsen и соавторами, 3 1 содержали легкое гранулематозное воспаление, гигантские клетки и макрофаги, в то время как другие имели неспецифическую узловую воспалительную гиперплазию. Отсутствие доказательств наличия возбудителя инфекции в образцах биопсии пациента также согласуется с предыдущими сообщениями.
При проведении дифференциального диагноза торакальной лимфаденопатии у нашего пациента большинство причин было легко устранено. Например, патология лимфатических узлов исключила диссеминированную злокачественную меланому и лимфому. Различные инфекции, включая реактивационный туберкулез и кокцидиоидомикоз, связаны с разными симптомами, и результаты специальной окраски организмов и культур были отрицательными. Однако дифференцировать это проявление от саркоидоза было не так просто, потому что синдром Когана и саркоидоз – оба диагноза исключения.
Некоторые особенности делают саркоидоз менее вероятным диагнозом у этого пациента. Во-первых, ей поставили диагноз синдром Когана, который мог объяснить внутригрудную лимфаденопатию. Также уровень ACE был в норме. Хотя уровни АПФ могут быть нормальными при саркоидозе, комбинация нормального уровня АПФ с атипичными клиническими признаками делает диагноз менее вероятным.
Возможно, что ее предыдущие офтальмологические изменения и нейросенсорная потеря слуха были вызваны саркоидозом. Однако двусторонняя потеря слуха и одновременный интерстициальный кератит очень атипичны для саркоидоза, и все же они являются классическими симптомами синдрома Когана.Наиболее частые проявления саркоидоза у ушей, носа и горла включают двусторонний паралич лицевого нерва и синдром Хеерфордта, которые не наблюдались у этого пациента. Ее история и клиническое течение убедительно свидетельствуют о том, что ее аденопатия была вторичной по отношению к давнему синдрому Когана, а не новым или необычным проявлением саркоидоза.
Хотя причина синдрома Когана неизвестна, острому возникновению этого заболевания обычно предшествует инфекция верхних дыхательных путей.Это привело исследователей к предположению, что инфекция Chlamydia является возможной причиной. 2,3,6 Попытки выделить возбудителей болезней, однако, не увенчались успехом. 7
Другие данные предполагают, что синдром Когана является клеточно-опосредованным аутоиммунным заболеванием. В нескольких отчетах описаны положительные антитела к ревматоидному фактору и антинейтрофильные цитоплазматические антитела (ANCA) (p-ANCA и миелопероксидаза-ANCA) у пациентов с синдромом Когана. 8-12
Lunardi и соавторы 13 идентифицировали 4 аутоантитела, которые были обнаружены у всех пациентов с синдромом Когана в их исследовании.Мыши, которым вводили эти аутоантитела, продемонстрировали клиническую картину, имитирующую синдром Когана. В соответствии со своими данными авторы предположили, что инфекционный агент стимулирует выработку антител, которые атакуют клетки внутреннего уха и глазные мембраны. 13 Синдром Когана может представлять собой отличную клиническую модель молекулярной мимикрии между экзогенными инфекционными частицами и антигенами клеток человека.
Ссылки:
Ссылки
1.Коган Д. Синдром несифилитического интерстициального кератита и вестибулоаудиторные симптомы.
Arch Ophthalmol.
1945; 33: 144-149.
2. Хейнс Б.Ф., Кайзер-Купфер М.И., Мейсон П., Фаучи А.С. Синдром Когана: исследования с участием тринадцати пациентов, долгосрочное наблюдение и обзор литературы.
Медицина (Балтимор).
1980; 59: 426-441.
3. Vollertsen RS, McDonald TJ, Younge BR, et al. Синдром Когана: 18 случаев и обзор литературы.
Mayo Clin Proc.
1986; 61: 344-361.
4. Vollertsen RS. Васкулит и синдром Когана.
Rheum Dis Clin North Am.
1990; 16: 433-439.
5. Чесон Б.Д., Блюминг А.З., Синдром Алроя Дж. Когана: системный васкулит.
Am J Med.
1976; 60: 549-555.
6. Ljungstrom L, Franzen C, Schlaug M, et al. Реинфекция
Chlamydia pneumoniae
может вызвать изолированный и системный васкулит в мелких и крупных сосудах.
Scand J Infect Dis Suppl.
1997; 104: 37-40.
7. Ван Дорнум С., Макколл Дж., Уолтер М. и др. Длительный продромальный период, системный васкулит и глухота при синдроме Когана.
Ann Rheum Dis.
2001; 60: 69-71.
8. Сузуки М., Аримура Ю., Миношима С. и др. Случай гломерулонефрита, связанного с миелопероксидазоспецифическими антинейтрофильными цитоплазматическими антителами (MPO-ANCA), связанным с синдромом Когана [на японском языке].
Nippon Jinzo Gakkai Shi.
1996; 38: 423-427.
9. Tervaert JW, Mulder L, Stegeman C, et al. Возникновение аутоантител к эластазе лейкоцитов человека при гранулематозе Вегенера и других воспалительных заболеваниях.
Ann Rheum Dis.
1993; 52: 115-120.
10. Yamanishi Y, Ishioka S, Takeda M, et al. Атипичный синдром Когана, связанный с антинейтрофильными цитоплазматическими аутоантителами.
Br J Rheumatol.
1996; 35: 601-603.
11.Икеда М., Окадзаки Х., Минота С. Синдром Когана с антинейтрофильными цитоплазматическими аутоантителами.
Ann Rheum Dis.
2002; 61: 761-762.
12. Brijker F, Magee CC, Tervaert JW и др. Анализ исходов пациентов с васкулитом, ассоциированным с антинейтрофильными цитоплазматическими антителами.
Клин Нефрол.
1999; 52: 344-351.
13. Лунарди С., Бейсон С., Леандри М. и др. Аутоантитела к внутреннему уху и эндотелиальным антигенам при синдроме Когана.
Ланцет.
2002; 360: 915-921.
Синдром Лёфгрена | DermNet NZ
Автор: д-р Антония Бирри, регистратор дерматологии, больница Миддлмор, Окленд, Новая Зеландия; Главный редактор: д-р Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, октябрь 2015 г.
Что такое синдром Лёфгрена?
Синдром Лёфгрена – острая форма саркоидоза. Саркоидоз – мультисистемное заболевание, гистологически характеризующееся гранулемами (особый тип воспаления).
Синдром Лёфгрена проявляется сочетанием симптомов и результатов:
- Узловатая эритема
- Двусторонняя внутригрудная лимфаденопатия (увеличение лимфатических узлов в центре грудной клетки)
- Двусторонний артрит голеностопного сустава или болезненность голеностопного сустава
- Лихорадка и недомогание
Синдром назван в честь шведского исследователя Свена Лёфгрена (1910-1978), который описал симптомы у 113 пациентов (1953).
Кто заболевает синдромом Лёфгрена?
Некоторые группы населения подвержены большему риску развития синдрома Лёфгрена по генетическим и экологическим причинам.
- Сильно преобладают женщины
- Поражает пациентов молодого и среднего возраста, средний возраст дебюта – 35 лет.
- Синдром Лёфгрена более распространен и более тяжел в Скандинавии и Ирландии
- Имеется сильная ассоциация с аллелем HLA-DRB1.
Что вызывает синдром Лёфгрена?
Несмотря на тщательные исследования, причина синдрома Лёфгрена и других форм кожного саркоидоза неизвестна. Саркоидоз известен как клеточно-опосредованный иммунный ответ на неизвестный антиген, при котором активированные макрофаги и Т-лимфоциты CD4 выделяют цитокины, которые запускают образование гранулем.
По крайней мере, некоторые случаи кожного саркоидоза могут быть вызваны необычной реакцией хозяина на один или несколько инфекционных агентов, таких как Mycobacterium paratuberculosis, гистоплазмоз и другие грибы. Острый саркоидоз не заразен.
Каковы клинические признаки синдрома Лёфгрена?
Синдром Лёфгрена обычно проявляется в весенние месяцы.
Узловатая эритема
- Узловатая эритема чаще встречается у женщин.
- Болезненные узелки чаще всего располагаются на нижних конечностях, но иногда могут возникать и на предплечьях
Узловатая эритема
Еще изображения узловатой эритемы…
Артрит голеностопного сустава
- Двусторонний артрит голеностопного сустава чаще встречается у мужчин.
- Приводит к боли и / или отеку
Системные симптомы
- Лихорадка и недомогание
- Респираторные симптомы: легкая одышка и снижение толерантности к физической нагрузке
- Острый увеит или иридоциклит (воспаление глаза)
- Паротит
Как ставится диагноз синдрома Лёфгрена?
Пациенты с синдромом Лёфгрена могут обращаться к дерматологу, респираторному терапевту, офтальмологу, ревматологу или терапевту из-за множества возможных симптомов.
Диагноз можно заподозрить на основании типичных клинических признаков. Хотя это не всегда необходимо для диагностики, диагноз саркоидоза подтверждается обнаружением неказеозных гранулем при биопсии лимфатических узлов. Биопсия узловатой эритемы выявляет панникулит перегородки.
Рентген грудной клетки выявляет двустороннюю внутригрудную лимфаденопатию, т. Е. Увеличенные лимфатические узлы в центре грудной клетки.
Анализы крови могут выявить повышенные уровни:
- C-реактивного белка (CRP), кальция, ацетилхолинэстеразы (ACE), щелочной фосфатазы, гамма-глобулина (поликлонального)
Важно исключить туберкулез.Туберкулиновая кожная проба и анализ крови QuantiFERON® gold отрицательны при саркоидозе.
Как лечить синдром Лёфгрена?
Большинство пациентов с синдромом Лёфгрена лечат нестероидными противовоспалительными препаратами (НПВП), которые уменьшают дискомфорт и воспаление узловатой эритемы и артрита. Другие препараты, которые иногда используются при синдроме Лёфгрена, включают:
Компрессионные носки могут уменьшить отек и дискомфорт, вызванный узловатой эритемой.
Каковы перспективы синдрома Лёфгрена?
Прогноз синдрома Лёфгрена хороший, с полным разрешением с лечением или без него в течение от 6 месяцев до 2 лет.
Обычно повторяют рентген грудной клетки до тех пор, пока лимфаденопатия полностью не исчезнет.
Ссылки:
- Ховард А. Неинфекционные гранулемы. В: Болонья Дж. Учебник дерматологии. Vol.2.Mosby; 2008
- Gawkrodger DJ. Саркоидоз. В: Burns T, Breathnach S, Cox N, Griffiths C, редакторы. Учебник дерматологии Грача. Vol. 3. Массачусетс: Blackwell Science Ltd; 2010. С. 61.1–21.
- Chadwick P. Sarcoidosis In: Lebwohl M. Лечение кожных заболеваний, четвертое издание, Elsevier, 2008 г.
- Синдром Петриллы Дж. Лофгрена: клинический вариант саркоидоза. Врач больницы 2002, стр 40-43
В DermNet NZ:
Другие веб-сайты:
Medscape:
Книги о кожных заболеваниях:
См. Книжный магазин DermNet NZ
Что такое лимфаденопатия?
Лимфаденопатия – это увеличение одного или нескольких лимфатических узлов, бобовидных желез на шее, подмышках, груди, паху и животе.Лимфаденопатия может возникать только в одной части тела, и в этом случае она называется «локализованной» или может присутствовать в двух или более частях тела, и в этом случае она называется «генерализованной». Заболевание чаще всего поражает шейные лимфоузлы (шейные лимфатические узлы).
Патофизиология
Вещества, присутствующие в интерстициальном месте, включая инфекционные микроорганизмы, антигены и раковые клетки, попадают в лимфатические сосуды с образованием лимфатической жидкости. Эта жидкость фильтруется лимфатическими узлами, которые удаляют эти материалы, когда жидкость течет к центральному венозному кровообращению.Этот процесс фильтрации представляет антигены лимфоцитам, находящимся внутри узлов. Реакция лимфоцитов на эту презентацию антигена включает клеточную пролиферацию, которая может привести к увеличению лимфатических узлов. Это называется реактивной лимфаденопатией.
Микроорганизмы могут напрямую инфицировать узлы и вызывать состояние, называемое лимфаденитом, которое описывает лимфаденопатию, сопровождающуюся болью и другими признаками воспаления, такими как покраснение и болезненность. Лимфаденопатия также может быть вызвана наличием раковых клеток в узлах и их пролиферации, в результате чего узлы становятся больше.
Причины
Инфекция – наиболее частая причина лимфаденопатии. Лимфатическая система – это компонент иммунной системы, который предназначен для борьбы с инфекциями. Поскольку клетки и жидкость накапливаются в лимфатических узлах при наличии инфекции и вызывают их увеличение, расположение лимфатических узлов может быть использовано для определения причины инфекции. Например, если у пациента инфекция кожи головы, лимфатические узлы в задней части шеи могут увеличиваться. Если инфекция присутствует во рту или зубах, лимфатические узлы вокруг челюсти могут увеличиваться.Однако лимфаденопатия может возникать по всему телу, что часто бывает при некоторых вирусных инфекциях, таких как ветряная оспа. Лимфаденопатия, возникающая в результате вирусной инфекции, обычно проходит в течение одной-двух недель.
Более серьезные причины лимфаденопатии включают некоторые виды рака, которые могут возникать в лимфатических узлах или распространяться на них из других областей тела. Лимфаденопатия в результате рака встречается редко: одно исследование показало, что из более чем 2500 пациентов с лимфаденопатией рак был причиной только 1%.
Симптомы
Ощущение лимфатических узлов в виде небольших бугорков под кожей – это нормально, но если присутствует инфекция или другая проблема, узлы могут увеличиваться и вызывать боль, болезненность, покраснение и тепло. В зависимости от причины состояния могут присутствовать другие симптомы, в том числе:
- Боли в теле
- Лихорадка
- Потеря аппетита
- Респираторные симптомы, такие как кашель или заложенность носа
- Усталость
- Головная боль
Лечение
Лимфаденопатия часто безвредна и разрешается самостоятельно, без необходимости лечения.Если используется лечение, оно нацелено на причину лимфаденопатии, а не на саму лимфаденопатию.
Дополнительная литература
Медицинское ведение лекарственно-чувствительного активного туберкулеза грудной клетки: обследование, рентгенологические данные и лечение – Эдди
Введение
Туберкулез (ТБ) – древнее заболевание, которое, как считается, поражало человечество на протяжении тысячелетий. Считалось, что противомикробные препараты победили его в середине -х годов -го века, за последние несколько десятилетий туберкулез возродился во многих частях мира.Резервуар из 1,7 миллиарда латентно инфицированных лиц (1) является источником увеличения заболеваемости там, где существуют обостряющие факторы, включая ВИЧ / СПИД, распространенную лекарственную устойчивость или просто отсутствие инфраструктуры общественного здравоохранения.
Несмотря на то, что туберкулез является в значительной степени излечимым заболеванием, он занимает 9 -е место среди ведущих причин смерти во всем мире и в настоящее время превзошел ВИЧ / СПИД как ведущую причину смерти от одного инфекционного агента (2). Более того, смертность от туберкулеза бледнеет по сравнению с огромной заболеваемостью даже среди тех, кто лечится.
В этом обзоре будет обобщена последняя литература по диагностическому обследованию, рентгенографии и лечению лекарственно-чувствительного торакального туберкулеза.
Диагностическое обследование
Диагноз активного легочного туберкулеза следует рассматривать у всех пациентов с предполагаемыми клиническими симптомами и эпидемиологическими рисками, такими как предыдущий туберкулез в анамнезе, известное заражение, поездки в эндемичные районы или проживание в них (3).Во время первичной инфекции, возникающей, когда субъекты первоначально контактируют с инфекционными бациллами, лихорадка может быть единственным симптомом (4). Многие пациенты не сообщают о локализованных грудных симптомах, у меньшинства наблюдается кашель или дискомфорт в груди. При реактивации (после первичного) легочного туберкулеза у пациентов обычно появляются незаметные симптомы, включая кашель, потерю веса, утомляемость, лихорадку и ночную потливость. Большинство пациентов обращаются за медицинской помощью только после появления симптомов в течение нескольких недель или месяцев.Из-за потенциально длительного периода после реактивации и развития симптомов программы скрининга на ТБ нередко выявляют бессимптомные активные случаи, которые могли быть потенциально заразными. Пациенты, проходящие обследование на легочный ТБ, которые представляют риск для общественного здоровья в отношении передачи, должны быть госпитализированы и изолированы с соблюдением мер предосторожности, связанных с воздушно-капельным путем, до установления подтвержденного диагноза.
Для пациентов с подозрением на активный торакальный туберкулез в обследование может быть включено несколько различных тестов (см. Таблицу , таблица ).В некоторых центрах обычно проводится туберкулиновая кожная проба (TST) или анализ высвобождения гамма-интерферона (IGRA), хотя в первую очередь их следует использовать для диагностики латентной инфекции. Положительный результат подтверждает (но не подтверждает) диагноз активного туберкулеза, а отрицательный результат не исключает активного туберкулеза (3,15), поскольку до 5% и 20% пациентов с активным заболеванием могут иметь отрицательный результат. ТСТ и ИГРА соответственно. Чтобы более точно установить диагноз активного туберкулеза легких, M.tuberculosis следует изолировать из секрета или ткани организма (16), но он имеет разную степень чувствительности и специфичности в зависимости от типа образца, качества, степени заболевания (например, полостного заболевания) и факторов хозяина (например, иммунного статуса). Отхаркиваемая мокрота, исследуемая с помощью окрашивания и посева на кислотоустойчивые бациллы (КУБ), считается первым шагом в обследовании на легочный ТБ. Если пациенты не могут сдать образец мокроты путем откашливания или индукции, или если диагностические образцы остаются отрицательными, может быть выполнена бронхоскопия с бронхоальвеолярным лаважем (БАЛ) или аспиратом средостенных лимфатических узлов.Мокроту, полученную сразу после бронхоскопии, также следует собирать для мазка и посева на КУБ для оптимизации диагностической эффективности (3,17,18). Желудочный аспират может содержать откашливаемые, а затем проглоченные бактерии и использовался для диагностики туберкулеза у детей, которым трудно сдать образец мокроты (14). У ВИЧ-инфицированных пациентов (с числом CD4 <100 клеток / мм 3 ) рекомендуется получить микобактериальные культуры крови и мочи (в дополнение к другим исследованиям) (15).
Таблица 1 Лабораторная диагностика активного туберкулеза легких у иммунокомпетентных пациентовПолная таблица
В зависимости от региона и учреждения, где проводится диагностика, могут быть доступны несколько молекулярных методов для обнаружения M.tuberculosis комплекс ДНК. Эти методы обеспечивают быстрое обнаружение патогенов и выявление мутаций, связанных с лекарственной устойчивостью. Такие молекулярные тесты теперь считаются частью стандартного обследования везде, где это возможно. Хотя детали этих тестов выходят за рамки данного обзора, наиболее распространенными тестами амплификации нуклеиновых кислот (NAAT) в Соединенных Штатах являются амплифицированный тест Mycobacterium tuberculosis direct (MTD) и Xpert MTB / RIF. Чувствительность и специфичность этих тестов различаются в зависимости от источника образца, но в большинстве исследований они обычно считаются более чувствительными (> 85%), чем мазок AFB.Кроме того, Xpert MTB / RIF позволяет проводить быстрое тестирование чувствительности к рифампицину (RIF), но результаты в конечном итоге должны быть подтверждены традиционным тестированием на чувствительность на основе культуры. Доступны дополнительные анализы на основе зондов, а также анализы на основе исследуемых последовательностей, которые могут обещать обнаружение устойчивости к более широкому спектру лекарств.
В клинических случаях с высоким подозрением на активный туберкулез легких, но без диагностического подтверждения, биопсия ткани может помочь установить диагноз, позволяя проводить как микробиологические исследования, так и гистопатологическое исследование.Патология выявляет гранулематозное воспаление, состоящее из лимфоцитов, эпителиоидных макрофагов и гигантских клеток Лангханса. Даже при отсутствии микроорганизмов на кислотоустойчивом окрашивании характерный вид казеоза или «сырного» некроза может помочь установить диагноз активного ТБ при соответствующих клинических и эпидемиологических обстоятельствах. Однако этот гистологический вид не является патогномоничным, поскольку другие микобактерии или грибковые заболевания могут вызывать подобное появление. Таким образом, рост бактерии ТБ на культуре по-прежнему необходим для установления лабораторного диагноза.
Установление окончательного лабораторного диагноза ТБ при некоторых обстоятельствах может оказаться невозможным, несмотря на многочисленные исследования, обобщенные в , Таблица 1 . По крайней мере, у 15–20 процентов пациентов с клиническим диагнозом активного туберкулеза легких не получают подтверждения, несмотря на лабораторные бактериологические исследования (19, 20). В таких случаях предполагаемый клинический диагноз может быть основан на эпидемиологическом воздействии вместе с физическими данными, рентгенологическими данными, анализом мокроты или образцов бронхоскопии и / или гистопатологией.В условиях высокого клинического подозрения на туберкулез без микробиологического подтверждения целесообразно начало эмпирической терапии, если проводится продольная переоценка клинического и рентгенологического ответа.
Рентгенологическое исследование
Очевидно, что лечение торакального туберкулеза, о котором говорилось выше, также в значительной степени зависит от рентгенографии. Спектр рентгенографических проявлений торакального туберкулеза может сильно варьироваться в зависимости от множества факторов, включая тип заболевания (первичный или пост-первичный), преобладающее местоположение инфекции (лимфатический узел, паренхиматозное пространство, плевральное пространство), продолжительность инфекции и факторы хозяина, такие как возраст или иммунный статус.Большинство практикующих врачей знакомы с рентгенологическими проявлениями реактивационного (после первичного) ТБ, но могут быть менее знакомы с первичной формой. В то время как в литературе удобно и часто обсуждать рентгенографические проявления на основе первичной и послесоричной классификаций, в действительности существует континуум со значительным совпадением между ними (21). Кроме того, различие менее важно с клинической точки зрения, поскольку активное заболевание первичной или реактивационной формы лечится одинаково. Как и при всех заболеваниях, рентгенологические проявления тесно связаны с патогенезом и прогрессированием, поэтому заслуживают рассмотрения.
Первичная ТБ
Первичный туберкулез возникает, когда хозяин первоначально подвергается воздействию микобактериальных бацилл через ингаляцию. Бациллы переносятся нормальным воздушным потоком в основном в средние и нижние области легких. Возникает ранняя гранулематозная воспалительная реакция, известная как первичный очаг или очаг Гона. Поскольку эффективный клеточный иммунный ответ может длиться несколько недель и варьироваться от хозяина к хозяину, бациллы изначально способны расти и делиться в дистальной паренхиме, а затем переносятся в прикорневые лимфатические узлы через лимфатические сосуды и, в конечном итоге, более отдаленные анатомические участки через кровоток.Окончательный исход первичной инфекции ТБ зависит от эффективности этого клеточно-опосредованного ответа и / или первоначального инокулята. Чаще всего в ~ 90% случаев исходные и диссеминированные очаги отгораживаются и уничтожаются (22). Первичные или диссеминированные очаги также могут быть изолированы стеной, но оставаться в спящем состоянии и способны к реактивации в будущем, вызывая пост-первичное заболевание. Если иммунный статус хозяина не удается при первоначальном сдерживании, возникает неконтролируемая первичная инфекция (прогрессирующий первичный туберкулез), при котором бациллы распространяются гематогенно и эндобронхиально.Первичный туберкулез классически считался заболеванием детей, живущих в высокоэндемичных районах, где заражение с большей вероятностью происходит в первые годы жизни. Тем не менее, признание первичного туберкулеза у взрослых увеличивается (23,24), вероятно, из-за эффективных инициатив общественного здравоохранения и лечения, которые привели к увеличению популяции не облученных взрослых.
Исходя из патогенеза, описанного выше, нетрудно представить, почему первичный активный ТБ часто характеризуется одним из следующих признаков:
- Аденопатия корней и средостения считается «отличительной чертой» первичного заболевания, наблюдаемой более чем у 90% детей и 40% взрослых (23).Даже среди взрослых существует обратная зависимость между возрастом и рентгенологической лимфаденопатией: у молодых людей (<35 лет) лимфаденопатия выше (43%), чем у людей старшего возраста (10%) (4). Лимфаденопатия может быть односторонней (предпочтительно правосторонней) или двусторонней, а на компьютерной томографии ассоциируется с низким центром ослабления, что указывает на казеозный некроз. Аденопатия может наблюдаться даже при отсутствии паренхиматозного заболевания, особенно у детей. При соответствующем лечении лимфатические узлы обычно уменьшаются в размере ( Рисунок 1 ), но могут парадоксальным образом увеличиваться в начале терапии (25), особенно у пациентов с ослабленным иммунитетом.Это не следует интерпретировать как неэффективность лечения, поскольку это свидетельствует об усилении иммунного ответа хозяина на бактериальную деградацию.
- Легочные инфильтраты и консолидация возникают в связи с (и ипсилатеральным) увеличением узлов у большой части детей (~ 70%) (26) и взрослых (~ 80–90%) (27). Инфильтраты чаще возникают в средних и нижних полях легких у взрослых, но у детей верхние и нижние доли поражаются с одинаковой частотой. В то время как первичный ТБ может поражать передние сегменты верхних долей, пост-первичный ТБ обычно поражает другие области верхних долей.Инфильтраты могут варьироваться от очень маленьких, пятнистых и периферических до более плотных альвеолярных или интерстициальных теней, и когда они присутствуют, они неотличимы от других легочных инфильтратов. Кавитация внутри этих инфильтратов необычна.
- Плевральный выпот часто может быть единственным проявлением первичного туберкулеза и возникает, когда паренхиматозный очаг прорывается через висцеральную плевру. Выпот возникает либо из-за прямого инфицирования плеврального пространства, либо из-за связанной реакции гиперчувствительности замедленного типа.Частота выпотевания увеличивается с возрастом и встречается примерно у 40% взрослых с первичным туберкулезом, но реже у детей (27,28). Они могут быть единственным проявлением первичного заболевания без легочных инфильтратов или аденопатии почти у 5% взрослых (4). Выпоты обычно односторонние и от небольшого до умеренного размера, но могут быть массивными.
- Если действительно не контролировать, первичная инфекция может прогрессировать до милиарного (семенного) туберкулеза, встречающегося в 1–7% случаев (23,27). Милии выглядят как маленькие узелки размером 2–3 мм после гематогенного распределения с небольшим преобладанием нижних долей (, рис. 2, ).На компьютерной томографии узелки случайным образом распределяются по отношению к вторичной легочной доле. Первоначально они присутствуют в интерстиции, но могут срастаться радиографически, затрагивая воздушное пространство.
- Сообщается, что потеря объема / ателектаз, вызванная сдавлением дыхательных путей лимфатического узла или эндобронхиальными поражениями, происходит у 9–30% детей с первичным туберкулезом, но реже встречается у взрослых (29) из-за меньшей распространенности аденопатии и увеличения размеров дыхательных путей.
Рис. 1 Улучшение рентгенографии во время курса лечения туберкулеза у 14-летней гаитянской девочки. При обследовании у пациента был увеличенный правый прикорневой лимфатический узел (стрелка) (A) и более тонкие узловые инфильтраты в правой нижней доле на компьютерной томографии (не показано), что типично для первичного туберкулеза у ребенка. Образцы мокроты были отрицательными на AFB, но пациенту была начата эмпирическая терапия с повторной рентгенологической оценкой через 2 месяца (B) и 6 месяцев (C), показав постепенное уменьшение размера лимфатических узлов до нормального, что позволяет классифицировать его как клинический случай.Как обсуждается в тексте, парадоксальное увеличение лимфатических узлов может произойти в начале лечения и не обязательно указывает на неудачу лечения. Туберкулез, туберкулез; КУБ, кислотоустойчивые бациллы.
Рис. 2 Компьютерная томография (КТ) 46-летнего пациента из Вьетнама с лихорадкой, усталостью и гипотонией. Очевидны бесчисленные небольшие легочные узелки, указывающие на милиарный туберкулез. Несмотря на очевидную степень заболевания рентгенологически, подтвердить диагноз было сложно, образцы мокроты были отрицательными из-за в основном интерстициального расположения бацилл.В конечном итоге, бронхоальвеолярный лаваж показал наличие комплекса MTB с помощью ПЦР, и пациент соответствующим образом отреагировал на терапию. У этого пациента ранее было 2 отрицательных теста на высвобождение гамма-интерферона за последние несколько месяцев до обращения, что позволяет предположить, что это пример прогрессирующего первичного туберкулеза. Туберкулез, туберкулез; MTB, Mycobacterium tuberculosis.
Стоит отметить, что можно получить несколько или все эти различные рентгенографические данные даже у одного пациента.Кроме того, при первичном туберкулезе возможна нормальная рентгенография грудной клетки (CXR), при этом в некоторых сериях сообщается до 15% случаев (30), хотя это исследование не включало более чувствительные компьютерные томографии для выявления паренхиматозных повреждений.
Пост-первичный (реактивация) ТБ
После воздействия первичного инокулята бацилл ТБ, как описано выше, иммунная система обычно способна контролировать и / или искоренять инфекцию. Однако примерно у 10% пациентов пост-первичный туберкулез развивается, когда хозяин повторно заражается туберкулезом, или, вероятно, чаще, когда ранее отгороженный первичный очаг начинает реактивироваться и размножаться.Некоторые из наиболее важных факторов, которые могут привести к реактивации, – это ВИЧ, злокачественные новообразования, трансплантация органов, химиотерапия, стероиды или препараты с ингибиторами TNF-альфа.
Рентгенологические находки при пост-первичном туберкулезе включают:
- Паренхиматозные инфильтраты верхней доли и уплотнение с кавитацией являются «отличительной чертой» постпервичного ТБ (, рис. 3, ). Инфильтраты обычно включают апикальный и задний сегменты верхних долей или верхний сегмент нижних долей.Считается, что пристрастие к верхним долям связано со сродством бацилл к областям с высоким напряжением кислорода и менее эффективным лимфодренажем (31). Паренхиматозные инфильтраты могут проявляться как уплотнение, фибронодулярный узор или и то, и другое. В областях консолидации одиночные или множественные полости встречаются более чем в 50% случаев (28). Полости обычно имеют толстые стенки и могут содержать жидкость в результате казеозного некроза. Некротический мусор из этих полостей может эндобронхиально распространяться на другие участки, приводя к множеству небольших узелков, как правило, в зависимых зонах легких.Фибронодулярные помутнения без кавитации встречаются реже. Туберкулемы возникают как рентгенологическое проявление примерно в 5% случаев и представляют собой одиночные, резко очерченные узелки диаметром 1–4 см с соответствующими соседними сателлитными узелками (27,32).
- Потеря объема / ателектаз при пост-первичном заболевании вызывается легочным фиброзом, в отличие от первичного заболевания, при котором он вызывается сдавлением дыхательных путей лимфатического узла или эндобронхиальным заболеванием. Фиброз после первичного туберкулеза чаще всего встречается в верхних долях, вызывая втягивание средостения вверх.Важно отметить, что только по рентгенологическим критериям невозможно определить, является ли фиброз активным или неактивным заболеванием.
- Милиарное заболевание при реактивации ТБ может возникать в результате гематогенного распространения бацилл, вызывая аналогичную картину, описанную выше.
- Плевральный выпот также может образовываться при реактивации ТБ, как и при первичном заболевании, через разрыв инфекционных очагов или полостей в плевральную полость. Они могут возникать в 16–18% случаев после первичной первичной инфекции (33) и обычно носят односторонний характер.Плевральная полость, скорее всего, будет осложнена после первичного туберкулеза, поскольку большое количество организмов, попадающих в плевральную полость из разорванной полости, может привести к бронхоплевральному свищу, локализованным выпотам, гидропневмотораксу или явной туберкулезной эмпиеме.
Рис. 3 Рентгенограмма грудной клетки 54-летнего мужчины с кашлем в течение 4 месяцев и потерей веса на 50 фунтов. Плотный инфильтрат в верхней доле правой доли с участками кавитации (стрелки) указывает на пост-первичный туберкулез.У него был положительный мазок AFB и положительный результат посева на пан-чувствительные бациллы. Туберкулез, туберкулез; КУБ, кислотоустойчивые бациллы.
Одним из ключевых отличий реактивации ТБ является то, что средостенная или внутригрудная лимфаденопатия встречается редко и встречается только в 5–10% случаев (27). Однако, как и при первичном заболевании, несколько или все эти различные рентгенографические данные могут наблюдаться у одного пациента (, рис. 4, ). Спектр рентгенологических проявлений, общих как для первичного, так и для постпервичного активного легочного ТБ, представлен графически на Рисунок 5 .
Рис. 4 Постпервичный активный ТБ с множественными сопутствующими рентгенографическими данными у 37-летнего мужчины с активной болезнью 20 лет назад, но с неполным лечением из-за стоимости лекарств. На рентгенограмме выявляются множественные кальцинированные узелки (сплошные стрелки) и фиброзные области верхней доли (*), которые обычно наблюдаются после излеченного туберкулеза, а также наличие плеврального выпота (x) и паренхиматозных инфильтратов (открытые стрелки), некоторые из которых были полыми на КТ.Пациент имел положительный мазок на AFB, рос пан-чувствительный MTB, а плевральный выпот имел повышенное содержание аденозиндезаминазы, но был стерильным. Как указано в тексте и продемонстрировано этим случаем, визуализация часто не позволяет различить активное и неактивное заболевание. Туберкулез, туберкулез; КУБ – кислотоустойчивые бациллы; MTB, Mycobacterium tuberculosis.
Рисунок 5 Сводка типичных рентгенографических проявлений при первичном (левая панель) и постпервичном туберкулезе (правая панель).Первичное заболевание в основном характеризуется средостенной или внутригрудной лимфаденопатией, которая может вызывать компрессию дыхательных путей («1») наряду с инфильтратами средней и нижней доли («2») у взрослых. При отсутствии контроля прогрессирующее первичное заболевание приводит к милиарному распространению («4»). Плевральный выпот («3») может быть единственным проявлением первичного заболевания. Напротив, паренхиматозные инфильтраты после первичного туберкулеза обычно бывают апикальными и полостными («5») с плевральными выпотами («6») и милиарным распространением («7») реже. Фиброзные изменения могут привести к потере объема со смещением корней или фиссур.Выраженная аденопатия средостения редко встречается при первичном заболевании. Хотя несколько или все эти различные рентгенографические данные могут происходить одновременно у одного пациента, это менее распространено и проводится таким образом в образовательных целях.
Рентгенограмма грудной клетки 54-летнего мужчины с кашлем в течение 4 месяцев и потерей веса на 50 фунтов. Плотный инфильтрат в верхней доле правой доли с участками кавитации (стрелки) указывает на пост-первичный туберкулез.У него был положительный мазок AFB и положительный результат посева на пан-чувствительные бациллы. Туберкулез, туберкулез; КУБ, кислотоустойчивые бациллы.
Постпервичный активный ТБ с множественными сопутствующими рентгенографическими данными у 37-летнего мужчины с активной болезнью 20 лет назад, но с неполной терапией из-за стоимости лекарств. На рентгенограмме выявляются множественные кальцинированные узелки (сплошные стрелки) и фиброзные области верхней доли (*), которые обычно наблюдаются после излеченного туберкулеза, а также наличие плеврального выпота (x) и паренхиматозных инфильтратов (открытые стрелки), некоторые из которых были полыми на КТ.Пациент имел положительный мазок на AFB, рос пан-чувствительный MTB, а плевральный выпот имел повышенное содержание аденозиндезаминазы, но был стерильным. Как указано в тексте и продемонстрировано этим случаем, визуализация часто не позволяет различить активное и неактивное заболевание. Туберкулез, туберкулез; КУБ – кислотоустойчивые бациллы; MTB, Mycobacterium tuberculosis.
Сводка типичных рентгенологических проявлений при первичном (левая панель) и послеродовом туберкулезе (правая панель). Первичное заболевание в основном характеризуется средостенной или внутригрудной лимфаденопатией, которая может вызывать компрессию дыхательных путей («1») наряду с инфильтратами средней и нижней доли («2») у взрослых.При отсутствии контроля прогрессирующее первичное заболевание приводит к милиарному распространению («4»). Плевральный выпот («3») может быть единственным проявлением первичного заболевания. Напротив, паренхиматозные инфильтраты после первичного туберкулеза обычно бывают апикальными и полостными («5») с плевральными выпотами («6») и милиарным распространением («7») реже. Фиброзные изменения могут привести к потере объема со смещением корней или фиссур. Выраженная аденопатия средостения редко встречается при первичном заболевании. Хотя несколько или все эти различные рентгенографические данные могут происходить одновременно у одного пациента, это менее распространено и проводится таким образом в образовательных целях.
С ослабленным иммунитетом
Когда ТБ возникает у людей с аномальной иммунной системой, течение болезни и рентгенологические проявления могут различаться. У людей с иммунодефицитным состоянием, но все еще способных к ответу, проявления туберкулеза обычно параллельны типичным постпервичным проявлениям, включая полостное заболевание верхней доли. Однако по мере увеличения степени иммуносупрессии рентгенологическая картина более точно отражает первичное заболевание.Это было продемонстрировано в проспективном многоцентровом исследовании с участием 128 ВИЧ-положительных пациентов, в котором результаты рентгенографии сравнивались с количеством CD4-Т-лимфоцитов (34). Авторы обнаружили, что пациенты с числом CD4 <200 клеток / мкл с большей вероятностью проявятся рентгенологически как первичное заболевание с медиастинальной / внутригрудной лимфаденопатией и без кавитации. Развитие милиарной болезни также связано с тяжелой иммуносупрессией.
Последствия ТБ
После первичного заражения туберкулезом наиболее частым результатом является сдерживание с помощью эффективного клеточно-опосредованного иммунного ответа гиперчувствительности замедленного типа.Первичный туберкулез обычно проходит, образуя узелковое помутнение на месте очага Гона вместе с кальцифицированными лимфатическими узлами корня или средостения. В большинстве случаев наблюдается минимальный фиброз и ателектаз. Напротив, после эффективного лечения или иммунного ответа при послеродовой инфекции ТБ возникают фиброз и рубцы, связанные с потерей объема, что в значительной степени коррелирует с исходным бременем паренхиматозного заболевания. Визуализация не может надежно отличить активное и неактивное заболевание. Фактически, жизнеспособные бациллы туберкулеза могут быть выращены из кальцинированных поражений, собранных при вскрытии (35).Кроме того, бронхоэктазия может возникать в результате повреждения дыхательных путей, что приводит к кровохарканью или нарушению очистки дыхательных путей. Остаточные полости можно увидеть у 20% пациентов (36), они также могут предрасполагать пациентов к аспергилломам. Наконец, бронхолитиаз может развиться через годы после заражения туберкулезом, приводя к эрозии перибронхиальных лимфатических узлов в дыхательные пути, вызывая кровохарканье, непроходимость или рецидивирующую пневмонию. Многих из этих последствий, описанных выше, можно избежать с помощью своевременной диагностики и тщательного лечения.
Лечение
Решение о начале лечения активного туберкулеза включает несколько форм доказательств болезни, включая клинические симптомы, микробиологические образцы (мазок AFB, молекулярные тесты, микобактериальный посев, гистологические / патологические данные) и результаты визуализации. В ситуациях неопределенности решение о лечении может быть также обусловлено высоким индексом подозрений и опасениями общественного здравоохранения в отношении потенциальной передачи.В таких случаях клиницисты не должны ждать доказательств от микробиологических образцов, чтобы начать лечение больных туберкулезом, особенно если пациент серьезно болен. Своевременное лечение направлено на снижение бактериальной нагрузки, что не только снижает тяжесть заболевания для пациента, но и ограничивает инфекционность (37,38). Эти цели лучше всего достигаются с помощью схемы приема нескольких препаратов, которая в идеале приводит к быстрому уничтожению бактерий и помогает минимизировать токсичность лекарств, что, в свою очередь, повышает вероятность завершения лечения.Более того, противотуберкулезные агенты нацелены не только на активно размножающиеся бактерии, но и на более спящие «устойчивые бактерии», тем самым помогая добиться длительного лечения и предотвратить рецидив. Наконец, включение нескольких препаратов предотвращает развитие лекарственной устойчивости. Таким образом, схемы лечения затрагивают здоровье как отдельного человека, так и населения.
Общественное здравоохранение и ведение больных
Учитывая необходимость лечения несколькими препаратами в течение нескольких месяцев, надежная инфраструктура общественного здравоохранения часто имеет решающее значение для завершения лечения.Основная ответственность за успешное лечение или излечение должна быть возложена на систему здравоохранения, а не на пациента. Куратор болезни должен разработать индивидуальный план управления уходом, основанный на потребностях и проблемах пациента, помогая координировать плавный переход от стационара к продолжению терапии в сообществе. Желаемой целью является ориентированная на пациента помощь, при которой пациент как информированный союзник в лечении участвует в принятии решений, направленных на поиск наилучшего подхода к успешному завершению.Систематический обзор показал, что терапия под непосредственным наблюдением врача (DOT), проводимая врачом, дает лучшие результаты по некоторым критериям исхода по сравнению с терапией, проводимой самостоятельно (SAT). Таким образом, DOT остается официально рекомендованным и стандартом практики в США и многих странах. Однако некоторые пациенты находят стигматизацию DOT, и все чаще видео DOT (VOT) через смартфоны используется как более реальная альтернатива традиционному DOT. В редких случаях заключение под стражу является крайней мерой для обеспечения завершения лечения.
Стандартный выбор лекарств
Десятилетия исследований, включая многочисленные клинические испытания (39), остановились на следующей стандартной схеме лечения лекарственно-чувствительного ТБ с некоторыми важными оговорками (обсуждаемыми ниже): 2-месячная интенсивная фаза из 4 препаратов, включая изониазид (INH), RIF, пиразинамид (PZA) и этамбутол (EMB) (сокращенно RIPE или HRZE) с последующей 4-месячной фазой продолжения приема двух препаратов (INH и RIF). В то время как INH обеспечивает значительную раннюю бактерицидную активность (EBA), RIF нацелен на «устойчивые» бактерии для достижения «стерилизующего эффекта», который обеспечивает безрецидивное излечение.PZA также обладает стерилизующей активностью, но, вероятно, только в компартментах с повышенной кислотностью. EMB в первую очередь помогает предотвратить развитие резистентности, особенно учитывая растущие темпы резистентности INH во многих регионах мира. Если можно подтвердить чувствительность к INH и RIF, EMB можно отменить, и пациент может завершить интенсивную фазу на 3 препаратах (INH, RIF, PZA). Доступен ряд комбинаций с фиксированными дозами (КПД) для уменьшения количества принимаемых таблеток и достижения более высоких показателей удовлетворенности пациентов без снижения эффективности.По этим причинам ВОЗ рекомендует использовать КПФД вместо отдельных лекарственных форм, когда первые не противопоказаны из-за необходимости специально подобранных схем или изменений дозировки (например, при почечной или печеночной недостаточности). Определенные состояния (недоедание, преклонный возраст, беременность, грудное вскармливание младенцев, ВИЧ, сахарный диабет, алкоголизм, хроническая почечная недостаточность) создают риск невропатии, вызванной INH, и эти пациенты также должны получать 25-50 мг / день пиридоксина (витамин B6). ). Если невропатия развивается несмотря на это, дозу увеличивают до 100 мг / сут.Как обсуждается ниже, важно получить базовые функциональные тесты печени и офтальмологическую оценку (для EMB) перед началом лечения.
Важным фактором, который следует учитывать при назначении противотуберкулезных препаратов, является влияние других лекарств, которые может принимать пациент. RIF является одним из наиболее мощных индукторов ферментов P450 (CYP), в то время как INH является ингибитором нескольких ферментов CYP. В то время как RIF может приводить к усилению метаболизма многих лекарств, INH может вызывать токсичность из-за высоких концентраций лекарств, таких как противосудорожные средства, бензодиазепины, варфарин и ацетаминофен.Поэтому наша практика состоит в том, чтобы проводить обзор взаимодействия лекарств у всех пациентов, начинающих терапию, и вносить необходимые коррективы в дозировку как противотуберкулезных, так и сопутствующих препаратов. Кроме того, после прекращения приема противотуберкулезных препаратов следует соответствующим образом скорректировать дозировку взаимодействующих препаратов.
Частота и продолжительность дозирования
Ежедневное дозирование противотуберкулезных препаратов считается стандартом в 2018 году. Предыдущие руководящие принципы содержали осторожные рекомендации по прерывистому дозированию после 2–3 первых недель ежедневной терапии для тех, кто испытывает трудности с соблюдением ежедневного дозирования (40).Однако в обновлении ВОЗ за 2017 год больше не рекомендуется прерывистое дозирование для любой части режима после включения данных нескольких недавних рандомизированных контролируемых исследований (41). Дозирование трижды в неделю увеличивало риск неэффективности лечения, рецидива заболевания и приобретенной лекарственной устойчивости. Следовательно, прерывистое дозирование никогда не следует использовать в интенсивной фазе и только в качестве альтернативы более низкому качеству в фазе продолжения, если возможен эффективный мониторинг. Дозирование два раза в неделю или один раз в неделю [в том числе с рифапентином (RPT) вместо RIF] не следует применять при активной болезни.Прерывистое дозирование никогда не рекомендовалось пациентам с полостным заболеванием или сочетанной инфекцией ВИЧ. С другой стороны, несколько исследований предложили клиническую эквивалентность для DOT 5 и 7 дней в неделю (т.е. ежедневная терапия), хотя эти две стратегии еще предстоит сравнить в клинических испытаниях (40).
В то время как обычная продолжительность лечения составляет 6 месяцев, для отдельных пациентов с повышенным риском рецидива после 6 месяцев терапии рекомендуется расширенный курс.К таким пациентам относятся пациенты с кавитацией на начальном снимке и пациенты с устойчиво положительными культурами через 2 месяца. Соответствие обоим этим критериям привело к частоте рецидивов 20% () по сравнению с (2%) у пациентов, у которых ни один из них не был (42). Поэтому специалисты продлевают лечение еще на 3 месяца фазы продолжения (т. Е. 7 месяцев фазы продолжения и 9 месяцев в целом). Подобное продление лечения также обычно проводят для пациентов с сопутствующими заболеваниями, включая массу тела> 10% ниже идеальной, активное курение, диабет, ВИЧ или любое другое иммунодепрессивное состояние, а также обширное заболевание при визуализации.
После начала терапии 4 препаратами образцы мокроты следует собирать не реже одного раза в месяц (при необходимости с помощью индукции) до тех пор, пока 2 последовательных образца не станут отрицательными на посев. Если первоначальный мазок был положительным, повторные образцы мокроты можно собирать каждые 2 недели, чтобы лучше оценить реакцию на лечение, особенно если есть повышенные опасения по поводу передачи другим людям (например, наличие более высокого содержания КУБ в мокроте). Для тех, у кого посевы остаются положительными даже из мокроты, собранной после 3 месяцев терапии, следует повторить тест на лекарственную чувствительность (ТЛЧ) для выявления развития резистентности (т.е., «приобретенное» сопротивление). Важно отметить, что при сборе серийных образцов во время лечения положительный мазок или молекулярный тест в отсутствие роста культуры может указывать на нежизнеспособные бациллы и не обязательно указывать на неудачу лечения. Более того, молекулярное тестирование не должно использоваться для мониторинга ответа на терапию, учитывая его высокую чувствительность, но низкую специфичность по сравнению с эталонными результатами комбинированного мазка и посева (43).
Альтернативные схемы
Если INH или EMB нельзя использовать в начальной схеме из-за значительной непереносимости или строгих противопоказаний, можно заменить фторхинолон (FQ) (моксифлоксацин или левофлоксацин), хотя на данный момент нет клинических испытаний, подтверждающих это действие.Использование FQ не означает, что курс лечения может быть сокращен, поскольку 4-месячные схемы с заменой FQ оказались менее эффективными, чем стандартный 6-месячный режим, и не показали снижения нежелательных явлений или смертности (44,45). . В то время как 4-месячные схемы на основе FQ имели немного более высокую (хотя и не статистически значимую) скорость конверсии посева через 2 месяца, были более высокие показатели рецидивов через 18 месяцев. FQ может заменить INH или EMB, но не может заменить RIF или PZA. Если PZA не может быть включен (например,g., из-за гиперчувствительности, подагры или поражения печени) специалисты рекомендуют расширенный курс, состоящий из 2-месячной интенсивной фазы INH, RIF и EMB, а затем 7 месяцев INH и RIF. Как мощный индуктор CYP, использование RIF может быть противопоказано с некоторыми лекарствами, такими как высокоактивная антиретровирусная терапия (ВААРТ) или иммунодепрессантами, такими как циклоспорин. Однако в некоторых случаях вместо этого можно рассмотреть рифабутин (RFB), менее мощный индуктор (46). Если РИФ или несколько препаратов первого ряда не могут быть использованы в случаях лекарственно-чувствительного ТБ, используются лекарственно-устойчивые схемы, состоящие из препаратов второго ряда.Однако, учитывая значительное превосходство в эффективности препаратов первого ряда, следует прилагать усилия для сохранения режимов, содержащих INH, RIF и PZA.
Испытания проводятся для изучения перепрофилирования существующих лекарств (например, линезолида, карбапенемов), повышения дозировки существующих противотуберкулезных препаратов или использования новых препаратов для лечения лекарственно-устойчивого ТБ (бедаквилин, деламанид, претоманид) в схемах лечения лекарственно-чувствительных препаратов. ТБ тоже. Более того, главной целью будущей терапии является безопасное сокращение курса лечения с 6 месяцев, чего еще предстоит достичь.Методы визуализации, включая позитронно-эмиссионную томографию (ПЭТ), использовались для мониторинга реакции на лечение и открывают определенные перспективы для сокращения продолжительности терапии у отдельных лиц. В настоящее время может рассматриваться 4-месячный режим лечения туберкулеза с отрицательной культурой, но это остается спорным (см. Ниже).
Плохой ответ или неэффективность лечения, повторное лечение
Противотуберкулезные препараты первого ряда очень эффективны даже для пациентов с обширным поражением легких.Тем не менее, некоторым пациентам будет трудно очистить посевы, несмотря на правильно подобранную химиотерапию, и некоторые из них останутся симптоматическими. ВОЗ определяет неэффективность лечения как положительный результат мазка или посева мокроты на 5-м или более позднем месяце лечения (47) (4-й месяц в США). Есть несколько возможных механизмов неэффективности лечения. Системы здравоохранения могут не обеспечивать надежную доставку лекарств, а несоблюдение режима лечения может иметь место даже при ДОТ. Нарушение всасывания или лекарственные взаимодействия могут снизить концентрацию лекарственного средства в сыворотке, что можно измерить с помощью терапевтического мониторинга лекарственных средств (TDM) (48).Неудачный режим должен вызвать подозрение на лекарственную устойчивость, особенно если не была достигнута первоначальная чувствительность. Если пациент серьезно болен, эмпирическую терапию лекарственно-устойчивого туберкулеза можно начать немедленно, в противном случае медицинские работники могут дождаться повторных результатов ТЛЧ у более стабильных пациентов. Ни в коем случае нельзя добавлять одно лекарство к неудачному режиму, так как это может привести к развитию устойчивости к новому препарату. По этой причине ВОЗ больше не рекомендует повторный курс лечения категории II, при котором в RIPE добавлялся стрептомицин (41).Для пациентов, ранее лечившихся от туберкулеза, у которых заболевание поступает повторно, риск лекарственно-устойчивого туберкулеза выше, особенно если рифамицин изначально не применялся, и ТЛЧ всегда следует применять для таргетной терапии. Если необходима немедленная эмпирическая терапия, можно рассмотреть возможность использования расширенного режима (т.е. RIPE плюс FQ более позднего поколения, инъекционный препарат и другой препарат второго ряда) в рамках DOT и после консультации со специалистом (40). Для более быстрого выявления потенциальной резистентности следует использовать молекулярные тесты, хотя сообщалось о ложноположительных результатах (49).
Важно отметить, что начальное обострение симптомов или преходящее рентгенологическое ухудшение (как упомянуто выше) при соответствующем противотуберкулезном лечении является обычным явлением, и его не следует принимать за неэффективность лечения. Однако такие «парадоксальные реакции» являются диагнозом исключения, и следует учитывать другую возможную этиологию.
Прерывания терапии
Перерывы в лечении обычно происходят из-за побочных эффектов или просто несоблюдения режима лечения.Клиническое значение перерыва зависит от его продолжительности и от того, когда оно происходит в процессе лечения. Прерывания во время интенсивной фазы (особенно на ранней стадии) более проблематичны, поскольку присутствует большее количество активно размножающихся организмов и, следовательно, выше риск развития лекарственной устойчивости. Соответственно, в программах лечения туберкулеза были предложены требования, невыполнение которых приводит к возобновлению режима лечения. В одной из таких схем, если перерыв в терапии составляет 14 дней или больше во время интенсивной фазы, или если перерыв составляет менее 14 дней, но общее количество доз интенсивной фазы не может быть выполнено в течение 3 месяцев, то схема возобновляется.Аналогичные условия могут быть установлены для фазы продолжения. Как правило, общее количество доз для 6-месячного курса следует вводить в течение 9 месяцев, в противном случае режим следует возобновить (40). Прекращение лечения должно вызвать повторный посев мокроты. Если они положительные, следует провести ТЛЧ и, возможно, потребуется продлить режим лечения. Если посев мокроты при повторном запуске окажется отрицательным, к тем, кто потерян для последующего наблюдения, могут относиться как к пациентам с отрицательным посевом туберкулеза (см. Ниже).
Побочные эффекты
Хотя побочные эффекты лекарственной терапии являются обычным явлением, прием лекарств следует прекращать только в том случае, если побочные эффекты являются серьезными; в противном случае пациенты могут лечиться симптоматически.Обычны короткие перерывы в медикаментозной терапии (как указано выше), но для пациентов с тяжелым туберкулезом следует назначить альтернативный режим, пока сохраняется стандартная терапия. В этих случаях рекомендуется проконсультироваться с врачом, часто с помощью местных и государственных департаментов здравоохранения. Пациентам можно повторно назначить препараты первого ряда. Однако, если необходимо окончательное прекращение приема того или иного препарата, его следует заменить другим препаратом, предпочтительно из другого класса препаратов.
Наиболее частые побочные эффекты связаны с желудочно-кишечным трактом и часто возникают на ранних этапах терапии.Такие симптомы, как тошнота, рвота и боль в эпигастрии, могут развиваться как с гепатотоксичностью, так и без нее. Для тех, у кого есть симптомы, но нет гепатотоксичности, стратегии включают дозирование перед сном и прием антацидов. За исключением RPT, биодоступность которого увеличивается при приеме пищи с высоким содержанием жиров, противотуберкулезные препараты первого ряда следует принимать натощак для максимального всасывания. Антациды с меньшей вероятностью влияют на абсорбцию или пиковые концентрации этих препаратов, чем прием их с пищей. До 20% пациентов, получающих стандартную схему лечения, демонстрируют бессимптомное повышение АЛТ, что должно вызывать более частое клиническое и лабораторное наблюдение.Повышение уровня Tbili и Alk Phos, непропорционального AST / ALT, может предвещать гепатотоксичность RIF.
Лекарственное поражение печени (ЛПП) или гепатотоксичность является наиболее частым серьезным осложнением препаратов первого ряда и может быть вызвано INH, RIF, PZA или их комбинацией. Перед началом стандартной схемы лечения необходимо провести базовые функциональные пробы печени. Особому риску подвержены пациенты, употребляющие алкоголь или страдающие хроническим вирусным гепатитом. Если при наличии симптомов гепатита АЛТ в 3 раза превышает верхний предел нормы (ВГН) или выше (или в 5 раз превышает верхнюю границу нормы без симптомов гепатита), то возникает подозрение на ЛПП и прием гепатотоксических препаратов следует немедленно прекратить.Важно исключить альтернативные причины повреждения печени, включая вирусы, заболевания желчевыводящих путей и другие гепатотоксические лекарства, добавки или вещества (например, ацетаминофен, алкоголь). Когда симптомы исчезли и лабораторные показатели вернулись к исходным уровням (или <3-кратное значение ULN), агенты последовательно добавляются обратно в «повторной проверке». РИФ следует перезапустить в первую очередь, поскольку он вызывает меньшую гепатотоксичность, чем изониазид или PZA. Если через несколько дней или неделю не наблюдается повышения АЛТ, можно добавить INH и так далее.Оптимальный протокол повторного заражения остается неясным. Если гепатит был тяжелым, а изониазид и рифотоксин переносятся при повторной провокации, предполагается, что причиной этого является PZA, и прием препарата прекращается. В этих случаях лечение часто продлевается на 3 месяца, особенно если было введено относительно небольшое количество доз PZA. Если прошла неделя или более, а уровень трансаминаз по-прежнему превышает верхний предел нормы в 3 раза, можно начинать «щадящий печень» режим, включающий агенты второго ряда, до тех пор, пока не станет возможным повторное заражение. Для получения дополнительной информации о гепатотоксичности противотуберкулезных препаратов можно ознакомиться с официальным заявлением Американского торакального общества (ATS) (50).Если повторное введение полного режима происходит в течение нескольких недель, целесообразно продлить общий курс терапии.
Сыпь может возникнуть при приеме любого противотуберкулезного препарата. Лечение зависит от степени тяжести и варьируется от продолжения приема лекарств с добавлением антигистаминных препаратов до прекращения приема лекарств при серьезных состояниях, таких как синдром Стивенса-Джонсона или синдром гиперчувствительности к лекарствам. Петехии в сочетании с тромбоцитопенией указывают на гиперчувствительность к препарату рифамицина, и в этом случае его следует полностью прекратить.При возникновении других тяжелых реакций может быть неясно, какое лекарство вызывает нарушение. После разрешения реакции необходимо тщательное наблюдение для последовательного повторного введения отдельных препаратов. Кортикостероиды используются для лечения тяжелых системных реакций без ухудшения исходов ТБ.
Примерно у 2,25% пациентов, получавших стандартные дозы EMB, разовьются нарушения зрения, указывающие на неврит зрительного нерва, и поэтому всем пациентам в начале терапии следует пройти базовое обследование зрения.Симптомы обычно проявляются через месяц терапии, но могут возникать в течение нескольких дней после начала EMB. В течение периода воздействия EMB следует ежемесячно проводить тесты на остроту зрения (тест Снеллена) и различение цвета, и при появлении отклонений от нормы следует незамедлительно прекратить прием препарата. Выше была рассмотрена периферическая нейропатия от INH.
ВИЧ-инфицированных
Пациенты с ВИЧ, как правило, должны получать стандартную схему лечения туберкулеза. Единственное серьезное исключение касается лекарственного взаимодействия между РИФ и антиретровирусными препаратами (АРВ).В некоторых случаях RIF может быть сохранен после корректировки дозы АРВ-препаратов. В других случаях RIF противопоказан, хотя вместо него можно использовать менее мощный индуктор CYP RFB (46). Пациенты с ВИЧ должны получать только ежедневные дозы противотуберкулезных препаратов, поскольку было показано, что прерывистое дозирование приводит не только к увеличению частоты рецидивов, но и к развитию устойчивости к рифамицинам. В более ранних исследованиях предлагалось увеличить продолжительность терапии у ВИЧ-инфицированных, но были допущены методологические недостатки.Таким образом, люди с ВИЧ и туберкулезом обычно получают 6-месячный курс терапии (как и ВИЧ-отрицательные люди), за исключением тех, кто еще не принимает ВААРТ, и в этом случае рекомендуется 9-месячный курс. Для тех, кому недавно был поставлен диагноз ТБ и ВИЧ, сначала назначают противотуберкулезную терапию, при этом время начала ВААРТ определяется количеством CD4 пациента (в течение 2 недель, если CD4 <50 копий / мл, в течение 8 недель, если CD4 ≥50 копий / мл. ) (51,52). Такая схема позволяет избежать слишком длительного воздержания от ВААРТ у тех, кто получает от нее наибольшую пользу, и в то же время пытается снизить риск развития воспалительного синдрома восстановления иммунитета (ВСВИ).Если ВСВИ развивается, это редко заканчивается летальным исходом. Как правило, его можно лечить глюкокортикоидами или другими противовоспалительными средствами, продолжая терапию ВААРТ и туберкулезом.
ТБ легких с отрицательным посевом у взрослых
Несмотря на подозрительный анамнез, симптомы и / или рентгенологические данные, у части пациентов не будет обнаружено свидетельство Mycobacterium tuberculosis в мазке мокроты или посеве мокроты. Хотя альтернативные диагнозы возможны и их следует искать, многие люди все еще могут болеть туберкулезом.Отрицательные культуры могут быть объяснены недавним воздействием антибиотиков, обладающих активностью против ТБ (например, FQ), низкой бактериальной нагрузкой (т.е. «малобациллярная болезнь»), неадекватными образцами мокроты или ошибками во время обработки образцов. Молекулярное тестирование (например, Xpert MTB / RIF) и / или более прямой отбор образцов с помощью БАЛ и биопсии могут помочь в постановке диагноза. У людей с неопределенным диагнозом улучшение визуализационных данных и симптомов после 2 месяцев RIPE свидетельствует о лекарственно-чувствительном ТБ.Схема лечения оптимален для культурно-отрицательна туберкулеза до сих пор не определены и остается весьма спорным. В некоторых исследованиях было высказано предположение, что 4 месяца терапии (т. Е. 2 месяца INH и RIF в фазе продолжения лечения по сравнению с 4 месяцами) может быть адекватным, если пациент является взрослым, не инфицированным ВИЧ (53). Поэтому руководящие принципы США рекомендуют 4-месячный режим для этих людей, если есть клинический или рентгенологический ответ через 2 месяца, с аналогичным решением о возможности сократить терапию через 4 месяца (40).Однако, если есть сомнения по поводу качества диагностического обследования, рекомендуется более полная продолжительность – 6 месяцев.
Выводы
ТБ по-прежнему ложится огромным бременем на системы здравоохранения в странах с ограниченными ресурсами и богатыми ресурсами. ТБ, чувствительный к лекарственным средствам, является в высшей степени излечимым заболеванием, если доступны адекватные ресурсы для диагностики, оценки и лечения пациентов. В предыдущем обзоре мы суммировали текущую помощь таким пациентам.
Благодарности
Нет.
Конфликт интересов : Авторы не заявляют о конфликте интересов.
Список литературы
- Houben RM, Dodd PJ. Глобальное бремя скрытой туберкулезной инфекции: переоценка с использованием математического моделирования. PLoS Med 2016; 13. [Crossref] [PubMed]
- ВОЗ.Глобальный отчет ВОЗ по туберкулезу, 2017 г., 2017 г. ISBN 978 92 4 156539 4.
- Левинсон Д.М., Леонард М.К., Лобуэ П.А. и др. Официальное американское торакальное общество / Общество инфекционных болезней Америки / Центры по контролю и профилактике заболеваний Руководство по клинической практике: диагностика туберкулеза у взрослых и детей. Clin Infect Dis 2017; 64: 111-5. [Crossref] [PubMed]
- Choyke PL, Sostman HD, Curtis AM, et al. Туберкулез легких с началом у взрослых.Радиология 1983; 148: 357-62. [Crossref] [PubMed]
- Mazurek GH, Jereb J, Vernon A, et al. Обновленное руководство по использованию анализов высвобождения гамма-интерферона для обнаружения инфекции Mycobacterium tuberculosis – США, 2010 г. MMWR Recomm Rep 2010; 59: 1-25. [PubMed]
- Afrasiabian S, Mohsenpour B, Bagheri KH и др. Диагностическое значение уровня аденозиндезаминазы в сыворотке крови при туберкулезе легких. J Res Med Sci 2013; 18: 252-4. [PubMed]
- Халил К.Ф., Амбрин А, Батт Т.Сравнение чувствительности золотого теста QuantiFERON-TB и туберкулиновой кожной пробы при активном туберкулезе легких. Врачи J Coll. Surg Pak 2013; 23: 633-6. [PubMed]
- На М. Сравнение индуцированной мокроты и бронхоскопии в диагностике активного туберкулеза легких. Корейский журнал J Med 1998; 55: 75-82.
- Merrick ST, Сепковиц К.А., Уолш Дж. И др. Сравнение индуцированной и откашливаемой мокроты для диагностики туберкулеза легких по кислотоустойчивому мазку.Am J Infect Control 1997; 25: 463-6. [Crossref] [PubMed]
- Atiq-ur-Rehman M, Naseem A, Hussain T. Сравнение диагностической эффективности AFB с индукцией мокроты со спонтанным исследованием мокроты при подозрении на туберкулез легких. Дж. Колл Врачи Сург Пак 2009; 19: 506-9. [PubMed]
- Gupta BK, Bharat V, Bandyopadhyay D. Чувствительность, специфичность, отрицательные и положительные прогностические значения аденозиндезаминазы у пациентов с туберкулезным и нетуберкулезным серозным выпотом в Индии.J Clin Med Res 2010; 2: 121-6. [PubMed]
- Fontanilla JM, Barnes A, von Reyn CF. Современная диагностика и лечение периферического туберкулезного лимфаденита. Clin Infect Dis 2011; 53: 555-62. [Crossref] [PubMed]
- Huhti E, Brander E, Paloheimo S, et al. Туберкулез шейных лимфатических узлов: клинико-патологическое и бактериологическое исследование. Бугорок 1975; 56: 27-36. [Crossref] [PubMed]
- Багаи П., Табарси П., Фарния П. и др.Полезность промывания желудка для диагностики туберкулеза у пациентов, неспособных отхаркивать мокроту. J Glob Infect Dis. 2011; 3: 339-43. [Crossref] [PubMed]
- Джонс Б.Э., Янг С.М., Антонискис Д. и др. Связь проявлений туберкулеза с количеством клеток CD4 у пациентов с инфекцией вируса иммунодефицита человека. Am Rev Respir Dis 1993; 148: 1292-7. [Crossref] [PubMed]
- Pai M, Nicol MP, Boehme CC. Диагностика туберкулеза: современное состояние и будущие направления.Microbiol Spectr 2016; 4: 363-78. [PubMed]
- Малекмохаммад М., Марджани М., Табарси П. и др. Диагностическая ценность мазка мокроты после бронхоскопии при туберкулезе легких. Scand J Infect Dis 2012; 44: 369-73. [Crossref] [PubMed]
- Джордж П.М., Мехта М., Дхаривал Дж. И др. Мокрота после бронхоскопии: повышение диагностической эффективности при туберкулезе легких с отрицательным мазком мокроты. Респир Мед 2011; 105: 1726-31. [Crossref] [PubMed]
- Тейлор З., Маркс С.М., Риос Берроуз Н.М. и др.Причины и стоимость госпитализации больных туберкулезом в США. Int J Tuberc Lung Dis 2000; 4: 931-9. [PubMed]
- Лангер А.Дж., Икбал С.А., Пратт Р. и др. Зарегистрированный туберкулез в США, 2015 г. 2016: 183. Доступно в Интернете: https://www.cdc.gov/tb/statistics/reports/2015/pdfs/2015_surveillance_report_fullreport.pdf
- Джонс Б.Э., Рю Р., Ян З. и др. Рентгенологические данные грудной клетки у пациентов с туберкулезом с недавней или отдаленной инфекцией.Am J Respir Crit Care Med 1997; 156: 1270-3. [Crossref] [PubMed]
- Американское торакальное общество. Стандарты диагностики и классификация туберкулеза. Am Rev Respir Dis 1990; 142: 725-35. [Crossref] [PubMed]
- Миллер В.Т., Миллер В.Т. Младший. Туберкулез у нормального хозяина: результаты радиологического исследования. Семин Рентгенол 1993; 28: 109-18. [Crossref] [PubMed]
- Burrill J, Williams CJ, Bain G и др. Туберкулез: радиологический обзор.РадиоГрафика 2007; 27: 1255-73. [Crossref] [PubMed]
- Сингх А., Кумар В.Ф., Анила Ф. и др. Необычный случай парадоксального увеличения лимфатических узлов при лечении туберкулезного лимфаденита у иммунокомпетентного пациента и обзор литературы. Am J Case Rep 2013; 14: 201-4. [Crossref] [PubMed]
- Леунг А.Н., Мюллер Н.Л., Пинеда П.Р. и др. Первичный туберкулез в детском возрасте: рентгенологические проявления. Радиология 1992; 182: 87-91. [Crossref] [PubMed]
- Мюллер Н.Л., Франке Т., Ли К.С. и др.редакторы. Туберкулез легких. В: Визуализация легочных инфекций. Липинкотт Уильямс и Уилкинс, 2006.
- Дейли С., Готуэй М., Джасмер Р. Рентгенографические проявления туберкулеза. 2-е издание. Сан-Франциско: Международный центр туберкулеза Карри, 2011 г.
- Альфред Вебер BL, Bird KT, Janower ML. Первичный туберкулез в детском возрасте с особым упором на изменения трахеобронхиального дерева. Am J Roentgenol 1968; 103: 123-32.[Crossref]
- Woodring JH, Vandiviere HM, Fried AM и др. Обновление: рентгенологические особенности туберкулеза легких. AJR Am J Roentgenol 1986; 146: 497-506. [Crossref] [PubMed]
- Goodwin RA, Des Prez RM. Апикальная локализация туберкулеза легких, хронического гистоплазмоза легких и прогрессирующего массивного фиброза легкого. Chest 1983; 83: 801-5. [Crossref] [PubMed]
- Сохоцкий С. Туберкулема легкого.Ам Рев Туберк 1958; 78: 403-10. [PubMed]
- Эпштейн Д.М., Клайн Л.Р., Альбельда С.М. и др. Туберкулезный плевральный выпот. Chest 1987; 91: 106-9. [Crossref] [PubMed]
- Perlman DC, El-Sadr WM, Nelson ET, et al. Вариация рентгенографических паттернов грудной клетки при туберкулезе легких в зависимости от степени иммуносупрессии, связанной с вирусом иммунодефицита человека. Clin Infect Dis 1997; 25: 242-6. [Crossref] [PubMed]
- Аллен Э. Туберкулез и другие микобактерии легких.В: Thurlbeck WM, Churlbeeck AM. редакторы. Патология легкого. Второй. Thieme Medical, 1995: 229-65.
- Хатипоглу О.Н., Осма Э., Манисали М. и др. Результаты компьютерной томографии высокого разрешения при туберкулезе легких. Торакс 1996; 51: 397-402. [Crossref] [PubMed]
- Мензис Д. Влияние лечения на заразность пациентов с активным туберкулезом легких. Инфекционный контроль Hosp Epidemiol 1997; 18: 582-6. [Crossref] [PubMed]
- Fitzwater SP, Caviedes L, Gilman RH и др.Длительная инфекция больных туберкулезом в краткосрочной программе терапии под непосредственным наблюдением со стандартизированной терапией. Clin Infect Dis 2010; 51: 371-8. [Crossref] [PubMed]
- Fox W, Ellard GA, Mitchison DA. Исследования по лечению туберкулеза, проведенные туберкулезными отделениями Британского совета медицинских исследований, 1946-1986 гг., С соответствующими последующими публикациями. Int J Tuberc Lung Dis 1999; 3: S231-79. [PubMed]
- Нахид П., Дорман С.Е., Алипанах Н. и др.Краткое содержание: Официальное американское торакальное общество / Центры по контролю и профилактике заболеваний / Руководство по клинической практике Американского общества инфекционных заболеваний: лечение лекарственно-чувствительного туберкулеза. Clin Infect Dis 2016; 63: 853-67. [Crossref] [PubMed]
- Всемирная организация здравоохранения. Обновлять. 2017; 373: 2017. [Crossref]
- Джо К.В., Ю Дж.В., Хон Йи и др. Факторы риска рецидива туберкулеза легких в течение 1 года при ежедневном 6-месячном режиме.Респир Мед 2014; 108: 654-9. [Crossref] [PubMed]
- Фридрих С.О., Рачов А., Саатхофф Э. и др. Оценка чувствительности и специфичности анализа Xpert MTB / RIF как раннего биомаркера реакции мокроты на лечение туберкулеза. Ланцет Респир Мед 2013; 1: 462-70. [Crossref] [PubMed]
- Гиллеспи С.Х., Крук А.М., МакХью Т.Д. и др. Четырехмесячные схемы лечения лекарственно-чувствительного туберкулеза на основе моксифлоксацина. N Engl J Med 2014; 371: 1577-87. [Crossref] [PubMed]
- Мерл С.С., Филдинг К., Соу ОБ и др.Четырехмесячный курс лечения туберкулеза, содержащий гатифлоксацин. N Engl J Med 2014; 371: 1588-98. [Crossref] [PubMed]
- Группа DHHS по руководящим принципам антиретровирусной терапии для взрослых и подростков. Руководство по использованию антиретровирусных препаратов у взрослых и подростков, инфицированных ВИЧ. 2016. По состоянию на 12 марта 2018 г. Доступно на сайте: http://aidsinfo.nih.gov/contentfiles/lvguidelines/AdultandAdolescentGL.pdf
- Редакция Eurosurveillance.ВОЗ пересмотрела определения и систему отчетности по туберкулезу. Euro Surveill 2013; 18: 20455. [PubMed]
- Alsultan A, Peloquin CA. Терапевтический медикаментозный мониторинг в лечении туберкулеза: обновленная информация. Наркотики 2014; 74: 839-54. Исправление в: Drugs 2014; 74: 2061. Ошибка дозировки в тексте статьи. [Crossref] [PubMed]
- Бойлс Т.Х., Хьюз Дж., Кокс В. и др. Ложноположительные анализы Xpert® MTB / RIF и предыдущее лечение. Int J Tuberc Lung Dis 2015; 19: 495-6.[Crossref] [PubMed]
- Саукконен Дж. Дж., Кон Д. Л., Ясмер Р. М. и др. Официальное заявление САР: Гепатотоксичность противотуберкулезной терапии. Am J Respir Crit Care Med 2006; 174: 935-52. [Crossref] [PubMed]
- Руководство по профилактике и лечению оппортунистических инфекций у ВИЧ-инфицированных взрослых и подростков. По состоянию на 12 марта 2018 г. Доступно в Интернете: https://aidsinfo.nih.gov/guidelines
- Ахмад Хан Ф., Миньон Дж., Аль-Мотаири А. и др.Обновленный систематический обзор и метаанализ лечения активного туберкулеза у пациентов с ВИЧ-инфекцией. Clin Infect Dis 2012; 55: 1154-63. [Crossref] [PubMed]
- Teo SK, Tan KK, Khoo TK. Четырехмесячная химиотерапия при лечении туберкулеза легких с отрицательным мазком мокроты: результаты через 30–60 месяцев. Ann Acad Med Singapore 2002; 31: 175-81. [PubMed]
Цитируйте эту статью как: Эдди Дж., Хан Т., Шембри Ф. Медицинское ведение лекарственно-чувствительного активного туберкулеза грудной клетки: обследование, рентгенологические данные и лечение.J Thorac Dis 2018; 10 (Дополнение 28): S3378-S3391. DOI: 10.21037 / jtd.2018.08.84
Хиларная лимфаденопатия – новое открытие в контексте коронавирусной болезни (COVID-19): отчет о клиническом случае | Журнал медицинских историй болезни
73-летняя женщина европеоидной расы с анамнезом гипертонии, гиперлипидемии, тромбоэмболии легочной артерии и ревматоидного артрита обратилась в наше отделение неотложной помощи с жалобами на лихорадку, озноб, общую слабость и снижение аппетита. Продолжительность 1 день.В список ее домашних лекарств входили амлодипин 10 мг, пантопразол 40 мг, ривароксабан 20 мг и омега-3 полиненасыщенные жирные кислоты 1000 мг. У пациентки в отдаленном анамнезе был ревматоидный артрит, от которого она не принимала никаких лекарств. Она бросила курить почти 30 лет назад и время от времени допускала употребление одного или двух стаканов алкоголя. В отделении неотложной помощи у нее была лихорадка с максимальной температурой тела 102,3 ° F. Ее кровяное давление составляло 157/73 мм рт. Ст., Частота сердечных сокращений составляла 81 удар в минуту, частота дыхания составляла 16 вдохов в минуту, а сатурация кислорода в пульсе составляла 96% в помещении.При поступлении она была настороже и ориентирована и, похоже, не испытывала никакого беспокойства. Ее пульс был нормальным; ее тоны сердца (S1, S2) были слышны без шума или дополнительных тонов сердца; при физикальном осмотре отека нижних конечностей не наблюдалось. Ее легкие были совершенно чистыми, воздух поступал ровно, без хрипов и хрипов. Ее живот был мягким, звуки кишечника присутствовали. Гематологическое обследование показало лейкопению (количество лейкоцитов 3400 / мм 3 ), анемию (гемоглобин 10.5 г / дл), тромбоцитопения (тромбоциты, 163000 / мм 3 ) и повышенные маркеры воспаления, включая С-реактивный белок (66,8 мг / л) и скорость оседания эритроцитов (74 мм / час). Результат мультиплексной респираторной вирусной полимеразной цепной реакции (ПЦР) был отрицательным для вирусных инфекций дыхательных путей. Функциональные тесты печени, включая аспартатаминотрансферазу (26 Ед / л) и аланинаминотрансферазу (АЛТ 8 Ед / л), а также базовую метаболическую панель, включая азот мочевины крови (16 мг / дл) и креатинин (1.03 мг / дл) были в пределах нормы. Результат мазка из носоглотки (NP) на SARS-CoV-2 был положительным с помощью RT-PCR, и был установлен диагноз COVID-19. Посевы крови и мокроты не показали роста бактерий или грибков. У пациента начал развиваться сухой кашель и респираторный дистресс, требующий дополнительного кислорода через назальную канюлю (до 6 л / мин) на второй день госпитализации, при этом при физикальном обследовании были обнаружены спорадические хрипы. КТ грудной клетки с контрастированием выявила мультифокальные субплевральные помутнения типа матового стекла с узловыми уплотнениями с обеих сторон (рис.1а, б). КТ также показала атипичную двустороннюю внутригрудную лимфаденопатию, редко обнаруживаемую при КТ при COVID-19 (рис. 2а). КТ грудной клетки за месяц до настоящего обращения не выявила очаговых уплотнений или лимфаденопатии (рис. 2b). Пациент получал гидроксихлорохин (HCQ) 200 мг и азитромицин 500 мг перорально в течение 5 дней наряду с поддерживающей терапией ацетаминофеном и дополнительной оксигенацией через носовую канюлю. Лихорадка исчезла, и ее респираторный статус улучшился. При выписке она без проблем дышала воздухом в помещении.
Рис.1Компьютерная томография грудной клетки с контрастным усилением выявляет мультифокальные субплевральные затемнения по матовому стеклу (стрелка) ( a ) с узловыми уплотнениями с обеих сторон (стрелка) ( b )
Рис.2a Атипичная двусторонняя внутригрудная лимфаденопатия (стрелка), новое открытие коронавирусной болезни 2019 г. b Компьютерная томография грудной клетки за 1 месяц до презентации не выявила очаговых консолидаций и лимфаденопатии
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего Пользовательские файлы cookieЭтот сайт использует файлы cookie для повышения производительности.Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.Чтобы принять файлы cookie с этого сайта, используйте кнопку “Назад” и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.
