Инфаркт селезенки – причины, симптомы, диагностика и лечение
Инфаркт селезенки — это некроз органа вследствие тромбоза, эмболии или длительного спазма селезеночных сосудов. При небольших инфарктах симптомы болезни могут отсутствовать. При обширных повреждениях появляются боли и тяжесть в левом подреберье, тошнота, рвота, лихорадка, диарея или запор. Диагностика основывается на данных анамнеза заболевания, хирургического осмотра, УЗИ и МРТ селезенки. Дополнительно применяют пункцию и КТ органа. При малых повреждениях показан покой, холод на область подреберья слева. При множественных и генерализованных инфарктах выполняют удаление части или всего органа, назначают антибиотики, обезболивающие, противовоспалительные препараты.
Общие сведения
Инфаркт селезенки — патологическое состояние, при котором развивается ишемия паренхимы и гибель участка или всей селезеночной ткани. Селезенка принимает участие в кроветворении, а ее поражение оказывает влияние на иммунные и обменные процессы в организме. Ишемические изменения и некроз паренхимы органа представляют интерес для врачей различных специальностей: абдоминальных хирургов, иммунологов, гематологов. Распространённость заболевания в мире составляет 3%. Инфаркт селезенки в равной степени поражает мужчин и женщин. Патология встречается преимущественно у лиц пожилого возраста (60-70 лет).
Инфаркт селезенки
Причины
Болезнь развивается при полной или частичной окклюзии селезеночной артерии в результате спазма или закупорки ее основного ствола либо ветвей. К формированию данной патологии могут привести следующие состояния:
- Злокачественные гематологические заболевания. Лимфома, лейкоз, лимфогранулематоз могут провоцировать образование тромбов, эмболизацию магистральных сосудов и развитие инфаркта.
- Изменение свойств крови. Нарушение белкового обмена, продолжительный прием пероральных контрацептивов, лечение эритропоэтином, серповидно-клеточная и гемолитическая анемии, врожденные и приобретенные дефекты свертывающей системы крови изменяют состав и реологические свойства крови, способствуя тромбообразованию.

- Патология сердца. Болезни сердца (инфекционный эндокардит, пороки клапанного аппарата, инфаркт миокарда, нарушение сердечного ритма) влияют на скорость кровотока, приводя к его замедлению и образованию тромбов, которые с током крови попадают в артериальные сосуды селезенки.
- Системные и воспалительные заболевания сосудов . Васкулит, атеросклероз, эндартериит вызывают сужение просвета сосуда и его закупорку, могут способствовать образованию тромбов на поврежденном участке сосуда, их отрыву и эмболизации селезеночных сосудов.
- Травматические поражения. Открытое или закрытое повреждение органов брюшной полости, переломы ребер могут привести к эмболизации лиенальных сосудов различной этиологии (воздушная, жировая эмболии).
- Инфекции и паразитарные заболевания. Тяжелые состояния (сепсис, тиф, малярия) могут повлечь за собой развитие инфекционно-токсического шока, централизацию кровообращения, спазм сосудов селезенки и формирование инфаркта.
- Патология селезенки. Перекрут подвижной селезенки, кисты органа вызывают сдавление сосудов, нарушение питания и ишемию.
Патогенез
Селезенка локализуется в области левого подреберья кзади от желудка. В результате различных факторов (эмболия, тромбоз, спазм) возникает закупорка лиенальной артерии или ее ветвей, нарушается транспорт кислорода с кровью в клетки органа. Длительная ишемия приводит к гибели участка (при закупорке артериальных ветвей) или всей селезенки (при окклюзии основной артерии). Орган выглядит бледно-желтым с воспалительной инфильтрацией.
Инфаркт может возникать в результате разрыва одного из сосудов селезенки. При закупорке артерии кровь по коллатералям продолжает поступать в орган, возникает избыточное давление на стенки сосуда, нарушение целостности оболочек и кровотечение. Паренхиматозная селезеночная ткань красного цвета, пропитана кровью, имеет выраженные границы, инфильтраты и участки некроза.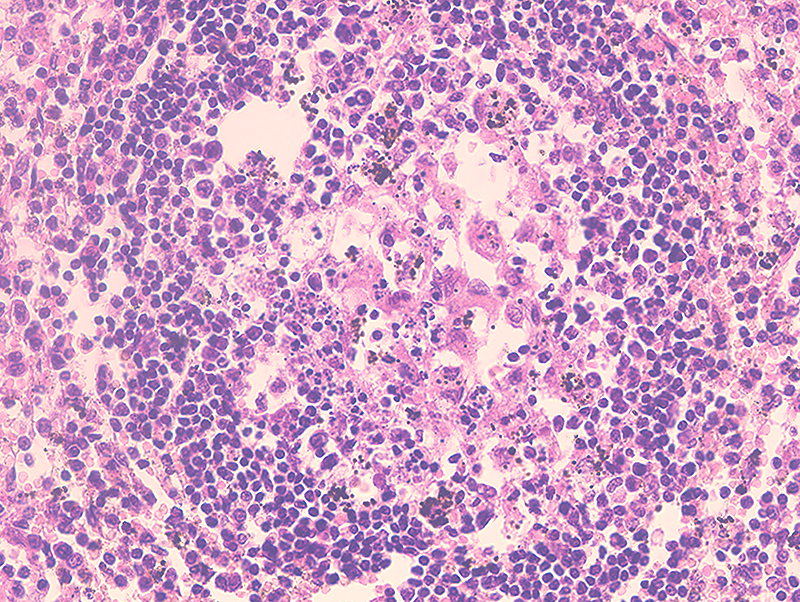 В результате инфаркта нарушается нормальное функционирование селезенки, угнетаются защитные, эндокринные функции, процессы лимфо-, эритро- и лейкопоэза.
В результате инфаркта нарушается нормальное функционирование селезенки, угнетаются защитные, эндокринные функции, процессы лимфо-, эритро- и лейкопоэза.
Классификация
Инфаркт селезенки может быть мелкоочаговым и обширным (захватывает весь орган), одиночным и множественным, неинфицированным и септическим. В зависимости от причин возникновения патологии в хирургии выделяют:
- Ишемический (белый) инфаркт. Образуется в результате закупорки основной артерии селезенки или ее артериальных ветвей, кровоснабжающих паренхиму органа. При недостатке анастомозов и коллатералей лиенальное сосудистое русло запустевает. Происходит постепенная гибель паренхимы.
- Геморрагический инфаркт. Развивается вследствие венозного застоя, связанного с нарушением оттока крови по венам, а также переполнением мелких сосудов селезенки кровью, поступающей по коллатералям. Стенка сосуда не справляется с возникшим напряжением и разрывается, в паренхиме органа образуется гематома.
Симптомы инфаркта селезенки
Клиническая картина болезни обусловлена масштабом поражения органа. При одиночном инфаркте небольшого размера симптомы заболевания могут отсутствовать или проявляться легким недомоганием и слабостью. По мере увеличения размеров или количества некротизированных участков возникает тупая боль и чувство тяжести в подреберье слева. Появляются диспепсические расстройства: диарея, метеоризм, тошнота, рвота. Ухудшается общее состояние пациента, развивается одышка, тахикардия, повышается температура тела.
Массивный инфаркт сопровождается острой колющей или режущей болью в зоне левого подреберья, иррадиирущей в левую лопатку, поясничную область, грудную клетку и область эпигастрия. Уменьшается подвижность диафрагмы слева, возникают запоры, нарастают симптомы интоксикации. При осмотре селезенка увеличена в размерах и болезненна при пальпации.
Осложнения
При инфицировании некротизированной части органа образуется один или несколько абсцессов селезенки. Гнойники могут увеличиваться в размерах, прорываться в брюшную полость с возникновением жизнеугрожающих состояний: перитонита и сепсиса. Летальность при инфаркте селезенки составляет 1,8%. К осложнениям обширного геморрагического инфаркта относят кровотечения. Исходом заболевания может стать образование псевдокист больших размеров.
Гнойники могут увеличиваться в размерах, прорываться в брюшную полость с возникновением жизнеугрожающих состояний: перитонита и сепсиса. Летальность при инфаркте селезенки составляет 1,8%. К осложнениям обширного геморрагического инфаркта относят кровотечения. Исходом заболевания может стать образование псевдокист больших размеров.
Диагностика
Диагностика инфаркта селезенки вызывает значительные трудности в связи с длительным отсутствием специфической симптоматики и стертой клинической картиной в начале болезни. Для подтверждения диагноза необходимо провести следующие диагностические мероприятия:
- Осмотр хирурга. После изучения анамнеза жизни и заболевания, физикального осмотра пациента специалист ставит предварительный диагноз и назначает дополнительные методы исследования.
- УЗИ селезенки. Распространённый и доступный метод выявления инфаркта. Позволяет оценить размеры, структуру селезенки, определить состояние капсулы и выявить дополнительные включения и образования. Дуплексное сканирование определяет кровоток в лиенальных сосудах и помогает выявить его нарушение.
- МРТ селезенки. Наиболее современный и эффективный метод диагностики. Оценивает состояние паренхимы и выявляет очаги некроза.
- КТ селезенки. Является дополнительным способом исследования, используется для уточнения природы лиенальных образований (абсцесс селезенки, киста, гематома).
- Пункция селезенки. Данный метод ввиду травматичности и инвазивности применяется редко. Специалист в стерильных условиях проводит забор материала для лабораторного исследования.
Лабораторная диагностика малоинформативна на начальной стадии болезни. При присоединении инфекции или массивных очагах некроза в ОАК наблюдается лейкоцитоз, повышение СОЭ, анемия, угнетение ростков кроветворения. Дифференциальная диагностика инфаркта проводится с другими острыми заболеваниями селезенки: абсцессом, кистой. Инструментальные исследования инфаркта позволяют оценить состояние органа и поставить правильный диагноз. Если возникновению симптомов болезни предшествовала травма, инфаркт дифференцируют с подкапсульным разрывом органа.
Инструментальные исследования инфаркта позволяют оценить состояние органа и поставить правильный диагноз. Если возникновению симптомов болезни предшествовала травма, инфаркт дифференцируют с подкапсульным разрывом органа.
Лечение инфаркта селезенки
При подтверждении диагноза требуется срочная госпитализация в отделение абдоминальной хирургии. Тактика лечения зависит от размеров некротизированных очагов и общего состояния пациента. Вначале необходимо устранить причину, вызвавшую появление инфаркта, после чего приступают к непосредственному лечению патологии. При небольших некрозах показан строгий постельный режим, холод на область левого подреберья, применение антикоагулянтных и обезболивающих (при необходимости) препаратов.
При генерализованной форме инфаркта осуществляют хирургическое вмешательство. Операция может проводиться открытым доступом или лапароскопическим методом. Производится удаление части пораженного органа (резекция селезенки) или его целиком (спленэктомия). Лапароскопическая операция является наиболее современным и малотравматичным способом, при котором значительно сокращается реабилитационный период.
После вмешательства пациентам проводят антибактериальную, дезинтоксикационную, обезболивающую, антикоагулянтную терапию. В некоторых случаях применяют иммуностимулирующие препараты. В период реабилитации рекомендовано придерживаться специальной щадящей диеты, проводить физиотерапию. После открытой операции несколько недель показано ношение бандажа.
Прогноз и профилактика
Прогноз болезни зависит от объема поражения, грамотной диагностики и лечения. При небольших размерах инфаркта селезенки, своевременном распознавании болезни и проведении лечебных мероприятий прогноз благоприятный. На месте некроза образуется рубцовая ткань. Массивный инфаркт, осложненный образованием кисты и абсцесса, может привести к распространению инфекции и развитию сепсиса. Профилактика инфаркта направлена на рациональное лечение хронических заболеваний, способных спровоцировать развитие ишемии и некроза, прохождение периодических осмотров необходимых специалистов.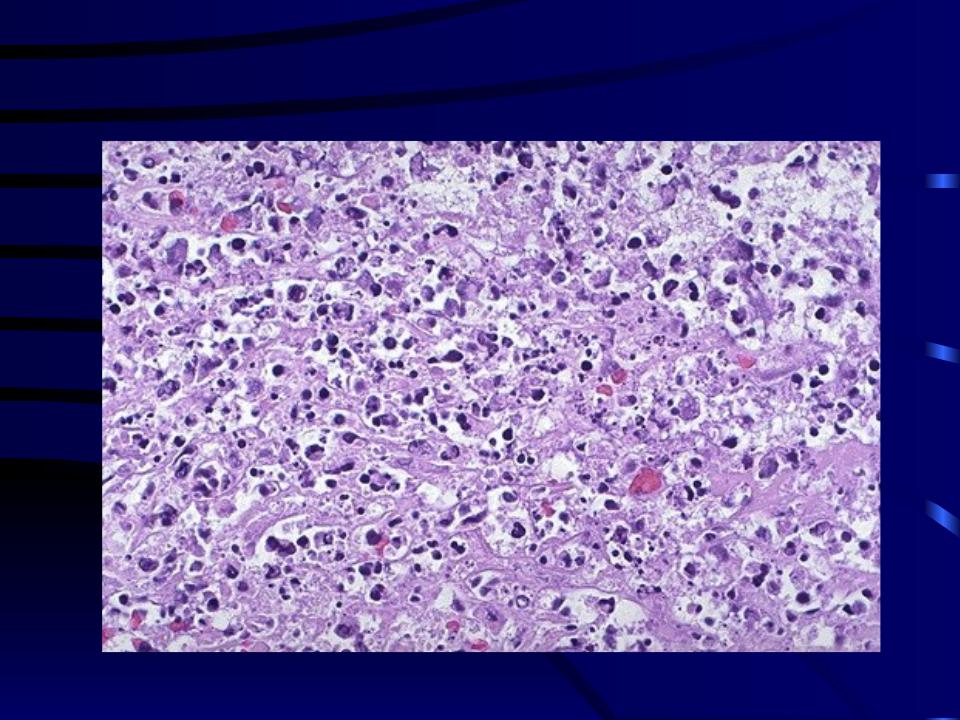
Инфаркт селезенки – причины, симптомы, диагностика и лечение
Инфаркт селезенки — это некроз органа вследствие тромбоза, эмболии или длительного спазма селезеночных сосудов. При небольших инфарктах симптомы болезни могут отсутствовать. При обширных повреждениях появляются боли и тяжесть в левом подреберье, тошнота, рвота, лихорадка, диарея или запор. Диагностика основывается на данных анамнеза заболевания, хирургического осмотра, УЗИ и МРТ селезенки. Дополнительно применяют пункцию и КТ органа. При малых повреждениях показан покой, холод на область подреберья слева. При множественных и генерализованных инфарктах выполняют удаление части или всего органа, назначают антибиотики, обезболивающие, противовоспалительные препараты.
Общие сведения
Инфаркт селезенки — патологическое состояние, при котором развивается ишемия паренхимы и гибель участка или всей селезеночной ткани. Селезенка принимает участие в кроветворении, а ее поражение оказывает влияние на иммунные и обменные процессы в организме. Ишемические изменения и некроз паренхимы органа представляют интерес для врачей различных специальностей: абдоминальных хирургов, иммунологов, гематологов. Распространённость заболевания в мире составляет 3%. Инфаркт селезенки в равной степени поражает мужчин и женщин. Патология встречается преимущественно у лиц пожилого возраста (60-70 лет).
Инфаркт селезенки
Причины
Болезнь развивается при полной или частичной окклюзии селезеночной артерии в результате спазма или закупорки ее основного ствола либо ветвей. К формированию данной патологии могут привести следующие состояния:
- Злокачественные гематологические заболевания. Лимфома, лейкоз, лимфогранулематоз могут провоцировать образование тромбов, эмболизацию магистральных сосудов и развитие инфаркта.

- Изменение свойств крови . Нарушение белкового обмена, продолжительный прием пероральных контрацептивов, лечение эритропоэтином, серповидно-клеточная и гемолитическая анемии, врожденные и приобретенные дефекты свертывающей системы крови изменяют состав и реологические свойства крови, способствуя тромбообразованию.
- Патология сердца. Болезни сердца (инфекционный эндокардит, пороки клапанного аппарата, инфаркт миокарда, нарушение сердечного ритма) влияют на скорость кровотока, приводя к его замедлению и образованию тромбов, которые с током крови попадают в артериальные сосуды селезенки.
- Системные и воспалительные заболевания сосудов. Васкулит, атеросклероз, эндартериит вызывают сужение просвета сосуда и его закупорку, могут способствовать образованию тромбов на поврежденном участке сосуда, их отрыву и эмболизации селезеночных сосудов.
- Травматические поражения. Открытое или закрытое повреждение органов брюшной полости, переломы ребер могут привести к эмболизации лиенальных сосудов различной этиологии (воздушная, жировая эмболии).
- Инфекции и паразитарные заболевания. Тяжелые состояния (сепсис, тиф, малярия) могут повлечь за собой развитие инфекционно-токсического шока, централизацию кровообращения, спазм сосудов селезенки и формирование инфаркта.
- Патология селезенки. Перекрут подвижной селезенки, кисты органа вызывают сдавление сосудов, нарушение питания и ишемию.
Патогенез
Селезенка локализуется в области левого подреберья кзади от желудка. В результате различных факторов (эмболия, тромбоз, спазм) возникает закупорка лиенальной артерии или ее ветвей, нарушается транспорт кислорода с кровью в клетки органа. Длительная ишемия приводит к гибели участка (при закупорке артериальных ветвей) или всей селезенки (при окклюзии основной артерии). Орган выглядит бледно-желтым с воспалительной инфильтрацией.
Инфаркт может возникать в результате разрыва одного из сосудов селезенки. При закупорке артерии кровь по коллатералям продолжает поступать в орган, возникает избыточное давление на стенки сосуда, нарушение целостности оболочек и кровотечение. Паренхиматозная селезеночная ткань красного цвета, пропитана кровью, имеет выраженные границы, инфильтраты и участки некроза. В результате инфаркта нарушается нормальное функционирование селезенки, угнетаются защитные, эндокринные функции, процессы лимфо-, эритро- и лейкопоэза.
Классификация
Инфаркт селезенки может быть мелкоочаговым и обширным (захватывает весь орган), одиночным и множественным, неинфицированным и септическим. В зависимости от причин возникновения патологии в хирургии выделяют:
- Ишемический (белый) инфаркт. Образуется в результате закупорки основной артерии селезенки или ее артериальных ветвей, кровоснабжающих паренхиму органа. При недостатке анастомозов и коллатералей лиенальное сосудистое русло запустевает. Происходит постепенная гибель паренхимы.
- Геморрагический инфаркт. Развивается вследствие венозного застоя, связанного с нарушением оттока крови по венам, а также переполнением мелких сосудов селезенки кровью, поступающей по коллатералям. Стенка сосуда не справляется с возникшим напряжением и разрывается, в паренхиме органа образуется гематома.
Симптомы инфаркта селезенки
Клиническая картина болезни обусловлена масштабом поражения органа. При одиночном инфаркте небольшого размера симптомы заболевания могут отсутствовать или проявляться легким недомоганием и слабостью. По мере увеличения размеров или количества некротизированных участков возникает тупая боль и чувство тяжести в подреберье слева. Появляются диспепсические расстройства: диарея, метеоризм, тошнота, рвота. Ухудшается общее состояние пациента, развивается одышка, тахикардия, повышается температура тела.
Массивный инфаркт сопровождается острой колющей или режущей болью в зоне левого подреберья, иррадиирущей в левую лопатку, поясничную область, грудную клетку и область эпигастрия. Уменьшается подвижность диафрагмы слева, возникают запоры, нарастают симптомы интоксикации. При осмотре селезенка увеличена в размерах и болезненна при пальпации.
Осложнения
При инфицировании некротизированной части органа образуется один или несколько абсцессов селезенки. Гнойники могут увеличиваться в размерах, прорываться в брюшную полость с возникновением жизнеугрожающих состояний: перитонита и сепсиса. Летальность при инфаркте селезенки составляет 1,8%. К осложнениям обширного геморрагического инфаркта относят кровотечения. Исходом заболевания может стать образование псевдокист больших размеров.
Диагностика
Диагностика инфаркта селезенки вызывает значительные трудности в связи с длительным отсутствием специфической симптоматики и стертой клинической картиной в начале болезни. Для подтверждения диагноза необходимо провести следующие диагностические мероприятия:
- Осмотр хирурга. После изучения анамнеза жизни и заболевания, физикального осмотра пациента специалист ставит предварительный диагноз и назначает дополнительные методы исследования.
- УЗИ селезенки. Распространённый и доступный метод выявления инфаркта. Позволяет оценить размеры, структуру селезенки, определить состояние капсулы и выявить дополнительные включения и образования. Дуплексное сканирование определяет кровоток в лиенальных сосудах и помогает выявить его нарушение.
- МРТ селезенки. Наиболее современный и эффективный метод диагностики. Оценивает состояние паренхимы и выявляет очаги некроза.
- КТ селезенки. Является дополнительным способом исследования, используется для уточнения природы лиенальных образований (абсцесс селезенки, киста, гематома).

- Пункция селезенки. Данный метод ввиду травматичности и инвазивности применяется редко. Специалист в стерильных условиях проводит забор материала для лабораторного исследования.
Лабораторная диагностика малоинформативна на начальной стадии болезни. При присоединении инфекции или массивных очагах некроза в ОАК наблюдается лейкоцитоз, повышение СОЭ, анемия, угнетение ростков кроветворения. Дифференциальная диагностика инфаркта проводится с другими острыми заболеваниями селезенки: абсцессом, кистой. Инструментальные исследования инфаркта позволяют оценить состояние органа и поставить правильный диагноз. Если возникновению симптомов болезни предшествовала травма, инфаркт дифференцируют с подкапсульным разрывом органа.
Лечение инфаркта селезенки
При подтверждении диагноза требуется срочная госпитализация в отделение абдоминальной хирургии. Тактика лечения зависит от размеров некротизированных очагов и общего состояния пациента. Вначале необходимо устранить причину, вызвавшую появление инфаркта, после чего приступают к непосредственному лечению патологии. При небольших некрозах показан строгий постельный режим, холод на область левого подреберья, применение антикоагулянтных и обезболивающих (при необходимости) препаратов.
При генерализованной форме инфаркта осуществляют хирургическое вмешательство. Операция может проводиться открытым доступом или лапароскопическим методом. Производится удаление части пораженного органа (резекция селезенки) или его целиком (спленэктомия). Лапароскопическая операция является наиболее современным и малотравматичным способом, при котором значительно сокращается реабилитационный период.
После вмешательства пациентам проводят антибактериальную, дезинтоксикационную, обезболивающую, антикоагулянтную терапию. В некоторых случаях применяют иммуностимулирующие препараты. В период реабилитации рекомендовано придерживаться специальной щадящей диеты, проводить физиотерапию. После открытой операции несколько недель показано ношение бандажа.
После открытой операции несколько недель показано ношение бандажа.
Прогноз и профилактика
Прогноз болезни зависит от объема поражения, грамотной диагностики и лечения. При небольших размерах инфаркта селезенки, своевременном распознавании болезни и проведении лечебных мероприятий прогноз благоприятный. На месте некроза образуется рубцовая ткань. Массивный инфаркт, осложненный образованием кисты и абсцесса, может привести к распространению инфекции и развитию сепсиса. Профилактика инфаркта направлена на рациональное лечение хронических заболеваний, способных спровоцировать развитие ишемии и некроза, прохождение периодических осмотров необходимых специалистов. При первых симптомах заболевания необходимо обратиться к хирургу.
Инфаркт селезенки – причины, симптомы, диагностика и лечение
Инфаркт селезенки — это некроз органа вследствие тромбоза, эмболии или длительного спазма селезеночных сосудов. При небольших инфарктах симптомы болезни могут отсутствовать. При обширных повреждениях появляются боли и тяжесть в левом подреберье, тошнота, рвота, лихорадка, диарея или запор. Диагностика основывается на данных анамнеза заболевания, хирургического осмотра, УЗИ и МРТ селезенки. Дополнительно применяют пункцию и КТ органа. При малых повреждениях показан покой, холод на область подреберья слева. При множественных и генерализованных инфарктах выполняют удаление части или всего органа, назначают антибиотики, обезболивающие, противовоспалительные препараты.
Общие сведения
Инфаркт селезенки — патологическое состояние, при котором развивается ишемия паренхимы и гибель участка или всей селезеночной ткани. Селезенка принимает участие в кроветворении, а ее поражение оказывает влияние на иммунные и обменные процессы в организме. Ишемические изменения и некроз паренхимы органа представляют интерес для врачей различных специальностей: абдоминальных хирургов, иммунологов, гематологов. Распространённость заболевания в мире составляет 3%. Инфаркт селезенки в равной степени поражает мужчин и женщин. Патология встречается преимущественно у лиц пожилого возраста (60-70 лет).
Распространённость заболевания в мире составляет 3%. Инфаркт селезенки в равной степени поражает мужчин и женщин. Патология встречается преимущественно у лиц пожилого возраста (60-70 лет).
Инфаркт селезенки
Причины
Болезнь развивается при полной или частичной окклюзии селезеночной артерии в результате спазма или закупорки ее основного ствола либо ветвей. К формированию данной патологии могут привести следующие состояния:
- Злокачественные гематологические заболевания. Лимфома, лейкоз, лимфогранулематоз могут провоцировать образование тромбов, эмболизацию магистральных сосудов и развитие инфаркта.
- Изменение свойств крови. Нарушение белкового обмена, продолжительный прием пероральных контрацептивов, лечение эритропоэтином, серповидно-клеточная и гемолитическая анемии, врожденные и приобретенные дефекты свертывающей системы крови изменяют состав и реологические свойства крови, способствуя тромбообразованию.
- Патология сердца. Болезни сердца (инфекционный эндокардит, пороки клапанного аппарата, инфаркт миокарда, нарушение сердечного ритма) влияют на скорость кровотока, приводя к его замедлению и образованию тромбов, которые с током крови попадают в артериальные сосуды селезенки.
- Системные и воспалительные заболевания сосудов. Васкулит, атеросклероз, эндартериит вызывают сужение просвета сосуда и его закупорку, могут способствовать образованию тромбов на поврежденном участке сосуда, их отрыву и эмболизации селезеночных сосудов.
- Травматические поражения. Открытое или закрытое повреждение органов брюшной полости, переломы ребер могут привести к эмболизации лиенальных сосудов различной этиологии (воздушная, жировая эмболии).
- Инфекции и паразитарные заболевания. Тяжелые состояния (сепсис, тиф, малярия) могут повлечь за собой развитие инфекционно-токсического шока, централизацию кровообращения, спазм сосудов селезенки и формирование инфаркта.

- Патология селезенки. Перекрут подвижной селезенки, кисты органа вызывают сдавление сосудов, нарушение питания и ишемию.
Патогенез
Селезенка локализуется в области левого подреберья кзади от желудка. В результате различных факторов (эмболия, тромбоз, спазм) возникает закупорка лиенальной артерии или ее ветвей, нарушается транспорт кислорода с кровью в клетки органа. Длительная ишемия приводит к гибели участка (при закупорке артериальных ветвей) или всей селезенки (при окклюзии основной артерии). Орган выглядит бледно-желтым с воспалительной инфильтрацией.
Инфаркт может возникать в результате разрыва одного из сосудов селезенки. При закупорке артерии кровь по коллатералям продолжает поступать в орган, возникает избыточное давление на стенки сосуда, нарушение целостности оболочек и кровотечение. Паренхиматозная селезеночная ткань красного цвета, пропитана кровью, имеет выраженные границы, инфильтраты и участки некроза. В результате инфаркта нарушается нормальное функционирование селезенки, угнетаются защитные, эндокринные функции, процессы лимфо-, эритро- и лейкопоэза.
Классификация
Инфаркт селезенки может быть мелкоочаговым и обширным (захватывает весь орган), одиночным и множественным, неинфицированным и септическим. В зависимости от причин возникновения патологии в хирургии выделяют:
- Ишемический (белый) инфаркт. Образуется в результате закупорки основной артерии селезенки или ее артериальных ветвей, кровоснабжающих паренхиму органа. При недостатке анастомозов и коллатералей лиенальное сосудистое русло запустевает. Происходит постепенная гибель паренхимы.
- Геморрагический инфаркт. Развивается вследствие венозного застоя, связанного с нарушением оттока крови по венам, а также переполнением мелких сосудов селезенки кровью, поступающей по коллатералям. Стенка сосуда не справляется с возникшим напряжением и разрывается, в паренхиме органа образуется гематома.

Симптомы инфаркта селезенки
Клиническая картина болезни обусловлена масштабом поражения органа. При одиночном инфаркте небольшого размера симптомы заболевания могут отсутствовать или проявляться легким недомоганием и слабостью. По мере увеличения размеров или количества некротизированных участков возникает тупая боль и чувство тяжести в подреберье слева. Появляются диспепсические расстройства: диарея, метеоризм, тошнота, рвота. Ухудшается общее состояние пациента, развивается одышка, тахикардия, повышается температура тела.
Массивный инфаркт сопровождается острой колющей или режущей болью в зоне левого подреберья, иррадиирущей в левую лопатку, поясничную область, грудную клетку и область эпигастрия. Уменьшается подвижность диафрагмы слева, возникают запоры, нарастают симптомы интоксикации. При осмотре селезенка увеличена в размерах и болезненна при пальпации.
Осложнения
При инфицировании некротизированной части органа образуется один или несколько абсцессов селезенки. Гнойники могут увеличиваться в размерах, прорываться в брюшную полость с возникновением жизнеугрожающих состояний: перитонита и сепсиса. Летальность при инфаркте селезенки составляет 1,8%. К осложнениям обширного геморрагического инфаркта относят кровотечения. Исходом заболевания может стать образование псевдокист больших размеров.
Диагностика
Диагностика инфаркта селезенки вызывает значительные трудности в связи с длительным отсутствием специфической симптоматики и стертой клинической картиной в начале болезни. Для подтверждения диагноза необходимо провести следующие диагностические мероприятия:
- Осмотр хирурга. После изучения анамнеза жизни и заболевания, физикального осмотра пациента специалист ставит предварительный диагноз и назначает дополнительные методы исследования.
- УЗИ селезенки. Распространённый и доступный метод выявления инфаркта.
 Позволяет оценить размеры, структуру селезенки, определить состояние капсулы и выявить дополнительные включения и образования. Дуплексное сканирование определяет кровоток в лиенальных сосудах и помогает выявить его нарушение.
Позволяет оценить размеры, структуру селезенки, определить состояние капсулы и выявить дополнительные включения и образования. Дуплексное сканирование определяет кровоток в лиенальных сосудах и помогает выявить его нарушение. - МРТ селезенки. Наиболее современный и эффективный метод диагностики. Оценивает состояние паренхимы и выявляет очаги некроза.
- КТ селезенки. Является дополнительным способом исследования, используется для уточнения природы лиенальных образований (абсцесс селезенки, киста, гематома).
- Пункция селезенки. Данный метод ввиду травматичности и инвазивности применяется редко. Специалист в стерильных условиях проводит забор материала для лабораторного исследования.
Лабораторная диагностика малоинформативна на начальной стадии болезни. При присоединении инфекции или массивных очагах некроза в ОАК наблюдается лейкоцитоз, повышение СОЭ, анемия, угнетение ростков кроветворения. Дифференциальная диагностика инфаркта проводится с другими острыми заболеваниями селезенки: абсцессом, кистой. Инструментальные исследования инфаркта позволяют оценить состояние органа и поставить правильный диагноз. Если возникновению симптомов болезни предшествовала травма, инфаркт дифференцируют с подкапсульным разрывом органа.
Лечение инфаркта селезенки
При подтверждении диагноза требуется срочная госпитализация в отделение абдоминальной хирургии. Тактика лечения зависит от размеров некротизированных очагов и общего состояния пациента. Вначале необходимо устранить причину, вызвавшую появление инфаркта, после чего приступают к непосредственному лечению патологии. При небольших некрозах показан строгий постельный режим, холод на область левого подреберья, применение антикоагулянтных и обезболивающих (при необходимости) препаратов.
При генерализованной форме инфаркта осуществляют хирургическое вмешательство. Операция может проводиться открытым доступом или лапароскопическим методом. Производится удаление части пораженного органа (резекция селезенки) или его целиком (спленэктомия). Лапароскопическая операция является наиболее современным и малотравматичным способом, при котором значительно сокращается реабилитационный период.
Производится удаление части пораженного органа (резекция селезенки) или его целиком (спленэктомия). Лапароскопическая операция является наиболее современным и малотравматичным способом, при котором значительно сокращается реабилитационный период.
После вмешательства пациентам проводят антибактериальную, дезинтоксикационную, обезболивающую, антикоагулянтную терапию. В некоторых случаях применяют иммуностимулирующие препараты. В период реабилитации рекомендовано придерживаться специальной щадящей диеты, проводить физиотерапию. После открытой операции несколько недель показано ношение бандажа.
Прогноз и профилактика
Прогноз болезни зависит от объема поражения, грамотной диагностики и лечения. При небольших размерах инфаркта селезенки, своевременном распознавании болезни и проведении лечебных мероприятий прогноз благоприятный. На месте некроза образуется рубцовая ткань. Массивный инфаркт, осложненный образованием кисты и абсцесса, может привести к распространению инфекции и развитию сепсиса. Профилактика инфаркта направлена на рациональное лечение хронических заболеваний, способных спровоцировать развитие ишемии и некроза, прохождение периодических осмотров необходимых специалистов. При первых симптомах заболевания необходимо обратиться к хирургу.
Инфаркт селезенки – причины, симптомы, диагностика и лечение
Инфаркт селезенки — это некроз органа вследствие тромбоза, эмболии или длительного спазма селезеночных сосудов. При небольших инфарктах симптомы болезни могут отсутствовать. При обширных повреждениях появляются боли и тяжесть в левом подреберье, тошнота, рвота, лихорадка, диарея или запор. Диагностика основывается на данных анамнеза заболевания, хирургического осмотра, УЗИ и МРТ селезенки. Дополнительно применяют пункцию и КТ органа. При малых повреждениях показан покой, холод на область подреберья слева. При множественных и генерализованных инфарктах выполняют удаление части или всего органа, назначают антибиотики, обезболивающие, противовоспалительные препараты.
Общие сведения
Инфаркт селезенки — патологическое состояние, при котором развивается ишемия паренхимы и гибель участка или всей селезеночной ткани. Селезенка принимает участие в кроветворении, а ее поражение оказывает влияние на иммунные и обменные процессы в организме. Ишемические изменения и некроз паренхимы органа представляют интерес для врачей различных специальностей: абдоминальных хирургов, иммунологов, гематологов. Распространённость заболевания в мире составляет 3%. Инфаркт селезенки в равной степени поражает мужчин и женщин. Патология встречается преимущественно у лиц пожилого возраста (60-70 лет).
Инфаркт селезенки
Причины
Болезнь развивается при полной или частичной окклюзии селезеночной артерии в результате спазма или закупорки ее основного ствола либо ветвей. К формированию данной патологии могут привести следующие состояния:
- Злокачественные гематологические заболевания. Лимфома, лейкоз, лимфогранулематоз могут провоцировать образование тромбов, эмболизацию магистральных сосудов и развитие инфаркта.
- Изменение свойств крови. Нарушение белкового обмена, продолжительный прием пероральных контрацептивов, лечение эритропоэтином, серповидно-клеточная и гемолитическая анемии, врожденные и приобретенные дефекты свертывающей системы крови изменяют состав и реологические свойства крови, способствуя тромбообразованию.
- Патология сердца. Болезни сердца (инфекционный эндокардит, пороки клапанного аппарата, инфаркт миокарда, нарушение сердечного ритма) влияют на скорость кровотока, приводя к его замедлению и образованию тромбов, которые с током крови попадают в артериальные сосуды селезенки.
- Системные и воспалительные заболевания сосудов. Васкулит, атеросклероз, эндартериит вызывают сужение просвета сосуда и его закупорку, могут способствовать образованию тромбов на поврежденном участке сосуда, их отрыву и эмболизации селезеночных сосудов.

- Травматические поражения. Открытое или закрытое повреждение органов брюшной полости, переломы ребер могут привести к эмболизации лиенальных сосудов различной этиологии (воздушная, жировая эмболии).
- Инфекции и паразитарные заболевания. Тяжелые состояния (сепсис, тиф, малярия) могут повлечь за собой развитие инфекционно-токсического шока, централизацию кровообращения, спазм сосудов селезенки и формирование инфаркта.
- Патология селезенки. Перекрут подвижной селезенки, кисты органа вызывают сдавление сосудов, нарушение питания и ишемию.
Патогенез
Селезенка локализуется в области левого подреберья кзади от желудка. В результате различных факторов (эмболия, тромбоз, спазм) возникает закупорка лиенальной артерии или ее ветвей, нарушается транспорт кислорода с кровью в клетки органа. Длительная ишемия приводит к гибели участка (при закупорке артериальных ветвей) или всей селезенки (при окклюзии основной артерии). Орган выглядит бледно-желтым с воспалительной инфильтрацией.
Инфаркт может возникать в результате разрыва одного из сосудов селезенки. При закупорке артерии кровь по коллатералям продолжает поступать в орган, возникает избыточное давление на стенки сосуда, нарушение целостности оболочек и кровотечение. Паренхиматозная селезеночная ткань красного цвета, пропитана кровью, имеет выраженные границы, инфильтраты и участки некроза. В результате инфаркта нарушается нормальное функционирование селезенки, угнетаются защитные, эндокринные функции, процессы лимфо-, эритро- и лейкопоэза.
Классификация
Инфаркт селезенки может быть мелкоочаговым и обширным (захватывает весь орган), одиночным и множественным, неинфицированным и септическим. В зависимости от причин возникновения патологии в хирургии выделяют:
- Ишемический (белый) инфаркт. Образуется в результате закупорки основной артерии селезенки или ее артериальных ветвей, кровоснабжающих паренхиму органа. При недостатке анастомозов и коллатералей лиенальное сосудистое русло запустевает. Происходит постепенная гибель паренхимы.
- Геморрагический инфаркт. Развивается вследствие венозного застоя, связанного с нарушением оттока крови по венам, а также переполнением мелких сосудов селезенки кровью, поступающей по коллатералям. Стенка сосуда не справляется с возникшим напряжением и разрывается, в паренхиме органа образуется гематома.
Симптомы инфаркта селезенки
Клиническая картина болезни обусловлена масштабом поражения органа. При одиночном инфаркте небольшого размера симптомы заболевания могут отсутствовать или проявляться легким недомоганием и слабостью. По мере увеличения размеров или количества некротизированных участков возникает тупая боль и чувство тяжести в подреберье слева. Появляются диспепсические расстройства: диарея, метеоризм, тошнота, рвота. Ухудшается общее состояние пациента, развивается одышка, тахикардия, повышается температура тела.
Массивный инфаркт сопровождается острой колющей или режущей болью в зоне левого подреберья, иррадиирущей в левую лопатку, поясничную область, грудную клетку и область эпигастрия. Уменьшается подвижность диафрагмы слева, возникают запоры, нарастают симптомы интоксикации. При осмотре селезенка увеличена в размерах и болезненна при пальпации.
Осложнения
При инфицировании некротизированной части органа образуется один или несколько абсцессов селезенки. Гнойники могут увеличиваться в размерах, прорываться в брюшную полость с возникновением жизнеугрожающих состояний: перитонита и сепсиса. Летальность при инфаркте селезенки составляет 1,8%. К осложнениям обширного геморрагического инфаркта относят кровотечения. Исходом заболевания может стать образование псевдокист больших размеров.
Диагностика
Диагностика инфаркта селезенки вызывает значительные трудности в связи с длительным отсутствием специфической симптоматики и стертой клинической картиной в начале болезни. Для подтверждения диагноза необходимо провести следующие диагностические мероприятия:
- Осмотр хирурга. После изучения анамнеза жизни и заболевания, физикального осмотра пациента специалист ставит предварительный диагноз и назначает дополнительные методы исследования.
- УЗИ селезенки. Распространённый и доступный метод выявления инфаркта. Позволяет оценить размеры, структуру селезенки, определить состояние капсулы и выявить дополнительные включения и образования. Дуплексное сканирование определяет кровоток в лиенальных сосудах и помогает выявить его нарушение.
- МРТ селезенки. Наиболее современный и эффективный метод диагностики. Оценивает состояние паренхимы и выявляет очаги некроза.
- КТ селезенки. Является дополнительным способом исследования, используется для уточнения природы лиенальных образований (абсцесс селезенки, киста, гематома).
- Пункция селезенки. Данный метод ввиду травматичности и инвазивности применяется редко. Специалист в стерильных условиях проводит забор материала для лабораторного исследования.
Лабораторная диагностика малоинформативна на начальной стадии болезни. При присоединении инфекции или массивных очагах некроза в ОАК наблюдается лейкоцитоз, повышение СОЭ, анемия, угнетение ростков кроветворения. Дифференциальная диагностика инфаркта проводится с другими острыми заболеваниями селезенки: абсцессом, кистой. Инструментальные исследования инфаркта позволяют оценить состояние органа и поставить правильный диагноз. Если возникновению симптомов болезни предшествовала травма, инфаркт дифференцируют с подкапсульным разрывом органа.
Лечение инфаркта селезенки
При подтверждении диагноза требуется срочная госпитализация в отделение абдоминальной хирургии. Тактика лечения зависит от размеров некротизированных очагов и общего состояния пациента. Вначале необходимо устранить причину, вызвавшую появление инфаркта, после чего приступают к непосредственному лечению патологии. При небольших некрозах показан строгий постельный режим, холод на область левого подреберья, применение антикоагулянтных и обезболивающих (при необходимости) препаратов.
При генерализованной форме инфаркта осуществляют хирургическое вмешательство. Операция может проводиться открытым доступом или лапароскопическим методом. Производится удаление части пораженного органа (резекция селезенки) или его целиком (спленэктомия). Лапароскопическая операция является наиболее современным и малотравматичным способом, при котором значительно сокращается реабилитационный период.
После вмешательства пациентам проводят антибактериальную, дезинтоксикационную, обезболивающую, антикоагулянтную терапию. В некоторых случаях применяют иммуностимулирующие препараты. В период реабилитации рекомендовано придерживаться специальной щадящей диеты, проводить физиотерапию. После открытой операции несколько недель показано ношение бандажа.
Прогноз и профилактика
Прогноз болезни зависит от объема поражения, грамотной диагностики и лечения. При небольших размерах инфаркта селезенки, своевременном распознавании болезни и проведении лечебных мероприятий прогноз благоприятный. На месте некроза образуется рубцовая ткань. Массивный инфаркт, осложненный образованием кисты и абсцесса, может привести к распространению инфекции и развитию сепсиса. Профилактика инфаркта направлена на рациональное лечение хронических заболеваний, способных спровоцировать развитие ишемии и некроза, прохождение периодических осмотров необходимых специалистов. При первых симптомах заболевания необходимо обратиться к хирургу.
Инфаркт селезенки – причины, симптомы, диагностика и лечение
Инфаркт селезенки — это некроз органа вследствие тромбоза, эмболии или длительного спазма селезеночных сосудов. При небольших инфарктах симптомы болезни могут отсутствовать. При обширных повреждениях появляются боли и тяжесть в левом подреберье, тошнота, рвота, лихорадка, диарея или запор. Диагностика основывается на данных анамнеза заболевания, хирургического осмотра, УЗИ и МРТ селезенки. Дополнительно применяют пункцию и КТ органа. При малых повреждениях показан покой, холод на область подреберья слева. При множественных и генерализованных инфарктах выполняют удаление части или всего органа, назначают антибиотики, обезболивающие, противовоспалительные препараты.
Общие сведения
Инфаркт селезенки — патологическое состояние, при котором развивается ишемия паренхимы и гибель участка или всей селезеночной ткани. Селезенка принимает участие в кроветворении, а ее поражение оказывает влияние на иммунные и обменные процессы в организме. Ишемические изменения и некроз паренхимы органа представляют интерес для врачей различных специальностей: абдоминальных хирургов, иммунологов, гематологов. Распространённость заболевания в мире составляет 3%. Инфаркт селезенки в равной степени поражает мужчин и женщин. Патология встречается преимущественно у лиц пожилого возраста (60-70 лет).
Инфаркт селезенки
Причины
Болезнь развивается при полной или частичной окклюзии селезеночной артерии в результате спазма или закупорки ее основного ствола либо ветвей. К формированию данной патологии могут привести следующие состояния:
- Злокачественные гематологические заболевания. Лимфома, лейкоз, лимфогранулематоз могут провоцировать образование тромбов, эмболизацию магистральных сосудов и развитие инфаркта.
- Изменение свойств крови. Нарушение белкового обмена, продолжительный прием пероральных контрацептивов, лечение эритропоэтином, серповидно-клеточная и гемолитическая анемии, врожденные и приобретенные дефекты свертывающей системы крови изменяют состав и реологические свойства крови, способствуя тромбообразованию.
- Патология сердца. Болезни сердца (инфекционный эндокардит, пороки клапанного аппарата, инфаркт миокарда, нарушение сердечного ритма) влияют на скорость кровотока, приводя к его замедлению и образованию тромбов, которые с током крови попадают в артериальные сосуды селезенки.
- Системные и воспалительные заболевания сосудов. Васкулит, атеросклероз, эндартериит вызывают сужение просвета сосуда и его закупорку, могут способствовать образованию тромбов на поврежденном участке сосуда, их отрыву и эмболизации селезеночных сосудов.
- Травматические поражения. Открытое или закрытое повреждение органов брюшной полости, переломы ребер могут привести к эмболизации лиенальных сосудов различной этиологии (воздушная, жировая эмболии).
- Инфекции и паразитарные заболевания. Тяжелые состояния (сепсис, тиф, малярия) могут повлечь за собой развитие инфекционно-токсического шока, централизацию кровообращения, спазм сосудов селезенки и формирование инфаркта.
- Патология селезенки. Перекрут подвижной селезенки, кисты органа вызывают сдавление сосудов, нарушение питания и ишемию.
Патогенез
Селезенка локализуется в области левого подреберья кзади от желудка. В результате различных факторов (эмболия, тромбоз, спазм) возникает закупорка лиенальной артерии или ее ветвей, нарушается транспорт кислорода с кровью в клетки органа. Длительная ишемия приводит к гибели участка (при закупорке артериальных ветвей) или всей селезенки (при окклюзии основной артерии). Орган выглядит бледно-желтым с воспалительной инфильтрацией.
Инфаркт может возникать в результате разрыва одного из сосудов селезенки. При закупорке артерии кровь по коллатералям продолжает поступать в орган, возникает избыточное давление на стенки сосуда, нарушение целостности оболочек и кровотечение. Паренхиматозная селезеночная ткань красного цвета, пропитана кровью, имеет выраженные границы, инфильтраты и участки некроза. В результате инфаркта нарушается нормальное функционирование селезенки, угнетаются защитные, эндокринные функции, процессы лимфо-, эритро- и лейкопоэза.
Классификация
Инфаркт селезенки может быть мелкоочаговым и обширным (захватывает весь орган), одиночным и множественным, неинфицированным и септическим. В зависимости от причин возникновения патологии в хирургии выделяют:
- Ишемический (белый) инфаркт. Образуется в результате закупорки основной артерии селезенки или ее артериальных ветвей, кровоснабжающих паренхиму органа. При недостатке анастомозов и коллатералей лиенальное сосудистое русло запустевает. Происходит постепенная гибель паренхимы.
- Геморрагический инфаркт. Развивается вследствие венозного застоя, связанного с нарушением оттока крови по венам, а также переполнением мелких сосудов селезенки кровью, поступающей по коллатералям. Стенка сосуда не справляется с возникшим напряжением и разрывается, в паренхиме органа образуется гематома.
Симптомы инфаркта селезенки
Клиническая картина болезни обусловлена масштабом поражения органа. При одиночном инфаркте небольшого размера симптомы заболевания могут отсутствовать или проявляться легким недомоганием и слабостью. По мере увеличения размеров или количества некротизированных участков возникает тупая боль и чувство тяжести в подреберье слева. Появляются диспепсические расстройства: диарея, метеоризм, тошнота, рвота. Ухудшается общее состояние пациента, развивается одышка, тахикардия, повышается температура тела.
Массивный инфаркт сопровождается острой колющей или режущей болью в зоне левого подреберья, иррадиирущей в левую лопатку, поясничную область, грудную клетку и область эпигастрия. Уменьшается подвижность диафрагмы слева, возникают запоры, нарастают симптомы интоксикации. При осмотре селезенка увеличена в размерах и болезненна при пальпации.
Осложнения
При инфицировании некротизированной части органа образуется один или несколько абсцессов селезенки. Гнойники могут увеличиваться в размерах, прорываться в брюшную полость с возникновением жизнеугрожающих состояний: перитонита и сепсиса. Летальность при инфаркте селезенки составляет 1,8%. К осложнениям обширного геморрагического инфаркта относят кровотечения. Исходом заболевания может стать образование псевдокист больших размеров.
Диагностика
Диагностика инфаркта селезенки вызывает значительные трудности в связи с длительным отсутствием специфической симптоматики и стертой клинической картиной в начале болезни. Для подтверждения диагноза необходимо провести следующие диагностические мероприятия:
- Осмотр хирурга. После изучения анамнеза жизни и заболевания, физикального осмотра пациента специалист ставит предварительный диагноз и назначает дополнительные методы исследования.
- УЗИ селезенки. Распространённый и доступный метод выявления инфаркта. Позволяет оценить размеры, структуру селезенки, определить состояние капсулы и выявить дополнительные включения и образования. Дуплексное сканирование определяет кровоток в лиенальных сосудах и помогает выявить его нарушение.
- МРТ селезенки. Наиболее современный и эффективный метод диагностики. Оценивает состояние паренхимы и выявляет очаги некроза.
- КТ селезенки. Является дополнительным способом исследования, используется для уточнения природы лиенальных образований (абсцесс селезенки, киста, гематома).
- Пункция селезенки. Данный метод ввиду травматичности и инвазивности применяется редко. Специалист в стерильных условиях проводит забор материала для лабораторного исследования.
Лабораторная диагностика малоинформативна на начальной стадии болезни. При присоединении инфекции или массивных очагах некроза в ОАК наблюдается лейкоцитоз, повышение СОЭ, анемия, угнетение ростков кроветворения. Дифференциальная диагностика инфаркта проводится с другими острыми заболеваниями селезенки: абсцессом, кистой. Инструментальные исследования инфаркта позволяют оценить состояние органа и поставить правильный диагноз. Если возникновению симптомов болезни предшествовала травма, инфаркт дифференцируют с подкапсульным разрывом органа.
Лечение инфаркта селезенки
При подтверждении диагноза требуется срочная госпитализация в отделение абдоминальной хирургии. Тактика лечения зависит от размеров некротизированных очагов и общего состояния пациента. Вначале необходимо устранить причину, вызвавшую появление инфаркта, после чего приступают к непосредственному лечению патологии. При небольших некрозах показан строгий постельный режим, холод на область левого подреберья, применение антикоагулянтных и обезболивающих (при необходимости) препаратов.
При генерализованной форме инфаркта осуществляют хирургическое вмешательство. Операция может проводиться открытым доступом или лапароскопическим методом. Производится удаление части пораженного органа (резекция селезенки) или его целиком (спленэктомия). Лапароскопическая операция является наиболее современным и малотравматичным способом, при котором значительно сокращается реабилитационный период.
После вмешательства пациентам проводят антибактериальную, дезинтоксикационную, обезболивающую, антикоагулянтную терапию. В некоторых случаях применяют иммуностимулирующие препараты. В период реабилитации рекомендовано придерживаться специальной щадящей диеты, проводить физиотерапию. После открытой операции несколько недель показано ношение бандажа.
Прогноз и профилактика
Прогноз болезни зависит от объема поражения, грамотной диагностики и лечения. При небольших размерах инфаркта селезенки, своевременном распознавании болезни и проведении лечебных мероприятий прогноз благоприятный. На месте некроза образуется рубцовая ткань. Массивный инфаркт, осложненный образованием кисты и абсцесса, может привести к распространению инфекции и развитию сепсиса. Профилактика инфаркта направлена на рациональное лечение хронических заболеваний, способных спровоцировать развитие ишемии и некроза, прохождение периодических осмотров необходимых специалистов. При первых симптомах заболевания необходимо обратиться к хирургу.
причины, симптомы, диагностика, лечение, профилактика
Патологическое состояние, характеризующееся некрозом селезенки, возникающем на фоне тромбоза, эмболии или длительного спазма сосудов этого органа.
ПричиныЗаболевание возникает на фоне полной либо частичной окклюзии селезеночной артерии, обусловленной спазмом или закупоркой ее основного ствола либо ветвей. К развитию данной патологии могут привести самые разные нарушения.
Злокачественные гематологические патологии, такие как лимфома, лейкоз и лимфогранулематоз могут вызывать образование тромбов, эмболизацию магистральных сосудов и формирование инфаркта.
Нарушение свойств крови, обусловленные изменением белкового обмена, длительным употреблением пероральных контрацептивов, лечением эритропоэтином, серповидно-клеточной и гемолитической анемии, врожденные и приобретенные нарушения в работе свертывающей системы крови изменяют состав и реологические свойства крови, что вызывает тромбообразование.
Патологии сердца, такие как инфекционный эндокардит, пороки клапанного аппарата, инфаркт миокарда, нарушение сердечного ритма, могут изменять скорость кровотока, что приводит к его замедлению и формированию тромбов, которые с током крови мигрируют в артериальные сосуды селезенки.
Системные и воспалительные поражения сосудов, такие как васкулит, атеросклероз, эндартериит могут вызывать сужение просвета сосуда и его закупорку, образование тромбов на поврежденном участке сосуда, их отрыв и эмболизацию сосудов селезенки.
Травматические повреждения: открытое или закрытое повреждение органов брюшной полости, переломы ребер способны привести к эмболизации лиенальных сосудов.
Инфекции и паразитарные заболевания также могут становится причиной развития данной патологии. Такие тяжелые состояния, как сепсис, тиф, малярия могут повлечь за собой развитие инфекционно-токсического шока, централизацию кровообращения, спазм сосудов селезенки и формирование инфаркта.
Заболевания селезенки, такие как перекрут подвижной селезенки и кисты органа, могут вызывать сдавление сосудов, нарушение их питания и ишемию.
СимптомыКлиническая картина некроза возникает при массивном поражения органа. При одиночном инфаркте незначительного размера симптомы патологического состояния могут отсутствовать или проявляться легким недомоганием и слабостью. По мере увеличения размеров либо количества некротизированных участков появляется тупая боль и чувство тяжести в подреберье слева. По мере прогрессирования заболевания присоединяются диспепсические расстройства, такие как диарея, метеоризм, тошнота, рвота. Позже ухудшается общее состояние больного, присоединяется одышка, тахикардия и возникает гипертермия.
При массивном инфаркте у пациента возникает острая колющая или режущая болью в зоне левого подреберья, иррадиирующая в левую лопатку, поясничную область, грудную клетку и область эпигастрия. Ухудшается подвижность диафрагмы слева, развиваются запоры, нарастают симптомы интоксикации. При осмотре у больного отмечается увеличение селезенки, возникает болезненность при пальпации в ее проекции.
ДиагностикаДиагностика инфаркта селезенки связана с некоторыми трудностями, обусловленными длительным отсутствием специфической симптоматики и стертой клинической картиной в начале заболевания. Для подтверждения диагноза пациенту потребуется назначение таких диагностических мероприятий, как физикальный осмотр, общий и биохимический анализ крови, ультразвуковое и магниторезонансное исследование селезенки, а также пункция этого органа.
ЛечениеБольные с данным диагнозом нуждаются в срочной госпитализации.Выбор тактики лечения зависит от размеров некротизированных очагов и общего состояния больного. Вначале следует устранить причину, вызвавшую появление инфаркта, после чего приступают к непосредственному лечению некроза. При незначительных размерах некрозах показан строгий постельный режим, холод на область левого подреберья, применение антикоагулянтных и обезболивающих средств.
При тяжелой форме инфаркта необходимо хирургическое вмешательство. Операция может проводиться открытым доступом или лапароскопическим методом.
После вмешательства больному назначают антибактериальную, дезинтоксикационную, обезболивающую, антикоагулянтную терапию.
ПрофилактикаПрофилактика инфаркта основывается на рациональном лечении хронических заболеваний, способных спровоцировать развитие ишемии и некроза.
Инфаркт селезенки | MedKontrol Мариуполь
Инфаркт селезенки – заболевание, возникающее вследствие закупоривания или сужения артерий селезенки с последующим некрозом тканей органа.
Причины
Наиболее распространенными причинами инфаркта селезенки являются гематологические заболевания или тромбоэмболия.
К гематологическим нарушениям относятся:
- лейкемия или лимфома;
- миелофиброз;
- серповидно-клеточная анемия;
- хронический миелоидный лейкоз;
- истинная полицитемия;
- гиперкоагуляционный синдром.
Эмболические нарушения:
- эндокардит;
- мерцательная аритмия;
- инфицированная аневризма аорты;
- инфаркт миокарда.
Более редкими причинами развития заболевания могут быть: васкулит, травмы (тупая травма живота, заворот селезенки), ревматические заболевания, хирургическое вмешательство (панкреатэктомия или трансплантация печени).
Симптомы
Симптомы инфаркта селезенки зависят от степени тяжести и причины заболевания. В некоторых случаях заболевание может протекать бессимптомно. Однако, наиболее распространенным признаком инфаркта селезенки является боль в левом верхнем квадранте живота, реже — боль в левом плече, тошнота, рвота и боль в левом нижнем отделе груди. Менее распространенные симптомы могут возникнуть из-за осложнений заболевания. К ним относятся: повышение температуры тела, гипотония, тахикардия, вздутие живота и изменение психического состояния.
Диагностика
Золотым стандартом диагностики инфаркта селезенки является КТ брюшной полости с контрастом. Этот метод позволяет точно определить локализацию инфаркта и степень повреждения тканей. Кроме того, пациенту могут назначить биохимический анализ крови, УЗИ органов брюшной полости и забрюшинного пространства, пункцию селезенки.
Лечение
Для успешного лечения инфаркта селезенки важно определить причину заболевания, степень поражения органа и общее состояние пациента. При незначительном поражении пациенту рекомендуют постельный режим, холодный компресс на верхний левый квадрант живота, а также прием препаратов, разжижающих кровь, и анальгетиков.
При тяжелой форме заболевания необходима спленэктомия – операция по удалению селезенки. В этом случае также назначают антибактериальные, обезболивающие и детоксикационные препараты.
Некроз селезенки, требующий дренирования под ультразвуковым контролем, после менингококковой сепсиса | Оксфордские медицинские отчеты о случаях болезни
Аннотация
Некроз селезенки – крайне редкое осложнение в контексте менингококковой сепсиса и диссеминированной внутрисосудистой коагулопатии. Мы представляем случай ранее здорового 22-летнего мужчины, которому был поставлен диагноз и пролечили менингококковый сепсис. Через 4 дня после выписки у него был значительный некроз селезенки и связанное с ним образование абсцесса, несмотря на ранее ничем не примечательные изображения при его первом поступлении.Сбор селезенки был успешно обработан чрескожным дренированием под контролем УЗИ. Мы обсуждаем основные причины атравматического инфаркта селезенки и недавний сдвиг в сторону лечения некроза селезенки с помощью минимально инвазивных процедур.
ВВЕДЕНИЕ
Neisseria meningitidis – аэробные грамотрицательные диплококки и комменсальные бактерии носоглотки человека [1]. Это достигается при прямом физическом контакте или длительном тесном контакте путем передачи капель.Уровень носоглоточного носительства N. meningitidis без инвазивного заболевания оценивается в 10–35% в развитых странах [1]. Иммуносупрессивные факторы, такие как вирус иммунодефицита человека (ВИЧ), могут повышать риск прогрессирования менингококковой септицемии до активного болезненного состояния. Менингококковая септицемия – разрушительное заболевание, приводящее к летальному исходу без срочного медицинского вмешательства. В недавней литературе сообщается, что уровень смертности от менингококковой инфекции составляет от 10% до 15% случаев [2].
ДЕЛО
В нашу сельскую больницу поступил 22-летний мужчина с однодневной историей внезапной лихорадки, головной боли и генерализованной миалгии, а также несколько дней непродуктивного кашля. Он отрицал светобоязнь, ригидность шеи, симптомы мочеиспускания и кишечника. Он сообщил, что недавно был задолго до презентации. Его единственное медицинское образование – лихорадка Ку.
При осмотре у больной была лихорадка, тахикардия, работа дыхания не увеличивалась.При аускультации его грудь была чистой, а живот мягкий и не болезненный. Остальная часть обследования была без особенностей, без локальных признаков инфекции. Состояние пациента ухудшилось в течение ночи с прогрессирующим началом сильной боли в эпигастрии, рвоты и сохраняющейся лихорадки. Его живот был мягким, с общей болезненностью в эпигастрии. У пациента развился септический шок, и он был срочно переведен авиамедицинской службой в реанимацию ближайшей областной больницы.По прибытии были начаты инфузия норадреналина и внутривенное введение пиперациллин-тазобактама.
В анализах крови выявлен ишемический гепатит (ЩФ 85 Ед / л, ГГТ 77 Ед / л, АЛТ 126 Ед / л, AST 337 Ед / л), острое повреждение почек (креатинин 124 мкмоль / л, мочевина 8,0 ммоль / л) и диссеминированная внутрисосудистая коагулопатия (ДВС) (МНО 2,9, протромбиновое время 33 секунды, активированное частичное тромбопластиновое время 53 секунды, фибриноген 2,8 г / л, D-димер 115,24). Скрининг на гепатит В, гепатит С и ВИЧ был отрицательным. Люмбальная пункция в нашей сельской больнице не проводилась из-за отсутствия патологоанатомической лаборатории для проведения этого исследования.УЗИ брюшной полости и КТ брюшной полости / таза с контрастированием не выявили патологии.
Через три дня после первого обращения посев крови выявил N. meningitidis . Завершился семидневный курс бензилпенициллина внутривенно по поводу менингококковой сепсиса. Состояние пациента улучшилось, и он выписан из больницы через 10 дней.
Пациент обратился в нашу больницу через 4 дня с легкой перемежающейся болью в левом верхнем квадранте живота.В остальном он был системно здоров. Левый верхний квадрант был болезненным при пальпации, однако оставшееся обследование не было примечательно, и он был гемодинамически стабильным.
Селезенка была сильно отклонена от нормы на УЗИ брюшной полости со значительным замещением жидкости нормальной тканью селезенки, что соответствовало некрозу селезенки (рис. 1). КТ брюшной полости / таза сообщила об обширном некрозе селезенки размером 11,5 см × 8,3 см × 13,8 см без нормальной ткани селезенки на изображениях (рис. 2). Внутри расширенной капсулы селезенки образовалось сопутствующее образование абсцесса (рис.3). Связанные сосуды имели нормальный вид без каких-либо признаков тромба.
Рисунок 1:
УЗИ брюшной полости, проведенное при повторном предъявлении, показало грубую аномалию селезенки (стрелка в блоке) с полным замещением жидкости селезеночной ткани.
Рисунок 1:
Ультразвуковое исследование брюшной полости, проведенное при повторном предъявлении, показало грубую аномалию селезенки (стрелка в блоке) с полным замещением жидкости селезеночной ткани.
Рисунок 2:
Обширный некроз селезенки с образованием связанного абсцесса на аксиальном срезе КТ брюшной полости / таза (блок-стрелка).Сбор селезенки находился внутри расширенной капсулы селезенки (наконечник стрелки). Свободной жидкости в брюшной полости не было.
Рисунок 2:
Обширный некроз селезенки с образованием связанного абсцесса на аксиальном срезе КТ брюшной полости / таза (стрелка блока). Сбор селезенки находился внутри расширенной капсулы селезенки (наконечник стрелки). Свободной жидкости в брюшной полости не было.
Рисунок 3:
Корональный разрез КТ-ангиограммы, обеспечивающий другой вид селезеночного сбора (блок-стрелка).Никаких остаточных усиливающих тканей селезенки не было. Аневризмы селезеночной артерии не было.
Рисунок 3:
Корональный разрез КТ-ангиограммы, обеспечивающий еще один вид селезеночного сбора (блок-стрелка). Никаких остаточных усиливающих тканей селезенки не было. Аневризмы селезеночной артерии не было.
После исключения аневризмы селезеночной артерии на КТ-ангиограмме лечащая бригада решила провести чрескожное дренирование абсцесса селезенки. Когда пациент находился под седацией в сознании, под ультразвуком был успешно введен французский чрескожный катетер 8 (Cook Medical, Блумингтон, Индиана, США) и слито 550 мл густой измененной крови.Никакого роста из этой коллекции не было. Пациент восстановился после процедуры и был выписан через 3 дня. Пациент получит вакцину после спленэктомии и профилактику антибиотиками в соответствии с австралийскими клиническими рекомендациями.
ОБСУЖДЕНИЕ
Пациенты с менингококковой инфекцией преимущественно впервые проявляют продромальные симптомы, соответствующие инфекции верхних дыхательных путей. За этим следует быстрое ухудшение, включая внезапную тошноту и рвоту, лихорадку, артралгию, миалгию, петехиальную сыпь и сонливость [3].
Внутри кровотока N. meningitidis подвергается быстрой бактериальной пролиферации с последующим образованием липополисахаридов (ЛПС). ЛПС имеет решающее значение в управлении системным воспалительным ответом, а циркулирующие уровни этого эндотоксина связаны с уровнем смертности при менингококковой сепсисе [1, 3]. Медиаторы воспаления, высвобождаемые вторично по отношению к ЛПС, активируют различные пути, такие как система комплемента и каскад свертывания. В конечном итоге это способствует септическому шоку и ДВС-синдрому.Синдром полиорганной дисфункции, вызванный широко распространенным тромбозом по всей соответствующей микроциркуляции, является важным фактором смертности при менингококковой сепсисе [4].
Инфаркт селезенки, вторичный по отношению к ДВС-синдрому при менингококковой сепсисе, является чрезвычайно редким осложнением. Поскольку имел место обширный некроз селезенки, в отличие от сегментарного инфаркта, мы полагаем, что селезеночная артерия или вена были значительно закупорены, прежде чем разделиться на свои ветви во время прокоагулянтной фазы системного воспалительного ответа.
Инфаркт селезенки может быть классифицирован как травматический или атравматический по своей природе. Инфекции, гематологические и негематологические злокачественные новообразования представляют собой три наиболее распространенных причины, лежащих в основе атравматического инфаркта селезенки, после двух недавних систематических обзоров с участием более 600 и 800 пациентов соответственно [5, 6]. Малярия, инфекционный мононуклеоз и цитомегаловирус являются наиболее частыми инфекционными причинами. Во втором обзоре самыми сильными факторами риска смерти были признаны спленомегалия, возраст старше 40 лет и наличие опухолевых заболеваний [6].
Пациенты с инфарктом селезенки обычно проявляют триаду из острой боли в левом верхнем квадранте, пальпируемой припухлости над пораженной областью и лихорадки. КТ брюшной полости / таза с контрастированием является предпочтительным методом визуализации, однако для диагностики может потребоваться хирургическое вмешательство. При визуализации по мере созревания инфаркта селезенка может претерпевать одно из следующего: разрешение, сокращение капсулы селезенки, рубцевание или разжижение [7].
Антибиотикотерапия со спленэктомией или без нее является традиционным лечением абсцесса селезенки, редкого, но потенциально опасного для жизни осложнения инфаркта селезенки.Однако в последнее время чрескожный дренаж под контролем УЗИ или КТ рассматривается как безопасная, эффективная и менее инвазивная альтернатива [8, 9]. Перед процедурой рекомендуются следующие результаты патологии: минимальное количество тромбоцитов более 50 000 / мкл, МНО менее 1,2 и активированное частичное тромбопластиновое время между 20–33 секундами [8, 10]. Показаниями к чрескожному вмешательству является наличие одноглазного селезеночного скопления без внутренней перегородки, дискретной стенки, окружающей скопление, и сжиженного содержимого [8].Преимущества ультразвука включают в себя отсутствие процедурного излучения, обеспечение управления катетером в режиме реального времени во время его установки и обнаружение любого расположения или перегородок внутри селезеночной архитектуры для определения вероятности успешного исхода процедуры [10]. Частота перипроцедурных осложнений оценивается от 2% до 4%, включая кровотечение из селезенки, пневмоторакс, плевральный выпот и висцеральную перфорацию [8]. Спленэктомия связана с более высокой частотой послеоперационных осложнений от 17% до 27%, в основном из-за повышенного риска внутрибрюшного разлива, приводящего к системной инфекции, и венозной тромбоэмболии [8, 10, 11].
ЗАЯВЛЕНИЕ О КОНФЛИКТЕ ИНТЕРЕСОВ
Нет конфликта интересов.
ФИНАНСИРОВАНИЕ
Для этого отчета не было финансирования.
Благодарности:
Нет.
Этическое разрешение
Никакого утверждения не требовалось.
Согласие
На этот отчет было получено согласие пациента.
Поручитель
Kosuke Kato.
Список литературы
1Hill
DJ
,Griffiths
NJ
,Borodina
E
,Virji
M
.Клеточная и молекулярная биология колонизации и инвазивного заболевания Neisseria meningitidis
.Clin Sci (Lond)
2010
;118
:547
–64
,2Pace
D
,Pollard
AJ
.Менингококковая инфекция: клинические проявления и последствия
.Вакцина
2012
;30
:B3
–9
.3Батиста
RS
,Gomes
AP
,Dutra Gazineo
JL
,Balbino Miguel
,Oliveira
L
и др.Менингококковая инфекция, клинический и эпидемиологический обзор
.Asian Pac J Trop Med
2017
;10
:1019
–29
.4Brandtzaeg
P
,van Deuren
M
.Классификация и патогенез менингококковых инфекций
.Методы Мол Биол
2012
;799
:21
–35
,5Обри-Басслер
FK
,Сауэрс
N
.613 случаев разрыва селезенки без факторов риска или ранее диагностированного заболевания: систематический обзор
.BMC Emerg Med
2012
;12
:11
.6Renzulli
P
,Hostettler
A
,Schoepfer
AM
,Gloor
B
, CandinasСистематический обзор атравматического разрыва селезенки
.Br J Surg
2009
;96
:1114
–21
,7Liu
S
,Nahum
K
,Ferzli
G
.Разрыв, разжижение и инфекция селезенки после тупой травмы живота
.BMJ Case Rep
2018
;2018
:1
–2
,8Singh
AK
,Shankar
S
,Gervais
DA
,Hahn
Mueller MuellerЧрескожные вмешательства на селезенке под визуальным контролем
.Радиография
2012
;32
:523
–34
.9Yeom
JS
,Park
JS
,Seo
JH
,Park
ES
,Lim
JY
,Park
и др.
Множественные большие абсцессы селезенки у детей с чрескожным катетером под контролем компьютерной томографии
.Педиатр неонатол
2013
;54
:409
–12
.10Sammon
J
,Twomey
M
,Crush
L
,Maher
JO
,000 .
Чрескожная биопсия селезенки под визуальным контролем и дренаж
.Semin Intervent Radiol
2012
;29
:301
–10
.11Багродиа
N
,Кнопка
AM
,Spanheimer
PM
,Belding-Schmitt
Belding-Schmitt
Belding-Schmitt
,
Межир
JJ
.Заболеваемость и смертность после плановой спленэктомии по поводу доброкачественных и злокачественных гематологических состояний: анализ данных Национальной программы улучшения качества хирургии Американского колледжа хирургов
.JAMA Surg
2014
;149
:1022
–9
.© Автор (ы) 2019. Опубликовано Oxford University Press.
Некроз селезенки, требующий дренирования под ультразвуковым контролем, после менингококковой сепсиса | Оксфордские медицинские отчеты о случаях болезни
Аннотация
Некроз селезенки – крайне редкое осложнение в контексте менингококковой сепсиса и диссеминированной внутрисосудистой коагулопатии.Мы представляем случай ранее здорового 22-летнего мужчины, которому был поставлен диагноз и пролечили менингококковый сепсис. Через 4 дня после выписки у него был значительный некроз селезенки и связанное с ним образование абсцесса, несмотря на ранее ничем не примечательные изображения при его первом поступлении. Сбор селезенки был успешно обработан чрескожным дренированием под контролем УЗИ. Мы обсуждаем основные причины атравматического инфаркта селезенки и недавний сдвиг в сторону лечения некроза селезенки с помощью минимально инвазивных процедур.
ВВЕДЕНИЕ
Neisseria meningitidis – аэробные грамотрицательные диплококки и комменсальные бактерии носоглотки человека [1]. Это достигается при прямом физическом контакте или длительном тесном контакте путем передачи капель. Уровень носоглоточного носительства N. meningitidis без инвазивного заболевания оценивается в 10–35% в развитых странах [1]. Иммуносупрессивные факторы, такие как вирус иммунодефицита человека (ВИЧ), могут повышать риск прогрессирования менингококковой септицемии до активного болезненного состояния.Менингококковая септицемия – разрушительное заболевание, приводящее к летальному исходу без срочного медицинского вмешательства. В недавней литературе сообщается, что уровень смертности от менингококковой инфекции составляет от 10% до 15% случаев [2].
ДЕЛО
В нашу сельскую больницу поступил 22-летний мужчина с однодневной историей внезапной лихорадки, головной боли и генерализованной миалгии, а также несколько дней непродуктивного кашля. Он отрицал светобоязнь, ригидность шеи, симптомы мочеиспускания и кишечника.Он сообщил, что недавно был задолго до презентации. Его единственное медицинское образование – лихорадка Ку.
При осмотре у больной была лихорадка, тахикардия, работа дыхания не увеличивалась. При аускультации его грудь была чистой, а живот мягкий и не болезненный. Остальная часть обследования была без особенностей, без локальных признаков инфекции. Состояние пациента ухудшилось в течение ночи с прогрессирующим началом сильной боли в эпигастрии, рвоты и сохраняющейся лихорадки. Его живот был мягким, с общей болезненностью в эпигастрии.У пациента развился септический шок, и он был срочно переведен авиамедицинской службой в реанимацию ближайшей областной больницы. По прибытии были начаты инфузия норадреналина и внутривенное введение пиперациллин-тазобактама.
В анализах крови выявлен ишемический гепатит (ЩФ 85 Ед / л, ГГТ 77 Ед / л, АЛТ 126 Ед / л, AST 337 Ед / л), острое повреждение почек (креатинин 124 мкмоль / л, мочевина 8,0 ммоль / л) и диссеминированная внутрисосудистая коагулопатия (ДВС) (МНО 2,9, протромбиновое время 33 секунды, активированное частичное тромбопластиновое время 53 секунды, фибриноген 2.8 г / л, D-димер 115,24). Скрининг на гепатит В, гепатит С и ВИЧ был отрицательным. Люмбальная пункция в нашей сельской больнице не проводилась из-за отсутствия патологоанатомической лаборатории для проведения этого исследования. УЗИ брюшной полости и КТ брюшной полости / таза с контрастированием не выявили патологии.
Через три дня после первого обращения посев крови выявил N. meningitidis . Завершился семидневный курс бензилпенициллина внутривенно по поводу менингококковой сепсиса.Состояние пациента улучшилось, и он выписан из больницы через 10 дней.
Пациент обратился в нашу больницу через 4 дня с легкой перемежающейся болью в левом верхнем квадранте живота. В остальном он был системно здоров. Левый верхний квадрант был болезненным при пальпации, однако оставшееся обследование не было примечательно, и он был гемодинамически стабильным.
Селезенка была сильно отклонена от нормы на УЗИ брюшной полости со значительным замещением жидкости нормальной тканью селезенки, что соответствовало некрозу селезенки (рис.1). КТ брюшной полости / таза сообщила об обширном некрозе селезенки размером 11,5 см × 8,3 см × 13,8 см без нормальной ткани селезенки на изображениях (рис. 2). Внутри расширенной капсулы селезенки образовалось сопутствующее образование абсцесса (рис. 3). Связанные сосуды имели нормальный вид без каких-либо признаков тромба.
Рисунок 1:
УЗИ брюшной полости, проведенное при повторном предъявлении, показало грубую аномалию селезенки (стрелка в блоке) с полным замещением жидкости селезеночной ткани.
Рисунок 1:
Ультразвуковое исследование брюшной полости, проведенное при повторном предъявлении, показало грубую аномалию селезенки (стрелка в блоке) с полным замещением жидкости селезеночной ткани.
Рисунок 2:
Обширный некроз селезенки с образованием связанного абсцесса на аксиальном срезе КТ брюшной полости / таза (блок-стрелка). Сбор селезенки находился внутри расширенной капсулы селезенки (наконечник стрелки). Свободной жидкости в брюшной полости не было.
Рисунок 2:
Обширный некроз селезенки с образованием связанного абсцесса на аксиальном срезе КТ брюшной полости / таза (стрелка блока). Сбор селезенки находился внутри расширенной капсулы селезенки (наконечник стрелки). Свободной жидкости в брюшной полости не было.
Рисунок 3:
Корональный разрез КТ-ангиограммы, обеспечивающий другой вид селезеночного сбора (блок-стрелка). Никаких остаточных усиливающих тканей селезенки не было.Аневризмы селезеночной артерии не было.
Рисунок 3:
Корональный разрез КТ-ангиограммы, обеспечивающий еще один вид селезеночного сбора (блок-стрелка). Никаких остаточных усиливающих тканей селезенки не было. Аневризмы селезеночной артерии не было.
После исключения аневризмы селезеночной артерии на КТ-ангиограмме лечащая бригада решила провести чрескожное дренирование абсцесса селезенки. Когда пациент находился под седацией в сознании, под ультразвуком был успешно введен французский чрескожный катетер 8 (Cook Medical, Блумингтон, Индиана, США) и слито 550 мл густой измененной крови.Никакого роста из этой коллекции не было. Пациент восстановился после процедуры и был выписан через 3 дня. Пациент получит вакцину после спленэктомии и профилактику антибиотиками в соответствии с австралийскими клиническими рекомендациями.
ОБСУЖДЕНИЕ
Пациенты с менингококковой инфекцией преимущественно впервые проявляют продромальные симптомы, соответствующие инфекции верхних дыхательных путей. За этим следует быстрое ухудшение, включая внезапную тошноту и рвоту, лихорадку, артралгию, миалгию, петехиальную сыпь и сонливость [3].
Внутри кровотока N. meningitidis подвергается быстрой бактериальной пролиферации с последующим образованием липополисахаридов (ЛПС). ЛПС имеет решающее значение в управлении системным воспалительным ответом, а циркулирующие уровни этого эндотоксина связаны с уровнем смертности при менингококковой сепсисе [1, 3]. Медиаторы воспаления, высвобождаемые вторично по отношению к ЛПС, активируют различные пути, такие как система комплемента и каскад свертывания. В конечном итоге это способствует септическому шоку и ДВС-синдрому.Синдром полиорганной дисфункции, вызванный широко распространенным тромбозом по всей соответствующей микроциркуляции, является важным фактором смертности при менингококковой сепсисе [4].
Инфаркт селезенки, вторичный по отношению к ДВС-синдрому при менингококковой сепсисе, является чрезвычайно редким осложнением. Поскольку имел место обширный некроз селезенки, в отличие от сегментарного инфаркта, мы полагаем, что селезеночная артерия или вена были значительно закупорены, прежде чем разделиться на свои ветви во время прокоагулянтной фазы системного воспалительного ответа.
Инфаркт селезенки может быть классифицирован как травматический или атравматический по своей природе. Инфекции, гематологические и негематологические злокачественные новообразования представляют собой три наиболее распространенных причины, лежащих в основе атравматического инфаркта селезенки, после двух недавних систематических обзоров с участием более 600 и 800 пациентов соответственно [5, 6]. Малярия, инфекционный мононуклеоз и цитомегаловирус являются наиболее частыми инфекционными причинами. Во втором обзоре самыми сильными факторами риска смерти были признаны спленомегалия, возраст старше 40 лет и наличие опухолевых заболеваний [6].
Пациенты с инфарктом селезенки обычно проявляют триаду из острой боли в левом верхнем квадранте, пальпируемой припухлости над пораженной областью и лихорадки. КТ брюшной полости / таза с контрастированием является предпочтительным методом визуализации, однако для диагностики может потребоваться хирургическое вмешательство. При визуализации по мере созревания инфаркта селезенка может претерпевать одно из следующего: разрешение, сокращение капсулы селезенки, рубцевание или разжижение [7].
Антибиотикотерапия со спленэктомией или без нее является традиционным лечением абсцесса селезенки, редкого, но потенциально опасного для жизни осложнения инфаркта селезенки.Однако в последнее время чрескожный дренаж под контролем УЗИ или КТ рассматривается как безопасная, эффективная и менее инвазивная альтернатива [8, 9]. Перед процедурой рекомендуются следующие результаты патологии: минимальное количество тромбоцитов более 50 000 / мкл, МНО менее 1,2 и активированное частичное тромбопластиновое время между 20–33 секундами [8, 10]. Показаниями к чрескожному вмешательству является наличие одноглазного селезеночного скопления без внутренней перегородки, дискретной стенки, окружающей скопление, и сжиженного содержимого [8].Преимущества ультразвука включают в себя отсутствие процедурного излучения, обеспечение управления катетером в режиме реального времени во время его установки и обнаружение любого расположения или перегородок внутри селезеночной архитектуры для определения вероятности успешного исхода процедуры [10]. Частота перипроцедурных осложнений оценивается от 2% до 4%, включая кровотечение из селезенки, пневмоторакс, плевральный выпот и висцеральную перфорацию [8]. Спленэктомия связана с более высокой частотой послеоперационных осложнений от 17% до 27%, в основном из-за повышенного риска внутрибрюшного разлива, приводящего к системной инфекции, и венозной тромбоэмболии [8, 10, 11].
ЗАЯВЛЕНИЕ О КОНФЛИКТЕ ИНТЕРЕСОВ
Нет конфликта интересов.
ФИНАНСИРОВАНИЕ
Для этого отчета не было финансирования.
Благодарности:
Нет.
Этическое разрешение
Никакого утверждения не требовалось.
Согласие
На этот отчет было получено согласие пациента.
Поручитель
Kosuke Kato.
Список литературы
1Hill
DJ
,Griffiths
NJ
,Borodina
E
,Virji
M
.Клеточная и молекулярная биология колонизации и инвазивного заболевания Neisseria meningitidis
.Clin Sci (Lond)
2010
;118
:547
–64
,2Pace
D
,Pollard
AJ
.Менингококковая инфекция: клинические проявления и последствия
.Вакцина
2012
;30
:B3
–9
.3Батиста
RS
,Gomes
AP
,Dutra Gazineo
JL
,Balbino Miguel
,Oliveira
L
и др.Менингококковая инфекция, клинический и эпидемиологический обзор
.Asian Pac J Trop Med
2017
;10
:1019
–29
.4Brandtzaeg
P
,van Deuren
M
.Классификация и патогенез менингококковых инфекций
.Методы Мол Биол
2012
;799
:21
–35
,5Обри-Басслер
FK
,Сауэрс
N
.613 случаев разрыва селезенки без факторов риска или ранее диагностированного заболевания: систематический обзор
.BMC Emerg Med
2012
;12
:11
.6Renzulli
P
,Hostettler
A
,Schoepfer
AM
,Gloor
B
, CandinasСистематический обзор атравматического разрыва селезенки
.Br J Surg
2009
;96
:1114
–21
,7Liu
S
,Nahum
K
,Ferzli
G
.Разрыв, разжижение и инфекция селезенки после тупой травмы живота
.BMJ Case Rep
2018
;2018
:1
–2
,8Singh
AK
,Shankar
S
,Gervais
DA
,Hahn
Mueller MuellerЧрескожные вмешательства на селезенке под визуальным контролем
.Радиография
2012
;32
:523
–34
.9Yeom
JS
,Park
JS
,Seo
JH
,Park
ES
,Lim
JY
,Park
и др.
Множественные большие абсцессы селезенки у детей с чрескожным катетером под контролем компьютерной томографии
.Педиатр неонатол
2013
;54
:409
–12
.10Sammon
J
,Twomey
M
,Crush
L
,Maher
JO
,000 .
Чрескожная биопсия селезенки под визуальным контролем и дренаж
.Semin Intervent Radiol
2012
;29
:301
–10
.11Багродиа
N
,Кнопка
AM
,Spanheimer
PM
,Belding-Schmitt
Belding-Schmitt
Belding-Schmitt
,
Межир
JJ
.Заболеваемость и смертность после плановой спленэктомии по поводу доброкачественных и злокачественных гематологических состояний: анализ данных Национальной программы улучшения качества хирургии Американского колледжа хирургов
.JAMA Surg
2014
;149
:1022
–9
.© Автор (ы) 2019. Опубликовано Oxford University Press.
Некроз селезенки, требующий дренирования под ультразвуковым контролем, после менингококковой сепсиса | Оксфордские медицинские отчеты о случаях болезни
Аннотация
Некроз селезенки – крайне редкое осложнение в контексте менингококковой сепсиса и диссеминированной внутрисосудистой коагулопатии.Мы представляем случай ранее здорового 22-летнего мужчины, которому был поставлен диагноз и пролечили менингококковый сепсис. Через 4 дня после выписки у него был значительный некроз селезенки и связанное с ним образование абсцесса, несмотря на ранее ничем не примечательные изображения при его первом поступлении. Сбор селезенки был успешно обработан чрескожным дренированием под контролем УЗИ. Мы обсуждаем основные причины атравматического инфаркта селезенки и недавний сдвиг в сторону лечения некроза селезенки с помощью минимально инвазивных процедур.
ВВЕДЕНИЕ
Neisseria meningitidis – аэробные грамотрицательные диплококки и комменсальные бактерии носоглотки человека [1]. Это достигается при прямом физическом контакте или длительном тесном контакте путем передачи капель. Уровень носоглоточного носительства N. meningitidis без инвазивного заболевания оценивается в 10–35% в развитых странах [1]. Иммуносупрессивные факторы, такие как вирус иммунодефицита человека (ВИЧ), могут повышать риск прогрессирования менингококковой септицемии до активного болезненного состояния.Менингококковая септицемия – разрушительное заболевание, приводящее к летальному исходу без срочного медицинского вмешательства. В недавней литературе сообщается, что уровень смертности от менингококковой инфекции составляет от 10% до 15% случаев [2].
ДЕЛО
В нашу сельскую больницу поступил 22-летний мужчина с однодневной историей внезапной лихорадки, головной боли и генерализованной миалгии, а также несколько дней непродуктивного кашля. Он отрицал светобоязнь, ригидность шеи, симптомы мочеиспускания и кишечника.Он сообщил, что недавно был задолго до презентации. Его единственное медицинское образование – лихорадка Ку.
При осмотре у больной была лихорадка, тахикардия, работа дыхания не увеличивалась. При аускультации его грудь была чистой, а живот мягкий и не болезненный. Остальная часть обследования была без особенностей, без локальных признаков инфекции. Состояние пациента ухудшилось в течение ночи с прогрессирующим началом сильной боли в эпигастрии, рвоты и сохраняющейся лихорадки. Его живот был мягким, с общей болезненностью в эпигастрии.У пациента развился септический шок, и он был срочно переведен авиамедицинской службой в реанимацию ближайшей областной больницы. По прибытии были начаты инфузия норадреналина и внутривенное введение пиперациллин-тазобактама.
В анализах крови выявлен ишемический гепатит (ЩФ 85 Ед / л, ГГТ 77 Ед / л, АЛТ 126 Ед / л, AST 337 Ед / л), острое повреждение почек (креатинин 124 мкмоль / л, мочевина 8,0 ммоль / л) и диссеминированная внутрисосудистая коагулопатия (ДВС) (МНО 2,9, протромбиновое время 33 секунды, активированное частичное тромбопластиновое время 53 секунды, фибриноген 2.8 г / л, D-димер 115,24). Скрининг на гепатит В, гепатит С и ВИЧ был отрицательным. Люмбальная пункция в нашей сельской больнице не проводилась из-за отсутствия патологоанатомической лаборатории для проведения этого исследования. УЗИ брюшной полости и КТ брюшной полости / таза с контрастированием не выявили патологии.
Через три дня после первого обращения посев крови выявил N. meningitidis . Завершился семидневный курс бензилпенициллина внутривенно по поводу менингококковой сепсиса.Состояние пациента улучшилось, и он выписан из больницы через 10 дней.
Пациент обратился в нашу больницу через 4 дня с легкой перемежающейся болью в левом верхнем квадранте живота. В остальном он был системно здоров. Левый верхний квадрант был болезненным при пальпации, однако оставшееся обследование не было примечательно, и он был гемодинамически стабильным.
Селезенка была сильно отклонена от нормы на УЗИ брюшной полости со значительным замещением жидкости нормальной тканью селезенки, что соответствовало некрозу селезенки (рис.1). КТ брюшной полости / таза сообщила об обширном некрозе селезенки размером 11,5 см × 8,3 см × 13,8 см без нормальной ткани селезенки на изображениях (рис. 2). Внутри расширенной капсулы селезенки образовалось сопутствующее образование абсцесса (рис. 3). Связанные сосуды имели нормальный вид без каких-либо признаков тромба.
Рисунок 1:
УЗИ брюшной полости, проведенное при повторном предъявлении, показало грубую аномалию селезенки (стрелка в блоке) с полным замещением жидкости селезеночной ткани.
Рисунок 1:
Ультразвуковое исследование брюшной полости, проведенное при повторном предъявлении, показало грубую аномалию селезенки (стрелка в блоке) с полным замещением жидкости селезеночной ткани.
Рисунок 2:
Обширный некроз селезенки с образованием связанного абсцесса на аксиальном срезе КТ брюшной полости / таза (блок-стрелка). Сбор селезенки находился внутри расширенной капсулы селезенки (наконечник стрелки). Свободной жидкости в брюшной полости не было.
Рисунок 2:
Обширный некроз селезенки с образованием связанного абсцесса на аксиальном срезе КТ брюшной полости / таза (стрелка блока). Сбор селезенки находился внутри расширенной капсулы селезенки (наконечник стрелки). Свободной жидкости в брюшной полости не было.
Рисунок 3:
Корональный разрез КТ-ангиограммы, обеспечивающий другой вид селезеночного сбора (блок-стрелка). Никаких остаточных усиливающих тканей селезенки не было.Аневризмы селезеночной артерии не было.
Рисунок 3:
Корональный разрез КТ-ангиограммы, обеспечивающий еще один вид селезеночного сбора (блок-стрелка). Никаких остаточных усиливающих тканей селезенки не было. Аневризмы селезеночной артерии не было.
После исключения аневризмы селезеночной артерии на КТ-ангиограмме лечащая бригада решила провести чрескожное дренирование абсцесса селезенки. Когда пациент находился под седацией в сознании, под ультразвуком был успешно введен французский чрескожный катетер 8 (Cook Medical, Блумингтон, Индиана, США) и слито 550 мл густой измененной крови.Никакого роста из этой коллекции не было. Пациент восстановился после процедуры и был выписан через 3 дня. Пациент получит вакцину после спленэктомии и профилактику антибиотиками в соответствии с австралийскими клиническими рекомендациями.
ОБСУЖДЕНИЕ
Пациенты с менингококковой инфекцией преимущественно впервые проявляют продромальные симптомы, соответствующие инфекции верхних дыхательных путей. За этим следует быстрое ухудшение, включая внезапную тошноту и рвоту, лихорадку, артралгию, миалгию, петехиальную сыпь и сонливость [3].
Внутри кровотока N. meningitidis подвергается быстрой бактериальной пролиферации с последующим образованием липополисахаридов (ЛПС). ЛПС имеет решающее значение в управлении системным воспалительным ответом, а циркулирующие уровни этого эндотоксина связаны с уровнем смертности при менингококковой сепсисе [1, 3]. Медиаторы воспаления, высвобождаемые вторично по отношению к ЛПС, активируют различные пути, такие как система комплемента и каскад свертывания. В конечном итоге это способствует септическому шоку и ДВС-синдрому.Синдром полиорганной дисфункции, вызванный широко распространенным тромбозом по всей соответствующей микроциркуляции, является важным фактором смертности при менингококковой сепсисе [4].
Инфаркт селезенки, вторичный по отношению к ДВС-синдрому при менингококковой сепсисе, является чрезвычайно редким осложнением. Поскольку имел место обширный некроз селезенки, в отличие от сегментарного инфаркта, мы полагаем, что селезеночная артерия или вена были значительно закупорены, прежде чем разделиться на свои ветви во время прокоагулянтной фазы системного воспалительного ответа.
Инфаркт селезенки может быть классифицирован как травматический или атравматический по своей природе. Инфекции, гематологические и негематологические злокачественные новообразования представляют собой три наиболее распространенных причины, лежащих в основе атравматического инфаркта селезенки, после двух недавних систематических обзоров с участием более 600 и 800 пациентов соответственно [5, 6]. Малярия, инфекционный мононуклеоз и цитомегаловирус являются наиболее частыми инфекционными причинами. Во втором обзоре самыми сильными факторами риска смерти были признаны спленомегалия, возраст старше 40 лет и наличие опухолевых заболеваний [6].
Пациенты с инфарктом селезенки обычно проявляют триаду из острой боли в левом верхнем квадранте, пальпируемой припухлости над пораженной областью и лихорадки. КТ брюшной полости / таза с контрастированием является предпочтительным методом визуализации, однако для диагностики может потребоваться хирургическое вмешательство. При визуализации по мере созревания инфаркта селезенка может претерпевать одно из следующего: разрешение, сокращение капсулы селезенки, рубцевание или разжижение [7].
Антибиотикотерапия со спленэктомией или без нее является традиционным лечением абсцесса селезенки, редкого, но потенциально опасного для жизни осложнения инфаркта селезенки.Однако в последнее время чрескожный дренаж под контролем УЗИ или КТ рассматривается как безопасная, эффективная и менее инвазивная альтернатива [8, 9]. Перед процедурой рекомендуются следующие результаты патологии: минимальное количество тромбоцитов более 50 000 / мкл, МНО менее 1,2 и активированное частичное тромбопластиновое время между 20–33 секундами [8, 10]. Показаниями к чрескожному вмешательству является наличие одноглазного селезеночного скопления без внутренней перегородки, дискретной стенки, окружающей скопление, и сжиженного содержимого [8].Преимущества ультразвука включают в себя отсутствие процедурного излучения, обеспечение управления катетером в режиме реального времени во время его установки и обнаружение любого расположения или перегородок внутри селезеночной архитектуры для определения вероятности успешного исхода процедуры [10]. Частота перипроцедурных осложнений оценивается от 2% до 4%, включая кровотечение из селезенки, пневмоторакс, плевральный выпот и висцеральную перфорацию [8]. Спленэктомия связана с более высокой частотой послеоперационных осложнений от 17% до 27%, в основном из-за повышенного риска внутрибрюшного разлива, приводящего к системной инфекции, и венозной тромбоэмболии [8, 10, 11].
ЗАЯВЛЕНИЕ О КОНФЛИКТЕ ИНТЕРЕСОВ
Нет конфликта интересов.
ФИНАНСИРОВАНИЕ
Для этого отчета не было финансирования.
Благодарности:
Нет.
Этическое разрешение
Никакого утверждения не требовалось.
Согласие
На этот отчет было получено согласие пациента.
Поручитель
Kosuke Kato.
Список литературы
1Hill
DJ
,Griffiths
NJ
,Borodina
E
,Virji
M
.Клеточная и молекулярная биология колонизации и инвазивного заболевания Neisseria meningitidis
.Clin Sci (Lond)
2010
;118
:547
–64
,2Pace
D
,Pollard
AJ
.Менингококковая инфекция: клинические проявления и последствия
.Вакцина
2012
;30
:B3
–9
.3Батиста
RS
,Gomes
AP
,Dutra Gazineo
JL
,Balbino Miguel
,Oliveira
L
и др.Менингококковая инфекция, клинический и эпидемиологический обзор
.Asian Pac J Trop Med
2017
;10
:1019
–29
.4Brandtzaeg
P
,van Deuren
M
.Классификация и патогенез менингококковых инфекций
.Методы Мол Биол
2012
;799
:21
–35
,5Обри-Басслер
FK
,Сауэрс
N
.613 случаев разрыва селезенки без факторов риска или ранее диагностированного заболевания: систематический обзор
.BMC Emerg Med
2012
;12
:11
.6Renzulli
P
,Hostettler
A
,Schoepfer
AM
,Gloor
B
, CandinasСистематический обзор атравматического разрыва селезенки
.Br J Surg
2009
;96
:1114
–21
,7Liu
S
,Nahum
K
,Ferzli
G
.Разрыв, разжижение и инфекция селезенки после тупой травмы живота
.BMJ Case Rep
2018
;2018
:1
–2
,8Singh
AK
,Shankar
S
,Gervais
DA
,Hahn
Mueller MuellerЧрескожные вмешательства на селезенке под визуальным контролем
.Радиография
2012
;32
:523
–34
.9Yeom
JS
,Park
JS
,Seo
JH
,Park
ES
,Lim
JY
,Park
и др.
Множественные большие абсцессы селезенки у детей с чрескожным катетером под контролем компьютерной томографии
.Педиатр неонатол
2013
;54
:409
–12
.10Sammon
J
,Twomey
M
,Crush
L
,Maher
JO
,000 .
Чрескожная биопсия селезенки под визуальным контролем и дренаж
.Semin Intervent Radiol
2012
;29
:301
–10
.11Багродиа
N
,Кнопка
AM
,Spanheimer
PM
,Belding-Schmitt
Belding-Schmitt
Belding-Schmitt
,
Межир
JJ
.Заболеваемость и смертность после плановой спленэктомии по поводу доброкачественных и злокачественных гематологических состояний: анализ данных Национальной программы улучшения качества хирургии Американского колледжа хирургов
.JAMA Surg
2014
;149
:1022
–9
.© Автор (ы) 2019. Опубликовано Oxford University Press.
Некроз селезенки, требующий дренирования под ультразвуковым контролем, после менингококковой сепсиса | Оксфордские медицинские отчеты о случаях болезни
Аннотация
Некроз селезенки – крайне редкое осложнение в контексте менингококковой сепсиса и диссеминированной внутрисосудистой коагулопатии.Мы представляем случай ранее здорового 22-летнего мужчины, которому был поставлен диагноз и пролечили менингококковый сепсис. Через 4 дня после выписки у него был значительный некроз селезенки и связанное с ним образование абсцесса, несмотря на ранее ничем не примечательные изображения при его первом поступлении. Сбор селезенки был успешно обработан чрескожным дренированием под контролем УЗИ. Мы обсуждаем основные причины атравматического инфаркта селезенки и недавний сдвиг в сторону лечения некроза селезенки с помощью минимально инвазивных процедур.
ВВЕДЕНИЕ
Neisseria meningitidis – аэробные грамотрицательные диплококки и комменсальные бактерии носоглотки человека [1]. Это достигается при прямом физическом контакте или длительном тесном контакте путем передачи капель. Уровень носоглоточного носительства N. meningitidis без инвазивного заболевания оценивается в 10–35% в развитых странах [1]. Иммуносупрессивные факторы, такие как вирус иммунодефицита человека (ВИЧ), могут повышать риск прогрессирования менингококковой септицемии до активного болезненного состояния.Менингококковая септицемия – разрушительное заболевание, приводящее к летальному исходу без срочного медицинского вмешательства. В недавней литературе сообщается, что уровень смертности от менингококковой инфекции составляет от 10% до 15% случаев [2].
ДЕЛО
В нашу сельскую больницу поступил 22-летний мужчина с однодневной историей внезапной лихорадки, головной боли и генерализованной миалгии, а также несколько дней непродуктивного кашля. Он отрицал светобоязнь, ригидность шеи, симптомы мочеиспускания и кишечника.Он сообщил, что недавно был задолго до презентации. Его единственное медицинское образование – лихорадка Ку.
При осмотре у больной была лихорадка, тахикардия, работа дыхания не увеличивалась. При аускультации его грудь была чистой, а живот мягкий и не болезненный. Остальная часть обследования была без особенностей, без локальных признаков инфекции. Состояние пациента ухудшилось в течение ночи с прогрессирующим началом сильной боли в эпигастрии, рвоты и сохраняющейся лихорадки. Его живот был мягким, с общей болезненностью в эпигастрии.У пациента развился септический шок, и он был срочно переведен авиамедицинской службой в реанимацию ближайшей областной больницы. По прибытии были начаты инфузия норадреналина и внутривенное введение пиперациллин-тазобактама.
В анализах крови выявлен ишемический гепатит (ЩФ 85 Ед / л, ГГТ 77 Ед / л, АЛТ 126 Ед / л, AST 337 Ед / л), острое повреждение почек (креатинин 124 мкмоль / л, мочевина 8,0 ммоль / л) и диссеминированная внутрисосудистая коагулопатия (ДВС) (МНО 2,9, протромбиновое время 33 секунды, активированное частичное тромбопластиновое время 53 секунды, фибриноген 2.8 г / л, D-димер 115,24). Скрининг на гепатит В, гепатит С и ВИЧ был отрицательным. Люмбальная пункция в нашей сельской больнице не проводилась из-за отсутствия патологоанатомической лаборатории для проведения этого исследования. УЗИ брюшной полости и КТ брюшной полости / таза с контрастированием не выявили патологии.
Через три дня после первого обращения посев крови выявил N. meningitidis . Завершился семидневный курс бензилпенициллина внутривенно по поводу менингококковой сепсиса.Состояние пациента улучшилось, и он выписан из больницы через 10 дней.
Пациент обратился в нашу больницу через 4 дня с легкой перемежающейся болью в левом верхнем квадранте живота. В остальном он был системно здоров. Левый верхний квадрант был болезненным при пальпации, однако оставшееся обследование не было примечательно, и он был гемодинамически стабильным.
Селезенка была сильно отклонена от нормы на УЗИ брюшной полости со значительным замещением жидкости нормальной тканью селезенки, что соответствовало некрозу селезенки (рис.1). КТ брюшной полости / таза сообщила об обширном некрозе селезенки размером 11,5 см × 8,3 см × 13,8 см без нормальной ткани селезенки на изображениях (рис. 2). Внутри расширенной капсулы селезенки образовалось сопутствующее образование абсцесса (рис. 3). Связанные сосуды имели нормальный вид без каких-либо признаков тромба.
Рисунок 1:
УЗИ брюшной полости, проведенное при повторном предъявлении, показало грубую аномалию селезенки (стрелка в блоке) с полным замещением жидкости селезеночной ткани.
Рисунок 1:
Ультразвуковое исследование брюшной полости, проведенное при повторном предъявлении, показало грубую аномалию селезенки (стрелка в блоке) с полным замещением жидкости селезеночной ткани.
Рисунок 2:
Обширный некроз селезенки с образованием связанного абсцесса на аксиальном срезе КТ брюшной полости / таза (блок-стрелка). Сбор селезенки находился внутри расширенной капсулы селезенки (наконечник стрелки). Свободной жидкости в брюшной полости не было.
Рисунок 2:
Обширный некроз селезенки с образованием связанного абсцесса на аксиальном срезе КТ брюшной полости / таза (стрелка блока). Сбор селезенки находился внутри расширенной капсулы селезенки (наконечник стрелки). Свободной жидкости в брюшной полости не было.
Рисунок 3:
Корональный разрез КТ-ангиограммы, обеспечивающий другой вид селезеночного сбора (блок-стрелка). Никаких остаточных усиливающих тканей селезенки не было.Аневризмы селезеночной артерии не было.
Рисунок 3:
Корональный разрез КТ-ангиограммы, обеспечивающий еще один вид селезеночного сбора (блок-стрелка). Никаких остаточных усиливающих тканей селезенки не было. Аневризмы селезеночной артерии не было.
После исключения аневризмы селезеночной артерии на КТ-ангиограмме лечащая бригада решила провести чрескожное дренирование абсцесса селезенки. Когда пациент находился под седацией в сознании, под ультразвуком был успешно введен французский чрескожный катетер 8 (Cook Medical, Блумингтон, Индиана, США) и слито 550 мл густой измененной крови.Никакого роста из этой коллекции не было. Пациент восстановился после процедуры и был выписан через 3 дня. Пациент получит вакцину после спленэктомии и профилактику антибиотиками в соответствии с австралийскими клиническими рекомендациями.
ОБСУЖДЕНИЕ
Пациенты с менингококковой инфекцией преимущественно впервые проявляют продромальные симптомы, соответствующие инфекции верхних дыхательных путей. За этим следует быстрое ухудшение, включая внезапную тошноту и рвоту, лихорадку, артралгию, миалгию, петехиальную сыпь и сонливость [3].
Внутри кровотока N. meningitidis подвергается быстрой бактериальной пролиферации с последующим образованием липополисахаридов (ЛПС). ЛПС имеет решающее значение в управлении системным воспалительным ответом, а циркулирующие уровни этого эндотоксина связаны с уровнем смертности при менингококковой сепсисе [1, 3]. Медиаторы воспаления, высвобождаемые вторично по отношению к ЛПС, активируют различные пути, такие как система комплемента и каскад свертывания. В конечном итоге это способствует септическому шоку и ДВС-синдрому.Синдром полиорганной дисфункции, вызванный широко распространенным тромбозом по всей соответствующей микроциркуляции, является важным фактором смертности при менингококковой сепсисе [4].
Инфаркт селезенки, вторичный по отношению к ДВС-синдрому при менингококковой сепсисе, является чрезвычайно редким осложнением. Поскольку имел место обширный некроз селезенки, в отличие от сегментарного инфаркта, мы полагаем, что селезеночная артерия или вена были значительно закупорены, прежде чем разделиться на свои ветви во время прокоагулянтной фазы системного воспалительного ответа.
Инфаркт селезенки может быть классифицирован как травматический или атравматический по своей природе. Инфекции, гематологические и негематологические злокачественные новообразования представляют собой три наиболее распространенных причины, лежащих в основе атравматического инфаркта селезенки, после двух недавних систематических обзоров с участием более 600 и 800 пациентов соответственно [5, 6]. Малярия, инфекционный мононуклеоз и цитомегаловирус являются наиболее частыми инфекционными причинами. Во втором обзоре самыми сильными факторами риска смерти были признаны спленомегалия, возраст старше 40 лет и наличие опухолевых заболеваний [6].
Пациенты с инфарктом селезенки обычно проявляют триаду из острой боли в левом верхнем квадранте, пальпируемой припухлости над пораженной областью и лихорадки. КТ брюшной полости / таза с контрастированием является предпочтительным методом визуализации, однако для диагностики может потребоваться хирургическое вмешательство. При визуализации по мере созревания инфаркта селезенка может претерпевать одно из следующего: разрешение, сокращение капсулы селезенки, рубцевание или разжижение [7].
Антибиотикотерапия со спленэктомией или без нее является традиционным лечением абсцесса селезенки, редкого, но потенциально опасного для жизни осложнения инфаркта селезенки.Однако в последнее время чрескожный дренаж под контролем УЗИ или КТ рассматривается как безопасная, эффективная и менее инвазивная альтернатива [8, 9]. Перед процедурой рекомендуются следующие результаты патологии: минимальное количество тромбоцитов более 50 000 / мкл, МНО менее 1,2 и активированное частичное тромбопластиновое время между 20–33 секундами [8, 10]. Показаниями к чрескожному вмешательству является наличие одноглазного селезеночного скопления без внутренней перегородки, дискретной стенки, окружающей скопление, и сжиженного содержимого [8].Преимущества ультразвука включают в себя отсутствие процедурного излучения, обеспечение управления катетером в режиме реального времени во время его установки и обнаружение любого расположения или перегородок внутри селезеночной архитектуры для определения вероятности успешного исхода процедуры [10]. Частота перипроцедурных осложнений оценивается от 2% до 4%, включая кровотечение из селезенки, пневмоторакс, плевральный выпот и висцеральную перфорацию [8]. Спленэктомия связана с более высокой частотой послеоперационных осложнений от 17% до 27%, в основном из-за повышенного риска внутрибрюшного разлива, приводящего к системной инфекции, и венозной тромбоэмболии [8, 10, 11].
ЗАЯВЛЕНИЕ О КОНФЛИКТЕ ИНТЕРЕСОВ
Нет конфликта интересов.
ФИНАНСИРОВАНИЕ
Для этого отчета не было финансирования.
Благодарности:
Нет.
Этическое разрешение
Никакого утверждения не требовалось.
Согласие
На этот отчет было получено согласие пациента.
Поручитель
Kosuke Kato.
Список литературы
1Hill
DJ
,Griffiths
NJ
,Borodina
E
,Virji
M
.Клеточная и молекулярная биология колонизации и инвазивного заболевания Neisseria meningitidis
.Clin Sci (Lond)
2010
;118
:547
–64
,2Pace
D
,Pollard
AJ
.Менингококковая инфекция: клинические проявления и последствия
.Вакцина
2012
;30
:B3
–9
.3Батиста
RS
,Gomes
AP
,Dutra Gazineo
JL
,Balbino Miguel
,Oliveira
L
и др.Менингококковая инфекция, клинический и эпидемиологический обзор
.Asian Pac J Trop Med
2017
;10
:1019
–29
.4Brandtzaeg
P
,van Deuren
M
.Классификация и патогенез менингококковых инфекций
.Методы Мол Биол
2012
;799
:21
–35
,5Обри-Басслер
FK
,Сауэрс
N
.613 случаев разрыва селезенки без факторов риска или ранее диагностированного заболевания: систематический обзор
.BMC Emerg Med
2012
;12
:11
.6Renzulli
P
,Hostettler
A
,Schoepfer
AM
,Gloor
B
, CandinasСистематический обзор атравматического разрыва селезенки
.Br J Surg
2009
;96
:1114
–21
,7Liu
S
,Nahum
K
,Ferzli
G
.Разрыв, разжижение и инфекция селезенки после тупой травмы живота
.BMJ Case Rep
2018
;2018
:1
–2
,8Singh
AK
,Shankar
S
,Gervais
DA
,Hahn
Mueller MuellerЧрескожные вмешательства на селезенке под визуальным контролем
.Радиография
2012
;32
:523
–34
.9Yeom
JS
,Park
JS
,Seo
JH
,Park
ES
,Lim
JY
,Park
и др.
Множественные большие абсцессы селезенки у детей с чрескожным катетером под контролем компьютерной томографии
.Педиатр неонатол
2013
;54
:409
–12
.10Sammon
J
,Twomey
M
,Crush
L
,Maher
JO
,000 .
Чрескожная биопсия селезенки под визуальным контролем и дренаж
.Semin Intervent Radiol
2012
;29
:301
–10
.11Багродиа
N
,Кнопка
AM
,Spanheimer
PM
,Belding-Schmitt
Belding-Schmitt
Belding-Schmitt
,
Межир
JJ
.Заболеваемость и смертность после плановой спленэктомии по поводу доброкачественных и злокачественных гематологических состояний: анализ данных Национальной программы улучшения качества хирургии Американского колледжа хирургов
.JAMA Surg
2014
;149
:1022
–9
.© Автор (ы) 2019. Опубликовано Oxford University Press.
Некроз селезенки, требующий дренирования под ультразвуковым контролем, после менингококковой сепсиса | Оксфордские медицинские отчеты о случаях болезни
Аннотация
Некроз селезенки – крайне редкое осложнение в контексте менингококковой сепсиса и диссеминированной внутрисосудистой коагулопатии.Мы представляем случай ранее здорового 22-летнего мужчины, которому был поставлен диагноз и пролечили менингококковый сепсис. Через 4 дня после выписки у него был значительный некроз селезенки и связанное с ним образование абсцесса, несмотря на ранее ничем не примечательные изображения при его первом поступлении. Сбор селезенки был успешно обработан чрескожным дренированием под контролем УЗИ. Мы обсуждаем основные причины атравматического инфаркта селезенки и недавний сдвиг в сторону лечения некроза селезенки с помощью минимально инвазивных процедур.
ВВЕДЕНИЕ
Neisseria meningitidis – аэробные грамотрицательные диплококки и комменсальные бактерии носоглотки человека [1]. Это достигается при прямом физическом контакте или длительном тесном контакте путем передачи капель. Уровень носоглоточного носительства N. meningitidis без инвазивного заболевания оценивается в 10–35% в развитых странах [1]. Иммуносупрессивные факторы, такие как вирус иммунодефицита человека (ВИЧ), могут повышать риск прогрессирования менингококковой септицемии до активного болезненного состояния.Менингококковая септицемия – разрушительное заболевание, приводящее к летальному исходу без срочного медицинского вмешательства. В недавней литературе сообщается, что уровень смертности от менингококковой инфекции составляет от 10% до 15% случаев [2].
ДЕЛО
В нашу сельскую больницу поступил 22-летний мужчина с однодневной историей внезапной лихорадки, головной боли и генерализованной миалгии, а также несколько дней непродуктивного кашля. Он отрицал светобоязнь, ригидность шеи, симптомы мочеиспускания и кишечника.Он сообщил, что недавно был задолго до презентации. Его единственное медицинское образование – лихорадка Ку.
При осмотре у больной была лихорадка, тахикардия, работа дыхания не увеличивалась. При аускультации его грудь была чистой, а живот мягкий и не болезненный. Остальная часть обследования была без особенностей, без локальных признаков инфекции. Состояние пациента ухудшилось в течение ночи с прогрессирующим началом сильной боли в эпигастрии, рвоты и сохраняющейся лихорадки. Его живот был мягким, с общей болезненностью в эпигастрии.У пациента развился септический шок, и он был срочно переведен авиамедицинской службой в реанимацию ближайшей областной больницы. По прибытии были начаты инфузия норадреналина и внутривенное введение пиперациллин-тазобактама.
В анализах крови выявлен ишемический гепатит (ЩФ 85 Ед / л, ГГТ 77 Ед / л, АЛТ 126 Ед / л, AST 337 Ед / л), острое повреждение почек (креатинин 124 мкмоль / л, мочевина 8,0 ммоль / л) и диссеминированная внутрисосудистая коагулопатия (ДВС) (МНО 2,9, протромбиновое время 33 секунды, активированное частичное тромбопластиновое время 53 секунды, фибриноген 2.8 г / л, D-димер 115,24). Скрининг на гепатит В, гепатит С и ВИЧ был отрицательным. Люмбальная пункция в нашей сельской больнице не проводилась из-за отсутствия патологоанатомической лаборатории для проведения этого исследования. УЗИ брюшной полости и КТ брюшной полости / таза с контрастированием не выявили патологии.
Через три дня после первого обращения посев крови выявил N. meningitidis . Завершился семидневный курс бензилпенициллина внутривенно по поводу менингококковой сепсиса.Состояние пациента улучшилось, и он выписан из больницы через 10 дней.
Пациент обратился в нашу больницу через 4 дня с легкой перемежающейся болью в левом верхнем квадранте живота. В остальном он был системно здоров. Левый верхний квадрант был болезненным при пальпации, однако оставшееся обследование не было примечательно, и он был гемодинамически стабильным.
Селезенка была сильно отклонена от нормы на УЗИ брюшной полости со значительным замещением жидкости нормальной тканью селезенки, что соответствовало некрозу селезенки (рис.1). КТ брюшной полости / таза сообщила об обширном некрозе селезенки размером 11,5 см × 8,3 см × 13,8 см без нормальной ткани селезенки на изображениях (рис. 2). Внутри расширенной капсулы селезенки образовалось сопутствующее образование абсцесса (рис. 3). Связанные сосуды имели нормальный вид без каких-либо признаков тромба.
Рисунок 1:
УЗИ брюшной полости, проведенное при повторном предъявлении, показало грубую аномалию селезенки (стрелка в блоке) с полным замещением жидкости селезеночной ткани.
Рисунок 1:
Ультразвуковое исследование брюшной полости, проведенное при повторном предъявлении, показало грубую аномалию селезенки (стрелка в блоке) с полным замещением жидкости селезеночной ткани.
Рисунок 2:
Обширный некроз селезенки с образованием связанного абсцесса на аксиальном срезе КТ брюшной полости / таза (блок-стрелка). Сбор селезенки находился внутри расширенной капсулы селезенки (наконечник стрелки). Свободной жидкости в брюшной полости не было.
Рисунок 2:
Обширный некроз селезенки с образованием связанного абсцесса на аксиальном срезе КТ брюшной полости / таза (стрелка блока). Сбор селезенки находился внутри расширенной капсулы селезенки (наконечник стрелки). Свободной жидкости в брюшной полости не было.
Рисунок 3:
Корональный разрез КТ-ангиограммы, обеспечивающий другой вид селезеночного сбора (блок-стрелка). Никаких остаточных усиливающих тканей селезенки не было.Аневризмы селезеночной артерии не было.
Рисунок 3:
Корональный разрез КТ-ангиограммы, обеспечивающий еще один вид селезеночного сбора (блок-стрелка). Никаких остаточных усиливающих тканей селезенки не было. Аневризмы селезеночной артерии не было.
После исключения аневризмы селезеночной артерии на КТ-ангиограмме лечащая бригада решила провести чрескожное дренирование абсцесса селезенки. Когда пациент находился под седацией в сознании, под ультразвуком был успешно введен французский чрескожный катетер 8 (Cook Medical, Блумингтон, Индиана, США) и слито 550 мл густой измененной крови.Никакого роста из этой коллекции не было. Пациент восстановился после процедуры и был выписан через 3 дня. Пациент получит вакцину после спленэктомии и профилактику антибиотиками в соответствии с австралийскими клиническими рекомендациями.
ОБСУЖДЕНИЕ
Пациенты с менингококковой инфекцией преимущественно впервые проявляют продромальные симптомы, соответствующие инфекции верхних дыхательных путей. За этим следует быстрое ухудшение, включая внезапную тошноту и рвоту, лихорадку, артралгию, миалгию, петехиальную сыпь и сонливость [3].
Внутри кровотока N. meningitidis подвергается быстрой бактериальной пролиферации с последующим образованием липополисахаридов (ЛПС). ЛПС имеет решающее значение в управлении системным воспалительным ответом, а циркулирующие уровни этого эндотоксина связаны с уровнем смертности при менингококковой сепсисе [1, 3]. Медиаторы воспаления, высвобождаемые вторично по отношению к ЛПС, активируют различные пути, такие как система комплемента и каскад свертывания. В конечном итоге это способствует септическому шоку и ДВС-синдрому.Синдром полиорганной дисфункции, вызванный широко распространенным тромбозом по всей соответствующей микроциркуляции, является важным фактором смертности при менингококковой сепсисе [4].
Инфаркт селезенки, вторичный по отношению к ДВС-синдрому при менингококковой сепсисе, является чрезвычайно редким осложнением. Поскольку имел место обширный некроз селезенки, в отличие от сегментарного инфаркта, мы полагаем, что селезеночная артерия или вена были значительно закупорены, прежде чем разделиться на свои ветви во время прокоагулянтной фазы системного воспалительного ответа.
Инфаркт селезенки может быть классифицирован как травматический или атравматический по своей природе. Инфекции, гематологические и негематологические злокачественные новообразования представляют собой три наиболее распространенных причины, лежащих в основе атравматического инфаркта селезенки, после двух недавних систематических обзоров с участием более 600 и 800 пациентов соответственно [5, 6]. Малярия, инфекционный мононуклеоз и цитомегаловирус являются наиболее частыми инфекционными причинами. Во втором обзоре самыми сильными факторами риска смерти были признаны спленомегалия, возраст старше 40 лет и наличие опухолевых заболеваний [6].
Пациенты с инфарктом селезенки обычно проявляют триаду из острой боли в левом верхнем квадранте, пальпируемой припухлости над пораженной областью и лихорадки. КТ брюшной полости / таза с контрастированием является предпочтительным методом визуализации, однако для диагностики может потребоваться хирургическое вмешательство. При визуализации по мере созревания инфаркта селезенка может претерпевать одно из следующего: разрешение, сокращение капсулы селезенки, рубцевание или разжижение [7].
Антибиотикотерапия со спленэктомией или без нее является традиционным лечением абсцесса селезенки, редкого, но потенциально опасного для жизни осложнения инфаркта селезенки.Однако в последнее время чрескожный дренаж под контролем УЗИ или КТ рассматривается как безопасная, эффективная и менее инвазивная альтернатива [8, 9]. Перед процедурой рекомендуются следующие результаты патологии: минимальное количество тромбоцитов более 50 000 / мкл, МНО менее 1,2 и активированное частичное тромбопластиновое время между 20–33 секундами [8, 10]. Показаниями к чрескожному вмешательству является наличие одноглазного селезеночного скопления без внутренней перегородки, дискретной стенки, окружающей скопление, и сжиженного содержимого [8].Преимущества ультразвука включают в себя отсутствие процедурного излучения, обеспечение управления катетером в режиме реального времени во время его установки и обнаружение любого расположения или перегородок внутри селезеночной архитектуры для определения вероятности успешного исхода процедуры [10]. Частота перипроцедурных осложнений оценивается от 2% до 4%, включая кровотечение из селезенки, пневмоторакс, плевральный выпот и висцеральную перфорацию [8]. Спленэктомия связана с более высокой частотой послеоперационных осложнений от 17% до 27%, в основном из-за повышенного риска внутрибрюшного разлива, приводящего к системной инфекции, и венозной тромбоэмболии [8, 10, 11].
ЗАЯВЛЕНИЕ О КОНФЛИКТЕ ИНТЕРЕСОВ
Нет конфликта интересов.
ФИНАНСИРОВАНИЕ
Для этого отчета не было финансирования.
Благодарности:
Нет.
Этическое разрешение
Никакого утверждения не требовалось.
Согласие
На этот отчет было получено согласие пациента.
Поручитель
Kosuke Kato.
Список литературы
1Hill
DJ
,Griffiths
NJ
,Borodina
E
,Virji
M
.Клеточная и молекулярная биология колонизации и инвазивного заболевания Neisseria meningitidis
.Clin Sci (Lond)
2010
;118
:547
–64
,2Pace
D
,Pollard
AJ
.Менингококковая инфекция: клинические проявления и последствия
.Вакцина
2012
;30
:B3
–9
.3Батиста
RS
,Gomes
AP
,Dutra Gazineo
JL
,Balbino Miguel
,Oliveira
L
и др.Менингококковая инфекция, клинический и эпидемиологический обзор
.Asian Pac J Trop Med
2017
;10
:1019
–29
.4Brandtzaeg
P
,van Deuren
M
.Классификация и патогенез менингококковых инфекций
.Методы Мол Биол
2012
;799
:21
–35
,5Обри-Басслер
FK
,Сауэрс
N
.613 случаев разрыва селезенки без факторов риска или ранее диагностированного заболевания: систематический обзор
.BMC Emerg Med
2012
;12
:11
.6Renzulli
P
,Hostettler
A
,Schoepfer
AM
,Gloor
B
, CandinasСистематический обзор атравматического разрыва селезенки
.Br J Surg
2009
;96
:1114
–21
,7Liu
S
,Nahum
K
,Ferzli
G
.Разрыв, разжижение и инфекция селезенки после тупой травмы живота
.BMJ Case Rep
2018
;2018
:1
–2
,8Singh
AK
,Shankar
S
,Gervais
DA
,Hahn
Mueller MuellerЧрескожные вмешательства на селезенке под визуальным контролем
.Радиография
2012
;32
:523
–34
.9Yeom
JS
,Park
JS
,Seo
JH
,Park
ES
,Lim
JY
,Park
и др.
Множественные большие абсцессы селезенки у детей с чрескожным катетером под контролем компьютерной томографии
.Педиатр неонатол
2013
;54
:409
–12
.10Sammon
J
,Twomey
M
,Crush
L
,Maher
JO
,000 .
Чрескожная биопсия селезенки под визуальным контролем и дренаж
.Semin Intervent Radiol
2012
;29
:301
–10
.11Багродиа
N
,Кнопка
AM
,Spanheimer
PM
,Belding-Schmitt
Belding-Schmitt
Belding-Schmitt
,
Межир
JJ
.Заболеваемость и смертность после плановой спленэктомии по поводу доброкачественных и злокачественных гематологических состояний: анализ данных Национальной программы улучшения качества хирургии Американского колледжа хирургов
.JAMA Surg
2014
;149
:1022
–9
.© Автор (ы) 2019. Опубликовано Oxford University Press.
Гангренозный газовый некроз селезенки: история болезни | BMC Infectious Diseases
Мы сообщаем о случае абсцесса селезенки полимикробного происхождения, вызванного Clostridium spp и Streptococcus gallolyticus с газовой гангреной . Пациенту была успешно проведена спленэктомия и 2 недели прицельного лечения антибиотиками. Clostridium perfringens и Streptococcus gallolyticus были идентифицированы из посевов крови, тогда как другой патоген, Clostridium baratii , был извлечен из периспленочной жидкости. Анаэробные абсцессы селезенки, вызванные Clostridium perfringens , редко упоминаются в литературе [4, 7, 11, 12]. В большинстве случаев существует предрасполагающий фактор, например, иммунодефицит, гематологическое заболевание, травма или инфекция [12, 13]. Кроме того, спонтанная газовая гангрена в основном возникает из-за Clostridium septicum , а случаи, связанные с Clostridium perfringens , редко регистрируются [13,14,15].Аневризма селезенки также является редким осложнением инфекционных заболеваний, травм или нарушений кроветворной системы, но также может возникать спонтанно [16,17,18,19].
В нашем случае пациент был иммунокомпетентным, не имел гематологических заболеваний, признаков эндокардита или травм в анамнезе, происхождение которых, как мы предполагаем, было гематогенным.
Бактериемия, вызванная Clostridium spp. и особенно Streptococcus gallolyticus , как сообщается, связан с желудочно-кишечными заболеваниями, особенно с колоректальным раком [16].Поэтому мы провели колоноскопию, которая не показала никаких признаков новообразования толстой кишки. Кроме того, бактериальная транслокация после, например, эпизода гастроэнтерита маловероятна, поскольку у пациента не было диареи или рвоты.
В заключение, мы сообщаем о случае абсцесса селезенки полимикробного происхождения, вызванного Clostridium spp. и Streptococcus gallolyticus с газовой гангреной у иммунокомпетентного пациента без каких-либо признаков эндокардита или травмы.Пациент был успешно вылечен спленэктомией и антибиотиками и мог быть выписан через 17 дней после госпитализации. Следует обратить внимание на то, чтобы исключить у таких пациентов эндокардит, иммуносупрессию и заболевания толстой кишки.
Инфаркт селезенки: история болезни, анатомия, патофизиология
Автор
Маниш Парих, доктор медицины Доцент кафедры хирургии Медицинского факультета Нью-Йоркского университета; Лечащий хирург, директор по лапароскопической и бариатрической хирургии, больница Bellevue
Маниш Парих, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж хирургов, Общество американских гастроинтестинальных и эндоскопических хирургов
Раскрытие: Ничего не разглашать.
Соавтор (ы)
H Леон Пахтер, доктор медицины, председатель FACS , профессор Джорджа Дэвида Стюарта, кафедра хирургии, Медицинский центр Нью-Йоркского университета
H Леон Пахтер, доктор медицины, FACS является членом следующих медицинских обществ: Американская ассоциация хирургии Травма, Американский колледж хирургов, Американская хирургическая ассоциация, Американское общество травматологии, Академия наук Нью-Йорка, Общество хирургии пищеварительного тракта, Общество интенсивной терапии
Раскрытие: нечего раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Эми Л. Фридман, доктор медицины Профессор хирургии, директор по трансплантологии Медицинского колледжа медицинского университета штата Нью-Йорк, Сиракузы
Эми Л. Фридман, доктор медицины, является членом следующих медицинских обществ: Ассоциация академической хирургии, Международный колледж хирургов, Академия наук Нью-Йорка, Медицинское общество Пенсильвании, Медицинское общество округа Филадельфия, Общество интенсивной терапии, Ассоциация женщин-хирургов, Международное общество трансплантации печени, Общество трансплантации, Американский колледж хирургов, Американская медицинская ассоциация, American Medical Женская ассоциация, Американское общество искусственных внутренних органов, Американское общество хирургов-трансплантологов, Американское общество трансплантологии
Раскрытие: Ничего не раскрывать.
Главный редактор
Джон Гейбель, доктор медицины, магистр, доктор наук, AGAF Заместитель председателя и профессор отделения хирургии отделения желудочно-кишечной медицины, профессор отделения клеточной и молекулярной физиологии Медицинской школы Йельского университета; Директор хирургических исследований хирургического отделения больницы Йель-Нью-Хейвен; Член Американской гастроэнтерологической ассоциации; Член Королевского медицинского общества
Джон Гейбель, доктор медицины, магистр, доктор наук, AGAF является членом следующих медицинских обществ: Американской гастроэнтерологической ассоциации, Американского физиологического общества, Американского общества нефрологов, Ассоциации академической хирургии, Международного общества нефрологов. , Нью-Йоркская академия наук, Общество хирургии пищеварительного тракта
Раскрытие: Ничего не раскрывать.
Дополнительные участники
Льюис Дж. Каплан, доктор медицинских наук, FACS, FCCM, FCCP Профессор хирургии, отделение травм, интенсивной хирургической и неотложной хирургии, отделение хирургии, Медицинская школа Перельмана при Университете Пенсильвании; Начальник отделения интенсивной хирургической помощи, Медицинский центр по делам ветеранов Филадельфии
Льюис Дж. Каплан, доктор медицинских наук, FACS, FCCM, FCCP является членом следующих медицинских обществ: Американской ассоциации хирургии травм, Американского колледжа хирургов, Ассоциации академических наук. Хирургия, Ассоциация хирургического образования, Государственное медицинское общество Коннектикута, Восточная ассоциация хирургии травм, Международное общество травматологической анестезии и интенсивной терапии, Общество по улучшению управления кровью, Общество интенсивной терапии, Общество хирургической инфекции
Раскрытие: ничего раскрывать.
Благодарности



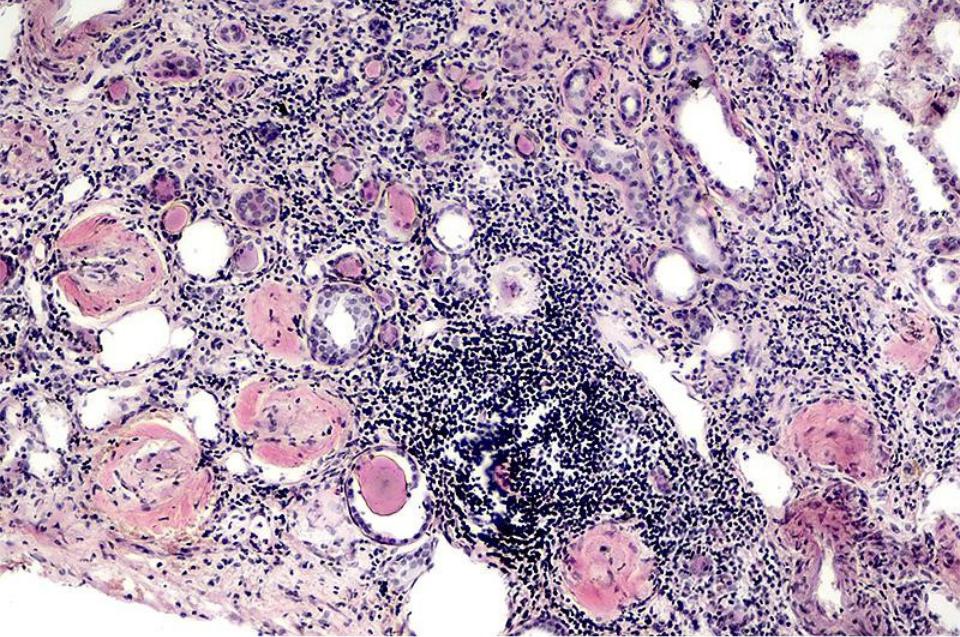

 Позволяет оценить размеры, структуру селезенки, определить состояние капсулы и выявить дополнительные включения и образования. Дуплексное сканирование определяет кровоток в лиенальных сосудах и помогает выявить его нарушение.
Позволяет оценить размеры, структуру селезенки, определить состояние капсулы и выявить дополнительные включения и образования. Дуплексное сканирование определяет кровоток в лиенальных сосудах и помогает выявить его нарушение.