Симптомы синусита – Медицинский портал “Здоровая Чувашия”
Симптомы синусита
Симптомы синусита возникают на фоне воспалительных изменений стенки придаточных пазух носа. Синусы – полые пазухи, которые предназначены для поддержания внутричерепного давления.
При попадании в них бактерий, вирусов, грибков и других патологических агентов возникают воспалительные изменения с накоплением жидкости в полости пазухи. Данное состояние нередко приводит к головным болям, так как повышается давление внутри черепа.
Черепные симптомы заставляют человека обращаться за помощью к врачу, когда заболевание уже запущено. Диагноз синусита выставляется на основе рентгенографического исследования (снимок придаточных пазух носа в прямой и боковой проекции).
Без квалифицированного лечения патология вызывает серьезные проблемы со зрением, слухом и может спровоцировать воспаление оболочек головного мозга (менингит).
Распространенные симптомы синусита
Симптомы синусита различаются в зависимости от формы заболевания:
Острая,
Хроническая.
Острый синусит быстро прогрессирует, поэтому при выполнении рентгеновских снимков заключение рентгенолога звучит, как «тотальное или субтотальное затемнение верхнечелюстных или лобных пазух». Такая картина появляется вследствие накопления больших количеств воспалительной жидкости в полости одной или нескольких пазух одновременно.
Основным симптомом воспалительных изменений в придаточных пазухах носа является длительный насморк с водянистым или гнойным содержимым. Из-за длительного воспаления слизистые оболочки носовой полости отекают и увеличиваются в размерах, что приводит к затруднению носового дыхания. Особо опасно данное состояние у детей, так как вследствие усиленного кровоснабжения воспалительные инфильтраты могут заноситься в головной мозг, провоцируя менингит.
Частое отхаркивание и обильные выделения слизистой мокроты по утрам свидетельствуют об активном процессе в придаточных пазухах носа. Если симптомы продолжаются длительно, возможно поражение глоточных миндалин с формированием ангины.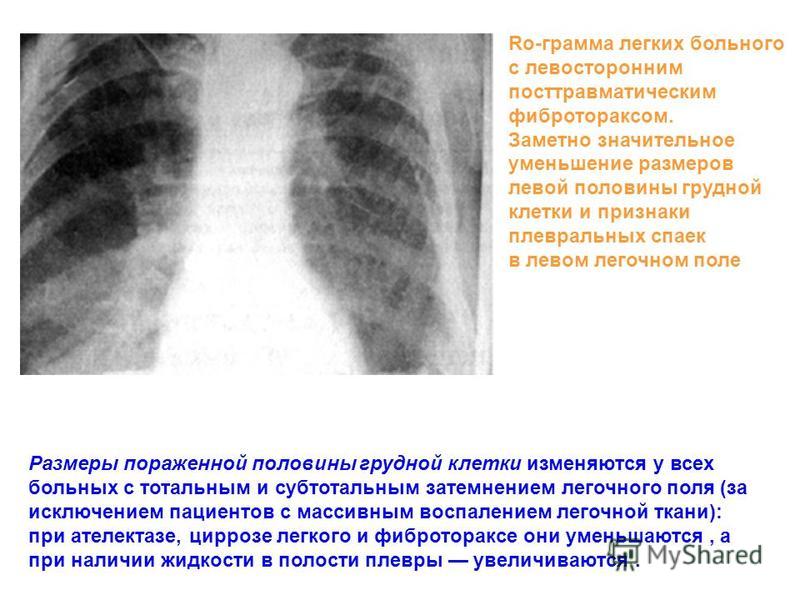
Острый синусит протекает с повышенной температурой тела (до 38,5 градусов). Одновременно с ней человек чувствует недомогание и раздражительность. У него возникает ослабление памяти, нарушение обоняния и отечность слизистых оболочек век и щек. Нередки факты появления стоматита при гайморите (воспалительных изменениях верхнечелюстных пазух).
При хроническом синусите температура тела не повышается больше 37,5 градусов. Он характеризуется периодическим насморком и першением в горле.
Вышеописанные симптомы патологии усиливаются при наклоне человека вперед (диагностический признак «завязывание шнурков»). Если у детей хроническая форма патологии продолжается длительно, начинает часто болеть голова, и появляются гнойные выделения из полости носа. Вследствие этого при появлении первых признаков патологии нельзя тянуть время, а следует их эффективно лечить.
Как определить гайморит или фронтит
Гайморит – воспаление верхнечелюстных пазух. Он часто наблюдается у детей и сопровождается появлением насморка с желтой слизью. Одновременно наблюдается болезненность с правой или левой стороны носа (в зависимости от локализации гайморита).
Одновременно наблюдается болезненность с правой или левой стороны носа (в зависимости от локализации гайморита).
Фронтит – воспалительные изменения лобных пазух. Патология в первую очередь характеризуется локальной болезненностью в области лба. Такая локализация более характерна для взрослых. Она опасна тем, что воспалительный процесс может из лобных пазух может быстро перейти на оболочки головного мозга (менингит), так как между лобными пазухами и мозговой тканью расположена толстая костная перегородка. При ее воспалении бактерии могут перейти на менингиальные оболочки.
Симптомы хронического синусита могут наблюдаться более 3 месяцев. Они и обуславливают грозные осложнения заболевания. Правда, поражение других органов в значительной степени зависит от состояния иммунитета. Так, воспаление придаточных пазух носа у малых детей редко приводит к осложнениям, а у взрослых с хроническими болезнями дыхательной системы оно обуславливается возникновение ревматоидного артрита (поражение мелких суставов).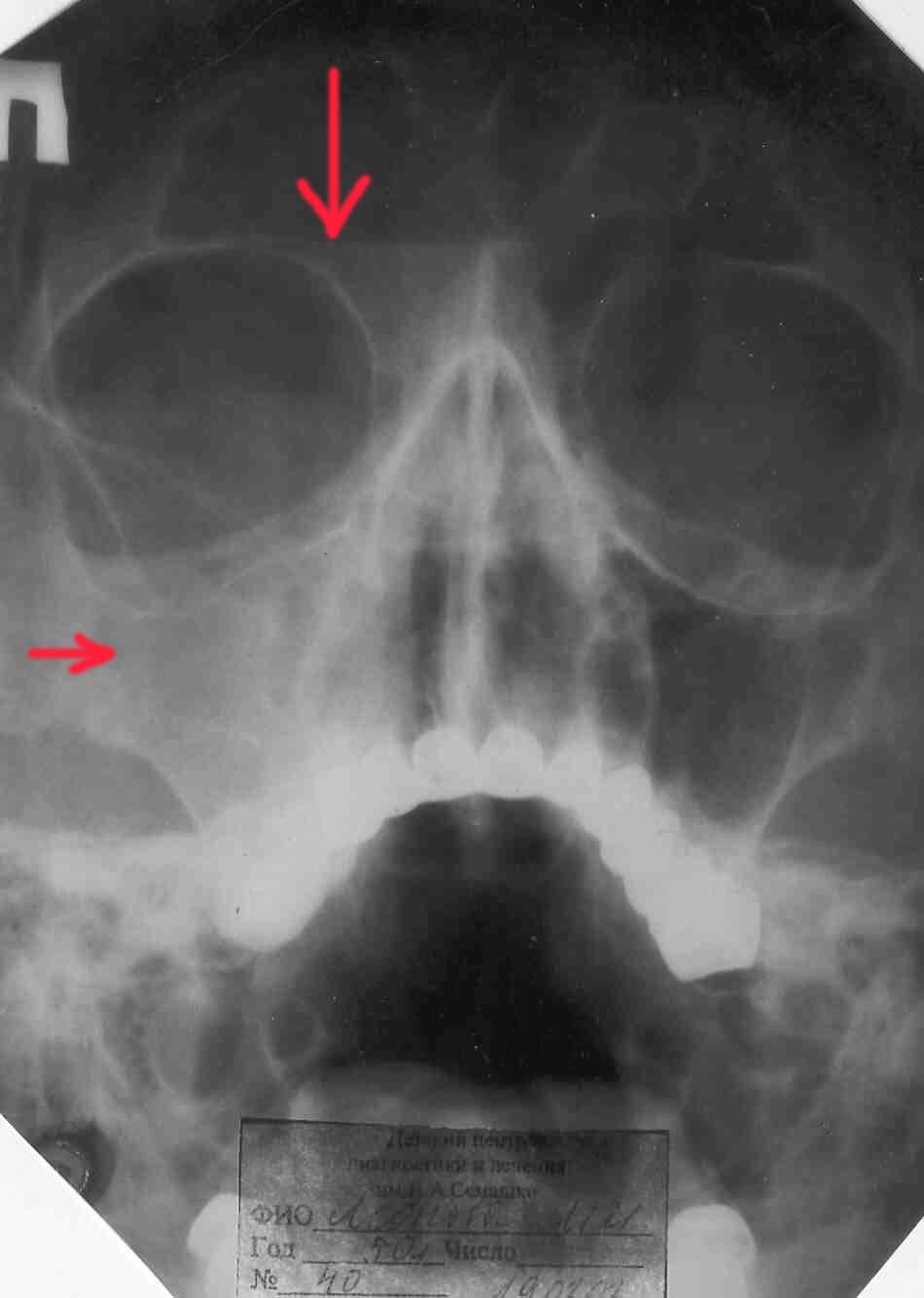
У детей младшего возраста острый гайморит часто сопровождается острым отитом (воспалительными изменениями ушного прохода).
Основным методом диагностики патологии является рентгенография придаточных пазух носа в прямой и боковой проекциях. Малым детям рентгеновское исследование проводится только в экстренных случаях, так как оно вредно для здоровья. Диагностика патологии у них основывается на обследовании полости носа и ротоглотки ЛОР-врачом в сочетании с лабораторными анализами крови.
В некоторых клиниках для диагностики воспаления придаточных пазух носа используется ультразвуковое исследование. Информативно также эндоскопическое исследование синусов.
Как лечить синусит
Лечение синусита основывается на обязательном применении антибактериальных (при бактериальном воспалении пазух) и противогрибковых (при грибковой этиологии заболевания) препаратов.
Курс терапии данными средствами нельзя прекращать до полной элиминации возбудителя из полости придаточных пазух носа. Препаратами выбора для терапии
Препаратами выбора для терапии
заболевания являются: цефуроксим, амоксиклав, доксициклин, кларитромицин, азитромицин.
Противомикробное лечение острой и хронической формы заболевания практически не отличается, за исключением сроков применения лекарств. При хронической форме необходимо применение антибиотиков сроком не менее месяца. При любой форме заболевания улучшение состояния человека наблюдается через 72 часа.
Симптомы хронического синусита характеризуются периодическими рецидивами (повторным возникновением). Чтобы не допустить прогрессирования заболевания, следует в перерывах между обострениями укреплять иммунитет. Для этого можно применять иммуностимулирующие препараты (гроприносин, анаферон, виферон для детей).
В общем, симптомы синусита должны лечиться сразу после возникновения. Попустительство в данном вопросе чревато грозными осложнениями, которые практически невозможно излечить.
Источник: subscribe.ru
Субтотальное затемнение верхнечелюстных пазух.
 Что это, как лечить с жидкостью и без, горизонтальным, вертикальным уровнем
Что это, как лечить с жидкостью и без, горизонтальным, вертикальным уровнемСубтотальное затемнение представляет собой основной диагностический показатель наличия патологического процесса в области верхнечелюстных пазух. Наличие затемнения может говорить о воспалительных заболеваниях, а также о других проблемах.
Расположение и функции верхнечелюстных пазух
Верхнечелюстная пазуха по-другому называется гайморовой пазухой носа. Она представляет собой парную придаточную пазуху носовой полости. Располагается практически на всём промежутке верхнечелюстной кости, внутри верхней челюсти. Пазухи состоят из носовой, лицевой и глазничной, задней и нижней стенок.
Верхнечелюстные пазухи изнутри выстланы слизистой оболочкой, которая представлена мерцательным эпителием.
Нервов и кровеносных сосудов в этой области проходит мало. Поэтому воспалительные заболевания придаточных пазух носа долгое время остаются не диагностированы, так как протекают без выраженного болевого синдрома.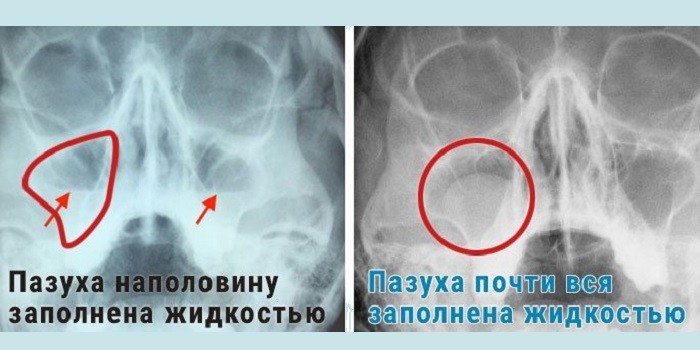 Боль проявляется, как правило, уже в период разгара заболевания.
Боль проявляется, как правило, уже в период разгара заболевания.
Функции верхнечелюстных пазух:
- Увлажнение вдыхаемого воздуха.
- Участие в формирование голоса.
- Регулирование внутричерепного давления.
- Облегчение веса костей черепа.
- Фильтрация воздуха и защита от патогенных микроорганизмов.
Что называют субтотальным затемнением гайморовых пазух?
Субтотальное затемнение верхнечелюстных пазух является рентгенологическим признаком, который свидетельствует о воспалительном процессе в органе. Затемнение также наблюдается при развитии патологических изменений слизистой оболочки.
Иногда затемнение может указывать на развитие новообразований в области пазух. Они могут быть как доброкачественными, так и злокачественными. Часто с помощью рентгенограммы выявляют развитие кист.
Но чаще всего затемнение на рентгене свидетельствует о скоплении гноя. Его обнаружение свидетельствует о таком заболевании, как гайморит.
Возможные причины и симптомы затемнений у взрослых, детей
Причины затемнения могут быть самыми разнообразными.
Как правило, выделяют следующие причины:
- Воздействие патогенных микроорганизмов и развитие воспаления.
- Скопление гноя.
- Воспалительные заболевания придаточных пазух.
- Кисты пазух.
- Опухоли придаточных пазух.
- Скопление жидкости.
Гайморит
Субтотальное затемнение верхнечелюстных пазух наблюдается при гайморите. Гайморит представляет собой воспаление придаточных пазух носа. Возникает, как правило, на фоне длительно протекающего ринита или синусита. Может иметь острое или хроническое течение.
Симптомы гайморита:
- Длительные выделения из носа, характерной особенностью которых является изменение цвета до зеленоватого (гнойное отделяемое). Возможно, с примесью крови. Выделения густые, плохо отходят из полости носа.
- Заложенность носа и изменение обоняния. Обоняние снижается или полностью пропадает.
- Головная боль распирающего характера. Локализуется в лобной доле черепа.
- Распирающая боль в носовых пазухах, отдающая в верхнюю челюсть.
- Повышение температуры тела.
У детей гайморит протекает более остро, чем у взрослых, возможна более выраженная лихорадка (повышение температуры тела до 39—40°), интенсивные боли в голове, слезотечение. А также нередко у маленьких детей наблюдается сочетание гайморита и отита. Воспаление среднего уха возникает на фоне длительного воспаления в пазухах из-за анатомически короткой слуховой трубы у ребёнка.
Синусит
Синусит – это воспаление слизистой оболочки придаточных пазух носа. Может иметь острое и хроническое течение.
Может иметь острое и хроническое течение.
Причиной появления синусита является бактериальная и вирусная инфекция, не до конца пролеченный ринит, аллергические реакции.
Чаще всего синусит проявляется у детей. Это связано с незрелостью иммунитета, частыми вирусными заболеваниями. Кроме этого, синусит может возникнуть у детей до 1 г., при неправильном промывании носовых ходов, а также при чрезмерном закапывании сосудосуживающих капель.
Синусит протекает чаще всего остро.
Заподозрить его можно, если присутствуют следующие симптомы:
Заподозрить синусит можно, если ринит не проходит через 7—10 дней.
Фронтит
Фронтит — это воспаление лобных пазух. Причиной воспаления служат острые вирусные инфекции, осложнения гайморита, синусита и ринита. А также предрасполагающими факторами могут являться искривление носовой перегородки, наличие аденоидов и хронические очаги инфекции в организме.
Воспаление развивается остро. Повышается температура тела выше 38,5 град. Развивается ярко выраженный болевой синдром в области надбровных дуг, усиливающийся при надавливании. А также наблюдается слезотечение, светобоязнь, боль в глазах, заложенность носа и гнойные выделения из носовых ходов.
Повышается температура тела выше 38,5 град. Развивается ярко выраженный болевой синдром в области надбровных дуг, усиливающийся при надавливании. А также наблюдается слезотечение, светобоязнь, боль в глазах, заложенность носа и гнойные выделения из носовых ходов.
Фронтит является серьёзным заболеванием, которое требует медицинской помощи. При развитии этой патологии возможно развитие осложнений в виде поражения головного мозга (менингит).
Киста
Киста представляет собой образование округлой формы, заполненная экссудатом. Её обнаружение, как правило, случайно, так как её развитие не сопровождается какими-либо патогномоничными симптомами.
Иногда пациенты могут жаловаться на ощущение инородного тела в области пазух, давление в лобной части, выделение жидкости из носовых ходов и незначительное ухудшение носового дыхания.
Опухоль
Опухоли придаточных пазух могут быть доброкачественными или злокачественными.
Злокачественные опухоли делятся на следующие виды:
- Эпителиомы.

- Саркомы.
Симптомы опухолей на начальной стадии развития опухолевого процесса незаметны.
Но по мере прогрессирования возможно появление следующих клинических симптомов:
- Боль в области пазух.
- Головная боль.
- Увеличение регионарных лимфатических узлов.
- Повышение температуры тела.
- Выделения из носовых ходов.
- Заложенность носа.
А также нередко в гайморовых пазухах локализуются доброкачественные опухоли. Течение их также может быть незаметно, пока опухоль не достигнет больших размеров. Обычно, в пазухах локализуются полипы, либо костные опухоли, которые проросли из костей черепа в область пазух.
Симптомами служат:
- Боль в области пазух.
- Головная боль.
- Заложенность носа.
- Слизистые выделения из носа.
Обязательно ли делать рентген?
При подозрении на развитие патологического процесса в полости носовых пазух, рентгенография необходима. Запущенная патология может привести к тяжёлым осложнениям.
Запущенная патология может привести к тяжёлым осложнениям.
Особенно важно провести рентген, если пациент жалуется на постоянную головную боль распирающего характера, длительные выделения из носа и повышение температуры тела.
Подготовка и проведение рентгенографии
Специальной подготовки рентгенография придаточных пазух носа не требует. Проводят эту диагностическую процедуру в двух положениях: лёжа или стоя. Во время процедуры пациент прижимается вплотную подбородком к аппарату, затем по команде рентгенолога, задерживает дыхание на 30 сек. Сама процедура занимает не более 1—2 мин.
У детей такая процедура практически не применяется. Выполнение рентгенографии у детей строго по неотложным показаниям.
Что видно на снимке?
На рентгенографии пазух носа видно состояние костей черепа, наличие инородных предметов, появление опухолей, кист, а также наличие или отсутствие воспалительного процесса.
При появлении на снимке затемнения белого цвета с нечёткими границами может означать наличие опухоли или кисты.
Расшифровка рентгенограммы
Наличие экссудата в пазухах носа говорит о наличии острого воспалительного процесса, а утолщение стенок носовых пазух и сужение их просвета может указывать на хроническое воспаление.
Субтотальное затемнение верхнечелюстных пазухГоризонтальный уровень жидкости может свидетельствовать о воспалительных заболеваниях гайморовых пазух (гайморите).
Субтотальное затемнение с верхним горизонтальным уровнем в области верхнечелюстных пазух может свидетельствовать о гайморите.
Если затемнение локализуется в лобных пазухах, то это говорит о развитии фронтита.
Для диагностики опухолей проводят рентгенографию с контрастным веществом. Это помогает лучше увидеть местоположение опухоли и её размер. При введении контраста опухолевые образования «поглощают» пигмент и становятся более заметными.
Другие методы диагностики
При подозрении на наличие патологического процесса в придаточных пазухах носа необходимо провести ряд дополнительных исследований:
- Клинический анализ крови.
 Его проводят для оценки общего состояния организма, также в расшифровке анализа можно увидеть, есть ли воспалительный процесс в организме.
Его проводят для оценки общего состояния организма, также в расшифровке анализа можно увидеть, есть ли воспалительный процесс в организме. - КТ пазух носа. Проводится при нечётком получении рентгеновского снимка, а также при подозрении на злокачественный процесс.
- МРТ. Помогает оценить не только состояние костных структур, но также нервов, кровеносных сосудов и мягких тканей.
Лечение при неполном затемнении верхнечелюстных пазух
Лечение воспаления пазух носа комплексное и включает в себя симптоматическую терапию, противовоспалительные и антибактериальные препараты.
Для лечения детей антибактериальные препараты назначаются с осторожностью. Наиболее предпочтительными антибиотиками для лечения в детском возрасте являются пенициллины и цефалоспорины.
С осторожностью в детском возрасте назначаются сосудосуживающие препараты на основе ксилометазолина (Називин). Такие препараты не должны применять у ребёнка дольше, чем 5 дней. А также следует строго соблюдать дозировку.
А также следует строго соблюдать дозировку.
Медикаменты
| Группа препаратов | Название | Дозировка, путь введения, курс лечения |
| Антибиотики | Амоксиклав или Цефепим | Внутримышечно или внутрь 2 раза в сутки 10—14 дней. |
| Противомикробные назальные капли | Протаргол | По 1–2 капле в каждый носовой проход, не более 7 дней. |
| Сосудосуживающие спреи или назальные капли | Тизин, Називин | По 1 впрыскиванию в каждый носовой ход. Не более 7 дней. |
| Растительные противовоспалительные капли для приёма внутрь | Синупрет (для детей УмкаЛор) | Дозировка рассчитывается исходя из возраста пациента. Курс лечения от 2 до 3 недель. |
| Антигистаминные препараты | Цитрин | По 1 таблетке 1 раз в день. Курс лечения 14 дней. |
| Гипертонические растворы | Аквамарис, Аквалор | В форме спрея для взрослых, в виде капель для детей. Промывание осуществляется 4—5 раз в день. |
| Жаропонижающие препараты (при температуре выше 38,5) | Ибупрофен, парацетамол | В возрастной дозировке, но не более 6 таблеток в сутки |
Хирургия
Субтотальное затемнение верхнечелюстных пазух во многих случаях достаточно эффективно поддается консервативной терапии, но при отсутствии эффекта от неё может потребоваться хирургическое вмешательство.
При гайморите может потребоваться «прокол» гайморовой пазухи. Такая манипуляция необходима для извлечения из пазухи скопившегося гноя.
Для этого отоларинголог проводит пункцию в проекции гайморовой пазухи специальным инструментом. После чего происходит отведение гнойного содержимого. Затем врач промывает пазухи антисептическим раствором для профилактики дальнейшего воспаления.
Операция занимает около 30 мин. и не требует введения пациента в состояние наркоза. Если при исследовании пазух были выявлены кисты и новообразования, то в этом случае происходит их удаление хирургическим путём под общим наркозом.
Если была обнаружена опухоль, то помимо её удаления, проводят биопсию, чтобы узнать вид опухоли. После получения результатов врач выбирает дальнейший метод лечения.
Народные средства
Субтотальное затемнение верхнечелюстных пазух можно лечить с помощью народных методов. Средства на основе лекарственных растений используются и в лечении воспалительных заболеваний верхних дыхательных путей. Для этой цели используются солевые растворы, капли, компрессы.
Единственное противопоказание – это аллергическая реакция на составляющие препарата.
Для детей раннего возраста до 1 года народные методы лечения нужно использовать с осторожностью, чтобы не спровоцировать развитие аллергической реакции.
Горчичное масло
С помощью горчичного масла можно лечить ринит и синусит. Для этого масло необходимо слегка подогреть, но при этом температура должна быть комфортна, чтобы при закапывании масла в нос не произошло ожога слизистой оболочки.
Капать по 3—4 капли масла в каждый носовой ход 2 раза в день. Масло обладает противовоспалительным и противовирусным эффектами, а также уменьшает отёк слизистой оболочки носа.
Чеснок
Чеснок обладает антибактериальными свойствами, из него можно приготовить капли от насморка. Для этого нужно взять 2 зубчика чеснока, пропустить через пресс, поместить в марлю (сложенную в несколько слоёв) и отжать получившийся сок.
Затем добавить к соку чеснока 3—4 ст. л. воды или 2 ст. л. оливкового масла. Это нужно сделать для того, чтобы чесночный сок не привёл к ожогу слизистой оболочки.
В первое применение закапывается по 1 капле в каждый носовой ход. Если в последующем не происходит никакой аллергической реакции, то можно закапывать по 2—3 капле в каждый носовой ход в течение 7 дней.
Детям такие капли для применения запрещены. Так как слизистая оболочка у детей имеет более незрелое строение, по сравнению со взрослыми. Закапывание таких каплей может привести к ожогу.
Кроме капель, чеснок можно использовать как средство для дезинфекции воздуха. Для этого чеснок предварительно очищают и нарезают на мелкие кусочки. Чеснок раскладывают на тарелки и помещают в разных концах комнаты. Так как чеснок является природным антисептиком, его действие будет деактивировать вирусы и бактерии, которые выделяет больной человек.
Раствор прополиса
Для лечения гайморита используют раствор прополиса. Для этого берётся 10% спиртовой раствор прополиса. Перед применением небольшое количество разводится водой, чтобы не вызвать раздражение слизистой оболочки. Закапывать нужно по 1—2 капле в каждый носовой проход в течение 7 дней.
Детям, из-за содержания спирта, такой способ лечения противопоказан.
Сок алоэ
Алоэ применяют не только для лечения воспалительных заболеваний, но также и для профилактики вирусных инфекций.
Для этой цели из сока алоэ можно приготовить капли. Для этого берут сок алоэ и смешивают его с водой в пропорции 3:1. Если такие капли показаны маленькому ребёнку, то пропорция составляет 5:1. Закапывать нужно по 2-3 капли в каждый носовой ход, 10 дней.
Черная редька
Любые компрессы запрещены в фазе острого воспаления, а также при повышенной температуре тела. Компресс из чёрной редьки эффективен для уменьшения отёка слизистой оболочки.
Для приготовления такого компресса нужно взять одну редьку, очистить и натереть на тёрке. Затем нужно смешать с растительным маслом и слегка подогреть. Готовую кашицу накладывать на область пазух на 10 мин. Можно применять для этой цели тонкую ткань или марлю. Курс лечения таким средство не более 7 дней.
Морская соль
Гипертонический раствор морской соли можно купить в аптеке, а можно приготовить самостоятельно в домашних условиях.
Для этой цели нужно взять ½ чайной ложки морской соли и растворить её содержимое в стакане тёплой воды. Затем нужно набрать необходимое количество раствора в стерильный шприц и поочерёдно промыть каждый носовой ход. Промывать нос солевым раствором рекомендуется до 5 раз в сутки.
Детям промывать носовые ходы нужно с помощью закапывания. До 3-летнего возраста нельзя промывать носовые ходы спреями или шприцем. Так как сильная струя раствора может способствовать продвижению микроорганизмов к слуховой трубе. Так как у детей слуховая труба короткая, это может вызывать присоединение отита.
Если на рентгенографии верхнечелюстных пазух наблюдается субтотальное затемнение, то это означает, что в них начался патологический процесс. Для уточнения диагноза в некоторых случаях может потребоваться ряд дополнительных диагностических процедур.
Видео о синусите
Про синусит:
Тактика врача-стоматолога-хирурга при комплексном подходе в лечении хронического одонтогенного верхнечелюстного синусита
Согласно данным литературы [1], до 40% всех воспалительных явлений верхнечелюстного синуса имеют одонтогенную причину. При этом периодонтит является этиологическим фактором развития синусита в 40,4% случаев [2]. Синусотомия считается одним из основных методов устранения гипертрофических явлений слизистой оболочки синуса [1, 3—5]. Однако повреждение мембраны Шнейдера зачастую приводит к ее рубцовым изменениям и нарушению нормальной работы мукоцилиарного клиренса [6], что может стать абсолютным противопоказанием к проведению операции синус-лифтинг и дальнейшей реабилитации пациентов с использованием дентальных имплантатов [7]. Использование местной противовоспалительной терапии при условии сохранения нормального функционирования структур остиомеатального комплекса у пациентов с хроническим верхнечелюстным синуситом позволяет достичь хорошего лечебного эффекта без проведения травмирующего хирургического лечения [8]. Однако алгоритм медикаментозной терапии не всегда учитывает весь комплекс этиопатологических механизмов развития хронического синусита.
Цель исследования — оптимизация протокола комплексного лечения пациентов, страдающих хроническим одонтогенным верхнечелюстным синуситом с использованием местной противовоспалительной терапии назальными кортикостероидными препаратами.
Материал и методы. С начала 2015 г. 7 пациентов обратились с симптомами хронического верхнечелюстного синусита (выделения из половины носа, затруднение носового дыхания, дискомфорт и боль в области верхней челюсти соответствующей стороны, головная боль и нарушение общего состояния). При клиническом обследовании определялась слабая болезненность при пальпации переднебоковой стенки верхнечелюстного синуса, а также болезненная перкуссия зубов соответствующей стороны. Всем пациентам была проведена конусно-лучевая компьютерная томография, показавшая рентгенологические признаки хронического верхнечелюстного синусита (тотальное или субтотальное затемнение полости верхнечелюстного синуса за счет гипертрофии слизистой оболочки), а также наличие одонтогенных воспалительных очагов в области жевательной группы зубов соответствующей стороны. Все пациенты консультировались врачом-оториноларингологом. После обследования ЛОР-специалистом пациентов, включенных в исследование, были исключены: сопутствующая патология остиомеатального комплекса и наличие воспалительных процессов в других околоносовых синусах, а также установлено нормальное функционирование естественного соустья пораженного верхнечелюстного синуса со средним носовым ходом. Всем пациентам был поставлен диагноз — хронический одонтогенный верхнечелюстной синусит. В день обращения всем пациентам назначался назальный кортикостероидный препарат Назонекс — по 2 ингаляции в каждый носовой ход 1 раз в сутки 30 дней. Также в комплексную терапию включали антибактериальный препарат Аугментин 875 мг + 125 мг — по 1 таблетке 2 раза в сутки 7 дней, сосудосуживающий препарат Тизин Кило 0,1% — по 1 ингаляции в каждый носовой ход 3 раза в сутки 14 дней, и ирригации гипертоническим раствором Аква Марис — по 3 ингаляции в каждый носовой ход 4 раза в сутки 14 дней. Для проведения хирургической санации полости рта пациенты назначались через 3 дня после начала медикаментозной терапии. Предоперационная медикаментозная подготовка включала: 1) дексаметазон 4 мг внутримышечно; 2) дицинон 250 мг внутримышечно. Пациентам проводили удаление причинных зубов и устранение одонтогенных воспалительных очагов. Во всех случаях во время удаления зубов наблюдалось образование перфорации стенки альвеолярной бухты верхнечелюстного синуса. Всем пациентам проводили антисептическую обработку р-ром хлоргексидин 0,05% полости синуса через имеющуюся перфорацию. Далее проводилось закрытие перфоративного отверстия местными тканями с использованием слизисто-надкостничного лоскута. Лоскут фиксировали узловыми швами полиамид 4−0. В послеоперационную медикаментозную терапию был дополнительно включен противовоспалительный препарат Нимесил — по 1 пакетику 2 раза в сутки 3 дня per os. Осмотр пациентов проводился на 1, 3 и 5-е сутки. Снятие швов проводилось на 10-е сутки. Повторное проведение КЛКТ назначалось через 2 мес с момента начала лечения.
Результаты. На 10—14-е сутки после проведения операции пациенты отмечали отсутствие боли в области верхней челюсти, нормализацию носового дыхания, значительное уменьшение или отсутствие выделений из носа, субъективное улучшение общего состояния. Пальпация подглазничной области соответствующей стороны — безболезненна, болевая реакция при наклоне головы — отсутствует. На повторной компьютерной томограмме рентгенологические данные за наличие явлений верхнечелюстного синусита отсутствовали полностью у 4 пациентов. У 3 пациентов отмечалось улучшение рентгенологической картины, однако сохранялось утолщение слизистой оболочки в проекции альвеолярной бухты верхнечелюстного синуса до 8 мм без клинических проявлений заболевания.
Вывод. Включение назальных кортикостероидов в комплексную терапию пациентов с хроническим одонтогенным верхнечелюстным синуситом, без патологии остиомеатального комплекса, позволяет проводить закрытие перфорации дна верхнечелюстного синуса непосредственно после операции удаления зуба и достигать купирования клинических проявлений заболевания.
Компьютерная томография в диагностике одонтогенных полисинуситов
Компьютерная томография в диагностике одонтогенных полисинуситов.
А.К. Боклин, Т.В. Селенина, А.В. Тарханов
МРЦ «Здоровье для Вас» Москва
Одонтогенные синуситы составляют 25-30% от общего числа воспалительных заболеваний верхнечелюстного синуса. При первичном одонтогенном поражении верхнечелюстного синуса в патологический процесс нередко вовлекаются другие околоносовые синусы, что усугубляет течение заболевания и способствует рецидивам первично одонтогенного моносинусита. За последнее десятилетие возможности инструментальных методов обследования пациентов с патологией носа и околоносовых пазух значительно возросли. Однако степень распространенности воспалительного процесса и причины патологических изменений в смежных синусах, при первичном одонтогенном поражении верхнечелюстного синуса на наш взгляд недостаточно освящены.
Цель исследования: Определить вероятные причины, и распространенность поражения, казалось бы, первично интактных околоносовых синусов при одонтогенных поражениях верхнечелюстного синуса по данным компьютерной томографии.
Материал и методы: Исследования проводились на компьютерном томографе Philips MX 8000 Dual Exp. Изображения получены в аксиальной проекции с толщиной среза 0,5 мм с дальнейшим построением мультипланарных реконструкций в коронарной и сагиттальной проекциях, при необходимости шаг томографа и толщина среза уменьшались до 2 мм. Всего обследовано 87 пациентов в возрасте от 17 до 68 лет, мужчин 34 женщин 53. Длительность заболевания составила от 12 недель до нескольких лет.
Результаты: Перфоративная форма одонтогенного верхнечелюстного синусита диагностирована у 33 пациентов, при этом у 12 из них в полости верхнечелюстного синуса в качестве инородного тела обнаружен корень зуба. У 54 пациентов отмечена неперфоративная форма одонтогенного синусита, в этих случаях, как правило, в просвете верхнечелюстного синуса выявляли инородное тело в виде пломбировочного материала. Левосторонний процесс выявлен у 48 пациентов, правосторонний у 39. Воспалительные изменения в верхнечелюстном синусе были различной степени выраженности: от пристеночного утолщения слизистой оболочки до субтотального затемнения просвета пазухи. Так, в 15 из 87 случаев отмечено утолщение слизистой оболочки верхнечелюстного синуса занимающее до 1/4 просвета, в 21 случае до 1/3, в 17 случаях до половины объема синуса. В 34 случаях отмечено практически субтотальное затемнение просвета верхнечелюстного синуса – около 2/3 ее объема. В 5 случаях отмечено разрушение медиальной стенки синуса, в 7 случаях – полипозное изменение слизистой оболочки синуса и полипы в полости носа. В результате анализа данных КТ исследования установлено, что у большинства пациентов с одонтогенным синуситом поражаются клетки решетчатого лабиринта. Так у 48 больных из 87 обследованных наблюдалось затемнение ячеек решетчатого лабиринта с соответствующей стороны разной степени выраженности, наряду с этим у 12 пациентов выявлены воспалительные изменения клиновидного синуса, а у 8 больных отмечены воспалительные изменения слизистой оболочки лобного синуса. КТ картина так же четко отражает аномалию архитектуры полости носа данной группы пациентов. В 74 случаях отмечена деформация перегородки носа разной степени выраженности, в 23 буллезное изменение средней носовой раковины, в 16 парадоксальная изогнутость средней носовой раковины и в 12 гиперпневматизация решетчатой буллы.
Выводы: Во всех случаях выявления воспалительных изменений в смежных околоносовых синусах при первичном одонтогенном поражении верхнечелюстного синуса, диагностированы анатомические изменения в полости носа. Необходимо отметить, что при верхнечелюстном синусите на фоне сопутствующих внутриносовых аномалий, воспалительный процесс более выражен, и распространяется не только на верхнечелюстной синус, но и на другие околоносовые синусы. На наш взгляд одной из причин распространения воспалительного процесса в смежные синусы при первично одонтогенном поражении верхнечелюстного синуса, являются сочетанные анатомические изменения внутриносовых структур. Данные КТ околоносовых синусов, у пациентов с одонтогенным синуситом позволяют уточнить распространенность и характер воспалительного процесса, индивидуальные особенности строения полости носа и околоносовых синусов, что необходимо учитывать при планировании как санирующего, так и корригирующего этапов при хирургическом лечении.
Тотальное и субтотальное затемнение | Рентгенологические синдромы и диагностика болезней легких
Страница 30 из 121
Глава 5
Тотальное и субтотальное затемнение
Определение
Под тотальным затемнением понимают затемнение всего легочного поля на передней и боковой рентгенограммах. Субтотальным называют затемнение большей части легочного поля.
Субстрат затемнения
При внутрилегочных процессах тотальное затемнение бывает в результате безвоздушности всего легкого, а субтотальное — вследствие уплотнения двух долей или всех сегментов, за исключением одного — двух. При внелегочном поражении затемнение может быть обусловлено следующими состояниями: 1) наличием патологического содержимого в плевральной полости — жидкость, органы брюшной полости, проникшие в грудную полость через дефект в диафрагме или поднявшиеся с диафрагмой при ее релаксации; 2) резким утолщением плевральных листков, иногда с их обызвествлением.
Таблица 4
Важнейшие заболевания, дающие синдром одностороннего тотального затемнения
В табл. 4 перечислены важнейшие процессы и заболевания, при которых наблюдается синдром тотального и субтотального затемнения.
Рис. 48. Кардногенный отек легких.
Число и положение затемнений?
а — двустороннее тотальное затемнение легочных полей; на фоне затемнения видны заполненные воздухом бронхи и отдельные воздушные дольни. Относительно прозрачны верхушки и нижненаружные отделы легочных полей; б — через сутки; остаточные явления интерстициального отека, преимущественно в правом легком.
Тотальное (субтотальное) затемнение, как правило, бывает односторонним. Затемнено либо все правое, либо все левое легочное поле, либо большая часть одного из легочных полей (схема 1).
Двустороннее тотальное (субтотальное) затемнение встречается в следующих случаях. Оно может быть при стафилококковой пневмонии у детей особенно в раннем детском возрасте), возникает при тяжелых токсических и сердечных отеках легких (рис. 48).
Тотальное затемнение обоих легочных полей у новорожденного служит признаком мертворожденности, если тень совершенно однородна и на снимках не видно легочного рисунка и нет хотя бы небольшого пузырька газа в желудке (схема 2).
Двустороннее тотальное затемнение внелегочной природы может быть только при возвращении обеих плевральных полостей с образованием плевральных шварт. Это бывает в результате двустороннего искусственного пневмоторакса, примененного для лечения туберкулеза легких. При длительном существовании пневмоторакс часто осложняется накоплением жидкости в плевральной полости и ее постепенной облитерацией. Исходом подобных процессов являются мощные плевральные напластования, иногда со сплошным или частичным обызвествлением плевры схема 3).
Другим этиологическим моментом сходных процессов в плевре может быть тяжелая травма груди с кровоизлияниями в плевральные полости, что встречается при обвалах, синдроме сдавления и т. д. Организация кровяных сгустков сопровождается облитерацией плевральной полости и нередко обызвествлением плевральных шварт.
Размеры затемнения
Величина затемнения зависит от исходной величины грудной клетки и от природы патологического процесса. Заболевания, вызывающие спадение или сморщивание легкого, приводят к уменьшению размеров соответствующею легочного поля (схема 4).
При выпотном плеврите и диафрагмальной грыже размеры затемнения превосходят нормальную величину легочного поля (схема 5).
Тотальное и субтотальное затемнение – диагностические задачи | Рентгенологические синдромы и диагностика болезней легких
Страница 37 из 121
ДИАГНОСТИЧЕСКИЕ ЗАДАЧИ
Диагностическая задача № 1
Мужчина 70 лет. Считает себя больным около 2 месяцев, когда появились постоянная боль в левой половине груди, кашель с гнойной мокротой, одышка в состоянии покоя, особенно по ночам. 4 дня назад возникло резкое ухудшение самочувствия: острая слабость, резкая одышка, потливость, повышение температуры до 38 . При дополнительном опросе, провиденном после рентгенологического исследования, выяснилось, что небольшой кашель, вначале сухой, а потом со скудной мокротой, появился 1,5 года назад, но к врачам больной не обращался, так как связывал кашель с курением. В последние месяцы изредка замечал в мокроте прожилки крови. У больного очень постепенно и незаметно нарастала слабость.
В детстве больной перенес скарлатину, будучи взрослым — простудные заболевания. Воспалением легких и туберкулезом никогда не болел.
Больной резко истощен. Состояние больного средней тяжести. На глаз определяется одышка. Справа перкуторный звук коробочный, слева резко притуплен. Справа дыхание везикулярное, жесткое с удлиненным выдохом, слева дыхание не выслушивается. На верхушке сердца усиление первого топа и систолический шум, акцент второго тона на аорте. Пульс 112 ударов в минуту, ритмичный, напряженный. Артериальное давление 160 70 рт. ст. Органы брюшной полости без изменений.
Анализ мокроты: слизисто-гнойная, беловатая, вязкая, с прожилками крови. Эпителиальные клетки в большом количестве, лейкоциты и эритроциты — единичные в поле зрения. Микобактерии туберкулеза не обнаружены.
Анализ крови: НЬ 82%, эр. 3 800 000, л. 31 000, с. 78,5%, ц. 13,5%, лимф. 7%, мон. 1%; РОЭ 38 мм в час.
Рентгенологическое исследование — рис. 57.
Диагностическая задача № 2
Женщина 25 лет. Считает себя больной около 3 недель. Заболела остро: появились высокая температура, сухой кашель, слабость, сильная боль в правой половине груди при дыхании.
Росла слабой, часто болела, всегда была бледной, худой, в школе отставала от сверстников.
Состояние больной удовлетворительное, кожа бледная, губы цианотичны, упитанность понижена. Правая половина грудной клетки не участвует в акте дыхания. Перкуторно справа почти на всем протяжении резкое притупление звука, слева — без изменений. Справа дыхание не выслушивается, слева — везикулярное с жестковатым оттенком. Правую границу сердца перкуторно определить не удается, левая — почти достигает передней аксиллярной линии. Тоны сердца чистые, пульс 90 ударов в минуту. Артериальное давление 120/70 мм рт. ст.
Органы брюшной полости без изменений.
Анализ крови: НЬ 72 %, эр. 4200, л. 6000, с. 56%, п. 12%, э. 2%. лимф. 21%, мон. 6%; РОЭ 20 мм в час.
Рентгенологическое исследование — рис. 58.
Диагностическая задача № 3
Рис. 57. К диагностической задаче № 1.
Девочка 3 лет. Родилась здоровым доношенным ребенком. В первый год развивалась нормально. Затем стала беспокойной, плохо ела, отставала в весе и развитии. Последнее время кашляет. По словам матери, температура тела часто повышается до 37,3—37,8°. Отец ребенка состоит на учете в противотуберкулезном диспансере.
Реакция Пирке резко положительна. Дыхание слева резко ослаблено, перкуторный звук притуплен.
Рентгенологическое исследование — рис. 59.
Диагностическая задача № 4
Женщина 25 лет. Больна с детства. По словам матери, в грудном возрасте перенесла корь, после чего начала кашлять. Кашель с гнойной мокротой (временами до стакана в сутки) то мучительный и почти беспрерывный, то совсем прекращающийся, особенно в летние месяцы.
Рис. 58. К диагностической задаче № 2.
После курортного лечения на Южном берегу Крыма больная почувствовала значительное облегчение, но через несколько месяцев кашель с мокротой возобновился, появились боли в груди и одышка при физическом напряжении. Несколько раз бывали кровохарканья. Левая половина грудной клетки отстает при дыхании. Межреберья несколько сужены. Перкуторно справа обычный звук с коробочным оттенком, слева — резкое притупление. Справа дыхание везикулярное, слева масса влажных разнокалиберных хрипов на всем протяжении легкого. Дыхание здесь жесткое с бронхиальным оттенком.
Верхушечный толчок сердца определяется почти у передней подмышечной линии слева, тоны приглушены.
Другие органы и системы без патологических изменений.
Пальцы рук в виде «барабанных палочек».
Анализ мокроты: слизисто-гнойная. Лейкоциты почти покрывают поле зрения, эпителиальные клетки и эритроциты в небольшом количестве.
Микобактерии туберкулеза не обнаружены.
Рентгенологическое исследование — рис. 60.
Диагностическая задача № 5
Рис. 59. К диагностической задаче № 3
Рис. 60. К диагностической задаче № 4.
Мальчик 2,5 лет. Вскоре после родов мать заметила, что иногда во время сосания груди ребенок с плачем бросает грудь и в это время как-будто синеет. Позднее эти явления прекратились. Ребенок нередко срыгивал, но мать не придавала этому значения. Несколько месяцев назад мать стала замечать, что ребенок избегает спать на правом боку. При укладывании ребенка на правый бок возникает сухой приступообразный кашель, во время которого он заметно бледнеет и даже синеет. В последнее время кашель и покашливание стали чаще беспокоить ребенка, и мать впервые обратилась к врачу. Заподозрив туберкулез, врач направил ребенка на рентгенологическое исследование.
Сразу же после рентгеноскопии грудной клетки ребенок направлен на консультацию с подозрением на фиброзно-кавернозный туберкулез легких.
Рентгенологическое исследование — рис. 61.
Диагностическая задача № 6
Мужчина 20 лет. Жалобы на резкую одышку, слабость, боли в груди, кашель с мокротой, исхудание, постоянное ощущение жара. Последние 3 месяца температура держится на уровне 37,8—38,5°. Болен около 4 месяцев. Больной вначале ощущал недомогание, затем состояние сразу ухудшилось. Лечился в сельской участковой больнице, где, по словам больного, признавали «воспаление легких».
Больной резко истощен, бледен. Состояние тяжелое, адинамичен, лицо, губы и конечности цианотичные. Дыхание поверхностное до 30 в минуту. Справа почти на всем протяжении перкуторный звук тупой, дыхание бронхиальное с удлиненным выдохом, рассеянные крупнопузырчатые хрипы. Слева жестковатое дыхание с разнокалиберными, преимущественно мелкопузырчатыми и сухими хрипами.
Анализ крови и мокроты не успели сделать, так как сразу же после поступления в больницу больной направлен на рентгенологическое исследование.
Рис. 61. К диагностической задаче № 5.
Рентгенологическое исследование — рис. 62.
ПРОГРАММА ДЛЯ ИЗУЧЕНИЯ РЕНТГЕНОВСКИХ СНИМКОВ ПРИ СИНДРОМЕ ТОТАЛЬНОГО И СУБТОТАЛЬНОГО ЗАТЕМНЕНИЯ
- Общая локализация поражения
- В легком (1—61,2—63, 3—61, 4-61, 5-63, 6-62)
- Вне легкого (1—64, 2-65, 3-64, 4—64, 5—65, 6-64)
Рис. 62. К диагностической задаче № 6.
2. Распространенность затемнения
3 Субтотальное двустороннее затемнение (1—66, 2— 66, 3-66, 4-66. 5—66, 6—66)
4 Тотальное затемнение одного и частичное—другого легочного поля (1 —67, 2-67, 3-67, 4-67,
5—67, 6-68)
5 Тотальное затемнение одного легочного поля (1 —69, 2-71, 3—69, 4—69, 5—72, 6—70)
6 Субтотальное затемнение одного легочного поля (1—73,2—75,3—74,4—76, 5-75, 6-73)
3. Форма и размеры затемнения
7 Соответствуют форме и величине всего легочного поля (1—77, 2—78, 3— 77, 4-77, 5—79, 6-80)
8 Затемнение меньше легочного поля, имеет верхнюю косую границу (1—81, 2-82, 3-83, 4-84, 5-84, 6-81)
9 Затемнение меньше легочного поля и над ним имеются просветления (1—86, 2-87, 3-86, 4-85, 5-88, 6-86)
10 Форма и размеры затемнений различны с обеих сторон (1—89, 2—89, 3-89, 4-89, 5-89, 6-90)
1. Интенсивность затемнения
11 Малая (1-91, 2-91, 3-91, 4-92, 5-92, 6-93)
12 Средняя (1—91, 2—91, 3—91, 4-92, 5-92, 6-63)
13 Большая (1—94, 2—94, 3—94, 4—94, 5—94, 6—93)
14 Различная интенсивность затемнений в правом и левом легочных полях (1—95, 2—95, 3—95, 4—95, 5—95, 6—96)
2. Структура затемнения
15 Однородная тень (1—97, 2—97, 3—97, 4—98, 5—99, 6—98)
16 Просветления на фоне затемнения (1—100, 2—100, 3—100, 4—101, 5—102, 6—103)
17 Просветления на фоне и выше затемнения (1—100, 2—100, 3—100,
3— 104, 5—105, 6-106)
18 Тень неоднородна, так как интенсивность ее в разных отделах затемнения неодинакова (1—100, 2—100, 3—100, 4—107, 5—107, 6—108).
3. При одностороннем затемнении — состояние другого легочного поля
19 Без патологических изменений (1—109, 2—110, 3—110, 4—111,
4— 110,6—112)
20 Имеются тени очагов (1—113, 2—113, 3—113, 4—113, 5—113, 6—114)
21 Повышена прозрачность легочного поля (1 —115, 2—116, 3—116, 4—116 5—116, 6-116)
22 Понижена прозрачность легочного поля (1—117, 2—117, 3—117, 4-118, 5—117, 6—119)
23 В другом легком имеются полости (1 —121, 2—121, 3—121, 4—120, 5- 121, 6-121)
4. Состояние корней (или одного, видимого, корня)
24 Корни легких не изменены (1—122, 2—125, 3—124, 4—123, 5—125, 6- 126)
25 Смещение корня в сторону обширного затемнения (1—127, 2—125,
2- 127, 4—128, 5-125, 6-128)
26 Расширение и (или) уплотнение корня (1 —129, 2—125, 3—130,
3- 130, 5-125, 6—131)
27 Расширение корня с увеличением лимфатических узлов (1—129, 2—125, 3—132, 4—132, 5-125, 6—133)
28 Изображение корней скрыто за затемнением и тенью органов средостения (1-134, 2—134, 3-135, 4—135, 5—134, 6—135)
5. Положение органов средостения
29 Не смещены (1—137, 2—137, 3—137, 4—137, 5—137, 6—136)
30 Смещены в сторону затемнения (1—138, 2—139, 3—138, 4—138, 5-139, 6—139)
31 Смещены в сторону, противоположную затемнению (1—140, 2—141, 3—140, 4—140, 5-141, 6—140)
6. Состояние диафрагмы на стороне, противоположной затемнению
32 Без патологических изменений (1—142, 2—142, 3—142, 4—142, 5—143, 6—142)
33 Низкое положение купола (1—144, 2—144, 3—144, 4—144, 5—145, 6-144)
34 Высокое положение купола (1—146, 2—146, 3—146, 4—146, 5—146, 6—146)
7. Характер патологического процесса
35 Внимание! Вы оценили отдельные рентгеновские показатели затемнения. Теперь Вам предстоит выполнить более трудную, синтетическую часть изучения рентгенограмм. Поэтому мы рекомендуем вновь прочесть стр. 16—17 и только затем продолжить решение диагностической задачи
36 Острое туберкулезное воспаление легкого (1—148, 2—147, 3—148, 4-148, 5-147, 6—149)
37 Хроническое туберкулезное воспаление легкого (1—151, 2—150, 3- 152, 4-153, 5-150, 6-154)
38 Острое нетуберкулезное воспаление легкого (1—156, 2—155, 3—156, 4- 156, 5-155, 6-157)
39 Хроническое нетуберкулезное воспаление легкого (1—159, 2—158, 3—160, 4-161, 5—158, 6-162)
40 Ателектаз легкого в результате бронхостеноза (1—163, 2—164, 3-165, 4—166, 5-164, 6-167)
41 Выпот в плевральной полости (1—168, 2—169, 3—168, 4—168, 5—170, 6-168)
42 Поражение плевральных листков (1—171, 2—172, 3—171, 4—171, 5-172, 6-171)
43 Проникновение в плевральную полость брюшных органов через дефект в диафрагме (1—173, 2—174, 3—173, 4—173, 5—175, 6—173)
44 Фиброторакс после удаления легкого (1—176, 2—176, 3—176, 4—176, 5- 176, 6—176)
11. Заключение
45— 177 Гангрена легкого
46— 178 Казеозная пневмония
47— 179 Туберкулезный бронхоаденит
48— 180 Туберкулезный цирроз легкого
49— 181 Бронхоэктатический пневмосклероз
50— 182 Центральный рак легкого
51— 183 Диафрагмальная грыжа
52— 184 Состояние после пульмонэктомии
53— 185 Выпотной плеврит
54— 186 Панцирный плеврит
12. Фаза процесса, осложнения и исходы
55 Распад (нагноение) (1—188, 2—187, 3—188, 4—189, 5—187. 6—190)
56 Ателектаз (1—194, 2-187, 3—194, 4-191, 5—187, 6—192)
57 Компенсаторное увеличение другого легкого (1 —194, 2—187, 3—194, 4-194, 5—187, 6-195)
58 Фиброторакс (1—196, 2—196, 3—196, 4-196, 5—196, 6-196)
59 Бронхогенное обсеменение (1—198, 2—187, 3—198, 4—198, 5—187, 6-198)
60 Сочетанные изменения [1—199 (1), 2—200, 3—199 (3), 4—199 (4), 5-200, 6-199 (6)]
ОТВЕТЫ НА ДИАГНОСТИЧЕСКИЕ ЗАДАЧИ
1. Общая локализация поражения
61— 1 1, 3, 4 — правильно. Средостение перетянуто в сторону поражения. Продолжайте.
62— 1 6 — правильно. Средостение не смещено, тень в легочном поле неоднородна. Продолжайте.
63— 1 2,5 — ошибка. Обратите внимание на состояние средостения. См. также стр. 99.
64— 2 1, 3, 4, 6 — ошибка. Вы не оценили решающий признак — положение органов средостения. См. стр. 99.
65— 2 2, 5 — правильно. Затемнение но форме и размерам не соответствует внутрилегочным структурам. Органы средостения смещены в сторону, противоположную затемнению. На рентгенограмме № 58 — типичный косой верхний край затемнения.
2. Распространенность затемнения
66— 3 1, 2, 3, 4, 5, 6 — ошибка. См. стр. 91, после чего еще раз изучите снимок и выберите правильный ответ.
67— 4 1, 2, 3, 4, 5 — ошибка. В другом легочном иоле затемнений нет. Найдите правильный ответ.
68— 4 6 — правильно. Продолжайте.
69— 5 1, 3, 4 — верно. Продвигайтесь дальше.
70— 5 6 — ошибка. Внимательнее изучите состояние левого легкого и затем вернитесь к вопросу.
71— 5 2 — ответ неточен. Верхняя часть правого легочного поля не затемнена. Выберите более точный ответ.
72— 5 5 — ответ неточен. Затемнение левого легочного поля начинается от уровня II ребра, а выше затемнения имеются просветления. Их нельзя считать затемнением. Выберите другой ответ.
73— 6 1,6 — ошибка. Затемнено все легочное поле.
74— 6 3 — ошибка. О неполном затемнении легочного поля можно подумать, если принять за верхний край затемнения четкую вогнутую линию на уровне переднего отдела II ребра слева. Но эта линия — левый контур перетянутого влево сердца. Затемненное левое легочное поле видно от верхушки до диафрагмы. Выберите правильный ответ.
75— 6 2, 5 — верно. Продолжайте.
76— 6 4 — ошибка. Действительно, слева под ключицей имеются множественные просветления, но они находятся в затемнении, распространяющемся на все легочное поле. Найдите правильный ответ.
3. Форма и размеры затемнения
77— 7 1, 3, 4 — верно. Продолжайте.
78— 7 2 — ошибка. Обратите внимание на верхнюю часть правого легочного поля, а затем вернитесь к задаче.
79— 7 5 — ответ неточен. Несомненно, просветления над массивным
затемнением имеют к нему непосредственное отношение. Но просветления — это не затемнения.
80— 7 6 — это правильно только по отношению к правому легочному полю. Выберите более точный ответ.
81— 8 1,6 — ошибка. Затемнено все легочное поле.
82— 8 2 — верно. Продолжайте.
83— 8 3 — ошибка. Возможно, за просветление над затемнением Вы приняли менее интенсивную тень в верхнем отделе левого легочного поля.
84— 8 4, 5 — ошибка. Здесь нет косого верхнего края.
85— 9 4 — ошибка. Просветления под ключицей расположены не над затемнением, как это сформулировано в ответе, а в нем. Выберите правильный ответ.
86— 9 1, 3, 6 — ошибка. Затемнено все легочное поле. Найдите правильный ответ.
87— 9 2 — ошибка. Выше затемнения нет просветлений. Это виднеется верхушка легкого. Выберите правильный ответ.
88— 9 5 — правильно. Продолжайте.
89— 10 1, 2, 3, 4, 5 — ошибка из-за невнимательности. Вы уже установили, что имеется одностороннее затемнение, а выбираете ответ, характеризующий двустороннее затемнение.
30— 10 6 — верно. Отметив в своем протоколе форму и размеры правостороннего затемнения, обратите особое внимание на характер очагов в левом легком. Эти очаги имеют важное диагностическое и прогностическое значение. Продолжайте.
4. Интенсивность затемнения
31— 11, 12 1, 2, 3 — ошибка. Вспомните критерии интенсивности затемнения (см. стр. 39), после чего вернитесь к задаче.
92— 11, 12 4, 5 — ошибка. По-видимому, Вас смутила различная плотность тени в разных ее отделах. Но даже в местах меньшей интенсивности она приближается к густоте тени сердца, печени. На фоне этого затемнения совершенно не определяется легочный рисунок. Если в оценке интенсивности тени Вы учли округлые просветления — это ошибка. Характеризуя интенсивность затемнения, нельзя причислять к нему и просветления. Сочетание затемнений и просветлений учитывают при характеристике структуры тени.
93— 11, 12, 13 6 — выберите ответ, который позволит характеризовать разную интенсивность теней с обеих сторон. Не ограничиваясь формулировкой ответа, в своем протоколе подробно опишите разную интенсивность обоих затемнений.
94— 13 1, 2, 3, 4, 5 — верно. Продолжайте.
95— 14 1, 2, 3, 4, 5 — грубая ошибка. См. ответ № 89.
96— 14 6 — верно. Интенсивная тень справа сочетается со слабыми тенями очагов в левом легком. Это наглядное свидетельство того, что интенсивность тени зависит не только от остроты процесса (здесь с обеих сторон процесс острый), но и от объема пораженного участка. Чем больше протяженность уплотнения по ходу рентгеновского излучения, тем интенсивнее тень.
5. Структура затемнения
97— 15 1, 2, 3 — правильно. Продолжайте.
98— 15 4, 6 — ошибка. Выберите верный ответ.
99— 15 5 — внимательнее присмотритесь к снимку. На фоне затемнения, левее тени позвоночника, заметно овальное, вертикально расположенное просветление с горизонтальным уровнем в нем. Кроме того, ниже головок ключиц на тень позвоночника и смещенного вправо средостения накладываются обширные просветления с четкими внутренними контурами. Вы допустили ошибку, посчитав затемнение однородным. Выберите верный ответ.
100— 16, 17, 18 1, 2, 3 — ошибка. Тень однородна.
101— 16 4 — правильно. Продолжайте.
102— 16 5 — ответ верный, но неполный, что в данном случае может повлиять на правильность заключения. Внимательно изучите пространство над обширным левосторонним затемнением. Затем выберите более полный ответ.
103— 16 6 — верно. Продолжайте.
104— 17 4 — действительно, может показаться, что множественные просветления находятся над затемнением. Однако учтите следующее: интенсивное однородное затемнение кнутри от просветлений образовано в основном не уплотнением легкого, а тенью перетянутых влево органов средостения; просветления отделены от контура внутренней поверхности грудной стенки довольно широкой полосой затемнения. Итак, просветления находятся только в затемнении. Этот ответ Вам и следует выбрать.
105— 17 5 — правильно. Обратите внимание на то, что тонкостенные просветления, расположенные над обширным затемнением, вплотную примыкают к контуру внутренней поверхности грудной клетки. Затемнение кверху непосредственно переходит в эти просветления, некоторые
из них наслаиваются на тень позвоночника и верхнюю часть срединной тени. В отдельных просветлениях имеются горизонтальные уровни, что позволяет распознать полости, содержащие газ и жидкость. Эти детали сыграют решающую роль при установлении диагноза.
106— 17 6 — ошибка. Область верхушки кажется более светлой, потому что объем грудной клетки здесь гораздо меньше, чем внизу.
107— 18 4, 5 — верно. Разная степень интенсивности тени обусловлена наличием полостей, дающих просветления внутри или (и) выше затемнения. Продолжайте.
108— 18 6 — ошибка (см. ответ 106).
6. Состояние другого легкого
109— 19 1 — в правом легком нет патологических изменений, но все же имеются отклонения от физиологического состояния. Обратите внимание, как обеднен легочный рисунок, расширены межреберья, увеличена площадь легочного поля. Эти изменения вызваны: выключением левого легкого из акта дыхания и компенсаторным увеличением вентиляции за счет правого легкого; перетягиванием органов средостения влево, вследствие чего правое легкое растянуто и занимает больший объем, чем обычно. Выберите более точный ответ.
110— 19 2, 3, 5 — правильно. Продолжайте.
111— 19 4 — ошибка. Внимательно рассмотрите верхнюю часть правого легочного поля до уровня III ребра. Здесь имеются узкие кольцевидные тени. Именно этот ответ Вам и следует выбрать.
112— 19 6 — ошибка. См. стр. 40, после чего вновь рассмотрите изображение левого легочного поля и выберите правильный ответ.
113— 20 1, 2, 3, 4, 5 — ошибка из-за невнимательности. Очагов во втором легком нет. Еще раз изучите снимок.
114— 20 6 — правильно. Обратите внимание на малую интенсивность тени очагов, нерезкость их контуров, наклонность к слиянию в более крупные конгломераты, локализацию очагов. Это — признаки бронхогенного обсеменения левого легкого (см. стр. 40).
115— 21 1 — правильно. Попытайтесь с позиций физиологии дыхания истолковать причину повышения прозрачности второго легочного поля у данного больного. Продолжайте.
116— 21 2, 3, 4, 5, 6 — ошибка.
117— 22 1, 2, 3, 5 — ошибка. См. стр. 94, чтобы вспомнить признаки и причины снижения прозрачности второго легкого.
118— 22 4 — ошибка. Вероятно, Вы приняли за снижение прозрачности
правого легочного поля затемнение его нижне-наружной части, обусловленное молочной железой.
119— 22 6 — ответ неточен. Между очаговыми тенями и диффузным снижением прозрачности легочного поля — существенная разница. Выберите правильный ответ.
120— 23 4 — ошибка. В правом легком полостей не определяется.
121— 23 1, 2, 3, 5, 6 — ошибка. Полостей в противоположном легком нет. Найдите верный ответ.
7. Состояние корней (или одного, видимого, корня)
122— 24 1 — ошибка. Присмотритесь к снимку на рис. 57. Правый край позвоночника обнажен. Тень головки и тела корня совсем не определяется на фоне правого легкого. На уровне переднего конца IV ребра видна косая тень, как бы выходящая из тени позвоночника и направленная к диафрагме. Это — хвостовая часть корня. Остальная часть корня наслаивается на тень позвоночника и не видна. Отсюда легко понять, что произошло с корнем правого легкого. Если Вы забыли причины
смещения корня в сторону затемнения, то см. стр. 95, после чего выберите правильный ответ.
123— 24 4 — правильно. Продолжайте.
124— 24 3 — ошибка. Получше рассмотрите снимок. Тень корня правого легкого значительно приближена к изображению позвоночника, правый контур которого обнажен почти на всем протяжении.
125— 24, 25, 26, 27 2, 5 — ошибка. Тени корней не определяются. Выберите правильный ответ.
126— 24 6 — ошибка. Присмотритесь к ширине тени корня левого легкого и к полукруглой тени, вдающейся отсюда в легочное поле. См. стр. 95, после чего вернитесь к задаче.
127— 25 1, 3 — верно. Продолжайте.
128— 25 4, 6 — ошибка. Найдите правильный ответ.
129— 26, 27 1 — ошибка. Если корень перетянут и не определяется, нельзя судить о его состоянии. Выберите другой ответ.
130— 26 3, 4 — ошибка. Вспомните критерии нормальной картины корня легкого, а затем вновь изучите снимок.
131— 26 6 — ответ правильный, но неполный. Рассмотрите корень левого легкого и выберите более точный ответ.
132— 27 1, 3, 4 — ошибка. Выберите правильный ответ.
133— 27 6 — верно. Продолжайте.
134— 28 1, 2, 5 — верно. Продолжайте.
135— 28 3, 4, 6 — ошибка. Корень другого легкого определяется отчетливо. Выберите верный ответ.
8. Положение органов средостения
136— 29 6 — верно. При оценке рентгенограммы на рис. 62 именно этот признак имеет важное диагностическое значение.
137— 29 1, 2, 3, 4, 5 — ошибка. Срединная тень смещена.
138— 30 1, 3, 4 — верно. Это серьезный диагностический признак.
Если Вы забыли его значение, то вернитесь к стр. 95.
139— 30 2, 5, 6 — ошибка. Выберите правильный ответ.
140— 31 1, 3, 4, 6 — ошибка. Вновь рассмотрите снимок.
141— 31 2, 5 — правильно. Значение этого симптома подчеркнуто на странице 99.
9. Состояние диафрагмы на стороне, противоположной затемнению
142— 32 1, 2, 3, 4, 6 — верно. Продолжайте.
143— 32 5 — ошибка. См. стр. 96, после чего вернитесь к задаче.
144— 33 1, 2, 3, 4, 6 — ошибка. См. стр. 96, а затем выберите правильный ответ.
145— 33 5 — правильно. Продолжайте.
146— 34 1, 2, 3, 4, 5, 6 — ошибка. Найдите верный ответ.
10. Характер патологического процесса
147— 36 2, 5 — грубая ошибка. В начале анализа снимков была установлена внелегочная локализация процесса.
148— 36 1, 3, 4 — ошибка. Острый воспалительный процесс не сопровождается смещением органов средостения. Выберите другой ответ.
149— 36 6 — верно. Это, действительно, острое туберкулезное воспаление легкого. Убедительные признаки острого процесса: клиника острого заболевания и нормальное положение средостения при тотальном одностороннем уплотнении легкого. О туберкулезной природе процесса свидетельствуют распространение воспалительной инфильтрации на все легкое через междолевые щели, свежие полости из-за распада легочной ткани справа, бронхогенное обсеменение левого легкого. Продолжайте.
150— 37 2, 5 — грубая ошибка. Ведь Вы уже установили внелегочную локализацию процесса.
Рис. 63. К диагностической задаче № 4.
тельную природу поражения, так как и при неспецифическом (бронхоэктатический пневмосклероз) и при туберкулезном (цирроз) хроническом воспалении уплотненный участок легкого содержит полости, грубые тяжи или очаги. Обратите внимание на однородность затемнения в сочетании с резким перетягиванием органов средостения. Выберите правильный ответ.
152— 37 3 — этиология процесса установлена верно. Однако в данном случае надо определить патологоанатомический субстрат теневой картины, а он отражен в другом ответе. Найдите его, учитывая частые осложнения туберкулеза у маленьких детей (см. также стр. 86).
153— 37 4 — хронический характер воспаления установлен правильно, а его природа — неверно. Против туберкулезной этиологии свидетельствуют: клиника заболевания и отсутствие туберкулезных очагов во втором легком, что маловероятно при хроническом кавернозном туберкулезном процессе. Если приведенных доводов Вам недостаточно для точного определения патологического процесса, то используйте дополнительную информацию, полученную при бронхографии (рис. 63), после чего выберите верный ответ.
154— 37 6 — ошибка. Вспомните, какое диагностическое значение имеет положение средостения при определении остроты воспалительного процесса (стр. 95).
155— 38 2, 5 — грубая ошибка (см. ответ №. 147).
156— 38 3, 4 — грубая ошибка (см. ответ №2 148).
157— 38 6 — грубая ошибка. Процесс, действительно, острый. Против его нетуберкулезной природы свидетельствуют убедительные доводы (см. ответ № 149).
158— 39 2, 5 — грубая ошибка (см. ответ № 147).
159— 39 1 — ошибка (см. ответ № 151).
160— 39 3 — неправильно установлен патологоанатомический субстрат. Оцените однородность тени, смещение средостения в сторону поражения, возраст ребенка и клинику заболевания.
161— 39 4 — правильно. Доказательство хронического воспалительного процесса — сморщивание легкого с перетягиванием средостения.
Рис. 64. К диагностической задаче №1. Рис. 65. К диагностической задаче № 5.
Доказательство его нетуберкулезной природы — множество полостей в пораженном легком при отсутствии бронхогенного обсеменения другого легкого. Продолжайте.
123— 39 6 — грубая ошибка в определении остроты и этнологии процесса. Вспомните, какое диагностическое значение имеет нормальное положение средостения и бронхогенное обсеменение второго легкого (см. стр. 103).
124— 40 1 — правильно. Однородность тени, смещение средостения в сторону поражения и отсутствие воспалительных изменений в другом легком свидетельствуют об ателектазе. Помните, что ателектаз — это состояние, а не диагноз. Основой верного диагноза должны служить следующие соображения: возраст больного, «чистый» легочный анамнез до данного заболевания и клиника болезни. Если этих фактов недостаточно, обратитесь к дополнительной информации, полученной в результате томографии (рис. 64). Затем переходите к установлению диагноза.
125— 40 2, 5 — грубая ошибка (см. ответ № 147).
126— 40 3 — правильно. Доказательством ателектаза являются однородность тени и смещение средостения в сторону поражения.
127— 40 4 — ошибка. Против ателектаза свидетельствуют многочисленные тонкостенные полости в пораженном легком.
128— 40 6 — грубая ошибка. Средостение не смещено, имеется бронхогенное обсеменение другого легкого. Выберите правильный ответ.
129— 41 1, 3, 4, 6 — грубая ошибка. В самом начале была установлена внутрилегочная локализация процесса.
130— 41 2 — правильно. Однородность затемнения, косой его верхний край и смещение средостения в сторону непораженного легкого служат доказательствами выпота в плевральной полости.
131— 41 5 — грубая ошибка: у больного имеются просветления внутри и выше затемнения, нет косой верхней границы затемнения, возраст ребенка — 2,5 года; выпотной туберкулезный плеврит — это частое осложнение послепервичного туберкулеза.
132— 42 1, 3, 4, 6 — грубая ошибка (см. ответ № 168).
133— 42 2, 5 — ошибка. Смещение средостения в здоровую сторону служит доказательством того, что плевральная полость заполнена каким-то содержимым (процесс не ограничен только изменением плевральных: листков). Выберите верный ответ.
134— 43 1, 3, 4, 6 — грубая ошибка (см. ответ № 168).
135— 43 2 — ошибка, свидетельством этого являются правосторонность поражения, однородность затемнения и верхний косой край тени.
136— 43 5 — правильно. Доказательством диафрагмальной грыжи служит смещение органов средостения в «здоровую» сторону при наличии «полостей» на фоне и выше затемнения. Весьма важно сразу же обратиться к результатам рентгенологического исследования кишечника (рис. 65).
137— 44 Ответ ошибочен для всех диагностических задач. Ни в одном случае нет анамнестических указаний на пульмонэктомию. Следует больше внимания уделять клинике и анамнезу!
8. Заключение
138— 45 Это заключение ошибочно для всех диагностических задач.
139— 46 6 — правильно. Для остальных задач правилен другой ответ.
140— 47 3 — правильно. Для остальных задач — неверно.
141— 48 Это заключение ошибочно для всех задач.
142— 49 4 — правильно. Для остальных задач правилен другой ответ.
143— 50 1 — правильно. Все остальное — ошибка.
144— 51 5 — правильно. Все остальное — ошибка.
145— 52 Это заключение ошибочно для всех задач.
146— 53 2 — правильно. Для остальных задач найдите другой ответ.
147— 54 Это заключение ошибочно для всех задач.
9. Фаза процесса, осложнения и исходы
148— 55, 56, 57, 59 2, 5 — грубая ошибка. Внелегочный процесс.
149— 55 1, 3 — ошибка. На снимке нет просветления в затемнении, что могло бы быть признаком распада. Выберите другой ответ.
150— 55 4 — ошибка. Множественность «полостей», их однотипные размеры, тонкие стенки, четкость внутренних очертаний — доказательство того, что они не являются результатом распада инфильтрированной легочной ткани, а имеют иное происхождение.
151— 55 6 — правильно. Две крупные полости с неровными внутренними контурами — результат распада легочной ткани. Но этот ответ неполный. Обратите внимание на левое легкое. Более правилен ответ «сочетанные изменения».
152— 56 4 — ошибка. Вы уже установили, что у больного сморщивание
легкого, а не ателектаз.
153— 56 6 — грубая ошибка. Оцените положение органов средостения.
154— 57 5 — правильно. Справа купол диафрагмы находится на уровне
VII ребра.
155— 56, 57 1, 3, 4 — ответ верный, но неполный. В данных случаях правильнее указать на «сочетанные изменения». В протоколе опишите подробно сущность сочетания.
156— 57 6 — ошибка. В левом сердечно-диафрагмальном углу виден купол диафрагмы, находящийся на уровне VI ребра. Выберите верный ответ.
157— 58 4 — правильно, но неполно. Все остальное — ошибка.
158— 59 6 — ответ верный, но неполный. Бронхогенное обсеменение
слева является следствием распада в правом легком. В протоколе надо указать на оба эти осложнения.
159— 59 6 — см. ответ № 197. Все остальное — ошибка.
160— 60 1, 3, 4, 6 — правильно. В случае 1 — ателектаз левого легкого,
распространение раковой инфильтрации на трахею и правый главный
бронх. В случае 3 — ателектаз левого легкого и компенсаторный гиперпневматоз правого легкого. В случае 4 — слева имеется фиброторакс, а справа — компенсаторный гиперпневматоз легкого. В случае 6 — распад в правом легком и бронхогенное обсеменение в левом.
200—60 2, 5 — ошибка. Выберите правильный ответ.
Пациент с пневмококковым менингитом . Азбука антибиотикотерапии. Видаль справочник лекарственных препаратов
Авторы: Jennifer Jao and Daniel Caplivski,
Перевод: Трубачева Е.С., врач – клинический фармаколог
Описание клинического случая
У 35-летнего мужчины, имеющего в анамнезе бронхиальную астму и гломерулонефрит с нарушением фильтрационной функции почек средней степени тяжести, в течение двух предыдущих дней появились признаки острого синусита и головная боль. Тем не менее он посетил корпоративную рождественскую вечеринку, которую покинул до ее окончания, так как почувствовал сильную головную боль. Ночью к головной боли присоединились боль в мышцах, озноб, лихорадка до 38°C и проливной пот. На следующий день пациент испытывал тошноту, появилась рвота и светобоязнь; он не мог выносить даже слабый свет телевизора.
При первичном осмотре в отделении скорой помощи, пациент был беспокоен и дезориентирован, температура тела составляла 37,9°C, ЧСС = 128 уд/мин, АД = 121/78 мм рт. ст. На момент первичного осмотра отсутствовали признаки ригидности затылочных мышц и первичная диагностика была направлена на оценку лихорадки и рвоты как возможных проявлений вирусного гастроэнтерита.
Лабораторные исследования выявили лейкоцитоз 11.300/мл и уровень креатинина = 2.1 мг/дл. Через несколько часов при повторном осмотре пациента было отмечено еще более спутанное сознание, на задаваемые вопросы мужчина отвечал невпопад; кроме этого у него появились зрительные галлюцинации в виде гусениц на стенах. При повторном обследовании пациент не смог дотянуться подбородком до груди. После этого было начато введение цефтриаксона, ванкомицина и дексаметазона; выполнены КТ головы и люмбальная пункция. Исследование спинномозговой жидкости выявило: белок – 424 мг/дл, глюкозу
Из цереброспинальной жидкости был выделен Streptococcus pneumonia с минимальной подавляющей концентрацией к пенициллину
Вследствие проводимой антибактериальной терапии и введении глюкокортикостероидов, психический статус пациента возвратился к норме, но через несколько дней положительной динамики вновь появилась лихорадка. При компьютерной томографии синусов выявлена буллезная деформация средней носовой раковины, искривление носовой перегородки и субтотальное затемнение клиновидной пазухи. Пациенту были выполнены септопластика и дренирование левой клиновидной пазухи, с удалением гнойного содержимого. При окраске полученного материала по Граму обнаружено большое число полиморфноядерных клеток, но не было выявлено ни одного микроорганизма и не было возможности получить их в ходе культивирования. Лихорадка в ходе проведенного дренирования прекратилась, и пациент получил полный курс цефтриаксона внутривенно в течение 28 дней, после чего был выписан. Проведенное иммунологическое исследование не выявило каких либо отклонений и дефицитов.
Обсуждение: менингит, вызванный Streptococcus pneumonia
Особенности клиники и диагностики
Streptococcus pneumonia – один из наиболее часто встречающихся возбудителей бактериального менингита как у детей, так и у взрослых во всем мире. Пневмококк является грамположительным альфа-гемолитическим стрептококком. В организме инфицированного человека клетки пневмококка окружены капсулой, состоящей из крупномолекулярных полисахаридов. Капсула постепенно утрачивается при культивировании на искусственных питательных средах.
По Граму пневмококк окрашивается положительно, но неравномерно. Кроме того, он не растет на простых питательных средах. К ним необходимо добавлять кровь или нормальную сыворотку животных. На сывороточном или кровяном агаре через 24 часа инкубации вырастают мелкие, почти точечные, сероватые, не сливающиеся колонии пневмококка. Через 48 часов колонии увеличиваются, центр их уплощается, и они становятся похожи на игральные шашки.
Наиболее надежными признаками для дифференциации пневмококка является его чувствительность к оптохину. При использовании коммерческих дисков с оптохином, диск накладывается на рост 22-24-часовой культуры на кровяном агаре. Лизис наступает через 3 часа.
Основные факторы патогенности пневмококка при развитии менингита:
- Капсулы пневмококка защищают его от фагоцитоза. Фагоциты встречаются на поверхности слизистых оболочек, но особую опасность для пневмококков они не представляют, поэтому противостояние штамма фагоцитозу способствует его инвазии в легочную ткань и кровь.
- Важнейшим фактором патогенности пневмококка является пневмолизин, обладающий прямым цитотоксическим действием. Он образует разрывы мембранных клеток – эритроцитов, моноцитов, нейтрофилов, эпителия и эндотелия. При повреждении эндотелия мозговых сосудов нарушается гематоэнцефалический барьер, что играет роль в возникновении менингита. Кроме того, пневмолизин останавливает движение ресничек эпиндимы мозговых желудочков, подавляет фагоцитоз, действуя на хемотаксис нейтрофилов. Именно пневмолизин ответственен за тяжелые и летальные случаи пневмококковой инфекции.
- Все штаммы, вызывающие менингит, обладают капсулами, гиалуронидазой и пневмолизином.
Менингит начинается после того, как пневмококк проникает через назофарингеальную слизистую и через гематоэнцефалический барьер проникает в спинномозговую жидкость (СМЖ).
Так как пневмококк часто колонизирует носоглотку, он часто выступает как возбудитель синуситов, средних отитов и пневмоний. Пневмококковый менингит может быть осложнением синусита при переломе или при переломе основания черепа с истечением СМЖ. В описанном случае пациент имел буллезную деформацию средней носовой раковины, которая играет важную роль в наличии персистирующей инфекции.
Клинические особенности пневмококкового менингита включают лихорадку, головную боль, спутанность сознания, ригидность затылочных мышц, в тяжелых случаях – кому. Течение заболевания быстрое, уровень смертности может достигать 40%. Высокий уровень заболеваемости и смертности отмечается у пациентов, перенесших спленэктомию, пациентов с дефицитом комплемента, а также у пациентов с врожденным или приобретенным иммунодефицитом.
Диагностика проводится с помощью окраски СМЖ по Граму, выявляющей положительно-окрашенных ланцетовидные диплококки. На бактериальный менингит также указывают подъем уровня белка, снижение уровня глюкозы и увеличение количества лейкоцитов с преобладанием нейтрофилов в СМЖ.
Кровь и СМЖ могут также быть отправлены на культуральное исследование с определением антибиотикочувствительности, при этом следует помнить, что в кровь может остаться стерильной при том, что в возбудитель будет определяться в СМЖ.
Лечение и профилактика
В 1990 году небольшое количество изолятов пневмококка в США демонстрировали высокий уровень резистентности к пенициллину (>2 мг/мл) и только 5% демонстрировали умеренный уровень резистентности, но частота инвазивных заболеваний с участием пенициллин-резистентных пневмококков нарастает.
Определение чувствительности к антибиотикам является стандартным подходом при назначении антибактериальной терапии пневмококкового менингита. Стандартным, на данный момент, методом антибактериальной терапии является использование комбинации цефалоспорина третьего поколения и ванкомицина в высоких дозах, вводимых внутривенной инфузией.
Из цефалоспоринов третьего поколения следует выбирать цефтриаксон или цефотаксим, обладающие свойством прекрасной пенетрации в СМЖ. Ванкомицин обладает бактериостатическим действием, но его проникновение в СМЖ является адекватным при развитии менингиального воспаления.
Хирургическое вмешательство может потребоваться в случаях, когда пневмококковый менингит развился вследствие анатомических проблем, таких как обструктивный синусит или истечение СМЖ.
Большая часть тяжелых последствий бактериального менингита связана с разрушительными последствиями воздействия иммунной системы на тяжелую воспалительную реакцию. Было проведено несколько клинических исследований для снижения этого ущерба. С этой целью было использовано введение глюкокортикостероидов, но данная тема до сего дня остается спорной. В одном крупном скандинавском исследовании было показано, что раннее назначение дексаметазона пациентам с пневмококковым менингитом уменьшает общую летальность, а также значимо уменьшается уровень неврологических дефицитов. Двум другим крупным исследованиям во Вьетнаме и Африке не удалось повторить это преимущество, но возможно, что уровень инфицирования туберкулезом и ВИЧ сыграл свою роль в полученной разнице.
Профилактика
В настоящее время в отношении профилактики пневмококковой инфекции демонстрируют свою эффективность семивалентная пневмококковая конъюгированная вакцина (PVC-7) и 23-валентная пневмококковая полисахаридная вакцина (Пневмо-23).
Пневмококковые конъюгированные вакцины, в первую очередь, предназначены для вакцинации детей грудного и раннего возраста. Вакцина обеспечивает иммунитет против некоторых наиболее распространенных серотипов Streptococcus pneumoniae.
23-валентная пневмококковая полисахаридная вакцина (Пневмо-23) имеет большее количество пневмококковых серотипов и рекомендуется для отдельных категорий населения, подверженных риску пневмококковых инфекций, а именно лицам старше 65 лет, пациентам с хроническими легочными заболеваниями, пациентам с иммунокомпрометированными состояниями, такими как ВИЧ, аспления, сахарный диабет и хроническая почечная недостаточность. Повторение вакцинации рекомендуется через 5-7 лет.
Поделиться с друзьями
Пожалуйста, заполните поля e-mail адресов и убедитесь в их правильности
Сила затемнения | HitLights
При использовании светодиодных лент можно что-то заметить; они действительно яркие. Иногда вам нужно, чтобы они полностью освещали мир, а в других случаях вам нужно уютное мягкое свечение. Что ж, драйверы с регулируемой яркостью являются частью отличного решения для затемнения ваших фонарей.
Все светодиодные ленты HitLights используют питание 12 В постоянного тока, но большинство настенных диммеров используют питание переменного тока 110–120 В. Если вы хотите использовать существующий (и совместимый) настенный диммер со своими светодиодными лентами, тогда драйвер с регулируемой яркостью идеально подходит для вас, или ознакомьтесь с нашими драйверами EzDim для универсального решения для потребностей с регулируемой яркостью.Устраните разрыв между настенным диммером и светодиодным освещением.
EzDim Все в одном
Установить драйвер с регулируемой яркостью на самом деле не так уж и сложно, но если вам не нужно выполнять эту дополнительную работу (потяните эти лишние провода, сделайте эти дополнительные соединения, установите его где-нибудь, как ненавязчиво, так и в соответствии с национальными стандартами электрических кодов), зачем вам ? В качестве бонуса пропуск драйвера с регулируемой яркостью и всех связанных подключений снижает вдвое количество возможных точек отказа, а это означает, что вам с меньшей вероятностью придется возвращаться и исправлять его.
Электронный драйвер с регулируемой яркостью
Драйверы с регулируемой яркостьюпредлагают элегантное решение для управления и регулировки яркости для любого из ваших проектов светодиодных лент. Эти драйверы с регулируемой яркостью от 20 до 60 Вт позволяют регулировать яркость светодиодных лент с помощью переключателя яркости, установленного на стене – более элегантное и постоянное решение, чем диммер с циферблатом или дистанционное устройство. Кроме того, широкий спектр совместимых настенных диммеров означает, что вы можете выбрать настенный диммер, который лучше всего подходит для вашего дома, офиса или другого здания.Эти драйверы производятся в соответствии с нашими точными техническими характеристиками здесь, в Соединенных Штатах, что означает, что мы можем предложить непревзойденную пятилетнюю гарантию на эти устройства. Наш ассортимент диммируемых драйверов – идеальное решение для любого из ваших проектов светодиодного освещения и совместим с большинством диммерных переключателей Lutron и Leviton. Пожалуйста, обратитесь к этому списку для получения более конкретной информации о совместимых переключателях диммера переменного тока.
Водонепроницаемые драйверы с регулируемой яркостью
Наши драйверы Micro Dimmable не только тонкие, но и водонепроницаемые.Они могут делать то, что другие блоки питания не могут – промокнуть. Вы заметите, как прочная металлическая конструкция свидетельствует об их высоком качестве сборки. Они бывают мощностью 40 Вт и 60 Вт.
Магнитные диммируемые драйверы
предлагают большинство вариантов мощности (40–300 Вт). Хотя магнитные драйверы довольно большие, их возможности плавного затемнения не имеют себе равных. Внутри металлической коробки находится отсек для защиты проводки, который соответствует большинству электрических норм США.
- Например, это схема подключения нашего универсального драйвера с регулируемой яркостью.
Теперь вы знаете все о диммируемых драйверах HitLights!
| Флуоресцентный диммер, 2-футовая одинарная трубка T8, производство США Прейскурантная цена: 180 долларов.99 Наша цена: 102,86 $ Продажная цена: 102,86 $ Вы экономите 78,13 $! | Флуоресцентный диммер, трехфутовая одинарная трубка T8, производство США Прейскурантная цена: 180,99 долларов США Наша цена: 102,86 долларов США Цена со скидкой: 102,86 долларов США Вы экономите 78 долларов США.13! | Флуоресцентный диммер, 4-футовая одинарная лампа T8, производство США Прейскурантная цена: 180,99 долларов США Наша цена: 102,86 долларов США Цена со скидкой: 102,86 долларов США Вы экономите 78,13 долларов США! | ||
| Двухфутовая однотрубная люминесцентная лампа T8 с затемнением | 2-футовый одинарный ламповый 25-ваттный люминесцентный затемняющий светильник T8 | 48-дюймовый однотрубный люминесцентный диммер | ||
| Флуоресцентный диммер, 2-футовая двойная трубка T8, производство США Прейскурантная цена: 197 долларов.99 Наша цена: 105,86 $ Продажная цена: 105,86 $ Вы экономите 92,13 $! | Флуоресцентный диммер, трехфутовая двойная трубка T8, производство США Прейскурантная цена: 197,99 долларов США Наша цена: 105,86 долларов США Цена со скидкой: 105,86 долларов США Вы сэкономите 92 доллара США.13! | Флуоресцентный диммер, 4-футовая двойная трубка T8, производство США Прейскурантная цена: 197,99 долларов США Наша цена: 105,86 долларов США Цена со скидкой: 105,86 долларов США Вы экономите 92,13 доллара США! | ||
| 2-футовая двухтрубная лампа дневного света T8 мощностью 34 Вт | Трехфутовая двухтрубная лампа с затемнением на 50 ватт T8 | 4-футовая двухтрубная лампа с затемнением на 64 ватта T8 | ||
| 48-дюймовый двухтрубный высокопроизводительный люминесцентный затемняющий светильник T5 Прейскурантная цена: 316 долларов.50 Наша цена: 113,45 $ Цена продажи: 113,45 $ Вы экономите 203,05 $! | Товарный сорт 27-дюймовый люминесцентный светильник с двойной трубкой T8 в шахматном порядке Прейскурантная цена: 235,50 долларов США Наша цена: 123,84 доллара США Цена со скидкой: 123,84 доллара США Вы сэкономите 111 долларов США.66! | Товарный сорт 39-дюймовый люминесцентный светильник с двойной трубкой T8 в шахматном порядке Прейскурантная цена: 244,30 $ Наша цена: 123,84 $ Цена продажи: 123,84 $ Вы экономите 120,46 $! | ||
| 48-дюймовый двухтрубный высокопроизводительный люминесцентный затемняющий светильник T5 | 27-дюймовый двухтрубный люминесцентный диммер T8 | 39-дюймовый 2-х ламповый люминесцентный диммер | ||
| Товарный сорт 48-дюймовая однотрубная высокопроизводительная люминесцентная лампа T5 с функцией затемнения Прейскурантная цена: 299 долларов.50 Наша цена: 136,75 $ Цена продажи: 136,75 $ Вы экономите 162,75 $! | Товарный сорт 36-дюймовая однотрубная высокопроизводительная люминесцентная лампа T5 с затемнением Прейскурантная цена: 330,00 долларов США Наша цена: 150,16 долларов США Цена продажи: 150 долларов США.16 Вы экономите 179,84 $! | Товарный сорт 51-дюймовый люминесцентный прибор для затемнения с двойной трубкой T8 в шахматном порядке Прейскурантная цена: 244,30 $ Наша цена: 171,00 $ Цена продажи: 171,00 $ Вы экономите 73,30 $! | ||
| 48-дюймовый однотрубный высокопроизводительный люминесцентный диммер T5 | 3-футовый люминесцентный диммер T5 HO | 51-дюймовый люминесцентный диммер с двумя трубками T8 | ||
| Коммерческий сорт 24-дюймовая двухтрубная высокопроизводительная люминесцентная лампа T5 с регулируемым освещением Прейскурантная цена: 299 долларов.50 Наша цена: 224,60 $ Цена продажи: 224,60 $ Вы экономите 74,90 $! | ||||
| 24-дюймовый двухтрубный люминесцентный диммер T5 с высокой выходной мощностью | ||||
Выбор подходящего диммера | Основы освещения
Выбор подходящего диммера когда-то был простой задачей, и у вас было несколько вариантов для систем освещения вашего дома или офиса.Со всеми изменениями, произошедшими за последние годы, при выборе подходящего диммера теперь учитывается много новых соображений, таких как тип освещения, мощность нагрузки, одно / несколько мест и стиль. Теперь есть больше возможностей с преимуществами энергосбережения. По словам Lutron, замена 2 стандартных переключателей света на диммеры Lutron в каждом доме в США сэкономит 1,5 миллиарда долларов на энергии.
Прежде чем вы начнете покупать свои новые устройства управления освещением, вы должны сначала определить тип осветительной техники, которую вы хотите использовать. Раньше единственным выбором были лампы накаливания или галогенные лампы.Они отлично работают с системами затемнения, но не обеспечивают экономии энергии, которую многие потребители считают желательной в системе домашнего или делового освещения. С появлением более высоких затрат на электроэнергию многие предприятия ищут способы экономии энергии с помощью освещения.
В дополнение к настольным лампам и настенным бра, которые обеспечивают окружающее и акцентное освещение, одним из наиболее типичных осветительных приборов, используемых с системой затемнения, является 6-дюймовый встраиваемый светильник, который часто можно найти в проходах или в любом другом общем освещении.Переключившись на КЛЛ или светодиоды, вы значительно сократите свои расходы на электроэнергию, но при этом будете получать необходимое количество света. Мы также видим клиентов, использующих эти диммеры для освещения дорожек. Там, где требуются желаемые уровни окружающего освещения, но также желательна настройка приглушенного света. В любом случае вы сэкономите электроэнергию, что означает экономию денег на счетах за электричество.
Давайте взглянем на некоторые варианты энергосбережения:
Компактные люминесцентные лампы (КЛЛ)
Когда люди думают о затемнении, они обычно думают о традиционных лампах накаливания или галогенных лампах, но знаете ли вы, что теперь вы можете создать такой же вид с дополнительной экономией энергии, используя компактные люминесцентные лампы (КЛЛ).Если с тех пор, как вы пробовали КЛЛ, прошло несколько лет, мы рекомендуем вам попробовать еще раз. Технология CFL значительно улучшилась, и теперь доступно множество диммируемых опций. Фактически, многие лампы CFL с регулируемой яркостью плавно снижают яркость до 15% своей светоотдачи. По сравнению с лампами накаливания, они служат дольше и потребляют гораздо меньше энергии, что делает их идеальной заменой.
Как и все люминесцентные лампы, они полагаются на балласты внутри светильников или блоков, чтобы заставить их работать.Для этих компактных ламп с регулируемым затемнением особенно важно, чтобы балласт был рассчитан на регулировку яркости на диммерах накаливания. Они не всегда работают с каждой ситуацией затемнения, но в большинстве из них они прекрасно работают.
Существует несколько типов компактных люминесцентных ламп, в том числе спиральной формы, размеров R20, R30 и R40, которые могут заменить практически любую лампу люка, дорожку, бра или настольную лампу, которые вы можете использовать сейчас.
Например, диммер R30 CFL является подходящей заменой лампам 65BR30, которые, вероятно, являются наиболее распространенными прожекторами, используемыми сегодня.Независимо от того, нужна ли вам атмосфера дома или приглушенное освещение для собрания компании, КЛЛ с регулируемой яркостью придадут вам желаемый вид с дополнительной экономией энергии.
Светодиоды (LED)
Некоторые из самых последних изменений в светотехнике связаны с светоизлучающими диодами или светодиодами. Благодаря такому количеству улучшений этой технологии становится все проще найти подходящую энергоэффективную замену светодиодам для работы с вашей системой затемнения. Большинство ламп предлагают номинальный срок службы от 25 000 до 50 000 часов, а диапазон мощности составляет лишь часть от их ламп накаливания или галогенных аналогов.
Светодиодные лампы с регулируемой яркостью обеспечивают плавное затемнение от 100% до 0,5%. Это может варьироваться в зависимости от системы диммирования.
Как и лампы CFL с регулируемой яркостью, светодиоды бывают разных типов, в том числе: A-style, декоративные, MR16 и отражатели в качестве альтернативы вашему текущему освещению.
Максимальная мощность нагрузки
В общем, вы будете искать либо максимальную нагрузку 600 Вт, либо 1000 Вт. При выборе диммеров для регулируемых светодиодов или КЛЛ не следует загружать диммер выше примерно 25% от номинальной нагрузки диммера.
Расположение и стиль
Новая линейка диммеров Lutron C · L предлагает широкий спектр опций от одно- до многопозиционных систем и вариантов переключения, таких как слайд / качелька, кран, весла и тумблер. Все они внесены в список UL для управления широким спектром регулируемых люминесцентных ламп и светодиодов. У нас есть самые популярные модели Lutron:
В этом разделе мы описали некоторые из наиболее часто используемых приложений, использующих диммеры для домашнего и коммерческого освещения. Кроме того, у нас есть большой ассортимент линейных люминесцентных ламп и балластов практически для любого коммерческого освещения.Какой бы тип вы ни выбрали, вы сэкономите электроэнергию, получая при этом максимальный свет за свои деньги.
Если вы начинаете поиск подходящей системы освещения, не забудьте взглянуть на нашу полную линейку средств управления освещением Lutron. Обратите внимание: управление освещением должно устанавливаться только лицензированным электриком.
Если вам нужна помощь в выборе лампы или подходящего диммера, наши специально обученные специалисты по освещению помогут сделать правильный выбор. Звоните 888.455.2800, чтобы поговорить со специалистом по освещению.
Модуль управления затемнением PowerLED, 1 канал, 10-40 В постоянного тока, 7 А, IP40
10-40 В постоянного тока, 7 А, IP40
Этот 1-канальный диммерный модуль обеспечивает диммирование для 2-проводных даунлайтов Imtra PowerLED с функцией ШИМ и поддерживает широкий спектр конфигураций освещения и методов управления.
ILIM80140 может управлять большим количеством даунлайтов PowerLED, ограничиваясь только общим потребляемым током.Он поддерживает переключение тока ШИМ до 7 А (84 Вт при 12 В постоянного тока и 168 Вт при 24 В постоянного тока). С помощью внешнего переключателя он также может управлять двухцветными 3-проводными осветительными приборами.
Интерфейсы управления предназначены для поддержки:
- Одинарные и двойные кнопки без фиксации
- 0-10 В Аналоговое управление (внешнее напряжение или потенциометр)
- 4-20 мА Аналоговое управление.
Характеристики:
- Обеспечивает плавное регулирование яркости 2-проводных светодиодов PowerLED компании Imtra
- Также поддерживает двухцветное затемнение или комбинированное одно / двухцветное освещение
- Поддерживает аналоговый вход 4-20 мА (от внешней системы управления)
- Поддерживает управление потенциометром 0-10 В (100 кОм)
- Поддерживает аналоговый вход 0-10 В (от внешней системы управления)
- Устанавливается с помощью прилагаемых кронштейнов (или на DIN-рейку 35 мм).
Технические характеристики:
Отделка / Материал корпуса | Белый / PC |
Сертификаты и соответствие | CE, ROHS |
Интерфейс управления диммером | НО мгновенный, 0-10 В аналоговый внешний, потенциометр 0-10 В, внешний 4-20 мА |
Входное напряжение | 10-40 В постоянного тока |
Размеры | 2.75 дюймов x 3,39 дюйма x 2,30 дюйма |
Гарантия | 2 года |
Защита от проникновения | IP40 (относится только к фронтальному воздействию воды, т. Е. Открытой поверхности) |
Грузоподъемность | 7A |
Максимальная рабочая температура | 49 ° С (120 ° F) |
Приблизительный вес (фунты) | 1 |
A Руководство по затемнению светодиодных лент от LEDSpace
Почти все светодиодные ленты регулируются по яркости – при уменьшении входного напряжения светодиод слегка тускнеет.Основная проблема при затемнении светодиодной ленты заключается в том, что блоки питания обычно предназначены для обеспечения постоянного напряжения (12 или 24 В) .Это означает, что использование стандартного диммера для регулировки напряжения в блоке питания не будет работать, так как блок питания сам настраивается на поддерживать стабильную производительность. Поэтому большая часть диммирования должна происходить на стороне низкого напряжения.
Опции включают:
Диммер с дистанционным управлением – DIM01 / DIM02
Если у вас есть простая система с одноцветными полосками, вы можете за считанные секунды добавить беспроводной РЧ-контроль – он просто подключается к линии между вашим источником питания и полосой.Настройка не требуется.
Pro: Простой и недорогой
Con: Не особо элегантно
Низковольтный настенный диммер
Это требует подачи низкого напряжения от источника питания с выходом, идущим к началу сборки полосы. Простой и эффективный, с возможностью управления до 6 ампер.
Pro: Без дополнительной проводки, умеренная стоимость
Con: Ограниченный размер установки
Диммер 0-10 В
Требуется специализированный переключатель диммера и блоки управления диммером 0-10 В.Подходит для использования с системами управления освещением (такими как системы LUTRON) или там, где требуется управление более крупной установкой. Преимущество систем 0-10 В заключается в том, что одностенные диммеры могут управлять несколькими блоками управления диммированием 0-10 В, каждый из которых может управлять 6-амперными светодиодными лентами.
Pro: Может управлять более крупными установками
Con: Разводка доп, дороже
Регулировка яркости с помощью стандартного поворотного (симисторного) светорегулятора
Существует несколько специально разработанных источников питания, которые будут работать с симисторным диммером, однако важно выбрать правильный блок для установки.Для правильного диммирования вы должны использовать диммер, который рассчитан на работу на уровне 70-100% от его мощности, в противном случае может возникнуть мерцание. Так, например, если вы используете драйвер затемнения на 3 ампера и предполагаете систему на 12 В, то общая мощность должна быть в диапазоне от 25 до 36 Вт. Если это система на 24 В, то общая мощность нагрузки должна быть в диапазоне от 50 до 72 Вт. Мы рекомендуем использовать симисторный диммер Aurora, поскольку он успешно работает с нашими драйверами диммирования (AU-DSP400X)
.Pro: Простая установка
Con: Требуется тщательный выбор, ограниченный размер системы
Buster + Punch 1 групповой диммер – CASSON
Этот продукт является специальным заказом, пожалуйста, свяжитесь с нами для получения дополнительной информации.
ОписаниеБезупречно выполненные диммерные переключатели Buster + Punch станут прекрасным завершающим штрихом в любом жилом помещении. Эти диммерные ручки отличаются фирменной отделкой Buster + Punch: ромбовидной огранкой, рисунком с перекрестной накаткой и плоской пластиной, которая фиксируется металлическими винтами для монет. Серия ELECTRICITY изготовлена из твердого металла с накаткой, поэтому каждый день ее приятно включать и выключать.
См. Полную коллекцию здесь.
Технические характеристики
Д 121 мм (4,75 дюйма) x Ш 70 мм (2,75 дюйма) x Г 41 мм (1,62 дюйма)
Примечание: диммеры нажимаются для включения / выключения и вращаются для уменьшения яркости.
См. Полные листы технических характеристик ниже.
Установка:
Должна быть установлена лицензированным электриком.
Для Северной Америки: сертифицирован UL.
Просмотрите и убедитесь, что все сертификаты применимы к вашему местному законодательству.
Области применения: легкие коммерческие, жилые
Материал (и) Твердая латунь или нержавеющая сталь.
Доступен в 5 вариантах отделки:
- Латунь
- Нержавеющая сталь
- Копченая бронза
- Белый
- Черный
Примечание: материалы покрыты лаком, но со временем все равно будут медленно стареть или окисляться. Протирать сухой неабразивной салфеткой из микрофибры. Избегайте использования химических чистящих средств или чистящих средств на спиртовой основе. Обратитесь к нашему руководству по уходу за лучшими практиками.
Время выполнения 2-4 недели.Пожалуйста, свяжитесь с нами для получения дополнительной информации или наличия на складе.
Загрузки продукта Переключатель диммера Buster + Punch 1 Gang Описание продуктаBuster + Punch Каталог продукции 2020
Buster + Punch Руководство по отделке .

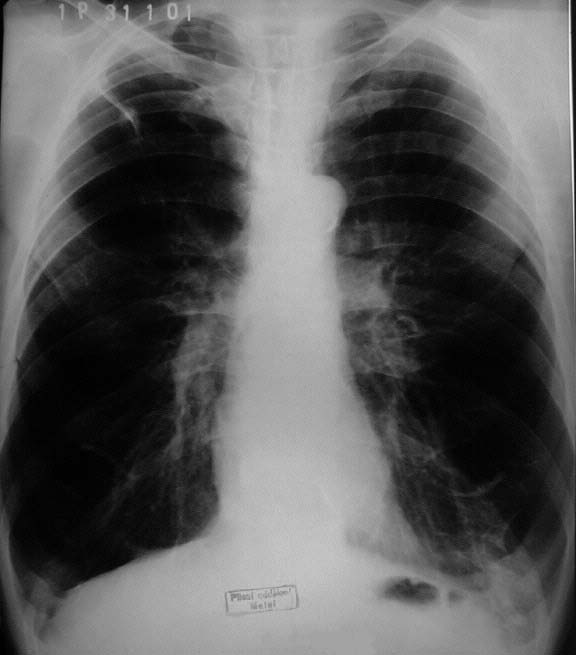
 Его проводят для оценки общего состояния организма, также в расшифровке анализа можно увидеть, есть ли воспалительный процесс в организме.
Его проводят для оценки общего состояния организма, также в расшифровке анализа можно увидеть, есть ли воспалительный процесс в организме.