Как и чем лечить гайморит при беременности?
Сказать, что гайморит – очень неприятное заболевание, это почти что ничего не сказать. Люди, которые хоть раз в жизни пережили это состояние, никогда не забудут те ощущения: нос забит и дышать нечем, околоносовые пазухи заполнены густыми гнойными выделениями, которые неохотно выходят наружу, все лицо болит так, как будто оно – один сплошной синяк, и каждое движение головой, а особенно наклон вниз, вызывает очень сильную боль. Иногда боль настолько сильна, что ее тяжело терпеть взрослому человеку. А что говорить о беременных, умудрившихся «заработать» гайморит в столь прекрасное время? Как им лечиться, ведь сейчас не все методы и лекарства им доступны?
Гайморит (гнойное воспаление верхнечелюстной придаточной пазухи носа) называют еще и риносинуситом. Он бывает односторонний, когда воспалилась одна из пазух, или двусторонний, когда болят сразу две пазухи. Также гайморит может быть острым (возникшим впервые и отмечающимся острым течением заболевания) или хроническим (в него переходит острый гайморит при неадекватном лечении или при отсутствии лечения как такового).
- Формирование индивидуального звучания голоса
- Прогревание и очищение воздуха, проходящего через нос
- Уменьшение массы лицевого черепа и формирование индивидуальных черт лица
Причины гайморита
Наиболее часто причиной возникновения гайморита становятся различного рода инфекции: стафилококки, стрептококки, гемофильная палочка, вирусы, хламидии, микоплазмы, грибы. Не менее чаще развивается он как осложнение инфекции верхних дыхательных путей (ОРЗ). Сложно представить, но источником инфекции для возникновения гайморита может служить больной зуб или воспаление миндалин. Также причиной гайморита может быть искривление носовой перегородки или аллергические реакции организма.
Также причиной гайморита может быть искривление носовой перегородки или аллергические реакции организма.
Симптомы гайморита
Как было отмечено вначале, при гайморите характерна заложенность носа (возможно односторонняя), сильная боль в области лица (ниже глаза), выделение из носа обильной слизи зеленоватого оттенка. При остром гайморите наблюдается повышение температуры. При хроническом гайморите наиболее выраженный симптом болезни – это упорный ночной кашель, не реагирующий на традиционное лечение. Приступы кашля мучают человека, поскольку гной стекает из пораженной пазухи по задней стенке глотки. Также у человека, страдающего хроническим гайморитом, часто отмечается насморк, заложенный нос, стойкий кератит и конъюнктивит. Еще один достаточно распространенный симптом – головная боль.
Диагностика
Для определения характера и степени заболевания, наиболее информативен метод рентгенографии пазух. Но при беременности его применять не стоит. Единственно возможный метод диагностики для беременных это лечебно-диагностическая пункция пазухи, или, по-простому, «прокол».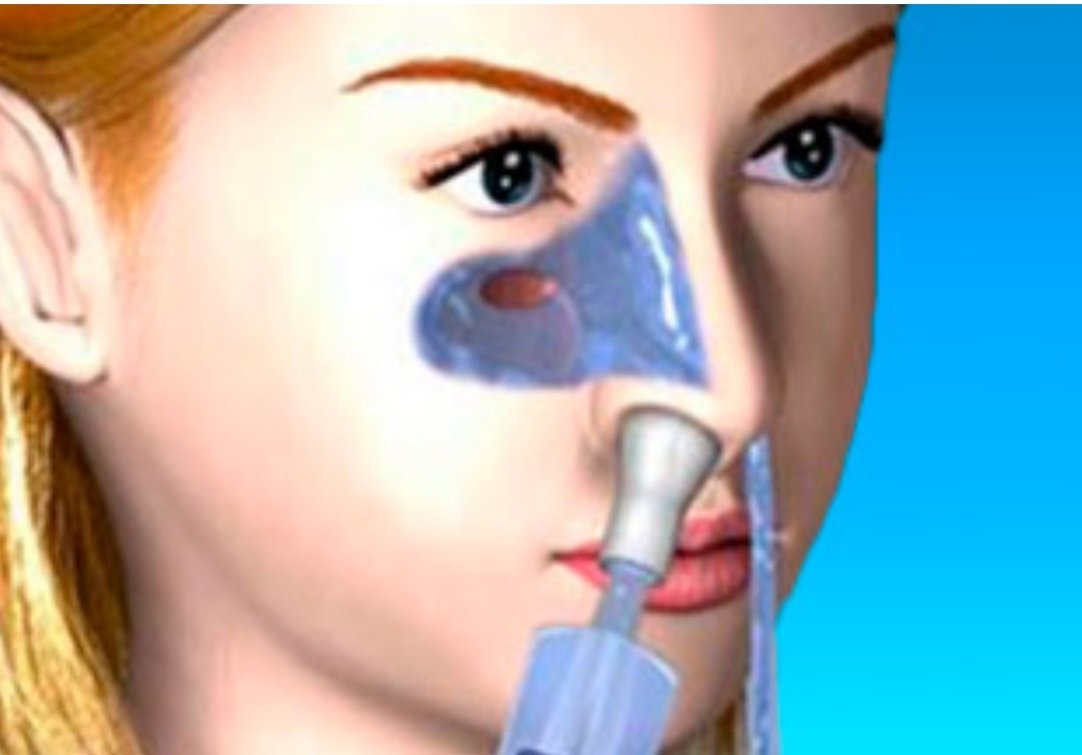 Позитив этой процедуры также в том, что он является и частью лечебной «программы».
Позитив этой процедуры также в том, что он является и частью лечебной «программы».
Лечение гайморита у беременных
Лечение гайморита включает комплекс мер по восстановлению дренажа и подавлению очага инфекции в гайморовой пазухе.
При гайморите, развивающемся на фоне беременности, существует опасность не только для здоровья матери, но и ребенка. Поэтому особенно важно как можно раньше диагностировать и начать лечение этого заболевания. Один из самых опасных для развития плода период – первые месяцы беременности, когда у ребенка происходит закладка всех жизненноважных систем и органов.
Как мы только что говорили, одним из методов лечения гайморита при беременности является прокол. Суть этой процедуры в том, что врач специальной стерильной иглой прокалывает околоносовую пазуху. Затем он с помощью шприца отсасывает гной, а в пазухи заливает специальный дезинфицирующий лечебный раствор. Сразу же после процедуры пациент ощущает существенное облегчение: нос начинает дышать, головные боли проходят, давление в пазухах снижается.
Что касается приема медикаментов, то необходимо помнить, что многие из них противопоказаны при беременности, поэтому часто останавливаются на местных процедурах, которой и является вышеописанная манипуляция. Препараты, которые вводятся внутрь (в пазухи) должны быть безопасны как для матери, так и малыша. Одним из таких лекарственных средств является, к примеру, мирамистин.
Для снятия отека слизистой и открытия выходного отверстия пазухи эффективно применяют назальные спреи и капли, которые содержат сосудосуживающие препараты (например, називин, отилин, фармазолин, длянос и пр.). Но беременным такие препараты противопоказаны. В очень редких случаях, когда ситуация уже очень сложная, врач может разрешить прием сосудосуживающих средств. При этом беременной стоит выбрать такие из них, которые разрешены младенцам. Проводить подобные процедуры рекомендуется два-три раза, не больше.
Положительные отзывы в лечении гайморита получил препарат синупрет, который разжижает содержимое пазух.
Очень часто для лечения гайморита используют антибиотикотерапию. Наиболее распространенные из них: аугментин, цефалоспроины 3 поколения, азитромицин. При беременности в некоторых ситуациях также могут прописать антибиотик. Его название – спирамицин.
Поскольку во время беременности, а особенно на ранних сроках, применение антибиотиков нежелательно, то проводят другую, достаточно эффективную процедуру. Ее суть в ведении антибиотиков местного действия и антисептиков непосредственно в гайморовые пазухи. Кроме этого применяется промывание полости носа и пазух различными растворами: солевыми, травяными, антисептическими. Также возможно применение местных антибиотиков в виде аэрозолей, а также средств, которые разжижают содержимое пазух. Одновременно с антибиотиками принимают и антигистаминные препараты, которые также помогают снизить отечность слизистой.
Еще одна разрешенная при беременности процедура, кроме прокола, – промывание гайморовых пазух методом перемещения жидкости. В народе этот метод называют «кукушкой». Объясняется это особенностью процедуры, во время которой пациент лежит на спине на кушетке, голова расположена ниже всего туловища, врач в одну ноздрю заливает антисептический раствор (иногда с добавлением антибиотика), а из второй в то же время отсасывает жидкость вместе с гноем с помощью специального прибора, пациент в это время твердит «ку-ку-ку-ку…». Именно этот звук создает отрицательное давление в полости носа и не дает жидкости попасть в горло или легкие. Во время процедуры нельзя вдыхать, иначе жидкость с гноем попадет в дыхательные пути. Благодаря отрицательному давлению, образовующемуся в полости носа, происходит эвакуации гноя из пазух, а лекарственный раствор, интенсивно перемещаясь через полость носа, промывает пазухи. В результате очищения пазух излечивается воспаление.
В народе этот метод называют «кукушкой». Объясняется это особенностью процедуры, во время которой пациент лежит на спине на кушетке, голова расположена ниже всего туловища, врач в одну ноздрю заливает антисептический раствор (иногда с добавлением антибиотика), а из второй в то же время отсасывает жидкость вместе с гноем с помощью специального прибора, пациент в это время твердит «ку-ку-ку-ку…». Именно этот звук создает отрицательное давление в полости носа и не дает жидкости попасть в горло или легкие. Во время процедуры нельзя вдыхать, иначе жидкость с гноем попадет в дыхательные пути. Благодаря отрицательному давлению, образовующемуся в полости носа, происходит эвакуации гноя из пазух, а лекарственный раствор, интенсивно перемещаясь через полость носа, промывает пазухи. В результате очищения пазух излечивается воспаление.
Специально для beremennost.net – Ольга Павлова
Лечение гайморита при беременности: отзывы
Лечение гайморита при беременности
Любое ухудшение самочувствия при беременности опасно. Медики не рекомендуют заниматься самолечением, а сразу обращаться к врачу. Это позволит подобрать правильное лечение на начальных стадиях заболевания и ускорить выздоровление. Любая недолеченная инфекция дыхательных путей может привести к появлению осложнений, например, к гаймориту.
Медики не рекомендуют заниматься самолечением, а сразу обращаться к врачу. Это позволит подобрать правильное лечение на начальных стадиях заболевания и ускорить выздоровление. Любая недолеченная инфекция дыхательных путей может привести к появлению осложнений, например, к гаймориту.
Сложности протекания гайморита у беременных
Из-за ослабленного иммунитета женщины в период вынашивания плода могут столкнуться с гайморитом. На начальных стадиях болезнь практически не отличается от простуды, которая сопровождается умеренным насморком. Часто беременные обращаются к отоларингологам, когда начинается гнойное воспаление в гайморовых пазухах.
Диагностика гайморита во время беременности затруднена. Простых пациентов врачи отправляют на рентген для подтверждения или опровержения диагноза. Беременным женщинам рентген-излучение противопоказано, поэтому им делают УЗИ. Этот метод диагностики является менее информативным. В некоторых случаях допускается проведение рентгена, при этом живот беременной прикрывают специальным фартуком. В тяжелых случаях в лечебно-диагностических целях делают пункцию, прокалывая гайморовы пазухи.
В тяжелых случаях в лечебно-диагностических целях делают пункцию, прокалывая гайморовы пазухи.
Отказ от диагностики и лечения опасен.
Гайморит у беременных может стать причиной появления таких проблем со здоровьем:
- миокардит;
- поражение почечных лоханок;
- менингит;
- абсцесс мозга;
- сепсис.
Если разобраться, чем опасен гайморит при беременности, станет понятно, почему лечение будущей маме должен подбирать отоларинголог, ведь при гайморите необходимы антибиотики. Многие из антибактериальных препаратов запрещены в период вынашивания ребенка, поэтому подбирать эффективные медикаменты должен врач. Помимо антибиотиков, прописывают процедуры, могут сделать прокол, назначить промывания для ускорения выздоровления.
Как гайморит у мамы отражается на плоде
При воспалении слизистой оболочки носовых пазух страдает не только женщина, но и ее ребенок.
При затяжном течении заболевания нарушается процесс дыхания и поступления кислорода в организм. В результате у ребенка может развиться гипоксия. Из-за дефицита кислорода плод страдает от недостатка питательных веществ; у него могут возникнуть проблемы с кровообращением.
В результате у ребенка может развиться гипоксия. Из-за дефицита кислорода плод страдает от недостатка питательных веществ; у него могут возникнуть проблемы с кровообращением.
В запущенных случаях бактериальная инфекция может проникнуть сквозь маточно-плацентарный кровоток и привести к нарушению развития плода, спровоцировать появление заболеваний различной степени тяжести. Негативные последствия для ребенка могут быть из-за интоксикационного синдрома, который развивается при появлении гноя
лечение лекарствами, операция, домашние средства
К сожалению, беременность не защищает женщину от болезней. Иммунная система будущей мамы ослаблена. Даже простая простуда может привести к осложнениям, одним из которых является гайморит. Воспаление верхнечелюстных пазух сопровождается тяжелыми симптомами – сильной головной болью, заложенностью носа, повышением температуры тела, общей слабостью и быстрой утомляемостью.
Болезнь нужно лечить как можно быстрее. В запущенных случаях инфекция из полости носа распространяется дальше, может перекинуться на оболочки головного мозга, вызвав менингит.
Терапия любого заболевания в этот период имеет особенности. Прежде всего, это ограничение применения медикаментов, негативно влияющих на эмбрион. Гайморит при беременности требует особого внимания, поскольку лечение должно быть эффективным для мамы и вместе с тем безопасным для малыша.
Почему будущие мамы подвержены гаймориту. Работа иммунной системы
Гайморит во время беременности не редкость. Связано это с несколькими особенностями организма будущей мамы:
- Во-первых, в этот период увеличивается количество вырабатываемой слизи, а вместе с тем усиливается ее вязкость. Это касается не только полости носа. Меняется характер влагалищных выделений и слюны, что связано с гормональными изменениями.
- Во-вторых, иммунитет беременной женщины снижен, а все органы и системы работают в усиленном режиме, как бы «за двоих». За счет повышенной густоты слизи и ослабленной способности организма сопротивляться инфекции, бактерии не так быстро выводятся из полости носа и начинают активно размножаться.

Беременность часто сопровождается ОРЗ и ОРВИ, и гайморит становится спутниками этих болезней. Чрезмерная активность обычных для человека микроорганизмов на фоне сниженного иммунитета беременной приводит к развитию синуситов. Врехнечелюстной синусит может вызываться такими инфекциями, как стафилококки, стрептококки, вирусами, микоплазмой, хламидией, грибами. Причиной патологии может стать продолжительный контакт с аллергеном.
Успех выздоровления зависит от ранней диагностики и начала лечения.
Гайморит при беременности имеет следующие симптомы:
головная боль на фоне регулярной заложенности носа;
болевые ощущения в области переносицы, лба, пазух носа;
густой секрет из носа , приобретающий зеленоватый или желтый цвет часто с неприятным запахом;
повышение температуры;
снижение работоспособности, общая слабость организма.
Начальные этапы болезни могут протекать бессимптомно, но с течением времени признаки гайморита усиливаются, становятся выраженными, дополняются новыми проявлениями.
https://www.youtube.com/watchv=X4tRfC_ErqM
Последствия гайморита, перенесенного при беременности
Гайморит при беременности, если лечение начато несвоевременно, опасен для будущей мамы, отрицательно влияет на плод. В запущенных состояниях инфекция из гайморовых пазух, распространяясь с током крови, поражает почки, сердечную мышцу, в тяжелых случаях оболочки мозга. Гайморит при беременности вызывает негативные последствия для здоровья ребенка. Главный симптом болезни – заложенность носа, приводит к недостатку кислорода в организме матери, способствует развитию осложнений для плода. Гипоксия вызывает гипертонию, заболевания сердца.
Инфекция в полости носа чревата последующим воспалением тройничного нерва – болезненного и трудноизлечимого состояния.
Чем раньше начато лечение, тем больше вероятность решить проблему консервативным путем. В запущенных случаях хирургическое вмешательство становится единственным способом побороть болезнь, что не желательно для будущей мамы. Чтобы свести к минимуму вероятные тяжелые последствия гайморита при беременности, нужно начинать терапию как можно быстрее. Поэтому простуда, затяжной насморк, головные боли на фоне заложенности требуют медицинской консультации. Не стоит заниматься самолечением и откладывать визит к доктору. Это навредит не только женщине, но и будущему малышу.
Чтобы свести к минимуму вероятные тяжелые последствия гайморита при беременности, нужно начинать терапию как можно быстрее. Поэтому простуда, затяжной насморк, головные боли на фоне заложенности требуют медицинской консультации. Не стоит заниматься самолечением и откладывать визит к доктору. Это навредит не только женщине, но и будущему малышу.
Как и чем лечить гайморит при беременности
Стандартная терапия синусита включает медикаментозное лечение, проведение специальных процедур, в некоторых случаях прокол пазух. Но лечение гайморита при беременности имеет особенности. Некоторые интенсивные процедуры могут вредить плоду. Антибиотик при гайморите, если он необходим на этой стадии болезни, при беременности подбирается особенно тщательно. Многие медикаменты запрещены к применению у будущих мам либо разрешены во 2 и 3 триместрах.
Медикаментозное лечение
Бактериальные формы синусита во многих случаях требуют назначения антибиотиков. Многие из них токсичны для плода, но вред современных антибактериальных препаратов преувеличен. Сегодня существуют варианты, разрешенные к применению будущими мамами, безопасные для малыша. Если доктор назначает антибиотики при гайморите, не нужно пугаться. Последствия не пролеченной инфекции могут оказаться тяжелыми. Лечение гайморита антибактериальными препаратами при беременности будет успешным в том случае, если строго соблюдать предписания врача в отношении выбора медикамента, дозировки, времени приема и длительности курса. В таком случае вероятность побочного действия на организм женщины и плод минимальна. Чаще всего назначают аугментин, изитромицин, цефалоспорины третьего поколения (если воспалительный процесс выраженный).
Сегодня существуют варианты, разрешенные к применению будущими мамами, безопасные для малыша. Если доктор назначает антибиотики при гайморите, не нужно пугаться. Последствия не пролеченной инфекции могут оказаться тяжелыми. Лечение гайморита антибактериальными препаратами при беременности будет успешным в том случае, если строго соблюдать предписания врача в отношении выбора медикамента, дозировки, времени приема и длительности курса. В таком случае вероятность побочного действия на организм женщины и плод минимальна. Чаще всего назначают аугментин, изитромицин, цефалоспорины третьего поколения (если воспалительный процесс выраженный).
Гайморит в начальной стадии на ранних сроках беременности лечат с применением местных антибактериальных препаратов в каплях, спреях.
При этом антибиотик попадает сразу к месту воспаления, в гайморовы пазухи, минуя ЖКТ, не оказывая системного действия на организм женщины, на развитие эмбриона.
Пункция
В запущенных случаях, когда необходима экстренная помощь, выполняется прокол пазух. Этот метод часто применяется в первом триместре беременности, когда применение антибиотиков имеет строгие ограничения. Суть пункции состоит в прокалывании специальной иглой поочередно одной пазухи, затем другой (если синусит двусторонний) и промывания специальными лекарственными растворами. После проведения этой процедуры наступает мгновенное облегчение общего состояния больной. Проколов пазуху, обеспечив отток гноя, врач добивается снижения давления в этой области. Благодаря этому отступает головная боль, снижается температура тела, улучшается общее состояние организма.
Этот метод часто применяется в первом триместре беременности, когда применение антибиотиков имеет строгие ограничения. Суть пункции состоит в прокалывании специальной иглой поочередно одной пазухи, затем другой (если синусит двусторонний) и промывания специальными лекарственными растворами. После проведения этой процедуры наступает мгновенное облегчение общего состояния больной. Проколов пазуху, обеспечив отток гноя, врач добивается снижения давления в этой области. Благодаря этому отступает головная боль, снижается температура тела, улучшается общее состояние организма.
Бытует мнение, что после прокола болезнь перейдет в хроническое состояние и будет возвращаться регулярно. Это не так.
Рецидивы воспалительных процессов в синусах возникают по причине незавершенности терапии. Очень важно пройти комплексное лечение. После снятия острого воспаления рекомендованы физиопроцедуры (прогревание, лазер). Они не запрещены беременным женщинам, проводятся при условии согласования с врачом. Прокол назначается редко, часто в запущенных стадиях болезни. При вовремя начатой терапии такая процедура обычно не потребуется.
Прокол назначается редко, часто в запущенных стадиях болезни. При вовремя начатой терапии такая процедура обычно не потребуется.
Гомеопатия
Гомеопатия разрешена будущим мамам. Но следует понимать, что неправильно подобранное лечение сильно осложняет гайморит у беременных. В результате чего страдает не только женщина, но и будущий ребенок. Выраженный терапевтический эффект от гомеопатических лекарств достигается только после длительного приема. Поэтому гомеопатические препараты применяются только по назначению врача в составе комплексного лечения. Заменить антибиотики, прокол, промывания в случае их необходимости гомеопатия не в состоянии. Наиболее известные средства «Асинис», «Циннабсин», «Эуфорбиум Композитум». Как правило, их успешно комбинируют с другими лекарствами и процедурами от гайморита.
Эурофобиум композитум каплиИнгаляции
Ингаляции назначают в составе комплексного лечения от гайморита. Они не противопоказаны беременным женщинам. Проводят их с помощью небулйзера или привычным нам «дедовским» методом – паровым. Первый вариант предпочтительнее. Во-первых, такие процедуры выполняются холодным, а не горячим паром, что будущей маме перенести легче. Во-вторых, мельчайшие частички пара позволяют быстро доставить лекарство в место воспаления, за счет чего процедура имеет высокую эффективность. Для очищения пазух применяют солевые растворы (физраствор), для разжижения гнойного отделяемого – щелочные растворы (минеральная вода «Нарзан», «Ессентуки»). Верхнечелюстной синусит лечат ингаляциями с антибиотиком. Необходимость назначения, а также препарат устанавливает врач. В качестве антибактериального компонента для небулайзера применяются раствор фурациллина, тобрамицин, флоимуцил.
Первый вариант предпочтительнее. Во-первых, такие процедуры выполняются холодным, а не горячим паром, что будущей маме перенести легче. Во-вторых, мельчайшие частички пара позволяют быстро доставить лекарство в место воспаления, за счет чего процедура имеет высокую эффективность. Для очищения пазух применяют солевые растворы (физраствор), для разжижения гнойного отделяемого – щелочные растворы (минеральная вода «Нарзан», «Ессентуки»). Верхнечелюстной синусит лечат ингаляциями с антибиотиком. Необходимость назначения, а также препарат устанавливает врач. В качестве антибактериального компонента для небулайзера применяются раствор фурациллина, тобрамицин, флоимуцил.
Тепловые ингаляции можно проводить в домашних условиях. Их делают с эфирными маслами, обладающими антибактериальными свойствами. Полезно дышать над картошкой. Следует помнить, что народные средства, в том числе лекарственные травы, не всегда безопасны для плода. Перед началом таких процедур стоит обсудить их целесообразность и возможность проведения в период беременности с врачом.
Промывание носа
Если гайморит и беременность ограничивают на выбор антибиотиков, то лечение промываниями пазух носа разрешено и безвредно. В условиях медицинского учреждения эту процедуру проводят по Проетцу. В народе метод получил название «кукушка». Суть его состоит в том, что специальный лекарственный состав при помощи специального аппарата вливается в одну ноздрю в то время и выходит через другую вместе с гноем. Во время процедуры пациент лежит на спине на кушетке. Обязательное условие – голова должна располагается ниже уровня тела. При промывании женщина постоянно повторяет «ку-ку», так метод и получил простонародное название. Благодаря этому жидкость не попадает в дыхательные пути, а удаляется через нос. Промывания носа при беременности выполняют и в домашних условиях самостоятельно специальным шприцом или спринцовкой. Чаще всего для этого применяют солевой раствор.
Перед процедурой нужно закапать капли в нос, чтобы уменьшить отечность.
Лекарственные препараты местного спектра действия
Лечение гайморита у беременных предполагает использование лекарств местного действия. В первую очередь это капли и спреи для облегчения носового дыхания, снятия отечности в полости носа («Називин», «Ксилометазолин» и т.д.). Использование их в лечении будущей мамы не желательно, но в случае необходимости их могут назначать. К сосудосуживающим препаратам нужно относиться с осторожностью, дозировку и длительность их применения определяет врач.
Для разжижения слизи, снятия воспаления назначается Синупрет. Он усиливает эффективность лечения антибиотиками.
Профилактика гайморита у беременных
Одна из основных причин заболеваний носа у беременных – ослабление иммунитета. Поэтому профилактика гайморита должна быть направлена на улучшение функций иммунной системы. Будущей маме важно правильно питаться, принимать витамины, гулять на свежем воздухе, не переохлаждаться. Зимой нужно защищать голову шапкой.
Для улучшения циркуляции воздуха в полости носа рекомендуется выполнять дыхательную гимнастику.
Для этого одну ноздрю закрывают пальцем, а через другую выполняют глубокий вдох. Носовые ходы чередуют. Упражнение повторяют по 8 раз. При гайморите, а также, при склонности к нему гимнастику рекомендуется выполнять регулярно по нескольку раз в день.
Гайморит – тяжелое заболевание, которое при неправильном лечении приводит к развитию осложнений для плода и женщины. Поэтому заниматься самолечением, экспериментировать с народными методами и гомеопатическими средствами в беременности нельзя! Терапия должна быть комплексной и проводиться под медицинским контролем.
https://www.youtube.com/watchv=kAeU99cXc2I
Специальность: Врач-оториноларинголог
Стаж работы: 25 лет
Гайморит, синусит и фронтит при беременности: симптомы и лечение
Лечение гайморита при беременности должно быть действенным и безопасным. Важно не упустить первых признаков болезни, чтобы не допустить осложнений, которые несут опасность не только самой женщине, но и плоду.
Важно не упустить первых признаков болезни, чтобы не допустить осложнений, которые несут опасность не только самой женщине, но и плоду.
Признаки болезни
Синусит при беременности – это появление воспалительного процесса в одной из четырех придаточных пазухах носа. В зависимости от места локализации очага, выделяют четыре разновидности синусита: гайморит, сфеноидит, фронтит, этмоидит.
Синусит при беременности развивается на фоне затяжного насморка. Слизь накапливается в придаточных пазухах, они воспаляются и начинают активно размножаться бактерии.
При гайморите воспаляется одна или сразу обе верхнечелюстные придаточные пазухи. Гайморит во время беременности чаще всего развивается из-за снижения иммунитета. Не вылеченное инфекционное заболевание, так же может спровоцировать начало воспаления в пазухах.
Первоначальными симптомами гайморита при беременности являются:
- беспокоит постоянная заложенность носа;
- возникают болезненные ощущения в области переносицы, крыльев носа, между бровями, они усиливаются при наклоне вниз;
- в носу ощущается неприятное чувство распирания, давления;
- наблюдается слезотечение:
- появляется боязнь света;
- густые выделения из носа;
- изменяется тембр голоса;
- температура тела может не подниматься или держится на невысоких отметках на градуснике;
- может наблюдаться отек носа, век.

Фронтит при беременности так же довольно частое явление. Воспаляются лобные пазухи носа. Симптомы и лечение практически одинаковые. Разница лишь в том, что боль больше всего сконцентрирована в межбровной области. Могут отекать надбровные дуги и верхние веки глаз.
Хронический синусит появляется на фоне недолеченного воспаления в пазухах. Его основное отличие от острой формы заключается в затяжном течении болезни и в чередовании периода ремиссии с обострением. При гайморите, протекающем в хронической форме, симптомы не так сильно выражены.
Синусит во время беременности снижает работоспособность и негативно влияет на нервное состояние пациентки. Отек и заложенность носа мешает ей хорошо спать. Густая слизь, стекая по стенкам гортани, может вызывать ночной кашель. Пациентка становится раздражительной, нервной, пропадает аппетит. Хуже всего приходится в утренние часы. В ночное время скорость кровотока уменьшается, мускулатура снижается, происходит еще большее накопление слизи в пазухах.
Как только были замечены перечисленные симптомы, нужно срочно обратиться к отоларингологу. Чем раньше начнется лечебная терапия, тем меньше вероятность развития осложнений.
Чем опасен гайморит при беременности
Синусит при беременности опасен распространением гнойной инфекции на соседние органы и появлением осложнений. Воспаление может перекинуться на органы среднего уха, а так же спуститься в нижние отделы дыхательных путей. Тяжелая стадия протекания болезни опасна развитием менингита.
Синусит при беременности угрожает здоровью не только женщины, но и будущего ребенка. Нарушение свободного дыхания через нос, приводит к недостатку поступления кислорода. Беременность может протекать с осложнениями, например, может быть угроза выкидыша, гипоксия плода.
Последствия для ребенка очень серьезные. После рождения могут быть проблемы с сердцем, ЦНС, повышается риск развития ревматоидного артрита, энцефалита, периостита.
Врач, выбирая средства для лечения гайморита во время беременности, учитывает тяжесть протекания болезни и опасные для плода свойства лекарств. Абсолютно безопасных средств для лечения синуситов при беременности не существует.
Как лечить гайморит при беременности
Гайморит на ранних сроках беременности лечить медикаментами не желательно. Первые месяцы являются важными в развитии плода, так как идет закладка жизненно важных органов. Любое лекарство может негативно влиять на этот процесс. Поэтому предлагается два основных варианта при беременности чем лечить воспаление пазух.
Наиболее безопасным способом лечения гайморита при беременности в домашних условиях является промывание носа. В качестве средства для промывания может быть выбран любой солевой раствор, например, Аквалор, Аквамарис, Квикс, можно воспользоваться Фурацилином или обычной очищенной водой с добавлением морской соли.
Есть еще один способ, как вылечить воспаление в носовых пазухах в первом триместре беременности. В кабинете ЛОРа промывают нос с помощью метода под названием Кукушка. С помощью специального прибора удается промыть пазухи носа и вместе с водой наружу выходит накопившаяся гнойная слизь.
После очищения пазух носа рекомендовано промыть нос антисептическим раствором Мирамистин. Он уменьшает отек и воспаление, обеззараживает поверхность, облегчает дыхание.
Еще одним результативным и безопасным методом лечения гайморита при беременности является прокол пазухи. Проведение пункции целесообразно в том случае, если не наблюдается отток гнойного содержимого пазух.
Выполняется процедура под местной анестезией и боли не чувствуется. Прокол внутренней стенки синуса делают тонкой иглой. Как только пазуха освободится от гноя, ее промывают физраствором.
Чем лечить гайморит при беременности
Лечение синусита у беременных противопоказано многими лекарственными препаратами. Прежде чем назначить то или иное лекарство, врач должен взвесить все возможные риски. Во втором триместре беременности можно лечить синусит медикаментами.
Прежде чем назначить то или иное лекарство, врач должен взвесить все возможные риски. Во втором триместре беременности можно лечить синусит медикаментами.
- Синусит при беременности часто удается вылечить только с помощью антибиотиков. Для беременных выбирают наиболее безопасные антибиотики, которые в меньшей степени влияют на развитие плода. К таким антибактериальным средствам относят: Вильпрофен, Супракс, Ампициллин, Цефазолин, Эритромицин.
- Лечение гайморита у беременных может сопровождаться приемом таблеток или капель Синупрет. Лекарство на растительной основе способствует разжижению густой слизи, способствует уменьшению площади воспаления и отека, стимулирует иммунитет. Синупрет ускоряет выход слизи из пазух, облегчает дыхание и восстанавливает нарушенную защитную функцию эпителия дыхательных органов.
- Лечение синусита при беременности во втором триместре может сопровождаться применением препаратов на основе интерферона. Например, мазью Виферон можно мазать носовые проходы.
 При гайморите во время вынашивания ребенка, разрешены к использованию ректальные свечи Кипферон.
При гайморите во время вынашивания ребенка, разрешены к использованию ректальные свечи Кипферон. - Синусит у беременных во 2 триместре, первые пять дней разрешено лечить с применением сосудосуживающих капель в нос. К наиболее безопасным и разрешенным средствам относят Пиносол и Виброцил.
- В третьем триместре, в случае если другие капли не приносят результата, могут быть назначены более сильные препараты, такие как Изофра, Полидекса или Биопарокс. В их составе имеются антибактериальные компоненты, которые не оказывают негативного влияния на развитие плода.
К лечению синуситов при беременности народными средствами нужно подходить с осторожностью. Многие компоненты могут вызывать аллергические реакции или повысить тонус матки. Лечащим свойством обладает отвар из ромашки, мяты или смородины. Они укрепляют иммунитет, способствуют разжижению слизи и улучшают ее отток из пазух.
При появлении первых признаков гайморита у беременных, нужно как можно быстрее начинать лечение. Прогноз заболевания зависит от формы протекания синусита и особенностей защитных сил организма. Предотвратить болезнь или ускорить выздоровление можно при правильном лечении и соблюдении профилактических мер.
Прогноз заболевания зависит от формы протекания синусита и особенностей защитных сил организма. Предотвратить болезнь или ускорить выздоровление можно при правильном лечении и соблюдении профилактических мер.
Гайморит при беременности: лечение и возможные последствия
При вынашивании плода женщина болеет вдвое чаще, поскольку ее иммунитет патологически ослаблен. Чаще всего он становится «жертвой» повышенной активности патогенных микроорганизмов, которые поражают слизистые оболочки и дыхательные пути. Один из таких диагнозов – гайморит, при беременности имеет рецидивирующий характер, требует немедленного врачебного участия.
Общее описание проблемы
Сначала беременная женщина жалуется на бесконечный насморк, который заметно ограничивает носовое дыхание. Потом она понимает, что покоя нет ни днем, ни ночью. Проблема усугубляется неприятными выделениями из носовых проходов, которые пугают своей интенсивностью. Так прогрессирует острый гайморит у беременных, который требует своевременной диагностики и адекватной, согласно «интересному положению», схемы лечения.
Не пролеченный гайморит становится хроническим, все чаще и чаще напоминает о себе острыми приступами во втором и третьем триместрах. Вылечить такое заболевание еще сложнее, причем окончательное выздоровление попадает под большое сомнение даже после успешного родоразрешения. Любое переохлаждение организма или сезонный вирус могут спровоцировать очередной приступ гайморита. Среди других провоцирующих факторов требуется выделить:
- простудные заболевания;
- повышенная активность стафилококков, стрептококков, хламидии, грибков;
- своевременно не пролеченные болезни зубов;
- анатомические особенности носа;
- ОРЗ с осложнениями;
- воспаление миндалин;
- прогрессирующая аллергическая реакция.
Чтобы лечение гайморита при беременности было максимально успешным, на диагностике важно определить провоцирующий фактор, после чего устранить его из организма. Только в этом случае можно рассчитывать на скорое исчезновение тревожной симптоматики под воздействием лекарственных средств, без привлечения хирургических методов интенсивной терапии. Любые фармакологические назначения делает исключительно знающий специалист, то же самое касается рецептов альтернативной медицины.
Особенности консервативного лечения
Гайморит и беременность – понятия совместимые, главный симптом – беспрерывные выделения из носа, спровоцированные активностью бактериальной флоры. Чтобы облегчить носовое дыхание, беременной женщине необходимо принять сосудосуживающие препараты и народные средства, исключив при этом повышенную активность патогенного фактора. Однако в данном вопросе имеются свои ограничения, о которых необходимо поговорить подробнее.
- Антибиотики. Большая часть представителей этой фармакологической группы запрещена к применению при беременности, поскольку могут возникнуть патологии внутриутробного развития. Однако это не значит, что прием антибиотических средств можно продолжить только после родов, а до этого запускать патологию. Врачи обращают внимание будущих мамочек на антибиотики пенициллинового ряда четвертого поколения. Это Аугментин, Флемоксин Солютаб, Амоксиклав, Ампициллин, Вильпрафен (макролид).
- Сосудосуживающие препараты. Такие медикаменты необходимы для снятия отечности слизистой и облегчения носового дыхания. Часть из них запрещена в «интересном положении», но отдельные лекарства все же можно использовать с большой осторожностью и под контролем врача. Среди таковых Отривин, Називин, Отилин, Длянос, выпускаемые в форме назальных спреев. Имеются ограничения по применению – не более 2 подходов за сутки. Разрешена мазь Левомеколь.
- Пробиотики. Если женщина принимает антибиотические средства, имеет место дисбаланс в кишечнике. Поэтому лечащий врач рекомендует беременной употреблять живые бактерии, пробиотики. Это обязательное правило, которое исключит патологии во внутриутробном развитии, избавит будущую мамочку от очевидных признаков диспепсии и внутреннего дискомфорта. Остановить свой выбор можно на таких медицинских препаратах, как Симбитер, Био Гая, Хилак Форте, Линекс, Бифиформ.
- Гомеопатические средства. Для безопасного подавления признаков гайморита у беременных врачи предлагают фитотерапию, которая обладает мощными лечебными свойствами. Если это гнойный гайморит, такие методы неэффективные, а в остальном – положительная динамика обеспечена в кратчайшие сроки. Особенно востребованы такие гомеопатические средства, как Асинис, Эуфорбиум Композитум, Циннабсин. Чтобы вылеченный недуг вновь не прогрессировал, рекомендуется позаботиться о профилактике.
- Кукушка. Если развивается гайморит во время беременности, это самый безопасный и надежный метод интенсивной терапии. Используемый для промывания раствор не проникает в системный кровоток, имеет натуральный состав, поэтому никак не может навредить здоровью беременной пациентки. Перед тем как лечить гайморит таким способом, лучше дополнительно проконсультироваться с лечащим врачом, но положительная динамика однозначно прослеживается.
Предложенные лечебные меры легко реализовать в домашних условиях, а негативные последствия для ребенка при четком следовании всем врачебным рекомендациям полностью исключены. Чтобы устранить характерный недуг без вреда для здоровья, можно задействовать народные средства.
Альтернативный подход к проблеме
В случае обострения гайморита при беременности традиционный подход к проблеме не всегда способен творить чудеса, мало того, имеются свои противопоказания и ограничения. Опасность противопоказаний, побочных явлений и передозировки пугает практически всех будущих мамочек. Именно поэтому они выбирают альтернативную медицину в этот непростой период.
Для продуктивного и быстрого лечения гайморита у беременных рекомендованы следующие народные рецепты здоровья:
- Сделать в домашней обстановке солевой раствор, который использовать ежедневно для промывания носа. Все, кто испробовал на себе это средство, остались довольны полученным результатом. В первом триместре можно использовать поваренную или морскую соль – от гайморита лучше спасения просто не найти.
- Лечить гайморит при беременности можно отваром ромашки, календулы, зверобоя, мелиссы. Такие травы обладают успокоительным и общеукрепляющим действием, ускоряют отток слизи из носовых проходов. Гайморит во время обострения требуется купировать сразу, иначе могут возникнуть осложнения.
- Корни конского щавеля действуют не хуже, чем Левомеколь при лечении гайморит на ранних сроках беременности. Необходимо приготовить лечебный отвар традиционным способом, использовать готовый состав для регулярного полоскания ротовой полости. Был гайморит, и тут его уже нет – полностью исчезает тревожная симптоматика.
Так что каждая женщина в «интересно положении» должна четко знать, чем лечить первые признаки ринита, которые могут легко модифицироваться в острую стадию гайморита. Что делать, подскажет лечащий врач, поэтому первая консультация у специалиста должна последовать незамедлительно.
Потенциальная угроза для здоровья
Каждая пациентка должна знать, чем опасен гайморит при беременности, поскольку от последствий зависит жизнь и здоровье ее ребенка. Первым делом важно обращать внимание, какие лекарства использованы для лечения, например, Вильпрафен, Левомеколь. Инструкция должна быть изучена, консультация у гинеколога получена. Также специалист должен подтвердить, что можно использовать народные средства. Только в этом случае приветствуется комплексный подход к проблеме, и возможно вылечить гайморит без прокола гайморовых пазух.
Негативные последствия гайморита при беременности представлены кислородным голоданием плода, железодефицитной анемией, зубными заболеваниями будущей мамочки, невритом тройничного нерва, миокардитом и даже стремительным менингитом. Кого порадуют такие перспективы? Именно поэтому так важно своевременно реагировать на появление симптомов гайморита у беременных.
Как лечить и вылечить гайморит при беременности
Лечение гайморита при беременности – весьма хлопотное дело. Ведь воспаление верхнечелюстных пазух может спровоцировать осложнения и у матери, и у плода. Поэтому при первых же симптомах заболевания необходимо в обязательном порядке обратиться к ЛОР специалисту, который непременно подскажет, как лечить гайморит во время беременности.
Гайморит при беременности: сложность диагностирования
Самый распространенный фактор появления гайморита у беременной женщины – снижение защитных функций организма, поэтому малейшее переохлаждение вполне способно спровоцировать развитие воспаления верхнечелюстных пазух. При этом стоит учитывать, что первые симптомы гайморита, как правило, слабо выражены и схожи с обычным насморком.
Чаще всего чтобы поставить правильный диагноз применяют рентгенографию либо компьютерную томографию. Однако в период беременности такие процедуры использовать не рекомендуется. В связи с этим в большинстве случаев диагноз ставят на основании собранного анамнеза, просвечивании гайморовых пазух и при помощи пункции.
Лечение гайморита при беременности
Обычно для лечения воспаления верхнечелюстных пазух применяют целый ряд восстановительных процедур, лекарственных средств и антибиотиков, многие из которых запрещены при вынашивании ребенка. Но не стоит забывать, что в период беременности сама инфекция значительно опаснее приема лекарств. Поэтому терапия должна быть своевременной.
При беременности лечение гайморита должно проходить с использованием минимального количества препаратов.
Лечение гайморита у беременных обычно проводится следующими методами:
- промывание;
- народные средства;
- медикаментозная терапия;
- препараты местного назначения;
- гомеопатические лекарственные средства;
- пункция гайморовых пазух.
Промывание
Такое заболевание как гайморит лечить при беременности разрешено не всеми методами. Одна из допустимых процедур – промывание гайморовых пазух при помощи перемещения жидкости. Это создает в носовой полости отрицательное давление, что не позволяет жидкости попасть в носоглотку или легкие.
В народе такой способ получил название «Кукушка», поскольку в процессе данного мероприятия больной должен постоянно произносить «ку-ку-ку».
Пациент во время процедуры лежит на спине, его голова располагается ниже всего туловища. В одну ноздрю врач вливает специальный раствор и одновременно специальным прибором отсасывает жидкость вместе с гнойными выделениями из другой ноздри. Если же во время «кукушки» совершить вдох, то раствор с гноем окажется в дыхательных путях.
Народные средства
Так как беременным лечить гайморит при помощи промывания – наиболее приемлемый и эффективный метод, то можно использовать для этой процедуры проверенные опытом и временем народные рецепты. Это:
- раствор обычной соленой воды;
- теплая вода с небольшим количеством экстракта календулы;
- травяные настои.
Кроме этого, можно проводить ингаляции над вареным картофелем, содой, прополисом, ментолом или отваром сосновых почек. В качестве потогонного средства используется чай с липой, малиной. Для закапывания часто применяют разбавленный сок свеклы.
Однако необходимо всегда помнить, что лечение с помощью народных средств обычно затягивается на довольно длительное время, и при этом зачастую не приносит желаемого эффекта. А продолжительные воспалительные процессы могут отрицательно сказаться на развитии плода.
Народная медицина – это лишь вспомогательная часть терапии. Она не должна вытеснять назначения лечащего врача.
Медикаментозная терапия
При использовании лекарственных средств в период беременности необходимо быть уверенным, что польза от таких препаратов будет значительно выше, чем возможный вред от болезни. Поэтому многие врачи, как правило, стараются не использовать антибиотикотерапию, так как лечить гайморит у беременных при помощи антибиотиков зачастую противопоказано.
Однако в настоящее время существуют медицинские препараты, которые можно применять во время беременности. Наиболее распространенные среди них:
- Азитромицин;
- Аугментин;
- Цефалоспроины 3 поколения;
- Спирамицин, но лишь в очень сложных ситуациях.
Также весьма эффективно при борьбе с данным недугом такое распространенное лекарство как Синупрет. Он способствует разжижению содержимого гайморовых пазух, что облегчает выведение гнойных образований. Препарат выпускается в форме таблеток и капель. Однако беременным женщинам больше подойдут таблетки, поскольку в жидкой форме Синупрет содержит спирт.
Препараты местного назначения
Лекарственные средства местного назначения, как правило, применяются для снятия отека со слизистой оболочки носовой полости. Такими препаратами являются назальные спреи и капли с сосудосуживающим действием (Називин, Длянос, Отривин, Отилин и другие). Однако во время беременности лечение гайморита с использованием подобных лекарств строго противопоказано.
Но в редких случаях, при действительно сложных ситуациях врач все же может назначить соответствующие сосудосуживающие препараты. При этом необходимо выбирать лишь те, которые в меньшей степени могут навредить младенцу, и разрешены для приема грудным детям. Кроме этого, следует помнить, что проводить данную процедуру рекомендуется не чаще двух раз в течение дня.
Гомеопатические лекарственные средства
Гомеопатические препараты – еще один вариант, чем лечить гайморит при беременности. Во многих случаях это может стать альтернативой антибактериальным лекарственным средствам. Чаще всего терапия проводится с использованием таких гомеопатических медикаментов, как:
- Эуфорбиум композитум;
- Асинис;
- Циннабсин.
Длительность курса зависит от степени и формы болезни и, как правило, определяется врачом-гомеопатом индивидуально для каждого пациента. Поскольку лекарство назначается с учетом физических особенностей организма больного.
Обычно гомеопатические препараты стимулируют иммунную систему, что помогает организму самостоятельно бороться с заболеванием.
Однако прежде чем начинать лечение подобными лекарственными средствами во время беременности нужно учесть, что продолжительность терапии займет гораздо больше времени в отличие от консервативных методов лечения. Это может негативно сказаться на плоде. Поэтому большинство врачей рекомендуют принимать гомеопатию в качестве вспомогательных элементов.
Пункция гайморовых пазух
Прокол или пункция гайморовых пазух во время беременности – один из основных способов лечения гайморита. Суть данной процедуры: удаление гноя из верхнечелюстных пазух при помощи их прокола специальной иглой и последующее введение в полости дезинфицирующего лечебного раствора. После пункции пациент ощущает значительное облегчение. При этом постепенно проходят головные боли, снижается давление в пазухах и нос начинает дышать.
Существует мнение, что если прокол сделать один раз, то впоследствии гайморит будет часто проявляться вновь. Но это мнение ошибочно, поскольку причиной возникновения воспаления в таком случае будет не долеченное ранее заболевание.
И все же, как при беременности вылечить гайморит, не навредив при этом ребенку? – вопрос, который возникает у многих женщин в положении. Но в любом случае при беременности не стоит заниматься самолечением и оттягивать посещение врача. Причем следует знать, что самый опасный срок – первый триместр. В этот период у ребенка формируются жизненно важные органы.
Статья представлена в ознакомительных целях. Назначение лечения должно
производиться только врачом!
Ишиас у беременных – BabyCentre UK
Что такое ишиас?
Ишиас – это медицинский термин, обозначающий группу симптомов, а не отдельную проблему.Седалищный нерв исходит из нижней части спины, проходит по задней части ног и затем разветвляется к ступням. Это позволяет ощущать ощущения и двигать мышцами ног.
Большинство случаев ишиаса вызвано отеком или давлением со стороны спины, которое вызывает боль в седалищном нерве (NICE 2018a). Обычно это происходит, когда один из губчатых дисков между костями позвоночника выходит из строя или травмируется (Levin et al, 2017, NICE 2018a).
Иногда это может повлиять на работу нерва, что приведет к слабости или появлению игл в ноге. У вас может быть радикулит с болью в спине или без нее, и она может вызывать боль в одной из ваших ног (NICE2018a).
Будет ли у меня больше шансов заболеть радикулитом, если я беременна?
Нет, вы не более подвержены ишиасу, если беременны. Во время беременности вы можете ощущать ломоту и боли в тазу и спине, но вряд ли они связаны с седалищным нервом. Более вероятно, что они вызваны болью в тазовом поясе (PGP), которая встречается гораздо чаще и имеет некоторые из тех же симптомов, что и ишиас.Ишиас не возникает из-за того, что ребенок надавливает на нерв, и беременность не повышает риск повреждения диска в позвоночнике. Поднятие тяжестей и действия, вызывающие вибрацию всего тела, например работающие механизмы, являются наиболее частыми триггерами ишиаса (NICE 2018a).
Вы вряд ли будете выполнять тяжелую работу, которая вызывает ишиас во время беременности. Это еще одна причина, по которой PGP с большей вероятностью вызывает у вас боли.
Однако длительное сидение и неправильная осанка могут привести к боли в пояснице и радикулиту (Chou 2018), так что это еще одна веская причина оставаться активным во время беременности.
Как я узнаю, что у меня ишиас?
У вас будет стреляющая, жгучая боль, которая приходит и уходит, часто затрагивая только одну сторону. Вы можете почувствовать боль в пояснице, задней части бедра и по внешней стороне икры до ступней и пальцев ног (NICE 2018a, Wheeler et al 2018). Если у вас также есть боль в пояснице, боль в ягодицах и ногах обычно ощущается сильнее, чем боль в пояснице (NHS 2017, NICE 2018a).Вы также можете почувствовать покалывание в ноге и онемение или иголки в ноге или ступне.Боль может быть неоднородной или обширной. Ишиас может быть очень утомительным и вызывать более постоянную боль, чем PGP или боль в спине. Работа и семейная жизнь могут быть трудными, когда боль наиболее сильна.
Ваш терапевт может диагностировать ишиас или направить вас к физиотерапевту (Hsu et al 2017, NICE 2018a).Как лечится радикулит?
Ваш терапевт может порекомендовать вам сначала несколько простых упражнений и растяжек (NHS 2017, 2018a) или направить вас прямо к физиотерапевту (NHS 2017).Ваш физиотерапевт покажет вам упражнения для укрепления тазового дна, мышц живота и спины. Она также подскажет, как улучшить осанку. Возможно, ей захочется присмотреть за вами на протяжении всей беременности, чтобы проверить работу ваших нервов.
Около половины людей с острым ишиасом чувствуют себя лучше в течение от 10 дней до двух недель, а большинство (75 процентов) выздоравливают в течение четырех или 12 недель (NICE 2018a). Но у некоторых людей симптомы могут сохраняться намного дольше (Levin et al 2017, NICE 2018a).
Вы можете принимать парацетамол, хотя не так много доказательств того, что он является эффективным обезболивающим при радикулите (Levin et al 2017, NICE 2018a) или болях в пояснице (Moore et al 2015, Saragiotto et al 2016). Вместо этого ваш врач или фармацевт может посоветовать вам другие лекарства или их комбинации. Лучше не принимать ибупрофен на 30 неделе беременности и более (NHS 2018b, NICE 2018b).
Другие методы лечения, которые вы можете попробовать, включают иглоукалывание, остеопатию и хиропрактику (Randall, 2014), хотя отсутствуют доказательства того, насколько они полезны при ишиасе (Fernandez et al 2016, Ji et al 2015, Levin et al 2017, Qin et al 2015 ).Если вы выберете дополнительную терапию, убедитесь, что вы посещаете зарегистрированного практикующего врача, имеющего опыт лечения беременных женщин.
Могу ли я последовать советам по самопомощи?
- Защитите кожу фланелью или тканью и приложите тепло (NHS 2017, NICE 2018a) или пакет со льдом к болезненному участку, чтобы уменьшить боль. Некоторым людям помогает чередование тепла и холода (BUPA 2017).
- Сохраняйте как можно больше активности, это поможет вам восстановиться (BUPA 2017, NICE 2018a).Когда вы пытаетесь заниматься своими обычными делами, вы можете почувствовать небольшую боль при условии, что вы будете поддерживать темп (BackCare 2010, NHS 2017, NICE 2018a). Если какая-либо деятельность делает вашу боль слишком сильной или вызывает боль более двух часов после того, как вы прекратили, постарайтесь избегать этого (BackCare 2010)
- Следите за своей позой (NHS 2017). Старайтесь не сидеть долго (BUPA 2017, NHS 2019a). Если вы сидите за столом на работе, попросите своего работодателя провести оценку здоровья и безопасности, чтобы убедиться, что ваш стул регулируется и у вас есть необходимая поддержка спины (HSE nd).Чтобы спина была слегка изогнута, может быть полезна подушка-валик.
- Старайтесь не поднимать ничего тяжелого (NICE 2018a). Если вам все-таки нужно что-то поднять, согнитесь в коленях и держите спину прямо (NHS 2019b, 2017). Держите поднимаемый предмет близко к телу.
- Старайтесь не оставаться на месте в течение длительного времени. Отдых в постели дольше коротких периодов вряд ли поможет (Levin et al 2017, NICE 2018a).
- Спите на боку, подложив одну-две подушки между колен (NICE 2018a).Сон на боку также лучше всего подходит для вашего ребенка – к третьему триместру он снижает риск мертворождения по сравнению с лежанием на спине (Gordon et al 2015, Heazell et al 2017, 2018, McCowan et al 2017, Stacey et al 2011 ).
- Носите мягкую удобную обувь. Сотрясение позвоночника может усилить боль.
Как уменьшить боль в области таза?
Боль в тазу при беременности – обычное дело, но это не значит, что это нормально. Узнайте, как получить облегчение. Больше видео о беременностиКак ишиас повлияет на мои роды?
Некоторые рабочие положения могут вызвать боль при ишиасе, в то время как другие могут ее облегчить (Wasson and Chon 2018).Спросите совета у физиотерапевта. Использование бассейна для новорожденных может быть полезным, так как оно облегчит передвижение (RCM 2012, Shaw-Battista 2017).Усложнит ли ишиас уход за моим ребенком?
Как и при любом состоянии спины, вам необходимо следить за своей осанкой (NHS 2017, NICE 2018a). При кормлении грудью попробуйте разные позы, чтобы выбрать наиболее удобную для вас.Непринужденное грудное вскармливание также может помочь, поскольку ваш ребенок опирается на ваше тело …
Попробуйте сменить ребенка на пеленальном столике, а не на полу.Когда вы поднимаете ребенка, держите спину прямо, согните ноги в коленях и избегайте скручивающих движений.
Спросите свою акушерку или физиотерапевта о занятиях, в которых вы можете участвовать, чтобы улучшить свою общую физическую форму, силу и гибкость. Это поможет предотвратить то, что ваша проблема станет давней (BUPA 2017, NHS 2017).
Дополнительные советы и рекомендации:
Последний раз просмотрено: август 2019 г.
Список литературы
BackCare. 2010. Ишиас и отраженная боль. www.backcare.org.uk [По состоянию на август 2019 г.]Беркманн С., Фандино Дж. 2012. Беременность и роды после микрохирургии грыжи поясничного диска. Acta Neurochirurgica 154 (2): 329-34
BUPA. 2017. Боль в пояснице. BUPA, Информация о здоровье. www.bupa.co.uk [По состоянию на август 2019 г.]
Chou R. 2018. Обучение пациентов: боль в пояснице у взрослых (помимо основ). UpToDate. www.uptodate.com [по состоянию на август 2019 г.]
Fernandez M, Ferreira ML, Refshauge KM, et al.2016. Хирургия или физическая активность в лечении радикулита: систематический обзор и метаанализ. Eur Spine J 25 (11): 3495-3512
Gordon A, Raynes-Greenow C, Bond D и др. 2015. Положение во время сна, ограничение роста плода и мертворождение на поздних сроках беременности. Obstet Gynecol 125 (2): 347-55
Heazell A, Li M, Budd J et al. 2017. Засыпание в положении лежа на спине является изменяемым фактором риска позднего мертворождения – результаты исследования случай-контроль мертворождений в Мидлендсе и Северной Англии. BJOG , первый онлайн: 20 ноября onlinelibrary.wiley.com [дата обращения август 2019]
Heazell A, Li M, Budd J, et al. 2018. Связь между практикой сна матери и поздним мертворождением: результаты исследования случай-контроль мертворождения. BJOG 125 (2): 254-62. www.ncbi.nlm.nih.gov [по состоянию на август 2019 г.]
HSE. nd. Будущим мамам – FAQ. Руководитель по охране труда и технике безопасности. www.hse.gov.uk [Проверено в августе 2019 г.]
Ji M, Wang X, Chen M, et al. 2015. Эффективность акупунктуры для лечения ишиаса: систематический обзор и метаанализ. Evid Based Complement Alternat Med 192808 www.ncbi.nlm.nih.gov [Проверено в августе 2019 г.]
Левин К., Хсу П.С., Армон С. 2017. Острая пояснично-крестцовая радикулопатия. UpToDate 24 апреля
McCowan LME, Thompson JMD, Cronin RS и др. 2017. Засыпание в положении лежа на спине – изменяемый фактор риска мертворождения на поздних сроках беременности; Результаты многоцентрового исследования случай-контроль мертворождения в Новой Зеландии. PloS ONE 12 (6): e0179396. journals.plos.org [Доступ в августе 2019 г.]
Мур Р.А., Дерри С., Виффен П.Дж. и др.2015. Обзорный обзор: Сравнительная эффективность перорального ибупрофена и парацетамола (ацетаминофена) при острой и хронической боли. евро J Pain 19 (9): 1213-23. onlinelibrary.wiley.com [по состоянию на август 2019 г.]
NHS. 2017. Ишиас. NHS, Здоровье от А до Я. www.nhs.uk [Доступ в августе 2019 г.]
NHS. 2018a. Упражнения при радикулите. NHS, Живите хорошо, делайте упражнения. www.nhs.uk [по состоянию на август 2019 г.]
NHS 2018b. Могу ли я принимать ибупрофен во время беременности? NHS, Общие вопросы здоровья, Беременность.www.nhs.uk [Доступ в августе 2019 г.]
NHS. 2019a. Как правильно сидеть. NHS, Живите хорошо, Здоровое тело. www.nhs.uk [Доступ в августе 2019 г.]
NHS. 2019b. Безопасные методы подъема. NHS, Живите хорошо, Здоровое тело. www.nhs.uk [Доступ в августе 2019 г.]
NICE. 2018a. Ишиас (поясничная радикулопатия). Национальный институт здравоохранения и передового опыта, Сводки клинических знаний. cks.nice.org.uk [Доступ в августе 2019 г.]
NICE. 2018b. НПВП: проблемы с назначением. Национальный институт здравоохранения и передового опыта, Сводки клинических знаний. cks.nice.org.uk [доступ в августе 2019 г.]
Qin Z, Liu X, Wu J, et al. 2015. Эффективность акупунктуры для лечения радикулита: систематический обзор и метаанализ. Evid Based Complement Alternat Med 425108 www.ncbi.nlm.nih.govo [Проверено в августе 2019 г.]
Рэндалл С. 2014. Остеопатия: помощь беременным женщинам, страдающим от боли. Практикующая акушерка 17 (5): 38-41
RCM.2012. Погружение в воду при родах. Королевский колледж акушерок, Основанные на фактических данных руководящие принципы оказания акушерской помощи во время родов. www.rcm.org.uk [Проверено в августе 2019 г.]
Saragiotto BT, Machado GC, Ferreira ML, et al. 2016. Парацетамол от боли в пояснице. Кокрановская база данных систематических обзоров (6): CD012230. www.cochranelibrary.com [Доступ в августе 2019 г.]
Shaw-Battista J. 2017. Систематический обзор исследований гидротерапии: способствует ли теплая ванна во время родов нормальным физиологическим родам? J Perinat Neonatal Nurs 31 (4): 303-316.nursing.ceconnection.com [доступ в августе 2019 г.]
Стейси Т., Томпсон Дж.М.Д., Митчелл Е.А. и др. 2011. Связь между практикой сна матери и риском позднего мертворождения: исследование случай-контроль. BMJ 342: d3403. www.bmj.com [Доступ в августе 2019 г.]
Wasson C, Chon T. 2018. Случай радикулита во время родов, вызванный задним затылком плода. Cureus10 (1): e2082. www.ncbi.nlm.nih.gov [Проверено в августе 2019 г.]
Wheeler SG, Wipf JE, Staiger TO, et al.2018. Оценка боли в пояснице у взрослых. UpToDate12 июн.
Беременность и аллергия | Симптомы и лечение
Вот ответы на некоторые из наиболее частых вопросов, которые беременные пациенты задают своему аллергологу.
Можно ли безопасно использовать лекарства от аллергии во время беременности?
Антигистаминные препараты могут быть полезны во время беременности для лечения назальных и глазных симптомов сезонного или круглогодичного аллергического ринита, аллергического конъюнктивита, зуда при крапивнице (крапивнице) или экземе, а также в качестве дополнения к лечению серьезных аллергических реакций, включая анафилаксию (аллергическую реакцию). шок).За исключением опасной для жизни анафилаксии, польза от их использования должна быть сопоставлена с любым риском для плода. Поскольку симптомы могут быть настолько серьезными, что влияют на питание, сон или эмоциональное благополучие матери, а также поскольку неконтролируемый ринит может предрасполагать к синуситу или ухудшать астму, антигистаминные препараты могут принести определенную пользу при беременности.
Хлорфенирамин (ChlorTrimeton®) и дифенгидрамин (Benadryl®) в течение многих лет использовались во время беременности в ходе обнадеживающих исследований на животных.Как правило, предпочтительнее использовать хлорфенирамин, но основным недостатком этих лекарств является сонливость и снижение работоспособности у некоторых пациентов. Два новых менее седативных антигистаминных препарата лоратадин (Кларитин®) и цетиризин (Зиртек®) успокаивают животных и людей. данные исследования и в настоящее время рекомендуются при показаниях для использования во время беременности.
Использование деконгестантов более проблематично. Назальный спрей оксиметазолин (Африн®, Нео-Синефрин® длительного действия и др.) является наиболее безопасным продуктом, поскольку его всасывание в кровоток минимально или вообще отсутствует. Однако эти и другие безрецептурные спреи для носа могут вызвать заложенность носа и фактически ухудшить состояние, для которого они используются. Их использование обычно ограничивается очень прерывистым использованием или регулярным использованием только в течение трех дней подряд.
Хотя псевдофедрин (Судафед®) использовался в течение многих лет, и исследования были обнадеживающими, недавно появились сообщения о небольшом увеличении дефектов брюшной стенки у новорожденных.Использование противоотечных средств в первом триместре следует разрешать только после рассмотрения серьезности материнских симптомов, не купируемых другими лекарствами. Согласно имеющейся информации, фенилэфрин и фенилпропаноламин менее желательны, чем псевдофедрин.
Назальный спрей с кортикостероидами следует рассматривать у любого пациента, у которого аллергические назальные симптомы более чем легкие и длятся более нескольких дней. Эти лекарства предотвращают симптомы и уменьшают потребность в пероральных препаратах.Конкретных данных относительно безопасности интраназальных кортикостероидов во время беременности немного. Однако, основываясь на данных для тех же лекарств, используемых в ингаляционной форме (для лечения астмы), будесонид (Ринокорт®) будет считаться предпочтительным интраназальным кортикостероидом, но другие интраназальные кортикостероиды могут быть продолжены, если они обеспечивают эффективный контроль до беременности. .
Когда женщины, страдающие астмой и аллергией, беременеют, у одной трети состояние астмы и аллергии улучшается, у одной трети наблюдается ухудшение, а у одной трети состояние остается неизменным.
Врач-аллерголог Джеймс Саблетт, MD
Иммунотерапия и вакцина против гриппа
Иммунотерапия аллергенами (прививки от аллергии) часто эффективна для тех пациентов, у которых симптомы сохраняются, несмотря на оптимальный контроль окружающей среды и надлежащую лекарственную терапию. Иммунотерапия аллергенами может быть осторожно продолжена во время беременности у пациенток, у которых не наблюдается побочных реакций. Из-за большего риска анафилаксии при увеличении доз иммунотерапии и задержки на несколько месяцев до того, как она станет эффективной, обычно рекомендуется не начинать эту терапию во время беременности.
Пациенты, получающие иммунотерапию во время беременности, должны проходить тщательное обследование. Может оказаться целесообразным снизить дозировку, чтобы еще больше снизить вероятность аллергической реакции на инъекции.
Вакцина против гриппа (гриппа) рекомендуется всем пациентам с умеренной и тяжелой астмой. Нет данных о сопутствующем риске для матери или плода.
Следует ли мне продолжать делать прививки от аллергии во время беременности?
Уместно продолжать делать прививки от аллергии во время беременности женщинам, у которых нет реакции на прививки, поскольку они могут уменьшить симптомы аллергии или астмы.Нет никаких доказательств того, что они каким-либо образом влияют на предотвращение аллергии у новорожденных. Обычно не рекомендуется начинать уколы от аллергии во время беременности.
Подводя итог: Чрезвычайно важно внимательно следить за астмой или аллергическими проблемами во время беременности. В подавляющем большинстве случаев вы и ваш ребенок можете рассчитывать на хороший результат, даже если у вас тяжелая астма, при условии, что вы будете внимательно следовать указаниям врача. При первых признаках затруднения дыхания обратитесь к врачу.
Помните, что недостаточное снабжение ребенка кислородом представляет собой гораздо больший риск, чем прием обычно используемых лекарств от астмы.
Лучший способ справиться с аллергией и обеспечить здоровую беременность – это поговорить с аллергологом.
Эта страница была проверена на точность 17.04.2018.
Реабилитация для беременных от наркозависимости и алкоголизма
Когда вы беременны, вы не просто едите на двоих – вы делитесь всем, что глотаете, со своим плодом.Если вы курите, пьете или злоупотребляете наркотиками во время беременности, опасные химические вещества также могут передаваться плоду.
Если вы забеременели из-за наркотической или алкогольной зависимости, не позволяйте страху быть осужденным мешать достижению ваших целей лечения – существует ряд программ сочувственного лечения, готовых помочь вам в этой сложной ситуации. Реабилитация от наркотиков и алкоголя для беременных женщин предлагает безопасное место для получения необходимого лечения от зависимости и дает вам и вашему ребенку наилучшие шансы на безопасную беременность и роды.
Наркомания нечего стыдиться. Это хроническое заболевание, от которого страдают миллионы американцев, включая беременных женщин. Исследования показывают, что более 17 миллионов человек борются с алкогольной зависимостью и почти 25 миллионов взрослых злоупотребляют запрещенными лекарствами и лекарствами, отпускаемыми по рецепту. 1
Никто не планирует пристраститься к наркотикам или алкоголю, но вы можете получить помощь, и вы не будете одиноки: данные о приемах на лечение от наркозависимости показывают, что около 5% женщин (детородного возраста) беременны на момент поступления реабилитация 2
Риски злоупотребления наркотиками и алкоголем во время беременности
Долгосрочные последствия
10-летнее исследование, проведенное Калифорнийским университетом, демонстрирует высокую корреляцию между употреблением наркотиков матерью, пока ребенок находится в утробе матери, и возникновением серьезных поведенческих проблем в более позднем возрасте. Исследование указывает на печальную, но не удивительную проблему: долгосрочные последствия употребления наркотиков беременными женщинами. Прочитайте большеНезависимо от того, как оно попадает в организм – будь то питье, курение, фырканье, глотание или инъекция – любое вещество, употребленное во время беременности, может передать вашему ребенку.Многие вещества легко проходят через плаценту и пуповину, а это значит, что если вы курите марихуану, ваш ребенок тоже курит. Недавние исследования показывают, что употребление запрещенных препаратов, прием рецептурных болеутоляющих, курение табака или марихуаны во время беременности могут удвоить или даже утроить риск мертворождения. 3
Реабилитация беременных женщин от наркозависимости может помочь снизить опасные риски. Применение некоторых препаратов во время беременности может быть смертельным для ребенка. 3 Другие могут вызвать проблемы с внутриутробным развитием плода или вызвать другие формы долгосрочного вреда.Прием наркотиков во время беременности может привести к: 3
- Низкая масса тела при рождении.
- Врожденные дефекты.
- Абстинентный синдром после рождения.
- Малая окружность головы.
- Преждевременные роды.
- Синдром внезапной детской смерти (СВДС).
Употребление алкоголя во время беременности может вызвать выкидыш, мертворождение и целый ряд пожизненных физических, поведенческих и интеллектуальных нарушений. Употребление алкоголя во время беременности – одна из основных причин нарушения развития.Когда вы пьете во время беременности, алкоголь из вашей крови попадает к ребенку через пуповину. Употребление алкоголя во время беременности может вызвать выкидыш, мертворождение и целый ряд пожизненных физических, поведенческих и интеллектуальных нарушений. 4 Они известны как расстройства алкогольного спектра плода (ФАСН). Дети с ФАСН могут проявлять следующие характеристики и поведение: 4
- Аномальные черты лица.
- Маленький размер головы.
- Рост ниже среднего.
- Малая масса тела.
- Плохая координация.
- Гиперактивное поведение.
- Затруднение с вниманием.
- Плохая память.
- Сложность в школе (особенно по математике).
- Нарушения обучаемости.
- Задержки речи и языка.
- Умственная отсталость или низкий IQ.
- Слабые рассуждения и суждения.
- Проблемы со сном и сосанием в младенчестве.
- Проблемы со зрением или слухом.
- Проблемы с сердцем, почками или костями .
Регулярное употребление наркотиков во время беременности также может вызвать у вашего ребенка симптомы отмены после рождения. Тип и тяжесть симптомов отмены, которые может испытывать ваш ребенок, зависят от того, каким веществом злоупотреблял и как часто. Медикаментозная реабилитация для беременных может помочь предотвратить следующие симптомы абстиненции при рождении ребенка: 3
- Пятнистая кожа.
- Диарея.
- Чрезмерный или пронзительный плач.
- Лихорадка.
- Раздражительность.
- Плохое питание.
- Учащенное дыхание.
- Повышенный пульс.
- Изъятия.
- Медленное увеличение веса.
Беременным женщинам и молодым мамам доступна помощь
Реабилитационный центр для беременных доступен для тех, кто в этом нуждается. Эти программы являются частными и конфиденциальными, и врачи с пониманием относятся к вашей борьбе с зависимостью. Они знают, что почти половина всех беременностей в США являются незапланированными, поэтому не будут судить вас за неподготовленность. 4 Реабилитационные центры для беременных знают, что беременность может все изменить, потому что вы внезапно несете ответственность за другую жизнь.
Реабилитация от наркотиков и алкоголя также может быть спасением для матерей и новорожденных. Уход за младенцем вызывает необычайный стресс даже для самых подготовленных родителей. У многих женщин, которые остаются трезвыми во время беременности, возникает рецидив вскоре после рождения ребенка. Стресс и истощение – мощные триггеры, которые могут вернуть женщину к употреблению наркотиков или алкоголя. Другие факторы, такие как послеродовая депрессия, могут подтолкнуть молодых мам к самолечению с помощью наркотиков или алкоголя.
Согласно Американской академии педиатрии (AAP), молодые мамы должны избегать употребления алкоголя во время грудного вскармливания, чтобы избежать последствий для здоровья ребенка. 5 Также небезопасно употреблять запрещенные препараты во время грудного вскармливания. Употребление наркотиков во время кормления грудью может вызвать судороги, рвоту, плохое кормление и тремор у ребенка. 5 Лучшее, что вы можете сделать для себя и своего ребенка, – это попасть в реабилитационный центр для беременных и молодых мам.
Rehab Информация о лечении
Реабилитация, или реабилитация, может использоваться, чтобы помочь человеку избавиться от зависимости, травм и даже физических или психических заболеваний.Однако программы реабилитации от наркозависимости обычно являются наиболее распространенными видами реабилитации. Люди, страдающие наркозависимостью, часто нуждаются в дополнительном уходе и помощи, которые предоставляет реабилитационный центр. Прочитайте большеДетокс для беременных
Детоксикация от наркотиков и алкоголя – первый шаг на пути к выздоровлению. Для беременных детоксикация – критический период, потому что ваш ребенок тоже проходит детоксикацию. Во время детокса ваше тело устраняет наркотики и алкоголь, от которых оно физически зависит. Жизненно важно, чтобы беременная женщина, желающая пройти детоксикацию, обратилась в круглосуточное медицинское учреждение, например, в больницу или стационар.Некоторые круглосуточные программы детоксикации обеспечивают постоянный контроль и уход, но в социальной среде; это часто бывает эффективным и безопасным для небеременных женщин с легкой зависимостью, но это небезопасная среда для беременных. Беременным женщинам требуется круглосуточная медицинская помощь для предотвращения и устранения любых осложнений, которые могут возникнуть. 10
Врачи и медсестры следят за процессом детоксикации и безопасно справляются с симптомами отмены. В зависимости от вещества, которое выводится из организма, и степени зависимости пациента врачи могут назначить лекарства для облегчения абстинентного синдрома и облегчения тяги к лекарству.Например, если у женщины сильная зависимость от алкоголя и существует риск развития абстинентных осложнений, таких как большие судороги, бензодиазепины могут быть использованы для обеспечения безопасности ее и ее ребенка, но, как правило, в индивидуальном порядке. . Это связано с тем, что исследования по вопросу о том, безопасны ли бензодиазепины, такие как ксанакс или валиум, для беременных, неоднозначны. При этом, если потенциальные преимущества введения бензодиазепинов для беременной женщины, кажется, перевешивают риск опасных последствий, то можно использовать бензолы. 11
Отказ от алкоголя и наркотиков может быть опасным и даже опасным для жизни. В реабилитационных центрах для беременных есть персонал, обученный лечить абстинентный синдром как у матери, так и у ребенка. В зависимости от злоупотребляемых веществ симптомы отмены могут включать: 6,7
- Тошнота и рвота.
- Диарея.
- Тремор.
- Мышечные боли и боли.
- Потеря аппетита.
- Быстрый пульс.
- Беспокойство и депрессия.
- Раздражительность и возбуждение.
- Делириум.
- Изъятия.
В реабилитационном центре для беременных врачи осматривают каждую мать, чтобы определить лучший курс лечения для нее и ее ребенка. Они могут помочь справиться с потенциальными рисками и осложнениями, такими как судороги и делирий. Некоторых женщин будут лечить лекарствами, чтобы облегчить абстиненцию, бороться с тягой и помочь им оставаться трезвыми во время беременности. Будущие матери, страдающие от опиоидной зависимости, могут безопасно принимать метадон во время беременности.Метадон снимает симптомы абстиненции и предотвращает опасные рецидивы. Метадон безопасен во время беременности, но ребенок все еще может испытывать симптомы отмены после рождения. 8
Комплексное лечение матери и семьи
Исследования показывают, что комплексная программа лечения, основанная на фактических данных, может помочь женщинам избавиться от зависимости.
Одного детокса недостаточно для успешного лечения наркотической и алкогольной зависимости; это только первый шаг в процессе. Беременным женщинам и молодым женщинам, страдающим от злоупотребления психоактивными веществами, необходим комплексный план лечения, направленный на устранение первопричины их зависимости.Люди, которые прекращают детоксикацию, не переходя на длительное лечение зависимости, рискуют заболеть.
Исследования показывают, что комплексная программа лечения, основанная на фактических данных, может помочь женщинам избавиться от зависимости. Такая программа может включать индивидуальное консультирование, группы взаимной поддержки и сеансы групповой терапии. Когнитивно-поведенческая терапия (КПТ) – это один из методов лечения, который может помочь беременным женщинам и молодым мамам принимать более правильные решения. В КПТ пациенты учатся определять негативные стереотипы мышления и развивают здоровые навыки совладания с ситуацией, чтобы лучше подготовиться к решению возникающих проблем, не прибегая к употреблению наркотиков или алкоголя. 9
Как новый родитель, вы столкнетесь с несколькими стрессовыми ситуациями. Получение необходимых навыков, которые помогут вам справиться со стрессом, – отличный способ позаботиться о себе и своем ребенке. Во время беременности вы можете сделать несколько вещей, чтобы лучше подготовиться к своей будущей роли матери. Реабилитационные центры для беременных могут предложить множество различных услуг, которые помогут вам построить здоровую семью:
- Обучение и консультирование по вопросам беременности.
- Классы для родителей.
- Дородовой уход.
- Индивидуальная, групповая и семейная терапия.
- Мастерские по навыкам жизни.
- Профессиональное обучение и трудоустройство.
Если вы беременны и принимали наркотики или алкоголь, вы все равно можете помочь своему ребенку. Начало лечения от зависимости сегодня может иметь значение.
Источники
- Национальный институт по борьбе со злоупотреблением наркотиками. (2015). Общенациональные тенденции.
- Управление служб психического здоровья и наркозависимости.(2013). Тенденции злоупотребления психоактивными веществами среди беременных и женщин детородного возраста при лечении .
- Национальный институт злоупотребления наркотиками. (2016). Употребление психоактивных веществ во время беременности и кормления грудью.
- Центры по контролю и профилактике заболеваний. (2016). Употребление алкоголя во время беременности.
- Управление по охране здоровья женщин, Министерство здравоохранения и социальных служб США. (2014). Грудное вскармливание.
- Национальная медицинская библиотека США.(2016). Отказ от алкоголя.
- Национальная медицинская библиотека США. (2016). Опиаты и отмена опиоидов.
- Управление служб психического здоровья и наркозависимости. (2014). Метадоновая терапия для беременных.
- Национальный институт злоупотребления наркотиками. (2012). Каковы особые потребности беременных женщин с расстройствами, связанными с употреблением психоактивных веществ?
- Управление служб психического здоровья и наркозависимости.(2006). Детоксикация и лечение наркозависимости, Протокол улучшения лечения (TIP), 45.
- Heberlein, A., Leggio, L, Stichtenoth, D., & Thomas, H. (2012). Лечение алкогольной и опиоидной зависимости у беременных. Current Opinion in Psychiatry, 25 (6), 559-564 .
Беременные женщины: последние новости, фотографии, видео о беременных
Рупали Датта | Воскресенье, 29 ноября 2020 г.
В Индии 50% женщин детородного возраста и беременных страдают анемией, и не только это, около 23% мужчин также страдают анемией.
Здоровье | Вторник 3 ноября 2020 г.
Витамин D необходим для нескольких важных функций организма. Очень важно поддерживать здоровый уровень каждого питательного вещества на этом этапе для оптимального здоровья ребенка. Прочтите здесь, чтобы узнать, сколько витамина D требуется беременным женщинам.
Здоровье | Вторник 27 октября, 2020
Цинк необходим для вашего здоровья для выполнения нескольких функций.Если не употреблять в оптимальном количестве, вы можете испытать несколько побочных эффектов. Вот некоторые из них, которые вам нужно знать. также знайте источники пищи и когда принимать добавки.
Здоровье | (Г-жа Бхарати Н.Р., диетолог | Понедельник, 26 октября 2020 г.
Продукты, которых следует избегать во время беременности: во время беременности важно соблюдать здоровую диету, богатую необходимыми питательными веществами. Тяга к еде может возникнуть у будущих мам во время беременности.Вот некоторые из продуктов, которых следует избегать.
Здоровье | Среда, 23 сентября, 2020
Вы все время устали? Причин постоянной усталости может быть несколько. Одно из них – авитаминозы. Вот три основных недостатка витаминов, которые могут вызвать у вас усталость.
Новости Индии | Пресс-трест Индии | Вторник, 15 сентября, 2020
Министр по делам женщин и детей Смрити Ирани сегодня представил Лок Сабхе «схему диеты для беременных женщин» и выразил надежду, что члены обеспечат внедрение «Пошан Абхиян» в их соответствующих округах
Новости Индии | Press Trust Индия | Понедельник 31 августа, 2020
Национальная комиссия по делам женщин (NCW) направила главному секретарю Мегхалаи письмо о смерти 877 новорожденных и 61 беременной женщины в штате за последние четыре месяца.
Новости Индии | Пресс-трест Индии | Понедельник, 24 августа 2020 г.
Многие частные больницы здесь отказываются принимать беременных женщин для родов, заявляя, что они не проходили ранее лечение в медицинских учреждениях, заявил в понедельник член парламента CPI (M), PR Натараджан.
Здоровье | Варшавские чаны | Вторник, 11 августа, 2020
ИМП чаще поражает женщин, чем мужчин.Беременные женщины также могут страдать от ИМП. Прочтите здесь, чтобы узнать, что приводит к ИМП во время беременности и как ее предотвратить.
Новости Индии | Пресс-трест Индии | Вторник 28 июля, 2020
Комиссия по регулированию клинических учреждений Западной Бенгалии предписала частным больницам принимать предварительно зарегистрированных беременных женщин к родам, даже если у них положительный результат на COVID-19.
Новости Дели | Пресс-трест Индии | Среда, 15 июля, 2020
Не все беременные женщины должны проходить тесты на COVID-19 при обращении в больницу для оказания акушерской помощи (родов), сообщило в среду правительство AAP Высокому суду Дели.
Мировые новости | Агентство Франс Пресс | Четверг 9 июля, 2020
Ученые заявили в четверг, что есть «веские доказательства» того, что матери, инфицированные COVID-19, могут передавать вирус своим нерожденным детям, и это может повлиять на то, как беременные женщины защищены во время пандемии.
Новости Дели | Пресс-трест Индии | Четверг 9 июля, 2020
Сегодня Высокий суд Дели обратился к правительству AAP за то, что он не разъяснил, должна ли каждая беременная женщина, которая обращается в больницу для родов или срочного лечения, проходить тест на COVID-19, симптоматический или нет, заявив, что настоящая проблема превратилась в бюрократический кошмар “.
Отредактировал Сешан Виджайрагван | Четверг 9 июля, 2020
Skoda Auto Volkswagen (SAVW) India объявила о передаче передвижного фургона для поликлиники Центру первичной медицинской помощи (PHC) Каранджихира в Пуне.




 При гайморите во время вынашивания ребенка, разрешены к использованию ректальные свечи Кипферон.
При гайморите во время вынашивания ребенка, разрешены к использованию ректальные свечи Кипферон.