белые точки на гландах без температуры, лечение
Белый налет в горле, особенно, на миндалинах, всегда выглядит устрашающе, а потому опасения родителей, которые обнаруживают его у своего чада, вполне обоснованы, ведь это может быть признаком довольно серьезных патологий. О том, что может рассказать о состоянии малыша белый налет на миндалинах и как действовать, если он появился, вы узнаете из этой статьи.
О чем это говорит?
Белый налет на миндалинах и язычке грудного ребенка может не говорить ни о чем патологическом и страшном. Для малышей, которые находятся на молочной диете, питаются исключительно грудным молоком или смесью с незначительной долей прикорма, небольшой белый налет является нормальным.
Намного хуже, если такой светлый налет на миндалинах появляется у ребенка старше года, который уже питается не только молочными продуктами. Сам по себе налет не опасен, это всегда симптом заболевания, поэтому нужно внимательно оценить состояние карапуза и понять, что на самом деле его беспокоит.
Любой налет, в том числе и белого цвета, является наглядным доказательством усиленной работы местного иммунитета.
Нос и ротоглотка — входные ворота для всевозможных вирусов и бактерий, а также грибков. Естественно, они первыми реагируют на проникновение постороннего микроорганизма. Нос — выработкой обильной слизи, задача которой связывать вирусы, обездвиживать их, гортань и глотка — покраснением слизистых оболочек, бурным воспалением, которое призвано создать для микробов и вирусов неблагоприятные условия для размножения.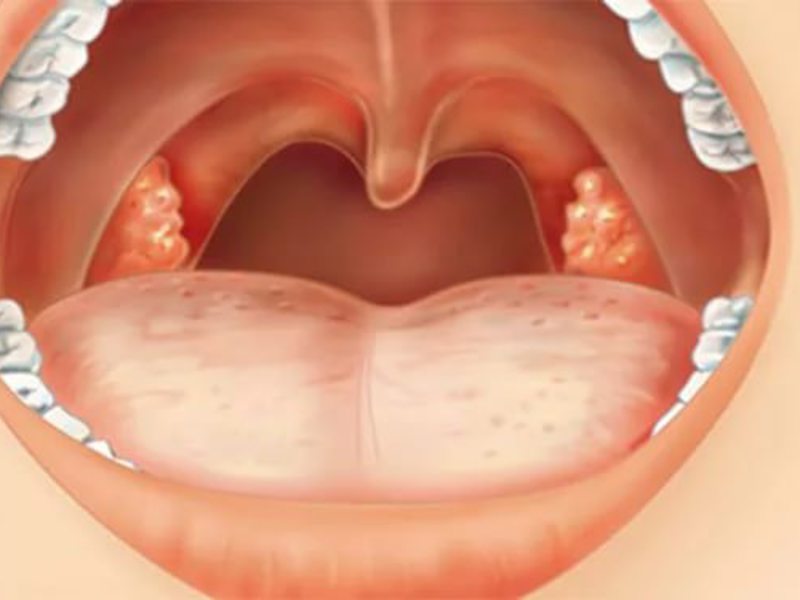
Миндалины (небная, глоточные), которые состоят из лимфоидной ткани, являются важным звеном в работе иммунитета, таким же, как и состоящая из лимфоидной ткани селезенка. Понимая это, легко представить себе, что немалый удар при инфицировании чем-либо они принимают на себя. Белый налет на миндалинах — это скопление «павших в битве» иммунных клеток-лимфоцитов, обесцвеченных погибших клеток эпителия и «поверженных ими» частиц вирусов или других возбудителей. По расположению, характеру налета, его плотности и оттенку, можно с большой долей вероятности предположить, какое именно заболевание случилось у ребенка. Правда, для этого следует оценить и другие симптомы — температуру, насморк или его отсутствие, наличие воспалительных процессов в горле и другие признаки.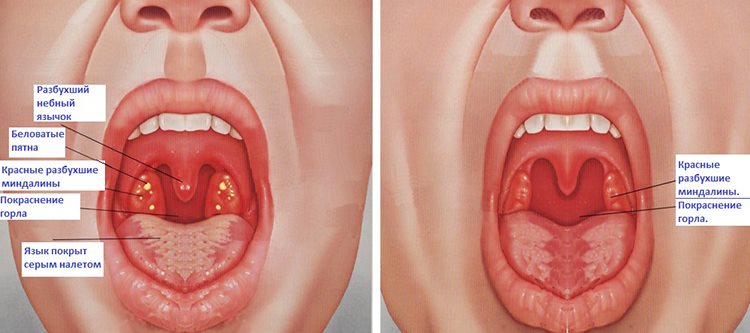
Причины
Наиболее часто детей поражают вирусные инфекции. Они же являются лидерами по количеству самых разных симптомов, включая белый налет на миндалинах. Белые точки, которые постепенно растут в объемах и становятся похожими на пятна, могут появиться при некоторых видах ангины. При этом наблюдается выраженный отек нёбной миндалины. Белесые пузырьки часто являются признаком стоматита, они довольно быстро перемещаются и на другие части ротоглотки — на язычок, на внутреннюю поверхность щек, десны, глоточное кольцо.
Белый налет практически без температуры вызывают грибки. Грибковое поражение считается очень опасным состоянием, поскольку оно имеет свойство довольно быстро распространяться и порой поражает внутренние органы.
Ниже представлен далеко не полный перечень наиболее вероятных причин поражения миндалин белым налетом:
- Стоматит.
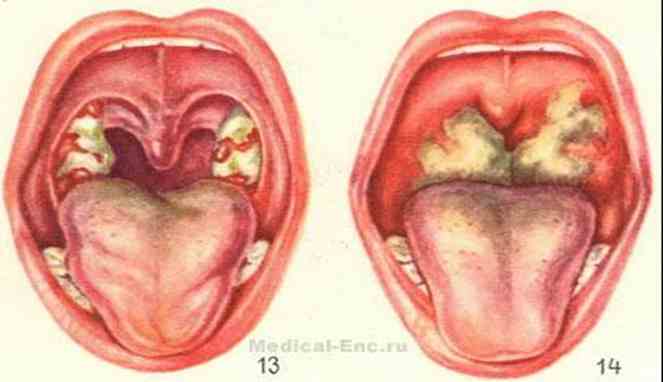
 Механизм возникновения болезни медицине пока не очень понятен, во всяком случае нет единого ответа на вопрос, почему лимфоциты вдруг начинают атаковать мирные и родственные слизистые оболочки полости рта. Есть предположение, что такую реакцию вызывают вирусы или микробы, но довольно часто лабораторные пробы не показывают ни того, ни другого. Белый или слегка желтоватый налет на гландах (миндалинах) обнаруживается обычно на весьма запущенной стадии стоматита. Высокой температуры при стоматите обычно не бывает, если она и есть, то держится на субфебрильных значениях — 37,0-37,50.
Механизм возникновения болезни медицине пока не очень понятен, во всяком случае нет единого ответа на вопрос, почему лимфоциты вдруг начинают атаковать мирные и родственные слизистые оболочки полости рта. Есть предположение, что такую реакцию вызывают вирусы или микробы, но довольно часто лабораторные пробы не показывают ни того, ни другого. Белый или слегка желтоватый налет на гландах (миндалинах) обнаруживается обычно на весьма запущенной стадии стоматита. Высокой температуры при стоматите обычно не бывает, если она и есть, то держится на субфебрильных значениях — 37,0-37,50.
- Кисты на миндалинах. Эти доброкачественные новообразования обычно появляются на миндалинах из-за нарушения дренажных функций лимфоидной ткани. Кисты бывают единичными и множественными. Разглядеть их нетрудно. Ребенок жалуется на першение, ощущение чего-то постороннего в горле при глотании, у него может стать гнусавым голос, нарушиться носовое дыхание.
 Белый налет локализован исключительно в районе образования кисты, дальше он не распространяется. Температуры при этом может не быть вообще.
Белый налет локализован исключительно в районе образования кисты, дальше он не распространяется. Температуры при этом может не быть вообще.
- Фарингомикоз. Это заболевание вызывают грибки, которые поражают горло. Поначалу можно заподозрить обычный фарингит и эта иллюзия довольно опасна. При фарингомикозе колонии грибков размножаются быстро и при отсутствии специфического противогрибкового лечения могут поразить внутренние органы. Белый налет появляется и в горле, и на миндалинах, он носит характер очагового. Если причиной болезни стали грибки типа «кандида», то налет будет молочно-белым. Если плесневые грибки, то немного желтоватым. Процесс может протекать без температуры.
- Ангина. Всем видам этого заболевания свойственны изменения нёбных миндалин. Они становятся отечными, воспаленными, при некоторых формах ангины на ярко-красной, контрастной миндалине появляются белые бляшки, гнойнички.
 При бактериальной ангине Симоновского – Паута – Венсана налет на миндалине выглядит, как натянутая тонкая пленка бело-грязного серозного цвета. Практически всегда заболевание характеризуется острым течением, высокой температурой, сильной болью в горле. Любые формы ангины при неправильном лечении могут дать такой визуальный симптом, как появление гнойников, прыщиков, белых пятен, пробок на миндалинах.
При бактериальной ангине Симоновского – Паута – Венсана налет на миндалине выглядит, как натянутая тонкая пленка бело-грязного серозного цвета. Практически всегда заболевание характеризуется острым течением, высокой температурой, сильной болью в горле. Любые формы ангины при неправильном лечении могут дать такой визуальный симптом, как появление гнойников, прыщиков, белых пятен, пробок на миндалинах.
- Дифтерия. Пораженные миндалины и горло при этом опасном инфекционном заболевании сильно отекают, что чревато возникновением дыхательной недостаточности у детей. Белый налет имеет вид пленки, при удалении которой появляются кровоточащие ранки. Еще не так давно дифтерия считалась смертельно опасной. Сейчас все дети в определенных возрастных категориях получают в обязательном порядке прививки от дифтерии (АКДС).
 Поэтому вероятность заболеть ею не так велика, как кажется. Но исключать опасность совсем не стоит.
Поэтому вероятность заболеть ею не так велика, как кажется. Но исключать опасность совсем не стоит.
- Аденоиды. Чаще всего этот диагноз ставят детям в возрасте от 2 до 7 лет. У ребенка нарушается носовое дыхание, иногда полностью. Это связано с гиперплазией глоточной миндалины. Разглядеть налет и шишки на глоточной миндалине способен только детский ЛОР, поскольку анатомическое ее расположение таково, что в свод носоглотки посмотреть без специального зеркальца никак не представляется возможным. Налет при аденоите появляется тогда, когда заболевание обостряется, протекает на фоне сопутствующего простудного или вирусного недуга.
Диагностика
В горло ребенку даже очень заботливые и переживающие родители заглядывают не каждый день, а потому нужно внимательно относиться к поведению малыша и его жалобам. Налет — явно не первый признак начавшегося заболевания. Если малыш кашляет, у него першит в горле, есть боль при глотании, ему больно жевать, не дышит нос, следует обязательно измерить температуру и осмотреть горло.
Налет — явно не первый признак начавшегося заболевания. Если малыш кашляет, у него першит в горле, есть боль при глотании, ему больно жевать, не дышит нос, следует обязательно измерить температуру и осмотреть горло.
Для этого пользуются небольшим фонариком и ложкой с плоской ручкой. Поставить ребенка нужно у окна. Не стоит сильно давить ложкой на язык, особенно на его корень — это провоцирует рефлекторную рвоту. Достаточно слегка придавить кончик языка к нижним зубкам.
Оцените цвет ротоглотки, у здорового ребенка он розовый и однотонный.
Трудно на глаз оценить состояние миндалин, поскольку нет единого размера — у одних детишек они больше в силу врожденных особенностей организма, у других — меньше. Но воспаление на миндалинах и сопутствующий ему белый налет не увидеть сложно. В норме никаких пленок, язвочек и бляшек на миндалинах быть не должно. Обязательно оцените, распространяется ли налет в виде мелких точек или пленочки на соседние язык, щеки, горло.
Обязательно оцените, распространяется ли налет в виде мелких точек или пленочки на соседние язык, щеки, горло.
Осмотрите и оцените степень увеличения лимфатических узлов под челюстью, в районе затылка, а также разденьте ребенка и внимательно исследуйте кожу на предмет сыпи, непонятных образований, прыщиков, которые появились внезапно. После этого родителям следует обязательно вызвать врача.
Вести ребенка на прием в поликлинику не нужно, некоторые из заболеваний, которые проявляются белым налетом, очень заразны.
Врач, который внимательно выслушает все, что увидели родители при самостоятельном осмотре обязательно должен будет выяснить не только, какой недуг «приключился» с ребенком, но и какой конкретный возбудитель в этом виноват. Это важно для выбора тактики лечения. Поэтому у малыша обязательно берут мазки из горла и с миндалин. Этот позволяет с большой точностью установить, бактерии или грибки поселились в ротоглотке, и оказать необходимую помощь. К тому же всегда сдается анализ крови, мочи и кала.
Это важно для выбора тактики лечения. Поэтому у малыша обязательно берут мазки из горла и с миндалин. Этот позволяет с большой точностью установить, бактерии или грибки поселились в ротоглотке, и оказать необходимую помощь. К тому же всегда сдается анализ крови, мочи и кала.
Лечение
Если заболевание вызвали бактерии, ребенку могут понадобиться антибиотики. Чаще всего лечение начинают с антимикробных средств пенициллиновой группы («Ампициллин», «Аугментин»). Если через трое суток изменений в состоянии ребенка не происходит, доктор может поменять препарат на средство из другой противомикробной группы, например, на макролид или цефалоспориновый антибиотик. Лечение должно быть курсовым, минимально — 5 суток. Если малышу стало лучше, и налет начал исчезать, до окончания курса приема препарата, то прерывать лечение нельзя.
Если малышу стало лучше, и налет начал исчезать, до окончания курса приема препарата, то прерывать лечение нельзя.
Если доктор установит, что налет стал причиной вирусной инфекции, то может посоветовать противовирусные средства. Хотя их эффективность на сегодняшний день клинически и не доказана. Наиболее действенным будет лечение, связанное с местной обработкой миндалин. Для этого используют бальзам «Винилин», антисептик «Мирамистин», полоскания раствором фурацилина.
Грибковые заболевания у детей лечатся комплексно — с применением местной обработки и противогрибковых препаратов внутрь. Препарат выбирают в зависимости от типа грибка, который обнаружится в анализах. Вылечить грибковую инфекцию полностью и свести к минимуму можно только в результате раннего обращения, быстрой диагностики и довольно длительного курса приема лекарств — от 14 дней. Потом, после небольшого перерыва курс обычно повторяют.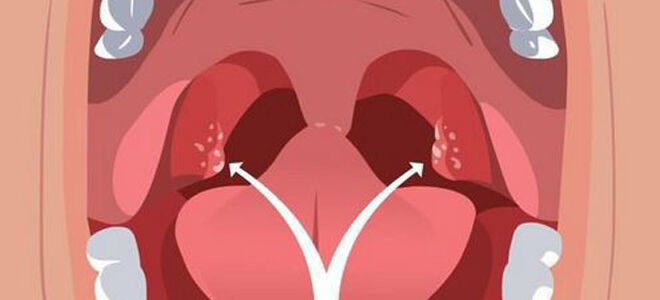
Если дело в увеличенной глоточной миндалине, то доктор обязательно поставит стадию и степень аденоита. Первая степень в оперативном вмешательстве не нуждается, аденоиды 2 степени — очень индивидуальная ситуация. Если дыхание нарушено не полностью, то доктор обязательно воспользуется возможностью и посоветует лечить их в домашних условиях. При аденоидах 3 степени обычно их удаляют. Но поскольку это важный иммунный орган, то любой шанс сохранить их важен и для врача, и для ребенка. Разросшуюся миндалину могут подсекать лазером. Это наиболее щадящий тип вмешательства.
Вне зависимости от причины, которая вызвала появление белого налета, ребенку могут быть назначены общеукрепляющие и лечебные физиопроцедуры на стадии выздоровления. Это прогревание, ингаляции при небактериальных и негрибковых заболеваниях. Эффективно показал себя и метод терапии увеличенных и воспаленных миндалин ультразвуком.
Дело в том, что ультразвук имеет удивительно по силе воздействие на лимфоидную ткань. Он помогает ей восстанавливаться, насыщает кислородом, помогает стать более восприимчивой к лекарственным препаратам. До и после воздействия датчиком совершается промывание миндалин сначала антисептиком, а затем назначенным доктором раствором с определенным лекарственным средством.
Этот метод не подойдет детям, у которых болезнь является острой инфекционной, но после выздоровления она поможет быстрее реабилитироваться и восстановить способность миндалин поддерживать местный иммунитет.
Полезные советы
- Проблем с миндалинами и другими органами респираторной системы станет значительно меньше, если ребенок будет дышать увлажненным в достаточной степени воздухом.
 Желательно, чтобы она в квартире была не ниже 50%, но и не выше 70%. Создать такие условия позволит специальный прибор для бытового использования — увлажнитель воздуха.
Желательно, чтобы она в квартире была не ниже 50%, но и не выше 70%. Создать такие условия позволит специальный прибор для бытового использования — увлажнитель воздуха. - Лечение миндалин не стоит проводить самостоятельно, без совета врача. Народные методы могут навредить ребенку.
Так, при белом налете нельзя делать ингаляции паром и прикладывать к горлу согревающие компрессы, поскольку для бактерий и грибков тепло и влага от пара — оптимальная среда для более бурного размножения.
- При обнаружении белого налета на миндалинах нельзя пытаться снять его самостоятельно при помощи подручных средств. Это может травмировать ребенка, вызвать кровотечение, инфицирование дополнительными микробами, а в случае с грибковым налетом — приведет к более быстрому распространению колоний, которые могут вызвать тяжелые осложнения, например, грибковый сепсис.

- Сразу после того, как у ребенка опустится температура, можно начинать гулять на свежем воздухе. Для органов дыхания и для процесса восстановления лифмоидной ткани после инфекции очень важно, чтобы ребенок вел активный образ жизни. К тому же прогулки помогают иммунитету быстрее восстановиться и окрепнуть.
Более подробно о том, что делать, если вы обнаружили на миндалинах ребенка белый налет, смотрите в следующем видео.
Налет на миндалинах: виды, причины, симптомы, лечение
Налёт на миндалинах – это признак большого количества заболеваний и практически никогда не бывает физиологическим проявлением, т. е. не связанным с протеканием какого-либо недуга. Такой симптом не имеет ограничений по возрастной категории и половой принадлежности, отчего довольно часто диагностируется у детей.
е. не связанным с протеканием какого-либо недуга. Такой симптом не имеет ограничений по возрастной категории и половой принадлежности, отчего довольно часто диагностируется у детей.
В большинстве случаев, выражение подобного проявления сопровождается большим количеством неприятной симптоматики. Наиболее часто возникают – повышение температуры тела, воспаление региональных лимфоузлов и сильная боль в горле.
Основной задачей лабораторно-инструментальных обследований является установление этиологических факторов, на основании которых будет составлена индивидуальная тактика терапии. В подавляющем большинстве случаев, в лечении используют консервативные методы лечения.
Существует большое количество предрасполагающих факторов, обуславливающих появление подобного симптома, в зависимости от которых может отличаться оттенок налёта.
Например, белый налёт на миндалинах у ребёнка или взрослого обуславливается:
- протеканием ангины;
- хронической формой тонзиллита;
- мононуклеозом, который зачастую принимают за обычное ОРВИ;
- дифтерией – это довольно опасное заболевание, которое при отсутствии своевременного лечения может привести к летальному исходу. Появление подобного клинического признака является одним из немногих специфических симптомов недуга;
- стоматит – причинами появления воспалительного процесса в ротовой полости могут выступать переохлаждение детского или взрослого организма, травмирование языка, протекание инфекционного процесса или аллергических реакций;
- проникновение в организм грибковых инфекций;
- молочница или кандидоз;
- лейкоплакия – это довольно редкий для ребёнка недуг, иногда встречающийся у взрослых;
- широкий спектр ран и ожогов слизистой оболочки полости рта – в таких случаях обнаружение подобного проявления говорит о том, что под белой плёнкой происходит процесс заживления;
- кистозные новообразования – могут маскироваться под обычный белый налёт, однако на самом деле они заполнены жидкостью.
Одним из немногих физиологических факторов того, что появился белый налёт на миндалинах без температуры, является употребление большого количества молочной или кисломолочной продукции. Только такая ситуация не требует обращения за квалифицированной помощью, потому что подобный признак проходит самостоятельно. В остальных случаях необходимо как можно скорее проконсультироваться у отоларинголога, в особенности если наслоение сопровождает другая симптоматика.
Жёлтый налёт на миндалинах
Жёлтый налёт на миндалинах может формироваться на фоне аналогичных факторов, что и белый налёт, но у каждого человека его появление связано с различными причинами. Однако стоит отметить, что налёт желтоватого оттенка может указывать на первую стадию образования гноя на миндалинах. Игнорирование такого признака может привести к формированию абсцессов.
Серый налёт на миндалинах вызывает только один патологический фактор – это влияние дифтерийной палочки. Она попадает в организм человека через верхние дыхательные пути, половые органы или глаза. Если путь проникновения лежит через ротовую полость, то возбудитель приводит к развитию воспаления в глотке и появлению сероватой плёнки на гландах.
В зависимости от типа протекания дифтерии, будет отличаться интенсивность оттенка. Например, при локализованной разновидности недуга налёт практически не виден и больше напоминает плёнку с перламутровым сероватым оттенком. Если у человека протекает токсическая форма подобного заболевания, то слой имеет вид грязно-серых корок, которые вызывают сильный болевой синдром. При распространённой дифтерии налёт может изменяться от светло-серого до тёмного оттенка. При этом локализоваться он будет не только на гландах, но и выйдет за их пределы.
Гнойный налёт на миндалинах появляется при запущенной форме ангины. Подобная болезнь очень тяжело протекает и довольно трудно поддаётся лечению. Помимо такой разновидности налёта, такая ангина может также послужить источником образования:
- грибкового налёта;
- творожистой плёнки;
- фиброзного наслоения.
Поскольку белый налёт на миндалинах практически всегда является следствием того или иного недуга, то, естественно, он будет сопровождаться другими клиническими проявлениями. Таким образом, симптомами могут выступать:
- обложенность языка плёнкой белого, жёлтого или серого оттенка;
- появление микротрещин в уголках рта;
- кровоточивость дёсен;
- возрастание температуры тела;
- боли в горле различной интенсивности;
- сильный кашель;
- охриплость голоса;
- учащение ЧСС;
- снижение или полное отсутствие аппетита;
- отёчность шеи, что обуславливается воспалением лимфатических узлов;
- неприятный запах из ротовой полости;
- слабость и вялость организма;
- покраснение и увеличение гланд;
- сухость во рту.
Это лишь основные признаки, которыми может сопровождаться основной симптом у взрослого и ребёнка.
Вызвать появление наслоения на гландах может не так много патологических состояний, отчего у опытного специалиста не возникнет трудностей с установлением правильного диагноза. Исключение составляет налёт на миндалинах без температуры.
В любом случае диагностика требует комплексного подхода и включает в себя:
Пальпация шейных лимфоузлов
- проведение детального опроса пациента или его родителей – для получения клиницистом полной клинической картины. Необходимо сообщить врачу о первом времени появления и интенсивности выражения симптоматики;
- изучение врачом истории болезни и анамнеза жизни пациента – это нужно для поиска предрасполагающих факторов;
- пальпацию шеи – для выявления увеличенных лимфоузлов;
- осмотр горла при мощи специальных ЛОР-инструментов;
- лабораторные исследования крови – укажут на протекание в организме патологического процесса;
- забор мазка с миндалин для последующего бактериального посева;
- ПЦР – для обнаружения возбудителя, который мог послужить причиной появления патологического слоя на миндалинах.
Только после ознакомления отоларинголога с результатами всех обследований, он может назначить индивидуальную тактику того, как убирать налёт с миндалин.
Для устранения налёта с миндалин у взрослых и детей показано осуществление консервативной терапии, которая направлена на приём лекарств и применение методик нетрадиционной медицины.
Медикаментозное лечение включает в себя:
- приём антибактериальных и противогрибковых средств;
- обработку стенок горла антисептическими растворами;
- назначение витаминного комплекса;
- местное применение стоматологических антикандидозных мазей, которые обеспечивают не только лечение, но и обезболивание;
- приём сорбирующих и выводящих токсины средств;
- полоскание ротовой полости и горла содовым, солевым и раствором фурацилина;
- приём обезболивающих препаратов.
Народные способы, как убрать налёт с миндалин, включают в себя полоскание рта или рассасывание с применением следующих компонентов:
- ромашки и календулы;
- шалфея и чеснока;
- свекольного сока;
- лимона и мёда;
- лука.
Перед началом такого лечения необходимо проконсультироваться у лечащего врача.
Хирургическое вмешательство при налёте на гландах и в горле применяется крайне редко.
Для того чтобы избежать появления плёнок различного оттенка на миндалинах не существует специальных правил, людям необходимо лишь соблюдать общие рекомендации, среди которых:
- полный отказ от вредных привычек;
- укрепление иммунной системы;
- регулярное выполнение гигиенических процедур ротовой полости;
- увлажнение ротовой полости;
- дополнительное увлажнение воздуха;
- частое проветривание помещения;
- своевременная терапия простудных заболеваний и воспалительных процессов;
- прохождение несколько раз в год профилактических осмотров у отоларинголога.
Прогноз налёта на миндалинах в большинстве случаев благоприятный. Своевременное и комплексное лечение даёт возможность полностью вылечиться от недуга, который привёл к появлению основного симптома.
Поделиться статьей:
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знанияНалет на миндалинах – почему появляется, диагностика заболеваний, терапия у ребенка или взрослого
Гланды или миндалины – это парные органы, которые образовывают глоточное кольцо и являются первичным защитным барьером организма. Кроме задержки вирусов и болезнетворных организмов они также участвуют в кроветворном процессе, формировании иммунитета. Налет на миндалинах у взрослых и детей возникает как симптом различных заболеваний (ангины, дифтерии, стоматита и т.д.). Его можно увидеть самостоятельно даже в зеркало, но лечение после постановки диагноза должен назначать исключительно специалист.
Что такое налет на миндалинах
Фактически, налет разного цвета на гландах, языке, в целом в ротовой полости сигнализирует о наличии заболевания. При этом зачастую ощущается першение в горле, глотать становится тяжело из-за воспаления миндалин, присутствует температура. Белый налет без вторичных симптомов – это чисто гигиеническая проблема, которая решается правильной чисткой зубов и ротовой полости.
Миндалины, покрытые налетом неестественного цвета (серого, желтого, белого), пленкой или гнойными образованиями сигнализируют о протекающем в организме заболевании. Нормальный цвет гланд – розовый, визуально они выглядят однородными и упругими. Даже их покраснение должно насторожить пациента. Появление неестественного покрытия тканей означает, что нужно обращаться к врачу.
Причины появления
Самостоятельно определить из-за чего образовался неестественный цвет гланд – без мазка и внимательного осмотра – не сможет даже отоларинголог (ЛОР), потому что причин, почему появляется на миндалинах белый налет (и любой другой) множество. При этом категорически не рекомендуется самолечение «якобы» ангины, поскольку существует вероятность упустить время до начала осложнений совершенно другого заболевания. Красное горло с белым налетом (или другого цвета) могут провоцировать:
- ангина;
- хронический тонзиллит;
- мононуклеоз, который часто воспринимают как ОРВИ;
- стоматит;
- молочница ротовой полости, кандидоз, грибковые заболевания;
- курение;
- катаральные проявления невыявленной этиологии;
- воспаления слизистой;
- дифтерия;
- ранения слизистой;
- лейкоплакия;
- фарингит;
- скарлатина;
- сифилис;
- плоский лишай;
- лейкоэдема.
Белый налет на миндалинах без температуры
Зачастую белый налет на гландах без температуры тела списывают на недостаточную гигиену полости рта. Однако наличествует целый спектр заболеваний, которые дают постороннее покрытие миндалин без вторичных симптомов: грибковые инфекции, сифилитическая ангина (при ней гланда существенно уплотняется), стоматит, молочница. Отдельно нужно упомянуть белые пятна на миндалинах без температуры могут означать текущий процесс заживления каких-либо ран.
Желтый налет
Такой симптом может быть характерен для любых заболеваний, а цвет определяется индивидуальными особенностями пациента. В большинстве диагностических эпизодов пленки желтого оттенка означают зарождающееся гнойное воспаление и начало ангины (тонзиллита). Сопутствующими симптомами будут першение и боль в горле, затрудненное дыхание и глотание, повышенная температура.
Болит горло, белый налет на миндалинах
Основные причины при такой симптоматике – ОРВИ, ОРЗ, ангины, схожие заболевания, которые задевают носоглотку. При этом присутствуют повышенная температура, проблемы с дыханием. Больное горло при белом налете может еще указывать на начало дифтерии, но ее случаи крайне редки благодаря современной вакцинации. Отдельно выделяют наличие белесого налета на миндалинах или их участках при физическом поражении тканей. Тогда боль – это естественная реакция на движение заживающей слизистой.
Серый налет
Вкрапление серых точек или темно-серые корки на миндалинах и около них – это точный диагностический признак дифтерии. Из-за того, что у заболевания существует несколько типов, цвет налета может варьироваться от практически белого до почти черного. Заболеть может даже вакцинированный человек, если у него в наличие предрасположенность к болезни. Дифтерия передается воздушно-капельным путем, поэтому больного следует изолировать на время лечения, чтобы предупредить ее распространение.
Налет на миндалинах у ребенка
Белый налет на горле у ребенка проявляется чаще, чем у взрослых, из-за того, что детский иммунитет слабее, более подвержен инфекционным атакам. Передача инфекций в детском саду и школе происходит активнее, а заболевания протекают агрессивнее. При этом ребенок может заболеть теми же болезнями, что и взрослые, поэтому категорически важна своевременная диагностика и постановка диагноза специалистом, а не домашнее лечение бабушкиными средствами (их можно использовать только с разрешения педиатра).
Без температуры
Белый налет на гландах и ротовой полости ребенка без повышения температуры может быть признаком стоматита, кандидоза хронического или язвенно-пленчатого тонзиллита или какой-либо травмы. Даже если такое образование не доставляет дискомфорта и никак не беспокоит малыша, то все же нужно обратиться к специалисту. Со временем налет может преобразоваться в гнойные проявления, изъязвление тканей, пройти дальше в организм. Ангина Симановского-Венсана тоже проявляется налетом без температуры.
Налет на миндалинах у ребенка с температурой
Повышенная температура тела или ее резкий скачок вверх на фоне больного горла и наличия посторонних покровов на гландах однозначно указывает на развитие вирусной инфекции: ОРВИ, ОРЗ, ангина, дифтерия. Такие симптомы показывают на то, что в организме ребенка происходит активный воспалительный процесс. Конкретный диагноз может поставить только специалист. Самостоятельное лечение без диагностирования лишь продлит течение болезни, даже если ее угадали верно.
Осложнения
Сам налет, как симптом, осложнений вызвать не может, но его игнорирование приведет к переходу базового заболевания в более тяжелую или хроническую форму. Такое пренебрежение к явным проявлениям болезни в некоторых случаях приводит к необходимости хирургического удаления миндалин. Основными осложнениями, которые могут возникнуть, если не обращать внимания на признак, даже без вторичных симптомов:
- паратонзиллит;
- увеличение гланд;
- разрастание, уплотнение близлежащих лимфоузлов;
- хронический отит;
- ревматизм;
- острый тонзиллит;
- хронические аллергии;
- постоянный неприятный запах изо рта;
- болезненное глотание;
- хроническое недомогание, слабость;
- трудности с дыханием;
- хронический кашель;
- постоянные язвочки на слизистой горла;
- регулярное образование слизи и мокроты плотной консистенции;
- предрасположенность к регулярным ангинам и схожим заболеваниям носоглотки.
Диагностика
Точная постановка диагноза возможна только специалистом, так как из приведенного выше видно, что даже простой белый налет может иметь множество причин: от остатков пищи в гортани до грибковых инфекций. Терапевт, ЛОР после первичного осмотра отправят пациента на сдачу общего анализа крови и бакпосев мазка ротовой полости, носоглотки для установления возбудителя. Комплексный анализ симптоматики и результатов лабораторных исследований даст максимально точный диагноз.
Лечение
Каким будет назначен курс лечения, напрямую зависит от диагноза. Грибковые и вирусные заболевания имеют разную природу, поэтому использование некорректных препаратов или народных средств может не только не улучшить состояние пациента, но усугубить протекание болезни. Снова нужно повторить, что самолечение при любом заболевании без установленного диагноза помогает только случайно. Общая консервативная терапия выглядит следующим образом:
- Налет при ОРВИ, ОРЗ, ангине и схожих болезнях убирается препаратами типа Лефлоцин. Параллельно принимаются противовирусные, жаропонижающие (по необходимости) средства (Амизон, Гриппостад, парацетамол).
- При стоматите, фибринозном налете кроме прописанных врачом полосканий (солевые, содовые растворы, фурацилин) применяется Стоматидин.
- Боль в горле при любых заболеваниях нейтрализуется с помощью Фарингосепта, Декатилена и схожих средств.
- Принимаются противогрибковые препараты при кандидозах и молочнице.
- Антибактериальные препараты в зависимости от этиологии заболевания.
Как убрать налет
Надежными способами, чтобы избавиться от налета на горле, остаются полоскания и специальные спреи, которые можно приобрести в аптеке. Максимальную эффективность дает промывание гланд в стационаре антибактериальными растворами. Так специалист может полностью промыть лакуны миндалин, удалить гнойные, творожистые пробки, добраться до участков, которые фактически невозможно обработать дома.
Домашние полоскания проводятся с помощью раствора соды, соли, фурацилина, настоев лекарственных трав (ромашка, календула, шалфей). Дозировку и пропорции следует согласовать с лечащим врачом. Боль в горле, поверхностный налет хорошо убирает рассасывание или жевание меда, лимона, чеснока (с последними двумя нужно соблюдать осторожность иначе можно получить химический ожог слизистой).
Народные методы
Рецепты народной медицины не являются панацеей и не смогут вылечить заболевание, которое спровоцировало появление симптомов. Однако они будут хорошим подспорьем для ускорения процесса выздоровления, снимут большинство неприятных симптомов. Важно их согласовать со специалистом, чтобы не нивелировать действие медикаментов и лечебных процедур. Некоторые известные народные способы очищения горла:
- Полоскания ротовой полости содовым раствором в течение дня: пол чайной ложки соды на стакан теплой воды.
- Дважды в день промывание миндалин водой, в которой сварили свеклу (предварительно помыть и почистить корнеплод).
- Луковые ингаляции: дышать над измельченной в пюре луковой кашей 3-5 минут 2-3 раза в день.
Профилактика
Как в случае с большинством заболеваний, предотвратить появление налета (и болезни его спровоцировавшей) помогает правильная профилактика. При этом комплекс действий не требует значительных усилий. Основное, что требуется от человека, – поддержание собственного иммунитета в крепком состоянии, придерживаться правильного образа жизни, по возможности соблюдать следующие правила:
- регулярная обработка ротовой полости;
- вентиляция, увлажнение воздуха в жилых помещениях;
- профилактический прием витаминов;
- правильное питание;
- минимизация вредных привычек, конкретно – курения;
- желательный осмотр у отоларинголога при наличии предрасположенности к заболеваниям хотя бы раз в год.
Видео
Белый налет на гландах — ангина, тонзилит, фарингит, пробки и белые точки в миндалинах Смотреть видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:почему появляется и как лечить
Отправляясь утром в ванную комнату для того, чтобы почистить зубы и умыться, следует также обратить внимание на гланды, которые являются неким индикатором состояния здоровья человека. Как правило, миндалины обладают равномерным розовым цветом, но при наличии инфекции их поверхность покрывается белым налётом. Кроме того, ощущается боль в горле, и повышается температура тела.
Следует отметить, что белый налёт на гландах также может появиться из-за отсутствия должного ухода за полостью рта, и он исчезнет сразу после проведения гигиенических процедур.
Причинные факторы
Нёбные миндалины состоят из лимфоидной ткани, которая имеет углубления, известные как лакуны. В них постепенно могут накапливаться сторонние элементы, в том числе остатки еды, кариес и пыль. В результате, в углублениях развиваются бактерии, но чтобы они не попали внутрь организма, гланды вырабатывают защиту в виде налёта. В инфицированном органе начинается воспалительный процесс, сопровождающийся болевыми ощущениями и повышением температуры тела.
Другими причинами, по которым образуется белый налёт на гландах, являются вредные привычки – курение, употребление алкоголя и жевательного табака. Выделяемые токсины негативно влияют на слизистые покровы, поэтому белёсый налёт наблюдается не только на миндалинах, а и во всей ротовой полости. Если совместить последствия вредных привычек с отсутствием должной гигиены рта, то велика вероятность развития серьёзных гнойных заболеваний.
В отличие от взрослого человека, белый налёт на гландах у ребёнка в возрасте до 10 лет может появляться после употребления мороженого или холодных напитков, вследствие переохлаждения организма, а также в случае несоблюдения правил личной гигиены. Ещё одним немаловажным фактором является то, что ребёнок посещает детский сад или школу, где он может заразиться через столовые приборы.
Диагностирование недуга
Если при осмотре нёбных миндалин виден белый налёт, но при этом они не болят, и не возникает неприятных ощущений при глотании, рекомендуется дополнить гигиенические процедуры полосканием. Как правило, уже после первой процедура видны положительные изменения. Если же белый налёт на гландах не проходит, и возникают боли в горле – это признак развития ангины.
Далее клиническую картину дополнят такие симптомы, как высокая температура, слабость, кашель, насморк и затруднённое глотание. Данное заболевание требует немедленного лечения, т.к. она может протекать с осложнениями.
Ангина имеет 3 стадии последовательного развития, поэтому для выбора эффективного лечения необходимо правильно диагностировать текущее состояние организма. Каждая стадия имеет ряд характерных симптомов:
- Катаральная – сопровождается слегка повышенной температурой, небольшим отёком и покраснением гланд, дискомфортом в горле, и увеличением шейных лимфоузлов. Следует отметить, что белый налёт на гландах без температуры также может свидетельствовать о наличии катаральной ангины.
- Фоликулярная – наступает спустя 2-3 дня после катаральной стадии, и характеризуется затруднённым глотанием, болевыми ощущениями в горле, головными болями и высокой температурой. Отёкшие гланды обретают ярко-красный оттенок.
- Лакунарная – самая тяжёлая стадия, сопровождающаяся образованием гноя в лакунах. Первичные симптомы усугубляются, и дополняются интоксикацией организма, лихорадкой и ощущением во рту неприятного привкуса. При осмотре миндалин виден гной.
При постановке диагноза учитываются не только симптомы, а и результаты анализа мазка, взятого с поверхности гланд, который показывает наличие и тип инфекции. Без дополнительного обследования может быть установлен неверный диагноз, т.к. некоторые респираторные заболевания имеют схожие симптомы. Например, не только при ангине болит горло и белый налёт на гландах – это также может быть осложнение ОРВИ.
Лечение медикаментами
Чтобы устранить налёт с гланд, необходимо вылечить заболевание, которое провоцирует его появление. Поскольку главной причиной является реакция на бактерии, то в первую очередь назначают курс антибиотиков. Для улучшения защитных функций организма нужен приём иммуностимулирующих препаратов. За счёт укрепления иммунитета значительно ускорится процесс выздоровления, и снизится шанс повторного заражения.
Немаловажным является местная обработка миндалин, которую можно выполнять самостоятельно в домашних условиях. Какие средства использовать, и как убрать белый налёт на гландах подскажет врач отоларинголог. Как правило, назначают ежедневное полоскание горла специальными составами, которые эффективно очищают миндалины от налёта, угнетают воспалительный процесс и уменьшают болевые ощущения. После полоскания горла, миндалины обрабатывают специальным спреем.
Народные средства
Очистить миндалины от налёта можно различными народными средствами. Но следует учесть, что при наличии инфекционного заболевания, такого как ангина, нужно в первую очередь выполнять рекомендации врача и принимать назначенные медикаменты. В число наиболее эффективных народных методов входят:
- Полоскание горла тёплым раствором соды или фурацилина. На 1 стакан кипячёной воды требуется 1 таблетка фурацилина или ½ ч.л. соды. Полоскание выполнять не менее 3-х раз в день.
- Если опухла гланда и белый налёт не устраняется полосканием, можно делать луковые ингаляции. Для этого нужно сделать пюре из луковицы при помощи блендера, либо измельчив её на тёрке, и, склонившись над посудиной, на протяжении 5 минут делать глубокие вдохи ртом.
- Периодическое жевание долек лимона устранит боль в горле.
- Полоскание горла свекольным отваром. Овощ нужно хорошо вымыть и варить до полной готовности.
Народные методы одинаково подходят, как взрослым, так и детям, но всё же появившийся белый налёт на гландах как лечить подскажет специалист после полного обследования пациента.
Профилактические меры
Чтобы предотвратить образование налёта на миндалинах, необходимо в первую очередь укрепить иммунную систему. Для этого следует регулярно принимать витамины либо другие иммуностимулирующие препараты.
Хорошо влияют на организм закаливание, но важно знать, как правильно его выполнять, иначе можно спровоцировать противоположный эффект.
Также важную роль играет питание – в ежедневный рацион обязательно должны входить овощи и фрукты. Не стоит забывать об умеренных физических нагрузках и прогулках на свежем воздухе, которые положительно влияют на состояние всего организма.
Похожие записи
температурных шкал
температурных шкал Сегодня используются три шкалы температуры: Фаренгейта, Цельсия и Кельвин.Температурная шкала по Фаренгейту – это шкала, основанная на 32 для замораживания. точка воды и 212 для точки кипения воды, интервал между двумя делится на 180 частей. Немец 18 века физик Даниэль Габриэль Фаренгейт первоначально принял за ноль его шкала температуры равной ледяно-солевой смеси и выбрана значения 30 и 90 для точки замерзания воды и нормального температура тела соответственно; позже они были пересмотрены до 32 и 96, но окончательная шкала потребовала корректировки до 98.6 для последнего значение.
До 1970-х годов шкала температур по Фаренгейту в целом была обычное использование в англоязычных странах; по Цельсию или по Цельсию, шкала использовалась в большинстве других стран и для научных целей по всему миру. Однако с тех пор большинство англоязычных страны официально приняли шкалу Цельсия. Преобразование формула для температуры, которая выражается по шкале Цельсия (C) в его представлении по Фаренгейту (F): F = 9 / 5C + 32.
Шкала температуры Цельсия также называется шкалой температуры Цельсия, – шкала, основанная на 0 для точки замерзания воды и 100 для температура кипения воды.Изобретен в 1742 году шведами. астронома Андерса Цельсия, его иногда называют стоградусным шкала из-за 100-градусного интервала между определенными точками. Следующая формула может использоваться для преобразования температуры из ее представление по шкале Фаренгейта (F) к значению Цельсия (C): С = 5/9 (Ж – 32). Шкала Цельсия обычно используется везде, где используется метрическая система. единиц приняты, и это используется в научной работе везде.
Температурная шкала Кельвина является основной единицей термодинамической измерение температуры в Международной системе (SI) измерение.Он определяется как 1 / 273,16 тройной точки (равновесие между твердой, жидкой и газовой фазами) чистой вода. Кельвин (символ K без знака градуса []) также является основная единица шкалы Кельвина, абсолютная шкала температуры назван в честь британского физика Уильяма Томсона, барона Кельвина. Такой шкала имеет в качестве нулевой точки абсолютный ноль, теоретический температура, при которой молекулы вещества имеют наименьшее энергия. Многие физические законы и формулы можно выразить проще. при использовании шкалы абсолютных температур; соответственно, Кельвин шкала была принята в качестве международного стандарта для научных измерение температуры.Шкала Кельвина связана с Цельсием. масштаб. Разница между температурами замерзания и кипения вода в каждой по 100 градусов, так что кельвин такой же величина как градус Цельсия.
Выдержка из Британской энциклопедии без разрешения.
Температура – это уровень тепла в газе, жидкости или твердом теле. Для измерения температуры обычно используются три шкалы. Шкалы Цельсия и Фаренгейта являются наиболее распространенными.Шкала Кельвина в основном используется в научных экспериментах. Шкала ЦельсияШкала Цельсия была изобретена в 1742 году шведским астрономом Андерсом Цельсием. Эта шкала делит диапазон температур между температурами замерзания и кипения воды на 100 равных частей. Иногда эту шкалу называют шкалой Цельсия. Температуры по шкале Цельсия известны как градусы Цельсия (ºC). Шкала ФаренгейтаШкала Фаренгейта была установлена немецко-голландским физиком Габриэлем Даниэлем Фаренгейтом в 1724 году.В то время как многие страны сейчас используют шкалу Цельсия, шкала Фаренгейта широко используется в Соединенных Штатах. Он делит разницу между температурами плавления и кипения воды на 180 равных интервалов. Температуры по шкале Фаренгейта известны как градусы Фаренгейта (ºF). Шкала КельвинаШкала Кельвина названа в честь Уильяма Томпсона Кельвина, британского физика, который изобрел ее в 1848 году. Она расширяет шкалу Цельсия до абсолютного нуля, гипотетической температуры, характеризующейся полным отсутствием тепловой энергии.Температуры по этой шкале называются Кельвинами (K). Преобразование температурИногда бывает необходимо перевести температуру из одной шкалы в другую. Вот как это сделать.
Сравнение температурВот некоторые общие сравнения температур по шкале Цельсия и Фаренгейта.
Вы, наверное, говорите о температуре каждый день. Убедитесь в том, какой весы вы используете. |
Температура / давление растворимости
Давление и растворимость газа:
Жидкости и твердые вещества практически не изменяют растворимость при перепадах давления.Газы, как и следовало ожидать, увеличиваются в растворимости при повышении давления. Закон Генри гласит что: Растворимость газа в жидкости прямо пропорциональна к давлению этого газа над поверхностью раствора.
При увеличении давления молекулы газа “вынуждены”
в раствор
, так как это лучше всего сбросит давление, которое было
применяется.
Количество молекул газа уменьшено.Количество молекул газа
, растворенных в растворе, увеличилось, как показано на графике на
слева.
Газированные напитки – лучший пример этого явления. Все газированные напитки разливаются под давлением для увеличения растворенный в растворе углекислый газ. Когда бутылка открывается, давление над раствором падает. Как результат, раствор шипит и некоторые пузырьки углекислого газа выкл.
| Тест: шампанское продолжает бродить в бутылке. Ферментация производит CO 2 . Зачем это пробка на бутылке шампанского? | Ответ Как больше углерода образуется диоксид, давление увеличение газа. Провод к предотвратить пробку от сдувания. |
Глубоководные водолазы могут испытывать состояние, называемое «изгибами». если они медленно не адаптируются к более низкому давлению на поверхности. В результате вдыхания сжатого воздуха и воздействия высокое давление, вызванное глубиной воды, количеством азота растворяется в крови и других тканях увеличивается. Если дайвер слишком быстро возвращается на поверхность, азот образует пузырьки в крови, так как он становится менее растворимым из-за уменьшения давление.Пузырьки азота могут вызвать сильную боль и, возможно, смерть.
Чтобы несколько облегчить эту проблему, искусственные дыхательные смеси кислорода и гелия. Гелий лишь на одну пятую меньше растворимого в крови в виде азота. В результате меньше растворенного газа образовывать пузыри.
| Тест: если у дайвера были «повороты», опишите, как это можно лечить. | Ответ Декомпрессионные камеры используются для сохранения высокое давление и постепенно снижать давление. |
Еще одно применение закона Генри в администрации анестезирующих газов. Если парциальное давление анестетика газа увеличивается, растворимость анестетика увеличивается в кровь.
| Тест: количество растворенного кислорода
в горном озере на высоте 10 000 футов и 50 o F на __? _, чем количество растворенного кислород в озере около уровня моря на 50 o F. | Ответ Меньше на более высоком высота, потому что меньше давление. |
| Кокс при комнатной температуре будет содержать __? _ Углерода диоксида в газовом пространстве над жидкостью, чем в ледяной бутылке. | Ответ Больше газа, потому что теплая кока-кола может удерживать меньше газа в растворе. |
| Гипербарическая терапия, предполагающая воздействие к кислороду при давлении выше атмосферного может использоваться для лечить гипоксию (низкое снабжение тканей кислородом). Объясните, как лечение работает. | Ответ Повышение давления в камере будет вызвать больше газов войти через легкие. |
Влияние температуры на измерение проводимостиПерепечатано с разрешения Eutech Instruments
|

 Механизм возникновения болезни медицине пока не очень понятен, во всяком случае нет единого ответа на вопрос, почему лимфоциты вдруг начинают атаковать мирные и родственные слизистые оболочки полости рта. Есть предположение, что такую реакцию вызывают вирусы или микробы, но довольно часто лабораторные пробы не показывают ни того, ни другого. Белый или слегка желтоватый налет на гландах (миндалинах) обнаруживается обычно на весьма запущенной стадии стоматита. Высокой температуры при стоматите обычно не бывает, если она и есть, то держится на субфебрильных значениях — 37,0-37,50.
Механизм возникновения болезни медицине пока не очень понятен, во всяком случае нет единого ответа на вопрос, почему лимфоциты вдруг начинают атаковать мирные и родственные слизистые оболочки полости рта. Есть предположение, что такую реакцию вызывают вирусы или микробы, но довольно часто лабораторные пробы не показывают ни того, ни другого. Белый или слегка желтоватый налет на гландах (миндалинах) обнаруживается обычно на весьма запущенной стадии стоматита. Высокой температуры при стоматите обычно не бывает, если она и есть, то держится на субфебрильных значениях — 37,0-37,50. Белый налет локализован исключительно в районе образования кисты, дальше он не распространяется. Температуры при этом может не быть вообще.
Белый налет локализован исключительно в районе образования кисты, дальше он не распространяется. Температуры при этом может не быть вообще.
 Поэтому вероятность заболеть ею не так велика, как кажется. Но исключать опасность совсем не стоит.
Поэтому вероятность заболеть ею не так велика, как кажется. Но исключать опасность совсем не стоит. Желательно, чтобы она в квартире была не ниже 50%, но и не выше 70%. Создать такие условия позволит специальный прибор для бытового использования — увлажнитель воздуха.
Желательно, чтобы она в квартире была не ниже 50%, но и не выше 70%. Создать такие условия позволит специальный прибор для бытового использования — увлажнитель воздуха.