Что делать если болит ухо при беременности?
Причины боли в ушах и заболевания уха
Болезненные ощущения в органе слуха чаще всего возникают на фоне воспалительного процесса, спровоцированного попаданием в полость уха патогенных микроорганизмов. Болезнетворная флора проникает двумя путями – из носоглотки или ушной раковины. В первом случае появление болей бывает спровоцировано средним отитом, который диагностируется чаще всего, а во втором наружным.
Также, если регулярно болят уши, следует иметь в виду, что причиной негативного явления могут стать следующие ЛОР-заболевания:
- Отомикоз. Воспалительное поражение наружного уха грибковой инфекцией.
- Перихондрит. Инфицирование бактериями хряща, надхрящницы и кожного покрова ушной раковины.
- Мастоидит. Воспаление пористого сосцевидного отростка височной кости, расположенного за ушной раковиной, возникающее вследствие проникновения в него во время отита патогенных микроорганизмов.

- Фурункулы (чирьи) уха. Воспалительные процессы гнойного характера, локализованные в полости сальной железы или волосяной луковицы. Чирей может появится в любой части органа слуха. Его созревание сопровождается острыми болями.
Помимо бактериальных, вирусных и грибковых поражений ЛОР-органов к появлению болей в ухе приводят травмы ушной раковины, шейный остеохондроз, аллергические реакции и стоматологические заболевания.
к содержанию ↑Стоит знать! При беременности появление в ухе болезненных ощущений чаще всего связано с воспалительными поражениями, что имеет непосредственную связь с резким снижением у будущих мам иммунной защиты. Из-за того, что падает местная и общая сопротивляемость организма, появление негативной мучительной симптоматики у беременной женщины может спровоцировать даже малейшее переохлаждение ног и головы или кратковременное пребывание на сквозняке.
К какому врачу обратиться, если ухо болит у беременной женщины?
Если женщина в положении почувствовала боли в ухе, ей необходимо срочно обратиться к опытному ЛОР-врачу. Именно отоларинголог сможет выявить у беременных пациенток воспалительное поражение органа слуха, поставить правильный диагноз и назначить адекватное лечение. О своём состоянии следует поставить в известность и участкового гинеколога. Он усилит наблюдение за развитием плода, что позволит своевременно выявить развитие внутриутробных патологий, которыми осложняется отит при беременности. Обращение к терапевту может потребоваться только в том случае, если причина ушных болей даже предположительно неизвестна. Врач общей практики сможет по присутствию определённых клинических признаков предположить возможный диагноз и даст направление к узкому специалисту. к содержанию ↑
Именно отоларинголог сможет выявить у беременных пациенток воспалительное поражение органа слуха, поставить правильный диагноз и назначить адекватное лечение. О своём состоянии следует поставить в известность и участкового гинеколога. Он усилит наблюдение за развитием плода, что позволит своевременно выявить развитие внутриутробных патологий, которыми осложняется отит при беременности. Обращение к терапевту может потребоваться только в том случае, если причина ушных болей даже предположительно неизвестна. Врач общей практики сможет по присутствию определённых клинических признаков предположить возможный диагноз и даст направление к узкому специалисту. к содержанию ↑Методы диагностики
Для правильной постановки диагноза отоларинголог в первую очередь учтёт наличие и интенсивность проявления специфических признаков (боли в ухе, наличие выделений из органа слуха, температура тела).
После сбора анамнеза беременным женщинам назначается ряд лабораторных и инструментальных исследований:
- общий и биохимический анализы крови;
- микроскопическое исследование мазка, взятого из слухового прохода;
- отоскопия.
 Осмотр наружного и внутреннего уха при помощи специальных воронок и отоскопа.
Осмотр наружного и внутреннего уха при помощи специальных воронок и отоскопа.
В случае необходимости выполняется эндоскопия носоглотки, проверка слуха с помощью аудиометрии и камертональных тестов и проверка функционирования слухового канала. По медицинским показаниям, при острой необходимости, может быть назначена магнитно-резонансная томография, но её проведение допустимо только со 2 триместра.
к содержанию ↑Как и чем обезболить ушную боль и не навредить ребенку?
При беременности лечить отит очень сложно, ведь беременной женщине большинство лекарственных препаратов противопоказано. Особенно опасно устранять ушную боль самостоятельно, с помощью народных рецептов. В том случае, если болят уши у женщины в положении, ей необходима консультация специалиста. Только опытный отоларинголог сможет подобрать наиболее оптимальный курс терапевтических мероприятий, позволяющий лечить ЛОР-патологии без причинения вреда будущей мамочке и плоду. Обычно, если при беременности болят уши, женщинам назначаются ушные капли, но к их выбору следует подходить с осторожностью.
Выбирая эти местные препараты, устраняющие боль и купирующие воспаление, беременная женщина должна учитывать следующее:
- Только по медицинским показаниям и после предварительной консультации с отоларингологом, удостоверившимся, что у пациентки отсутствует прорыв барабанной перепонки, могут применяться Софрадекс, Полидекса или Отофора. Закапывать эти капли необходимо с точным соблюдением дозировки.
- Категорически запрещается использовать Ципромед, Нормакс и Аннауран, так как эти препараты оказывают негативное влияние на развитие у плода слуховой функции.
Единственные безоговорочно разрешённые ушные капли для беременных, это Отипакс. Они эффективно купируют боль и устраняют воспаление, не нанося при этом вреда находящемуся в утробе ребёночку.
В случае тяжёлого течения заболевания необходим приём антибиотиков. Назначение антибактериальных средств беременной женщине осложняется тем, что эти лекарства легко проникают через плацентарный барьер и наносят непоправимый вред плоду. Единственным допустимым для приёма будущими мамочками антибактериальным препаратом считается Амоксиклав, оказывающий комплексное воздействие.
Единственным допустимым для приёма будущими мамочками антибактериальным препаратом считается Амоксиклав, оказывающий комплексное воздействие.
Как правильно лечить уши до родов – полезные советы
В связи с тем, что большинство терапевтических мероприятий в период вынашивания ребенка недопустимы, женщинам следует знать, как правильно и безопасно устранить ушную боль, не нанеся при этом вреда своему здоровью и не спровоцировав преждевременные роды.
Будущим мамочкам при лечении отита необходимо придерживаться следующих правил:
- не греть уши при наличии выделений из слухового прохода;
- не использовать ушные или назальные капли без предварительной консультации со специалистом;
- антибактериальные препараты и жаропонижающие средства принимать только в случае крайней необходимости, выбирая разрешённые беременным женщинам лекарства.
Лучше всего, если женщина в положении весь курс лечения отита, продолжающийся обычно 2-3 недели, проведёт в постели. Очень важно обеспечение будущей мамочки полноценным питанием. Ежедневный рацион беременных при лечении ЛОР-заболеваний должен быть обогащён витаминами и необходимыми минералами, так как их недостаток способен усугубить протекание заболевания и замедлить процесс выздоровления.
Очень важно обеспечение будущей мамочки полноценным питанием. Ежедневный рацион беременных при лечении ЛОР-заболеваний должен быть обогащён витаминами и необходимыми минералами, так как их недостаток способен усугубить протекание заболевания и замедлить процесс выздоровления.
Как предотвратить возникновение боли в ушах во время беременности?
Любые заболевания инфекционного генеза становятся для беременных женщин проблемой, так как вирусы и бактерии могут нанести значительный вред плоду. Полноценно лечить такие болезни в период вынашивания ребенка невозможно из-за недопустимости приёма большинства медикаментозных препаратов, поэтому будущие мамочки должны приложить все усилия, чтобы предупредить возникновение инфекционных заболеваний, поражающих ЛОР-органы или дающих на них осложнения.
К основным профилактическим мероприятиям у беременных относятся:
- избегание общественных мест во время эпидемий гриппа и респираторных недугов;
- своевременное и адекватное избавление от простудных заболеваний, вирусных, бактериальных и грибковых инфекций;
- максимальная защита ушей от сквозняков и переохлаждений (ношение в холодную ветреную погоду головных уборов, закрывающих слуховые проходы и повязывание шеи тёплым шарфом).

Также, чтобы предотвратить возникновение болей в ушах при беременности, будущим мамам необходимо регулярно делать промывание носовых ходов и соблюдать гигиену слухового прохода, избегать повышенных эмоциональных нагрузок и стрессов, правильно питаться и принимать порекомендованные врачом витаминные комплексы.
к содержанию ↑Возможные осложнения для мамы и будущего ребенка
Если лечение патологического состояния проведено своевременно и правильно, никаких опасных для беременной женщины и вынашиваемого ей ребенка не возникнет. Но в случае отсутствия адекватной терапии или скоротечном характере заболевания у будущей мамочки могут развиться гнойные процессы, локализованные вне барабанной полости и наружного уха. Чаще всего происходит поражение мягкой оболочки мозга, способное привести к летальному исходу или слабоумию.
Для плода отсутствие адекватного лечения и возникшая по этой причине интоксикация организма женщины также несёт серьёзную угрозу:
- в первом триместре беременности, когда у ребенка происходит формирование жизненно важных систем и органов, особую опасность представляет неправильно проводимое медикаментозное лечение отита.
 Большинство лекарственных препаратов способно привести к развитию внутриутробных патологий.
Большинство лекарственных препаратов способно привести к развитию внутриутробных патологий. - во втором и третьем триместре основную угрозу для плода представляет высокая температура матери. Если в течение трёх дней она держится на отметке 38,0 °C и более, у развивающегося в утробе ребёночка может отмечаться развитие пороков ЦНС, сердечно сосудистой системы, конечностей (отсутствие или недоразвитие стоп и кистей), лицевой части черепа (заячья губа, волчья пасть, недоразвитие глаз или носа).
Помимо этого, следует уточнить, что острая ушная боль на последних сроках беременности может негативно повлиять на предстоящие роды, вызвав преждевременное их начало, а на ранних болевой стресс практически всегда провоцирует выкидыш.
к содержанию ↑Информативное видео
Будьте здоровы!
Лечение отита при беременности – разрешенные методы и препараты
Ушная боль доставляет сильные мучения, и имеет свойство прогрессировать. Лечение отита при беременности может назначить только врач. Подробное описание и методы оказания первой помощи предоставлены в данной статье.
Лечение отита при беременности может назначить только врач. Подробное описание и методы оказания первой помощи предоставлены в данной статье.
Что за патология
Отит сопровождается сильной болью ушной области. Часто она не проходит, имеет нарастающий характер.
Болевые ощущения бывает пульсирующими, стреляющими, ноющими могут отдавать в разные части головы. Они обостряются в процессе глотания, кашля, чихания.
Сопутствующие признаки:
- повышение температуры до 38-39 °С;
- общая слабость, недомогание;
- снижение аппетита.
Воспалительный процесс может распространяться на барабанную перепонку. В таком случае из уха выделяется жидкость. Она может быть бесцветной, кровянистой, гнойной.
Такие симптомы являются характерными на 1-3 день после начала болезни. У беременной повышается температура, а приступы провоцируют тонус матки. Это опасно и для нее самой, и для малыша.
Первая помощь
Для устранения острого приступа беременным рекомендуют использовать методы народной медицины. Можно применять в течение короткого времени до того, как пациент обратиться в медицинское учреждение.
Можно применять в течение короткого времени до того, как пациент обратиться в медицинское учреждение.
Безопасные методы для беременных.
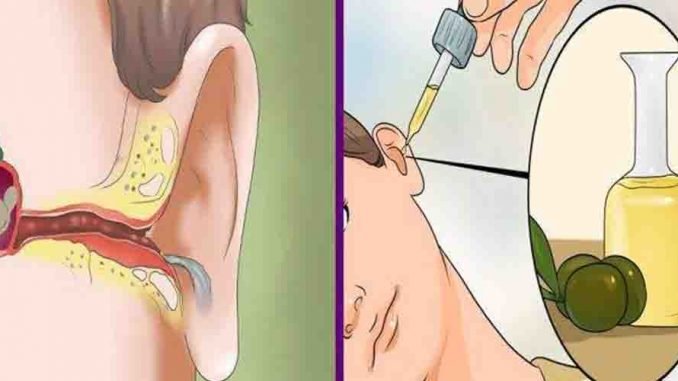
- Теплое оливковое масло. Закапывают по одной капле в пораженное ухо. В это время будущая мама находится в лежачем положении. Запрещено принимать при разрыве барабанной перепонки.
- Держать возле ушной раковины мешочек с нагретой солью. Она должна быть теплой, но не горячей. Не рекомендуют при гнойном виде нарушения.
- Паровые ингаляции. На короткое время помогают уменьшить проявление симптомов. Дышать теплым паром запрещено при повышении температуры.
- Если боль отдает в голову, то ее можно обмотать полотенцем, предварительно смоченным в прохладной воде.
Лечение отита при беременности не следует проводить с помощью борного спирта. Это народное лекарство имеет свойство проникать сквозь плацентарный барьер, в грудное молоко.
При возникновении острых приступов следует ограничить влияние неблагоприятных факторов на плод:
- обезболивающие, жаропонижающие препараты принимать в случае острой необходимости;
- при наличии гноя нельзя применять согревающие средства;
- при выходе на улицу необходимо закрывать ухо;
- чистку проводить с осторожностью, особенно при выделении гноя;
- в рационе должно быть большое количество фруктов, овощей;
- пить большое количество жидкости.

При наличии хронической формы симптомы слабо выражены и проявляются в случае обострения.
Методы лечения
Чем лечить отит при беременности определяет врач, учитывая форму и стадию заболевания.
- Наружный. Женщине назначают ушные капли, действующим компонентом которых является неомицин. Эти препараты безопасны для плода. Эффективно действуют в случаях отсутствия разрыва барабанной перепонки. При ее разрыве рекомендуют капли на основе гидрокортизона.
- Бактериальный вид болезни внутреннего, среднего уха. Терапия проводится в комплексе с антибиотиками.
- Гнойный. Терапия осуществляется мазями Левомеколь или Вишневского, антибиотиками. При образовании нагноения, медик его удаляет, а пораженный участок обрабатывает антисептиками.
Антибиотикотерапия
Антибиотики назначают в случае острой необходимости. При отсутствии противопоказаний допускается прием таких лекарств:
- Бисептол;
- Амоксициллин.

Такие препараты можно принимать строго по рекомендации врача.
Капли
Ушные капли при беременности помогут избавиться от неприятных симптомов.
- С осторожностью назначают – Полидекса, Отофа, Софрадекс. Можно принимать не более 3 дней, при отсутствии разрыва барабанной перепонки.
- Отипакс. Безопасные капли, которые подходят для применения женщинам в период гестации. Недостатком является то, что лекарство не лечит причину нарушения, а только уменьшает проявление острой боли.
Стоит учитывать, что при наличии гнойных выделений нельзя принимать такие лекарства. Это может стать причиной развития тугоухости.
Противовоспалительные
Разрешается применение противовоспалительных ушных капель – Отипакс, Отинум. Возможность использования и безопасную дозировку определяет специалист.
Жаропонижающие
При высокой температуре 38-39 градусов допускается применение парацетамола. Его использование возможно только в случае острой необходимости, но под наблюдением ведущего гинеколога и ЛОРа.
Физиопроцедуры
Такая терапия является важной в комплексном лечении отита. Процедуры влияют на снижение воспаления, ускоряют регенеративные процессы. Назначают такие виды терапии:
- фототерапия – влияние на очаги воспаления излучением ультрафиолета;
- УВЧ – метод воздействия тока ультравысоких частот способствует быстрому восстановлению поврежденных тканей, нормализирует микроциркуляцию;
- актинотерапия предоставляет собой прогревание с помощью света;
- электрофорез;
- парафинотерапия.
В процессе проведения любого вида физиологической процедуры, необходимо следить за самочувствием беременной и плода.
Промывания, прогревания
Избавиться от инфекции в ухе можно с помощь ежедневного промывания. Процедуры проводя в домашних условиях или на поликлинике. Для этого понадобится лекарство, пипетка, маленькая резиновая груша.
Предварительно следует очистить слуховой проход. Потом ввести лекарство. Женщине требуется опустить голову, а спустя 3-5 минут резко наклонить ее в другую сторону. Это необходимо для того, чтобы лекарство вытекло.
Это необходимо для того, чтобы лекарство вытекло.
Промывания можно делать 2-3 раза в день.
Прогревание способствует быстрому выздоровлению. Ухо можно греть паром в течение 30 минут. Также используют прогретую соль, вареное яйцо.
Воздействие тепла также ускоряет регенеративные процессы и уменьшает боль.
Народные методы
Выбирая, чем лечить ухо при беременности рекомендуется обратить внимание на средства народной медицины. В период гестации подходят рецепты для местного применения. Запрещено применять травяные отвары для пероральной терапии, поскольку они негативно влияют на плод.
- Сок каланхоэ или алое поможет устранить боль, уменьшить проявление неприятных симптомов во время сна. В день капают по несколько капель сока, 2 раза. Лучше утром и вечером.
- Свежий лист герани слегка мнут, потом сворачивают в трубочку, а потом закладывают в слуховой проход на 2 часа. Важно учитывать, что растение имеет специфический запах.

- Для очистки органа от выделений подойдет отвар ромашки.
- Отвар лаврового листа. Небольшую пачку листьев насыпают в кастрюлю и заливают 1 стаканом кипятка. На медленном огне держат в течение 10 минут. После того как он остынет, его процеживают. Используют фитильки для смачивания и вставляют в пораженное ухо.
Любые методы можно применять только после согласования с врачом. Не стоит забывать, что самолечение может ухудшить самочувствие.
Меры предосторожности
Отит в период беременности часто возникает на фоне респираторных заболеваний. Особенно при отсутствии своевременной терапии. Хронический гайморит, ангина, насморк – основные причины возникновения ушных нарушений. Лечение отита при беременности с своевременными профилактическими мерами снизит риск развития осложнений.
С первых сроков беременности женщина должна внимательно относиться к своему здоровью. В 1 триместре большинство лекарств противопоказаны, поскольку у плода формируются жизненно важные органы и системы.
Важно следить за правильной гигиеной и чисткой ушей, избегать риска заражения респираторными болезнями. На фоне снижения иммунитета может наблюдаться проявление хронического вида заболевания.
Воспаление уха является опасным нарушением, особенно в период вынашивания. Список разрешаемых препаратов ограниченный. Какой бы формы не был отит при беременности, лечение должен назначить врач.
Материал подготовлен
специально для сайта kakrodit.ru
под редакцией врача Клочковой О.В.
Специальность: акушер-гинеколог высшей категории.
чем лечить боль в ухе
Отит при беременности доставляет массу неудобств и заставляет беспокоиться будущую маму. Воспаленное ухо вызывает боль, а традиционное лечение во время вынашивания плода не допускается. Даже если в доме есть подходящие капли, использовать их, скорее всего, нельзя. Большинство лекарств противопоказаны в этот период, а потому необходимо знать, что делать, чтобы избавиться от болезни.
Даже если в доме есть подходящие капли, использовать их, скорее всего, нельзя. Большинство лекарств противопоказаны в этот период, а потому необходимо знать, что делать, чтобы избавиться от болезни.
Лекарственные препараты
Отит – это воспалительный процесс, который затрагивает эпителиальную ткань в ухе. Его симптомами являются:
- температура;
- боль и заложенность в ухе;
- шум;
- выделения из слухового прохода;
- зуд и жжение.
Спровоцировать его в любое время может обычная простуда или переохлаждение. Лечение этого заболевания сводится к устранению фактора негативного влияния, снятию симптомов и восстановлению иммунитета. Традиционно применяются противовоспалительные, антимикробные и сосудосуживающие препараты.
Антибиотики дают быстрый эффект, но имеют агрессивное влияние на организм. Именно поэтому вылечить отит у беременной женщины традиционным путем желательно.
Если ухо болит нестерпимо, необходимо знать, чем лечить можно при беременности, а чем нельзя. Все медикаменты разбиты на следующие группы:
Все медикаменты разбиты на следующие группы:
- Сосудосуживающие капли. Их закапывают в нос, чтобы снять отечность слизистой и вернуть проходимость слуховой трубы. Допускается применение этих лекарств. Обратите внимание на детские препараты от насморка. При этом использовать их продолжительное время не стоит, так как частое принудительное сужение сосудов отражается на состоянии плацентарного кровотока.
- Антисептики. Для обеззараживания и устранения микробов используют ушные антибактериальные препараты. Их закапывают непосредственно в ухо. Необходимо отобрать вместе с лечащим врачом допустимые виды, но часто использовать их также не рекомендуется.
- Антибиотики. Без них не обойтись при гнойном отите, но в целом они противопоказаны беременным и кормящим женщинам, особенно если рассматривать системные антибиотики.
- Противовоспалительные средства. Снимают боль, нормализуют температуру, уменьшают интенсивность воспалительного процесса.
 Использовать их можно только по назначению врача при сильных болевых ощущениях и высокой температуре.
Использовать их можно только по назначению врача при сильных болевых ощущениях и высокой температуре.
Если отит перешел в гнойную стадию, необходимо более радикальное лечение. В барабанной перепонке делается прокол, чтобы вывести гной наружу. Санация среднего уха назначается в крайних случаях.
Стоит отметить, что лечение антибактериальными лекарствами во время ожидания ребенка не рекомендуется. Если болезнь выходит из-под контроля, врач может назначить нужный перечень препаратов для нормализации ситуации. Важно учитывать варианты влияния отита при беременности на плод. Если спиртовые и антибактериальные ушные капли оказывают токсическое воздействие на ребенка, но при этом оно менее опасное, чем влияние продуктов жизнедеятельности микробов и инфекции, их использование разрешается. Для будущих мам чаще всего допускаются такие капли, как Отипакс или Отинум. Однако, лечение этими средствами возможно только при ненарушенной целостности барабанной перепонки.
Альтернативные рецепты
Следует рассмотреть варианты, как лечить отит при беременности домашними методами, без использования лекарственных препаратов. Этот подход вполне допустим, если гарантируется стопроцентная переносимость используемых компонентов и болезнь находится в катаральной стадии.
Этот подход вполне допустим, если гарантируется стопроцентная переносимость используемых компонентов и болезнь находится в катаральной стадии.
С помощью народных методик можно ослабить боль, устранить воспаление слизистой в ухе и заодно повысить иммунитет. Растительные кислоты обладают антисептическим действием, но при этом практически не содержат вредных токсинов. К тому же такие ушные лекарства имеются практически в каждом доме.
Самыми популярными рецептами для того чтобы купировать боль и вылечить ухо являются:
- луковый сок;
- чесночный сок;
- проваренный сок свеклы;
- алоэ;
- пеларгония;
- каланхоэ.
Из этих растительных компонентов делают капли в уши и используют их несколько раз в день. При беременности может повыситься чувствительность, поэтому сначала протестируйте выбранные ингредиенты.
Также обычно используются капли на основе эфирных масел, продуктов пчеловодства, спиртовые настойки, но беременным от таких лекарств стоит отказаться.
Делать согревающие компрессы можно, только если боль не связана с нагноением. Уши утепляют шерстяным платком или шарфом с использованием целлофановой прослойки. Также можно вводить лекарственные средства домашнего приготовления с помощью турунд и жгутиков. Марлю необходимо пропитать соком или завернуть в неё мякоть растения. Затем турунду вставляют в слуховой проход и держат так от 2 часов до суток.
При наружном отите можно использовать антисептические отвары из череды, ромашки, зверобоя или календулы. В ограниченном количестве допускается тысячелистник, но учтите, что он содержит токсические вещества.
Домашнее натуральное лечение подразумевает воздействие на больное ухо изнутри организма. От цитрусовых пока лучше отказаться, а вот травяные чаи – это хорошее вспомогательное средство. Выбирайте ромашку, крапиву, зверобой, малину. Донник, липу, смородину применяйте с осторожностью, так как это сильные аллергены.
Если после проведенных манипуляций ухо по-прежнему стреляет, нужно вернуться к традиционным методикам. При беременности нельзя рисковать здоровьем, ведь от этого зависит развитие плода.
Следует помнить, что нельзя делать при беременности, если болит ухо:
- использовать спиртовые капли;
- злоупотреблять сосудосуживающими препаратами;
- проводить самопроизвольное лечение антибиотиками;
- применять аллергоопасные компоненты для домашних рецептов.
И конечно же, нельзя откладывать даже на короткое время лечение и поход к врачу, так как инфекция может не только привести к тугоухости, но и оказать негативное влияние на плод, что выражается во врожденных патологиях у ребенка.
Закладывает уши при беременности: симптомы, причины состояния, лечение
Период вынашивания младенца для каждой женщины не только радостное, но и весьма ответственное время, полное сюрпризов, к сожалению, не всегда приятных. И одним из них нередко становится состояния заложенности ушей, часто пугающее будущих мамочек, считающих его патологией. На самом же деле закладывает уши при беременности практически у всех и тому есть немало причин.
Наверное, нет такого человека, кому бы ни было знакомо это достаточно неприятное состояние, практически всегда возникающее при авиаперелетах, подъемах на лифте или в горы, при перепадах давления, особенно резких. Когда закладывает уши во время беременности, женщина может ощущать не только временное снижение слуха, дискомфорт, но и неправильное восприятие своего же голоса, который может казаться слишком громким. Такое состояние называют ауфонией, при заложенности это явление может наблюдаться как в одном ухе, так и в обоих.
Причины того, почему закладывает уши при беременности, могут быть различными, но именно в зависимости от них и меняется симптоматика этого дискомфортного состояния.
- Если оно вызвано каким-либо недугом, например, отитом или иным воспалительным процессом, то к общим признакам могут добавиться ощущения звона, шума в нездоровом ухе, боль, выделения, а также чувство наличия жидкости и ее переливания.
- Иногда такое состояние может сопровождаться головокружениями, симптомами общей интоксикации.
Встречаться подобное явление может на разных стадиях вынашивания, в течение любой трети срока, при этом состояние способно распространиться на одно ухо и сразу на оба. У многих женщин, как ни странно, при беременности практически постоянно закладывает именно правое ухо, но определенные факторы, приводящие к этому, не установлены.
Причины того, что при беременности закладывает уши, могут быть весьма разнообразны. К ним можно отнести:
- Обычные перепады давления. По мнению докторов, именно поэтому так часто возникает данный симптом. Скачки давления при вынашивании младенца наблюдаются у многих будущих мамочек, особенно если у них сильно понижен гемоглобин. Конечно, то, что у женщины закладывает уши на фоне нестабильности давления, нельзя воспринимать, как признак беременности, но такое состояние действительно встречается очень часто.
- Насморк беременных, являющийся особым физиологическим состоянием, достаточно часто наблюдающийся в первой трети периода, становящийся причиной того, что у будущей мамочки закладывает уши при беременности на ранних сроках. Нередко это состояние вызывает какая-либо инфекция, но преимущественно оно появляется из-за естественных процессов, происходящих в женском организме.
- Слишком быстрый набор лишних килограммов также может спровоцировать возникновение такого состояния. Прибавка в весе на 8 – 12 кг за период вынашивания является нормальной, но совсем нередко из-за хорошего аппетита, наличия сбоя гормонов, неправильного питания или обычной предрасположенности по генетической линии эта цифра может оказаться гораздо выше. В этом случае уши может закладывать при резких поворотах или наклонах головы, смене положения тела.
- При беременности на поздних сроках нередко закладывает уши из-за естественного увеличения скорости кровотока и общего объема крови, а также по причине нестабильности гормонов.
- В некоторых случаях подобный дискомфорт может означать наличие пробок серы в ушных проходах и указывать на необходимость обращения к доктору для их удаления. При вынашивании младенца некоторые физиологические изменения могут стать причиной увеличения выработки этого вещества.
Конечно, совсем нередко причиной того, почему закладывает уши во время беременности, могут стать и разнообразные заболевания, особенно сопровождающиеся насморком. В этом случае состояние требует медицинской помощи, и важно помнить о том, что в этот ответственный период нельзя заниматься самолечением.
Необходимо понять то, что, если при беременности заложило уши (неважно, какая именно неделя, 23-я, 25-я, позже или раньше), с этим придется смириться и немного потерпеть. Как правило, это дискомфортное состояние длится совсем недолго, исчезает самостоятельно, но может повторяться достаточно часто, что, впрочем, абсолютно индивидуально. Если же проблема вызвана заболеванием, следует сразу обратиться к доктору, в остальных случаях можно попробовать облегчить проблему самостоятельно.
Важно знать, что можно делать при беременности, если заложило ухо, чтобы не причинить вреда ни самой себе, ни развивающемуся крохе.
Народная медицина предлагает для устранения такой проблемы немало совершенно безобидных способов, например:
- Попить чаю или обычной воды. Именно эту меру чаще всего рекомендуют женщинам в положении старшие родственники, и совсем не напрасно, ведь многим это действительно помогает. Если никакого напитка под рукой нет, можно просто сглотнуть слюну.
- Можно глубоко вдохнуть, задержать дыхание (зажав нос) на несколько секунд, после чего сглотнуть или резко выдохнуть.
- На некоторое время как можно шире открыть рот, как бы зевая.
- Можно что-то пожевать, к примеру, кусочек яблочка или несколько орешков. Не стоит использовать для этой цели жевательную резинку, поскольку пользы младенцу она не принесет, а причинить вред может.
- Некоторым женщинам помогает медленный наклон вперед с опускание головы вниз.
- Можно прилечь, приняв комфортное горизонтальное положение и расслабиться.
При наличии серных пробок, не нужно пытаться устранять их самостоятельно, лучше обратиться к доктору. Посетить врача и рассказать своему гинекологу об имеющейся проблеме следует и в том случае, когда обычные народные методики не помогли, а состояние заложенности возникает часто, сохраняется надолго, создавая серьезный дискомфорт.
Нельзя пытаться решить проблему с помощью медицинских средств самостоятельно. Не следует использовать всевозможные ушные капли, борный спирт и даже перекись водорода. Большинство подобных средств при вынашивании малыша запрещены. Лучше довериться опытному врачу, который после проведения тщательного обследования назначит адекватную терапию (при необходимости).
Многих женщин интересует то, закладывает ли уши при беременности, и нормально ли это. Да, в большинстве случаев это состояние физиологично (если не вызвано недугом) и указывает лишь на происходящие, согласно новому состоянию, изменения. Конечно, можно постараться предотвратить подобные ситуации, своевременно приняв весьма простые меры.
Важно стараться избегать всевозможных негативных и патологических состояний и недугов, которые могут осложнить этот и без того непростой период, особенно тех, что сопровождаются заложенностью в ушах.
С целью профилактики подобных состояний следует:
- Контролировать прибавки в весе, не допуская серьезного набора лишних килограммов.
- Следить за своим рационом, придерживаться рекомендованного доктором меню и режима питания.
- Больше бывать на свежем воздухе, ежедневно гулять, а также укреплять иммунитет и естественные функции защиты организма.
- Регулярно проводить мероприятия гигиены ушных полостей, своевременно удаляя серу, чтобы избежать ее скоплений и образования пробок.
- Придерживаться правил здорового образа жизни.
- Избегать всевозможных простудных и вирусных недугов.
Не стоит относиться к заложенности ушей, как к патологии, ведь в большинстве случаев это состояние является физиологичным и не требует медицинского вмешательства. Нужно лишь немного потерпеть такие неудобства ради счастья, которое дарит женщине материнство.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
11 Неожиданных причин боли в челюсти во время беременности
Здоровье полости рта – одна из областей, которая может пострадать во время беременности. Существует несколько проблем с челюстями и зубами, вызванных беременностью, и боль в челюсти является одним из таких состояний.
Дисфункция височно-нижнечелюстного сустава (ВНЧС) может быть одной из причин боли в челюсти во время беременности. Височно-нижнечелюстные суставы (ВНЧС) – это два сустава, расположенные с каждой стороны лица. Эти суставы соединяют нижнюю челюсть с черепом. ВНЧС – это общий термин для обозначения скелетно-мышечных и нервно-мышечных состояний, затрагивающих височно-нижнечелюстные суставы (ВНЧС) (1).
В этом посте MomJunction мы расскажем вам о причинах, симптомах, диагностике и лечении заболеваний ВНЧС и болей в челюсти во время беременности.
Причины болей в челюсти при беременности
Ниже приведены наиболее частые причины болей в челюсти при беременности.
1. Гормональные изменения
Повышение уровня гормонов эстрогена и релаксина во время беременности. Эти гормоны увеличивают расслабленность всех суставов тела, помогая при родах. Однако это может привести к растяжению суставов и боли, в том числе в височно-нижнечелюстных суставах (2).
2. Скрежетание зубами
Непроизвольное скрежетание зубами, известное как бруксизм, часто связано с беспокойством или стрессом. Женщины, склонные к бруксизму, могут чаще скрежетать зубами из-за стресса во время беременности. Хронический бруксизм – одна из причин болей в челюсти и дисфункции височно-нижнечелюстного сустава (3).
3. Утреннее недомогание
Рвота может оказывать чрезмерное давление на мышцы плеч и шеи. Челюсть необходимо энергично выдвинуть вперед, чтобы изгнать содержимое желудка.Частая рвота может вызвать растяжение или даже растяжение мышц челюсти. Это может привести к боли в ВНЧС (4).
4. Недостаток кальция
Младенцу в утробе матери необходим кальций для развития его скелета. Больше всего в кальции требуется во втором и третьем триместре беременности. Если в крови матери недостаточно кальция, организм забирает его из костей для снабжения плода (5). Это может вызвать слабость костей и боли в челюсти у будущих мам.
5. Сон на боку
Беременным женщинам комфортно спать на боку всю ночь.Сон на боку может вызвать давление на мышцы челюсти и вызвать боль в челюсти.
6. Заболевания ВНЧС
У женщин с болями и проблемами ВНЧС в анамнезе может наблюдаться усиление боли в челюсти из-за гормональных изменений.
7. Абсцесс зуба
Инфекция, которая вызывает скопление гноя у основания корня зуба, известна как абсцесс . Он вызывает зубную боль и может вызывать иррадирующую боль во всей челюсти, внутриротовой или внеротовой отек, лихорадку, подвижность зубов и т. Д.(6) .
8. ЛОР-инфекция
Инфекция в ухе, носу или горле может вызвать боль, которая распространяется в челюсти.
9. Зубы мудрости
Когда зубы мудрости начинают прорезаться, они могут давить на другие зубы и заставлять их двигаться. Это может вызвать скованность и дискомфорт в челюсти. Боль от зубов мудрости распространяется на всю челюсть или ВНЧС (7).
10. Сердечно-сосудистые заболевания
У некоторых людей с сердечными заболеваниями возникают боли в челюстях и ВНЧС.Он универсален как для беременных, так и для небеременных (8).
11. Травма
Любая травма мышц челюсти, шеи или головы в результате несчастного случая, например удар или падение, также может вызвать боль в челюсти.
Симптомы расстройства ВНЧС и боли в челюсти во время беременности
Ниже приведены обычно ассоциированные симптомы, наблюдаемые при расстройствах ВНЧС и боли в челюсти (4).
- Затруднения при жевании
- Затруднение при открывании рта
- Ограничение диапазона движений челюсти
- ТМ защелкивание сустава
- ТМ фиксация сустава
- Напряжение в лице
- Отек на одной стороне лица
- Частые головные боли в области висков
- Утренние головные боли при пробуждении
- Боль в мышцах челюсти
- Напряжение шеи
Советы по купированию боли в челюсти во время беременности
Следующие меры предосторожности в домашних условиях могут помочь вам справиться с болью в ВНЧС во время беременности.
- Мягкая диета: Мягкая, легко пережевываемая пища может помочь уменьшить боль в челюсти.
- Применение льда: Наружное нанесение льда на челюсть может помочь уменьшить локализованный отек и мышечный спазм.
- Ограничено открывание рта: Старайтесь не зевать, не смеяться и не кричать слишком громко. Избегайте определенных продуктов, которые подаются целиком. Нарежьте пищу на более мелкие кусочки, чтобы не приходилось широко открывать рот.
- Изменение положения для сна: Старайтесь не спать только на одной стороне.Используйте мягкую подушку.
- Изменения осанки: Не сутулитесь перед ноутбуком или телевизором, так как это может привести к растяжению мышц шеи и боли в челюсти. Всегда сидите с хорошей опорой для спины.
Диагностика заболевания ВНЧС и боли в челюсти во время беременности
Если вы испытываете боль в челюсти во время беременности, посетите стоматолога или гинеколога в родильном доме. Не существует специального диагностического теста для оценки нарушений ВНЧС. Стоматолог может сделать следующее, чтобы диагностировать причину и соответствующим образом спланировать лечение.
- Они отметят все симптомы и историю болезни, проведут тщательную клиническую оценку и проверит все возможные проблемные области, включая голову, шею, лицо и челюсть.
- Они будут прощупывать и проверять, нет ли болезненности, хлопков, щелчков или затруднений при движении сустава.
- Хотя рентгенограммы (рентгеновские снимки) противопоказаны при беременности, если вы испытываете сильную боль и при необходимости, стоматолог может предложить панорамный рентген, известный как ортопантомограмма (ОПГ) (9).На нем показаны верхняя челюсть, нижняя челюсть и все зубы.
- Если стоматолог подозревает, что боль исходит от одного зуба из-за локальной инфекции, он / она может сделать небольшой внутриротовой рентгеновский снимок, который сфокусируется только на одном зубе и безопасен во время беременности.
- Врач проверит на этих снимках наличие абсцесса, сломанных зубов, инфекций или переломов челюстей и спланирует стоматологическое лечение
Если для постановки правильного диагноза необходимо выполнить какое-либо рентгенологическое сканирование, он будет примите все меры предосторожности, например, наденьте свинцовый фартук и свинцовый ошейник для щитовидной железы, чтобы защитить ребенка от вредного воздействия рентгеновских лучей.
Как лечить заболевание ВНЧС и боль во время беременности?
Врач оценит ваше состояние и предложит безопасное и эффективное лечение боли во время беременности. Ниже приведены обычно используемые протоколы лечения (4).
- Упражнения для челюстей и физиотерапия: Врач может порекомендовать физиотерапию для облегчения боли.
- Массаж: Физиотерапевт научит вас нежным техникам самомассажа.Можно делать самому несколько раз в день.
- Иглоукалывание: Иглоукалывание может помочь в лечении симптомов боли в ВНЧС (10).
- Лекарства: Устные лекарства, такие как парацетамол, могут быть назначены от боли. Также может быть рекомендовано местное применение обезболивающих и противоспазматических гелей. В случае сильной боли врач может порекомендовать обезболивающую инъекцию в месте боли. Ни в коем случае нельзя заниматься самолечением, а во время беременности делать только УЗИ
| Компетентно о здоровье на iLive
Является ли нормально протекающая беременность показателем ультразвукового исследования?
Этот вопрос все еще обсуждается, и проводятся исследования.Тем не менее, при физиологической беременности бывает два периода, когда эхография наиболее полезна и дает наибольший объем информации.
Эти периоды:
- От 18 до 22 недель беременности с первого дня последней менструации.
- От 32 до 36 недель беременности с первого дня последней менструации.
Наиболее информативный срок первого исследования (недели)
1 | 2 | 3 | 4 | 5 | 6-я | 7-я | 8 |
9 | 10 | Одиннадцать | 12 | 13 | 14 | 15 | 16 |
17-я | 18 | 19 | 20 | 21 | 22 | 23 | 24 |
Наиболее информативный период второго исследования (недели)
25 | 26-я | 27-я | 28 | 29 | Тридцать | 31 |
32 | 33 | 34 | 35 | 36 | 37 | 38 |
39 | 40 |
Почему УЗИ проводят при физиологически протекающей беременности?
Многие врачи считают, что при нормальной беременности эхография не нужна.Другие врачи рекомендуют исследование, так как многие пороки развития плода невозможно выявить при клиническом исследовании.
- 90% пороков развития плода происходят без аналогичной истории в семейном анамнезе, и только очень небольшое количество матерей имеют очевидные факторы риска.
- Даже при клинически безопасной беременности могут быть очень серьезные пороки развития плода.
- Ни клиническое обследование, ни семейный анамнез не являются достаточно четким способом установления многоплодной беременности.
- У значительного числа беременных с низколежащей плацентой (предлежанием плаценты) клинические признаки данной патологии отсутствуют до тех пор, пока у них не начнется кровотечение при физических нагрузках. Ситуация может стать довольно критической, особенно если пациент находится далеко от больницы.
- До 50% женщин, заявляющих, что знают точный срок беременности, на самом деле делают ошибки более 2 недель при сравнении с данными эхографии. Срок в 2 недели крайне важен для выживания плода при наличии показаний к ранним родам в связи с дородовыми осложнениями.
Когда нужно делать УЗИ до 18 недель беременности?
Пациентка должна пройти тщательное клиническое обследование при положительном результате теста на беременность или отсутствии менструации. Ультразвуковое сканирование может помочь, если есть клинические данные о возможной патологии беременности или есть сомнения в сроках беременности.
Почему УЗИ делают на ранних сроках беременности (до 18 недель)?
УЗИ на ранних сроках беременности проводят:
- Для подтверждения наличия беременности.
- Для точного определения срока беременности.
- Для уточнения локализации плодного яйца (в полости матки или внематочное).
- Для выявления многоплодной беременности.
- Для исключения сноса пузырей.
- Для исключения ложной беременности при наличии образований в малом тазу или гормонально-активных опухолей яичников.
- Для диагностики миомы или образования яичников, которые могут мешать нормальному течению родов.
Пуповина и пуповина
Пуповина определяется уже в первом триместре беременности в виде связки от базальной пластинки хориона до зародыша. Продольный и поперечный срезы позволяют визуализировать одну пупочную вену и две пупочные артерии. Если визуализируются только два сосуда, это всегда означает отсутствие второй артерии, что всегда сопровождается высоким риском внутриутробной гибели плода и аномалий развития плода, встречающихся в 20% случаев.
Также существует высокий риск задержки внутриутробного развития плода при наличии только одной артерии пуповины. Для каждого исследования необходимо регистрировать скорость роста плода.
Многоплодная беременность
Важно определить положение каждого плода и количество плаценты при обнаружении многоплодной беременности. Вы можете визуализировать межрамнотическую перегородку, которую обычно легко определить в первом и втором триместрах беременности. Если плоды разнояйцовые, то это означает наличие дизиготных близнецов.Необходимо измерить каждый плод, чтобы выявить патологию развития каждого из них. Также необходимо учитывать количество околоплодных вод в каждом плодном яйце.
Заключение: эхография при беременности
Многие врачи считают, что в плановом ультразвуковом исследовании нет необходимости на любом этапе физиологической беременности и что УЗИ проводят только в случае подозрения на наличие патологии, возникающей во время клинического исследования. Другие врачи считают, что для лучшей дородовой диагностики необходимо провести два стандартных исследования.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Показания и сроки проведения дополнительных ультразвуковых исследований
Ультразвук не может объяснить незначительную или умеренную интенсивность боли в животе, кроме признаков преэклампсии.
Показания к проведению дополнительных ультразвуковых исследований:
- Задержка внутриутробного развития.
- Низкое расположение плаценты: повторить исследование на 38-39 неделе беременности и, при необходимости, непосредственно перед родами.
- Патология плода; повторить исследование на 36 неделе.
- Несоответствие размеров матки и сроков беременности: повторить исследование на 36 неделе беременности или раньше, если несоответствие достаточно выражено.
- Известная или подозреваемая патология плода: повторить исследование через 38–39 недель.
- Неожиданное кровотечение.
- Отсутствие шевеления плода или других признаков внутриутробной гибели плода: немедленно повторить тест, а в случае сомнений – еще через 1 неделю.
Чем лечить больное ухо при беременности?
Беременность – период вынашивания ребенка женщиной, во время которого в организме будущей матери происходят значительные гормональные и физиологические изменения. Боль в ухе при беременности, к сожалению, не редкость. Обычно это сопровождается массой неприятных симптомов.
Рассмотрим подробнее, как лечить эту патологию, чем она может быть вызвана и к какому врачу обращаться при таком состоянии.
Причины боли в ушах
Чаще всего при беременности возникает боль в ушах по следующим причинам:
- Инфекция ушной раковины беременной;
- Накопление ушной серы;
- Аллергическая реакция, вызвавшая осложнения на уши; Чрезмерное давление на уши;
- Не излечен от гриппа, гайморита или синусита у беременной, вызвавшего осложнения в виде воспаления уха;
- Поражение ушей различными бактериальными микроорганизмами и грибами;
- Заражение уха беременной пневмококками и гемофильной палочкой может вызвать гнойное воспаление.
Какие заболевания уха?
Уши человека наиболее подвержены следующим заболеваниям:
Средний отит уха.– это серьезное инфекционное заболевание, которое сопровождается сильным воспалительным процессом в ушной раковине. Эта патология может поражать как женщин, так и мужчин в любом возрасте.
Симптомами такого заболевания будут острые, стреляющие боли в ухе, мигрень, жжение и частичная потеря слуха. В более тяжелых случаях наблюдается нарушение звукового восприятия пациентом. Острый гнойный отит.
Развивается вследствие инфекции. В таком состоянии у беременной может наблюдаться повышение температуры, увеличение лимфатических узлов, шум в ушах, их заложенность и сильная слабость. Также неотъемлемым признаком такого заболевания будет сильная боль в голове и ушах.
При отсутствии своевременного лечения гнойный отит спровоцирует распространение инфекции, появление гноя из ушей. Это, в свою очередь, приведет к большой интоксикации организма, что особенно опасно для беременной.
Экссудативный средний отит.Это
Зудящая кожная сыпь во время беременности – фотографии, причины, лечение
Зуд кожи во время беременности может возникнуть:
- сам по себе без других признаков или симптомов,
- с кожной сыпью или
- с другие признаки и симптомы.
Кожный зуд во время беременности может быть вызван рядом причин, которые присутствовали до зачатия. В других случаях состояния, которые появляются после зачатия, могли развиваться или должны были развиться независимо от беременности. В обоих этих случаях беременность не была причиной или провоцирующим фактором, и эти кожные кожные зуды не были специфическими. См. Раздел «Причины зуда кожи» ( 1 ).
Зуд во время беременности
Однако кожный зуд во время беременности может быть результатом какого-либо основного состояния или причины, которая обострилась из-за состояния беременности.С другой стороны, беременность была спусковым крючком для начала состояния, к которому женщина была предрасположена, но еще не проявилась из-за отсутствия провоцирующих факторов. Гормональные, иммунологические или неизвестные факторы, связанные с беременностью, могут служить спусковым крючком или отягчающим фактором для уже существующих или хронических кожных заболеваний. См. Зудящая кожная сыпь ( 2 ).
Из этих состояний наиболее распространены аллергические состояния, вызывающие кожный зуд. Известно, что повышение уровня эстрогена обостряет состояния, связанные с аллергией, и его также могут заметить женщины, использующие гормональные контрацептивы или даже заместительную гормональную терапию (ЗГТ).
Использование антигистаминных препаратов для лечения зуда часто вызывает озабоченность из-за дебатов, связанных с тератогенными свойствами этих препаратов. Некоторые антигистаминные препараты, такие как хлорфенамин, имеют долгую историю безопасности при беременности и могут использоваться для облегчения зуда, хотя это следует делать только после консультации с врачом или гинекологом.
Причины беременности Зуд и / или кожная сыпь
Зуд в течение первого триместра беременности является обычным явлением и обычно не является поводом для беспокойства, если нет видимой кожной сыпи или сопутствующих признаков и симптомов.Он спонтанно проходит через несколько недель или месяцев. Тревога может играть роль в этом типе зуда (психогенного), поскольку он чаще отмечается у беременных впервые. Однако, если зуд не проходит, усиливается, влияет на сон или другие действия, его следует исследовать.
Существуют определенные причины кожного зуда во время беременности, которые могут возникать или с большей вероятностью появятся только во время беременности. Причина может представлять угрозу для плода и поэтому должна быть исследована.
Зудящие уртикарные папулы и бляшки при беременности (PUPPP)
- Также известна как полиморфная сыпь при беременности (PEP) или ранее как токсическая сыпь при беременности.
- Природа
- Как правило, возникает в третьем триместре, а иногда и сразу после беременности.
- Рассасывается после беременности.
- Чаще поражает женщину во время ее первой беременности, но может повторяться при последующих беременностях.
- Зуд может быть очень сильным и мешать сну и другим занятиям.
- Внешний вид
- Могут проявляться в виде небольших красных выступающих пятен (папул) или пятен, реже в виде крошечных красных «водяных прыщиков» (пузырьков).
- Обычно возникает в тех областях, где растяжки (striae distensae) наиболее заметны – на животе, бедрах и ягодицах. Реже встречается на руках.
- Лечение
- Местные кортикостероиды и реже пероральные кортикостероиды, такие как преднизон
- Антигистаминные препараты, такие как хлорфенамин
- Смягчающие вещества
Изображение PUPP Skin Rash из Wikimedia Commons
Prurigo Gestationis
- Также называется экземой беременности, но не следует путать с атопическим дерматитом.Последний, возможно, существовал ранее и был связан с аллергией в более раннем возрасте, которая также могла проявляться как астма или аллергический ринит (аллергическая триада: экзема, астма, сенная лихорадка). Атопический дерматит может повторяться или обостряться во время беременности.
- Природа
- Обычно возникает во втором триместре беременности.
- Зуд разной степени тяжести.
- Внешний вид
- Может начинаться с крошечных красных пятен и переходить в участки сухой, шершавой, изношенной / растрескивающейся кожи (экскорированные папулы), похожие на экзему.Очень похоже на PUPPP.
- Обычно возникает на груди, верхней части рук и ног.
- Лечение
- Кортикостероиды местного действия
- Антигистаминные препараты, такие как хлорфенамин
- Смягчающие вещества
Пемфигоид беременности –
- Ранее известный как гестационный герпес – из-за его внешнего вида, но он не вызван вирусом герпеса.
- Природа
- Как правило, возникает в третьем триместре беременности, но может впервые появиться во второй половине второго триместра.
- Это аутоиммунное заболевание, связанное с беременностью.
- Сильный зуд с зудом, начинающимся вокруг пупка (пупок)
- Внешний вид
- Первоначально появляется в виде зудящих пятен и крошечных волдырей (пузырьков)
- Перерастает в большие волдыри (буллы), окруженные шершавой растрескивающейся кожей (экскориированные папулы).
- Лечение
- Местные и / или пероральные кортикостероиды
Изображение Пемфигоид (герпес) Gestationis (источник: Samuel Freire da Silva, M.D., Atlasdermatologico )
Зудящий фолликулит
- Воспаление волосяных фолликулов, которое часто принимают за прыщи.
- При беременности фолликулит очень редко возникает из-за инфекции.
- Природа
- Обычно возникает в третьем триместре беременности.
- Обычно инфекции нет.
- Интенсивность зуда варьируется – может быть очень сильным или легким.
- Внешний вид
- Маленькие красные пятна (без жидкости) или пустулезные прыщики (асептические пустулы, заполненные гноем).
- Поражает грудь, спину, плечи, верхнюю часть рук и живот.
- Лечение
- Кортикостероиды для местного применения.
- Антигистаминные препараты для снятия симптомов зуда.
- При наличии инфекции могут потребоваться антибиотики (редко).
См. Фотографии фолликулита
Холестаз акушерский
- Может возникнуть в третьем триместре беременности.
- Представляет различную степень риска для плода, поэтому, возможно, необходимо рассмотреть возможность ранних родов.
- Аномальные функциональные пробы печени (LFT) указывают на акушерский холестаз.
- Природа
- Возникает, когда желчь (соли желчных кислот) попадает в кровоток из-за уменьшения оттока желчи из печени.


 Осмотр наружного и внутреннего уха при помощи специальных воронок и отоскопа.
Осмотр наружного и внутреннего уха при помощи специальных воронок и отоскопа.
 Большинство лекарственных препаратов способно привести к развитию внутриутробных патологий.
Большинство лекарственных препаратов способно привести к развитию внутриутробных патологий.

 Использовать их можно только по назначению врача при сильных болевых ощущениях и высокой температуре.
Использовать их можно только по назначению врача при сильных болевых ощущениях и высокой температуре.