Папилломатозный невус: внутридермальный, стоит ли удалять
Папилломатозный невус относится к доброкачественным меланоцитарным новообразованиям. Его характерная особенность — внешнее сходство с папилломами. Риск перерождения новообразования в злокачественную опухоль невысок, хотя контролировать его состояние все же нужно.
Что такое папилломатозный невус
Папилломатозный невус выглядит как бугристая родинка, выступающая над поверхностью кожи. Это мягкое и эластичное новообразование, иногда — с чешуйками, корочками. По своему строению оно относится к сложным или внутридермальным меланоцитарным невусам, т. е. затрагивает не только поверхностные, но и более глубокие слои кожи.
Чаще всего новообразование располагается на волосистой зоне головы или в области шеи, но может сформироваться в паховой зоне, под грудью, в подмышечных впадинах. Известны случаи появления родинок на верхних и нижних конечностях, но они редки.
Причины возникновения. Характерные признаки
Папилломатозные невусы кожи бывают врожденными и приобретенными.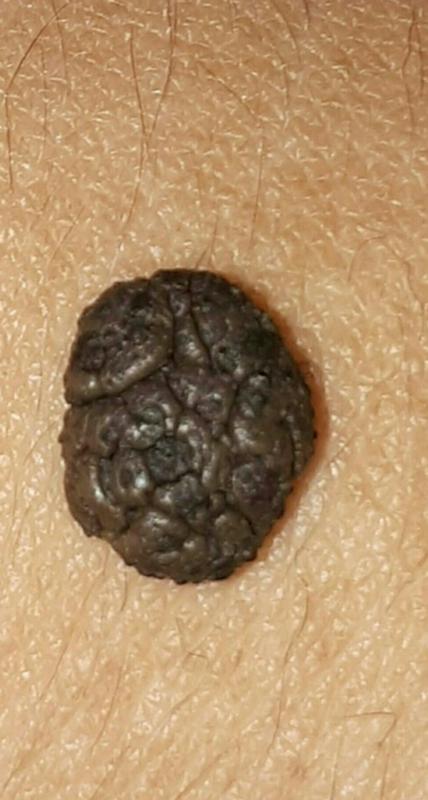 В первом случае они сформированы еще до рождения, во втором — появляются в течение жизни, чаще всего к 20-30 годам. Изредка образование уменьшается по мере взросления или полностью пропадает. Читайте также: Что такое невусы (родинки) и как они выглядят.
В первом случае они сформированы еще до рождения, во втором — появляются в течение жизни, чаще всего к 20-30 годам. Изредка образование уменьшается по мере взросления или полностью пропадает. Читайте также: Что такое невусы (родинки) и как они выглядят.
Причины формирования новообразований до конца не изучены. С точки зрения официальной медицины, они считаются пороком эмбрионального развития, провоцирующего скопление пигментных клеток. Установлено, что на вероятность формирования родинок влияют:
- колебания уровня женских половых гормонов в период вынашивания ребенка;
- инфекционные заболевания мочевыводящих путей;
- токсическое отравление матери;
- ультрафиолетовое и радиационное излучение.
Папилломатозный невус кожи имеет неправильную форму, иногда — с проросшим пигментированным волосом по центру.
Выделяют и другие характерные признаки:- Цвет — телесный или бурый. Реже встречаются родинки черного или коричневого оттенка.
- Плотность.
 Структура образования содержит ороговевшие клетки кожи, поэтому на ощупь оно плотное.
Структура образования содержит ороговевшие клетки кожи, поэтому на ощупь оно плотное. - Выпуклость и широкая ножка. Папилломатозные родинки никогда не бывают плоскими, они возвышаются над поверхностью из-за широкого основания.
- Четко очерченные границы. Края этого типа кожных образований легко различимы, никогда не бывают размытыми.
- Бугристая поверхность. При внимательном рассмотрении видно, что родинка состоит из крупных сегментов. Если исследовать ее с помощью микроскопа, поверхность напоминает цветную капусту.
- Размер. Для этого типа родинок характерны крупные размеры — более 1 см в диаметре.
Папилломатозные невоидные опухоли могут быть как одиночными, так и множественными. Оба варианта встречаются с одинаковой частотой. Некоторые специалисты выделяют еще один характерный признак — медленный рост новообразования, но в этом случае родинке нужно уделить повышенное внимание.
Основные разновидности
По внешнему виду выделяют три вида невусов:
- Пигментные.
 Они формируются на открытых участках тела, часто — на лице, шее. На поверхности родинки не растут волосы. Цвет — темно-коричневый, вплоть до черного.
Они формируются на открытых участках тела, часто — на лице, шее. На поверхности родинки не растут волосы. Цвет — темно-коричневый, вплоть до черного. - Веррукозные. Похожи на пигментные, но отличаются более светлым оттенком. Образование разделено на несколько частей, из-за чего имеет бугристую, шероховатую поверхность.
- Волосяные. На поверхности родинки находится один или несколько волосков темного цвета. Этот тип обладает повышенным риском озлокачествления, поэтому самостоятельно лечить его категорически запрещено.
По размеру родинки делят на 4 группы:
- до 1.5 см — маленькие;
- до 10 см — средние;
- до 20 см — крупные;
- более 20 см в диаметре — гигантские.
Чем больше родинка или родимое пятно, тем выше риск перерождения в рак кожи.
По местонахождению в структуре кожи выделяют:
- внутридермальный папилломатозный невус — локализуется в дерме;
- эпидермальный — расположен в пределах эпидермиса;
- пограничный — скопления пигментных клеток между эпидермисом и дермой.

По форме образования делятся на две группы:
- органическая;
- диссеминированная.
Органический папилломатозный невус — это наиболее распространенная форма. Представляет собой единичное новообразование с широкой ножкой. Цвет — все оттенки коричневого, включая бурые, светло-серые оттенки. Внешне выглядит как скопление небольших сосочковых выростов, покрытых плотным ороговевшим слоем.
Диссеминированная форма проявляется в виде множественных бляшек, рассыпанных по поверхности тела. Может быть проявлением эпилепсии, других заболеваний нервной системы. Диссеминированная форма склонна к изменению в размерах. Иногда самостоятельно отпадает по мере старения организма.
Нужно ли удалять
Большинство папилломатозных невоидных опухолей не опасны. Перерождение в рак кожи вероятно только при регулярном, длительном воздействии провоцирующих факторов. Тем не менее, онкологи рекомендуют следить за состоянием новообразований — самостоятельно или при помощи специалиста.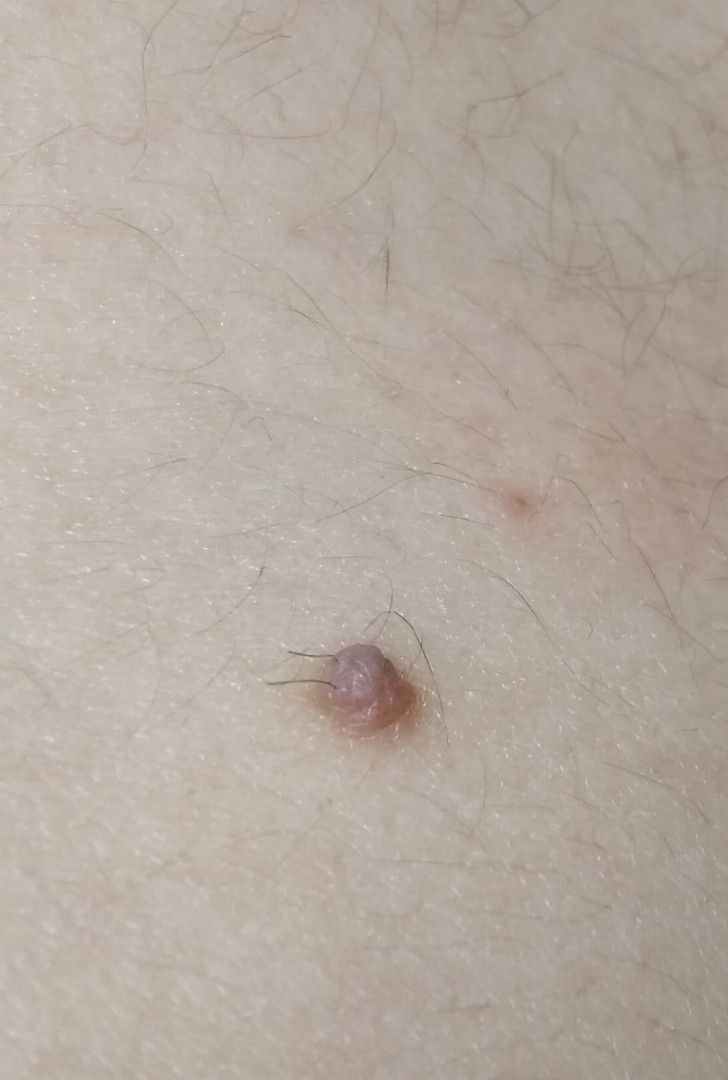 Полный осмотр всего тела нужно проводить не реже, чем раз в год, а при появлении специфических изменений — внепланово.
Полный осмотр всего тела нужно проводить не реже, чем раз в год, а при появлении специфических изменений — внепланово.
Родинку удаляют, если она причиняет серьезный дискомфорт (у подростков эта причина — одна из наиболее распространенных). Частое место локализации новообразования — лицо, шея, волосистая часть головы, поэтому риск инфицирования высок. Повседневные процедуры — расчесывание, мытье головы, — становятся опасными.
Родинку, внутридермальный папилломатозный невус можно удалить и в том случае, если она создает эстетический дискомфорт. Кожное образование с бугристой поверхностью выглядит неприглядно, из-за чего способно стать значительным дефектом внешности. Тогда от него можно избавиться.
Еще одна причина, по которой удаляют родинку — прогрессирующий рост, симптомы перерождения в злокачественную опухоль. Но удалять ли папилломатозный невус, должен решить врач. Читайте также: ТОП- 5 методов удаления родинок.
Современные методы лечения
Папилломатозный невус удаляют теми же методами, что другие виды родинок:
- лазером;
- радиоволновым ножом;
- электрокоагуляцией;
- хирургическим иссечением.

Криодеструкция при лечении папилломатозных невоидных опухолей не применяется. Этот тип родинок мало восприимчив к воздействию жидкого азота.
Оптимальную методику подбирает дерматолог-онколог. Для этого он проводит ряд исследований — дерматоскопию, биопсию пораженных тканей. Иногда достаточно осмотра родинки. Образец для биопсии берут при помощи скальпеля или радиоволновым ножом прямо во время процедуры удаления. Если используются другие методы, исследование выполняют еще до сеанса.
Лазерное удаление хорошо тем, что исключает риск развития осложнений. Это безболезненная процедура, гарантирующая быстрое заживление раны. То же можно сказать и о радиоволновом методе: он демонстрирует хорошую скорость регенерации тканей, низкую вероятность осложнений.
Электрокоагуляция позволяет провести точный гистологический анализ. Ее применяют, если имеются симптомы перерождения родинки. Из недостатков метода — после процедуры образуется рубец.
Хирургическое иссечение применяется, если родинка достигла крупных или гигантских размеров. Глубина удаления — на всю толщу кожи. При других методах достаточно убрать новообразование до верхних слоев дермы — места скопления меланоцитов. Уход за раной стандартен для подобных манипуляций.
Глубина удаления — на всю толщу кожи. При других методах достаточно убрать новообразование до верхних слоев дермы — места скопления меланоцитов. Уход за раной стандартен для подобных манипуляций.
Папилломатозный невус у детей
Папилломатозные невоидные опухоли у детей являются преимущественно косметическим дефектом. Их удаляют теми же методами, что у взрослых. Исключение составляют случаи, требующие хирургического иссечения. Операцию откладывают, пока ребенку не исполнится 1.5-2 года.
Если новообразование имеет небольшие размеры, рекомендуется удаление лазером. Этот метод безболезнен, не имеет возрастных ограничений.
Папилломатозный невус при беременности
Здесь стоит выделить две ситуации. Первая — когда новообразование появляется у будущей матери. Причины — колебания гормонального фона, вызванные перестройкой женского организма для подготовки к вынашиванию ребенка, родам, кормлению. В этот период могут как появляться, так и исчезать родинки. Ничего аномального в таких изменениях нет.
Если новая родинка доставляет серьезный психологический или физический дискомфорт, можно посоветоваться с врачом об удалении папилломатозного невуса. Но лучше отложить процедуру до момента рождения ребенка. Во время родоразрешения происходит еще одно резкое изменение уровня гормонов, из-за чего родинка может появиться вновь. Исключение составляют случаи, когда образование резко меняет форму, цвет, размеры: тогда его нужно в срочном порядке показать врачу. Он решит, удалять ли папилломатозный невус.
Вторая ситуация — когда новообразование может появиться у будущего малыша. Чтобы избежать ее, во время беременности женщина должна соблюдать ряд правил:
- Если будущая мама работает на производстве с токсичными или потенциально опасными веществами, ей следует обязательно проинформировать руководство о своем положении. Согласно действующему законодательству, на время вынашивания ребенка она не должна контактировать с подобными составами, даже если это предусмотрено ее должностью.

- Если женщина любит принимать солнечные ванны, желательно ограничить их время: избегать подобных процедур в период с 11-00 до 16-00. А легкий и красивый загар можно получить и в утренние часы.
- Если будущая мама проживает в экологически загрязненной местности и вблизи очагов радиационного излучения, на время беременности лучше переехать. Иначе высок риск не только образования невусов, но и других аномалий внутриутробного развития.
Снизить риск появления новообразований у ребенка можно, отказавшись от вредных привычек — курения и употребления алкоголя. Также врачи рекомендуют не контактировать с агрессивными средствами бытовой химии, пользоваться при уборке резиновыми перчатками.
Основные отличия папилломы от невуса
Папилломатозный невус можно спутать с другими кожными новообразованиями:
- себорейным кератозом;
- эпидермальными бородавчатыми невусами;
- меланомой;
- мягкой фибромой или кожным фиброзным полипом;
- папилломой.

Для дифференциации нужен тщательный осмотр, лучше — специалистом.
По сравнению с себорейным кератозом, или статическими бородавками, папилломатозный невус мягче на ощупь. На его поверхности легко заметить кожный рисунок, который при смещении будет слегка деформироваться. Себорейный кератоз чаще проявляется в виде множественных образований, а папилломатозный невус — единичных. Но самостоятельно отличить их сложно, и даже во врачебной практике нередко случается путаница.
Эпидермальный бородавчатый невус имеет принципиально иное строение. Он возникает из-за нарушения развития эпидермиса во внутриутробном периоде, и не содержит меланоцитов. Папилломатозный невус, напротив — меланоцитарная опухоль, состоящая из пигментированных клеток. Различается и внешний вид образований. Бородавчатый невус состоит из множества жестких шипиков, а не сосочков; он плотнее на ощупь, часто принимает линейную форму. Этот тип опухолей — всегда врожденный.
Для дифференцирования меланомы нужно проводить гистологическое исследование.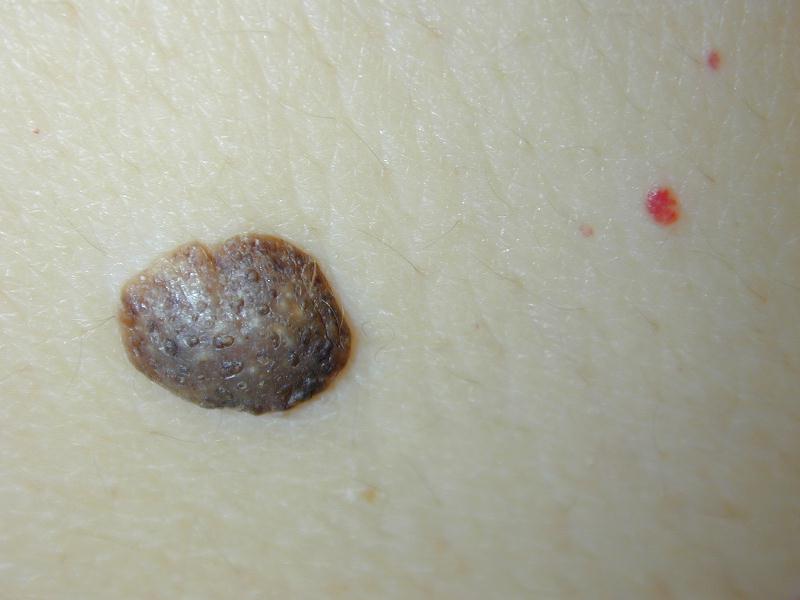 Есть ряд признаков, по которым можно заподозрить онкологическое заболевание — неровные края, неоднородный цвет, изменения формы, — но точный диагноз можно поставить только после анализа.
Есть ряд признаков, по которым можно заподозрить онкологическое заболевание — неровные края, неоднородный цвет, изменения формы, — но точный диагноз можно поставить только после анализа.
Фиброзный кожный полип и мягкая фиброма внешней похожи на папилломатозный невус. Различия — в основании опухоли. Ножка фибромы и кожного полипа всегда уже, чем у невуса.
Папиллома имеет асимметричную форму и рыхлую структуру. В ее структуре различимы мелкие сосуды, а цвет бывает от телесного до темно-шоколадного. Папиллома быстро растет, достигая 2-15 см в диаметре, часто сопровождается зудом или выделениями экссудата.
Еще одно важное отличие — локализация образования. Если родинки чаще появляются на лице и шее, то папилломы — в складках кожи или слизистой. Их можно обнаружить под мышками, в области половых органов, на локтевых и коленных сгибах.
причины появления, схожесть с папилломой
Папилломатозный невус – это коричневая родинка с бугристой поверхностью. Внешне отдаленно напоминает папиллому. Образование локализуется преимущественно на волосистой части головы. Закладка меланоморфного разрастания происходит во внутриутробном периоде.
Внешне отдаленно напоминает папиллому. Образование локализуется преимущественно на волосистой части головы. Закладка меланоморфного разрастания происходит во внутриутробном периоде.
Что такое и код по МКБ 10 папилломатозного невуса
У папилломатозного невуса кода МКБ-10 не существует, представляет собой доброкачественное образование кожи.
Характеризуется неправильной формой, бугристой поверхностью.
По цвету разрастания отличаются. Некоторые имеют бурый или коричневый оттенок. Бывают элементы телесного цвета. Внутри может проходить пигментированный волос.
Наросты располагаются одиночно или группами. К характерным особенностям специфических родинок относятся:
- Медленно растут.
- Излюбленная локализация – подмышки, голова, шея, паховая область.
- Сначала могут быть незаметными. Постепенно увеличиваются. Образования больших размеров значительно усложняют жизнь пациента.
 Обладатель отметины легко травмирует ее. Если нарост располагается на волосистой части головы, повреждение происходит расческой, ногтями.
Обладатель отметины легко травмирует ее. Если нарост располагается на волосистой части головы, повреждение происходит расческой, ногтями. - Бугристая родинка передается по наследству.
- Выросты редко малигнизируются. Основная причина озлокачествления – повреждение.
Почему невус называется внутридермально папилломатозным
Внутридермальный папилломатозный невус представляет собой клеточную структуру, состоящую из островков эпидермиса вытянутой формы. Нарост имеет плотную консистенцию за счет верхнего рогового слоя. На нем находятся меланоциты. Пигментные клетки обеспечивают темный цвет элемента. Бугристую поверхность создают многочисленные сосочки, которые можно различить под увеличительным стеклом.
Нередко вокруг бородавки располагается ободок черного или коричневого цвета. Он не возвышается над уровнем кожи.Название папилломатозный связано со схожестью разрастания с папилломой. Два кожных образования не имеют ничего общего, кроме внешнего вида.
По международной классификации различают несколько видов родинок:
- Веррукозный тип внешне напоминает обычную бородавку. Образование бывает светло-коричневого, розового, телесного цвета. Оно имеет бугристую поверхность, дольковую структуру (2-3 родинки, которые тесно прилегают друг к другу). Веррукозный элемент редко кровоточит, не склонен к малигнизации.
- Меланоцитарный невус – выпуклое разрастание с внутридермальным или пограничным ростом. Локализуется в области шеи, лица. Нарост представляет серьезную опасность. Может перерождаться в злокачественную опухоль.
- Волосяной тип специфической родинки отличается от других образований наличием длинного волоса на своей поверхности. Периодическое выдергивание волос приводит к травматизации меланоцитов. Поврежденные клетки перерождаются в злокачественную опухоль.
- Смешанный или сложный тип относится к аномалиям развития кожи, имеет непростое строение. Зародышевые элементы располагаются сразу в двух слоях кожи: внутридермальном, пограничном.
 Нарост состоит из множества сосочков разных размеров. Образование вырастает до 10 мм. Смешанный невус врачи стараются не тревожить.
Нарост состоит из множества сосочков разных размеров. Образование вырастает до 10 мм. Смешанный невус врачи стараются не тревожить.
Наросты диссеминированной формы – коричневые бляшки, которые локализуются возле нервных стволов, крупных сосудов. Разрастания периодически самостоятельно отпадают, потом снова вырастают. Появление диссеминированных элементов свидетельствует о патологии нервной системы. Больные должны наблюдаться у невролога.
Отдельно стоить отметить классификацию по риску озлокачествления. Выделяют меланомоопасные, меланомонеопасные элементы. В первом случае риск перерождения высокий, во втором – минимальный.
Является ли ВПЧ причиной появления невуса
Нуждаетесь в совете опытного врача?
Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
Задать бесплатный вопрос
Внутридермальные папилломатозные невусы по внешнему виду напоминают папилломы. Появление меланоцитарного элемента не связано с папилломавирусом. Два похожих кожных нароста отличаются по этиологии, структуре. Папилломатоз (код D 23 по МКБ -10) – хроническая инфекция, спровоцированная активностью ВПЧ. Патология поражает детей, взрослых. Основной путь передачи вируса – контактно-бытовой, половой, интранатальный.
Два похожих кожных нароста отличаются по этиологии, структуре. Папилломатоз (код D 23 по МКБ -10) – хроническая инфекция, спровоцированная активностью ВПЧ. Патология поражает детей, взрослых. Основной путь передачи вируса – контактно-бытовой, половой, интранатальный.
Меланоцитарный папилломатозный интрадермальный бородавчатый невус образован меланоцитами. Причины появления на человеческом теле до конца не изучены. Существует несколько теорий происхождения:
- Согласно первой теории, образования передаются по семейной линии. Подтверждает факт о сходной локализации у родителей, детей.
- Вторая теория основана на избыточном выделении меланина. Меланоциты скапливаются под кожей в одном месте, начинают интенсивно выделять красящий пигмент. Активная продукция меланина происходит под влиянием ультрафиолетового излучения.
- Согласно третьей теории, закладка интрадермального нароста происходит во внутриутробном периоде. Провоцируют появление бугристых образований пагубные привычки матери, воспалительные заболевания, контакт с вредными веществами.

- Четвертая теория связывает возникновение разрастаний с гормональными нарушениями. Меланоцитостимулирующий гормон гипофиза активирует меланоциты, которые начинают синтезиро
Сложный невус: меланоцитарный, пигментный, папилломатозный
Одно из меланомоопасных образований — сложный невус. Является чем-то средним между пограничной и внутридермальной родинкой. Неболезненное, бессимптомное, небольших размеров.
Из-за высокого риска перерождения в злокачественное новообразование требует систематического контроля доктора (раз в полгода). Точная причина появления неизвестна. Удалять можно с помощью лазера, жидкого азота, радиоволн или операции с вырезанием. Любой метод должен быть выбран после консультации с доктором и результатов анализа диагностики. Если сложная родинка доброкачественная — можно не лечить, но проходить периодическую диагностику. Любые визуальные изменения — сигнал к проверке.
Что это такое?
Смешанный невус — сочетание пограничного и внутридермального невуса. Родинка имеет характеристики обоих образований. Относится к ряду меланомоопасных, имеет высокий риск перерастания в опухоль. Начинает свой рост в верхнем слое кожи и углубляется в дерму. Неболезненное и доброкачественное уплотнения бессимптомно. Причины, по которым появляется смешанная родинка, досконально неизвестны. Факторами, влияющими на появления, считаются:
Родинка имеет характеристики обоих образований. Относится к ряду меланомоопасных, имеет высокий риск перерастания в опухоль. Начинает свой рост в верхнем слое кожи и углубляется в дерму. Неболезненное и доброкачественное уплотнения бессимптомно. Причины, по которым появляется смешанная родинка, досконально неизвестны. Факторами, влияющими на появления, считаются:
- наследственность;
- проблемы с эндокринной системы;
- воздействие токсинов или ядов;
- реакция на синтетические препараты;
- воздействие вируса папилломы;
- гормональная перестройка;
- воздействие ультрафиолетовых лучей.
Смешанная родинка может появляться в любом возрасте и количестве. При таком образовании важен систематический осмотр у доктора. Появления зуда, жжения, боли, покраснения, отечность, повышение температуры тела — сигналы для немедленного обращения к врачу. Травмирование смешанной родинки может катализировать процесс перерастания в злокачественное образование.
Смешанная родинка может быть с неравномерным окрасом и структурой. Вернуться к оглавлению
Как выглядит?
Смешанное пятно принимает форму круглого пятнышка, возвышающегося над поверхностью кожи. Края четкие, неразмытые. Диаметр смешанного невуса ― от 1 мм до 10 мм. Проявляется в любых местах на теле, включая поверхность роста волос и слизистые. Поверхность родинки гладкая, со временем может грубеть. На коже могут расти волосы. Сначала тонкие и мягкие, потом становятся жесткими.
Узелок смешанного типа плотной структуры. Неоднородный цвет, возможна асимметричность в краях. Дермоэпидермальнаян родинка имеет коричневый цвет (спектр от светло-коричневого до черного). Такой эффект зависит от активности пигмента меланина. Внешний вид схожий с кондиломой. Возможно развитие роговицы на поверхности. Зачастую сложные узелки локализуются на лице.
Диагностика образования
При возникновении проблемы или подозрения на опасность врач, к которому можно обратиться, ― дерматолог или хирург.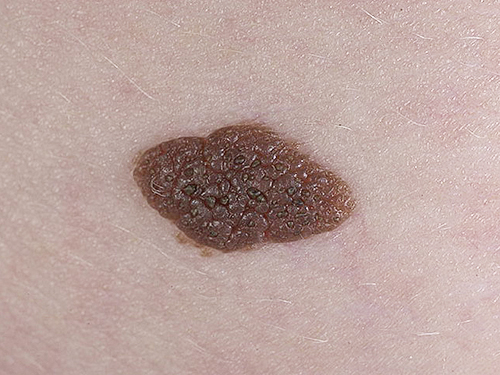
Если смешанный невус видоизменяется или болит – целесообразно обследовать его на предмет наличия злокачественного образования.
| Метод | Что описывает? |
|---|---|
| Визуальный осмотр и пальпация | Определение внешней картины структуры и формы |
| Устный опрос | Выясняется симптоматика, ощущение пациента и факторы, способные повлиять на возникновения невуса |
| Дерматоскопия | Определяет структуру родинки оставляя ткани целыми |
| Ультразвуковое обследование | Способно дать информацию о глубине расположения в тканях, патологию изменения, период развития |
| Анализ крови | С помощью онкомаркеров определяется доброкачественность новообразования и интоксикация |
| Биопсия | Крайне не рекомендуется проводить из-за травмирования тканей, что провоцирует перерождение в злокачественную опухоль |
| Гистологический анализ | Проводиться после удаления невуса. Определяет злокачественные клетки Определяет злокачественные клетки |
Проводят диагностику с помощью лабораторных исследований. Только на основания этих данных определяется метод лечения.
Методы лечения сложного невуса
Если новообразование смешанного типа не вызывает дискомфорта, не болит и не дает никаких симптомов — его оставляют. Если же родинка постоянно подвергается механическому травмированию — нужно удалять. Такую процедуру проводят в медицинских учреждениях или в косметических салонах. Без предварительной диагностики и консультации проходить терапию нельзя. Результативный и рекомендуемый метод — хирургическое удаление. При этом происходит полное иссечение невуса и, при необходимости, тканей вокруг. Рецидив возможен только при злокачественности опухоли. Остается шрам или рубец, который затягивается со временем. Курс восстановления не длителен.
Популярной процедурой есть лазерное удаление, криодеструкция и удаление радиоволнами. Проходят в несколько этапов до полного уничтожения. Шрамов после не остается, проходит безболезненно. При удалении жидким азотом родинка уходит вышелушивающими слоями роговицы. Должна проходить при наблюдении специалиста с медицинским образованием и после результатов анализа. Все манипуляции зачастую проводятся под местной анестезией.
Проходят в несколько этапов до полного уничтожения. Шрамов после не остается, проходит безболезненно. При удалении жидким азотом родинка уходит вышелушивающими слоями роговицы. Должна проходить при наблюдении специалиста с медицинским образованием и после результатов анализа. Все манипуляции зачастую проводятся под местной анестезией.
Источник: http://stoprodinkam.ru/obrazovaniya/nevusy/slozhnyj-nevus.html
О сложном невусе
Синонимы сложного невуса: родинка, невус смешанный.
Определение. Приобретенный пигментный невус, невусные клетки которого расположены как в эпидермисе, так и в дерме. Имеет клинические черты пограничного и внутридермального невусов.
Возраст и пол. Возникает в юношеском возрасте. Пол значения не имеет.
Элементы сыпи сложного невуса. Опухолевидное образование в виде папулы или узла, размером, как правило, менее 1 см. Поверхность гладкая, реже — бородавчатая, ороговевающая, часто с ростом щетинистых волос. По форме сложные невомеланоцитарные невусы являются преимущественно равномерно возвышающимися образованиями. Различные клинические варианты сложных невусов подробно рассмотрены в третьей главе данного атласа.
По форме сложные невомеланоцитарные невусы являются преимущественно равномерно возвышающимися образованиями. Различные клинические варианты сложных невусов подробно рассмотрены в третьей главе данного атласа.
Цвет, как правило, однородный: темно-коричневый, иногда почти черный. При присутствии внутриэпидермального компонента невус имеет обычно темную окраску. В ходе превращения сложного невуса во внутридермальный цвет может быть неравномерным.
Гистология. Сочетает гистологические признаки пограничного и внутридермального невусов. Гнезда невусных клеток располагаются как в эпидермисе, так и в собственно коже. Невомеланоциты, мигрировавшие в дерму более или менее равномерно по всей площади невуса, определяются в виде гнезд преимущественно в сосоч-ковом слое дермы.
Дифференциальная клиническая диагностика сложного невуса осуществляется совместно с внутридермальным меланоцитарным невусом, так как эти два новообразования отличить друг от друга практически невозможно. Однако некоторые клинические признаки позволяют это сделать. Во-первых, для сложного невуса более характерно сохранение выраженного кожного рисунка на поверхности, во-вторых, он темнее и, в-третьих, он менее возвышен, чем внутридермальный невус.
Однако некоторые клинические признаки позволяют это сделать. Во-первых, для сложного невуса более характерно сохранение выраженного кожного рисунка на поверхности, во-вторых, он темнее и, в-третьих, он менее возвышен, чем внутридермальный невус.
Прогноз. Сложные невусы крайне редко трансформируются в меланому.
а — невус сложный невомеланоцитарный однородный светло-коричневый с сохраненным кожным рисунком на поверхности.
Невус слегка и равномерно приподнят над поверхностью кожи
б — невус сложный невомеланоцитарный равномерно возвышающийся однородный коричневый с ростом щетинистых волос
в — невус сложный невомеланоцитарный темной окраски
— Вернуться в оглавление раздела «Дерматология»
Источник: https://meduniver.com/Medical/Dermat/nevus_slognii.html
Как дифференцировать сложный пигментный невус кожи?
Пигментный невус кожи – это образование доброкачественного характера, которое располагается одновременно в эпидермальном слое кожи и дерме. Пигментный невус имеет вид папулы или бородавки, которая возвышается над уровнем кожи приблизительно на 1 см.
Пигментный невус имеет вид папулы или бородавки, которая возвышается над уровнем кожи приблизительно на 1 см.
Такой вид невуса относится к основным типам меланоцитарных невусов эпидермального происхождения . Свой рост невус начинает в эпидермисе, а заканчивает в дерме, что и отличает пигментный невус кожи от родинок. Поэтому пигментный невус называется сложным невусом. Про клинические проявления, диагностику и лечение пигментного невуса читайте далее.
Основные клинические проявления пигментного невуса кожи
Сложный пигментный невус кожи сочетает в себе признаки внутриэпидермального и внутридермального невуса. Интенсивная коричневая окраска невуса обеспечивается благодаря эпидермальному компоненту. Опасен ли пигментный невус кожи, знает estet-portal.com. По данным многих исследователей, до 80% невусов перерождается в меланому, несмотря на изначально доброкачественный характер. Поэтому в дерматологии пигментный невус кожи классифицируется как меланомоопасный.
Внутридермальный компонент невуса способствует его поднятию над поверхностью кожи.
Поэтому он напоминает бородавку.
Пигментный невус кожи имеет вид узла или папулы с гладкой поверхностью. Иногда встречаются сложные невусы с бородавчатой или ороговевающей поверхностью. Чаще пигментный невус кожи локализируется на волосистой части головы, но может иметь другую локализацию. Невус может достигать размера до 1 сантиметра в диаметре.
Постановка диагноза. Методы диагностики пигментного невуса кожи
Диагноз «сложный пигментный невус кожи» ставится на основании осмотра дерматолога, скиаскопии и дерматоскопии. С целью определения степени прорастания невуса в дерму используют УЗИ кожного образования. При подозрении на меланому пациента нужно направить на консультацию к дерматоонкологу.
Биопсия пигментного невуса кожи опасна его возможным трансформированием, что может спровоцировать злокачественное перерождение в меланому. Поэтому гистологическое исследование тканей невуса проводится после его полного удаления.
Дифференциальный диагноз пигментного невуса кожи проводится с такими патологиями:
- голубой невус;
- бородавки;
- папилома;
- невус Сеттона;
- меланоз Дюбрейля;
- пограничный пигментный невус;
- дерматофиброма.

Тактика лечения пигментного невуса кожи
При наличии пигментного невуса кожи пациент должен находиться под наблюдением дерматолога. При постоянной травматизации невуса, а также при риске его озлокачествления показано удаление невуса. Также удаление пигментного невуса кожи может быть произведено из косметических соображений. Удаление невуса выполняют лазером, хирургическим иссечением и радиоволновым методом. Криодеструкция и электрокоагуляция не применяются из — за опасности возможной травматизации или неполного удаления, а также потому, что это может стимулировать злокачественный рост.
В любом случае, при обнаружении на теле возвышения темного цвета не нужно пытаться избавиться от него самостоятельно. Проконсультируйтесь у дерматолога для определения дальнейшей тактики удаления пигментного невуса на коже.
Источник: https://estet-portal.com/doctor/statyi/kak-differentsirovat-slozhnyj-pigmentnyj-nevus-kozhi
Разновидности папилломатозных невусов(фото)
Папилломатозный невус получил свое название из-за внешнего сходства с папилломой, он выглядит как крупное бугристое образование со структурой как у цветной капусты, из-за чего представляет собой косметический дефект. Новообразование может появиться как у новорожденных, так и у более взрослого человека, причем оно будет расти вместе со своим обладателем. Такие наросты на коже считаются неопасными, так как они не способны трансформироваться в злокачественную опухоль меланому, однако им нужно оказывать надлежащее внимание.
Новообразование может появиться как у новорожденных, так и у более взрослого человека, причем оно будет расти вместе со своим обладателем. Такие наросты на коже считаются неопасными, так как они не способны трансформироваться в злокачественную опухоль меланому, однако им нужно оказывать надлежащее внимание.
Общая характеристика
Внешний вид папилломатозного невуса может отличаться в различных случаях, однако во всех из них можно выделить общие черты, присущие такой родинке. Она является бугристым новообразованием, чаще всего врожденным, которое растет вместе со своим обладателем и достигает окончательного размера приблизительно в 20-30 лет. В некоторых случаях папилломатозный невус не проявляется сразу, поэтому его ошибочно принимают за приобретенный.
Чаще всего эта разновидность родинок локализуется на шее или волосистой части головы, реже ее можно встретить в подмышечных впадинах, под грудью у женщин или в интимной области. По причине своего неэстетического внешнего вида, папилломатозные невусы являются косметическим дефектом. Нарост, как правило, темного или черного цвета, а изнутри него может расти один или несколько волосков. Такую родинку составляет множество сросшихся между собой сосочков, поэтому ее структура бугристая и шероховатая на ощупь.
Нарост, как правило, темного или черного цвета, а изнутри него может расти один или несколько волосков. Такую родинку составляет множество сросшихся между собой сосочков, поэтому ее структура бугристая и шероховатая на ощупь.
Разновидности папилломатозных невусов
Под понятие папилломатозного невуса попадает несколько разновидностей родинок, которые отличаются по качественным характеристикам. По особенностям внешнего вида различают:
- Пигментный тип. В этом случае родинка наиболее заметна, так как расположена на открытом участке кожи без волосяного покрова, а цвет нароста темный или даже черный.
- Волосяной тип. В этом случае из новообразования растет один или несколько длинных волосков темного цвета, которые нельзя удалять самостоятельно, чтобы не запустить сложный процесс малигнизации, то есть трансформации в меланому.
- Веррукозный тип. Такой невус, как и пигментный, значительно возвышается над поверхностью кожи, но его оттенок более светлый. Веррукозная родинка имеет шероховатую поверхность, состоящую из отдельных долек.
 Новообразование характеризуется достаточно медленным ростом, не осложненным кровоточивостью или изъязвлением.
Новообразование характеризуется достаточно медленным ростом, не осложненным кровоточивостью или изъязвлением.
Помимо этого, папилломатозный невус разделяется еще и по форме, но в этом случае существует только две разновидности. Во-первых, существует органическая форма, которая является самой распространенной и наименее неприятной, так как в этом случае новообразования имеют единичный характер, и они не слишком возвышаются над поверхностью кожи. Оттенок такой родинки коричневый, она крепится к эпителию на широком основании, а на ощупь достаточно плотная. Во-вторых, выделяют диссеминированную форму, которая характеризуется множественными образованиями, которые распределены по всем участкам тела человека. Такие невусы могут исчезать в процессе жизни и появляться снова, они имеют более крупные размеры и темный оттенок.
Причины появления
Чаще всего пигментный, волосяной или веррукозный папилломатозный невус является врожденным новообразованием, поэтому исследователи пока не могут точно определить правильную версию причины возникновения таких родинок. Наиболее распространенным мнением является предположение о врожденном пороке эмбрионального развития. В этом случае на некоторых участках тела плода образуется избыточное скопление красящего пигмента меланина в клетках, в результате чего впоследствии образуется такое новообразование. Оно начинает проявляться под воздействием определенных факторов, например, избыточного влияния ультрафиолетовых лучей или повреждения кожи.
Наиболее распространенным мнением является предположение о врожденном пороке эмбрионального развития. В этом случае на некоторых участках тела плода образуется избыточное скопление красящего пигмента меланина в клетках, в результате чего впоследствии образуется такое новообразование. Оно начинает проявляться под воздействием определенных факторов, например, избыточного влияния ультрафиолетовых лучей или повреждения кожи.
Само явление нарушения работы меланоцитов в организме ребенка, пока он еще находится в утробе матери, также может возникать по нескольким причинам. Самой распространенной из них является пристрастие женщина к загару, ведь ультрафиолетовые лучи могут повлиять не только на нее, но и на ребенка. Также образование скоплений меланина может происходит под воздействием радиационного излучения, отравления токсичными парами или использования агрессивных средств бытовой химии.
Симптомы новообразования
Чтобы распознать в появившемся наросте папилломатозный невус, необходимо отличать его от других новообразований кожи, а для этого необходимо знать симптомы его проявления.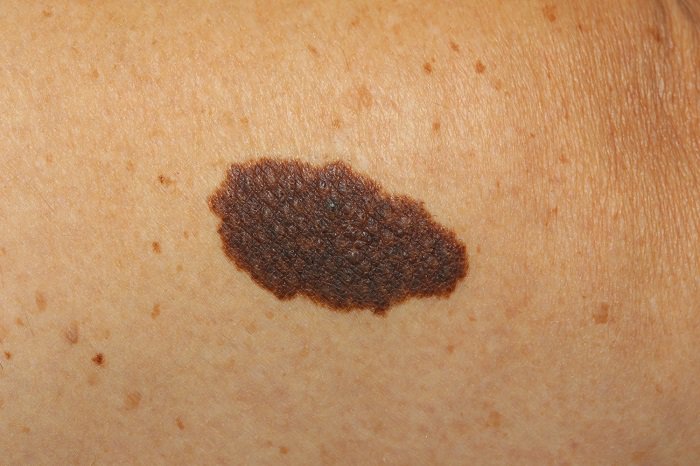 Для этого типа родинок характерны следующие признаки:
Для этого типа родинок характерны следующие признаки:
- Выпуклость. Невус значительно возвышается над поверхностью кожи и крепится к ней на широкой ножке.
- Плотность. За счет ороговевших клеток новообразование плотное на ощупь.
- Бугристая поверхность. Даже при взгляде невооруженном глазом видно, что родинка поделена на сегменты, а при более детальном рассмотрении при помощи микроскопа это видно еще лучше.
- Четко очерченные края. Границы такого новообразования четко видно и не размыты, как это бывает у некоторых разновидностей родинок.
- Оттенок. Папилломатозный нарост может быть как светлого, так и темного оттенка, но второй вариант встречается гораздо чаще.
- Диаметр. Новообразование достигает в диаметре более одного сантиметра, что у многих других разновидностей свидетельствует о негативных изменениях, однако в случае с папилломатозным невусом это нормальное состояние.
Диагностика проблемы
Если вы затрудняетесь определить разновидность новообразования по внешнему виду, можно обратиться к врачу-дерматологу, онкологу или хирургу. Специалист осмотрит новообразование, а также проведет устный опрос, в ходе которого узнает особенности родинки, время ее появления и сопутствующие этому симптомы.
Специалист осмотрит новообразование, а также проведет устный опрос, в ходе которого узнает особенности родинки, время ее появления и сопутствующие этому симптомы.
Если поверхностный осмотр не даст результатов, врач может применить дерматоскопию, с помощью которой можно заглянуть под верхний слой новообразований с помощью прибора, похожего на микроскоп. Если случай сложный, может быть назначена биопсия, то есть забор некоторой доли нароста, или полное удаление невуса с последующим проведением гистологического анализа.
Папилломатозный невус является доброкачественным новообразованием, однако в редких случаях он все же может трансформироваться в меланому.
Методы лечения
Если папилломатозная родинка доставляет дискомфорт и мешает в повседневной жизни, ее можно удалить, однако делать это следует только в специализированных медицинских учреждениях. Избавление от такого новообразования в домашних условиях средствами народной медицины противопоказано, так как можно нанести непоправимый вред. Неподходящий метод воздействия может усугубить ситуацию, в результате чего поврежденная родинка начнет стремительно расти, а также увеличится риск ее малигнизации.
Неподходящий метод воздействия может усугубить ситуацию, в результате чего поврежденная родинка начнет стремительно расти, а также увеличится риск ее малигнизации.
На предварительной консультации врач сможет подобрать наиболее подходящий метод избавления от новообразования без вреда для организма, при этом к каждому пациенту будет применен индивидуальный подход. Это позволит снизить риски осложнений и рецидивов, в результате чего можно будет избавиться от новообразования навсегда.
Пигментный, волосяной или веррукозный папилломатозный невус можно удалить при помощи хирургического вмешательства. Это самый старый способ, который максимально снижает риск осложнений и рецидивов. Родинка удаляется вместе с прилегающим участком кожи, после чего отправляется на гистологический анализ. Минусами операции являются длительный реабилитационный период, риск возникновения кровотечений и шрамы, остающиеся после восстановления.
Есть и более современные процедуры, с помощью которых можно удалить папилломатозный невус, они проводятся с помощью специальных аппаратов и характеризуются коротким периодом реабилитации, бескровностью и отсутствием шрамов. К таким методам относятся:
К таким методам относятся:
- Лазерная терапия. Специалист слой за слоем удаляет невус с кожи, воздействуя на него лазерным лучом. В процессе процедуры поврежденные кровеносные сосуды прижигаются, в результате чего отсутствует кровотечение. Если новообразование крупное, его обычно удаляют в несколько сеансов.
- Криодеструкция. Родинка удаляется посредством воздействия жидкого азота низкой температуры, все процедура занимает не более минуты. После воздействия на месте нароста образуется белая корочка, как после ожога, которая отпадает в течение 1-2 недель.
- Электрокоагуляция. Специалист воздействуют на новообразование при помощи электрода в виде петли, по которому проходит высокочастотный ток. В это же время кровеносные сосуды прижигаются, что предотвращает риск кровотечения.
Профилактика явления
Так как в большинстве случаев папилломатозный невус является врожденным, меры профилактики необходимо принимать беременной женщине, если она хочет, чтобы ее ребенок появился на свет здоровым и без внешних дефектов.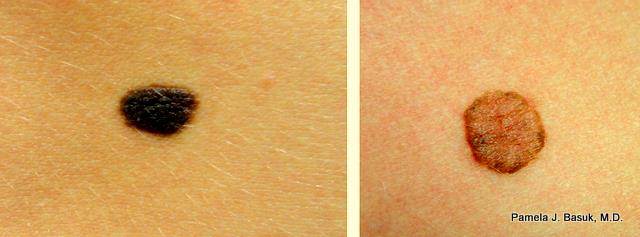 Для этого не нужно соблюдать сложных правил, нужно лишь следовать нескольким простым советам.
Для этого не нужно соблюдать сложных правил, нужно лишь следовать нескольким простым советам.
Во-первых, тем, кто работает с вредным веществами, нужно проинформировать начальство о своем положении. Согласно трудовому кодексу, беременная женщина не должна работать с потенциально опасными веществами, которые могут нанести вред ей самой, а также здоровью ребенка.
Во-вторых, если вы любите загорать, необходимо делать это рационально и без фанатизма. Специалисты не рекомендуют находиться под воздействием прямых солнечных лучей в период с 11 утра до 4 дня, когда солнце наиболее активно. Легкий и красивый загар можно получить и в более ранние часы, но при этом не будет вреда для вас и вашего ребенка.
В-третьих, будущим мамам, которые проживают в местах с плохой экологией или рядом с очагами радиационного излучения, желательно переменить место жительства хотя бы на время беременности. Такие вредные факторы могут привести не только к образованию безобидных родинок, но и к появлению серьезных проблем со здоровьем и к отклонениям в развитии.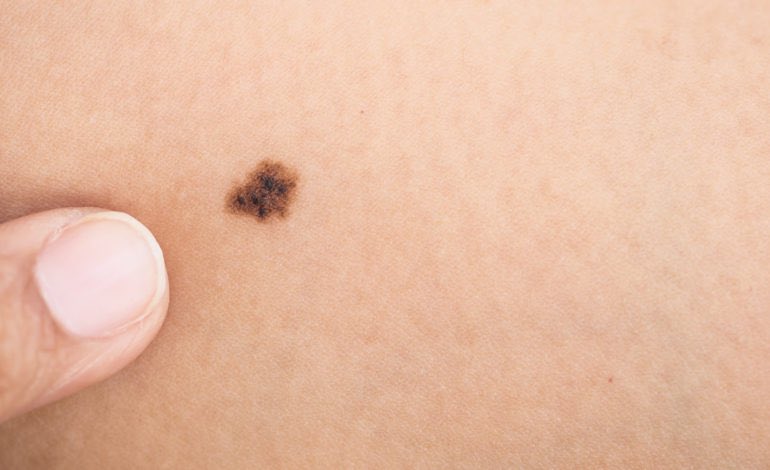
В-четвертых, нужно полностью отказаться от вредных привычек – алкоголя и курения. Даже в небольших количествах вредные вещества наносят непоправимый вред плоду, даже если внешне нет никаких проявлений. В-пятых, следует ограничить прямые контакты с агрессивными средствами бытовой химии. Желательно приобретать продукты с натуральным составом и пользоваться резиновыми перчатками при уборке.
Что такое внутридермальный невус и как его удалить
Внутридермальный невус не представляет особой опасности для человека. Однако определенный процент образований может перерождаться в злокачественные. Что делать с невусами данного типа?
Виды таких невусов
Родинки – образования, возникающие в результате разрастания пигментированной ткани. В большинстве случаев нарост имеет доброкачественную природу и не доставляют человеку особого дискомфорта. При наличии определенных факторов определенные родимые пятна могут стать основой для развития меланомы – рака кожного покрова.
Внутридермальная родинка встречается практически у каждого человека. Это образование красного, розового либо коричневого цветы, слегка возвышающееся над кожным покровом. Поверхность мягкая, при надавливании болезненные ощущения отсутствуют.
Часто диагностируется на шее, лице, голове. Иногда отмечается наличие внутридермального образования на конечностях и теле, но довольно редко. Выделяют несколько видов внутридермального невуса.
Виды:
- Папилломатозный невус. Нарост данного вида называют бородавчатым. Представляет собой образование на ножке, похож на бородавку. Наиболее часто диагностируется на волосистой части головы. Имеет темно-коричневый, практически черный оттенок. Папилломатозный нарост может вырастать размера в полтора сантиметра, поверхность не гладкая, с бугорками. Иногда присутствуют волосы. Удалению подлежит в случае постоянных повреждений.
- Внутридермальный пигментный невус. Данное образование имеет второе название – меланоцитарный. Как понять, что это меланоцитарный невус? Окраска нароста довольно четкая и яркая, в размере может достигать до пяти миллиметров. Поверхность пежины бывает гладкая и шершавая. Любит располагаться в паху, области груди, шеи. Данный вид внутридермальной пежины чаще всего перерождается в злокачественное. В мкб 10 имеет несколько кодов в зависимости от вида родимого пятна.
- Невоклеточное образование имеет форму овала, в основном размещается на лице и шее. Появляются в основном у подростков в период созревания. Удаляют, если доставляет человеку моральный дискомфорт.
Внутридермальный невус кожи является последней стадией развития родинки. Постепенно обычные ткани сменяются соединительными. Цвет становится менее интенсивным, со временем образование становится бесцветным.
Причины и симптомы
Точной причины появления внутридермальных пежин не установлено. Однако специалисты выделяют некоторые факторы, способные спровоцировать возникновение наростов.
Факторы:
- Наследственность. Данная причина находится на первом месте. У новорожденных детей внутридермальные наросты практически всегда отсутствуют, появляться они начинают позже, наиболее часто при гормональных перестройках в организме.
- Воздействие ультрафиолета. Длительное пребывание на солнце, злоупотребление солярием приводит к тому, что происходит образование множества родинок.
- Повышенная чувствительность кожных покровов, частые аллергические проявления.
- Нарушения развития плода в утробе матери.
В определенных случаях возникновение внутридермальных образований возможно в результате сильной интоксикации организма.
Эволюция данного вида невусов происходит в несколько этапов. Во время развития в материнской утробе у будущего малыша формируются невусные клетки – меланобласты. Некоторые из них к рождению ребенка накапливаются глубоко в кожном покрове. У малышей внутридермальные пежины незаметны. С возрастом они постепенно поднимаются над поверхностью кожи, становятся более пигментированными, четко очерченными. Для внутридермального невуса характерны определенные признаки.
Симптомы:
- При надавливании ощущается мягкость образования,
- Цвет однородный на всем родимом пятне,
- Границы нароста ровные, четко очерченные,
- На кожном покрове около невуса отсутствуют покраснения, воспалительные процессы.
Часто подобная родинка похожа на бородавку черного либо темно-коричневого цвета, порой достигает размера двух сантиметров.
Диагностика
Поставить правильный диагноз может лишь опытный специалист. Диагностика проводится с использованием различных методик.
В первую очередь проводится наружный осмотр. Анализируется расположение, внешний вид, форма невуса.
При необходимости могут быть назначены дополнительные исследования.
Методы:
- Мазок выделений из невуса,
- Исследование под микроскопом с использованием специальных окрашивающих веществ.
- Дерматоскопия. С помощью специального прибора проводится осмотр структуры невуса.
- Сиаскопия. Процедура позволяет рассмотреть родимое пятно довольно детально и подробно.
- Биопсия. Проводится после удаления, позволяет определить онкологию.
Лечение внутридермального невуса
Если пигментный невус кожи не доставляет неприятностей, то лечение не требуется. Удаление внутридермального родимого пятна проводится в том случае, если оно подвержено постоянному повреждению либо существует риск перерождения в злокачественную опухоль. Какие признаки характерны для перерождения нароста?
Признаки:
- Быстрый рост,
- Зуд, воспаление,
- Кровотечение из невуса, любые другие выделения,
- Изменение формы, появление асимметрии,
- Болезненные ощущения.
При появлении хотя бы одного подобного признака следует немедленно обратиться в медицинское учреждение. Удаление внутридермальной кондиломы проводится при помощи различных методик.
Методы:
- Удаление хирургическим путем. Операция проводится при помощи скальпеля, образование удаляется. На рану накладывается повязка. Процедура проводится под местной анестезией, возможно образование рубцов и шрамов после заживления.
- Лазерное удаление. Самый популярный способ, операция проводится быстро. Не доставляет неприятных ощущений. Исключается возможность проникновения инфекции. После процедуры на ранке образуется корочка, отпадающая со временем.
- Использование радиоволнового ножа. Иссечение проводится при помощи радиоволн, способ безболезненный, заживление проходит быстро. Минусом является высокая стоимость.
- Использование жидкого азота с низкими температурами – криодеструкция. После операции могут оставаться заметные следы. Однако сама процедура позволяет быстро избавиться от внутридермальной пежины.
- Использование электрического тока помогает быстро справиться с патологией. Метод безболезненный, исключает проникновение бактерий в ранку.
После любой процедуры невус отправляют в лабораторию. Гистология внутридермальной родинки позволяет точно определить возможное наличие злокачественных клеток и вовремя подобрать необходимое лечение. Также прочитайте, а можно вообще удалять родинки ?
Особенности родинки у детей и беременных
У новорожденных детей невусы незаметны в виду светлого кожного покрова. Внутридемальные наросты у малышей никак не проявляются. Увидеть их наличие возможно спустя несколько месяцев, лет. Постепенно пигментация становится более интенсивной.
Считается, что проводить какие-либо хирургические вмешательства не следует до тех пор, пока малышу не исполнится два года. Далее терапия подбирается индивидуально.
Особенности у беременных
У женщин в положении происходит гормональная перестройка организма. В данный период довольно часто происходит исчезновение родинок, появление новых. Если отмечаются подозрительные изменения внутридермальных невусов, необходимо проконсультироваться с медицинским работников во избежание неблагоприятных последствий.
Профилактика и отзывы
Человек не может повлиять на появление родинок. Необходимо следить за их состоянием и соблюдать определенные меры во избежание развития онкологии.
Меры:
- Необходимо уменьшить время пребывания на солнце, не злоупотреблять солярием.
- Не следует часто бывать в банях, саунах.
- Стоит проявлять аккуратность, стараться не повредить невусы.
- При подозрительных изменениях, повреждении внутридермальной родинки нужно обратиться в больницу.
Внутридермальные невусы не доставляют человеку особых неприятностей. Необходимо отмечать каждое изменение, вовремя принимать меры, начинать необходимое лечение.
Отзывы:
Ольга:
У сына на шее появилось овальное пятно темного цвета. Врач сказал, что это внутридермальный невоклеточный невус. Назначил удаление при помощи лазера.
Марина:
Ходила к врачу из-за множества родинок, похожих на бородавки. Сказал следить за их состоянием, если будут изменения, то сразу обратиться к нему. Предложил удалить расположенные на шее, чтобы не травмировать их воротником.
причины возникновения и виды, осложнения, профилактика
Родинкой или меланоцитарным невусом называют доброкачественное новообразование, которое часто является врожденным пороком кожи. На маленьком участке возникает скопление особых клеток — невоцитов, содержащих в большом количестве пигмент меланин. Невоциты — это патологически измененные клетки-меланоциты, которые синтезируют меланин и окрашивают кожу. Невоклеточный невус то же самое что и пигментный невус.
Меланин и меланоциты
Природным пигментом (красителем) является меланин. У человека он присутствует в волосах, коже, сетчатке и радужной оболочке глаза, в головном мозге. От количества меланина зависит интенсивность окраски кожи, цвета глаз, способность воспринимать загар.
Существует три вида меланина:
- Коричневую или черную окраску имеет эумеланин.
- Желтый цвет у феомеланина.
- Особой разновидностью пигмента является нейромеланин, он содержится в головном мозге.
В коже меланин образуется благодаря меланоцитам — специальным клеткам, имеющим много отростков. Щитовидная железа выделяет тироксин, который ими захватывается и преобразуется после окисления в меланин. С помощью отростков меланоцитов он попадает в клетки кожи и откладывается в них.
Меланин не только пигмент, он несет много функций. Среди них:
- Антиоксидантные. Защищает клетки от разрушающего действия некоторых токсических веществ, радиоактивного излучения.
- Повышает сопротивляемость организма стрессам.
- Делает стабильнымыми эмоции, препятствуя излишней эмоциональности.
- Регулирует процессы сна и бодрствования.
Тело человека совсем лишено меланина при наследственном заболевании — альбинизме. Известно, что альбиносы чаще других страдают от различных заболеваний.
Причины возникновения невусов
Большинство исследователей уверены, что все меланоцитарные невусы, включая те, которые возникают на протяжении жизни человека имеют врожденную основу появления. Нарушения развития кожи, приводящие к их образованию происходят еще в эмбриональном периоде.
До сих пор еще хорошо не изучены все причины возникновения диспластических невусов. Но в качестве основных источников можно назвать:
- Различные колебания гормонов в организме беременной женщины: эстрогенов и прогестинов.
- У беременной есть инфекции мочеполовой системы.
- Во время беременности оказывают влияние неблагоприятные факторы, например, токсичные вещества и излучения.
- Наличие генетических нарушений.
Все эти факторы не лучшим образом влияют на развитие особых клеток — меланобластов, которые должны преобразоваться в меланоциты. А вместо этого приводит к тому, что меланобласты откладываются в определенных участках кожи и переходят в клетки-невоциты.
У невоцитов есть две особенности, которые отличают их от нормальных меланоцитов:
- Они не имеют отростков, благодаря которым мог бы распространяться пигмент в другие клетки.
- Диспластические невусы не в состоянии хорошо подчиняться общим системам организма, но не полностью утратили эту способность, в отличие от клеток рака.
Считается, что на протяжении жизни не появляются новые меланоцитарные невусы, а возникают лишь те, которые небыли видны, но существовали с рождения.
Новые меланоцитарные невусы могут возникнуть по ряду причин:
- Гормональные изменения в организме. В подростковом периоде чаще всего возникает большая часть невусов.
- Пигментные пятна возникают под воздействием ультрафиолетовых лучей. Поэтому частые солнечные ванны и солярии приводят к росту меланоцитарных невусов.
- Беременность. Как уже было сказано, в этот период происходят колебания уровня половых гормонов.
- Менопауза.
- Употребление контрацептивов.
- Заболевания кожи, воспалительные и аллергические высыпания, например, при угрях, дерматите.
Симптомы и виды невусов меланоцитарных
Невусы могут быть разнообразной формы, окраски и размеров. До сих пор в профессиональной среде врачей нет единого мнения относительно названия образований, которые следует называть «невусом». Поэтому можно наблюдать, как невусами именуют дорокачественные образования на коже в виде опухоли, не содержащей пигмент меланин.
- Сосудистыми опухолями являются гемангиомы. Она часто бывает красного цвета, встречается у многих новорожденных малышей, но исчезает за первый год жизни. Многие врачи называют ее еще сосудистым невусом.
- Невусы сальных желез. Большая их часть находится на голове, они не содержат меланина. Данное новообразование чаще называют сальный невус.
- Тератомы (гамартомы) являются врожденными невусами, которые по существу являются врожденными опухолями. Состоят из кожи и других тканей.
- Анемичный невус — это вид сосудистой родинки. Это участок с недоразвитыми сосудами, отсюда более светлая его окраска.
Настоящим меланоформным невусом называется образование, состоящее из измененных клеток — невоцитов.
Невус меланоцитарный
Определение меланоцитарного невуса и синонимы меланоцитарного невуса (на английском языке)
Меланоцитарный невус (также известный как «Невоцитарный невус» [1] : ) представляет собой тип поражения, которое содержит клетки невуса (меланоциты). [2] В некоторых источниках термин моль приравнивается к «меланоцитарному невусу». [3] В других источниках термин «крот» используется для других целей. [4]
Большинство родинок появляются в течение первых двух десятилетий жизни человека, при этом примерно один из 100 младенцев рождается с родинками. [5] Приобретенные родинки представляют собой форму доброкачественного новообразования, в то время как врожденные родинки или врожденные невусы считаются незначительным пороком развития или гамартомой и могут иметь более высокий риск развития меланомы. [5] Родинка может быть подкожной (под кожей) или пигментным наростом на коже, образованным в основном из типа клеток, известных как меланоциты. Их темный цвет обусловлен высокой концентрацией пигментирующего агента – меланина. Родинки относятся к семейству кожных поражений, известных как невусы.
Классификация
Меланоцитарные невусы представляют собой семейство поражений. Самые распространенные варианты:
- Расположение:
- Соединительный невус : клетки невуса расположены вдоль стыка эпителия и подлежащей дермы. Соединительный невус плоский, от коричневого до черного цвета.
- Составной невус : смесь узловой и внутрикожной пролиферации. Составные невусы слегка приподняты, от коричневого до черного. Знаки красоты обычно представляют собой сложные невусы приобретенного или врожденного типа.
- Внутридермальный невус : клетки невуса расположены только в дерме. Внутрикожные невусы приподняты; большинство из них телесного цвета (не пигментированы).
- Диспластический невус (невус Кларка): обычно сложный невус с клеточной и архитектурной дисплазией. Как и обычные родинки, диспластические невусы могут быть плоскими или приподнятыми. Хотя они различаются по размеру, диспластические невусы, как правило, больше, чем нормальные родинки, и имеют нерегулярные границы и неправильную окраску.Следовательно, они напоминают меланому, вызывают беспокойство и часто удаляются для уточнения диагноза. Диспластические невусы являются маркерами риска, когда они многочисленны ( синдром атипичных родинок ). По данным Национального института рака (NIH), врачи считают, что диспластические невусы, являющиеся частью серии или синдрома множественных родинок, с большей вероятностью, чем обычные родинки, разовьются в самый опасный тип рака кожи, называемый меланомой.
- Синий невус : Голубого цвета, так как его меланоциты находятся очень глубоко в коже.Клетки невуса имеют веретенообразную форму и разбросаны в глубоких слоях дермы. Покровный эпидермис в норме.
- Невус шпица : отдельный вариант внутрикожного невуса, обычно у ребенка. Они выпуклые и красноватые (не пигментированные). Пигментированный вариант, называемый невусом Рида , обычно появляется на ногах молодых женщин.
- Приобретенный невус : Любой меланоцитарный невус, не являющийся врожденным невусом или отсутствующий при рождении или незадолго до рождения.Сюда входят соединительные, сложные и внутрикожные невусы.
- Врожденный невус : Малый или большой невус, присутствующий во время или почти во время рождения. Маленькие имеют низкий потенциал образования меланом, однако риск увеличивается с увеличением размера, как в случае гигантского пигментного невуса на лице.
- Гигантский пигментный невус : эти большие пигментированные, часто волосатые врожденные невусы. Они важны, потому что меланома может иногда (от 10 до 15%) появляться в них.
- Внутримукозный невус : соединительный невус слизистой оболочки рта или половых органов.Во рту они чаще всего находятся на твердом небе.
- Невус Ито и Невус Ота : врожденные плоские коричневатые образования на лице или плече.
- Монгольское пятно : врожденное большое, глубокое голубоватое пятно на спине у азиатских младенцев.
- Рецидивирующий невус : Любой не полностью удаленный невус с остаточными меланоцитами, оставшимися в операционной ране лица. Это создает дилемму для пациента и врача, поскольку эти шрамы невозможно отличить от меланомы.
Признаки и симптомы
По данным Американской академии дерматологии, наиболее распространенными типами родинок являются кожные бирки, выпуклые и плоские родинки. Доброкачественные родинки обычно имеют круглую или овальную форму и не очень большие, хотя некоторые из них могут быть больше, чем размер типичного ластика для карандашей. Некоторые родинки обычно дают темные жесткие волосы. Обычные процедуры удаления родинок включают выщипывание, косметическую восковую депиляцию, электролиз, нарезание нитей и прижигание.
Эффект возраста
Родинки, как правило, появляются в детстве и постепенно исчезают после достижения среднего возраста.У людей с белой кожей в среднем бывает 30 родинок, а у некоторых – до 400. [6]
Количество родинок у человека коррелирует с длиной теломер. Одно исследование показало, что у людей с более чем 100 родинок теломеры были длиннее, чем у людей с менее 25 родинками. Длина теломер может иметь значение в процессе старения. [7] Считается, что более короткие теломеры связаны с повышенным риском возрастных заболеваний. [8]
Причина
Генетика
Гены могут влиять на родинки человека.
Диспластические невусы и синдром атипичных родинок являются наследственными заболеваниями, при которых у человека появляется большое количество родинок (часто 100 или более), причем некоторые из них больше, чем обычно, или атипичны. Это часто приводит к более высокому риску меланомы, серьезного рака кожи. [9] Диспластические невусы чаще, чем обычные родинки, становятся злокачественными. Диспластические невусы являются обычным явлением, и у многих людей есть несколько таких аномальных родинок. Наличие более 50 обычных родинок увеличивает риск развития меланомы. [10]
В общей популяции небольшое большинство меланом не образуются в существующей родинке, а скорее создают новый рост на коже. Как ни странно, это также относится к людям с диспластическими невусами. У них повышен риск возникновения меланомы не только там, где есть родинка, но и там, где ее нет. [11] [12] Таких людей необходимо регулярно проверять на предмет любых изменений в их родинках и отмечать любые новые.
Солнечный свет
УФ-излучение солнца вызывает преждевременное старение кожи и повреждение кожи, которое может привести к меланоме. Некоторые ученые предполагают, что чрезмерное воздействие ультрафиолета, в том числе чрезмерного солнечного света, может играть определенную роль в образовании приобретенных родинок. [13] Однако необходимы дополнительные исследования, чтобы определить сложное взаимодействие между генетической структурой и общим воздействием ультрафиолета. Вот некоторые веские доказательства того, что это так (но не имеющие доказательств):
- Относительное отсутствие родинок на ягодицах у людей с диспластическими невусами.
- Веснушки (пятна меланина на коже, отличные от родинок), как известно, подвержены влиянию солнечного света.
Исследования показали, что солнечные ожоги и слишком много времени на солнце могут увеличить факторы риска меланомы. Это в дополнение к пациентам с диспластическими невусами, которые подвержены более высокому риску этого рака. (Неопределенность в отношении приобретения доброкачественных родинок.) Чтобы предотвратить и снизить риск меланомы, вызванной УФ-излучением, Американская академия дерматологии и Национальный институт рака рекомендуют держаться подальше от солнца между 10 часами утра.м. и 16:00 стандартное время (или когда ваша тень короче вашего роста). Национальный институт рака также рекомендует носить длинные рукава и брюки, шляпы с широкими полями, солнцезащитные средства и солнцезащитные очки с линзами, отражающими УФ-лучи. [10]
Диагностика
Клинический диагноз можно поставить невооруженным глазом, используя рекомендации ABCD или с помощью дерматоскопии. Также доступен онлайн-скрининг для выявления доброкачественных родинок.
Отличие от меланомы
Для полного осмотра родинок часто требуется дерматолог.Например, небольшое синее или голубовато-черное пятно, часто называемое голубым невусом, обычно доброкачественное, но часто ошибочно принимают за меланому. [14] И наоборот, соединительный невус, который развивается на стыке дермы и эпидермиса, потенциально является злокачественным. [15]
Базовая справочная таблица, используемая потребителями для выявления подозрительных родинок, находится в мнемоническом символе A-B-C-D, используемом такими учреждениями, как Американская академия дерматологии и Национальный институт рака. Буквы обозначают симметрию A , порядок B , цвет C и диаметр D . [5] [16] Иногда добавляется буква E (для E levation или E levation). Согласно Американской академии дерматологии, если родинка начинает меняться по размеру, цвету, форме или, особенно, если граница родинки имеет рваные края или становится больше, чем ластик карандаша, было бы подходящее время проконсультироваться с врач. К другим предупреждающим признакам относятся родинка, даже если она меньше ластика карандаша, которая отличается от других и начинает покрываться коркой, кровоточить, чесаться или воспаляться.Изменения могут указывать на развивающиеся меланомы. Дело может стать клинически сложным, потому что удаление родинки зависит от того, какие виды рака вызывают подозрение.
Недавний и новый метод обнаружения меланомы – это «Знак гадкого утенка» [17] [18] Это простой, легкий в обучении и очень эффективный метод обнаружения меланомы. Проще говоря, производится сопоставление общих характеристик поражения кожи человека. Повреждения, которые сильно отличаются от общих характеристик, помечаются как «Гадкий утенок», и требуется дальнейшее профессиональное обследование.Знак «Красная шапочка» , [18] указывает на то, что люди со светлой кожей и светлыми волосами могут иметь трудно диагностируемую меланому. При обследовании таких пациентов следует проявлять особую осторожность и осторожность, поскольку у них могут быть множественные меланомы и сильно диспластические невусы. Для выявления «гадких утят» необходимо использовать дерматоскоп, поскольку многие меланомы у этих людей напоминают немеланомы или считаются «волками в овечьей шкуре». [19] У этих людей со светлой кожей часто бывает слегка пигментированная или амеланотическая меланома, которая не дает легко наблюдаемых изменений цвета и вариаций цвета.Границы этих амеланотических меланом часто нечеткие, что очень затрудняет визуальную идентификацию без дерматоскопа.
Люди с личным или семейным анамнезом рака кожи или синдрома диспластического невуса (множественные атипичные родинки) должны посещать дерматолога не реже одного раза в год, чтобы убедиться, что у них не развивается меланома.
Осложнения
Эксперты, такие как Американская академия дерматологии, утверждают, что подавляющее большинство родинок доброкачественные. [5] Тем не менее, U.По оценкам Национального института рака США, в 2008 году в США появятся 62 480 новых случаев меланомы и 8 420 связанных смертей. [20]
Менеджмент
Сначала необходимо провести диагностику. Если поражение представляет собой себорейный кератоз, то могут быть выполнены иссечение после бритья, электродесикация или криохирургия, обычно оставляя очень мало рубцов, если они вообще есть. Если есть подозрение, что поражение является раком кожи, перед рассмотрением вопроса об удалении необходимо сначала провести биопсию кожи.Это происходит, если не требуется эксцизионная биопсия. Если поражение представляет собой меланоцитарный невус, необходимо решить, показано ли это с медицинской точки зрения или нет.
Если есть подозрение на то, что меланоцитарный невус является меланомой, его необходимо взять или удалить и отправить патологу на микроскопическое исследование с помощью метода, называемого биопсией кожи. Можно сделать полную эксцизионную биопсию кожи или пункционную биопсию кожи, в зависимости от размера и расположения исходного невуса. Другие причины для удаления могут быть косметическими или потому, что выпуклая родинка мешает повседневной жизни (например,грамм. бритье). Удаление может производиться эксцизионной биопсией или бритьем. После бритья на нем остается красный след, который примерно через две недели возвращается к обычному цвету кожи пациента. Однако риск распространения меланомы все еще может существовать, поэтому методы диагностики меланомы, включая эксцизионную биопсию, по-прежнему рекомендуются даже в этих случаях. Кроме того, родинки можно удалить лазером, хирургическим вмешательством или электрокоагулянтом.
В правильно обученных руках некоторые медицинские лазеры используются для удаления плоских родинок на уровне поверхности кожи, а также некоторых выпуклых родинок.Хотя лазерное лечение обычно предлагается и может потребовать нескольких посещений, другие дерматологи считают, что лазеры – не лучший метод для удаления родинок, потому что лазер только прижигает или, в некоторых случаях, удаляет очень поверхностные уровни кожи. Родинки, как правило, проникают в кожу глубже, чем может проникнуть неинвазивный лазер. После лазерной обработки образуется струп, который отпадает примерно через семь дней, в отличие от операции, когда рану нужно зашивать. Вторая проблема, связанная с лазерным лечением, заключается в том, что если поражение является меланомой и было ошибочно диагностировано как доброкачественная родинка, процедура может задержать диагностику.Если родинка удалена лазером не полностью, а пигментное поражение снова отрастает, может образоваться рецидивирующий невус.
Электрокаутеризация доступна как альтернатива лазерному прижиганию. Электрокоагуляция – это процедура, при которой легкий электрический ток используется для сжигания родинок, кожных меток и бородавок с кожи. Электрические токи устанавливаются на таком уровне, что они достигают только самых внешних слоев кожи, что снижает проблему рубцевания. Для полного удаления родинки может потребоваться примерно 1-3 процедуры.Обычно перед удалением родинки на обработанный участок кожи наносится местный анестетик. [21]
Для хирургии многие дерматологические и пластические хирурги сначала используют замораживающий раствор, обычно жидкий азот, на выпуклой родинке, а затем сбривают ее скальпелем. Если хирург выбирает метод бритья, он обычно также прижигает культю. Поскольку круг трудно закрыть швами, разрез обычно бывает эллиптической или глазной формы. Однако не следует замораживать невус, подозреваемый в меланоме, поскольку кристаллы льда могут вызывать патологические изменения, называемые «артефактами замораживания», которые могут помешать диагностике меланомы.
Риски удаления родинок
Риски удаления родинки в основном зависят от типа метода удаления родинки, которому подвергается пациент. Во-первых, удаление родинки может сопровождаться некоторым дискомфортом, который можно уменьшить с помощью обезболивающих. Во-вторых, существует риск образования струпа или покраснения. Однако такие струпья и покраснения обычно проходят в течение одной-двух недель. В-третьих, как и при других операциях, существует риск инфицирования, аллергии на анестетик или даже повреждения нервов. Наконец, в зависимости от размера родинки удаление родинки может привести к образованию неприятного шрама. [22]
История
В 1950-х и 60-х (и, в меньшей степени, в настоящее время) родинка на лице была известна как «знак красоты», когда она появлялась в определенных пятнах на лице женщины. Примеры включают Мэрилин Монро, модель Синди Кроуфорд, певицу Мадонну и вымышленную мисс Пак-Ман. Родинка на лице Мадонны – под правой ноздрей – удалена хирургическим путем. Почти у каждого есть по крайней мере одна или две родинки где-то на теле, в то время как большое количество может быть сосредоточено на спине, груди и руках.Хотя они могут быть менее заметными из-за схожего цвета окружающей кожи, более темные оттенки кожи имеют такую же частоту появления родинок, как и более светлые оттенки кожи. В некоторых фольклорах о родинках говорится о том, что если вы ковыряете родинку, она может стать злокачественной или снова стать больше. Хотя хроническое ковыряние или раздражение (одеждой) родинки может быть пагубным по многим причинам, это не было связано с более высокой заболеваемостью раком. [23] Врачи рекомендуют дерматологу осмотреть родинку, чтобы определить, нужно ли ее удалять.Дерматолог или пластический хирург могут выполнить эту процедуру, чтобы предотвратить образование шрамов большего размера.
Общество и культура
На протяжении всей истории человечества люди, у которых были родинки на лице, подвергались насмешкам и нападкам, основанным на суевериях. На протяжении большей части истории родинки на лице не считались предметом красоты на красивых лицах. Скорее всего, родинки считались отвратительными наростами, которые появлялись в основном на носах, щеках и подбородках ведьм, лягушек и других невысоких существ.
И фольклор, и современная популярная культура используют физические черты для обозначения хороших или злых склонностей персонажа. В отличие от прекрасных черт и гладкой кожи его героев и героинь, персонажи, обладающие негативными или злыми характеристиками, также известны более грубыми чертами и изъянами кожи, включая родинки на лице.
В средневековой Европе среди тех, кого обвиняли в одержимости демонами, церковные указы интерпретировали большие бородавки и родинки на коже как физические признаки точки входа дьявола в душу. [24]
В 16 веке была изобретена популярная лженаука, которая якобы описывала, как каждая родинка на лице имела соответствующую родинку где-то еще на теле. Как только вы узнали, где находятся обе родинки, согласно теории, у вас будет внутренний след того, что заставляет человека тикать. Например, если у мужчины была родинка на переносице, значит, у него другая родинка была на правом бедре. Взятые вместе, родинки означали, что владельцы были людьми с хорошим настроением и в конечном итоге получат здоровое наследство. [25]
Считывание родинок на лице
В традиционной китайской культуре родинки на лице пользуются уважением, и они используются в моломантии или чтении родинок на лице. Значение родинок варьируется в зависимости от того, в каком из девяти «пятен богатства» лица они расположены. В зависимости от их положения и цвета родинки на лице человека могут сделать его лицо «счастливым» или «несчастливым».
Родинки, которые легко увидеть, могут считаться предупреждениями или напоминаниями, а скрытые родинки могут символизировать удачу и удачу. Granter SR, McKee PH, Calonje E, Mihm MC, Busam K (март 2001 г.). «Меланома, связанная с голубым невусом, и меланома, имитирующая клеточный синий невус: клинико-патологическое исследование 10 случаев из спектра так называемых« злокачественных голубых невусов »». Am. J. Surg. Патол. 25 (3): 316–23. DOI: 10.1097 / 00000478-200103000-00005. PMID 11224601. http://meta.wkhealth.com/pt/pt-core/template-journal/lwwgateway/media/landingpage.htm?issn=0147-5185&volume=25&issue=3&spage=316. «Китайское чтение по лицу – родинка и твоя судьба». http://www.chinesefortunecalendar.com/FaceMoleReading.htm. Проверено 4 мая 2010.
Внешние ссылки
| |||||||||||
Рисунок: 1 Приобретенные меланоцитарные невусы Скопировано с любезного разрешения Dermatoweb | |
Рисунок: 2 Приобретенные меланоцитарные невусы Множественные невусы, все симметричные по форме и цвету, а также с гладкими границами Скопировано с любезного разрешения Dermatoweb | |
Рисунок: 3 Приобретенный меланоцитарный невус Правильная форма.Хотя присутствуют два цвета, это два оттенка коричневого, и цвет хорошо организован симметрично. | |
Рисунок: 4 Приобретенные меланоцитарные невусы – дерматоскопическая эволюция | |
Рисунок: 5 Приобретенный меланоцитарный невус | |
Рисунок: 6 Внешний вид рисунка 5 при дерматоскопии Типичная ретикулярная пигментная сеть, исчезающая по краям | |
Рисунок: 7 Приобретенный меланоцитарный невус Скопировано с любезного разрешения Dermatoweb | |
Рисунок: 8 Дермоскопический вид на рисунке 7 Типичная ретикулярная пигментная сеть, исчезающая по краям | |
Рисунок: 9 Приобретенный меланоцитарный невус на коже черепа I типа кожи | |
Рисунок: 10 Внешний вид рисунка 9 при дерматоскопии Симметричная периферийная пигментная сеть | |
Рисунок: 11 Приобретенный меланоцитарный невус ладони | |
Рисунок: 12 Приобретенный меланоцитарный невус подошвы стопы | |
Рисунок: 13 Внешний вид рисунка 12 при дерматоскопии Поражения на ладонях и подошвах имеют разные дерматоскопические картины.Это показывает нормальный рисунок параллельных борозд (черные стрелки). Синяя стрелка обозначает отверстия эккринных каналов | |
Рисунок: 14 Кожный невус | |
Рисунок: 15 Внешний вид фигуры 14 при дерматоскопии Большое количество регулярных глобул одинакового цвета, формы и распределения.Этот дерматоскопический рисунок часто встречается у молодых пациентов | |
Рисунок: 16 Дермоскопический вид кожного невуса На ранних этапах эволюции глобулярная активность очень заметна | |
Рисунок: 17 Тот же пациент, что и выше – три месяца спустя Большее количество глобул – невусы все еще растут | |
Рисунок: 18 Тот же пациент, что и выше – через девять месяцев после первоначальной фотографии Поражение перестало расти.Количество глобул стало меньше, а центральный узор из булыжников образовался. | |
Рисунок: 19 Кожный невус Симметричные, равномерно окрашенные и мягкие на ощупь. Обратите внимание на волосы, растущие из очага поражения Хотя многие доброкачественные меланоцитарные невусы могут иметь волосы, растущие внутри них, волосы иногда могут быть обнаружены при злокачественных поражениях.В результате не всегда следует предполагать, что рост волос свидетельствует о доброкачественности поражения | |
Рисунок: 20 Внешний вид фигуры 19 при дерматоскопии | |
Рисунок: 21 Кожный невус | |
Рисунок: 22 Дермоскопический вид на рисунке 21 | |
Рисунок: 23 Кожный невус Копия с любезного разрешения доктора Стивена Хейса | |
Рисунок: 24 Внешний вид рисунка 23 при дерматоскопии Обычный шаровидный узор / узор из булыжника Скопировано с любезного разрешения доктора Стивена Хейса | |
Рисунок: 25 Кожный невус | |
Рисунок: 26 Кожный невус | |
Рисунок: 27 Внешний вид фигуры 26 при дерматоскопии Узор из булыжника | |
Рисунок: 28 Кожный невус Это поражение выросло и приобрело вид головного мозга | |
Рисунок: 29 Внешний вид фигуры 28 при дерматоскопии Обычный вид булыжника | |
Рисунок: 30 Кожный невус | |
Рисунок: 31 Кожный невус на волосистой части головы На этом участке поражения часто приобретают бородавчатый вид | |
Рисунок: 32 Внешний вид рисунка 31 при дерматоскопии Сосуды с множественными запятыми | |
Рисунок: 33 Кожный невус Со временем меланоцитарные невусы теряют пигментацию | |
Рисунок: 34 Кожный невус | |
Рисунок: 35 Кожный невус | |
Рисунок: 36 Дермоскопический вид на фигуре 35 Осталось лишь небольшое количество пигмента (синяя стрелка).Основной сосудистый узор кожных невусов – сосуды запятой (черная стрелка) | |
Рисунок: 37 Кожный невус | |
Рисунок: 38 Дермоскопический вид фигуры 37 Минимальная остаточная пигментация (синяя стрелка), сосуды запятой (черные стрелки) |
63.Меланоцитарные поражения – греч.доктор
Последнее обновление 17 мая 2020 г., 22:17
Введение
Прежде чем мы начнем, нам нужно узнать некоторые макроскопические поражения кожи.
Excoriation – травматическое поражение кожи, часто вызываемое царапанием собственной кожи. Красная линейная отметка образуется при разрыве эпидермиса.
Лихенификация – это утолщенная и грубая кожа, характеризующаяся заметными отметинами на коже. Это характерно для простого хронического лишая.Это может произойти в ответ на многократное трение или зуд кожи.
Лихенификация. С https://www.healthline.com/health/lichenification
A пятно – это плоское ограниченное поражение диаметром менее 5 мм, которое отличается от окружающей кожи только своим цветом. Если диаметр превышает 5 мм, он называется пластиной .
Macule. Из https://medical-dictionary.thefreedictionary.com/macule
.A papule представляет собой твердое возвышение кожи с ограниченным диаметром менее 5 мм в диаметре.Если он больше 5 мм, он называется узелком .
Папуле. С https://en.wikipedia.org/wiki/Papule
Бляшка представляет собой возвышение кожи с плоской вершиной, обычно более 5 мм в диаметре.
Бляшки псориаза. С https://fineartamerica.com/featured/5-plaque-psoriasis-on-the-skin-dr-p-marazziscience-photo-library.html
Пустула – дискретное гнойное возвышающееся образование.
Пустула.С https://www.shutterstock.com/image-photo/purulent-pustule-on-skin-1126098869?src=okW2hsBN1AkZoZtsYKTGPQ-1-2
Шкала – это сухая, ороговевшая пластинчатая морфология кожи.
Чешуйчатая кожа. С https://healthh.com/scaly-skin/
Везикула представляет собой заполненную жидкостью приподнятую область диаметром 5 мм или меньше. Если больше 5 мм, это волдырь .
Пузырьки. С https://ufhealth.org/vesicles
Нам также необходимо знать некоторые гистологические термины:
Акантолиз относится к потере межклеточной адгезии кератиноцитов.
Акантоз относится к диффузной гиперплазии эпидермиса.
Дискератоз относится к аномальному ороговению клеток ниже гранулезного слоя.
Гиперкератоз относится к гиперплазии рогового слоя.
Лентигинозный относится к пролиферации меланоцитов в слое базальных клеток эпидермиса.
Папилломатоз означает возвышение кожи из-за гиперплазии и увеличения дермальных сосочков.
Паракератоз относится к ороговению, когда клетки рогового слоя сохраняют свои ядра. (клетки рогового слоя обычно теряют ядра)
Спонгиоз относится к межклеточному отеку эпидермиса.
Доброкачественные меланоцитарные образования
Меланоциты – это клетки, отвечающие за пигментацию кожи. Эти клетки располагаются среди кератиноцитов в базальном слое эпидермиса и производят меланин в так называемых меланосомах , которые затем захватывают кератиноциты.
Ephelis – распространенный тип веснушек. Он появляется на коже, подвергающейся воздействию солнца, и обычно более заметен летом, чем зимой. Это происходит из-за того, что меланоциты производят больше меланина, чем обычно, без какой-либо гиперплазии.
Лентиго – это гиперпигментированное пятно. Он также появляется на коже, подвергшейся воздействию солнца. Это связано с доброкачественной гиперплазией меланоцитов.
Пятна Cafe au lait также являются гиперпигментированными пятнами. В отличие от лентиго, они не связаны с воздействием солнца и присутствуют при рождении.Если у человека много (> 6) пятен Cafe au lait, вероятно, у них нейрофиброматоз 1 типа. Люди, страдающие NF1, имеют повышенный риск MPNST, очень злокачественной опухоли мягких тканей оболочки нервов.
Меланоцитарные невусы (единственное число: невус) – доброкачественное новообразование меланоцитов. Часто это маленькие коричневые папулы с четко очерченными закругленными краями, но они также могут быть плоскими. Из невуса могут вырасти волосы. Меланоцитарные невусы могут быть врожденными или приобретенными. Клетки меланоцитарных невусов, называемые клетками невуса , , морфологически отличаются от меланоцитов, хотя и происходят от них.Эти новообразования делятся на три стадии:
- Соединительный невус – клетки невуса образуют гнезда на дермо-эпидермальном соединении, на эпидермальной стороне
- Сложный невус – клетки невуса также образуют гнезда в дерме
- Внутридермальный невус – клетки невуса образуют гнезда только в дерме (нет клеток в эпидермисе)
Два других типа невусов важны. Невусы шпица имеют атипичные клетки невуса, которые могут имитировать меланому. Невусы Кларка имеют веретеновидные клетки атипичного невуса и могут имитировать меланому.
Диспластические невусы похожи на меланоцитарные невусы, но они больше, имеют более грубую поверхность и неровные края. Эти неопластические клетки показывают атипию. Наличие диспластических невусов связано с повышенным риском развития меланомы, но они не являются предраковыми поражениями меланомы. Меланома очень редко развивается из диспластических невусов.
Наличие многих диспластических невусов у пациента с положительным семейным анамнезом меланомы называется синдромом диспластического невуса. ассоциируется с почти 100% пожизненным риском развития меланомы.
Меланома
Меланома – очень злокачественная опухоль, возникающая из меланоцитов. Это наиболее частая причина смерти от дерматологических заболеваний. Это вызвано повреждением ДНК, опосредованным УФ-излучением, поэтому факторами риска являются чрезмерное воздействие солнечного света и условия, которые предрасполагают к увеличению воздействия солнечного света или снижению защиты от этого типа повреждения ДНК.
Факторы риска:
- Чрезмерное воздействие УФ-излучения (много солнца, мало солнцезащитного крема)
- Светлая кожа
- Синдром диспластического невуса
- Альбинизм
- Пигментная ксеродермия
Люди с альбинизмом не производят меланин, поэтому меланоциты больше подвержены УФ-излучению.Люди с xeroderma pigmentosum испытывают недостаток в ферментах, восстанавливающих УФ-опосредованные повреждения ДНК, и, следовательно, имеют повышенный риск меланомы.
Очень немногие диспластические невусы трансформируются в меланому; большинство случаев меланомы возникают de novo. Из-за этого спорадические диспластические невусы не увеличивают значительно риск развития меланомы. Однако синдром диспластического невуса имеет почти 100% риск развития меланомы.
Патогенез: Меланома характеризуется двумя различными фазами роста; фаза радиального роста и фаза вертикального роста.
Во время фазы радиального / горизонтального роста опухоль растет горизонтально вдоль эпидермиса, что соответствует поражению in situ . На этом этапе опухолевые клетки не способны метастазировать.
Во время фазы вертикального роста опухоль вертикально прорастает в дерму. Именно на этом этапе опухолевые клетки приобретают способность метастазировать. Это степень вертикальной фазы роста, которая определяет биологическое поведение и прогноз.
Подтипы: Существует несколько подтипов меланомы:
Меланома с поверхностным распространением является наиболее распространенным подтипом. Для него характерна долгая фаза радиального роста и в основном поверхностное распространение.
Узловая меланома – второй по распространенности тип. Для него характерно образование узелка. Его фаза вертикального роста наступает рано, поэтому прогноз хуже, чем у других типов.
Меланома лентиго maligna – третий по распространенности тип.Его фаза радиального роста длительная и медленная.
Акральная лентигинозная меланома – наименее распространенный тип. Его фаза радиального роста медленная. Это происходит на ладонях или подошвах темнокожих людей. В отличие от других подтипов этот тип не связан с УФ-облучением.
Диагноз: Критерии ABCDE полезны для различения доброкачественных образований кожи и меланомы:
- A – асимметричная форма
- Б – бордюр неровный
- C – цвет неправильный
- D – диаметр увеличен (> 5 мм)
- E – Эволюция (например, поражение со временем меняется)
Знак гадкий утенок тоже пригодится.Признак положительный, если у человека есть поражение, которое отличается от других невусов у того же пациента. Доброкачественные невусы обычно похожи на одного человека.
Меланомы также могут кровоточить и чесаться, чего не делают доброкачественные меланоцитарные образования. Волосы никогда не вырастают из меланом.
При меланоме важны две системы стадирования. Самая важная – это глубина Бреслоу, которая измеряет длину в миллиметрах от гранулезного слоя до самой глубокой части опухоли. Опухоли размером всего несколько мм (2–4) имеют значительно худший прогноз, чем опухоли размером 1–2 мм.
Другая система стадий – это уровень Кларка, который варьируется от I до V. На уровне I опухоль находится in situ, а на уровне V опухоль проникла в подкожную ткань. Доказано, что глубина Бреслоу имеет более высокую прогностическую ценность, чем уровень Кларка.
Прогноз: Выживаемость снижается в тех случаях, когда на момент постановки диагноза присутствуют метастазы. Меланома часто метастазирует в печень, легкие, мозг и кости. В редких случаях меланома может метастазировать в необычные места, такие как сердце и желчный пузырь.Эти метастазы имеют характерную черную пигментацию.
Прогноз хуже для опухолей, проникших в дерму.
Предыдущая страница:
62. Карцинома груди. Патогенез, виды, прогноз
Следующая страница:
64. Эпителиальные опухоли кожи
Naevus – (меланоцитарный невус)
Родинка – распространенное доброкачественное поражение кожи, вызванное локальной пролиферацией пигментных клеток (меланоцитов).
Его правильнее называть меланоцитарным невусом (американское написание «невус»), иногда его также называют невоцитарным невусом.Коричневая или черная родинка содержит пигмент меланин, поэтому ее также можно назвать пигментированным невусом.
Существуют различные виды врожденных и приобретенных невусов (американское написание «невусы»).
Меланоцитарные невусы – это доброкачественные образования типа меланоцитов, известных как «невусные клетки».
Почти у каждого есть хотя бы одна родинка.
Около 1% людей рождаются с одним или несколькими врожденными меланоцитарными невусами.Обычно это бывает спорадически, с редкими случаями семейно-врожденных невусов.
У светлокожих людей обычно больше родинок, чем у темнокожих.
Родинки, появляющиеся в детстве (в возрасте от 2 до 10 лет), как правило, являются наиболее заметными и стойкими родинками на протяжении всей жизни.
Родинки, приобретенные позже в детстве или во взрослом возрасте, часто возникают после пребывания на солнце.
Приобретенные меланоцитарные невусы – ( Выдержка из последних лет -)
Предрасполагающие факторы – Факторы, связанные с развитием невусов (за исключением синих и, возможно, невусов шпица), включают:
Наследственность с наследственной тенденцией иметь большое количество родинок.
Степень пребывания на солнце в детстве, особенно интенсивное и прерывистое
Фенотипические характеристики, такие как тип кожи с большим количеством невусов, наблюдаемых у лиц со слегка пигментированной кожей. Среднее количество невусов у белых подростков составляет примерно 15–30, по сравнению с пятью или меньше у подростков африканского, азиатского или индейского происхождения. Однако у людей с самой светлой кожей, особенно с рыжими волосами, как правило, меньше невусов, чем у детей с темными волосами.
Естественное течение – Обычные приобретенные меланоцитарные невусы начинают появляться после первых шести месяцев жизни, их количество увеличивается в детстве и подростковом возрасте, достигает пика в третьем десятилетии, а затем с возрастом медленно регрессирует. Значительное обновление невуса также происходит в течение первых двух десятилетий жизни. Например, в течение трех-четырех лет в раннем подростковом возрасте чистое количество невусов увеличивается в среднем на 40-60 процентов, и примерно 15 процентов невусов исчезают.Хотя изменение невуса может вызывать беспокойство по поводу меланомы у взрослых, увеличение и повышение возвышенности являются частью нормального естественного течения невусов у детей и подростков.
Клиническая и гистологическая эволюция отдельных поражений от узловых до сложных и дермальных невусов может соответствовать этому циклу.
● Соединительные невусы – Соединительные невусы имеют макулярный или минимально приподнятый вид, имеют сохраненные отметины на коже и варьируются от коричневого до черного цвета, иногда с более темной пигментацией в центре, чем по краям.Внешне они могут быть похожи на простые лентиго.
● Сложные невусы – Сложные невусы представляют собой классические пигментированные папулы, но при некоторых поражениях степень возвышения незначительна. Их поверхность может быть гладкой, куполообразной или папилломатозной, цвет варьируется от желто-коричневого до темно-коричневого. Чем более симметричным и однородным по цвету является составной невус, особенно от коричневого до средне-коричневого цвета, тем меньше нужно беспокоиться о поражении
● Внутридермальные невусы – клетки невуса, находящиеся в дерме, часто теряют способность вырабатывать меланин.В результате внутрикожные невусы обычно имеют цвет кожи или желто-коричневые папулы, куполообразные, папилломатозные или на ножках с мягкой эластичной текстурой. Иногда они имеют пятнышки коричневой пигментации, терминальные волоски или псевдороговые кисты (т. Е. Скопления кератина в инвагинациях гиперпластического эпидермиса). Псевдороговые кисты чаще возникают при себорейном кератозе, который обычно развивается у взрослых, чем при внутрикожных невусах.
Из дермнета
Примечание – кожный и внутрикожный – это одно и то же
Ведение – Большинство приобретенных невусов остаются доброкачественными на протяжении всей жизни человека и не требуют лечения, кроме продольного наблюдения.Однако наличие большого количества приобретенных невусов увеличивает риск меланомы, и пациенты с множественными приобретенными невусами должны проходить периодические осмотры кожи всего тела и консультироваться по вопросам защиты от солнца.
Поскольку более половины кожных меланом возникают de novo (т.е. не в связи с невусом), «профилактическое» удаление невусов не дает никаких преимуществ.
Тем не менее, при удалении меланоцитарных невусов, независимо от причины, образцы всегда следует отправлять на гистологическое исследование
Врожденные меланоцитарные невусы – (Выписка из последнего -)
CMN классически определяют как меланоцитарные невусы, присутствующие при рождении или в течение первых нескольких месяцев жизни.Небольшие меланоцитарные невусы, которые проявляются в раннем детстве (особенно в возрасте от трех месяцев до двух лет), часто имеют клинические и гистологические признаки, идентичные характеристикам «истинного» ЦМН, и называются «поздние ЦМН», «невусы с ранним началом. , »И« врожденные невусоподобные невусы »[14]. CMN обычно бывают маленькими или средними, одиночными и могут возникать на любом кожном участке. Цвет CMN варьируется от желто-коричневого до черного, а границы часто бывают географическими и нерегулярными.Многие, но не все CMN имеют повышенную густоту темных жестких (терминальных) волосков.
CMN lesio
Меланоцитарные опухоли – это … Что такое меланоцитарные опухоли?
Меланоцитарные опухоли с неопределенным злокачественным потенциалом – (MELTUMP) – это меланоцитарные образования в дерме, которые не могут быть классифицированы по морфологии как доброкачественные невусы (родинки) или злокачественные меланомы, потому что масса проявляет признаки обоих. Несколько типов поражений могут быть классифицированы как MELTUMP: эти…… Wikipedia
Меланоцитарный невус – Классификация и внешние ресурсы Родинка, в частности, внутрикожный невус МКБ 10 D22… Википедия
Врожденный меланоцитарный невус – Классификация и внешние ресурсы Врожденный невус МКБ 10 D22 (ILDS D22.L60) Врожденный меланоцитарный невус – это разновидность… Википедия
Невус – Не путать с Невиусом, Невисом или Невием. Наевус и Неви перенаправляются сюда. Чтобы узнать о британской экспериментальной рок-группе, см. Naevus (группа). Для эритрейского футболиста см Неви Гебремескез. Для норвежского банка см Nevi (компания). Невус…… Википедия
Список кожных заболеваний – Это неполный список, который, возможно, никогда не сможет удовлетворить определенные стандарты полноты.Вы можете помочь, дополнив его записями из надежных источников. См. Также: Кожные заболевания, Категория: Кожные заболевания и МКБ 10…… Википедия
Меланома – Классификация и внешние ресурсы Меланома МКБ 10 C43… Википедия
Диспластический невус – Классификация и внешние ресурсы МКБ 10 D48.5 (ILDS D48.540) МКБ 9 238.2… Википедия
Новообразование кожи – Рак кожи Классификация и внешние ресурсы Базальноклеточная карцинома.Обратите внимание на жемчужный вид и телеангиэктазии. ICD 10 C… Википедия
Невусы и меланомы – Классификация и внешние ресурсы MeSH D018326 Невусы и меланомы – это группа неоплазий.

 Структура образования содержит ороговевшие клетки кожи, поэтому на ощупь оно плотное.
Структура образования содержит ороговевшие клетки кожи, поэтому на ощупь оно плотное. Они формируются на открытых участках тела, часто — на лице, шее. На поверхности родинки не растут волосы. Цвет — темно-коричневый, вплоть до черного.
Они формируются на открытых участках тела, часто — на лице, шее. На поверхности родинки не растут волосы. Цвет — темно-коричневый, вплоть до черного.


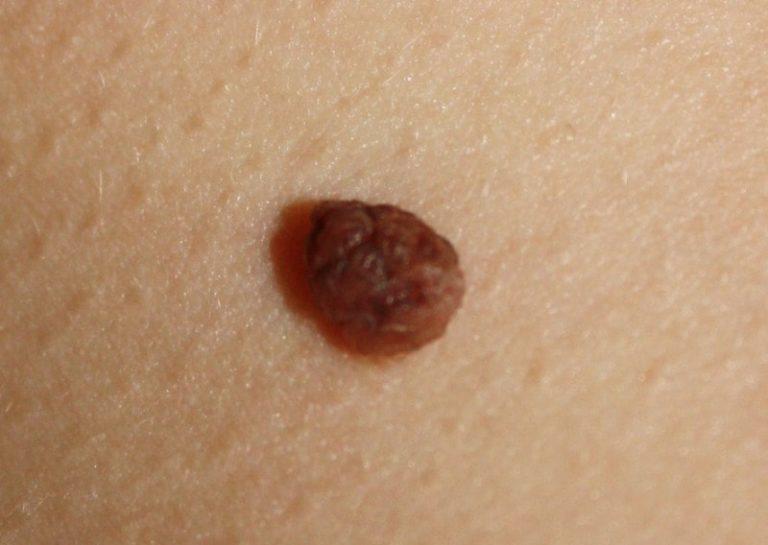
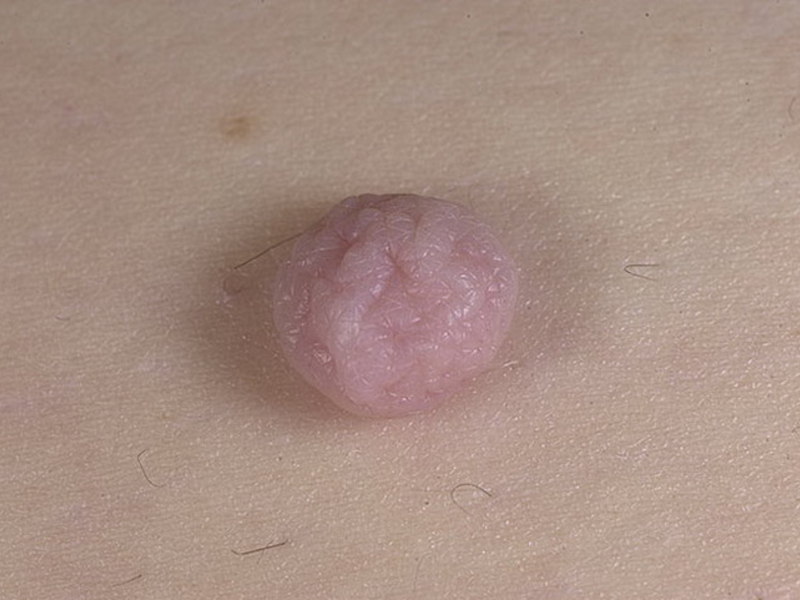 Обладатель отметины легко травмирует ее. Если нарост располагается на волосистой части головы, повреждение происходит расческой, ногтями.
Обладатель отметины легко травмирует ее. Если нарост располагается на волосистой части головы, повреждение происходит расческой, ногтями.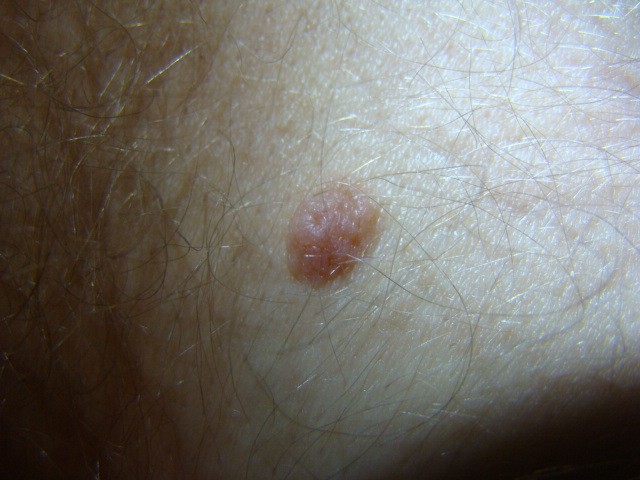 Нарост состоит из множества сосочков разных размеров. Образование вырастает до 10 мм. Смешанный невус врачи стараются не тревожить.
Нарост состоит из множества сосочков разных размеров. Образование вырастает до 10 мм. Смешанный невус врачи стараются не тревожить.
 Поэтому он напоминает бородавку.
Поэтому он напоминает бородавку.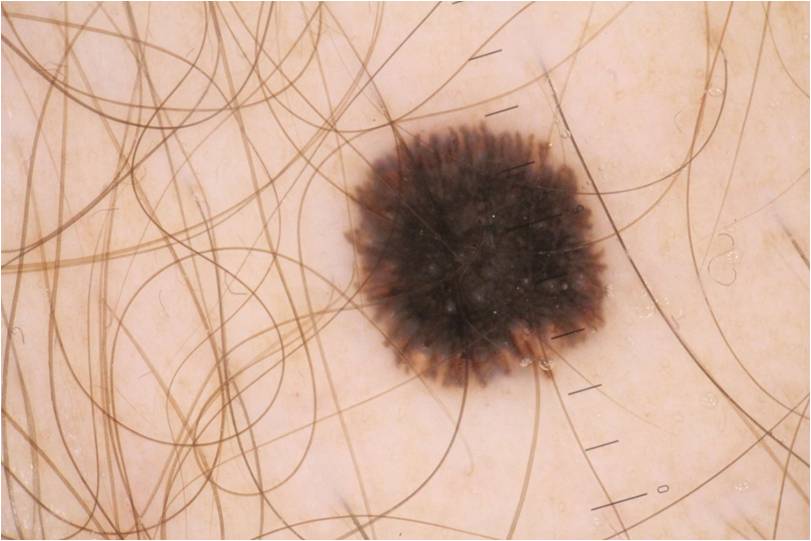
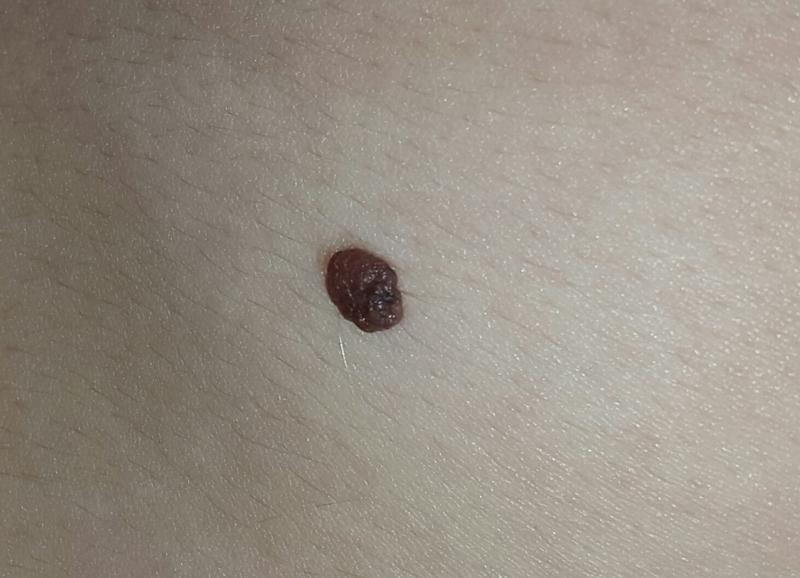 Новообразование характеризуется достаточно медленным ростом, не осложненным кровоточивостью или изъязвлением.
Новообразование характеризуется достаточно медленным ростом, не осложненным кровоточивостью или изъязвлением.