Сопли при гайморите: почему появляются, какими бывают
Слизисто-гнойные выделения при гайморите — привычное явление. Они появляются в ответ на развитие инфекционно-воспалительного процесса. В соплях при гайморите обязательно присутствует муцин — вещество с защитными свойствами. Чтобы побороть болезнь, его нужно очень много, поэтому выделения такие обильные. Но не всегда обильный экссудат сопровождает прогрессирование воспалительного процесса в гайморовых пазухах.
Иногда встречается гайморит без соплей. Чаще всего такая форма характерна для хронического воспаления. В этом случае рецидив болезни протекает с минимальными проявлениями. Состояние больного практически не нарушается, могут быть тупые головные боли, умеренная ломота в мышцах, незначительное снижение работоспособности.
Какие бывают сопли при гайморите?
Сопли после гайморита и в разгар болезни отличаются по цвету и консистенции. Характер выделений из полости носа зависит от стадии болезни:
- катаральная (начальная): выделения прозрачные, жидкие, не имеют запаха и цвета;
- гнойная (острый период воспаления): экссудат становится гуще, цвет слизи приобретает желто-зеленый оттенок, гной может выделяться сгустками, иметь неприятный запах;
- выздоровление: выделений становится меньше (они светлеют или сохраняют тот же оттенок), могут появляться корки, состояние больного улучшается.

При развитии осложнений выздоровление не наступает на 5-7 день активного лечения гайморита, наоборот, самочувствие может ухудшаться. При этом густые сопли неприятно пахнут, присутствует и запах изо рта. Если спустя несколько дней лечения вы не видите улучшений самочувствия, признаки насморка и заложенности носа нарастают, срочно обратитесь к лечащему доктору.
Гайморит в запущенной стадии без лечения может приводить к распространению инфекции на соседние ткани, формированию гнойных абсцессов, развитию остеомиелита, менингита. Будьте внимательны к своим ощущениям, выполняйте все назначения врача, не пропускайте обследование. Так вы сможете минимизировать риск появления нежелательных осложнений гайморита.
Кровь в выделениях из носа
Гайморит с кровью в экссудате сильно пугает больного. Признак тревожный, но довольно распространенный. Кровь появляется в слизистом секрете по разным причинам:
- долгое использование сосудосуживающих капель, которые делают эпителий ранимым, пересушивают его и могут провоцировать появление атрофических явлений в полости носа;
- хрупкость стенок кровеносных сосудов;
- неправильная тактика высмаркивания, повышение давления внутри структур полости носа;
- иссушение слизистой оболочки.

Если кровь алая, обильно выделяется, срочно обращайтесь за помощью. До приезда специалистов скрутите из ваты тугие турунды и введите в полость носа для остановки кровотечения. Голову нужно чуть-чуть запрокинуть, чтобы снизить давление крови по сосудам, питающим структуры носа. Обильное кровотечение может возникать из-за гипертонии. Но в любом случае с проблемой должен разбираться доктор.
Как правильно высмаркиваться при гайморите?
Удаление слизи и гноя из носа при воспалении гайморовой пазухи поможет сократить период болезни, улучшит самочувствие больного и позволит избежать развития осложнений. От соплей нужно избавляться, чтобы пазухи носа вентилировались и не было застоя экссудата. Как ни странно, но правильно высмаркиваться умеют лишь единицы. А ведь этот простой способ очищения носа стоит освоить всем без исключения — даже тем, кто не знает, что такое хронический гайморит. Если вы сильно натуживаетесь и напрягаетесь во время высмаркивания, то в полости носа и ушах создается чрезмерное давление, а это может привести к усилению воспалительной реакции и другим осложнениям.
Правила грамотного очищения носа от слизи:
- сморкайтесь без сильного натуживания;
- поочередно высмаркивайте каждую ноздрю, закрывая пальцем другую так, чтобы воздух не выходил из нее;
- по возможности пользуйтесь одноразовыми платками.
Помните о том, что гайморит возникает преимущественно на фоне инфекционного процесса. Во время болезни больной заразен и является источником инфекции для окружающих. Поэтому сразу после обнаружения симптомов гайморита оставайтесь дома до выздоровления. При посещении общественных мест нельзя чихать в руку — только в платок или, если он отсутствует — в локоть. Соблюдение правил инфекционной безопасности поможет избежать распространения заболевания.
Насморк и гайморит: в чем отличия?
Многие люди, особенно те, которые не сталкивались с гайморитом ранее, не знают, как отличить обычный насморк от воспаления гайморовых пазух. От того, как быстро вы поймете, что больны не обычным ОРЗ, зависит дальнейший прогноз.
- чувство распирания в области переносицы, глазниц или лба;
- головные боли;
- сильная заложенность одной половины носа;
- слабость;
- обильные гнойные выделения из носа;
- повышение температуры (симптом характерен больше для острого гайморита).
Гайморит начинается обычно с ухудшения самочувствия: больной чувствует слабость еще до появления насморка. Возникает умеренная головная боль, которая нарастает вместе с чувством распирания. Экссудат может быть сразу гнойным или сначала слизистым и жидким, а потом выделения становятся вязкими, густыми, приобретают желто-зеленый оттенок.
Важный признак гайморита — боли в области носа, лба, чувство распирания, которого нет при обычном насморке, возникающем при ОРЗ, гриппе или бронхолегочных патологиях. Болезненность нарастает при пальпации. Острый гайморит обычно протекает с лихорадкой, стойким повышением температуры.
Гайморит без насморка и температуры — возможно ли это?
Гайморит не всегда протекает типично: с повышением температуры, головными болями, слизисто-гнойными выделениями и заложенностью носа. Это затрудняет постановку диагноза и вводит в заблуждение не только больного, но и лечащего доктора.
На слизистую носа вместе с вдыхаемым воздухом постоянно попадают условно патогенные микроорганизмы, которые могут вызывать воспаление. Также инфекция проникает в гайморовы пазухи из других органов — вместе с кровью, которая питает ткани полости носа. Когда воспалительный процесс формируется, нарушается отток экссудата, затрудняется вентиляция. Способствуют развитию инфекционно-воспалительного процесса многие факторы: искривление носовой перегородки, снижение местного иммунитета, повышенная вязкость вырабатываемого секрета, травмы носа, частые ЛОР-заболевания.
Хроническое течение гайморита у многих больных характеризуется стертой симптоматикой:
- температура редко когда бывает высокой, часто — субфебрильной;
- заложенность носа незначительная;
- чувство распирания умеренное или вовсе отсутствует;
- выделения гнойные только при выраженном воспалительном процессе;
- самочувствие удовлетворительное, но присутствуют слабость и разбитость.

Стертая клиническая картина при остром гайморите появляется в первые дни развития болезни, особенно если воспаление верхнечелюстной пазухи вторичное, возникшее на фоне кариеса, операции на челюсти, обострения ЛОР-патологии. Отсутствие повышенной температуры должно вас насторожить: такое возможно при хроническом течении гайморита. Острая форма болезни обычно протекает с гипертермией. Повышение температуры происходит в ответ на размножение патогенных микроорганизмов. Так защитные клетки реагируют на развитие инфекции. Если реакция ослаблена, нет температуры, то велик риск развития осложнений.
Отсутствие высокой температуры характерно для течения гайморитов, вызванных заболеваниями зубов. Долгое время больной принимает болевой синдром при воспалении гайморовой пазухи за остаточные симптомы после лечения запущенного кариеса или другой патологии. Насморк тоже часто отсутствует, но есть боли в глазницах, переносице, на стороне пораженного зуба.
Вызвать гайморит могут следующие стоматологические патологии:
- периодонтит;
- остеомиелит;
- запущенная форма кариеса;
- кисты, гранулемы в области верхушки корня зуба;
- повреждения челюсти.

Гайморит без соплей встречается и при травмах полости носа, инфекции, которая развивается на фоне повреждения лицевого скелета или неудачно проведенного оперативного вмешательства. Нарушается проходимость экссудата, слизь застаивается, носовые ходы плохо вентилируются, при этом и возникают предпосылки к прогрессированию воспаления. Насморк при гайморите, спровоцированном травмой, может долгое время вовсе отсутствовать.
Вследствие частых ринитов и длительного приема сосудосуживающих местных средств эпителий становится тонким, ранимым, со временем разрыхляется и атрофируется. Слизистая оболочка при этом перестает выполнять свою защитную функцию, снижается местный иммунитет, инфекция начинает прогрессировать скрыто, не проявляясь гипертермией и другими характерными признаками. В таком случае постановка диагноза «гайморит» возможна после получения результатов диагностики. ЛОР-специалисты назначают следующие методы обследования: рентгенограмма, КТ, МРТ, УЗИ, биопсия пазух, эндоскопия, цитология экссудата, анализы крови.
Для отоларинголога важно определить точную форму гайморита, установить степень выраженности и место локализации воспалительного процесса, выявить возбудителя инфекции. После получения данных обследования назначается комплексное лечение.
Может ли быть гайморит без насморка и выделений из носа?
- Причины заражения
- В чём отличие гайморита от насморка
- Причины возникновения гайморита без насморка
- Клиническая картина гайморита без насморка
- Основные симптомы
- Дополнительные симптомы
Пагубная экология крупных и развивающихся городов всё чаще сказывается на здоровье людей. Наш нос с каждым годом вынужден справляться с возрастающей нагрузкой. Естественно, это приводит к самым разнообразным заболеваниям верхних дыхательных путей, и в частности к гаймориту.
Воспаление пазух в большинстве случаев сопровождается гнойными выделениями разного цвета, однако, во врачебной практике встречаются и другие случаи. Давайте разберёмся, может ли быть гайморит без насморка.
Давайте разберёмся, может ли быть гайморит без насморка.
Причины заражения
В силу анатомо-физиологических особенностей слизистая, которая покрывает носовую полость, подвержена воздействию большого количества неблагоприятных факторов внешней среды.
Постоянно на слизистую оболочку попадает огромное количество микроорганизмов. Многие из которых успешно устраняются иммунной системой, однако есть и более устойчивые микробы, они-то и провоцируют заболевания.
!Виною всему — бактерии и вирусыПатогенные бактерии или вирусы напрямую воздействуют на слизистую носа, вызывая развитие гайморита. При простуде микроорганизмы быстрыми темпами размножаются, при этом продукты их жизнедеятельности повреждают верхние слои эпителия, нарушая его нормальную работу.
В чём отличие гайморита от насморка
Насморк или ринит — это воспалительное заболевание слизистой оболочки носа. То есть при насморке болезнь охватывает целиком все пространство верхних дыхательных путей: носовые ходы, носоглотку, и все придаточные пазухи в равной степени.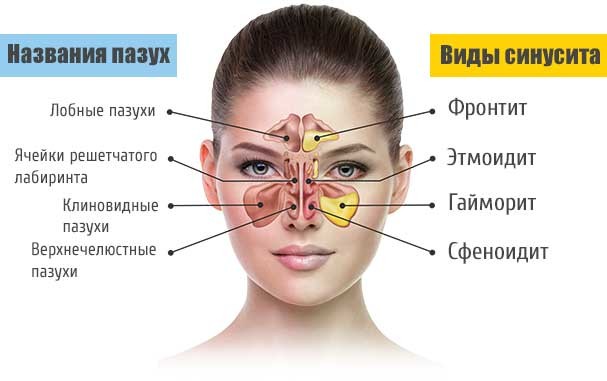
При насморке, как правило, заложен нос и появляются выделения различной консистенции. В отличие от насморка, гайморит — это воспаление верхнечелюстной (гайморовой) пазухи и при таком воспалении вполне могут отсутствовать симптомы в виде выделений из носа.
При гайморите без насморка закупоривается отверстие, соединяющее пазуху с остальной частью носа и болезнь не распространяется, оставаясь и назревая практически бессимптомно, особенно на ранних этапах.
Причины возникновения гайморита без насморка
Инфекции
Гайморит без насморка появляется как обострение гриппа, кори, краснухи и прочих вирусных инфекций, которые были неправильно, или не до конца пролечены, или вовсе перенесены на ногах. Заболевание обусловлено следующими факторами:
- На фоне основного заболевания воспаляется и набухает слизистая;
- Появляется заложенность;
- Сужается и полностью перекрывается проход в гайморовы пазухи;
- Нарушается отток секрета;
- Патологическая жидкость скапливается в пазухах;
- В это время проходят симптомы вирусного заболевания.
 И вы чувствуете, что пошли на поправку;
И вы чувствуете, что пошли на поправку; - При этом гной постепенно накапливается и полностью заполняет пазуху;
- Через некоторое время. Ввиду особенностей организма, у каждого человека это время наступает по-разному. Вы начинаете ощущать первые признаки гайморита.
Заболевания зубов.
Этот воспалительный процесс возникает из-за распространения бактерий от больного зуба к гайморовой пазухе. Вызвать гайморит могут:
- Верхнечелюстные кисты;
- Остеомиелит;
- Периодонтит;
- Запущенный кариес.
Метаморфизмы, происходящие при этом очень схожи с инфекционным развитием гайморита.
Механическое повреждение.
Из-за механического повреждения и деформации перегородки носа может нарушаться отток секрета и дальнейшая закупорка пазух, что способствует развитию гайморита без насморка.
Атрофическое течение болезни.
Гайморит без соплей может возникнуть из-за нарушения в строении мерцательного эпителия. При такой форме заболевания слизистая оболочка истончается и теряет свои обычные функции. Не очищает вдыхаемый воздух, плохо его согревает, не выводит из носа микроорганизмы и не выделяет слизь. Одним словом, атрофируется.
При такой форме заболевания слизистая оболочка истончается и теряет свои обычные функции. Не очищает вдыхаемый воздух, плохо его согревает, не выводит из носа микроорганизмы и не выделяет слизь. Одним словом, атрофируется.
Как правило, наступает такое состояние при длительных и частых инфекционных заболеваниях.
Клиническая картина гайморита без насморка
Основные симптомы
- Давление в области переносицы.
- Этот симптом усиливается если наклонить голову вперёд.
- Боль в области носа.
- Которая распространяется на остальные участки лица. При жевании и разговоре может усиливаться. Неприятные ощущения ярко выражены с утра, после длительного нахождения в одном положении, к вечеру они немного утихают.
- Повышение температуры тела в течение нескольких дней, озноб.
- Температура не превышает 37.8°. Её появление объясняется длительным воспалительным процессом.
В некоторых случаях температура может отсутствовать.
Отсутствие температуры может быть обусловлено ослабленным иммунитетом и приёмом антибиотиков.
 Также причиной отсутствия температуры может стать приём жаропонижающих средств.
Также причиной отсутствия температуры может стать приём жаропонижающих средств. - Головные боли.
- Которые усиливаются при смене положения головы. Чаще всего в горизонтальном положении становятся сильнее.
- Припухлость щёк.
- Отёчность может распространяться на лицо, щёки, нижнее и в некоторых случаях верхнее веко.
Дополнительные симптомы
- Нередко, при любом виде гайморита, можно наблюдать сильную заложенность носа;
- Нарушение сна. Связано с общим плохим самочувствием;
- Чрезмерная утомляемость, недомогание, слабость и вялость;
- Потеря работоспособности из-за слабости и плохого самочувствия;
- Полная или частичная потеря аппетита;
- Светобоязнь, вызванная воздействием патогенных организмов на глазной нерв.
Не всегда сразу удаётся определить, что послужило причиной заболевания. И что именно нужно лечить.
ПримечаниеВ хорошей клинике Вам в первую очередь предложат пройти обследование и установить тип бактерий, которые накапливаются в пазухе, а также к чему эти бактерии уязвимы.
Только после этого можно назначить адекватное лечение на основе антибиотиков.
Узнать больше
Свежие публикации:
Кровь из носа при гайморите: причины и лечение выделений
Слизистая носа пронизана сетью мелких кровеносных сосудов — капилляров. Их стенки довольно тонкие, поэтому даже небольшое повреждение часто приводит к кровотечению. Так, при простудных заболеваниях и связанных с ними осложнениях, из носа нередко отходит кровь вместе с обычными или гнойными выделениями.
Причины гнойных выделений из носа
Фото 1: Не осложненный инфекцией насморк не вызывает гнойных выделений. Если при очистке носа замечен гной, который легко распознать по отталкивающему запаху, причин может быть несколько.
Какого цвета сопли при гайморите
Четкого ответа на вопрос, какого цвета железы в случае синусита, нет, так как цвет и тип железы меняются в зависимости от степени заболевания и его продолжительности.
Начальная стадия синусита сопровождается явными утечками жидкости из носовой полости.
Когда бактериальная или вирусная инфекция присоединилась к воспалению, выделения представляют собой достаточно толстую и вязкую массу желтоватого или зеленого цвета.
Образование примесей крови в выделениях указывает на запущенную стадию синусита и требует срочного лечения.
Причины и стадии болезни
Многие пациенты считают, что если появляются железы, это хороший признак синусита, но это не так. Во многих случаях это признак ринита, когда кладут нос и бегут прозрачные сопли.
Гейморит возникает в основном при неправильном лечении ринита. Существует несколько причин заболевания:
- бактерий;
- грибов;
- вирусов;
- аллергии;
- ринита в запущенной стадии.
Стадию синусита можно распознать по цвету сопли. Больные ощущения рассматриваются как еще одна возможность определить течение патологии.
Формы гайморового синусита:
- катаральный;
- гнойный;
- хронический.

Катаральная форма несколько похожа на ринит и очень часто сбивается с толку, так как носовая полость полностью прозрачна и свободна от слизи. Чтобы понять, как это выглядит, можно посмотреть на фото сопли. Кроме того, в катаральной форме проявляются такие признаки, как
- небольшие заторы в носу;
- нарушение дыхания;
- отек слизистой оболочки носа;
- прозрачное выведение.
Гнойная форма заболевания достаточно острая и сопровождается главным образом лихорадкой и значительным ухудшением здоровья. Характерной особенностью гнойной стадии является наличие сильной головной боли.
Есть также зеленые железы, которые имеют довольно толстую консистенцию. Это указывает на наличие примесей гноя. Иногда образуются целые сгустки, которые вытекают во время процесса опорожнения.
На этой стадии синусита могут возникнуть кровоточащие вены, что хорошо видно на фотографиях струй синусита.
У больных в острой гнойной стадии заболевания часто бывает трудно согнуть голову вперед, так как острая боль в области лба и вблизи паранатальных пазух возникает сразу же. Другим характерным симптомом болезни является полная потеря обоняния.
Другим характерным симптомом болезни является полная потеря обоняния.
Начальная стадия острого синусита постепенно становится хронической. Эта стадия патологии характеризуется такими признаками, как
- сильная головная боль;
- серо-зеленые выделения из носа при злокачественном синусите;
- чередующиеся улучшения и рецидивы;
- наличие заражения крови у гнойных железистых.
При хронической стадии заболевания может наблюдаться нормальная температура и нерегулярное обоняние. Однако хроническая форма патологического процесса требует более тщательного и сложного лечения по сравнению с другими.
Восстановление сопровождается снижением носовых секреций и болезненными ощущениями. Белые сопли при синусите свидетельствуют об улучшении состояния здоровья.
Цвет соплей
Выделения гайморовой пазухи на каждой конкретной стадии патологии имеют свои особенности, что позволяет точно определить тип и форму синусита.
Более того, согласованность струй одновременно позволяет определить специфику и стадию нарушений.
Если вовремя распознать стадию патологии и провести терапию, можно быстро вылечить болезнь и избежать осложнений.
Цвет соплей при синусите во многом зависит от типа патологии. Однако часто выделения имеют такие оттенки, как..:
- белый;
- желто-зеленый;
- зеленый
Форсунки белого или прозрачного цвета наблюдаются при патологическом процессе без гноя, который происходит на начальной стадии.
Плотный вязкий отток из N Если сопли зеленые или желтоватые, это означает, что организм переживает воспалительный процесс.
Этот желтоватый цвет в основном обусловлен накоплением гноя.
Иногда могут возникнуть коричневатые выделения из носа, указывающие на неправильное лечение или преждевременное начало. Это указывает на то, что это тяжелый воспалительный процесс в организме и что болезнь перешла в хроническую стадию.
Появление коричневатого железистого шрама при синусите должно быть очень сильным предупреждением и сигналом для посещения врача.
Выделения с кровью
Сгустки крови не всегда присутствуют и часто наблюдаются из-за самой болезни. Но и другие причины могут провоцировать кровоточивость вен в выделениях из носа, такие как:
- частое применение сосудорасширяющих препаратов;
- разжижение слизистой оболочки носа;
- ломкость сосудов;
- наличие сопутствующих заболеваний.
Хотя у пациента могут быть железы с кровью, его все равно следует лечить.
Терапия включает в себя мытье носа специальными средствами, которые помогают ускорить процесс выздоровления и предотвратить осложнения.
Если в струях есть кровь, необходимо проконсультироваться с врачом, так как самолечение может только ухудшить ситуацию.
Гайморит без соплей
Гланды всегда присутствуют в гайморовой пазухе, часто воспаление гайморовой пазухи вообще не проявляется, особенно на ранних стадиях патологии.
Стеклянные пазухи могут вообще не возникать, особенно если синусы сильно разбухли, что затрудняет слив содержимого.
Однако гной появляется через несколько дней после начала заболевания и может даже кровоточить из носа, указывая на то, что болезнь переходит в острую стадию.
В любом случае, при наличии воспалительного процесса, следует немедленно начать лечение, так как болезнь может быстро перейти в хроническую стадию и могут возникнуть различные осложнения, требующие хирургического вмешательства.
Сопли с кровью при гайморите у взрослого | Здоровье Сердца
— Вы должны прочитать: 5 мин.
Обычные симптомы простуды с насморком, обычное явление для врачей в холодное время года.
Патологический процесс не опасен при своевременном лечении, но если его не лечить, он превращается в серьезную болезнь — синусит или синусит.
свидетельствует о запущенной форме патологии желез и крови при синусите. Процесс требует немедленного и компетентного лечения.
Кровь и железы появляются при синусите по разным причинам. Высыхание слизистых оболочек приводит к повреждению капилляров, а при избыточном поливе слизь выделяется с примесями крови. За многие годы медицинской практики врачи выявили факторы, вызывающие патологический процесс:
- стенки сосудов слабые по своей природе;
- повышение артериального давления, приступы высокого давления провоцируют кровотечение;
- использование капель для носа, спреев, непригодных для организма;
- частое применение сосудосуживающих препаратов;
- недостаток витамина С в организме;
- интенсивный, неправильный процесс сброса.
выделения крови из гайморовой пазухи иногда становятся предвестниками серьезных сердечно-сосудистых заболеваний, диабета. Для грамотного диагноза важно пройти обследование. Синусит имеет симптомы, схожие с синуситом, и лечение самой болезни запрещено.
Если пациент с синуситом испытывает сильные головные боли, следует обратиться за медицинской помощью, чтобы избежать провоцирования осложнений.
Если повреждена гайморова пазуха, кровь может выделяться. Ранее сломанная переносица в гайморовой пазухе может спровоцировать слизь и секрецию крови.
Максиллярная пазуха с кровью может образоваться без выделения крови слюной. Парансальные пазухи сильно опухают, гной, образующийся в них, не прекращается вовремя, необходимо специальное лечение под наблюдением врача. Забытые формы заболевания приводят к хирургическому вмешательству с длительным реабилитационным периодом.
При синусите слизистые оболочки зависят от формы заболевания. Каждая стадия болезни характеризуется индивидуальными симптомами. Гемориты:
- подострый период. Наступление болезни не сопровождается сильными симптомами. Насморк, признаки легкой простуды. Пациент испытывает затрудненное дыхание, образование секреции слизи, выделение прозрачной слизи.
- Неприятные ощущения, головная боль, ухудшение общего состояния, давление в носу, лбу, скулах и висках характеризуют острый период заболевания. Часто наблюдается значительное повышение температуры тела. Слизь становится гуще. Плотные желтые сопли развиваются, которые со временем приобретают желтовато-зеленый оттенок. Дыхание становится трудным.
- пренебрегаемая хроническая форма патологии сопровождается болью и тяжестью в орбите. Пациент чувствует постоянную слабость, усталость. Сложное время в патологии — это ночной сон, во время которого дыхание очень затруднено. В струях желто-зеленого цвета появляется густая консистенция крови.
- Период выздоровления характеризуется снижением секреции слизи с кровью. Состояние пациента улучшается. Уменьшаются болезненные, гнетущие ощущения. Сон может быть желто-зеленым, но темнеет легче.
Удары аллергенов в носовых проходах провоцируют воспаление. Аллергическое состояние возникает при высвобождении жидких, прозрачных желез, что характерно для синусита. Без своевременных терапевтических мероприятий инфекция следует за развитием. Бактерии становятся провокаторами носовой слизи желто-зеленого цвета.
Сечения могут возникнуть в случае синусита:
- серо-зеленые;
- желто-зеленые;
- черные пятна встречаются реже.
Запах слизистых оболочек неприятен; при поглощении грибковой инфекцией он напоминает гниль. В этом случае цвет гноя зависит от вида, который развивается в паранатальной пазухе гриба.
Светло-серые железы с неприятным запахом встречаются в гайморовой пазухе в сочетании с патологическими процессами в полости рта. Секреция типична для заболевания верхних зубов.
Основная задача пациента — правильное удаление гнойных образований. Своевременное раздевание не приводит к закупорке клеток, мерцающие клетки слизистой оболочки полностью выполняют свою функцию.
Для повышения эффективности процесса важно следовать рекомендациям:
- Удаляйте слизь поочередно из каждой ноздри. Если челюсти опухли, то трудно удалить экскременты из челюстей. В этом случае необходимо использовать сосудосуживающие препараты, назначенные лечащим врачом.
- Выдувание двух ноздрей одновременно приводит к попаданию выделения в слуховой канал. Этот процесс опасен для развития воспаления внутреннего уха.
- Секрет должен быть извлечен через носовые проходы. Вывод слизи в полость рта через носоглотку угрожает привести к инфекциям в нижних дыхательных путях. В процессе развивается ларингит, воспаление горла.
Рекомендуются одноразовые бумажные салфетки. При использовании бумажных салфеток следует обращать внимание на состав изделия.
Синтетические волокна провоцируют аллергические реакции, вызывают раздражение по краям ноздрей и передних пазух.
Ткани следует регулярно менять, после стирки необходимо использовать пар для устранения развития патогенной микрофлоры.
Основная задача при первом появлении слизи носа — определить причину патологии. Результат общего анализа крови, рентгеновский снимок околососковых пазух, помогает специалисту поставить правильный диагноз и назначить лечение.
Комплексная терапия состоит из разработанных методов устранения патологий. Антибиотик нового поколения помогает остановить воспалительный процесс. Для мытья ноздрей используются противовоспалительные отвары и настойки из ромашки, календулы, подорожника по рецептам народной медицины. Для проведения процедуры рекомендуется использовать солевые растворы.
Отвар из крапивы двойной домашний уменьшит кровотечение за короткое время. Влияет на сосудистую стенку с помощью эффективных сосудосуживающих препаратов. Принимать лекарства после консультации со специалистом.
Для предотвращения развития челюсти Важно следить за состоянием кариозных зубов и поддерживать их здоровье.
Гораздо легче избавиться от незначительных симптомов насморка, чем лечить запущенную форму болезни с выделением гнойных опухолей, крови. Важно использовать лечебные мероприятия на первых стадиях заболевания.
Рекомендуется применять мазь оксолина в период обострения простудных заболеваний, смазывая ею носовые проходы. Ингредиенты помогают предотвратить проникновение бактерий и вирусов через носовые каналы.
Кровотечение из носа при развитии синусита устраняется после излечения самой болезни. Компетентное лечение после постановки диагноза, назначенное специалистом, может нанести вред здоровью.
Частое применение сосудосуживающих средств не рекомендуется, лучше заменить прием капель или спреев для промывки носа морским солевым раствором, солевым раствором. Эти же средства также рекомендуют увлажнять ноздри.
Создать комфортные условия для пациента. В теплое время года рекомендуется отдыхать на свежем воздухе, но избегать контакта и общения со здоровыми людьми. Вентилируя помещение, увлажняя воздух, пациент чувствует себя лучше, дыхание становится легче.
Особое внимание следует уделять питанию. Укреплению сосудов способствует применение витамина С, поливитаминов. В рационе пациента должны быть свежие фрукты и овощи. Источник
Источник
Почему при гайморите сопли с кровью?
Насморк всем знаком, но уход с кровяной пазухой указывает на воспалительный процесс в пазухах, который можно устранить, начав лечение вовремя.
Как протекает гайморит
Геморит вызывается проникновением вирусов и бактерий через нос в гайморовые пазухи, после чего начинается постепенный воспалительный процесс. Сон с желтой или зеленой кровью указывает на запущенную хроническую форму гайморовых пазух.
У пациента состояние, заложенный нос, сильные боли в голове.
Если острая стадия сопровождается повышением температуры в дополнение ко всем этим симптомам, то хроническая форма, как правило, лихорадка отсутствует, но в ноздрях много сгустков крови.
Гейморит легко доступен для традиционного лечения. Если его не лечить, иммунная система отказывает, и простуда становится постоянным явлением. Воспаление паранатальных пазух можно обнаружить, надавливая пальцами сначала на ноздри, затем между бровями и на переносицу.
Если вы нажимаете и чувствуете боль, это, скорее всего, острая форма синуса. Если ваш нос перегружен, вы должны проконсультироваться с врачом уха, носа и горла, так как только он может поставить правильный диагноз и назначить соответствующее лечение.
На ранних стадиях затрудненного дыхания обычно помогают сосудосуживающие препараты, но если формой пренебрегать, прием лекарств иногда просто бесполезен.
В случае синусита, кровь из тривиальных носовых могил или чрезмерно пролитое лекарство может присутствовать в носу для насморка.
Более серьезные причины — аномальная синусовая ткань или сломанная переносица. Чтобы избежать осложнений, болезнь должна быть вылечена.
После нормального промывания носа и приема лекарств процесс заживления часто происходит быстро и не приводит к возможным осложнениям.
Если кровь присутствует без видимой причины, может развиться воспалительный процесс, который необходимо лечить только медикаментозно. В этом случае самолечение бесполезно, но только усугубляет ситуацию.
Гаморит часто бессимптомный, без железа. Это происходит, когда гайморовые пазухи настолько опухли, что он просто не может избавиться от содержимого — гноя — больше.
Если гной промывается через 2-3 дня, иногда сопли с остатками крови, что указывает на острую стадию заболевания.
Когда начинаются формы, возможно хирургическое вмешательство, поэтому важно правильно лечить воспаление, не дожидаясь тяжелых ситуаций.
Присутствие крови во время изгнания часто происходит в ослабленных сосудистых стенках. Пока человек спит, он высыхает, на следующее утро ты должен приложить усилие, и через Их стены очень тонкие, они быстро лопаются.
Только спорт, зарядка и утренняя пробежка, ходьба помогают улучшить кровообращение, укрепить стены и всю сосудистую систему и повысить их эластичность.
Упражнение устраняет головные боли, высокое давление, лишние килограммы.
Внезапное появление железы с кровью требует немедленного выяснения причины. Сильный отток крови может быть причиной повреждения стенок потока, воспалительных процессов в верхних дыхательных путях. Накопленная слизь начинает давить на стенки канала, раздражая их и препятствуя заживлению.
Для устранения симптомов сначала необходимо обследовать пазухи носа, т.е. сделать рентгеновский снимок. При прогрессировании воспаления пациенту показывается госпитализация, назначение лекарств, в том числе антибиотиков, капель и инъекций. Часто врачи назначают амоксиклавы для быстрого снятия воспаления. Противовоспалительные отвары из подорожника, календулы или ромашки полезны для промывания носа и внутреннего использования. Внутри, для укрепления сосудов, хорошо принимать отвары из шиповника, лопуха, крапивы и винограда. Для увлажнения слизистых оболочек полезно использовать солевые растворы. Не стоит усердно работать над отварами, это нужно делать аккуратно и правильно:
- Сначала введите немного изотонического раствора в каждую ноздрю отдельно.
- Осторожно очистите ноздри, хорошо выдувайте ноздри.
- Держите головку прямо для максимального промывания и опрыскивайте ноздри другим лекарством.
- При использовании капель необходимо лечь, повернуть голову в сторону и ввести лекарство сначала в одну ноздрю, повернув другую сторону в другую. Через минуту снова почистите ноздри и тщательно вымойте их.
Если ноздри очень переполнены, следует сначала ввести в ноздри сосудосуживающий препарат, а затем взять мазок. Необязательно всасывать слизь, чтобы выплюнуть ее, после таких манипуляций также часто бывают случаи выплевывания с кровью. В случае осложнений при лечении эффективной фитотерапии могут быть назначены эндоскопия, МРТ, КТ, рентгеновский снимок паранатальных пазух.
Если выделения оранжевого цвета, то возможно, что причиной является воспаление верхних дыхательных путей в результате повреждения протекающих стенок. Когда наступает простуда, температура повышается, возникает болезнь, слабость. Иммунная система пациента распадается. Простуду необходимо лечить, иначе могут возникнуть осложнения в сердце, почках, легких.
Могут быть выделения белого цвета, которые обычно являются аллергическими и менее опасными. Тем не менее, предмет аллергена должен быть обнаружен путем обращения к врачу и проведения анализов.
Эти аллергии являются сигналом для людей о том, что деятельность организма нарушена, поэтому начать синусит невозможно — лучше вылечить его полностью и как можно быстрее.
Сон у детей — это постоянное явление, не вызывающее ненужных неудобств. Матери спокойно беспокоятся об этом факте, но когда кровь начинает течь, начинается настоящая паника. Когда мы говорим о простуде, слизь высвобождается с венами, вкраплениями крови и без паники. Капилляры у младенцев тонкие, часто лопаются при обнажении и попадают в слизь в носу.
Не путайте железы с кровотечениями из носа, где проблемы могут быть более опасными.
Повреждение носовых капилляров при кровотечениях из носа:
- сухая слизистая носа и воздух в помещении, которое должно быть увлажнено;
- ломкость сосудов из-за недостатка витамина и витамина С;
- механические повреждения, повреждения слизистой оболочки и сосудов из-за застревания в носу; травмы часто вызываются ватными палочками, сосунками;
- поражения, вызванные вирусом, поражающим слизистую оболочку в паранатальных пазухах;
- внутричерепное давление — регулярное появление крови в струях требует медицинского осмотра;
- спазм головных сосудов в результате приема лекарственных препаратов, д. например, носовые спазмы.
Не паникуйте, если есть кровь. Немедленно исключите все возможные факторы, проветривайте, увлажните помещение, протрите носовые каналы ватой, увлажните соленым раствором или соленой водой.
Насморк у детей не может быть обработан сосудосуживающими каплями. Носовые каналы всегда должны быть влажными, и за этим следует следить, при необходимости, за маслинами, шиповником, чайным деревом, если только у Вас нет естественной аллергии на эти продукты. Хорошо мыть нос с Аквамарисом.
Важно следить за тем, чтобы ребенок не давил слишком сильно, когда он плачет. При сильном кровотечении следует положить малыша на спину, подложить немного целлюлозы под язык и мягкие ткани и вызвать врача.
Кровотечение из носа после гайморита — Болезни дыхательной системы
Кровь в пазухах носа
Конечно, многие люди видели кровотечение, идущее из носовых пассажей во время синусита, но мало кто знает почему.
Кровотечение из носа в гайморовых пазухах указывает на запущенную стадию заболевания, когда происходит атрофический процесс слизистой оболочки носа парантасовых пазух.
После того, как красные пятна на носовом платке будут замечены, необходимо не только принять меры для остановки кровотечения, но и определить причину появления этих пятен, а затем начать лечение.
Причины носовых кровотечений при гайморите
Почему кровотечение из пазух возникает при такой болезни, как синусит? В большинстве случаев это вызвано чрезмерным использованием ходовых носовых продуктов, маринованием корочек в носовых проходах. Но, кроме того, кровь от синусита может возникать и по более серьезным причинам, например:
- При наличии функциональных, структурных аномалий в тканях, которые приводят к обострению синусита. В этом случае кровь может появиться только в том случае, если лечение не будет своевременным и неэффективным.
- Если у пациента ранее был перелом моста, то при синусите кровь часто бывает в крови, так как слизистая оболочка более сильно реагирует на раздражители.
Причины сопель с кровью
Нередко пациент с синуситом видит кровеносную вену в слизистой оболочке. Это связано со слабостью стенок кровеносных сосудов в носу.
Они высыхают во время сна, а утром нужно приложить большие усилия, чтобы очистить носовые проходы, что приводит к разрыву капилляров.
Не всегда воспалительный процесс приводит к насморку, в некоторых случаях он может быть вызван механическим повреждением капилляров.
Для укрепления стенок капилляров необходимо укреплять их зарядкой, ходьбой, утренней пробежкой и другими физическими упражнениями. Это те, которые помогают улучшить кровообращение и циркуляцию сосудов.
Кроме того, спорт нормализует давление, помогает бороться с ожирением и устраняет головные боли. Если при сливе крови обнаруживается кровь, пациент должен определить ее причину и как можно скорее начать лечение.
У детей
Важно, чтобы слизистая оболочка ребенка всегда была влажной.
В детстве кровотечение часто сопровождается кровавыми выделениями из носовых ходов. Это связано с тонкостью капилляров у младенцев, которые лопаются сразу же при контакте со слизью.
Это явление не является поводом для паники, но если у маленького пациента кровь из носа, стоит обратить внимание и принять необходимые меры.
Капилляры могут быть повреждены, если слизь носовой полости у больного синуситом высохла, сосуды хрупкие из-за недостатка витаминов, особенно витамина С, и механических повреждений, а именно:
- частый отбор;
- использование для удаления слизи из ватных палочек;
- использование сосков.
При воздействии слизистых вирусов, внутричерепного давления и спазмов головных сосудов появляется красная жидкость.
Если у ребенка кровянистая слизь из носовых ходов, необходимо принять меры по ее удалению.
Сначала необходимо проветрить помещение, нанести увлажняющий крем и очистить нос ребенка ватным тампоном, смоченным в соленой воде или физиологическом растворе.
У детей противопоказано лечение насморка препаратами, имеющими сосудосуживающий эффект.
Важно, чтобы слизистая оболочка всегда была влажной, для этого необходимо периодическое смазывание оливковым или шиповником, но при условии отсутствия аллергической реакции на эти препараты.
Врачи рекомендуют использовать Аквамарис для промывки излива.
Остановка кровотечения
Чтобы остановить кровотечение, вы должны сесть и держать голову горизонтально.
Если во время кровотечения пациент замечает кровь, необходимо срочно принять следующие меры:
- займите сидячее положение и держите голову горизонтально;
- надавите ноздрями на носовую перегородку и вставьте тампоны, предварительно пропитанные перекисью водорода;
- в случае сильного кровотечения вставьте ватные тампоны с гемостатическими веществами;
- приложите кусок льда к носу и замерзните.
Лечение
Возникновение крови при синусите указывает на то, что болезнью пренебрегают, поэтому лечебные мероприятия должны быть направлены на основное заболевание.
Первое, что врач прописывает пациенту, это рентген пазух. При обнаружении воспаления пациенту назначаются антибиотики и физиотерапия.
Нос следует мыть отварами из ромашки, подорожника и календулы. Эти растения помогают залечить повреждение пазух носа.
Если причиной крови при синусите является аллергическая реакция, пациент должен быть проверен на аллерген.
Лечение красной жидкости при синусите включает в себя меры по снятию отека пазух. Важно сделать экскременты настолько жидкими, чтобы они оставляли носовой ход свободным.
Рекомендации и профилактические меры
Чтобы избежать кровотечения из носа, больной синуситом не должен использовать ватные палочки для удаления слизи, не должен сверлить нос и не допускать высыхания слизистой оболочки.
Насморк вызывает у человека много неприятностей и дискомфорта. Поэтому во избежание синусита следует принимать простые профилактические меры. Для этого нужно вовремя лечить кариес и следить за тем, чтобы пазухи и полость рта были чистыми.
Это поможет снизить потенциальный риск бактерий, инфекций и вирусов, вызывающих синусит.
Профилактика синусита в зимний период основана на использовании ‘мази оксолина’, которая смазывает носовые проходы. И самое главное для профилактики синусита — это здоровый образ жизни, физические упражнения, хорошее питание и, таким образом, укрепление иммунной системы.
https://www.youtube.com/watch?v=b8-PV2NF_AU
Воспаление паранатальных пазух, называемое синуситом, происходит в несколько этапов. Носовая кровь из гайморовых пазух при воспалении гайморовой пазухи обычно характеризует последнюю стадию, т.е. уже сложную. Чтобы избежать кровотечения из носовых пассажей, необходимо начать лечение этого заболевания как можно раньше.
Чтобы понять причины кровотечения, нужно изучить течение синусита. Потому что правильный диагноз врача и факторы, вызвавшие болезнь, определяют дальнейшую схему лечения.
В большинстве случаев причиной развившейся инфекции в пазухах являются патогенные вирусы и бактерии.
Они проникают в организм через воздух в виде капель и вызывают боль, воспаление носовых путей, головную боль, лихорадку, а в последней, запущенной стадии — слизь и кровь, выделяющиеся из ноздрей.
- Стадии заболевания
- Что должно быть на уме
- Лечение
Стадии заболевания
Выше упоминалось, что железы с кровью возникают при синусите на последней стадии заболевания. Чтобы предотвратить это явление, необходимо знать, насколько сильно болезнь разделена на синусит:
- подострая стадия. Из-за сходства симптомов с обычной вирусной инфекцией синусит часто путают с простудой и лечат порошком и горячими напитками. Проблемы с дыханием и застойные явления в носу обычно лечатся обычными каплями, которые облегчают дыхание;
- острая стадия. Характеризуется бледно-желтыми носовыми выделениями, часто путают с железами, хотя это уже гнойная стадия. При очищении носа от гнойного содержимого пациент испытывает боль, которая локализована не только в носу, но и в лобной и височной долях, ушах и затылке;
- — хроническая стадия. Кровь в синусите на этой стадии становится постоянным феноменом, в дополнение к Фазы обострения и облегчения чередуются, но восстановление не происходит само по себе.
Начальная стадия не вызывает у человека дискомфорта, ноздри ставятся одна за другой, так что остается возможность дышать, тем более, что капли сосудов снимают слизистый отек, а насморк исчезает на некоторое время. Эту стадию болезни можно лечить и в домашних условиях после предварительного обследования уха, носа и горла врачом.
В средней стадии заболевания у взрослых воспаление паранатальных пазух вызывает лихорадку, острый болевой синдром различной локализации и общую слабость организма. Если на этом этапе симптомы снова проигнорируются, а полное лечение не будет проведено, то болезнь будет прогрессировать в пренебрегаемой степени.
На этой стадии, когда носовое кровотечение в случае синусита, часто наблюдается полная потеря обоняния из-за хронического насморка и неспособности дышать полностью.
В хронической фазе синусита в паранатальных пазухах присутствует кровь, что объясняется тем, что сосуды и капилляры в паранатальных пазухах и ноздрях сильно расширены, а если они постоянно затемнены, то стенки сосудов подвергаются сильному стрессу, что приводит к секреции крови при синусите.
Что должно насторожить
Если продолжительный ринит невозможно вылечить самостоятельно и чихание, высокая температура и выделения из носа стали постоянными побочными эффектами — срочно необходимо проконсультироваться с врачом. И прежде чем это сделать, необходимо знать самые важные признаки того, что любой человек может распознать воспаление гайморовой пазухи и начать лечение как можно скорее:
- сильная боль в виске, лбу и затылочной области головы;
- ощущение давления вокруг глаз;
- постоянное повышение температуры тела;
- сильное закупорка носа, сосудосуживающие капли обеспечивают лишь кратковременное облегчение;
- выделение гноя и крови из носовых пассажей.
В фазе, когда из носа идет кровотечение из синусита, часто наблюдается полная потеря обоняния, что связано с хроническим насморком и неспособностью дышать полностью.
Лечение
Если нос кровоточит от синусита, это может быть вызвано несколькими другими причинами. Наиболее распространенными причинами являются преувеличенные попытки очистить носовые проходы от гнойного содержимого и злоупотребление каплями из насморка. Существуют и другие факторы, которые могут спровоцировать выделения крови:
- Перелом переносицы, также в прошлом. Перегородка носа остается ослабленной, а носовая кровь провоцируется перенапряжением слизистой оболочки носовых ходов;
- патологические изменения тканей, которые происходят в острой стадии заболевания. Сон с кровью — результат недостаточного или неправильного лечения.
Чтобы не довести запущенную стадию болезни до хирургического вмешательства, необходимо как можно точнее следовать всем медицинским инструкциям. Воспалительный процесс, пока локализованный только в области паранатальных пазух, может распространиться на ткани глаз и теменной полости, рот, уши, верхние и нижние дыхательные пути.
Тактика оказания терапевтической помощи выбирается врачом на основании результатов обследования, жалоб пациентов и результатов лабораторных исследований.
Антибиотики обязательны для лечения синусита. Врач определяет, какой препарат подходит, исходя из чувствительности флоры пациента к патогену.
Продолжительность лечения антибактериальными препаратами не менее 10 дней.
Эти препараты можно назначать не только в виде таблеток и инъекций, но и в виде местных спреев для лечения носовых ходов.
Очистку пазух от гноя и кровавого содержимого следует регулярно проводить промывкой. Для этой цели подходят фармацевтические солевые растворы, содержащие морскую соль, некоторые из которых также содержат сосудосуживающие компоненты.
При головной боли врач может порекомендовать обезболивающие и нестероидные противовоспалительные препараты.
Чтобы избежать серьезной стадии заболевания, следует начинать лечение в самом начале. Рекомендуется также лечить существующие заболевания дыхательных путей и полости рта (например, кариес), чтобы избежать контакта с людьми с вирусной инфекцией, чтобы
Использованные источники:
ВЫ МОЖЕТЕ ИНДИКАТЬ : Вирусный ринит от вирусной болезни Всегда требуется прокол от синусита
Кровь из носа и гайморит
У пациентов с синуситом часто бывают кровотечения из носа. Выделения могут быть не связаны с основной болезнью или сигнал обострения и перехода к хронической форме.
Если человек обнаруживает слизь с кровью, рекомендуется обратиться в больницу и под наблюдением специалистов.
Кроме того, при кровотечениях из носа используется нетрадиционная медицина.
Кровотечения из носа при синусите могут быть результатом недостаточной влажности, особенно осенью. Наиболее опасным считается опухолевый рост (рак синуса). На стадии 2 она проникает в носовую полость и при контакте с кровью.
Основные причины кровотечений
Иногда в гайморовой пазухе бывают кровотечения из носа. Основной причиной этого явления считается инфицирование организма патогенными микроорганизмами, которые проникают сквозь капли в воздух и вызывают истончение сосудистой стенки.
Кровь также появляется в случаях сильных ударов, неправильного применения капель по медицинским показаниям или самолечения. Индукция болезни, а также фоновые патологии, такие как высокое кровяное давление и сахарный диабет, также могут вызвать кровотечение из носа в случае синусита.
Если эта проблема не будет своевременно обнаружена, ситуация может усложниться — заболевание станет хроническим.
Кроме того, причины — железы и кровь:
- авитаминоз, особенно дефицит витамина С;
- хрупкие капилляры и стенки сосудов;
- сильный фырканье без использования специальных средств;
- фырканье внутри;
- травма носового моста различной степени тяжести;
- сильная физическая нагрузка;
- резкое изменение погодных условий;
- стресс и нервная перегрузка;
- сухие носовые проходы.
Кровь из носа при гайморите: выделения с кровью
Если у вас носовое кровотечение в гайморовой пазухе, не паникуйте, мы подскажем вам, что делать в этой ситуации. Посмотрите в публикации, что делать, если носовое кровотечение только началось или уже произошло многократно.
Алгоритм лечения болезни зависит от факторов заболевания, которые может выявить только квалифицированный врач. Цвет и структура носовых секреций показывают, на какой стадии прогрессирует болезнь.
Если болезнь не лечится в первичной фазе, существует высокий риск развития негативных последствий заболевания. Кровотечение из носа в случае синусита указывает на самую экстремальную и запущенную форму.
[кама][/кама]
Кровь из носа при гайморите
Кровотечение из носа в гайморовых пазухах указывает на атрофические изменения.
Есть несколько причин для таких изменений:
- неправильное использование сужения сосудов носа;
- хрупкость капилляров;
- чрезмерные попытки очистить гнойное содержимое;
- запустили процесс синусита;
- обезвоживание слизистой оболочки, вызванное действием накопленного экссудата и сухого воздуха в помещении;
- недостаток витамина С;
- нерегулярное фырканье;
- ослабление стенок небольших сосудов.
Эта проблема может привести к чрезмерной нагрузке на стенки сосудов при их регулярном опорожнении. В этом случае слизистая оболочка ослабляется, что приводит к разрыву артерий и попаданию крови в экссудат.
Соединение гнойного содержимого с соплами не позволяет сжимать поврежденный сосуд. При сильном ударе в нос стенки капилляров разрушаются, и возникает воспаление гайморовой пазухи с кровью.
Гайморит с кровью
Импульсный синусит сильно воздействует на себя, а сопутствующие симптомы помогают выявить синусит.
| симптомы | индекс воспаления | диагностические методы |
|
|
|
При отсутствии нормального лечения сопли желтеют, что осложняется образованием тромбов в венах. Это чаще всего характеризуется переходом в хроническую форму заболевания у взрослых.
Эти знаки могут быть обработаны только специалистом. Он поставит полный диагноз, а анализ крови пациента даст общую оценку организма.
Любое отклонение от нормы является основанием для изучения других показателей.
Опасны ли выделения крови?
Гейморит — довольно серьезная и опасная болезнь. Недостаточное лечение может привести к очень серьезным последствиям.
Область воспаления близка к жизненно важным органам:
- зрение;
- слуховой центр;
- мозг.
Эскапсионная секреция способна переходить в другие структуры. В этом случае поможет только операция.
Многие пациенты могут истечь кровью после прокола. Это связано с повреждением сосудов во время операции. Рекомендуется промывка носа на начальном этапе. При наличии тромбов следует немедленно обратиться к ЛОР-специалисту.
В медицинской практике бывают случаи без разделения носа. Они могут возникать из-за нарушения в структуре мерцающего эпителия. Микроорганизмы больше не выделяются, и слизь больше не выделяется. После обследования специалисты назначают адекватную терапию.
Мнение врача
Сопли с кровью при гайморите у взрослого
В зависимости от стадии синусита струи могут иметь различные цвета. Ринит — распространенная патология, поэтому многие пациенты пытаются лечить его самостоятельно. Беговые формы легко переходят в синусит и требуют сложного и длительного лечения.
https://www.youtube.com/watch?v=J_QNTlPfvwQ
Кровь при синусите не редкость и может вызвать панику у больного человека. Кровь в выведенном носу в одном случае указывает на слабость кровеносных сосудов в носу, а в другом может быть серьезным симптомом серьезного осложнения синусита.
Воспаление слизистой оболочки носа в гайморовых пазухах называется синуситом максиллариса. Патоген достигает слизистой оболочки, раздражает ее и вызывает воспалительные и аллергические реакции. Слизистая оболочка носовой полости и гайморовых пазух начинает активно вырабатывать слизь, которая является физиологическим методом защиты организма от патогенных микроорганизмов.
Слизистая оболочка носовой полости и гайморовых пазух набухает, а естественные отверстия, соединяющие гайморовые пазухи со средним носовым проходом, блокируются.
Слизь начинает накапливаться в гайморовой пазухе, создавая благоприятную среду для размножения микроорганизмов.
Длительное течение болезни приводит к гнойному застою в гайморовой пазухе, сопровождаемому симптомами общего опьянения и сильными головными болями.
После комплекса терапевтических вмешательств содержимое гайморовых пазух начинает отделяться и мигрировать наружу. В зависимости от тяжести и формы гайморовой пазухи меняется цвет и консистенция слизи. Иногда врач определяет причину возникновения гайморитного синусита по типу выделений и назначает правильное лечение.
- В начальной форме или катаральной гайморовой пазухи секреция прозрачна и жидка и легко выводится из носа.
- В гнойной гайморовой пазухе слизь становится желтой или желто-зеленой в острой фазе. Ярко выраженная секреция густая, трудно отделяется и удаляется из носовой полости гнойными сгустками.
- После терапии железы остаются желто-зелеными, но их количество значительно уменьшается. Постепенно, благодаря правильной терапии, слизь перестает вырабатываться и вообще не выделяется.
- В длительной стадии консистенция секрета густая с неприятным болотистым запахом. Цвет меняется от желто-зеленого до серо-зеленого.
- В случае аллергии на гаморит высвобождающаяся слизь остается прозрачной и очень жидкой. Если синусит сопровождается бактериальной инфекцией, то цвет меняется на желтый.
- Гейморит, который развился после грибковой инфекции, характеризуется высоким током напряжения и сложным лечением. Для него характерен серо-зеленый цвет с черными или белыми прожилками и специфическим запахом.
Иногда пациент замечает сопли со светлой или темной кровью в случае синусита. Количество крови в карлике может варьироваться от запеченных сгустков до легкого кровотечения.
Небольшой выброс крови при синусите не обязательно является ужасным симптомом. Обычно это просто результат сильных рычащих движений, но иногда кровь может быть признаком серьезных осложнений.
- Неправильное использование капель для носа с сосудосуживающим эффектом. Пациент желает восстановить носовое дыхание с помощью капель, но каплями через более чем 5 дней, после чего у него развивается вызванный наркотиками отек слизистой оболочки носа в носовой полости, который сопровождается повышенной проницаемостью сосудистой стенки.
- Локализованные кровеносные сосуды в носу лопнули. Весь дефект представляет собой тонкую сосудистую стенку капилляров в слизистой оболочке носа, это состояние может быть как приобретенным, так и врожденным.
- Ультразвук, который сопровождается повреждением мелких кровеносных сосудов.
- Механическое повреждение слизистой оболочки носовой полости путем грыжи.
- Некоторые виды патогенов, проникающие в гайморовую пазуху носа, тонкие сосудистые стенки сосудов микроциркуляторного русла, которые находятся в подслизистых слоях.
- При некоторых сопутствующих заболеваниях пациент может обнаружить кровеносные сосуды вместе с выделенной слизью: высокое давление, сахарный диабет. В случае сильного кровотечения нужно вызвать скорую.
Следы крови в слизи могут быть симптомом опасных заболеваний, таких как В:
- пренебрегаемая стадия гайморовой пазухи, которая может привести к таким патологиям, как сепсис, менингит;
- возможное наличие роста опухоли в гайморовой пазухе: вторая стадия рака гайморовой пазухи прорастает через естественное отверстие в носовую полость. Опухоль свободна в структуре и начинает кровоточить при касании твердым предметом.
Чтобы понять, существует ли срочная необходимость в помощи пациенту при появлении крови в гайморовой пазухе во время воспалительного процесса, необходимо внимательно посмотреть, сколько слизи выделяется.
Если в струях есть только маленькие полоски крови и количество выделений невелико, то, скорее всего, повреждены маленькие капилляры, и никакой специальной помощи в этом состоянии не требуется.
Если кровь со слизью течет из носовых проходов без перерыва, повреждается более крупный сосуд. В этом случае человек должен остановить кровотечение, чтобы избежать потери большого количества крови.
Вы можете вызвать скорую помощь или помочь себе.
Методы лечения
В случае воспаления гайморовых пазух следует провести назначенную врачом комплексную терапию по удалению желез с кровью. Лекарственные и физиотерапевтические процедуры, выполняемые в комплексе, снижают воспаление и отечность, восстанавливают слизистую оболочку носовой полости и гайморовых пазух. Секреция носа прекращается и носовое дыхание восстанавливается.
Для очистки носовой полости от скопившихся слизистых оболочек во время болезни необходимо не прикладывать больших усилий для привлечения внимания, а принять следующие меры:
- При подготовке к щадящей очистке носа в каждый носовой проход необходимо вводить небольшое количество изотонического раствора. Купить его можно в аптеке или приготовить самостоятельно: на 1 литр кипяченой воды добавить 1 чайную ложку морской соли. Носовой раствор не вводится холодным способом;
- с помощью этого метода можно аккуратно очистить нос ватными подушечками или мягко сдуть;
- другим методом является обширная промывка носовой полости. Для этого нужно наклонить голову в сторону и держать ее над раковиной. Раствор следует вводить в одну ноздрю, чтобы раствор мог вытекать из другой ноздрю вместе со слизью носа. Этот метод не очень подходит в детстве. Изотонический раствор может перейти из носовых пассажей в ухо и вызвать отит;
- для улучшения дренажа слизи из гайморовых пазух следует хоронить в носу перед обширным орошением и удалением сосудосуживающих капель. Слизистая оболочка становится менее набухшей, естественное отверстие в гайморовой пазухе открывается, и слизь выходит свободно.
При промывании носа рекомендуется использовать не только обычный изотонический раствор, но и ранозаживляющие отвары ромашки, календулы, подорожника. При контакте со слизистой оболочкой носовой полости и ее придатками они оказывают целебное и увлажняющее действие.
Для укрепления сосудистой стенки полезно отвар шиповника, крапивы, пить лекарства с высоким содержанием витамина С.
Укрепление кровеносных сосудов полезно для ведения здорового, активного образа жизни: Бег на свежем воздухе, соблюдая специальную диету, включающую в себя свежие фрукты и овощи: помидоры, баклажаны, смородину, клубнику, малину и другие.
Если вы сочетаете кровавые вонючие сопли с другими тревожными симптомами: сильная головная боль, сильное ухудшение зрения, результирующая деформация лица, резкая выпадение зубов, нарушения координации движений, вам срочно нужно обратиться к врачу. Врач назначит Вам лабораторные анализы и диагностические мероприятия для постановки правильного диагноза.
Визит к врачу должен быть сделан немедленно, чтобы не терять время на лечение, если у пациента злокачественная опухоль с синуситом. Эта патология встречается очень редко, но чем раньше терапевты начнут лечение, тем лучше будет прогноз выздоровления пациента.
Сопли при гайморите: о чем говорит цвет
Цвет соплей при гайморите может помочь установить причину и стадию заболевания. Насморк относят к главным симптомам патологии. Если лечение проведено неправильно, развивается воспаление в гайморовой или лобной пазухах (синусит).
Какого цвета сопли при гайморите? На начальных стадиях они имеют жидкую консистенцию и напоминают воду. По мере прогрессирования гайморита, их цвет меняется от желтого до темно-зеленого.
Всегда ли при гайморите есть сопли?
Наличие выделений говорит о том, что пазухи не заблокированы и происходит отток экссудата или гноя. Поэтому выделения есть в 90% случаев. При осложненном течении сопли могут внезапно исчезнуть и появиться сильная распирающая боль.
О чем говорит цвет?
По цвету слизи можно выявить возбудителя заболевания. Прозрачные выделения бывают если гайморит обусловлен вирусами или аллергией. Мутные сопли говорят о развитии стафилококковой, стрептококковой или пневмококковой инфекции. Реже возбудителями становятся моракселла или клебсиелла.
Бесцветные
Прозрачные или белые сопли бывают на начальной стадии заболевания. В этот период происходят катаральные изменения – покраснение и отек слизистой. Выделения жидкие и обильные. Если такой вид отделяемого сохраняется длительно, причиной может быть аллергия.
В пользу аллергической природы гайморита говорят такие признаки:
- Отсутствие температуры.
- Хорошее самочувствие.
- Связь симптомов с определенным месяцем года, животным, ароматом.
- Зуд в носу.
При вирусном синусите выделения также прозрачные и жидкие. В отличие от аллергии, страдает общее состояние и повышается температура тела. Часто беспокоит боль в области придаточных пазух.
Желтые
Отделяемое желтого цвета появляется вследствие присоединения инфекции. Они могут вытекать свободно или выделяться крупными сгустками. Если их количество резко снижается, это говорит об улучшении состояния. Иногда сопли имеют такой цвет сразу. Это значит, что возбудителями гайморита стали бактерии.
Зеленые
Зеленовато-серые сопли свидетельствует о запущенном процессе или появляются при хроническом гайморите. Они сопровождаются неприятным запахом. Гнилостный запах встречается при грибковом синусите, поражении верхних зубов. Также бывают включения белого или черного цвета, в зависимости от вида гриба.
С кровью
Появление крови может быть связано со следующими причинами:
- избыточное применение сосудосуживающих препаратов,
- тонкая стенка кровеносных сосудов,
- частое сморкание.
Выделение сгустков крови может быть при синусите у людей с повышенным артериальным давлением или заболеванием печени. При небольшом кровотечении (в течение 1-2 минут) беспокоиться не нужно.
Как от них избавиться?
Лечение заболевания проводит врач-отоларинголог. Цвет выделений помогает выбрать правильную тактику лечения и подобрать нужный антибиотик. Препараты при гайморите должны улучшить носовое дыхание, уменьшить количество выделений, устранить воспаление.
Для уменьшения симптомов синусита используют такие средства:
- Антибиотики.
- Сосудосуживающие.
- Противогрибковые.
- Антигистаминные.
- Антисептики.
- Муколитики.
- Растворы морской воды.
Антибактериальные средства показаны только при бактериальном синусите. Их назначают на период от 7 до 10 дней. Выбор препарата делает в зависимости от данных осмотра, лабораторных анализов, приема антибиотиков в прошлом. Чаще используют Аугментин, Амоксиклав, Экоклав. Таблетку принимают 2-4 раза в сутки. При хроническом гайморите используют Абактал или Элефлокс. Для подавления инфекции в этом случае требуется до 2-х недель.
Сосудосуживающие капли или спреи предназначены для облегчения дыхания. Данные средства можно применять не более 7 дней, так как происходит привыкание. Взрослым назначают Риназолин, Виброцил, Санорин. Препараты используют 2-3 раза в сутки, предварительно очистив нос физиологическим раствором.
Антисептики и муколитики также облегчают течение заболевания. Средства, разжижающие мокроту, назначают в таблетках или в виде ингаляций. Антисептические препараты используют для промывания гайморовых пазух, вводят ингаляционным путем.
К муколитикам относят:
- АЦЦ.
- Амброксол.
- Лазолван.
- Амбробене.
Примером антисептических средств является Хлорфиллипт, Мирамистин, Диоксидин. Хорошим эффектом обладают растительные препараты (Синупрет, Умкалор). Они оказывают мягкое воздействие, могут использоваться длительное время, улучшают работу иммунитета.
При выявлении аллергии применяют Эдем, Ринопронт, Лордез, Эриус. Эдем выпускают в таблетках и в виде сиропа. Его пьют один раз в день. Курс лечения составляет от 1 до 4 недель. Для коррекции сезонной аллергии применяют микродозы аллергенов (аллергенспецифическая иммунотерапия).
В лечении насморка важно увлажнять воздух в помещении и проводить гигиену полости носа. Если симптомы гайморита не проходят в течение 4-5 дней, нужно пройти осмотр у отоларинголога.
Наталья Никулина,
Полезное видео про гайморит
Какие сопли при гайморите и о чём говорит цвет выделений из носа
Сопли при гайморите, какого цвета могут быть выделения из носа
Гайморит ‒ это воспалительный процесс, который локализуется в пазухах над верхней челюстью. При этом патологическом процессе наблюдаются выделения из носа, которые могут иметь различную консистенцию и цвет. По этим характеристикам можно определить тип возбудителя, разновидность воспаления и стадию его протекания.
Поражение пазух может быть спровоцировано не грамотным подбором препаратов при рините или другим поражением верхних дыхательных путей. В некоторых ситуациях патологический процесс носит самостоятельный характер. Провоцируют развитие воспаления следующие факторы:
- вирусные агенты;
- бактерии;
- аллергены;
- грибки;
- неправильное лечение насморка или его отсутствие.
Каждая из этих причин воспалительного процесса имеет свои характерные черты. Клиническая картина гайморита может различаться:
- Аллергический синусит. При этом типе патологии выделения не имеют насыщенного цвета, по структуре они неплотные. Но этих признаков недостаточно для того, чтобы поставить точный диагноз. У больного должен присутствовать зуд, чиханье и слезотечение. Эти симптомы отличают данный вид от катарального.
- Одонтогенный синусит. Причиной развития такого поражения являются больные десна и зубы. Из-за близкого расположения верхней челюсти к пазухам, микроорганизмы из ротовой полости легко мигрируют туда. Выделений при этой патологии мало, они имеют сероватый оттенок и выраженный гнилостный запах. Лечить такой насморк необходимо комплексно. На первом этапе необходимо вылечить все пораженные зубы.
- Грибковый синусит. Выделения характеризуются неприятным запахом. Их цвет варьируется от темно-зеленого до разнообразных оттенков в зависимости от типа возбудителя.
Какие сопли при гайморите и о чём говорит цвет выделений из носа
Сопли при гайморите, какого цвета могут быть выделения из носа
Гайморит ‒ это воспалительный процесс, который локализуется в пазухах над верхней челюстью. При этом патологическом процессе наблюдаются выделения из носа, которые могут иметь различную консистенцию и цвет. По этим характеристикам можно определить тип возбудителя, разновидность воспаления и стадию его протекания.
Поражение пазух может быть спровоцировано не грамотным подбором препаратов при рините или другим поражением верхних дыхательных путей. В некоторых ситуациях патологический процесс носит самостоятельный характер. Провоцируют развитие воспаления следующие факторы:
- вирусные агенты;
- бактерии;
- аллергены;
- грибки;
- неправильное лечение насморка или его отсутствие.
Каждая из этих причин воспалительного процесса имеет свои характерные черты. Клиническая картина гайморита может различаться:
- Аллергический синусит. При этом типе патологии выделения не имеют насыщенного цвета, по структуре они неплотные. Но этих признаков недостаточно для того, чтобы поставить точный диагноз. У больного должен присутствовать зуд, чиханье и слезотечение. Эти симптомы отличают данный вид от катарального.
- Одонтогенный синусит. Причиной развития такого поражения являются больные десна и зубы. Из-за близкого расположения верхней челюсти к пазухам, микроорганизмы из ротовой полости легко мигрируют туда. Выделений при этой патологии мало, они имеют сероватый оттенок и выраженный гнилостный запах. Лечить такой насморк необходимо комплексно. На первом этапе необходимо вылечить все пораженные зубы.
- Грибковый синусит. Выделения характеризуются неприятным запахом. Их цвет варьируется от темно-зеленого до разнообразных оттенков в зависимости от типа возбудителя.
Стадии болезни
При возникновении воспалительного поражения в гайморовых пазухах выделяется слизь разного оттенка. Ее плотность, характер и цвет зависят от стадии патологии. В клинической практике встречаются случаи протекания воспалительного заболевания без соплей, но это наблюдается достаточно редко.
Выделения при гайморите могут иметь различный цвет. Каждый из них характеризует конкретный этап заболевания. Сопли могут иметь различную консистенцию. Для правильного установления стадии заболевания необходимо знать, чем характеризуется каждая и как их разновидности влияют на течение патологии.
Обычно выделяют три стадии воспаления пазух, характеризующихся своими признаками.
Катаральный гайморит
На этом этапе заболевания присутствует выраженный отек слизистых тканей, трудности внешнего дыхания и сопли из носа. Отделения слизи могут выглядеть по-разному. Они обычно имеют нейтральный или белый оттенок. Консистенция у них жидкая, запах невыраженный. Эти оттенки указывают на отсутствие гнойных процессов, которые могут возникать при присоединении инфекции.
Больной при обнаружении белых соплей диагностирует их как признак простудного заболевания, даже если при этом присутствует головная боль. Такое провоцирует обострение процесса, присоединение дополнительной инфекции. Из-за комплексного воздействия этих факторов может развиться бактериальный гайморит. Он отличается соплями желто-зеленого цвета, также присутствует запах гноя.
Белые сопли присутствуют и при гайморите аллергической этиологии. Он не так опасен, как бактериальный, но требует специального лечения. Поэтому нельзя при появлении первых симптомов откладывать поход к врачу.
Иногда выделения не прекращаются даже после того, как основное заболевание полностью вылечено. Бесцветные сопли указывают на активную борьбу иммунитета с возбудителем заболевания. Избавиться от этого симптома можно только путем промывания полости носа и пазух.
Гнойный гайморит
Если процесс воспаления обостряется, и начинается рост и размножение патогенной микрофлоры в пазухах, то наблюдается выделение гноя зеленоватого оттенка. При его отсмаркивании больной чувствует боль и дискомфорт. Наибольшее количество такой слизи во время гайморита наблюдается сразу после пробуждения. Избавиться от этого симптома сложно даже с помощью специальных медикаментов. Гной имеет плотную консистенцию и характеризуется неприятным запахом.
Кроме этого, больной испытывает выраженные головные боли, дискомфорт в пазухах и общую слабость.
Через некоторый период сопли зеленого оттенка проходят, но чувство заложенности носа может остаться. На этом этапе еще можно воспользоваться медикаментозным лечением. Подходящую терапию может назначить только врач.
Хронический гайморит
Начальная стадия болезни не вызывает никаких отрицательных влияний на организм человека, а вот запущенный процесс может спровоцировать развитие серьезных нарушений. Основным симптомом перехода патологического состояния в более запущенную стадию являются сопли желтого цвета. Они могут иметь различную консистенцию в зависимости от сопутствующих факторов.
При этом типе заболевания стадия обострения чередуется с ослаблением симптоматики. В период ремиссии может не наблюдаться совсем никаких симптомов, что мешает диагностике.
Желтые выделения сигнализируют о длительном скоплении гноя. Такое состояние требует профессионального лечения. В ином случае могут возникнуть серьезные осложнения.
От выделений желтого цвета можно избавиться только путем хирургического вмешательства. Для того чтобы избежать этой манипуляции, необходимо при первых проявлениях болезни прибегать к лекарственной терапии.
Обязательно ли присутствуют сопли?
Сопли из носа при гайморите ‒ это нормальный симптом. Данный признак указывает на то, что патология не осложнена. Свободный отток возможен, если пазухи носа не закупорены. При сложном течении патологического процесса сопли могут исчезнуть. В последующем больной начинает испытывать распирающую боль в месте локализации поражения.
О чем говорит цвет соплей?
Цвет отсмаркиваемой из носа слизи является диагностическим признаком конкретного возбудителя заболевания. Сопли прозрачного оттенка бывают при инфекции вирусной природы или аллергии. При бактериальном процессе цвет соплей изменяется.
Цвет соплей при гайморите может быть следующим:
- Бесцветные. Обычно присутствуют в начальном периоде поражения пазух. Выделения достаточно жидкие. При аллергии они могут сохраняться долго.
- Желтые. Такое изменение цвета указывает на дополнительное инфицирование. Их плотность и характер может варьироваться. При снижении количества этих выделений можно судить об избавлении от заболевания и нейтрализации отека. Желтые сопли при гайморите на ранней стадии патологии говорят о бактериальной природе процесса.
- Зеленые. Серо-зеленые сопли присутствуют только на хроническом этапе. Они характеризуются неприятным запахом. При микозных гайморитах в выделениях наблюдаются дополнительные включения.
- С кровью. Кровь в выделяемой жидкости может появиться после применения медикаментов с сосудосуживающей активностью, при истончении сосудистых стенок, частых процедурах очищения носа. Синусит с гипертонией также протекает с этим признаком.
По описанию иногда сложно идентифицировать эти оттенки, лучше это различимо по фото.
Гайморит без соплей
Заболевание не всегда протекает классическим образом, иногда все характерные симптомы могут полностью отсутствовать. В таких случаях определение диагноза затруднено, что вводит в замешательство даже опытного специалиста.
На слизистые ткани носа постоянно попадают бактерии, которые при ослаблении организма могут спровоцировать развитие воспалительного процесса. Инфекционные агенты иногда попадают в гайморовы пазухи путем миграции по общему кровотоку из других органов и функциональных систем. При формировании воспалительного очага нарушается отток жидкости, и нарушается функция внешнего дыхания. Способствует развитию патологии многие причины: деформация носовой перегородки, ослабленный иммунитет, высокая вязкость секрета, травмы носа и частые инфекционные заболевания дыхательных путей.
Хроническая стадия заболевания характеризуется не выраженными признаками.
Такая симптоматическая картина наблюдается в начале развития болезни, особенно если патология является вторичной. Возникнуть она может из-за кариеса, после оперативных вмешательств на челюсти или обострения заболеваний.
Если температура не повышена, то такое состояние требует внимания: обычно это наблюдается при запущенном гайморите. При острой стадии обычно присутствует гипертермия. Температура тела повышается из-за размножения патогенной микрофлоры. Таким образом, клетки иммунитета реагируют на протекающий процесс инфицирования. Если защитные силы организма ослаблены, то не происходит увеличения температуры, что иногда приводит к серьезным последствиям.
Температуры может не быть при гайморите, если он возник по причине зубных заболеваний. Больной может принять признаки воспаления за остаточную симптоматику после избавления от кариеса или воспалительных заболеваний зубов. Выделения слизи также отсутствуют, но ощущается боль в зоне глазниц, переносицы, со стороны пораженного зуба.
Гайморит без каких-либо выделений из носа может развиться при травмировании носа. Также такое наблюдается при инфекционном процессе, который возник на фоне нарушения целостности передней части черепа или после неудачной операции. Отток секрета нарушается, происходит застой слизи, носовые ходы почти не вентилируются, возникают дополнительные предпосылки к развитию воспалительного процесса.
При частых заболеваниях верхних органов дыхания и продолжительного лечения препаратами с сосудосуживающей активностью происходит истончение эпителиальной ткани. В дальнейшем происходит его разрыхление и атрофия. Структуры слизистой ткани перестают выполнять функцию защиты, что приводит к снижению барьерного иммунитета. Проникающая инфекция протекает скрыто, без гипертермии и других выраженных признаков. При такой симптоматике поставить верный диагноз можно с помощью дополнительной диагностики.
Лечение осуществляется под контролем врача-отоларинголога. Иногда требуется физиотерапия. В зависимости от того, какого цвета сопли при гайморите, подбирается тактика лечения и антибактериальные препараты. Терапия с использованием медикаментов при воспалении пазух направлена на нормализацию дыхания, уменьшение количества выделяемых соплей и нейтрализацию воспалений.
Для этого применяют следующие препараты:
- антибиотики;
- средства с эффектом сужения сосудов;
- противогрибковые;
- средства, снижающие выработку гистамина;
- вещества, разжижающие слизь;
- растворы для очищения носа.
Промывание
При гайморите для облегчения течения заболевания необходимо производить промывание носовых ходов. Для этого хорошо подходят антисептические растворы. Их можно купить в любой аптеке без рецепта или сделать самим. Постоянные манипуляции помогают очищать нос от скопления слизи и размягчать ткани:
- Для рецепта понадобится две таблетки Фурацилина. Их измельчают любым доступным способом и растворяют в подогретой воде. После охлаждения раствора им можно производить промывание.
- Соль растворяют в воде. На литр жидкости необходимо взять две ложки продукта. Пользоваться таким составом можно до двух раз в день.
- Раствор йода. 2 капли медикамента растворяют в стакане кипяченной воды. Этим раствором можно прочищать нос только взрослым. Такое лечение нельзя применять детям и женщинам в период вынашивания ребенка. Некоторые эндокринные заболевания также являются препятствием к применению.
Правила высмаркивания
При процессе высмаркивания часто присутствует боль. Это вызвано неправильным очищением носа. Чтобы избежать возникновения проблем, необходимо придерживаться некоторых правил:
- При процессе высмаркивания не нужно прилагать много усилий. При этом производить эту манипуляцию необходимо поочередно с каждой ноздрей.
- Салфетки должны быть чистыми. В ином случае присутствует высокая вероятность спровоцировать активный рост бактериальной микрофлоры.
- Нельзя вдыхать слизь или проглатывать. Это ведет к распространению инфекции, может развиться отит или воспаление нижних дыхательных путей. При возникновении заложенности носа необходимо сразу сморкаться.
Необходимо быть внимательными к состоянию здоровья, при появлении первых признаков заболевания лучше обратиться к специалисту. Домашнее лечение не всегда эффективно и может только осложнить ситуацию.
Сопли при гайморите: о чем говорит цвет
Какого цвета сопли при гайморите? На начальных стадиях они имеют жидкую консистенцию и напоминают воду. По мере прогрессирования гайморита, их цвет меняется от желтого до темно-зеленого.
Всегда ли при гайморите есть сопли?
Наличие выделений говорит о том, что пазухи не заблокированы и происходит отток экссудата или гноя. Поэтому выделения есть в 90% случаев. При осложненном течении сопли могут внезапно исчезнуть и появиться сильная распирающая боль.
О чем говорит цвет?
По цвету слизи можно выявить возбудителя заболевания. Прозрачные выделения бывают если гайморит обусловлен вирусами или аллергией. Мутные сопли говорят о развитии стафилококковой, стрептококковой или пневмококковой инфекции. Реже возбудителями становятся моракселла или клебсиелла.
Бесцветные
Прозрачные или белые сопли бывают на начальной стадии заболевания. В этот период происходят катаральные изменения – покраснение и отек слизистой. Выделения жидкие и обильные. Если такой вид отделяемого сохраняется длительно, причиной может быть аллергия.
В пользу аллергической природы гайморита говорят такие признаки:
- Отсутствие температуры.
- Хорошее самочувствие.
- Связь симптомов с определенным месяцем года, животным, ароматом.
- Зуд в носу.
При вирусном синусите выделения также прозрачные и жидкие. В отличие от аллергии, страдает общее состояние и повышается температура тела. Часто беспокоит боль в области придаточных пазух.
Отделяемое желтого цвета появляется вследствие присоединения инфекции. Они могут вытекать свободно или выделяться крупными сгустками. Если их количество резко снижается, это говорит об улучшении состояния. Иногда сопли имеют такой цвет сразу. Это значит, что возбудителями гайморита стали бактерии.
Зеленовато-серые сопли свидетельствует о запущенном процессе или появляются при хроническом гайморите. Они сопровождаются неприятным запахом. Гнилостный запах встречается при грибковом синусите, поражении верхних зубов. Также бывают включения белого или черного цвета, в зависимости от вида гриба.
Появление крови может быть связано со следующими причинами:
- избыточное применение сосудосуживающих препаратов;
- тонкая стенка кровеносных сосудов;
- частое сморкание.
Выделение сгустков крови может быть при синусите у людей с повышенным артериальным давлением или заболеванием печени. При небольшом кровотечении (в течение 1-2 минут) беспокоиться не нужно.
Как от них избавиться?
Лечение заболевания проводит врач-отоларинголог. Цвет выделений помогает выбрать правильную тактику лечения и подобрать нужный антибиотик. Препараты при гайморите должны улучшить носовое дыхание, уменьшить количество выделений, устранить воспаление.
Для уменьшения симптомов синусита используют такие средства:
- Антибиотики.
- Сосудосуживающие.
- Противогрибковые.
- Антигистаминные.
- Антисептики.
- Муколитики.
- Растворы морской воды.
Антибактериальные средства показаны только при бактериальном синусите. Их назначают на период от 7 до 10 дней. Выбор препарата делает врач, в зависимости от данных осмотра, лабораторных анализов, приема антибиотиков в прошлом. Чаще используют Аугментин, Амоксиклав, Экоклав. Таблетку принимают 2-4 раза в сутки. При хроническом гайморите используют Абактал или Элефлокс. Для подавления инфекции в этом случае требуется до 2-х недель.
Сосудосуживающие капли или спреи предназначены для облегчения дыхания. Данные средства можно применять не более 7 дней, так как происходит привыкание. Взрослым назначают Риназолин, Виброцил, Санорин. Препараты используют 2-3 раза в сутки, предварительно очистив нос физиологическим раствором.
Антисептики и муколитики также облегчают течение заболевания. Средства, разжижающие мокроту, назначают в таблетках или в виде ингаляций. Антисептические препараты используют для промывания гайморовых пазух, вводят ингаляционным путем.
К муколитикам относят:
Примером антисептических средств является Хлорфиллипт, Мирамистин, Диоксидин. Хорошим эффектом обладают растительные препараты (Синупрет, Умкалор). Они оказывают мягкое воздействие, могут использоваться длительное время, улучшают работу иммунитета.
При выявлении аллергии применяют Эдем, Ринопронт, Лордез, Эриус. Эдем выпускают в таблетках и в виде сиропа. Его пьют один раз в день. Курс лечения составляет от 1 до 4 недель. Для коррекции сезонной аллергии применяют микродозы аллергенов (аллергенспецифическая иммунотерапия).
В лечении насморка важно увлажнять воздух в помещении и проводить гигиену полости носа. Если симптомы гайморита не проходят в течение 4-5 дней, нужно пройти осмотр у отоларинголога.
Автор: Наталья Никулина, врач,
специально для Moylor.ru
Полезное видео про гайморит
Сопли при гайморите: причины появления, методы лечения
Воспаление, локализующееся в полостях верхнечелюстной области, в медицинской практике называется гайморитом. Это заболевание чаще всего сопровождается слизистыми выделениями из носа разной консистенции и оттенка. Данный симптом помогает врачу в определении стадии течения и разновидности патологии.
Почему бывают сопли при гайморите?
Гайморит развивается под воздействием:
- вирусов;
- бактериальных микроорганизмов;
- аллергенов;
- грибков.
Кроме того, причиной возникновения недуга может стать неправильная терапия насморка на фоне простуды или её отсутствие.
Важно! Слизистые выделения из носа на фоне гайморита – это в своем роде защитная функция слизистых, которые подобным образом пытаются избавиться от возбудителя заболевания в организме. Появление соплей – это хороший признак, так как является свидетельством того, что соединительный канал не до конца заблокирован.
Секрет из гайморовых пазух все же выводится, поэтому есть вероятность справиться с воспалительным процессом и не проводить при этом прокол.
Какие бывают сопли при гайморите?
Развитие воспалительного процесса в носовых полостях чаще всего сопровождается слизистыми выделениями разной консистенции и оттенка. Это обусловлено стадией заболевания, протекающей в этот момент. В некоторых случаях гайморит может протекать без соплей, хотя подобное явление довольно редкое.
Оттенок слизистого секрета, вытекающего из носа, может быть разным: прозрачный и белый, зелёный, ярко-жёлтый, зелено-серый. Ознакомимся более подробно, как изменяется цвет выделений в соответствии со стадией патологии.
Прозрачные и белые выделения
Слизистое отделяемое белого цвета свидетельствует о том, что начал развиваться вирусный гайморит – катаральный. Чаще всего такие выделения характеризуются жидкой консистенцией и отсутствием запаха. Белые сопли при гайморите указывают на то, что в пазухах ещё не начал формироваться гнойный процесс – не присоединилась вторичная бактериальная инфекция.
Зачастую появление белых слизистых выделений из носовых ходов связывают с простудой либо простым насморком, даже когда они проявляются в сопровождении головных болей.
О чем говорят сопли с кровью при гайморите — читайте в этой статье.
Как следствие воспалительный процесс продолжает прогрессировать, присоединяется вторичная бактериальная инфекция и начинается развитие бактериального гайморита, характеризующегося возникновением гнойного жёлто-зеленого секрета, обладающего малоприятным сладковатым ароматом гноя.
Кроме того, сопли белого цвета иногда говорят о том, что развивается аллергический гайморит, не такой опасный в сравнении с бактериальной формой, хотя в этом случае также потребуется помощь специалиста.
Иногда отделяемое может беспокоить и по завершении лечения. Чаще всего появление прозрачного секрета после того, как вылечен гайморит, связано с тем, что в организме продолжается борьба и болезнетворные микроорганизмы выводятся с прозрачными соплями, с которыми можно справиться путем промывания носовых и гайморовых полостей.
Зеленый цвет соплей
Если своевременно не приступить к лечению гайморита, бактериальная флора в пазухах верхнечелюстного отдела продолжает размножаться. На данном этапе пациент отмечает появление зелёных выделений с гноем, а также возникновение сильных болезненных ощущений во время высмаркивания.
Чаще всего выделение гнойного зеленоватого секрета из носа наблюдается после ночного отдыха, причем с ними нельзя справиться с помощью лекарственных средств. Зеленые сопли обладают густой консистенцией и неприятным ароматом.
Через определенный период зеленый секрет перестает беспокоить, хотя от заложенности все же избавиться не получается. Это свидетельствует о переходе острой формы гайморита в хроническую (чаще всего для этого требуется примерно 3-4 недели).
Острый гайморит ещё можно вылечить консервативными способами, но для этого нужно обратиться за помощью к отоларингологу при обнаружении начальных признаков заболевания.
Ярко-желтые сопли
В случае, когда на раннем этапе развития воспаления гайморовых пазух отсутствуют какие-либо перемены в организме пациента, на фоне запущенной болезни могут развиваться серьёзные негативные последствия.
Главный признак преобразования гайморита в запущенную форму – это появление слизистого секрета жёлтого цвета. Причем по консистенции выделения при гайморите могут быть густыми или очень жидкими, что связано с состоянием организма в целом.
Желтое отделяемое свидетельствует о том, что в гайморовых пазухах начал скапливаться гной, а болезнь переросла в запущенную стадию. В подобной ситуации надо немедленно посетить врача, чтобы он назначил лечение. В противном случае есть опасность развития осложнений.
Если заболевание сопровождается появлением желтых соплей, доктор может порекомендовать провести операцию под названием гайморотомия. Чтобы избежать хирургического вмешательства, нужно посетить врача, пока заболевание находится на острой либо ранней фазе – когда появляются белые или зелёные выделения. В этот период ещё можно справиться с гайморитом консервативными методами.
Зелено-серые выделения
Нередко больные предъявляют жалобы на появление зелёно-серых выделений, которые сопровождает малоприятный аромат из ротовой и носовой полости, причем его могут ощущать даже окружающие люди. Слизистое отделяемое из носа зелено-серого оттенка не является признаком гнойного гайморита. Такие сопли обычно появляются при воспалении гайморовых пазух одонтогенной или грибковой формы.
Важно! Данные виды патологии тоже могут стать причиной развития серьёзных негативных последствий, включая заражение крови, поражение зрительных органов и мозговых оболочек.
Как правильно сморкаться при гайморите?
Чтобы минимизировать возможность преобразования гайморита в хроническое заболевание и предотвратить развитие негативных последствий, необходимо избавиться от всех выделений, скопившихся в гайморовой пазухе и полостях носа, в противном случае воспалительный процесс будет активно прогрессировать. Для максимально эффективного устранения соплей при гайморите нужно знать, как правильно сморкаться:
- Сморкать следует по очереди сначала одну ноздрю, а затем вторую, зажав противоположный проход с помощью пальца. В случае, когда слизистый секрет не отделяется из гайморовых пазух, рекомендуется прибегнуть к помощи сосудосуживающих капель.
- Сморкаясь одновременно через две ноздри, больной увеличивает риск перехода воспалительного процесса в область внутреннего уха, из-за чего могут появиться проблемы со слухом.
- Запрещено втягивание соплей внутрь или выведение слизистого экссудата посредством ротоглотки. Подобные действия могут спровоцировать острый фарингит и прочие воспалительные заболевания в респираторных каналах.
- При высмаркивании нужно пользоваться исключительно чистыми
Сопли при гайморите: какого цвета выделения из носа
Одним из самых основных признаков гайморита является нарушение носового дыхания. Оно почти всегда сопровождается выделением экссудата. Патологический секрет бывает вязким, густым или может вытекать как вода. Иногда его может и не быть, а нос всё равно будет заложен. Нередко при гайморите сопли не вытекают наружу, а затекают в носоглотку. По тому, какой экссудат выделяется и в каком объёме, врач выявляет причину заболевания.
Какие бывают выделения при гайморите
Обычно в первые дни болезни пациенты жалуются на обильные водянистые выделения из носа. У них при наклоне головы вниз начинает вытекать из носа вода. На 2–3 день секрет становится более густым, вязким. Он бывает разным по:
- густоте,
- вязкости,
- цвету.
Количество выделяемого значительно варьируется. Некоторые больные жалуются на то, что из носа постоянно течёт. В день уходит огромное количество носовых платков. При этом кожа вокруг носа раздражённая, покрасневшая.
У других же экссудата практически нет. Его выделяется незначительное количество или большая часть стекает в носоглотку. Эти симптомы чаще всего свидетельствуют о том, что патологический процесс протекает не только в гайморовой пазухе, но и в решётчатой. При затекании экссудата в носоглотку пациенты жалуются на:
- откашливание слизи,
- сухость в горле,
- боль в гортани,
- царапанье, першение в горле.
Обычно содержимое накапливается и затекает в носоглотку во время сна. Поэтому такие симптомы проявляются утром. Пациенты жалуются, что при откашливании возникает тошнота, в редких случаях такой кашель может провоцировать рвоту.
Пациенты могут предъявлять различные жалобы:
- Из носа вытекает вода. Такое бывает при аллергическом или вазомоторном гайморите. В этом случае победить болезнь помогут антигистаминные препараты (Эдем, Лоратадин, Клемастин) и седативные.
- Не очень густые прозрачные выделения свидетельствуют о вирусной этиологии заболевания. В этом случае помогут противовирусные лекарства (Анаферон, Интерферон).
- Густые и очень вязкие, гнойные выделения бывают при бактериальной инфекции. Чаще всего в этом случае назначают Изофру, это лекарство воздействует на различные группы микроорганизмов.
- Выделения с кровью бывают при гемморагической форме болезни. Когда из слишком густого экссудата образовываются корочки, они могут травмировать слизистую, тем самым вызывать кровотечение.
Если патологического секрета выделяется много, врач рекомендует сосудосуживающие капли, спреи. Для снятия отёка чаще всего назначают Ринофлуимуцил.
Кроме того, что экссудат при гайморите различается по густоте, он разнообразного цвета.
Какого цвета выделения из носа при гайморите
При воспалении верхнечелюстной пазухи выделения могут быть прозрачные, водянистые, жёлтые, зелёные, белые, серые, с вкраплениями. В зависимости от того, какого цвета сопли при гайморите, врач может выявить причину болезни:
- Аллергический и вазомоторный гайморит. Зачастую он сопровождается прозрачными выделениями. Но иногда экссудат бывает ярко-жёлтый, оранжевый. Такой цвет выделений свидетельствует о том, что гайморит вызван аллергией на пыльцу.
- Бактериальная инфекция. О наличии бактерий в пазухе свидетельствует жёлтое, зелёное гнойное выделяемое. Очень часто оно бывает с неприятным запахом.
- Вирусный гайморит. Заподозрить его можно, если пациент жалуется на прозрачную, густую слизь, выделяемую из носа или затекающую в носоглотку.
- Грибковое поражение. Цвет экссудата зависит от того, какими именно грибами вызвано заболевание. Белые творожистые выделения чаще всего бывают при кандидозе. Серая слизь свидетельствует об аспергиллёзе, а желеподобное выделяемое желтоватого цвета бывает при плесневых микозах.
Иногда выявить экссудат можно, только проведя риноскопию. При этом немного гноя будет появляться в нижнем носовом ходе, с поражённой стороны, если пациент наклонит голову вниз. А если выделений нет, но рентген показывает затемнение в области гайморовых пазух, что подтверждает наличие в полости экссудата, назначают пункцию.
В зависимости от причины, вызвавшей гайморит, будут назначать лекарства:
- антигистамины,
- седативные,
- антибиотики,
- противовирусные,
- противогрибковые.
Рекомендовать лекарства, назначать терапевтический курс может только врач. Ведь для постановки точного диагноза недостаточно только выявить цвет и вязкость выделений из носа. При аллергии, инфекционных заболеваниях, вазомоторном гайморите будут и другие симптомы.
Что нужно знать
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое гайморит?
Синусит – это воспаление или инфекция носовых пазух. Чаще всего это вызвано вирусом. Острый синусит может длиться до 12 недель. Хронический синусит длится более 12 недель. Рецидивирующий синусит означает, что вы болеете 4 или более раз в год.
| |
Что увеличивает мой риск синусита?
- Заболевания, такие как инфекция верхних дыхательных путей, аллергия, астма или кистозный фиброз
- Стоматологические инфекции или процедуры, например инфекции десен, кариес или корневой канал
- Курение
- Аномальная структура носовых пазух, например новообразования в носу, опухшие миндалины или искривление перегородки
- Слабая иммунная система из-за таких заболеваний, как диабет или ВИЧ
Каковы признаки и симптомы синусита?
- Лихорадка
- Боль, давление, покраснение или припухлость в области лба, щек или глаз
- Густые желтые или зеленые выделения из носа
- Нежность при прикосновении к носовым пазухам лица
- Сухой кашель, возникающий чаще всего ночью или когда вы ложитесь
- Головная боль и боль в лице, усиливающаяся при наклоне вперед
- Зубная боль или боль при жевании
Как диагностируется синусит?
Ваш лечащий врач осмотрит вас и спросит о ваших симптомах.Он или она проверит ваш нос с помощью назального расширителя. Это небольшой инструмент, используемый для открытия ноздрей. Образец слизи из носа может показать, какой микроб вызывает инфекцию.
Как лечится синусит?
Ваши симптомы могут пройти сами по себе. Ваш лечащий врач может порекомендовать подождать до 10 дней перед началом приема антибиотиков. Вам может понадобиться любое из следующего:
- Ацетаминофен уменьшает боль и жар.Доступен без назначения врача. Спросите, сколько принимать и как часто. Следуйте инструкциям. Прочтите этикетки всех других лекарств, которые вы используете, чтобы узнать, содержат ли они также ацетаминофен, или спросите своего врача или фармацевта. При неправильном приеме ацетаминофен может вызвать повреждение печени. Не принимайте более 4 граммов (4000 миллиграммов) ацетаминофена за один день.
- НПВП , например ибупрофен, помогают уменьшить отек, боль и жар. Это лекарство доступно по назначению врача или без него.НПВП могут вызывать желудочное кровотечение или проблемы с почками у некоторых людей. Если вы принимаете лекарство, разжижающее кровь, всегда спросите своего врача, безопасны ли вам НПВП. Всегда читайте этикетку лекарства и следуйте инструкциям.
- Назальные стероидные спреи могут помочь уменьшить воспаление в носу и пазухах.
- Противоотечные средства уменьшают отек и выводят слизь из носа и пазух. Они могут помочь вам легче дышать.
- Антигистаминные препараты помогают высушить слизь в носу и уменьшить чихание.
- Антибиотики помогают лечить или предотвращать бактериальную инфекцию.
Как я могу управлять своими симптомами?
- Промойте носовые пазухи. Используйте устройство для промывания носовых пазух, чтобы промыть носовые ходы физиологическим раствором (соленой водой) или дистиллированной водой. Не используйте водопроводную воду. Это поможет разжижить слизь в носу и смыть пыльцу и грязь. Это также поможет уменьшить отек, и вы сможете нормально дышать. Спросите своего лечащего врача, как часто это нужно делать.
- Вдохнуть пар. Нагрейте миску с водой, пока не увидите пар. Наклонитесь над миской и сделайте палатку над головой большим полотенцем. Глубоко дышите около 20 минут. Будьте осторожны, чтобы не подойти слишком близко к пару и не обжечься. Делайте это 3 раза в день. Вы также можете глубоко дышать, когда принимаете горячий душ.
- Спите с поднятой головой. Подложите под голову дополнительную подушку перед сном, чтобы улучшить дренаж носовых пазух.
- Пейте жидкости согласно указаниям. Спросите своего лечащего врача, сколько жидкости нужно пить каждый день и какие жидкости лучше всего подходят для вас. Жидкости разжижают слизь в носу и помогают ей стекать. Избегайте напитков, содержащих алкоголь или кофеин.
- Не курите и избегайте пассивного курения. Никотин и другие химические вещества в сигаретах и сигарах могут ухудшить ваши симптомы. Обратитесь к своему врачу за информацией, курите ли вы в настоящее время и нуждаетесь в помощи, чтобы бросить курить. Электронные сигареты или бездымный табак все еще содержат никотин.Перед использованием этих продуктов проконсультируйтесь со своим врачом.
Как я могу предотвратить распространение микробов, вызывающих синусит?
Часто мойте руки водой с мылом. Мойте руки после посещения туалета, смены детского подгузника или чихания. Мойте руки перед приготовлением или приемом пищи.
| |
Когда мне следует немедленно обратиться за помощью?
- Ваш глаз и веко красные, опухшие и болезненные.
- Ты не можешь открыть глаза.
- У вас есть изменения зрения, например двоение в глазах.
- Ваше глазное яблоко выпячивается или вы не можете двигать глазом.
- Вы более сонливы, чем обычно, или замечаете изменения в своей способности думать, двигаться или говорить.
- У вас жесткая шея, жар или сильная головная боль.
- У вас отек лба или кожи головы.
Когда мне следует связаться с поставщиком медицинских услуг?
- Ваши симптомы не улучшатся через 3 дня.
- Ваши симптомы не проходят через 10 дней.
- У вас тошнота и рвота.
- У вас кровотечение из носа.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения.Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc., защищенной авторским правом.или IBM Watson Health
Дополнительная информация
Всегда консультируйтесь со своим поставщиком медицинских услуг, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Узнать больше о синусите
Сопутствующие препараты
IBM Watson Micromedex
Симптомы и лечение
Mayo Clinic Reference
отзывов пользователей преднизона для синусита на Drugs.com
Также известен как: Rayos
Преднизон имеет средний рейтинг 7.1 из 10 из 36 оценок для лечения синусита. 64% тех, кто просматривал преднизон, сообщили о положительном эффекте, а 25% сообщили о отрицательном эффекте.
Фильтр по условию Все условия Острый лимфоцитарный лейкоз Надпочечниковая недостаточность (2) Адреногенитальный синдромАллергические реакции (52) Аллергический ринит (2) Анкилозирующий спондилит (3) Аспирационная пневмония Астма (58) Атопический дерматит (2) Аутоиммунный гемолитический анемолиоз-буллиозный буллитоз (6) Буллинозный буллитозит (6) Головные боли (17) Синдром Когана Конъюнктивит, аллергический (1) ХОБЛ (13) Язва роговицы, Болезнь Крона, острый (2) Герпетиформный дерматит, Дерматомиозит, Диффузная В-клеточная лимфома, Экзема (29), Эпикондилит, Теннисный, локтевый, артериальный, артериальный, эритроцитарный (84) ) Болезнь трансплантат против хозяина, Herpes Zoster, Herpes Zoster, иридоциклит, Гиперкальциемия злокачественных новообразований, Идиопатическая тромбоцитопеническая пурпура (2), Иммунодепрессия (5), Воспалительное заболевание кишечника (4), Воспалительные состояния (117), ни интерстициальное заболевание легких,,, и кулеевениклит, иритоз, иридоцитоид, иридоцитуклитерит, иритоз Синдром Лёффлера Лимфома (2) Смешанная соединительная ткань sue Disease (3) Рассеянный склероз, грибковый микоз, нефротический синдром (2), нейросаркоидоз, остеоартрит (11), пемфигоид, пемфигус (1), фарингит (15), ревматическая полимиалгия (5), полимиозит / дерматомиозит (7), псоритомиозит (7), псоритомиозит (7), псоритомиозит (7), псоритомиозит (7) ) Саркоидоз (4) Склеродермия, себорейный дерматит, синусит (42) кожная сыпь (27) синовит, системная красная волчанка (6) системный склероз (2) тромбоцитопения, токсический эпидермальный некролиз, туберкулез, внелегочный, позолоченный, 1, туберкулезный, внелегочный, позолоченный, туберкулезный (1)
Сводный рейтинг преднизона
| 10 | 42% | (15) | |
|---|---|---|---|
| 9 | 11% | (4) | |
| 8 | 11% | (4) | |
| 7 | 6% | (2) | |
| 6 | 0% | (0) | |
| 5 | 6% | (2) | |
| 4 | 0% | (0) | |
| 3 | 6% | (2) | |
| 2 | 0% | (0) | |
| 1 | 19% | (7) |
7.1/10 Средний рейтинг
36 оценок из 42 отзывов пользователейСравните все 174 препарата, используемых при лечении синусита.
Типы, причины, симптомы, диагностика, осложнения и лечение
- О компании
- О нас
- Редакция
- Эксклюзивные интервью
- В новостях
- Партнеры и аффилированные лица
- Рекламируйте с нами
- Карта сайта
- Мое здоровье
- Карьера
- Стажировка
- Медблоги
- Свяжитесь с нами
- Английский (США)
- हिन्दी
- по-французски
- Español
- 中文
- Английский (США)
Икс
- हिन्दी
- по-французски
- Español
- 中文
- Войти / Зарегистрироваться
- Авторизоваться регистр
- Узнать
- Центры здоровья
- Беспокойство и депрессия
- Здоровье детей
- Здоровое сердце
- Диабет
- Просмотреть все>
- Здоровье и благополучие
- Врачи
- Медицинское страхование
- Законы о здравоохранении
- Просмотреть все>
- Информация по специальностям
- Кардиология
- Стоматология
- Гастроэнтерология
- Неврология
- Просмотреть все>
- Инструменты для здоровья
- Создать медицинскую карту
- Привет
- Калькуляторы здоровья
- Просмотреть все>
- Домашняя страница
- Врачи
- Конференция
- Больницы
- НПО
- Просмотреть все>
- Сайты здравоохранения – категории
- Наркомания
- Дополнительная медицина
- Болезнь и расстройство
- Просмотреть все>
- Мультимедиа
Инфекции носовых пазух | AAFA.org
Синусит (инфекция носовых пазух или воспаление носовых пазух)
Что такое синусит?
Синусит – это инфекция или воспаление носовых пазух. Пазуха – это просто пустота. В теле много пазух, в том числе четыре пары внутри черепа. Их называют околоносовых пазух . Они осветляют череп и придают резонанс голосу.
В придаточных пазухах носа есть такая же ткань, что и внутренняя часть носа.То же самое, что может вызвать отек носа, аллергию или инфекцию, также может повлиять на носовые пазухи. Когда ткань внутри носовых пазух набухает, увеличивается количество слизи. Со временем воздух, попавший в опухшие носовые пазухи, может вызвать болезненное давление внутри головы. Это головная боль в носовых пазухах.
Что вызывает синусит?
Инфекция вирусом вызывает большинство случаев синусита. Простуда, бактериальные инфекции, аллергия, астма и другие заболевания могут вызвать синусит. Если пазухи остаются заблокированными в течение длительного времени, вы можете получить вторичную инфекцию.Эта вторичная инфекция вызывается бактериями, которые обычно присутствуют в дыхательных путях. Эти бактерии размножаются и вызывают инфекцию носовых пазух, когда они не могут выйти из закупоренных пазух.
Какие типы синусита?
Есть два типа синусита.
Острый синусит – это временное воспаление носовых пазух. Отек слизистых оболочек носа, носовых пазух и глотки. Это может произойти при простуде или аллергии.Припухлость блокирует отверстия носовых пазух и препятствует нормальному оттоку слизи. Это вызывает накопление слизи и давления.
Хронический синусит возникает, когда симптомы учащаются или усиливаются. Инфекции носовых пазух могут вызывать хроническое воспаление носовых пазух и симптомы. Если у вас более трех инфекций носовых пазух в год или симптомы продолжаются более 12 недель, у вас может быть хронический синусит. Более 50 процентов людей с астмой средней и тяжелой степени также страдают хроническим синуситом.
Каковы симптомы синусита?
Когда инфекция носовых пазух возникает в результате закупорки носовых пазух, у вас могут быть такие симптомы, как:
- Густые белые, желтые или зеленоватые выделения из носа или дренаж по задней стенке глотки (так называемые постназальные выделения)
- Закупорка или заложенность носа
- Болезненность и припухлость вокруг глаз, щек, носа и лба
- Снижение обоняния и вкуса
Что такое лечение синусита?
Первый шаг к лечению синусита – разблокировать носовые ходы.Это способствует правильному дренированию носовых пазух. Осушение носовых пазух помогает избавиться от бактериальной инфекции. Если у вас бактериальная инфекция, ваш врач также назначит антибиотик для борьбы с ней.
Вот несколько распространенных вариантов лечения синусита:
Орошение носа или ингаляция паром. Чтобы промыть носовые пазухи, промойте нос теплой соленой водой с помощью нети-пота или специальной бутылки для ополаскивания. Паровые ингаляции включают вдыхание горячего пара через нос в течение 10-15 минут три-четыре раза в день.
Назальные стероиды. Спрей помогает уменьшить отек. Правильно используйте назальный спрей, чтобы избежать побочных эффектов. Внимательно прочтите инструкции, чтобы избежать проблем.
Антибиотики. Ваш врач может назначить курс антибиотиков для борьбы с бактериальной инфекцией.
Устные стероиды. Применяются при тяжелом хроническом синусите. Это мощные лекарства с серьезными побочными эффектами. Эти лекарства обычно назначают только тогда, когда другие лекарства не помогают.
Если ваши симптомы хронического синусита не исчезнут с помощью этих методов лечения, вы можете быть кандидатом на операцию на носовых пазухах. Обычная хирургия носовых пазух также известна как функциональная эндоскопическая хирургия носовых пазух. Менее инвазивный вариант с использованием баллонного катетера называется «баллонная синупластика». Обе операции открывают заблокированные пазухи, восстанавливают нормальный дренаж пазух и могут временно помочь уменьшить симптомы.
Как я могу предотвратить синусит?
О профилактике острых или хронических синуситов мало информации.Но могут помочь следующие меры:
- Избегайте контакта с аллергенами или раздражителями, которые вызывают у вас аллергию на нос.
- Держите носовые ходы как можно более свободными и чистыми. Это важно, если у вас аллергия.
- Избегайте инфекций, часто мойте руки в холодное время года. Также не прикасайтесь к своему лицу.
Медицинское обследование, октябрь 2015 г.
Что такое синусит? (с иллюстрациями)
Синусит определяется как воспаление носовых пазух, расположенных позади, под и над глазами.Состояние возникает, когда слизь из носовых пазух не оттекает или заражается. Есть два разных типа синусита: острый и хронический.
Синусит – это воспаление носовых пазух.Острый синусит обычно возникает после простуды, но также может быть вызван бактериями, грибковыми инфекциями и аллергией.Часто это состояние проходит само по себе с помощью безрецептурных лекарств и домашних средств. Если симптомы сохраняются более восьми недель, это становится хроническим синуситом.
Масло эвкалипта можно использовать для очищения носовых пазух и улучшения дыхания.Хроническое воспаление носовых пазух является более серьезным и вызывается инфекцией, грибковой аллергией или полипами носа, которые представляют собой разрастания носовых ходов. Это также может быть вызвано искривлением перегородки, хотя это случается реже. Это гораздо реже, чем острая разновидность, и симптомы могут быть менее серьезными.Однако хроническое воспаление носовых пазух может со временем вызвать повреждение тканей носовых пазух.
Головная боль в носовых пазухах часто является симптомом синусита.Основные симптомы воспаления носовых пазух включают отток густых выделений из носа или по задней части глотки, заложенность носа и затрудненное дыхание через нос, а также боль и отек вокруг глаз, щек и носа.Также может наблюдаться боль в челюсти и зубах, снижение обоняния или вкуса и кашель. Хронический синусит может проявляться как симптомами усталости, так и классическими симптомами этого состояния, которые длятся три месяца и более.
Простуда может привести к острому синуситу.Другие признаки и симптомы воспаления носовых пазух, которые могут возникнуть или не возникнуть, включают боль в горле, головную боль, неприятный запах изо рта, лихорадку и тошноту. Обратитесь к врачу, если температура превышает 100,5 F (38,1 C), лоб начинает опухать или если возникает спутанность сознания, двоение в глазах, ригидность шеи или одышка. Эти симптомы могут указывать на более серьезную инфекцию.
Проконсультируйтесь с врачом, если симптомы синусита включают высокую температуру или ригидность шеи.Существует множество безрецептурных средств для лечения этого состояния, включая назальные спреи и противоотечные средства. Хотя спреи для носа могут обеспечить почти немедленное облегчение заложенности носа, пользователь рискует стать зависимым и подвергнуться жестокому обращению. Противоотечные средства эффективны для уменьшения отека слизистой оболочки, что может улучшить дренаж пазух. Побочные эффекты пероральных деконгестантов могут включать бессонницу, дрожь и учащенное сердцебиение.
Синусит может сопровождать лихорадка.Некоторые природные средства, используемые для лечения синусита, включают эхинацею и астрагал, которые являются естественными усилителями иммунитета. Хрен обычно используется для очистки носовых пазух, его можно принимать во время еды или есть без добавок. Приправа также принесет мгновенное облегчение, но ее не следует принимать, если пациент страдает язвами или другими проблемами пищеварения. Травы и эфирные масла, содержащие ментол, также могут использоваться для естественного лечения этого состояния. К ним относятся эфирное масло мяты перечной и эвкалипта.
Неприятный запах изо рта может быть признаком инфекции в полостях носовых пазух. Есть несколько безрецептурных назальных спреев, которые можно использовать для лечения синусита.Что такое решетчатый синусит? (с иллюстрациями)
Пазухи решетчатой кости – это один из четырех наборов пазух, обнаруженных внутри человеческого черепа.Решетчатые пазухи расположены между глазами. Это заполненные воздухом полости, в которых выделяется слизь с антителами, предотвращающая попадание бактерий и микробов в носовой ход. Иногда пазухи воспаляются, что приводит к инфекции. Инфекция решетчатой пазухи известна как решетчатый синусит.
Поперечный разрез головы, включая пазухи.Мелкие взаимосвязанные пузырьки составляют решетчатые пазухи. Слизь оттекает в полость носа через отверстие в каждом из этих пузырьков. Попадание определенных веществ в носовой ход может вызвать воспаление носовых пазух. Если пазухи опухают, может образовываться слизь, наполненная бактериями. Инфекция носовых пазух может возникнуть из-за этих устойчивых бактерий.
Симптомы решетчатого синусита обычно включают боль вокруг глаз и между ними.Простуда обычно может способствовать возникновению решетчатого синусита. Микробы, уже находящиеся в носовом проходе, могут распространяться в носовые пазухи и вызывать инфекцию. Опухоли носа, полипы или другая непроходимость протоков могут блокировать полость и препятствовать адекватному оттоку слизи. У некоторых людей случаются обострения носовых пазух при смене времен года.Кроме того, перхоть домашних животных, дым и пыльца также могут вызвать воспаление носовых пазух.
Спреи для носа – распространенное лечение решетчатого синусита.Симптомы решетчатого синусита зависят от человека.Как правило, при этом типе инфекции боль в пазухах может быть наиболее распространенной вокруг глаз и между ними. Это может быть особенно сложно для людей в очках, так как давление может стать довольно сильным. Люди также могут испытывать головную боль, боль в лице в целом, а также насморк и заложенность носа различной степени. Как и в случае с большинством инфекций, нередко поднимается температура.
Симптомы решетчатого синусита варьируются от человека к человеку.Сначала можно обратиться к семейному врачу для лечения этого состояния. Человек, перенесший несколько приступов решетчатого синусита за короткий период времени, может обратиться за более сложным лечением и записаться на прием к оториноларингологу. Это врач, специализирующийся на отоларингологии, которая занимается диагностикой и лечением заболеваний уха, носа и горла. Врач проведет полное обследование, сможет поставить правильный диагноз и назначить адекватное лечение.
Инфекции околоносовых пазух часто вызываются вирусом или другим патогеном.




 И вы чувствуете, что пошли на поправку;
И вы чувствуете, что пошли на поправку; Также причиной отсутствия температуры может стать приём жаропонижающих средств.
Также причиной отсутствия температуры может стать приём жаропонижающих средств.