симптомы, первая неотложная помощь, лечение
Заболевание дыхательных путей у детей, которое сопровождается непродолжительными приступами удушья, называется ларингоспазм. С возрастом оно может пройти самостоятельно, но все же требует от родителей принятия неотложных мер по блокированию спазмов. Чаще всего страдают от них дети в период от 3 месяцев до 2 лет.
Проявление ларингоспазма у ребенка
Дети наиболее подвержены проявлению подобного рода приступов. Их протекание довольно специфическое. При обострении происходит непроизвольное сокращение мышц гортани. Затрудняется дыхание ребенка. Иногда ему даже становится трудно произнести слово.
Минимальное сужение просвета глотки говорит о легкой степени приступа. Если же просветов нет вообще, то требуется срочная медицинская помощь и, возможно даже, госпитализация.
Причины возникновения приступов
Необязательно, что все дети указанной возрастной категории подвержены ларингоспазму. В группе риска следующие категории детей:
- Находящиеся на искусственном вскармливании
- Имеющие недостаток кальция и витамина Д в организме
- Эпилептики
- Гиперподвижные
- Страдающие от заболеваний дыхательных путей
- Аллергики
- Получившие травмы при родах
Приступ моет быть спровоцирован даже сильным испугом, истерическим смехом или плачем, сильным стрессом. Нарушение обменных процессов и попадание в горло инородного тела также могут стать провокаторами.
Родителям, чьи дети страдают от бронхита, пневмонии, хореи, спазмофилии, стоит быть вдвойне внимательнее. Подобные патологии и воспаления опасны для здоровья малыша и могут стать причиной удушья.
Ларингоспазм может развиться у психически нестабильных детей, а также у тех, кто страдает от заболеваний, связанных с блуждающим нервом: опухоли, аневризма. Стоит быть внимательными и при подборе лекарственных средств. Аллергическая реакция на них может тоже проявиться в форме приступа.
Признаки
Своевременное оказание ребенку помощи может спасти ему жизнь. Поэтому родителям стоит быть крайне внимательными к своим чадам. Особенно, если их дети входят в группу риска. Распознать приступ можно по следующим признакам:
- Резкое изменение темпа и характера дыхания
- Широко открытый рот и запрокидывание головы назад
- Напряжение шейных мышц и задействование дополнительной мускулатуры для дыхания
- Побледнение кожных покровов и синюшность лица
- Выделение холодного пота
- Судороги конечностей и потеря сознания
- Недержание (дефекация, мочеиспускание)
- Потеря сознания, в тяжелых случаях – асфиксия
Медлительность или неоказание помощи ребенку в момент приступа может иметь печальные последствия.
Продолжительность такого приступа может быть несколько минут. После восстановления дыхательной активности и ее нормализации ребенок может заснуть. На протяжении дня приступы могут повторяться. Никаких предпосылок к их появлению нет, поэтому сложно предугадать время их наступления.
Что делать во время приступа ларингоспазма, рассказывает доктор Комаровский:
Первая помощь
В первую очередь при обострении ларингоспазма следует вызвать скорую помощь. Но до ее приезда родителям не стоит бездействовать. Необходимо придерживаться следующего алгоритма неотложной помощи:
- Постарайтесь выяснить, что ребенок не может сделать. Если он не способен выдохнуть, то в горле может находиться инородный предмет, если же вдохнуть – то это приступ.
- Успокойте ребенка и не позволяйте ему паниковать или нервничать.
- Обеспечьте доступ свежего воздуха в помещение. Он снизит концентрацию раздражающих дыхание частиц.
- Освободите малыша от одежды или пеленки, чтобы он свободно мог дышать.
- Поднесите к носу ватку, пропитанную нашатырным спиртом.
- Смочите лицо прохладной водой и, если ребенок может, то дайте ему сделать пару глотков.
- Попытайтесь вызвать раздражение дыхательных путей: пощекотать нос, ущипнуть малыша, надавить на корень языка для рвотного позыва.
Если приступ продолжается долго, то следует сделать малышу искусственное дыхание по технике «рот в рот», а также непрямой массаж сердца. При тяжелых приступах производится госпитализация.
Медикаментозное лечение
В домашних условиях не допустить развитие приступа родители могут, проводив регулярно ребенку процедуры по ингаляции. Делать их следует специальным прибором, который называется небулайзер. При этом можно использовать раствор:
Вызванная скорая помощь при обострении ларингоспазма может снять приступ, проведя ингаляцию с адреналином, поставив клизму с хлорагидратом, вколов раствор бромистого калия. Если же причина спазма носит аллергический характер, то даются антигистаминные препараты: Фенкарол, Тавегил, Фенистил, Супрастин. Если подобного рода терапия не дает результата, то требуется хирургическое вмешательство.
При астматической природе заболевания ребенку лучше всего дать Дексаметазон. Он хорошо расслабляет бронхи и позволяет воздуху лучше циркулировать. Назначается внутривенная или внутримышечная инъекция.
Для новорожденных выбираются препараты, выпускаемые в форме суспензий, для деток постарше – таблетки и капли. При назначении лекарства учитывается возможная аллергия на его компоненты, так как это может только усилить спазм. Для его снижения можно дать малышу Но-шпу или Сальбутамол.Что делать, если у ребенка ларингоспазм, рассказывает специалист:
Оперативное вмешательство
Если проводимая медикаментозная терапия не дала результатов или сила приступа требует принятия более радикальных мер, требуется оперативное вмешательство. При ларингоспазме проводится 2 типа операции:
- Интубация трахеи
- Трахеотомия
В первом случае ребенку приток воздуха обеспечивается за счет введения специальной трубки, по которой кислород попадает в легкие, и восстанавливается дыхание. Второй тип операции проводится только при госпитализации больного. Под анестезией производится рассечение трахеи, обеспечивающее приток воздуха. Дальнейшая схема лечения и восстановления зависит от первопричины приступа и наличия противопоказаний у ребенка.
Физиотерапия
Отдельно, как метод лечения приступов сокращения гортани, проведение физиотерапевтических процедур не назначается. Они показаны как дополнение к медикаментозной или хирургической терапии, а также в профилактических целях. Физиотерапия может включать в себя следующие виды процедур:
- Закаливание: производится в домашних условиях.
- Выполнение зарядки: комплекс упражнений подбирается специалистом для выполнения дома.
- Диета: рацион малыша должен быть максимально обогащен молочно-растительным питанием. Если речь идет о грудничке, то ему следует давать материнское молоко.
- Ультрафиолетовое облучение: выполняется с помощью специальной лампы амбулаторно. Время процедуры и мощность дозировки назначает врач.
Для устранения спазмов запрещается использовать аромамасла или любые другие раздражающие горло компоненты. После приступов рекомендуется пройти курс кислородотерапии.
Отлично при ларингоспазме помогает ингаляция. Ее моно выполнять с добавлением лекарственных препаратов, прописанных педиатром, или с применением обычного физраствора. Родители детей, у которых часто случаются приступы ларингоспазма, должны всегда иметь при себе аппарат для ингаляций (небулайзер) и средства для его заполнения (раствор соды, суспензию Пульмикорта или минеральную воду).
Как приготовить раствор для ингаляции:
Профилактика
Полностью исключить вероятность развития приступов ларингоспазма у детей невозможно. Из появление обусловлено влиянием множества факторов. Соблюдение профилактических мер позволит сохранить здоровье вашего малыша и уберечь его от удушья. Придерживаться следует несложных правил:
- Своевременно восполняйте в детском организме недостаток витамина Д и кальция.
- Регулярно проветривайте комнату малыша и, если возможно, делайте там кварцевание.
- Больше гуляйте с ребенком на свежем воздухе.
- Обеспечьте малышу сбалансированность в питании.
- Регулярно наблюдайтесь у педиатра.
- Постарайтесь завлечь малыша занятиями, которые расслабляют и отвлекают его (лепка, рисование, массаж, плавание).
Внимательно следите за ребенком и не оставляйте его без присмотра. Если приступ был единожды, то он может повториться в любое время. По мере взросления эта проблема отпадает, но не стоит думать, что навсегда.
Прогноз
Проведение профилактических мероприятий и своевременное оказание детям помощи при ларингоспазме обещает хороший прогноз. Главное – строго соблюдать все рекомендации специалистов, у которых вы наблюдаетесь, и не оставлять ребенка без присмотра на долгое время. В случае появления приступа не теряйтесь, а вызывайте скорую помощь и самостоятельно окажите ее ребенку, как того требует инструкция.
Практически во всех случаях ларингоспазм с взрослением у ребенка исчезает. Может он пропасть и поле перевода ребенка с искусственного вскармливания на грудное (донорское при отсутствии своего) молоко. Детские смеси следует выбирать очень тщательно, чтобы по своим характеристикам они были максимально приближены к материнскому молоку. Тогда спазмов можно и вовсе избежать.
Ларингоспазм у детей – причины, симптомы, как оказать экстренную помощь ребенку
Внезапная охриплость голоса, затруднённый вдох при широко открытом рте, лающий кашель. Также симптомами ларингоспазма являются – частичная или полная непроходимость дыхательных путей из-за резкого сокращения мышц гортани.Во время ларингоспазма необходимо медицинское вмешательство. Иногда требуется хирургическое лечение. Но при повторяющихся приступах обученные родители до приезда врача могут прийти на помощь при ларингоспазме, спасая жизнь.

Причины
Причины ларингоспазма разнообразны. Это может быть нарушение обмена веществ, патология нервной системы. Но чаще всего удушье развивается при инфекционном ларингите, вызванном вирусом парагриппа.
Воспаление гортани бывает настолько выраженным, что её просвет сужается. Это проявляется лающим кашлем, осипшим голосом.
Внимание! Опасность ларингита в том, что в ночное время он может проявиться крупом – резким сокращением гортанных мышц, перекрывающим доступ воздуху. Происходит это из-за накопления мокроты в горле, когда ребёнок спит в комнате с тёплым сухим воздухом. Во время ларингоспазма малыш может задохнуться.
Такие приступы развиваются не у всех. Некоторые малыши генетически предрасположены к спазмам гортани. Провоцировать круп при ОРВИ могут особенности строения горла в виде избытка жировой клетчатки в гортани.

Причины ларингоспазма у детей связаны с какими-либо отклонениями развития или сопутствующими заболеваниями:
- подвержены малыши, получившие травмы при родах;
- способствует приступу недостаток кальция и витамина D в организме;
- искусственное вскармливание;
- спазму гортанных мышц подвержены слишком активные, подвижные ребята;
- склонность к аллергическим реакциям проявляется нередко ларингоспазмом;
- хорея;
- малыши, страдающие эпилепсией;
- спазмофилия;
- высокая нервно-мышечная возбудимость провоцирует спазм гортани;
- хронический бронхит;
- пневмония в анамнезе.
Приступ удушья может наступить у психически неуравновешенных детей. Ларингоспазм возникает после приёма лекарства, которое не переносит ребенок. Круп может развиться после сильного испуга, стресса, истерического плача или приступа смеха.
Инородные тела, попавшие в гортань, также провоцируют спазм гортани. Особенно опасны в раннем детском возрасте воспалительные заболевания – бронхит и пневмония.
Описание приступа
Ларингоспазм при вирусных инфекциях ещё называется ложным крупом, в отличие от истинного, который раньше развивался при дифтерии. Приступы удушья чаще возникают у детей, потому что их глотка имеет особенности строения.
Клетчатка гортани более рыхлая, поэтому при воспалении больше подвержена отёку, чем у взрослых.
Ларингоспазмы у ребёнка возникают в возрасте от 3 месяцев до 2 лет. Постепенно приступы, как правило, проходят. При крупе сильно сокращаются гортанные мышцы, находящиеся сразу под голосовыми связками. При этом внезапно затрудняется дыхание. Малыш не может произносить слова.
Приступ возникает чаще ночью. Малыш начинает кашлять. Затруднённый вдох напоминает петушиный крик. Ребёнок садится, потому что так немного легче дышать. Он мечется, потому что не может сделать полный вдох.
При этом кожные покровы становятся бледными, а носогубный треугольник синеет. Чем младше ребёнок, тем ярче картина крупа и опаснее задержка в помощи.
Внимание! Если у ребёнка только осипший голос и лающий кашель, а затруднённого дыхания нет, это означает ларингит без крупа.
Симптомы ларингоспазма
Тяжесть приступа удушья зависит от степени сужения гортани. В легких случаях ларингоспазм частичный. Воздух в легкие поступает, но с трудом проходит через гортань. Признаки проявления ларингоспазма у детей распознаются по следующим симптомам:
- Основной признак – затруднённый вдох иногда со специфическим свистом.
- Приступ грубого лающего кашля.
- Осиплый с хрипотой голос.
Развивается на фоне вирусной инфекции с повышением температуры, насморком, болями в горле. Ларингоспазм длится несколько минут, повторяется на протяжении суток без предшествующих признаков.
После оказания помощи приступ завершается глубоким вдохом, после которого малыш засыпает.

Признаки крупа тяжёлой степени
Внимание! Опасное состояние возникает при полном перекрытии потоку воздуха. При этом ребёнок задыхается, ему нужна экстренная помощь.
Круп тяжёлой степени распознаётся по таким симптомам:
- при остановке дыхания широко открыт рот и запрокинута назад голова;
- резко меняется характер и темп дыхательных движений;
- напрягаются мышцы шеи;
- вовлекаются в процесс дыхания грудные мышцы;
- кожные покровы бледнеют, а носогубный треугольник приобретает синюшный цвет;
- на лице выступает холодный пот;
- полное перекрытие дыхательных путей сопровождается непроизвольным недержанием кала и мочи;
- появляется пена изо рта;
- развиваются судороги конечностей:
- потеря сознания.
Тяжёлый приступ не может пройти сам по себе. В таком состоянии детям нужна неотложная помощь при ларингоспазме.Если экстренные меры вовремя не будут приняты, наступит смерть от удушья. Ведь организм не может существовать без кислорода.
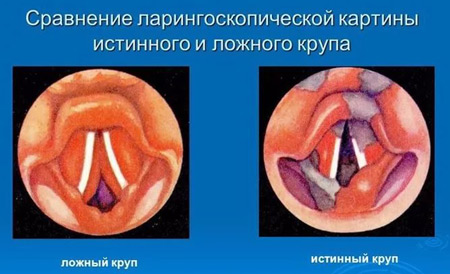
Первая помощь
Резко возникшая одышка может наступить не только при ларингоспазме. Провоцируют приступ другие факторы или болезни. Если затруднён выдох, причиной бывает бронхиальная астма или инородное тело в гортани. При крупе (ларингоспазме) ребёнок не может сделать вдох.
Внимание! Какова бы ни была причина затруднённого дыхания, прежде всего, вызывайте скорую помощь. До приезда врачей при возникновении ларингоспазма родители должны отреагировать сразу.
Алгоритм помощи детям при ларингоспазме состоит из ряда последовательных лечебных мер:
- Успокойте ребёнка спокойным голосом. При волнении дополнительно к отёку прибавляется спазм гортани, малыш начнёт ещё больше задыхаться.
- Освободите от стесняющей одежды, расстегните ворот рубашки.
- Откройте окна.
- Надавите на корень языка ложкой для рвотного позыва. Это снимает спазм гортани.
- Отключите обогреватели.
- Дайте пить воду.
- Увлажните воздух с помощью прибора или развешайте мокрые полотенца.
Если в комнате слишком жарко и сухо, а ребёнок всё больше задыхается, первая помощь при ларингоспазме у ребенка:
- Ингаляция с физраствором тёплой или комнатной температуры через небулайзер. Частицы пара, попадая на гортань, бронхи и лёгкие, разжижают слизь, снимают спазм.
- Принесите ребёнка в ванную комнату.
- Полностью откройте краны с горячей водой, чтобы напустить горячего пара, и закройте двери.
- Подержите малыша над разогретым паром.
- После 6-месячного возраста помогает анальная свеча Ректодельт, содержащая гормоны.
Прохладный влажный воздух в ванной снимает спазмы гортани, разжижает мокроту. После отхождения слизи отёк гортани уменьшается, открывается дыхание.
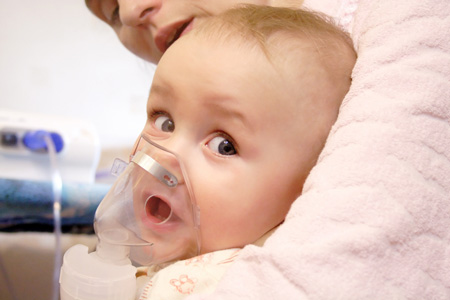
Терапия ларингоспазма на этапе скорой помощи
Лечение крупа проводится по приезду скорой помощи, как лечить ларингоспазма у детей:
- Применяются противовоспалительные гормональные препараты в виде инъекций, ингаляций, или капель в рот. Эффективна подача суспензии Пульмикорт через компрессионный небулайзер.
- Ингаляции концентрированного Адреналина, который снимает отёк гортани.
- Применяются свече Ректодельт в дозе 100 мг в сутки. Курс лечения длится 2 дня.
Такие меры сразу снимают приступ. Врачи инструктируют родителей, рекомендуют часто давать питьё, проветривать помещение, отрегулировать параметры воздуха в детской комнате температура 20–22 °C и влажность 50–70%.
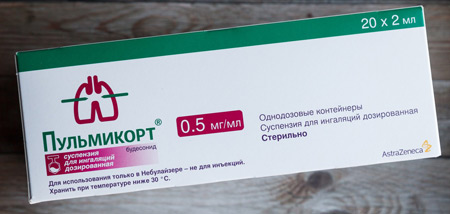
Вирусный круп возникает внезапно. Заподозрить надвигающийся ларингоспазм можно по изменению тембра голоса, нарастания осиплости, появлении лающего кашля.
При первом приступе родители теряются, не знают, что делать. Поэтому ребёнка необходимо сразу доставить в больницу или вызвать неотложную помощь.
Если у малыша уже был один эпизод удушья, дома должен быть наготове небулайзер, раствор Пульмикорта или свечи Ректодельт.
симптомы и лечение, что делать?
Ларингоспазм — заболевание, поражающее дыхательную систему. В группе риска — дети до 2 лет. Спазм происходит бессознательно, ребенок не может контролировать свое состояние. Родители должны знать, как правильно оказать первую помощь при ларингоспазме. В противном случае возможны серьезные осложнения, вплоть до летального исхода.
Особенности заболевания у детей
Такое заболевание не имеет возрастных рамок. Большой риск развития ларингоспазма наблюдается у детей в возрасте от 3 месяцев до 2 лет. У дошкольников от 2 до 6 лет такое заболевание встречается реже.
Главная особенность заболевания — присутствие специфических признаков. Приступы всегда возникают внезапно. Они заключаются в непроизвольном и судорожном сокращении мышц гортани. В результате ребенок не может нормально дышать и издает странные звуки.

Приступы могут быть мягкими или тяжелыми. Во втором случае необходима немедленная медицинская помощь.
Виды и осложнения болезни
При отсутствии или несвоевременном лечении ларингита возможные серьезные осложнения. Часто острая форма переходит в хроническую. Она имеет следующие проявления:
- проблемы с голосовыми связками;
- рак гортани;
- формирование доброкачественной опухоли в области гортани;
- развитие дыхательных патологий.
При хронической форме стеноз гортани развивается в 90%, а все остальные варианты осложнений встречаются реже. В качестве осложнения развивается гнойная форма. Они имеет следующие проявления:
- воспалительный процесс в грудной полости;
- гнойные поражения в шейных тканях;
- абсцесса легких;
- сепсис.
Гнойная форма считается самой сложной в купировании. Поэтому, важно проводить своевременное лечение, чтобы не допустить осложнений.
Проявление ларингоспазма у ребенка
Приступы заболевания могут наблюдаться по нескольку раз в сутки. Чаще всего они возникают в дневное время суток, но иногда и ночью. Такие приступы не имеют никаких предпосылок, они появляются внезапно. Родители ребенка должны быть постоянно начеку, так как спазм может возникнуть в любой момент.
Признаки спазма:
- резкое перехватывание дыхания;
- инспираторная отдышка;
- непроизвольное открытие рта и запрокидывание головы назад;
- прогиб в спине;
- громкий и свистящий вдох;
- бледность и синюшность вокруг губ;
- холодный пот.
Такие симптома наблюдаются во время легкой формы ларингоспазма. Если же приступ возникает на фоне других заболеваний или врожденных патологий, то симптоматика может быть более интенсивной и опасной.
Длительность легкого приступа составляет несколько секунд. За это время ребенок успевает сделать продолжительный и “жадный вдох”, а потом он приходит в норму.
Причины возникновения приступов
Существует большое количество факторов, которые могут спровоцировать развитие ларингоспазма у ребенка. В большинстве случаев приступ случается по причине нарушения работы нервной системы или проблемах с обменом веществ.
Самая распространенная причина — нехватка витаминов и минералов в организме малыша. Наблюдаются изменения в реактивности детского организма. Спазм может быть спровоцирован следующими клиническими состояниями:
- инфекция верхних дыхательных путей;
- патология гортани, глотки или трахеи;
- предрасположенность к аллергической реакции.
Ларингоспазмы могут возникать на фоне пневмонии, бронхита или рахита. Причиной развития патологии может быть родовая или физическая травма.
Что провоцирует развитие приступа
Ребенок с таким заболеванием особенно чувствителен инфекционным поражениям и введению лекарственных средств через носовой проход. Приступ спазма может быть спровоцирован:
- спазмофилией;
- бронхопневмонией;
- болезнью гортани или глотки.
Ларингоспазм может возникнуть в качестве ответной реакции на пыль и другие раздражающие вещества воздухе. Способствовать спазму может раздражение возвратного или блуждающего гортанного нерва. Часто у детей ларингоспазм возникает по причине сильного смеха, крика или испуга. Стрессовые ситуации способствуют развитию патологии.
Первая помощь при ларингоспазме
Правильно оказанная первая помощь поможет не только предотвратить развитие осложнений, но и спасти жизнь малышу. При развитии приступа необходимо вызвать скорую помощь, нельзя оставлять ребенка одного. Лучше всего взять его на руки и попытаться отвлечь. Важно успокоить ребенка, так будет легче устранить спазм.
Желательно всегда иметь при себе ингалятор. В него можно залить простую воду или специальное лекарство, если оно оказалось под рукой. При отсутствии ингалятора ребенка нужно поднести лицом в увлажнителю, чтобы на него пошло облако холодного пара.
В таком состоянии малыша нельзя усаживать в ванную или давать дышать ему горячим паром. Он может только усилить спазм. После применения ингалятора ребенка рекомендуется вынести на балкон или поднести к окну, чтобы он подышал свежим воздухом.
Если спазм не прекращается, то можно попробовать устранить его рефлекторно. Для этого необходимо надавить пальцем на корень языка.
Важно, чтобы в аптечке всегда присутствовал Спазмалгон или Баралгин. Они помогут снять спазм, если свежего и влажного воздуха оказалось недостаточно. Можно также дать антигистаминный препарат. Он поможет в том случае, при спазме сформировался отек.
Как предотвратить появление приступов
Чтобы предотвратить развитие такой патологии необходимо выполнять все профилактические меры. Особенно важно это для детей, которые находятся в группе риска. Профилактические меры:
- использование детского увлажнителя воздуха;
- частые прогулки на свежем воздухе;
- периодическое проведение физиотерапевтических процедур;
- выполнение дыхательной гимнастики;
- профилактические ванны с добавлением бромида калия;
- сбалансированный рацион.
Детей до года рекомендуется обязательно кормить грудным молоком. Если есть возможность, то лучше не отказываться от грудного вскармливания.
Если у ребенка уже были приступы следует обязательно приобрести домой небулайзер. С его помощью можно проводить профилактические ингаляции.
Ларингоспазм — довольно опасное заболевание. Если у ребенка однажды уже случился приступ, то такая симптоматика может вернуть вновь. Родители должны выполнять все профилактические меры, что минимизировать риск развития такой патологии.
неотложная помощь и симптомы, лечение ребенка
Ларингоспазм – заболевание дыхательных путей, которое проявляется в виде кратковременных удушающих приступов. Эта болезнь может развиться у взрослых, но чаще всего ларингоспазмом страдают маленькие дети – в большинстве случаев те, которым нет еще и двух лет. Реже — дошкольного возраста.
Именно дети — та категория, которая наиболее подвержена вероятности появления этих мучительных приступов, иногда приводящих даже к летальному исходу. Каковы симптомы ларингоспазма у детей, что делать родителям малыша в этом случае, и как предотвратить появление следующих приступов — расскажем об этом в статье.
Особенности проявления ларингоспазма


Главная характерная особенность ларингоспазма — его специфические проявления. Начинается приступ всегда внезапно и заключается в судорожном и непроизвольном сжатии мышц гортани. В результате этого ребенку становится трудно дышать, он порой даже не может говорить и издавать звуки.
Приступ может быть как легким, когда просвет сужается минимально, так и тяжелым, когда вообще никакого просвета не видно — в этом случае требуется неотложное медицинское вмешательство и помощь.
Самая уязвимая категория детей – в возрасте до 2-х лет. Особенно часто подвержены приступам ларингоспазма те дети, которые вынуждены находиться на искусственном вскармливании.
Кто в группе риска
Рассмотрим, какие категории детей наиболее подвержены приступам ларингоспазма
- Те малыши, которые находятся на искусственном вскармливании.
- Дети, страдающие недостатком кальция, витамина Д и связанного с этим рахитом, даже если последний проявляется в легкой форме.
- Дети с эпилепсией и водянкой мозга.
- Гиперактивные малыши, которые не могут дольше минуты находиться в одном положении.
- Такие заболевания как бронхопневмония, хорея, спазмофилия, различные воспаления и патологии верхних дыхательных путей часто приводят к появлению приступов ларингоспазма.
- Если у малыша аллергия, он в группе риска.
- Внезапный сильный испуг, истеричный плач или слишком сильный смех тоже могут спровоцировать возникновение приступа.
- Попадание инородного тела в горло — возможная причина детского ларингоспазма.
- Неправильно идущие в организме обменные процессы — возможная причина ларингоспазма у ребенка.
- Родовая травма. В этом случае приступы могут начаться у ребенка совсем маленького возраста, буквально в течение пары месяцев после рождения.
Видео: алгоритм оказания первой помощи при спазме гортани у ребенка
На видео- помощь детям при ларингоспазме:
Симптомы
Как именно проявляется ларингоспазм у детей, рассмотрим.
Приступы могут возникать по нескольку раз за день. Чаще всего они случаются днем, но иногда могу возникать и в ночное время. Необходимо отметить, что все перечисленные ниже признаки не имеют никаких предпосылок – приступ появляется внезапно, без каких-либо подготовительных этапов. Поэтому родителям в случае появления у ребенка приступа ларингоспазма следует быть постоянно начеку — в любой момент может начаться следующий.
Признаки:
- резко перехватывает дыхание. Ему не хватает воздуха, у ребенка появляется, так называемая, инспираторная одышка — когда нет возможности нормально вдохнуть.
- Рот непроизвольно открывается, голова запрокидывается назад. Мышцы брюшной полости и шеи при этом становятся сильно напряжены.


На фото- симптомы ларингоспазма у детей
- Спина прогибается.
- Когда малыш пытается вдохнуть, делает он это столь интенсивно, что можно невооруженным глазом наблюдать западение промежутков между ребрами — они как бы втягиваются во время вдоха внутрь.
- Вдох свистящий, громкий.
- Кожа лица бледнеет, а область вокруг губ может даже посинеть.
- Ребенок покрывается холодным потом.
Это симптомы легкой формы ларингоспазма. Если же приступ затягивается или осложнен другими болезнями, простудными недомоганиями или врожденными патологиями, то симптомы могут усугубиться.
К тяжелым проявлениям ларингоспазма относятся:
- Потеря сознания, обморок.
- Судороги конечностей.


На фото- выявление симптомов ларингоспазма у детей
- Появление пены в углах рта. Вообще, тяжелый приступ ларингоспазма очень похож по симптоматике на эпилептический.
- Иногда, особенно если ребенок маленький, у него возникает непроизвольное мочеиспускание или дефекация.
У детей возникают обычно кратковременные приступы. Чаще всего они длятся несколько секунд, но в тяжелых случаях могут доходить и до 2-3 минут. После того, как приступ благополучно миновал, ребенок на короткое время засыпает – организму требуется время на восстановление. Перед тем, как уснуть, малыш обычно делает характерный очень глубокий вдох.
Следует быть очень внимательными, чтобы не пропустить эти приступы, и вовремя оказать ребенку помощь. В случае неоказания или несвоевременного ее оказания приступ ларингоспазма может закончиться весьма трагично.
Как применять чай с малиной при температуре ребенку, и насколько это средство эффективно, поможет понять данная статья.
А вот как применять ромашку при простуде ребенку, и насколько это средство эффективно, указано в данной статье.
Также будет интересно узнать о том, как отличить простуду от вируса у ребенка: https://prolor.ru/g/simptomy-g/kak-otlichit-prostudu-ot-virusa.html
А вот как лечится острый гнойный аденоидит у ребенка, и какие лекарства лучше всего использовать, указано в данной статье.
Неотложная помощь
Как помочь малышу, если у него случился приступ ларингоспазма. Несколько полезных рекомендаций для родителей.
Если вы заметили у сына или дочери появление вышеперечисленных симптомов, немедленно вызывайте скорую помощь. А сами тем временем справляйтесь своими силами. Первым делом необходимо выяснить — ребенок не может вдохнуть или выдохнуть. Если второе, то возможно, в горле у него инороднее тело. В этом случае переверните ребенка вверх ногами, чтобы его грудная клетка оказалась на уровне ваших колен. Если у него во рту есть какой-то посторонний предмет, такая поза поможет малышу быстрее выплюнуть его. Если достать пальцами предмет из горла не получается, следует надавить на солнечное сплетение вверх — такой способ обычно неплохо помогает.
На видео- что делать при ларингоспазме у детей (алгоритм):
Ребенка необходимо успокоить, для этого лучше взять его на руки. Обеспечьте свежий воздух в помещении. Часто приступы ларингоспазма вызваны аллергией на пыль, частички шерсти и прочие возбудители. Свежий воздух снизит их концентрацию в комнате. Приток воздуха может повысить также концентрацию кислорода в помещении. Нехватка последнего иногда сама по себе может вызвать приступ ларингоспазма.
Необходимо расстегнуть застежки на одежде малыша, а если это грудной младенец — распеленать. Ничего не должно препятствовать его свободному дыханию.
Смочите ватку нашатырем и поднесите к носу ребенка. Необходимо, чтобы он вдохнул едкие пары — иногда одного этого достаточно, чтобы привести малыша «в чувство».
Лицо его намочите водой или протрите влажной салфеткой. Если приступ легкий, то можно дать попить малышу воды.
Если ребенок грудного возраста, ему может помочь внеплановое купание в теплой воде.
Часто врачи советуют каким-то образом попытаться отвлечь ребенка: в ход идут разнообразные уловки, такие как потянуть за нос, слегка ущипнуть. Можно даже попытаться вызвать рвоту, надавив на корень языка малыша пальцем.
Если дома есть увлажнитель или парогенератор, то в момент приступа самое время его включить. Увлажнение и смягчение сухого воздуха может убрать першение в горле, и помочь ребенку быстрее оправиться.
Если родители знают, что у малыша может случиться приступ ларингоспазма или приходится время от времени делать ингаляции, то, вероятно, дома имеется небулайзер. При возникновении приступа можно делать ингаляции с содовым раствором, щелочной минералкой, Пульмикортом. Очень часто такая ингаляция может быстро и надежно остановить приступ. При ларингоспазме детям Пульмикорт разводят с физраствором в пропорции 1:1.


На фото- использование небулайзера для ребёнка
Если приступ затянулся, необходимо сделать малышу искусственное дыхание «рот в рот» до приезда медиков. А если случай очень тяжелый, и началась асфиксия, необходимо делать непрямой массаж сердца, чтобы не допустить летального исхода.
Если приступы ларингоспазма проходят в тяжелой форме, его обычно в обязательном порядке кладут в больницу под наблюдений врачей-отоларингологов. В больнице медики должны выяснить причину приступов и исходя из этого, назначить оптимальное лечение.
Лечение
Каким образом проводится медикаментозное лечение детского ларингоспазма.
Ларингоспазм лечат, устраняя в первую очередь причину, его вызвавшую. В каждом индивидуальном случае заболевания причина эта может быть разной: от банальной нехватки кальция до водянки мозга.
Часто врачи рекомендуют делать клизму с хлоргидратом, которая одновременно очищает кишечник и снимает судороги.
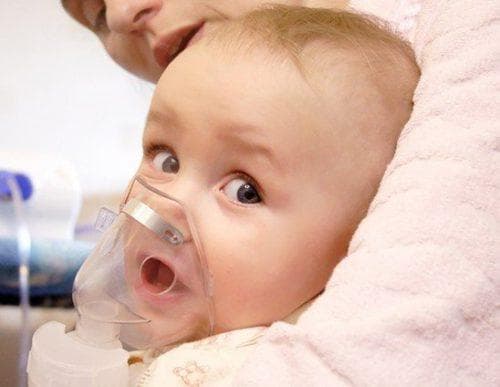

На фото- вдыхание раствора ребёнком
0,5%-ный раствор калия бромида — то лекарство, которое в случае ларингоспазма помогает практически гарантированно. Дозировку в каждом случае врач назначает индивидуально.
Возможно вам также будет интересно узнать о том, как отличить аллергию от простуды.
Также будет интересно узнать о том, что подавать для профилактики от простуды, и какое средство самое эффективное в данном случае.
А вот как вылечить хронический тонзиллит, и какие лекарственные средства самые эффективные в данном случае, поможет понять данная статья.
Также будет интересно узнать о том, какой антибиотик лучше при простуде, и какой из них самый эффективный, указано в данной статье.
А вот как вылечить трахеит, и возможно ли это сделать в домашних условиях, подробно рассказывается в данной статье.
Профилактика: как предотвратить возникновение спазма


Какие мер предпринять родителям, чтобы приступы ларингоспазма у сына или дочери более не повторялись.
Необходимо обеспечить малышу достаточное количество витамина Д и кальция. Для этого воспользуйтесь специальными средствами, продающимися в аптеке. Витамин Д в виде жидких растворов — отличная профилактика рахита, а также непосредственно связанных с ним приступов ларингоспазма.
Кормление грудным молоком — отличное средство профилактики и предотвращения ларингоспазма у детей. Если у мамы есть возможность кормить естественным образом, лучше так и поступать. В этом случае вероятность появления таких приступов можно существенно уменьшить, а часто и вовсе не допустить.
Если у малыша случился первый приступ ларингоспазма, следует обязательно обзавестись небулайзером. Это ингаляционное приспособление может очень помочь справиться с внезапными приступами ларингоспазма.


На фото- применение небулайзера ребёнком
Следите за уровнем влажности в комнате малыша — слишком сухой воздух может раздражающе воздействовать на горло. Также необходимо обеспечить регулярное проветривание комнаты, чтобы исключить высокую концентрацию аллергенов и пыли.
Делайте малышу массаж, проводите процедуры по закаливанию. Все это поможет укрепить его иммунитет. Гуляйте с малышом на воздухе. Свежий воздух и закаливающие процедуры, соответствующие возрасту и времени года, полноценный рацион — лучшие средства для того, чтобы никогда не узнал, что такое приступы ларингоспазма.


На фото- массаж для ребёнка
Мы рассмотрели, как проявляется ларингоспазм в детском возрасте. Как вы видите, приступ этого недомогания – довольно серьезен и опасен. Поэтому на профилактику и оказание в случае необходимости первой помощи нужно обратить особое внимание. К тому же приступ может начаться внезапно, ничем до этого себя не выдавая. Рекомендуется всем родителям лучше следить за здоровьем малыша, выполнять все рекомендации врачей и внимательно отнестись к профилактике этого своеобразного и довольно опасного заболевания.
ларингоспазм у детей — 25 рекомендаций на Babyblog.ru
Ваш ребёнок часто болеет? Рассмотрим метафизические (тонкие, ментальные, эмоциональные, психосоматические, подсознательные, глубинные) причины детских болезней.
Доктор Н. Волкова пишет: «Доказано, что около 85% всех болезней имеют психологические причины. Можно полагать, что и остальные 15% болезней связаны с психикой, но установить эту связь ещё предстоит в будущем… Среди причин возникновения болезней чувства и эмоции занимают одно из главных мест, а физические факторы – переохлаждение, инфекции – действуют вторично, как пусковой механизм…»
Доктор А. Менегетти в своей книге «Психосоматика» пишет: «Болезнь – это язык, речь субъекта… Для понимания болезни необходимо раскрыть проект, который субъект создаёт в своём бессознательном… Затем необходим второй шаг, сделать который должен сам пациент: ему следует измениться. Если человек психологически изменится, то болезнь, будучи аномальным течением жизни, исчезнет…»
Рассмотрим метафизические (тонкие, ментальные, эмоциональные, психосоматические, подсознательные, глубинные) причины детских болезней.
Вот что пишут об этом всемирно известные эксперты в данной области и авторы книг по данной тематике.
Лиз Бурбо в своей книге «Твоё тело говорит “Люби себя!”» пишет:
Наиболее распространенными детскими болезнями являются КОКЛЮШ, СВИНКА, КОРЬ, КРАСНУХА и ВЕТРЯНАЯ ОСПА.
Эмоциональная блокировка:
Интересно отметить, что большинство болезней, которыми страдают дети, поражают в первую очередь глаза, нос, уши, горло и кожу. Любая детская болезнь говорит о том, что ребенок чувствует гнев в связи с тем, что происходит вокруг него. Ему трудно выразить свои переживания – либо потому, что он еще не знает, как это сделать, либо потому, что родители запрещают ему это делать. Эти болезни возникают, когда ребенок не получает достаточно внимания и любви. Так как при всех детских болезнях наблюдается покраснение кожи, см. статью ПОКРАСНЕНИЕ КОЖИ.
Ментальная блокировка:
Если твой ребенок болен какой-то детской болезнью, прочитай ему это описание. Будь уверен, что он все поймет, каким бы маленьким он ни был. Ты должен объяснить ему, что болезнь – это его реакция на окружающий мир и что трудности в этом мире неизбежны.
Помоги ему понять, что он появился на этой планете с определенным набором верований и теперь должен приспособиться к верованиям, возможностям, желаниям и страхам других людей. Он должен осознать, что у окружающих есть и другие обязанности помимо ухода за ним, поэтому они не могут возиться с ним круглые сутки. Он также должен дать себе право ощущать гнев и проявлять его, даже если это не нравится взрослым. Он поймет, что у людей, которые его окружают, также время от времени возникают трудности, но он не должен отвечать за их неудачи. См. также отдельную статью о соответствующей детской болезни.
Бодо Багински и Шарамон Шалила в своей книге «”Рейки” – универсальная энергия жизни» пишут:
Во всех проявляющихся через кожу детских болезнях – таких, как ветрянка, корь, краснуха и скарлатина, объявляет о себе следующий шаг в развитии ребенка. Что-то, что для ребенка еще является неизвестным и поэтому не может свободно, без трудностей, переработаться, выступает на поверхности кожи со всей очевидностью. После одной из таких болезней ребенок обычно становится взрослее, и это ощущают все окружающие. Скажи ребенку, что хорошо все, что с ним происходит, что так и должно быть, что жизнь является путешествием, во время которого снова и снова люди сталкиваются с новыми вещами, и что в каждом кладе, который ребенок будет открывать в себе, заключается частичка взросления. Уделяй ему в это время побольше внимания, оказывай доверие и давай ему Рэйки столь часто, как сможешь.
Доктор Валерий В. Синельников в своей книге «Возлюби болезнь свою» пишет:
Половина моих пациентов – это дети. Если ребенок уже взрослый, то я работаю непосредственно с ним. И мне всегда приятно наблюдать, как с выздоровлением ребенка меняются сами родители. С детьми легче и интереснее работать. Мышление их еще свободно – не засорено мелкими повседневными заботами и разными запретами. Они очень восприимчивы и верят в чудеса. Если ребенок еще совсем маленький, то работаю с родителями. Начинают меняться родители – выздоравливает ребенок.
Уже давно установлено, что родители и дети на информационно-энергетическом, полевом уровне – это единое целое.
Меня часто спрашивают взрослые: «Доктор, но как ребенок может знать о наших отношениях, если мы их от него скрываем? Мы при нем не ругаемся и не ссоримся».
Ребенку не обязательно видеть и слышать своих родителей. У него в подсознании содержится полная информация о своих родителях, об их чувствах и мыслях. Он просто знает о них все. Только не может выразить словами свои чувства. Потому и болеет или ведет себя странно, если у его родителей есть какие-то проблемы.
Многие слышали такое выражение: «Дети отвечают за грехи своих родителей». И это так. Все болезни детей – это отражение поведения и мыслей их родителей. Это очень важно понять. Родители могут помочь своему ребенку выздороветь, меняя свои мысли и верования, свое поведение. Я сразу объясняю родителям,
что нет никакой их вины в том, что ребенок заболевает. Я писал о том, что к болезни вообще нужно относиться как к сигналу. А к болезни ребенка – как к сигналу для всей семьи.
Дети – это будущее своих родителей и отражение их взаимоотношений. По реакции детей можно судить о том, все ли правильно мы, взрослые, делаем. Заболел ребенок – это сигнал родителям. Что-то в их отношениях не так. Пора разобраться и добиться совместными усилиями мира и гармонии в семье. Болезнь ребенка – это сигнал отцу и матери к самоизменению! Что же делают взрослые, когда их чадо заболевает? Разве они воспринимают болезнь ребенка как сигнал для себя? Отнюдь нет. Родители пичкают ребенка таблетками, подавляя этот сигнал. Такое слепое отношение к болезни ребенка усугубляет положение, так как болезнь никуда не исчезает, а продолжает разрушать тонкие полевые структуры ребенка.
Дети сами выбирают себе родителей. Но и родители выбирают себе детей. Вселенная подбирает конкретному ребенку соответствующих родителей, которые лучше всего подходят для него.
Ребенок отражает отца и мать. В нем присутствует и развивается мужское и женское начало Вселенной. В подсознании ребенка содержатся мысли, эмоции и чувства родителей. Отец олицетворяет мужское начало Вселенной, а мать – женское. Если эти мысли агрессивны и разрушительны, то ребенок не может соединить их вместе, да и не умеет. Вот и заявляет он о себе или странным поведением, или болезнями. И поэтому от того, как родители относятся друг к другу, к самим себе и окружающему миру, зависит здоровье и личная жизнь их чада.
Приведу пример. У совсем маленького ребенка начинается эпилепсия. Приступы случаются очень часто. Медицина в таких случаях просто бессильна. Лекарства только ухудшают состояние. Родители обращаются к народным целителям, к бабушкам. Это дает временный эффект.
На первый сеанс с ребенком пришел отец.
-Вы очень ревнивый человек, – объясняю я отцу. – А ревность несет в себе огромный заряд подсознательной агрессии. Когда ваши отношения с женщиной были под угрозой распада, вы не принимали эту ситуацию как созданную Богом и вами, не пытались что-то изменить в себе, а испытывали колоссальную агрессию. В итоге ваш сын от первого брака стал наркоманом, а этот ребенок от второго брака страдает эпилептическими приступами. Болезнь у ребенка блокирует подсознательную программу уничтожения женщин и себя.
– Что же делать? – спрашивает отец ребенка.
– Ребенка может вылечить только одно – ваше избавление от ревности.
– Но как? – спрашивает мужчина.
– Вы сможете сделать это только в том случае, если научитесь любить. Любить себя, жену, детей. Ревность -это не любовь. Это признак неуверенности в себе. Воспринимайте жену как свое отражение, а не как свою собственность. Пересмотрите всю свою жизнь, те ситуации, когда вы ревновали и ненавидели, когда обижались на женщин и когда ставили под сомнение свою мужественность. Просите у Бога прощения за вашу агрессию в этих ситуациях и благодарите его за всех женщин, которые были в вашей жизни, как бы они ни поступали. И еще – это очень важно – просите у Бога,
чтобы он научил вас, вашего сына и всех ваших потомков, которые будут в будущем, любви.
Вот еще один пример. Ко мне на прием привезли девушку, у которой внезапно, полгода назад, началась депрессия. Пребывание в психбольнице только ухудшило состояние.
Я долго беседовал с ее отцом. Удалось найти причину болезни и в нем. В его подсознании была мощная программа уничтожения окружающего мира. Это проявлялось в частых обидах, злости и ненависти на жизнь, на свою судьбу, на людей. Он передал эту программу своему ребенку. Пока девочка училась в школе, она чувствовала себя сравнительно хорошо. Но вот после окончания учебы эта подсознательная программа заработала в полную мощь и реализовалась нежеланием жить.
Когда в доме шум, родители или близкие ссорятся, то ребенок часто реагирует на это воспалением уха или бронхолегочными заболеваниями, выражая таким образом свои чувства и давая своей болезнью сигнал родителям: «Обратите на меня внимание! Для меня важны тишина, мир, спокойствие и гармония в семье». Но всегда ли взрослые понимают это?
Очень часто негативные программы в подсознание детей закладываются уже во время беременности. Я всегда спрашиваю родителей об этом периоде и даже о том, что происходило в их отношениях за год до беременности.
– В начале беременности вы думали о том, чтобы сделать аборт, – говорю я женщине, которая пришла на прием с грудным ребенком. У ребенка недавно начался диатез.
– Да, это так, – отвечает женщина. – Я считала, что беременность несвоевременна, но муж и родители мужа убедили меня в том, что надо родить ребенка.
– Ребенка-то вы родили, но в подсознании остался след программы его уничтожения. Нежелание рожать -это прямая угроза для жизни ребенка. Он отреагировал на это болезнью.
– Что же мне теперь делать? Ему можно как-нибудь помочь? Врачи говорят, что лекарств от этой болезни
нет, только диета.
-Лекарства есть. Я вам дам гомеопатические средства. Сначала будет обострение, а потом кожа у ребенка очистится. Но самое главное – нужно «очиститься» вам. В течение сорока дней молитесь и просите прощения у Бога за мысли об аборте, за то, что не смогли создать пространство любви для своего ребенка. Это поможет вам нейтрализовать программу его уничтожения. Кроме этого, вы каждый день будете выражать любовь к себе, мужу и своему ребенку. И еще, помните, что любые претензии к мужу или обиды на него, любой конфликте семье тут же будут отражаться на здоровье ребенка. Создайте пространство любви в своей семье. От этого будет хорошо всем.
Состояние мыслей и эмоций беременной женщины очень важно для состояния здоровья будущего ребенка. Мысли о несвоевременности беременности, страхи рожать, ревность, обиды на мужа, конфликт с родителями – все это передается ребенку и превращается в его подсознании в программу самоуничтожения. Такой ребенок появляется на свет уже с ослабленной иммунной системой и начинает страдать инфекционными заболеваниями практически сразу, в роддоме. И врачи здесь ни при чем. Причина кроется и в ребенке, и в родителях. Важно осознать причины и через покаяние очиститься. Диатезы, аллергии, энтериты, стафилококковые инфекции – все это результат негативных мыслей отца и матери во время беременности или после.
Когда у детей есть всевозможные страхи, причину нужно искать опять же в поведении родителей.
Однажды меня вызвали на дом с просьбой вылечить детей от страхов. В дальнейшем выяснилось, что мать сама страдает страхами – боится далеко отходить от дома, а отец употребляет наркотики. Так кого нужно лечить?
Или другой пример со страхами. Женщина привела ко мне совсем еще маленькую девочку. У ребенка недавно появились страхи оставаться одной в своей комнате и боязнь темноты. Мы с матерью стали выяснять подсознательные причины. Оказалось, что в семье были очень натянутые отношения, и женщина подумывала о разводе. Но что значит для девочки развод? Это потеря отца. А отец олицетворяет собой опору, защиту. У матери всего лишь появились негативные мысли, а ребенок тут же отреагировал на это своими страхами, демонстрируя родителям, что он не чувствует себя в безопасности.
Как только женщина отказалась от мыслей о разводе и стала действовать в направлении укрепления семьи, страхи у девочки исчезли.
Зависимость поведения детей от поведения родителей хорошо прослеживается при лечении алкоголизма. Ко мне часто приходят родители и просят помочь их, уже взрослым, детям-алкоголикам. Сами дети не хотят лечиться, и я начинаю работать с родителями. Мы выявляем те подсознательные программы поведения родителей, которые отражают алкоголизм ребенка, нейтрализуем их, и происходят удивительные (но на самом деле закономерные) вещи – сын или дочь перестают употреблять спиртное.
В этой главе и в предыдущих главах я привел много примеров детских болезней. Можно это делать до бесконечности. Важно, чтобы мы, взрослые, поняли одну простую истину: если в семье царит любовь, мир и гармония, то ребенок будет совершенно здоров и спокоен. Малейшая дисгармония в чувствах родителей – и поведение ребенка, и его состояние здоровья тут же меняются.
Почему-то сложилось такое мнение, что дети глупее взрослых и последние должны учить детей. Но, работая с детьми, я обнаружил, что они знают гораздо больше нас, взрослых. Дети – это открытые системы. И с самого рождения мы, взрослые, «закрываем» их, навязывая им свое восприятие и делание мира.
В последнее время я часто стал обращаться к своему 8-летнему сыну за советами. И практически всегда его ответы были правильны, просты и в то же время необычайно глубоки. Однажды я спросил его:
– Дима, скажи мне, пожалуйста, что мне нужно делать для того, чтобы быть богатым?
Немного подумав, он просто ответил:
– Нужно помогать людям.
– Но ведь я, как доктор, уже помогаю людям, – сказал я.
– А нужно, папа, помогать не только тем больным людям, которые приходят к тебе на прием, а вообще всем людям. И главное – нужно любить людей. Тогда будешь богатым.
Доктор Олег Г. Торсунов в своей лекции «Влияние Луны на здоровье» говорит:
Если в семье нет атмосферы умиротворения и покоя, значит, дети будут очень больными, очень больными в первое время. И болезни эти будут такой природы. Ребенок будет чувствовать сильный жар в теле, он будет чувствовать постоянно беспокойство, он будет плакать, кричать, бегать, метаться и т.д. Это значит, что нет… в семье никто не желает умиротворения другим людям. Семья как бы агрессивна внутри, культивируется настроение агрессии по отношению к окружающим. В таких семьях обычно обсуждают политику, потому что агрессию куда-то надо выплеснуть. [не слышно] Плачет – не всегда, но если отдыха нет, т.е. такой ребенок лишается нормального сна сразу. У него беспокойный сон возникает, первое, второе – у него очень ум беспокойный, т.е. малейшее раздражение вызывает у него проблемы. В этом случае, в этих семьях обычно занимаются тем, что обсуждают политическую обстановку, зарплату вовремя не дают, и… ну, в общем, такого типа, когда агрессия, агрессивное отношение к окружающим. В этом случае, дети лишаются покоя, потому, что люди культивируют постоянно такое настроение. Вот. Их состояние такое «мне всегда чего-то не хватает, зимою лета, осенью весны.
Луиза Хей в своей книге «Исцели себя сам» пишет:
Вера в идеалы, социальные идеи и ложные законы. Детское поведение у окружающих их взрослых.
Гармонизирующие мысли: У этого ребенка Божественная защита, он окружен любовью. Мы требуем неприкосновенности его психики.
Доктор Лууле Виилма в своей книге «Психологические причины болезней» пишет:
Ангина у девочек до 1 года – Проблемы взаимоотношений между родителями.
Аллергия у детей (любые проявления) – Ненависть и гнев родителей по отношению ко всему; страх ребенка «меня не любят».
Аллергия на рыбные продукты у детей – Протест против самопожертвования родителей.
Аллергия (проявления на коже в виде коросты) у детей – Заглушаемая или подавляемая жалость у матери; печаль.
Аппендицит у детей – Неумение выйти из тупиковой ситуации.
Астма у детей – Подавленные чувства любви, страх перед жизнью.
Бронхит у девочек – Проблемы общения и любовных чувств.
Вирусные заболевания у детей:
Желание уйти из дома, умереть – бессловесная борьба за собственное выживание.
Вкусовые ощущения (утрата у детей):
Порицание родителями чувства красоты у ребёнка, объявление его лишенным чувства вкуса, безвкусным.
Водянка мозга у детей:
Накапливание матерью невыплаканных слез, печали по поводу того, что её не любят, не понимают, не жалеют, что всё в жизни идет не так, как ей хочется.
Головные боли у детей:
Неумение разрешат разногласия между родителями; уничтожение родителями детского мира чувств и мыслей. Постоянные обиды.
Горло (заболевания у детей):
Ссоры между родителями, сопровождаемые криками.
Деформирующий полиартрит с прогрессирующим разрушением костной ткани у детей:
Стыд и злоба против неверности мужа, неспособность простить измену.
Дифтерит у детей:
Вина за совершенный поступок, возникшая в ответ на злость родителей.
Дневное недержание мочи у детей:
Страх ребёнка за отца.
Задержка умственного развития у детей:
Насилие родителей над душой ребенка.
Истерия детская:
Жалость к себе.
Кровотечение из носа у ребенка:
Беспомощность, злоба и обидчивость.
Ларингоспазм у детей:
Вина за совершенный поступок, когда ребенка душит злоба.
Макроцефалия:
Отец ребенка испытывает большую невысказанную печаль из-за ущербности своего ума, излишне рационального.
Малокровие у детей:
Обида и раздражение матери, которая считает своего мужа плохим кормильцем семьи.
Микроцефалия:
Отец ребёнка нещадно эксплуатирует рациональную сторону своего ума.
Опухоль головного мозга у детей:
Взаимоотношения матери и свекрови.
Осложнение вирусных заболеваний у мальчиков:
Мать не может справиться с отцом и поэтому борется с ним мысленно и словами.
свинка -ветряная оспа -корь
Материнская злоба из-за бессилия. Материнская злоба из-за отречения.
Осязание (нарушение у детей):
Стыд ребёнка, когда родители не позволяют ему удовлетворить потребность трогать всё руками.
Отклонения в развитии ребенка:
Страх женщины, что её перестанут любить за несовершенство. Культивирование родительской любви как желанной цели.
Рак у детей:
Злоба, недобрые намерения. Группа стрессов, которые передаются от родителей.
Сердце (врожденный или приобретенный пороку детей):
Страх «меня никто не любит».
Слух (поражение у детей):
Стыд. Пристыживание ребенка родителями.
Сутулость у детей:
Чрезмерное властвование матери в семье.
Температура – высокая:
Напряжение в ссоре с матерью, обессиливание. Сильная, ожесточенная злоба. Злоба при осуждении виновного.
Переполнение стрессами.
Туберкулез у детей:
Постоянное напряжение.
Хронический насморк:
Постоянное состояние обиженности.
Шизофрения у детей:
Навязчивые идеи у родителей; навязчивая идея у жены перевоспитать мужа.
Сергей Н. Лазарев в своих книгах «Диагностика кармы» (книги 1-12) и «Человек будущего» пишет о том, что основной причиной абсолютно всех болезней, является дефицит, недостаток или даже отсутствие любви в душе человека. Когда человек ставит что-то выше любви к Богу (а Бог, как говорится в Библии, есть Любовь), то он вместо обретения божественной любви устремляется к чему-то другому. К тому, что (ошибочно) считает более важным в жизни: деньги, слава, богатство, власть, удовольствия, секс, отношения, способности, порядок, мораль, знания и многим-многим другим материальным и духовным ценностям… Но это все не цель, а только средства для обретения божественной (истинной) любви, любви к Богу, любви, как у Бога. А туда, где нет (истинной) любви в душе, как обратная связь от Вселенной, приходят болезни, проблемы и прочие неприятности. Это нужно для того, чтобы человек задумался, осознал, что не туда идет, думает, говорит и делает что-то не так и начал исправляться, стал на правильный Путь! Есть множество нюансов, как проявляется болезнь в нашем организме. Подробнее об этой практической концепции можно узнать из книг, семинаров и видео-семинаров Сергея Николаевича Лазарева.
АДЕНОИДЫ
Лиз Бурбо в своей книге «Твоё тело говорит “Люби себя!”» пишет:
Эта болезнь чаще всего встречается у детей и проявляегся в опухании разросшихся тканей свода носоглотки, которые затрудняют носовое дыхание, заставляя ребенка дышать ртом.
Эмоциональная блокировка:
Ребенок, страдающий от этой болезни, обычно очень чувствителен; он может предчувство-вать события задолго до того, как они происходят. Очень часто он, сознательно или бессозна-тельно, предугадывает эти события гораздо лучше и раньше заинтересованных или связанных с ними лиц. Например, он может почувствовать, что между родителями что-то не ладится, намного раньше, чем они сами это осознают. Как правило, он старается блокировать эти предчувствия, чтобы не страдать. Он очень неохотно говорит о них с теми, с кем следовало бы поговорить, и предпочитает переживать свои страхи в одиночестве. Перек рытая носоглотка является признаком того, что ребенок скрывает свои мысли или эмоции из страха оказаться непонятым.
Ментальная блокировка:
Ребенок, страдающий этой болезнью, чувствует себя лишним и нелюбимым. Он даже может считать, что сам является причиной проблем, возникающих вокруг него. Ему следовало бы проверить у близких людей, которым он доверяет, объективность собственных представлений о себе. Кроме того, он должен осознать, что, если другие его не понимают, это вовсе не значит, что они его не любят.
Луиза Хей в своей книге «Исцели себя сам» пишет:
Трения в семье, споры. Ребенок, чувствующий себя нежеланным.
Гармонизирующие мысли: Этот ребенок нужен, он желанный и обожаемый.
Доктор Лууле Виилма в своей книге «Психологические причины болезней» пишет:
Аденоиды у детей – Родители не понимают ребёнка, не выслушивают его тревог – ребёнок глотает слёзы печали.
АУТИЗМ
Лиз Бурбо в своей книге «Твоё тело говорит “Люби себя!”» пишет:
Под аутизмом в психиатрии понимают состояние, в котором человек полностью оторван от реальности и замкнут в себе, в своем внутреннем мире. Характерными симптомами аутизма являются молчание, болезненный уход в себя, потеря аппетита, отсутствие в речи местоимения Я и неспособность смотреть людям прямо в глаза.
Эмоциональная блокировка:
Исследования этой болезни показывают, что причины аутизма следует искать в младенче-стве, в возрасте до 8 месяцев. По моему мнению, ребенок, страдающий аутизмом, слишком силь-но связан кармически со своей матерью. Он бессознательно выбирает болезнь, чтобы убежать от реальности. Возможно, в прошлой жизни между этим ребенком и его матерью произошло что-то очень сложное и неприятное, и теперь он мстит ей, отвергая пищу и любовь, которые она ему предлагает. Его действия говорят также о том, что он не принимает это воплощение.
Если ты мать ребенка, больного аутизмом, я советую тебе прочитать этот отрывок вслух специально для него. Неважно, сколько ему месяцев или лет, – его душа все поймет.
Ментальная блокировка:
Ребенок, больной аутизмом, должен понять, что, если он решил вернуться на эту планету, ему нужно прожить эту жизнь и извлечь из нее необходимый опыт. Он должен поверить, что у него есть все для тог о, чтобы жить, и что только активное отношение к жизни даст ему возмож-ность развиться духовно. Родители ребенка не должны винить себя в его болезни. Им следует осознать, что их ребенок сам выбрал это состояние и что аутизм является одной из вещей, кото-рые он должен испытать в этой жизни. Только он сам может в один прекрасный день принять решение вернуться к нормальной жизни. Он может уйти в себя на всю жизнь, а может воспользоваться этим новым воплощением, чтобы пережить еще несколько других состояний.
Родители сыграют важную роль в жизни ребенка, больного аутизмом, если будут любить его безусловно и предоставят ему право самостоятельно делать любой выбор, в том числе и вы-бор между замкнутостью и нормальным общением. Также очень важно, чтобы близкие больного ребенка делились с ним своими проблемами и переживаниями, связанными с его выбором, но только так, чтобы у него не возникало ощущение вины. Общение с ребенком, больным аутизмом, является необходимым уроком для его близких. Для того чтобы понять смысл этого урока, каждый из этих людей должен определить, что вызывает у него наибольшие трудности. Если твой ребенок болен, прочитай ему этот текст. Он все поймет, так как дети воспринимают не слова, а вибрации.
ВРОЖДЁННАЯ БОЛЕЗНЬ
Лиз Бурбо в своей книге «Твоё тело говорит “Люби себя!”» пишет:
Какое метафизическое значение имеет врожденная болезнь?
Такая болезнь говорит о том, что душа, которая воплотилась в новорожденном, принесла с собой на эту планету какой-то неразрешенный конфликт из своего прошлого воплощения. Душа воплощается много раз, и ее земные жизни можно сравнить с нашими днями. Если человек травмировал себя и не смог вылечиться в тот же день, то на следующее утро он проснется с этой же травмой и должен будет ее лечить.
Очень часто человек, страдающий от врожденной болезни, относится к ней гораздо спокойнее, чем окружающие. Он должен определить, что эта болезнь мешает ему делать, и тогда у него не возникнет трудностей с выяснением ее метафизического значения. Кроме того, он должен задать себе вопросы, подобные тем, которые приведены в конце этой книги. Что касается родителей этого человека, они не должны чувствовать себя виновными в его болезни, так как он выбрал ее еще до своего появления на свет.
ГЕНЕТИЧЕСКАЯ или НАСЛЕДСТВЕННАЯ болезнь
Лиз Бурбо в своей книге «Твоё тело говорит “Люби себя!”» пишет:
На первый взгляд, наследственная болезнь говорит о том, что человек унаследовал образ мыслей и жизни того из родителей, кто является переносчиком болезни. В действительности же он ничего не наследовал; он просто выбрал этого родителя, так как им обоим в этой жизни необходимо усвоить один и тот же урок. Отказ признать это обычно проявляется в том, что родитель винит себя в болезни ребенка, а ребенок винит в своей болезни родителя. Очень часто ребенок не только винит родителя, но и делает все возможное для того, чтобы не стать на него похожим. Это создает еще большую сумятицу в душах обоих. Таким образом, человек, страдающий от наследственной болезни, должен принять этот выбор, потому что мир дал ему чудесную возможность сделать огромный скачок в своем духовном развитии. Он должен принять свою болезнь с любовью, иначе она так и будет передаваться из поколения в поколение.
ЗАИКАНИЕ
Лиз Бурбо в своей книге «Твоё тело говорит “Люби себя!”» пишет:
Заикание – это дефект речи, который появляется преимущественно в детском возрасте и часто сохраняется на протяжении всей жизни.
Эмоциональная блокировка
Заика в молодости очень боялся выражать свои потребности и желания. Он также боялся тех, кто представлял для него власть; особенно страшно бывало в те моменты, когда ему необхо-димо было что-то проявить или высказать.
Ментальная блокировка
Пора тебе осознать, что ты имеешь право высказывать свои желания, даже если твоя голова говорит тебе, что это неразумно, или если ты боишься, что кто-то сочтет твои желания не вполне законными. Ты не должен ни перед кем оправдываться. Ты можешь себе позволить все, что хо-чешь, так как тебе в любом случае придется принять на себя ответственность за последствия сво-его выбора. Так поступают все люди.
Ты считаешь других людей властными, но в тебе самом есть властность, которая пытается проявиться. Как только ты осознаешь, что эта властность не связана со злом и даже способна помочь тебе самоутвердиться, это примирит тебя с теми, кого ты считаешь властными.
Луиза Хей в своей книге «Исцели себя сам» пишет:
Ненадежность. Отсутствует возможность самовыражения. Запрещают плакать.
Гармонизирующие мысли: Я свободно могу постоять за себя. Теперь я спокойно выражаю все, что хочу. Я общаюсь только с чувством любви.
КОКЛЮШ
Лиз Бурбо в своей книге «Твоё тело говорит “Люби себя!”» пишет:
Коклюш – это острое инфекционное заболевание. Его возбудителем является бактерия. Основной симптом – сильный кашель. Коклюш поражает преимущественно детей в возрасте до пяти лет. См. статью ДЕТСКИЕ БОЛЕЗНИ, с тем дополнением, что ребенок чувствует себя любимчиком и кашель является для него способом привлечь к себе внимание.
РАХИТ
Лиз Бурбо в своей книге «Твоё тело говорит “Люби себя!”» пишет:
Рахит – это болезнь, которая поражает детский организм в период роста и тормозит его развитие. В традиционной медицине считается, что рахит вызван недостатком в организме витамина D.
Эмоциональная блокировка:
Рахит чаще всего возникает у детей, которые страдают от недостатка любви и внимания. Это не значит, что родители ими не занимаются, просто у таких детей слишком сильная потребность в заботе. Дети сами подсознательно тормозят свое развитие, надеясь и в дальнейшем оставаться в центре всеобщего внимания, чувствовать любовь и заботу окружающих.
Ментальная блокировка:
Если твой ребенок болен рахитом, знай; что ты должен не только кормить его витамином D, в котором нуждается его организм, но еще и говорить с ним. Не нужно сюсюкать, ты можешь говорить с ним как со взрослым человеком, так как дети отлично понимают смысл наших слов, воспринимая их вибрацию. Скажи ему, что рано или поздно ему придется рассчитывать только на свои силы, и если он будет продолжать верить в то, что ему необходима зависимость от других, его ждет горькое разочарование. Всегда оставаться ребенком – не лучший способ завоевать любовь и внимание окружающих. Он должен понять, что его родители или люди, которые заменяют ему родителей, любят его и заботятся о нем так, как им позволяют их способности и возможности.
Луиза Хей в своей книге «Исцели себя сам» пишет:
Эмоциональный голод. Потребность в любви и защите.
Гармонизирующие мысли: Я – в безопасности. Я питаюсь любовью самой Вселенной.
СВИНКА
Лиз Бурбо в своей книге «Твоё тело говорит “Люби себя!”» пишет:
Свинка, или ПАРОТИТ – это острое вирусное заболевание эпидемического характера. Заражение происходит через воздух с капельками слюны. Симптомами свинки является боль в околоушных железах и опухание лица, которое приобретает луно-подобную форму. Свинка также может затруднять жевание.
Эмоциональная блокировка:
Так как эта болезнь связана со слюной и поражает в основном детей, она говорит о том, что ребенок чувствует себя оплеванным. Возможно, какой-то другой ребенок в буквальном смысле оплевал его, но обычно проблема носит психологический характер, то есть кто-то мешает этому ребенку получить то, что он хочет, в чем-то его упрекает или вообще его игнорирует. У него возникает желание оплевать этого человека в ответ, но он сдерживается, остается глухим к оскорблениям, гнев накапливается, и появляется опухоль.
Ментальная блокировка:
Если ты взрослый человек, эта болезнь говорит о том, что ты оказался в ситуации, которая напоминает тебе о какой-то психологической травме, пережитой в детстве или юности и до сих пор вызывающей боль в твоей душе. Ты продолжаешь вести себя как ребенок, которым ты был когда-то. Эта ситуация дает тебе возможность осознать, что если ты чувствуешь себя оплеванным, то это значит, что ты дал себя оплевать. Таким образом, ты должен использовать эту ситуацию, чтобы самоутвердиться и избавиться от комплекса неполноценности. Пойми, что другие люди так же несовершенны и так же боятся, как и ты. Почувствуй страх того, кто тебя оплевал, почувствуй сострадание к этому человеку и расскажи ему о том, что творится в твоей душе. Возможно, он поможет тебе понять, что ты сам себя оплевал.
Если свинкой болен ребенок, прочитай ему все написанное выше и объясни ему, что, так как эта болезнь вызвана его неправильными убеждениями, он может избавиться от нее самостоятельно, изменив эти убеждения. См. также статью ДЕТСКИЕ БОЛЕЗНИ.
СОМНАМБУЛИЗМ
Лиз Бурбо в своей книге «Твоё тело говорит “Люби себя!”» пишет:
Сомнамбулизм наблюдается в основном у детей и подростков. Больной поднимается и ходит в состоянии глубокого сна, совершая привычные движения и произнося осмысленные фразы. Затем он самостоятельно возвращается в кровать и спит дальше как ни в чем не бывало. На следующее утро он ничего не помнит о том, что происходило ночью. На мой взгляд, сомнамбулизм является проблемой не для больного, а для его близких, так как они боятся за него. Сомнамбулизм проявляется, когда ребенок видит какой-то яркий сон, который вызывает у него сильные переживания. В этом состоянии он перестает различать физический мир и мир снов. Как правило, подобное отклонение наблюдается у детей, которые обладают очень богатым воображением. Они не могут реализовать свои желания в состоянии бодрствования, поэтому делают это во время сна.
ЭНУРЕЗ
Лиз Бурбо в своей книге «Твоё тело говорит “Люби себя!”» пишет:
Энурез, или недержание мочи, – это непроизвольное и неосознанное мочеиспускание, которое происходит постоянно и чаще всего ночью у детей старше трех лет, то есть в том возрасте, когда они уже вполне должны себя контролировать. Если ребенок мочится в кровать однократно, после кошмара или сильных эмоций, это нельзя назвать энурезом.
Эмоциональная блокировка:
Энурез говорит о том, что ребенок сдерживает себя днем настолько сильно, что ночью уже на это не способен. Он очень боится того, кто представляет для него власть, – отца или человека, выполняющего функции отца. Но это не обязательно физический страх. Ребенок может бояться не угодить своему отцу, не оправдать его ожидания. Разочаровывать отца ему не менее стыдно, чем мочиться в кровать.
Ментальная блокировка:
Если у твоего ребенка энурез, прочитай ему эту статью и пойми, что все, в чем он нуждается, – это поддержка. Он и так слишком требователен к себе. Его родители должны как можно чаще хвалить его и говорить ему, что будут всегда любить его, какие бы ошибки он ни совершал. Рано или поздно ребенок начнет в это верить и перестанет испытывать напряжение днем. Помоги ему проверить, так ли уж обоснованы его представления о том, чего ожидают от него родители (в особенности отец).
Луиза Хей в своей книге «Исцели себя сам» пишет:
Страх перед родителями, обычно отцом.
Гармонизирующие мысли: На этого ребенка смотрят с любовью, все его жалеют и понимают. Все в порядке.
Доктор Лууле Виилма в своей книге «Психологические причины болезней» пишет:
Энурез (у детей):
Страх ребенка за отца, связанный со страхами и злостью матери, направленными на отца ребенка.
причины, симптомы, лечение и неотложная помощь
Ларингоспазм присущ дошкольному возрасту, для этого периода он не считается таким уж редким явлением.
Судорожным спазмам в большей степени подвержены детки до двух лет, при этом чаще случается ларингоспазм у малышей, находящихся на искусственном вскармливании. О том, как оказывать первую помощь при ларингоспазме у детей, расскажем в статье.
Нужны ли антибиотики при катаральной ангине у детей? Ответ узнайте прямо сейчас.
Общая характеристика

Как уже говорилось, приступ этот внезапный, готовым к нему быть не получится. Судорожные сокращения мускулатуры в области гортани приводят к сильному сужению, а иногда и полному закрытию голосовой щели.
Длится приступ обычно 1-2 минуты, повторяться может днем 2-3 раза. Присущ более деткам раннего возраста.
Судорога мышц голосовой щели сопровождается звучным сильным вдохом, который является откликом любого возбуждения детки — будь то кашель, плач. Иногда не нужно и возбуждения для ларингоспазма.
Шумный вдох со свистами сигнализирует о том, что затруднено поступление воздуха в дыхательные пути, потому как голосовая щель спазмирована.
к содержанию ↑Причины возникновения
Чувствительность мышечной и нервной системы может спровоцировать такой приступ. Есть некоторые состояния, которые могут поспособствовать приступу.
Так, в зоне риска детки с:
- пониженным содержанием витамина D в крови, проблемах кальциевого обмена, связанных с дефицитом витамина;
- нарушениями обмена веществ;
- спазмофилитом;
- рахитом;
- гидроцефальным синдромом;
- хореей;
- неврологическими проблемами, связанными с психической или родовой травмой.

Но стать провокатором приступа могут и попадание в гортань раздражающих веществ, и обработка гортани какими-то лекарственными средствами, и аллергенами в дыхательных путях. Опухолевидное образование, увеличенная щитовидная железа тоже могут привести к ларингоспазму.
к содержанию ↑О симптомах и лечении крупа у детей читайте здесь.
Заболевания, сопровождающиеся приступом
Провоцирующих патологию факторов, как видите, немало. Довольно часто приступ развивается на фоне бронхита, пневмонии, рахита, спазмофилии, гидроцефалии, неврозов и других неврологических заболеваний.
Например, не редкость, когда подобный приступ становился следствием сильного стресса, истерического состояния.
Если приступ стал реакцией на испуг, то он будет резким, внезапным. Иногда ларингоспазм сопровождает ангину, и это будет реакция на лекарство. Встречаются случаи приступов при опухолях пищевода, эклампсии.
к содержанию ↑Симптомы и признаки

Не важно, что за причина спровоцировала приступ, выглядит он всегда одинаково.
Предвестников не существует, это всегда внезапное и резкое ухудшение состояния ребенка.
Ларингоспазм можно определить по:
- Резкому нарушению дыхания малыша.
- Он открывает рот, видно, как напряжены шейные мышцы.
- Голова самопроизвольно запрокидывается назад, так как это помогает максимально открыть гортань.
- Из голосовой щели слышен свист.
- Когда малыш дышит, у него западают межреберные промежутки.
- Синеет носогубный треугольник.
- На лбу появляются капли холодного пота.
Если приступ длительный, состояние крохи ухудшается. Он может потерять сознание, судороги появятся в руках и ногах, изо рта может пойти пена, ребенок может непроизвольно помочиться или испражниться.
Очень опасно оставить ребенка одного в таком состояние, ларингоспазм требует немедленной помощи.
к содержанию ↑Первая неотложная помощь

Быстро постарайтесь определить, что трудно сделать ребенку — вдох или выдох.
Если вы видели, что ребенок пытался проглотить инородный предмет, что-то засунул в рот, нужно освободить дыхательные органы.
Для этого переверните его вверх ногами, чтобы на уровне колена оказалась его диафрагма. Пальцами постарайтесь достать инородное тело из горлышка малыша. Если сам предмет в горле, надавливайте вверх в районе солнечного сплетения.
Действия при ларингоспазме следующие:
- Успокойте ребенка, снимите возбуждение.
- Дайте ему вдохнуть нашатырного спирта.
- Дайте ребенку попить воды.
- Обеспечьте приток свежего воздуха в помещение.
- Похлопайте малыша по спинке, ущипните.
- Грудничков можно покупать в теплой воде, это хорошо снимает спазм.
Старшим деткам многое можно объяснить, и попросить сделать некоторые действия. Если у малыша не получается сделать вдох, значит, нужно постараться совершить глубокий выдох. Нужно сесть на стульчик, согнуться, чтобы легкие сжались.
Если при спазме не получается сделать выдох, следовать нужно рефлексам организма, сделав, наоборот, глубокий вдох. Расправьте и поднимите плечи вверх, выпрямите спину.
Все это говорите ребенку, показывайте, если он достаточно взрослый, чтобы повторить такие действия. Это поможет действием на нервные волокна перезапустить систему дыхания.
к содержанию ↑Рекомендации по лечению ларингита у детей вы найдете на нашем сайте.
Лечение

Итак, первые действия родителей — успокоить детку.
Грудничков хлопают по спинке, смачивают личико водичкой.
Деткам постарше дают попить, дают понюхать нашатырный спирт.
Если приступы повторяются, или длятся долго, сделайте ребенку теплую ванну.
к содержанию ↑Препараты
Лечение должно в первую очередь выявить причину приступа, и уже бороться с нею. То есть, если приступы обусловлены бронхитом — лечат бронхит. Если ларингоспазм возник из-за рахита, нужно снимать этот диагноз.
Препарат, который чаще всего применяют при данном приступе — Дексаметазон. Он разрешен с самого раннего возраста. Вводят препарат малышу или внутривенно, или внутримышечно.
Дозировка идет согласно возрасту ребенка. Если случай тяжелый, препарат будет применяться еще несколько дней после приступа. Лекарство выписывает врач.
к содержанию ↑Ингаляции
Часто назначается и терапия с использованием небулайзера. Можно делать ингаляции с минеральной водичкой или с физраствором. Применяются и ингаляции на основе лекарственных средств, например, Адреналина, Беродуала, или такого гормонального средства как Пульмикорт.

Если вы знаете, что приступ может появиться вновь, небулайзер однозначно должен быть дома.
Его нужно держать наготове, как и состав для ингаляции.
Иногда это единственное, что может действительно облегчить состояние малыша.
к содержанию ↑Физиотерапия
Если посчитает нужным доктор, ребенку будет назначено облучение ультрафиолетовой лампой. Такое лечение может быть направлено на устранение витамина D в организме.
Самые простые, естественные способы укрепления иммунитета малыша не должны игнорировать родители.
Это и ежеутренняя зарядка, прогулки практически при любой погоде, закаливание. Ребенок должен полноценно, разнообразно и витаминизированно питаться.
к содержанию ↑Народные средства
Народные средства сводятся к логичным и осмысленным действиям родителей. В комнате ребенка всегда должно быть свежо, чисто, проветривание регулярное.
Спать малыш должен не в жарком помещение, под хорошими натуральными одеяльцами. Воздух влажный, приток кислорода в комнату не должен быть ничем затруднен.

Держите в аптечке нашатырный спирт, который поможет при приступе.
Вовремя выявляйте склонность к аллергии у ребенка.
Следите за тем, чтобы режим дня малыша соблюдался, что тоже влияет на благоприятное психологическое состояние ребенка.
к содержанию ↑Профилактика
Прежде всего, это свежий воздух. Прогулки с деткой должны быть ежедневными и длительными. Отлично, если недалеко от дома есть парк или сосновый бор.
Даже если накрапывает дождик, оденьте ребенка по погоде, и все равно выберитесь на прогулку.
Также в список профилактических мероприятий входят:
- прием витаминов, в частности, витамина D;
- кварцевание комнаты;
- проветривание комнаты;
- обязательные расслабляющие занятия, будь то рисование или лепка;
- сходите с малышом к массажисту, и пусть он вас научит простому элементарному расслабляющему массажу, который вы будете делать ребенку;
- сбалансированное питание.
Наконец, дружите со своим педиатром. Не оставляйте без внимания любые тревожные моменты в поведении и здоровье малыша.

Укрепляйте детский организм, не забывайте, что витамины детский организм лучше усваивает не аптечные, а естественные, из полезного сезонного питания.
Ларингоспазм — состояние, которое должен уметь снять каждый родитель.
Но когда первая помощь оказана, однозначно обращайтесь к врачу, чтобы вместе выявить причину приступа и предупредить следующий.
Как вылечить затяжной кашель у ребенка? Узнайте об этом из нашей статьи.
Как оказать первую помощь при ларингоспазме у ребенка? Узнайте об этом из видео:
Убедительно просим не заниматься самолечением. Запишитесь ко врачу!Симптомы ларингоспазма, признаки, лечение у детей
Заболевания верхних дыхательных путей — те виды недомоганий, которым подвержены и взрослые, и дети. К числу часто встречающихся болезней дыхательных органов относится ларингоспазм. В момент приступа этого заболевания у человека происходит неконтролируемое сокращение мышц гортани. В результате становится появляются одышка, потеря голоса и прочие малоприятные симптомы. В статье рассмотрим, почему у взрослых и детей может возникнуть ларингоспазм, и каковы основные признаки этого заболевания.
Особенности
Необходимо знать, что во время приступа ларингоспазма голосовая щель может как слегка сузиться, так и быть перекрыта полностью. В последнем случае человек не может даже сказать что-либо. Это приводит к, так называемой, инспираторной одышке — довольно тяжелому состоянию, которое даже взрослый человек переносит с трудом. Чаще всего вместе с ларингоспазмом возникает и трахеоспазм, еще больше усугубляющий состояние больного.
Заболевание может возникать у взрослых, но гораздо чаще поражает оно детей, особенно грудных – тех, кому еще нет двух лет. В большинстве случаев подвержены ему дети, которых кормят покупными смесями.
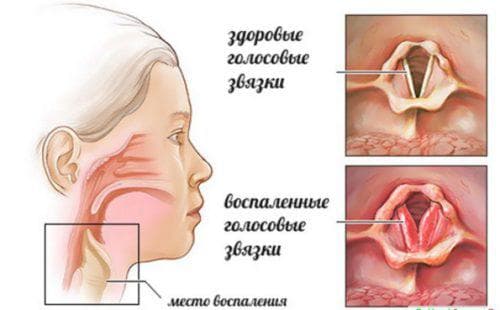

На фото- как выглядит ларингоспазм
Следует отметить, что заболевание очень опасно, и в случае несвоевременного оказания помощи может привести даже к летальному исходу.
Причины появления
У детей
Недостаток кальция — одна из распространенных причин возникновения недомогания. Именно поэтому так важно с самого раннего возраста обеспечить ребенка этим ценным минералом. Не стоит и взрослым забывать о восполнении недостатка кальция путем приема соответствующих витаминов и правильного питания.
Сниженная реактивность организма и замедление обменных процессов иногда тоже приводят к возникновению ларингоспазма.
Родовая травма часто становится причиной появления этого недуга у детей. Нарушенный метаболизм — тоже одна из причин.
На видео- ларингоспазма у детей:
Некоторые заболевания – например, хорея, бронхопневмония, рахит часто становятся причинами патологических изменений, и возникновения в результате их ларингоспазма.
Если приходится из-за какой-либо болезни закапывать в дыхательные пути лекарства с адреналиносодержащим составом, высока вероятность заполучить ларингоспазм.
Хроническая дисфункция работы нервной системы. Эта причина — врожденная, поэтому приступы ларингоспазма в этом случае возникают у ребенка в самом раннем возрасте. Если у малыша рахит, рост вилочковой железы или водянка, скорее всего, он тоже будет подвержен регулярным приступам ларингоспазма.
Ребенок может проглотить маленькую деталь игрушки или пуговицу. Инородное тело, попавшее в дыхательное горло, может вызвать приступ.
Чаще всего приступам подвержены дети в конце зимы-начале весны. Это время, когда организм наиболее подвержен авитаминозу и уязвим из-за нехватки полезных веществ.
У взрослых
В этом случае причины заболевания будут несколько отличаться.
Если человек вынужден обрабатывать горло едкими, агрессивными и сильнодействующими лекарствами, то есть вероятность, что в результате это приведет к ларингоспазму. Если в гортани имеется доброкачественная опухоль, вероятность возникновения приступов резко возрастает.
На видео- ларингоспазма у взрослых:
Если человек имеет склонность к аллергии, то в результате вдыхания и попадания в дыхательные пути пыльцы, частичек шерсти и прочих аллергенов есть вероятность появления на этом фоне ларингоспазма.
Отек гортани и ее воспаления часто ведут к возникновению ларингоспазма.
Стрессовые ситуации и нервное перенапряжение, излишнее волнение могут привести к тому, что возникнет приступ. Но в данном случае заболевание не будет связано с патологическими изменениями внутренних органов, и при оказании должной помощи может больше и не повториться.
К возникновению ларингоспазма у взрослых могут приводить такие заболевания, как бронхопневмония, спазмофилия, хорея, а также другие патологии дыхательных органов, особенно, трахеи, бронхов, гортани. Нарушения функционирования желчного пузыря тоже в некоторых случаях становятся причиной ларингоспазма. Если имеются заболевания щитовидки, особенно — зоб, то это часто также становится причиной приступов ларингоспазма.
Неконтролируемые истеричные приступы приводят к появлению ларингоспазма. Особенно часто подвержены таким приступам люди с соответствующим строением нервной системы и неустойчивой психикой.
Попадание в гортань инородных предметов тоже иногда является причиной внезапного приступа ларингоспазма. Вдыхание едких паров или порошковой взвеси, например, при использовании стиральных порошков или бытовых средств вполне может стать причиной возникновения приступа.
При сильном насморке отделяющаяся мокрота может затекать в гортань – в этом случае велик риск возникновения приступа ларингоспазма. При неаккуратном или слишком быстром принятии пищи мелкие частички пищи тоже могут попасть в дыхательное горло, провоцируя приступ.
Если во время насморка и простудных заболеваний смазывать горло ментоловыми препаратами или содержащими ляпис, это может привести к возникновению осложнений в виде приступа ларингоспазма.
А вот чем лучше полоскать горло при хроническом тонзиллите, и какое средство самое лучшее, поможет понять данная статья.
Также будет интересно узнать о том, как правильно полоскать горло содой и солью.
Стоит также узнать о том, помогает ли Мирамистин при ангине, и насколько это средство эффективно: https://prolor.ru/g/lechenie/miramistin-pri-angine.html
Также будет интересно узнать о том, почему возникает чувство как будто душит горло.
Симптомы
Рассмотрим, каковы симптомы ларингоспазма, и как именно проявляется данное заболевание у взрослых и детей.
У детей
- Ребенок шумно и тяжело дышит. Каждый новый вздох дается ему с большим видимым трудом, он мучается – и это заметно. Вдох становится шумным, свистящим. Если приступ проходит в легкой форме, то после тяжелого вдоха происходит глубокий и длинный выдох, после чего дыхание нормализуется, и состояние ребенка приходит в норму. Но если ларингоспазм затягивается и проходит в осложненной форме, последствия его могут быть куда более серьезными.


На фото- симптомы ларингоспазма у детей
- Приступ у ребенка обычно длится несколько секунд. Но в тяжелых случаях может затягиваться и до 2-3 минут. Голова его при этом непроизвольно запрокидывается назад, он выгибает спину, прогибается.
- Глаза малыша могут временно потерять чувствительность к яркому свету, вообще никак на него не реагируя, живот напряжен.
- Область вокруг губ синеет и бледнеет.
- Мышцы шеи при приступе обычно сильно напряжены. Внимательные родители без труда заметят эти признаки.
- Рот ребенка открыт, он пытается сделать глубокий вдох.
- Идет обильное потоотделение.
- Слабый, нитевидный пульс. Имейте в виду, что если это симптом уже есть, значит, пора оказывать срочную, неотложную помощь — дело может закончиться не самым радужным образом.
Подобные приступы могут возникать до нескольких раз за сутки. Чаще всего их можно наблюдать в дневное время.
Если заболевание протекает в более тяжелой форме или усилено сопутствующими заболеваниями, то могут появиться еще следующие симптомы:
- Обморок.
- Судороги.
- В особо тяжелых случаях идет пена из рта. Состояние напоминает приступ эпилепсии.
- Иногда у детей может произойти непроизвольное опорожнение мочевого пузыря и кишечника.
- В самых тяжелых случаях, которые, к счастью, случаются довольно редко, происходит остановка сердца.
Часто у детей приступ возникает, когда ребенок закашляется или слишком сильно истерически заходится в плаче. Именно поэтому важно вовремя оказать помощь малышу, чтобы подобные приступы не перетекли во что-то более серьезное и опасное. Кстати, сильно смеяться или пугаться детям тоже не рекомендуется. Такое возбужденное состояние может сказаться и на состоянии психики, и привести к приступу ларингоспазма. Может возникнуть ситуация, которая порой описывается, как «перехватило дыхание».


На фото- ребёнок тяжело дышит при ларингоспазме
Заболевание чаще всего проявляет себя внезапно. Поэтому после первого приступа родителям уже следует быть наготове – в любой момент ребенок может «зайтись» в следующем. После того, как приступ миновал, ребенок обычно на короткое время засыпает. В этот период организм как бы восстанавливает силы после пережитых потрясений.
Необходима неотложная помощь при ларингоспазме у детей, так как он проходит куда тяжелее, нежели взрослый. К тому же если взрослый человек может сам принять необходимые меры, то ребенок сделать этого не в состоянии. И реагировать на просьбы взрослых он, скорее всего, тоже не сможет. Родителям придется взять на себя оказание помощи малышу полностью в свои руки.
У взрослых
«Взрослая» симптоматика несколько иного характера:
- Иногда человек может наблюдать судорожное состояние: сокращаются непроизвольно и мышцы гортани, и конечностей.
- Если ларингоспазм происходит в легкой форме, то это может привести к сужению голосовой щели. К появлению тяжелых симптомов эта форма не приводит.
- Посинение и побледнение кожи у взрослых также наблюдается. Часто встречаются непроизвольные всхлипывания.


На фото- признаки ларингоспазма у взрослых
А вот как мазать ребенку горло Люголем, и насколько это средство эффективно. поможет понять данная статья.
Также будет интересно узнать о том, чем лечить красное горло ребенку 1 год.
А вот как лечится красное горло без температуры у взрослого, и какие средства самые лучшие и эффективные, указано в данной статье.
Возможно вам также будет интересно узнать о том, чем лечить красное горло у новорожденного и какие средства самые лучшие, очень подробно рассказывается в данной статье.
А вот чем лечить боли носоглотки в домашних условиях, и какие лекарственные средства самые лучшие, очень подробно рассказывается в данной статье.
Первая помощь
Как можно помочь, если пропадает голос и возник приступ ларингоспазма? Некоторые полезные советы, которые помогут оказать срочную помощь, пока вы ждете медиков.
Обязательно больного необходимо успокоить, если это ребенок — взять на руки. В помещении должен быть свежий воздух — возможно, приступ вызван аллергическими причинами, и приток свежего воздуха поможет справиться с концентрацией аллергенов в комнате.
Необходимо расстегнуть тугой воротничок или застежки на одежде взрослого или ребенка — важно, чтобы никакие внешние раздражители не мешали свободному дыханию.
Необходимо дать попить человеку воды. Если речь идет о ребенке, то ему воду лучше давать из бутылочки. Ею же следует смочить и лицо заболевшего.
На видео- лечение ларингоспазма в домашних условиях:
Необходимо каким-то образом отвлечь человека от приступообразных проявлений. К примеру, медики рекомендуют несильно ущипнуть, потянуть кожу, легонько дернуть за волосы, потянуть за язык. Эти простые действия часто помогают привести «в чувство» больного.
Если приступ настиг вас самих, то рекомендуется выполнять перечисленные выше действия, а также попытаться вызвать рвоту или задержать дыхание — это часто помогает. Если приступ затянулся, можно дать принять больному раствор бромида калия в 0,5 %-ном соотношении. Также при лечении приступа ларингоспазма может помочь вдыхание содового раствора или нашатыря.
Подведем итог: как мы убедились, приступ ларингоспазма — довольно серьезное явление, и может угрожать здоровью и жизни взрослых и даже детей. Поэтому к лечению этого заболевания нужно отнестись очень серьезно, и принять все необходимые меры, чтобы приступ не повторился. Наши советы и консультация грамотного специалиста в медицинском учреждении помогут вам защитить здоровье от проявлений ларингоспазма.
Диагностика стридора у детей
Слово «стридор» происходит от латинского слова «stridulus», что означает скрип, свист или скрежет. Стридор – это резкий вибрирующий звук переменной высоты, вызванный частичной закупоркой дыхательных путей, что приводит к турбулентному потоку воздуха через дыхательные пути. Хотя стридор может быть результатом относительно доброкачественного процесса, он также может быть первым признаком серьезного и даже опасного для жизни заболевания. Стридор является тревожным симптомом для своих жертв и их родителей и представляет собой диагностическую проблему для врачей.Таким образом, стридор требует немедленного внимания и тщательной оценки, чтобы выявить точную первопричину. В этой статье рассматривается этиология стридора у детей и предлагается подход к оценке и устранению проблемы.
Этиология и клинические проявления
Причины стридора у детей в зависимости от места обструкции перечислены в таблице 1.
Посмотреть / распечатать таблицу
ТАБЛИЦА 1Причины стридора у детей в зависимости от места обструкции
Нос и глотка | ||
Атрезия хоан | ||
Язычная щитовидная железа или киста щитовидно-язычного отдела | ||
Макроглоссия | ||
Макроглоссия | ||
Микрогнатия | ||
Заглоточный или перитонзиллярный абсцесс | ||
Гортань | ||
Ларингомаляция | ||
Паутина ларингеальной группы, киста или ларингоцеле 03 | 9203 ларингоцеле||
Острый спазматический ларингит (спазматический круп) | ||
Эпиглоттит | ||
Паралич голосовых связок | ||
Ларинготрахеальный стеноз | ||
Кистозная гигрома | ||
Подсвязочная гемангиома | ||
Папиллома гортани | ||
Ангионевротический отек 03Ангионевротический отек | ||
Трахея | ||
Трахеомаляция | ||
Бактериальный трахеит | ||
Наружное сжатие |
Причины стридора у детей в зависимости от места обструкции
Нос и глотка | |
Атрезия хоан | |
Язычная щитовидная железа или киста щитовидной железы | |
Микрогнатия | |
Гипертрофические миндалины / аденоиды | |
Заглоточный или перитонзиллярный абсцесс | |
Гортань | |
| гортань или гортань | |
| ларингоцефалия | |
Ларинготрахеобронхит (вирусный круп) | |
Острый спастический ларингит (спазматический круп) | |
Эпиглоттит | |
02 Паралич голосовых связок | |
Стеноз ларинготрахеального отдела | |
Интубация | |
Инородное тело | |
Кистозная гигрома | |
Ларингоспазм (гипокальциемическая тетания) | |
Психогенный стридор | |
Трахея | |
0Трахеомаляция 0Трахеомаляция0 компрессия |
НОС И ФАРИНКС
Атрезия хоан.Атрезия хоан, хотя и встречается редко, но является наиболее частой врожденной аномалией носа. Атрезия хоан возникает из-за стойкости букконазальной перепонки в задней части ноздрей на заднем крае твердого неба. Односторонняя атрезия хоан обычно не вызывает каких-либо клинических проблем, если только контралатеральная сторона не заблокирована, например, в результате инфекции верхних дыхательных путей. Двусторонняя атрезия хоан – это опасное для жизни состояние и общепризнанная причина обструкции дыхательных путей и респираторной недостаточности у новорожденных.
Язычная щитовидная железа или киста щитовидной железы. Язычная щитовидная железа возникает из-за недостаточности опускания щитовидной железы. Киста щитовидной железы возникает из остатков щитовидно-язычного протока.
Клинически киста щитовидной железы представляет собой гладкое дискретное образование по средней линии шеи в любом месте от подъязычной кости до щитовидной железы. Обычно масса движется вверх, когда язык высовывается. Язычная щитовидная железа или киста щитовидной железы, если она достаточно велика, могут вызвать обструкцию дыхательных путей и стридор.
Макроглоссия. Макроглоссия может быть результатом синдрома Беквита-Видемана, синдрома Дауна, болезни накопления гликогена и врожденного гипотиреоза. Язык может быть достаточно большим, чтобы закупорить гортань.
Микрогнатия. Закупорка ротоглотки может быть результатом микрогнатии из-за смещения языка кзади. Обструкция обычно ухудшается в положении лежа на спине, поскольку сила тяжести отталкивает язык дальше назад.1 Микрогнатия – классическая особенность синдрома Пьера-Робена (рис. 1), синдрома Тричера-Коллинза и синдрома Халлерманна-Штрайфа.
Просмотреть / распечатать Рисунок
РИСУНОК 1.
Новорожденный ребенок с синдромом Пьера-Робена. Обратите внимание на микрогнатию.
РИСУНОК 1.
Новорожденный ребенок с синдромом Пьера-Робена. Обратите внимание на микрогнатию.
Гипертрофические миндалины / аденоиды. Тонзиллярная или аденоидальная ткань могут быть настолько большими, что надгортанные дыхательные пути закупориваются. Характерно, что стридор наиболее заметен во сне.
Заглоточный или перитонзиллярный абсцесс. Заглоточный или перитонзиллярный абсцесс может вызвать стридор, поскольку развивается отек гортани. Хотя оба могут проявляться лихорадкой, слюнотечением и дисфагией, ребенок с перитонзиллярным абсцессом может испытывать затруднения при открывании рта (тризм) из-за спазма крыловидных мышц, тогда как ребенок с заглоточным абсцессом часто держит шею чрезмерно вытянутой.
LARYNX
Ларингомаляция. Ларингомаляция – наиболее частая причина хронического стридора у детей младше двух лет.Соотношение мужчин и женщин составляет примерно 2: 1,1. Состояние связано с внутренним дефектом или задержкой созревания опорных структур гортани. Во время вдоха проходимость дыхательных путей частично закупорена из-за выпадения вялого надгортанника, черпалоидных и надгортанниковых складок. Инспираторный стридор обычно усиливается, когда ребенок находится в положении лежа на спине, когда плачет или возбужден, или когда возникает инфекция верхних дыхательных путей.2
Паутина гортани, киста или ларингоцеле.Паутина гортани возникает из-за неспособности реканализации зародышевых дыхательных путей. 3 Большинство ларингеальных перепонок находится на уровне голосовых связок и располагаются впереди. 3 Киста гортани обычно возникает в надгортаннике или надгортаннике. Киста гортани обычно содержит слизь из малых слюнных желез. Ларингоцеле возникает как расширение мешочка гортанного желудочка. Паутина гортани, киста или ларингоцеле могут проявляться стридором, обычно при рождении или вскоре после него.
Ларинготрахеобронхит (вирусный круп).Наиболее частой причиной острого стридора в детском возрасте является ларинготрахеобронхит, или вирусный круп. Заболевание чаще всего вызывается вирусом парагриппа, но оно также может быть вызвано вирусом гриппа типа A или B, респираторно-синцитиальным вирусом и риновирусами.4 Круп обычно встречается у детей в возрасте от шести месяцев до шести лет, с пиком заболеваемости в второй год жизни. Соотношение мужчин и женщин составляет примерно 3: 2,4. Крупу обычно предшествует инфекция верхних дыхательных путей, которая длится несколько дней.Затем развиваются субфебрильная температура, лающий кашель, стридор на вдохе и охриплость голоса. Симптомы обычно усиливаются ночью и усиливаются от возбуждения и плача.
Острый спастический ларингит (спастический круп). Спастический круп может имитировать ларинготрахеобронхит, за исключением того, что ему обычно не предшествует инфекция верхних дыхательных путей, и он часто возникает внезапно ночью. Аллергия, психологические факторы и гастроэзофагеальный рефлюкс могут вызвать спазматический круп.Спастический круп может повторяться.
Эпиглоттит. У детей эпиглоттит почти всегда вызывается Haemophilus influenzae типа b.5 В последние годы частота возникновения эпиглоттита резко снизилась благодаря широкому использованию вакцины против H. influenzae типа b.5 Эпиглоттит обычно возникает у детей от двух до семи лет. возрастом, с пиком заболеваемости у трехлетних детей6.
Соотношение мужчин и женщин составляет примерно 3: 2. Заболевание характеризуется внезапным появлением высокой температуры, токсичности, возбужденного состояния, стридора, одышки, приглушенного голоса, дисфагии и слюнотечения.Старший ребенок может предпочесть сидеть, наклонившись вперед, с открытым ртом и несколько высунутым языком. Самопроизвольного кашля нет. Отечный вишнево-красный надгортанник, визуализируемый в контролируемой среде, является признаком эпиглоттита.
Паралич голосовых связок. Односторонний паралич голосовых связок чаще возникает на левой стороне из-за более длительного протекания возвратного гортанного нерва, что делает его более уязвимым для травм. Односторонняя дисфункция может быть результатом родовой травмы, травмы во время торакальной хирургии или сдавления средостенными массами сердечного, легочного, пищеводного, тироидного или лимфоидного происхождения.Двусторонний паралич голосовых связок чаще ассоциируется с проблемами центральной нервной системы, включая перинатальную асфиксию, кровоизлияние в мозг, гидроцефалию, бульбарную травму и мальформацию Арнольда-Киари.1 Голосовые связки также могут быть повреждены в результате прямой травмы при попытках интубации трахеи или во время глубокого отсасывания дыхательных путей . При параличе голосовых связок стридор обычно двухфазный. При одностороннем параличе голосовых связок плач младенца слабый и слабый; однако респираторного дистресса обычно нет.При двустороннем параличе голосовых связок голос обычно хорошего качества, но отмечается выраженная респираторная недостаточность. 3
Стеноз гортани и трахеи. Стеноз гортани и трахеи – это врожденное или приобретенное сужение дыхательных путей, представляющее собой совокупность заболеваний, которые могут повлиять на голосовую щель, подсвязочную часть и трахею.7 Термин «подсвязочный стеноз» в прошлом часто использовался неправильно7. Наиболее частая причина приобретенного стеноза гортани и трахеи. это эндотрахеальная интубация, особенно у младенцев с низкой массой тела при рождении, которым требуется длительная интубация и вентиляция легких.Другие причины включают тупую травму шеи, высокую трахеотомию, крикотиротомию, внешнее сжатие дыхательных путей и гастроэзофагеальный рефлюкс7
Интубация. Интубация может привести к параличу голосовых связок, стенозу гортани и трахеи, отеку подсвязочного канала и ларингоспазму. Любое из вышеперечисленного, по отдельности или в комбинации, может привести к обструкции дыхательных путей и стридору.
Инородное тело. Аспирация инородного тела – частая причина острого стридора. Пик заболеваемости приходится на возраст от одного до двух лет.
Инородное тело – это обычно пища. Анамнез аспирации или удушья можно получить в 90% случаев. Наиболее частыми симптомами инородных тел в гортани и трахеи являются кашель, стридор и одышка, а при инородных телах из бронхов – кашель, снижение шума дыхания, хрипы и дисфагия. Стридор может возникать из-за прямого сдавливания трахеи крупными предметами, застрявшими в посткрикоидном участке, параэзофагеального воспаления, образования абсцесса или прямого распространения воспалительного процесса в трахею путем образования язв и свищей.
Кистозная гигрома. Кистозная гигрома – это совокупность лимфатических мешочков, содержащих прозрачную бесцветную лимфу. Поражение является врожденным и, вероятно, представляет собой скопление лимфатических каналов, которые не смогли соединиться с нормальным лимфатическим путем. Обычно это происходит в области шеи (рис. 2). Опухоль по мере роста может вызывать сдавление трахеи и стридор.
Посмотреть / распечатать Рисунок
РИСУНОК 2.
Двухлетний ребенок с кистозной гигромой на левой стороне шеи.
РИСУНОК 2.
Двухлетний ребенок с кистозной гигромой на левой стороне шеи.
Подсвязочная гемангиома. Подсвязочная гемангиома чаще встречается у девочек с соотношением женщин и мужчин 2: 1,8. Поражение обычно подслизистое. Никакого изменения цвета или, самое большее, незначительное изменение цвета на голубоватое. Это часто связано с гемангиомами в других частях тела. Стридор является двухфазным и усиливается плачем или натуживанием, так как поражение имеет тенденцию к набуханию.8
Папиллома гортани. Это наиболее распространенное новообразование гортани у детей, которое обычно возникает в результате вертикальной передачи вируса папилломы человека при рождении. Обычно множественные папилломы чаще всего возникают в голосовых связках и связках желудочков, но могут поражать любую часть гортани. Чаще всего они встречаются у детей от двух до четырех лет. Обычным симптомом является охриплость голоса, но у некоторых пациентов наблюдаются стридор и другие признаки обструкции гортани.
Ангионевротический отек.Ангионевротический отек может привести к острому отеку верхних дыхательных путей с появлением стридора и одышки. Также может присутствовать отек лица, языка или глотки.
Ларингоспазм (гипокальциемическая тетания). Гипокальциемия в редких случаях может вызывать ларингоспазм и стридор.9 Другие признаки включают раздражительность, тремор, подергивания и спазм запястья.
Психогенный стридор. Стридор может быть вызван эмоциональным стрессом или может быть проявлением конверсионного расстройства. Нарушение работы голосовых связок, связанное с эмоциональным стрессом, может привести к стридору на вдохе или выдохе.10
Характерно, что стридор возникает внезапно, но без ожидаемого количества бедствия. Шею часто держат в согнутом положении, а не в вытянутом положении.
ТРАХЕЯ
Трахеомаляция. Трахеомаляция характеризуется ненормальным коллапсом трахеи, вторичным по отношению к неадекватным хрящевым и миоэластическим элементам, поддерживающим трахею. Сужение трахеи происходит с истечением срока и вызывает стридор.11 Стридор может отсутствовать при рождении, но незаметно появляется после первых недель жизни.Стридор обычно усугубляется инфекциями дыхательных путей и возбуждением.11
Бактериальный трахеит. Бактериальный трахеит обычно вызывается Staphylococcus aureus, хотя он также может быть вызван H. influenzae типа b и Moraxella catarrhalis. Большинство пациентов моложе трех лет. Бактериальный трахеит обычно возникает после инфекции верхних дыхательных путей. Затем пациент серьезно заболевает с высокой температурой, токсичностью и респираторной недостаточностью.
Внешнее сжатие.Сдавление трахеи может быть результатом сосудистых аномалий, таких как двойная дуга аорты, правая дуга аорты с левой артериальной связкой, аномальная безымянная артерия, аномальная левая общая сонная артерия, аномальная левая легочная артерия или аномальная подключичная артерия. Ребенок может предпочесть чрезмерно вытянутую шею. Стридор, возникающий в результате сдавления трахеи, часто усиливается при кормлении.
Трахея может быть сдавлена кистой средостения, тератомой, лимфомой или лимфаденопатией.
.Да, на суше можно утонуть – вот как
Лето означает купание. Но все эти водные бои и игры «Марко Поло» сопряжены с серьезным риском: утонуть.
В Соединенных Штатах от утопления умирает около 10 человек в день, причем наибольшему риску подвергаются дети младше 5 лет. Но хотя большинство людей осознают явные признаки утопления, эти признаки возникают не во всех случаях, и не все понимают, что кто-то может утонуть даже после того, как его или ее вытащили из воды.
События, которые неспециалисты иногда называют «сухим утоплением» или «вторичным утоплением» (это не настоящие медицинские термины), могут произойти в течение суток после того, как у человека возникли проблемы с водой. По словам доктора Марка Зонфрилло, педиатра и исследователя травм в Детской больнице Филадельфии, этот тип утопления встречается довольно редко, составляя от 1 до 2 процентов всех случаев утопления.
Люди могут думать, что утопление происходит одновременно со смертью, но на самом деле утопление – это заболевание, и не все умирают от него сразу.Люди должны знать, что любой, кто оказался под водой непроизвольно и имел проблемы с получением кислорода, утонул – и даже если человек в сознании, ему или ей требуется неотложная медицинская помощь, сказали несколько экспертов. [7 распространенных проблем со здоровьем в летнее время]
«Если кто-то проглотит воду, ответ может быть отложенным, что может оказаться небезопасным и может подвергнуться риску внезапной смерти», – сказал доктор Роберт Глаттер, врач скорой помощи в Lenox. Больница Хилл в Нью-Йорке.
Что тонет?
Утопление происходит, когда человек находится под водой на какое-то время, у него возникает респираторная недостаточность и он не может получить достаточно кислорода в своем теле, – сказал доктор.Джастин Семпсротт, генеральный директор Lifeguards Without Borders, некоммерческой организации, цель которой – снизить смертность от утопления во всем мире. После погружения большинство людей теряют сознание в течение 30–60 секунд после того, как им приходится задерживать дыхание, и люди могут утонуть либо с водой в легких, либо без воды в легких. По его словам, поскольку у них проблемы с кислородом, они утонули.
«Не существует таких понятий, как« сухое утопление »,« вторичное утопление »или« мокрое утопление »- все это просто утопление», – сказал Семпсротт Live Science.
Утопление – это заболевание, которое встречается в широком спектре: от отсутствия длительного вреда до тяжелого повреждения мозга и смерти.
Более того, утопление – не то драматическое событие, которое показывают в фильмах, – сказал Зонфрилло. Типичные жертвы не плещутся и не кричат о помощи. Скорее, они очень, очень тихие и неподвижные, – сказал он.
«Утопление часто происходит очень быстро и очень тихо», – сказал Зонфрилло Live Science.
Утопление на суше
Иногда тонущий человек может кашлять и задыхаться, но все еще находится в сознании, когда его или ее вытаскивают из воды.Небольшой процент таких жертв утопления попадает в опасную для жизни ситуацию.
Некоторые из этих случаев исторически назывались «сухим утоплением», когда небольшое количество воды раздражает гортань или голосовые связки, заставляя их смыкаться и ограничивая дыхательные пути. Это явление, называемое ларингоспазмом, также может произойти во время операции, когда люди находятся на анестетиках, таких как кетамин, сказал Глаттер.
Ларингоспазм может вызвать в организме шоковый рефлекс, называемый нейрогенным отеком легких.Когда это происходит, давление в легких и сердце повышается и снижает способность организма получать кислород. По его словам, без лечения ларингоспазм запускает смертельную нисходящую спираль.
«Это может быть очень опасно», – сказал Глаттер Live Science.
Симптомы ларингоспазма не являются незаметными: дети могут издавать пронзительный звук дыхания, называемый стридором, вздохом или кашлем, выпрямляться в попытке получить больше кислорода, посинеть или стать необычно сонными, сказал Глаттер. У некоторых детей может развиться недержание мочи.Эти симптомы могут появиться вскоре после того, как ребенка вынут из воды; однако в очень редких случаях реакция может произойти в течение 24 часов после инцидента, сказал Глаттер.
Если у ребенка проявляются какие-либо из этих симптомов, люди должны немедленно звонить в службу 911, сказал он.
Чтобы остановить события, которые следуют за ларингоспазмом, врачи отделения неотложной помощи могут надеть маску на ребенка и накачать кислород в легкие, ввести лекарство, чтобы мышцы горла не сжимались, или выполнить процедуру, называемую маневром Ларсона, которая манипулирует – сказал Зонфрилло, – чтобы раскрыть голосовые связки.(По словам Зонфрилло, только обученные медицинские работники должны пробовать этот маневр.) [16 необычных медицинских случаев]
Вторичное утопление
Отсроченное утопление (исторически называемое вторичным утоплением) происходит, когда небольшое количество воды попадает в легкие.
Эта вода может смыть часть вещества, которое обычно покрывает внутреннюю часть легких, называемого сурфактантом, который позволяет легким поглощать кислород. По словам Семпсротта, это мешает людям получать достаточно кислорода и может привести к смерти.
Людей, которые кашляют и шлепают больше одной-двух минут после того, как их вытащили из воды и у которых вокруг рта пена, необходимо немедленно доставить в отделение неотложной помощи. По словам Глаттера, за большинством этих людей будут наблюдать от 4 до 6 часов, прежде чем их выпустят.
Некоторым может понадобиться кислород на день или два, пока их поверхностно-активное вещество не восстановится, сказал Семпсротт.
Но в некоторых редких случаях пациенты могут быстро спуститься, и им необходимо надеть респиратор, чтобы предотвратить смерть или повреждение мозга, сказал Глаттер.
Симптомы «вторичного утопления» схожи с симптомами, вызванными ларингоспазмом, поскольку основной причиной является кислородное голодание, сказал Семпсротт.
Вопреки сообщениям некоторых СМИ, у детей, умерших в результате отсроченной реакции на утопление, обычно проявляются некоторые симптомы утопления сразу после того, как их вытащили из воды, даже если они все еще дышат и находятся в сознании, добавил Семпсротт.
Профилактика – лучший ответ
Хотя родители должны знать о признаках задержки реакции на утопление, профилактика – лучший способ обезопасить маленьких пловцов.
Это включает в себя установку заборов вокруг бассейнов, активное наблюдение за детьми, когда они находятся в бассейне, пристальное наблюдение за детьми младшего возраста и осведомленность об уровне плавания каждого. По словам Глаттера, родители также могут создать систему друзей, при которой более опытные пловцы постарше несут ответственность за детей младшего возраста.
Следуйте за Тиа Гхош в Twitter и Google+ . Подписаться Live Science @livescience , Facebook и Google+ .Оригинальная статья о Live Science .
.





