🩺 Увулопалатопластика
В хирургическом центре клиники GMS подобные операции выполняют опытные оториноларингологи, активно использующие современные микрохирургические технологии. Итогом лечения становится ликвидация препятствия для свободного движения воздуха и устранение вибрирования тканей, что исключает возникновение храпа или характерных дребезжащих звуков, возникающих во время сна.
Почему нужна операция
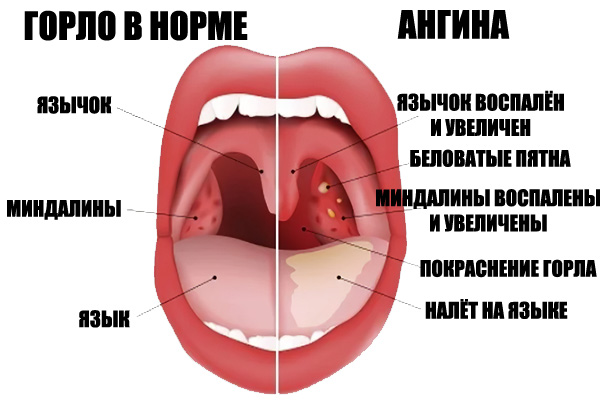
Храп (ронхопатия) — не просто неприятный звуковой феномен. Это патология, отрицательно влияющая на жизнь человека, а также на большинство протекающих в организме физиологических процессов. Затруднение носового дыхания приводит к появлению самых разных расстройств:
Гипертрофированные ткани теряют свою эластичность и начинают провисать, формируя препятствие для свободного движения вдыхаемого воздуха. Под влиянием воздушного потока, провисшие ткани начинают трепетать (вибрируют), за счет чего и образуется звуковой феномен, называемый храпом.
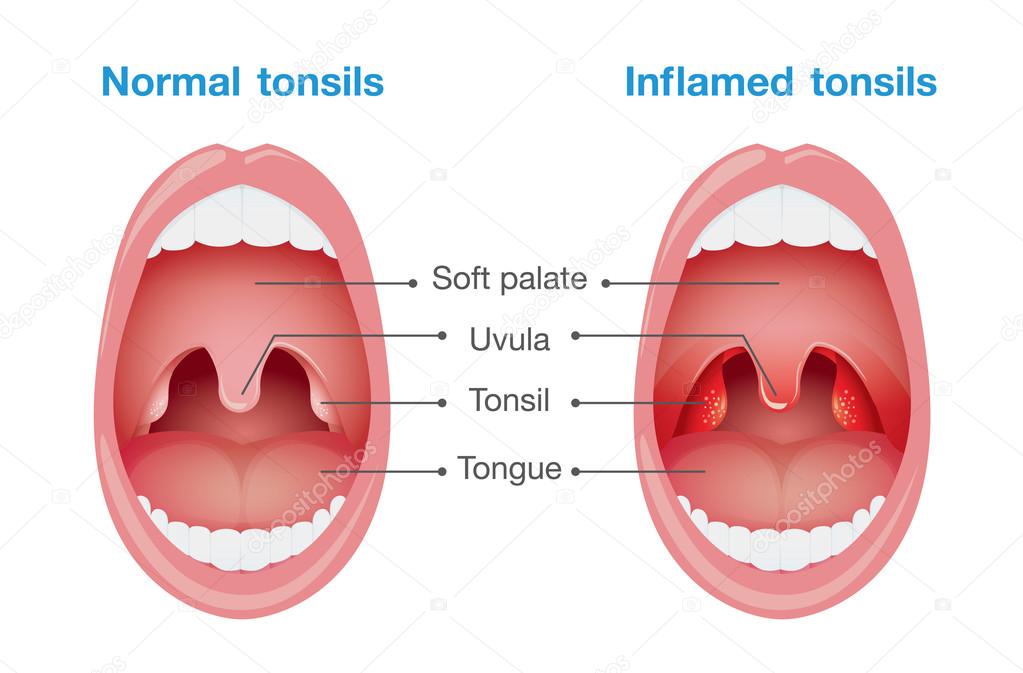
Увулопалатопластика предназначается для нормализации физиологии дыхательных путей, за счет иссечения видоизмененных мягких тканей гортани и корректировки анатомической формы нёбных дужек, язычка и мягкого нёба.
Советуем ознакомиться
Преимущества выполнения увулопалатопластики в GMS Hospital
В центре хирургии GMS Hospital операции по поводу увулопалатопластики выполняют опытные оториноларингологи. Решение о хирургическом вмешательстве принимается доктором после комплексного обследования.
Вмешательство осуществляется с применением лазерных и радиоволновых технологий, что обеспечивает скорейшее заживление. Занимает операция около 30 минут, не нуждается в дальнейшем стационарном наблюдении, а использование современной безопасной анестезии, обеспечивает абсолютную безболезненность.
Иссечение видоизмененных тканей гортани с одновременным коагулированием сосудов, делает вмешательство практически бескровным. Провисшие участки удаляются прицельно, без травмирования окружающих тканей глотки. Полное заживление гортани и ротоглотки длится 2–3 недели, а вернуться к привычным обязанностям можно уже через 3–4 дня.
Операция позволяет ликвидировать непосредственно причину ронхопатии. Через пару недель о такой проблеме вы и не вспомните. Записаться на консультацию к оториноларингологу можно оставив на сайте заявку или позвонив по телефону. Запись осуществляется круглосуточно.
Показания к операции
Показанием к увулопалатопластике, является:
- гипертрофические изменения мягких тканей ротоглотки, являющиеся причиной ронхопатии;
- синдром ночного апноэ;
- неосложненный храп;
- неэффективность консервативных методов лечения.
Противопоказанием к проведению операции, является наличие тяжелых хронических заболеваний в стадии декомпенсации, острые инфекционно-воспалительные процессы, злокачественные опухоли.
Подготовка, диагностика
Операция проводится только после всестороннего обследования пациента. Комплексное обследование дает возможность оценить состояние мягкого неба и общее состояние здоровья, определить объем операции, исключить противопоказания к ее проведению. Стандартная дооперационная подготовка, включает:
За 5–7 дней до операции исключите алкоголь, откажитесь от приема лекарств, влияющих на свертываемость крови. Вмешательство выполняется натощак — утром нельзя курить, пить, есть и жевать жвачки. Непременно расскажите хирургу о систематическом приеме медикаментов или БАДов — не исключено, что потребуется их временная отмена.
Как проводится операция
Увулопалатопластика предполагает укорочение и уплотнение мягких тканей ротоглотки, за счет формирования рубцово-соединительной ткани. Врач при помощи радиоскальпеля удаляет гипертрофированную часть ткани небной занавески и язычка. Под воздействием высокочастотных радиоволн, видоизмененные клетки просто «испаряются», объем мягких тканей уменьшается. Окружающая здоровая ткань при этом не травмируется, поскольку зона действия радиоволн ограничена только местом вмешательства.
Окружающая здоровая ткань при этом не травмируется, поскольку зона действия радиоволн ограничена только местом вмешательства.
Мгновенное коагулирование сосудов исключает риск кровотечения, а послеоперационные рубцы настолько тоненькие, что не ощущаются пациентом и не доставляют дискомфорта. Операция проводится в условиях амбулаторной операционной, с применением местной анестезии (реже — общей). Вся процедура занимает не более 20–40 минут.
Особенности реабилитационного периода
В первые несколько дней после увулопалатопластики может несильно болеть горло. Боль купируется обычными анальгетиками, которые назначит врач. Формирование нового неба и полное заживление тканей занимает 2–4 недели. Чтобы восстановительный период прошел быстро и беспроблемно, нужно тщательно придерживаться всех рекомендаций хирурга:
- минимизировать физические и спортивные нагрузки;
- регулярно полоскать или орошать ротовую полость и гортань назначенными лекарственными препаратами;
- воздерживаться от горячего питья и еды;
- есть мягкую пищу;
- исключить алкоголь и продукты, раздражающие слизистую — острые, пряные, кислые, соленые.

Если победа в битве с храпом не на вашей стороне и вам рекомендовали увулопалатопластику, не спешите отказываться от операции. Множество наших пациентов, мечтающих избавиться от ронхопатии, прошли успешное лечение и давно не вспоминают о своей проблеме. Запишитесь на консультацию к оториноларингологу GMS Hospital онлайн или по телефону и узнайте более подробно об операции, способах ее проведения и полученном результате.
Лазерное и радиоволновое лечение храпа: сказка и быль
В этих рекомендациях по хирургическим вмешательствам на верхних дыхательных путях при обструктивном апноэ сна было определено в качестве стандарта (standard – высшая степень доказательности), что лазерная увулопалатопластика (ЛУПП), т.е. лечение храпа лазерным излучением, не должна проводится у больных с СОАС.
В 2001 году этот пункт носил рекомендательный характер, а с 2010 года – он стал обязательным. Всем пациентам необходимо проводить специальное исследование (полисомнографию) и диагностировать синдром обструктивного апноэ сна (СОАС), прежде чем проводить операцию на нёбе. Если операция все же была выполнена, то необходимо после заживления провести дополнительное исследование, чтобы определить динамику состояния пациента.
Всем пациентам необходимо проводить специальное исследование (полисомнографию) и диагностировать синдром обструктивного апноэ сна (СОАС), прежде чем проводить операцию на нёбе. Если операция все же была выполнена, то необходимо после заживления провести дополнительное исследование, чтобы определить динамику состояния пациента.
Пациентам с обструктивным апноэ сна лазерное лечение храпа противопоказано, поэтому всем пациентам нужно проводить исследование с целью исключения наличия этого заболевания.
То есть, если у Вас имеются проблемы с храпом, но при этом Вы не знаете, есть ли у Вас СОАС, операцию без предварительной диагностики проводить нельзя !
Причины неэффективного оперативного лечения
Возникает вопрос, почему лечение храпа лазером не дает ожидаемого результата у многих пациентов? Скорее всего, проблема заключается в следующем:
1. Неверная оценка причины храпа. Частая причина храпа и нарушений дыхания во сне – ожирение, из-за которого сами дыхательные пути сужаются (рисунок 1). Храп может быть вызван курением, затруднением дыхания через нос, увеличением миндалин, нервно-дистрофическими процессами и т.д. И у одного человека причин храпа может быть две-три.
Частая причина храпа и нарушений дыхания во сне – ожирение, из-за которого сами дыхательные пути сужаются (рисунок 1). Храп может быть вызван курением, затруднением дыхания через нос, увеличением миндалин, нервно-дистрофическими процессами и т.д. И у одного человека причин храпа может быть две-три.
Рисунок 1. А – нормальные дыхательные пути; В – дыхательные пути пациента с ожирением (Schwab R.J. Airway imaging // Clinics in Chest Medicine, 1998; 19: 33-54) .
2. Уровень тяжести обструктивных нарушений дыхания во сне может быть неверно определен
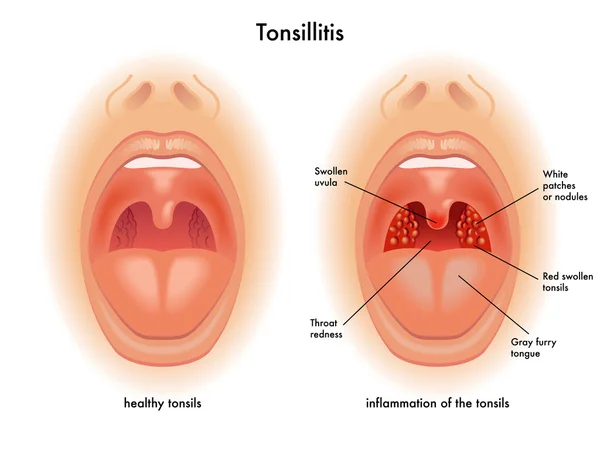
Рисунок 2: А – свободное дыхание; Б – дыхательные пути сужены; В – дыхательные пути полностью спали (National Primary Oral Health Care Conference, 2005, Atlanta, Georgia).
В данном случае лечение храпа лазером может не дать никакого эффекта. Кроме того, после оперативного вмешательства остается ожог, после заживления которого ткань нёба уплотняется. И если глотка у пациента изначально узкая и ее стенки спадаются во время сна, то еще большее ее сужение может ухудшить состояние здоровья пациента.
Не забывайте, что операции на мягком небе – необратимы. При неудачном вмешательстве исправить или переделать что-то уже почти не возможно.
Можно ли верить обещаниям?
Существуют медицинские центры, призывающие выполнять операции на нёбе для того, чтобы вылечить храп. Но при этом они не проводят предварительной диагностики, например, полисомнографии или иных исследований, которые позволяют диагностировать апноэ сна.
Большинство операций от храпа на нёбе проводится без предварительного полного обследования дыхания больного во сне. Иногда можно услышать, что они лечат апноэ сна, хотя это
В Израиле, например, все ЛОР центры обязаны сначала полностью исследовать ночной сон больного, и только после этого решать о возможности операции. Также исследования проводятся и после лазерного лечения храпа.
К сожалению, в нашей стране на государственном уровне пока не приняты такого рода стандарты, но каждый оториноларинголог должен ответственно относиться к своим пациентам. Ему необходимо самостоятельно решать целесообразно ли лечения храпа и апноэ сна лазером или радиочастотой. Каждый специалист должен при этом основываться на знаниях, клиническом опыте и помнить о главном – «Не навреди!».
Многие центры, занимающиеся лазерным и радиочастотным лечением храпа, не закупают диагностическое оборудование для проведения полисомнографии, потому что оно достаточно дорогое. Сами исследования довольно трудоемкие, и поэтому многие центры идут на риск и не проводят исследование, а полагаются только на рассказ пациента, его родных и на клинический осмотр, который проводится днем. Поэтому часто допускаются диагностические ошибки. Иногда и сами пациенты могут отказаться от полисомнографии в целях экономии денежных средств.
Терминология
Селективные оперативные вмешательства на нёбе – это такие методики, как хирургическое вмешательство, лазерная пластика, радиочастотная пластика, инъекционные методы и криопластика. В основе вышеуказанных методов лежит принцип нанесения травмы нёба различной интенсивности. При заживлении обычно уменьшается в объеме и уплотняется мягкое нёбо. Нёбный язычок – частично или полностью удаляют. Таким образом, храп может быть устранен, либо уменьшен, потому что снижается подвижность структур мягкого неба.
Таким образом, храп может быть устранен, либо уменьшен, потому что снижается подвижность структур мягкого неба.
Отношение специалистов к селективным вмешательствам
на глотке
Иногда в рекламных объявлениях лазерное лечение представляется как наиболее эффективное лечение храпа. И, кажется, что вылечить храп довольно быстро и просто. Но на самом деле решение проблемы храпа не так очевидно. К нам часто обращаются пациенты, которые так и продолжают храпеть, несмотря на то, что ранее проводилось лечение храпа лазером и радиочастотой, которое оказалось неэффективным.
Зарубежные специалисты критически относятся к селективным вмешательствам на глотке у пациентов с храпом и апноэ сна:
- Отмечается низкая эффективность либо отсутствие эффективности лазерного лечения при СОАС [Arch. Otolaryngol. Head Neck Surgery, 1997]
-
ЛУПП может сопровождаться болевым синдромом. Нет существенных различий в послеоперационной боли при ЛУПП и увулопалатофарингопластике [J.
 Otolaryngol., 1997].
Otolaryngol., 1997]. - ЛУПП может привести к различным осложнениям. Иногда ЛУПП провоцирует развитие СОАС у пациентов с неосложненным храпом или утяжеляет имеющийся СОАС. [Am. J. Resp. Crit. Care Med., 1997].
Эффективность лазерного лечения при СОАС
Чудесно исцелиться можно только в кино, в жизни все не так просто. По данным крупных зарубежных исследований доказано, что лазерное лечение в 80 % случаев может быть эффективным только при несложном храпе, меньше чем в 50 % случаев при легкой форме апноэ и менее чем в 20 % случаев при среднетяжелой степени апноэ сна.Обязанности врачей
Пациента обязательно должны предупреждать о том, что проведение полисомнографии или кардио-респираторного мониторинга позволит уточнить диагноз. И сам пациент уже должен решать, нужны ему дополнительные расходы на диагностическое исследование или он согласен на операцию на нёбе, но без гарантии, что это поможет.
Но часто пациентов о дополнительном и необходимом исследовании никто не информирует, и они идут на определенный риск сами того не зная. Хотя бесполезных, а порой опасных оперативных вмешательств можно было бы избежать, при правильном обследовании и если бы был поставлен точный диагноз синдрома обструктивного апноэ сна (СОАС). С таким диагнозом невозможно сразу избавиться от храпа, для этого нужно время и достаточно серьезные методы лечения (необходимо похудеть или проводить вспомогательную вентиляцию легких во время ночного сна – СИПАП-терапию).
Часто после неэффективной лазерной увулопалатопластики (ЛУПП), которая не дала никаких результатов, пациентов уверяют, что уже ничего нельзя сделать и не говорят о возможности СИПАП-терапии, которая является наиболее эффективной методикой лечения тяжелой степени СОАС.
Какой же можно сделать вывод?
Нельзя сказать однозначно, что лазерное или радиочастотное лечение – неэффективное. В случаях с неосложненным храпом, когда его причина – это мягкое нёбо или нёбный язычок, такое лечение дает хорошие результаты. Но прежде чем проводить такого рода операции нужно тщательно провести исследование дыхания пациента во время сна, дать точный диагноз и подбирать лечение в зависимости от тяжести храпа и апноэ сна.
Но прежде чем проводить такого рода операции нужно тщательно провести исследование дыхания пациента во время сна, дать точный диагноз и подбирать лечение в зависимости от тяжести храпа и апноэ сна.Это могут быть лечение лазером, радиочастотное вмешательство на нёбе, применение внутриротовых аппликаторов, оперативные или классические методики восстановления носового дыхания, СИПАП-терапия, прекращение курения и ряд других методик. Снижение веса также является возможным лечением храпа и апноэ сна. Порой, потеряв 5-7 кг веса, человек больше не храпит.
Храп – это симптом. Храп может быть неосложненым, а может быть симптомом тяжелой формы СОАС. Причин храпа – более десятка. Выбор методики лечения зависит не только от причин храпа, но и от степени тяжести нарушений дыхания во сне. Тяжесть нарушений определяют на основании результатов полисомнографического или кардио-респираторного исследования дыхания больного во сне. И, конечно же, инструментальная диагностика нарушений дыхания во сне необходима для комплексного исследования пациента с храпом и подозрением на СОАС. Решение о методике лечения храпа должно быть взвешенным и основываться на точном диагнозе.
Решение о методике лечения храпа должно быть взвешенным и основываться на точном диагнозе.
Клинический случай из практики нашего центра
Пациент: 40 лет, в 2013 г. обратился к нам в “Центр здорового сна” с жалобами на храп, он также жаловался, что он потеет по ночам, у него был беспокойный и неободряющий сон, он часто просыпался с ощущением нехватки воздуха, у него было частое ночное мочеиспускание (3-6 раз), он чувствовал себя разбитым и у него часто болела голова по утрам, днем он почти засыпал на ходу, был раздражительным, а его работоспособность оставляла желать лучшего.Анамнез: Храп появился около 9 лет назад и становился все сильнее с увеличением веса пациента. Была проведена криопластика неба (воздействие жидким азотом) в 2009 году. Вмешательство было перенесено тяжело. Две недели болело горло, повышалась температура тела. Улучшений в отношении храпа не заметил. В 2010-2011 годах набрал около 7-9 кг, на фоне чего храп стал сильнее, родные заметили остановки дыхания во время сна. В 2011 году дважды перенес лазерное вмешательство, которое также не дало результатов. Полисомнографические исследования не были проведены (пациента даже не проинформировали о такой возможности). В течение 2012-2013 годов набрал еще около 10 кг. В течение этого периода появились и прочие жалобы. Около 2 лет отмечается повышенное артериальное давление до 170/110 мм рт. ст. чаще всего по утрам. Курит более 12 лет по 15 сигарет в день.
В 2011 году дважды перенес лазерное вмешательство, которое также не дало результатов. Полисомнографические исследования не были проведены (пациента даже не проинформировали о такой возможности). В течение 2012-2013 годов набрал еще около 10 кг. В течение этого периода появились и прочие жалобы. Около 2 лет отмечается повышенное артериальное давление до 170/110 мм рт. ст. чаще всего по утрам. Курит более 12 лет по 15 сигарет в день.
Осмотр: Ожирение 2 ст. (рост 195, масса тела 115 кг). Значительные жировые отложения на шее. Носовое дыхание не затруднено. Умеренная ретро- и микрогнатия. Глоточное кольцо узкое из-за общего ожирения.
Пациенту провели полисомнографическое исследование. За 7 часов сна было зарегистрировано 326 апноэ и 115 гипопноэ обструктивного генеза. Индекс апноэ/гипопноэ = 50 в час. Общая длительность апноэ и гипопноэ составила 190 минут или 60% времени сна. Кровь насыщалась кислородом на 73%. Резкое нарушение структуры сна: длительность 1 стадии сна была слишком большой, а вот глубокие стадии сна почти отсутствовали, индекс микропробуждений головного мозга составил 60 в час.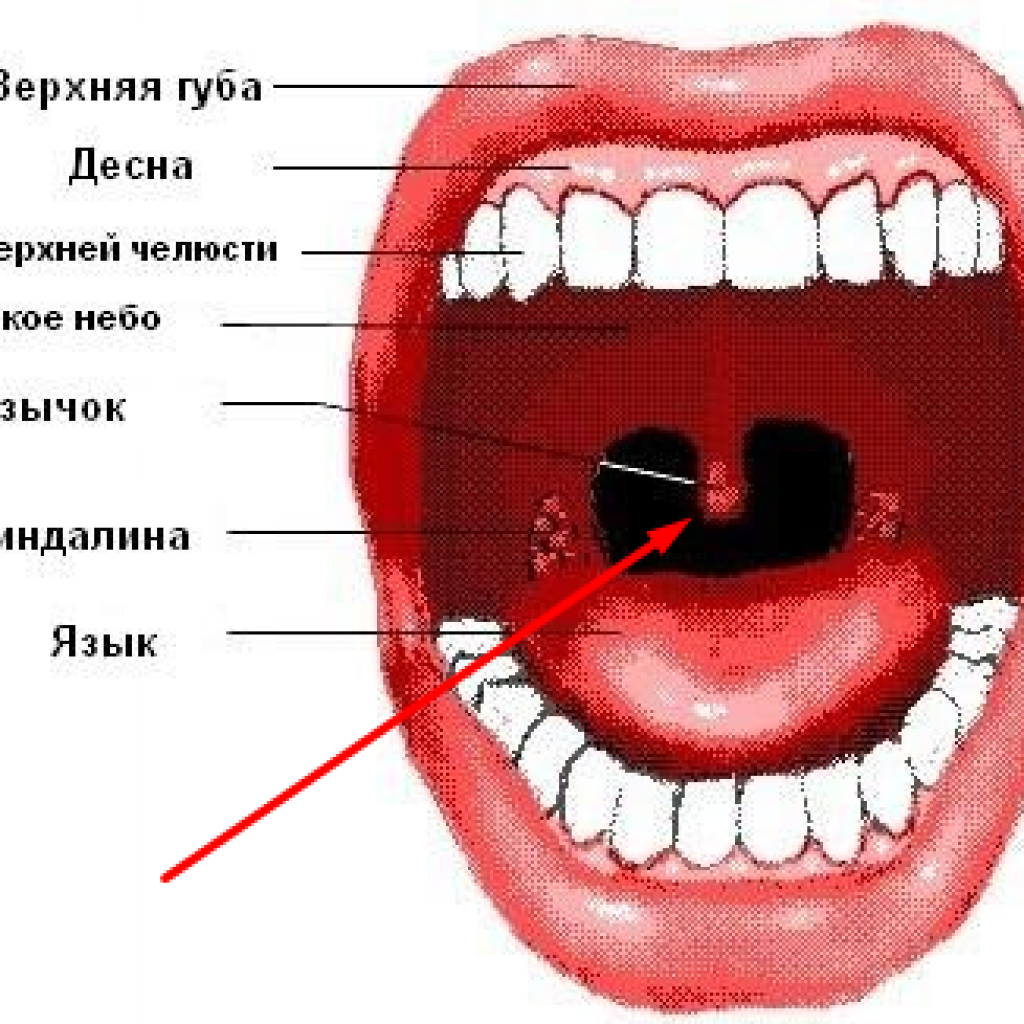
Диагноз: Синдром обструктивного апноэ сна, тяжелая форма.
Рисунок 3. Исходная сомнограмма (структура сна) в течение 7 часов. Резкое нарушение макроструктуры сна.
Рисунок 4. Сомнограмма при проведении первого сеанса СИПАП-терапии. Нормализация структуры сна.
Лечение: Начата СИПАП-терапия. В первый же сеанс лечения почти устранены обструктивные нарушения дыхания. Индекс апноэ/гипопноэ был снижен с 50 до 3 в час, нормализовались показатели насыщения крови кислородом. Пациент заметил улучшение качества сна, он стал гораздо активнее днем уже после первого сеанса лечения. В дальнейшем продолжается СИПАП-терапия дома.
Анализ данного клинического случая позволяет сделать три основных вывода:
- Оперативные вмешательства на небе у пациентов с ожирением и тяжелой формой апноэ сна не дают результатов.
- Таким пациентам нужна СИПАП-терапия.
- Прежде чем предпринимать какие-либо действия, проконсультируйтесь со специалистами.

Записаться на проведение данного исследования и узнать более подробную информацию можно по телефонам центра:
+375 29 311-88-44;
+375 33 311-01-44;
+375 17 299-99-92.
Или через форму онлайн-записи на сайте.
Рак ротовой полости: лечение, симптомы, диагностика опухоли
Давно известно, что вирус папилломы человека может привести к развитию опухолей головы и шеи. Но последние открытия ученых доказали, что для пациентов с положительным ВПЧ-статусом эффективность лучевой терапии выше, чем для больных с отрицательным ВПЧ-статусом. Более того, интенсивность радиотерапии для пациентов с положительным ВПЧ-статусом может быть снижена. Как следствие, побочные эффекты будут менее выражены, что положительно повлияет на качество жизни больного.
Рак ротовой полости – злокачественная опухоль, происходящая из слизистой ротовой полости. В эту группу входят рак тела языка, дна ротовой полости, щеки, десны, твердого неба и небно-языковой дужки, слюнных желез. Заболевание проявляется длительно незаживающими язвами полости рта или разрастанием тканей.
В эту группу входят рак тела языка, дна ротовой полости, щеки, десны, твердого неба и небно-языковой дужки, слюнных желез. Заболевание проявляется длительно незаживающими язвами полости рта или разрастанием тканей.
Визуально рак ротовой полости принимает разные формы. Заболевание делят на три группы в зависимости от внешнего вида злокачественной опухоли: язвенная форма, узловатая форма и папиллярная форма. В случае язвенной формы очаг болезни представляет незаживающую язву на слизистой рта; язва быстро увеличивается. При узелковой форме происходит образование плотных узелков, имеющих четкую форму и увеличивающихся в размерах. В случае папиллярной формы опухоль представляет собой плотный нарост, который свисает в полость рта; этот вид поддается лечению лучше других, потому что не распространяется на другие близлежащие ткани.
Рак десны. Одним из самых распространенных онкологических заболеваний полости рта считается рак десны. Болезнь проявляется увеличением десны, появлением белесых пятен на ней. На десне образуются множественные язвы. Диагностировать рак десны может только специалист. Необходимо обращаться к онкологу при первых тревожных симптомах, т. к. метастазирование этой опухоли происходит быстро. Чем раньше будет обнаружен рак десны, тем быстрее удастся справиться с болезнью.
На десне образуются множественные язвы. Диагностировать рак десны может только специалист. Необходимо обращаться к онкологу при первых тревожных симптомах, т. к. метастазирование этой опухоли происходит быстро. Чем раньше будет обнаружен рак десны, тем быстрее удастся справиться с болезнью.
Рак дна полости рта. Этот вид рака развивается приблизительно в 20% случаев заболеваний полости рта. Чаще всего образуется безболезненная язва с неровными краями. В окружающих тканях может наблюдаться ороговение слизистой (лейкоплакия) — появляется либо после язвы, либо предшествует ей. В некоторых случаях язва локализуется только на половине дна полости рта. Опухоль может метастазировать в другие органы. Нельзя пренебрегать такими симптомами, как боль в ухе, запах изо рта, трудности с жеванием или глотанием, изменение вкуса знакомых блюд. Все эти признаки — повод срочно обратиться к онкологу.
Рак неба — злокачественная опухоль твердых и мягких тканей свода полости рта. Рак верхнего неба — это редкое заболевание; развивается, в основном, как метастаз рака головы или шеи. В зависимости от локализации опухоли различают рак мягкого неба и рак твердого неба. На ранних стадиях рак верхнего неба развивается бессимптомно. На поздней стадии появляются уплотнения, покрытые язвами и бляшками, ощущается боль в ротовой полости, в висках и скулах, нарушаются функции жевания и глотания.
Рак верхнего неба — это редкое заболевание; развивается, в основном, как метастаз рака головы или шеи. В зависимости от локализации опухоли различают рак мягкого неба и рак твердого неба. На ранних стадиях рак верхнего неба развивается бессимптомно. На поздней стадии появляются уплотнения, покрытые язвами и бляшками, ощущается боль в ротовой полости, в висках и скулах, нарушаются функции жевания и глотания.
Диагностика
При беседе с пациентом онколог ЛIСОД расспросит о появившихся симптомах, факторах риска и перенесенных заболеваниях. После этого он осмотрит голову, шею, полость рта, прощупает лимфатические узлы.
Клиническое распознавание плоскоклеточного рака слизистой оболочки полости рта основано на знании особенностей развития этой формы злокачественной опухоли и не вызывает больших трудностей.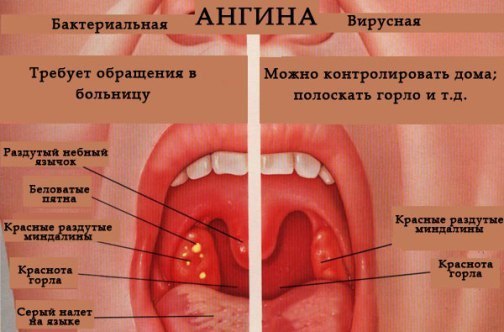 Необходима оценка локализации опухоли, ее размеров, степени распространения и клинической формы роста. До настоящего времени степень распространения опухоли определяется визуально и с помощью инструментальных и аппаратных методов диагностики.
Необходима оценка локализации опухоли, ее размеров, степени распространения и клинической формы роста. До настоящего времени степень распространения опухоли определяется визуально и с помощью инструментальных и аппаратных методов диагностики.
Вторичное поражение опухолью костей лицевого скелета выявляют с помощью рентгенологического метода исследования.
Задачей морфологического метода исследования является определение опухолевой принадлежности биопсийного материала, гистологического строения злокачественного новообразования, дифференцировки плоскоклеточного рака, распространенности опухолевой инфильтрации в окружающие ткани и сосуды. Все эти признаки имеют значение для прогнозирования течения заболевания и выбора метода лечения.
Цитологический метод имеет особое значение для дифференциальной диагностики небольших по размеру опухолей и предопухолевых заболеваний.
Диагностика регионарных метастазов, как правило, не представляет трудностей. Для прогнозирования течения заболевания и выбора наиболее рационального метода лечения необходима оценка количества регионарных метастазов и их локализации в соответствующих группах лимфатических узлов шеи, что определяется пальпаторно и с помощью ультразвукового сканирования. Цитологическое исследование пунктатов из метастатического узла позволяет в 80% случаев поставить правильный диагноз.
Цитологическое исследование пунктатов из метастатического узла позволяет в 80% случаев поставить правильный диагноз.
Диагностика отдаленных метастазов требует исследования органов наиболее часто поражаемых при плоскоклеточном раке. Это рентгенография органов грудной клетки, функциональное исследование печени (биохимический анализ крови, радиоизотопное исследование), ультразвуковое исследование печени.
Биопсия – взятие кусочка ткани для исследования с целью подтверждения диагноза опухоли. Материал может быть получен в результате соскоба в области подозрительного участка, пункции тонкой иглой или хирургического удаления части опухоли.
Анализ периферической крови позволяет оценить общее состояние больного и обнаружить анемию (малокровие), а при биохимическом анализе крови можно заподозрить поражение печени и костей.
Рентгенография грудной клетки дает возможность выявить поражение легочной ткани, что встречается редко, но возможно при распространенном опухолевом процессе.
Компьютерная томография (КТ), иногда с дополнительным введением контрастного вещества, помогает определить размер, форму и расположение опухоли, а также наличие увеличенных лимфатических узлов.
Проведение всестороннего обследования дает возможность выявить распространенность опухолевого процесса и определить стадию опухоли – от 0 до IV. Стадия 0 означает самую раннюю фазу развития рака, когда опухоль еще не вышла за пределы слизистой оболочки полости рта. Возрастание стадии указывает на большую распространенность процесса. Под стадией IV подразумевается поражение отдаленных от первичной опухоли органов.
Лечение
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков
со стационарных телефонов по Украине) - или +38 044 520 94 00 – ежедневно
с 08:00 до 20:00.
При лечении больных раком полости рта и ротоглотки в ЛIСОД используют хирургический, лучевой и лекарственный методы. В зависимости от стадии опухоли применяют один или несколько методов терапии.
- Хирургическое лечение
Для хирургического лечения опухолей полости рта и ротоглотки могут быть проведены различные операции с учетом уточнения местоположения опухоли и стадии процесса, а также необходимости выполнения реконструктивных вмешательств с целью восстановления утраченных функций.
У больных с подвижной опухолью в полости рта выполняется удаление опухоли без иссечения костной ткани. В случае ограниченной подвижности опухоли и отсутствии изменений в кости (на рентгеновских снимках) производится удаление опухоли вместе с частью челюсти. Явное поражение челюсти, видимое на рентгенограммах, требует более широкого иссечения костной ткани.
Злокачественные опухоли полости рта часто распространяются в лимфатические узлы шеи. В этих случаях показана операция удаления их и подозрительных лимфатических узлов. Объем операции зависит от степени распространения опухоли и может быть значительным – вплоть до удаления мышц, нервов и сосудов.
В этих случаях показана операция удаления их и подозрительных лимфатических узлов. Объем операции зависит от степени распространения опухоли и может быть значительным – вплоть до удаления мышц, нервов и сосудов.
- Лучевая терапия
Лучевая терапия может быть основным методом лечения у больных с небольшими опухолями полости рта и ротоглотки. У пациентов с опухолями значительных размеров лучевой метод используют наряду с операцией для уничтожения оставшихся опухолевых клеток. Лучевую терапию также применяют для облегчения боли, прекращения кровотечения, устранения затрудненного глотания.
Под химиотерапией подразумевается применение противоопухолевых препаратов. Метод используется перед операцией или лучевой терапией для сокращения размеров опухоли. В ряде случаев химиотерапию применяют в сочетании с облучением или операцией. Препараты химиотерапии для лечения рака полости рта используют как в отдельности, так и в комбинации для усиления противоопухолевого эффекта.
Необходимо знать, что после проведенного лечения по поводу рака полости рта у больного могут возникнуть проблемы с речью и глотанием. Специалисты (логопед, диетолог) проконсультируют и назначат соответствующие процедуры для устранения проблемы. У больных, перенесших лечение по поводу злокачественных опухолей полости рта, имеется повышенный риск развития рецидива или новой опухоли. Рецидивы обычно возникают в течение первых 2 лет после окончания лечения, поэтому пациенты должны находиться под тщательным врачебным наблюдением и проходить обследование.
У 30-40% пациентов, получавших лучевую терапию, могут быть низкие уровни гормонов щитовидной железы. Таким пациентам показана консультация эндокринолога и назначение соответствующей терапии. Доказано, что у больных, перенесших лечение по поводу рака полости рта, имеется повышенный риск развития рецидива или новой опухоли, если они курят или злоупотребляют алкогольными напитками. Поэтому настоятельно рекомендуем избавиться от этих привычек.
Симптомы
Первым проявлением рака ротовой полости может быть длительное наличие изъязвления слизистой ротовой полости. Ифильтрация мышц языка может нарушать глотание и речь. Обструкция протока околоушной железы вызывает ее увеличение и болезненность. Вовлечение нервов сопровождается болью с иррадиацией в ухо.
Факторы риска
- Курение: чаще всего рак языка встречается у курящих людей; чем больше стаж курения, тем выше риск заболеть раком языка.
- Жевание табака.
- Злоупотребление алкоголем.
- Несоблюдение гигиены ротовой полости.
- Постоянная травматизация слизистой зубами или протезами.
Профилактика
Лучший метод профилактики рака полости рта – это периодический осмотр своего рта и глотки. Помните, что выявление рака на ранней стадии позволяет надеяться на успех лечения. К сожалению, несмотря на довольно простое самообследование, которое помогло бы предупредить переход рака полости рта в более тяжелые формы, почти всегда пациент обращается за помощью к врачу, когда рак находится на поздних стадиях.
Помните, что выявление рака на ранней стадии позволяет надеяться на успех лечения. К сожалению, несмотря на довольно простое самообследование, которое помогло бы предупредить переход рака полости рта в более тяжелые формы, почти всегда пациент обращается за помощью к врачу, когда рак находится на поздних стадиях.
Большинство случаев рака полости рта можно предотвратить, если избегать воздействия известных факторов риска. Табак и курение являются наиболее важными факторами риска в развитии этого заболевания. Лучшее решение для всех людей – не начинать курить, не употреблять спиртные напитки или же резко ограничить их употребление.
Если же человек курит и употребляет алкоголь даже в течение длительного времени, то отказ от этих привычек в значительной степени снизит риск возникновения болезни. Полноценное питание с употреблением большого количества овощей и фруктов несколько раз в день и продуктов из зерна грубого помола также будет способствовать снижению риска возникновения рака полости рта.
Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач ЛIСОД, д.м. н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.
Вы должны быть уверены, что получаете правильное лечение.
Маме 74 года. Диагноз: рак языка второй степени. Какое правильное лечение?
Стандартные рекомендации: оперативное вмешательство (частичная резекция языка +/- диссекция лимфоузлов шеи одно- или двусторонняя) с последующей лучевой терапией.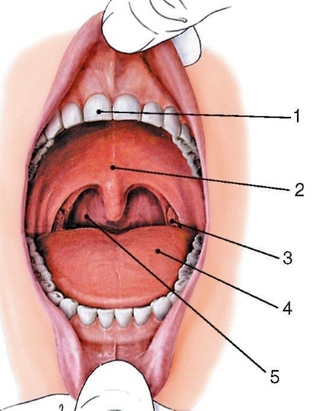 Если есть возможность проведения брахитерапии, то есть внедрения радиоактивных источников непосредственно в опухоль – возможно сочетание такого лечения с наружным облучением языка и шеи даже без оперативного вмешательства.
Если есть возможность проведения брахитерапии, то есть внедрения радиоактивных источников непосредственно в опухоль – возможно сочетание такого лечения с наружным облучением языка и шеи даже без оперативного вмешательства.
Добрый день! Диагностировали 10.07.12г. рак слизистой мягкого неба Т3pN1M0 st III gr II. На данный момент прошла 5 курсов химиотерапии по протоколу Полиплатиллен и Паклитаксел. Прошла курс лучевой терапии СОД=70 Гр. Опухоль уменьшилась на 80%, но продолжает развиваться.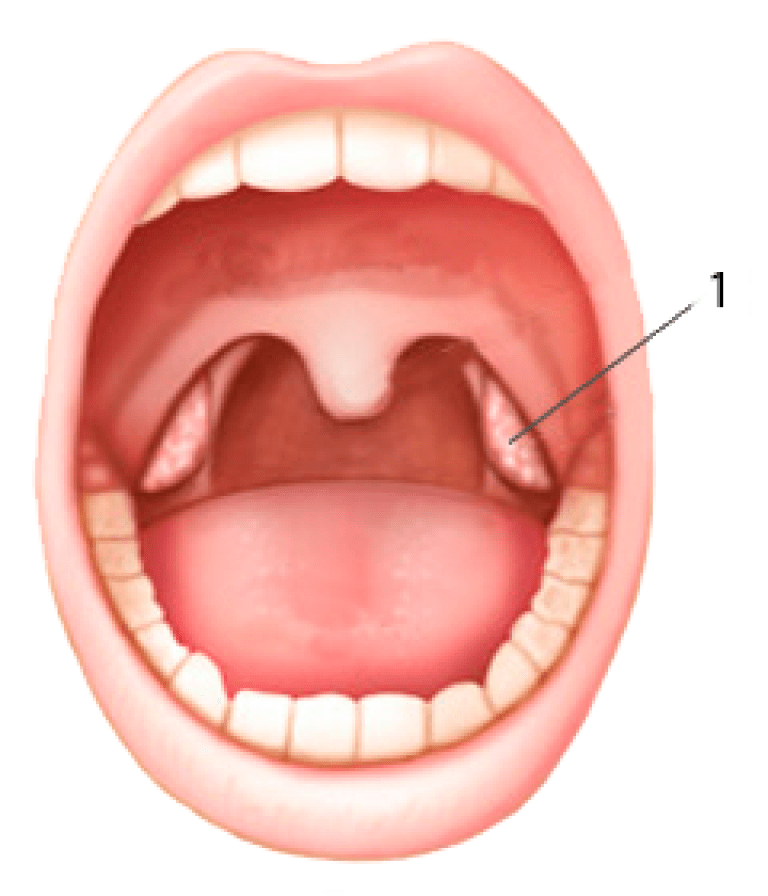 Можно ли продолжать курс лучевой терапии и сколько?
Можно ли продолжать курс лучевой терапии и сколько?
Подведена максимальная доза, и продолжение лучевой терапии не показано. В случае если имеется продолжающаяся болезнь – следует взвесить оперативное лечение (salvage surgery). Если случай будет расценен как неоперабельный – химиотерапия.
У папы (54 года) зимой 2011 был обнаружен рак корня языка.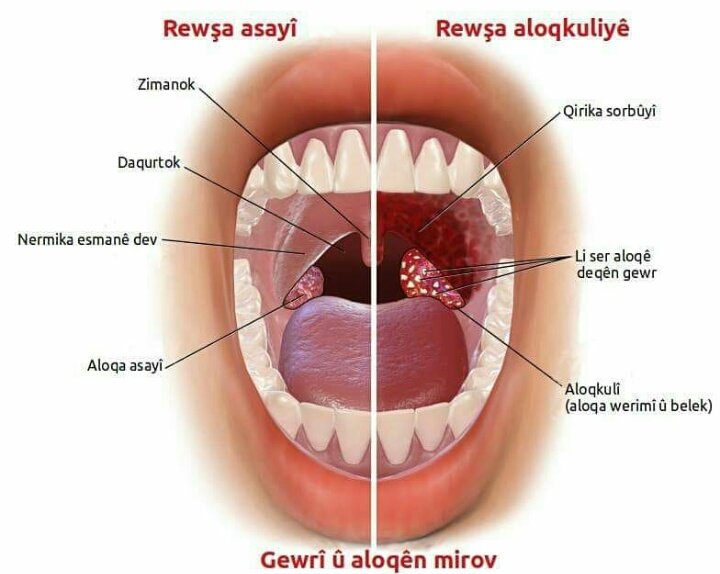 Проведена лучевая терапия, химиотерапия. После уплотнение в области лимфоузла удалили. Через полгода на месте шва начались выделения, образовалась рана, постоянно болит голова, пища – только жидкая. Анализы показали наличие клеток, получил химию. Голова болит.еда-жидкая,дышать тяжело, голос слабый(после химии 21 день. Что можно сделать? Ответьте, пожалуйста!
Проведена лучевая терапия, химиотерапия. После уплотнение в области лимфоузла удалили. Через полгода на месте шва начались выделения, образовалась рана, постоянно болит голова, пища – только жидкая. Анализы показали наличие клеток, получил химию. Голова болит.еда-жидкая,дышать тяжело, голос слабый(после химии 21 день. Что можно сделать? Ответьте, пожалуйста!
Продолжать химиотерапию, оценивать ее эффективность, вовремя менять протоколы, если не реагирует. При прогрессии заболевания и невозможности принимать пищу – питательная гастростома, иногда необходима трахеостома, – при закрытии верхних дыхательных путей опухолью.
При прогрессии заболевания и невозможности принимать пищу – питательная гастростома, иногда необходима трахеостома, – при закрытии верхних дыхательных путей опухолью.
Добрый день! Мне 40 лет. 7июля 2011года был поставлен диагноз: рак правой гайморовой пазухи Т2N0M0. Результат гистологии: цистадэноидный рак слюнной железы. Прошел курсы лучевой терапии: 66Гр и 4 курса химиотерапии: 2 курса Фтораруцил+Карбоплатин и 2 курса Паклитаксел+Карбоплатин. После 3-х курсов химиотерапии результат КТ: “Стан п/о “полісінуіт” кістковий дефект в/щелепи справа без негативних динамічних змін”. Нужны ли мне ещё курсы химиотерапии и есть ли у меня шанс на полное выздоровление.
Цистаденокарциномы при адекватном хирургическом лечении и добавлении лучевой и химиотерапии, могут быть полностью излечены. Имеется склонность к рецидивам, поэтому следует находится под тщательным наблюдением и при подозрении брать повторные биопсии.
Обнаружена амелобластома верхней челюсти, существующая предположительно лет 7-8. Рекомендована лучевая терапия. Хочу узнать мнение специалиста Лисод по этому диагнозу. Можно ли проходить лучевую в вашей клинике, сколько предположительно это будет стоить? Заранее благодарю за ответ.
Принятое лечение которое может вылечить амелобластому ( или иначе адамантиному) – хирургия с последующей лучевой терапией.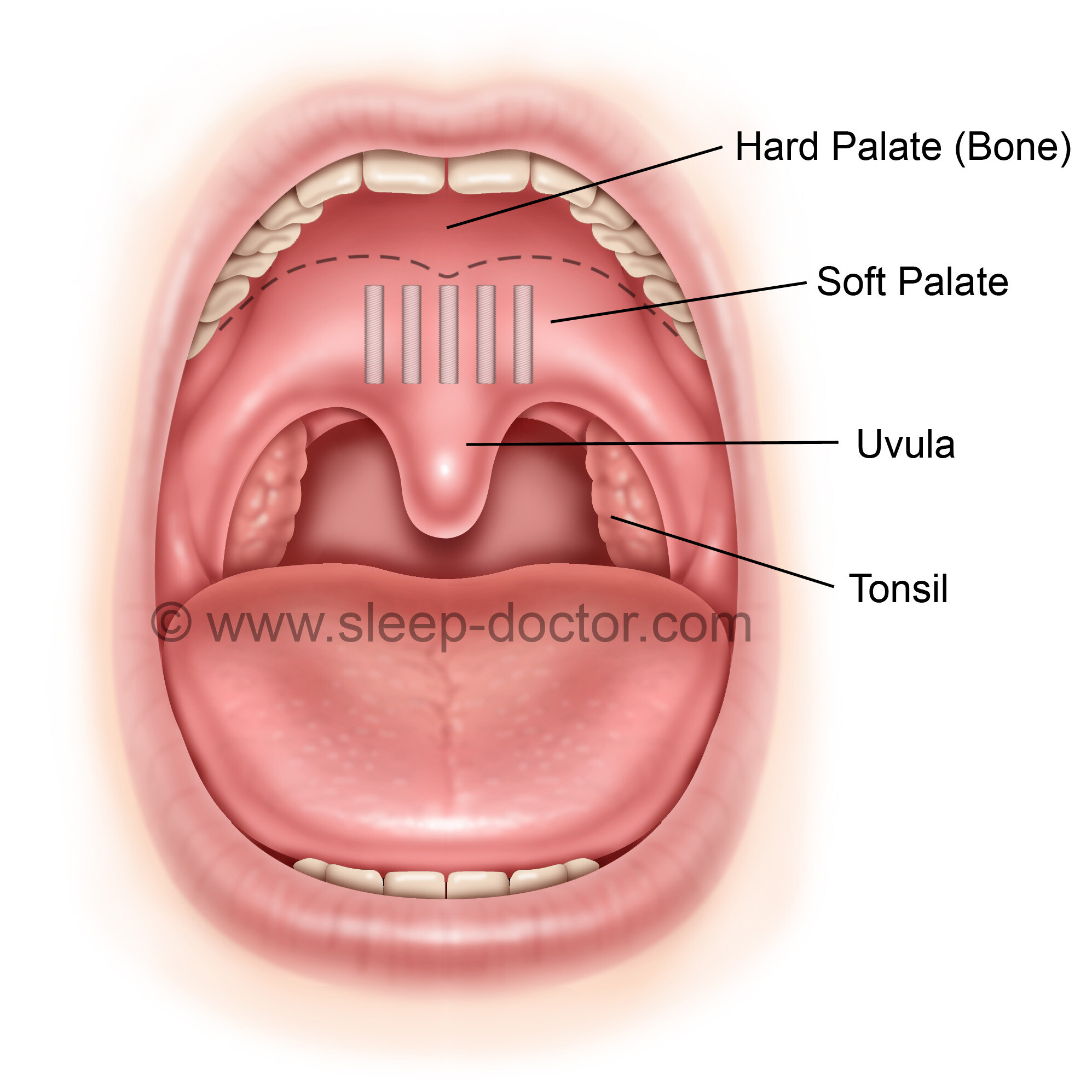 Если по каким-то причинам провести оперативное вмешательство невозможно, применяется лучевая терапия, как самостоятельный метод лечения, однако после уменьшения опухоли (а иногда и полного исчезновения) почти в 90% случаев возникает рецидив (возврат) опухоли. По финансовым вопросам Вам следует связаться с администраторами клиники.
Если по каким-то причинам провести оперативное вмешательство невозможно, применяется лучевая терапия, как самостоятельный метод лечения, однако после уменьшения опухоли (а иногда и полного исчезновения) почти в 90% случаев возникает рецидив (возврат) опухоли. По финансовым вопросам Вам следует связаться с администраторами клиники.
Доброго времени суток! У меня такая проблема: я курю и у меня 2 года назад появилась на десне красная точка которая росла, но стоматологи разводили руками( а вот за последние пару месяцев эти точки только синеватого цвета появились на других деснах и синие образования на щеке и выше(((( не болят…лишь изредка ноют, но расползаются очень быстро ( что это может быть и сколько у вас консультация а то реально страшно( жить хочу…уже не курю, но толку мало
Вера добрый день.![]() Первый шаг верный. Вы бросили курить – это уже большое достижение! Второй – срочное обращение к врачу. Надо ему посмотреть на Ваши “синие образования”. Это может быть, скажем, сыпь на слизистых вследствие какого нибудь воспалительного процесса, или проблем с кроветворением, а может и пигментные образования, как родинки на коже. На слизистых оболочках они могут выглядеть так как Вы описываете. Ну и еще масса всяких других вещей. Главное,- не тяните с визитом к врачу.
Первый шаг верный. Вы бросили курить – это уже большое достижение! Второй – срочное обращение к врачу. Надо ему посмотреть на Ваши “синие образования”. Это может быть, скажем, сыпь на слизистых вследствие какого нибудь воспалительного процесса, или проблем с кроветворением, а может и пигментные образования, как родинки на коже. На слизистых оболочках они могут выглядеть так как Вы описываете. Ну и еще масса всяких других вещей. Главное,- не тяните с визитом к врачу.
Голос и голосообразование Полезная информация Академия Слуха
10. 12.2019
12.2019Основными носителями информации для человека являются сигналы, которые формируются органами чувств, доставляются в мозг и там обрабатываются. В первую очередь, это акустические речевые сигналы голоса. В этой статье мы подробно рассмотрим механизмы звуковой речи, голоса и голосообразования, а также выясним, почему попугаи могут говорить почти так же, как и человек.
Втечение многих миллионов лет эволюции звуки, издаваемые человеком, превратились в членораздельную речь. Это существенно отличает нас от других живых существ на планете. Результатом осмысленного использования звуков речи становятся слова и предложения, которые делают возможным обмен информацией между людьми посредством языка. Сегодня люди изъясняются на 7111 различных языках, в то время как ни одному животному это не подвластно. Кора больших полушарий головного мозга человека содержит множество зон, которые отвечают за речевую функцию.
Речевой аппарат и речь
Речевой аппарат человека состоит из гортани, языка, губ, а также полостей рта, носа и глотки. Во время говорения воздух движется и вибрирует благодаря направленному взаимодействию мышц, участвующих в этом процессе. Если бы у нас не было гортани, мы могли бы говорить только шёпотом. Если вы положите ваш палец на гортань во время говорения, почувствуете вибрацию, которая не ощущается, когда мы говорим шёпотом. Эта вибрация создаётся благодаря голосовым связкам или складкам, как их ещё иногда называют. Голосовые связки находятся в средней части гортани. При проникновении вдыхаемого воздуха они работают, как органная труба с пружинными язычками.
Во время говорения воздух движется и вибрирует благодаря направленному взаимодействию мышц, участвующих в этом процессе. Если бы у нас не было гортани, мы могли бы говорить только шёпотом. Если вы положите ваш палец на гортань во время говорения, почувствуете вибрацию, которая не ощущается, когда мы говорим шёпотом. Эта вибрация создаётся благодаря голосовым связкам или складкам, как их ещё иногда называют. Голосовые связки находятся в средней части гортани. При проникновении вдыхаемого воздуха они работают, как органная труба с пружинными язычками.
Голосовые связки — парный орган, они натянуты поперёк трахеи (дыхательного горла) и вместе с тем закрывают её. (Рисунок 1) Таким образом, находящаяся между ними голосовая щель оказывается плотно закрытой.
Рисунок 1: Степень открытия голосовой щели, в зависимости от осуществляемых действий.
При воспроизведении гласных звуков положение языка его форма создают состояние резонанса формантов.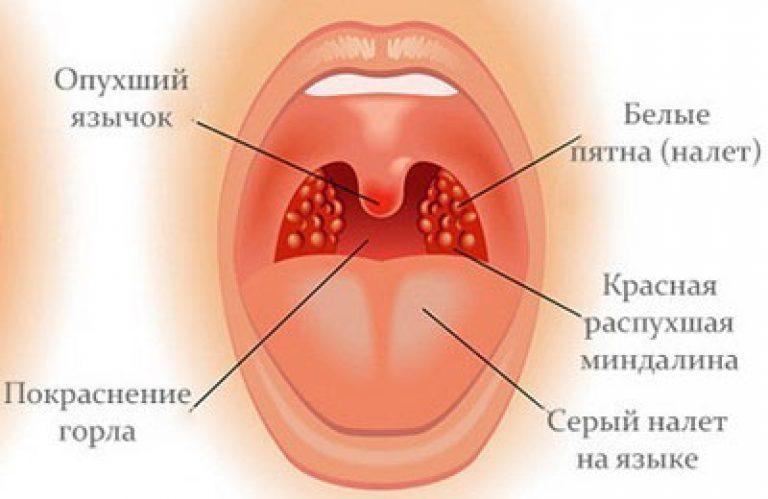
В процессе говорения голосовая щель открывается под давлением воздуха, поступающего из лёгких. Когда голосовая щель открывается, происходит падение давления воздуха, и таким образом щель закрывается (закон Бернулли). И снова под голосовыми складками создаётся воздушное давление. Этот процесс беспрерывно повторяется во время говорения. Голосовые связки испытывают при этом механические колебания.
Существует огромное количество резонансных частот с основным первоначальным тоном и обертонами. Благодаря голосовым мышцам изменяется сила натяжения и толщина голосовых складок. Как следствие — изменение основных резонансных частот. Когда голосовые связки напряжены, воспроизводятся высокие звуки; при расслабленных, напротив, образуются низкие звуки. При воспроизведении низких звуков голосовые складки колеблются медленно, высокие звуки вызывают быстрые колебания.
Мужская гортань значительно больше, и голосовые связки примерно в два раза длиннее, чем у женщин. Поэтому мужской голос звучит где-то на одну октаву ниже. Осиплость голоса, вирусные инфекции, а также курение могут навредить голосовым связкам. Голос простывшего человека похож на низкое карканье. Взрослые курящие мужчины часто говорят низким невнятым голосом, похожим по звуку на хрип.
Поэтому мужской голос звучит где-то на одну октаву ниже. Осиплость голоса, вирусные инфекции, а также курение могут навредить голосовым связкам. Голос простывшего человека похож на низкое карканье. Взрослые курящие мужчины часто говорят низким невнятым голосом, похожим по звуку на хрип.
Пройти тест слуха онлайн
Что дает тест слуха ?
Тест слуха онлайн позволяет быстро и просто определить состояние вашего слуха. Всего за 3 минуты вы сможете определить его остроту. Результат теста на слух называется «аудиограммой» и является показанием для назначений врача.
Мы предлагаем пройти следующие тесты слуха: признаки потери слуха; частотный он-лайн тест слуха; проверка слуха в шуме; распознавание речи; моделирование признаков потери слуха.
Звонкие и глухие звуки
Над голосовыми связками находится надставная труба (над гортанью надгортанная). Надставная труба состоит из глоточной полости и полостей рта и носа. Если не брать во внимание полости носа, то надставная труба будет похожа на открытую с одной стороны трубу.
Если не брать во внимание полости носа, то надставная труба будет похожа на открытую с одной стороны трубу.
В этой надставной трубе формируется из хриплого, резонансного шума, который проходит через голосовую щель, звуковая окраска гласных звуков. Активное изменение положения языка и губ меняет форму резонансной полости, а также длину надставной трубы. Таким образом, во время говорения появляются типичные резонансные частоты тракта, или форманты. Частоты и амплитуды этих формантов являются определяющими показателями при произнесении гласных звуков. Понаблюдайте когда-нибудь внимательно за движениями губ ведущего новостей. Вы помёте, опираясь на положение рта, как функционирует считывание с губ. При произнесении [а] рот слегка приоткрыт, [о] и [у] произносятся с вытянутыми губами. Согласные формируются благодаря определённому положению губ. В фонетике различают звонкие и глухие звуки. (Рисунок 2)
Рисунок 2: В голосовых связках формируется первоначальный сигнал, который преобразуется благодаря резонансам в надставной трубе, так что в конце концов превращается в языковой сигнал.
Глухие звуки возникают при широко раскрытой голосовой щели, так что воздух беспрепятственно может проникнуть до конца голосового тракта.
Разницу между звонкими и глухими звуками можно наглядно увидеть, проведя два опыта: держите свою руку во время говорения на гортани. Если вы почувствуете вибрацию, то звук звонкий; если вибрации нет, то звук считается глухим. Второй опыт заключается в том, чтобы закрыть уши и надавливать на козелок с двух сторон и при этом медленно говорить: «Один, два, три, четыре, пять…». Во время акустической изолированности при закрытом слуховом проходе вы заметите разницу между глухими и звонкими звуками: мягкие шумы и дребезжащие вибрации.
Глухие звуки — шипящие (свистящие) или фрикативные согласные и смычные. Во время шёпота голосовые связки задействованы только косвенно. Поток воздуха, выпускаемый во время шёпота, слабый, и он образует в слегка приоткрытой, находящейся в спокойном состоянии голосовой щели небольшие вибрации. Эти вибрации акустически воспринимаются как тихий шум, полностью лишённый звукового оформления. Силовое и звуковое резонансное усиление голосовых связок в этом случае отсутствует. В надставной трубе точно так же, как при звуковом голосообразовании, формируются те же самые резонансы, только они намного тише.
Эти вибрации акустически воспринимаются как тихий шум, полностью лишённый звукового оформления. Силовое и звуковое резонансное усиление голосовых связок в этом случае отсутствует. В надставной трубе точно так же, как при звуковом голосообразовании, формируются те же самые резонансы, только они намного тише.
Спектрограмма
Спектрограмма (сонограмма) или визуализированная речь — трёхмерное, наглядное изображение звуков в двумерном графике. Последовательность сигналов представлена временным показателем (осью абсцисс и ординат) и частотой (осью абсцисс или продольной осью). Интенсивность звука представлена в виде относительного потемнения или масштабирования интенсивности цвета (третье измерение) временного и частотного изображений.
Чтению и интерпретации спектрограммы нужно учиться, поскольку при определённых обстоятельствах появляется переизбыток информации. Таким образом можно распознать процессы установления и затухания колебаний, помехи и уж тем более патологические изменения в работе речевого аппарата (рисунок 3). Сонограмма даёт представление о звуковом исследовании, поле исследования размечено осями абсцисс и ординат. Уровни отражения звука измеряются с помощью акустического зонда, сопряжены с определённым местом в поле исследования, и эти участки в зависимости от интенсивности окрашены в чёрный цвет.
Сонограмма даёт представление о звуковом исследовании, поле исследования размечено осями абсцисс и ординат. Уровни отражения звука измеряются с помощью акустического зонда, сопряжены с определённым местом в поле исследования, и эти участки в зависимости от интенсивности окрашены в чёрный цвет.
Рисунок 3: Спектрограмма (сонограмма) с положением формантов гласных i, u, a.
Говорливый попугай
После этого научного экскурса в звуковую систему языка и её анализа я хотела бы рассказать вам еще одну историю. Мой хороший друг очень гордился тем, что был владельцем попугая. Птицу из африканских серых попугаев (попугай жако) звали Вальтер и ей было уже больше 30 лет. Вальтер был умный малый. Он мог повторять не только своё собственное имя и имя моего друга, но и ещё достаточно бойко воспроизводил полностью адреса людей. К тому же он мог произносить небольшие предложения, например: «Ты мне нравишься» или «Ты — трус». Наклонив набок голову, смотря своим пленительным взглядом снизу-вверх, он презентовал избранным посетителям свой репертуар.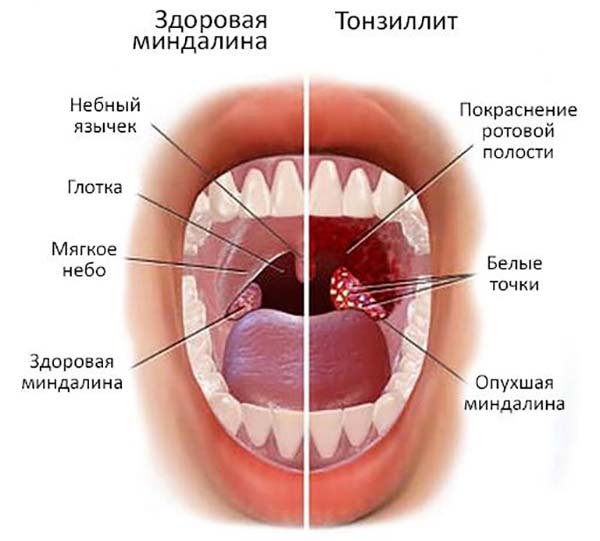
Своим очень громким и чётким голосом он умел свистеть, так что начинали болеть уши. Он воспроизводил всевозможные звуки, например, пылесоса или бритвенной машинки. Человек и животное способны стать близкими друзьями, и, конечно, Вальтеру это удалось сделать. Он был очень ласковый и прижимался к щеке моего друга, когда они «болтали». Но при этом он был пугливый и создавал адский шум, когда был взволнован. Вальтер жил в очень красивом большом вольере с игрушечным хламом разного рода, иногда вылетал оттуда и качался на люстре.
Однажды в непогожий весенний день Вальтер сидел на люстре, и вдруг от сильного порыва ветра распахнулось неплотно закрытая дверь террасы. Вальтер, конечно, запаниковал: он кричал и хрипел, а потом вылетел через открытую дверь террасы. Мой друг, конечно услышал шум, но, к сожалению, пришёл в комнату слишком поздно. Вальтера уже и след простыл…
Попугаи умеют имитировать звуки речи. В дикой природе птицы узнают друг друга по характерным звукам, присущим их виду. Многие птицы умеют не только свистеть и прекрасно петь, но и удивительно достоверно имитировать всевозможные шумы.
Многие птицы умеют не только свистеть и прекрасно петь, но и удивительно достоверно имитировать всевозможные шумы.
Как это возможно?
И у птиц есть гортань, только без голосовых связок и надгортанника. Птицы издают звуки так называемой нижней гортанью (сиринксом), расположенной глубоко в грудной клетке, около того места, где перед входом в лёгкие разделяется дыхательное горло. Здесь находятся колебательные мембраны, которые так же, как голосовые связки, могут менять своё напряжение благодаря мышцам. Поскольку органы голосового аппарата у птиц находятся в двух ветвях дыхательного горла, некоторые певчие птицы могут петь на два голоса. Послушайте, как-нибудь тихим летним вечером, как поёт соловей — вы получите огромное акустическое наслаждение! (Рисунки 4 и 5).
Рисунок 4: Гортань птиц (сиринкс) содержит две голосовых щели. Поэтому некоторые певчие птицы могут петь на два голоса.
Рисунок 5: Серый попугай Вальтер мог превосходно «произносить» не только своё имя.
Попугаи, к примеру, имеют толстый клюв и толстый язык, благодаря этому (меняя положение языка), они могут, как и человек, артикулировать большое количество звуков. Эта особенность помогла Вальтеру. Его нашёл очень милый человек и принёс в полицейский участок. Вальтер сообщил там имя своего хозяина и его адрес. Радость от встречи с хозяином Вальтер выразил очень громко — имитируя звуки сирены.
Подведение итогов
- Люди и многие животные могут образовывать звуки речи.
- Развитие звуковой речи возможно только у человека благодаря его умственным способностям.
- Речевой аппарат человека состоит из гортани, языка, губ, а также сюда относятся полости рта, носа и глотки.
- Звонкие звуки (гласные, умлауты, назальные звуки, плавные согласные, щелевые сонорные и шумные согласные) изначально возникают из колебаний голосовых связок, а потом в надставной трубе оформляется звук (форманты звука).

- Глухие звуки (согласные, шипящие и фрикативные согласные, а также смычные) возникают без участия голосовых связок.
- Спектрограмма (сонограмма, визуализированная речь) — это графическое изображение сигналов, зависящих от частоты колебаний, протекания процесса во времени и интенсивности.
Улла Вогдт
Материал взят из журнала Hörakustik, №1 2019 г.
Пройти тест слуха онлайн
Что дает тест слуха ?
Тест слуха онлайн позволяет быстро и просто определить состояние вашего слуха. Всего за 3 минуты вы сможете определить его остроту. Результат теста на слух называется «аудиограммой» и является показанием для назначений врача.
Мы предлагаем пройти следующие тесты слуха: признаки потери слуха; частотный он-лайн тест слуха; проверка слуха в шуме; распознавание речи; моделирование признаков потери слуха.
Читайте ещё по теме “Полезная информация о слухе”Почему вам не нужен слуховой аппарат
«Академия Слуха» вот уже более десяти лет работает с людьми, страдающими потерей слуха. За это время мы собрали целую коллекцию слухов, мифов и заблуждений, которые окружают этот недуг и средство его коррекции – слуховой аппарат. Мы собрали самые популярные и попросили наших специалистов их прокомментировать в лёгком, понятном и ироничном ключе «вредных советов».
За это время мы собрали целую коллекцию слухов, мифов и заблуждений, которые окружают этот недуг и средство его коррекции – слуховой аппарат. Мы собрали самые популярные и попросили наших специалистов их прокомментировать в лёгком, понятном и ироничном ключе «вредных советов».
Шум в ушах: причины, методы лечения, последствия
Шум в ушах — широко распространенный феномен и один из самых частых диагнозов в практике лечения лор-заболеваний. В 1999 году в Германии по поручению Немецкой Лиги врачей в области слуховой акустики было проведено большое исследование, в ходе которого выяснилось, что шум в ушах влечет за собой такие психосоматические расстройства, как нарушение сна, депрессию и повышенные аудиологические нагрузки.
Как часто нужно менять слуховой аппарат
Вы помните, какие чувства и эмоции испытали, впервые надев слуховой аппарат? Насколько ярче и полноценнее стала ваша жизнь, наполнившись четкими звуками и голосами? Если с тех пор прошло несколько лет, вы уверены, что слышите всё так же хорошо? Нередко люди, пользующиеся слуховыми аппаратами, со временем начинают замечать, что стали слышать «как-то не так».
Слуховой аппарат или усилитель слуха: делаем правильный выбор!
Как правило, человек теряет слух постепенно. Сначала «исчезают» наиболее тихие, невыразительные звуки и тончайшие нюансы. Из-за этого человеку сложно самому констатировать изменение способности слышать. Довольно часто на незначительное ухудшение слуха люди стараются не обращать внимания, пока из диапазона слышимых звуков не начнут исчезать действительно важные для повседневной жизни, например, плач ребенка или звук подъезжающей машины.
Слух под угрозой!
Как курение, алкоголь и лекарства влияют на способность человека слышать. Причин нарушения слуха существует множество, и, конечно, в первую очередь приходят на ум такие, как инфекционные заболевания ушей, повреждение барабанной перепонки, чужеродный предмет в ухе, чрезмерно громкая музыка и т. д. Однако мало кто задумывается, что к снижению слуха может привести курение, алкоголь или лекарство, купленное в аптеке.
Читать все полезные статьи о слухе >>>
Опух и увеличился маленький язычок в горле: что делать при увулите
Изменено: 23 апреля 2018
Мало кто задумывается, зачем нужен язычок в горле, ведь кажется, что он не выполняет какие-то жизненно важные функции. Этот орган является мягкотканным отростком задней части неба и располагается над корнем языка. Язычок помогает в формировании речи, защищает горло от проникновения инфекции и выполняет еще много различных задач.Ситуации, когда развивается воспаление или увеличение язычка, часто случаются неожиданно. Из-за чего так происходит? Что вызывает увулит? Как справиться с неприятными симптомами болезни и избавиться от нее? Постараемся ответить на эти вопросы.
Для чего нужен язычок в горле?
Чтобы понимать всю сущность такого заболевания, как увулит, необходимо разобраться в анатомических особенностях и функциональной ценности язычка.
Носовая полость и ротоглотка разделены между собой при помощи твердого и мягкого неба. Первое представляет собой костный выступ, покрытый слизистой оболочкой. Мягкое небо является продолжением твердого, но, в отличие от него, состоит из мышц и прочих мягких тканей, а также имеет богатую иннервацию. Также оно густо покрыто сетью кровеносных сосудов, из-за чего при развитии воспаления в данной области отмечается характерная картина. Язычок представляет собой мягкотканный вырост, находящийся по средней линии мягкого неба.
Язычок в горле обладает многими важными функциями:
- участвует в разделении и направлении потоков вдыхаемого и выдыхаемого воздуха;
- помогает прохождению пищевого комка из полости рта в гортань;
- является курковой зоной, раздражение которой вызывает рвотный и кашлевой рефлекс;
- частично ограждает трахею от проникновения инородных частиц;
- участвует в процессах согревания вдыхаемого холодного воздуха, когда носовое дыхание затруднено;
- разделение горла на две половины, что препятствует распространению инфекции;
- осуществляет резонирование.

Как проявляется воспаление?
Воспалительные процессы в горле, затрагивающие язычок, возникают неожиданно. Часто случается так, что еще вечером ничего не беспокоило, а утром человек просыпается и обнаруживает, что ему что-то мешает в горле. Вопрос о том, требуется ли медицинское вмешательство, решается в зависимости от признаков клинической картины болезни.
Симптомы, сопровождающие состояние, когда опух язычок в горле:
- возникает такое чувство, будто что-то застряло в глотке, создается иллюзия присутствия там инородного тела;
- появляются позывы к рвоте;
- проглатывание пищи или даже слюны вызывает затруднение, так как сопровождается болью;
- развивается затрудненность дыхания;
- происходит гиперсекреция слюны;
- нарушается речь.
Если хотя бы к нескольким из перечисленных жалоб прибавляется покраснение, отечность и увеличение язычка в горле, а при касании возникает сильная боль, то это указывает на развитие увулита. Для выявления причины и диагностики заболевания с последующей терапией необходимо обратиться к врачу. Патологиями данной области занимается оториноларинголог.
Для выявления причины и диагностики заболевания с последующей терапией необходимо обратиться к врачу. Патологиями данной области занимается оториноларинголог.
Причины изменения формы и размера язычка
При попадании инфекции можно заметить, что опухло горло, а язычок увеличился в размерах и покраснел. Так происходит из-за того, что в ответ на проникновение патогенной микрофлоры лейкоциты помогают в борьбе с бактериями, при этом защитные клетки мигрируют и проникают в ткани язычка. Это вызывает его гиперемию, он становится отечным и малоподвижным.
Вызвать такие изменения в горле могут многие процессы и состояния организма:
- Тонзиллит в острой и хронической формах.
- Паратонзиллярный абсцесс.
- Различные инфекционные процессы, протекающие в носо- и ротоглотке, синусах, гортани.
- Аллергические проявления.
- Ангина.
- Опухоли, затрагивающие ЛОР-органы.
- Отечность нервно-сосудистого пучка.

- Химические или термические ожоги.
- Гнойно-воспалительная патология зубочелюстной системы.
- Травма язычка.
Диагностика
Диагностирование заболевания проводится на основании анамнестических данных, визуального осмотра, а также результатов лабораторных анализов.
При фарингоскопическом исследовании доктор обнаруживает, что:
- маленький язычок в горле значительно увеличен в размере;
- проявляются признаки отечности;
- естественная бледно-розовая окраска изменена, орган стал красным или даже синюшным;
- язычок достигает корня языка;
- закрывает большую часть просвета горла;
- при дотрагивании до мягкотканного образования инициируется рвотный рефлекс;
- на поверхности язычка или его кончике отмечается изъязвление или признаки гнойной инфекции.
Дифференциальную диагностику увулита проводить не приходится, так как внешние признаки патологии не позволяют перепутать ее с каким-либо другим заболеванием.
Лечение
Методы терапии увулита зависят от того, что вызвало увеличение язычка в горле.
При аллергической природе заболевания для снятия отека принимают следующие медикаменты:
- антигистаминные препараты – Супрастин, Тавегил, Кестин, Лоратадин;
- диуретики – Фуросемид, Торасемид;
- глюкокортикоиды – Гидрокортизон, Дексаметазон.
Данные лекарства можно назвать первыми помощниками, которые уменьшают припухлость язычка для предотвращения возникновения асфиксии. В исключительных случаях, когда интенсивность отека высокая, а прием медикаментов не приносит результата, в качестве экстренной помощи для борьбы с удушьем требуется трахеотомия.
Увулит аллергической этиологии сопровождается такими признаками, как зуд и высыпания на кожных покровах, слезотечение и выделения из носа, приступы кашля или чихания. При этом отсутствует гипертермия и ухудшение общего состояния. Необходимо определить причину, которая вызвала появление реакции гиперчувствительности, и оградить больного от контакта с источником.
Когда язычок в горле увеличился по причине попадания инфекции, то методы терапии применяются такие же, как и при фолликулярном или гнойном тонзиллите:
- Антибактериальные препараты – при обнаружении гнойного очага и подтверждении микробной инвазии. Наиболее эффективны в борьбе со стафилококковой инфекцией Амоксициллин и Бисептол.
- Обезболивающие – помогают устранить дискомфорт в горле, возникающий при глотании и разговоре. По рекомендации врача можно принимать медикаменты, обладающие системным действием (Найз, Нимесулид, Кеторол), так и средства для местного применения, которые помогают справиться с болью при ангине.
- Противовоспалительные – препараты данной группы устраняют гипертермию, устраняют отечность и уменьшают выраженность болевого синдрома (Ибупрофен).
- Антисептики для горла – облегчают неприятные ощущения в горле, а также борются с инфекцией. Представлены в виде таблеток для рассасывания (Фарингосепт, Фалиминт, Септолете) или спреев (Орасепт).

Увулит, возникший по причине травмы или ожога различной этиологии, не требует специального медикаментозного лечения. Для ускорения заживления рекомендуется применять полоскания горла с антисептическими препаратами, такими как Мирамистин, Хлоргексидин, или лекарственными травами, оказывающими противовоспалительное действие, среди которых календула, шалфей или ромашка.
Профилактика
Профилактические мероприятия, направленные на снижение вероятности возникновения воспаления язычка в горле, заключаются в предотвращении ОРВИ, ангины и прочих инфекционных заболеваний, а также поддержании хорошей гигиены ротовой полости.
Воспаление язычка в горле вызывает множество неприятных симптомов, а при отсутствии своевременного лечения чревато развитием опасных осложнений, которые могут окончиться летальным исходом. Поэтому следует внимательно относиться к такому заболеванию, как увулит, ведь за кажущейся малой значимостью этого органа часто скрываются серьезные проблемы.
Автор: Виолета Кудрявцева, врач,
специально для Moylor.ru
Полезное видео о полоскании горла
Опухоли ротоглотки | Прима Медика
Опухолеподобные образования и доброкачественные опухоли
Из доброкачественных опухолей наиболее распространены папилломы. Они часто локализуются на небных дужках, миндалинах, слизистой оболочке мягкого неба и редко – на задней стенке глотки. Папилломы глотки – это единичные образования, диаметр которых редко превышает 1 см.
Папиллому среди доброкачественных опухолей глотки встречают довольно часто. Плоскоклеточные папилломы небных дужек, миндалин, язычка и свободного края мягкого неба, как правило, единичны.
Папиллома глотки – образование с сероватым оттенком, неровными краями и зернистой поверхностью, подвижное, поскольку чаще всего оно имеет тонкое основание (ножку). Слизистая оболочка вокруг папилломы не изменена.
Слизистая оболочка вокруг папилломы не изменена.
Окончательный диагноз устанавливают, основываясь на результатах гистологического исследования.
Частая опухоль – гемангиома ротоглотки.
Она имеет много разновидностей, но в среднем отделе глотки преобладают кавернозные диффузные и глубокие капиллярные гемангиомы. Значительно реже можно встретить ветвистые венозные или артериальные сосудистые опухоли.
Гемангиому ротоглотки в среднем отделе глотки встречают несколько реже, чем папиллому.
Глубокая капиллярная гемангиома покрыта неизмененной слизистой оболочкой, контуры ее нечеткие.
По внешнему виду опухоль трудно отличить от невриномы и других новообразований, локализующихся в толще тканей. Кавернозная и венозная гемангиомы чаще всего расположены поверхностно. Они синюшные, поверхность этих опухолей бугристая, консистенция мягкая.
Инкапсулированные кавернозные гемангиомы имеют четкие границы.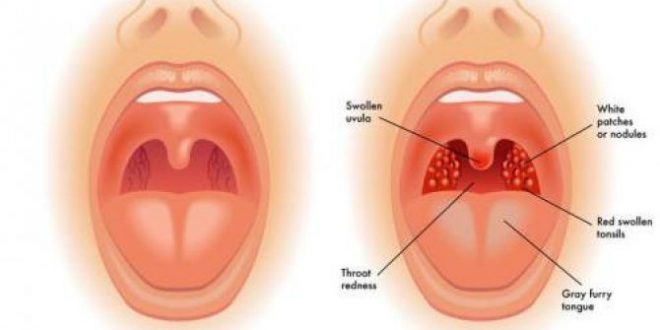 Ветвистая артериальная гемангиома, как правило, пульсирует, и эта пульсация заметна при фарингоскопии. Поверхность опухоли может быть бугристой. Артериальную гемангиому необходимо дифференцировать в первую очередь от аневризмы (с помощью ангиографии).
Ветвистая артериальная гемангиома, как правило, пульсирует, и эта пульсация заметна при фарингоскопии. Поверхность опухоли может быть бугристой. Артериальную гемангиому необходимо дифференцировать в первую очередь от аневризмы (с помощью ангиографии).
Границы гемангиомы определить трудно. Это связано с тем, что опухоль распространяется не только по поверхности, но и в глубь тканей, нередко достигая сосудисто-нервного пучка шеи, заполняя зачелюстную область или возникая в виде припухлости, чаще кпереди от грудино-ключично-сосцевидной мышцы.
Смешанную опухоль ротоглотки обнаруживают в среднем отделе глотки так же часто, как и гемангиому. Развивается она из малых слюнных желез. По частоте возникновения это новообразование уступает лишь папилломе. В связи с большим полиморфизмом ее принято называть смешанной опухолью или полиморфной аденомой.
В ротоглотке смешанная опухоль может локализоваться в толще мягкого неба, на боковой и, реже, на задней стенке среднего отдела глотки. Поскольку опухоль возникает и развивается в глубине тканей, на поверхности стенок глотки она выглядит как хорошо очерченная припухлость плотной консистенции, безболезненная при пальпации, с неровной поверхностью. Слизистая оболочка над опухолью не изменена. По внешнему виду отличить смешанную опухоль от других новообразований данной локализации (невринома, нейрофиброма, аденома) не представляется возможным. Окончательный диагноз устанавливают на основании результатов гистологического исследования.
Поскольку опухоль возникает и развивается в глубине тканей, на поверхности стенок глотки она выглядит как хорошо очерченная припухлость плотной консистенции, безболезненная при пальпации, с неровной поверхностью. Слизистая оболочка над опухолью не изменена. По внешнему виду отличить смешанную опухоль от других новообразований данной локализации (невринома, нейрофиброма, аденома) не представляется возможным. Окончательный диагноз устанавливают на основании результатов гистологического исследования.
Такие опухоли, как липома, лимфангиома и др., в среднем отделе глотки встречаются редко. Из этих опухолей лишь остеому можно диагностировать без гистологического исследования. Она рентгеноконтрастна, однако окончательный диагноз все же устанавливают на основании результатов гистологического исследования, позволяющего определить морфологическую структуру опухолевого очага.
Признаки опухоли ротоглотки
У большинства больных с новообразованиями ротоглотки первыми признаками заболевания служат ощущение инородного тела в глотке, першение или другие парестезии. Нередко больные жалуются на сухость в глотке, а иногда и на несильную боль по утрам при глотании слюны («пустой глоток»).
Нередко больные жалуются на сухость в глотке, а иногда и на несильную боль по утрам при глотании слюны («пустой глоток»).
Такие новообразования, как папилломы, фибромы, кисты, локализующиеся на небных дужках или миндалинах, годами могут не вызывать никаких симптомов; лишь когда опухоль достигает больших размеров (1,5-2 см в диаметре), возникает ощущение инородного тела в глотке.
Дисфагия более характерна для опухолей мягкого неба. Нарушение герметичности носоглотки во время глотка приводит к расстройству акта глотания, попаданию жидкой пищи в нос. Такие больные иногда Гнусавят.
Ощущение инородного тела в глотке и другие парестезии очень рано появляются при новообразованиях корня языка и валлекул. Эти опухоли могут вызвать затруднения при глотании, в том числе поперхивание при приеме жидкой пищи.
Болевые ощущения для доброкачественных новообразований ротоглотки не характерны. Боли при глотании или независимо от глотания могут возникать при невриномах, нейрофибромах и очень редко – при изъязвившихся сосудистых опухолях.
Кровотечения и примесь крови в мокроте и слюне характерны лишь для гемангиом, а также для изъязвившихся распадающихся злокачественных опухолей.
Диагностика доброкачественных опухолей ротоглотки
Инструментальные исследованияОсновной метод исследования глотки – фарингоскопия. Она позволяет определить локализацию опухолевого очага, внешний вид новообразования, подвижность отдельных фрагментов глотки.
Как вспомогательные методы исследования при гемангиомах можно использовать ангиографию, радионуклидное исследование и КТ.
Наиболее информативна ангиография, позволяющая определить сосуды, из которых опухоль получает кровь. В капиллярной фазе ангиографии четко видны контуры капиллярных гемангиом. Кавернозные и венозные гемангиомы лучше видны в венозной, а ветвистые артериальные гемангиомы – в артериальной фазе ангиографии. Диагноз гемангиомы, как правило, устанавливают без гистологического исследования, поскольку биопсия может вызвать интенсивное кровотечение. Гистологическую структуру опухоли узнают чаще всего после хирургического вмешательства.
Гистологическую структуру опухоли узнают чаще всего после хирургического вмешательства.
Злокачественные опухоли ротоглотки
Симптомы злокачественной опухоли ротоглотки
Злокачественные опухоли среднего отдела глотки растут быстро. Они некоторое время, как правило несколько недель, значительно реже – месяцев, могут оставаться незамеченными. Первые симптомы злокачественных опухолей зависят от их первичной локализации. В дальнейшем по мере роста опухоли количество симптомов быстро увеличивается.
Один из ранних признаков опухоли – ощущение инородного тела в глотке. Вскоре к нему присоединяются боли в глотке, которые, как и ощущение инородного тела, строго локализованы. Эпителиальные опухоли склонны к изъязвлению и распаду, вследствие чего у больного возникает неприятный запах изо рта и появляется примесь крови в слюне и мокроте. При распространении опухолевого процесса на мягкое небо нарушается его подвижность, развивается гнусавость; жидкая пища может попадать в нос. Поскольку довольно рано возникают расстройства глотания и нарушается прохождение пищи, больные рано начинают худеть.
Поскольку довольно рано возникают расстройства глотания и нарушается прохождение пищи, больные рано начинают худеть.
Кроме местных симптомов, вследствие интоксикации и сопутствующего опухоли воспаления развиваются и общие симптомы, такие, как недомогание, слабость, головная боль. При поражении боковой стенки глотки опухоль довольно быстро проникает в глубь тканей по направлению к сосудисто-нервному пучку шеи, в связи с чем возникает опасность профузного кровотечения.
Среди злокачественных опухолей ротоглотки преобладают новообразования эпителиального происхождения. Эпителиальные экзофитно растущие опухоли имеют широкое основание, поверхность их бугристая, местами с очагами распада; цвет розовый с сероватым оттенком. Вокруг опухоли – воспалительный инфильтрат. Опухоль легко кровоточит при прикосновении к ней.
Опухолевая язва довольно часто локализуется на небной миндалине. Пораженная миндалина увеличена по сравнению со здоровой.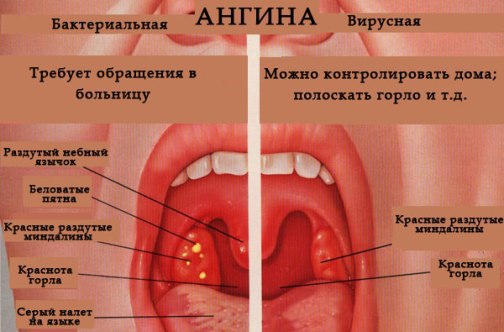 Глубокую язву с неровными краями, дно которой покрыто грязно-серым налетом, окружает воспалительный инфильтрат.
Глубокую язву с неровными краями, дно которой покрыто грязно-серым налетом, окружает воспалительный инфильтрат.
Диагностика злокачественной опухоли ротоглотки
Лабораторные исследования
Цитологическое исследование мазков-отпечатков или перепечатков. Окончательный диагноз опухоли с определением ее вида устанавливают, изучив ее гистологическую структуру.
Инструментальные исследованияБиопсия – иссечение кусочка тканей для гистологического исследования – один из важных методов диагностики в онкологии.
Общеизвестно, что кусочек ткани нужно взять на границе опухолевого процесса, но определить эту границу не всегда удается, особенно при опухолях ЛОР-органов.
Новообразования небных, глоточной и язычной миндалин, особенно соединительнотканные, возникают в глубине ткани миндалины. Миндалина увеличивается. Увеличение миндалины должно насторожить и требует целенаправленного исследования, в том числе биопсии. В случае асимметрии небных миндалин, при подозрении на опухолевый процесс, если нет противопоказаний, необходимо как биопсию произвести одностороннюю тонзиллэктомию или тонзиллотомию. Иногда такая тонзиллэктомия может оказаться радикальным хирургическим вмешательством по отношению к опухоли.
В случае асимметрии небных миндалин, при подозрении на опухолевый процесс, если нет противопоказаний, необходимо как биопсию произвести одностороннюю тонзиллэктомию или тонзиллотомию. Иногда такая тонзиллэктомия может оказаться радикальным хирургическим вмешательством по отношению к опухоли.
Дифференциальная диагностика злокачественных опухолей ротоглотки
Изъязвившуюся опухоль миндалины нужно дифференцировать от язвенно-пленчатой ангины Симановского – Венсана, сифилиса и болезни Вегенера. С этой целью необходимо исследовать мазки, взятые с краев язвы, и выполнить реакцию Вассермана.
Лечение опухолей ротоглотки
Основной метод лечения больных с доброкачественными опухолями среднего отдела глотки – хирургический. Объем хирургического вмешательства зависит от распространенности, гистологической структуры и локализации опухоли. Ограниченные новообразования, такие, как папиллома небных дужек, можно удалить в поликлинике с помощью петли, ножниц или щипцов.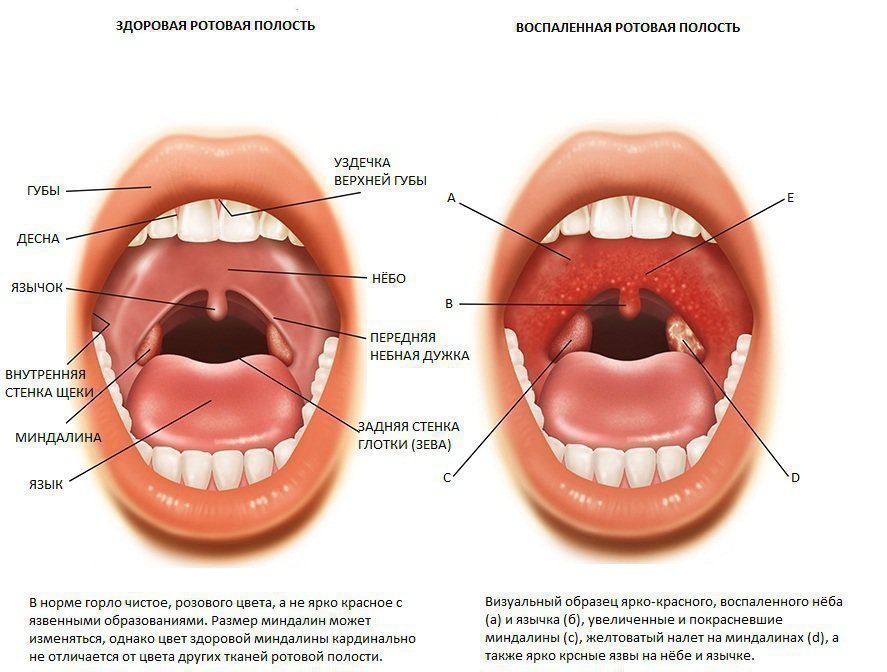
Исходное место опухоли после ее удаления обрабатывают гальванокаутером или лучом лазера. Аналогичным образом можно удалить фиброму на ножке, небольшую, поверхностно расположенную кисту миндалины или небной дужки.
Небольшую смешанную опухоль мягкого неба можно удалить через рот под местным обезболиванием. Чаще при удалении опухолей ротоглотки применяют наркоз, используя в качестве доступа подподъязычную фаринготомию, которую нередко дополняют боковой. Широкий наружный доступ позволяет полностью удалить опухоль и обеспечить хороший гемостаз.
Наружный доступ требуется также при удалении сосудистых опухолей глотки. Перед удалением гемангиом предварительно перевязывают наружную сонную артерию или проводят эмболизацию приводящих сосудов. Вмешательство по поводу этих опухолей всегда сопряжено с опасностью возникновения сильного интраоперационного кровотечения, для остановки которого может потребоваться перевязка не только наружной, но и внутренней или общей сонной артерии. Учитывая возможность интраоперационных кровотечений и тяжесть последствий перевязки внутренней или общей сонной артерии, у больных с парафарингеальными хемодектомами и гемангиомами за 2-3 нед до хирургического вмешательства проводят «тренировку» внутримозговых анастомозов.
Учитывая возможность интраоперационных кровотечений и тяжесть последствий перевязки внутренней или общей сонной артерии, у больных с парафарингеальными хемодектомами и гемангиомами за 2-3 нед до хирургического вмешательства проводят «тренировку» внутримозговых анастомозов.
Она заключается в пережатии пальцем общей сонной артерии на стороне локализации опухоли 2-3 раза в день по 1-2 мин. Постепенно продолжительность пережатия увеличивают до 25-30 мин. В начале «тренировки» и затем, когда увеличивают продолжительность пережатия общей сонной артерии, больной ощущает головокружение. Это ощущение и служит критерием, по которому определяют продолжительность пережатия артерии, а также длительность курса «тренировки». Если пережатие артерии в течение 30 мин не вызывает ощущения головокружения, то после повторного пережатия еще в течение 3-4 дней можно приступить к операции.
Криовоздействие как самостоятельный метод лечения больных с доброкачественными опухолями показано в основном при поверхностных (расположенных под слизистой оболочкой) диффузных гемангиомах. Его можно применять при лечении глубоких гемангиом в комбинации с хирургическим вмешательством.
Его можно применять при лечении глубоких гемангиом в комбинации с хирургическим вмешательством.
Основные методы лечения при злокачественных опухолях ротоглотки, как и при новообразованиях других локализаций, хирургический и лучевой. Эффективность хирургического лечения выше, чем эффективность облучения и комбинированного лечения, на первом этапе которого проводят облучение.
Через рот можно удалить лишь ограниченные новообразования, не выходящие за пределы одного из фрагментов данной области (мягкое небо, небно-язычная дужка, небная миндалина). Во всех других случаях показаны наружные доступы – чресподъязычная или подподъязычная фаринготомия в комбинации с боковой; иногда для получения более широкого доступа к корню языка, в дополнение к фаринготомии, производят резекцию нижней челюсти.
Операции по поводу злокачественных опухолей выполняют под наркозом, предварительно перевязывая наружную сонную артерию и производя трахеотомию. Трахеотомию производят под местным обезболиванием, а последующие этапы вмешательства – под интратрахеальным наркозом (интубация через трахеостому).
Трахеотомию производят под местным обезболиванием, а последующие этапы вмешательства – под интратрахеальным наркозом (интубация через трахеостому).
При поражении небной миндалины опухолью, не выходящей за ее пределы, ограничиваются удалением миндалины, небных дужек, паратонзиллярной клетчатки и части корня языка, прилегающей к нижнему полюсу миндалины. Запас непораженных тканей вокруг опухолевого очага не должен быть меньше 1 см. Этого правила придерживаются также при удалении распространенных опухолей с помощью наружного доступа.
Лучевое лечение больных с новообразованиями глотки следует проводить по строгим показаниям. Данное лечебное воздействие можно применять только при злокачественных опухолях. Как самостоятельный метод лечения облучение можно рекомендовать лишь в тех случаях, когда хирургическое вмешательство противопоказано или больной отказывается от операции. Комбинированное лечение, первым этапом которого служит операция, мы рекомендуем больным с опухолевым процессом III стадии.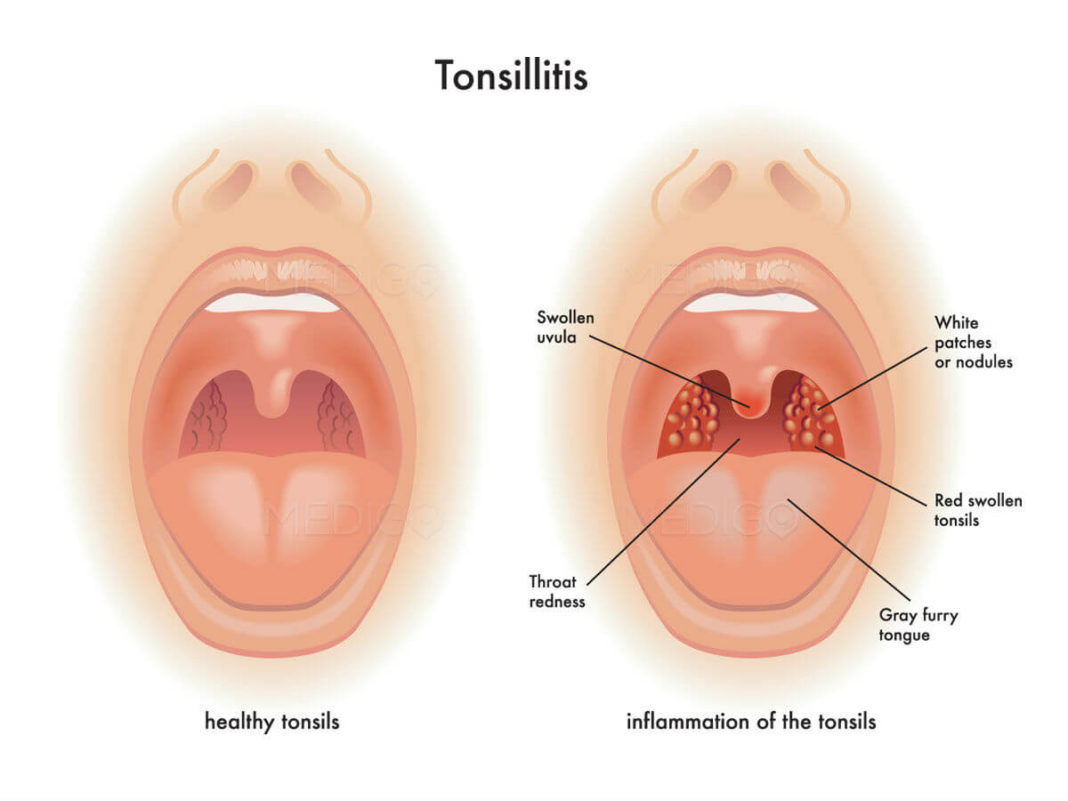 В остальных случаях можно ограничиться только операцией.
В остальных случаях можно ограничиться только операцией.
При опухолях, занимающих средний и нижний отделы глотки, распространяющихся на гортань, производят циркулярную резекцию глотки с удалением гортани. После такого обширного вмешательства формируют оростому, трахеостому и эзофагостому. Через 2-3 мес выполняют пластику боковых и передней стенок глотки, восстанавливая тем самым путь проведения пищи.
Пятилетняя выживаемость больных после хирургического лечения составляет 65+10,9%, после комбинированного лечения (операция + облучение) – 64,7±11,9%, после лучевой терапии – 23+4,2% [Насыров В.А., 1982].
Все новости Предыдущая Следующая
Когда перестаешь дышать: история человека с апноэ сна
- Нил Стайнберг
- Mosaic/BBC Future
Автор фото, Getty Images
Высока вероятность того, что вы и не подозреваете, что у вас во сне случается апноэ. Однако если это происходит очень часто на протяжении ночи, то ваша жизнь в опасности.
Однако если это происходит очень часто на протяжении ночи, то ваша жизнь в опасности.
Я думал, что умираю. Днем я чувствовал такую усталость, что у меня тряслись колени. Когда я был за рулем, то порой ловил себя на том, что клюю носом и засыпаю. На моем лице было написано изнеможение.
По ночам я спал урывками, с трудом находя удобное положение для ног, часто просыпался с сильно бьющимся сердцем, задыхаясь.
Мой врач был озадачен. Он попросил сдать кровь и мочу и отправил меня на электрокардиограмму. Возможно, предположил он, причина – в болезни сердца, раз у меня такое учащенное сердцебиение по ночам.
Но нет, с сердцем у меня все было в порядке. И кровь не показала ничего.
Тогда меня отправили на колоноскопию. Все это происходило в 2008 году, и мне тогда было 47 лет – так или иначе, подходящий возраст для того, чтобы впервые пройти колоноскопию.
Но и гастроэнтеролог не обнаружил у меня ничего страшного. Никаких опухолей. Даже никаких полипов. Однако кое-что он заметил.
Никаких опухолей. Даже никаких полипов. Однако кое-что он заметил.
“Когда вы были под наркозом, – рассказал он, – в какой-то момент вы перестали дышать на некоторое время. Вам надо проверить – возможно, это апноэ”.
Апноэ? Никогда не слышал о таком.
Что это и чем грозит
Оказалось, что апно́э – это остановка дыхательных движений, в моем случае – во время сна. Специалисты различают обструктивное (сужение верхних дыхательных путей во время сна) и центральное апноэ.
Когда мышцы гортани слишком расслаблены, они могут перекрывать дыхательные пути. Во время апноэ сна такое может происходить постоянно, что ведет к снижению уровня кислорода в крови.
Тогда вы просыпаетесь, задыхаясь, хватая ртом воздух. В течение ночи такое порой происходит десятки, а то и сотни раз, и последствия этого для вашего здоровья могут быть плачевными.
Апноэ увеличивает нагрузку на сердце, заставляет его работать более напряженно и быстро – ведь оно пытается компенсировать этим нехватку кислорода.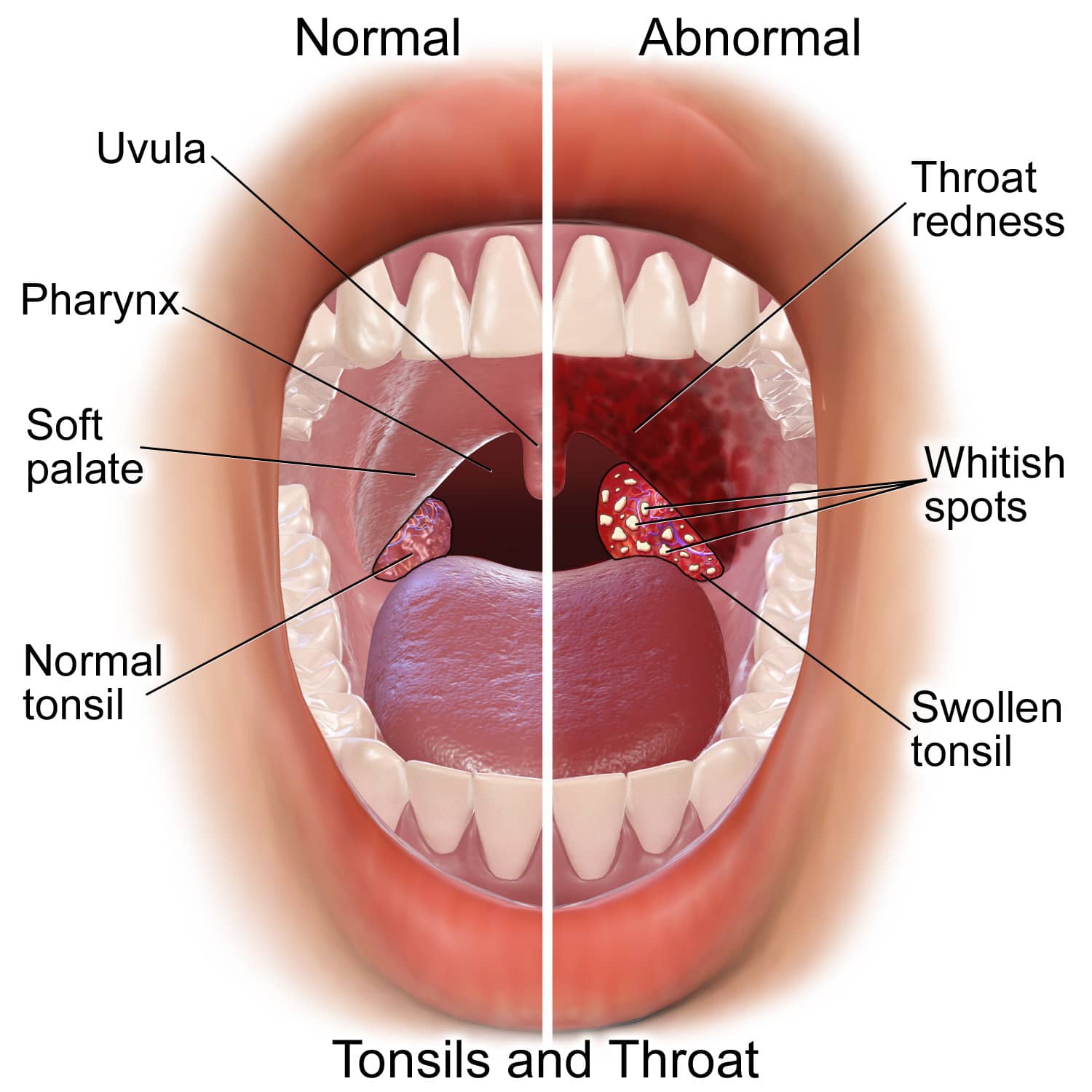
Постоянно меняющийся уровень кислорода в крови ведет к появлению бляшек в артериях, увеличивая риск заболеваний сердца, гипертонии и инсульта.
В середине 1990-х Национальная комиссия США по изучению нарушений сна установила, что примерно 38 000 американцев ежегодно умирают от сердечных заболеваний, усугубленных апноэ.
Все больше свидетельств того, что апноэ влияет на метаболизм глюкозы, ведет к возникновению инсулинорезистентности (диабету 2 типа) и набору веса.
Добавим сюда постоянную усталость от недосыпания, из-за чего начинаются проблемы с памятью, возникают беспокойство и депрессия.
Проведенное в 2015 году в Швеции исследование водителей обнаружило, что те из них, у кого было апноэ сна, в 2,5 раза чаще попадали в аварии. Люди с апноэ сна чаще прогуливают работу, их чаще увольняют.
Автор фото, Getty Images
Подпись к фото,Апноэ сна означает, что вы никогда не высыпаетесь как следует
Еще одно исследование выявило, что люди с тяжелой формой апноэ при других равных обстоятельствах умирают в три раза чаще на протяжении 18-летнего периода, чем те, у кого нет этого синдрома.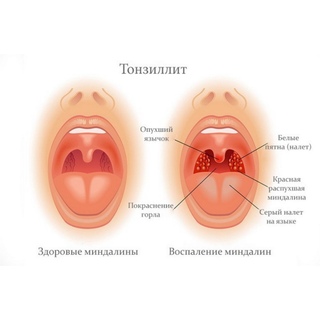
Однако (как и в случае с курением) людям свойственно не связывать апноэ с такими серьезными последствиями для здоровья, говорится в докладе, подготовленном по заказу Американской академии медицины сна. По оценкам академии, апноэ сна страдает 12% американцев, но у 80% из них этот синдром не диагностирован.
Примерно такой же процент можно перенести и на весь мир: в итоге выйдет, что около миллиарда человек на планете страдает от средней и тяжелой формы апноэ (согласно исследованию 2019 года), при этом не осознавая этого и не получая необходимого лечения.
Как с этим бороться?
Расскажу о себе, о своем опыте.
Факторами риска для развития апноэ можно назвать ожирение, специфическое строение тела (крупную шею, большие миндалины и т.д.) или старение, но проблема в том, что синдром никак себя не проявляет, пока человек не заснет.
Так что единственный способ его диагностировать – мониторинг сна.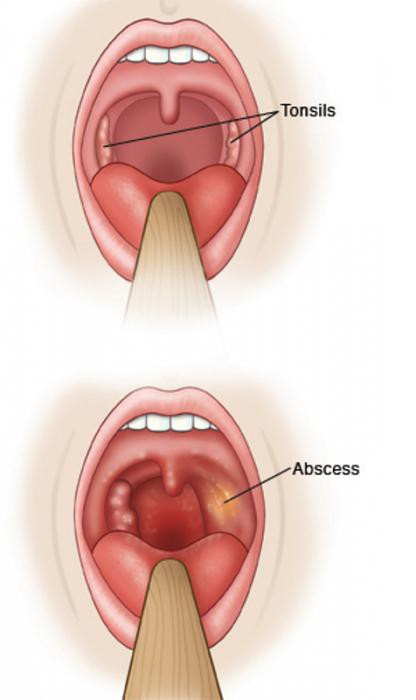 Поэтому в начале 2009 года я, по совету своего врача, обратился в лабораторию медицины сна в Нортбруке (штат Иллинойс).
Поэтому в начале 2009 года я, по совету своего врача, обратился в лабораторию медицины сна в Нортбруке (штат Иллинойс).
Специалистка по медицине сна Лиза Шайвс исследовала мое горло и посоветовала пройти полисомнографию – исследование, в ходе которого отслеживаются дыхание, уровень кислорода в крови, частота сердечных сокращений, мышечная и мозговая активность.
Я снова пришел в лабораторию спустя несколько недель в девять вечера.
Автор фото, Getty Images
Подпись к фото,Единственный способ диагностировать апноэ сна – наблюдать за тем, как человек спит
Лаборантка провела меня в маленькую комнату с кроватью. Оборудование размещалось в еще одном помещении, окошко в которое было за спинкой кровати. Я переоделся, и лаборантка прикрепила к моей груди и голове электроды. Примерно в 10 вечера я выключил свет и довольно быстро уснул.
В полпятого утра я проснулся и хотел было сделать попытку снова уснуть, но мне сказали, что я проспал шесть часов и данных вполне достаточно.
Пока я одевался, лаборантка сказала, что у меня тяжелая форма апноэ, а подробности мне расскажет доктор Шайвс. После такого сообщения я отказался от запланированного завтрака и отправился домой, довольно напуганный.
Спустя еще несколько недель я вновь приехал в Нортбрук – на этот раз днем. Шайвс показала мне черно-белое видео со мной спящим, и это было неприятно – как будто видишь место преступления и себя убитого.
Как рассказала мне Шайвс, однажды дыхание у меня остановилось аж на 112 секунд – почти на две минуты.
Нормальный уровень насыщения крови кислородом – от 95 до 100%. У больных с острой хронической легочной недостаточностью он, как правило, выше 80%. У меня в момент апноэ – 69%.
Насколько это опасно? Согласно справочнику ВОЗ для хирургов, если уровень кислорода в крови пациента падает до 94% и ниже, надо немедленно проверить, не перекрыты ли дыхательные пути, не отказало ли легкое и нет ли проблем с кровообращением.
Вариантов у меня было немного. По словам Шайвс, я мог бы пройти увулопалатофарингопластику, суть которой была еще более пугающей, чем название: это операция для иссечения тканей небного язычка, неба и глотки – чтобы расширить мои дыхательные пути.
Операция связана с потерей крови, и восстановление после нее непростое и долгое. Как я понял, Шайвс предложила мне ее только для того, чтобы сразу перейти ко второму варианту: маска.
Когда апноэ сна только открыли, единственным вариантом, который предлагался пациентам, была трахеостомия – выведение через отверстие в дыхательном горле трубки. Облегчение это приносило – но имело и серьезные последствия. Это сейчас к трахеостомии прибегают лишь в самом крайнем случае. А всего десяток лет назад…
Автор фото, Getty Images
Подпись к фото,Исследование 2017 года установило, что апноэ сна имеется чуть ли не у 40% жителей Германии
“Я всегда громко храпела во сне, часто просыпалась среди ночи, задыхаясь”, – рассказывает Анджела Каклер из Хот-Спрингс (штат Арканзас), у которой диагностировали апноэ сна в 2008-м.
В 2012 году ее доставили в больницу с сердечным приступом и на утро врач сказал: “Мы сделаем вам трахеостомию”.
С тех пор прошло больше семи лет – привыкла ли она жить с трубочкой в горле?
“Это серьезная история, – говорит она. – Это требует регулярной чистки, это как дополнительная работа. Это неприятно. Вы не дышите как обычный человек. Ваше горло постоянно пересыхает, вам надо поддерживать влажность. Вам грозят разные инфекции”.
Самый же главный недостаток для Анджелы – это то, что она больше не может заниматься своим любимым плаванием. И она терпеть не может, когда на нее с любопытством смотрят.
Однако ее апноэ прошло. “Я не храплю, я могу теперь нормально дышать во сне, я лучше сплю”.
Автор фото, Getty Images
Подпись к фото,Хотя СИПАП-терапия сейчас признана золотым стандартом лечения апноэ сна, многие ее попробовавшие разочаровались в ней
Согласилась бы она снова на такую операцию?
“Если бы снова встал такой вопрос – да, безусловно. Ведь это спасло мне жизнь”.
Ведь это спасло мне жизнь”.
А потом Колин Салливан, ныне профессор медицины Сиднейского университета, изобрел аппарат CPAP, СИПАП-терапию, которая сейчас считается золотым стандартом лечения апноэ сна. Аппарат, включающий в себя специальную маску, можно применять дома. Сегодня им пользуются миллионы.
Но часто это не работает
Впрочем, чтобы получить успешный результат, нужно немало упорства. Хотя СИПАП-аппараты все более совершенствуются (например, данные с них могут напрямую загружаться в облако для последующего анализа), врачи сделали одно неприятное открытие: это лечение часто просто не работает.
Раньше пациент мог просто обмануть врача и сказать, что маска отлично помогает. Но теперь, когда данные собираются в электронном виде, когда сразу видно, сколько времени пациент спал в маске, врачи обнаружили, что многие просто ей не пользуются или снимают вскоре после засыпания, потому что она неудобна и мешает спать, как отмечалось в статье в New York Times в 2012 году.
Исследования показывают, что от четверти до половины всех пользователей отказываются от использования СИПАП в первый же год.
Как это сделал и я.
В первую ночь, когда я попробовал аппарат, я отлично выспался – даже в этой маске. Это происходило в лаборатории, под наблюдением врачей.
Но положительный эффект первой ночи быстро иссяк. Дома я не смог испытать то же самое. Дело в том, первая буква “си” в английском сокращении CPAP означает “continuous”, “постоянный”. Аппарат постоянно подает воздух, даже когда вы выдыхаете.
Вам приходится бороться с этим противоположным потоком воздуха. Я просыпался, задыхаясь.
К тому же спать приходилось в маске, сдавливающей лицо. Воздух просачивался из-под маски и сушил глаза, даже когда они были закрыты.
Большинство ночей кончалось тем, что я просто сбрасывал маску. Утром я проверял статистику и видел, как мало пользовался прибором.
Доктор Шайвс пыталась мне помочь, регулируя давление подающегося воздуха, предлагала попробовать другие маски.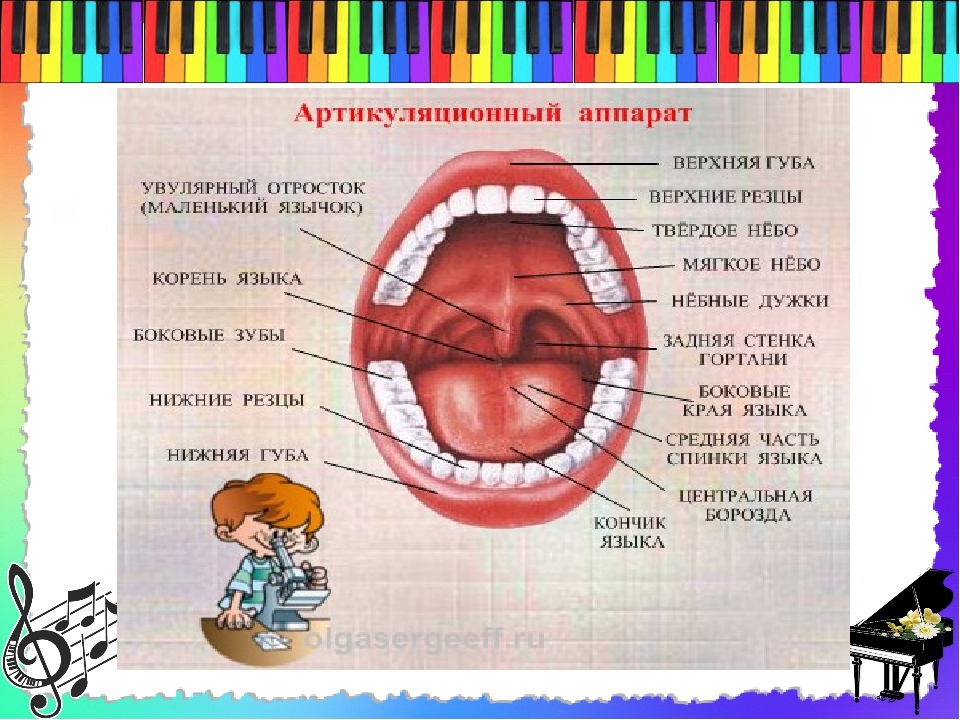 Я приезжал к ней в лабораторию несколько раз, но всё бесполезно.
Я приезжал к ней в лабораторию несколько раз, но всё бесполезно.
Наконец Шайвс раздраженно сказала: “Знаете, если вы похудеете килограммов на 15, проблема уйдет сама”.
Действительно, ожирение значительно умножает вероятность развития апноэ сна. Мой рост – 180 см, и в 2009-м я набрал вес 95 кг (по сравнению с 68-ю, которые у меня были, когда я закончил университет).
Итак, в начале 2010-го я решил похудеть – настолько, насколько советовала Шайвс. И мне это почти удалось: к концу года я уже весил 80 кг. От апноэ я избавился, и никакой маски для этого не понадобилось.
Автор фото, Getty Images
Подпись к фото,Люди, у которых апноэ, рискуют, ложась на операцию
Однако оказалось, что я выиграл битву, но не выиграл войну. Спустя десять лет килограммы потихоньку вернулись ко мне. А с ними вернулся и синдром апноэ.
Я не осознавал этого вплоть до лета 2019 года, когда мне предстояла операция на позвоночнике. В предоперационном опроснике были вопросы о том, храплю ли я во сне, часто ли я устаю и был ли мне когда-либо поставлен диагноз “апноэ сна”.
В предоперационном опроснике были вопросы о том, храплю ли я во сне, часто ли я устаю и был ли мне когда-либо поставлен диагноз “апноэ сна”.
Как выяснилось, апноэ сна создает риски для пациентов во время хирургических операций, может влиять на благополучность исхода и вероятность развития осложнений.
Как говорится в немецком исследовании 2017 года, обструктивное апноэ сна могут испытывать до 40% жителей Германии, и только у 1,8% пациентов больниц оно выявляется.
Авторы исследования считают, что это происходит из-за низкого уровня осведомленности о проблеме – как больных, так и медперсонала.
После того, как я признался, что много лет назад мне был поставлен диагноз “апноэ сна”, меня подвергли всесторонним исследованиям, пытаясь выяснить, насколько тяжелой формой я страдаю.
Тесты показали, что у меня апноэ средней степени тяжести – возможно, из-за того, что я все-таки не до конца набрал свой прежний вес.
“Снижение веса целебно, – отмечает Филлип Смит, профессор школы медицины Университета Джона Хопкинса, специалист по апноэ сна и легочным заболеваниям. – Проблема только в том, что люди, как правило, не способны это сделать”.
– Проблема только в том, что люди, как правило, не способны это сделать”.
А если к этому добавить, что многие пациенты не могут пользоваться СИПАП-терапией, то способов избавиться от апноэ остается совсем мало.
В середине 1990-х для тех, кто не выносит маску, придумали устройство, которое вставляется в рот и заставляет нижнюю челюсть выдвигаться вперед, а с ней – и язык [который при апноэ может перекрывать ход воздуху]”.
Как и СИПАП, это устройство – не идеальное решение. Оно удерживает челюсть в неестественном положении, человек может ощущать себя некомфортно, продолжительное использование может изменить прикус…
Автор фото, Getty Images
Подпись к фото,Вставляемое в рот приспособление, помогающее при апноэ сна, применяется с середины 1990-х
Тем не менее большинство пациентов доктора Дэвида Турока вполне довольно результатами применения этого устройства. По его словам, оно подходит пациентам со средней тяжестью апноэ. В тяжелых случаях предпочтительнее применение СИПАП-терапии.
В тяжелых случаях предпочтительнее применение СИПАП-терапии.
“Я никогда не предлагаю свободу выбора, – говорит он. – Я всегда говорю: попробуйте сначала СИПАП”.
По словам Турока, те, кто не переносит устройства, вставляемые в рот, и маски СИПАП, могут попробовать хирургическую операцию по улучшению положения челюсти, что куда лучше, чем вставлять трубку в дыхательное горло.
“Заживление идет легче и быстрее, потому что это кость”, – говорит Турок. Впрочем, это все равно неприятная операция, во время которой приходится ломать нижнюю челюсть в двух местах.
Еще один вариант лечения апноэ сна – электростимуляция подъязычного нерва, из-за чего язык сокращается и прекращает заваливаться назад во время сна.
Как указывает Лоренс Эпстайн, заместитель директора по медицинским вопросам службы помощи при нарушениях сна в Бостонской женской больнице и недавний председатель Американской академии медицины сна, СИПАП-терапия – это все-таки золотой стандарт, но в конце концов лечение сводится к наиболее подходящему для пациента варианту.
“Мы располагаем очень эффективными методами, но у каждого из них есть свои минусы, – говорит он. – Что хорошо для одного пациента, не обязательно так же хорошо для другого”.
Автор фото, Getty Images
Подпись к фото,Исследователи надеются создать таблетки для лечения апноэ сна – но это вряд ли случится в ближайшем будущем
Наибольшие надежды врачи возлагают на еще не созданные таблетки.
“Будущее – за нейрохимией, – говорит профессор Смит. – Вероятно, лет через 10, а то и пять мы сможем лечить апноэ с помощью медикаментов – ведь это на самом деле нейрохимическая проблема, а не, скажем, проблема ожирения. Жиры выделяют определенные гормоны, которые заставляют дыхательные пути перекрываться”.
И уже есть некоторые успехи – например, в ходе исследований дронабинол, содержащий полусинтетический каннабиноид, снижал остроту апноэ сна по сравнению с плацебо.
По словам специалистов, СИПАП борется с физической проблемой, а не с ее причиной.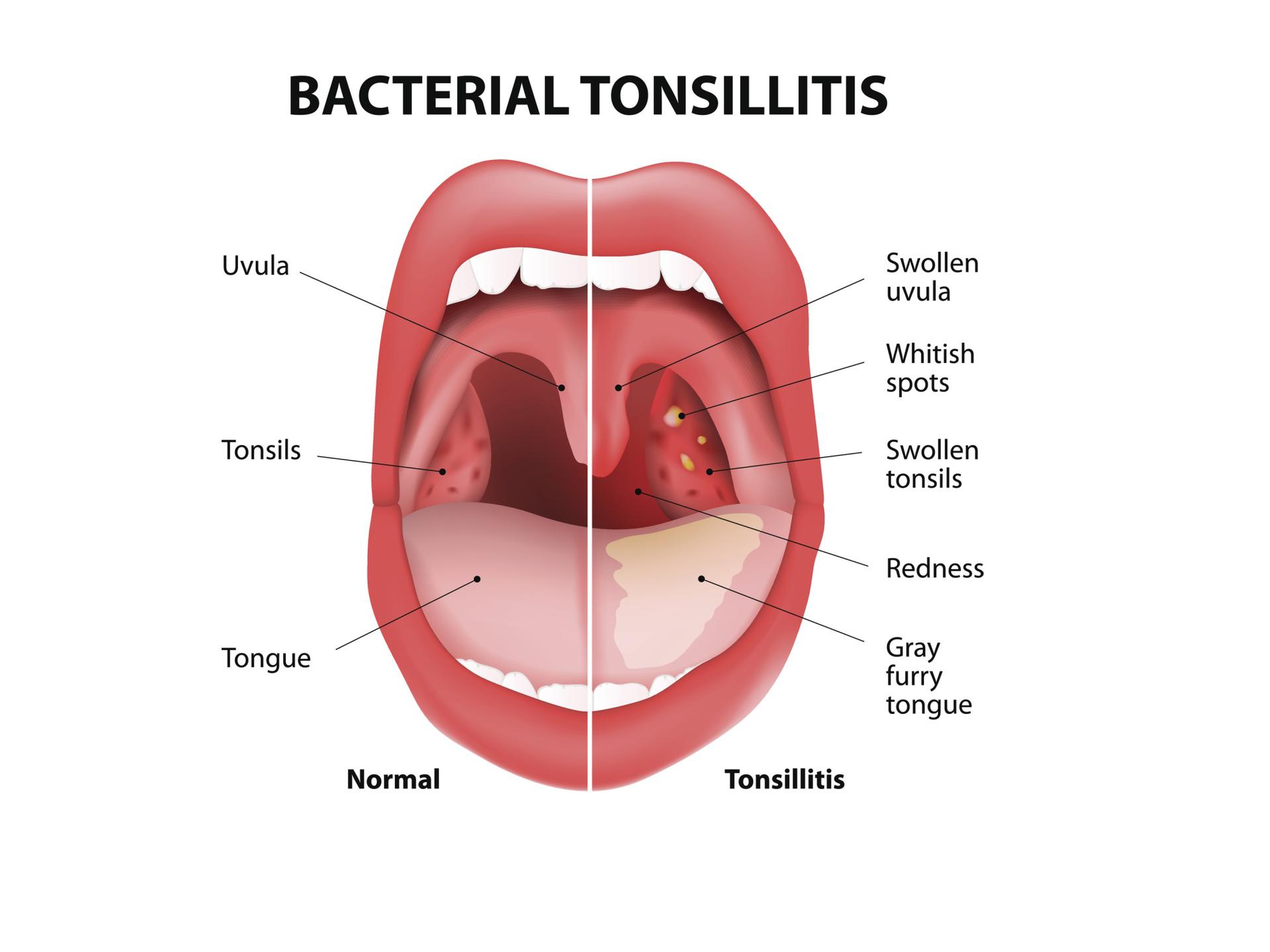 Лекарство же воздействует на мозг и нервы, которые управляют работой мышц верхних дыхательных путей.
Лекарство же воздействует на мозг и нервы, которые управляют работой мышц верхних дыхательных путей.
Есть и другие обнадеживающие результаты: одно маленькое плацебо-контролируемое международное исследование действия двух препаратов, применяемых в определенной комбинации (атомоксетин и оксибутинин), обнаружило, что они сильно снижают степень апноэ, убирая преграды дыханию во сне по меньшей мере на 50% – у всех участников.
Впрочем, для таких, как я, тех, кто страдает апноэ сейчас, ожидание может оказаться слишком долгим. Для меня все это означает только одно: возвращение к диете и регулярное посещение специалиста по проблемам сна.
Что показательно: когда в июле я попытался попасть на прием к этому самому специалисту, мне сказали, что самое ближайшее из свободных окон – конец октября. Очень многие, судя по всему, поняли, что именно их мучает во сне.
Правовая информация: Эта статья содержит только общие сведения и не должна рассматриваться в качестве замены рекомендаций врача или иного специалиста в области здравоохранения.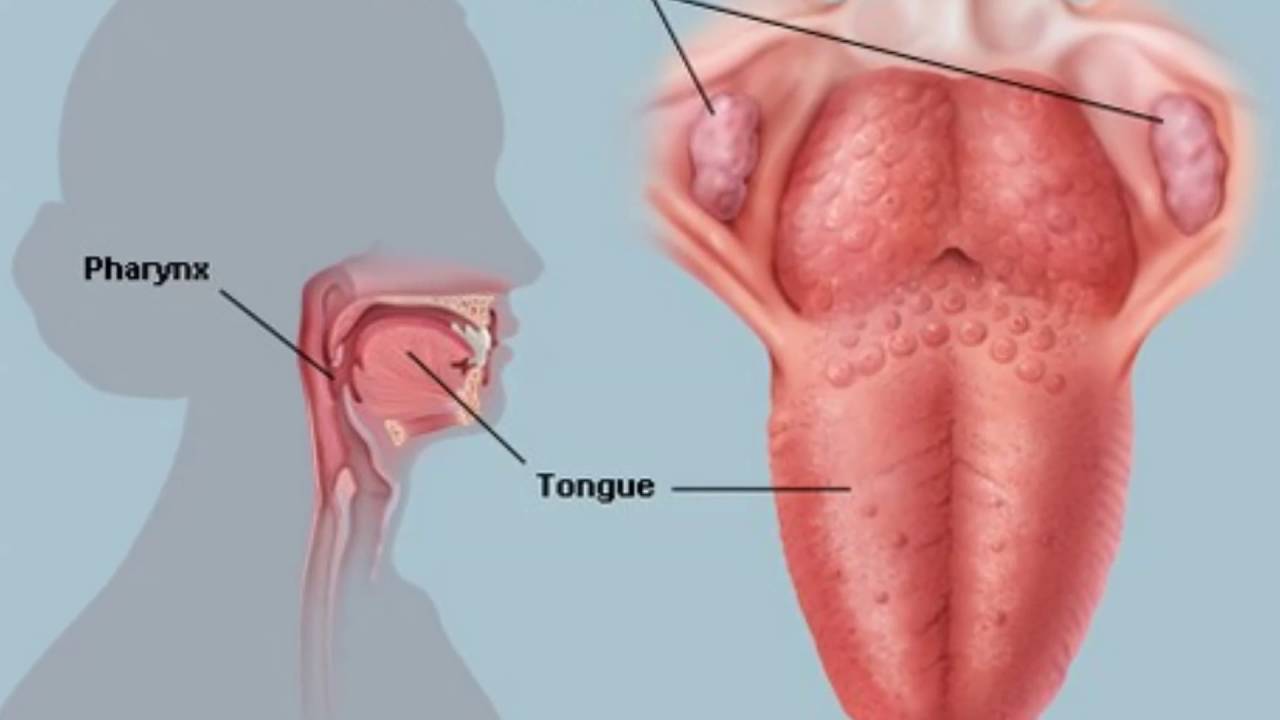 Би-би-си не несет ответственности за любой диагноз, поставленный читателем на основе материалов сайта. Би-би-си не несет ответственности за содержание других сайтов, ссылки на которые присутствуют на этой странице, а также не рекомендует коммерческие продукты или услуги, упомянутые на этих сайтах. Если вас беспокоит состояние вашего здоровья, обратитесь к врачу.
Би-би-си не несет ответственности за любой диагноз, поставленный читателем на основе материалов сайта. Би-би-си не несет ответственности за содержание других сайтов, ссылки на которые присутствуют на этой странице, а также не рекомендует коммерческие продукты или услуги, упомянутые на этих сайтах. Если вас беспокоит состояние вашего здоровья, обратитесь к врачу.
Это сокращенный вариант статьи, впервые опубликованной на сайте Mosaic и переопубликованной на сайте BBC Future по лицензии Creative Commons.
Эпиглоттит (опухоль и воспаление) | Пациент
Что такое эпиглоттит и что его вызывает?
Эпиглоттит – это воспаление надгортанника. Это почти всегда вызвано заражением микробом (бактерией). Распространенными бактериями, вызывающими эпиглоттит, являются Streptococcus pneumoniae и Haemophilus influenzae типа b (Hib).
Инфекция приводит к воспалению и отеку надгортанника. Если надгортанник набухает из-за своего положения в горле, это может повлиять на ваше дыхание, блокируя (затрудняя) прохождение воздуха через голосовой аппарат (гортань) к дыхательному горлу (трахее) и легким.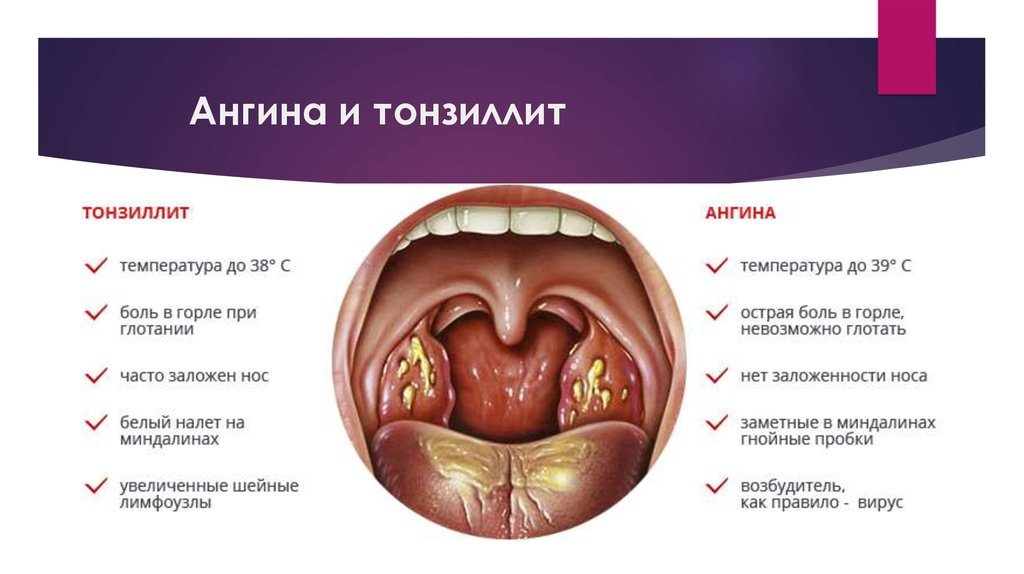
Эпиглоттит можно спутать с крупом, который является распространенной детской вирусной инфекцией, поражающей голосовой аппарат и дыхательное горло. Круп гораздо менее опасен, чем эпиглоттит, и проходит сам по себе. См. Дополнительную информацию в отдельной брошюре «Круп».
Кто болеет эпиглоттитом и насколько он распространен?
Эпиглоттит может возникнуть в любом возрасте. У детей он чаще всего поражает людей в возрасте от 2 до 5 лет. Однако с тех пор, как в 1990-х годах в Великобритании и других странах была введена вакцина против Hib, количество детей, у которых развивается эпиглоттит, резко сократилось.Сейчас это крайне редко. См. Отдельную брошюру под названием «Вакцина 6-в-1» (включая прививки от DTaP, полиомиелита, Hib и гепатита B для получения более подробной информации.
По мере увеличения использования вакцины против Hib это означает, что типичный человек, у которого развивается эпиглоттит, является взрослым а не ребенок. Однако взрослые все еще редко заболевают эпиглоттитом. Вы подвергаетесь большему риску, если ваша иммунная система не работает должным образом – например, если вы прошли химиотерапию или если у вас есть ВИЧ.
Вы подвергаетесь большему риску, если ваша иммунная система не работает должным образом – например, если вы прошли химиотерапию или если у вас есть ВИЧ.
симптомы эпиглоттита?
Высокая температура (лихорадка) обычно является первым симптомом.Человек, страдающий эпиглоттитом, также будет жаловаться на сильную боль в горле. У них может быть хриплый голос и боль при глотании. Из-за боли при глотании у них может выделяться слюна. Кашель – не частый симптом.
Затем следует шумное дыхание и затрудненное дыхание, которые требуют быстрого лечения. Люди с эпиглоттитом обычно предпочитают сидеть прямо и слегка наклоняться вперед, часто с высунутым языком. Это положение помогает открыть дыхательные пути, чтобы пропустить больше кислорода в легкие.Человек, страдающий эпиглоттитом, может сильно испугаться и запаниковать. Вы можете услышать хрюканье, когда они пытаются дышать. По мере того, как в легкие поступает меньше кислорода, цвет их кожи может измениться и стать серым или синим.
Если лечение не начать быстро, отек надгортанника может полностью заблокировать (заблокировать) проходимость дыхательных путей. Это означает, что воздух не может достичь легких, и это может вызвать коллапс и смерть.
Как правило, у взрослых с эпиглоттитом симптомы менее тяжелые, чем у детей, и симптомы имеют тенденцию к более медленному развитию.
Как мне проверить моего ребенка на эпиглоттит?
У вашего ребенка может быть эпиглоттит, если у него:
- Сильно болит горло.
- Имеете затрудненное дыхание.
- При дыхании издают пронзительный хрипящий звук.
- У вас приглушенный или хриплый голос.
- Запустить слюни.
Как диагностируется эпиглоттит?
Если у кого-то есть подозрение на эпиглоттит, его следует немедленно госпитализировать. К этому следует относиться как к неотложной помощи, вызвав скорую помощь по номеру 999/112/911.Не кладите человека и не пытайтесь заглянуть ему в горло, так как это может привести к полному закрытию горла и полной остановке дыхания.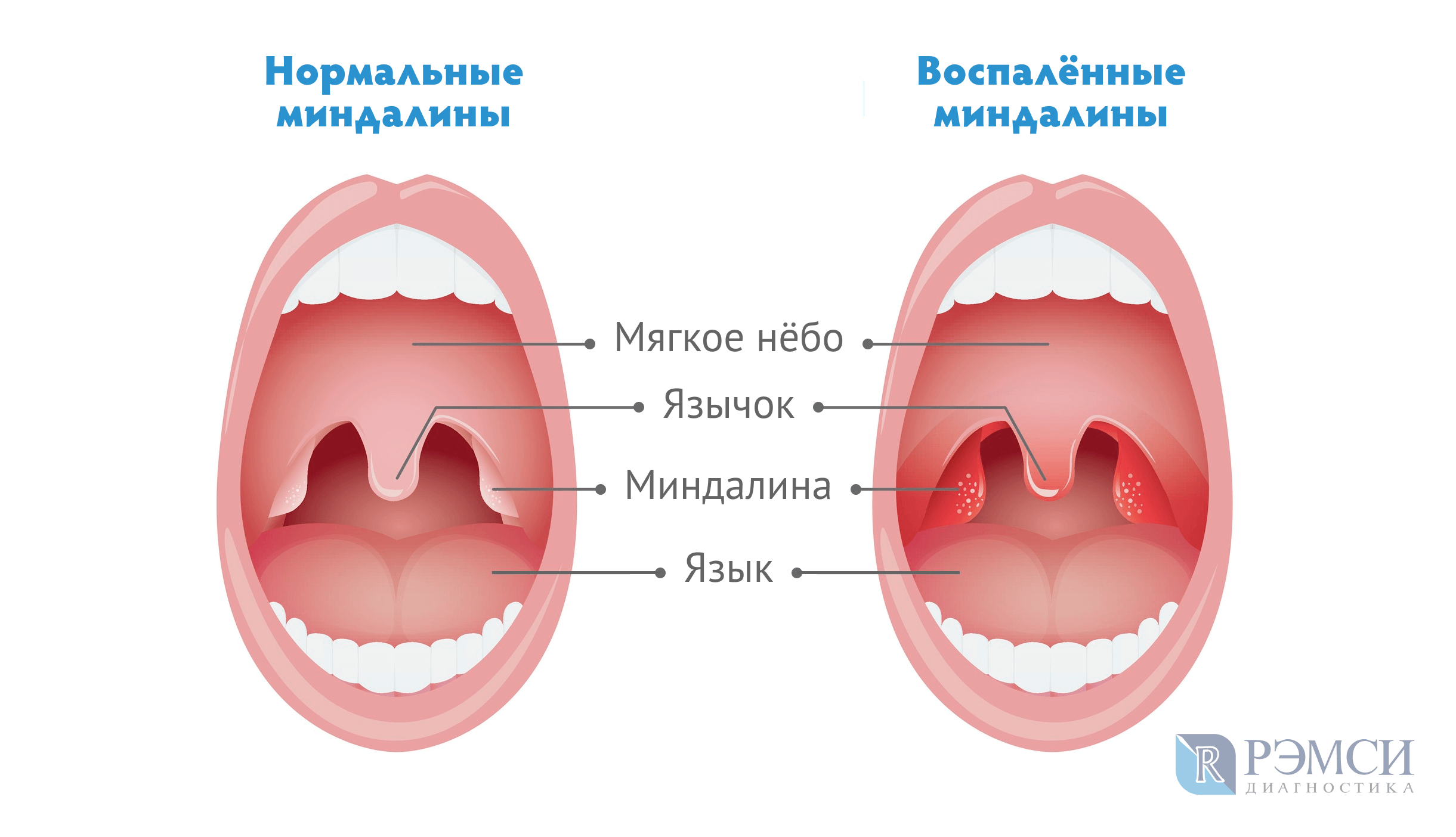
Эпиглоттит обычно диагностируют по типичным симптомам. После того, как вы окажетесь в больнице, для подтверждения эпиглоттита можно использовать процедуру, называемую назофарингоскопией или ларингоскопией. Тонкая гибкая трубка вводится через нос в горло. Врач может видеть через зонд и искать отек или покраснение надгортанника.
Иногда делают рентгеновский снимок шеи, который может показать опухший эпиглоттит. Также из горла обычно берут мазок и отправляют в лабораторию для поиска инфекции. Также может быть взят образец крови для выявления признаков инфекции. Также может потребоваться компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).
Как лечить эпиглоттит?
Если кто-то болен эпиглоттитом, самое важное лечение – обеспечить поступление достаточного количества кислорода в легкие.Например, кислород можно дать, надев маску на рот и нос. Иногда кому-то может потребоваться помощь с дыханием с помощью аппарата ИВЛ. Аппарат ИВЛ – это аппарат, который приводится в действие механически для поддержания потока кислорода и воздуха в легкие и из них.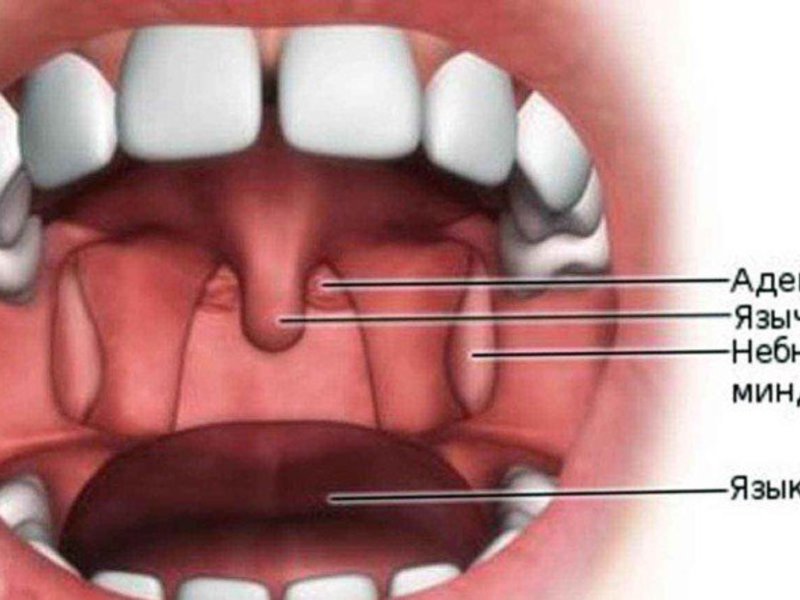
В тяжелых случаях, если надгортанник опух и блокирует дыхательные пути, даже если дать кислород, он не сможет достичь легких. Итак, процедура под названием трахеостомия сделана. Здесь делается небольшой разрез дыхательного горла (трахеи).Это позволяет трубке проходить под набухшим надгортанником, чтобы кислород мог доставляться в легкие. Пациенту с трахеостомой также может потребоваться помощь с дыханием с помощью вентилятора.
Антибиотики – еще одна важная часть лечения. Они помогают бороться с инфекцией. Обычно используется антибиотик, который способен бороться с широким спектром микробов (антибиотик широкого спектра действия), например цефтриаксон. Обычно его вводят непосредственно в вену (внутривенно) из капельницы. Также можно назначить стероидное лекарство, чтобы уменьшить воспаление вокруг надгортанника.
Если у человека с эпиглоттитом возникают проблемы с дыханием, и ему требуется вентиляция легких или трахеостомия, его обычно переводят в отделение интенсивной терапии.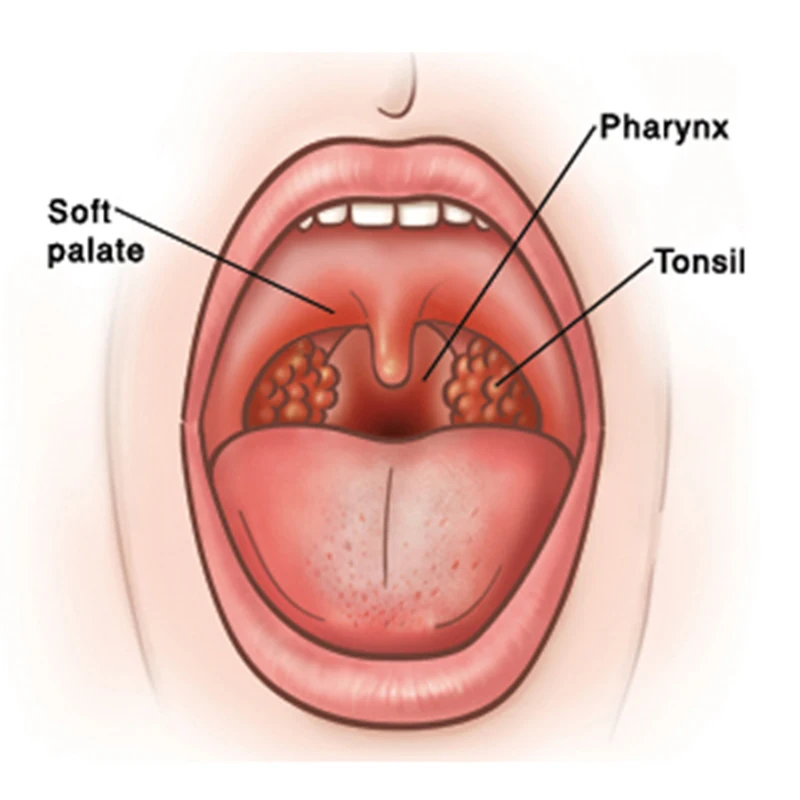 Они будут оставаться на аппарате ИВЛ до тех пор, пока антибиотики не подействуют и воспаление надгортанника не пройдет.
Они будут оставаться на аппарате ИВЛ до тех пор, пока антибиотики не подействуют и воспаление надгортанника не пройдет.
Эпиглоттит – это неотложная медицинская помощь, которую необходимо лечить в больнице. Это связано с тем, что необходимо контролировать дыхание человека и вводить лекарства внутривенно.Кроме того, при затруднении глотания может потребоваться капельница, чтобы обеспечить питание и жидкость непосредственно в вену.
При своевременном лечении большинство людей выздоравливают в течение нескольких дней и могут выписаться из больницы примерно через неделю.
Есть ли осложнения эпиглоттита?
Если эпиглоттит не лечить быстро, дыхательные пути могут быть полностью заблокированы. Это означает, что воздух не может попасть в легкие и человек может умереть. Однако, если вылечить эпиглоттит быстро, прогноз в целом очень хороший.Восстановление обычно занимает около семи дней у детей и может длиться немного дольше у взрослых.
Иногда скопление гноя может собираться в области надгортанника (надгортанный абсцесс). В основном это наблюдается у взрослых. Иногда требуется хирургический дренаж.
В основном это наблюдается у взрослых. Иногда требуется хирургический дренаж.
В редких случаях инфекция может распространяться от надгортанника на другие части тела, включая ухо, мозг, сердце и легкие.
Можно ли предотвратить эпиглоттит?
Вакцина против Hib рекомендуется для всех младенцев в возрасте 2, 3, 4 и 12 месяцев.Это привело к резкому сокращению случаев эпиглоттита у детей. Однако, как и все вакцины, она не всегда эффективна на 100%. Эпиглоттит также может быть вызван другими микробами (бактериями).
Тесным контактам кого-либо, у кого был диагностирован эпиглоттит (например, людям, живущим в одном доме), также могут быть назначены антибиотики, чтобы снизить вероятность развития у них инфекции.
Что такое надгортанник?
Надгортанник – это лоскут хрящевой ткани в форме листа, который находится сразу за спинкой языка.
Когда вы глотаете, надгортанник закрывает голосовой ящик (гортань), предотвращая попадание пищи в дыхательное горло (трахею). Голосовой ящик находится в передней части шеи над трахеей. Он содержит ваши голосовые связки, а также позволяет воздуху проходить из вашего рта в дыхательное горло, а оттуда в легкие.
Голосовой ящик находится в передней части шеи над трахеей. Он содержит ваши голосовые связки, а также позволяет воздуху проходить из вашего рта в дыхательное горло, а оттуда в легкие.
Что вызывает опухший язычок?
Вы можете испытать опухший язычок, также известный как увулит, в результате воспалительной реакции вашего тела. Язычок – это орган в форме колокола, который свешивается с мягкого неба или задней части неба.
Язычок играет важную роль в речи и способен производить слюну, состоящую из нескольких типов тканей, включая мышечные и железистые. Язычок также способствует звукам, издаваемым, когда человек храпит.
Назначение язычка до конца не изучено, хотя некоторые исследователи считают, что он является маркером эволюции человека. Некоторые считают, что он защищает вас во время питья с опущенной головой и телом в согнутом положении. Другие полагают, что это был адаптивный механизм защиты древних людей от насекомых, летящих им в рот во время бега. Взаимодействие с другими людьми
Взаимодействие с другими людьми
Симптомы
Набухший язычок, что является необычным заболеванием, может вызывать различные симптомы, основанные на воспалении в области язычка и вокруг него. Симптомы, связанные с опухшим язычком, могут включать:
- Лихорадка
- Затрудненное глотание
- Затрудненное дыхание
- Храп
- Затруднение речи
- Боль
- Рвота
- Слюнотечение
Отек язычка без воспаления других тканей и структур вокруг язычка встречается очень редко.
Опухший язычок может играть роль в обструктивном апноэ во сне. Некоторым людям с апноэ во сне проводят операцию по удалению язычка, называемую увулопалатофарингопластикой (UPPP) или увулэктомией. Эта операция часто сочетается с процедурой установки основы языка или процедурой вытягивания языка вперед, чтобы повысить ее эффективность.
Причины
Набухший язычок также может быть вызван следующими причинами.
Инфекции
Инфекции горла могут вызвать опухание других тканей, а впоследствии и язычка.Эти инфекции могут быть бактериальными или вирусными и могут включать:
Эпиглоттит – редкое и опасное заболевание, которое было гораздо более вероятно у детей, чем у взрослых до того, как вакцина Haemophilus influenzae типа B (HiB) обычно вводилась младенцам.
При эпиглоттите инфекция приводит к отеку надгортанника (небольшой лоскут ткани, прикрепленный к концу языка) и окружающих структур, что может быстро привести к проблемам с дыханием. Если ваш врач подозревает эпиглоттит, он не будет брать мазок из горла, потому что это может привести к потере дыхательных путей.
Вместо этого вас немедленно отправят в отделение неотложной помощи, чтобы убедиться, что они могут защитить ваши дыхательные пути, и при необходимости поместят дыхательную трубку. Если вы можете переносить компьютерную томографию (КТ), они могут сделать это, чтобы помочь диагностировать эпиглоттит.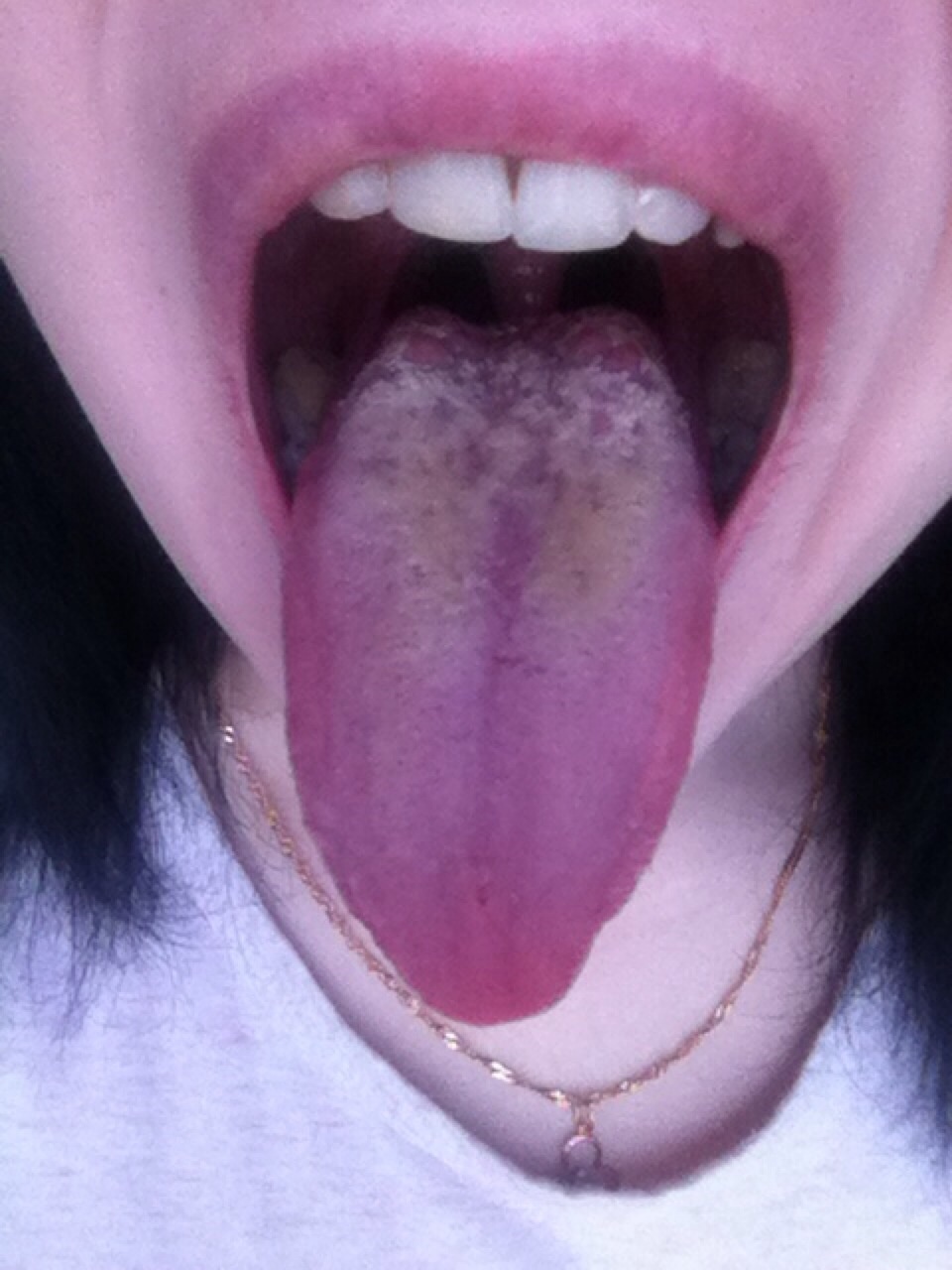
Чтобы определить, как лечить опухший язычок, если нет подозрения на эпиглоттит, врач возьмет мазок с язычка и отправит образец на посев. Если причина бактериальная, врач назначит вам лечение антибиотиками.
В зависимости от тяжести ваших симптомов и статуса вакцинации (у детей) ваш врач может назначить пероральные антибиотики или антибиотики внутривенно. Если посев отрицательный, скорее всего, причина в вирусе, и антибиотики не помогут.
Аллергические реакции
Аллергические реакции могут вызвать отек (отек) рта и горла, включая отек язычка. Это может быть признаком экстренной анафилактической реакции.
Людям, у которых наблюдается быстрый отек рта и горла, следует обратиться в ближайшее отделение неотложной помощи, чтобы сделать укол адреналина.Некоторые люди, которые испытали такую аллергическую реакцию, могут переносить с собой адреналин. Вас также могут лечить ингаляционной версией адреналина, которая называется рацемический адреналин .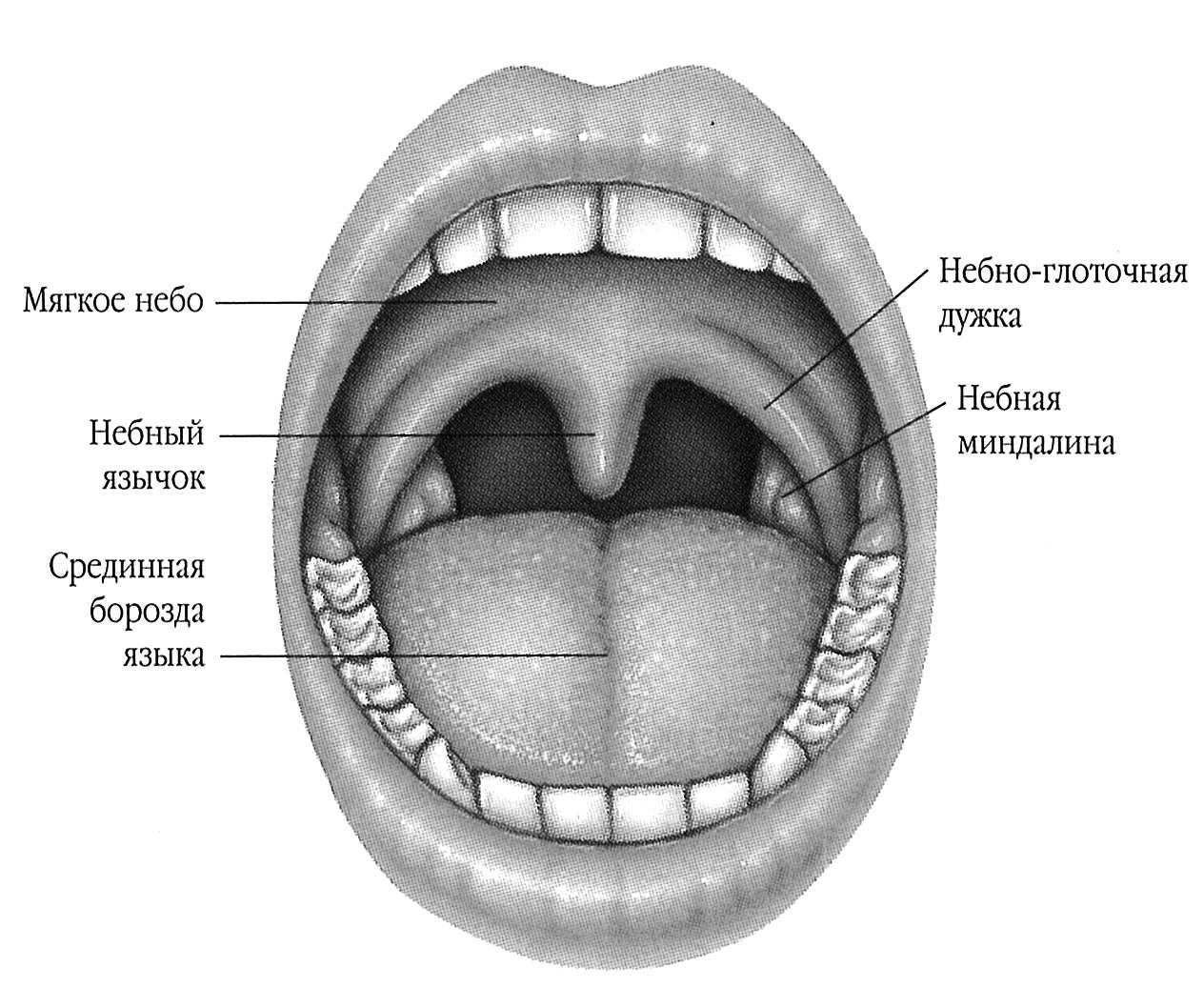
Наследственный ангионевротический отек
Наследственный ангионевротический отек, или HANE, – редкое генетическое заболевание, вызванное мутацией гена. Состояние вызывает приступы, при которых может возникать отек в разных частях тела, включая язычок.
Отек будет отличаться от многих других причин опухшего язычка, потому что ваш язычок не будет эритематозным (красным), а будет белым и опухшим, как виноград.Большинство людей с этим расстройством испытывают первый приступ в детстве.
Травма
Повреждения язычка могут вызвать его опухание, хотя, как вы понимаете, травмы язычка не очень распространены. Можно обжечь язычок, приняв горячую пищу, а также можно повредить язычок в результате некоторых медицинских процедур, таких как введение дыхательной трубки (интубация).
Осложнения при интубации возникают редко. Как правило, в случае травмы отсасывание кусочков льда или использование местных анестетиков помогают справиться с симптомами.
Генетические состояния
Определенные генетические состояния могут вызывать аномалии язычка. Расщелина губы / неба – это заболевание, которое поражает нёбо (нёбо), в результате чего язычок отсутствует или имеет другие аномалии.
Также возможно унаследовать удлиненный язычок; Унаследованный увеличенный или удлиненный язычок на самом деле не то же самое, что опухший язычок, хотя может вызывать аналогичные симптомы. Если симптомы вызывают беспокойство, возможно, язычок придется удалить хирургическим путем.
Лечение
Лечение опухшего язычка зависит от причин, описанных выше.
- Инфекционные причины: лечение бактериальными антибиотиками
- Неинфекционные причины: лечение симптомов боли в горле с помощью леденцов от горла, сосания или жевания ледяных чипсов или использования местных анестетиков, таких как лидокаин. Стероиды внутривенно и антигистаминные препараты внутривенно
Пероральные стероиды также могут быть назначены для лечения опухшего язычка инфекционной или неинфекционной этиологии.
При правильном лечении вы обычно выздоравливаете от опухшего язычка без каких-либо долговременных последствий. Незначительный отек язычка может пройти самостоятельно без лечения.
Слово от Verywell
Если у вас неосложненный случай опухшего язычка, употребление холодных жидкостей или сосание / поедание ледяной стружки может облегчить вашу боль и помочь спуститься отеку.
Но если язычок набухает настолько, что вы не можете глотать или говорить, или у вас затруднено дыхание, вам следует обратиться в ближайшее отделение неотложной помощи.Отек можно лечить с помощью лекарств, в зависимости от причины и тяжести опухшего язычка.
Дыхание и сон – все начинается с языка !: Sopris Smiles: Общая семейная стоматология
Миофункциональная терапия
Отношения между мышцами лица, рта и горла должны работать в гармонии. Когда эти мышцы выполняют свою работу, они позволяют вам дышать, глотать, жевать, говорить и двигаться легко и безболезненно. Иногда для людей эти мышцы не всегда так легко работают вместе, миофункциональная терапия направлена на исправление любых мышечных нарушений на лице, шее, голове и рту с помощью повторяющейся терапии, основанной на физических упражнениях.
Иногда для людей эти мышцы не всегда так легко работают вместе, миофункциональная терапия направлена на исправление любых мышечных нарушений на лице, шее, голове и рту с помощью повторяющейся терапии, основанной на физических упражнениях.
Для чего используется миофункциональная терапия?
Люди, страдающие орофациальными миофункциональными расстройствами (OMD), обычно имеют ослабленные или недоразвитые мышцы лица, рта и горла. Миофункциональная терапия направлена на укрепление и переобучение ротоглотки с помощью простых повторяющихся упражнений.Ротоглотка соединяет рот и горло, это в основном «трубка», выстланная мышечными тканями, которая помогает нам есть, говорить и дышать. Ротоглотка помогает держать дыхательные пути открытыми во время сна, если она слабая, это может нарушить поток воздуха, вызывая храп или апноэ во сне.
Язык играет БОЛЬШУЮ роль
Многие люди не осознают, что язык играет в нашем организме большую роль, чем мы думаем.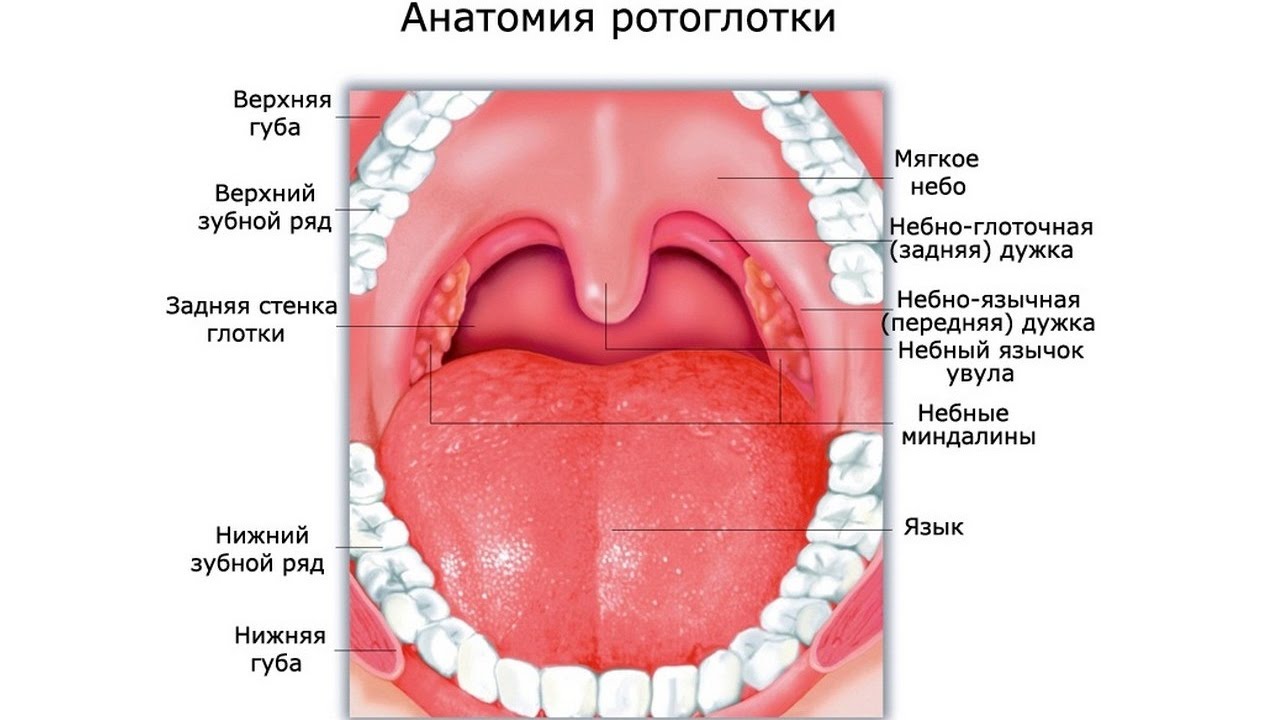 Когда язык не функционирует должным образом, это может нарушить работу дыхательных путей.У человека могут быть две проблемы – это уздечка языка и / или укол языка. Уздечка языка – это физическая проблема, когда уздечка языка слишком тугая, слишком короткая и слишком ограниченная. Он изменяет диапазон движений, доступных для языка. Для исправления уздечки языка обычно требуется операция, которая называется френэктомией. Выталкивание языка – это привычка, которая может начаться как нарушение дыхания через рот. Когда ваш язык находится в нижней части вашего рта, каждый раз, когда вы глотаете, он толкается вперед к вашим зубам.По сути, это плохая координация мышц, и это привычка, которую можно исправить. Эти две проблемы иногда идут рука об руку: если у вас уздечка языка, у вас также может развиться толкание языка. К счастью, с помощью миофункциональной терапии эти две проблемы можно решить и улучшить!
Когда язык не функционирует должным образом, это может нарушить работу дыхательных путей.У человека могут быть две проблемы – это уздечка языка и / или укол языка. Уздечка языка – это физическая проблема, когда уздечка языка слишком тугая, слишком короткая и слишком ограниченная. Он изменяет диапазон движений, доступных для языка. Для исправления уздечки языка обычно требуется операция, которая называется френэктомией. Выталкивание языка – это привычка, которая может начаться как нарушение дыхания через рот. Когда ваш язык находится в нижней части вашего рта, каждый раз, когда вы глотаете, он толкается вперед к вашим зубам.По сути, это плохая координация мышц, и это привычка, которую можно исправить. Эти две проблемы иногда идут рука об руку: если у вас уздечка языка, у вас также может развиться толкание языка. К счастью, с помощью миофункциональной терапии эти две проблемы можно решить и улучшить!
Вот некоторые признаки и привычки, которые могут быть у человека, у которого есть OMD:
- Шлифовка зубьев
- Дыхание через рот
- Сосание большого пальца
- Кусание ногтей
- Укороченная верхняя губа
- Аномалии развития
- Слюнотечение
- Нарушения сна
- Нарушение речи
- Проблемы с жеванием
- Проблемы с глотанием
- Боль в челюсти
Стоматологические проблемы с дыханием через рот
Если вы дышите через рот, бактерии отличаются от бактерий, если вы дышите через нос.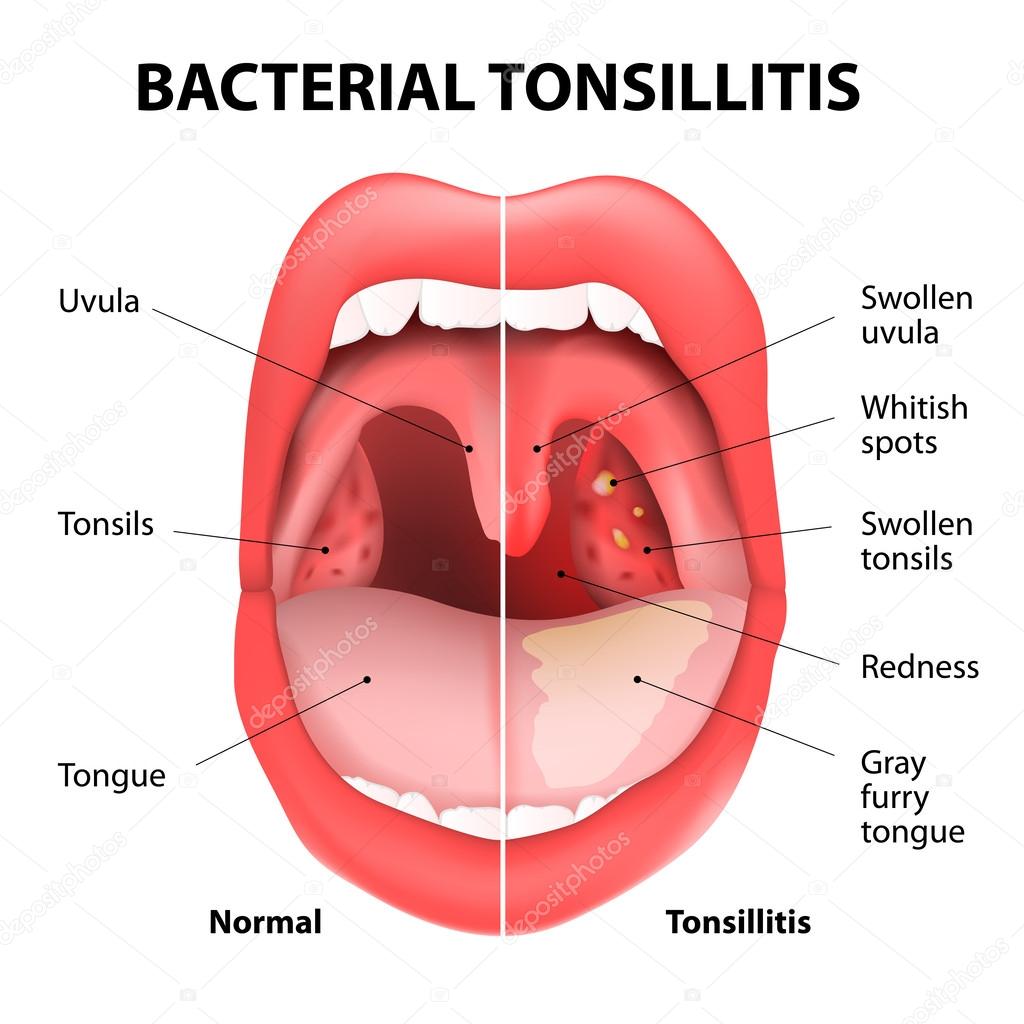 У нас есть микробиом, флора бактерий, которая живет во рту. Существует баланс хороших и плохих бактерий, если мы дышим через рот, этот баланс нарушается. Тогда у нас больше шансов получить кариес, кариес или даже заболевание десен. Дыхание ртом сушит ваш рот, например, если вы спите, и ваш рот открыт и становится сухим, слюна не может выполнять свою функцию по очистке внутренней части вашего рта, когда он закрыт, и появляются кариес или проблемы с деснами.
У нас есть микробиом, флора бактерий, которая живет во рту. Существует баланс хороших и плохих бактерий, если мы дышим через рот, этот баланс нарушается. Тогда у нас больше шансов получить кариес, кариес или даже заболевание десен. Дыхание ртом сушит ваш рот, например, если вы спите, и ваш рот открыт и становится сухим, слюна не может выполнять свою функцию по очистке внутренней части вашего рта, когда он закрыт, и появляются кариес или проблемы с деснами.
Детский В.С. Взрослые
Орофациальные миофункциональные расстройства встречаются не только у взрослых, на самом деле многие из этих привычек начинаются в младенчестве и постепенно начинают влиять на вас по мере вашего роста. Когда мы видим ребенка с такими вредными привычками, мы хотим научить его иметь здоровые привычки, чтобы он мог правильно расти и развиваться. Их челюсть должна расти вперед, а лицо должно расширяться, они должны развить красивую широкую палитру с пространством для языка и для того, чтобы их зубы входили прямо. Дети, у которых эти привычки не закреплены, обычно вырастают во взрослых с более длинными узкими лицами, меньшим ртом, узкими дыхательными путями, у них с большей вероятностью будет развиваться боль в челюсти, лицевая боль, боль в шее, головные боли и даже апноэ во сне.Когда эти проблемы обнаруживаются в более молодом возрасте, мы можем обучить их выработке правильных привычек по мере их взросления.
Дети, у которых эти привычки не закреплены, обычно вырастают во взрослых с более длинными узкими лицами, меньшим ртом, узкими дыхательными путями, у них с большей вероятностью будет развиваться боль в челюсти, лицевая боль, боль в шее, головные боли и даже апноэ во сне.Когда эти проблемы обнаруживаются в более молодом возрасте, мы можем обучить их выработке правильных привычек по мере их взросления.
Кто такой орофациальный миофункциональный терапевт?
Орофациальные миофункциональные терапевты обучены обучать своих пациентов самосознанию и обучать методам коррекции привычек для устранения оральных привычек и оптимизации оральных функций у детей и взрослых. Представьте физиотерапевта, но для вашего лица и рта наш терапевт обучает упражнениям, которые в основном вращаются вокруг языка и губ.Пациенты узнают новые связи между своим мозгом и языком, а также мышцами лица и рта. Миотерапевтам сначала необходимо определить, какая основная проблема с языком может быть уздкой языка или уколом языка. Эти упражнения действительно уникальны, и их даже весело выполнять! Наши планы лечения индивидуализированы с учетом конкретных потребностей каждого пациента.
Эти упражнения действительно уникальны, и их даже весело выполнять! Наши планы лечения индивидуализированы с учетом конкретных потребностей каждого пациента.
5 ЗАДАЧ миофункционального терапевта
- В состоянии покоя «манжетное уплотнение»
- Хотите, чтобы ваш язык касался неба
- Правильное жевание и правильное глотание
Это всего лишь краткое введение в основные концепции миофункциональной терапии. Мы надеемся, что оно вызвало у вас интерес и пролило свет на эту тему.Если у вас есть вопросы или вы хотите получить консультацию, звоните в наш офис! Мы с нетерпением ждем возможности поговорить с вами!
О раке языка | Рак языка
Рак языка – это разновидность рака головы и шеи. Симптомы могут включать в себя непроходимый участок, пятно или комок на языке. Основными факторами риска являются курение, употребление большого количества алкоголя и заражение вирусом папилломы человека.
Язычок
У вашего языка две части:
- оральный язык
- основание язычка
Рак может развиться в любой части.
Оральный язык – это часть, которую вы видите, когда показываете кому-то язык. Это передние две трети вашего языка. Раковые образования, развивающиеся в этой части языка, относятся к группе раковых заболеваний, называемых раком ротовой полости.
Основание языка – задняя треть языка. Эта часть находится очень близко к горлу (глотке). Рак, развивающийся в этой части, называется раком ротоглотки (произносится как оар-о-фарин-ги-аль).
Какие виды рака языка?
Самым распространенным типом рака языка является плоскоклеточный рак (ПКР).Плоские клетки – это плоские клетки, похожие на кожу, которые покрывают слизистую оболочку рта, носа, гортани, щитовидной железы и горла. Плоскоклеточная карцинома – это название рака, который начинается в этих клетках.
Каковы симптомы рака языка?
Симптомы рака языка могут включать:
- красное или белое пятно на языке, которое не проходит
- боль в горле, которая не проходит
- болезненное место (язва) или комок на языке, который не проходит
- боль при глотание
- онемение во рту, которое не проходит
- необъяснимое кровотечение из языка (не вызванное прикусыванием языка или другой травмой)
- боль в ухе (редко)
Важно помнить, что эти симптомы могут быть связаны с менее серьезным заболеванием. Но лучше всего на всякий случай проверить симптомы у своего терапевта.
Но лучше всего на всякий случай проверить симптомы у своего терапевта.
Фотографии ниже дают вам представление о том, как может выглядеть рак языка, но помните, что он может выглядеть иначе. Обратитесь к терапевту или стоматологу, если вы заметили что-то ненормальное.
На этом снимке показан рак сбоку языка.
А ниже изображение красного пятна под языком.
Каковы риски и причины рака языка?
Мы не знаем точных причин большинства видов рака головы и шеи, но были идентифицированы несколько факторов риска.
Курение табака (сигареты, сигары и трубки) и употребление большого количества алкоголя являются основными факторами риска рака головы и шеи в западном мире. Еще одним фактором риска является вирус ВПЧ, передаваемый половым путем.
Наличие факторов риска означает, что ваш риск повышен. Но это не значит, что у вас обязательно разовьется рак.
Какие стадии рака языка?
Стадия рака показывает, насколько он велик и распространился ли он. Это поможет вашему врачу решить, какое лечение вам нужно.
Это поможет вашему врачу решить, какое лечение вам нужно.
Стадия рака зависит от:
- насколько далеко ваш рак разросся до местных тканей
- распространился ли он на близлежащие лимфатические узлы
- распространился ли он на другие части тела
Врачи используют разные системы стадирования. Система стадирования, которую они используют для вас, зависит от того, где начинается ваш рак:
Рак языка, который начинается на передних двух третях вашего языка (ротовой полости), считается раком ротовой полости.
Рак языка, который начинается в задней трети языка (у основания языка), диагностируется как рак ротоглотки.
Как лечить рак языка?
Лечение рака языка зависит от:
- стадия вашего рака
- где рак на вашем языке
- общее состояние вашего здоровья
Проблемы с языком и ртом, чтобы поговорить с врачом Около
Здоровый язык обычно розовый и покрыт небольшими узелками, называемыми сосочками.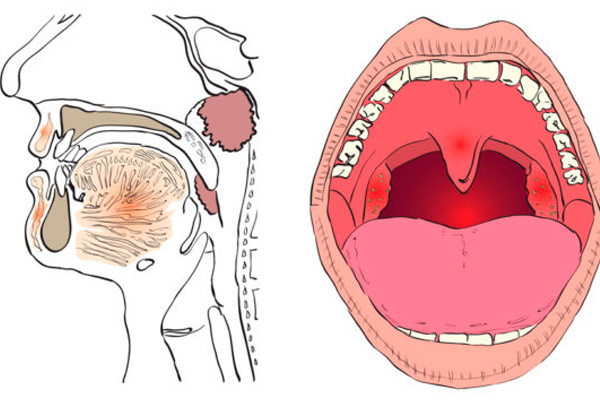 Однако не паникуйте при малейшем отклонении от этого описания. Многие заболевания языка и рта безвредны, в том числе язвы, вызванные стрессом, которые обычно проходят через две недели. Географический язык, состояние, при котором появляются красноватые пятна, похожие на карту, также обычно безвредно. Другие условия могут быть более серьезными и потребовать посещения врача или стоматолога.
Однако не паникуйте при малейшем отклонении от этого описания. Многие заболевания языка и рта безвредны, в том числе язвы, вызванные стрессом, которые обычно проходят через две недели. Географический язык, состояние, при котором появляются красноватые пятна, похожие на карту, также обычно безвредно. Другие условия могут быть более серьезными и потребовать посещения врача или стоматолога.
Это может быть симптом орального молочницы, дрожжевой инфекции, которая развивается внутри ротовой полости, сообщил семейный врач Дэниел Аллан в блоге Кливлендской клиники Health Essentials .Пятна, которые могут иметь консистенцию творога, чаще встречаются у пожилых людей (особенно у тех, кто носит зубные протезы) и людей с ослабленной иммунной системой. Аллан сказал, что люди с диабетом и те, кто принимает ингаляционные стероиды или антибиотики, также подвержены этому заболеванию.
Белые пятна также могут быть признаком лейкоплакии, состояния, при котором клетки во рту чрезмерно разрастаются.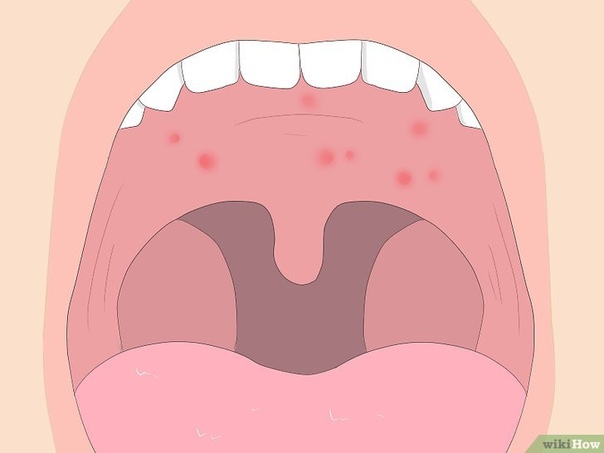 Состояние, которое часто встречается у людей, употребляющих табак, может быть предвестником рака, сообщает WebMD.
Состояние, которое часто встречается у людей, употребляющих табак, может быть предвестником рака, сообщает WebMD.
Красный язык может указывать на дефицит фолиевой кислоты и витамина B-12. Это также может быть признаком скарлатины – инфекции, при которой язык становится красным и бугристым, напоминающим клубнику. «Если у вас высокая температура и красный язык, вам необходимо обратиться к семейному врачу», – сказал Аллан. «Антибиотики необходимы для лечения скарлатины».
Черный и «волосатый» языкТак же, как волосы на теле, сосочки на языке растут на протяжении всей жизни.У некоторых людей они становятся очень длинными, что увеличивает вероятность того, что в них будут находиться бактерии.
«Обычно [черный и волосатый язык] вызывается курением, употреблением кофе и темного чая или плохой гигиеной полости рта», – сказал Readers ‘Digest Джек Дер-Саркисян, семейный врач из Kaiser Permanente в Южной Калифорнии. Хотя об этом важно позаботиться, вы можете избежать посещения врача или стоматолога по этому поводу. «Устранение причин, вызывающих нарушение, таких как курение, чистка языка или использование скребка для языка, может быть всем, что вам нужно», – сказал Дер-Саркисян.
Хотя об этом важно позаботиться, вы можете избежать посещения врача или стоматолога по этому поводу. «Устранение причин, вызывающих нарушение, таких как курение, чистка языка или использование скребка для языка, может быть всем, что вам нужно», – сказал Дер-Саркисян.
Травмы, например, прикус языка или ошпаривание, могут вызвать боль во рту. Но боль также может быть признаком чего-то более серьезного, например, рака полости рта. «Шишка или язва на языке, которые не проходят в течение двух недель, могут быть признаком рака полости рта», – говорит Аллан.
Горящий язык Чувство жжения может означать, что у вас аллергия на зубную пасту.Ингредиент лаурилсульфат натрия (SLS), который делает зубную пасту пенистой, может вызвать жжение. «Кто-то может использовать одну зубную пасту всю свою жизнь, а затем внезапно у него начинает болеть рот», – рассказала отоларинголог Дейл Аманда Тайлор Readers ‘Digest . По словам Тайлора, переход на зубную пасту без SLS может помочь уменьшить раздражение, но по другим причинам врачу может потребоваться прописать полоскание с антибиотиками или таблетки.
По словам Тайлора, переход на зубную пасту без SLS может помочь уменьшить раздражение, но по другим причинам врачу может потребоваться прописать полоскание с антибиотиками или таблетки.
Эксперты в области здравоохранения рекомендуют проверять язык каждый день при чистке зубов и проконсультироваться с врачом, если вы заметили состояния, которые не проходят в течение двух недель.
Анкилоглоссия у детей | Сидарс-Синай
Не то, что вы ищете?Что такое косоглазие у детей?
Уздечка языка (анкилоглоссия) – это проблема с языком, которая присутствует с рождения. Это вызывает проблемы с речью и питанием у некоторых детей.
Уздечка языка – это
небольшая складка ткани, которая простирается от дна рта до нижней стороны
язык.Вы легко можете увидеть это, если посмотрите под язык в зеркало.
У некоторых детей уздечка при рождении слишком короткая и тугая. Уздечка может прикрепляться к кончику языка вместо того, чтобы прикреплять дальше назад. Когда это происходит, язык не может двигаться обычно. Вашему ребенку может быть трудно высовывать язык, двигая его из из стороны в сторону или сгибая его, чтобы коснуться верхних зубов. На языке часто есть выемка на его кончик.Эти проблемы могут вызвать проблемы с речью и приемом пищи.
Застежка-язык разная в каждом ребенок. Состояние делится на категории в зависимости от того, насколько хорошо может двигаться язык. Класс 1 – это легкая уздечка языка, а класс 2 – умеренный. Тяжелая уздечка языка – 3 класс. 4 класс, язык практически не двигается.
У каждого рождается небольшое количество младенцев.
год есть косяк. У мальчиков это случается несколько чаще, чем у девочек.
Что вызывает узость языка у ребенка?
Уздечка языка возникает, когда язык и уздечка плохо формируются. обычно. Медицинские работники точно не знают, чем это вызвано. Уздечка языка бежит в некоторые семьи, поэтому история здоровья вашей семьи может сыграть роль.
Каковы симптомы уздечки языка у ребенка?
У вашего ребенка может не быть проблемы из-за его или ее уздечки языка.Многие дети этого не делают. У других могут быть определенные такие проблемы как:
- Проблемы с грудным вскармливанием
- Проблемы с изданием определенных звуков
- Зазор между нижними 2 передними зубы
- Проблемы с сохранением здоровья ротовой полости, который может вызвать кариес
Уздечка языка может затруднить
ваш ребенок заниматься другими делами. К ним относятся облизывание рожка мороженого, игра в
духовой инструмент или поцелуи.И это может вызвать смущение или социальные проблемы у некоторых
дети.
К ним относятся облизывание рожка мороженого, игра в
духовой инструмент или поцелуи.И это может вызвать смущение или социальные проблемы у некоторых
дети.
Большинство детей с уздечкой языка не есть проблемы с грудным вскармливанием. У детей с этим заболеванием могут быть проблемы с прикладыванием к груди. соска. Или кормление грудью может вызвать боль в сосках. Если не исправить, ваш ребенок может не набирать вес нормально. Это заставляет некоторых женщин отказываться от грудного вскармливания раньше, чем им понравится.
Связка языка часто не удерживает младенцы от обучения говорить.У вашего ребенка могут быть проблемы с изданием определенных звуков такие как t, d, z, s, th, n и l.
В редких случаях дети с
уздечка языка есть другие проблемы, такие как заячья губа или волчья пасть. Это может вызвать другие
симптомы.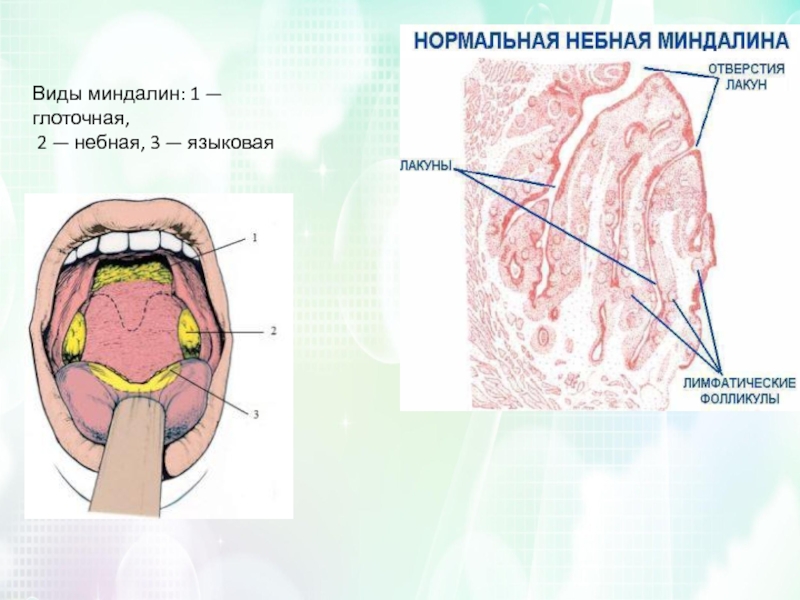
Как диагностируется уздечка языка у ребенка?
Ваш лечащий врач может диагностировать состояние с помощью истории болезни и физического осмотра.Ваш провайдер будет внимательно проверьте язык вашего ребенка и его движения.
Лечащий врач вашего ребенка при поиске возможных причин грудного вскармливания грудного ребенка может обнаружиться узость языка. проблемы. Он или она может порекомендовать вашему ребенку обратиться к врачу по уху, носу и горлу. (ЛОР или отоларинголог) после постановки диагноза.
Как лечится уздечка языка?
Ваш лечащий врач может не
рекомендовать любое лечение, если у вашего ребенка нет симптомов или если у него
симптомы легкие.У некоторых детей многие или все симптомы со временем проходят. Между
в возрасте 6 месяцев и 6 лет уздечка естественным образом смещается назад. Это может решить
проблема, если уздечка языка была только легкой. Со временем ваш ребенок может найти способы работать
вокруг проблемы. Симптомы могут с меньшей вероятностью исчезнуть, если у вашего ребенка 3 или 3 класс.
класс 4 язычок.
Это может решить
проблема, если уздечка языка была только легкой. Со временем ваш ребенок может найти способы работать
вокруг проблемы. Симптомы могут с меньшей вероятностью исчезнуть, если у вашего ребенка 3 или 3 класс.
класс 4 язычок.
Если у вашего ребенка проблемы грудного вскармливания, ваш врач может порекомендовать работать с грудным вскармливанием специалист.Если это не поможет, вашему ребенку может потребоваться хирургическая операция.
Вашему ребенку может понадобиться увидеть речь специалист тоже. Этот специалист проверит речь вашего ребенка. Специалист может рекомендовать логопед. Или он может порекомендовать операцию.
Простая операция, называемая френотомией
является эффективным средством для лечения многих детей. Медицинский работник часто может это сделать
процедура в офисе.Врач делает разрез на уздечке.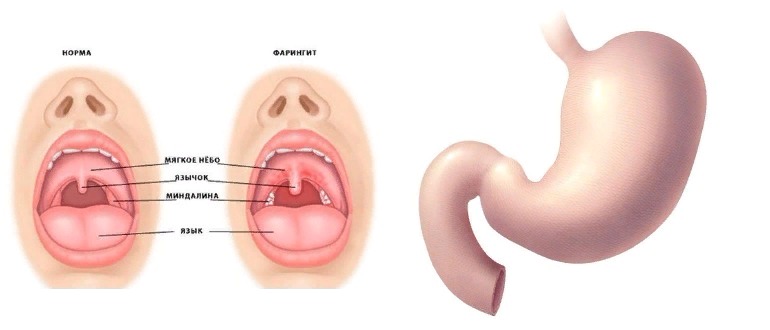 Это позволяет языку
двигаться нормально. Вашему ребенку может потребоваться посещение логопеда после френотомии. Этот
может помочь ему или ей научиться тренировать мышцы языка.
Это позволяет языку
двигаться нормально. Вашему ребенку может потребоваться посещение логопеда после френотомии. Этот
может помочь ему или ей научиться тренировать мышцы языка.
Некоторым детям нужно немного больше сложная процедура, называемая френэктомией. Это полностью удаляет уздечку. Другой выбор – френулопластика. Здесь используется несколько других методов, чтобы освободить язычок. Ваш ребенку может понадобиться это, если френотомия не увенчалась успехом или если уздечка вашего ребенка очень толстый.
Поговорите с воспитателем вашего ребенка о рисках и пользе процедуры.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните лечащему врачу вашего ребенка или специалисту по грудному вскармливанию, если
у вашего ребенка проблемы с грудным вскармливанием. Если вы считаете, что у вашего ребенка проблемы
издавая звуки, обратитесь к лечащему врачу вашего ребенка или к логопеду.
Если вы считаете, что у вашего ребенка проблемы
издавая звуки, обратитесь к лечащему врачу вашего ребенка или к логопеду.
Ключевые моменты, касающиеся уздечки языка у детей
- Уздечка языка (анкилоглоссия) – это проблема с языком, которая присутствует с рождения. Он не дает языку двигаться так же свободно, как обычно. бы.
- Возникает, когда уздечка на низ языка слишком короткий и плотный.
- Симптомы у каждого разные ребенок.У некоторых детей симптомы могут отсутствовать.
- Вызывает проблемы с грудным вскармливанием у некоторые младенцы.
- У вашего ребенка могут быть проблемы издавать определенные звуки.
- Не все дети с уздечкой языка нужна операция. Вашему ребенку может потребоваться операция, если его уздечка языка более серьезная и вызывает основные симптомы
Следующие шаги
Советы, которые помогут получить максимальную отдачу от визит к врачу вашего ребенка:
- Знайте причину визита и что вы хотите, чтобы это произошло.
- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- При посещении запишите имя новый диагноз и любые новые лекарства, методы лечения или тесты. Также запишите любые новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Узнайте, почему новое лекарство или лечение прописан и как это поможет вашему ребенку. Также знаю, какие побочные эффекты находятся.
- Спросите, может ли состояние вашего ребенка лечили другими способами.
- Знайте, почему тест или процедура рекомендуются и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок Не принимайте лекарства, не проходите анализы или процедуры.
- Если у вашего ребенка будет наблюдение Назначьте дату, время и цель визита.
- Узнайте, как можно связаться с детским провайдер в нерабочее время. Это важно, если ваш ребенок заболел и у вас вопросы или нужен совет.
типов вирусов и бактерий ротовой полости
Распространенные бактериальные и вирусные инфекции полости рта
Что такое камни в миндалинах?
Что такое белый язык?
Что такое оральный дрозд?
Что такое вирус ящура?
Что такое клубничный язык?
Что такое герпангина?
Предотвращение распространения бактерий в полости рта
Бактерии и вирусы в полости рта при неправильном лечении могут вызвать ряд проблем со здоровьем полости рта.Разрушение зубов, болезни десен и язвы во рту – это лишь некоторые из условий, которые могут возникнуть, когда инфекция пустит корни. Узнайте больше о различных вирусных и бактериальных инфекциях, которые могут поражать ваш язык и рот, и о том, что вы можете сделать, чтобы их предотвратить.
Бактериальные и вирусные инфекции языка и рта относительно распространены, и в большинстве случаев их можно лечить с помощью надлежащей диагностики и лечения. Несколько инфекций, которые могут повлиять на полость рта и языка, включают:
- Миндалины. Камни миндалин – также известные как тонзилолиты, представляют собой бактериальные инфекции, поражающие миндалины.
- Белый язык – заболевание, при котором язычные сосочки на языке раздуваются и задерживают бактерии и остатки пищи.
- Молочница полости рта – грибковая инфекция, поражающая язык и горло.
- Вирус Коксаки. Этот вирус, который чаще всего встречается у детей, может вызывать болезненные волдыри.
- Вирус земляничного языка – Сам по себе не заболевание, но может быть признаком более серьезного основного заболевания.
- Вирус герпангины – Другой штамм вируса Коксаки, этот вирус полости рта вызывает образование болезненных красных язв во рту.
Что такое миндалин?
Миндалины – это похожие на железы структуры, расположенные в задней части горла. Их основная роль – поддерживать вашу иммунную систему, предотвращая попадание вирусных и бактериальных инфекций в ваше горло. Однако для некоторых людей это может быть не так.
Камни в миндалинах возникают, когда бактерии и другой мусор объединяются и застревают в уголках миндалин. Если захваченный мусор затвердевает, он превращается в камни миндалин.
Общие симптомы камней миндалин включают:
- Воспаление или отек миндалин
- Боль в горле
- Болезненное глотание
- Постоянный кашель, вызванный раздражением камнем
- Боль в ухе из-за вовлеченных нервных путей
- Белый мусор в задней части горла
- Неприятный запах изо рта, вызванный сернистыми газами, которые попадают в миндалины
В большинстве случаев камни миндалин могут исчезнуть сами по себе.Однако в случаях, когда камень стал слишком большим, может потребоваться медицинское лечение:
- Может потребоваться операция для удаления камней
- В более тяжелых или устойчивых случаях может потребоваться хирургическое удаление самих миндалин, это называется Тонзиллэктомия
- Антибиотики для уменьшения инфекции
- Полоскание соленой водой при небольших камнях миндалин
Вы можете предотвратить образование камней на миндалинах, соблюдая тщательный уход за полостью рта.Чем больше бактерий вы удалите изо рта, тем меньше попадет в миндалины. Регулярная чистка зубов щеткой, зубной нитью и полоскание жидкостью для полоскания рта после еды может удалить бактерии и мусор, которые могут привести к образованию камней на миндалинах.
Людям с хроническими камнями миндалин лучше всего удалить миндалины хирургическим путем, чтобы предотвратить инфекцию.
Что такое белый язык?
Белый язык – это состояние, при котором язык приобретает белый оттенок. Лингвальные сосочки – это небольшие структуры на поверхности языка, которые придают языку грубую текстуру.Когда сосочки набухают, они могут улавливать больше бактерий и мусора, что приводит к внешнему виду.
Одной из наиболее частых причин белого языка является несоблюдение гигиены полости рта, другие причины могут включать:
- Обезвоживание или сухость во рту, недостаток влаги во рту может способствовать развитию бактерий
- Курение или употребление алкоголя, которые могут вызвать сухость наружу и раздражают полость рта
- Раздражение рта, вызванное скобами или зубными протезами
Лучший способ предотвратить образование белых пятен на языке – это регулярный уход за полостью рта.Чистка зубов щеткой и зубной нитью дважды в день поможет удалить бактерии и сохранить полость рта в чистоте. Полоскание жидкостью для полоскания рта без спирта может еще больше уменьшить количество мусора во рту и способствовать здоровому языку. Для дальнейшего удаления бактерий с языка может помочь скребок для языка. Некоторые зубные щетки оснащены функцией чистки языка, чтобы легко включить этот шаг в повседневную гигиену полости рта.
Что такое оральный дрозд?
Кандида – это грибковый организм, который обычно встречается во рту, однако, если он разрастается, он может вызвать состояние, известное как оральный молочница.Наиболее частым признаком молочницы является распространение белых пятен на языке, щеках, палитре, миндалинах, деснах и задней части глотки. Эти поражения могут иметь вид творога и кровоточить при раздражении. Поражения могут быть болезненными и краснеть, что затрудняет глотание или прием пищи.
Обычно к молочнице наиболее подвержены люди с ослабленной иммунной системой. Соблюдение здорового питания, регулярные осмотры у врача и стоматолога и тщательный уход за полостью рта могут помочь предотвратить распространение грибковой инфекции.
Чтобы еще больше снизить риск заражения кандидозной инфекцией, обязательно:
- Чистите зубы не менее двух раз в день
- Пользуйтесь зубной нитью не реже одного раза в день
- Полощите рот жидкостью для полоскания рта, не содержащей спирта
- Ограничьте количество потребление сахара
- Ежедневно чистите зубные протезы, если вы их носите
Ваш врач или стоматолог может порекомендовать противогрибковые препараты для лечения кандидозной инфекции. При подозрении на молочницу полости рта важно обратиться к врачу.Раннее лечение может помочь снизить вероятность распространения инфекции изо рта в горло, что может привести к более серьезным осложнениям для здоровья.
Что такое вирус ящура?
Болезнь рук, ног и рта, также известная как вирус Коксаки, часто поражает детей в возрасте до 10 лет. Вирусная инфекция вызывает образование волдырей во рту, ногах и руках и вокруг них. Эти волдыри часто сопровождаются насморком, болью в горле, лихорадкой и плохим аппетитом.
Инфекция обычно проходит сама по себе примерно через неделю, и ее можно лечить с помощью надлежащего орального увлажнения. Хорошая гигиена полости рта и частое мытье рук могут помочь ограничить распространение инфекции.
Что такое клубничный язык?
Клубничный язык сам по себе не является заболеванием, а скорее симптомом основного состояния или заболевания. Термин «клубничный язык» относится конкретно к внешнему виду языка: красный, бугристый и опухший. Клубничный язык часто характеризуется увеличенными вкусовыми рецепторами и чрезмерно грубой текстурой.
Состояния, которые могут вызвать клубничный язык, включают:
- Аллергия на продукты питания или лекарства
- Скарлатина бактериальная инфекция, вызванная стрептококком
- Болезнь Кавасаки, которая вызывает воспаление артерий, в основном поражая детей
- Недостаток витамина B
- Синдром токсического шока (СТШ) – опасная для жизни инфекция, требующая немедленной медицинской помощи.
Для правильного лечения важно обратиться к врачу, чтобы определить причину появления клубничного языка.В некоторых случаях клубничный язык может быть частью серьезной проблемы со здоровьем и может привести к осложнениям для вашего здоровья в целом.
Что такое герпангина?
Вирус герпангины очень похож на ящур. Вирусная инфекция, как правило, поражает детей чаще, чем взрослых, и приводит к появлению небольших волдырей или язв в верхней части рта и задней части глотки.
Общие симптомы герпангины включают:
- Боль в шее
- Увеличение лимфатических узлов
- Потеря аппетита
- Лихорадка
- Головная боль
- Проблемы с глотанием
Кроме того, у младенцев с вирусом герпангины могут наблюдаться приступы чрезмерного слюноотделения и рвота.Поскольку герпангина является вирусной, а не бактериальной, антибиотики не действуют в качестве лечения. Скорее, ваш медицинский работник определит, какой курс лечения лучше всего, в зависимости от возраста и тяжести симптомов, хотя часто требуется обезболивание.
Хотя жидкость для полоскания рта не лечит вирусные инфекции, она может помочь успокоить язвы во рту, вымывая бактерии зубного налета. Безалкогольные ополаскиватели, такие как Crest Pro-Health Advanced Multi-Protection Mouthwash, могут помочь сделать полость рта более чистой, удаляя больше пищевых продуктов и бактерий зубного налета изо рта, не вызывая дополнительного раздражения, однако это не рекомендуется для детей младше 6 лет.
Лечебное полоскание, состоящее из соленой и теплой воды, предназначено для детей. Полоскание может помочь безопасно облегчить боль, вызванную инфекцией во рту и горле.
В дополнение к полосканию для восстановления часто рекомендуется обильное увлажнение. Также лучше держаться подальше от чрезмерно горячих или кислых напитков, поскольку они могут раздражать язвы и усугублять симптомы.
Герпетическая ангина обычно длится около недели, но если симптомы не исчезнут, крайне важно немедленно обратиться к врачу.
Предотвращение распространения бактериальных инфекций
Хорошая гигиена – лучший способ предотвратить бактериальные инфекции полости рта.
- Тщательно мойте руки
- Чистите зубы не реже двух раз в день или после еды, чтобы удалить больше бактерий зубного налета с зубов, десен и языка
- Переключитесь на электрическую зубную щетку, чтобы обеспечить более полную чистку, уникальные круглые насадки электрические зубные щетки Oral-B окружают каждый зуб, чтобы удалить на 100% больше налета, чем ручная
- Используйте зубную пасту с фтором, например Crest Pro-Health, которая нейтрализует бактерии зубного налета для защиты на весь день
- Ежедневно пользуйтесь зубной нитью, чтобы избавиться от застрявшей пищи, которая может приводят к размножению бактерий во рту
- Полоскание ротовой полости без спирта, чтобы избавиться от бактерий и поддерживать чистоту полости рта
- Каждые шесть месяцев посещайте стоматолога для профессиональной чистки и осмотров
Вирусные и бактериальные инфекции полости рта могут повлиять ваше здоровье полости рта, а также ваше общее состояние здоровья.


 Otolaryngol., 1997].
Otolaryngol., 1997].