Насморк при беременности
Во время беременности у 30% женщин появляется насморк, причиной которого является непосредственно беременность, поэтому он имеет самостоятельное название – «ринит беременных». Проблема насморка во время беременности является весьма существенной, так как женщина испытывает дискомфорт, страх – а не повредит ли это ребенку, занимается самолечением, которое зачастую не помогает, так как причина насморка никуда не уходит, изменяется эмоциональный статус женщины, что может в итоге негативно сказаться на протекании беременности в целом.
Причины насморка при беременности
Основной причиной развития насморка при беременности является изменение гормонального фона в организме женщины. Во время беременности в плаценте вырабатывается очень большое количество эстрогена (женский половой гормон). Этот гормон оказывает влияние на центральную нервную систему и вызывает изменение тонуса сосудов организма. Под действие эстрогена сосуды расширяются, происходит проникновение воды через стенку сосуда в ткань, из-за чего возникает отек.
Безусловно, не каждая женщина переносит гормональный насморк во время беременности. Во многом появление насморка зависит от анатомических и физиологических особенностей строения организма женщины. Предпосылками для развития насморка являются:
– искривленная носовая перегородка;
– наличие аллергического или вазомоторного ринита до беременности;
– прием пероральных контрацептивов перед беременностью;
– некоторые общие заболевания, сопровождающиеся нарушением уровня стероидных гормонов;
– неблагоприятная экологическая обстановка, слишком сухой климат, особенно при использовании кондиционеров в жилом помещении;
– эмоциональная лабильность (подвижность психики) женщины, проявляющаяся в постоянной смене настроения, всплесках гнева, необоснованной радости.

Ринит беременных возникает в сроки от 6 недель беременности и может внезапно самоизлечиваться, или проходит после родов. В любом случае, состояние это временное, и если после родов изменений не происходит, следует обратиться для консультации и установки точного диагноза к врачу. К тому же никто не исключал возможный инфекционный, бактериальный или аллергический насморк, а какой именно насморк возник у вас при беременности, поможет определить только врач.
Симптомы ринита беременных
Основными признаками ринита является заложенность носа и водянистые выделения из носа. Однако выделений может не быть, а наоборот развивается сухость в носу, чихание и скопление трудно отделяемых корок, которые в свою очередь затрудняют прохождение воздуха через и без того суженные носовые ходы. Значительное нарушение дыхания через нос обычно возникает периодически, чаще на холоде, по утрам, однако может быть и постоянным в течение суток. Может развиваться нарушение обоняния (гипоосмия), что связано со скоплением вязкой слизи на обонятельных волосках, а также с гипоксией (нарушением кровоснабжения и питания) обонятельных нервов. При длительно текущем насморке происходит нарушение сна, развиваются головные боли, появляется постоянная усталость, отрицательное отношение к беременности.
При длительно текущем насморке происходит нарушение сна, развиваются головные боли, появляется постоянная усталость, отрицательное отношение к беременности.
Лечение насморка при беременности
Главная сложность в лечении состоит в том, что такой насморк, как и саму беременность, вылечить нельзя, пока не изменится гормональный фон в организме женщины, что происходит после завершения беременности. Традиционные средства для лечения насморка, как правило, только усугубляют течение процесса и могут привести к осложнениям. Классически используемые сосудосуживающие капли ни в коем случае нельзя применять самостоятельно во время беременности, а только после консультации врача, когда специалист сможет оценить, насколько польза для организма матери превысит риск осложнений у плода. Чем же так опасны так нами любимые сосудосуживающие капли?
1. В результате рефлекторного воздействия на сосуды возникает спазм капилляров в плаценте, возникает кислородное голодание плода, что особенно опасно на ранних сроках, когда происходит закладка и развитие всех органов и систем будущего ребенка.
2. Сами капли могут вызывать паралич сосудов и в дальнейшем их расширение и отек слизистой оболочки носа, развивается обратный эффект. Также при уменьшении толщины сосуда повышается риск развития носовых кровотечений.
3. Капли вызывают привыкание, их применение становится ритуалом, и после родов, когда нормализуется уровень эстрогенов и исчезает природная причина заложенности носа, очень трудно излечить зависимость от капель. В этом случае для улучшения состояния приходится постоянно увеличивать количество применяемого лекарственного средства. Таким образом, можно дойти до применения препарата трехлитровыми банками.
Не желательно и лечение насморка народными средствами. Всеми любимый сок алоэ, например, вызывает прилив крови к органам таза и может спровоцировать повышение тонуса матки, что во время беременности опасно своими осложнениями.
Как же лечить насморк при беременности?
Во-первых, соблюдать режим труда и отдыха. Необходимо регулярно проветривать жилые комнаты, делать влажную уборку, по возможности увеличить влажность в помещении. Для этих целей можно применять специальные увлажнители воздуха либо обычный пульверизатор. Во-вторых, одеваться по сезону, не кутаться в жару, правильно выбрать зимнюю одежду. В-третьих, избегать таких раздражителей, как сигаретный дым, выхлопные газы с крупных магистралей. В этом случае лучшей рекомендацией является отправиться на период беременности, по возможности, к бабушке в деревню. В-четвертых, спать головой на подушке, перед сном обязательно прогулка по свежему воздуху. Это необходимо делать для уменьшения притока жидкости к носовых ходам и таким образом уменьшения отека их слизистой.
Для этих целей можно применять специальные увлажнители воздуха либо обычный пульверизатор. Во-вторых, одеваться по сезону, не кутаться в жару, правильно выбрать зимнюю одежду. В-третьих, избегать таких раздражителей, как сигаретный дым, выхлопные газы с крупных магистралей. В этом случае лучшей рекомендацией является отправиться на период беременности, по возможности, к бабушке в деревню. В-четвертых, спать головой на подушке, перед сном обязательно прогулка по свежему воздуху. Это необходимо делать для уменьшения притока жидкости к носовых ходам и таким образом уменьшения отека их слизистой.
Из медикаментозного лечения следует обратить внимание на носовой душ. Его можно осуществлять самостоятельно минеральной водой или слабым солевым раствором при помощи спринцовки, а также используя различные системы для промывания носа, которые можно найти в аптеке. Хорошим эффектом обладает применение подобных растворов при помощи небулайзерных устройств, при наличии насадок для ингаляции носа.
Таким образом, насморк, вызванный беременностью, хоть и вызывает дискомфорт во время беременности, однако является временным состоянием и, как правило, не вызывает осложнений. Несмотря на это, все же стоит обратить внимание на качественное дыхание через нос и благоприятное протекание беременности, тем более что современный уровень медицины позволяет вовремя выявить заболевание и своевременно начать грамотное лечение.
В некоторых случаях под маской заложенности носа могут скрываться различные заболевания, которые способны нанести вред развивающемуся организму ребенка. Поэтому очень важно при наличии симптомов заложенности носа обратиться за консультацией к ЛОР-врачу.
Врач Литашов М.В.
Насморк во время беременности: последствия и как лечить
Большинство женщин сталкивались с тем, что болит горло и насморк при беременности. Ведь из-за того, что внутри растет плод, иммунитет беременной снижен, поэтому и заболеть проще простого.
Ведь из-за того, что внутри растет плод, иммунитет беременной снижен, поэтому и заболеть проще простого.
Хоть это и обычная простуда, но тем не менее лечить ее надо с умом, учитывая твое «интересное положение». Ведь некоторые медикаменты могут быть попросту опасны для твоего малыша.
Также насморк может быть от аллергии. Да-да, даже если ты от нее никогда не страдала. Организм меняется, и эти изменения могут повлечь за собой другие. Например, чувствительность к цветению, шерсти или пыльце.
Также беременную часто мучают отеки, в том числе отеки носоглотки. А от отеков до насморка рукой подать. Особенно часто такое бывает во втором триместре — на фоне гормональной перестройки и отечности дыхательных путей повляется насморк.
Чем лечить насморк при беременностиКонечно, сильнодействующие средства тебе принимать нельзя. Хотя, честно говоря, даже не во время беременности они не всегда помогают избавиться от вируса. Организм должен сам побороть его, для этого ему надо в среднем 5-7 дней. Однако кое-что, чтобы убрать или снизить неприятные симптомы, сделать в твоих силах.
Однако кое-что, чтобы убрать или снизить неприятные симптомы, сделать в твоих силах.
Как избавиться от насморка при беременности
Придерживайся таких советов:
- Сосудосуживающие капли от насморка при беременности строго запрещены. Лучше промывай нос солевым раствором. Сделать раствор проще простого: на 300 мл теплой (но не горячей!) воды добавь одну чайную ложку соли, тщательно размешай и промывай так часто, как можешь.
- Старайся не натирать нос. Желательно вытирай его влажными салфетками, а не сухими (сухие только усугублят раздражение). А также мажь эти натертости детским увлажняющим кремом или оливковым маслом.
- Чтобы «пробить» заложенный нос, воспользуйся старым добрым, а главное проверенным бальзамом «Звездочка». Но перед этим проверь, не вызывает ли он у тебя аллергии (как ты помнишь, даже если ее не было, она может появиться). Для проверки нанеси бальзам на сгиб локтя и оставь на 8-10 часов.
 Если не появился зуд и покраснение, то смело наноси на крылья носа, виски, за ушами и на переносицу. Заметь — именно на эти точки, а не внутрь ноздрей.
Если не появился зуд и покраснение, то смело наноси на крылья носа, виски, за ушами и на переносицу. Заметь — именно на эти точки, а не внутрь ноздрей. - Если же насморк возник из-за аллергии, то посоветуйся со своим лечащим врачом. Он скажет тебе, какие антигистаминные препараты разрешены во время беременности.
Больше интересных материалов читай на Clutch!
Еще редакция Сlutch cоветует прочитать:
50-летний Тарзан показал, чем соблазнял молодых любовниц – “Такой маленький”.
Женатого Игоря Кондратюка застали в объятьях популярной певицы – фото.
Променял жену на знойную брюнетку: Олега Винника застукали в компании другой женщины.
Алла Пугачева надела короткие шорты, сверкнув стройными ножками – и не скажешь, что ей за 70.
Правда о домашних родах от акушера-гинеколога: тайна доул, феномен Софии Стужук и трагедия в Ровно
Насморк у беременных на поздних сроках NewMed.
 su
suПодробно про лечение насморка в третьем триместре беременности
Именно на поздних сроках беременности у женщин чаще всего появляется заложенность носа и сопли. Статистика красноречива: на 30 неделе назальная обструкция отмечается у 40% беременных, на 40 неделе — у 42%. Насморк при беременности в 3 триместре может быть обусловлен массой причин. Лечение подбирается индивидуально.
Часто заложенность носа проявляется перед родами, иногда за 10-12 дней. В этих случаях симптомы, скорее всего, будут на протяжении родов и еще неделю-две после. Все это характерно для так называемого гормонального насморка. С ним бывает связана ларингопатия (воспаление горла и охриплость), нормальная для рожениц, снижение слуха и обоняния.
Неправильно говорить, что насморк — это болезнь. Правильно будет сказать, что это лишь набор симптомов, возникающих как следствие болезни — ринита. Однако в просторечии считают, что это синонимы.
Многие женщины благополучно рожают при наличии вазомоторного ринита.
Но это — не все последствия, которыми чреваты чихание и заложенность носа во время беременности именно в 3 триместре.
Чем опасен насморк на поздних сроках беременности
Опасность состоит в возможном влиянии на развитие плода. Если постоянная заложенность носа длится более недели, то ребенок недополучает кислород и развивается в условиях гипоксии. Из-за этого может наблюдаться недобор массы и в тяжелых хронических случаях недоразвитие отдельных органов.
Чем раньше появляется ринит в период гестации и чем дольше он держится, тем более вероятен риск нежелательных последствий его для плода. Насморк, появляющийся за неделю-полторы до родов, практически никак не влияет на развитие плода.
Насморк в последние дни беременности никак не влияет на здоровье будущего малыша.
«У меня насморк был три раза за всю беременность, но все три раза он очень быстро проходил. Первый раз неделе на 12, но там я просто перемерзла. Потом он был на 28 неделе беременности, даже не знаю, почему. Три дня, наверное, держался, а когда я пришла к врачу, уже исчез. И последний раз на 40 неделе случился, за пять дней до родов. Я читала про такую заложенность носа. Но нет, пронесло. В день поездки в роддом утром ещё была заложенность носа, но в суматохе и со сборами я даже не заметила, что он прошел. А уже в роддоме я и не обратила внимания, что его не было. Уже наутро после родов дышала нормально. Никаких средств ни разу не употребляла, только делала ингаляции со зверобоем и мазала нос Звездочкой. По моему мнению, это — как мертвому припарки».
Три дня, наверное, держался, а когда я пришла к врачу, уже исчез. И последний раз на 40 неделе случился, за пять дней до родов. Я читала про такую заложенность носа. Но нет, пронесло. В день поездки в роддом утром ещё была заложенность носа, но в суматохе и со сборами я даже не заметила, что он прошел. А уже в роддоме я и не обратила внимания, что его не было. Уже наутро после родов дышала нормально. Никаких средств ни разу не употребляла, только делала ингаляции со зверобоем и мазала нос Звездочкой. По моему мнению, это — как мертвому припарки».
Наличие ОРВИ у беременной является показанием для направления её в инфекционное отделение роддома.
Опасны для плода и заболевания, сопутствующие насморку. Если заложенность носа происходит из-за ОРВИ, инфекция может повлиять на плод и привести к заражению ребенка после родов. Общее ухудшение состояния матери при простуде или ОРЗ может стать причиной преждевременных родов.
Но ещё более опасны лекарственные препараты, которые многие женщины по привычке принимают для лечения ринита без согласования с врачом. При беременности в 3 триместре большинство популярных сосудосуживающих средств строго противопоказано: при попадании в организм они легко проходят через плацентарный барьер и отравляют плод. Применение сильных кортикостероидов (большинство капель в нос содержат именно их) или антигистаминных препаратов может даже привести к отравлению плода или повлиять на родовую активность матки и протекание родов вообще.
При беременности в 3 триместре большинство популярных сосудосуживающих средств строго противопоказано: при попадании в организм они легко проходят через плацентарный барьер и отравляют плод. Применение сильных кортикостероидов (большинство капель в нос содержат именно их) или антигистаминных препаратов может даже привести к отравлению плода или повлиять на родовую активность матки и протекание родов вообще.
Прием медикаментозных препаратов перед родами нужно строго согласовывать с врачом.
«Был насморк на 32 неделе беременности. С ним была простуда и боли в горле. Лечилась только народными средствами — парила ноги, делала ингаляции, два раза ходила в сауну. Никаких лекарств не принимала. Прошло все за 8 дней, никаких последствий не было, роды потом прошли совершенно нормально».
Видео: ОРВИ и простуда у беременных
Причины заложенности носа и чихания в 3 триместре
Как и на других сроках беременности, в 3 триместре чихание и заложенность носа могут быть вызваны множеством причин. Однако по статистике ведущая среди них — влияние выброса гормонов на состояние слизистой оболочки носа. При таком гормональном насморке (в отоларингологии его называют просто ринитом беременных) наблюдается только отек слизистой. Чихания, соплей и повышения температуры при этом обычно не возникает.
Однако по статистике ведущая среди них — влияние выброса гормонов на состояние слизистой оболочки носа. При таком гормональном насморке (в отоларингологии его называют просто ринитом беременных) наблюдается только отек слизистой. Чихания, соплей и повышения температуры при этом обычно не возникает.
Кашель у беременной значительно более опасен, чем насморк.
Аллергический ринит также может появиться на поздних сроках, но случается это реже: обычно на все аллергены будущая мать успевает отреагировать раньше и к концу беременности они оказываются устраненными. Характеризуется аллергический насморк выделением мокрот из носа, слезоточивостью, появлением сыпи на теле. В клинике его диагностируют по увеличенному содержанию антител в крови, а также проверкой реакции кожи на аллергены.
Вазомоторный насморк не возникает внезапно на поздних сроках беременности. Женщина живет с ним постоянно, а планируя беременность, готовится и согласует с врачом все меры по ослаблению его симптомов.
Заложенность носа и чихание, вызванные ОРЗ или простудой, сопровождаются обычно воспалением горла, повышением температуры, болями в голове, общим ухудшением состояния здоровья.
Если насморк сопровождается ухудшением общего состояния, то следует обратиться к врачу.
«Я чуть с ног не сбилась, пока бегала по больницам. У меня насморк появился на 35 неделе беременности, ни соплей, ни кашля, только нос заложило. Моя гинеколог только из отпуска должна выйти, в районной поликлинике к лору очередь на два этажа, и все гриппозные, пробилась только в Интосану. Уже ни о деньгах не думала, ни о чем. Зря паниковала. Там такие хорошие врачи. Успокоили, сказали, что у многих беременных такое случается. Назначили капли в нос из морской воды, воздух увлажнить дома нужно было. Действительно, после этого насморк не прошел, но стало легче. Там в клинике познакомилась с девочкой с такими же симптомами на 38 неделе, но у неё аллергия страшная была, потому что дело в августе случилось, везде цвела амброзия. Её, конечно, вели с разными лекарствами, но опять же, очень аккуратно. Недавно, кстати, встретила её. Здорового мальчишку родила, ттт».
Её, конечно, вели с разными лекарствами, но опять же, очень аккуратно. Недавно, кстати, встретила её. Здорового мальчишку родила, ттт».
Увлажнитель воздуха часто необходим в помещении, где живет беременная
И в очень редких случаях насморк может появиться как реакция на очень сухой воздух в помещении. Как правило, при нарушении условий микроклимата сухость носа, появление корочек в носу, трещины и воспаления слизистой появляются на ранних сроках и к концу гестации их уже устраняют. Но при переездах или резких колебаниях погоды такое тоже может произойти.
Правила безопасного лечения насморка в третьем триместре
Лечить насморк в 3 триместре беременности необходимо строго по указаниям врача. Самостоятельное назначение лекарств или народных средств здесь не допустимо из-за возможного негативного влияния на плод и на организм матери.
Промывание носа соленой водой позволяет уменьшить отек слизистой.
Для лечения чихания и заложенности носа при беременности в первую очередь назначаются стандартные процедуры, цель которых — максимально облегчить проявления симптомов. В 3 триместре беременности они ничем не отличаются от таковых на других сроках — это увлажнение воздуха в помещении, частые прогулки на свежем воздухе, промывание носа соленой водой, поднятие изголовья кровати, поддержание температуры в помещении на уровне 20-22°С.
В 3 триместре беременности они ничем не отличаются от таковых на других сроках — это увлажнение воздуха в помещении, частые прогулки на свежем воздухе, промывание носа соленой водой, поднятие изголовья кровати, поддержание температуры в помещении на уровне 20-22°С.
В некоторых случаях этого комплекса мер бывает достаточно, чтобы женщина могла дышать носом и не нуждалась в лекарственных средствах.
Усилить эффект таких процедур можно с помощью ингаляций минеральной водой, закапывания в нос или промывания его физраствором или простой соленой водой. А вот с каплями на основе эфирных масел нужно быть уже аккуратнее: если простой физраствор в 3 триместре можно использовать без опаски, то те же натуральные капли опасно применять при аллергическом рините, а при усилении его — вовсе отказаться от такого средства.
Спрей от аллергического насморка Назаваль.
Кстати, для лечения аллергического насморка часто используют препарат Назаваль — мелкодисперсный раствор волокон целлюлозы, который при распылении в носу создает барьер для частиц аллергенов и защищает слизистую от контакта с ними.
«У меня насморк как начался на 34 неделе беременности и длился до родов и ещё неделю после. Я держалась, капли не капала, хотя мне лор сказала, что если совсем невмоготу будет, можно капать Тизин. Мне хорошо помогали ингаляции и картошка — после них пару часов нос дышал почти нормально, потом постепенно снова затекал. Я делала ингаляции утром, после сна, до обеда дотягивала, а потом обычно гуляла. На воздухе сразу легче становилось. Потом уже за два часа перед сном делала ромашку с эвкалиптом и мазала нос звездочкой. Засыпать получалось ещё с дышащим носом, а к середине ночи его закладывало. Но, в общем, это терпимо».
На свежем воздухе отек носа заметно спадает.
Лечение насморка у беременных в 3 триместре с помощью фармакологических средств назначается только врачом и только в случае, когда его причины или осложнения могут привести к более тяжелым последствиям, чем лекарства. Например, некоторые гормональные спреи местного действия прописываются, если в них возникает необходимость.
В некоторых случаях врач принимает решение прописывать деконгестанты типа Отривина, Фариала, Виброцила очень коротким курсом и уменьшенными количествами, чтобы снять отек и обеспечить проходимость носовых ходов. В общем, при кратковременном применении — не более 3 дней — они достаточно безопасны, но длительное их использование может привести к интоксикации плода.
Нафтизин — одно из самых известных средств для быстрого снятия отека.
Вазомоторный насморк на 39-40 неделе беременности врачи предпочитают не лечить вообще, поскольку в большинстве ситуаций после родов он проходит сам по себе по мере нормализации гормонального баланса.
Из практики лора
«У нас часто бывают пациентки с ринитом на поздних сроках беременности. Мы всем объясняем, что это специфика гормональных всплесков организма такая, убеждаем обходиться без лекарств, но не все слушают. Тут все от матери будущей зависит: если для неё здоровье ребенка дороже, она прислушивается к советам, если ей важно её самочувствие, то делает, что ей хочется. Обычно только в роддоме, непосредственно перед родами, можно закапать нос любыми сосудорасширяющими каплями, это поможет нормально дышать при родах. Но обязательно нужно предварительно определить причину насморка. Если он связан с инфекцией, скрывать его нельзя, чтобы не заразить весь роддом. Роженицу в этом случае положат в инфекционное отделение. Если это вазомоторный ринит, лор выдаст беременной соответствующее подтверждение, с которым она и поступит в роддом.»
Обычно только в роддоме, непосредственно перед родами, можно закапать нос любыми сосудорасширяющими каплями, это поможет нормально дышать при родах. Но обязательно нужно предварительно определить причину насморка. Если он связан с инфекцией, скрывать его нельзя, чтобы не заразить весь роддом. Роженицу в этом случае положат в инфекционное отделение. Если это вазомоторный ринит, лор выдаст беременной соответствующее подтверждение, с которым она и поступит в роддом.»
Лариса Григорьевна, Самара
Защитите себя и своего будущего малыша от инфекции
Насморк на поздних сроках беременности для многих будущих мам неизбежен. Другие формы его — простудный, инфекционный — можно предупредить и не дать ему развиться.
В любом случае, чтобы снизить риск появления насморка как следствия других болезней или уменьшить силу проявления симптомов гормонального и аллергического ринита, делать нужно не так уж и много:
- Избегать заражения ОРВИ — пореже бывать в людных местах, не сидеть в очередях в больнице (приходить к врачу по записи или ждать очереди на улице, если позволяет погода), надевать марлевую повязку в людных помещениях, не общаться с явными переносчиками инфекции;
Беременным следует опасаться инфекционных болезней.
И главное — при появлении насморка и манифестации его симптомов более чем в течение 3 дней нужно показаться врачу. Именно он решит, стоит ли назначать лечение, и если стоит, то какое. Очень важно заранее найти по рекомендациям знакомых хорошего специалиста, которому можно полностью доверять. Тогда не будет ни проблем для матери, ни опасности для будущего малыша.
Чем лечить насморк при беременности
Почему может появиться насморк при беременности
Насморк может омрачить состояние чуть ли не каждой женщины, находящейся в интересном положении. Именно беременная женщина в большей степени подвержена ОРЗ, чем другие люди. И этому есть вполне логичное объяснение.
- Простудные заболевания. Иммунитет вынашивающей ребенка женщины снижается, что делает ее более восприимчивой к вирусным и инфекционным болезням.
- Изменение гормонального фона. Из-за гормональной перестройки и усиленной выработки прогестерона и эстрогена происходит отек слизистой носовой полости, в результате чего женщина чувствует заложенность.

- Пересыхание слизистой носа во время беременности. Во-первых, это происходит вследствие увеличения количества крови в организме. Во-вторых, причиной неприятности может стать недостаточная влажность воздуха или присутствие в нем аллергенов.
- Имеющиеся еще до беременности хронические заболевания носоглотки – искривление перегородки, синуситы, аденоиды. Они могут обостриться в период вынашивания ребенка. Вот почему важно посетить врача-оториноларинголога еще на этапе планирования.
Насколько опасен насморк при беременности
Если в небеременном состоянии женщины зачастую не обращают практически никакого внимания на насморк, то, находясь в интересном положении, появляется множество вопросов по этому поводу. Главный среди них – в чем опасность насморка?
На ранних сроках большую опасность представляет не сам насморк, а то, что стало причиной его появления. Это может быть результатом проникновения в организм инфекции. В свою очередь вирусы попадают и в кровь ребенка, что на ранних сроках может спровоцировать выкидыш.
В свою очередь вирусы попадают и в кровь ребенка, что на ранних сроках может спровоцировать выкидыш.
Во 2 и 3 триместрах насморк и его симптомы, в частности, заложенность носа, препятствуют попаданию кислорода в организм как матери, так и ребенка. Если ничего не предпринимать, это может спровоцировать развитие гипоксии.
Кроме того, опасность представляют и осложнения, которые может вызвать появление насморка. Среди таковых:
- острый синусит;
- разрастание полипов в носовой полости.
Как и чем лечить насморк во время беременности
1 триместр
При лечении насморка в первые недели беременности стоит помнить, что плацента находится еще на стадии формирования, и все, что попадает в организм матери, без труда попадает и к плоду. Использование простых приемов помогут избавиться от проблемы, не принося вреда будущему ребенку. Среди них отметим следующие варианты.
- Необходимо обеспечить уровень влажность в помещении не ниже 60-65%.
 Это препятствует пересыханию слизистой носа и облегчит дыхание.
Это препятствует пересыханию слизистой носа и облегчит дыхание. - Нужно обеспечить регулярное проветривание на 15-20 минут и держать температуру не более 22-23° С. Это позволит в скорейшие сроки устранить вирус.
- При появлении выделений нужно регулярно прочищать нос солевым раствором. Его можно приготовить самостоятельно, а можно приобрести готовый в аптеке.
- Для облегчения дыхания можно использовать бальзам «Звездочка», который наносят на крылья носа.
- Для увлажнения слизистой после промывания ее нужно смазывать персиковым или облепиховым маслом.
2 триместр
Примерно с 12-13 недели помимо обычного простудного насморка у женщины в положении может появиться вазомоторный ринит. Явление не редкое и вызвано оно усиленной выработкой прогестерона и эстрогена, что провоцирует отек слизистой и, как следствие, затрудненное дыхание.
Такое состояние не требует специального лечения, однако, при выраженных симптомах врач может прописать разрешенные сосудосуживающие капли.
При появлении простудного насморка рекомендуется:
- регулярное промывание носа солевым раствором;
- поддержание необходимого уровня влажности в помещение.
В особо тяжелых случаях во избежание осложнений врач может назначить медикаментозную терапию. Препарат подбирается в индивидуальном порядке, учитывая то, как протекает беременность.
Если насморк имеет бактериальную природу, то помогут антисептические средства, например, Мирамистин. В особо тяжелых случаях врач может назначить прием антибиотиков.
При появлении аллергического насморка, необходимо выявить аллерген и назначить соответствующее лечение. Как правило, врач прописывает использование гормональных назальных капель.
3 триместр
Неизменными в лечении остаются стандартные процедуры:
- промывание носа и увлажнение его слизистой;
- поддержание влажности в помещение;
- прогулки на воздухе и регулярное проветривание.
Если этого не достаточно, чтобы облегчить состояние, нужно обратиться к врачу. Он может назначить ингаляции с минеральной водой или эфирными маслами. В особо сложных ситуациях доктор выписывает краткий курс сосудосуживающих препаратов, типа Виброцила или Отривина.
Он может назначить ингаляции с минеральной водой или эфирными маслами. В особо сложных ситуациях доктор выписывает краткий курс сосудосуживающих препаратов, типа Виброцила или Отривина.
При необходимости, если высокий риск появления осложнений, могут быть назначены антибиотики или гормональные средства.
Какие препараты от насморка категорически противопоказаны во время беременности
При беременности строго противопоказаны сосудосуживающие назальные препараты, такие как, Нафтизин, Отривин, Виброцил и др. Они не только не лечат насморк, но и негативным образом влияют на развитие плода.
Опасность заключается еще и в том, что при использовании сосудосуживающих капель, какая-то часть дозы попадает в пищевод, а, следовательно, и к плоду, вызвав своим действием нарушение кровообращения.
С внимательностью следует отнестись и к каплям на растительной основе. Нужно внимательно изучить состав и убедиться, что никакой из компонентов не вызовет аллергической реакции.
Народные средства от насморка и чего стоит избегать
Некоторые из средств народной медицины можно использовать для лечения насморка и во время беременности.
- Капли в нос из сока яблока или алоэ: 5-7 капель 3 раза в день. Такой способ дает противовирусный и антибактериальный эффект.
- Обильное питье травяных отваров и витаминосодержащих напитков. Это может быть отвар шиповника, чай с лимонным соком, теплое молоко с медом, морсы из клюквы и смородины.
- Промывание носа соленой водой. Для приготовления используйте стакан теплой воды и 1 чайную ложку любой соли.
Профилактика насморка при беременности
Простудного насморка во время беременности мало кому удается избежать. И все же простые рекомендации могут помочь.
- Избегайте переохлаждения.
- Как можно реже находитесь в местах скопления людей.
- Не контактируйте с людьми, болеющими или недавно переболевшими ОРЗ.
- Больше бывайте на свежем воздухе.
- Избегайте попадания аллергенов в носовую полость.

- Принимайте специальные витамины для беременных, которые помогут укрепить ослабленный иммунитет.
- Следите за влажностью воздуха в помещении: она должна быть не ниже 50%.
Видео о насморке при беременности
Небольшое видео о лечении насморка поможет узнать, что делать, если недуг застал вас во время беременности. Простые приемы и рекомендации позволят в кратчайшие сроки избавиться от заболевания.
Лечение насморка при беременности
Насморк при беременности — вполне обычное дело. И даже не потому, что иммунитет женщины сейчас ослаблен, и заболеть простудой или ОРЗ можно просто в считанные минуты. Есть еще некоторые факторы, вызывающие заложенность носа у будущей мамы. Но не зависимо от причины, насморк доставляет дискомфорт и маме, и ребеночку, поэтому требует облегчения состояния.
Бывает, еще до того, как женщина узнала о беременности, у нее заложило нос. И до самого конца срока она проходила, шмыгая носом. Речь идет о достаточно распространенном явлении — вазомоторном рините или так называемом насморке беременных. Он вызван гормональными перестройками в организме, провоцирующими отек слизистой. Чаще всего такой насморк появляется во втором триместре. Но в подавляющем большинстве случаев он проходит только после родов. Специального лечения гормональный насморк не требует. Но помочь себе дышать однозначно нужно. Можно воспользоваться любым из приведенных ниже способов. Но начинать следует всегда из самых безопасных.
И до самого конца срока она проходила, шмыгая носом. Речь идет о достаточно распространенном явлении — вазомоторном рините или так называемом насморке беременных. Он вызван гормональными перестройками в организме, провоцирующими отек слизистой. Чаще всего такой насморк появляется во втором триместре. Но в подавляющем большинстве случаев он проходит только после родов. Специального лечения гормональный насморк не требует. Но помочь себе дышать однозначно нужно. Можно воспользоваться любым из приведенных ниже способов. Но начинать следует всегда из самых безопасных.
Неожиданное беспрерывное чихание и обильные потоки из носа могут быть аллергическим ринитом. Особенно если за окном весна и в разгаре цветение. Такой диагноз требует специальных мер, поэтому обязательно нужно идти к специалисту. Но если среди симптомов недуга у вас отмечается еще кашель, головная боль, першение в горле и повышение температуры — почти стопроцентно, что вы подцепили вирус. Лечение необходимо начинать незамедлительно. Потому как инфекция может быть очень опасной для будущего малыша, да и для самой беременности в принципе, особенно на ранних ее сроках.
Потому как инфекция может быть очень опасной для будущего малыша, да и для самой беременности в принципе, особенно на ранних ее сроках.
В любом случае, по какой бы причине у вас не потекло из носа, ее (эту самую причину) в идеале должен установить врач. Он же и расскажет вам, как можно и нужно лечить насморк во время беременности, что делать нежелательно и чего категорически нельзя. Если же доктор будет не очень общительный или по каким-то причинам вы к нему так и не попадете, вам помогут наши советы и рекомендации.
Как лечить насморк при беременности
Капли в нос. С них, наверное, все и начинается. Потому что как бы ни был метод хорош, но проще и привычней всего закапать капли. И как бы не ругали беременных за сосудосуживающие препараты, многие пользуются именно такими. Но мы все же еще раз призовем вас этого не делать. Попытайтесь облегчить свое дыхание предложенными способами, если понадобится — перепробуйте все! И если уж ни от одного из них вам ни на йоту не станет легче, только тогда берите сосудосуживающие аптечные капли: Називин, Виброцил, Назик-спрей, Фармазолин, Нафтизин, Галазолин. Но бесконтрольно ими пользоваться нельзя: только в острой фазе насморка, только в детской дозировке, только 1-2 раза в сутки (лучше всего — перед сном) и только не более трех дней. Ведь вместе с сосудами эти средства сужают и капилляры плаценты, что может привести к гипоксии плода. Кроме того, они способны поднимать артериальное давление и провоцировать спазмы, чему вы вряд ли обрадуетесь. После кратковременного облегчения отек слизистой усиливается еще больше, и вы вынуждены закапывать нос буквально все время. Поэтому внимательно читайте инструкцию и не превышайте установленной дозировки, а еще лучше — капайте меньше. Немаловажно и доказано: сосудосуживающие капли вызывают привыкание. Но вы как раз можете этого не допустить.
Но бесконтрольно ими пользоваться нельзя: только в острой фазе насморка, только в детской дозировке, только 1-2 раза в сутки (лучше всего — перед сном) и только не более трех дней. Ведь вместе с сосудами эти средства сужают и капилляры плаценты, что может привести к гипоксии плода. Кроме того, они способны поднимать артериальное давление и провоцировать спазмы, чему вы вряд ли обрадуетесь. После кратковременного облегчения отек слизистой усиливается еще больше, и вы вынуждены закапывать нос буквально все время. Поэтому внимательно читайте инструкцию и не превышайте установленной дозировки, а еще лучше — капайте меньше. Немаловажно и доказано: сосудосуживающие капли вызывают привыкание. Но вы как раз можете этого не допустить.
Куда безопаснее и надежнее капли в нос на натуральной основе, например, Пиносол. Да, он многим не помогает, но также многие остаются довольны. Так почему бы и не попробовать? Есть и другие гомеопатические препараты: спрей Эуфорбиум Композитум, мазь Эваменол и прочие.
Основные средства для лечения насморка при беременности (3 триместр)
Беременность — самый прекрасный, но одновременно с этим и один из самых тяжелых периодов в жизни женщины. В это время в организме матери формируется новая жизнь и происходит множество изменений. В непростой период и болеть нельзя и лечиться многими препаратами нельзя, поскольку многие из них могут причинить вред матери и ребенку.
Каждой будущей маме важно знать, чем и как можно лечить насморк на поздних сроках беременности, так как именно этот коварный недуг часто встречается у представительниц прекрасного пола в период вынашивания.
Причины насморка
Ринит — воспаление слизистых носовой полости, клинически проявляющееся затруднением дыхания, появлением водянистого или слизисто-гнойного отделяемого, чиханием, ощущением першения в горле, зуда в полости носа, гипертермией и слабостью. Насморк в третьем триместре беременности — часто встречающийся симптом, которых может возникать по множеству различных причин.
Он может быть вызван:
- Аллергией. При этом заболевание может сопровождаться слезоточивостью, частым чиханием, появлением сыпи на коже и гипертермией до 37,5 градусов. Появляется при повышенной индивидуальной чувствительности организма матери к аллергенам (пыльца растений, шесть кошек, собак, птичьи перья, бытовая пыль).
- Гормональной перестройкой. Заложенность носа при беременности чаще всего вызвана измененным гормональным фоном. Это приводит к формированию отека в носовой полости и затруднению дыхания. Данное состояние не сопровождается повышением температуры и ухудшением самочувствия. По статистике, ринит на 30 неделе беременности регистрируется у 40% женщин. По мере увеличения срока гестации, увеличиваются риски возникновения данной патологии и насморк на 38 неделе беременности отмечается уже у 42% будущих мам.
- Вирусами или бактериями. Наиболее опасный вид насморка, сопровождающий простуду, трахеит или бронхит. При нем у женщины отмечается повышение температуры тела, головная боль, кашель.
 Пагубное влияние на организм малыша оказывает не только сам насморк, но и инфекционные агенты, вызвавшие заболевание. Именно поэтому при первых признаках ОРВИ при беременности не стоит откладывать визит к врачу.
Пагубное влияние на организм малыша оказывает не только сам насморк, но и инфекционные агенты, вызвавшие заболевание. Именно поэтому при первых признаках ОРВИ при беременности не стоит откладывать визит к врачу. - Вазомоторный ринит. Возникает по причине нарушения тонуса капилляров в носовой полости при искривленной перегородке или аденоидах. Приводит к постоянной заложенности носа, появлению скудного слизистого отделяемого, головным болям, бессоннице.
- Насморк также может возникать по причине пересыхания слизистых оболочек. Такое встречается при нарушении личной гигиены и наличии сухого воздуха в квартире, что наиболее часто бывает с зимнее время при работе отопительных приборов.
При беременности особенно важно быстро установить точный диагноз и своевременно начать эффективное, безвредное для ребенка лечение. Подобрать его сможет только врач после тщательного осмотра и исследования. Именно поэтому при появлении первых симптомов ринита важно не откладывать визит к доктору и не заниматься самолечением.
В чем опасность насморка?
Насморк при беременности 3 триместр сопровождает часто и всегда вызывает беспокойство у лечащего врача. Данный неприятный симптом не только ухудшает качество жизни женщины в период вынашивания, но и может приводить к различными серьезным последствиям. Среди них:
- Гипоксия плода. Растущая матка сдавливает внутренние органы женщины, что приводит к поверхностному дыханию, а заложенность носа у беременных приводит к уменьшению поступления кислорода и усугубляет ситуацию.
- Инфекционные осложнения — ангина, бронхит, пневмония. Они могут возникать как на фоне ОРВИ, так и по причине перехода на ротовое дыхание и пересыхании слизистых оболочек дыхательных путей при сильной заложенности носа.
- Переход заболевания в хроническую вялотекующую форму с периодическими обострениями, от которой тяжело будет избавиться с помощью традиционных медикаментов.
- Возникновение внутриутробной инфекции у младенца или заражение уже родившегося малыша.

Именно поэтому важно не заниматься самолечением. Недолеченный ринит гораздо опаснее, чем возможные риски от приема препаратов. Своевременное обращение к доктору является залогом успешного установления правильного диагноза, подбора правильной безопасной терапии и выздоровления. Лечение насморка у беременных в 3 триместре должен проводить только врач после тщательного комплексного обследования.
Как избавиться от насморка?
Чем лечить насморк при беременности в 3 триместре? — вопрос, интересующих всех представительниц прекрасного пола, столкнувшихся с данной патологией.
- Начать лечение стоит с промываний Аква-Марисом и другими препаратами на основе морской воды. При рините следует 4 раза в сутки совершать по 2 впрыскивания в каждую ноздрю, после чего высморкаться.
- Хорошо себя зарекомендовали средства на растительной основе, такие как эвкалиптовый Пиносол, который уменьшает отек и увлажняет воспаленные слизистые оболочки. Применять их можно даже на 36 неделе беременности и более поздних сроках.
 льной чувствительности к компонентам лекарства.
льной чувствительности к компонентам лекарства. - Популярностью пользуются также деконгестанты, средства от насморка, не противопоказанные для беременных. Они помогают устранить отек и ускорить выздоровление.
Солевые растворы
Солевые растворы – первые препараты, которые следует использовать в первую очередь, чтобы лечить насморк во время беременности. К ним относят Аква-Марис, Маример, Аквалор, Хьюмер. Данные средства полностью безвредны и практически не имеют побочных эффектов, благодаря чему ими можно лечить насморк в 3 триместре беременности.
Солевые средства способны:
- Разжижить и вывести слизистое и слизисто-гнойное отделяемое из носа.
- Оказать действие, направленное на снятие воспалительного процесса.
- Заживлять и увлажнять воспаленные слизистые оболочки в носовой полости.
- Уменьшать и полностью снимать отечность.
Промывать нос средствами, выполненными на основе морской воды, следует 3-4 раза в сутки. Необходимо сделать по 2 впрыскивания в каждую ноздрю и сразу высморкаться, после чего закапать в нос другие лекарственные капли. Насморк у беременных, без проведения терапии, может затягиваться до нескольких недель, однако, при правильно подобранной терапии данными препаратами, его длительность сокращается до 5-7 дней.
Необходимо сделать по 2 впрыскивания в каждую ноздрю и сразу высморкаться, после чего закапать в нос другие лекарственные капли. Насморк у беременных, без проведения терапии, может затягиваться до нескольких недель, однако, при правильно подобранной терапии данными препаратами, его длительность сокращается до 5-7 дней.
Чтобы приготовить солевой раствор дома, следует растворить в 200 мл чистой воды 1-1,5 ч.л. поваренной соли. При отсутствии аллергии на йод, разрешается добавить в полученный раствор 4 капли его спиртового раствора. Полученным лекарством необходимо промывать носовые ходы, а также полоскать горло 3-4 раза в сутки.
Можно ли использовать Нафтизин при беременности?
Сосудосуживающие препараты наиболее популярны среди людей, столкнувшихся с ринитом. Они быстро уменьшают отек, восстанавливают носовое дыхание. К этой группе препаратов относятся Нафтизин и Санорин, действующим веществом которых является нафазолин, а также средства на основе ксилометазолина — Галазолин, Ксимелин.
Нафтизин является наиболее популярным благодаря его доступности, невысокой цене и быстрому действию. Несмотря на эффективность, данное лекарство не используют в период вынашивания, в особенности на 35 неделе беременности и в более поздние сроки. Это связано с высоким риском возникновения побочных реакций. При длительном использовании и при превышении допустимой дозировки, препарат приводит к сужению сосудов, расположенных не только в носу, но и во всем организме, а это может вызвать гипоксию плода.
Использовать капли, обладающие сосудосуживающим действием, можно только по рекомендации ЛОРа, в случае, если польза от них превышает возможные риски. Важно отметить, что капать лекарство допустимо до трех дней, т. к. длительное использование приводит к пересушиванию и атрофии слизистой, а также другим побочным реакциям.
Заложенность носа во время беременности — с данной проблемой сталкивается практически каждая женщина. В такой ответственный период нельзя терпеть дискомфорт, причиняемый насморком, а лечиться важно безопасными для малыша средствами. Насморк на 37 неделе беременности помогут вылечить капли в нос на основе эфирных масел, такие как Пиносол. Они увлажняют слизистую оболочку, обладают антисептическим и заживляющим действием.
Насморк на 37 неделе беременности помогут вылечить капли в нос на основе эфирных масел, такие как Пиносол. Они увлажняют слизистую оболочку, обладают антисептическим и заживляющим действием.
При лечении ринита, необходимо капать 2 капли препарата в каждый носовой ход дважды в сутки до исчезновения неприятных симптомов. Пиносол также рекомендуется для проведения ингаляций от простуды. Для этого 2 мл препарата растворяют в 1 литре минеральной воды или физраствора. Ингаляции следует проводить два раза в день — утром и вечером, перед сном.
Если заложен нос при беременности по причине аллергии, на помощь приходит назальный кортикостероид — Авамис. Он эффективен как при легком зуде и чихании, так и при тяжелых формах аллергического ринита, сопровождающихся сильным отеком слизистой носа, водянистым отделяемым, слезотечением, кожной сыпью.
Препарат допускается использовать для лечения представительниц прекрасного пола в период вынашивания. Применять его нужно регулярно, без пропусков и не превышая назначенную врачом дозировку. Чаще всего рекомендуют делать по 2 впрыскивания в каждый носовой ход в сутки. Продолжительность лечения врач определяет индвидуально в каждом случае.
Чаще всего рекомендуют делать по 2 впрыскивания в каждый носовой ход в сутки. Продолжительность лечения врач определяет индвидуально в каждом случае.
Капли, противопоказанные при беременности
Средства, такие как Нафтизин, не рекомендуется использовать от насморка при беременности, поскольку они могут негативно отразиться на состоянии здоровья матери и малыша. Данные препараты приводят к сужению сосудов и могут вызвать гипоксию плода. Вместо них отоларингологи рекомендуют промывать нос солевыми растворами и применять деконгестантные лекарственные средства (Виброцил, Фариал). Данные препараты не всасываются в системный кровоток и действуют местно, не влияя на организм малыша.
Такие капли как Нафтизин, Санорин допускается применять для беременных в крайне редких случаях, когда риск осложнений болезни во многом превышает риски от побочных эффектов сосудосуживающих капель.
Народные средства
Насморк во время беременности можно лечить домашними средствами после консультации врача терапевта или ЛОРа. Если нос закладывает при ОРВИ, вылечить ринит поможет обильное теплое питье. Необходимо употреблять не менее 30 мл жидкости на 1 кг массы тела. Пить можно травяные чаи, морсы, компоты, чай с малиновым вареньем, который особенно хорошо зарекомендовал себя при простуде.
Если нос закладывает при ОРВИ, вылечить ринит поможет обильное теплое питье. Необходимо употреблять не менее 30 мл жидкости на 1 кг массы тела. Пить можно травяные чаи, морсы, компоты, чай с малиновым вареньем, который особенно хорошо зарекомендовал себя при простуде.
Хорошее средство от насморка, любимые многими — ингаляции с минеральной водой и эфирными маслами или лекарственными травами. Антисептическими свойствами обладают цветы ромашки, шалфей, мята, календула эвкалипт. Благодаря ним, можно избавиться от насморка на 39 неделе беременности, не применяя медикаментозные средства непосредственно перед родами.
На вопрос «как лечить насморк в период вынашивания» может ответить специалист после внимательного осмотра, риноскопии и установления правильного диагноза.
Лечение насморка при беременности
Насморк при беременности — вполне обычное дело. И даже не потому, что иммунитет женщины сейчас ослаблен, и заболеть простудой или ОРЗ можно просто в считанные минуты. Есть еще некоторые факторы, вызывающие заложенность носа у будущей мамы. Но не зависимо от причины, насморк доставляет дискомфорт и маме, и ребеночку, поэтому требует облегчения состояния.
Есть еще некоторые факторы, вызывающие заложенность носа у будущей мамы. Но не зависимо от причины, насморк доставляет дискомфорт и маме, и ребеночку, поэтому требует облегчения состояния.
Бывает, еще до того, как женщина узнала о беременности, у нее заложило нос. И до самого конца срока она проходила, шмыгая носом. Речь идет о достаточно распространенном явлении — вазомоторном рините или так называемом насморке беременных. Он вызван гормональными перестройками в организме, провоцирующими отек слизистой. Чаще всего такой насморк появляется во втором триместре. Но в подавляющем большинстве случаев он проходит только после родов. Специального лечения гормональный насморк не требует. Но помочь себе дышать однозначно нужно. Можно воспользоваться любым из приведенных ниже способов. Но начинать следует всегда из самых безопасных.
Неожиданное беспрерывное чихание и обильные потоки из носа могут быть аллергическим ринитом. Особенно если за окном весна и в разгаре цветение. Такой диагноз требует специальных мер, поэтому обязательно нужно идти к специалисту. Но если среди симптомов недуга у вас отмечается еще кашель, головная боль, першение в горле и повышение температуры — почти стопроцентно, что вы подцепили вирус. Лечение необходимо начинать незамедлительно. Потому как инфекция может быть очень опасной для будущего малыша, да и для самой беременности в принципе, особенно на ранних ее сроках.
Но если среди симптомов недуга у вас отмечается еще кашель, головная боль, першение в горле и повышение температуры — почти стопроцентно, что вы подцепили вирус. Лечение необходимо начинать незамедлительно. Потому как инфекция может быть очень опасной для будущего малыша, да и для самой беременности в принципе, особенно на ранних ее сроках.
В любом случае, по какой бы причине у вас не потекло из носа, ее (эту самую причину) в идеале должен установить врач. Он же и расскажет вам, как можно и нужно лечить насморк во время беременности, что делать нежелательно и чего категорически нельзя. Если же доктор будет не очень общительный или по каким-то причинам вы к нему так и не попадете, вам помогут наши советы и рекомендации.
Как лечить насморк при беременности
Капли в нос. С них, наверное, все и начинается. Потому что как бы ни был метод хорош, но проще и привычней всего закапать капли. И как бы не ругали беременных за сосудосуживающие препараты, многие пользуются именно такими. Но мы все же еще раз призовем вас этого не делать. Попытайтесь облегчить свое дыхание предложенными способами, если понадобится — перепробуйте все! И если уж ни от одного из них вам ни на йоту не станет легче, только тогда берите сосудосуживающие аптечные капли: Називин, Виброцил, Назик-спрей, Фармазолин, Нафтизин, Галазолин. Но бесконтрольно ими пользоваться нельзя: только в острой фазе насморка, только в детской дозировке, только 1-2 раза в сутки (лучше всего — перед сном) и только не более трех дней. Ведь вместе с сосудами эти средства сужают и капилляры плаценты, что может привести к гипоксии плода. Кроме того, они способны поднимать артериальное давление и провоцировать спазмы, чему вы вряд ли обрадуетесь. После кратковременного облегчения отек слизистой усиливается еще больше, и вы вынуждены закапывать нос буквально все время. Поэтому внимательно читайте инструкцию и не превышайте установленной дозировки, а еще лучше — капайте меньше. Немаловажно и доказано: сосудосуживающие капли вызывают привыкание.
Но мы все же еще раз призовем вас этого не делать. Попытайтесь облегчить свое дыхание предложенными способами, если понадобится — перепробуйте все! И если уж ни от одного из них вам ни на йоту не станет легче, только тогда берите сосудосуживающие аптечные капли: Називин, Виброцил, Назик-спрей, Фармазолин, Нафтизин, Галазолин. Но бесконтрольно ими пользоваться нельзя: только в острой фазе насморка, только в детской дозировке, только 1-2 раза в сутки (лучше всего — перед сном) и только не более трех дней. Ведь вместе с сосудами эти средства сужают и капилляры плаценты, что может привести к гипоксии плода. Кроме того, они способны поднимать артериальное давление и провоцировать спазмы, чему вы вряд ли обрадуетесь. После кратковременного облегчения отек слизистой усиливается еще больше, и вы вынуждены закапывать нос буквально все время. Поэтому внимательно читайте инструкцию и не превышайте установленной дозировки, а еще лучше — капайте меньше. Немаловажно и доказано: сосудосуживающие капли вызывают привыкание. Но вы как раз можете этого не допустить.
Но вы как раз можете этого не допустить.
Куда безопаснее и надежнее капли в нос на натуральной основе, например, Пиносол. Да, он многим не помогает, но также многие остаются довольны. Так почему бы и не попробовать? Есть и другие гомеопатические препараты: спрей Эуфорбиум Композитум, мазь Эваменол и прочие.
Чем опасен насморк при беременности? Сильный насморк: последствия.
Забеременев, женщина пугается даже тех заболеваний, которые она в обычном состоянии и не заметила бы. Так кто же прав: те, кто боится малейшего чиха, или те, кто считает, что из своего положения не нужно делать проблемы? Оказывается, даже банальный насморк может неблагоприятно отразиться на развитии вашего малыша. Давайте рассмотрим вопрос, чем опасен насморк при беременности.
Беременность и насморк: последствия
Для женщины, вынашивающей ребенка, насморк представляет опасность даже не как симптом какого-то другого, более грозного заболевания (например, гриппа), но сам по себе.
Последствия насморка при беременности:
- При затруднении дыхания матери (сильный насморк, удушающий кашель) плод испытывает нехватку кислорода.
- Когда дыхание через нос невозможно, мы дышим ртом. В этом случае воздух не увлажняется и не согревается, поэтому горло или носоглотка могут воспаляться.
- Если причиной насморка стала инфекция, а ее вовремя не выявили и не вылечили, она может вызвать заболевания дыхательной системы. Худший вариант – пневмония, лечение которой требует много времени и не обходится без сильнодействующих препаратов, противопоказанных будущим мамам.
- Любой вирус в организме матери потенциально опасен для плода, так как может вызвать патологии его развития.
- Насморк в запущенной форме даже может стать причиной отказа в размещении в родильном доме – врачи могут посчитать, что вы можете способствовать распространению инфекции. Поэтому вас могут поместить в отдельный бокс или в обсервационное отделение.
Сильный насморк
Не всегда причиной сильного насморка при беременности являются простудные заболевания. Насморк (ринит) может иметь инфекционный или бактериологический характер. Сопровождается першением в горле, кашлем, а также общими симптомами – вялостью, слабостью. В таком случае лечение должно быть направлено на устранение неприятных симптомов: устранение заложенности носа, восстановление нормального дыхания, а главное – укрепление иммунитета.
Насморк (ринит) может иметь инфекционный или бактериологический характер. Сопровождается першением в горле, кашлем, а также общими симптомами – вялостью, слабостью. В таком случае лечение должно быть направлено на устранение неприятных симптомов: устранение заложенности носа, восстановление нормального дыхания, а главное – укрепление иммунитета.
Если сильный насморк имеет аллергическую природу (а установит это только врач), не пытайтесь лечить его никакими народными средствами – все под контролем врача! Но и пускать на самотек нельзя, есть риск, что ребенок унаследует вашу склонность к аллергическим реакциям.
Насморк с кровью
При беременности насморк с кровью – достаточно распространенное явление. Он редко является симптомом каких-то грозных воспалительных заболеваний верхних дыхательных путей, чаще свидетельствует лишь о слабости кровеносных сосудов слизистой оболочки носа.
Чтобы укрепить эти сосуды, нужно укрепить кровеносную систему в целом – вот вам еще один повод для умеренных занятий физкультурой во время беременности. Плавание в бассейне, прогулки – все это способствует циркуляции крови и улучшению состояния всех сосудов. Но согласовывать уровень нагрузки вы должны с врачом-гинекологом: не всякий спорт полезен в «деликатном положении».
Плавание в бассейне, прогулки – все это способствует циркуляции крови и улучшению состояния всех сосудов. Но согласовывать уровень нагрузки вы должны с врачом-гинекологом: не всякий спорт полезен в «деликатном положении».
Также эффективным и безвредным средством является виноградный сок, отвар шиповника. Купите увлажнитель воздуха: благодаря ему слизистые не будут пересыхать так сильно. Кстати, и вашему будущему малышу он обязательно пригодится.
Температура и насморк при беременности
А что делать, если вы беременны, чувствуете себя неважно, и насморк – далеко не главная проблема, вас мучит еще и температура? Скорее всего, это грипп. В этом случае ваша задача – как можно скорее попасть на прием к врачу: мы уже говорили, что на развитие ребенка вирусы могут повлиять негативно. Врач, скорее всего, пропишет вам «детское» лекарство на основе парацетамола в маленькой дозировке.
Бронхиальная астма и беременность
Бронхиальная астма — одно из самых распространенных заболеваний легких у беременных.
Это заболевание характеризуется воспалением и временной непроходимостью дыхательных путей и возникает на фоне повышенной возбудимости дыхательных путей в ответ на различные воздействия.
Симптомы
Независимо от формы бронхиальной астмы выделяют три стадии ее развития: предастма, приступы удушья и астматический статус. Все формы и стадии заболевания встречаются и во время беременности. В начальной стадии астмы приступы удушья развиваются периодически. Они начинаются чаще по ночам, продолжаются от нескольких минут до нескольких часов. Удушью предшествуют ощущение царапанья в горле, чихание, насморк, стеснение в грудной клетке. Приступ начинается с упорного приступообразного кашля, мокроты нет. Появляется резкое затруднение выдоха, стеснение в груди, заложенность носа. Дыхание становится шумным, свистящим, хриплым, слышимым на расстоянии. Лицо приобретает синюшный оттенок. Кожа покрыта испариной. К концу приступа начинает отделяться мокрота, которая становится все более жидкой и обильной.
Особенности течения бронхиальной астмы во время беременности и родов
При развитии беременности у женщин с бронхиальной астмой происходят патологические сдвиги в иммунной системе, которые оказывают негативное влияние как на течение болезни, так и на течение беременности. Бронхиальная астма обычно начинается до беременности, но может впервые появиться и во время нее. У одних больных приступы удушья развиваются в начале беременности, у других — во второй половине. Астма, возникшая в начале беременности, подобно раннему токсикозу, может исчезнуть к концу первой ее половины. В этих случаях прогноз для матери и плода обычно вполне благоприятный. По некоторым данным, во время беременности у 20% больных сохраняется то же состояние, что было до беременности, у 10% наступает улучшение, а у большинства женщин (70%) заболевание протекает тяжелее, причем преобладают среднетяжелые и тяжелые формы обострения с ежедневными неоднократными приступами удушья, периодическими астматическими состояниями, нестойким эффектом лечения. Течение астмы обычно ухудшается уже в I триместре беременности. Во второй ее половине заболевание протекает легче. Приступы бронхиальной астмы во время родов редки, особенно при профилактическом применении в этот период глюкокортикоидных препаратов (преднизолон, гидрокортизон) или бронхолитических средств (эуфиллин). После родов течение бронхиальной астмы улучшается у 25% женщин (это больные с легкой формой заболевания). У 50% женщин состояние не изменяется, у 25% — ухудшается. У больных бронхиальной астмой чаще, чем у здоровых женщин, развиваются ранний токсикоз, угроза прерывания беременности, нарушения родовой деятельности, быстрые и стремительные роды, следствием чего является высокий родовой травматизм, могут родиться недоношенные и маловесные дети. Случаи гибели плода до и во время родов отмечаются лишь при тяжелом течении заболевания и неадекватном лечении астматических состояний. Болезнь матери может повлиять на здоровье ребенка. У 5% детей астма развивается в первый год жизни, у 58% — в последующие годы.
Течение астмы обычно ухудшается уже в I триместре беременности. Во второй ее половине заболевание протекает легче. Приступы бронхиальной астмы во время родов редки, особенно при профилактическом применении в этот период глюкокортикоидных препаратов (преднизолон, гидрокортизон) или бронхолитических средств (эуфиллин). После родов течение бронхиальной астмы улучшается у 25% женщин (это больные с легкой формой заболевания). У 50% женщин состояние не изменяется, у 25% — ухудшается. У больных бронхиальной астмой чаще, чем у здоровых женщин, развиваются ранний токсикоз, угроза прерывания беременности, нарушения родовой деятельности, быстрые и стремительные роды, следствием чего является высокий родовой травматизм, могут родиться недоношенные и маловесные дети. Случаи гибели плода до и во время родов отмечаются лишь при тяжелом течении заболевания и неадекватном лечении астматических состояний. Болезнь матери может повлиять на здоровье ребенка. У 5% детей астма развивается в первый год жизни, у 58% — в последующие годы. У новорожденных первого года жизни часто возникают болезни верхних дыхательных путей. Послеродовой период у 15% родильниц, больных бронхиальной астмой, сопровождается обострением основного заболевания. Больные бронхиальной астмой при доношенной беременности обычно рожают через естественные родовые пути, так как приступы удушья в родах нетрудно предотвратить. Частые приступы удушья и астматические состояния, наблюдавшиеся во время беременности, неэффективность проводимого лечения служат показанием для досрочного родоразрешения в 37—38 недель беременности.
У новорожденных первого года жизни часто возникают болезни верхних дыхательных путей. Послеродовой период у 15% родильниц, больных бронхиальной астмой, сопровождается обострением основного заболевания. Больные бронхиальной астмой при доношенной беременности обычно рожают через естественные родовые пути, так как приступы удушья в родах нетрудно предотвратить. Частые приступы удушья и астматические состояния, наблюдавшиеся во время беременности, неэффективность проводимого лечения служат показанием для досрочного родоразрешения в 37—38 недель беременности.
Лечение бронхиальной астмы во время беременности
При лечении бронхиальной астмы у беременных следует иметь в виду, что все используемые для этой цели препараты проходят через плаценту и могут причинить вред плоду, а поскольку плод часто находится в состоянии гипоксии (кислородного голодания), следует вводить минимальное количество лекарств. Если течение астмы во время беременности не ухудшается, потребности в лекарственной терапии нет. Вместе с тем следует иметь в виду, что тяжелая и плохо леченная астма представляет гораздо большую опасность для плода, чем лекарственная терапия, используемая для ее лечения. Но во всех случаях беременная, страдающая бронхиальной астмой, должна применять лекарства только по назначению врача. .
Вместе с тем следует иметь в виду, что тяжелая и плохо леченная астма представляет гораздо большую опасность для плода, чем лекарственная терапия, используемая для ее лечения. Но во всех случаях беременная, страдающая бронхиальной астмой, должна применять лекарства только по назначению врача. .
Профилактика осложнений беременности
Необходимо, чтобы женщина устранила факторы риска обострения болезни. При этом очень важно удаление аллергена. Это достигается влажной уборкой помещения, исключением из пищи продуктов, вызывающих аллергию (апельсины, грейпфруты, яйца, орехи и др.), и неспецифических пищевых раздражителей (перец, горчица, острые и соленые блюда). В ряде случаев больной необходимо сменить работу, если она связана с химическими веществами, играющими роль аллергенов (химикатами, антибиотиками и др.). Беременные, больные бронхиальной астмой, должны находиться на диспансерном учете у терапевта женской консультации. Каждое «простудное» заболевание является показанием для лечения антибиотиками, физиотерапевтическими процедурами, отхаркивающими средствами, для профилактического назначения препаратов, расширяющих бронхи, или для увеличения их дозы. При обострении астмы на любом сроке беременности проводится госпитализация, лучше — в терапевтический стационар, а при симптомах угрозы прерывания беременности и за две недели до срока родов — в родильный дом для подготовки к родам. Бронхиальная астма, даже ее гормонозависимая форма, не является противопоказанием для беременности, так как поддается медикаментозно-гормональной терапии. Только при повторяющихся астматических состояниях может возникнуть вопрос об аборте в ранние сроки беременности или о досрочном родоразрешении беременной.
При обострении астмы на любом сроке беременности проводится госпитализация, лучше — в терапевтический стационар, а при симптомах угрозы прерывания беременности и за две недели до срока родов — в родильный дом для подготовки к родам. Бронхиальная астма, даже ее гормонозависимая форма, не является противопоказанием для беременности, так как поддается медикаментозно-гормональной терапии. Только при повторяющихся астматических состояниях может возникнуть вопрос об аборте в ранние сроки беременности или о досрочном родоразрешении беременной.
Врач-пульмонолог Лойко Алла Владимировна
Почему у меня такой насморк во время беременности?
Многие из нас знают о тройном эффекте беременности: запоре, боли в спине и изжоге: трех общих симптомах, которые испытывают многие люди после того, как видят эти две розовые линии. Хотя я получил удовольствие испытать все три, был еще один симптом, о котором меня никто не предупреждал, и позвольте мне сказать вам, он потряс мой сбитый с толку мир.
Однажды наступила 12 неделя беременности, из носа текло, как из крана.Постоянно. Я сморкался во время рабочих презентаций, храпел, когда спал, и был уверен, что заболел простудой, которая никогда не проявлялась. Этот загадочный застой не помогал и в отделении сна – если я не просыпался из-за того, что мой ребенок танцевал на моем мочевом пузыре, я просыпался, потому что у меня был такой заложенный нос, что мне было трудно дышать!
Рассказав подруге о моих заторах, она небрежно сказала: «О, такое случается со мной во время каждой моей беременности! Это называется ринитом беременности!» Что?! У этого есть настоящее название? Как я раньше об этом не слышал ?!
Что такое ринит при беременности?
«Ринит во время беременности определяется как заложенность носа без известной аллергической причины, которая проходит в течение двух недель после родов», – объясняет Анкита Ланган, доктор медицины, гинеколог FACOG из Колумбуса, штат Джорджия.«Обычно это происходит в последние 1-2 месяца беременности, но может произойти и раньше. Пациенты обычно жалуются на заложенность носа и / или прозрачный носовой дренаж».
Пациенты обычно жалуются на заложенность носа и / или прозрачный носовой дренаж».
Оказывается, ринит во время беременности поражает почти 49 процентов беременностей, и его последствия могут сохраняться на протяжении всей беременности. Вы можете винить в этом гормоны, выделяемые плацентой. Согласно данным, опубликованным в Current Allergy and Asthma Reports , эти плацентарные гормоны могут вызывать увеличение размеров слизистых оболочек в носу, что способствует выделению большего количества выделений из носа.«Эстроген и прогестерон также могут сужать кровеносные сосуды в носу и стимулировать выработку большего количества слизи. Все это говорит о том, что у вас будет меньше носовых ходов и больше соплей. Обычно это приводит к дыханию ртом и обильному сморканию. Сексуальный, я знаю.
Как лечить ринит при беременности?
Есть несколько безопасных вариантов, которые можно использовать во время беременности, которые могут помочь беременным людям почувствовать некоторое облегчение, если они испытывают это состояние. Доктор Ланган сказал, что некоторые простые методы лечения, такие как назальный спрей с солевым раствором, орошение носа (с помощью Neti Pot) или полоски назального расширителя (доступны без рецепта), могут быть полезны в ночное время.Она также рекомендует поднять изголовье кровати на 30-45 градусов, чтобы посмотреть, помогает ли это. Наконец, по словам доктора Лангана, если ваш врач не возражает против физической активности, регулярные упражнения могут помочь облегчить симптомы.
Доктор Ланган сказал, что некоторые простые методы лечения, такие как назальный спрей с солевым раствором, орошение носа (с помощью Neti Pot) или полоски назального расширителя (доступны без рецепта), могут быть полезны в ночное время.Она также рекомендует поднять изголовье кровати на 30-45 градусов, чтобы посмотреть, помогает ли это. Наконец, по словам доктора Лангана, если ваш врач не возражает против физической активности, регулярные упражнения могут помочь облегчить симптомы.
Хотя насморк при беременности и раздражает, он поддается лечению и, к счастью, не сохраняется после рождения ребенка. И я обнаружил, что, хотя мне постоянно казалось, что я простужаюсь, этот дискомфорт оставался далеким воспоминанием, когда я, наконец, держал своего ребенка на руках.
Что помогает при рините при беременности?
Женское тело сталкивается с множеством проблем при выращивании ребенка.
Ее тело насыщает клетки гормонами, обеспечивая дом для развития ребенка, выращивая другой орган, плаценту, для кормления ребенка и выращивая пуповину, соединяющую плаценту с ребенком.
В то время как ребенок растет, его собственные органы перестраивают свои пространства внутри ее тела, чтобы приспособиться к пространству, которое ребенок занимает внутри нее.
Роль иммунной системы – бороться со всем, что вторгается в наш организм. Обширная сеть клеток иммунной системы всегда стремится уничтожить захватчика.Во время беременности иммунная система женщины будет реагировать медленно и мягко, чтобы защитить ребенка.
Это делает беременную более восприимчивой к простуде, гриппу и другим заболеваниям. Эти болезни могут длиться дольше и быть более серьезными, чем когда она не беременна.
Несколько лет назад во время эпидемии гриппа одной из групп населения, наиболее подверженных риску тяжелого гриппа, были беременные женщины. Это еще одна причина, по которой женщинам детородного возраста следует делать прививку от гриппа, чтобы защитить себя и своего ребенка в случае беременности.
Около 40 процентов беременных женщин заболевают так называемым гестационным ринитом. Это может начаться в любой момент беременности и обычно длится около 10 дней. Он может повторяться на протяжении всей беременности и исчезать после родов.
Кэти Пауэрс, Р.Н., сертифицированный консультант по грудному вскармливанию и перинатальный педагог в Доме семейных родов больницы Мемориал ламантинов.Гестационный период означает беременность.Срок беременности – 40 недель. Гестационное высокое кровяное давление – это высокое кровяное давление во время беременности. Гестационный диабет обычно возникает после 26-недельного срока беременности, поскольку поджелудочная железа подвергается воздействию гормонов, вырабатываемых плацентой.
Гестационный ринит – это заложенность носа, продолжающаяся шесть или более недель во время беременности. Это может быть чихание, заложенность носа и насморк. Все эти состояния, как правило, проходят после родов.
Во время беременности увеличивается приток крови ко всем слизистым оболочкам, включая нос. Рецепторы эстрогена также находятся в изобилии во время беременности. Обе эти вещи могут вызвать опухание носа, которое затем приводит к заложенности и водянистому дренажу.
Рецепторы эстрогена также находятся в изобилии во время беременности. Обе эти вещи могут вызвать опухание носа, которое затем приводит к заложенности и водянистому дренажу.
У женщин, уже страдающих аллергией, могут быть более серьезные симптомы. Помимо опухшего носа и водянистых выделений, у них также может быть чихание, зуд и серьезная заложенность носа.
Промывание носа солевым раствором – одно из рекомендуемых методов лечения симптомов.Препараты, отпускаемые без рецепта, применять не рекомендуется, поскольку они могут нанести вред растущему ребенку.
Гестационный ринит обычно безвреден. Однако, если вы обнаружите, что у вас проблемы с дыханием, убедитесь, что ваш врач или акушерка знают, с чем вы имеете дело.
Все, что влияет на вашу способность выполнять повседневную деятельность, включая дыхание, вредно для женщины или ее ребенка.
Кэти Пауэрс, Р.Н., является сертифицированным консультантом по грудному вскармливанию и перинатальным педагогом в Центре семейного рождения больницы им. Манати.Ее колонка появляется каждые две недели в журнале «Здоровый образ жизни» в Bradenton Herald. Свяжитесь с ней по адресу [email protected].
Манати.Ее колонка появляется каждые две недели в журнале «Здоровый образ жизни» в Bradenton Herald. Свяжитесь с ней по адресу [email protected].
Истории, связанные с изданием Bradenton Herald
Чихание во время беременности: причины, последствия и профилактика
Последнее обновление:
Чихание во время беременности – довольно частое и нормальное явление. Единственная проблема заключается в том, что это может быть неприятно, но не о чем беспокоиться, если вы начнете чихать больше обычного во время беременности.Это состояние, известное в медицине как «ринит при беременности», встречается у 18–42% беременных женщин. Давайте посмотрим, как развивается ринит во время беременности.
Как развивается ринит при беременности
Во время беременности все становится очень чувствительным, включая носовой ход и дыхательную систему. У вас может развиться аллергия на то, на что у вас никогда не было аллергии. Увеличение объема крови может вызвать набухание капилляров в носу и привести к заложенности носового хода.Кроме того, гормоны беременности могут вызывать увеличение выработки слизи, а также могут усугубить простудное состояние, приводящее к заложенности носа, насморку и постоянному чиханию.
У вас может развиться аллергия на то, на что у вас никогда не было аллергии. Увеличение объема крови может вызвать набухание капилляров в носу и привести к заложенности носового хода.Кроме того, гормоны беременности могут вызывать увеличение выработки слизи, а также могут усугубить простудное состояние, приводящее к заложенности носа, насморку и постоянному чиханию.
Обычно эти сопение и чихание не беспокоят вас, если вы не больны. Но во время беременности это может беспокоить вас или вызывать у вас вопросы. Как упоминалось ранее, чихание во время беременности – это нормально, но может привести к некоторым физическим проблемам. В статье ниже мы постарались ответить на все возможные вопросы о чихании во время беременности.Читайте дальше, чтобы узнать больше.
Вредно ли чихание во время беременности?
Иммунная система каждой женщины сталкивается с небывало низким уровнем во время беременности. Низкий иммунитет вызывает повышение чувствительности, что приводит к аллергическим реакциям и может вызвать воспаление носового прохода, горла и дыхательной системы. Хотя постоянное чихание во время беременности может быть неприятным и утомительным, оно совсем не вредно.
Хотя постоянное чихание во время беременности может быть неприятным и утомительным, оно совсем не вредно.
Что вызывает чихание во время беременности?
Простуда, сопение и чихание во время беременности идут рука об руку.На то есть много причин.
- Беременный ринит – одна из основных причин простуды и чихания во время беременности. Поскольку в организме беременной женщины увеличивается объем крови, в носу набухают кровеносные капилляры, а из-за увеличения выработки слизи набухает и носовой ход. Это приводит к насморку, заложенности носа и воспалению носового прохода и дыхательной системы.
- Беременность приносит с собой множество проблем со здоровьем; простуда – одно из них.Это вызвано слабой иммунной системой, которая делает организм неспособным бороться с кашлем и простудой.
- Аллергия – еще одна причина простуды и чихания у женщин во время беременности. Существующая аллергия может обостриться, а некоторые новые аллергии также могут развиться во время беременности.

Почему болит чихание во время беременности?
Боль, которую беременные женщины испытывают при чихании, в основном возникает из-за растяжения круглой связки, соединяющей паховую область с передней частью матки.Это одна из связок, которая поддерживает и окружает матку. Когда беременная женщина чихает, круглая связка быстро сжимается в ответ на резкое движение. Это вызывает острую боль, которая является обычным явлением, и не о чем беспокоиться.
Однако в некоторых редких случаях боль при чихании во время беременности может быть вызвана каким-либо основным заболеванием, например кистой. Беременные женщины, страдающие радикулитом или болями в тазовом поясе, также могут испытывать резкую боль при чихании.
Влияет ли чихание на беременную мать и ребенка?
Чихание во время беременности возникает из-за воспаления слизистых оболочек, которое вызывает раздражение и приводит к постоянному чиханию, симптомам простуды и кашлю. Если это не сопровождается болью в теле и лихорадкой, это может быть просто ринит во время беременности, который обычно начинается примерно на 8-й неделе беременности.
Чихание во время беременности можно назвать безопасным как для матери, так и для ребенка в утробе матери.Обычно он проходит через пару недель после родов. Хотя это абсолютно нормально и не о чем беспокоиться, в некоторых редких случаях это может вызвать боль в спине, скованность челюсти и травмы дыхательных путей. Однако ребенок очень хорошо защищен в утробе матери. Когда мать чихает, ей может казаться, что ее трясет, поэтому она действительно чувствует себя комфортно в утробе матери.
Утечка мочи из-за чихания во время беременности
Подтекание мочи – обычное явление у беременных женщин, когда они чихают.Это происходит потому, что растущая матка опирается на мочевой пузырь, который сжимается каждый раз, когда беременная женщина чихает. Это может быть неловко или неудобно для большинства будущих мам, и с этим мало что можно поделать. Однако выполнение упражнений Кегеля для укрепления мышц таза может помочь остановить это. Можно даже использовать ежедневные прокладки, чтобы избежать неловких ситуаций.
Как бороться с чиханием во время беременности?
Чихание во время беременности или ринит во время беременности доставляет беспокойство в любое время.Беременная женщина, страдающая этим заболеванием, может устать и чувствовать себя истощенной из-за постоянного чихания. Поэтому искать способы борьбы с ним необходимо. Ниже перечислены некоторые способы лечения ринита при беременности:
1. Лечение
Вылечить чихание у беременных женщин может быть непростой задачей, потому что они не могут принимать большинство лекарств, которые могли принимать раньше. Тем не менее, вы можете обратиться за медицинской помощью по этому поводу. Врач может назначить анальгетики или антигистаминные препараты, в зависимости от диагноза.
Антигистаминные препараты назначают для лечения воспалений и аллергии. Анальгетики содержатся в лекарствах от простуды, таких как ацетаминофен и ибупрофен, являются нестероидными и используются при лечении воспалений. Ацетаминофен и ибупрофен, принимаемые на ранних сроках беременности, не вызывают каких-либо осложнений или риска врожденных нарушений у ребенка.
2. Натуральные средства
Во время беременности лучше всего попробовать природные средства, прежде чем принимать какие-либо аллопатические препараты.Вот список некоторых натуральных домашних средств, которые вы можете попробовать вылечить от чихания во время беременности.
- Вдыхание пара может очистить носовой проход.
- Вы также можете добавить пару капель масла мяты перечной или эвкалиптового масла, чтобы облегчить застойные явления.
- Употребление полезных супов и салатов с добавлением черного перца также может помочь избавиться от чихания. Вы также можете попробовать пить теплую воду, смешанную с одной чайной ложкой перечного порошка, 2-3 раза в день. Полоскание горла теплой водой, смешанной с перечным порошком, также помогает контролировать чихание.
- Имбирь – самая популярная вещь на индийской кухне из-за своих лечебных свойств. Вскипятите немного воды и добавьте в нее немного измельченного сырого имбиря. Варите смесь на медленном огне 3-5 минут и дайте ей остыть.
 Добавьте ложку меда и выпейте чашку этой лечебной смеси перед сном. Этот чай поможет остановить чихание по ночам.
Добавьте ложку меда и выпейте чашку этой лечебной смеси перед сном. Этот чай поможет остановить чихание по ночам. - Чеснок помогает в борьбе с инфекцией. Вы можете есть его в сыром виде или готовить с другими продуктами. Вы также можете раздавить зубчики чеснока и понюхать их.Сильный аромат чеснока помогает уменьшить воспаление носового прохода.
Когда следует обратиться к врачу?
Непрерывное чихание во время беременности довольно неприятно, но чихание не должно вызывать беспокойства. Однако, если у вас есть следующие симптомы наряду с чиханием, немедленно обратитесь к врачу.
- У вас проблемы с дыханием и боли в груди.
- Вы упали с температурой более 100 градусов.
- У вас потеря аппетита.
- Вы не можете уснуть.
- Вы хрипите во время разговора или дыхания.
- Слизь, которую вы откашливаете, желтого или зеленого цвета.
Как предотвратить чихание во время беременности?
Чихание во время беременности или ринит во время беременности – обычное явление в первом триместре, потому что в этот период у вашего организма очень низкий иммунитет. Обычно он вызывает резкую боль в связках во втором триместре, а в третьем триместре постепенно исчезает.Итак, чихание во время беременности – это нормально. Однако есть способы предотвратить это, особенно если вы страдаете ринитом / аллергией. Вот несколько способов сделать это.
Обычно он вызывает резкую боль в связках во втором триместре, а в третьем триместре постепенно исчезает.Итак, чихание во время беременности – это нормально. Однако есть способы предотвратить это, особенно если вы страдаете ринитом / аллергией. Вот несколько способов сделать это.
- Используйте нети-пот, чтобы очистить носовой проход. Однако для овладения этой аюрведической практикой нужно время.
- Увлажнитель может помочь увлажнить сухой воздух, особенно зимой, чтобы предотвратить чихание.
- Очиститель воздуха лучше всего подходит для людей, страдающих аллергией на окружающую среду, например, на пыль, пыльцу или плесень.
- Очистите носовой ход соленой водой. Соль в нем может помочь уменьшить воспаление носового прохода.
- Избегайте вещей, которые могут усугубить аллергию.
- Употребляйте богатые витамином С фрукты, такие как киви, лайм, апельсины, клубника и т. Д., Могут помочь в борьбе с простудой и кашлем.
- Проконсультируйтесь с врачом и получите предписанные инструкции по лечению аллергии / простуды.

Чихание вызвано инфекцией верхних дыхательных путей. Это вызвано бактериями или вирусами, и обычно не о чем беспокоиться.Но иногда инфекция может распространяться на другие части тела, что приводит к тяжелым заболеваниям. Следовательно, его следует как можно больше предотвращать или немедленно лечить.
Также читайте: Домашние средства от кашля во время беременности
Лоратадин (Кларитин®) – MotherToBaby
В этом листе говорится о воздействии лоратадина во время беременности или кормления грудью. Эта информация не должна заменять медицинскую помощь и советы вашего лечащего врача.
Что такое лоратадин?
Лоратадин – это лекарство, отпускаемое без рецепта, которое входит в группу лекарств, называемых антигистаминными препаратами (лекарства, используемые для уменьшения эффекта выработки гистамина при аллергических реакциях и простудных заболеваниях). Лоратадин используется для облегчения симптомов аллергии, включая чихание, насморк, слезотечение, зуд в горле и зудящую сыпь или крапивницу. Некоторые торговые названия лоратадина – Кларитин® и Алаверт®. В организме лоратадин распадается на другое соединение, называемое дезлоратадином (Clarinex®).
Некоторые торговые названия лоратадина – Кларитин® и Алаверт®. В организме лоратадин распадается на другое соединение, называемое дезлоратадином (Clarinex®).
Принимаю лоратадин. Может ли мне сложнее забеременеть?
В одном исследовании на животных не сообщалось о проблемах фертильности у женщин, подвергшихся воздействию лоратадина. Других исследований нет.
Я только что узнала, что беременна. Следует ли мне прекратить прием лоратадина?
Поговорите со своим врачом, прежде чем вносить какие-либо изменения в прием лекарств. Важно учитывать преимущества лечения симптомов аллергии во время беременности.Лечение симптомов аллергии может помочь уменьшить симптомы астмы и проблемы с носовыми пазухами. Это может предотвратить потребность в дополнительных лекарствах. Лечение аллергии также может улучшить сон и улучшить эмоциональное состояние. *
Повышает ли прием лоратадина во время беременности вероятность выкидыша?
Выкидыш может произойти при любой беременности. Исследование 161 женщины, принимавшей лоратадин в течение первого триместра, не показало каких-либо различий в частоте выкидышей.
Исследование 161 женщины, принимавшей лоратадин в течение первого триместра, не показало каких-либо различий в частоте выкидышей.
Может ли прием лоратадина во время беременности вызвать врожденные дефекты?
В начале каждой беременности вероятность рождения ребенка с врожденным дефектом составляет 3-5%. Это называется ее фоновым риском. Маловероятно, что лоратадин повысит вероятность врожденных дефектов. Одно исследование с несколькими ограничениями показало небольшой риск гипоспадии (состояние, при котором отверстие полового члена находится на нижней стороне полового члена, а не на кончике).После сбора дополнительных данных автор исследования опубликовал еще одну статью, в которой признал, что первоначально наблюдаемый повышенный риск мог быть связан с ограничением исследования. Кроме того, дополнительные исследования беременных женщин, принимающих лоратадин, не подтвердили повышенный риск любого типа врожденного порока, включая гипоспадию. Кроме того, исследования с участием младенцев с гипоспадией не показали, что их матери чаще использовали лоратадин во время беременности.
Кроме того, исследования с участием младенцев с гипоспадией не показали, что их матери чаще использовали лоратадин во время беременности.
Может ли прием лоратадина вызвать другие проблемы с беременностью?
Ожидается, что лоратадин не вызовет других проблем с беременностью.Исследование 161 женщины, принимавшей лоратадин в течение первого триместра, не показало каких-либо различий в показателях возраста родов или веса при рождении по сравнению с женщинами, которые не принимали лоратадин.
Могу ли я принимать лоратадин во время грудного вскармливания?
По оценкам исследований, кормящий ребенок, мать которого принимает лоратадин, получит менее 1% от дозы матери. Считается, что эта доза лоратадина слишком мала, чтобы вызвать проблемы у ребенка. По сравнению с некоторыми другими антигистаминными препаратами, у лоратадина меньше шансов вызвать сонливость у матери или ребенка.Это, наряду с низким уровнем в молоке, делает лоратадин одним из предпочтительных антигистаминных препаратов для использования во время грудного вскармливания. Если вас беспокоят какие-либо симптомы у ребенка, обратитесь к лечащему врачу ребенка. Обязательно поговорите со своим врачом по всем вопросам, связанным с грудным вскармливанием. *
Если вас беспокоят какие-либо симптомы у ребенка, обратитесь к лечащему врачу ребенка. Обязательно поговорите со своим врачом по всем вопросам, связанным с грудным вскармливанием. *
Что делать, если отец ребенка принимает лоратадин?
В настоящее время нет данных, позволяющих предположить, что использование отцом лоратадина увеличивает вероятность осложнений при беременности.В целом, отцы вряд ли увеличат риск беременности. Для получения дополнительной информации см. Информационный бюллетень MotherToBaby «Отцовские воздействия» по адресу https://mothertobaby.org/fact-sheets/paternal-exposures-pregnancy/pdf/.*
* Раздел обновлен в мае 2020 г.
Избранные ссылки:
- Diav-Citrin et al. 2003. Исход беременности после гестационного воздействия лоратадина или антигистаминных препаратов: проспективное контролируемое когортное исследование.J Allergy Clin Immunol 111 (6): 1239-1243.

- Gilboa SM, et al. 2009. Национальное исследование по профилактике врожденных дефектов: использование антигистаминных препаратов на ранних сроках беременности и отдельные основные пороки развития. Врожденные дефекты Res A Clin Mol Teratol 85 (2): 137-150.
- Gilboa SM, et al. 2014. Антигистаминные препараты и врожденные дефекты: систематический обзор литературы. Мнение эксперта Drug Saf 13 (12): 1667-98.
- Gonzalez-Estrada et al. 2016. Лекарства от аллергии при беременности. Американский журнал J Med Sci 352 (3): 326-331.
- Hilbert J, et al. 1988. Экскреция лоратадина с грудным молоком человека. Дж. Клин Фарамакол 28: 234-239.
- Каллен Б. 2005. Методологические вопросы эпидемиологического исследования тератогенности лекарственных средств. Congenit Anom (Киото) 45: 44-51.
- Каллен Б., Оттерблад Олауссон П. 2001. Мониторинг употребления наркотиков матерями и врожденных пороков развития младенцев. Вызывает ли лоратадин гипоспадию? Int J Risk Saf Med 14 (3-4): 115-119.

- Каллен Б., Оттерблад Олауссон П. 2006.Отсутствие повышенного риска гипоспадии у младенцев после применения матерью лоратадина на ранних сроках беременности. Int M Med Sci 3 (3): 106-107.
- Келес Н. 2004. Лечение аллергического ринита при беременности. Am J Rhinol 18 (1): 23-28.
- Li Q и др. 2013. Оценка использования антигистаминных препаратов на ранних сроках беременности и врожденных дефектов. J Allergy Clin Immunol Pract. 1 (6): 666-74.e1.
- Med Lett Drugs Ther. 2019. Безрецептурные препараты от сезонной аллергии; 61 (1570): 57-60.
- Moretti M, et al. 2003 г.Безопасность использования лоратадина для плода в первом триместре беременности: многоцентровое исследование. J Allergy Clin Immunol. 111 (3) 479-83.
- Pedersen L, et al. 2006b. Материнское использование лоратадина во время беременности и риск гипоспадии у потомства. Int J Med Sci 3 (1) 21-25.
- Schwarz EB et al. 2008. Риск гипоспадии у потомков женщин, принимающих лоратадин во время беременности: систематический обзор и метаанализ.
 Drug Saf 31 (9): 775-88.
Drug Saf 31 (9): 775-88. - Werler M, et al. 2004. Оценка связи между лоратадином и гипоспадией – США, 1997-2001 гг.MMWR 53 (10): 219-21.
Просмотреть информационный бюллетень в PDF
Безопасен ли увлажнитель во время беременности?
Безопасен ли увлажнитель воздуха во время беременности? Да, это так. Пока он используется надлежащим образом.
Период беременности очень чувствителен. Вы и ваш плод становитесь восприимчивыми к широкому спектру заболеваний, потому что клетки вашего тела постоянно подвергаются разрастанию. Вот почему вам необходимо принять меры предосторожности, чтобы предотвратить эти риски, связанные с окружающей средой.
Одной из таких экологических опасностей является воздействие сухого воздуха, и увлажнитель решает эту проблему. Итак, увлажнитель воздуха безопасен во время беременности, если вы купите правильный.
Когда во время беременности воздух вокруг вас сухой, возникает раздражение носа и длинных тканей.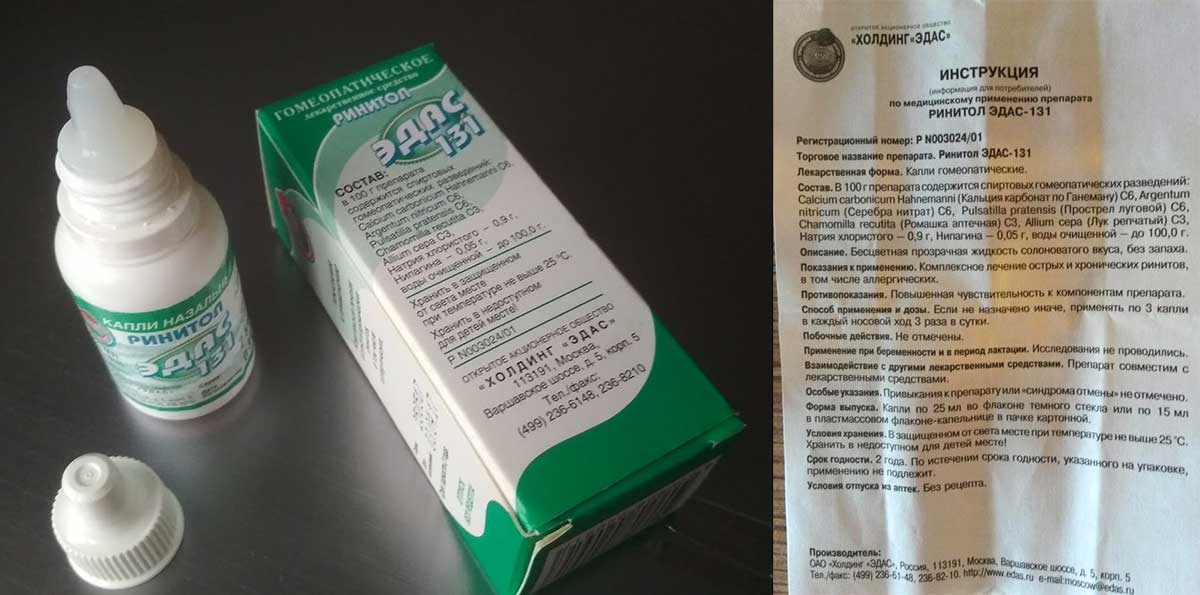 Когда это произойдет, вы будете подвержены болезням, почувствуете зуд кожи, обезвоживание и проблемы со сном.
Когда это произойдет, вы будете подвержены болезням, почувствуете зуд кожи, обезвоживание и проблемы со сном.
Очень сложно оставаться здоровым во время беременности, потому что в это время ваша иммунная система находится на низком уровне.Поэтому покупка хорошего увлажнителя воздуха очень важна для вашего здоровья.
Когда вы беременны, есть вероятность, что вам придется иметь дело с заложенностью носа и заложенным носом, потому что ваше тело вырабатывает лишнюю кровь в результате повышения уровня гормонов. Это повышение уровня гормонов вызывает заложенность носа или насморк.
Поскольку беременные женщины подвергаются более высокому риску воздействия вредных факторов окружающей среды, приобретение увлажнителя воздуха в спальне поможет вам хорошо отдохнуть ночью и решить проблемы с гриппом.
Кроме того, во время беременности вам нужно будет как можно больше увлажнять кожу, и увлажнитель поможет вам в этом. Увлажнитель поможет повысить уровень влажности в вашем доме или поддержать их. Это также поможет временно облегчить кашель и сухость кожи.
Это также поможет временно облегчить кашель и сухость кожи.
Сухой воздух вызывает у беременной женщины различные симптомы, и эти болезни обычно тяжелы для беременных. Если вам нужно поддерживать влажность в комнате на здоровом уровне, вам необходимо приобрести увлажнитель хорошего качества.Очень хороший увлажнитель воздуха для беременных мам – это Taotronic Cool Mist Humidifier (6L).
Увлажнитель Taotronic Cool Mist очень прочен и обеспечивает беременным женщинам чистый и здоровый воздух. Этот увлажнитель воздуха оснащен ультразвуковой функцией, которая помогает превращать воду в парообразный газ, не нагревая воду. Кроме того, он очень тихий и подходит для использования в любую погоду.
Чтобы ваше тело оставалось увлажненным, поддерживайте уровень влажности от 40 до 60 процентов, так как влажность ниже 30 процентов может привести к заложенности носа и сухости кожи.
Какие увлажнители подходят во время беременности? Холодный туман и теплый туман – лучшие типы увлажнителей, доступных для беременных, и знание разницы между этими типами увлажнителей поможет вам сделать правильный выбор, соответствующий вашим потребностям.
Увлажнители с теплым туманом выделяют теплый туман, когда вода в увлажнителе нагревается. Увлажнитель с теплым туманом отлично подойдет вам, если у вас жесткая вода, но лучше всего использовать увлажнитель с подушечкой для поглощения минералов.В отличие от увлажнителей с холодным туманом, увлажнители с теплым туманом лучше всего работают в небольших помещениях, таких как офисы, спальни или другие небольшие помещения.
С другой стороны, увлажнители воздуха с прохладным туманомподходят для больших помещений и безопаснее для детей. Таким образом, вам не нужно покупать еще один увлажнитель воздуха, когда рождается ваш ребенок. Увлажнитель прохладных волос может быть испарительным или ультразвуковым.
Испарительный увлажнитель холодного тумана оснащен испарительным фитильным фильтром, который помогает вентилятору выдувать сухой воздух. Затем вода в фильтре испаряется в воздух.Необходима частая фиксация фитиля.
Ультразвуковой увлажнитель холодного тумана безопасен для младенцев, его легко и быстро использовать. Туман обычно образуется небольшой металлической диафрагмой, которая вибрирует на ультразвуковых частотах. Этот увлажнитель воздуха также является тихим и часто самым безопасным для беременных женщин и младенцев.
Туман обычно образуется небольшой металлической диафрагмой, которая вибрирует на ультразвуковых частотах. Этот увлажнитель воздуха также является тихим и часто самым безопасным для беременных женщин и младенцев.
Однако, прежде чем использовать увлажнитель воздуха или пройти какое-либо лечение во время беременности, поговорите со своим врачом, чтобы узнать больше.
Ваш врач лучше всего сможет предоставить вам правильную информацию о вашем гриппе и назначить вам надлежащее лечение, особенно если вы страдаете тяжелым заболеванием.
Кроме того, вы можете обсудить со своим врачом, не подвергнет ли вас использование увлажнителя какой-либо форме риска. Помните, что ваш врач знает историю вашего здоровья, и обсуждение вашего выбора – отличный способ обезопасить вас и вашего ребенка.
Похожие сообщения:
Что помещать в увлажнитель, чтобы предотвратить появление плесени
Лучший увлажнитель при бронхите [Повышение влажности воздуха]
простуды и гриппа | Респираторные инфекции во время беременности
Путь к улучшению здоровья
Немедленно обратитесь к врачу, если вы беременны и контактируете с кем-то, кто болен вирусной инфекцией. Врач захочет узнать, какой вирус и с каким контактом вы контактировали. Они также могут спросить о ваших симптомах.
Врач захочет узнать, какой вирус и с каким контактом вы контактировали. Они также могут спросить о ваших симптомах.
Вот некоторые вопросы, которые может задать вам врач:
- Вы касались или целовали зараженного человека?
- Как долго вы были в контакте с инфицированным человеком?
- Когда инфицированный заболел?
- Врач диагностировал болезнь инфицированного человека? Были ли проведены какие-либо тесты?
Что делать, если я заразился
гриппом ?Грипп может быть более серьезным для беременных.Вы можете сильно заболеть. Однако он почти никогда не вызывает врожденных дефектов у ребенка. Если вы беременны во время сезона гриппа (с октября по март), вам следует сделать прививку от гриппа.
Что мне делать, если я заразился ветряной оспой?
Ветряная оспа вызывается вирусом ветряной оспы и очень заразна. Это может быть серьезно во время беременности. Иногда ветряная оспа может вызвать врожденные дефекты. Если в прошлом вы переболели ветряной оспой, маловероятно, что вы снова заразитесь ею. Если у вас не было ветрянки или вы не уверены, обратитесь к врачу.Ваш врач проверит вашу кровь , чтобы определить, есть ли у вас иммунитет .
Это может быть серьезно во время беременности. Иногда ветряная оспа может вызвать врожденные дефекты. Если в прошлом вы переболели ветряной оспой, маловероятно, что вы снова заразитесь ею. Если у вас не было ветрянки или вы не уверены, обратитесь к врачу.Ваш врач проверит вашу кровь , чтобы определить, есть ли у вас иммунитет .
Многие люди, которые не помнят, что болели ветряной оспой, обладают иммунитетом. Если анализ крови показывает, что у вас нет иммунитета, вы можете принимать лекарства, чтобы облегчить заболевание и защитить ребенка от ветряной оспы.
Что мне делать, если я заразился пятой болезнью?
Пятая болезнь – распространенный вирус у детей. Около половины всех взрослых чувствительны к пятой болезни и могут заразиться ею от детей.
Около половины всех взрослых чувствительны к пятой болезни и могут заразиться ею от детей.
У детей с пятой болезнью на теле часто появляется сыпь и симптомы простуды. Их щеки могут быть красными и выглядеть так, как будто их ударили или ущипнули. Взрослые, которые болеют пятой болезнью, обычно не имеют сыпи «пощечину». У взрослых, заболевших пятой болезнью, часто очень болят суставы.
Если вы заболеете пятой болезнью на ранних сроках беременности, у вас может быть выкидыш. Пятое заболевание также может вызывать врожденные дефекты у вашего ребенка, такие как тяжелая анемия .Позвоните своему врачу, если вы подверглись пятой болезни. Ваш врач может попросить вас сдать анализ крови, чтобы проверить, есть ли у вас иммунитет. Вам также может потребоваться ультразвуковое исследование, чтобы узнать, инфицирован ли ребенок.
Вам также может потребоваться ультразвуковое исследование, чтобы узнать, инфицирован ли ребенок.
Что делать, если я заразился
цитомегаловирусом ?Цитомегаловирус обычно не вызывает никаких симптомов. Это затрудняет определение того, есть ли оно у вас. Это наиболее распространенная инфекция, которая может передаваться от матери к ребенку. Цитомегаловирус поражает 1 из 100 беременных женщин.Это может вызвать врожденные дефекты, такие как потеря слуха, нарушение развития или даже смерть плода .
Важно предотвратить цитомегаловирус, потому что его невозможно вылечить. Женщины, работающие в детских садах или медицинских учреждениях, имеют самый высокий риск заражения. Беременным женщинам, выполняющим такую работу, следует мыть руки после работы с подгузниками и избегать прижимания к груди и поцелуев младенцев. Если вы думаете, что контактировали с человеком, инфицированным цитомегаловирусом, немедленно обратитесь к врачу.
Беременным женщинам, выполняющим такую работу, следует мыть руки после работы с подгузниками и избегать прижимания к груди и поцелуев младенцев. Если вы думаете, что контактировали с человеком, инфицированным цитомегаловирусом, немедленно обратитесь к врачу.
Что делать, если я заразился краснухой?
С 1969 года почти все дети прошли вакцинацию против краснухи , поэтому сегодня это редкое заболевание. При первом дородовом посещении все беременные женщины должны пройти обследование, чтобы убедиться, что они невосприимчивы к краснухе. Женщины, не обладающие иммунитетом, должны получить вакцину после рождения ребенка. Поговорите со своим врачом, если вы пытаетесь забеременеть. Тогда вы можете получить вакцину заранее, если у вас нет иммунитета.
Симптомы краснухи у взрослых: In general, joints allow flexibility and mobility. However, some joints (for example, those in the skull) can’t move.” rel=”tooltip”> боли в суставах и возможная ушная инфекция.Вирус может вызвать серьезные врожденные дефекты или смерть плода. Поговорите со своим врачом, если у вас есть эти симптомы или вы подверглись воздействию.
Что делать, если я заразился вирусом Зика?
Вирус Зика – это вирус, связанный с путешествиями, который может вызвать врожденные дефекты, если женщина подверглась заражению во время беременности. Вспышки вируса Зика зарегистрированы в Южной Америке, Центральной Америке и Северной Америке. Вирус может вызвать микроцефалию (голова и мозг ребенка меньше обычного. Это вызывает умственную отсталость).Инфекция передается через укус инфицированного комара или передается женщине половым путем. Беременным женщинам или женщинам, которые планируют забеременеть, следует избегать поездок в эти регионы и использовать презерватив ” rel=”tooltip”> во время секса, если ваш партнер приезжал в эти регионы. Ваш врач скажет вам, сколько времени вы должны подождать, прежде чем пытаться забеременеть, если ваш партнер заразился вирусом.
человек в группе риска: беременные
Скачать инфографику в полном разрешенииИзменения иммунной системы беременных женщин подвергают самих женщин, их будущих детей и новорожденных повышенному риску болезней пищевого происхождения.Эти заболевания могут обостриться во время беременности и могут привести к выкидышу или преждевременным родам. Некоторые болезни пищевого происхождения, такие как Listeria и Toxoplasma gondii , могут заразить плод, даже если мать не чувствует себя больной. Вот почему врачи дают беременным женщинам конкретные рекомендации относительно продуктов, которые они должны и не должны есть.
Советы по морепродуктам
Беременные или планирующие беременность женщины, а также кормящие матери и родители маленьких детей должны делать осознанный выбор в отношении морепродуктов. Рыба – один из источников высококачественного белка, минералов и витаминов, полезных для здоровья в целом. Однако важно выбирать рыбу, которая безопасна для употребления в пищу и приносит пользу для здоровья. Следуйте советам FDA и EPA по употреблению рыбы, используя эту таблицу и набор часто задаваемых вопросов и ответов, чтобы выбрать здоровые и безопасные варианты.
Рыба – один из источников высококачественного белка, минералов и витаминов, полезных для здоровья в целом. Однако важно выбирать рыбу, которая безопасна для употребления в пищу и приносит пользу для здоровья. Следуйте советам FDA и EPA по употреблению рыбы, используя эту таблицу и набор часто задаваемых вопросов и ответов, чтобы выбрать здоровые и безопасные варианты.
Тщательно готовьте морепродукты: Все блюда из морепродуктов должны быть приготовлены при температуре 145 ° F. Сырые морепродукты могут содержать паразитов или бактерий, в том числе Listeria , , которые могут вызвать заболевание беременных женщин и потенциально нанести вред их детям.Это означает, что вам следует избегать:
- Суши
- Сашими
- Сырые устрицы
- Сырые моллюски
- Сырой гребешок
- Севиче
Берегитесь копченых морепродуктов: Охлажденные копченые морепродукты представляют собой реальную угрозу для Listeria . Не ешьте охлажденные копченые морепродукты, если только они не находятся в готовом блюде, например в запеканке, внутренняя температура которого достигает 165 ° F, чтобы убить вредные микробы.
Не ешьте охлажденные копченые морепродукты, если только они не находятся в готовом блюде, например в запеканке, внутренняя температура которого достигает 165 ° F, чтобы убить вредные микробы.
Охлажденные копченые морепродукты, такие как лосось, форель, сиг, треска, тунец или скумбрия, часто маркируются как:
- Новый стиль
- Lox
- Кипперед
- Копченый
- Вяленое мясо
Можно есть копченые морепродукты во время беременности, если они консервированные, длительного хранения или являются ингредиентом запеканки или другого готового блюда.
Не пейте непастеризованный сок или сидр
Непастеризованный сок, даже свежевыжатый сок и сидр могут вызывать болезни пищевого происхождения. Эти напитки были связаны со вспышками, вызванными кишечной палочкой , и другими вредными микробами. Чтобы предотвратить заражение, выберите пастеризованный вариант или доведите непастеризованный сок или сидр до кипения и прокипятите не менее 1 минуты перед употреблением.
Избегайте сырого молока, мягких сыров из сырого молока и других молочных продуктов
Сырое молоко – это молоко любого животного, которое не было пастеризовано для уничтожения вредных бактерий.Сырое молоко, также называемое непастеризованным, может содержать бактерии, такие как Campylobacter , E. coli , Listeria , Salmonella или бактерии, вызывающие туберкулез. Чтобы избежать этих болезней пищевого происхождения, употребляйте только пастеризованное молоко и молочные продукты, включая сыр.
Не ешьте перечисленные ниже мягкие сыры, если они не сделаны из пастеризованного молока. Убедитесь, что на этикетке написано «сделано из пастеризованного молока».
- Бри
- Фета
- Камамбер
- Рокфор
- Кесо бланко
- Кесо фреска
Сыр, приготовленный из непастеризованного молока, может содержать E.coli или Listeria . Вместо мягкого сыра ешьте твердый сыр, такой как чеддер или швейцарский.
Беременным женщинам следует уделять особое внимание на фермерских рынках, чтобы пастеризовать свежие и мягкие сыры.
Тщательно приготовить яйца
Недоваренные яйца могут содержать сальмонеллы . Варите яйца до тех пор, пока желтки и белки не станут твердыми, чтобы убить микробы. Если вы готовите запеканку или другое блюдо, содержащее яйца, убедитесь, что оно приготовлено при температуре 160 ° F.Убедитесь, что продукты, содержащие сырые или слегка приготовленные яйца, сделаны только из пастеризованных яиц. Не ешьте продукты, которые могут содержать сырые яйца, например:
- Домашний гоголь-моголь
- Сырое тесто
- Домашняя заправка для салата Цезарь
- Тирамису
- Яйца Бенедикт
- Домашнее мороженое
- Свежеприготовленный или домашний голландский соус
Не ешьте полуфабрикаты из мяса или салатов из морепродуктов (например, салаты из курицы или тунца)
Не покупайте и не ешьте предварительно приготовленный салат с ветчиной, куриный салат или салат из морепродуктов, которые могут содержать листерий . Эти предметы обычно можно найти в гастрономах.
Эти предметы обычно можно найти в гастрономах.
Не ешьте сырые проростки
Сырые или недоваренные проростки, такие как люцерна, клевер, маш и редис, могут содержать E. coli или Salmonella . Тщательно сварить проростки.
Избегайте недоваренного мяса и птицы
Все мясо и птицу перед употреблением следует тщательно приготовить. Следует использовать пищевой термометр, чтобы гарантировать, что мясо достигло рекомендованной Министерством сельского хозяйства США минимальной внутренней температуры.Для получения более подробной информации посетите минимальную температуру приготовления.
Важно соблюдать минимальную рекомендуемую внутреннюю температуру, поскольку мясо и птица могут содержать E. coli , Salmonella , Campylobacter или Toxoplasma gondii .
CDC рекомендует следующие профилактические меры для снижения риска заражения токсоплазмозом от мяса:
- Готовьте мясо при минимальной безопасной внутренней температуре, рекомендованной Министерством сельского хозяйства США.

- Заморозьте мясо на несколько дней при минусовой температуре (0 ° F) перед приготовлением, чтобы значительно снизить вероятность заражения.
- Вымойте разделочные доски, посуду, столешницы и посуду горячей мыльной водой после контакта с сырым мясом, птицей, морепродуктами или немытыми фруктами или овощами.
- Вымойте руки водой с мылом.
Разогреть хот-доги и мясные закуски
Разогрейте это мясо до горячего пара или до 165 ° F перед едой, даже если на этикетке написано «предварительно приготовленное».Эти мясные продукты могут содержать Listeria и их небезопасно есть, если они не были тщательно разогреты.
- Хот-доги
- Мясные деликатесы на обед
- Мясное ассорти
- Колбаса кисломолочная или сухая
- Любые другие деликатесы из мяса и птицы
Будьте избирательны с мясными спредами или паштетом
Не ешьте охлажденные паштеты или мясные пасты из продуктового или мясного прилавка или из охлаждаемого отделения магазина. Они могут содержать Listeria .Более безопасным выбором являются мясные пасты и паштеты, которые не нужно охлаждать перед открытием, например продукты в банках, банках или запечатанных пакетах. Охладите эти продукты после открытия.
Они могут содержать Listeria .Более безопасным выбором являются мясные пасты и паштеты, которые не нужно охлаждать перед открытием, например продукты в банках, банках или запечатанных пакетах. Охладите эти продукты после открытия.
Не ешьте сырое тесто
Неиспеченное (сырое) тесто или жидкое тесто может вызвать тошноту. Мука не обрабатывалась для уничтожения микробов, таких как E. coli . Сырые яйца могут содержать сальмонелл . Перед едой убедитесь, что тесто хорошо пропеклось или приготовилось.
Дополнительные ресурсы
Безопасность пищевых продуктов для беременных женщин (FDA)
Листерии: беременные и новорожденные (CDC)
.

 Если не появился зуд и покраснение, то смело наноси на крылья носа, виски, за ушами и на переносицу. Заметь — именно на эти точки, а не внутрь ноздрей.
Если не появился зуд и покраснение, то смело наноси на крылья носа, виски, за ушами и на переносицу. Заметь — именно на эти точки, а не внутрь ноздрей.
 Это препятствует пересыханию слизистой носа и облегчит дыхание.
Это препятствует пересыханию слизистой носа и облегчит дыхание. Пагубное влияние на организм малыша оказывает не только сам насморк, но и инфекционные агенты, вызвавшие заболевание. Именно поэтому при первых признаках ОРВИ при беременности не стоит откладывать визит к врачу.
Пагубное влияние на организм малыша оказывает не только сам насморк, но и инфекционные агенты, вызвавшие заболевание. Именно поэтому при первых признаках ОРВИ при беременности не стоит откладывать визит к врачу.
 льной чувствительности к компонентам лекарства.
льной чувствительности к компонентам лекарства.
 Добавьте ложку меда и выпейте чашку этой лечебной смеси перед сном. Этот чай поможет остановить чихание по ночам.
Добавьте ложку меда и выпейте чашку этой лечебной смеси перед сном. Этот чай поможет остановить чихание по ночам.


 Drug Saf 31 (9): 775-88.
Drug Saf 31 (9): 775-88.