Как проверить легкие: виды диагностики
Многие из нас сталкиваются с проверкой органов дыхания только в виде ежегодного снимка для допуска к работе или учёбе. Но если вас беспокоят боли в груди, кашель и затруднённое дыхание, вам необходимо задуматься и о том, как проверить лёгкие и бронхи на наличие заболеваний.
Когда следует задуматься о проверке грудной клетки?
Обычному человеку делать флюорографию и проверять состояние легких необходимо раз в год. Для некоторых категорий граждан, например, работающих в учебных заведениях, с детьми, требуют делать это два раза в год. Это необходимо для раннего выявления больных туберкулёзом — заболеванием, которое быстро распространяется в коллективе.
Помимо профилактики, проверить лёгкие также необходимо при первых признаках заболеваний. К ним относят:
- одышку в состоянии покоя,
- долгие приступы кашля: сухого или с вкраплениями крови и гноя в мокроте,
- хрипы и свисты при дыхании,
- чувство тяжести в грудной клетке,
- повышенная температура, общее ухудшение самочувствия, снижение аппетита.

Обычно проверку лёгких назначает лечащий врач. Только специалист сможет оценить симптомы и определить, какой из видов диагностики подойдёт в вашем случае. Но есть случаи, при которых доктора можно посетить с уже готовыми материалами:
- У вас произошёл рецидив болезни, о которой вы уже знаете.
- Симптомы не выражены ярко, нет острого болевого синдрома.
В любом случае, если вы покажете доктору уже сделанные снимки, это ускорит постановку диагноза.
Проверка лёгких входит в полное обследование организма.
Варианты диагностики органов грудной клетки
Виды диагностики, доступные без направления, ограничиваются неинвазивными методами. Эндоскопию без заключения со стороны лечащего врача вам не выполнят. Но даже так видов диагностики достаточно много:
- Ультразвуковое исследование не сможет показать вам заболевания лёгких. Обычно его используют для выявления жидкости в плевральной полости, поэтому, если вы не знаете своего диагноза, нет смысла отправляться на УЗИ.

- Флюорография: самый быстрый способ исследования лёгких. Во время процедуры грудную клетку просвечивают низкой дозой рентгеновского излучения. Изображение печатается на плёнке или отображается на мониторе. Её несомненный плюс в безопасности: ФЛГ для профилактики делают детям от 14 лет. Однако на полученном снимке можно обнаружить патологию, но нельзя рассмотреть в деталях. Скорее всего, после флюорографии врач направит вас на более подробное исследование — КТ легких.
- Рентгенография — это уже более высокие дозы облучения. Рентген даст снимок высокого качества, на котором можно будет хорошо рассмотреть все детали. Результат будет напечатан на плёнке. Но врачи не рекомендуют часто проводить такое обследование, так как можно получить большую дозу излучения.
Томография как способ проверить легкие
Более точным и безопасным способом как проверить легкие является томография. Она даёт высокоточный результат о состоянии легочной ткани и органов средостения.
Сейчас все больше завоевывает авторитет исследование НДКТ легких — низкодозная компьютерная томография. Это исследование в десятки раз превосходит флюорографию и рентгенографию по информативности, а доза облучения у него ниже.
Мультиспиральная компьютерная томография легких также действует с помощью рентгеновских лучей, поэтому её нельзя проводить беременным и кормящим женщинам. МСКТ назначают, чтобы подготовить пациента к операции или оценить результаты оперативного вмешательства. Может проводиться как без контраста, так и с контрастным усилением.
С помощью этого вида обследования можно отследить отклонения, выявить травмы грудной клетки, новообразования на ранних стадиях и воспалительные заболевания. При помощи данного метода можно увидеть патологические изменения легких, бронхов и трахеи на 3D изображении. Детальная картина помогает врачу поставить безошибочный диагноз.
Компьютерную томографию назначают для выявления:
- туберкулеза,
- саркоидоза,
- абсцесса легких,
- рака легких,
- воспалительных заболеваний легких, бронхов, плевры,
- инородных тел,
- лимфопролиферативных заболеваний,
- патологий органов средостения.

Также КТ отслеживают для наблюдения за послеоперационным и дооперационным состоянием проблемного органа.
Инвазивные способы проверки лёгких
Есть ряд исследований, которые даже в платных центрах выполняют только по назначению. Это эндоскопические методы. Благодаря ним можно детально рассмотреть органы и взять образцы тканей на анализ, а в некоторых случаях сразу же провести лечение. К таким обследованиям относятся:
- Бронхоскопия: эндоскоп вводится через носоглотку. Можно осмотреть трахею и бронхи.
- Торакоскопия — это введение датчика прямо в лёгкие через проколы в грудной клетке. Выполняется это исследование только под общим наркозом.
- Торакотомия — разрез грудной клетки, чтобы врач смог самостоятельно осмотреть все органы.
- Пункции плевральной полости и биопсия плевры помогут найти причину воспаления, сделать анализы на антитела к злокачественным опухолям и определить инфекцию.

На эти обследования вас направит ваш доктор, если будет необходимо. Однако на такие обследования направляют только в довольно тяжёлых случаях, поэтому скорее всего при проблемах с легкими вам понадобятся флюорография, снимок или томография.
Главный пульмонолог России о коронавирусе, его последствиях и 20-летних пациентах на ИВЛ: Общество: Россия: Lenta.ru
В России уже более 60 тысяч человек заразились коронавирусом, и долгожданное плато, после которого специалисты ожидают спад эпидемии, до сих пор не наступило. О том, почему коронавирус так опасен, станет ли эффективным экспериментальное лечение, когда все закончится и что будет со здоровьем переболевших, — «Ленте.ру» рассказал профессор, заведующий кафедрой пульмонологии Первого Московского государственный медицинского университета имени И.М. Сеченова (Сеченовский университет), главный пульмонолог Минздрава России Сергей Авдеев.
«Лента.ру»: Есть ли для вас в поведении новой коронавирусной инфекции что-то неожиданное?
Сергей Авдеев: Это абсолютно новая болезнь для нас.
Сама пневмония протекает по абсолютно разным сценариям. В ряде случаев — без единого симптома. Ни температуры, ни кашля, ни одышки. То есть человек просто не ощущает, что болеет.
Другой сценарий — пневмонии при COVID-19 часто быстро прогрессируют, у пациентов возникает острая дыхательная недостаточность. Это требует использования сложных методов респираторной поддержки, включая искусственную вентиляцию легких.
Разве пневмония может быть бессимптомной — без кашля и температуры?
Да, это одна из особенностей COVID-19. Самый действенный метод — увидеть пневмонию на компьютерной томографии.
Реаниматологи отмечают, что при COVID-19 пациенты с «разрушенными» легкими, у которых пульсоксиметр показывает острую кислородную недостаточность, активны до последнего, удушья не замечают. Почему такая обманчивая картина?
Я бы не сказал, что эти пациенты так уж активны. Но человек действительно может не ощущать симптомов. Некоторые исследователи сегодня говорят, что развитие ковидного острого респираторного дистресс-синдрома (ОРДС, дыхательная недостаточность — прим.«Ленты.ру») очень сильно отличается от традиционного ОРДС.
Отличие состоит в некоторых патофизиологических характеристиках поражения легких. В частности, эластичность легочной ткани, или комплаенс, при ковиде почему-то особенно не нарушается. Основное нарушение с точки зрения патофизиологии — это гипоксемия и вентиляционно-перфузионный дисбаланс (нарушение газообмена в легких).
Некоторые ваши коллеги подозревают, что у пациентов не пневмония, а другое специфическое поражение легких, связанное с нарушением работы гемоглобина — белка-переносчика кислорода. Насколько это может соответствовать действительности?
Теория сегодня действительно часто обсуждается. Но ее происхождение, знаете, какое? Это китайская научная работа, выполненная на основе компьютерного моделирования. Там сделали модель гемоглобина, в ней есть альфа- и бета-цепи. И увидели, что у бета-цепи конфигурация вроде бы конгруэнтна [соразмерна] вирусу SARS-CoV-2. И на этом основании решили, что есть тропизм вируса к бета-цепи гемоглобина. Поэтому и поражается гемоглобин. Но этой научной работы в интернете вы уже не найдете, ее удалили как недоказанную.
Фото: Александр Авилов / АГН «Москва»
Нет никаких оснований говорить о том, что ковид-пневмония — это и не пневмония вовсе. К сожалению, у нас сегодня есть морфологическое подтверждение процесса. Почему к сожалению — потому что это аутопсия умерших пациентов.
Есть, конечно, определенные особенности новой вирусной пневмонии. Она вовсе не такая, как, скажем, вирусная пневмония, связанная с гриппом. Но это все-таки пневмония — воспалительная реакция, связанная с вирусной агрессией в ткани легких.
До ковида сколько вирусных пневмоний у нас было в стране?
Немного — в среднем 10-15 процентов. Раньше самой частой причиной вирусных пневмоний был грипп. При вирусе гриппа характерно поражение эпителия верхних дыхательных путей: рта, носа, горла и так далее. Если инфекция спускается вниз, то это все же не признак того, что она перерастет в пневмонию. Скорее всего — в бронхит. Поэтому, говоря сегодня о кардинальных отличиях других вирусов от вируса SARS-CoV-2, прежде всего отмечают огромное количество пневмоний. Почти у всех пациентов, попавших в стационар с COVID-19, поражены легкие.
Почти у всех пациентов, попавших в стационар с COVID-19, поражены легкие.
До регистрации SARS-CoV-2 у нас уже были известны другие коронавирусы. Они становились причинами пневмоний?
Известны четыре коронавируса, которые входят в структуру острых респираторных заболеваний. Но болезнь при их участии протекала достаточно легко и обычно без поражений нижних дыхательных путей. Вирус SARS-CoV-2 — абсолютно новый. Китайцы с ним впервые встретились в конце 2019 года, а мы, европейцы и американцы, — в 2020 году.
Могла ли часть жителей России, особенно на Дальнем Востоке, граничащем с Китаем, в Сибири, переболеть COVID-19 еще прошлой осенью?
Исключено. Многие сейчас пытаются вспомнить, как они болели осенью и в начале зимы. В ноябре-декабре действительно отмечалось много пневмоний, но опять-таки они были связаны совсем с другими возбудителями. Один из самых частых возбудителей, которые тогда фиксировались, — микоплазма [mycoplasma pneumoniae — лат.]. А микоплазма — это также контагиозная инфекция, то есть может передаваться от одного человека к другому.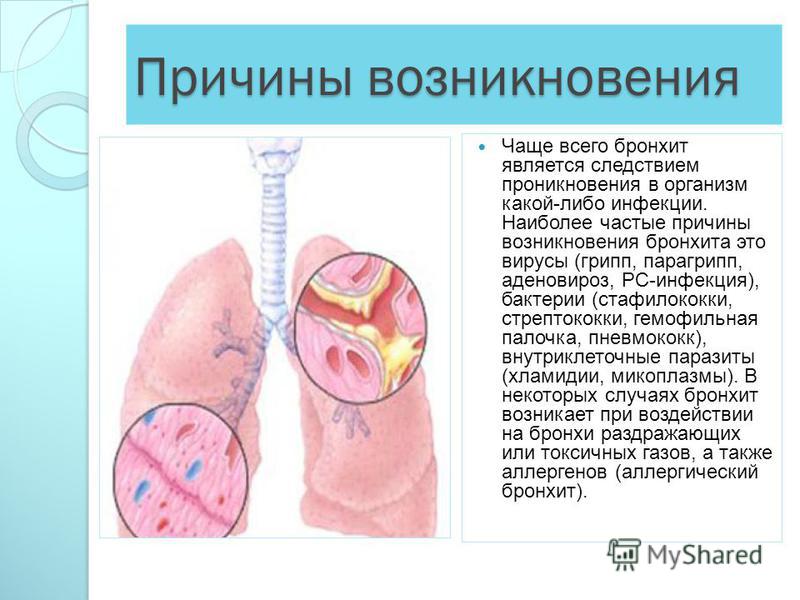 Но сценарий протекания микоплазменных пневмоний — совсем другой. На снимках компьютерной томографии картина иная, чем то, что мы наблюдаем сегодня. И совсем другие лабораторные показатели. При COVID-19 — это абсолютно четкая особенная картина болезни.
Но сценарий протекания микоплазменных пневмоний — совсем другой. На снимках компьютерной томографии картина иная, чем то, что мы наблюдаем сегодня. И совсем другие лабораторные показатели. При COVID-19 — это абсолютно четкая особенная картина болезни.
В чем особенность?
Если коротко, то при COVID-19 пневмония — двусторонняя, локализация — периферическая. Микоплазменные пневмонии чаще односторонние. Встречаются и двусторонние, однако в этом случае томографические снимки отличаются, изменения в легких иные.
Наши рентгенологи, описывая снимки легких при ковидных пневмониях, употребляют такие термины, как «булыжная мостовая», симптом «матового стекла». Именно так выглядят поражения
Считается, что новая болезнь опасна для пожилых. Но тяжело болеют и молодые. С чем это связано?
Действительно, молодых много. Под «молодыми» я имею в виду тех, кто моложе сорока.
Есть и двадцатилетние. Но, как правило, все эти молодые люди имеют определенные сопутствующие заболевания. Часто гипертензия, диабет, ожирение
Часто гипертензия, диабет, ожирение
Ситуация, когда условно здоровый молодой человек вдруг заболевает и оказывается на ИВЛ, исключена?
Почему исключена? В медицине редко бывает так, что либо единица, либо ноль. Исключения возможны. Но когда мы видим у молодого непростое течение болезни, то, скорее всего, у него все же есть сопутствующие патологии.
И плюс еще абсолютно свежая информация — генетики США опубликовали исследование, что к коронавирусу есть определенная генетическая предрасположенность индивидуумов с разным набором генов. Это достаточно интересно, речь идет о человеческих лейкоцитарных антигенах. В эту группу входят более 150 антигенов. Но, в частности, речь идет об антигене В 46:04. Выдвигается версия, что он ассоциирован с более тяжелым течением COVID-19.
Если версия подтвердится, то в практическом плане что это даст?
В ближайшем будущем генетическое исследование, которое достаточно недорогое, может дать информацию, кто из индивидуумов находится в группе риска по COVID-19. Эти люди в первую очередь будут являться кандидатами для вакцинации.
Эти люди в первую очередь будут являться кандидатами для вакцинации.
В тяжелых случаях пациентов переводят на искусственную вентиляцию легких. Сейчас на Западе врачи считают, что эта процедура не только неэффективна, но даже усугубляет состояние ковидных больных. У вас сложилось какое-то представление?
Во многих странах мы видим достаточно высокие показатели летальности на фоне ИВЛ. Но пациенты, которые находятся на искусственной вентиляции легких, имеют такую степень дыхательной недостаточности, что при помощи других методов терапии они, наверное, не смогли бы прожить не то что несколько часов, но даже и нескольких минут
Поэтому этот метод — жестокая необходимость. Но, как мы видим, иногда и он не спасает тяжелого пациента от неблагоприятного исхода.
Как я понимаю, лечения от коронавируса до сих пор нет. Какой из предложенных методов сегодня считается самым эффективным?
Это правда, все проводимое лечение сегодня — экспериментальное. Среди тех препаратов, которые мы используем, нет ни одного для прямого воздействия на эту вирусную инфекцию.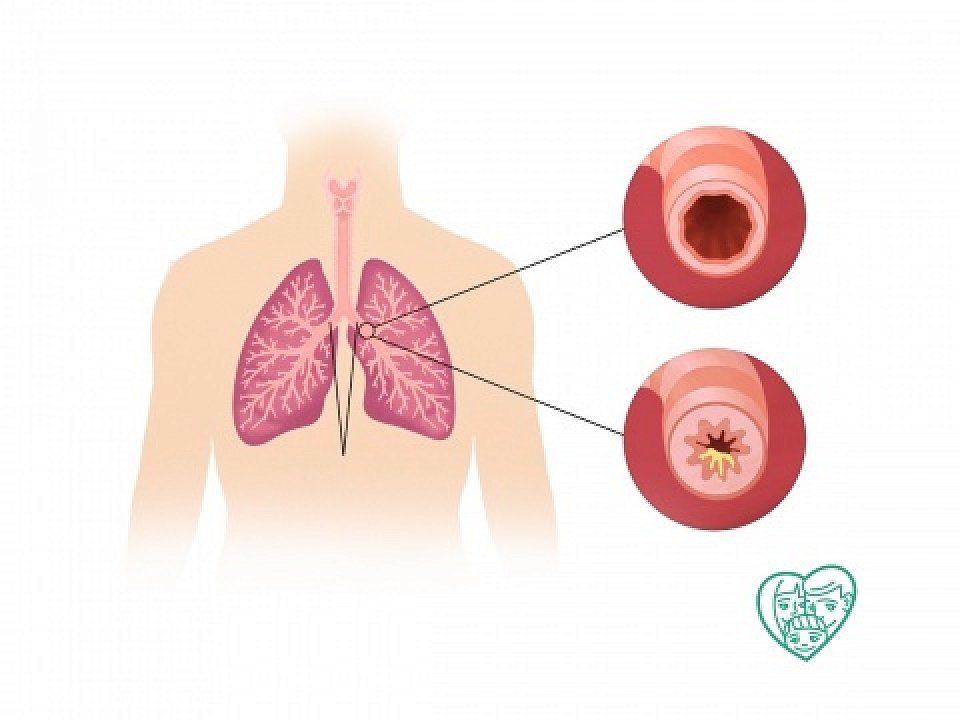 Мы работаем с препаратами для лечения малярии, ВИЧ-инфекции. Но надеемся, что в ближайшее время будут зарегистрированы лекарства именно для COVID-19. Эти надежды не случайны, так как сейчас завершаются клинические исследования препаратов Ремдесивир и Фавипиравир.
Мы работаем с препаратами для лечения малярии, ВИЧ-инфекции. Но надеемся, что в ближайшее время будут зарегистрированы лекарства именно для COVID-19. Эти надежды не случайны, так как сейчас завершаются клинические исследования препаратов Ремдесивир и Фавипиравир.
Насколько перспективно лечение плазмой крови выздоровевших, нужно ли его срочно внедрять во всех больницах?
Метод начали в свое время использовать еще китайские коллеги. О безусловной эффективности метода говорить рано, так как история его применения достаточно короткая. Но сейчас по этой методике накапливается хороший позитивный опыт. В частности, в институте Склифосовского (НИИ скорой помощи им. Н. В. Склифосовского в Москве — прим. «Ленты.ру»). Есть надежда, что это действительно перспективно, так как с плазмой переболевшего вводятся другому болеющему нейтрализующие антитела. Они помогают бороться с инфекцией.
Фото: Kin Cheung / Reuters
Сегодня московские врачи заявили, что смысла разделять обычную пневмонию и коронавирусную нет. Это правильный подход?
Это правильный подход?
Да, такая практика должна применяться по всей стране. В Москве мы видим, что на первом месте среди всех респираторных инфекций стоит COVID-19. В ближайшее время волна дойдет и в регионы. Это не значит, что все другие внебольничные пневмонии исчезли. Такие пациенты есть.
Если коронавирус был подтвержден только клинически и с помощью КТ, но не доказан тестами — эти случаи попадают в статистику заболевших и умерших?
Конечно, попадают. Все неподтвержденные диагнозы мы кодируем как вероятный случай COVID-19.
Почему смертность от этой инфекции в России сейчас одна из самых низких в мире?
Показатели смертности в России сравнимы с Южной Кореей, Германией. И говорить о том, что у нас какая-то особая статистика, я бы не стал.
Наверное, все-таки вы спрашиваете об очень большой разнице в летальности со многими европейскими странами, той же Италией, Испанией. Объяснить это можно несколькими факторами. Первый — охват лабораторной диагностикой населения. Чем он шире — тем меньше процент летальности. А второй — это уровень подготовки системы здравоохранения к пандемии.
Чем он шире — тем меньше процент летальности. А второй — это уровень подготовки системы здравоохранения к пандемии.
Все-таки Россия для этого получила большую фору. Если помните, то мы достаточно рано закрыли границы с Китаем. В Москве и других городах развернуты целые ковид-госпитали. В больницах организованы места для пациентов, сформированы бригады врачей, есть оборудование, в том числе аппараты для искусственной вентиляции легких. Организация процесса имеет очень большое значение для эффективного лечения этого недуга.
Много сейчас пишут и о том, что в той или иной стране началась вторая волна эпидемии. Может ли такое случиться и в России?
Официально о второй волне ни в одной стране не сообщается. Есть информация о новой вспышке в Китае, но в другом городе — Харбине (город в 500 километрах от Благовещенска — прим. «Ленты.ру»), там в январе-феврале больных почти не было. Вопрос о второй волне обсуждается, но фактов пока немного.
Повторное заражение сразу же после выздоровления возможно?
В России и за рубежом таких пациентов нет. Скорее всего — невозможно. По крайней мере, не в этот сезон. Как долго может сохраняться иммунитет — говорить пока рано, очень маленький срок наблюдения. В 2002-2003 годах в мире была вспышка атипичной пневмонии, вызванной вирусом SARS. Это тоже коронавирус, он отличается от нового родственника. Однако на 80 процентов эти вирусы схожи.
Скорее всего — невозможно. По крайней мере, не в этот сезон. Как долго может сохраняться иммунитет — говорить пока рано, очень маленький срок наблюдения. В 2002-2003 годах в мире была вспышка атипичной пневмонии, вызванной вирусом SARS. Это тоже коронавирус, он отличается от нового родственника. Однако на 80 процентов эти вирусы схожи.
Тестирование на антитела
Фото: Ddp Images / Globallookpress.com
После перенесенной атипичной пневмонии SARS у пациентов шло формирование гуморального иммунитета, наработка антител — иммуноглобулина G. Этот иммуноглобулин определялся примерно у 90 процентов людей, переболевших SARS. И его уровни были высокими на протяжении первых двух лет после выздоровления. Поскольку коронавирусы SARS и SARS-CoV-2 очень похожи, то такой же сценарий можно ожидать и сейчас.
По динамике развития пандемии в России можно ли сказать, когда у нас будет пик?
Наверное, в первую-вторую недели мая. Если рассматривать китайский сценарий, то по нему на плато мы должны выйти примерно через месяц. Плато — это стабильное количество случаев, когда нет подъема заболеваемости и летальности. Будем надеяться, что плато может продлиться три-четыре недели. А дальше уже пойдет снижение. При хорошем сценарии в конце лета — начале осени можно будет ожидать конца эпидемии. Но хочу добавить — точного прогноза сегодня, наверное, не может дать никто!
Плато — это стабильное количество случаев, когда нет подъема заболеваемости и летальности. Будем надеяться, что плато может продлиться три-четыре недели. А дальше уже пойдет снижение. При хорошем сценарии в конце лета — начале осени можно будет ожидать конца эпидемии. Но хочу добавить — точного прогноза сегодня, наверное, не может дать никто!
Какие последствия могут быть у людей, переболевших коронавирусной пневмонией?
Говорить об обязательных последствиях, конечно же, сегодня нельзя. Вполне вероятно, что большинство переболевших COVID-19 не будут иметь проблем ни со стороны легких, ни со стороны почек, ни со стороны сердечно-сосудистой системы. То, что у некоторых возможны какие-то остаточные изменения, — это да. Но мы о масштабах проблем пока не знаем. Если пневмония прошла в легкой форме, без симптомов, то скорее всего она не оставит никаких изменений в легких.
Вашу работу коронавирус как-то изменил?
У меня сегодня в клинике находятся пациенты только с одним типом болезни — коронавирусная пневмония. Их ни много ни мало — 300 человек. Недавно открылась университетская клиническая больница №1 Сеченовского университета на 800 коек. Всего в клиниках университета развернуто 2000 коек для лечения ковида. Конечно, наша работа полностью изменилась. Будем надеяться, что временно. Чем быстрее это все закончится, тем лучше для всех нас.
Их ни много ни мало — 300 человек. Недавно открылась университетская клиническая больница №1 Сеченовского университета на 800 коек. Всего в клиниках университета развернуто 2000 коек для лечения ковида. Конечно, наша работа полностью изменилась. Будем надеяться, что временно. Чем быстрее это все закончится, тем лучше для всех нас.
Бронхоскопия – Эндоскопия – Памятка пациенту – Помощь
Бронхоскопия (от др.-греч. βρόγχος — дыхательное горло, трахея и σκοπέω — смотрю, рассматриваю, наблюдаю), называемая также трахеобронхоскопией — это метод непосредственного осмотра и оценки состояния слизистых трахеобронхиального дерева: трахеи и бронхов, при показаниях и гортани при помощи специального прибора — фибробронхоскопа или видеобронхоскопа – последнего поколения эндоскопов. Современный бронхоскоп — это сложный прибор, состоящий из гибкого стержня с управляемым изгибом дальнего конца, рукоятки управления и осветительного кабеля, связывающего эндоскоп с источником света, оснащён видеокамерой, а также манипуляторами для проведения биопсии и удаления инородных тел.
Является одним из наиболее информативных инструментальных методов исследования трахеи и бронхов, при необходимости гортани, применяется с целью визуальной оценки состояния трахеобронхиального дерева, выявления эндоскопических симптомов заболеваний легких, получения материала для лабораторного исследования. Бронхоскопия проводится:больным при подготовке к операции на легких, во время лечения бронхолёгочных заболеваний для уточнения диагноза, выработки лечебной тактики, контроля за эффективностью лечения. При бронхите с обильной мокротой применяют лечебные БС для удаления содержимого из бронхов и введения лекарств. Бронхоскопия имеет важное значение в диагностике ранних форм рака гортани, трахеи, бронхов, активно используется для выявления и удаления инородных тел из бронхиального дерева при случайном вдыхании (аспирации) их.
ПОДГОТОВКА К ИССЛЕДОВАНИЮ:
Перед бронхоскопией должно быть выполнено рентгенологическое исследование или компьютерная томография органов грудной клетки, либо флюорография, ЭКГ-эти анализы и амбулаторную карту принести с собой.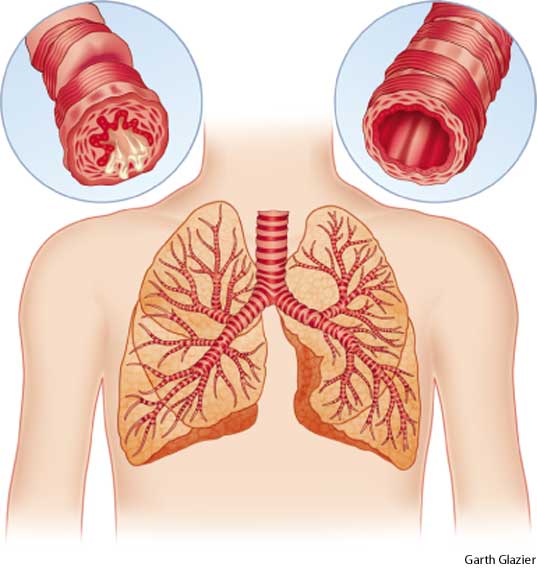
Врач – эндоскопист должен быть осведомлён о наличии у обследуемого пациента заболеваний (например, сахарный диабет, ишемическая болезнь сердца, инфаркт в анамнезе, гормонотерапия, лечение антидепрессантами) и о наличии аллергии на лекарственные препараты.
Бронхоскопия проводится строго натощак, чтобы избежать случайного заброса остатков пищи или жидкости в дыхательные пути при рвотных движениях или кашле, поэтому последний прием пищи должен быть не позже 19.00 накануне исследования. В день исследования не пьют воду.
О приеме обязательных лекарств (сердечные, для снижения АД) следует посоветоваться с врачом, назначившим бронхоскопию, предупредив об этом эндоскописта.
Бронхоскопия проводится в специально предназначенных для этого кабинетах. Рекомендуется взять с собой полотенце, так как после процедуры возможно отхаркивание слизи.
ВО ВРЕМЯ ИССЛЕДОВАНИЯ:
- будет сделано все возможное, чтобы Пациент перенес ее как можно легче.

- необходимо снять зубные протезы, а также украшения для пирсинга.
- больным с бронхоспастическим компонентом (хронический обструктивный бронхит, бронхиальная астма) непосредственно перед началом анестезии при необходимости дают вдохнуть аэрозоль (сальбутамол) из индивидуального дозатора.
- необходимо снять верхнюю одежду или ослабить воротник (расстегнуть пуговицы).
- выполняется местная анестезия слизистой носовой полости и ротоглотки для устранения болезненных ощущений при проведении эндоскопа через нос и подавления кашлевого рефлекс
Бронхоскопия проводится в положении сидя. Врач вводит эндоскоп в дыхательные пути под контролем зрения, постепенно осматривая нижележащие отделы трахеобронхиального дерева с обеих сторон. Аппарат обычно вводится через носовой ход, но в некоторых случаях может быть введен в дыхательные пути и через рот. Диаметр эндоскопа существенно меньше просвета трахеи и бронхов, поэтому затруднений дыхания быть не должно. Врач рассматривает поверхность, глотки, гортани, трахеи и бронхов. Затем бронхоскоп извлекается.
Врач рассматривает поверхность, глотки, гортани, трахеи и бронхов. Затем бронхоскоп извлекается.
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ:
- предстоящее Вам исследование является инвазивным инструментальным вмешательством и, несмотря на относительно низкий уровень побочных эффектов и максимально щадящее выполнение, всё же несёт в себе риск возникновения некоторых осложнений: среди них отмечаются повреждение стенки бронха, пневмоторакс, кровотечение после биопсии, бронхоспазм, пневмония, аллергические реакции.
При возникновении вышеперечисленных осложнений может потребоваться консультация анестезиолога-реанимотолога, а при необходимости госпитализация.
ПОСЛЕ ОКОНЧАНИЯ ВМЕШАТЕЛЬСТВА:
- остается чувство онемения, небольшой заложенности носа, чувство «комка» в горле и небольшое затруднение проглатывания слюны, возникающие вследствие анестезии. Эти ощущения проходят в течение часа.
- принимать пищу можно после того, как полностью пройдет ощущение онемения языка и глотки, чтобы предотвратить попадание пищи и жидкости в трахею.

Если выполняли биопсию, то время приема пищи определит врач.
ПОСЛЕДСТВИЯ И ОСЛОЖНЕНИЯ БРОНХОСКОПИИ:
- чувство онемения, небольшой заложенности носа, чувство «комка» в горле и небольшое затруднение проглатывания слюны, возникающие вследствие анестезии проходят, обычно в течение часа. Принимать пищу можно после того, как полностью пройдет ощущение онемения языка и глотки, чтобы предотвратить попадание пищи и жидкости в трахею. Обычно это требует 20-30 минут. Если выполняли биопсию, то время приема пищи определит врач.
процедура может сопровождаться серьезными осложнениями: повреждение стенки бронха, пневмоторакс, кровотечение после биопсии, бронхоспазм, пневмония, аллергические реакции.
Памятка по профилактике внебольничной пневмонии
Внебольничная пневмония – – это острое заболевание, возникшее вне стационара илидиагностированное в первые 2 суток от момента госпитализации. Острой пневмонией(воспалением легких) называют инфекционное заболевание, при котором ввоспалительный процесс вовлекаются легкие. В тяжелых случаях пневмония можетпривести к летальному исходу. Внебольничная пневмония является достаточнораспространенным заболеванием в нашей стране. За последние 2 года наблюдается ростколичества заболеваний. Обычно внебольничные пневмонии развиваются в периодподъема заболеваемости ОРВИ и гриппом, но как видно заболеваемость можетрегистрироваться в любое время года, даже летом.
В тяжелых случаях пневмония можетпривести к летальному исходу. Внебольничная пневмония является достаточнораспространенным заболеванием в нашей стране. За последние 2 года наблюдается ростколичества заболеваний. Обычно внебольничные пневмонии развиваются в периодподъема заболеваемости ОРВИ и гриппом, но как видно заболеваемость можетрегистрироваться в любое время года, даже летом.
Основная группа микроорганизмов, способных вызвать внебольничные пневмонии:пневмококк, гемофильная палочка, клебсиелла, хламидия, микоплазма, легионелла,респираторные вирусы.
Некоторые возбудители имеют свои особенности в плане источников заражения илитечения заболевания. Заболевания легких, которые ими вызываются, называютпневмониями с атипичным возбудителем (не стоит путать с «атипичной пневмонией»).Эти возбудители – хламидия, микоплазма, легионелла.
Источником инфекции является больной человек с признаками инфекции дыхательныхпутей, а так же люди с бессимптомным течением инфекции, без клинических симптомовзаболевания.
Основной путь передачи – воздушно-капельный (при чихании, кашле, разговоре,дыхании). Источником заражения при хламидийной пневмонии может быть птица(попугаи, куры, утки). Легионелла может «проживать» в кондиционерах принеправильном уходе за ними. Микоплазмоз дыхательных путей – инфекционноезаболевание, вызывающееся микробом, распространяющимся в коллективах при тесномконтакте с больным человеком. Нередко микоплазма вызывает пневмонию, сходную потечению с гриппом. Беспокоит сухой кашель, повышение температуры, одышка.
В типичных случаях острая пневмония проявляется следующими симптомами: повышениетемпературы тела, озноб, кашель, который сначала может быть сухим, а потом статьвлажным с отделением мокроты, одышка – ощущение затруднения при дыхании, боли вгрудной клетке. Также больного могут беспокоить общие симптомы, особенно притяжелых случаях: резкая слабость, отсутствие аппетита.
К сожалению, из-за особенностей самих микроорганизмов, а также и по причинебезграмотного и неправильного бесконтрольного применения антибиотиков, например,при острых вирусных респираторных заболеваниях (ОРВИ или ОРЗ), многие бактерииприобретают устойчивость к ряду антибиотиков. Лечение назначает только врач.
Лечение назначает только врач.
При пневмонии, вызванной «атипичным возбудителем» может отсутствовать лихорадка,общее состояние может быть нетяжелым, но проявления легочной недостаточности –одышка, усиление сердцебиения, слабость, снижение аппетита должны насторожитьзаболевшего.
Основные рекомендации по профилактике пневмонии. Здесь очень важную роль играет предупреждение респираторных вирусных инфекций:
- Соблюдайте гигиену рук. Мойте руки водой с мылом как можно чаще, особенно после кашля или чихания. Также эффективными являются средства для обработки рук на основе спирта.
- Прикрывайте рот и нос бумажной салфеткой во время кашля или чихания, а не руками.
- Необходимо вести здоровый образ жизни: заниматься физкультурой и спортом, совершать частые прогулки на свежем воздухе. Очень важно не курить в помещении, где могут находиться люди: пассивное курение пагубно сказывается на функции бронхов и иммунитете.
- Необходимо здоровое полноценное питание с достаточным содержанием белков, микроэлементов и витаминов (ежедневно в рационе должны быть свежие овощи, фрукты, мясо, рыба, молоко и молочные продукты).

- До наступления холодов и подъема заболеваемости респираторными инфекциями следует сделать прививку против гриппа, поскольку пневмония часто является осложнением гриппа. Несмотря на то, что привитые люди тоже могут болеть пневмонией, заболевание у них протекает легче, чем у не привитых.
- В холодное время года нужно одеваться по погоде, избегать переохлаждений, а в летнее – сквозняков.
- Следует соблюдать режимы проветривания и влажной уборки в помещениях.
- Как можно чаще мыть руки и промывать носовые ходы солевыми растворами (аквалор, аквамарис, квикс и др.)
- В период подъема заболеваемости гриппом рекомендуется избегать контакта с больными людьми, использовать маску для защиты органов дыхания, воздержаться от посещения мест с большим скоплением людей.
- Возможен прием иммуномодулирующих препаратов, которые можно применять только по назначению врача.
- Важно помнить, что если вы хотите оградить себя и детей от болезни, следите за своим здоровьем, ведь зачастую родители являются источником инфекции для ребенка, особенно при тех заболеваниях, которые передаются при тесном контакте (микоплазменная инфекция, стафилококк, многие вирусные инфекции).

- Если у вас дома или в учреждении, где Вы пребываете длительное время, есть кондиционер, следите за его чистотой.
- За всеми находившиеся в контакте с больными Внебольничной пневмонией устанавливается медицинское наблюдение на 21 день (осмотр, опрос, медицинское наблюдение) с момента изоляции больного.
- Всем контактным лицам назначаются лечащим врачом средства экстренной профилактики из числа противовирусных, антибактериальных, иммуномодулирующих и полиовитаминных препаратов. Для этого необходимо подойти к лечащему врачу.
Необходимо помнить: если заболели Вы или ваш ребенок, Вам необходимо не вести ребенка в сад, школу, а обратиться к врачу. При тяжелом состоянии необходимо вызвать врача на дом, и ни в коем случае не заниматься самолечением.
Здоровья Вам и Вашим близким!
Врач эпидемиолог Надырова О.Н.
ЕЩЁ РАЗ О СИМПТОМАХ И МЕРАХ ПРОФИЛАКТИКИ COVID-19
Симптомы коронавируса
Самыми частыми симптомами коронавируса являются повышение температуры тела (чаще до 38–39 °С), утомляемость и сухой кашель (иногда мокрота выделяется в небольшом количестве). В некоторых случаях больной человек ощущает чувство сдавленности в грудной клетке, одышку. Иногда к перечисленным симптомам присоединяется мышечная и головная боль. Заболевание может также дебютировать с диареи, тошноты, рвоты и снижения аппетита.
В некоторых случаях больной человек ощущает чувство сдавленности в грудной клетке, одышку. Иногда к перечисленным симптомам присоединяется мышечная и головная боль. Заболевание может также дебютировать с диареи, тошноты, рвоты и снижения аппетита.
Насколько тяжело протекает заболевание
Эксперты отмечают, что в большинстве случаев (81–85 %) инфекция протекает в легкой форме. Медицинская помощь необходима 10–14 % пациентов. В интенсивной терапии нуждаются 5–6 %. Как правило, это возрастные пациенты с сопутствующими патологиями (сахарный диабет, хроническая обструктивная болезнь легких, артериальная гипертензия, ишемическая болезнь сердца, онкологические болезни и др.). Это наиболее тяжелая категория пациентов. Именно поэтому пожилым людям необходимо максимально ограничить контакты с родственниками, у кого есть признаки вирусных инфекций, не выходить лишний раз в аптеку или магазин, не посещать без острой необходимости поликлинику.
Повышенная температура, кашель и затрудненное дыхание – серьезный повод для беспокойства и обращения за медицинской помощью.
Пути передачи коронавирусной инфекции
Основной путь передачи инфекции – воздушно-капельный. Заболевание распространяется при близком контакте с заболевшим. Возможен также контактно-бытовой путь передачи. Например, больной при кашле и чихании прикрылся рукой, затем взялся за дверную ручку. Именно поэтому специалисты рекомендуют при необходимости соблюдать респираторный этикет, а также не пренебрегать правилами гигиены (если нет возможности помыть руки, следует воспользоваться спиртосодержащим антисептическим средством).
Как защититься от заражения
Меры профилактики коронавирусной инфекции заключаются в соблюдении определенных правил:
-
следите за тем, чтобы руки были чистыми. Их необходимо мыть с мылом в течение не менее 20 секунд или обрабатывать антисептическим раствором;
-
не прикасайтесь лишний раз немытыми руками к лицу, не трогайте глаза, нос, рот. Так вирусные частицы могу попасть в организм;
-
не посещайте многолюдные места.
 Если такой возможности нет, старайтесь держаться на расстоянии не меньше 1-1,5 метра от людей, у которых есть признаки респираторного заболевания;
Если такой возможности нет, старайтесь держаться на расстоянии не меньше 1-1,5 метра от людей, у которых есть признаки респираторного заболевания; -
соблюдайте респираторный этикет. При кашле или чихании прикрывайте лицо салфеткой либо согнутым локтем;
-
если чувствуете, что заболели, оставайтесь дома. При повышении температуры, появлении кашля и при затрудненном дыхании вызывайте врача и следуйте всем указаниям специалистов.
Режим самоизоляции
Если вы вернулись из стран эпидемиологически неблагоприятных по коронавирусу, в течение 14 дней после прибытия соблюдайте режим самоизоляции. При любых признаках инфекции, которые появились в течение этого периода (например, повысилась температура, появился кашель), нужно вызвать бригаду скорой медицинской помощи, а также проинформировать медперсонал о том, в каких странах находились, и дате своего возвращения.
Нужно ли носить маску?
Эксперты поясняют, что в силу своей структуры марлевая повязка не может в полной мере «задержать» вирус. Кроме того, если носить ее длительное время, не менять каждые два часа, она станет влажной, на ней могут появиться микробы.
Кроме того, если носить ее длительное время, не менять каждые два часа, она станет влажной, на ней могут появиться микробы.
Вместе с тем носить маску нужно тем, кто болен или ухаживает за инфицированными людьми. Маска должна закрывать рот и нос, плотно прилегать к коже. Как только маска станет влажной, ее следует сменить.
Можно ли заболеть коронавирусом повторно?
Согласно информации экспертов Всемирной организации здравоохранения, после перенесенной коронавирусной инфекции формируется иммунитет. Насколько он будет стойким, покажут дальнейшие исследования.
Материалы с сайта 24health.by
Боль в груди
Боль в груди – любые болезненные проявления или дискомфорт в области грудной клетки. Она может быть вызвана различными заболеваниями, в том числе патологией сердца, сосудов, перикарда, легких, плевры, трахеи, пищевода, мышц, ребер, нервов. В некоторых случаях боль в груди является признаком повреждения органов, находящихся за пределами грудной клетки, например желудка, желчного пузыря, поджелудочной железы.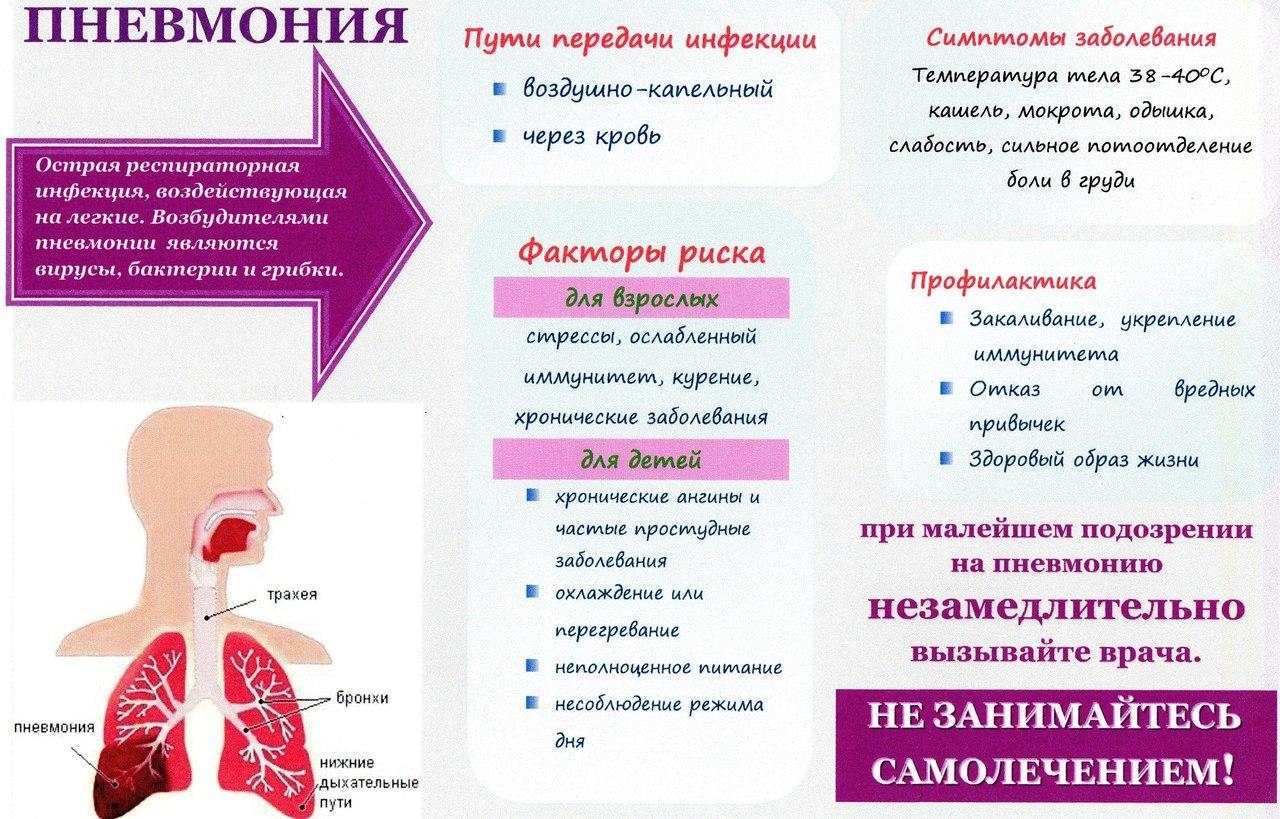
Грудные боли очень разнообразны: острые, тупые, ноющие, режущие, колющие, тянущие, распирающие, жжение или давление. Болезненные ощущения отличаются при различных заболеваниях, однако боль не является специфическим симптомом конкретной болезни. Характеристики болей могут варьироваться в зависимости от возраста, пола пациента, сопутствующих заболеваний, психологических особенностей. Выявление непосредственной причины боли в груди зачастую представляет сложную задачу и требует ряда диагностических процедур.
Она является одним из наиболее тревожных симптомов, так как может быть проявлением тяжелых, жизнеугрожающих состояний, требующих экстренной медицинской помощи, в частности инфаркта миокарда.
Синонимы русские
Торакалгия, грудная боль, боль в грудной клетке
Синонимы английские
Chest pain, pain in the chest, thoracalgia.
Симптомы
Боль в груди может носить различный характер. Иногда она отдается в руку, плечо, лопатку, спину, шею. Пациент может жаловаться не только на боль, но и на стеснение, жжение, дискомфорт в области груди.
Пациент может жаловаться не только на боль, но и на стеснение, жжение, дискомфорт в области груди.
Неприятные ощущения могут усиливаться при кашле, глубоком дыхании, глотании, надавливании на грудь, изменении положения тела (постоянные или периодические). Боль и дискомфорт в груди могут сопровождаться и рядом дополнительных симптомов, в зависимости от основного заболевания: отрыжкой или горечью во рту, тошнотой, рвотой, затруднением глотания.
Общая информация о заболевании
Боль в груди бывает проявлением различных заболеваний, каждое из которых требует определенного врачебного подхода.
- Острый инфаркт миокарда (сердечный приступ). Острая боль в груди у лиц старше 40 лет чаще всего ассоциируется именно с этим заболеванием. Инфаркт миокарда возникает при повреждении и гибели участка миокарда в результате нарушения кровообращения в коронарных сосудах. Чаще всего он проявляется острой болью за грудиной или левее грудины, которая отдается в спину, шею, плечо, руку и не уменьшается при приеме нитроглицерина или в покое.
 Симптомыразличны у разных пациентов. Для женщин пожилого возраста характерна атипичная симптоматика: резкая слабость, тошнота и рвота, учащенное дыхание, боль в животе.
Симптомыразличны у разных пациентов. Для женщин пожилого возраста характерна атипичная симптоматика: резкая слабость, тошнота и рвота, учащенное дыхание, боль в животе.
- Стенокардия. Состояние, при котором в результате атеросклероза и сужения коронарных сосудов нарушается кровоснабжение сердечной мышцы. Боли при стенокардии напоминают таковые при инфаркте миокарда, однако возникают при физической нагрузке, уменьшаются в покое и купируются нитроглицерином.
- Расслаивающая аневризма аорты. Аорта – это крупный сосуд, несущий кровь от левого желудочка сердца к органам и тканям. При расслаивающей аневризме происходит разрыв интимы (внутренней оболочки) аорты с проникновением крови в другие слои стенки аорты и последующим расслоением стенки, которое чаще всего приводит к полному разрыву аорты и массивному внутреннему кровотечению. Заболевание в большинстве случаев заканчивается летальным исходом в течение нескольких часов или суток, даже при своевременной диагностике и вовремя начатом лечении.

Расслаивающая аневризма аорты чаще всего является следствием длительно протекающей артериальной гипертензии, а также может возникать при синдроме Марфана, в результате травмы грудной клетки, при беременности или как позднее осложнение операций на сердце.
Боль при расслаивающей аневризме аорты сходна с болями при инфаркте миокарда и стенокардии, может продолжаться в течение нескольких часов или суток, не уменьшается в состоянии покоя или при приеме нитроглицерина.
- Тромбоэмболия легочной артерии. Закупорка тромбом легочной артерии или ее ветвей, по которым венозная кровь поступает из правого желудочка в легкие для насыщения кислородом. В результате нарушается газообмен, возникает гипоксия, увеличивается давление в легочных артериях. Боль в груди возникает внезапно, усиливается при глубоком вдохе, сопровождается учащенным дыханием и в некоторых случаях кровохарканьем. Риск тромбоэмболии увеличивается после хирургических операций, длительной вынужденной неподвижности, при беременности, приеме оральных контрацептивов, особенно в сочетании с курением, при онкологических заболеваниях.

- Пневмоторакс. Скопление воздуха или другого газа в плевральной полости – щелевидном пространстве между оболочками, выстилающими поверхность легких и внутреннюю поверхность грудной клетки. Сопровождается острой болью в груди, учащенным дыханием, беспокойством, потерей сознания.
- Перикардит. Воспаление сердечной сумки (перикарда), то есть серозной оболочки сердца. Боль возникает за счет трения воспаленных листков перикарда. Перикардит может быть следствием вирусной инфекции, ревматоидного артрита, системной красной волчанки, почечной недостаточности. Часто встречается идиопатический перикардит, то есть перикардит неизвестной этиологии. Боль острая, возникает лишь на начальных стадиях заболевания, может сопровождаться учащенным дыханием, жаром, недомоганием.
- Пролапс митрального клапана. Патология клапана, который находится между левым предсердием и левым желудочком сердца. У некоторых людей митральный клапан при сокращении левого желудочка прогибается в предсердие и часть крови из левого желудочка поступает обратно в левое предсердие.
 У большинства пациентов это не вызывает неприятных ощущений, однако у некоторых учащается сердцебиение и появляются боли в груди, которые не зависят от физических нагрузок и не иррадиируют, в отличие от стенокардии.
У большинства пациентов это не вызывает неприятных ощущений, однако у некоторых учащается сердцебиение и появляются боли в груди, которые не зависят от физических нагрузок и не иррадиируют, в отличие от стенокардии. - Пневмония. Воспаление легочной ткани. Боль в груди при пневмонии, как правило, односторонняя, усиливается при кашле, сопровождается лихорадкой, недомоганием, кашлем.
- Эзофагит. Воспаление пищевода. Сопровождается болью в груди, нарушением глотания. Симптомыне уменьшаются при приеме антацидов.
- Гастроэзофагеальная рефлюксная болезнь. Хроническое заболевание, при котором происходит заброс кислого содержимого желудка в пищевод, что приводит к повреждению нижних отделов пищевода. При этом может возникать острая, режущая боль в груди по ходу пищевода, тяжесть, дискомфорт в груди, отрыжка, горечь во рту, нарушение глотания, сухой кашель.
- Плеврит. Воспаление листков плевры. Трение воспаленных листков плевры вызывает болевые ощущения.
 Плеврит может быть результатом вирусной или бактериальной инфекции, онкологических заболеваний, химио- или лучевой терапии, ревматоидного артрита.
Плеврит может быть результатом вирусной или бактериальной инфекции, онкологических заболеваний, химио- или лучевой терапии, ревматоидного артрита. - Перелом ребер. В этом случае боль усиливается при глубоком дыхании и при движении.
- Другие причины: панкреатит, желчнокаменная болезнь, депрессия.
Кто в группе риска?
- Люди старше 40 лет.
- Страдающие ожирением.
- Больные артериальной гипертензией.
- Люди с повышенным уровнем холестерола в крови.
- Недавно перенесшие хирургические операции.
- Страдающие алкоголизмом.
- Курящие.
- Беременные.
- Страдающие сердечной аритмией.
- Люди с онкологическими заболеваниями.
- Принимающие определенные лекарственные препараты.
- Люди с хроническими заболеваниями легких.
Диагностика
Боль в груди не является специфическим симптомом и может однозначно свидетельствовать о том или ином заболевании. Однако при появлении это признака врач должен прежде всего исключить ряд жизнеугрожающих состояний, требующих незамедлительной помощи. Иногда только дополнительные лабораторные и инструментальные исследования позволяют точно установить причину боли в груди.
Однако при появлении это признака врач должен прежде всего исключить ряд жизнеугрожающих состояний, требующих незамедлительной помощи. Иногда только дополнительные лабораторные и инструментальные исследования позволяют точно установить причину боли в груди.
Лабораторные исследования
- Общий анализ крови. Может быть выявлен лейкоцитоз (при плеврите, пневмонии), анемия (при расслаивающей аневризме аорты), тромбоцитоз и эритремия (при тромбоэмболии легочной артерии).
- Скорость оседания эритроцитов (СОЭ). Неспецифический показатель воспаления. СОЭ может быть увеличена при плеврите, перикардите, пневмонии и других заболеваниях.
- С-реактивный белок. Увеличен при воспалительных заболеваниях, а также при инфаркте миокарда. При стенокардии уровень С-реактивного белка не меняется.
- NT-proBNP (натрий-уретический мозговой пропептид). Белок, основная часть которого содержится в клетках миокарда. Он является предшественником натрий-уретического пептида, ответственного за выведения натрия с мочой.
 Этот показатель используется для оценки риска сердечной недостаточности, выявления начальных стадий сердечной недостаточности, оценки проводимой терапии. Является высокоспецифичным. Может быть повышен при инфаркте миокарда.
Этот показатель используется для оценки риска сердечной недостаточности, выявления начальных стадий сердечной недостаточности, оценки проводимой терапии. Является высокоспецифичным. Может быть повышен при инфаркте миокарда. - Тропонин I. Тропонин – это белок, участвующий в мышечном сокращении. Кардиальная форма тропонина содержится в сердечной мышце и высвобождается при повреждении миокарда. Может быть повышен при инфаркте миокарда и других заболеваниях, сопровождающихся разрушением кардиомиоцитов.
- Миоглобин. Белок, похожий по своему строению на гемоглобин и ответственный за депонирование кислорода в мышечной ткани, в том числе в сердечной мышце. Повышается при повреждении мышечной ткани, в первые часы после инфаркта миокарда.
- Аланинаминотрансфераза (АЛТ). Фермент, который содержится преимущественно в печени, а также в скелетных мышцах, почках и миокарде. Увеличение АЛТ указывает на поражение печени, но может также свидетельствовать об инфаркте миокарда и служит показателем обширности поражения сердечной мышцы.

- Аспартатаминотрансфераза (АСТ). Этот фермент содержится преимущественно в миокарде, скелетной мускулатуре, печени. Повышение уровня АСТ является признаком инфаркта миокарда. Величина АСТ соответствует степени повреждения сердечной мышцы.
- Креатинкиназа общая. Фермент, участвующий в реакциях энергетического обмена. Различные его изоформы содержатся в разных тканях организма человека. Увеличение уровня общей креатинкиназы наблюдается при инфаркте миокарда и миопатиях.
- Креатинкиназа MB. Изоформа креатинкиназы, которая содержится в основном в миокарде и тканях нервной системы. Ее уровень соответствует обширности поражения миокарда.
- Лактатдегидрогеназа (ЛДГ) общая. Фермент, который участвует в энергетическом обмене и содержится практически во всех тканях организма. Различные типы ЛДГ присутствуют в разных органах. Общая лактатдегидрогеназа может быть повышена при инфаркте миокарда и заболеваниях печени.
- Лактатдегидрогеназа 1, 2 (ЛДГ 1, 2 фракции).
 Это типы лактатдегидрогеназы, увеличение которых является более специфичным показателем поражения миокарда и почек.
Это типы лактатдегидрогеназы, увеличение которых является более специфичным показателем поражения миокарда и почек. - Липаза. Фермент поджелудочной железы. Повышение уровня липазы специфично для заболеваний поджелудочной железы.
- Холестерол общий. Это основной показатель жирового обмена в организме. Используется для диагностики атеросклероза и заболеваний печени.
- D-димер. Продукт расщепления фибрина. Является показателем фибринолитической активности крови. Уровень D-димера может меняться при тромбоэмболии легочной артерии, расслаивающей аневризме аорты.
- Основные электролиты крови – калий, натрий, хлор, кальций. Изменение уровня электролитов крови может указывать на патологию почек, надпочечников, эндокринные заболевания, злокачественные новообразования.
- Мочевина, креатинин сыворотки. Это конечные продукты азотистого обмена, которые выводятся из организма почками. Их увеличение может говорить о патологии почек.

Инструментальные методы исследования
- Электрокардиография (ЭКГ). Изменения на ЭКГ выявляются при инфаркте миокарда, стенокардии, перикардите. Помогает определить локализацию и степень поражения миокарда.
- Рентгенография, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), ультразвуковое исследование (УЗИ) органов грудной клетки. Это методы визуализации, позволяющие оценить состояние органов грудной клетки, выявить травмы, новообразования, признаки внутреннего кровотечения и другие патологические изменения.
- Трансэзофагеальная эхокардиография. Ультразвуковое исследование, при котором датчик вводится в пищевод. С его помощью оценивают состояние сердца, его клапанов, крупных сосудов. Имеет большое диагностическое значение при тромбоэмболии легочной артерии, аневризме аорты.
- Ангиография. Рентгенологическое исследование сосудов с использованием нетоксичного контрастного вещества, хорошо видимого на снимках. Позволяет оценить состояние и проходимость кровеносных сосудов, в том числе и коронарных.
Лечение
Лечение зависит от основного заболевания, симптомом которого является боль в груди. Терапия может заключаться как в применении соответствующих лекарственных препаратов, так и в хирургических манипуляциях.
Профилактика
Специфической профилактики большинства заболеваний, сопровождающихся болью в груди, нет. Однако для снижения риска их развития полезны отказ от курения и алкоголя, достаточная двигательная активность, здоровое питание, своевременные профилактические медицинские осмотры.
Рекомендуемые анализы
Боль в области сердца. Обратите внимание
Боль в области сердца – одна из самых частых причин обращения людей за скорой помощью. Так, ежегодно, несколько миллионов людей обращаются с этим симптомом за экстренной медицинской помощью.
Боль в области сердца – не всегда боль в сердце. Часто она не связана с сердечными проблемами. Однако, если Вы испытываете боль в груди и не знаете о состоянии своей сердечно-сосудистой системы – проблема может оказаться серьезной и стоит потратить время для выяснения причины болей.
Причины
Боль в области сердца может быть очень разной. Ее не всегда можно описать. Боль может ощущаться как несильное жжение или как сильнейший удар. Поскольку Вы не всегда можете определить причину боли самостоятельно, не нужно тратить время на самолечение, особенно, если Вы относитесь к так называемой “группе риска” сердечных заболеваний.
Боль в области сердца имеет множество причин, в том числе требующих пристального внимания. Причины болей могут быть разделены на 2 больших категории – “сердечные” и “не сердечные”.
“Сердечные” причины
(Инфарктэгиокард – сгусток крови, блокирующий движение крови в артериях сердца может быть причиной давящих, сжимающих болей в груди, длящихся более нескольких минут. Боль может отдавать (иррадировать) в область спины, шеи, нижней челюсти, плеч и рук (особенно левой). Другими симптомами могут быть одышка, холодный пот, тошнота.
(Стенокардия с годами в артериях Вашего сердца могут образовываться жировые бляшки, ограничивающие поступление крови к мышце сердца, особенно во время физической нагрузки. Именно ограничение кровотока поартериям сердца является причиной приступов болей в груди -стенокардии. Стенокардия часто описывается людьми как чувство с давления или сжатия в грудной клетке. Она обычно возникает во время физической нагрузки или стресса. Боль обычно длится около минуты и прекращается в покое.
Другие сердечные причины. Другие причины, которые могут проявляться болью в груди включают воспалениесердечной сорочки (перикардит), чаще всего возникающий из-за вирусной инфекции. Боли при перикардите носят чаще всего острый, колющий характер. Также может наблюдаться, лихорадка и недомогание. Реже причиной боли может быть расслоение аорты – главной артерии Вашего тела. Внутренний слой этой артерии может отделяться под давлениемкрови и результатом этого являются резкие внезапные и сильные боли в грудной клетке. Расслоение аорты может быть результатом травмы грудной клетки или осложнением неконтролируемой артериальной гипертензии.
“Несердечные” причины
Изжога. Кислый желудочный сок, попадающий из желудка в пищевод (трубку, соединяющую ротовую полость с желудком), может быть причиной изжоги – мучительного жгучего ощущения в груди. Часто она сочетается с кислым вкусом и отрыжкой. Боли в грудной клетке при изжоге обычно связаны с приемом пищи и могут длиться часами. Этот симптом чаще всего возникает при наклонах или в положении лежа. Облегчает изжогу прием антацидов.
Панические атаки. Если Вы испытываете приступы беспричинного страха, сочетающиеся с болью в грудной клетке, учащенным сердцебиением, гипервентиляцией (учащенным дыханием) и обильным потоотделением, Вы можете страдать “паническими атаками” – своеобразной формой нарушения функции вегетативной нервной системы. Плеврит. Острая, ограниченная боль в груди, усиливающаяся при вдохе или кашле, может быть признаком плеврита. Боль возникает из-за воспаления мембраны, выстилающей грудную полость изнутри и покрывающей легкие. Плеврит может возникать при различных заболеваниях, но чаще всего – при пневмонии.
Синдром Титце. При определенных условиях хрящевые части ребер, особенно хрящи, прикрепляющиеся к грудине, могут воспаляться. Боль при этом заболевании может возникать внезапно и быть довольно интенсивной, имитируя приступстенокардии. Однако локализация боли может быть различной. При синдроме Титце боль может усиливаться при нажатии на грудину или ребра около грудины. Боли при стенокардии и инфаркте миокарда не зависят от этого.
Остеохондроз шейного и грудного отделов позвоночника приводит к так называемой вертеброгенной кардиалгии, которая напоминает стенокардию. При этом состоянии наблюдается интенсивная и продолжительная боль за грудиной, в левой половине грудной клетки. Может отмечаться иррадииация в руки, межлопаточную область. Боль усиливается или ослабевает при изменении положения тела, поворотах головы, движениях рук. Диагноз можно подтвердить, проведя МРТ позвоночника.
Эмболия легочной артерии. Этот вид эмболии развивается, когда сгусток крови попадает в легочную артерию, блокируя поступление крови к сердцу. Симптомы этого жизнеугрожающего состояния могут включать внезапную, резкую боль в груди, возникающую или усиливающуюся при глубоком дыхании или кашле. Другие симптомы – одышка, сердцебиение, чувство тревоги, потеря сознания.
Другие заболевания легких. Пневмоторакс (спавшееся легкое), высокое давление в сосудах, снабжающих легкие (легочная гипертензия) и тяжелая бронхиальная астма также могут проявляться болью в грудной клетке. Заболевания мышц. Боль, обусловленная заболеваниями мышц, как правило, начинает беспокоить при поворотах туловища или при поднятии рук. Хронический болевой синдром, такой, как фибромиалгия. Может быть причиной постоянной боли в грудной клетке.
Повреждения ребер и ущемление нервов. Ушибы и переломы ребер, также как и ущемление нервных корешков, могут быть причиной боли, иногда очень сильной. При межреберной невралгии боль локализуется по ходу межреберных промежутков и усиливается при пальпации.
Заболевания пищевода. Некоторые заболевания пищевода могут вызвать нарушение глотания и, следовательно, дискомфорт в грудной клетке. Спазм пищевода может быть причиной боли в груди. У пациентов с этим заболеванием мышцы, в норме продвигающие пищу по пищеводу, работают некоординировано. Поскольку спазм пищевода может проходить после приема нитроглицерина – также, как стенокардия – часто возникают диагностические ошибки. Другое нарушение глотания, известное как ахалазия, также может вызвать боль в грудной клетке. В этом случае клапан в нижней трети пищевода не открывается как должно и не пропускает пищу в желудок. Она остается в пищеводе, вызывая неприятные ощущения, боль и изжогу.
Опоясывающий лишай. Эта инфекция, вызываемая вирусом герпеса и поражающая нервные окончания, может быть причиной сильнейших болей в грудной клетке. Боли могут локализоваться в левой половине грудной клетки или носить опоясывающий характер. Это заболевание может оставить после себя осложнение – постгерпетическую невралгию -причину длительных болей и повышенной кожной чувствительности.
Заболевания желчного пузыря и поджелудочной железы. Камни в желчном пузыре или воспаление желчного пузыря (холецистит) и поджелудочной железы (панкреатит) могут быть причиной болей в верхней части живота, отдающих в область сердца. Поскольку боль в грудной клетке может быть следствием множества различных причин, не занимайтесь самодиагностикой и самолечением и не игнорируйте сильные и продолжительные боли. Причина Вашейболи может быть не так серьезна – но для того, чтобы ее установить, необходимо обратиться к специалистам.
Когда необходимо обратиться ко врачу?
Если Вы почувствовали острую, необъяснимую и длительную боль в грудной клетке, возможно, в сочетании с другими симптомами (таким, как одышка) или боль, отдающую в одну или обе руки. Под лопатку -необходимо срочно обратиться ко врачу. Возможно, это сохранит Вам жизнь или успокоит Вас, если не будет найдено серьезных проблем с Вашим здоровьем.
Диагностика
Боль в области сердца – не всегда сигнализирует о заболевании сердца. Методы, которые могут помочь определить причину боли, включают: (Электрокардиография(ЭКГ)) Этот метод помогает врачу поставить диагноз заболевания сердца. Он записывает электрическую активность сердца через электроды, накладываемые на кожу. Импульсы сердца записываются как “зубцы”. Поскольку поврежденная мышца сердца не может проводить электрические импульсы нормально, ЭКГ может показать, что у пациента имеется заболевание сердца.
Анализы крови. Ваш врач может назначить Вам тесты для определения повышенного уровня некоторых ферментов. Повреждение сердечных клеток при инфаркте миокарда приводит к высвобождению этих ферментов и поступлению их в кровеносное русло. Сцинтиграфия миокарда. Этот метод помогает врачам установить “сердечную причину” болей, например. Сужение коронарных артерий. Небольшое количество радиоактивного вещества (например, таллия) вводится в кровяное русло. Специальные камеры улавливают радиоактивное вещество и отслеживают его прохождение через сердцеи легкие.
(Ангиография) Этот тест помогает увидеть артерии сердца и существующие в них препятствия. Жидкое контрастное вещество вводится в артерии сердца по специальному катетеру – длинной полой трубке, которая проводится к сердцу через артерию (обычно бедренную). С помощью рентгеновских лучей артерии становятся видимыми. (Эхокардиография (ЭХО КГ)) Этот метод использует ультразвуковые волны дляполучения изображения работающего сердца.
Электронно-лучевая томография (ЭЛТ). Этот уникальный метод позволяет путем выявления микрокальцинатов в стенке коронарных артерий обнаружить ранние стадии развития коронарной болезни сердца еще до появления симптомов.
Магнитно-резонансная томография позвоночника позволит установить причину боли в грудной клетке, если она обусловлена ущемлением нервных корешков или наличием грыж межпозвонковых дисков.
*Использовались материалы сайта www.corallcenter.ru
Может ли бронхит перерасти в пневмонию? Профилактика и идентификация
Обзор
Бронхит может привести к пневмонии, если вы не обратитесь за лечением. Бронхит – это инфекция дыхательных путей, ведущих в легкие. Пневмония – это инфекция внутри одного или обоих легких. Если бронхит не лечить, инфекция может попасть из дыхательных путей в легкие. Это может привести к пневмонии.
Существует четыре различных типа пневмонии. У каждого типа своя причина.
- Бактериальная пневмония может быть вызвана бактериями Streptococcus , Chlamydophila или Legionella .
- Вирусная пневмония обычно вызывается респираторным вирусом.
- Mycoplasma pneumonia вызывается организмами, которые не являются ни бактериальными, ни вирусными, но обладают схожими качествами с обоими.
- Грибковая пневмония может быть вызвана грибами птичьего помета или почвы. Вы можете развиться, если подвергнетесь воздействию грибов и вдохнете их в больших количествах.
Вирус чаще всего вызывает бронхит. Обычно это тот же вирус, который вызывает простуду. Бактерии также могут вызвать его, но не микоплазмы или грибки.В этом его причина отличается от пневмонии.
Нелеченый вирусный или бактериальный бронхит может перерасти в вирусную или бактериальную пневмонию.
Если у вас бронхит, лучший способ предотвратить пневмонию – это вылечить заболевание на ранней стадии. Распознавание симптомов бронхита может помочь вам быстрее начать лечение. Ранние симптомы бронхита похожи на симптомы простуды или гриппа. Они могут включать:
- насморк
- боль в горле
- чихание
- хрипы
- лихорадку от 100 до 100 ° F.37,7–38 ° C (4 ° F)
- чувство усталости
- боли в спине и мышцах
Затем у вас разовьется сухой кашель, который станет продуктивным через несколько дней. Продуктивный кашель – это кашель с выделением слизи. Слизь может быть желтой или зеленой.
Бактериальный бронхит чаще приводит к пневмонии, чем вирусный бронхит. Это потому, что бактерии размножаются и распространяются.
В некоторых случаях пневмонию все еще можно заразиться, даже если вы принимаете антибиотики для лечения бронхита.Это связано с тем, что антибиотики подбираются специально для бактерий, на которые они направлены. Если вы принимаете антибиотики от одного типа бактерий, пневмония все еще может быть вызвана другим типом.
Ваш врач пропишет антибиотики только при бактериальном бронхите. Антибиотики не могут лечить вирусный бронхит или любой другой вирус.
Пневмония может развиться у любого человека после бронхита, но определенные группы людей подвергаются большему риску. Эти группы обычно имеют ослабленную иммунную систему.У вас может быть повышенный риск пневмонии после бронхита, если вы:
- моложе 2 лет или старше 65
- перенес инсульт
- испытываете трудности с глотанием
- страдаете астмой, муковисцидозом, диабетом, сердечная недостаточность или другие хронические заболевания
- имеют очень ограниченную подвижность
- принимают лекарства, влияющие на вашу иммунную систему
- получают лечение или терапию от рака
- курят или принимают определенные запрещенные препараты
- злоупотребляют алкоголем
Важно уметь различать симптомы бронхита и пневмонии.Это связано с тем, что пневмония – гораздо более серьезное заболевание и может быть потенциально опасным для жизни.
Бронхит часто развивается после простуды и проявляется в ухудшении ваших симптомов. Симптомы бронхита могут включать:
- кашель прозрачной, желтой, зеленой или с прожилками крови
- лихорадка и озноб
- стеснение или небольшая боль в груди
- вялость
Хронический бронхит обычно длится несколько недель.Острый бронхит длится недолго, но симптомы более серьезны.
Иногда бывает трудно определить, когда бронхит перерос в пневмонию, поскольку у них много общих симптомов. Но симптомы пневмонии более тяжелые.
Если у вас есть симптомы бронхита, рекомендуется обратиться к врачу. Они будут использовать стетоскоп, чтобы послушать вашу грудь и легкие, чтобы определить, переместилась ли инфекция в ваши легкие. Они могут попросить вас вернуться в течение определенного периода времени, если ваши симптомы не исчезли или если они ухудшаются.
Есть определенные симптомы тяжелой пневмонии, которых нет у бронхита. Если у вас есть какие-либо из следующих симптомов, обратитесь за неотложной медицинской помощью:
- значительное затруднение дыхания
- ощущение, что ваша грудь раздавливается
- кашель много крови
- синие ногти или губы
Если вы думаете, что вы Если вы испытываете симптомы пневмонии, немедленно обратитесь за медицинской помощью. Как и от большинства болезней, лечение пневмонии тем успешнее, чем раньше она заразилась.
Пневмония без лечения может быстро обостриться, поэтому не откладывайте. Даже если вы думаете, что ваши симптомы относительно легкие и могут быть только бронхитом, все равно проверьте его. При бронхите также могут потребоваться антибиотики, если он вызван бактериальной инфекцией.
Лечение пневмонии зависит от причины. Антибиотики, противовирусные и противогрибковые препараты используются для лечения различных типов пневмонии. Ваш врач может также назначить обезболивающее.
Многие случаи пневмонии можно лечить дома с помощью пероральных препаратов.Но если у вас серьезные симптомы или у вас есть другие проблемы со здоровьем, ваш врач может порекомендовать госпитализацию. Ваше лечение в больнице может включать внутривенное введение антибиотиков, респираторную терапию или кислородную терапию.
Бактериальный бронхит может привести к пневмонии, если его не лечить вовремя. Но большинство людей хорошо поддаются лечению пневмонии и выздоравливают.
Для некоторых людей это состояние может привести к осложнениям и ухудшить другие состояния здоровья, которые у них уже могут быть.В конечном итоге пневмония может быть опасной для жизни. Обратитесь к врачу, если вы подозреваете, что это у вас есть. Они могут определить, что происходит, и какие дальнейшие действия необходимо предпринять.
Бронхит против пневмонии: как отличить
Бронхит – это воспаление бронхов в легких, в то время как пневмония вызывает воспаление в воздушных мешочках легких, которые врачи называют альвеолами.
Обе инфекции влияют на дыхание и могут вызывать сильную боль и кашель, но между ними есть некоторые важные различия.
Прочтите, чтобы узнать больше о различиях в симптомах, причинах, диагнозе и способах лечения обоих состояний.
Острый бронхит, инфекционная форма которого поражает большинство людей, очень редко приводит к летальному исходу. Однако хронический бронхит может медленно нарушать функцию легких и может стать опасным для жизни.
Причины
Бронхит – это воспаление бронхов, по которым воздух из трахеи или дыхательного горла попадает в легкие и проходит через них.
Острый бронхит имеет различные формы, которые различаются в зависимости от причин:
- Вирусный бронхит: вирусные инфекции вызывают большинство случаев бронхита. У человека может развиться кашель или затрудненное дыхание после заражения вирусом, например, простуды или гриппа.
- Бактериальный бронхит: Бактериальные инфекции также могут вызывать бронхит. Человек может внезапно почувствовать затруднение дыхания или заметить проблемы с дыханием после другого заболевания.
- Грибковые инфекции иногда вызывают бронхит.
- Другие причины: Помимо инфекции, воздействие веществ, раздражающих легкие, таких как табачный дым, пыль, пары, пары и загрязнение воздуха, также может вызывать бронхит.
Хронический бронхит вызывает продолжающееся воспаление дыхательных путей. Это разновидность хронической обструктивной болезни легких (ХОБЛ).
Симптомы
Симптомы бронхита схожи, независимо от того, какой тип вызывает заболевание. Однако хронический бронхит не проходит, хотя симптомы могут усиливаться и уменьшаться.
Вирусный и бактериальный бронхит обычно длится от нескольких дней до нескольких недель. Некоторые симптомы включают:
- сильный кашель, часто с выделением слизи
- прозрачная, зеленая или желтая слизь
- лихорадка или озноб
- хрипы или затрудненное дыхание, особенно в положении лежа
- чувство полноты или стеснения в груди
- боль в горле
Узнайте больше о симптомах бронхита здесь.
Лечение
Поскольку в большинстве случаев острый бронхит является вирусным, антибиотики не поддаются лечению.
Могут помочь следующие варианты лечения:
- отдых
- обильное питье
- безрецептурные обезболивающие
- лекарства от кашля
Увлажнитель также может облегчить кашель в ночное время. Когда бактериальная инфекция вызывает бронхит, врач может порекомендовать антибиотики.
Хронический бронхит, с другой стороны, неизлечим. Однако ряд вмешательств может помочь человеку легче дышать.
Некоторые врачи могут порекомендовать ингаляторы, кислород, легочную реабилитационную терапию или другие лекарства, помогающие уменьшить воспаление в дыхательных путях.
И острый, и хронический бронхит чаще встречается у курящих. Отказ от курения может снизить риск бронхита и предотвратить дальнейшее повреждение дыхательных путей.
Прочтите здесь о некоторых домашних средствах от бронхита.
Факторы риска
Хронический бронхит может привести к серьезным осложнениям, включая смерть от повреждения сердца или легких. Со временем организм человека может перестать получать достаточно кислорода из крови, что приводит к повреждению органов и потенциально вызывает другие заболевания.
Хронический бронхит также значительно увеличивает риск пневмонии и может затруднить организму человека борьбу с пневмонией.
Острый бронхит обычно не вызывает серьезных осложнений. Однако у человека со слабой иммунной системой это может привести к другим инфекциям, включая пневмонию и сепсис.
Хронические заболевания нижних дыхательных путей, включая бронхит, в 2016 году унесли жизни 160 201 человека в США.
Пневмония – очень серьезное заболевание, которое может быть бактериальным, вирусным или грибковым.В 2017 году в США от пневмонии умерло 49 157 человек
Причины
Люди с хроническими заболеваниями могут повторно заболеть пневмонией. У многих людей развивается пневмония после вирусной инфекции. Также возможно заболеть пневмонией после бронхита.
Некоторые прививки могут снизить риск пневмонии. Пневмококковая вакцинация, например, может помочь предотвратить пневмококковую пневмонию. Этот тип пневмонии распространен среди пожилых людей и людей с ослабленной иммунной системой.
Симптомы
Симптомы пневмонии очень похожи на симптомы бронхита. К ним относятся:
- сильный кашель с выделением слизи
- желтая, зеленая или кровянистая слизь
- лихорадка
- одышка
- боль в груди, которая может ощущаться острой или колющей
- усталость и низкая энергия
- боль в горле
Некоторые симптомы, которые могут помочь отличить пневмонию от бронхита, включают:
- спутанность сознания у некоторых людей, особенно пожилых людей
- учащенное поверхностное дыхание вместо хрипов
- тошнота и рвота, особенно у детей и младенцев
- потеря аппетита
- озноб и мышечные боли
Лечение
Наилучший способ лечения пневмонии зависит от типа пневмонии у человека.Антибиотики могут лечить бактериальную пневмонию, а противогрибковые – грибковую пневмонию, но специфического лечения вирусных форм не существует.
Некоторые другие стратегии, которые могут помочь, включают:
- прием обезболивающих для уменьшения боли и контроля температуры человека
- пить много жидкости
- много отдыхать
- использовать увлажнитель или пар для разжижения слизи
- избегать курение
Хотя некоторым людям помогают лекарства от кашля, кашель – важный способ избавления организма от инфекций.Перед применением лекарства от кашля необходимо поговорить с врачом.
Некоторым больным пневмонией может потребоваться поддерживающая терапия в больнице. Внутривенные жидкости и лекарства от других симптомов, таких как высокая температура, могут помочь человеку быстрее выздороветь.
Прочтите здесь о некоторых домашних средствах, которые могут помочь облегчить симптомы пневмонии.
Факторы риска
Пневмония варьируется по степени тяжести от относительно легкой до опасной для жизни, когда дыхание становится очень затрудненным.Это более опасно для младенцев, маленьких детей, пожилых людей и людей с другими заболеваниями.
Пневмония может снизить содержание кислорода в крови и повредить органы. Больные пневмонией могут умереть от дыхательной недостаточности, шока, сепсиса и абсцессов легких.
Инфекции, вызывающие бронхит, также могут вызывать пневмонию. Кроме того, хронический бронхит является фактором риска развития пневмонии и других серьезных инфекций.
У человека, у которого ранее был диагностирован один тип инфекции, может развиться другая инфекция.Очень важно следить за изменением или ухудшением симптомов.
Симптомы этих двух заболеваний практически не различимы для большинства людей. Только врач может окончательно диагностировать причину затрудненного дыхания.
И бронхит, и пневмония могут быть тяжелыми и опасными для жизни. Важно не ставить себе диагноз ни в одном из состояний и серьезно относиться ко всем симптомам дыхания.
Люди должны обратиться к врачу, если:
- им трудно дышать
- невозможно перестать кашлять
- у них очень высокая температура
- симптомы пневмонии или бронхита не улучшаются при лечении или симптомы улучшаются а затем вернуться
- у них другое хроническое заболевание и проблемы с дыханием
- ребенок или ребенок задыхается, имеет нерегулярное дыхание или не может отдышаться
Проблемы с дыханием могут быстро ухудшиться.Если врач не может принять человека с подозрением на бронхит или пневмонию в течение дня, человек должен обратиться в отделение неотложной помощи или обратиться за неотложной помощью.
Бронхит и пневмония хорошо поддаются лечению, особенно когда человек обращается за лечением сразу после появления симптомов.
Оба состояния имеют очень похожие симптомы, поэтому люди часто путают эти заболевания. В большинстве случаев человек не сможет определить разницу без диагноза, поставленного врачом или другим медицинским работником.
Оперативная медицинская помощь может спасти жизни, предотвратить потерю времени с семьей и друзьями и помочь людям как можно скорее вернуться к нормальной жизни.
Когда трудно дышать: острый и хронический бронхит
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Дыхание является основой жизни и обычно не требует усилий. Каждый вдох доставляет свежий кислород в кровоток и помогает удалить углекислый газ (побочный продукт дыхания) из вашего тела. Воздух, который вы вдыхаете, попадает в легкие через дыхательное горло или трахею, а затем через разветвленную сеть более мелких проходов, называемых бронхами или бронхами.
Но когда ваши бронхи раздражаются или воспаляются, состояние, называемое бронхитом, затрудняет дыхание.Бронхит увеличивает выработку слизи и сжимает мышцы, что может затруднить дыхание и вызвать кашель, хрипы и боль в груди.
Бронхит бывает двух основных разновидностей: острый (краткосрочный) и хронический (продолжающийся).
Основная причина хронического бронхита, курение, может постоянно раздражать и воспалять бронхи. Загрязнение воздуха или другие факторы окружающей среды, характерные для некоторых рабочих условий, также могут иметь значение.
Острый бронхит
Острый бронхит, также известный как простуда в груди, обычно вызывается вирусной инфекцией, чаще всего теми же вирусами, которые вызывают простуду и грипп.Вирусы могут распространяться по воздуху (например, если кто-то, кто переносит вирус, кашляет в вашу сторону), и они могут передаваться через физический контакт, когда инфицированный человек, который плохо вымылся, пожимает вам руку.
Острый бронхит может быть также результатом бактериальной инфекции. И ваш риск заболеть острым бронхитом может возрасти, если вы подвергнетесь воздействию табачного дыма (даже пассивного), пыли, дыма и загрязнения воздуха.
Симптомы и диагноз : Большинство из нас знакомы с симптомами острого бронхита.Обычно он длится до двух недель и может включать сильный кашель и сморкание, озноб, небольшой жар, головную боль, болезненность в груди, боль, усталость, боль в горле, слезотечение и хрипы. Ваш лечащий врач обычно может диагностировать острый бронхит с помощью медицинского осмотра и описания ваших симптомов. Ваш врач может назначить другие тесты, такие как рентген грудной клетки, исследование газов крови, анализ мокроты и функциональные тесты легких (легких), чтобы исключить другие возможные причины (например, пневмонию).
Лечение : Острый бронхит может длиться одну или две недели. В зависимости от причины ваш врач может прописать антибиотики или, в тяжелых случаях, стероиды, чтобы уменьшить воспаление в дыхательных путях. Ваш лечащий врач обычно сосредоточен на том, чтобы помочь вам справиться с симптомами. Процедуры могут включать:
- Прием лекарств от кашля, болеутоляющих и жаропонижающих средств, таких как парацетамол или ибупрофен.
- Увлажнение воздуха в доме
- Избегание сигаретного дыма или отказ от курения
- Обильное питье
- Антибиотики, отпускаемые по рецепту
Хронический бронхит
Подобно острому бронхиту, хронический бронхит представляет собой воспаление бронхов.Но острый бронхит длится сравнительно недолго, тогда как хронический бронхит длится долго. Основная причина хронического бронхита – курение, способное постоянно раздражать и воспалять бронхи. Загрязнение воздуха или другие факторы окружающей среды, характерные для некоторых рабочих условий, также могут иметь значение.
Иногда хронический бронхит может возникать в сочетании с другими проблемами легких, в том числе:
Чтобы бронхит был диагностирован как хронический, у вас должен быть кашель и слизь большую часть дней в течение как минимум трех месяцев в году в течение двух лет подряд.В дополнение к медицинскому осмотру ваш лечащий врач, скорее всего, назначит тесты, чтобы оценить ваше состояние и исключить другие проблемы. Эти тесты могут включать следующее:
- Спирометрия: чтобы узнать, насколько хорошо работают ваши легкие
- Газы артериальной крови: для проверки уровня кислорода и углекислого газа в крови
- Пульсоксиметрия: еще один способ измерения кислорода в крови
- Рентген грудной клетки: для осмотра легких и других внутренних тканей
- Компьютерная томография: для получения более подробных изображений внутренних органов и тканей
- Лечение: Лечение хронического бронхита будет включать в себя многие из средств управления симптомами, которые используются при остром бронхите, с возможным добавлением:
- Бронходилататоры и стероиды: для открытия дыхательных путей и удаления слизи
- Стероиды: помогают уменьшить воспаление в бронхах
- Кислородная терапия: чтобы облегчить дыхание и увеличить снабжение организма кислородом
- Легочная реабилитация: чтобы жить комфортнее и оставаться активным
Практикуйте хороший уход за собой
Если вы курите, один из лучших шагов, которые вы можете предпринять, чтобы снизить риск бронхита – и принести пользу своему здоровью в целом – это бросить курить.Попросите своего врача или поставщика медицинских услуг порекомендовать программы и дать советы о том, как остановиться.
Также избегайте других раздражителей легких, таких как пассивное курение, пыль и загрязнение воздуха.
Наконец, соблюдайте правила гигиены. Регулярно мойте руки, чтобы снизить риск заражения бронхиальной инфекцией от другого человека.
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Источник: Национальный институт сердца, легких и крови; Американская ассоциация легких
Почему горят легкие?
Болезненное ощущение жжения в легких может раздражать нервы, особенно когда вы не знаете, что его вызывает. Вот почему наша команда в AFC Urgent Care Cleveland хочет предложить некоторое представление о том, что может вызывать это неприятное ощущение жжения.
Что вызывает ожоги легких?
Когда вы начинаете чувствовать, что ваши легкие горят, это может вызвать у вас нервозность и неуверенность в том, что происходит с вашим телом.
Пневмония, бронхит и другие респираторные инфекции обычно вызывают жжение в легких, особенно в это время года. В нашем районе Теннесси мы склонны к резким колебаниям температуры и изменениям пыльцы, которые также могут вносить свой вклад. Вы также можете иногда испытывать это ощущение на морозе, особенно при тренировках при низких температурах.
Причины проблем с легкими
- Инфекции
- Астма
- Боль в грудной мышце
- ХОБЛ
- Кислотный рефлюкс
- Тромбоэмболия легочной артерии
- Плеврит
- Пневмоторакс
- Рак
- Костохондрит
- Фибромиалгия
- Аутоиммунные заболевания
- Заболевания сердца
- Проблемы с пищеводом
- Эзофагит
Это бронхит?
Бронхит, который иногда называют простудой, представляет собой воспаление слизистой оболочки бронхов, по которым воздух переносится в легкие и из них.
К счастью, с некоторыми приемами ухода за собой, такими как много отдыха и поддержание водного баланса, а также с некоторыми лекарствами, которые помогают успокоить симптомы бронхита, вы можете почувствовать себя как новенькое раньше, чем позже.
Симптомы бронхита
- Хронический сухой кашель или кашель с мокротой
- Давление в груди
- Боль в горле
- Головная боль
- Сложность сна
- Усталость
- Недомогание
- Постназальный капельница
- Насморк
- Одышка
Вы думаете, что страдаете респираторной инфекцией или бронхитом? Зайдите по телефону AFC Срочная помощь Кливленда сегодня для медицинского осмотра!
Инфекция носовых пазух и бронхит – Медицина внутренних органов Южного округа
САМОУХОД
Попробуйте следующие шаги, чтобы уменьшить заложенность носовых пазух:
- Несколько раз в день прикладывайте к лицу теплую влажную тряпку для мытья посуды.
- Пейте много жидкости, чтобы разжижить слизь.
- Вдыхайте пар 2–4 раза в день (например, сидя в ванной под душем).
- Спрей с физиологическим раствором для носа несколько раз в день.
- Используйте увлажнитель воздуха.
- Используйте нети-пот, чтобы промыть носовые пазухи.
Будьте осторожны при использовании противоотечных назальных спреев, отпускаемых без рецепта. Вначале они могут помочь, но их использование более 3–5 дней может усилить заложенность носа.
Чтобы облегчить боль или давление в носовых пазухах:
- Избегайте полетов, когда вы перегружены.
- Избегайте резких перепадов температуры, резких перепадов температуры и наклонов вперед с опущенной головой.
- Попробуйте ацетаминофен или ибупрофен.
МЕДИЦИНА И ПРОЧИЕ ЛЕЧЕНИЯ
В большинстве случаев антибиотики НЕ нужны при остром синусите . Большинство этих инфекций проходят сами по себе. Даже когда антибиотики действительно помогают, они могут лишь немного сократить время, необходимое для исчезновения инфекции.Антибиотики могут быть назначены раньше:
- Дети с выделениями из носа, возможно, с кашлем, который не проходит через 2–3 недели
- Температура выше 102,2 ° F (39 ° C)
- Головная боль или боль в лице
- Сильный отек вокруг глаз
Острый синусит лечить 10 – 14 дней. Хронический синусит следует лечить в течение 3-4 недель. Некоторым людям с хроническим синуситом могут потребоваться специальные лекарства для лечения грибковых инфекций.
В какой-то момент ваш врач примет во внимание:
- Прочие лекарственные препараты, отпускаемые по рецепту
- Дополнительные испытания
- Направление к специалисту по лечению ушей, носа и горла (ЛОР) или к аллергологу
Другие методы лечения синусита включают:
- Прививки от аллергии (иммунотерапия) для предотвращения повторного появления болезни
- Как избежать аллергии
- Назальные кортикостероидные спреи и антигистаминные препараты для уменьшения отека, особенно при полипах в носу или аллергии
Также может потребоваться операция по увеличению отверстия пазухи и дренированию пазух.Вы можете рассмотреть эту процедуру, если:
- Ваши симптомы не проходят после 3 месяцев лечения.
- У вас более двух-трех эпизодов острого синусита в год.
Большинство грибковых инфекций носовых пазух требуют хирургического вмешательства. Операция по восстановлению искривленной перегородки или полипов носа может предотвратить повторение состояния.
Бронхит
Источник: Национальная медицинская библиотека США
.Бронхит – это воспаление бронхов, дыхательных путей, по которым воздух попадает в легкие.Это вызывает кашель, часто с выделением слизи. Это также может вызвать одышку, хрипы, слабую температуру и стеснение в груди. Есть два основных типа бронхита: острый и хронический.
В большинстве случаев острый бронхит проходит в течение нескольких дней. Но ваш кашель может длиться несколько недель после того, как инфекция исчезнет.
Те же вирусы, которые вызывают простуду и грипп, часто вызывают острый бронхит. Эти вирусы распространяются по воздуху при кашле или при физическом контакте (например, через немытые руки).Воздействие табачного дыма, загрязненного воздуха, пыли, паров и паров также может вызвать острый бронхит. Реже бактерии могут вызывать острый бронхит.
Чтобы диагностировать острый бронхит, ваш лечащий врач спросит о ваших симптомах и выслушает ваше дыхание. Вы также можете пройти другие тесты.
Лечение включает отдых, жидкости и аспирин (для взрослых) или ацетаминофен для лечения лихорадки. Увлажнитель или пар также могут помочь. Если вы хрипите, вам может потребоваться ингаляционное лекарство, чтобы открыть дыхательные пути. Антибиотики не помогут, если причина вирусная. Вы можете получать антибиотики, если причина бактериальная.
Астматический бронхит – симптомы, причины, лечение
Астматический бронхит – это заболеваемость острым бронхитом у человека, страдающего астмой. Острый бронхит – это респираторное заболевание, которое вызывает воспаление в бронхах, проходах, по которым воздух попадает в легкие и выходит из них. Это воспаление приводит к заложенности дыхательных путей и одышке.Астма – это заболевание, которое вызывает воспаление дыхательных путей, приводящее к одышке, хроническому кашлю, стеснению в груди и хрипам.
Острый бронхит – распространенное респираторное заболевание в США. Младенцы, маленькие дети и пожилые люди имеют самый высокий риск развития острого бронхита. Острый бронхит обычно вызывается вирусными инфекциями верхних дыхательных путей. Если у вас астма, риск острого бронхита увеличивается из-за повышенной чувствительности к раздражению и воспалению дыхательных путей.Риск острого бронхита также увеличивается, если вы курите или подвергаетесь загрязнению воздуха.
Признаки и симптомы астматического бронхита у разных людей различаются в зависимости от тяжести инфекции. Лечение астматического бронхита включает в себя антибиотики, бронходилататоры, противовоспалительные препараты и методы гигиены легких, такие как перкуссия грудной клетки (медицинское лечение, при котором респираторный терапевт мягко бьет пациента по груди) и постуральный дренаж (медицинское лечение, в которое помещается пациент. слегка перевернутое положение, чтобы способствовать отхождению мокроты).
Приемы здорового образа жизни, включая мытье рук, употребление большого количества жидкости, соблюдение сбалансированной диеты, много отдыха и отказ от курения, могут помочь предотвратить или облегчить астматический бронхит.
Обратиться за неотложной медицинской помощью (звоните 911) , если у вас серьезное затруднение дыхания, которое может сочетаться с бледностью или посинением губ, учащенным пульсом и давлением в груди.
Немедленно обратитесь за медицинской помощью , если вы лечитесь от астматического бронхита, но легкие симптомы повторяются или сохраняются.
Бронхит вирусный (взрослый)
У вас вирусный бронхит. Бронхит – это воспаление и отек слизистой оболочки легких. Часто это вызвано инфекцией. Симптомы включают сухой отрывистый кашель, усиливающийся ночью. При кашле может выделяться желто-зеленая слизь. Вы также можете почувствовать одышку или хрипы. Другие симптомы могут включать усталость, дискомфорт в груди и озноб.
Бронхит, вызванный вирусом, не лечится антибиотиками.Вместо этого могут быть назначены лекарства, которые помогут облегчить симптомы. Симптомы могут длиться до 2 недель, хотя кашель может длиться намного дольше.
Это заболевание заразно в течение первых нескольких дней и распространяется по воздуху при кашле и чихании или при прямом контакте (прикосновение к больному, а затем прикосновение к собственным глазам, носу или рту).
Большинство вирусных заболеваний проходят в течение 10–14 дней с помощью отдыха и простых домашних средств, хотя иногда они могут длиться несколько недель.
Уход на дому
Если симптомы тяжелые, первые 2–3 дня отдыхайте дома. Когда вы вернетесь к своим обычным занятиям, не позволяйте себе слишком уставать.
Не курить. Также избегайте воздействия пассивного курения.
Вы можете использовать безрецептурные лекарства для контроля температуры или боли, если не было прописано другое обезболивающее. Если у вас хроническое заболевание печени или почек, или когда-либо была язва желудка или желудочно-кишечное кровотечение, проконсультируйтесь с вашим врачом перед использованием этих лекарств.Также поговорите со своим врачом, если вы принимаете лекарства от тромбов. Никогда не следует давать аспирин лицам моложе 18 лет, страдающим вирусной инфекцией или лихорадкой. Это может вызвать серьезное повреждение печени или головного мозга.
У вас может быть плохой аппетит, поэтому легкая диета подойдет. Избегайте обезвоживания, выпивая от 6 до 8 стаканов жидкости в день (например, воду, безалкогольные напитки, спортивные напитки, соки, чай или суп). Дополнительные жидкости помогут ослабить выделения из носа и легких.
Лекарства от кашля, простуды и ангины, отпускаемые без рецепта, не сокращают продолжительность болезни, но могут помочь уменьшить симптомы. Не используйте противоотечные средства, если у вас высокое кровяное давление.
Последующее наблюдение
Наблюдайте за вашим лечащим врачом или в соответствии с рекомендациями. Если вам делали рентген или ЭКГ (электрокардиограмму), специалист рассмотрит их. Вы будете уведомлены обо всех новых результатах, которые могут повлиять на ваше лечение.
Если вам 65 лет или больше, или если у вас есть хроническое заболевание легких или состояние, которое влияет на вашу иммунную систему, или вы курите, спросите своего лечащего врача о вакцинации от пневмококка и ежегодной прививки от гриппа (вакцина против гриппа).
Когда обращаться за медицинской помощью
Немедленно позвоните своему лечащему врачу, если произойдет одно из этих событий:
Лихорадка 100,4 ° F (38 ° C) или выше, или по указанию врача
Кашель вверх повышенное количество цветной мокроты
Слабость, сонливость, головная боль, лицевая боль, боль в ушах или ригидность шеи
Позвоните
911Позвоните 911 , если возникнет одно из этих событий:
Кашель с кровью
Ухудшение слабости, сонливости, головной боли или ригидности шеи
Проблемы с дыханием, хрипы или боль при дыхании






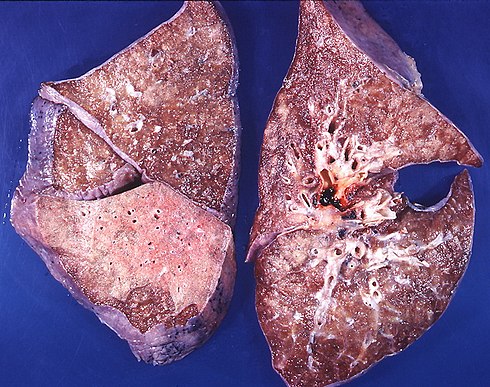
 Если такой возможности нет, старайтесь держаться на расстоянии не меньше 1-1,5 метра от людей, у которых есть признаки респираторного заболевания;
Если такой возможности нет, старайтесь держаться на расстоянии не меньше 1-1,5 метра от людей, у которых есть признаки респираторного заболевания; Симптомыразличны у разных пациентов. Для женщин пожилого возраста характерна атипичная симптоматика: резкая слабость, тошнота и рвота, учащенное дыхание, боль в животе.
Симптомыразличны у разных пациентов. Для женщин пожилого возраста характерна атипичная симптоматика: резкая слабость, тошнота и рвота, учащенное дыхание, боль в животе.

 У большинства пациентов это не вызывает неприятных ощущений, однако у некоторых учащается сердцебиение и появляются боли в груди, которые не зависят от физических нагрузок и не иррадиируют, в отличие от стенокардии.
У большинства пациентов это не вызывает неприятных ощущений, однако у некоторых учащается сердцебиение и появляются боли в груди, которые не зависят от физических нагрузок и не иррадиируют, в отличие от стенокардии. Плеврит может быть результатом вирусной или бактериальной инфекции, онкологических заболеваний, химио- или лучевой терапии, ревматоидного артрита.
Плеврит может быть результатом вирусной или бактериальной инфекции, онкологических заболеваний, химио- или лучевой терапии, ревматоидного артрита. Этот показатель используется для оценки риска сердечной недостаточности, выявления начальных стадий сердечной недостаточности, оценки проводимой терапии. Является высокоспецифичным. Может быть повышен при инфаркте миокарда.
Этот показатель используется для оценки риска сердечной недостаточности, выявления начальных стадий сердечной недостаточности, оценки проводимой терапии. Является высокоспецифичным. Может быть повышен при инфаркте миокарда.
 Это типы лактатдегидрогеназы, увеличение которых является более специфичным показателем поражения миокарда и почек.
Это типы лактатдегидрогеназы, увеличение которых является более специфичным показателем поражения миокарда и почек.