Ангина: описание болезни, причины, симптомы, лечение
Ангина – это острое воспалительное заболевание, при котором затрагиваются лимфоидные ткани, расположенные в глотке. Если лечение отсутствует, с высокой долей вероятности развиваются осложнения, которые могут затрагивать различные органы и системы и представлять опасность для жизни больного.
Ангина, симптомы и лечение которой хорошо известны, остается распространенной болезнью. Она провоцируется стафилококками, стрептококками или пневмококками. Значительно реже болезнь начинает развиваться по причине грибкового поражения или вирусного. Развитие патологии происходит в случае снижения иммунитета. Пик заболеваемости ангиной приходится на холодное время года, особенно на период эпидемии гриппа и простуды. Инкубационный период длится от 2 до 5 дней в зависимости от возбудителя и качества работы иммунной системы.
При болезни отечность тканей гортани представляет особую опасность для детей в возрасте до года.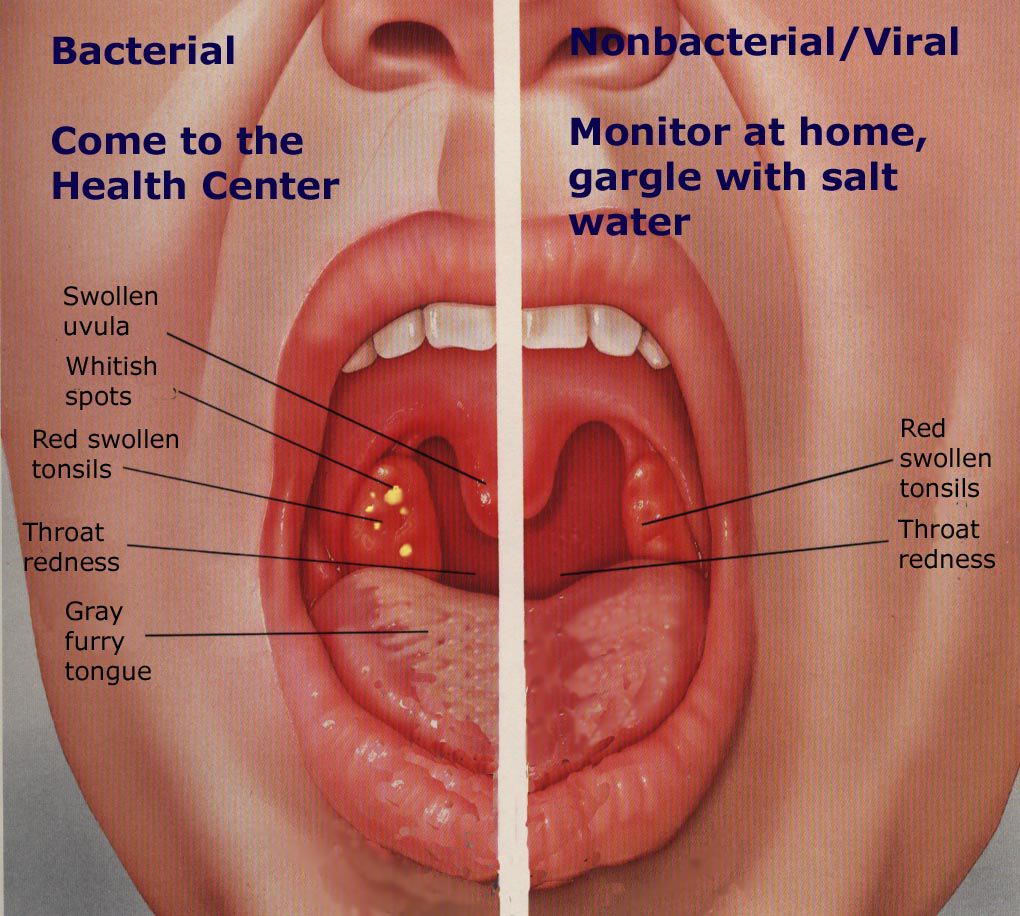
Проявления катаральной ангины
Ангина развивается остро с резкого повышения температуры до 38о, выраженной общей слабости и головной боли. Это признаки интоксикации организма. Сразу неприятные ощущения со стороны горла отсутствуют. Они появляются через несколько часов после начала болезни.
Боль в горле специфическая. Она значительно усиливается в момент глотания. Максимальная отмечается при «пустом» глотке, когда больной просто сглатывает слюну. Одновременно с возникновением болевых ощущений развивается покраснение слизистой, горло становится отекшим и рыхлым. Миндалины увеличиваются в размере, а язык оказывается обложенным и сухим. Примерно через сутки после начала ангины наблюдается увеличение размера подчелюстных лимфатических узлов и появление их болезненности.
Риск развития осложнений при правильном лечении болезни минимален. В норме выздоровление наступает через 5-7 дней. Температура должна нормализоваться через 2-3 дня терапии. Ангина, лечение которой не ведется, может перейти в более тяжелую форму.
Проявления лакунарной ангины
При данном виде ангины интоксикация организма более выраженная, и температура может сохраняться до 5 дней даже при использовании самых действенных препаратов. На поверхности миндалин появляются массы гнойного экссудата. Они чаще выглядят как одиночное скопление, а в тяжелых случаях сливаются в единое пятно, закрывающее большую часть миндалины. Снять налет с гланд легко, но вскоре он появляется опять. За пределы миндалин налет не выходит.
Лечение лакунарной ангины продолжается до 10 дней и может потребовать использования очень сильных антибиотиков. Госпитализация, как правило, не обязательна.
Проявления фолликулярной ангины
Тяжелая форма ангины, при которой на миндалинах появляются гнойные скопления, имеющие вид белых зерен. Они хорошо заметны на воспаленных тканях. Такие гнойные образования и являются пораженными фолликулами, которые переполнены экструдатом. Гнойники достаточно быстро увеличиваются в размерах и могут самопроизвольно вскрываться в ротовую полость. Интоксикация при болезни сильная и может требоваться госпитализация. Фолликулярная ангина у детей имеет крайне тяжелое течение.
Они хорошо заметны на воспаленных тканях. Такие гнойные образования и являются пораженными фолликулами, которые переполнены экструдатом. Гнойники достаточно быстро увеличиваются в размерах и могут самопроизвольно вскрываться в ротовую полость. Интоксикация при болезни сильная и может требоваться госпитализация. Фолликулярная ангина у детей имеет крайне тяжелое течение.
Дополнительными симптомами этой формы являются:
-
гнусавость голоса;
-
значительное понижение слуха;
-
слюнотечение из полости носа – возникает у детей дошкольного возраста из-за нарушения глотательной функции и не полного закрытия носоглоточного пространства;
-
нарушение носового дыхания.
В особенно тяжелых случаях у больных появляется боль в суставах и сердце.
Симптоматика активно нарастает в течение 5 дней, после чего начинается выздоровление при правильном проведении лечения. Отсутствие квалифицированной врачебной помощи в большинстве случаев оканчивается тяжелыми осложнениями.
Отсутствие квалифицированной врачебной помощи в большинстве случаев оканчивается тяжелыми осложнениями.
Проявления фибринозной ангины
На миндалинах почти сразу появляется обильный налет желтовато-белого цвета, часто выходящий за пределы гланд и распространяющийся на окружающие ткани. Начинается болезнь остро с очень тяжелой интоксикации и стремительного повышения температуры до 40
Точных временных границ фибринозная ангина у взрослых и детей не имеет. Скорость выздоровления во многом зависит от индивидуальных особенностей организма и правильности назначенной терапии.
Фото больного горла показывает, какие при его осмотре внешние признаки ангины у взрослого и ребенка можно заметить.
Ангина (тонзиллит) – как лечить, профилактика, симтомы
Тонзиллит – одно из самых распространенных заболеваний. В дыхательные пути попадают инфекции вирусной или бактериальной природы (часто к одной из них присоединяется другая), вызывая воспалительный процесс. Всплеск тонзиллита чаще всего наблюдается в весеннее – зимний период, когда у многих отмечается ослабленность иммунитета. Также это заболевание может развиться на фоне уже имеющихся очагов инфекций в организме, например, при кариесе зубов, пародонтозе, гайморита и других.
В дыхательные пути попадают инфекции вирусной или бактериальной природы (часто к одной из них присоединяется другая), вызывая воспалительный процесс. Всплеск тонзиллита чаще всего наблюдается в весеннее – зимний период, когда у многих отмечается ослабленность иммунитета. Также это заболевание может развиться на фоне уже имеющихся очагов инфекций в организме, например, при кариесе зубов, пародонтозе, гайморита и других.
Передается тонзиллит преимущественно воздушно – капельным путем, возбудители: стафилококки, стрептококки, грибы, бациллы.
Тонзиллит может иметь как острую (ее называют ангиной), так и хроническую форму. Острый тонзиллит чаще возникает в результате обострения хронической формы, когда человек со сниженным иммунитетом мог, к примеру, переохладиться.
Симптомы заболевания тонзиллитом
По сравнению с хроническим, острый тонзиллит проходит в более тяжелой форме: температура тела может повыситься до 40 градусов, больной ощущает очень сильную боль в горле, ему сложно делать глотательные движения.
В зависимости от вида ангины, которая бывает лакунарной, герпетической, катаральной, фолликулярной и др. на небных миндалинах образуются гнойники, фолликулы, пленка – налет.
При хроническом тонзиллите температура может повыситься до 38. У заболевшего на небных миндалинах наблюдается светлый налет, сами же гланды выглядят увеличенными и покрасневшими. Человек чувствует слабость, боль в мышцах, ломоту в суставах.
Для хронического тонзиллита характерны стадии ремиссии и обострения. В период ремиссии очаг инфекции пассивен, и человека не беспокоят неприятные симптомы. Но только стоит переохладиться
(особенно при сниженном иммунитете), как он сразу начинает ощущать неприятное першение в горле, болезненность при глотании, кашель, быструю утомляемость, плохое общее самочувствие и отсутствие аппетита.
Хронический тонзиллит – это длительное воспаление глотки и неба. Его простая форма имеет только местный симптом: боль в горле. Но если картину дополняют устойчивый лимфаденит шеи, изменения в работе сердца и высокая температура, то это уже токсико – аллергическая форма.
Хронический тонзиллит имеет несколько стадий: компенсированную, когда очаг инфекции не активен, и декомпенсированную, когда возникает обострение вследствие многократных заболеваний ангиной, воспалений уха, носа.
Тонзиллит (ангина) – как выглядит воспаление (фото заболевания)
Фотография горла при гнойной ангине
Фото – горло при фолликулярной ангине
Катаральная ангина – фото
Фото – лакунарная ангина
Возможные осложнения при заболевании тонзиллитом
Как и многие другие заболевания, тонзиллит опасен своими осложнениями. К их числу, в первую очередь, можно отнести ревматизм. После перенесенной ангины человек может почувствовать сильную ломоту в суставах, повышение температуры.
К их числу, в первую очередь, можно отнести ревматизм. После перенесенной ангины человек может почувствовать сильную ломоту в суставах, повышение температуры.
На втором месте, как правило, находятся сердечно – сосудистые заболевания. Перебои в работе сердца, одышка, тахикардия – это верные признаки того, что ангина дала осложнения.
Еще один неприятный симптом после перенесенного тонзиллита – припухлость и болезненность лимфоузлов, на которые попала инфекция с небных миндалин. Это – лимфаденит.
Также инфекция может распространиться с миндалин на окружающие ткани верхних дыхательных путей, что приведет к болям при глотании. И это заболевание является осложнением ангины и носит название паратонзиллит.
Следует отметить, что известно более ста заболеваний, возникших вследствие осложнений после острого тонзиллита. К ним относятся разнообразные почечные, глазные, кожные болезни и заболевания щитовидной железы.
Диагностика тонзиллита
Начинается, конечно же, с осмотра врача, который определяет: являются ли небные миндалины и соседние ткани отечными и покрасневшими, воспалены ли ушные и шейные лимфатические узлы.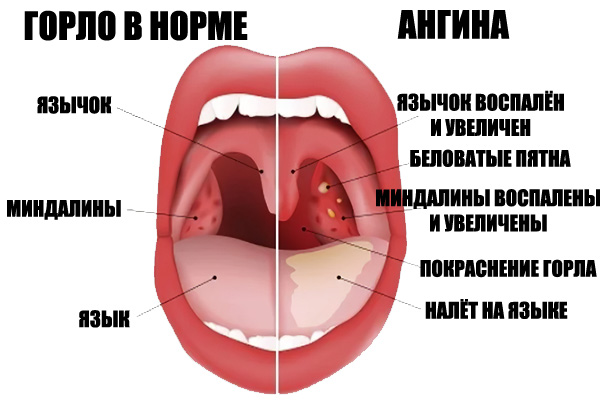 Больной направляется на сдачу общего анализа крови.
Больной направляется на сдачу общего анализа крови.
Прежде, чем пациенту назначить лечение, ЛОР врач определяет характер воспалительного процесса: в какой форме протекает тонзиллит – хронической или острой, тип воспаления (гнойный, катаральный), ангина является первичной или вторичной, каков возбудитель (это определяется лабораторным путем – делается посев из зева).
Лечение тонзиллита – специфика терапии
В лечении тонзиллита могут использоваться как консервативные методы, так и оперативное вмешательство. Способы лечения зависят от специфики этого заболевания.
При хроническом тонзиллите в случае необходимости назначают антибиотики в таблетках, а при ангине зачастую их вводят внутримышечно. Проводится и местное лечение: удаляют гнойные налеты на миндалинах, лакуны промывают противобактериальными растворами, назначается физиотерапия и курс витаминов с иммуномодуляторами.
При остром тонзиллите рекомендуется орошение полости рта антисептическими растворами, полоскание, обработка миндалин йодосодержащими преператами (если на йод нет аллергических реакций), полезны ингаляции, рассасывание антибактериальных таблеток.
Также следует много пить (некрепкие чаи, морсы, соки, отвары шиповника и пр.), принимать жаропонижающие и обезболивающие препараты.
Острый тонзиллит не рекомендуется лечить антибиотиками, ведь они снижают местный иммунитет. А вот если форма заболевания более тяжелая, то больному необходим обязательный постельный режим и антибиотикотерапия. Однако назначению антибиотиков должен предшествовать анализ результатов посева в области зева, который позволит выявить инфекцию – возбудителя.
Рекомендуется включать в курс лечения препараты, повышающие иммунитет, а также общеукрепляющие и противовоспалительные. Будут полезны и физиопроцедуры.
Если же человек страдает ангинами более, чем два раза в год, имеет осложнения после этого заболевания, а консервативное лечение не приносит ожидаемых результатов, то ему может быть рекомендовано удаление небных миндалин. Существует много современных методов проведения этой операции (инфракрасный лазер, ультразвук, биополярная, радиочастотная абляция и другие), но наиболее эффективным и щадящим многие считают метод холодноплазменной коблации
Однако, следует помнить, что миндалины – это первый защитный барьер, который останавливает и обезоруживает болезнетворные бактерии. Но во многих случаях (особенно после частых простудных заболеваний) миндалины прекращают выполнять свои функции и сами превращаются в источник инфекции, провоцируя серьезные осложнения. В этом случае их лучше удалить.
Но во многих случаях (особенно после частых простудных заболеваний) миндалины прекращают выполнять свои функции и сами превращаются в источник инфекции, провоцируя серьезные осложнения. В этом случае их лучше удалить.
Лечение тонзиллита (ангины) в ЛОР-центре Медквадрат в Москве, Куркино и Химках.
Записаться на прием к врачуАнгина – причины возникновения, симптомы и лечение
Ангина или острый тонзиллит – это воспалительный процесс, который развивается на небных миндалинах, вызванный инфекционным заражением. Главная жалоба при ангине – боль в горле. Она возникает вследствие воспаления ткани глотки, что ведет к местному отеку, который в свою очередь сдавливает и раздражает нервные окончания горла. Боль в горле может быть также проявлением острого фарингита и ларингита. Отличие острого тонзиллита от этих двух заболеваний в том, что в процесс вовлекаются разные ткани глотки. При остром фарингите воспалительный процесс наблюдается в области задней стенки глотки. При ларингите страдают ткани в области голосовых связок. А при ангине – небные миндалины. Диагностировать заболевание и подобрать правильную схему лечения может только врач, поэтому при проявлении симптомов ангины запишитесь на прием к педиатру в нашу частную медицинскую клинику “Доктор Анна”.
При остром фарингите воспалительный процесс наблюдается в области задней стенки глотки. При ларингите страдают ткани в области голосовых связок. А при ангине – небные миндалины. Диагностировать заболевание и подобрать правильную схему лечения может только врач, поэтому при проявлении симптомов ангины запишитесь на прием к педиатру в нашу частную медицинскую клинику “Доктор Анна”.
Виды ангины
Существует классификация ангины по внешним проявлениям и формам протекания, среди которых можно выделить наиболее часто встречающиеся:
-
Катаральная. Миндалины увеличены, покрасневшие, местами покрыты слизью и гноем. Язык обложен белым налетом.
-
Лакунарная ангина. Имеет схожие проявления с фолликулярной, но более тяжелая. На миндалинах возникают как гнойные точки, так и гнойный налет.
-
Фолликулярная. Признаки схожие с катаральной формой, но более выражены.
 На миндалинах появляются желтовато-белые гнойные точки – так выглядят воспаленные фолликулы.
На миндалинах появляются желтовато-белые гнойные точки – так выглядят воспаленные фолликулы.
-
Флегмонозная. Гнойное расплавление миндалин, возникающее при ослабленном иммунитете, массивном заражении микробами или при неправильном лечении более легких форм ангины. Чаще всего она бывает односторонней.
-
Герпесная ангина. На миндалинах высыпания в виде пузырьков, покраснение, острая боль и повышенная температура. Развивается при поражении вирусом Коксаки.
Фолликулярная и лакунарная формы относятся к гнойным ангинам. В миндалинах скапливается гной, который выделяется при надавливании.
Причины возникновения ангины
Первопричиной этого заболевания являются вирусы и бактерии. Наиболее частые из них – бета-гемолитический стрептококк и стафилококк. Проникнуть в организм они могут из окружающей среды или их источников хронической инфекции внутри самого организма. Иммунная система здорового человека должна подавить патогенные микроорганизмы, однако есть провоцирующие факторы развития ангины:
Иммунная система здорового человека должна подавить патогенные микроорганизмы, однако есть провоцирующие факторы развития ангины:
- курение;
- дефицит витаминов и сбалансированного питания;
- переохлаждение;
- травматизация горла;
- наличие других воспалительных процессов.
Ангина у детей
Дети в отличие от взрослых особенно тяжело переносят ангину, которая сопровождается сильной болью, высокой температурой до 39-40 градусов, трудностями с глотанием и затруднением дыхания. Заразиться ребенок может в школе или детском саде. Самую опасную форму болезнь принимает у детей до года, поэтому при его диагностировании ребенка обычно госпитализируют. Начинается заболевание с повышения температуры, острой боли в горле и ощущения комка при проглатывании. Родители могут прощупать увеличившиеся подчелюстные лимфоузлы. Отек дыхательных путей вызывает затруднения дыхания, от чего ребенок может храпеть во сне.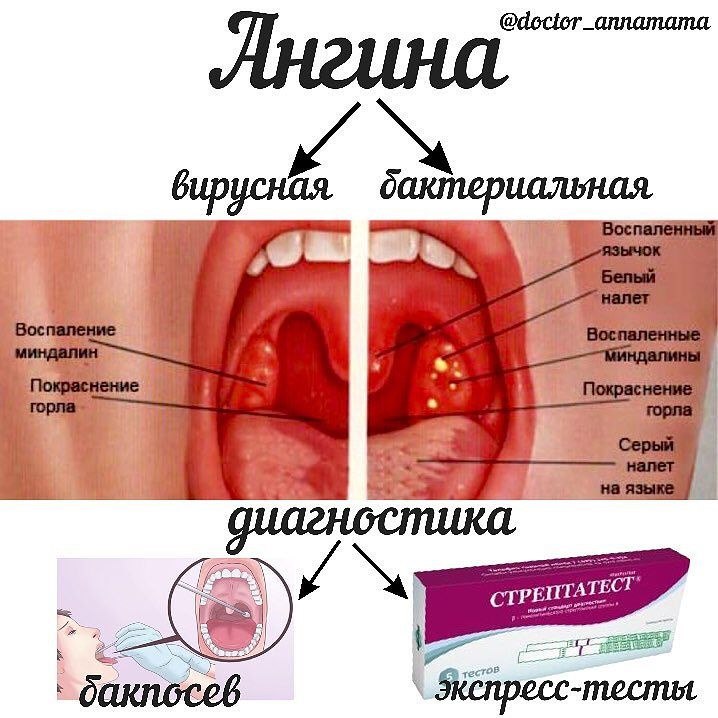 Если у ребенка присутствуют все признаки ангины, заниматься самолечением и использовать народные средства крайне опасно, поэтому нужно непременно записаться на прием к педиатру. Для скорейшего выздоровления детям стоит не только принимать все необходимые медикаменты и соблюдать исключительно постельный режим, но и придерживаться специальной диета. Она заключается в употреблении большого количества фруктов и овощей в протертом и запеченом виде, супы, бульоны и достаточное количество жидкости – морс, чай, сок. Рекомендуется исключить различные приправы и острые соусы, очень горячие блюда, соленое и жареное.
Если у ребенка присутствуют все признаки ангины, заниматься самолечением и использовать народные средства крайне опасно, поэтому нужно непременно записаться на прием к педиатру. Для скорейшего выздоровления детям стоит не только принимать все необходимые медикаменты и соблюдать исключительно постельный режим, но и придерживаться специальной диета. Она заключается в употреблении большого количества фруктов и овощей в протертом и запеченом виде, супы, бульоны и достаточное количество жидкости – морс, чай, сок. Рекомендуется исключить различные приправы и острые соусы, очень горячие блюда, соленое и жареное.
Ангина у взрослых
Стоит помнить, что это заболевание носит инфекционный характер. Поэтому, если лечение проходит дома, необходимо пользоваться индивидуальными столовыми приборами, стараться меньше контактировать с окружающими. При тяжелом течении острого тонзиллита, возможно помещение больного в стационар под наблюдение врачей. Каждый взрослый человек с большой долей вероятности ни раз переносил ангину. Но, если она возникает часто, небные миндалины увеличиваются в размере, становятся более рыхлыми, деформированными, а их защитная функция – участие в формировании иммунитета – нарушается настолько, что они сами становятся постоянным очагом инфекции. В миндалинах, даже вне обострения болезни, начинает скапливаться гной, слизь и пищевые отходы, формируются гнойные пробки, создающие неприятный запах изо рта. Все эти проявления – симптомы хронического тонзиллита. Это заболевание опасно тем, что в миндалинах постоянно протекает воспалительный процесс, приводящий к частым обострениям. В этом случае имеет место самая большая вероятность осложнений для внутренних органов. Хронический процесс в небных миндалинах снижает иммунитет, ослабляя организм и делая его более восприимчивым к различным инфекциям.
Но, если она возникает часто, небные миндалины увеличиваются в размере, становятся более рыхлыми, деформированными, а их защитная функция – участие в формировании иммунитета – нарушается настолько, что они сами становятся постоянным очагом инфекции. В миндалинах, даже вне обострения болезни, начинает скапливаться гной, слизь и пищевые отходы, формируются гнойные пробки, создающие неприятный запах изо рта. Все эти проявления – симптомы хронического тонзиллита. Это заболевание опасно тем, что в миндалинах постоянно протекает воспалительный процесс, приводящий к частым обострениям. В этом случае имеет место самая большая вероятность осложнений для внутренних органов. Хронический процесс в небных миндалинах снижает иммунитет, ослабляя организм и делая его более восприимчивым к различным инфекциям.
Симптомы ангины
Существует ряд признаков, по которым можно самостоятельно заподозрить болезнь:
-
боль в горле при глотании, может отдаваться в ушах;
-
ощущение сухости в горле, першение;
-
повышение температуры тела от незначительной до 39-40 градусов, нарушение общего состояния, слабость, сонливость, озноб, головная боль;
-
увеличение лимфоузлов;
-
изменение миндалин.

Даже если больной знает, как лечить ангину, самостоятельно выдавливать гнойные пробки не в коем случае нельзя, потому что при механическом воздействии на миндалину, возможно извлечь только малую долю содержимого, основная масса остается внутри, которая при давлении погружается вглубь, что чревато осложнениями (абсцесс, отек, флегмона шеи, сепсис).
Осложнения
Нужно с полной серьезностью относиться к ангине, так как данная болезнь может давать серьезные осложнения на сердце и суставы в виде ревматизма, могут поражаться почки и возникает гломерулонефрит. При игнорировании проблемы, возможен переход ангины в хроническую форму, которая называется хроническим тонзиллитом. Отсутствие своевременного лечения может привести к абсцессу заглоточного пространства, синуситам и гайморитам, отитам. Гнойное воспаление шеи и воспаление органов средостения являются очень опасными состояниями, нередко заканчивающимися летальным исходом. Также характерны аутоиммунные поражения сердца и почек, менингит, сепсис, ревматоидный артрит.
Также характерны аутоиммунные поражения сердца и почек, менингит, сепсис, ревматоидный артрит.
Диагностика
Самостоятельно заподозрить болезнь у себя или ребенка можно прежде всего по боли в горле, болезненном глотании. Часто причинами болевого ощущения являются простуда или острая респираторная вирусная инфекция, которые приводят к фарингиту. Если же боль носит острый характер, это проявление ангины, но сказать точно может только врач. Существуют разные критерии постановки диагноза. Одним из них является анапестический или сбор данных, причин заболевания, возможных контактов с зараженными, наличие заболеваний горла у родственников. Далее осуществляется визуальный осмотр, при котором врач оценивает глотку, миндалины, проводит фарингоскопию. Для того, чтобы выявить заболевание, доктор берет мазки из горла для определения вида бактерий, а также для определения чувствительности к различным антибиотикам. За 2 часа до взятия мазка запрещается употреблять пищу и различные напитки. Помимо этого, сдается общий анализ крови, мочи и проведение электрокардиограммы для контроля лечения и отслеживания внезапно возникших осложнений. Если в крови обнаружится лейкоцитоз и нейтрофильный сдвиг, это говорит о бактериальном происхождении болезни, а при наличии более высокого уровня моноцитов и эозинофилов можно говорить о вирусной инфекции.
Помимо этого, сдается общий анализ крови, мочи и проведение электрокардиограммы для контроля лечения и отслеживания внезапно возникших осложнений. Если в крови обнаружится лейкоцитоз и нейтрофильный сдвиг, это говорит о бактериальном происхождении болезни, а при наличии более высокого уровня моноцитов и эозинофилов можно говорить о вирусной инфекции.
Лечение
Лечение ангины — это удел терапевта, к нему нужно обращаться при первых подозрениях на данный недуг, и ни в коем случае не стоит заниматься самолечением. Разные виды ангины требуют разного подхода к лечению, универсального лекарства не существует. Многие неквалифицированные врачи при любых заболеваниях горла, даже при легкой ангине, назначают пациенту прием антибиотиков, не взирая на то, что частый прием этих препаратов ведет к резистентности и приносят организму большой вред.
Если же процесс хронический, врачи предлагают решить проблему радикально путем удаления миндалин. Однако, эти подходы неверные, поскольку опытный специалист должен в первую очередь обследовать пациента и подобрать ему грамотную схему лечения, всячески стараясь избежать оперативного вмешательства. Обращаться к антибиотикам нужно к крайнем случае и только по назначению врача, потому что их длительный и частый прием приводит в снижению иммунитета. Также многие заболевания горла вызваны не бактериями, а вирусами, против которых антибиотики бессильны. Гланды или миндалины удалять нужно только в самом крайнем случае, когда воспаление очень сильное и никакие другие методы лечения не помогают. Ведь гланды — это защитные ворота организма, предохраняющие от проникновения в него любых инфекций. Также в миндалинах вырабатываются клетки иммунитета, без них иммунитет снижается и, если их удалить, шансы заразиться той или иной инфекцией увеличиваются. После такой операции можно получить довольно серьезные проблемы с сердцем и почками, могут начаться различные аллергические заболевания. Вместо этого доктор может назначить применение “Йодинола”. Этот препарат имеет низкую стоимость в аптеках и гораздо действеннее многих дорогих медикаментов. С его помощью рекомендуется приготовить раствор, которым регулярно полоскать горло.
Обращаться к антибиотикам нужно к крайнем случае и только по назначению врача, потому что их длительный и частый прием приводит в снижению иммунитета. Также многие заболевания горла вызваны не бактериями, а вирусами, против которых антибиотики бессильны. Гланды или миндалины удалять нужно только в самом крайнем случае, когда воспаление очень сильное и никакие другие методы лечения не помогают. Ведь гланды — это защитные ворота организма, предохраняющие от проникновения в него любых инфекций. Также в миндалинах вырабатываются клетки иммунитета, без них иммунитет снижается и, если их удалить, шансы заразиться той или иной инфекцией увеличиваются. После такой операции можно получить довольно серьезные проблемы с сердцем и почками, могут начаться различные аллергические заболевания. Вместо этого доктор может назначить применение “Йодинола”. Этот препарат имеет низкую стоимость в аптеках и гораздо действеннее многих дорогих медикаментов. С его помощью рекомендуется приготовить раствор, которым регулярно полоскать горло.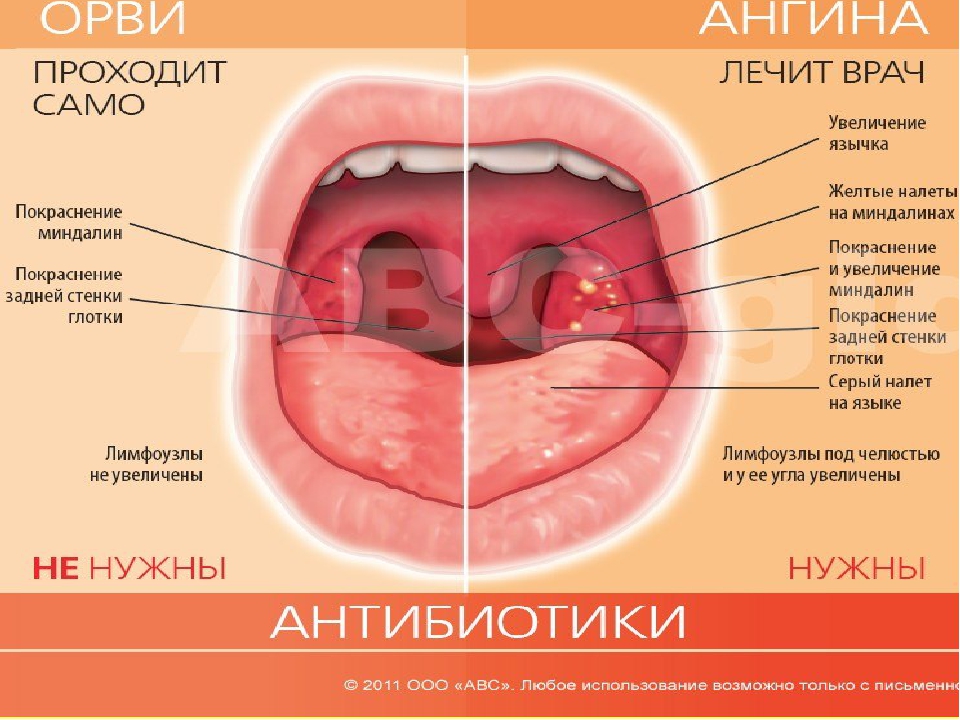 Но у “Йодинола” есть противопоказания связанные с тем, что он оказывает влияние на щитовидную железу, поэтому не подходит при аутоиммунном тиреоидите, беременным женщинам и кормящим мамам. В таком случае можно использовать недорогие антисептические средства такие как “Хлоргексидин” и “Мирамистин”. Для лечения тонзиллита также используют относительно недорогой и очень эффективный прибор для домашнего использования – кварцевый ультрафиолетовый облучатель со специальными насадками для горла.
Но у “Йодинола” есть противопоказания связанные с тем, что он оказывает влияние на щитовидную железу, поэтому не подходит при аутоиммунном тиреоидите, беременным женщинам и кормящим мамам. В таком случае можно использовать недорогие антисептические средства такие как “Хлоргексидин” и “Мирамистин”. Для лечения тонзиллита также используют относительно недорогой и очень эффективный прибор для домашнего использования – кварцевый ультрафиолетовый облучатель со специальными насадками для горла.
Немаловажным вкладом в лечении является повышение иммунитета, употребление достаточного количества жидкости. Рекомендуется убрать из рациона сладости и сладкие, газированные напитки, так сахар – питательная среда для развития микроорганизмов. При хронической болезни следует проверить здоровье зубов, потому что заболевания горла нередко возникают на фоне того, что в полости рта присутствует инфекция.
Симптомы ангины – причины, диагностика и лечение
Начало заболевания
Заболевание начинается остро, чаще всего с подъема температуры и недомогания, обычно после переохлаждения или контакта с носителем инфекции, которая передается при кашле, чихании, а также через предметы быта – чашки, ложки, игрушки.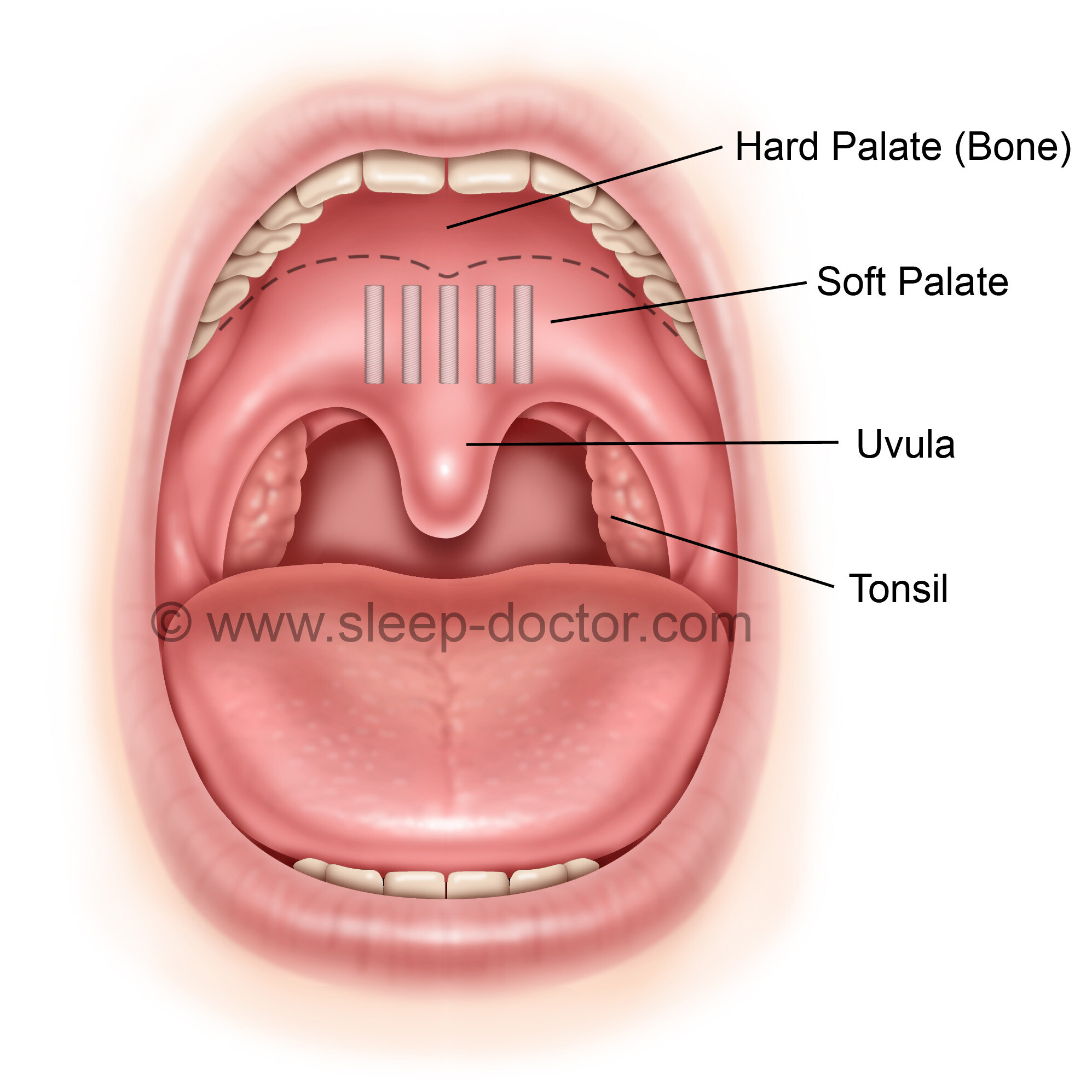
У детей стрептококковая ангина может начаться с резкого подъема температуры, при такой ангине боли в горле и покраснения миндалин сразу может и не быть, но эти симптомы ангины появляются на следующий день. Переохлаждение при этом может отсутствовать.
Основные симптомы ангины (острого тонзиллита)
Основным симптомом любого глотании. Другие симптомы ангины в большой степени зависят от вида возбудителя инфекции: вирус, стрептококк или другая бактерия. Маленькие дети, которые не могут пожаловаться на боль в горле, часто отказываются от еды.
Типичные симптомы стрептококковой ангины:
- Озноб, жар, появившиеся внезапно
- Повышение температуры до 38 – 39⁰С у взрослых и 40 – 41⁰С у детей
- Боли в горле – могут появиться на второй день после температуры или сразу
- Затруднение глотания, боль при глотании.
- Слабость, недомогание
Острая стрептококковая ангина (тонзиллит) никогда не сопровождается кашлем и насморком.
Вирусная ангина (тонзиллит) является частью и одним из компонентов ОРВИ. Если причина болезни – вирус, то боли в горле могут появиться вслед за типичными простудными симптомами.
Отличительные симптомы острого тонзиллита вирусного происхождения:
- Боль в горле сопровождается насморком и/или кашлем
- Охриплость голоса
- Конъюнктивит
Изменения в миндалинах при ангине
При осмотре горла во время ангины определяется покраснение зева, задней стенки глотки и миндалин. Такие симптомы ангины как увеличение миндалин и наличие в них белых налетов зависит от стадии болезни и возбудителя:
- При вирусных тонзиллитах без бактериальных осложнений миндалины красные, налетов, как правило, нет
- При бактериальном тонзиллите миндалины резко увеличены, могут перекрывать до половины просвета глотки, на них имеется белый налет
- Мелкоточечный белый налет говорит о фолликулярной ангине
- Обильный налет, покрывающий миндалины по всей поверхности, говорит о лакунарной ангине
- Налеты желто-серого цвета, сочетающиеся с очень высокой температурой и резкой слабостью, могут говорить о дифтерийной ангине
Кроме того при острой ангине (тонзиллите) увеличиваются подчелюстные лимфатические узлы, прощупывающиеся на больной стороне под нижней челюстью. Часто они болезненны, их увеличение говорит о воспалительном процессе в глотке.
Часто они болезненны, их увеличение говорит о воспалительном процессе в глотке.
Отличительные признаки ангины (тонзиллита)
Если при болях в горле становится трудно двигать шеей, и она отекает, это может говорить о паратонзиллярном абсцессе – гнойном осложнении ангины.
Дифтерия отличается от стрептококковой и вирусной ангины более высокой температурой, очень плохим самочувствием больного, сильными серовато-желтыми налетами в глотке и иногда затруднением дыхания (особенно у детей).
В отличие от острой ангины (тонзиллита), хроническая ангина может протекать без повышения температуры или быть слегка повышенной (37 – 37,5⁰С). Хроническая ангина (тонзиллит) отличается более длительным течением и частыми обострениями.
Точный вид возбудителя, которым вызвана ангина, можно установить, сделав мазок из зева. В зависимости от вида инфекции могут сильно отличаться подходы к лечению больного горла.
Ангина, вызванная микоплазмами и хламидиями может сочетаться с бронхитом и пневмонией.
Признаки и лечение энтеровирусной инфекции у взрослых
Энтеровирусная инфекция представляет собою большое количество инфекций, которые могут поражать взрослых кишечным вирусом Enterovirus. Проявляются они у всех по-разному, некоторые страдают легким недомогание, а у некоторых поражена центральная нервная система. При всех инфекционных заболеваниях, высоко поднимается температура тела, при этом поражается система дыхания, возникают проблемы с желудком, кишечником, почками, нервные расстройства и может влиять и на другие системные органы.
Особенности энтеровирусной инфекции
К энтеровирусам относится до 100 разных заболеваний, которые устойчивы при разных физических и химических условиях, они не боятся мороза, дезинфицирующих средств – лизола, спирта, эфира. В фекалии живут до полугода. Погибают только в том случаи, если на них воздействуют ультрафиолетовые лучи, не переносят высоких температур, выше, чем 50 градусов, также избавиться от них можно после обработки хлора, формальдегида.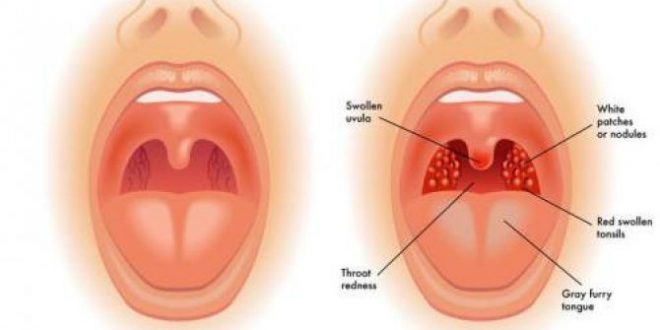
Энтеровирус может существовать долгое время в окружающей среде – воде, продуктах питания, почве, также большое количество накапливается в человеческом организме, там они постепенно могут размножаться. Чаще всего человек заражается от вирусоносителя, особенно опасен вирус впервые дни.
Передаются энтеровирусы взрослым контактным, бытовым, фекальным, оральным путем, через грязные руки, предметы обихода, если человек не соблюдает личную гигиену. Воздушно-капельным путем в том случаи, если энтеровирус поселяется в дыхательном пути или носу, когда человек чихает и кашляет, он заражает остальных.
Часто вирус может передаваться через воду, когда человек поливает овощи, фрукты, с помощью сточных вод, а они заражены. Можно подхватить этот вирус при купании в разных водоемах. Беременные женщины передают инфекцию своему будущему малышу.
Пик энтеровирусов лето и осень, человек, если раз переболевает им, у него вырабатывается иммунитет к ним.
Симптомы энтеровирусной инфекции у взрослых
Все заболевания, вызваны этим вирусом разделяют на две группы:
- Тяжелая форма – гепатит, менингит, паралич, миокардит, хроническое инфицирование ВИЧ, перикардит.

- Легкая форма – лихорадочное состояние, конъюнктивит, фарингит, гастроэнтерит, увеит.
Энтеровирус формы D68 отличается своеобразным кашлем, он является сильным и перерастает в обструкцию бронхов и легких.
Общими симптомами для энтеровируса являются такие:
- Повышение температуры тела.
- Интоксикация организма.
- Сыпь.
- Проблемы с кишечником.
Если человек здоров, имеет крепкий иммунитет, энтеровирус не приводит к серьезным патологиям, может не сопровождаться разными симптомами.
Опасен он для новорожденного и людей с иммунным дефицитом – больных ВИЧ, гепатитом С, туберкулезом, раковыми заболеваниями.
Формы энтеровирусов у взрослых
- Катаральная проявляется как ОРВИ, при этом возникает ринит, сухой кашель, заложенный нос, немного краснеет горло, могут возникать проблемы с пищеварительной системой. Инфекция продолжается 7 дней, не осложняется.
- Ангина герпетического характера, можно заметить на небе, язычке покраснение в виде папул, затем они могут образовывать эрозии, спустя 5 дней пропадают, повышается выделение слюны, увеличиваются лимфатические узлы в области шеи.
 Человеку больно глотать.
Человеку больно глотать. - Вирус в гастроэнтерической форме, при ней поражается желудочно-кишечный тракт, беспокоит сильная рвота, тошнота, боли в области живота, он может сильно вздуваться, повышается метеоризм. Человек страдает от интоксикации – температура до 38, 5 градусов, сильная слабость и потеря аппетита.
- Серозный менингит это одна из опасных форм энтеровируса – чувствительность к звукам, свету, перевозбуждение, апатия, судорожное состояние, повышается температура до 40 градусов, при этом не наблюдаются брюшные рефлексы, потеря или расстройство сознания.
- Миалгия характеризуется сильными болями спереди живота, при этом болит спина, конечности, грудная клетка. Боль имеет приступообразный характер, может длиться до 20 минут. Часто заболевание повторяется.
- Лихорадка длится до трех дней, повышенная температура длится до трех дней, другая симптоматика практически не возникает, человек быстро восстанавливается.
- Бостонская лихорадка отличается от предыдущей появлением сыпи в разных местах.
 Проходят они, спустя два дня, при этом могут наблюдаться симптомы ангины, менингита.
Проходят они, спустя два дня, при этом могут наблюдаться симптомы ангины, менингита. - Конъюнктивит, заболевание остро начинается, человек боится света, появляется в глазах сильная резь, повышается выделение слез. Окулист может заметить кровоизлияние, также отекают веки, выделения являются гнойными и обильными. Может поражаться один или сразу несколько глаз.
Диагностика энтеровирусной инфекции у взрослых
Чаще всего врач может диагностировать заболевание на основе выраженной симптоматики таких форм, как менингит, герпетическая ангина, паралича.
Определяется с помощью:
- Серологического способа, проверяется наличие вируса в крови.
- Вирусологический способ, для этого вирус выявляют в крови, в области носоглотки, фекалии, клетках.
- Иммуногистохимический способ вирус выявляют в крови.
- С помощью молекулярно-биологического способа можно четко определить фрагменты РНВ энтеровируса.
- Общий анализ крови при энтеровирусе показывает повышения лейкоцитов, СОЭ.

У некоторых взрослых тяжело диагностировать данное заболевание, потому что оно протекает без симптомов.
Лечение энтеровирусной инфекции у взрослых
Очень важно при всех видах заболеваниях, облегчить симптоматику и вовремя избавится от вируса. Специального одного метода лечения не существует, методы лечения подбираются в зависимости от тяжести протекания заболевания, насколько тяжелый воспалительный процесс. При лечении используют интерферон, обезболивающие препараты, медикаментозные средства для снижения температуры тела, антигистамины, а спазмолитические лекарства. Если присоединяется бак бактериальная инфекция необходимо принимать антибиотики.
Таким образом, лечение энтеровирусов у взрослых будет зависеть от формы заболевания.
симптомы и лечение у ребенка, фото
Хронический тонзиллит — это инфекционная болезнь, поражающая небные миндалины. Воспаление может быть вызвано как бактериальной, так и вирусной инфекцией. При данном типе тонзиллита очаг воспаления присутствует постоянно. Вялотекущая форма периодически перетекает в острую, а после необходимой терапии опять наступает стадия ремиссии. И так по кругу. У людей с хронической формой этого заболевания при любой простуде в первую очередь воспаляются носоглотка, миндалины. Хронический тонзиллит необходимо лечить вовремя, иначе болезнь может дать осложнения на внутренние органы, проявиться на гландах в виде абсцесса.
При данном типе тонзиллита очаг воспаления присутствует постоянно. Вялотекущая форма периодически перетекает в острую, а после необходимой терапии опять наступает стадия ремиссии. И так по кругу. У людей с хронической формой этого заболевания при любой простуде в первую очередь воспаляются носоглотка, миндалины. Хронический тонзиллит необходимо лечить вовремя, иначе болезнь может дать осложнения на внутренние органы, проявиться на гландах в виде абсцесса.
Разновидности и атипичные формы
Хронический тонзиллит может проходить в четырех формах:
- простая рецидивирующая;
- простая затяжная;
- простая компенсированная;
- патологическая — токсико-аллергическая.
Болезнь в простой форме протекает без ярко выраженной реакции. Человек с таким видом хронического тонзиллита испытывает незначительный дискомфорт, местную симптоматику — боль в горле, покраснение. Недуг переходит в патологическую форму при добавлении к вышеперечисленным симптомам общих — высокая температура, возрастание лимфоузлов, осложнения в работе органов человека.
Хронический тонзиллит подразделяется на несколько стадий:
- компенсированная,
- декомпенсированная.
В первом случае больной не испытывает большого дискомфорта. Инфекция дремлет, не нарушая общее состояние организма, не провоцируя постоянных ангин, которыми часто болеют люди в декомпенсированной стадии недуга. Больные второй стадией часто страдают от разного рода осложнений. У них на фоне тонзиллита воспаляются уши, нос, начинаются проблемы с почками, с сердцем.
Дополнительные средства в лечении патологии
Устранить боль, недомогание и повышение температуры помогут такие составы, как «Нурофен», «Парацетамол» или «Цефекон». Эти лекарства разрешены к использованию даже у маленьких детей. Если недуг вызывает мучительную боль в горле, то врачи прописывают соответствующие симптоматические препараты: «Гексорал», «Тантум Верде», «Хлорофиллипт», «Мирамистин», «Гаммидин» и другие. Стоит всегда учитывать возраст ребенка, назначая их.
Чтобы устранить интоксикацию в организме малыша, педиатры назначают следующие составы: «Смекта», «Энтеросгель», «Полисорб» и так далее. Все они являются сорбентами. Они выводят токсины из организма. Особенностью их применения является то, что нужно делать перерыв в принятии других лекарств 2-3 часа.
Все они являются сорбентами. Они выводят токсины из организма. Особенностью их применения является то, что нужно делать перерыв в принятии других лекарств 2-3 часа.
Когда во время болезни возникает мучительный сухой кашель, врачи назначают ингаляции. Очень хорошо помогает вдыхание паров обычной минеральной воды. Щелочь благоприятно воздействует на дыхательные пути, а также горло и миндалины. Если у вас нет ингалятора, то можно принимать препарат «Гербион» или «Коделак Нео». Они блокируют кашлевые рецепторы.
Для обработки воспаленных миндалин всегда назначаются лекарства. Это могут быть солевые растворы, которые будут оказывать заживляющий эффект. Нередко при тонзиллите назначают раствор Люголя. Этот препарат проверен временем, однако он может вызывать аллергические реакции.
Причины возникновения
Как правило, хронический тонзиллит появляется после неправильно или не до конца пролеченной острой формы заболевания.
Кроме того, на появление этого недуга может влиять ряд следующих факторов:
- частые, многократные ангины;
- очаг воспаления в ротовой системе и носоглотке — кариес, синусит, аденоидит;
- частые аллергические реакции;
- патология носоглотки — полипы, деформация перегородки носа, что вызывает нарушение дыхательного процесса.

Ангина находится на втором месте по частоте среди причин возникновения тонзиллита. Иногда человек думает, что победил болезнь, но это не всегда так. Пораженная ткань не успевает окончательно восстановиться, небольшой очаг воспаления остается, и у человека развивается хронический тонзиллит.
Профилактика
Избежать ангины в острой форме можно только в том случае, если человек будет внимательно следить за своим носовым дыханием и при малейшем нарушении его работы принимать оперативные меры по лечению возникших инфекционных недугов. Закончив лечение ангины, необходимо обязательно провести в целях профилактики промывание лакун и обработать миндалины специально подобранными врачом препаратами. Чаще всего для этих целей рекомендуется использовать 1% йод-глицерин, 0,16% Грамицидин—Глицерин и др.
Еще одна рекомендация, которую дают врачи своим пациентам, позволяющая предупредить возникновение тонзиллита, заключается в проведении регулярного закаливания и закаливания слизистой оболочки глотки в частности.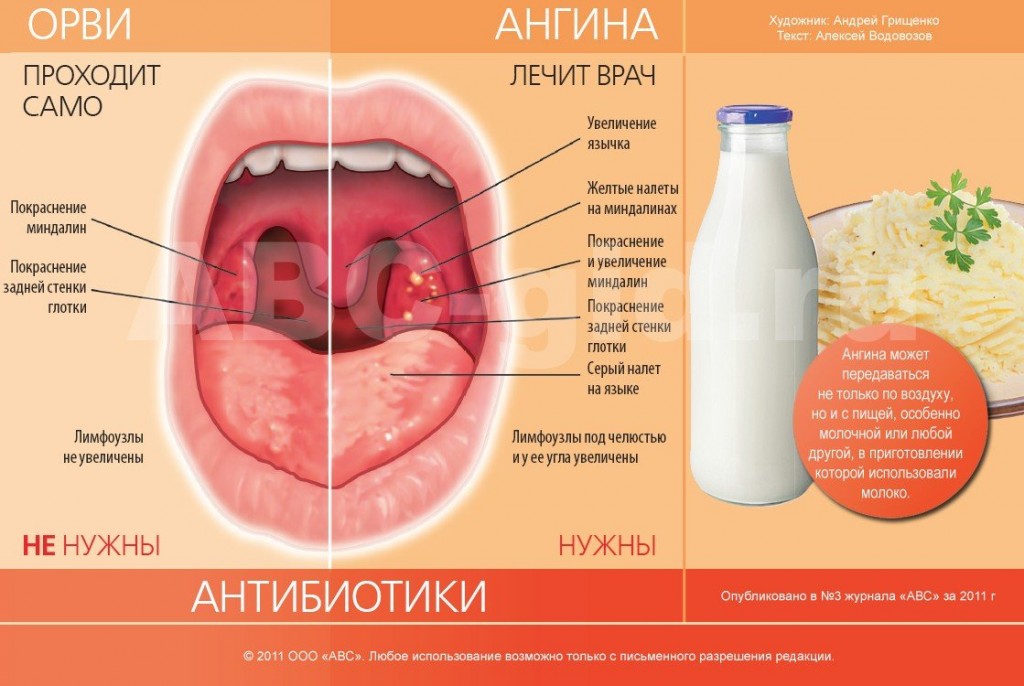 Процедуры рекомендуется проводить в утренние и вечерние часы посредством полоскания глотки водой комнатной температуры. Также следует пересмотреть свое питание, в котором обязательно должны быть продукты и блюда, богатые витаминами.
Процедуры рекомендуется проводить в утренние и вечерние часы посредством полоскания глотки водой комнатной температуры. Также следует пересмотреть свое питание, в котором обязательно должны быть продукты и блюда, богатые витаминами.
Симптомы
Симптомы заболевания при простой форме:
- Появление гноя в лакунах.
- Отечность миндалин.
- Чувство инородного тела.
- Гнойные пробки.
- Незначительное увеличение лимфоузлов.
- Специфический запах и сухость во рту.
- Дискомфортные ощущения при глотании.
Вышеперечисленная симптоматика проявляется только в период обострения — до 3 раз в год. Если во время острой стадии человек заболевает ангиной, то, помимо основных симптомов, у него повышается температура тела, проявляется слабость, головная боль. В таком случае фаза восстановления протекает долго.
Симптомы заболевания при патологической форме:
- Все симптомы простой формы.
- Высокая температура.
- Боли в суставах.

- Боли в сердце. При этом показания ЭКГ в норме.
- Повышенная утомляемость, физиологическая слабость организма.
- Нарушения в суставах и внутренних органах — почках, сердце, печени (при осложненной форме течения).
На фоне патологического проявления хронического тонзиллита, особенно при тяжелом течении, у человека может развиться артрит, ревматизм, недуги мочеполовой сферы и даже приобретенный порок сердца.
Фото хронического тонзиллита: как выглядит
Распознать у себя тонзиллит несложно. Он поражает гланды, которые расположены у начала глотки. Они отекают, увеличиваются в размерах, краснеют, покрываются гноем, становятся рыхлыми. Осмотреть свою ротовую полость и увидеть все эти «прелести» сможет каждый. На первом изображении видно, как краснеет горло в острой стадии. На второй и третьей фотографии показано расположение гноя на гландах. Последнее фото демонстрирует норму и патологию — как выглядят здоровые гланды, и какими они становятся при тонзиллите.
Контент может оказаться неприятным для просмотра
Контент может оказаться неприятным для просмотра
Контент может оказаться неприятным для просмотра
Диагностика
Диагностика тонзиллита в хронической форме осуществляется на основании опроса пациента, его жалоб, сбора анамнеза и тщательного исследования ротовой полости. Кроме оценки состояния миндалин врач в обязательном порядке прощупывает лимфоузлы пациента и анализирует содержимое лакун. С помощью небольшой медицинской лопатки специалист отодвигает язык и слегка надавливает на пораженную миндалину. Если у пациента хронический тонзиллит, после такого воздействия из миндалины должен выйти слизистый гной с неприятным запахом. Однако нужно понимать, что даже в случае подтверждающего теста с гноем, наличие хронического тонзиллита неоднозначно. Безошибочный диагноз можно установить, только исходя из совокупных показателей. Помимо гноя, должна присутствовать отечность, утолщение границ дужек и рубцовые спайки, свидетельствующие о длительности процесса. Хронический тип всегда выражен наличием гнойных пробок и рыхлой формой миндалин.
Хронический тип всегда выражен наличием гнойных пробок и рыхлой формой миндалин.
Лечение хронического тонзиллита
Методов для терапии хронического типа заболевания, к сожалению, не очень много. Основная терапия, как правило, сосредоточена на верхней дыхательной системе в целом. Ведь хронический тонзиллит в силу того, что патологические организмы постоянно попадают на всю площадь слизистой дыхательных путей, характеризуется не только поражением гланд, но и общей интоксикацией всего организма.
Промывания лакун миндалин
Чистка лакун — достаточно результативный метод для лечения тонзиллита в комплексной терапии. Этот вид процедур направлен на очищения слизистой от бактерий и питательной для них среды, что значительно убыстряет процесс выздоровления.
Самые эффективные методы промывания лакун:
- с использованием шприца,
- вакуумное,
- глубокое аппаратное.
Промывание требует высокой точности, и его должен проводить только опытный человек с медицинским образованием.
Осуществляя процедуру самостоятельно, вы можете повредить ткани слизистой и усугубить процесс заболевания.
Промывание с помощью шприца. Осуществляется в условиях поликлиники с использованием специальной канюлей, надетой на шприц вместо иглы. Врач вводит конец инструмента в лакуну и очищает ее специальным антисептическим раствором. Жидкость выливается из наполнившейся лакуны вместе с гноем в ротовую полость пациента. Затем ее сплевывают. После прохождения всех лакун миндалины промазывают раствором на основе серебра или Люголем. Результативность процедуры во многом зависит от опыта и профессионализма медперсонала. Неосторожное введение инструмента в пораженную область может повредить ее и тем самым способствовать распространению инфекции и появлению лишних рубцов.
Вакуумное промывание. Производится с помощью специальной техники и тоже проводится в условиях поликлиники. Обработка лакун в этом случае совмещена с воздействием на них ультразвука. Он помогает раствору проникнуть в самые труднодоступные места пораженной области.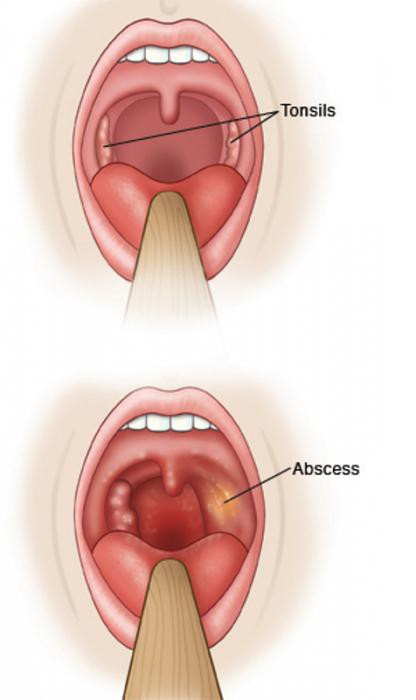 Кроме того, результат вакуумного промывания меньше зависит от умения и опыта проводящего его специалиста.
Кроме того, результат вакуумного промывания меньше зависит от умения и опыта проводящего его специалиста.
Глубокое аппаратное промывание. Осуществляется с помощью медицинского устройства УЗОЛ, напоминающего по своей внешней форме пистолет. Заключается в обработке лакун жидкостью, пронизанной микропузырьками, которые формируются в растворе после его прохождения через ультразвук. Такие пузырьки, попадая в лакуну, резко «схлопываются» и разрушают мембрану патологических клеток. Длительность подобной процедуры не превышает 5 минут. Однако найти такой аппарат в государственных клиниках достаточно проблематично. В основном его закупает коммерческая, частная медицина.
Физиотерапевтическое лечение
Физиотерапию полезно проводить даже во время ремиссии.
В качестве ее основных методик, применяемых при профилактике и терапии хронического тонзиллита, используют:
- лазеротерапию,
- ультразвук,
- УФ-излучение,
- ингаляцию влажным паром,
- антигистаминное лечение.

Физиотерапевтические методы назначаются только исключительно в комплексе с основным лечением. Применения только этих процедур для восстановления после острой фазы воспаления недостаточно.
Орошение и полоскание
Полоскание — вспомогательная мера, позволяющая очистить полость рта от патологических микроорганизмов, смыть гной и ускорить процесс заживления слизистой.
Для полоскания и орошения чаще всего назначают следующие аптечные средства:
- «Мирамистин»,
- «Йодинол»,
- пищевую соду,
- «Гексорал»,
- «Риванол»,
- «Фурацилин»,
- раствор «Люголя»,
- «Хлорофиллипт»,
- перекись водорода — только в разведенном виде,
- «Хлоргексидин»,
- «Ротокан»,
- отвар ромашки.
Смазывание слизистых миндалин
Смазывание миндалин позволяет напрямую воздействовать на пораженную область. В зависимости от выбора средства, лекарство снимает воспаление, разрушает болезнетворные бактерии, оказывает заживляющее воздействие. Самые распространенные препараты для обмазывания гланд — «Люголь», «Хлорофиллипт», «Колларгол», настойка прополиса.
Самые распространенные препараты для обмазывания гланд — «Люголь», «Хлорофиллипт», «Колларгол», настойка прополиса.
Перед использованием тех или иных средств необходимо проконсультироваться с врачом!
Ингаляции
Ингаляцию при хроническом тонзиллите можно делать с помощью специального устройства — небулайзера, или просто паром. Процедуру можно делать как дома, так и в больнице. Ингаляция помогает воздействовать на пораженную область локально — уменьшает воспаление, способствует снятию отека, минимизирует болезненность.
Ингаляция паром противопоказана детям до 7 лет и онкологическим больным. С помощью небулайзера процедуру разрешается проводить пациентам, достигшим 6 месяцев.
Для создания лечебной смеси для ингаляции при терапии хронического тонзиллита применяются:
- «Тонзилгон»,
- «Натрий хлорид»,
- «Кромогексал»,
- минеральная вода,
- «Мирамистин»,
- «Фурацилин».
Таблетки
Таблетки — самая главная форма средств при консервативной терапии хронического тонзиллита.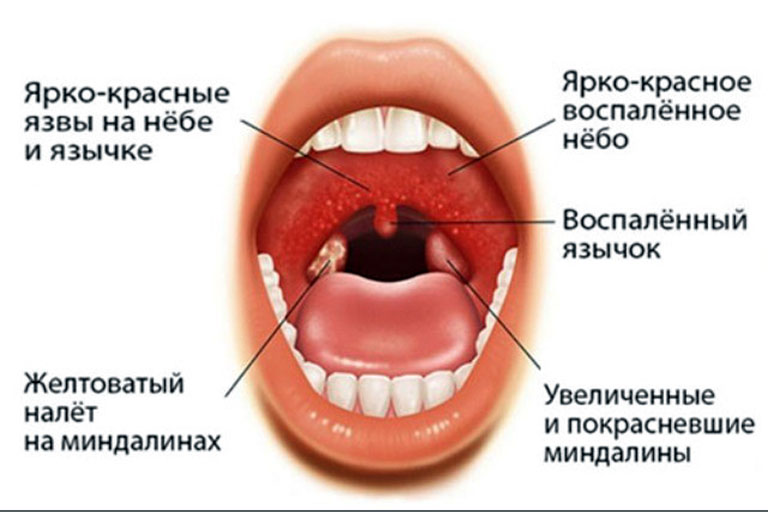
Как правило, врачи назначают:
- антибиотики,
- пробиотики,
- иммуностимулирующие,
- обезболивающие,
- антигистаминные.
Антибиотики принято назначать только в фазу обострения заболевания. Какой конкретно препарат выписать, врач решает на основании данных бактериального посева. Пробиотики всегда идут в комплекте с агрессивными антибиотиками и выписываются всем больным с проблемами в желудочно-кишечном тракте. Это, как правило, «Аципол», «Наринэ», «Рела Лайф», «Гастрофарм», «Нормофлорин».
Для обезболивания пациентам рекомендуют принимать «Нурофен», «Ибупрофен». Лекарства этой группы нужно пить не регулярно, а симптоматически.
Антигистаминные медпрепараты помогают снять отечность слизистой, миндалин. Наиболее сильные и безопасные виды этих лекарственных средств — «Цетрин», «Зиртек», «Телфаст», «Фексофаст», «Парлазин», «Летизен», «Фексадин», «Зодак».
Удаление миндалин
Удалять гланды врачи рекомендуют в самых крайних случаях.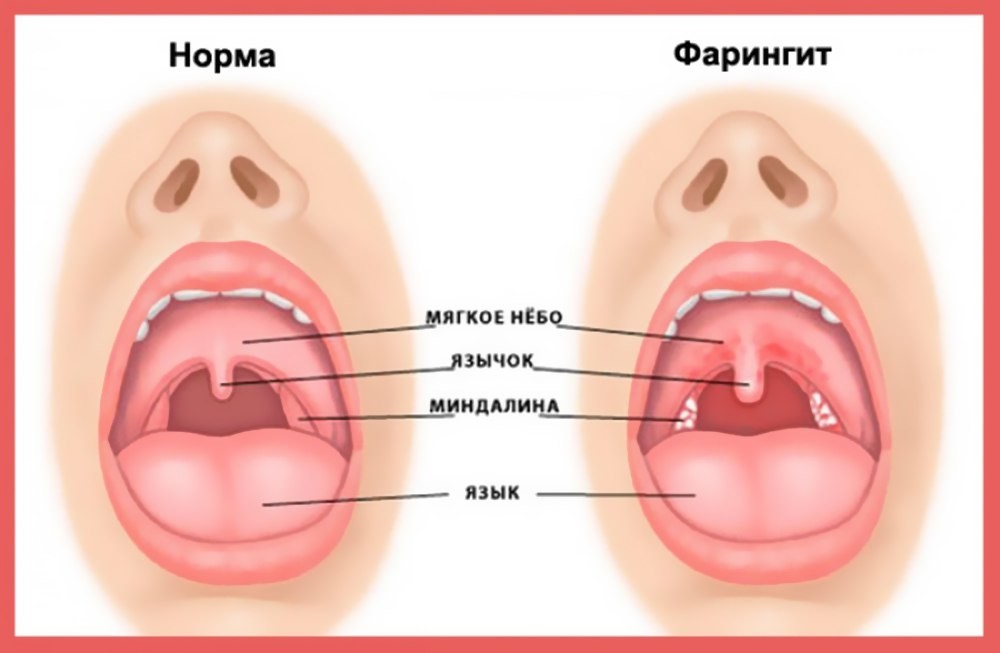 Такое назначение делают, когда болезнь слишком часто рецидивирует, вызывает сильные осложнения и мешает вести нормальную жизнь.
Такое назначение делают, когда болезнь слишком часто рецидивирует, вызывает сильные осложнения и мешает вести нормальную жизнь.
Удаление показано в случае:
- частых обострений — более 4 раз в год;
- осложнений — паратонзиллит;
- сепсисе;
- поражения важных органов — почек, сердца.
В процессе операции миндалины либо полностью удаляют, либо частично отсекают пораженную их часть. В любом случае, хирургическое вмешательство — это последняя и самая крайняя мера.
Диета
При хроническом тонзиллите для профилактики его рецидивов показано:
- сократить употребление сладкого, не превышать его суточную норму;
- исключить газированные напитки, которые сильно раздражают глотку;
- отказаться от фаст-фуда;
- употреблять имбирь, куркуму;
- пить настойки желтокорня, эхинацеи;
- включить в рацион шпинат.
Лечение народными средствами в домашних условиях
Терапия народными средствами, конечно же, не может полностью заменить медикаментозного лечения, но в качестве вспомогательной методики очень даже может быть полезна.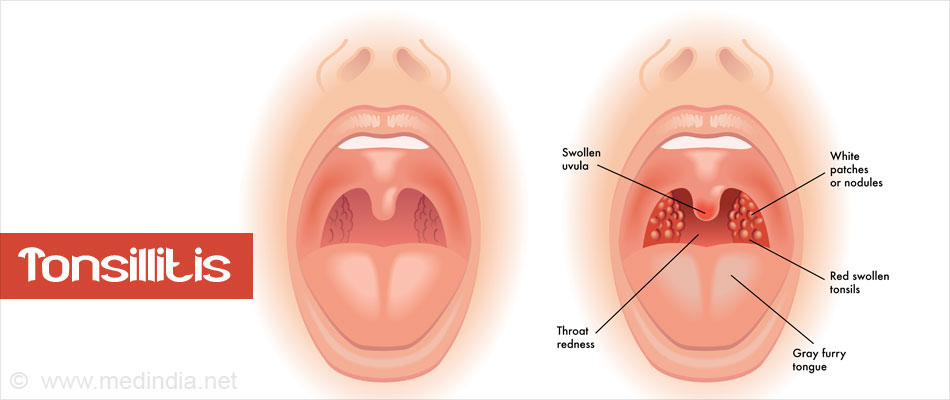
Перед применением любых народных средств следует проконсультироваться с врачом!
Рецепт для быстрого укрепления организма
Смешайте стакан кефира с 2 столовыми ложками свекольной выжимки, 1 ч. л. сиропа шиповника и соком половинки лимона. Пейте полученную жидкость 1 раз в день (весь стакан). Курс лечения — 10 суток, затем пауза — 10 дней, и повторный курс — 10 дней.
Рецепт для профилактики тонзиллита
Смешайте в равноценных пропорциях сухие растения: ромашка, фиалка, череда, сосновые почки, зверобой, хвощ. Заварите 2 столовых ложки сбора кипятком — 0,5 литров. Прокипятите напиток в течение 6-9 минут. Поставьте отстояться на 2 часа. Процедите. Пейте отвар 3-4 раза в день в течение 2-х недель по ¼ стакана.
Рекомендации
При заболевании хроническим тонзиллитом важно избегать любого травмирования слизистой ротовой полости. Не рекомендуется употреблять в пищу жесткую, твердую еду, алкоголь, чрезмерно острые блюда, очень холодные или сильно горячие напитки.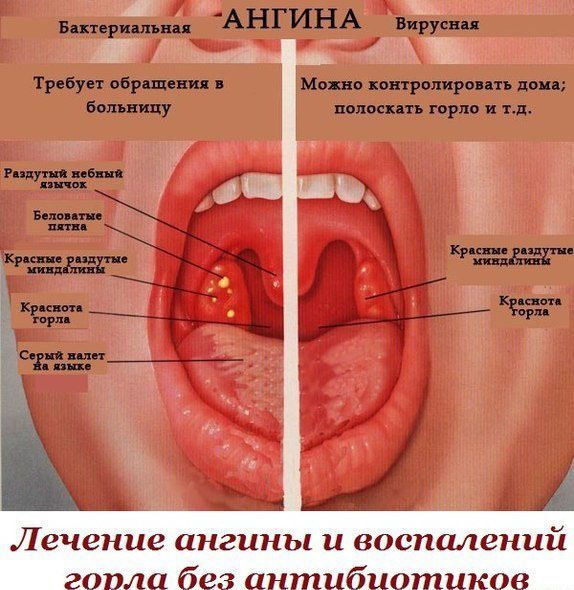
Рекомендуется — дышать свежим воздухом, укреплять иммунитет с помощью физических нагрузок, принимать соленые ванны, плавать в морской воде.
Лечение
Лечить вирусную ангину у детей нужно при развитии признаков интоксикации – головных болей, повышения температуры, лихорадочного синдрома.
Терапия предусматривает избавление от возбудителя болезни (вируса) и устранение выраженной симптоматики патологии, поскольку ребенок тяжело переносит проявления ангины. Лечение при этом разделяется на системное и местное.
Устранение возбудителя
При вирусной этиологии ангины ребенку подбирают препараты, способствующие снижению активности возбудителя на начальной стадии развития болезни и повышающие сопротивляемость организма инфекции:
- Противовирусные – Ацикловир, Ганцикловир, Фоскарнет, Пенцикловир.
- Иммуномодуляторы – детям до года врачи рекомендуют приема сиропа Иммунофлазид и капель Иммунал. Хороший эффект в повышении защитных сил организма дает применение препаратов Бронхомунал, настойка эхинацеи или элеутерококка.
 Детям более старшего возраста назначают Генферон, Виферон (в форме свечей), Циклоферон в таблетках. Гриппозную ангину можно купировать на начальной стадии закапыванием в нос препарата Интерферон.
Детям более старшего возраста назначают Генферон, Виферон (в форме свечей), Циклоферон в таблетках. Гриппозную ангину можно купировать на начальной стадии закапыванием в нос препарата Интерферон. - Витаминные комплексы – Сана-Сол, Пиковит, Алфавит, Мультитабс и прочие, в зависимости от возраста ребенка для насыщения организма витаминами, полезными макроэлементами и повышения устойчивости к инфекциям.
В случае заражения герпангиной применение противовирусных препаратов не всегда оправдано, поскольку организму требуется не менее 7 дней, чтобы самостоятельно справиться с возбудителем болезни.
Только по прошествии этого срока вырабатывается иммунитет к вирусам Коксаки и эховирусам, остающийся на всю последующую жизнь и предотвращающий повторное заражение герпетическим тонзиллитом.
Дополнительные меры
Также для ускорения выздоровления и подавления активности вирусов маленькому пациенту нужно создать комфортные условия, включающие:
- постельный режим – перенесение ангины на ногах создает дополнительную нагрузку на суставы, что чревато развитием осложнений;
- изоляция от остальных членов семьи – особенно этот пункт важен при перенесении ребенком герпесной ангины;
- поддержание оптимальных уровней увлажненности воздуха и температуры – в жаркой и сухой среде (или, наоборот, сырости) вирус размножается активнее, поэтому не стоит нагревать помещение выше 22°С, рекомендуемая влажность – 50%;
- дробное питание полужидкой пищей, не раздражающей горло – это супы, бульоны, каши, пюре;
- соблюдение питьевого режима – для снижения признаков интоксикации.
 Полезны ребенку чай с малиной, медом, лимоном (они повышают потоотделение и способствуют снижению температуры), теплое молоко, чистая вода, морсы из свежих и замороженных ягод, отвары ромашки, плодов рябины, калины и шиповника;
Полезны ребенку чай с малиной, медом, лимоном (они повышают потоотделение и способствуют снижению температуры), теплое молоко, чистая вода, морсы из свежих и замороженных ягод, отвары ромашки, плодов рябины, калины и шиповника; - проведение влажной уборки без применения агрессивных химических средств и проветривание комнаты, где находится больной.
Таковы меры, позволяющие ускорить борьбу организма с возбудителем вирусного тонзиллита – соблюдая нехитрые правила можно облегчить состояние ребенка и вылечить ангину быстрее.
Прием назначенных врачом препаратов иммуностимулирующего и противовирусного действия должен проводиться с учетом дозировок и кратности.
Полиомиелит — что это такое? Симптомы и лечение, прогноз
Полиомиелит — это острое вирусное заболевание, поражающее центральную нервную систему, в первую очередь спинной мозг, и иногда вызывающее паралич. Основным способом распространения считается прямой или непрямой контакт с больным (через руки, носовые платки, одежду и т. п.). Также распространяется через продукты, воду, с воздухом.
п.). Также распространяется через продукты, воду, с воздухом.
Что это такое? Возбудителем полиомиелита являются полиовирусы (poliovirus hominis) семейства Picornaviridae рода Enterovirus. Выделяют три серотипа вируса (преобладает I тип): I — Брунгильда (выделен от больной обезьяны с той же кличкой), II -Лансинг (выделен в местечке Лансинг) и III -Леон (выделен от больного мальчика Маклеона).
В некоторых случаях заболевание протекает в стертой или бессимптомной форме. Человек может являться носителем вируса, выделяя его во внешнюю среду вместе с калом и выделениями из носа, и при этом чувствовать себя абсолютно здоровым. Между тем восприимчивость к полиомиелиту достаточно высокая, что чревато быстрым распространением заболевания среди детского населения.
Как передается полиомиелит, и что это такое?Полиомиели́т (от др.-греч. πολιός — серый и µυελός — спинной мозг) — детский спинномозговой паралич, острое, высококонтагиозное инфекционное заболевание, обусловленное поражением серого вещества спинного мозга полиовирусом и характеризующееся преимущественно патологией нервной системы.
В основном протекает в бессимптомной или стертой форме. Иногда случается так, что полиовирус проникает в ЦНС, размножается в мотонейронах, что приводит к их гибели, необратимым парезам или параличам иннервируемых ими мышц.
Заражение происходит несколькими путями:
- Воздушно-капельный путь – реализуется при вдыхании воздуха с взвешенными в нем вирусами.
- Алиментарный путь передачи – заражение происходит при употреблении в пищу загрязненных продуктов питания.
- Контактно-бытовой путь – возможен при использовании одной посуды для приема пищи разными людьми.
- Водный путь – вирус попадает в организм с водой.
Особенно опасными в инфекционном плане являются лица, переносящие заболевания бессимптомно (в инаппаратной форме) или с неспецифическими проявлениями (небольшой лихорадкой, общей слабостью, повышенной утомляемостью, головной болью, тошнотой, рвотой) без признаков поражения ЦНС. Такие люди могут заразить большое количество контактирующих с ними, т. к. диагноз заболевшим поставить очень сложно, а, следовательно, изоляции эти лица практически не подвергаются.
к. диагноз заболевшим поставить очень сложно, а, следовательно, изоляции эти лица практически не подвергаются.
Специфическая профилактика – это вакцинация против полиомиелита. Существует 2 типа вакцин против полиомиелита:
- живая вакцина Себина (ОПВ – содержит живые ослабленные вирусы)
- инактивированная (ИПВ – содержит полиовирусы всех трех серотипов, убитых формалином).
В настоящее время единственный производитель вакцины против полиомиелита на территории России ФГУП «Предприятие по производству бактерийных и вирусных препаратов Института полиомиелита и вирусных энцефалитов им. М.П. Чумакова» выпускает только живые вакцины против полиомиелита.
Другие препараты для проведения вакцинации традиционно закупаются за рубежом. Однако в феврале 2015 года предприятие представило первые образцы инактивированной вакцины собственной разработки. Начало её использования запланировано на 2017 год.
Согласно данным ВОЗ полиомиелит поражает, в основном, детей в возрасте до 5 лет. Инкубационный период длится от 5 до 35 дней, симптомы зависят от формы полиомиелита. По статистике чаще всего заболевание протекает без нарушения двигательных функций — на один паралитический случай приходится десять непаралитических. Начальной формой заболевания выступает форма препаралитическая (непаралитический полиомиелит). Для нее характерны следующие симптомы:
- Недомогание общего характера;
- Повышение температуры в пределах до 40°C;
- Снижение аппетита;
- Тошнота;
- Рвота;
- Мышечные боли;
- Боли в горле;
- Головные боли.
Перечисленные симптомы в течение одной-двух недель постепенно исчезают, однако в некоторых случаях могут длиться и более долгий срок. В результате головной боли и лихорадки возникают симптомы, свидетельствующие о поражении нервной системы.
В этом случае больной становится более раздражительным и беспокойным, наблюдается эмоциональная лабильность (неустойчивость настроения, постоянное его изменение). Также возникает ригидность мышц (то есть их онемелость) в области спины и шеи, проявляются указывающие на активное развитие менингита признаки Кернига-Брудзинского. В дальнейшем перечисленные симптомы препаралитической формы могут перерасти в форму паралитическую.
Абортивная форма полиомиелитаПри абортивной форме полиомиелита больные дети жалуются на повышение температуры тела до 38 °С. На фоне температуры наблюдают:
- недомогание;
- слабость;
- вялость;
- несильную головную боль;
- кашель;
- насморк;
- боль в животе;
- рвоту.
Кроме того, наблюдается покраснение горла, энтероколит, гастроэнтерит или катаральная ангина как сопутствующие диагнозы. Длительность срока проявления данных симптомов составляет порядка 3-7 дней. Полиомиелит в данной форме характеризуется ярко выраженным кишечным токсикозом, в целом имеется значительное сходство в проявлениях с дизентерией, течение заболевания также может быть холероподобным.
Полиомиелит в данной форме характеризуется ярко выраженным кишечным токсикозом, в целом имеется значительное сходство в проявлениях с дизентерией, течение заболевания также может быть холероподобным.
Данная форма характеризуется собственной остротой, при этом отмечаются аналогичные с предыдущей формой симптомы:
- температура;
- общая слабость;
- недомогание;
- боли в животе;
- головные боли различной степени интенсивности;
- насморк и кашель;
- снижение аппетита;
- рвота.
При осмотре горло красное, может быть налет на нёбных дужках и миндалинах. Такое состояние длится 2 дня. Затем температура тела нормализуется, уменьшаются катаральные явления, ребенок выглядит здоровым в течение 2-3 дней. После этого начинается второй период повышения температуры тела. Жалобы становятся более отчетливыми:
- резкое ухудшение состояния;
- сильная головная боль;
- рвота;
- боль в спине и конечностях, как правило, ногах.

При объективном обследовании диагностируют симптомы, характерные для менингизма (положительность симптома Кернига и Брудзинского, ригидность в области спины и затылочных мышц). Улучшение состояния достигается ко второй неделе.
Паралитический полиомиелитРазвивается достаточно редко, но, как правило, приводит к нарушению многих функций организма и, соответственно, к инвалидности:
- Бульбарная. Особую тяжесть составляет развитие бульбарного паралича. Поражается вся группа каудальных нервов. Избирательное поражение одного, двух нервов для полиомиелита нетипично. При поражении ретикулярной формации, дыхательного и сосудистого центров может нарушаться сознание, дыхательные расстройства центрального генеза.
- Понтинная. Для этого вида полиомиелита характерно развитие парезов и параличей лицевого нерва, при которых происходит частичная или полная утрата мимических движений.
- Энцефалитическая.
 Поражается вещество мозга и подкорковые ядра (очень редко). Развиваются центральные парезы, судорожный синдром, афазия, гиперкинезы.
Поражается вещество мозга и подкорковые ядра (очень редко). Развиваются центральные парезы, судорожный синдром, афазия, гиперкинезы. - Спинальная. Слабость и боль в мышцах постепенно сменяются параличом, как общим, так и частичным. Поражение мышц при данной форме полиомиелита может быть симметричным, но встречается паралич отдельных групп мышц по всему туловищу.
В течении заболевания выделяют 4 периода:
- препаралитический;
- паралитический;
- восстановительный;
- резидуальный.
Отличается довольно острым началом начало, высокими цифрами температуры тела, общим недомоганием, головной болью, расстройствами ЖКТ, ринитом, фарингитом. Такая клиническая картина сохраняется 3 дня, далее состояние нормализируется на 2-4 суток. После наступает резкое ухудшение состояния с теми же симптомами, но более выраженной интенсивности. Присоединяются такие признаки:
- боль в ногах, руках, спине;
- снижение рефлексов;
- повышенная чувствительность;
- понижение силы мышц;
- судороги;
- спутанность сознания;
- чрезмерная потливость;
- пятна на коже;
- «гусиная кожа».

Это стадия, когда внезапно больного разбивает паралич (за пару часов). Длиться эта стадия от 2-3 до 10-14 дней. Больные на этот период часто погибают от тяжелого расстройства дыхания и кровообращения. Он имеет такие симптомы:
- вялый паралич;
- расстройства акта дефекации;
- пониженный тонус мышц;
- ограничение или полное отсутствие активных движений в конечностях, теле;
- поражение преимущественно мышц рук и ног, но могут пострадать и мышцы шеи, туловища;
- спонтанный болевой мышечный синдром;
- повреждение продолговатого мозга;
- расстройства мочеиспускания;
- поражение и паралич диафрагмы и дыхательных мышц.
В восстановительном периоде полиомиелита, который длится до 1 года, происходит постепенная активизация сухожильных рефлексов, восстанавливаются движения в отдельных мышечных группах. Мозаичность поражения и неравномерность восстановления обусловливает развитие атрофии и мышечных контрактур, отставание пораженной конечности в росте, формирование остеопороза и атрофии костной ткани.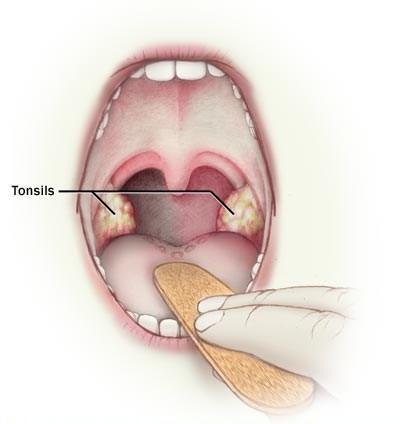
Резидуальный период, или период остаточных явлений, характеризуется наличием стойких парезов и параличей, сопровождающихся мышечной атрофией и трофическими расстройствами, развитием контрактур и деформацией в пораженных конечностях и участках тела.
Постполиомиелитный синдромПосле перенесенного полиомиелита у некоторых пациентов на долгие годы (в среднем 35 лет) сохраняются ограниченные возможности и ряд проявлений, наиболее частые из которых:
- прогрессирующая мышечная слабость и боль;
- общая разбитость и усталость после минимальных нагрузок;
- атрофия мышц;
- нарушения дыхания и глотания;
- нарушения дыхания во сне, особенно ночное апноэ;
- плохая переносимость низких температур;
- когнитивные нарушения — такие, как снижение концентрации внимания и трудности с запоминанием;
- депрессия или перепады настроения.
В случае полиомиелита диагностика основывается на лабораторных исследованиях.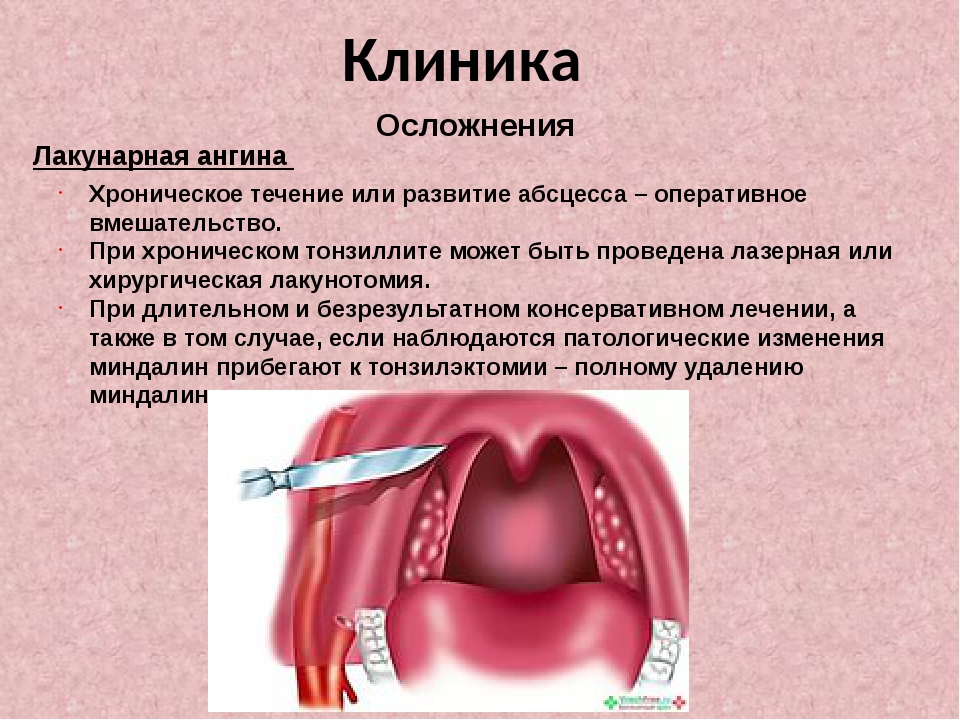 В первую неделю заболевания вирус полиомиелита может быть выделен из секрета носоглотки, а начиная со второй – из каловых масс. В отличие от других энтеровирусов, возбудителя полиомиелита крайне редко удается изолировать из спинномозговой жидкости.
В первую неделю заболевания вирус полиомиелита может быть выделен из секрета носоглотки, а начиная со второй – из каловых масс. В отличие от других энтеровирусов, возбудителя полиомиелита крайне редко удается изолировать из спинномозговой жидкости.
При невозможности изоляции и изучения вируса проводится серологический анализ, в основе которого лежит выделение специфических антител. Данный метод является довольно чувствительным, однако он не позволяет различать постпрививочную и естественную инфекции.
ЛечениеМероприятия, направленные против полиомиелита, требуют обязательной госпитализации. Назначаются постельный режим, прием обезболивающих и успокоительных, а также тепловые процедуры.
При параличах проводится комплексное восстановительное лечение, а затем поддерживающее лечение в санаторно-курортных зонах. Такие осложнения полиомиелита как нарушения дыхания требуют срочных мер по восстановлению дыхания и реанимации пациента. Очаг заболевания подлежит дезинфекции.
Легкие формы полиомиелита (протекающие без поражения ЦНС и менингеальная) проходят бесследно. Тяжелые паралитические формы могут приводить к стойкой инвалидизации и летальному исходу.
Благодаря многолетней целенаправленной вакцинопрофилактике полиомиелита в структуре заболевания преобладают легкие инаппарантная и абортивная формы инфекции; паралитические формы возникают только у невакцинированных лиц.
ПрофилактикаНеспецифическая направлена на общее укрепление организма, увеличение его устойчивости к различным инфекционным агентам (закаливание, правильное питание, своевременная санация хронических очагов инфекции, регулярные физические нагрузки, оптимизация цикла сон-бодровствание и др.), борьба с насекомыми, которые являются разносчиками патогенных микроорганизмов (различные виды дезинсекции), соблюдение правил личной гигиены (в первую очередь это мытье рук после улицы и после посещения туалета), тщательная обработка овощей, фруктов и других продуктов перед употреблением их в пищу.
Для предотвращения развития полиомиелита используется вакцинация, которая проводится с помощью живых ослабленных вирусов – они не могут вызвать развитие заболевания, но вызывают специфический иммунный ответ организма с формированием длительного устойчивого иммунитета. С этой целью в большинстве стран мира противополиомиелитная вакцинация включена в календарь обязательных прививок. Современные вакцины являются поливалентными – содержат все 3 серологические группы вируса полиомиелита.
Полиомиелит сегодня – это очень редкая инфекция благодаря применению вакцинации. Несмотря на это, отдельные случаи заболевания еще регистрируются на планете. Поэтому знание основных симптомов и способов профилактики просто необходимо. Предупрежден – значит вооружен!
Сердечный приступ и нестабильная стенокардия
Обзор темы
Что такое сердечный приступ?
Сердечный приступ возникает, когда кровоток к сердцу блокируется. Без крови и кислорода, который она несет, часть сердца начинает умирать. Сердечный приступ не обязательно должен быть смертельным. Быстрое лечение может восстановить приток крови к сердцу и спасти вам жизнь.
Сердечный приступ не обязательно должен быть смертельным. Быстрое лечение может восстановить приток крови к сердцу и спасти вам жизнь.
Ваш врач может назвать сердечный приступ инфарктом миокарда или ИМ. Ваш врач может также использовать термин острый коронарный синдром для обозначения сердечного приступа или нестабильной стенокардии.
Что такое стенокардия и почему нестабильная стенокардия вызывает беспокойство?
Стенокардия (скажем, «ANN-juh-nuh» или «ann-JY-nuh») является симптомом ишемической болезни сердца. Стенокардия возникает при недостаточном притоке крови к сердцу. Стенокардия может быть опасной. Поэтому важно обращать внимание на свои симптомы, знать, что для вас типично, научиться контролировать это и знать, когда обращаться за помощью.
Симптомы стенокардии включают боль или давление в груди или странное ощущение в груди.Некоторые люди чувствуют боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, или в одном или обоих плечах или руках.
Существует два типа стенокардии:
- Стабильная стенокардия означает, что вы обычно можете предсказать, когда проявятся ваши симптомы. Вы, наверное, знаете, что вызывает стенокардию. Например, вы знаете, какая активность обычно вызывает стенокардию. Вы также знаете, как облегчить симптомы покоем или нитроглицерином.
- Нестабильная стенокардия означает, что ваши симптомы изменились по сравнению с типичной картиной стабильной стенокардии.Ваши симптомы не проявляются в предсказуемое время. Например, вы можете почувствовать стенокардию во время отдыха. Ваши симптомы могут не исчезнуть после отдыха или приема нитроглицерина.
Нестабильная стенокардия требует неотложной помощи. Это может означать, что у вас сердечный приступ.
Что вызывает сердечный приступ?
Сердечные приступы случаются, когда кровоток к сердцу блокируется. Обычно это происходит из-за того, что внутри коронарных артерий накопились жировые отложения, называемые бляшками, по которым кровь поступает в сердце. Если налет разрывается, организм пытается исправить это, образуя вокруг него сгусток. Сгусток может блокировать артерию, препятствуя притоку крови и кислорода к сердцу.
Если налет разрывается, организм пытается исправить это, образуя вокруг него сгусток. Сгусток может блокировать артерию, препятствуя притоку крови и кислорода к сердцу.
Этот процесс накопления бляшек в коронарных артериях называется ишемической болезнью сердца или ИБС. У многих людей зубной налет начинает формироваться в детстве и постепенно накапливается в течение всей жизни. Отложения зубного налета могут ограничивать приток крови к сердцу и вызывать стенокардию. Но слишком часто сердечный приступ является первым признаком ИБС.
Такие вещи, как интенсивные упражнения, внезапные сильные эмоции или употребление запрещенных наркотиков (например, стимуляторов, таких как кокаин), могут вызвать сердечный приступ. Но во многих случаях нет четкой причины, почему сердечные приступы происходят именно тогда, когда они происходят.
Каковы симптомы?
Симптомы сердечного приступа включают:
- Боль в груди или давление, или странное ощущение в груди.

- Потоотделение.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
Для мужчин и женщин наиболее частым симптомом является боль или давление в груди. Но женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как одышка, тошнота, боль в спине или челюсти.
Вот еще несколько способов описать боль от сердечного приступа:
- Многие люди описывают боль как дискомфорт, давление, сдавливание или тяжесть в груди.
- Люди часто прикладывают кулак к груди, когда описывают боль.
- Боль может распространяться вниз по левому плечу и руке, а также к другим областям, таким как спина, челюсть, шея или правую руку.

Нестабильная стенокардия имеет симптомы, похожие на сердечный приступ.
Что делать, если вы думаете, что у вас сердечный приступ?
Если у вас есть симптомы сердечного приступа, действуйте быстро. Быстрое лечение может спасти вам жизнь.
Если ваш врач прописал нитроглицерин при ангине:
- Примите 1 дозу нитроглицерина и подождите 5 минут.
- Если ваши симптомы не улучшатся или ухудшатся, позвоните по телефону 911 или в другие службы экстренной помощи . Опишите свои симптомы и скажите, что у вас может быть сердечный приступ.
- Оставайтесь на телефоне. Оператор службы экстренной помощи подскажет, что делать. Оператор может посоветовать вам разжевать 1 дозу аспирина для взрослых или 2–4 небольших дозы аспирина. Аспирин помогает предотвратить свертывание крови, поэтому он может помочь вам пережить сердечный приступ.
- Ждите скорую помощь.
 Не пытайтесь водить машину самостоятельно.
Не пытайтесь водить машину самостоятельно.
Если у вас , а не у нитроглицерин:
- Позвоните 911 или другие службы экстренной помощи сейчас .Опишите свои симптомы и скажите, что у вас может быть сердечный приступ.
- Оставайтесь на телефоне. Оператор службы экстренной помощи подскажет, что делать. Оператор может посоветовать вам разжевать 1 дозу аспирина для взрослых или 2–4 небольших дозы аспирина. Аспирин помогает предотвратить свертывание крови, поэтому он может помочь вам пережить сердечный приступ.
- Ждите скорую помощь. Не пытайтесь водить машину самостоятельно.
Лучший выбор – поехать в больницу на машине скорой помощи. Парамедики могут начать лечение, спасающее жизнь, еще до вашего прибытия в больницу.Если вы не можете добраться до службы экстренной помощи, попросите кого-нибудь отвезти вас в больницу. Не садитесь за руль, если у вас нет другого выбора.
Как лечится сердечный приступ?
Если вы поедете в больницу на машине скорой помощи, сразу же начнется лечение, чтобы восстановить кровоток и ограничить повреждение сердца. Вам могут дать:
- Аспирин и другие лекарства для предотвращения образования тромбов.
- Лекарства, разрушающие тромбы (тромболитики).
- Лекарства для уменьшения нагрузки на сердце и облегчения боли.
В больнице вам сдадут анализы, например:
- Электрокардиограмма (ЭКГ или ЭКГ). Он может обнаруживать признаки плохого кровотока, повреждения сердечной мышцы, аномального сердцебиения и других проблем с сердцем.
- Анализы крови, в том числе тесты для проверки уровня сердечных ферментов. Наличие этих ферментов в крови обычно является признаком повреждения сердца.
- Катетеризация сердца, если другие тесты показывают, что у вас может быть сердечный приступ.
 Этот тест показывает, какие артерии заблокированы и как работает ваше сердце.
Этот тест показывает, какие артерии заблокированы и как работает ваше сердце.
Если катетеризация сердца показывает, что артерия заблокирована, врач может сразу же провести ангиопластику, чтобы улучшить кровоток по артерии. Или врач может провести экстренное шунтирование, чтобы перенаправить кровь вокруг заблокированной артерии.
После этих процедур вы примете лекарства, которые помогут предотвратить новый сердечный приступ.Правильно принимайте все лекарства. Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Если вы перестанете принимать лекарство, у вас может повыситься риск повторного сердечного приступа.
После сердечного приступа вероятность его повторного повышается. Участие в программе кардиологической реабилитации помогает снизить этот риск. Программа кардиологической реабилитации разработана для вас и проводится под наблюдением врачей и других специалистов. Это может помочь вам научиться соблюдать сбалансированную диету и безопасно заниматься спортом.
После сердечного приступа часто возникает чувство беспокойства и страха. Но если вы чувствуете себя очень грустно или безнадежно, спросите своего врача о лечении. Лечение депрессии может помочь вам оправиться от сердечного приступа.
Можно ли предотвратить сердечный приступ?
Сердечные приступы обычно являются результатом сердечного приступа, поэтому принятие мер по отсрочке или обращению вспять ишемической болезни сердца может помочь предотвратить сердечный приступ. Болезни сердца являются основной причиной смерти как мужчин, так и женщин, поэтому эти шаги важны для всех.
Для улучшения здоровья сердца:
- Не курите и избегайте пассивного курения. Отказ от курения может быстро снизить риск повторного сердечного приступа или смерти.
- Придерживайтесь здоровой для сердца диеты, включающей большое количество рыбы, фруктов, овощей, бобов, зерновых и хлеба с высоким содержанием клетчатки, а также оливкового масла.

- Регулярно выполняйте физические упражнения. Ваш врач может посоветовать вам безопасный уровень упражнений.
- Поддерживайте здоровый вес.Похудейте, если нужно.
- Управляйте другими проблемами со здоровьем, такими как диабет, высокий уровень холестерина и высокое кровяное давление.
- Понизьте уровень стресса. Стресс может повредить ваше сердце.
- Если вы говорили об этом со своим врачом, принимайте малые дозы аспирина каждый день. Но прием аспирина подходит не всем, потому что он может вызвать серьезное кровотечение.
Причина
Сердечный приступ или нестабильная стенокардия вызваны внезапным сужением или закупоркой коронарной артерии.Эта закупорка препятствует попаданию крови и кислорода в сердце.
Эта закупорка возникает из-за проблемы, называемой атеросклерозом или затвердением артерий. Это процесс, при котором внутри артерий накапливаются жировые отложения, называемые бляшками. Артерии – это кровеносные сосуды, по которым кровь, богатая кислородом, проходит по всему телу. Когда атеросклероз поражает коронарные артерии, это приводит к болезни сердца.
Артерии – это кровеносные сосуды, по которым кровь, богатая кислородом, проходит по всему телу. Когда атеросклероз поражает коронарные артерии, это приводит к болезни сердца.
Если бляшка распалась, это может вызвать сердечный приступ или нестабильную стенокардию.Разрыв или разрыв бляшки говорит организму восстановить поврежденную выстилку артерии, так же как тело может заживить порез на коже. Образуется сгусток крови, закрывающий эту область. Сгусток крови может полностью перекрыть приток крови к сердечной мышце.
При сердечном приступе из-за отсутствия кровотока клетки сердечной мышцы начинают умирать. При нестабильной стенокардии кровоток полностью не блокируется тромбом. Но сгусток крови может быстро разрастаться и перекрыть артерию.
Стент в коронарной артерии также может заблокироваться и вызвать сердечный приступ.Стент может снова стать узким, если после установки стента вырастет рубцовая ткань. А сгусток крови может застрять в стенте и заблокировать кровоток к сердцу.
Триггеры сердечного приступа
В большинстве случаев нет четких причин, по которым сердечные приступы происходят, когда они происходят. Но иногда ваше тело выделяет адреналин и другие гормоны в кровоток в ответ на сильные эмоции, такие как гнев, страх и импульс «бей или беги». Тяжелые физические нагрузки, эмоциональный стресс, недостаток сна и переедание также могут вызвать эту реакцию.Адреналин повышает кровяное давление и частоту сердечных сокращений и может вызвать сужение коронарных артерий, что может вызвать разрыв нестабильной бляшки.
Редкие причины
В редких случаях коронарная артерия сокращается и сокращается, вызывая симптомы сердечного приступа. В тяжелых случаях спазм может полностью заблокировать кровоток и вызвать сердечный приступ. В большинстве случаев в этих случаях также присутствует атеросклероз, хотя иногда артерии не сужаются. Спазмы могут быть вызваны курением, употреблением кокаина, холодной погодой, электролитным дисбалансом и другими причинами. Но во многих случаях неизвестно, что вызывает спазм.
Но во многих случаях неизвестно, что вызывает спазм.
Другой редкой причиной сердечного приступа может быть внезапный разрыв коронарной артерии или спонтанное расслоение коронарной артерии. В этом случае коронарная артерия разрывается без известной причины.
Симптомы
Сердечный приступ
Симптомы сердечного приступа включают:
- Боль в груди или давление, или странное ощущение в груди.
- Потоотделение.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
Позвоните 911 или другие службы экстренной помощи немедленно , если вы считаете, что у вас сердечный приступ.
Нитроглицерин. Если вы обычно используете нитроглицерин для облегчения стенокардии, и если одна доза нитроглицерина не уменьшила ваши симптомы в течение 5 минут, позвоните 911. Не ждите, чтобы позвать на помощь.
Стенокардия нестабильная
Симптомы нестабильной стенокардии похожи на инфаркт.
Позвоните 911 или другие службы экстренной помощи немедленно , если вы подозреваете, что у вас сердечный приступ или нестабильная стенокардия.
Люди с нестабильной стенокардией часто описывают свои симптомы как:
- Отличается от типичной для них стабильной стенокардии. Их симптомы не проявляются в предсказуемое время.
- Внезапно становится более частым, тяжелым или продолжительным, или вызывается меньшими усилиями, чем раньше.
- Происходит в состоянии покоя без явного напряжения или стресса.
 Некоторые говорят, что эти симптомы могут разбудить вас.
Некоторые говорят, что эти симптомы могут разбудить вас. - Не реагирует на покой или нитроглицерин.
Женские симптомы
Для мужчин и женщин наиболее частым симптомом является боль или давление в груди. Но женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как одышка, тошнота, боль в спине или челюсти.
Женщины чаще, чем мужчины откладывают обращение за помощью из-за возможного сердечного приступа. Женщины откладывают это по многим причинам, например, они не уверены, что это сердечный приступ, или не хотят беспокоить других. Но лучше перестраховаться, чем сожалеть.Если у вас есть симптомы возможного сердечного приступа, обратитесь за помощью. Когда вы попадете в больницу, не бойтесь говорить о том, что вам нужно. Чтобы получить необходимые вам анализы и лечение, убедитесь, что ваши врачи знают, что вы думаете, что у вас может быть сердечный приступ.
Другие способы описания боли в груди
Люди, страдающие сердечным приступом, часто по-разному описывают боль в груди. Боль:
Боль:
- Может ощущаться как давление, тяжесть, тяжесть, стеснение, сдавливание, дискомфорт, жжение, резкая боль (реже) или тупая боль.При описании боли люди часто прикладывают кулак к груди.
- Может распространяться от груди вниз по левому плечу и руке (наиболее частое место), а также к другим областям, включая левое плечо, середину спины, верхнюю часть живота, правую руку, шею и челюсть.
- Может быть диффузным – обычно трудно указать точное место боли.
- Не ухудшается от глубокого вдоха или надавливания на грудь.
- Обычно начинается с низкого уровня, затем постепенно увеличивается в течение нескольких минут до пика.Дискомфорт может приходить и уходить. Боль в груди, которая достигает максимальной интенсивности в течение нескольких секунд, может представлять собой еще одну серьезную проблему, такую как расслоение аорты.
«Тихий сердечный приступ» без каких-либо симптомов возможен, но это случается редко.
Что увеличивает ваш риск
Факторы, повышающие риск сердечного приступа, – это то, что приводит к проблеме, называемой атеросклерозом или затвердением артерий. Атеросклероз является отправной точкой для сердечных заболеваний, заболеваний периферических артерий, сердечного приступа и инсульта.
Ваш врач может помочь вам выяснить риск сердечного приступа. Знание своего риска – это только начало для вас и вашего врача. Знание своего риска может помочь вам и вашему врачу обсудить, нужно ли вам снизить риск. Вместе вы можете решить, какое лечение лучше всего подходит для вас.
Вещи, которые увеличивают риск сердечного приступа, включают:
- Высокий холестерин.
- Высокое кровяное давление.
- Диабет.
- Курение.
- Семейная история ранних пороков сердца. Раннее заболевание сердца означает, что у вас есть член семьи мужского пола, которому был поставлен диагноз до 55 лет, или член семьи женского пола, которому был поставлен диагноз до 65 лет.

Ваш возраст, пол и раса также могут повысить ваш риск. Например, ваш риск увеличивается с возрастом.
Женщины и болезни сердца
Женщины имеют уникальные факторы риска сердечных заболеваний, включая гормональную терапию и проблемы, связанные с беременностью.Эти вещи могут повысить риск сердечного приступа или инсульта у женщины.
НПВП
Большинство нестероидных противовоспалительных препаратов (НПВП), которые используются для облегчения боли и лихорадки, уменьшения отека и воспаления, могут увеличить риск сердечного приступа. Этот риск выше, если вы принимаете НПВП в более высоких дозах или в течение длительного периода времени. Люди старше 65 лет или у которых есть заболевания сердца, желудка или кишечника, чаще имеют проблемы.Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Аспирин, в отличие от других НПВП, может помочь некоторым людям снизить риск сердечного приступа или инсульта. Но прием аспирина подходит не всем, потому что он может вызвать серьезное кровотечение. Посоветуйтесь со своим врачом, прежде чем начинать принимать аспирин каждый день.
Но прием аспирина подходит не всем, потому что он может вызвать серьезное кровотечение. Посоветуйтесь со своим врачом, прежде чем начинать принимать аспирин каждый день.
Регулярное использование других НПВП, таких как ибупрофен, может снизить эффективность аспирина в предотвращении сердечного приступа и инсульта.
Информацию о том, как предотвратить сердечный приступ, см. В разделе «Профилактика» этого раздела.
Когда звонить
Не ждите, если вам кажется, что у вас сердечный приступ. Быстрая помощь может спасти вам жизнь. Даже если вы не уверены, что это сердечный приступ, проверьте его.
Позвоните 911 или другие службы экстренной помощи немедленно , если у вас есть симптомы сердечного приступа. Сюда могут входить:
- Боль в груди или давление, или странное ощущение в груди.
- Потоотделение.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
После того, как вы позвоните в службу 911, оператор может посоветовать вам жевать 1 таблетку для взрослых или 2–4 небольших дозы аспирина.Ждите скорую. Не пытайтесь водить машину самостоятельно.
Нитроглицерин. Если вы обычно используете нитроглицерин для облегчения стенокардии, и если одна доза нитроглицерина не уменьшила ваши симптомы в течение 5 минут, позвоните 911. Не ждите, чтобы позвать на помощь.
Женские симптомы. Для мужчин и женщин наиболее частым симптомом является боль или давление в груди. Но женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как одышка, тошнота, боль в спине или челюсти.
Зачем ждать скорую помощь?
Позвонив в службу 911 и доставив скорую помощь в больницу, вы сможете начать лечение до прибытия в больницу. Если в пути возникают какие-либо осложнения, персонал скорой помощи обучен их оценивать и лечить.
Если скорая помощь недоступна, попросите кого-нибудь отвезти вас в отделение неотложной помощи. Не садитесь за руль в больницу.
кпр
Если вы стали свидетелем того, как человек потерял сознание, позвоните в службу 911 или в другую службу экстренной помощи и начните СЛР (сердечно-легочную реанимацию).Оператор скорой помощи может научить вас, как выполнять СЛР.
Кого смотреть
Скорая медицинская помощь и парамедики могут начать лечение в машине скорой помощи. Специалисты по неотложной медицине оценивают и лечат вас в отделении неотложной помощи. Интервенционный кардиолог или сердечно-сосудистый хирург может выполнить процедуру или операцию. Для лечения после сердечного приступа вы можете обратиться к кардиологу, другим врачам и медсестрам, специализирующимся на сердечных заболеваниях.
Экзамены
Экстренное обследование при сердечном приступе
После того, как вы позвоните в службу 911 в случае сердечного приступа, парамедики быстро оценят вашу частоту сердечных сокращений, артериальное давление и частоту дыхания.Они также поместят электроды на вашу грудь для электрокардиограммы (ЭКГ, ЭКГ), чтобы проверить электрическую активность вашего сердца.
Когда вы приедете в больницу, врач отделения неотложной помощи изучит вашу историю болезни и проведет медицинский осмотр, а также сделает более полную ЭКГ. Техник возьмет кровь для проверки сердечных ферментов, которые попадают в кровоток, когда клетки сердца умирают.
Если ваши тесты показывают, что вы подвержены риску сердечного приступа или у вас есть риск сердечного приступа, ваш врач, вероятно, порекомендует вам катетеризацию сердца.Затем врач может увидеть, заблокированы ли ваши коронарные артерии и как работает ваше сердце.
Если артерия кажется заблокированной, во время катетеризации может быть проведена ангиопластика – процедура по открытию закупоренных артерий. Или вас направят к сердечно-сосудистому хирургу для операции по аортокоронарному шунтированию.
Если ваши тесты показывают , а не , ясно показывают сердечный приступ или нестабильную стенокардию, и у вас нет других факторов риска (например, предыдущего сердечного приступа), вам, вероятно, придется пройти другие тесты.Они могут включать сканирование сердечной перфузии или визуализацию ОФЭКТ.
Обследование после сердечного приступа
Через 2–3 дня после сердечного приступа или после госпитализации по поводу нестабильной стенокардии вам могут быть сданы дополнительные анализы. (Даже если вам, возможно, сделали некоторые из этих анализов, когда вы были в отделении неотложной помощи, вы можете пройти некоторые из них снова.)
Врачи используют эти тесты, чтобы увидеть, насколько хорошо работает ваше сердце, и выяснить, получают ли все еще неповрежденные участки сердца достаточный кровоток.
Эти тесты могут включать:
- Эхокардиограмма (эхо). Эхо используется, чтобы узнать несколько вещей о сердце, включая его размер, толщину, движение и кровоток.
- Стресс-электрокардиограмма (например, тестирование на беговой дорожке). Этот тест сравнивает вашу ЭКГ в состоянии покоя с ЭКГ после того, как ваше сердце подверглось нагрузке, будь то физические упражнения (беговая дорожка или велосипед) или с помощью лекарства.
- Стресс-эхокардиограмма.Стресс-эхокардиограмма может показать, возможно ли снижение притока крови к сердцу.
- Сканирование сердечной перфузии. Этот тест используется для оценки количества крови, попадающей в сердечную мышцу во время отдыха и упражнений.
- Катетеризация сердца. В этом тесте краситель (контрастное вещество) вводится в коронарные артерии для оценки состояния сердца и коронарных артерий.
- Сканирование пула сердечной крови. Этот тест показывает, насколько хорошо ваше сердце перекачивает кровь к остальному телу.
- Тест на холестерин. Этот тест показывает количество холестерина в крови.
Обзор лечения
Не ждите, если вам кажется, что у вас сердечный приступ. Быстрая помощь может спасти вам жизнь.
При неотложной помощи кровь возвращается к сердцу. Это лечение похоже на нестабильную стенокардию и сердечный приступ.
- Лечение нестабильной стенокардии предотвращает сердечный приступ.
- Лечение сердечного приступа ограничивает повреждение сердца.
Скорая помощь
Лечение начинается в отделении скорой помощи и неотложной помощи. При необходимости вы можете получить кислород. Вы можете получить морфин, если вам нужно обезболивающее.
Цель вашей медицинской бригады – предотвратить необратимое повреждение сердечной мышцы, как можно быстрее восстановив приток крови к сердцу.
В лечение входит:
- Нитроглицерин. Он открывает сердечные артерии, чтобы помочь крови вернуться к сердцу.
- Бета-блокаторы . Эти препараты снижают частоту сердечных сокращений, артериальное давление и нагрузку на сердце.
Вы также получите лекарства от тромбов. Их дают, чтобы сгустки крови не увеличивались, чтобы кровь могла течь к сердцу. Некоторые лекарства разрушают тромбы, чтобы увеличить кровоток. Вам могут дать:
- Аспирин , который нужно жевать как можно скорее после звонка 911.
- Антиагрегантное средство .
- Антикоагулянты .
- Ингибиторы гликопротеина IIb / IIIa .
- Тромболитики.
Ангиопластика или хирургия
Ангиопластика . Врачи стараются сделать ангиопластику как можно скорее после сердечного приступа. Ангиопластика может быть сделана при нестабильной стенокардии, особенно если есть высокий риск сердечного приступа.
Ангиопластика обеспечивает приток крови к сердцу. Он открывает коронарную артерию, которая была сужена или заблокирована во время сердечного приступа.
Но ангиопластика доступна не во всех больницах. Иногда скорая помощь доставит человека в больницу, где проводят ангиопластику, даже если эта больница находится дальше. Если человек находится в больнице, в которой не проводится ангиопластика, его или ее могут перевести в другую больницу, где доступна ангиопластика.
Если вы лечитесь в больнице, где есть соответствующее оборудование и персонал, вас могут направить в лабораторию катетеризации сердца.Вам будет проведена катетеризация сердца, также называемая коронарной ангиограммой. Ваш врач проверит ваши коронарные артерии, чтобы определить, подходит ли вам ангиопластика.
Операция шунтирования . Если ангиопластика вам не подходит, может быть выполнено экстренное аортокоронарное шунтирование. Например, операция шунтирования может быть лучшим вариантом из-за местоположения закупорки или из-за многочисленных закупорок.
Другое лечение в больнице
После сердечного приступа вы останетесь в больнице как минимум несколько дней.Ваши врачи и медсестры будут внимательно следить за вами. Они проверит вашу частоту сердечных сокращений и ритм, артериальное давление и лекарства, чтобы убедиться, что у вас нет серьезных осложнений.
Врачи посоветуют вам лекарства, которые снижают риск повторного сердечного приступа или осложнений и помогают дольше жить после сердечного приступа. Возможно, вы уже принимали некоторые из этих лекарств. Примеры включают:
Вы будете принимать эти лекарства в течение длительного времени, возможно, до конца жизни.
После того, как вы пойдете из больницы домой, примите все лекарства правильно. Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Если вы перестанете принимать лекарство, у вас может повыситься риск повторного сердечного приступа.
Кардиологическая реабилитация
Кардиологическую реабилитацию можно начать в больнице или вскоре после того, как вы вернетесь домой. Это важная часть вашего восстановления после сердечного приступа. Кардиологическая реабилитация научит вас быть более активным и изменить образ жизни, чтобы укрепить сердце и улучшить здоровье.Кардиологическая реабилитация может помочь вам почувствовать себя лучше и снизить риск возникновения проблем с сердцем в будущем.
Если вы не выполняете программу кардиологической реабилитации, вам все равно нужно будет узнать об изменениях образа жизни, которые могут снизить риск повторного сердечного приступа. Эти изменения включают отказ от курения, употребление полезных для сердца продуктов и активность.
Отказ от курения – это часть кардиологической реабилитации. Лекарства и консультации могут помочь вам навсегда бросить курить. Люди, которые продолжают курить после сердечного приступа, гораздо чаще, чем некурящие, могут перенести еще один сердечный приступ.Когда человек бросает курить, риск повторного сердечного приступа значительно снижается в первый год после отказа от курения.
Сходите к врачу
Ваш врач захочет внимательно следить за вашим здоровьем после сердечного приступа. Обязательно соблюдайте все свои встречи. Сообщите своему врачу о любых изменениях в вашем состоянии, таких как изменения в боли в груди, увеличение или уменьшение веса, одышка при физических упражнениях или без них, а также чувство депрессии.
Профилактика
Вы можете помочь предотвратить сердечный приступ, приняв меры, замедляющие или предотвращающие ишемическую болезнь сердца – основной фактор риска сердечного приступа.Здоровый образ жизни важен для всех, а не только для людей с проблемами со здоровьем. Это может помочь вам сохранить здоровье и снизить риск сердечного приступа.
Внести изменения в образ жизни
- Бросить курить . Возможно, это лучшее, что вы можете сделать для предотвращения сердечных заболеваний. Вы можете сразу же начать снижать риск, бросив курить. Также избегайте пассивного курения.
- Упражнение .Активный образ жизни полезен для сердца и кровеносных сосудов, а также для всего тела. Активный образ жизни помогает снизить риск проблем со здоровьем. И это помогает тебе чувствовать себя хорошо. Старайтесь тренироваться не менее 30 минут в большинство, если не все дни недели. Посоветуйтесь со своим врачом, прежде чем начинать программу упражнений.
- Придерживайтесь здоровой диеты . То, как вы питаетесь, может снизить риск. Есть несколько вариантов здорового питания для сердца. Помните, что некоторые продукты, о которых вы можете слышать, – это просто причуды, которые вообще не предотвращают сердечных заболеваний.
- Сравнение диет, полезных для сердца
- Достигните здорового веса и сохраняйте его . Здоровый вес – это вес, который снижает риск проблем со здоровьем, включая сердечные заболевания. Употребление в пищу полезных для сердца продуктов и активность могут помочь вам контролировать свой вес и снизить риск.
Устранение других проблем со здоровьем
Управляйте другими проблемами со здоровьем, повышающими риск сердечного приступа. К ним относятся диабет, высокое кровяное давление и высокий уровень холестерина.Здоровый образ жизни поможет вам справиться с этими проблемами. Но также может потребоваться прием лекарств.
Справиться со стрессом и получить помощь от депрессии
- Управляйте стрессом. Стресс может ранить ваше сердце. Снижайте уровень стресса, рассказывая о своих проблемах и чувствах, вместо того, чтобы скрывать свои чувства. Попробуйте разные способы уменьшить стресс, например, упражнения, глубокое дыхание, медитацию или йогу.
- Помощь при депрессии .Лечение депрессии может помочь вам оставаться здоровым.
Принятие решения о приеме аспирина
Проконсультируйтесь с врачом перед тем, как начать принимать аспирин каждый день. Аспирин может помочь некоторым людям снизить риск сердечного приступа или инсульта. Но прием аспирина подходит не всем, потому что он может вызвать серьезное кровотечение.
Вы и ваш врач можете решить, является ли аспирин для вас хорошим выбором, исходя из вашего риска сердечного приступа и инсульта, а также риска серьезного кровотечения.Если у вас низкий риск сердечного приступа и инсульта, польза от аспирина, вероятно, не перевешивает риск кровотечения.
Узнайте о проблемах для женщин
Женщины имеют уникальные факторы риска сердечных заболеваний, включая гормональную терапию и проблемы, связанные с беременностью. Эти вещи могут повысить риск сердечного приступа или инсульта у женщины.
Предотвращение нового сердечного приступа
После сердечного приступа вас больше всего беспокоит то, что у вас может быть еще один.Вы можете снизить риск повторного сердечного приступа, присоединившись к программе кардиологической реабилитации (реабилитации) и принимая лекарства.
Сделать кардиологическую реабилитацию
Возможно, вы начали кардиологическую реабилитацию в больнице или вскоре после того, как вернулись домой. Это важная часть вашего восстановления после сердечного приступа.
В кардиологической реабилитации вы получите образование и поддержку, которые помогут вам выработать новые здоровые привычки, такие как правильное питание и больше физических упражнений.
Сделайте полезные для сердца привычки
Если вы не выполняете программу кардиологической реабилитации, вам все равно нужно будет узнать об изменениях образа жизни, которые могут снизить риск повторного сердечного приступа.Эти изменения включают отказ от курения, употребление полезных для сердца продуктов и активность.
Для получения дополнительной информации об изменении образа жизни см. «Жизнь после сердечного приступа».
Принимайте лекарства
После сердечного приступа правильно принимайте все лекарства. Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Если вы перестанете принимать лекарство, у вас может повыситься риск повторного сердечного приступа.
Лекарства можно брать по номеру:
- Предотвратить образование тромбов.Эти лекарства включают аспирин и другие антикоагулянты.
- Снизить нагрузку на сердце (бета-адреноблокатор).
- Понижает холестерин.
- Лечит нерегулярное сердцебиение.
- Пониженное артериальное давление.
Для получения дополнительной информации см. Лекарства.
История одного человека: Алан, 73 «В какой-то момент моей жизни у меня должен был случиться сердечный приступ.Курение только ускорило процесс. Это случилось, когда я играл в баскетбол с парнями с работы. У меня заболела грудь. Следующее, что я помню, это то, что я лежу на полу »- Алан Узнайте больше об Алане и о том, как он научился справляться с сердечным приступом. |
Жизнь после сердечного приступа
Возвращение домой после сердечного приступа может быть тревожным. Ваше пребывание в больнице могло показаться слишком коротким.Вы можете нервничать из-за того, что окажетесь дома без врачей и медсестер после столь пристального наблюдения в больнице.
Но у вас есть анализы, которые говорят вашему врачу, что вы можете вернуться домой безопасно. Теперь, когда вы дома, вы можете предпринять шаги, чтобы вести здоровый образ жизни, чтобы снизить вероятность повторного сердечного приступа.
Сделать кардиологическую реабилитацию
Кардиологическая реабилитация (реабилитация) учит, как быть более активным и изменять образ жизни, который может привести к укреплению сердца и улучшению здоровья.
Если вы не выполняете программу кардиологической реабилитации, вам все равно нужно будет узнать об изменениях образа жизни, которые могут снизить риск повторного сердечного приступа. Эти изменения включают отказ от курения, употребление полезных для сердца продуктов и активность. Для получения дополнительной информации об изменении образа жизни см. Профилактика.
Приобретайте здоровые привычки
Внесение изменений в здоровый образ жизни может снизить вероятность повторного сердечного приступа. Отказ от курения, употребление полезных для сердца продуктов, регулярные физические упражнения и поддержание здорового веса – важные шаги, которые вы можете предпринять.
Для получения дополнительной информации о том, как внести изменения в здоровый образ жизни, см. Профилактика.
Управляйте стенокардией
Сообщите врачу о любых симптомах стенокардии, появившихся у вас после сердечного приступа. Многие люди страдают стабильной стенокардией, которую можно облегчить отдыхом или нитроглицерином.
Справиться со стрессом и получить помощь от депрессии
Депрессия и болезни сердца взаимосвязаны. Люди с сердечными заболеваниями более склонны к депрессии.А если у вас одновременно депрессия и болезнь сердца, вы не сможете оставаться максимально здоровым. Это может усугубить депрессию и сердечные заболевания.
Если вы думаете, что у вас депрессия, поговорите со своим врачом.
Стресс и гнев также могут ранить ваше сердце. Они могут усугубить ваши симптомы. Попробуйте разные способы уменьшить стресс, например, упражнения, глубокое дыхание, медитацию или йогу.
Занимайтесь сексом, когда будете готовы
Вы можете возобновить половую жизнь после сердечного приступа, когда будете здоровы и готовы к этому.Вы можете быть готовы, если сможете выполнять легкую или умеренную активность, например быструю ходьбу, без симптомов стенокардии. Если у вас есть какие-либо проблемы, поговорите со своим врачом. Ваш врач может помочь вам узнать, достаточно ли здорово ваше сердце для секса.
Если вы принимаете нитраты, например нитроглицерин, не принимайте лекарства, усиливающие эрекцию. Сочетание нитрата с одним из этих лекарств может вызвать опасное для жизни падение артериального давления.
Получить поддержку
Неважно, восстанавливаетесь ли вы после сердечного приступа или меняете свой образ жизни, чтобы избежать нового, важна эмоциональная поддержка со стороны друзей и семьи.Подумайте о том, чтобы присоединиться к группе поддержки при сердечных заболеваниях. Спросите своего врача о типах поддержки, которые доступны там, где вы живете. Программы кардиологической реабилитации предлагают поддержку вам и вашей семье. Встречи с другими людьми с такими же проблемами могут помочь вам понять, что вы не одиноки.
Сделайте другие шаги, чтобы жить более здоровым
После сердечного приступа также важно:
- Принимайте лекарства точно так, как указано. Не прекращайте принимать лекарство, пока врач не скажет вам об этом.
- Не принимайте лекарства, витамины или растительные продукты, отпускаемые без рецепта, без предварительной консультации с врачом.
- Если вы женщина и принимаете гормональную терапию, поговорите со своим врачом о том, следует ли вам продолжать ее прием.
- Держите уровень сахара в крови в целевом диапазоне, если у вас диабет.
- Делайте вакцину от гриппа каждый год. Это может помочь вам сохранить здоровье и предотвратить повторный сердечный приступ.
- Сделайте пневмококковую вакцину.Если вы принимали одну дозу раньше, спросите своего врача, нужна ли вам другая доза.
- Пейте алкоголь в умеренных количествах, если пьете. Это означает употребление 1 алкогольного напитка в день для женщин или 2 напитков в день для мужчин.
- Обратитесь за помощью при проблемах со сном. Ваш врач может захотеть проверить наличие апноэ во сне, распространенной проблемы со сном у людей с сердечными заболеваниями. Дополнительную информацию см. В разделе Апноэ во сне.
Лекарства
Принимайте все лекарства правильно.Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Прием лекарств может снизить риск повторного сердечного приступа или смерти от ишемической болезни сердца.
В отделении скорой и неотложной помощи
Лечение сердечного приступа или нестабильной стенокардии начинается с приема лекарств в отделении скорой и неотложной помощи. Это лечение одинаково для обоих. Цель состоит в том, чтобы предотвратить необратимое повреждение сердечной мышцы или предотвратить сердечный приступ, как можно быстрее восстановив приток крови к сердцу.
Вы можете получить:
- Морфин для обезболивания.
- Кислородная терапия для увеличения кислорода в крови.
- Нитроглицерин открывает артерии, ведущие к сердцу, и помогает крови течь к сердцу.
- Бета-адреноблокаторы для снижения частоты сердечных сокращений, артериального давления и нагрузки на сердце.
Вы также получите лекарства от тромбов, чтобы кровь могла течь к сердцу. Некоторые лекарства разрушают тромбы, чтобы увеличить кровоток. Вам могут дать:
- Аспирин , который нужно жевать как можно скорее после звонка 911.
- Антиагрегантное средство .
- Антикоагулянты .
- Ингибиторы гликопротеина IIb / IIIa .
- Тромболитики .
В больнице и дома
В больнице врачи назначат вам лекарства, снижающие риск осложнений или другого сердечного приступа. Возможно, вы уже принимали некоторые из этих лекарств. Они могут помочь вам прожить дольше после сердечного приступа. Вы будете принимать эти лекарства в течение длительного времени, возможно, до конца жизни.
Лекарство для снижения артериального давления и нагрузки на сердце
Вы можете принимать другие лекарства, если у вас есть другая проблема с сердцем, например, сердечная недостаточность.Например, вы можете принять мочегонное средство, называемое антагонистом рецепторов альдостерона, которое помогает вашему организму избавляться от лишней жидкости.
Лекарство для предотвращения образования тромбов и повторного сердечного приступа
Лекарство для снижения холестерина
Другие лекарства от холестерина, такие как эзетимиб, могут использоваться вместе со статинами.
Лекарство для лечения симптомов стенокардии
Что думать о
Вы можете регулярно сдавать анализы крови, чтобы следить за тем, как лекарство действует в вашем организме.Ваш врач, скорее всего, сообщит вам, когда вам нужно будет сдать анализы.
Если ваш врач рекомендует ежедневный прием аспирина, не заменяйте аспирин нестероидными противовоспалительными препаратами (НПВП), такими как ибупрофен (например, Адвил) или напроксен (например, Алив). НПВП снимают боль и воспаление во многом так же, как аспирин, но они не влияют на свертываемость крови так, как аспирин. НПВП не снижают риск повторного сердечного приступа. Фактически, НПВП могут повысить риск сердечного приступа или инсульта.Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Если вам нужно принимать НПВП в течение длительного времени, например, от боли, поговорите со своим врачом, чтобы узнать, безопасно ли это для вас. Дополнительные сведения о ежедневном приеме аспирина и НПВП см. В разделе Аспирин для предотвращения сердечного приступа и инсульта.
Хирургия
Процедура ангиопластики или шунтирования может быть сделана для открытия закупоренных артерий и улучшения кровотока к сердцу.
Ангиопластика
Ангиопластика . Эта процедура возвращает кровь к сердцу. Он открывает коронарную артерию, которая была сужена или заблокирована во время сердечного приступа. Врачи стараются делать ангиопластику как можно скорее после сердечного приступа. Ангиопластика может быть сделана при нестабильной стенокардии, особенно если есть высокий риск сердечного приступа.
Ангиопластика – это не операция. Это делается с помощью тонкой мягкой трубки, называемой катетером, которая вставляется в вашу артерию. Он не требует больших разрезов (разрезов) и не требует анестезии, чтобы вы уснули.
В большинстве случаев стенты устанавливаются во время ангиопластики. Они держат артерию открытой.
Но ангиопластика проводится не во всех больницах. Иногда скорая помощь доставит человека в больницу, где проводят ангиопластику, даже если эта больница находится дальше. Если человек находится в больнице, в которой не проводится ангиопластика, его или ее могут перевести в другую больницу, где она доступна.
Если вы находитесь в больнице, где есть необходимое оборудование и персонал для выполнения этой процедуры, вам может быть сделана катетеризация сердца, также называемая коронарной ангиограммой.Ваш врач проверит ваши коронарные артерии, чтобы определить, подходит ли вам ангиопластика.
Шунтирование
Операция шунтирования . Если ангиопластика вам не подходит, может быть выполнено экстренное аортокоронарное шунтирование. Например, операция шунтирования может быть лучшим выбором из-за местоположения закупорки или из-за того, что у вас много закупорок.
Кардиологическая реабилитация
После ангиопластики или шунтирования вас могут посоветовать принять участие в программе кардиологической реабилитации, чтобы снизить риск смерти от сердечных заболеваний.Дополнительные сведения см. В разделе «Кардиологическая реабилитация».
Лечение осложнений
Сердечные приступы, повреждающие критические или большие области сердца, как правило, впоследствии вызывают больше проблем (осложнений). Если умирает лишь небольшое количество сердечной мышцы, сердце может нормально функционировать после сердечного приступа.
Вероятность возникновения этих осложнений зависит от количества сердечной ткани, пораженной сердечным приступом, и от того, вводятся ли лекарства во время и после сердечного приступа, чтобы предотвратить эти осложнения.Ваш возраст, общее состояние здоровья и другие факторы также влияют на риск осложнений и смерти.
Около половины всех людей, перенесших сердечный приступ, будут иметь серьезные осложнения. Виды осложнений, которые могут возникнуть, зависят от локализации и степени повреждения сердечной мышцы. Наиболее частые осложнения:
- Проблемы с сердечным ритмом, называемые аритмиями. К ним относятся блокада сердца, фибрилляция предсердий, желудочковая тахикардия и фибрилляция желудочков.
- Сердечная недостаточность, которая может быть кратковременной или переходить в состояние на всю жизнь. Рубцовая ткань в конечном итоге заменяет участки сердечной мышцы, поврежденные сердечным приступом. Рубцовая ткань влияет на способность сердца перекачивать кровь так, как должно. Повреждение левого желудочка может привести к сердечной недостаточности.
- Заболевание сердечного клапана.
- Перикардит – воспаление за пределами сердца.
Лечение нарушений сердечного ритма
Если сердечный приступ вызвал аритмию, вы можете принимать лекарства или вам может потребоваться кардиологическое устройство, например, кардиостимулятор.
Если у вас слишком медленный пульс (брадикардия), ваш врач может порекомендовать кардиостимулятор.
Если у вас аномальный сердечный ритм или если вы подвержены риску нарушения сердечного ритма, которое может быть смертельным, ваш врач может порекомендовать имплантируемый кардиовертер-дефибриллятор (ИКД).
Информацию о различных типах аритмий см .:
Паллиативная помощь
Паллиативная помощь – это вид помощи людям с тяжелыми заболеваниями.Это отличается от лечения вашей болезни. Его цель – улучшить качество вашей жизни – не только в вашем теле, но также в вашем разуме и духе. Вы можете получить этот уход вместе с лечением от болезни.
Поставщики паллиативной помощи помогут контролировать боль или побочные эффекты. Они могут помочь вам решить, какое лечение вы хотите или не хотите. И они могут помочь вашим близким понять, как вас поддержать.
Если вас интересует паллиативная помощь, поговорите со своим врачом.
Уход за больными
Лечение сердечного приступа становится все более успешным в плане продления жизни, уменьшения количества осложнений и госпитализации. Но сердечный приступ может привести к проблемам, которые со временем усугубляются, таким как сердечная недостаточность и нарушение сердечного ритма (аритмии).
Может быть трудно поговорить с врачом и семьей о конце вашей жизни. Но принятие этих решений сейчас может принести душевное спокойствие вам и вашей семье.Вашей семье не придется гадать, чего вы хотите. И вы можете уделять время своим отношениям.
Вам нужно будет решить, нужны ли вам меры жизнеобеспечения, если ваше здоровье станет очень плохим. Предварительное распоряжение – это юридический документ, в котором врачам рассказывается, как заботиться о вас в конце вашей жизни. Вы также можете сказать, где вы хотите получить помощь. И вы можете назвать кого-нибудь, кто будет следить за тем, чтобы ваши пожелания были выполнены.
Кредиты
Текущий по состоянию на: 31 августа 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Кэтлин Ромито MD – Семейная медицина
E.Грегори Томпсон, врач внутренних болезней
Мартин Дж. Габика, доктор медицины, семейная медицина
Адам Хусни, доктор медицины, семейная медицина
Элизабет Т. Руссо, врач внутренних болезней
Джордж Филиппид, доктор медицины, кардиология
Болезнь Стилла у взрослых – NORD (Национальная организация по редким заболеваниям)
В последние годы были изучены некоторые многообещающие методы лечения болезни Стилла у взрослых, включая препараты, известные как модификаторы биологической реакции.Эти препараты блокируют активность веществ (цитокинов), которые, как считается, играют роль в развитии заболевания.
Анакинра, антагонист рецептора интерлейкина-1, представляет собой препарат, блокирующий активность интерлейкина-1, который, по мнению некоторых исследователей, играет ключевую роль в развитии болезни Стилла у взрослых. Хотя анакинра применялась лишь у небольшого количества людей с заболеванием Стилла у взрослых, у многих из тех, кто прошел терапию, быстро и заметно улучшилось состояние.Необходимы дополнительные исследования, чтобы определить долгосрочную безопасность и эффективность этой многообещающей терапии для людей с болезнью Стилла у взрослых.
Лица с заболеванием Стилла, развившимся у взрослых, также получали лечение антагонистами TNF-альфа, лекарствами, которые блокируют активность фактора некроза опухоли-альфа. Антагонисты TNF-альфа часто используются для лечения людей с ревматоидным артритом. Эти препараты, включая инфликсимаб и этанерцепт, показали себя многообещающими в небольших исследованиях с участием лиц с болезнью Стилла у взрослых.Тем не менее, необходимы дополнительные исследования для их долгосрочной безопасности и эффективности.
Актемра, также известная как тоцилизумаб, компанией Genentech, Inc. была одобрена FDA для пациентов в возрасте двух лет и старше в 2011 году как средство для лечения системного ювенильного идиопатического артрита (soJIA), ранее называвшегося педиатрической болезнью Стилла. Системный ювенильный идиопатический артрит – это заболевание, которое очень тесно связано с АОЗН, и многие эксперты считают его одним и тем же заболеванием в разных возрастных группах. Actemra была одобрена FDA в 2010 году для лечения взрослых пациентов с умеренно или сильно активным ревматоидным артритом, у которых был неадекватный ответ на один или несколько ингибиторов TNF.Актемра – первое гуманизированное моноклональное антитело, ингибирующее рецептор интерлейкина-6 (ИЛ-6).
Данные об эффективности новых ингибиторов ИЛ-1 длительного действия рилонасепт и канакинумаб в случаях рефрактерной АОСД были представлены на конференциях, проведенных в 2011 году Европейской лигой против ревматизма (EULAR) и Американским колледжем ревматологии (ACR).
Дополнительные лекарственные средства, которые были изучены или использовались для лечения людей с началом болезни Стилла у взрослых, включают внутривенный иммуноглобулин, циклоспорин А, золото, азатиоприн, лефлуномид, циклофосфамид и талидомид.
Информация о текущих клинических испытаниях размещена в Интернете по адресу www.clinicaltrials.gov. Все исследования, финансируемые правительством США, а некоторые исследования поддерживаются частным сектором, размещены на этом правительственном веб-сайте.
Для получения информации о клинических испытаниях, проводимых в Клиническом центре NIH в Бетесде, штат Мэриленд, свяжитесь с отделом приема пациентов NIH:
Бесплатный телефон: (800) 411-1222
TTY: (866) 411-1010
Электронная почта: [электронная почта protected]
Для получения информации о клинических испытаниях, спонсируемых из частных источников, обращайтесь:
www.centerwatch.com
Для получения информации о клинических испытаниях, проведенных в Европе, обращайтесь:
https://www.clinicaltrialsregister.eu/
Абсцесс шеи | Детская больница Филадельфии
Абсцесс шеи – это скопление гноя от инфекции в промежутках между структурами шеи. По мере увеличения количества гноя пространства мягких тканей расширяются и давят на структуры шеи, такие как горло, язык и, в крайних случаях, трахею (дыхательное горло).Абсцессы шеи иногда называют абсцессами шейки матки или глубокими инфекциями шеи.
У детей обнаруживают несколько типов абсцессов шеи, в том числе следующие:
Заглоточный абсцесс. Абсцесс, образующийся за глоткой (задняя стенка глотки), часто после инфекции верхних дыхательных путей. У детей лимфатические узлы в этой области могут инфицироваться и разрушаться, образуя гной. Заглоточные абсцессы чаще всего встречаются у маленьких детей, потому что эти лимфатические узлы атрофируются (становятся меньше) к тому времени, когда ребенок достигает половой зрелости.
Перитонзиллярный абсцесс (ангинозный абсцесс). Абсцесс, образующийся в тканевых стенках около миндалин (лимфатические органы в задней части глотки). Перитонзиллярные абсцессы чаще всего встречаются у подростков и молодых людей и редко встречаются у маленьких детей.
Поднижнечелюстной абсцесс (ангина Людвига). Абсцесс под тканями дна ротовой полости. Гной скапливается под языком, толкая его вверх и к задней части глотки, что может вызвать проблемы с дыханием и глотанием.Стенокардия Людвига не характерна для маленьких детей, но может возникнуть у подростков старшего возраста, особенно после стоматологической инфекции.
Абсцесс шеи возникает во время или сразу после бактериальной или вирусной инфекции головы или шеи, такой как простуда, тонзиллит, инфекция носовых пазух или средний отит (инфекция уха). По мере обострения инфекции она может распространяться в глубокие тканевые пространства шеи или за горлом. Гной накапливается в этих пространствах, образуя массу. Иногда абсцесс шеи возникает после воспаления или инфекции врожденного (присутствующего при рождении) образования шеи, такого как жаберная киста или киста щитовидно-язычного протока.
Ниже приведены наиболее частые симптомы абсцесса шеи. Однако каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
Лихорадка
Красный, опухший, боль в горле, иногда только с одной стороны
Выпуклость в горле
Язык прижат к горлу
Боль и / или скованность в шее
Боль в ухе
Боли в теле
Озноб
Затруднения при глотании, разговоре и / или дыхании
Симптомы абсцесса шеи могут напоминать другие опухоли шеи или проблемы со здоровьем.Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Как правило, диагноз ставится при физикальном осмотре. Помимо сбора анамнеза и физического обследования, диагностические процедуры абсцесса шеи могут включать следующее:
Посев из горла. Процедура, которая включает взятие мазка из задней стенки глотки и его лабораторное наблюдение для определения типа организма, вызывающего инфекцию.
Анализы крови. Для измерения реакции организма на инфекцию
Биопсия. Процедура, при которой образцы ткани берутся (с помощью иглы или во время операции) из тела для исследования под микроскопом.
Рентген. Диагностический тест, в котором используются невидимые лучи электромагнитной энергии для создания изображений внутренних тканей, костей и органов на пленке.
Компьютерная томография (также называемая компьютерной томографией или компьютерной томографией). Процедура диагностической визуализации, при которой используется комбинация рентгеновских лучей и компьютерных технологий для получения горизонтальных или осевых изображений (часто называемых срезами) тела. КТ показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. КТ более подробные, чем обычные рентгеновские снимки.
Специфическое лечение абсцесса шеи определит лечащий врач вашего ребенка на основании:
Возраст вашего ребенка, общее состояние здоровья и история болезни
Размер условия
Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
Ожидания по ходу состояния
Ваше мнение или предпочтение
Лечение может включать:
Антибиотики (для лечения инфекции). Часто антибиотики необходимо вводить внутривенно (в вену) и может потребоваться госпитализация.
Дренирование абсцесса иглой. Эта процедура может потребовать госпитализации.
Лечащий врач вашего ребенка даст конкретные инструкции по облегчению симптомов вашего ребенка, которые могут включать полоскание горла и прием обезболивающих.
Является ли ваша боль в груди признаком сердечного приступа или чего-то еще?
Боль в груди пугает, и к ней нужно относиться серьезно.Так что знайте: если у вас сильный дискомфорт в груди, особенно если боль в груди распространяется на шею, челюсть или руки, и это сопровождается одышкой, головокружением и потоотделением, немедленно звоните по номеру 911. Некоторые люди (особенно женщины, диабетики и пожилые люди) могут вообще не испытывать боли в груди во время сердечного приступа, но у них могут быть другие перечисленные симптомы. В этом случае все равно лучше позвонить по номеру 911.
Но иногда боль в груди – это не сердечный приступ. Это может быть другая сердечная причина или быть совершенно не связанным с вашим сердцем.Вот три подсказки, которые указывают на то, что это , а не – сердечный приступ:
- Точечная боль в груди. Если кажется, что резкая боль исходит из определенного места, вероятно, это не сердечная боль. Боль, связанная с сердечным приступом, обычно тупая и распространяется в груди.
- В груди Боль, проявляющаяся в разных областях. Например: сегодня боль в груди проявляется с правой стороны груди, а на следующий день – с левой стороны.Боль в сердце может отдавать в руки, челюсть и между лопатками, но редко перемещается с места на место в разные дни.
- В груди Боль, усиливающаяся при вдохе. Это может быть что угодно, от перикардита (опухоль мембраны, окружающей сердце) до сломанного ребра.
Если вы испытываете такую боль в груди, позвоните своему врачу, чтобы записаться на прием.
Боль в груди, не связанная с сердечным приступом, может быть сердечной (сердечной) или нет (некардиальной).
Три наиболее распространенных причины некардиальной боли в груди
- Желудочно-кишечная боль. Это наиболее распространенный тип некардиальной боли в груди. Он может включать кислотный рефлюкс, спазм пищевода и повышенную кислотность.
- Мышечная / скелетная боль. Эта боль возникает, когда вы растягиваете мышцу или травмируете кость. Это часто происходит после того, как пациенты занимались физической активностью, например, работали во дворе.
- Боль в легких. Такое состояние, как пневмония или плеврит, то есть воспаление тканей вокруг легких, может вызывать боль в груди, которую иногда принимают за сердечный приступ.
Сердечная боль, не связанная с сердечным приступом
Сердечная боль или стенокардия – это дискомфорт в груди из-за того, что что-то происходит с сердцем. Первое, что кардиолог попытается определить у пациента с сердечной болью, – это вызвана ли боль закупоркой артерий.
Некоторые сердечные заболевания могут вызывать сердечную боль, но не связаны с закупоркой артерий, в том числе:
- Перикардит: воспаление двух тонких слоев ткани, окружающих сердце
- Расслоение: когда аорта расщепляется и вызывает сильную боль в груди и спине
- Миокардит: воспаление сердечной мышцы
- Кардиомиопатия: болезни сердечной мышцы
Знайте, что
Сердечный приступСердечный приступ требует немедленной неотложной помощи.Симптомы включают:
- Дискомфорт в виде плотного сильного давления или тупого жжения в груди
- Боль, отдающая в плечи, руки, шею, челюсть или спину
- Боль, которую трудно определить одним пальцем
- Потение
- Тошнота
- Головокружение или обморок
- Одышка
Если у вас есть какие-либо из этих симптомов, звоните 911.
Хотите узнать больше, если вы подвержены риску сердечного приступа? Пройдите бесплатную онлайн-оценку рисков HeartAware .Узнайте больше о нашей кардиологической помощи по телефону UNC REX Healthcare и Медицинский центр UNC или найдите ближайшего к вам кардиолога .
Острый тонзиллит и фарингит – AMBOSS
Резюме
Острый тонзиллит – это воспаление миндалин, которое часто возникает в сочетании с воспалением глотки (тонзиллофарингит). Термины тонзиллит и фарингит часто используются как синонимы, но они относятся к разным участкам воспаления.Острый тонзиллит и фарингит особенно распространены у детей и молодых людей и в основном вызываются вирусами или стрептококками группы А (ГАЗ). Для них характерно внезапное повышение температуры, боль в горле и болезненное глотание. У пациентов также могут быть болезненные опухшие шейные лимфатические узлы и миндалин. Заболевание обычно проходит самостоятельно. Однако, если инфекция ГАЗ подтверждается с помощью экспресс-теста на определение антигена и / или посева из горла, следует начать лечение антибиотиками (чаще всего пенициллином) для предотвращения ревматической лихорадки.Тонзиллэктомия – это вариант лечения рецидивирующего и хронического тонзиллита, особенно у пациентов с гипертрофией миндалин, которая вызывает обструктивное нарушение дыхания во сне. Перитонзиллярный абсцесс и парафарингеальный абсцесс являются серьезными гнойными осложнениями острого бактериального тонзиллита и требуют немедленного лечения.
Эпидемиология
Эпидемиологические данные относятся к США, если не указано иное.
Этиология
Клинические особенности
- Острый бактериальный тонзиллофарингит (включая острый ГАЗ-тонзиллофарингит) [2]
- Острый вирусный тонзиллофарингит [2] [3]
Тризм и изменение качества голоса указывают на формирование потенциально опасного для жизни перитонзиллярного абсцесса!
Диагностика
Подход
[2]Диагноз острого тонзиллита или острого фарингита преимущественно клинический.
Инфекционный мононуклеоз (ИМ) может проявляться с клиническими признаками, аналогичными острому бактериальному тонзиллофарингиту. При высоком клиническом подозрении на ИМ рассмотрите возможность проведения теста на гетерофильные антитела.
Диагностическое обследование при подозрении на острый бактериальный тонзиллофарингит описано ниже.
Клинические балльные системы
| Модифицированная оценка Centor [8] [9] | ||
|---|---|---|
| Критерии | Очки | |
| 90–1155 Возраст | 4 | |
| 15–44 года | 0 | |
| > 44 лет | -1 | |
| Экссудат или отек миндалин | Да | +1 |
| Нет | ||
| Да | +1 | |
| Нет | 0 | |
| Температура> 100.4 ° F (38 ° C) | Есть | +1 |
| Нет | 0 | |
| Кашель | Отсутствует | +1 |
| Присутствует | ||
Подумайте о M-CENTOR, чтобы запомнить критерии оценки Modified Centor: M = Должен быть старше 3 лет, C = Кашель отсутствует, E = Экссудат на миндалинах, N = Увеличение узла, T = Повышение температуры, ИЛИ = молодой ИЛИ старый.
Эмпирическая антибактериальная терапия для пациентов с модифицированной оценкой Центора ≥ 4 обычно не рекомендуется. [2]
Тестирование на инфекцию ГАЗ не рекомендуется пациентам с клиническими признаками, которые явно указывают на острый вирусный тонзиллофарингит. [2]
Посев из горла
- Показания
- Выводы: бактерии-возбудители и их чувствительность к антибиотикам (подробности см. В разделе «Этиология»)
Дополнительные лабораторные исследования
Обычно не показаны; может быть получено в качестве подтверждающего диагностического доказательства.
Повышенный титр антистрептолизина O (ASO) указывает на предшествующую инфекцию ГАЗ.Определение титра ASO показано не в острых случаях, а скорее при лечении негнойных осложнений ГАЗ-тонзиллофарингита (например, острой ревматической лихорадки, постстрептококкового гломерулонефрита). [2]
Визуализация
[11]- Обычно не указывается
- Рассмотрите КТ головы и шеи, если есть клиническое подозрение на гнойные осложнения
Дифференциальная диагностика
Перечисленные здесь дифференциальные диагнозы не являются исчерпывающими.
Лечение
Подход
[2]Общие меры
[2]- Свести к минимуму распространение ГАЗ-инфекции: посоветовать пациентам оставаться дома до тех пор, пока не начнется лихорадка и / или завершится ≥ 24 часа соответствующей антибактериальной терапии. [5]
- Симптоматическая помощь
- Обеспечьте адекватную гидратацию.
- Подумайте о домашних средствах, таких как полоскание с соленой водой.
- Анальгетики и жаропонижающие [2]
Избегайте приема аспирина у детей из-за риска развития синдрома Рейе.
- Показания: пациенты с лабораторным подтверждением ГАЗ-инфекции [2] [10]
- Важное замечание: описанные здесь схемы приема антибиотиков действительны для детей в возрасте ≥ 2 лет и взрослых.
Ошибочное лечение ВЭБ-инфекции (инфекционного мононуклеоза) амоксициллином может привести к появлению пятнисто-папулезной сыпи.
Тонзиллэктомия
[1] [2]Показания
[1] [2] [18]- Сильная гипертрофия миндалин («поцелуи миндалин»), вызывающая обструктивное нарушение дыхания во сне. [19]
- Документированные рецидивирующие инфекции горла [20]
- У пациентов, которые соответствуют всем следующим критериям: [1] [2] [18]
- Частота инфекций горла
- ≥ 7 эпизодов в прошлом году
- ИЛИ ≥ 5 эпизодов в год за последние 2 года
- ИЛИ ≥ 3 эпизодов в год за последние 3 года
- Каждый эпизод имеет ≥ 1 из следующих характеристик:
- Каждый эпизод зафиксирован в медицинской карте.
- Частота инфекций горла
- Если вышеперечисленные критерии не соблюдены, рассмотрите возможность тонзиллэктомии у пациентов с любым из следующего:
- У пациентов, которые соответствуют всем следующим критериям: [1] [2] [18]
- Подозрение на новообразование миндалин
- Хронический тонзиллит
Процедура
[1] [21] [22]- Тонзиллэктомия тотальная
- Миндалины удаляются вместе с окружающей их капсулой.
- Рассечение латеральнее миндалины в плоскости между капсулой миндалины и мышцами глотки.
- Субтотальная тонзиллэктомия
- Субтотальное удаление ткани миндалин с оставлением края ткани на капсуле миндалин
- Рассечение проводится от медиального к латеральному этапу поэтапно для сохранения капсулы.
Не используйте ацетилсалициловую кислоту для послеоперационного обезболивания после тонзиллэктомии из-за повышенного риска кровотечения. Рекомендуемые анальгетики после тонзиллэктомии – ибупрофен и ацетаминофен. [1] [23]
Осложнения
[1]- Интраоперационный: травма прилегающих структур e.г., сонная артерия
- Послеоперационный период: кровотечение, оталгия, стеноз носоглотки
Контрольный список неотложной помощи
Осложнения
- Гнойные осложнения
- Негнойные осложнения
Streptococcus «ph» yogenes – наиболее частая причина бактериального фарингита, который может привести к ревматическому «феверу» и постстрептококковому гломерулонефриту.
Каталожные номера: [3] [24]
Перечислим наиболее важные осложнения.Выбор не исчерпывающий.
Признаки и симптомы острого миелоидного лейкоза (ОМЛ)
Острый миелоидный лейкоз (ОМЛ) может вызывать множество различных признаков и симптомов. Некоторые из них чаще встречаются с определенными подтипами AML.
Общие симптомы
Люди с ОМЛ часто имеют несколько неспецифических (общих) симптомов. Сюда могут входить:
- Похудание
- Усталость
- Лихорадка
- Ночная одежда
- Потеря аппетита
Это не просто симптомы ОМЛ.Чаще всего они вызваны чем-то иным, чем лейкоз.
Симптомы, вызванные низким количеством клеток крови
Многие признаки и симптомы ОМЛ являются результатом нехватки нормальных клеток крови, что происходит, когда лейкозные клетки вытесняют нормальные кроветворные клетки в костном мозге. В результате у людей не хватает нормальных красных кровяных телец, лейкоцитов и тромбоцитов. Эти нехватки обнаруживаются в анализах крови, а также могут вызывать симптомы.
Симптомы низкого количества эритроцитов (анемия)
Красные кровяные тельца доставляют кислород ко всем клеткам тела.Недостаток эритроцитов может вызвать:
- Усталость (утомляемость)
- Слабость
- Холодно
- Чувство головокружения или дурноты
- Головные боли
- Бледная кожа
- Одышка
Симптомы низкого количества лейкоцитов
Инфекции могут возникать из-за нехватки нормальных белых кровяных телец (лейкопения), в частности, из-за нехватки борющихся с инфекцией белых кровяных телец, называемых нейтрофилами (состояние, называемое нейтропенией , ).Люди с ОМЛ могут заболеть инфекциями, которые, кажется, не проходят, или могут заболеть одной инфекцией за другой. Лихорадка часто сопровождает инфекцию.
Хотя люди с ОМЛ могут иметь повышенное количество лейкоцитов из-за избыточного количества лейкозных клеток, эти клетки не защищают от инфекции, как это делают нормальные лейкоциты.
Симптомы пониженного количества тромбоцитов
Тромбоциты обычно помогают остановить кровотечение. Нехватка тромбоцитов (тромбоцитопения) может привести к:
- Синяки (или небольшие красные или пурпурные пятна) на коже
- Чрезмерное кровотечение
- Частые или сильные носовые кровотечения
- Кровоточивость десен
- Обильные менструации (менструальные кровотечения) у женщин
Симптомы, вызванные большим количеством лейкозных клеток
Раковые клетки в AML (так называемые бласты) больше, чем нормальные лейкоциты, и им труднее проходить через крошечные кровеносные сосуды.Если количество бластов становится очень высоким, эти клетки могут закупорить кровеносные сосуды и затруднить попадание нормальных эритроцитов (и кислорода) в ткани. Это называется лейкостаз . Лейкостаз встречается редко, но требует немедленного лечения. Некоторые из симптомов аналогичны симптомам, наблюдаемым при инсульте, и включают:
- Головная боль
- Слабость в одной стороне тела
- Невнятная речь
- Путаница
- Сонливость
При поражении кровеносных сосудов легких у человека может возникнуть одышка.Также могут быть затронуты кровеносные сосуды глаза, что приведет к нечеткости зрения или даже к потере зрения.
Проблемы с кровотечением и свертыванием
Пациенты с определенным типом ОМЛ, называемым острым промиелоцитарным лейкозом (ОПЛ), могут иметь проблемы с кровотечением и свертыванием крови. У них может быть кровотечение из носа, которое не прекращается, или порез, который не прекращается сочиться. У них также может быть отек икр из-за сгустка крови, который называется тромбозом глубоких вен (ТГВ) , или боль в груди и одышка из-за сгустка крови в легком (так называемая тромбоэмболия легочной артерии или PE ).
Боль в костях или суставах
У некоторых людей с ОМЛ возникает боль в костях или суставах, вызванная скоплением лейкозных клеток в этих областях.
Вздутие живота
Лейкозные клетки могут накапливаться в печени и селезенке, делая их больше. Это может быть замечено как полнота или вздутие живота. Эти органы обычно покрывают нижние ребра, но при их увеличении врач может их прощупать.
Симптомы, вызванные распространением лейкемии
Распространение на кожу
Если лейкозные клетки распространяются на кожу, они могут вызвать образование шишек или пятен, которые могут выглядеть как обычная сыпь.Подобное опухоли скопление клеток AML под кожей или другими частями тела называется хлоромой, гранулоцитарной саркомой, миелоидной саркомой или . В редких случаях ОМЛ сначала проявляется как хлорома без лейкозных клеток в костном мозге.
Распространение на десны
Некоторые типы AML могут распространяться на десны, вызывая отек, боль и кровотечение.
Передается на другие органы
Реже лейкозные клетки могут распространяться на другие органы.Распространение на головной и спинной мозг может вызвать такие симптомы, как:
- Головные боли
- Слабость
- Изъятия
- Рвота
- Проблема с балансом
- Онемение лица
- Затуманенное зрение
В редких случаях ОМЛ может распространяться на глаза, яички, почки или другие органы.
Увеличенные лимфатические узлы
В редких случаях ОМЛ может распространяться на лимфатические узлы (скопления иммунных клеток по всему телу размером с боб), делая их больше.Пораженные узлы в области шеи, паха, подмышек или над ключицей могут ощущаться как комочки под кожей.
Хотя любые из вышеперечисленных симптомов и признаков могут быть вызваны ОМЛ, они также могут быть вызваны другими состояниями. Тем не менее, если у вас есть какие-либо из этих проблем, особенно если они не проходят или усугубляются, важно обратиться к врачу, чтобы можно было найти причину и при необходимости лечить.
Ангина Людвига – спорная неотложная хирургическая помощь: как мы это делаем
Objectives .Обзор текущих протоколов, используемых для лечения стенокардии Людвига, и оценка эффективности консервативных мер в этих случаях. Методы . Ретроспективный обзор пациентов, которые были госпитализированы в наше учреждение для лечения стенокардии Людвига в период с 2003 по 2010 годы. Результаты . Были идентифицированы два пациента. В обоих случаях лечение было успешно проведено консервативными мерами и тщательным наблюдением за дыхательными путями. Никто не нуждался в экстренной интубации или хирургической трахеостомии. Смертных не было, и оба были в больнице недолго. Заключение . В последнее время лечение стенокардии Людвига превратилось из агрессивного лечения проходимости дыхательных путей в более консервативное. Это основано на тщательном наблюдении за дыхательными путями на специализированном отделении дыхательных путей и на серийной клинической оценке дыхательных путей. Улучшение методов визуализации, антибактериальная терапия, хирургические навыки и клинический опыт являются ключевыми факторами этого изменения в практике.
1. Введение
Стенокардия Людвига – известная, но редкая хирургическая операция, которая потенциально опасна для жизни, если ее не выявить на ранней стадии и не лечить агрессивно.В этих случаях управление проходимостью дыхательных путей является основным принципом. Несмотря на это, конкретных руководств не существует, и лечение во многом зависит от клинической оценки и опыта. Существует множество разногласий относительно различных вариантов консервативного и хирургического лечения. В этой статье мы освещаем эти противоречия с кратким обзором литературы и ретроспективным обзором недавнего опыта со стенокардией Людвига.
2. Случай 1
56-летний мужчина поступил с 72-часовой историей обострения дисфагии и поднижнечелюстного отека.Начало было после посещения стоматолога, где был дренирован зубной абсцесс. Через 24 часа он повторно посетил своего стоматолога с жалобами на припухлость поднижнечелюстной кости, и ему был назначен пероральный прием Коамоксиклава. Несмотря на это, его симптомы прогрессировали, и через 72 часа он добрался до нашего учреждения. На основании его истории болезни и симптомов было заподозрено диагноз стенокардии Людвига. У него была температура 38,1 ° C, текли слюни. У него не было респираторной недостаточности; частота его дыхания была 23, а насыщение O 2 было 96% комнатным воздухом.Обследование полости рта показало умеренный тризм и воспаленное дно ротовой полости. Проведенная фиброоптическая ларингоскопия показала проходимость дыхательных путей гортани и нормальное надгортанник. На основании этой первоначальной оценки было принято решение вести его консервативно с тщательным наблюдением за дыхательными путями. Ему начали внутривенно вводить Ко-амоксиклав и клиндамицин, а также была проведена компьютерная томография шеи и верхней части грудной клетки с контрастным усилением, чтобы исключить возможность глубокого абсцесса шеи. Это показало обширный отек и воспаление поднижнечелюстных мягких тканей с умеренным возвышением языка и смещением кзади, что в определенной степени привело к нарушению дыхательных путей ротоглотки.Не было обнаружено никаких нарушений полости абсцесса или дыхательных путей гортани. Он был помещен в отделение уха, носа и горла (ЛОР) для ежечасного наблюдения за дыхательными путями и внутривенного лечения антибиотиками. Его симптомы улучшались на ежедневной основе, поддерживая нормальную частоту дыхания и ритм дыхания без снижения насыщенности O 2 ниже 97% в воздухе помещения по данным пульсоксиметрии. К 5-му дню после госпитализации его симптомы полностью исчезли, и он был выписан из больницы на пероральном приеме Коамоксиклава. При осмотре в амбулаторном отделении через две недели и 3 месяца не было выявлено рецидивов опухоли или отека мягких тканей, и он был выписан из нашей службы.
3. Случай 2
У 59-летнего мужчины с фоновым анамнезом инсулиннезависимого сахарного диабета и себопсориаза в течение 24 часов в анамнезе имелись легкая правосторонняя припухлость лица, усиливающаяся припухлость поднижнечелюстной кости и легкая дисфагия. У него была умеренная гипертермия 37,8 ° C, частота его дыхания была в пределах нормы, а его насыщение кислородом 2 составляло 98% при комнатной температуре. При физикальном обследовании у него была обнаружена небольшая припухлость лица с правой стороны, значительная припухлость поднижнечелюстной кости и эритема кожи, распространяющаяся ниже до уровня верхней границы грудины.Волоконно-оптическая ларингоскопия показала легкое сужение ротоглотки и проходимость дыхательных путей гортани. Ему начали внутривенное введение клиндамицина, ципрофлоксацина и бензилпенициллина, а также была проведена компьютерная томография шеи и верхней части грудной клетки с контрастным усилением (рисунки 1 и 2), чтобы выявить глубокий абсцесс шеи или расширение средостения. Это показало значительное воспаление поднижнечелюстных мягких тканей и отек со степенью поражения ротоглотки. Его гортанные дыхательные пути были в норме, глубокого абсцесса шеи или фасциального расширения не наблюдалось.Он был госпитализирован в отоларингологическое отделение для ежечасного наблюдения за дыхательными путями и внутривенного лечения антибиотиками.
На третий день после госпитализации было очевидно легкое уменьшение припухлости подчелюстной кости. С другой стороны, была отмечена тревожная эритема кожи, распространяющаяся снизу до уровня 5-го реберного хряща. Несмотря на это, его частота дыхания и насыщение O 2 остались неизменными, и у него не было жалоб на кардиоторакальные функции, указывающие на расширение опасного пространства или некротизирующий фасциит.Была проведена клиническая оценка, включающая снимок грудной клетки и УЗИ шеи. Не было обнаружено никаких признаков глубокого абсцесса шеи или некротизирующего фасциита. Его комбинацию внутривенных антибиотиков заменили на клиндамицин, ципрофлоксацин и тейкопланин. В дерматологическую службу обратились с подозрением на вторичное обострение псориаза. Добавлен крем Дактакорт-гидрокортизон (миконазол и гидрокортизон) для местного применения. Постепенное улучшение его симптомов происходило ежедневно. На шестой день после поступления его симптомы полностью исчезли, и он был выписан из больницы.При наблюдении в амбулаторном отделении через две недели и три месяца не было выявлено рецидивов отека гортани или эритемы кожи, и он был выписан из нашей службы.
4. Обсуждение
Стенокардия Людвига названа в честь немецкого врача Вильгельма Фридриха фон Людвига, который впервые описал это состояние в 1836 году [1]. Это потенциально опасный для жизни целлюлит или инфекция соединительной ткани шеи и дна рта, которая характеризуется прогрессирующим отеком подчелюстной кости с возвышением и смещением языка кзади [2, 3].
Одонтогенные инфекции составляют большинство случаев [4]. Наиболее часто культивируемые организмы включают видов Staphylococcus, Streptococcus и Bacteroides [5].
Раннее лечение антибиотиками должно быть широким, чтобы охватить грамположительные и грамотрицательные бактерии, а также анаэробы. Обычно используется комбинация пенициллина, клиндамицина и метронидазола.
Использование внутривенных стероидов было предложено как средство уменьшения набухания и отека мягких тканей и сведения к минимуму вероятности необходимости хирургического вмешательства в дыхательных путях при стенокардии Людвига [1, 5, 6].Это остается спорным, поскольку до настоящего времени не существует рандомизированных контролируемых исследований, демонстрирующих эффективность кортикостероидов у этих пациентов.
Традиционно агрессивное лечение проходимости дыхательных путей с помощью эндотрахеальной интубации или хирургического вмешательства с помощью хирургической трахеостомии было нормой.
Хотя никаких конкретных рекомендаций по лечению острой стенокардии Людвига не существует, решения относительно защиты дыхательных путей в значительной степени зависят от «Практических рекомендаций по лечению трудных дыхательных путей», которые были приняты Американским обществом анестезиологов в 1992 году и обновлены в 2003 году [7 ].В этих рекомендациях затрудненное прохождение дыхательных путей определяется как «клиническая ситуация, в которой анестезиолог, прошедший обычную подготовку, испытывает трудности с вентиляцией верхних дыхательных путей с помощью лицевой маски, трудности с интубацией трахеи или и то и другое». В этом случае пациенты интубируются через волоконно-оптический бронхоскоп с поддержкой бодрствования. Если это не удается, выполняется хирургическая трахеостомия под местной анестезией. В руководствах указывается, что эти рекомендации могут быть приняты, изменены или отклонены в соответствии с клиническими потребностями и ограничениями, поскольку эти рекомендации не предназначены в качестве стандартов или абсолютных требований, и их цель – помочь практикующему врачу в принятии решений, касающихся здравоохранения [7].
Недавние сообщения способствовали консервативному лечению стенокардии Людвига у отдельных пациентов по сравнению с традиционным агрессивным лечением дыхательных путей. Это включает внутривенную терапию антибиотиками и тщательное наблюдение за дыхательными путями. Larawin et al. ретроспективно изучили в общей сложности 103 пациента с инфекциями глубокого шейного отдела шеи с 1993 по 2005 год. Стенокардия Людвига была наиболее часто встречающейся инфекцией, наблюдаемой у 38 (37%) пациентов, получавших лечение. 13 (34%) пациентов успешно справились с медикаментозным лечением и только 4 (10%) пациентам потребовалась трахеостомическая трубка [8].
Куриен и др. сообщили о 13-летнем обзоре пациентов со стенокардией Людвига в период с 1982 по 1995 год. Пациенты были госпитализированы либо в ЛОР, либо в педиатрические хирургические отделения.
Был 41 пациент, 24% из которых составляли дети и 76% взрослые. У детей 70% контролировались консервативными методами лечения, в то время как 81% взрослых требовали разреза и дренирования. Трахеостомия потребовалась 10% детей и 52% взрослых. Летальность составила 10% в обеих группах [9].
9-летний обзор, проведенный Гринбергом и др.из 29 случаев инфекций глубокого шейного пространства 21 пациент (72%) после первоначальной клинической оценки лечился консервативно.
У одного из этих пациентов впоследствии состояние ухудшилось, потребовалась экстренная интубация. Из тех, кто лечился неконсервативно при первичном обращении, 7 (24%) пациентов смогли быть интубированы с помощью фиброоптической назоэндоскопии и 1 (3%) пациенту потребовалась трахеостомия под местной анестезией [10].
Ранняя детальная визуализация важна для оценки распространения инфекции или некроза тканей и для принятия решений относительно хирургических подходов при наличии показаний.КТ и МРТ имеют неоценимое значение при оценке инфекций глубокого шейного отдела шеи и скоплений. Miller et al. [11] сообщили, что комбинированная клиническая оценка и результаты КТ приводят к точности 89%, чувствительности 95% и специфичности 80% при выявлении дренируемых коллекций. Рентгенограммы грудной клетки полезны при поиске признаков расширения средостения, таких как медиастинит и плевральный выпот.
Хотя ультразвук не так легко интерпретируется клиницистами и хирургами, как другие методы визуализации, его доступность, экономическая эффективность, сниженный риск радиации и точность в дифференциации отеков, связанных с целлюлитом, от скоплений абсцесса делают его надежным дополнением к компьютерной томографии в стойкие случаи [12, 13].
Тем не менее, в случаях значительного нарушения проходимости дыхательных путей, когда требуется немедленное решение относительно необходимости окончательного прохождения дыхательных путей, клинический опыт и суждение важнее визуализации.
5. Как мы это делаем
На основании нашего клинического опыта и обзора литературы мы пришли к выводу, что консервативное лечение стенокардии Людвига допустимо в отдельных случаях при условии, что начата ранняя антибактериальная терапия и дренирован любой собираемый абсцесс. Мы также предлагаем протокол управления проходимостью дыхательных путей для этих случаев.При этом первоначальная оценка дыхательных путей основана на частоте дыхания, сатурации кислорода и результатах волоконно-оптической ларингоскопии. Затем пациенты классифицируются как имеющие серьезное нарушение дыхательных путей или стабильные дыхательные пути. В группе с тяжелым нарушением дыхания (пациенты, неспособные поддерживать сатурацию воздуха в помещении выше 95%, частота дыхания> 25 или значительное нарушение дыхательных путей при фиброоптической ларингоскопии) требуется окончательная проходимость дыхательных путей. Сначала следует попытаться провести интубацию с оптоволоконной оптикой в сознании; если это не удается, выполняется хирургическая трахеостомия под местной анестезией.
В другой группе, где пациенты могут поддерживать нормальную сатурацию кислорода и частоту дыхания в воздухе помещения и где при оптоволоконном обследовании не выявляется значительных нарушений дыхательных путей, лечение дыхательных путей осуществляется консервативно. Это включает в себя тщательное наблюдение за дыхательными путями (сатурация кислорода, частота дыхания и серийная волоконно-оптическая ларингоскопия) в отделении высокой степени зависимости (HDU) или ЛОР-отделении.
После первичной клинической оценки и определения проходимости дыхательных путей всем пациентам следует пройти компьютерную томографию шеи и грудной клетки для дальнейшей детальной оценки проходимости дыхательных путей и глубоких шейных пространств.Любой абсцесс или полость сбора следует дренировать, и обе группы следует держать в отделении HDU или ЛОР для ежечасной оценки проходимости дыхательных путей в течение 24–48 часов.
6. Заключение
Обеспечение проходимости дыхательных путей при стенокардии Людвига – золотой стандарт лечения. Недавно это превратилось из агрессивного управления дыхательными путями в более консервативное. Это основано на тщательном наблюдении за дыхательными путями на специализированном отделении дыхательных путей и на серийной клинической оценке дыхательных путей.

 На миндалинах появляются желтовато-белые гнойные точки – так выглядят воспаленные фолликулы.
На миндалинах появляются желтовато-белые гнойные точки – так выглядят воспаленные фолликулы.
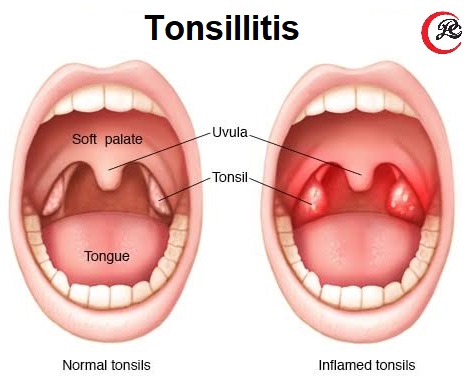

 Человеку больно глотать.
Человеку больно глотать.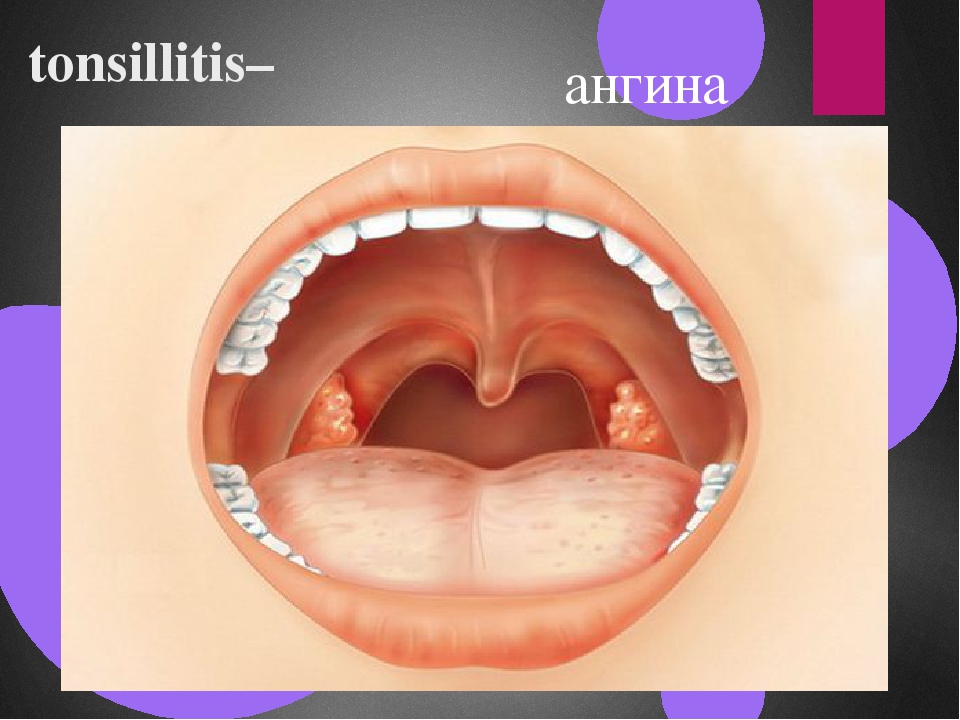 Проходят они, спустя два дня, при этом могут наблюдаться симптомы ангины, менингита.
Проходят они, спустя два дня, при этом могут наблюдаться симптомы ангины, менингита.
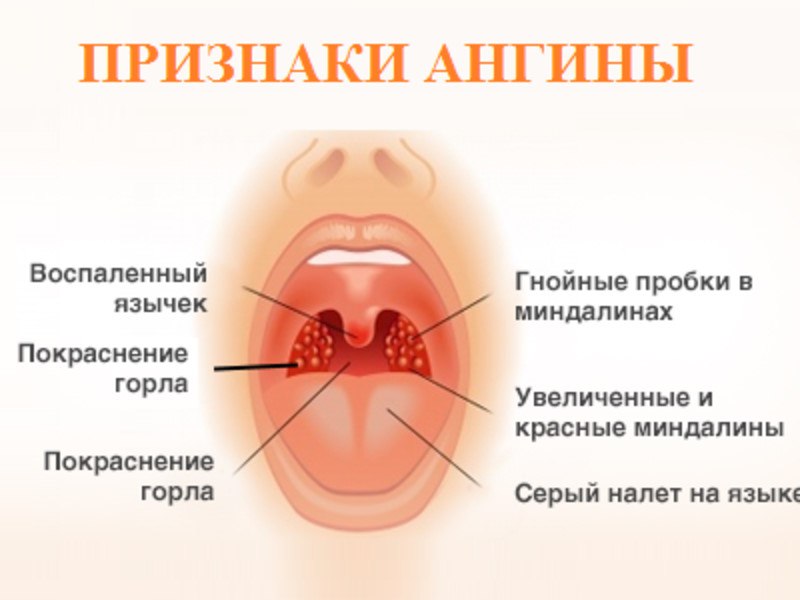
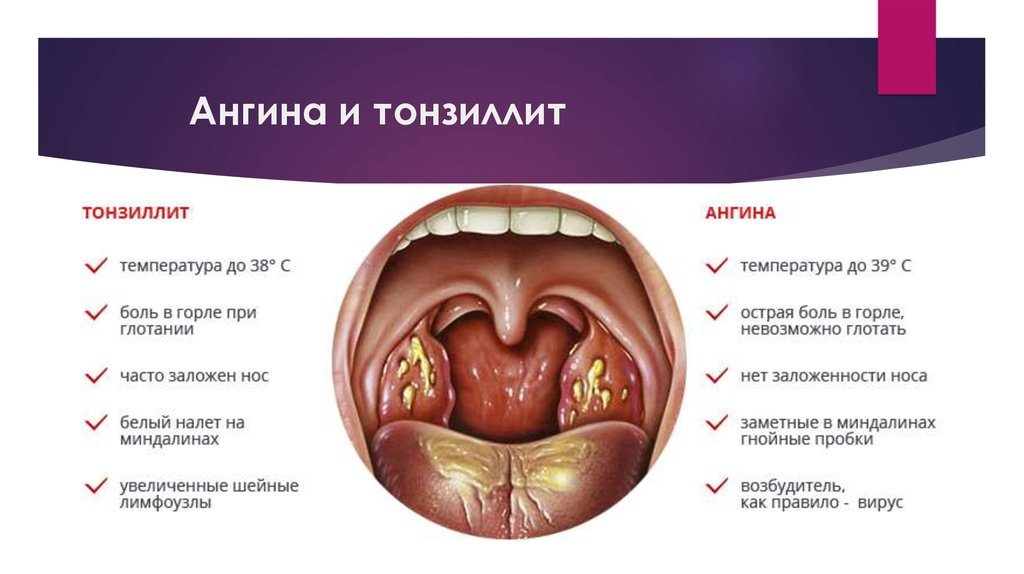
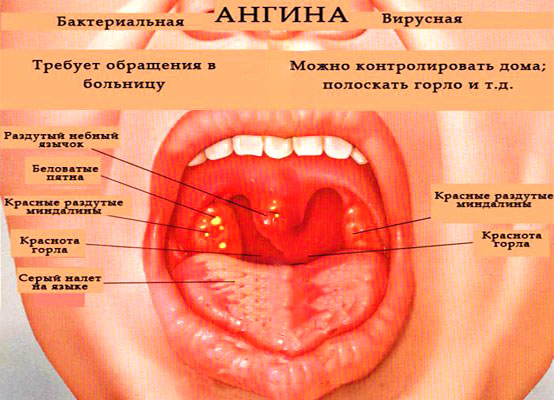 Осуществляя процедуру самостоятельно, вы можете повредить ткани слизистой и усугубить процесс заболевания.
Осуществляя процедуру самостоятельно, вы можете повредить ткани слизистой и усугубить процесс заболевания.
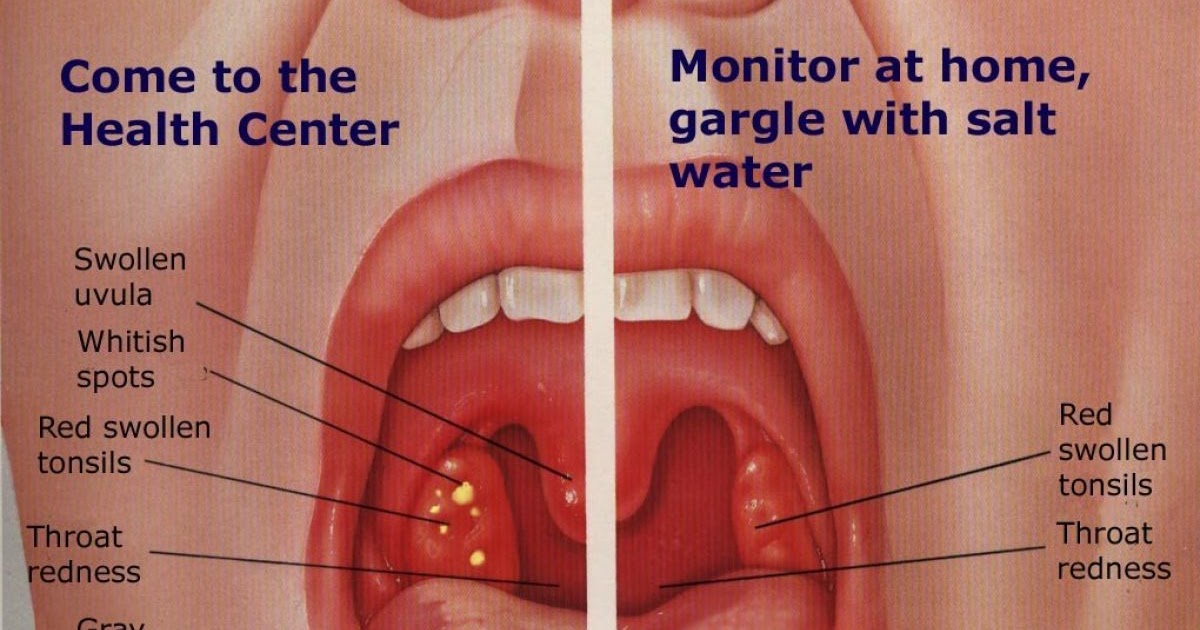 Детям более старшего возраста назначают Генферон, Виферон (в форме свечей), Циклоферон в таблетках. Гриппозную ангину можно купировать на начальной стадии закапыванием в нос препарата Интерферон.
Детям более старшего возраста назначают Генферон, Виферон (в форме свечей), Циклоферон в таблетках. Гриппозную ангину можно купировать на начальной стадии закапыванием в нос препарата Интерферон. Полезны ребенку чай с малиной, медом, лимоном (они повышают потоотделение и способствуют снижению температуры), теплое молоко, чистая вода, морсы из свежих и замороженных ягод, отвары ромашки, плодов рябины, калины и шиповника;
Полезны ребенку чай с малиной, медом, лимоном (они повышают потоотделение и способствуют снижению температуры), теплое молоко, чистая вода, морсы из свежих и замороженных ягод, отвары ромашки, плодов рябины, калины и шиповника;
 Поражается вещество мозга и подкорковые ядра (очень редко). Развиваются центральные парезы, судорожный синдром, афазия, гиперкинезы.
Поражается вещество мозга и подкорковые ядра (очень редко). Развиваются центральные парезы, судорожный синдром, афазия, гиперкинезы.
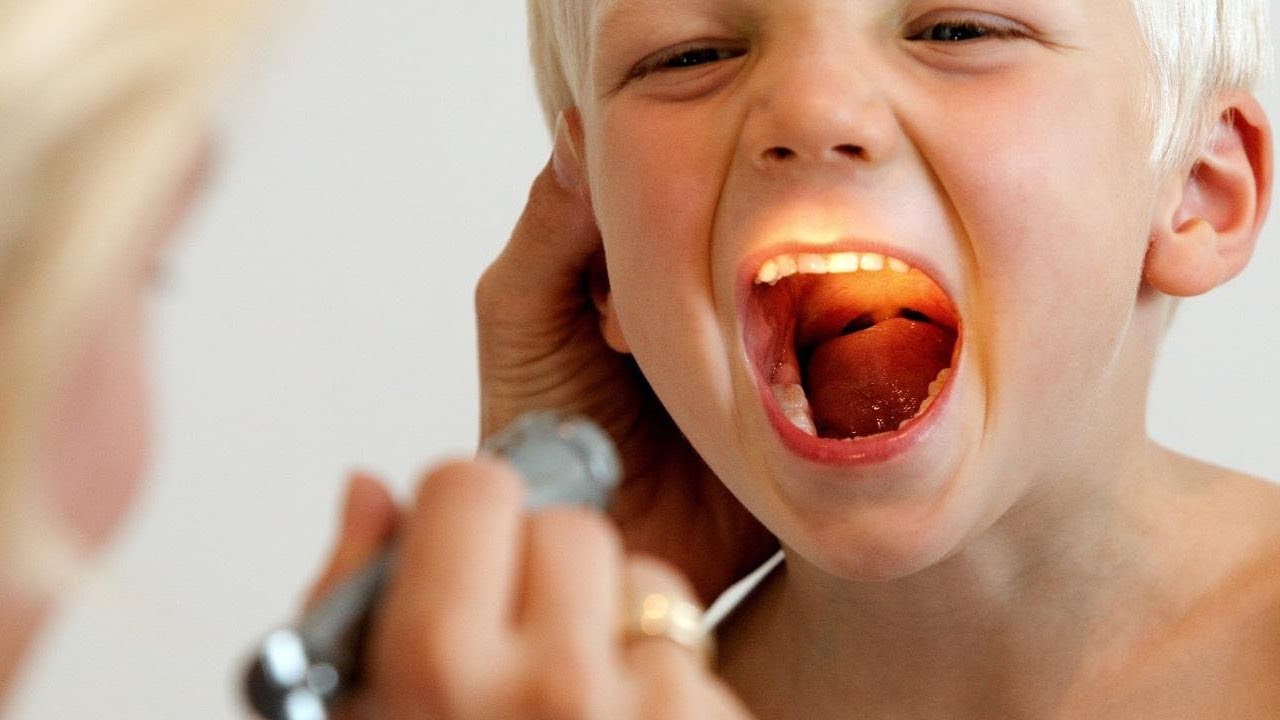
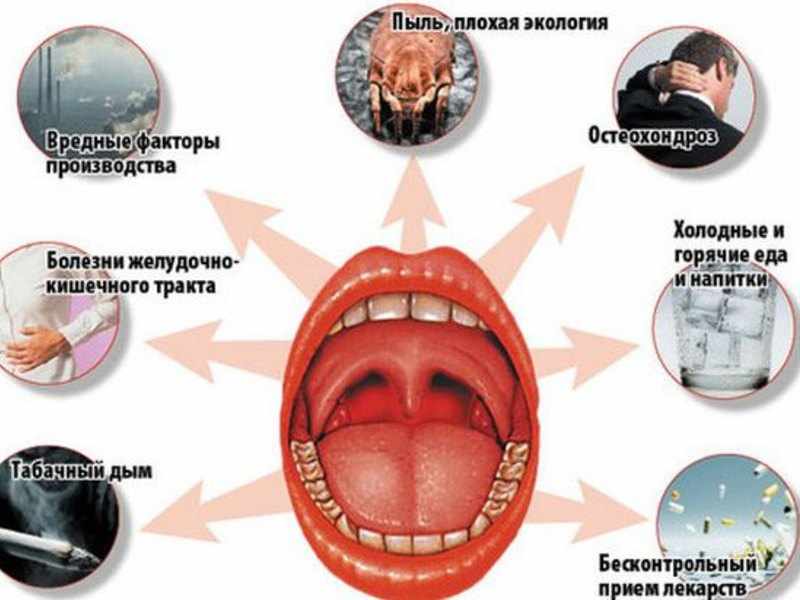
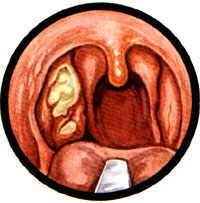 Не пытайтесь водить машину самостоятельно.
Не пытайтесь водить машину самостоятельно. Этот тест показывает, какие артерии заблокированы и как работает ваше сердце.
Этот тест показывает, какие артерии заблокированы и как работает ваше сердце.