Отхаркивающие препараты (исключая комбинации с противокашлевыми препаратами) » Справочник ЛС
Муколитики разрушают молекулы гликопротеидов (мукополисахаридов) мокроты путем химического воздействия, вызывая их деполимеризацию. Подразделяются на ферментные и неферментные препараты. Протеолитические ферменты разрушают пептидные связи в молекуле белка, а также расщепляют высокомолекулярные продукты распада белков (полипептиды) или нуклеиновые кислоты (ДНК, РНК). Назначаются ингаляционно или внутримышечно при тяжелых трахеобронхитах, бронхоэктазии, ателектазах, муковисцидозе. К ним относятся трипсин, химотрипсин, рибонуклеаза, дезоксирибонуклеаза, террилитин и терридеказа. Эффект неферментных муколитиков связан с наличием в молекуле свободных сульфгидрильных групп, которые разрывают дисульфидные связи протеогликанов, вызывая деполимеризацию макромолекул мукопротеидов и снижение вязкости мокроты. Разжижение и увеличение объема мокроты облегчают ее отделение. К неферментным муколитикам относятся ацетилцистеин, карбоцистеин, месна, бромгексин и амброксол.
Ацетилцистеин, являясь производным L-цистеина и оказывает прямое муколитическое действие. Кроме того, он уменьшает способность микроорганизмов колонизироваться на поверхности слизистой дыхательных путей, проявляя спарринг-эффект с антибиотиками. Ацетилцистеин является также мощным антиоксидантом, оказывающим как прямое, так
и непрямое действие. Прямое антиоксидантное действие обусловлено наличием свободной сульфгидрильной группы, взаимодействующей с электрофильными группами свободных радикалов и реактивных кислородных метаболитов, ответственных за развитие острого и хронического воспаления легочной ткани и дыхательных путей. Одним из результатов прямого антиоксидантного действия ацетилцистеина является защита α1-антипротеина. Являясь предшественником глутатиона, принимающего участие в процессах детоксикации организма, защиты слизистых дыхательных путей от внешних и внутренних повреждающих воздействий, препарат оказывает и непрямое антиоксидантное действие. Применяют ацетилцистеин ингаляционно, иногда парентерально.
Карбоцистеин обладает одновременно мукорегулирующим и муколитическим эффектами. Механизм его действия связан с активацией сиаловой трансферазы, фермента бокаловидных клеток слизистой оболочки бронхов. Карбоцистеин нормализует количественное соотношение кислых и нейтральных сиаломуцинов бронхиального секрета (уменьшает количество нейтральных гликопептидов и увеличивает количество гидроксисиалогликопептидов), что нормализует вязкость и эластичность слизи. Под воздействием лекарственного средства происходит регенерация слизистой оболочки, восстановление ее структуры, уменьшение (до нормы) количества бокаловидных клеток, особенно в терминальных бронхах, а значит, и снижение количества вырабатываемой ими слизи. Помимо этого, восстанавливается секреция иммунологически активного IgA (фактора специфической защиты) и число сульфгидрильных групп (фактора неспецифической защиты), улучшается мукоцилиарный клиренс (потенцируется деятельность ресничек эпителия бронхов).
слизистой оболочки дыхательных путей. При этом действие карбоцистеина распространяется на все поврежденные отделы дыхательных путей — заметно ускоряются репаративные процессы в слизистой оболочке бронхов, трахеи, глотки, носовых ходов и околоносовых пазух, полости среднего и внутреннего уха.
К эффективным муколитическим и отхаркивающим средствам относятся амброксол и бромгексин, имеющие сходное химическое строение. Муколитическое действие препаратов обусловлено деполимеризацией мукопротеинов и мукополисахаридов мокроты, что приводит к ее разжижению. Фармакотерапевтический эффект обоих препаратов связан также со стимуляцией продукции эндогенного поверхностно-активного вещества (сурфактанта), образующегося в альвеолярных клетках. При этом нормализуется секреция бронхиальных желез, улучшаются реологические свойства мокроты, уменьшается ее вязкость, облегчается выделение мокроты из бронхов.
слизистую оболочку бронхов, угнетают высвобождение гистамина из лейкоцитов и тучных клеток, продукцию лейкотриенов, цитокинов и свободных кислородных радикалов, оказывая местный противовоспалительный эффект и уменьшая отек (противовоспалительное действие). Лекарственные средства способны оказывать противокашлевое действие, увеличивая синтез сурфактанта в альвеолярных пневмоцитах и уменьшая его распад (антиателектатическое действие), повышать образование секреторного IgА (иммуномодулирующее действие).
К этой группе относятся также препараты протеолитических ферментов – трипсин кристаллический, химотрипсин кристаллический, дезоксирибонуклеаза (ДНКаза). Препарат рекомбинантной α-ДНКазы выпускается под названием пульмозим. Применяется в качестве муколитика при муковисцидозе. Вводят ингаляционно. Используют также препараты, оказывающие прямое действие на железы слизистой оболочки бронхов и усиливающие их секрецию, например калия йодид.
Вводят ингаляционно. Используют также препараты, оказывающие прямое действие на железы слизистой оболочки бронхов и усиливающие их секрецию, например калия йодид.
Натрия гидрокарбонат также разжижает мокроту, а возможно, и несколько повышает бронхиальную секрецию. Калия йодид и натрия гидрокарбонат назначают внутрь и ингаляционно (в аэрозоле), растворы трипсина кристаллического, химотрипсина кристаллического, ДНКазы – ингаляционно (в аэрозоле).
К отхаркивающим средствам относятся и препараты корня алтея, корня истода, корня солодки, терпингидрат, натрия бензоат.
Мукоактивная терапия кашля: что за горизонтом? | #10/18
По мнению целого ряда авторов, кашель в настоящее время является едва ли не самой частой причиной обращения за амбулаторной медицинской помощью [1–4]. Так, в Великобритании именно острый кашель, сопровождающий течение острой респираторной вирусной инфекции (ОРВИ), ежегодно приводит порядка 12 млн больных к врачу [1–2].
Хронический кашель также составляет крайне важную проблему для практического здравоохранения в связи с тем, что порядка 11–18% жителей в различных странах мира предъявляют подобного рода жалобы [3–7]. Кроме того, известно, что хронический кашель является наиболее частым симптомом различных бронхолегочных заболеваний и обусловливает от 10% до 38% обращений за медицинской помощью к специалисту-пульмонологу [4]. В отношении хронических заболеваний респираторного тракта стоит отметить, что распространенность, например, хронической обструктивной болезни легких (ХОБЛ) по данным современных эпидемиологических исследований достигает 4–15% среди взрослого населения развитых стран [8–9]. Так, по данным исследований BOLD, включившего около 10 тыс. респондентов из 12 стран, и PLATINO (963 респондента старше 40 лет) распространенность ХОБЛ составила 12% и от 8% до 19% в разных городах Южной Америки соответственно [10–11]. Учитывая полученные результаты, в настоящее время прогнозируется, что число больных ХОБЛ в мире достигает 600 млн человек.
Важной составляющей проблемы кашля являются экономические потери, ассоциированные в первую очередь с прямыми затратами на покупку лекарственных средств «от кашля» [13]. Например, в Великобритании расходы на лечение острого кашля составляют порядка 1 млн фунтов стерлингов ежегодно. В США годовые расходы на покупку безрецептурных препаратов для лечения кашля и устранения симптомов простуды достигают 3,6 млрд долларов.
Определение и общие лечебные подходы к ведению пациента с кашлем
Кашель — это защитный рефлекс, который способствует выведению избыточного секрета и инородных частиц из верхних и нижних отделов дыхательных путей.
.gif) ; интенсивность кашлевого акта, его длительность; влияние кашля на состояние больного, его сон; наличие обструкции дыхательных путей и пр. [3–4, 13].
; интенсивность кашлевого акта, его длительность; влияние кашля на состояние больного, его сон; наличие обструкции дыхательных путей и пр. [3–4, 13].Лечение кашля в первую очередь должно быть этиотропным, т. е. направленным на устранение причины кашля. Например, эффективная антибактериальная терапия пневмонии, обострения ХОБЛ/хронического бронхита, компенсация сердечной недостаточности, отмена препаратов, провоцирующих кашель, устранение контакта с аллергеном.
С целью ликвидации/уменьшения кашля используют два основных метода: фармакологический и немедикаментозный (рис.) [4, 13].
В целом ряде случаев регресса кашля можно добиться без применения лекарственных средств. В числе немедикаментозных методов следует упомянуть отказ от курения (позволяет уменьшить выраженность кашля у курильщиков, пациентов с ХОБЛ), повышенное потребление жидкости — «гидратация» у больных с острыми респираторными вирусными инфекциями [14–15], обеспечение достаточной влажности воздуха в помещении, отмена провоцирующих кашель препаратов.
Собственно фармакологический метод лечения кашля предполагает назначение противокашлевых средств. Противокашлевые препараты включают две группы [4, 13, 16]:
1) лекарственные средства, подавляющие кашель в центральном или периферическом звене;
2) мукоактивные препараты.
Стоит заметить, что назначение препаратов, подавляющих кашлевой рефлекс (супрессанты кашля), может быть оправдано только в случае сухого кашля, значительно снижающего качество жизни пациента (кашель нарушает сон, снижает дневную активность, сопровождается болевым синдромом) [13].
В свою очередь термин «мукоактивные препараты» объединяет целую группу различных лекарственных средств, позволяющих управлять кашлем через изменение количества и свойств бронхиального секрета — «протуссивная терапия» [13, 16].
Среди них выделяют три основные группы:
- мукокинетики — препараты, влияющие на реологические свойства (объем, вязкость, подвижность) преимущественно золевого компонента бронхиального секрета;
- муколитики — препараты, влияющие на реологические свойства (вязкость, эластичность, адгезивность) преимущественно гелевого компонента бронхиального секрета;
- мукорегуляторы — лекарственные средства, изменяющие продукцию бронхиального секрета и соотношение основных типов клеток в слизистой бронхов.

К этим трем группам примыкают стимуляторы мукоцилиарного клиренса — препараты, восстанавливающие или поддерживающие функциональную активность цилиарных клеток слизистой бронхов. Как правило, они обладают бронхолитическим действием.
Мукоактивная терапия
Протуссивная терапия применяется у пациентов с продуктивным кашлем (т. е. с кашлем с экспекторацией мокроты). Мукоактивная терапия является важной составляющей лечения больных с хроническими заболеваниями органов дыхания (в первую очередь ХОБЛ и бронхоэктазы).
Классификация мукоактивных лекарственных средств представлена в табл.
Мукокинетики (отхаркивающие средства) разделяются по механизму действия на препараты прямого и рефлекторного действия. Следует отметить, что эта группа препаратов никогда не подвергалась серьезному клиническому изучению и терапевтическая ценность их неочевидна [13, 16]. Кроме того, мукокинетики рефлекторного действия (корень солодки, алтея, трава термопсиса) в дозах, достаточных, чтобы значимо усилить секрецию, могут вызывать ряд нежелательных реакций — тошноту, рвоту, бронхоспазм. Поэтому в настоящее время мукокинетики в значительной мере вытеснены гораздо более эффективными и безопасными муколитическими препаратами.
Поэтому в настоящее время мукокинетики в значительной мере вытеснены гораздо более эффективными и безопасными муколитическими препаратами.
Муколитики различаются по своему действию на бронхиальный секрет [3–4, 13, 16], среди данной группы препаратов выделяют:
1) средства, реализующие свой эффект преимущественно в просвете бронхов;
2) препараты, нормализующие образование бронхиального секрета.
К препаратам, нормализующим образование бронхиального секрета, относят бромгексин и амброксол, а также мукорегулятор — карбоцистеин. Стоит заметить, что собственно бромгексин является пролекарством и в организме метаболизируется с образованием активного метаболита — амброксола, который и определяет основные эффекты препарата. Препараты данной группы оказывают смешанное, как муколитическое, так и секретомоторное, действие [13, 16–17]. Они повышают активность лизосом бокаловидных клеток эпителия дыхательных путей, вследствие чего происходит высвобождение лизосомальных ферментов, гидролизующих мукопротеиды и мукополисахариды. Происходит восстанановление мукоцилиарного клиренса за счет стимуляции выработки нейтральных полисахаридов и сурфактанта. Амброксол является активным метаболитом бромгексина и потому обладает более выраженным мукоактивным действием. Биодоступность амброксола составляет 70–80% (у бромгексина — 20%). Кроме того, при пероральном приеме действие амброксола начинается через 30 мин и продолжается в течение 6–12 ч. Амброксол оказывает влияние на синтез бронхиального секрета, выделяемого клетками слизистой оболочки бронхов. Секрет разжижается путем расщепления кислых мукополисахаридов и дезоксирибонуклеиновых кислот, одновременно улучшается выделение секрета. Кроме того, амброксол способен оказывать противовоспалительный эффект [18]. Препарат обладает разнообразием лекарственных форм и может применяться парентерально, per os или ингаляционно. Наличие формы в виде капсул с медленным высвобождением позволяет принимать лекарственное средство один раз в сутки.
Происходит восстанановление мукоцилиарного клиренса за счет стимуляции выработки нейтральных полисахаридов и сурфактанта. Амброксол является активным метаболитом бромгексина и потому обладает более выраженным мукоактивным действием. Биодоступность амброксола составляет 70–80% (у бромгексина — 20%). Кроме того, при пероральном приеме действие амброксола начинается через 30 мин и продолжается в течение 6–12 ч. Амброксол оказывает влияние на синтез бронхиального секрета, выделяемого клетками слизистой оболочки бронхов. Секрет разжижается путем расщепления кислых мукополисахаридов и дезоксирибонуклеиновых кислот, одновременно улучшается выделение секрета. Кроме того, амброксол способен оказывать противовоспалительный эффект [18]. Препарат обладает разнообразием лекарственных форм и может применяться парентерально, per os или ингаляционно. Наличие формы в виде капсул с медленным высвобождением позволяет принимать лекарственное средство один раз в сутки.
Карбоцистеин обладает одновременно мукорегулирующим и муколитическим эффектами [4, 13, 16]. Механизм действия препарата связан с активацией сиаловой трансферазы бокаловидных клеток слизистой оболочки бронхов и нормализацией соотношения кислых и нейтральных сиаломуцинов бронхиального секрета (восстановление вязкости и эластичности слизи), что роднит его с муколитиками [16]. Собственно мукорегуляторное действие заключается в уменьшении в слизистой бронхов при патологии избыточного количества бокаловидных клеток и снижении количества вырабатываемого ими секрета, что реализуется при длительном применении препарата. Применение карбоцистеина сопровождается увеличением секреции IgА. Действие препарата реализуется на всем протяжении респираторного тракта (полость носа, придаточные пазухи носа, верхние и нижние дыхательные пути), имеющего сходное строение эпителия и наличие бокаловидных клеток. Карбоцистеин выпускается только в формах для перорального применения (таблетки, капсулы, сироп).
Механизм действия препарата связан с активацией сиаловой трансферазы бокаловидных клеток слизистой оболочки бронхов и нормализацией соотношения кислых и нейтральных сиаломуцинов бронхиального секрета (восстановление вязкости и эластичности слизи), что роднит его с муколитиками [16]. Собственно мукорегуляторное действие заключается в уменьшении в слизистой бронхов при патологии избыточного количества бокаловидных клеток и снижении количества вырабатываемого ими секрета, что реализуется при длительном применении препарата. Применение карбоцистеина сопровождается увеличением секреции IgА. Действие препарата реализуется на всем протяжении респираторного тракта (полость носа, придаточные пазухи носа, верхние и нижние дыхательные пути), имеющего сходное строение эпителия и наличие бокаловидных клеток. Карбоцистеин выпускается только в формах для перорального применения (таблетки, капсулы, сироп).
Группу препаратов, действующих в просвете бронхов, составляют тиолсодержащие лекарственные средства (ацетилцистеин и эрдостеин) и протеолитические ферменты (трипсин, химотрипсин, дорназа альфа).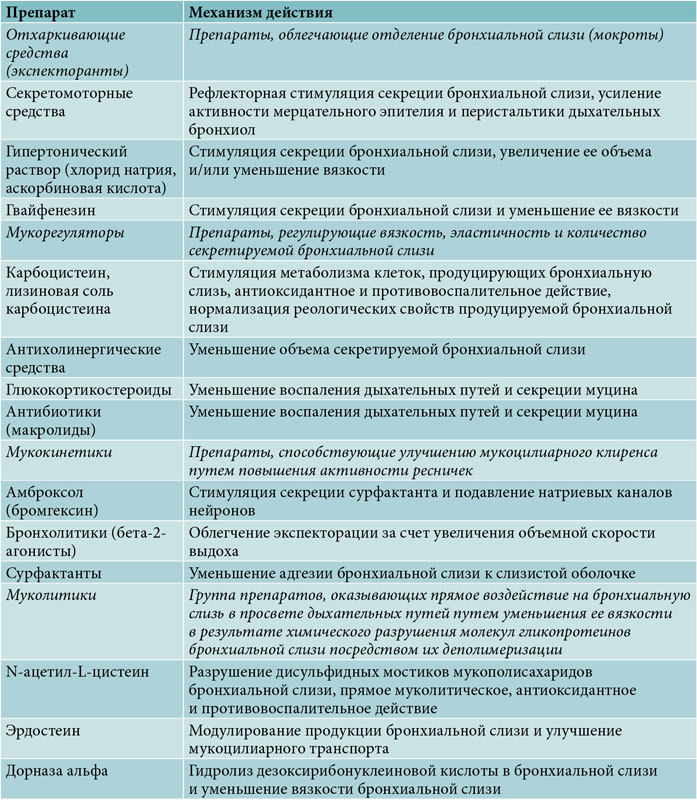 В отношении последних необходимо отметить, что использование ферментных препаратов нередко сопровождается аллергическими реакциями, усугублением бронхиальной обструкции, усилением деструкции межальвеолярных перегородок при дефиците α1-антитрипсина, что потенцирует развитие центриацинарной эмфиземы легких. В связи с этим они в настоящее время не используются в клинической практике, за исключением дорназы альфа. Дорназа альфа способна разрушать внеклеточную ДНК, содержащуюся в вязком бронхиальном секрете больных муковисцидозом, и ее применение зарезервировано только для этой категории больных. При этом применение дорназы альфа у пациентов с бронхоэктазами, не обусловленными муковисцидозом, вопреки сложившейся практике не рекомендуется [19].
В отношении последних необходимо отметить, что использование ферментных препаратов нередко сопровождается аллергическими реакциями, усугублением бронхиальной обструкции, усилением деструкции межальвеолярных перегородок при дефиците α1-антитрипсина, что потенцирует развитие центриацинарной эмфиземы легких. В связи с этим они в настоящее время не используются в клинической практике, за исключением дорназы альфа. Дорназа альфа способна разрушать внеклеточную ДНК, содержащуюся в вязком бронхиальном секрете больных муковисцидозом, и ее применение зарезервировано только для этой категории больных. При этом применение дорназы альфа у пациентов с бронхоэктазами, не обусловленными муковисцидозом, вопреки сложившейся практике не рекомендуется [19].
Муколитическое действие тиолсодержащих препаратов (ацетилцистеин, эрдостеин) реализуется в просвете бронхов и основывается на наличии сульфгидрильных SH-групп, которые разрывают дисульфидные связи мукополисахаридов мокроты, делая ее менее вязкой. Ацетилцистеин характеризует многообразие лекарственных форм, что позволяет использовать препарат перорально, ингаляционно, интратрахеально, внутривенно и внутримышечно. Стоит отметить, что при длительном приеме ацетилцистеина может снижаться продукция лизоцима и секреторного иммуноглобулина А, также следует с осторожностью назначать препарат пациентам с бронхообструктивным синдромом.
Ацетилцистеин характеризует многообразие лекарственных форм, что позволяет использовать препарат перорально, ингаляционно, интратрахеально, внутривенно и внутримышечно. Стоит отметить, что при длительном приеме ацетилцистеина может снижаться продукция лизоцима и секреторного иммуноглобулина А, также следует с осторожностью назначать препарат пациентам с бронхообструктивным синдромом.
Помимо муколитического эффекта, тиолсодержащие препараты обладают выраженным прямым (за счет сульфгидрильных групп) и непрямым (за счет активации синтеза глутатиона) антиоксидантным действием. Выраженная антиоксидантная направленность данных мукоактивных средств является весьма перспективной, так как снижает активность воспалительных процессов в дыхательных путях, что особенно важно для пациентов, подверженных воздействию табачного дыма, у которых активированы окислительные процессы и снижена антиоксидантная активность [3].
В данном контексте особое внимание следует уделить муколитику, содержащему две сульфгидрильные группы, которые освобождаются в процессе метаболизма, — эрдостеину [4, 13]. Эрдостеин является пролекарством, он быстро и активно метаболизируется в печени с образованием трех активных метаболитов, которые обладают муколитическими и антиоксидантными свойствами. Механизм влияния на мукоцилиарный клиренс опосредуется за счет снижения вязкости мокроты (разрыв дисульфидных мостиков), усиления секреторной функции эпителия дыхательных путей, стимуляции моторной функции [4, 20–22].
Эрдостеин является пролекарством, он быстро и активно метаболизируется в печени с образованием трех активных метаболитов, которые обладают муколитическими и антиоксидантными свойствами. Механизм влияния на мукоцилиарный клиренс опосредуется за счет снижения вязкости мокроты (разрыв дисульфидных мостиков), усиления секреторной функции эпителия дыхательных путей, стимуляции моторной функции [4, 20–22].
Фармакокинетика эрдостеина свидетельствует о том, что после его приема в дозе 300 мг максимальная концентрация в плазме достигается примерно через 1 ч [23], время полувыведения препарата составляет более 5 часов. Оптимальная суточная доза составляет 600 мг/сут, разделенная на 2 приема (по 300 мг). Максимальная суточная доза может составлять 900 мг (например, при обострении ХОБЛ). По данным исследований эффективное влияние на объем мокроты, ее вязкость, выраженность кашля становится значительным на 3-й день лечения; средняя продолжительность терапии составляет около 7 суток [21].
Эрдостеин способен повышать концентрацию антибиотиков — амоксициллина и кларитромицина — в бронхиальном секрете, не влияя на их концентрацию в сыворотке крови, и усиливает эффективность лечения по сравнению с антибактериальной терапией в сочетании с плацебо [24–25].
Учитывая тот факт, что эрдостеин является пролекарством, стабильным к гидролизу в кислых условиях, поэтому, проходя через желудок, препарат не оказывает прямого эффекта на желудочную слизь, т. е. априори обладает хорошим профилем безопасности [21]. Не получено данных о взаимодействии эрдостеина с другими препаратами [20]. Согласно результатам ряда исследований, эрдостеин безопасен при лечении пожилых больных, в случае умеренно выраженной почечной и печеночной недостаточности. Стоит помнить, что при тяжелой печеночной недостаточности, а также при снижении клиренса креатинина до 25 мл/мин и менее рекомендовано уменьшать дозу эрдостеина в 2 раза [20].
Важной особенностью эрдостеина является его способность оказывать выраженный антиоксидантный эффект, а именно подавлять окислительные процессы в дыхательных путях, развивающиеся при остром и хроническом воспалении, и таким образом оказывать противовоспалительное действие [26–27]. При этом признается, что антиоксидантная активность эрдостеина выше, чем у других представителей тиолов [28–29].
Интересно, что это свойство эрдостеина может быть реализовано в качестве защитного эффекта от повреждающего действия сигаретного дыма, приводящего к инактивации α1-антитрипсина. Данный белок, вырабатываемый печенью, контролирует активность эластазы, которую вырабатывают нейтрофилы в ответ на воспаление. Если ее активность не контролируется α1-антитрипсином, то она ведет к разрушению межальвеолярных перегородок и возникновению эмфиземы.
Кроме того, эрдостеин увеличивает концентрацию IgA в слизистой оболочке дыхательных путей у больных с хроническими заболеваниями дыхательных путей, а также снижает подавляющее действие табачного дыма на функции гранулоцитов.
Другим интересным свойством эрдостеина является его прямое антиадгезивное действие, опосредуемое за счет разрушения молекулы белка пилина на поверхности бактериальной клетки, необходимого для прикрепления бактерии к эпителию дыхательных путей [30].
Эффективность эрдостеина изучалась в целом ряде хорошо организованных рандомизированных исследований, в том числе плацебо-контролируемых протоколах. Так, в работе G. Ricevuti с соавт. применение препарата у пациентов с обострением хронического бронхита приводило к более быстрому регрессу клинических симптомов обострения по сравнению с плацебо [31].
Так, в работе G. Ricevuti с соавт. применение препарата у пациентов с обострением хронического бронхита приводило к более быстрому регрессу клинических симптомов обострения по сравнению с плацебо [31].
Авторитетный метаанализ [32], включивший 15 рандомизированных исследований (1046 больных хроническим бронхитом/ХОБЛ), продемонстрировал, что эрдостеин быстрее по сравнению с плацебо и другими мукоактивными препаратами приводил с уменьшению выраженности клинических симптомов обострения. Так, частота кашля и его интенсивность уменьшились на 81% и 70% соответственно, что по сравнению с таковыми при приеме пациентами плацебо оказалось значительно лучше. По мнению исследователей, эффективность эрдостеина оказалась более высокой по сравнению с действием других муколитиков. В исследовании A. Bisetti с соавт. [33] терапия эрдостеином сопровождалась уменьшением интенсивности и частоты кашля, вязкости мокроты по сравнению с плацебо. Другое рандомизированное плацебо-контролируемое исследование у больных с обострением ХОБЛ [34] показало, что у пациентов, принимавших эрдостеин, на 10-е сутки терапии определялись значительно меньшие концентрации С-реактивного белка и фибриногена. Кроме того, было отмечено более быстрое разрешение симптомов обострения в группе эрдостеина по сравнению с плацебо. Исследователями был сделан вывод о противовоспалительном эффекте препарата, оказывающего положительное влияние на купирование симптомов обострения ХОБЛ.
Кроме того, было отмечено более быстрое разрешение симптомов обострения в группе эрдостеина по сравнению с плацебо. Исследователями был сделан вывод о противовоспалительном эффекте препарата, оказывающего положительное влияние на купирование симптомов обострения ХОБЛ.
Мукоактивный, антиоксидантный и противовоспалительный эффекты, оказываемые эрдостеином, наиболее ярко находят свое отражение в длительной терапии пациентов с хроническим бронхитом (ХБ)/ХОБЛ [35]. Стоит заметить, что предпосылки к масштабным исследованиям эрдостеина при ХОБЛ предопределили данные, говорящие о том, что наличие постоянного продуктивного кашля у данной категории больных ассоциировано как с более быстрым темпом прогрессирования заболевания, так и с повышенным риском развития обострений, которые в свою очередь определяют прогноз больного [36–37, 44]. В настоящее время на основании целого ряда исследований доказано, что гиперпродукция мокроты является одним из важных факторов развития заболевания, а также предиктором развития частых обострений заболевания и летальности [38–40, 44].
Применение эрдостеина у больных ХБ/ХОБЛ способно оказывать положительное влияние на частоту обострений [22, 41]. Например, в исследовании М. Fioretti с соавт. в группе больных, принимавших эрдостеин, количество обострений было значительно меньше по сравнению с плацебо — 48,9% и 12,6% соответственно [42].
В другом исследовании, продолжительностью 8 месяцев, было продемонстрировано, что прием эрдостеина сопровождался значительно меньшим числом обострений заболевания и ассоциированных с ними госпитализаций по сравнению с плацебо [43]. Общая продолжительность пребывания в стационаре у пациентов, принимавших эрдостеин, составила 70 суток, тогда как в группе плацебо этот показатель составил 163 дня. По результатам исследования применение эрдостеина сопровождалось снижением частоты обострений ХОБЛ на 36,9%, уменьшением длительности госпитализаций на 57%. Очень важно, что в ходе исследования было показано достоверное улучшение легочной функции, переносимости физической нагрузки и качества жизни на фоне лечения эрдостеином по сравнению с плацебо [43].
Важно, что во всех исследованиях авторы отмечают хорошую переносимость препарата, сравнимую с таковой при приеме плацебо и других муколитиков [32]. Это важно, так как в случае ведения больных ХОБЛ с продуктивным кашлем и частыми обострениями заболевания требуется длительный прием препарата [43–44]. Весьма интересными являются результаты плацебо-контролируемого исследования RESTORE [45], в котором больные ХОБЛ принимали эрдостеин (600 мг в сутки) или плацебо в течение 12 месяцев. Оказалось, что использование препарата приводит к снижению частоты обострений на 19,4%. Эрдостеин также уменьшал продолжительность обострения вне зависимости от его тяжести 24,6%.
Таким образом, данные исследований свидетельствуют о том, что длительная терапия эрдостеином в дозе 600 мг в сутки у пациентов с ХОБЛ приводит к улучшению качества жизни и уменьшению числа обострений заболевания.
В заключение необходимо отметить, что перспективы применения эрдостеина в России связаны с появлением «на горизонте» отечественного препарата (Эльмуцин), что, очевидно, существенно расширяет возможности практического врача при назначении мукоактивной терапии.
Литература
- Morice A. Epidemiology of cough // Pulm Pharmacol Ther. 2002; 15: 253–259.
- Morice A., McGarvey L., Pavord I. et al. Recommendations for the management of cough in adults // Thorax. 2006; 61: 1–24.
- Чучалин А. Г., Амбросимов В. Н. Кашель. М.: Изд. «Эхо», 2012. 128 с.
- Зайцев А. А., Оковитый С. В. Кашель: дифференциальный диагноз и рациональная фармакотерапия // Терапевтический архив. 2014. Т. 86. № 12. С. 85–91.
- Cullinan P. Persistent cough and sputum: prevalence and clinical characteristics in south east England // Respir Med. 1992; 86: 143–149.
- Lundback B., Nystrom L., Rosenhall L. et al. Obstructive lung disease in northern Sweden: respiratory symptoms assessed in a postal survey // Eur Respir J. 1991; 4: 257–266.
- Cerveri I., Accordini S., Corsico A. et al. Chronic cough and phlegm in young adults // Eur Respir J.
 2003; 22 (3): 413–417.
2003; 22 (3): 413–417. - Global Strategy for the Diagnosis, Management and Prevention of COPD, Global Initiative for Chronic Obstructive Lung Disease (GOLD) 2018. Доступно на http://goldcopd.org/gold-reports/.
- Fuhrman C., Delmas M. Epidemiology of chronic obstructive pulmonary disease in France // Rev Mal Respir. 2010; 27 (2): 160–168.
- Buist A. International variation in the prevalence of COPD (the BOLD Study): a population-based prevalence study // Lancet. 2007; 370 (9589): 741–750.
- Menezes A. Chronic obstructive pulmonary disease in five Latin American cities (the PLATINO study): a prevalence study // Lancet. 2005; 366 (9500): 1875–1881.
- Chuchalin A., Khaltaev N., Аntonov N. Chronic respiratory diseases and risk factors in 12 regions of the Russian Federation // Int J COPD. 2014; 9: 963–974.
- Зайцев А. А., Оковитый С. В., Крюков Е. В. Кашель. Практическое пособие для врачей.
 М.: Главный военный клинический госпиталь им. Н. Н. Бурденко, 2015.
М.: Главный военный клинический госпиталь им. Н. Н. Бурденко, 2015. - Зайцев А. А. Направления фармакотерапии и профилактики острых респираторных вирусных инфекций // РМЖ. 2009; Т. 17. № 23: 1525–1529.
- Зайцев А. А., Синопальников А. И. Рациональная фармакотерапия острых респираторных вирусных инфекций // Consilium Medicum. 2008; Т. 10. № 10: 80–86.
- Оковитый С. В., Анисимова Н. А. Фармакологические подходы к противокашлевой терапии // Русский медицинский журнал. 2011; № 23: 1150–1158.
- Клячкина И. Л. Выбор лекарственных препаратов при продуктивном кашле // Consilium Medicum. 2007; т. 9, № 1.
- Beeh K. M., Beier J., Esperester A., Paul L. D. Antiinflammatory properties of ambroxol // Eur J Med Res. 2008; 13: 12: 557–562.
- Зайцев А. А., Моисеев С. В. Бронхоэктазы, не обусловленные муковисцидозом: эпидемиология, диагностика и лечение // Клиническая фармакология и терапия.
 2017. Т. 26. № 5. С. 19–24.
2017. Т. 26. № 5. С. 19–24. - Balsamo R., Lanata L., Egan C. G. Mucoactive drugs // Eur. Respir. Rev. 2010. Vоl. 19. № 116. P. 127–133.
- Moretti M. Pharmacology and clinical efficacy of erdosteine in chronic obstructive pulmonary disease // Expert Rev Respir Med. 2007; 1: 307–316.
- Moretti M. Erdosteine: its relevance in COPD treatment // Expert Opin Drug Metab Toxicol. 2009. Vol. 5. Р. 333–343.
- Savu S., Mitrea M., Silvestro L., Mancini C. HPLC with on-line mass spectrometry detection applicable to elucidate erdosteine metabolism // Int J Clin Pharm Ther. 2000. Vol. 38. Р. 415–417.
- Ricevuti G., Nazzone A., Uccelli E. et al. Influence of erdosteine, a mucolytic agent, on amoxicillin penetration into sputum in patients with an infective exacerbation of chronic bronchitis // Thorax. 1988. Vоl. 43. P. 585–590.
- Braga P. C., Zuccotti T., Dal Sasso M. Bacterial aghesiveness: effects of the SH metabolite of erdosteine (mucoactive drug) plus clarithromycin versus clarithromycin alone // Chemotherapy.
 2001. Vоl. 47. P. 208–214.
2001. Vоl. 47. P. 208–214. - Dal Negro R. Erdosteine: antitussive and anti-inflammatory effects // Lung. 2008; 186: 70–73.
- Rahman I. Pharmacological antioxidant strategies as therapeutic interventions for COPD // Biochim. Biophys. Acta. 2012. Vоl. 1822. № 5. P. 714–728.
- Cogo R. Erdosteine: a new therapeutic weapon beyond the PEACE // Trends in Medicine. 2012. Vоl. 12. № 3. P. 133–142.
- Moretti M., Marchioni C. An overview of erdosteine antioxidant activity in experimental research // Pharmacol Res. 2007; 55: 249–254.
- Braga P. C., Dal Sasso M., Sala M. T., Gianelle V. Effects of erdosteine and its metabolites on bacterial adhesiveness // Arzneimittelforschung. 1999. Vоl. 49. № 4. P. 344–350.
- Ricevuti G., Nazzone A., Uccelli E. et al. Influence of erdosteine, a mucolytic agent, on amoxicillin penetration into sputum in patients with an infective exacerbation of chronic bronchitis // Thorax.
 1988. Vоl. 43. P. 585–590.
1988. Vоl. 43. P. 585–590. - Cazzola M., Floriani I., Page C. P. The therapeutic efficacy of erdosteine in the treatment of chronic obstructive bronchitis: a meta-analysis of individual patient data // Pulm. Pharmacol. Ther. 2010. Vоl. 23. № 2. P. 135–144.
- Bisetti A., Mancini C. Mucolytic activity of erdosteine double blind clinical trial vs placebo // Arch. Med. Inter. 1995; 47: 89–97.
- Bianchi B., Ballabio M., Moretti M. Effects of erdosteine on serum biomarker concentrations at COPD exacerbation // Eur. Respir. J. 2010; 36: 378.
- Авдеев С. Н. Перспективы применения современных мукоактивных препаратов в терапии пациентов с хронической обструктивной болезнью легких // Пульмонология. 2014. № 2. С. 100–108.
- Burgel P.-R., Nesme-Meyer P., Chanez P. et al. Cough and spu- tum production are associated with frequent exacerbations and hospitalizations in COPD subjects // Chest.
 2009; 135: 975–982.
2009; 135: 975–982. - Speizer F. E., Fay M. E., Dockery D. W. et al. Chronic obstructive pulmonary disease mortality in six U. S. cities // Am. Rev. Respir. Dis. 1989; 140 (3): 49–S55.
- Prescott E., Lange P., Vestbo J. Chronic mucus hypersecretion in COPD and death from pulmonary infection // Eur. Respir. J. 1995; 8: 1333–1338.
- Vestbo J., Prescott E., Lange P. Association of chronic mucus hypersecretion with FEV1 decline and chronic obstructive pulmonary disease morbidity. Copenhagen City Heart Study Group // Am. J. Respir. Crit. Care Med. 1996; 153: 1530–1535.
- De Marco R., Accordini S., Cerveri I. et al. Incidence of chron- ic obstructive pulmonary disease in a cohort of young adults according to the presence of chronic cough and phlegm // Am. J. Respir. Crit. Care Med. 2007; 175: 32–39.
- Dal Negro R., Visconti M., Tognella S., Micheletto C. Erdosteine affects eicosanoid production in COPD // Int J Clin Pharmacol Ther.
 2011; 49: 41–45.
2011; 49: 41–45. - Fioretti M., Bandera M. Prevention of exacerbation in chronic bronchitis patients with erdosteine // Med. Praxis. 1991. Vоl. 12. № 4. P. 219–227.
- Moretti M., Bottrighi P., Dallari R. et al. The effect of long-term treatment with erdosteine on chronic obstructive pulmonary disease: The equalife study // Drugs Exp. Clin. Res. 2004, 30: 143–152.
- Синопальников А. И., Зайцев А. А. Современный взгляд на фармакотерапию обострений хронической обструктивной болезни легких // Лечащий Врач. 2009. № 10. С. 45–49.
- Dal Negro R., Wedzicha J., Iversen M. et al. Effect of erdosteine on the rate and duration of COPD exacerbations: the RESTORE study // Eur Respir J. 2017; 12; 50 (4).
А. А. Зайцев, доктор медицинских наук, профессор
ФГБУ ГВКГ им. акад. Н. Н. Бурденко МО РФ, Москва
Контактная информация: a-zaicev@yandex. ru
ru
Мукоактивная терапия кашля: что за горизонтом?/ А. А. Зайцев
Для цитирования: Лечащий врач № 10/2018; Номера страниц в выпуске: 22-27
Теги: дыхательные пути, воспаление, мукокинетики, муколитики
Муколитические средства при хроническом бронхите или хронической обструктивной болезни легких
Актуальность вопроса
Хроническая обструктивная болезнь легких (ХОБЛ) и хронический бронхит являются длительно текущими заболеваниями дыхательной системы. Они вызывают такие симптомы, как одышка, кашель и избыток мокроты. У людей с ХОБЛ и хроническим бронхитом могут быть обострения, когда их симптомы усиливаются.
Муколитики – это лекарства, принимаемые перорально (внутрь), которые разжижают мокроту, облегчая [ее] отхаркивание. Муколитики могут оказывать другие полезные эффекты на легочную инфекцию и воспаление и могут уменьшать число обострений у людей с ХОБЛ и хроническим бронхитом. Муколитики можно также вдыхать, но мы не рассматривали ингаляционные муколитики в этом обзоре.
Характеристика исследований
Мы искали исследования продолжительностью не менее двух месяцев, в которых случайным образом решалось, получал ли человек муколитический препарат или плацебо. Мы не включали исследования с участием детей или людей с другими заболеваниями дыхания, такими как астма и муковисцидоз.
Мы нашли 38 исследований для включения в наш обзор. Эти исследования включали в общей сложности 10 377 взрослых с ХОБЛ или хроническим бронхитом. В исследованиях использовались различные муколитические препараты, включая N-ацетилцистеин, карбоцистеин и эрдостеин, с продолжительностью от двух месяцев до трех лет. Муколитики принимали внутрь от одного до трех раз в день. В этих исследованиях измеряли несколько различных исходов, чтобы выяснить, было ли лекарство полезно, включая обострения, госпитализации, качество жизни, функцию легких и побочные эффекты.
Основные результаты
Мы обнаружили, что у людей, принимающих муколитические препараты, реже возникают обострения по сравнению с теми, кто принимает плацебо. Приблизительно восемь человек должны были бы принимать лекарство в течение девяти месяцев, чтобы дополнительно один человек избежал обострения. Этот результат был основан на 28 исследованиях с участием 6723 человек. Однако исследования, проведенные ранее (с 1970-х по 1990-е годы), показывают большую пользу, чем те, которые проводились недавно. Более короткие исследования также, казалось, показали большую пользу, чем более длительные исследования. Это может быть связано с тем, что новые исследования были более масштабными и могут показывать, что муколитики менее полезны, чем показали предыдущие исследования. Или может быть, что до 2000-х годов, когда появился стимул сообщать обо всех результатах испытаний, независимо от того, показали ли они пользу или нет, публиковались только исследования, которые показали, что муколитики являются полезными.
Приблизительно восемь человек должны были бы принимать лекарство в течение девяти месяцев, чтобы дополнительно один человек избежал обострения. Этот результат был основан на 28 исследованиях с участием 6723 человек. Однако исследования, проведенные ранее (с 1970-х по 1990-е годы), показывают большую пользу, чем те, которые проводились недавно. Более короткие исследования также, казалось, показали большую пользу, чем более длительные исследования. Это может быть связано с тем, что новые исследования были более масштабными и могут показывать, что муколитики менее полезны, чем показали предыдущие исследования. Или может быть, что до 2000-х годов, когда появился стимул сообщать обо всех результатах испытаний, независимо от того, показали ли они пользу или нет, публиковались только исследования, которые показали, что муколитики являются полезными.
У людей, принимающих муколитики, было меньше дней нетрудоспособности (то есть дней, когда они не могли заниматься своей обычной деятельностью) каждый месяц, но это была довольно небольшая разница – менее половины дня на человека в месяц. Также примерно на треть уменьшилась вероятность госпитализации, хотя этот результат основан только на пяти исследованиях, которые предоставили эту информацию.
Также примерно на треть уменьшилась вероятность госпитализации, хотя этот результат основан только на пяти исследованиях, которые предоставили эту информацию.
Результаты исследования показывают, что муколитики не оказывают существенного влияния на качество жизни или функцию легких. Люди, принимающие муколитики, не испытывали больше нежелательных побочных эффектов, чем те, кто принимал плацебо. Но мы не могли быть уверены в их влиянии на смертность в течение периода исследования, потому что произошло только 35 смертей среди 3527 участников исследований, в которых случаи смерти учитывались и регистрировались.
Качество доказательств
Мы в средней степени уверены в результатах, которые мы представили. Наша уверенность снижается из-за результатов отдельных исследований, которые различаются между собой, а также из-за сочетания более старых и новых исследований, которые мы обнаружили. Кроме того, в некоторых случаях было недостаточно данных, чтобы быть уверенным, был ли муколитик лучше, хуже или таким же, как плацебо.
Выводы
Муколитики, по-видимому, полезны для уменьшения обострений, дней нетрудоспособности и госпитализации у людей с ХОБЛ или хроническим бронхитом, и они, по-видимому, не вызывают больше побочных эффектов. Однако они, по-видимому, не оказывают большого влияния на качество жизни или функцию легких, и мы не могли быть уверены в их влиянии на смертность.
Это резюме на простом языке актуально по состоянию на апрель 2019 года.
Тернофарм–производитель качественной фарм.продукции
Состав лекарственного средства: действующее вещество: аmbroxol, 1 таблетка содержит амброксола гидрохлорида – 30 мг; вспомогательные вещества: лактозы моногидрат, крахмал кукурузный, целлюлоза микрокристаллическая, магния стеарат, кремния диоксид.
Лекарственная форма. Таблетки. Таблетки белого или почти белого цвета, с плоской поверхностью, риской и фаской.
Фармакотерапевтическая группа. Средства, применяемые при кашле и простудных заболеваниях. Муколитические средства. Код АТС R05C B06. Муколитическое (секретолитическое), отхаркивающее средство. Разжижает мокроту, снижая её вязкость и адгезивность, облегчает откашливание и эвакуацию её из дыхательных путей. Механизм действия амброксола обусловлен стимуляцией серозных клеток желез слизистой оболочки бронхов с нормализацией соотношения серозного и слизистого компонентов мокроты, активацией ферментов, расщепляющих связи в мукополисахаридах мокроты, стимуляцией образования сурфактанта в альвеолах и бронхах, стимуляцией движения ресничек эпителия бронхов. Благодаря увеличению продукции сурфактанта оказывает также противовоспалительное действие, обладает антиоксидантными свойствами, повышает местный иммунитет. Обладает слабым противокашлевым действием. Терапевтический эффект развивается через 30 минут после приёма и сохраняется в течение 6–12 часов (в зависимости от дозы).
Муколитические средства. Код АТС R05C B06. Муколитическое (секретолитическое), отхаркивающее средство. Разжижает мокроту, снижая её вязкость и адгезивность, облегчает откашливание и эвакуацию её из дыхательных путей. Механизм действия амброксола обусловлен стимуляцией серозных клеток желез слизистой оболочки бронхов с нормализацией соотношения серозного и слизистого компонентов мокроты, активацией ферментов, расщепляющих связи в мукополисахаридах мокроты, стимуляцией образования сурфактанта в альвеолах и бронхах, стимуляцией движения ресничек эпителия бронхов. Благодаря увеличению продукции сурфактанта оказывает также противовоспалительное действие, обладает антиоксидантными свойствами, повышает местный иммунитет. Обладает слабым противокашлевым действием. Терапевтический эффект развивается через 30 минут после приёма и сохраняется в течение 6–12 часов (в зависимости от дозы).
Показания к применению. Секретолитическая терапия при острых и хронических бронхопульмональных заболеваниях, связанных с нарушениями бронхиальной секреции и ослаблением продвижения слизи.
Противопоказания. Язвенная болезнь желудка и двенадцатиперстной кишки, судорожный синдром любой этиологии, повышенная чувствительность к компонентам препарата.
Надлежащие меры безопасности при применении. Применяют с осторожностью у пациентов с почечной и/или печеночной недостаточностью. Пациентам с редчайшей наследственной непереносимостью галактозы, дефицитом лактозы Лаппа или нарушением всасывания глюкозы и галактозы не следует принимать этот препарат.
Особенные предостережения.
Применение в период беременности или кормления грудью. В І триместре беременности не рекомендуется применять Амброксол. В II-III триместрах беременности препарат применяют после тщательной оценки соотношения пользы, которая предполагается для матери, и возможного риска для плода или ребенка. Амброксол выделяется в грудное молоко, поэтому не рекомендуется для применения в период кормления грудью.
Способность влиять на скорость реакции при управлении автотранспортом или работе с другими механизмами. Не влияет.
Не влияет.
Дети. Применяют детям возрастом от 6 лет. Детям до 6 лет и больным, у которых затруднено глотание, рекомендуется применять Амброксол в виде сиропа.
Способ применения и дозы. Взрослым и детям старше 12 лет препарат назначают по 1 таблетке (30 мг) 2–3 раза в сутки. При необходимости увеличения терапевтического эффекта дозу можно увеличить: по 2 таблетки (60 мг) 2 раза в сутки.
Детям в возрасте 6–12 лет – по 1/2 таблетки (15 мг) 2–3 раза в сутки. Препарат принимают во время или после еды, запивая небольшим количеством жидкости.
Длительность курса терапии определяется индивидуально, в зависимости от эффективности и переносимости терапии, и составляет, как правило, 10–14 дней.
Передозировка. Симптомы: тошнота, рвота, диарея, диспепсия. Лечение: отмена препарата, промывание желудка в первые 1–2 часа после приема, прием жиросодержащих продуктов, симптоматическая терапия.
Побочные эффекты. Со стороны пищеварительной системы: при длительном применении в высоких дозах – изжога, гастралгия, тошнота, рвота. Со стороны иммунной системы: кожная сыпь, крапивница, ангионевротический отек, анафилактические реакции (включая анафилактический шок) и аллергические реакции. Прочие: редко – слабость, головная боль. Крайне редко сообщалось о тяжелых поражениях кожи: синдром Стивенса-Джонсона и синдром Лайэлла, связанные с применением муколитических средств, таких как амброксол. Большей частью их можно было объяснить тяжестью протекания основного заболевания или одновременным применением другого препарата. При появлении любых побочных реакций нужно немедленно обратиться за медицинской помощью и прекратить лечение Амброксолом.
Со стороны пищеварительной системы: при длительном применении в высоких дозах – изжога, гастралгия, тошнота, рвота. Со стороны иммунной системы: кожная сыпь, крапивница, ангионевротический отек, анафилактические реакции (включая анафилактический шок) и аллергические реакции. Прочие: редко – слабость, головная боль. Крайне редко сообщалось о тяжелых поражениях кожи: синдром Стивенса-Джонсона и синдром Лайэлла, связанные с применением муколитических средств, таких как амброксол. Большей частью их можно было объяснить тяжестью протекания основного заболевания или одновременным применением другого препарата. При появлении любых побочных реакций нужно немедленно обратиться за медицинской помощью и прекратить лечение Амброксолом.
Взаимодействие с другими лекарственными средствами и другие виды взаимодействий. Одновременное применение с противокашлевыми препаратами, угнетающими кашлевой центр, приводит к затруднению отхождения мокроты и снижения отхаркивающего действия амброксола. Одновременное применение с антибиотиками (амоксициллином, цефуроксимом, эритромицином, доксициклином и др.) приводит к увеличению их концентрации в легочной ткани. Совместное применение с теофиллином приводит к увеличению его концентрации в крови. Препарат совместим со средствами, замедляющими родовую деятельность.
Одновременное применение с антибиотиками (амоксициллином, цефуроксимом, эритромицином, доксициклином и др.) приводит к увеличению их концентрации в легочной ткани. Совместное применение с теофиллином приводит к увеличению его концентрации в крови. Препарат совместим со средствами, замедляющими родовую деятельность.
Срок годности. 3 года.
Условия хранения. Хранить в сухом, защищенном от света месте при температуре не выше 25 ºС. Хранить в недоступном для детей месте!
Упаковка. Таблетки по 30 мг № 20 (10×2) в блистерах.
Категория отпуска. Без рецепта.
Название и местонахождение производителя.
ООО «Тернофарм».
Украина, г. Тернополь, ул. Фабричная, 4.
Тел./факс: +38 (0352) 521-444, www.ternopharm.com.ua.
Какие препараты могут облегчить течение болезни: Общество: Россия: Lenta.ru
При легком течении простудных и вирусных заболеваний врачи обычно выписывают противовирусные, жаропонижающие и иммуностимулирующие препараты, а также лекарства, которые назначаются симптоматически. Например, при кашле или насморке. О том, насколько эффективны некоторые препараты при заболевании коронавирусом, — в материале «Ленты.ру».
Например, при кашле или насморке. О том, насколько эффективны некоторые препараты при заболевании коронавирусом, — в материале «Ленты.ру».
Пока медицинские данные свидетельствуют о том, что универсальной схемы лечения болезни не существует. Предсказать течение заболевания непросто, а развитие осложнений зависит от иммунитета и сопутствующих заболеваний. К сожалению, не застрахованы от этого даже, на первый взгляд, здоровые люди. Поэтому в случае подозрений на пневмонию или COVID, медики рекомендуют обязательно сделать компьютерную томографию (КТ) органов дыхания. Существует даже отдельный перечень симптомов, когда при коронавирусе и подозрении на него нужно идти на КТ.
Главное помнить, что все диагностические процедуры и лечение должен назначать только врач, учитывая симптомы заболевания и анамнез. И ни в коем случае нельзя заниматься самолечением, поскольку оно может оказаться опасным, а все препараты и их дозировка должны назначаться индивидуально.
При легком течении коронавируса назначают, как правило, жаропонижающее («Парацетамол», «Ибупрофен», «Ибуклин» или, например, «Нимесулид»), какие-нибудь сосудосуживающие капли для носа, физраствор для увлажнения его слизистой и средства от кашля. Несмотря на то что у многих кашель не сопровождается выделением мокроты, в ряде случаев ощущения облегчают муколитики (препараты, разжижающие мокроту), произведенные на основе ацетилцистеина, амброксола или каброцистеина. Один из таких препаратов — итальянский «Флуифорт». Производится он в форме сиропа для детей и в виде гранул — для взрослых.
Несмотря на то что у многих кашель не сопровождается выделением мокроты, в ряде случаев ощущения облегчают муколитики (препараты, разжижающие мокроту), произведенные на основе ацетилцистеина, амброксола или каброцистеина. Один из таких препаратов — итальянский «Флуифорт». Производится он в форме сиропа для детей и в виде гранул — для взрослых.
Действующее вещество в составе «Флуифорта» — карбоцистеина лизиновая соль. Она одновременно воздействует на множество процессов в организме: регулирует вязкость и объем мокроты на этапе ее образования, запускает естественную очистку дыхательных путей, снимает воспаление и не дает мокроте скопиться в дыхательных путях, тем самым предотвращая риск развития осложнений, а также уменьшает хрипы и облегчает дыхание.
Фото: Владимир Мельников / Russian Look / Globallookpress.com
«Это крайне интересный и перспективный препарат с точки зрения клинической практики», — говорит доцент кафедры детской оториноларингологии ФГБОУ ДПО РМАНПО Минздрава России Денис Тулупов. «У него имеется доказательная база, он удобно применяется, хорошо переносится. И у него интересный механизм действия, особенно при лечении хронических заболеваний. В нашей практике я и мои коллеги используем его. Удобная схема применения, что важно для пациентов, хорошо переносится большинством пациентов», — отмечает эксперт.
«У него имеется доказательная база, он удобно применяется, хорошо переносится. И у него интересный механизм действия, особенно при лечении хронических заболеваний. В нашей практике я и мои коллеги используем его. Удобная схема применения, что важно для пациентов, хорошо переносится большинством пациентов», — отмечает эксперт.
«Препарат — достаточно хорошо известный. Это, собственно говоря, карбоцистеин, который себя достаточно хорошо уже зарекомендовал», — говорит профессор кафедры фтизиатрии и пульмонологии Уральского государственного медицинского университета Игорь Лещенко. «Он применяется, как препарат муколитический, является отхаркивающим средством, разжижающим мокроту и способствующий ее эвакуации из бронхов при кашле, но также обладает целым рядом других не менее важных свойств. Прежде всего, антиоксидантными свойствами — препарат снижает уровень так называемого окислительного стресса, то есть косвенно снижает уровень воспаления», — подчеркивает Игорь Лещенко. Кроме того, проведенные исследования показали, что «Флуифорт» тормозит репликацию вируса.
Отсюда следует, что если у пациента имеется вирусная инфекция, то препарат притормаживает его размножение, особенно если инфекция сопровождается развитием острого вирусного бронхита, связанного с воздействием на клетки бронхиального эпителия. Поэтому, препарат показан тем больным, у которых есть проявления в виде кашля, отделения мокроты на фоне вирусной инфекции или после ее перенесения (имеются противопоказания, следует применять строго по назначению врача — прим. «Ленты.ру»).
Кроме того, «Флуифорт» может снижать возможность развития бактериальной инфекции. Вирус способен активировать бактерии, «Флуифорт» в свою очередь, являясь производным карбоцистеина, помимо снижения вирусной репликации, еще и снижает бактериальную адгезию, то есть прилипание бактерий к эпителиальным клеткам дыхательных путей, снижая бактериальную нагрузку у пациентов с гнойной мокротой.
Фото: Илья Питалев / РИА Новости
Косвенно препарат может купировать и симптомы коронавируса, так как он обладает муколитическим действием и снижает активность вирусов. Здесь следует отметить, что «Флуифорт» может использоваться не при лечении самого коронавируса, а при лечении возможных проявлений вирусной инфекции. Например, если коронавирусная инфекция сопровождается клиникой острого бронхита. Но доказанных исследований о воздействии препарата при лечении коронавирусных больных, пока не существует. «При профилактике обычных форм вирусных инфекций есть данные исследований, что он уменьшает риск заболевания», — отмечает Денис Тулупов.
Здесь следует отметить, что «Флуифорт» может использоваться не при лечении самого коронавируса, а при лечении возможных проявлений вирусной инфекции. Например, если коронавирусная инфекция сопровождается клиникой острого бронхита. Но доказанных исследований о воздействии препарата при лечении коронавирусных больных, пока не существует. «При профилактике обычных форм вирусных инфекций есть данные исследований, что он уменьшает риск заболевания», — отмечает Денис Тулупов.
У больных, перенесших коронавирусную инфекцию, нередко остаются изменения в легочной ткани, которые носят, как правило, обратимый характер. То есть легочная ткань восстанавливается. Но изменения могут наблюдаться довольно продолжительное время, причем, не только у пациентов, перенесших тяжелую форму (75-80-процентное поражение легких), но и легкую (например, 25–30-процентное поражение объема легких). В этом случае нужна так называемая респираторная реабилитация. «Это специально разработанные немедикаментозные методы воздействия, например, дыхательные упражнения, дыхательная гимнастика, постепенная физическая активность», — отмечает Игорь Лещенко. «Вместе с тем описанные свойства некоторых препаратов, в том числе карбоцистеина, который обладает косвенным противовоспалительным эффектом, тоже способствуют восстановлению функций легких», — говорит эксперт. Конечно, нужны научные многоцентровые сравнительные исследования, доказывающие данный эффект.
«Вместе с тем описанные свойства некоторых препаратов, в том числе карбоцистеина, который обладает косвенным противовоспалительным эффектом, тоже способствуют восстановлению функций легких», — говорит эксперт. Конечно, нужны научные многоцентровые сравнительные исследования, доказывающие данный эффект.
В свою очередь Денис Тулупов также отметил, что у «Флуифорта» есть форма выпуска для детей, что особенно важно. Для маленьких пациентов существует дефицит разрешенных лекарственных средств, которые хорошо переносятся. Поэтому «каждый препарат, если он имеет эффект и безопасен для пациентов, это ценная вещь для педиатрической практики», — подчеркнул эксперт.
Быстрая доставка новостей — в «Ленте дня» в Telegram
3.3 Муколитические препараты непрямого действия.
Долгое
время в терапии бронхолегочных
заболеваний, сопровождающихся кашлем
с трудноотделяемой мокротой, доминировали
препараты, стимулирующие отхаркивание
и получившие общее название секретомоторных. По основному механизму действия все
секретомоторные лекарственные средства
могут быть разделены на две группы – рефлекторного и
резорбтивного действия.
Эти препараты оказывают как прямое, так
и непрямое действие на полимеры
бронхиальной слизи (см. таблицу). Так, в
частности, препараты термопсиса, истода,
алтея и других лекарственных трав,
терпингидрат, ликорин, эфирные масла
оказывают слабое раздражающее влияние
на рецепторы слизистой оболочки желудка
с последующей (через рвотный центр
продолговатого мозга) рефлекторной
стимуляцией секреции бронхиальных и
слюнных желез. В отличие от них натрия
и калия йодид, аммония хлорид и ряд
других солевых препаратов резорбтивного
действия после их приема выделяются
слизистой ДП, стимулируя бронхиальную
секрецию и частично разжижая бронхиальную
слизь.
Действие секретомоторных
препаратов направлено в основном на
усиление физиологической активности
мерцательного эпителия и перистальтики
дыхательных бронхиол в сочетании с
некоторым усилением секреции бронхиальных
желез и незначительным уменьшением
вязкости мокроты.
По основному механизму действия все
секретомоторные лекарственные средства
могут быть разделены на две группы – рефлекторного и
резорбтивного действия.
Эти препараты оказывают как прямое, так
и непрямое действие на полимеры
бронхиальной слизи (см. таблицу). Так, в
частности, препараты термопсиса, истода,
алтея и других лекарственных трав,
терпингидрат, ликорин, эфирные масла
оказывают слабое раздражающее влияние
на рецепторы слизистой оболочки желудка
с последующей (через рвотный центр
продолговатого мозга) рефлекторной
стимуляцией секреции бронхиальных и
слюнных желез. В отличие от них натрия
и калия йодид, аммония хлорид и ряд
других солевых препаратов резорбтивного
действия после их приема выделяются
слизистой ДП, стимулируя бронхиальную
секрецию и частично разжижая бронхиальную
слизь.
Действие секретомоторных
препаратов направлено в основном на
усиление физиологической активности
мерцательного эпителия и перистальтики
дыхательных бронхиол в сочетании с
некоторым усилением секреции бронхиальных
желез и незначительным уменьшением
вязкости мокроты. Однако
для применения этих препаратов существуют
определенные ограничения. Для
неорганических иодидов это, в первую
очередь, непереносимость иода. Препараты
рефлекторного действия по своей ценности
ненамного превосходят плацебо, особенно
в обычно рекомендуемых дозах (до 3 раз
в день). Эффективны они в дозах, близких
к границе переносимости (5–6 раз в день),
в то же время возможность развития
рвотного рефлекса требует разводить
время приема препарата и пищи не менее
чем на 2 ч. Бромгексин является синтетическим производным
алкалоида вазицина. Вазицин (Adhatoda vasica)
с древних времен применялся на Востоке
как отхаркивающее средство и относится
к группе муколитиков непрямого действия.
При приеме внутрь препарат превращается
в активный метаболит – амброксол.
Амброксол,
являясь активным метаболитом бромгексина,
в целом оказывает аналогичное действие,
однако лишен его нежелательных побочных
явлений.
Основным механизмом
действия обоих препаратов является их
способность стимулировать синтез
сурфактанта альвеолярными пневмоцитами
II порядка, что, в свою очередь, способствует
разделению структуры бронхиальной
слизи на фазы гель и золь.
Однако
для применения этих препаратов существуют
определенные ограничения. Для
неорганических иодидов это, в первую
очередь, непереносимость иода. Препараты
рефлекторного действия по своей ценности
ненамного превосходят плацебо, особенно
в обычно рекомендуемых дозах (до 3 раз
в день). Эффективны они в дозах, близких
к границе переносимости (5–6 раз в день),
в то же время возможность развития
рвотного рефлекса требует разводить
время приема препарата и пищи не менее
чем на 2 ч. Бромгексин является синтетическим производным
алкалоида вазицина. Вазицин (Adhatoda vasica)
с древних времен применялся на Востоке
как отхаркивающее средство и относится
к группе муколитиков непрямого действия.
При приеме внутрь препарат превращается
в активный метаболит – амброксол.
Амброксол,
являясь активным метаболитом бромгексина,
в целом оказывает аналогичное действие,
однако лишен его нежелательных побочных
явлений.
Основным механизмом
действия обоих препаратов является их
способность стимулировать синтез
сурфактанта альвеолярными пневмоцитами
II порядка, что, в свою очередь, способствует
разделению структуры бронхиальной
слизи на фазы гель и золь. В результате
уменьшается ее адгезивность и
восстанавливается мукоцилиарный
клиренс. Препараты способны оказывать
и непосредственное воздействие на
реснитчатый эпителий, препятствуя
слипанию ресничек. Способность амброксола
повышать синтез, секрецию сурфактанта
и блокировать его распад значительно
выше, чем у бромгексина. Кроме этого,
воздействуя на бронхиальные железы,
препараты стимулируют выработку
нейтральных полисахаридов и вызывают
высвобождение лизосомальных ферментов.
В результате
уменьшается ее адгезивность и
восстанавливается мукоцилиарный
клиренс. Препараты способны оказывать
и непосредственное воздействие на
реснитчатый эпителий, препятствуя
слипанию ресничек. Способность амброксола
повышать синтез, секрецию сурфактанта
и блокировать его распад значительно
выше, чем у бромгексина. Кроме этого,
воздействуя на бронхиальные железы,
препараты стимулируют выработку
нейтральных полисахаридов и вызывают
высвобождение лизосомальных ферментов.
Оказывая положительное
влияние на продукцию сурфактанта,
амброксол опосредованно повышает
мукоцилиарный транспорт (уменьшая
адгезию бронхиальной слизи), что в
сочетании с усилением секреции
гликопротеидов обусловливает выраженный
отхаркивающий эффект препарата.
Кроме
того, препараты способны уменьшать
вязкость секрета бронхиальных желез,
оказывая муколитическое действие, что
связано с деполимеризацией и разрушением
кислых мукопротеинов и мукополисахаридов
мокроты. Таким образом, бромгексин и
амброксол разжижают вязкий, липкий
бронхиальный секрет и обеспечивают его
продвижение по дыхательным путям,
оказывая и секретолитическое, и
мукокинетическое действие. Прием
препаратов достоверно влияет на вязкость
мокроты, ее гнойность и проходимость
ДП. Способность как бромгексина, так и
амброксола потенцировать синтез
сурфактанта делает необходимым применение
этих препаратов у больных, находящихся
на длительной ингаляционной терапии,
в частности оксигенотерапии или
искусственной вентиляции легких, при
которых разрушается сурфактант. Кроме
того, амброксол обладает и антиоксидантными
свойствами.
Немаловажным
является и возможность потенцирования
действия антибиотиков, облегчая их
доступ к слизистой ДП.
В то
же время отличительной особенностью
бромгексина являются его самостоятельное
противокашлевое действие, аналогичное
по мощности кодеину, и способность
провоцировать бронхиальную обструкцию.
Эти нежелательные явления проявляются
при использовании эффективных доз (8–16
мкг на прием) и заметно ограничивают
возможности приема препарата.
Прием
препаратов достоверно влияет на вязкость
мокроты, ее гнойность и проходимость
ДП. Способность как бромгексина, так и
амброксола потенцировать синтез
сурфактанта делает необходимым применение
этих препаратов у больных, находящихся
на длительной ингаляционной терапии,
в частности оксигенотерапии или
искусственной вентиляции легких, при
которых разрушается сурфактант. Кроме
того, амброксол обладает и антиоксидантными
свойствами.
Немаловажным
является и возможность потенцирования
действия антибиотиков, облегчая их
доступ к слизистой ДП.
В то
же время отличительной особенностью
бромгексина являются его самостоятельное
противокашлевое действие, аналогичное
по мощности кодеину, и способность
провоцировать бронхиальную обструкцию.
Эти нежелательные явления проявляются
при использовании эффективных доз (8–16
мкг на прием) и заметно ограничивают
возможности приема препарата.
Для преодоления нежелательного
действия бромгексина рекомендуется
применять его только в виде комбинированных
препаратов (Бронхосан или
Бромгексин). Амброксол
способен оказывать действие как in vivo,
так и in vitro, что позволяет использовать
разные, в том числе и комбинированные,
способы доставки препарата.
Амброксол
способен оказывать действие как in vivo,
так и in vitro, что позволяет использовать
разные, в том числе и комбинированные,
способы доставки препарата.
При длительном приеме амброксола (3–6 мес) отмечается уменьшение количества обострений ХОБЛ, их продолжительности и тяжести .
Карбоцистеин и карбоцистеина
лизиновая соль обладают
одновременно мукорегулирующим и
муколитическим эффектами. Механизм
действия связан с активацией сиаловой
трансферазы – фермента бокаловидных
клеток слизистой оболочки бронхов.
Карбоцистеин нормализует количественное
соотношение кислых и нейтральных
сиаломуцинов бронхиального секрета
(уменьшает количество нейтральных
гликопептидов и увеличивает количество
гидроксисиалогликопептидов), что
восстанавливает вязкость и эластичность
слизи. Под воздействием препарата
происходит регенерация слизистой
оболочки, восстановление ее структуры,
уменьшение (нормализация) количества
бокаловидных клеток, особенно в
терминальных бронхиолах, а значит и
уменьшение количества вырабатываемой
слизи. Кроме того, восстанавливается
секреция иммунологически активного
IgA (специфическая защита) и число
сульфгидрильных групп (неспецифическая
защита), улучшается мукоцилиарный
клиренс (потенцируется деятельность
реснитчатых клеток).
Таким
образом, препарат демонстрирует двойное
действие: как муколитик, уменьшая
патологическую вязкость и тягучесть
слизи, облегчая ее экспекторацию, и как
мукорегулятор, улучшая регенерацию
слизистой дыхательных путей. При этом
действие карбоцистеина распространяется
на все поврежденные отделы ДП (верхние
и нижние дыхательные пути, придаточные
пазухи носа, а также среднее и внутреннее
ухо). Препарат способствует купированию
воспаления и заметно ускоряет репаративные
процессы в слизистой бронхов, трахеи,
глотки, носовых ходов и пазух, слизистой
среднего уха.
Карбоцистеин
действует только in vivo, поэтому применяется
только в пероральных формах (сиропы,
растворы, таблетки, капсулы).
Кроме того, восстанавливается
секреция иммунологически активного
IgA (специфическая защита) и число
сульфгидрильных групп (неспецифическая
защита), улучшается мукоцилиарный
клиренс (потенцируется деятельность
реснитчатых клеток).
Таким
образом, препарат демонстрирует двойное
действие: как муколитик, уменьшая
патологическую вязкость и тягучесть
слизи, облегчая ее экспекторацию, и как
мукорегулятор, улучшая регенерацию
слизистой дыхательных путей. При этом
действие карбоцистеина распространяется
на все поврежденные отделы ДП (верхние
и нижние дыхательные пути, придаточные
пазухи носа, а также среднее и внутреннее
ухо). Препарат способствует купированию
воспаления и заметно ускоряет репаративные
процессы в слизистой бронхов, трахеи,
глотки, носовых ходов и пазух, слизистой
среднего уха.
Карбоцистеин
действует только in vivo, поэтому применяется
только в пероральных формах (сиропы,
растворы, таблетки, капсулы).
Публикации в СМИ
О современных методах фармакологии риносинусита рассказывает докт. мед. наук, проф. кафедры оториноларингологии РГМУ Татьяна Семеновна ПОЛЯКОВА.
мед. наук, проф. кафедры оториноларингологии РГМУ Татьяна Семеновна ПОЛЯКОВА.Риносинусит — одно из наиболее частых заболеваний, с которым имеют дело врачи общей практики и оториноларингологи. В настоящее время в России острый риносинусит ежегодно диагностируется у 10 млн человек, а удельный вес больных риносинуситом среди пациентов, госпитализированных по поводу патологии лор-органов, составляет 40-50%.
Острый ринит — это только один из симптомов острого респираторного заболевания, такая своеобразная защитная реакция слизистой оболочки полости носа. Известно, что физиологичным считается носовое дыхание, и как только человек начинает дышать ртом, нижние дыхательные пути (трахея, бронхи) становятся беззащитными. Поэтому нельзя оставлять заложенность и выделения из носа без внимания. Слизистая оболочка носа является первым барьером на пути проникновения воздушно-капельной инфекции, однако насморк возникает не сразу. Выделения из носа — вторая, или центральная, фаза процесса, а самыми первыми вестниками ринита являются заложенность носа, першение и затруднение носового дыхания. Если своевременно не принять меры и пустить на самотек это состояние, проблемы начинают нарастать как снежный ком.
Если своевременно не принять меры и пустить на самотек это состояние, проблемы начинают нарастать как снежный ком.
Простудному заболеванию часто сопутствует неприятная тяжесть в голове или головная боль. В механизм развития головной боли вкладывает лепту интоксикация в ответ на проникновение вируса, но не менее важную роль играет и нарушение венозного кровотока. Когда здоровый человек дышит носом, создается отрицательное давление, легкие раскрываются, осуществляется отток крови из полости черепа. Как только нарушается носовое дыхание, сразу же появляются признаки венозного застоя: отечность лица, век, головные боли. Известно, что соустья всех околоносовых пазух открываются в полость носа. И если в полости носа отек, то соустья закрываются, нарушая вентиляцию пазух. Создается отрицательное давление, слизистая оболочка еще больше начинает отекать, внутри пазухи появляется секрет, а поскольку околоносовые пазухи нестерильны, то создаются условия для развития гнойных процессов, тем более если есть еще патология в глотке или полости рта, например хронический тонзиллит или кариозные зубы. Особенно тяжело ситуацию с нарушением носового дыхания переносят дети. Следовательно, первый вывод из этой ситуации — не оставлять заложенность носа без внимания, тем более у детей.
Особенно тяжело ситуацию с нарушением носового дыхания переносят дети. Следовательно, первый вывод из этой ситуации — не оставлять заложенность носа без внимания, тем более у детей.
Таким образом, обязательно следует помнить, что, как только появляются первые признаки риносинусита, мы непременно должны остановить этот процесс, чтобы не дать развития всей вышеупомянутой патологической цепочке. Носовые раковины — это фактически кавернозные тела, покрытые мукоцилиарным эпителием, который выделяет особый муконазальный секрет. Благодаря этому воздух, попадающий в носовую полость, не контактирует напрямую со слизистой оболочкой, что защищает респираторный тракт от инфекции. Непрерывная работа ресничек обеспечивает эвакуацию слизи; если этот процесс нарушается, создаются условия для развития гнойного воспаления.
Главные цели лечения насморка — уменьшение отека слизистой оболочки и улучшение оттока слизи из придаточных пазух носа, чтобы не допустить гайморита. Какие советы должен дать фармспециалист в этом случае? Во-первых, правильно сморкаться: прочищать каждую ноздрю по очереди, одновременно прижимая другую большим пальцем к носовой перегородке. Делать это необходимо каждый раз, перед тем как закапать в нос. “Шмыгать” носом нельзя: содержащиеся в носовом секрете вирусы и продукты воспаления отравляют организм, усиливая интоксикацию. Во-вторых, делать массаж лица: боковые стороны больших пальцев приложить основаниями к крыльям носа, массировать вращательными движениями по часовой стрелке 1-1,5 мин. Подушечками среднего и безымянного пальцев и мизинца с обеих сторон сразу воздействовать на зону под глазами от носа до ушей, чередуя в течение 30 сек. поглаживание и растирание. Четырьмя пальцами обеих рук массировать лоб, затем пройтись по нему быстрыми круговыми движениями, перемещаясь справа налево. В-третьих, необходимы назальные препараты, компоненты которых одновременно разжижают слизь и снимают отек.
Делать это необходимо каждый раз, перед тем как закапать в нос. “Шмыгать” носом нельзя: содержащиеся в носовом секрете вирусы и продукты воспаления отравляют организм, усиливая интоксикацию. Во-вторых, делать массаж лица: боковые стороны больших пальцев приложить основаниями к крыльям носа, массировать вращательными движениями по часовой стрелке 1-1,5 мин. Подушечками среднего и безымянного пальцев и мизинца с обеих сторон сразу воздействовать на зону под глазами от носа до ушей, чередуя в течение 30 сек. поглаживание и растирание. Четырьмя пальцами обеих рук массировать лоб, затем пройтись по нему быстрыми круговыми движениями, перемещаясь справа налево. В-третьих, необходимы назальные препараты, компоненты которых одновременно разжижают слизь и снимают отек.
В комплексе лечебных мероприятий в первой стадии заболевания можно рефлекторно воздействовать на отек, используя ингаляции с различными эфирными маслами. Важное значение также имеет использование сосудосуживающих капель, позволяющих уменьшить отечность слизистой оболочки, улучшить дренирование и частично восстановить аэрацию околоносовых пазух через естественные соустья.
Однако введение в полость носа капель не всеми больными выполняется правильно — для достижения эффекта они увеличивают объем и кратность введения, а это всегда чревато побочными эффектами, нередко очень тяжелыми. Наиболее предпочтительными являются аэрозольные формы сосудосуживающих препаратов, а еще лучше дозированные. Однако длительное использование сосудосуживающих препаратов связано с риском развития медикаментозного ринита. Использование этой группы препаратов также ограничено из-за угнетающего действия деконгестантов на деятельность мерцательного эпителия.
Основная стратегия лечения риносинусита — улучшение вентиляции и дренажа околоносовых синусов путем размягчения или разжижения вязкого густого секрета. Использование муколитических препаратов основано на разжижении и эвакуации экссудата. Среди препаратов, воздействующих на мукоцилиарный клиренс, выделяют секретомоторные препараты и муколитики.
Муколитики — препараты, разжижающие ринобронхиальный секрет путем изменения его физико-химических свойств. К этой группе препаратов относятся муколитики прямого действия, мукорегуляторы и мукокинетики. В числе первых применялись протеолитические ферменты, от которых в связи с рядом серьезных побочных эффектов пришлось отказаться. Прямым муколитическим действием обладают также детергенты, снижающие поверхностное натяжение. Наиболее известным препаратом в этой группе является производное L-цистеина — ацетилцистеин, вызывающий разрыв дисульфидных связей кислых мукополисахаридов, являющихся основой вязкого носового секрета, и особенно — гелевого слоя слизи. Ацетилцистеин стимулирует мукозные клетки, лизирующие фибрин, стимулирует детоксикацию, обладает свойствами антиоксиданта, оказывает противовоспалительное действие. Комбинированные топические препараты, содержащие ацетилцистеин, благодаря выраженному муколитическому и сосудосуживающему эффектам оказывают двойное воздействие в лечении ринитов и синуситов. Муколитическое и репаративное действие ацетилцистеина в этих препаратах дополняется сосудосуживающим эффектом туаминогептана сульфата, способствующего устранению отека.
К этой группе препаратов относятся муколитики прямого действия, мукорегуляторы и мукокинетики. В числе первых применялись протеолитические ферменты, от которых в связи с рядом серьезных побочных эффектов пришлось отказаться. Прямым муколитическим действием обладают также детергенты, снижающие поверхностное натяжение. Наиболее известным препаратом в этой группе является производное L-цистеина — ацетилцистеин, вызывающий разрыв дисульфидных связей кислых мукополисахаридов, являющихся основой вязкого носового секрета, и особенно — гелевого слоя слизи. Ацетилцистеин стимулирует мукозные клетки, лизирующие фибрин, стимулирует детоксикацию, обладает свойствами антиоксиданта, оказывает противовоспалительное действие. Комбинированные топические препараты, содержащие ацетилцистеин, благодаря выраженному муколитическому и сосудосуживающему эффектам оказывают двойное воздействие в лечении ринитов и синуситов. Муколитическое и репаративное действие ацетилцистеина в этих препаратах дополняется сосудосуживающим эффектом туаминогептана сульфата, способствующего устранению отека. В результате достигается быстрое восстановление слизистых носовых ходов и уменьшение симптомов воспалительного процесса при отсутствии системного воздействия на организм. Поскольку комбинированный препарат обладает многофункциональным действием, его можно использовать на всех стадиях риносинусита. На первой стадии заболевания он обеспечивает достаточно длительное противоотечное и противовоспалительное действие, а также хороший дренирующий эффект на более поздних стадиях. Доказанным достоинством комбинированного препарата является то, что он не нарушает транспортную и двигательную активность реснитчатого эпителия, обладает противовоспалительным эффектом и практически лишен раздражающего действия на слизистую оболочку полости носа. Все это помогает сохранить физиологию дыхания, и организм быстрее справляется с инфекцией.
В результате достигается быстрое восстановление слизистых носовых ходов и уменьшение симптомов воспалительного процесса при отсутствии системного воздействия на организм. Поскольку комбинированный препарат обладает многофункциональным действием, его можно использовать на всех стадиях риносинусита. На первой стадии заболевания он обеспечивает достаточно длительное противоотечное и противовоспалительное действие, а также хороший дренирующий эффект на более поздних стадиях. Доказанным достоинством комбинированного препарата является то, что он не нарушает транспортную и двигательную активность реснитчатого эпителия, обладает противовоспалительным эффектом и практически лишен раздражающего действия на слизистую оболочку полости носа. Все это помогает сохранить физиологию дыхания, и организм быстрее справляется с инфекцией.
Кроме того, колоссальное значение имеет способ введения препарата, причем речь идет не только об удобстве использования. Аэрозольная форма обеспечивает мелкодисперсное разбрызгивание препарата, при этом охватывается сразу большая площадь слизистой оболочки носа, в отличие от капель, которые пациент, как правило, просто проглатывает. Аэрозоли равномерно орошают слизистую носа и начинают действовать вблизи соустьев, обеспечивая дренажный и противоотечный эффект. При этом обеспечивается точное дозирование, минимизируются побочные действия и риск развития медикаментозного ринита.
Аэрозоли равномерно орошают слизистую носа и начинают действовать вблизи соустьев, обеспечивая дренажный и противоотечный эффект. При этом обеспечивается точное дозирование, минимизируются побочные действия и риск развития медикаментозного ринита.
Лечение риносинусита должно быть активным и рациональным. Выбор мукоактивного препарата во многом определяется фазой заболевания и характером изменения секрета. Однако следует отдавать предпочтение многофункциональным лекарственным средствам, которые не нарушают функцию реснитчатого эпителия, обладают муколитическим, мукорегулирующим, антиоксидантным и сосудосуживающим действием.
применений, побочные эффекты, дозировки, меры предосторожности
Муколитики – это класс препаратов, используемых для разжижения и разжижения слизи, облегчая ее удаление из дыхательных путей. Они используются для лечения респираторных заболеваний, таких как хроническая обструктивная болезнь легких (ХОБЛ), муковисцидоза и других состояний, включая простуду, характеризующуюся избытком слизи и продуктивный кашель. Типы мукоактивных агентов включают отхаркивающие средства, муколитики, мукорегуляторы и мукокинетики. , и их часто принимают внутрь или вдыхают через небулайзер.Муколитики работают лучше всего, если их принимать постоянно.
Типы мукоактивных агентов включают отхаркивающие средства, муколитики, мукорегуляторы и мукокинетики. , и их часто принимают внутрь или вдыхают через небулайзер.Муколитики работают лучше всего, если их принимать постоянно.
использует
Избыточное производство слизи в легких – обычно наблюдаемое при ХОБЛ или иногда при инфекции нижних дыхательных путей – вызвано воспалением, которое приводит к увеличению как количества, так и размера так называемых бокаловидных клеток, выстилающих дыхательные пути. клетки обычно выделяют слизь в качестве защиты, например, при ХОБЛ чрезмерная выработка может закупоривать проходы, затрудняя дыхание.
Один из способов избавиться от этого накопления – с помощью перорального или распыляемого препарата, называемого муколитиком. Муколитики растворяют химические связи в выделениях, разрывая их, чтобы от них было легче откашляться.
Ваш врач может назначить или порекомендовать вам использовать муколитик, если густая слизь является существенным фактором, вызывающим ваши симптомы. Как правило, вы принимаете только один муколитик, и они обычно используются кратковременно, но некоторым людям необходимо принимать муколитики повторно, если состояние повторяется.
Как правило, вы принимаете только один муколитик, и они обычно используются кратковременно, но некоторым людям необходимо принимать муколитики повторно, если состояние повторяется.
Использование не по назначению
Хотя муколитики не считаются частью текущего стандарта лечения ХОБЛ, в рекомендациях 2017 года, выпущенных Глобальной инициативой по обструктивным заболеваниям легких (GOLD), предполагается, что эти препараты могут быть полезны людям, которые не могут принимать ингаляционные кортикостероиды. Они также могут быть полезны тем, у кого проблемы с ручными ингаляторами.
Учитывая опасения по поводу безопасности длительного использования кортикостероидов, были высказаны предположения, что муколитики могут быть уместными при запущенной ХОБЛ, когда риск обострения высок независимо от применения стероидов.В этих случаях муколитики могут помочь уменьшить количество обострений и улучшить качество жизни.
Взаимодействие с другими людьми
Перед приемом
Муколитики можно принимать перорально в виде таблеток или сиропа или вдыхать через небулайзер.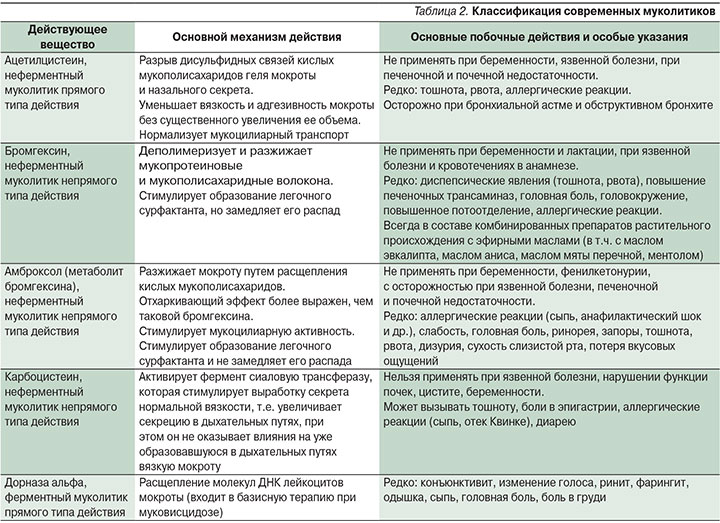 Некоторые из наиболее распространенных типов муколитиков включают:
Некоторые из наиболее распространенных типов муколитиков включают:
- Муцинекс (гвайфенезин)
- Карбоцистеин
- Пульмозим (дорназа альфа)
- Эрдостеин
- Мецистеин
- Бромгексин
- Гиперосмолярный физиологический раствор
- Порошок маннита
Различные типы муколитических агентов имеют разное действие:
- Отхаркивающие средства увеличивают воду в дыхательных путях, чтобы помочь очистить от слизи.
- Мукорегуляторы увеличивают отхождение слизи при кашле.
- Мукокинетика подавляет механизмы, вызывающие избыточную секрецию слизи.
Карбоцистеин, например, является муколитиком, который действует на метаболизм бокаловидных клеток, а также обладает антиоксидантными и противовоспалительными свойствами. Гвайфенезин, напротив, увеличивает содержание воды в слизи, разжижая ее, так что она может быть закашлялся.
Ваш врач определит, какой муколитик вы принимаете, в зависимости от ваших симптомов и других лекарств, которые вы принимаете.
Меры предосторожности и противопоказания
Большинство муколитиков очень безопасны, но не должны применяться у детей младше 6 лет. Не принимайте муколитики, если у вас язва желудка.
Проконсультируйтесь с врачом или фармацевтом перед приемом муколитиков, если вы беременны или кормите грудью.
Дозировка
Дозировка муколитиков зависит от типа лекарства, которое вы принимаете, и состояния, от которого вы его принимаете, а также от того, принимаете ли вы таблетки, жидкость или небулайзер.Поскольку некоторые муколитики не остаются в организме очень долго, возможно, вам придется принимать их постоянно в течение определенного периода времени.
Поговорите со своим врачом о правильной дозировке, способе доставки и продолжительности для вашего состояния.
Побочные эффекты
Побочные эффекты также могут различаться как в зависимости от типа препарата, так и от его состава. Вообще говоря, тошнота и диарея являются наиболее частыми побочными эффектами, связанными с таблетками, в то время как жидкости также могут вызывать спазмы бронхов и сыпь. Распыленные препараты могут аналогичным образом вызывать боль в горле, насморк и образование белых пятен во рту или губы.
Вообще говоря, тошнота и диарея являются наиболее частыми побочными эффектами, связанными с таблетками, в то время как жидкости также могут вызывать спазмы бронхов и сыпь. Распыленные препараты могут аналогичным образом вызывать боль в горле, насморк и образование белых пятен во рту или губы.
В целом муколитики считаются безопасными и связаны с низким риском побочных эффектов. При этом всегда важно поговорить со своим врачом о любых побочных эффектах, взаимодействиях или противопоказаниях, связанных с муколитическим продуктом, назначенным или приобретенным без рецепта.
муколитиков | Пациент
Что такое муколитики?
Слизь (мокрота) вырабатывается в легких. Муколитики – это лекарства, которые делают слизь менее густой и липкой, а также облегчают откашливание.Они полезны, если у вас длительный (хронический) кашель, потому что они помогают откашливать слизь из легких. Вы также можете встретить термин «отхаркивающее средство», используемый для описания лекарства от кашля. Отхаркивающие средства уменьшают густоту или липкость слизи, поэтому ее легче удалить из легких при кашле. Муколитики действуют, разрушая структуру молекул, образующих слизь.
Отхаркивающие средства уменьшают густоту или липкость слизи, поэтому ее легче удалить из легких при кашле. Муколитики действуют, разрушая структуру молекул, образующих слизь.
В Великобритании можно прописать ряд муколитиков. К ним относятся карбоцистеин и эрдостеин.Оба доступны в виде капсул. Карбоцистеин также доступен в виде жидкости для перорального применения. Можно назначить два других типа муколитиков. Их называют дорназа альфа и маннитол. Эти лекарства используются для ингаляции, но обычно их назначают только людям с муковисцидозом.
Что еще я могу сделать с кашлем?
Информация о муколитиках. Если кашель продолжается более трех недель, обратитесь к врачу. Лечение будет зависеть от причины.
Некоторым людям требуется помощь при длительном кашле, причина которого не может быть найдена.Вытяжка мокроты может помочь принять горячий душ или пар из увлажнителя. Простые сладости от кашля и линкта могут быть довольно успокаивающими. Могут помочь лекарства от кашля, особенно если у вас кашель ночью, но они обычно содержат кодеин, который при чрезмерном приеме может вызвать запор.
Для получения дополнительной информации см. Отдельную брошюру «Хронический постоянный кашель у взрослых».
Как действуют муколитики?
Слизь (мокрота) в легких удерживается определенными связями.Муколитики разрушают эти связи. Когда эти связи разрываются, слизь становится менее липкой и густой, и ее легче откашлять. Это также может иметь побочный эффект: микробам (бактериям) становится труднее заразить слизь и вызвать инфекции грудной клетки.
Когда назначают муколитики?
Обычно их назначают людям с длительным (хроническим) продуктивным кашлем. Если у вас продуктивный кашель, в легких выделяется много слизи (мокроты), и вы откашливаете ее.Примеры людей, у которых может быть хронический продуктивный кашель, включают людей с хронической обструктивной болезнью легких (ХОБЛ) и людей с муковисцидозом.
Если у вас ХОБЛ, они, скорее всего, помогут, если у вас умеренная или тяжелая ХОБЛ и у вас частые или тяжелые обострения (обострения). У людей, принимающих муколитики, количество обострений симптомов обычно меньше.
Дорназа альфа обычно назначается только людям с муковисцидозом, у которых пониженная емкость легких.Это помогает облегчить откашливание густой слизи и, как считается, улучшает работу легких. Это также ограничивает дальнейшее повреждение легких. Это лекарство обычно назначает врач, который специализируется на лечении пациентов с муковисцидозом. Маннитол – альтернатива для людей с муковисцидозом, которые не могут принимать дорназу альфа.
Как мне принимать муколитики?
Муколитики работают лучше всего при регулярном приеме.
Карбоцистеин и эрдостеин взрослые обычно принимают дважды в день.Ваш врач может отменить эти лекарства, если вы принимали их в течение одного месяца, и они, похоже, не помогают вашим симптомам. Детям может потребоваться принимать эти лекарства три или четыре раза в день.
Дорназа альфа принимается путем вдыхания ее в легкие один или два раза в день с помощью аппарата, называемого небулайзером. Маннитол принимают путем вдыхания его из ручного ингалятора.
А побочные эффекты?
Побочные эффекты лечения муколитиками возникают редко, но некоторые люди сообщали о кровотечениях из кишечника (желудочно-кишечного тракта) – это бывает редко.Если у вас черный стул (фекалии), прекратите прием карбоцистеина или эрдостеина и как можно скорее сообщите об этом врачу. Черный стул – признак кровотечения из кишечника.
Кому нельзя принимать муколитики?
Большинство людей могут принимать муколитики; однако их не следует применять людям с язвой желудка.
Могу ли я купить муколитики?
Нет, требуется рецепт.
Как пользоваться схемой желтых карточек
Если вы считаете, что у вас возник побочный эффект одного из ваших лекарств, вы можете сообщить об этом в схеме желтых карточек.Вы можете сделать это онлайн по адресу www.mhra.gov.uk/yellowcard.
Схема желтой карточки используется для информирования фармацевтов, врачей и медсестер о любых новых побочных эффектах, которые могут вызвать лекарства или любые другие медицинские продукты. Если вы хотите сообщить о побочном эффекте, вам необходимо предоставить основную информацию о:
Если вы хотите сообщить о побочном эффекте, вам необходимо предоставить основную информацию о:
- Побочном эффекте.
- Название лекарства, которое, по вашему мнению, вызвало его.
- Человек, у которого был побочный эффект.
- Ваши контактные данные как докладчика о побочном эффекте.
Будет полезно иметь при себе лекарство и / или прилагаемую к нему листовку, пока вы заполняете отчет.
доказательств использования пероральных муколитиков при хронической обструктивной болезни легких (ХОБЛ) | Британский медицинский бюллетень
Аннотация
Введение
Пероральные муколитики теперь рекомендуются в некоторых руководствах по лечению хронической обструктивной болезни легких (ХОБЛ). В этой статье рассматриваются доказательства их использования и их возможные преимущества.
Источники данных
Обзор основан на рецензируемых публикациях, касающихся использования муколитиков при ХОБЛ, цитированных в PubMed.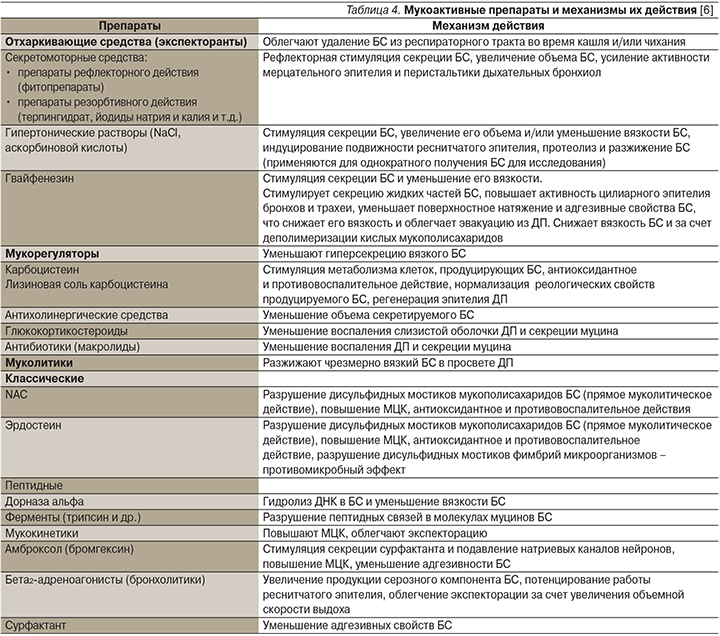
Области согласия
Большая часть опубликованных данных имеет довольно низкое качество, и многие исследования включают пациентов как с хроническим бронхитом, так и с ХОБЛ. Муколитики уменьшают частоту обострений на 0,8 обострений в год, но не дают дополнительных преимуществ при стандартной максимальной терапии.
Области противоречий
Данные о том, что муколитики улучшают симптомы, изменяют слизь или влияют на качество жизни, связанное со здоровьем, у пациентов с ХОБЛ, получающих другую стандартную терапию, неубедительны.У тех, кто мало или совсем не лечится, они могут снизить частоту обострений.
Точки роста
Перспективным является использование муколитиков для лечения обострений.
Своевременные направления для развития исследований
Непосредственные испытания муколитиков по сравнению с бронходилататорами длительного действия и / или ингаляционными кортикостероидами отсутствуют. Даже у пациентов с тяжелой формой ХОБЛ, у которых симптомы сохраняются, несмотря на максимальную ингаляционную терапию, роль муколитиков остается недоказанной.
Введение
Применение перорально активных муколитических препаратов при респираторных заболеваниях в целом и хронической обструктивной болезни легких (ХОБЛ) в частности сильно колебалось в зависимости от времени и места.Когда-то их обычно прописывали пациентам с «бронхитическими» симптомами в Великобритании, они в течение многих лет попадали в черный список, то есть не подпадали под действие тарифов NHS на медицинское возмещение, прежде чем в последнее время снова стали пользоваться популярностью в качестве лекарств от кашля. Это контрастирует с отношением во многих частях южной и центральной Европы, где эти агенты по-прежнему широко назначаются как часть многокомпонентного режима лечения ХОБЛ. 1 Причины этих несоответствий в пределах одного континента и одной и той же нормативной базы для членов ЕС сложны.Частично это отражает местные обычаи и практики, которые различались в разных странах, а также негативное восприятие лечения ХОБЛ, которое утверждает, что сделать так мало можно, нужно предложить все возможное. Для тех, кто в настоящее время не назначает эти препараты, аргументы до недавнего времени были более прямолинейными, а важные из них рассматриваются ниже.
Для тех, кто в настоящее время не назначает эти препараты, аргументы до недавнего времени были более прямолинейными, а важные из них рассматриваются ниже.
Определение лекарств
Хотя термин “муколитик” кажется очевидным, на практике его трудно определить.Не существует общепринятого стандарта для определения эффективности с точки зрения изменения физических свойств слизи. Мы не знаем, как эти свойства меняются изо дня в день при стабильном заболевании, что затрудняет оценку воздействия лекарственного средства, которое может модифицировать слизь. Облегчить отхаркивание слизи может показаться разумной целью, но изменение ее физических свойств может повлиять на способность мукоцилиарного эскалатора эффективно очищать слизь. Точно так же противокашлевые эффекты этих препаратов трудно оценить без должным образом проверенных инструментов для измерения кашля.Таким образом, существует подлинная неуверенность в том, что должны делать эти препараты и как определить, действуют ли они.
Многие муколитические агенты принадлежат к семейству препаратов цистеина и обладают потенциально важными антиоксидантными свойствами. Появляется все больше доказательств того, что окислительный стресс является одним из ключевых патологических механизмов, ведущих к повреждению легких и потенциально значимым системным осложнениям при ХОБЛ. 2 Снижение воздействия окислительного стресса – привлекательная, хотя, возможно, слишком простая цель для лекарственного лечения.Это может быть связано с более поддающимися измерению результатами при ХОБЛ, такими как изменения функции легких с течением времени и возникновение обострений, которые были связаны с общим состоянием здоровья при этом заболевании. 3–5 Фармакокинетически наиболее изученным из этих препаратов является N -ацетилцистеин (NAC). Данные свидетельствуют о том, что пероральный НАК быстро деацетилируется до цистеина, что приводит к увеличению концентрации цистеина в плазме. Шестьсот миллиграммов / день НАК, принимаемый перорально за 5 дней до бронхоскопии, снижает глутатион как в плазме, так и в дыхательных путях, что временно увеличивает антиоксидантную способность легких. 6 Хотя антиоксидантные свойства муколитических препаратов редко количественно оценивались в соответствующей ткани in vivo (проблема при выборе дозы препарата), эти агенты обещают более рациональное лечение пациентов с ХОБЛ.
Стандарты доказывания
Второй связанный с этим вопрос – качество имеющихся доказательств для оценки этих препаратов. Многие из этих агентов использовались до современной эры должным образом проведенных рандомизированных контролируемых исследований, и методологическое качество большей части ранних доказательств оставляет желать лучшего. 7 Первоначально мало различий между препаратами с антиоксидантными свойствами и препаратами без них, хотя более поздние исследования были сосредоточены на первой группе. Точно так же диагностическая классификация пациентов была очень разнообразной. В большинстве ранних исследований сообщалось о пациентах с обострениями хронического бронхита без каких-либо данных о функции легких; ограничение при оценке доказательств.
Несмотря на эти проблемы, существует значительный объем данных об использовании муколитических препаратов у пациентов с ХОБЛ, в основном при стабильном течении болезни.Это составляет основу настоящего обзора.
Методы / источники данных
Этот обзор основан на рецензируемых клинически ориентированных публикациях, касающихся использования муколитиков у пациентов с ХОБЛ, цитированных в PubMed. В большинстве исследований изучалась краткосрочная и среднесрочная эффективность этих препаратов.
Результаты
Poole and Black’s 7 Кокрановский обзор «Муколитические средства для лечения хронического бронхита или хронической обструктивной болезни легких» рассматривал данные 26 рандомизированных двойных слепых плацебо-контролируемых исследований, в которых участвовали 7335 пациентов.Для включения минимальная продолжительность лечения составляла 2 месяца. Пероральные муколитики включали: НАК (13 исследований), амброксол, 3 собреол, карбоцистеин, 2 карбоцистеин собреол, летостеин, цитиолон, йодированный глицерин, N -изобутирилцистеин, миртостин и эрдостеин. Все исследования проводились в Европе, в частности в Италии, за исключением одного, которое проводилось в США.
Обзор обширный и тщательный, но ограничение для этой статьи состоит в том, что в него включены пациенты с хроническим бронхитом и / или ХОБЛ, как и многие муколитические исследования.Основная цель заключалась в том, чтобы определить, влияют ли муколитики на частоту обострений или количество дней нетрудоспособности у участников. Вторичные цели заключались в том, чтобы определить, приводят ли муколитики к улучшению функции легких [по измерению объема форсированного выдоха за одну секунду (FEV 1 ), форсированной жизненной емкости легких и пикового потока выдоха], а также изучить частоту побочных эффектов. Первоначально авторы намеревались рассматривать симптомы как дополнительный вторичный результат, но о симптомах не сообщалось последовательно, и стандартизировать оценки не удалось.
Подавляющее большинство пациентов страдали хроническим бронхитом с ХОБЛ или без нее, и только в пяти исследованиях участвовали только пациенты с ХОБЛ. Первый из этих 8 опубликован только в реферативной форме. Триста тринадцать пациентов с ХОБЛ со средним возрастом 57 лет, 60% мужчин и средним ОФВ 1 , равным 60% от прогнозируемых, были включены в двойное слепое плацебо-контролируемое исследование в параллельных группах с приемом НАК 600 мг в день. Средняя продолжительность исследования составила 8 месяцев. Уменьшилось количество обострений на пациента в месяц (0.03 NAC по сравнению с 0,06 плацебо), и у большего числа пациентов в группе NAC во время исследования не наблюдалось обострений. Пела и др. . 9 опубликовали аналогичное исследование 169 итальянских пациентов с ХОБЛ, случайным образом распределенных в открытом контролируемом исследовании на прием NAC 600 мг в день или плацебо. Исходно большинство пациентов получали ингаляционные бронходилататоры, 40% – ингаляционные кортикостероиды и половина – теофиллины перорально. Они показали снижение на 41% количества обострений в группе, получавшей лечение, и снова увеличение числа тех, которые остались без обострений.Количество дней болезни было меньше (82) в группе НАК по сравнению с группой стандартной терапии (155). Они также сообщили о небольшом, но численно значимом улучшении функции легких в группе активного лечения, измеренной по ОФВ 1 (от 1,53 ± 0,65 до 1,58 ± 0,63 л; P <0,05), но клиническая значимость этого сомнительна.
В 2004 г. вышла еще одна итальянская публикация исследовательской группы EQUALIFE. 10 Это было рандомизированное двойное слепое плацебо-контролируемое исследование эрдостеина (300 мг b.г) у больных ХОБЛ старше 8 месяцев. Было включено сто пятьдесят пять пациентов, из которых 124 завершили исследование. Не было различий в процентном соотношении выбывших из двух исследуемых групп. В группе активного лечения было значительно меньше обострений и было меньше дней в больнице, чем в группе плацебо. Те, кто лечился эрдостеином, также показали значительное улучшение качества жизни, связанного со здоровьем, по данным Краткой формы-36 (оценка физического состояния улучшилась на 4,9 единицы) и респираторного опросника Святого Георгия (SGRQ).Средние общие затраты на заболевание, связанное с ХОБЛ, на одного пациента были ниже в группе эрдостеина. В том же году еще одна итальянская группа опубликовала хорошо проведенное, но опять же небольшое, годичное исследование амброксола (75 мг два раза в день) по сравнению с плацебо у пациентов с ХОБЛ. 11 Не было разницы в процентном соотношении пациентов, у которых не было обострений, но в ретроспективном анализе подгруппа из 45 пациентов с более тяжелыми симптомами при включении в исследование имела большую вероятность того, что они не обострялись при лечении амброксолом (63 против 37%; P = 0.038).
Последняя и, безусловно, самая крупная из этих пяти публикаций, исследование BRONCUS, рассматривала эффекты 600 мг в день. NAC на функцию легких и частоту обострений проспективно изучалась в исх. (12) (таблица 1). В этом многоцентровом рандомизированном плацебо-контролируемом исследовании приняли участие 523 пациента с ХОБЛ, за которыми наблюдали в течение 3 лет. Основными исходами были ежегодное снижение ОФВ 1 и количество обострений в год. Средний возраст исследуемой популяции составлял 62 (8) лет, почти половина из них были курильщиками, а средний% прогнозируемого ОФВ 1 составлял 57 (9).Годовая частота обострений до включения в исследование составляла 2,4, и при включении 70% лечились ингаляционными кортикостероидами, несмотря на тот факт, что пациенты в основном попадали в ЗОЛОТОЙ стадию II болезни, для которой это лечение в настоящее время не рекомендуется. 13 Показатель выбывания был выше в группе плацебо, чем в группе NAC ( P = 0,018). В целом, не было различий в скорости снижения функции легких, ежегодной скорости обострения или ухудшения состояния здоровья между группами.Однако при анализе подгруппы пациенты, которые не принимали ингаляционные кортикостероиды, имели значительно сниженный риск обострения.
Таблица 1:Частота обострений у пациентов, получавших НАК или плацебо (из Decramer et al . 12 ).
| Группа . | Количество обострений при НАК . | Количество обострений при приеме плацебо . | Отношение рисков (95% ДИ) . | п. . |
|---|---|---|---|---|
| Все пациенты ( n = 506) | 693 | 658 | 0,990 (0,889–1,101) | 0,847 |
| Ингаляционные глюкокортикостероиды3 9028 9028 903 | 9028 903 4711,059 (0,937–1,197) | 0,359 | ||
| Без ингаляционных кортикостероидов ( n = 155) | 130 | 187 | 0.790 (0,631–0,989) | 0,040 |
| Группа . | Количество обострений при НАК . | Количество обострений при приеме плацебо . | Отношение рисков (95% ДИ) . | п. . |
|---|---|---|---|---|
| Все пациенты ( n = 506) | 693 | 658 | 0,990 (0,889–1.101) | 0,847 |
| Ингаляционные кортикостероиды ( n = 351) | 563 | 471 | 1,059 (0,937–1,197) | 0,359 |
| 130 | 187 | 0,790 (0,631–0,989) | 0,040 |
Частота обострений у пациентов, получавших NAC или плацебо (из Decramer и др. . 12 ).
| Группа . | Количество обострений при НАК . | Количество обострений при приеме плацебо . | Отношение рисков (95% ДИ) . | п. . |
|---|---|---|---|---|
| Все пациенты ( n = 506) | 693 | 658 | 0,990 (0,889–1,101) | 0,847 |
| Ингаляционные глюкокортикостероиды3 9028 9028 903 | 9028 903 4711.059 (0,937–1,197) | 0,359 | ||
| Без ингаляционных кортикостероидов ( n = 155) | 130 | 187 | 0,790 (0,631–0,989) | |
| 0,040 |
В 2000 году Стей и др. . 14 провели количественный систематический обзор эффектов NAC при хроническом бронхите, а не ХОБЛ как таковой . Было извлечено тридцать девять испытаний; 11 (2011 пациентов) из которых были признаны релевантными и действительными в соответствии с заданными критериями. Семь из этих испытаний также были включены в Кокрановский обзор 6 , но ни в одном из них не участвовали только пациенты с ХОБЛ. В девяти исследованиях у 351 из 723 (48,5%) пациентов, получавших НАК, не было обострения по сравнению с 229 из 733 (31.2%) пациенты, получавшие плацебо [относительная польза 1,56 (95% доверительный интервал, ДИ: 1,37–1,77), количество пациентов, нуждающихся в лечении, 5,8 (95% ДИ: 4,5–8,1)]. Не было доказательств какого-либо влияния периода исследования (12–24 недели) или кумулятивной дозы NAC на эффективность. В пяти исследованиях 286 из 466 (61,4%) пациентов, получавших NAC, сообщили об улучшении своих симптомов по сравнению со 160 из 462 (34,6%) пациентов, получавших плацебо [относительная польза 1,78 (95% ДИ: 1,54–2,05), количество необходимых до -обработка 3,7 (95% ДИ: 3,0–4,9)]. Они пришли к выводу, что при периодах лечения приблизительно 12–24 недель пероральный НАК снижает риск обострений и улучшает симптомы у пациентов с хроническим бронхитом по сравнению с плацебо.
В большом ретроспективном исследовании с использованием фармакологической базы данных в Нидерландах изучалось влияние перорального NAC на предотвращение повторной госпитализации по поводу обострений ХОБЛ. 15 В исследование были включены 1219 пациентов в возрасте 55 лет и старше, которым в период 1986–1998 гг. Выдавались лекарства с маркировкой для респираторных заболеваний и которые также были госпитализированы по поводу ХОБЛ в этот период времени. Эти субъекты были впоследствии разделены на две группы: те, кто получал NAC после выписки из первой госпитализации, и те, кто не получил.Пациентов изучали с момента их первой выписки до их первой повторной госпитализации, смерти или окончания периода сбора данных в течение максимального периода наблюдения в течение 1 года. После поправки на тяжесть заболевания было замечено, что NAC снижает риск повторной госпитализации по поводу ХОБЛ примерно на 30% и что это снижение риска зависит от дозы.
Со времени последнего Кокрановского обзора в исследовании PEACE 16 изучался эффект 3-летнего лечения карбоцистеином (2 × 250 мг трижды в день.с) о частоте обострений ХОБЛ у 709 китайских пациентов. Исследуемая популяция была четко определена с большим количеством пациентов с ЗОЛОТОЙ стадией III и IV, чем в большинстве других исследований, включая BRONCUS. Из-за различий в практике назначения лекарств в Китае менее 20% исследуемой популяции получали ингаляционные кортикостероиды, и действительно, подавляющему большинству пациентов не прописывали каких-либо ингаляционных бронходилататоров. Общее количество обострений за 1 год составило 325 в группе карбоцистеина и 439 в группе плацебо, что соответствует 1.01 (SE: 0,06) обострений на пациента в год в активной группе по сравнению с 1,35 (SE: 0,06) в группе плацебо (снижение на 24,5%). В этой популяции пациентов карбоцистеин также снизил снижение качества жизни, связанного со здоровьем, при этом разница между группами начала наблюдаться через 2 года. Однако не было различий в области оценки симптомов SGRQ между активной группой и группой плацебо.
В Кокрановском обзоре сделан вывод о том, что муколитики оказывают небольшое, но статистически значимое влияние на частоту обострений у пациентов с хроническим бронхитом и / или ХОБЛ примерно на 0.05 обострений в месяц, или 0,5 обострений в год. Это почти на 20% уменьшение количества обострений по сравнению с контрольной группой. Было высказано предположение, что имевшие место обострения были менее серьезными и более короткими, с эффектом муколитиков в дни нетрудоспособности -0,56 дня на пациента в месяц. Муколитики очень безопасны и не вызывают увеличения количества нежелательных явлений по сравнению с плацебо. Авторы отмечают, что в ходе обновления своего обзора (который в настоящее время проводился трижды, в период с 1998 по 2008 год) размер эффекта на обострения снизился почти на 50% по сравнению с исходным отчетом.Они предполагают, что это, вероятно, связано с: Полезны ли муколитики в лечении, а не в профилактике обострений?
улучшенный дизайн исследования, выполнение и отчетность с возможным дополнительным эффектом предвзятости ранней публикации
В настоящее время обычное использование сопутствующих ингаляционных кортикостероидов при ведении пациентов с умеренной и тяжелой ХОБЛ.
Эрдостеин – единственный муколитик, лицензированный в Великобритании для симптоматического краткосрочного лечения пациентов с обострениями хронического бронхита, и имеются ограниченные доказательства того, что эрдостеин 300 мг два раза в день в течение 7-10 дней может улучшить симптомы и уменьшить время обострения.Однако несколько опубликованных исследований 17–19 мало указывают на тяжесть ХОБЛ пациента (если у них действительно ХОБЛ), участники не всегда получали стандартную доказанную терапию обострения, и, опять же, исследователи сталкиваются с трудностями из-за оценки симптомов. используемые, которые здесь обычно являются основными показателями результатов, не подтверждены.
Ограничения
На сегодняшний день существует много проблем с исследованиями. За исключением исследований BRONCUS и PEACE, большинство из них имели небольшой размер выборки.Кроме того, многие из более старых исследований не являются двойными слепыми или не имеют плацебо-контроля, и большинство из них являются краткосрочными.
Важно отметить, что зарегистрированные пациенты часто имеют несколько основных диагнозов (например, бронхит, ХОБЛ, ХОБЛ и бронхоэктазы). У курильщиков с хроническим бронхитом, но без обструкции дыхательных путей, разумно поощрять и поддерживать отказ от курения, а не добавлять лекарства, так как очевидно, что отказ от курения приводит к значительному улучшению симптомов хронического бронхита, а также к увеличению продолжительности жизни. срочная польза для здоровья.
Изученные конечные точки сильно различаются, а инструменты, доступные для измерения симптомов кашля и выделения мокроты, недостаточно проверены. Хотя анкеты от кашля и счетчики кашля в настоящее время становятся более надежными, это недавняя разработка, и вопросники, использованные в этих исследованиях, не были надежными. Прогресс в разработке инструментов для точного измерения количества или вязкости ежедневной мокроты практически отсутствует.
Теперь у нас есть ряд эффективных вариантов лечения пациентов с ХОБЛ, многие из которых включают бронходилататоры длительного действия и ингаляционные кортикостероиды, снижающие риск обострения, улучшающие переносимость физической нагрузки и влияющие на качество жизни, связанное со здоровьем. 20,21 Данные свидетельствуют о том, что муколитики имеют мало дополнительных преимуществ по сравнению с этими хорошо зарекомендовавшими себя методами лечения (таблица 2).
Таблица 2:Полезны ли муколитики в лечении пациентов с ХОБЛ?
| Хроническое заболевание | |
| Частота обострений | Возможный положительный эффект. Возможные преимущества для пациентов, не получавших ингаляционные кортикостероиды (НАК и карбоцистеин) |
| Дни нетрудоспособности | Некоторые исследования показывают пользу |
| Продолжительность госпитализации | Нет надежных данных |
| Эффект снижения функции легких | |
| Качество жизни, связанное со здоровьем | Некоторые преимущества у пациентов, не получавших стандартную терапию ХОБЛ |
| Симптомы | Нет надежных инструментов или данных |
| Кашель | |
| Легкость отхаркивания | |
| Полезность во время обострений | |
| Уменьшение симптомов | Возможно улучшение с помощью эрдостеина |
| Продолжительность обострения | Эрдостеин 279|
| Безопасность | Очень безопасно и хорошо переносится.Нет разницы в общем количестве нежелательных явлений между плацебо и активным препаратом |
| Стоимость | Дешевле, чем ингаляционные бронходилататоры длительного действия и ингаляционные кортикостероиды |
| Хроническое заболевание | |
| Вероятность обострения | Возможное обострение эффект. Возможные преимущества для пациентов, не получавших ингаляционные кортикостероиды (НАК и карбоцистеин) |
| Дни нетрудоспособности | Некоторые исследования показывают пользу |
| Продолжительность госпитализации | Нет надежных данных |
| Эффект снижения функции легких | |
| Качество жизни, связанное со здоровьем | Некоторые преимущества у пациентов, не получавших стандартную терапию ХОБЛ |
| Симптомы | Нет надежных инструментов или данных |
| Кашель | |
| Легкость отхаркивания | |
| Полезность во время обострений | |
| Уменьшение симптомов | Возможно улучшение с помощью эрдостеина |
| Продолжительность обострения | Эрдостеин 279|
| Безопасность | Очень безопасно и хорошо переносится.Нет разницы в общем количестве нежелательных явлений между плацебо и активным препаратом |
| Стоимость | Дешевле, чем ингаляционные бронходилататоры длительного действия и ингаляционные кортикостероиды |
Полезны ли муколитики при ведении пациентов с ХОБЛ?
| Хроническое заболевание | |
| Частота обострений | Возможный положительный эффект. Возможные преимущества для пациентов, не получавших ингаляционные кортикостероиды (НАК и карбоцистеин) |
| Дни нетрудоспособности | Некоторые исследования показывают пользу |
| Продолжительность госпитализации | Нет надежных данных |
| Эффект снижения функции легких | |
| Качество жизни, связанное со здоровьем | Некоторые преимущества у пациентов, не получавших стандартную терапию ХОБЛ |
| Симптомы | Нет надежных инструментов или данных |
| Кашель | |
| Легкость отхаркивания | |
| Полезность во время обострений | |
| Уменьшение симптомов | Возможно улучшение с помощью эрдостеина |
| Продолжительность обострения | Эрдостеин 279|
| Безопасность | Очень безопасно и хорошо переносится.Нет разницы в общем количестве нежелательных явлений между плацебо и активным препаратом |
| Стоимость | Дешевле, чем ингаляционные бронходилататоры длительного действия и ингаляционные кортикостероиды |
| Хроническое заболевание | |
| Вероятность обострения | Возможное обострение эффект. Возможные преимущества для пациентов, не получавших ингаляционные кортикостероиды (НАК и карбоцистеин) |
| Дни нетрудоспособности | Некоторые исследования показывают пользу |
| Продолжительность госпитализации | Нет надежных данных |
| Эффект снижения функции легких | |
| Качество жизни, связанное со здоровьем | Некоторые преимущества у пациентов, не получавших стандартную терапию ХОБЛ |
| Симптомы | Нет надежных инструментов или данных |
| Кашель | |
| Легкость отхаркивания | |
| Полезность во время обострений | |
| Уменьшение симптомов | Возможно улучшение с помощью эрдостеина |
| Продолжительность обострения | Эрдостеин 279|
| Безопасность | Очень безопасно и хорошо переносится.Нет разницы в общем числе нежелательных явлений между плацебо и активным препаратом |
| Стоимость | Дешевле, чем ингаляционные бронходилататоры длительного действия и ингаляционные кортикостероиды |
Обсуждение / области согласия и разногласия
В настоящее время мало сомнений в том, что муколитические препараты с антиоксидантными свойствами снижают вероятность развития обострения у пациентов с ХОБЛ. Муколитики уменьшают количество обострений до 0.8 обострений в год, с большим эффектом у пациентов с более тяжелой формой ХОБЛ. Размер этого эффекта аналогичен тому, который наблюдается при использовании ингаляционных кортикостероидов и антихолинергических средств длительного действия, но непосредственных испытаний не проводилось. Точно так же нет данных о состоянии здоровья, которые позволили бы нам оценить влияние этого сокращения числа событий. Во многих небольших исследованиях частота обострений сообщалась с использованием неидеальных статистических методов – тема, которая недавно была подробно рассмотрена. 22 Однако данные исследования PEACE использовали правильные методы, и его первичным результатом были обострения. Интерпретация клинической значимости этих данных в условиях развитой медицинской экономики затруднена, поскольку участники исследования PEACE используют относительно мало фоновой терапии. Существуют убедительные доказательства того, что использование ингаляционных бронходилататоров длительного действия с ингаляционными кортикостероидами или без них снижает частоту обострений ХОБЛ. 23 Эти препараты также влияют на состояние здоровья, физическую работоспособность и потенциально как на смертность, так и на прогрессирование заболевания. 24 Напротив, муколитические агенты относительно специфичны по своим клиническим эффектам, не влияя на функцию легких, и единственные явные преимущества наблюдаются в профилактике обострений. Неясно, существует ли потолок с точки зрения количества / типа эпизодов, которые можно предотвратить с помощью всех этих методов лечения, но участники исследования BRONCUS почувствовали пользу только тогда, когда они не использовали ингаляционные кортикостероиды.
Совершенно очевидно, что необходимы дальнейшие исследования. Муколитические агенты переносятся хорошо и в более высоких дозах, например.грамм. 1200–1800 мг NAC в день является лучшим доказательством принципа, чем те, которые используются до сих пор. Соответствующие обоснованные сравнительные исследования с такими исходами, как госпитализация или смертность у людей с тяжелым заболеванием или необходимость дополнительных курсов антибиотиков у пациентов с легкой ХОБЛ, помогут нам понять, где эти препараты могут вписаться в парадигму лечения. В Великобритании они, скорее всего, будут «дополнительной» терапией, поэтому нам нужно знать, действительно ли они приносят дополнительную пользу. К сожалению, затраты на проведение таких исследований значительны, и с учетом скромной доступной прибыли кажется маловероятным, что исследования такого рода будут финансироваться, что оставляет нас в неудовлетворительной ситуации, когда мы подозреваем клиническую пользу, не имея возможности дать обоснованные рекомендации. этот эффект.Дополнительные муколитики, такие как лизиновая соль NAC, находятся в стадии разработки, и еще неизвестно, какова их роль в лечении пациентов с ХОБЛ.
Заключение
Нет убедительных данных о том, что муколитики улучшают кашель, способствуют отхождению мокроты, изменяют свойства слизи или влияют на качество жизни, связанное со здоровьем, у пациентов с ХОБЛ, получающих другую стандартную терапию. У тех, кто мало или совсем не лечится, они могут быть полезны для снижения риска обострения.Испытания, которые необходимо провести, чтобы определить, имеют ли препараты дополнительную пользу в сочетании с бронходилататорами длительного действия и ингаляционными кортикостероидами, вряд ли будут проведены.
Данные свидетельствуют о том, что муколитики могут быть полезны пациентам, которые не могут принимать бронходилататоры длительного действия и / или ингаляционные кортикостероиды из-за побочных эффектов или в условиях экономики здравоохранения, где эти препараты чрезмерно дороги. Однако в настоящее время в Великобритании муколитическая терапия чаще всего рассматривается у пациентов с тяжелой формой ХОБЛ, у которых остаются симптомы, несмотря на максимальную ингаляционную терапию, у пациентов с частыми или продолжительными обострениями и у тех, кто часто попадает в больницу.Подобное использование этих препаратов не является доказательной практикой.
Конфликт интересов: PMAC консультировал Arnold Pharma, производителя муколитического препарата эрдостеина, по планированию планируемого клинического испытания этого препарата. Когда начнется это исследование, LD будет главным исследователем в Великобритании. Никаких других конфликтов для PMAC или LD.
Финансирование
PMAC провел клинические исследования, выступил на спонсируемых встречах и получил финансирование исследований от GSK, AstraZeneca, Boehringer Ingelheim и Nycomed, каждая из которых производит лекарства, используемые для лечения пациентов с ХОБЛ и предотвращения обострений ХОБЛ.
Список литературы
1.Реальность употребления наркотиков при ХОБЛ: европейская перспектива
,Chest
,2000
, vol.117
Доп. 2
(стр.29S
–32S
) 2.Патогенез хронической обструктивной болезни легких
,Clin Chest Med
,2007
, vol.28
(стр.479
–513
) 3,,,.Связь между частотой обострений и снижением функции легких при хронической обструктивной болезни легких
,Thorax
,2002
, vol.57
(стр.827
–852
) 4,,,,,.Влияние обострения на качество жизни пациентов с хронической обструктивной болезнью легких
,Am J Respir Crit Care Med
,1998
, vol.157
(стр.1418
–1422
) 5,,,.Влияние профилактики обострений на ухудшение состояния здоровья при ХОБЛ
,Eur Respir J
,2004
, vol.23
(стр.698
–702
) 6,,,,.Концентрации цистеина и глутатиона в плазме и жидкости бронхоальвеолярного лаважа после лечения N-ацетилцистеином
,Thorax
,1991
, vol.46
(стр.39
–42
) 7,.Муколитические агенты при хроническом бронхите и хронической обструктивной болезни легких
,Кокрановская база данных Syst Rev
,2006
, vol.19
стр.3
8,,.Длительный прием N-ацетилцистеина снижает количество эпизодов обострения у пациентов с хронической обструктивной болезнью легких: отчет исследования BREATHE
,Eur Respir J
,1999
, vol.14
(стр.381S
–382S
) 9,,,,,.N-ацетилцистеин снижает частоту обострений у пациентов с ХОБЛ средней и тяжелой степени
,Дыхание
,1999
, vol.66
(стр.495
–500
) 10,,, et al.Влияние длительного лечения эрдостеином на хроническую обструктивную болезнь легких; исследование равенства жизни.
,Drugs Exp Clin Res
,2004
, vol.30
(стр.143
–152
) 11,,,,.Эффект двенадцатимесячной терапии пероральным амброксолом в предотвращении обострений у пациентов с ХОБЛ. Двойное слепое рандомизированное многоцентровое плацебо-контролируемое исследование (исследование AMETHIST)
,Pulm Pharmacol Ther
,2004
, vol.17
(стр.27
–34
) 12,,, et al.Влияние N-ацетилцистеина на исходы при хронической обструктивной болезни легких (бронхит, рандомизированный в исследовании эффективности затрат NAC, BRONCUS): рандомизированное плацебо-контролируемое исследование
,Lancet
,2005
, vol.365
(стр.1552
–6012
) 13“ и др.Глобальная стратегия диагностики, лечения и профилактики хронической обструктивной болезни легких
14,,,,.Эффект перорального приема N-актеилцистеина при хроническом бронхите: количественный систематический обзор
,Eur Respir J
,2000
, vol.16
(стр.253
–262
) 15,,,.N-ацетилцистеин снижает риск повторной госпитализации пациентов с хронической обструктивной болезнью легких
,Eur Resp J
,2003
, vol.21
(стр.795
–798
) 16“ и др.Влияние карбоцистеина на обострение хронической обструктивной болезни легких (исследование PEACE): рандомизированное плацебо-контролируемое исследование
,Lancet
,2008
, vol.371
(стр.2013
–2018
) 17,,,,,.Оценка эффективности и безопасности эрдостеина у пациентов, страдающих хроническим бронхитом во время фазы обострения инфекции и получающих амоксициллин в качестве основного лечения (ECOBES, Европейское исследование хронического обструктивного бронхита, эрдостеина)
,Int J Clin Pharmacol Ther
,1995
,1995
, .33
(стр.612
–618
) 18,.Оценка эффективности и безопасности эрдостеина у пациентов с обострением хронического бронхита, получающих ципрофлоксацин в качестве основного лечения
,J Clin Res
,2001
, vol.4
(стр.35
–39
) 19,.Двойное слепое клиническое исследование муколитической активности эрдостеина по сравнению с плацебо
,Arch Med Intern
,1995
, vol.47
(стр.89
–97
) 20“ и др.Улучшение здоровья пациентов с ХОБЛ в течение 1 года лечения тиотропием
,Eur Respir J
,2002
, vol.19
(стр.209
–216
) 21“ и др.Исследователи TORCH
Салметерол и флутиказона пропионат и выживаемость при хронической обструктивной болезни легких
,N Engl J Med
,2007
, vol.356
(стр.775
–789
) 22,,,.Методологические вопросы терапевтических исследований ХОБЛ
,Eur Respir J
,2008
, vol.31
(стр.927
–933
) 23“ и др.Исследователи INSPIRE
Профилактика обострений хронической обструктивной болезни легких с помощью салметерола / флутиказона или тиотропия бромида
,Am J Respir Crit Care Med
,2008
, vol.177
(стр.19
–26
) 24“ и др.Влияние фармакотерапии на скорость снижения функции легких при хронической обструктивной болезни легких
,Am J Respir Crit Care Med
,2008
, vol.178
(стр.332
–338
)© Автор, 2009. Опубликовано Oxford University Press. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
.антибиотиков, муколитиков и опиоидов | ХОБЛ.net
Некоторые лекарства от хронической обструктивной болезни легких (ХОБЛ) очень распространены, такие как бронходилататоры и кортикостероиды. Некоторые пациенты будут использовать эти лекарства каждый день в рамках своего плана лечения. Другие лекарства используются только в некоторых ситуациях или только для некоторых пациентов. Типы лекарств, которые иногда используются пациентами с ХОБЛ, включают:
- Антибиотики
- Муколитические препараты
- Опиоиды
Как антибиотики используются для лечения ХОБЛ?
Трудная часть жизни с ХОБЛ – это острые обострения, которые также называют приступами ХОБЛ или обострениями.Обострение болезни происходит, когда симптомы ХОБЛ у пациента внезапно усиливаются. Если обострение достаточно серьезное, возможно, потребуется лечение в больнице.
Респираторные инфекции являются причиной многих обострений ХОБЛ. Поскольку люди с ХОБЛ уже имеют воспаленные дыхательные пути, заполненные слизью, они гораздо более восприимчивы к инфекциям. Эти инфекции могут вызывать вирус или бактерии в дыхательной системе пациента, например:
- Острый бронхит
- Грипп
- Пневмония
Изменение количества или цвета слизи, производимой в легких, является ключевым признаком респираторной инфекции.Другие симптомы – повышенная одышка и кашель. Пациентам следует связаться со своим лечащим врачом, если они подозревают, что у них может быть респираторная инфекция.
Антибиотики – это лекарства, которые используются для лечения респираторных инфекций, вызываемых бактериями. Медицинские работники могут определить причину инфекции или обострения, а также необходимость лечения антибиотиками. 1,2
Как используются муколитические препараты для лечения ХОБЛ?
У некоторых людей с ХОБЛ в легких выделяется очень густая слизь, которая затрудняет ее удаление из дыхательных путей при кашле.Эта слизь может закупорить дыхательные пути и затруднить дыхание пациента.
Муколитические препараты действуют путем разжижения и разжижения слизи, что облегчает откашливание и помогает очистить дыхательные пути. Муколитики обычно принимают на регулярной основе в виде таблеток или в жидкой форме, которые можно вдыхать или принимать перорально. 1,3
Типы муколитических препаратов, используемых людьми с ХОБЛ, включают (некоторые из этих препаратов недоступны в США):
- N-ацетилцистеин
- Карбоцистеин
- Erdosteine
- Амброксол 3,4
Хотя некоторые пациенты получают облегчение от муколитических препаратов, среди медицинских работников ведутся споры о том, действительно ли они приносят пользу большинству людей с ХОБЛ.По этой причине медицинские работники могут не рекомендовать их всем пациентам с ХОБЛ.
Однако есть некоторые данные научных исследований, свидетельствующие о том, что муколитические препараты могут помочь пациентам снизить риск обострений. Это кажется более эффективным для пациентов с тяжелым заболеванием. Дальнейшие исследования в этой области могут изменить способ использования муколитиков для лечения ХОБЛ. 1
Как опиоиды используются для лечения ХОБЛ?
Опиоиды – это лекарства, уменьшающие боль, которую испытывает человек.Примеры опиоидов:
- Морфин
- Оксикодон
- Гидрокодон
Некоторым пациентам с очень тяжелой формой ХОБЛ опиоиды могут облегчить симптомы одышки. Однако исследователи не уверены, перевешивают ли побочные эффекты опиоидов их преимущества для большинства пациентов. Опиоиды очень сильны и могут вызывать привыкание, поэтому их нужно применять с осторожностью. 1,5
Отхаркивающие средства и муколитики – Руководство по медсестринской фармакологии
Отхаркивающие средства – это препараты, разжижающие секрецию нижних дыхательных путей.Они используются для облегчения симптомов респираторных заболеваний, характеризующихся сухим непродуктивным кашлем.
Mucolytics разлагает слизь, помогая пациентам с респираторными заболеваниями с высоким риском откашливать густые вязкие выделения.
Из этого руководства по медсестринской фармакологии вы узнаете о том, как использовать отхаркивающие средства и муколитики, а также о том, что необходимо учитывать в плане ухода за больными.
Отхаркивающие средства и муколитики: общие и фирменные наименованияВот таблица наиболее часто встречающихся отхаркивающих и муколитических средств, их общих наименований и торговых марок:
| Классификация | Общее название | Брендовое название |
| Отхаркивающее | гвайфенезин | Муцинекс |
| Муколитик | ацетилцистеин | Мукомист |
| Дорназа Альфа | Пульмозим |
Хроническая обструктивная болезнь легких (ХОБЛ) – это постоянная хроническая обструкция дыхательных путей, часто связанная с курением сигарет.
- ХОБЛ вызывается двумя связанными заболеваниями – эмфиземой и хроническим бронхитом, оба из которых приводят к обструкции воздушного потока на выдохе, а также к чрезмерному вдуванию легких и плохому газообмену.
- Эмфизема характеризуется потерей эластичной ткани легких, разрушением альвеолярных стенок и, как следствие, гиперинфляцией альвеол с тенденцией к коллапсу с выдохом.
- Хронический бронхит – постоянное воспаление дыхательных путей с секрецией слизи, отеком и поствоспалительной защитой.
Отхаркивающие
Что такое отхаркивающие средства?Отхаркивающие средства усиливают продуктивный кашель, очищая дыхательные пути.
- Они разжижают выделения из нижних дыхательных путей, уменьшая вязкость этих выделений и облегчая их откашливание.
- Отхаркивающие средства доступны во многих безрецептурных препаратах, что делает их широко доступными для пациентов без консультации с врачом.
К желаемым действиям отхаркивающих средств относятся:
- Усиливает отток жидкостей из дыхательных путей за счет снижения адгезии и поверхностного натяжения этих жидкостей, облегчая движение менее вязких выделений.
Отхаркивающие средства указаны для следующих целей:
- Симптоматическое облегчение респираторных заболеваний, характеризующихся сухим непродуктивным кашлем.
Guaifenesin быстро всасывается, с началом 30 минут и продолжительностью от 4 до 6 часов.
| Маршрут | Начало | пик | Продолжительность |
| пероральный | 30 мин. | Неизвестно | 4-6 часов |
| T 1/2: Неизвестно | Метаболизация: Неизвестно | Экскреция: Неизвестно | |||
Ниже приведены противопоказания и меры предосторожности при использовании отхаркивающих средств:
- Аллергия. Этот препарат не следует применять пациентам с известной аллергией на препарат для предотвращения реакций гиперчувствительности.
- Беременность или период лактации. Этот препарат следует применять с осторожностью во время беременности и кормления грудью из-за возможных неблагоприятных воздействий на плод или ребенка.
- Кашель. Этот препарат не следует применять при постоянном кашле, который может указывать на наличие основной болезни.
Побочные эффекты от использования отхаркивающих средств:
- GI: Тошнота, рвота, анорексия.
- CNS: Головная боль, головокружение.
- Основной кашель: Наиболее важным соображением при использовании этих препаратов является обнаружение причины основного кашля; Длительное употребление безрецептурных препаратов может привести к маскировке важных симптомов серьезного основного заболевания.
- Респираторные органы: Ринорея, бронхоспазм.
- Кожа: Сыпь.
Mucolytics увеличивают или разжижают респираторную секрецию, чтобы помочь очистить дыхательные пути у респираторных пациентов с высоким риском, которые откашливают густые вязкие выделения.
- Пациенты могут страдать от таких состояний, как хроническая обструктивная болезнь легких (ХОБЛ), кистозный фиброз, пневмония или туберкулез.
К желаемым действиям муколитиков относятся:
- Защищает клетки печени от повреждения во время эпизодов токсичности ацетаминофена, поскольку он нормализует уровень глутатиона в печени и связывается с реактивным гепатотоксическим метаболитом ацетаминофена.
- Влияет на мукопротеины в респираторном секрете, расщепляя дисульфидные связи, которые отвечают за удерживание материала слизи вместе.
- В результате снижается вязкость и вязкость секрета.
- Дорназа альфа – это муколитик, полученный с помощью методов рекомбинантной ДНК, который избирательно расщепляет слизь дыхательных путей путем отделения внеклеточной ДНК от белков.
Муколитики показаны для следующих целей:
- Разжижение секрета у респираторных пациентов с высоким риском, которым трудно отводить секреты, включая послеоперационных пациентов (например,g., пациенты с трахеостомией для облегчения очистки дыхательных путей и отсасывания).
- Очистка секрета для диагностических тестов (например, диагностической бронхоскопии).
- Используется перорально для защиты печени от токсического действия ацетаминофена.
- Лечение ателектаза густыми выделениями слизи.
Муколитики можно вводить путем распыления или прямой инстилляции в трахею через эндотрахеальную трубку или трахеостому.
| Маршрут | Начало | пик | Продолжительность |
| Инстилляционные ингаляции | 1 мин. | 5-10 мин. | 2-3 часа |
| пероральный | 30-60 мин. | 1-2 часа | Неизвестно |
| T 1/2: 6,25 часа | Метаболизм: Печень | Экскреция: Моча | |||
Противопоказания и меры предосторожности при использовании муколитиков:
- Состояние здоровья. С осторожностью следует применять в случаях острых бронхоспазмов, язвенной болезни и варикозного расширения вен пищевода, поскольку повышенная секреция может усугубить проблему.
Побочные эффекты от использования отхаркивающих средств и муколитиков включают следующее:
- GI: Тошнота, рвота, анорексия.
- CNS: Головная боль, головокружение.
- Основной кашель: Наиболее важным соображением при использовании этих препаратов является обнаружение причины основного кашля; Длительное употребление безрецептурных препаратов может привести к маскировке важных симптомов серьезного основного заболевания.
- Респираторные органы: Ринорея, бронхоспазм.
- Кожа: Сыпь.
Рекомендации по уходу при использовании отхаркивающих средств и муколитиков включают следующее:
Оценка медсестерСбор анамнеза и физикальное обследование пациента, принимающего отхаркивающие средства и муколитики, включают:
- Оцените возможные противопоказания и меры предосторожности: Любая аллергия на препарат в анамнезе; стойкий кашель из-за курения, астмы или эмфиземы, что является предостережением при применении препарата; и очень продуктивный кашель, который указывает на основную проблему, которую необходимо оценить.
- Выполните физическое обследование, чтобы получить исходные данные для оценки эффективности препарата и возникновения любых побочных эффектов, связанных с лекарственной терапией.
- Оцените кожу на наличие повреждений и цвета, чтобы отслеживать любые побочные реакции.
- Следите за температурой для выявления основной инфекции.
- Оцените дыхание и сопутствующие звуки, чтобы оценить респираторную реакцию на воздействие препарата.
- Наблюдать за ориентацией и воздействием, чтобы контролировать воздействие препарата на ЦНС.
- Отслеживайте артериальное давление и пульс, чтобы оценить реакцию сердца на медикаментозное лечение.
Медсестринские диагнозы, связанные с использованием отхаркивающих средств или муколитиков:
- Острая боль , связанная с воздействием препарата на ЖКТ, ЦНС или кожу.
- Нарушение сенсорного восприятия (кинестетика) , связанное с воздействием на ЦНС.
- Недостаточные знания о лекарственной терапии.
- Неэффективное очищение дыхательных путей , связанное с бронхоспазмом.
Сестринские вмешательства для пациентов, использующих отхаркивающих средств включают:
- Правильное администрирование. Предупредить пациента о том, что он не может использовать эти препараты дольше 1 недели и обратиться за медицинской помощью, если кашель не проходит после этого времени, чтобы оценить любое основное заболевание и назначить соответствующее лечение.
- Предотвратить расстройство желудочно-кишечного тракта. Посоветуйте пациенту часто принимать пищу небольшими порциями, чтобы уменьшить дискомфорт в желудочно-кишечном тракте, связанный с этими препаратами.
- Обеспечьте безопасность. Посоветуйте пациенту избегать вождения или выполнения опасных работ при возникновении головокружения и сонливости, чтобы предотвратить травму пациента.
- Избегайте передозировки. Предупредите пациента о том, что эти препараты могут содержаться в безрецептурных препаратах и что следует соблюдать осторожность, чтобы избежать чрезмерных доз.
- Обеспечение санитарного просвещения. Обеспечить тщательное обучение пациентов, включая название препарата и предписанную дозировку, меры, помогающие избежать побочных эффектов, предупреждающие знаки, которые могут указывать на проблемы, а также необходимость периодического мониторинга и оценки, чтобы улучшить знания пациентов о лекарственной терапии и способствовать соблюдению режима лечения.
- Предлагаем поддержку. Предложите поддержку и ободрение, чтобы помочь пациенту справиться с болезнью и соблюдать режим приема лекарств.
Сестринские вмешательства для пациентов, использующих муколитики включают:
- Обеспечьте эффективность лекарств. Избегайте сочетания других лекарств в небулайзере, чтобы избежать образования осадков и потенциальной потери эффективности любого лекарства.
- Правильная доставка лекарств. Разбавьте концентрат стерильной водой для инъекций, если скопление становится проблемой, которая может препятствовать доставке лекарства.
- Предотвратить повреждение кожи. Обратите внимание, что пациенты, получающие ацетилцистеин через лицевую маску, должны вытереть остатки с лицевой маски и с лица чистой водой, чтобы избежать разрушения кожи.
- Правильное использование небулайзера. Пересмотрите использование небулайзера пациентами, получающими дорназу альфа дома, чтобы обеспечить наиболее эффективное использование препарата.
- Надлежащее хранение. Пациентам следует с осторожностью хранить препарат в холодильнике, защищенном от света.
- Использование Dornase alfa. Осторожно, пациенты с муковисцидозом, получающие дорназу альфа, должны продолжать все виды лечения муковисцидоза, потому что дорназа альфа является лишь паллиативной терапией, улучшающей респираторные симптомы, и другие методы лечения все еще необходимы.
- Обеспечение санитарного просвещения. Обеспечить тщательное обучение пациентов, включая название препарата и предписанную дозировку, меры, помогающие избежать побочных эффектов, предупреждающие знаки, которые могут указывать на проблемы, а также необходимость периодического мониторинга и оценки, чтобы улучшить знания пациентов о лекарственной терапии и способствовать соблюдению режима лечения.
- Предоставляем поддержку. Предложить поддержку и поощрение, чтобы помочь пациенту справиться с болезнью и соблюдать режим приема лекарств
Обследование пациента, принимающего отхаркивающие средства и муколитики, включает следующее:
- Наблюдать за реакцией пациента на препарат (повышение эффективности от кашля).
- Монитор побочных эффектов (кожная сыпь, расстройство желудочно-кишечного тракта, бронхоспазм, поражение ЦНС).
- Оцените эффективность плана обучения (пациент может назвать лекарство, дозировку, побочные эффекты, на которые следует обратить внимание, конкретные меры по их предотвращению и меры, которые необходимо предпринять для повышения эффективности лекарства).
- Следить за эффективностью мер комфорта и безопасности и соблюдением режима.
Вот тест из 5 пунктов для этого руководства для изучения отхаркивающих и муколитических средств.Пожалуйста, посетите наш банк тестов для медсестер , страница , чтобы получить больше вопросов о практике NCLEX .
1. Клиенту прописан гвайфенезин (муцинекс). Медсестра определяет, что клиент понимает, как правильно принимать это лекарство, если клиент заявляет, что он или она будет:
A. Примите дополнительную дозу, когда температура и кашель не исчезнут
B. Ограничьте прием пероральной жидкости
C. Пейте больше жидкости во время приема этого лекарства
D. Принимайте лекарство только во время еды
1. Ответ: C. Пейте больше жидкости во время приема этого лекарства
- Вариант C: Гуафенезин – отхаркивающее средство. Пейте больше жидкости, чтобы облегчить заложенность носа и смазать горло во время приема этого лекарства
- Вариант А: Не следует принимать дополнительные дозы без назначения врача.
- Вариант B: Жидкости необходимы для разжижения секрета.
- Вариант D: Лекарство не нужно принимать во время еды.
2 . Медсестра собирается ввести вдыхание Альбутерола (Вентолин HFA) 2 и Будесонида (Пульмикорт Турбохалер) 2 с помощью дозирующего ингалятора. Медсестра планирует управлять?
A. Поочередно по одной затяжке, начиная с альбутерола.
B. Чередование с одной затяжкой, начиная с будесонида.
C. Сначала ингалятор с альбутеролом, затем с будесонидом.
D. Сначала ингалятор будесонид, затем альбутерол.
2.Ответ: C. Сначала ингалятор с альбутеролом, затем будесонид.
- Вариант C: Если прописаны два разных ингаляционных препарата и одно из лекарств содержит кортикостероид, сначала введите бронходилататор (альбутерол), а затем кортикостероид (будесонид); это позволит расширить дыхательные пути за счет бронходилататора, что повысит эффективность кортикостероидов.
3 . Клиенту с хронической обструктивной болезнью легких назначен Ипратропиум (Комбивент).Изучив историю болезни пациента, медсестра ставит под сомнение рецепт, если что из следующего отмечено?
A. История предыдущей инфекции
B. История аллергии на арахис
C. История аллергии на яйца
D. История курения
3. Ответ: Б. Наличие в анамнезе аллергии на арахис.
- Вариант B: Клиент с аллергией на арахис не должен принимать ипратропиум, поскольку продукт содержит соевый лецитин, который относится к тому же семейству растений, что и арахис.
4. Медсестра должна проинструктировать клиента, принимающего отхаркивающее средство, по телефону:
A. Принимайте антигистаминные препараты
B. Избегайте испарителей
C. Ограничьте количество жидкости
D. Увеличьте количество жидкости
4. Ответ: D Увеличьте жидкости.
- Вариант D: Увеличение количества жидкости поможет разжижить выделения и облегчить удаление.
- Вариант А: Прием антигистаминных препаратов не оказывает никакого воздействия на клиента.
- Вариант B: Отказ от испарителей не поможет разжижению секрета.
- Вариант C: Ограничение жидкости не могло помочь в мобилизации секрета.
5. Медсестра обучает клиента использованию респираторного ингалятора. Какое действие клиента указывало на необходимость дальнейшего обучения?
A. Вдыхает туман и быстро выдыхает.
B. Прижимает баллон пальцем вниз во время вдоха.
C. Снимает крышку и хорошо встряхивает ингалятор перед использованием.
D. Выдерживает 1-2 минуты между затяжками, если предписано более одной затяжки.
5. Ответ: A. Вдыхает туман и быстро выдыхает.
- Вариант A: Клиента следует проинструктировать задержать дыхание минимум на 10-15 секунд перед выдохом тумана.
- Варианты B, C, D: Это все правильные процедуры при использовании ингалятора.
Ниже приведены рекомендуемые дополнительные материалы для чтения к этому руководству по медсестринской фармакологии отхаркивающих средств и муколитиков:
- Адамс, М.П., и Урбан, К. (2015). Фармакология: подключение к сестринскому делу . Pearson Education.
- Карч А. М. и Карч. (2011). Фокус на медсестринской фармакологии . Wolters Kluwer Health / Lippincott Williams & Wilkins. [ Ссылка ]
- Кацунг Б.Г. (2017). Фундаментальная и клиническая фармакология . McGraw-Hill Education.
- Лене, Р. А., Мур, Л. А., Кросби, Л. Дж., И Гамильтон, Д. Б. (2004). Фармакология сестринского ухода.
- Смельцер, С.К. и Бэр Б. Г. (1992). Учебник медико-хирургического сестринского дела Бруннера и Саддарта . Филадельфия: Дж. Б. Липпинкотт.
Вот и другие руководства по медсестринской фармакологии:
Препараты для желудочно-кишечной системы
Препараты для дыхательной системы
Препараты для эндокринной системы
Препараты для вегетативной нервной системы
Препараты для иммунной системы
Химиотерапевтические препараты
Препараты для репродуктивной системы
Препараты для нервной системы
Препараты для сердечно-сосудистой системы
Дополнительная литература и внешние ссылкиРекомендуемые ресурсы и справочники. Раскрытие: Включает партнерские ссылки Amazon.
- Фокус на фармакологии медсестер – Простое руководство по фармакологии
- Справочник по лекарствам NCLEX-RN: 300 лекарств, которые необходимо знать для экзамена – Отлично, если вы просматриваете NCLEX
- Справочник по лекарствам для медсестер 2017 (Справочник по лекарствам для медсестер) – Надежный справочник по лекарствам для медсестер!
- Lehne’s Pharmacology for Nursing Care – Содержит ключевую информацию о лекарственных препаратах, обычно используемых в медсестринском деле
- Фармакология и сестринский процесс – Узнайте, как правильно и безопасно вводить лекарства!
- Pharm Phlash Cards !: Флэш-карты по фармакологии – Флэш-карты для медсестер
Влияние мукокинетических препаратов на реологические свойства восстановленной носовой слизи человека | Отоларингология | JAMA Отоларингология – хирургия головы и шеи
Цель Изучить влияние мукокинетических препаратов на реологические свойства носовой слизи человека у пациентов с хроническим синуситом.
Конструкция Мы воссоздали слизь из носа человека, полученную у 74 пациентов с хроническим синуситом, и определили влияние 4 мукокинетических препаратов, включая ацетилцистеин, дезоксинуклеазу I, 2% бикарбонат натрия и комбинированный продукт, содержащий тилоксапол (Alevaire), на реологические свойства восстановленной слизи из носа человека. (RHNM). Мы использовали 5% RHNM, растворенный в растворе с фосфатным буфером, в качестве оптимального буфера и концентрации RHNM для исследования, потому что он показал вязкоупругий ответ, аналогичный ответу свежесобранной носовой слизи у пациентов с хроническим синуситом.
Методы Было проведено четыре эксперимента для определения влияния каждого лекарства на динамическую вязкость и эластичность 5% RHNM. В качестве контроля использовали дистиллированную воду.
Результаты Ацетилцистеин и дезоксинуклеаза I значительно снижали как динамическую вязкость, так и модуль упругости, тогда как дистиллированная вода не влияла на реологические свойства 5% RHNM in vitro. Alevaire значительно снизил как динамическую вязкость, так и модуль упругости.Бикарбонат натрия значительно снижает модуль упругости, но не снижает динамическую вязкость. Снижение модуля упругости у Alevaire было значительно больше, чем у бикарбоната натрия, в то время как между ними не было разницы в снижении динамической вязкости.
Заключение Наши результаты показывают, что RHNM может быть полезен для изучения местного действия различных лекарств на носовую слизь у пациентов с хроническим синуситом.
НАЗАЛЬНАЯ Слизь, собранная из пораженного носа и придаточных пазух носа, более эластична и вязка, чем обычно, и ее транспортабельность ресничками ухудшается. 1 Обычно это происходит при длительных воспалительных состояниях, таких как хронический синусит (ХС). 2 , 3 Такая слизь содержит множество медиаторов воспаления из воспалительных клеток хозяина и патогенов и может способствовать усилению патологических состояний, ведущих к дальнейшему ухудшению мукоцилиарного клиренса. 4 При хирургии носа и / или придаточных пазух носа гиперсекреция вязкой слизи и заметное образование корок могут ухудшить как мукоцилиарный клиренс, так и вентиляцию носа и придаточных пазух, а также продлить заживление ран.Муколитическая терапия в таких случаях может улучшить аномальные реологические свойства слизи и может улучшить мукоцилиарный клиренс, тем самым помогая разорвать порочный круг.
Однако большинство реологических исследований муколитических агентов ограничивалось мокротой или трахеобронхиальным секретом. 5 -7 Было проведено несколько исследований воздействия муколитических препаратов in vitro на реологические свойства носовой слизи человека. Это связано с тем, что носовая слизь представляет собой неоднородный материал, и количество получаемой слизи ограничено даже у пациентов с заболеваниями носа и пазух.Поэтому очень важно подготовить достаточно однородной носовой слизи для изучения местного действия муколитических препаратов.
Настоящая работа состоит из 2 серий экспериментов. В первой серии мы воссоздали произвольное количество носовой слизи человека, которая была гомогенной и проявляла реологические свойства, аналогичные свойствам свежей носовой слизи пациентов с CS. Во второй серии мы определили in vitro эффекты 4 муколитических препаратов на реологические свойства восстановленной носовой слизи человека (RHNM).Одним из препаратов, выбранных для этого исследования, был ацетилцистеин как агент, восстанавливающий дисульфидные связи. Ацетилцистеин является одним из самых популярных патентованных мукокинетических агентов для введения в нижние дыхательные пути для разжижения секрета. 5 Дезоксинуклеаза I (ДНКаза) также была выбрана в качестве протеолитического агента. Недавно сообщалось об эффектах ингаляционной рекомбинантной человеческой ДНКазы у пациентов с муковисцидозом. 8 В качестве раствора электролита использовали бикарбонат натрия. Гипертонус бикарбоната натрия и более щелочная среда, обеспечиваемая этим агентом, могут снизить вязкоупругость слизи.Комбинированный продукт, содержащий тилоксапол (Alevaire), был введен в ингаляционную терапию в виде аэрозоля муколитического детергента, хотя было много споров относительно того, является ли Alevaire более эффективным, чем вода или бикарбонат натрия. 5 В этом исследовании эффекты этих 4 агентов были изучены в RHNM.
Слизь из носа 74 пациентов с CS была собрана с помощью стерильного одноразового сборщика жидкости среднего уха (Juhn Tym Tip; Xomed, Jacksonville, Fla).Возраст пациентов от 8 до 64 лет, в среднем 32,2 года. Тридцать пять женщин и 39 мужчин. Образцы слизи диализовали против деионизированной дистиллированной воды в течение 24 часов для удаления как можно большего количества электролита и низкомолекулярных веществ (<14000 кДа) с помощью диализной мембраны (Viskase Corp, Чикаго, Иллинойс) и лиофилизировали с помощью сублимационная сушилка (Eyela Freeze Drier FD-5; Tokyo Rikakikai, Токио, Япония). Чтобы обеспечить достаточный материал для исследования, недиализируемые твердые частицы носовой слизи, полученные путем лиофилизации, объединяли и измельчали в порошок.Полученный лиофилизированный сухой порошок хранили при -80 ° C для дальнейшего использования. Лиофилизированный сухой порошок растворяли в фосфатно-буферном растворе (PBS; pH 7,5) или в растворе, забуференном трис-хлоридом (TBS; 0,1-моль / л Трис, 0,05-моль / л хлорид натрия, pH 7,0), чтобы приготовить 6 концентраций RHNM, состоящий из 2%, 3%, 4%, 5%, 6% и 7% (вес на объем). Восстановленные образцы осторожно перемешивали палочкой дважды в день. Восстановленную слизь выдерживали при 4 ° C в течение 48 часов. Через 48 часов слизь превратилась в гель в виде гомогенного раствора.Однородность была подтверждена путем измерения вязкоупругости RHNM в нескольких различных частях слизи.
Измерение вязкоупругости
Вязкоупругие свойства измеряли с помощью реометра с контролируемой скоростью сдвига (Nippon Rheology Equipment Inc, Chiba, Japan). Этот реометр обычно основывался на деформации в форме конуса и пластины.Угол между конусом и пластиной составлял 1 °. На планшет помещали приблизительно 0,3 мл RHNM. Конус подвергался вибрации, причем верхняя часть конуса контактировала с пластиной, с угловой частотой v (радиан в секунду; 1 радиан / с = 0,16 Гц) и измерялся крутящий момент M (ньютон-метр) пластины. Динамическая вязкость (η ′) и модуль упругости ( G ′ ) слизи были рассчитаны по следующим формулам: динамическая вязкость η ′ = 3 Mf / 2π R 3 v , а модуль упругости G ′ = 2 F / π R 2 , где f – угол между конусом и пластиной (радиан), R – радиус (в сантиметрах) конуса. , а F – сила осевой нагрузки (в паскалях).Модуль упругости указывает на упругое поведение образца, а η ′ является мерой вязкого поведения. И G ‘, и η’ были определены при постоянной температуре 25 ° C и угловой частоте 0,1, 0,2, 0,3, 0,5, 1, 2 и 5 Гц. Измерения по крайней мере для 3 опытов на каждом образце были усреднены, чтобы дать значение вязкоупругости.
Определение оптимального буфера и концентрации rhnm
Определены оптимальные концентрации RHNM для исследования.Каждый образец RHNM, растворенный в PBS или TBS, был разделен на 6 концентраций, состоящих из 2%, 3%, 4%, 5%, 6% и 7% RHNM. Динамическую вязкоупругость измеряли на свежесобранной носовой слизи пациентов с CS или на RHNM с помощью реометра с контролируемой скоростью сдвига.
Влияние препаратов на реологические свойства РНМ со временем
Мукокинетических препаратов, используемых в этом исследовании, были ацетилцистеин (Sigma Chemical Co, Tokyo), ДНКаза (Sigma), бикарбонат натрия (Sigma) и Alevaire (Nipponshoji, Осака, Япония).В качестве контроля использовали дистиллированную воду. Концентрации мукокинетических агентов, используемых в этом исследовании, определялись в соответствии с клинически применяемой дозой. 5 Оптимальная концентрация RHNM, измеренная ранее, была разделена на 6 аликвот. Их лечили 4 препаратами и дистиллированной водой. Концентрации исследуемых препаратов были следующими: 10% ацетилцистеин, 50 000 ЕД ДНКазы и 2% бикарбонат натрия. Дистиллированная вода использовалась в качестве растворителя для ацетилцистеина и ДНКазы. RHNM и лекарственные средства смешивали в объемном соотношении 1: 5 и инкубировали при 37 ° C в течение 30 минут, 1, 2 и 4 часов без перемешивания.Было проведено четыре эксперимента для определения влияния каждого лекарственного средства на реологические свойства RHNM.
Для определения влияния каждого лекарственного средства во времени на реологические свойства RHNM использовали дисперсионный анализ с повторными измерениями. Для сравнения каждого препарата и контроля в одно и то же время инкубации использовали критерий суммы рангов Вилкоксона. Значение P <0,05 было принято как статистически значимое. Значения приведены в тексте как среднее ± стандартное отклонение.
Измерение оптимального буфера и концентраций rhnm
Объемы отдельных образцов варьировались от нескольких микролитров до 5,5 мл. Количество сухого порошка, полученного сублимационной сушкой, составляло около 30% недиализируемых твердых веществ (вес на объем). Когда слизь восстанавливалась в высоких концентрациях, RHNM гидратировался медленно.При осторожном периодическом перемешивании в течение 48 часов образовывались вязкоупругие гели. По внешнему виду RHNM напоминал слизисто-гнойную носовую слизь. Спектры динамической вязкоупругости измеряли для 2%, 3%, 4%, 5%, 6% и 7% RHNM, растворенных в PBS или TBS, при 1 Гц, 25 ° C. Типичным результатом было быстрое уменьшение η ‘, сопровождаемое умеренным увеличением G’ во всем диапазоне угловых частот (от 0,1 до 5 Гц) (Рисунок 1). Вязкоупругость RHNM, растворенного в PBS, увеличивалась по мере увеличения концентрации с 2% до 7%, в то время как она показывала плато от 5% до 7% RHNM в TBS (рис. 2).Поскольку вязкоупругие ответы 5% RHNM в PBS были неотличимы от ответов свежевыполненной носовой слизи пациентов с CS при измерении при 1 Гц, 25 ° C, концентрация RHNM, используемая в следующем исследовании, была определена как 5% в PBS. В качестве меры однородности в 5% RHNM в PBS, G ‘ составлял 2,019 ± 0,091 Па · с, а η’ составлял 0,081 ± 0,002 Па.
Влияние каждого препарата на реологические свойства РНМ со временем
Никаких изменений в η ‘и G’ 5% RHNM не наблюдалось до 4 часов при комнатной температуре.Эффекты ацетилцистеина и ДНКазы на η ‘и G’ 5% RHNM с течением времени показаны на фиг. 3 и фиг. 4. По сравнению с дистиллированной водой ацетилцистеин и ДНКаза снижали как η ‘, так и G’ . Динамическая вязкость начала значительно уменьшаться через 1 час после добавления ацетилцистеина или ДНКазы, в то время как G ‘ значительно снизилась через 30 минут после добавления лекарств. Однако не было дополнительного снижения ни η ‘, ни G’ от 1 часа до 4 часов после добавления лекарств.Снижение η ‘ацетилцистеином и ДНКазой составляло от 40% до 45% и от 45% до 50% по сравнению с необработанным RHNM, соответственно. Добавление ацетилцистеина и ДНКазы также уменьшило G ‘ на 25% до 30% и с 45% до 55% по сравнению с необработанным RHNM, соответственно. Alevaire значительно снизил η ‘и G’ RHNM с увеличением времени инкубации по сравнению с дистиллированной водой (Рисунки 3 и 4). 2% бикарбонат натрия значительно уменьшил G ‘, но не η’ RHNM. Снижение G ‘ по Alevaire было значительно больше, чем с помощью бикарбоната натрия.
Большое количество однородной слизи является предпосылкой для детальных реологических исследований, поскольку необработанная носовая слизь имеет неоднородную структуру, а количество слизи, собранной у пациента, обычно недостаточно для измерения вязкоупругости с помощью обычного реометра. В настоящем исследовании слизь из носа была собрана у 74 пациентов с КС, и было реконструировано большое количество однородной слизи. Значения pH составляли 7,5 и 7.0 в RHNM от PBS и TBS соответственно. Поскольку предыдущее исследование нашей группы показало, что pH слизи из носа у пациентов с CS был 7,2 ± 0,6, 9 pH RHNM остается в диапазоне слизи CS. Было различие в вязкоупругости между восстановленной носовой слизью при помощи PBS и TBS. Хотя точные механизмы неизвестны, разница в pH и ионной силе может способствовать этой разнице. 10 Было обнаружено, что 5% восстановленной слизи в PBS по вязкоупругим свойствам эквивалентны носовой слизи пациентов с CS.Настоящее исследование также показало быстрое снижение вязкости, сопровождающееся умеренным увеличением эластичности с увеличением угловой частоты (Рисунок 1). Формы этих кривых отражают гелеобразную природу слизи 11 и наблюдаются как в слизистой, так и в слизисто-гнойной слизи из носа пациентов с CS. 1 Наши результаты показывают, что реологические свойства 5% RHNM в PBS согласуются с таковыми из носовой слизи человека от пациентов с CS. Хотя это исследование не включало биохимический анализ RHNM, обширная предыдущая работа с трахеобронхиальной слизью показала, что восстановленная слизь не показывает значительных различий в химическом составе по сравнению со свежеполученной слизью. 12 Кроме того, переносимость слизи ресничками неба лягушки не отличается для восстановленной и свежей трахеобронхиальной слизи. 13 Таким образом, мы уверены, что восстановленная носовая слизь от пациентов с CS, использованная в этом исследовании, представляет собой удовлетворительную модель для реологического исследования носовой слизи.
Вязкоупругость была измерена при 25 ° C, хотя температура поверхности носа находится в диапазоне от 32 ° C до 37 ° C. Это связано с тем, что предыдущие исследования нашей группы 1 , 14 , 15 были выполнены в тех же условиях, что и это исследование, и результаты, полученные в этом исследовании, сравнивались с результатами нашего предыдущего исследования.
Вязкоэластичность слизи в дыхательных путях коррелирует с наличием дисульфидных связей между длинными молекулами гликопротеинов слизи. Разрыв дисульфидных связей приводит к заметному снижению вязкоупругости слизи. 5 Ацетилцистеин является одним из сульфгидрильных муколитиков, разрушающих дисульфидные связи слизи. 16 В нашем настоящем исследовании изменения вязкоупругости носовой слизи с добавлением ацетилцистеина характеризовались быстрым падением в течение 1 часа с последующим поддержанием низкой вязкоупругости в течение 4 часов.Ацетилцистеин был наиболее эффективным из 4 агентов, использованных в этом исследовании, для снижения вязкоупругости. Хотя ацетилцистеин обладает сернистым вкусом и запахом, местное введение 10% ацетилцистеина может быть полезным при различных расстройствах, характеризующихся образованием высоковязкоупругой слизи.
Существует оптимальное значение вязкоупругости слизи для эффективного мукоцилиарного транспорта. Между мукоцилиарным транспортом и вязкостью или эластичностью выше оптимальной существует значительная отрицательная корреляция. 14 Среднее значение вязкоупругости носовой слизи у пациентов с CS намного выше оптимальной вязкоупругости. 1 Таким образом, ацетилцистеин может иметь преимущества с точки зрения улучшения реологических свойств и очистки носовой слизи от CS. Однако наше предварительное исследование показало, что высокая концентрация ацетилцистеина трансформировала RHNM из геля в текущую жидкость (данные не показаны). Следовательно, муколитики в высоких дозах могут вызвать избыточное разжижение и привести к неоптимальному клиренсу.
Дезоксирибонуклеиновая кислота представляет собой высокомолекулярный полимер, который в основном высвобождается из нейтрофилов хозяина и, как предполагается, способствует вязкоупругости гнойной мокроты. 17 Дезоксинуклеаза I представляет собой протеолитический фермент, который деполимеризует ДНК и может привести к снижению вязкоупругости слизи, содержащей большое количество ДНК. ДНКаза, используемая в этом исследовании, снижает вязкоупругость RHNM in vitro. Снижение вязкости было больше, чем снижение эластичности (Рисунок 3 и Рисунок 4).Эти результаты вполне согласуются с результатами, сообщенными Marriott. 6 Он применил протеолитический фермент к слизистой оболочке бронхов человека и обнаружил, что снижение эластичности не так велико, как снижение вязкости. 6 Сообщалось, что соотношение вязкости и эластичности является важным фактором, определяющим мукоцилиарный транспорт. 18 Поскольку была отмечена обратная корреляция между отношением вязкости к эластичности и скоростью мукоцилиарного транспорта, 18 большее снижение вязкости, чем эластичность ДНКазой, может способствовать улучшению мукоцилиарного клиренса носа при CS.
ДНКаза, использованная в этом исследовании, была очищена из поджелудочной железы крупного рогатого скота. Хотя ДНКаза поджелудочной железы крупного рогатого скота не переваривает живые ткани, 5 длительное использование этого агента может продуцировать антитела против говяжьего белка и может привести к случайному, но тяжелому бронхоспазму. 7 Недавно была синтезирована рекомбинантная ДНКаза человека, и сообщалось о ее клинических эффектах у пациентов с муковисцидозом, когда ее вводили в нижние дыхательные пути в виде аэрозоля. 7 Таким образом, рекомбинантная ДНКаза человека, а не ДНКаза поджелудочной железы крупного рогатого скота, может быть полезным муколитическим агентом у пациентов с CS.
Бикарбонат натрия долгое время использовался в качестве местного раствора для очищения ран, а также эмпирически использовался в качестве раствора для орошения трахеи у пациентов, перенесших трахеотомию. 5 Имеются данные о том, что 2% бикарбонат натрия снижает вязкоупругость мокроты. 5 В нашем настоящем исследовании 2% бикарбонат натрия значительно снижает эластичность RHNM.Снижение эластичности может быть вызвано щелочной средой, обеспечиваемой этим агентом. 5
В настоящем исследовании 2% бикарбонат натрия использовался в качестве активного контроля для Alevaire. Это связано с тем, что Alevaire содержит такую же концентрацию бикарбоната натрия, и были серьезные споры о том, является ли Alevaire более эффективным, чем один бикарбонат натрия, при лечении слизи нижних дыхательных путей. 5 Как показано в нашем исследовании, Alevaire значительно снизил вязкость и эластичность RHNM по сравнению с дистиллированной водой.Более того, снижение эластичности было больше у Alevaire, чем у 2% бикарбоната натрия. Влияние Alevaire на реологические свойства носовой слизи может быть вызвано тилоксаполом, сложным полимером, способным снижать поверхностное натяжение, и 2% бикарбонатом натрия. Известно, что повторно применяемый Алевайр или 2% бикарбонат натрия не оказывает значительных побочных эффектов. Поскольку бикарбонат натрия намного дешевле других муколитических препаратов, он может быть полезен для промывания носа и / или антрального отдела у пациентов с CS и / или тех, кто перенес функциональную операцию на носовых пазухах.
Как показано в настоящем исследовании, значительные эффекты препаратов наблюдались в течение периода исследования (от 30 или 60 минут до 4 часов). У пациентов с CS мукоцилиарный клиренс носа был нулевым примерно у 50% пациентов. 2 В таких условиях лекарственные средства для местного применения могут оставаться в носу в течение длительного времени и могут снизить высокую вязкоупругость носовой слизи.
Принята к публикации 21 мая 1998 г.
Это исследование было поддержано грантом 10470355 для общих научных исследований Министерства образования Японии, Токио.
Отпечатки: Ясуо Сакакура, доктор медицины, отделение оториноларингологии, медицинский факультет университета Мие, 2-174 Эдобаши, Цу, Мие 514, Япония.
1. Мадзима YSakakura Яхаттори МХирата K Реологические свойства слизи из носа у больных хроническим синуситом. Am J Rhinol. 1993; 7217-221Google ScholarCrossref 2. Сакакура Юкай KMajima YMurai Шарада TMiyoshi Y Мукоцилиарный клиренс в носу при различных условиях. Acta Otolaryngol (Stockh). 1983; 96167-173Google ScholarCrossref 3.Guo YMajima Яхаттори MSeki SSakakura Y Влияние функциональной эндоскопической хирургии носовых пазух на слизистую пазухи верхней челюсти. Arch Otolaryngol Head Neck Surg. 1997; 1231097-1100Google ScholarCrossref 4.Sakakura YMajima YHarada Таттори MUkai K Назальный мукоцилиарный транспорт хронического синусита у детей. Arch Otolaryngol Head Neck Surg. 1992; 1181234-1237Google ScholarCrossref 5.Ziment I Мукокинетические агенты. Респираторная фармакология и терапия. , Филадельфия, Пенсильвания, WB Saunders Co, 1978; 60–104, Google Scholar6.Marriott C Изменение реологических свойств слизи лекарственными средствами. Adv Exp Med Biol. 1982; 14475-84Google Scholar7.Wills PWodehouse TCorkery KMallon KWilson RCole PJ Краткосрочная рекомбинантная человеческая ДНКаза при бронхоэктазах. Am J Respir Crit Care Med. 1996; 154413-417Google ScholarCrossref 8.Stern MAlton EW Терапевтические подходы к проблемам легких при муковисцидозе. Роджерс Д.Ф.Летерн MIeds. Основные механизмы и клинические перспективы слизи в дыхательных путях. Базель, Швейцария Birkhauser Verlag1997; 341-346Google Scholar9.Sakakura Йохи MMitsui ЧАС и другие. Носовые выделения от больных хроническим синуситом. Pract Otol. 1980; 731729-1736Google ScholarCrossref 10.Лутц RJLitt МЧакрин LW Физико-химические факторы реологии слизи. Габельник HLLitt Meds. Реология биохимических систем. Спрингфилд, штат Иллинойс, Чарльз С. Томас Издатель 1973; 119–157 Google Scholar11.King M Вязкоупругие свойства слизи дыхательных путей. Fed Proc. 1980; 393080-3085Google Scholar12.Litt Мхан МАЧакрин LWWardell JR Младший Кристиан P Вязкоупругость фракционированной слизи трахеи собак. Биореология. 1974; 11111–117Google Scholar13.King Мхан МЧакрин LWWardell JR Младший Кристиан П О транспорте слизи и ее реологических имитаторов в реснитчатых системах. Am Rev Respir Dis. 1974; 110740-745Google Scholar14.Majima YSakakura YMatsubara Т и другие. Реологические свойства выпота в среднем ухе у детей с выпотом среднего уха. Энн Отол Ринол Ларингол. 1985; 95 ((дополнение 124)) 1- 4Google Scholar15.Мадзима YHirata К.Такеучи Хаттори MSakakura Y Влияние перорально вводимых препаратов на динамическую вязкоупругость носовой слизи человека. Am Rev Respir Dis. 1990; 14179-83Google ScholarCrossref 16. Мартин RLitt MMarriott C Влияние муколитических агентов на реологические и транспортные свойства слизи трахеи собак. Am Rev Respir Dis. 1980; 121495-500Google Scholar17.Lethem MIJames SLMarriott CBurke JF Происхождение ДНК, связанной с гликопротеинами слизи в мокроте с муковисцидозом. Eur Respir J. 1990; 319-23 Google Scholar 18.King Менгель LAMacklem PT Влияние анестезии пентобарбиталом на реологию и транспорт трахейной слизи собак. J. Appl Physiol. 1979; 46504-509 Google ScholarВлияние пероральных муколитиков на слезную пленку и поверхность глаза – Полный текст
Амброксол является метаболитом бромгексина и обладает мукокинетическими и секретолитическими свойствами, которые также обнаруживаются в муколитических средствах.1 Амброксол десятилетиями использовался для лечения респираторных заболеваний связаны с чрезмерным выделением слизи, включая хронические воспалительные заболевания легких, бронхит и пневмонию.2,3 Препарат изменяет биофизические свойства секрета за счет разложения полимеров муцина, дезоксирибонуклеиновой кислоты, фибрина в секрете дыхательных путей и за счет общего снижения вязкости.4 Кроме того, амброксол увеличивает количество циклических нуклеотидов (цАМФ или цГМФ) 5, что теоретически может увеличивать слезоотделение.6 Многие системные лекарства, такие как антигистаминные препараты, антидепрессанты, диуретики, препараты от угрей и некоторые лекарства от артериального давления, могут вызвать или усугубить синдром сухого глаза.7,8 С другой стороны, некоторые лекарства местного действия, включая муколитики, такие как амброксол и бромгексин, может использоваться для лечения слезодефицитных сухих глаз путем улучшения функции слезной железы.9 Однако влияние мукоактивных агентов на слезную пленку систематически не исследовалось, и мукоактивные агенты могут оказывать негативное влияние на слезную пленку, поскольку они модифицируют муцин.10,11 Слезная пленка состоит из 3 уникальных слоев, включая слой внешний липидный слой, средний водный слой и самый внутренний слой слизи; эта структура позволяет ему выполнять множество функций.12 Липидный слой действует как барьер, предотвращающий испарение слезной пленки, а водный слой поставляет кислород и важные питательные вещества для роговицы.13 Слой муцина, секретируемый в основном бокаловидными клетками конъюнктивы, покрывает поверхность роговицы, делая ее гидрофильной, и прикрепляет слезную пленку к поверхности роговицы. 14 Дефицит слезоотдачи или изменение состава слезы может привести к заболеванию глазной поверхности. 15 Хотя многие исследования были сосредоточены на синдроме сухого глаза с дефицитом влаги, 16-18 влияние дефектов муцинового слоя на слезную пленку не было полностью изучено. Кроме того, в очень немногих отчетах определялось влияние пероральных муколитических агентов на слезную пленку и поверхности глаз, хотя в исследовании сообщалось, что филаментарная кератопатия лечилась с помощью очистки нитей и применения местных муколитических агентов, таких как глазные капли с ацетилцистеином.В настоящем исследовании мы исследовали влияние перорального амброксола на слезную пленку и поверхность глаза.
Номер ссылки
- Malerba M, Ragnoli B. Амброксол в 21 веке: фармакологические и клинические обновления. Мнение эксперта Drug Metab Toxicol 2008; 4: 1119-1129.
- Рубин БК. Муколитики, отхаркивающие и мукокинетические препараты. Respir Care 2007; 52: 859-865.
- Rogers DF. Мукоактивные агенты при гиперсекреторных заболеваниях слизи дыхательных путей. Respir Care 2007; 52: 1176-1193.
- Gupta PR. Амброксол – возрождение старой молекулы в качестве противовоспалительного средства при хронических обструктивных заболеваниях дыхательных путей. Легкое Индия 2010; 27: 46-48.
- Anfossi G, Russo I, Massucco P и др. Аденозин увеличивает уровень цГМФ в тромбоцитах человека за счет оксида азота: возможная роль в его антиагрегационном действии. Thromb Res 2002; 105: 71-78.
- Гилбард Дж. П., Росси С. Р., Хейда К. Г. и др. Стимуляция секреции слезы местными агентами, повышающими уровень циклических нуклеотидов.Инвестируйте офтальмол Vis Sci 1990; 31: 1381-1388.
- Gayton JL. Этиология, распространенность и лечение синдрома сухого глаза. Clin Ophthalmol 2009; 3: 405-412.
- Терри М.А. Сухой глаз у пожилых людей. Лекарства от старения 2001; 18: 101-107.
- Calonge M. Лечение сухого глаза. Surv Ophthalmol 2001; 45: 227-239.
- Ямада Т., Такемура Ю., Нийсато Н. и др. Действие N-ацилированных производных амброксола на секрецию хлорид-ионов в эпителии дыхательных путей человека.Biochem Biophys Res Commun 2009; 380: 586-590.
- Hasegawa I, Niisato N, Iwasaki Y, et al. Амброксол-индуцированная модификация ионного транспорта в эпителии Calu-3 дыхательных путей человека. Biochem Biophys Res Commun 2006; 343: 475-482.
- Антти Х., Тууликки С., Матей О. Липидом слезной жидкости человека: от состава к функции. PLoS One 2011; 6: e19553.
- Охаши Ю., Догру М., Цубота К. Лабораторные данные анализа слезной жидкости. Clin Chim Acta 2006; 396: 17-28.
- Дэвидсон HJ, Куонен VJ.Слезная пленка и слизистые оболочки глаз. Ветеринарный офтальмол 2004; 7: 71-77.
- Бхавсар А.С., Бхавсар С.Г., Джайн С.М. Обзор последних достижений в лечении синдрома сухого глаза: патогенез и лечение. Оман Ж. Офтальмол 2011; 4: 50-56.
- Patel S, Farrell J, Blades KJ, et al. Значение пропитанной феноловым красным нити для различения сухого глаза с недостатком воды и без нее.


 2003; 22 (3): 413–417.
2003; 22 (3): 413–417. М.: Главный военный клинический госпиталь им. Н. Н. Бурденко, 2015.
М.: Главный военный клинический госпиталь им. Н. Н. Бурденко, 2015. 2017. Т. 26. № 5. С. 19–24.
2017. Т. 26. № 5. С. 19–24. 2001. Vоl. 47. P. 208–214.
2001. Vоl. 47. P. 208–214. 1988. Vоl. 43. P. 585–590.
1988. Vоl. 43. P. 585–590. 2009; 135: 975–982.
2009; 135: 975–982. 2011; 49: 41–45.
2011; 49: 41–45.