чем лечить и что давать
Влажным или мокрым кашлем называют такой, при котором отхаркивается слизь (мокрота). Прежде чем лечить влажный кашель у ребенка без температуры, надо уточнить причину состояния. Такой симптом появляется на фоне респираторных инфекций, бронхолегочных болезней. Для диагностики может понадобиться рентгенография грудной клетки, бронхоскопия, бактериологический анализ мокроты.
Возможные причины продуктивного кашля без жара
Дети до 5 лет часто страдают респираторными заболеваниями, что связано с отсутствием приобретенного иммунитета. Поэтому аденовирусная, риновирусная, стафилококковая и другие инфекции моментально провоцируют воспаление ЛОР-органов.
Причины влажного кашля у ребенка при нормальной температуре тела:
- бактериальная пневмония;
- крупозное воспаление легких;
- бронхоэктатическая болезнь;
- хронический ларингит;
- трахеит;
- ларинготрахеит;
- аллергический ларингит;
- бронхиальная астма;
- трахеобронхит;
- бронхиты (атрофический, хронический, астматический).

Отхаркивание мокроты при отсутствии температуры часто говорит о неинфекционных болезнях, например, врожденной гипоплазии легкого, сердечной астме.
Лечение влажного кашля у детей, когда нет температуры
Ребенок в 4 года страдает от респираторных болезней в среднем до 8 раз за осенне-зимний период. Иногда кашель возникает вследствие раздражения кашлевых рецепторов резкими запахами, холодным воздухом. Чтобы выяснить, нужно ли лечить ребенка, обратитесь к детскому ЛОРу. Для купирования кашля без других симптомов ОРЗ врач назначит:
- медикаментозную терапию;
- ингаляции;
- дренажный массаж;
- растирки.
Чтобы облегчить самочувствие ребенка, используют компрессы, травяные отвары. Для увеличения продуктивности кашля поддерживают высокую влажность воздуха (более 65%) при относительно низкой температуре – не более 22-23°C.
Что можно дать из аптечных препаратов
Снять мокрый кашель без температуры помогут муколитические и отхаркивающие средства.
Эффективные лекарства от продуктивного кашля
| Название препарата | Действующие компоненты | Форма выпуска | Характеристика | С какого возраста применяется |
| Амбробене | амброксол | сироп | увеличивает содержание сурфактанта – поверхностно-активной легочной смеси в мокроте, поэтому она становится менее эластичной и легче отхаркивается | от 6 месяцев |
| Доктор Мом | экстракты перца кубеба, куркумы, солодки, имбиря, базилика, терминалии | сироп | убирает воспаление в горле, повышает продуктивность кашля, увеличивает просвет бронхов | от 3 лет |
| Мукоангин | амброксол | леденцы | смягчает боли в горле, разжижает бронхолегочную слизь, снимает воспаление | от 12 лет |
| Аскорил | сальбутамол, бромгексин | таблетки | снимает бронхоспазмы, расширяет бронхи, разжижает и выводит бронхолегочную слизь | от 6 лет |
| Мукалтин | мукалтин | таблетки | облегчает отделение мокроты от стенок бронхов, увеличивает их диаметр, уменьшает частоту кашлевых приступов | от 3 лет |
| Линкас | экстракты солодки, длинного перца, иссопа, фиалки, кордия | сироп | устраняет спазм дыхательной мускулатуры, стимулирует работу ворсинок эпителия, выталкивающих слизь из дыхательных путей | от 1 года |
В 3 года ребенок уже может проглотить таблетку. А вот детям младшего возраста рекомендуется давать муколитики в виде сиропов.
А вот детям младшего возраста рекомендуется давать муколитики в виде сиропов.
Чтобы ускорить выздоровление, следует принимать отхаркивающие и муколитические лекарства курсами от 3-5 суток.
В качестве дополнения эффективны спреи от кашля – Мирамистин, Орасепт, Ингалипт, Гексорал или Тантум Верде.Как избавиться от кашля ингаляциями
Если малышу только 1 год, следует отказаться паровлажных ингаляций в пользу аэрозольных. У маленьких детей просвет бронхов очень узкий, поэтому вдыхание водяного пара с эфирными маслами чревато бронхоспазмами и удушающим кашлем. В связи с этим для проведения процедуры используют специальные устройства – ультразвуковые или компрессорные небулайзеры.
Чтобы снять сильный влажный кашель, врач назначит в инагляциях:
- бронхолитики (Беротек, Сальгим, Беродуал) – расслабляют мускулатуру бронхов, вследствие чего увеличивается их диаметр, исчезают бронхоспазмы;
- муколитики и отхаркивающие средства (АЦЦ Инъект, Флуимуцил, Мукалтин) – уменьшают эластичность слизи, улучшают ее откашливание;
- противовоспалительные лекарства (Тонзилгон Н, Ротокан, Малавит) – ускоряют заживление эпителия, укрепляют местный иммунитет.

Длительный кашель при нормальной температуре тела – один из признаков аллергии на пуховые подушки и одеяла, продукты питания, пылевых клещей. Для устранения симптомов респираторного аллергоза проводят ингаляции с антигистаминными и глюкокортикостероидными средствами:
- Кромогексал;
- Дексаметазон;
- Пульмикорт.
Если 7-месячный малыш отхаркивает желтую мокроту, это указывает на присоединение бактериальной инфекции. Для уничтожения микробной флоры применяют антибиотики и антисептики – Флуимуцил-антибиотик, Диоксидин, Гентамицин, Фурацилин.
Правила проведения ингаляционной терапии:
- сеанс планируют через 1.5 часа после приема пищи;
- препарат разбавляют физраствором или минеральной водой;
- при поражении нижних дыхательных путей дышат ртом, а при поражении носоглотки – носом;
- процедуру выполняют только в положении сидя;
- продолжительность сеанса колеблется от 2 до 10 минут.
Чтобы повысить результативность процедуры, перед ингаляцией выполняют дыхательную гимнастику.
Как облегчить состояние компрессами
Чтобы устранить кашель с мокротой без температуры, можно делать влажные или сухие согревающие компрессы:
- Димексид. 30 мл раствора разбавляют 20 мл кипяченой воды. В жидкости смачивают сложенную в 4 слоя марлю. Накладывают компресс на межреберную зону или верхнюю часть груди (кроме области сердца), закрывают пищевой пленкой. Спустя 30-40 минут компресс снимают.
- Мед. 3 ст. л. меда растапливают на водяной бане. Капают 3-4 капли масла пихты или можжевельника. Смачивают в нем марлю и прикладывают к области под лопатками. Утепляют полиэтиленом и полотенцем. Через 1 час компресс снимают, а остатки меда удаляют влажным полотенцем.
При лечении детей до года рекомендуется использовать горчичники. Чтобы предотвратить ожоги и раздражение кожи, под них подкладывают хлопчатобумажную ткань. Компрессы делают дважды в день – утром и вечером – на протяжении 1 недели.
За счет прогревания легких восстанавливается их дренажная функция и заживляются слизистые, поэтому частый кашель проходит в течение 5-7 дней.
Как помочь ребенку растирками
Местное лечение кашля с мокротой у детей не менее эффективно, чем прием медикаментов. Чтобы предотвратить застой слизи у ребенка 2 месяцев, подойдут мази и бальзамы, которые обладают разными свойствами:
- согревающими;
- местнораздражающими;
- противовоспалительными;
- антисептическими.
Эффективные средства для растирок:
- Викс Актив;
- Доктор Тайсс эвкалипт;
- Розтиран;
- Мазь из прополиса;
- Доктор Мом Колд Раб;
- Скипидарная мазь;
- Пульмекс бэби.
Если у малыша глубокий глухой кашель, растирают нижнюю часть спины, межреберную область, грудь.Внимательно ознакомьтесь с инструкцией по применению и учитывайте возрастные ограничения!
Чтобы устранить насморк, мазью обрабатывают:
- височную часть;
- крылья носа;
- межбровную область.

Чтобы не спровоцировать спазматический кашель у годовалого ребенка, средства с камфорой, эфирными маслами нельзя наносить на лицо.
Массаж в домашних условиях
Если мокрота есть, но не откашливается, на это указывают хрипы в легких. Чтобы облегчить ее выведение, прибегают к дренажному массажу. Если болеет 8-месячный малыш, помассируйте легонько:
- грудную клетку;
- межреберье;
- спину.
Благодаря массажу ускоряется местное кровообращение, улучшается вентиляция легких, разжижается мокрота и расширяются бронхи. Во время процедуры используют разные массажные техники:
- поглаживание;
- разминание;
- поколачивание.
Чтобы ускорить удаление слизи, движения совершают в направлении от поясницы к лопаткам. Длительность процедуры занимает от 5 до 10 минут.
Народные средства
С продуктивным кашлем справляются многие средства альтернативной медицины. Но при лечении малышей до 7 лет рекомендуется использовать наименее аллергенные продукты.
Как лечить кашель с мокротой у ребенка:
- Калина с медом. 3 горсти ягод проваривают в воде 2-3 минут. Разминают вилкой и смешивают с 100 мл растопленного меда. Съедают по 1-2 ч. л. 3-5 раз в день.
- Молоко с содой. 250 мл молока подогревают до 45°C, добавляют ¼ ч. л. пищевой воды, 2 ч. л. меда. Выпивают по 150-250 мл перед сном.
- Редька с медом. Срезают верхнюю часть овоща. Середину выбирают столовой ложкой, чтобы получилось углубление. Наливают в него 50 мл растопленного горячего меда. Через 5-6 часов переливают содержимое в стеклянную посудину. Дают ребенку по 1-2 ч. л. трижды в день.
Отвары лекарственных трав
Если у ребенка кашель с мокротой, помогут отвары с отхаркивающими и противовоспалительными травами:
- Рецепт №1. Мать-и-мачеху смешивают с душицей в одинаковых количествах. 10 г сырья проваривают в полулитре воды 10 минут.
 Профильтрованное средство дают ребенку по 30-50 мл до 5 раз в день.
Профильтрованное средство дают ребенку по 30-50 мл до 5 раз в день. - Рецепт №2. В равных пропорциях смешивают ромашку, корень алтея и солодки. 10 г трав заливают 600 мл воды. Кипятят на слабом огне 3-5 минут. Процеженную жидкость принимают в теплом виде по 50-100 мл трижды в день.
- Рецепт №3. Смешивают по ½ ст. л. календулы, мать-и-мачехи и ромашки. Заливают травы 700 мл воды. Кипятят на маленьком огне 10 минут, настаивают под закрытой крышкой 3 часа. В профильтрованный отвар добавляют 100 мл растопленного меда. Дают ребенку выпивать по 100 мл отвара трижды в день.
Перед началом лечения проводят аллерготест. Отвар капают на тыльную сторону локтя и оставляют на 30-40 минут. Если на коже появляются красные пятна или пузырьковая сыпь, это указывает на аллергию.
Если ребенку еще нет 2 лет, перед использованием отваров проконсультируйтесь с педиатром. Многие лекарственные травы – ромашка, душица, фенхель – провоцируют у малышей крапивницу.
Чем поить малыша при сильном кашле с мокротой
При влажном кашле у детей особое внимание уделяют питьевому режиму. Чтобы уменьшить эластичность бронхиальной слизи, укрепить иммунитет и предотвратить интоксикацию, полезны:
- чай с медом или имбирем;
- ягодные компоты;
- настой плодов шиповника;
- узвар из сухофруктов;
- щелочная минералка;
- разбавленные фруктовые соки;
- молоко с медом.
Как лечить мокрый кашель у ребенка, если поднялась температура
При продуктивном кашле с температурой не рекомендуется прибегать к физиопроцедурам, поэтому временно откажитесь от:
- согревающих компрессов;
- дренажного массажа;
- растирок;
- тепловлажных ингаляций;
- дыхательной гимнастики.
Если температура резко поднялась, это часто указывает на присоединение вторичных инфекций. Чтобы избежать осложнений, нужно придерживаться постельного режима, употреблять много теплого питья. Для облегчения самочувствия в терапию включают жаропонижающие лекарства из группы нестероидных противовоспалительных средств:
Чтобы избежать осложнений, нужно придерживаться постельного режима, употреблять много теплого питья. Для облегчения самочувствия в терапию включают жаропонижающие лекарства из группы нестероидных противовоспалительных средств:
- Ибупрофен;
- Напроксен;
- Парацетамол;
- Панадол;
- Бруфен.
Борясь с инфекцией, организм стимулирует выработку интерферона. Сбив невысокую температуру у малыша, родители снижают шансы на выздоровление без приема системных препаратов.
Если ребенка беспокоит влажный кашель, для начала надо определить причину. Если симптом вызван простудными заболеваниями, потребуются отхаркивающие и муколитические сиропы, делают ингаляции, дренажный массаж, растирки. Комплексное лечение ускоряет выздоровление, предупреждает осложнения.
Кашель и сопли без температуры у ребенка: чем лечить
Причины мокрого кашля у детей
Мокрота – это слизь, которая продуцируется железами трахеи и бронхов. Мокрота имеет патологический характер, то есть появляется при развитии какого-либо заболевания. Хотя в норме слизь также продуцируется, но в количестве не вызывающем кашлевой рефлекс.
Мокрота имеет патологический характер, то есть появляется при развитии какого-либо заболевания. Хотя в норме слизь также продуцируется, но в количестве не вызывающем кашлевой рефлекс.
Мокрота часто имеет примеси секрета носовых пазух. Это происходит у детей, страдающих насморком, при котором слизь с носа стекает по задней стенке глотки в трахею, там смешивается с мокротой и откашливается.
Причины появления мокрого кашля у ребенка делятся на три группы:
- Неинфекционные (гиперпродукция слизи, аллергия, бронхиальная астма).
- Вирусные инфекции (ОРВИ, вирусный ринит).
- Бактериальные инфекции (синуситы, трахеит, бронхит, пневмония, коклюш).
По цвету откашливаемой мокроты можно заподозрить причину влажного кашля:
- Прозрачная, жидкая, слизистая появляется при аллергии, вирусной инфекции.
- Прозрачная, густая, стекловидная откашливается при бронхиальной астме.
- С примесями гноя, желтоватая или зеленая мокрота при бактериальной инфекции.

Влажный кашель можно вылечить только исходя из причины его появления. Так как зачастую назначается стандартное лечение, кашель у детей перерастает в затяжной, когда становится непонятно, есть ли какое-либо заболевание или это просто гиперпродукция слизи.
Важно! Малышам младше 2 лет строго запрещено давать муколитики ̶ препараты, разжижающие мокроту. Детям постарше также не всегда целесообразно назначать эти средства, так как соблюдение простых гигиенических правил успешно заменяет прием муколитиков.
Физиология образования, симптоматика
Слизистые оболочки глотки и носа являются в нашем организме главным барьером от опасных, вредных воздействий окружающей среды. Если возникает насморк, то во всем организме происходят изменения, защитные свойства ослабевают, через нос в организм проникают инфекции. Своевременно невылеченный насморк становится первой ступенью к аллергическим и хроническим заболеваниям всей дыхательной системы человека.
Обычно вначале заболевания появляется сухой кашель. При отсутствии грамотного, своевременного лечения сухой кашель перерастает в более сложный, трудноизлечимый влажный.
Влажный кашель образуется при более серьезной стадии заболевания или в запущенных случаях. Он очень изнуряет и вызывает боль в груди. Необходимо сразу отметить, что кашель и насморк лишь последствия, а не само заболевание. Чтобы избавиться от них, нужно сначала устранить главную причину. Поэтому лечение назначается не отдельно против насморка и кашля, а в совокупности.
При рините воспаляется слизистая носа. Многие несерьезно относятся к появлению насморка. Больные не обращают сразу на него внимание, но такой с виду безобидный симптом способен доставить много неприятностей, если не начать его лечить, а в запущенных случаях может развиться в хроническое заболевание.
Главным фактором образования насморка в основном является переохлаждение.
Также насморк образуется из-за всевозможных раздражителей. К раздражителям могут относиться термические, химические или механические воздействия.
К раздражителям могут относиться термические, химические или механические воздействия.
Воспаляется слизистая оболочка также из-за гнойных выделений при заболеваниях гайморовых пазух, или после долгого расстройства циркуляции крови в носу. Еще одним распространенным фактором образования насморка является инфекция. Попадая через нос, она раздражает слизистую, и в ответ образуется насморк.
Откашливание начинается с процесса раздражения нервных окончаний в дыхательных путях или с рецепторов плевры, затем он переходит в центр продолговатого мозга. Оттуда поступает сигналы в бронхи и легкие, в которых начинает ощущаться давление. Из-за этого человек ощущает потребность кашлять.
Причины возникновения
Причин возникновения кашля и насморка без температуры у ребенка и взрослых может быть много. Примерный список болезней, вызывающих такие симптомы:
Инфекционные болезни.- Простуда.
- Аллергия на разные вещества.
- Ларингит (или по-другому воспаление горла).

- Воспаление трахеи.
- Бронхиальная астма.
- Гайморит.
- Бронхит.
Также причиной появления симптомов может быть попадание постороннего предмета в органы дыхания.
Если образуется кашель с мокротой и насморк, то причиной возникновения являются другие заболевания. При появлении таких симптомов возможными причинами могут быть:
- Острый трахеобронхит.
- Пневмония разной степени.
- Хронический бронхит.
- Аллергический насморк.
- ОРВИ, ОРЗ.
- Хронический гайморит.
Среди возможных причин заболевания могут быть также такие серьезные заболевания, как туберкулез легких, поэтому при появлении симптомов нелишним будет проконсультироваться у врача.
При следующих симптомах следует немедленно обратиться к врачу:
- Приступы откашливания носят длительный характер.
- После кашля началась рвота.
- Помимо кашля проявились другие симптомы аллергии.
Часто насморк и кашель сопровождаются частым чиханием и головокружением. Также возможно наличие слезотечения, покраснения глаз.
Также возможно наличие слезотечения, покраснения глаз.
Бывает ли кашель с мокротой при гайморите?
При гайморите в полости носа и гайморовых пазухах протекает процесс воспаления. Поэтому при таком заболевании кашель не редкость. Лечение его протекает совместно с основным заболеванием. Во время заболевания кашель усугубляет состояние и становится причиной новых неприятностей.
Основными причинами, по которым у больного гайморитом возникает кашель, являются развивающиеся вирусные и бактериальные инфекции. Это естественный процесс. Ведь само заболевание гайморит развивается из-за вирусов.
Верхние дыхательные пути поражаются вирусной инфекцией. Поэтому носовые проходы, вся полость носа отекают, а протоки становятся закупоренными. При развитии болезни поражаются не только верхние, но и нижние дыхательные пути. Отек все больше разрастается, затем захватывает область трахеи, бронхов.
После этого у больного начинается неприятные, сухое откашливание. Он длится приступами. Во время каждого приступа испытываются сильные болевые ощущения.
Во время каждого приступа испытываются сильные болевые ощущения.
Кашель при гайморите не пройдет без надлежащего ухода. Поэтому требуется вылечить первопричину, а именно гайморит.
Как и чем лечить мокрый (влажный) кашель у ребенка?
Лечение влажного кашля у детей должно включать следующие принципы:
- Аллергический кашель проходит при ограничении контакта ребенка с аллергеном. До этого момента прием антигистаминных средств только снимает симптомы. Поэтому чтобы избавиться от продолжительного аллергического кашля следует бросить все силы на поиск аллергена, уборку и очищение воздуха жилплощади.
- Вирусная инфекция самостоятельно проходит через 5-7 дней при соблюдении гигиенического режима. Большинство противовирусных никак не влияют на продолжительность простуды. Но следует помнить, что при вирусной инфекции нет смысла и показаний принимать антибиотики.
- Бактериальная инфекция лечится только антибиотиками. Но тут тоже не все однозначно, потому что есть препараты выбора и если в ближайшее время они уже назначались ребенку, то эффективность их при последующем лечении резко падает.
 В таком случае выручают препараты резерва. Есть же случаи, когда врачи начинают терапию препаратами резерва, и при их неэффективности тяжело подобрать безопасное и надежное лекарство.
В таком случае выручают препараты резерва. Есть же случаи, когда врачи начинают терапию препаратами резерва, и при их неэффективности тяжело подобрать безопасное и надежное лекарство.
Как помочь ребенку
Достаточно выполнить такие действия:
- установить аллерген-раздражитель и устранить его – это и есть основная причина неприятного состояния ребенка;
- постоянно следить за уровнем влажности и чистотой воздуха в помещении, в котором спит и находиться днем ребенок;
- позаботиться о стабильном распорядке дня малыша, правильном, сбалансированном питании, спокойной обстановке в доме.
Если все эти меры не помогли, врач-аллерголог назначит антигистаминные средства – для детей такого возраста это, как правило, сиропы или драже. Иногда, чтобы точно определить схему лечения, требуется сделать аллерго-тесты. Для этого придется сдать кровь из вены и пройти ряд других исследований.
Антибиотики потребуются только в том случае, если будет подтверждена бактериальная природа заболевания. Во всех остальных случаях медикаментозные препараты не назначаются. Нужно просто увлажнять воздух в детской комнате, давать ребенку обильное питье и не допускать пересыхания слизистой. Для этого проводятся орошения физраствором или морской водой, можно использовать отвары лекарственных трав. О любом изменении состояния малыша нужно сразу же сообщать врачу – при таких симптомах, как насморк и кашель без температуры, важна каждая мелочь.
Во всех остальных случаях медикаментозные препараты не назначаются. Нужно просто увлажнять воздух в детской комнате, давать ребенку обильное питье и не допускать пересыхания слизистой. Для этого проводятся орошения физраствором или морской водой, можно использовать отвары лекарственных трав. О любом изменении состояния малыша нужно сразу же сообщать врачу – при таких симптомах, как насморк и кашель без температуры, важна каждая мелочь.
Уход за больным и подходящий микроклимат
При мокром кашле у ребенка без высокой температуры и с ее повышением не нужно ограничивать жизнедеятельность малыша. Ребенок должен активно двигаться, чтобы не было застоя мокроты, гулять на улице и дышать свежим, прохладным воздухом. В квартире не реже двух раз в сутки необходимо проводить влажную уборку, хорошо убирать пыль. Важно свернуть ковры, заменить пуховые подушки и одеяла на синтетические.
Показатель термометра в помещении должен быть ниже 20 °C. Воздух нельзя пересушивать обогревателями. Можно поставить рядом с кроватью тазик с кипятком, чтобы водяной пар увлажнял воздух. Лучше использовать специальные приборы-увлажнители. Если же у малыша аллергия или бронхиальная астма, то лечебный эффект оказывают очистители воздуха.
Можно поставить рядом с кроватью тазик с кипятком, чтобы водяной пар увлажнял воздух. Лучше использовать специальные приборы-увлажнители. Если же у малыша аллергия или бронхиальная астма, то лечебный эффект оказывают очистители воздуха.
Маленьким детям тяжело откашливать большое количество мокроты, поэтому нужно им помогать. Техника дренажного массажа способствует отхаркиванию слизи. При этом нужно придать ребенку положение лежа, с немного опущенным головным концом или сидя, наклонив туловище вперед. Массаж заключается в постукивании по спине снизу вверх. Технику можно применять с грудничкового возраста.
Причины кашля без температуры и насморка у грудничка
Стоит отметить, что кашель может быть двух типов: сухой и мокрый.
Говоря о первом виде кашля, стоит отметить, что в большинстве случаев он возникает из-за присутствия в воздухе различных аллергенов. К ним можно отнести: бытовую пыль, шерсть питомцев, пыльцу растений, различные пищевые продукты. Аллергический кашель способен усилиться, когда малыш контактирует с аллергенами, а также в ночное время суток. У ребенка отсутствует насморк и температура. Если возникло подозрение на аллергический кашель, стоит обратиться за консультацией к квалифицированному специалисту. Также необходимо оградить ре6бенка от взаимодействия с возможными аллергенами.
У ребенка отсутствует насморк и температура. Если возникло подозрение на аллергический кашель, стоит обратиться за консультацией к квалифицированному специалисту. Также необходимо оградить ре6бенка от взаимодействия с возможными аллергенами.
Есть категория детей до года, для которых кашель считается нормой. Он способствует очищению дыхательных путей от накопившейся слизи. Кроха может пытаться прокашляться до 20 раз за сутки. При хорошем сне, отсутствии капризов, адекватном поведении, родители могут не волноваться.
Сухой воздух в помещении – фактор, часто провоцирующий кашель у ребенка. Обострение случается в холодное время года, когда подключены приборы отопления. Для определения уровня влажности воздуха стоит воспользоваться гигрометром (норма – не ниже 40%). В этой ситуации поможет влажная уборка, а также приобретение увлажнителя воздуха.
Наличие в дыхательных путях крохи инородного тела, которое служит причиной кашля. Маленький ребенок может подавиться, например смесью, молоком, или даже маленькой частью игрушки. При наблюдении резкого кашля у малыша с приступом удушья, родитель должен оказать срочную помощь. Для освобождения дыхательных путей, следует уложить ребенка на колени, наклонить его телом вниз и ребром ладони постучать по спинке. Следующий шаг – открыть малышу рот и вытащить предмет. В любом случае может понадобиться помощь специалиста, способного провести дополнительный осмотр во избежание осложнений.
При наблюдении резкого кашля у малыша с приступом удушья, родитель должен оказать срочную помощь. Для освобождения дыхательных путей, следует уложить ребенка на колени, наклонить его телом вниз и ребром ладони постучать по спинке. Следующий шаг – открыть малышу рот и вытащить предмет. В любом случае может понадобиться помощь специалиста, способного провести дополнительный осмотр во избежание осложнений.
Последствия и осложнения
Самым грозным осложнением является пневмония. Заболеть высокая вероятность у детей с сопутствующей патологией, ослабленных, но часто воспаление легких у здорового ребенка – это вина родителей. Значит, малыш содержится в неправильных условиях.
Чего нельзя делать, чтобы обычная простуда с влажным кашлем не переросла в тяжелую пневмонию:
- Нельзя заставлять ребенка дышать горячим, сухим, застойным воздухом. Это происходит если не проветривать помещение и нагревать воздух калорифером.
- Не поить ребенка. Даже если он не хочет, нужно сварить компот, добавить туда сахара или меда, но напоить малыша.

- Нельзя окружать детей пыльными коврами, пуховыми перинами и тяжелыми подушками. В такой обстановке есть высокая вероятность развития аллергии, частых бронхитов с обструкцией.
- Нельзя во время простуды держать малыша дома, нужно обязательно гулять на улице или балконе.
- Нельзя при влажном кашле давать противокашлевые препараты. Это строго запрещено!
- Нельзя при рините, ларингите давать муколитики, даже если есть кашель. Нужно полоскать нос и горло, а отхаркивающие средства только усилят распространение болезни.
Лечение насморка и температуры
Большинство родителей, начитавшись много «полезной» литературы, начинают паниковать при виде соплей у своего малыша. Этого делать не стоит. Так как сопли ребенку тоже нужны. Благодаря таким выделениям очищаются носовые ходы от грязи и пилы. Поэтому, при виде выделений из носа за ребенком стоит тщательнее наблюдать, побольше его поить теплыми напитками и стараться укрепить иммунитет с помощью народной медицины.
Если насморк в течение 1-2 дней не проходит, необходимо проконсультироваться с врачом и, возможно, по назначению, капать малышу детские капли в нос. Какие именно капли в нос купить ребенку, вам скажет доктор.
Что же делать, если к сопелькам присоединилась температура?
Если к насморку присоединилась температура, заниматься самолечением и применять народные методы опасно. Лечением в данном случае должен заниматься специалист, который определит причину возникновения таких симптомов, и поставить верный диагноз с последующей схемой терапии недуга.
- При высокой температуре доктор может назначить жаропонижающие средства, например, Ибупрофен, Нурофен, Парацетамол, Анальдим.
Обратите внимание! Сбивать температуру можно только при 38,5 градусах! Температуру до 38 градусов сбивать не рекомендуется, так как в этот момент организм ребенка самостоятельно борется с заболеванием.
- Кроме жаропонижающих препаратов, могут быть показаны антибиотики (если заболевание спровоцировано бактериями!), а также капли от насморка (сосудосуживающие: Риназолин, Фармазолин, Нокспрей + солевые растворы для промывания пазух носа: Аква марис, Носоль, Хьюмер).

- При кашле могут назначаться противокашлевые или отхаркивающие препараты.
Если у вашего ребенка наблюдаются сопли и температура – постарайтесь побольше поить его, часто проветривать помещение и не кутать малыша, чтобы не спровоцировать перегрев. Кроме этого, необходимо обязательно соблюдать рекомендации доктора. Будьте здоровы!
Когда стоит снижать температуру у ребенка и как это делать
И немного о секретах…
Если вы или ваш ребенок часто болеете и лечитесь одними антибиотиками, знайте, что вы лечите только следствие, а не причину.
Так вы просто «сливаете» деньги аптекам и фарм-компаниям и болеете при этом чаще.
СТОП! хватит кормить непонятно кого!!! Нужно просто поднять иммунитет и вы забудете, что такое болеть!
Способ для этого есть! Подтвержденный Е. Малышевой, А. Мясниковым и нашими читателями! …
Аллергия
Кашель и сопли могут быть острой реакцией иммунной системы на внешние раздражители. Наиболее распространенные респираторные аллергены:
- пыльца растений;
- бытовая пыль;
- табачный дым;
- шерсть и перхоть животных;
- корм для рыбок;
- стиральный порошок и другие химические чистящие средства.

В группе риска находятся дети, имеющие в анамнезе диатез (или страдавшие им в грудном возрасте) и генетическую предрасположенность.
Признаки схожи с простудой. Основное отличие: симптомы возникают внезапно на фоне общего благополучия, чаще ночью.
Аллергические реакции проявляются приступообразным сухим кашлем и обильными прозрачными выделениями из носа. Кашель и сопли обычно появляются одновременно. Иногда они могут выступать как самостоятельные симптомы. Например, если аллерген попал на слизистую оболочку носоглотки, ребенка будет мучить ринит и непрерывное чихание. При попадании провоцирующего вещества в нижние отделы дыхательных путей кашель может не сопровождаться насморком. При этом температура тела всегда держится в пределах соответствующей возрасту нормы.
Такое состояние отличается длительным, до 3 недель, течением.
После приема ребенком антигистаминных препаратов кашель и сопли исчезают, но при наличии респираторного аллергена появляется вновь.
Симптомы аллергического кашля и ринита практически никогда не возникают у малышей до года. Первые признаки наблюдаются у детей от 3 лет. Стабильная клиника характерна для ребенка старше 4 лет.
Противокашлевые и назальные средства практически не помогают. Проблему можно решить только с помощью антигистаминных препаратов.
В первую очередь необходимо устранить провоцирующий фактор. Иногда достаточно понаблюдать за малышом, но чаще приходится проводить прик-тесты и другие аллергопробы.
Физиологический и патологический кашель: отличия
Кашель у грудничка может появиться по любой причине. Этот неприятный симптом может иметь как физиологический, так и патологический характер.
В первом случае, откашливание не представляет никакой существенной угрозы для жизни. Это обычный рефлекс, который позволяет прочистить дыхательные пути от чужеродных частиц.
Физиологический кашель отличается от патологического своей кратковременностью и периодичностью.
При этом отсутствуют другие сопутствующие симптомы: насморк, температура, ослабленность.
Если малыш покашливает, то взрослому нужно немного понаблюдать за ним. В течение 3-5 дней стоит проследить за его состоянием. Если все в норме, то беспокоиться не нужно.
Патологические причины кашля у грудничка заключаются в:
- простудной болезни. Этот фактор считается самым распространенным. Откашливание выступает в качестве вторичного признака. Возникает на третий-четвертый день болезни;
- бронхиальной астме. Симптом имеет специфический характер. Заболевание не возникает просто так. Чаще всего решающим фактором выступают бронхиты хронического характера или не долеченная аллергия;
- ложном крупе. При такой болезни кашель будет иметь лающий характер. Круп возникает на фоне воспалительного процесса в гортани. Зачастую недуг диагностируется у малышей в возрасте от трех месяцев до пяти лет;
- коклюше. Для детей опасен коклюш. Особенность заболевания в том, что недуг протекает длительно.
 При коклюше кашель имеет приступообразный спастический характер. При сухом навязчивом приступообразном кашле у ребенка возникает рвота. Может привести к появлению судорог, нехватки кислорода и приостановке дыхания;
При коклюше кашель имеет приступообразный спастический характер. При сухом навязчивом приступообразном кашле у ребенка возникает рвота. Может привести к появлению судорог, нехватки кислорода и приостановке дыхания; - ЛОР-заболеваниях. К данной группе относятся ларингит, трахеит, фарингит, воспаление среднего уха. Кашель, исходящий от грудной области, может говорить о воспалительном процессе в бронхах или легких;
- аллергических реакциях. Раздражителем может стать все что угодно: табачный дым, пыль, пыльца, питание, грудное молоко, смесь. Чтобы устранить аллергию, надо выявить причину заболевания.
Если младенец кашляет, но при этом отсутствуют симптомы воспаления дыхательных путей, то возможно причина кроется в другом. Сюда можно отнести:
- попадание чужеродного предмета в дыхательные пути. Родителей должны насторожить резкая потеря голоса, затрудненное дыхание, посинение кожного покрова;
- паразитарную инфекцию. Личинки глистов могут располагаться не только в кишечном тракте, но и проходить через легкие.
 Гельминтоз сопровождается и другими симптомами: поносом, изменением цвета каловых масс, коликами, вздутием, побледнением кожного покрова, ослабленностью, плачем;
Гельминтоз сопровождается и другими симптомами: поносом, изменением цвета каловых масс, коликами, вздутием, побледнением кожного покрова, ослабленностью, плачем; - сухость воздуха. Откашливание сухого типа проявляется вследствие пересушивания слизистой оболочки носа и горла. Решить проблему легко: достаточно увлажнять воздух в комнате и периодически проветривать помещение;
- прорезывание зубов. Когда у крохи режутся зубки, может возникать откашливание слизи. Во время такого процесса наблюдается обильное отделение слюны. Это выступает в качестве защитной реакции организма крохи от попадания микробов. Но так как слюны слишком много, он не успевает ее проглатывать.
Полезно знать — Что делать если у грудничка сухой кашель?
Многие родители переживают, когда кашляет их ребенок. Что делать в этом случае? Первым делом надо обратить внимание на сопутствующие симптомы. Если малыша ничего не беспокоит, то обращаться к доктору не нужно, но причину все равно стоит определить.
возможные причины и методы терапии. Что дать грудничку от кашля
При кашле у ребенка родители сразу же начинают подозревать ОРВИ, но если грудничок не капризничает, не отказывается от пищи и хорошо спит, то не стоит паниковать. Кашель без температуры у грудного ребенка может быть физиологическим явлением. Такое встречается очень часто и в большинстве случаев связано с естественным процессом скопления слизи. Но иногда приступы кашля указывают на аллергию, заболевания дыхательных путей или другие серьезные проблемы. В таком случае необходимо как можно скорее подобрать правильное лечение.
Основные типы кашля
Кашель у грудного ребенка без температуры может быть сухим или влажным (в зависимости от наличия или отсутствия мокроты). Сухой кашель обычно возникает в начале респираторного вирусного заболевания. Через несколько часов прибавляются признаки простуды: насморк, вялость, плохой аппетит, повышение температуры, капризность. Мокрота при сухом кашле отходит трудно или вообще отсутствует, что только усиливает раздражение слизистых оболочек. У детей до года такой симптом может наблюдаться, потому что кашлевой рефлекс еще недостаточно развит.
У детей до года такой симптом может наблюдаться, потому что кашлевой рефлекс еще недостаточно развит.
При влажном кашле активно образуется мокрота, при отхождении которой происходит самоочищение дыхательных путей. При бактериальной инфекции слизь зеленая или желтая, при вирусной — прозрачная. Влажный кашель возникает уже на заключительном этапе болезни, но если выздоровление длительное, то не следует оставлять симптом без внимания. Часто без температуры могут протекать бронхит или пневмония — опасные заболевания, которые требуют обязательного лечения под наблюдением педиатра.
Причины кашля у грудничков
Чем может быть спровоцирован кашель у грудничка без температуры? Самыми распространенными причинами являются следующие:
- Инфекции, вызванные попаданием в организм вируса. В самом начале болезни возникает сухой кашель. Патология может локализоваться в верхних дыхательных путях (нос, носоглотка, ротоглотка) или нижних (легкие, бронхи, трахея, гортань).
- Воспаления лор-органов, бронхиальная астма, аденоиды.
 При этом кашель может не сопровождаться повышением температуры тела.
При этом кашель может не сопровождаться повышением температуры тела. - Высокая концентрация в воздухе вредных веществ. Кашель у грудничка без температуры может начаться, если ребенок находится в задымленном или прокуренном помещении.
- Попадание инородных предметов в дыхательные пути. Это могут быть мелкие детали игрушек, пыль, крошки, частички пищи.
- Сухость и высокая температура в комнате. Происходит раздражение слизистой дыхательных путей, вследствие чего начинается кашель.
- Болезни, которые не связаны с дыхательной системой. Приступы могут возникать при патологиях сердечно-сосудистой системы или органов пищеварения. Диагностика в таком случае осложняется, поэтому придется пройти комплексное медицинское обследование, чтобы выявить точные причины кашля.
- Психогенный или рефлексогенный кашель является характерным симптомом при отите, образовании серных пробок в слуховом проходе.
- Физиологический кашель у новорожденных считается нормой. Грудничок может кашлять утром рефлекторно.
 Так дыхательные пути очищаются от слизи.
Так дыхательные пути очищаются от слизи.
Физиологический кашель
Кашель у младенца без температуры — это распространенное физиологическое явление, которое не нужно лечить. Так дыхательные пути освобождаются от слизи. Возникает физиологический кашель до двадцати раз в сутки в виде покашливаний. Это происходит преимущественно утром или после сна. Родителям не нужно беспокоиться, если при этом не поднимается температура тела ребенка, грудничок не капризничает, хорошо кушает и спит достаточное количество времени.
Кашель может быть связан с тем, что во время кормления небольшое количество пищи попадает в трахею. Младенцы могут кашлять при плаче (особенно интенсивном), из-за большого количества слюны в период прорезывания первых зубов и активного развития слюнных желез. Такое состояние является нормой.
При прорезывании зубов может наблюдаться сухой кашель или кашель с мокротой у грудничка без температуры. Причинами являются соответственно заложенность носа, из-за чего слизистая становится сухой, или скопление слизи. Чтобы не перепутать защитную реакцию организма с симптомом того или иного заболевания, нужно обратить внимание на сопутствующие признаки прорезывания зубов: раздражение кожи на подбородке из-за сильного слюнотечения, отделение водянистой слизи без посторонних примесей и запаха, отсутствие хрипов при кашле, покраснение и отек десен, капризное поведение. Возможен понос, повышение температуры.
Чтобы не перепутать защитную реакцию организма с симптомом того или иного заболевания, нужно обратить внимание на сопутствующие признаки прорезывания зубов: раздражение кожи на подбородке из-за сильного слюнотечения, отделение водянистой слизи без посторонних примесей и запаха, отсутствие хрипов при кашле, покраснение и отек десен, капризное поведение. Возможен понос, повышение температуры.
Кашель при сухом воздухе
Чрезмерная сухость воздуха провоцирует у ребенка сухой грудной кашель (без температуры и других признаков заболевания). Особенно проблема становится актуальной в холодное время года, когда включена система центрального отопления. В комнате, где находится ребенок, оптимальная температура воздуха составляет 22 градуса по Цельсию, уровень влажности — не менее 40 %. Чтобы повысить влажность, нужно проводить влажную уборку, проветривать помещение (предварительно ребенка одеть теплее или перенести в другую комнату), использовать увлажнитель воздуха.
Попадание инородного тела
Кашель рефлекторно возникает при попадании инородных предметов в дыхательные пути. Это могут быть крошки, мелкие детали игрушек, кусочки пищи. У грудных детей не стоит исключать попадание пыли в дыхательные пути. При резком приступе обязательна срочная медицинская помощь. Чтобы помочь грудничку, нужно положить ребенка на колени, наклонить корпус и аккуратно постучать ребром ладони по спине. Помогает выкладывание на живот. После приступа обязателен осмотр ребенка специалистом.
Это могут быть крошки, мелкие детали игрушек, кусочки пищи. У грудных детей не стоит исключать попадание пыли в дыхательные пути. При резком приступе обязательна срочная медицинская помощь. Чтобы помочь грудничку, нужно положить ребенка на колени, наклонить корпус и аккуратно постучать ребром ладони по спине. Помогает выкладывание на живот. После приступа обязателен осмотр ребенка специалистом.
Заболевания дыхательной системы
Лающий кашель у месячного ребенка может быть симптомом опасных заболеваний (ложный круп, ларингит или бронхиальная астма). Приступы начинаются внезапно и, как правило, ночью. Ребенок сильно пугается и плачет, начинает кашлять и задыхаться. В тяжелых случаях слышится свистящее дыхание и одышка. Мокрота не отходит, из-за этого стенки гортани раздражаются, вызывая болезненные ощущения. При развитии отека возникает состояние, опасное для жизни ребенка. При сильном кашле у младенца без температуры и других симптомов ОРВИ родители должны немедленно вызвать врача — это может быть серьезное заболевание дыхательной системы. Если приступов нет, но кашель беспокоит, нужно посетить педиатра, чтобы определить диагноз и вовремя начать лечение.
Если приступов нет, но кашель беспокоит, нужно посетить педиатра, чтобы определить диагноз и вовремя начать лечение.
Кашель как проявление аллергии
Аллергический кашель является закономерной реакцией организма на попадание аллергенов в дыхательные пути. При контакте аллергена со слизистой возникает реакция, которая приводит к воспалению. В результате слизистая оболочка отекает и раздражается, что приводит к кашлю. Приступ может начаться из-за мокроты, которая начинает активно вырабатываться.
При аллергической реакции кашель сухой, чаще возникает ночью или после попадания в организм раздражителя, может длиться несколько недель. Приступы внезапны, дополнительные симптомы болезни (повышение температуры, капризность, вялость, отказ от пищи) обычно не наблюдаются. Мокрота без гноя, светлого оттенка, отделяется в конце приступа.
Лечение аллергии в основном медикаментозное. Применяются антигистаминные средства: «Эриус» в виде сиропа разрешен с одного года, «Цетрин» в сиропе — с двух лет, «Зиртек» (капли) — с шести месяцев, «Зодак» (капли) — после года. С месячного возраста может применяться «Супрастин» (внутримышечные инъекции). Кроме того, назначаются отхаркивающие препараты, ингаляции. При тяжелых аллергических реакциях в условиях стационара возможно применение кортикостероидов. Чем лечить кашель у грудничка без температуры, может определить только врач. Самолечение категорически недопустимо.
С месячного возраста может применяться «Супрастин» (внутримышечные инъекции). Кроме того, назначаются отхаркивающие препараты, ингаляции. При тяжелых аллергических реакциях в условиях стационара возможно применение кортикостероидов. Чем лечить кашель у грудничка без температуры, может определить только врач. Самолечение категорически недопустимо.
Тактика лечения грудничков
Чем лечить кашель без температуры у грудничка? Перед тем как давать грудному ребенку какое-то лекарство, нужно обязательно получить консультацию педиатра. Кашель может быть физиологическим явлением. В таком случае в проведении терапии нет необходимости. Иногда симптом можно убрать, если повысить уровень влажности в помещении или просто чаще гулять. Но кашель может свидетельствовать и о серьезном заболевании. Тогда необходимо тщательно подобранное лечение.
Средства от кашля для грудничков
В большинстве случаев грудничков и годовалых детей лечат каплями и сиропами. Это безопасные формы медицинских препаратов. Что дать грудничку от кашля? Нужно использовать тот препарат, который порекомендует педиатр. Все лекарства от кашля принято делить на три основные группы:
Что дать грудничку от кашля? Нужно использовать тот препарат, который порекомендует педиатр. Все лекарства от кашля принято делить на три основные группы:
- Муколитики. Выпускаются на основе амброксола, гидрохлорида, ацетилцистеина, или бромгексина, которые разжижают мокроту. Безопасны для детей до года сиропы от кашля «Флюдитек», «Мукодин», «Бромгексин», «Амбробене», «Лазолван» «Флавамед». Использовать можно только после консультации педиатра. При сухом длительном кашле у грудничка без температуры. Перечисленные сиропы способствуют отхождения мокроты, которой при сухом кашле нет.
- Противокашлевые. Назначаются при сухом кашле, который возникает в виде приступов. Лекарства снижают кашлевый рефлекс. Большинство препаратов могут назначаться только с двух лет. Разрешены для детей до года сиропы от кашля «Синекод» и «Панатус», но терапия должна проводиться только под контролем врача.
- Отхаркивающие. Эффективные при влажном кашле с трудным отхождением мокроты. Грудничкам, как правило, назначают сиропы на основе экстрактов подорожника или плюща.
 В состав включены дополнительные растительные компоненты: тимьян, солодка, багульник, мать-и-мачеха, девясил, чабрец, душица, анис, алтей. Педиатры часто рекомендуют «Доктор МОМ», «Бронхикум», «Доктор Тайсс», «Геделикс», «Проспан». Последний препарат разрешен с четырехмесячного возраста. При применении нужно следить за реакцией, потому что возможна аллергия. При появлении отечности или кожной сыпи прием лекарства нужно отменить.
В состав включены дополнительные растительные компоненты: тимьян, солодка, багульник, мать-и-мачеха, девясил, чабрец, душица, анис, алтей. Педиатры часто рекомендуют «Доктор МОМ», «Бронхикум», «Доктор Тайсс», «Геделикс», «Проспан». Последний препарат разрешен с четырехмесячного возраста. При применении нужно следить за реакцией, потому что возможна аллергия. При появлении отечности или кожной сыпи прием лекарства нужно отменить.
Сироп «Амбробене» для детей
Инструкция по применению допускает использование препарата в виде сиропа с первых дней жизни. Препарат назначают не только при кашле, но и для предупреждения слипания альвеол и в качестве профилактики бронхита. Действие лекарства начинается через 30 минут после приема и длится 6-12 часов. Для устойчивого и длительного эффекта необходимо не менее четырех дней применять «Амброксол».
Инструкция по применению сиропа для детей по поводу дозировки содержит такие рекомендации: грудничкам и детям до двух лет – 2,5 мл (половина мерного стаканчика, который идет в комплекте) максимум дважды в сутки, с двух до шести лет — такая же доза максимум трижды в сутки, с шести до двенадцати лет можно давать 5 мл два или три раза в сутки. Обычная продолжительность курса составляет пять дней.
Обычная продолжительность курса составляет пять дней.
Что дать грудничку от кашля? Врачи чаще всего назначают «Амбробене» в виде сиропа, но возможно применение раствора для приема внутрь или инъекций. Если по каким-то причинам невозможно применение лекарства перорально, назначаются инъекции. Суточный объем препарата до 24 месяцев составляет 1 мл, количество инъекций в сутки — 2. Если речь идет о растворе для внутреннего применения, то суточный объем — 2 мл, два приема в сутки. Кашель у грудного ребенка (без температуры и сопутствующих симптомов ОРВИ) облегчится уже через несколько часов.
Так как «Амбробене» применяется для лечения даже грудных детей, список противопоказаний очень короткий. Нельзя использовать любую форму лекарства при бронхиальной астме, таблетки запрещены при недостатке лактазы и детям до шести лет, сироп противопоказан при непереносимости глюкозы. Нельзя использовать «Амбробене» при эпилепсии и судорожном синдроме, с осторожностью применять при нарушении работы почек, болезнях печени, обострении язвенной болезни. Коррекция дозы требуется при болезнях почек.
Коррекция дозы требуется при болезнях почек.
Препарат назначается при пневмониях и бронхитах, ХОБЛ , для купирования респираторного дистресс-синдрома. Показанием к применению являются воспалительные болезни нижних дыхательных путей с затруднением отхаркивания мокроты. «Амбробене» препятствует застою слизи в бронхах, обеспечивает выведение патологического секрета, не дает слипаться ресничкам эпителия бронхов, повышает количество слизи, что способствует восстановлению баланса компонентов мокроты.
Первая помощь ребенку
Кашель и чихание у грудничка без температуры и других признаков ОРВИ требуют консультации педиатра. До прихода врача можно облегчить состояние ребенка в домашних условиях. Показано обильное питье (новорожденного можно допаивать только водой, а при естественном вскармливании — чаще предлагать грудь, с шести месяцев можно давать отвар липы или шиповника, компот из сухофруктов), прогулки на воздухе (если кроме кашля нет больше никаких симптомов болезни, а общее состояние нормальное), безопасные ингаляции (при сухом кашле врачи советуют наполнить ванну горячей водой, добавить соду и посидеть в ванной комнате с ребенком на руках). Необходимо контролировать влажность воздуха и не кутать грудничка в теплую одежду.
Необходимо контролировать влажность воздуха и не кутать грудничка в теплую одежду.
Профилактика кашля у грудничка
Кашель без температуры у грудного ребенка может быть очень опасным, так что родителям нужно принимать меры профилактики. С первых дней жизни малыша нельзя допускать контакта с инфекционными больными, нужно отказаться от домашних животных и цветущих комнатных растений (на первый год жизни ребенка), регулярно проводить влажную уборку, обеспечивать приток свежего воздуха, часто мыть руки, закаливать малыша. Кормящей маме следует обеспечить полноценный рацион и принимать подходящие витамины.
Пневмония без температуры у ребёнка: особенности и методы лечения
Мы привыкли, что неизменным спутником серьёзных инфекционных заболеваний является повышенная температура. Бывает ли пневмония без температуры у детей, в чём особенности течения болезни и как её вылечить? Разбираемся вместе с экспертом.
Что такое пневмония
Пневмония — это одна из форм острой респираторной инфекции. Воздействует болезнь на лёгкие. При пневмонии альвеолы, из которых состоят лёгкие, заполняются гноем и жидкостью. Это делает дыхание болезненным и ограничивает поступление кислорода.
Воздействует болезнь на лёгкие. При пневмонии альвеолы, из которых состоят лёгкие, заполняются гноем и жидкостью. Это делает дыхание болезненным и ограничивает поступление кислорода.
«Для пневмонии характерно острое начало. Симптомы малоспецифичные и в первые дни похожи на обычное ОРВИ. Характерным симптомом пневмонии является нарушение дыхания, а именно учащение — одышка. Пневмония без кашля у ребёнка — обычное дело. Кашля может не быть особенно у ребят младшего возраста, так как кашлевой рефлекс у детей не выражен. Заподозрить пневмонию может врач, после осмотра ребёнка — при выслушивании и выстукивании. Для подтверждения потребуется рентгенограмма лёгких», — говорит
Вызывают пневмонию целый ряд возбудителей инфекции, в том числе, разные вирусы, бактерии и грибки.
Признаки пневмонии у ребёнка без температуры
При пневмонии обычно отмечаются учащённое и затруднённое дыхание, боль в груди, кашель и повышенная температура. Однако жар — не обязательный признак болезни.
Однако жар — не обязательный признак болезни.
«При некоторых возбудителях температура может быть в районе субфебрильных цифр — до 37,5. А у детей младшего возраста в течение дня такая температура может отмечаться при повышенной активности. Она может повыситься однократно в начале заболевания, а пневмонию диагностируют через неделю.
Это не говорит о том, что при пневмонии нет температуры, она была, но в лёгких ещё не было изменений.
Отсутствие температуры — это плохо, так как для некоторых родителей показатель заболевания ребёнка — это только повышенная температура, поэтому есть риск пропустить болезнь и несвоевременно начать лечение», — говорит врач-педиатр.
Пневмония может быть вирусной и бактериальной, однако её проявления при разных формах схожи.
Когда пневмония протекает без температуры, говорят об атипичной форме заболевания. Атипичная пневмония у детей опасна своим скрытым характером: болезнь обнаруживается поздно и вылечить ей бывает сложнее, чем при своевременной постановке диагноза. Проблема также в том, что совсем маленький ребёнок не может сказать, что его что-то беспокоит. Болезнь может не проявлять себя, температура в пределах нормы, но при этом воспалительный процесс в лёгких запущен.
Проблема также в том, что совсем маленький ребёнок не может сказать, что его что-то беспокоит. Болезнь может не проявлять себя, температура в пределах нормы, но при этом воспалительный процесс в лёгких запущен.
«Дети до 6 месяцев могут переносить пневмонию без температуры по причине особенностей терморегуляции и иммунного ответа. Отсутствие температуры — это повод задуматься лечащему врачу, что не так с иммунной системой. Возможно у ребёнка какой-то иммунодефицит или наоборот попытки “поднять иммунитет” пора прекращать. Хочу отметить, что за 13 лет работы врачом-педиатром я ещё ни разу не встречала ребёнка с пневмонией и без температуры. Поэтому можно сказать, что это всё-таки редкие случаи», — подчёркивает Олеся Мухамедьярова.
Пневмония у детей без температуры с кашлем встречается, как правило, при атипичной форме заболевания. Кашель может быть очень сильным и болезненным, с выделением мокроты.
Признаки пневмонии у грудничка без температуры
Новорождённые относятся к группе риска и непросто переносят воспаление лёгких. При очень тяжёлом течении заболевания груднички не могут есть и пить, есть риск потери сознания, гипотермии и судорог.
При очень тяжёлом течении заболевания груднички не могут есть и пить, есть риск потери сознания, гипотермии и судорог.
По данным Всемирной организации здравоохранения, пневмония является причиной смерти 15% детей в возрасте до 5 лет во всём мире.
Однако такое тяжёлое течение болезни обычно наблюдается у ослабленных детей, с сопутствующими заболеваниями, подвергающихся пассивному курению и живущих в плохой экологической обстановке. Здоровые дети, при своевременной диагностике, обычно успешно справляются с инфекцией.
«Пневмония без температуры протекает так же, как и с температурой. Всё зависит от особенностей болеющего и области поражения — очаговая, сегментарная, долевая или двухсторонняя. То есть тяжесть будет зависеть от того, какой объем лёгочной ткани не участвует в дыхании. Если отсутствие температуры обусловлено каким-то иммунодефицитом, то, естественно, течение заболевания будет тяжелее, так как обычно и объём поражения больше», — поясняет врач-педиатр.
Признаки пневмонии у грудничка без температуры: появление заметной синюшности кожи, особенно в области носогубного треугольника, кашель с мокротой, отказ малыша от еды — грудного молока и постоянный плач. При любых подозрениях важно вовремя обратиться к врачу.
Лечение и профилактика
Всемирная организация здравоохранения называет одним из самых эффективных методов профилактики пневмонии вакцинацию: важно делать прививки от пневмококка, кори и коклюша. Кроме этого, нужно повышать защитные силы организма ребенка: обеспечить ему правильное питание и оградить от вредного влияния экологических факторов.
«Лечение пневмонии всегда одинаковое: зависит от возбудителя. При бактериальной инфекции — антибиотик, при грибковой — противогрибковые препараты. При имеющихся осложнениях, например обструктивном синдроме, — муколитическая терапия при необходимости. Если температуры нет, то нет потребности в жаропонижающих препаратах и только. В остальном лечение пневмонии без температуры такое же, как с ней», — говорит врач-педиатр Олеся Мухамедьярова.
Специалисты подчёркивают: родителям важно быть бдительными, обращать внимание на малейшие изменения в поведении ребенка и помнить, что даже самая серьёзная болезнь не всегда сопровождается повышением температуры.
— поделитесь с друзьями!
Эксперты: Олеся Габдрашитовна Мухамедьярова
Читать дальше
7 мифов о детском кашле, из-за которых ребёнок всё время болеет
Ещё больше лайфхаков по лечению простуды от «Флуифорт»* можно найти здесь.Миф 1. Кашель можно лечить заочно
Некоторые родители считают, что детский кашель — не самая серьёзная проблема. И чтобы от него избавиться, достаточно загуглить подходящее лекарство или проконсультироваться со знакомым педиатром по телефону.
На самом деле
Даже если вы уверены, что кашель лишь неприятное следствие простуды, всё равно нужно, чтобы ребёнка послушал врач. И не по телефону, а с помощью фонендоскопа. Как минимум надо выяснить, глубоко ли проникла инфекция и насколько быстро развивается воспалительный процесс.
Если воспаление уже добралось до трахеи или бронхов, ребёнку, скорее всего, будет сложно откашляться. В этом случае врачи часто назначают муколитики — препараты, которые разжижают мокроту и облегчают кашель. Но иногда эти лекарства делают только хуже.
Разжиженная мокрота может скапливаться в бронхах, из‑за этого кашель усиливается. Избежать проблемы помогут препараты, которые нормализуют вязкость мокроты и улучшают её выведение. Например, «Флуифорт»*.Миф 2. Кашель надо остановить как можно скорее
Любящим родителям сложно смотреть, как ребёнок мучится от раздражающего симптома, не может нормально есть или спать. Поэтому мысль о противокашлевых препаратах приходит в голову одной из первых. Ведь нет кашля — нет проблемы.
Ведь нет кашля — нет проблемы.На самом деле
Кашель — безусловный рефлекс. Он нужен, чтобы очистить дыхательные пути от слизи, пыли, микробов, аллергенов и вообще всего, что мешает дышать. Подавляя кашель, вы, по сути, прерываете «уборку» до её завершения. А это чревато не только затяжным течением болезни, но и присоединением бактериальной инфекции — тогда уже без антибиотиков не обойтись.
Чтобы ускорить «уборку», нужно превратить её из сухой во влажную. С этим снова помогут муколитики. Как только слизь станет менее вязкой, дыхательные пути начнут очищаться от неё благодаря кашлю.
Миф 3. Детский иммунитет должен сам справиться с кашлем
Стрессы, плохая экология и хронические болезни ещё не успели подкосить детский организм, поэтому он сможет побороть простуду сам. И нет ничего страшного, если ребёнок кашляет по 10–15 раз в день.
На самом деле
В детском организме инфекция распространяется очень быстро, и то, что ещё вчера было небольшим кашлем, завтра может стать тяжёлым бронхитом.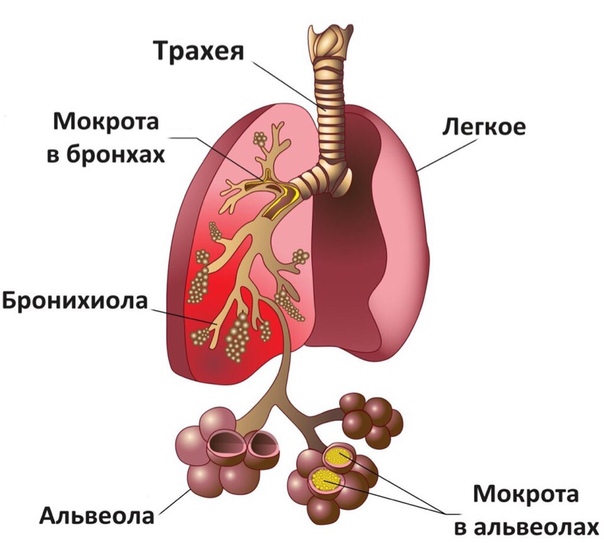 Поэтому к врачу надо обращаться немедленно, если:
Поэтому к врачу надо обращаться немедленно, если:
- кашель усиливается и мешает ребёнку спать;
- симптом сопровождается повышением температуры;
- у ребёнка пропал аппетит и/или появились признаки кишечного расстройства;
- кашель не прошёл за три недели.
Миф 4. Простуженного ребёнка надо держать в тепле
В момент своего зарождения этот миф не был мифом. Для борьбы с вирусами действительно нужно, чтобы температура тела не опускалась ниже 38 °С. Раньше из‑за плохого питания и холода в доме организму не всегда хватало собственных сил, чтобы победить простуду. Поэтому температуру тела повышали искусственно: парили больного в бане или сажали на печку.
На самом деле
В эпоху центрального отопления, хорошего питания и действующих СанПиНов заболевшим людям не нужен дополнительный подогрев. По нормативам температура в детской должна держаться в пределах 18–24 °С, и этого достаточно, чтобы организм справился с инфекцией.
Более того, в американских госпиталях, например, рекомендуют поддерживать температуру в операционных и послеоперационных палатах на отметке 20 °С: таким образом создаётся комфортный для человека микроклимат. Также важно часто проветривать комнату, чтобы обеспечить приток свежего прохладного воздуха.
Миф 5. Лучшее средство от кашля — паровые ингаляции
У этого мифа тоже есть история, которая объясняет его появление. Когда бани уже были не у всех, а новых способов лечения простуды ещё не изобрели, люди пытались воспроизвести древние методы народной медицины в миниатюре. Нельзя попариться в бане — будем дышать паром над кастрюлей.
На самом деле
Эффективность паровых ингаляций при заболеваниях дыхательных путей не доказана.
Подышать над кастрюлей можно, разве что когда дома очень низкая влажность. В слишком сухом воздухе мокрота действительно «присыхает» и отходит труднее, а пар позволяет её «размочить». Но есть более приятные и безопасные способы добиться того же результата. Для поддержания влажности воздуха в пределах 40–60% можно использовать увлажнитель, а быстрее вывести мокроту помогут муколитики.
Для поддержания влажности воздуха в пределах 40–60% можно использовать увлажнитель, а быстрее вывести мокроту помогут муколитики.
Миф 6. Для лечения детей лучше использовать натуральные препараты
Слепая вера в эффективность натуральных продуктов — тренд последних лет. Но к лекарственным препаратам это убеждение точно не должно относиться.
На самом деле
Средняя продолжительность жизни в эпоху травников была в четыре раза ниже, чем в наш «химический век». В растительных препаратах невозможно точно рассчитать дозировки, а значит — очень трудно предсказать эффективность лечения.
В современных синтетических медикаментах дозы действующего вещества подобраны максимально точно, а вспомогательные компоненты способствуют нейтрализации побочных эффектов. Например, сироп от кашля «Флуифорт»* содержит не просто проверенный муколитик карбоцистеин, а его лизиновую соль. Лизин снижает кислотность карбоцистеина и делает его безопасным для детского желудка.Узнать больше о лечении кашля
Миф 7.
 После выздоровления не обязательно идти к врачу
После выздоровления не обязательно идти к врачуЗачем, ведь ребёнок уже здоров? Остаточный кашель — это ерунда.
На самом деле
То, что на родительских форумах часто называют «остаточным» кашлем, врачи считают хроническим. Он возникает из‑за гиперреактивности бронхов после простуды. Провоцировать такое состояние могут многие факторы: пыль, холодный или сухой воздух, учащённое (например, после бега) дыхание. Справиться с этой проблемой без помощи врача мало кому удаётся.
*Имеются противопоказания. Перед применением внимательно ознакомьтесь с инструкцией и проконсультируйтесь со специалистом.
Читайте также 🤒🤧
3 эффективных способа вылечить кашель без лекарств
14 мая 2020 15:46 Ольга Ланская3 эффективных способа вылечить кашель без лекарств
Что делает мама, если ее малыш кашляет? Конечно, принимается за его лечение. kolobok.ua расскажет, чем быстро вылечить кашель ребенку.
kolobok.ua расскажет, чем быстро вылечить кашель ребенку.
Кашель – это резкое сокращение верхних дыхательных путей в результате раздражения. Простыми словами, кашель – это полезный рефлекс, помогающий сильным потоком воздуха вытолкнуть из дыхательных путей то, что их раздражает и мешает нормально дышать. Это могут быть пыль, инородные тела, мокрота, бактерии… Но причиной кашля может быть и опасное заболевание дыхательных путей или аллергия.
Чтобы вылечить кашель у ребенка, не спешите бежать в аптеку за детскими сиропчиками – они не безвредны, поскольку содержат в своем составе красители и ароматизаторы, а деткам до полугода (так же как и беременным первого триместра) и вовсе противопоказаны.
Читайте такжеНасморк у ребенка: 5 вещей, о которых должна знать каждая мамаК тому же, чтобы вылечить кашель существуют проверенные народные средства. Если после двух, трех дней их применения улучшения не наступает (или вы замечаете, что состояние ухудшилось) лучше обратиться к врачу. И он уже назначит вашему ребенку медикаментозное лечение в зависимости от его возраста и вида кашля. Помните: чем меньше ребенок, тем быстрее вероятность того, что инфекция может опуститься в бронхи и легкие, и если вы видите, что дело приобретает серьезный оборот, не занимайтесь самолечением.
И он уже назначит вашему ребенку медикаментозное лечение в зависимости от его возраста и вида кашля. Помните: чем меньше ребенок, тем быстрее вероятность того, что инфекция может опуститься в бронхи и легкие, и если вы видите, что дело приобретает серьезный оборот, не занимайтесь самолечением.
Что такое кашель? Чтобы понять, как работают народные методы, нужно разобраться с тем, что происходит в организме, когда возникает кашель. Кашель, как и насморк, – это защитное свойство организма, который таким образом пытается освободиться от болезнетворных бактерий, выходящих вместе со слизью и мокротой. Если кашель сухой, значит, мокроты продуцируется мало или она слишком вязкая. В этом случае, наша задача – сделать слизь жиже и помочь организму выкашлять инфекцию.
Читайте также12 магических фраз, которые всегда следует говорить ребенку перед сномИнгаляции. Чтобы разредить слизь существует простой народный метод, который рекомендует и официальная медицина – ингаляции щелочной минеральной водой без газа (например, Боржоми, Лужанская, Поляна Квасова). Делать это лучше с помощью специального ультразвукового ингалятора-небулайзера, который продается в аптеках и если у вас в доме дети, имеет смысл его приобрести.
Делать это лучше с помощью специального ультразвукового ингалятора-небулайзера, который продается в аптеках и если у вас в доме дети, имеет смысл его приобрести.
Подышать через носик чайника или другой паровой ингалятор в данном случае не лучшая идея – можно обжечь дыхательные пути. Если ребенок уже достаточно взрослый, можно воспользоваться бабушкиным методом и подышать над кастрюлей с отварным картофелем. Как только мокрота начнет откашливаться, процедуры нужно прекратить, поскольку ее избыточное продуцирование приведет к размножению бактерий.
Читайте такжеКак лечить ОРВИ: 10 правил от доктора КомаровскогоСледите за влажностью. Еще один полезный прибор, который должен быть в доме, где есть дети, – увлажнитель воздуха. Теплый сухой воздух пересушивает слизистую носа и в ней размножаются бактерии, которые с легкостью проникают в организм. Поэтому, принимайте такие меры:
• Ежедневное проветривание помещения вне зависимости от погоды на улице;
• Если у ребенка нет высокой температуры обязательно гуляйте с ним на свежем воздухе;
• Ежедневно делайте влажную уборку в комнате у ребенка;
• Давайте крохе теплое обильное питье (это могут быть соки, компоты, морсы, травяной чай, или аптечные электролиты (например, Регидрон).
• Промывайте слизистую носа малыша соляными растворами (например, Хьюмер, Аквамарис).
Лечебный массаж. Если вам удалось разредить мокроту и кашель стал влажным, нужно поспособствовать быстрейшему выведению инфекции вместе со слизью из организма. Для этого предлагаем вам воспользоваться такими методами как вибрационный и дренажный массаж. Для этого не обязательно вызывать на дом массажиста, делать лечебный массаж очень просто и освоить эту науку может любая мама. Он поможет разогнать застои слизи в органах дыхания и вывести ее из организма.
Важно помнить, что олго продолжающийся кашель может указывать не только на развитие осложнения, но и на массу других заболеваний, не связанных с простудой, – начиная от аллергии и проблем с сердечно-сосудистой системой и желудком (гастроэзофагеальный рефлюкс) и заканчивая туберкулёзом.
com/embed/6GCJuQ-5eYA”/>
А еще обязательно узнайте 7 запретов доктора Комаровского, как НЕ НАДО лечить кашель.
Что нужно пить при сухом кашле, чтобы быстро от него избавиться?
Когда кашель является нормой?
Кашель защищает дыхательную систему от всех вредных и лишних веществ, способных попасть в легкие.
Такой рефлекс освобождает слизистую от вирусов, аллергенов, пыли, бактерий и разных вредных соединений. Именно поэтому периодический кашель до 10-15 раз в день является нормальным. И если родители не отмечают каких-либо других отрицательных симптомов, бежать к врачу или покупать лекарства от кашля не нужно.
В грудном возрасте кашель может служить защитной реакцией от попадания в дыхательные пути слез или молока (новорожденный может плакать или подавиться молоком, а кашель выступает защитным рефлексом). Если у малыша режутся зубки, избыток слюны также может попадать в респираторный тракт и провоцировать появление кашля.
Причиной частого кашля у детей, который легко устранить родителям, является излишне сухой воздух в помещении. Внезапное появление приступа кашля бывает связано с попаданием инородного тела в дыхательные пути, например, если во время еды в трахею ребенка попали крошки.
Растворы для ингаляций от кашля
Ингаляции применяются для лечения простудных заболеваний у детей и взрослых. Методика лечения сухого и мокрого кашля с помощью ингаляций разная, его эффективность и результативность проверена годами. В ходе процедуры орошаются слизистые верхних дыхательных путей. Ингалятор заправляется специальными лекарственными растворами.
В ходе процедуры орошаются слизистые верхних дыхательных путей. Ингалятор заправляется специальными лекарственными растворами.
Ингаляция от кашля
Соблюдение правил проведения процедуры усиливает ее эффективность в несколько раз:
- Ингаляцию нельзя делать сразу после еды или на голодный желудок. Она проводится спустя час после приема пищи.
- Время проведения процедуры – 10 минут. Ингаляцию рекомендуется делать трижды в сутки.
- Чтобы польза от ингаляции была максимальной, следует несколько раз глубоко вдохнуть, задержать дыхание, затем выдохнуть.
Альтернативной лекарственных средств является минеральная вода.
Раствор для ингаляций продается в готовом виде. Его необходимо приготовить, следуя инструкции. Эффективные препараты, рекомендуемые для лечения кашля у детей:
- «Лазолван»;
- «АЦЦ Инъект»;
- «Пертусин»;
- «Мукалтин».
В домашних условиях можно прибегнуть к паровой ингаляции. В кипящую воду следует добавить пару капель эфирного масла либо специальное лекарственное средство.
В кипящую воду следует добавить пару капель эфирного масла либо специальное лекарственное средство.
Ингаляции могут нанести вред детскому организму, если у малыша наблюдается индивидуальная непереносимость лекарственных компонентов раствора, при склонности к кровотечениям, сердечно-сосудистых патологиях, дыхательной недостаточности, температуре свыше 37,5° С.
Ингаляция показана детям старше 2 лет, когда они способны понимать и выполнять родительские указания.
Для ингаляций, применяемых в лечении сухого кашля, применяются следующие препараты:
- «Беродуал»;
- «Беротек»;
- «Сальгим»;
- «Тровента»;
- «Амбробене».
При влажном кашле, для ингаляции используются отхаркивающие лекарства:
- «Флуимуцил»;
- «Лазолван»;
- «Амбробене»;
- «Синупрет»;
- «Мукалтин»;
- «Пертуссин».
В раствор добавляют минеральную негазированную воду. Для снятия воспаления в легких и бронхах рекомендуется применять «Ротокан», «Прополис», «Эвкалипт», «Малавит», «Тонзилгон Н».
☝После каждой процедуры ингалятор тщательно моется. Растворы перед применением греются до комнатной температуры.
Средства для лечения кашля
Причины: кашель как симптом болезни
- Аллергия. Ребенок может реагировать кашлем на домашнюю пыль, разные продукты питания, бытовую химию, пыльцу растений, пух в подушке и другие аллергены.
- Бронхиальная астма. Заболевание проявляется приступообразным кашлем, который чаще возникает ночью.
- Инфекционное поражение бронхов или верхних дыхательных путей. Если возбудителем является грибок, цитомегаловирус или хламидии, повышение температуры может отсутствовать. Также приступами кашля без температуры может проявляться паракоклюш или туберкулез.
- Остаточный кашель после перенесенных заболеваний дыхательной системы, например, после острого бронхита. Малыш может кашлять еще в течение нескольких недель после окончания острой фазы болезни.

Как лечить?
Лечение кашля без температуры должно быть комплексным и направленным на причину заболевания, поскольку кашель выступает лишь одним из симптомов. Детям проводят разные процедуры, лечат народными средствами, а также назначенными педиатром лекарствами. Рассмотрим все методы лечения детальнее.
Среди медикаментов, назначаемых врачом при кашле без повышенной температуры тела, выделяют такие группы препаратов:
- Противокашлевые. Лекарственные средства этой группы воздействуют на кашлевой центр в мозгу ребенка, поэтому их назначение оправдано при мучительном сухом кашле. Детям могут назначать Синекод, Пакседалин, Омнитус, Либексин, Коделак.
- Антигистаминные. Такие лекарства выписывают детям с аллергическим кашлем без температуры. К ним относят Фенистил, Эриус, Цетрин, Зодак, Зиртек, Супрастин.
- Отхаркивающие. Они назначаются при появлении мокроты, чтобы улучшить ее отделение.
 Наиболее популярны в детском возрасте средства в форме сиропов, например, Геделикс, Сироп алтея, Бронхикум, Сироп корня солодки, Доктор Тайсс, Проспан, Гербион и другие.
Наиболее популярны в детском возрасте средства в форме сиропов, например, Геделикс, Сироп алтея, Бронхикум, Сироп корня солодки, Доктор Тайсс, Проспан, Гербион и другие. - Муколитики. Такие препараты влияют на вязкую мокроту, вследствие чего она становится более жидкой, а ее откашливание облегчается. К ним относят Амбробене, Бромгексин, Флавамед, Бронхипрет, АЦЦ, Флюдитек и другие лекарства.
- Антибиотики. Лекарства такой группы показаны в случае бактериальной инфекции, которая может проявляться лишь кашлем без повышения температуры. Подбор нужного препарата и его дозировки проводит педиатр.
Проживание в больших городах имеет свою цену, одна из которых – вдыхание не очень чистого воздуха. Большое скопление машин и промышленных предприятий негативно сказывается на качестве окружающей среды. При этом вся эта невидимая человеческим глазом нечисть оседает на стенках легких. Нашему телу, само собой, не нравится проникновение внутрь пыли и подобных объектов, и тогда на помощь приходит кашель, который помогает очистить дыхательные пути.
Мнение Комаровского
Евгений Олегович Комаровский – популярный педиатр, с мнением которого считаются миллионы родителей. Врач обращает внимание на то, что лечение кашля, не сопровождающегося повышением температуры, должно быть максимально щадящим без применения лекарственных средств. Исключением являются заболевания, устранение которых без таблеток невозможно.
Важно! Влажный свежий воздух и минимизация контактов с аллергенами – залог нормального дыхания у ребенка.
Причины сухого кашля без температуры
Сухой кашель без температуры может являться симптомом нескольких причин неполадок в организме:
- простуда, протекающая без температуры;
- аллергия;
- бронхит;
- постинфекционное состояние;
- стресс;
- проблемы с глистами.
Также сухой кашель без температуры может служить симптомом очень серьезных заболеваний:
- рака;
- сердечно-сосудистых;
- пищеварительных органов;
- щитовидной железы.

Кашель по утрам – это явление нормальное при условии, что это не перерастает в продолжительные приступы, сопровождающиеся болевыми ощущениями и дискомфортом, как у курильщиков, например. Но следует помнить, что кашель – лишь симптом. Обязательно необходимо выявить причину. А своевременное обращение к врачу поможет не только избавиться от неприятного першения и буханья, но и порой спасти жизнь.
Характеристика сухого кашля без температуры
Случаи, когда простуда сопровождается кашлем, насморком, но при этом температура тела остается в норме не редкость. В данных обстоятельствах необходимо применять медикаменты, которые помогают смягчить кашель и побороть вирус. Однако даже проверенные лекарства не стоит назначать себе самостоятельно, а следует проконсультироваться с врачом. Ведь, как было уже сказано, кашель может быть симптомом многих заболеваний, в том числе и хронических. Например, хронического бронхита. Людям, страдающим подобной хворью, обязательно всестороннее обследование органов дыхания, сдача анализов крови и консультация специалиста.
Сухой кашель как симптом аллергии проявляется в период весеннего цветения или же любого другого активного контакта пациента с аллергеном. В данном случае необходимо выявить источник данных неприятных ощущений и с помощью аллерголога подобрать наиболее оптимальные препараты.
Кашель как проявление стресса также встречается нередко. Это своеобразный подсознательный маскирующий прием, когда организм «выражает» состояние волнения, переживания или смущения. В таком случае человеку необходима психологическая поддержка близких людей и, возможно, курс аутотренинга, помогающий успокоиться и вселяющий уверенность в собственных силах.
Постинфекционный кашель способен длиться от нескольких дней до нескольких недель. Это связано со снижением чувствительности кашлевых рецепторов, которые остро реагируют не только на пыль, но и на холодный воздух.
О возможном онкологическом заболевании легких может свидетельствовать продолжительный сухой кашель без температуры, который характеризуется надрывностью. А о проблемах с сердцем – кашель, проявляющийся особенно во время физических нагрузок. Если же кашель проявляется во время трапезы, то это сигнал о неполадках с ЖКТ. Традиционное лечение кашля не поможет при проблемах со щитовидкой, которые возникают из-за того, что железа, увеличиваясь, начинает давить на трахею, что также является и причиной затрудненного глотания.
А о проблемах с сердцем – кашель, проявляющийся особенно во время физических нагрузок. Если же кашель проявляется во время трапезы, то это сигнал о неполадках с ЖКТ. Традиционное лечение кашля не поможет при проблемах со щитовидкой, которые возникают из-за того, что железа, увеличиваясь, начинает давить на трахею, что также является и причиной затрудненного глотания.
Кашель без температуры — есть ли опасность для здоровья или это норма?
Кашель – это природный рефлекс, который сопровождается изгнанием воздуха из легких и бронхов. Он может быть спровоцирован изменением температуры в помещении, онкологическим заболеванием или другими причинами.
Нарастание проблемы требует контроля со стороны пациента. Рекомендуется проконсультироваться с врачом для верификации диагноза. Однако если человек может четко установить причинно-следственную связь между временным возникновением проблемы и влиянием определенных обстоятельств (пребывание в запыленном помещении, резкие перепады температуры вдыхаемого воздуха), тогда стоит выждать 2-3 дня. В 60% случаев, если нет органической патологии респираторного тракта, симптоматика регрессирует без применения лекарств.
В 60% случаев, если нет органической патологии респираторного тракта, симптоматика регрессирует без применения лекарств.
Лечение сухого кашля
Самое главное, что должен сделать человек, долгое время страдающий сухим кашлем, – обратиться к врачу. Первое, что делает специалист – назначает всестороннее обследование, в которое входит общий анализ крови и биохимия, флюорография, также он может направить на исследование образцов мокроты. Далее идет этап медикаментозного лечения. И здесь необходимо понимать, что антибиотики не помогут избавиться от сухого кашля, когда он является следствием:
- курения;
- попадания в дыхательные пути пыли или других раздражающих слизистую веществ;
- наличия глистов в организме;
- аллергии.
Облегчить состояние больного, замученного приступами сухого кашля, поможет обильное питье и медикаменты, разжижающие мокроту. Если же кашель связан с болезнью щитовидки, то в рацион необходимо включить йодсодержащие продукты и провести гормональную терапию. Не стоит пренебрегать народной медициной, которая рекомендует для лечения сухого кашля без температуры использовать отвары липы, мать-и-мачехи, подорожника. Стоит также проветривать помещение, стараться обходиться без кондиционеров, увлажнять воздух и чаще гулять в местах, удаленных от скопления машин. Полезной будет и любая дыхательная практика. Аккуратно следует относиться к лечению сухого кашля у беременных. В этом случае все мероприятия необходимо проводить под наблюдением врача.
Не стоит пренебрегать народной медициной, которая рекомендует для лечения сухого кашля без температуры использовать отвары липы, мать-и-мачехи, подорожника. Стоит также проветривать помещение, стараться обходиться без кондиционеров, увлажнять воздух и чаще гулять в местах, удаленных от скопления машин. Полезной будет и любая дыхательная практика. Аккуратно следует относиться к лечению сухого кашля у беременных. В этом случае все мероприятия необходимо проводить под наблюдением врача.
Меры профилактики
Целенаправленная профилактика сухого кашля у подростков способствует значительному снижению количества и длительности течения недуга. В этом плане нужно постоянно уделять внимание закаливанию организма ребенка. С первых лет жизни нужны прогулки, которые позволят получить требуемую дозу свежего воздуха. Лучшим способом укрепления защитных сил организма является записать ребенка в бассейн.
Постоянно нужно соблюдать влажность воздуха в детской комнате на уровне 50-70%. Лучше не нагромождать комнату пылесборниками (ковры или мягкие игрушки) Они исключат быстрое попадание в организм ребенка болезнетворных бактерий. В этом аспекте необходимо приучить малыша соблюдать чистоту рук. С этой целью требуется пользоваться разными увлажнителями (ультразвуковой или паровой). Особенное внимание надо уделить сбалансированному питанию. В детском меню должны присутствовать в изобилии овощи, фрукты и зерновые. Хорошей поддержкой детского организма станет употребление витаминно-минеральных комплексов.
В этом аспекте необходимо приучить малыша соблюдать чистоту рук. С этой целью требуется пользоваться разными увлажнителями (ультразвуковой или паровой). Особенное внимание надо уделить сбалансированному питанию. В детском меню должны присутствовать в изобилии овощи, фрукты и зерновые. Хорошей поддержкой детского организма станет употребление витаминно-минеральных комплексов.
Народная медицина против сухого кашля
Справиться с приступами сухого кашля помогают рецепты наших бабушек, которые благополучно обходились без медикаментов, а избавлялись болячек с помощью того, что росло на огородах, в полях и лесах. Снимают неприятный симптомы травы, эффект которых сравним с отхаркивающими препаратами. К таким целебным дарам природы относятся в первую очередь, как уже говорилось, мать-и-мачеха, липа, подорожник, а также солодка, алтей, душица и зверобой. Чрезвычайно полезны и практичны травяные сборы, ведь на аптечных упаковках указано не только для чего стоит применять этот состав трав, но и каким образом добиться эффективного результата.
Превосходное средство от сухого кашля – всеми любимый мед. Но стоит помнить, что это очень большой аллерген, и принимать его надо только в том случае, если у вас отсутствует аллергия на мед и другие продукты пчеловодства. Он превосходно обволакивает стенки горла, убирает царапающий эффект. Класть мед в горячие напитки не рекомендуется, так как он вырабатывает токсины, а вот наслаждаться вприкуску с молоком или чаем – лучший вариант. Убойная сила против кашля – это смесь этого сладкого продукта и тертой черной редьки. Все это достаточно смешать и оставить на ночь, а следующим днем смаковать по ложке 3 раза в день.
Для беременных, которые могут применять не все медикаменты, народные рецепты будут кстати. Но и здесь таится множество опасностей, так как некоторые травы категорически противопоказаны таким женщинам. Плоду не повредит, если будущая мама будет делать ингаляции с использованием эфирных масел, ставить медовые компрессы (при отсутствии аллергии, конечно же) и полоскать горло солевыми растворами или теплой водой с содой.
Под компрессом
Облегчают приступы сухого кашля и теплые компрессы, в состав которых входят вполне доступные продукты. Обычно они применяются на ночь, но можно их делать и днем. Как правило, ставится компресс на 3-4 часа, но после его снятия больному рекомендуется провести еще в тепле некоторое время, в противном случае положительный эффект нивелируется. Запрещено накладывать компрессы на область сердца. Смесь накрывается пленкой или пергаментом, далее – шерстяной тканью, что позволит избежать утечки тепла, и фиксируется бинтом или другими подручными средствами. Самыми популярными являются компрессы из отваренного с кожурой картофеля, медовой лепешки и просто теплого меда.
Говорят, что здоровье находится в наших руках. Но иногда что-то может пойти не так. И главное – вовремя обратиться к врачу, пройти до конца лечение и далее вести здоровый образ жизни. И тогда сухой кашель даже без температуры не будет портить жизнь.
Любое детское недомогание вызывает у родителей панику. Особенно настораживает, если не ясны причины появления и возможные последствия заболевания. Если при этом появляется сухой кашель у ребенка без температуры, то возникают вопросы: чем лечить и нужно ли лечение в такой ситуации. Рассмотрим причины его возникновения у ребенка и последствия.
Особенно настораживает, если не ясны причины появления и возможные последствия заболевания. Если при этом появляется сухой кашель у ребенка без температуры, то возникают вопросы: чем лечить и нужно ли лечение в такой ситуации. Рассмотрим причины его возникновения у ребенка и последствия.
Эффективные способы лечения болезни
Если имеет место сухой кашель у подростка, нужно немедленно записаться на прием к педиатру. Он сможет установить основные причины болезни. Определившись с ними, медицинский работник верно подберет нужные медицинские препараты. При строгом соблюдении всех рекомендаций специалиста ваш ребенок быстро выздоровеет. В ситуациях, когда лечение не принесло положительного эффекта, нужно пойти на консультацию к узкому специалисту отоларингологу. Также не лишним будет обследоваться у фтизиатра и пульмонолога. В случае, когда болезнь вызвана аллергией, надо обязательно пойти на прием к аллергологу.
Прописанные средства докторов помогут ответить на волнующий родителей вопрос, сухой кашель у подростка чем лечить это заболевание. Получить желающий результат полного выздоровления можно только, если лечение носит комплексный характер. Такой подход предполагает включение медикаментов и одновременно с ними проведение отвлекающих и общеукрепляющих процедур.
Получить желающий результат полного выздоровления можно только, если лечение носит комплексный характер. Такой подход предполагает включение медикаментов и одновременно с ними проведение отвлекающих и общеукрепляющих процедур.
Обязательно, как советуют доктора, ребенку нужно обеспечить постельный режим и комфортную температуру воздуха в его комнате. Помещение следует увлажнять. Иначе приступы кашля неминуемы. Когда больной не хочет принимать пищу, то его не нужно насильно заставлять. В меню правильнее включить легкие блюда (супы без томата или картофельные пюре). Они не спровоцируют раздражение слизистой желудочно-кишечного тракта. Пациенту необходимо давать, как можно больше жидкости в теплом виде. Она выведет накопившиеся токсины из организма.
Что есть сухой кашель
Это естественная сложная защитная реакция тела на стороннее воздействие, в случае, когда в дыхательной системе образуется слизь или попадает посторонний предмет, который раздражает дыхательные пути. В случае если ребенок в течение некоторого времени, например дня, кашляет без сильных приступов не более 10-15 раз и при этом не показывает других внешних признаков недомогания, активен и весел, то не нужно беспокоиться. Это нормальное состояние.
Это нормальное состояние.
Но, когда самочувствие ухудшается, появляется кашель сухой приступообразный у ребенка, чем лечить малыша должен решать исключительно врач. Вызывайте доктора для выявления причины недомогания.
Сухой кашель у ребенка при отсутствии температуры значительно хуже переносится, чем влажный. Он вызывает мучительное и угнетенное состояние, в подобной ситуации не отходит мокрота, в результате чего, из-за постоянного раздражения, происходит отек гортани. Такое состояние требует немедленных действий со стороны родителей.
Причины появления подобного недомогания у детей
Причины сухого кашля без температуры у детей разнообразны и, часто сформированы совокупностью нескольких, изначально независимых, друг от друга факторов.
Причины и лечение:
- в основном большинстве случаев причина возникновения кашля — вялотекущие, хронические инфекции (фарингит, бронхит, ларингит). В этом состоянии температура у ребенка не превышает и часто бывает даже ниже нормы.
 При этом появляется сухой, изматывающий и раздражающий кашель.При корректном лечении малыши избавляются от такой формы заболевания в течение 1-2 дней;
При этом появляется сухой, изматывающий и раздражающий кашель.При корректном лечении малыши избавляются от такой формы заболевания в течение 1-2 дней; - ОРЗ также способно являться причиной появления сухого кашля у детей без повышения температуры. В этом случае будут присутствовать сопутствующие симптомы: покраснение горла, насморк и т.д.;
- Сухой приступообразный кашель у детей без температуры, также — следствие ЛОР заболеваний (ринитов, гайморитов, аденоидов). При этом приступообразный кашель у ребенка происходит часто в ночное время;
- Аллергия. Она не вызывает повышения температуры. Покашливание появляется из-за воздействия аллергена на организм малыша. Сухие аллергенные покашливания – симптом серьезного нарушения. Возникает сезонно, обычно в период цветения, либо в течение приема лекарственных средств или попадания в организм иных аллергенов;
- Постоянный сухой кашель также является следствием патологии пищеварительной или сердечно-сосудистой системы. В этой ситуации нужно обширное обследование ребенка для постановки диагноза и проведения необходимого комплекса лечения;
- Коклюш — это опасное острое заболевание бактериальной природы, вызывающее сильные приступы надрывного сухого приступообразного кашля, который может продолжаться до нескольких месяцев, даже при общем улучшении самочувствия.
 Обычно коклюш проходит при повышенной температуре, но часто на протяжении всей болезни температура тела сохраняется в пределах нормы. При коклюше кашель не преобразуется во влажный, остается сухим и мучительным на протяжении всего времени выздоровления ребенка. Относитесь к коклюшу серьезно.
Обычно коклюш проходит при повышенной температуре, но часто на протяжении всей болезни температура тела сохраняется в пределах нормы. При коклюше кашель не преобразуется во влажный, остается сухим и мучительным на протяжении всего времени выздоровления ребенка. Относитесь к коклюшу серьезно. - также причинами кашля считаются глистные инвазии, которые по своей сути, являясь аллергенами — вызывают реакции, сходные с аллергическими.
ВАЖНО!: У РЕБЕНКА ПОЯВИЛСЯ СУХОЙ КАШЕЛЬ И, ЕСЛИ ПРИ ЭТОМ:
- Ребенок дышит тяжело, со свистом;
- У малыша лающие, сухие откашливания, осип голос или появилась одышка;
- Появился постоянный кашель у ребенка без температуры в ночное время;
- Ребенок стал капризным и вялым;
- Кожа малыша становится бледной и прохладной;
ОБРАЩАЙТЕСЬ ОБЯЗАТЕЛЬНО К ВРАЧУ, НЕ ЗАНИМАЙТЕСЬ САМОЛЕЧЕНИЕМ.
Стоит отдельного упоминания причина возникновения сухого кашля в виде попадания инородных предметов в дыхательные пути. В случае если они попадают в организм малыша — провоцируется сильное постоянное покашливание, которое доставляет серьезные неудобства ребенку. Со временем, с продвижением инородного тела в нижний отдел дыхательных путей, оно проходит, и состояние приходит в норму. Это крайне обманчивое течение, и со временем может преобразоваться в хронический бронхит или воспаление легких.
В случае если они попадают в организм малыша — провоцируется сильное постоянное покашливание, которое доставляет серьезные неудобства ребенку. Со временем, с продвижением инородного тела в нижний отдел дыхательных путей, оно проходит, и состояние приходит в норму. Это крайне обманчивое течение, и со временем может преобразоваться в хронический бронхит или воспаление легких.
В случае подозрения на попадание инородных вещей в дыхательную систему ребенка – обращайтесь только к врачам для проведения срочной рентгенодиагностики. Не пробуйте своими силами доставать предмет, особенно, если он расположен достаточно глубоко в путях. Этим вы практически гарантированно повредите слизистую оболочку.
Нет температуры, а ребенок кашляет — причины
Все мы знаем, что существует два вида кашля: сухой и мокрый. Каждый вид имеет свои опасные стороны, поэтому, при появлении любого вида кашля необходимо сразу обращаться за помощью к педиатру. Ведь в период роста, ребенок наиболее уязвим к приобретению хронической формы болезни.
Мокрый кашель
Наличие такого симптома и отсутствие температуры может говорить о том, что ранее перенесенный воспалительный процесс органов дыхания не был вылечен полностью.
Сопровождается данный вид кашля обильным выделением мокрот. Температура тела нормальная, а значит, воспалительный процесс уже полностью завершен.
Влажный кашель без температуры не вызывает повода для беспокойства, а наоборот, считается полезным.
Ведь путем извлечения слизи, оставшейся после перенесенного заболевания, легкие очищаются, что приведет к полному выздоровлению.
Сухой кашель
Такой симптом является достаточно опасным, ведь именно таким способом, организм пытается сигнализировать о развитии более серьезного заболевания системы дыхания.
Если мокрый кашель обычно выступает как последствие перенесенного воспаления, то сухой может появиться на ровном месте, что уже говорит о каких-либо отклонениях в работе организма.
В процессе кашля нет отхождения слизи из легких, а значит, ребенок не чувствует облегчения. А наоборот, с каждым приступом, он чувствует все большее желание покашлять.
А наоборот, с каждым приступом, он чувствует все большее желание покашлять.
Связано это с тем, что слизистая оболочка горла раздражается, результатом чего станет постоянное першение в горле.
В результате такого проявления, ребенок выматывается, из-за чего чувствует себя уставшим. Но все это не так страшно, в сравнении с лающим кашлем, который может сигнализировать о развитии серьезной болезни.
Последствиями лающего кашля может стать отек гортани, что приведет к удушью. Поэтому если вы заметили, что малыш начал сильно кашлять, причем интервал между приступами значительно сократился, то лучше сразу вызвать скорую помощь.
Если у ребенка нет температуры, а он кашляет на протяжении уже трех недель, и никаких улучшений не наблюдается, то это должно вызвать беспокойство у родителей. И нет разницы, какой именно вид кашля атакует, ведь наличие кашля на протяжении месяца уже говорит о каком-либо серьезном недуге.
Вызвать любой вид кашля, не сопровождающийся высокой температурой, могут следующие состояния организма:
Острые респираторные заболевания (ОРЗ)
Чаще всего такие недуги будут сопровождаться значительным подъемом температуры, но всегда существуют исключения.
Вполне возможно протекание болезни со всеми его привычными симптомами в виде кашля, красного горла и насморком, но без наличия высокой температуры.
Хронические заболевания
Причиной которых является какая-либо инфекция (бронхит, фарингит). Вялотекущие заболевания приносят массу неудобств, ведь характерные для него симптомы будут носить постоянный характер.
При этом, температура не поднимается, а вот раздражение слизистой гортани провоцирует изнуряющий сухой кашель.
Казалось бы, причиной кашля должен стать воспалительный процесс именно дыхательных путей, но нет, спровоцировать кашель может даже ЛОР-инфекции, к которым относится гайморит и воспаление небных миндалин.
В основном такой кашель атакует во время сна, ведь именно в горизонтальном положении тела, слизь из пазух носа попадает в глотку, что приводит к раздражению слизистой оболочки.
Туберкулез
Еще некоторое время назад главными признаками развития туберкулеза считалась высокая температура и изнуряющий кашель, то сейчас течение такой болезни немного поменялось. Ведь туберкулез может протекать и без температуры, а вот кашель так и остался основным симптомом.
Ведь туберкулез может протекать и без температуры, а вот кашель так и остался основным симптомом.
Поэтому, если ребенок не прекращает кашлять уже больше двух недель, то это вполне может быть наличие туберкулеза.
Стрессовые ситуации
Любой стресс может спровоцировать кашель у малыша, особенно часто это происходит в период его адаптации в социуме. Первые дни в детском саду могут взволновать ребенка, из-за чего у него может появиться кашель.
Если нет температуры или других признаков простуды, то такой симптом носит исключительно неврогенный характер. Это означает, что кашель пройдет, как только ребенок успокоится.
Патологии в работе некоторых систем организма
(Пищеварительной и сердечно-сосудистой) могут вызвать приступы сухого кашля. Для обнаружения проблемы необходимо пройти полное обследование организма.
Своевременное установление диагноза и лечение избавит вашего малыша не только от причины кашля, но и от самого симптома.
Аллергия
Сопровождается как привычной для нас сыпью и насморком, так и мучительным кашлем. С каждым годом число детей, страдающих аллергией, увеличивается в несколько раз.
С каждым годом число детей, страдающих аллергией, увеличивается в несколько раз.
Чаще всего, ее появление спровоцировано различными видами аллергенов: пыль, шерсть животных, один или несколько компонентов определенного медикамента, бытовая химия или определенные продукты питания.
Аллергическая реакция сопровождается повышенной слезоточивостью, насморком и приступами сухого кашля.
Игнорирование последнего симптома может привести к развитию астмы, которая является достаточно опасной. Астма провоцирует затруднение дыхания, одышку и приступы удушливого кашля.
Гельминты
Как бы это странно не звучало, но кашель может появиться и по причине яиц глистов, которые могут поселиться даже в легких.
К чему приводит
Сухой частый кашель на протяжении длительного времени приводит к кислородному голоданию, не давая бронхам нормально функционировать. Подобное действие отрицательно сказывается на работе внутренних органов.
Если сухие покашливания — следствие не до конца вылеченного воспалительного процесса, то присутствует вероятность развития хронических заболеваний, таких как бронхиальная астма и обструктивный бронхит. Приступообразный и даже ночной редкий кашель у ребенка без температуры ослабляет малыша. Истощает нервную и иммунную системы, увеличивает возможность появления синуситов и атитов и приводит к нарушениям ночного дыхания. Также приступообразный кашель в ночное время, при отсутствии дневных покашливаний, может означать наличие заболевания сердца.
Приступообразный и даже ночной редкий кашель у ребенка без температуры ослабляет малыша. Истощает нервную и иммунную системы, увеличивает возможность появления синуситов и атитов и приводит к нарушениям ночного дыхания. Также приступообразный кашель в ночное время, при отсутствии дневных покашливаний, может означать наличие заболевания сердца.
Являющиеся результатом воздействия сухого кашля отечность и раздражение слизистой оболочки глотки и гортани, ослабляет их и увеличивает вероятность проникновения инфекций.
Методика лечения сухого кашля у детей
Часто сухой кашель без температуры в виде откашливания и покашливания бывает по утрам у месячного ребенка, у малышей 4 месяца от роду или даже 5 месяцев. В этой ситуации не стоит сразу переживать – это естественная реакция маленького организма, вызванная необходимостью очищения дыхательных путей от попавшей воды или молока. Можно помочь ребенку, аккуратно промыв носовые пазухи малыша хлоргексидином.
Когда покашливание возникает по причине аллергической реакции – выявляют непосредственно аллерген, который воздействует на организм, провоцируя приступы, затем ограждают от него ребенка. Доктор установит необходимые антигистаминные препараты, обозначит дозировки и сроки применения. Детям до 6 лет назначают лекарства последнего поколения, обладающие наименьшим побочным воздействием. Если кашель является фоном к инфекционному или простудному заболеванию, то назначают препараты, снижающие интенсивность воспалительных процессов, уменьшающие спазм, имеющие смягчающее и укрепляющее воздействие.
Доктор установит необходимые антигистаминные препараты, обозначит дозировки и сроки применения. Детям до 6 лет назначают лекарства последнего поколения, обладающие наименьшим побочным воздействием. Если кашель является фоном к инфекционному или простудному заболеванию, то назначают препараты, снижающие интенсивность воспалительных процессов, уменьшающие спазм, имеющие смягчающее и укрепляющее воздействие.
Содержание:
Кашель часто сопровождается температурой. Но бывает и по-другому – кашель есть, а температуры нет. Хорошо, если откашливание продуктивное, влажное. При таком раскладе ребёнок или взрослый может вылечиться в течение нескольких дней.
Хуже, если кашель сухой. Он требует диагностики и лечения. Что делать, если возник сухой кашель у ребёнка без температуры? Как диагностировать и чем лечить?
Правила выбора лекарств от кашля
Лечение медикаментами актуально, когда у ребенка появляются проблемы со сном, рвота, одышка, отмечается выраженная слабость. Противокашлевые средства назначаются, если кашель сухой, навязчивый, мучительный, болезненный, нарушающий сон и аппетит. Отхаркивающие препараты рекомендуются при малопродуктивном, ненавязчивом кашле, при котором ребенок чувствует себя хорошо. Сон и аппетит не нарушены. Муколитические средства эффективны, если кашель сопровождается густой, вязкой мокротой или есть проблемы с ее отхождением.
Противокашлевые средства назначаются, если кашель сухой, навязчивый, мучительный, болезненный, нарушающий сон и аппетит. Отхаркивающие препараты рекомендуются при малопродуктивном, ненавязчивом кашле, при котором ребенок чувствует себя хорошо. Сон и аппетит не нарушены. Муколитические средства эффективны, если кашель сопровождается густой, вязкой мокротой или есть проблемы с ее отхождением.
?Детей в возрасте до 2 лет не рекомендуется лечить лекарственными препаратами. Для них подходят сиропы, микстуры на растительной основе, например, «Гербион».?
Сиропы на натуральной основе для детей
Для чего нужен кашель
Кашель – реакция организма на попадание инородных тел в дыхательные пути. Он направлен на их очищение и нормализацию дыхания. Инородным телом может быть пыль, яд или слизь, которая образуется при вирусном или бактериальном заражении.
Также кашель может возникать в чистых дыхательных путях по причине их раздражения. Такое состояние характерно для аллергической реакции.
Откашливание может быть кратковременным или длительным, сухим или влажным, поверхностным или глубоким. Сухой кашель без температуры у взрослого или у ребёнка может формироваться на фоне инфекции или по неинфекционным причинам. Он может быть результатом раздражения (когда мокроты в лёгких нет) или следствием воспаления (когда мокрота есть, но её невозможно откашлять). Выбор лечения зависит от причины сухого кашля.
Диагностирование кашля
Диагностика симптома базируется на использовании физикальных и инструментальных методик. Врач при осмотре пациента всегда пользуется фонендоскопом для оценки функции легких и бронхов. Аускультация позволяет выявить наличие хрипов или ослабленного дыхания.
Для подтверждения собственных догадок доктор может назначить следующие дополнительные методы обследования:
- рентгенография;
- общий и биохимический анализ крови;
- компьютерная томография легких;
- бронхоскопия;
- магнитно-резонансная томография.

Все указанные методики способствуют комплексной оценке органической структуры и функциональной активности респираторного тракта. На основе результатов процедур устанавливает диагноз и подбирается лечение.
Для чего нужна температура
Температура – симптом инфекции. Это естественная реакция на проникновение вируса или бактерии. Она формируется, когда патогены получили слишком широкое распространение, для того чтобы ограничить их дальнейшее развитие.
Чем выше поднялась температура – тем большее патогенов размножилось в тканях человека. Сбивать температуру искусственно (лекарственными препаратами) – значит, мешать организму бороться с инфекцией, открывать патогенам «ворота» для более глубокого проникновения. К примеру, если при гриппе снижать температуру, то будет формироваться бронхит или лёгочное воспаление.
Отсутствие температуры говорит о небольшом количестве патогенов. Часто температуры нет, когда организм сформировал иммунный ответ и взял под контроль развитие бактерии или вируса.
Причины кашля без температуры
Опишем подробнее, по каким причинам может возникать кашель. Инфекционные причины сухого кашля без температуры у детей и взрослых следующие:
- Вирусные и бактериальные инфекции бронхов и лёгких. К примеру – туберкулёз, грипп. При гриппе кашель длится несколько дне. При туберкулёзе – может длиться несколько месяцев. Длительный частый сухой кашель у ребенка без температуры или на фоне так называемой субфебрильной температуры (+37,2°C) может быть следствием заражения туберкулёзной палочкой.
- Постинфекционное состояние – когда ребёнок или взрослый переболел бронхитом или воспалением лёгких. Сухой редкий кашель у ребенка без температуры длится ещё три-четыре недели.
Неинфекционные причины сухого кашля без температуры у взрослого или у ребёнка следующие:
- Сухой пыльный воздух в помещении – раздражает слизистые оболочки и вызывает сухой кашель у ребенка без температуры (Комаровский пишет об этом в своих книгах). При таком кашле не требуется специального лечения.
 Необходимо только увлажнять ребёнку носик и комнатный воздух.
Необходимо только увлажнять ребёнку носик и комнатный воздух. - Аллергическая реакция и бронхоспазм – формируют сухой приступообразный кашель без температуры. Причина такого кашля – контакт с аллергеном (им часто являются средства бытовой химии, некоторые лекарства).
- Глистные инвазии – некоторые виды глистов проходят цикл своего развития в лёгких (к примеру – аскариды). Поэтому длительный сухой кашель у ребенка без температуры сопровождает заражение аскаридами. Вылечить такой кашель традиционными муколитиками или антигистаминными препаратами невозможно. Необходима антипаразитарная терапия.
- Хронические отравления (на вредном производстве, в промышленном районе или рядом с автомобильными трассами, а также у курильщиков) – вызывают долгий сухой кашель. Важно понимать, что домашний курильщик обеспечивает своих домочадцев хроническим отравлением. Поэтому в семье курящих родителей часто возникает продолжительный сухой кашель у ребенка без температуры.
- Стресс – вызывает так называемый психогенный кашель.

- Сердечные заболевания – являются причиной сердечного кашля. Он возникает после физической нагрузки, часто сопровождается кровянистой слизью, сердцебиением, одышкой. Его причина — застой крови в лёгких .
- Увеличение щитовидки – вызывает кашель по причине сдавливания трахей.
- Заболевания желудка и пищевода – могут вызывать кашель от изжоги.
- Лекарства от высокого давления (так называемые ингибиторы АПФ) – также инициируют кашель.
Среди причин, которые вызывают сухой кашель без повышения температуры, большая часть являются неинфекционными. Среди них – есть такие, которые не требуют какого-либо лечения, проходят вместе с изменением условий проживания.
Лечение сухого кашля: когда необходимо
Лечить сухой кашель фармацевтическими препаратами необходимо при наличии инфекции, или если известно основное главное заболевание (патология сердца, щитовидки, желудка, других внутренних органов). Особого внимания требует лечение сухого кашля у грудничка без температуры. У малышей болезненные процессы протекают быстрее, поэтому возможны резкие ухудшения состояния, особенно если это – аллергия. Лучшее лечение аллергического кашля – ограничение контакта с аллергеном.
Так называемый лекарственный кашель лечат отказом от данных аптечных препаратов, их заменой на другие – более безопасные средства. Труднее лечить психогенный кашель, однако и он поддаётся терапии вместе с общим неврологическим лечением.
Лечение сухого кашля выбирается в зависимости от его причин и будет эффективным при правильной диагностике.
Проявляющиеся в детском возрасте симптомы, этиология которых остается неясной, всегда вызывают повышенное беспокойство у родителей. Продолжительный сухой кашель без температуры у ребенка зачастую может наблюдаться после недавно перенесенного респираторного заболевания. Это, как правило, говорит о значительных повреждениях дыхательных путей, вызванных воздействием на них патогенных микроорганизмов в период болезни.
Однако в некоторых случаях беспричинный на первый взгляд кашель может быть спровоцирован воспалением, которое носит скрытый характер. Кроме того, нельзя исключать аллергическую реакцию на какие-либо внешние раздражители, включая растения, пыль и определенные продукты питания.
У ребенка сухой кашель без температуры
Как можно помочь
Значительно улучшить состояние может повышение влажности воздуха в помещении. Оптимальное значение — 60%, но допускается 50 и 70%. Зимой в комнате ставят емкости с водой, летом развешивают мокрые полотенца. Но лучшим выходом станет покупка специального увлажнителя. Ребенку необходимо давать пить часто и много. Это успокоит слизистую, снимет раздражение.
Аптечные медикаменты по назначению врача
Долгий кашель у ребенка без температуры требует незамедлительного и квалифицированного лечения. Поэтому подходящие препараты из широкого списка средств должен назначить врач. В зависимости от причины прописываются лекарства из следующих групп:
- Антибиотики. Они назначаются только в том случае, если причиной сильного кашля у ребенка без температуры стала бактериальная инфекция. Выбор препарата (Ампициллин, Доксициллин) и его точную дозировку определяет только врач.
- Антигистаминные, если кашель вызван аллергеном (Зиртек, Зодак, Лоратадин, Цетрин, Эдем, Эриус).
- Муколитические действуют на густую мокроту, значительно разжижая ее, упрощают ее отхождение. К ним относятся Амбробене, АЦЦ, Бромгексин, Бронхипрет.
- Откашливающие. Необходимы, если мокрота появилась, но ее отделение затруднено. Детям чаще назначают сироп корня солодки, Бронхикум, Лазолван, Проспан.
- Противокашлевые. Их прописывают при изнуряющем кашле. Подходят для детей Коделак, Либексин, Омнитус.
- Витамины, препараты для поддержки иммунитета (Анаферон, Арбидол, Деринат).
Противокашлевые средства запрещено давать ребенку самостоятельно без предписаний врача. Помогают такие препараты только при кашле, спровоцированном аллергией, коклюшем или онкологией.
Ингаляции
Редкий сухой кашель у ребенка лечат ингаляциями: обычным методом или небулайзером. В домашних условиях разрешают использовать травяные настои, отвары, воду с добавлением эфирных масел. Препараты для этих процедур назначает врач. Обязательное условие — отсутствие температуры.
Самые распространенные рецепты:
- Настои и отвары трав: зверобой, календула, подорожник, ромашка, чабрец или эвкалипт. Подойдет любой из вариантов. 1 ст. л. сырья заливают стаканом кипятка, настаивают, процеживают, слегка подогревают. Делают ингаляцию 5 минут, всего в день можно делать 3 процедуры.
- Сода. Для ингаляции берут 1 ч. л., размешивают в кипятке. Дышат над паром 3-5 минут. Рецепт облегчает приступы кашля, способствует быстрому выводу мокроты. Для большего эффекта допускают смешивание соды и соли.
Эти рецепты универсальны, они помогают одолеть почти любой детский кашель — мокрый или сухой. Исключение — аллергическая его форма, требующая лечения медикаментами.
Иногда лучше приобрести небулайзер, так как лечить ребенка с его помощью можно не только отварами, эфирными маслами, но и аптечными препаратами. Без вмешательства врача допускается использование для небулайзера только двух жидкостей — Боржоми или физраствора. Процедура, прописанная доктором, чаще проводится с бронхолитиками (Беродуал, Вентолин), муколитиками (Амбробене, Лазолван, Флуимуцил), антибиотиками (Ротокан или Декасан).
Массаж
Если ребенок кашляет, а температуры нет, то рекомендован дренажный массаж, который применяется для борьбы со многими заболеваниями. Подходит эта процедура любому возрасту, так как она:
- улучшает работу кровеносной, лимфатической систем;
- облегчает дыхание;
- укрепляет мышцы и иммунитет.
Массаж нельзя проводить сразу после еды, когда ребенок плохо себя чувствует, при анемии, кожных болезнях, при лихорадочном состоянии.
Делают дренажный массаж 10 раз: 5 дней по 2 раза.
- Ребенка кладут на живот, подкладывают под него подушку так, чтобы голова была немного ниже туловища.
- Сначала массируется область бронхов, применяются растирания и поглаживания.
- Затем, немного отступив от позвоночника, снизу вверх начинают легкие пощипывания обеими руками, расположение их должно быть симметрично.
- Отступив от позвоночника дальше, пощипывания повторяют. Таким способом охватывают всю спину.
- По такой же схеме выполняют легкое поколачивание ребрами ладоней, движения должны «рисовать» елочку.
- Заканчивают массаж спины легкими ударами кулачками, просьбой прокашляться и переворачиванием на спину.
- Грудную клетку растирают по часовой стрелке круговыми движениями, начиная от грудины.
После этих манипуляций малыша укрывают одеялом и оставляют полежать час.
Редька, капуста и другие овощи
Народная медицина располагает множеством рецептов, облегчающих состояние больного ребенка. Чаще используют следующие:
- Черная редька, мед. Если у малыша нет болезней ЖКТ, то средство разрешается. В сердцевине овоща вырезают отверстие, заливают туда ложку меда, закрывают отрезанной «крышкой» и оставляют на 4-5 часов. Ребенку дают по 1 ч. л. 3-4 раза. Курс — от недели до 10 дней. Редьку не выкидывают, а используют несколько дней, периодически добавляя мед. Лучше это делать на ночь, чтобы успела образоваться новая порция сока.
- Капуста. От кочана отделяют листья, опускают в кипяток на 2-3 минуты. Растапливают мед, выливают его на листья. Компрессы прикладывают к спине и груди, закрывают полиэтиленом, укутывают туловище теплым платком. Капусту оставляют на ночь. Лечение продолжают 5-7 дней. Из-за возможной аллергии на мед применять его нужно с осторожностью.
- Чеснок, лук. Если родителей часто беспокоит кашель у ребенка без температуры ночами, то спасением может стать такой отвар. К очищенной головке чеснока добавляют 3 луковицы, заливают литром молока, отваривают, пока овощи не станут мягкими. В остывший напиток добавляют мед, дают по 1 ст. л. днем и ночью, когда случился приступ.
- Редька с морковью. Сок этих овощей смешивают с молоком в равных долях. Дают малышу по столовой ложке до 5 раз в день.
Отвары лекарственных трав
Чаи из лекарственных трав — доступное и эффективное питье при любом кашле.
Лечение кашля народными средствами дает более мягкий эффект. Как правило, все эти методики помогают не только бороться с основной инфекцией, но и усиливают иммунитет.
Концентрация полезных веществ в напитках высока, потому из-за особенностей лечения грудничков применять их нужно только с позволения педиатра. Другие возрастные категории также нуждаются в одобрении подобного лечения.
- Ромашка. Обеззараживает, разжижает мокроту. Разрешается детям после 3 лет. Для приготовления чая берут 1 ст. л. травы, заливают кипятком, затем настаивают 30-60 минут. Детям дают по 1 ст. л. 3-4 раза в день до исчезновения симптомов. Напиток подойдет и для ингаляций.
- Душица. Помогает отхождению густой мокроты. 2 ст. л. заливают одним стаканом кипятка, чай настаивают 30 минут, затем процеживают. В напиток добавляют ягоды или мед. Дают по ½ стакана.
- Солодка. Снимает отеки, разжижает густую слизь. 20 г измельченных корней заливают 700 мл кипятка, отправляют на водяную баню на 10 минут, затем снимают, настаивают час. Детям дают после еды по стакану 3 раза в день.
- Чабрец. Трава избавляет от воспаления дыхательных путей, снимает болезненные симптомы. 1 ст. л. заливают 500 мл кипящей воды, настаивают час. Детям после 3 лет дают дважды в день по ½ стакана.
Компрессы
Такой метод лечения применяется, когда у ребенка сильный кашель без температуры. Популярными средствами народной медицины называют следующие:
- Компресс из картофеля. Овощи (2-4 штуки) отваривают с кожурой, разминают до кашеобразного состояния, выкладывают на марлю или ткань. Не сильно горячий картофель кладут на спину, накрывают пергаментом, ребенка тепло укутывают. Держат компресс 2 часа, после чего снимают и укрывают прогретое место одеялом. Двух-трех процедур хватает, чтобы наступило облегчение.
- Барсучий жир. Его заранее растапливают на водяной бане, смачивают салфетку или марлю, прикладывают к спине и груди, минуя область сердца. Прикрывают вощеной бумагой, больного тщательно укутывают. Держат компресс час. Если кашель очень сильный, дополнительно рекомендуют делать перед сном растирания теплым жиром.
- Горчица и мед. Ингредиенты смешивают в пропорции 1:1, затем наносят тонким слоем прямо на спину, закрывают пленкой, малыша укутывают, горчичную массу оставляют на ночь. Для детей старшего возраста добавляют 1 ст. л. водки. Средство не рекомендуют при склонности к аллергии.
Противокашлевая диета
Чтобы устранить редкий кашель у ребенка без температуры, рекомендуют дополнить лечебные мероприятия коррекцией питания. В диете обязательно должны быть разнообразные овощи и фрукты, но при сухом кашле исключаются цитрусовые, провоцирующие раздражение слизистой. Лучшим питанием станут:
- овсяные каши с жидкой консистенцией;
- пюре из картофеля на сливках или молоке;
- салаты из редьки с яблоками и растительными маслами;
- различные орехи;
- компоты, кисели и морсы.
Смягчит горло кипяченое молоко с маслом. Слишком горячие или холодные блюда запрещены.
Cухой кашель у ребенка без температуры причины
Среди наиболее вероятных отклонений, которые могут сопровождаться данным симптомом, следует выделить:
- вялотекущие респираторные заболевания. К ним относятся, прежде всего, определенные формы бронхитов и ларингитов. Несмотря та то, что температура тела в период болезни может оставаться в пределах нормы, а иногда даже понижаться, раздраженная слизистая зачастую вызывает приступы изнуряющего непродуктивного кашля. При грамотно назначенном лечении отхождение мокроты наблюдается уже на 3-4 день;
- увеличенные аденоиды, при которых сопротивляемость организма к различным заболеваниям значительно снижается. Кашель чаще всего проявляется в ночное время, когда рецепторы раздражены под воздействием проникающей в глотку слизи. Однако на температуре тела и общем состоянии ребенка данная ЛОР-патология может никак не отражаться;
- коклюш, который в классической форме обычно сопровождается явной симптоматикой, однако в последние годы достаточно часто наблюдаются нетипичные проявления этого инфекционного заболевания. В частности могут отсутствовать как сыпь, так и повышенная температура. Иногда приступообразный кашель вызывает рвоту;
- глистные инвазии, в результате которых также может появиться покашливание, поскольку в организме происходит выделение токсинов, являющихся активными раздражителями;
- патологии, не связанные с органами дыхания, в частности нарушения в области сердечно-сосудистой системы и функциональные отклонения желудочно-кишечного тракта. Например, рефлюкс-эзофагит или дискинезия желчевыводящих путей вполне могут стать причиной навязчивого сухого кашля, при котором температура тела не повышается.
Обратите внимание! Особое значение для детского организма имеет качество окружающего воздуха. Периодическое покашливание у ребенка может быть спровоцировано сигаретным дымом, а также веществами, содержащимися в различных дезодорантах. Кроме того, недостаток влаги, особенно при постоянно действующей системе отопления в доме, зачастую приводит к пересыханию слизистой оболочки, что в свою очередь вызывает кашель.
В подростковом возрасте нельзя исключать неврогенный характер эпизодического покашливания. Симптом может проявляться в моменты сильного эмоционального волнения и при этом не наблюдаться когда ребенок пребывает в спокойном состоянии.
Инфекционный характер заболевания: особенности терапии
Для лечения сухого кашля, вызванного патогенными микроорганизмами, необходимо пройти обследование, которое позволит установить точный диагноз. Во многих случаях назначаются противокашлевые препараты, однако при скоплении вязкой мокроты в органах дыхания необходимо принимать средства, которые будут способствовать ее разжижению.
Наиболее распространенные лекарства
- Если у ребенка сухой кашель без температуры является следствием ОРВИ, основанная цель лечения заключается в своевременном выведении скапливающейся слизи. Для этого используют препараты на основе растительных компонентов, к которым относятся Геделикс и Проспан. Кроме того, быстро перевести непродуктивный кашель во влажный помогут экстракт Солодки или детский сироп, главным действующим веществом которого является корень Алтея.
- При затяжной риноинфекции врач может назначить промывание носа с применением солевых растворов. В случаях, когда носовая слизь имеет достаточно густую консистенцию, целесообразно также использовать спрей Ринофлуимуцил.
- Приступообразный и вызывающий тошноту коклюшный кашель может наблюдаться даже после того, как болезнь отступила. Борются с ним при помощи противокашлевых средств, которые воздействуют на центральную нервную систему, подавляя функцию кашлевого центра. Однако без утверждения врача-педиатра такие препараты применять категорически не рекомендуется.
- При глистном заражении избавиться от кашля помогут противогельминтные средства, в частности Декарис и Вормин. Назначать их должен лечащий врач, поскольку способ приема и дозировка зависят от возраста пациента.
Неинфекционный кашель: методы лечения
При отсутствии возбудителя в организме ребенка частое или периодическое покашливание не сопровождается повышенной температурой. Для того чтобы лечение было эффективным необходимо выявить причину, по которой активизируется кашлевой рефлекс.
Аллергические реакции
Определить, что кашель вызван внешним раздражителем, поможет специальный тест на наличие аллергена в крови. Прежде всего, потребуется физическое устранение источника, провоцирующего приступы. При этом для полноценного очищения организма от токсических веществ используются адсорбирующие препараты. Снижению частоты проявления реакций способствуют антигистамины.
Нервное перенапряжение
Влияние психогенных факторов, в результате которого может появляться кашель, требует незамедлительного посещения невролога, а в некоторых случаях и детского психотерапевта. Если одним только устранением причин стресса добиться результата не удается, врач назначает не содержащие спирта и других вредных веществ седативные препараты. Допускается также применение успокоительных сборов, однако не следует забывать, что некоторые травы противопоказаны детям до определенного возраста.
Инородное тело
При попадании постороннего предмета в дыхательные пути может появиться кашель, сопровождаемый свистом, а также ослабленным дыханием. Зачастую в таких случаях прибегают к следующим процедурам:
- неотложная бронхоскопия с применением наркоза, предусматривающая извлечение инородного тела из легкого;
- бронхоскопия с обязательным промыванием, в результате чего нежелательное содержимое удаляется из органов;
- бронхоскопическая санация, необходимая при вызванном посторонними предметами отеке легких.
Впоследствии терапевтическое лечение предусматривает применение противовоспалительных препаратов.
Несколько слов о народных методах
Альтернативная медицина в отношении детей допустима исключительно после согласования с врачом. Возможно применение детских фитопрепаратов и некоторых лекарственных сборов, однако только в тех случаях, когда сухой кашель без температуры у ребенка не является проявлением аллергии. К ингаляциям и другим физиопроцедурам следует относиться с особой осторожностью, поскольку неокрепший организм может отреагировать на них определенными осложнениями.
Последствия и осложнения неправильного лечения
Кашель необходимо лечить на ранних этапах, поскольку есть риск, что инфекция попадет в трахею и бронхи. С этого момента начинается обильное образование вязкой мокроты. В норме она должна вместе с кашлем выходить наружу, но слизь оседает на слизистых и просветы бронхиального дерева постепенно сужаются. В результате кашель приобретает хроническую форму.
?Нарушение легочной вентиляции приводит к тому, что бактерии стремительно размножаются, приводя к легочному абсцессу.?
Кашель можно вылечить за 10 дней, если соблюдать рекомендации доктора: постоянно принимать лекарства, создать благоприятные условия микроклимата в помещении. Если у ребенка нет температуры, его можно купать и выводить на улицу.
Оставить комментарий
Лихорадка у младенцев и детей
Диагноз
Это может быть признаком серьезной ИНФЕКЦИИ.
Самостоятельная помощь
Позвоните врачу вашего ребенка.
Диагноз
Симптомы вашего ребенка могут быть вызваны простой ВИРУСНОЙ ИНФЕКЦИЕЙ, например, простудой или гриппом.
Самообслуживание
Вылечите ребенка неаспириновым жаропонижающим средством и лекарством от простуды. Убедитесь, что ваш ребенок пьет много жидкости и достаточно отдыхает.Куриный суп также помогает облегчить симптомы простуды и гриппа, устраняя заложенность носа. Обратитесь к врачу, если симптомы у вашего ребенка сохраняются или ухудшаются, или если ваш ребенок жалуется на боль в ухе или горле. Кроме того, обязательно обратитесь к врачу вашего ребенка, если температура вашего ребенка продолжает расти.
Диагноз
Это могут быть симптомы CROUP.
Самостоятельное лечение
Легкие случаи крупа можно лечить дома. Убедитесь, что ваш ребенок много отдыхает и пьет много жидкости.Немедленно обратитесь к врачу, если у вашего ребенка проблемы с дыханием или глотанием, или если у вашего ребенка появился синий или сероватый цвет вокруг носа, рта или ногтей.
Диагноз
Боль в средней части живота, переходящая в правую нижнюю область, наряду с лихорадкой и рвотой, может быть признаком АППЕНДИЦИТА.
Самообслуживание
СРОЧНО
Немедленно обратитесь к врачу вашего ребенка.
Диагноз
У вашего ребенка может быть ВИРУСНЫЙ ГАСТРОЭНТЕРИТ, кишечная инфекция.
Самообслуживание
Диарея и рвота могут быстро привести к обезвоживанию. Чтобы предотвратить это, дайте ребенку раствор для пероральной регидратации. От лихорадки дайте ребенку жаропонижающее лекарство без аспирина. Позвоните своему ребенку врачу через 24 часа, если температура продолжает расти или если ваш ребенок не может удерживать жидкость.
Диагноз
Боль в ухе может быть вызвана инфекцией среднего уха или средой отита. У детей младшего возраста ЗУБНАЯ БОЛЬ может отдавать в ухо.
Самообслуживание
Теплая влажная ткань, накинутая на ухо ребенка, может помочь облегчить боль. Если симптомы у вашего ребенка продолжаются более 24 часов, обратитесь к врачу.
Диагноз
Возможно, у вашего ребенка кожная инфекция, называемая ЦЕЛЛЮЛИТ.
Самостоятельное обслуживание
Немедленно обратитесь к врачу вашего ребенка. Это состояние нужно лечить антибиотиками.
Диагноз
У вашего ребенка может быть СТРЕЛЬНОЕ ГОРЛО или ФАРИНГИТ.
Самостоятельное обслуживание
Немедленно обратитесь к врачу вашего ребенка. Стрептококковая ангина обычно лечится антибиотиками. Если у вашего ребенка вирусная инфекция, антибиотики не помогут. Давайте ребенку много жидкости. Полоскание теплой соленой водой также может помочь успокоить горло вашего ребенка.
Диагноз
У вашего ребенка может быть эпиглоттит, отек дыхательных путей.
Самообслуживание
Скорая помощь
Обратитесь к врачу вашего ребенка или сразу же отвезите его в отделение неотложной помощи.
Диагноз
Это могут быть симптомы БРОНХИОЛИТА или БРОНХИТА. В то время как бронхиолит вызывает сухой кашель, при кашле при бронхите обычно выделяется желто-зеленая слизь.
Самообслуживание
Дайте вашему ребенку жаропонижающее лекарство, не спирин, и убедитесь, что он или она пьет много жидкости. Испаритель с охлаждающим туманом может помочь уменьшить скопление. Обратитесь к врачу, если ребенок не может пить или дышит очень быстро. Также не забудьте обратиться за медицинской помощью, если кожа вашего ребенка посинела, особенно вокруг губ, носа или ногтей.
Диагноз
У вашего ребенка может быть ПНЕВМОНИЯ.
Самостоятельное обслуживание
Немедленно обратитесь к врачу вашего ребенка.
Диагноз
У вашего ребенка может быть МЕНИНГИТ, серьезная инфекция оболочек и жидкости вокруг позвоночного канала и головного мозга.
Самостоятельная помощь
Скорая помощь
Обратитесь к врачу вашего ребенка или сразу же обратитесь в отделение неотложной помощи.
Диагноз
У вашего ребенка может быть ЧИКЕНПОКС, чрезвычайно заразное вирусное заболевание.
Самостоятельное обслуживание
Немедленно обратитесь к врачу вашего ребенка.
Диагноз
У вашего ребенка может быть ПАРВОВИРУСНАЯ ИНФЕКЦИЯ, также называемая ПЯТЫЙ БОЛЕЗНЬ.
Самостоятельное обслуживание
Немедленно обратитесь к врачу вашего ребенка. При необходимости лечите ребенка лекарствами от простуды и жаропонижающими препаратами без аспирина.
Диагностика
Неровности немного больше могут быть от MEASLES. Небольшие шишки «наждачной бумагой» могут быть от АЛЫХ ЛИХОРАДКИ, стрептококковой инфекции в крови.Другие симптомы скарлатины могут включать рвоту, боль в животе и мышечные боли.
Самостоятельное обслуживание
Немедленно обратитесь к врачу вашего ребенка. Скарлатину обычно лечат антибиотиками. Однако антибиотики неэффективны при лечении вирусных инфекций, таких как корь. Если ваш ребенок заболел корью, убедитесь, что он или она много отдыхает. При лихорадке используйте жаропонижающие препараты, не содержащие аспирин.
Диагноз
Повышение температуры и отек у вашего ребенка могут быть вызваны MUMPS.
Самообслуживание
Немедленно позвоните врачу вашего ребенка. Свинка – это вирусная инфекция, поэтому антибиотики неэффективны при ее лечении. Приложите лед или тепло к опухшей области, чтобы облегчить боль. Также могут помочь полоскание теплой соленой водой, мягкая пища и большое количество жидкости.
Диагноз
У вашего ребенка может быть простая ВИРУСНАЯ ИНФЕКЦИЯ, даже при высокой температуре.
Самостоятельная помощь
Позвоните врачу вашего ребенка. Он или она может исключить другие причины симптомов вашего ребенка.
Диагноз
У вашего ребенка может быть ПИЕЛОНЕФРИТ, инфекция почек.
Самостоятельная помощь
Обратитесь к врачу вашего ребенка.
Диагноз
Это может быть РЕАКЦИЯ НА ИММУНИЗАЦИЮ.
Самообслуживание
Лечите жар ацетаминофеном. Если температура выше 105 ° F, немедленно обратитесь к врачу.
ПРЕДУПРЕЖДЕНИЕ:
Не давайте детям аспирин без одобрения врача из-за риска развития синдрома Рея.
Самообслуживание
За дополнительной информацией обращайтесь к своему врачу. Если вы считаете, что проблема серьезная, немедленно обратитесь к врачу.
Кашель у младенцев и детей: причины, симптомы и лечение
Что такое кашель у младенцев и детей
Когда ваш ребенок кашляет, это может быть очень неприятно для вас обоих. Будь то крохотное першение в горле у вашего малыша или ужасный хриплый кашель, не позволяющий семье спать по ночам, полезно знать, что его вызывает и что с этим делать.
Кашель у детей – это реакция их организма на раздражение в дыхательных путях. Сам по себе кашель не обязательно является плохим явлением – это нормальная реакция организма на то, чего он не хочет, например на слизь (мокроту) или посторонний предмет. Кашель – важный рефлекс, потому что он помогает удалить раздражитель из трахеи, чтобы ребенок мог легко дышать.
Распространенные причины кашля у детей
Дети кашляют по разным причинам.Некоторые из наиболее распространенных причин включают:
Простуда и грипп
Маленькие дети часто болеют простудными заболеваниями 8 и более в год, особенно если они ходят на игры или в детский сад. Сотни различных вирусов могут вызывать простуду, и у детей постепенно вырабатывается иммунитет к этим вирусам по мере их заражения. Большинство простуд длятся от 5 до 7 дней, и по мере выздоровления у вашего малыша, вероятно, будут насморк, боль в горле, лихорадка и головные боли. В детском организме выделяется много слизи, когда он борется с простудой, а кашель – это способ организма избавиться от этой слизи, стекающей по задней стенке глотки.Этот кашель нормален и иногда может длиться несколько недель после того, как исчезнут другие симптомы.
Круп
Круп – это распространенное в детстве заболевание, которое может вызывать очень характерный «лающий» кашель, часто напоминающий лай тюленя. Симптомы обычно усиливаются ночью, и нередко родители впервые обнаруживают круп после пробуждения от громкого лающего звука, доносящегося из комнаты их ребенка. Другие симптомы могут включать насморк, лихорадку, высокие звуки при вдохе (стридор) и боль в горле.Легкие случаи крупа обычно проходят в течение 48 часов сами по себе, но если вашему ребенку трудно дышать, он выглядит необычно бледным или обесцвеченным или ему становится хуже, немедленно обратитесь к врачу.
Астма
Астма – распространенное заболевание легких, которое часто начинается в детстве и вызывается отеком и воспалением дыхательных трубок. Дети, страдающие астмой, часто борются с хрипом, одышкой, стеснением в груди и частым кашлем. Определенные триггеры (например, упражнения, загрязнение окружающей среды или холодный воздух) могут вызвать приступ астмы, когда эти симптомы временно ухудшаются и могут быть опасными для жизни, если их не лечить.Кашель редко бывает единственным симптомом у ребенка, страдающего астмой; затрудненное дыхание, стеснение в груди и хрипы часто являются основными симптомами. Астма лечится с помощью ингалятора, который открывает дыхательные пути, поэтому дыхание становится легче.
Сенная лихорадка
Аллергия или сенная лихорадка часто вызывают кашель и у ребенка. Сенная лихорадка также может вызывать хронический насморк, слезотечение и зуд в горле у младенцев и детей ясельного возраста. Когда излишняя слизь из носа стекает по задней стенке горла вашего ребенка, он почувствует потребность покашлять, чтобы избавиться от нее.Сенная лихорадка часто усиливается весной и летом, когда в воздухе более высокий уровень пыльцы. Общие бытовые аллергены, такие как пылевые клещи и плесень, также могут ухудшать симптомы аллергии в течение года. Уменьшите симптомы аллергии, удалив все очевидные аллергены, такие как пыль или плесень, из окружающей среды вашего ребенка.
Рефлюкс
Рефлюкс может вызвать чувство жжения в груди, поскольку желудочная кислота поднимается к горлу и может вызвать кашель у детей. Это может произойти, когда кислое содержимое желудка возвращается через горло и вызывает естественный кашлевой рефлекс.Ваш ребенок может жаловаться на «боль в животе», поскольку он слишком мал, чтобы описать жжение в груди. Если вы подозреваете рефлюкс, поговорите со своим врачом о возможных методах лечения.
Коклюш
Коклюш (коклюш) – очень заразная бактериальная инфекция легких и дыхательных путей, от которой младенцы и маленькие дети могут серьезно заболеть. Это часто начинается с симптомов простуды, которые затем переходят в приступы сильного кашля. Кашель издает кричащий звук, когда ребенок пытается вдохнуть между кашлями, и у младенцев иногда посинение лица.Коклюш лечится антибиотиками и может длиться до трех месяцев.Когда звонить врачу
Иногда кашель может быть признаком того, что происходит что-то серьезное. Большинство кашлей младенцев и малышей обычно вызваны чем-то доброкачественным, но если ваш ребенок позвонит своему врачу:
- пытается дышать
- издает кричащие звуки при кашле
- очень быстро ухудшается или не может перестать кашлять
- кашляет более 3 недель.
Если ваш ребенок кашляет кровью, немедленно обратитесь за медицинской помощью.
Как лечить кашель у младенцев и детей
Если у вашего ребенка кашель, и его причина лечится, следующим шагом будет сделать его максимально комфортным для
. Вот несколько советов, которые помогут их успокоить:
- Следите за тем, чтобы ваш ребенок был хорошо гидратирован, чтобы помочь разжижить слизь. Горячий чай с лимоном и медом также может помочь успокоить горло и раздражение груди, вызванное кашлем.
- Если ваш ребенок простужен, попробуйте дать ему Нурофен для детей (содержащий ибупрофен), чтобы облегчить его боли. Ибупрофен также является жаропонижающим средством, что означает, что он может снизить температуру.
- Используйте испаритель с холодным туманом в комнате ребенка на ночь, чтобы предотвратить загустение слизи в груди.
- Не давайте лекарство от кашля младенцам и детям ясельного возраста. Есть два типа лекарств от кашля, которые можно использовать у детей старше 6 лет: отхаркивающие средства (которые помогают разжижать слизь при влажном кашле) и средства от кашля (которые подавляют рефлекс кашля в случае сухого кашля).Поговорите со своим врачом или фармацевтом о том, какое лекарство от кашля подходит для вашего ребенка.
UK / NfC / 0718/0078
Случай 7: Малыш с кашлем и лихорадкой
Последнее обновление: 3 февраля 2021 г.
Инструкции для экзаменуемых
Начальный сценарий
Мать Вирджинии Джеймсон, 2-летняя девочка; , обращается к вам, потому что у ее ребенка кашель и температура.
Знаки жизнедеятельности
Не доступен.
Изучите задачи
- Возьмите целенаправленную историю.
- Выполните соответствующее медицинское обследование (не выполняйте рефлекс роговицы, обследования груди, таза / мочеполовой системы или прямой кишки).
- Объясните пациенту предварительный дифференциальный диагноз и план начального обследования.
- Напишите записи пациента после выхода из палаты.
Для телефонных дел вы можете заполнить сфокусированный журнал, как обычно, но вы не будете проводить физический осмотр и можете оставить этот раздел в записке пациента пустым.
Встреча с пациентом
Инструкции для пациента
- Вы очень беспокоитесь и беспокоитесь о своей дочери. Вы становитесь еще более тревожными, когда испытуемый использует медицинскую терминологию.
- Вы не осведомлены о значениях медицинских терминов (например, рентген грудной клетки) и просите пояснений, если испытуемый их использует.
- Используйте приведенные ниже контрольные списки для изучения истории, общения и навыков межличностного общения.
Задание: когда испытуемый предлагает вам пойти в больницу, скажите: «У меня нет времени приходить в больницу! Мне нужно забрать сына из детского сада.”
История пациента
Если навести указатель мыши на пузыри с текстом в нижеследующих списках или щелкнуть по ним, появится дополнительная информация о соседнем термине. Однако нажатие на ссылки заставит вас уйти от текущего дела, и в этот момент ваш прогресс (то есть ваши галочки) будет утерян. Если вам действительно нужна дополнительная информация по теме, либо откройте ссылку в новой вкладке, либо подождите, пока вы и ваш партнер не завершите рассмотрение дела и не поставите галочки. Переход по ссылке на форму записи пациента или список сокращений не прервет ваш прогресс.
- Основная жалоба
- У нее кашель, температура.
- Начало
- Началось 4 дня назад с насморка. 3 дня назад начались жар и кашель.
- Постоянно / периодически
- У нее все время была температура и кашель.
- Осадки
- Нет.
- Прогресс
- Температура усилилась, и с тех пор, как она началась, она кашляет еще сильнее.
- Предыдущие серии
- Она довольно часто болеет – получает все, что ее брат приносит домой из детского сада, бедняжка.Последний раз она кашляла около 3 месяцев назад. Но тогда у нее не было такой высокой температуры.
- Облегчающие факторы
- Я дал ей Тайленол ® , который снизил температуру.
- Отягчающие факторы
- Нет.
- Сопутствующие симптомы
- Еще у нее понос.
- Начало и частота
- Он был у нее 2 дня. Ежедневно у нее было 4–5 пеленок.
- Цвет
- Обычный цвет.
- Консистенция
- Выглядит водянистым.
- Кровь в стуле
- №
- Лихорадка (насколько высока, как она измерялась)
- Я только что измерил 103,6 ° F (39,8 ° C) ушным термометром.
- Вытягивание ушей
- №
- Тошнота / рвота
- №
- Выделения из глаз
- №
- Выделения из уха
- №
- Сыпь
- №
- Плач / раздражительность
- Кажется, правда убогий.
- Мокрота (цвет, количество, кровь)
- Она откашливает слизь зеленого цвета.; Хотя немного, да и крови в нем нет.
- Одышка
- Она дышит быстрее обычного.
- Слюнотечение / затрудненное глотание или речь
- Нет. Она не пускала слюни, и ее голос кажется мне нормальным.
- Голубоватое изменение цвета вокруг губ или рта
- №
- Шумное дыхание
- №
- Втягивания ниже или между ребрами при дыхании
- №
- Проблемы с мочеиспусканием
- №
- Проблемы со сном
- Она плохо спит, потому что ей очень неудобно.
- Захват
- №
- Активность (игривая)
- Она на самом деле совсем не нормальная, игривая.
- Летаргический / сонный
- Нет, ничего подобного. Она просто кажется очень несчастной.
- Сухость во рту, запавшие глаза, прием жидкости (обезвоживание)
- Кажется, у нее пересохло во рту; , и она пьет меньше обычного.
- Количество влажных подгузников / 24 часа
- Точно не могу сказать из-за диареи.
- Недавнее путешествие
- №
Спросить о посиневшем изменении цвета вокруг губ или рта – важный вопрос для педиатрических пациентов с респираторными симптомами. Цианоз может указывать на то, что требуется неотложная помощь (например, опекуну следует посоветовать позвонить 911)!
- История болезни
- Желтуха была у нее в первую неделю после рождения.Ее лечили синим светом.
- История хирургических вмешательств
- Нет.
- Предыдущие госпитализации
- Нет.
- Пренатальный анамнез
- Нормально.
- Аллергия
- Нет.
- Лекарства
- Нет.
- Больные контакты
- Ее старший брат ходит в детский сад и болеет последние 4 дня; . У него тоже насморк и кашель, но температуры нет.
- Семейная история
- Нет.
- История рождений
- Родилась вагинально на 37 неделе, но никаких проблем не было.
- Иммунизация
- Все прививки сделаны на современном уровне.
- Рост и развитие
- До сих пор в детских дошкольных учреждениях все было нормально.
- Детский сад
- Я остаюсь дома с Вирджинией, а ее брат ходит в детский сад.
- Привычки в еде и аппетит
- Обычно она ест все, что я ей даю, включая мясо, овощи, фрукты и хлеб.Но сейчас ей очень не хочется есть.
- Последний осмотр
- У нас был осмотр месяц назад, все было хорошо.
Целенаправленный медицинский осмотр
Недоступно в телефонных футлярах.
Коммуникационные и межличностные навыки
Взаимодействие с пациентом
- Обследуемый постучал в дверь.
- Examinee представился и назвал свою роль.
- Обследуемый правильно использовал имя пациента и лица, осуществляющего уход.
- Испытуемый задавал открытые вопросы.
- Обследуемый внимательно слушал (не перебивал пациента или опекуна).
- Обследуемый проявил интерес к пациенту и опекуну как к личностям (т. Е. Проявил заботу и уважение).
- Экзаменуемый продемонстрировал способность поддерживать эмоции пациента и опекуна (т. Е. Высказал слова поддержки, попросил разъяснений).
- Обследуемый обсудил первоначальные диагностические впечатления с пациентом или опекуном.
- Экзаменуемый объяснил план управления.
- Испытуемый использовал немедицинские термины и объяснил причины запланированных шагов в управлении.
- Обследуемый оценил согласие опекуна со следующими этапами диагностики.
- Испытуемый спрашивает о проблемах и / или вопросах.
Консультации и вызов
- Обследуемый отреагировал на вызов надлежащим образом.
Предлагаемый ответ на вызов: «Ms. Джеймсон, я понимаю ваше чувство ответственности за сына.В то же время, судя по тому, что вы мне сказали, я обеспокоен тем, что у вашей дочери может быть серьезная инфекция, требующая лечения. Ее учащенное дыхание, высокая температура в течение нескольких дней и впечатление, что она мало пьет, – все это указывает мне на то, что ее нужно обследовать у врача. Есть ли еще кто-нибудь, кто мог бы забрать вашего сына, или вы бы хотели, чтобы я связал вас с нашим социальным работником, который мог бы организовать для него временный уход? »
Примечание пациента
Дальнейшее обсуждение
Дифференциальные диагнозы
- Острый бронхит: это наиболее вероятная причина кашля и лихорадки у этого ребенка.Острому бронхиту часто предшествует инфекция верхних дыхательных путей, перенесенная этим ребенком. Острый бронхит является вирусным в> 90% случаев и, как таковой, обычно не требует лечения антибиотиками. В частности, известно, что аденовирус вызывает как респираторные, так и гастроэнтерологические симптомы, которые соответствуют симптомам этого пациента.
- Пневмония: хотя острый бронхит является наиболее вероятной причиной кашля и лихорадки у этого здорового ребенка, повышенная частота дыхания, длительная высокая температура и недостаточное потребление жидкости должны вызывать опасения по поводу пневмонии.Хотя вирусная пневмония является наиболее распространенным типом в этой возрастной группе, бактериальная пневмония также может возникать. Рентген и общий анализ крови позволят исключить этот диагноз. Пневмония у детей также может проявляться диареей.
- Вирусный гастроэнтерит: хотя у этой пациентки в анамнезе наблюдалась диарея и лихорадка, тошноты или рвоты у нее не было. Хотя она может страдать от ассоциированного гастроэнтерита, здесь более вероятно, что ее желудочно-кишечные симптомы каким-то образом связаны с ее респираторной инфекцией.У этого ребенка есть признаки истощения объема (например, сухость во рту и уменьшение потребления жидкости), и при необходимости его следует контролировать и лечить.
Диагностические исследования
В телефонных случаях медицинский осмотр невозможен. Оставьте поле «Физический осмотр» пустым в записях пациента, но добавьте физический осмотр к своим диагностическим исследованиям.
Другие дифференциальные диагнозы, которые необходимо учитывать
Ссылки
Симптомы и лечение кистозного фиброза
Что такое муковисцидоз?
Муковисцидоз (муковисцидоз) – это наследственное (генетическое) заболевание, обнаруживаемое у детей, которое влияет на то, как соль и вода проникают в клетки и выходят из них.Это, в свою очередь, влияет на железы, производящие слизь, слезы, пот, слюну и пищеварительные соки. Обычно секреты, производимые этими железами, тонкие и скользкие и помогают защитить ткани организма. У людей с муковисцидозом выделения необычно густые и липкие, поэтому они не так легко перемещаются. Вместо того, чтобы действовать как смазка, эти более густые выделения могут закупоривать трубки, протоки и проходы по всему телу. Муковисцидоз также вызывает повышенное содержание соли в поте на коже.
Кто подвержен риску кистозного фиброза?
Муковисцидоз поражает как мужчин, так и женщин; приблизительно 30 000 человек в Соединенных Штатах были диагностированы с этим заболеванием.Наибольший фактор риска муковисцидоза – это семейный анамнез заболевания, особенно если один из родителей является известным носителем. Ген, вызывающий кистозный фиброз, рецессивен. Это означает, что для того, чтобы иметь муковисцидоз, дети должны унаследовать две копии гена, по одной от каждого родителя. Если ребенок унаследует только одну копию, у него не разовьется муковисцидоз. Однако этот ребенок по-прежнему будет носителем и может передать ген своим детям.
Родители, являющиеся носителями гена муковисцидоза, часто здоровы и не имеют симптомов заболевания, но все же могут передать его своим детям.Фактически, по оценкам, до 10 миллионов человек могут быть носителями гена кистозного фиброза и не знать об этом. Если оба родителя несут дефектный ген кистозного фиброза, каждая беременность имеет 25-процентную вероятность рождения ребенка с муковисцидозом.
Ген муковисцидоза чаще всего встречается у кавказцев североевропейского происхождения. Заболевание чаще всего встречается у этих людей, но может возникнуть у любой этнической группы.
Родители могут пройти обследование на предмет того, являются ли они носителями; однако невозможно идентифицировать каждого человека, который несет ген муковисцидоза.Поскольку существуют сотни специфических мутаций гена кистозного фиброза (не все из которых известны), генетическое тестирование на муковисцидоз не является 100-процентным. Врачи также могут провести тесты во время беременности, чтобы родители могли выяснить, есть ли у их ребенка муковисцидоз. Однако и эти тесты не обладают 100-процентной чувствительностью. Исследователи продолжают работать над разработкой теста для всех носителей.
Хотя родители часто винят себя в том, что ребенок рождается с муковисцидозом, важно помнить, что никакие действия родителей не вызывают это заболевание.
Воздействие кистозного фиброза на организм
Муковисцидоз чаще всего поражается легкими и поджелудочной железой, что может привести к проблемам с дыханием и пищеварением. У человека с муковисцидозом слизь может задерживать бактерии, но у нее возникают проблемы с выходом из легких. В результате бактерии остаются в легких и могут вызвать серьезные инфекции.
Поджелудочная железа – это орган, вырабатывающий белки, называемые ферментами, которые помогают процессу пищеварения.У человека с муковисцидозом густая липкая слизь блокирует протоки (или пути) между поджелудочной железой и кишечником. Он предотвращает попадание ферментов, переваривающих жиры и белки, в кишечник. В результате у людей с муковисцидозом возникают проблемы с перевариванием пищи и получением из нее необходимых витаминов и питательных веществ. Поскольку поджелудочная железа контролирует уровень сахара в крови, у небольшого процента людей с муковисцидозом также может развиться диабет первого типа (ранее называвшийся ювенильным или инсулинозависимым диабетом).
У некоторых людей с муковисцидозом также поражаются кишечник, печень, потовые железы и репродуктивные органы.
Трубка, соединяющая яички и предстательную железу, может быть заблокирована, в результате чего многие мужчины с муковисцидозом остаются бесплодными. Однако определенные методы фертильности и хирургические процедуры иногда позволяют этим мужчинам стать отцами. Хотя женщины с муковисцидозом могут быть менее фертильными, чем другие женщины, многие из них способны зачать ребенка и иметь успешную беременность.
Желчные протоки, которые переносят желчь из печени и желчного пузыря в тонкий кишечник, также могут блокироваться и воспаляться. Это может вызвать проблемы с печенью, такие как цирроз и портальная гипертензия. Однако только у небольшого процента людей с кистозным фиброзом возникают проблемы такого типа.
Симптомы кистозного фиброза у детей
Симптомы муковисцидоза могут различаться от человека к человеку в зависимости от тяжести заболевания. Например, у одного ребенка с муковисцидозом могут быть проблемы с дыханием, но не проблемы с пищеварением, а у другого ребенка могут быть и те и другие.Кроме того, признаки и симптомы муковисцидоза могут изменяться с возрастом.
У некоторых новорожденных первым признаком муковисцидоза может быть затрудненное опорожнение кишечника (меконий). Это происходит, когда меконий становится настолько густым, что не может двигаться через кишечник, что иногда вызывает закупорку. Позже родители могут заметить, что их ребенок не набирает вес и не растет нормально. Стул ребенка может быть особенно объемным, иметь неприятный запах и жирный из-за плохого переваривания жиров.
Другие признаки у новорожденных могут включать:
- Частые легочные (респираторные) инфекции
- Кашель и хрипы
- Пот с соленым привкусом
У людей с муковисцидозом, как правило, в поте содержится в два-пять раз больше соли (хлорида натрия). Родители иногда первыми замечают этот симптом муковисцидоза, потому что они ощущают вкус соли, целуя своего ребенка.
Детский муковисцидоз также может иметь многие из этих симптомов.Задержка роста часто продолжается, и дети с кистозным фиброзом, как правило, значительно меньше других их возраста. Они могут испытывать одышку и испытывать трудности с упражнениями. Постоянный кашель или хрипы – еще один возможный симптом, особенно когда они сопровождаются частыми инфекциями грудной клетки и носовых пазух с повторяющейся пневмонией или бронхитом. У ребенка может быть очень густая мокрота (мокрота). Однако младенцы и маленькие дети часто глотают то, что они кашляют, поэтому родители могут не знать об этом.
У некоторых людей с муковисцидозом в носовых ходах появляются разрастания (полипы). У них может быть тяжелый или хронический синусит, то есть воспаление носовых пазух. Их поджелудочная железа тоже может воспалиться; это состояние известно как панкреатит. В конечном итоге у большинства людей с муковисцидозом также возникает клубнирование (увеличение или округление) кончиков пальцев рук и ног. Тем не менее, клуб также встречается у некоторых людей, рожденных с сердечными и другими заболеваниями легких.
У детей (обычно старше четырех лет) иногда бывает инвагинация.Когда это происходит, одна часть кишечника перемещается в другую часть кишечника. Кишечник выдвигается внутрь себя, как телевизионная антенна, которую толкают вниз.
Частый кашель или затрудненный стул могут иногда вызывать выпадение прямой кишки. Это означает, что часть прямой кишки выступает или выступает через задний проход. Это испытывают около 20% детей с муковисцидозом. В некоторых случаях выпадение прямой кишки является первым заметным признаком муковисцидоза. Это не очень часто встречается у детей без муковисцидоза, но все же возникает.
Диагностика кистозного фиброза
Когда симптомы начинают проявляться, кистозный фиброз может быть не первым диагнозом врача. Как вы видели, существует множество симптомов муковисцидоза, и не у каждого человека с кистозным фиброзом проявляются все они. Другой фактор заключается в том, что болезнь может варьироваться от легкой до тяжелой у разных людей. Возраст, в котором впервые появляются симптомы, также варьируется. Некоторым людям диагноз муковисцидоза был поставлен в младенчестве, тогда как другим не ставят диагноз, пока они не станут старше.Если вначале болезнь протекает в легкой форме, человек с муковисцидозом может не испытывать проблем до достижения подросткового возраста или даже взрослого возраста.
Младенцев обычно проверяют на муковисцидоз, если они рождаются с упомянутой ранее кишечной непроходимостью, называемой мекониевой непроходимостью. В некоторых штатах США врачи могут проверять всех новорожденных на муковисцидоз с помощью анализа крови. Однако анализ крови не такой чувствительный, как анализ пота.
Этот тест, также называемый «тестом на содержание хлоридов пота», позволяет определить уровень соли в поте человека.Чтобы выполнить тест, врач или технический специалист стимулирует потоотделение на теле человека – обычно в небольшой области предплечья. Врач или техник делает это, нанося на эту область химическое вещество без запаха, выделяющее пот, а затем посылает очень слабый электрический ток через прикрепленный к нему электрод. Слабый ток стимулирует потоотделение и вызывает ощущение теплого покалывания, но совсем не больно. Через несколько минут пот собирают из стимулированной области и отправляют в лабораторию для анализа.
Тест пота проводится дважды; неизменно высокий уровень соли указывает на муковисцидоз. Однако этот тест не показывает, есть ли у кого-то легкий или тяжелый случай заболевания, и не может предсказать, насколько хорошо себя чувствует человек с кистозным фиброзом. Потовый тест является стандартным диагностическим тестом при муковисцидозе, но он не всегда может быть полезен для новорожденных. Это потому, что младенцы могут не выделять достаточно пота для надежного диагноза в первый месяц жизни. По этой причине врачи обычно не проводят анализ пота до тех пор, пока младенцу не исполнится несколько месяцев.
В некоторых случаях врач может выполнить генетический анализ образца крови, чтобы подтвердить диагноз муковисцидоза. Около 90 процентов людей с муковисцидозом можно обнаружить с помощью генетического анализа или тестирования ДНК.
Один тест, который особенно полезен, когда потовый тест и / или генетические тесты не дают результатов, называется измерением назальной разности потенциалов. Этот тест фокусируется на движении соли. Соль также называют «хлоридом натрия», потому что она состоит из двух элементов: натрия и хлора.Когда крошечные группы этих атомов перемещаются через мембраны клеток, выстилающих дыхательные пути человека, они генерируют так называемую разность электрических потенциалов (количество энергии, необходимое для перемещения электрического заряда из одной точки в другую). В носовых ходах эта разность электрических потенциалов известна как назальная разность потенциалов (NPD), и ее можно легко измерить с помощью поверхностного электрода. Поскольку транспорт Na + и Cl- ненормален у пациентов с муковисцидозом, измерения NPD у пациентов с муковисцидозом сильно отличаются от показателей у людей, не страдающих муковисцидозом.
Другие тесты измеряют, насколько хорошо работают легкие, поджелудочная железа и печень, чтобы помочь определить степень и тяжесть муковисцидоза после его диагностики. Эти тесты включают:
- Рентген грудной клетки
- Функциональные пробы легких (легких)
- Тесты функции поджелудочной железы
Поскольку муковисцидоз является наследственным заболеванием, врач может предложить обследовать братьев и сестер человека с муковисцидозом, даже если они не проявляют никаких симптомов.Другие члены семьи, особенно двоюродные братья и сестры, также могут захотеть пройти тестирование. В большинстве случаев члены семьи могут пройти обследование с помощью теста на пот, хотя в некоторых случаях может потребоваться генетическое тестирование.
Лечение кистозного фиброза
В настоящее время не существует лечения, которое могло бы вылечить муковисцидоз. Однако существует множество способов лечения симптомов и осложнений этого заболевания. Основными целями лечения муковисцидоза являются профилактика и лечение инфекций, поддержание чистоты дыхательных путей и легких, а также поддержание необходимого количества калорий и питания.
Для достижения этих целей лечение муковисцидоза у детей может включать:
- Детские прививки. Муковисцидоз не влияет на саму иммунную систему, но у детей с муковисцидозом более вероятно развитие осложнений, когда они заболеют. Врачи особенно заботятся о том, чтобы дети от муковисцидоза получали пневмококковую вакцину и вакцину от гриппа.
- Антибиотики. Новые антибиотики могут более эффективно бороться с бактериями, вызывающими инфекции легких у людей с муковисцидозом.Пероральные и внутривенные антибиотики сделали терапию антибиотиками доступной в амбулаторных условиях. Антибиотики в аэрозольной форме, которые можно вдыхать, например тобрамицин (Tobi), позволяют лекарствам попадать непосредственно в дыхательные пути человека. К недостаткам длительной антибиотикотерапии можно отнести развитие бактерий, устойчивых к антибиотикам.
- Прочие лекарства. Их основная цель – очистить дыхательные пути. Некоторые лекарства, которые могут быть назначены, включают:
- Теофиллин
- Ингаляторы стероидные
- Нестероидные противовоспалительные средства
- Разжижающие слизь препараты, облегчающие откашливание слизи
- Бронходилататоры, такие как альбутерол (Провентил, Вентолин)
- Дренаж бронхиальных дыхательных путей.Другие способы разжижения слизи включают регулярные упражнения и питье большого количества жидкости. Физиотерапия грудной клетки также является важной частью процедуры лечения. Людям с муковисцидозом необходим способ физического удаления густой слизи из легких. Лежа в положении, которое помогает слить слизь из легких, человек может попросить помощника, например, родителя или опекуна, мягко хлопнуть или хлопнуть его по груди или спине, чтобы освободить слизь. Другие люди используют электрическую хлопушку, также известную как механический ударник.Некоторые люди могут использовать надувной жилет с прикрепленной машиной, которая вибрирует с высокой частотой, чтобы помочь отхаркивать выделения. И взрослым, и детям с муковисцидозом необходимо дренировать дыхательные пути бронхов не реже двух раз в день в течение 20–30 минут. Дети старшего возраста и взрослые могут научиться делать это сами, особенно если они используют механические приспособления, такие как жилетки и ударные.
- Ферменты. При проблемах с пищеварением люди с муковисцидозом могут принимать ферменты внутрь во время еды, чтобы помочь переваривать пищу и получать необходимые питательные вещества.Также врач может назначить витаминные добавки и высококалорийную диету.
- Уколы инсулина. Они необходимы только в том случае, если поджелудочная железа перестает вырабатывать собственный инсулин.
- Кислородная терапия. Это лечение может потребоваться по мере прогрессирования заболевания.
- Пересадка легких и / или печени. В некоторых случаях трансплантация легких продлила жизнь людям с муковисцидозом. Хотя людям с муковисцидозом требуется пересадка печени, процедура также может быть полезной.
Хотя муковисцидоз неизлечим, надежда есть. За последние пару десятилетий лечение прошло удивительно долгий путь. Один из крупнейших прорывов в исследованиях кистозного фиброза произошел в 1989 году, когда исследователи определили ген, дефектный и вызывающий заболевание. В настоящее время исследователи изучают генную терапию, чтобы замедлить прогрессирование кистозного фиброза или даже вылечить его.
Пятнадцать лет назад большинство детей с кистозным фиброзом умирали, не дожив до подросткового возраста.Теперь, когда доступны новые методы лечения, более половины из них доживают до 30 лет и живут более полной и комфортной жизнью.
Сегодня большинство детей с муковисцидозом ходят в школу, занимаются спортом и ведут активную социальную жизнь. Со временем они могут закончить колледж и начать карьеру, а многие женятся и создают собственные семьи.
Узнайте о других состояниях болезней печени.
Что нормально, а что нет
Как молодая мама, вы, возможно, удивитесь, узнав, что симпатичный носик вашего малыша большую часть времени может казаться жидким и неприятным – возможно, даже твердым.Говоря на собственном опыте, я отчетливо помню, как гнался за моими детьми с салфетками, потому что их носы казались вечно жидкими.
Время от времени мои дети ослепляли меня огромным чиханием и гигантским пузырем соплей или громким смехом, который приводил к взрыву слизи. Оглядываясь назад, я уверен, что у них не было непрерывного насморка два года, но в то время казалось, что это так.
Насморк – еще одна грань материнства. Большинство мам согласятся, что мы все прошли через это.Хотя это звучит так, как будто это не имеет большого значения, насморк может быть на удивление разрушительным. Иногда младенцы плохо спят и плохо едят из-за заложенного носа. В результате они становятся капризными и суетливыми. Даже с самыми мягкими и нежными тканями или с самым красивым носовым аспиратором кажется, что вы не можете избежать раздражения кожи, а вытирать нежный нос еще более проблематично.
Конечно, ты чувствуешь себя беспомощным, видя своего милого малыша с неприятным насморком. Трудно также понять, является ли насморк нормальным явлением или требует посещения врача, так как это может сделать, казалось бы, безобидный насморк стрессом для родителей.
Это холодно?Первое, что задаются вопросом мамы, когда замечают насморк, – это «Ой, это простуда?» У новорожденных обычно заложенность носа, но с простудой дело обстоит иначе. При простуде у ребенка будет течь из носа и появится прозрачная или окрашенная слизистая, и он будет кашлять, как и все мы при простуде.
Нормально ли этот цвет?Вы можете не знать, что это нормально, когда слизистые оболочки вашего ребенка меняют цвет при появлении симптомов насморка.Младенцы обычно испытывают заложенность носа там, где они закупорены внутри, и примерно через 2-3 дня вы начнете видеть постназальные выделения.
Слизистая может быть желтой или даже зеленоватой, но не беспокойтесь, потому что это не обязательно признаки инфекции (носовые пазухи или простуда). Слизистая часть носа или полости носа вашего ребенка несколько дней находится в естественной аутоиммунной реакции организма, направленной на борьбу с инфекцией. За это время он заполняется захваченными бактериями или вирусами. Вот почему разряд приобретает разные цвета: от белого до желтого и зеленого.
Нормально ли насморк с лихорадкой?Это не редкость, когда у ребенка старше двух месяцев наблюдается небольшая температура при простуде. Лихорадка определяется как температура выше 100,4 градуса. Это означает, что если у вашего ребенка насморк и высокая температура, это нормально для простуды. Если температура остается низкой, она не должна длиться более одного-двух дней.
Лихорадка, вызванная простудой, также должна реагировать на дозу ацетаминофена, соответствующую весу вашего ребенка, например, Little Remedies® Infant & Fever Pain Reliever.
Насморк + проблемы с дыханием – это ненормальноВо время схватывания салфеток и облегчения симптомов насморка вам нужно следить за тем, как дышит ваш ребенок. Если у вашего ребенка появляются признаки заложенности носа и насморк, посмотрите на грудь ребенка, пока он дышит и кашляет, чтобы убедиться, что у него нет респираторного дистресса.
Один из способов контролировать их дыхание – это снять с них комбинезон или пижаму и посмотреть на их грудь.Как объясняет наш эксперт по младенцам, доктор Сью Хаббард: «Вы не хотите, чтобы грудь вашего ребенка двигалась взад и вперед (это называется втягиванием) или видеть, что он использует свой живот (который поднимается и опускается), чтобы помочь ему. дышать.” Это называется «работа дыхания», и это признак затрудненного дыхания.
«Кашель может казаться ужасным, но всегда смотрите на грудь (визуальное восприятие так же важно, как и слышимое)», – говорит доктор Сью. «Грудь должна быть красивой и розовой, даже когда они кашляют.”
Большинство насморков, с которыми вы встретитесь, совершенно нормальны, даже если они выглядят довольно грубо. Если у вас возникли какие-либо опасения по поводу дыхания вашего ребенка или симптомы ухудшились, всегда звоните своему врачу.
Вы все время чувствовали, что у вашего ребенка насморк? Что вы сделали, чтобы его успокоить? Дайте нам знать в разделе комментариев на нашей странице в Facebook.
Здоровье: расшифровка кашля вашего ребенка
Когда ваш ребенок кашляет, трудно понять, что делать.Вызвать врача? Дать ей лекарство? Ничего не делать?
История изнутри: «Кашель – это способ организма очистить и защитить дыхательные пути от раздражающих слизистых и других выделений», – говорит Чарльз Шубин, доктор медицины. Он служит ценной цели. Тем не менее, кашель также может указать вам на природу болезни вашего ребенка.
Что означает кашель вашего ребенка? Используйте это одобренное документами руководство, чтобы выяснить, что вас беспокоит, а что нет, на основе звуковых эффектов вашего ребенка.
КЛЮЧ ОТ КАША: Характерный, пронзительный, сухой, похожий на тюленький лай, который часто начинается посреди ночи.«Этот звук не похож на любой кашель, который вы когда-либо слышали», – говорит педиатр Марк Видом, доктор медицины, автор книги Спросите доктора Марка .
Другие симптомы: Болезнь вашего ребенка подчиняется циркадному ритму: лучше днем, хуже ночью. У нее может быть небольшая температура. В тяжелых случаях у вашего ребенка может развиться стридор, резкий, высокий звук каждый раз, когда он вдыхает, – похожий на тот шум, который издают дети после долгого плача.
Вероятный виновник: CROUP, заразная зимняя вирусная инфекция, которая вызывает опухание и сужение горла и дыхательного горла.Обычно он поражает детей от 6 месяцев до 3 лет.
Д-р. Мама / папа тактика дел / круп:
– Посидите с ребенком в душной в течение пяти минут; влажность поможет вывести слизь из легких и успокоить кашель.
–После этого заверните ее в теплую пижаму, например в спальный мешок, и «выведите ее на несколько минут на прохладный ночной воздух или откройте морозильную камеру на кухне и пусть ваш ребенок дышит холодным воздухом», – говорит педиатр Бонни Квистад, М.D. Комбинация пара и холодного воздуха может помочь уменьшить воспаление дыхательных путей.
–Перед сном включите в комнате увлажнитель прохладного тумана; холодный влажный воздух также может уменьшить отек дыхательных путей. Немедленно позвоните своему врачу, если вашему ребенку меньше 2–3 месяцев, его кашель усиливается или у него проблемы с дыханием. Возможно, ей понадобится лекарство, чтобы уменьшить воспаление. В противном случае круп часто проходит через три-четыре дня.
ПОДСКАЗКИ КАШЕЛЯ: Влажный или сухой отрывистый кашель без хрипов или учащенного дыхания, днем или ночью.
Другие симптомы: Чихание, насморк, слезотечение и умеренная температура (обычно ниже 101,5 градусов по Фаренгейту).
Вероятный виновник: ОБЫЧНАЯ ХОЛОДА, вирусная инфекция носа, носовых пазух, горла и крупных дыхательных путей легких. Кашель обычно длится на протяжении всей простуды (около семи-десяти дней), но может длиться в два раза дольше, с легким улучшением каждый день.
Д-р мама / папа тактика дел / холод:
– Держите носовые ходы вашего ребенка как можно более чистыми; заложенность носа и постназальные выделения ухудшают его кашель.Используйте увлажнитель с прохладным туманом в детской, чтобы увлажнить дыхательные пути и уменьшить кашель, вызванный постназальными каплями.
– Продуйте ребенка в нос с помощью физиологических капель и аспиратора для носа. Или, что еще лучше, используйте насадку Nose Frida Snot Sucker, которую вы приложите к носу ребенка (а не в ноздрю), чтобы отсосать насморк. (Его легче чистить и использовать, чем традиционный назальный аспиратор.)
– Детский тайленол или ибупрофен помогут ему чувствовать себя комфортно, если у него высокая температура.Обязательно посоветуйтесь с врачом, чтобы узнать точную дозу. Пацидоза может помочь в введении нужного количества. Пачидоза, разработанная доктором медицины Агнес Сковиль, имеет мягкую соску, точно такую же, как пустышка, которую можно прикрепить к стандартному пероральному шприцу, откалиброванному в аптеке, для точного измерения.
–Если кашель и заложенный нос у вашего ребенка не улучшаются более 10 дней, обратитесь к педиатру. У вашего ребенка может быть астма, аллергия или даже увеличенные аденоиды, затрудняющие дыхание.У детей старшего возраста может быть синусит (бактериальная инфекция, часто вызываемая простудой).
[easyazon_bestseller items = ”5 ″ locale =” US ”node =” 7031378011 ″ tag = ”babyprodu0369-20 ″ title =” Проверить эти самые продаваемые увлажнители на Amazon »]
ПОДСКАЗКИ КАШЕЛЯ: Приступы сухого, отрывистого кашля – до 25 кашлей за один вдох. Когда ваш ребенок резко вдыхает, чтобы отдышаться, он издает пронзительный кричащий звук.
Другие симптомы: До начала кашля у вашего ребенка в течение недели наблюдаются симптомы простуды, но нет температуры. У младенцев болезнь может быть тяжелой и вызывать выделение слизи из ноздрей. Это также может вызвать судороги и заставить ребенка перестать дышать, если он устанет.
Вероятный виновник: Кашель (также известный как коклюш), очень заразная бактериальная инфекция горла, дыхательного горла и легких. Младенцы обычно получают прививки от коклюша в 2, 4 и 6 месяцев и дополнительную ревакцинацию в 15 месяцев и снова в возрасте от 4 до 6 лет.Наиболее уязвимы дети, которые не получили полную иммунизацию. Взрослые могут переносить вирус и невольно передать его младенцам.
Д-р мама / папа тактика дел / коклюш:
– Обратитесь к педиатру, если кашель вашего ребенка усиливается, а не улучшается через неделю. Младенцы обычно нуждаются в госпитализации, чтобы контролировать кашель и откачать слизь из горла.
Болезнь лечится антибиотиками, хотя кашель может длиться многие недели или даже месяцы.«Коклюш очень заразен, поэтому дети, не прошедшие полную вакцинацию и контактировавшие с кем-то с коклюшем, должны обратиться к своему педиатру. Им могут назначать профилактические антибиотики », – говорит доктор Квистад.
ПОДСКАЗКИ КАШЕЛЯ: Хриплый, хриплый, постоянный кашель после еды. Обычно приступы кашля усиливаются, когда она ложится.
Другие симптомы: Она может чувствовать жжение, рвоту или отрыжку при глотании. Ребенок может быть суетливым или иметь колики.У малышей могут развиться хрипы и придирчивые привычки в еде.
Вероятный виновник: ГЭРБ (гастроэзофагеальная рефлюксная болезнь), вызванная слабой или незрелой мышечной полосой между пищеводом и желудком, которая позволяет кислоте возвращаться вверх. Иногда раздражающие соки могут попадать в легкие, вызывая хронический кашель.
Доктор Мама / Папа тактика дел / ГЭРБ:
– Обратитесь к педиатру, если хриплый кашель у вашего ребенка длится дольше двух недель. Он может порекомендовать держать вашего ребенка в вертикальном положении не менее 30 минут после кормления и приподнимать изголовье матраса, пока он спит.Лекарства, отпускаемые по рецепту, также могут контролировать симптомы ГЭРБ.
ПОДСКАЗКИ КАША: Мокрый или хриплый кашель, который часто сопровождается учащенным, поверхностным или затрудненным дыханием.
Другие симптомы: У вашего ребенка сначала появляются симптомы простуды, такие как чихание, заложенность носа или насморк, которые длятся около недели, и может развиться температура до 103 градусов по Фаренгейту. Он вялый и издает хрипящий звук, когда он выдыхает.
Вероятный виновник: БРОНХИОЛИТ , инфекция крошечных нижних дыхательных путей в легких, называемых бронхиолами.Обычно это вызвано респираторно-синцитиальным вирусом (RSV).
Не путать с бронхитом (частая инфекция верхних дыхательных путей у детей старшего возраста и взрослых), бронхиолит распространен среди младенцев и детей ясельного возраста. «RSV отличается от простуды, но это не пневмония.
Почти все дети заболеют этим к 2 годам », – говорит Пол Чеккиа, доктор медицины, специалист по RSV. RSV обычно проходит через пять-семь дней. Но дети могут заражаться RSV год за годом, потому что организм не вырабатывает иммунитет к вирусу.Вирус может оставаться живым на поверхности в течение нескольких часов. «Вы не можете поместить ребенка в пузырь, поэтому лучшее, что вы можете сделать, чтобы избежать заражения, – это часто мыть руки», – говорит доктор Чеккья. Если мыла и воды нет, подойдет дезинфицирующее средство для рук.
Д-р Мама / Папа тактика дел / бронхиолит:
– Немедленно позвоните своему педиатру, если вашему малышу трудно дышать или он слишком раздражителен, чтобы есть или пить. Младенцы с бронхиолитом иногда нуждаются в госпитализации для получения кислородного лечения.
– Если у вашего ребенка симптомы легкие (хриплый кашель без затруднений с дыханием), высморкайтесь ему носом с помощью насадки Nose Frida Snot Sucker.
–Установите в его комнате увлажнитель с прохладным туманом, чтобы помочь разжижить слизь в его легких, и убедитесь, что он пьет много жидкости (для младенцев – грудное молоко или смесь).
ПОДСКАЗКИ КАШЕЛЯ: Постоянный кашель, который часто сопровождается свистом или хрипом, длится более десяти дней и усиливается ночью, после физических упражнений или воздействия пыльцы, холодного воздуха, шерсти животных, пылевых клещей или дыма.
Другие симптомы: Ваш ребенок хрипит или имеет учащенное дыхание.
Вероятный виновник: ASTHMA, хроническое заболевание, при котором небольшие дыхательные пути в легких набухают, сужаются, забиваются слизью и спазмируются, затрудняя дыхание. Общие триггеры астмы включают раздражители окружающей среды, вирусные инфекции и упражнения. «У детей с астмой, по сути, чувствительные легкие», – говорит д-р Уидом. В случае астмы, хронический кашель может быть единственным симптомом.- говорит Уидом.
Д-р. Мама / папа тактика дел / астма:
– Обратитесь к врачу и сообщите о любых аллергических, астмах или экземах в семейном анамнезе, которые могут увеличить вероятность заболевания вашего ребенка.
ПОДСКАЗКИ КАШЕЛЯ: Слегка хриплый гортанный кашель, который возникает часто и может быть влажным или сухим.
Другие симптомы: Ваш ребенок чувствует себя вялым; Дети старшего возраста могут жаловаться, что их горло чешется и болит, голова болит, а мышцы спины и ног болят.У него также могут быть насморк, жар и тошнота.
Вероятный виновник: FLU , респираторное вирусное заболевание, которое наиболее часто встречается с ноября по апрель.
Тактика дел для мамы / папы / грипп:
– Позвоните своему врачу, если у вашего ребенка температура выше 101,5 градусов по Фаренгейту, рвота, диарея или он не хочет есть или пить (ваш врач порекомендует вам шаги по предотвращению обезвоживания).
–Дайте ребенку много жидкости и используйте увлажнитель воздуха для устранения заложенности дыхательных путей.
–Чтобы предотвратить будущие приступы гриппа, спросите своего педиатра о ежегодной вакцинации вашего ребенка от гриппа; Рекомендуется детям от 6 месяцев и старше.
Горячие новости: High Tech Temp Takersлихорадка Фрида
Недавнее исследование подчеркивает, что ректальные термометры остаются золотым стандартом для измерения температуры тела вашего ребенка, особенно для младенцев в возрасте 3 месяцев или младше, что является важным показателем жизнедеятельности. Температура 100,4 градуса по Фаренгейту или выше.Но если измерение ректальной температуры не входит в вашу должностную инструкцию, новейшие термометры, такие как Temp Traq, Infanttech SmartTemp и Fever Frida, значительно упрощают измерение температуры вашего ребенка, потому что их можно носить.
Как работают носимые термометры: Они содержат датчик, который непрерывно отслеживает температуру тела вашего ребенка в течение 24 часов. Они питаются от гибкой батареи и используют беспроводную технологию Bluetooth 4.0 для связи с вашим мобильным устройством через бесплатное приложение (например, приложение Temp Traq, приложение Infanttech SmartTemp или приложение FeverFrida iThermometer).Если температура вашего ребенка поднимается выше заданного уровня, вы получаете оповещения о высокой температуре на свой смартфон (iPhone или Android)
Носимый термометр очень прост.
Вот суть:
1. Нажмите кнопку запуска на телефоне, чтобы активировать термометр и подключить его к соответствующему бесплатному приложению.
2. Чтобы надеть носимый термометр, прикрепите гибкий термометр под руку ребенка. Это похоже на Bandaid. Он будет контролировать температуру вашего ребенка каждые 10 секунд в течение 24 часов.
3. Оставайтесь в пределах досягаемости. Чтобы получать и просматривать данные на свой телефон или iPad, вам необходимо находиться в пределах 40 футов от ребенка.
4. Если хотите, поделитесь своими данными с педиатром. Носимые термометры TempTraq, Fever Frida и Infanttech SmartTemp позволяют отправлять педиатру данные о тенденциях температуры тела вашего ребенка по электронной почте.
Дополнительная информация:
Точность – это проблема любого термометра.
–Тэмп Трэк был проверен исследователем детской больницы Акрона.Каждый термометр TempTraq предназначен для одноразового использования. Это одноразовая сделка. TempTraq одобрен FDA как медицинское устройство.
– Термометр SmartTemp от Infanttech имеет батарею с трехлетним сроком службы; зарядка не требуется. Клейкие пластыри, удерживающие термометр SmartTemp, являются одноразовыми. 10 упаковок с клеем входят в комплект и на сегодняшний день отдельно не продаются.
–Fever Frida одобрена детской больницей Бостона. Термометр поставляется с пятью пластырями.Доступны дополнительные пластыри Fever Frida.
Плюсы: С носимым термометром нет необходимости будить ребенка, чтобы измерить его температуру.
Минусы: Эти носимые беспроводные устройства могут подвергать вашего ребенка воздействию радиочастотной (РЧ) энергии. Сейчас считается, что радиочастотная энергия безопасна. Тем не менее, прежде чем покупать какое-либо беспроводное носимое устройство для вашего ребенка, вам следует обратить внимание на возможные риски. Вот некоторые рекомендуемые и обязательные к прочтению. Прочтите это тоже из Consumer Reports .
[easyazon_bestseller items = ”5 ″ locale =” US ”node =” 166862011 ″ tag = ”babyprodu0369-20 ″ title =” Just FYI – Лучшие продажи детских термометров на Amazon »]
Чтобы узнать больше о том, как измерить температуру вашего ребенка и что делать, если у него жар, ознакомьтесь с этой информацией и видео Американской академии педиатрии.
Что это полезно? Позвольте мне, оставив комментарий на странице Babyproducts Mom в Facebook.
Сандра Гордон, авторские права 2016 Детские товары Mom
Острый кашель (продолжительностью менее 4 недель) | ||
Первые симптомы простуды Свистящее дыхание и, если бронхиолит тяжелый, учащенное дыхание с расширенными ноздрями и затрудненным дыханием Возможна рвота после кашля Обычно у младенцев до 24 месяцев, чаще всего у детей 3–6 месяцев | Иногда рентген грудной клетки и посев слизи из носа (взятый с помощью мазка) для выявления вируса | |
Лихорадка, кашель, насморк, учащенное дыхание, боль в горле, озноб, головная боль, потеря вкуса или запаха, рвота, диарея, боль в животе, сыпь, красные глаза Особенно, когда в сообществе известны случаи | Иногда тестирование мазком из носа | |
Первые симптомы простуды Затем частый корявый кашель (хуже ночью) и, при тяжелом крупе, громкий писк при вдохе (стридор) и учащенное дыхание с расширенными ноздрями. Обычно у детей от 6 месяцев до 3 лет | Иногда рентген шеи и грудной клетки | |
Инородный предмет в дыхательном горле (трахее) или более крупных дыхательных путях легких (бронхов) | Кашель и удушье, которые начинаются внезапно Обычно у детей от 6 месяцев до 4 лет | |
Легкие симптомы простуды в течение 1-2 недель с последующим приступом кашля Младенцы: Приступы кашля, которые могут быть связаны с синим оттенком губ или кожи (цианоз), рвотой после кашля или остановками дыхания (апноэ) Дети старшего возраста: Приступы кашля, которые могут сопровождаться длительным высоким звуком (называемым криком) Кашель, который может длиться несколько недель | Посев образца слизи из носа | |
Иногда хрипы, одышка и боль в груди Кашель, иногда продуктивный | ||
Кашель в начале сна или утром при пробуждении Иногда хронические выделения из носа | Иногда КТ пазух | |
Насморк и заложенность носа Возможны жар и боль в горле Возможно маленькие, безболезненные, опухшие лимфатические узлы на шее | ||
Хронический кашель † (длящийся 4 недели и более) | ||
Периодические приступы кашля в ответ на триггер (например, пыльцу или другие аллергены), воздействие холодного воздуха или физическую нагрузку Ночной кашель Иногда члены семьи, страдающие астмой | Лечение астмы лекарственными препаратами для проверки облегчения симптомов Дыхательные пробы для оценки функции легких (функциональные пробы легких) | |
Врожденные дефекты легких | Несколько эпизодов пневмонии в одной и той же части легких | |
Врожденные дефекты, поражающие дыхательное горло (трахею), пищевод или и то, и другое | Обычно у новорожденных или младенцев Если трахея не развивается нормально, возможно громкий писк при вдохе ребенка (стридор) или лающий кашель и затрудненное дыхание. Если имеется ненормальное соединение между трахеей и пищеводом (трахеопищеводный свищ), кашель или затрудненное дыхание во время кормления ребенка и частые приступы пневмонии | Иногда бронхоскопия и эндоскопия Если подозревается патология трахеи, также КТ или МРТ |
Закупорка кишечника густым секретом (мекония илеус), обнаруженная вскоре после рождения Частые приступы пневмонии, синусита или того и другого Не растет, как ожидалось (отсутствие роста) Увеличение кончиков пальцев или изменение угла ногтевого ложа (зазубрины) и ногтевого ложа с синим оттенком | Возможно генетическое тестирование для подтверждения диагноза | |
Посторонний предмет в легких или дыхательных путях | Кашель и удушье, начавшиеся внезапно Разрешение удушья, но кашель, который не проходит или постепенно ухудшается в течение нескольких недель Обычно у детей от 6 месяцев до 4 лет | Рентген грудной клетки при выдохе и вдохе |
Младенцы: Суетливость, срыгивание после кормления, выгибание спины или плач после кормления и кашель в положении лежа Дети старшего возраста и подростки: Боль в груди или изжога после еды и в положении лежа и, возможно, свистящее дыхание, охриплость, тошнота и срыгивание Кашель, который часто усиливается ночью | Младенцы: Иногда делают рентгеновский снимок верхних отделов пищеварительного тракта после перорального введения бария, чтобы определить, в порядке ли анатомия Лечение блокаторами гистамина-2 (h3) (если симптомы облегчаются, причиной, вероятно, является гастроэзофагеальная рефлюксная болезнь) Иногда тест для измерения кислотности или эпизодов рефлюкса в пищеводе (называемый зондом pH или зондом импеданса) или рентген, сделанный после приема смеси через рот (сканирование опорожнения желудка) для определения частоты и тяжести эпизодов рефлюкса Дети старшего возраста: Лечение блокаторами h3 или ингибиторами протонной помпы для определения облегчения симптомов | |
Головная боль, зуд в глазах, легкая боль в горле, особенно по утрам, и кашель по ночам и при пробуждении | Лечение назальным спреем с антигистаминными препаратами или кортикостероидами (если симптомы уменьшаются, причиной является аллергия) Возможно рентген или компьютерная томография пазух | |
Психогенный или привычный кашель | Может развиться у детей после простуды или другого раздражителя дыхательных путей Частый (может быть каждые 2–3 секунды) резкий или сигнальный кашель в бодрствующем состоянии, возможно, длящийся от нескольких недель до месяцев Кашель, полностью прекращающийся, когда ребенок засыпает Отсутствие температуры или других симптомов | Иногда рентген грудной клетки для поиска других причин |
Недавний контакт с инфицированным человеком Обычно ослабленная иммунная система (иммунодефицит) Иногда лихорадка, ночная потливость, озноб и потеря веса | ||





 В таком случае выручают препараты резерва. Есть же случаи, когда врачи начинают терапию препаратами резерва, и при их неэффективности тяжело подобрать безопасное и надежное лекарство.
В таком случае выручают препараты резерва. Есть же случаи, когда врачи начинают терапию препаратами резерва, и при их неэффективности тяжело подобрать безопасное и надежное лекарство.


 При этом отсутствуют другие сопутствующие симптомы: насморк, температура, ослабленность.
При этом отсутствуют другие сопутствующие симптомы: насморк, температура, ослабленность. При коклюше кашель имеет приступообразный спастический характер. При сухом навязчивом приступообразном кашле у ребенка возникает рвота. Может привести к появлению судорог, нехватки кислорода и приостановке дыхания;
При коклюше кашель имеет приступообразный спастический характер. При сухом навязчивом приступообразном кашле у ребенка возникает рвота. Может привести к появлению судорог, нехватки кислорода и приостановке дыхания;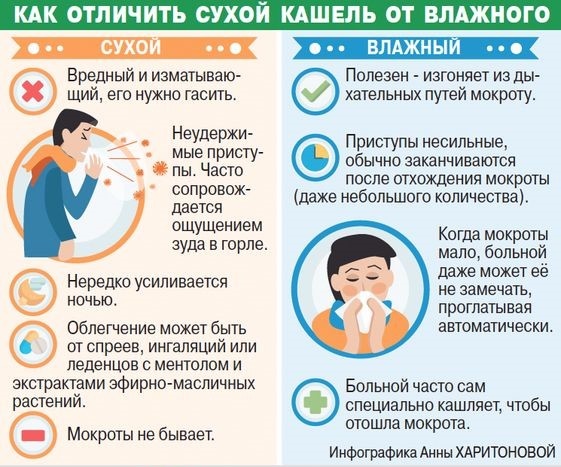 Гельминтоз сопровождается и другими симптомами: поносом, изменением цвета каловых масс, коликами, вздутием, побледнением кожного покрова, ослабленностью, плачем;
Гельминтоз сопровождается и другими симптомами: поносом, изменением цвета каловых масс, коликами, вздутием, побледнением кожного покрова, ослабленностью, плачем; При этом кашель может не сопровождаться повышением температуры тела.
При этом кашель может не сопровождаться повышением температуры тела. Так дыхательные пути очищаются от слизи.
Так дыхательные пути очищаются от слизи. В состав включены дополнительные растительные компоненты: тимьян, солодка, багульник, мать-и-мачеха, девясил, чабрец, душица, анис, алтей. Педиатры часто рекомендуют «Доктор МОМ», «Бронхикум», «Доктор Тайсс», «Геделикс», «Проспан». Последний препарат разрешен с четырехмесячного возраста. При применении нужно следить за реакцией, потому что возможна аллергия. При появлении отечности или кожной сыпи прием лекарства нужно отменить.
В состав включены дополнительные растительные компоненты: тимьян, солодка, багульник, мать-и-мачеха, девясил, чабрец, душица, анис, алтей. Педиатры часто рекомендуют «Доктор МОМ», «Бронхикум», «Доктор Тайсс», «Геделикс», «Проспан». Последний препарат разрешен с четырехмесячного возраста. При применении нужно следить за реакцией, потому что возможна аллергия. При появлении отечности или кожной сыпи прием лекарства нужно отменить.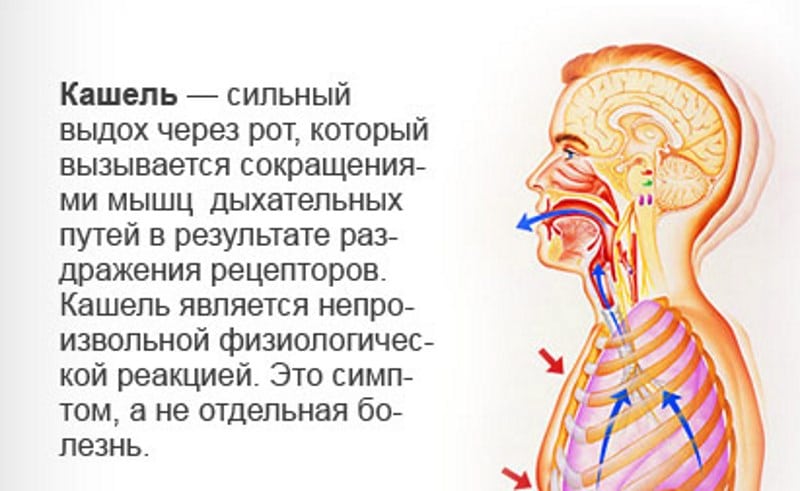
 Наиболее популярны в детском возрасте средства в форме сиропов, например, Геделикс, Сироп алтея, Бронхикум, Сироп корня солодки, Доктор Тайсс, Проспан, Гербион и другие.
Наиболее популярны в детском возрасте средства в форме сиропов, например, Геделикс, Сироп алтея, Бронхикум, Сироп корня солодки, Доктор Тайсс, Проспан, Гербион и другие.
 При этом появляется сухой, изматывающий и раздражающий кашель.При корректном лечении малыши избавляются от такой формы заболевания в течение 1-2 дней;
При этом появляется сухой, изматывающий и раздражающий кашель.При корректном лечении малыши избавляются от такой формы заболевания в течение 1-2 дней; Обычно коклюш проходит при повышенной температуре, но часто на протяжении всей болезни температура тела сохраняется в пределах нормы. При коклюше кашель не преобразуется во влажный, остается сухим и мучительным на протяжении всего времени выздоровления ребенка. Относитесь к коклюшу серьезно.
Обычно коклюш проходит при повышенной температуре, но часто на протяжении всей болезни температура тела сохраняется в пределах нормы. При коклюше кашель не преобразуется во влажный, остается сухим и мучительным на протяжении всего времени выздоровления ребенка. Относитесь к коклюшу серьезно.
