7 видов кашля и возможные причины
Кашель – это естественная реакция организма на изгнание жидкости или инородных тел из легких. Это также реакция на раздражение дыхательной системы, такое как «першение» в горле или постназальное затекание слизи.
Кашель бывает разный
Возможно, вам не приходило в голову, что разные причины вызывают разный кашель. Так, к примеру, сухой кашель в пыльном помещении отличается от влажного кашля, вызванного простудой или гриппом. Вот несколько разных видов кашля, способы его распознать и что они означают.1. Сухой кашель
Сухой отрывистый кашель – это непродуктивный кашель. Это означает, что при кашле вы не выделяете мокроты или слизи. Сухой кашель может быть вызван множеством различных состояний.Раздражение: першение в горле может быть вызвано попаданием инородных тел в нос, горло или бронхи. Например, вдыхание пыли, загрязняющих веществ или паров химических веществ в воздухе может вызвать сухой кашлевой рефлекс, изгоняющий раздражитель из респираторного тракта.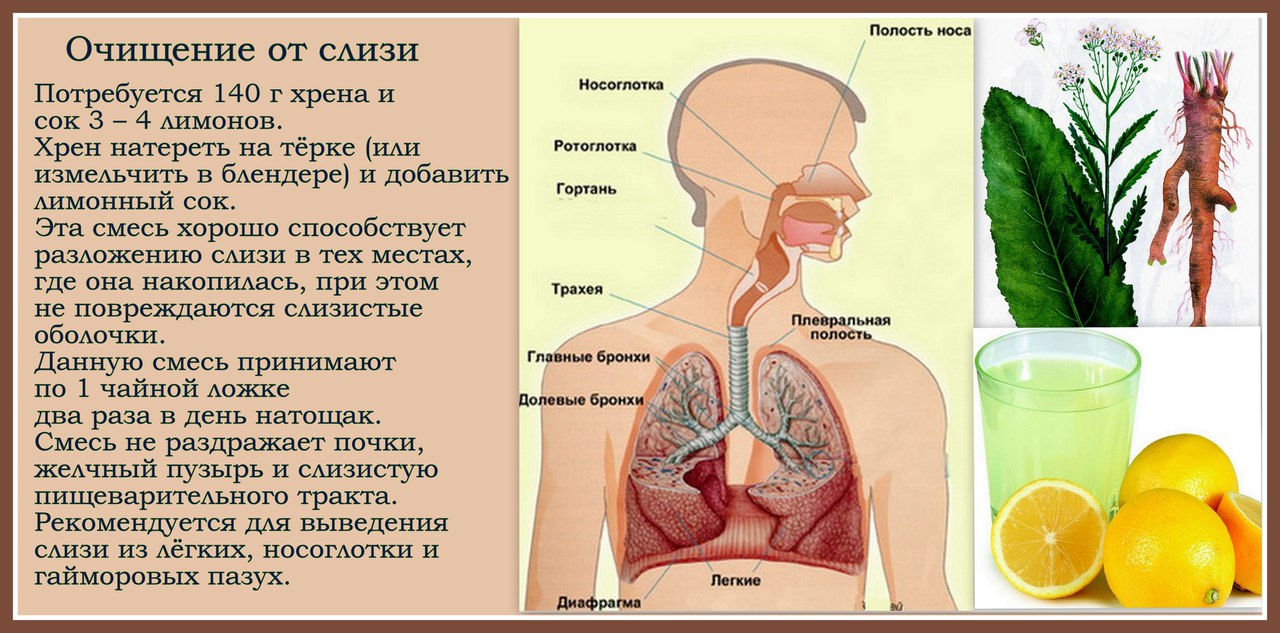
Сухость респираторных тканей: если ваше горло или бронхи пересыхают от холодного воздуха, сухого воздуха, обезвоживания, табачного дыма или низкого образования слизи, они могут раздражаться. Это раздражение может вызвать сухой кашель.
Воспаление: горло и респираторные пути могут воспалиться в результате бактериальной или вирусной инфекции, физического напряжения или изменения условий окружающей среды. Например, после выздоровления от простуды или гриппа выработка слизи может нормализоваться, но воспаление легких и горла (включая гортань и миндалины) может вызвать сухой поствирусный кашель. Точно так же чрезмерное использование голоса, что часто встречается у спортивных зрителей, певцов и артистов, может перенапрячь горло, вызывая воспаление и сухой кашель. Точно так же триггеры астмы могут вызвать приступ астмы, который включает воспаление в бронхах и сухой кашель.
Лечение сухого кашля зависит от основной причины. Иногда глоток воды, леденцы для горла или увлажнитель могут уменьшить раздражение, увлажнить ткани и устранить кашель.
2. Влажный кашель
Также называемый грудным кашлем, влажный кашель звучит тихо и тяжело. Этот кашель также называют «продуктивным» кашлем, потому что при нем выделяется слизь. Этот кашель на самом деле является попыткой организма вывести слизь из легких. Существует множество возможных причин образования избытка слизи, включая заложенность грудной клетки при простуде или гриппе, пневмонии или аллергии. Хотя многие люди ежегодно жалуются на «грипп», в большинстве случаев это действительно простуда. В среднем от 5% до 20% людей заражаются вирусом гриппа каждый год. То есть уменьшение количества слизи уменьшит кашель. В рамках этого лечения вы можете использовать отхаркивающие средства, чтобы разжижать и увлажнять слизь, чтобы она легче отхаркивалась. Увлажнитель также может разжижать слизь и сделать влажный кашель более продуктивным, тем самым уменьшая количество слизи в легких.
То есть уменьшение количества слизи уменьшит кашель. В рамках этого лечения вы можете использовать отхаркивающие средства, чтобы разжижать и увлажнять слизь, чтобы она легче отхаркивалась. Увлажнитель также может разжижать слизь и сделать влажный кашель более продуктивным, тем самым уменьшая количество слизи в легких.
Большинство врачей не рекомендуют использовать средства от кашля при влажном кашле, потому что они просто подавляют кашлевой рефлекс головного мозга, поэтому слизь остается в легких, а не откашливается. Слизь, находящаяся в легких, в крайних случаях может привести к инфекциям и пневмонии.
3. Кашель с репризами
Коклюшный кашель (с репризами) – это сильный кашель, при котором легкие выделяют столько кислорода, что вы задыхаетесь или судорожно вдыхаете между кашлями. Этот кашель настолько характерен для коклюша, бактериальной инфекции, что он стал вторым общепринятым названием болезни. Однако другие состояния также могут вызывать кашель с репризами, например, пневмония, тяжелые приступы астмы, эмфизема легких, хроническая обструктивная болезнь легких (ХОБЛ) и туберкулез.
Большинство причин коклюша достаточно серьезны, чтобы оправдать обследование у сертифицированного врача, чтобы диагностировать причину кашля и назначить курс лечения. В случае коклюша профилактика – лучший способ избежать заражения. Вакцина от коклюша доступна и рекомендуется как часть стандартного курса вакцинации для детей.
4. Лающий кашель
Лающий кашель похож на лай тюленя или собаки. Лай возникает из-за воспаления верхних дыхательных путей, особенно той части, что окружает гортань. Лающий кашель также называют крупозным кашлем, потому что он характерен для крупа. Сам по себе круп – это вирусная инфекция, которая вызывает отечность вокруг бронхов, трахеи и гортани. В результате у пациентов возникает затрудненное дыхание и появляется сильный кашель. Воспаление и кашель могут быть настолько сильными, что пациент может задыхаться или даже посинеть.
5. Жгучий кашель
Если в результате кашля вы испытываете жжение в горле или груди, возможно, вы откашливаете кислоту из желудка. Это симптом гастроэзофагеальной рефлюксной болезни, также называемой ГЭРБ, кислотным рефлюксом или изжогой. При ГЭРБ мышца у основания пищевода не может полностью закрыть желудок, тем самым позволяя желудочной кислоте течь вверх по пищеводу. Кислота желудка раздражает пищевод. Это раздражение ощущается как ощущение жжения и может вызвать кашель, который может подтолкнуть желудочную кислоту вверх по горлу, в рот и нос. В тяжелых случаях ГЭРБ раздражение и кашель могут даже вызвать срыгивание или рвоту. Существуют различные лекарства для борьбы с ГЭРБ. Большинство этих препаратов называют «кислотными редукторами», потому что они уменьшают объем кислоты, производимой желудком. Кроме того, антациды могут нейтрализовать кислоту в желудке, так что она меньше раздражает пищевод. В серьезных случаях ГЭРБ, приводящих к срыгиванию или рвоте, может потребоваться посещение врача.
6. Кашель с мокротой
Мокрота немного отличается от слизи. Слизь вырабатывается организмом для защиты тканей от инородных частиц и болезнетворных микробов, а также для предотвращения высыхания тканей. Мокрота – это слизь, которая сделала свое дело. То есть, мокрота – это слизь с внедренными в нее инородными частицами, микробами и клетками иммунной системы. Слизь обычно прозрачная, поскольку состоит в основном из воды. Мокрота может принимать разные цвета, которые могут указывать на то, с чем борется тело:- Желтая или зеленая мокрота обычно указывает на вирусную или бактериальную инфекцию. Цвет меняется из-за лейкоцитов в мокроте.
- Розовая мокрота возникает из попадания свежей крови.
- Коричневая мокрота образуется из застарелой крови.
- Черная мокрота обычно возникает из-за попадания в легкие твердых частиц дыма или угольной пыли.
Частая причина такого кашля – бронхит. Он вызывается инфекцией легких.
7. Серьезный кашель
Некоторые виды кашля указывают на серьезные проблемы и могут потребовать медицинской помощи врача. Некоторые признаки серьезного кашля включают:- Одышку или затрудненное дыхание
- Бледную или синюю кожа от недостатка кислорода
- Кровянистую слизь или мокроту
- Высокую или стойкую лихорадку
- Кашель, который длится дольше нескольких недель
- Хрипящие или хрипящие звуки
- Пенистую розовую мокроту
-
Постоянный кашель, мешающий спать.

Хотя эти симптомы не обязательно означают, что вы страдаете серьезным заболеванием, они иногда сопровождают опасные для жизни состояния, такие как пневмония, застойная сердечная недостаточность, рак легких, легочная эмболия или туберкулез. Посещение врача для осмотра и диагностики может помочь определить или устранить эти состояния как причину вашего кашля.
Различные типы кашля могут указывать на разные заболевания и состояния, а также на серьезность заболевания или состояния. Изучение различий помогает понять, когда вы можете лечить кашель дома или когда необходимо посетить кабинет врача или клинику неотложной помощи. Более того, понимание и распознавание серьезного кашля может помочь избежать трагической ситуации, при которой вы упускаете признаки серьезного заболевания.
новое решение старой проблемы uMEDp
Кашель – это защитно-приспособительная реакция, обеспечивающая удаление из дыхательных путей раздражающих агентов эндогенного (слизь, мокрота, гной) или экзогенного (инородные тела, частицы пыли и др. ) происхождения.
) происхождения.Таблица 1. Уменьшение кашля у больных под воздействием препарата «Эреспал» и в контрольной группе*
Рис. 1. Уменьшение кашля у больных под воздействием препарата «Эреспал» и в контрольной группе
Таблица 2. Уменьшение числа жалоб на боль в горле у больных под влиянием препарата «Эреспал»
Рис. 2. Уменьшение числа жалоб на боль в горле у больных под влиянием препарата «Эреспал»
Таблица 3. Обобщенные результаты лечения кашлевого симптома препаратом «Эреспал» в сравнении с контрольной группой больных
Рис. 3. Обобщенные результаты лечения кашлевого симптома препаратом «Эреспал» в сравнении с контрольной группой больных
Актуальность
Кашель – пятая по частоте причина, заставляющая амбулаторных больных обращаться к врачу. Среди симптомов, обусловленных патологией респираторной системы, он занимает первое место.
Среди симптомов, обусловленных патологией респираторной системы, он занимает первое место.
Физиология кашля
Рецепторы кашлевого рефлекса относятся к окончаниям разветвления языкоглоточного, блуждающего и тройничного нервов. Наиболее чувствительные зоны, раздражение которых вызывает кашель, – это гортань, бифуркация трахеи и места отхождения долевых бронхов. По мере уменьшения диаметра бронхов плотность кашлевых рецепторов уменьшается. В легочной ткани кашлевых рецепторов нет. Этим объясняется отсутствие кашля в определенные периоды течения некоторых разновидностей пневмонии при отсутствии вовлечения плевры или бронхов в воспалительный процесс.
Внешние и внутренние факторы (колебания температуры и влажности воздуха, табачный дым, назальная слизь, мокрота, воспаление слизистой дыхательных путей и т.д.) возбуждают кашлевые рецепторы, подразделяющиеся на ирритантные, быстро реагирующие на механические, термические, химические раздражители, и С-рецепторы, преимущественно стимулирующиеся медиаторами воспаления: простагландинами, брадикининами, субстацией Р и др.
Рефлекторная дуга кашля состоит из афферентного, центрального и эфферентного звеньев. По афферентным нервным волокнам импульсы с рецепторов поступают в кашлевой центр продолговатого мозга, на который помимо импульсов с периферии воздействуют регулирующие импульсы, исходящие из высших центров коры головного мозга. Кашлевой центр в продолговатом мозге организует координированное сокращение мышц диафрагмы, грудной клетки, живота, гортани и бронхов. Таким образом, под эфферентным звеном понимают двигательные волокна, идущие к указанным мышцам, и сами мышцы.
Кашлевой акт начинается с глубокого вдоха, продолжительностью около 2 секунд, после чего происходит рефлекторное сокращение мышц гортани и смыкание голосовых складок. Одновременно повышается тонус бронхиальной мускулатуры. Затем возникает внезапное сильное сокращение экспираторных мышц (главным образом мышц брюшного пресса), направленное на преодоление сопротивления временно закрытой голосовой щели. В этот период внутригрудное давление резко возрастает (до 100 мм рт. ст. и более), что вызывает сужение трахеи за счет прогибания внутрь ее наиболее податливой части – задней мембраны. Вслед за этим голосовая щель мгновенно раскрывается и происходит форсированный выдох. Значительная разность между давлением в дыхательных путях и атмосферным давлением в сочетании с сужением трахеи приводит к созданию потока воздуха, скорость которого в дыхательных путях в 20–30 раз превышает таковую при обычном дыхании.
В этот период внутригрудное давление резко возрастает (до 100 мм рт. ст. и более), что вызывает сужение трахеи за счет прогибания внутрь ее наиболее податливой части – задней мембраны. Вслед за этим голосовая щель мгновенно раскрывается и происходит форсированный выдох. Значительная разность между давлением в дыхательных путях и атмосферным давлением в сочетании с сужением трахеи приводит к созданию потока воздуха, скорость которого в дыхательных путях в 20–30 раз превышает таковую при обычном дыхании.
Для постановки правильного диагноза и подбора адекватной терапии необходимо определить причину возникновения кашля. Для этого нужно оценивать все характеристики кашля. Каждая из них имеет определенное диагностическое значение. Однако ответ на традиционный первый вопрос, который врач задает пациенту: «Как давно появился кашель?» – позволяет предположить причину его возникновения.
Острый кашель. Наиболее частыми причинами острого кашля являются такие инфекции верхних дыхательных путей, как ОРВИ, острый бактериальный синусит, коклюш, обострение хронических обструктивных заболеваний легких, аллергический ринит. Вирусные инфекции верхних дыхательных путей – самая частая причина острого кашля. У больных с ОРВИ при отсутствии лечения частота этого симптома в первые 48 часов заболевания достигает 83%, а к 14 дню снижается до 26%. Кашель при ОРВИ стимулируется стеканием отделяемого содержимого из носоглотки и раздражением слизистой оболочки гортани. При адекватной терапии ОРВИ кашель бесследно проходит. Однако возникают ситуации, когда кашель приобретает затяжное течение.
Вирусные инфекции верхних дыхательных путей – самая частая причина острого кашля. У больных с ОРВИ при отсутствии лечения частота этого симптома в первые 48 часов заболевания достигает 83%, а к 14 дню снижается до 26%. Кашель при ОРВИ стимулируется стеканием отделяемого содержимого из носоглотки и раздражением слизистой оболочки гортани. При адекватной терапии ОРВИ кашель бесследно проходит. Однако возникают ситуации, когда кашель приобретает затяжное течение.
Затяжной кашель. Обычно начинается с инфекции верхних дыхательных путей, продолжается от 3 до 8 недель и чаще всего является так называемым «постинфекционным», либо служит проявлением бактериального синусита или астмы.
Хронический кашель. Основной причиной хронического кашля является курение, которое оказывает прямое раздражающее воздействие на кашлевые рецепторы дыхательных путей, а также вызывает раздражение и воспалительную реакцию в слизистой оболочке трахеобронхиального дерева. К другим причинами, наиболее часто вызывающим хронический кашель, относят следующие:
К другим причинами, наиболее часто вызывающим хронический кашель, относят следующие:
Синдром постназального затекания слизи в глотку вследствие ринита или синусита. Термином «синдром постназального затекания» (postnasal drip syndrom) обозначаются клинические ситуации, характеризующиеся воспалительным процессом верхних дыхательных путей (носоглотка, нос, околоносовые пазухи), при которых отделяемое из носа стекает по задней стенке глотки в трахеобронхиальное дерево. Важна осведомленность врачей о данном синдроме, поскольку кашель при этом состоянии трактуется не всегда правильно и ошибочно приписывается хроническому бронхиту. Этот синдром встречается у 20–34% больных с хроническим кашлем.
Особый вариант бронхиальной астмы, который проявляется кашлем без удушья, чаще в ночное время. Так называемая кашлевая бронхиальная астма составляет 20–28% всех случаев хронического кашля. Для таких пациентов характерны: а) отсутствие анамнестических указаний на периодически появляющееся свистящее дыхание, а также спирометрических признаков экспираторной обструкции, затрудненного выдоха; б) наличие типичных для бронхиальной астмы признаков повышения реактивности дыхательных путей при проведении пробы с ацетилхолином. Причиной возникновения кашля в данной ситуации считается именно повышение реактивности воздухоносных путей, т.е. бронхоспазм.
Причиной возникновения кашля в данной ситуации считается именно повышение реактивности воздухоносных путей, т.е. бронхоспазм.
Гастроэзофагеальный рефлюкс (гастроэзофагеальная рефлюксная болезнь). Считается, что более чем у 20% больных с хроническим кашлем его причиной является гастроэзофагеальный рефлюкс.
Кашель нередко становится побочным эффектом при приеме ингибиторов ангиотензинпревращающих ферментов (АПФ) при лечении больных с артериальной гипертонией и недостаточностью кровообращения. Это связано с накоплением брадикинина, неблагоприятно влияющего на бронхи. Отмечено, что не все ингибиторы АПФ в равной степени обладают этим побочным действием. Значительно реже кашель возникает при применении периндоприла (престариума) и моноприла.
По продолжительности различают постоянный кашель, который наблюдается при хронических заболеваниях глотки, гортани, трахеи, бронхов, при венозном застое в малом круге кровообращения, и приступообразный кашель, который отмечается у больных хроническим бронхитом, бронхиальной астмой, хроническим обструктивным заболеванием легких, туберкулезом и раком легких.
По характеру кашель подразделяют на сухой – при экспираторном стенозе трахеи, поражениях плевры, средостения, при патологических процессах в перибронхиальных областях (компрессия опухолью, лимфатическими узлами, аневризмой аорты) и с мокротой – при поражении бронхиального дерева с гиперсекрецией бронхиальной слизи и развитием воспаления, а также при попадании в бронхи продуктов воспаления или некроза (прорыв абсцесса, туберкулез, рак легкого).
В большинстве случаев возникновение кашля связано с патологией дыхательной системы. Однако существуют такие его виды, при которых патология в дыхательных путях отсутствует. Это рефлекторный и нейрогенный кашель.
Рефлекторный кашель – это невротическое состояние, проявляющееся приступообразным сухим кашлем, не связанным с патологией бронхолегочной системы.
Наиболее частой причиной развития рефлекторного кашля становится гипервентиляционный синдром, при котором отмечается увеличение легочной вентиляции неадекватно уровню газообмена в организме. Гипервентиляционный синдром, как правило, имеет психогенную природу. На фоне стрессовых ситуаций, при разговоре, выполнении физических нагрузок у таких больных появляется ощущение нехватки воздуха, в результате чего они начинают учащенно и углубленно дышать, а это, в свою очередь, провоцирует приступ кашля. Кроме того, причиной рефлекторного кашля могут послужить гипертрофия нёбных миндалин, увеличение маленького язычка и язычной миндалины, гастроэзофагеальный рефлюкс. У больных рефлекторным кашлем при непрямой ларингоскопии выявляется ряд характерных признаков: 1) резко выраженный глоточный рефлекс, 2) спазмирование голосовых складок на вдохе, 3) отечность краев голосовых складок.
Гипервентиляционный синдром, как правило, имеет психогенную природу. На фоне стрессовых ситуаций, при разговоре, выполнении физических нагрузок у таких больных появляется ощущение нехватки воздуха, в результате чего они начинают учащенно и углубленно дышать, а это, в свою очередь, провоцирует приступ кашля. Кроме того, причиной рефлекторного кашля могут послужить гипертрофия нёбных миндалин, увеличение маленького язычка и язычной миндалины, гастроэзофагеальный рефлюкс. У больных рефлекторным кашлем при непрямой ларингоскопии выявляется ряд характерных признаков: 1) резко выраженный глоточный рефлекс, 2) спазмирование голосовых складок на вдохе, 3) отечность краев голосовых складок.
Нейрогенный кашель. Как уже указывалось выше, в формировании кашлевого рефлекса участвует кора головного мозга. Вследствие этого кашель может быть вызван или подавлен произвольно. Соответственно этому выделяют кашель центрального происхождения, так называемый нейрогенный (невротический) кашель. Хорошо известен заразительный кашель по типу индукции у части лиц, находящихся в зрительном зале или аудитории. Замечено, что индуктивный кашель чаще возникает при снижении эмоционального воздействия от происходящего на сцене или во время скучной, монотонно читаемой лекции.
Хорошо известен заразительный кашель по типу индукции у части лиц, находящихся в зрительном зале или аудитории. Замечено, что индуктивный кашель чаще возникает при снижении эмоционального воздействия от происходящего на сцене или во время скучной, монотонно читаемой лекции.
Описан кашель, возникающий у пациентов, страдающих неврозом, во время тревожного ожидания, из-за опасения куда-либо опоздать или перед ответственным публичным выступлением. Кашель часто возникает у лиц, неспособных достаточно полно выражать свои мысли и эмоции словами (алекситимические пациенты – от греческого выражения «нет слов для чувств»). Реже встречается громкий демонстративный кашель с нарочитым выделением мокроты как эквивалент истерической реакции.
Эпизодический нетяжелый кашель может не сказываться на общем состоянии больного. Однако мучительный приступообразный или постоянный кашель ухудшает качество жизни пациента, нарушает его сон, снижает физическую и интеллектуальную активность и может явиться причиной осложнений, среди которых выделяют спонтанный пневмоторакс, кровохарканье, миалгии в области грудной клетки и брюшного пресса, перелом ребер, рвоту, недержание мочи. Хронический кашель повышает внутригрудное давление, способствует формированию диафрагмальной и увеличению паховых грыж. Подъем внутригрудного давления приводит к затруднению притока крови к сердцу, снижению артериального и повышению венозного давления. Возможны нарушения ритма сердца. Ухудшение гемодинамики вследствие кашля может быть причиной головной боли. Как редкие осложнения описываются кровоизлияния в головной мозг и сетчатку глаза у пациентов, страдающих сосудистыми заболеваниями.
Хронический кашель повышает внутригрудное давление, способствует формированию диафрагмальной и увеличению паховых грыж. Подъем внутригрудного давления приводит к затруднению притока крови к сердцу, снижению артериального и повышению венозного давления. Возможны нарушения ритма сердца. Ухудшение гемодинамики вследствие кашля может быть причиной головной боли. Как редкие осложнения описываются кровоизлияния в головной мозг и сетчатку глаза у пациентов, страдающих сосудистыми заболеваниями.
У ряда пациентов приступ кашля приводит к кратковременной потере сознания, судорогам. Такое состояние называют беттолепсией. Считается, что беттолепсия возникает в результате повышения внутригрудного давления при кашле, гипервентиляции и последующего нарушения кровоснабжения мозга.
Терапия кашля
При лечении кашля необходимо учитывать его этиологию, течение и характер. Наиболее эффективной оказывается этиотропная терапия, которая предполагает либо устранение причины кашля (отмена вызывающих кашель лекарств, отказ от курения, удаление серной пробки из наружного слухового прохода, устранение контакта с аллергеном и др. ), либо ликвидацию патологического процесса, приведшего к кашлю (антибактериальная терапия пневмонии и других респираторных инфекций, лечение гастроэзофагеального рефлюкса и др.). В тех случаях, когда этиологическая и патогенетическая терапия по тем или иным причинам невозможна или недостаточно эффективна, проводят симптоматическую терапию кашля. Выбор лекарственных препаратов при этом зависит, прежде всего, от характера кашля, его интенсивности и других особенностей.
), либо ликвидацию патологического процесса, приведшего к кашлю (антибактериальная терапия пневмонии и других респираторных инфекций, лечение гастроэзофагеального рефлюкса и др.). В тех случаях, когда этиологическая и патогенетическая терапия по тем или иным причинам невозможна или недостаточно эффективна, проводят симптоматическую терапию кашля. Выбор лекарственных препаратов при этом зависит, прежде всего, от характера кашля, его интенсивности и других особенностей.
Противокашлевые средства по механизму действия подразделяются на препараты центрального наркотического и ненаркотического действия, вызывающие торможение кашлевого центра, и периферического действия, снижающие чувствительность кашлевых рецепторов (местные анестетики, препараты комбинированного действия и лекарственные средства, подавляющие высвобождение нейролептиков).
Важным патогенетическим механизмом нарушения бронхиальной проходимости является образование вязкой трудноотделяемой мокроты. Разжижение и удаление этого секрета занимает существенное место в лечении кашля. Препараты, влияющие на образование мокроты, можно разделить на четыре группы:
Разжижение и удаление этого секрета занимает существенное место в лечении кашля. Препараты, влияющие на образование мокроты, можно разделить на четыре группы:
- препараты рефлекторного действия, реализующие свой эффект со слизистой оболочки желудка и через хеморецепторную триггерную зону. Они раздражают афферентные волокна парасимпатического нерва и слизистой оболочки желудка, что рефлекторно возбуждает дыхательный центр. В результате происходит стимуляция бронхиальных желез, что, в свою очередь, способствует эвакуации мокроты;
- лекарственные средства с прямым действием на слизистую оболочку дыхательных путей (солевые, щелочи, эфирные масла). Среди них наибольшее распространение получили йодиды. Выделяясь из крови, соли йода вызывают гиперемию слизистой бронхов, стимулируют бронхиальные железы, в связи с чем золь-слой становится более жидким;
- протеолитические ферменты;
- стимуляторы продуктов сурфактанта.
В случае несостоятельного кашля у ослабленных больных применяют средства, усиливающие кашель и выведение мокроты.
Несмотря на многообразие противокашлевых средств, поиск новых, эффективных и безопасных препаратов остается весьма актуальным.
Материалы и метод
Задачей исследования было определение эффективности и безопасности использования противовоспалительного препарата фенспирида гидрохлорид (Эреспал) у больных ОРВИ. Эреспал – высокоэффективное средство, обеспечивающее патогенетическое воздействие на ключевые звенья воспалительного процесса в области верхних дыхательных путей. Основным фармакологическим эффектом фенспирида является противовоспалительный, гипосенсибилизирующий и спазмолитический, связанный с его способностью ингибировать влияние гистамина, уменьшать лейкоцитарную инфильтрацию, а также экссудацию, синтез простагландинов, тромбоксанов и лейкотриенов, проницаемость сосудов и ингибировать продукцию медиаторов воспаления. Наряду с выраженным противовоспалительным и гипосенсибилизирующим действием Эреспал обладает стимулирующим воздействием на мукоцилиарный транспорт. Уникальность этого препарата заключается в том, что он не относится к известным группам нестероидных и стероидных препаратов. При этом фенспирид оказывает сходное со стероидами действие, ингибируя активность фосфолипазы А2. Однако он действует на активность фосфолипазы А2 не усилением синтеза белка-ингибитора фермента фосфолипазы А2. Он тормозит ее активность посредством блокады транспорта ионов Ca++ в клетку. Недостаток ионов кальция снижает активность фосфолипазы А2, вызывая замедление каскада трансформации арахидоновой кислоты, что приводит к снижению образования простагландинов, лейкотриенов и тромбоксанов. Помимо этого, фенспирид снижает синтез гистамина и уровень экспрессии б1‑адренорецепторов. Противовоспалительная и спазмолитическая активность фенспирида обусловлена его способностью ингибировать действие гистамина, уменьшать лейкоцитарную инфильтрацию, проницаемость сосудов и экссудацию. При этом наивысшая фармакологическая эффективность препарата проявляется на уровне верхних и нижних дыхательных путей.
Уникальность этого препарата заключается в том, что он не относится к известным группам нестероидных и стероидных препаратов. При этом фенспирид оказывает сходное со стероидами действие, ингибируя активность фосфолипазы А2. Однако он действует на активность фосфолипазы А2 не усилением синтеза белка-ингибитора фермента фосфолипазы А2. Он тормозит ее активность посредством блокады транспорта ионов Ca++ в клетку. Недостаток ионов кальция снижает активность фосфолипазы А2, вызывая замедление каскада трансформации арахидоновой кислоты, что приводит к снижению образования простагландинов, лейкотриенов и тромбоксанов. Помимо этого, фенспирид снижает синтез гистамина и уровень экспрессии б1‑адренорецепторов. Противовоспалительная и спазмолитическая активность фенспирида обусловлена его способностью ингибировать действие гистамина, уменьшать лейкоцитарную инфильтрацию, проницаемость сосудов и экссудацию. При этом наивысшая фармакологическая эффективность препарата проявляется на уровне верхних и нижних дыхательных путей.
Для решения поставленной задачи под наблюдением находилась группа из 30 больных в возрасте от 18 до 60 лет с выраженным кашлевым синдромом, возникшим на фоне ОРВИ и в ранний период после хирургических вмешательств в ротоглотке. Им применяли монотерапию фенспиридом в дозе 80 мг (1 таблетка) 3 раза в день в течение 10 дней. В этой группе помимо фенспирида допускался прием парацетамола. Под наблюдением также находилась аналогичная по качественному и количественному составу контрольная группа больных, получавших традиционное лечение, включающее препарат термопсис и парацетамол в таблетированной форме в течение 10 дней.
Отбор пациентов проводился согласно разработанным критериям включения и исключения. Учитывался возраст пациентов, сроки и анамнез заболевания, объективные клинические и субъективные признаки. Оценку динамики состояния больного регистрировали по десятибальной системе. Пациенты были проинструктированы в отношении правил приема препарата.
Средний возраст больных (13 мужчин и 17 женщин) составил 30 лет. ОРВИ с выраженным кашлевым симптомом страдали 16 человек. 14 больных получали препарат в ранний период после хирургических вмешательств в ротоглотке (тонзиллэктомия, лазерные операции). Каждый день проводилась регистрация динамики объективной и субъективной симптоматики по десятибальной системе.
Результаты исследования
Полученные нами данные (табл. 1 и 2 и рис. 1 и 2) красноречиво свидетельствуют о высокой лечебной активности препарата «Эреспал» в отношении кашля, возникшего на фоне воспалительных процессов верхних дыхательных путей. Начиная со 2–3 дня, большинство больных отмечало уменьшение числа жалоб на боль в горле и других проявлений, характерных для острого фаринголарингита. К концу курса лечения происходила почти полная нормализация внешнего вида слизистой оболочки ротоглотки.
Анализируя полученные результаты применения препарата «Эреспал» в послеоперационном периоде, выявили полное исчезновение жалоб на кашель у 12 больных. Отрицательного результата не было зарегистрировано ни в одном случае (табл. 3, рис. 3).
Отрицательного результата не было зарегистрировано ни в одном случае (табл. 3, рис. 3).
Таким образом, проведенные исследования подтвердили высокую эффективность и безопасность применения препарата фенспирида гидрохлорид (Эреспал) для лечения кашля у больных с острыми воспалительными заболеваниями верхних дыхательных путей.
Кашель: взгляд оториноларинголога | #09/12
Одним из наиболее частых поводов для обращения к терапевту является кашель. Конечно, данных анамнеза заболевания, физикального, рентгенологического и лабораторного обследования бывает вполне достаточно для постановки диагноза и планирования лечения. Однако нередко стандартный курс лечения не дает эффекта, стойкий кашель изнуряет пациента и ставит в тупик терапевта: смена тех или иных муколитиков, антибиотиков и других медикаментов не приводит к купированию кашля. О чем следует думать? Какие причины кашля следует исключить?
Кашель — защитный механизм, призванный удалить из дыхательных путей инородное тело или мокроту.
Кашель — произвольный или непроизвольный (рефлекторный) толчкообразный форсированный звучный выдох при спастически сомкнутых голосовых складках (поэтому кашель и сопровождается звуком).
Рецепторы дыхательных путей делятся на два типа: ирритантные, реагирующие на механические термические и химические раздражители, располагающиеся преимущественно в проксимальных отделах дыхательного тракта, и стимулируемые различными провоспалительными медиаторами, расположенные более дистантно. Раздражение рецепторов может происходить не только при контакте с инородным телом, слизью и т. д., но и вследствие воспаления в слизистой оболочке гортани, трахеи, бронхов, раздражения рецепторов химическими и температурными факторами. Сдавление дыхательных путей также может приводить к механическому раздражению рецепторов слизистой оболочки дыхательных путей. Кашель может провоцироваться раздражением веточек блуждающего нерва за пределами дыхательных путей: кожи наружного слухового прохода (окончания Арнольдовой ветви блуждающего нерва), пищевода, диафрагмы, при увеличении левого предсердия и др. Такой кашель, как правило, не приносит пользы, более того, травмирует гортань. Различные патологические состояния, в том числе требующие хирургического лечения, возникают в гортани вследствие длительного тяжелого кашля (ангиоматозные полипы, воздушные кисты гортани, неспецифические гранулемы и т. д.). Кашель может привести к развитию осложнений, как легких (слабость, головная боль, рвота, недержание мочи, нарушение сна), так и тяжелых (спонтанный пневмоторакс или пневмомедиастинум, обморок, перелом ребер).
Такой кашель, как правило, не приносит пользы, более того, травмирует гортань. Различные патологические состояния, в том числе требующие хирургического лечения, возникают в гортани вследствие длительного тяжелого кашля (ангиоматозные полипы, воздушные кисты гортани, неспецифические гранулемы и т. д.). Кашель может привести к развитию осложнений, как легких (слабость, головная боль, рвота, недержание мочи, нарушение сна), так и тяжелых (спонтанный пневмоторакс или пневмомедиастинум, обморок, перелом ребер).
Среди причин кашля надо помнить о таких заболеваниях сердечно-сосудистой системы, как левожелудочковая недостаточность, тромбоэмболия легочной артерии; желудочно-кишечного тракта (ЖКТ) — гастроэзофагальная рефлюксная болезнь (ГЭРБ), скользящая грыжа пищеводного отверстия диафрагмы, демпинг-синдром. Некоторые метаболические нарушения могут сопровождаться кашлем (сахарный диабет (СД), подагра), кашель является побочным эффектом приема некоторых медикаментов (ингибиторы ангиотензин-превращающего фермента, диуретики, гипотензивные средства, психотропные, антигистаминные препараты), может быть психогенным. Однако по данным Favre L. еt al. [8] у 90% больных с хроническим кашлем причинами симптома являются стекание слизи по задней стенке глотки, ГЭРБ, бронхиальная астма (БА). У 25% больных по его данным имеются одновременно две или три причины для кашля. Подобные данные представляют Holmes R. L. и Fadden C. T. [7]. В детской практике на долю хронического кашля, связанного с патологией верхних дыхательных путей (ВДП), приходится 20,3%, а на долю ГЭРБ — 4,6% [9]. При проведении дифференциального диагноза важно учитывать не только аллергологический анамнез, вредные привычки, сопутствующую соматическую патологию, но и наследственность, профессиональные вредности, время возникновения кашля в течение суток, сезонность, зависимость от приема пищи, положения тела.
Однако по данным Favre L. еt al. [8] у 90% больных с хроническим кашлем причинами симптома являются стекание слизи по задней стенке глотки, ГЭРБ, бронхиальная астма (БА). У 25% больных по его данным имеются одновременно две или три причины для кашля. Подобные данные представляют Holmes R. L. и Fadden C. T. [7]. В детской практике на долю хронического кашля, связанного с патологией верхних дыхательных путей (ВДП), приходится 20,3%, а на долю ГЭРБ — 4,6% [9]. При проведении дифференциального диагноза важно учитывать не только аллергологический анамнез, вредные привычки, сопутствующую соматическую патологию, но и наследственность, профессиональные вредности, время возникновения кашля в течение суток, сезонность, зависимость от приема пищи, положения тела.
Кашель, сохраняющийся менее трех недель, считается острым, продолжающийся от 3 недель до 8 — подострым, а при течении более 8 недель — хроническим. Успех медикаментозной терапии кашля напрямую связан с точностью выявления его причин. Так, Irwin R. S. и Curley F. J. [10], анализируя эффективность лечения кашля по данным многих исследований, указывают, что при дифференцированном выборе лечебной тактики с учетом причин кашля эффективность терапии колеблется от 93% до 97%.
Так, Irwin R. S. и Curley F. J. [10], анализируя эффективность лечения кашля по данным многих исследований, указывают, что при дифференцированном выборе лечебной тактики с учетом причин кашля эффективность терапии колеблется от 93% до 97%.
Нередко стойкий, не приносящий удовлетворения кашель без мокроты является ранним симптомом опухоли трахеи, подголосового отдела гортани. Опухоли подголосового отдела гортани встречаются реже, чем опухоли вестибулярного и голосового отделов гортани, примерно в 2–4% [1, 2]. Как правило, диагноз ставится тогда, когда опухоль, достигая больших размеров, обтурирует просвет трахеи или подголосового отдела гортани, у больного развивается удушье или при распространении опухоли на голосовую складку и развитии стойкой дисфонии. Прогноз заболевания всецело зависит от сроков постановки диагноза, так как метастазирование происходит достаточно рано в регионарные предтрахеальные лимфоузлы, узлы глубокой яремной цепи и передневерхнего средостения. Опухоли подголосового отдела гортани обычно радиорезистентны. Эндоскопическая хирургия возможна только на ранних стадиях заболевания. По сути, единственный ранний симптом у больных с опухолями подголосового отдела гортани — стойкий, не приносящий удовлетворения сухой кашель.
Эндоскопическая хирургия возможна только на ранних стадиях заболевания. По сути, единственный ранний симптом у больных с опухолями подголосового отдела гортани — стойкий, не приносящий удовлетворения сухой кашель.
За последние 3 года на кафедре оториноларингологии с клиникой СПбГМУ им. акад. И. П. Павлова (Санкт-Петербург) опухоли подголосового отдела гортани выявлены у 16 больных в возрасте от 19 до 78 лет (7 мужчин и 9 женщин). При гистологическом исследовании оказалось, что в 12 случаях у больных были папилломы, в 3 — плоскоклеточный рак, в одном — гранулема. У всех больных был выраженный кашель, в 87,5% случаев отмечался кашель в ночное время, у 62,5% пациентов приступ кашля приводил к ларингоспазму, удушью, у 87,5% кашель был сухим, у 50% — кашель возникал при перемене положения тела.
Интересны данные анамнеза этой группы пациентов: длительность кашля до установления его причины составляла от 3 до 6 месяцев, причем за это время 8 больных неоднократно консультированы оториноларингологом, все больные консультировались терапевтом, пульмонологом, в том числе 5 человек находились на стационарном лечении по поводу хронической обструктивной болезни легких (ХОБЛ), БА, а 4 человека постоянно получали кортикостероиды ингаляционно без эффекта. Эти данные тем более удивительны, что даже небольшую опухоль подголосового отдела гортани можно увидеть при фиброскопическом исследовании, а современный уровень развития лазерной эндоскопической хирургии позволяет таких пациентов успешно лечить. Возможности лазерной эндоскопической хирургии опухолей гортани, фотодинамической терапии могут быть успешно реализованы лишь на ранних стадиях заболевания, когда нет инвазии в хрящ, метастазирования.
Эти данные тем более удивительны, что даже небольшую опухоль подголосового отдела гортани можно увидеть при фиброскопическом исследовании, а современный уровень развития лазерной эндоскопической хирургии позволяет таких пациентов успешно лечить. Возможности лазерной эндоскопической хирургии опухолей гортани, фотодинамической терапии могут быть успешно реализованы лишь на ранних стадиях заболевания, когда нет инвазии в хрящ, метастазирования.
Все больные представленной группы были успешно прооперированы с помощью хирургического лазера в нашей клинике. В 10 случаях папиллом подголосового отдела гортани и в 3 случаях рака проведена фотодинамическая терапия с отечественными фотосенсибилизаторами. При сроках наблюдения от 3 лет до 16 месяцев наблюдается ремиссия у 3 больных раком подголосового отдела гортани. Важно отметить, что и на дооперационном этапе и в послеоперационном периоде единственный способ снять мучительный кашель у больных с опухолями подголосового отдела гортани — противокашлевые средства, например, эффективный и безопасный — препарат Синекод. Этот препарат у всех больных нашей группы эффективно купировал кашель на этапе дооперационного обследования. В послеоперационном периоде Синекод назначался всем больным для профилактики кашля, который может вызвать преждевременное отторжение фибрина, кровотечение.
Этот препарат у всех больных нашей группы эффективно купировал кашель на этапе дооперационного обследования. В послеоперационном периоде Синекод назначался всем больным для профилактики кашля, который может вызвать преждевременное отторжение фибрина, кровотечение.
Конечно, чаще всего причинами кашля со стороны ЛОР-органов являются воспалительные заболевания ВДП, острые респираторные вирусные инфекции (ОРВИ), аденоидит, острый или хронический синусит, фарингит, острый или хронический ларингит.
При ОРВИ кашель возникает вследствие повреждения вирусом респираторного эпителия с развитием десквамации поверхностных слоев, расширением микрососудов слизистой оболочки, гиперсекреции желез, гиперреактивности афферентных сенсорных окончаний респираторного эпителия под действием медиаторов воспаления [6, 12]. Именно эти изменения слизистой оболочки объясняют такие симптомы ОРВИ, как чихание, першение в горле, непродуктивный «навязчивый» кашель в первые дни заболевания. Поэтому для лечения кашля при ОРВИ уместно применение нестероидных противовоспалительных средств, антигистаминных препаратов I поколения, противокашлевых препаратов. Хорошим комбинированным препаратом для лечения кашля на фоне ОРВИ является ТераФлю: сочетание парацетамола, фенирамина — антигистаминного препарата I поколения, фенилэфрина и витамина С. Парацетамол обладает выраженным противовоспалительным действием. Фенирамин, обладая антигистаминным действием, снимает явления гиперреактивности слизистой ВДП и уменьшает количество выделений, зуд и раздражение в носу, першение в горле, чихание, кашель уже через час после приема препарата. Фенилэфрин, будучи эффективным сосудосуживающим средством системного действия, уже через несколько минут снимает заложенность носа, уменьшает количество выделений, в том числе стекание слизи по задней стенке глотки, что позволяет существенно уменьшить кашель.
Хорошим комбинированным препаратом для лечения кашля на фоне ОРВИ является ТераФлю: сочетание парацетамола, фенирамина — антигистаминного препарата I поколения, фенилэфрина и витамина С. Парацетамол обладает выраженным противовоспалительным действием. Фенирамин, обладая антигистаминным действием, снимает явления гиперреактивности слизистой ВДП и уменьшает количество выделений, зуд и раздражение в носу, першение в горле, чихание, кашель уже через час после приема препарата. Фенилэфрин, будучи эффективным сосудосуживающим средством системного действия, уже через несколько минут снимает заложенность носа, уменьшает количество выделений, в том числе стекание слизи по задней стенке глотки, что позволяет существенно уменьшить кашель.
В первые дни ОРВИ наблюдается гиперсекреция слизистых желез респираторного эпителия, дополнительное назначение отхаркивающих препаратов, особенно действующих на основе гастропульмонального рефлекса, представляется неоправданным. Из противокашлевых препаратов предпочтение надо отдать препарату Синекод, который избирательно воздействует на центр кашля, не вызывая угнетения дыхания, не имеет гипнотического и анальгетического действия и не вызывает лекарственной зависимости, хорошо переносится всеми категориями больных.
Трахеальный секрет — многокомпонентный коллоидный раствор, включающий жидкую фазу — золь, который покрывает апикальные поверхности мукоцилиарных клеток, и нерастворимую фазу — гель — макромолекулярные гликопротеиновые комплексы муцинов, сцепленных дисульфидными мостиками. Образование секрета является защитным механизмом, обеспечивающим увлажнение воздуха, эвакуацию инородных частиц, бактерий и вирусов. Для физиологичного выделения слизи из нижних дыхательных путей (НДП) необходимы колебания ресничек эпителиальных клеток слизистой оболочки бронхов и трахеи и соответствующие вязкоэластичные свойства слизи. В норме секрет трахеобронхиального дерева должен иметь низкую вязкость и хорошую текучесть, что зависит от соотношения воды и гликопротеидов, входящих в состав слизи. Повышение вязкости секрета может быть связано с обезвоживанием организма или воспалением, сопровождающимся гиперпродукцией бокаловидными клетками бедной сиаломуцинами густой слизи. При ОРВИ нарушается мукоцилиарный клиренс, и при прогрессировании заболевания для эвакуации трахеобронхиального секрета включается дополнительный механизм эвакуации слизи — кашель, для его реализации в ряде случаев необходимо уменьшить вязкость секрета, показано назначение муколитиков, как правило, этот этап терапии может быть определен аускультативно.
Острый ларингит нередко сопровождает острые респираторные заболевания (ОРЗ), хотя помимо вирусной этиологии причиной острого ларингита может стать ирритация дымом, заброс кислоты из желудка, резкое температурное воздействие. Кашель при остром ларингите не несет эвакуирующей мокроту функции, связан с воспалением слизистой оболочки, в том числе и в области рецепторных зон. Применение противокашлевых препаратов позволяет не просто уменьшить кашель, но и защитить гортань от травмирующего слизистую оболочку кашля. Лечение острого ларингита может включать ТераФлю перорально, входящие в этот противовоспалительный комбинированный препарат ингредиенты эффективно борются с воспалением в слизистой оболочке. Успешно могут быть применены ингаляции Циклоферона, щелочных растворов, кортикостероидов, в отдельных случаях — антибиотика. Эффективно применение противокашлевого препарата Синекод внутрь.
Синусит, аденоидит, аллергический ринит могут сопровождаться навязчивым, непродуктивным кашлем, который возникает при раздражении рефлексогенных зон глотки и гортаноглотки стекающими по задней стенке слизью или гноем. Синдром постназального затекания изолированно или в сочетании с другими заболеваниями является одной из частых причин острого или хронического кашля, причем связанный с ним кашель чаще реализуется ночью: днем человек рефлекторно сглатывает стекающую в глотку слизь, что тоже раздражает пациента. При локализации воспалительного процесса в задних группах околоносовых пазух, носоглотке кашель и стекание слизи по задней стенке глотки могут быть единственными проявлениями заболевания. Кашель при этом состоянии формально является сухим, так как в трахее и бронхах нет скопления мокроты, но пациентом воспринимается как продуктивный. В уточнении причин стекания слизи по задней стенке имеет значение не только эндоскопия носа и носоглотки, но и компьютерная томография (КТ) околоносовых пазух, нередко именно изолированный сфеноидит или этмоидит вызывает стекание слизи, кашель. В лечении такого кашля основным является санация полости носа и пазух, хороший эффект помимо стандартных методов лечения заболевания дают солевые промывания полости носа, эффект от проводимой местной терапии может рассматриваться и как дополнительный диагностический критерий, заставляющий принять решение о КТ околоносовых пазух при отсутствии эндоскопической симптоматики.
Синдром постназального затекания изолированно или в сочетании с другими заболеваниями является одной из частых причин острого или хронического кашля, причем связанный с ним кашель чаще реализуется ночью: днем человек рефлекторно сглатывает стекающую в глотку слизь, что тоже раздражает пациента. При локализации воспалительного процесса в задних группах околоносовых пазух, носоглотке кашель и стекание слизи по задней стенке глотки могут быть единственными проявлениями заболевания. Кашель при этом состоянии формально является сухим, так как в трахее и бронхах нет скопления мокроты, но пациентом воспринимается как продуктивный. В уточнении причин стекания слизи по задней стенке имеет значение не только эндоскопия носа и носоглотки, но и компьютерная томография (КТ) околоносовых пазух, нередко именно изолированный сфеноидит или этмоидит вызывает стекание слизи, кашель. В лечении такого кашля основным является санация полости носа и пазух, хороший эффект помимо стандартных методов лечения заболевания дают солевые промывания полости носа, эффект от проводимой местной терапии может рассматриваться и как дополнительный диагностический критерий, заставляющий принять решение о КТ околоносовых пазух при отсутствии эндоскопической симптоматики.
Стойкий постоянный или приступообразный кашель с вязкой мокротой или без нее нередко наблюдается при хроническом ларингите. Больной рассказывает о возникновении приступов кашля, сопровождающихся удушьем, или о кашле до спазмов в горле, до рвоты, до непроизвольного мочеиспускания. Такой кашель изматывает, истощает больного, лишает сна. Больные отмечают постоянную или преходящую осиплость, нередко понижение основного тона голоса, повышенную его утомляемость. Характерной жалобой является боль в горле при голосовой нагрузке.
Гортань, являясь органом, осуществляющим разделение пищепроводных и дыхательных путей, подвержена влиянию многих неблагоприятных факторов внешней среды, инфекционных агентов, пищевых ирритантов и т. д. Хронический ларингит возникает под влиянием целого ряда экзогенных факторов: длительного воздействия холодного или горячего воздуха, курения, алкоголя, контакта с пылью, стружкой, токсическими веществами в воздухе, при длительном перенапряжении голоса и т. д. Хронический ларингит может возникать и вследствие хронических заболеваний других органов: заболеваний носа и околоносовых пазух, патологии НДП, ЖКТ, сердечно-сосудистой системы, нарушений эндокринной системы и т. д. Воспаление в области гортани — частая проблема, которая ведет не только к нарушению функций органа (дисфонии, диспноэ), сопровождается кашлем и многими другими симптомами, но и маскирует неопластические процессы. Предрасполагающими к хроническому течению ларингита являются профессиональные вредности (задымленность помещения, горячие цеха, пыль, химические реагенты в воздухе), перегрузки голоса. Причем речь идет не о профессионалах голоса, как правило, у них голос «поставлен» и устойчив к нагрузкам, а о тех лицах, которые вынуждены много кричать, перекрикивая шум в цехе или на спортивной площадке.
д. Хронический ларингит может возникать и вследствие хронических заболеваний других органов: заболеваний носа и околоносовых пазух, патологии НДП, ЖКТ, сердечно-сосудистой системы, нарушений эндокринной системы и т. д. Воспаление в области гортани — частая проблема, которая ведет не только к нарушению функций органа (дисфонии, диспноэ), сопровождается кашлем и многими другими симптомами, но и маскирует неопластические процессы. Предрасполагающими к хроническому течению ларингита являются профессиональные вредности (задымленность помещения, горячие цеха, пыль, химические реагенты в воздухе), перегрузки голоса. Причем речь идет не о профессионалах голоса, как правило, у них голос «поставлен» и устойчив к нагрузкам, а о тех лицах, которые вынуждены много кричать, перекрикивая шум в цехе или на спортивной площадке.
Соотношение страдающих хроническим ларингитом мужчин и женщин составляет 2:1 [5]. В последние годы наблюдается изменение тенденции в сторону преобладания удельного веса женщин, что, вероятно, связано с увеличением числа курящих женщин. Так, по нашим данным, основанным на анализе 560 случаев хронического ларингита, находившихся на лечении на кафедре оториноларингологии с клиникой СПбГМУ им. И. П. Павлова (Санкт-Петербург), оказалось, что женщины составляют 61,3% больных. С другой стороны, женщины чаще обращаются к врачу по поводу стойкой дисфонии, так как охриплость в большей степени вредит имиджу женщины, чем мужчины. Роль курения в формировании хронического ларингита признана всеми. Однако в нашем исследовании курильщиков было только 38,7%. Курение не является единственным фактором развития хронического ларингита, но при микробиологическом исследовании слизистой гортани у курильщиков чаще высеваются ассоциации микроорганизмов, в том числе и патогенных, чем у некурящих.
Так, по нашим данным, основанным на анализе 560 случаев хронического ларингита, находившихся на лечении на кафедре оториноларингологии с клиникой СПбГМУ им. И. П. Павлова (Санкт-Петербург), оказалось, что женщины составляют 61,3% больных. С другой стороны, женщины чаще обращаются к врачу по поводу стойкой дисфонии, так как охриплость в большей степени вредит имиджу женщины, чем мужчины. Роль курения в формировании хронического ларингита признана всеми. Однако в нашем исследовании курильщиков было только 38,7%. Курение не является единственным фактором развития хронического ларингита, но при микробиологическом исследовании слизистой гортани у курильщиков чаще высеваются ассоциации микроорганизмов, в том числе и патогенных, чем у некурящих.
По нашим данным у больных хроническим ларингитом на слизистой оболочке гортани выявлены ассоциации условно-патогенных и патогенных кокков. Резервуаром бактериальной флоры в большинстве случаев являются очаги инфекции в зубочелюстной системе и небных миндалинах. В группе обследованных больных хроническим ларингитом хронический тонзиллит выявлен в 89% случаев, причем в 20% случаев — декомпенсированный. С другой стороны, из 560 больных хроническим ларингитом только в 6% случаев в анамнезе была тонзиллэктомия. Таким образом, общепринятое мнение о том, что после тонзиллэктомии чаще возникают воспалительные заболевания гортани, неверно, скорее, очаги инфекции в ВДП способствуют развитию воспалительной патологии гортани.
В группе обследованных больных хроническим ларингитом хронический тонзиллит выявлен в 89% случаев, причем в 20% случаев — декомпенсированный. С другой стороны, из 560 больных хроническим ларингитом только в 6% случаев в анамнезе была тонзиллэктомия. Таким образом, общепринятое мнение о том, что после тонзиллэктомии чаще возникают воспалительные заболевания гортани, неверно, скорее, очаги инфекции в ВДП способствуют развитию воспалительной патологии гортани.
К основным патогенетическим механизмам развития воспалительных изменений гортани можно отнести фаринголарингеальный рефлюкс, который может сопровождаться явными клиническими проявлениями со стороны ЖКТ или протекать бессимптомно. С патофизиологической точки зрения ГЭРБ является кислотозависимым заболеванием, развивающимся на фоне первичного нарушения двигательной функции верхних отделов пищеварительного тракта. Физиологический рефлюкс, то есть заброс кислого желудочного содержимого в пищевод, бывает и у здоровых людей. Он возникает редко, как правило, после приема пищи, имеет небольшую продолжительность, никогда не появляется во время сна. Понятие фаринголарингеального рефлюкса шире, чем ГЭРБ. К его развитию, помимо ГЭРБ, приводят некоторые функциональные причины (недостаточность тонуса верхнего пищеводного жома) и чисто поведенческие особенности (переедание перед сном, работа в согнутом положении (например, в огороде) после еды).
Понятие фаринголарингеального рефлюкса шире, чем ГЭРБ. К его развитию, помимо ГЭРБ, приводят некоторые функциональные причины (недостаточность тонуса верхнего пищеводного жома) и чисто поведенческие особенности (переедание перед сном, работа в согнутом положении (например, в огороде) после еды).
Кашель при ГЭРБ обусловлен рефлексом при раздражении окончаний блуждающего нерва, микро- или макроаспирацией желудочного содержимого, нарушением моторики пищевода и кардиального сфинктера. Нередко кашель является единственным симптомом ГЭРБ (у 50–75% пациентов по данным С. Ю. Терещенко [4]). Объективная диагностика рефлюкс-эзофагита, ГЭРБ может быть реализована при суточном мониторировании pH и манометрии пищевода с регистрацией временной связи между рефлюксом и эпизодами кашля. Однако эти исследования не надежны в плане прогнозирования эффекта антирефлюксной терапии. По мнению Joniau S. et al. рН-мониторирование пищевода не оправдывает свое предназначение: оно приводит к гипердиагностике ГЭРБ [11]. Проведен анализ всех исследовательских работ, посвященных рН-мониторингу пищевода у больных с внепищеводными проявлениями ГЭРБ, опубликованных в мировой научной печати за период с 1991 по 2006 год. Авторы пришли к выводу, что хотя рН-мониторирование имеет значение в диагностике ГЭРБ, а заброс кислого содержимого желудка в гортаноглотку играет важную роль в патогенезе хронического ларингита, однако значение метода сильно переоценено. Важную информацию о состоянии слизистой оболочки пищевода и желудка, функции сфинктеров пищевода и желудка можно получить при фиброгастродуоденоскопии, однако проведение исследования на фоне обострения хронического ларингита может существенно усилить проявления заболевания. Целесообразней при высокой вероятности роли фаринголарингеального рефлюкса в формировании заболевания у пациента по данным анамнеза, жалоб, эндоскопии гортани провести пробный курс антирефлюксной терапии, эффективность которой подтвердит предположение о роли заболевания ЖКТ в формировании кашля.
Проведен анализ всех исследовательских работ, посвященных рН-мониторингу пищевода у больных с внепищеводными проявлениями ГЭРБ, опубликованных в мировой научной печати за период с 1991 по 2006 год. Авторы пришли к выводу, что хотя рН-мониторирование имеет значение в диагностике ГЭРБ, а заброс кислого содержимого желудка в гортаноглотку играет важную роль в патогенезе хронического ларингита, однако значение метода сильно переоценено. Важную информацию о состоянии слизистой оболочки пищевода и желудка, функции сфинктеров пищевода и желудка можно получить при фиброгастродуоденоскопии, однако проведение исследования на фоне обострения хронического ларингита может существенно усилить проявления заболевания. Целесообразней при высокой вероятности роли фаринголарингеального рефлюкса в формировании заболевания у пациента по данным анамнеза, жалоб, эндоскопии гортани провести пробный курс антирефлюксной терапии, эффективность которой подтвердит предположение о роли заболевания ЖКТ в формировании кашля. Holmes R. L. и Fadden C. T. [7] считают, что ГЭРБ как причину хронического кашля нужно устанавливать по клиническим симптомам и эффективности пробного курса лечения ингибиторами протонной помпы.
Holmes R. L. и Fadden C. T. [7] считают, что ГЭРБ как причину хронического кашля нужно устанавливать по клиническим симптомам и эффективности пробного курса лечения ингибиторами протонной помпы.
По нашим данным в 46,3% случаев у больных с хроническим ларингитом выявлена органическая патология ЖКТ, которая сопровождается забросом кислоты в пищевод и гортаноглотку. Реально количество больных хроническим ларингитом, у которых в патогенезе заболевания играет роль рефлюкс-синдром, намного больше. В нашем исследовании у 20% больных при обследовании не было выявлено органических заболеваний ЖКТ, однако эндоскопическая картина гортани соответствовала рефлюкс-синдрому, а приступы кашля, ларингоспазма в ночное время были связаны с нарушением диеты, режима питания, перееданием в вечернее время [3].
При СД уже на ранних стадиях появляется сухость слизистой оболочки дыхательных путей, нарушение микроциркуляции. По нашим данным СД встречается у 29% больных хроническим ларингитом. Нередко именно оториноларинголог направляет больного на анализ сахара крови, увидев сухую, воспаленную, утолщенную слизистую оболочку глотки и гортани. Принято считать, что при СД развиваются атрофические ларингиты. По результатам нашего исследования в большинстве случаев у больных с нарушениями углеводного обмена наблюдался катаральный или гиперпластический ларингит. Вероятно, это связано с тем, что в большинстве случаев у больного хроническим ларингитом есть несколько причин, способствующих развитию заболевания.
Нередко именно оториноларинголог направляет больного на анализ сахара крови, увидев сухую, воспаленную, утолщенную слизистую оболочку глотки и гортани. Принято считать, что при СД развиваются атрофические ларингиты. По результатам нашего исследования в большинстве случаев у больных с нарушениями углеводного обмена наблюдался катаральный или гиперпластический ларингит. Вероятно, это связано с тем, что в большинстве случаев у больного хроническим ларингитом есть несколько причин, способствующих развитию заболевания.
Кашель, сопровождающий заболевания НДП, оказывает травмирующее действие на голосовые складки и утяжеляет воспаление слизистой оболочки гортани. Хронические бронхиты, бронхоэктатическая болезнь могут способствовать спутогенному (через мокроту) инфицированию гортани. Многие больные БА постоянно пользуются ингаляторами, длительное применение которых негативно сказывается на состоянии слизистой оболочки голосовых складок. Гормональные ингаляторы способствуют не только развитию атрофического ларингита, но и появлению микозов гортани. В нашем исследовании в 18,5% случаев у больных хроническим ларингитом были выявлены хронические заболевания НДП.
В нашем исследовании в 18,5% случаев у больных хроническим ларингитом были выявлены хронические заболевания НДП.
При гипотиреозе происходит нарушение водно-солевого обмена, что приводит к расширению интерстициального жидкостного сектора, гипонатриемии, появлению отеков кожи и слизистой оболочки, в том числе и в гортани. Заболевания щитовидной железы, приводящие к развитию гипотиреоза, сопровождаются стойкими изменениями голосовых складок (утолщение, закругленный край, пастозность слизистой оболочки), которые влекут за собой стойкие изменения голоса.
Итак, во многих случаях хронический ларингит может расцениваться как заболевание вторичное, являющееся следствием хронического соматического заболевания. При выборе лечебной тактики необходимо тщательно анализировать сопутствующие заболевания, принимать меры для их лечения.
Противовоспалительная терапия при заболеваниях гортани имеет во многом и диагностическое значение: воспалительный фон, маскируя органические изменения слизистой оболочки гортани, не позволяет точно установить диагноз, оценить объем необходимого хирургического лечения. Противовоспалительный курс лечения должен быть интенсивным и коротким, только в этом случае можно рассчитывать не только на купирование симптомов заболевания, быстрое восстановление функций гортани, но и на своевременное выявление хирургических заболеваний гортани.
Противовоспалительный курс лечения должен быть интенсивным и коротким, только в этом случае можно рассчитывать не только на купирование симптомов заболевания, быстрое восстановление функций гортани, но и на своевременное выявление хирургических заболеваний гортани.
У 89% больных с обострением хронического ларингита в нашем исследовании были жалобы на выраженный кашель. В 34% случаев кашель беспокоил преимущественно в ночное время. У 40% больных приступ кашля приводил к ларингоспазму, удушью. В 54% случаев больных беспокоил сухой кашель, только у 28% кашель носил продуктивный характер [3].
Учитывая, что при ларингите причиной кашля является не наличие мокроты, а непосредственно воспаление слизистой оболочки в области рефлексогенных зон, показано назначение противокашлевых препаратов. Какой препарат выбрать? Противокашлевое средство должно иметь широкий лечебный диапазон между эффективными и токсичными дозами, избирательное воздействие на центр кашля, не вызывая угнетения дыхания. Таким препаратом является Синекод. Цитрат бутамирата — единственный действующий ингредиент препарата Синекод — является главным действующим веществом для подавления кашля, которое ни химически, ни фармакологически не относится к опиумным алкалоидам. Синекод предлагается в трех формах: капли для детей, сироп для детей и взрослых.
Таким препаратом является Синекод. Цитрат бутамирата — единственный действующий ингредиент препарата Синекод — является главным действующим веществом для подавления кашля, которое ни химически, ни фармакологически не относится к опиумным алкалоидам. Синекод предлагается в трех формах: капли для детей, сироп для детей и взрослых.
Фармакологически бутамирата цитрат представляет собой противокашлевый препарат центрального действия. Как химически, так и морфологически бутамирата цитрат отличается от опиатных алкалоидов, таких как производные кодеина или морфина. Центральное действие бутамирата цитрата имеет исключительно противокашлевый эффект — препарат не обладает центральным анальгетическим действием и не влияет на дыхание. Препарат обладает неспецифическим антихолинергическим и бронхоспазмолитическим действиями, которые облегчают дыхательную функцию. Синекод быстро и полностью всасывается после приема внутрь, максимальная концентрация достигается через 1,5 часа, на 95% связывается с белками плазмы крови. У препарата нет кумулятивного эффекта, выводится через мочевыводящие пути. Противокашлевое действие препарата Синекод начинается через 30 минут и продолжается в течение 6 часов. Отмечена хорошая переносимость и высокая безопасность препарата. Он может применяться у детей старше двух месяцев и у пожилых людей. Важно, что он не влияет на моторику ЖКТ, может применяться у пациентов с заболеваниями пищеварительной системы. Не обладает седативным эффектом.
У препарата нет кумулятивного эффекта, выводится через мочевыводящие пути. Противокашлевое действие препарата Синекод начинается через 30 минут и продолжается в течение 6 часов. Отмечена хорошая переносимость и высокая безопасность препарата. Он может применяться у детей старше двух месяцев и у пожилых людей. Важно, что он не влияет на моторику ЖКТ, может применяться у пациентов с заболеваниями пищеварительной системы. Не обладает седативным эффектом.
Мы применили Синекод в начале лечения у 28 больных с тяжелым течением обострения хронического ларингита, с непродуктивным приступообразным кашлем. У всех больных отмечен хороший противокашлевой эффект, что существенно повлияло и на общее самочувствие пациентов: многие из них после начала приема впервые при заболевании выспались. В большинстве случаев было достаточно четырехдневного курса в стандартной терапевтической дозировке. Побочных эффектов при применении препарата в обсуждаемой группе больных не отмечено.
Таким образом, для быстрого купирования непродуктивного тяжелого кашля при обострении хронического ларингита показано применение препарата Синекод, который является эффективным, безопасным противокашлевым препаратом.
Выявление патогенетических механизмов развития хронического кашля в каждом конкретном случае и сопутствующей патологии позволяет дифференцированно подходить к выбору лечебной тактики и добиваться стойкой ремиссии.
Литература
- Огольцова Е. С. Злокачественные опухоли верхних дыхательных путей. М.: Медицина, 1984. 223 с.
- Пачес А. И., Ольшанский В. О., Любаев В. Л., Туок Т. Х. Злокачественные опухоли полости рта, глотки и гортани. М.: Медицина, 1988. 303 с.
- Рябова М. А., Немых О. В. Хронический ларингит. Принципы патогенетического лечения. СПб: «Диалог», 2010. 140 с.
- Терещенко С. Ю. Длительный кашель у детей: вопросы диагностики и терапии // Consilium medicum. Педиатрия. 2010, № 4, с. 18–27.
- Berliti S. Chronic Laryngitis, Infectious or Allergic: Head and Neck Pathology. Philadelphia: Churchill Livingstone; 2002: 319–335.
- Curley F.
 J., Irwin R. S., Pratter M. R. et al. Cough and the common cold // Am Rev Respir Dis. 1988; 138: 305–311.
J., Irwin R. S., Pratter M. R. et al. Cough and the common cold // Am Rev Respir Dis. 1988; 138: 305–311. - Holmes R. L., Fadden C. T. Evaluation of the patient with chronic cough // Am Fam Physician. 2004, May 1; 69 (9): 2159–2166.
- Favre L., Dreher T. Leuenberder Chronic cough: practical aspects P // Rev. Med. Suisse. 2006, Nov 15; 2 (87): 2605–2609.
- Asilsoy S., Bayram E., Agin H., Apa H., Can D., Gulle S., Altinoz S. Evaluation of chronic cough in children // Chest. 2008, Dec; 134 (6): 1122–1228.
- Irwin R. S., Curley F. J. The treatment of cough. A comprehensive review // Chest. 1991; 99; 1477–1484.
- Joniau S., Bradshaw A., Esterman A. Reflux and laryngitis: a systematic review // Otolaryngol. Head Neck Surg. 2007. Vol. 136, № 5. P. 686–692.
- Pratter M. R. Cough and the Common Cold ACCP Evidence-Based Clinical Practice Guidelines // Chest.
 2006, 129, 1 suppl.; 129; 72S–74S.
2006, 129, 1 suppl.; 129; 72S–74S.
М. А. Рябова, доктор медицинских наук, профессор
ГБОУ ВПО СПбГМУ им. акад. И. П. Павлова Минздравсоцразвития России, Санкт-Петербург
Контактная информация об авторе для переписки: [email protected]
слизи против. Флегма: В чем разница?
Если вы страдаете от простуды, гриппа или аллергии, ваше тело может выделять чрезмерное количество слизи, особенно в носу и пазухах, в горле или легких. В зависимости от типа инфекции эта избыточная слизь иногда может быть опасной, поскольку она может закупорить дыхательные пути и может быть индикатором других проблем со здоровьем. Что важно, так это понимать различные причины скопления слизи и способы их устранения.
Следующие ниже часто задаваемые вопросы помогут лучше понять ваш опыт с избытком слизи и то, как вы можете лечить это.
В: Слизь и мокрота – это одно и то же?
A: По сути, да. Мокрота – это термин, используемый для описания слизи, производимой дыхательной системой. Когда вы страдаете от инфекции (например, простуды в груди), мокрота содержит как вирус / бактерии, вызывающие инфекцию, так и белые кровяные тельца вашего тела, которые борются с инфекцией.
Мокрота – это термин, используемый для описания слизи, производимой дыхательной системой. Когда вы страдаете от инфекции (например, простуды в груди), мокрота содержит как вирус / бактерии, вызывающие инфекцию, так и белые кровяные тельца вашего тела, которые борются с инфекцией.
Проконсультируйтесь с врачом, чтобы проверить симптомы слизи, если это может быть что-то иное, кроме симптомов кашля, простуды или гриппа.
В: Опасны ли мокрота и избыток слизи?
A: Возможно. Мокрота может скапливаться в горле и груди и закупоривать дыхательные пути, если ее не устранить.
Проконсультируйтесь с врачом, чтобы проверить симптомы слизи, если это может быть что-то иное, кроме симптомов кашля, простуды или гриппа.
В: Как узнать, есть ли у меня избыток слизи?
A: Когда вы болеете, это ощущение царапающей боли в задней части горла часто может быть вызвано избытком слизи. Раздражение и болезненность горла обычно возникает из-за постназального подтекания и кашля.
В: Как избавиться от лишней слизи?
A: Существует множество безрецептурных лекарств от кашля, предназначенных для борьбы с избытком слизи. Прием лекарства, содержащего отхаркивающее средство, такое как гвайфенезин, может помочь, разжижая и разжижая слизь, связанную с продуктивным кашлем.
В: Что делать, если у меня избыток слизи, когда я не болен?
A: Если у вас регулярно наблюдается избыток слизи, вам следует внимательно следить и подумать о том, чтобы поговорить с врачом.
Проконсультируйтесь с врачом, чтобы проверить симптомы слизи, если это может быть что-то иное, кроме симптомов кашля, простуды или гриппа.
Q: Действительно ли избыток слизи «плохо»?
A: Это зависит от обстоятельств. Слизь в целом является естественным компонентом вашего тела и важна для общих функций организма и благополучия.Слизь улавливает раздражители, попавшие в ваше тело, и удаляет их, когда вы кашляете или чихаете.
Кроме того, слизь может быть эффективным индикатором вашего общего состояния здоровья. Например, розовая или красноватая слизь может быть индикатором жидкости с небольшими следами крови в легких (отек легких). Слизь с прожилками крови может быть признаком чего угодно, от бронхита до серьезных заболеваний, таких как туберкулез (ТБ), пневмония или рак.
Важно отметить, что цвет слизи сам по себе не должен использоваться в качестве диагностического инструмента для вашего здоровья.Проконсультируйтесь с врачом, чтобы проверить симптомы слизи, если это может быть что-то иное, кроме симптомов кашля, простуды или гриппа.
В: Имеет ли значение цвет моей мокроты?
А: Да. Цвет мокроты может дать представление о вашем текущем состоянии здоровья. Прозрачная слизь может указывать на «аллергию», но серая, белая или зеленовато-желтая мокрота указывает на то, что вы, вероятно, страдаете бактериальной или вирусной инфекцией дыхательной системы.
Серая или белая мокрота является признаком инфекции верхних дыхательных путей. Вы, вероятно, кашляете такой мокротой, потому что слизь стекает к задней части горла из пазух. Серая мокрота также может быть индикатором того, что ваше тело пытается высвободить токсины, вдыхаемые из большого количества загрязнителя воздуха, включая сигаретный дым.
Темно-желтая или зеленая мокрота может быть признаком вирусной или бактериальной инфекции носовых пазух или нижних дыхательных путей.Оттенок возникает, когда ваше тело отправляет нейтрофилы (белые кровяные тельца) в область инфекции. Эти клетки содержат белок, из-за которого слизь становится зеленой, если присутствует в избытке.
В целом обращайте внимание на симптомы простуды или гриппа и на то, сколько слизи они могут вызвать. Знание того, от чего страдает ваше тело, может помочь вам бороться с этим и найти облегчение. Робитуссин Максимальная сила 12-часовой таблетки с расширенным высвобождением от кашля и слизи – отличное место для начала, потому что он содержит мощный подавитель кашля декстрометорфан, который действует до 12 часов и помогает контролировать кашель. Кроме того, он разжижает и разжижает слизь, увеличивая количество воды в секреции, помогая очистить скопление мокроты и облегчая вам дыхание.
Кроме того, он разжижает и разжижает слизь, увеличивая количество воды в секреции, помогая очистить скопление мокроты и облегчая вам дыхание.
Проконсультируйтесь с врачом, чтобы проверить симптомы слизи, если это может быть что-то иное, кроме симптомов кашля, простуды или гриппа.
Отхаркивает слизь? Расшифруйте свои симптомы
Вам не нужен доктор, чтобы сказать вам, что откашливать слизь – это не весело, но знаете ли вы, что цвет вашей слизи может дать некоторое представление о вашем здоровье? Хотя это не совсем точный факт – вы не должны использовать только цвет слизи в качестве диагностического инструмента – цвет вашей слизи может указывать на то, что происходит в ваших дыхательных путях, поэтому вы можете выбрать лучшее лечение.Избыток слизи сам по себе обычно сигнализирует о том, что у вас есть какая-то инфекция или раздражение в дыхательных путях. Слизь обычно является защитным слоем, чтобы не допустить попадания вредных микробов, а также раздражителей окружающей среды, таких как частицы дыма, в нежные ткани, выстилающие дыхательные пути. В результате инфекции и раздражение могут вызвать увеличение выработки слизи в качестве защитной стратегии от инородных частиц.
В результате инфекции и раздражение могут вызвать увеличение выработки слизи в качестве защитной стратегии от инородных частиц.
Откашливание прозрачной или светлой слизи может указывать на то, что вы имеете дело с аллергией.У вас также может быть незначительная инфекция дыхательных путей, например, легкая простуда. Для облегчения попробуйте Max Strength Mucinex ® D. Он содержит псевдоэфедрин HCl и гвайфенезин, которые могут помочь вам очистить от излишков слизи и заложенности носа (а также от образовавшихся постназальных капель).
Откашливание цветной слизи – от темно-желтой до болезненно-зеленой – может сигнализировать о том, что вы боретесь с респираторной инфекцией. Цвет получается за счет защитных ферментов, выделяемых вашей иммунной системой.Эти ферменты содержат железо, которое придает зеленоватый оттенок. И хотя болезненная зеленая слизь может выглядеть пугающей, это не обязательно означает, что у вас серьезная бактериальная инфекция. Согласно исследованию, опубликованному в European Respiratory Journal, более 40 процентов проб зеленой слизи и около 55 процентов желтой слизи не содержали вредных бактерий.
Прием Mucinex ® DM разжижает и разжижает слизь и может помочь очистить желтую или зеленую слизь. Если вы испытываете другие симптомы, такие как лихорадка и ломота в теле, попробуйте Максимальную силу * Mucinex ® Fast-Max ® Дневной сильный холод и ночной холод и грипп.Если ваши симптомы продолжаются более семи дней или ухудшаются, обратитесь к врачу, возможно, у вас бактериальная инфекция, требующая антибиотиков.
Если вы кашляете густой твердой белой слизью, похожей на гной, обратитесь к врачу. Согласно Гарвардской медицинской школе, этот тип слизи может сигнализировать о бактериальной инфекции в дыхательных путях, которая может потребовать приема антибиотиков.
Продукты Mucinex ® могут помочь вам очистить надоедливую слизь и (наконец) немного отдохнуть, но эти советы тоже могут помочь:
- Пейте много жидкости: обезвоживание может привести к сгущению слизи, что может усилить кашель.Пейте много воды.

- Отдохните: расслабление сохраняет нашу энергию, чтобы вы могли бороться с инфекцией, которая может вызывать слизь.
- Обратитесь к врачу: если ваши симптомы ухудшаются или вы все еще испытываете симптомы через 10 дней, обратитесь к врачу.
Как помочь остановить кашель по его следам Как мое тело обычно избавляется от слизи?
Боль в горле, кашель и мокрота – все, что вам нужно знать о вашей ужасной простуде
Человеческое тело имеет большую площадь поверхности, которая контактирует с внешним миром, большая часть этого исходит от самого большого органа тела – нашей кожи, – которая защищает нас от множества потенциальных угроз.Другие основные места контакта с внешним миром происходят из отверстий в теле, а наш нос и рот имеют наибольший обмен с внешним миром, когда мы вдыхаем и выдыхаем.
Когда мы дышим, воздух входит через эти отверстия, прежде чем попасть в глотку, пространство в задней части носа и рта, а затем вниз в гортань и трахею на шее, прежде чем опускаться в легкие через бронхи, трубки.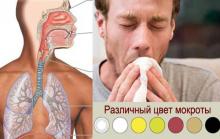 которые переносят воздух в легкие, бронхиолы и, в конечном итоге, в альвеолы, где происходит газообмен на площади около 75 м².
которые переносят воздух в легкие, бронхиолы и, в конечном итоге, в альвеолы, где происходит газообмен на площади около 75 м².
Все поверхности тела выстланы специализированными клетками, которые защищают нас от патогенов, и особый тип клеток меняется в зависимости от того, где они находятся в теле.
Битва начинается…
Специализированные клетки, выстилающие дыхательную систему, производят липкое вещество, называемое слизью, которое улавливает бактерии, вирусы и пылевидные частицы, предотвращая их попадание в ткани тела.У этих клеток есть еще одно приспособление: крошечные волоски, называемые ресничками. Эти реснички бьются, но это биение не случайное, это скоординированное волнообразное ритмическое биение от основания трахеи к верху, известное как мукоцилиарный эскалатор.
Мукоцилиарный эскалатор – вторая линия защиты. Это позволяет организму избавляться от частиц, которые застряли в слизи, перемещая их в верхнюю часть трахеи, прежде чем либо откашлять, либо проглотить.
Когда одна из этих защит не работает, возбудители инфекции могут попасть в наши ткани и вызвать инфекцию.Обычно они делятся на инфекции верхних и нижних дыхательных путей, при этом голосовые связки образуют границу между ними. В любом регионе возбудитель инфекции может быть вирусным или бактериальным.
Нет боли, нет выигрыша
«Болезненность» – это хорошо, несмотря на то, что у вас красное и воспаленное горло. Покраснение и воспаление возникают из-за расширения кровеносных сосудов, позволяя большему количеству крови поступать в инфицированные ткани, что, в свою очередь, приводит к увеличению количества лейкоцитов для борьбы с инфекционным агентом.Присутствие лейкоцитов вызывает удвоение усилий в ткани, что еще больше увеличивает покраснение и температуру ткани.
Все это часть механизма уничтожения вирусов в организме, поскольку вирусы с трудом воспроизводятся и уничтожаются при таких повышенных температурах. И это повышение температуры тела позволило позвоночным выжить против инфекционных патогенов в течение сотен миллионов лет.
Сопли, слизь и мокрота
Почему у нас обычно одновременно болит горло и насморк? Короткий ответ: они связаны.Слизь, которая защищает наши дыхательные пути, также вырабатывается в других частях тела, включая желудочно-кишечный тракт. В целом мы производим где-то около 1,5-2 литров в здоровый день, которые нужно проглотить. Нам постоянно советуют пить много, когда мы заболели простудой, гриппом или другой респираторной инфекцией. Это потому, что производство этих жидкостей увеличивается, чтобы попытаться вывести инфекционный агент из организма.
Я просто. Не могу. Брать. Это. Больше. 9nong / Shutterstock Сопли – это слизь, которая выделяется в носу и связанных с ним пазухах.Пазухи – это то, от чего у нас болит голова и лицо при простуде. Сопли образуются на всех поверхностях носовых пазух и выходят из носа. Слизь образуется в дыхательных путях в верхних дыхательных путях, тогда как мокрота исходит из нижних дыхательных путей и обычно отхаркивается.
Почему кашляешь
Кашель – это защитный механизм, он служит для очистки дыхательных путей от жидкости и других веществ, чтобы воздух мог свободно попадать в дыхательные пути.Кашель быстро вытесняет воздух из легких, чтобы попытаться устранить любые препятствия, выталкивая их в рот или глотку, где их затем можно проглотить.
Кашель провоцируется обнаружением в трахее чего-либо, чего там быть не должно. Рефлекс кашля запускается высокочувствительными нервами, которые находятся среди выстилающих клеток верхней части трахеи и обнаруживают вещи, которых там быть не должно. При насморке сопли не просто выходят из носа, они также текут назад к горлу и здесь могут вызвать кашель.
Однако в некоторых случаях клиренс не удается, и инфекционные агенты проникают в легкие, вызывая такие явления, как бронхит, воспаление бронхов. Иногда механизм кашля не может удалить посторонние предметы. Одним из крайних случаев был человек, у которого дорожный конус Playmobile застрял в его бронхах в течение 40 лет, что было обнаружено только после того, как он обратился за лечением от постоянного кашля, который у него был более года. Кашель в сочетании с тенью в легком изначально предполагал, что это, возможно, рак.
Кашель в сочетании с тенью в легком изначально предполагал, что это, возможно, рак.
Кашель может сохраняться некоторое время после того, как инфекция прошла; Вы можете почувствовать себя лучше, но кашель не исчезнет. Это связано с тем, что вирус, вызывающий это, приводит к тому, что дыхательные пути становятся опухшими и чрезмерно чувствительными, когда часть тела сопротивляется. Тканям дыхательной системы требуется больше времени, чтобы успокоиться, поэтому кашель держится дольше, чем вам хотелось бы.
Однако постоянная боль в горле была недавно отмечена как предупреждающий знак для рака гортани.Это логическая связь, учитывая, что бактериальные, вирусные или аллергические причины обычно поддаются лечению или организм преодолевает их, поэтому сохранение или ухудшение симптомов может быть связано с раком. Однако большинство видов кашля безвредны и проходят по мере того, как организм борется с инфекцией, но те, которые сохраняются сверх разумного времени, должны быть проверены квалифицированным медицинским работником.
И напоследок: реснички, которые прочищают горло, действуют 24 часа в сутки, поэтому каждую ночь, когда вы ложитесь спать, вы вдыхаете все, что есть в подушке или на ней – мертвую кожу, частицы и фекалии пылевых клещей.Реснички ловят их, бьют до верха горла, а затем вы их проглатываете… приятного аппетита.
Избыточное производство слизи: симптомы, причины, лечение
Избыток слизи, иногда называемый хронической гиперсекрецией слизи или хроническим выделением мокроты, может быть вызван широким спектром факторов, от аллергии до инфекции, воздействия сигаретного дыма до хронической обструктивной болезни легких (ХОБЛ). Помимо того, что это неприятный и раздражающий симптом, он может вызывать кашель, хрипы и другие проблемы, в зависимости от причины и степени тяжести.
MirageC / Getty ImagesСимптомы
Продолжительность жизни и тяжесть избытка слизи сильно различаются. У некоторых может наблюдаться избыточное выделение слизи как хронический бронхит, который определяется как наличие хронического продуктивного кашля и выделения мокроты в течение как минимум трех месяцев подряд в течение двух лет подряд. У других может просто временно увеличиваться количество слизи, например, при аллергии или вирусной инфекции.
У других может просто временно увеличиваться количество слизи, например, при аллергии или вирусной инфекции.
Симптомы включают:
Осложнения
Хотя небольшое количество слизи время от времени является нормальным явлением, повышенное количество слизи, которое сохраняется в течение длительного времени, или увеличение толщины слизи или ее липкость могут быть поводом для беспокойства.В долгосрочной перспективе хроническое производство слизи может повлиять на ваше здоровье, повреждая дыхательные пути и снижая функцию легких, ограничивая вашу способность заниматься физической активностью и снижая общее качество жизни.
В частности, у пациентов с ХОБЛ слишком много слизи может увеличить количество обострений, а также увеличить риск смерти от респираторных заболеваний.
Причины
Слизь вырабатывается бокаловидными клетками, обнаруженными в слизистых оболочках тела, и служит важной цели: улавливать мусор, раздражители и бактерии, чтобы их можно было кашлянуть и удалить (очистить) из нижних дыхательных путей.
В некоторых случаях перепроизводство и гиперсекреция слизи также связаны с неспособностью откашлять избыток из-за атрофии мышц легких или горла или повреждением ресничек в дыхательных путях (волосовидных структур, ответственных за выталкивание слизи вверх и наружу). ).
В первую очередь, есть несколько факторов, которые могут способствовать избыточной выработке слизи и гиперсекреции:
- Аллергия : Экологические триггеры, такие как пыльца, загрязнение или перхоть, могут раздражать организм, поэтому организм пытается удалить инородные вещества, создавая все больше и больше слизи для кашля.
- Астма : Набухание и воспаление дыхательных путей, которое сопровождается астмой, также приводит к гиперпродукции слизи.
- Инфекция : Вирусные инфекции в легких и дыхательных путях (известные как бронхит) могут привести к избыточному выделению слизи, поскольку иммунная система пытается уловить вирус и удалить его из организма.

- Курение : Курение и воздействие сигаретного дыма являются главными факторами хронического избыточного образования слизи.Исследования показывают, что курильщики сигарет с хроническим бронхитом и ограниченным потоком воздуха имеют повышенное количество бокаловидных клеток и воспалительных клеток в дыхательных путях.
- ХОБЛ : У некоторых пациентов с ХОБЛ увеличивается выработка и секреция слизи из-за переизбытка бокаловидных клеток и слишком больших слизистых желез в дыхательных путях по сравнению со здоровыми людьми, что приводит к хроническому кашлю. К сожалению, люди с ХОБЛ могут испытывать трудности с удалением лишней слизи из-за неэффективного кашля и других аспектов их состояния.
- Муковисцидоз: Генетическое заболевание, приводящее к образованию очень густой липкой слизи. Муковисцидоз поражает легкие и другие органы, например поджелудочную железу. Из-за липкой мокроты очень трудно очистить дыхательные пути для дыхания.

Диагностика
Если у вас был затяжной продуктивный кашель или увеличилось количество или толщина слизи, обязательно запишитесь на прием к врачу, который задаст вам несколько вопросов о вашем кашле и уровне слизи.
Лучший способ определить, является ли ваш избыток слизи результатом вирусной или бактериальной инфекции, – это сдать образец на посев мокроты. Вы просто откашляете примерно чайную ложку слизи в чистую чашку, которую затем отправите в лабораторию для анализа.
Лечение
Лечение направлено на то, чтобы помочь вам вырабатывать и выделять меньше слизи и выводить ее из дыхательных путей. Если вы курите, отказ от курения поможет избавиться от кашля. Фактически, отказ от курения – лучшее, что вы можете сделать при многих заболеваниях, включая хронический бронхит и ХОБЛ.Взаимодействие с другими людьми
Лекарства, отпускаемые без рецепта
В вашей местной аптеке можно найти безрецептурные препараты, которые могут помочь уменьшить скопление слизи, в том числе:
- Противоотечные средства, такие как Sudafed (псевдоэфедрин) и Vicks Sinex (оксиметазолин), которые могут помочь остановить выработку слизи
- Отхаркивающие средства, такие как Mucinex (гвайфенезин), которые помогают удалить слизь из дыхательных путей за счет увеличения содержания воды в слизи, облегчая кашлять
Домашние средства
Если ваше состояние не является серьезным и вы предпочитаете более естественный вариант, рассмотрите следующие решения в домашних условиях:
- Использование увлажнителя на ночь
- Добавление пары капель эфирного масла эвкалипта на пол в душе во время смывания
- Мед как противовоспалительное средство от кашля
Лекарства, отпускаемые по рецепту
Если избыток слизи является хронической проблемой, поговорите со своим врачом, который может предложить подходящие методы лечения. Например, люди с хроническим бронхитом могут использовать ингаляторы – часто более одного – для облегчения отека дыхательных путей и открытия дыхательных путей. Пероральный кортикостероид преднизон также часто назначают при хроническом бронхите.
Например, люди с хроническим бронхитом могут использовать ингаляторы – часто более одного – для облегчения отека дыхательных путей и открытия дыхательных путей. Пероральный кортикостероид преднизон также часто назначают при хроническом бронхите.
Физические процедуры
Физиотерапия грудной клетки, постуральный дренаж и использование устройств очистки дыхательных путей также могут быть полезны некоторым пациентам с избыточным выделением слизи.
Слово Verywell
Лучше не позволять тянущему кашлю сохраняться слишком долго без осмотра врача.Даже если у вас нет ХОБЛ, хронический бронхит может быть предупреждающим знаком, поскольку исследования показывают, что хронический бронхит является предиктором заболевания легких. В одном исследовании молодые люди, у которых был хронический кашель и мокрота, но нормальная функция легких, имели почти в три раза больший риск развития ХОБЛ, чем те, у кого не было хронического бронхита.
Каковы симптомы COVID-19?
Острые симптомы COVID-19 – кашель, лихорадка и одышка – могут развиться через 2–14 дней после контакта с коронавирусом.
Однако эти симптомы характерны и для других болезней. Как узнать, вызваны ли ваш кашель, жар или затрудненное дыхание COVID-19 или чем-то еще?
Наиболее частые симптомы
Следует искать три основных симптома:
Лихорадка
У вас температура 100 градусов по Фаренгейту или выше. Измеряйте температуру днем или вечером, а не утром.
Кашель
У вас сухой кашель, который ощущается в груди.Продуктивный кашель, вызывающий мокроту или слизь, не связан с COVID-19. Кажется, что кашель начинается в легких, а не в горле.
Одышка
Вы не можете нормально дышать. Немедленно обратитесь к врачу, если у вас возникла одышка или затрудненное дыхание.
Другие симптомы COVD-19
Лихорадка, кашель и одышка являются наиболее частыми ранними симптомами COVID-19, но болезнь может вызывать дополнительные симптомы:
- Головные боли
- Боли в теле
- Усталость
- Проблемы с пищеварением
- Боль в горле
- Насморк
- Чихание
- Диарея
- Потеря обоняния или вкуса
Эти симптомы сами по себе не указывают на то, что у вас COVID-19. Однако вам следует обратиться к врачу, если через неделю эти симптомы ухудшатся или у вас возникнут проблемы.
Однако вам следует обратиться к врачу, если через неделю эти симптомы ухудшатся или у вас возникнут проблемы.
Следует ли вам обратиться к врачу?
Если у вас температура выше 100 градусов и кашель или одышка, позвоните на горячую линию MANA Fever по телефону (479) 435-2500 и, пожалуйста, позвоните, чтобы назначить повторный телемедицинский визит к вашему лечащему врачу в течение 48 часов. Ваш лечащий врач MANA будет следить за вашими симптомами, назначая вам телеконференции каждые несколько дней.
Лучший способ замедлить распространение COVID-19 – ограничить подверженность коронавирусу:
- Оставайтесь дома как можно дольше.
- Всегда соблюдайте социальное дистанцирование.
- Мойте руки как следует (не менее 20 секунд с мылом) и часто.
- Носите самодельную тканевую маску, закрывающую нос и рот.
- Используйте дезинфицирующее средство для рук на спиртовой основе, содержащее не менее 60% спирта, если вы не можете мыть руки.

- Не трогайте лицо.
- Часто очищайте и дезинфицируйте поверхности.
Факты и информация о пандемии коронавируса постоянно меняются.Посетите сайт CDC, чтобы получить самую свежую информацию о вспышке COVID-19.
Коронавирус: каковы симптомы Covid-19? Как обратиться за медицинской помощью, объяснил
Обновление , 29 апреля : CDC обновил свои рекомендации, включив озноб, мышечную боль, боль в горле, головную боль и новую потерю вкуса или запаха в качестве симптомов Covid-19, в дополнение к лихорадке, кашлю и одышке. дыхания.
Значит, вы плохо себя чувствуете и боитесь заразиться новым коронавирусом Covid-19.Учитывая, что в настоящее время в Соединенных Штатах больше подтвержденных случаев, чем в любой другой стране, и появляется больше случаев, это может быть разумным подозрением.
Представители здравоохранения усиливают ответные меры, советуя людям как можно чаще оставаться дома. Несколько штатов и городов в настоящее время ввели более строгие меры, такие как изоляция и запрет на пребывание дома, для сдерживания вируса.
Несколько штатов и городов в настоящее время ввели более строгие меры, такие как изоляция и запрет на пребывание дома, для сдерживания вируса.
Но случаи Covid-19 следуют по траектории экспоненциального роста в США. Это означает, что количество инфекций быстро растет пропорционально количеству инфицированных людей.Возможно, вы подверглись заражению, если путешествовали в регион, где передается новый коронавирус, или если вы были в тесном контакте с кем-то, у кого есть Covid-19, чего становится все труднее избежать без социального дистанцирования. А некоторые люди, распространяющие вирус, могут вообще не проявлять никаких симптомов.
Вот некоторые признаки того, что вы заболели:
Всемирная организация здравоохранения на основании своего исследования в Китае сообщает, что болезнь может проявляться по-разному, от отсутствия симптомов до тяжелой пневмонии.
Некоторые симптомы наблюдаются чаще, чем другие. Основываясь на подтвержденных случаях в Китае, ВОЗ говорит, что у 88 процентов инфицированных людей была лихорадка , а у 67,7 процентов был сухой кашель . Менее частые симптомы включают густой слизи при кашле (мокрота) (33,4 процента), одышка (18,6 процента), боль в горле (13,9 процента) и головная боль (13,6 процента).
Однако вполне вероятно, что многие инфицированные пациенты с очень незначительными симптомами или без них не были охвачены этим исследованием, что означало бы, что их симптомы (или их отсутствие) были недостаточно представлены в этой статистике.
«Заболевание Covid-19 обычно начинается с легкой температуры, сухого кашля, боли в горле и недомогания», – пишет Меган Мюррей, профессор эпидемиологии Гарвардской медицинской школы, в FAQ для Фонда изобилия. «В отличие от коронавирусной инфекции, вызывающей простуду, она обычно не связана с насморком».
Эти симптомы появляются в среднем через пять или шесть дней после заражения, но могут проявляться через день или две недели после заражения.
Врачи и исследователи также обнаружили некоторые другие симптомы, связанные с Covid-19, хотя они не были признаны диагностическими критериями ВОЗ или Центрами по контролю и профилактике заболеваний.
Недавнее, еще не опубликованное в Германии исследование показало, что у некоторых пациентов с Covid-19 могут проявляться симптомы инфекции верхних дыхательных путей, похожие на простуду: насморк , заложенность носа и чихание . (Однако в исследовании участвовало очень небольшое количество пациентов.)
В исследовании 204 пациентов с Covid-19 китайские исследователи обнаружили, что у половины пациентов наблюдались желудочно-кишечные симптомы, в том числе диарея , рвота и боли в животе .
Американская академия офтальмологии сообщила, что Covid-19 может проявляться как конъюнктивит, вызывая красные или розовые, зудящие глаза .
Используя приложение для отслеживания симптомов Covid для смартфонов, исследователи из Соединенного Королевства недавно обнаружили, что специфическая потеря вкуса или запаха имеет прочную связь с положительным результатом теста на Covid-19. Некоторые исследователи теперь говорят, что аносмия, потеря обоняния и агевзия, потеря чувства вкуса, должны рассматриваться как симптомы Covid-19.Эти симптомы могут предшествовать другим на несколько дней, поэтому они могут быть ранним признаком инфекции.
Что делать, если у вас появились симптомы?
CDC советует людям немедленно обращаться за медицинской помощью, если у них есть проблемы с дыханием или признаки экстренной помощи, такие как постоянная боль в груди, спутанность сознания и синюшность губ.
Люди с симптомами, относящиеся к одной из групп высокого риска – лица старше 65 лет; люди с диабетом, гипертонией или ранее существовавшими проблемами с дыханием; или люди, проходящие лечение от рака – должны немедленно обратиться за медицинской помощью или консультацией.Позвоните своему врачу, прежде чем отправиться в клинику, если вы подозреваете, что у вас может быть Covid-19. Таким образом, клиника может принять соответствующие меры предосторожности во время вашего визита.
Если вы не входите в группу высокого риска и у вас есть симптомы, легкие или тяжелые, вам также следует позвонить профессиональному врачу – врачу, медсестре или работнику общественного здравоохранения. Они будут работать с вашим местным отделом здравоохранения и выяснять, нужно ли вам пройти обследование или пройти лечение. И не заблуждайтесь: в то время как пожилые люди сталкиваются с самым высоким риском, все возрастные группы могут заболеть Covid-19 , поэтому всем нужно принимать меры предосторожности и обращать внимание на свои симптомы.
Врачи и представители здравоохранения советуют не обращаться в отделение неотложной помощи, если ваши симптомы не опасны для жизни.
И не паникуйте. Большинство инфицированных выздоравливают, часто самостоятельно, после отдыха, жидкости и лекарств от лихорадки . Согласно CDC, если вам советуют оставаться дома, вам следует предпринять еще несколько мер.
Самый важный шаг – избегать заражения других людей болезнью, особенно на ранних стадиях симптомов, когда болезнь наиболее заразна.Это означает, что не ходите дома и не ходите на работу, избегайте общественного транспорта или остановок общественного транспорта и отделяйте себя от людей и животных в доме. Это также означает избегать совместного использования предметов домашнего обихода, таких как полотенца, посуда и постельное белье.
Накройте рот и нос при кашле и чихании платком. Мойте руки часто водой с мылом не менее 20 секунд. Очистите поверхности в своем доме , с которыми вы регулярно контактируете, например, прилавки, дверные ручки, прикроватные тумбочки, клавиатуры и телефоны.«Возможно, что некоторые из вирусных частиц … попадут на поверхности (дверные ручки, столбы метро, монеты), где они могут остаться жизнеспособными», – пишет Мюррей.
Выходя из дома, по возможности надевайте хирургическую маску, чтобы избежать распространения вируса в случае болезни. Официальные лица призывают население не покупать маски N95, потому что они нужны медицинским работникам и их не хватает. Но можно использовать и другие маски для лица, и CDC рекомендовал тканевые маски для всех в определенных общественных местах.
Все время обращайте пристальное внимание на свои симптомы. Позвоните своему врачу, если ваши симптомы ухудшатся. Если у вас возникла неотложная медицинская помощь, и вам нужно позвонить в службу 911, сообщите диспетчеру, что у вас может быть Covid-19, чтобы специалисты могли подготовиться.
И все, с симптомами или без них, должны соблюдать правила социального дистанцирования. Это потому, что инфицированные люди могут передавать вирус другим, даже не испытывая симптомов.
Эти шаги могут показаться утомительными, но помните, что они служат для защиты не только вас, но и людей вокруг вас.Борьба со вспышкой – дело каждого.
lease рассмотрите возможность внесения вклада в Vox уже сегодня.
.
 J., Irwin R. S., Pratter M. R. et al. Cough and the common cold // Am Rev Respir Dis. 1988; 138: 305–311.
J., Irwin R. S., Pratter M. R. et al. Cough and the common cold // Am Rev Respir Dis. 1988; 138: 305–311. 2006, 129, 1 suppl.; 129; 72S–74S.
2006, 129, 1 suppl.; 129; 72S–74S.

