Как лечить мокрый кашель у ребенка комаровский
Акодин, сиропАлекс плюс, пастилки
Далерон Колд 3, таблетки
Детский тайленол от простуды, сироп
Дионин, таблетки, порошок
Калмилин от кашля и простуды, сироп
Чем можно быстро вылечить влажный кашель у ребенка: Комаровский и его методика
Причины кашля
Кашель является следствием раздражения кашлевых рецепторов, которые передают сигналы в кашлевой центр, находящийся в головном мозге. А раздражение рецепторов возникает за счет слизи или мокроты, образующейся на воспаленной слизистой оболочке носоглотки или дыхательных путей у ребенка.
Частой причиной этого воспаления у детей служат инфекционные заболевания органов дыхания. Эти заболевания могут носить вирусный (ОРВИ, грипп) или бактериальный (ларингит, фарингит, воспаление легких) характер.
Более серьезной и опасной инфекционной причиной кашля может быть туберкулез, который в последнее время все чаще дает о себе знать, а также коклюш и дифтерия.
Мокрый кашель может быть у ребенка по причине аллергической реакции на различные раздражители. Эти раздражители или, другими словами, аллергены бывают природными сезонными, например, пыльца некоторых растений, а также бытовыми. К последним относятся различные лакокрасочные изделия, средства бытовой химии, стиральные порошки, пыль и шерсть домашних животных.
У детей влажный кашель может появляться по причине функциональных расстройств организма, например, бронхиальной астмы. Лечение этой болезни не простое и требует постоянного соблюдения профилактических мер.
Как определить
Любое лечение болезней и, в первую очередь, у маленьких детей требует постановки диагноза, подчеркивает доктор Комаровский. Как уже указывалось выше, причин мокрого кашля существует достаточно много. Поэтому очень важно установить истинную причину болезни. Многие родители спешат лечить влажный кашель у ребенка антибиотиками.
Другое дело, если есть уверенность, что ребенок заразился от кого-то из родственников или близких людей, точный диагноз заболевания которым уже установлен врачом. Тогда с высокой долей вероятности можно считать, что у малыша такая же причина заболевания. Это дает некоторые основания начать лечение по аналогичной схеме. Но в любом случае заболевания у детей их должен осмотреть врач. Иногда одного визуального осмотра и прослушивания грудной клетки у ребенка бывает недостаточно. Тогда берутся анализы, например, мазок из гортани на бактериальный посев и проводится аппаратное исследование.
Видео «Советы Комаровского по лечению кашля»
Среди всего множества можно выделить две основных группы: отхаркивающие препараты и лекарства от кашля. Доктор Комаровский предостерегает от необдуманного использования и тех и других. Чем это вызвано?</p> <p” both=””>
Отхаркивающие препараты служат для того чтобы разжижать находящуюся в дыхательных путях ребенка слизь и мокроту, которая по каким-то причинам могла загустеть и поэтому плохо откашливается. Под действием такого препарата слизь разжижается и увеличивается в объеме. Вот здесь и таится, как указывает доктор Комаровский, главная опасность. Вместо того чтобы лечить и облегчать состояние здоровья, у детей может наступить ухудшение. Причина тому проста. Дыхательная мускулатура у детей еще довольно слабая и может просто не справиться с резко увеличившимся объемом слизи.
Осторожно рекомендует доктор Комаровский использовать и средства от кашля при лечении детей. Эти лекарства блокируют кашлевые рефлексы. По этой причине слизь, которая накопилась в дыхательных путях, не будет выводиться из них. Застой слизи приводит к тому, что она становится густой, а это отрицательно сказывается на состоянии здоровья.
Застой слизи приводит к тому, что она становится густой, а это отрицательно сказывается на состоянии здоровья.
В то же время доктор Комаровский указывает на простые способы, которыми можно просто и доступно лечить детей. Родители в первую очередь должны обеспечить своего ребенка обильным теплым питьем. Достаточное количество жидкости в организме обеспечит естественное разжижение мокроты и слизи, улучшая ее отхаркивание. Температура питья для лучшего и скорейшего усвоения организмом должна быть близкой к температуре тела.
Еще одним важным условием, позволяющим успешно лечить болезни, является обеспечение таких условий, при которых больной не будет терять жидкость из организма за счет дыхания и потливости. Доктор Комаровский рекомендует с этой целью поддерживать в детских помещениях температуру до 22 градусов при влажности близкой к 60 процентам. Другими словами, воздух должен быть прохладным и влажным. Кроме этого, показаны при отсутствии высокой температуры у малыша прогулки на свежем воздухе.
Соблюдение этих правил поможет быстро вылечить заболевание и восстановить здоровье. К тому же, профилактика болезни — не менее важный этап в жизни каждого ребенка. Профилактика заключается в соблюдении простых правил закаливания малыша. Это чистый прохладный воздух, регулярные прогулки, закаливающие водные процедуры, активные игры и создание оптимального климата в детских комнатах.
Видео «Детский кашель и его лечение»
Чтобы справиться с такой проблемой, как сухой или мокрый кашель у детей, советуем вам посмотреть следующее видео. Практические советы помогут вам определиться с типом лечения.
Кашель у ребенка беспокоит не только малыша, но и его родителей, которые стремятся всеми способами помочь сыну или дочке. Одни начинают использовать народные рецепты по совету родственников, другие отправляются в аптеку за сиропом, а кто-то делает ингаляции.
Симптоматическое лечение
В первую очередь при кашле у ребенка любого возраста Комаровский акцентирует внимание родителей на том, что это лишь симптом какой-то болезни, затрагивающей дыхательные пути. К тому же, симптом этот является защитным, поэтому в большинстве случаев подавлять его не стоит.
Главной причиной кашля в детском возрасте популярный врач называет ОРВИ. И поэтому в подавляющем числе случаев кашля у ребенка устранение его причины, по словам Комаровского, невозможно. Но и оставлять ребенка без помощи не надо, поэтому известный педиатр советует симптоматическое лечение.
При этом главным принципом такого лечения кашля он называет не устранение самого симптома, а повышение эффективности кашля. Добиться этого можно воздействием на количество и качество мокроты с помощью:
- Влажного и прохладного воздуха.

- Обильного питья.
Подробнее об этом смотрите в передаче доктора Комаровского.
Увлажняем и очищаем воздух
Комаровский называет обеспечение ребенка влажным и прохладным воздухом одной из важнейших задач родителей. Это снизит нагрузку на респираторный тракт малыша, а также предотвратит пересыхание слизистых оболочек.
Если оптимизировать условия, в которых находится ребенок, его организм не будет тратить усилия на обработку воздуха (его нагрев, очистку и увлажнение), а сосредоточится на выработке противовирусного иммунитета.
Помимо температуры и влажности популярный врач обращает внимание на необходимость чистоты воздуха в помещении, где пребывает кашляющий ребенок. Комаровский отмечает, что  В первую очередь это связано с заложенностью носа при ОРЗ и сниженной активности эпителия в дыхательных путях. Когда пыль попадает в респираторный тракт, это приводит к нарушению вентиляции и дополнительному образованию мокроты.
В первую очередь это связано с заложенностью носа при ОРЗ и сниженной активности эпителия в дыхательных путях. Когда пыль попадает в респираторный тракт, это приводит к нарушению вентиляции и дополнительному образованию мокроты.
Комаровский советует:
- Уменьшить количество возможных пыленакопителей в помещении, например, спрятать книги за стекло, игрушки сложить в ящики, ковры вынести.
- Избегать контактов ребенка с посторонними запахами и веществами, к примеру, не пользоваться в помещении дезодорантами и духами, не мыть пол с хлором, не распылять спрей против насекомых.
- Исключить воздействие на ребенка табачного дыма.
- Проводить частую влажную уборку. Пылесосить в комнате с болеющим ребенком известный педиатр не советует, а если пылесос используется для уборки, на время очистки комнаты ребенка следует отправить в другое помещение.
- Поддерживать температуру в помещении на уровне +18 градусов.

- Поддерживать влажность в помещении на уровне 60-70%. Оптимальным выбором будет использование увлажнителя, но если такого прибора в семье нет, Комаровский рекомендует воспользоваться емкостями с водой и влажными простынями.
Даем ребенку больше пить
По мнению Комаровского, обильное питье для ребенка с кашлем незаменимо. Оно поддержит и восстановит свойства мокроты, повлияв на реологию крови, то есть сначала питье сделает кровь более жидкой, что повысит кровообращение в слизистых дыхательной системы и улучшит их способности образовывать нормальную слизь. Кроме того, тело ребенка тратит много жидкости при повышенной температуре и учащенном дыхании, что также обуславливает необходимость частого питья.
Чтобы выпитая жидкость всасывалась быстрее, Комаровский советует давать любое питье нагретым примерно до температуры тела. В этом случае жидкость будет сразу же всасываться в желудке и попадать в кровь.
Что касается самих напитков, то ребенку можно дать:
- Растворы для регидратации.
- Некрепкий чай, можно с сахаром и безопасными фруктами.
- Компот из сухофруктов.
- Настой изюма (настоять столовую ложку изюма, залитую 200 мл воды в течение 30-40 минут).
- Компот из ягод и фруктов, которые ребенок пробовал до болезни.
- Морс или сок.
- Негазированную минеральную воду с нейтральным вкусом.
- Арбуз.
Лучшим выбором питья Комаровский называет регидратационные растворы, однако при температуре тела до +38°С, достаточном увлажнении воздуха и отсутствии проблем с дыханием можно руководствоваться желаниями ребенка.
Грудничкам с кашлем популярный врач советует давать пить дополнительно к грудному вскармливанию, так как патологические траты жидкости женское молоко не покрывает. В раннем возрасте малышу можно дать раствор для регидратации, детский чай, минеральную воду без газа и отвар изюма.
Поить малыша нужно активнее, если:
- Воздух в помещении сухой и теплый.
- Температура тела ребенка высокая.
- Мочеиспускания редкие, а сама моча темнее обычного.
- Есть выраженная одышка и сухой кашель.
- Кожа и слизистые сухие.
При незначительном ухудшении состояния, невысокой температуре, а также доступе прохладного и влажного воздуха основным критерием частоты питья Комаровский называет жажду у ребенка. При этом предлагать попить нужно очень часто и при любой возможности. Поддержка питьевого режима важна и в случаях, когда у ребенка затяжной и остаточный кашель.
Медикаментозное лечение
Назначение каких-либо лекарственных средств детям с кашлем Комаровский называет прерогативой врача. Особенно это касается кашля у грудных малышей.
Протикашлевые препараты
Поскольку кашель выступает нужным защитным рефлексом, в большинстве случаев такие лекарства не нужны. Их назначение Комаровский называет оправданным при коклюше, когда ребенка мучает кашель до рвоты. Также лекарства, угнетающие кашлевой рефлекс, нужны при плеврите, онкологическом процессе в дыхательных путях и при раздражающем кашле, вызванном факторами, воздействующими на нервные окончания.
Их назначение Комаровский называет оправданным при коклюше, когда ребенка мучает кашель до рвоты. Также лекарства, угнетающие кашлевой рефлекс, нужны при плеврите, онкологическом процессе в дыхательных путях и при раздражающем кашле, вызванном факторами, воздействующими на нервные окончания.
Комаровский категорически против самостоятельного назначения родителями противокашлевых лекарств своим детям. Он напоминает, что некоторые препараты этой группы относятся к наркотическим и способны вызывать зависимость. К тому же, многие противокашлевые средства могут угнетать и дыхательный центр, что особенно опасно у деток младше 2 лет. Так что применять эти препараты у детей старше 2 лет можно лишь при показаниях и после назначения педиатром.
Отхаркивающие препараты
Главной целью применения таких лекарств популярный педиатр называет очищение респираторного тракта от мокроты. Очень опасно, по словам Комаровского, сочетать такие лекарства с противокашлевыми, ведь в таких случаях накопившаяся в легких мокрота не будет откашливаться.
Все отхаркивающие средства известный врач разделяет по способу их действия на резорбтивные (они всасываются в желудке и выделяются в бронхах, влияя на слизь) и рефлекторные (они активизируют нервные окончания в желудке и влияют на мускулатуру бронхов и выработку слизи).
Большинство современных препаратов относится к средствам с рефлекторным действием. Комаровский подчеркивает, что они безопасны для детей, но их эффективность не доказана, а на характер кашля больше влияют условия, в которых находится ребенок, чем любые отхаркивающие лекарства.
Муколитики
Такие препараты влияют на саму мокроту, изменяя ее реологию. Комаровский называет среди лекарств этой группы амброксол, бромгексин, карбоцистеин, ацетилцистеин и гвайфенезин. Известный врач отмечает, что такие препараты целесообразно использовать при наличии вязкой густой мокроты. Если же у ребенка легкий вариант ОРВИ и имеется влажный кашель, по мнению Комаровского, муколитики не нужны и даже могут усилить кашель. К тому же, действие таких препаратов будет неэффективным, если дополнительно не повлиять на реологию крови с помощью обильного питья.
К тому же, действие таких препаратов будет неэффективным, если дополнительно не повлиять на реологию крови с помощью обильного питья.
Доктор Комаровский рассказал, как ни в коем случае нельзя лечить кашель
Очень часто, если речь идет о лечении простуды, мы не обращаемся к врачу, а идем в аптеку, покупаем себе несколько коробочек (мы же знаем из рекламы по телевизору, что нужно) и начинаем самолечение.
Доктор Комаровский написал отличную статью, в которой предупреждает, что разрекламированные средства — далеко не всегда то, что нам нужно. Особенно это опасно, если речь идет о здоровье детей.
Рекомендуем статью к прочтению и желает вам крепкого здоровья.
— В течение часа я находился в комнате с работающим телевизором. В течение часа я 8 раз видел рекламу лекарств, которые, по заверению производителя, следует незамедлительно глотать при появлении кашля.Нервы уже не выдерживают слушать этот развод!
Люди, внимание!
1. Большинство рекламируемых лекарств «от кашля» — это муколитики и отхаркивающие
Большинство рекламируемых лекарств «от кашля» — это муколитики и отхаркивающие
Абсолютное большинство рекламируемых лекарств «от кашля» — это отхаркивающие средства и/или так называемые муколитики. Муколитики — это препараты, увеличивающие объем мокроты (мокрота — образующаяся в легких слизь) и делающие ее более жидкой, текучей, что теоретически облегчает ее откашливание.
2. Они нужны далеко не всегда
Абсолютное большинство случаев, когда у вас сопли, кашель и повышение температуры, — это болезнь верхних дыхательных путей: ринит, фарингит, ларингит. Отхаркивающие средства увеличивают количество мокроты! Зачем вам увеличивать количество слизи в легких, когда у вас насморк или болит горло? Зачем? Потому что сказали по телевизору?
3. Отхаркивающие средства должен назначать врач
Отхаркивающие средства иногда (довольно редко) нужны при некоторых заболеваниях нижних дыхательных путей — бронхитах, воспалениях легких. Бронхиты и воспаления легких лечат врачи, а не люди, насмотревшиеся телевизора.
Бронхиты и воспаления легких лечат врачи, а не люди, насмотревшиеся телевизора.
4. Они не уменьшают, а усиливают кашель
Отхаркивающие средства не уменьшают, а усиливают кашель, активизируя отхождение мокроты. Но при дефиците жидкости в организме и/или при сухости воздуха в помещении отхаркивающие средства не могут проявить свое действие: кашель усиливают, но облегчения не приносят.
В то же время если вы много пьете, а в комнате чистый, прохладный и влажный воздух, то отхаркивающие средства не нужны: мокрота в таких условиях не становится вязкой и легко откашливается без всяких лекарств. Неудивительна в связи с этим фраза из очень известного и, конечно, ненашенского медицинского учебника: «эффективность отхаркивающих средств по сравнению с обильным питьем не доказана».
5. Муколитики и отхаркивающие могут стать причиной осложнений у маленьких детей
У детей кашель (сила кашлевого толчка) намного слабее, чем у взрослых. После приема отхаркивающих средств дети зачастую не в состоянии откашлять увеличившееся количество мокроты. Она накапливается в нижних дыхательных путях, и это главная причина обструктивного бронхита и воспаления легких. Дать муколитик и уложить ребенка спать в теплой и сухой комнате (а таких комнат у нас 90 %) — самый простой способ организовать осложнения. А если вдобавок к этому заложен нос и повышена температура тела — так шансы превратить недельный насморк в месячное лечение пневмонии максимальны.
Она накапливается в нижних дыхательных путях, и это главная причина обструктивного бронхита и воспаления легких. Дать муколитик и уложить ребенка спать в теплой и сухой комнате (а таких комнат у нас 90 %) — самый простой способ организовать осложнения. А если вдобавок к этому заложен нос и повышена температура тела — так шансы превратить недельный насморк в месячное лечение пневмонии максимальны.
Неудивительно, что во многих странах муколитики настоятельно не рекомендуются детям первых 5 лет жизни, а дать их детям до 2 лет — это вообще криминал. Но нам повезло! У нас можно всем подряд, без рецепта, и рекламировать в вечернем прайме по телевизору.
6. Еще раз для тех, кто еще не понял: телевизор не должен заменять мозг
Это правило работает и в политике, и при кашле. Не покупайте отхаркивающие средства без прямого указания врача. Если врач на дому назначил отхаркивающие средства ребенку младше 5 лет — ищите другого врача, если ребенку меньше 2 лет — срочно ищите другого врача.
Как облегчить кашель:
– Оденьтесь потеплее.
– Сделайте все, чтобы в помещении был чистый, прохладный (16–20 °С) и не сухой воздух (относительная влажность — 40–70 %).
– Следите за носовым дыханием — оно должно быть! Помогут частое промывание солевыми растворами и, если совсем невмоготу, сосудосуживающие средства.
– Пейте много теплой жидкости.
– Найдите того, кто поставит диагноз.
– Выключите телевизор.
Доктор Комаровский рассказал, как ни в коем случае нельзя лечить кашель
Очень часто, если речь идет о лечении простуды, мы не обращаемся к врачу, а идем в аптеку, покупаем себе несколько коробочек (мы же знаем из рекламы по телевизору, что нужно) и начинаем самолечение.
Доктор Комаровский написал отличную статью, в которой предупреждает, что разрекламированные средства — далеко не всегда то, что нам нужно. Особенно это опасно, если речь идет о здоровье детей.
Рекомендуем статью к прочтению и желает вам крепкого здоровья.
— В течение часа я находился в комнате с работающим телевизором. В течение часа я 8 раз видел рекламу лекарств, которые, по заверению производителя, следует незамедлительно глотать при появлении кашля.Нервы уже не выдерживают слушать этот развод!
Люди, внимание!
1. Большинство рекламируемых лекарств «от кашля» — это муколитики и отхаркивающие
Абсолютное большинство рекламируемых лекарств «от кашля» — это отхаркивающие средства и/или так называемые муколитики. Муколитики — это препараты, увеличивающие объем мокроты (мокрота — образующаяся в легких слизь) и делающие ее более жидкой, текучей, что теоретически облегчает ее откашливание.
2. Они нужны далеко не всегда
Абсолютное большинство случаев, когда у вас сопли, кашель и повышение температуры, — это болезнь верхних дыхательных путей: ринит, фарингит, ларингит. Отхаркивающие средства увеличивают количество мокроты! Зачем вам увеличивать количество слизи в легких, когда у вас насморк или болит горло? Зачем? Потому что сказали по телевизору?
3. Отхаркивающие средства должен назначать врач
Отхаркивающие средства должен назначать врач
Отхаркивающие средства иногда (довольно редко) нужны при некоторых заболеваниях нижних дыхательных путей — бронхитах, воспалениях легких. Бронхиты и воспаления легких лечат врачи, а не люди, насмотревшиеся телевизора.
4. Они не уменьшают, а усиливают кашель
Отхаркивающие средства не уменьшают, а усиливают кашель, активизируя отхождение мокроты. Но при дефиците жидкости в организме и/или при сухости воздуха в помещении отхаркивающие средства не могут проявить свое действие: кашель усиливают, но облегчения не приносят.
В то же время если вы много пьете, а в комнате чистый, прохладный и влажный воздух, то отхаркивающие средства не нужны: мокрота в таких условиях не становится вязкой и легко откашливается без всяких лекарств. Неудивительна в связи с этим фраза из очень известного и, конечно, ненашенского медицинского учебника: «эффективность отхаркивающих средств по сравнению с обильным питьем не доказана».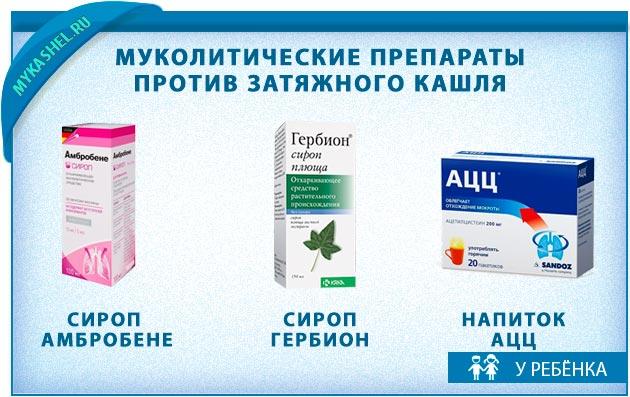
5. Муколитики и отхаркивающие могут стать причиной осложнений у маленьких детей
У детей кашель (сила кашлевого толчка) намного слабее, чем у взрослых. После приема отхаркивающих средств дети зачастую не в состоянии откашлять увеличившееся количество мокроты. Она накапливается в нижних дыхательных путях, и это главная причина обструктивного бронхита и воспаления легких. Дать муколитик и уложить ребенка спать в теплой и сухой комнате (а таких комнат у нас 90 %) — самый простой способ организовать осложнения. А если вдобавок к этому заложен нос и повышена температура тела — так шансы превратить недельный насморк в месячное лечение пневмонии максимальны.
Неудивительно, что во многих странах муколитики настоятельно не рекомендуются детям первых 5 лет жизни, а дать их детям до 2 лет — это вообще криминал. Но нам повезло! У нас можно всем подряд, без рецепта, и рекламировать в вечернем прайме по телевизору.
6. Еще раз для тех, кто еще не понял: телевизор не должен заменять мозг
Это правило работает и в политике, и при кашле. Не покупайте отхаркивающие средства без прямого указания врача. Если врач на дому назначил отхаркивающие средства ребенку младше 5 лет — ищите другого врача, если ребенку меньше 2 лет — срочно ищите другого врача.
Не покупайте отхаркивающие средства без прямого указания врача. Если врач на дому назначил отхаркивающие средства ребенку младше 5 лет — ищите другого врача, если ребенку меньше 2 лет — срочно ищите другого врача.
Как облегчить кашель:
– Оденьтесь потеплее.
– Сделайте все, чтобы в помещении был чистый, прохладный (16–20 °С) и не сухой воздух (относительная влажность — 40–70 %).
– Следите за носовым дыханием — оно должно быть! Помогут частое промывание солевыми растворами и, если совсем невмоготу, сосудосуживающие средства.
– Пейте много теплой жидкости.
– Найдите того, кто поставит диагноз.
– Выключите телевизор.
Оценка статьи:
Загрузка… Сохранить себе в: Как лечить мокрый кашель у ребенка комаровский Ссылка на основную публикацию wpDiscuzAdblockdetector
основные причины и методы лечения
Кашель – распространенный недуг детского возраста. Может быть представлен двумя видами, каждый из которых имеет несколько разновидностей и характеристик, как и способов лечения. В зависимости от результативности эпизода кашель делят на:
Может быть представлен двумя видами, каждый из которых имеет несколько разновидностей и характеристик, как и способов лечения. В зависимости от результативности эпизода кашель делят на:
- Сухой кашель – появляется в начале некоторых болезней, доставляет дискомфорт, часто сопровождается повышением температуры и плохим самочувствием, иногда служит показателем аллергических явлений;
- Влажный кашель – более продуктивный и менее изнуряющий, но также вызывающий проблемы при определенных условиях и неправильном курировании болезни.
Появляется мокрый (влажный) кашель, когда в бронхиальных просветах образуется повышенное количество выстилающей их слизи. Чаще всего это происходит при ОРВИ, при этом, влажный кашель у ребенка сопровождается температурой, или возникает сразу после нее: у ребенка был температурный скачок, после чего температура нормализовалась и появился влажный кашель.
Важно! Если у ребенка долго не проходит кашель: влажный кашель у ребенка длится более 3 недель, без видимых улучшений, если при этом температура держится (или периодически поднимается) на протяжении 2 недель подряд, рекомендуется обратиться к педиатру на предмет исключения диагноза Туберкулез.
Влажный кашель у ребенка без температуры может являться следствием следующих причин:
- Пыль – сама по себе может вызвать раздражение слизистых и спровоцировать кратковременный или затяжной кашель, но аллергию вызывают продукты жизнедеятельности пылевых клещей, их мельчайшие частицы входят в состав пыли;
- Воздух пониженной влажности – иссушает дыхательные пути и провоцирует усиление выделения бронхиального секрета для поддержания нормы состояния слизистых;
- Аллергены различной природы;
- Заболевания дыхательных путей в хронической стадии.
Важно! Причину влажного кашля у ребенка необходимо установить как можно раньше – это поможет справиться с заболеванием в кратчайшие сроки. Рекомендуется обратиться к педиатру.
Причины влажного кашля у грудных детей- Сила кашля невелика;
- Просвет бронхиальных путей недостаточен;
- Мышцы гортани и глотки, как и нижележащих органов пока слабы.

Все это предрасполагает к попаданию в гортань и трахею слизи, возникающих во рту и в носу. Попадая в бронхиальные ходы, эти жидкости вызывают реакцию обеззараживания и отторжения – выработку повышенного количества мокроты и влажный кашель.
Важно! Поскольку на первом году жизни формируются не только бронхиальное дерево, но и иммунитет, а также режутся зубы, выделения в носу и слюнотечение повышены, то влажный кашель для грудничков довольно типичен.
Чем правильно лечить влажный кашель у ребенкаПередовые педиатры страны пересмотрели свои взгляды на лечение влажного кашля у детей. Лекарственные средства используют только при бактериальной природе недуга – бронхите, пневмонии микробной этиологии, инфекционном абсцессе в легком. Медикаменты в данных случаях требуются не для устранения кашля, а для борьбы с причиной, его вызвавшей.
В большинстве остальных случаев кашель также служит добрую службу: по его характеристикам судят о течении болезни, реакциях иммунитета, правильности ответных мер.
Влажный кашель чаще всего рассматривается как остаточное явление перенесенной болезни, поэтому симптоматическое лекарственное лечение предпринимается редко.
Помощь может потребоваться при чрезмерном загущении мокроты и медленном ее отторжении, затрудненном выходе наружу. Но и при таком положении дел применяют режимные моменты и физиотерапевтические процедуры, а не лекарственные средства.
Разжижению мокроты и ее выводу способствуют:
- Обильное теплое питье – поступление влаги в организм вызывает разжижение мокроты, увеличение ее объема, усиление кашлевого рефлекса и вывод бронхиальной слизи;
- Свежий прохладный воздух с достаточным увлажнением – такая окружающая среда предотвратит обезвоживание слизистых бронхов, их секрет сохранит влагу и объем;
- Безупречное санитарное состояние помещений, где находится ребенок с кашлем – при загущении мокроты пыль скапливается в дыхательных путях в значительных количествах, вызывает осложнения в виде присоединения бактериальных инфекций;
- Регулярные прогулки – при отсутствии температуры приветствуется активность на свежем воздухе, это провоцирует усиление кашлевого рефлекса, что при влажном кашле хорошо;
- Применение небулайзера для транспортировки влаги непосредственно в дыхательные пути – можно использовать простую очищенную или минеральную воду;
- Банные процедуры – вопреки досужему мнению при отсутствии температуры принимать ванну, мыться в русской бане (не в сауне!) можно и нужно – практически 100%-ная влажность ускоряет выздоровление.

Важно! Ребенка с двухлетнего возраста нужно научить правильно очищать нос во время насморка. Энергичный короткий выдох при использовании носового платка (лучше бумажного!) без чрезмерного напряжения барабанных перепонок поможет освободить дыхательные пути от слизи и предотвратит затекание в бронхи.
Домашние физиопроцедурыСреди физиопроцедур особое внимание следует обратить на дыхательную гимнастику и массаж при кашле детям. Младенцам до года не проводят стимуляцию дыхания, а массаж им полезен, как и более старшим детям.
Техника массажа при кашле заключается в легком похлопывании по спине ребенка ладонной поверхность руки. Движение кисти направлено от корней легких к бронхам и оттуда – к верхним дыхательным путям.
Ребенок при этом лежит на животе. Хороший дренажный прием – постукивание кончиками пальцев. При этом направление движения рук сохраняется.
Начинать и заканчивать массаж следует поглаживанием и растиранием.
Дыхательные упражнения для детей старше года проводят в игровой форме. Самые полезные из них:
- Выдувание воздуха через трубочку, опущенную в жидкость – чем сильнее и продолжительнее бурление воды в течение одного выдоха, тем упражнение проведено успешнее;
- Пускание мыльных пузырей – полезно проводить в ванной комнате при повышенной влажности – вдох через нос, а выдох ртом, приветствуется увеличение продолжительности выдоха;
- Надувание воздушных шаров – при покупке надо найти самые мягкие, а перед упражнением немного растянуть шарик, надувание не получится полным, но это и не требуется, важно стремление и усилие, формирующее дыхательные мышцы.
Важно! Ингаляции, массаж и дыхательные упражнения проводят исключительно после одобрения врачом – в некоторых случаях или стадиях заболевания эти процедуры могут быть противопоказаны.
Медикаментозная терапия
Для детей форму препаратов чаще всего выбирают в виде сиропов. У них есть ряд преимуществ перед таблетками и уколами:
У них есть ряд преимуществ перед таблетками и уколами:
- Вкус – эти средства нравятся детям, т.к. они сладковатые, а не горькие или кислые;
- Несложность применения – не нужно разминать как таблетку, разводить и причинять боль ребенку, как в случае инъекционного введения;
- Эффективность – средства в виде сиропов насыщены концентрированным составов растительного или синтетического происхождения, на прием требуется небольшой объем.
Для лечения влажного кашля также применяются гомеопатические препараты (например сироп Стодаль).
Кроме аптечных сиропов хорошо разжижают мокроту и выводят ее народные средства, часто имеющие структуру сиропа – мед с соком редьки или запеченый лук с сахаром. Но эти домашние микстуры не так актуальны при влажном кашле, как при сухом.
Таким образом, при лечении влажного кашля упор следует делать на физиопроцедуры, назначенные врачом и правильную организацию режима жизни ребенка. К лекарственным методам лечения прибегают строго по показаниям.
- Подробнее о народных рецептах приготовления средств от кашля Вы можете прочитать в статьях:
- Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом.
Влажный или продуктивный кашель у ребенка — чем его лечить
Любой ребенок, даже у самых заботливых родителей может начать кашлять. При этом не всегда медицина помогает в лечении влажного кашля, поэтому родителям следует учиться самостоятельно ставить диагноз, разбираться в лечении.
Влажный кашель у ребенка развивается по многим причинам, каждая из которых требует определенной тактики.
Чтобы не допустить формирование осложнений и необоснованное назначение антибиотиков, нужно знать причины продукции избыточной мокроты в дыхательных путях.
Причины мокрого кашля у детей
Мокрота – это слизь, которая продуцируется железами трахеи и бронхов. Мокрота имеет патологический характер, то есть появляется при развитии какого-либо заболевания. Хотя в норме слизь также продуцируется, но в количестве не вызывающем кашлевой рефлекс.
Хотя в норме слизь также продуцируется, но в количестве не вызывающем кашлевой рефлекс.
Мокрота часто имеет примеси секрета носовых пазух. Это происходит у детей, страдающих насморком, при котором слизь с носа стекает по задней стенке глотки в трахею, там смешивается с мокротой и откашливается.
Причины появления мокрого кашля у ребенка делятся на три группы:
- Неинфекционные (гиперпродукция слизи, аллергия, бронхиальная астма).
- Вирусные инфекции (ОРВИ, вирусный ринит).
- Бактериальные инфекции (синуситы, трахеит, бронхит, пневмония, коклюш).
По цвету откашливаемой мокроты можно заподозрить причину влажного кашля:
- Прозрачная, жидкая, слизистая появляется при аллергии, вирусной инфекции.
- Прозрачная, густая, стекловидная откашливается при бронхиальной астме.
- С примесями гноя, желтоватая или зеленая мокрота при бактериальной инфекции.

Влажный кашель можно вылечить только исходя из причины его появления. Так как зачастую назначается стандартное лечение, кашель у детей перерастает в затяжной, когда становится непонятно, есть ли какое-либо заболевание или это просто гиперпродукция слизи.
Важно! Малышам младше 2 лет строго запрещено давать муколитики ̶ препараты, разжижающие мокроту. Детям постарше также не всегда целесообразно назначать эти средства, так как соблюдение простых гигиенических правил успешно заменяет прием муколитиков.
Как и чем лечить мокрый (влажный) кашель у ребенка?
Лечение влажного кашля у детей должно включать следующие принципы:
- Аллергический кашель проходит при ограничении контакта ребенка с аллергеном. До этого момента прием антигистаминных средств только снимает симптомы. Поэтому чтобы избавиться от продолжительного аллергического кашля следует бросить все силы на поиск аллергена, уборку и очищение воздуха жилплощади.
- Вирусная инфекция самостоятельно проходит через 5-7 дней при соблюдении гигиенического режима.
 Большинство противовирусных никак не влияют на продолжительность простуды. Но следует помнить, что при вирусной инфекции нет смысла и показаний принимать антибиотики.
Большинство противовирусных никак не влияют на продолжительность простуды. Но следует помнить, что при вирусной инфекции нет смысла и показаний принимать антибиотики.
- Бактериальная инфекция лечится только антибиотиками. Но тут тоже не все однозначно, потому что есть препараты выбора и если в ближайшее время они уже назначались ребенку, то эффективность их при последующем лечении резко падает. В таком случае выручают препараты резерва. Есть же случаи, когда врачи начинают терапию препаратами резерва, и при их неэффективности тяжело подобрать безопасное и надежное лекарство.
Важно! Муколитики рекомендовано принимать только в случае бронхита, пневмонии. В остальных ситуациях их использование может вызвать гиперпродукцию слизи, с которой ребенок не справится, что вызовет обострение мокрого кашля и развитие осложнений.
Помимо влажного кашля, заболевания проявляются другими симптомами. В первую очередь нужно обратить внимание на показатели температуры тела.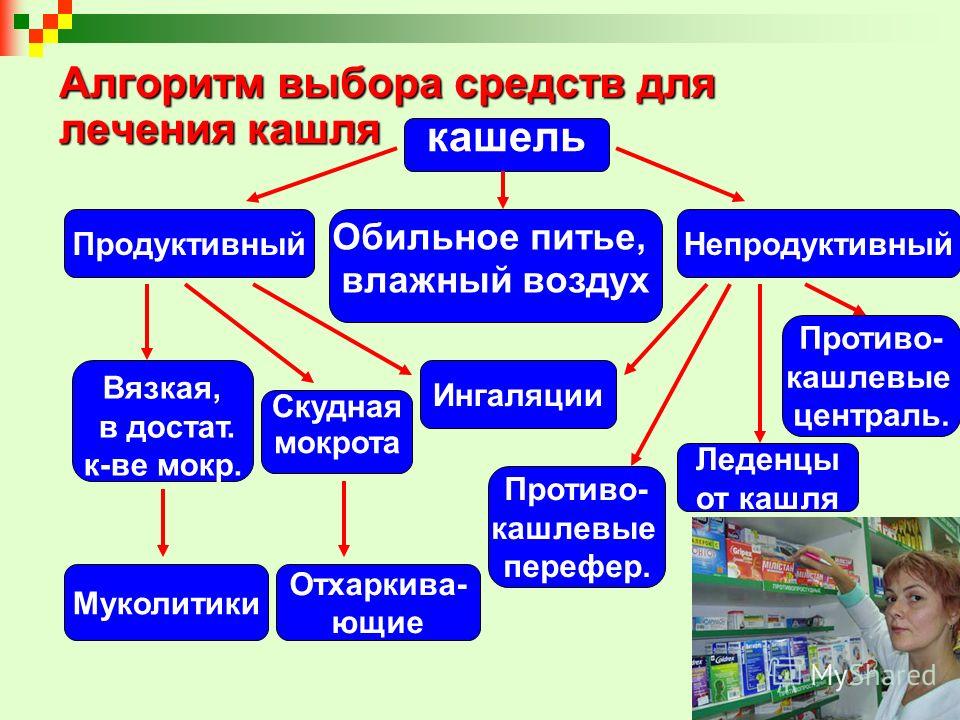
С температурой или без нее
Повышение температуры тела вызывают специфические соединения – пирогены. Они могут быть инфекционными и неинфекционными. К инфекционным относятся фрагменты оболочки бактерий, вирусов, простейших.
Этим объясняется повышение температуры тела в начале инфекции. Далее, к механизму развития лихорадки присоединяются иммунные механизмы, они же обеспечивают подъем температуры при обострении аллергии.
Влажный кашель у ребенка без температуры может быть последствием неосложненного ринита, вялотекущего аллергического процесса или гиперпродукции слизи на фоне приема отхаркивающих средств.
При любой инфекции или обострении аллергии будет повышаться температуры. Если показатель поднимается до 38 °C, то жаропонижающие препараты принимать не нужно.
Следует лечить ребенка, используя следующие рекомендации:
- Уложить ребенка в кровать, не кормить большим количеством калорийной пищи, чтобы снизить теплопродукцию.

- Вдыхаемый воздух должен быть прохладным, ниже 20 °C, чтобы увеличить теплоотдачу.
- Малыша следует тепло одеть или положить под одеяло, так как ребенок должен только дышать влажным, прохладным воздухом, а не замерзать.
- Обильное питье – это главный принцип снижения температуры и борьбы с влажным кашлем. При этом происходит разжижение крови, мокроты, обильное потение и понижение температуры тела.
Важно! Совокупностью перечисленных рекомендаций можно понизить показатель термометра на 1-1.5 °C без приема таблеток. Также следует сказать, что употребление медикаментов будет неэффективно, если не соблюдать все вышеперечисленные мероприятия.
При жаре выше 38 °C можно использовать ректальные свечи, сироп, таблетки, чаще всего для детей применяется Парацетамол. Лихорадку выше 39.5 — 40 °C нужно лечить инъекционным способом, что осуществимо при обращении к специалистам.
Важно! Если ребенок вялый, плохо себя чувствует, неадекватно ведет, задыхается, не хочет пить при температуре ниже 38 °C, то нужно сразу давать жаропонижающий препарат.
При простуде, ОРЗ и ОРВИ
При вирусной инфекции верхних дыхательных путей отхаркивание мокроты – это последствие ринита. То есть сначала происходить развитие воспаления слизистой носовых пазух. Слизь стекает по задней стенке глотки, распространяет инфекцию и раздражает кашлевые рецепторы.
Лечить такой кашель следует следующим образом:
- Промывание носа солевыми растворами. Нужно купить 0.9% раствор натрия хлорида, который продается в каждой аптеке. Раствор переливается в вымытый распылитель из-под сосудосуживающих капель и применяется до 5-6 раз в сутки. Можно заливать в нос раствор прямо из шприца без иголки и давать ребенку высморкаться или воспользоваться грушкой. Аптечные солевые капли – Аквамарис, Салин.
- Если уже появился кашель, то можно полоскать горло раствором соли, соды. В стакан воды добавляется по чайной ложке соли и соды. Способ применяется, только если ребенок сможет полоскать горло и выплюнуть раствор.
- Давать ребенку пить теплые компоты, чай, воду.
 Это мероприятие заменяет прием отхаркивающих средств.
Это мероприятие заменяет прием отхаркивающих средств. - Частые прогулки на свежем воздухе в любую пору года. Зимой хотя бы выносить малыша подышать на балкон.
- Проветривание квартиры, повышение влажности воздуха. Оптимальный показатель термометра в помещении 20 °C.
Если помощь была оказана неправильно, то вирусная инфекция может осложниться бактериальной, что повлечет развитие бронхита и даже пневмонии.
При бронхите и пневмонии
Кашель с мокротой у ребенка, который сопровождается хрипами в легких, говорит о бронхите.
Если температура тела повышена до 38 °C, нет одышки, и ребенок не задыхается, то это говорит о легком течении бронхита. Воспаление бронхов может быть как вирусным, так и бактериальным.
При легком течении принимать антибиотики не рекомендуется, так как не всегда понятно, какой возбудитель вызвал процесс.
Лечение при легком бронхите:
- Понижение значка термометра в квартире до 19-18 °C.

- Проведение уборки в квартире без использования бытовой химии, простой чистой водой. Из помещения, где находится ребенок убрать все ковры.
- Давать обильное питье. Даже если малыш не сильно хочет, стараться его напоить.
- При повышении температуры руководствоваться правилами, описанными выше.
- Муколитики: Мукалтин, сиропы Алтея и Доктора Мом, Амброкол, Бромгексин. Средства будут действовать, только если ребенок будет напоен.
При обструктивном бронхите следует:
- Соблюдать все вышеперечисленное.
- Спазмолитики, такие как Но-шпа для снятия спазма бронхов и устранения бронхообструкции.
- В некоторых случаях назначается Эуфиллин для расширения просвета бронхов.
Бактериальный бронхит с откашливанием гнойной мокроты, высокой температурой лечиться только с использованием антибиотиков. Если ко всем симптомам присоединяется одышка, то речь идет о пневмонии – воспалении легких.
https://www.youtube. com/watch?v=t8eB2ZPrwVQ
com/watch?v=t8eB2ZPrwVQ
Диагноз устанавливается на основании рентгенологического исследования легких. Заболевание лечится только под руководством специалистов и зачастую в условиях стационара.
Лекарственные препараты
Лечение влажного кашля у ребенка в случаях тяжелого бронхита и пневмонии включает использование препаратов:
- Отхаркивающие средства представлены растительными препаратами ̶ Алтейка, Муколтин, Гербион. Синтетические медикаменты с муколитическим эффектом – Амброксол (Лазолван), Бромгексин. Лекарства продаются в виде сиропов, настоек, таблеток и инъекций. (Полезная статья — подбираем отхаркивающий сироп для ребенка при кашле)
- Спазмолитики – Но-шпа (Дротаверин). Хороший эффект оказывает Эуфиллин.
- Жаропонижающие препараты на основе Парацетамола. Действующее вещество содержится в форме ректальных свечей, сиропа, порошка, таблеток. Разовая дозировка составляет 10 мг на 1 кг веса малыша.
- Витамин С, группы В.
- Антибиотики группы защищенных пенициллинов, аминогликозидов, сульфаниламидные препараты.
 Принимать средства следует как минимум 5 дней, даже если симптомы инфекции утихли. Таблетки нужно выпивать строго через определенные интервалы времени. Длительность лечения определяется строго врачом.
Принимать средства следует как минимум 5 дней, даже если симптомы инфекции утихли. Таблетки нужно выпивать строго через определенные интервалы времени. Длительность лечения определяется строго врачом.
При лечении аллергической болезни у детей следует принимать антигистаминные средства. Также если не найден аллерген, а ребенок страдает от частых обострений, то для профилактики тоже используются противоаллергические препараты.
Народные методы
Для разжижения мокроты применяются настои Грудного сбора. При заболеваниях дыхательной системы эффективны сборы № 1, 2, 3, 4. Травы можно использовать у детей начиная с 3 годиков. Лечиться народными методами можно с начала заболевания в течение нескольких недель.
Важно! Если от народного лечения не будет эффекта или состояние малыша будет ухудшаться, нужно обратиться к врачу.
Ингаляции
Дыхание парами трав можно проводить с годовалого возраста. Для этого используются ромашка, сосновые шишки, липа, мята. Сухое сырье в количестве 3-4 ложек заваривается в стакане. Потом настой выливается в ванночку и ребенок там купается. Слизь после таких процедур лучше откашливается, поэтому их лучше проводить утром, чтобы кашель не мешал ночью.
Сухое сырье в количестве 3-4 ложек заваривается в стакане. Потом настой выливается в ванночку и ребенок там купается. Слизь после таких процедур лучше откашливается, поэтому их лучше проводить утром, чтобы кашель не мешал ночью.
Детям постарше можно устраивать ингаляции над тазиком с настоем трав, эфирными маслами.
Список наиболее эффективных масел:
- Эвкалиптовое.
- Чайного дерева.
- Хвойное.
- Кипарисовое.
- Мятное.
Если есть прибор – небулайзер, то с его помощью вылечиться от влажного кашля можно намного быстрее. При тяжелых случаях обструктивного бронхита и частых приступах удушья используются препараты, расширяющие бронхи – Беродуал, Будесонит (Пульмикорт). Препараты назначаются только врачом. Их строго запрещено принимать самостоятельно.
Уход за больным и подходящий микроклимат
При мокром кашле у ребенка без высокой температуры и с ее повышением не нужно ограничивать жизнедеятельность малыша.
Ребенок должен активно двигаться, чтобы не было застоя мокроты, гулять на улице и дышать свежим, прохладным воздухом.
В квартире не реже двух раз в сутки необходимо проводить влажную уборку, хорошо убирать пыль. Важно свернуть ковры, заменить пуховые подушки и одеяла на синтетические.
Показатель термометра в помещении должен быть ниже 20 °C. Воздух нельзя пересушивать обогревателями. Можно поставить рядом с кроватью тазик с кипятком, чтобы водяной пар увлажнял воздух. Лучше использовать специальные приборы-увлажнители. Если же у малыша аллергия или бронхиальная астма, то лечебный эффект оказывают очистители воздуха.
Маленьким детям тяжело откашливать большое количество мокроты, поэтому нужно им помогать. Техника дренажного массажа способствует отхаркиванию слизи. При этом нужно придать ребенку положение лежа, с немного опущенным головным концом или сидя, наклонив туловище вперед. Массаж заключается в постукивании по спине снизу вверх. Технику можно применять с грудничкового возраста.
Технику можно применять с грудничкового возраста.
Последствия и осложнения
Самым грозным осложнением является пневмония. Заболеть высокая вероятность у детей с сопутствующей патологией, ослабленных, но часто воспаление легких у здорового ребенка – это вина родителей. Значит, малыш содержится в неправильных условиях.
Чего нельзя делать, чтобы обычная простуда с влажным кашлем не переросла в тяжелую пневмонию:
- Нельзя заставлять ребенка дышать горячим, сухим, застойным воздухом. Это происходит если не проветривать помещение и нагревать воздух калорифером.
- Не поить ребенка. Даже если он не хочет, нужно сварить компот, добавить туда сахара или меда, но напоить малыша.
- Нельзя окружать детей пыльными коврами, пуховыми перинами и тяжелыми подушками. В такой обстановке есть высокая вероятность развития аллергии, частых бронхитов с обструкцией.
- Нельзя во время простуды держать малыша дома, нужно обязательно гулять на улице или балконе.

- Нельзя при влажном кашле давать противокашлевые препараты. Это строго запрещено!
- Нельзя при рините, ларингите давать муколитики, даже если есть кашель. Нужно полоскать нос и горло, а отхаркивающие средства только усилят распространение болезни.
Заключение
В лечении влажного кашля у малышей нужно полагаться на объективную оценку состояния. Если ребенок активный, с нормальным аппетитом и его беспокоит влажный кашель, то вполне можно обойтись без медикаментов. Но при высокой температуре, гнойной мокроте, ухудшении состояния нужно обращаться к педиатру и лечиться с использованием антибиотиков, чтобы не развилось осложнение.
Влажный или продуктивный кашель у ребенка — чем его лечитьСсылка на основную публикацию
Влажный кашель у ребенка: чем и как лечить сильный мокрый кашель у детей
Влажный кашель у ребенка – своеобразный защитный механизм, направленный на очищение респираторных путей от мокроты и чужеродных микроорганизмов. Возникает как ответная реакция на чрезмерное скопление слизи в бронхах.
Возникает как ответная реакция на чрезмерное скопление слизи в бронхах.
Фото с сайта stop-kashel.ru
В отличие от сухого, влажный кашель не носит изматывающего характера и говорит о выздоровлении ребенка. Ускорить этот процесс можно приемом медикаментозных средств и применением других методов консервативного лечения.
Механизм развития болезни
При воспалении дыхательного тракта слизистая иссыхает, повреждается и становится излишне восприимчивой. Ее раздражают любые инородные агенты и даже акт дыхания вызывает рефлекторный спазм.
С развитием заболевания патологический процесс опускается ниже, захватывая трахею и бронхи. В ответ на повреждения трахеобронхиальный эпителий начинает активную выработку слизи с измененным составом. Если в норме мокрота на 90% состоит из воды, то под воздействием патогенов секрет густеет и становится вязким.
Ситуацию усугубляет гибель мерцательных ресничек. Оставшаяся часть не справляется с очистительной функцией и вместо того, чтобы покидать органы дыхания, мокрота задерживается в бронхах и провоцирует мокрый кашель у ребенка.
В детском возрасте процесс заметно усугубляется узостью трахеобронхиальных путей и слабостью брюшной мускулатуры. Поэтому откашляться малышам значительно сложнее, чем взрослым. А повышенная вязкость секрета еще больше затрудняет его отхождение.
Как узнать влажный кашель у ребенка
Говорить о влажном кашле следует в том случае, если ребенок во время непроизвольного акта отхаркивает некоторое количество мокроты. При этом можно услышать характерные низкие булькающие и клокочущие звуки.
Кроме того, влажный кашель у детей идет как бы из глубины грудной клетки, поскольку очаг воспаления находится в области бронхов и легких. В некоторых случаях кашлевой рефлекс может быть малопродуктивным и сопровождаться незначительным отхождением секрета. Такое явление говорит о недостаточной двигательной активности бронхов.
Влажный продуктивный кашель у детей не носит изнурительного характера и, в отличие от сухого, даже необходим, поскольку очищает бронхи и дает заметное облегчение.
Причины мокроты
Влажный кашель – распространенный и в большинстве эпизодов обязательный признак проблемы с органами дыхания. Однако примерно у 75% маленьких пациентов он протекает без симптомов интоксикации и свидетельствует о скором выздоровлении.
В некоторых случаях мокрый кашель у ребенка без температуры является признаком следующих патологических состояний:
- Пневмония. Атипичные формы воспаления легких могут протекать с нормальными показателями термометра. Подробнее про пневмонию у детей→
- Аденоидит. Поражение носоглоточной миндалины вызывает кашель с мокротой в утренние часы. Подробнее про аденоиды у детей→
- Острый трахеит. У ослабленных детей нередко развивается без температуры.
- Инородное тело в респираторных путях. Присутствие постороннего предмета может спровоцировать отхождение мокроты после двигательной активности.
Длительный влажный кашель с нормальной температурой у ребенка зачастую является признаком перехода бронхита в хроническую стадию. Кроме того, подобный симптом может свидетельствовать о наличии сердечной патологии с развитием застойных явлений в легких. В этом случае кашлевой рефлекс будет сопровождаться изменением тонов сердца, одышкой после физической нагрузки или плача.
Кроме того, подобный симптом может свидетельствовать о наличии сердечной патологии с развитием застойных явлений в легких. В этом случае кашлевой рефлекс будет сопровождаться изменением тонов сердца, одышкой после физической нагрузки или плача.
Редким влажным кашлем у ребенка могут сопровождаться некоторые заболевания ЖКТ (эзофагеальный рефлюкс, стеноз пищевода, скопление гноя в поддиафрагмальном пространстве). Как правило, от забрасываемого содержимого желудка закашливаются только дети в возрасте до 3 месяцев. Затем неприятное явление проходит самостоятельно.
Если у ребенка наблюдается частый приступообразный кашель (более 15 приступов в сутки), но показатели термометра остаются в норме – вирусы и бактерии, скорее всего, ни при чем. Подобный симптом говорит о наличии аллергии или развитии бронхиальной астмы.
Продуктивный кашель с температурой, которая держится несколько дней, должен насторожить. Стойкая гипертермия свидетельствует о развитии воспалительного процесса и слабости иммунной системы. Если кашлевой рефлекс носит приступообразный характер, сопровождается хрипом и свистом, а секрет имеет неприятный цвет – следует срочно обратиться к врачу.
Если кашлевой рефлекс носит приступообразный характер, сопровождается хрипом и свистом, а секрет имеет неприятный цвет – следует срочно обратиться к врачу.
Характер мокроты
При влажном кашле внешний вид и консистенция отделяемого секрета является определяющим симптомом. По характеру и количеству мокроты можно судить о причинах недомогания малыша:
- гнойное отхождение говорит о развитии стафилококковой пневмонии или абсцесса;
- слизь с прожилками крови говорит о туберкулезе, онкологии или серьезных проблемах со стороны миокарда;
- пенистое содержимое розоватого оттенка характерно для отека легких;
- секрет с оттенком ржавчины позволяет предположить наличие крупозной (долевой) пневмонии.
Продуктивный кашель с вязкой, стекловидной слизью появляется при бронхите и трахеите в начале заболевания, а также при бронхиальной астме. Позже, по мере прогрессирования патологий, секрет становится гнойным.
К какому врачу обращаться при влажном кашле у ребенка
Если у ребенка сильный влажный кашель, следует подойти к педиатру – лечение заболеваний легких и бронхов находится в его компетенции. При осложнениях со стороны ЛОР-органов понадобится помощь отоларинголога.
При осложнениях со стороны ЛОР-органов понадобится помощь отоларинголога.
Диагностика
Первичная диагностика продуктивного кашля у детей основана на осмотре и сборе анамнеза. При этом учитывается продолжительность, интенсивность и длительность недомогания, наличие у маленького пациента инфекционных и вирусных заболеваний, условия жизни.
Первая диагностическая ступень дополняется назначением рентгена грудной клетки и общим анализом крови.
Последующая схема анализов определяется индивидуально в каждом случае и включает в себя:
- тест на аллергены;
- выявление Pneumocystis jirovecii и других видов инфекции;
- обнаружение гельминтов;
- определение иммуноглобулинов класса М и G.
По показаниям ребенку могут быть назначены КТ, сцинтиграфия и другие виды обследования.
Лечение влажного кашля у детей
Как избавиться от влажного кашля у ребенка? Борьба с неприятным симптомом должна быть комплексной и включать в себя:
- купирование основной причины;
- разжижение вязкого секрета;
- облегчение удаления мокроты из бронхов;
- купирование спазма, если таковой присутствует.

Выбор лекарств зависит от возраста маленького больного и интенсивности недомогания.
Чем лечить влажный кашель у детей
Что можно давать ребенку при влажном кашле? Основой детской терапии являются два вида препаратов – муколитики и мукокинетики. Противокашлевые средства при отхождении мокроты использовать нельзя.
Муколитики назначают для устранения продуктивного кашля с густым, вязким, трудно отходящим секретом. Для детей раннего возраста допустимо применение таких средств:
- Линкас. Лекарство предназначено для младенцев от 6 месяцев. Разовая доза составляет 2,5 мл, дается трижды в день.
- АЦЦ (ацетилцистеин). Разрешен для малышей со 2 года жизни. Эффективен даже при гнойной мокроте. Длительность лечения составляет неделю.
- Бромгексин Берлин-Хеми в сиропе. Назначается с 2 лет, разовая дозировка 5 мл. Рекомендуется принимать три раза в сутки.
- Лазолван сироп.
 Разрешен к применению с годовалого возраста по 1 мл два раза в день. Малышам от 2 до 6 лет увеличивают частоту приема.
Разрешен к применению с годовалого возраста по 1 мл два раза в день. Малышам от 2 до 6 лет увеличивают частоту приема. - Бронхобос сироп 2,5%. Препарат предназначен для детей от 3 лет, по 5 мл трижды в сутки.
При малопродуктивном, но не изматывающем кашле ребенку рекомендуется давать отхаркивающие средства:
- Проспан. Отличное лекарство для малышей до 1 года и старше. Младенцам назначается в дозе 2,5 мл дважды в сутки, после 12 месяцев – в том же объеме трижды в день. Подробнее про сироп Проспан→
- Геделикс. Грудничкам дают половину мерной ложечки 1 раз в сутки, ребенку 1–5 лет – по 2,5 мл утром и вечером.
- Амбробене. Младенцам до года сироп дают по ½ ч. л. дважды в день, от 1 года до 6 лет – три раза в сутки.
- Бронхикум. Инструкция разрешает использовать сироп с 3-месячного возраста по 1 мл на прием, младенцам в 1 год и старше дают 2 мл, а после 4 лет порцию увеличивают до 3 мл.
 Частота приема одинаковая – трижды в день.
Частота приема одинаковая – трижды в день.
Если мокрота по-прежнему не откашливается, ребенку с 12 месяцев и старше назначают Аскорил. С двухлетнего возраста применяют Эреспал в рекомендуемой дозировке. Если есть температура, ее можно сбить с помощью жаропонижающих средств – Парацетамола, Панадола, Нурофена.
Народное лечение кашля с мокротой у детей
Фото с сайта legkopolezno.ru
Полагаться только на нетрадиционные методы лечения не стоит. С их помощью лучше купировать остаточный кашель у ребенка или использовать как дополнение к медикаментозной терапии.
Хорошим отхаркивающим средством принято считать горячее молоко с медом и сливочным маслом. В стакан напитка можно добавить щепотку соды и дать малышу перед сном.
Вкусное и полезное лекарство от кашля получается из ягод калины, перетертых с сахаром. Лакомство не только избавляет от мокроты, но и укрепляет иммунитет, насыщает растущий организм витаминами.
От ночных приступов кашля отлично избавляет черная редька с медом. У крупного, сочного плода срезают верхушку и удаляют сердцевину, затем наполняют сладким лекарством и настаивают сутки. Дают по 1 ч. л.
через каждые 2 часа.
Что можно пить при влажном кашле ребенку? Отделению мокроты способствует теплая минеральная вода в чистом виде или разбавленная молоком в соотношении 3:1. Вместо чая малышу можно давать настои целебных трав: липы, ромашки, мать-и-мачехи, шалфея.
Если кашель не проходит, грудь ребенка можно растереть медвежьим, барсучьим или гусиным жиром, надеть теплую рубашку и уложить спать.
Ингаляции при влажном кашле у детей
Отличным способом лечения мокрого кашля у детей являются ингаляции. Для совсем маленького ребенка лучше приобрести небулайзер – это удобно и безопасно. С 5–6 лет допускается вдыхание горячего пара над тазиком под присмотром взрослых.
Для ингаляций при влажном кашле рекомендуется использовать щелочные минеральные воды, отвар лекарственных трав, Флуимуцил, Мукалтин, Проспан. Если никаких медикаментов в доме нет, можно взять обычную соль или соду. Детям постарше в раствор для ингаляций добавляют эфирные масла эвкалипта, кипариса, туи или чайного дерева.
Если никаких медикаментов в доме нет, можно взять обычную соль или соду. Детям постарше в раствор для ингаляций добавляют эфирные масла эвкалипта, кипариса, туи или чайного дерева.
Процедуру выполняют ежедневно в течение 10 минут – этого времени достаточно, чтобы ребенок уже после первой ингаляции почувствовал облегчение.
Физиопроцедуры при влажном кашле у детей
Помимо медикаментозной терапии, влажный кашель у детей можно лечить с помощью озокеритовых или парафиновых аппликаций. Если у малыша нет температуры, будет уместно сходить в процедурный кабинет на лекарственный электрофорез.
С густой, вязкой мокротой хорошо справляется амплипульстерапия. Воздействие тока малой мощности стимулирует кровообращение и метаболизм. УВЧ-терапия улучшает дыхательную деятельность и устраняет отечность. Хорошо помогает при затяжном кашле.
Массаж при мокром кашле у детей
Эта процедура особенно эффективна у детей раннего возраста. Даже простые вибрация и постукивания принесут малышу облегчение. А чтобы наверняка убрать кашель у годовалого ребенка, педиатры советуют после приема муколитиков и перед сном делать ему перкуссионный массаж.
А чтобы наверняка убрать кашель у годовалого ребенка, педиатры советуют после приема муколитиков и перед сном делать ему перкуссионный массаж.
Для этого больного кладут поперек коленей так, чтобы головы была ниже таза и начинают легко постукивать по спине от поясницы к шее. Через 5–10 минут ребенка просят откашляться, а затем укладывают в постель на полчаса.
Образ жизни при влажном кашле у детей
У грудничка кашлевой рефлекс может быть спровоцирован сухим воздухом, табачным дымом, пылью и раздражающими частицами в домашних условиях. Поэтому к помещению, где находится маленький пациент, предъявляются особые требования:
- Воздух в комнате должен быть прохладным и влажным. Около кроватки с младенцем хорошо поставить установку для ионизации.
- Полезно несколько раз в сутки открывать форточку и делать ежедневную влажную уборку.
- С пола следует убрать ковры и дорожки, собирающие пыль, плотные гардины на окнах поменять на легкие занавески.
Затяжной, влажный кашель у малышей хорошо устраняется обильным питьем. Жидкость разжижает вязкий секрет и облегчает откашливание. Главное – не предлагать ребенку сладкую газированную воду, чай, кофе или магазинный сок.
Жидкость разжижает вязкий секрет и облегчает откашливание. Главное – не предлагать ребенку сладкую газированную воду, чай, кофе или магазинный сок.
Осложнения влажного кашля у детей
Чем опасен сильный мокрый кашель у детей? Скапливающаяся в бронхах слизь служит отличной питательной средой для размножения патогенов, поэтому к затянувшейся респираторной инфекции может присоединиться бактериальная микрофлора. Она проявляется развитием гнойного бронхита и пневмонии.
Другие осложнения влажного кашля у ребенка:
- обморочные состояния из-за постоянного спазма сосудов;
- рвота;
- бессонница;
- потеря аппетита, вялость и слабость;
- кровоизлияние в глаз;
- кашель с дефекацией.
У младенцев постоянное напряжение мышц живота может спровоцировать брюшную грыжу и недержание мочи.
Сколько длится продуктивный кашель у детей? Все зависит от того, насколько сильно затронуты органы дыхания и, конечно, от проводимой терапии. При грамотном лечении мучительный симптом проходит через 7–10 суток. Запущенный недуг исчезает через 1–1,5 месяца, если не превращается в хронический.
При грамотном лечении мучительный симптом проходит через 7–10 суток. Запущенный недуг исчезает через 1–1,5 месяца, если не превращается в хронический.
Профилактика
Способа, гарантированно предупреждающего затяжной влажный кашель у детей, нет. Но риск появления неприятного симптома можно свести к минимуму, если следовать приведенным ниже рекомендациям:
- укреплять иммунитет, не кутать малыша, закалять организм;
- в период сезонных эпидемий избегать людных мест;
- заболевшим родственникам носить марлевую повязку;
- поддерживать благоприятный микроклимат в помещении.
Чтобы ребенок был здоровым, необходимо больше гулять на свежем воздухе, поощрять активные игры, организовать правильный режим дня, не перекармливать малыша сладостями и сдобой, вызывающими обильное отделение мокроты.
В борьбе с влажным кашлем у детей следует ориентироваться на объективное самочувствие. Если малыш не температурит, хорошо ест и активно развивается, можно обойтись народными средствами или детскими сиропами. Но при заметном ухудшении состояния, появлении гнойной мокроты с неприятным запахом необходимо обратиться к педиатру и приступить к серьезному лечению.
Но при заметном ухудшении состояния, появлении гнойной мокроты с неприятным запахом необходимо обратиться к педиатру и приступить к серьезному лечению.
Елена Медведева, врач, специально для Mama66.ru
Чем лечить влажный кашель у ребенка — Крупнейший женский интернет блог.
Существует два вида кашля: это мокрый кашель и сухой, отличить кашель мокрый и кашель сухой можно так, в процессе кашля бронхи ребенка избавляются от мокроты, тем самым происходит очистка бронх от засоряющих частиц.
Вот поэтому то доктора и смотрят на мокрый кашель с положительной стороны.
Кашель с мокротой говорит о том, что дитя поправляется и в дополнительном лечении не нуждается. Но в некоторых случаях развивающемуся организму все таки небольшая помощь, но может и пригодится.
Так как же лечить влажный кашель у ребенка?
Как уже говорилось, не каждый кашель нуждается в лечении. У ребенка кашель может происходить до 10 раз на дню. Причины возникновения кашля могут быть разными, во-первых, в процессе дыхания в организм ребенка могут попасть разного рода микрочастицы или пыль.
А кашель происходит в следствии того, что организм хочет избавится от пыли или тех же микрочастиц. А вот когда ребенок совсем еще младенец, то кашель может появится у него в следствии того, что у младенца в процессе прорезывания зубов появляется большое слюноотделение.
На кашель с мокротой стоит обратить свое внимание в том случае, если ребенок заболел ОРВИ или ОРЗ. В большинстве случаев мокрый кашель у детей происходит при бронхите и пневмонии.
Причины по которым может появится кашель с мокротой у дитя, это если есть у дитя насморк, причина такой реакции организма становиться когда слизь попадает в гортань.
Во всех, вышеописанных случаях следует следует очень грамотно и комплексно лечить, для того чтоб избавится от кашля и самой болезни.
Даже если врачи и относятся не так серьезно к мокрому кашлю, как к сухому, это не означает то, что с ним не надо бороться. Прежде всего, как начать лечить ребенка от кашля, нужно узнать по какой причине он появился, а значит нужно обязательно показаться доктору.
Главный момент, когда избавляются от кашля, это то, что нужно заставить мокроту отделятся. В самой мокроте, если она продолжительное время находится в бронхах, могут развиваться разные бактерии, от которых зависит то, насколько быстро пойдет на поправку ребенок. Также это может повлечь за собой некоторого рода осложнения.
Для того, что-бы вылечить кашель, обычно доктора могут назначить средства муколитического и отхаркивающего типа. В дополнении к лекарствам, доктором могут назначаться комбинированные препараты.
Средства муколитического происхождения могут способствовать тому, что-бы образовалась слизь. Назначаться такие препараты могут в том случае, если мокрота присутствует, но ее количество не достаточно.
Препараты которые созданы для того, чтоб помогать эту мокроту разжиживать, после чего выводят ее из бронхов. Есть несколько видов препаратов, которые помогают отхаркиваться.
Это синтетический и растительный виды. В большинстве случаев, когда дите заболевает, матери выбирают препараты именно растительного вида. Но такие препараты не всегда могут помочь.
Но такие препараты не всегда могут помочь.
И вот почему, когда были клинические исследования, препараты растительного происхождения должного эффекта не показали, в отличии от синтетического.
Еще один минус растительных препаратов, это то, что они могут вызвать аллергию у детей. Вот по этой причине и не желательно, даже не рекомендуется лечить кашель у совсем маленьких детей.
А вот при лечении с помощью синтетических препаратов добиваются наибольшей эффективности. Кроме всего прочего, при лечении таких недугов, как муковисцидоз, бронхит и пневмония также могут назначаться синтетические препараты.
Но еще раз говорю, любое заболевание нужно чтоб оно протекало непосредственно при наблюдении специалиста.
Читайте также: Сводки событий от ополчения.
Новости Новороссии.
Кашель у ребенка: как лечить?
Как это лечится?
На начальном этапе ОРВИ надо сделать упор на бактерицидные средства, подавляющие размножение микробов. Можно использовать народные рецепты (лимон, лук, имбирь, красные ягоды, мед, ромашку, липу, сбор на основе багульника), делать холодные ингаляции с эвкалиптом, минеральной водой или физраствором. Пока кашель не прошел нельзя употреблять ничего, раздражающего слизистую гортани.
Можно использовать народные рецепты (лимон, лук, имбирь, красные ягоды, мед, ромашку, липу, сбор на основе багульника), делать холодные ингаляции с эвкалиптом, минеральной водой или физраствором. Пока кашель не прошел нельзя употреблять ничего, раздражающего слизистую гортани.
На втором этапе заболевания кашель сопровождается отделением мокроты — таким способом организм очищает дыхательные пути от микробов. Для избавления от мокроты используют разжижающие препараты (муколитические и отхаркивающие средства на химической или растительной основе). В группу муколитиков входят препараты на основе бромгексина, амброксола и ацетилцистеина (при их приме рекомендуется больше пить жидкости), к отхаркивающим средствам относятся сиропы корня солодки и алтея, мукалтин, пертуссин, грудные сборы, а также лекарственные растения: подорожник, багульник, душица, мать-и-мачеха, росянка, тимьян, термопсис, чабрец, анис.
Уже есть универсальные средства, которые воздействуют как на сухой, так и влажный кашель, помогая в первую очередь тем, кому сложно однозначно определить его характер. Препараты этой линии относятся к группе натуральных лекарств и практически не имеют побочных эффектов и возрастных ограничений. В основе подобных сиропов — ряд активных компонентов природного происхождения (прострел, переступень, росянка, щавель курчавый), которые оказывают отхаркивающее и муколитическое действие, уменьшают вязкость мокроты и улучшают ее отхождение.
Препараты этой линии относятся к группе натуральных лекарств и практически не имеют побочных эффектов и возрастных ограничений. В основе подобных сиропов — ряд активных компонентов природного происхождения (прострел, переступень, росянка, щавель курчавый), которые оказывают отхаркивающее и муколитическое действие, уменьшают вязкость мокроты и улучшают ее отхождение.
Стоит учитывать еще ряд важных моментов при лечении любого кашля. Так, далеко не все «домашние» средства можно использовать. Рекомендовано полоскание горла морской водой или настоями эвкалипта, календулы, ромашки с медом, но не следует полоскать горло содой — она сушит слизистую, тем самым еще больше ее раздражая.
По назначению врача можно применять ингаляции с использованием современных ингаляторов или небулайзера, но не рекомендуется дышать над горячим паром — в некоторых случаях это может вызвать отек бронхов. При сухом кашле очень важно не принимать препараты, предназначенные для лечения влажного, и наоборот — это только ухудшит ситуацию. При использовании лекарственных препаратов необходимо учитывать наличие аллергии, сердечно-сосудистых заболеваний, индивидуальную непереносимость отдельных их компонентов, туберкулез легких и ряд других факторов, которые стоит уточнить у специалиста.
При использовании лекарственных препаратов необходимо учитывать наличие аллергии, сердечно-сосудистых заболеваний, индивидуальную непереносимость отдельных их компонентов, туберкулез легких и ряд других факторов, которые стоит уточнить у специалиста.
Будьте здоровы!
Кашель у ребенка: чем помочь?
Кашель – это резкое сокращение верхних дыхательных путей в результате раздражения. Проще говоря, кашель – это полезный рефлекс, который помогает сильным потоком воздуха вытолкнуть из дыхательных путей то, что их раздражает и мешает нормально дышать. Это могут быть пыль, инородные тела, мокрота, бактерии… Но причиной кашля может быть и опасное заболевание дыхательных путей или аллергия.
Глядя на кашляющего ребенка, любая мать думает в первую очередь о том, как снять этот приступ и избавить малыша от неприятных ощущений. Чтобы вылечить кашель у ребенка, надо понимать, чем он вызван – а у кашля могут быть десятки разных причин, лечить которые тоже надо по-разному.
Кашель у ребенка: возможные причины
Причиной кашля у ребенка могут быть:
- вирусная инфекция дыхательных путей;
- воспалительное заболевание;
- аллергическая реакция;
- сухой воздух в помещении;
- инородное тело или порошок в дыхательных путях;
- другие причины.
Чтобы узнать причину кашля, надо определить его характер и локализацию – сухой он или мокрый, в виде покашливания или глубокий навязчивый. Заодно необходимо проверить другие возможные симптомы заболеваний: температуру тела, покраснение зева, высыпания на коже, и другие симптомы.
Первым делом надо удостовериться, что в дыхательных путях нет инородного тела, кашель не вызван химическим ожогом или резкой аллергической реакцией, и жизни ребенка ничего не угрожает. Если кашель не прекращается, ребенок задыхается, кожа начинает синеть – вызывайте “Скорую”.
Если же приступы кашля не настолько сильные, но регулярные, стоит побывать на приеме у педиатра. Но перед тем, как малыш попадет к врачу, можно самостоятельно исследовать его состояние, определить характер кашля и возможную причину.
Но перед тем, как малыш попадет к врачу, можно самостоятельно исследовать его состояние, определить характер кашля и возможную причину.
Сухой кашель у ребенка
Обычно сухим называют кашель, который проходит без отделения и отхаркивания мокроты. Но у детей даже грудной кашель может быть без отхаркивания: мышцы развиты недостаточно, чтобы мокрота отходила. Поэтому сухой кашель определяют по локализации и по звуку. Сухой детский кашель локализуется в гортани и горле. Звук кашля резкий, лающий. При кашле задняя стенка горла, гортань раздражаются, что вызывает новые приступы кашля.
Причина сухого кашля может быть физической. Кашляющий ребенок мог вдохнуть порошкообразную субстанцию, например, муку или порошковое детское питание. Малыш также мог случайно вдохнуть раздражающий газ или просто надышаться городским смогом. В конце концов, причиной кашля может стать слишком сухой воздух в помещении – вечная беда всех квартир с центральным отоплением. Слизистые оболочки дыхательных путей пересыхают, в горле начинает першить, ребенок кашляет. В этом случае надо устранить причину и подождать, не прекратится ли кашель после этого.
В этом случае надо устранить причину и подождать, не прекратится ли кашель после этого.
Но куда чаще сухой кашель у ребенка – симптом развивающегося респираторного заболевания. Множество ОРВИ передается воздушно-капельным путем, вирусы попадают в верхние дыхательные пути и поражают их. Если причина кашля – не физическая, а инфекционная, ребенка следует показать специалисту. Он должен прослушать дыхание ребенка и определить, где локализуется воспалительный процесс – это фарингит, тонзиллит, бронхит или просто ОРВИ. Потребуется лечение основного заболевания, которое со временем уберет симптомы. Но первые двое-трое суток заболевания ребенок будет кашлять, поскольку в дыхательных путях есть инфекция и очаг воспаления.
Как убрать сухой кашель у ребенка
Есть два подхода к устранению сухого кашля. Первый – это лекарства, которые действуют местно, на горло и гортань. Это пастилки для рассасывания, леденцы, сиропы, и тому подобные препараты. Они смягчают кашель за счет воздействия в том месте, где он возникает. Например, в пастилки часто добавляют экстракт мяты; пары ментола охлаждают воспаленное горло и смягчают кашель. Народная медицина рекомендует также молоко, масло и мед для местного смягчения сухого кашля.
Например, в пастилки часто добавляют экстракт мяты; пары ментола охлаждают воспаленное горло и смягчают кашель. Народная медицина рекомендует также молоко, масло и мед для местного смягчения сухого кашля.
Есть и другой подход, при котором лекарство действует непосредственно на центр кашля, блокируя его и подавляя кашель. При длительных и сильных приступах, которые вызывают расстройства сна и рвоту, прописывают именно эти средства.
Мокрый кашель у ребенка
Мокрый кашель – глубокий, грудной, звучный кашель с выделением мокроты (не всегда). Его тоже могут вызывать разные причины. Например, ребенок может постоянно прокашливаться с утра. После нескольких глубоких покашливаний он успокаивается и больше не кашляет до следующего дня. При таком утреннем кашле, если ребенок выглядит здоровым и других тревожных симптомов нет, беспокоиться не о чем. Скорее всего, организм избавляется от накопившейся за ночь в дыхательных путях слизи.
Регулярные приступы глубокого кашля с выделением большого количества мокроты – тревожный признак даже при отсутствии других симптомов заболевания. Это говорит о том, что в дыхательных путях или соседних органах, таких как гайморовые пазухи, происходит воспалительный процесс. Температура тела при этом может не повышаться. Самое опасное – если очаг воспаления находится в легких. Поэтому при регулярном мокром кашле необходимо проконсультироваться с педиатром.
Это говорит о том, что в дыхательных путях или соседних органах, таких как гайморовые пазухи, происходит воспалительный процесс. Температура тела при этом может не повышаться. Самое опасное – если очаг воспаления находится в легких. Поэтому при регулярном мокром кашле необходимо проконсультироваться с педиатром.
Как убрать мокрый кашель у ребенка
При мокром кашле рекомендуются препараты-муколитики. Они разжижают мокроту, делая кашель более продуктивным. Более подробное лечение назначит врач-педиатр.
Что нельзя делать при кашле
В аптеках продается огромное количество сиропов от кашля, и многие мамы покупают их, надеясь вылечить кашель без консультации педиатра. В отдельных случаях родители даже начинают давать ребенку антибиотики. Делать этого нельзя. Во-первых, даже у сиропов есть побочные эффекты действия: так, в них много сахара, присутствуют ароматические отдушки, растительные компоненты и эфирные масла. Детям с сахарным диабетом и аллергиями они не рекомендованы. А антибиотики без назначения врача могут привести даже к инвалидизации ребенка. Но самое опасное – при самолечении можно пропустить развитие серьезного заболевания. Поэтому при регулярном сухом или мокром кашле у ребенка приходите на прием к педиатру.
А антибиотики без назначения врача могут привести даже к инвалидизации ребенка. Но самое опасное – при самолечении можно пропустить развитие серьезного заболевания. Поэтому при регулярном сухом или мокром кашле у ребенка приходите на прием к педиатру.
причины и лечение. Утренний кашель с мокротой у ребенка
Кашель — первое, что замечают обычно родители, когда малыш заболевает. Сначала кашель настораживает, потом пугает, и наконец, если он длится долго, начинает раздражать. И педиатр может перепробовать на малыше все доступные в местной аптеке средства, а тот будет кашлять как ни в чем не бывало. Что же делать, как вылечить кашель?
Почему длительно кашляющему малышу не может помочь врач? Очень просто — доктора действуют вслепую чаще, чем вы думаете. Это конечно плохо, но это факт. Каждый доктор может лечить только то, что видит или слышит. Педиатр может послушать легкие, но не может качественно посмотреть горло и нос, ЛОР может посмотреть, но слушать легкие он не будет; невролог постучит молоточком по коленке, попросит оскалиться, но ни в горло не заглянет, ни уж тем более не послушает.
Получается, что доктора, который может сразу исключить все возможные причины кашля, просто не существует. А это значит, что вам самим придется искать врача, который сразу поставит правильный диагноз и назначит правильное лечение. Если говорить уж совсем точно, то самим родителям придется определяться, к какому специалисту идти, чтобы затратить на поиски причины кашля как можно меньше времени. Но для этого, опять же, придется немного поучиться. Начнем… ну хотя бы с того, что же такое кашель.
Что такое кашель
Кашель — это симптом. Что бы ни случилось в дыхательных путях, что бы туда не попало, наш с вами организм пытается избавиться от этого абсолютно одинаково — резким выдохом выкинуть это вон. Вот такой резкий выдох и называется кашлем.
Главная задача, если вы слышите кашель — это понять, от чего же хочет избавиться организм вашего малыша. Потому что кашель могут вызывать скопление в дыхательных путях мокроты, отек слизистых оболочек дыхательных путей, и наконец, просто команда немедленно очистить дыхательные пути, почему-то регулярно поступающая из мозга (доктора называют ее патологическим кашлевым рефлексом).
Во всех этих случаях кашель будет разным. Как же тогда предположить его причину? Да очень просто — по звуку. И тогда мы с вами сможем хотя бы правильно пожаловаться доктору. А это уже кое-что.
Продуктивный кашель
Он же — влажный, он же — кашель с мокротой
Как выглядит. Ребенок кашляет звучно, вы можете даже слышать, как во время кашля у него внутри что-то булькает. Обычно звучность постепенно нарастает, после чего кашель прекращается — “отходит мокрота”.
Утренний влажный кашель. Ребенок кашляет всего несколько раз и только по утрам. После отхождения мокроты кашель прекращается до следующего утра. Наиболее вероятная причина такого кашля — отхаркивание слизи, которая скапливается где-то совсем неглубоко — в горле и носоглотке.
Что делать. Показаться ЛОР-врачу и попросить его внимательно осмотреть нос ребенка, горло и особенно носоглотку — при помощи специального носоглоточного зеркала. А после осмотра — обязательно! — спросить, видел ли он слизь в носоглотке или слизь, стекающую по задней стенке глотки. Потому что эта самая слизь и есть причина кашля.
А после осмотра — обязательно! — спросить, видел ли он слизь в носоглотке или слизь, стекающую по задней стенке глотки. Потому что эта самая слизь и есть причина кашля.
Но что будет, если ЛОР-врач скажет, что в носу или в носоглотке все чисто? Ничего страшного — это точно такой же симптом, как и наличие слизи. Тогда нам с вами остается только спросить, видел ли доктор раздражение или покраснение на задней стенке глотки. И если оно есть, то наш с вами путь лежит к другому доктору — к гастроэнтерологу.
Почему? Потому, что слизь может скопиться в горле после ночи не только из-за того, что она стекает сверху — точно так же она может прийти и снизу, из желудка. Когда ребенок лежит, желудочное содержимое может попасть в пищевод, а по нему (пусть и в малых количествах) дойти до задней стенки глотки. У детей до года такая штука называется срыгиванием, у более старших детей — рефлюкс-эзофагитом. Почему такое название? Да потому, что рефлюкс — это движение в обратную сторону, а эзофагит — потому, что в первую очередь от такого движения страдает пищевод. Ну а уж если мы знаем, что у ребенка не все благополучно с ЖКТ, к гастроэнтерологу идти тем более надо. Потому что на самом деле очень частая причина кашля — как раз рефлюкс-эзофагит.
Ну а уж если мы знаем, что у ребенка не все благополучно с ЖКТ, к гастроэнтерологу идти тем более надо. Потому что на самом деле очень частая причина кашля — как раз рефлюкс-эзофагит.
Подводя итоги: утренний влажный кашель — это откашливание слизи, скопившейся за ночь в носоглотке и глотке ребенка. Течь такая слизь может или сверху — из носа (это к ЛОРу) или снизу — из желудка. С этим нужно идти к гастроэнтерологу. Если вы сначала обратились к педиатру и узнали, что в легких чисто, проблему нужно искать в носу или в желудке, но не начинать давать малышу сиропы от кашля — все равно не помогут.
Что делать, если ребенок кашляет
Ребенок влажно кашляет весь день. О чем это говорит? О том, что мокроты много и она скапливается постоянно. Вот только где и как с ней быть? Ответ простой — если мокроты много, значит, у ребенка идет активное воспаление. Если плюс к этому есть еще и температура — все ясно. Если температуры нет, это вовсе не означает, что и воспаления нет. Остается только найти его очаг.
Остается только найти его очаг.
Что делать. В первую очередь — сдать анализ крови. Он не только покажет наличие воспаления (это важно, когда нет температуры), но и подскажет врачу, какого характера это воспаление — вызвано ли оно вирусами или бактериями.
Теперь второй вопрос: какому доктору показать ребенка? В этом случае лучше ЛОР-врача оставить на потом, а сначала показать ребенка педиатру. Почему? Потому что самая неприятная ситуация, которая проявляется отхождением с кашлем большого количества мокроты — это пневмония. Так что сначала лучше будет, чтобы ребенку послушали легкие. И если доктор при этом услышит хрипы, а потом, посмотрев анализ крови, назначит антибиотики, лучше всего не спорить — с пневмонией, знаете ли, не шутят. Впрочем, с бронхитом тоже.
Но вот если педиатр скажет, что в легких чисто — тогда прямая дорога к ЛОР-врачу. Потому, что большое количество мокроты (а точнее гнойных выделений) бывает при синуситах, гайморитах или этмоидитах. Это тоже очень неприятно, к тому же гной и кашель могут быть единственными симптомами — если нос дышит свободно, то никакой головной боли у малыша просто не будет.
Это тоже очень неприятно, к тому же гной и кашель могут быть единственными симптомами — если нос дышит свободно, то никакой головной боли у малыша просто не будет.
Подводя итоги: если ребенок кашляет целый день или круглые сутки, значит, мокроты выделяется очень много, значит, у ребенка где-то есть активное воспаление — или в легких, или в околоносовых пазухах. Нужно установить характер этого воспаления (сделать анализ крови) и исключить сначала самое неприятное (бронхит или пневмонию) при помощи педиатра. И только если педиатр скажет, что в легких чисто, отправляться к ЛОР-врачу. Но и в том и в другом случае дело может закончиться приемом антибиотиков. Будьте к этому готовы.
сиропы от кашля не всем помогают, у некоторых детей вообще на них аллергия, у кого-то на травки, у кого-то на химию в составе… мы ушли от сиропов, делаем ингаляции небулайзером, купили для мелкого, а теперь пользуемся все, если кто заболевает. Выбирали между ингалятором и небулайзером, остановились на последнем (тк им можно не только ОРЗ, но и бронхиты лечить), у нас Би Велл WN-115, в форме паровоза, там насадка есть детская и взрослая, работать может почти полчаса беспрерывно.
Я тоже своему малышу купила небулайзер би вел в форме паровозика) а то нас замучили эти бесконечные ОРВИ и бронхиты. Небулайзер нам врач посоветовала, объяснила, что лекарство попадает напрямую в дыхательные пути в виде аэрозоли. Очень хорошо помогает, подходит и для взрослых.
2013-10-09, Kira80сама беру разные лекарства. по ситуации, а вот сыну кроме геделикса боюсь что-то давать.. там хотя бы состав натуральный, ничего лишнего. а в большинстве лекарств то спирт, то консерванты, то куча трав, не поймешь потом, на что была аллергия, если приступ случится…
2018-05-13, ТамараОй, ОРВИ эти…. сегодня ходили в детскую поликлинику, там все детки поголовно, то кашляют, то чихают, хоть не ходи. А нам надо, мы с лета не были, надо и на анализы направления брать и все. Главное на заболеть, а то опять придется паровозик наш с полки доставать…
2013-10-11, Milania88Мы бронхобосом лечимся.Он отлично выводит всю мокроту и поэтому выздоравливает ребенок в два раза быстрее
2017-09-13, АлсуСитдиковаУ моей дочки тоже был кашель потом я её начала закалять и больше не болеет она уже 4 года.
Всего 10 отзывов Прочитать все отзывы.
детей с хроническим влажным или продуктивным кашлем – лечение и исследования: систематический обзор
Предпосылки
Систематические обзоры были проведены для изучения двух связанных ключевых вопросов (KQ) у детей с хроническим (продолжительность> 4 недель) влажным или продуктивным кашлем, не связанные с бронхоэктазами: KQ1 – Насколько эффективны антибиотики в улучшении разрешения кашля? Если да, то какой антибиотик следует использовать и как долго? KQ2 – Когда их следует направить для дальнейшего расследования?
Методы
Систематические обзоры проводились на основе протокола, установленного избранными членами экспертной комиссии CHEST по кашлю.Два автора просматривали результаты поиска, выбирали и извлекали данные. Исследование включало систематические обзоры, рандомизированные контролируемые испытания (РКИ), когортные (проспективные и ретроспективные) исследования и кросс-секционные исследования, опубликованные на английском языке.
Результаты
Данные были представлены в виде блок-схем предпочтительных элементов отчетности для систематических обзоров и метаанализов, а итоговые данные сведены в таблицы. Пятнадцать исследований были включены в KQ1 (три систематических обзора, три РКИ, пять проспективных исследований и четыре ретроспективных исследования) и 17 исследований в KQ2 (одно РКИ, 11 проспективных исследований и пять ретроспективных исследований).Объединив данные РКИ (KQ1), для достижения разрешения кашля количество лечения, необходимое для получения пользы, составило 3 (95% ДИ, 2,0–4,3). В целом результаты проспективных и ретроспективных исследований согласовывались, но были незначительные различия.
Выводы
Имеются высококачественные доказательства того, что у детей в возрасте ≤ 14 лет с хроническим (продолжительность> 4 недель) влажным или продуктивным кашлем использование соответствующих антибиотиков улучшает разрешение кашля. Также имеются высококачественные доказательства того, что при наличии у детей с влажным кашлем определенных указателей кашля (например, пальцевых дубинок) следует проводить дальнейшие исследования (например, гибкую бронхоскопию, компьютерную томографию грудной клетки, тесты на иммунитет). Если влажный кашель не проходит через 4 недели лечения антибиотиками, есть доказательства среднего качества, что детей следует направлять в крупный центр для дальнейших исследований, чтобы определить, присутствует ли основное легкое или другое заболевание.
Если влажный кашель не проходит через 4 недели лечения антибиотиками, есть доказательства среднего качества, что детей следует направлять в крупный центр для дальнейших исследований, чтобы определить, присутствует ли основное легкое или другое заболевание.
Ключевые слова
кашель
на основе доказательств
систематический обзор
лечение
Сокращения
BALбронхоальвеолярный лаваж
NNTколичество необходимых для лечения
PBBдлительное рандомизированное контролируемое исследование
T
длительное рандомизированное контролируемое исследование Рекомендуемые статьиЦитирующие статьи (0) Полный текстCopyright © 2016 Американский колледж грудных врачей.Опубликовано Elsevier Inc. Все права защищены.
Рекомендуемые статьи
Ссылки на статьи
Мокрый кашель
Что такого особенного в мокром кашле? Влажный кашель у ребенка более четырех недель может указывать на инфекцию в легких. Влажный кашель вызывается слизью в дыхательных путях. Слизь заражается бактериями и вызывает воспаление дыхательных путей, которое может прогрессировать до необратимого повреждения легких, известного как бронхоэктазы.
Влажный кашель вызывается слизью в дыхательных путях. Слизь заражается бактериями и вызывает воспаление дыхательных путей, которое может прогрессировать до необратимого повреждения легких, известного как бронхоэктазы.
Бронхоэктатическая болезнь – это хроническое респираторное заболевание, которое может вызвать преждевременную смерть и было названо «сиротским» или «забытым» заболеванием отчасти из-за его низкой распространенности в западных странах. Однако бронхоэктазы распространены среди коренных жителей Австралии. Особенно заметно различие между пациентами из числа коренного и некоренного населения с бронхоэктазами. В австралийском регионе Кимберли средний возраст смерти взрослых коренных жителей, госпитализированных с бронхоэктазами, составлял 33 года.
Дети не рождаются с бронхоэктазами; скорее он развивается со временем. Чем больше продолжительность влажного кашля у ребенка, тем более обширным может быть поражение легких. У маленьких детей бронхоэктазия может возникнуть, когда защитные силы легких нарушены такими инфекциями, как пневмония. Загрязнение воздуха, пыль и дым также могут способствовать инфекции легких. Недостаточное распознавание и недостаточное лечение хронического влажного кашля также может привести к бронхоэктазу. Однако повреждение можно остановить, ограничить или обратить вспять, если хронический влажный кашель выявлен и лечится на ранней стадии.
У маленьких детей бронхоэктазия может возникнуть, когда защитные силы легких нарушены такими инфекциями, как пневмония. Загрязнение воздуха, пыль и дым также могут способствовать инфекции легких. Недостаточное распознавание и недостаточное лечение хронического влажного кашля также может привести к бронхоэктазу. Однако повреждение можно остановить, ограничить или обратить вспять, если хронический влажный кашель выявлен и лечится на ранней стадии.
Одна из самых больших проблем в лечении бронхоэктазов у коренных народов заключается в том, что постановка диагноза часто откладывается на годы и десятилетия. Раннее выявление затруднено, потому что дети могут выглядеть здоровыми. Часто единственным ранним признаком является хронический влажный кашель, который люди не всегда «слышат», потому что он может быть настолько распространенным, что может стать нормальным. Если кашель нормализовался (т.е. считается нормальным), семьи могут отложить обращение за медицинской помощью.
Наше собственное исследование в Кимберли показало, что семьи нормализовали хронический влажный кашель и не осознавали, что это требует медицинского осмотра. Однако семьи очень восприимчивы к информации о здоровье и сказали нам, что обратились бы за помощью, если бы узнали о связи между хроническим влажным кашлем и бронхоэктазами.
Однако семьи очень восприимчивы к информации о здоровье и сказали нам, что обратились бы за помощью, если бы узнали о связи между хроническим влажным кашлем и бронхоэктазами.
Низкая клиническая подозрительность со стороны практикующих врачей также может отсрочить постановку диагноза. Национальные руководящие принципы управления не были разработаны до 2006 г. и не получили широкого распространения среди практикующих врачей. Кроме того, бронхоэктазы у детей не всегда входили в учебные программы медицинских специалистов. Фактически, проблема хронического влажного кашля и бронхоэктазов у детей аборигенов, по-видимому, все еще широко не осознается.
Что мы делаем с проблемой?В Telethon Kids мы уверены, что бремя хронических заболеваний легких у взрослых аборигенов можно уменьшить, если эффективно лечить ранние заболевания легких у детей. Мы изучаем способы помочь улучшить лечение хронического влажного кашля в детстве, чтобы помочь снизить бремя хронических заболеваний легких у взрослых
Мы проводим исследования в ряде общин аборигенов Кимберли. Наше исследование проводится в сотрудничестве с местными аборигенами и другими поставщиками медицинских услуг, а также членами сообщества.
Наше исследование проводится в сотрудничестве с местными аборигенами и другими поставщиками медицинских услуг, а также членами сообщества.
Наши цели:
- Точно определить распространенность хронического влажного кашля у детей аборигенов в Кимберли.
- Улучшить медицинское обслуживание детей-аборигенов с хроническим влажным кашлем путем разработки экологически безопасных решений для раннего обнаружения с учетом культурных особенностей; точный диагноз; и своевременное лечение хронического влажного кашля.
Предлагаемые проекты приведут к коренным изменениям в здоровье легких детей аборигенов по:
- Сосредоточение внимания на недостаточно известной проблеме, будучи первым, кто точно определил распространенность хронического влажного кашля для количественной оценки болезни
- Обеспечение широкой осведомленности населения о важности здоровья легких и хронического влажного кашля.
 Мы проведем и протестируем культурно приемлемую кампанию по информированию о здоровье легких и хроническом влажном кашле у детей
Мы проведем и протестируем культурно приемлемую кампанию по информированию о здоровье легких и хроническом влажном кашле у детей - Обучение практикующих врачей оценке и лечению хронического влажного кашля в соответствии с национальными рекомендациями.
(PDF) Лечение и исследования детей с хроническим влажным или продуктивным кашлем: систематический обзор
Благодарности
Вклад авторов: A. B. C., J. J. O. и
R.С. И. подготовил ключевые вопросы, и все
авторов просмотрели их; A. B. C. и J. J. O.
отобрали исследования, извлекли данные, а
выполнили оценку систематической ошибки. A. B. C.
разработал рукопись, имел полный доступ к данным
и взял на себя ответственность за целостность
всех данных и точность анализа данных
. Все авторы критически рассмотрели рукопись
.
Раскрытие финансовой / нефинансовой информации: Авторы
сообщили в CHEST
следующее: A. Б.К. имеет интеллектуальный конфликт
Б.К. имеет интеллектуальный конфликт
, представляющий интерес как автор нескольких из
статей, включенных в этот обзор (как обсуждалось
в разделе предвзятости этой статьи). J. J. O.
заявляет следующее: совет директоров,
Американский совет по аллергии и иммунологии;
младший редактор журнала «Анналы аллергии и аллергии»
Часы; рецензент, в актуальном состоянии; клинические исследования
, BI, AstraZeneca, GlaxoSmithKline,
MedImmune и Novartis; судебное решение
комитет, AstraZeneca и Novartis; Drug
Комиссия по контролю за безопасностью, Государственный университет штата Огайо
Университет; консультант, GlaxoSmithKline,
Myelin, Church and Dwight и Meda.
Р. С. И. сообщает, что у него нет финансовых или
интеллектуальных конфликтов интересов относительно
содержания этой рукописи; Хотя
Р. С. И. является главным редактором CHEST, рецензия
и все редакционные решения относительно
рукописи были независимо приняты
другими. ABC поддерживается стипендиатом
ABC поддерживается стипендиатом
практикующего врача (грант 1058213) от Национального совета по здравоохранению и медицинским исследованиям
, а
имеет несколько грантов, предоставленных Национальным советом по здравоохранению и медицинским исследованиям
, связанным с заболеваниями, связанными с педиатрическими
кашель.Никто не заявлял (M. W., B.K.R.).
Другие материалы:
авторы благодарны Нэнси Харгер, MLS и Джуди
Нордберг, MLS, Education and Clinical
Библиотекари служб, работающие в университете
Библиотеки Медицинской школы Массачусетса
, которые провели все поиски для этих
систематических обзоров. Мнения, выраженные в
данной публикации, принадлежат авторам, а
не отражают точку зрения Национального совета
по здравоохранению и медицинским исследованиям.
Дополнительная информация: электронные таблицы
можно найти в разделе «Дополнительные материалы
» онлайн-статьи.
Ссылки
1. Чанг А.Б., Оппенгеймер Дж. Дж., Вайнбергер М.,
Вейр К., Рубин Б.К., Ирвин Р.С. Использование
путей или алгоритмов управления у
детей с хроническим кашлем: систематические
обзоров [опубликовано в Интернете до выхода в печать
10 сентября 2015 г.]. Грудь. DOI: 10.1378 /
сундук.15-1403.
2. Вайнбергер М., Фишер А. Дифференциальная
диагностика хронического кашля у детей.
Allergy Asthma Proc. 2014; 35 (2): 95-103.
3. Финке В. Перспективы профилактики
хронических бронхитов и бронхоэктазов;
рациональное ведение
бронхолегочных инфекций с помощью
аэрозольной терапии пенициллином. J Pediatr.
1948; 33 (1): 29-42.
4. Поле CE. Бронхоэктазы в детстве;
III.Профилактика, лечение и прогресс
с последующим обследованием 202 случаев из
установленных бронхоэктазов. Педиатрия.
1949; 4 (3): 355-372.
5. Чанг А.Б., Робертсон К.Ф., ван Асперен П.П.,
Чанг А.Б., Робертсон К.Ф., ван Асперен П.П.,
и др. Многоцентровое исследование хронического кашля
у детей: бремя и этиология, основанное на стандартизированном методе лечения
.
Сундук. 2012; 142 (4): 943-950.
6. Чанг А.Б., Робертсон К.Ф., фургон
Асперен П.П. и др.Может ли метод лечения
для хронического кашля у детей
улучшить клинические исходы: протокол многоцентрового исследования
. Испытания.
2010; 11 (1): 103.
7. Вейр К., МакМахон С., Тейлор С., Чанг А.Б.
Орофарингеальная аспирация и тихая
аспирация у детей. Грудь. 2011; 140 (3):
589-597.
8. Гайяр Э.А., Карти Х., Хиф Д. и др.
Обратимая дилатация бронхов у
детей: сравнение серийных изображений компьютерной томографии с высоким разрешением
легких.Eur J Radiol. 2003; 47 (3):
215-220.
9. Chang AB, Byrnes CA, Everard ML.
Диагностика и профилактика хронических
гнойных заболеваний легких (CSLD) и
бронхоэктазов. Педиатр Респир Ред.
Педиатр Респир Ред.
2011; 12 (2): 97-103.
10. Chang AB, Robertson CF, van
Asperen PP, et al. Алгоритм кашля для
хронического кашля у детей: многоцентровое рандомизированное контролируемое исследование
. Педиатрия.
2013; 131 (5): e1576-e1583.
11. Lewis SZ, Diekemper RL, French CT, et al.
Методологии разработки
методов лечения кашля: руководство CHEST
и отчет экспертной комиссии. Грудь.
2014; 146 (5): 1395-1402.
12. Darelid J, Lofgren S, Malmvall BE.
Лечение эритромицином полезно при
давнем заболевании Moraxella catarrhalis
, связанном с кашлем у детей. Scand J
Infect Dis. 1993; 25 (3): 323-329.
13.Готтфарб П., Браунер А. Дети с
постоянным кашлем – результат лечения
и роль Moraxella
catarrhalis? Scand J Infect Dis. 1994; 26 (5):
545-551.
14. Марчант Дж. М., Мастерс IB, Чемпион А,
и др. Рандомизированное контролируемое исследование
амоксициллин-клавуланата у детей с
хроническим влажным кашлем. Торакс. 2012; 67 (8):
Торакс. 2012; 67 (8):
689-693.
15. Марчант Дж. М., Моррис П., Гаффни Дж.,
Чанг AB.Антибиотики
при длительном влажном кашле у детей. Cochrane
Database Syst Rev.2005; (4): CD004822.
16. McCrory DC, Coeytaux RR, Yancy WSJ,
et al. Оценка и лечение
хронического кашля. Сравнительная эффективность
Обзор № 100. Публикация AHRQ №
13-EHC032-EF. Роквилл, Мэриленд: Агентство
по исследованиям и качеству в сфере здравоохранения; 2013.
17. Ранг МА, Келкар П., Оппенгеймер Дж. Дж.
Сдерживание хронического кашля.Ann Allergy
Asthma Immunol. 2007; 98 (4): 305-313.
18. Роджерс Г.Б., Шоу Д., Марш Р.Л. и др.
Респираторная микробиота: решение
клинических вопросов, информирование клинической практики
. Торакс. 2015; 70 (1): 74-81.
19. Нандапалан В., Макилвейн Дж. К., Англия J.
Активность амилазы в трахеобронхиальном секрете
секретов ларингэктомированных пациентов.
Дж Ларингол Отол. 1995; 109 (7): 637-639.
20. Chang AB, Robertson CF, van
Asperen PP, et al.Дети с хроническим кашлем
: когда уместно настороженное ожидание
? Разработка коэффициентов правдоподобия
для оценки детей с хроническим кашлем
. Грудь. 2015; 147 (3): 745-753.
21. Смит Т.Ф., Ирландия Т.А., Заатари Г.С. и др.
Характеристика детей с
эндоскопически подтвержденным хроническим бронхитом.
Am J Dis Child. 1985; 139 (10): 1039-1044.
22. Асилсой С., Байрам Э., Агин Х. и др.
Оценка хронического кашля у детей.
Сундук. 2008; 134 (6): 1122-1128.
23. Карабель М., Келекчи С., Карабель Д. и др. Оценка
детей с длительным кашлем
в сопровождении рекомендаций Американского колледжа
врачей-терапевтов. Clin
Respir J. 2014; 8 (2): 152-159.
24. Марчант Дж. М., Мастерс И.Б., Тейлор С.М.,
и др. Оценка и исходы
детей раннего возраста с хроническим кашлем. Грудь.
Грудь.
2006; 129 (5): 1132-1141.
25.Usta GB, Asilsoy S, Durmaz C. Оценка
и лечение хронического
кашля у детей в соответствии с рекомендациями Британского торакального общества
: описательное, проспективное клиническое испытание
. Clin Respir J.
2014; 8 (3): 330-337.
26. Доннелли Д.Е., Кричлоу А., Эверард М.Л.
Результаты лечения
хронического бактериального бронхита у детей. Торакс.
2007; 62 (1): 80-84.
27. Компаре М, Вайнбергер М.Затяжной бактериальный бронхит
у детей раннего возраста:
ассоциация с малацией дыхательных путей. J Pediatr.
2012; 160 (1): 88-92.
28. Причард М.Г., Ленни В., Гилкрист Ф.Дж.
Исходы у детей с затяжным бактериальным бронхитом
, подтвержденные бронхоскопией
. Arch Dis Child.
2015; 100 (1): 112.
29. Aluoch JA, Swai OB, Edwards EA, et al.
Изучение случаев заболевания туберкулезом легких
амбулаторных больных с жалобами на
хронический кашель в районной больнице
Кении. Am Rev Respir Dis. 1984; 129 (6):
Am Rev Respir Dis. 1984; 129 (6):
915-920.
30. Сеир М., Венсли Д. Хронический кашель и
хрипов у детей: все ли они больны астмой
? Eur Respir J. 1997; 10: 342-345.
31. Чанг А.Б., Апхэм Дж. В., Мастерс И.Б. и др.
Современное состояние. Затяжной бактериальный
бронхит: последнее десятилетие и дорога
впереди. Педиатр Пульмонол. В прессе.
32. Чанг А.Б., Гломб В.Б. Рекомендации по оценке хронического кашля в педиатрии
:
Клиническая практика, основанная на доказательствах ACCP
Рекомендации.Грудь. 2006; 129 (1 доп.):
260S-283S.
33. Wurzel D, Marchant JM, Clark JE, et al.
Влажный кашель у детей: инфекционные и
воспалительные характеристики в
journal.publications.chestnet.org 141
Archivos de Bronconeumología
Archivos de Bronconeumologia – это научный журнал, который преимущественно публикует перспективные оригинальные исследовательские статьи, содержание которых основано на результатах, касающихся нескольких аспектов респираторных заболеваний, таких как эпидемиология, патофизиология, клиники, хирургия и фундаментальные исследования. Другие типы статей, такие как обзоры, редакционные статьи, несколько специальных статей, представляющих интерес для общества и редколлегии, научные письма, письма в редакцию и клинические изображения, также публикуются в журнале. Это ежемесячный журнал, который публикует в общей сложности 12 выпусков и несколько приложений, которые содержат статьи, относящиеся к разным разделам.
Другие типы статей, такие как обзоры, редакционные статьи, несколько специальных статей, представляющих интерес для общества и редколлегии, научные письма, письма в редакцию и клинические изображения, также публикуются в журнале. Это ежемесячный журнал, который публикует в общей сложности 12 выпусков и несколько приложений, которые содержат статьи, относящиеся к разным разделам.
Все рукописи, поступившие в Журнал, оцениваются редакторами и отправляются на экспертную рецензию, в то время как их обрабатывает редактор и / или младший редактор из группы.Журнал издается ежемесячно на испанском и английском языках. Таким образом, приветствуется подача рукописей, написанных на испанском или английском языках. Переводчики, работающие в журнале, берут на себя соответствующие переводы.
Рукописи будут представлены в электронном виде с использованием следующего веб-сайта: https://www.editorialmanager.com/ARBR/, ссылка на которую также доступна через главную веб-страницу Archivos de Bronconeumologia.
Доступ к любой опубликованной статье на любом языке возможен через веб-страницу журнала, а также из PubMed, Science Direct и других международных баз данных.Кроме того, журнал также присутствует в Twitter и Facebook. Журнал выражает голос Испанского респираторного общества пульмонологии и торакальной хирургии (SEPAR), а также других научных обществ, таких как Латиноамериканское торакальное общество (ALAT) и Иберийско-американская ассоциация торакальной хирургии (AICT).
Авторы также могут присылать свои статьи в сопутствующем заголовке журнала в открытом доступе – Open Respiratory Archives .
Ведение хронического кашля у детей
0.5 CPD кредитов Нажмите здесь, чтобы пройти тест по этой статье и получить сертификат по MIMS Learning Хронический кашель – частый симптом у детей, на который приходится много повторных консультаций. Хронический кашель определяется как не проходящий ежедневный кашель продолжительностью более 4-8 недель. Нет единого мнения о продолжительности у детей.
Нет единого мнения о продолжительности у детей.
Большинство случаев кашля связаны с респираторными инфекциями, которые могут возникнуть у здорового ребенка. Но хронический кашель может существенно повлиять на качество жизни семьи – он влияет на сон ребенка, посещаемость школы и игры.Кашель также может быть первым признаком серьезного заболевания.
Тщательная оценка хронического кашля для выявления каких-либо признаков, которые требуют направления к специалисту и решения проблем родителей, имеет решающее значение.
Сообщение о симптомах
Точные и надежные отчеты о симптомах важны при оценке кашля. Сообщения родителей о кашле плохо коррелируют с частотой, продолжительностью или интенсивностью фактического объективного кашля.
Во многих случаях сообщаемая «серьезность» кашля у ребенка связана с тем, как он влияет на родителей или учителей.Однако родительское различие между влажным и сухим кашлем является хорошим предиктором секреции в нижних дыхательных путях.
В случае изолированного хронического кашля сбор анамнеза и обследование с последующим целевым обследованием, если необходимо, должны отнести ребенка к одной из пяти широких диагностических категорий:
- Нормальный, здоровый ребенок
- Ребенок с серьезным основным заболеванием, например муковисцидозом или туберкулезом
- Ребенок с легким излечимым заболеванием, таким как гастроэзофагеальная рефлюксная болезнь (ГЭРБ) или синдром кашля верхних дыхательных путей
- Ребенок с астматическим синдромом
- Ребенок с психогенным кашлем
Сообщения родителей о кашле ребенка плохо коррелируют с частотой, продолжительностью или интенсивностью кашля
Клиническая оценка
Клиническая оценка кашля всегда должна включать подробный анамнез, включая факторы окружающей среды, особенно воздействие табачного дыма, и выявление проблем и ожиданий родителей.Обследование должно включать оценку респираторных, сердечно-сосудистых и ЛОР-органов. См. Таблицу ниже.
См. Таблицу ниже.
| Анамнез и обследование ребенка с хроническим кашлем | |
|---|---|
| Анамнез | Осмотр |
|
|
Причины кашля
У некоторых детей характерный кашель узнаваем и указывает на специфическую этиологию. Лающий или медный кашель указывает на трахеомаляцию. Приступообразный кашель с коклюшем или без него свидетельствует о коклюше и парапертушной инфекции. Хронический влажный кашель, особенно по утрам, указывает на гнойное заболевание легких, например, бронхоэктазы. В рамке ниже указаны серьезные состояния, которые могут сопровождаться кашлем.
Лающий или медный кашель указывает на трахеомаляцию. Приступообразный кашель с коклюшем или без него свидетельствует о коклюше и парапертушной инфекции. Хронический влажный кашель, особенно по утрам, указывает на гнойное заболевание легких, например, бронхоэктазы. В рамке ниже указаны серьезные состояния, которые могут сопровождаться кашлем.
| Серьезные причины |
|---|
|
У детей старшего возраста кашель может быть связан с психологическими проблемами, потому что кашель может модулироваться кортикально. Психогенный кашель всегда следует рассматривать как отличительный признак у детей старшего возраста. Обычно кашель полностью исчезает во время сна и может иметь необычный гудящий характер.
Психогенный кашель всегда следует рассматривать как отличительный признак у детей старшего возраста. Обычно кашель полностью исчезает во время сна и может иметь необычный гудящий характер.
Изолированный хронический кашель – плохой маркер астмы. Не следует рассматривать астму только на основании кашля без других типичных признаков. Астма с преобладанием кашля или вариантная астма действительно существует, но это редкий диагноз. Бронхиальная гиперреактивность или обратимая обструкция дыхательных путей являются ключевыми признаками астмы, которые могут помочь выявить у детей астму с преобладанием кашля.
Психогенный кашель обычно исчезает во время сна и может иметь необычный сигнальный характер. Исследования
Возможные соответствующие исследования варьируются от простых тестов, таких как сатурация кислорода и рентген грудной клетки (CXR), до инвазивных тестов, таких как компьютерная томография грудной клетки с высоким разрешением, бронхоскопия, глотание бария и исследование сна.
Главное решение – обращаться ли во вторичную помощь. Рентгенография – хорошее исходное и легкодоступное исследование для всех детей с хроническим кашлем.Отклонение от нормы рентгенологического исследования явно указывает на лежащую в основе патологию и требует направления к специалисту.
Перед началом лечения всегда следует систематически стараться исключить серьезное основное заболевание и установить конкретный диагноз. Безрецептурные лекарства от кашля бесполезны, а средства от кашля могут быть очень опасными.
Менеджмент
Ведение здорового ребенка с постоянным сухим непродуктивным кашлем включает в себя успокоение и наблюдение.В большинстве случаев этот кашель является поствирусным и проходит спонтанно. Обратите внимание на усугубляющие факторы, особенно на воздействие табачного дыма.
Отказ родителей от курения – это успешная терапия для уменьшения кашля у детей. Поведенческое консультирование для курящих матерей снижает зарегистрированное и объективно измеренное воздействие табачного дыма на маленьких детей.
Эмпирическое лечение возможного кашля, связанного с ГЭРБ, с помощью ингибиторов протонной помпы (ИПП) не рекомендуется. ИПП не улучшают кашель и связаны с учащением респираторных инфекций.
Обеспечить успокоение и наблюдение за здоровым ребенком с постоянным сухим непродуктивным кашлем
У детей с хроническим сухим кашлем и атопической сенсибилизацией в анамнезе можно рассмотреть возможность применения ингаляционных кортикостероидов (ИКС), например беклометазона 200 мкг два раза в день в течение 6-8 недель. Помните, что значительная часть этих детей выздоровеет независимо от лечения. После улучшения ИКС следует прекратить, а диагноз синдрома астмы следует ставить только в том случае, если кашель повторяется.
Дети с хроническим влажным кашлем, которые в остальном здоровы и не вызывают никаких проблем, могут иметь длительный бактериальный бронхит – хроническую инфекцию проводящих дыхательных путей, которая часто встречается в дошкольной возрастной группе.
Продолжительный (две-три недели) курс антибиотика широкого спектра действия, такого как коамоксиклав, является подходящим лечением первой линии. После этого следует провести осмотр и направление к специалисту, если кашель не исчезнет.
- Доктор Атул Гупта, консультант по детской респираторной медицине, больница Королевского колледжа, Лондон, Великобритания
Пройдите тест по этой статье и получите сертификат MIMS Learning
Дополнительная литература
- Гупта А., Маккин М, Чанг А.Управление хроническим неспецифическим кашлем в детстве: обзор, основанный на фактах. Arch Dis Child Educ Pract. Эд 2007; 92 (2): 33-9.
- Шилдс М., Буш А., Эверард М. и др. Рекомендации BTS: Рекомендации по оценке и лечению кашля у детей. Thorax 2008; 63 (Дополнение 3): iii1-iii15.
Рекомендуемое содержание: Лечение острого кашля у детей (0,5 балла)
Круп: симптомы, диагностика и лечение
Круп – это распространенная детская вирусная инфекция гортани, трахеи и бронхов, которую легко распознать по нескольким отличительным признакам. Очень заразное заболевание, также называемое ларинготрахеобронхитом, чаще всего встречается у детей в возрасте от 6 месяцев до 3 лет, но может поражать детей любого возраста. Симптомы, которые часто включают насморк и резкий кашель, развиваются через два-шесть дней после контакта с кем-то с крупом и обычно проходят через два-пять дней. Случаи заболевания наиболее распространены поздней осенью, зимой и ранней весной, и около 3% маленьких детей заболевают крупом каждый год.
Очень заразное заболевание, также называемое ларинготрахеобронхитом, чаще всего встречается у детей в возрасте от 6 месяцев до 3 лет, но может поражать детей любого возраста. Симптомы, которые часто включают насморк и резкий кашель, развиваются через два-шесть дней после контакта с кем-то с крупом и обычно проходят через два-пять дней. Случаи заболевания наиболее распространены поздней осенью, зимой и ранней весной, и около 3% маленьких детей заболевают крупом каждый год.
Симптомы
Одним из первых признаков крупа является резкое или внезапное появление симптомов.Дети, которые хорошо ложились спать, часто просыпаются посреди ночи от крупозного кашля и затрудненного дыхания. Характерен также звук кашля. В отличие от других вирусных респираторных заболеваний, которые могут вызывать сухой, влажный или глубокий кашель, круп вызывает уникальный кашель, похожий на лай тюленя.
Признаком умеренного или тяжелого крупа является инспираторный стридор, который представляет собой громкий, пронзительный, резкий шум, который дети с крупом часто слышат при вдохе. Стридор часто путают с хрипом, но в отличие от хрипов, которые обычно вызываются воспалением в легких, стридор возникает в результате воспаления в более крупных дыхательных путях.
Стридор часто путают с хрипом, но в отличие от хрипов, которые обычно вызываются воспалением в легких, стридор возникает в результате воспаления в более крупных дыхательных путях.
Другие общие симптомы крупа включают лихорадку, охриплость в горле, увеличение лимфатических узлов, затрудненное дыхание, смещение грудной клетки и выдвижение во время дыхания больше обычного, покраснение глаз и обезвоживание. Когда ваш ребенок кашляет, может присутствовать боль в горле. У многих людей, страдающих крупом, снижен аппетит, и они могут избегать еды и питья из-за постоянного кашля.Лихорадка обычно невысока, но может подниматься до 104 градусов.
Симптомы крупа часто имеют характерный рисунок. Помимо того, что симптомы начинаются посреди ночи, симптомы обычно улучшаются в течение дня, а на следующую ночь снова ухудшаются. Лающий кашель обычно проходит через два-три дня, но в более тяжелых случаях может длиться до недели или около того. Симптомы обычно усиливаются, когда ребенок становится тревожным, расстроенным или возбужденным.
Причины
Симптомы крупа вызваны воспалением, отеком и скоплением слизи в гортани, трахее (трахее) и бронхах.Поскольку у младенцев и детей более мелкие дыхательные пути, эта возрастная группа больше всего страдает от крупа. Напротив, у детей старшего возраста часто просто развиваются симптомы простуды, когда они заражаются теми же вирусами.
По оценкам, около 75% случаев крупа связаны с вирусами парагриппа человека (ВПЧ). В редких случаях круп может быть вызван бактериальными инфекциями, включая бактериальный трахеит.
Подавляющее большинство инфекций крупа вызываются вирусами. Так что антибиотики, которые лечат только бактериальные инфекции, не помогут.
Диагностика
Из-за уникального, характерного кашля при крупе диагноз обычно довольно легко поставить. Если врач слышит кашель ребенка, он часто может определить, есть ли у ребенка круп, пока он еще находится в комнате ожидания или до того, как врач войдет в комнату для осмотра. Поэтому в тестировании обычно нет необходимости.
Поэтому в тестировании обычно нет необходимости.
В частности, рентген обычно не требуется и делается только для исключения других заболеваний, например, попадания инородного тела внутрь. Когда делается рентген дыхательных трубок, он обычно показывает характерный «ступенчатый признак», который показывает сужение трахеи.
17-ступенчатая шкала
Врачи оценивают степень тяжести крупа у ребенка по 17-ступенчатой шкале, оценивая, среди прочего, степень затруднения дыхания. Оценка крупа – это стандартизованный способ определить, есть ли у ребенка круп – легкий, средний или тяжелый, что может помочь определить, какое лечение необходимо.
Оценка крупа основана на цвете ребенка (наличие цианоза), уровне настороженности, степени стридора, движении воздуха и степени втягивания во время дыхания, при этом 0 баллов присваивается, если эти результаты в норме или отсутствуют, и выше до трех баллов за более серьезные симптомы.Как правило, у детей с показателем крупа менее 4 круп умеренный; От 5 до 6 указывает на легкий / умеренный круп; От 7 до 8 баллов – средний круп; и больше 9 показывает более тяжелый круп.
К счастью, у подавляющего большинства детей круп умеренный, и у них нет проблем с дыханием. Исследования показывают, что 85% детей, доставленных в отделение неотложной помощи с крупом, имеют легкие случаи заболевания, и только от 1% до 8% случаев достаточно серьезны, чтобы потребовать госпитализации. В некоторых случаях от легких до умеренных у детей может быть стридор, когда они плачут или взволнованы.У детей со средним или тяжелым крупом будет учащенное дыхание и втягивание, что является признаком повышенной трудности с получением достаточного количества воздуха. В более тяжелых случаях у детей также может быть стридор во время отдыха.
Лечение
Как и от большинства вирусных инфекций, от крупа нет лекарства. Но существует множество методов лечения, которые могут помочь улучшить симптомы и улучшить самочувствие вашего ребенка.
Легкие симптомы крупа обычно можно безопасно лечить дома. Обычные методы лечения включают использование увлажненного воздуха, который может подаваться с помощью увлажнителя с холодным туманом. Хотя исследования не показали, что увлажненный воздух является эффективным средством лечения детей с достаточно выраженными симптомами, чтобы их можно было увидеть в условиях больницы, в легких случаях многие семьи сообщают, что пар временно облегчает симптомы у их детей.
Хотя исследования не показали, что увлажненный воздух является эффективным средством лечения детей с достаточно выраженными симптомами, чтобы их можно было увидеть в условиях больницы, в легких случаях многие семьи сообщают, что пар временно облегчает симптомы у их детей.
Использование испарителя с горячим паром обычно не рекомендуется из-за риска ожога вашего ребенка, если он коснется машины. Вместо этого можно подавать теплый пар, включив всю горячую воду в ванной, в том числе из душа и раковины, закрыв дверь в ванную и удерживая ребенка, пока он вдыхает парный влажный воздух.
Прохладными ночами прохладный ночной воздух также может облегчить симптомы. Прохладный воздух помогает уменьшить воспаление. Чтобы воспользоваться этим, можно связать ребенка и прогуляться по улице в течение нескольких минут. Вероятно, не рекомендуется держать их окно открытым, по крайней мере, ненадолго, так как вы не хотите, чтобы они слишком замерзли.
Хорошо известным явлением крупа является то, что детям часто становится лучше по дороге в отделение неотложной помощи – это потому, что прохладный воздух помогает им открыть дыхательные пути.
Другие методы лечения могут включать использование средств для снижения температуры (продукты, содержащие парацетамол или ибупрофен) и / или ненаркотического сиропа от кашля (хотя они, вероятно, не подавят кашель при крупе), если вашему ребенку больше 4-6 лет.
Поскольку симптомы ухудшаются, если ваш ребенок плачет и взволнован, попытка сохранить спокойствие и отвлечение вашего ребенка также может улучшить его симптомы.
Лечение от умеренных до тяжелых
Детям с умеренным или тяжелым крупом или детям, которые не быстро реагируют на домашнее лечение, часто требуется медицинская помощь, которая обычно включает введение стероидов, чтобы уменьшить отек и воспаление и улучшить дыхание.Инъекция дексаметазона была стандартным способом введения этого стероида, но новые исследования показали, что пероральный стероид (Прелон, Орапред и т. Д.) Или стероид, вводимый небулайзером (Пульмикорт), также могут быть эффективными.
Для детей с тяжелой респираторной недостаточностью лечение в условиях стационара может включать дыхательную терапию рацемическим адреналином. Поскольку существует риск рецидива и ухудшения дыхания, дети обычно наблюдаются в течение двух-четырех часов после приема рацемического эпинефрина.Детей, которые по-прежнему испытывают затрудненное дыхание или которым требуется более одного лечения, обычно госпитализируют.
Поскольку существует риск рецидива и ухудшения дыхания, дети обычно наблюдаются в течение двух-четырех часов после приема рацемического эпинефрина.Детей, которые по-прежнему испытывают затрудненное дыхание или которым требуется более одного лечения, обычно госпитализируют.
Новое лечение, которое исследуется, – это использование гелий-кислородной смеси для детей с тяжелым крупом.
Что нужно знать о крупе
Помимо вышеперечисленных советов по распознаванию и лечению крупа, об этой инфекции нужно знать еще:
- Ваш ребенок может заболеть крупом более одного раза. Существует множество вирусов, вызывающих круп, включая парагрипп, аденовирус, респираторно-синцитиальный вирус (RSV) и грипп (вирус гриппа), и существует несколько подтипов каждого вируса.Таким образом, хотя ваш ребенок может стать невосприимчивым к одному из этих вирусов после крупа, он может заразиться другим в более позднее время.
- Если ваш ребенок часто болеет крупом, у него может быть спастический круп (острый спазматический ларингит), который может быть вызван вирусами, аллергией или рефлюксом.
 Хотя у них могут быть проблемы с дыханием, у детей со спастическим крупом часто нет температуры, и они быстро поправляются через несколько часов.
Хотя у них могут быть проблемы с дыханием, у детей со спастическим крупом часто нет температуры, и они быстро поправляются через несколько часов. - Детям, у которых круп несколько раз в год ставится диагноз «круп», также может потребоваться обследование на астму.
- Если у вашего ребенка нет вторичной бактериальной инфекции, такой как ушная инфекция, антибиотики не будут эффективны против вирусов, вызывающих круп.
- Основные симптомы крупа обычно длятся от 2 до 5 дней, но реже они могут длиться несколько недель. После того, как лающий кашель и затрудненное дыхание улучшатся, у вашего ребенка могут сохраняться симптомы простуды в течение 7-10 дней.
Хотя не существует вакцины (за исключением вакцины от сезонного гриппа) или лекарств, которые могли бы предотвратить у вашего ребенка круп, вы можете уменьшить вероятность того, что ваш ребенок получит круп, ограничив их контакт с другими больными людьми.Кроме того, поощрение частого мытья рук и отказа от еды и напитков может помочь снизить шансы вашего ребенка получить круп или другие заболевания.
Слово Verywell
Хотя может быть тревожно просыпаться, когда ваш ребенок лает, кашляет или пытается сделать полный вдох, поверьте, круп – очень распространенное и обычно легкое заболевание. Если у вашего ребенка затруднено дыхание, проконсультируйтесь с врачом. Ослабление собственного беспокойства по поводу их симптомов особенно важно, поскольку отсутствие стресса уменьшит страхи вашего ребенка, что, в свою очередь, может уменьшить тяжесть его кашля и затруднение дыхания.У вашего ребенка (и его опекунов) может быть несколько бессонных ночей впереди, но после этого он скоро почувствует себя намного лучше.
.








 Большинство противовирусных никак не влияют на продолжительность простуды. Но следует помнить, что при вирусной инфекции нет смысла и показаний принимать антибиотики.
Большинство противовирусных никак не влияют на продолжительность простуды. Но следует помнить, что при вирусной инфекции нет смысла и показаний принимать антибиотики.
 Это мероприятие заменяет прием отхаркивающих средств.
Это мероприятие заменяет прием отхаркивающих средств.
 Принимать средства следует как минимум 5 дней, даже если симптомы инфекции утихли. Таблетки нужно выпивать строго через определенные интервалы времени. Длительность лечения определяется строго врачом.
Принимать средства следует как минимум 5 дней, даже если симптомы инфекции утихли. Таблетки нужно выпивать строго через определенные интервалы времени. Длительность лечения определяется строго врачом.


 Разрешен к применению с годовалого возраста по 1 мл два раза в день. Малышам от 2 до 6 лет увеличивают частоту приема.
Разрешен к применению с годовалого возраста по 1 мл два раза в день. Малышам от 2 до 6 лет увеличивают частоту приема. Частота приема одинаковая – трижды в день.
Частота приема одинаковая – трижды в день. Мы проведем и протестируем культурно приемлемую кампанию по информированию о здоровье легких и хроническом влажном кашле у детей
Мы проведем и протестируем культурно приемлемую кампанию по информированию о здоровье легких и хроническом влажном кашле у детей Хотя у них могут быть проблемы с дыханием, у детей со спастическим крупом часто нет температуры, и они быстро поправляются через несколько часов.
Хотя у них могут быть проблемы с дыханием, у детей со спастическим крупом часто нет температуры, и они быстро поправляются через несколько часов.