Чем лечить влажный кашель без температуры у ребенка
 Даже самые заботливые родители могут столкнуться с различными заболеваниями у своего чада. С наступлением холодов мало кому удается избежать простуды. Такие состояния, как грипп, ОРВИ и ОРЗ часто сопровождаются кашлем и многими другими малоприятными симптомами. В статье речь пойдет о том, как лечить влажный кашель у ребенка, который протекает без температуры.
Даже самые заботливые родители могут столкнуться с различными заболеваниями у своего чада. С наступлением холодов мало кому удается избежать простуды. Такие состояния, как грипп, ОРВИ и ОРЗ часто сопровождаются кашлем и многими другими малоприятными симптомами. В статье речь пойдет о том, как лечить влажный кашель у ребенка, который протекает без температуры.
Что такое влажный кашель и почему он возникает
Влажный или мокрый кашель – это защитная реакция организма на раздражение легких и бронхов скопившейся в них слизью. Большинство родителей считают, что малыш может кашлять только при простуде и вирусных инфекциях, но это далеко не так. Продолжительный кашель может выступать в роли следствия при таких заболеваниях:
- пневмония, бронхит, трахеит;
- заболевания сердца, в частности, сердечная недостаточность;
- обильный насморк. Дело в том, что сопли у ребенка текут не только наружу, но и стекают по носоглотке. Это может вызывать влажный кашель, особенно ночью;
- бронхиальная астма;
- туберкулез;
- некоторые врожденные патологии, сопровождающиеся скоплением мокроты в легких (муковисцидоз).
Нельзя оставить без внимания тот факт, что влажный кашель наблюдается у некоторых малышей при прорезывании зубов в 1 – 2 года. Это связано с повышенным слюноотделением. Еще одна причина – заболевания пищеварительной системы, когда пищеварительный сок забрасывается в пищевод. У грудничка кашель может возникать из-за слабой развитости мышц желудка и пищевода.
Какими бы ни были причины влажного кашля у ребенка, заниматься самолечением категорически запрещено. Маленького пациента следует обязательно показать специалисту.
На какие симптомы следует обратить внимание
Даже абсолютно здоровый ребенок может чихать и кашлять до нескольких раз на протяжении суток. Это не должно настораживать родителей, ведь такая реакция организма на пыль и другие раздражители считается естественной. Насторожиться нужно при появлении сопутствующих симптомов. Среди них следует выделит:
- мокрый лающий кашель, который возникает внезапно и долго не прекращается;
- затяжной и сильный влажный кашель, который не проходит более 3 недель, не поддается лечению;
- повышение температуры тела до высоких отметок;
- выделение крови или зеленой слизи вместе с мокротой;
- малышу становится тяжело дышать, он начинает хрипеть;
- при попытке сделать глубокий вдох пациент начинает сильно кашлять, появляется отдышка;
- появление жалоб на боли в груди, капризность, утрата аппетита;
- малыш начинает сипеть.
Если во время течения ОРВИ или ОРЗ у ребенка температура сохраняется в пределах 38 градусов более трех суток, а состояние сопровождается частым влажным кашлем, родители должны быть тревогу. Эти признаки могут с большой вероятностью указывать на развитие воспалительного процесса в легких или бронхах.

Когда дело касается дыхания, нельзя забывать, что младенцы дышат чаще, чем дети после 3 – 4 лет. Это объясняется возрастными особенностями маленького организма. У новорожденных об отдышке можно говорить в тех случаях, когда наблюдается более шестидесяти вдохов в минуту.
Механизм развития влажного кашля
Чтобы понять, как появляется мокрый кашель, следует вспомнить анатомию. Легкие и бронхи человека покрыты специальным слизистым слоем. Такое название обусловлено способностью этих тканей вырабатывать слизь. При попадании сторонних предметов, вирусов, бактерий на слизистую оболочку происходит ее раздражение. Путем выработки повышенного количества мокроты организм пытается очистить дыхательные пути от «чужаков». Скопление слизи вызывает кашель. Подводя итог, можно сказать, что кашлевой рефлекс необходим каждому организму для очищения дыхательных путей и скорейшего выздоровления при различных заболеваниях.
Многие знают о том, что в ночной период времени кашель может усиливаться. Это происходит из-за горизонтального положения тела, скопления мокроты в дыхательных путях. Особенно тяжело избавиться от слизи детям грудного возраста. Они имеют плохо развитую мускулатуру легких и бронхов, потому при развитии сильного влажного кашля у младенца следует пройти медицинское обследование, подобрать соответствующее лечение.
Зависимость типа слизи от заболевания
Опытный специалист по обильности и внешнему признаку мокроты может заподозрить различные заболевания. В зависимости от вида слизи, болезни могут быть следующими:
- обильная слизь редкой консистенции с прозрачным оттенком появляется при бронхите, воспалении трахей;
- коричневатая густая слизь часто говорит о воспалении легких;
- водянистые бесцветные выделения указывают на поражение носоглотки;
- тянущаяся вязкая мокрота бывает при бронхиальной астме;
- кровяные сгустки или прожилки крови при кашле нередко указывают на развитие туберкулеза, недостаточности сердца;
- гнойные выделения – это признак абсцесса легочной ткани.
Данная информация предоставлена сугубо с ознакомительной целью и не является поводом к самостоятельной постановке диагноза и самолечению.
Что должны знать родители
Каждые родители должны помнить, что именно они несут ответственность за жизнь и здоровье своего малыша. Что делать при появлении влажного кашля у своего чада? Здесь нужно учесть несколько рекомендаций.

Советы родителям:
- если у ребенка появился влажный кашель чаще 15 раз на протяжении дня, но температура тела при этом остается в пределах нормы, нужно скорректировать параметры температуры и влажности в помещении. Если воздух в квартире или доме сухой, а влажность низкая, это может спровоцировать кашлевой рефлекс у детей и взрослых;
- когда влажный кашель протекает с повышением температуры тела, это нередко указывает на вирусные или бактериальные поражения дыхательных путей. При этом мамы и папы не должны забывать, что при температуре тела до 38 градусов и нормальном самочувствии ребенка сбивать ее не нужно. Здесь лечение должно заключаться в правильном уходе за маленьким пациентом и выполнении рекомендаций врача;
- влажный кашель с насморком. Если появление соплей и кашля сопровождается повышением температуры тела, речь чаще идет о простудных болезнях. Если же температура остается нормальной, можно заподозрить появление аллергической реакции организма или бронхиальную астму.
Подводя итоги, можно сказать, что нет повода беспокоиться лишь при кратковременном кашле, не влекущим за собой повышение температуры тела. Если же у ребенка наблюдается частый и длительный кашель, появляется насморк, а температура тела повышается выше нормальных показателей, необходимо обратиться к специалисту.
Диагностика
Первый шаг на пути к успешному лечению влажного кашля – правильная диагностика заболевания, ставшего его причиной. Кроме этого, к важным целям диагностики относят исключение таких опасных патологий, как коклюш, туберкулез, сердечная недостаточность и прочих. К методам диагностики относят:
- внешнее обследование ребенка. Сюда входит оценка состояния слизистой оболочки рта и носоглотки, а также кожных покровов;
- измерение температуры тела. Если температура повышена, речь часто идет об ОРВИ, гриппе и ОРЗ;
- выслушивание сердцебиения и дыхания на наличие шумов, хрипов;
- лабораторное исследование крови и мочи;
- мазок на наличие бактериальных инфекций из слизистой оболочки рта и носоглотки.
При необходимости более тщательно обследования может понадобиться рентген, флюорография, электрокардиография и некоторые другие диагностические методики. Если наличие вирусной или бактериальной инфекции после получения результатов анализов не подтверждается, ребенка могут направить к аллергологу или кардиологу.
Методы лечения влажного кашля у детей в домашних условиях
Кашель может появиться как у месячного, годовалого, так и более старшего ребенка. Застраховаться от этого невозможно, но в силах абсолютно всех родителей придерживаться правильного ухода за маленьким пациентом и адекватного лечения.

Домашнее лечение должно заключаться в создании оптимальных условий для выздоровления малыша.
Уход за пациентом и микроклимат в помещении
Если болезнь у ребенка не сопровождается сильным ухудшением состояния и высокой температурой, не стоит ограничивать подвижность маленького пациента. Нормальная двигательная активность обеспечивает лучшее выведение мокроты из дыхательных путей, не дает слизи загустеть и крепко осесть в легких. Очень важно в этот период часто бывать на свежем воздухе, проветривать помещение. Несколько раз в день следует проводить влажную уборку в квартире.
Залогом успешного лечения малыша станет соблюдение оптимальных условий влажности и температуры в комнате. Этому следует уделить особое внимание, ведь именно от этих параметров зависит скорейшее выздоровление пациента и снижение риска развития осложнений. Кроме этого, такая температура в помещении помогает нормализовать сон.
Температура не должна превышать 23 градусов. Лучше, если эти показатели будут от 18 до 20 градусов тепла. Если ребенок замерзает, лучше одеть его потеплее. Влажность в помещении должна сохраняться в пределах 45 – 55%. Для поддержания нормальных показателей можно приобрести увлажнитель воздуха. О важности нормальной температуры в помещении и влажности часто говорит извечный детский педиатр Евгений Олегович Комаровский.
Питьевой режим
Кроме создания нормального микроклимата в помещении, необходимо соблюдать правильный питьевой режим. Обильное потребление жидкости поможет не допустить того, что мокрота загустеет. Известно, что именно это влечет за собой многие осложнения, включая бронхиты, воспаление легких и прочие состояния. Если ребенку всего несколько месяцев, и он находится на грудном вскармливании, не стоит волноваться. Грудное молоко имеет идеальную консистенцию. Более старшим детям необходимо выпивать до полутора литров жидкости в сутки. Это могут быть травяные чаи, разбавленные соки, несладкие компоты и так далее.
Если малыш отказывается есть, не нужно заставлять его. Достаточно будет поить заболевшего и следить за параметрами температуры и влажности в комнате.
Дренажный массаж
На многих форумах родители активно обсуждают такой вид лечения, как массаж. Этот метод действительно хорошо помогает избавиться от скопившейся мокроты. Использовать технику разрешается даже грудничкам. Проводят массаж так:
- Ребенка положить на колени, голова и грудь должны быть приспущены вниз.
- Легкими постукивающими движениями пройти от поясницы к области шеи.
- Во время сеанса малыш может закашляться, что является вполне нормальным процессом и свидетельствует об отхождении слизи.
Массаж можно повторить несколько раз в день. Перед выполнением такого лечения нужно проконсультироваться с врачом.

Во время проведения техники важно избегать ударов по позвоночнику. Движения осуществляются только в районе легких.
Использование медикаментов
Лечить любые заболевания у детей с помощью аптечных препаратов следует строго по назначению врача. Самостоятельное применение тех или иных лекарств иногда может привести к развитию опасных осложнений и даже смерти. В зависимости от возраста ребенка врач может назначить такие средства:
- пациентам до 2 лет чаще всего назначают растительные препараты на натуральной основе. К ним относят Эвкалипт, Геделикс. Эти средства обладают отхаркивающим действием, крайне редко провоцируют осложнения;
- от 2 до 5 лет терапия может проводиться с использованием сиропов. При этом часто назначают Доктор Мом, Линкас, Бронхикум С и другие;
- от 6 до 12 лет лечение проводят такими препаратами, как Лазолван, Амброксол, Проспан;
- с 12 лет могут быть назначены Солутан, Бронхипрет, Бронхосан и другие.
Учитывать возраст ребенка очень важно. Ведь лекарства, предназначенные для двухмесячного малыша, могут оказаться абсолютно бесполезными для детей 7 лет. Подбирать вид медикамента и его дозировку должен исключительно врач. В редких случаях родители могут дать растительные препараты в домашних условиях самостоятельно.
Ни в коем случае нельзя одновременно принимать лекарства, предназначенные для остановки кашля и средства, обладающие отхаркивающим действием. Это может привести к застою мокроты.
Народные методы и ингаляции
Часто устранить влажный кашель и снизить температуру тела удается с помощью народных методов лечения. Хорошо зарекомендовали себя в этой области травяные чаи и натуральные соки. Рассмотрим несколько популярных рецептов:
- чай из шиповника. Такой напиток будет полезным при простудных заболеваниях. Для его приготовления ложку измельченных ягод заливают стаканом кипятка, настаивают 3 – 4 часа, дают ребенку по половине стакана утром и вечером. Следует помнить, что лечение с помощью шиповника нельзя проводить при болезнях пищеварения;
- средство на основе алоэ. Для приготовления 100 г мякоти алоэ проварить с 50 мл воды, давать ребенку по чайной ложке дважды на протяжении дня;
- молоко с медом. В стакан молока добавить одну мелконарезанную луковицу, варить 40 минут, затем процедить. Средство давать маленькому пациенту по чайной ложке трижды в день;
- компресс на основе барсучьего жира. Это проверенное и безопасное средство можно использовать даже самым маленьким детям. Жир разминают и прикладывают к груди. Время компресса должно составлять 10-15 минут.
При влажном кашле хорошо помогают ингаляции. Эта процедура позволяет разредить мокроту, способствует ее отхождению. Для ингаляций можно использовать отвар ромашки, календулы, морскую соль, физраствор. Хорошо разрежает слизь обычная сода.

Во время проведения сеанса важно следить, чтобы ребенок не получил ожогов. Процедура должна проводится под строгим контролем родителей.
Возможные последствия при отсутствии лечения
Причинами влажного кашля чаще всего выступает попадание болезнетворных микроорганизмов на слизистые оболочки дыхательных органов. Если своевременно не лечить заболевание, вирусы и бактерии проникают в бронхи, легкие, что сопровождается развитием многих осложнений. Наиболее опасное среди них – пневмония с последующим абсцессом.
При своевременном обнаружении влажного кашля у ребенка и грамотном лечении удается избавиться от него довольно быстро. Достичь этого помогает использование препаратов, назначенных врачом, и поддержание оптимального микроклимата в помещении.
Видео
В своем видео доктор Комаровский рассказал об особенностях лечения кашля у детей.
Кашель с мокротой без температуры у взрослого
Очищение дыхательных путей от мокроты — это естественный, защитный механизм организма, которым является мокрый кашель. По сравнению с сухим, мокрый кашель более лояльный, так как он способствует отхождению мокроты из лёгких. Но и с его лечением нужно не затягивать, потому, что он раздражает слизистую, приносит неудобства и с осложнениями лечить его будет гораздо сложнее. С мокрым кашлем бороться гораздо проще, потому как все бактерии и инфекции выходят вместе с мокротой. Выздоровление больного происходит быстрее, чем при сухом кашле. Необходимо только правильно подобрать медикаменты для лечения.
Причины возникновения сильного кашля с мокротой
Причинами появления мокрого кашля бывают различные простудные и респираторные заболевания. Также мокрый кашель может появиться в результате таких тяжёлых болезней, как хронический бронхит, пневмония, астма, туберкулёз, и др.
При трахеите или бронхите мокроты при кашле будут обильные. Когда отхаркиваемая слизь имеет ржавую окраску, это может быть начало развивающейся пневмонии.
Перед лечением мокрого кашля нужно обязательно пройти обследование и проконсультироваться с доктором!
Симптомы
Мокрый кашель проявляется совместно с такими симптомами:
- Иногда повышается температура тела до тридцати восьми градусов и выше.
- Мучительные приступы кашля ночью.
- Мокрота отходит со слизью.
- Боли в области лопаток и груди.
- Появление хрипов.
- Отдышка без видимой причины.
- Может быть потеря аппетита.
Виды отделяемой мокроты при влажном кашле
Возможные осложнения
При сильных и длительных приступах кашля бывает бессонница, рвота, непроизвольное мочеиспускание, дефекация. При хронических осложнениях, образование тазовой или брюшной грыжи. С уменьшением притока крови к мозгу, обмороки.
Лечение
Какие пить лекарства от влажного кашля (отхаркивающие и противокашлевые препараты)
Прежде всего, нужно знать причину кашля. Если вы её не знаете, следует обратиться к терапевту.
Препараты от мокрого кашля у взрослых, направлены на разжижение мокроты и усиление отхаркивающего эффекта:
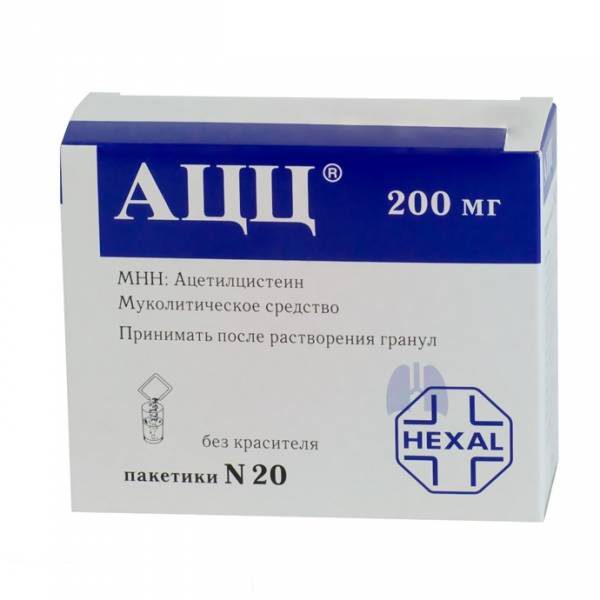

Цена от 150 р.
- Это различные противокашлевые и муколитические лекарственные препараты. А именно: Мукосол, Мукобене, Амбролан, АЦЦ;
- Также используют сиропы, которые разжижают мокроту и выводят её. Лазолван, Амбробене и др;
- существует ряд отхаркивающих лекарственных препаратов, которые помогут вам в борьбе с кашлем. Таблетки Трависил, Мукалтин, Стоптуссин. Сиропы Бронхикум, Амтерсол;
- Наиболее щадящий метод борьбы с мокрым кашлем, это ингаляции. При вдыхании лечебного пара происходит стимуляция отхаркивания и разжижение мокроты. Есть приспособление для ингаляций, которое называется Небулайзер. С помощью него можно лечить мокрый кашель дома. Небулайзер направляет паровой поток в органы дыхания, чем способствует их лечению. Пациент сам может регулировать продолжительность процедуры по мере необходимости;
- Если кашель вызван пневмонией или бронхитом, доктор назначает антибиотики.
Антибиотики принимайте только по назначению врача.
Как лечить мокрый кашель эффективными народными средствами –
Испокон веков люди, которые совершенно не знали про различные химические медикаменты, пользовались травами, настойками, компрессами и другими полезными средствами. И такое лечение было довольно эффективным и действенным.
- Измельчаете большую луковицу, к измельчённой массе прибавляете сахар, чтобы получилась густая консистенция. Отжимаете всё через марлю. Полученный сироп нужно принимать по одной столовой ложке три раза в день.
Не используйте это средство при сахарном диабете и гастрите.
- У редьки средних размеров срезается верхушка, и делается углубление внутрь корнеплода. Затем в проделанное отверстие наливается любой натуральный жидкий мёд. Закрываете всё это верхушкой от редьки, которую вы вначале срезали и настаиваете сутки. Когда лекарственное средство настоится, следует его принимать по три столовые ложки в день за час до еды.
- Две столовые ложки сухих цветков календулы залейте 200 мл кипятка. Накройте крышечкой, укутайте плотной тканью и пусть настоится полчаса. Отвар принимайте три раза в день по две столовые ложки перед едой.
- Мелко нарежьте несколько зубьев чеснока, залейте молоком и пять минут прокипятите. Пейте по столовой ложке три-четыре раза в день.
- Очень хорошее средство для лечения кашля – барсучий жир, который растапливают на водяной бане и употребляют его, смешав с ложкой мёда, на голодный желудок.
- В стакане молока отвариваете две натёртые луковицы. Настаиваете отвар три часа и процеживаете. Принимаете по одной столовой ложке каждые три часа.
- Настоящим помощником, при мокром кашле, вам станет козье молоко, которое следует пить тёплым, мелкими глотками по 200 мл, три раза в день. Обволакивая воспалённую слизистую оболочку, оно уменьшает кашель. Козье молоко давно было известно как лечебное средство при кашле и простудах.
- В стакан тёплого молока добавляем половину чайной ложечки соды, одну чайную ложку мёда и немного сливочного масла. Пить нужно мелкими глоточками два раза в день по половине стакана.
Эта смесь не должна быть горячей. Её просто нужно немного подогреть.
- Смешайте в равных частях мёд с ягодами калины, которые перед этим проварите пять минут и протрите сквозь сито. Полученный лекарственный состав принимайте перед едой по чайной ложечке.
Этот рецепт не рекомендуется при беременности.
- При мокром кашле очень полезно пить чай из малины. Притом не только из ягод. Помощниками в лечении этого недуга могут стать её листья, стебли и корни. Отвары из малины выведут мокроту и смягчат слизистую.
Лечение гнойной ангины у детей антибиотиками и народными средствами
Лекарства от сухого кашля для детей представлены в этой статье.
Лечение фарингита у взрослых в домашних условиях //drlor.online/zabolevaniya/gortani-glotki-bronxov/faringit/kak-lechit-v-domashnix-usloviyax.html
Что можно принимать для профилактики
- В первую очередь укрепляйте свой иммунитет, потому как влажный кашель является симптомом заболевания.
- Прогулки на свежем воздухе не менее получаса в день.
- Контрастный душ, обливание холодной водой, закаливание.
- В холодный период увлажнение воздуха в помещении.
- Для поддержания иммунитета, особенно зимой, нужно пропивать курс витаминов.
- В период эпидемий ОРВИ избегайте места, где скапливается большое количество людей. По необходимости вакцинируйтесь от гриппа.
- Старайтесь избегать переохлаждений.
При первых проявлениях заболевания обязательно посетите доктора. Только квалифицированный специалист сможет вам правильно поставить диагноз.
Видео
Выводы
Мокрый кашель как симптом заболевания, можно вылечить как медикаментозными, так и народными средствами. Важно сначала найти причину, болезнь при которой появился этот неприятный симптом. Точно определить диагноз может только лечащий врач, и назначить лечение. Точные дозировки лекарств написаны на упаковке, а схему применения доктор определяет индивидуально. Народные рецепты от кашля никогда не будут лишними и только облегчат состояние больного. И если причина мокрого кашля не в тяжёлой болезни, при которой нужно применять антибиотики, то чаще лечение народными методами может полностью излечить недуг. Помните, что при мокром кашле не рекомендуется постельный режим! Нужно ходить, двигаться, чтобы мокроты не застаивались. И если нет температуры, то можно выходить и гулять на свежем воздухе. Про приступы сухого кашля и методах его лечения узнайте по ссылке.
главные причины появления симптома, методы его терапии и способы предотвращения
Кашель – защитная реакция организма. Благодаря ему человек освобождается от вредоносных веществ и микроорганизмов. Многие задаются вопросом: почему возникает мокрый кашель без температуры у взрослого и о чём говорит этот симптом. В данной статье подробно описаны возможные заболевания, связанные с этим признаком, их диагностика, методы устранения и профилактика.
Причины появления мокрого кашля


Причины мокрого кашля
Мокрота, которая возникает во время кашля вырабатывается слизистыми оболочками. В её состав входит слюна, а также секрет полости глотки и носа.
В случае если она выделяется на фоне таких признаков, как кашель, повышенная температура, общая слабость – это указывает на вирусные инфекции дыхательной системы или острое респираторное заболевание. Когда затяжной мокрый кашель возник без сопровождения дополнительных симптомов, поставить диагноз становится сложно.
Вероятные заболевания, которые сопровождает данный симптом:
- Аллергическая реакция. В таком случае организм человека пытается защититься от влияния раздражителя, вырабатывая при этом прозрачную жидкую слизь. Наряду с этим появляется спазм бронхов, отек гортани и влажный кашель без повышенной температуры.
- Сердечная недостаточность. Если сердце не способно нормально перекачивать кровь, происходит ее застой. Это приводит к скоплению жидкости, которая раздражает легкие, и следственно образуется кашель.
- Наличие инородного тела. Мелкие инородные тела попадают в дыхательную систему и могут там оставаться. Чтобы от них избавиться, организм человека образует жидкий секрет, далее возникает кашель, как попытка вытолкать вещество наружу.
- Наличие венерических инфекций. Триппер, сифилис и прочие болезни этой группы раздражают слизистую и снижают иммунитет. Появляется влажный кашель, но при этом температура тела остается в пределах нормы.
- Влияние токсинов. Резкие запахи, дым, испарения жидкого аммиака раздражающе влияют на слизистые оболочки. Вследствие этого появляется кашель с мокротой. Данная реакция схожа с аллергией, но проходит без приступов удушья и спазмов бронхов.
- Злоупотребление курением. Сигаретные смолы собираются в лёгких, в результате чего организм старается от них избавиться с помощью кашля.
- Хронические заболевания. К ним относятся: бронхит, воспаление легких, туберкулез и т. д. Во время ремиссии, температура тела не повышается, но наличие мокрого кашля будет обязательно.
Диагностика заболеваний по цвету выделяемой слизи
Причин для появления этого симптома много, и чтобы лучше в них разобраться следует обратить внимание на цвет выделяемой слизи.
- Полупрозрачная, плотная мокрота может указывать на бронхиальную астму. В этом случае кашель сопровождается удушьем и имеет приступообразный характер.
- Зеленая или желтая густая слизь указывает на воспаление лёгких. Кашель сопровождается хрипами и болевыми ощущениями.
- Выделение темно-оранжевой мокроты характерно для крупа. Вначале заболевание протекает без температуры и сопровождается резким, сильным и приступообразным кашлем.
- Жёлтая, зелёная, янтарная слизь со следами крови типична для хронической формы бронхита. Её цвет зависит от возбудителя воспалительного процесса и стадии заболевания.
- Кашель с кровью, который образуется вместе с затруднением дыхания и острой болью в области грудной клетки характерен для туберкулеза.
- Прозрачная пенистая мокрота, иногда с примесью крови, может указывать на отёк лёгких. Заболевание сопровождается сильным кашлем и затрудненным дыханием.
- Кашель со слизью белого цвета и кровью может указывать на онкологические заболевания.
- Мокрота с желто-коричневым или зеленым гноем и кровью характерна для абсцесса легких.
- Похожие на белые, густые творожистые образования, типичны для грибковых заболеваний дыхательных путей.
Таким образом, есть возможность установить диагноз и определить степень заболевания без дополнительных анализов. Но если у врачей возникают сомнения, то необходимо обратить внимание на другие факторы и симптомы, которые могут возникнуть у человека.
Приступы кашля в течение дня
Время суток также может быть показателем для выявления причин кашля.
Мокрый ночной кашель без температуры у взрослого может быть связан не только с пульмонологическими заболеваниями, но и указывать на нарушения желудка, кишечника, сердечно-сосудистой системы, венерические заболевания и коклюш.
Утренний кашель характерен для курильщиков. А также типичен для таких заболеваний, как бронхиальная астма, рефлюкс-эзофагит, аллергическая реакция и хронический насморк. Подобным образом организм пытается очистить дыхательные пути от слизи, которая скопилась за ночь.
Чтобы улучшить качество сна и избавиться от неприятных симптомов нужно обратиться к соответствующему врачу и провести диагностику.
Методы и процесс обследования пациента
Прежде всего необходимо записаться на приём к врачу терапевту. Он проведёт первичный осмотр и назначит лабораторную диагностику. В частности:
- Биохимический и общий анализ крови позволяют оценить работу внутренних органов и выявить наличие воспалительного процесса.
- Бакпосев мокроты – помогает определить возбудителя инфекции в дыхательных путях человека и проанализировать его на чувствительность к медикаментам.
- Бронхоскопия – дает возможность оценить состояние трахеи и бронхов, проводить биопсию и удалить инородные тела.
- Спирометрия – позволяет исследовать функции внешнего дыхания, определить его объемные, скоростные и другие важные показатели.
- Рентген легких – выявляет патологические изменения: скрытые очаги воспаления и новообразования. Также позволяет диагностировать пневмонию и туберкулез.
- Компьютерная томография – позволяет исследовать дыхательные пути методом послойной диагностики, а именно визуализировать их элементы.
При необходимости терапевт направляет пациента к другим специалистам: аллергологу, инфекционисту, пульмонологу, онкологу, фтизиатру, отоларингологу. После определения причин, которые вызвали данный симптом, прописывается лечение.
Медикаментозное лечение мокрого кашля


Лечение мокрого кашля медикаментами
При поражении органов дыхания следует прибегать к системным методам лечения под наблюдением специалиста. Данная терапия заключает в себе применение сеансов физиотерапии, медикаментов, средств народной медицины и корректирование распорядка дня. Такой метод даёт быстрый и эффективный результат.
В данном случае, лекарства противобактериального действия прописываются в целях устранения очага инфекции или источников воспаления. Их использование без дополнительных лекарственных средств может только ухудшить состояние и негативно повлиять на иммунитет человека. Особенно если влажный кашель вызван грибковой инфекцией.
Для быстрого снятия этого симптома подходят антигистаминные препараты, такие как: «Диазолин», «Кларитин» и т. д. Они снимают отечность и спазмы дыхательных путей, уменьшают количество выделений мокроты.
Медикаменты, которые применяются от кашля при простудных заболеваниях не назначаются. Они способны устранить кашель, но не повлиять на главную причину симптома. Наряду с этим при большом количестве накопившейся мокроты такие препараты могут стать причиной бронхостаза и, следовательно, ухудшить ситуацию.
Отхаркивающие препараты
Мокрый кашель без температуры, возникший у взрослого человека устраняют при помощи отхаркивающих препаратов, которые способствуют выводу слизи путем ее разжижения. Существует два вида этих средств:
- С резорбтивным эффектом. Сперва лекарство всасывается в кишечнике, далее, попадая в кровоток оно достигает органов дыхания. Йодид натрия и хлорид аммония благотворно влияют на слизистые оболочки организма, что способствует оздоровительному действию. Благодаря этим веществам начинается разжижение мокроты.
- Растительного происхождения. Ряд лекарственных трав и эфирных масел, также обладают прямым действием на слизистую бронхов. Обычно, в их состав входят корень алтея и солодки, которые благоприятно влияют на дыхательные пути и способствуют активному выводу мокроты.
Некоторая группа медикаментов выпускается на основе термопсиса. Вещества этого растения локализуют очаг воспаления и действуют на центр дыхания, вследствие чего мокрота лучше отходит.
Муколитические средства
К группе муколитических средств принадлежат лекарственные препараты на основе ацетилцистеина. Им отдают предпочтение благодаря возможности купирования отита, воспаления лёгких, ларингита, острых и хронических форм бронхита.
Муколитические средства разжижают слизь и облегчают ее отхождение, содействуют очищению бронхов и лёгких. Большинство из них имеют противовоспалительные свойства. К таким препаратам относятся: «Амброксол», «Мукалтин», «Гербион», «Гедерин» и др.
Но следует быть осторожным при самостоятельном применении нескольких лекарственных средств, так как некоторые из них могут быть несовместимы. Это может привести к закупорке бронхов слизью и осложнению заболевания. Поэтому прежде чем использовать медикаменты, необходимо проконсультироваться со специалистом и внимательно изучить инструкцию.
Физиотерапия при кашле
Врачи рекомендуют сочетать медикаменты с физиотерапевтическими методами лечения. К ним относятся: ингаляции, парафинотерапия, электрофорез, УВЧ, тёплые ванны. Для того чтобы убедиться в целесообразности их применения, необходимо ближе ознакомиться с процессом их воздействия на организм.
Для проведения ингаляций используются отвары шалфея или календулы, эфирные масла, содовой раствор и т. д. В сутки осуществляют не больше 2 процедур продолжительностью 10 минут. Для лучшего эффекта применяют ультразвуковые ингаляторы (небулайзеры), в которые можно добавлять аптечные средства. К ним относятся: бронходилататоры, муколитики, антибактериальные препараты с противовоспалительным, противогрибковым, противовирусным и иммуномодулирующим действием, глюкокортикостероиды.
Электрофорез — еще один действенный метод лечения мокрого кашля. Медикаменты проникают под кожу с помощью электродов. Таким образом, процесс выздоровления проходит быстрей. Для каждого человека сила используемого тока определяется в индивидуальном порядке. Процедура продолжается 10 сеансов по 10 минут и проводится через день.
Во время парафинотерапии прогреваются органы дыхательной системы. Компресс с парафином помогает улучшить кровообращение, вследствие чего бронхи расширяются и мокрота быстро выходит.
Тёплые ванны с эфирными маслами эвкалипта или шалфея и отварами из лекарственных растений помогают прогреть организм, и в то же время получить эффект ингаляции. Время проведения процедуры не должно превышать 20 минут.
Также обеспечить прогревание организма поможет аппарат ультразвуковой терапии. Электромагнитное поле ультравысокой частоты проникает в ткани и органы человека и тем самым снижает воспалительные процессы в организме.
Данные процедуры успешно применяют в современной медицине, тем самым обеспечивая эффективность терапии дыхательных путей.
Лечение народными средствами


Народные средства в лечении кашля
Помимо медикаментозного лечения многие успешно применяют народные средства.
В этом случае отлично помогает целебный сбор, в состав которого входят: липа, подорожник, мать-и-мачеха, льняные семена. Для его приготовления достаточно залить столовую ложку смеси этих растений 250 мл кипятка и настоять 30 минут. Отвар следует принимать 3 раза в сутки.
Также используют травяные чаи и настойки на основе корня солодки и алтея, ромашки, коры дуба. Чтобы упростить процесс их приготовления, грудные сборы можно приобрести в аптеке.
Еще один популярный способ лечения мокрого кашля – согревающие компрессы.
Для этой цели можно использовать горчичник, мёд, масло или картофель. Они накладываются на грудную клетку, которую затем необходимо накрыть пергаментом. Для лучшего эффекта нужно укрыться и полежать в тепле в течение часа.
Можно растирать спину и грудную клетку барсучьим жиром. Он эффективно лечит заболевания, которые сопровождаются кашлем благодаря биологически активным веществам. Они имеют противовоспалительные свойства и благоприятно влияют на иммунитет человека.
Для разжижения мокроты отлично подойдут ингаляции с добавкой настойки чабреца. Для этого необходимо накрыть голову полотенцем и дышать паром около 15 минут. Процедуру желательно проводить на ночь.
Чабрец можно использовать в виде чая или отвара. Столовую ложку сухого растения необходимо залить кипятком и дать настояться в течение 2 часов. Принимать отвар нужно 3 раза в день по 3 столовой ложки через час после приёма пищи.
Рецепты народной медицины могут оказаться действенными в лечении мокрого кашля, но в основном они применяются, как вспомогательные методы для традиционной медицины.
Профилактические меры
Чтобы предотвратить появления кашля необходимо применять некоторые профилактические меры. А именно:
- Прогулки на свежем воздухе. Посещение парковых зон и скверов улучшает вентилируемость бронхов в десятки раз, что благоприятно влияет на все органы дыхательной системы.
- Укрепление иммунной системы. Сбалансированное питание, закаливание, занятия спортом, прием витаминов пойдут на пользу любому человеку и предотвратят развитие воспалительных процессов.
- Поддержание приемлемой температуры и влажности воздуха. Специалисты рекомендуют часто проветривать помещение, поддерживать температуру на уровне 22 градусов, а влажность – 60-70%. Если нет возможности приобрести увлажнитель воздуха, можно использовать мокрые простыни, развешанные по комнате или поставить таз с водой у батареи.
Использование этих простых правил значительно сократит риск появления заболеваний дыхательной системы, в том числе возникновения мокрого кашля.
Из вышеизложенной информации можно заключить, что данный симптом нельзя оставлять без внимания, так как он указывает на скрытый воспалительный процесс. В таком случае посещение доктора обязательно. Только он сможет правильно определить проблему и назначить лечение.
Если кашель долго не проходит:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
♦ Рубрика: Заболевания.Мокрый или влажный кашель у ребенка
Любой ребенок, даже у самых заботливых родителей может начать кашлять. При этом не всегда медицина помогает в лечении влажного кашля, поэтому родителям следует учиться самостоятельно ставить диагноз, разбираться в лечении. Влажный кашель у ребенка развивается по многим причинам, каждая из которых требует определенной тактики. Чтобы не допустить формирование осложнений и необоснованное назначение антибиотиков, нужно знать причины продукции избыточной мокроты в дыхательных путях.
Причины мокрого кашля у детей
Мокрота – это слизь, которая продуцируется железами трахеи и бронхов. Мокрота имеет патологический характер, то есть появляется при развитии какого-либо заболевания. Хотя в норме слизь также продуцируется, но в количестве не вызывающем кашлевой рефлекс.
Мокрота часто имеет примеси секрета носовых пазух. Это происходит у детей, страдающих насморком, при котором слизь с носа стекает по задней стенке глотки в трахею, там смешивается с мокротой и откашливается.

Причины появления мокрого кашля у ребенка делятся на три группы:
- Неинфекционные (гиперпродукция слизи, аллергия, бронхиальная астма).
- Вирусные инфекции (ОРВИ, вирусный ринит).
- Бактериальные инфекции (синуситы, трахеит, бронхит, пневмония, коклюш).
По цвету откашливаемой мокроты можно заподозрить причину влажного кашля:
- Прозрачная, жидкая, слизистая появляется при аллергии, вирусной инфекции.
- Прозрачная, густая, стекловидная откашливается при бронхиальной астме.
- С примесями гноя, желтоватая или зеленая мокрота при бактериальной инфекции.
Влажный кашель можно вылечить только исходя из причины его появления. Так как зачастую назначается стандартное лечение, кашель у детей перерастает в затяжной, когда становится непонятно, есть ли какое-либо заболевание или это просто гиперпродукция слизи.
Важно! Малышам младше 2 лет строго запрещено давать муколитики ̶ препараты, разжижающие мокроту. Детям постарше также не всегда целесообразно назначать эти средства, так как соблюдение простых гигиенических правил успешно заменяет прием муколитиков.
Как и чем лечить мокрый (влажный) кашель у ребенка?
Лечение влажного кашля у детей должно включать следующие принципы:
- Аллергический кашель проходит при ограничении контакта ребенка с аллергеном. До этого момента прием антигистаминных средств только снимает симптомы. Поэтому чтобы избавиться от продолжительного аллергического кашля следует бросить все силы на поиск аллергена, уборку и очищение воздуха жилплощади.
- Вирусная инфекция самостоятельно проходит через 5-7 дней при соблюдении гигиенического режима. Большинство противовирусных никак не влияют на продолжительность простуды. Но следует помнить, что при вирусной инфекции нет смысла и показаний принимать антибиотики.

- Бактериальная инфекция лечится только антибиотиками. Но тут тоже не все однозначно, потому что есть препараты выбора и если в ближайшее время они уже назначались ребенку, то эффективность их при последующем лечении резко падает. В таком случае выручают препараты резерва. Есть же случаи, когда врачи начинают терапию препаратами резерва, и при их неэффективности тяжело подобрать безопасное и надежное лекарство.
Важно! Муколитики рекомендовано принимать только в случае бронхита, пневмонии. В остальных ситуациях их использование может вызвать гиперпродукцию слизи, с которой ребенок не справится, что вызовет обострение мокрого кашля и развитие осложнений.
Помимо влажного кашля, заболевания проявляются другими симптомами. В первую очередь нужно обратить внимание на показатели температуры тела.
С температурой или без нее
Повышение температуры тела вызывают специфические соединения – пирогены. Они могут быть инфекционными и неинфекционными. К инфекционным относятся фрагменты оболочки бактерий, вирусов, простейших. Этим объясняется повышение температуры тела в начале инфекции. Далее, к механизму развития лихорадки присоединяются иммунные механизмы, они же обеспечивают подъем температуры при обострении аллергии.
Влажный кашель у ребенка без температуры может быть последствием неосложненного ринита, вялотекущего аллергического процесса или гиперпродукции слизи на фоне приема отхаркивающих средств.

При любой инфекции или обострении аллергии будет повышаться температуры. Если показатель поднимается до 38 °C, то жаропонижающие препараты принимать не нужно.
Следует лечить ребенка, используя следующие рекомендации:
- Уложить ребенка в кровать, не кормить большим количеством калорийной пищи, чтобы снизить теплопродукцию.
- Вдыхаемый воздух должен быть прохладным, ниже 20 °C, чтобы увеличить теплоотдачу.
- Малыша следует тепло одеть или положить под одеяло, так как ребенок должен только дышать влажным, прохладным воздухом, а не замерзать.
- Обильное питье – это главный принцип снижения температуры и борьбы с влажным кашлем. При этом происходит разжижение крови, мокроты, обильное потение и понижение температуры тела.
Важно! Совокупностью перечисленных рекомендаций можно понизить показатель термометра на 1-1.5 °C без приема таблеток. Также следует сказать, что употребление медикаментов будет неэффективно, если не соблюдать все вышеперечисленные мероприятия.
При жаре выше 38 °C можно использовать ректальные свечи, сироп, таблетки, чаще всего для детей применяется Парацетамол. Лихорадку выше 39.5 — 40 °C нужно лечить инъекционным способом, что осуществимо при обращении к специалистам.
Важно! Если ребенок вялый, плохо себя чувствует, неадекватно ведет, задыхается, не хочет пить при температуре ниже 38 °C, то нужно сразу давать жаропонижающий препарат.
При простуде, ОРЗ и ОРВИ
При вирусной инфекции верхних дыхательных путей отхаркивание мокроты – это последствие ринита. То есть сначала происходить развитие воспаления слизистой носовых пазух. Слизь стекает по задней стенке глотки, распространяет инфекцию и раздражает кашлевые рецепторы.
Лечить такой кашель следует следующим образом:
- Промывание носа солевыми растворами. Нужно купить 0.9% раствор натрия хлорида, который продается в каждой аптеке. Раствор переливается в вымытый распылитель из-под сосудосуживающих капель и применяется до 5-6 раз в сутки. Можно заливать в нос раствор прямо из шприца без иголки и давать ребенку высморкаться или воспользоваться грушкой. Аптечные солевые капли – Аквамарис, Салин.

- Если уже появился кашель, то можно полоскать горло раствором соли, соды. В стакан воды добавляется по чайной ложке соли и соды. Способ применяется, только если ребенок сможет полоскать горло и выплюнуть раствор.
- Давать ребенку пить теплые компоты, чай, воду. Это мероприятие заменяет прием отхаркивающих средств.
- Частые прогулки на свежем воздухе в любую пору года. Зимой хотя бы выносить малыша подышать на балкон.
- Проветривание квартиры, повышение влажности воздуха. Оптимальный показатель термометра в помещении 20 °C.
Если помощь была оказана неправильно, то вирусная инфекция может осложниться бактериальной, что повлечет развитие бронхита и даже пневмонии.
При бронхите и пневмонии
Кашель с мокротой у ребенка, который сопровождается хрипами в легких, говорит о бронхите. Если температура тела повышена до 38 °C, нет одышки, и ребенок не задыхается, то это говорит о легком течении бронхита. Воспаление бронхов может быть как вирусным, так и бактериальным. При легком течении принимать антибиотики не рекомендуется, так как не всегда понятно, какой возбудитель вызвал процесс.
Лечение при легком бронхите:
- Понижение значка термометра в квартире до 19-18 °C.
- Проведение уборки в квартире без использования бытовой химии, простой чистой водой. Из помещения, где находится ребенок убрать все ковры.
- Давать обильное питье. Даже если малыш не сильно хочет, стараться его напоить.
- При повышении температуры руководствоваться правилами, описанными выше.
- Муколитики: Мукалтин, сиропы Алтея и Доктора Мом, Амброкол, Бромгексин. Средства будут действовать, только если ребенок будет напоен.

При обструктивном бронхите следует:
- Соблюдать все вышеперечисленное.
- Спазмолитики, такие как Но-шпа для снятия спазма бронхов и устранения бронхообструкции.
- В некоторых случаях назначается Эуфиллин для расширения просвета бронхов.
Бактериальный бронхит с откашливанием гнойной мокроты, высокой температурой лечиться только с использованием антибиотиков. Если ко всем симптомам присоединяется одышка, то речь идет о пневмонии – воспалении легких.
Диагноз устанавливается на основании рентгенологического исследования легких. Заболевание лечится только под руководством специалистов и зачастую в условиях стационара.
Лекарственные препараты
Лечение влажного кашля у ребенка в случаях тяжелого бронхита и пневмонии включает использование препаратов:
- Отхаркивающие средства представлены растительными препаратами ̶ Алтейка, Муколтин, Гербион. Синтетические медикаменты с муколитическим эффектом – Амброксол (Лазолван), Бромгексин. Лекарства продаются в виде сиропов, настоек, таблеток и инъекций. (Полезная статья — подбираем отхаркивающий сироп для ребенка при кашле)

- Спазмолитики – Но-шпа (Дротаверин). Хороший эффект оказывает Эуфиллин.
- Жаропонижающие препараты на основе Парацетамола. Действующее вещество содержится в форме ректальных свечей, сиропа, порошка, таблеток. Разовая дозировка составляет 10 мг на 1 кг веса малыша.
- Витамин С, группы В.
- Антибиотики группы защищенных пенициллинов, аминогликозидов, сульфаниламидные препараты. Принимать средства следует как минимум 5 дней, даже если симптомы инфекции утихли. Таблетки нужно выпивать строго через определенные интервалы времени. Длительность лечения определяется строго врачом.
При лечении аллергической болезни у детей следует принимать антигистаминные средства. Также если не найден аллерген, а ребенок страдает от частых обострений, то для профилактики тоже используются противоаллергические препараты.
Народные методы
Для разжижения мокроты применяются настои Грудного сбора. При заболеваниях дыхательной системы эффективны сборы № 1, 2, 3, 4. Травы можно использовать у детей начиная с 3 годиков. Лечиться народными методами можно с начала заболевания в течение нескольких недель.

Важно! Если от народного лечения не будет эффекта или состояние малыша будет ухудшаться, нужно обратиться к врачу.
Ингаляции
Дыхание парами трав можно проводить с годовалого возраста. Для этого используются ромашка, сосновые шишки, липа, мята. Сухое сырье в количестве 3-4 ложек заваривается в стакане. Потом настой выливается в ванночку и ребенок там купается. Слизь после таких процедур лучше откашливается, поэтому их лучше проводить утром, чтобы кашель не мешал ночью.
Детям постарше можно устраивать ингаляции над тазиком с настоем трав, эфирными маслами.
Список наиболее эффективных масел:
- Эвкалиптовое.
- Чайного дерева.
- Хвойное.
- Кипарисовое.
- Мятное.
Если есть прибор – небулайзер, то с его помощью вылечиться от влажного кашля можно намного быстрее. При тяжелых случаях обструктивного бронхита и частых приступах удушья используются препараты, расширяющие бронхи – Беродуал, Будесонит (Пульмикорт). Препараты назначаются только врачом. Их строго запрещено принимать самостоятельно.
Уход за больным и подходящий микроклимат
При мокром кашле у ребенка без высокой температуры и с ее повышением не нужно ограничивать жизнедеятельность малыша. Ребенок должен активно двигаться, чтобы не было застоя мокроты, гулять на улице и дышать свежим, прохладным воздухом. В квартире не реже двух раз в сутки необходимо проводить влажную уборку, хорошо убирать пыль. Важно свернуть ковры, заменить пуховые подушки и одеяла на синтетические.
Показатель термометра в помещении должен быть ниже 20 °C. Воздух нельзя пересушивать обогревателями. Можно поставить рядом с кроватью тазик с кипятком, чтобы водяной пар увлажнял воздух. Лучше использовать специальные приборы-увлажнители. Если же у малыша аллергия или бронхиальная астма, то лечебный эффект оказывают очистители воздуха.

Маленьким детям тяжело откашливать большое количество мокроты, поэтому нужно им помогать. Техника дренажного массажа способствует отхаркиванию слизи. При этом нужно придать ребенку положение лежа, с немного опущенным головным концом или сидя, наклонив туловище вперед. Массаж заключается в постукивании по спине снизу вверх. Технику можно применять с грудничкового возраста.
Последствия и осложнения
Самым грозным осложнением является пневмония. Заболеть высокая вероятность у детей с сопутствующей патологией, ослабленных, но часто воспаление легких у здорового ребенка – это вина родителей. Значит, малыш содержится в неправильных условиях.
Чего нельзя делать, чтобы обычная простуда с влажным кашлем не переросла в тяжелую пневмонию:
- Нельзя заставлять ребенка дышать горячим, сухим, застойным воздухом. Это происходит если не проветривать помещение и нагревать воздух калорифером.
- Не поить ребенка. Даже если он не хочет, нужно сварить компот, добавить туда сахара или меда, но напоить малыша.
- Нельзя окружать детей пыльными коврами, пуховыми перинами и тяжелыми подушками. В такой обстановке есть высокая вероятность развития аллергии, частых бронхитов с обструкцией.
- Нельзя во время простуды держать малыша дома, нужно обязательно гулять на улице или балконе.
- Нельзя при влажном кашле давать противокашлевые препараты. Это строго запрещено!
- Нельзя при рините, ларингите давать муколитики, даже если есть кашель. Нужно полоскать нос и горло, а отхаркивающие средства только усилят распространение болезни.

Заключение
В лечении влажного кашля у малышей нужно полагаться на объективную оценку состояния. Если ребенок активный, с нормальным аппетитом и его беспокоит влажный кашель, то вполне можно обойтись без медикаментов. Но при высокой температуре, гнойной мокроте, ухудшении состояния нужно обращаться к педиатру и лечиться с использованием антибиотиков, чтобы не развилось осложнение.
Длительный кашель с мокротой без температуры у взрослого лечение
Кашель с мокротой
Если у человека наблюдается затяжной мокрый кашель, то ему помогут обильное питье, фитопрепараты, противовоспалительные медикаменты. Лучшим вариантом, как избавиться от кашля с мокротой, станет обращение к врачу. Доктор пропишет на основании диагностики цвета экссудата, симптомов болезни нужные бронхолитики, назначит ингаляции, антибиотики при запущенных случаях. В домашних условиях можно попытаться облегчить сильные симптомы:
- ингаляциями содой;
- растительными препаратами;
- приемом сиропов.
Зеленая мокрота при кашле
Когда откашливается зеленая мокрота, стоит немедленно обратиться к доктору. Это может быть причиной воспалительного процесса в бронхах, трахее или легких. В результате образуется слизисто-гнойный экссудат. Если есть кашель с зеленой мокротой – как лечить симптом, расскажет врач. Применяются продуктивные антибиотики, противовоспалительные вещества, отхаркивающие средства, чтобы снизить неприятные ощущения.
Желтая
При пневмонии, воспалении легких, вирусном бронхите или гнойных процессах внутри легких отходит мокрота желтого цвета. Грипп характеризуется желто-зеленым экссудатом, иногда сопровождающимся кровью при приступах. Лечится такой тип выделений противовирусными средствами, ингаляциями, для укрепления иммунитета используют эффективные иммуномодуляторы. Пневмонию и воспаление лечат сильными антибиотиками.
Белая
В результате грибковых поражениях легких у больного наблюдается мокрота белого цвета при кашле. Причиной творожистого отделения служит аспергиллез, начало туберкулеза, длительный прием антибиотиков на фоне сниженного иммунитета. Если мокроты немного, то это туберкулез. Наличие розовой крови говорит об осложнениях, возможных травмах сосудов. Лечат болезнь сильными антигрибковыми препаратами, иммуномодуляторами, витаминной терапией.
Коричневая
Абсцесс легких – вот о чем может свидетельствовать темная мокрота коричневого цвета при кашле. Это является показателем наличия крови, которая свернулась в результате острого бронхита, пневмонии, туберкулеза, рака или отека легких, инфарктных проявлениях. Если есть кашель с коричневой мокротой – как лечить основное заболевание, подскажет врач-пульмонолог. Обращаться к нему нужно незамедлительно, чтобы остановить внутренне кровотечение, уничтожить инфекцию антибиотиками.
Прозрачная
Самым безобидным типом выделений считается прозрачная мокрота при кашле. Ее появление свидетельствует о начале ОРЗ без осложнений, отсутствии воспалений. Лечится заболевание приемом отхаркивающих и муколитических средств. Если слизь вязкая, напоминает стекло, это говорит о бронхиальной астме, воспалении легких, бронхите или простуде. Нельзя допускать увеличения объема выделений – это приводит к отравлению и застою в бронхах.
Вязкая
Густая трудноотделяемая мокрота может говорить о переходе сухого кашля во влажный, застойных явлениях, отеке легких. Избавиться от вязкого секрета помогут разжижающие препараты, массаж грудной клетки, обильное питье теплой щелочной жидкости. Если к отделениям прибавляются кровяные волокна, а текстура становится пенистой, то это говорит о раке.
Серая
Если женщину мучает серая мокрота при кашле беременности, то это говорит о начинающемся ОРЗ или ОРВИ на фоне сниженного плохого иммунитета. Обязательно нужно к врачу, чтобы определить, начинается ли болезнь, и как можно скорее начать ее лечить. Кашлевый синдром для беременных опасен тонусом матки, повышением артериального давления, провоцированием выкидыша. Лечение назначается народными средствами, допустимыми препаратами, мягко влияющими на мать и малыша.
Причины возникновения
Першение с выделением секрета нередко возникает как симптом или осложнение ряда болезней дыхательной системы человека: трахей, бронхов или легких. Процессы могут быть хронические, острые или носить опухолевый характер. Продуктивный кашель обычно появляется на фоне астмы. Вначале это несильные хрипы в легких и сухое покашливание.
Но со временем хрипы усиливаются, начинает выделяться секрет, иногда он становится слишком густым, тем самым осложняя процесс выхода. При бронхите также наблюдается сильное отделение слизи. Отделение мокроты — ответная реакция организма на излишнее образование бронхиального секрета. При пневмонии, обычном гриппе и прочих респираторных заболеваниях тоже возникает отхаркивающий кашель.
О характере болезни поможет узнать цвет и консистенция мокроты. Но ориентируясь на внешний вид выделяемой слизи, нельзя поставить диагноз, однако можно сделать предположение, на наличие каких недугов стоит проводить дальнейшее обследование.
Характеристика болезни по цвету выделений
| № | Цвет мокроты | Сопровождающие процессы и симптомы | Название болезни |
| 1 | приглушенный желтый | наличие очагов воспаления в легких, продолжительный отхаркивающий кашель, хрипы | начальная стадия пневмонии |
| гнойный процесс в легких, температура | острый бронхит | ||
| 2 | едко-желтый | небольшое количество вязких выделений | цирроз печени |
| субфебрильная температура 37 С — 37,2 С | Опухоль | ||
| желтый оттенок кожи, жидкие выделения плохо отходят | поражение легких при гепатите | ||
| 3 | цвет охры | недуг, характерный для людей, которые долгое время дышат воздухом, насыщенным пылью с высокой концентрацией оксида железа | сидероз |
| 4 | желто-зеленый | Вязкая неоднородная консистенция гнойной мокроты при кашле | гнойный бронхит |
| высокая температура — 38 С и выше, хрипы, «клокочущее» тяжелое дыхание | бактериальная пневмония | ||
| остаточные явления после лечения туберкулеза специфическими препаратами | пролеченный туберкулез | ||
| 5 | ржавый цвет | прожилки ржавого цвета свидетельствует о травмировании сосудов дыхательных путей, обычно исчезают через 1-2 дня | сильный кашель при любом респираторном заболевании |
| вирусное или гнойное воспаление привело к повреждению сосудов, температура | пневмония | ||
| 6 | коричневый | выделяемая слизь имеет гнилостный запах | рак легких |
| заболевание, характерное для людей, которые долгое время дышат воздухом, насыщенным каменноугольной или кремниевой пылью | пневмокониоз | ||
| нередко в выделяемом секрете наблюдаются кровяные прожилки, ощущение хронической усталости | туберкулез | ||
| 7 | от светло-зеленого до темно-зеленого | сопровождается слабостью, одышкой, болью в груди, высокой температурой | абсцесс или гангрена легкого |
| характерно чередование обострений и ремиссий, ощущается недомогание, влажный кашель и температура | бронхоэктатическая болезнь (патология расширения бронхов) | ||
| вязкая консистенция выделений | гайморит | ||
| 8 | прозрачно-белый | свистящее дыхание, ощущение нехватки воздуха, стекловидная слизь | астма |
| продолжительный сильный кашель с мокротой | коклюш | ||
| у человека, находящегося в лежачем положении, выделения попадают из носа в гортань, тем самым провоцируя сильные приступы першения | ринит (насморк) | ||
| заложенность горла, воспаление носоглотки | грипп | ||
| 9 | прозрачная мокрота | продуктивный кашель чаще всего появляется вечером, после приема пищи или ночью | болезни сердца и сосудов |
Подтвердить или опровергнуть наличие предполагаемого недуга поможет комплекс таких диагностических мероприятий, как:
- клиническое исследование мочи,
- общий анализ крови;
- рентген или флюорография;
- осмотр у специалиста с прослушиванием;
- анализ мокроты на флору для установления возбудителя.
В пользу их обязательного проведения и посещения врача при выделении слизи говорит серьезность заболеваний, которые обычно сопровождает продуктивный кашель, именно поэтому к нему нельзя относиться легкомысленно. Лечение влажного кашля требует профессионального комплексного подхода.
Какое лечение может назначить врач
Акцент на лечение кашля у ребенка или взрослого — это устранение его первопричины. Медикаменты назначаются только лечащим терапевтом после полного обследования и постановки диагноза. Преимущественно назначают препараты, которые помогают отход мокроты. Среди них:
Большинство из этих препаратов содержат в себе натриевую соль, которая помогает размягчить слизь и сделать ее менее вязкой. Но данные препараты не рекомендуется принимать;
- при повышенном артериальном давлении;
- людям с болезнями надпочечников;
- больным язвой;
- в случае, когда в мокроте есть примеси крови.
Лечение кашля с трудноотделяемой мокротой у ребенка лечится с помощью сиропов, например, из корня солодки.
Если больной кашляет приступообразно, врач может приписать:
В тяжелых случаях проводится лечение антибиотиками. Курс терапии назначается только врачом. Препараты для лечения симптома назначаются индивидуально.
Особенности мокроты
Слизистая мокрота отделяется при сокращении мышц, это вещество содержится в легочных альвеолах, бронхах, верхних дыхательных путях и может состоять из смеси слизи, гноя либо крови. Для каждого заболевания характерны разные консистенция и цвет мокроты:
- При бронхите, сопровождающемся сухим покашливанием, отделяется секрет темного либо коричневого цвета.
- При ОРВИ, воспалении бронхолегочной системы, синусите и хроническом курении появляется слизь желтого цвета.
- При грибковых заболеваниях, туберкулезе и длительном приеме антибактериальных средств отделяется при кашле белая творожистая слизь.
- При аллергических реакциях, астме, пневмонии и простуде нередко выделяется прозрачная слизь, имеющая вязкую консистенцию.
- Секрет зеленого цвета появляется при заболеваниях бронхов и легких воспалительного характера.
- При сибирской язве либо отеке легких появляется пенистая мокрота.
- У шахтеров, каменщиков и землекопов наблюдаются выделения черного цвета.
- При вирусных болезнях появляется водянистый секрет.
- Гнойная мокрота указывает на развитие застойных процессов внутри легких.
- При воспалении бронхов, раке дыхательных путей либо повреждении сосудов во время кашля отделяется секрет с небольшим количеством крови.
Консистенция мокроты может быть вязкой, густой, жидкой. Вязкость зависит от содержания секрета и от количества в ней лейкоцитов, эпителия.
Виды мокроты
Диагностика кашля с мокротой без температуры
Существует ряд патологических заболеваний, при прогрессировании которых наблюдается большое количество выходящей слизи. При этом опытный специалист способен по структуре и даже по цвету экссудата сделать вполне правильное предположение о присутствующем в организме пациента заболевании.
Поэтому диагностика кашля с мокротой без температуры начинается с оценки структуры выделений и их цвета. Может, конечно, быть так, что оттенок мокрот получается путем его окрашивания продуктами питания. Например, после приема блюд, в состав которых входит свекла или морковь. Окрасить слизь способно красное вино, кофе и многие другие продукты. Поэтому первично стоит исключить именно этот фактор. Но, в большинстве случаев, оттенок экссудату придает заболевание и протекающие при нем негативные для здоровья больного процессы.
- Например, в случае астмы с кашлем выходит прозрачная слизь повышенной плотности.
- В случае диагностирования воспаления легких, экссудат выходит зеленовато – желтого или желтого оттенка.
- При крупозном воспалении легких цвет мокрот имеет ржавый оттенок.
- В случае поражения организма больного бронхитом или различными штаммами гриппа, совместно с кашлем выходит гнойная слизь, которая выкрашена в зеленовато – желтый цвет. Вполне могут проявляться прожилки крови.
- При инфаркте легкого одним из симптомов данной патологии является экссудат яркого красного оттенка.
- В случае прогрессирования отека легких, выделения имеют пенистый характер, с кровавыми прожилками.
- Экссудат желтовато-коричневого цвета присутствует в симптоматике абсцесса легких.
- Бронхогенная форма ракового образования в легких, отмечает совместный выход кашля и слизи волокнами красного (кровавого) цвета.
- Если специалист наблюдает отхождение мокроты белыми хлопьями, он может предположить, что легкие поражены грибковыми формами.
- Легочный абсцесс, бронхоэктатические заболевания и некротические процессы (например, гангрена) вызывают выход зеленоватых мокрот. Слизь такого цвета всегда говорит о заболеваниях, при которых характерной особенностью является приостановление оттока. Зеленый экссудат говорит о том, что организм поражен инфекцией, которая уже начала свое размножения, а, следовательно, заболевание продолжает прогрессировать. Например, трахеобронхит банально начинается с обычного тривиального насморка. Часть слизи высмаркивается, но некоторое ее количество стекает по задней стенке глотки. Данная мокрота выходит из организма больного совместно с кашлем. При этом такие выделения имеют весьма неприятный «аромат».
После визуального осмотра пациента, доктор назначает дополнительное обследование, в которое может входить:
- Анализ мокрот на присутствие инфекции, бактериального и грибкового поражения, а так же определения возбудителя заболевания.
- Возможно назначение рентгенографии.
- Другие уточняющие диагностические методики.
В любом случае, при появлении осязаемых мокрот, не лишним будет обратиться за консультацией к специалисту. И чем быстрее человек решиться на такой шаг, тем скорее развеяться сомнения по поводу причины появления кашля с мокротой без температуры, и, соответственно, будут приняты соответственные адекватные терапевтические меры. Порой, от того на сколько быстро больной обратился к специалисту, зависит не только его здоровье, но и его жизнь. Ведь даже пневмония способна проходить без повышения температурных показателей тела.
Лечение влажного кашля с мокротой
Многие пациенты задают вопрос доктору, а как лечить кашель с мокротой. Чтобы удалить скопившуюся слизь из бронхов и дыхательных путей, назначаются муколитические препараты и средства отхаркивающего действия.
Некоторые пациенты, переживая за свое здоровье, отказываются принимать медикаменты и прибегают к народным методам. Но каждый способ лечения имеет противопоказания и побочные явления. Ко всему этому, перед использованием любого средства необходима консультация врача.
Медикаментозные препараты, которые способны избавить от кашля, делят на три типа.
- Отхаркивающего действия. Назначают в тех ситуациях, если необходимо устранить признаки простудной болезни с выделением негустой мокроты.
- Противокашлевого действия. Назначают тогда, когда у больного имеется сухой изнуряющий кашель. Категорически запрещено принимать данные средства, если у пациента наблюдается влажный кашель.
- Муколитического действия. Назначают в тех случаях, когда имеются признаки заболевания с выделением густой, вязкой и трудно отходящей слизью.
Медикаменты от влажного кашля
Чтобы устранить кашель с мокротой, как лечить и чем, стоит узнать у специалиста. Зачастую врачи для быстрого и эффективного лечения влажного кашля, назначают средства Алтея, к которым относят Мукалтин, сироп Алтейка и корни алтея. Данные препараты назначают в том случае, если есть необходимость вылечить болезни дыхательной системы острого и хронического характера в виде бронхита, эмфиземы легких и трахеобронхита. Лекарства применяются при наличии вязкой и трудно отходимой мокроте.
Средства, в состав которых входит термопсис, помогают вылечить симптомы простуды при помощи раздражения дыхательного центра. Такой процесс позволяет мокроте отходить. К ним относят таблетки от кашля в виде Термопсола, Коделака бронхо счабрецом. Лекарственные препараты имеют отхаркивающее, противовоспалительное и муколитическое свойство.
Быстро справиться с кашлем помогут грудные сборы. В их состав входят лекарственные травы в виде душицы, мать-и-мачехи, подорожника, солодки, шалфея, аниса, алтея, ромашки и календулы.
Муколитики назначают принимать в том случае, если у больного наблюдается бронхит. Они направлены на разжижение слизи и улучшение ее выведения их дыхательной системы. В состав лекарств могут входить ацетилцистеин или бромгексин. К таким средствам относят Солвин, Бронхосан, Флюдитек и Бронхобос. При их применении улучшение заметно уже на второй день.
https://youtube.com/watch?v=FQbW-rswpOU
Народные методы лечения кашля с мокротой
Чем лечить кашель с мокротой? В такой ситуации можно прибегнуть к народным способам лечения. Самыми эффективными считается использование ингаляций с добавлением соды, эфирных масел, лекарственных трав и йода. Процедуру нужно проводить не меньше трех раз за день. Если ингаляции делают детям, то последние манипуляции нужно провести за два-три часа до сна, чтобы ребенок успел прокашляться.
Также к народным средствам можно отнести сосновые почки. Для приготовления лекарства нужно залить несколько почек кружкой горячего молока. Накрыть полотенцем и дать постоять в течение часа. Принимать средство нужно в течение всего дня в равных частях.
Прекрасным средством является лук. Из него можно приготовить отвар. Для этого нужно взять две луковицы, и не очищая, закинуть в кипящую воду на один час. После приготовления в настой необходимо добавить несколько ложек сахара и принимать по три раза в день.
Можно приготовить эффективное средство из сбора таких трав, как мята, подорожник, алтей и мать-и-мачеха. Все нужно смешать в равных пропорциях и залить кружкой кипяченной воды. После этого настой должен настояться в течение двадцати минут. Процедить и принимать перед едой по два раза в день.
Также во время лечения необходимо соблюдать несколько условий.
- Устраивать проветривание помещения и увлажнение комнаты как можно чаще.
- Пить много жидкости в виде воды, морсов, чая и отваров из трав.
- Отказаться от такой вредной привычки, как курение.
- Побольше гулять на свежем воздухе, если не наблюдается повышения температуры.
Какие заболевания приводят к развитию влажного кашля?
К основным причинам можно отнести:
- Бронхит. Болезнь поражает бронхи, ее отличительным признаком является кашель, длящейся несколько недель. Бронхит легко приобретает хронический характер и требует комплексного лечения.
- Синусит. Воспаление околоносовых пазух также часто приводит к мокрому кашлю. Обычно перед ним пациента беспокоит насморк, частым симптомом также является головная боль. Традиционные средства от кашля тут не помогут, поскольку слизь образуется не в горле в синусах носа.
- Воспаление легких (пневмония). Это тяжелое заболевание, чаще всего требующее госпитализации. Оно сопровождается болью за грудиной, одышкой.
- Тонзиллит (ангина). Заболевание представляет собой воспаление миндалин. Патоген попадает на их поверхность в результате заражение или присутствует там в составе нормальной микрофлоры. Ангина сопровождается болью при глотании, интоксикацией, мигренью.
- Аллергия. Причиной являются вещества, не представляющие серьезную опасность сами по себе – пыльца, духи, пудра. Но при контакте со слизистой дыхательных путей оно вызывает ту же реакцию иммунной системы, что и инфекционный агент. При аллергии характерным является кашель с мокротой без температуры, выделения обычно обильные, водянистые. Наряду с этими симптомами наблюдается ринит, чихание.
- Застойная сердечная недостаточность. Во время заболевания в бронхах скапливает секрет в результате нарушения водно-солевого баланса. Он и провоцирует сильный мокрый кашель. Для заболевания характерны отеки, приступы астмы, одышка.
- Сердечная астма. В мокроте может присутствовать кровь. Причиной заболевания является сердечная недостаточность. Как и при бронхиальной астме, для него характерны ночные приступы, сопровождающиеся страхом, паникой, учащением пульса.
- Абсцесс легких. Очень опасное заболевание, способное привести к сепсису (заражению крови) и даже смерти больного. В результате действия инфекционного агента в полости легких образуются очаги гнойного воспаления. Кашель сопровождается отделением большого количества мокроты с неприятным запахом.
- Саркоидоз легких. Злокачественное заболевание, затрагивающее лимфатическую и железистую ткань органов. Причины его возникновения до конца не выяснены. Как отмечается в Диагностическом справочнике терапевта (авторы – А.А. Чиркин, А.Н. Окороков и др.), “большую патогенетическую роль играют нарушения системы иммунитета”. Кашель с мокротой появляется на второй стадии заболевания, и может сопровождаться слабостью, одышкой, хрипами.
Болезни, сопровождающиеся влажным кашлем
К болезням, сопровождающимся влажным кашлем, относятся:
- Бронхит. При бронхите воспалительный процесс локализуется в бронхах, вызывая тем самым отек и обильное отхождение мокроты. Таким способом организм пытается очистить дыхательные пути. Бронхит может возникнуть на фоне таких вирусных инфекций, как грипп и парагрипп, реже как осложнение ОРВИ. Часто бронхит бывает вызван бактериями (стафилококками, стрептококками, пневмококами). При бронхитах мокроты густые и скудные. При лечении бронхита кашель может не проходить десять-четырнадцать дней и дольше, хотя другие симптомы болезни (температура, слабость) проходят значительно раньше.
- Трахеит (воспаление трахеи) имеет туже этиологию, что и бронхит, и хотя заболевание начинается с сухого непродуктивного кашля, в процессе лечение кашель становится влажным, что говорит о положительной динамике заболевания.
- Ларингит воспаление голосовых связок сопровождается лающим кашлем.
- Пневмония (воспаление легких). Интенсивный кашель с большим выделением мокроты при пневмонии указывает на бурно протекающий воспалительный процесс. Воспалительный процесс в легких может сопровождаться выделением мокроты с гноем, ржавого цвета, с неприятным запахом.
- Ринит и синусит. Влажный кашель, учащающийся по ночам и утром, может возникать при стекании слизи из носа и носовых пазух по задней стенке гортани. На наличие ринита или синусита указывает заложенность носа, припухлость лица, головные боли, температура.
- Коклюш – заболевание, в основном встречающееся у детей. Начинается с сухого кашля. В процессе болезни приступы сопровождаются затяжным влажным кашлем.
- Бронхиальная астма. При астме из бронхов выделяется обильная стекловидная мокрота.
- Туберкулез. Кроме такого симптома, как длительный кашель, симптомами туберкулеза являются: упадок сил, слабость, субфебрильная температура, обильное потоотделение по ночам.
- Онкологические заболевания дыхательных путей, так же как и туберкулез, сопровождаются продолжительным кашлем с наличием кровяных выделений в мокроте, слабостью, резкой потерей веса и другими опасными симптомами.
Симптомы серьезных заболеваний
Если не так давно человек переболел респираторным заболеванием, но кашель по-прежнему не проходит, следует обратить внимание на многие факторы
Важно то, какого цвета мокрота, густая она или нет, и прочее. Таким образом, можно предположить, какое именно заболевание развивается:
Таким образом, можно предположить, какое именно заболевание развивается:
- Бронхиальная астма – характер кашля приступообразный, могут возникать приступы удушья. Консистенция мокроты стекловидная, на вид она полупрозрачная, но достаточно густая.
- Воспаление легких – присутствуют хрипы, при вдохе или кашле периодически возникает боль. Слизь отхаркивается, цвет ее зеленый или желтый.
- Круп – на начальной стадии развития есть температура, но впоследствии она проходит. Кашель сильный, появляется приступами, цвет мокроты оранжевый.
- Хронический бронхит. В этом случае цвет мокроты зависит от того, какой возбудитель атакует: желтый, зеленый, янтарный и прочее.
- Инфаркт. Узнать о нем можно по кашлю, при котором выделяется кровь.
- Отек легких – кашель сильный, при его возникновении выделяется мокрота, будто пена, можно наблюдать кровавые прожилки. Пациента беспокоят приступы удушья.
- Абсцесс легких. Если вскрытие самопроизвольное, то начинает выделяться гной, цвет его зеленый или желтый.
- Онкология – кашель с мокротой белого или прозрачного цвета, в ней можно увидеть кровавую слизь.
- Грибковые заболевания. В выделяемой слизи образования похожие на творог.
Поставить точный диагноз может только специалист, на основании полученных результатов обследования
Обращаться к врачу важно как можно скорее, без устранения причины возникновения кашля избавиться от него не удастся
сильный, длительный, редкий, долгий, у грудничка, у взрослого
 Существует распространенный стереотип о том, что симптом, сопровождаемый выделением вязкого трахеобронхиального секрета, считается признаком легочных заболеваний.
Существует распространенный стереотип о том, что симптом, сопровождаемый выделением вязкого трахеобронхиального секрета, считается признаком легочных заболеваний.
Однако влажный кашель у ребенка без температуры зачастую сигнализируют и о патологиях другого рода. Для постановки диагноза требуется проведение полноценного обследования с целью выявления причины.
Вконтакте
Одноклассники
Почему бывают сильные кашлевые приступы без симптомов интоксикации?
Тип симптома, сопровождаемый выделением мокроты, носит название «продуктивный». Согласно статическим данным, около 5-15 процентов детей попадают на осмотр без температуры, всего с одним признаком – влажным кашлем. Среди вероятных причин состояния выделяют заболевания дыхательной системы, патологии сердца и сосудов, повышенную чувствительность и пр.
Таблица 1. Распространенные причины продуктивного кашля на фоне нормальной температуры тела
| Патология/состояние | Подробнее |
|---|---|
| Проникновение инородного тела | Длительно персистирующий в дыхательных путях предмет может повлечь за собой нарушения дыхания и появление мокроты |
| Пневмония | Представляет собой воспалительное поражение, локализованное в легочной ткани. Атипичные формы патологии могут протекать на фоне нормальной температуры у ребенка |
| Острый бронхит | Обычно заболевания связывают с появлением жара, но в некоторых случаях при бронхите у пациента не обнаруживают повышения температуры |
| Аденоидит | Воспаление, локализованное на носоглоточной миндалине. Может стать причиной появления мокроты и кашля, особенно в утренние часы |

О чем говорит длительное сохранение симптома?
Как правило, даже при проведении грамотной терапии симптом полностью исчезает только спустя 1-1,5 месяца.
Долгий влажный кашель у ребенка без повышения температуры может быть признаком патологий хронического течения. Обнаружить заболевание позволяют сопутствующие проявления.
Таблица 2. Факторы, приводящие к появлению затяжного влажного кашля у ребенка, протекающего без повышения температуры
| Наименование | Характеристика |
|---|---|
| Бронхиальная астма | Появляются трудности дыхания, кашель с небольшим количеством мокроты, хрипы в легких. На поздних стадиях: одышка, затяжное апноэ, цианоз, бледность кожных покров и пр. |
| Бронхоэктазии | Врожденные/приобретенные изменения в бронхах, связанные с патологическим увеличением их стенок и структурными изменениями в тканях |
| Застойная левожелудочковая недостаточность | Приводит к нарушению функции сердечной мышцы, нарушению вентиляции легких, замедлению кровотока, появлению мокроты серозного цвета и пр. |
| Хронический бронхит | Длительный влажный кашель у ребенка без температуры часто является следствием перехода бронхита в хроническую форму |
Редкий мокрый кашель у грудничка
 Существуют и иные заболевания, способные повлечь затяжной симптом с выделением мокроты. Среди них новообразования, поражающие органы дыхания, воспалительные процессы, инфекционные патологии и т.д.
Существуют и иные заболевания, способные повлечь затяжной симптом с выделением мокроты. Среди них новообразования, поражающие органы дыхания, воспалительные процессы, инфекционные патологии и т.д.
Появление вязкого трахеобронхиального секрета у малышей – распространенный случай. Влажный кашель у грудничка без температуры непременно должен насторожить родителей, ведь он может обнаруживать такие заболевания, как:
- острые респираторные вирусные инфекции;
- поражения органов ЖКТ;
- проявления аллергии;
- кистозный фиброз и пр.
ОРВИ представляет собой совокупность воспалительных патологий органов дыхания. Редко встречается у самых маленьких детей из-за сильного материнского иммунитета. Однако к 8-9 месяцам статистика по заболеваемости существенно ухудшается. В некоторых случаях патология протекает без появления жара, но сопровождается слабостью, потерей аппетита, ринореей и пр. Редкий влажный кашель у ребенка без температуры может быть спровоцирован негативным влиянием кислого содержимого, забрасываемого из желудка. Как правило, подобная ситуация обнаруживается только у малышей в возрасте 1-3 месяцев, а затем проходит самостоятельно.
Вязкий трахеобронхиальный секрет и кашлевой рефлекс зачастую вызваны воздействием аллергенов. Желательно своевременно выявить раздражающее вещество, по возможности оградить от него малыша, во избежание развития бронхиальной астмы из-за постоянного воздействия раздражителя. Кистозный фиброз, как правило, сопровождается непроходимостью кишечника, сухостью в ротовой полости, увеличенным животом. Грудная клетка приобретает выгнутую форму, у больного регистрируют «синдром барабанных палочек». Обычно патология обнаруживается у детей в возрасте до 1 года.
У взрослого
Безусловный рефлекс, сопровождаемый выделением секрета, способен появиться у человека любого возраста. Влажный кашель у взрослого, протекающий без температуры, могут вызывать те же патологии, что и у детей. Среди распространенных заболеваний следует отметить:
- рак легкого;
- экссудативный плеврит;
- туберкулез и пр.
Рак легкого – один из самых распространенных видов злокачественных опухолей. Клиническая картина зависит от стадии заболевания, его локализации, темпов роста образования. У больного появляется мокрота, примерно в 30-40 процентах случаев температура тела на начальных стадиях остается нормальной. Человек может жаловаться на боль, кровохаркание, нарушение дыхательной функции.
Экссудативный плеврит сопровождается выраженной болью в груди, нарушениями дыхания, выделением скудного трахеобронхиального секрета. Кожа пациента имеет синюшный оттенок, вены в области шеи увеличиваются. Для облегчения состояния больной зачастую принимает вынужденное положение тела.
Туберкулез – распространенная патология, поражающая органы дыхания (иногда другие системы организма). Заболевание в развитой форме протекает с длительным кашлем, сопровождаемым выделением мокроты, в ряде случаев с примесью крови. Пациент жалуется на слабость, сталкивается с потерей веса и т.д.

Как лечить?
Наиболее эффективно использование комплексной терапии. Лечение сильного влажного кашля у ребенка без температуры назначается в зависимости от причины симптома, но обычно включает следующие группы препаратов:
- отхаркивающие средства;
- муколитики;
- антибиотики;
- иммуномодуляторы;
- антисептики;
- антигистаминные препараты и пр.
Отхаркивающие средства используются для разжижения вязкого трахеобронхиального секрета, а также его выведения из дыхательных путей. Они стимулируют синтез мокроты, в отличие от муколитиков, разжижающих секрет за счет разрыва связей моносахаридов.
Антибиотики необходимы для подавления бактериальной флоры. При влажном типе симптома могут быть рекомендованы макролиды, цефалоспорины, пенициллины и пр.
Для укрепления защитных сил организма детям зачастую назначают иммуномодулирующие средства. Они помогают ускорить выздоровление. Лающая влажный кашель у ребенка, возникающий без повышения температуры, вызванный фарингитом, трахеитом, бронхитом дополнительно лечат антисептиками. Эти средства разрушает бактерии за счет расщепления их оболочек. Для облегчения симптомов аллергии рекомендованы антигистаминные: Ломилан, Ксизал, Зиртек и пр.
Полезное видео
Посмотрите рассказ доктора Комаровского о том, как заподозрить пневмонию при длительном кашле:
Выводы
- Влажный кашель без появления температуры, возникший у ребенка, не является достаточным основанием для постановки диагноза.
- Определить причину и назначить лечение может только специалист, после проведения анамнеза, осмотра и получения данных лабораторных исследований.
- Не следует затягивать с визитом к педиатру, особенно, если симптом обнаружен у грудничка.
Вконтакте
Одноклассники
Кашель у взрослого без температуры, чем лечить
Кашель у взрослого без температуры, чем лечить его, зависит от правильного диагностирования происхождения кашля.
Зачастую кашель бывает в результате начальной стадии простуды, острых респираторных вирусных заболеваний. Но не только. Природа кашля может быть аллергическая (синуситы, бронхиальная астма), психологическая или связана с сердечной аритмией (вегетососудистая дистония) и др.
Диагноз ставит врач на основании клинической картины заболевания и результатов анализов крови, мочи, мокроты, рентгена или флюорографии и т. д.
 В этой статье мы рассмотрим кашель у взрослого без температуры и чем лечить его, если он возник, как симптом простуды или вирусной инфекции.
В этой статье мы рассмотрим кашель у взрослого без температуры и чем лечить его, если он возник, как симптом простуды или вирусной инфекции.
Как известно, легче не допустить заболевания, чем его лечить. Поэтому необходимо в период роста случаев вирусных инфекций и гриппа, а также при первых симптомах простудного заболевания принимать средства, укрепляющие иммунитет. К таким средствам в первую очередь относятся природные антибиотики.
Природные антибиотики для профилактики и лечения кашля
Свойствами природных антибиотиков обладают чеснок, лук репчатый, клюква, редька, ромашка, шалфей, чабрец. Их успешно применяют при лечении простуды, вирусных инфекций и гриппа, поскольку они убивают вирусы и микробы.
Чеснок и лук репчатый нарезают мелкими кусочками, помещают в глубокую пиалу, и вдыхают запах фитонцидов, которые убивают не только вирусы, но и другие микробы в верхних дыхательных путях. Однако вдыхать необходимо интенсивно в первые, 5-10 минут, когда поток летучих дезинфицирующих веществ наиболее сильный. Можно в течение дня обновлять антисептическое средство, подрезая свежие ломтики лука и чеснока.
вдыхают запах фитонцидов, которые убивают не только вирусы, но и другие микробы в верхних дыхательных путях. Однако вдыхать необходимо интенсивно в первые, 5-10 минут, когда поток летучих дезинфицирующих веществ наиболее сильный. Можно в течение дня обновлять антисептическое средство, подрезая свежие ломтики лука и чеснока.
Эта процедура помогает в самом начале респираторного заболевания, улучшает общее состояние и облегчает течение ОРВИ.
 Клюква является хорошим антисептиком, содержит витамин С и антиоксиданты. Можно выпивать по полстакана сока калины в день при кашле.
Клюква является хорошим антисептиком, содержит витамин С и антиоксиданты. Можно выпивать по полстакана сока калины в день при кашле.
Редька чёрная с медом издавна применяется при кашле, как противовоспалительное и отхаркивающее средство.
Помойте редьку среднего размера, срежьте верхушку, и сделайте небольшое углубление, в которое положите ложку меда. Через некоторое время в углублении накопится сок редьки, смешанный с медом. Его и нужно пить 3 раза в день по 1 ст. ложке, после чего добавлять мед в углубление в редьке. Постепенно редька сморщивается, отдавая свой сок. Замените использованную редьку свежим плодом.
углублении накопится сок редьки, смешанный с медом. Его и нужно пить 3 раза в день по 1 ст. ложке, после чего добавлять мед в углубление в редьке. Постепенно редька сморщивается, отдавая свой сок. Замените использованную редьку свежим плодом.
 Ромашка обладает антисептическими качествами, а также содержит необходимые организму аминокислоты, каротин, глюкозу, витамины С и D. Она помогает эффективно бороться с простудой и вирусами.
Ромашка обладает антисептическими качествами, а также содержит необходимые организму аминокислоты, каротин, глюкозу, витамины С и D. Она помогает эффективно бороться с простудой и вирусами.
Приготовьте целебный чай из цветков ромашки. 1.ст. ложку лечебной травы залейте стаканом кипятка, дайте настояться 20-30 минут. Пить по 0,5 стакана 4 раза в день.
Шалфей широко используется для лечения болезней верхних дыхательных путей, поскольку обладает противовоспалительными и противомикробными свойствами благодаря содержанию витамина PP, эфирных масел, дубильных и флавоноидных соединений. Шалфей эффективно борется со стрептококковой и стафилококковой инфекцией.
обладает противовоспалительными и противомикробными свойствами благодаря содержанию витамина PP, эфирных масел, дубильных и флавоноидных соединений. Шалфей эффективно борется со стрептококковой и стафилококковой инфекцией.
Приготовьте отвар шалфея на молоке.1 ст. ложку травы залейте 1 стаканом молока и доведите до кипения, остудите, процедите и добавьте по 1 ч. ложечке сливочного масла и меда. Пить отвар в течение дня, подогревая.
Чабрец в виде отвара – 1 ст. ложка травы на 1 стакан кипятка, эффективно помогает справиться с симптомами простуды, гриппа, бронхита и тонзиллита.
Можно принимать при кашле, а также при первых симптомах простуды, вирусных инфекций и другие природные антибиотики: розмарин, базилик, эхинацею, куркуму, укроп, горчичное зерно и пр.
Чем лечить сухой кашель
 Кашель, как симптом простуды, вирусной инфекции появляется или в начале заболевания, или позже, когда острые проявления болезни прошли, но в результате активности бактерий и несвоевременного лечения, воспалительный процесс спускается в трахею, бронхи, в тяжелых случаях – в легкие.
Кашель, как симптом простуды, вирусной инфекции появляется или в начале заболевания, или позже, когда острые проявления болезни прошли, но в результате активности бактерий и несвоевременного лечения, воспалительный процесс спускается в трахею, бронхи, в тяжелых случаях – в легкие.
Сухой кашель – это признак воспаления слизистой оболочки верхних дыхательных путей (фарингит, бронхит, ОРВИ, трахеит). Он переносится хуже, чем мокрый кашель, так как может быть изнуряющим.
Мокрый кашель появляется в результате повышения выработки серозной или, в тяжелых случаях, гнойной мокроты в трахее, бронхах и легких. Часто сухой кашель может переходить в мокрый.
Подавлять кашель не стоит, потому что он выполняет защитную функцию. Вместе с мокротой из трахеи, бронхов и легких удаляются вирусы, бактерии и токсины. Однако, если влажный кашель долго держится, болезнь может перейти в хроническую форму. Поэтому лечить кашель надо своевременно, используя комплексные меры, чтобы не только облегчить отхождение мокроты, но и снять воспаление.
Сухой кашель лечат успокаивающими препаратами, а мокрый – отхаркивающими средствами.
Предлагаем использовать для лечения природные средства, поскольку они более эффективны и менее токсичны для организма, чем медикаментозные препараты. Они мягко восстанавливают слизистую оболочку верхних дыхательных путей, снижают выработку мокроты и слизи, снимают интенсивность воспалительного процесса.
Сухой кашель у взрослого без температуры, чем лечить? При острой боли в горле и трахеи, сухом, дерущем кашле отличное средство – «жирный» чай.
В 1 стакан заваренного зеленого чая добавить пол чайной ложки измельченного имбирного корня (можно сухого), 1 чайную ложку меда и кусочек сливочного масла величиной с грецкий орех. Пить смесь умеренно горячей каждые три часа. Кашель смягчается, утихает боль в горле.
Однако этого не достаточно для полного выздоровления. Нужно сочетание средств, действующих на кашель как изнутри, так и снаружи. Поэтому в дополнение к «жирному» чаю необходимо ставить горчичники на верхнюю часть груди (держать до тех пор, пока жжение невозможно терпеть). Кроме этого на шею (область горла) накладывать водочный компресс, который можно держать всю ночь, если нет раздражения и ран на коже. Повторять на следующий день, если боль в горле не прошла.
 Дополнить набор средств от сухого кашля, при трахеите, следует паровыми ингаляциями дважды в день. На 1 литр горячей воды – 1 чайная ложка соды, по две – три капли йода и масла эвкалипта. Дышать пять – семь минут.
Дополнить набор средств от сухого кашля, при трахеите, следует паровыми ингаляциями дважды в день. На 1 литр горячей воды – 1 чайная ложка соды, по две – три капли йода и масла эвкалипта. Дышать пять – семь минут.
При таком комплексном лечении, сухой кашель – результат начавшегося трахеита, возникшего при простуде вирусной этиологии, становится мягче, свободно отходит мокрота, кашель исчезает в течение трех дней.
Такое лечение сухого кашля проводится при условии, что кашель у взрослого – без температуры.
В тяжелых случаях и при выраженном снижении иммунитета следует обращаться к медикаментозному лечению, которое назначает врач.
Чем лечить влажный кашель
Влажный кашель в медицине называют «продуктивным», так как с отхождением мокроты естественным путем чистятся бронхи и легкие. Следовательно, лечение мокрого кашля заключается в применении разжижающих мокроту и отхаркивающих средств, которые облегчают удаление из верхних дыхательных путей вирусов, микробов, токсинов и слизи.
заключается в применении разжижающих мокроту и отхаркивающих средств, которые облегчают удаление из верхних дыхательных путей вирусов, микробов, токсинов и слизи.
При лечении влажного кашля будут полезны выше перечисленные природные антибиотики, особенно лук, чеснок, шалфей, черная редька. Кроме того,
эффективно применение других растительных средств, содержащих полисахариды, дубильные вещества, органические кислоты и гликозиды – вещества,  разжижающие мокроту и усиливающие естественные защитные функции организма.
разжижающие мокроту и усиливающие естественные защитные функции организма.
Если мокрота вязкая и плохо отделяется, рекомендуется применять сиропы из корней алтея и солодки, листьев мать-и-мачехи и подорожника, которые продаются в аптеках.
Так, эффективное средство при мокром кашле – сироп алтея, принимают 4-5 раз в сутки после еды, разводят небольшим количеством теплой воды. Противопоказаний особых нет, кроме индивидуальной непереносимости и сахарного диабета.
еды, разводят небольшим количеством теплой воды. Противопоказаний особых нет, кроме индивидуальной непереносимости и сахарного диабета.
 Грудные сборы из лекарственных трав не только облегчают отхождение мокроты, но и снимают воспаление. Сборы можно составить самим или купить в аптеке.
Грудные сборы из лекарственных трав не только облегчают отхождение мокроты, но и снимают воспаление. Сборы можно составить самим или купить в аптеке.
Например, можно составить сбор из трав мать-и-мачехи и ромашки по 2 части, плюс травы душицы – 1 часть. Перемешать измельченные травы, взять 2 ст. ложки смеси и залить двумя стаканами крутого кипятка, настоять (лучше в термосе) 4 -5 часов, процедить. Принимать теплый напиток по половине стакана 3 раза в день перед едой.
часов, процедить. Принимать теплый напиток по половине стакана 3 раза в день перед едой.
 Кроме, сиропа, грудного сбора в комплексное лечение влажного кашля, входят ингаляции с эфирными маслами хвойных деревьев (пихты или эвкалипта), а также натирание груди и спины барсучьим или гусиным жиром, камфорным маслом или медом с добавлением 1 ст. ложки водки.
Кроме, сиропа, грудного сбора в комплексное лечение влажного кашля, входят ингаляции с эфирными маслами хвойных деревьев (пихты или эвкалипта), а также натирание груди и спины барсучьим или гусиным жиром, камфорным маслом или медом с добавлением 1 ст. ложки водки.
Для ингаляции можно использовать лечебные растения в виде корней и листьев: солодку, бруснику, эвкалипт, тысячелистник, багульник, мать-и-мачеху. На 1 литр кипятка добавить по 1 чайной ложке нескольких трав.
Также, очень полезны ингаляции с эфирными маслами мяты, аниса, можжевельника, чабреца. Поскольку концентрация таких масел велика, нужно на один литр горячей воды добавлять по несколько капель (3-5) масел.
Во время ингаляции пар вдыхать и выдыхать ртом, задерживая на несколько секунд дыхание. Такие ингаляции разжижают мокроту и стимулируют отхаркивание.
Натирания – отличные средства от мокрого кашля. Барсучий жир и другие природные средства, используемые для растирания груди и спины, через поры кожи впитываются в кровь, разогревая дыхательные пути, чем способствуют процессу выздоровления.
средства, используемые для растирания груди и спины, через поры кожи впитываются в кровь, разогревая дыхательные пути, чем способствуют процессу выздоровления.
 Например, жидкий мёд с добавлением 1 ст. ложки водки наносят на кожу груди (кроме области сердца), спины и растирают, прикрывают пергаментом. После чего надо обернуться полотенцем или шерстяным платком и укрыться одеялом. Лучше выполнять такую процедуру перед сном и держать не меньше 3 часов или всю ночь.
Например, жидкий мёд с добавлением 1 ст. ложки водки наносят на кожу груди (кроме области сердца), спины и растирают, прикрывают пергаментом. После чего надо обернуться полотенцем или шерстяным платком и укрыться одеялом. Лучше выполнять такую процедуру перед сном и держать не меньше 3 часов или всю ночь.
Если мокрота обильная или повышена температура тела, тепловые процедуры и компрессы противопоказаны, поскольку они расширяют сосуды, раздражают кашлевые центры, и могут ухудшить состояние, активизировать воспаление.
Лечение кашля требует правильного режима питья и питания. Надо больше пить простой или минеральной воды, травяного чая. Кушать больше свежих овощей (морковь, сладкий перец, томаты, капуста брокколи и др.) и фруктов. Очень полезны при болезни куриный бульон, рыба.
В случаях, когда кашель не проходит длительное время (больше недели, двух), необходимо обращение к врачу, дополнительное обследование и прием медикаментозного лечения.
Итак, тему: «Кашель у взрослого без температуры, чем лечить» в данной статье мы обсудили. Осталось призвать Вас, быть внимательными к симптомам болезни, к характеру и интенсивности своего кашля, к своему самочувствию.
Здравый смысл и разумное отношение к рекомендуемому лечению помогут Вам быстро вылечить кашель и избежать осложнений.
Желаю всем здоровья!

7 причин, лечение, домашние средства и многое другое
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Озноб (дрожь) вызывается быстрым чередованием мышечных сокращений и расслабления. Эти сокращения мышц – способ, которым ваше тело пытается согреться, когда вам холодно.
Озноб часто, но не всегда, связан с лихорадкой. Иногда они предшествуют появлению лихорадки, особенно если лихорадка вызвана инфекцией.В других случаях они возникают без резкого повышения температуры. Озноб может быть или не быть серьезным, в зависимости от основной причины.
Озноб без температуры может быть вызван рядом состояний.
1. Воздействие холода
Вы можете испытывать озноб из-за того, что находитесь в очень холодном месте, например, в океане или бассейне, или на улице в прохладный день. Вы также можете получить озноб, если ваша одежда станет влажной или мокрой. Вы также можете простудиться в помещении, если кондиционер установлен слишком холодно или жара недостаточно высокая.
С возрастом человеческому организму становится все труднее регулировать температуру тела даже у здоровых пожилых людей. Проблемы могут усугубиться такими заболеваниями, как диабет и болезни сердца.
Эти типы озноба проходят, как только ваше тело нагревается. Однако, если вы испытываете постоянную дрожь после сильного холода, возможно, у вас развились осложнения, такие как переохлаждение или обморожение, которые являются потенциально серьезными.
Другие симптомы этих состояний могут включать:
- онемение
- изменение цвета кожи
- невнятную речь
- крайнюю сонливость
- покалывание или жжение, особенно в пальцах рук, ног, ушей или носа
- волдыри
Немедленно обратитесь за медицинской помощью, если вы подозреваете переохлаждение или обморожение.
2. Побочное действие лекарств
Озноб без температуры может быть результатом приема определенных лекарств или их комбинаций. Они также могут возникать, если вы принимаете неправильную дозировку лекарств, отпускаемых без рецепта, травяных добавок или рецептурных препаратов.
Всегда читайте информацию о потенциальных побочных эффектах, прилагаемую к упаковке лекарства. Если вы подозреваете, что вас мучает озноб из-за принимаемого вами лекарства или лекарств, немедленно сообщите об этом своему врачу или фармацевту.В зависимости от степени тяжести вам может потребоваться медицинская помощь.
3. Реакция на экстремальную физическую нагрузку
Марафонский бег или другие виды экстремальных видов спорта, требующие интенсивных физических нагрузок, могут вызвать изменение температуры вашего тела. Это может вызвать озноб.
Эта реакция может произойти в любую погоду, но более вероятно, что она произойдет при очень низких или очень высоких температурах:
В обоих случаях вы можете столкнуться с другими симптомами, включая:
- мурашки по коже
- мышечные судороги
- головокружение
- усталость
- тошнота и рвота
Вы можете избежать озноба от упражнений, оставаясь гидратированным и одевшись соответственно тренировкам.Постарайтесь избегать упражнений в самое холодное или жаркое время дня, а также ограничьте время, проводимое в интенсивной активности.
Увлажнения и нормализации температуры обычно достаточно для устранения симптомов.
В некоторых случаях, однако, для лечения этого состояния может потребоваться внутривенное введение жидкости.
4. Гипотироидизм (пониженная активность щитовидной железы)
Низкая активность щитовидной железы – это щитовидная железа, которая не производит достаточного количества гормонов, необходимых для регулирования скорости метаболизма или поддержания общего состояния здоровья.Это состояние может вызвать повышенную чувствительность к холоду, что приводит к ознобу.
Дополнительные симптомы, связанные с гипотиреозом, включают:
- отечность лица
- необъяснимое увеличение веса
- сухость кожи, ногтей и волос
- мышечная слабость, боль или жесткость
- депрессия или чувство печали
- проблемы с память
- запор
Гипотиреоз диагностируется с помощью анализа крови. Это поддающееся лечению состояние, обычно требующее ежедневного приема лекарств.
5. Гипогликемия
Гипогликемия возникает, если уровень сахара в крови резко падает. Если у вас диабет, это может быть признаком того, что вам необходимо скорректировать прием лекарств или диету. Также возможно испытать гипогликемию без диабета.
Гипогликемия требует немедленного лечения для нормализации уровня сахара в крови. Одним из симптомов гипогликемии является ощущение дрожи или мышечной слабости, которое может имитировать озноб. Другие симптомы этого состояния включают:
- потливость
- раздражительность
- учащенное сердцебиение
- ощущение покалывания вокруг рта
- спутанность сознания
- судороги
- помутнение зрения
6.Недоедание
Недоедание возникает, когда вашему организму не хватает необходимых питательных веществ. Это может произойти из-за плохого доступа к питательной пище, основного заболевания, которое влияет на способность вашего организма правильно усваивать питательные вещества, или расстройства пищевого поведения, такого как анорексия. Без правильного баланса питательных веществ ваше тело не может нормально функционировать.
Другие симптомы недоедания включают:
- усталость или сонливость
- слабость
- трудности с концентрацией внимания
- бледная кожа
- сыпь
- учащенное сердцебиение
- ощущение слабости или головокружения или обморока
- покалывание или онемение суставов или конечности
- у женщин, пропущенные месячные, обильные менструальные циклы или бесплодие
Обратитесь к врачу, если вы подозреваете недоедание.Это серьезное заболевание, которое при отсутствии лечения может привести к осложнениям.
7. Эмоциональная реакция
Озноб может возникнуть, если у вас есть глубокая или интенсивная эмоциональная реакция на ситуацию. Эмоции, которые могут вызвать озноб, включают страх или беспокойство.
Озноб также может быть вызван переживаниями, которые глубоко волнуют вас в позитивном ключе, такими как прослушивание музыки или вдохновляющих слов.
Иногда это называют «дрожью». Это также может называться «озноб по позвоночнику» или «мурашки по коже».Этот тип эмоциональной реакции может быть вызван нейробиологическими механизмами, которые вызывают выброс дофамина, нейромедиатора.
Если у вас диабет и озноб вызван гипогликемией, примите таблетку глюкозы, если она у вас есть. Купите здесь. Другой способ сбалансировать уровень сахара – пить апельсиновый сок или обычную газировку или съесть несколько конфет.
Если озноб вызван сильным холодом, не забудьте высохнуть, если вы промокли.Сложите слой и убедитесь, что вы закрыли голову, руки и ноги, чтобы вы могли удерживать и поддерживать как можно больше тепла тела. Теплая ванна также может облегчить озноб, вызванный сильным холодом. После купания обязательно наденьте теплую сухую одежду.
Если озноб не проходит быстро, поговорите со своим врачом о других методах лечения, которые могут помочь.
.Это редко, но у вас может быть пневмония без лихорадки.
Пневмония – это респираторная инфекция, при которой крошечные воздушные мешочки в легких воспаляются и наполняются жидкостью. Он может варьироваться по степени тяжести от легкой до опасной для жизни.
Хотя лихорадка является обычным симптомом пневмонии, в некоторых случаях пневмония может протекать без повышения температуры.
Прочтите, чтобы узнать больше об этой теме, различных типах и причинах пневмонии, а также симптомах, на которые следует обратить внимание.
Симптомы пневмонии, такие как лихорадка, могут отсутствовать или быть менее тяжелыми в некоторых группах населения, в том числе:
- новорожденных
- младенцев
- пожилых людей
В этих ситуациях могут быть другие предупреждающие знаки, на которые следует обратить внимание.
Пожилые люди или люди с ослабленной иммунной системой могут иметь более низкую температуру тела, если у них пневмония. Кроме того, у пожилых людей с пневмонией также могут быть изменения психического состояния, например спутанность сознания.
Новорожденные и младенцы могут иметь или не иметь лихорадку, но могут испытывать учащенное дыхание, раздувание носа и хрюканье. Признаки очень тяжелой инфекции также могут включать отказ от еды, низкую температуру тела и судороги.
Пневмония иногда может вызывать серьезные осложнения и становиться опасными для жизни.Возможные осложнения могут включать:
Люди, которые могут подвергаться риску более серьезных симптомов или осложнений, включают:
Существует несколько типов пневмонии. Их можно классифицировать по тому, как вы заразились.
Внебольничная пневмония (ВП)
Это тип пневмонии, которым вы можете заразиться в вашем районе и за пределами больницы или медицинского учреждения. На его долю приходится от 5 до 12 процентов инфекций нижних дыхательных путей у взрослых, получающих лечение у терапевтов.
Пневмония, приобретенная в результате медицинских мероприятий
Иногда пневмония может возникнуть во время пребывания в больнице или учреждении длительного ухода. Этот тип пневмонии может быть более серьезным, поскольку инфекцию могут вызывать бактерии, устойчивые к антибиотикам.
Пневмония, связанная с вентилятором (ВАП)
ВАП возникает после помещения на вентилятор. Аппарат ИВЛ помогает дышать, подавая кислород через трубку, вставленную в нос или горло, или через отверстие в шее.
Хотя аппараты ИВЛ могут быть очень важны для людей, которые тяжело больны или восстанавливаются после операции, они также могут облегчить проникновение микробов, вызывающих пневмонию, в легкие.
Аспирационная пневмония
Аспирационная пневмония возникает, когда вы случайно вдыхаете в легкие небольшое количество чего-то вроде еды, питья или рвоты. Это может привести к попаданию микробов в легкие.
Аспирационная пневмония чаще встречается у:
- людей с нарушенным рвотным рефлексом
- психически измененных людей, например, из-за употребления наркотиков или алкоголя
- часто рвавших
ходячая пневмония
Пневмония при ходьбе вызвана бактериальной инфекцией.Вы также можете увидеть это заболевание, называемое атипичной бактериальной пневмонией. Это часто вызывается бактериями, называемыми Mycoplasma pneumoniae .
Пневмония при ходьбе может быть более легким заболеванием. Из-за этого некоторые люди могут даже не осознавать, что они больны.
Пневмонию также можно классифицировать по типу возбудителя, ее вызывающего. Это могут быть бактерии, вирусы и грибки.
Бактериальная пневмония
Бактериальную пневмонию можно разделить на типичную и атипичную.Общие типичные бактерии включают Streptococcus pneumoniae и Haemophilus influenzae .
К атипичным бактериям могут относиться:
Многие типы бактериальной пневмонии включают такие симптомы, как высокая температура, потоотделение и учащенное дыхание.
Люди с атипичной (ходячей) пневмонией могут испытывать более легкие симптомы, такие как субфебрильная температура, головная боль и сухой кашель.
Вирусная пневмония
Вирусную пневмонию могут вызывать различные типы вирусов, в том числе:
Многие случаи вирусной пневмонии протекают легче, чем бактериальная пневмония.Симптомы могут включать жар, кашель, ломоту и боли.
Грибковая пневмония
Пневмония, вызванная грибковой инфекцией, чаще встречается у людей с ослабленной иммунной системой. Однако люди со здоровой иммунной системой также могут получить его.
Грибки, которые могут вызывать эти инфекции, часто встречаются в почве или птичьем помете и могут быть вызваны такими организмами, как:
В некоторых случаях симптомы грибковой пневмонии могут развиться через неделю или больше.Они могут включать жар, кашель и боль в груди.
Пневмония вызывается несколькими типами микробов, многие из которых заразны. Это означает, что они могут передаваться от человека к человеку, потенциально вызывая пневмонию.
Вы можете вдыхать эти организмы воздушно-капельным путем, которые образуются при кашле или чихании инфицированного человека. Вы также можете заразиться, прикоснувшись к зараженным предметам, а затем коснувшись лица или рта.
Грибковая пневмония обычно не заразна.Вместо этого он приобретается при вдыхании спор, присутствующих в окружающей среде. Тем не менее, инфекции, вызываемые P. jirovecii , могут передаваться между людьми.
Чтобы снизить риск заболевания пневмонией, выполните следующие действия.
- Соблюдайте правила гигиены. Часто мойте руки теплой водой с мылом. Если нет воды и мыла, используйте дезинфицирующее средство для рук на спиртовой основе.
- Сделайте прививку. Вакцины против некоторых причин пневмонии.К ним относятся вакцины против пневмококковой инфекции, гриппа и Haemophilus influenzae типа b (Hib).
- Избегайте курения. Курение может повредить ваши легкие и снизить их способность бороться с инфекциями.
- Сохраняйте здоровье своей иммунной системы. Это может включать в себя здоровое питание и регулярные физические упражнения.
Чтобы диагностировать пневмонию, ваш врач сначала изучит вашу историю болезни и проведет медицинский осмотр.Во время этого обследования они могут выслушать ваши легкие на предмет пузырящегося или урчания, которые могут указывать на пневмонию.
Кроме того, есть несколько других тестов, которые можно использовать для диагностики пневмонии:
- Рентген грудной клетки. Это проверяет ваши легкие на наличие признаков воспаления.
- Анализы крови. Они могут включать в себя полный анализ крови (CBC), который может сообщить вашему врачу, борется ли ваше тело с инфекцией. Анализ крови также может проверить наличие бактерий в крови.
- Анализ мокроты. Для этого посева слизь собирается при одном из ваших глубоких кашлей. Это может помочь вашему врачу определить причину вашей инфекции.
- Пульсоксиметрия. Этот тест измеряет количество кислорода в крови с помощью небольшого датчика.
В более серьезных случаях или при подозрении на осложнения ваш врач может провести следующие дополнительные тесты.
- Посев плевральной жидкости. Небольшой образец жидкости взят из плевральной полости.Затем этот образец можно проверить на наличие бактерий.
- Компьютерная томография. Технология визуализации этого типа дает больше деталей, чем рентген. Это может помочь проверить наличие таких осложнений, как жидкость в легких или абсцессы легких.
- Бронхоскопия. Врач использует камеру на маленькой гибкой трубке для осмотра ваших дыхательных путей и легких. Это может быть полезно, чтобы увидеть, не блокирует ли что-то ваши дыхательные пути, или собрать образец жидкости или ткани.
Это пневмония?Вы плохо себя чувствуете и не знаете, с чем столкнулись? Просмотрите следующие вопросы:
- У вас постоянный кашель с выделением слизи?
- Вы чувствуете дискомфорт в груди, когда кашляете или глубоко дышите?
- Вы чувствуете одышку при выполнении обычных дел?
- Появились ли у вас симптомы вскоре после перенесенной вирусной инфекции, такой как простуда или грипп?
- Находились ли вы в настоящее время (или были недавно) в больнице или другом медицинском учреждении?
- Были ли вы недавно контактировали с кем-то, кто болел пневмонией?
- Чувствуете ли вы помимо кашля усталость, утомление или потерю аппетита?
Если вы ответили «да» на многие из этих вопросов, у вас может быть пневмония.
Помните, что не у всех больных пневмонией бывает лихорадка или другие общие симптомы.
Если вы подозреваете, что у вас пневмония, запишитесь на прием к врачу, чтобы ему поставили диагноз и начали лечение, особенно если вы входите в группу риска.
Если у вас пневмония, лечение зависит от причины пневмонии, а также от общего состояния вашего здоровья. Давайте рассмотрим некоторые возможные варианты лечения ниже.
Лекарства, отпускаемые по рецепту
Тип прописанного вам лекарства будет зависеть от микроба, вызывающего вашу инфекцию.
Антибиотики используются для лечения бактериальных инфекций, а противовирусные и противогрибковые препараты назначают для лечения вирусной и грибковой пневмонии соответственно.
Госпитализация
Госпитализация может потребоваться, если у вас очень тяжелые симптомы или если вы находитесь в группе риска по развитию осложнений. Таким образом, вы можете получить лечение, пока ваше состояние будет тщательно контролироваться.
Если вы плохо дышите, вас могут поставить на искусственную вентиляцию легких.Люди с низким уровнем кислорода в крови также могут получать кислородную терапию. Если вы госпитализированы по поводу пневмонии, вы можете получать лекарства внутривенно.
Уход на дому
Есть несколько вещей, которыми вы можете заниматься дома, пока выздоравливаете от пневмонии:
- Отдохните. Если вы много отдыхаете, это поможет вашему организму бороться с инфекцией.
- Пейте много жидкости. Это не только поможет вам на пути к выздоровлению, но и избавит вас от слизи в легких.
- Принимайте лекарства, отпускаемые без рецепта . Эти лекарства могут помочь облегчить боли и жар. Примеры включают ибупрофен (мотрин, адвил) и ацетаминофен (тайленол).
- Умеренно используйте сироп от кашля. Кашель действительно помогает разжижать и очищать легкие от слизи. Однако, если это мешает вам отдохнуть, вы можете принять небольшую дозу сиропа от кашля.
- Избегайте мест, где может присутствовать дым или другие раздражители. Это может еще больше вызвать раздражение дыхательных путей и легких во время их заживления.
- Пейте теплые напитки или используйте увлажнитель воздуха. Влажный воздух может помочь открыть дыхательные пути и улучшить дыхание.
- Следуйте своему плану лечения. Принимайте все лекарства в соответствии с указаниями врача. Если вам прописали антибиотики, обязательно пройдите весь курс, даже если вы почувствуете себя лучше.
Когда обращаться к врачуОбязательно обратитесь к врачу, если вы испытываете какие-либо из следующих симптомов:
- затрудненное дыхание
- лихорадка 102 ° F (38 ° C) или выше
- стойкая кашель, особенно если выделяется мокрота
- Боль в груди
Помните, что в некоторых группах лихорадка и другие общие симптомы могут быть умеренными или даже отсутствовать.Возможно, вам придется обратить внимание на другие предупреждающие знаки, такие как низкая температура тела или спутанность сознания.
Время, необходимое для выздоровления от пневмонии, зависит от человека. Некоторые могут обнаружить, что могут вернуться к своему обычному распорядку дня примерно через неделю. Другим может потребоваться дополнительное время для восстановления. Иногда усталость и утомляемость могут сохраняться на несколько недель.
Болезнь также может быть более тяжелой в группах риска, таких как маленькие дети, пожилые люди и люди с сопутствующими заболеваниями. Эти группы часто нуждаются в госпитализации и тщательном наблюдении за их лечением и выздоровлением.
А как насчет различных причин пневмонии? Время до улучшения симптомов также может зависеть от того, что вызвало инфекцию.
При бактериальной пневмонии вы можете почувствовать себя лучше после нескольких дней лечения антибиотиками. Вирусная пневмония обычно проходит через 1–3 недели, тогда как при грибковой пневмонии может потребоваться прием противогрибковых препаратов в течение недель или даже месяцев.
что делать во время выздоровленияПомните, микробы, вызывающие пневмонию, могут быть заразными.Во время выздоровления обязательно сделайте следующее:
- ограничьте контакт с другими людьми
- прикрывайте нос и рот, когда кашляете
- часто мойте руки
- немедленно выбрасывайте использованные салфетки в закрытый контейнер
Обязательно поговорите со своим врачом о том, когда вы сможете вернуться к своей обычной деятельности. Ваш врач может также назначить повторный рентген грудной клетки, чтобы убедиться, что ваша инфекция полностью исчезла.
Хотя лихорадка является распространенным симптомом пневмонии, пневмония возможна и без температуры.Это может произойти в определенных группах, таких как маленькие дети, пожилые люди и люди с ослабленной иммунной системой.
Пневмония может быть вызвана различными микробами, некоторые из которых заразны. Время лечения и восстановления может зависеть от причины вашего заболевания, а также от общего состояния вашего здоровья.
Важно своевременно лечить пневмонию, чтобы предотвратить осложнения. Если вы подозреваете, что у вас пневмония, запишитесь на прием к врачу, чтобы обсудить ваши проблемы и получить диагноз.
Если у вас еще нет поставщика медицинских услуг, наш инструмент Healthline FindCare поможет вам связаться с врачами в вашем районе.
.Почему у меня озноб? 6 причин озноба без температуры
Перейти к основному содержанию- Проверьте свои симптомы
- Найти доктора
- Найти стоматолога
- Подключиться к Care
- Найдите самые низкие цены на лекарства
- Здравоохранение
А-Я Здоровье от А до Я Общие условия- ADD / ADHD
- Аллергии
- Артрит
- Рак
- Коронавирус (COVID-19)
- Депрессия
- Диабет
- Здоровье глаз
- Сердечное заболевание
- Заболевание легких
- Ортопедия
- Контроль над болью
- Сексуальные условия
- Проблемы с кожей
- Нарушения сна
- Посмотреть все
- Проверка симптомов
- WebMD блоги
- Подкасты
- Информационные бюллетени
- Вопросы и Ответы
- Страхование
- Найти доктора
- Условия для детей от А до Я
- Операции и процедуры от А до Я
- Избранные темы
- Проверка симптомов COVID-19: проверьте свои симптомы сейчас
- Слайд-шоу Получите помощь при мигрени
- Лекарства и добавки
Лекарства и добавки Найти и просмотреть
Стрептококковое горло без лихорадки
Если у вас болит горло, першение, которое длится дольше пары дней, у вас может быть бактериальная инфекция, известная как стрептококковая ангина.
В то время как вирусы (по данным Центров по контролю и профилактике заболеваний) являются причиной большинства болей в горле, стрептококковая ангина является бактериальной. Он вызывается Streptococcus pyogenes (группа A Streptococcus ) и очень заразен.
Ваш врач, скорее всего, диагностирует фарингит с помощью мазка из мазка.Для большинства людей мазок не вызывает боли, но может вызвать рвоту.
Лечение ангины обычно включает прием антибиотиков.
Да, у вас может быть ангина без температуры.
На первом этапе диагностики фарингита врачи обычно ищут пять основных признаков:
- Нет кашля . Если у вас болит горло, но вы не кашляете, это может быть признаком стрептококковой инфекции.
- Увеличение лимфатических узлов. Если лимфатические узлы (иногда ошибочно называемые железами) в передней части шеи опухли, это может быть признаком стрептококковой инфекции.
- Белые пятна на миндалинах. Если вы посмотрите в рот (прижав язык) и увидите белые пятна на миндалинах, это может быть признаком стрептококковой инфекции.
- Петехии. Если петехии (крошечные красные пятна) видны на нёбе, это может быть признаком стрептококковой инфекции.
- Лихорадка. Если у вас высокая температура, это может быть признаком стрептококковой инфекции.
Чем больше у вас этих симптомов, тем выше вероятность ангины.Однако у вас могут быть все эти симптомы и не быть ангины. У вас также может быть только один или два из этих симптомов и ангина. Единственный способ убедиться в этом – проверить образец из вашего горла.
Если ваш врач подозревает фарингит, он, скорее всего, назначит один или оба из двух тестов: экспресс-тест на антигены и посев из горла.
- Экспресс-тест на антиген. Врач с помощью длинного тампона возьмет образец из вашего горла и исследует его на антиген (вещество из бактерии, которое стимулирует иммунный ответ).Этот тест занимает несколько минут, но даже если тест отрицательный, ваш врач все равно может захотеть посев из горла. Если анализ положительный, ваш врач, вероятно, назначит пероральный антибиотик.
- Посев из горла. Используя длинный тампон, врач возьмет образец секрета из миндалин и задней стенки глотки. Этот образец будет выращен в лаборатории, чтобы проверить, присутствует ли бактерия и растет ли она. По этой причине получение результатов посева из горла может занять два дня.
Если у вас фарингит, вы заразны независимо от того, проявляются ли у вас симптомы, например жар.
Если врач прописал вам антибиотики, через день или два вы должны почувствовать себя лучше. В большинстве случаев, по данным клиники Майо, через 24 часа после начала лечения вы больше не заразны.
Тот факт, что вы чувствуете себя лучше (и, скорее всего, не заразен) в течение относительно короткого периода времени, не означает, что вы можете прекратить принимать все лекарства, прописанные врачом.
По данным Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA), преждевременное прекращение лечения антибиотиками может привести к гибели не всех бактерий. Кроме того, существует вероятность того, что оставшиеся бактерии станут устойчивыми к антибиотику.
Даже если у вас не проявляются все общие симптомы, такие как лихорадка, бактериальной инфекции, известной как стрептококковая ангина, она может быть у вас заразной.
Хотя некоторые симптомы являются убедительным признаком, единственный способ убедиться в том, что у вас стрептококк, – это взять мазок из горла и провести быстрое тестирование на стрептококковый антиген или посев из горла.
.