Как отличить COVID-19, ОРВИ и грипп?
По данным Роспотребнадзора, параллельно с ростом заболеваемости COVID-19 среди взрослого населения и детей от семи до 14 лет отмечается превышение недельных порогов заболеваемости ОРВИ. Специалисты дают рекомендации, как отличить эти инфекции и грипп друг от друга.
«Для гриппа характерна очень высокая температура – 39–40 градусов – и кашель с дискомфортом за грудиной. Есть риновирусы — льется из носа, пониженная температура, чихает человек. Есть аденовирусы — клиника ангины, боли в горле, отекание лимфоузлов. Для коронавирусов в принципе характеристика идет в виде температуры в коридоре 37–38, кашель, першение в горле и явление катарального синусита со снижением обоняния. Это характерно для всех вирусных инфекций, но коронавирусы почаще это, видимо, выдают», — отмечает терапевт Иван Скороходов.
По словам терапевта центра семейной медицины Варвары Веретюк, временная утрата обоняния случается лишь в трети случаев. Для коронавирусной инфекции обычно не характерны обильные выделения из носа, хотя заложенность присутствует.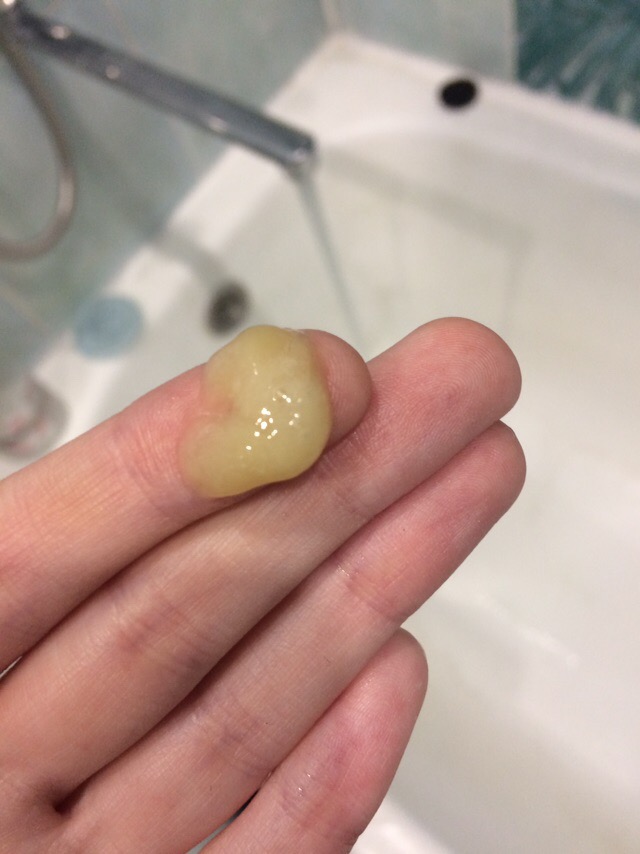
«Можно выделить те симптомы, которые помогут заподозрить именно COVID-19: самый патогномоничный симптом — потеря обоняния и частично вкуса, длительный и навязчивый кашель, появление одышки, разнообразная сыпь, появляющаяся практически одновременно с респираторными симптомами. Кроме того, могут быть выраженные симптомы интоксикации, не проходящие более двух-трёх дней, боли в мышцах, суставах», — сказал инфекционист Андрей Поздняков.
Терапевт Иван Скороходов среди тревожных симптомов называет долго не проходящую температуру. По его словам, большинство вирусных инфекций «держит» температуру максимум от трех до пяти дней. Для COVID-19 может быть характерна повышенная температура до недели. Но ориентироваться только на нее, отсутствие обоняния или кашель не нужно.
«Тут всё зависит от того, на каком уровне произошло поражение дыхательных путей. Если на уровне гортани — кашель будет грубый, лающий, будет боль в горле. Если это трахея — кашель будет с дискомфортом за грудиной, скудная мокрота, люди говорят, что болит в груди. Есть бронхитный кашель — с обильной мокротой, с хрипами при дыхании. Но кто вызвал эти ларингит, трахеит, бронхит: грипп или ковид? Сказать сложно. Поэтому только набор признаков может указывать на наличие вируса, а если уж мы хотим получить четкий ответ — надо сдавать ПЦР», — пояснил он.
Если это трахея — кашель будет с дискомфортом за грудиной, скудная мокрота, люди говорят, что болит в груди. Есть бронхитный кашель — с обильной мокротой, с хрипами при дыхании. Но кто вызвал эти ларингит, трахеит, бронхит: грипп или ковид? Сказать сложно. Поэтому только набор признаков может указывать на наличие вируса, а если уж мы хотим получить четкий ответ — надо сдавать ПЦР», — пояснил он.
Знать основные симптомы заболеваний необходимо, но в то же время специалисты не рекомендуют заниматься самодиагностикой. При любом недомогании стоит обращаться к врачу. Далее он назначит дополнительные исследования: при подозрении на коронавирус – ПЦР-тесты, которые могут быть дополнены исследованием крови на ранние антитела и компьютерной томографией легких. После этого по необходимости подбирается специальное лечение.
Мокрота и кашель при БАС
Кашель — сложный рефлекс, задача которого состоит в очищение дыхательных путей. Благодаря кашлю дыхательные пути избавляются от раздражающих веществ, слюны или инородных тел, которые могли попасть туда при вдохе (аспирация), а также секрета, фрагментов клеток и микроорганизмов, секретируемых тканью легких или клетками бронхиального дерева. Кашель может быть непроизвольным как реакция на попадание инородного тела (в том числе фрагментов пищи) или произвольным как осознанное действие, призванное очистить гортань от слизи.
Кашель может быть непроизвольным как реакция на попадание инородного тела (в том числе фрагментов пищи) или произвольным как осознанное действие, призванное очистить гортань от слизи.
Поддержание чистоты дыхательных путей имеет первостепенное значение, и кашлевой рефлекс служит основным средством для этого. Поскольку БАС приводит к снижению силы мышц, способность человека произвольному и непроизвольному кашлю также нарушается. К основным мышцам, обеспечивающим вентиляцию легких, относятся диафрагма, межреберные мышцы и мышцы шеи. Кроме того, при БАС также могут быть поражены мышцы области рта и горла (бульбарные), ответственные за голос и глотание, что приводит к невозможности закрытия, открытия и защиты голосовой щели, располагающейся между голосовыми связками.
Кашель включает три фазы:
- вдох;
- форсированный выдох при закрытой голосовой щели;
- открытие надгортанника с резким выходом воздуха из гортани, обычно сопровождающееся характерным звуком.

В каждой из этих фаз задействованы определенные мышцы:
- диафрагма и межреберные мышцы в фазе вдоха;
- мышцы горла при закрытии голосовой щели, при этом диафрагма и мышцы груди создают повышенное давление;
- при открытии голосовой щели за счет силы, создаваемой изгоняемым воздухом, из дыхательных путей удаляются твердые частицы и секрет.
Кашель предназначен для защиты дыхательных путей от частиц пищи, жидкостей или секрета, другими словами он нужен, чтобы пища «не попала не в то горло». Кашель также способствует очищению нижних дыхательных путей от скопления секрета в альвеолах, что является условием адекватного обмена кислорода и углекислого газа между легкими и кровью. Глубокое дыхание и кашель способствуют поддержанию адекватной вентиляции легких. Поддержание чистоты дыхательных путей снижает риск пневмонии.
Люди с БАС часто испытывают проблемы с поддержанием достаточной силы кашля в связи с невозможностью сделать глубокий вдох и слабым выдохом, а также слабостью мышц, участвующих в акте глотания.
Существуют техники, с помощью которых можно добиться более глубокого вдоха и большей силы кашля. Одно упражнение заключается в том, что человек с БАС производит серию коротких вдохов — до полного расправления легких — с последующим резким выдохом, сопровождающимся кашлем. В другом случае — помогает ухаживающий.
Третья методика — механическая гиперинфляция легких. Она имеет сходства с предыдущей, однако в отличие от первого способа подразумевает использование мешка Амбу и маски или мундштука для достижения глубокого вдоха.
Придание определенного положения человеку с БАС, когда он спит или сидит, а также соблюдение диеты и использование техник безопасного глотания позволяет уменьшить нагрузку на дыхательные мышцы, затрачиваемую на поддержание адекватного дыхания и чистоты дыхательных путей. С помощью лекарственных средств и физиотерапевтических процедур можно добиться снижения секреции желез ротовой полости и бронхов, а использование аппаратных средств для вспомогательного дыхания поможет в поддержании адекватного объема легких.
Проконсультируйтесь с вашим лечащим врачом для получения дополнительной информации о том, как снизить нагрузку на дыхательные мышцы, обеспечить поддержание чистоты дыхательных путей и как применять техники дыхательных или кашлевых упражнений.
Лекарственная терапияОбезвоживание при недостаточном потреблении жидкости, дыхание через рот и испарение слюны способствуют образованию густой, трудноотделяемой слизи в ротовой полости и на задней стенке глотки. Кроме того, со временем человек с БАС начинает испытывать трудности с откашливанием мокроты из-за прогрессирующей слабости мышц, участвующих в акте дыхания.
Кроме того, со временем человек с БАС начинает испытывать трудности с откашливанием мокроты из-за прогрессирующей слабости мышц, участвующих в акте дыхания.
Устранить вязкую слюну и мокроту могут такие лекарственные препараты, как бронхолитики и муколитики, но только в той ситуации, когда человек может самостоятельно откашлять мокроту и слизь. В противном случае мокрота разжижается, увеличивается ее количество, что приводит к еще худшим последствиям.
Важно! Бронхолитики и муколитики должны назначаться людям с БАС с осторожностью: при условии, что пиковая скорость кашля составляет не менее 270 л/ мин и при наличии откашливателя или владения ручными техниками откашливания.
| Препарат | Активные компоненты, формы и комментарии |
Ацетилцистеин — АЦЦ — таблетки или порошок. | |
| Бромелайн (Bromelain) — биологически активная добавка. | |
| Папаин или Папайя-ЖКТ — биологически активная добавка, таблетки. Принимайте препараты, полученные из папайи, или сам фрукт в то время дня, когда вязкая слюна беспокоит больше всего. Фермент папаин помогает сделать вязкую слюну более жидкой. Протирайте полость рта или пейте сок этого фрукта. |
Если самостоятельно откашлять мокроту или избавиться от слизи в ротовой полости и горле не получается, рекомендуется использовать в комплексе мануальные дренажные техники, мешок Амбу либо автоматический откашливатель и аспиратор (слюноотсос).
Следующие рекомендации также помогут вам в борьбе с вязкой слюной/мокротой:
- пейте больше жидкости, желательно добавлять лед;
- сократите прием молочных продуктов;
- употребляйте меньше кофеина и алкоголя;
- употребляйте растительное масло: небольшое количество снижает вязкость густой мокроты;
- пейте сок цитрусовых, папайи, ананаса перед/во время еды: они содержат протеолитические ферменты;
- делайте паровые ингаляции или используйте увлажнитель воздуха;
Автоматические инсуффляторы-эксуффляторы (откашливатели) Philips Cough Assist™ или Hill-Rom Vital Cough™ эффективны при недостаточной силе кашля. Создавая положительное давление, устройство через мундштук или маску обеспечивает глубокий вдох, после чего переключаясь на отрицательное давление, симулирует нормальный кашель и позволяет переместить мокроту вверх по дыхательным путям.
Создавая положительное давление, устройство через мундштук или маску обеспечивает глубокий вдох, после чего переключаясь на отрицательное давление, симулирует нормальный кашель и позволяет переместить мокроту вверх по дыхательным путям.
При помощи аспиратора (слюноотсоса), вы можете удалить частички пищи и слизь из ротовой полости и задней стенки глотки.
Приобрести слюноотсос (отсасыватель аспирационный хирургический
Армед 7Е-А) можно в тех же магазинах, что и средства адаптации. Подробнее в разделе «Помощь при БАС».
Если у вас есть вопросы или вам нужна поддержка, вы можете обратиться в Службу помощи людям с БАС.
Для жителей Москвы и Московской области:
тел.: +7 (968) 064-06-41, e-mail: [email protected].
Для жителей Санкт-Петербурга и Ленинградской области:
тел.: +7 (931) 971-56-21, e-mail: [email protected].
Для жителей других регионов:
тел.: +7 (968) 064-06-42, e-mail: [email protected].
Медицинский центр – Асклепий Общий анализ мокроты. Сдать анализ во Владивостоке. Стоимость: 300руб.
Исследуемый материал: мокрота
Сроки исполнения: 2 р.д.
Подготовка к исследованию:
Мокроту собирают в стерильные широкогорлые пластиковые контейнеры вместимостью не менее 70 мл с завинчивающейся крышкой. Лучше всего собирать мокроту утром до приёма пищи. Перед тем, как выделить мокроту, пациент должен тщательно прополоскать рот и носоглотку кипячёной водой. Полоскание ротовой полости перед сбором мокроты уменьшает риск загрязнения пробы слюной. Чистить зубы перед выделением мокроты не рекомендуется. При чистке зубов могут быть микротравмы дёсен и в мокроту может попасть кровь из ротовой полости. Следует собирать только мокроту, отделяющуюся при кашле, а не при отхаркивании. Емкость с мокротой, как можно скорее доставляется в лабораторию.
Чистить зубы перед выделением мокроты не рекомендуется. При чистке зубов могут быть микротравмы дёсен и в мокроту может попасть кровь из ротовой полости. Следует собирать только мокроту, отделяющуюся при кашле, а не при отхаркивании. Емкость с мокротой, как можно скорее доставляется в лабораторию.
Об исследовании:
Мокрота– выделяемый при кашле патологически изменённый трахеобронхиальный секрет с примесью слюны и секрета слизистой оболочки околоносовых пазух. Общеклиническое исследование мокроты включает описание её характера, общих свойств и микроскопическое исследование. ОБЩИЕ СВОЙСТВА: Количество мокроты обычно колеблется от 10 до 100 мл в сутки. Мало мокроты отделяется при острых бронхитах, пневмониях, застойных явлениях в лёгких, в начале приступа бронхиальной астмы. В конце приступа бронхиальной астмы количество выделяемой мокроты увеличивается. Большое количество мокроты (иногда до 0,5 л) может выделяться при отёке лёгких, а также при нагноительных процессах в лёгких при условии сообщения полости с бронхом (при абсцессе, бронхоэктатической болезни, гангрене лёгкого, при туберкулёзном процессе в лёгком, сопровождающемся распадом ткани). Цвет мокроты. Чаще мокрота бесцветная, присоединение гнойного компонента придаёт ей зеленоватый оттенок, что наблюдают при абсцессе лёгкого, гангрене лёгкого, бронхоэктатической болезни, актиномикозе лёгкого. При появлении в мокроте примеси свежей крови мокрота окрашивается в различные оттенки красного цвета (мокрота при кровохаркании у больных туберкулёзом, актиномикозом, раком лёгкого, абсцессом лёгкого, при инфаркте лёгкого, сердечной астме и отёке лёгких). Мокрота ржавого цвета (при крупозной, очаговой и гриппозной пневмонии, при туберкулёзе лёгких с творожистым распадом, застое в лёгких, отёке лёгких, при лёгочной форме сибирской язвы) или мокрота коричневого цвета (при инфаркте лёгкого) указывает на содержание в ней не свежей крови, а продуктов её распада (гематин). Грязно-зелёный или жёлто-зелёный цвет может иметь мокрота, отделяющаяся при различных патологических процессах в лёгких, сочетающихся с наличием у больных желтухи. Жёлто-канареечный цвет мокроты иногда наблюдают при эозинофильных пневмониях.
Цвет мокроты. Чаще мокрота бесцветная, присоединение гнойного компонента придаёт ей зеленоватый оттенок, что наблюдают при абсцессе лёгкого, гангрене лёгкого, бронхоэктатической болезни, актиномикозе лёгкого. При появлении в мокроте примеси свежей крови мокрота окрашивается в различные оттенки красного цвета (мокрота при кровохаркании у больных туберкулёзом, актиномикозом, раком лёгкого, абсцессом лёгкого, при инфаркте лёгкого, сердечной астме и отёке лёгких). Мокрота ржавого цвета (при крупозной, очаговой и гриппозной пневмонии, при туберкулёзе лёгких с творожистым распадом, застое в лёгких, отёке лёгких, при лёгочной форме сибирской язвы) или мокрота коричневого цвета (при инфаркте лёгкого) указывает на содержание в ней не свежей крови, а продуктов её распада (гематин). Грязно-зелёный или жёлто-зелёный цвет может иметь мокрота, отделяющаяся при различных патологических процессах в лёгких, сочетающихся с наличием у больных желтухи. Жёлто-канареечный цвет мокроты иногда наблюдают при эозинофильных пневмониях. Отхождение мокроты цвета охры возможно при сидерозе лёгкого. Черноватая или сероватая мокрота бывает при примеси угольной пыли и у курильщиков. Мокроту могут окрашивать некоторые лекарственные препараты, например, рифампицин окрашивает отделяемое в красный цвет. Запах. Мокрота обычно не имеет запаха. Появлению запаха способствует нарушение оттока мокроты. Гнилостный запах она приобретает при абсцессе, гангрене лёгкого, при гнилостном бронхите в результате присоединения гнилостной инфекции, бронхоэктатической болезни, раке лёгкого, осложнившемся некрозом. Для вскрывшейся эхинококковой кисты характерен своеобразный фруктовый запах мокроты. Слоистость мокроты. Гнойная мокрота при стоянии обычно разделяется на 2 слоя, гнилостная — на 3 слоя (верхний пенистый, средний серозный, нижний гнойный). Особенно характерно появление трёхслойной мокроты для гангрены лёгкого, в то время как появление двухслойной мокроты обычно наблюдают при абсцессе лёгкого и бронхоэктатической болезни. Реакция. Мокрота обычно имеет щелочную или нейтральную реакцию.
Отхождение мокроты цвета охры возможно при сидерозе лёгкого. Черноватая или сероватая мокрота бывает при примеси угольной пыли и у курильщиков. Мокроту могут окрашивать некоторые лекарственные препараты, например, рифампицин окрашивает отделяемое в красный цвет. Запах. Мокрота обычно не имеет запаха. Появлению запаха способствует нарушение оттока мокроты. Гнилостный запах она приобретает при абсцессе, гангрене лёгкого, при гнилостном бронхите в результате присоединения гнилостной инфекции, бронхоэктатической болезни, раке лёгкого, осложнившемся некрозом. Для вскрывшейся эхинококковой кисты характерен своеобразный фруктовый запах мокроты. Слоистость мокроты. Гнойная мокрота при стоянии обычно разделяется на 2 слоя, гнилостная — на 3 слоя (верхний пенистый, средний серозный, нижний гнойный). Особенно характерно появление трёхслойной мокроты для гангрены лёгкого, в то время как появление двухслойной мокроты обычно наблюдают при абсцессе лёгкого и бронхоэктатической болезни. Реакция. Мокрота обычно имеет щелочную или нейтральную реакцию. Разложившаяся мокрота приобретает кислую реакцию. Характер мокроты: Слизистая мокрота выделяется при остром и хроническом бронхите, астматическом бронхите, трахеите. Слизисто-гнойная мокрота характерна для абсцесса и гангрены лёгкого, гнойного бронхита, обострения хронического бронхита, стафилококковой пневмонии. ?Гнойно-слизистая мокрота характерна для бронхопневмонии. Гнойная мокрота возможна при бронхоэктазах, стафилококковой пневмонии, абсцессе, гангрене, актиномикозе лёгких. Серозная мокрота отделяется при отёке лёгкого. Серозно-гнойная мокрота возможна при абсцессе лёгкого. ?Кровянистая мокрота выделяется при инфаркте лёгких, новообразованиях, пневмонии (иногда), травме лёгкого, актиномикозе и сифилисе.. Также нужно помнить, что не всегда появление обильной примеси крови в мокроте обусловлено лёгочной патологией. Симулировать лёгочное кровотечение могут, например, желудочное или носовое кровотечения. МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ: Микроскопическое исследование мокроты позволяет обнаружить слизь, клеточные элементы, волокнистые и кристаллические образования, грибы, бактерии и паразиты.
Разложившаяся мокрота приобретает кислую реакцию. Характер мокроты: Слизистая мокрота выделяется при остром и хроническом бронхите, астматическом бронхите, трахеите. Слизисто-гнойная мокрота характерна для абсцесса и гангрены лёгкого, гнойного бронхита, обострения хронического бронхита, стафилококковой пневмонии. ?Гнойно-слизистая мокрота характерна для бронхопневмонии. Гнойная мокрота возможна при бронхоэктазах, стафилококковой пневмонии, абсцессе, гангрене, актиномикозе лёгких. Серозная мокрота отделяется при отёке лёгкого. Серозно-гнойная мокрота возможна при абсцессе лёгкого. ?Кровянистая мокрота выделяется при инфаркте лёгких, новообразованиях, пневмонии (иногда), травме лёгкого, актиномикозе и сифилисе.. Также нужно помнить, что не всегда появление обильной примеси крови в мокроте обусловлено лёгочной патологией. Симулировать лёгочное кровотечение могут, например, желудочное или носовое кровотечения. МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ: Микроскопическое исследование мокроты позволяет обнаружить слизь, клеточные элементы, волокнистые и кристаллические образования, грибы, бактерии и паразиты. Клетки Альвеолярные макрофаги— клетки ретикулогистиоцитарного происхождения. Большое количество макрофагов в мокроте выявляют при хронических процессах и на стадии разрешения острых процессов в бронхолёгочной системе. Альвеолярные макрофаги, содержащие гемосидерин («клетки сердечных пороков»), выявляют при инфаркте лёгкого, кровоизлиянии, застое в малом кругу кровообращения. Макрофаги с липидными каплями — признак обструктивного процесса в бронхах и бронхиолах. Ксантомные клетки(жировые макрофаги) обнаруживают при абсцессе, актиномикозе, эхинококкозе лёгких. Клетки цилиндрического мерцательного эпителия— клетки слизистой оболочки гортани, трахеи и бронхов; их обнаруживают при бронхитах, трахеитах, бронхиальной астме, злокачественных новообразованиях лёгких. Плоский эпителий обнаруживают при попадании в мокроту слюны, он не имеет диагностического значения. Лейкоциты в том или ином количестве присутствуют в любой мокроте. Большое количество нейтрофилов выявляют в слизисто-гнойной и гнойной мокроте.
Клетки Альвеолярные макрофаги— клетки ретикулогистиоцитарного происхождения. Большое количество макрофагов в мокроте выявляют при хронических процессах и на стадии разрешения острых процессов в бронхолёгочной системе. Альвеолярные макрофаги, содержащие гемосидерин («клетки сердечных пороков»), выявляют при инфаркте лёгкого, кровоизлиянии, застое в малом кругу кровообращения. Макрофаги с липидными каплями — признак обструктивного процесса в бронхах и бронхиолах. Ксантомные клетки(жировые макрофаги) обнаруживают при абсцессе, актиномикозе, эхинококкозе лёгких. Клетки цилиндрического мерцательного эпителия— клетки слизистой оболочки гортани, трахеи и бронхов; их обнаруживают при бронхитах, трахеитах, бронхиальной астме, злокачественных новообразованиях лёгких. Плоский эпителий обнаруживают при попадании в мокроту слюны, он не имеет диагностического значения. Лейкоциты в том или ином количестве присутствуют в любой мокроте. Большое количество нейтрофилов выявляют в слизисто-гнойной и гнойной мокроте. Эозинофилами богата мокрота при бронхиальной астме, эозинофильной пневмонии, глистных поражениях лёгких, инфаркте лёгкого. Эозинофилы могут появиться в мокроте при туберкулёзе и раке лёгкого. Лимфоциты в большом количестве обнаруживают при коклюше и, реже, при туберкулёзе. Эритроциты.Обнаружение единичных эритроцитов в мокроте диагностического значения не имеет. При наличии свежей крови в мокроте определяют неизменённые эритроциты, если же с мокротой отходит кровь, находившаяся в дыхательных путях в течение длительного времени, обнаруживают выщелоченные эритроциты. Клетки злокачественных опухолейобнаруживают при злокачественных новообразованиях. Волокна Эластические волокнапоявляются при распаде ткани лёгкого, который сопровождается разрушением эпителиального слоя и освобождением эластических волокон; их обнаруживают при туберкулёзе, абсцессе, эхинококкозе, новообразованиях в лёгких. Коралловидные волокна выявляют при хронических заболеваниях лёгких, таких как кавернозный туберкулёз. Обызвествлённые эластические волокна — эластические волокна, пропитанные солями кальция.
Эозинофилами богата мокрота при бронхиальной астме, эозинофильной пневмонии, глистных поражениях лёгких, инфаркте лёгкого. Эозинофилы могут появиться в мокроте при туберкулёзе и раке лёгкого. Лимфоциты в большом количестве обнаруживают при коклюше и, реже, при туберкулёзе. Эритроциты.Обнаружение единичных эритроцитов в мокроте диагностического значения не имеет. При наличии свежей крови в мокроте определяют неизменённые эритроциты, если же с мокротой отходит кровь, находившаяся в дыхательных путях в течение длительного времени, обнаруживают выщелоченные эритроциты. Клетки злокачественных опухолейобнаруживают при злокачественных новообразованиях. Волокна Эластические волокнапоявляются при распаде ткани лёгкого, который сопровождается разрушением эпителиального слоя и освобождением эластических волокон; их обнаруживают при туберкулёзе, абсцессе, эхинококкозе, новообразованиях в лёгких. Коралловидные волокна выявляют при хронических заболеваниях лёгких, таких как кавернозный туберкулёз. Обызвествлённые эластические волокна — эластические волокна, пропитанные солями кальция. Обнаружение их в мокроте характерно для распада туберкулёзного петрификата. Спирали, кристаллы Спирали Куршмана образуются при спастическом состоянии бронхов и наличии в них слизи. Во время кашлевого толчка вязкая слизь выбрасывается в просвет более крупного бронха, закручиваясь спиралью. Спирали Куршмана появляются при бронхиальной астме, бронхитах, опухолях лёгких, сдавливающих бронхи. Кристаллы Шарко-Лейдена— продукты распада эозинофилов. Обычно появляются в мокроте, содержащей эозинофилы; характерны для бронхиальной астмы, аллергических состояний, эозинофильных инфильтратов в лёгких, лёгочной двуустки.Кристаллы ХСпоявляются при абсцессе, эхинококкозе лёгкого, новообразованиях в лёгких. Кристаллы гематоидина характерны для абсцесса и гангрены лёгкого. Друзы актиномицета выявляют при актиномикозе лёгких. Элементы эхинококка появляются при эхинококкозе лёгких. Пробки Дитриха— комочки желтовато-серого цвета, имеющие неприятный запах. Состоят из детрита, бактерий, жирных кислот, капелек жира.
Обнаружение их в мокроте характерно для распада туберкулёзного петрификата. Спирали, кристаллы Спирали Куршмана образуются при спастическом состоянии бронхов и наличии в них слизи. Во время кашлевого толчка вязкая слизь выбрасывается в просвет более крупного бронха, закручиваясь спиралью. Спирали Куршмана появляются при бронхиальной астме, бронхитах, опухолях лёгких, сдавливающих бронхи. Кристаллы Шарко-Лейдена— продукты распада эозинофилов. Обычно появляются в мокроте, содержащей эозинофилы; характерны для бронхиальной астмы, аллергических состояний, эозинофильных инфильтратов в лёгких, лёгочной двуустки.Кристаллы ХСпоявляются при абсцессе, эхинококкозе лёгкого, новообразованиях в лёгких. Кристаллы гематоидина характерны для абсцесса и гангрены лёгкого. Друзы актиномицета выявляют при актиномикозе лёгких. Элементы эхинококка появляются при эхинококкозе лёгких. Пробки Дитриха— комочки желтовато-серого цвета, имеющие неприятный запах. Состоят из детрита, бактерий, жирных кислот, капелек жира. Они характерны для абсцесса лёгкого и бронхоэктатической болезни.Тетрада Эрлихасостоит из четырех элементов: обызвествлённого детрита, обызвествлённых эластических волокон, кристаллов ХС и микобактерий туберкулёза. Появляется при распаде обызвествлённого первичного туберкулёзного очага. Мицелий и почкующиеся клетки грибов появляются при грибковых поражениях бронхолёгочной системы. Пневмоцисты появляются при пневмоцистной пневмонии. Сферулы грибов выявляют при кокцидиоидомикозе лёгких. Личинки аскарид выявляют при аскаридозе. Личинки кишечной угрицы выявляются при стронгилоидозе. Яйца лёгочной двуустки выявляются при парагонимозе. Результаты макроскопического, химического и микроскопического исследования мокроты позволяют сделать вывод о локализации и характере патологического процесса.
Они характерны для абсцесса лёгкого и бронхоэктатической болезни.Тетрада Эрлихасостоит из четырех элементов: обызвествлённого детрита, обызвествлённых эластических волокон, кристаллов ХС и микобактерий туберкулёза. Появляется при распаде обызвествлённого первичного туберкулёзного очага. Мицелий и почкующиеся клетки грибов появляются при грибковых поражениях бронхолёгочной системы. Пневмоцисты появляются при пневмоцистной пневмонии. Сферулы грибов выявляют при кокцидиоидомикозе лёгких. Личинки аскарид выявляют при аскаридозе. Личинки кишечной угрицы выявляются при стронгилоидозе. Яйца лёгочной двуустки выявляются при парагонимозе. Результаты макроскопического, химического и микроскопического исследования мокроты позволяют сделать вывод о локализации и характере патологического процесса.
Свистящее дыхание
Дыхание здорового человека обычно беззвучно, шумы при этом процессе являются признаком нарушений в работе дыхательной системы. Исключением является свистящее дыхание новорожденных – данная особенность довольно часто встречается в первые недели жизни ребенка и обусловлена узостью дыхательных путей. Во всех остальных случаях свистящее дыхание является признаком наличия какой-либо патологии и поводом для обращения к врачам.
Во всех остальных случаях свистящее дыхание является признаком наличия какой-либо патологии и поводом для обращения к врачам.
Причины
Существует значительное количество факторов, которые могут являться причиной шумного дыхания со свистом. Рассмотрим самые основные:
- Свистящие шумы возникают при обструкции (сужении просвета) дыхательных путей – носовых ходов, гортани, трахеи и бронхов. Обструкция может быть вызвана перекрытием дыхательных путей инородным телом или мокротой, отеком, спазмом или же новообразованием в этих органах.
- Затруднение дыхания и свист характеры для приступов бронхиальной астмы. Они могут сопровождаться сухим кашлем, который затем сменяется влажным с густым отделимым. При приступе бронхиальной астмы затруднен выдох, он становится долгим и шумным.
- Причиной может быть и острая аллергическая реакция – отек Квинке или анафилактический шок. При этих состояниях развивается отек гортани и спазм гортани и трахеи, приводящие к резкому осложнению дыхания и выраженным шумам.

- Свистящие звуки при дыхании, сопровождаемые одышкой, также могут быть симптомом сердечной недостаточности. При заболеваниях сердечно-сосудистой системы возникают нарушения капиллярного обмена, что может приводить к накоплению внесосудистой жидкости в легочной ткани и нарушению функции дыхания.
Симптомы
Признаком обструкции дыхательных путей является, в первую очередь, шумы при дыхании, чаще проявляющиеся на выдохе. Пациент жалуется на одышку, его дыхание становится шумным и тяжелым. Возникают хрипы, напоминающие свист или высокий крик. Возможен резкий сухой лающий кашель, характерный при крупе. На фоне нарушения функции дыхания, пациент чувствует слабость и головокружение, кожные покровы становятся бледными. Специфическим синдромом является уменьшение объема грудной клетки и обхвата шеи.
Диагностика
Наличие свистящих шумов и затрудненность дыхания устанавливается в результате физикального осмотра. Для того чтобы установить причину, проводят дополнительные исследования.
Наличие инородного тела определяется с помощью рентгеноскопии или бронхоскопии – осмотра дыхательных путей с помощью эндоскопа. МРТ и рентгеноскопия позволяют диагностировать также новообразования дыхательных путей. Обязательно своевременное проведение флюорографии для исключения туберкулеза легких.
Клиническое исследование крови и микробиологический анализ отделяемой мокроты дают возможность установить наличие воспалительных заболеваний дыхательной системы. Проводят также иммунологическое исследование крови, которое может показать изменения, характерные для бронхиальной астмы – снижение активности Т-супрессоров и повышение уровня иммуноглобулинов.
Для оценки уровня функциональных нарушений дыхательной системы проводится спирометрия – измерение объемных показателей дыхания.
Лечение
При резком нарушении дыхания, сопровождающемся свистящими звуками, одышкой, бледностью кожных покровов, отечностью и потерей сознания, необходима неотложная медицинская помощь.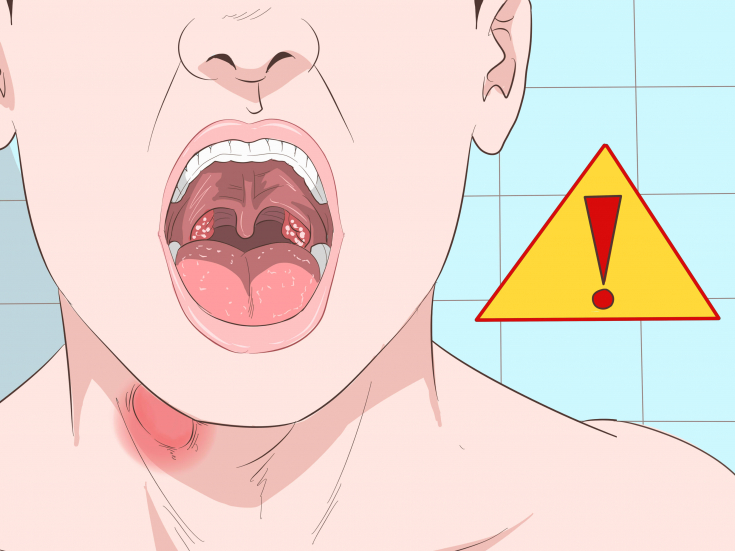 Это состояние может быть признаком тяжелой аллергической реакции и оказаться летальным. Лечение проводится только в условиях стационара.
Это состояние может быть признаком тяжелой аллергической реакции и оказаться летальным. Лечение проводится только в условиях стационара.
Наличие инородного тела в просвете дыхательных путей также требует немедленного врачебного вмешательства. Посторонние включения удаляются мануально или при помощи эндоскопа.
Для снятия приступов удушья применяют адреномиметики, назначаемые строго по рецепту врача. При стойкой обструкции дыхательных путей лечение направлено на снятие отека, увеличение просвета бронхов и уменьшение количества мокроты. Для этого применяют антигистаминные, антиспастические и седативные препараты
При сопутствующем сухом кашле назначают противокашлевые препараты (кодеин, глауцин), при влажном – муколитические (амброксол, ацетилцистеин). При тяжелых формах обструкции назначаются кортикостероидные препараты (преднизолон, гидрокортизон). При наличии инфекционных заболеваний дыхательной системы обязательно проводится противомикробная терапия.
Приём ведут специалисты
Стоимость услуг
Первичная консультация ЛОР врача высшей категории
1200₽
Повторная консультация ЛОР врача высшей категории
900₽
Врач может назначить
Эндоскопическая диагностика в процессе консультации: уха
800₽
Эндоскопическая диагностика в процессе консультации: глотки
800₽
Эндоскопическая диагностика в процессе консультации: гортани
800₽
Эндоскопическая диагностика в процессе консультации: носа
800₽
Эндоскопическая диагностика в процессе консультации: носоглотки
800₽
Полное эндоскопическое обследование в процессе консультации
2700₽
УЗИ околоносовых пазух носа
800₽
Показать ещё Показать ещёЗаболевание Ларинготрахеит
Ларинготрахеит – это сочетание воспаления гортани (ларингит) и трахеи (трахеит). Заболевание может развиваться как осложнение ларингита и фарингита, а также тонзиллита (ангины) или ринита (насморка). Ларинготрахеит у детей до 6 лет способен вызвать сужение (стеноз) гортани и удушье (так называемый ложный круп).
Заболевание может развиваться как осложнение ларингита и фарингита, а также тонзиллита (ангины) или ринита (насморка). Ларинготрахеит у детей до 6 лет способен вызвать сужение (стеноз) гортани и удушье (так называемый ложный круп).
Как и ларингит, ларинготрахеит может быть острым и хроническим. В зависимости от возбудителя выделяют бактериальный, вирусный и вирусно-бактериальный тип заболевания.
Диагностика
При ларинготрахеите врач-отоларинголог отмечает ухудшение общего состояния, повышение температуры, гиперемию (красноту) или синюшность слизистой оболочки гортани. Иногда на слизистой видны багрово-красные точки, так как сосуды расширяются и кровоточат. Анализ крови показывает воспалительный процесс. Иногда используется ларингоскоп для осмотра гортани и биопсии.
В трахее и гортани может образовываться гной, фибринозные пленки или желто-зеленая корка. В тяжелых случаях отделяемое заполняет дыхательные пути, и без того суженные в результате отека. Такое состояние называется стенозирующий ларинготрахеит.
Симптомы
Ларинготрахеит отличается охриплостью, хрипотой или осиплостью голоса. Происходит отек голосовой щели. Отмечается боль, першение в горле (горло «саднит»), постоянное покашливание или кашель, иногда лающий, слабость, повышение температуры, дисфония (нарушения голосовой функции), афония (потеря голоса). По мере развития заболевания может появляться ощущение инородного тела и жжение. При кашле выделяется мокрота, приступы кашля в основном происходят ночью и утром, при этом ощущается боль за грудиной.
Первая помощь
Покой, употребление большого количества жидкости, увлажнение воздуха в помещении, где находится больной.
Лечение
Лечение при ларинготрахеите назначается только врачом! В зависимости от природы заболевания, рекомендуются антибиотики или противовирусные препараты, отхаркивающие, антигистаминные лекарства. Кроме того, показаны полоскание, ингаляции, физиотерапия.
Профилактика
Закаливание, здоровый образ жизни, исключение контакта с загрязненным воздухом и перенапряжения голосовых связок. Поддержание оптимального уровня влажности в помещении, отказ от курения.
Поддержание оптимального уровня влажности в помещении, отказ от курения.
Осложнения
«Спускаясь» вниз по дыхательным путям, инфекция может вызвать развитие трахеобронхита, бронхита, бронхиолита и пневмонии. Постоянное раздражение слизистой оболочки гортани приводит к ее гипертрофии и атрофии, может спровоцировать появление новообразования — как доброкачественного, так и злокачественного.
Особенно опасны осложнения ларингита и ларинготрахеита для детей, так как у них анатомически другое строение дыхательных путей. В этом случае отек перекрывает респираторный канал, а мокрота и пленки усугубляют положение. Ребенок начинает задыхаться, требуется немедленная помощь медиков.
Причины
Наиболее часто ларинготрахеит провоцируют вирусы, вызывающие такие заболевания, как ОРВИ, грипп, корь, краснуха, ветряная оспа и т. д. Бактериальное заражение стафилококками, стрептококками и пневмококками стоит на втором месте.
Если у вас насморк и мокрота при простуде
Если у вас насморк и мокрота при простуде, вы не можете быть носителем коронавирусной инфекции. Коронавирусная пневмония – это сухой кашель без насморка. Это самый простой способ определить, какая у вас инфекция.
Коронавирусная пневмония – это сухой кашель без насморка. Это самый простой способ определить, какая у вас инфекция.
Вирус Уханя не является термостойким и погибает при температуре 26-27 градусов. Поэтому пейте больше горячей воды. Чаще и дольше будьте под солнцем. Горячая вода не лекарство, но она полезна для здоровья и эффективна при всех вирусах.
Совет врача по коронавирусу:
1. Вирус достаточно большой по размеру (диаметр ячейки составляет около 400-500 нм), поэтому обычная мед. маска в принципе может его отфильтровать. Если заражённый чихает перед вами или пройдет на расстоянии до 3 метров от вас, замедлите шаг и зараза просто упадёт на землю, летать она не может.
2. Если вирус попал на поверхность металла, он проживёт не менее 12 часов. Поэтому, если вы соприкоснулись с какой-либо металлической поверхностью, тщательно вымойте руки с мылом.
3. Вирус может оставаться активным на ткани в течение 6-12 часов. Обычный стиральный порошок должен убить вирус. Зимнюю одежду достаточно просушить на солнце, чтобы убить вирус.
Зимнюю одежду достаточно просушить на солнце, чтобы убить вирус.
О симптомах непосредственно самого заболевания, – пневмонии, вызванной коронавирусом:
1. После проникновения в горло может появиться сухость горла, которая встречается при ангине. Продлится 3-4 дня.
2. Затем вирус будет сливаться с носовой жидкостью, попадать в трахею, а затем в лёгкие и вызовет воспаление лёгких. Этот процесс займёт от 5 до 6 дней.
3. При короновирусной пневмонии появляется высокая температура и затруднённое дыхание. Заложенность носа не похожа на типичную заложенность, появляется ощущение, что вы тонете в воде. В этом случае следует немедленно обратиться к врачу.
О профилактике:
1. Самый распространённый способ заразиться – это дотрагиваться до людей, поэтому нужно часто мыть руки. Вирус может жить только на ваших руках, в течение 5-10 минут. Но за эти 5-10 минут может произойти что угодно (вы можете потереть руками глаза или прикоснуться к носу).
2. В дополнение к частому мытью рук вы можете полоскать горло “Бетадином”, чтобы устранить или минимизировать действия микробов, пока те ещё находятся в горле (перед тем, как попасть в лёгкие).
В дополнение к частому мытью рук вы можете полоскать горло “Бетадином”, чтобы устранить или минимизировать действия микробов, пока те ещё находятся в горле (перед тем, как попасть в лёгкие).
Будьте предельно внимательны и осторожны, пейте больше подогретой воды.
Климов Юра: Новый коронавирус NCP может не проявлять признаков инфекции в течение многих дней, тогда как можно узнать, инфицирован ли человек?
По последним данным, инкубационный период может длиться до 28 дней, прежде чем симптомы COVID-19 станут очевидными.
К тому времени, когда у человека поднимается температура и появляется кашель, и он попадает в больницу, – в лёгких обычно обнаруживают фиброз на 50%, и уже слишком поздно! Тайваньские эксперты советуют простую самопроверку, которую мы можем проводить каждое утро:
Сделайте глубокий вдох и задержите дыхание более, чем на 10 секунд.
Если вы успешно завершите его, не кашляя, не испытывая дискомфорта, заложенности, стеснения и т.п., то это доказывает, что в лёгких нет фиброза, и это указывает на отсутствие инфекции.
КОНСУЛЬТАЦИЯ японских врачей, лечащих COVID-19. Каждый должен следить за тем, чтобы ваш рот и горло были влажными, а не сухими.
Делайте несколько глотков воды каждые 15 минут.
ПОЧЕМУ ?
Даже если вирус попадёт в ваш рот, питьевая вода или другие жидкости вымывают их через пищевод в желудок, а там КИСЛОТЫ в желудке убьют весь вирус. Если вы не пьёте достаточно воды регулярно, вирус может проникнуть в ваши дыхательные пути и попасть в лёгкие.
Это очень опасно.
Поделитесь этой информацией с друзьями, близкими и родными. Пусть мир скорее излечится от вируса “короны”.
Будьте здоровы!
Основные причины, диагностика и лечение
Утренний кашель – относительно частая проблема со здоровьем, и существует множество потенциальных причин. Кашель – это способ организма избавиться от раздражителей дыхательной системы.
Во время сна мокрота и другие раздражители могут скапливаться в легких и горле за ночь. Когда вы становитесь активными утром, мокрота начинает выделяться, что может вызвать приступ кашля.
Часто утренний кашель не является признаком серьезного заболевания.Но если он не проходит через несколько недель или затрудняет дыхание, возможно, пришло время обратиться к врачу.
Давайте рассмотрим возможные причины приступов утреннего кашля и посмотрим, как их лечить.
Кашель с выделением мокроты известен как влажный кашель или продуктивный кашель. Если мокрота не выделяется, это называется сухим или непродуктивным кашлем. Знание того, какой у вас тип, может помочь вам сузить причину.
Простуда
Средний американец простужается от двух до трех в год, а у детей обычно бывает больше.Постоянный влажный кашель – один из наиболее частых симптомов.
У многих людей кашель усиливается по утрам из-за скопления мокроты за ночь.
Другие симптомы простуды включают:
Респираторные инфекции
Респираторные инфекции – это группа инфекций, поражающих либо верхние, либо нижние дыхательные пути. Простуда и COVID-19 – два из многих примеров.
Как и при простуде, другие респираторные инфекции также могут увеличивать скопление мокроты в течение ночи, что приводит к приступам кашля по утрам.Наряду с простудными симптомами вы также можете испытывать:
Аллергия
Сенная лихорадка (аллергический ринит) – это иммунная реакция на переносимые по воздуху аллергены, такие как пыльца, шерсть домашних животных или пылевые клещи.
Симптомы могут включать:
Поскольку пылевые клещи, как правило, живут в постельных принадлежностях, люди с аллергией на пылевых клещей обычно испытывают более тяжелые симптомы ночью и утром.
Количество пыльцы обычно выше всего утром и может усилить кашель утром, если у вас аллергия на пыльцу.
Постназальный капельница
Постназальный капельница – это когда ваше тело вырабатывает чрезмерное количество слизи, которая скапливается в задней части носа и капает в горло. Часто это симптом простуды, аллергии или употребления острой пищи.
Симптомы включают:
- постоянное чувство потребности прочистить горло
- влажный кашель, усиливающийся ночью или утром
- тошнота
- боль или першение в горле
- неприятный запах изо рта
бронхит
бронхит воспаление бронхов в легких, которое может быть острым или хроническим. Острый бронхит часто вызывается простудой или респираторной инфекцией. Хронический бронхит часто вызывается курением.
Острый бронхит часто вызывается простудой или респираторной инфекцией. Хронический бронхит часто вызывается курением.
Симптомы включают:
- влажный кашель
- общие симптомы простуды
- дискомфорт в груди
- небольшой жар или озноб
Люди с бронхитом часто обнаруживают, что их кашель усиливается утром из-за скопившейся за ночь мокроты.
Астма
Астма – это хроническое заболевание, при котором дыхательные пути к легким набухают.Этот отек может затруднить дыхание. Степень тяжести астмы может варьироваться от едва заметной до опасной для жизни. Наиболее частые симптомы астмы:
- сухой или влажный кашель
- свистящее дыхание
- затрудненное дыхание
- стеснение в груди
- усталость
Многие люди, страдающие астмой, кашляют, усиливаясь ночью или ранним утром.
Хроническая обструктивная болезнь легких (ХОБЛ)
ХОБЛ – это группа прогрессирующих заболеваний легких, включая эмфизему и хронический бронхит.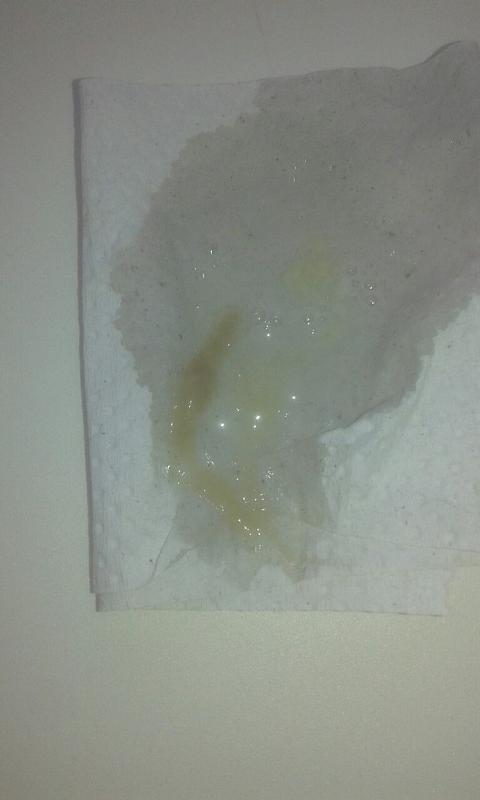 Самая частая причина ХОБЛ – курение табака.
Самая частая причина ХОБЛ – курение табака.
Основными симптомами ХОБЛ являются влажный кашель и затрудненное дыхание.
Другие симптомы включают:
- хрипы
- стеснение в груди
- частое недомогание
- усталость
Поздняя стадия ХОБЛ может вызвать экстренные симптомы, такие как:
- синеватые губы или серые ногти из-за низкого уровня кислорода
- путаница
- неспособность отдышаться или говорить
- учащенное сердцебиение
Симптомы могут появиться в любое время дня, но в целом люди с ХОБЛ испытывают наихудшие симптомы утром.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Считается, что более 25 процентов хронического кашля вызваны ГЭРБ. ГЭРБ возникает, когда желудочная кислота часто попадает обратно в пищевод из желудка.
Симптомы включают:
- хронический кашель
- жжение в груди, часто после еды
- боль в груди
- затруднение глотания
- ощущение комка в горле
ГЭРБ обычно вызывает кашель после еды и в положении лежа вниз. Некоторые люди с ГЭРБ могут заметить, что их кашель усиливается утром после того, как они провели ночь в постели.
Некоторые люди с ГЭРБ могут заметить, что их кашель усиливается утром после того, как они провели ночь в постели.
Утренний кашель часто сочетается с другими симптомами.
Хронический кашель по утрам
Хронический кашель, который сохраняется, может быть вызван:
- ХОБЛ
- астма
- аллергия на пылевых клещей
- хронический бронхит
Кашель с кровью по утрам
Скорая медицинская помощьКашель с кровью может быть признаком серьезного заболевания.Вам следует обратиться к врачу, если вы заметили кровь в мокроте. Возможные причины:
Кашель по ночам и утром
Если вы кашляете утром и вечером, это может быть вызвано:
Младенцы могут испытывать утренний кашель по многим из тех же причин, что и взрослые и дети старшего возраста.Возможные причины:
Если утренний кашель не проходит через несколько недель, вам следует обратиться к врачу для постановки правильного диагноза. Вам также следует обратиться к врачу, если вы испытываете:
Вам также следует обратиться к врачу, если вы испытываете:
Признаки того, что вам следует обратиться за неотложной медицинской помощью, включают:
Если вы страдаете хроническим кашлем, врач, скорее всего, задаст вам вопросы о вашей истории болезни. Скорее всего, они проведут медицинский осмотр и послушают ваше дыхание с помощью стетоскопа.
Врач также может назначить анализ крови или отправить образец вашей слизи в лабораторию для поиска вирусной инфекции.
Если они ожидают, что у вас может быть ХОБЛ или астма, они могут измерить вашу функцию легких с помощью спирометрии.
Если ни один из предыдущих тестов не выявил причину вашего кашля, врач может назначить визуализационные тесты, такие как рентген или компьютерная томография, для выявления рака легких, пневмонии и других заболеваний легких. Они также могут рассмотреть возможность обследования, называемого бронхоскопией, чтобы заглянуть внутрь ваших легких с помощью небольшой камеры.
Лучший вариант лечения кашля зависит от основной причины.
Простуда, респираторные инфекции, постназальный синдром, острый бронхит
Нет лекарства от простуды или респираторных инфекций. Достаточный отдых поможет вашему организму быстрее бороться с инфекцией.
Лекарства от кашля помогают подавить позывы к кашлю, а противоотечные средства помогают справиться с постназальным выделением.
Аллергия
Возможные методы лечения кашля, вызванного аллергией, включают:
ХОБЛ
Варианты лечения ХОБЛ включают:
ГЭРБ
Варианты лечения ГЭРБ включают:
Существует множество потенциальных причин утреннего кашля.Часто утренний кашель не является поводом для беспокойства. Однако, если он сохраняется более 2 недель или если у вас проблемы с дыханием, рекомендуется обратиться к врачу для постановки правильного диагноза.
Вызывает ли дренаж пазух кашель?
Короткий ответ – да, дренаж носовых пазух может вызвать постоянный кашель, хотя есть и другие триггеры кашля. Выработка слизи для желез горла, дыхательных путей, носа, кишечника и желудка является естественным и нормальным явлением.Фактически, по оценкам, из носа ежедневно выделяется около литра слизи! Это густое и влажное вещество, предназначенное для того, чтобы поддерживать влажность внутренней поверхности этих участков. Слизь не только предотвращает сухость, но также важна для защиты от захватчиков, вызывающих инфекцию, таких как вирусы и бактерии.
Выработка слизи для желез горла, дыхательных путей, носа, кишечника и желудка является естественным и нормальным явлением.Фактически, по оценкам, из носа ежедневно выделяется около литра слизи! Это густое и влажное вещество, предназначенное для того, чтобы поддерживать влажность внутренней поверхности этих участков. Слизь не только предотвращает сухость, но также важна для защиты от захватчиков, вызывающих инфекцию, таких как вирусы и бактерии.
В большинстве случаев вы не замечаете образования слизи в носу и носовых пазухах, потому что она капает в заднюю часть рта, где смешивается со слюной, а затем движется вниз по задней стенке глотки.Эта функция известна как постназальная капля. Вы глотаете эту слизь в течение дня, не задумываясь о том, что происходит.
Этот процесс становится более заметным при увеличении выработки слизи. Например, бактериальная или вирусная инфекция может вызвать насморк и заложенность носовых пазух. В результате слизистая может начать беспокоить вас из-за ее количества и толщины. Могут возникнуть общие симптомы, в том числе кашель, боль в горле или частое прочищение горла.
В результате слизистая может начать беспокоить вас из-за ее количества и толщины. Могут возникнуть общие симптомы, в том числе кашель, боль в горле или частое прочищение горла.
Постназальное выделение возникает из-за различных заболеваний, которые вызывают повышенное производство слизи:
- Простуда
- Аллергия
- Грипп
- Инфекция носовых пазух
- Беременность
- Некоторые лекарства
- Изменения погоды
- Продукты питания (например, пряные ингредиенты)
- Раздражители окружающей среды (химические вещества, дым, чистящие средства и т. Д.)
Другая причина, по которой вы можете заметить постназальное выделение, заключается в том, что слизь не выводится должным образом.Ваше тело может производить нужное количество слизи, но затем она накапливается из-за закупорки или других проблем со здоровьем, которые мешают нормальной функции.
Как носовые пазухи играют роль в постназальном оттоке Пазухи представляют собой заполненные воздухом полости внутри головы, четыре пары которых имеют правую и левую стороны. Если пазухи инфицированы или воспалены, это может вызвать различные симптомы, одним из которых является увеличение выработки слизи. Когда это произойдет, вы заметите больше постназальных капель, как описано выше.
Если пазухи инфицированы или воспалены, это может вызвать различные симптомы, одним из которых является увеличение выработки слизи. Когда это произойдет, вы заметите больше постназальных капель, как описано выше.
Одной из распространенных проблем, возникающих при хронических инфекциях носовых пазух, является то, что непрерывный постназальный дренаж приводит к хроническому кашлю. Когда сгущенная слизь стекает по задней стенке глотки, она вызывает ощущение «щекотки», вызывая реакцию кашля.
Вы можете прочистить горло и высморкаться, но раздраженные носовые пазухи будут продолжать выделять больше слизи … в результате чего першение в горле никогда не проходит. Чем больше вы кашляете или прочищаете горло, тем сильнее раздражается голосовой аппарат (гортань), образуя порочный круг.
Обратите внимание на то, как ваша верхняя дыхательная система реагирует, когда вы ложитесь спать ночью. Например, если дренаж из пазух вызывает обильное постназальное выделение, это может вызвать кашель по ночам. Когда вы просыпаетесь утром, ваш голос может казаться хриплым, а симптомы кашля усиливаются, поскольку организм работает над очисткой от слизи.
Когда вы просыпаетесь утром, ваш голос может казаться хриплым, а симптомы кашля усиливаются, поскольку организм работает над очисткой от слизи.
Если вы подозреваете, что у вас инфекция носовых пазух или хроническое воспаление носовых пазух, запишитесь на прием к местному ЛОРу.
Обычно проблемы с носовыми пазухами – это вторичная проблема, которая возникает после того, как вы перенесли другой тип болезни. Например, простуда продлится от 7 до 10 дней, прежде чем симптомы исчезнут. Если простуда приводит к развитию инфекции носовых пазух, симптомы со стороны носа будут сохраняться даже после того, как исчезнут другие симптомы со стороны верхних дыхательных путей.
Другая частая причина ощущения постназального подтекания – тихий рефлюкс. Когда происходит дренаж по задней стенке глотки, вызывающий усиленный кашель и прочистку горла, если у пациента одновременно наблюдается «тихий рефлюкс» кислоты снизу, оба эти фактора снижают порог очищения от кашля / глотки, и спустя долгое время после исчезновения назальных симптомов сохраняется стойкий кашель и прочистка горла могут быть результатом «разоблачения» ранее бессимптомного «тихого рефлюкса». Некоторые лекарства от артериального давления могут вызвать кашель. ЛОР может помочь выявить стойкую этиологию.
Некоторые лекарства от артериального давления могут вызвать кашель. ЛОР может помочь выявить стойкую этиологию.
Небольшой дренаж из носовых пазух и выделение слизи – это нормально. Но если вы заметили какой-либо из следующих симптомов, то лучше всего записаться на прием для диагностики и лечения:
- Хронический кашель
- Тупое давление в голове или лице
- Давление повышается при наклоне над головой
- Густые желто-зеленые выделения из носа
- Симптомы ухудшаются или не проходят через 10 дней
Когда основным симптомом является кашель, большинство людей обращаются к безрецептурным лекарствам, чтобы справиться с кашлем, таким как сироп от кашля или леденцы от горла.В качестве альтернативы можно использовать увлажнитель с прохладным туманом в спальне на ночь. Взрослым и детям старше одного года может быть полезна чайная ложка меда перед сном.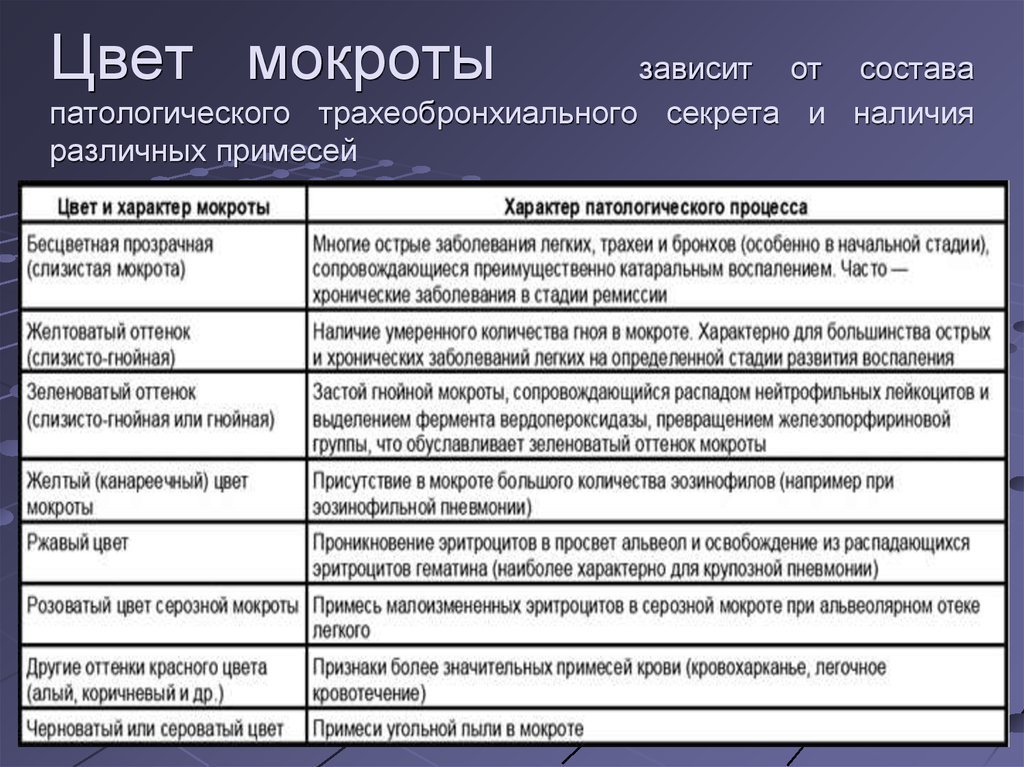 Хотя эти методы лечения могут принести немедленное облегчение, они не устраняют основную проблему: избыточный дренаж из носовых пазух, прием лекарств или другие раздражители горла.
Хотя эти методы лечения могут принести немедленное облегчение, они не устраняют основную проблему: избыточный дренаж из носовых пазух, прием лекарств или другие раздражители горла.
ЛОР может провести тщательный сбор анамнеза и провести физический осмотр, чтобы установить как носовые, так и не носовые пазухи, способствующие кашлю. Компьютерная томография носовых пазух, доступная в офисе, может быть неоценимой при диагностике источника.Затем может быть назначено соответствующее лечение. Возможно, вам придется принимать лекарства для разжижения слизи или антибиотики, если у вас бактериальная инфекция носовых пазух. Возможно, потребуется устранить некоторые обостряющиеся состояния или изменить лекарства. Если эти неинвазивные методы лечения не работают, ваш ЛОР может порекомендовать операцию или процедуры в офисе для открытия пазух.
Поговорите с местным ЛОР Консультация ЛОРа может быть отличным способом понять, почему вы кашляете и как дренаж носовых пазух влияет на ваши симптомы. Наша опытная команда всегда рядом, чтобы поставить правильный диагноз. Затем мы составим индивидуальный план лечения, чтобы помочь вам найти необходимое облегчение.
Наша опытная команда всегда рядом, чтобы поставить правильный диагноз. Затем мы составим индивидуальный план лечения, чтобы помочь вам найти необходимое облегчение.
Если вы ищете опытного ЛОР в районе Дентона или Далласа, обратите внимание на услуги, предлагаемые здесь, в отделении Ear, Nose и Throat округа Коллин. У нас есть квалифицированный персонал, первоклассные технологии и удобные офисы, расположенные во Фриско и Плано, Техас: (972) 596-4005
Кашель и выделение мокроты – Клинические методы
Определение
Кашель – это внезапное, обычно непроизвольное изгнание воздуха из легких с характерным и легко узнаваемым звуком.Хотя он известен как наиболее распространенный симптом респираторных заболеваний, он выполняет функции защиты дыхательных путей от вредных веществ и поддержания проходимости дыхательных путей, удаляя излишние выделения из дыхательных путей. Отхаркивание или мокрота – это акт откашливания и выплевывания материала, образующегося в дыхательных путях.
Методика
Тщательный сбор анамнеза – самая полезная задача при обследовании пациентов с кашлем – в большинстве случаев подскажет диагноз его причины.Если кашель не является частью имеющихся у пациента симптомов, его наличие или отсутствие следует определять с помощью острых вопросов, адресованных не только пациенту, но и его супруге или другим членам семьи, поскольку пациент может не осознавать кашель или может недооценивают его частоту и продолжительность. Например, пациенты с хроническим бронхитом нередко не обращают внимания на свой частый кашель, в то время как окружающих он очень раздражает. Некоторые пациенты могут воспринимать свой кашель как «прочистку горла».”Часто правда о кашле пациента открывается наблюдателю во время собеседования и физического осмотра.
Как только выясняется, что у пациента кашель, адекватная информация о его характеристиках и обстоятельствах должна быть получена путем соответствующего опроса:
Кашель начался внезапно или незаметно? Что было его исходным событием? Это началось как отдельный симптом или возникло вместе с другими симптомами или последовало за ними?
Как долго длится кашель? Постоянно или эпизодически? Сезонный или многолетний?
Чтобы определить степень кашля, спросите: Как часто бывает приступ кашля? Как долго длится каждый приступ кашля? Как это влияет на повседневную активность или отдых?
Кашель продуктивный или сухой? Отсутствие мокроты не обязательно означает, что кашель сухой, так как многие пациенты, особенно дети и женщины, склонны глотать мокроту, поднявшуюся до уровня глотки.
 Звук кашля поможет определить его продуктивный или сухой характер. Пациентов с выделением мокроты следует спросить о ее частоте и описании физических характеристик мокроты, включая количество (при каждом приступе кашля и ежедневное общее количество), цвет, консистенцию, легкость отхождения мокроты, вкус и запах.
Звук кашля поможет определить его продуктивный или сухой характер. Пациентов с выделением мокроты следует спросить о ее частоте и описании физических характеристик мокроты, включая количество (при каждом приступе кашля и ежедневное общее количество), цвет, консистенцию, легкость отхождения мокроты, вкус и запах.Является ли кашель единственным симптомом или он связан с другими респираторными или недыхательными симптомами? Следует отдельно узнать об условиях, которые вызывают кашель, особенно когда он является хроническим и постоянным.
- В дополнение к точному анамнезу курения (см. Главу 40) спросите: каким респираторным раздражителям подвергается пациент дома или на работе? Воздействие случайное или преднамеренное?
Что является провоцирующим или отягчающим фактором? В какое время дня или ночи хуже кашель или выделение мокроты? Происходит ли это в положении лежа на спине, при вставании утром, при питье или еде, при физических упражнениях или при дыхании холодным или сухим воздухом? Пробуждает ли пациента от сна кашель?
Были ли случаи аспирации инородных тел в прошлом (недавние или старые)?
Изменились ли в последнее время характер кашля и количество или другие характеристики мокроты?
Может ли пациент определить место происхождения кашля или мокроты, например, из горла или глубже в груди?
Были ли у пациента подобные проблемы с кашлем в прошлом?
Имеет ли кашель легко узнаваемые признаки, как при крупе или коклюше?
Фундаментальная наука
Динамический эффект кашля – это создание в определенной части дыхательных путей скорости воздушного потока, достаточно интенсивной, чтобы сдвигать и вытеснять выделения, накопившиеся на поверхности слизистой оболочки.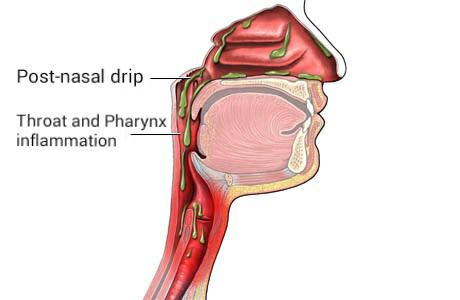 Хотя кашель может быть полностью произвольным, обычно это физиологический рефлекс. Как таковая, она опосредуется рефлекторной дугой, состоящей из сенсорных рецепторов, афферентных нервных волокон, центра, эфферентных нервных волокон и эффекторных мышц.
Хотя кашель может быть полностью произвольным, обычно это физиологический рефлекс. Как таковая, она опосредуется рефлекторной дугой, состоящей из сенсорных рецепторов, афферентных нервных волокон, центра, эфферентных нервных волокон и эффекторных мышц.
Рецепторы кашля считаются быстро адаптирующимися нервными окончаниями, которые также известны как рецепторы раздражения. Этих нервных окончаний больше в слизистой оболочке гортани, киля, трахеи и крупных бронхов, которые легко стимулируются механическими или химическими раздражителями.Это те участки дыхательных путей, в которых кашель наиболее эффективен для удаления выделений. Рецепторы кашля также были обнаружены или подозревались в других участках, включая глотку, периферические дыхательные пути и другие внутри- или внегрудные участки, такие как плевра, слуховые проходы, барабанная перепонка и даже желудок. Блуждающий нерв – самый важный афферентный нерв, хотя языкоглоточный и тройничный нервы могут работать, в зависимости от вовлеченных рецепторов. Постулируется медуллярный кашлевой центр без каких-либо доказательств его точного анатомического расположения.Этот «центр» находится под влиянием высших произвольных нервных центров, которые могут инициировать или изменять кашель. Эфферентные нервы – это блуждающие нервы (возвратные гортани), диафрагмальные нервы и спинномозговые двигательные нервы выдыхательных мышц.
Постулируется медуллярный кашлевой центр без каких-либо доказательств его точного анатомического расположения.Этот «центр» находится под влиянием высших произвольных нервных центров, которые могут инициировать или изменять кашель. Эфферентные нервы – это блуждающие нервы (возвратные гортани), диафрагмальные нервы и спинномозговые двигательные нервы выдыхательных мышц.
Механические события, связанные с типичным кашлем, представляют собой быструю последовательность: (1) довольно глубокого первоначального вдоха; (2) плотное закрытие голосовой щели, усиленное надгортанными структурами; (3) быстрое и сильное сокращение мышц выдоха; и (4) внезапное раскрытие голосовой щели при продолжении сокращения выдыхательных мышц.Очень высокое внутрилегочное давление, создаваемое во время последних двух фаз, приводит к очень быстрому потоку воздуха из легких при открытии голосовой щели. Кроме того, разница давления между внешней и внутренней стороной внутригрудных дыхательных путей во время фазы 4 вызывает их динамическое сжатие и сужение. Сочетание сильного воздушного потока и сужения дыхательных путей приводит к выбрасыванию воздушного потока с линейной скоростью, иногда приближающейся к скорости звука. Создаваемый таким образом поток воздуха способен вытеснить выделения с большой силой.Место и степень динамического сжатия определяются объемом легких. При больших объемах легких сжимаются только трахея и крупные бронхи; при меньшем объеме легких сужаются и более дистальные дыхательные пути. При каждом последующем кашле без промежуточного вдоха, как это наблюдается у пациентов с хроническим бронхитом, объем легких становится меньше, и кашель становится эффективным также для удаления секрета из более отдаленных дыхательных путей. При последующем глубоком вдохе кашель возобновляется с большим объемом легких, и цикл повторяется.
Сочетание сильного воздушного потока и сужения дыхательных путей приводит к выбрасыванию воздушного потока с линейной скоростью, иногда приближающейся к скорости звука. Создаваемый таким образом поток воздуха способен вытеснить выделения с большой силой.Место и степень динамического сжатия определяются объемом легких. При больших объемах легких сжимаются только трахея и крупные бронхи; при меньшем объеме легких сужаются и более дистальные дыхательные пути. При каждом последующем кашле без промежуточного вдоха, как это наблюдается у пациентов с хроническим бронхитом, объем легких становится меньше, и кашель становится эффективным также для удаления секрета из более отдаленных дыхательных путей. При последующем глубоком вдохе кашель возобновляется с большим объемом легких, и цикл повторяется.
Характерный взрывной звук кашля возникает из-за вибрации голосовых связок, складок слизистой оболочки выше и ниже голосовой щели, а также скопившихся выделений. Различия в звуках кашля обусловлены несколькими факторами, включая характер и количество выделений, анатомические различия и патологические изменения гортани и других дыхательных путей, а также силу кашля. Вибрация при кашле также помогает удалить выделения со стенок дыхательных путей.
Вибрация при кашле также помогает удалить выделения со стенок дыхательных путей.
Небольшие количества обычно вырабатываемого трахеобронхиального секрета очень эффективно обрабатываются механизмом мукоцилиарного клиренса.Эти выделения состоят из воды, диализируемых веществ, таких как электролиты и глюкоза, гликопротеина слизи, собственных и транссудированных белков и липидов (сурфактанта). Слизистые железы и бокаловидные клетки являются основными источниками трахеобронхиальной слизи. Образуя тонкий покров, слизь из дыхательных путей покрывает мерцательный эпителий. Ритмичные колебания ресничек продвигают его к глотке, откуда он проглатывается, обычно незаметно. Правильный баланс между его образованием и удалением поддерживает тонкий защитный слой слизи для улавливания и удаления примесей из вдыхаемого воздуха, предотвращая чрезмерное накопление секрета.При адекватной функции мукоцилиарного эскалатора кашель не имеет дополнительной пользы для удаления количества выделений, образующихся в нормальных условиях.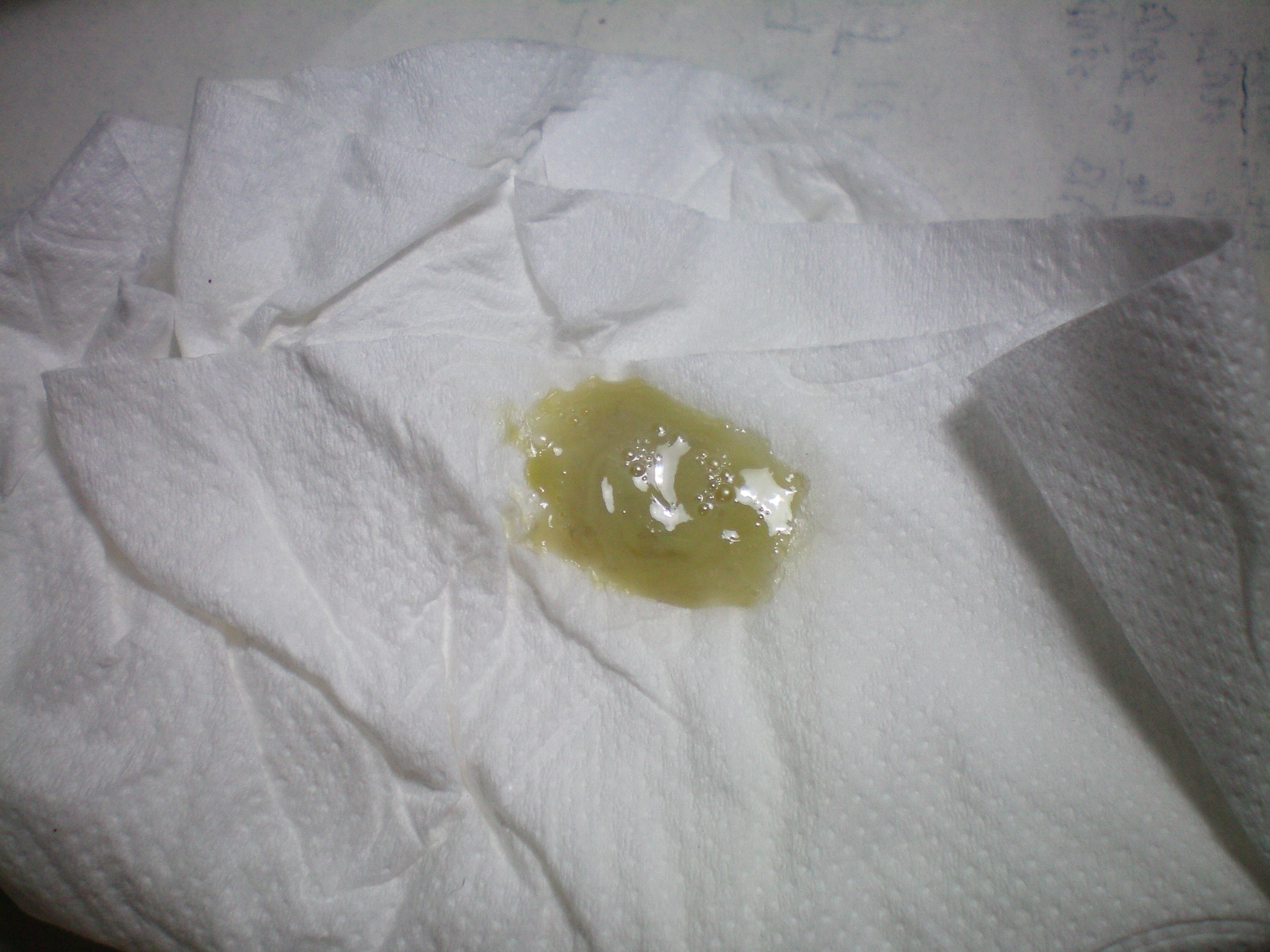 Однако при патологических состояниях, когда мукоцилиарная функция неэффективна или недостаточна из-за количества или изменения физических свойств секретов, кашель становится важным для очищения дыхательных путей.
Однако при патологических состояниях, когда мукоцилиарная функция неэффективна или недостаточна из-за количества или изменения физических свойств секретов, кашель становится важным для очищения дыхательных путей.
Хотя кашель наиболее эффективен, когда чрезмерная секреция скапливается в больших центрально расположенных дыхательных путях, он также играет важную роль в очищении периферических дыхательных путей в ситуациях, когда нарушен мукоцилиарный клиренс, например, при хроническом бронхите, муковисцидозе и т. или первичная цилиарная дискинезия (синдром неподвижных ресничек).«Доильный» эффект кашля на периферические дыхательные пути был предложен в качестве механизма его действия по удалению секрета из этих мест. Это требует кашля при малых объемах легких, когда секреты выдавливаются из мелких дыхательных путей к более центральным бронхам.
Помимо слизи, откашливаемая мокрота может содержать другие эндогенные или экзогенные материалы, включая транссудированные или экссудированные жидкости, различные местные или мигрировавшие клетки, микроорганизмы, некротические ткани или клетки, аспирированную рвоту или другие инородные частицы. Общий вид и другие физические характеристики мокроты являются результатом содержания в ней этих и других материалов. Слизистая мокрота прозрачная или полупрозрачная и вязкая, содержит лишь небольшое количество микроскопических элементов. Гнойная мокрота беловатого, желтого или зеленого цвета, непрозрачная. Это указывает на наличие большого количества лейкоцитов, особенно нейтрофильных гранулоцитов. У астматиков мокрота может выглядеть гнойной из-за эозинофильных клеток. Красный цвет, однородный или полосатый, обычно возникает из-за его примеси с кровью.Частицы углерода изменяют цвет мокроты в серый цвет (как у курильщиков сигарет) или черный (как у шахтеров или при вдыхании дыма).
Общий вид и другие физические характеристики мокроты являются результатом содержания в ней этих и других материалов. Слизистая мокрота прозрачная или полупрозрачная и вязкая, содержит лишь небольшое количество микроскопических элементов. Гнойная мокрота беловатого, желтого или зеленого цвета, непрозрачная. Это указывает на наличие большого количества лейкоцитов, особенно нейтрофильных гранулоцитов. У астматиков мокрота может выглядеть гнойной из-за эозинофильных клеток. Красный цвет, однородный или полосатый, обычно возникает из-за его примеси с кровью.Частицы углерода изменяют цвет мокроты в серый цвет (как у курильщиков сигарет) или черный (как у шахтеров или при вдыхании дыма).
Клиническая значимость
Как кардинальное проявление респираторных заболеваний, кашель является одним из наиболее частых симптомов, встречающихся в клинической медицине. Являясь физиологическим рефлексом, кашель также возникает без каких-либо очевидных признаков заболевания, когда он провоцируется стимуляцией раздражающих рецепторов. Более того, это может быть добровольное действие или результат нервной привычки.Хотя клиническое значение кашля во многих случаях тривиально, он может указывать на серьезное внутригрудное заболевание. Патологические состояния, вызывающие кашель, обычно вызывают раздражение дыхательных путей, увеличивают их раздражительность, приводят к их деформации или увеличению трахеобронхиального секрета. Эти факторы могут действовать по отдельности или в различных комбинациях. Выделение мокроты при кашле происходит, когда секреция дыхательных путей выходит за пределы способности мукоцилиарного механизма бороться с ними.
Более того, это может быть добровольное действие или результат нервной привычки.Хотя клиническое значение кашля во многих случаях тривиально, он может указывать на серьезное внутригрудное заболевание. Патологические состояния, вызывающие кашель, обычно вызывают раздражение дыхательных путей, увеличивают их раздражительность, приводят к их деформации или увеличению трахеобронхиального секрета. Эти факторы могут действовать по отдельности или в различных комбинациях. Выделение мокроты при кашле происходит, когда секреция дыхательных путей выходит за пределы способности мукоцилиарного механизма бороться с ними.
Наиболее частой причиной острого кашля , имеющего клиническое значение, является вирусный трахеобронхит. Кашель в этом преходящем и самоограничивающемся состоянии вначале непродуктивен и весьма раздражает; позже становится продуктивным слизистая или слизисто-гнойная мокрота, прежде чем она начинает спадать. Воспаление слизистой оболочки дыхательных путей, вызванное инфекционными или неинфекционными причинами, приводит к гиперреактивности рецепторов кашля. Это происходит в результате изменения поверхностного эпителия, что делает их более чувствительными к вызывающему кашель эффекту обычно встречающихся легких раздражителей, таких как холодный воздух, респираторные загрязнители, глубокое или быстрое дыхание и чрезмерное использование гортани.Иногда механическое раздражение кашля вызывает еще больше кашля. Воспаление, кроме того, увеличивает секрецию. При острой вирусной инфекции дыхательных путей еще одной причиной возникновения кашля может быть постназальное выделение жидкости. Другие инфекционные, а также неинфекционные заболевания верхних или нижних дыхательных путей известны своей склонностью вызывать кашель как часть своих клинических проявлений ().
Это происходит в результате изменения поверхностного эпителия, что делает их более чувствительными к вызывающему кашель эффекту обычно встречающихся легких раздражителей, таких как холодный воздух, респираторные загрязнители, глубокое или быстрое дыхание и чрезмерное использование гортани.Иногда механическое раздражение кашля вызывает еще больше кашля. Воспаление, кроме того, увеличивает секрецию. При острой вирусной инфекции дыхательных путей еще одной причиной возникновения кашля может быть постназальное выделение жидкости. Другие инфекционные, а также неинфекционные заболевания верхних или нижних дыхательных путей известны своей склонностью вызывать кашель как часть своих клинических проявлений ().
Таблица 38.1
Анатомическая классификация причин кашля.
A Хронический кашель, , определяемый как кашель, длящийся минимум 3 недели, обычно указывает на структурные изменения в дыхательных путях или на сохранение других факторов, стимулирующих кашель. Безусловно, наиболее частой причиной хронического кашля в развитых странах является курение табака, которое является наиболее важным фактором в этиологии хронического бронхита. При этом заболевании кашель сопровождается выделением довольно большого количества мокроты, от слизистой до слизисто-гнойного.Пациенты с хроническим бронхитом, хорошо привыкшие и часто не обращающие внимания на свои симптомы, начинают беспокоиться, когда изменяются характеристики их кашля и выделения мокроты. Самая частая причина изменения – возникновение инфекции; однако это может указывать на возникновение новообразования.
При этом заболевании кашель сопровождается выделением довольно большого количества мокроты, от слизистой до слизисто-гнойного.Пациенты с хроническим бронхитом, хорошо привыкшие и часто не обращающие внимания на свои симптомы, начинают беспокоиться, когда изменяются характеристики их кашля и выделения мокроты. Самая частая причина изменения – возникновение инфекции; однако это может указывать на возникновение новообразования.
С момента снижения заболеваемости туберкулезом в развитых странах, рак легких стал самым опасным для людей с хроническим кашлем. Кашель при раке легких может развиться de novo при отсутствии хронического бронхита и может быть его единственным проявлением.Поскольку хронический бронхит и рак легких очень редко встречаются среди некурящих, хронический постоянный кашель имеет другое значение для этой группы населения. Гиперреактивность дыхательных путей, отличительный признак бронхиальной астмы, является довольно распространенным заболеванием, при котором кашель может быть преобладающим или даже единственным проявлением. Пациенты с гиперреактивными дыхательными путями без других проявлений астмы могут иметь хронический кашель в течение нескольких лет до тех пор, пока не будут заподозрены, точно диагностированы и должным образом вылечены эти состояния.Хроническое постназальное выделение жидкости, частый симптом аллергического или неаллергического ринита и / или синусита, во многих случаях является причиной хронического кашля. Ощущение, что секреты стекают в горло, и чувство потребности прочистить горло очень указывают на это заболевание.
Пациенты с гиперреактивными дыхательными путями без других проявлений астмы могут иметь хронический кашель в течение нескольких лет до тех пор, пока не будут заподозрены, точно диагностированы и должным образом вылечены эти состояния.Хроническое постназальное выделение жидкости, частый симптом аллергического или неаллергического ринита и / или синусита, во многих случаях является причиной хронического кашля. Ощущение, что секреты стекают в горло, и чувство потребности прочистить горло очень указывают на это заболевание.
Хронический кашель может быть проявлением многих других патологических состояний, затрагивающих внутри- и внегрудные органы (). Левосторонняя сердечная недостаточность не только приводит к кашлю с острым отеком легких, но также может быть причиной хронического ночного кашля.Повторяющаяся аспирация – еще одно состояние, при котором кашель обычно возникает в положении лежа на спине. При дифференциальной диагностике хронического кашля всегда следует учитывать аспирацию инородного тела. После первого приступа кашля или удушья во время его аспирации кашель может возобновиться и продолжаться еще долгое время после инцидента. Преобладающим симптомом других, менее распространенных внутрипросветных или сдавливающих поражений трахеобронхиального дерева, хронических воспалительных или фиброзных заболеваний легких и внелегочных поражений может быть кашель.Опухоли средостения, увеличенные камеры сердца и заболевание плевры могут проявляться кашлем. Психогенный или преднамеренный кашель для личной выгоды следует серьезно рассматривать только тогда, когда другие причины должным образом исключены. Ингибиторы ангиотензинпревращающего фермента, такие как каптоприл и эналаприл, используемые для лечения гипертонии и застойной сердечной недостаточности, все чаще признаются причиной сухого, раздражающего и часто непрекращающегося кашля, который исчезает только после прекращения приема этих препаратов. .
После первого приступа кашля или удушья во время его аспирации кашель может возобновиться и продолжаться еще долгое время после инцидента. Преобладающим симптомом других, менее распространенных внутрипросветных или сдавливающих поражений трахеобронхиального дерева, хронических воспалительных или фиброзных заболеваний легких и внелегочных поражений может быть кашель.Опухоли средостения, увеличенные камеры сердца и заболевание плевры могут проявляться кашлем. Психогенный или преднамеренный кашель для личной выгоды следует серьезно рассматривать только тогда, когда другие причины должным образом исключены. Ингибиторы ангиотензинпревращающего фермента, такие как каптоприл и эналаприл, используемые для лечения гипертонии и застойной сердечной недостаточности, все чаще признаются причиной сухого, раздражающего и часто непрекращающегося кашля, который исчезает только после прекращения приема этих препаратов. .
Характеристики откашливаемой мокроты часто позволяют установить диагноз ее причины. Хроническое отхаркивание большого количества гнойной мокроты с неприятным запахом явно свидетельствует о бронхоэктазии. Внезапное выделение такой мокроты у пациента с лихорадкой указывает на абсцесс легкого. Гнойная мокрота цвета ржавчины при пневмококковой пневмонии, смородиновое желе и липкая мокрота при клебсиеллярной пневмонии и пенистая мокрота с оттенком крови при отеке легких – другие примеры, в которых настоятельно рекомендуется диагностировать основное заболевание.Кашель с выделением мокроты (кровохарканье) обсуждается в главе 39.
Хроническое отхаркивание большого количества гнойной мокроты с неприятным запахом явно свидетельствует о бронхоэктазии. Внезапное выделение такой мокроты у пациента с лихорадкой указывает на абсцесс легкого. Гнойная мокрота цвета ржавчины при пневмококковой пневмонии, смородиновое желе и липкая мокрота при клебсиеллярной пневмонии и пенистая мокрота с оттенком крови при отеке легких – другие примеры, в которых настоятельно рекомендуется диагностировать основное заболевание.Кашель с выделением мокроты (кровохарканье) обсуждается в главе 39.
Ссылки
- Curley FJ, Irwin RS, Pratter MR. и другие. Кашель и простуда. Am Rev Respir Dis. 1988. 138: 305–11. [PubMed: 3057962]
- Годфри RC. Заболевания, вызывающие кашель. Eur J Respir Dis. 1980; 61 (Дополнение 110): 57–64. [PubMed: 6938392]
- Grumet GW. Психогенный кашель. Компр Психиатрия. 1987. 28: 28–34. [PubMed: 3802796]
- Ирвин Р.С., Коррао В.М., Праттер М.Р.Хронический стойкий кашель у взрослых: спектр и частота причин и исходы специфической терапии.
 Am Rev Respir Dis. 1981; 123: 413–17. [PubMed: 7224353]
Am Rev Respir Dis. 1981; 123: 413–17. [PubMed: 7224353] - * Ирвин Р.С., Розен М.Дж., Браман С.С. Кашель: подробный обзор. Arch Intern Med. 1977; 137: 1186–91. [PubMed:
7]
Leith DE. Кашель. В: Brain JD, Proctor DF, Reid LM, eds. Механизмы респираторной защиты. Нью-Йорк: Марсель Деккер, 1977; 545–92.
- McCool FD, Leith DE. Патофизиология кашля.Clin Chest Med. 1987. 8: 189–95. [PubMed: 3621873]
- Poe RH, Harder RV, Israel RH, Kallay MC. Хронический постоянный кашель: опыт диагностики и исхода с использованием протокола анатомической диагностики. Грудь. 1989; 95: 723–28. [PubMed: 2924600]
- Widdicombe JG. Механизм кашля и его регуляция. Eur J Respir Dis. 1980; 61 (Дополнение 110): 11–20. [PubMed: 7011828]
Что вызывает постоянный кашель при ХОБЛ?
Постоянный кашель является признаком хронической обструктивной болезни легких (ХОБЛ).У людей с ХОБЛ затруднено дыхание, что вызвано состояниями, называемыми хроническим бронхитом и эмфиземой.
Люди часто страдают кратковременным кашлем из-за простуды, гриппа или другой респираторной инфекции или вируса. Такой кашель полностью проходит через несколько дней или недель. Кашель называется «постоянным», если он длится в течение длительного периода времени, например, в течение многих недель или месяцев.
Когда возникает постоянный кашель?
На ранних стадиях ХОБЛ человек может чаще кашлять ранним утром.На более поздних стадиях заболевания кашель может происходить в течение всего дня. Люди с ХОБЛ также могут кашлять по ночам, что может мешать им спать.
Кашель, вызванный ХОБЛ, часто бывает продуктивным. Это означает, что при кашле выделяется слизь, которую также называют мокротой или мокротой. При кашле слизь выталкивается через дыхательные пути в горло, а затем в рот. По этой причине многим людям с ХОБЛ необходимо часто «прочищать горло», особенно по утрам.Эта слизь может быть прозрачной или белой, желтой или зеленой. Но если слизь не прозрачная, это может быть признаком респираторной инфекции. 1,2,3
1,2,3
Что вызывает постоянный кашель при ХОБЛ?
Кашель – это естественная функция организма, которая играет важную роль в дыхательной системе. Это помогает удалить лишнюю слизь из легких через дыхательные пути. Кашель – это также реакция, которая помогает удалить любые раздражители, которые человек может вдохнуть в легкие. У курильщиков также может быть постоянный кашель, но это не всегда является признаком ХОБЛ.
Люди с ХОБЛ часто страдают постоянным кашлем из-за хронического бронхита, а это означает, что их дыхательные пути постоянно раздражаются. Раздражение обычно вызывается курением, но также может быть вызвано другими типами раздражителей, такими как загрязнение.
Раздражение в дыхательных путях вызывает две проблемы, которые препятствуют прохождению достаточного количества воздуха в легкие:
- Поверхность дыхательных путей опухает
- В легких вырабатывается слишком много слизи
Люди с хроническим бронхитом могут иметь постоянный кашель, потому что они должны регулярно очищать свои опухшие дыхательные пути от этой избыточной слизи. 2,4
2,4
Постоянный кашель – частый симптом ХОБЛ?
Постоянный кашель очень часто встречается у людей с ХОБЛ. Одна из причин заключается в том, что это основной симптом хронического бронхита. У людей диагностируется хронический бронхит, если у них постоянный кашель, который длится не менее трех месяцев в течение двух лет подряд. Многие люди с ХОБЛ имеют хотя бы некоторые симптомы кашля из-за хронического бронхита. 3
Можно ли вылечить стойкий кашель?
Следует ли лечить кашель лекарствами или другими средствами, зависит от типа кашля.Пациентам следует проконсультироваться со своим лечащим врачом, чтобы выяснить, как лучше справиться с кашлем.
Некоторые виды кашля служат полезной и важной цели для удаления слизи из дыхательных путей. В таких случаях лучше не предотвращать кашель.
Если кашель вызван очень густой слизью, то употребление большего количества жидкости может помочь сделать ее более жидкой и легче очиститься.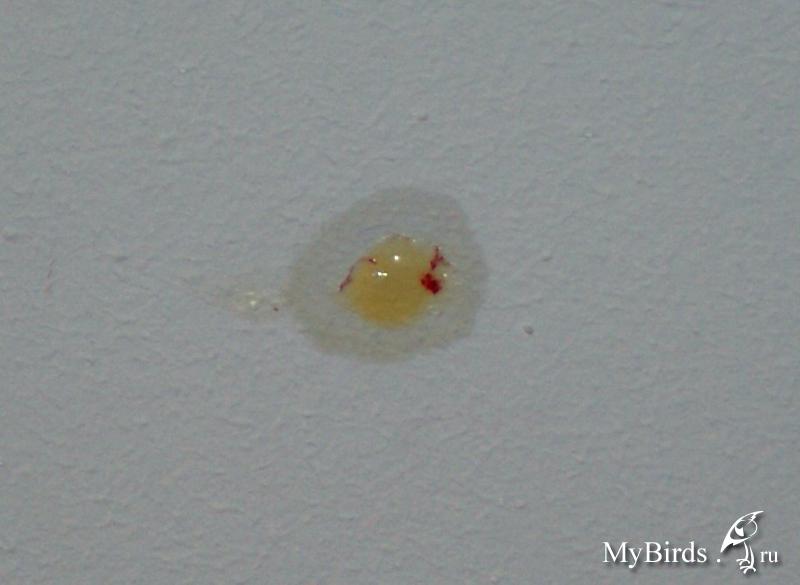 Если это не помогает, существуют лекарства, называемые «отхаркивающими средствами», которые могут помочь облегчить отхаркивание слизи.
Если это не помогает, существуют лекарства, называемые «отхаркивающими средствами», которые могут помочь облегчить отхаркивание слизи.
Иногда кашель может стать болезненным или трудно контролируемым. В таких случаях медицинские работники могут порекомендовать «средства для подавления кашля», которые удерживают организм от кашля. Эти супрессивные средства также можно использовать при кашле, не вызывающем слизи.
У людей с ХОБЛ кашель также может вызвать так называемый «бронхоспазм» или «спазм». Это происходит, когда мышцы дыхательных путей внезапно сжимаются. Это сужает дыхательные пути и затрудняет дыхание. Чтобы облегчить кашель, вызывающий спазмы, медицинские работники могут прописать специальные типы ингаляционных препаратов, называемые «бронходилататорами» или ингаляционными стероидами. 2
медицинских разрушителей мифов – зеленые сопли!
Верно или нет: Мои сопли зеленые, поэтому мне нужен антибиотик, верно?
A : Ложь !!
Это один из самых стойких и разочаровывающих медицинских мифов: эти прозрачные сопли указывают на вирусную инфекцию, которая проходит сама по себе, а зеленые сопли автоматически означают бактериальную инфекцию, для лечения которой требуется антибиотик.
Это просто неправда! В это время года очень часто встречается инфекция носовых пазух. Вы можете знать симптомы: головная боль, заложенность носа, выделения из носа, боль в лице и давление, лихорадка, кашель и давление в ушах. Подавляющее большинство случаев вызвано вирусами и разрешается самостоятельно в течение 10 дней. Антибиотики рекомендуются только тогда, когда инфекция длится более 10 дней или усиливается в течение 5-7 дней.
Многие люди приходят к врачу в ожидании приема антибиотиков при незначительных вирусных инфекциях, но имейте в виду, что антибиотики не только не действуют против вирусов, но и не всегда являются доброкачественными.Они могут иметь побочные эффекты, такие как расстройство желудка и диарея. Что еще более важно, чрезмерное употребление может привести к резистентности, так что, если не дай бог, вы заразитесь серьезной инфекцией, которая потребует антибиотиков в будущем, они могут перестать работать, и инфекцию будет труднее лечить.
Что касается мифа о зеленых соплях, микробиологи считают, что цвет возникает из-за ферментов, выделяемых белыми кровяными тельцами (миелопероксидазы и другие оксидазы) для разрушения бактерий и других организмов. Эти ферменты содержат железо, которое имеет зеленоватый цвет. Кроме того, чем дольше слизь застаивается в носовых пазухах, тем больше вероятность того, что она станет зеленой, когда выйдет наружу. Поэтому, когда ваши носовые пазухи забиты во время инфекции носовых пазух, они с большей вероятностью будут застаиваться и выглядеть зелеными, так же как ваши ранние утренние сопли будут более зелеными, просто если просидеть в носу всю ночь. Единственный вид соплей, заслуживающий антибиотиков, – это гнойная (например, гной) слизь, идущая из носа или горла.
Эти ферменты содержат железо, которое имеет зеленоватый цвет. Кроме того, чем дольше слизь застаивается в носовых пазухах, тем больше вероятность того, что она станет зеленой, когда выйдет наружу. Поэтому, когда ваши носовые пазухи забиты во время инфекции носовых пазух, они с большей вероятностью будут застаиваться и выглядеть зелеными, так же как ваши ранние утренние сопли будут более зелеными, просто если просидеть в носу всю ночь. Единственный вид соплей, заслуживающий антибиотиков, – это гнойная (например, гной) слизь, идущая из носа или горла.
Помните, что большинство этих инфекций проходят сами по себе после небольшой TLC.Безрецептурные продукты, такие как псевдоэфедрин («Судафед») или мой личный фаворит, нети-пот, обычно эффективны для облегчения симптомов, пока инфекция проходит.
Если инфекция носовых пазух продолжается более 10 дней или за последнюю неделю состояние ухудшилось, обязательно обратитесь в Службу здравоохранения студентов, чтобы пройти обследование.
Анджела Уокер (OSU COM)
Джон А. Вон, доктор медицинских наук (Служба здравоохранения студентов ОГУ)
фото: sinusinfocenter.com
Средства и лекарства для лечения постназальных капель
Медицинский осмотр, проведенный Анисом Рехманом, MD
Последнее обновление:
Кашель, боль в горле, насморк или заложенность носа могут быть трудными и неприятными. Это лишь некоторые из симптомов, характерных для постназального оттока. Понимание того, что такое постназальная капельница и что можно сделать для ее лечения, – отличный первый шаг к управлению симптомами.
Что такое постназальный капельница?
Постназальное выделение – это скопление слизи в задней части носа и горле.Это вызывает процесс стекания слизи в горло и может привести к частому откашливанию горла, боли в горле, заложенности носа, охриплости, кашлю или хрипу.Некоторые люди испытывают тошноту из-за избытка слизи в желудке и могут даже подняться .
Распространенные причины постназального подтекания включают аллергию, вирусные инфекции, которые приводят к простуде или гриппу, некоторые лекарства, бактериальные инфекции, сухой воздух, острая пища, инфекции носовых пазух, беременность или искривление перегородки. Рекомендуемый тип лечения будет зависеть от причины.Постназальное выделение, вызванное аллергией, можно лечить с помощью назального спрея и лекарства от аллергии, такого как Кларитин. Постназальное выделение, вызванное простудой, можно лечить с помощью противоотечных средств или домашних средств.
Иногда хроническая постназальная капельница может возникать из-за бактериальных инфекций или физиологических отклонений, таких как искривление перегородки. Если у вас хронический или длительный постназальный кровоток, может потребоваться дополнительное лечение, помимо приема противозастойных средств или назальных спреев, поэтому важно поговорить с врачом, чтобы убедиться, что вы получили правильное лечение.
Специалист в области здравоохранения определит наилучшие варианты лечения для каждого пациента в индивидуальном порядке. В этом руководстве представлен обзор диагностики постназального подтекания и лекарств, которые врач может назначить для лечения постназального подтекания.
В этом руководстве представлен обзор диагностики постназального подтекания и лекарств, которые врач может назначить для лечения постназального подтекания.
Как диагностируется постназальный отек?
Каждый может испытать постназальный капельный синдром, особенно если он часто сопровождает простуду и грипп. Пожилые люди, маленькие дети или люди с ослабленной иммунной системой могут подвергаться более высокому риску постназального подтекания.
Постназальный капельный синдром иногда можно диагностировать самостоятельно, распознавая такие симптомы, как кашель или боль в горле. «Постназальное выделение жидкости часто ощущается пациентом как постоянное капание в задней части глотки», – объясняет Пайам Данешрад, доктор медицинских наук, ЛОР и лицевой пластический хирург из Калифорнии. «Помимо постоянной потребности в глотании, пациент также будет опишите раздражение в горле, которое часто бывает стесненным. При физикальном обследовании врач увидит прозрачную жидкую слизь в нижних частях носовых ходов. Кроме того, осмотр задней части горла покажет брусчатку, покраснение и припухлость слизистой оболочки задней стенки горла ».
Кроме того, осмотр задней части горла покажет брусчатку, покраснение и припухлость слизистой оболочки задней стенки горла ».
Людям, страдающим хроническим или длительным постназальным выделением, может потребоваться лаборатория, эндоскопические или рентгеновские исследования, чтобы правильно определить причину их симптомов. После диагностики постназального подтекания врач или отоларинголог может выбрать лучший метод лечения в зависимости от того, что его вызывает.
Медицинский работник может задать следующие вопросы, чтобы подтвердить диагноз:
- Есть ли у вас аллергия?
- Принимаете ли вы какие-нибудь лекарства?
- У вас усиливается кашель по ночам?
Варианты постназального капельного лечения
Варианты лечения постназального подтекания зависят от основных симптомов у каждого человека.В легких случаях постназального подтекания существует множество натуральных и домашних средств, которые могут помочь в этом состоянии; от полоскания горла соленой водой до орошения носа.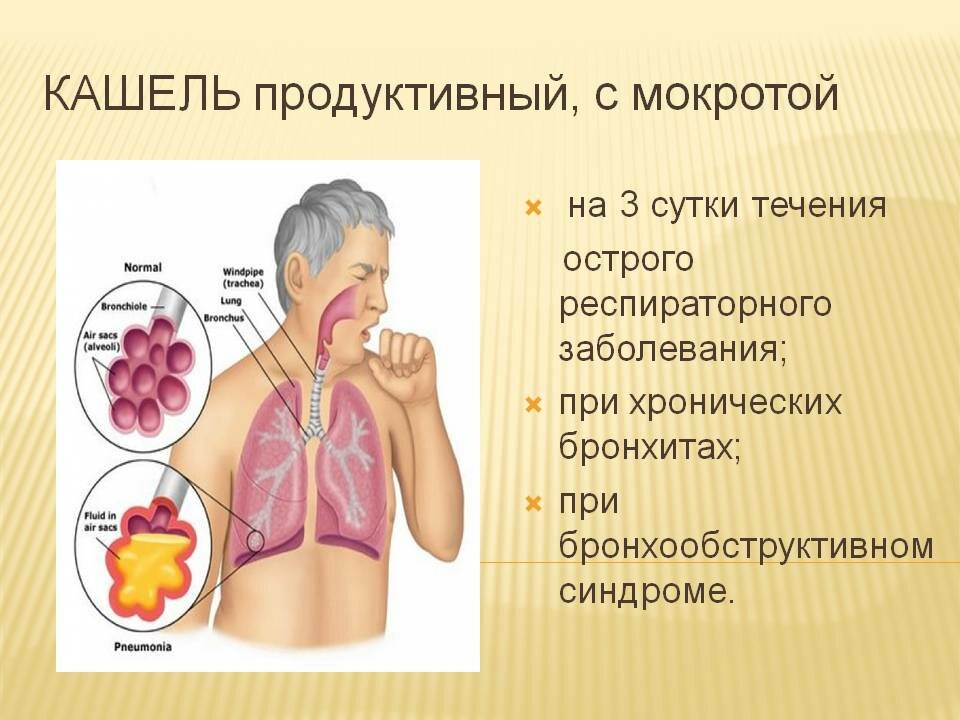 В более тяжелых или хронических случаях постназального подтекания существуют безрецептурные препараты и лекарства, отпускаемые по рецепту. В следующих разделах мы обсудим все возможные варианты лечения.
В более тяжелых или хронических случаях постназального подтекания существуют безрецептурные препараты и лекарства, отпускаемые по рецепту. В следующих разделах мы обсудим все возможные варианты лечения.
Лекарства для постназального введения
Есть много лекарств для лечения постназального подтекания. Тип лекарства, который следует принимать, будет зависеть от того, что вызывает его симптомы.Антигистаминные, противоотечные, отхаркивающие средства и стероидные назальные спреи – все это категории лекарств, используемых для лечения постназального подтекания.
Антигистаминные препараты
Антигистаминные препараты обычно используются для лечения постназального подтекания, вызванного синуситом и вирусными инфекциями, но они также используются в сочетании с назальными спреями для лечения аллергии. Антигистаминные препараты работают, высушивая слизь, которая вызывает кашель, боль в горле и другие симптомы постназального подтекания. Вот несколько популярных примеров антигистаминных препаратов:
Побочные эффекты, связанные с антигистаминными препаратами, включают сухость во рту, головокружение, нечеткость зрения и боль в животе.
Противоотечные средства
Противоотечные средства, такие как Судафед, помогают уменьшить давление в носовых пазухах, которое иногда сопровождает постназальное выделение жидкости. Они работают, уменьшая отек тканей носа и кровеносных сосудов, которые могут привести к заложенности носа. Псевдоэфедрин или фенилэфрин – два наиболее распространенных компонента противоотечных средств. Отскок, сухость, жжение или покалывание – вот некоторые побочные эффекты, которые могут возникнуть в результате приема этих лекарств. Противоотечные средства доступны без рецепта или по рецепту в виде таблеток, жидкостей или назальных спреев.
Отхаркивающие средства
Отхаркивающие средства разжижают слизь, что облегчает откашливание. Отхаркивающие средства особенно распространены для лечения постназального подтекания, если оно вызвано простудой. Муцинекс или любое лекарство, содержащее гвайфенезин, поможет разжижить слизь. Известно, что отхаркивающие средства вызывают легкие побочные эффекты, такие как сонливость, головокружение или головные боли.
Стероидные спреи
Назальные стероидные спреи эффективны при лечении постназального подтекания, поскольку они уменьшают количество слизи, вызывающей кашель, давление в носовых пазухах и боль в горле.Flonase и Rhinocort являются примерами назальных спреев, которые используются для лечения аллергического ринита, который представляет собой повторяющиеся постназальные выделения из-за аллергии. (Подробнее о различиях между флоназой и ринокортом можно прочитать здесь.) Ипратропиум – это пример назального спрея, используемого для лечения постназального подтекания, не вызванного аллергией.
Несмотря на то, что они не сделаны из стероидов, солевые спреи для носа можно использовать для очистки от слизи, и их часто выбирают дети. Побочные эффекты любого назального спрея могут включать жжение, покалывание, чихание или сухость.
Какое лекарство от постназального подтекания лучше всего подходит?
Не существует универсального лекарственного средства для постназального введения, которое подошло бы всем. Индивидуальные симптомы и реакции на лечение различаются. Врач может выбрать лучшее лекарство от постназального введения на основе симптомов, истории болезни и реакции на лечение. Вот обзор популярных лекарств, которые может прописать врач.
Индивидуальные симптомы и реакции на лечение различаются. Врач может выбрать лучшее лекарство от постназального введения на основе симптомов, истории болезни и реакции на лечение. Вот обзор популярных лекарств, которые может прописать врач.
| Лучшие лекарства от постназального подтекания | ||||
|---|---|---|---|---|
| Астепро (азеластин hcl) | Антигистаминный | Спрей назальный | Распыляют в каждую ноздрю два раза в день | Носовое кровотечение, аллергическая реакция и жжение в носу |
| Allfen (гвайфенезин) | Отхаркивающее | Пероральный прием: в виде таблеток или жидкости | 200-400 мг каждые 4 часа или по назначению врача | Головная боль, кожная сыпь и тошнота или рвота.Не применять пациентам в возрасте 12 лет и младше |
| Кларитин (лоратадин) | Антигистаминный | Пероральный прием: в виде таблеток или жидкости | Снято в соответствии с инструкциями на упаковке или у медицинского работника | Аллергическая реакция, нервозность и проблемы с дыханием. Пациентам с заболеваниями печени или почек следует применять его с осторожностью. Пациентам с заболеваниями печени или почек следует применять его с осторожностью. |
| Муцинекс | Отхаркивающее | Устный: поставляется в виде таблеток, капсул, жидкости и сиропа | 200-400 мг каждые 4 часа или по назначению врача | Кожная сыпь, тошнота или рвота и головокружение.Противопоказан пациентам в возрасте 4 лет и младше |
Специалист в области психического здоровья, выписывающий рецепт, определяет наилучшую дозировку в зависимости от состояния здоровья, реакции на лечение, возраста и веса. Существуют и другие возможные побочные эффекты. Это не полный список.
Каковы общие побочные эффекты препаратов для лечения постназальных капель?
Как и у любого лекарства, всегда есть потенциальные побочные эффекты. Общие побочные эффекты, связанные с лекарствами для постназального введения, включают головные боли, жжение в носу, тошноту или рвоту и нервозность. Обратитесь к врачу или фармацевту, если побочные эффекты не исчезнут или усилятся.
Обратитесь к врачу или фармацевту, если побочные эффекты не исчезнут или усилятся.
Лекарства для капельного введения носа могут также вызывать аллергические реакции, которые приводят к крапивнице или затрудненному дыханию. Аллергические реакции могут быть опасными для жизни. Вам следует немедленно обратиться за медицинской помощью, если вы считаете, что испытываете аллергическую реакцию.
Этот список побочных эффектов не является исчерпывающим. Обратитесь к врачу за более подробной информацией о возможных побочных эффектах того или иного лекарства.
Какие домашние средства от постназального подтекания лучше всего?
Многие люди полагаются на домашние средства и естественные методы лечения, чтобы избавиться от постназального подтекания. Определенные изменения образа жизни могут помочь предотвратить ухудшение постназального подтекания. Домашние средства, естественные методы лечения и изменение образа жизни – все это способы, с помощью которых люди с постназальным кровотечением могут попытаться уменьшить свои симптомы. Вот несколько популярных домашних и натуральных средств от постназального подтекания:
Вот несколько популярных домашних и натуральных средств от постназального подтекания:
- Полоскание горла соленой водой: Соленая вода может помочь очистить от слизи и заложенности.Это помогает удалить аллергены и загрязнения, которые могут попасть в носовые ходы. Полоскание горла соленой водой несколько раз в день может помочь облегчить симптомы заложенности горла и боли в горле.
- Питьевая вода с лимоном: Лимоны не только богаты витамином С, но также хорошо разжижают слизь. Выдавите половину лимона в большой стакан теплой воды с утра, чтобы контролировать выработку слизи в течение дня. Лимон также можно добавлять в чай, воду, сок или другие напитки в течение дня.
- Вдыхание пара: Низкие температуры могут ухудшить постназальное течение, поэтому использование увлажнителя или паровая баня может помочь контролировать выработку слизи, которая вызывает постназальное течение. Также можно наполнить раковину горячей водой и накрыть ее полотенцем за изголовьем, чтобы собрать пар.
 Это можно делать несколько раз в день по 5 или 10 минут.
Это можно делать несколько раз в день по 5 или 10 минут. - Промывание носа: Многие люди находят облегчение от заложенности носа, используя нети-горшок. Физиологический раствор помещается в нети-горшок с наклоненной головой, затем в одну ноздрю наливается вода, а из другой выходит вода.При использовании нети-пота важно изучить и внимательно следовать инструкциям, чтобы солевой раствор проходил только через носовые проходы.
- Обильное питье: Поддержание обезвоживания путем употребления большого количества воды или других жидкостей может помочь при постназальном кровотечении. Жидкости помогают разжижать выделения из носа, что может облегчить симптомы, связанные с постназальным выделением.
Часто задаваемые вопросы о постназальном капле
Как избавиться от постназального капля
Есть много способов вылечить и избавиться от постназального подтекания.Многие люди с постназальными каплями находят облегчение с помощью натуральных и домашних средств. Орошение носа с помощью нети-пота, обильное питье и полоскание соленой водой – все это действительно хорошие способы разжижения и разжижения слизи.
Орошение носа с помощью нети-пота, обильное питье и полоскание соленой водой – все это действительно хорошие способы разжижения и разжижения слизи.
Если домашние средства не работают, поход к врачу – хорошая идея, чтобы определить, что вызывает у вас постназальное выделение. Если это вызвано аллергией, лекарство от аллергии, такое как Кларитин, может помочь высушить слизь, которая вызывает заложенность, кашель и боль в горле.Другие лекарства, такие как спреи для носа, Муцинекс и Судафед, могут быть использованы, если постназальное выделение жидкости вызвано простудой или гриппом.
Как долго может длиться постназальное выделение?
В большинстве случаев постназальные выделения проходят в течение нескольких дней, но врачи рекомендуют обратиться к врачу, если симптомы не исчезли в течение 10 дней. Если длительное постназальное выделение не лечить, это может вызвать другие проблемы со здоровьем, такие как инфекции ушей и носовых пазух. Хотя это случается редко, у некоторых людей возникают рецидивирующие хронические постназальные выделения из-за искривления перегородок, приема некоторых лекарств или аллергии.
Серьезно ли постназальное выделение?
Постназальное выделение не считается серьезным заболеванием. У некоторых людей из-за аллергии может наблюдаться продолжительное выделение жидкости из носа, и, хотя жить с этим неудобно, симптомы поддаются лечению. Известно, что постназальная капельница вызывает дополнительные проблемы со здоровьем, такие как инфекции носовых пазух и ушей, поэтому важно обратиться к врачу, если ваши симптомы продолжаются более 10 дней, если у вас жар или у вас есть кровь и / или цветные выделения, когда вы сморкаться.
Как мне перестать кашлять из-за постназального капельницы ночью?
Одним из симптомов, вызываемых постназальным выделением жидкости, является кашель. Кашель может затруднить сон по ночам, что создает дополнительную нагрузку на организм. Один из лучших способов облегчить кашель ночью – это принимать профилактические меры в течение дня. Обильное питье, полоскание горла соленой водой или промывание носа с помощью нети-пота помогут избавиться от лишней слизи, вызывающей кашель. Ночью сон со слегка приподнятой головой поможет предотвратить попадание раздражителей в заднюю часть горла и носа, что может вызвать кашель.Сон с увлажнителем воздуха рядом с кроватью поможет уменьшить раздражение горла и уменьшить кашель.
Ночью сон со слегка приподнятой головой поможет предотвратить попадание раздражителей в заднюю часть горла и носа, что может вызвать кашель.Сон с увлажнителем воздуха рядом с кроватью поможет уменьшить раздражение горла и уменьшить кашель.
Как вылечить постназальный капельный кашель
Кашель, связанный с постназальным выделением жидкости, может быть вызван разными причинами, например аллергией или простудой. Если аллергия вызывает постназальный капельный кашель, то могут помочь безрецептурные лекарства, содержащие антигистаминные препараты. Если постназальный капельный кашель вызван простудой, безрецептурные препараты от кашля могут помочь при выделении слизи и кашле.Многие домашние средства также доказали свою эффективность при лечении кашля. Полоскание горла соленой водой, использование увлажнителя и орошение носа – это лишь некоторые из способов облегчить симптомы. Если вы не уверены, что вызывает постназальный капельный кашель, важно обратиться за медицинской помощью, чтобы убедиться, что вы получили правильное лечение.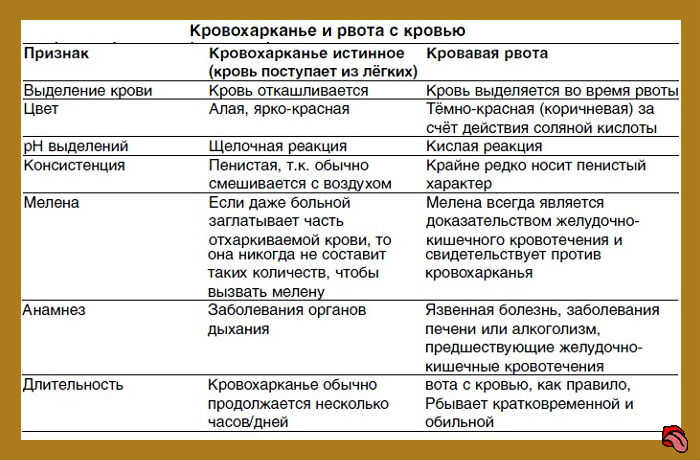
Связанные ресурсы
Симптомы синусита | APOM
Симптомы
Боль – самый частый симптом синусита.У вас есть несколько разных носовых пазух над и под глазами, а также за носом. Любой из них может вызвать боль при инфекции носовых пазух.
Воспаление и опухоль вызывают боль в пазухах при тупом давлении. Вы можете чувствовать боль во лбу, по обеим сторонам носа, в верхней челюсти и зубах или между глазами. Это может вызвать головную боль.
Выделение из пазухи
Если у вас инфекция носовых пазух, возможно, вам придется часто сморкаться из-за зеленовато-желтых выделений.Эти выделения исходят из инфицированных носовых пазух и стекают в носовые ходы.
Выделения также могут выходить из носа и течь по горлу. Вы можете почувствовать щекотание или зуд в задней части горла. Это называется постназальным капельом, и он может вызвать кашель ночью, когда вы ложитесь спать, и утром после пробуждения.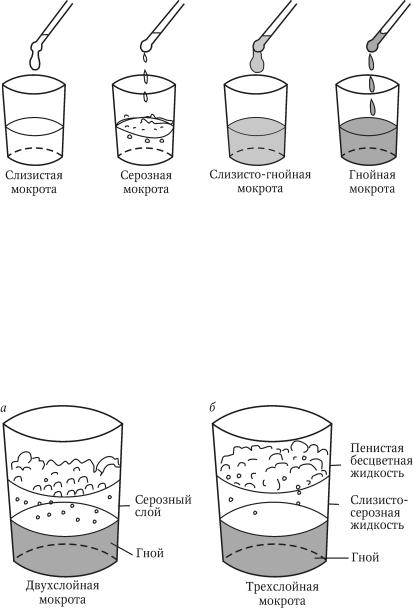 Это также может сделать ваш голос хриплым.
Это также может сделать ваш голос хриплым.
Перегрузка
Воспаленные носовые пазухи также могут ограничивать ваше дыхание через нос.Инфекция вызывает отек пазух и носовых ходов. Из-за заложенности носа вы, вероятно, не сможете чувствовать запах и вкус так же хорошо, как обычно. Ваш голос может звучать «душно».
Головная боль
Неустанное давление и припухлость в носовых пазухах могут вызывать симптомы головной боли. Боль в носовых пазухах также может вызывать боль в ушах, зубную боль и боль в челюстях и щеках.
Головные боли носовых пазух часто усиливаются по утрам, потому что всю ночь собиралась жидкость.Головная боль может усилиться, если температура окружающей среды резко изменится.
Кашель
Поскольку выделения из носовых пазух стекают по задней стенке горла, они могут вызывать раздражение, особенно в течение длительного периода времени. Это может привести к постоянному и раздражающему кашлю, который может усиливаться, когда вы ложитесь спать или первым делом утром после подъема с постели. Это может затруднить сон. Сидя во время сна, вы можете уменьшить частоту и интенсивность кашля.
Это может затруднить сон. Сидя во время сна, вы можете уменьшить частоту и интенсивность кашля.
Боль в горле
Постназальная капельница может вызвать саднение и боль в горле. Хотя это может начаться как надоедливое щекотание, может стать еще хуже. Если инфекция длится несколько недель или дольше, слизь может раздражать и воспалять горло, когда она капает, что приводит к болезненной боли в горле и хриплому голосу.
Если у вас есть вопросы о пазухах, свяжитесь с Allied ENT Speciality Center по телефону 574-232-4800 или Запишитесь на прием онлайн .
.


 : +7 (968) 064-06-41, e-mail:
: +7 (968) 064-06-41, e-mail: 
 Звук кашля поможет определить его продуктивный или сухой характер. Пациентов с выделением мокроты следует спросить о ее частоте и описании физических характеристик мокроты, включая количество (при каждом приступе кашля и ежедневное общее количество), цвет, консистенцию, легкость отхождения мокроты, вкус и запах.
Звук кашля поможет определить его продуктивный или сухой характер. Пациентов с выделением мокроты следует спросить о ее частоте и описании физических характеристик мокроты, включая количество (при каждом приступе кашля и ежедневное общее количество), цвет, консистенцию, легкость отхождения мокроты, вкус и запах. Это можно делать несколько раз в день по 5 или 10 минут.
Это можно делать несколько раз в день по 5 или 10 минут.