Что такое фиброз легких?
Фиброз лёгких – это заболевание, при котором на легких образуются полоски соединительной ткани, что мешает нормальной работе этого важного органа. Из-за того, что лёгким постоянно необходимо растягиваться, эта соединительная ткань начинает мешать. Лёгкие не могут достаточно сильно снабжать кислородом кровь, из-за этого проявляется дыхательная недостаточность, у человека отдышка, поэтому важно не запускать своё здоровье. Подробная статья о фиброзе легких тут.
Причины
Причиной заболевания является огромное количество факторов, вследствие которых соединительная ткань лёгких, интерстиций, воспаляется и организм пытается прикрыть очаг заболевания, вырабатывая фиброзную ткань. Часто фиброз возникает от того, что люди сами к нему предрасположены генетически. Другими причинами являются курение, загрязнённый, в том числе и пылью, воздух. Нередко фиброз проявляется по причине безалаберности людей, что вовремя не обратились к доктору, и такие болезни как: альвеолит, воспаление альвеол, или туберкулёз дали свои осложнения.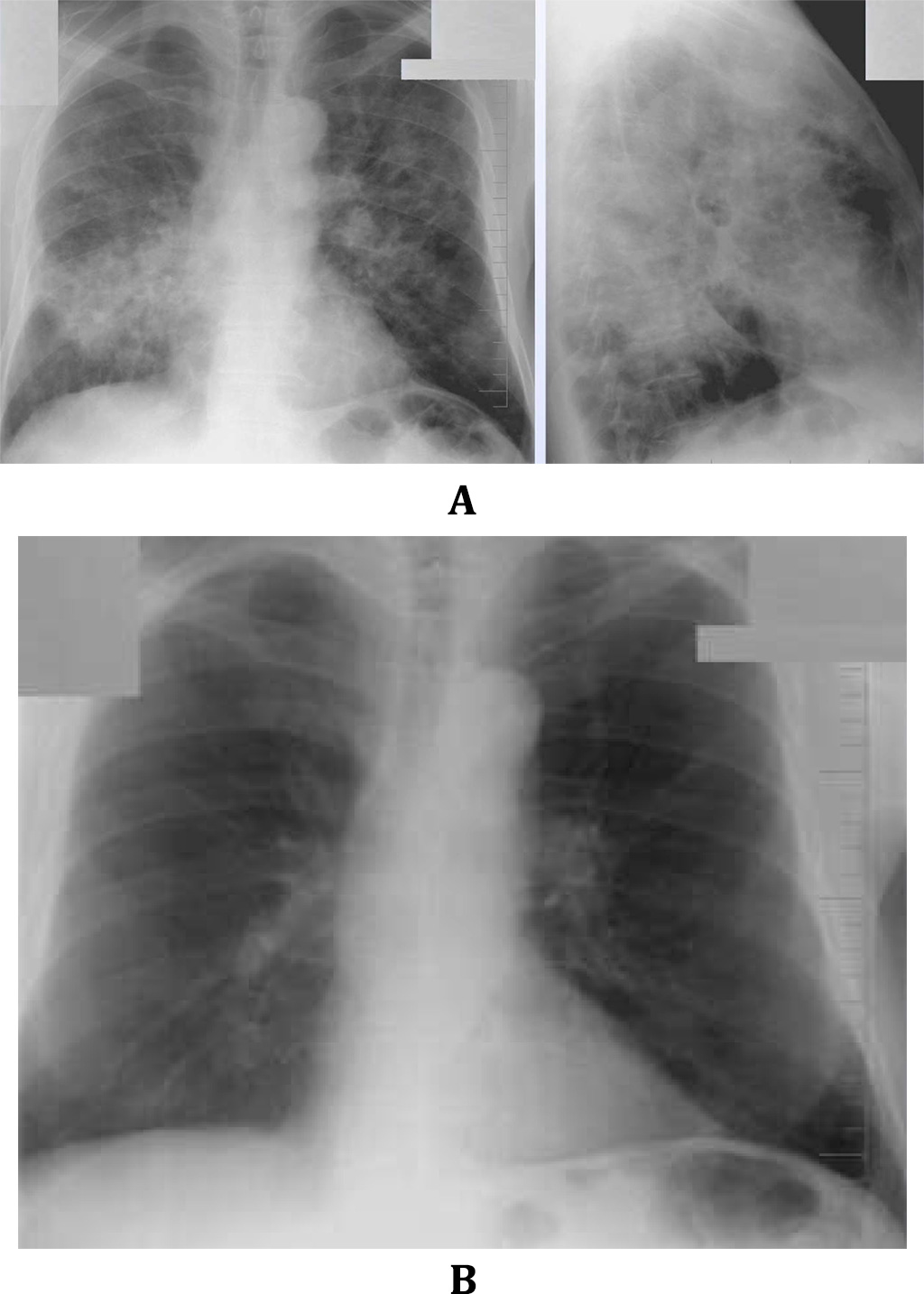
Симптомы
Симптомами болезни являются:
отдышка;
кашель чаще всего сухой, но мокрота может и отходить.
Также в крови больного наблюдается большое количество карбгемоглобина, от чего кожа больного синеет. В основном люди умирают от осложнений на сердце, лёгких, может развиться рак или тяжелая пневмония.
Лечение
Фиброз лёгких чрезвычайно тяжело поддаётся лечению. Стопроцентных инструкций нет, однако лечение всё равно осуществимо.
Во-первых, человека огораживают от непосредственно внешней причины его болезни, если такая есть. У курящего человека заберут сигареты, а человека дышащего пылью оградят от неё.
Во-вторых, человеку особым прибором проводят ингаляцию кислорода прямо в организм, чтобы компенсировать его потери.
В-третьих, пораженные участки лёгких, которым уже не помочь медикаментозно, просто удаляют хирургически. Если фиброз уж очень запущенный, то проводят пересадку лёгкого. Благо, организм может существовать и с одним лёгким, правда из-за большой нагрузки о вредных привычках и привычном месте работы с пылью придётся забыть. Также, такая процедура требует регулярного посещения врача для профилактики.
Благо, организм может существовать и с одним лёгким, правда из-за большой нагрузки о вредных привычках и привычном месте работы с пылью придётся забыть. Также, такая процедура требует регулярного посещения врача для профилактики.
Хирургический способ – не единственный, которым можно вылечить фиброз и используется только в радикальных случаях. В наше время существую препараты, способные уменьшать прогрессивность нарастания новых полосок соединительной ткани, тем самым останавливая процесс заболевания. Удалить непосредственно лишнюю соединительную ткань, не трогая лёгочную в наше время, увы, невозможно.
Здоровым быть модно! Рецепт простого рулета, богатого витамином D
4 продукта + 2 секрета = иммунитет и красивая фигура.
Профилактика
В качестве профилактики заболевания, необходимо позаботится о защитите дыхательных путей, при нахождении в потенциально опасном запылённом месте. При заболевании такими болезнями, как пневмония или туберкулёз, необходимо приступать к немедленному лечению, так вы минимизируете риски заболеть ещё и фиброзом.
В статье использованы материалы сайта chtoikak.ru
Фиброз лёгких – это заболевание, при котором на легких образуются полоски соединительной ткани, что мешает нормальной работе этого важного органа. Из-за того, что лёгким постоянно необходимо растягиваться, эта соединительная ткань начинает мешать. Лёгкие не могут достаточно сильно снабжать кислородом кровь, из-за этого проявляется дыхательная недостаточность, у человека отдышка, поэтому важно не запускать своё здоровье.
Причиной заболевания является огромное количество факторов, вследствие которых соединительная ткань лёгких, интерстиций, воспаляется и организм пытается прикрыть очаг заболевания, вырабатывая фиброзную ткань. Часто фиброз возникает от того, что люди сами к нему предрасположены генетически. Другими причинами являются курение, загрязнённый, в том числе и пылью, воздух. Нередко фиброз проявляется по причине безалаберности людей, что вовремя не обратились к доктору, и такие болезни как: альвеолит, воспаление альвеол, или туберкулёз дали свои осложнения. Также можно выделить отравление химическими веществами и радиацию.
Также можно выделить отравление химическими веществами и радиацию.
Симптомами болезни являются отдышка, кашель, чаще всего сухой, но мокрота может и отходить. Также в крови больного наблюдается большое количество карбгемоглобина, от чего кожа больного синеет. В основном люди умирают от осложнений на сердце, лёгких, может развиться рак или тяжелая пневмония.
Фиброз лёгких чрезвычайно тяжело поддаётся лечению. Стопроцентных инструкций нет, однако лечение всё равно осуществимо.
Во-первых, человека огораживают от непосредственно внешней причины его болезни, если такая есть. У курящего человека заберут сигареты, а человека дышащего пылью оградят от неё.
Во-вторых, человеку особым прибором проводят ингаляцию кислорода прямо в организм, чтобы компенсировать его потери.
В-третьих, пораженные участки лёгких, которым уже не помочь медикаментозно, просто удаляют хирургически. Если фиброз уж очень запущенный, то проводят пересадку лёгкого. Благо, организм может существовать и с одним лёгким, правда из-за большой нагрузки о вредных привычках и привычном месте работы с пылью придётся забыть. Также, такая процедура требует регулярного посещения врача для профилактики.
Также, такая процедура требует регулярного посещения врача для профилактики.
Хирургический способ – не единственный, которым можно вылечить фиброз и используется только в радикальных случаях. В наше время существую препараты, способные уменьшать прогрессивность нарастания новых полосок соединительной ткани, тем самым останавливая процесс заболевания. Удалить непосредственно лишнюю соединительную ткань, не трогая лёгочную в наше время, увы, невозможно.
В качестве профилактики заболевания, необходимо позаботится о защитите дыхательных путей, при нахождении в потенциально опасном запылённом месте. При заболевании такими болезнями, как пневмония или туберкулёз, необходимо приступать к немедленному лечению, так вы минимизируете риски заболеть ещё и фиброзом. Существуют также особые препараты, провоцирующие фиброз. Если вы их принимаете, то делайте это только под строгим контролем врача.
Фиброз лёгких – это заболевание, при котором на легких образуются полоски соединительной ткани, что мешает нормальной работе этого важного органа.
Причиной заболевания является огромное количество факторов, вследствие которых соединительная ткань лёгких, интерстиций, воспаляется и организм пытается прикрыть очаг заболевания, вырабатывая фиброзную ткань. Часто фиброз возникает от того, что люди сами к нему предрасположены генетически. Другими причинами являются курение, загрязнённый, в том числе и пылью, воздух. Нередко фиброз проявляется по причине безалаберности людей, что вовремя не обратились к доктору, и такие болезни как: альвеолит, воспаление альвеол, или туберкулёз дали свои осложнения. Также можно выделить отравление химическими веществами и радиацию.
Симптомами болезни являются отдышка, кашель, чаще всего сухой, но мокрота может и отходить. Также в крови больного наблюдается большое количество карбгемоглобина, от чего кожа больного синеет.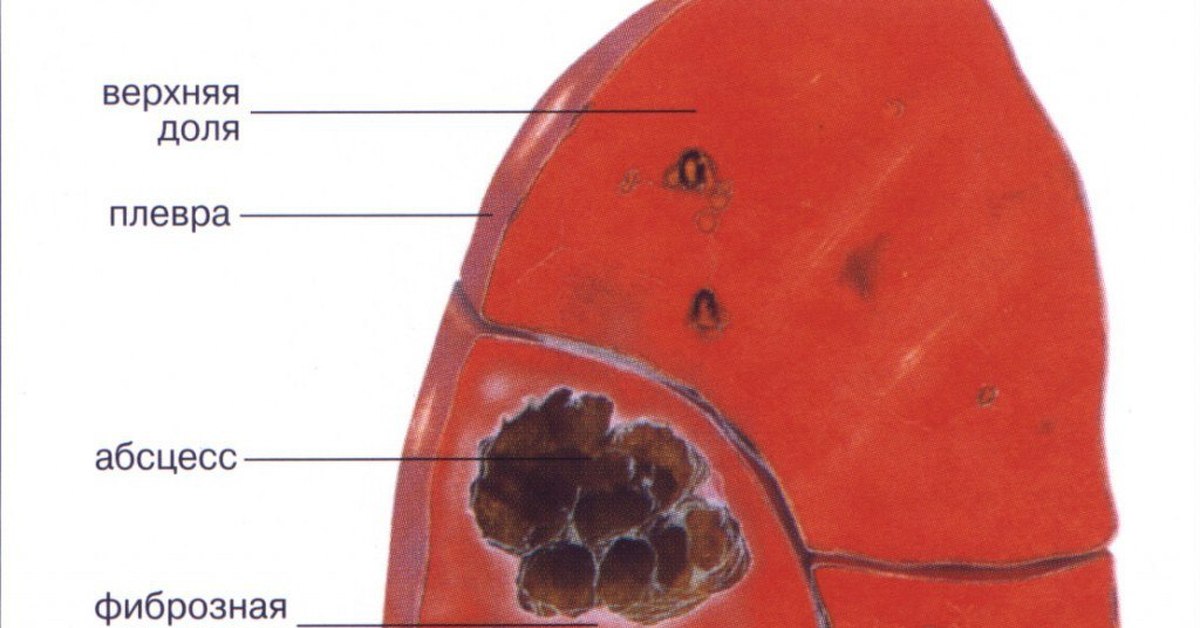 В основном люди умирают от осложнений на сердце, лёгких, может развиться рак или тяжелая пневмония.
В основном люди умирают от осложнений на сердце, лёгких, может развиться рак или тяжелая пневмония.
Фиброз лёгких чрезвычайно тяжело поддаётся лечению. Стопроцентных инструкций нет, однако лечение всё равно осуществимо.
Во-первых, человека огораживают от непосредственно внешней причины его болезни, если такая есть. У курящего человека заберут сигареты, а человека дышащего пылью оградят от неё.
Во-вторых, человеку особым прибором проводят ингаляцию кислорода прямо в организм, чтобы компенсировать его потери.
В-третьих, пораженные участки лёгких, которым уже не помочь медикаментозно, просто удаляют хирургически. Если фиброз уж очень запущенный, то проводят пересадку лёгкого. Благо, организм может существовать и с одним лёгким, правда из-за большой нагрузки о вредных привычках и привычном месте работы с пылью придётся забыть. Также, такая процедура требует регулярного посещения врача для профилактики.
Хирургический способ – не единственный, которым можно вылечить фиброз и используется только в радикальных случаях. В наше время существую препараты, способные уменьшать прогрессивность нарастания новых полосок соединительной ткани, тем самым останавливая процесс заболевания. Удалить непосредственно лишнюю соединительную ткань, не трогая лёгочную в наше время, увы, невозможно.
В наше время существую препараты, способные уменьшать прогрессивность нарастания новых полосок соединительной ткани, тем самым останавливая процесс заболевания. Удалить непосредственно лишнюю соединительную ткань, не трогая лёгочную в наше время, увы, невозможно.
В качестве профилактики заболевания, необходимо позаботится о защитите дыхательных путей, при нахождении в потенциально опасном запылённом месте. При заболевании такими болезнями, как пневмония или туберкулёз, необходимо приступать к немедленному лечению, так вы минимизируете риски заболеть ещё и фиброзом. Существуют также особые препараты, провоцирующие фиброз. Если вы их принимаете, то делайте это только под строгим контролем врача.
Обострение идиопатического легочного фиброза uMEDp
Рис. 1. КТ больного П. с обострением ИЛФ: утолщение междольковых перегородок, тракционные бронхоэктазы, изменения по типу «сотового легкого», диффузные изменения по типу «матового стекла»
Рис. 2. Больной П.: фиброз межальвеолярных перегородок с образованием микросот. Окраска гематоксилином и эозином. ×40.
2. Больной П.: фиброз межальвеолярных перегородок с образованием микросот. Окраска гематоксилином и эозином. ×40.
Рис. 3. Больной П.: врастание грануляционной ткани в просвет альвеол в виде полипов. Окраска альциановым синим. ×100.
Рис. 4. Больной П.: гиалиновые мембраны в альвеолах, лимфоидная инфильтрация межальвеолярных перегородок, полнокровие сосудов, очаговое кровоизлияние. Окраска гематоксилином и эозином. ×100.
Идиопатический легочный фиброз (ИЛФ, синонимы: идиопатический фиброзирующий альвеолит, криптогенный фиброзирующий альвеолит) является хроническим, неуклонно прогрессирующим заболеванием неизвестной этиологии, морфологическая основа которого – «обычная интерстициальная пневмония» (ОИП) (кистозные изменения, фибробластические фокусы, вовлечение периферической части ацинуса и пятнистый тип распределения морфологических изменений) [4].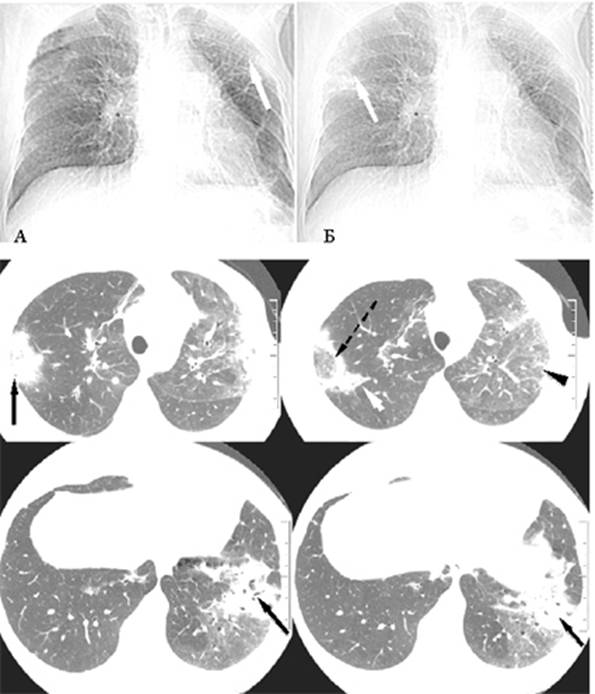 Прогноз заболевания очень плохой: средняя выживаемость больных ИЛФ, по данным крупных эпидемиологических исследований, составляет около 3 лет, а выживаемость в течение 5 лет – около 30% [9].
Прогноз заболевания очень плохой: средняя выживаемость больных ИЛФ, по данным крупных эпидемиологических исследований, составляет около 3 лет, а выживаемость в течение 5 лет – около 30% [9].
Наиболее частой причиной смерти больных ИЛФ признана дыхательная недостаточность (около 40%), другими причинами летальности являются сердечная недостаточность (14%), бронхогенная карцинома (10%), ишемическая болезнь сердца (10%), легочные и внелегочные инфекции (7%), тромбоэмболия легочных артерий (3%) и др. [14]. Несмотря на относительно постепенное прогрессирование ИЛФ, течение заболевания может осложняться остро возникающими эпизодами ухудшения симптомов заболевания, не связанных с инфекцией дыхательных путей, тромбоэмболией ветвей легочной артерии, декомпенсацией сердечной недостаточности и другими известными факторами. Данные эпизоды острого ухудшения течения ИЛФ было предложено обозначать как обострение ИЛФ [2, 11]. Впервые на проблему развития обострений при ИЛФ обратили внимание японские врачи [11], впоследствии это осложнение ИЛФ было описано в работах клиницистов из Европы и США [3, 15].
Для определения обострения ИЛФ предложены следующие критерии [2, 11]:
- нарастание одышки в течение периода менее 1 мес;
- появление новых диффузных изменений на рентгенограмме легких;
- снижении РаО2 на 10 и более мм рт. ст.;
- отсутствие связи обострения с инфекционными факторами и сердечной недостаточностью.
Морфологические изменения при обострении иммуноферментный анализ (ИФА) включают сочетание картины ОИП и диффузного альвеолярного повреждения (ДАП) [6]. По данным исследования D.S. Kim и соавт., вероятность развития обострения у больных с ИЛФ составляет около 9% в течение 1 года [10]. Сегодня в мировой литературе представлено лишь небольшое число работ с описанием клинической и морфологической картины обострения ИЛФ [2, 3, 6, 10, 11, 15], поэтому клинико-морфологическое описание даже одного случая обострения ИЛФ представляет большой практический интерес.
Описание клинического случая больного с обострением ИЛФ
Больной П. , 71 год, поступил в пульмонологическое отделение с жалобами на одышку в покое, мучительный кашель с продукцией небольшого количества слизистой мокроты, повышение температуры тела до 39 °С, потливость, слабость. Указанные жалобы появились за 10 дней до поступления в стационар. Явных причин данного ухудшения состояния (вирусные инфекции, прием новых лекарственных средств) больной назвать не мог.
, 71 год, поступил в пульмонологическое отделение с жалобами на одышку в покое, мучительный кашель с продукцией небольшого количества слизистой мокроты, повышение температуры тела до 39 °С, потливость, слабость. Указанные жалобы появились за 10 дней до поступления в стационар. Явных причин данного ухудшения состояния (вирусные инфекции, прием новых лекарственных средств) больной назвать не мог.
В анамнезе: стаж курения около 45 пачек/лет, около 2 лет назад появление сухого кашля и одышки при физических нагрузках. При обследовании в НИИ пульмонологии Москвы установлен диагноз «Идиопатический легочный фиброз, хроническая дыхательная недостаточность», назначены преднизолон, N-ацетилцистеин. В течение последнего года больной 2 раза находился в стационаре, для проведения дополнительных обследований и коррекции терапии.
Во время предыдущей госпитализации при исследовании функции внешнего дыхания были выявлены выраженные рестриктивные вентиляционные расстройства и снижение диффузионной способности легких: FVC 51%, FEV1 47%, TLC 78%, FRC 97%, DLCO 27%, DLCO/Va 39%. Газовый анализ артериальной крови отражал умеренную гипоксемию и гипокапнию: РаО2 64 мм рт. ст., РаСО2 32 мм рт. ст., рН 7,46, SaO2 92%.
Газовый анализ артериальной крови отражал умеренную гипоксемию и гипокапнию: РаО2 64 мм рт. ст., РаСО2 32 мм рт. ст., рН 7,46, SaO2 92%.
При настоящем поступлении в отделение состояние больного было расценено как тяжелое. При осмотре был выявлен диффузный теплый цианоз, тахипное (ЧД до 36 в мин), напряжение шейных мышц при дыхании в покое. Кожные покровы были теплые, сухие, периферические лимфоузлы не увеличены. Грудная клетка была обычной формы, ригидная. При аускультации легких выслушивалось ослабленное дыхание, преимущественно в нижних отделах, над всеми участками легочных полей – грубая инспираторная крепитация. Тоны сердца были приглушены, ритм правильный, тахикардия – 113 в мин, АД 100/70 мм рт. ст. Температура тела – 38,4 °С. Периферических отеков не было, отмечены изменения концевых фаланг пальцев по типу «барабанных палочек».
В связи с тяжестью состояния больного провести функциональное исследование легких не удалось. В газовом анализе артериальной крови – выраженная гипоксемия: РаО2 37 мм рт. ст., РаСО2 25 мм рт. ст., рН 7,49, НСО3 19 мэкв/мл, SaO2 76%. На ЭКГ: синусовый ритм, блокада правой ножки пучка Гиса, поворот электрической оси сердца по часовой стрелке. По данным эхокардиографии повышение систолического давления в легочной артерии до 68 мм рт. ст., среднего систолического давления в легочной артерии до 45 мм рт. ст.
В газовом анализе артериальной крови – выраженная гипоксемия: РаО2 37 мм рт. ст., РаСО2 25 мм рт. ст., рН 7,49, НСО3 19 мэкв/мл, SaO2 76%. На ЭКГ: синусовый ритм, блокада правой ножки пучка Гиса, поворот электрической оси сердца по часовой стрелке. По данным эхокардиографии повышение систолического давления в легочной артерии до 68 мм рт. ст., среднего систолического давления в легочной артерии до 45 мм рт. ст.
По данным анализов крови: умеренный лейкоцитоз до 12,0×109, повышение СОЭ до 54 мм/час, повышение ЛДГ сыворотки крови до 618 Ед/мл (при норме до 450), повышение альвеомуцина 3EG5 до 179 Ед/мл (при норме до 70), других изменений биохимических и иммунологических параметров выявлено не было. При посеве мокроты патогенных микроорганизмов обнаружено не было.
Рентгенография грудной клетки выявила картину диффузного пневмосклероза, больше выраженного в нижних и средних отделах; рассеянных очаговых теней, местами сливающихся между собой. Компьютерная томография грудной клетки соответствовала картине обычной интерстициальной пневмонии – изменения по типу «сотового легкого», нерегулярные линейные тени, утолщение междольковых перегородок, тракционные бронхоэктазы, кроме того, на фоне данных изменений выявлены диффузные изменения по типу «матового стекла» (рис. 1).
Компьютерная томография грудной клетки соответствовала картине обычной интерстициальной пневмонии – изменения по типу «сотового легкого», нерегулярные линейные тени, утолщение междольковых перегородок, тракционные бронхоэктазы, кроме того, на фоне данных изменений выявлены диффузные изменения по типу «матового стекла» (рис. 1).
Больному проводилась терапия кислородом 5–6 л/мин через лицевую маску, терапия преднизолоном в/в 240 мг в сутки, терапия антибиотиками (цефотаксим, ципрофлоксацин). Однако, несмотря на назначенную терапию, состояние больного неуклонно ухудшалось, нарастали явления острой дыхательной недостаточности: (для поддержания SpO2 > 88% больной был переведен на маску с расходным мешком с FiO2 0,7–0,9), наблюдалось усиление одышки, увеличение тахипное до 58 в мин, тахикардии до 133 в мин. На 7-е сутки госпитализации больной умер.
На основании анамнеза, клинической картины и результатов обследования больному поставлен клинический диагноз: «Идиопатический легочный фиброз, обострение, ОДН III ст. , гипоксемическая легочная гипертензия, легочное сердце».
, гипоксемическая легочная гипертензия, легочное сердце».
Аутопсийное исследование. Множественные спайки плевральных полостей. Легкие с поверхности синюшно-красного цвета, средне-бугристые, при пальпации плотные, массой 1300 г. На разрезах темно-красные с выраженной сетью белесоватой ткани легких. В просветах бронхов всех калибров сероватая жидкая слизь в умеренном количестве. Стенки бронхов тонкие, сероватого цвета, не выступают над поверхностью разрезов. Лимфатические узлы бифуркации трахеи эластичные диаметром до 2 см, на разрезе черного цвета.
Гистологическое исследование. Легочная ткань деформирована за счет фиброза значительной части межальвеолярных перегородок с умеренным числом лимфоцитов, участки пролиферации фибробластов (рис. 2). Встречаются участки альвеол с врастающей в их просвет грануляционной тканью в виде полипов (рис. 3). В части полостей альвеол скопление альвеолярных макрофагов и альвеолоцитов II типа. В других участках широкие гиалиновые мембраны по контурам альвеол (рис. 4), очаговая пролиферация альвеолоцитов II типа и очаги плоскоклеточной метаплазии альвеолярного эпителия (бронхиолизация альвеол). Встречаются полости в 2–4 раза больше по диаметру, чем альвеолы, выстланные однорядным кубическим эпителием (см. рис. 2). Эпителий бронхов десквамирован в просвет, строение стенок бронхов и бронхиол обычное. Очаговая инфильтрация лимфоцитами стенок отдельных артериол.
4), очаговая пролиферация альвеолоцитов II типа и очаги плоскоклеточной метаплазии альвеолярного эпителия (бронхиолизация альвеол). Встречаются полости в 2–4 раза больше по диаметру, чем альвеолы, выстланные однорядным кубическим эпителием (см. рис. 2). Эпителий бронхов десквамирован в просвет, строение стенок бронхов и бронхиол обычное. Очаговая инфильтрация лимфоцитами стенок отдельных артериол.
Патологоанатомический диагноз.Обычная интерстициальная пневмония с микросотами в фазе обострения в виде диффузного альвеолярного повреждения.
Обсуждение
Обострение ИЛФ не является раритетным или даже редким событием: по данным D.S. Kim и соавт. развитие обострений в течение 1 года наблюдалось у 9% больных ИЛФ [10], а по данным другого крупного исследования, включавшего 168 больных ИЛФ, обострение ИЛФ предшествовало смерти больных в 47% случаев [12].
Клиническая картина обострения ИЛФ описана недостаточно полно, в основном во всех известных работах использовались критерии Kondoh и Akira [2, 11]. Наш больной полностью соответствовал данным критериям. Однако некоторые эксперты обращают внимание, что некоторые больные с обострением ИЛФ могут иметь длительность нарастания одышки больше, чем 30 дней, и тем не менее, с морфологической точки зрения, полностью укладываться в картину обострения ИЛФ, т.е. сочетание ОИП с ДАП [10]. Кроме того, есть предложения включить в критерии обострения ИЛФ маркеры альвеолярного воспаления/повреждения, например, ЛДГ или муцин KL-6 (аналог отечественного альвеоломуцина 3EG5) [19].
Наш больной полностью соответствовал данным критериям. Однако некоторые эксперты обращают внимание, что некоторые больные с обострением ИЛФ могут иметь длительность нарастания одышки больше, чем 30 дней, и тем не менее, с морфологической точки зрения, полностью укладываться в картину обострения ИЛФ, т.е. сочетание ОИП с ДАП [10]. Кроме того, есть предложения включить в критерии обострения ИЛФ маркеры альвеолярного воспаления/повреждения, например, ЛДГ или муцин KL-6 (аналог отечественного альвеоломуцина 3EG5) [19].
Причины обострения ИЛФ, как правило, остаются неизвестными. Так, в большинстве исследований, посвященных данной проблеме, предпринимались все диагностические возможности для исключения респираторных инфекций, сердечной недостаточности, но причинный фактор обострений так и не был найден [3, 10, 15]. Но иногда можно проследить связь развития обострения ИЛФ с причинным фактором. В исследовании D.S. Kim и соавт. у 3 из 11 больных обострение ИЛФ развилось после выполнения инвазивных диагностических процедур (хирургической биопсии легких или проведения БАЛ) [10]. Ассоциацию инвазивных процедур с обострениями у больных ИЛФ подтверждают описания единичных клинических случаев, в которых отмечено развитие обострений ИЛФ после проведения хирургической биопсии легких [5], резекции легких [17], БАЛ [7]. В исследовании J.P. Ultz и соавт., проанализировавшем исходы больных с интерстициальными заболеваниями легких (ИЗЛ) после хирургической биопсии легких за 10-летний период, была выявлена довольно высокая ранняя летальность больных ИЛФ через 30 дней после биопсии: 16,7%, в то же время летальность больных с другими ИЗЛ после биопсии легких составляла 1,7% [18]. В данном исследовании в 80% случаев причиной смерти больных ИЛФ после биопсии явилось острое повреждение легких. С учетом таких причинно-следственных связей, некоторые эксперты считают, что проведение инвазивных диагностических процедур является опасным мероприятием у ИЛФ в период быстрого ухудшения клинической картины, за исключением некоторых случаев, где высок риск инфекционных или онкологических осложнений.
Ассоциацию инвазивных процедур с обострениями у больных ИЛФ подтверждают описания единичных клинических случаев, в которых отмечено развитие обострений ИЛФ после проведения хирургической биопсии легких [5], резекции легких [17], БАЛ [7]. В исследовании J.P. Ultz и соавт., проанализировавшем исходы больных с интерстициальными заболеваниями легких (ИЗЛ) после хирургической биопсии легких за 10-летний период, была выявлена довольно высокая ранняя летальность больных ИЛФ через 30 дней после биопсии: 16,7%, в то же время летальность больных с другими ИЗЛ после биопсии легких составляла 1,7% [18]. В данном исследовании в 80% случаев причиной смерти больных ИЛФ после биопсии явилось острое повреждение легких. С учетом таких причинно-следственных связей, некоторые эксперты считают, что проведение инвазивных диагностических процедур является опасным мероприятием у ИЛФ в период быстрого ухудшения клинической картины, за исключением некоторых случаев, где высок риск инфекционных или онкологических осложнений. Среди возможных причин обострения ИЛФ некоторые авторы отмечают: использование противоопухолевых лекарственных средств, лучевую терапию, отмену или быстрое снижение противовоспалительных препаратов [19].
Среди возможных причин обострения ИЛФ некоторые авторы отмечают: использование противоопухолевых лекарственных средств, лучевую терапию, отмену или быстрое снижение противовоспалительных препаратов [19].
Методы имидж-диагностики, особенно компьютерная томография высокого разрешения (КТВР) –это важнейшее пособие в диагностике обострения ИЛФ. Характерными находками при обострении ИЛФ являются «новые» паренхиматозые затемнения по типу «матового стекла», реже по типу консолидации, возникающие на фоне изменений, типичных для ИЛФ (нерегулярные линейные тени, кистозные просветления, дезорганизация легочной паренхимы, тракционные бронхоэктазы) [2]. Распределение свежих паренхиматозных затемнений может иметь прогностическое значение: в исследовании M. Akira и соавт., летальность больных с диффузными паренхиматозными затемнениями составила 100%, с мультифокальными – 50%, с периферическими – 17% [2].
Морфологическим субстратом обострения ИЛФ, по данным большинства известных исследований, является сочетание ОИП и диффузного ДАП [2, 3, 6, 10, 11, 15], т. е. формирование гиалиновых мембран, реактивная гиперплазия альвеолоцитов II типа, замещение поврежденных эпителиальных клеток альвеол фибробластами и накопление коллагена (так называемая фибропролиферация) [1]. Полный набор данных признаков присутствует далеко не всегда, например в исследовании Y. Kondoh и соавт., при наличии всех признаков ДАП, ни в одном из 3 описанных случаев не было выявлено гиалиновых мембран [11]. В исследовании J.G. Parambil и соавт., при изучении биопсийного материала у больных с обострением ИЛФ были выявлены гиалиновые мембраны (в 5 из 7 случаев), плоскоклеточная метаплазия бронхиолярного эпителия (4 больных), фибриновые тромбы (1 больной) [15].
е. формирование гиалиновых мембран, реактивная гиперплазия альвеолоцитов II типа, замещение поврежденных эпителиальных клеток альвеол фибробластами и накопление коллагена (так называемая фибропролиферация) [1]. Полный набор данных признаков присутствует далеко не всегда, например в исследовании Y. Kondoh и соавт., при наличии всех признаков ДАП, ни в одном из 3 описанных случаев не было выявлено гиалиновых мембран [11]. В исследовании J.G. Parambil и соавт., при изучении биопсийного материала у больных с обострением ИЛФ были выявлены гиалиновые мембраны (в 5 из 7 случаев), плоскоклеточная метаплазия бронхиолярного эпителия (4 больных), фибриновые тромбы (1 больной) [15].
Прогноз больных с обострением ИЛФ очень плохой. Госпитальная летальность, по данным проведенных исследований, колеблется от 53 до 86% (в среднем – 75%) [2, 3, 10, 15]. Большинство больных в опубликованных работах находились на искусственной вентиляции легких. Основной причиной смерти больных с обострением ИЛФ является острая дыхательная недостаточность.
Медикаментозная терапия при обострении ИЛФ обычно включает стероиды и цитостатики. Данные об эффективности стероидов достаточно противоречивы: в исследовании Y. Kondoh и соавт., стероиды позволили значительно улучшить состояние больных с обострением ИЛФ, в других исследованиях положительный эффект стероидов показан не был [11]. Единодушного мнения о дозах стероидов также нет. Японские авторы рекомендуют проведение пульс-терапии метилпреднизолоном (500–1000 мг) в течение первых трех дней с последующим переходом на более низкие дозы [19]. O. Nishiyama и соавт. на основе успешного опыта терапии больного с обострением ИЛФ рекомендуют назначение метилпреднизолона по схеме, принятой для терапии больных с фибропролиферативной фазой острого респираторного дистресс-синдрома (ОРДС): 2 мг/с в течение 14 дней, с последующим снижением дозы [13]. Среди перспективных иммуносупрессивных препаратов для терапии обострения ИЛФ в последнее время большое внимание уделяется циклоспорину. В небольшом ретроспективном исследовании S. Homma и соавт. терапия циклоспорином в дозе 1–2 мг/кг/с привела к уменьшению летальности больных: среди 9 больных, получавших циклоспорин, выжило 6 больных (67%), эти данные выглядят очень обнадеживающими по сравнению со среднестатистическими показателями летальности больных с обострением ИЛФ [8]. В работе S. Sakamoto и соавт. средняя выживаемость среди больных с обострением ИЛФ, получавших циклоспорин, составляла 285 дней, в контрольной группе – 60 дней [16].
В небольшом ретроспективном исследовании S. Homma и соавт. терапия циклоспорином в дозе 1–2 мг/кг/с привела к уменьшению летальности больных: среди 9 больных, получавших циклоспорин, выжило 6 больных (67%), эти данные выглядят очень обнадеживающими по сравнению со среднестатистическими показателями летальности больных с обострением ИЛФ [8]. В работе S. Sakamoto и соавт. средняя выживаемость среди больных с обострением ИЛФ, получавших циклоспорин, составляла 285 дней, в контрольной группе – 60 дней [16].
Антикоагулянты также входят в скудный список лекарственных препаратов, используемых у больных с обострением ИЛФ. Их потенциальная эффективность связана с предотвращением формирования тромбоза in situ, ослаблением протромботического стимула вследствие нарушения целостности альвеол и предотвращением депозиции фибрина в альвеолярном пространстве после острого повреждения легких. В проспективном исследовании, включавшем 56 больных ИЛФ, госпитализированных в стационар, в том числе и с обострением ИЛФ, было отмечено, что пациенты, получавшие терапию прямыми и непрямыми антикоагулянтами, имели лучший прогноз по сравнению с больными, не получавшими данной терапии [20].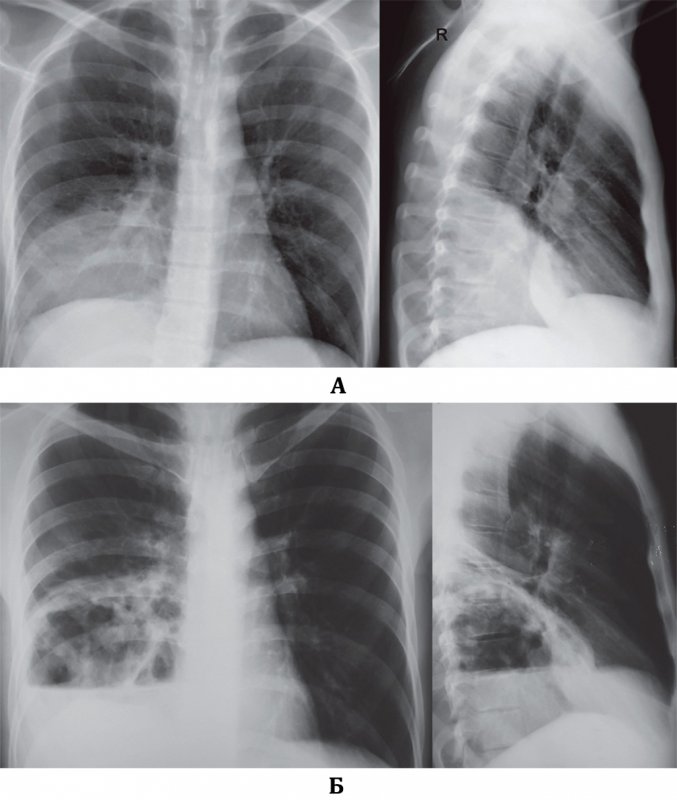 Однако приведенное исследование не было рандомизированным и слепым, поэтому его результаты должны учитываться с определенной долей осторожности.
Однако приведенное исследование не было рандомизированным и слепым, поэтому его результаты должны учитываться с определенной долей осторожности.
Респираторная поддержка и кислородотерапия являются обязательными компонентами терапии обострения ИЛФ. Тактика респираторной поддержки не отличается от той, что принята в настоящее время при остром респираторном дистресс-синдроме, – протективная вентиляция легких [21]. У ряда больных также возможно применение неинвазивной вентиляции легких, но необходимо подчеркнуть, что для данного метода респираторной поддержки необходим строгий отбор больных, главными критериями являются сохранение сознания и кооперативность больного, а также стабильная гемодинамика [22]. В целом, эффективность респираторной поддержки у больных с обострением ИЛФ очень мала [21].
Факторы риска и симптомы рака легкого
Рак легкого занимает одно из лидирующих мест в структуре онкологической заболеваемости и смертности среди мужчин и женщин в мире. Согласно данным Всемирной организации здравоохранения, рак легкого – ведущая причина смертности от рака у мужчин и вторая причина смертности после рака молочной железы у женщин [1]. Всего лишь 17,7% больных раком легкого остаются живы через 5 и более лет после установки диагноза [2]. Только в 2012 году было зарегистрировано 1,82 миллиона новых случаев этого заболевания в мире и 1,56 миллиона смертей от рака легкого, что составило 19,4% всех летальных случаев от рака [1].
Согласно данным Всемирной организации здравоохранения, рак легкого – ведущая причина смертности от рака у мужчин и вторая причина смертности после рака молочной железы у женщин [1]. Всего лишь 17,7% больных раком легкого остаются живы через 5 и более лет после установки диагноза [2]. Только в 2012 году было зарегистрировано 1,82 миллиона новых случаев этого заболевания в мире и 1,56 миллиона смертей от рака легкого, что составило 19,4% всех летальных случаев от рака [1].
Самые высокие показатели заболеваемости среди мужчин фиксируются в Северной Америке, Восточной Азии, Центральной, Восточной и Южной Европе (48,5-56,5 случаев на 100 000 человек) [3]. Среди женщин заболеваемость ниже: ее пик регистрируется в Северной Америке и Северной Европе, составляя 35,8-37 на 100 000 [3]. Во всем мире отмечается снижение распространения рака легкого среди мужчин на фоне роста заболеваемости у женщин. Эта тенденция прослеживается и в Российской Федерации.
В последние несколько десятилетий заболеваемость раком легкого несколько снизилась, что связывают с определенным успехом антитабачных кампаний, тем не менее это заболевание и сегодня относится к числу пандемических [4].
Курение как ведущий фактор риска рака легко
С развитием рака легкого ассоциирован ряд факторов окружающей среды и образа жизни, и, безусловно, самым важными из них является курение сигарет.
С курением, по некоторым оценкам, связаны около 90% всех злокачественных заболеваний легких [5]. Сигаретный дым содержит не менее 73 известных канцерогенов, включая бензопирен, никотинпроизводный нитрозамин кетон (NNK), 1,3-бутадиен и радиоактивный изотоп полония, полоний-210 [6]. По данным исследований, на каждые 3-4 миллиона выкуренных сигарет приходится одна смерть от рака легкого [7], что исчерпывающе объясняет высокую распространенность заболевания, особенно в развитых странах мира. С курением сигарет связано 1,5 миллиона смертей от рака легкого в год, и при сохранении сегодняшних темпов заболеваемости этот показатель достигнет около 2 миллионов к 2020-2030 году [7].
Известны как минимум две причины, объясняющие тесную связь между курением и развитием рака легкого. Во-первых, канцерогенные полициклические ароматические углеводороды, содержащиеся в табачном дыме, индуцируют мутации в гене p53, что имеет решающее значение для дисрегуляции клеточного цикла и канцерогенеза. Во-вторых, N-нитрозосоединения, которые также присутствуют в табачном дыме, являются еще одной важной группой химических веществ, оказывающих мощное канцерогенное действие [3]. Интересно, что соединения и первой, и второй группы можно обнаружить в моче курильщиков [8].
Во-первых, канцерогенные полициклические ароматические углеводороды, содержащиеся в табачном дыме, индуцируют мутации в гене p53, что имеет решающее значение для дисрегуляции клеточного цикла и канцерогенеза. Во-вторых, N-нитрозосоединения, которые также присутствуют в табачном дыме, являются еще одной важной группой химических веществ, оказывающих мощное канцерогенное действие [3]. Интересно, что соединения и первой, и второй группы можно обнаружить в моче курильщиков [8].
Ассоциацию между курением и развитием рака легкого косвенно подтверждает и значительный рост распространения аденокарциномы легкого на фоне снижения доли больных с плоскоклеточным раком в последние годы. Эту тенденцию связывают с преобладанием на современном табачном рынке сигарет с фильтром, при курении которых существенно снижается выход крупных частиц смол и никотина, что сопровождается уменьшением их осаждения в центральных дыхательных путях, где, как правило, обычно развивается плоскоклеточная карцинома [9]. При этом курильщик, чтобы получить привычную концентрацию никотина, вынужден вдыхать табачный дым более глубоко, вследствие чего увеличивается осаждение канцерогенов в периферических дыхательных путях, где чаще встречается аденокарцинома [9]. По статистике, распространенность аденокарциномы легких в США за последние 50 лет выросла почти вдвое [10], и рост заболеваемости этим видом опухоли продолжается и сегодня [11].
При этом курильщик, чтобы получить привычную концентрацию никотина, вынужден вдыхать табачный дым более глубоко, вследствие чего увеличивается осаждение канцерогенов в периферических дыхательных путях, где чаще встречается аденокарцинома [9]. По статистике, распространенность аденокарциномы легких в США за последние 50 лет выросла почти вдвое [10], и рост заболеваемости этим видом опухоли продолжается и сегодня [11].
Фактором риска развития рака легкого является и пассивное курение. По данным ВОЗ, вероятность возникновения заболевания у тех, кто живет рядом с курильщиком, увеличивается на 20-30%, а у тех, кто вынужден работать с курильщиком, – на 16-19% [10]. В США от рака легких как следствия пассивного курения ежегодно погибают 3400 человек [12].
Другие факторы риска
По данным Американского агентства по охране окружающей среды, радон – вторая по значимости причина развития рака легкого после курения сигарет [13]. Этот газ, не имеющий цвета и запаха, образуется в результате распада радиоактивного радия, который, в свою очередь, является продуктом содержащегося в земной коре урана.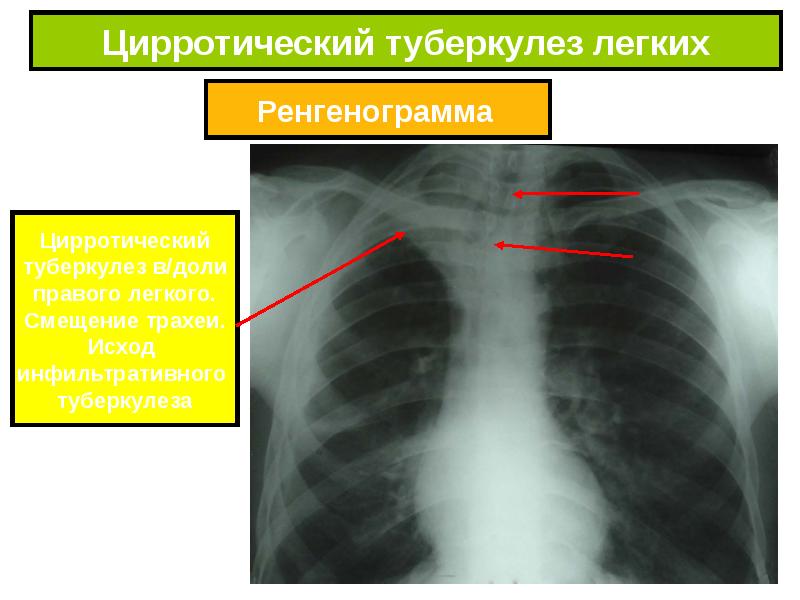 Радон ионизирует генетический материал, вызывая мутации, приводящие к развитию злокачественных новообразований.
Радон ионизирует генетический материал, вызывая мутации, приводящие к развитию злокачественных новообразований.
Известен ряд других, менее значимых факторов риска рака легкого, среди которых:
- Лучевая терапия, способная повышать вероятность развития рака легкого у пациентов, проходивших лечение по поводу других злокачественных заболеваний
- Токсины, содержащиеся в окружающей среде, например, асбест, металлы (мышьяк, хром, никель), ионизирующее излучение, полициклические ароматические углеводороды, загрязнение воздуха [3]
- Легочный фиброз. По данным ряда исследований, риск развития рака легкого у пациентов с легочным фиброзом увеличивается примерно в 7 раз независимо от курения [14]
- ВИЧ-инфекция [15]. Несмотря на то что около 60-80% ВИЧ-инфицированной популяции являются курильщиками, именно с заражением вирусом иммунодефицита связывают высокий риск развития рака легких у этой категории больных. Кроме того, у ВИЧ-инфицированных пациентов рак легкого диагностируется в среднем на 18 лет раньше, чем у людей без этого статуса [16]
- Генетические факторы могут оказывать влияние как на риск рака, так и на его прогноз.
 С негативной наследственностью связано около 8% случаев рака легкого [17]. Риск развития заболевания у родственников больного раком легкого увеличивается вдвое. По всей вероятности, наследственный фактор риска развития рака легкого связан с полиморфизмом на хромосомах 5, 6 и 15, ассоциированным с развитием этого заболевания [18]
С негативной наследственностью связано около 8% случаев рака легкого [17]. Риск развития заболевания у родственников больного раком легкого увеличивается вдвое. По всей вероятности, наследственный фактор риска развития рака легкого связан с полиморфизмом на хромосомах 5, 6 и 15, ассоциированным с развитием этого заболевания [18] - Воздействие масел для жарки. По данным некоторых исследований, существует связь между развитием рака легкого и воздействием масел для жарки пищи, что, по-видимому, обусловлено наличием мутагенных и/или канцерогенных соединений в прокаленных маслах [19]
Скрининг рака легкого
Известно, что выявление рака легкого на ранних стадиях сопряжено с более благоприятным прогнозом. Так, пятилетняя выживаемость пациентов, у которых был диагностирован НМРЛ I стадии, может превышать 60%, при этом выживаемость НМРЛ IV стадии – менее 5% [20]. Доказана и обратная связь между размером опухоли при I стадии и выживаемостью [21]. Несомненно, эта статистика свидетельствует о более высоких возможностях терапии при выявлении рака легкого на ранних, бессимптомных стадиях. Кроме того, в пользу потенциальной эффективности скрининга говорят и широкая распространенность и высокая смертность заболевания, длительность доклинической фазы для некоторых видов рака легкого, а также возможность выявления лиц группы высокого риска в соответствии с факторами риска [20]. Тем не менее, и сегодня диагноз рака легкого в первую очередь устанавливается по результатам диагностики лиц, уже имеющих симптомы заболевания.
Несомненно, эта статистика свидетельствует о более высоких возможностях терапии при выявлении рака легкого на ранних, бессимптомных стадиях. Кроме того, в пользу потенциальной эффективности скрининга говорят и широкая распространенность и высокая смертность заболевания, длительность доклинической фазы для некоторых видов рака легкого, а также возможность выявления лиц группы высокого риска в соответствии с факторами риска [20]. Тем не менее, и сегодня диагноз рака легкого в первую очередь устанавливается по результатам диагностики лиц, уже имеющих симптомы заболевания.
Не представляет сомнений, что пути выхода из кризиса лежат в профилактике, раннем выявлении и эффективном лечении рака легкого. Следует отметить, что целесообразность скрининга рака легкого прицельно изучается уже более полувека. Первые попытки были предприняты еще в 50-е годы XX века, когда 6136 мужчинам старше 45 лет было проведено рентгенографическое обследование, по результатам которого удалось выявить 84 больных раком легкого с резектабельностью 35% [22].
Позже проводились работы, изучающие эффективность скрининга рака легкого с помощью традиционных рентгенологических методов и цитологического исследования мокроты. Их результаты были довольно противоречивыми, что не позволило сделать убедительные выводы как о целесообразности проведения скрининга рака легкого, так и о его неэффективности [22]. В 2011 году были опубликованы результаты крупного рандомизированного исследования, показавшего снижение смертности на 20% при скрининге рака легкого с помощью низкодозной компьютерной томографии [19]. Тем не менее, несмотря на успехи скрининга, самая эффективная стратегия снижения распространения рака легкого основана на первичной профилактике, и прежде всего во главе угла лежит борьба с никотинокурением как основным фактором риска развития рака легкого.
Морфологическая классификация рака легкого
Диагностика и гистологическая классификация рака легкого главным образом базируется на данных световой микроскопии, которая может быть подтверждена результатами иммуногистохимического исследования [23].
В зависимости от гистологических характеристик опухоли легкого разделяются на две основные группы:
- Мелкоклеточная карцинома (20-25% случаев)
- Немелкоклеточный рак легкого (НМРЛ, 70-80% случаев) [23]
Более редкие типы опухолей включают:
- Карциноиды (типичные и нетипичные)
- Карциносаркомы
- Легочные бластомы
- Гигантские и веретеновидные карциномы и другие виды
НМРЛ, в свою очередь, гистологически подразделяется на три основных подтипа:
- Плоскоклеточная карцинома
- Аденокарцинома
- Крупноклеточная карцинома
В 2015 году ВОЗ представила обновленную классификацию опухолей легкого [24], которая имеет существенные преимущества по сравнению с предыдущим изданием 2004 года. Так, классификация ВОЗ-2015:
- объединяет клинические, радиологические, макроскопические, гистопатологические, иммуногистохимические и молекулярные данные, позволяющие дифференциально диагностировать опухоли легкого;
- применима к небольшим биопсийным образцам;
- включает рекомендации по молекулярному тестированию на основе имеющихся образцов материала и современных знаний о значении различных молекулярных изменений аденокарциномы и плоскоклеточной карциномы;
- предоставляет возможность проводить гисто-/цитоморфологическое, иммуногисто-/цитохимическое и молекулярное типирование опухолей легкого с высокой прогностической значимостью;
- устанавливает диагностические и терапевтические алгоритмы, в том числе и на основании выявления новых химических и молекулярных маркеров.

Клинические проявления рака легкого
В большинстве случаев клинические проявления наблюдаются уже при поздней стадии заболевания. Симптомы могут возникать вследствие распространения первичной опухоли, метастазирования, а также отдаленных эффектов, не связанных с метастазами (паранеопластические синдромы).
К самым распространенным симптомам относятся кашель, кровохарканье, боль в груди и одышка.
Кашель присутствует у 50-75% больных, чаще у пациентов с плоскоклеточными и мелкоклеточными карциномами вследствие склонности к вовлечению центральных дыхательных путей [25]. При нарастании обтурации бронха кашель сопровождается слизистой или слизисто-гнойной мокротой. В 20-50% случаев в мокроте присутствует алая кровь (диффузно или в виде прожилок) [25].
Степень выраженности одышки при раке легкого коррелирует с размером просвета пораженного бронха при центральном раке или размером периферической опухоли. При локализации новообразования в периферических отделах легкого, а также наличии плеврального выпота или ателектаза легкого наблюдается боль в грудной клетке.
При локализации новообразования в периферических отделах легкого, а также наличии плеврального выпота или ателектаза легкого наблюдается боль в грудной клетке.
Необходимо отметить, что интраторакальные симптомы рака легкого могут проявляться и при неопухолевой легочной или внелегочной патологии. Паранеопластические явления при раке легкого могут включать гиперкальциемию, синдром Кушинга, гематологические нарушения (анемия, лейкоцитоз, тромбоцитоз, эозинофилия, гиперколагуляция), гипертрофическую остеоартропатию, дермато- и полимиозиты др.
При экстраторакальном метастазировании чаще всего поражаются печень, кости, надпочечники и головной мозг, что влечет за собой соответствующую симптоматику.
Список литературы
- World Cancer Report 2014. World Health Organization. 2014.
- Howlader N., et al. SEER Cancer Statistics Review, 1975-2013. Natl. Cancer Inst. 2016.
- Ridge C.A., McErlean A.M., Ginsberg M.
 S. Epidemiology of lung cancer. Semin. Intervent. Radiol. Thieme Medical Publishers, 2013. Vol.30, №2, P. 93-98.
S. Epidemiology of lung cancer. Semin. Intervent. Radiol. Thieme Medical Publishers, 2013. Vol.30, №2, P. 93-98. - Forman D. The global and regional burden of cancer. World cancer Rep. 2014. Vol.2014, P. 16-53.
- Alberg A.J., Brock M. V, Samet J.M. Epidemiology of lung cancer: looking to the future. J. Clin. Oncol. 2005. Vol.23, №14, P. 3175-3185.
- Hecht S.S. Lung carcinogenesis by tobacco smoke. Int. J. Cancer. Wiley Subscription Services, Inc., A Wiley Company, 2012. Vol.131, №12, P. 2724-2732.
- Kyriakoudes L.M., Schiebinger L., Reid W. Historians’ testimony on “common knowledge” of the risks of tobacco use: a review and analysis of experts testifying on behalf of cigarette manufacturers in civil litigation. Tob. Control. BMJ Publishing Group Ltd, 2006. Vol.15 Suppl 4, P. iv107-16.
- Vineis P., et al. Tobacco and Cancer: Recent Epidemiological Evidence. JNCI J. Natl. Cancer Inst. Oxford University Press, 2004. Vol.96, №2, P.
 99-106.
99-106. - Charloux A., et al. The increasing incidence of lung adenocarcinoma: reality or artefact? A review of the epidemiology of lung adenocarcinoma. Int. J. Epidemiol. Oxford University Press, 1997. Vol.26, №1, P. 14-23.
- Devesa S.S., Shaw G.L., Blot W.J. Changing patterns of lung cancer incidence by histological type. Cancer Epidemiol. Prev. Biomarkers. 1991. Vol.1, №1.
- Kadara H., Kabbout M., Wistuba I.I. Pulmonary adenocarcinoma: A renewed entity in 2011. Respirology. Blackwell Publishing Asia, 2012. Vol.17, №1, P. 50-65.
- Alberg A.J., Samet J.M. Epidemiology of lung cancer. Chest. Am. Coll. Chest Physicians. 2007. Vol.132, P. 29S-55S.
- Pawel D.J., Puskin J.S. The U.S. Environmental Protection Agency’s assessment of risks from indoor radon. Health Phys. 2004. Vol.87, №1, P. 68-74.
- Hubbard R., et al. Lung Cancer and Cryptogenic Fibrosing Alveolitis. Am. J. Respir. Crit. Care Med. American Thoracic Society, New York, 2000.
 Vol.161, №1, P. 5-8.
Vol.161, №1, P. 5-8. - Engels E.A., et al. Cancer risk in people infected with human immunodeficiency virus in the United States. Int. J. Cancer. Wiley Subscription Services, Inc., A Wiley Company, 2008. Vol.123, №1, P. 187-194.
- Chaturvedi A.K., et al. Elevated risk of lung cancer among people with AIDS. AIDS. 2007. Vol.21, №2, P. 207-213.
- Yang I.A., Holloway J.W., Fong K.M. Genetic susceptibility to lung cancer and co-morbidities. J. Thorac. Dis. AME Publications, 2013. Vol.5, Suppl 5, P. S454-62.
- Larsen J.E., Minna J.D. Molecular Biology of Lung Cancer: Clinical Implications. Clin. Chest Med. 2011. Vol.32, №4, P. 703-740.
- Lee T., Gany F. Cooking Oil Fumes and Lung Cancer: A Review of the Literature in the Context of the U.S. Population. J. Immigr. Minor. Heal. 2013. Vol.15, №3, P. 646-652.
- Mountain C.F. Revisions in the International System for Staging Lung Cancer. Chest. 1997. Vol.111, №6, P. 1710-1717.

- Flieder D.B. et al. Tumor size is a determinant of stage distribution in t1 non-small cell lung cancer. Chest. 2005. Vol.128, №4, P. 2304-2308.
- Weiss W., Boucot K.R., Cooper D.A. The Philadelphia Pulmonary Neoplasm Research Project. JAMA. American Medical Association, 1971. Vol. 216, № 13. P. 2119.
- Heighway J., Betticher D.C. Solid Tumour Section Mini Review Atlas of Genetics and Cytogenetics in Oncology and Haematology Lung tumors: an overview. Atlas Genet Cytogenet Oncol Haematol. 2004. Vol.8, №2.
- Travis W.D., et al. The 2015 World Health Organization Classification of Lung Tumors. J. Thorac. Oncol. 2015. Vol.10, №9, P. 1243-1260.
- Chute C.G., et al. Presenting conditions of 1539 population-based lung cancer patients by cell type and stage in new hampshire and vermont. Cancer. Wiley Subscription Services, Inc., A Wiley Company, 1985. Vol.56, №8. P. 2107-2111.
«Спросите пульмонолога». Почему положительный тест на антитела не всегда говорит о перенесенной COVID-19
Как заболевшему COVID-19 понять, что он уже не заразен для близких, можно ли «ковидному» пациенту ограничиться рентгеном легких вместо более «тяжелой» компьютерной томографии и какие симптомы могут говорить о проблемах с легкими? Петербургские пульмонологи продолжают помогать читателям «Доктора Питера» разобраться, что делать и куда бежать при признаках болезни.
Более двух недель назад «Доктор Питер» открыл рубрику «Спросите пульмонолога», которая задумывалась как вариант помощи петербуржцам в период пандемии, когда нет возможности быстро попасть на плановый прием к специалисту. В ней горожане могут задавать вопросы врачам-пульмонологам о проблемах с дыхательной системой – хронических или связанных с эпидемией коронавируса. Отвечают горожанам ведущие специалисты города (на фото слева направо): главный пульмонолог Петербурга и СЗФО, директор НИИ пульмонологии ПСПбГМУ им. Павлова Ольга Николаевна Титова, заведующая пульмонологическим отделением Городской многопрофильной больницы №2 Ирина Юрьевна Крошкина, руководитель Городского пульмонологического центра при Введенской больнице Наталья Анатольевна Кузубова, ведущий научный сотрудник НИИ пульмонологии ПСПбГМУ им. Павлова Андрей Геннадьевич Козырев.
За полмесяца на «Докторе Питере» было опубликовано почти 150 вопросов-ответов врачей. В начале недели анонс рубрики традиционно обновляется, поэтому новые вопросы читатели «Доктора Питера» могут оставлять в комментариях к этому тексту. Обращаем внимание, что информация открыта для всех, поэтому вопросы лучше задавать без использования личных данных. Ответ доктора через некоторое время публикуется прямо под вашим вопросом под ником Pulmonolog.MD.
Обращаем внимание, что информация открыта для всех, поэтому вопросы лучше задавать без использования личных данных. Ответ доктора через некоторое время публикуется прямо под вашим вопросом под ником Pulmonolog.MD.
В сегодняшнем обновленном анонсе «Доктор Питер» публикует ответы наших экспертов на некоторые предыдущие вопросы читателей. Конечно, большинство из них посвящены коронавирусной инфекции.
– У меня была вирусная пневмония 1-й степени – показало КТ, которое делал неделю назад, у супруги был положительный тест, но сразу же разъехались по разным местам. Сейчас чувствую себя хорошо – ничего не беспокоит. Подскажите, как понять, что я уже не заразный. Имеет ли смысл сдавать мазок из горла/носа (хочу вызвать в ближайшие дни частную лабораторную службу), но слышал, что если вирус уже ушел в легкие будет ложноотрицательный результат, или есть смысл сдать кровь на антитела G, а если они есть, что это означает, что я болею или уже переболел? И когда имеет смысл все это делать? Меня очень ждут на работе, но надо быть уверенным, что я уже выздоровел.
– Отсутствие выделения вируса подтверждается двумя отрицательными результатами исследования материала, забранного с интервалом не менее суток из носоглотки/ротоглотки (полимеразная цепная реакция, ПЦР). Естественно, что по мере выздоровления вероятность обнаружения вируса снижается, но не потому, что он куда-то «ушёл», а потому, что иммунная система человека с ним наконец справляется.
Выявление иммуноглобулинов имеет дополнительное значение, позволяя оценить иммунный ответ на перенесенную или текущую инфекцию. Иммуноглобулины класса М (IgM) к коронавирусу начинают формироваться примерно через неделю от заражения, достигают пика ещё через неделю, а затем их концентрация постепенно падает в течение нескольких недель. Приблизительно с третьей недели или немного раньше определяются иммуноглобулины класса G. Они сохраняются намного дольше. Определение как самого вируса, так и антител к нему не является точным на 100 %. Помимо SARS‐CoV‐2, известны ещё несколько представителей семейства коронавирусов, вызывающих «обычные» простудные инфекции.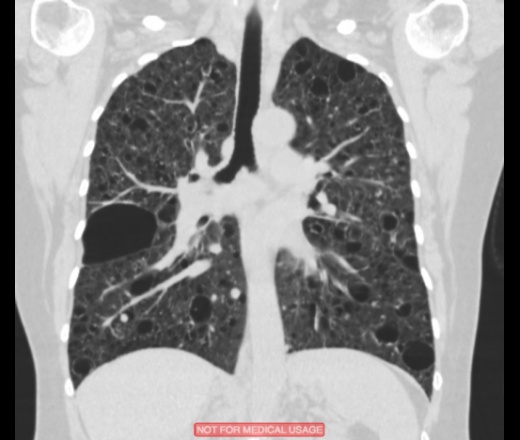 Если человек не очень давно болел такой инфекцией, тест на антитела может привести к ложноположительному результату в отношении COVID-19 – антитела достаточно похожи. Иными словами, выявление IgG свидетельствует о том, что пациент когда-то болел какой-то коронавирусной инфекцией.
Если человек не очень давно болел такой инфекцией, тест на антитела может привести к ложноположительному результату в отношении COVID-19 – антитела достаточно похожи. Иными словами, выявление IgG свидетельствует о том, что пациент когда-то болел какой-то коронавирусной инфекцией.
Однако, поскольку вы, как я понял, не выполняли, в отличие от супруги, ПЦР-исследование, тест на антитела может иметь значение для уточнения того, чем вы болели – особенно если результаты ПЦР окажутся (надеюсь!) отрицательными. Выявление в эпидемический период антител к коронавирусу в сочетании с характерной клинической и КТ-картиной позволяет считать диагноз COVID-19 практически подтверждённым.
Читайте также: Росздравнадзор: Положительный тест на антитела может быть связан не только с COVID-19
– Подскажите, пожалуйста, есть ли какие-то способы укрепить и защитить легкие от различных заболеваний, включая коронавирус? Может быть, питание или специальные упражнения? Также интересует, как проявляются заболевания легких? Что должно насторожить? (Тут речь скорее не о коронавирусе – его симптомы известны)..jpg)
– Хорошее питание, физическая активность и другие компоненты здорового образа жизни позволяют снизить риск любых заболеваний, включая COVID-19. С другой стороны, панацеей всё это не является. Справиться с коронавирусом получится, если будет выполнено одно из условий: переболеет большинство населения, или будет разработана вакцина, или предложено эффективное лекарство. До этого времени стоит, помимо ношения масок, перчаток, соблюдения дистанции и т.п., соблюдать душевное равновесие (что, кстати, не в меньшей степени способствует укреплению иммунитета).
Проявлениями заболеваний лёгких чаще всего оказываются кашель, одышка, хрипы при дыхании. Эти жалобы могут присутствовать в разной степени и в разных пропорциях. Тем не менее, я затрудняюсь назвать симптом, который бы на фоне более или менее удовлетворительного самочувствия говорил бы, что «это точно заболевание лёгких», или что «всё потеряно».
– 14.06 поднялась температура 37,5,стало тяжеловато дышать. В этот же день приняла азитромицин и далее до сегодняшнего дня принимаю по 2 там осельтамивир и по 2 таблетке азитромицина. Врач приходила 15.06 послушала, сказала лёгкие жестковаты, но хрипов нет и назначила такое лечение. Сказала желательно сделать КТ (самой), тест на ковид не взяла, сказала что нет смысла, так как долго делают и вообще не положено при ОРВИ без пневмонии. Температура 16.06 весь день 37,7-37,0, сегодня утром 35,9 – и так до 17 часов, потом поднялась снова 37,2. немного сухо кашляю, иногда с отделением мокроты. У меня прописка СПб, но я нахожусь на даче в Ленобласти и по полису приписана к областной поликлинике и больнице. Стоит ли ехать в СПб делать КТ? И когда это правильнее делать? Как можно сдать тест мазок на ковид? Достаточное ли лечение или надо что-то добавить? Азитромицин по 1 таблетке принимаю.
В этот же день приняла азитромицин и далее до сегодняшнего дня принимаю по 2 там осельтамивир и по 2 таблетке азитромицина. Врач приходила 15.06 послушала, сказала лёгкие жестковаты, но хрипов нет и назначила такое лечение. Сказала желательно сделать КТ (самой), тест на ковид не взяла, сказала что нет смысла, так как долго делают и вообще не положено при ОРВИ без пневмонии. Температура 16.06 весь день 37,7-37,0, сегодня утром 35,9 – и так до 17 часов, потом поднялась снова 37,2. немного сухо кашляю, иногда с отделением мокроты. У меня прописка СПб, но я нахожусь на даче в Ленобласти и по полису приписана к областной поликлинике и больнице. Стоит ли ехать в СПб делать КТ? И когда это правильнее делать? Как можно сдать тест мазок на ковид? Достаточное ли лечение или надо что-то добавить? Азитромицин по 1 таблетке принимаю.
– Если дышать «тяжеловато», то компьютерная томография (или хотя бы обзорная рентгенография) не просто желательна, а совершенно необходима, и побыстрее.
Отношение врача к тесту по поводу COVID-19 мне также представляется спорным. Даже если его выполнение требует (к сожалению) некоторого времени, он должен быть назначен. Результат теста имеет важное значение для планирования дальнейшей тактики. Азитромицин и осельтамивир в Вашей ситуации назначают сравнительно часто, хотя подтверждённых сведений об их эффективности в отношении коронавирусной инфекции нет. Если у Вас лёгкое течение COVID-19, Вы молоды и не страдаете фоновыми заболеваниями, то можно обойтись и симптоматическими средствами. Но здесь, однако, мы возвращаемся к необходимости обследования для уточнения диагноза. Заочно мне трудно судить, насколько легко или тяжело вы болеете, особенно когда Вы упоминаете о дыхательном дискомфорте.
Не уловил из письма, приходила ли врач к вам на дачу, или всё это происходило ещё в Санкт-Петербурге, но рекомендую вам сейчас находиться поближе к медицине – иногда пациентам требуется неотложная помощь.
– Надо ли обращаться к пульмонологу, если вечером и ночью появляются хрипение, кашель, особенно в лежачем положении.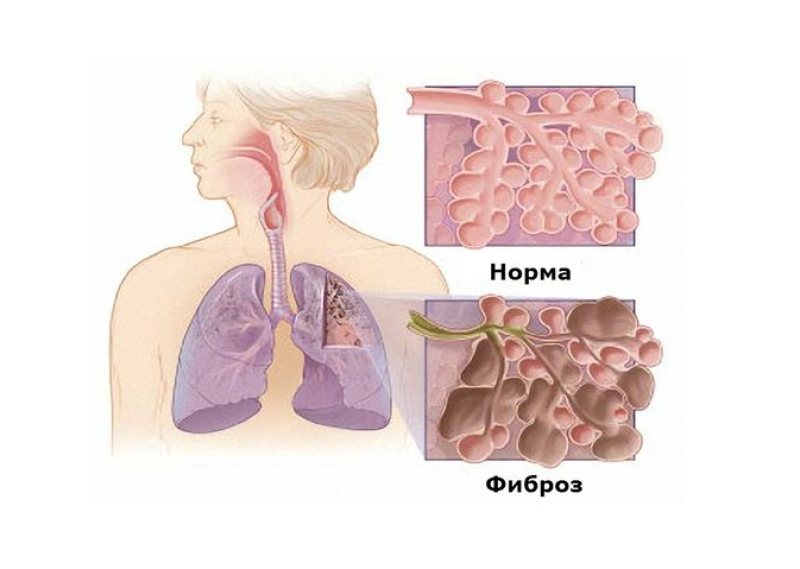 Днём это не беспокоит. Утром проходит после откашливания, и до вечера все. Ранее похожая реакция была только на сильные стрессы, не по ночам и не часто.
Днём это не беспокоит. Утром проходит после откашливания, и до вечера все. Ранее похожая реакция была только на сильные стрессы, не по ночам и не часто.
– Безусловно, перечисленные жалобы являются поводом для обращения к пульмонологу.
Насколько я понял, симптомы, о которых Вы сообщаете, беспокоят Вас в той или иной степени уже довольно долго. Рискну предположить, что они могут быть вызваны, в частности, лёгким течением бронхиальной астмы или другим заболеванием, сопровождающимся сужением нижних дыхательных путей.
© Доктор Питер
Лечение аллергического альвеолита легких в Самаре
Врач-пульмонолог высшей категории
врач-педиатр
АБАШИНА ИРИНА ПЕТРОВНА

Заболевание было впервые описано в 1932 г. J. Campbell у пяти фермеров, у которых наблюдалось развитие острых респираторных симптомов после работы с влажным заплесневелым сеном. Эта форма заболевания получила название “легкое фермера”. Затем были описаны варианты ЭАА, связанные с другими причинами. Так, вторая по значению форма ЭАА – “легкое любителей птиц” – была описана в 1965 г. С. Reed и соавт. у трех больных, занимавшихся разведением голубей.
Причиной развития болезни является регулярное вдыхание мелкодисперсной, сложной по составу пыли, компонентами которой могут быть частички различного происхождения: пылевого клеща и других насекомых, плесневых и дрожжеподобных грибов, споры актиномицетов, животные и растительные протеины, содержащиеся в продуктах жизнедеятельности, перьях, мехе домашних животных, стиральных порошков, компонентами которых являются ферменты, пищевых продуктов, пары металлов, красок и полиуретановых материалов.
врач-пульмонолог (1 категория)
врач-педиатр (высшая категория)
ЛИСЕЙЧЕВА ЕЛЕНА АЛЕКСАНДРОВНА
В сельскохозяйственных районах ведущими причинными агентами являются термофильные актиномицеты – бактерии размером менее 1 мкм, обладающие морфологическими свойствами грибов, они широко встречаются в почве, компосте, воде, в кондиционерах. Наиболее частыми видами термофильных актиномицет, ассоциированными с ЭАА, являются Мicropolyspora faeni, Thermoactinomyces vulgaris, Thermoactinomyces viridis, Thermoactinomyces saccharis, Thermoactinomyces candidum. Причины ЭАА значительно различаются в разных странах и регионах.
Наиболее частыми видами термофильных актиномицет, ассоциированными с ЭАА, являются Мicropolyspora faeni, Thermoactinomyces vulgaris, Thermoactinomyces viridis, Thermoactinomyces saccharis, Thermoactinomyces candidum. Причины ЭАА значительно различаются в разных странах и регионах.
Так, в Великобритании среди форм ЭАА преобладает “легкое любителей волнистых попугаев”, в США – “легкое пользующихся кондиционерами и увлажнителями, в Японии – “летний тип” ЭЭА, этиологически связанный с сезонным ростом грибов вида Trichosporon cutaneum (75% всех вариантов). В крупных промышленных центрах (в Москве) в настоящее время ведущими причинами являются птичьи и грибковые (Аspergillus spp.) антигены. По данным статистики больные экзогенным аллергическим альвеолитом составляют около 3 % от общего числа больных, наблюдающихся у врачей пульмонологов. Также в группу риска входят: люди в возрасте старше 50-ти лет (в особенности мужчины), люди, проживающие в промышленных, районах и люди, у которых уже наблюдались аллергические реакции.
Симптомы альвеолита легких (гиперчувствительного пневмонита)
Патогенез ЭАА справедливо считается иммунопатологическим заболеванием, в развитии которого ведущая роль принадлежит аллергическим реакциям 3-го и 4-го типов (по классификации Gell, Coombs), имеет значение и неиммунное воспаление, при котором повторный контакт с антигеном у людей, имеющих наследственную предрасположенность, приводит к острому нейтрофильному и мононуклеарному альвеолиту, сопровождаемому интерстициальной инфильтрацией лимфоцитами и гранулематозной реакцией. При длительном контакте развивается фиброз с облитерацией бронхиол.Экзогенный альвеолит проявляется в острой и хронической формах, четкое разграничение которых часто не представляется возможным, нередко наблюдается смешанная картина болезни. Острый альвеолит не всегда перерастает в хроническое заболевание, даже при продолжающемся контакте с агентом. Хронический альвеолит может развиться без предшествующего острого и может прогрессировать даже после прекращения контакта с вызвавшим его агентом.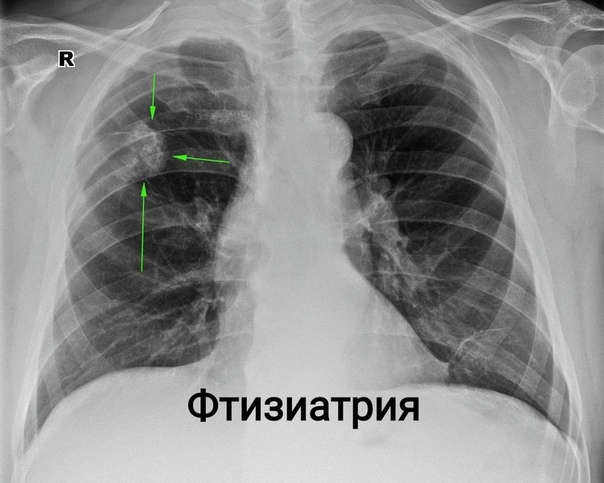
Острый альвеолит проявляется гриппоподобным состоянием с миалгиями, лихорадкой, головной болью и затруднением дыхания, развивающимися через несколько часов после повышения температуры. При обследовании выявляется тахикардия и хрипы в легких при аускультации. Исследование функции легких выявляет снижение жизненной емкости легких и нарушение газообмена; на рентгенограмме легких может обнаруживаться мелкоузловой или более диффузный инфильтрат. Поскольку развитие аллергического альвеолита сопровождается ухудшением очищения бронхиального дерева, спустя несколько дней после возникновения первых признаков заболевания к ним могут присоединяться симптомы инфекционно-воспалительных процессов в легких, например, острой пневмонии или бронхита. Симптомы обычно разрешаются через 48 часов, но изменения функций легких и рентгенологические аномалии могут сохраняться в течение месяцев.
Хронический альвеолит может развиваться после повторных приступов острого альвеолита или начинается с прогрессирующей одышки от напряжения.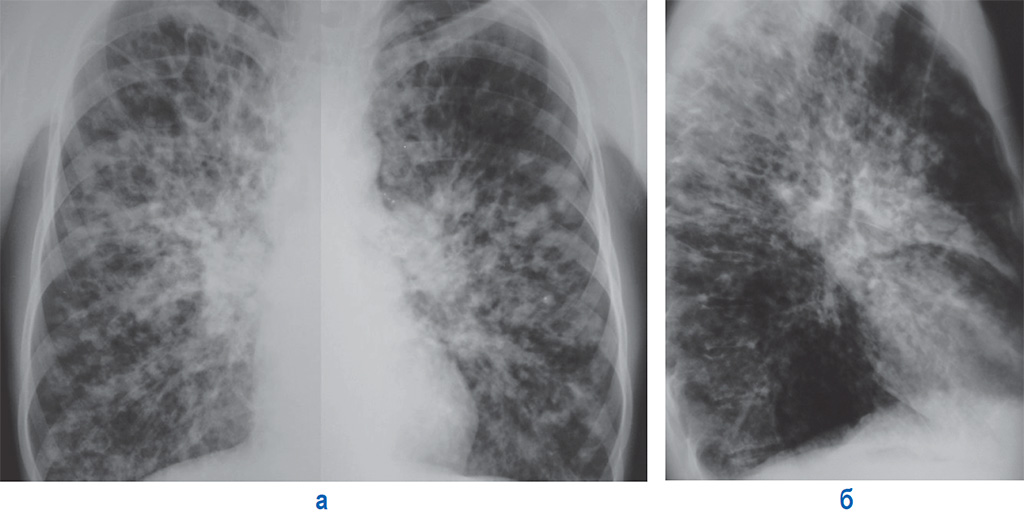 Физикальные данные могут быть скудными или вообще отсутствовать. Пальцы в виде барабанных палочек развиваются редко и дыхательные шумы, как правило, в норме. Вентиляция легких нарушается по рестриктивному типу, изменяется газообмен и иногда возникает обструкция воздухоносных путей, что является следствием вовлечения в процесс бронхиол. Рентгенограмма грудной клетки показывает фиброзные тени в основном в верхних отделах.
Физикальные данные могут быть скудными или вообще отсутствовать. Пальцы в виде барабанных палочек развиваются редко и дыхательные шумы, как правило, в норме. Вентиляция легких нарушается по рестриктивному типу, изменяется газообмен и иногда возникает обструкция воздухоносных путей, что является следствием вовлечения в процесс бронхиол. Рентгенограмма грудной клетки показывает фиброзные тени в основном в верхних отделах.
Диагноз экзогенный аллергический альвеолит легких
Острый альвеолит часто неверно принимается за рецидивирующие респираторные инфекции, но тщательный сбор анамнеза выявляет связь с условиями окружающей среды. Диагноз в основном устанавливают на основании:- клинической картины;
- гематологических нарушений, выражающихся в наличии лейкоцитоза, эозинофилии, повышении СОЭ;
- выявления антител в сыворотки к ожидаемым антигенам;
- функциональных легочных проб;
- данных о вредных производственных или бытовых факторах;
- наличия признаков фиброза на рентгенологических снимках;
- данных трахеобронхиальной биопсии, проводимой, если другие методы не дали достаточной информации для постановки диагноза.

Характерной особенностью гранулём при экзогенном аллергическом альвеолите, является наличие в них телец Шауманна (участки микрокальциноза).
В сомнительных случаях проводят дальнейшие исследования. Компьютерная томография (КТ) с высокой разрешающей способностью выявляет типичные признаки: центролобулярные узелки, окруженные имеющими неправильную форму участками легочной ткани повышенной прозрачности, отражающей обструкцию мелких дыхательных путей. Лучше всего они видны на снимках, сделанных в момент вдоха. Между острыми приступами КТ может не выявить изменений вовсе, или обнаружить малоспецифичные признаки фиброза легких.
Иногда затемнение по типу матового стекла является преобладающим или единственным изменением. Данные затемнения обычно диффузные, но иногда не затрагивают периферические отделы вторичных долек легкого. Локальные зоны повышенной интенсивности, подобные выявляемым при облитерирующем бронхиолите, могут быть основным проявлением у некоторых пациентов (например, мозаичное повышение плотности с задержкой воздуха при КТ на выдохе).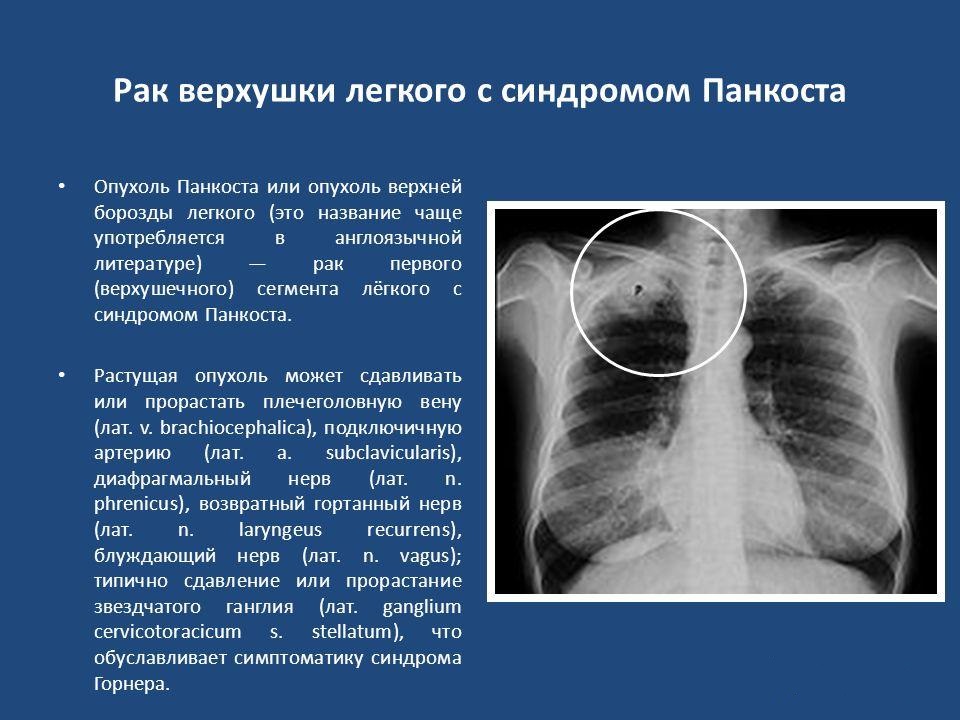
При хронической форме заболевания имеются симптомы фиброза легкого (например, уменьшение объема долей, затемнения линейной формы, усиление легочного рисунка или «сотовое легкое»). Некоторые некурящие пациенты имеют признаки эмфиземы верхних долей легких. Увеличение лимфатических узлов средостения встречается редко и помогает отличить аллергический альвеолит от саркоидоза. В бронхоальвеолярном смыве обнаруживаются повышенное содержание CD-8 лимфоцитов, что позволяет исключить инфекцию и саркоидоз, связанные с повышением CD-4 (Т-хелперов) лимфоцитов. К исследованиям, имеющим диагностическую ценность при выявлении других заболеваний, относятся серологические и микробиологические исследования (при орнитозе и других пневмониях) и исследования аутоантител (при системных заболеваниях и васкулитах). Повышенное количество эозинофилов может свидетельствовать о хронической эозинофильной пневмонии, а увеличение лимфоузлов в корнях легких и паратрахеальных лимфоузлов более характерно для саркоидоза.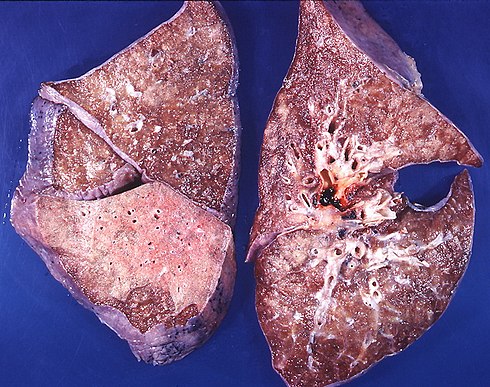
Рекомендации и лечение аллергического фиброзного альвеолита легких в Самаре
Главный принцип в борьбе с аллергическим альвеолитом – как можно быстрее исключить взаимодействие, контакт с аллергеном. Часто случается, что исключения контакта бывает достаточно и болезнь отступает. А это значит, что нужно в самые короткие сроки выявить, на что именно возникает такая реакция. Затем врач-пульмонолог назначает лечение: цитостатики, глюкокортикостероиды (подавляют воспаление), бронхолитики (для подавления одышки). После терапии лекарственными средствами назначается кислородная терапия (кислородные ингаляции, озонотерапия), дыхательная гимнастика, массаж грудной клетки, физиотерапевтические мероприятия. Обычно лечение занимает от одного до четырех месяцев.В тяжелых случаях, при отсутствии эффекта от лечения может потребоваться пересадка легкого. Следует помнить, что при лечении альвеолита легких противопоказаны антибиотики. После излечения заболевания требуется продолжить диспансерное наблюдение. Первый визит к пульмонологу советуют нанести через 1 месяц, следующий – через 3 месяца. Только при полной нормализации показателей больной может быть снят с учета. Взрослые, переболевшие альвеолитом, должны пересмотреть свою трудовую деятельность. Для профилактики экзогенного аллергического альвеолита рекомендуется своевременно лечить заболевания легких, ограничивать контакты с вышеназванными аллергенами, а также химическими и токсическими веществами и отказаться от такой вредной привычки как курение.
Первый визит к пульмонологу советуют нанести через 1 месяц, следующий – через 3 месяца. Только при полной нормализации показателей больной может быть снят с учета. Взрослые, переболевшие альвеолитом, должны пересмотреть свою трудовую деятельность. Для профилактики экзогенного аллергического альвеолита рекомендуется своевременно лечить заболевания легких, ограничивать контакты с вышеназванными аллергенами, а также химическими и токсическими веществами и отказаться от такой вредной привычки как курение.
Ранняя диагностика и своевременно начатое лечение позволяют избежать развитие необратимых изменений в лёгочной ткани. При запоздалом обнаружении патологический воспалительный процесс переходит в грубую микросотовую дегенерацию лёгких, ведущую к инвалидизации пациентов. Средняя продолжительность жизни пациентов с лёгочным фиброзом тяжёлой степени составляет от 3 до 5 лет.
Желаем Вам Здоровья и Долголетия!
Препарат от осложнений COVID-19 протестирует искусственный интеллект
Клинические исследования эффективности препарата “Лонгидаза” впервые в России пройдут с применением технологии искусственного интеллекта.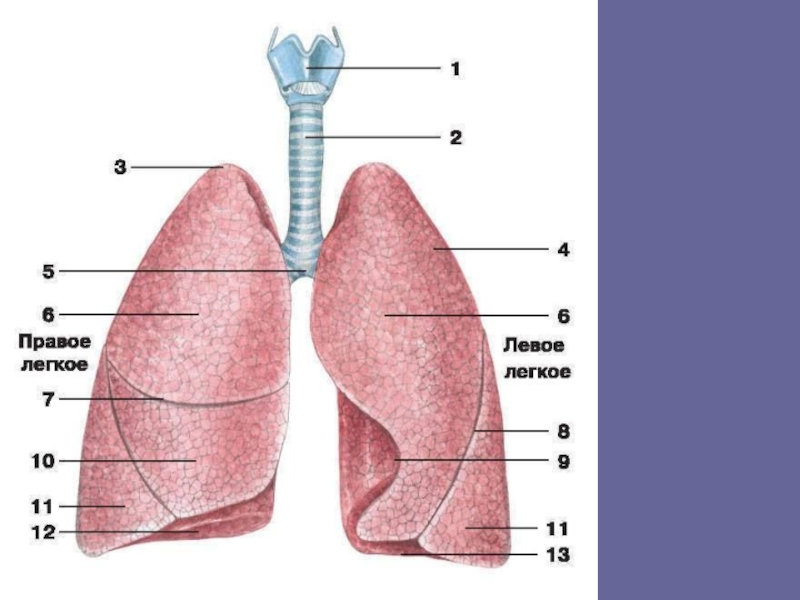 Об этом сообщили в фармкомпании “Петровакс”.
Об этом сообщили в фармкомпании “Петровакс”.
Наблюдательное исследование направлено на оценку эффективности и безопасности препарата при профилактике и лечении серьезного осложнения COVID-19 – пневмофиброза, который приводит к дыхательной недостаточности. Исследование проходит в 14 клинических центрах России и Казахстана с участием 200 добровольцев.
В состав препарата входит уникальный фермент гиалуронидаза, который способен устранять избыток гиалуроновой кислоты, предотвращая образование фиброзной ткани в легких, что способствует существенному улучшению общего состояния пациентов, в частности, перенесших коронавирусную инфекцию, у которых наблюдается дыхательная недостаточность.
Интересно, что контроль за состоянием легких пациентов, проходящих терапию исследуемым препаратом, будут осуществлять с помощью искусственного интеллекта. Инновационная платформа Botkin.AI позволяет быстро, качественно и объективно оценивать степень поражения легких и их восстановления в процессе лечения каждого пациента. Раньше подобная технология уже применялась для ранней диагностики рака молочной железы, отметил Сергей Сорокин, глава компании “Интеллоджик”, разработавшей программу. Продукт позволяет отслеживать динамику изменений в легких на уровне десятых долей процента – то, что невозможно при простом визуальном анализе КТ-снимков.
Раньше подобная технология уже применялась для ранней диагностики рака молочной железы, отметил Сергей Сорокин, глава компании “Интеллоджик”, разработавшей программу. Продукт позволяет отслеживать динамику изменений в легких на уровне десятых долей процента – то, что невозможно при простом визуальном анализе КТ-снимков.
“Нам удалось за короткий срок добавить к уже имеющимся решениям по ранней диагностике рака молочной железы и рака легких качественный продукт по детектированию признаков поражения легких, характерных для COVID-19, с возможностью наблюдения изменений в динамике. Наш продукт по-настоящему эффективен не только для повседневной работы врачей-рентгенологов, с учетом возросшей нагрузки и кратно увеличивающегося количества исследований органов грудной клетки, но и в рамках клинических испытаний ведущих фармакологических компаний”, – отметил Сорокин.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookie Этот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie.Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г.,
браузер автоматически забудет файл cookie.
 Чтобы исправить это, установите правильное время и дату на своем компьютере.
Чтобы исправить это, установите правильное время и дату на своем компьютере. - Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или уточнить у системного администратора.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файле cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт
не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Например, сайт
не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.

- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или уточнить у системного администратора.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie
потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Чтобы предоставить доступ без файлов cookie
потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файле cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Объемные характеристики легких с идиопатическим фиброзом легких: компьютерный анализ изображений долей легких с компьютерной томографии высокого разрешения | Респираторные исследования
Объекты исследования и тесты функции легких
Мы набрали здоровых субъектов и субъектов с IPF через рекламу в местных больницах недалеко от Университета Миссури, Колумбия, Миссури.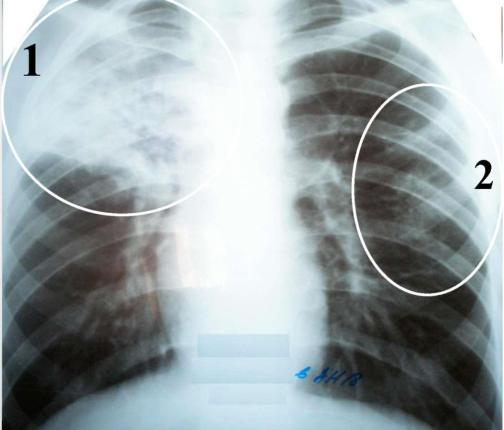 У всех субъектов IPF, включенных в это исследование, было диагностировано заболевание после обычного клинического обследования с визуализацией.На момент включения ни у одного из субъектов не было диагностирована эмфизема. Хотя один субъект (D9) показал легкие признаки эмфиземы при визуализации, у этого человека не было клинического диагноза эмфиземы (например, ОФВ 1 = 97% от прогнозируемого). Ни у одного другого субъекта не было диагностировано ХОБЛ или эмфизема, хотя у многих была одышка.
У всех субъектов IPF, включенных в это исследование, было диагностировано заболевание после обычного клинического обследования с визуализацией.На момент включения ни у одного из субъектов не было диагностирована эмфизема. Хотя один субъект (D9) показал легкие признаки эмфиземы при визуализации, у этого человека не было клинического диагноза эмфиземы (например, ОФВ 1 = 97% от прогнозируемого). Ни у одного другого субъекта не было диагностировано ХОБЛ или эмфизема, хотя у многих была одышка.
Первоначально мы выбрали субъектов IPF на основе их предыдущей истории болезни, включая первоначальный диагноз и самый последний прогноз IPF на основе изображений HRCT, полученных до включения в исследование.Клинический диагноз IPF был основан на клиническом течении, тестах функции легких и результатах КТВР для всех пациентов. Согласно рекомендациям ATS 2018 [15] и Общества Флейшнера [23], паттерны UIP были типичными для шести пациентов (D1, D2, D3, D6, D7 и D9), вероятными для двух (D4 и D5). , и неопределенный для двух (D8 и один исключен из исследования. Мы исключили этого пациента, потому что большой объем фиброза в легких привел к высокой неопределенности в сегментации долей легких.Обоим пациентам с неопределенным паттерном UIP и одному (D4) с вероятным была сделана биопсия легкого в рамках первоначального клинического обследования. Остальным пациентам был поставлен диагноз на основании их первоначального клинического обследования и результатов компьютерной томографии. Учитывая, что наше исследование было пилотным исследованием, сфокусированным на визуализации, мы не проводили никаких дополнительных тестов (например, аутоиммунного панельного тестирования), чтобы подтвердить первоначальный диагноз IPF или исключить альтернативные диагнозы. Здоровые испытуемые не страдали легочными заболеваниями и выкурили менее 100 сигарет за свою жизнь.Один здоровый субъект (h23) выкурил несколько сигарет за 6 месяцев (менее 100 за всю жизнь). Никто из других здоровых людей никогда не курил.
, и неопределенный для двух (D8 и один исключен из исследования. Мы исключили этого пациента, потому что большой объем фиброза в легких привел к высокой неопределенности в сегментации долей легких.Обоим пациентам с неопределенным паттерном UIP и одному (D4) с вероятным была сделана биопсия легкого в рамках первоначального клинического обследования. Остальным пациентам был поставлен диагноз на основании их первоначального клинического обследования и результатов компьютерной томографии. Учитывая, что наше исследование было пилотным исследованием, сфокусированным на визуализации, мы не проводили никаких дополнительных тестов (например, аутоиммунного панельного тестирования), чтобы подтвердить первоначальный диагноз IPF или исключить альтернативные диагнозы. Здоровые испытуемые не страдали легочными заболеваниями и выкурили менее 100 сигарет за свою жизнь.Один здоровый субъект (h23) выкурил несколько сигарет за 6 месяцев (менее 100 за всю жизнь). Никто из других здоровых людей никогда не курил.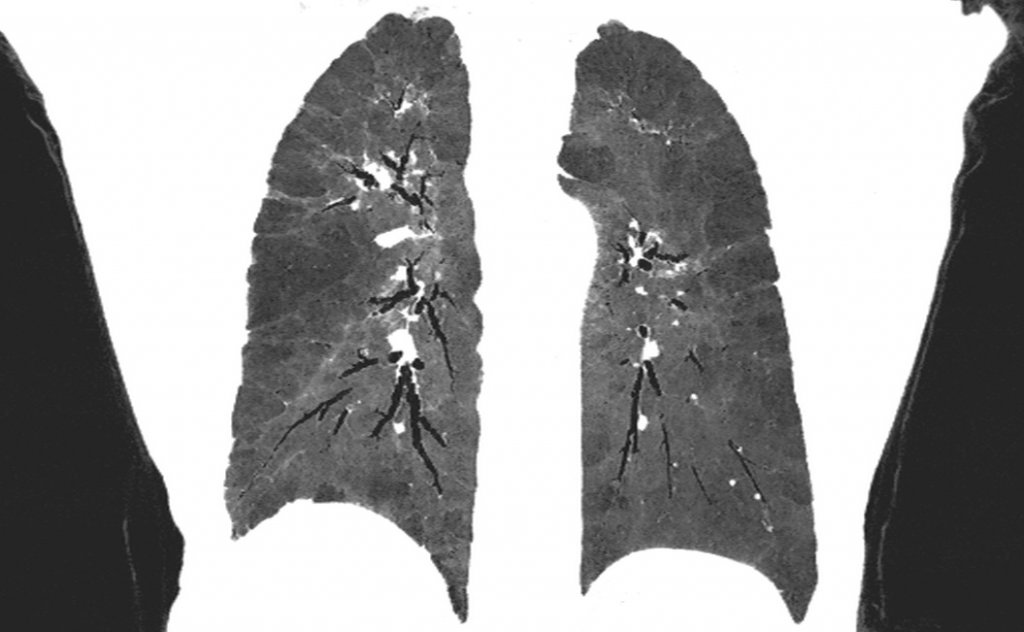 Четыре субъекта IPF (D5, D6, D8 и D9) курили в анамнезе (в прошлом или в настоящее время) от 15 до 20 лет. Один субъект (D1) выкурил более 40 лет назад, но за всю жизнь выкурил менее 100 сигарет. Остальные субъекты IPF никогда не курили. Все испытуемые были старше 18 лет.
Четыре субъекта IPF (D5, D6, D8 и D9) курили в анамнезе (в прошлом или в настоящее время) от 15 до 20 лет. Один субъект (D1) выкурил более 40 лет назад, но за всю жизнь выкурил менее 100 сигарет. Остальные субъекты IPF никогда не курили. Все испытуемые были старше 18 лет.
Для каждого субъекта мы выполнили полный тест функции легких (PFT; система Vmax Encore PFT, Vyaire Medical, Меттава, Иллинойс), включая измерения объемов легких и диффузионной способности монооксида углерода (DLCO).Для функциональных тестов мы предоставили значения для форсированной жизненной емкости легких (FVC), объема форсированного выдоха в течение одной секунды (FEV 1 ), общей емкости легких (TLC) и DLCO, как %, предсказанного , т. Е. в процентах от нормального контрольного значения, предоставленного Национальным исследованием здоровья и питания III [24] и Европейским респираторным обществом [25]. Мы определили величину ОФВ 1 / ФЖЕЛ условно как отношение исходных объемных измерений (в литрах) ОФВ 1 и ФЖЕЛ, а не как отношение прогнозируемых значений в%.
Для оценки риска IPF на основе физиологии мы рассчитали индекс гендерно-возрастной физиологии (GAP) [20], составной балл (диапазон: 0–8), который учитывает баллы по полу (G), возрасту (A ) и физиология (P). G оценивается как 0 для женщин и 1 для мужчин, а A как 0, 1 или 2 для возрастных диапазонов ≤ 60, 61–65 или> 65 соответственно. P обозначает сумму промежуточных оценок, P FVC и P DLCO , которые связаны с FVC и DLCO, соответственно. P FVC оценивается как 0, 1 или 2, если FVC> 75% от прогнозируемого, от 50 до 75% от прогнозируемого или <50% от прогнозируемого, соответственно.P DLCO оценивается как 0, 1 или 2, если DLCO> 55% от прогнозируемого, от 36 до 55% от прогнозируемого или ≤ 35% от прогнозируемого, соответственно, или 3, если DLCO не может быть измерен.
В таблице 1 представлены сводные демографические данные для здоровых субъектов и субъектов с IPF, а также их полные результаты PFT. Физиологические параметры субъектов IPF показали, что их состояние было мягким. Их значения FVC и DLCO были 85% предсказаны [стандартное отклонение (SD) = 186% предсказано] и 48% предсказаны (SD = 16% предсказаны) соответственно.Аналогичным образом, индекс GAP для субъектов IPF составил 3,6 (SD = 1,4), что соответствует стадии I IPF с прогнозируемым трехлетним уровнем смертности 16% [20]. ТСХ для субъектов IPF был 72% от предсказанного (SD = 17% от предсказанного). Однако ОФВ 1 для субъектов IPF был на 90% от предсказанного (SD = 21% от предсказанного). FEV 1 / FVC для субъектов IPF составлял 0,81 (SD = 0,05). Хотя у большинства здоровых испытуемых были нормальные результаты КТВР и функция легких, у некоторых испытуемых наблюдались незначительные отклонения от нормального диапазона.Один субъект (h22) показал нормальные результаты КТВР, но прогнозируемый ОФВ 1 составил 79%. Четыре субъекта (H5, H6, H7 и h21) показали нормальную легочную функцию (например, ОФВ 1 = 84 ~ 129% от прогнозируемого), но умеренную субплевральную ретикуляцию в верхнем отделе (оценка зрения <10).
Их значения FVC и DLCO были 85% предсказаны [стандартное отклонение (SD) = 186% предсказано] и 48% предсказаны (SD = 16% предсказаны) соответственно.Аналогичным образом, индекс GAP для субъектов IPF составил 3,6 (SD = 1,4), что соответствует стадии I IPF с прогнозируемым трехлетним уровнем смертности 16% [20]. ТСХ для субъектов IPF был 72% от предсказанного (SD = 17% от предсказанного). Однако ОФВ 1 для субъектов IPF был на 90% от предсказанного (SD = 21% от предсказанного). FEV 1 / FVC для субъектов IPF составлял 0,81 (SD = 0,05). Хотя у большинства здоровых испытуемых были нормальные результаты КТВР и функция легких, у некоторых испытуемых наблюдались незначительные отклонения от нормального диапазона.Один субъект (h22) показал нормальные результаты КТВР, но прогнозируемый ОФВ 1 составил 79%. Четыре субъекта (H5, H6, H7 и h21) показали нормальную легочную функцию (например, ОФВ 1 = 84 ~ 129% от прогнозируемого), но умеренную субплевральную ретикуляцию в верхнем отделе (оценка зрения <10).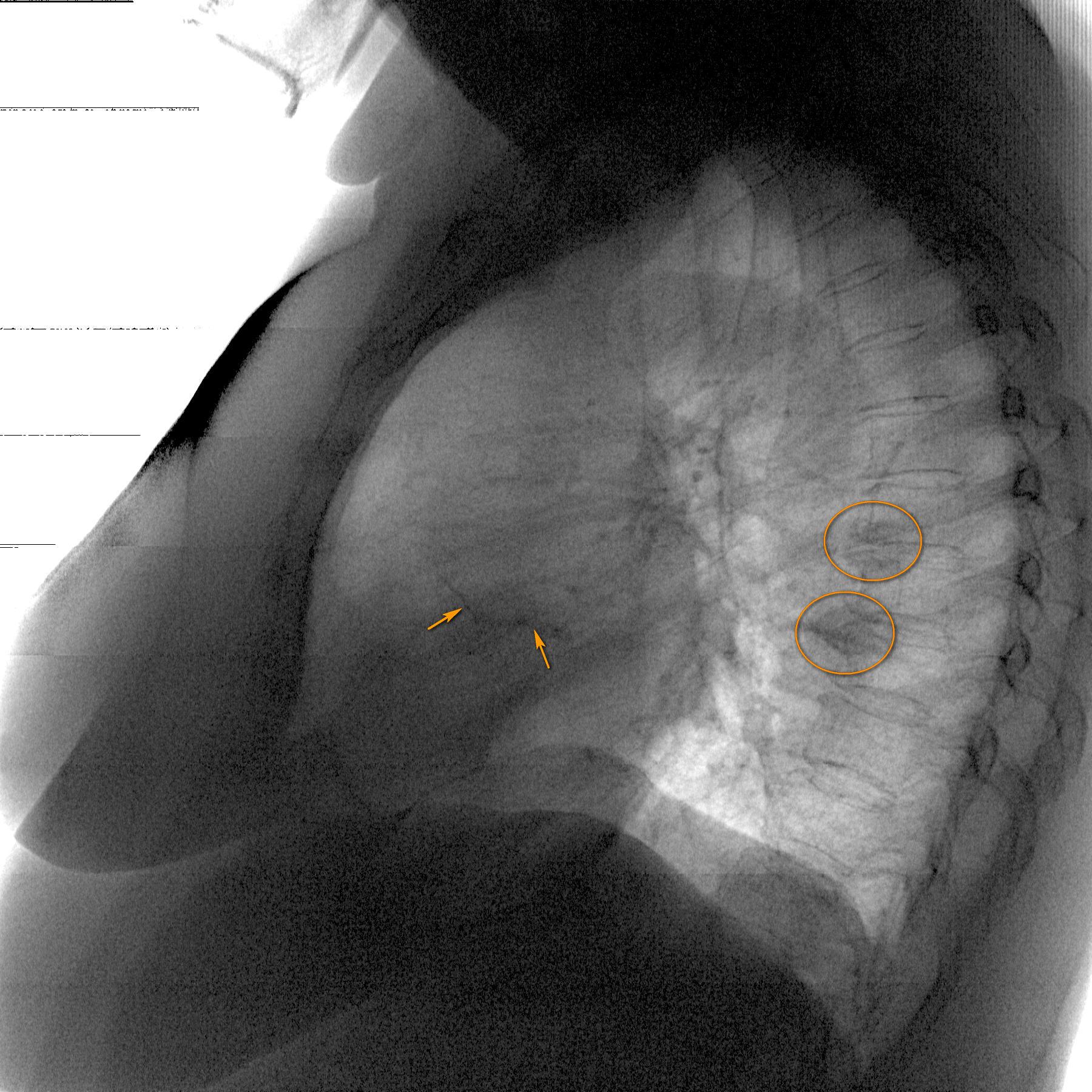
Визуализация HRCT и радиологическая оценка
Для сравнения объемных изменений в легких между расширенным и сокращенным состояниями мы собрали тонкие срезы (<1 мм) HRCT изображения при двух условиях задержки дыхания: одно приобретается после полного вдоха, а другое - после полного выдоха.Чтобы оптимизировать разрешение изображения, мы следовали ранее описанному протоколу [26, 27] с использованием сканера SOMATOM Definition Flash (Siemens, Эрланген, Германия).
Для количественной оценки торакальные рентгенологи (доктора Альтес и Флоорс, каждый с опытом работы более 14 лет), не видя клинической информации пациента, визуально оценивали изображения HRCT на наличие субплевральной ретикуляции, тракционных бронхоэктазов и бронхиолэктазов, помутнений матового стекла , соты и эмфизема в соответствии с ранее опубликованными рекомендациями по оценке [28].Мы оценили переменные с точностью до 5% в трех зонах каждого легкого следующим образом: 1 ) верхние зоны: на уровне дуги аорты или над ней, 2 ) средняя зона: между дугой аорты и нижними легочными венами и 3 ) нижние зоны: на уровне нижних легочных вен или ниже них.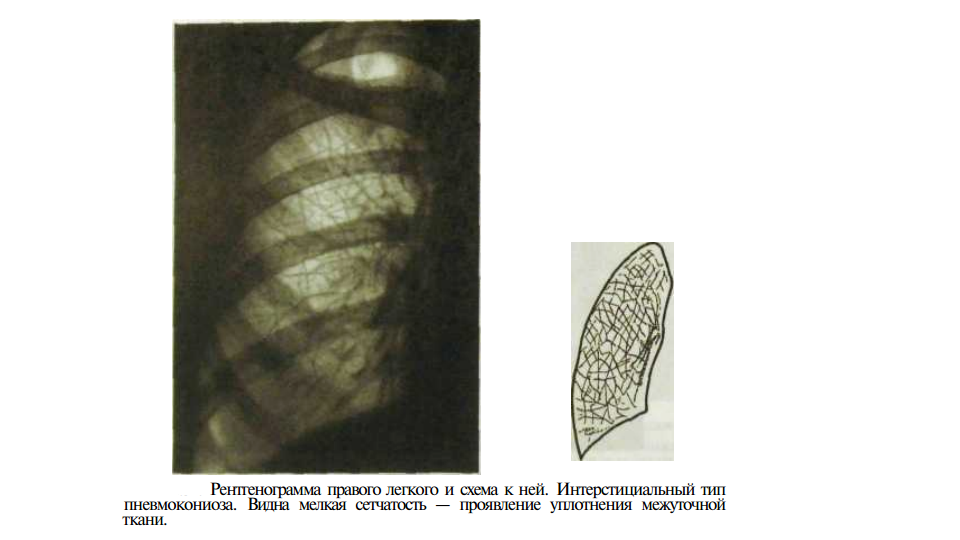 В таблице 2 показаны средние визуальные оценки по субъектам для здоровых групп и групп IPF. Мы предоставляем изображения HRCT для каждого объекта в Дополнительном файле 1: Рисунки S1 – S22).
В таблице 2 показаны средние визуальные оценки по субъектам для здоровых групп и групп IPF. Мы предоставляем изображения HRCT для каждого объекта в Дополнительном файле 1: Рисунки S1 – S22).
Сегментация изображений легких
Для объемного анализа мы выполнили сегментацию легких и долей изображений HRCT .Мы провели первоначальную сегментацию легких, установив пороговый диапазон для единицы Хаунсфилда (HU) каждого пикселя в каждом изображении HRCT в программной системе MIMICS (версия 11, Materialise, Leuven, Бельгия). Для большинства изображений диапазон от –1024 до –500 HU был достаточен для покрытия всех областей легких [29]. Чтобы выяснить, как верхняя граница влияет на сегментацию, мы систематически корректировали верхнюю границу между -700 и -300 HU для ряда изображений и обнаружили, что изменение объема легких было менее 5%.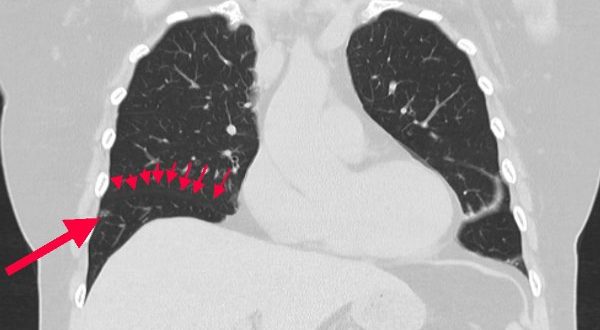 Кроме того, чтобы гарантировать, что любое различие между изображениями расширенного и сокращенного легкого для отдельного субъекта не было искажено различиями в верхней границе, используемой для сегментации изображений, мы использовали один и тот же пороговый диапазон для сегментации изображений, полученных во время вдоха и выдоха. условия.
Кроме того, чтобы гарантировать, что любое различие между изображениями расширенного и сокращенного легкого для отдельного субъекта не было искажено различиями в верхней границе, используемой для сегментации изображений, мы использовали один и тот же пороговый диапазон для сегментации изображений, полученных во время вдоха и выдоха. условия.
Для большинства изображений здоровых легких начальной пороговой сегментации было достаточно. Однако для некоторых изображений легких IPF эта процедура сегментации ошибочно исключила области с тяжелым фиброзом из области легкого.Это было связано с трудностью различения рубцовой ткани легкого и окружающих его структур, для которых значения HU были одинаковыми. В таких случаях мы вручную включали оставленные области легкого в зависимости от формы и анатомии легкого.
Затем мы использовали трещины легкого, чтобы идентифицировать доли легкого в сегментированных областях легкого. Хотя основные трещины были четко идентифицированы для всех долей, в некоторых случаях небольшая трещина, которая обычно образует границу между правой верхней и правой средней долей, не существовала или ее было нелегко обнаружить. Поскольку в таких случаях у нас не было систематических средств сегментирования этих долей, мы решили сгруппировать их вместе как часть правого верхнего лепестка (RU) для всех изображений. Таким образом, мы разделили области легких на четыре доли: RU, правая нижняя (RL), левая нижняя (LL) и левая верхняя (LU) доли. Два радиолога (доктора Альтес и Флоорс) подтвердили идентификацию трещин легких и окончательные результаты сегментации.
Поскольку в таких случаях у нас не было систематических средств сегментирования этих долей, мы решили сгруппировать их вместе как часть правого верхнего лепестка (RU) для всех изображений. Таким образом, мы разделили области легких на четыре доли: RU, правая нижняя (RL), левая нижняя (LL) и левая верхняя (LU) доли. Два радиолога (доктора Альтес и Флоорс) подтвердили идентификацию трещин легких и окончательные результаты сегментации.
Вычисление распределения HU в изображениях HRCT легких
Мы количественно проанализировали распределения значений HU пикселей в пределах области легких изображений HRCT, вычислив их нормализованные гистограммы (далее – гистограммы HU).4} $$
(2)
Здесь x обозначает значение HU пикселя, а \ (\ overline {x} \) представляет его среднее значение по всем пикселям в домене легких [30].
Расчет анатомических и механических характеристик долей легкого
Мы количественно оценили анатомические и механические характеристики долей легкого, используя следующие величины:
Объем долей ( V ): объем легкого доля нормализована по объему всего легкого. h \)).h} $$
h \)).h} $$
(5)
, где лепесток и = RU, RL, LL и LU.
Мы оценили надежность RMSD определенной величины, используя процедуру перекрестной проверки с исключением по одному [31], вычислив среднее и стандартное отклонение RMSD для 12 здоровых субъектов 13 раз, исключив другого здорового субъекта. каждый раз.
Статистический анализ
Мы использовали t-критерий для оценки наличия статистически значимых различий между группами здоровых и IPF.Мы внесли поправки в значения p , используя метод Бонферрони, чтобы контролировать частоту ошибок в семье [32]. Для каждой величины сравнения мы использовали тест Колмогорова – Смирнова, чтобы подтвердить, что данные были нормально распределены [32].
Что такое тракционные бронхоэктазы?
Рейд Л.М. Уменьшение деления бронхов при бронхоэктазии. Грудь . 1950 Сентябрь 5 (3): 233-47. [Медлайн]. [Полный текст].
Tiddens HA. Компьютерная томография грудной клетки должна рассматриваться как рутинное исследование муковисцидоза. Педиатр Респир Ред. . 2006 Сентябрь 7 (3): 202-8. [Медлайн].
Young K, Aspestrand F, Kolbenstvedt A. КТ высокого разрешения и бронхография в оценке бронхоэктазов. Acta Radiol . 1991, ноябрь 32 (6): 439-41. [Медлайн].
Смит И.Е., Цветочный компакт-диск. Обзорная статья: визуализация при бронхоэктазиях. Br J Радиол . 1996 июл.69 (823): 589-93. [Медлайн].
Чалмерс Дж. Д., МакХью Б. Дж., Дочерти С., Гован Дж. Р., Хилл А. Т.Дефицит витамина D связан с хронической бактериальной колонизацией и тяжестью бронхоэктазов. Грудь . 2013 Январь 68 (1): 39-47. [Медлайн]. [Полный текст].
Tagaya E, Tamaoki J, Kondo M, Nagai A. Влияние короткого курса терапии кларитромицином на выработку мокроты у пациентов с хронической гиперсекрецией дыхательных путей. Сундук . 2002 июл.122 (1): 213-8. [Медлайн].
Ялчин Э., Кипер Н., Озчелик У., Догру Д., Фират П., Сахин А. Влияние кларитромицина на воспалительные параметры и клинические состояния у детей с бронхоэктазами. Дж Клин Фарм Тер . 2006 г. 31 (1): 49-55. [Медлайн].
Люс Дж. М.. Бронхоэктазия. Мюррей Дж. Ф., Надель Дж. А., ред. Учебник респираторной медицины . 2-е изд. Филадельфия, Пенсильвания: WB Saunders and Co; 1994 г.1398-1417.
Kolbe J, Wells AU. Бронхоэктазия: запущенная причина респираторной заболеваемости и смертности. Респирология . 1996 декабрь 1 (4): 221-5. [Медлайн].
Моррисси Д. Патогенез бронхоэктазов. Clin Chest Med . 2007. 28: 289-296.
Коул П.Дж.Новый взгляд на патогенез и лечение стойкого бронхиального сепсиса: гипотеза «вязкого круга» и ее логические терапевтические коннотации. Дэвис Р.Дж. Стратегии ведения хронического бактериального сепсиса . Оксфорд: Фонд медицинских публикаций; 1984. 1-20.
Пастер М., Хеллиуэлл С., Хоутон С. и др. Исследование причинных факторов у пациентов с бронхоэктазами. Am J Respir Crit Care Med . 2000. 162: 1277-1284.
2000. 162: 1277-1284.
Синглтон Р., Моррис А., Реддинг Г. и др.Бронхоэктазия у детей коренного населения Аляски: причины и клиническое течение. Пульмонол Педиатр . 2000 марта, 29 (3): 182-7. [Медлайн].
Чанг А., Гримвуд К., Малхолланд Э и др. Бронхоэктазия у детей коренных народов в отдаленных австралийских общинах. Med J Aust . 2002. 117: 200-204.
Баркер А.Ф. Бронхоэктазия. N Engl J Med . 2002 May 2. 346 (18): 1383-93. [Медлайн].
Холмс А.Х., Тротман-Дикенсон Б., Эдвардс А., Пето Т., Луцци Г.А.Бронхоэктазы при ВИЧ-инфекции. Q J Med . 1992 ноябрь-декабрь. 85 (307-308): 875-82. [Медлайн].
Reich JM, Johnson RE. Комплексное заболевание легких, вызванное Mycobacterium avium, проявляющееся в виде изолированной язычковой или средней доли. Синдром леди Уиндермир. Сундук . 1992 июн. 101 (6): 1605-9. [Медлайн].
Синдром леди Уиндермир. Сундук . 1992 июн. 101 (6): 1605-9. [Медлайн].
Koh WJ, Kwon OJ. Бронхоэктазы и нетуберкулезная микобактериальная легочная инфекция. Грудь . 2006 май.61 (5): 458; Ответ автора 458. [Медлайн]. [Полный текст].
Wickremasinghe M, Ozerovitch LJ, Davies G, et al. Нетуберкулезные микобактерии у больных бронхоэктазами. Грудь . 2005 Декабрь 60 (12): 1045-51. [Медлайн]. [Полный текст].
Angrill J, Augusti C., de Celis R, et al. Бактериальная колонизация у пациентов с бронхоэктазами: микробиологическая картина и факторы риска. Грудь . 2002. 57: 15-19.
King PT, Holdsworth SR, Freezer NJ, Villanueva E, Holmes PW.Контрольное микробиологическое исследование бронхоэктазов у взрослых. Респир Мед .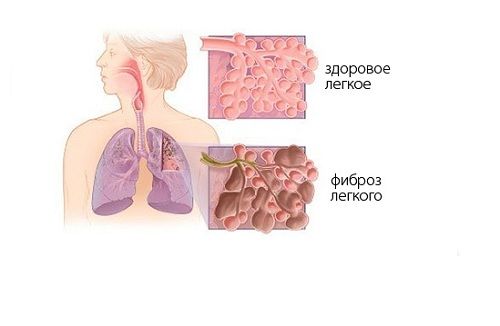 2007 августа 101 (8): 1633-8. [Медлайн].
2007 августа 101 (8): 1633-8. [Медлайн].
Дэвис Г., Уэллс А.Ю., Доффман С., Ватанабе С., Уилсон Р. Влияние синегнойной палочки на функцию легких у пациентов с бронхоэктазами. Eur Respir J . 2006 28 ноября (5): 974-9. [Медлайн].
Цанг К.В., Лам С.К., Лам В.К. и др. Высокая распространенность Helicobacter pylori при активной бронхоэктазии. Am J Respir Crit Care Med .1998 Октябрь 158 (4): 1047-51. [Медлайн].
Цанг К.В., Лам В.К., Квок Э. и др. Helicobacter pylori и симптомы со стороны верхних отделов желудочно-кишечного тракта при бронхоэктазиях. Eur Respir J . 1999 г., 14 (6): 1345-50. [Медлайн].
De Groote M, Huitt G, Fulton K и др. Ретроспективный анализ риска аспирации и генетической предрасположенности у пациентов с бронхоэктазами с нетуберкулезной микобактериальной инфекцией и без нее. Am J Respir Crit Care Med .2003. 163: A763.
Am J Respir Crit Care Med .2003. 163: A763.
Национальные институты здравоохранения. Генетическое тестирование на муковисцидоз. Заявление конференции по развитию консенсуса Национального института здравоохранения о генетическом тестировании на муковисцидоз. Arch Intern Med . 1999, 26 июля, 159 (14): 1529-39. [Медлайн].
Янкаскас Дж. Р., Маршалл BC, Суфиан Б., Саймон Р., Родман Д. Уход за взрослыми при муковисцидозе: консенсусный отчет конференции. Сундук . 2004 г., 125 января (1 доп.): 1С-39С.[Медлайн].
Керем Э., Кори М., Керем Б.С. и др. Связь между генотипом и фенотипом при муковисцидозе – анализ наиболее частой мутации (дельта F508). N Engl J Med . 1990, 29 ноября. 323 (22): 1517-22. [Медлайн].
Громан Дж.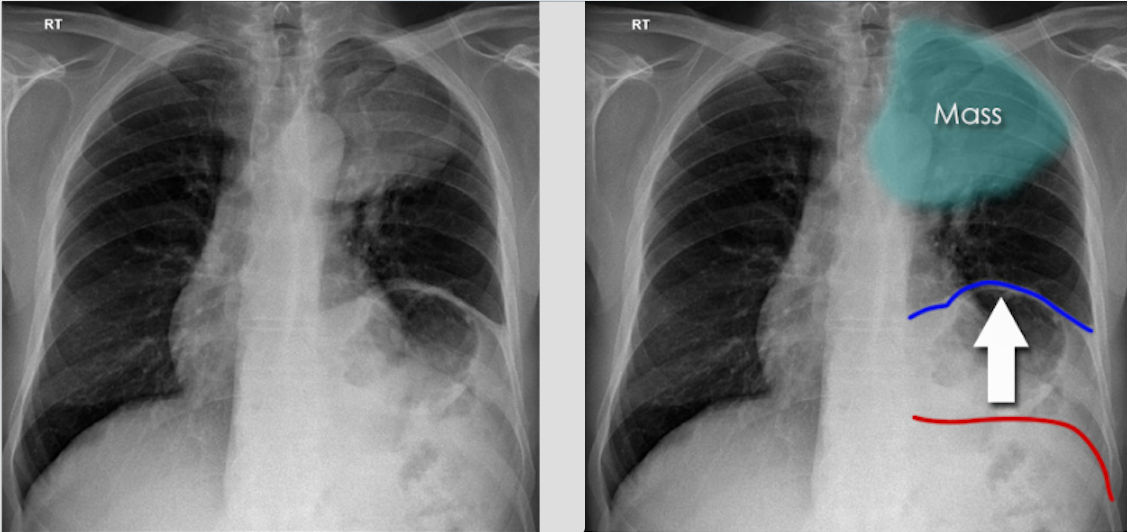 Д., Мейер М.Э., Уилмотт Р.В., Цейтлин П.Л., Cutting GR. Вариант фенотипа муковисцидоза при отсутствии мутаций CFTR. N Engl J Med . 2002 8 августа. 347 (6): 401-7. [Медлайн].
Д., Мейер М.Э., Уилмотт Р.В., Цейтлин П.Л., Cutting GR. Вариант фенотипа муковисцидоза при отсутствии мутаций CFTR. N Engl J Med . 2002 8 августа. 347 (6): 401-7. [Медлайн].
Drumm ML, Konstan MW, Schluchter MD, et al.Генетические модификаторы заболеваний легких при муковисцидозе. N Engl J Med . 2005 Октябрь 6. 353 (14): 1443-53. [Медлайн].
Li Z, Kosorok MR, Farrell PM, et al. Продольное развитие мукоидной инфекции Pseudomonas aeruginosa и прогрессирование заболевания легких у детей с муковисцидозом. ЯМА . 2005 2 февраля. 293 (5): 581-8. [Медлайн].
Handelsman DJ, Conway AJ, Boylan LM, Turtle JR. Синдром Юнга. Обструктивная азооспермия и хронические синопульмональные инфекции. N Engl J Med . 1984, 5 января. 310 (1): 3-9. [Медлайн].
Noone PG, Leigh MW, Sannuti A, et al. Первичная цилиарная дискинезия: диагностические и фенотипические особенности. Am J Respir Crit Care Med . 2004 15 февраля. 169 (4): 459-67. [Медлайн].
Lillington GA.Дискинетические реснички и синдром Картагенера. Бронхоэктазия с завихрением. Clin Rev Allergy Immunol . 2001 21 августа (1): 65-9. [Медлайн].
Моррисси Б., Луи С. Аллергический бронхолегочный аспергиллез: развивающаяся проблема астмы. Гершвин М., Альбертсон Т., ред. Бронхиальная астма: Руководство для практического понимания и лечения . 5-е изд. Тотова, Нью-Джерси: Humana Press; 2006. 279-309.
279-309.
Vendrell M, de Gracia J, Rodrigo MJ и др.Дефицит продукции антител с нормальным уровнем IgG при бронхоэктазах неясной этиологии. Сундук . 2005, январь 127 (1): 197-204. [Медлайн].
Де Грасиа Дж., Родриго М.Дж., Морелл Ф. и др. Недостатки подкласса IgG, связанные с бронхоэктазами. Am J Respir Crit Care Med . 1996 Февраль 153 (2): 650-5. [Медлайн].
Thickett KM, Kumararatne DS, Banerjee AK, Dudley R, Stableforth DE. Общий вариабельный иммунный дефицит: респираторные проявления, легочная функция и результаты компьютерной томографии с высоким разрешением. QJM . 2002 Октябрь 95 (10): 655-62. [Медлайн].
Notarangelo LD, Plebani A, Mazzolari E, Soresina A, Bondioni MP. Генетические причины бронхоэктазов: первичный иммунодефицит и легкие.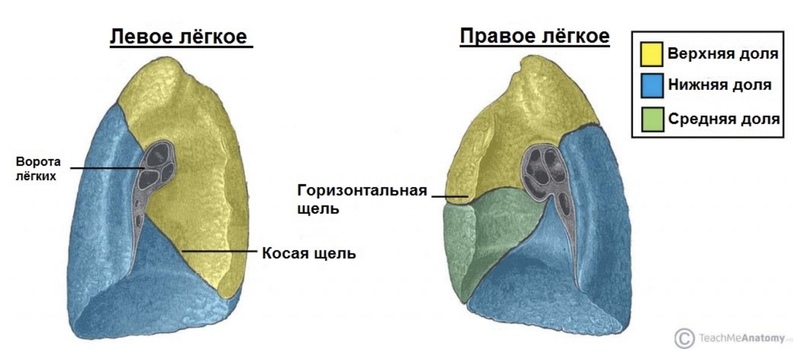 Дыхание . 2007. 74 (3): 264-75. [Медлайн].
Дыхание . 2007. 74 (3): 264-75. [Медлайн].
Stover DE, White DA, Romano PA, Gellene RA, Robeson WA. Спектр заболеваний легких, связанных с синдромом приобретенного иммунодефицита. Am J Med . Март 1985 г.78 (3): 429-37. [Медлайн].
МакГиннесс Дж., Найдич Д.П., Гарай С., Лейтман Б.С., МакКоли Д.И. СПИД-ассоциированные бронхоэктазы: особенности компьютерной томографии. J Comput Assist Tomogr . 1993 март-апрель. 17 (2): 260-6. [Медлайн].
Джонс В.Ф., Ид Н.С., Франко С.М., Бадгетт Дж. Т., Бучино Дж. Дж. Семейные врожденные бронхоэктазы: синдром Вильямса-Кэмпбелла. Пульмонол Педиатр . 1993 16 октября (4): 263-7. [Медлайн].
Woodring JH, Howard RS 2nd, Rehm SR.Врожденная трахеобронхомегалия (синдром Мунье-Куна): сообщение о 10 случаях и обзор литературы. Дж. Визуализация грудной клетки . 1991 г., 6 (2): 1-10. [Медлайн].
Дж. Визуализация грудной клетки . 1991 г., 6 (2): 1-10. [Медлайн].
Cordasco EM Jr, Beder S, Coltro A, Bavbek S, Gurses H, Mehta AC. Клинические особенности синдрома желтого ногтя. Клив Клин Дж. Мед . 1990 июль-авг. 57 (5): 472-6. [Медлайн].
Шин М.С., Хо КДж. Бронхоэктазы у пациентов с дефицитом альфа-1-антитрипсина.Редкое явление ?. Сундук . 1993 ноябрь 104 (5): 1384-6. [Медлайн].
Чан Э, Фельдман Н., Чмура К. Предрасполагают ли мутации гена альфа-1-антитрипсина к нетуберкулезной микобактериальной инфекции ?. Am J Respir Crit Care Med . 2004. 169: A132.
Parr DG, Guest PG, Reynolds JH, Dowson LJ, Stockley RA. Распространенность и влияние бронхоэктазов при дефиците альфа1-антитрипсина. Am J Respir Crit Care Med .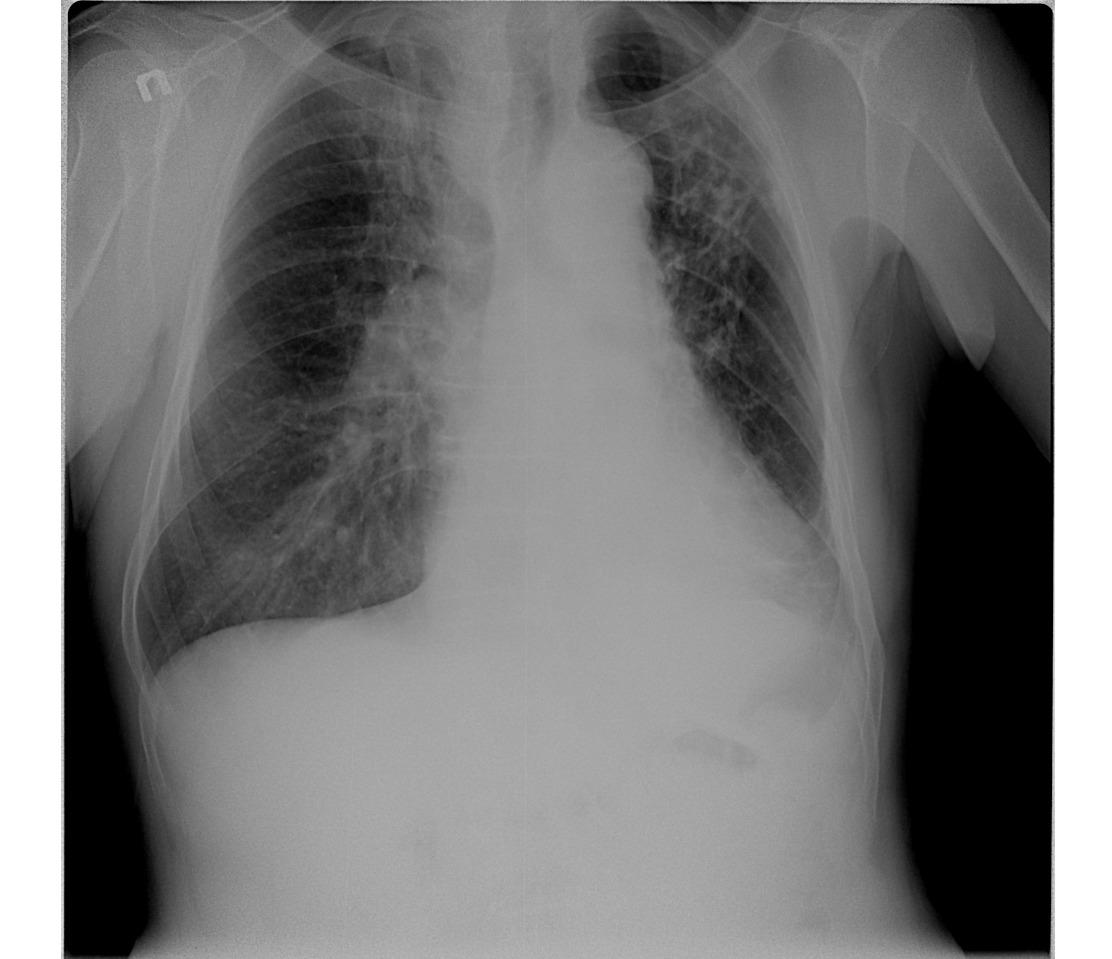 2007 15 декабря. 176 (12): 1215-21. [Медлайн].
2007 15 декабря. 176 (12): 1215-21. [Медлайн].
Cuvelier A, Muir JF, Hellot MF, Benhamou D, Martin JP, Benichou J. Распределение аллелей альфа (1) -антитрипсина у пациентов с бронхоэктазами. Сундук . 2000 Февраль 117 (2): 415-9. [Медлайн].
Унитаз Walker. Легочные инфекции и ревматоидный артрит. Q J Med . 1967, апрель, 36 (142): 239-51. [Медлайн].
Perez T, Remy-Jardin M, Cortet B.Поражение дыхательных путей при ревматоидном артрите: клинические, функциональные и результаты КТВР. Am J Respir Crit Care Med . 1998 Май. 157 (5 Pt 1): 1658-65. [Медлайн].
McMahon MJ, Swinson DR, Shettar S, Wolstenholme R, Chattopadhyay C, Smith P. Бронхоэктазия и ревматоидный артрит: клиническое исследование. Энн Рум Дис . 1993, ноябрь 52 (11): 776-9. [Медлайн].
[Медлайн].
Swinson DR, Symmons D, Suresh U, Jones M, Booth J. Снижение выживаемости у пациентов с сопутствующим ревматоидным артритом и бронхоэктазами. Br J Ревматол . 1997 июн., 36 (6): 689-91. [Медлайн].
Робинсон Д.А., Мейер С.Ф. Первичный синдром Шегрена, связанный с рецидивирующими синопульмональными инфекциями и бронхоэктазами. J Allergy Clin Immunol . 1994 август 94 (2, часть 1): 263-4. [Медлайн].
Casserly IP, Fenlon HM, Breatnach E, Sant SM. Результаты компьютерной томографии высокого разрешения при идиопатическом анкилозирующем спондилите легких – корреляция с клиническими данными, тестами функции легких и простой рентгенографией. Br J Ревматол . 1997 июн. 36 (6): 677-82. [Медлайн].
Fenlon HM, Doran M, Sant SM, Breatnach E.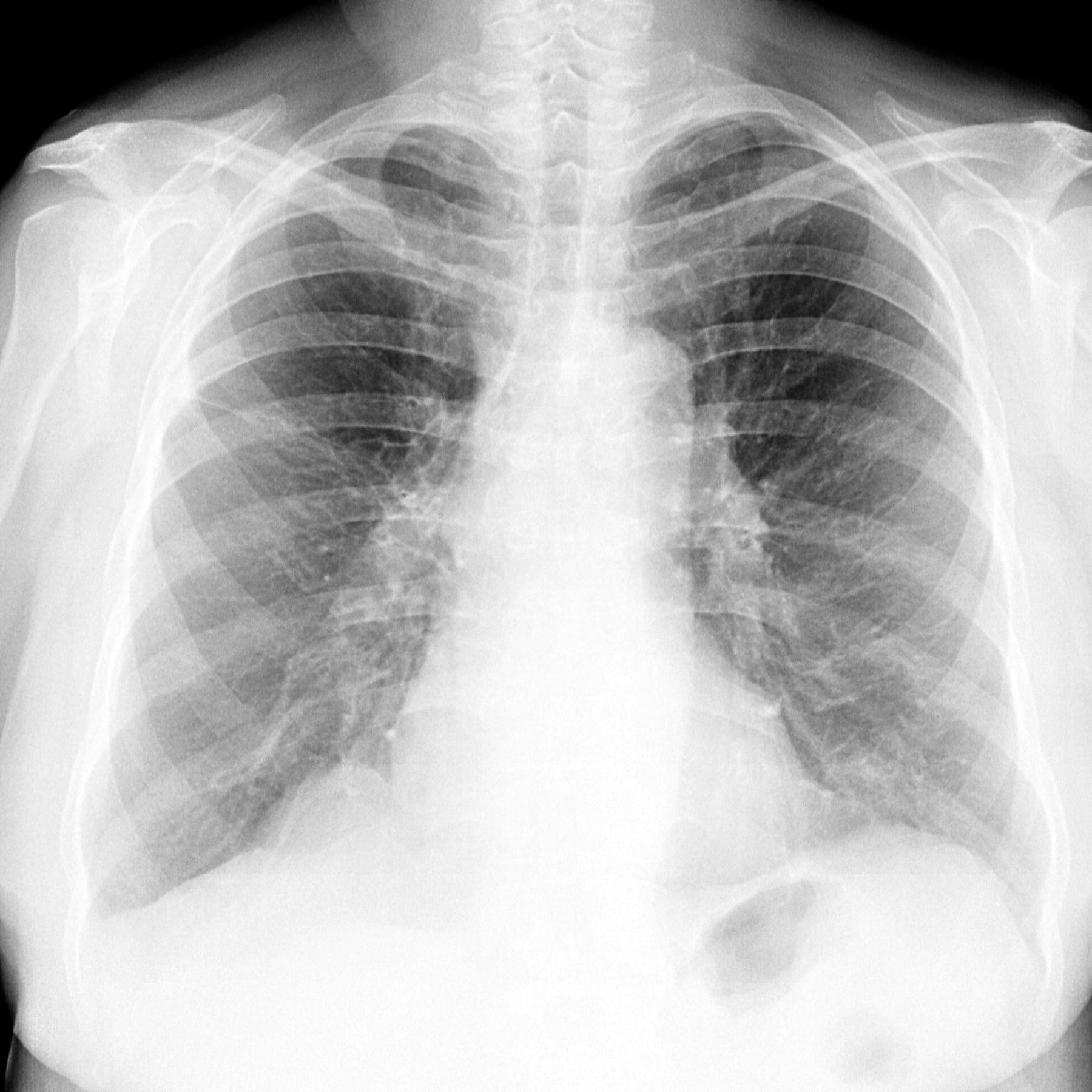 КТ грудной клетки с высоким разрешением при системной красной волчанке. AJR Am J Roentgenol . 1996 Февраль 166 (2): 301-7. [Медлайн].
КТ грудной клетки с высоким разрешением при системной красной волчанке. AJR Am J Roentgenol . 1996 Февраль 166 (2): 301-7. [Медлайн].
Tillie-Leblond I, Wallaert B, Leblond D, et al. Поражение дыхательных путей при рецидивирующем полихондрите. Клинические, функциональные, эндоскопические и рентгенологические исследования. Медицина (Балтимор) .1998 Май. 77 (3): 168-76. [Медлайн].
Камю П., Колби ТВ. Легкое при воспалительном заболевании кишечника. Eur Respir J . 2000 15 января (1): 5-10. [Медлайн].
Rockoff SD, Рохатги ПК. Необычные проявления грудного саркоидоза. AJR Am J Roentgenol . 1985 Mar.144 (3): 513-28. [Медлайн].
Вуд Дж. Р., Беллами Д., Чайлд АХ, Цитрон КМ. Заболевания легких у пациентов с синдромом Марфана.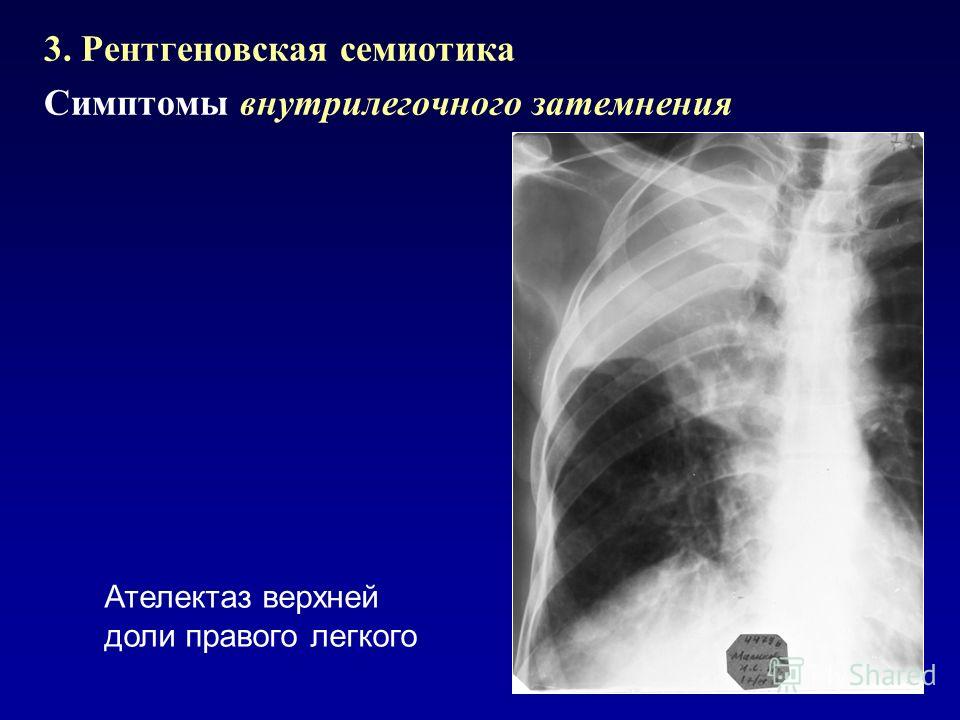 Грудь .1984 Октябрь 39 (10): 780-4. [Медлайн]. [Полный текст].
Грудь .1984 Октябрь 39 (10): 780-4. [Медлайн]. [Полный текст].
Driscoll JA, Bhalla S, Liapis H, Ibricevic A, Brody SL. Аутосомно-доминантная поликистозная болезнь почек связана с повышенной распространенностью рентгенологических бронхоэктазов. Сундук . 2008 май. 133 (5): 1181-8. [Медлайн].
Джавидан-Неджад C, Бхалла С. Бронхоэктазия. Радиол Клин Норт Ам . 2009 Март 47 (2): 289-306. [Медлайн].
Kennedy TP, Weber DJ.Нетуберкулезные микобактерии. Недооцененная причина гериатрической болезни легких. Am J Respir Crit Care Med . 1994 июн. 149 (6): 1654-8. [Медлайн].
Николаизик WH, Warner JO. Этиология хронической гнойной болезни легких. Арка Дис Детский . 1994 Февраль 70 (2): 141-2. [Медлайн]. [Полный текст].
Wallace RJ Jr. Mycobacterium avium комплексное заболевание легких и женщины. Теперь болезнь равных возможностей. Сундук .1994 Январь 105 (1): 6-7. [Медлайн].
Iseman MD, Buschman DL, Ackerson LM. Экскаваторная грудная клетка и сколиоз. Грудные аномалии, связанные с заболеванием легких, вызванным комплексом Mycobacterium avium. Am Rev Respir Dis . 1991 Октябрь 144 (4): 914-6. [Медлайн].
Никотра М.Б., Ривера М., Дейл А.М., Шеперд Р., Картер Р. Клиническая, патофизиологическая и микробиологическая характеристика бронхоэктазов в стареющей когорте. Сундук .1995 Октябрь 108 (4): 955-61. [Медлайн].
Зейтц А.Е., Оливье К.Н., Штайнер С.А. и др. Тенденции и бремя госпитализаций, связанных с бронхоэктазами, в США, 1993-2006 гг. Сундук . 2010 Октябрь 138 (4): 944-9. [Медлайн]. [Полный текст].
Сундук . 2010 Октябрь 138 (4): 944-9. [Медлайн]. [Полный текст].
Моррисси BM, Харпер RW. Бронхоэктазия: половые и гендерные аспекты. Clin Chest Med . 2004 июн.25 (2): 361-72. [Медлайн].
Перри К., Кинг Д.Бронхоэктатическая болезнь, исследование прогноза, основанное на наблюдении за 400 пациентами. Am Rev Tuber . 1941. 40:53.
Эллис Д.А., Торнли П.Е., Уайтман А.Дж., Уокер М., Чалмерс Дж., Крофтон Дж.В. Современные взгляды на бронхоэктазы: клинические и социальные исследования и обзор факторов, влияющих на прогноз. Грудь . 1981, сентябрь, 36 (9): 659-64. [Медлайн]. [Полный текст].
Кейстинен Т, Сайнаджакангас О, Туупонен Т, Кивела SL. Бронхоэктатическая болезнь: орфанное заболевание с плохо изученным прогнозом.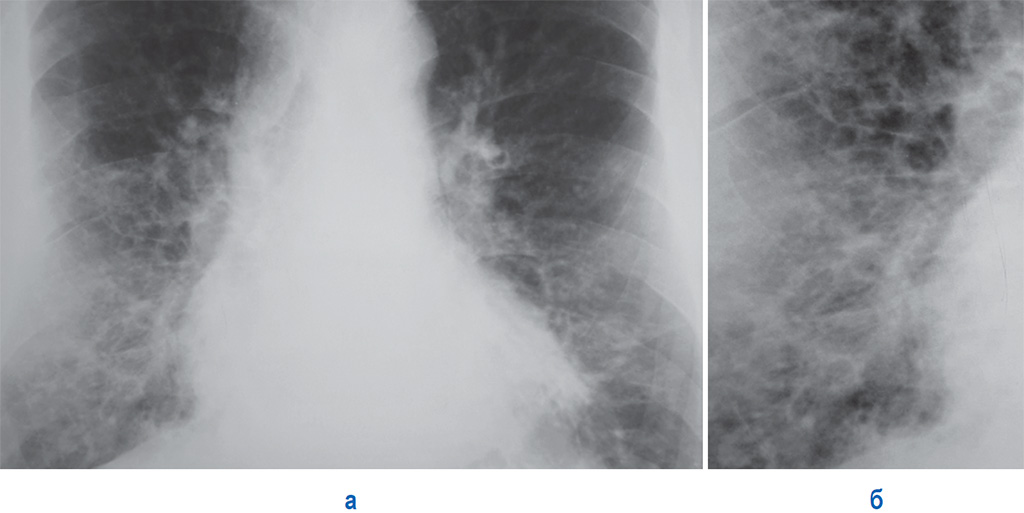 Eur Respir J . 1997 г., 10 (12): 2784-7. [Медлайн].
Eur Respir J . 1997 г., 10 (12): 2784-7. [Медлайн].
Saynajakangas O, Keistinen T, Tuuponen T, Kivela SL. Бронхоэктазы в Финляндии: тенденции в стационарном лечении. Респир Мед . 1997 августа 91 (7): 395-8. [Медлайн].
Dupont M, Gacouin A, Lena H, et al. Выживаемость пациентов с бронхоэктазами после первого пребывания в ОИТ по поводу дыхательной недостаточности. Сундук . 2004 май. 125 (5): 1815-20. [Медлайн].
Онен З.П., Гулбай Б.Е., Сен Э. и др.Анализ факторов, связанных со смертностью больных бронхоэктазами. Респир Мед . 2007 июл.101 (7): 1390-7. [Медлайн].
Янечко Л. У детей с хроническим влажным кашлем, несмотря на прием антибиотиков, могут быть бронхоэктазы. Медицинские новости Medscape. Доступно на http://www. medscape.com/viewarticle/822067. Доступ: 24 марта 2014 г.
medscape.com/viewarticle/822067. Доступ: 24 марта 2014 г.
Гоял В., Гримвуд К., Марчант Дж., Мастерс И.Б., Чанг А.Б. Предсказывает ли неудачный хронический влажный кашель на антибиотики бронхоэктаз? Арка Дис Детский . 2014 12 февраля [Medline].
Розен MJ. Хронический кашель из-за бронхоэктазии: клинические рекомендации ACCP, основанные на фактических данных. Сундук . 2006 г., январь 129 (1 доп.): 122S-131S. [Медлайн].
King PT, Holdsworth SR, Freezer NJ, Villanueva E, Holmes PW. Характеристика начала и клинических проявлений бронхоэктазов у взрослых. Респир Мед . 2006 декабрь 100 (12): 2183-9. [Медлайн].
Flume PA, Yankaskas JR, Ebeling M, Hulsey T, Clark LL. Массивное кровохарканье при муковисцидозе. Сундук . 2005 августа 128 (2): 729-38. [Медлайн].
2005 августа 128 (2): 729-38. [Медлайн].
Prys-Picard CO, Niven R. Недержание мочи у пациентов с бронхоэктазами. Eur Respir J . 2006 г., 27 (4): 866-7. [Медлайн].
Hansell DM. Бронхоэктазия. Радиол Клин Норт Ам . 1998, январь, 36 (1): 107-28. [Медлайн].
Mannino DM, Davis KJ.Снижение функции легких и исходы у пожилого населения. Грудь . 2006 июн. 61 (6): 472-7. [Медлайн]. [Полный текст].
Мартинес-Гарсия М.А., Солер-Каталония Дж. Дж., Перпина-Тордера М., Роман-Санчес П., Сориано Дж. Факторы, связанные со снижением функции легких у взрослых пациентов со стабильными бронхоэктазами без кистозного фиброза. Сундук . 2007 ноябрь 132 (5): 1565-72. [Медлайн].
Chang CC, Morris PS, Chang AB. Вакцина против гриппа для детей и взрослых с бронхоэктазами. Кокрановская база данных Syst Rev . 18 июля 2007 г. CD006218. [Медлайн].
Эванс Д. Д., Бара А. И., Гринстоун М. Антибиотики длительного действия при гнойных бронхоэктазах. Кокрановская база данных Syst Rev . 2003. (4): CD001392. [Медлайн].
Эванс DJ, Гринстоун М.Долгосрочные антибиотики при лечении бронхоэктазов, не связанных с МВ – улучшают ли они исход? Респир Мед . 2003 июл.97 (7): 851-8. [Медлайн].
Рубин БК. Антибиотики в аэрозольной форме для лечения бронхоэктазов без кистозного фиброза. J Aerosol Med Pulm Drug Deliv . 2008 21 марта (1): 71-6. [Медлайн].
J Aerosol Med Pulm Drug Deliv . 2008 21 марта (1): 71-6. [Медлайн].
Баркер А.Ф., Коуч Л., Фил С.Б. и др. Раствор тобрамицина для ингаляций снижает плотность мокроты синегнойной палочки при бронхоэктазах. Am J Respir Crit Care Med . 2000 августа 162 (2, часть 1): 481-5. [Медлайн].
Билтон Д., Хениг Н., Моррисси Б., Готфрид М. Добавление ингаляционного тобрамицина к ципрофлоксацину при обострениях инфекции Pseudomonas aeruginosa при бронхоэктазах у взрослых. Сундук . 2006 ноябрь 130 (5): 1503-10. [Медлайн].
Haciibrahimoglu G, Fazlioglu M, Olcmen A, Gurses A, Bedirhan MA. Хирургическое лечение бронхоэктазов у детей, вызванных инфекционным заболеванием. J Thorac Cardiovasc Surg . 2004 май. 127 (5): 1361-5. [Медлайн].
Scheinberg P, Shore E. Пилотное исследование безопасности и эффективности раствора тобрамицина для ингаляции у пациентов с тяжелыми бронхоэктазами. Сундук . 2005 апр. 127 (4): 1420-6. [Медлайн].
Lin H, Cheng H, Wang C и др. Вдыхаемый гентамицин снижает активность нейтрофилов дыхательных путей и секрецию слизи при бронхоэктазах. Am J Respir Crit Care Med . 1999. 155: 2024-2029.
Steinfort DP, Steinfort C. Влияние длительного распыления колистина на функцию легких и качество жизни пациентов с хроническим бронхиальным сепсисом. Intern Med J . 2007 июл. 37 (7): 495-8.[Медлайн].
Intern Med J . 2007 июл. 37 (7): 495-8.[Медлайн].
Мюррей МП, Гован Дж. Р., Доэрти С. Дж. И др. Рандомизированное контролируемое исследование распыленного гентамицина при бронхоэктазиях без кистозного фиброза. Am J Respir Crit Care Med . 2011 15 февраля. 183 (4): 491-9. [Медлайн].
Паттерсон Дж. Э., Хьюитт О., Кент Л., Брэдбери И., Элборн Дж. С., Брэдли Дж. М.. Acapella в сравнении с «обычным очищением дыхательных путей» во время обострения бронхоэктазов: рандомизированное перекрестное исследование. Хрон Респир Дис .2007. 4 (2): 67-74. [Медлайн].
Итон Т., Янг П., Цзэн И., Кольбе Дж. Рандомизированная оценка острой эффективности, приемлемости и переносимости трепетания и активного цикла дыхания с постуральным дренажом и без него при бронхоэктазах без кистозного фиброза. Хрон Респир Дис .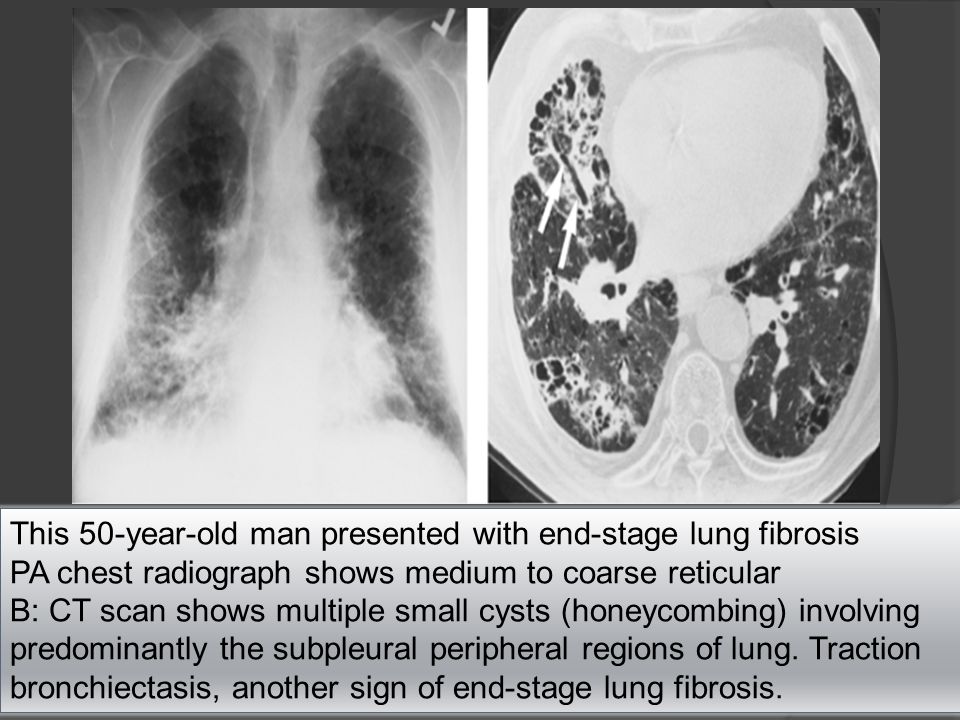 2007. 4 (1): 23-30. [Медлайн].
2007. 4 (1): 23-30. [Медлайн].
Лангендерфер Б. Альтернативы перкуссии и постурального дренажа. Обзор методов очистки от слизи: перкуссионный и постуральный дренаж, аутогенный дренаж, положительное давление на выдохе, трепетный клапан, внутрилегочная перкуссионная вентиляция и высокочастотное сжатие грудной клетки с помощью ThAIRapy Vest. J Cardiopulm Rehabil . 1998 июл-авг. 18 (4): 283-9. [Медлайн].
Mutalithas K, Watkin G, Willig B, Wardlaw A, Pavord ID, Birring SS. Улучшение состояния здоровья после физиотерапии бронхолегочной гигиены у пациентов с бронхоэктазами. Респир Мед . 2008 августа 102 (8): 1140-4. [Медлайн].
Дональдсон С.Х., Беннетт В.Д., Земан К.Л., Ноулз М.Р., Тарран Р., Бушер Р. Очистка слизи и функция легких при муковисцидозе с применением гипертонического раствора. N Engl J Med . 2006 19 января. 354 (3): 241-50. [Медлайн].
2006 19 января. 354 (3): 241-50. [Медлайн].
Элкинс М.Р., Робинсон М., Роуз Б.Р. и др. Контролируемое испытание длительного применения ингаляционного гипертонического раствора у пациентов с муковисцидозом. N Engl J Med . 2006 19 января. 354 (3): 229-40. [Медлайн].
Флореску Д.Ф., Мерфи П.Дж., Калил А.С. Эффекты длительного применения азитромицина у пациентов с муковисцидозом: метаанализ. Пульм Фармакол Тер . 2009 декабрь22 (6): 467-72. [Медлайн].
Fuchs HJ, Borowitz DS, Christiansen DH и др. Эффект аэрозольной рекомбинантной человеческой ДНКазы на обострения респираторных симптомов и на функцию легких у пациентов с муковисцидозом. Группа изучения пульмозима. N Engl J Med . 1994 8 сентября. 331 (10): 637-42. [Медлайн].
О’Доннелл А.Е., Баркер А.Ф., Иловайт Дж.С., Фик РБ. Лечение идиопатических бронхоэктазов с помощью аэрозольной рекомбинантной человеческой ДНКазы I. Исследовательская группа рчДНазы. Сундук . 1998 Май. 113 (5): 1329-34. [Медлайн].
Франко Ф., Шейх А., Гринстоун М. Бета-2-агонисты короткого действия при бронхоэктазии. Кокрановская база данных Syst Rev . 2003. CD003572.[Медлайн].
Шейх А., Нолан Д., Гринстоун М. Бета-2-агонисты длительного действия для лечения бронхоэктазов. Кокрановская база данных Syst Rev . 2001. CD002155. [Медлайн].
Kolbe J, Wells A, Ram FS. Ингаляционные стероиды при бронхоэктазиях. Кокрановская база данных Syst Rev .2000. CD000996. [Медлайн].
Lasserson T, Holt K, Greenstone M. Пероральные стероиды для лечения бронхоэктазов (стабильные и острые обострения). Кокрановская база данных Syst Rev . 2001. CD002162. [Медлайн].
Corless JA, Warburton CJ. Антагонисты лейкотриеновых рецепторов при бронхоэктазиях без кистозного фиброза. Кокрановская база данных Syst Rev . 2000. (4): CD002174. [Медлайн].
Капур Н., Петски Х.Л., Белл С., Колбе Дж., Чанг AB.Ингаляционные кортикостероиды при бронхоэктазах. Кокрановская база данных Syst Rev . 2018 16 мая. 5: CD000996. [Медлайн].
Кокрановская база данных Syst Rev . 2018 16 мая. 5: CD000996. [Медлайн].
Цанг К.В., Тан К.С., Хо П.Л. и др. Ингаляционный флутиказон при бронхоэктазах: 12-месячное исследование. Грудь . 2005 Март 60 (3): 239-43. [Медлайн]. [Полный текст].
Martinez-Garcia MA, Perpina-Tordera M, Roman-Sanchez P, Soler-Cataluna JJ. Ингаляционные стероиды улучшают качество жизни пациентов со стабильными бронхоэктазами. Респир Мед . 2006 Сентябрь 100 (9): 1623-32. [Медлайн].
Anwar GA, Bourke SC, Afolabi G, Middleton P, Ward C, Rutherford RM. Эффекты длительного приема низких доз азитромицина у пациентов с бронхоэктазами без МВ. Респир Мед . 2008 октябрь 102 (10): 1494-6. [Медлайн].
Вонг С., Джаярам Л., Каралус Н., Итон Т.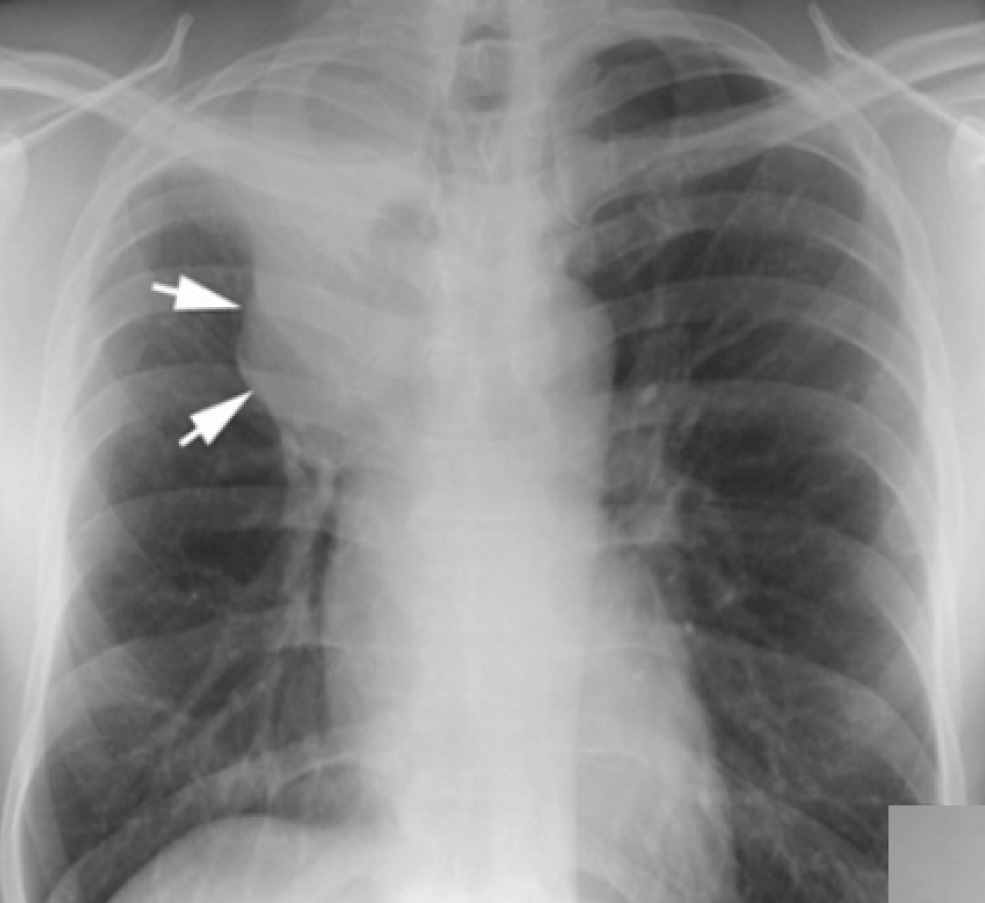 , Тонг С., Хоккей Н. и др. Азитромицин для профилактики обострений при бронхоэктазиях без кистозного фиброза (EMBRACE): рандомизированное двойное слепое плацебо-контролируемое исследование. Ланцет . 2012 18 августа. 380 (9842): 660-7. [Медлайн].
, Тонг С., Хоккей Н. и др. Азитромицин для профилактики обострений при бронхоэктазиях без кистозного фиброза (EMBRACE): рандомизированное двойное слепое плацебо-контролируемое исследование. Ланцет . 2012 18 августа. 380 (9842): 660-7. [Медлайн].
Капур Н., Белл С., Колбе Дж., Чанг А.Б. Ингаляционные стероиды при бронхоэктазиях. Кокрановская база данных Syst Rev . 2009 21 января. CD000996. [Медлайн].
Corless JA, Warburton CJ. Хирургия против безоперационного лечения бронхоэктазов. Кокрановская база данных Syst Rev . 2000. (4): CD002180. [Медлайн].
Балканлы К., Генц О, Дакак М. и др.Хирургическое лечение бронхоэктазов: анализ и ближайшие результаты у 238 пациентов. Eur J Cardiothorac Surg . 2003 24 ноября (5): 699-702. [Медлайн].
[Рекомендации] Polverino E, Goeminne PC, McDonnell MJ, et al. Рекомендации Европейского респираторного общества по лечению бронхоэктазов у взрослых. Eur Respir J . 2017 Сентябрь 50 (3): [Medline]. [Полный текст].
Интерстициальная болезнь легких и фиброз легких
Интерстициальная болезнь легких и фиброз легких – это общие термины, используемые для описания воспалительных и фиброзных заболеваний легочной ткани (интерстиция).
Ключевая информация
- Интерстициальное заболевание легких – заболевание легких, сопровождающееся хроническим воспалением легких
- Хроническое воспаление легких вызывает прогрессирующее рубцевание или фиброз легких
- Рубцы влияют на способность дышать и могут вызвать одышку.
 В течение длительного времени заболевание может вызывать дыхательную и сердечную недостаточность.
В течение длительного времени заболевание может вызывать дыхательную и сердечную недостаточность.
Существует более 100 известных причин интерстициального заболевания легких и фиброза легких, включая семейные и генетические нарушения, вдыхаемые вещества, инфекции, лекарства и заболевания соединительной ткани.
Идиопатический фиброз легких (IPF) – это интерстициальное заболевание легких, характеризующееся хроническим воспалением, сопровождающимся неконтролируемым заживлением, которое вызывает прогрессирующее рубцевание или утолщение (фиброз) тканей между альвеолами легких или воздушными мешочками.Причина IPF неизвестна, хотя, по-видимому, главную роль играет собственный иммунный ответ организма. Последние данные показывают, что на 100 000 населения приходится от 14 до 63 случаев ИЛФ. Обычный возраст при постановке диагноза составляет от 40 до 70 лет, но часто за два-пять лет до постановки диагноза есть рентгеновские доказательства заболевания. Заболевание чаще поражает мужчин, чем женщин.
Заболевание обычно проявляется легкой одышкой при физической нагрузке. Со временем одышка усиливается, так как перенос кислорода в кровь уменьшается.По мере того, как перенос кислорода уменьшается, сердце должно работать больше, чтобы перекачивать насыщенную кислородом кровь в организм. Это приводит к проблемам с сердцем, и часто развивается сердечная недостаточность. Средняя выживаемость людей с ИЛФ составляет пять лет.
Диагностика интерстициальной болезни легких
Диагностика интерстициального заболевания легких стала значительно более точной в результате торакоскопии, процедуры с минимальным доступом, при которой используются небольшие разрезы и видеоэндоскопические инструменты для просмотра грудной клетки. Для определения наличия этого заболевания можно провести биопсию и сканирование нескольких участков легкого без необходимости делать большой разрез.
Лечение
Стандартное лечение IPF предназначено для улучшения симптомов и замедления прогрессирования заболевания. Кортикостероиды и цитотоксические препараты снижают воспалительную реакцию и предотвращают рубцевание и утолщение тканей легких. Трансплантация легких оказалась успешной в качестве последнего средства лечения.
Кортикостероиды и цитотоксические препараты снижают воспалительную реакцию и предотвращают рубцевание и утолщение тканей легких. Трансплантация легких оказалась успешной в качестве последнего средства лечения.
Следующие шаги
Если вам нужна помощь с легкими или грудной клеткой, мы готовы помочь. Позвоните по телефону (212) 305-3408 для существующих пациентов, (212) 304-7535 для новых пациентов или запросите онлайн-запись, чтобы начать работу сегодня.
Сопутствующие услуги
Связанные темы
Основы постурального дренажа и перкуссии
PD&P легко сделать. Для ребенка с МВ PD&P может делать кто угодно, например родители, братья и сестры и даже друзья. Это также могут сделать физиотерапевты, респираторные терапевты или медсестры во время посещения медицинского центра или в больнице.
Люди с МВ иногда используют другие виды лечения, такие как ингаляционные бронходилататоры и антибиотики, чтобы поддерживать здоровье легких. Если назначено, бронходилататоры следует принимать до PD&P, чтобы открыть дыхательные пути, а ингаляционные антибиотики следует принимать после PD&P, чтобы лекарство проникало глубоко в легкие и лучше боролось с инфекциями. Ваша медицинская бригада поможет вам составить распорядок дня, который лучше всего подойдет вам или вашему ребенку
Если назначено, бронходилататоры следует принимать до PD&P, чтобы открыть дыхательные пути, а ингаляционные антибиотики следует принимать после PD&P, чтобы лекарство проникало глубоко в легкие и лучше боролось с инфекциями. Ваша медицинская бригада поможет вам составить распорядок дня, который лучше всего подойдет вам или вашему ребенку
Know Your Lungs
Более подробная информация о дыхательной системе и ее взаимосвязи с другими органами тела может помочь вам понять, почему PD&P методы лечения эффективны.
Целью PD&P является удаление слизи из каждой из пяти долей легких путем перемещения слизи в более крупные дыхательные пути, чтобы ее можно было кашлять. Правое легкое состоит из трех долей: верхней доли, средней доли и нижней доли. Левое легкое состоит всего из двух долей: верхней и нижней.
Доли делятся на более мелкие участки, называемые сегментами. Верхние доли с левой и правой сторон состоят из трех сегментов: верхнего (апикального), заднего (заднего) и переднего (переднего).
Сегменты долей состоят из сети дыхательных путей, воздушных мешков и кровеносных сосудов. Эти мешочки обеспечивают обмен кислорода и углекислого газа между кровью и воздухом. Во время PD&P дренируются именно эти сегменты.
Выполнение PD&P
PD&P включает комбинацию техник, в том числе несколько положений для дренирования легких, перкуссии, вибрации, глубокого дыхания и кашля.
Когда человек с МВ находится в одном из положений, лицо, ухаживающее за ним, может хлопать его по грудной клетке.Обычно это длится от трех до пяти минут и иногда сопровождается вибрацией в той же области в течение примерно 15 секунд (или во время пяти выдохов). Затем человеку рекомендуется кашлять или сильно фыркнуть, чтобы вывести слизь из легких.
Описание методов PD&P
Постуральный дренаж использует силу тяжести, чтобы помочь переместить слизь из легких в горло. Человек лежит или сидит в разных положениях, чтобы дренируемая часть легкого находилась как можно выше. Затем эту часть легкого дренируют с помощью перкуссии, вибрации и силы тяжести. Ваша группа по уходу за CF может приспособить эти должности к вашим потребностям или потребностям вашего ребенка.
Затем эту часть легкого дренируют с помощью перкуссии, вибрации и силы тяжести. Ваша группа по уходу за CF может приспособить эти должности к вашим потребностям или потребностям вашего ребенка.
Перкуссия или хлопанье опекуном по стенке грудной клетки над частью легкого, которую необходимо дренировать, помогает переместить слизь в более крупные дыхательные пути. Рука сложена чашей, как если бы она держала воду, но ладонью вниз (как показано на рисунке ниже). Рука в форме чаши изгибается к грудной стенке и захватывает воздушную подушку, чтобы смягчить хлопки.
Перкуссия выполняется с силой и ровным ритмом. Каждая перкуссия также должна иметь глухой звук. Большая часть движений происходит в запястье с расслабленной рукой, что делает перкуссию менее утомительной. Если рука сложена правильно, перкуссия не должна вызывать боли или жжения.
Особое внимание следует обращать на то, чтобы не хлопать по позвоночнику, грудине, животу и нижним ребрам или спине, чтобы не повредить селезенку слева, печень справа и почки в нижней части спины.
Вместо традиционного метода удара ладонью в форме чашеобразной ладони можно использовать другие устройства. Спросите своего врача или терапевта, какой из них лучше всего подойдет вам.
Вибрация мягко вытряхивает слизь в более крупные дыхательные пути. Лицо, осуществляющее уход, плотно кладет руку на грудную стенку над той частью легкого, из которой осуществляется дренирование, и напрягает мышцы руки и плеча, создавая легкое дрожащее движение. Затем ухаживающий оказывает легкое давление на вибрируемую область.(Лицо, осуществляющее уход, также может положить одну руку на другую, а затем прижать друг к другу верхнюю и нижнюю руки, чтобы они начали вибрировать.)
Вибрация выполняется плоской рукой, а не ладонью чашеобразной формы (см. Рисунок ниже). Выдох должен быть как можно более медленным и полным.
Глубокое дыхание перемещает разрыхленную слизь и может вызвать кашель.
Дыхание диафрагмой, дыхание животом или дыхание нижней грудью.
чтобы помочь человеку сделать более глубокий вдох и направить воздух в нижние легкие.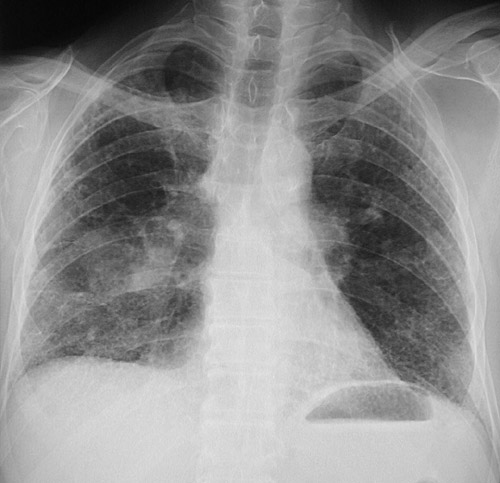 Живот выдвигается наружу, когда человек вдыхает, и опускается, когда он или она
выдыхает. Ваш респираторный или физиотерапевт из вашей бригады по уходу за CF может
поможет вам узнать больше об этом типе дыхания.
Живот выдвигается наружу, когда человек вдыхает, и опускается, когда он или она
выдыхает. Ваш респираторный или физиотерапевт из вашей бригады по уходу за CF может
поможет вам узнать больше об этом типе дыхания.
Время проведения PD&P
Обычно каждый сеанс лечения может длиться от 20 до 40 минут. PD&P лучше всего проводить до еды или через полтора-два часа после еды, чтобы уменьшить вероятность рвоты. Обычно рекомендуется раннее утро и время сна.Продолжительность PD&P и количество раз в день, которое она проводится, может потребоваться увеличить, если человек более загружен или болеет. Ваш врач CF или терапевт поможет вам узнать, какие позиции, как часто и как долго следует выполнять PD&P.
Улучшение PD&P для человека и опекуна
И человек с CF, и лицо, осуществляющее уход, должны чувствовать себя комфортно во время PD&P. Перед началом этого человека следует снять тесную одежду, украшения, пуговицы и молнии на шее, груди и Талия.Можно носить легкую мягкую одежду, например футболку.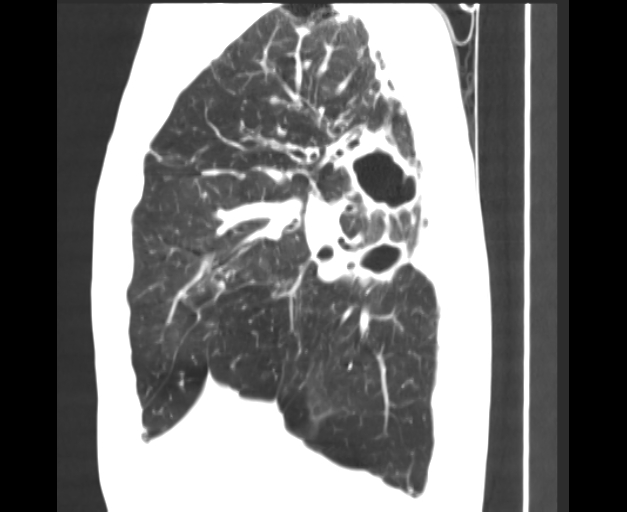 Не выполняйте PD&P на голой коже. Опекун должен снять кольца и другие громоздкие украшения, такие как часы или браслеты. Держите запас салфеток или место для откашливания слизи поблизости.
Не выполняйте PD&P на голой коже. Опекун должен снять кольца и другие громоздкие украшения, такие как часы или браслеты. Держите запас салфеток или место для откашливания слизи поблизости.
Выполнение PD&P удобно и осторожно
Лицо, осуществляющее уход, не должно наклоняться вперед при выполнении перкуссии, а должно оставаться в вертикальном положении, чтобы защитить свою спину. Стол, на котором лежит больной МВ, должен находиться на удобной высоте для лица, осуществляющего уход.
Приобретение оборудования
Может оказаться полезным такое оборудование, как дренажные столы, электрические и неэлектрические перкуссоры для ладоней и вибраторы. Их можно приобрести в магазинах медицинского оборудования. Детям старшего возраста и взрослым перкуссоры могут быть полезны при выполнении их собственных PD&P. Поговорите со своим врачом или терапевтом в центре помощи CF об оборудовании для PD&P.
Многие семьи считают полезным использовать подушки, диванные подушки, пачки газет под подушками для поддержки, детские кроватки с регулируемой высотой / наклоном матраса, клинья из пенопласта или кресла-мешки при выполнении PD&P. Младенцы могут быть размещены с подушками или без них на коленях воспитателя.
Младенцы могут быть размещены с подушками или без них на коленях воспитателя.
Делаем PD&P более приятным
Чтобы повысить качество времени, которое вы проводите за PD&P, выполните одно из следующих действий:
- Запланируйте PD&P вокруг любимого телешоу.
- Слушайте любимые песни или записанные рассказы.
- Проводите время за игрой, разговором или пением до, во время и после PD&P.
- Для детей: поощряйте игры с дыханием или кашлем во время PD&P, например, подувание вертушки или кашель при самом глубоком кашле.
- Попросите готовых и способных родственников, друзей, братьев и сестер сделать PD&P. Это может обеспечить долгожданный перерыв от повседневной рутины.
- Минимизируйте прерывания. Поиск способов, которые сделают PD&P более приятным, поможет вам поддерживать регулярный распорядок дня и получить максимальную пользу для здоровья.
Инструкции для PD&P
На следующих схемах описываются положения для PD&P. На схемах заштрихованные области показывают, где следует постучать или хлопнуть в ладоши.
На схемах заштрихованные области показывают, где следует постучать или хлопнуть в ладоши.
Для большего комфорта можно использовать подушки. Если человек быстро устает, порядок положений можно варьировать, но следует постучать по всем областям груди или хлопать в ладоши.
Пожалуйста, не забывайте ударять и вибрировать только по ребрам. Избегайте сотрясений и вибраций по позвоночнику, грудине, животу и нижним ребрам или спине, чтобы предотвратить травмы селезенки слева, печени справа и почек в нижней части спины. Не стучите и не трясите голую кожу.
Самостоятельная перкуссия – верхние доли
Ваш ребенок должен сидеть прямо и тянуться поперек груди, чтобы хлопать передней частью груди по мышечной области между ключицей и верхней частью лопатки. Повторите на противоположном сайте. Ваш ребенок также может хлопнуть себя по верхней части спины, если сможет дотянуться до нее.
Передняя верхняя часть грудной клетки – верхние доли
Попросите ребенка сесть прямо. Хлопайте с обеих сторон верхней части груди по мышечной области между ключицей и верхней частью лопатки.
Хлопайте с обеих сторон верхней части груди по мышечной области между ключицей и верхней частью лопатки.
Верхняя часть спины – верхние доли
Попросите ребенка сесть и наклониться вперед на подушке над спинкой дивана или мягкого стула под углом 30 градусов. Встаньте или сядьте позади ребенка и хлопните его по обеим сторонам верхней части спины. Следите за тем, чтобы не хлопать ребенка по позвоночнику.
Передняя верхняя часть грудной клетки – верхние доли
Попросите ребенка лечь на спину, руки по бокам. Встаньте за голову вашего ребенка. Хлопайте ребенка грудью с обеих сторон между ключицей и соском.
Левая передняя грудь
Попросите ребенка лечь левой стороной вверх и поднять левую руку над головой. Хлопайте по нижним ребрам чуть ниже области сосков на передней стороне левой груди. Не хлопайте ребенка по животу.
Правая передняя грудь
Попросите ребенка лечь правой стороной вверх и поднять правую руку над головой.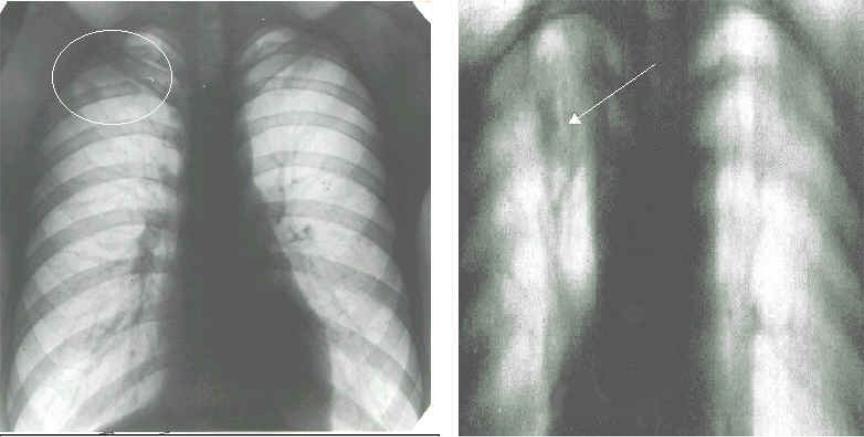 Хлопайте по нижней части груди чуть ниже области сосков на передней стороне правой груди. Не хлопайте ребенка по нижней части грудной клетки.
Хлопайте по нижней части груди чуть ниже области сосков на передней стороне правой груди. Не хлопайте ребенка по нижней части грудной клетки.
Нижняя часть спины – нижние доли
Попросите вашего ребенка лечь на живот. Хлопайте с обеих сторон по низу груди чуть выше нижнего края грудной клетки. Не хлопайте в ладоши по нижней части грудной клетки или по позвоночнику.
Левая нижняя часть спинки – нижняя доля
Попросите ребенка лечь левой стороной вверх и повернуться к вам на четверть оборота, чтобы вы могли дотянуться до спины ребенка. Хлопайте по нижней левой части его или ее груди чуть выше нижнего края грудной клетки.
Правая нижняя сторона спинки – нижняя доля
Попросите ребенка лечь правой стороной вверх и повернуться к вам на четверть оборота, чтобы вы могли дотянуться до спины ребенка. Хлопайте по нижней правой стороне его или ее груди чуть выше нижнего края грудной клетки.
* Дети показаны без рубашек, чтобы лучше продемонстрировать технику PD&P на иллюстрациях.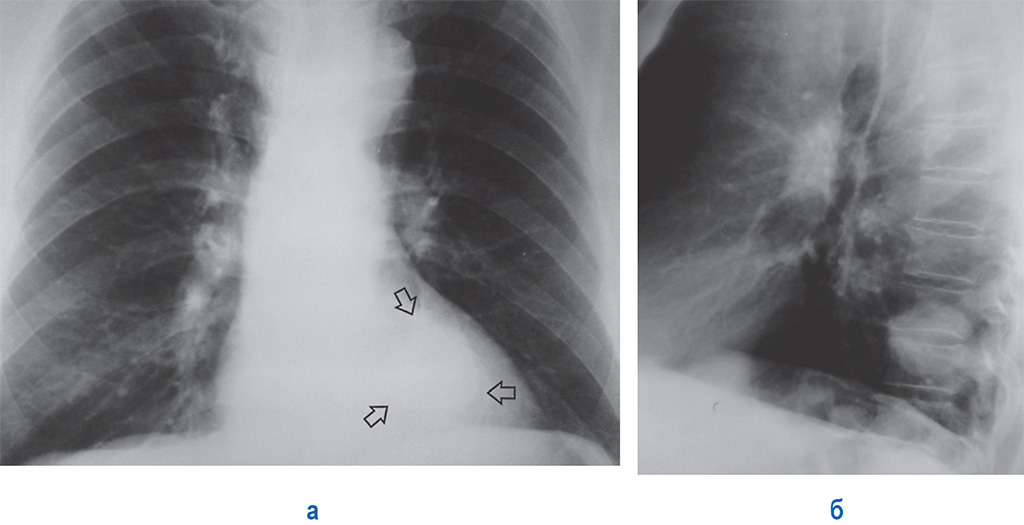 Изображения взяты из программы семейного образования CF.
Изображения взяты из программы семейного образования CF.
Идиопатический фиброз легких – NHS
Идиопатический фиброз легких (ИЛФ) – это состояние, при котором легкие покрываются рубцами, и дыхание становится все более затруднительным.
Непонятно, что его вызывает, но обычно оно поражает людей в возрасте от 70 до 75 лет и редко встречается у людей моложе 50.
Некоторые виды лечения могут помочь снизить скорость ухудшения IPF, но в настоящее время есть нет лечения, которое могло бы остановить или обратить вспять рубцевание легких.
Информация: Консультации по коронавирусу Получите консультацию о коронавирусе и идиопатическом фиброзе легких:
Симптомы идиопатического фиброза легких
Симптомы ИЛФ имеют тенденцию к постепенному развитию и медленно ухудшаются с течением времени.
Симптомы могут включать:
Многие люди сначала игнорируют одышку и винят ее в том, что они стареют или теряют форму.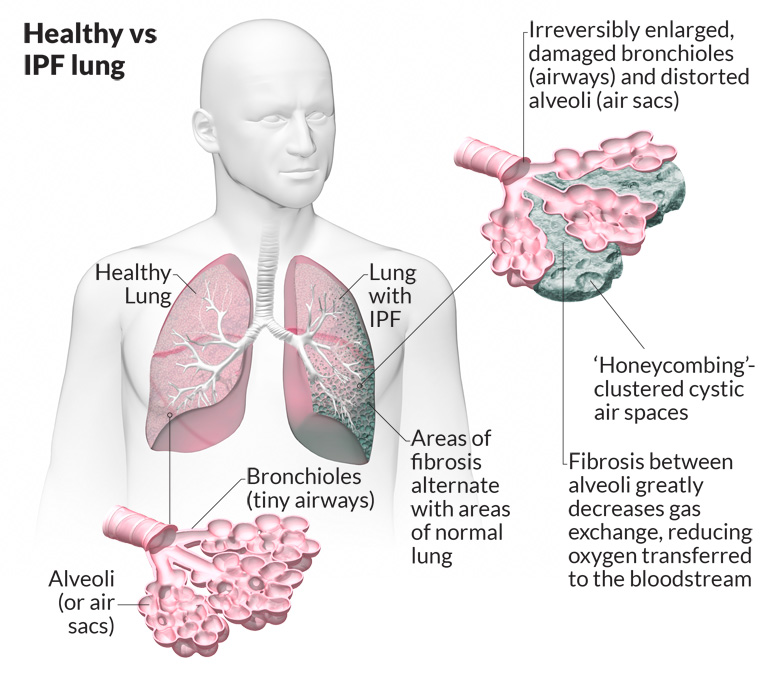
Но со временем даже легкая активность, например одевание, может вызвать одышку.
Когда обращаться за медицинской помощью
Обратитесь к терапевту, если вы какое-то время боролись с дыханием или кашляли более 3 недель.
Эти симптомы ненормальны, и их нельзя игнорировать.
Если терапевт считает, что у вас может быть заболевание легких, такое как IPF, он может направить вас к специалисту больницы для проведения таких анализов, как:
Узнайте больше о тестах на идиопатический фиброз легких
Причины идиопатического фиброза легких
У людей с ИЛФ крошечные воздушные мешочки в легких (альвеолах) повреждаются и все больше покрываются рубцами.
Из-за этого легкие становятся жесткими, что затрудняет попадание кислорода в кровь.
Причина этого не ясна. Идиопатический означает, что причина неизвестна.
IPF был связан с:
- воздействием определенных типов пыли, таких как металлическая или деревянная пыль
- вирусных инфекций
- семейный анамнез IPF – примерно у 1 из 20 человек с IPF есть еще один член семьи с этим заболеванием
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- курение
Однако неизвестно, вызывают ли некоторые из этих факторов непосредственную ИЛФ.
Средства для лечения идиопатического фиброза легких
В настоящее время нет лекарства от ИЛФ, но есть несколько методов лечения, которые могут помочь облегчить симптомы и замедлить их прогрессирование.
Лечение включает:
- меры самообслуживания, такие как отказ от курения, здоровое питание и регулярные физические упражнения
- лекарства для уменьшения скорости ухудшения рубцов, такие как пирфенидон и нинтеданиб
- дышать кислородом через маску – вы можете сделать это, пока вы дома или на улице, и около
- упражнений и советов, которые помогут вам легче дышать (легочная реабилитация)
- трансплантация легких – это подходит в некоторых случаях, хотя донорские легкие встречаются редко
Узнайте больше о лечении идиопатического фиброза легких
Дополнительная информация
Благотворительная организация Великобритании по борьбе с фиброзом легких и Фонд легочного фиброза предоставляют информацию и поддержку людям, затронутым IPF, а также новости о текущих исследованиях этого заболевания.
Перспективы идиопатического фиброза легких
IPF со временем ухудшается, хотя скорость, с которой это происходит, сильно варьируется.
Некоторые люди хорошо поддаются лечению и остаются относительно свободными от симптомов в течение многих лет, в то время как у других может быстро ухудшиться состояние или одышка будет ослаблять.
Иногда могут развиваться и другие проблемы, включая инфекции грудной клетки, легочную гипертензию и сердечную недостаточность.
Очень трудно предсказать, как долго человек с ИЛФ проживет на момент постановки диагноза.
Регулярный мониторинг с течением времени может показать, быстро или медленно становится хуже.
До того, как стали доступны специфические методы лечения, такие как пирфенидон и нинтеданиб, около половины людей с ИЛФ жили не менее 3 лет с момента постановки диагноза. Примерно каждый пятый выжил более 5 лет.
Есть надежда, что эти цифры улучшатся благодаря появлению новых методов лечения, замедляющих прогрессирование болезни.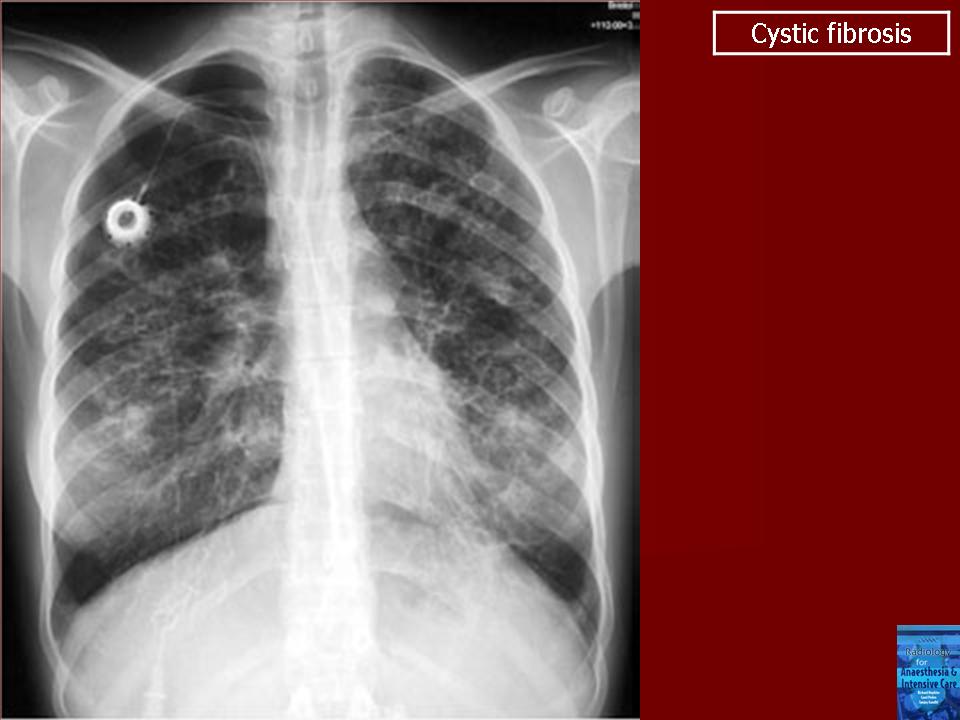
Национальная служба регистрации врожденных аномалий и редких заболеваний
Если у вас есть IPF, ваша клиническая бригада передаст информацию о вас в Национальную службу регистрации врожденных аномалий и редких заболеваний (NCARDRS).
NCARDRS помогает ученым искать более эффективные способы профилактики и лечения ИЛФ. Вы можете отказаться от регистрации в любое время.
Последняя проверка страницы: 20 мая 2019 г.
Срок следующего рассмотрения: 20 мая 2022 г.


 С негативной наследственностью связано около 8% случаев рака легкого [17]. Риск развития заболевания у родственников больного раком легкого увеличивается вдвое. По всей вероятности, наследственный фактор риска развития рака легкого связан с полиморфизмом на хромосомах 5, 6 и 15, ассоциированным с развитием этого заболевания [18]
С негативной наследственностью связано около 8% случаев рака легкого [17]. Риск развития заболевания у родственников больного раком легкого увеличивается вдвое. По всей вероятности, наследственный фактор риска развития рака легкого связан с полиморфизмом на хромосомах 5, 6 и 15, ассоциированным с развитием этого заболевания [18]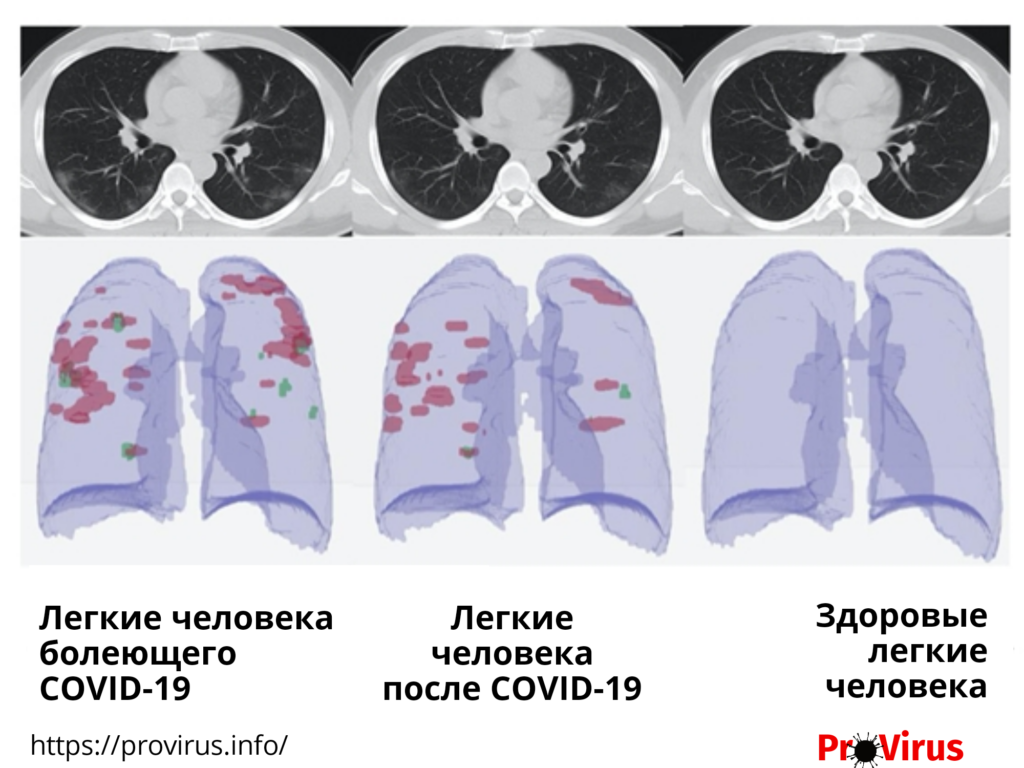
 S. Epidemiology of lung cancer. Semin. Intervent. Radiol. Thieme Medical Publishers, 2013. Vol.30, №2, P. 93-98.
S. Epidemiology of lung cancer. Semin. Intervent. Radiol. Thieme Medical Publishers, 2013. Vol.30, №2, P. 93-98.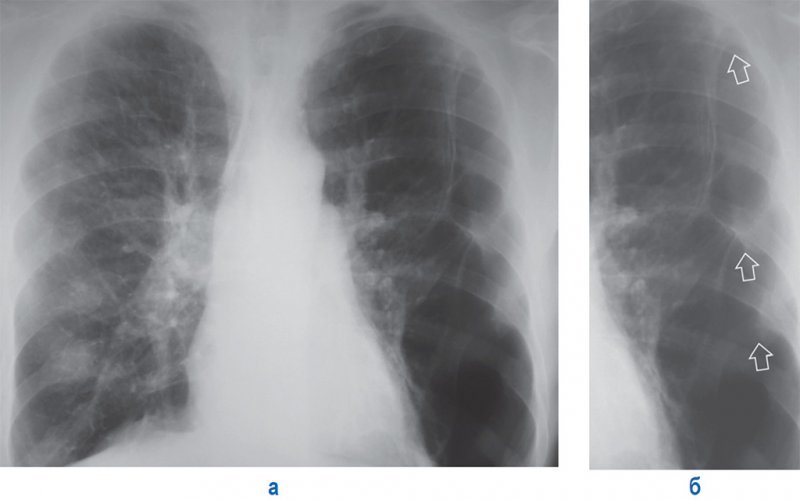 99-106.
99-106. Vol.161, №1, P. 5-8.
Vol.161, №1, P. 5-8.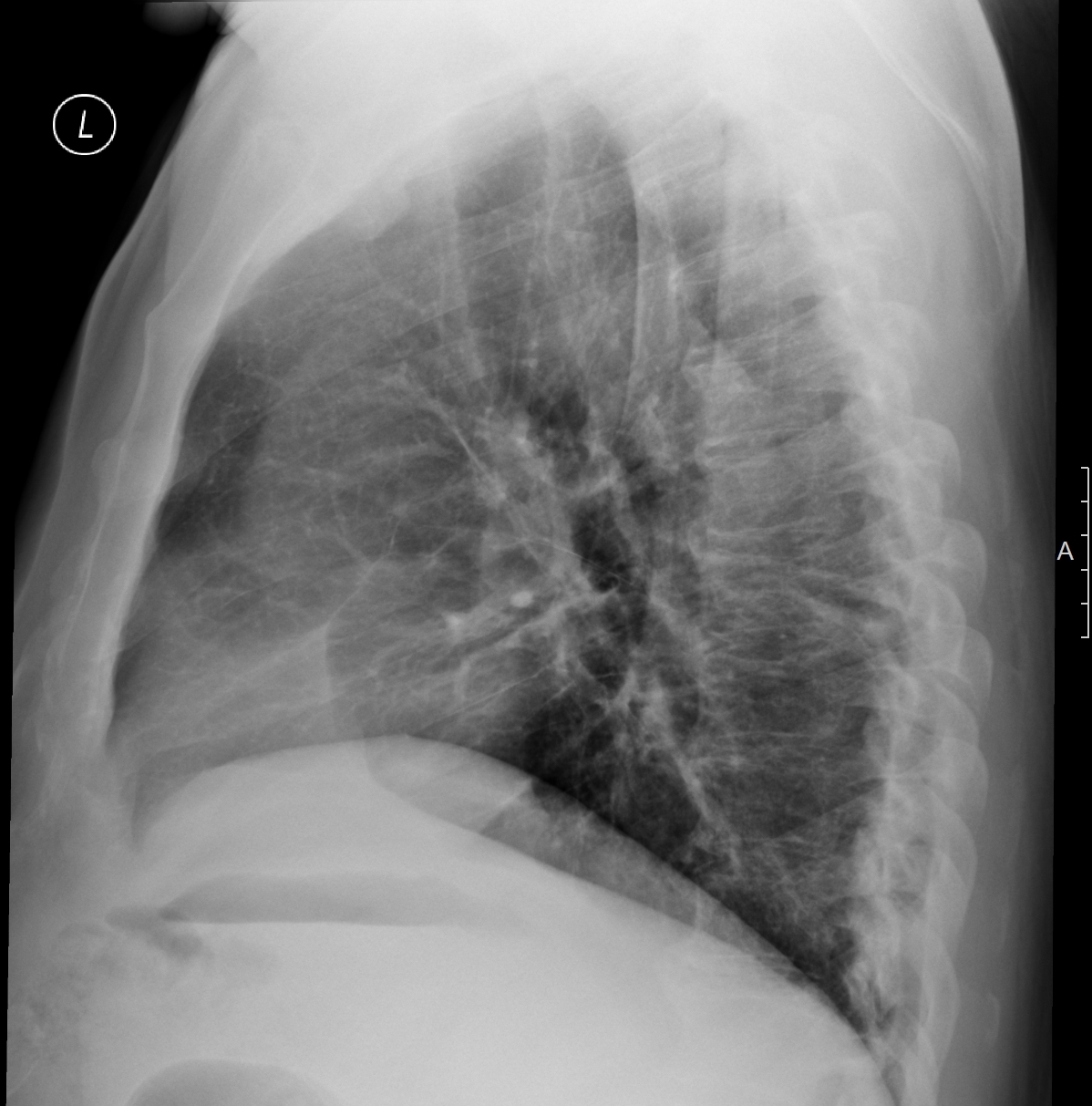

 Чтобы исправить это, установите правильное время и дату на своем компьютере.
Чтобы исправить это, установите правильное время и дату на своем компьютере.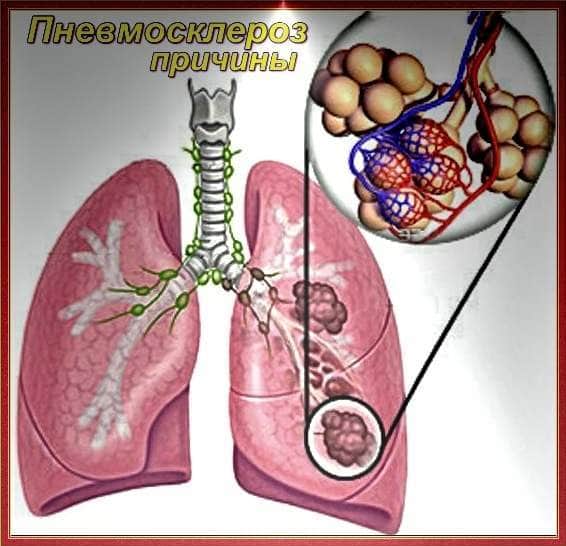
 В течение длительного времени заболевание может вызывать дыхательную и сердечную недостаточность.
В течение длительного времени заболевание может вызывать дыхательную и сердечную недостаточность.