УЗИ подчелюстных лимфоузлов в Москве
УЗИ подчелюстных лимфоузлов – диагностическое обследование при помощи ультразвука. Лимфатические узлы относятся к периферическим органам иммунной системы, нарушение работы которых может свидетельствовать о наличии патологии в организме. При помощи УЗИ можно оценить состояние лимфоузлов и заподозрить отклонения.
Где пройти УЗИ подчелюстных лимфоузлов
Сделать УЗИ подчелюстных лимфоузлов можно в сети клиник МедЦентрСервис. Медицинский центр имеет ряд преимуществ:
- Точные результаты диагностики. Обследование проводится на оборудовании последнего поколения.
- Комфортные условия, с учетом современных медицинских стандартов и пожеланий пациентов.
- Прием без очередей, по записи.
- Пациентов принимают врачи с большим опытом.
- Лояльная ценовая политика.
Результаты диагностики будут готовы сразу же после процедуры, что позволяет пациенту немедленно обратиться к врачу для назначения терапии.
Что показывает процедура
Во время проведения УЗИ подчелюстных лимфоузлов доктор оценивает следующие показатели:
- расположение органов;
- форму, контуры, подвижность;
- измеряет размеры;
- изучает структуру и эхогенность.
Дополнительно врач осматривает кровеносные сосуды и окружающие ткани.
Процедура помогает выявить воспаление лимфатических узлов на шее, доброкачественные и злокачественные новообразования, метастазы.
Показания и противопоказания
Пройти УЗИ подчелюстных лимфоузлов рекомендуется в следующих случаях:
- Если при пальпации органы болезненны и увеличены.
- При покраснении и отеке кожи вокруг лимфоузлов.
- При хронических воспалительных процессах органов дыхательной системы.
- Если лимфоузлы увеличены, но не болят и чрезмерно подвижны.
- При наличии новообразований лимфатической системы.

- При туберкулезе, сифилисе и других тяжелых инфекциях.
- Если пациент страдает от болезни аутоиммунного характера.
- При наличии злокачественной опухоли.
Регулярно проходить диагностику рекомендуют пациентам из группы риска:
- Пациентам с ослабленным иммунитетом;
- При наличии эндокринных нарушений, в частности, патологии щитовидки;
- Если пациент страдает от тяжелых аллергических реакций.
- При хроническом алкоголизме.
Противопоказаний к УЗ-исследованию нет, так как оно считается полностью безопасным и может назначаться даже беременным и маленьким детям. Исключение составляют случаи, когда кожные покровы сильно повреждены и нет возможности провести УЗИ, тогда рекомендуют сначала избавиться от высыпаний и ран.
Подготовка и проведение УЗИ подчелюстных лимфоузлов
УЗИ шеи не требует специальной подготовки. Пациент заходит в кабинет и ложится на кушетку. Врач смазывает кожу гидрогелем и прикладывает ультразвуковой датчик. Устройство сканирует ткани ультразвуком, а полученные данные отправляет на компьютер, в итоге врач видит наглядное изображение.
Врач смазывает кожу гидрогелем и прикладывает ультразвуковой датчик. Устройство сканирует ткани ультразвуком, а полученные данные отправляет на компьютер, в итоге врач видит наглядное изображение.
Во время исследования доктор изучает полученную картинку, проводит измерения, оценивает контуры, структуру органа, а всю информацию фиксирует в протоколе исследования.
После окончания диагностики пациент вытирает с кожи остатки геля и может возвращаться к обычной жизни. УЗИ не влияет на самочувствие и не требует восстановления.
Нормы и расшифровка результата
Нормальные размеры лимфатических узлов зависят от возраста пациентов, его телосложения, что учитывает врач во время расшифровки результата. За норму приняты следующие показатели:
- Размер до 3,5 см, часто размеры небольшие.
- Локализация нормальная.
- Форма продолговатая, сплюстнутая, веретенообразная. У пожилого пациента может быть лентообразная.

- Эхогенность нормальная.
- Паренхима однородная.
- Корковое вещество выражено слабо.
- Капсула гиперэхогенная, имеет ровные и четкие контуры.
- Новообразования и метастазы отсутствуют.
- Визуализируется 2 ворота.
Оценивается и взаимодействие лимфоузла с окружающими тканями. В норме связь отсутствует, капсула сохранена, имеется прослойка соединительной ткани. Если происходит соприкосновение с сосудом или другими тканями, то без нарушений целостность лимфоузла.
В норме у пожилых пациентов могут наблюдать участки склероза, сращение лимфоузлов между собой, а также замещение части органа жировой тканью и разрушение капсулы.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
УЗИ паховых лимфоузлов цены в Москве
УЗИ паховых лимфоузлов – обследование в процессе которого можно оценить размер лимфатических узлов, их структуру и контуры.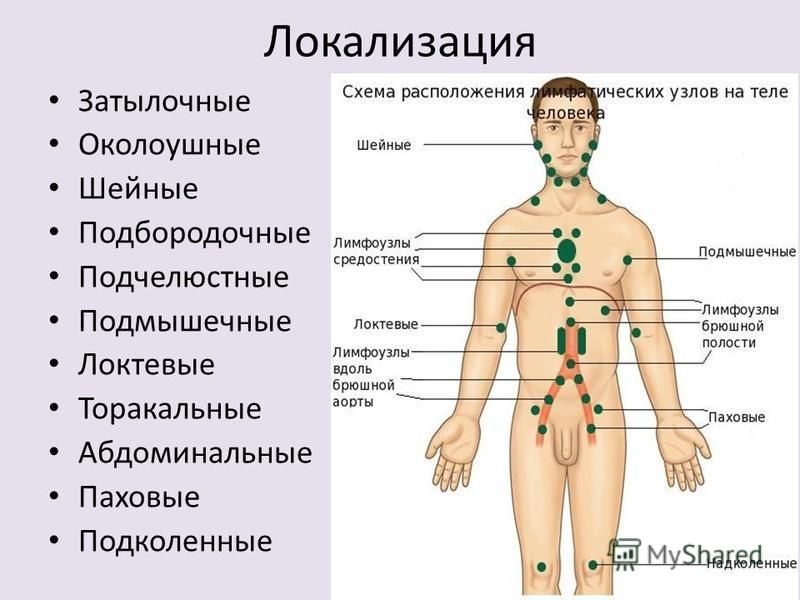 При помощи УЗИ успешно диагностируют инфекции мочеполовой системы, аутоиммунные и онкологические патологии.
При помощи УЗИ успешно диагностируют инфекции мочеполовой системы, аутоиммунные и онкологические патологии.
Где сделать УЗИ паховых лимфоузлов
Пройти УЗИ паховых лимфоузлов можно в сети клиник МедЦентрСервис, пациенты получают множество преимуществ:
- Быстрый и точный результат. Обследование проводят на оборудовании высокой точности.
- Комфортные условия, отсутствие очередей. Прием пациентов ведется по записи, в удобное время.
- Индивидуальный подход, грамотные консультации. Опытные врачи ответят на все возникшие вопросы.
Что показывает УЗИ паховых лимфоузлов
- локализацию лимфоузлов;
- размер и структуру;
- форму, контуры;
- количество лимфатических узлов;
- взаимосвязь с окружающими тканями и органами.
При помощи ультразвуковой диагностики можно выявить следующие нарушение:
- Воспаление, инфекционный процесс в лимфоузлах и органах малого таза.

- Заподозрить рак, выявить метастазы.
- Заподозрить аутоиммунную патологию, например, ревматизм, красную волчанку и тд.
По результатам обследования врач заподозрить патологию и назначит дополнительное обследование.
Показания к УЗИ паховых лимфатических узлов
- При болях внизу живота по непонятной причине.
- При подозрении на онкологический процесс.
- При негативных результатах лабораторных исследований, когда есть признаки воспаления.
- Если лимфатические узлы увеличены при пальпации и болят при надавливании.
Исследование пациент может пройти самостоятельно, серьезных противопоказаний нет. Исключение составляют случаи, когда провести УЗИ физически невозможно, в частности, при появлении язв или ран в проекции лимфоузлов.
Как проходит УЗИ лимфоузлов паха?
УЗИ паховых лимфоузлов не требует подготовки, достаточно соблюдать личную гигиену. Для проведения процедуры пациент раздевается ниже пояса и ложится на кушетку.
Для проведения процедуры пациент раздевается ниже пояса и ложится на кушетку.
Врач смазывает наружный УЗ-датчик гидрогелем и прикладывает к кожи в проекции паховых лимфоузлов. Доктор перемещает устройство из стороны в сторону, а результаты рассматривает на мониторе компьютера, фиксируя все важные данные в протоколе исследования.
Процедура безболезненна и безопасна, длительность ее составляет 15 минут. Сразу после окончания УЗИ пациент может возвращаться к привычной жизни.
Нормы и расшифровка результата
Расшифровку УЗИ паховых лимфоузлов проводится врач, оценивая полученные данные с общепринятыми нормами. Нормальные показатели УЗ-исследования:
- структура однородная, без включений;
- контуры четкие, ровные;
- размер нормальные, в районе 2 см;
- подвижность нормальная, не спаяны.
Увеличение паховых лимфоузлов наблюдается при инфекционном процессе, в частности, при заболеваниях, передающихся половым путем, к таким относят герпес, сифилис и др.
Расшифровку результата лучше доверить врачу, так как отклонения от нормы не всегда являются признаком патологии. Например, спаянные лимфоузлы часто наблюдаются у пациентов преклонного возраста, что является вариантом нормы, а связано это не с заболеванием, а с возрастными изменениями.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Какого размера лимфоузлы должны быть в норме?
В медицинской практике принято считать нормальным размер лимфатического узла до 1 см. В большинстве учебников приводится именно эта цифра.
Однако это положение далеко не однозначно. Процитирую выдержку из статьи «Lymphadenopathy» Брюса Морланда, британского онколога: «Первый вопрос, который необходимо решить, это действительно ли лимфоузлы патологически увеличены. К сожалению, в научной литературе тяжело найти сведения, которые будут полезны в данной ситуации. В то время, как некоторые авторы утверждают, что лимфоузлы менее 1 см в диаметре однозначно не имеют диагностического значения, другие соглашаются с правилом «1 сантиметра», но добавляют, что для эпитрохлеарных (локтевых) лимфоузлов нормой должен считаться размер до 0,5 см, а для паховых — до 1,5 см». [1]
Процитирую выдержку из статьи «Lymphadenopathy» Брюса Морланда, британского онколога: «Первый вопрос, который необходимо решить, это действительно ли лимфоузлы патологически увеличены. К сожалению, в научной литературе тяжело найти сведения, которые будут полезны в данной ситуации. В то время, как некоторые авторы утверждают, что лимфоузлы менее 1 см в диаметре однозначно не имеют диагностического значения, другие соглашаются с правилом «1 сантиметра», но добавляют, что для эпитрохлеарных (локтевых) лимфоузлов нормой должен считаться размер до 0,5 см, а для паховых — до 1,5 см». [1]
У детей некоторые авторы считают нормальным и несколько больший размер лимфоузлов. В работе LS Nield, D Kamat говорится следующее: « … в течение всего детского периода жизни шейные, паховые и подмышечные лимфоузлы величиной менее 1,6 см часто выявляются у здоровых детей». [2]
Электронный ресурс Family Practice Notebook («Записная книжка семейного врача») допускает возможность увеличения лимфоузла у здорового ребенка до 1,5-2 см. [3]
[3]
В попытке обобщить приведенные выше сведения и личный опыт, я скажу следующее. Размеры лимфоузла до 1 см за редким исключением являются нормой. Лимфоузлы размером 1-2 см могут быть как нормой, так и проявлением болезни. К сожалению, как и большинство медицинских вопросов, проблему увеличения лимфоузлов невозможно строго алгоритмизировать. Очень многое зависит от возраста пациента, локализации лимфоузла, истории его появления. Лимфоузлы размером свыше 2 см в большинстве случаев являются симптомом той или иной болезни.
Возможно, вам также будет интересно прочитать следующие статьи:
• Что делать, если на шее увеличились лимфоузлы?
• Самые частые причины головокружения
• Может ли гайморит осложниться менингитом?
Литература:
1. Morland B. Lymphadenopathy. Arch Dis Child. 1995;73:476–9.
2. Nield LS, Kamat D. Lymphadenopathy in children: when and how to evaluate. Clin Pediatr (Phila). Jan-Feb 2004;43(1):25-33.
3.Lymphadenopathy. [Электронный ресурс]. Режим доступа к ресурсу http://www.fpnotebook.com/hemeonc/lymph/Lymphdnpthy.htm
[Электронный ресурс]. Режим доступа к ресурсу http://www.fpnotebook.com/hemeonc/lymph/Lymphdnpthy.htm
УЗИ лимфатических узлов в Клиническом госпитале на Яузе, Москва
В клиническом госпитале на Яузе проводится УЗИ лимфатических узлов — самый простой и безопасный способ обнаружения патологических процессов в различных группах лимфоузлов и определения их активности. Исследование выполняется на оборудовании премиум-класса высококвалифицированными врачами УЗД.
Показания к проведению УЗИ лимфоузлов
Обследование проводится для выявления различных по этиологии заболеваний, которые сопровождаются активизацией лимфоузлов и увеличением их размеров.
- Инфекционная патология: вирусная, бактериальная, грибковая, хламидийная, паразитарная, спирохетная, микобактериальная.
- Злокачественные новообразования — гематологические болезни (лейкемия, лимфома, злокачественный гистиоцитоз), метастатическое поражение лимфоузлов при меланоме, опухолях молочных желез, легких, органов ЖКТ, предстательной железы, опухолях шеи и головы, саркоме Капоши, семиноме.

- Эндокринные заболевания (гипертиреоидизм).
- Патология жирового обмена (болезнь Неймана-Пика, болезнь Гоша).
- Синдром кожно-слизистых лимфоузлов, семейная средиземноморская лихорадка.
- Заболевания неясной этиологии: амилоидоз, саркоидоз, синусный гистиоцитоз, лимфогранулематоз, макрофолликулярная гиперплазия лимфатических узлов.
- Выявление острой и хронической патологии лимфоузлов и наблюдение за динамикой различных заболеваний.
- Оценка эффективности противоопухолевого и противовоспалительного лечения.
- Качественная оценка лимфоузлов — состояния архитектоники, интенсивности сосудистого рисунка.
- Определение наиболее эффективной траектории для пункции лимфоузлов.
- Профилактическое обследование.
Регионарные лимфатические узлы
Как правило, проводится обследование одной или нескольких групп регионарных лимфатических узлов. За один регион принимается группа лимфоузлов:
- лимфоузлы области шеи и головы,
- лимфоузлы подмышечной области-парамаммарные (около молочной железы) и подмышечные лимфоузлы,
- лимфоузлы передне-грудного региона- подключичные, надключичные, парастернальные (около грудины), межпекторальные (между грудными мышцами),
- паховая и бедренная область- поверхностные и глубокие паховые, бедренные лимфоузлы,
- глубокие внутрибрюшные (париетальные) лимфоузлы- забрюшинные
- поверхностные абдоминальные (висцеральные) лимфоузлы
Обычно глубокие внутрибрюшные и поверхностные абдоминальные лимфоузлы отдельно не осматриваются, так как это исследование включено в УЗИ органов брюшной полости и почек. В норме эти лимфоузлы не визуализируются
В норме эти лимфоузлы не визуализируются
Если вам необходимо сделать УЗИ лимфоузлов при наличии жалоб или подозрении на какое-либо заболевание, специалисты нашего госпиталя проведут обследование быстро и качественно.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
КТ- И МР-диагностика поражения лимфатических узлов
При злокачественных новообразованиях выявление (или исключение) метастатического поражения лимфатических узлов имеет большое значение в установлении стадии опухолевого процесса и, соответственно, в определении прогноза и тактики лечения, в частности, это влияет на решение о проведении радикального или паллиативного лечения.
Компьютерная томография не всегда позволяет дифференцировать метастазы и неизмененную ткань лимфатических узлов. К сожалению, МРТ также не всегда позволяет дифференцировать доброкачественное и злокачественное увеличение лимфатических узлов, несмотря на высокую контрастность мягких тканей. Это объясняется схожими значениями времен Т1- и Т2-релаксации, а также протонной плотности ткани лимфатических узлов и опухолевой ткани [8]. В связи с этим основным критерием выявления вторичного поражения лимфатических узлов при КТ и МРТ является увеличение их диаметра. Признаком метастатического поражения принято считать увеличение поперечного размера узла до 10 мм и более.
Это объясняется схожими значениями времен Т1- и Т2-релаксации, а также протонной плотности ткани лимфатических узлов и опухолевой ткани [8]. В связи с этим основным критерием выявления вторичного поражения лимфатических узлов при КТ и МРТ является увеличение их диаметра. Признаком метастатического поражения принято считать увеличение поперечного размера узла до 10 мм и более.
Современный уровень КТ- и МРТ-технологий не позволяет выявлять микрометастазы в лимфатических узлах, когда размеры последних остаются нормальными. Несмотря на наличие ограничений для обоих методов, МРТ имеет небольшое преимущество перед КТ, которое проявляется не в более высокой контрастности мягких тканей и не в возможности выбора плоскости исследования, а в том, что МРТ позволяет с большей точностью определять стадию опухолевого процесса органов малого таза. Доказано, что на ранних стадиях опухолей вероятность поражения регионарных лимфатических узлов весьма низкая, тогда как при прорастании за пределы органа опухоли, как правило, имеют метастазы в регионарных лимфатических узлах. В связи с этим при оценке состояния регионарных путей лимфооттока необходимо принимать во внимание Т-стадию первичной опухоли.
В связи с этим при оценке состояния регионарных путей лимфооттока необходимо принимать во внимание Т-стадию первичной опухоли.
В будущем использование специфических контрастных препаратов для внутривенного введения на основе наночастиц оксида железа позволит улучшить неинвазивную визуализацию лимфатических узлов [7, 11].
Специфических показаний для КТ или МРТ одних лишь лимфатических узлов брюшной полости и малого таза не существует. Исследование всегда предполагает комплексное изучение опухоли и путей лимфооттока от пораженной области.
В данной главе обсуждается исследование лимфатических узлов при злокачественных новообразованиях малого таза, в частности внутренних половых органов женщин. В аспекте стадирования местного распространения опухоли МРТ имеет несомненное преимущество перед КТ.
В будущем появление лимфотропных контрастных препаратов, вероятно, приведет к появлению новых показаний к МРТ лимфатических узлов.
Методика МРТ-исследования
В настоящее время поверхностные катушки позволяют получать высококонтрастные изображения всей брюшной полости; при возможности их необходимо использовать для дополнительного исследования забрюшинных лимфатических узлов (помимо регионарных) при первичных злокачественных новообразованиях органов малого таза. При раке шейки или тела матки выявление увеличенных лимфоузлов в забрюшинном пространстве влияет на тактику лечения, в частности, при планировании послеоперационной лучевой терапии.
При раке шейки или тела матки выявление увеличенных лимфоузлов в забрюшинном пространстве влияет на тактику лечения, в частности, при планировании послеоперационной лучевой терапии.
Для первичного исследования лимфатических узлов брюшной полости и малого таза используются изображения в аксиальной плоскости. При необходимости их дополняют изображениями во фронтальной плоскости (для оценки ретроперитонеальных лимфатических узлов) или косых плоскостях (для оценки лимфатических узлов, расположенных по ходу наружных и внутренних подвздошных сосудов). Это позволяет не только локализовать лимфатические узлы относительно крупных сосудистых стволов, но также уточнить их размеры (соотношение размеров по короткой и длинной оси). Изображения в коронарной плоскости предоставляют хороший обзор брыжеечных и сальниковых лимфатических узлов. В качестве альтернативы можно использовать реконструкции из 3D-блоков. В редких случаях для детальной визуализации подозрительного лимфатического узла может понадобиться получение изображений с двойной ангуляцией. При исследовании лимфатических узлов необходимо применять спазмолитик, предотвращающий появление артефактов от перистальтики кишки (бускопан, при наличии противопоказаний к нему — глюкагон).
При исследовании лимфатических узлов необходимо применять спазмолитик, предотвращающий появление артефактов от перистальтики кишки (бускопан, при наличии противопоказаний к нему — глюкагон).
В табл. 1 приведен обзор импульсных последовательностей, наиболее часто используемых для исследования лимфатических узлов в различных анатомических областях. Как правило, для выявления увеличенных лимфатических узлов не обязательно выполнять Т1- и Т2-ВИ. Вместо этого рекомендуется выбирать последовательность, при которой достигается оптимальная визуализация анатомических структур данного отдела. Чтобы увеличить соотношение «сигнал — шум», используются последовательности с задержкой дыхания без подавления сигнала от жира.
На Т2-последовательностях с большим числом усреднений подавление сигнала жира (спектральная сатурация или инверсионный предимпульс) позволяет лучше визуализировать лимфатические узлы за счет их гиперинтенсивного сигнала.
При исследовании женского малого таза рекомендуется выполнять Т1-ВИ или изображения, взвешенные по протонной плотности, с захватом тканей от бифуркации аорты до тазового дна; благодаря этому на фоне введения спазмолитика удается достичь хорошей визуализации лимфатических узлов таза..jpg)
По возможности следует использовать турбо или быстрое спин-эхо (FSE, TSE) с коротким TE (примерно 10–15 мс). Для оценки состояния забрюшинных лимфатических узлов дополнительно выполняются Т1- или Т2-ВИ соответствующей области в аксиальной плоскости с задержкой дыхания (Т1-ВИ GRE; Т2-ВИ одномоментное TSE). В качестве альтернативы предлагается использовать Т2-ВИ с дыхательной навигацией [14], на фоне введения ингибитора перистальтики эта последовательность предоставляет очень детальные изображения верхнего и среднего отделов брюшной полости. При необходимости выполняются изображения в сагиттальной или коронарной плоскости на задержке дыхания, так как они не только имеют меньшее время сбора данных, но и позволяют достичь высокого качества изображения во фронтальной плоскости, которые при большом времени сбора данных обычно высоко восприимчивы к артефактам от перистальтики.
Для исследования лимфатических узлов не требуется введения гадолинийсодержащих контрастных препаратов, которые накапливаются во внеклеточном пространстве (например, омнискан или магневист). Между тем на Т1-ВИ контрастное усиление позволяет дифференцировать лимфатические узлы и сосуды. На постконтрастных изображениях в пораженных лимфатических узлах удается лучше визуализировать центральный некроз.
Между тем на Т1-ВИ контрастное усиление позволяет дифференцировать лимфатические узлы и сосуды. На постконтрастных изображениях в пораженных лимфатических узлах удается лучше визуализировать центральный некроз.
Контрастные препараты, селективно накапливающиеся в неизмененных лимфоузлах, на сегодняшний день активно изучаются в рамках клинических исследований, но пока не одобрены для применения в практике (синерем). Эти препараты содержат очень маленькие частицы оксида железа со свойствами суперпарамагнетика диаметром около 20 нм. После введения в периферическое венозное русло они выходят за пределы сосудов и накапливаются в интерстициальных пространствах организма человека, откуда попадают в лимфу и далее в лимфатические узлы [17, 19, 20].
В неизмененных лимфатических узлах микрочастицы оксида железа захватываются макрофагами, их выраженный эффект укорочения времени Т2-релаксации вызывает снижение интенсивности МР-сигнала от ткани узла, что лучше оценивать на Т2-ВИ в последовательности GRE. Лимфатические узлы с метастазами не накапливают частицы оксида железа и, соответственно, сохраняют типичный МР-сигнал. Как только данные препараты будут одобрены для применения в клинической практике, возникнут новые показания к МРТ лимфатических узлов брюшной полости и таза.
Лимфатические узлы с метастазами не накапливают частицы оксида железа и, соответственно, сохраняют типичный МР-сигнал. Как только данные препараты будут одобрены для применения в клинической практике, возникнут новые показания к МРТ лимфатических узлов брюшной полости и таза.
Изображение лимфатических узлов при МРТ и КТ в норме
При МРТ с использованием стандартных импульсных последовательностей лимфатические узлы выявляются только при увеличении их размеров до 1,0–1,5 см [15]. Оптимизированная МР-технология (матрица 512, сбор данных 3D-блоком, использование поверхностной катушки), а также спиральная или многосрезовая КТ позволяют выявлять лимфатические узлы диаметром 3–5 мм [12, 13]. Благодаря этим методам удается визуализировать лимфатические узлы, расположенные рядом с крупными сосудистыми стволами.
В среднем неактивные лимфатические узлы и лимфатические узлы, не содержащие метастазы, в диаметре не превышают нескольких миллиметров и не выявляются при МРТ. При КТ лимфатические узлы брюшной полости имеют диаметр 3–5 мм, а таза — до 3 мм [9, 18].
При КТ лимфатические узлы брюшной полости имеют диаметр 3–5 мм, а таза — до 3 мм [9, 18].
Визуализируемые лимфатические узлы, как правило, выглядят гипоинтенсивными по сравнению с жировой клетчаткой на Т1-ВИ, умеренно гипоинтенсивными на изображениях, взвешенных по протонной плотности, и изоинтенсивными или слабо гиперинтенсивными по сравнению с клетчаткой на Т2-ВИ (рис. 1, 2). Иногда в структуре интактного лимфатического узла на фоне стромы удается выделить ворота, которые содержат жировую ткань. Забрюшинные лимфатические узлы чаще имеют овальную форму, тогда как лимфатические узлы, расположенные вдоль латеральных стенок таза (внутренние подвздошные и запирательные), выглядят как продолговатые структуры длиной до нескольких сантиметров.
На МР-изображениях малого таза в строгой аксиальной плоскости бывает сложно дифференцировать лимфатические узлы от подвздошных сосудов. В частности, это относится к Т1-ВИ, на которых и лимфатические узлы, и сосуды дают МР-сигнал низкой интенсивности. Дифференцировать эти структуры позволяет внутривенное введение контрастного препарата.
Дифференцировать эти структуры позволяет внутривенное введение контрастного препарата.
На изображениях в последовательности TSE сосуды выглядят гипоинтенсивными. Оптимально дифференцировать сосуды от лимфатических узлов удается на изображениях, взвешенных по протонной плотности, так как сосуды на них дают феномен пустоты потока, а лимфатические узлы характеризуются МР-сигналом средней интенсивности.
При наличии злокачественной опухоли малого таза в описании следует упоминать лимфатические узлы диаметром 5–10 мм, так как этот размер превышает нормальный [6, 9, 18]. В целом при поперечном размере лимфатического узла более 10 мм его следует рассматривать как подозрительный в отношении метастатического поражения.
КТ- и МРТ-диагностика патологически измененных лимфатических узлов
При указании стадии опухолевого процесса следует ссылаться на официальные классификации [16]. Выявление увеличенных лимфатических узлов, которые не относятся к первой линии лимфооттока от области локализации опухоли, имеет большое значение, так как при оперативном вмешательстве их необходимо удалить для гистологического исследования.
Большинство опухолей органов брюшной полости метастазируют по путям лимфооттока, первыми при этом поражаются регионарные лимфатические узлы, а позже — отдаленные. В редких случаях наблюдается атипичное лимфогенное метастазирование с ранним поражением дистальных лимфатических узлов или лимфатических узлов противоположной стороны.
Злокачественные новообразования органов малого таза (шейки и тела матки, верхней трети влагалища и мочевого пузыря), как правило, сначала метастазируют в лимфатические узлы, расположенные у латеральных стенок таза вдоль запирательных, внутренних и наружных подвздошных сосудов (рис. 3, 4).
При опухолях указанной локализации, которые не прорастают за пределы органа и соответствуют начальным стадиям по данным МРТ, увеличение регионарных лимфатических узлов до 5–10 мм не следует считать метастазом. Однако если опухоль прорастает в прилежащие структуры, даже небольшое увеличение лимфатических узлов необходимо рассматривать как признак вторичного поражения.
Сопоставляя изображения в аксиальной и коронарной плоскостях, можно оценить форму увеличенного лимфатического узла. При метастатическом поражении лимфатические узлы приобретают сферическую форму.
При традиционной лимфографии этот признак называют сферической трансформацией лимфатических узлов. При доброкачественной реактивной гиперплазии узлы, напротив, имеют вытянутую овальную форму.
При использовании трехмерных последовательностей с высоким разрешением можно более четко определить форму лимфатического узла, чем притрадиционных 2D-последовательностях, а также измерить его продольный и поперечный размер для вычисления соотношения короткой оси узла к длинной. Используя последовательность 3D MP RANGE, Jager и соавт. [13] удалось визуализировать тазовые лимфатические узлы диаметром до 3 мм. В своей работе эти авторы использовали в качестве критериев злокачественного поражения размер короткой оси лимфатического узла 8 мм и более и соотношение его короткой оси к длинной 0,8 и более (округлая форма). Однако, несмотря на хорошее пространственное разрешение, чувствительность в выявлении метастазов в регионарные лимфатические узлы достигла лишь 60 % при раке предстательной железы и 83 % при раке мочевого пузыря, при специфичности для обеих опухолей, равной 98 %.
Однако, несмотря на хорошее пространственное разрешение, чувствительность в выявлении метастазов в регионарные лимфатические узлы достигла лишь 60 % при раке предстательной железы и 83 % при раке мочевого пузыря, при специфичности для обеих опухолей, равной 98 %.
При исследовании лимфатических узлов у пациенток с раком шейки матки чувствительность МРТ составляет 75 %, а специфичность — 88 %, при использовании порогового размера 1,5 см для тазовых лимфатических узлов (рис. 5, 6). При диаметре менее 10 мм даже разница в размерах лимфатических узлов с обеих сторон не является надежным критерием [15]. Такая низкая чувствительность объясняется тем, что используемый критерий размера не является специфичным; нередко встречаются микрометастазы, при которых размер лимфатических узлов остается нормальным, кроме того, увеличение лимфатических узлов может носить реактивный характер. При гистологическом исследовании материала 310 лимфаденэктомий метастазы в регионарных лимфатических узлах были выявлены у 40 пациентов [10]. При этом макроскопически изменения лимфатических узлов выявлялись лишь в 6 случаях, в 34 случаях диагностировать метастатическое поражение удавалось лишь при гистологическом анализе.
При этом макроскопически изменения лимфатических узлов выявлялись лишь в 6 случаях, в 34 случаях диагностировать метастатическое поражение удавалось лишь при гистологическом анализе.
Еще одной причиной низкой чувствительности МРТ в диагностике вторичного поражения лимфатических узлов является тот факт, что интенсивность МР-сигнала от интактных и пораженных лимфатических узлов на Т1- и Т2-ВИ не различается [8]. И реактивно увеличенные, и метастатически пораженные лимфатические узлы на Т1-ВИ выглядят гипоинтенсивными, а на Т2-ВИ — умеренно гиперинтенсивными по сравнению с клетчаткой. Четко определить наличие метастазов удается только на поздних стадиях, при развитии в них центрального некроза, который выглядит как участок гиперинтенсивного сигнала на Т2-ВИ (рис. 7). Множественное увеличение лимфатических узлов и формирование конгломератов чаще говорит об их метастатическом поражении, особенно при наличии верифицированной первичной опухоли (рис. 8, 9).
При внутривенном введении неселективных КВ реактивно измененные и метастатически пораженные лимфатические узлы одинаково накапливают контрастное вещество [12]. Необходимо помнить, что на постконтрастных изображениях лучше виден центральный некроз.
Необходимо помнить, что на постконтрастных изображениях лучше виден центральный некроз.
Многообещающей технологией в МР-исследовании лимфатических узлов может стать новый лимфотропный контрастный препарат, содержащий наночастицы оксида железа. На сегодняшний день разработан один такой препарат (синерем, Guerbet, Paris), позволяющий оценивать состояние лимфатических узлов в различных областях тела человека (таз, брюшная полость, средостение, голова и шея, подмышечная область).
В ближайшем будущем ожидается одобрение данного препарата к использованию в клинической практике. В исследовании 58 пациентов с раком мочевого пузыря Deserno и соавт. показали, что использование лимфотропного контрастного препарата повышает чувствительность МРТ в диагностике метастатического поражения лимфатических узлов до 96 % по сравнению с 76 % при использовании одного лишь критерия размера; специфичность при этом минимально снижается с 99 до 95 % [7]. Необходимо отметить, что при этом было выявлено метастатическое поражение 10 из 12 лимфатических узлов, размеры которых не превышали 10 мм.
При исследовании пациентов с раком предстательной железы Harisinghani и соавт. установили, что при использовании лимфоселективного контрастного препарата, содержащего наночастицы оксида железа, чувствительность МРТ в диагностике поражения отдельных лимфатических узлов составляет 90 % по сравнению с 35 % при использовании одного лишь критерия размера [11].
Из книги Лучевая диагностика в гинекологии:
Руководство для врачей / Под ред. Г.Е. Труфанова, В.О. Панова. — СПб.: ЭЛБИ-СПб, 2008
УЗИ лимфоузлов в Одинцово и Голицыно по лучшим ценам — сеть медицинских центров «Бэби Плюс»
Лимфатическая система организма помогает поддерживать иммунитет, защищая человека от болезнетворных бактерий, микроорганизмов, токсинов, опухолевых клеток, аллергенов. Она является естественным щитом от заболеваний. Но следить за ее состоянием периодически все же стоит обязательно.
| Услуга | Цена |
|---|---|
| УЗИ лимфоузлов средостения | 800. 00 руб 00 руб |
| УЗИ лимфоузлов шейной области | 700.00 руб |
| УЗИ молочной железы + регионарных лимфоузлов | 1200.00 руб |
| УЗИ лимфоузлов брюшной полости и забрюшинного пространства | 800.00 руб |
| УЗИ лимфоузлов паховой области | 700.00 руб |
УЗИ-диагностика – это одна из наиболее точных и достоверных процедур, позволяющая определить различные патологии на ранних стадиях их развития. УЗИ лимфоузлов играет большую роль в выявлении опухолевого процесса и наличия метастаз.
Что такое лимфоузлы и как они работают
Лимфатическая система является важной частью организма человека. Лимфоузлы выполняют функцию очищения от вредных соединений. Эти органы расположены по всему организму. Их воспаление или увеличение в размерах свидетельствует о наличии воспалительного процесса.
Лимфоузлы – это образования небольшого размера круглой или овальной формы. В норме их размер не превышает 5-10 мм, хотя некоторые органы могут достигать 50 мм и больше без наличия патологий. Общее количество лимфоузлов колеблется от 500 до 800. Они расположены вблизи крупных сосудов всех важных органов. Места локализации органов – шея, подмышки, молочная железа, сосуды верхних и нижних конечностей, поясница, область паха и таза и другие.
В норме их размер не превышает 5-10 мм, хотя некоторые органы могут достигать 50 мм и больше без наличия патологий. Общее количество лимфоузлов колеблется от 500 до 800. Они расположены вблизи крупных сосудов всех важных органов. Места локализации органов – шея, подмышки, молочная железа, сосуды верхних и нижних конечностей, поясница, область паха и таза и другие.
Переферические лимфоузлы обеспечивают очищение лимфы, которая отвечает за насыщение крови иммунными клетками и различными питательными веществами. Таким образом, лимфатические узлы напрямую связаны с иммунитетом человека и остро реагируют на любые инфекционные процессы.
Чем опасно увеличение лимфоузлов
Рост лимфоузлов в размерах – это сигнал о наличии патологического изменения в организме, а иногда и опасности для жизни. Причины, по которым может произойти увеличение и воспаление:
- попадание вирусной, бактериальной или грибковой инфекции;
- любые болезни, провоцирующие воспаление – ОРЗ, тонзиллит, бронхит, гайморит, отит, синусит, кариес, сифилис, корь, туберкулез, подагра, ревматоидный артрит, СПИД, лимфома, травмы и многие другие;
- наличие злокачественных или доброкачественных опухолей;
- аллергические реакции;
- аутоиммунные заболевания;
- повышенный уровень стресса, авитаминоз, хроническая усталость;
- ослабление иммунной системы.

Патологический процесс может быть спровоцирован неконтролируемым приемом некоторых групп лекарственных препаратов.
Если увеличение лимфоузлов сопровождается болезненностью при нажатии, речь идет о наличии инфекции. При отсутствии боли и наличии неровных контуров следует обратиться к онкологу.
Пациенты могут также испытывать дискомфорт при глотании, боль в горле, тошноту при отсутствии аппетита. Наблюдается покраснение участков кожи, сыпь и отечность, повышение температуры тела.
Воспаление и увеличение в размерах лимфоузлов служит предупреждением о необходимости установки точной причины и начала лечения. При наличии инфекции лимфатические узлы нельзя прогревать, смазывать мазями или массировать, чтобы не допустить попадания инфекции на соседние органы и ткани.
У детей причиной воспаления лимфоузлов также могут быть корь или краснуха, но, благодаря вакцинации, в наше время эти болезни встречаются редко.
Как проходит УЗИ
Проведение УЗИ показывает форму и размеры лимфоузлов, позволяет делать заключения об их подвижности, эластичности, взаимодействии с другими тканями, наличии воспаления или злокачественных новообразований. Часто ультразвуковое исследование необходимо для подтверждения диагноза или для контроля над эффективностью лечения. Процедура УЗИ лимфоузлов безболезненна, проводится быстро, не доставляет пациенту дискомфорта или неудобств, доступна по стоимости.
За несколько дней до проведения исследования внутренних лимфоузлов рекомендуется соблюдать специальное меню, чтобы исключить вздутие живота и повышенное газообразование. Запрещено жирное мясо, бобовые, макаронные изделия, мед, газированные напитки. В день процедуры с утра пациент не должен принимать пищу.
Если необходимо провести УЗИ переферических лимфоузлов (шейных, подмышечных, локтевых, паховых), специальная подготовка не требуется.
Расшифровку результатов проводит врач. Воспаление узла, вызванное инфекционным процессом, называют лимфаденитом, невыясненными причинами – лимфаденопатией. Значительные изменения структуры, формы и сосудов свидетельствуют о наличии злокачественных опухолей и метастаз.
Воспаление узла, вызванное инфекционным процессом, называют лимфаденитом, невыясненными причинами – лимфаденопатией. Значительные изменения структуры, формы и сосудов свидетельствуют о наличии злокачественных опухолей и метастаз.
Противопоказания
УЗИ является безопасной манипуляцией, поэтому противопоказания к его проведению отсутствуют. Процедуру не проводят при наличии обширных поражений кожи, например, ожогов.
Возможные осложнения
Отсутствие лечения при воспаленных лимфоузлах может стать причиной тяжелых осложнений. При распространении по крови гнойных масс есть риск развития сепсиса, поражающего жизненно важные органы и нередко заканчивающегося летальным исходом. Могут также возникать абсцессы – нагноения отдельных участков кожи, которые устраняются хирургическим путем или антибактериальной терапией.
Своевременная диагностика позволяет определить причину патологий в лимфоузлах и назначить соответствующее лечение.
В нашем многопрофильном медицинском центре можно сделать УЗИ лимфоузлов взрослым пациентам и ребенку. Мы проводим диагностическую процедуру на современном оборудовании, гарантируем наиболее точные и достоверные результаты в Одинцово и Голицыно. Чтобы записаться на процедуру и узнать цену, воспользуйтесь звонком по телефону или формой на сайте.
Ультразвуковое исследование лимфатических узлов позволит оценить их и выявить возможные патологические процессы. Обследуются периферические, подмышечные, подчелюстные, паховые, шейные лимфоузлы. Показания для УЗИ лимфатических узлов:
- Онкологические патологии, лимфосаркома, лимфома;
- Висцеральный микоз, туберкулез, сифилис, лепра;
- Наличие опухолей в брюшной полости и забрюшинном пространстве;
- ВИЧ-инфекция;
- Абсцессы, воспалительные заболевания, инфекционные болезни, при которых необходимо следить за состоянием региональных и периферических лимфатических узлов.

Врач оценивает эхогенность лимфоузлов, их структуру, подвижность, плотность и размеры. Выявляет, есть ли изменение четкости контуров, как они взаимодействуют с окружающими тканями на предмет наличия опухолевого процесса. Иногда для большей достоверности диагноза применяется так называемая дуплексная эхосонография. Если в изображении органа присутствуют синие, белые и зеленые цвета, то это говорит о наличии доброкачественной опухоли. Красный и черный цвет сигнализируют о злокачественном процессе.
Ультразвуковое исследование лимфоузлов метод диагностики универсальный, абсолютно безболезненный как для взрослых, так и для детей. Эффективность полученных результатов зависит от степени современности оборудования. Но на данный момент во многих клиниках применяются специальные установки для УЗИ с высокой точностью определения любых неполадок в организме. Подготовки для проведения УЗИ лимфатических узлов особой не требуется, оно делается как на полный, так и на голодный желудок.
УЗИ регионарных лимфоузлов Мытищи | клиника “Апельсин”
Почти в 90% случаев изменение формы и размера надключичных лимфоузлов является свидетельством инфекции, локализующейся в верхней части туловища. В то же время, эти признаки могут быть маркером серьезных заболеваний, таких, как злокачественные опухоли. С возрастом этот процент увеличивается. Своевременно диагностировать патологические состояния помогает УЗИ надключичных лимфоузлов. Пройти обследование вы можете в медицинском центре «Апельсин».
Показания
Показанием к проведению ультразвукового исследования надключичных лимфоузлов является их увеличение в размере. При инфекционных и воспалительных процессах, изменение лимфатических узлов всегда сопровождается симптомами соответствующего заболевания. Бессимптомно развиваются тяжелые патологии, например, рак или СПИД,
У детей УЗИ шейных лимфоузлов назначается при подозрении на различные заболевания. Это связано с тем, что в первые годы жизни организм малыша приспосабливается к окружающей среде, и незначительное увеличение узлов лимфосистемы является разновидностью физиологической нормы.
Назначить ультразвуковую диагностику может терапевт или врач профильной квалификации (ЛОР, маммолог, эндокринолог и т.д.). Запишитесь на прием к специалисту сразу, как только обнаружили любые изменения в лимфоузлах:
- Симметричное или несимметричное увеличение.
- Припухлость.
- Покраснение кожи в месте локализации лимфатического узла.
- Болезненные ощущения, которые могут возникать при движении шеи, надавливании.
Часто воспаление надключичных лимфоузлов сопровождается признаками простуды, поэтому пациент не обращает внимания на тревожные симптомы. Помните, самолечение может привести к серьезным последствиям, так как болезнь не будет своевременно диагностирована и вы не получите адекватного лечения.
Обследование лимфоузлов в диагностике рака
УЗИ подключичных лимфоузлов применяется в диагностике раковых заболеваний. По статистике, на них приходится около 5-10% причин, вызвавших изменения в лимфосистеме. На начальных этапах развития злокачественной опухоли надключичный лимфоузел увеличивается в размере, но при пальпации или движении шеи он не болит.
Важно! Если надключичный лимфатический узел увеличен, прощупывается при пальпации, но симптомов воспаления нет, нужно незамедлительно пройти обследование, так как это может быть связано с развитием онкопатологий.
Узел может быть поражен меланомой, нейробластомой, семиномой, саркомой Капоши. При этих онкопатологиях он безболезненный и эластичный на ощупь. Для постановки точного диагноза требуется комплексное обследование, в котором УЗИ – только один из методов.
Результаты
Строение лимфосистемы облегчает врачу поиск причин патологии. Воспаление надключичного лимфатического узла может свидетельствовать о развитии заболеваний легких, щитовидки, молочных желез и т.д. И именно на поиск таких патологий будет направлена диагностика.
После проведения УЗИ врач интерпретирует результаты, при необходимости назначает дополнительное обследование или консультацию специалиста другого профиля. В запущенных случаях лимфаденита или при обнаружении запущенного рака может потребоваться сканирование и других участков лимфосистемы, например, будет назначено УЗИ паховых лимфоузлов.
Помните, лимфаденит, даже если он вызван воспалительными, а не онкологическими процессами, опасен для здоровья. Без лечения он может привести к серьезным осложнениям – нагноение, абсцесс, сепсис, флегмона. В случае развития онкопатологии, отказываясь от обследования воспаленных лимфоузлов, вы даете раку время на развитие и метастазирование.
Прохождение УЗИ
Врач рекомендует сделать обследование надключичных лимфоузлов? Запишитесь на прием по телефону +7 (495) 646-80-03 или оставьте онлайн-заявку на сайте. Вам будет назначена дата и время проведения процедуры. Так как УЗИ лимфатических узлов не требует подготовки, пройти обследование можно в день обращения. Заключение сонолога будет выдано вам на руки после прохождения процедуры.
Увеличение лимфатических узлов в паху: причины, диагностика и лечение
Лимфатические узлы помогают вашему организму бороться с инфекциями. Эти крошечные железы действуют как фильтры и улавливают бактерии, вирусы и другие причины болезней, чтобы предотвратить заражение ими других частей вашего тела.
Лимфатические узлы обычно имеют размер менее ½ дюйма в поперечнике, что примерно соответствует размеру горошины. Они могут значительно вырасти, иногда достигая размеров теннисного мяча.
Лимфатические узлы в паху также называют паховыми лимфатическими узлами.Распухшие узлы в паху могут быть вызваны травмой или кожной инфекцией, например, стопой спортсмена. Инфекции, передаваемые половым путем (ИППП) и рак также могут вызывать увеличение лимфатических узлов в паху.
Чаще всего опухшие паховые лимфатические узлы вызываются инфекциями или травмами нижней части тела. Это может быть:
- пах
- гениталии
- мочевыводящие пути
- нога
- стопа
Примеры:
- Стопа спортсмена: грибковая инфекция, которая обычно начинается с чешуйчатой сыпи между пальцы ног
- Джок зуд: грибковая инфекция, вызывающая красную зудящую сыпь в области паха
- Влагалищная инфекция или грибковая инфекция полового члена: распространенная инфекция, вызванная чрезмерным ростом грибка Candida
- Мочевыводящие пути Инфекция (ИМП): обычная инфекция, которая может поражать любую часть мочевыводящих путей
- Целлюлит: распространенная и потенциально серьезная кожная инфекция, которая чаще всего поражает голени и вызывает покраснение и отек
- Баланит: раздражение кожи на крайней плоти и головке полового члена, которое чаще встречается у необрезанных людей
- Prosta titis: опухоль предстательной железы, которая может быть вызвана бактериальной инфекцией или травмой
- Цистит: Воспаление мочевого пузыря, чаще всего вызываемое ИМП, но также может быть вызвано некоторыми лекарствами или раздражающими средствами гигиены
- Генитальный герпес: ИППП, которая часто начинается с гриппоподобных симптомов и увеличения лимфатических узлов в паху перед вспышкой генитальных волдырей
- Гонорея: очень распространенная ИППП, которая часто не вызывает никаких симптомов, но может вызывать выделения и болезненное мочеиспускание
- Сифилис: серьезная ИППП, которая начинается с язвы, называемой шанкром, и развивается поэтапно, приводя к серьезным осложнениям, если не лечить
- ВИЧ: вирус, поражающий иммунную систему и начинающийся с гриппа симптомы и увеличение лимфатических узлов
В редких случаях увеличение лимфатических узлов в паху может быть вызвано раком. Рак спины, таза и нижних конечностей может распространяться на паховые лимфатические узлы. Некоторые из этих типов рака включают:
Рак спины, таза и нижних конечностей может распространяться на паховые лимфатические узлы. Некоторые из этих типов рака включают:
Увеличение лимфатических узлов также может быть вызвано другими видами рака, такими как лимфома и лейкемия. Эти типы рака с большей вероятностью вызывают набухание нескольких областей узлов.
Иммунодефицитные заболевания и инфекции, такие как мононуклеоз и ветряная оспа, также могут вызывать его.
Нормальные лимфатические узлы маленькие, безболезненные, при нажатии перемещаются под кожу.
В большинстве случаев лимфатические узлы увеличиваются в одной области, рядом с местом травмы или инфекции. Когда набухает более одной области узлов, это называется генерализованной лимфаденопатией.
Определенные инфекции и рак с большей вероятностью вызывают опухание нескольких областей лимфатических узлов, включая лимфому, лейкоз и ВИЧ. Корь, состояния, влияющие на иммунную систему, и некоторые лекарства также могут вызывать генерализованную лимфаденопатию.
По данным Cleveland Clinic, лимфатический узел больше 0.4 дюйма или 1 сантиметр в диаметре считается ненормальным.
Увеличение лимфатических узлов в паху может быть болезненным на ощупь, а кожа над ними может выглядеть красной и воспаленной, в зависимости от причины.
Если ваши опухшие узлы вызваны инфекцией или травмой нижней части тела, другие симптомы могут включать:
Другие симптомы чаще встречаются, когда опухшие лимфатические узлы вызваны раком. К ним относятся:
Чтобы диагностировать причину увеличения лимфатических узлов в паху, ваш врач начнет с вашего медицинского и сексуального анамнеза.Они спросят о ваших симптомах, в том числе о том, как долго были увеличены ваши лимфатические узлы.
Поскольку некоторые лекарства могут вызывать лимфаденопатию, врач также захочет узнать, какие лекарства вы принимаете.
Вашему врачу также может потребоваться дополнительное обследование, которое может включать:
- Физический осмотр .
 Ваш врач проверит ваши увеличенные лимфатические узлы на предмет размера, консистенции, боли и тепла. Они также проверит наличие других лимфаденопатий и признаков инфекции и болезни, включая ИППП.
Ваш врач проверит ваши увеличенные лимфатические узлы на предмет размера, консистенции, боли и тепла. Они также проверит наличие других лимфаденопатий и признаков инфекции и болезни, включая ИППП. - Анализ мочи . Вас могут попросить сдать образец мочи, чтобы проверить наличие признаков ИМП или другой инфекции, включая ИППП.
- Пап-тест . Пап-тест проверяет шейку матки на наличие аномальных клеток и рака шейки матки. Также может быть проведен тест на ВПЧ. ВПЧ был связан с раком:
- Тестирование на ИППП . Наряду с цервикальными мазками и образцами мочи и крови, мазки из уретры и другие тесты на ИППП могут быть выполнены при подозрении на ИППП.
- Анализы крови . Определенные анализы крови могут помочь диагностировать основное заболевание, включая инфекции и лейкемию. Назначенные анализы крови будут зависеть от того, что, по подозрению вашего врача, вызывает опухание узлов. Это может включать общий анализ крови (CBC), посев крови и тесты на ВИЧ.

- Визуальные тесты . Ваш врач может назначить один или несколько типов визуализационных тестов, чтобы помочь определить возможные источники инфекции или найти опухоли. Используемые методы визуализации могут включать ультразвуковое исследование брюшной полости, таза и паха или компьютерную томографию пораженного участка.
- Биопсия лимфатического узла . Если другие тесты не позволяют поставить диагноз или есть подозрение на рак, ваш врач может порекомендовать биопсию. Образец лимфатического узла или целого лимфатического узла может быть удален. Врач обычно выбирает биопсию самого большого лимфатического узла.
Увеличение лимфатических узлов в паху – это симптом, а не состояние. Лечение зависит от того, что вызывает опухание узлов.
Если причиной является инфекция, лечение зависит от типа инфекции и может включать местное лечение, пероральное лечение или их комбинацию.
Лечение включает:
Если опухоль лимфатических узлов вызывает рак, лечение зависит от типа рака, стадии, возраста и общего состояния здоровья.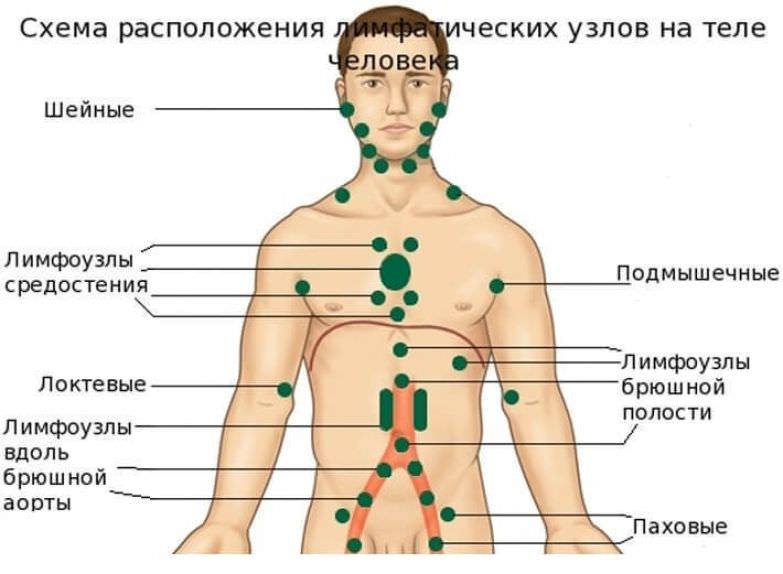 Варианты могут включать:
Варианты могут включать:
Увеличенные лимфатические узлы обычно возвращаются в норму, когда основное состояние улучшается. Например, если у вас незначительная кожная инфекция, такая как стопа спортсмена, ваши лимфатические узлы должны вернуться к своему нормальному размеру после того, как вы вылечите инфекцию.
Любая шишка в паху должна быть осмотрена врачом.Обратитесь к врачу, если:
- опухоль появилась без очевидной причины, например, из-за кожной инфекции или травмы
- опухоль присутствует более двух недель или продолжает увеличиваться
- ваши лимфатические узлы становятся твердыми или не двигаются когда вы нажимаете на них
- опухоль сопровождается стойкой лихорадкой, необъяснимой потерей веса или ночным потоотделением
- вы подвергались воздействию ИППП
Большинство опухших лимфатических узлов в паху вызвано инфекцией нижней части тела или травма, но могло быть что-то более серьезное.Поговорите со своим врачом, особенно если у вас есть другие симптомы.
Увеличение лимфатических узлов в паху: причины, диагностика и лечение
Лимфатические узлы помогают вашему организму бороться с инфекциями. Эти крошечные железы действуют как фильтры и улавливают бактерии, вирусы и другие причины болезней, чтобы предотвратить заражение ими других частей вашего тела.
Лимфатические узлы обычно имеют размер менее ½ дюйма в поперечнике, что примерно соответствует размеру горошины. Они могут значительно вырасти, иногда достигая размеров теннисного мяча.
Лимфатические узлы в паху также называют паховыми лимфатическими узлами. Распухшие узлы в паху могут быть вызваны травмой или кожной инфекцией, например, стопой спортсмена. Инфекции, передаваемые половым путем (ИППП) и рак также могут вызывать увеличение лимфатических узлов в паху.
Чаще всего опухшие паховые лимфатические узлы вызываются инфекциями или травмами нижней части тела. Это может быть:
- пах
- гениталии
- мочевыводящие пути
- нога
- стопа
Примеры:
- Стопа спортсмена: грибковая инфекция, которая обычно начинается с чешуйчатой сыпи между пальцы ног
- Джок зуд: грибковая инфекция, вызывающая красную зудящую сыпь в области паха
- Влагалищная инфекция или грибковая инфекция полового члена: распространенная инфекция, вызванная чрезмерным ростом грибка Candida
- Мочевыводящие пути Инфекция (ИМП): обычная инфекция, которая может поражать любую часть мочевыводящих путей
- Целлюлит: распространенная и потенциально серьезная кожная инфекция, которая чаще всего поражает голени и вызывает покраснение и отек
- Баланит: раздражение кожи на крайней плоти и головке полового члена, которое чаще встречается у необрезанных людей
- Prosta titis: опухоль предстательной железы, которая может быть вызвана бактериальной инфекцией или травмой
- Цистит: Воспаление мочевого пузыря, чаще всего вызываемое ИМП, но также может быть вызвано некоторыми лекарствами или раздражающими средствами гигиены
- Генитальный герпес: ИППП, которая часто начинается с гриппоподобных симптомов и увеличения лимфатических узлов в паху перед вспышкой генитальных волдырей
- Гонорея: очень распространенная ИППП, которая часто не вызывает никаких симптомов, но может вызывать выделения и болезненное мочеиспускание
- Сифилис: серьезная ИППП, которая начинается с язвы, называемой шанкром, и развивается поэтапно, приводя к серьезным осложнениям, если не лечить
- ВИЧ: вирус, поражающий иммунную систему и начинающийся с гриппа симптомы и увеличение лимфатических узлов
В редких случаях увеличение лимфатических узлов в паху может быть вызвано раком. Рак спины, таза и нижних конечностей может распространяться на паховые лимфатические узлы. Некоторые из этих типов рака включают:
Рак спины, таза и нижних конечностей может распространяться на паховые лимфатические узлы. Некоторые из этих типов рака включают:
Увеличение лимфатических узлов также может быть вызвано другими видами рака, такими как лимфома и лейкемия. Эти типы рака с большей вероятностью вызывают набухание нескольких областей узлов.
Иммунодефицитные заболевания и инфекции, такие как мононуклеоз и ветряная оспа, также могут вызывать его.
Нормальные лимфатические узлы маленькие, безболезненные, при нажатии перемещаются под кожу.
В большинстве случаев лимфатические узлы увеличиваются в одной области, рядом с местом травмы или инфекции. Когда набухает более одной области узлов, это называется генерализованной лимфаденопатией.
Определенные инфекции и рак с большей вероятностью вызывают опухание нескольких областей лимфатических узлов, включая лимфому, лейкоз и ВИЧ. Корь, состояния, влияющие на иммунную систему, и некоторые лекарства также могут вызывать генерализованную лимфаденопатию.
По данным Cleveland Clinic, лимфатический узел больше 0.4 дюйма или 1 сантиметр в диаметре считается ненормальным.
Увеличение лимфатических узлов в паху может быть болезненным на ощупь, а кожа над ними может выглядеть красной и воспаленной, в зависимости от причины.
Если ваши опухшие узлы вызваны инфекцией или травмой нижней части тела, другие симптомы могут включать:
Другие симптомы чаще встречаются, когда опухшие лимфатические узлы вызваны раком. К ним относятся:
Чтобы диагностировать причину увеличения лимфатических узлов в паху, ваш врач начнет с вашего медицинского и сексуального анамнеза.Они спросят о ваших симптомах, в том числе о том, как долго были увеличены ваши лимфатические узлы.
Поскольку некоторые лекарства могут вызывать лимфаденопатию, врач также захочет узнать, какие лекарства вы принимаете.
Вашему врачу также может потребоваться дополнительное обследование, которое может включать:
- Физический осмотр .
 Ваш врач проверит ваши увеличенные лимфатические узлы на предмет размера, консистенции, боли и тепла. Они также проверит наличие других лимфаденопатий и признаков инфекции и болезни, включая ИППП.
Ваш врач проверит ваши увеличенные лимфатические узлы на предмет размера, консистенции, боли и тепла. Они также проверит наличие других лимфаденопатий и признаков инфекции и болезни, включая ИППП. - Анализ мочи . Вас могут попросить сдать образец мочи, чтобы проверить наличие признаков ИМП или другой инфекции, включая ИППП.
- Пап-тест . Пап-тест проверяет шейку матки на наличие аномальных клеток и рака шейки матки. Также может быть проведен тест на ВПЧ. ВПЧ был связан с раком:
- Тестирование на ИППП . Наряду с цервикальными мазками и образцами мочи и крови, мазки из уретры и другие тесты на ИППП могут быть выполнены при подозрении на ИППП.
- Анализы крови . Определенные анализы крови могут помочь диагностировать основное заболевание, включая инфекции и лейкемию. Назначенные анализы крови будут зависеть от того, что, по подозрению вашего врача, вызывает опухание узлов. Это может включать общий анализ крови (CBC), посев крови и тесты на ВИЧ.

- Визуальные тесты . Ваш врач может назначить один или несколько типов визуализационных тестов, чтобы помочь определить возможные источники инфекции или найти опухоли. Используемые методы визуализации могут включать ультразвуковое исследование брюшной полости, таза и паха или компьютерную томографию пораженного участка.
- Биопсия лимфатического узла . Если другие тесты не позволяют поставить диагноз или есть подозрение на рак, ваш врач может порекомендовать биопсию. Образец лимфатического узла или целого лимфатического узла может быть удален. Врач обычно выбирает биопсию самого большого лимфатического узла.
Увеличение лимфатических узлов в паху – это симптом, а не состояние. Лечение зависит от того, что вызывает опухание узлов.
Если причиной является инфекция, лечение зависит от типа инфекции и может включать местное лечение, пероральное лечение или их комбинацию.
Лечение включает:
Если опухоль лимфатических узлов вызывает рак, лечение зависит от типа рака, стадии, возраста и общего состояния здоровья. Варианты могут включать:
Варианты могут включать:
Увеличенные лимфатические узлы обычно возвращаются в норму, когда основное состояние улучшается. Например, если у вас незначительная кожная инфекция, такая как стопа спортсмена, ваши лимфатические узлы должны вернуться к своему нормальному размеру после того, как вы вылечите инфекцию.
Любая шишка в паху должна быть осмотрена врачом.Обратитесь к врачу, если:
- опухоль появилась без очевидной причины, например, из-за кожной инфекции или травмы
- опухоль присутствует более двух недель или продолжает увеличиваться
- ваши лимфатические узлы становятся твердыми или не двигаются когда вы нажимаете на них
- опухоль сопровождается стойкой лихорадкой, необъяснимой потерей веса или ночным потоотделением
- вы подвергались воздействию ИППП
Большинство опухших лимфатических узлов в паху вызвано инфекцией нижней части тела или травма, но могло быть что-то более серьезное.Поговорите со своим врачом, особенно если у вас есть другие симптомы.
Увеличение лимфатических узлов в паху: причины, диагностика и лечение
Лимфатические узлы помогают вашему организму бороться с инфекциями. Эти крошечные железы действуют как фильтры и улавливают бактерии, вирусы и другие причины болезней, чтобы предотвратить заражение ими других частей вашего тела.
Лимфатические узлы обычно имеют размер менее ½ дюйма в поперечнике, что примерно соответствует размеру горошины. Они могут значительно вырасти, иногда достигая размеров теннисного мяча.
Лимфатические узлы в паху также называют паховыми лимфатическими узлами. Распухшие узлы в паху могут быть вызваны травмой или кожной инфекцией, например, стопой спортсмена. Инфекции, передаваемые половым путем (ИППП) и рак также могут вызывать увеличение лимфатических узлов в паху.
Чаще всего опухшие паховые лимфатические узлы вызываются инфекциями или травмами нижней части тела. Это может быть:
- пах
- гениталии
- мочевыводящие пути
- нога
- стопа
Примеры:
- Стопа спортсмена: грибковая инфекция, которая обычно начинается с чешуйчатой сыпи между пальцы ног
- Джок зуд: грибковая инфекция, вызывающая красную зудящую сыпь в области паха
- Влагалищная инфекция или грибковая инфекция полового члена: распространенная инфекция, вызванная чрезмерным ростом грибка Candida
- Мочевыводящие пути Инфекция (ИМП): обычная инфекция, которая может поражать любую часть мочевыводящих путей
- Целлюлит: распространенная и потенциально серьезная кожная инфекция, которая чаще всего поражает голени и вызывает покраснение и отек
- Баланит: раздражение кожи на крайней плоти и головке полового члена, которое чаще встречается у необрезанных людей
- Prosta titis: опухоль предстательной железы, которая может быть вызвана бактериальной инфекцией или травмой
- Цистит: Воспаление мочевого пузыря, чаще всего вызываемое ИМП, но также может быть вызвано некоторыми лекарствами или раздражающими средствами гигиены
- Генитальный герпес: ИППП, которая часто начинается с гриппоподобных симптомов и увеличения лимфатических узлов в паху перед вспышкой генитальных волдырей
- Гонорея: очень распространенная ИППП, которая часто не вызывает никаких симптомов, но может вызывать выделения и болезненное мочеиспускание
- Сифилис: серьезная ИППП, которая начинается с язвы, называемой шанкром, и развивается поэтапно, приводя к серьезным осложнениям, если не лечить
- ВИЧ: вирус, поражающий иммунную систему и начинающийся с гриппа симптомы и увеличение лимфатических узлов
В редких случаях увеличение лимфатических узлов в паху может быть вызвано раком. Рак спины, таза и нижних конечностей может распространяться на паховые лимфатические узлы. Некоторые из этих типов рака включают:
Рак спины, таза и нижних конечностей может распространяться на паховые лимфатические узлы. Некоторые из этих типов рака включают:
Увеличение лимфатических узлов также может быть вызвано другими видами рака, такими как лимфома и лейкемия. Эти типы рака с большей вероятностью вызывают набухание нескольких областей узлов.
Иммунодефицитные заболевания и инфекции, такие как мононуклеоз и ветряная оспа, также могут вызывать его.
Нормальные лимфатические узлы маленькие, безболезненные, при нажатии перемещаются под кожу.
В большинстве случаев лимфатические узлы увеличиваются в одной области, рядом с местом травмы или инфекции. Когда набухает более одной области узлов, это называется генерализованной лимфаденопатией.
Определенные инфекции и рак с большей вероятностью вызывают опухание нескольких областей лимфатических узлов, включая лимфому, лейкоз и ВИЧ. Корь, состояния, влияющие на иммунную систему, и некоторые лекарства также могут вызывать генерализованную лимфаденопатию.
По данным Cleveland Clinic, лимфатический узел больше 0.4 дюйма или 1 сантиметр в диаметре считается ненормальным.
Увеличение лимфатических узлов в паху может быть болезненным на ощупь, а кожа над ними может выглядеть красной и воспаленной, в зависимости от причины.
Если ваши опухшие узлы вызваны инфекцией или травмой нижней части тела, другие симптомы могут включать:
Другие симптомы чаще встречаются, когда опухшие лимфатические узлы вызваны раком. К ним относятся:
Чтобы диагностировать причину увеличения лимфатических узлов в паху, ваш врач начнет с вашего медицинского и сексуального анамнеза.Они спросят о ваших симптомах, в том числе о том, как долго были увеличены ваши лимфатические узлы.
Поскольку некоторые лекарства могут вызывать лимфаденопатию, врач также захочет узнать, какие лекарства вы принимаете.
Вашему врачу также может потребоваться дополнительное обследование, которое может включать:
- Физический осмотр .
 Ваш врач проверит ваши увеличенные лимфатические узлы на предмет размера, консистенции, боли и тепла. Они также проверит наличие других лимфаденопатий и признаков инфекции и болезни, включая ИППП.
Ваш врач проверит ваши увеличенные лимфатические узлы на предмет размера, консистенции, боли и тепла. Они также проверит наличие других лимфаденопатий и признаков инфекции и болезни, включая ИППП. - Анализ мочи . Вас могут попросить сдать образец мочи, чтобы проверить наличие признаков ИМП или другой инфекции, включая ИППП.
- Пап-тест . Пап-тест проверяет шейку матки на наличие аномальных клеток и рака шейки матки. Также может быть проведен тест на ВПЧ. ВПЧ был связан с раком:
- Тестирование на ИППП . Наряду с цервикальными мазками и образцами мочи и крови, мазки из уретры и другие тесты на ИППП могут быть выполнены при подозрении на ИППП.
- Анализы крови . Определенные анализы крови могут помочь диагностировать основное заболевание, включая инфекции и лейкемию. Назначенные анализы крови будут зависеть от того, что, по подозрению вашего врача, вызывает опухание узлов. Это может включать общий анализ крови (CBC), посев крови и тесты на ВИЧ.

- Визуальные тесты . Ваш врач может назначить один или несколько типов визуализационных тестов, чтобы помочь определить возможные источники инфекции или найти опухоли. Используемые методы визуализации могут включать ультразвуковое исследование брюшной полости, таза и паха или компьютерную томографию пораженного участка.
- Биопсия лимфатического узла . Если другие тесты не позволяют поставить диагноз или есть подозрение на рак, ваш врач может порекомендовать биопсию. Образец лимфатического узла или целого лимфатического узла может быть удален. Врач обычно выбирает биопсию самого большого лимфатического узла.
Увеличение лимфатических узлов в паху – это симптом, а не состояние. Лечение зависит от того, что вызывает опухание узлов.
Если причиной является инфекция, лечение зависит от типа инфекции и может включать местное лечение, пероральное лечение или их комбинацию.
Лечение включает:
Если опухоль лимфатических узлов вызывает рак, лечение зависит от типа рака, стадии, возраста и общего состояния здоровья.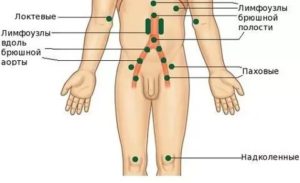 Варианты могут включать:
Варианты могут включать:
Увеличенные лимфатические узлы обычно возвращаются в норму, когда основное состояние улучшается. Например, если у вас незначительная кожная инфекция, такая как стопа спортсмена, ваши лимфатические узлы должны вернуться к своему нормальному размеру после того, как вы вылечите инфекцию.
Любая шишка в паху должна быть осмотрена врачом.Обратитесь к врачу, если:
- опухоль появилась без очевидной причины, например, из-за кожной инфекции или травмы
- опухоль присутствует более двух недель или продолжает увеличиваться
- ваши лимфатические узлы становятся твердыми или не двигаются когда вы нажимаете на них
- опухоль сопровождается стойкой лихорадкой, необъяснимой потерей веса или ночным потоотделением
- вы подвергались воздействию ИППП
Большинство опухших лимфатических узлов в паху вызвано инфекцией нижней части тела или травма, но могло быть что-то более серьезное.Поговорите со своим врачом, особенно если у вас есть другие симптомы.
Лимфаденопатия: дифференциальная диагностика и оценка
РОБЕРТ ФЕРРЕР, доктор медицины, магистр медицины, Центр медицинских наук Техасского университета в Сан-Антонио, Сан-Антонио, Техас
Am Fam Physician. 15 октября 1998 г .; 58 (6): 1313-1320.
Хотя обнаружение лимфаденопатии иногда вызывает опасения по поводу серьезного заболевания, у пациентов, наблюдаемых в учреждениях первичной медико-санитарной помощи, это обычно является результатом доброкачественных инфекционных заболеваний.Большинству пациентов можно поставить диагноз на основании тщательного анамнеза и физического обследования. Локализованная аденопатия должна побудить к поиску соседнего преципитирующего поражения и обследованию других узловых областей, чтобы исключить генерализованную лимфаденопатию. Обычно лимфатические узлы более 1 см в диаметре считаются аномальными. Надключичные узлы являются наиболее опасными для злокачественных новообразований. Период наблюдения от трех до четырех недель целесообразен у пациентов с локализованными узлами и доброкачественной клинической картиной.Генерализованная аденопатия всегда требует дальнейшего клинического исследования. Когда показана биопсия узла, эксцизионная биопсия наиболее аномального узла лучше всего позволит патологу установить диагноз.
Причина лимфаденопатии часто очевидна: например, ребенок с болью в горле, болезненными шейными узлами и положительным экспресс-тестом на стрептококк, или пациент с инфекцией кисти и подмышечной лимфаденопатией. В остальных случаях диагноз менее ясен.Лимфаденопатия может быть единственным клиническим проявлением или одним из нескольких неспецифических результатов, а обнаружение увеличенных лимфатических узлов часто поднимает призрак серьезного заболевания, такого как лимфома, синдром приобретенного иммунодефицита или метастатический рак. Задача врача – эффективно отличить нескольких пациентов с серьезными заболеваниями от многих пациентов с самоограничивающимся заболеванием. В этой статье рассматривается оценка пациентов с центральным клиническим проявлением лимфаденопатии, при этом особое внимание уделяется выявлению пациентов с серьезным заболеванием.
Определение
В теле примерно 600 лимфатических узлов, но у здоровых людей обычно можно пальпировать только те, которые находятся в поднижнечелюстной, подмышечной или паховой областях.1 Лимфаденопатия – это узлы аномального размера, плотности или количества. Существуют различные классификации лимфаденопатии, но простая и клинически полезная система – классифицировать лимфаденопатию как «генерализованную», если лимфатические узлы увеличены в двух или более несмежных областях, или как «локализованные», если поражена только одна область.При постановке дифференциального диагноза важно различать локализованную и генерализованную лимфаденопатию. У пациентов первичной медико-санитарной помощи с необъяснимой лимфаденопатией примерно три четверти пациентов будут иметь локализованную лимфаденопатию и одна четверть – генерализованная лимфаденопатия (Рисунок 1) .2,3
Просмотр / печать Рисунок
Представление лимфаденопатии по анатомическому участку (в процентах).
РИСУНОК 1.
Представление лимфаденопатии по анатомической локализации (в процентах).
Эпидемиология
Наше понимание эпидемиологии лимфаденопатии в семейной практике ограничено нехваткой соответствующей литературы. Только одно исследование4 дает надежные популяционные оценки. Результаты этого голландского исследования показали, что ежегодная заболеваемость необъяснимой лимфаденопатией среди населения в целом составляет 0,6 процента. Из 2556 пациентов, участвовавших в исследовании, которые обратились к семейным врачам с необъяснимой лимфаденопатией, 256 (10 процентов) были направлены к узкому специалисту, а 82 (3.2 процента) потребовалась биопсия, но только у 29 (1,1 процента) была злокачественная опухоль.
Столь низкая распространенность злокачественных новообразований подтверждается результатами двух серий случаев2,3 из отделений семейной практики в Соединенных Штатах, в которых ни у одного из 80 пациентов и трех из 238 пациентов с необъяснимой лимфаденопатией не было диагностировано злокачественное новообразование. Напротив, распространенность злокачественных новообразований при биопсиях лимфатических узлов, выполняемых в специализированных центрах, составляет от 40 до 60 процентов 5, статистика, которая вошла во многие учебники (например,g., «Однако у лиц старше 30 лет лимфаденопатия является результатом доброкачественного процесса только в 40 процентах случаев» 6). Такие утверждения переоценивают вероятность злокачественного новообразования у пациентов с лимфаденопатией, поскольку они исключают 97 процентов пациентов с лимфаденопатией, которым не проводится биопсия. В учреждениях первичной медико-санитарной помощи пациенты в возрасте 40 лет и старше с необъяснимой лимфаденопатией имеют около 4% риска рака по сравнению с 0,4% риска у пациентов моложе 40 лет.4
Диагностический подход к лимфаденопатии
Алгоритм на рисунке 2 обеспечивает диагностическую основу для оценки лимфаденопатии. Алгоритм подчеркивает, что тщательный сбор анамнеза и физикальное обследование являются основой оценки. В большинстве случаев тщательный сбор анамнеза и физикальное обследование позволяют определить легко диагностируемую причину лимфаденопатии, такую как инфекция верхних дыхательных путей, фарингит, пародонтоз, конъюнктивит, лимфаденит, дерматит, укусы насекомых, недавняя иммунизация, болезнь кошачьих царапин или дерматит. , и дальнейшая оценка не требуется (см. «диагностическую» ветвь алгоритма).
Просмотреть / распечатать Рисунок
РИСУНОК 2.
Алгоритм оценки пациента с лимфаденопатией. (ВИЧ = вирус иммунодефицита человека; CBC = общий анализ крови; PPD = производное очищенного белка; RPR = быстрый плазменный реагин; ANA = антинуклеарное антитело; HBsAg = поверхностный антиген гепатита B)
РИСУНОК 2.
Алгоритм для оценка пациента с лимфаденопатией. (ВИЧ = вирус иммунодефицита человека; общий анализ крови = общий анализ крови; PPD = производное очищенного белка; RPR = быстрый плазменный реагин; ANA = антинуклеарные антитела; HBsAg = поверхностный антиген гепатита B)
В других случаях окончательный диагноз не может быть поставлен на только на основании истории болезни и физического осмотра; однако клиническая оценка может убедительно указать на конкретную причину.Подтверждающее тестирование должно быть выполнено, чтобы правильно определить болезнь пациента (см. «Суггестивную» ветвь алгоритма).
У части пациентов будет либо необъяснимая лимфаденопатия после первоначальной клинической оценки, либо предполагаемый диагноз, установленный в «диагностической» или «предполагающей» ветви алгоритма и не подтвержденный результатами тестов или клиническим курсом. У пациентов с необъяснимой локальной лимфаденопатией и обнадеживающей клинической картиной перед биопсией уместен период наблюдения от трех до четырех недель.Пациентам с локализованной лимфаденопатией и тревожной клинической картиной или пациентам с генерализованной лимфаденопатией потребуется дальнейшая диагностическая оценка, которая часто включает биопсию (см. «Необъяснимую» ветвь алгоритма). Тонкоигольная аспирация иногда рассматривается как альтернатива эксцизионной биопсии, но часто дает большое количество недиагностических результатов из-за небольшого количества полученной ткани и невозможности изучить архитектуру железы.7 Кроме того, может существовать некоторый риск формирование синусового тракта в зависимости от основной патологии.8
История болезни
Врач должен учитывать четыре ключевых момента при составлении истории болезни пациента.1 Во-первых, есть ли локализующие симптомы или признаки, указывающие на инфекцию или новообразование в конкретном месте? Во-вторых, существуют ли такие конституциональные симптомы, как лихорадка, потеря веса, усталость или ночная потливость, которые указывают на такие расстройства, как туберкулез, лимфома, коллагеновые сосудистые заболевания, нераспознанная инфекция или злокачественное новообразование? В-третьих, существуют ли эпидемиологические ключи (таблица 1), такие как профессиональные воздействия, недавние поездки или поведение с высоким риском, которые указывают на конкретные расстройства? В-четвертых, принимает ли пациент лекарство, которое может вызвать лимфаденопатию? Известно, что некоторые лекарства вызывают лимфаденопатию (например,g., фенитоин [дилантин]), в то время как другие, такие как цефалоспорины, пенициллины или сульфаниламиды, с большей вероятностью вызывают синдром, подобный сывороточной болезни, с лихорадкой, артралгиями и сыпью в дополнение к лимфаденопатии (таблица 2).
Просмотр / печать таблицы
ТАБЛИЦА 1Эпидемиологические ключи к диагностике лимфаденопатии
| Воздействие | Диагностика | ||
|---|---|---|---|
| 905 , токсоплазмоз | |||
недоваренные мясо | токсоплазмоз | ||
Tick укусить | болезнь Лайма, туляремия | ||
Туберкулез | Туберкулезный аденит | ||
Недавнее переливание или трансплантация крови | Цитомегаловирус, ВИЧ | ||
Сексуальное поведение высокого риска | ВИЧ, сифилис, вирус простого герпеса, цитомегаловирус, инфекция гепатита В | ВИЧ, эндокардит, гепатит B инфекция | |
Профессиональная | |||
Охотники, звероловы | Туляремия | 9 9055 Туляремия | 9 9055 |
Связанные с путешествиями | |||
Аризона, южная Калифорния, Нью-Мексико, западный Техас | Кокцидиоидомикоз | ||
| 5 | Юго-западная часть США Юго-восток или центральная часть США | Гистоплазмоз | |
Юго-Восточная Азия, Индия, северная Австралия | Скрабовый сыпной тиф | ||
83 905 Центральная или Западная Африка n трипаносомоз (сонная болезнь) | |||
Центральная или Южная Америка | Американский трипаносомоз (болезнь Шагаса) | ||
Восточная Африка, Средиземноморье, Китай, Латинская Америка | (Кала) лейшманиоз) | ||
Мексика, Перу, Чили, Индия, Пакистан, Египет, Индонезия | Брюшной тиф | ||
Эпидемиологические ключи к диагностике лимфаденопатии
Общие | ||
Кошка | Болезнь кошачьих царапин, токсоплазмоз | |
Недоваренное мясо 0 | болезнь, туляремия | |
Туберкулез | Туберкулезный аденит | |
Недавнее переливание или трансплантация крови | Цитомегаловирус, ВИЧ | |
Высокий риск сексуального поведения Высокий риск цитомегаловирус, инфекция гепатита B | ||
Внутривенное употребление наркотиков | ВИЧ, эндокардит, гепатит B | |
Профессиональная | ||
Рыбаки, торговцы рыбой, рабочие скотобойни | Эризипелоид | |
Путешествие | ||
Аризона, южная Калифорния, Нью-Мексико, западный Техас | ||
Юго-запад США | Бубонная чума | |
Юго-восток или центральная часть США | Гистоплазмоз | Восточная Австралия Южная Австралия Южная Австралия |
Центральная или Западная Африка | Африканский трипаносомоз (сонная болезнь) | |
Центральная или Южная Америка | Американский трипаносомоз (болезнь Шагаса) | |
Кала-азар (лейшманиоз) | |
Мексика, Перу, Чили, Индия, Пакистан, Египет, Индонезия | Брюшной тиф |
926 Просмотр / Печать ТАБЛИЦА 2
Лекарства, которые могут вызывать лимфу phadenopathy
Аллопуринол (Zyloprim) |
Атенолол (Tenormin) |
Каптоприл (Capozide) |
Карбамазепин (Тегретол) |
Цефалоспорины |
Золото |
Гидралазин (Апресолин) |
Пенициллин |
Фенитоин (Дилантин | Примэтоин (Дилантин) | 9559
Хинидин |
Сульфаниламиды |
Сулиндак (клинорил) |
9055 95550 Lympaty 9055 9 Lympurlo0003 Lympurlo0005 54
Атенолол (тенормин)
Каптоприл (капозид)
Карбамазепин (Тегретол)
Пенициллин
Фенитоин (Дилантин)
Примидон (Мизолин)
Сульфаниламиды
Сулиндак (клинорил)
Физикальное обследование
При локализации лимфаденопатии врач должен осмотреть область, дренированную узлами, на предмет наличия инфекции, кожных поражений или опухолей (Таблица 3).Другие узловые участки также следует тщательно исследовать, чтобы исключить возможность генерализованной, а не локальной лимфаденопатии. Это важный аспект обследования, так как исследование врачей первичного звена показало, что генерализованная лимфаденопатия выявлялась только у 17 процентов пациентов, у которых она присутствовала.9 Тщательная пальпация подчелюстных, передних и задних шейных, надключичных, подмышечных. и паховые узлы могут быть выполнены за короткое время и позволят выявить пациентов с генерализованной лимфаденопатией.
Просмотр / печать таблицы
ТАБЛИЦА 3Группы лимфатических узлов: расположение, лимфатический дренаж и выборочная дифференциальная диагностика
| Расположение | Лимфодренаж | Причины | Лимфатический дренаж | Причины | Инфекции головы, шеи, пазух, ушей, глаз, волосистой части головы, глотки |
|---|---|---|---|---|---|
Подбородочная | Нижняя губа, дно рта, кончик языка, кожа щеки | Синдромы мононуклеоза, вирус Эпштейна-Барра, цитомегаловирус, токсоплазмоз | |||
Яремная | Язык, миндалины, ушная раковина, околоушная глотка | 65 5 шейный | Кожа головы и шеи, кожа рук и груди als, грудная клетка, шейные и подмышечные узлы | Туберкулез, лимфома, злокачественные новообразования головы и шеи | |
Подзатылочный | Скальп и голова | Местная инфекция | Локальная инфекция | Наружный слуховой проход, ушная раковина, скальп | Местная инфекция |
Предаурикулярный | Веки и конъюнктива, височная область, ушная раковина | 0002 Наружный слуховой проход 03 03 | Средостение, легкие, пищевод | Рак легкого, забрюшинного или желудочно-кишечного тракта | |
Левый надключичный узел | Рак грудной клетки, торакальной или грудной клетки r, бактериальная или грибковая инфекция | ||||
Подмышечная | Рука, грудная стенка, грудь | Инфекции, болезнь кошачьих царапин, лимфома, рак груди, силиконовые имплантаты, бруцеллез, меланома 9055 | 9 Эпитрохлеарная | Локтевая часть предплечья и кисти | Инфекции, лимфома, саркоидоз, туляремия, вторичный сифилис |
Паховая область | нижняя брюшная стенка, нижний анальный канал | Инфекции голени или стопы, ЗППП (e.g., вирус простого герпеса, гонококковая инфекция, сифилис, шанкроид, паховая гранулема, венерическая лимфогранулема), лимфома, злокачественные новообразования таза, бубонная чума |
Лимфатические узлы, выбранные группы: расположение, лимфатический дренаж 9055 9055 Дифференциальные группы: расположение, лимфатический дренаж 9055
Поднижнечелюстной
Язык, подчелюстная железа, губы и рот, конъюнктивы, конъюнктивы
Гайморовые пазухи
Подбородочный
Нижняя губа, дно рта, кончик языка, кожа щеки
Синдромы мононуклеоза, вирус Эпштейна-Барра, цитомегаловирус, токсоплазмозис
Язык, миндалина, ушная раковина, околоушная железа
Органический фарингит мс, краснуха
Задний шейный отдел
Скаль и шея, кожа рук и грудных мышц, грудная клетка, шейные и подмышечные лимфоузлы
Туберкулез, лимфома
Туберкулез, лимфома
003 9
0 Злокачественная опухоль головы и шеи
Скальп и голова
Местная инфекция
Заушник
Наружный слуховой проход, ушная раковина, скальп
Местная прединфекция
Наружный слуховой проход
Правый надключичный узел
Средостение, легкие, пищевод
Грудная клетка, брюшная полость через грудной проток
Лимфома, рак грудной клетки или забрюшинного пространства, бактериальная или грибковая инфекция
Подмышечная
Подмышечная, грудная стенка, грудная клетка
Эпитрохлеар
Локтевой аспект предплечья и кисти
Инфекции, лимфома, тулярефилиз 905, саркофилиз 905
Паховый
Пенис, мошонка, вульва, влагалище, промежность, ягодичная область, нижняя брюшная стенка, нижний анальный канал
Инфекции голени или стопы, ЗППП (e.g., вирус простого герпеса, гонококковая инфекция, сифилис, шанкроид, паховая гранулема, венерическая лимфогранулема), лимфома, злокачественные новообразования органов малого таза, бубонная чума
Если лимфатические узлы обнаружены, следует отметить и описать следующие пять характеристик:
Размер. Узлы обычно считаются нормальными, если они достигают 1 см в диаметре; однако некоторые авторы предполагают, что эпитрохлеарные узлы размером более 0,5 см или паховые узлы более 1,5 см следует рассматривать как патологические.7,8 Существует мало информации, позволяющей предположить, что конкретный диагноз может быть основан на размере узла. Однако в одной серии10 из 213 взрослых с необъяснимой лимфаденопатией ни у одного пациента с лимфатическим узлом меньше 1 см 2 (1 см × 1 см) не было рака, в то время как рак присутствовал у 8 процентов пациентов с лимфатическими узлами от 1 см 2 –2,25 см 2 (от 1 см × 1 см до 1,5 см × 1,5 см) и у 38 процентов узлов с узлами больше 2,25 см 2 (1,5 см × 1,5 см). У детей лимфатические узлы более 2 см в диаметре (наряду с аномальной рентгенограммой грудной клетки и отсутствием симптомов уха, носа и горла) были предиктором гранулематозных заболеваний (т.д., туберкулез, болезнь кошачьих царапин или саркоидоз) или рак (преимущественно лимфомы) .11 Эти исследования проводились в специализированных центрах, и выводы могут не применяться в учреждениях первичной медико-санитарной помощи.
Боль / нежность. Когда лимфатический узел быстро увеличивается в размерах, его капсула растягивается и вызывает боль. Боль обычно возникает в результате воспалительного процесса или нагноения, но также может возникать в результате кровоизлияния в некротический центр злокачественного узла. Наличие или отсутствие болезненности не позволяет надежно отличить доброкачественные узлы от злокачественных.4
Согласованность. Каменисто-твердые узлы обычно являются признаком рака, обычно метастатического. Очень твердые эластичные узлы предполагают лимфому. Более мягкие узлы являются результатом инфекций или воспалительных состояний. Гнойные узлы могут быть неустойчивыми. Термин «дробовик» относится к маленьким узлам, которые кажутся под кожей словно дробью картечью, которые обнаруживаются в шейных узлах у детей с вирусными заболеваниями.
Матирование. Группа узлов, которые ощущаются связанными и движутся как единое целое, называется «матовой». Спутанные узлы могут быть доброкачественными (например,g., туберкулез, саркоидоз или венерическая лимфогранулема) или злокачественные (например, метастатическая карцинома или лимфомы).
Расположение. Анатомическое расположение локализованной лимфаденопатии иногда помогает сузить дифференциальный диагноз. Например, болезнь кошачьих царапин обычно вызывает шейную или подмышечную аденопатию, инфекционный мононуклеоз вызывает шейную аденопатию, а ряд заболеваний, передающихся половым путем, связаны с паховой аденопатией (Таблица 4).
Надключичная лимфаденопатия имеет самый высокий риск злокачественных новообразований, который оценивается в 90 процентов у пациентов старше 40 лет и 25 процентов у пациентов младше 40 лет.4 Выполнение пациентом маневра Вальсальвы во время пальпации надключичных ямок увеличивает шанс обнаружения узла. Лимфаденопатия правого надключичного узла связана с раком средостения, легких или пищевода. Левый надключичный узел (узел Вирхова) получает лимфатический поток от грудной клетки и брюшной полости и может сигнализировать о патологии в яичках, яичниках, почках, поджелудочной железе, простате, желудке или желчном пузыре. Параумбиликальный узел (узел сестры Джозеф) встречается редко, но может быть признаком новообразования брюшной полости или таза.12
У пациентов с генерализованной лимфаденопатией физическое обследование должно быть сосредоточено на поиске признаков системного заболевания. Наиболее полезными находками являются сыпь, поражения слизистой оболочки, гепатомегалия, спленомегалия или артрит (Таблица 4). Спленомегалия и лимфаденопатия возникают одновременно при многих состояниях, включая синдромы типа мононуклеоза, лимфолейкоз, лимфому и саркоидоз.
Просмотреть / распечатать таблицу
ТАБЛИЦА 4Оценка предполагаемых причин лимфаденопатии
| Расстройство | Сопутствующие результаты | Тест | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
мальонуклеоз, мальонуклеоз , атипичный лимфоцитоз | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Вирус Эпштейна-Барра * | Спленомегалия у 50% пациентов | Моноспот, IgM EA3 | 99От 80 до 90% пациентов не имеют симптомов | IgM антитела к токсоплазме | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Цитомегаловирус * | Часто легкие симптомы; пациенты могут иметь гепатит | IgM-антитела к ЦМВ, вирусная культура мочи или крови | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Начальные стадии ВИЧ-инфекции * | «гриппоподобное» заболевание, сыпь | антитела к ВИЧ | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Болезнь кошачьих царапин | Лихорадка у одной трети пациентов; шейные или подмышечные узлы | Обычно клинические критерии; при необходимости биопсия | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Фарингит, вызванный стрептококком группы А, гонококком | Лихорадка, глоточный экссудат, шейные узлы | Посев на туловище из горла на подходящей среде | PPD, биопсия | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Вторичный сифилис * | Сыпь | RPR | RPR | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 9000 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 9000 icterus | Функциональные пробы печени, HBsAg | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Венерическая лимфогранулема | Нежные, спутанные паховые узлы | Серология паховые узлы | паховые узлы | 905 68|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Красная волчанка * | Артрит, сыпь, серозит, почечные, неврологические, гематологические расстройства | Клинические критерии, антинуклеарные антитела
| 905 905 905 905 9055 9055 Диагностика подозрительных причин лимфаденопатии2 результаты | Тест | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Синдромы мононуклеозного типа | Усталость, недомогание, лихорадка, атипичный лимфоцитоз | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 9 | 9 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 9 9r65 | % пациенты | Моноспот, IgM EA или VCA | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Токсоплазмоз * | 80-90% пациентов бессимптомны | 0 | IgM коксоплазмоз | Часто слабая симметрия птомы; пациенты могут иметь гепатит | IgM-антитела к ЦМВ, вирусная культура мочи или крови | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Начальные стадии ВИЧ-инфекции * | «гриппоподобное» заболевание, сыпь | антитела к ВИЧ | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Болезнь кошачьих царапин | Лихорадка у одной трети пациентов; шейные или подмышечные узлы | Обычно клинические критерии; при необходимости биопсия | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Фарингит, вызванный стрептококком группы А, гонококком | Лихорадка, глоточный экссудат, шейные узлы | Посев на туловище из горла на подходящей среде | PPD, биопсия | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Вторичный сифилис * | Сыпь | RPR | RPR | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 9000 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 9000 icterus | Функциональные пробы печени, HBsAg | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Венерическая лимфогранулема | Нежные, спутанные паховые узлы | Серология паховые узлы | паховые узлы | 905 68|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Красная волчанка * | Артрит, сыпь, серозит, почечные, неврологические, гематологические расстройства | Клинические критерии, антинуклеарные антитела | 4 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Артрит | Клинические критерии, ревматоидный фактор | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Лимфома * | Лихорадка, ночная потливость, потеря веса у 2055 905 905 905 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Лейкоз * | Дискразии крови, синяки | Мазок крови, костный мозг | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Сывороточная болезнь * | Лихорадка, артериальная лихорадка, малярия; воздействие антисывороток или лекарств | Клинические критерии, анализы комплемента | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Саркоидоз | Узлы корня грудной клетки, поражения кожи, одышка | 02 02 9620002 Лихорадка, конъюнктивит, сыпь, поражения слизистых оболочек | Клинические критерии | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Менее частые причины лимфаденопатии | 83 83, болезнь Лайма Серология IgM | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Корь * | Лихорадка, конъюнктивит, сыпь, кашель | Клинические критерии, серология | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Туляремия | Лихорадка, язва в месте прививки | Посев крови, серология | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Бруцеллез * | Посев крови 968, порок крови 9683 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Чума | Лихорадочное состояние, острое заболевание с скоплением болезненных узлов | Культура крови, серология | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Брюшной тиф * | Жалобы на лихорадку | Посев крови, серология | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Болезнь Стилла * | Лихорадка, сыпь, артрит | Клинические критерии, антинуклеарные антитела, ревматоидный фактор | 9 | 9 , скин смены | Мышечные ферменты, ЭМГ, биопсия мышц | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Амилоидоз * | Усталость, потеря веса | Биопсия | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиническая оценка 9000 может быть полезной в лаборатории алгоритма, которая может быть полезна подтверждающие причину лимфаденопатии, перечислены в таблице 4.Наличие определенных характерных клинических синдромов может помочь врачу определить предполагаемую причину лимфаденопатии.
Синдромы типа мононуклеоза
Пациенты с этими синдромами имеют лимфаденопатию, утомляемость, недомогание, лихорадку и повышенное количество атипичных лимфоцитов. Мононуклеоз чаще всего возникает из-за инфекции вируса Эпштейна-Барра. Наличие типичного синдрома и положительные результаты теста на гетерофильные антитела (Monospot test) подтверждают диагноз.Наиболее частой причиной гетерофил-отрицательного мононуклеоза является раннее инфицирование вирусом Эпштейна-Барра. Ложноотрицательные результаты тестов на гетерофильные антитела особенно распространены у пациентов младше четырех лет. Инфекцию вирусом Эпштейна-Барра можно подтвердить повторением теста на моноспот через 7-10 дней. В редких случаях необходимо подтвердить диагноз с помощью антигена вирусного капсида IgM или титров антител к раннему антигену.
Если антитела к вирусу Эпштейна-Барра отсутствуют, следует рассмотреть другие причины синдрома мононуклеоза.К ним относятся токсоплазмоз, цитомегаловирусная инфекция, стрептококковый фарингит, инфекция гепатита В и инфекция, вызванная вирусом острого иммунодефицита человека (ВИЧ). Острые инфекции, вызванные цитомегаловирусом и токсоплазмой, могут быть идентифицированы с помощью серологии IgM для этих организмов.
Ульцерогландулярный синдром
Этот синдром определяется наличием поражения кожи с регионарной лимфаденопатией. Классическая причина – туляремия, приобретенная при контакте с инфицированным кроликом или клещом; более частые причины включают стрептококковую инфекцию (например,g., импетиго), болезнь кошачьих царапин и болезнь Лайма.
Окулогландулярный синдром
Этот синдром включает сочетание конъюнктивита и связанных с ним преаурикулярных узлов. Общие причины включают вирусный керато-конъюнктивит и болезнь кошачьих царапин, возникающую в результате поражения глаза.
ВИЧ-инфекция
Увеличение лимфатических узлов, которое сохраняется не менее трех месяцев как минимум в двух внеингвинальных областях, определяется как стойкая генерализованная лимфаденопатия и часто встречается у пациентов на ранних стадиях ВИЧ-инфекции.Другие причины генерализованной лимфаденопатии у ВИЧ-инфицированных пациентов включают саркому Капоши, цитомегаловирусную инфекцию, токсоплазмоз, туберкулез, криптококкоз, сифилис и лимфому.
Необъяснимая лимфаденопатия
Когда после первоначальной оценки и после изучения «диагностической» и «суггестивной» ветвей алгоритма (рис. 2) причина лимфаденопатии остается необъясненной, врач должен решить, следует ли проводить конкретное лечение. диагноз. Решение будет зависеть в первую очередь от клинических условий, определяемых возрастом пациента, продолжительностью лимфаденопатии, а также характеристиками и расположением узлов.
Генерализованная лимфаденопатия
Поскольку генерализованная лимфаденопатия почти всегда указывает на наличие серьезного системного заболевания, клиницист должен рассмотреть заболевания, перечисленные в таблице 4, и провести специфическое тестирование, как указано. Если диагноз не может быть поставлен, врач должен сделать биопсию узла. Диагностическая ценность биопсии может быть максимизирована за счет эксцизионной биопсии самого большого и наиболее аномального узла (который не обязательно является наиболее доступным узлом).По возможности врач не должен выбирать паховые и подмышечные узлы для биопсии, так как они часто показывают только реактивную гиперплазию.
Локальная лимфаденопатия
Если лимфаденопатия локализована, решить, когда проводить биопсию, труднее. Пациенты с доброкачественным анамнезом, непримечательным физическим осмотром и отсутствием конституциональных симптомов должны быть повторно обследованы через три-четыре недели, чтобы увидеть, не регрессировали ли лимфатические узлы или нет. Пациентам с необъяснимой локальной лимфаденопатией, у которых есть конституциональные симптомы или признаки, факторы риска злокачественных новообразований или лимфаденопатия, которая сохраняется в течение трех-четырех недель, следует пройти биопсию.Следует избегать биопсии у пациентов с вероятным вирусным заболеванием, поскольку патология лимфатических узлов у этих пациентов может иногда имитировать лимфому и приводить к ложноположительному диагнозу злокачественного новообразования.
Первоначальное ведение
Многие пациенты беспокоятся о причине аномальных лимфатических узлов. Чтобы адекватно развеять их страхи, врач должен спросить пациента о его или ее проблемах и ответить на вопросы о конкретных диагнозах. Если биопсия откладывается, врач должен объяснить пациенту причину ожидания.Пациентов следует предупредить, чтобы они не теряли бдительности в отношении повторного появления узлов, поскольку лимфоматозные узлы, как известно, временно регрессируют.
Заключительный комментарий
У большинства пациентов лимфаденопатия имеет легко диагностируемую инфекционную причину. Диагноз менее очевидных причин часто может быть поставлен после рассмотрения возраста пациента, продолжительности лимфаденопатии и наличия локальных признаков или симптомов, конституциональных признаков или эпидемиологических признаков. Когда причина лимфаденопатии остается невыясненной, уместен период наблюдения от трех до четырех недель, если клинические условия указывают на высокую вероятность доброкачественного заболевания.
Ультразвуковая морфология паховых лимфатических узлов не может свидетельствовать о сопутствующей патологии | Журнал экспериментальных и клинических исследований рака
Исследуемая популяция состояла из 150 пациентов, которые последовательно поступали в наше учреждение для оценки паховых лимфатических узлов в США в период с 1 января 2009 года по 30 июля 2010 года, и которые подвергались хирургическому лечению от меланомы в определенных областях. теоретически дренирование паховых лимфатических узлов не менее чем за 6 месяцев до УЗИ. По крайней мере, еще одно УЗИ было проведено не позднее, чем через 12 месяцев после первого.
Критериями исключения были: исключение из контрольных посещений; наличие метастатических лимфатических узлов; возникновение других неопластических поражений во время последующего наблюдения, в том числе различного гистотипа по отношению к меланоме, в областях, теоретически дренированных из исследуемой лимфатической станции; вторая хирургическая процедура в той же области; локально-регионарные дерматологические или воспалительные патологии (например, псориаз, пузырчатка и т. д.) и беременность.
Характеристики исследуемой популяции представлены в таблице 1.
Таблица 1 Характеристика исследуемой популяцииВсего в исследование было включено 124 человека (74 женщины и 50 мужчин); Их возраст составлял от 12 до 83 лет (средний возраст 55,3 года и модальный возраст 55,5 года).
Толщина меланомы, которую мы измерили только для описательных целей в соответствии с критериями Бреслоу, составляла от 0,7 до 1,3 мм.
Мы тщательно выбрали станцию, противоположную месту иссеченного поражения и сторожевого узла, чтобы снизить вероятность заражения в результате послеоперационного вмешательства и статистическую вероятность метастазов.
Один и тот же аппарат для УЗИ использовался для всех пациентов (Esaotebiomedica Mylab 70XVG – Genova, Италия), и во всех случаях применялся датчик с линейной решеткой 7,5–13 МГц (тип LA523). Все обследования в США проводились двумя экспертами-радиологами (FMS и FE), которые имеют, соответственно, 35 и 12 лет опыта работы в США и 12 и 6 лет опыта в области дерматологической онкологии. УЗИ-исследование проводилось с пациентом в положении лежа на спине, при этом исследуемая конечность была повернута наружу и отведена, при этом зонд оказывал достаточное давление и, при необходимости, варьировал частоту в зависимости от соматических привычек пациента.Сначала мы выполнили нормальное сканирование сосудистой оси и во всех случаях, по крайней мере, второе продольное сканирование, таким образом измеряя две основные ортогональные плоскости лимфатического узла. Данные были записаны в ранее разработанную форму (Дополнительный файл 1: Приложение), а изображения были записаны в системе RIS-PACS нашего объекта; если были какие-либо сомнения, авторы вместе проанализировали данные для достижения консенсуса; при необходимости, к проверке данных привлекалась третья сторона. Лимфатические узлы, которые не были явно метастатическими, но с нетипичными аспектами, были локализованы дерматографической ручкой на соответствующей поверхности кожи и сфотографированы цифровым способом, чтобы оценить тот же лимфатический узел при последующем наблюдении.
Ни в одном из лимфатических узлов не обнаружены аспекты УЗИ, требующие дополнительных диагностических процедур, кроме последующего контроля.
Были оценены следующие УЗ-характеристики лимфатических узлов:
количество и габариты;
аспекта схемы;
однородности и толщины коры, фиксируя любое экстрофлексирование контура;
аспекта хилуса, в частности, дезорганизация;
цвето-силовых доплеровских паттернов васкуляризации.
Мы также записали дополнительные клинические данные, в частности, наличие сахарного диабета, недавние умеренные локо-регионарные тупые травмы, привычную эпиляцию нижних конечностей или лобковых областей, а также занятия спортом, приводящие к частым травматическим событиям. Все данные были записаны в базу данных (Microsoft Windows Excel, Microsoft Corp. Redmond, WA, USA), установленную на стандартном совместимом компьютере IBM.
Для статистического анализа мы рассчитали индекс Спирмена r и выполнили непарный тест Стьюдента t ; уровень значимости был p <0.05. Данные выражены в виде среднего значения ± стандартное отклонение. Статистический анализ выполняли с использованием программного обеспечения GraphPad Prism 5 (GraphPad Software, Inc., Ла-Хойя, Калифорния, США).
Поверхностные паховые лимфатические узлы – обзор
Плоскоклеточные карциномы развиваются предсказуемо, начиная с поражения поверхностных паховых лимфатических узлов с последующим распространением на глубокие паховые и тазовые лимфатические узлы (рис. 6.34). 139 Факторы риска, влияющие на исход, следующие:
Наиболее важным фактором риска смерти является поражение узлов.Смертность составляет приблизительно 10%, 60% и 80% соответственно для опухолей без поражения, поражения паховых органов и тазовых лимфатических узлов. Большинство рецидивов проявляются в течение первого года после операции. 140,141
Местный рецидив: Rouzier et al. показали, что рецидивы в исходном хирургическом поле или участке кожного мостика были значительными предикторами плохого исхода с 71% -ным риском смерти от рака через 5 лет. Интересно, что рецидивы за пределами операционного поля не повлияли на смертность. 142
Факторами риска являются пожилой возраст (73+), ожирение, курение и высокий паритет. 143
Основными факторами патологического риска являются стадия опухоли, инвазия сосудистого пространства и поражение лимфатических узлов. 5-летняя выживаемость составила 60% для рецидивов промежности, 27% для рецидивов в паховой области и тазу, 15% для отдаленных рецидивов и 14% для множественных рецидивов в многоцентровом исследовании. 142
Статус ВПЧ и иммуногистохимия для p16 и p53 влияют на прогноз.В более ранних исследованиях ВПЧ считался неблагоприятным прогностическим индикатором. Однако более поздние исследования показывают, что у ВПЧ-отрицательной группы может быть более неблагоприятный прогноз с большим рецидивом в полевых условиях после лучевой терапии. 2,144-147 Более того, как упоминалось ранее, определение пути может иметь важное значение в ближайшем или отдаленном будущем при выборе методов лечения, которые с большей вероятностью будут успешными при одном (связанном с ВПЧ) типе опухоли.
Другие биологические маркеры находятся в стадии изучения, чему в значительной степени способствует наступающая эпоха молекулярного профилирования. 148 Хотя это и не является прогностическим маркером, мутации PD-L1 были идентифицированы при карциномах вульвы, что свидетельствует о существовании потенциально целевых генов для новых методов лечения. 149
Сосуществующий VIN: Rowley et al. показали, что риск метастазов был низким (1 из 34) для поражений с сосуществующим VIN. 150
Степень метастазов в лимфатические узлы: Hoffman et al. обнаружили, что размер и количество узловых метастазов значительно влияют на исход. 151 Пинто и др. обнаружили, что экстракапсулярный рост лимфатических узлов значительно влияет на смертность и рецидив опухоли. 152 Baiocchi et al. и Gadducci et al. пришли к выводу, что количество хирургически удаленных паховых лимфатических узлов положительно влияет на исход у пациентов с узловыми метастазами и без них. 153,154 Однако Diehl et al. пришли к выводу, что рассечение более шести узлов не повлияло на рецидив. 155
Продолжительность с момента операции: около 90% рецидивов развиваются в течение 2 лет. 142
Инвазия сосудистого пространства: 72% метастазов в лимфатический узел с CLSI по сравнению с 34% без CLSI.
Вовлечение клитора: Вовлечение клитора было связано с неблагоприятным исходом, но не может быть независимым прогностическим индикатором; скорее суррогат степени заболевания в целом. 156
Отчет о патологии: несколько переменных требуют особого внимания.
- •
Тип: необходимо указать тип опухоли, будь то малодифференцированная или ороговевающая. Рецидив может быть выше для опухолей, не связанных с ВПЧ, и это следует решать, если только на основании гистологического исследования или окрашивания p16.
- •
Тип инвазии: ВПЧ-отрицательные опухоли в целом часто связаны с диффузно инфильтративным типом роста. Эта закономерность имеет некоторое прогностическое значение; таким образом, это должно быть подробно описано в отчете о патологии.
- •
Размер: Необходимо записать горизонтальный размер опухоли.
- •
Глубина: В случаях, когда четко обозначенный VIN связан с более глубоко расположенным раком, возможно измерение от самого высокого неинвазивного эпителиально-стромального интерфейса (см. Рис. 6.27A). Однако в большинстве случаев различие между инвазивной и неинвазивной опухолью невозможно; указывается толщина опухоли (например, на рис. 6.27A (слева) и E).
- •
Расстояние до границ: указывается в миллиметрах и имеет особое отношение к решениям относительно адъювантной лучевой терапии.
Диссекция паховых лимфатических узлов | Онкологический центр Fox Chase
Диссекция паховых лимфатических узлов при меланоме
Диссекция паховых лимфатических узлов (также известная как диссекция паховых лимфатических узлов) – это удаление лимфатических узлов и всей ткани паховой области, которая может содержать опухоли.
В человеческом теле есть лимфатические узлы в области шеи, подмышек и паховой области. Лимфатические узлы в паху называют паховыми узлами.
Меланома может распространяться на паховые лимфатические узлы.Если узлы увеличены и прощупываются вами или вашим врачом, или если после биопсии сторожевого лимфатического узла обнаружено, что узлы содержат меланому.
Если меланома обнаружена в лимфатическом узле в этой области, рекомендуется рассечение лимфатических узлов или очистка паха с целью контроля прогрессирования или возврата рака. Как правило, если у пациента обнаруживается меланома в каких-либо лимфатических узлах, рекомендуется удалить их хирургическим путем. Перед операцией вы пройдете курс физиотерапии в нашей предоперационной клинике лимфедемы, вас проинструктируют о упражнениях и измерениях для компрессионного белья.
Минимально инвазивная диссекция паховых лимфатических узлов (MILND)
Онкологический центр Fox Chase – один из немногих центров в стране, предлагающих минимально инвазивный подход к диссекции паховых лимфатических узлов. Такой подход позволяет проводить процедуру через три небольших разреза, а не через разрез большего размера. Разрезы делаются ниже на ноге, подальше от паховой складки, что позволяет снизить риск инфекции, послеоперационных осложнений и боли. Процедура занимает около 1 часа.5 часов на исполнение.
Чего ожидать во время рассечения лимфатических узлов в паховой области
Перед операцией анестезиолог назначит вам общий наркоз, чтобы вы не проснулись во время процедуры. Когда вы засыпаете, в эту область вводят местный анестетик, чтобы обеспечить дополнительный комфорт после процедуры, которая обычно длится 1-3 часа. Во время операции ваш хирург сделает разрез в паху. Для закрытия разреза используются скобки или швы.
Целью операции является удаление всех лимфатических узлов и связанных с ними тканей без повреждения ближайших артерий, вен и нервов.Однако существуют малые паховые нервы, которые необходимо удалить во время операции, что приводит к легкому онемению в верхней части бедра, которое часто остается постоянным.
Иногда необходимо удаление лимфатических узлов в области паха в таз. Для этого необходимо сделать больший разрез, идущий вверх по направлению к животу. Мышцы брюшной стенки открыты для полной видимости лимфатических узлов; затем эту область ремонтируют перед закрытием поверхностной раны.
Поскольку из любой большой раны выделяется жидкость, для сбора жидкости помещается хирургический дренаж (обычно мягкая гибкая силиконовая трубка).Медсестры по уходу на дому будут организованы для проверки дренажа и разреза. Вы можете ожидать, что слив останется на месте в течение 3-4 недель после процедуры.
Подготовка к процедуреВ дополнение к обычной подготовке к операции вам также необходимо будет носить специальные чулки, чтобы предотвратить образование тромбов в ногах. Обычно инъекция гепарина или клексана в кожу живота выполняется, чтобы снизить риск образования тромбов.
После процедуры
Ваш врач будет соблюдать постельный режим в течение 4-6 часов после операции.Скорее всего, вы проведете в больнице 1 или 2 ночи и поедете домой со сливом. Медперсонал обучит вас правильному уходу и организует последующее наблюдение перед возвращением домой. Во время выписки вы, скорее всего, получите рецепт на обезболивающее.
Через 2–3 недели швы и / или скобы будут удалены. Шрам в паху со временем исчезнет.
Как и при любой хирургической процедуре, вы, вероятно, будете чувствовать усталость в течение нескольких недель, и вам следует взять отпуск на 3–6 недель, чтобы отдохнуть и подлечиться.Вам следует вести машину и вернуться к обычным занятиям, как только вы снова почувствуете себя полностью под контролем. Большинство пациентов хорошо восстанавливаются после процедуры и возобновляют все обычные занятия в течение 4-6 недель.
После операции патологоанатом осмотрит и проверит ткань, удаленную из паха. Это подробное обследование занимает около 7-10 рабочих дней. Результаты определят ваше последующее наблюдение и необходимость дальнейшего лечения.
Рекомендуются регулярные послеоперационные осмотры, чтобы проверить прогрессирование заживления и выявить любые признаки возможного рецидива меланомы.Проведенная операция поможет предотвратить прогрессирование меланомы в паховой области. Однако, поскольку меланома может распространиться на другие части тела, рекомендуется постоянное регулярное наблюдение.
Возможные побочные эффекты
Большинство пациентов восстанавливаются после операции хорошо, без каких-либо серьезных проблем. Однако некоторые общие побочные эффекты могут включать скопление жидкости в паху и незначительную раневую инфекцию. С этими проблемами легко справиться, и они обычно не требуют повторной госпитализации.Наиболее частым побочным эффектом является лимфедема, и он встречается примерно у 20% пациентов. Если это произойдет, то через несколько месяцев или лет после процедуры.
Ниже приводится полный список возможных побочных эффектов на ранних и поздних стадиях:
Общие побочные эффекты
- Онемение вокруг раны и в верхней части бедра
- Незначительная раневая инфекция
- Небольшое количество крови или сбор лимфатической жидкости (известная как серома)
- Возможен запор, если выполняется более обширная процедура, включающая удаление узлов в тазу, из-за которой есть дискомфорт в течение 2-3 дней после процедуры (можно рекомендовать только жидкости до кишечник снова функционирует нормально)
- Видный рубец на месте разреза
- Онемение вокруг раны и на внутренней поверхности бедра
- Небольшая серома (скопление жидкости) в ране
- Лимфедема (опухоль ноги)
Менее частые побочные эффекты
- Сильное кровотечение, требующее повторной операции
- Сильная инфекция раны, требующая повторной операции
- Тромбоз глубоких вен (сгустки в венах ног)
- Тромбоэмболия легочной артерии (сгустки легких)
- Повреждение кровеносных сосудов и нервов, снабжающих мышцы
- Инфекция грудной клетки
- Большая серома (сбор жидкости), требующая повторного дренирования или нового дренажа вставка
- Невралгия в ноге или паху






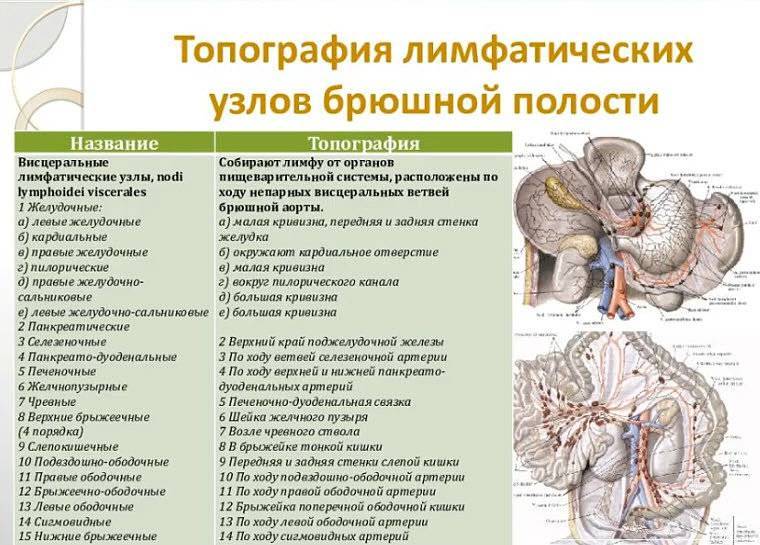 Ваш врач проверит ваши увеличенные лимфатические узлы на предмет размера, консистенции, боли и тепла. Они также проверит наличие других лимфаденопатий и признаков инфекции и болезни, включая ИППП.
Ваш врач проверит ваши увеличенные лимфатические узлы на предмет размера, консистенции, боли и тепла. Они также проверит наличие других лимфаденопатий и признаков инфекции и болезни, включая ИППП.
 Ваш врач проверит ваши увеличенные лимфатические узлы на предмет размера, консистенции, боли и тепла. Они также проверит наличие других лимфаденопатий и признаков инфекции и болезни, включая ИППП.
Ваш врач проверит ваши увеличенные лимфатические узлы на предмет размера, консистенции, боли и тепла. Они также проверит наличие других лимфаденопатий и признаков инфекции и болезни, включая ИППП.