записаться на лор-процедуру в Москве
Поставить правильный диагноз врачу помогает не только осмотр, но и другие методы исследования: клинический и биохимический анализ крови, УЗИ и рентген околоносовых пазух, риноскопия, МРТ и КТ пазух носа.
Лечение
Синусит, особенно в острой стадии, лечит врач, так как только он может подобрать грамотную терапию с учетом диагноза и общего состояния больного. Самолечение, как и отсутствие лечения в течение длительного времени, может лишь усугубить ситуацию и привести к различным осложнениям. Обычно врач подбирает комплексную терапию — комбинация из нескольких процедур позволяет эффективно и в максимально короткие сроки победить болезнь.
К наиболее популярным методам относят:
1. Медикаментозное лечение. Врач-отоларинголог в зависимости от возбудителя болезни и других параметров подбирает антибактериальные, противовирусные, противовоспалительные препараты и иммуностимуляторы, а если проблема вызвана аллергией, то также назначает антигистаминные препараты.
2. Капли (преимущественно сосудосуживающие) и растворы для промывания. Они облегчают дыхание, снимают отечность, позволяют вывести слизистые и гнойные выделения.
3. Ингаляции. Они проводятся как в домашних условиях, так и в стационаре. Но в любом случае раствор подбирает врач.
4. Физиотерапия. Особенно эффективными являются электрофорез, УВЧ, УФО, магнитотерапия и некоторые другие процедуры. Они способны нормализовать иммунитет, обменные процессы, повысить эффективность медикаментозного лечения.
5. «Кукушка» или метод промывания по Проетцу. Эта процедура позволяет полностью очистить пазухи и избежать операции.
Лечение позволяет полностью уничтожить возбудителя болезни, снять нежелательные симптомы, нормализовать дыхание, обмен веществ, восстановить иммунитет, избежать осложнений и перехода болезни из острой в хроническую форму. Если эти методы оказались неэффективными, например, из-за несвоевременного обращения в клинику, показано хирургическое лечение.
Если эти методы оказались неэффективными, например, из-за несвоевременного обращения в клинику, показано хирургическое лечение.
Показания к применению метода Проетца
Метод промывания по Проетцу или «Кукушка» — лор-процедура, которая проводится для лечения большинства воспалительных заболеваний носа, а также аллергических ринитов. Она наиболее эффективна, когда по каким-то причинам (сильный отек, искривление носовой перегородки) отток скопившейся в пазухах жидкости затруднен. Проникновение лечебного раствора в полость носа, носоглотки обеспечит очищение этих структур от патологических элементов. Сделать процедуру «Кукушка» можно и при любом виде насморка.
Метод лечения синусита у взрослых
В Клинике реабилитации в Хамовниках используется системный подход к диагностике и лечению синусита. Мы используем множество современных методик, в число которых входят эндоскопическое исследование полости носа с использованием жесткого эндоскопа, магнитно-резонансная томография околоносовых пазух, физиотерапевтические процедуры и др.
Только поставив диагноз, мы назначаем лечение. Один из самых популярных способов — промывание полости носа и его воздухоносных пазух («Кукушка»). Несмотря на то, что процедура кажется простой, при очень сильной заложенности трудно, а иногда и невозможно промыть пазухи самостоятельно, поэтому проводить ее может только специалист в рамках стационара. Лучше начать лечение при первых же симптомах, как только появились выделения или заложенность.
Курс из 5-7 промываний — это надежный способ:
- избавиться от острого или хронического ринита без осложнений;
- избежать операции и антибактериальной терапии.
Как проводится процедура методом «Кукушка»?
1. Пациент находится в положении полусидя или лежа, а врач при помощи шприца начинает плавно и медленно вливать в одну ноздрю больного теплые антисептические препараты.
2. Одновременно с этим из другой ноздри при помощи вакуумного отсоса специалист удаляет вводимый раствор вместе со слизью и гноем. Сеанс длится не более 10 минут, затем процедура повторяется с другой ноздрей. На протяжении всего лечения больной на выдохе произносит «ку-ку»: благодаря этой особенности процедуры, давшей ей название, слизь не попадает в горло.
Одновременно с этим из другой ноздри при помощи вакуумного отсоса специалист удаляет вводимый раствор вместе со слизью и гноем. Сеанс длится не более 10 минут, затем процедура повторяется с другой ноздрей. На протяжении всего лечения больной на выдохе произносит «ку-ку»: благодаря этой особенности процедуры, давшей ей название, слизь не попадает в горло.
3. Инструмент, скорость вливания и состав раствора подбираются индивидуально, с учетом диагноза, общего состояния, переносимости различных препаратов и других данных.
4. После лечения рекомендуется не выходить на улицу еще 10-15 минут летом и около 30 минут зимой, чтобы остатки раствора полностью вытекли, а полноценное носовое дыхание восстановилось. Такая мера предосторожности позволяет избежать и переохлаждения, способного свести к нулю эффективность промывания.
5. Процедура безболезненная, но иногда больные отмечают определенный дискомфорт. Во время промывания у них могут покраснеть глаза, они могут начать постоянно чихать, чувствовать давление в области носа.
6. В нашей клинике вакуумное промывание полости носа и околоносовых пазух проводится опытными врачами на современном лор-комбайне производства Medstar (Корея).
Противопоказания к процедуре промывания носа «Кукушка»
1. Аллергия на используемые при промывании препараты.
2. Эпилепсия, психические расстройства.
3. Склонность к носовым кровотечениям, заболевания крови, связанные с ее низкой свертываемостью.
Точный список всех противопоказаний уточняет врач на приеме.
Промывание носа методом «Кукушка» в Клинике реабилитации в Хамовниках
Процедура «Кукушка» в Москве поводится во многих клиниках. Выбирайте ту, врачам которой вы доверяете. В Клинике реабилитации в Хамовниках работают профессионалы с большим опытом.
Записаться на консультацию к отоларингологу можно непосредственно на нашем сайте или позвонив в нашу клинику. Наши специалисты всегда готовы подробно рассказать о методах лечения и ответить на ваши вопросы, например, как проводится процедура «Кукушка» при гайморите, цена лечения, длительность сеанса и др.
Учимся быть здоровыми: профилактика гайморита
Гайморит – это воспаление верхнечелюстной придаточной пазухи носа. Придаточные пазухи носа представляют собой образование в виде небольших пещерок, имеющих сообщение с полостью носа.
Основной причиной возникновения гайморита является инфекция – бактерии или вирусы проникают в гайморову пазуху через полость носа или через кровь и вызывают воспалительный процесс. Организм с ослабленной иммунной системой не в состоянии бороться с такими вирусами.
Факторы, предрасполагающие к возникновению гайморита:
- Состояния, нарушающие носовое дыхание
- Нарушения иммунитета, к которым приводят длительные хронические заболевания, паразитозы, аллергические состояния и др.

- Несвоевременное или неправильное лечение обычной простуды, ОРЗ, ринита, что вызывает в качестве осложнения гайморит.
- Бактерионосительство. Многим из Вас знакома процедура медицинского осмотра, когда врачи берут мазки из носа на бактериологические посевы. Зачастую у пациента обнаруживают так называемый стафилококк, который длительное время живет в носоглотке человека. Последний же если бы не проходил обследование – не узнал бы, что он – бактерионоситель. Длительное время эти бактерии могут не приносить серьезного ущерба для здоровья. но даже при обычной простуде стафилококк может активироваться и проявить свои патогенные свойства
- Врожденные нарушения развития анатомических структур полости носа.
- Появляется неприятные ощущения в области носа и околоносовой области, которые постепенно нарастают. Менее выражены боли утром, нарастают – к вечеру. Постепенно боль “теряет” определенное место и у пациента начинает болеть голова.
 Если процесс односторонний, то боли отмечаются с одной стороны.
Если процесс односторонний, то боли отмечаются с одной стороны. - Затруднение носового дыхания. У пациента заложен нос. Голос приобретает гнусавый оттенок. Как правило заложены обе половины носа. Затруднение носового дыхания постоянное или с небольшими облегчениями. Возможна попеременная заложенность правой и левой половин носа.
- Насморк. В большинстве случаев у больного наблюдается слизистое (прозрачное) или гнойное (желтое, зеленое) отделяемое из носа. Этого симптома может не быть, если сильно заложен нос, так как затруднен отток из пазухи (об этом упоминалось выше).
- Повышение температуры тела до 38 и выше. Как правило этот симптом наблюдается при остром гайморите. При хроническом процессе температура тела повышается редко.
- Недомогание. Это выражается утомляемостью, слабостью, пациенты отказываются от пищи, у них нарушается сон.
Это лишь основные жалобы при гайморите.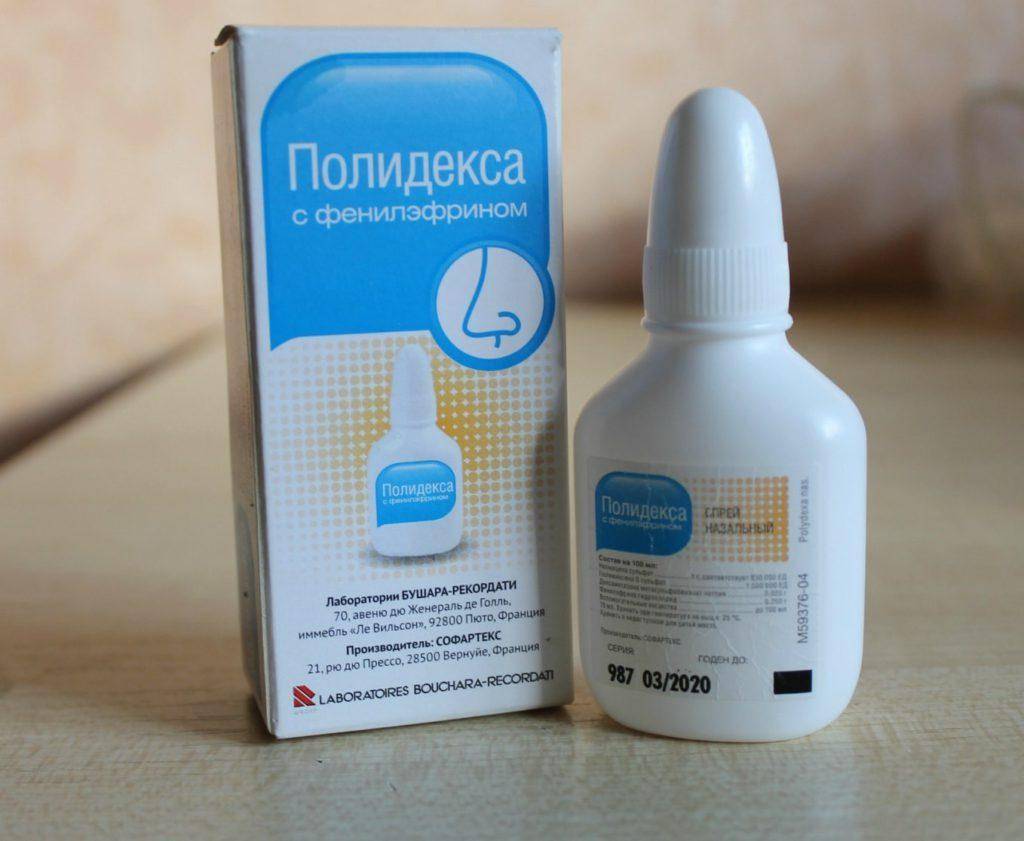 Для установления диагноза помогает проведение рентгенографии или компьютерной томографии (более информативный метод) придаточных пазух носа. После этого, квалифицированный оториноларинголог должен без труда установить диагноз. Когда диагноз гайморита подтвержден, доктор назначит соответствующее лечение.
Для установления диагноза помогает проведение рентгенографии или компьютерной томографии (более информативный метод) придаточных пазух носа. После этого, квалифицированный оториноларинголог должен без труда установить диагноз. Когда диагноз гайморита подтвержден, доктор назначит соответствующее лечение.
Острый гайморит и хронический гайморит чаще всего лечится при помощи обычной фармакотерапии, которую врач подбирает на консультации. Промывания придаточных пазух носа (без прокола) проводят только при выраженном болевом синдроме или обильном выделении гноя. Лазерная терапия проводится с целью устранения последствий воспаления и усиления эффекта от лечения медицинскими препаратами. В ряде случаев (например, при тяжелом течении заболевания) лечение у оториноларинголога целесообразно сочетать с иглорефлексотерапией и приемом биологически активных добавок. Полностью курс лечения острого процесса занимает в зависимости от тяжести от двух недель до двух месяцев.
Лечение острого гайморита включает в себя усиленную антибиотикотерапию, применение сульфаниламидных препаратов, использование сосудосуживающих средств, применение физиотерапевтических методов (электрофорез лекарственных средств, лампа соллюкс, УВЧ, микроволновая терапия, ультразвук, ингаляции и др. ).
).
Особенно эффективны промывания верхнечелюстных пазух после прокола. Для промываний используются изотонический раствор хлористого натрия, растворы фурацилина, борной кислоты, нитрата серебра, калия перманганата и пр. После промываний в пазухи вводятся растворы некоторых антибактериальных средств и ферментных препаратов (трипсин, химотрипсин и др.). В комплексе все эти мероприятия приводят к выздоровлению. Важно избегать холодного ветра в лицо во время прогулок на свежем воздухе в осенне-зимний период.
Если при хроническом гайморите консервативное лечение не приводит к успеху, прибегают к помощи хирургии.
В случае недомогания, необходимо незамедлительно обращаться к врачу для получения квалифицированной помощи и не заниматься самолечением.
10 мифов про ухо, горло и нос. ЛОР-врач
03.02.2021
«Закрой окно — в уши надует».10 мифов про ухо, горло и нос.

Осенью, когда проблема насморка становится особенно актуальной, для врача-оториноларинголога не редкость встретить в своем кабинете поклонников «народных» методов лечения. Они закапывают в нос детям сок лука или чеснока, а то и закладывают внутрь него ароматные зубчики для эффекта. В результате воспаление только усугубляется, а доктору приходится доставать инородное тело из дыхательных путей. Следом идет вереница родителей, считающих, что максимальное укутывание ребенка спасет его от отита, а воздух из открытого окна «надует в уши». Другие же, наоборот, верят, что насморк лечить не нужно и вовсе. Мол, пройдет сам…
Ошибочных представлений о том, как возникают и лечатся болезни уха, горла и носа очень много. Разбираемся с популярными мифами вместе с врачом-оториноларингологом медицинского центра «Любимый доктор» Александром Комса.
Миф 1. От мороженого можно заболеть.
Если человек здоров, ему смело можно есть мороженое.
 Инфекционные заболевания появляются не вследствие холода, а из-за вирусов и бактерий. Но если имеется какой-то хронический очаг инфекции (хронический отит, тонзиллит), холодное мороженое может стать провоцирующим фактором обострения. А вот при некоторых заболеваниях мороженое можно даже использовать в лечебных целях.
Инфекционные заболевания появляются не вследствие холода, а из-за вирусов и бактерий. Но если имеется какой-то хронический очаг инфекции (хронический отит, тонзиллит), холодное мороженое может стать провоцирующим фактором обострения. А вот при некоторых заболеваниях мороженое можно даже использовать в лечебных целях. Александр Комса: «При боли в горле или ушах мороженое или замороженные фрукты работают как местный анестетик. Они успокаивают воспаление. Холод сужает сосуды, поэтому воспалительные процессы консервируются. Лечением этот способ назвать нельзя, но вот для временного облегчения боли в горле он вполне подходит. Лучше выбирать натуральное мороженое без добавок. Оно будет полезнее. Ну и, конечно, есть его нужно небольшими порциями, по чуть-чуть».
Миф 2. Уши надо чистить каждый день.
Сера нужна ушам, как слезы глазам. Это не грязь, а защита для кожи слухового прохода. Каждый день чистить ее не нужно. Ведь когда мы кушаем, разговариваем, избытки серы выходят за счет движений в височно-нижнечелюстном суставе.
 Но есть нюансы. У кого-то сера сухая или почти не продуцируется. А у других она выделяется обильно, да еще и вязкая по консистенции, в связи с чем нередко возникают серные пробки.
Но есть нюансы. У кого-то сера сухая или почти не продуцируется. А у других она выделяется обильно, да еще и вязкая по консистенции, в связи с чем нередко возникают серные пробки. Александр Комса: «Чем чаще мы чистим уши, тем активнее стимулируются серные железы. Соответственно, вырабатывается больше серы. Образованию пробок способствует также использование ватных палочек, наушников-затычек. Многие пациенты приходят промывать уши раз в 2 месяца, каждые полгода. В таких случаях я рекомендую для профилактики серных пробок специальные ушные капли для гигиены уха. Их нужно закапывать раз в 2 недели или раз в месяц. Эти препараты растворяют вязкую серу».
Миф 3. Ватные палочки безопасны для чистки ушей.
Ватные палочки предназначены только для косметических целей. Чистить ими уши опасно. Почему?
Повышается риск возникновения серных пробок.
Травмируется нежная кожа слухового прохода. Даже незначительная травма, царапинка может приводить к сильному воспалению.

Высока вероятность травмы барабанной перепонки. Одно неверное, слишком резкое или глубокое движение ватной палочкой может не только повредить барабанную перепонку, но и анатомические структуры среднего уха.
Александр Комса: «Многие доктора говорят: „Все, что глубже места, куда может достать мизинец в ухе, — зона лор-врача“. Чтобы почистить ухо, достаточно просто протереть его полотенцем или ватным диском после душа. Если вода попала в ушки грудничку после купания, нужно повернуть головку ребенка в одну, потом в другую сторону, чтобы избытки влаги вытекли. Затем протереть ушки полотенцем. Это вся гигиена уха, которая требуется».
Миф 4. При носовом кровотечении нужно запрокидывать голову назад.
Заблуждение это довольно популярно и несет в себе ряд неприятных, и даже опасных последствий.
Человек не видит и не может контролировать тот объем крови, который он теряет.
При запрокидывании головы кровь может попасть в желудок и спровоцировать кровавые рвоты.

Кровь попадает в дыхательные пути и есть вероятность захлебнуться.
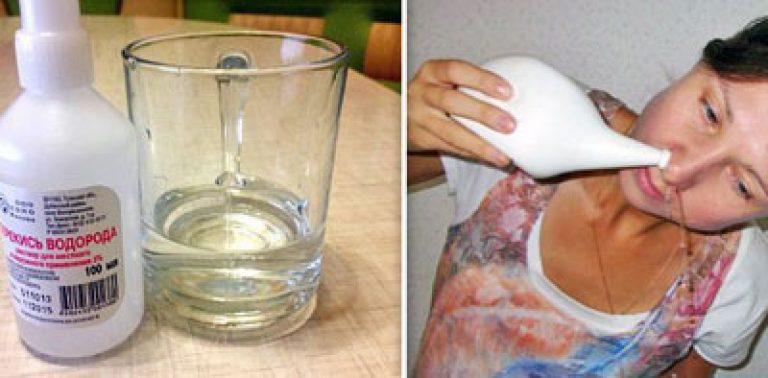
Александр Комса: «Чаще всего кровит передняя часть носовой перегородки. Для того, чтобы остановить кровотечение, нужно вставить ватный тампон (лучше, если он будет смочен перекисью водорода) в пострадавшую половину носа. Если кровотечение не слишком обильное, бывает достаточно плотно прижать палец к крылу носа. Желательно приложить холод к спинке носа или на затылок для того, чтобы сузить сосуды. Голову наклонить чуть вперед, чтобы было видно количество теряемой крови. Если она не останавливается или объем кровопотери большой, нужно вызывать скорую».
Миф 5. При воспалительных заболеваниях эффективно прогревание.
В случае тонзиллитов, ангин, синуситов, гайморитов, отитов заболевшие нередко пытаются облегчить свое состояние прогреванием. Но это вместо помощи может лишь усугубить ситуацию.
Александр Комса: «Создание теплой среды способствует активному размножению бактерий.
 Под воздействием высокой температуры инфекция не уходит, а, наоборот, активизируется и с кровотоком может распространяться по всему организму. Особенно опасны прогревания, когда воспалительный процесс сопровождается образованием гноя. Сухое тепло не противопоказано при каких-то первых симптомах. Например, насморке, когда выделения обильные и прозрачные. В остальных случаях такую процедуру можно проводить только после консультации врача».
Под воздействием высокой температуры инфекция не уходит, а, наоборот, активизируется и с кровотоком может распространяться по всему организму. Особенно опасны прогревания, когда воспалительный процесс сопровождается образованием гноя. Сухое тепло не противопоказано при каких-то первых симптомах. Например, насморке, когда выделения обильные и прозрачные. В остальных случаях такую процедуру можно проводить только после консультации врача». Миф 6. Если один раз сделать прокол при гайморите, то потом придется делать его постоянно.
Прокол при гайморите — пункция верхнечелюстной пазухи. Процедура выполняет диагностическую и лечебную функции. С помощью пункции врач может увидеть, что собирается в пазухе: гной, кистозная жидкость или слизь. По снимкам картина не всегда понятна. Таким образом диагноз выставляется более точный, легче подобрать подходящую терапию. Во время пункции также происходит отток жидкости, которая скапливается в верхнечелюстных пазухах.
 Это оказывает лечебный эффект. Один прокол вовсе не означает, что потребуется другой.
Это оказывает лечебный эффект. Один прокол вовсе не означает, что потребуется другой. Александр Комса: «Пункция выполняется в том месте, где анатомически не происходит нарушение пазухи. Само же отверстие при этом быстро зарастает. Миф о необходимости частых проколов связан с тем, что у тех, кому приходилось выполнять эту процедуру неоднократно, было хроническое воспаление вследствие предыдущего неадекватного лечения острого синусита. Причиной может быть и отсутствие оттока через естественные отверстия пазухи из-за сопутствующих заболеваний носа (искривление перегородки, полипы и т.д.). С проколом это не связано. Хочу отметить, что в последнее время мы все чаще прибегаем к схемам лечения без пункций верхнечелюстных пазух, справляемся консервативной терапией».
Миф 7. Ухо болит, потому что в него надуло.
На самом деле ухо болит из-за воспаления. Надуть в него не может.
Александр Комса: «Отит — не заразное заболевание и не возникает от ветра или холода.
 Его нельзя предотвратить, если постоянно носить шапку или укутывать уши. Среднее ухо полностью изолировано от внешней среды барабанной перепонкой. Оно не может пропускать ни воздух, ни бактерии. Инфекции попадают в ухо из носоглотки по слуховой трубе. При сквозняках бывают невриты, когда застужается нерв, но не само ухо».
Его нельзя предотвратить, если постоянно носить шапку или укутывать уши. Среднее ухо полностью изолировано от внешней среды барабанной перепонкой. Оно не может пропускать ни воздух, ни бактерии. Инфекции попадают в ухо из носоглотки по слуховой трубе. При сквозняках бывают невриты, когда застужается нерв, но не само ухо». Миф 8. Для лечения насморка в нос можно закапывать сок чеснока, лука или других растений.
Несмотря на то, что такие методы кажутся общеизвестными и народными, они не только не идут на пользу, но и могут навредить.
Александр Комса:«Нос анатомически, физиологически — сложный механизм. Слизистая оболочка там очень нежная. При насморке она сильно раздражена. Едкий сок чеснока или лука усугубляет воспаление. Некоторые растения и вовсе могут вызывать ожоги слизистой. Гораздо результативнее и безопаснее употреблять тот же лук или чеснок в пищу».
Миф 9. Удаление миндалин, аденоидов приводит к снижению иммунитета.

Удалять или нет аденоиды или миндалины? Актуальный и волнующий вопрос. Часто в качестве аргументов противники операции приводят то, что жертвовать придется крепким иммунитетом.
Александр Комса: «Носоглоточная и нёбные миндалины входят в т.н. лимфоидное кольцо Пирогова. По своей сути это иммунные органы. Пока они выполняют свою функцию, то действительно являются частью иммунного барьера. Но если они начинают мешать жить, становятся причинами частых болезней, хронических воспалений, тонзиллитов, при которых формируются различные осложнения, то они уже свои функции не выполняют. И даже наоборот подрывают иммунитет. При наличии показаний их необходимо удалять».
Миф 10. Насморк сам проходит за 7 дней, лечить его не надо.
Это не совсем так. По своей сути насморк — симптом инфекционного заболевания. В большинстве случаев, конечно, это вирусная инфекция. Организм может справиться, если у человека крепкий иммунитет.
 Но случается, что на фоне насморка могут присоединяться и бактериальные инфекции. Это приводит к развитию осложнений (отита, синуситов, бронхитов, пневмоний).
Но случается, что на фоне насморка могут присоединяться и бактериальные инфекции. Это приводит к развитию осложнений (отита, синуситов, бронхитов, пневмоний). Александр Комса: «Насморк нужно правильно лечить с первых дней заболевания. Чаще всего это вирусная инфекция, поэтому самое основное, что необходимо сделать — обеспечить прохладный влажный воздух в помещении, теплое обильное питье и увлажнение носа физраствором».
Доступность большого количества самой разнообразной и порой противоречащей друг другу информации наглядно показывает важный факт: очевидные и вроде бы как «проверенные рецепты» часто оказываются ошибочными и могут навредить здоровью. Лучше все-таки предоставлять решение проблем профессионалам. В части болезней уха, горла и носа это актуально и для детей, и для взрослых.
Читать полностью: https://health.tut.by/news/doctors/699891.html
Лечение гайморита травами в домашних условиях у взрослых.
 Травы при гайморите
Травы при гайморитеСодержание
Гайморит — воспаление слизистой оболочки носа, которое может также затрагивать костные стенки гайморовых пазух. Чаще всего симптомы острого воспаления, которое перетекает в хроническую форму, встречаются у детей, но обнаружить их у себя может человек любого возраста.
Как лечить гайморит, зависит, прежде всего, от формы заболевания. Но в любом случае облегчить симптомы воспаления поможет фитотерапия. На начальной стадии она может применяться как самостоятельный способ лечения, а при остром и хроническом гайморите — в комплексе с медикаментозным лечением.
Симптомы гайморита у взрослых и причины заболевания
Гайморит нередко
возникает как осложнение после длительного
насморка при ОРВИ. Кроме того, он может
быть спровоцирован хроническими
инфекциями горла, продолжительным
аллергическим ринитом. Причиной развития
воспаления может стать также искривленная
носовая перегородка и поврежденные
кариесом верхние зубы.
Причиной развития
воспаления может стать также искривленная
носовая перегородка и поврежденные
кариесом верхние зубы.
Определить развитие гайморита можно по следующим симптомам:
- сильная заложенность носа;
- слизистые и гнойные выделения из носа;
- боли в районе глазниц и до верхней челюсти;
- головные боли;
- конъюнктивит (нередко развивается при хронической форме).
Лечение гайморита в домашних условиях
При лечении гайморита
необходимо справится с инфекцией,
которая его вызвала, снять воспаление,
улучшить отделение слизи, убрать ощущения
боли и дискомфорта, которые, как правило,
усиливаются к вечеру. Как в сочетании
с медикаментозным лечением, так и
самостоятельно, хорошо показали себя
народные
средства от гайморита. В частности, фитотерапия эффективна:
В частности, фитотерапия эффективна:
- для снятия симптоматики при острой форме заболевания;
- чтобы облегчить течение хронического гайморита;
- для восстановления после перенесенного воспаления;
- для профилактики возникновения заболевания в сезон ОРВИ.
В домашних условиях различными отварами и настоями промывают и закапывают нос. Эффективны при гайморите и ингаляции на основе лекарственных растений, — но только при правильном применении. Важно, чтобы пар не был очень горячим, дышать нужно не спеша, а перед процедурой очистить нос с помощью солевого раствора.
Травяные настои и
отвары в период лечения также принимают
внутрь для того, чтобы сделать слизь
более жидкой. Кроме этого, лекарственные
растения еще и укрепляют иммунитет.
Целебные растения, которые помогают при гайморите
Народные средства при гайморите проявляют эффективность при использовании длительными курсами. Лечение заболевание результативно при применении и однокомпонентных средств, и сборов, в которых травы дополняют действие друг друга. Против гайморита особенно ценны антисептические, противовоспалительные и регенерирующие свойства растений.
Ромашка
Ее хорошо использовать для промывания носа, которое проводят с помощью специального чайничка, спринцовки или шприца без иглы. Ромашка не только очищает, но также устраняет воспаление и дискомфорт.
Чтобы промыть нос, необходимо сделать некрепкий ромашковый чай. Для этого возьмите половину чайной ложки высушенной ромашки и залейте стаканом кипятка.
Календула
Календула обеспечит
восстановление слизистой оболочки
носа, смягчение и устранение воспаления.
При гайморите цветки календулы часто применяют для паровых ингаляций. Для этого готовится отвар: на 4 стакана кипятка требуется 4 ст. л. сушеного сырья. Отвар прокипятить несколько минут, подождать, пока пар немного остынет и провести ингаляцию, укутавшись полотенцем. К отвару можно добавить пару капель масла — эвкалиптового либо чайного дерева.
Подорожник
Не стоит ограничиваться только местным лечением: лекарство от гайморита можно принимать и внутрь.
Например, отвар подорожника поможет сделать слизь более жидкой и активизирует ее выведение. Для его приготовления необходимо взять чайную ложку высушенных листьев на стакан воды, прокипятить пару минут, отцедить и выпить за день, разделив на два-три приема.
«Синуфитол» — специальный сбор для лечения гайморита
Кроме моносредств,
при гайморите эффективны сборы, в которых
объединены несколько растений с разным
механизмом действия. В частности, для
улучшения состояния и поднятия иммунитета
используют
специальный
фиточай «Синуфитол»,
который есть в ассортименте продукции
компании «Лектравы».
В частности, для
улучшения состояния и поднятия иммунитета
используют
специальный
фиточай «Синуфитол»,
который есть в ассортименте продукции
компании «Лектравы».
Фиточай необходимо одновременно и принимать внутрь, и закапывать в нос.
«Синуфитол» помогает справиться с отеками и заложенностью носовых пазух, облегчить состояние и не допустить развития гайморита благодаря шести полезным растениям.
- Первоцвет. Способствует разжижению слизи и освобождению от нее носовых ходов и пазух, снимает воспаление, обладает антибактериальным эффектом.
- Зверобой. Один из самых известных природных антибиотиков. А при гайморите — борьба с болезнетворными микроорганизмами является залогом эффективного лечения.
-
Буквица. Помогает
эффективно очистить гайморовые пазухи
от слизи.
 Также это растение обладает
противовоспалительными
свойствами.
Также это растение обладает
противовоспалительными
свойствами.
- Шалфей. Благодаря высокому содержанию эфирных масел, дубильных веществ и фитонцидов отвечает в этом сборе за дезинфекцию. Также повышает иммунитет.
- Эвкалипт. Как и шалфей, проявляет сильные бактерицидные свойства. Эфирные масла, которые содержатся в листьях эвкалипта, способны уничтожать стафилококки, стрептококки и прочие бактерии. Помимо этого, они разжижают слизь и освобождают носовые проходы.
- Цветки липы. Способствуют очищению гайморовых пазух. При этом они снимают отек и воспаление и помогают избавиться от болевых ощущений.
Для приема «Синуфитола»
не стоит ждать признаков острого и
хронического гайморита: врачи назначают
его уже при ОРВИ для того, чтобы не
допустить осложнений в виде воспаления.
Применение фиточая соответствует стандартам лечения, опубликованным в 2016 году в новом украинском клиническом протоколе «Острый риносинусит», в котором не рекомендуется назначение противовирусных, антигистаминных, отхаркивающих препаратов. В связи с этим многие специалисты используют методы фитотерапии, назначая фитосборы, содержащие противовоспалительные, противоотечные, обезболивающие компоненты [цитируем по медицинской газете «Здоровье Украины» № 1 (42), февраль 2018 г., с. 17 (темат. номер «Пульмонология. Аллергология. Риноларингология»)].
Профилактика гайморита
Несмотря на проведенное лечение, симптомы гайморита могут вернуться. Чтобы этого не случилось, необходимо следовать определенным правилам:
-
Выяснить причину
возникновения гайморита и устранить
ее (например, пролечить зубы, не запускать
насморк при аллергии и ОРВИ).

- При лечении обычного насморка не использовать бесконтрольно сосудосуживающие капли. Нос необходимо промывать солевым раствором, а увлажнять — масляным.
- Стараться укреплять иммунитет простыми и известными способами: свежим воздухом, спортом, полноценным питанием, травами.
Текущий рейтинг: 4.04 из 5. Количество голосов: 2688
Family Tree – От насморка до пневмонии: три типичных кейса об осенних ОРВИ и их осложнениях
Кейс 1. «Досиделись до гайморита»
«Мы делали все по Комаровскому: не лечили насморк, не капали сосудосуживающие капли, увлажняли воздух и продолжали жить как обычно. Насморк то уходил, то приходил, ребенок шмыгал носом, хрюкал, чувствовал себя в целом нормально — и вдруг гайморит, фронтит, нам прописывают антибиотики и велят впредь лечить насморк с самого начала. Что же, значит, мы все делали неправильно? И почему тогда до 3 лет у ребенка гайморита не было?»
Гайморит как осложнение насморка — достаточно частое явление, и это обусловлено анатомическими особенностями: гайморовы пазухи находятся в верхнечелюстной и лобной костях черепа. С носом они связаны очень узким каналом, который легко может закупориться. В результате нарушается отток жидкости из пазух, а из носа туда проникает инфекция. И совершенно неважно, по какому методу вы лечите насморк: если это просто насморк, он пройдет за неделю. Если были затронуты пазухи — затянется на 2–3 недели, и вам потребуется наладить отток слизи при помощи сосудосуживающих препаратов. Если, кроме того, к вирусу присоединилась бактериальная инфекция — состояние ребенка ухудшится, будет болеть голова, потребуются антибиотики и другие препараты, которые вам пропишет врач.
С носом они связаны очень узким каналом, который легко может закупориться. В результате нарушается отток жидкости из пазух, а из носа туда проникает инфекция. И совершенно неважно, по какому методу вы лечите насморк: если это просто насморк, он пройдет за неделю. Если были затронуты пазухи — затянется на 2–3 недели, и вам потребуется наладить отток слизи при помощи сосудосуживающих препаратов. Если, кроме того, к вирусу присоединилась бактериальная инфекция — состояние ребенка ухудшится, будет болеть голова, потребуются антибиотики и другие препараты, которые вам пропишет врач.
Противовоспалительные препараты актуальны при фронтите, синусите, гайморите, особенно если ребенок жалуется на головную боль и сильное общее недомогание.
Антигистаминные препараты — наследие тех времен, когда одним из побочных эффектов этого класса лекарств было подсушивание слизистых. Тогда, наверное, при синусите эти лекарства работали. Современные антигистаминные не обладают таким действием и могут помогать только в том случае, если насморк имеет аллергическую природу.
Важно! Гайморит может развиться только у детей старше 3 лет, фронтит — у детей старше 5 лет. До этого момента гайморовы пазухи просто закупорены, в них не может проникнуть инфекция.
Кстати, отит и ложный круп тоже часто не имеют ничего общего с формулой «запустили насморк». Эти заболевания часты у детей из-за анатомических особенностей: ларингит вызывает сильный сип и свист, так как у детей до 5 лет узкая гортань, и в случае воспаления проход воздуха в трахею сильно затруднен. А отиты случаются чаще именно в детском возрасте потому, что у детей евстахиева труба, соединяющая среднее ухо и полость носа, еще недостаточно изогнута и по ней инфекция легко передается в ухо.
В общем, осложнения ОРВИ — это не столько «упустили – недолечили – просидели до осложнения», сколько особенности анатомии и, возможно, особые «предпочтения» вируса.
Кейс 2. «Пить или не пить антибиотики?»
«Три дня ребенок болел как обычно: то прилечь, то сладенького, то на ручки, а на четвертый день стал совсем вялый, стал жаловаться на головную боль, поднялась температура, пропал аппетит. Врач прописал антибиотики, но мы не хотим напрасно губить микрофлору организма: сдали общий анализ крови. А он показал, что бактериальной инфекции нет. Так что же делать? Пить антибиотики или не пить?»
Врач прописал антибиотики, но мы не хотим напрасно губить микрофлору организма: сдали общий анализ крови. А он показал, что бактериальной инфекции нет. Так что же делать? Пить антибиотики или не пить?»
Очень сложно судить о ситуации, не видя ни ребенка, ни самого анализа: здесь лучше доверять врачу, который вас лечит. Но есть несколько важных моментов об антибиотиках и о том, как их пить.
Антибиотики совершенно точно нужны, если к вирусу присоединилась бактериальная инфекция. Бактериальную инфекцию распознаем по следующим признакам: высокая температура, общая интоксикация, слабость, головная боль. Все, что болело раньше, болит еще сильнее. Скорее всего, становится тяжелее дыхание, пропадает аппетит. Эта клиническая картина — достаточное основание, чтобы начать активную антибактериальную терапию.
Если клинической картины вам недостаточно и хочется перестраховаться, сдать анализы, получить точные цифры — не нужно сдавать общий анализ крови: он малоинформативен. Общего числа лейкоцитов в крови недостаточно, чтобы судить о наличии бактериальной инфекции, нужно уметь смотреть и анализировать лейкоцитарную формулу. Лучше сдайте кровь из вены на C-реактивный белок и прокальцитонин. Если эти показатели выше нормы, можно начинать назначенную врачом антибактериальную терапию.
Лучше сдайте кровь из вены на C-реактивный белок и прокальцитонин. Если эти показатели выше нормы, можно начинать назначенную врачом антибактериальную терапию.
Но не будем забывать, что лаборатории тоже иногда ошибаются. Если вы видите, что ребенку стало резко хуже, началась интоксикация и поднялась температура, а анализ говорит, что все в порядке, — поверьте лучше ребенку и своим глазам: начните антибиотики. Если буквально на вторые сутки после первого приема антибиотиков ребенок почувствовал себя очень хорошо, встал на ноги, начал есть и радоваться жизни, значит, с диагнозом мы не ошиблись. Тем не менее, нужно обязательно продолжить курс: ребенку лучше, но он пока не вполне здоров.
Лишний раз пить антибиотики не стоит, но нужно понимать, что микрофлора человеческого организма довольно устойчива. Если нужно побороть бактерии, не нужно изводить и мучить ребенка, якобы давая ему шанс самостоятельно справиться.
Чего точно не нужно делать:
- Пить антибиотики для профилактики.

- Начинать прием, если на то нет оснований и налицо вирусная инфекция: так вы только затянете течение ОРВИ.
- Начинать пить антибиотики и бросать, как только ребенку станет легче.
Кейс 3. «Три врача слушали и проворонили пневмонию»
«Ребенок болел ОРВИ, чувствовал себя плохо, был вялый. Приходили разные врачи, говорили, что ничего страшного, а потом участковый доктор послушал, отправил на рентген, оказалось — пневмония. Как такое может быть? Неужели воспаление легких может развиться так быстро? Неужели я так запустила ребенка? И что за странные врачи у нас: пневмонию пропустили?»
Пневмония — воспаление легочных тканей — может развиваться и не как осложнение, а как самостоятельное заболевание. Есть группа вирусов, которые сразу поражают легкие (например, вирус гриппа).
Обычно на ранней стадии очаг воспаления маленький и обнаружить его при аускультации очень сложно. А вот когда отек в тканях уже начнет спадать, начнет отделяться мокрота, откроется кашель, тогда пневмонию можно будет «услышать». Что и произошло в вашем случае.
Что и произошло в вашем случае.
Как «поймать» пневмонию на более ранней стадии? Хороший метод — перкуссия легких: если состояние ребенка вызывает у вас беспокойство, попросите врача «простучать» ребенку спину. Но диагноз «пневмония» ставится, как правило, только по результатам рентгенографического исследования — это обоснованно и не говорит о непрофессионализме врачей.
Родители могут заподозрить у ребенка пневмонию, если он поначалу не кашлял, чувствовал себя плохо, был слабым, а через три-четыре дня у него открылся обильный мокрый кашель.
Надо сказать, что вирусная пневмония — заболевание неприятное, но переносится легче, чем бактериальная, хотя, скорее всего, вы не обойдетесь без антибиотиков и муколитиков.
Один раз переболеть пневмонией — это не страшно. Насторожиться следует, если ребенок болел пневмонией дважды за год. Это повод проконсультироваться у иммунолога, пульмонолога, пройти дополнительные обследования.
По мотивам курса вебинаров педиатра Суламифи Вольфсон «Как пережить осень»/products/courses/autumn
Что исцелит гайморит
Гайморит – воспаление слизистой оболочки верхнечелюстной (гайморовой) пазухи. Как известно, заболевание может быть односторонним или двусторонним, сопровождаться поражением других придаточных пазух носа. При гайморите возникает ощущение напряжения или боли, нарушение носового дыхания, выделения из носа, расстройство обоняния, светобоязнь и слезотечение. Боль часто разлитая, но может быть локализованной в области лба, виска и возникает в одно и то же время дня. Температура тела повышается.
Как известно, заболевание может быть односторонним или двусторонним, сопровождаться поражением других придаточных пазух носа. При гайморите возникает ощущение напряжения или боли, нарушение носового дыхания, выделения из носа, расстройство обоняния, светобоязнь и слезотечение. Боль часто разлитая, но может быть локализованной в области лба, виска и возникает в одно и то же время дня. Температура тела повышается.
Самое противное при гайморите – единожды заболев, редко избавишься раз и навсегда. Коварное заболевание. Нынешняя медицина, конечно, и не с такими справляется, но… Не помешают и советы моей бабушки Анны.
Рецепты
• Сделайте ингаляцию из настоя смеси трав: чабреца, мяты, ромашки и календулы. 10 капель сока репчатого лука смешайте с таким же количеством медицинского спирта. Закапывайте по две капли в каждую ноздрю.
• Облегчает состояние водочная настойка чистотела, разбавленная подсолнечным маслом. Капайте по капле в каждую ноздрю.
• Горячую пшённую кашу прикладывайте к гайморовым пазухам. Через полчаса начнёт отходить гной. Приготовьте состав, смешав 20 г масла облепихи, 10 г масла эвкалипта, 6 г настойки календулы и 4 г настойки алоэ. Через день капайте по 5 капель в каждую ноздрю.
Через полчаса начнёт отходить гной. Приготовьте состав, смешав 20 г масла облепихи, 10 г масла эвкалипта, 6 г настойки календулы и 4 г настойки алоэ. Через день капайте по 5 капель в каждую ноздрю.
• Полезно вдыхать испарения эфирных масел сосны, чабреца, мяты, эвкалипта, розы, грецкого ореха. Итак, ингаляции над сосновыми шишками (их можно заготовить заранее – насушить впрок). 8–10 шишек залейте в маленькой кастрюльке водой, доведите до кипения. Если у вас нет ингалятора, то поступите следующим образом: сядьте поудобнее перед ёмкостью с шишками, накройте кастрюлю полотенцем так, чтобы было отверстие для вдоха ртом, а нос для выдоха остался снаружи. Процедуру «вдох–выдох» продолжайте, пока не остынет жидкость, то есть примерно 10–12 мин. Затем, наклонив голову вперёд, тщательно прочистите нос (высморкайтесь) и сразу лягте спать. Если есть время, проводите процедуру дважды в день. Если нет, делайте ингаляции перед сном, чтобы сразу устроиться в постели.
• Снимите с плода каштана коричневую кожуру. Можно на 2–3 часа залить плод тёплой водой, тогда кожура отойдёт сама. Соскоблите с белого ядра стружку и с помощью палочки введите в ноздрю поглубже. В течение часа из носа будет лить, не пугайтесь этого. На следующий день повторите процедуру для другой ноздри. Неделю лечите каштаном то левую, то правую ноздри.
Можно на 2–3 часа залить плод тёплой водой, тогда кожура отойдёт сама. Соскоблите с белого ядра стружку и с помощью палочки введите в ноздрю поглубже. В течение часа из носа будет лить, не пугайтесь этого. На следующий день повторите процедуру для другой ноздри. Неделю лечите каштаном то левую, то правую ноздри.
Должен пройти даже застарелый гайморит.
• Дважды в день прикладывайте к местам с обеих сторон носа мешочки с горячим песком или круто сваренные горячие яйца.
• Несколько раз в день втягивайте носом и выпускайте через рот (этому надо научиться) чуть тёплую подсоленную воду, слабый настой ромашки, подорожника.
• Побольше горячего питья: чай с липовым цветом, малиной, чёрной смородиной.
• На второй день отварите картофель в кожуре, слейте воду. Наклонитесь над ёмкостью и вдыхайте горячий пар, укрывшись плотной тканью.
• Наломайте помидорной ботвы помясистей (в ней больше сока). Потомите её под крышкой на медленном огне. Потом 10–15 мин дышите парами над кастрюлькой с ботвой, укрывшись одеялом: вдох через рот, выдох через нос, затем вдох через нос, выдох через рот. Через несколько минут пойдут выделения. Высморкайтесь и продолжайте дышать. Достаточно 2–3 процедур, которые лучше проводить однократно перед сном.
Через несколько минут пойдут выделения. Высморкайтесь и продолжайте дышать. Достаточно 2–3 процедур, которые лучше проводить однократно перед сном.
ЕЛЕНА РОМАНОВА
Гайморит: причины и лечение – Телеканал Доктор
Чем опасен гайморит? Почему нельзя заниматься самолечением? Какие ошибки допускают больные гайморитом и как победить хроническую форму этого заболевания? На наши вопросы ответила врач-оториноларинголог Юлия Юрьевна Голонова, директор сети «ЛОР клиника №1».
Юлия, почему одни люди всю жизнь страдают от гайморита, а другие не знают, что это за заболевание?
Чаще всего склонность к гаймориту имеют люди, у которых есть определенные анатомические особенности. Например, соустье гайморовой пазухи — окошко, которое соединяет гайморову пазуху с полостью носа, — расположено не очень удачно, закрыто или прижато носовой раковиной. Если это окошко будет закрыто, то слизь, даже стихийная, которая в норме образуется в пазухе, будет накапливаться и застаиваться.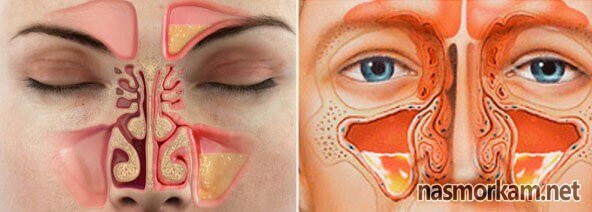 Это способствует развитию хронического процесса воспаления в пазухе. Вообще, у многих искривлена носовая перегородка. У нас в организме почти нет ничего симметричного. И прямых носовых перегородок практически не бывает: в 95% случаев они искривлены в какую-либо сторону, и далеко не всегда это требует хирургического вмешательства.
Это способствует развитию хронического процесса воспаления в пазухе. Вообще, у многих искривлена носовая перегородка. У нас в организме почти нет ничего симметричного. И прямых носовых перегородок практически не бывает: в 95% случаев они искривлены в какую-либо сторону, и далеко не всегда это требует хирургического вмешательства.
Но виноваты не только анатомические особенности. Более склонны к развитию гайморита люди, которые больны вазомоторным или аллергическим ринитом. Если в носу часто возникает отек, соустье оказывается прикрытым и в это время там может накопиться жидкость. Потому что любая слизистая, в том числе и в пазухах носа, имеет клетки, которые продуцируют слизь. В норме эта слизь должна выводиться через это окошечко (соустье) под действием движения ресничек эпителия. Но когда нос длительное время заложен и мы на него внимания не обращаем, на фоне переохлаждения легко разовьется гнойный гайморит.
Может ли гайморит развиться из-за ОРЗ и ОРВИ?
Да. Если на пятый-седьмой день при ОРЗ не становится лучше, процесс затягивается, насморк не проходит либо ухудшается, то это верный знак, что надо идти к врачу. Больше семи дней капать капли в нос нельзя — это приведет к привыканию. Возникнет порочный круг: чем больше нос отекает, тем больше капаешь, чем больше капаешь — тем больше отекает. Долговременный отек повлечет за собой развитие гнойного гайморита.
Если на пятый-седьмой день при ОРЗ не становится лучше, процесс затягивается, насморк не проходит либо ухудшается, то это верный знак, что надо идти к врачу. Больше семи дней капать капли в нос нельзя — это приведет к привыканию. Возникнет порочный круг: чем больше нос отекает, тем больше капаешь, чем больше капаешь — тем больше отекает. Долговременный отек повлечет за собой развитие гнойного гайморита.
Даже человек, не имеющий анатомической склонности к гаймориту, на фоне ОРВИ может получить такого рода осложнение, поскольку вирус ослабляет иммунитет. Конечно, человек без анатомической предрасположенности к гаймориту может и сам выздороветь. Но по большей части это приводит к тяжелой клинике с головной болью, значительным затруднением носового дыхания, гнойным зелено-желтым отделяемым из носа, иногда сопровождающимся неприятным запахом. Эти симптомы обычно приводят человека к доктору. Когда мы запустили ОРВИ и возник гнойный гайморит, необходимо как можно быстрее получить лечение, а в ряде случаев даже согласиться на пункцию гайморовых пазух.
К чему может привести затяжной гайморит?
Любое гнойное воспаление изменяет структуру слизистой в носовых пазухах. Это может привести к гипертрофии, рубцово-спаечному процессу, если долгое время не выводится гнойное отделяемое, я уже не говорю о внутричерепных и внутриглазничных осложнениях. И чем дольше человек допускает гайморит, чем меньше обращает на него внимания (а некоторые ходят с заложенностью месяцами!), тем больше вероятность, что даже без анатомических предпосылок у него сформируется хронический гайморит. Даже заболев впервые, нельзя запускать это заболевание. Если почувствовали признаки гайморита, срочно к врачу. Современная диагностика болезни абсолютно безопасна, не имеет возрастных противопоказаний и разрешена при беременности: это эндоскопический осмотр носоглотки и УЗИ придаточных пазух носа, что позволяет без лучевой нагрузки (рентгенографии) в день обращения определиться с диагнозом и тактикой лечения. Лечится гайморит медикаментозной терапией (в том числе антибиотиками при бактериальной причине), а также с помощью различных процедур безпункционно или пункционно — надо пройти весь путь выздоровления под контролем врача, чтобы гайморит не затянулся, чтобы не было длительного стояния гноя в пазухах. Потому что, один раз его запустив, вы можете получить хронический процесс. Если у вас был гнойный злостный гайморит, но вы его хорошо пролечили, при этом пазуха полностью очистилась, то, скорее всего, он повторяться не будет, если к этому нет анатомических предпосылок.
Какие осложнения от гайморита самые опасные?
Я своим пациентам всегда говорю: «Не забывайте, что нос растет на голове». То есть все осложнения — либо внутричерепные, либо внутриглазничные. Гнойный гайморит, к сожалению, имеет (хоть и небольшой) процент очень серьезных осложнений: менингит, энцефалит, абсцесс головного мозга, флегмона орбиты, абсцесс орбиты, сепсис. То есть, если гной вдруг не смог найти выход в пазухи, он проплавляет ткани и может проникнуть в головной мозг. При гайморите есть определенный процент летальности. И, к сожалению, она увеличивается, потому что развивается антибиотикорезистентность.
Сегодня и Минздрав сообщает, и Всемирная ассоциация здравоохранения, весь мир бьет тревогу по поводу того, что к антибиотикам развивается резистентность. Потому что самолечением занимаемся, абортивно принимаем антибиотики (день, два пропил и бросил) или в несоответствующих дозах даем ребенку. Дошло до того, что бактерии настолько приспосабливаются, что могут антибиотики даже принимать в пищу. Именно поэтому мы иногда не можем справиться с гнойными процессами. Если человек обратился поздно, гной пошел куда-то, септическое состояние началось, бывает, не успеваем помочь, настолько стремительно проходит процесс. К сожалению, достаточно молодые люди умирают. Сейчас у нас падает смертность, связанная с сердечно-сосудистыми заболеваниями, в связи с профилактикой и информацией, а смертность от заболеваний дыхательных путей растет. Это в том числе и гаймориты. Об этом говорят на конференциях, бьют в колокола. Выясняют, почему на первом приеме не была сделана пункция — выведение гноя из пазух.
Гнойное отделяемое может пройти в мозг, именно этого мы боимся. Я всегда пациентам говорю, когда они не могут решиться на пункцию: за одну ночь может измениться кардинально все, гнойные процессы развиваются стремительно. Гайморит — заболевание очень серьезное, и отношение к нему должно быть тоже очень серьезным. Любая патология уха-горла-носа — это хирургическая патология. Она в любой момент может привести к необходимости хирургического вмешательства. Поэтому нельзя сидеть дома и ждать, пока само пройдет, или по совету знакомых пить антибиотик один за другим. Так мы придем к тому, что лечиться будет нечем и мы начнем умирать от банальнейших инфекций, от того, от чего люди умирали 150 лет назад, когда антибиотиков не было. При первых же признаках гайморита — бегом к врачу. Не надо искать ответы в интернете! Есть такая шутка: «Узнал диагноз по “Гуглу”, узнай второе мнение по “Яндексу”». К сожалению, обилие информации в Сети создает иллюзию, что человек может сам лечиться.
При хроническом гайморите антибиотики назначаются довольно часто. Может ли настать день, когда они не подействуют? И какие есть альтернативы?
Резистентность может выработаться. Риск есть, и он достаточно большой. При хроническом гайморите, если раз в год и чаще человек болеет, нужно обязательно сделать компьютерную томографию пазух носа, посмотреть, что там сейчас. Надо понять, нужно ли хирургическое лечение, если имеется гипертрофия слизистой оболочки, увеличено количество бокаловидных клеток, что, соответственно, увеличивает количество слизи. Если нет анатомической предрасположенности, но есть порочный круг: обострение за обострением — обязательно нужно прийти в клинику, где есть возможности физиотерапии. Физиотерапия включает механизм «саногенеза» — способности организма к самовосстановлению. Повышается местный и общий иммунитет, восстанавливается защитная барьерная функция носоглотки.
Это, во-первых, галотерапия (соляная пещера), климатотерапия, пребывание на море. Когда мы дышим соленым воздухом, бризом, освобождаются носовые пазухи, уходит отек в носоглотке. Также используется магнитотерапия, лазеротерапия, фотохромотерапия. Методов сейчас достаточно много, механизм физического воздействия различен, врач подберет нужное лечение.
Когда идет воспаление за воспалением, происходят дистрофические изменения слизистой оболочки. Реснитчатый эпителий, который выводит слизь на фоне постоянного воспаления, атрофируется, поддается некрозу, и слизистая лишается необходимых особенностей для удаления слизи. Для регенерации слизистой есть хороший метод — лазеротерапия. Она восстанавливает реснитчатый эпителий, слизистую.
Тем, кто страдает от хронического гайморита, я бы порекомендовала как минимум раз в полгода получать физиопроцедуры, санаторно-курортное лечение. Нужно восстановить иммунитет, ликвидировать приобретенный иммунодефицит. В слизи должны находиться антитела, иммуноглобулины, которые помогают бороться с инфекцией на входе. А когда этот защитный барьер нарушен, когда истощены возможности организма к образованию антител и иммуноглобулинов, восстановить это можно физиотерапией. Подключаем таким образом возможность к самовосстановлению организма и защитной функции эпителия.
Кроме того, инфекция бывает сопряженная и может скрываться в миндалинах. У меня был пациент, который вел активный образ жизни, часто занимался дайвингом и горными лыжами, при этом у него был гайморит за гайморитом. Однажды он пришел перед отпуском и сказал: «Мне после отдыха всегда нужно две недели на “кукушки” ходить, антибиотики пить, сделай что-нибудь!» На тот момент в носу все было благополучно, но в миндалинах были пробки. Причем я их обнаружила уже на промывании и предложила курс ультразвукового лечения миндалин. Раз в полгода он стал ходить на лечение миндалин. И после этого у него прекратились гаймориты. То есть инфекция сидела у него в миндалинах и при переохлаждении поражала близлежащие области. Так что всегда нужно смотреть пациента индивидуально.
В каком возрасте у детей дебютирует гайморит? Как родителям вовремя заметить болезнь и действовать?
Чаще всего в детсадовском возрасте — лет до шести-восьми — преобладает патология с аденоидами. Это тоже гнойные насморки, которые нельзя запускать и надо лечить, очень часто осложнения идут на уши. Если аденоидит запустить, то это тоже может с возрастом привести к развитию хронического гнойного гайморита.
Чем меньше ребенок, тем меньше вероятность, что у него разовьется гнойный гайморит. Почему? Пазуха недоразвита, она небольшая, выходное отверстие из пазухи расположено очень низко. Если у взрослого мы сравниваем соустье с «окошком», то у ребенка это сравнимо с «дверью», поэтому гораздо легче идет отток слизи. Когда пазухи развиваются и дно пазухи опускается, то отверстие поднимается кверху — и после шести-восьми лет надо быть очень внимательными.
Более склонны к развитию гайморита дети, которые занимаются плаванием в школьном возрасте. Почему? При нырянии, если не надевать прищепку на нос, вода попадает в пазухи, и мы все знаем эти ощущения: когда нырнули — и появилась ломота в области лица, пощипывание, жидкость попала в пазухи. А вода в бассейнах не стерильная, а еще и с хлором… Есть даже термин «гайморит пловца». Он актуален с восьми лет и в подростковом возрасте. Родители, у которых дети занимаются плаванием, должны на это обращать внимание.
Конечно, плавание — это очень хорошо: и для дыхательной системы, и для легких, но, к сожалению, в отношении заболеваний гайморовых пазух риски гораздо выше. Если у ребенка частый насморк, заложенность носа, гнойное отделяемое из носа, значит, нужно вести к ЛОР-врачу, лечить, консультировать. Потому что все бывает. Если при купании возникает гайморит за гайморитом, то это является противопоказанием для занятия плаванием. Все зависит от анатомии. Сидеть дома с гнойным насморком ни в коем случае нельзя. Желтые, зеленые сопли, усталость, головная боль и боль в пазухах — значит, обязательно надо идти к врачу.
Взрослым с хроническим гайморитом тоже противопоказан бассейн?
Противопоказано ныряние в бассейн. Плавать можно, но только подняв голову. Или с прищепкой на носу.
Какие еще типичные ошибки хронических гайморитчиков вы могли бы назвать, исходя из вашего опыта?
Мне всегда хочется людей одеть, когда они приходят на прием! У большинства гайморитчиков — любовь к переохлаждению. Они ходят без шапок, без шарфов, в осенней обуви, потому что «я на машине». Этого нельзя делать ни в коем случае. Любое переохлаждение (стопы, руки, шея, голова) ведет к рефлекторному расширению сосудов носоглотки: заболевает либо горло, либо нос. Поэтому очень важно одеваться по сезону. Человеку с хроническим гайморитом надо раньше других одеваться — до того, как все наденут шапки и шарфы. Дома нужно ходить только в носках и тапках, никаких босых ног по полу! Есть у меня такие пациенты: стали одеваться по сезону, и у них все наладилось.
Если все же частые обострения, надо сдать мазки, посмотреть, какая микрофлора живет, нужно убрать бактериальное носительство. У нас есть метод лечения ультразвуком: он разрушает бактерии, вирусы, грибы, мы убираем даже бактериальное носительство, устойчивое к антибиотикам. В целом мы приверженцы физиотерапии. Она включена во все рекомендации Минздрава, имеет большую доказательную базу и позволяет минимизировать прием лекарственных препаратов. Если анализ крови нормальный, то отправляем на физиотерапию и местное лечение. Если воспалительные изменения в крови, то назначаются антибиотики.
Еще одна типичная ошибка — «Долфин». С этим средством нужно быть крайне осторожным, я его не рекомендую. «Долфином» можно легко загнать гной в пазухи: вы создаете положительное давление и нагнетаете жидкость в пазухи. В пакетиках к «Долфину» еще содержатся растительные вещества, которые могут увеличить отек. Вы ввели раствор, а вышел ли он? А если вода будет стоять в пазухах, усиливать воспаление? Когда пазухи промываются в медкабинете, используется электроотсос: жидкость перемещается за счет отрицательного давления, поэтому в пазухах не задерживается. При неаккуратном применении «Долфина» можно даже в слуховую трубу попасть. Поэтому нельзя использовать ни шприц, ни спринцовку, ни «Долфин» — только «Аквалор» или «Аквамарис»: забрызгать и отсморкать без дополнительного нагнетания, по одной ноздре.
Расскажите про самую эффективную диагностику и лечение.
Современные методы диагностики безопасны и безвредны. Подходят и детям, и беременным. Мы делаем эндоскопический осмотр полости носа — смотрим с помощью видеокамеры и нос, и уши, и горло. Делаем УЗИ пазух носа. Благодаря ультразвуку можем узнать, есть ли жидкость в пазухах или только отек. Бактериальный гайморит выявляется с помощью анализа крови. При гнойном гайморите назначаются антибиотики. При катаральной форме антибиотики не нужны, проводится местная терапия, применяется противовоспалительное манипуляционное или процедурное лечение.
Если человек часто страдает гайморитом, ему обязательно нужна профилактика и физиотерапия. Мы своим пациентам рекомендуем галокамеру, или соляную пещеру. Но должна быть нормальная камера, а не просто соляные стены. Специальный галогенератор нагнетает воздух, воздух становится насыщенным, мелкие частички соли поставляются в полости. Это способствует обеззараживанию, освобождает пазухи, снимает отек слизистых и обеспечивает полный отток слизи —полное выздоровление. Доказано, что 40 минут пребывания в галокамере заменяет четыре дня пребывания на море.
Самое важное, что хочется донести: никогда не затягивайте с обращением к ЛОР-врачу. Если вы испытываете сами или замечаете у своих близких симптомы гайморита, не занимайтесь самолечением, обращайтесь в специализированную ЛОР-клинику или ЛОР-кабинет. Это поможет не только справиться с заболеванием, но и избежать развития осложнений и хронизации процесса!
Дышите свободно и будьте здоровы!
Юлия Юрьевна Голонова – врач-оториноларинголог, директор сети «ЛОР клиника №1»
Post Nasal Drip * California Sinus Centres * Sinus Surgeons & ENT Doctors Bay Area
Что такое постназальный капель?
- Как влияет глотание?
- Как лечится?
- и более …
Железы в носу и горле постоянно производят слизь (от одной до двух литров в день). Слизь увлажняет и очищает носовые оболочки, увлажняет воздух, задерживает и очищает вдыхаемые инородные тела и борется с инфекциями.Хотя обычно он проглатывается неосознанно, ощущение, что он накапливается в горле или капает из задней части носа, называется постназальным выделением. Это ощущение может быть вызвано чрезмерно густым секретом или нарушением глотания и мышц горла.
Что вызывает аномальные выделения?
Тонкие выделения:
Повышенные жидкие прозрачные выделения могут быть вызваны простудой и гриппом, аллергией, низкими температурами, ярким светом, некоторыми продуктами / специями, беременностью и другими гормональными изменениями.Различные лекарства (включая противозачаточные таблетки и лекарства от высокого кровяного давления) и структурные аномалии также могут вызывать усиление секреции. Эти аномалии могут включать искривленную или неправильную носовую перегородку (хрящевую и костную перегородку, разделяющую две ноздри).
Густые выделения:
Увеличение густых выделений зимой часто является результатом сухости в отапливаемых зданиях и домах. Они также могут быть следствием инфекций носовых пазух или носа и аллергии, особенно на такие продукты, как молочные продукты.Если жидкие выделения становятся густыми и становятся зелеными или желтыми, вероятно, развивается бактериальная инфекция носовых пазух. У детей густые выделения с одной стороны носа могут означать, что в носу что-то застряло, например, фасоль, ватная бумага или кусок игрушки. Если эти симптомы наблюдаются, обратитесь к врачу для осмотра.
Как влияет глотание?
Проблемы с глотанием могут привести к скоплению твердой или жидкой пищи в горле, что может вызвать затруднения или ощущение постназального подтекания.Когда нервы и мышцы во рту, горле и пищеводе не взаимодействуют должным образом, секреты переполнения могут попадать в голосовой ящик (гортань) и дыхательные пути (трахею и бронхи), вызывая охриплость голоса, откашливание горла или кашляющий.
Несколько факторов способствуют проблемам с глотанием:
С возрастом глотательные мышцы часто теряют силу и координацию, что затрудняет беспрепятственное прохождение даже нормальных выделений в желудок.
Во время сна глотание происходит гораздо реже, и могут собираться выделения. При пробуждении часто требуется кашель и сильное прочистка горла.
При нервозности или стрессе мышцы горла могут вызывать спазмы, из-за которых в горле возникает ощущение комка. Частое прочистка горла, при котором обычно мало слизи или совсем без нее, может усугубить проблему из-за усиления раздражения.
Наращивание или отек в пищевом проходе может замедлить или предотвратить движение жидкостей и / или твердых частиц.
Проблемы с глотанием также могут быть вызваны гастроэзофагеальной рефлюксной болезнью (ГЭРБ). Это резервное копирование содержимого желудка и кислоты в пищевод или горло. Изжога, несварение желудка и боль в горле – общие симптомы. ГЭРБ может усугубляться в положении лежа, особенно после еды. Грыжа пищеводного отверстия диафрагмы, мешкообразная тканевая масса в месте соединения пищевода с желудком, часто способствует рефлюксу.
Как поражено горло?
Постназальное выделение жидкости часто приводит к воспалению и раздражению горла.Хотя обычно инфекции нет, миндалины и другие ткани в горле могут опухать. Это может вызвать дискомфорт или ощущение комка в горле. Успешное лечение постназальных капель обычно устраняет эти симптомы горла.
Как лечится?
Для постановки правильного диагноза требуется подробное обследование ушей, носа и горла, а также, возможно, лабораторное, эндоскопическое (процедуры, при которых используется зонд для осмотра тела) и рентгенологические исследования. Лечение зависит от следующих причин:
Бактериальные инфекции лечат антибиотиками.Эти препараты могут принести только временное облегчение. В случае хронического синусита может потребоваться операция по открытию закупоренных пазух.
Аллергии можно лечить, избегая причин. Антигистаминные и противоотечные средства, спреи для носа с кромолином и стероидами (типа кортизона) и другие формы стероидов могут принести облегчение. Также может быть полезна иммунотерапия в виде инъекций или сублингвально (капли под язык). Однако некоторые старые седативные антигистаминные препараты могут еще больше сушить и сгущать постназальные выделения; Более новые антигистаминные препараты без седативного эффекта, доступные только по рецепту, не имеют такого эффекта.Противоотечные средства могут усугубить высокое кровяное давление, болезни сердца и щитовидной железы. Стероидные спреи можно безопасно использовать под наблюдением врача. Пероральные и инъекционные стероиды редко вызывают серьезные осложнения при краткосрочном применении. Поскольку могут возникать серьезные побочные эффекты, необходимо тщательно контролировать стероиды, если они используются более одной недели.
Гастроэзофагеальный рефлюкс лечится путем поднятия изголовья кровати на шесть-восемь дюймов, отказа от еды и напитков за два-три часа до сна и исключения алкоголя и кофеина из ежедневного рациона.Могут быть назначены антациды, такие как Maalox®, Mylanta®, Gaviscon®, и препараты, блокирующие выработку желудочной кислоты, такие как Zantac®, Tagamet® или Pepcid®. Если это не поможет, могут быть назначены более сильные лекарства. Пробные методы лечения обычно рекомендуются до проведения рентгена и других диагностических исследований.
Если невозможно определить причину, могут быть рекомендованы общие меры, позволяющие облегчить отхождение слизи. Многим людям, особенно пожилым людям, необходимо больше жидкости для разжижения секрета.Пить больше воды, исключить кофеин и избегать диуретиков (лекарств, которые увеличивают мочеиспускание). Разжижающие слизистые оболочки вещества, такие как гвайфенезин (Humibid®, Robitussin®), также могут разжижать выделения. Орошение носа может уменьшить сгущенные выделения. Их можно проводить от двух до четырех раз в день с помощью носового спринцевателя или Water Pik® с носовой ирригационной насадкой. Может помочь теплая вода с пищевой содой или солью (от 12 до 1 чайной ложки на пинту) или Alkalol®, орошающий раствор, отпускаемый без рецепта (полная концентрация или разбавленный наполовину теплой водой).Наконец, часто очень полезно использовать простые физиологические (солевые) назальные спреи (например, Ocean®, Ayr® или Nasal®) для увлажнения носа.
Состояние носовых пазух
Пазухи – это полости черепа, заполненные воздухом. Они стекают в нос через небольшие отверстия. Закупорка отверстий в результате отека из-за простуды, гриппа или аллергии может привести к острой инфекции носовых пазух. Вирусная простуда, которая сохраняется в течение 10 или более дней, могла перерасти в бактериальную инфекцию носовых пазух.Эта инфекция может усилить выделение из носа. Если вы подозреваете, что у вас инфекция носовых пазух, вам следует обратиться к врачу, чтобы узнать, нуждается ли он в лечении антибиотиками.
Хронический синусит возникает, когда сохраняется закупорка носовых пазух, в результате чего слизистая оболочка носовых пазух еще больше набухает. Полипы (разрастания в носу) могут развиваться при хроническом синусите. У пациентов с полипами, как правило, наблюдаются стойкие раздражающие выделения из носа. Осмотр отоларинголога может включать осмотр внутренней части носа с помощью оптоволоконного зонда и рентгеновские снимки компьютерной томографии.Если лекарства не решают проблему, может быть рекомендовано хирургическое вмешательство.
Вазомоторный ринит – это неаллергический и раздражительный нос, который кажется заложенным, заложенным или влажным.
Информация предоставлена Американской академией отоларингологии AAO
Проверенных вариантов лечения постназального оттока в Атланте
Общие сведения о постназальном капельнице
Слизь – ключевая часть защитной системы вашего тела. Когда все работает хорошо, в слизи улавливаются бактерии, и инфекции предотвращаются.К сожалению, когда выделяется слишком много слизи, вы часто испытываете такие симптомы, как насморк и постназальное выделение, когда слизь стекает по горлу. Следующие действия могут включать головные боли в носовых пазухах, боль в носу и щеках, а также постоянное раздражение.
Причины появления капель из носа
- Простуда или грипп
- Назальная аллергия
- Воспаление носовых пазух
- Реакция на химические вещества
- Острая еда
- Искривленная перегородка
Симптомы постназального подтекания
- Инфекция носовых пазух и боль в носовых пазухах
- Частый кашель и головные боли
- Просыпаться с болью в горле
- Неприятный запах изо рта
- Головокружение, нарушающее чувство равновесия тела
Др.Чако работает с пациентами в Атланте и по всей Джорджии, чтобы ограничить воздействие аллергии и инфекций носовых пазух, которые могут привести к симптомам постназального подтекания и другим проблемам.
Варианты лечения постназального кровотечения
Что касается постназального капельного введения, вам доступны различные эффективные методы лечения.
Средства от аллергии
Аллергия – частая причина возникновения постназального подтекания. Триггеры аллергии, такие как пыльца, шерсть домашних животных, плесень и пыль, приводят к воспалению носа и избыточному выделению слизи.Аллерголог или врач уха, носа и горла (ЛОР) может провести тесты на аллергию, чтобы определить первопричину. После обсуждения с врачом вы можете пройти курс лечения по предотвращению аллергенов, принимать лекарства или делать уколы от аллергии.
Лекарство
Антигистаминные препараты, противоотечные средства и спреи для носа с солевым раствором могут быть полезными лекарствами для борьбы с инфекциями носа. Если вы можете уберечь свои дыхательные пути от чрезмерного количества слизи, вы сможете ограничить влияние постназального капельницы. Консультация с вашим аллергологом или ЛОР-врачом в Атланте гарантирует, что вы получите соответствующее лекарство, которое нацелено именно на аллергию носа, вызывающую проблему.
Уход за собой
Уход за собой – важный способ ограничить влияние постназальных капель на вашу жизнь. Слизь течет по горлу – это нормально, но слишком много слизи становится источником разочарования. Обильное питье уменьшает густоту слизи, а пар из душа или теплое полотенце на лице часто успокаивает заложенные носовые пазухи.
Общие вопросы о постназальном капельнице
Нужно ли мне обращаться к врачу по поводу постназального введения?
Постназальные выделения могут исчезнуть естественным путем.Если вы испытываете длительные периоды раздражения, лихорадки или если постназальный капель повторяется, поговорите со своим ЛОР-врачом в Альфаретте, Дулуте или другом месте Джорджии. Вам может потребоваться лечение от аллергии на нос или синусита.
Можете ли вы помочь моему ребенку справиться с постназальной каплей?
Да. Постназальная капельница является источником раздражения у детей, которое может вызвать кашель, боль в горле и дискомфорт. Встреча с вашим ЛОР-врачом в Джорджии может определить любые триггеры аллергии, которые вызывают проблемы с носовыми пазухами, которые потребуют лечения, например, антигистаминных препаратов, противоотечных средств или даже уколов от аллергии.
Мы можем помочь вылечить ваш постназальный кровоток
Постназальное выделение – отягчающее состояние, которое приводит к дальнейшим проблемам. После диагностики проблемы доктор Чако предлагает эффективные средства и стратегии. Запишитесь на прием онлайн в одном из наших 6 центров лечения аллергии – Альфаретта, Атланта, Кантон, Камминг, Дулут и Джонс-Крик, или позвоните нам по телефону 678-668-4688.
Каковы лучшие методы лечения постназального подтекания?
Железы в носу, горле и некоторых других частях тела производят до двух литров слизи в день.Хотя люди склонны думать о слизи как о раздражении, она выполняет несколько важных функций, в том числе увлажняет и очищает воздух, прежде чем он попадет в легкие. Он также играет важную роль в уничтожении чужеродных захватчиков, таких как бактерии и вирусы, до того, как они попадут в ваш организм и вызовут инфекцию.
Обычно вы не замечаете этого процесса, потому что слизь смешивается со слюной и безвредно капает в заднюю часть горла, где она постепенно и непрерывно глотается в течение дня.
Когда ваше тело производит больше слизи, чем обычно, вы можете почувствовать насморк с излишками слизи, выходящими из передней части носа. Когда слизь вместо этого стекает по задней части носа в горло до такой степени, что вы можете ее почувствовать, это называется постназальным выделением.
В этом блоге специалисты DFW Sinus Select расскажут о лучших методах лечения, чтобы остановить постназальное выделение.
Что вызывает постназальное выделение?
Избыточное производство слизи, вызывающее выделение носа из носа, имеет ряд возможных причин, в том числе:
- Холодное
- Грипп
- Аллергия
- Инфекция носовых пазух или синусит (воспаление носовых пазух)
- Беременность или другие гормональные изменения
- Некоторые лекарства (включая противозачаточные таблетки и лекарства от высокого кровяного давления)
- Искривление перегородки (смещение стенки, разделяющей две ноздри) или другая анатомическая проблема, мешающая нормальному выделению и легкому оттоку слизи
- Изменение погодных условий, низкие температуры или чрезмерная сухость воздуха
- Некоторые продукты, в том числе острые
- Раздражители окружающей среды, включая химические вещества, парфюмерию, чистящие средства и дым
Каковы симптомы постназального подтекания?
Постназальное выделение жидкости может вызвать несколько раздражающих симптомов, в том числе:
- Ощущение щекотки, от которого постоянно хочется откашляться
- Охриплость
- Боль в горле
- Кашель, часто усиливающийся ночью.Постназальные выделения – наиболее частая причина хронического кашля.
- Инфекция уха, если слизь забивает евстахиеву трубу, которая соединяет горло и среднее ухо
- Инфекция носовых пазух, если ходы носовых пазух закупорены слизью
Что включает в себя лечение постназального подтекания?
Чтобы подобрать эффективное лечение от постназального подтекания, необходимо определить причину проблемы. Если, например, у вас есть жидкие слизистые выделения, которые становятся гуще и становятся желтыми или зелеными, это может иногда – но не всегда – указывать на наличие бактериальной инфекции.Однако простуда также может вызывать образование желтой или зеленой слизи, и они вызываются вирусами, которым не помогают антибиотики.
Антигистаминные препараты, которые уменьшают или блокируют химические вещества, называемые гистаминами, и, таким образом, уменьшают симптомы аллергии, могут помочь с постназальными каплями, вызванными синуситом и вирусными инфекциями. Также могут быть полезны противоотечные средства, снимающие отек носовых ходов. При постназальном капле, вызванном аллергией, можно использовать антигистаминные и противоотечные средства вместе со стероидными препаратами, которые могут уменьшить заложенность носа и отек, и спреями для носа, которые помогают очистить носовые ходы.
Еще одно средство от закапывания из носа – разжижение слизи. Слизь может иметь разную консистенцию, а если она густая, она может быть более липкой и ее труднее отводить, что доставляет вам больше дискомфорта. Разжижение слизи помогает предотвратить закупорку ушей и носовых пазух, что может привести к инфекции.
Вы можете сделать это, выпив больше воды и используя увлажнитель или испаритель, или приняв горячий душ.
Где в районе Даллас и Форт-Уэрт я могу найти средство для лечения постназальной жидкости?
DFW Sinus Select – это практика, посвященная уходу, диагностике и лечению заболеваний, связанных с носом и носовыми пазухами.В DFW Sinus Select наши сертифицированные врачи оказывают сострадательную, современную помощь, которая использует полный спектр диагностики для правильного определения причины ваших проблем.
Мы также предлагаем новейшие минимально инвазивные методы лечения носа, носовых пазух и аллергии и определим, подходит ли одно из этих длительных методов лечения в вашем случае.
Если вы ищете облегчение и эффективное лечение выделений из носа, запишитесь на прием в DFW Sinus Select сегодня!
Постназальный капельный синдром, связанный с синуситом
Постназальное течение определяется как стекание слизи из носовых ходов и носовых пазух вниз по задней стенке глотки.Это обычное заболевание, в равной степени затрагивающее мужчин и женщин, и оно становится все более распространенным в нашем обществе.
Обычно поражает людей в городских районах. Это неизменно связано с хроническим риносинуситом и часто встречается у людей, склонных к аллергии или имеющих в семейном анамнезе атопию или астму. Частое воздействие загрязнителей окружающей среды и аллергенов вызывает повторное воспаление слизистой оболочки носовых пазух и носовых пазух, что приводит к утолщению оболочек и избыточному выделению слизи.
Избыточная слизь накапливается в носовых пазухах и стекает по горлу, вызывая ощущение постназального подтекания. Он также обеспечивает подходящую среду для роста бактерий и инфекций.
Общие связанные с аллергенами:
- Пылевые клещи.
- Пыльца.
- Форма .
- Дым.
- Перхоть животных.
Симптомы постназального подтекания:
- Ощущение, как что-то капает в задней части горла.
- Сухой кашель.
- Щекотание в горле .
- Зуд, боль в горле.
- Заложен нос и носовые пазухи.
- Ощущение мокроты или слизи , застрявшей в горле .
- Хроническое откашливание.
Средства, обеспечивающие облегчение:
Избегание повторного контакта с аллергенами может значительно уменьшить симптомы хронического синусита и постназального подтекания. Однако следующие меры могут помочь в лечении этого состояния.
- Пар с ингаляцией ментола , несколько раз в день – это золото.
- Выпить смесь теплой воды с лаймом и медом, чтобы очистить слизь, застрявшую в горле.
- Промывание носа солевым раствором.
- Паровая баня .
- Антигистаминные препараты на короткий срок.
- Противоотечные назальные средства на 3-5 дней использования.
- Интраназальный стероидный спрей, например будесонид или флутиказон для краткосрочного применения.
- Можно использовать средства от кашля.
- Стабилизаторы тучных клеток также назначают людям с семейной историей астмы или атопии.
- Если есть бактериальный фарингит из-за застойной слизи в горле, могут потребоваться антибиотики .
- Кроме того, важно лечить хронический синусит, чтобы избавиться от лишней слизи в носовых пазухах.
Осложнения:
- Длительное введение носа может привести к фарингиту и даже трахеобронхиту.
- Может мешать работе и повседневной деятельности.
- Постоянный кашель может быть источником раздражения как для вас самих, так и для других.
- Значительно влияет на качество сна, так как часто нарушает сон пациента.
- Тяжелый синусит и постназальное выделение могут даже привести к одышке или неспособности сделать глубокий вдох .
- Постназальные выделения, связанные с хроническим синуситом, также могут вызывать головную боль, которая может быть легкой или умеренной по интенсивности.
Для получения дополнительной информации проконсультируйтесь со специалистом по синуситу онлайн -> https://www.icliniq.com/ask-a-doctor-online/ENT-Otolaryngologist/sinusitis
Часто задаваемые вопросыВаша постназальная капля может быть не капельницей и даже не связана с носом
Многие пациенты жалуются на постназальное подтекание. Большинство людей воспринимают это как ощущение скопления слизи в задней части глотки.Большинство пациентов указывают на различные части шеи и горла как на центр своего дискомфорта. Различные пациенты также испытывают ощущение, будто мяч застрял в задней части глотки, или чувство дискомфорта при глотании, или симптомы при разговоре или дыхании.
Значительное количество пациентов с самоописанными симптомами постназального подтекания на самом деле отрицают какие-либо специфические симптомы носа или носовых пазух, такие как заложенность носа, насморк, затрудненное дыхание, аллергия или рецидивирующие инфекции носовых пазух.
Область в задней части глотки, та же самая область, которую большинство людей называют центром постназального кровотока, может быть концом, принимающим секреты из различных систем органов. Очевидной системой органов может быть нос и носовые пазухи. У пациентов с инфекцией верхних дыхательных путей, аллергией, простудой или синуситом секреты могут стекать в заднюю часть носа и попадать в горло. Это может привести к образованию очень липких выделений, от которых пациенты испытывают сильный дискомфорт, пытаясь облегчить их.Непосредственно устраняя назальные симптомы, можно уменьшить выделение капель и значительно улучшить ощущение постназального выделения. Многие пациенты используют промывание носа физиологическим раствором, а также различные назначаемые препараты для носа и антибиотики, которые подходят в каждом конкретном случае. У большинства пациентов, у которых капает в спинку носа из носа и носовых пазух, действительно наблюдается значительное количество очевидных назальных симптомов. Редко бывает истинное постназальное истечение без явных симптомов со стороны носа и носовых пазух.
Другие системы органов также могут поражать заднюю стенку глотки. Одним из них могут быть легкие и трахея. У пациентов, страдающих хронической астмой, хроническим бронхитом, пневмонией или различными легочными симптомами, выделения могут подниматься вверх и попадать на заднюю стенку глотки. Эти пациенты обычно жалуются на непрекращающийся кашель, затрудненное дыхание, симптомы астмы и хронические выделения. Эти выделения также имеют тенденцию быть более продуктивными и могут иметь вид желтого или зеленого цвета.Многие пациенты с симптомами астмы или пневмонии также имеют значительную симптоматику в дополнение к ощущению постназального подтекания.
Третья система органов, которая может вызывать ощущение постназального подтекания, – это желудок.
Наши желудки ежедневно вырабатывают довольно много кислоты для переваривания пищи. У нас есть различные защитные механизмы, которые удерживают кислоту в желудке и предотвращают отрыгивание обратно через пищевод в заднюю часть глотки.Однако у некоторых пациентов с кислотным рефлюксом это может привести к ощущению, что что-то не так в задней части глотки. Некоторые пациенты жалуются на ощущение шара (как будто мяч застрял в задней части глотки). Другие пациенты описывают хриплый голос, затрудненное дыхание, несколько раз просыпаться посреди ночи с кашлем и чувство, что они не могут избавиться от чего-то липкого в задней части глотки. Тип рефлюкса, который вызывает у многих людей ощущение постназального подтекания, на самом деле может быть так называемым тихим рефлюксом .Это связано с защитными механизмами и тем, насколько они могут защитить нас, прежде чем у нас действительно появятся симптомы в области желудка. Считается, что наши защитные механизмы обеспечивают достаточное облегчение, чтобы у нас было до 50 эпизодов рефлюкса в день, прежде чем мы что-то почувствуем. Если у пациента наблюдается больше эпизодов рефлюкса, у нас появляются симптомы изжоги. Однако некоторые пациенты, у которых кислота достигает задней стенки глотки, где отсутствуют защитные механизмы, испытывают дискомфорт гораздо раньше.Лечение таких пациентов обычно сводится к изменению диеты в соответствии с рекомендациями по лечению рефлюкса, приемам антацидных препаратов и регулярному полосканию горла солью и водой.
Пациентам с постназальным выделением жидкости лучше всего обратиться к своему специалисту для изучения всех возможных вариантов. После того, как будут обнаружены точные источники симптомов, можно назначить соответствующий протокол лечения.
С метками: кислота, кислотный рефлюкс, антацид, мяч, бронхит, кашель, капельница, горло уха, нос, горло, ЛОР, глобус, Исаак Намдар, Исаак Намдар, доктор медицины, назальный, Нью-Йорк, Нью-Йорк, Нос, Нью-Йорк, Нью-Йорк, Отоларингология , Оториноларингология, мокрота, пневмония, постназальная капельница, рефлюкс, выделения, тихий рефлюкс, синус, горло
Опубликовано в: Горло
Постназальный капельный | healthdirect
начало содержания2-минутное чтение
Когда ваш нос и носовые пазухи забиты слизью, у вас першение в горле и, возможно, даже кашель, у вас может быть постназальная жидкость.Узнайте больше о причинах возникновения постназальных капель, а также о том, как их лечить и предотвращать.
Что такое постназальный капель?
«Постназальное выделение» – это медицинский термин, который описывает, когда слизь из носа или носовых пазух стекает по задней стенке горла.
Постназальное выделение жидкости иногда может вызвать кашель.
Что вызывает постназальное выделение?
Наиболее частые причины возникновения постназального подтекания:
- вирусные инфекции носа и горла, такие как простуда или грипп
- сенная лихорадка, воспаление внутренней оболочки носа, также называемое «аллергическим ринитом»
- синусит, воспаление полостей в костях лица
- холодный воздух
- некоторые лекарства
Другие причины – астма и гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Симптомы постназального подтекания
Симптомы постназального выделения включают:
- кашель
- “першение” в горле или боль в горле
- необходимость регулярно прочищать горло
- много слизи в горле
- заложенный нос или насморк
- хриплый голос
У людей с постназальным выделением может появиться неприятный запах изо рта.
Обработка носовых капель
Лечение постназального подтекания зависит от его причины.
Если ваш постназальный капель вызван сенной лихорадкой, тогда эффективными методами лечения могут быть антигистаминные, противоотечные препараты и стероидные назальные спреи. Также может помочь назальный спрей с солевым раствором.
Вы можете предотвратить сенную лихорадку, избегая веществ, на которые у вас аллергия. Если вы не знаете, на что у вас аллергия, поговорите со своим врачом, который направит вас на прохождение тестов на аллергию.
Если ваш постназальный синдром вызван синуситом, вызванным бактериальной инфекцией, ваш врач может назначить антибиотики для лечения инфекции.
Вам также следует поговорить со своим врачом о методах лечения других причин постназального подтекания, таких как рефлюкс и астма.
Вот несколько вещей, которые вы можете сделать, чтобы облегчить симптомы:
- Пейте больше жидкости (например, воды), чтобы разжижить слизь
- используйте солевой назальный спрей. Вы можете спросить у фармацевта, какой из них вам больше подойдет
- полоскать горло соленой водой 3 или 4 раза в день
- используйте увлажнитель для увлажнения воздуха
- избегайте веществ, вызывающих обезвоживание, таких как алкоголь и кофеин, поскольку они ухудшают симптомы
- Избегайте общих раздражителей, таких как сигаретный дым и резкие перепады температуры.
Узнайте больше о разработке и обеспечении качества контента healthdirect.
Последний раз отзыв: апрель 2020 г.
Как отличить синусит от простуды – Westchase & Clearwater, FL
Многие люди принимают простуду за синусит, и наоборот, поскольку симптомы простуды и инфекции носовых пазух могут быть очень похожи друг на друга, потому что одни и те же вирусы часто вызывают оба состояния.Кроме того, поскольку нос и пазухи связаны, вирусы могут легко перемещаться между носовыми ходами и пазухами.
Ваш ребенок может чувствовать себя разбитым, у него может быть субфебрильная температура, постназальное выделение и боль в горле. Так это простуда или инфекция носовых пазух? Как правило, простуда может определенно перерасти в инфекцию носовых пазух, но для каждой болезни есть несколько классических симптомов, которые помогают отличить их.
ПростудаПри простуде ваш ребенок может испытывать ряд симптомов, в том числе:
- Заложенность носа
- Чувство усталости
- Насморк с прозрачными выделениями
- Чихание
- Боль в горле
- Пост носовой капельницы
- Лихорадка может наблюдаться у детей, но не часто у взрослых
Если ваш ребенок простудился, он может даже испытать кашель или головную боль, и это часто может длиться от трех до семи дней с лечением или без него.Ваш ребенок заболевает простудой из-за вируса, при котором симптомы обычно медленно нарастают в течение дня или двух, достигают пика к третьему или четвертому дню, а затем постепенно улучшаются примерно на пятый или седьмой день.
При простуде лечение может включать поддерживающую терапию, жидкости и куриный суп. Также полезно пить много воды, так как это помогает вашему ребенку увлажняться. Увлажняя ребенка за счет потребления воды, вы можете помочь избавиться от инфекции, поскольку она разжижает слизь. Существуют также лекарства, которые помогут вашему ребенку чувствовать себя комфортнее во время простуды.
СинуситИногда простуда может наступить в носовых пазухах и вызвать отек, который затем препятствует выделению слизи и превращает холод в инфекцию носовых пазух. Синусит – это воспаление носовых пазух, которое может быть вызвано простудой, инфекцией или аллергией. Отек носовых пазух может вызывать такие симптомы, как:
- Давление или боль за глазами или щеками
- Боль в верхних зубах
- Перегрузка
- Зеленый или желтый носовой дренаж
- Головная боль
- Пост носовой капельницы
Ваш ребенок также может жаловаться на усталость, затрудненное дыхание через нос, снижение обоняния и беспокойный сон.


 Если процесс односторонний, то боли отмечаются с одной стороны.
Если процесс односторонний, то боли отмечаются с одной стороны. Также это растение обладает
противовоспалительными
свойствами.
Также это растение обладает
противовоспалительными
свойствами.