Красный нос? Кричите SOS – МК
Скажите, кто из нас серьезно относится к тому, что, например, нос покраснел? Первое, что приходит в голову, — человек замерз или злоупотребляет… А ведь красный нос — это болезнь (заболевание так и называется — “красный нос”, т.е. розовые угри) и может быть следствием серьезного заболевания организма.
Если на красноту не обращать внимания и ничего не предпринимать, нос в короткое время покроется массой извилистых вен (жилок, как их в народе называют), налитых кровью и придающих носу синюшный оттенок. Но и это еще не все. От постоянного прилива крови нос постепенно становится толще, объемистее, сальные железы в нем разрастаются, нос становится блестящим и похожим на грушу.
Лечение
Конечно, его должен назначить врач. И зависеть оно будет от заболевания.
Первое: возможно, придется лечить желудочные проблемы, в другом случае — эндокринные расстройства, в третьем — себорею — болезнь кожи в результате усиленного салоотделения.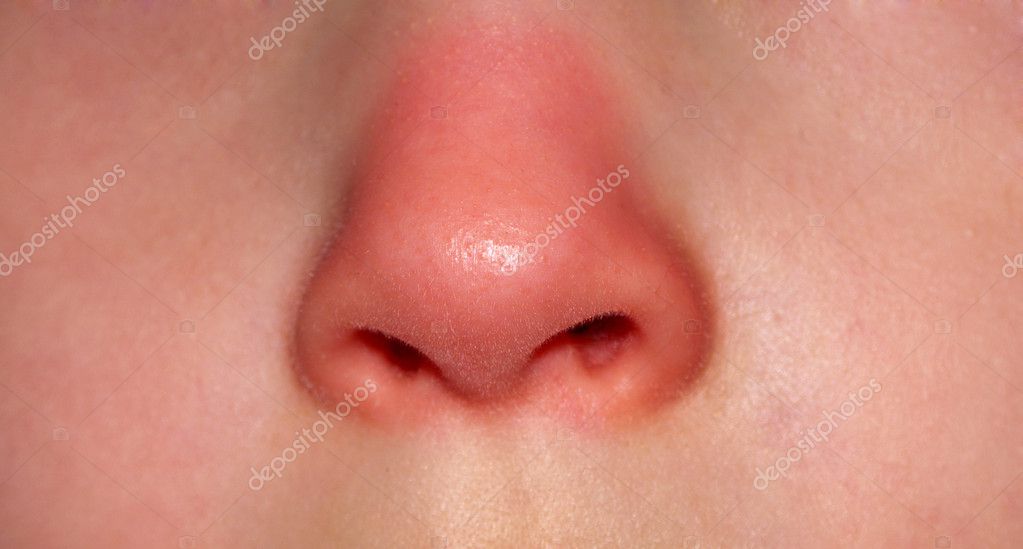
Второе. Надо стараться и самому себе помогать: ограждать нос, вообще кожу лица от ветра, мороза, снега и даже — от редкого в наших местах, но порой яркого солнца. В этом случае поможет защитный крем, соответствующий типу вашей кожи. Наносить его на лицо лучше за час до выхода на улицу, а нос — немного припудрить.
Третье. Дамам и девушкам, кто не хочет иметь вместо носа нелепую красную грушу, полностью отказаться от алкоголя, исключить из рациона острые жареные блюда, специи, есть поменьше кислого, горького, сладкого. Предпочтение отдать фруктово-овощной диете, богатой витаминами.
Четвертое. Кожу, склонную к покраснению (в том числе и самую “выдающуюся” часть лица — нос), стараться меньше раздражать: умывать лицо кипяченой водой с детским или с другим жиросодержащим мылом. При умывании чередовать горячую и холодную воду — это укрепит стенки сосудов.
При покраснении носа всякие горячие процедуры (паровые ванны, парафиновые маски) и массаж лица делать нельзя.
Пубертатные “сюрпризы”
Часто мальчиков и девочек подросткового возраста мучают прыщи красного цвета, множественные высыпания на лице, шее, груди, на спине. Но болезненные пузырьки могут быть и сигналом хронического заболевания, вызванного, как правило, тяжелым эмоциональным переживанием, особенно у молодых людей, и потребуют длительного лечения.
“Успокоить” кожу помогут отвары лечебных трав и различные маски.
Сок алоэ. Разведенный наполовину водой, можно использовать для масок при розовых угрях. Для этого несколько слоев марли или полотняные салфетки смочить разведенным соком, слегка отжать и наложить на лицо на 15 мин. Курс — 20—25 процедур (через день).
Маска из сока капусты. Взять полстакана сока, смочить в нем слой ваты, марлевую салфетку и наложить на лицо на 15-20 мин. По мере высыхания салфетку повторно увлажнить соком. Процедуру повторить через день. Курс лечения 20—25 минут.
Процедуру повторить через день. Курс лечения 20—25 минут.
Шиповник. Марлевые салфетки смочить в настое плодов (1:20), слегка отжать и накладывать на лицо на 15 мин. Через день. Курс — 20 процедур.
Помидоры. Салфетки, пропитанные соком спелых помидоров, накладывать ежедневно на 15 мин. Курс — 20 масок.
Клюква. Пропитать соком клюквы несколько слоев марли, отжать и наложить на лицо. Салфетки менять каждые 10 мин. в течение часа. Затем снять маску, лицо осушить мягким полотенцем и слегка припудрить.
Но внимание! Самолечение помогает лишь на первом этапе. А дальше врач-дерматолог должен подобрать курс. Промедление просто опасно, поскольку может привести к ухудшению угревой болезни, тяжелым осложнениям, образованию рубцов.
И еще. Покраснение вокруг носа, переходящее на лоб, может быть результатом попавшей в нос редкой инфекции (клещ демодикос). Распознать его трудно, и простыми примочками тут не поможешь. Поможет только хороший специалист и специальное лечение.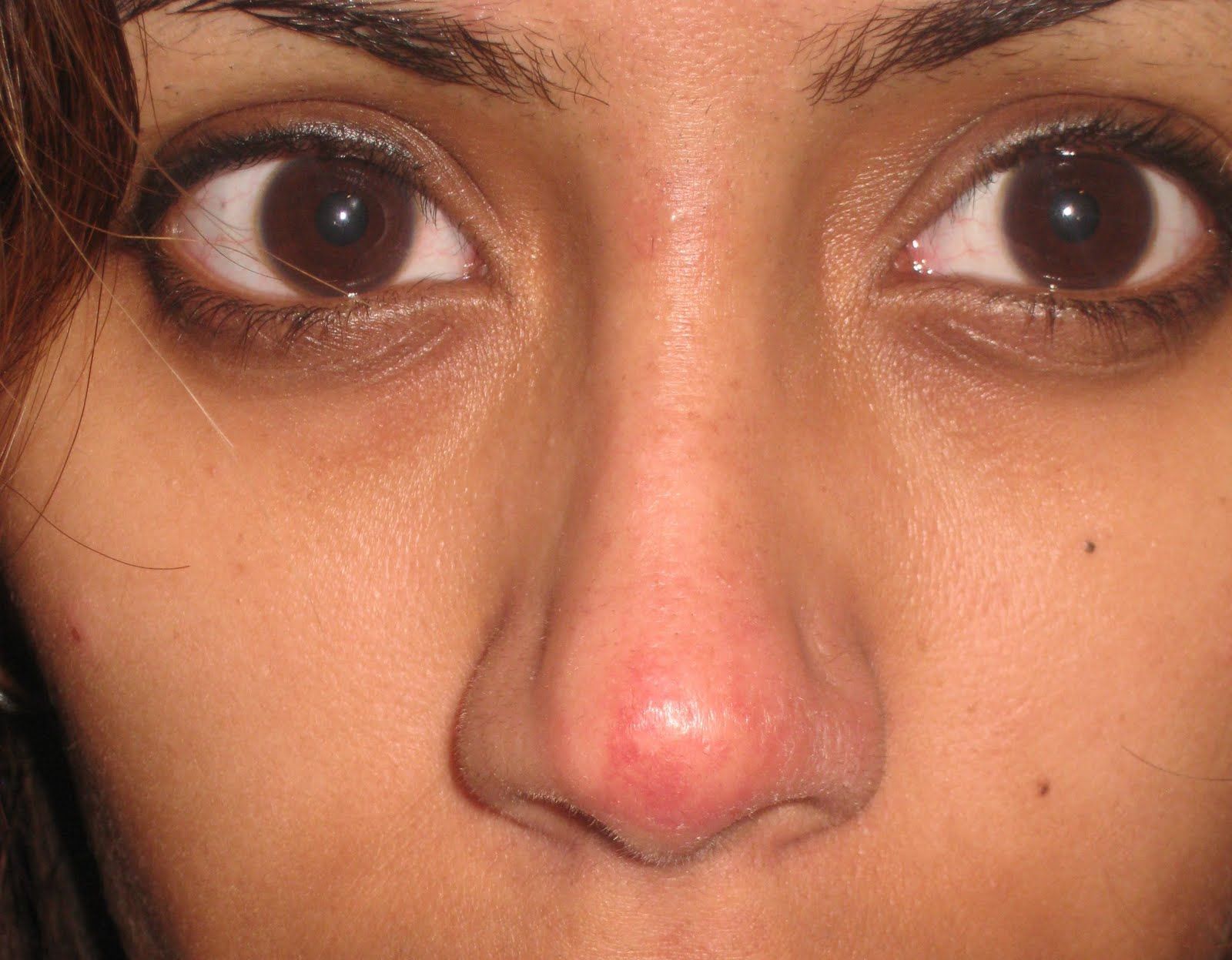
Весенняя лихорадка: не щелкайте клювом
Герпес — отвратительное вирусное заболевание с характерным высыпанием пузырьков на коже слизистых оболочек. Главная причина — переохлаждение (больше всего заболеваний — в холодное время года), а также весной, когда снижена сопротивляемость организма. Вспышки герпеса возможны и в жаркое время года при перегревании людей на солнце. Герпес часто возникает и на фоне инфекционных заболеваний (грипп, пневмония и др.).
Надо знать, что лечить вирусную лихорадку непросто. Зеленка, всевозможные мази, кремы и прочая несложная терапия помогает лишь в первый период. Коварство вируса — в том, что он паразитирует внутри клеток, поэтому недоступен для антибиотиков, которые по старинке прописывают терапевты. Спустя время кожа опять “зацветет”. Поэтому лечение должен назначить дерматолог.
Простой герпес (так называемая лихорадка) чаще высыпает на губах. И избавиться от него можно домашними способами.
Средства от простой лихорадки
— Во время умывания не мочить пораженный участок губ.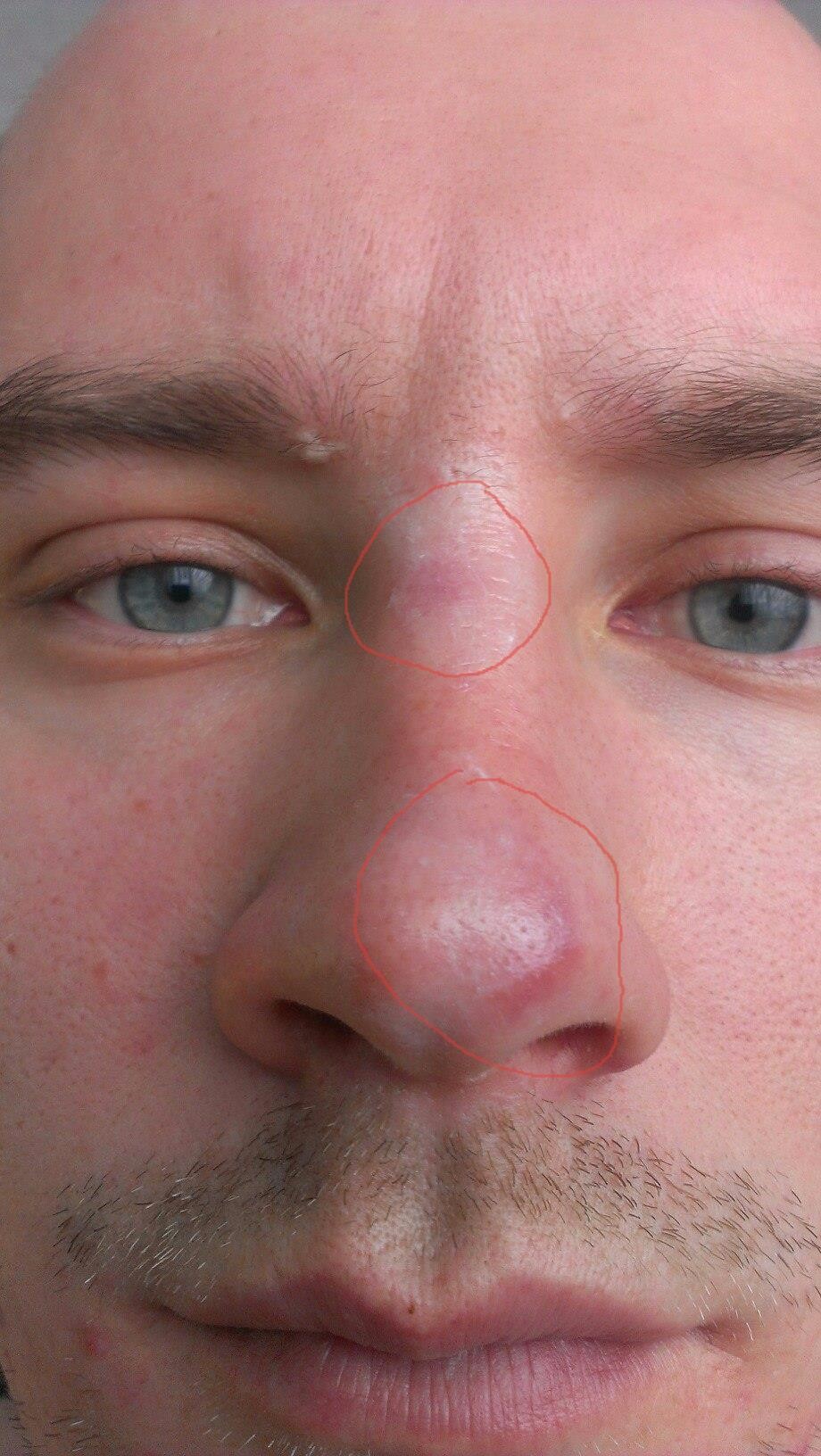 Прикладывать к губам по нескольку раз в день ткань, смоченную в кипятке и слегка охлажденную. Протирать губы по нескольку раз в день спиртом, а затем припудривать тальком. Пить витаминные чаи. Можно использовать и противовирусные мази, цинковую пасту — она хорошо подсушивает мелкие пузырьки.
Прикладывать к губам по нескольку раз в день ткань, смоченную в кипятке и слегка охлажденную. Протирать губы по нескольку раз в день спиртом, а затем припудривать тальком. Пить витаминные чаи. Можно использовать и противовирусные мази, цинковую пасту — она хорошо подсушивает мелкие пузырьки.
Народные средства
1. Если нос краснеет просто от холода, надо протирать его утром и вечером теплым отваром липового цвета (только не перед выходом на улицу).
2. Если причина покраснения носа не ясна, попробуйте 2—3 раза в неделю попеременно накладывать на него компрессы из горячего и холодного отвара ромашки.
3. Чтобы не упустить настоящую болезнь “красного носа” в начальной стадии, нужно регулярно умываться стягивающими кожу средствами — дубовой корой, танином, салицило-ихтиоловым мылом и пр. и в любом случае искать вместе со специалистами истинную причину заболевания.
4. Если время упущено и сосуды уже слишком расширены, можно воспользоваться мазью такого состава: ихтиол, винный спирт, эфир этиловый — поровну.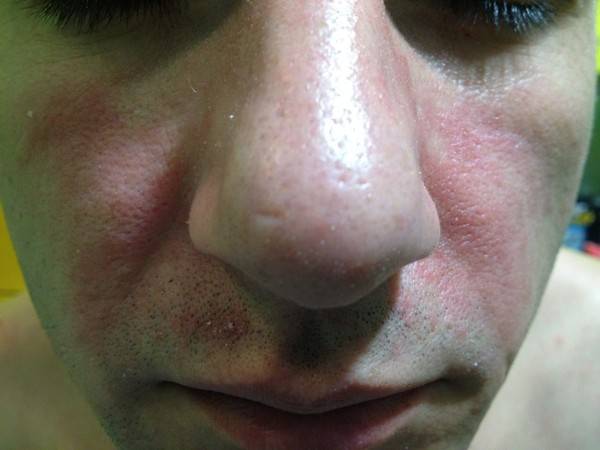 Смазывать нос 3 раза в день.
Смазывать нос 3 раза в день.
Болит правый или левый глаз – в чем опасность?
Глазная боль — это термин, включающий в себя дискомфорт в глазу, а также вокруг и позади него. Боль может затрагивать как оба глаза, так и только один. Разберем последний вариант более подробно.
По результатам исследований нет данных о том, что правый или левый глаз болит чаще. В каждом случае это индивидуально.
Наиболее распространенные причины острой боли в одном глазу это:
Травма глаза с повреждением роговицы, острый приступ глаукомы, иридоциклит, флегмона орбиты, невралгические синдромы, головные боли и височный артериит.
1) Травмы глаза с повреждением роговицы. При повреждении передней прозрачной оболочки глаза — роговицы, возникает целый комплекс симптомов, который объединили в роговичный синдром. При этом пациент испытывает острую боль режущего характера, светобоязнь, блефароспазм (глаз не может полностью открыться).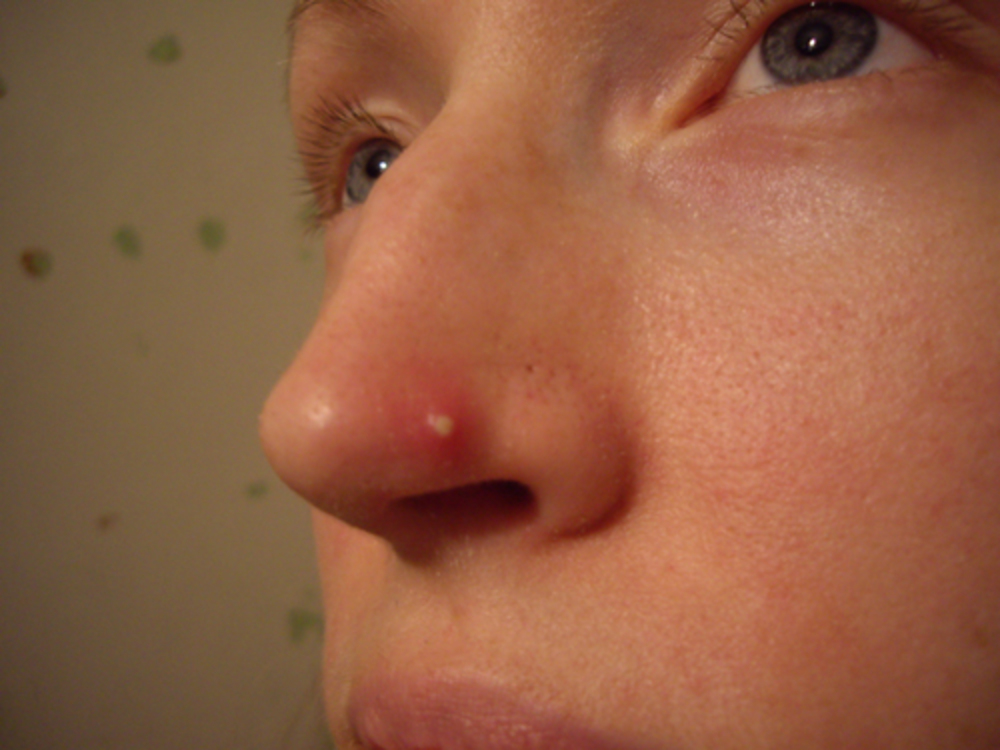 Связано это с повреждением нервных волокон роговицы, которые в изобилии представлены на ее поверхности. Характерный диагностический признак — улучшение состояния при применении анестезирующих капель, так как снижается чувствительность нервных окончаний.
Связано это с повреждением нервных волокон роговицы, которые в изобилии представлены на ее поверхности. Характерный диагностический признак — улучшение состояния при применении анестезирующих капель, так как снижается чувствительность нервных окончаний.
2) Острый приступ глаукомы. Развивается при резком повышении внутриглазного давления. При этом боль распространяется в висок, зрение ухудшается, мутнеет, глаз приобретает красно-фиолетовый оттенок, глазное яблоко становится твердым, пальпация безболезненна. Эта ситуация является экстренной и требует немедленного обращения к врачу! При долгом воздействии высокого давления начинает страдать зрительный нерв, его ткань разрушается и прежнюю остроту зрения можно не вернуть.
Также глаукома может протекать без острых приступов. Постепенное повышение внутриглазного давления не дает острых проявлений, что нередко является причиной позднего обращения к офтальмологу. Заболевание достигает терминальной стадии, зрительная функция теряется и возникает гипертензионный болевой синдром.
3) Иридоциклит — это воспаление передней части сосудистой оболочки глаза (радужки и цилиарного тела).
При этом пациент испытывает острую боль, усиливающуюся по ночам, зрачок сужается и теряет способность к расширению. Глаз мягкий, но при пальпации возникает болезненность.
4) Флегмона орбиты — это гнойное воспаление тканей орбиты. При этом боль локализуется в области глазного яблока и рядом с ним. Возникает остро, общее состояние пациента ухудшается, повышается температура, появляется озноб и головная боль. Веки глаза отекают, при касании боль резко усиливается. Это состояние опасно для жизни, требует неотложной медицинской помощи.
5) Невралгические синдромы. Односторонняя боль в глазу характерна при поражении нервов. В зависимости от пораженного нерва, различается точная локализация боли и ее характер. При поражении тройничного нерва (первой его ветви) характерны сильные приступообразные боли в области глаза, надбровья и верхнего века.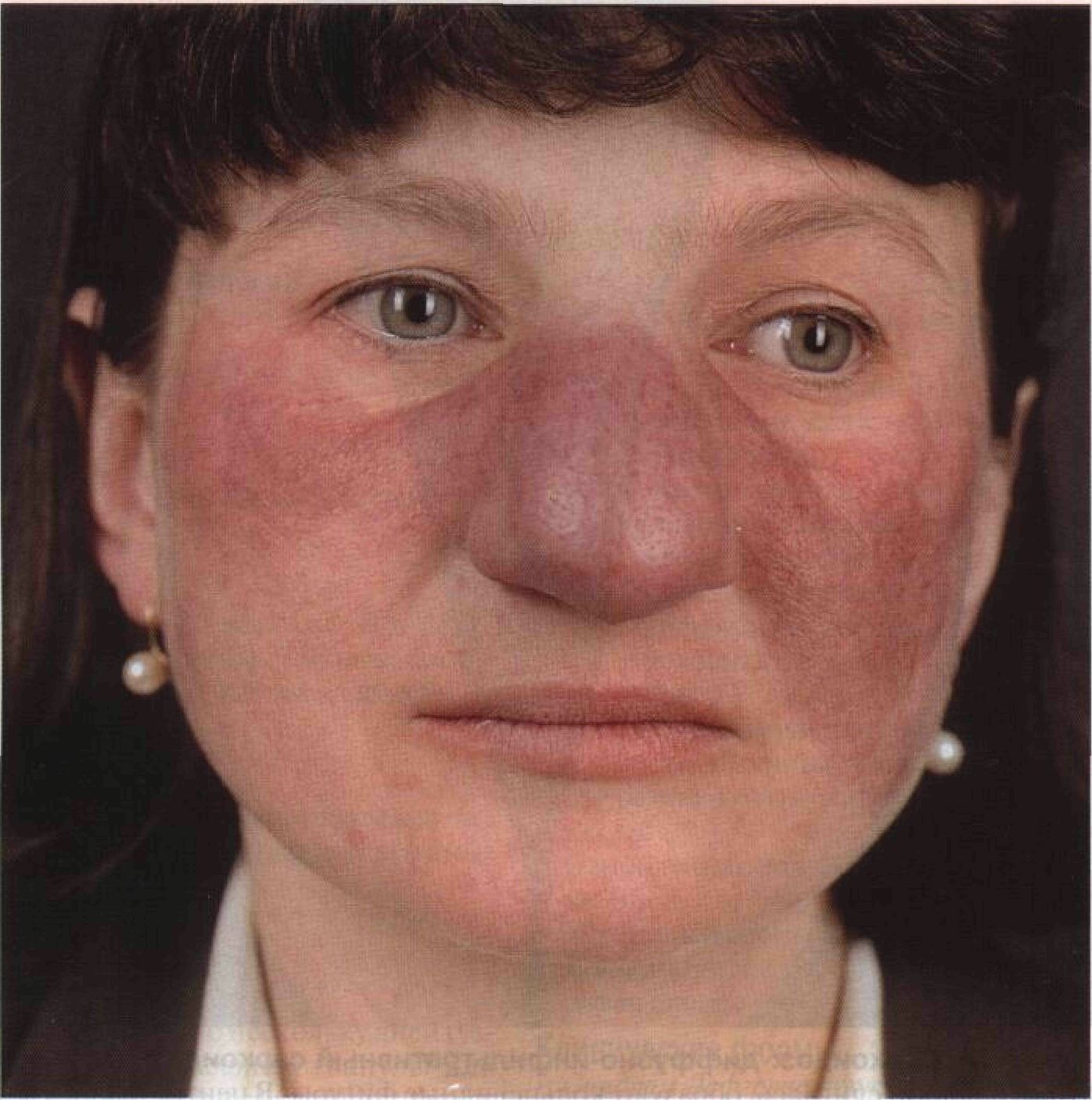
Невралгия носоресничного нерва — характеризуется выраженной болью в области глаза, у внутреннего угла глаза и спинки носа.
Синдром крыло-нёбного узла — боль в лобной области и в области глазного яблока. Может сопровождаться отеком верхнего века и светобоязнью.
6) Головные боли.
Мигрень сопровождается выраженной односторонней болью в лобно-орбитально-височной области головы. При этом боль может распространиться на всю половину головы, а зрение может ухудшиться (в большинстве случаев это проявляется возникновением мерцающего пятна в поле зрения).
Также известны кластерные боли — это пульсирующая головная боль, захватывающая область глаза, длительностью 1,5 часа. Возникает преимущественно ночью в одно и тоже время.
7) Височный артериит. Возникает исключительно у пожилых людей, за редким исключением. Больше подвержены женщины. Это воспаление артерий, снабжающих кровью область головы, глаз и глазного нерва. Во время приступа возникает сильная боль в виске, глазной области, временное ухудшение зрения. Опасность данного заболевания в том, что при длительном течении может вызывать необратимую потерю зрения.
Это воспаление артерий, снабжающих кровью область головы, глаз и глазного нерва. Во время приступа возникает сильная боль в виске, глазной области, временное ухудшение зрения. Опасность данного заболевания в том, что при длительном течении может вызывать необратимую потерю зрения.
Как видите, список возможных причин боли в одном глазу обширен. Для постановки точного диагноза необходимо динамическое наблюдение, в некоторых случаях специфические обследования. Среди этих патологий есть состояния, промедление при которых опасно для жизни.
Лечение.
- При травмах глаза, необходимо удостовериться в отсутствии инородных тел, при необходимости их удалить, обработать раны антисептиками, антибактериальными препаратами и заживляющими гелями.
- При глаукоме необходима нормализация внутриглазного давления, препараты нейропротекторы, защищающие нервные ткани от действия высокого давления.
- При иридоциклите — используются противовоспалительная и антибактериальная терапии, а также лечение системного заболевания, спровоцировавшего иридоциклит.

- Невралгические синдромы обусловлены воспалением нервной ткани, поэтому в основном требуется противовоспалительная терапия. Головные боли, как и невралгия, требуют совместного наблюдения у врачей-неврологов.
- Височный артериит лечится совместно с терапевтом. Назначают курс стероидных препаратов хорошо снимающих воспаление артерий.
- Все лечение требует индивидуального подхода и комплексного наблюдения. Если вы отмечаете возникающую боль на одном глазу, особенно повторяющуюся — не стоит медлить. Запишитесь на консультацию! Ведь только вовремя оказанная медицинская помощь даст максимально быстрое избавлении от болезненного состояния.
Берегите свои глаза и будьте здоровы!
причины, симптомы, стадии лечения, профилактика
Флюс – воспалительное поражение надкостницы зуба. Заболевание, называющееся также периостит, имеет инфекционное происхождение, развивается, когда во внутренние ткани зуба или карман десны забиваются пищевые частицы и начинают гнить.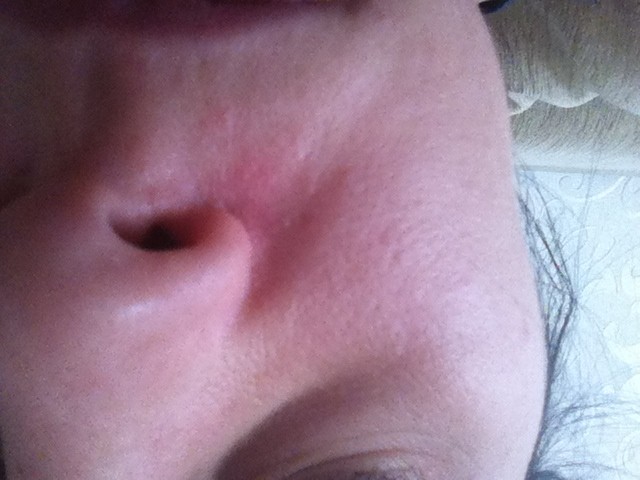 В итоге внутри десны происходит накопление значительного количества гноя. Гнойный мешок расширяется, достигает надкостницы, вызывая отек и распухание мягких тканей десны и внутренней стороны щеки.
В итоге внутри десны происходит накопление значительного количества гноя. Гнойный мешок расширяется, достигает надкостницы, вызывая отек и распухание мягких тканей десны и внутренней стороны щеки.
Заболевание сопровождается интенсивной пульсирующей болью. Если человек игнорирует симптомы флюса и не идет к врачу, то инфекционный процесс может захватить ткани надкостницы, спровоцировать серьезные осложнения. Понять, что началось осложнение, можно по повышению температуры тела и нестерпимой боли в области пораженного зуба.
Флюс, причины заболевания
Флюс может быть следствием:
- запущенного кариеса;
- прикорневой кисты зуба;
- зубного камня;
- воспаления кармана десны;
- механического повреждения зуба;
- переохлаждения организма;
- несоблюдения гигиены ротовой полости.
Чаще всего провокатором флюса является невылеченный кариес.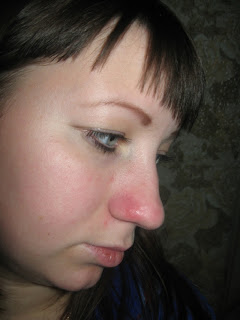 Через кариозное отверстие инфекция проникает во внутренние ткани зуба. Когда инфекционное поражение достигает глубоких участков зуба, соединительная околозубная ткань воспаляется и становится рыхлой. Дальнейшая деятельность инфекции приводит к развитию пульпита – воспаления зубных нервов, сопровождающегося интенсивной болью.
Через кариозное отверстие инфекция проникает во внутренние ткани зуба. Когда инфекционное поражение достигает глубоких участков зуба, соединительная околозубная ткань воспаляется и становится рыхлой. Дальнейшая деятельность инфекции приводит к развитию пульпита – воспаления зубных нервов, сопровождающегося интенсивной болью.
Если пульпит не лечить, то нервные волокна отмирают, болевые ощущения исчезают. Но не стоит думать, что инфекция ушла и воспаление погасло. Патогенные микроорганизмы продолжают скрыто действовать, захватывают все более глубокие ткани зуба, достигают корня и провоцируют воспаление десны. В десне формируется гнойник, так появляется флюс.
Если воспаляется надкостница верхней челюсти, то отекают верхняя губа и область лица под глазом. Если же периостит развивается в тканях нижней челюсти, то отмечается отек подбородка и нижней части щеки, увеличиваются шейные лимфоузлы. Бывает, что гнойный мешок самостоятельно разрывается, гной вытекает в ротовую полость.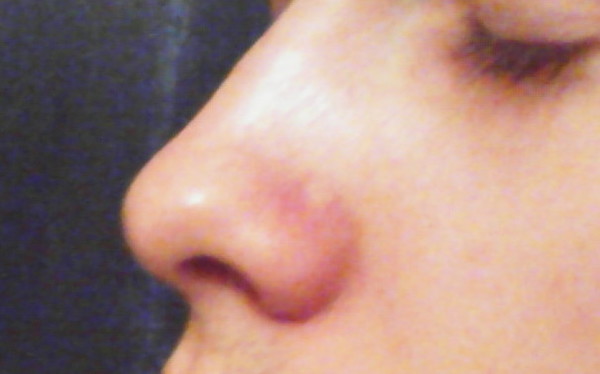 Но такое явление не приводит к исчезновению заболевания, воспаление остается, надкостница продолжает гнить.
Но такое явление не приводит к исчезновению заболевания, воспаление остается, надкостница продолжает гнить.
У некоторых людей отек щеки и десны остается после удаления больного зуба. Но в данном случае не нужно тревожиться: организм просто среагировал на хирургическое вмешательство. Отечность после удаления зуба может наблюдаться от 2 до 5 дней, затем исчезает самостоятельно.
Симптомы периостита
Самый главный и заметный признак флюса – заполненная гноем шишка, расположенная в десне возле корня зуба, внешне похожая на кисту. Также заболевание сопровождается следующими симптомами:
- болью в области пораженного зуба, отдающей в затылок, подбородок, головной мозг;
- усилением боли при механическом воздействии на гниющий зуб;
- отеком и покраснением десны;
- распуханием щеки со стороны пораженного зуба;
- плохим самочувствием, интоксикацией организма;
- в отдельных случаях распуханием носа, губ, нижнего века;
- повышением температуры тела при острой фазе заболевания;
- увеличением шейных лимфатических узлов.

Флюс, стадии заболевания
В своем развитии периостит проходит несколько стадий, имеющих определенную симптоматику.
1
Острая серозная стадия
Развивается быстро, в течение максимум 3 дней. Ткани десны и внутренней стороны щеки в области больного зуба отекают.
2
Острая гнойная стадия
Отмечается интенсивная, практически непрерывная, пульсирующая боль в области пораженного зуба. Слизистая поверхность ротовой полости в районе воспаления краснеет и отекает. Температура тела может подняться до 38,5°C.
3
Острая диффузная стадия
Отек захватывает практически всю поверхность ротовой полости. Может перекинуться на нос, губы, наружную сторону щеки. Боль такая же, как и при острой гнойной стадии.
4
Хроническая стадия
Развивается медленно, в течение нескольких месяцев, даже лет.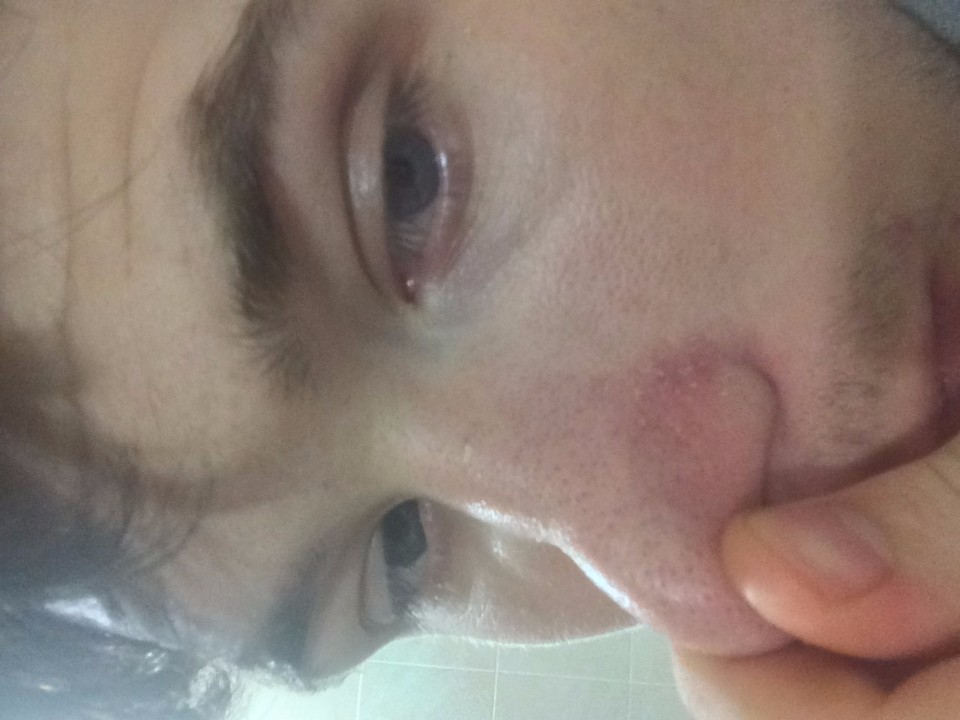 Длительные ремиссии периодически сменяются короткими обострениями. Хронический воспалительный процесс чаще всего затрагивает надкостницы нижней челюсти. Отек несколько спадает, но воспаленные ткани становятся плотными. Отмечается увеличение лимфоузлов.
Длительные ремиссии периодически сменяются короткими обострениями. Хронический воспалительный процесс чаще всего затрагивает надкостницы нижней челюсти. Отек несколько спадает, но воспаленные ткани становятся плотными. Отмечается увеличение лимфоузлов.
Особенности протекания флюса у взрослых и детей
У взрослых людей периостит диагностируется часто. Из-за вредных привычек или игнорирования правил гигиены полости рта зубы разрушаются, а взрослые мужчины и женщины обычно не спешат обращаться к стоматологу. В результате запущенные зубные заболевания приводят к воспалению прикорневых тканей зубов. Симптоматика флюса у взрослых людей в большинстве случаев выраженная. Народные средства и антисептические препараты лишь ослабляют боль и снимают отек, но не гасят воспаление. Поэтому посетить врача все равно придется, если нет желания столкнуться с более серьезным стоматологическим заболеванием.
Флюс у детей тоже диагностируется, но отличается слабовыраженной симптоматикой.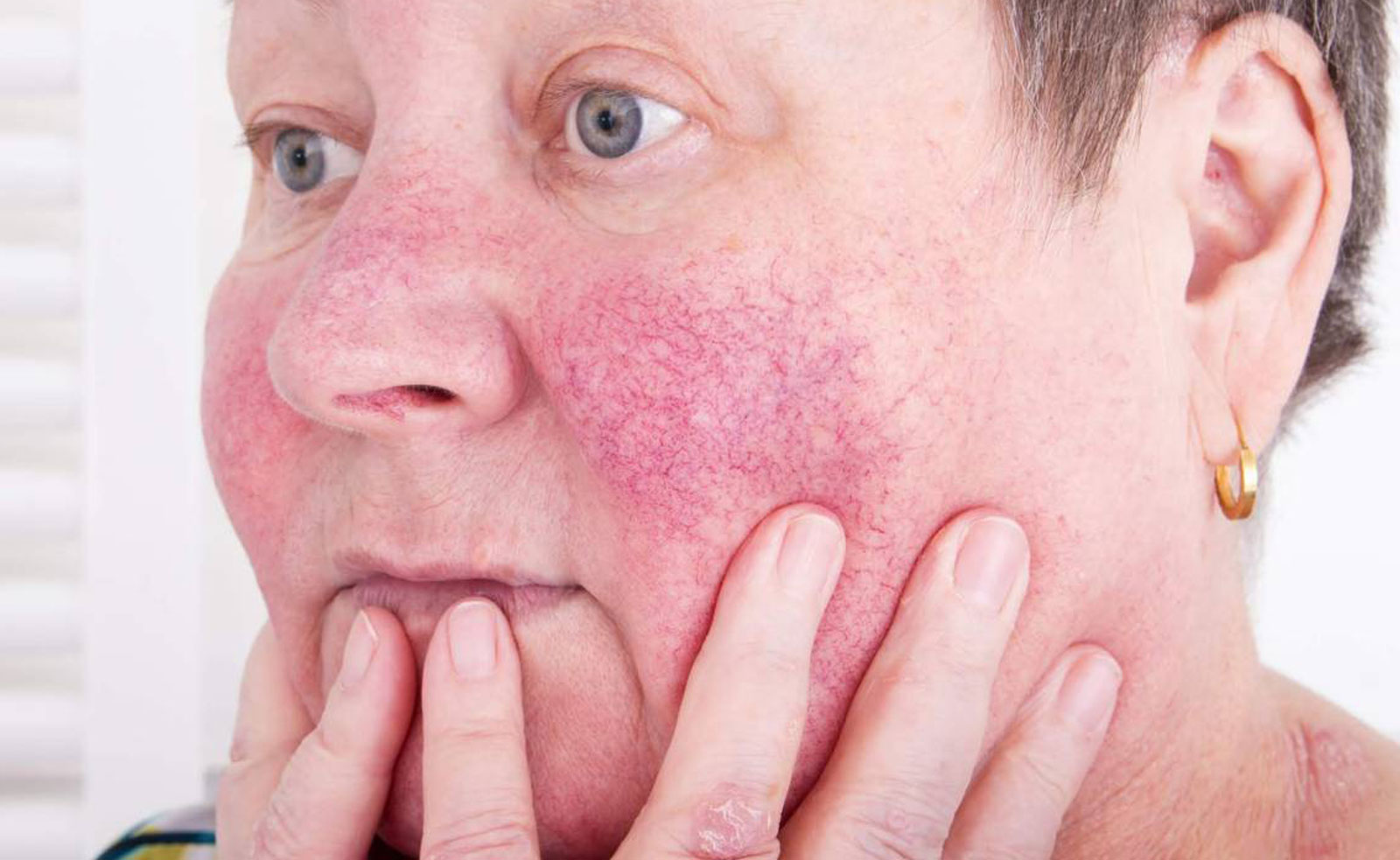 Объясняется это тем, что у малышей иммунитет не так активен, как у взрослых, поэтому не может полноценно противостоять распространению инфекции и развитию гнойного мешка. Но стадии и основные признаки болезни у детей такие же, как и у взрослых пациентов. При первых проявлениях периостита ребенка нужно незамедлительно вести к стоматологу, иначе слабый детский организм столкнется с опасными осложнениями.
Объясняется это тем, что у малышей иммунитет не так активен, как у взрослых, поэтому не может полноценно противостоять распространению инфекции и развитию гнойного мешка. Но стадии и основные признаки болезни у детей такие же, как и у взрослых пациентов. При первых проявлениях периостита ребенка нужно незамедлительно вести к стоматологу, иначе слабый детский организм столкнется с опасными осложнениями.
Последствия запущенного периостита
Периостит – серьезное воспалительное заболевание, сопровождающееся образованием большого количества гноя и интенсивными болевыми ощущениями. Патология не исчезнет самостоятельно, обращение к врачу является обязательным.
Игнорирование флюса приводит к нижеперечисленным серьезным проблемам.
1
Абсцесс
В большинстве случаев возникает при длительном нахождении гнойного мешка возле зуба мудрости. Гнойное образование разрастается, в результате формируется нарыв.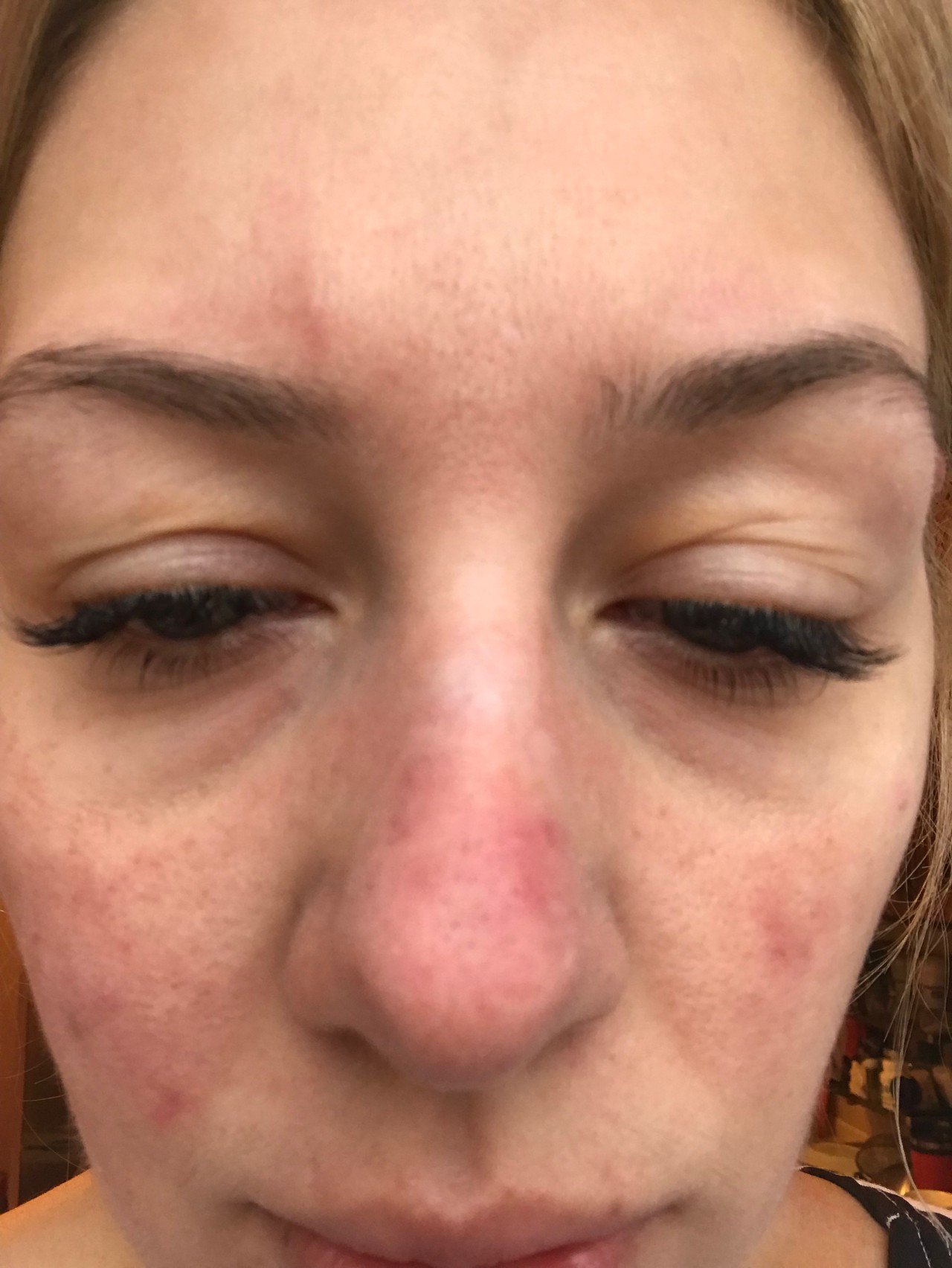
2
Флегмона
Разлитое воспаление появляется после разрыва гнойного мешка, если пациент игнорирует рекомендации врача, не обрабатывает рану назначенными растворами, отказывается принимать антибиотики.
3
Челюстной остеомиелит
Является следствием очень долго существующего флюса. В данном случае воспаление перетекает с надкостницы на челюстную кость.
4
Воспаление черепных пазух
Тоже возникает при очень длительном флюсе. Воспаление захватывает клиновидную, лобную, гайморову пазухи. В особо запущенных случаях инфекции удается проникнуть в мозговые ткани.
Лечение флюса
Лечить зубы следует своевременно, чтобы избежать разрушения пульпы и нагноения надкостницы.
На начальной стадии флюса, чтобы остановить распространение воспаления, применяются противовоспалительные лекарства и антибиотики. Гнойник на десне подлежит вскрытию, чтобы гной вышел наружу. Образовавшуюся рану необходимо обрабатывать антисептическими растворами. Чтобы рана не затянулась раньше времени и весь гной благополучно вытек, иногда приходится использовать дренаж. Хирургические манипуляции осуществляются под инфильтрационной анестезией.
Образовавшуюся рану необходимо обрабатывать антисептическими растворами. Чтобы рана не затянулась раньше времени и весь гной благополучно вытек, иногда приходится использовать дренаж. Хирургические манипуляции осуществляются под инфильтрационной анестезией.
После всех хирургических процедур стоматолог назначает пациенту медикаментозную и физиотерапию. Эти терапевтические мероприятия помогают убить остатки инфекции, полностью погасить воспаление, снять отек. Из антибиотиков обычно выписываются «Амоксиклав» и «Доксициклин». В последнее время в стоматологии также получили распространение антибактериальные препараты «Линкозамид» и «Метронидазол». Данные медикаменты уничтожают оставшуюся в десне инфекцию. Однако принимать антибиотики нужно только под строгим врачебным контролем.
Послеоперационная терапия включает, помимо приема антибиотиков, обработку раны антисептиками. Для укрепления иммунитета и предупреждения осложнений рекомендуется принимать витаминные комплексы.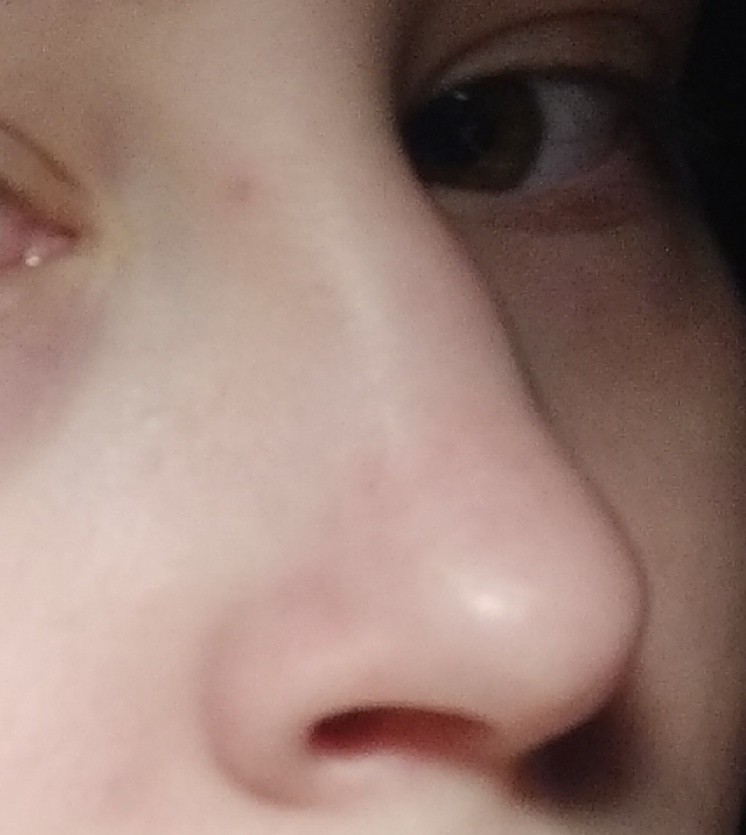
Из физиотерапевтических процедур пациенту назначаются йодно-калиевый электрофорез и УВЧ-терапия. Эти терапевтические мероприятия гасят воспаление, снимают боль, оказывают антибактериальное действие, ускоряют регенерацию тканей десны.
Послеоперационную терапию нельзя прерывать. Лечение можно завершить после полного затягивания раны и исчезновения всех симптомов. Во время послеоперационной терапии обязательно нужно придерживаться следующих рекомендаций:
- не применять согревающие компрессы, так как они стимулируют размножение бактерий;
- не использовать без согласования с врачом антибиотики и народные средства;
- до затягивания раны не принимать аспирин и содержащие это вещество медикаменты;
- немедленно обратиться к врачу, если интенсивная боль после вскрытия гнойника отмечается дольше 8 часов.
Профилактика флюса
Поскольку самой частой причиной возникновения флюса является запущенный кариес, то главные меры профилактики – уход за ротовой полостью и своевременное устранение зубных заболеваний. Зубы нужно чистить 2 раза в день, используя щетку мягкой или средней жесткости. После еды следует пользоваться зубной нитью и обрабатывать ротовую полость ополаскивателем. Вместо аптечного ополаскивателя можно применять водный раствор спиртовой настойки прополиса или морской и пищевой соли. Стоматологи рекомендуют периодически удалять зубной камень, являющийся основным местом размножения патогенных бактерий.
Зубы нужно чистить 2 раза в день, используя щетку мягкой или средней жесткости. После еды следует пользоваться зубной нитью и обрабатывать ротовую полость ополаскивателем. Вместо аптечного ополаскивателя можно применять водный раствор спиртовой настойки прополиса или морской и пищевой соли. Стоматологи рекомендуют периодически удалять зубной камень, являющийся основным местом размножения патогенных бактерий.
В ежедневном рационе обязательно должны присутствовать свежие фрукты и овощи. Рекомендуется употреблять морковку, яблоки и прочие твердые растительные продукты, так как они укрепляют десны и хорошо очищают зубную эмаль от налета.
Профилактическое обследование у стоматолога должно осуществляться 2 раза в год. Нужно помнить, что заболевания полости рта легко устраняются только на начальной стадии.
Обратите внимание, что с острыми состояниями мы принимаем без очереди!
Записаться
Аллергический ринит (поллиноз) › Болезни › ДокторПитер.
 ру
ру
Поллиноз, или, как его еще называют, аллергический ринит – аллергическое заболевание, известное с давних времен. Правда, сельским жителям было невдомек, отчего это во время сенокоса какой-то крестьянин начинал чихать, кашлять, а то и терять сознание. «Работать не хочет, придуривается», – считали односельчане. А значит, «дурь» следовало выколачивать – плетьми ли, палкой… Исцеляло. Действительно, кризис отступал, потому что при стрессе вместе с адреналином в кровь выбрасываются глюкокортикоиды, благодаря чему острота проявления аллергии уменьшалась. Тех, у кого с началом цветения деревьев и трав не только слезились глаза и появлялся насморк, но дело доходило до анафилактического шока, пытались лечить психиатры. В том, что причиной такой реакции организма на пыльцу является заболевание – аллергический ринит, стало понятно всего лишь около 100 лет назад, когда один ученый, сам страдающий летом из-за цветущих трав, почувствовал аналогичные симптомы зимой, оказавшись рядом с высушенными растениями. Так аллергия на пыльцу получила название сенной лихорадки (от слова “сено”). Но еще столетие назад она не была так распространена как в наше время. Сегодня по данным медиков до 40 процентов населения в той или иной степени страдают непереносимостью пыльцы растений – поллинозом (от лат. pollen – пыльца).
Так аллергия на пыльцу получила название сенной лихорадки (от слова “сено”). Но еще столетие назад она не была так распространена как в наше время. Сегодня по данным медиков до 40 процентов населения в той или иной степени страдают непереносимостью пыльцы растений – поллинозом (от лат. pollen – пыльца).
Признаки
Яркий клинический признак поллиноза – насморк и воспаление глаз – риноконъюнктивит, который больше всего досаждает в сухие ветреные дни. Для некоторых эти страдания настолько велики, что, выходя на даче во двор, они вынуждены надевать противогаз. Поэтому аллергики любят дождь, в сырую погоду им можно свободно дышать – дождик осаждает пыльцу.
Сезонный аллергический ринит возникает чаще всего у детей в возрасте 4-6 лет, хотя может возникать и раньше, и позже. В период цветения растений, к которым пациент чувствителен, появляются симптомы заболевания: водянистые обильные выделения из носа, чихание, зуд в области носа, глаз и ушей, нарушение носового дыхания. У маленьких детей симптомы сезонного аллергического ринита могут стертыми и нередко проявляются только почесыванием носа и век. Вне сезона цветения никаких проявлений болезни нет. Круглогодичный аллергический ринит характеризуется постоянными симптомами: заложенностью носа, а также приступообразным чиханием в ранние утренние часы. У некоторых больных заложенность носа выражена больше ночью, что мешает им полноценно высыпаться. Страдающие круглогодичным аллергическим ринитом замечают и другие симптомы: повышенную утомляемость, головную боль, сердцебиение и потливость.
У маленьких детей симптомы сезонного аллергического ринита могут стертыми и нередко проявляются только почесыванием носа и век. Вне сезона цветения никаких проявлений болезни нет. Круглогодичный аллергический ринит характеризуется постоянными симптомами: заложенностью носа, а также приступообразным чиханием в ранние утренние часы. У некоторых больных заложенность носа выражена больше ночью, что мешает им полноценно высыпаться. Страдающие круглогодичным аллергическим ринитом замечают и другие симптомы: повышенную утомляемость, головную боль, сердцебиение и потливость.
Описание
Сезон поллиноза в наших широтах начинается с цветением лещины (орешника), потом – ольхи, березы, то есть с середины апреля. Однако случается, что у больных даже в конце марта, когда еще лежит снег, появляются признаки этого заболевания. Врачи ставят диагноз ОРВИ, потому что, казалось бы, еще не наступило время аллергического ринита. Но они ошибаются. Потому что пыльца при ветреной погоде может перемещаться на тысячи километров и из южных регионов добирается до Петербурга.
Существует календарь цветения различных растений в наших широтах, который должен знать каждый страдающий непереносимостью пыльцы тех или иных растений. После того, как отцвели деревья, в конце мая, начале июня цветет одуванчик. Июнь – июль – злаковые травы: овсяница лисохвост, костер… В конце июля – августе появляется пыльца на сорняках – полыни, лебеде…
(Где найти аллерголога в районных поликлиниках, читайте здесь)
Как правило, у людей, страдающих поллинозом, возникает перекрестная аллергия на некоторые продукты. Так, индикатором аллергии к березовой пыльце служит неприятие яблок – строение аллергена пыльцы березы аналогично строению аллергена яблока, поэтому если у вас першит в горле, когда вы едите яблоки, то это тоже может свидетельствовать о поллинозе. Злаковые травы имеют перекрест со злаками – рожью, пшеницей, значит, даже зимой у человека может возникать аллергическая реакция на хлеб, на крупы. Береза и лещина имеет перекрест со всеми косточковыми фруктами: с яблоками, сливами, виноградом, абрикосами, персиками… Если человек, страдающий поллинозом поест их, начинается жжение в месте контакта аллергена с организмом – в полости рта (пыльца, в первую очередь попадает в глаза и в нос). От всех продуктов пчеловодства могут возникнуть крапивница, отеки Квинке (опухают губы, нос, веки), ведь мед – это пыльца.
Береза и лещина имеет перекрест со всеми косточковыми фруктами: с яблоками, сливами, виноградом, абрикосами, персиками… Если человек, страдающий поллинозом поест их, начинается жжение в месте контакта аллергена с организмом – в полости рта (пыльца, в первую очередь попадает в глаза и в нос). От всех продуктов пчеловодства могут возникнуть крапивница, отеки Квинке (опухают губы, нос, веки), ведь мед – это пыльца.
У многих пациентов, страдающих аллергическим ринитом, со временем болезнь может приобрести более грозную форму – бронхиальную астму. Причем, если на начальных этапах заболевания в приступах затрудненного дыхания виновата только пыльца растений, то на поздней стадии вызывать приступы бронхиальной астмы могут и другие аллергены – домашняя пыль, шерсть животных, запах продуктов. Поэтому весной и летом надо особенно внимательно относиться к своему самочувствию: если появляется зуд глаз, чихание и насморк (в лесу, на даче, на прогулке по городу, или просто когда вам подарили цветы), нужно обращаться к врачу и получать соответствующее лечение. Даже если пыльцевая аллергия выражена ярко, не стоит отчаиваться, это не опасная болезнь, при внимательном отношении к себе и к ней и выполнении всех рекомендаций врача-аллерголога с поллинозом можно либо спокойно сосуществовать, либо избавиться от его проявлений если не навсегда, то на долгие годы.
Даже если пыльцевая аллергия выражена ярко, не стоит отчаиваться, это не опасная болезнь, при внимательном отношении к себе и к ней и выполнении всех рекомендаций врача-аллерголога с поллинозом можно либо спокойно сосуществовать, либо избавиться от его проявлений если не навсегда, то на долгие годы.
Диагностика
Если человек замечает, что из года в год в определенное время у него возникают реакции, характерные для острого респираторного заболевания, надо обязательно обратиться к аллергологу. Для постановки диагноза аллергического ринита он проведет риноскопию (осмотр полости носа и придаточных пазух с помощью прибора), при которой учитывается цвет слизистой оболочки, отечность, характер выделений. Для исключения неаллергических форм ринита иногда необходимо исследование периферической крови, а в некоторых случаях, цитологическое исследование секрета полости носа.
Хотя чаще всего доктору достаточно обычного опроса для постановки диагноза. Потом он только «расшифрует» его, то есть определит на какие вещества и в какой дозе реагирует организм. Чтобы это установить, требуется несколько исследований. Самый современный способ – иммуно-ферментный анализ: по анализу крови из вены в лабораторных условиях определяются антитела к различным аллергенам. Этот способ хорош тем, что его можно проводить в любое время года и при любом состоянии здоровья больного, в отличие от классических кожных (скарификационных) тестов. Их в течение последних 100 лет проводят прямо на человеке – на минимальный разрез кожи наносится набор неинфекционных аллергенов, и в месте, где был внесен значимый для пациента аллерген, появляется реакция (покраснение, зуд…). Но такое обследование можно проводить только в период ремиссии – для страдающих сенной лихорадкой это поздняя осень и зима. Эндо- или интраназальное тестирование проводится в основном, чтобы определить причинно-значимую дозу аллергена для конкретного человека. В полость носа вставляется палочка с ватным тампончиком, смоченным аллергеном, выясняется индивидуальная чувствительность.
Потом он только «расшифрует» его, то есть определит на какие вещества и в какой дозе реагирует организм. Чтобы это установить, требуется несколько исследований. Самый современный способ – иммуно-ферментный анализ: по анализу крови из вены в лабораторных условиях определяются антитела к различным аллергенам. Этот способ хорош тем, что его можно проводить в любое время года и при любом состоянии здоровья больного, в отличие от классических кожных (скарификационных) тестов. Их в течение последних 100 лет проводят прямо на человеке – на минимальный разрез кожи наносится набор неинфекционных аллергенов, и в месте, где был внесен значимый для пациента аллерген, появляется реакция (покраснение, зуд…). Но такое обследование можно проводить только в период ремиссии – для страдающих сенной лихорадкой это поздняя осень и зима. Эндо- или интраназальное тестирование проводится в основном, чтобы определить причинно-значимую дозу аллергена для конкретного человека. В полость носа вставляется палочка с ватным тампончиком, смоченным аллергеном, выясняется индивидуальная чувствительность. После курса лечения тестирование повторяется, чтобы узнать, как реагирует нос, и определить, на сколько снизилась чувствительность к аллергену. Чтобы выбрать правильное лечение, нужны все три этапа диагностики.
После курса лечения тестирование повторяется, чтобы узнать, как реагирует нос, и определить, на сколько снизилась чувствительность к аллергену. Чтобы выбрать правильное лечение, нужны все три этапа диагностики.
Лечение
По способам лечения поллиноза оно делится на лечение в фазе ремиссии и в фазе обострения. Но в любом случае требуется элиминация – избавление от аллергена, вызывающего иммунный ответ у конкретного пациента.
К сожалению, не всегда удается совсем избавиться от причинно-значимого аллергена, а точнее очень редко. Поэтому лечение требуется практически всем. Один из основных способов лечения аллергии – специфическая иммунотерапия (СИТ): инъекции аллергена в ничтожных дозах, которые постепенно увеличиваются. Это своеобразная тренировка иммунной системы, после которой организм более стойко переносит встречу с опасной для него пыльцой или любым другим аллергеном. Существует ошибочное мнение, что для того, чтобы заняться специфической иммунотерапией требуется много свободного времени и дисциплинированность. Действительно, еще недавно для прохождения полного курса такого лечения требовалось ходить к врачу через день, а то и каждый день в течение всей зимы. Но сейчас существуют новейшие не аллергенные, а аллергоидные препараты и достаточно 12-14 инъекций за сезон, чтобы получить тот же эффект, что и от старых лекарств. Специфическая иммунотерапия может применяться только аллергологами и только в специально оборудованных кабинетах. Сезон такого лечения начинатеся в конце осени.
Действительно, еще недавно для прохождения полного курса такого лечения требовалось ходить к врачу через день, а то и каждый день в течение всей зимы. Но сейчас существуют новейшие не аллергенные, а аллергоидные препараты и достаточно 12-14 инъекций за сезон, чтобы получить тот же эффект, что и от старых лекарств. Специфическая иммунотерапия может применяться только аллергологами и только в специально оборудованных кабинетах. Сезон такого лечения начинатеся в конце осени.
Предсезонное лечение может быть медикаментозным и немедикаментозным. Назначают его не тогда, когда деревья зацвели, а за 2-3 недели до начала цветения, чтобы в организме создалась устойчивость к виновнику заболевания и к встрече с аллергеном он был готов. Медикаментозное лечение – это прием препаратов с действующим веществом «кромогексал натрия». Они очень эффективны при местном использовании (закапывании в глаза и в нос). Их назначают до обычно возникающего обострения, и на весь период значимый для больного.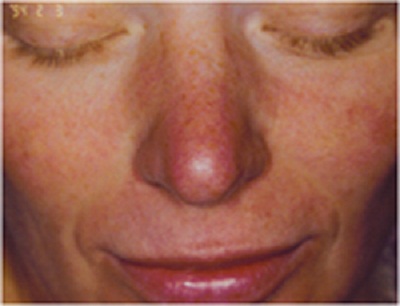 При этом длительно можно пользоваться только препаратами второго-третьего поколения. Знакомые с детства антигистаминные препараты первого поколения – супрастин, тавигил, димедрол, фенкарол – нельзя принимать больше 7 – 10 дней подряд, их, как правило, и назначают для однократного приема. Потому что первые 7 дней они помогают облегчить состояние, на второй неделе возникает устойчивость к препарату, на третьей – состояние ухудшается. А препараты 2 – 3 поколения можно принимать длительный период, отличить их можно по рекомендованному приему – 1 раз в день. В случае если лечение препаратами кромогексала натрия и антигистаминными препаратами не помогает, необходимо использовать гормональные. Не стоит их бояться – прием местный, поэтому они обладают низкой биодоступносттью, через слизистую не проникают в организм. Зато значительно снижают чувствительность слизистой носа к аллергену, обладают противовоспалительным эффектом, убирают отек.
При этом длительно можно пользоваться только препаратами второго-третьего поколения. Знакомые с детства антигистаминные препараты первого поколения – супрастин, тавигил, димедрол, фенкарол – нельзя принимать больше 7 – 10 дней подряд, их, как правило, и назначают для однократного приема. Потому что первые 7 дней они помогают облегчить состояние, на второй неделе возникает устойчивость к препарату, на третьей – состояние ухудшается. А препараты 2 – 3 поколения можно принимать длительный период, отличить их можно по рекомендованному приему – 1 раз в день. В случае если лечение препаратами кромогексала натрия и антигистаминными препаратами не помогает, необходимо использовать гормональные. Не стоит их бояться – прием местный, поэтому они обладают низкой биодоступносттью, через слизистую не проникают в организм. Зато значительно снижают чувствительность слизистой носа к аллергену, обладают противовоспалительным эффектом, убирают отек.
Немедикаментозное лечение – рефлексотерапия (иглоукалывание), массаж, галатерапия, горный воздух, лечебная физкультура, лечебное плавание, рефлексотерапия, гомеопатия, остеопатия, гирудотерапия – очень эффективно в сочетании с медикаментозным лечением и специфической иммунотерапией.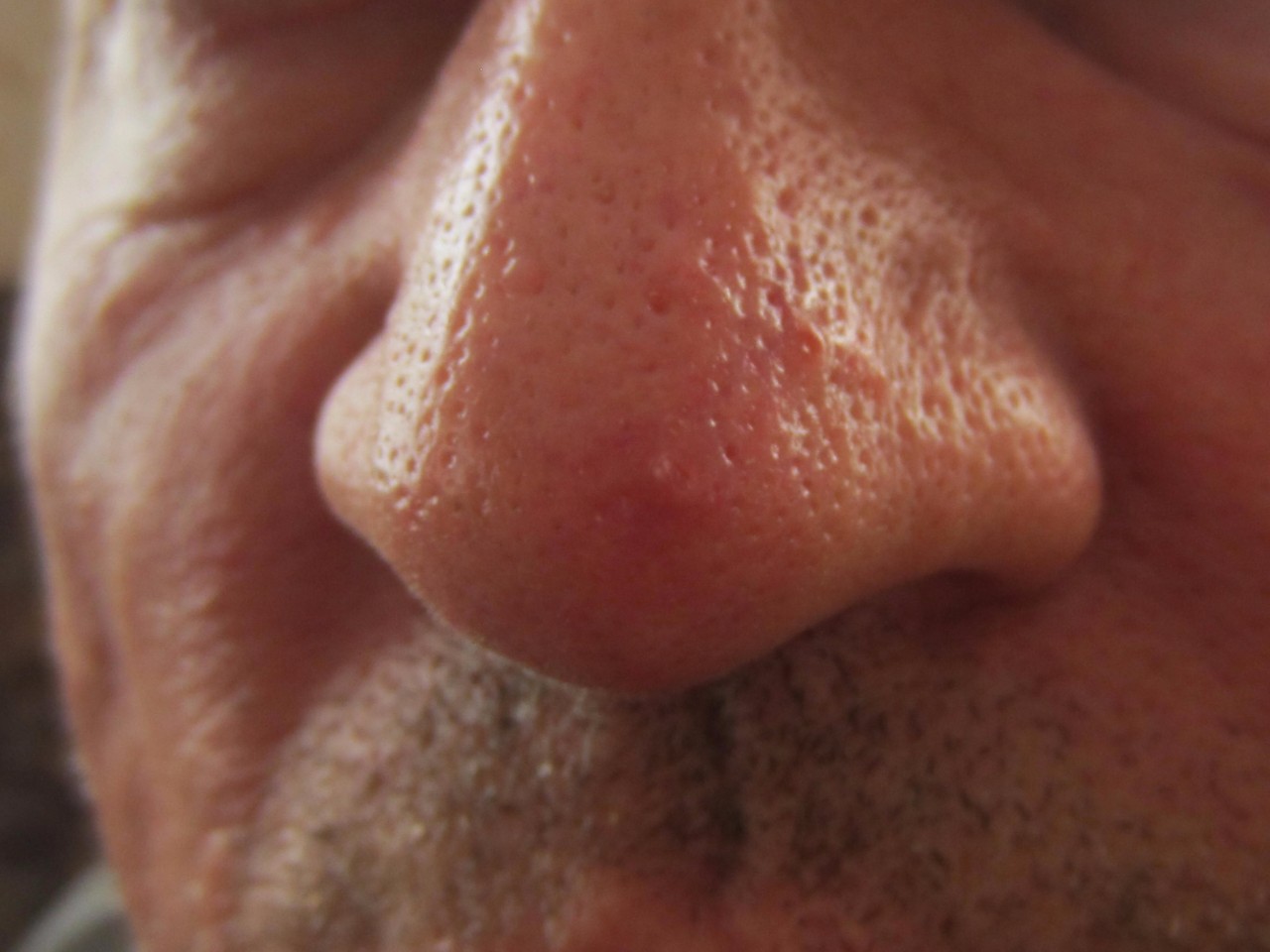
И в предсезонный, и в острый период наши врачи рекомендуют комплексное лечение – медикаментозное и немедикаментозное. Дело в том, что кромогексал натрия снижает чувствительность к пыльце растений в среднем в 100 раз, если начать принимать его за 2-3 недели до начала цветения. Так же в 100 раз снижает чувствительность к аллергену специфическая иммунотерапия, и во столько же раз – немедикаментозное лечение, и в сочетании мы добиваемся такого результата, что стойкость к аллергену устанавливается на долгое время, а может, и навсегда при соблюдении всех рекомендаций врача.
Образ жизни
Основное правило аллергика – избегать контактов со своим аллергеном. Для страдающего поллинозом это значит, что нельзя держать дома травы, заваривать их в любое время года. Летом надо проводить меньше времени на улице, в помещении – закрывать окна, а если открывается форточка, следует завесить ее влажной марлей, в квартире надо регулярно проводить влажную уборку. Возвращаясь с улицы все члены семьи, в которой есть аллергик, должны снять одежду в коридоре, помыться в душе, одежду положить в стиральную машину или хотя бы пропылесосить.
Возвращаясь с улицы все члены семьи, в которой есть аллергик, должны снять одежду в коридоре, помыться в душе, одежду положить в стиральную машину или хотя бы пропылесосить.
Есть специальные средства для избавления от пыльцы в квартире – очистители воздуха и пылесосы со специальным водяным фильтром.
Если позволяют обстоятельства, в сезон цветения вашего растительного неприятеля уезжайте в места, где он уже миновал или еще не наступил. Если не позволяют, то ведите “городской” образ жизни, не выезжайте на природу, не гуляйте там, где есть цветущие деревья или травы, на улице носите солнцезащитные очки, в автомобиле ездите, не открывая окон. Вернувшись с улицы, промойте носоглотку водой.
Очень осторожно используйте бытовую химию, моющие и дезодорирующие средства, новую косметику. Сначала сделайте «кожную пробу»: нанесите немного косметического средства на внутреннюю поверхность локтевого сгиба.
Во время цветения нагрузка на организм должна быть щадящей – работа не должна требовать больших физических или интеллектуальных усилий, спортивные тренировки лучше отменить, плановые операции – перенести. Аллергическую реакцию могут вызвать антибиотики и другие лекарства. Предупреждайте об этом любого врача, к которому пришлось обратиться за любой помощью. Исключите из своего рациона продукты, способные выделять гистамин, это алкоголь, копчености, деликатесы, шоколад.
Аллергическую реакцию могут вызвать антибиотики и другие лекарства. Предупреждайте об этом любого врача, к которому пришлось обратиться за любой помощью. Исключите из своего рациона продукты, способные выделять гистамин, это алкоголь, копчености, деликатесы, шоколад.
Всегда имейте при себе назначенные лекарства — они могут понадобиться для экстренной помощи, если ваше состояние ухудшится.
Всегда внимательно следите за прогнозом погоды. В сухую жаркую и ветреную погоду пыльца очень активно и далеко разлетается. В такие дни старайтесь сокращать свое пребывание на открытом воздухе. Самые походящие дни для пребывания на улице – безветреные с высокой влажностью.
Разные деревья, кустарники и травы цветут в разное время. Но при этом придерживаются почти точного ежегодного графика (+ 1/2 недели)
Календарь цветения растений в Санкт-Петербурге и на Северо-Западе)
Растения-родственники внутри семейств (поллиноз)
| Семейство | Растения |
| Березовые | Береза, граб, ольха, лещина |
| Платановые | Платан |
| Буковые | Бук, каштан, дуб |
| Злаки | Пшеница мягкая, рис посевной, рожь посевная, кукуруза, просо посевное, сорго, ячмень, овес посевной, мятлик, тимофеевка, овсяница, пырей, лисохвост, костер, ковыль, бамбук, тростник |
| Маревые | Марь, лебеда, солянка, свекла, шпинат, кохия |
| Сложноцветные | Подсолнечник, амброзия, латук, полынь горькая, василек, чертополох, календула, астровые, топинамбур, череда, георгины, циния, рудбекия, бархатцы, маргаритка, тысячелистник, ромашка, пижма, эстрагон (тархун), хризантемы, девясил, эдельвейс, арника, мать-и-мачеха, календула, ноготки, артишок, лопух, цикорий, одуванчик, белокопытник, расторопша пятнистая, левзея |
Чтобы избежать обостения аллергического ринита, не следует употреблять следующие продукты:
| Чувствительность | Продукты |
| К пыльце деревьев | Орехи (особенно фундук), яблоки, черешня, вишня, персик, нектарин, слива, морковь, петрушка, сельдерей, помидоры (томаты), киви, картофель, березовый сок |
| К пыльце злаковых трав |
Хлеб, хлебобулочные изделия, хлебный квас, изделия из муки, манная крупа, отруби, проростки злаков, панировочные сухари, мороженое, щербет, пудинги, клецки, блины, геркулес и крупы (овес, пшеница, ячмень и т.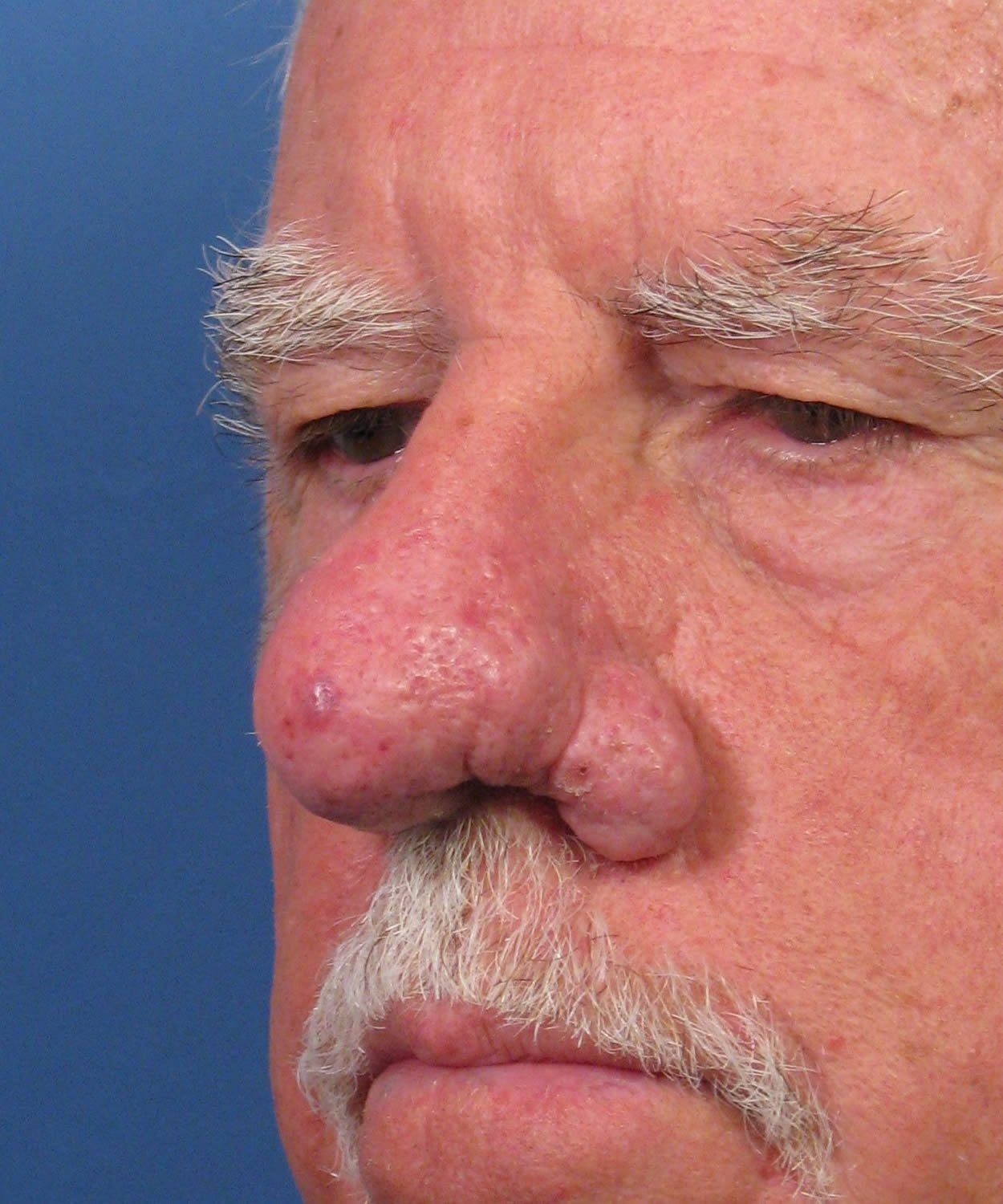 д.), кукуруза, сорго, колбасы, заменители кофе, солод, пиво, пшеничная водка, щавель д.), кукуруза, сорго, колбасы, заменители кофе, солод, пиво, пшеничная водка, щавель |
| К пыльце сорных трав | Дыня, семена подсолнечника, подсолнечное масло, халва, майонез, арбуз, кабачки, баклажаны, горчица, шпинат, свекла, абсент, вермут, латук, топинамбур, цикорий, цитрусовые, мед |
| К грибкам | Дрожжевое тесто, квашеная капуста, пиво, квас, сыры, вина, ликеры, сахар, фруктоза, сорбит, ксилит, другие продукты, подвергающиеся ферментации при приготовлении |
© Доктор Питер
Как вести себя при укусе пчелы, осы или шершня?
Реакция на укус насекомых может быть нормальной или аллергической. Если у человека есть аллергия, укус насекомого может стать опасным для жизни. В случае укуса пчелы важно незамедлительно удалить жало, т.к. оно выделяет яд еще в течение некоторого времени. Чем больше вы будете медлить, тем больше яда попадет в ваш организм. Вытаскивать жало пчелы нужно не путем надавливания пальцами или пинцетом, т.к. в таком случае в организм попадет еще больше яда, а взять пластиковую карточку или тупую сторону ножа и провести по ужаленному месту. В случае укуса насекомого в руку, необходимо снять украшения: кольца, часы, браслеты и т.д.
Чем больше вы будете медлить, тем больше яда попадет в ваш организм. Вытаскивать жало пчелы нужно не путем надавливания пальцами или пинцетом, т.к. в таком случае в организм попадет еще больше яда, а взять пластиковую карточку или тупую сторону ножа и провести по ужаленному месту. В случае укуса насекомого в руку, необходимо снять украшения: кольца, часы, браслеты и т.д.
Осы, шершни и шмели не оставляют жал, и могут укусить еще раз. Но не рекомендуется давить этих насекомых, т.к. если лопнет пузырь с ядом, этот запах привлечет еще больше насекомых, для которых он послужит сигналом об опасности.
Если начнется аллергия, она может проявиться в виде удушья, отека лица, затрудненного дыхания, крапивной сыпи по всему телу, снижении давления. Признаком тяжелой аллергической реакции может стать и беспокойство. Напуганный человек начинает метаться, его кожа краснеет, начинает отекать, учащается пульс и может заболеть голова.
Как оказать первую помощь человеку после укуса?
Крайне важно помочь укушенному человеку удобно лечь или сесть. Если человек начинает задыхаться, посадите его так, чтобы ему было удобно дышать. Если он чувствует слабость, головокружение, положите его и поднимите ноги выше головы. Наблюдайте и следите за признаками жизни укушенного человека: сознание, дыхание, пульс, кожные изменения. Если пострадавший потеряет сознание и перестанет дышать, сделайте ему искусственное дыхание (через 30 нажатий на грудную клетку – 2 выдоха).
Если человек начинает задыхаться, посадите его так, чтобы ему было удобно дышать. Если он чувствует слабость, головокружение, положите его и поднимите ноги выше головы. Наблюдайте и следите за признаками жизни укушенного человека: сознание, дыхание, пульс, кожные изменения. Если пострадавший потеряет сознание и перестанет дышать, сделайте ему искусственное дыхание (через 30 нажатий на грудную клетку – 2 выдоха).
Аллергикам врачи рекомендуют носить с собой ампулу адреналина в сезон ос и шершней, который можно ввести сразу после укуса. Если пострадавший имеет при себе автоматический шприц EpiPen с адреналином, лекарство нужно ввести в мышцы бедра или плеча.
Если отек распространяется, а симптоматика ухудшается, необходимо вызвать скорую помощь или срочно везти пострадавшего в ближайшее лечебное учреждение.
Даже человеку, у которого нет аллергии, может грозить опасность в случае укуса в рот или глотку, если он пил из стакана или банки и не заметил упавших внутрь жалящих насекомых. Локальный отек в результате реакции может заблокировать дыхательные пути, вызвав удушье у человека.
Локальный отек в результате реакции может заблокировать дыхательные пути, вызвав удушье у человека.
Кроме этого, может возникнуть анафилактический шок, из-за которого лицо пострадавшего может сильно опухнуть, а голос – охрипнуть. Поэтому не стоит ждать отека и выпить антигистаминные лекарства, пока человек может глотать.
Как снизить боль от укуса в домашних условиях?
Если у вас нет аллергии, то вы почувствуете только боль, пульсирование и жаление в месте укуса. Хорошо промойте место укуса с мылом, чтобы предупредить возникновение инфекции. Существует множество лекарств от укусов и подавления зуда. Если у вас нет их под рукой, в домашних условиях снизить зуд можно с помощью зубной пасты, которую нужно нанести прямо на место укуса. Паста нейтрализует ядовитую кислоту, выделяемую пчелиным, осиным или шмелиным ядом. Для облегчения боли положите холодный компресс (лед или замороженный предмет из морозильной камеры) на место укуса и подержите минимум 10 минут. На покрасневший участок можно положить смоченный в воде платочек, салфетку или полотенце. Укушенную конечность можно подержать под струей воды. Необходимо принять и обезболивающее лекарство.
На покрасневший участок можно положить смоченный в воде платочек, салфетку или полотенце. Укушенную конечность можно подержать под струей воды. Необходимо принять и обезболивающее лекарство.
Артрит лучезапястного сустава руки – Симптомы, лечение, восстановление после артрита – Травматология ЦКБ РАН
Артрит лучезапястного сустава характеризуется воспалением мягких тканей, окружающих сустав, и развивается в результате чрезмерной нагрузки, травмы или инфицирования. Специалисты ЦКБ РАН напоминают, что своевременное обращение с проблемой в медицинское учреждение – гарантия полного восстановления функциональности сустава и предотвращение развития хронической формы патологии.
Симптомы
Если у пациента развивается артрит в области лучезапястного сустава, могут наблюдаться следующие признаки (поодиночке или в совокупности):
- Покраснение участка кожи над суставом;
- Местное повышение температуры;
- Боль и ограниченность подвижность сустава;
Виды артрита
В зависимости от этиологии выделяют следующие виды заболевания правого и левого лучезапястного сустава:
- инфекционный артрит – является одним из проявлений таких серьезных заболеваний, как бруцеллез, сифилис, туберкулез, гонорея и других;
- неспецифический гнойный артрит – развивается в ситуациях, когда мягкие ткани, окружающие сустав, поражаются бактериями, принесенными кровью из других очагов воспаления, например, из кариозных очагах, фурункулезе, остеомиелите;
- подагрический артрит – одно из следствий нарушенного обмена веществ;
- ревматоидный артрит лучезапястного сустава является следствием аутоиммунных нарушений;
- реактивный артрит – вариант аллергической реакции, например, на вакцинацию;
- так называемый артрозо-артрит, сочетающий в себе признаки обоих заболеваний.

К какому врачу обратиться?
В зависимости от причин, вызвавших заболевание, конкретным случаем артрита будет заниматься опытный специалист ЦКБ РАН – ревматолог, хирург, ортопед, травматолог.
Диагностика
Для получения точной клинической картины, пациенту с подозрением на артрит лучезапястного сустава назначаются следующие виды диагностических процедур:
- лабораторный комплекс – анализы мочи и крови;
- если имеет место гнойный процесс, может быть проведен забор образца синовиальной жидкости для определения бактериального штамма;
- ультразвуковое обследование запястья и кисти;
- прицельный рентгенографический снимок пораженной области;
- КТ или МРТ.
Если в ходе проведенного обследования остаются сомнения в точности диагноза, пациент может быть направлен на дополнительную консультацию к узким специалистам ЦКБ РАН.
Причины возникновения
Артрит лучезапястного сустава может иметь различную этиологию. Чаще всего причиной развития воспаления в суставе становится чрезмерная нагрузка на него. Также артрит может развиться:
Чаще всего причиной развития воспаления в суставе становится чрезмерная нагрузка на него. Также артрит может развиться:
- На фоне аутоиммунного заболевания.
- В результате проблем с обменными процессами в организме.
- Из-за поражения суставаинфекцией, перенесенной из другого органа.
- Как осложнение подагры
- В результате удара или другой травмы лучезапястного сустава.
Лечение
На первой и второй стадиях заболевания, пациенту назначаются противовоспалительные препараты, физиотерапия, обезболивающие средства. Также показана максимальная иммобилизация запястья. Если диагностируется третья степень артрита, эффективным будет лишь хирургическое лечение.
Ортопед назначает лечение, ориентируясь на стадию и причину артрита. Так, например, если заболевание представлено острой гной формой, может быть назначена артротомия. Эта процедура, предполагающая установку дренажа для оттока гноя. На основании бактериологического анализа врач травматолог выявляет возбудителей воспалительного процесса, чтобы подобрать наиболее эффективный антибиотик. Если же у пациента обострился хронический артрит, помимо обездвиживания ревматологи используют физиотерапевтические техники. Хорошо помогает профессиональный массаж, облегчает состояние ЛФК, ультразвук и другие аппаратные методики. Также пациенты, страдающие от хронической формы артрита лучезапястного сустава должны постоянно помнить о разумности нагрузок на больную руку. Рекомендуется придерживаться диеты и включить в свой образ жизни специальные лечебные упражнения.
Если же у пациента обострился хронический артрит, помимо обездвиживания ревматологи используют физиотерапевтические техники. Хорошо помогает профессиональный массаж, облегчает состояние ЛФК, ультразвук и другие аппаратные методики. Также пациенты, страдающие от хронической формы артрита лучезапястного сустава должны постоянно помнить о разумности нагрузок на больную руку. Рекомендуется придерживаться диеты и включить в свой образ жизни специальные лечебные упражнения.
Записаться на консультацию специалиста
Артрит сустава – заболевание, которое доставляет сильную боль, ограничивает подвижность и лишает человека возможности вести нормальный образ жизни. Не стоит запускать патологию, так как в хронической форме она сложнее поддается лечению. Заметив, опухлость, покраснение или малейший дискомфорт, записывайтесь на прием к травматологу или ревматологу ЦЕБ РАН. Если же у вас уже диагностирован хронический артрит лучезапястного сустава, мы поможем избавиться от заболевания, разработав индивидуальную комплексную программу. Звоните или используйте онлайн форму, что назначить прием доктора на удобное для вас время.
Звоните или используйте онлайн форму, что назначить прием доктора на удобное для вас время.
Восстановление
В процессе восстановления после артрита лучезапястного сустава пациенту может быть назначена специальная гимнастика (ЛФК), а также процедуры физиотерапевтического комплекса: УВЧ, массаж, парафинотерапия и т.д. Также необходимо обратить внимание на рацион питания – рекомендуется включать в меню блюда с витамином Е и коллагеном (холодец, заливное, бульон).
Глаза опухли у собаки: причины, первая помощь, лечение
Для хозяина собаки неприятным сюрпризом может стать неожиданный отек у животного одного или сразу обоих глаз.
Причины отеков и воспалений глазОтечность глаз у собак имеет множество причин, причем некоторые из них никак не связаны с глазными патологиями, то есть отек века может стать следствием заболевания какого–то другого органа.
Если у собаки опух глаз, то это может быть связано со следующими проблемами:
-
Воспаление конъюнктивы – это наиболее частая причина, по которой у пса опухли глаза.
 Вначале конъюнктивит сопровождается обильным слезотечением, глаза могут чесаться, а позже отекать и гноиться.
Вначале конъюнктивит сопровождается обильным слезотечением, глаза могут чесаться, а позже отекать и гноиться. -
Аллергия на бытовую химию, корм, табачный дым, пыльцу растений и т.д. В сложных случаях опухать могут не только глаза, но и морда, и, что опаснее всего – может возникнуть отек легких, приводящий к смертельному исходу.
-
Травмы роговицы мелкими соринками, веточками, камешками и т.д., которые могут вызвать гнойное воспаление глаза.
-
При воспалении века – блефарите, опухоль может быть очень сильной, такой, что глаз у собаки почти не открывается, чешется, она старается держать его закрытым и спрятаться подальше от света.
-
Еще одной распространенной причиной опухания глаза у собаки является заворот век, при котором ресницы травмируют роговицу. В результате длительного раздражения роговицы, глаз воспаляется, опухает, из него постоянно текут слезы и гнойные выделения.

-
Отек может вызывать и опухоль в глазу у собаки.
-
Если у пса опухло под глазом или верхнее веко, то, скорее всего, у вашего питомца появился ячмень.
-
В летний период опухоль глаз может быть связана с укусами насекомых (пчел, пауков и т.д.) или змеи.
-
Отек глаз, вызванный заболеванием сердца или почек, появляется у собаки периодически. В этом случае хозяин наблюдает у своего питомца опухшие глаза по утрам, позднее они принимают нормальный вид.
Не пытайтесь лечить в домашних условиях отек глаз у собаки, так как определить точную причину недуга может только ветеринар!
Чем помочь собаке до визита в клинику?Чтобы немного облегчить состояние вашего питомца до посещения ветклиники, особенно если оно состоится нескоро, можно провести ряд мероприятий:
-
Если вы знаете, что у его собаки есть склонность к аллергии, то при первых признаках аллергической реакции – слезотечение, чихание, отек век, необходимо срочно дать псу антигистаминный препарат (Супрастин, Кларитин, Лоратадин и т.
 д.).
д.). -
Положить на опухший глаз холодный компресс, например пластиковую бутылку с ледяной водой, завернутую в полотенце, что поможет немного снять отек.
-
Помыть глаз слабым отваром ромашки или физраствором.
-
Заложить за веки антибактериальную глазную мазь, например Тетрациклиновую.
-
Исключить расчесывание глаза собакой, так как лапами пес может кожу около него, и занести инфекцию в рану.
Если прием антигистаминного препарата и меры первой помощи не оказывают желаемого действия и состояние собаки ухудшается – ее рвет, она часто дышит, нарастает отек глаз и морды, то следует немедленно отправиться в ближайшую ветклинику!
Такие симптомы говорят о том, что у животного возможно развитие анафилактического шока, который грозит гибелью собаки. Перед поездкой в клинику можно сделать животному укол Преднизолона или Димедрола.
Ветеринар осмотрит вашу собаку и определит, почему возникло воспаление глаза у собаки. Помимо осмотра он может назначить проведение каких-либо анализов. На основании полученных результатов обследования, врач поставит диагноз и назначит лечение.
Если отек вызван укусом змеи или насекомого, то в клинике вскроют место укуса и проведут дезинфекцию пострадавшего глаза, а при необходимости введут и специальную сыворотку.
При инфекционных заболеваниях глаз (конъюнктивит, блефарит, ячмень) будет назначено лечение с использованием антибактериальных мазей, капель, а в сложных случаях и прием антибиотиков внутрь.
Заворот века обычно исправляется путем небольшой хирургической операции, после которой веко держится в нормальном положении и больше не раздражает глаз.
Отек глаз при заболеваниях почек или сердца пропадает после терапии, направленной на устранение проблем с этими органами.
Хозяин собаки должен понимать, что, если у его питомца появился «китайский» разрез глаз, то это не повод для веселья, а серьезный симптом, требующий немедленного обращения к ветеринару!
Ринофима: причины, изображения и лечение
Ринофима – это кожное заболевание, при котором нос становится увеличенным и выпуклым. Нос может выглядеть красным, опухшим и искаженным.
Нос может выглядеть красным, опухшим и искаженным.
Заболевание является подтипом розацеа, воспалительного кожного заболевания. Некоторые люди с ринофимой могут также испытывать симптомы других подтипов розацеа.
Другие подтипы розацеа вызывают покраснение и небольшие, заполненные гноем шишки на лице, обычно на щеках, подбородке и носу.
В то время как другие симптомы розацеа, как правило, обостряются, а затем исчезают, люди с ринофимой могут обнаружить, что их нос продолжает расти.Исследователи полагают, что ринофима может развиваться со временем из-за невылеченной розацеа.
Поделиться на Pinterest Факторы риска ринопигимы включают семейный анамнез розацеа, мужской и средний возраст.Изображение предоставлено: M. Sand et al., Кожные поражения носа, 2010 г.
Точная причина ринофимы неизвестна. В прошлом некоторые люди считали, что употребление алкоголя может привести к заболеванию.
Доказанной связи между ринофимой и алкоголем нет, но алкоголь и кофеин могут временно расширять кровеносные сосуды, и это, кажется, ухудшает ринофиму.
В результате многие люди будут сокращать употребление алкоголя при ринофиме, несмотря на отсутствие доказательств того, что это необходимо.
Другие факторы риска розацеа и ринофимы включают:
- светлая кожа
- мужчина
- средний возраст
- семейный анамнез розацеа
Ринофима чаще всего встречается у мужчин в возрасте от 50 до 50 лет. 70.
Первичный симптом ринофимы – изменение цвета и формы носа.Со временем кончик носа может стать темно-красным. Он также может расти в разных направлениях и выглядеть деформированным или выпуклым.
Многие люди испытывают другие симптомы, в том числе:
- уплотнения на носу из-за роста дополнительной соединительной ткани
- красное или пурпурное изменение цвета
- расширенные поры
- утолщение кожи
- рубцы или ямки
- сухая или жирная кожа
Ринофима чаще возникает у людей с тяжелой формой розацеа, поэтому многие люди испытывают и другие симптомы розацеа. К ним могут относиться:
К ним могут относиться:
- чувствительная кожа
- красные пятна
- покраснение лица
- шишки, похожие на прыщи, которые могут вспыхнуть, а затем исчезнуть
- телеангиэктазии или видимые кровеносные сосуды на пораженной коже, включая нос, подбородок , или щеки
Ринофима обычно начинается после диагностики розацеа.
Когда розацеа находится на ранней стадии, люди часто путают ее с такими состояниями, как акне или экзема. По мере прогрессирования заболевания легче диагностировать розацеа.
Характерный внешний вид ринофимы часто позволяет легко поставить диагноз при визуальном осмотре.
Однако в некоторых случаях врачи могут проводить тесты, если симптомы не поддаются лечению. Они также могут взять биопсию, чтобы проверить наличие каких-либо тревожных изменений или злокачественных новообразований в клетках.
Поделиться на PinterestВрач может лечить ринофиму с помощью лекарств или хирургическим путем.Изображение предоставлено: Джеймс Хейлман, доктор медицины, 2013 г.

Существует несколько различных методов лечения ринофимы в зависимости от прогрессирования симптомов.
Врачи обычно лечат розацеа антибиотиками и ретиноидами, но ринофима может не поддаваться лечению теми же методами, что и другие подтипы розацеа.
Лекарства
Пероральный изотретиноин часто является первой линией лечения. Более вероятно, что это будет полезно, если ринофима находится на ранней стадии или если симптомы не тяжелые.
Основная цель лекарств – лечить лежащую в основе розацеа. Устные или местные антибиотики могут уменьшить покраснение или воспаление в этой области.
Общие антибиотики для лечения розацеа включают:
- тетрациклин
- метронидазол
- эритромицин
Азелаиновая кислота и другие лекарства местного действия, такие как циклоспорин, также могут помочь уменьшить воспаление и покраснение.
В некоторых случаях врачи также рекомендуют увлажняющие средства или лекарства, которые помогают предотвратить высыхание или жирность кожи.
Хирургия
Хирургия часто является лучшим вариантом для длительного лечения ринофимы.Поскольку ткани и кровеносные сосуды в этой области продолжают расти, очень важно провести операцию как можно раньше, чтобы предотвратить необратимое обезображивание.
Существует несколько вариантов хирургического лечения ринофимы, в том числе:
- Дермабразия , при которой удаляются лишние слои кожи.
- Криохирургия , которая замораживает и разрушает нежелательные или аномальные ткани.
- Острое иссечение , при котором врачи срезают нарост или лишнюю ткань скальпелем.
- Лазерная шлифовка на углекислом газе , позволяющая заживать раны быстрее, чем при использовании скальпеля.
Каждый вариант хирургического вмешательства связан с потенциальными рисками, поэтому врачи обсудят с пациентом все возможные осложнения, прежде чем помочь ему выбрать процедуру.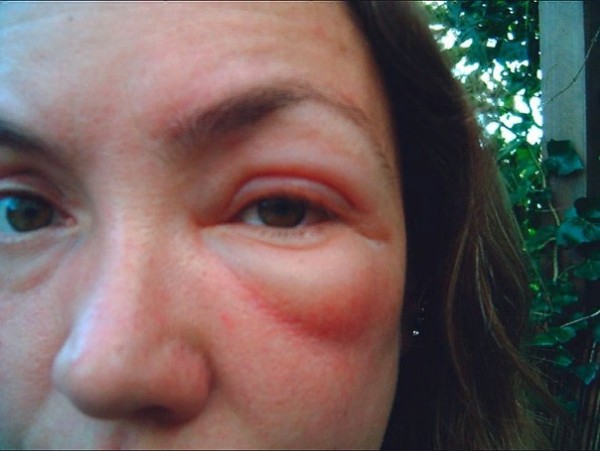 Врачи также могут порекомендовать сочетание двух или более методик.
Врачи также могут порекомендовать сочетание двух или более методик.
Выбор хирургического лечения также может варьироваться в зависимости от результатов, которых он хочет достичь, которые могут включать:
- удаление новообразований или избыточных слоев кожи
- изменение формы изуродованного носа
- уменьшение появления крошечной поверхностной крови сосуды в этой области
- улучшение общего вида кожи
Советы по образу жизни
Некоторые изменения образа жизни могут помочь справиться с симптомами.К ним относятся: избегать следующего:
- острой пищи
- курения табака
- алкогольных напитков
- напитков с кофеином
- тереть лицо
- слишком много солнечного света
- экстремальных температур
Устранение этих факторов может помочь уменьшить появление кровеносные сосуды или покраснение для некоторых людей.
Ринофима изначально является доброкачественным заболеванием, но правильная диагностика важна, так как существует небольшая вероятность того, что образование может стать злокачественным.
Одно исследование показало, что 3–10 процентов людей с ринофимой страдают скрытой базальноклеточной карциномой, одним из видов рака.
Без лечения тяжелая ринофима может привести к деформации, которая может вызвать смущение или беспокойство. Успешное хирургическое лечение может помочь предотвратить это.
В настоящее время нет лекарства от ринофимы, и симптомы могут вернуться после операции.
Могут помочь долгосрочные лекарства и другие варианты лечения, например регулярная дермабразия.
Как можно более раннее лечение ринофимы даст человеку наилучшие шансы избежать необратимого обезображивания и продолжительных симптомов.
Что не так, если у вас красный блестящий нос?
Иллюстрация: Джим Кук (Gizmodo) Giz AsksGiz Asks В этой серии Gizmodo мы задаем вопросы обо всем и получаем ответы от множества экспертов. Все эти разговоры о том, является ли Rudolph the Red Nosed Reindeer проблематичным, скрыли очень важный вопрос – i.е.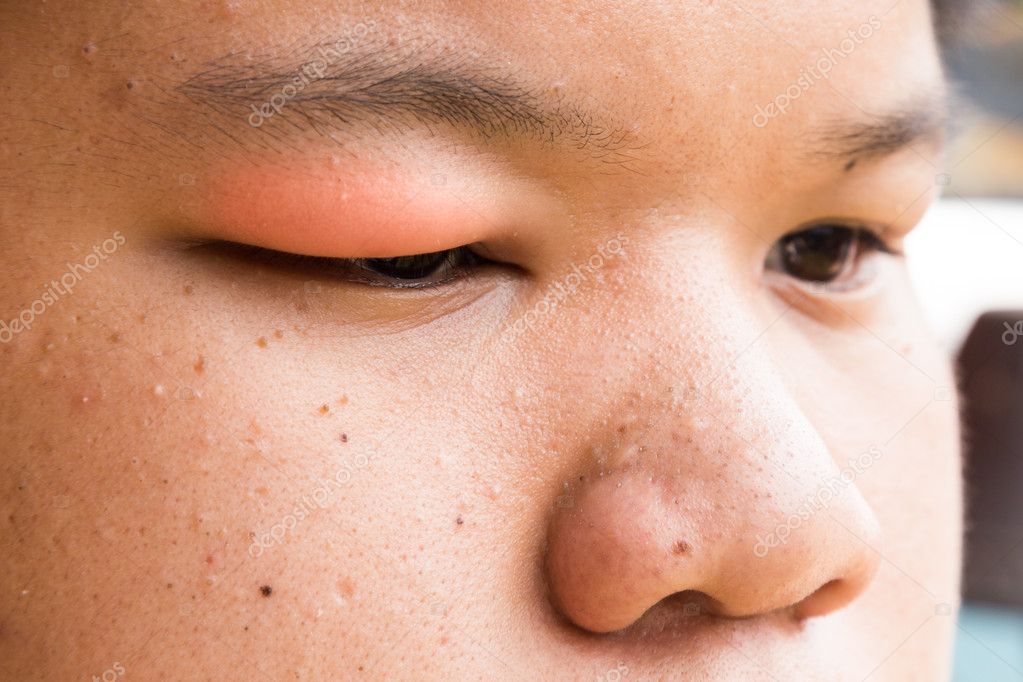 , что на самом деле не так с носом Рудольфа? Типа с медицинской точки зрения? Разве никто никогда не подумал отвезти его к врачу, чтобы проверить, все ли в порядке с его носом, прежде чем обидеться с ним?
, что на самом деле не так с носом Рудольфа? Типа с медицинской точки зрения? Разве никто никогда не подумал отвезти его к врачу, чтобы проверить, все ли в порядке с его носом, прежде чем обидеться с ним?
В случае, если у вас самих появится светящийся красный нос после многих лет регулярного носа – мы на этой неделе в Giz Asks собрали группу первоклассных ринологов, чтобы они рассказали нам, что такое красный нос. указывает на то, что вы человек (в отличие от оленя с остановкой движения).
Др.Санджит РангараджанДоцент кафедры отоларингологии – хирургии головы и шеи, ринологии и эндоскопической хирургии основания черепа в Университете Теннесси с акцентом на медикаментозное и хирургическое лечение заболеваний носа и носовых пазух, а также минимально инвазивные подходы к основанию и орбите черепа
Мартин Дж.Есть несколько вещей, по крайней мере у людей, которые могут вызвать красный нос. Первый из них – это довольно распространенное явление, называемое розовыми угрями, воспалительное состояние кожи.
Когда вы думаете о старомодных фотографиях Санта-Клауса или пьяных на улице, у них всегда бывает красный нос. Поэтому люди всегда думали: это из-за алкоголя? Краснет ли твой нос из-за выпивки? И сейчас мы думаем, что это действительно вызвано розацеа: кожа воспаляется, и если болезнь прогрессирует, она может стать постоянно красной и воспаленной, и даже может стать выпуклой или изменить форму, и это заболевание называется ринофима. Так что это своего рода конечная стадия этого расстройства.
Это также может быть аллергия или проблемы с носовыми пазухами. В это время года в больницу попадает много детей, родители которых вытирают нос салфеткой Kleenex, и это может привести к хроническому раздражению красного носа, который нуждается в какой-то мази или исцелении.
При розацеа он не будет сиять всю ночь, но может стать довольно красным. Не совсем как Рудольф, но приятный здоровый розовый, на несколько оттенков краснее, чем средний оттенок кожи кавказца.
 Citardi
Citardi Профессор и заведующий кафедрой оториноларингологии – хирургии головы и шеи в Медицинской школе Макговерна Медицинского научного центра Техасского университета в Хьюстоне
Покраснение («Рубор» на латыни) – один из основных признаков острого воспаления. (Другие признаки – тепло / жар, отек, боль и потеря функции). Таким образом, инфекция кожи наружного носа является одной из наиболее вероятных причин покраснения носа, которое развивается в течение нескольких часов (или дней).Кожа отекшей при этой острой инфекции может выглядеть блестящей или глянцевой.
Целлюлит лица – это бактериальная инфекция кожи лица. Целлюлит лица, чаще всего вызываемый бактериями, может быстро распространяться. Факторы риска включают диабет и слабую иммунную систему. Травмы кожи, в том числе укусы насекомых и появление прыщей, могут распространять бактерии на кожу и вызывать целлюлит на лице. Легкие случаи целлюлита лица можно лечить пероральными антибиотиками.
Но если инфекция тяжелая или пероральные антибиотики неэффективны, внутривенные антибиотики будут необходимы.
G / O Media может получить комиссию
Виджай РамакришнанДоцент кафедры ринологии, директор отдела ринологических исследований Медицинского кампуса Университета Колорадо Аншутц
Джаянт ПинтоПроблемы этого типа можно отнести к кожа. Покраснение является классическим признаком воспаления и может быть результатом раздражения кожи или основного заболевания. Чаще всего физическое раздражение, такое как частое сморкание во время простуды, может привести к физическому раздражению кожи.Чувствительная кожа и аллергические реакции могут также привести к покраснению. Кроме того, кожные заболевания, такие как розацеа и ринофима, могут вызывать сильное воспаление кожи над носом и щеками.
Блестящий вид лица может быть связан с жирными выделениями сальных желез на коже. Воспаление этих желез – главный источник прыщей.
Я, конечно, не утверждаю, что у Рудольфа было кожное заболевание! Однако именно этими проблемами можно объяснить «красный блестящий нос» у людей.
Доцент кафедры хирургии Чикагского университета, изучающий синоназальные и другие заболевания дыхательных путей
Красный нос может быть признаком многих вещей. Обычно красный цвет вызывает повышенный приток крови к коже носа. Этот повышенный кровоток может быть вызван сменой эмоций, например, смущением или употреблением алкоголя. Это может быть связано с воспалительными заболеваниями кожи, такими как розацеа.В крайних случаях из-за состояния, называемого ринофима, нос становится красным и выпуклым. Волчанка может проявляться красной сыпью на лице и носу в форме бабочки. Вероятно, наиболее распространенным является покраснение вокруг носа от раздражения от вытирания носа при аллергии или простуде. Это обычное дело, поскольку средний американец простужается 4-6 раз в год, а миллионы болеют аллергическим ринитом.
Важно сохранять нос здоровым. Дыхание – ключ к жизни, и ваш нос играет решающую роль!
У вас есть вопрос для Giz Asks ? Напишите нам по адресу tipbox @ gizmodo.com.
Борьба с состояниями, вызывающими покраснение лица и носа – U.S. Dermatology Partners
В осенние и зимние месяцы многие люди с удовольствием проводят больше времени на свежем воздухе с друзьями и семьей во время праздничных мероприятий: смотрят рождественские световые шоу, идут на парад или наслаждаются семейными лыжными прогулками. Время, проведенное с друзьями и семьей или на открытом воздухе, является любимым временем года для многих людей, но оно также подвергает вас большему риску простуды и гриппа, а также приводит к покраснению и воспалению кожи от воздействия солнца и холода. .Если вы и Рудольф, красноносый олень, начинаете выглядеть слишком похожими, ваш дерматолог может помочь. Доктор Обри Вагенселлер из компании U.S. Dermatology Partners в Фэрфаксе, штат Вирджиния, говорит: «У вас может быть красный нос или общее покраснение и воспаление кожи по многим причинам, и многие из них идут рука об руку с праздничным сезоном. Когда вы поймете, от чего у вас покраснел нос, вы сможете избежать основных причин. Мы можем помочь с лечением, которое поможет уменьшить симптомы хронических заболеваний кожи, которые приводят к покраснению кожи и носа.Продолжайте читать, чтобы узнать больше о причинах покраснения носа и вариантах лечения от доктора Вагенселлера.
Когда вы поймете, от чего у вас покраснел нос, вы сможете избежать основных причин. Мы можем помочь с лечением, которое поможет уменьшить симптомы хронических заболеваний кожи, которые приводят к покраснению кожи и носа.Продолжайте читать, чтобы узнать больше о причинах покраснения носа и вариантах лечения от доктора Вагенселлера.
Что вызывает красный нос?
Лучшее лечение покраснения носа будет зависеть от основной причины этого состояния. В большинстве случаев покраснение проходит, когда мы лечим причину, но сначала нам нужно ее найти. Некоторые из наиболее распространенных причин, по которым люди испытывают симптомы покраснения носа, включают:
Розацеа и ринофима
Розацеа – это распространенное хроническое заболевание кожи, которое вызывает покраснение, покраснение, небольшие бугорки и повышенную видимость кровеносных сосудов.Есть несколько подтипов розацеа с похожими симптомами, но ринофима – это подтип, который может оказывать сильное воздействие на нос.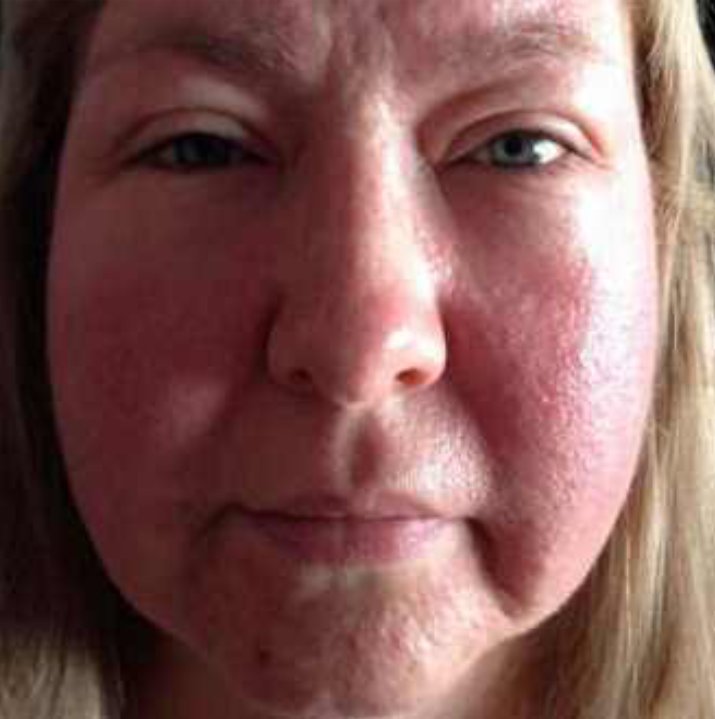 Симптомы ринофимы включают воспаление кожи и шишки на носу, кожа на носу утолщается, и нос кажется больше или более выпуклым. В то время как симптомы других типов розацеа обычно обостряются и исчезают циклически, ринофима обычно носит постоянный характер и со временем ухудшается без лечения.
Симптомы ринофимы включают воспаление кожи и шишки на носу, кожа на носу утолщается, и нос кажется больше или более выпуклым. В то время как симптомы других типов розацеа обычно обостряются и исчезают циклически, ринофима обычно носит постоянный характер и со временем ухудшается без лечения.
Сухая кожа и раздражение от простуды
Простуда, грипп, инфекции верхних дыхательных путей, инфекции носовых пазух и другие распространенные заболевания часто приводят к выделению из носа.Это увеличивает количество вытираний или сморканий каждый день. Постоянное раздражение может сделать ваш нос ярко-красным.
Угри
Поры вокруг носа легко закупориваются, что приводит к высыпанию прыщей. Сами по себе высыпания часто вызывают покраснение и воспаление носа, но если вы ковыряете прыщи, кожа может покраснеть и покраснеть.
Ветряные и солнечные ожоги
Когда ваше лицо подвергается резкому ветру и солнцу в зимние месяцы, вы можете столкнуться с обгоревшей, потрескавшейся и покрасневшей кожей.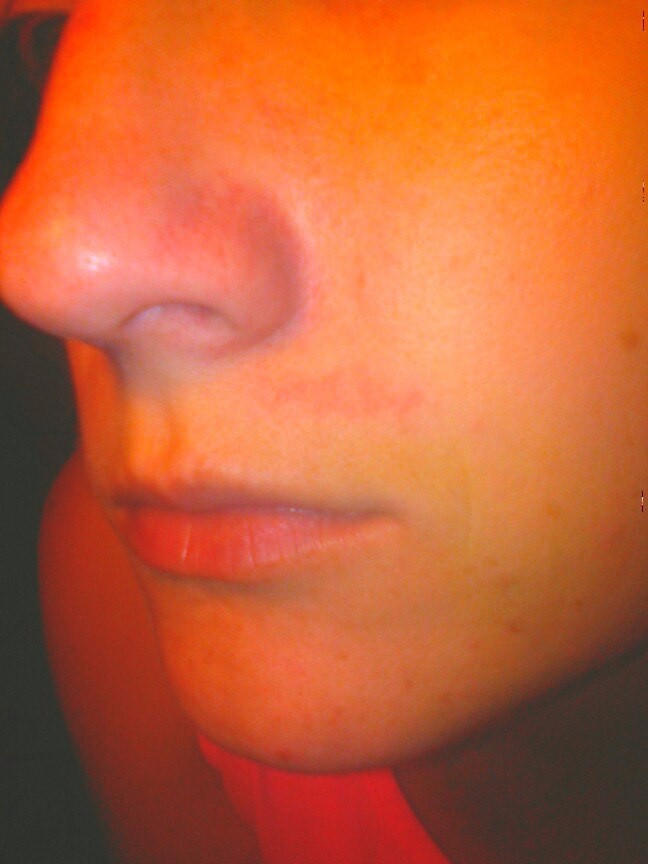
Аллергическая реакция
Существует два основных типа аллергических реакций, которые могут вызвать покраснение носа – контактный и периоральный дерматит. Контактный дерматит – это технический термин, обозначающий аллергическую кожную реакцию, которая возникает при прямом контакте с аллергеном. Периоральный дерматит обычно возникает как побочный эффект от использования местных лекарств, особенно стероидных кремов.
Вестибулит носа
Неоднократное сморкание из-за выделений из носа при простуде, аллергии и других состояниях может привести к инфекции в ноздрях, называемой назальным вестибулитом.Эта инфекция может вызвать воспаление и покраснение носа.
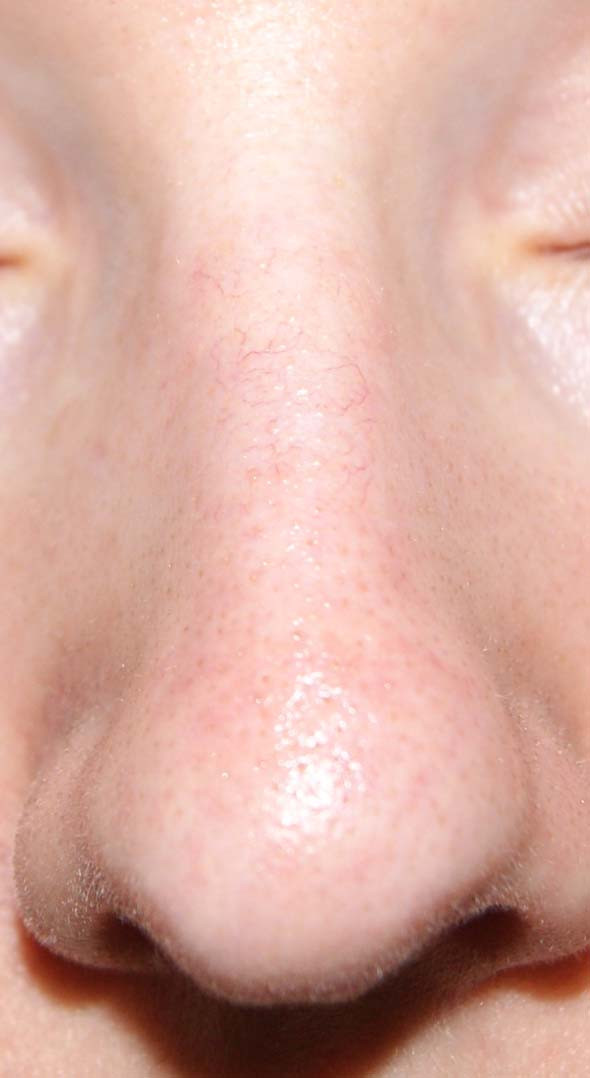
Вены паука
Обычно сосудистые звездочки вокруг носа появляются из-за многократного пребывания на солнце. Эти вены могут быть видны людям любого возраста, но наиболее заметны у пожилых пациентов.
Волчанка
Волчанка – это аутоиммунное заболевание, при котором организм атакует сам себя. Несмотря на то, что волчанка вызывает множество неблагоприятных последствий для здоровья, одной из общих характеристик волчанки является красная сыпь в форме бабочки на щеках и носу.
Несмотря на то, что волчанка вызывает множество неблагоприятных последствий для здоровья, одной из общих характеристик волчанки является красная сыпь в форме бабочки на щеках и носу.
Как справиться с покраснением носа?
Ваш план лечения будет индивидуализирован с учетом вашей индивидуальной ситуации. Некоторые варианты лечения наиболее распространенных причин красного носа, перечисленных выше, включают:
Средства для лечения розацеа и ринофимы
В зависимости от степени тяжести розацеа можно лечить с помощью мази для местного применения и внесения некоторых изменений в образ жизни, чтобы избежать провоцирующих факторов и обострений. Гамамелис и ментол, общие ингредиенты многих средств по уходу за кожей и макияжа, как известно, вызывают вспышки розацеа, поэтому вам следует избегать использования продуктов с этими ингредиентами.В большинстве случаев те, у кого развивается ринофима, страдают хронической розацеа, которая не лечится должным образом. Эта более продвинутая форма розацеа обычно требует обширного лечения, включая лазерную терапию и шлифовку кожи, чтобы сгладить и изменить форму носа.
Средства для ухода за сухой кожей и раздражением от простуды
В большинстве случаев сухость и раздражение кожи, связанные с простудой и другими проблемами со здоровьем, исчезнут, когда вам станет лучше. Убедитесь, что вы не обезвожены, много отдыхаете и используете мягкие салфетки для лица.Вы можете использовать алоэ вера, вазелин и другие мягкие увлажняющие кремы и кремы, чтобы уменьшить раздражение, защитить кожу и уменьшить покраснение.
Средства от прыщей
Если у вас есть прыщи, которые вы лечите регулярно, вы обычно можете использовать то же самое без рецепта или по рецепту для лечения высыпаний прыщей вокруг носа. В большинстве случаев планы лечения акне включают комбинацию продуктов с салициловой кислотой, перекисью бензоила и ретиноидным гелем. Поскольку область вокруг носа очень чувствительна, эти средства от прыщей могут вызвать раздражение кожи.Ваш дерматолог может помочь вам найти альтернативные методы лечения, если обычные средства от прыщей слишком раздражают ваш нос.
Средства от ветряных и солнечных ожогов
Ветряные и солнечные ожоги можно успокоить с помощью увлажняющих лосьонов для местного применения, которые способствуют заживлению кожи и уменьшают симптомы, включая покраснение, на протяжении всего процесса. Выбирайте легкие увлажняющие средства без запаха, чтобы избежать дополнительного раздражения. Вы также можете использовать такие продукты, как алоэ вера или масло витамина Е, чтобы успокоить и восстановить кожу.
Лечение аллергической реакции
При аллергической реакции вы должны умыться мягким очищающим средством. В большинстве случаев контактный дерматит можно устранить с помощью безрецептурного крема с гидрокортизоном. Вы также можете использовать мягкие увлажняющие кремы или успокаивающие мази с алоэ вера. При покраснении также может помочь прохладная влажная ткань.
При периоральном дерматите наиболее важным шагом является отказ от использования продукта, который приводит к обострению. Затем вам следует посетить врача, чтобы получить другой продукт для лечения исходного состояния, которое привело к использованию местных стероидов. Кроме того, мы рекомендуем использовать противовоспалительные средства для перорального или местного применения, а также увлажняющие кремы местного действия, чтобы успокоить кожу и уменьшить покраснение.
Кроме того, мы рекомендуем использовать противовоспалительные средства для перорального или местного применения, а также увлажняющие кремы местного действия, чтобы успокоить кожу и уменьшить покраснение.
Лечение носового вестибулита
В большинстве случаев мы выписываем рецептурную мазь с мупироцином, которую наносят непосредственно на инфицированные участки. Вы также можете использовать теплые компрессы для снятия дискомфорта и покраснения. Если инфекция продолжается или распространяется, мы назначим пероральный антибиотик.
Лечение сосудистых звездочек
Вены паука можно лечить лазером в нашем офисе.Процесс простой и очень удобный. Большинство людей достигают желаемых результатов всего за одну или две процедуры.
Лечение волчанки
Ваш дерматолог может помочь вам разработать план по устранению покраснения на лице, но волчанка требует диагностики и расширенных планов лечения с помощью нескольких специалистов-практиков. Чтобы сохранить результаты, вам следует продолжать все процедуры, рекомендованные другими поставщиками медицинских услуг, а также устранять сыпь на лице с помощью продуктов от дерматолога.
Как предотвратить покраснение носа?
По словам доктора Вагенселлера, «Как и в случае со многими кожными заболеваниями, вашей лучшей защитой может быть хорошее нападение. Очень важно ежедневно поддерживать кожу чистой и хорошо увлажненной. Затем вы можете предпринять несколько шагов, чтобы избежать раздражения и воспаления кожи ». Некоторые профилактические рекомендации включают:
- Используйте тепло и холод – чередуйте теплые и холодные компрессы. Это отличный способ предотвратить покраснение от отека и раздражения.Если у вас регулярно краснеет нос, вы можете использовать холодные компрессы утром, когда впервые проснетесь. Затем приложите холодный компресс примерно на 20 минут перед сном.
- Избегайте провоцирующих факторов покраснения – употребление алкоголя, острой пищи и даже использование определенных марок тканей лица может привести к покраснению носа. Избегание или ограничение воздействия этих триггеров может помочь предотвратить покраснение носа.

- Используйте мягкие ткани – дополнительные мягкие ткани лица могут помочь уменьшить покраснение, если у вас простуда или аллергия, приводящая к дренажу из носа.Вы также можете использовать вазелин или лечебные мази, чтобы сохранить кожу увлажненной и предотвратить ненужное раздражение от многократного использования тканей.
- Используйте солнцезащитный крем – даже если на улице холодно, солнце все равно может повредить вашу кожу в зимние месяцы, поэтому не забывайте наносить солнцезащитный крем ежедневно.
- Избегайте химикатов – не подвергайте чувствительную кожу носа и вокруг него излишне агрессивным химическим веществам, которые раздражают, воспаляют и краснеют кожу. Если вы недавно меняли средства по уходу за кожей или макияж, эти новые предметы могли вызвать покраснение, поэтому подумайте о том, чтобы сменить их.
- Не прикасайтесь к носу – частые прикосновения к лицу и носу подвергают эту чувствительную, пористую кожу воздействию бактерий и загрязнений на руках и под ногтями.
 Это может привести к повышенному риску инфекции, аллергической реакции и других проблем, вызывающих покраснение.
Это может привести к повышенному риску инфекции, аллергической реакции и других проблем, вызывающих покраснение.
Позвольте партнерам по дерматологии в США поддерживать ваши цели в области здоровья кожи
Да будет Рудольф с красным носом! Если вам нужна помощь в избавлении от воспаления кожи, которое вызывает покраснение носа, или вы просто хотите улучшить общее состояние кожи, опытные специалисты в U.Партнеры S. Dermatology всегда готовы помочь. Доктор Вагенселлер приветствует пациентов в Фэрфаксе, чтобы договориться о визите. Если вы не живете рядом с Фэрфаксом, вам может подойти другой вариант. Чтобы найти ближайший офис, просто заполните нашу онлайн-форму запроса. Затем один из наших дружных членов команды свяжется с вами, чтобы согласовать детали вашей первой встречи.
или
ИСПОЛЬЗОВАТЬ МОЕ ТЕКУЩЕЕ МЕСТОПОЛОЖЕНИЕНеаллергический ринит – Причины – NHS
Неаллергический ринит возникает, когда внутренняя оболочка носа опухает и воспаляется, как правило, из-за опухших кровеносных сосудов и скопления жидкости в тканях носа.
Эта опухоль блокирует носовые ходы и стимулирует слизистые железы в носу, что приводит к типичным симптомам заложенности носа или насморка.
Некоторые из основных причин неаллергического ринита включают:
- заражение
- триггеры окружающей среды
- Лекарства и рекреационные препараты
- Чрезмерное использование назальных деконгестантов
- гормональный дисбаланс
- Повреждение тканей носа
Инфекция
Во многих случаях ринит развивается в результате инфекции, поражающей слизистую оболочку носа и горла.
Обычно это вирусная инфекция, например, простуда, но бактериальные или грибковые инфекции иногда могут вызывать ринит.
Триггеры окружающей среды
У некоторых людей ринит развивается в результате воздействия окружающей среды, например:
- дым
- духи
- дымы краски
- перемены погоды, например, понижение температуры
- спирт
- острая пища
- напряжение
Точная причина этого типа ринита неизвестна, но, скорее всего, он возникает у людей с очень чувствительными кровеносными сосудами носа.
Лекарства и лекарства
Ринит иногда может возникнуть в результате приема определенных лекарств, в том числе:
Ринит также может возникнуть в результате злоупотребления наркотиками (например, вдыхание кокаина).
Чрезмерное употребление назальных деконгестантов
Назальные противоотечные спреи уменьшают отек кровеносных сосудов в носу.
Однако, если они используются более 5-7 дней за раз, они могут снова вызвать отек слизистой оболочки носа.Это может произойти даже после того, как пройдет холод или аллергия, которые изначально вызвали проблему.
Если вы используете больше противозастойных средств, чтобы уменьшить отек, это, вероятно, усугубит проблему.
Гормональный дисбаланс
Гормоны могут играть роль в расширении носовых кровеносных сосудов, что может привести к риниту.
Неаллергический ринит также может быть вызван гормональными изменениями из-за:
Различные состояния здоровья, вызывающие дисбаланс гормонов в организме, например, недостаточная активность щитовидной железы (гипотиреоз), также могут вызывать ринит.
Повреждение тканей носа
Внутри вашего носа есть 3 костных гребня, покрытых слоем ткани. Эти слои ткани называются носовыми раковинами. При повреждении носовых раковин может возникнуть тип ринита, называемый атрофическим ринитом.
В большинстве случаев атрофический ринит возникает, когда носовые раковины повреждаются или удаляются во время операции (иногда необходимо удалить носовые раковины хирургическим путем, если они препятствуют прохождению воздушного потока).
Турбинаты играют важную роль в функционировании вашего носа, например, поддерживая влажность внутренней части носа и защищая тело от заражения бактериями.Если они повреждены или удалены, оставшаяся ткань может воспаляться, становиться коркой и склонной к инфекции.
Последняя проверка страницы: 3 мая 2019 г.
Срок следующего рассмотрения: 3 мая 2022 г.
Что такое алкогольный нос или ринофима
Возможно, вы знакомы с широко распространенным стереотипом, что у алкоголиков красное лицо или пухлый, выпуклый нос.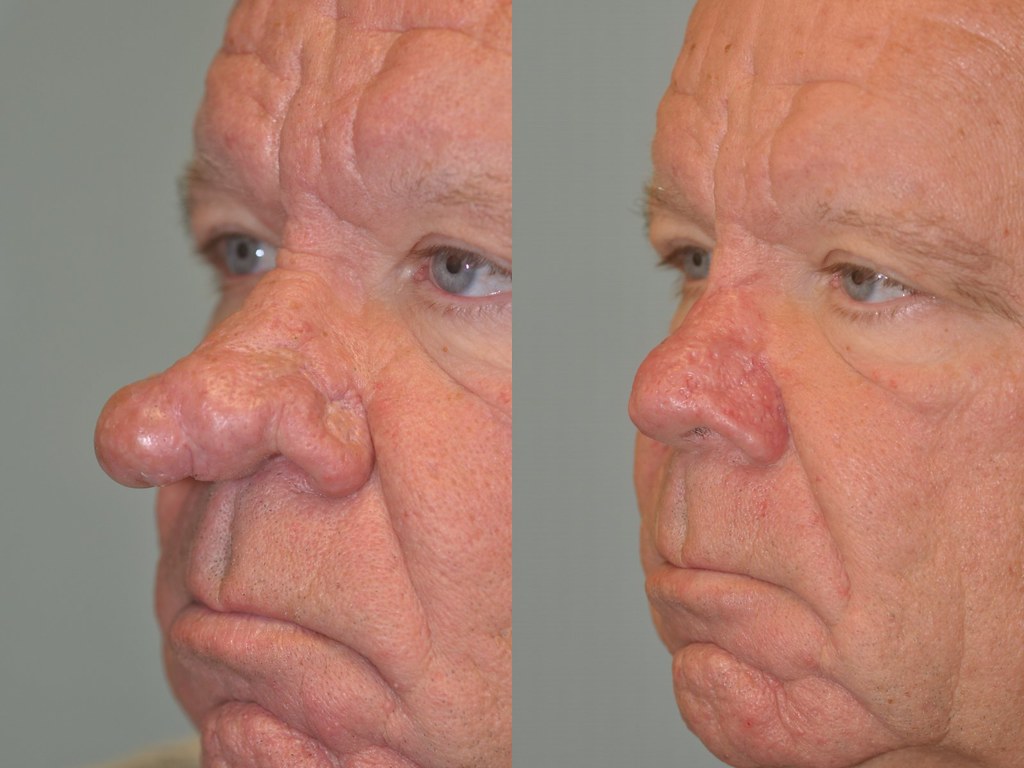 Во многих телешоу или фильмах, которые сняты в более мультяшном или причудливом стиле, некоторые пьяные персонажи часто изображаются веселыми и, возможно, немного громкими или сопровождаемыми чрезмерной жестикуляцией и немного властными.
Во многих телешоу или фильмах, которые сняты в более мультяшном или причудливом стиле, некоторые пьяные персонажи часто изображаются веселыми и, возможно, немного громкими или сопровождаемыми чрезмерной жестикуляцией и немного властными.
Тем не менее, идея о краснолицых персонажах, которых вы могли ожидать найти в таверне фильма Disney®, также перешла в реальный мир. Некоторые люди, страдающие так называемым «алкогольным носом» или ринофимой, как это называют в медицине, могут испытывать некоторую стигматизацию, которая не позволяет им обратиться за необходимой медицинской помощью.
Физическое воздействие ринофимы может вызвать неловкость у многих людей. В конце концов, никто на самом деле не хочет выделяться чем-то вроде состояния кожи, которое он не может контролировать.Один из способов помочь людям получить необходимое лечение и помочь им жить более здоровым и лучшим будущим – это предоставить людям полную историю и четкую информацию.
Сегодня мы расскажем вам о часто задаваемых вопросах и проблемах, связанных с ринофимой.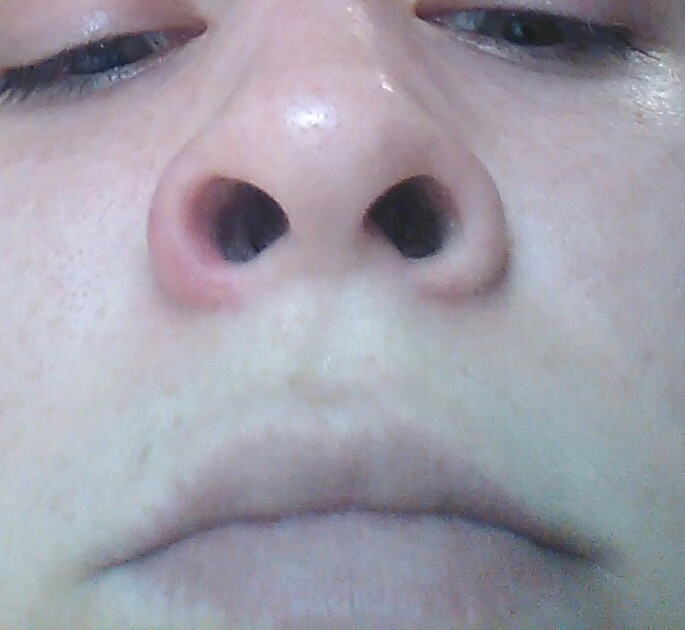 Прямо сейчас вам нужно знать, что для вас или вашего близкого есть варианты лечения и варианты лечения этого состояния!
Прямо сейчас вам нужно знать, что для вас или вашего близкого есть варианты лечения и варианты лечения этого состояния!
Итак, что такое алкогольный нос?
Заболевание, известное в просторечии как «алкогольный нос» или «нос пьющего», также известно как ринофима.Ринофима характеризуется покраснением на носу и вокруг него, а также его увеличенным или бугристым видом.
Ринофима – это особое состояние кожи. Обычно ринофима включает покраснение носа и заметно выпуклый нос, что означает, что нос становится увеличенным, более выраженным и округлым.
Иногда случаи ринофимы могут стать более серьезными. Тяжесть случая будет зависеть от индивидуальных особенностей и определенных факторов, которые существуют в жизни человека и могут усугубить ринофиму.В тяжелых случаях ринофимы у человека может развиться чрезвычайно выпуклый нос, настолько сильно, что он выглядит совершенно изуродованным.
Сильное обезображивание носа может сузить дыхательные пути в носу, что затрудняет дыхание.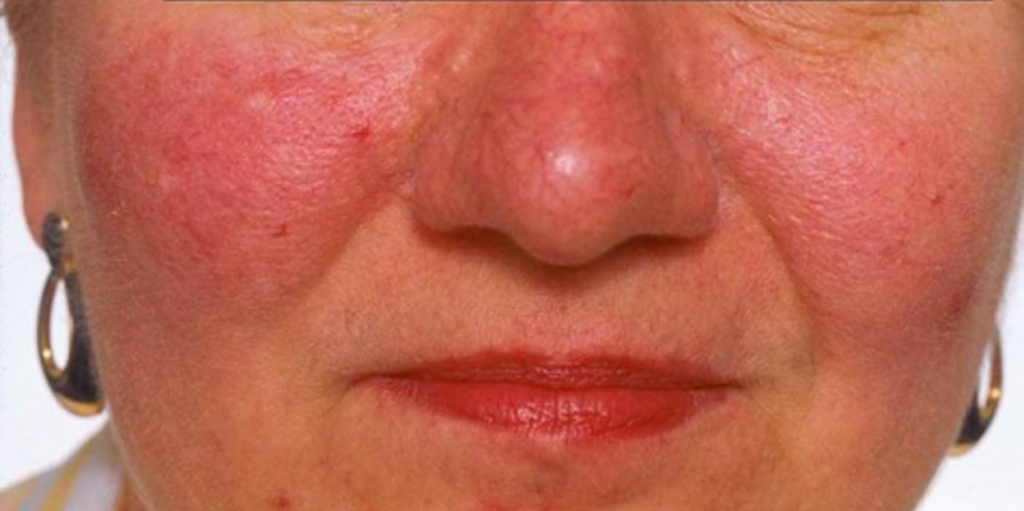 Нос также может приобретать пурпурный оттенок в этих тяжелых случаях ринофимы.
Нос также может приобретать пурпурный оттенок в этих тяжелых случаях ринофимы.
Когда дело доходит до ринофимы, существует множество распространенных заблуждений. Конечно, есть много поспешных суждений, которые люди делают, когда видят физические последствия ринофимы лично, особенно в крайних случаях.
Одно из наиболее распространенных заблуждений о ринофиме состоит в том, что алкоголизм является причиной ринофимы, что способствует популярному использованию названий «нос алкоголика» и «нос пьющего». В прошлом – и даже сейчас – луковичный нос считали побочным продуктом алкоголизма.
Теперь другие исследования показали, что алкоголизм не обязательно является причиной ринофимы. Люди могут испытывать ринофиму, даже не будучи алкоголиками и даже не употребляя много алкоголя. Этот стереотип может поставить некоторых из тех, кто страдает ринофимой, в затруднительное положение.
Те, кто борется с ринофимой, могут чувствовать неловкость при обращении за медицинской помощью и беспокоиться о том, что другие неправильно навешивают на них ярлык алкоголиков или полагают, что у них проблемы с алкоголем.
Ринофима – это совершенно уникальное заболевание, отличное от алкоголизма. У него есть свои причины и побочные эффекты.
Что такое розацеа и как она связана с ринофимой?
Розацеа – это кожное заболевание, от которого ежегодно страдает множество людей. Когда у человека розацеа, его кожа, особенно на лице, становится красной, и на лице появляются видимые кровеносные сосуды.
Это часто выглядит как несколько преувеличенных красных пятен на лице с тонкими паутинными линиями вдоль щек и других частей лица, которые являются видимыми кровеносными сосудами. Некоторые люди также могут испытывать небольшие россыпи красных шишек, которые могут быть заполнены гноем, а кожа может ощущаться теплой или слегка раздраженной.
Глаза также могут быть поражены особым типом розацеа, известным как глазная розацеа. Глазная розацеа может вызывать сухость, опухание, покраснение и раздражение век.В некоторых случаях у людей может развиться глазная розацеа до появления симптомов на коже.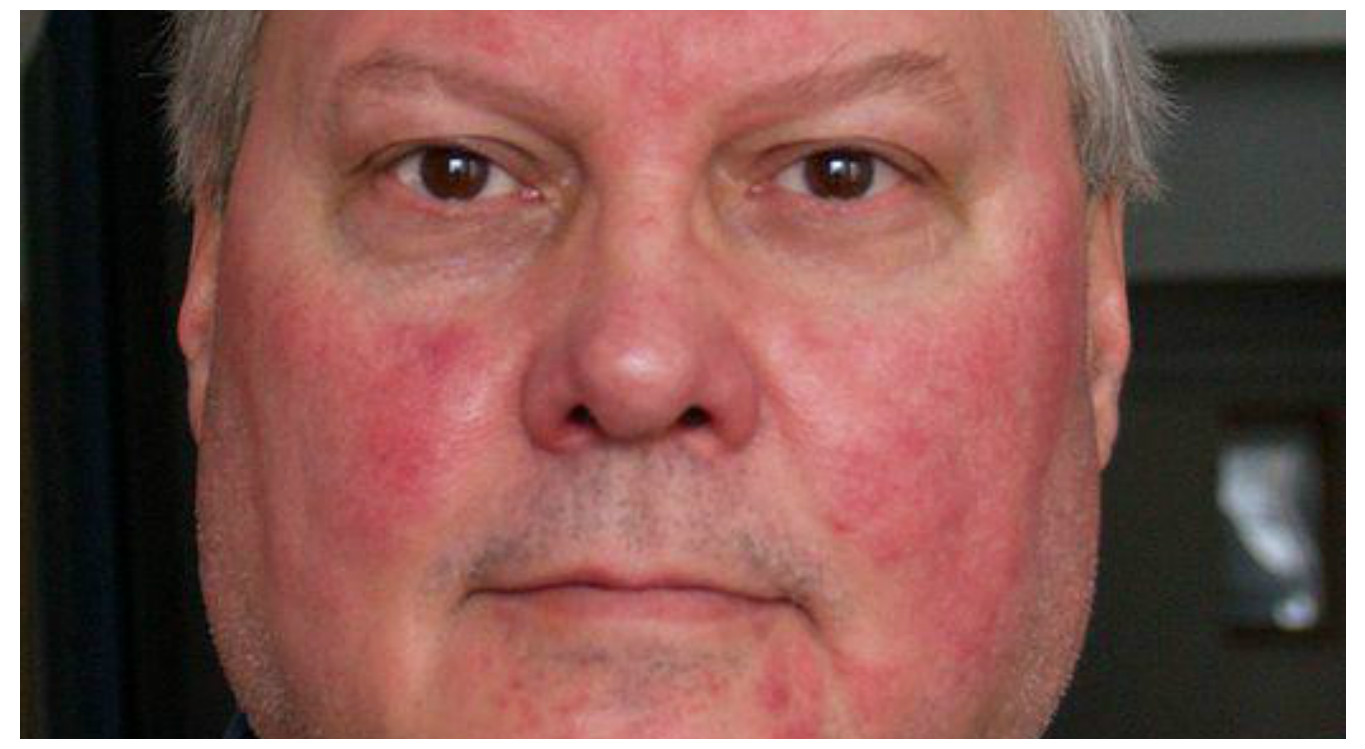
По данным клиники Майо, симптомы розацеа часто проявляются эпизодически. Симптомы будут обостряться в течение нескольких недель или месяцев, а затем постепенно исчезнут. В течение некоторого времени симптомы могут быть очень легкими, а затем цикл повторяется снова.
Розацеа может поражать кого угодно, но чаще всего поражает женщин среднего возраста с более светлым оттенком кожи.
Знаете ли вы, что помимо побочных эффектов в виде покраснения, видимых кровеносных сосудов и раздражения век, ринофима также может быть побочным эффектом розацеа?
Ринофима как побочный эффект розацеа
Вопреки стереотипу, что ринофима вызывается алкоголем или алкоголизмом, на самом деле причиной ринофимы является розацеа.
Клиника Майо сообщает, что в течение длительного периода времени розацеа может утолщать кожу носа. Из-за утолщения носа он становится более выпуклым – это состояние, которое вы теперь называете ринофимой. Хотя сама розацеа чаще встречается у женщин, чем у мужчин, специфический побочный эффект ринофимы чаще встречается у мужчин, чем у женщин.
Итак, первопричина ринофимы – это розацеа, а не алкоголизм. Значит ли это, что алкоголь совершенно не связан с ринофимой? Не совсем.
Розацеа – это состояние, которое может усугубляться или ухудшаться из-за таких факторов, как окружающая среда, еда и эмоции. Есть множество факторов, которые могут усугубить обострение розацеа:
- Острые продукты
- Горячие напитки
- Напитки алкогольные
- Солнечный свет
- Ветер
- Определенные средства по уходу за кожей или макияжем
- Упражнение
- Жаркая / влажная / холодная погода
- Повышенное беспокойство или уровень стресса
- Некоторые лекарства от давления
Как вы можете видеть из этого списка, алкоголь является фактором, который может вызвать обострение розацеа.Таким образом, алкоголь имеет некоторую связь с ринофимой, хотя сам по себе алкоголь не является первопричиной ринофимы. Вместо этого, если человек болеет розацеа и часто пьет, он может спровоцировать новые вспышки розацеа, что может привести к усилению утолщения кожи на носу.
Однако всегда важно помнить, что ринофима в конечном итоге проявляется как побочный эффект розацеа. Люди могут заболеть ринофимой, даже не употребляя алкоголь или употребляя его очень редко.
Лечение розацеа
Не обязательно лекарство от розацеа. Однако есть несколько методов лечения, с помощью которых вы можете контролировать симптомы и уменьшить видимое покраснение. Если вас интересуют доступные вам варианты, проконсультируйтесь с лечащим врачом и узнайте, какие виды лечения они рекомендуют.
Обычно существует три основных способа лечения:
- Пероральные антибиотики – Пероральные антибиотики будут прописаны в зависимости от степени тяжести розацеа.Существуют различные уровни тяжести, и для некоторых случаев розацеа могут потребоваться более сильные лекарства, чем для других. При розацеа средней и тяжелой степени пероральные антибиотики могут помочь очистить или контролировать красные бугорки на коже.
- Рецепт от прыщей для полости рта – Рецепты от прыщей для полости рта, как правило, предназначены для упорных случаев угревой сыпи, которые не поддаются лечению другими видами лечения.
 Возможно, вы слышали об сильном лекарстве под названием Аккутан® (изотретиноин). У некоторых людей розацеа может вызывать некоторые поражения на коже, которые можно очистить с помощью изотретиноина.Сильные лекарства от прыщей, такие как изотретиноин, имеют некоторые серьезные побочные эффекты, о которых следует помнить, например, врожденные дефекты. Проконсультируйтесь с врачом перед тем, как начинать лечение розацеа!
Возможно, вы слышали об сильном лекарстве под названием Аккутан® (изотретиноин). У некоторых людей розацеа может вызывать некоторые поражения на коже, которые можно очистить с помощью изотретиноина.Сильные лекарства от прыщей, такие как изотретиноин, имеют некоторые серьезные побочные эффекты, о которых следует помнить, например, врожденные дефекты. Проконсультируйтесь с врачом перед тем, как начинать лечение розацеа! - Актуальные рецепты – Актуальные рецепты – это кремы или гели, которые наносятся на кожу. Рецепты местного применения могут помочь уменьшить покраснение за счет сужения кровеносных сосудов. Однако это не постоянное средство от покраснения. Крем для местного применения необходимо будет нанести повторно, поскольку эффект длится непродолжительный период времени.
Лечение ринофимы
Когда ринофима достаточно серьезна, у человека могут возникнуть проблемы с дыханием. Это происходит, когда кожа носа становится достаточно выпуклой, чтобы сужать естественные дыхательные пути носа.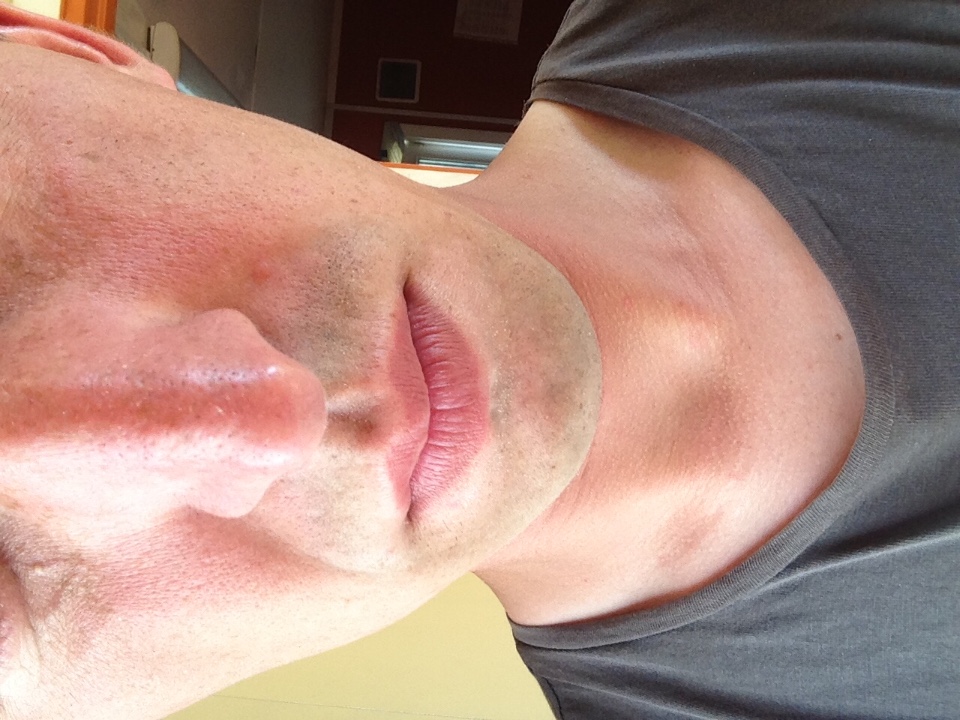 Когда ваш нос не выпуклый и не имеет серьезных повреждений, вы обычно можете дышать через нос как обычно.
Когда ваш нос не выпуклый и не имеет серьезных повреждений, вы обычно можете дышать через нос как обычно.
Однако ринофима может затруднить нормальное дыхание через нос. Очевидно, что это может снизить качество жизни человека и стать помехой для повседневной жизни и работы по дому.Помимо физических последствий, те, кто имеет дело с ринофимой, также могут столкнуться с предубеждениями из-за своего внешнего вида.
Чувство неловкости по поводу появления носа при ринофиме может стать большим источником беспокойства для некоторых людей.
Обычно есть два пути лечения ринофимы:
Лекарств не всегда достаточно для борьбы с ринофимой, если она уже развилась. Во многих случаях это может быть упрямым и требует чего-то более сильного, в данном случае операции.Однако, если ринофима менее серьезна, можно использовать некоторые из рассмотренных нами методов лечения розацеа.
Если ринофима по-прежнему не поддается медикаментозному лечению, потребуется операция.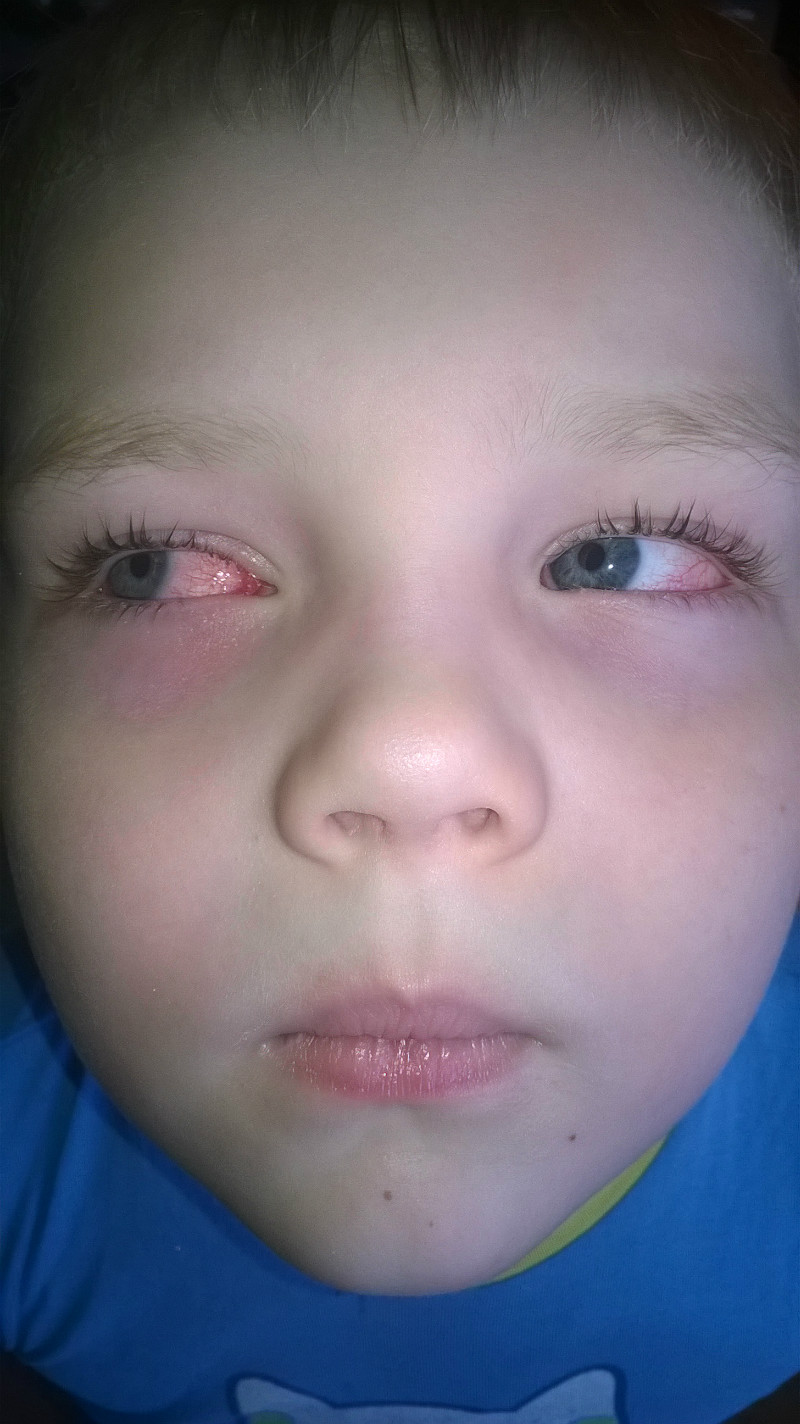 В хирургии можно изменить форму носа и удалить определенные слои лишней кожи, препятствующие прохождению дыхательных путей. Хирургия ринофимы довольно распространена и рассматривается как один из лучших способов улучшить качество жизни пациента.
В хирургии можно изменить форму носа и удалить определенные слои лишней кожи, препятствующие прохождению дыхательных путей. Хирургия ринофимы довольно распространена и рассматривается как один из лучших способов улучшить качество жизни пациента.
Признаки алкогольной зависимости и злоупотребления
В конце концов, мы обнаружили, что расстройство, связанное с употреблением алкоголя, не обязательно является причиной ринофимы.Точно так же это устраняет стереотип о том, что каждый, кто страдает ринофимой, является алкоголиком.
Однако алкоголь, безусловно, может усугубить розацеа. Если у вас розацеа и вы боретесь с употреблением алкоголя, вы можете подвергнуться риску возникновения более серьезных побочных эффектов розацеа.
Знание, как распознать злоупотребление алкоголем, – это первый шаг к лечению. Признаки расстройства, связанного с употреблением алкоголя, могут включать
- Пить много времени
- Заметить, что выпивка занимает большую часть вашей жизни
- Сокращение общественной жизни или других интересов, чтобы проводить время за выпивкой
- Сильное желание выпить
- Пытается сократить употребление алкоголя, но безуспешно
- Выпить больше, чем предполагалось
Поиск лечения и исцеление от алкоголизма
В Pathways Recovery мы предлагаем лучшую комплексную программу лечения для мужчин в Северной Калифорнии.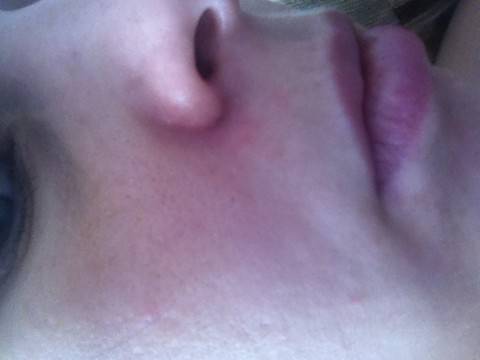 Мы понимаем, что алкоголизм и алкогольная детоксикация – это непростая задача, но ее можно преодолеть. В нашем учреждении вас не только будут лечить от алкогольной зависимости и ее симптомов, но и будут относиться к вам как к отдельному человеку. Мы гордимся нашей программой, разработанной для физического и психического благополучия. Здесь мы вносим изменения в образ жизни, чтобы улучшить вашу жизнь и будущее в целом. Свяжитесь с нами сегодня, чтобы получить дополнительную информацию о начале алкогольной детоксикации по телефону 916-735-8377.
Мы понимаем, что алкоголизм и алкогольная детоксикация – это непростая задача, но ее можно преодолеть. В нашем учреждении вас не только будут лечить от алкогольной зависимости и ее симптомов, но и будут относиться к вам как к отдельному человеку. Мы гордимся нашей программой, разработанной для физического и психического благополучия. Здесь мы вносим изменения в образ жизни, чтобы улучшить вашу жизнь и будущее в целом. Свяжитесь с нами сегодня, чтобы получить дополнительную информацию о начале алкогольной детоксикации по телефону 916-735-8377.
Часто задаваемые вопросы
Красное лицо – признак алкоголизма?
У некоторых людей появляется покраснение или покраснение лица, когда они употребляют алкоголь.Само по себе красное лицо не обязательно означает, что кто-то алкоголик. У некоторых рас, например у азиатов, отсутствуют определенные ферменты для обработки алкоголя, что приводит к покраснению лица при употреблении алкоголя.
Однако не у всех будет краснеть лицо при употреблении алкоголя, и не все, кто это делает, являются алкоголиками.
Что вызывает нос у пьющих?
Так называемый «нос пьющего» – это распространенный способ описания того, что известно как ринофима. Ринофима – крайний побочный эффект розацеа.Розацеа – это кожное заболевание, которое характеризуется красными щеками или красными пятнами на лице вместе с видимыми кровеносными сосудами.
Алкоголь не вызывает ринофиму, но может усугубить обострение розацеа. Вспышки розацеа могут способствовать продолжающемуся росту луковичного носа.
Что такое нос пьющего?
«Нос пьющего» – это состояние, называемое ринофима, побочный эффект розацеа. Обычно ринофима включает покраснение носа и заметно выпуклый нос, что означает, что нос становится увеличенным, более выраженным и округлым.
В крайних случаях нос может сильно обезобразить и затруднить дыхание.
Может ли алкоголь повредить нос?
Существует неправильное представление о том, что из-за алкоголизма у вас может образоваться выпуклый красный нос. Этот нос, который иногда называют «носом пьющего» или «алкогольным носом», на самом деле известен как ринофима, побочный эффект розацеа.
Этот нос, который иногда называют «носом пьющего» или «алкогольным носом», на самом деле известен как ринофима, побочный эффект розацеа.
Алкоголь может усугубить обострение розацеа, потенциально усугубляя ринофиму.
Что такое алкогольный нос? (Ринофима)
Нос, вызванный алкоголем, или нос пьющего, – это кожное заболевание, обычно характеризующееся бугристостью, покраснением или припухлостью носа и щек.В течение многих лет было широко распространено мнение, что это состояние вызвано расстройством, связанным с употреблением алкоголя или алкоголизмом. Однако новое исследование, опубликованное в 2015 году, доказало обратное.
Согласно отчету, ринофима (медицинское название алкогольного носа) на самом деле не имеет ничего общего с тем, сколько или мало человек пьет. При очень слабой связи между ринофимой и алкоголизмом, как зародился миф об алкогольном носу и почему он все еще сохраняется сегодня?
Что такое алкогольный нос?
Алкогольный нос – это кожное заболевание, обычно характеризующееся опухшим, красным и бугристым видом на носу.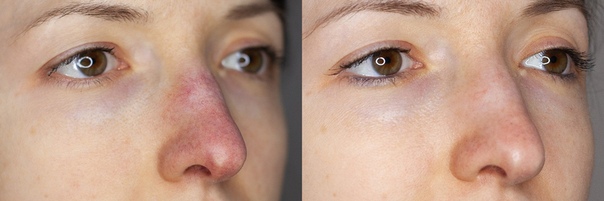 Хотя этот вид часто называют носом алкоголика или носом пьющего, на самом деле это кожное заболевание, называемое ринофимой.
Хотя этот вид часто называют носом алкоголика или носом пьющего, на самом деле это кожное заболевание, называемое ринофимой.
Готовы внести изменения?
Позвоните, чтобы поговорить со специалистом по лечению.
Ринофима – это подтип другого кожного заболевания, называемого розацеа, которое вызывает хроническое воспаление кожи. Хроническое воспаление вызывает разрыв кровеносных сосудов и гнойничков на носу или вокруг него, придавая ему красный, опухший и бугристый вид, часто ассоциируемый с носом у алкоголиков.
Из четырех подтипов розацеа ринофима считается одним из наихудших. Он формируется постепенно с годами и, как правило, является результатом того, что менее тяжелая форма розацеа не лечится на раннем этапе.
Если у женщин диагностирована ринофима, это состояние гораздо чаще встречается у мужчин. Люди со светлой кожей или люди с семейным анамнезом розацеа подвержены более высокому риску возникновения алкогольного носа.
Может ли алкоголизм вызвать ринофиму?
Ранее считалось, что чрезмерное употребление алкоголя было причиной ринофимы – отсюда и прозвище «нос алкоголика» или «нос пьющего». Злоупотребление алкоголем может вызвать расширение сосудов на лице и шее, вызывая покраснение или покраснение кожи. В связи с этим идея о том, что алкоголизм может вызвать ринофиму, сохранялась в течение многих лет.
Злоупотребление алкоголем может вызвать расширение сосудов на лице и шее, вызывая покраснение или покраснение кожи. В связи с этим идея о том, что алкоголизм может вызвать ринофиму, сохранялась в течение многих лет.
Однако исследование, опубликованное Медицинским колледжем Морсани Университета Южной Флориды в 2015 году, опровергло эту теорию. Многим пациентам, участвовавшим в этом исследовании, был поставлен клинический диагноз ринофима, но они не страдали алкоголизмом и даже не пили регулярно.
Хотя это исследование опровергло теорию о том, что злоупотребление алкоголем вызывает нос у пьющих, исследователи не смогли раскрыть причину ринофимы у их пациентов.Однако есть данные, позволяющие предположить, что этническая и генетическая предрасположенность может вызывать это уродливое состояние кожи, поскольку оно встречается в семьях английского, шотландского, скандинавского или восточноевропейского происхождения. Несмотря на эти факты, известная причина ринофимы до сих пор остается загадкой.
Как алкоголь влияет на розацеа
Хотя злоупотребление алкоголем не вызывает ринофиму или розацеа, оно может усугубить состояние. У двух из трех пациентов с розацеа возникают обострения, когда они употребляют алкоголь.
Алкоголь усугубляет симптомы розацеа, потому что алкоголь расширяет кровеносные сосуды тела. Когда кровеносные сосуды более открыты, они позволяют большему количеству крови течь к поверхности кожи, создавая покрасневший вид, который обычно называют «приливом спирта». Покраснение может распространяться по всему телу, но наиболее заметно на нем. лицо, плечи и грудь. Для тех, кто уже страдает покраснением из-за розацеа, алкоголь может усугубить этот симптом.
Согласно опросу пациентов, страдающих этим кожным заболеванием, красное вино чаще вызывает обострения или усугубляет розацеа, чем другие напитки.Врачи предполагают, что это связано с дополнительным химическим веществом в красном вине, которое также увеличивает кровеносные сосуды, позволяя гораздо большему количеству крови, чем обычно, течь к поверхности кожи.
Чтобы справиться с этими симптомами розацеа, врачи рекомендуют пациентам с этим заболеванием:
- Избегайте красного вина
- Не готовить с использованием алкоголя
- Выпивайте по стакану воды между каждым алкогольным напитком
- Напиток в крайней умеренности
- Разбавить алкогольные напитки сельтерской водой
- Прекратить употребление алкоголя
Вопросы о лечении?
Позвоните сейчас, чтобы связаться с одним из наших специалистов по милосердному лечению.
(844) 951-1939 Поскольку у всех разные уровни чувствительности к алкоголю, тем, кто страдает розацеа, придется проверить и выстроить свои собственные границы, чтобы избежать серьезных обострений алкогольного носа. Недавний опрос пациентов с розацеа показал, что 90 процентов респондентов обнаружили, что ограничение употребления алкоголя помогает значительно уменьшить внезапные вспышки.
Стигма зависимости и алкогольного носа
Хотя алкогольный нос не имеет ничего общего с употреблением алкоголя, широкая публика все еще связывает это состояние со злоупотреблением алкоголем.Из-за этой тесной связи те, кто страдает ринофимой, часто стесняются не только из-за своей внешности, но и потому, что другие могут подумать, что они алкоголики. Это предположение поднимает гораздо более серьезную проблему, окружающую сообщество наркозависимых, – стигматизацию тех, кто страдает этой душераздирающей болезнью.
Люди, страдающие ринофимой, настолько боятся быть названными алкоголиками, что некоторые сообщают о том, что они избегают общественной деятельности или регулярно выходят на улицу.При этом клеймо зависимости продолжает процветать. Эта стигма приводит к предубеждениям, избеганию, отторжению и дискриминации людей, страдающих зависимостью, потому что другие не желают проявлять сострадание к тем, кто отличается от них. К сожалению, стыд зависимости часто мешает людям, страдающим алкоголизмом, обратиться за помощью.
На самом деле, по данным Национального института по злоупотреблению алкоголем и алкоголизму, более 15 миллионов американцев страдают от алкогольного расстройства.Из этого населения менее восьми процентов получат лечение. Чтобы больше людей, страдающих алкоголизмом, получали помощь, в которой они отчаянно нуждаются, необходимо избавиться от стигмы, окружающей зависимость.
Люди могут начать разбирать стигму зависимости с:
- Узнаем о болезни
- Говорить о зависимости с другими
- Разрушение заблуждений о зависимости
- Распознавание основанных на фактах предупреждающих признаков злоупотребления алкоголем
- Выступление, когда с кем-то плохо обращаются из-за его зависимости
- Сострадательная поддержка тем, кто борется
- Избегайте обидных ярлыков, таких как «наркоман» и «пьяный»
Заблуждение, что ринофима приравнивается к алкоголизму, является устаревшим стереотипом, который может порождать отрицательную самооценку и социальную тревогу.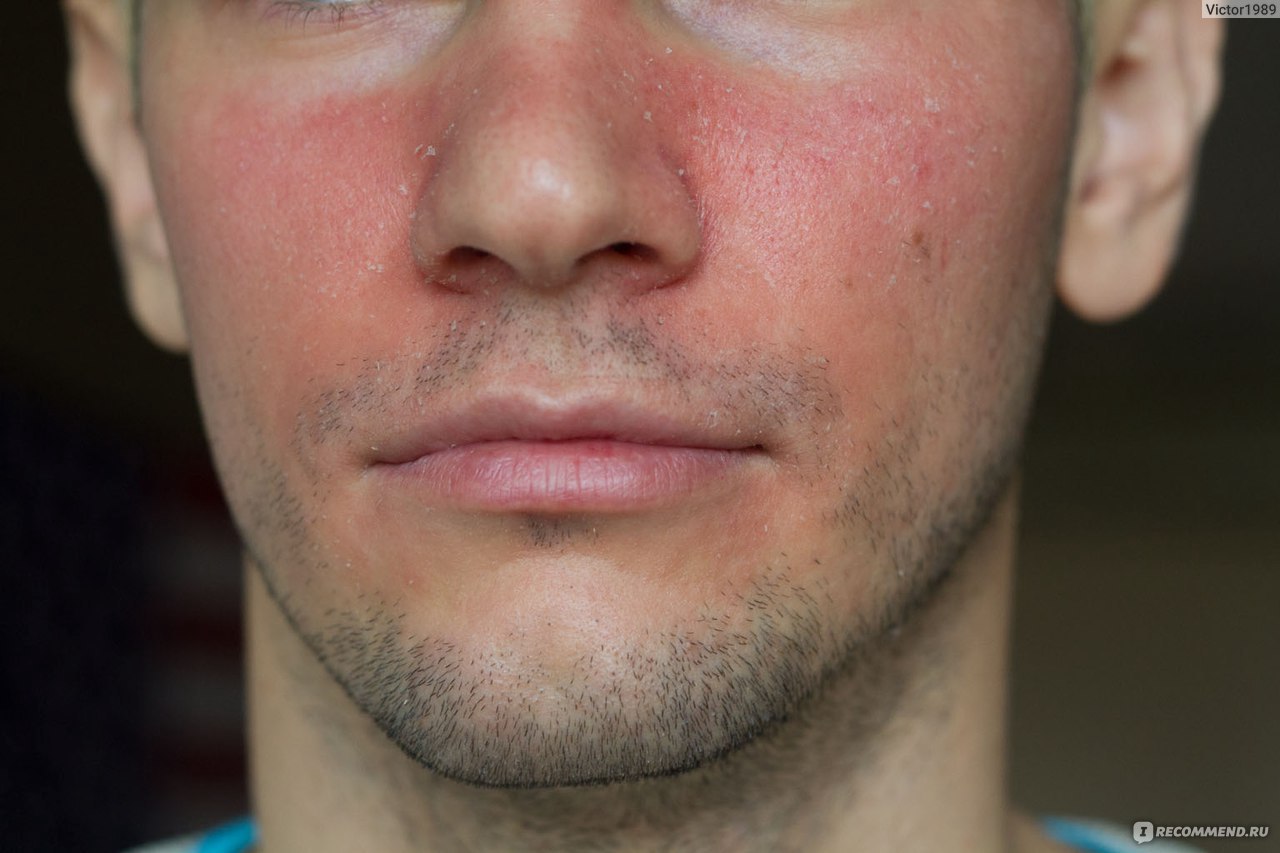 Это также может помешать тем, кто действительно страдает алкоголизмом, получить необходимую помощь.
Это также может помешать тем, кто действительно страдает алкоголизмом, получить необходимую помощь.
–
Несмотря на то, что ринофима широко считается симптомом алкоголизма, она не имеет ничего общего с употреблением алкоголя. Этот ошибочный и популярный мыслительный процесс увековечивает стигму зависимости и не дает тем, кто страдает алкоголизмом, обращаться за помощью.
Почему у некоторых стариков большие красные носы? Нет, это не алкоголь
Это часть нашей серии статей о скрытых или стигматизированных состояниях здоровья мужчин.Прочтите другие статьи этой серии здесь.
Многие люди видели мужчину среднего или пожилого возраста с аномально большим красным носом, будь то в реальной жизни или на классических картинах. Большинство считает это синонимом алкоголизма, однако это реальное заболевание, вызванное не алкоголем.
Это вызвано распространенным заболеванием кожи, которое называется розацеа. Если розацеа не лечить и не контролировать должным образом, через несколько лет нос может вырасти и стать луковичным. Это состояние ринофимы.
Это состояние ринофимы.
Розацеа – хроническое заболевание кожи, при котором на лице появляется красная сыпь. При ринофиме воспаление из-за розацеа и иногда давление очков, сильно давящих на переносицу, может вызвать застаивание белков в коже и скопление воды между клетками кожи. Этот избыток жидкости в коже (лимфе) называется лимфатическим отеком.
Ринофима вызывает утолщение кожи, ее выпуклость и опухание. Wikimedia Commons, CC BYЭта богатая белком жидкость вызывает дальнейшее воспаление кожи, которое превращает первоначально мягкую опухшую ткань в более твердую ткань с более жесткой и толстой кожей в случаях, которые прогрессируют в течение длительного времени.Сальные железы (вырабатывающие кожный жир) сильно расширяются, поэтому поры на носу кажутся такими большими. Если сжать поры, вытечет белая паста, полная омертвевшей кожи.
Нос кажется деформированным, с утолщениями и выпуклостями, искажающими его форму. Поверхность часто бывает красной и имеет более очевидные кровеносные сосуды.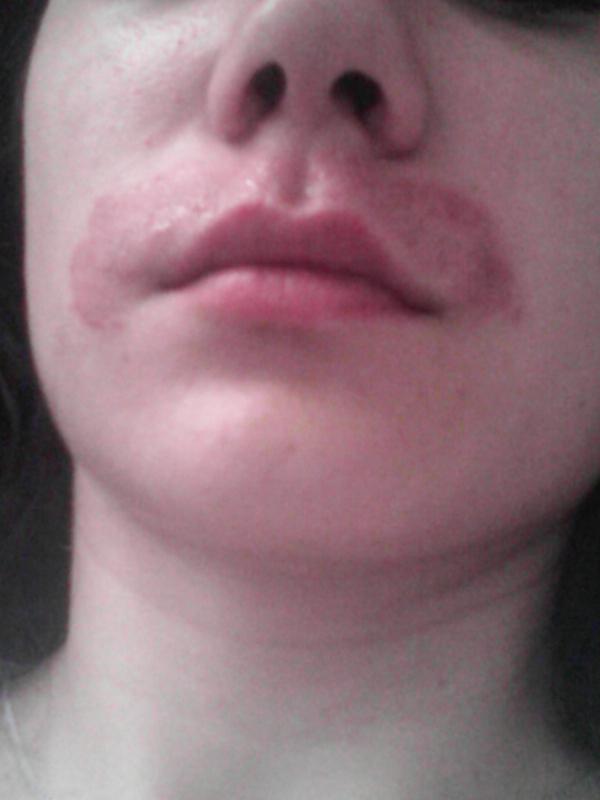 Кожа часто выглядит как апельсиновая корка из-за расширенных пор. Процесс затрагивает в основном нижние две трети носа.
Кожа часто выглядит как апельсиновая корка из-за расширенных пор. Процесс затрагивает в основном нижние две трети носа.
Мы не уверены, почему это в основном поражает мужчин, но полагаем, что вероятные причины включают то, что они с большей вероятностью будут работать на улице и с меньшей вероятностью будут обращаться за лечением от розацеа.
Истоки
Розацеа имеет генетическую и этническую предрасположенность – она передается в семьях, как правило, со светлокожими людьми, такими как английские, ирландские, шотландские, скандинавские и им подобные.
Существуют доказательства того, что алкоголь, особенно красное вино, входит в число различных триггеров, которые могут спровоцировать или усугубить обострения розацеа у пациентов. Вот почему ринофима часто ошибочно ассоциируется со злоупотреблением алкоголем. Три основных фактора, влияющих на вспышки, обычно – это солнечный свет, жара и воздействие окружающей среды (например, работа в пыльной или грязной среде).
Однако при этом типе розацеа клещи Demodex являются важным потенциальным триггером. Демодекс – это крошечные клещи с восемью ножками, которые живут в волосяном фолликуле и сальных железах лица.
Они меньше полумиллиметра в длину, что означает, что они невидимы невооруженным глазом, но под микроскопом их структура отчетливо видна.В большинстве случаев наблюдается заметная колонизация (более чем в пять раз чаще) демодексом.
Розацеа может начаться сначала где-нибудь в центральной части лица, однако при этой форме нос всегда является наиболее пораженным участком. При ринофиматозном розацеа воспаление обычно более агрессивно, часто возникают болезненные красные шишки на носу и прыщавые пустулы.
Если розацеа можно контролировать на ранней стадии, то маловероятно, что она перейдет в ринофиму.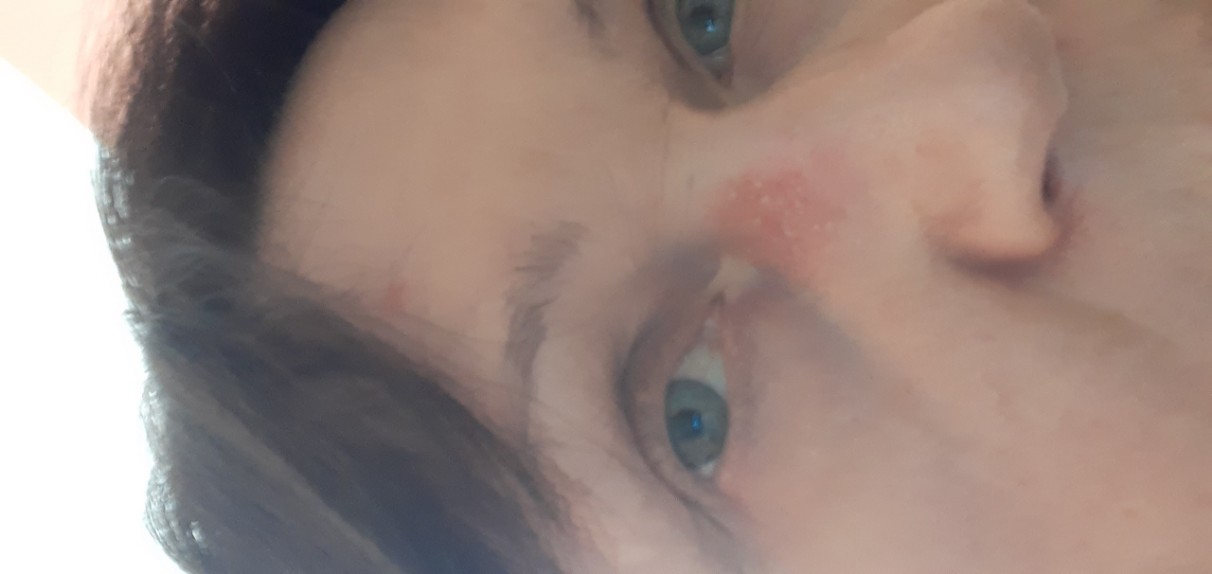 Дерматолог сможет порекомендовать наиболее подходящее лечение розацеа для предотвращения ринофимы, если его начать достаточно рано.
Дерматолог сможет порекомендовать наиболее подходящее лечение розацеа для предотвращения ринофимы, если его начать достаточно рано.
Существует ряд кремов и таблеток для лечения купероза. Крем с ивермектином (крем от клещей) специально нацелен на демодекс и часто очень полезен при этом типе розацеа. Антибиотики от местного врача могут помочь, а в резистентных случаях доступны ретиноиды, ограниченные дерматологами (например, витамин А). Кремов с кортизоном лучше избегать, так как они могут ухудшить состояние и даже у некоторых людей вызвать сыпь типа розацеа.
Лечение
После того, как нос значительно увеличился, есть несколько способов нормализовать его внешний вид.Лишнюю кожу можно удалить с помощью хирургического иссечения, электрокоагуляции (игла с электрическим подогревом) или лазера.
Новые формы лазера, используемые дерматологами (называемые лазером «Erbium YAG»), дают наилучшие результаты. При лечении части носа могут образовывать рубцы, когда оператор пытается восстановить форму носа, а клеток кожи недостаточно для покрытия этой области из-за больших зияющих пор.
У некоторых после процедуры также теряется нормальный загар в носу. Основная проблема с некоторыми хирургическими методами лепки заключается в том, что трудно добиться максимально гладкого контура.Кровотечение приводит к плохой видимости, что делает удаление ткани менее точным и является наиболее проблематичным при хирургическом вмешательстве.
Процедура с применением эрбиевого YAG-лазера начинается с обезболивания носа. Если нервы, питающие нос, могут быть изначально введены в сторону от носа, дискомфорт от местного анестетика может быть уменьшен. Возможна общая анестезия, но она увеличивает ненужный риск.
Когда нос полностью онемеет, используется лазер для испарения нежелательной ткани.Затем носу требуется две недели или около того, чтобы поверхность кожи вернулась на место и зажила. Состояние вернется только в том случае, если не контролировать розацеа.
Дополнительная литература:
У пап тоже бывает послеродовая депрессия
Мужчины более неохотно идут к врачу – и это подвергает их риску
Кампании по борьбе с раком груди могут быть розовыми, но мужчины тоже это понимают
Как твой орех, дружище? Почему мужчины не любят говорить о своей увеличенной простате
Синдром Клайнфельтера: отсутствие выработки тестостерона имеет серьезные последствия для мужчин
Гипоспадия: причина порока развития полового члена до сих пор остается предметом обсуждения
.



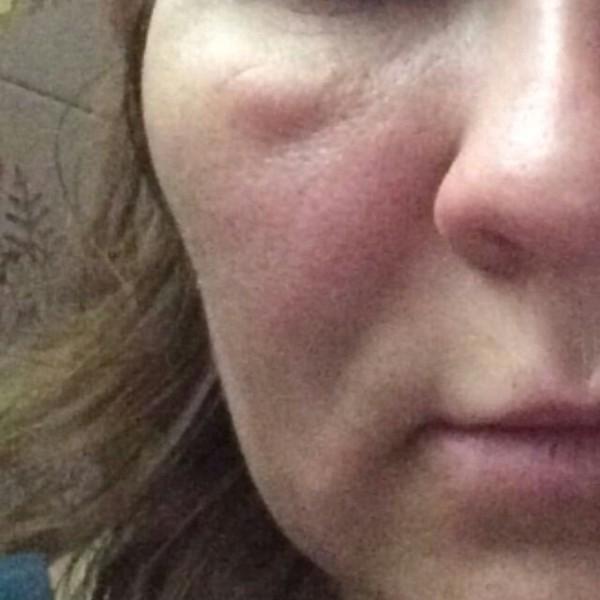 Вначале конъюнктивит сопровождается обильным слезотечением, глаза могут чесаться, а позже отекать и гноиться.
Вначале конъюнктивит сопровождается обильным слезотечением, глаза могут чесаться, а позже отекать и гноиться.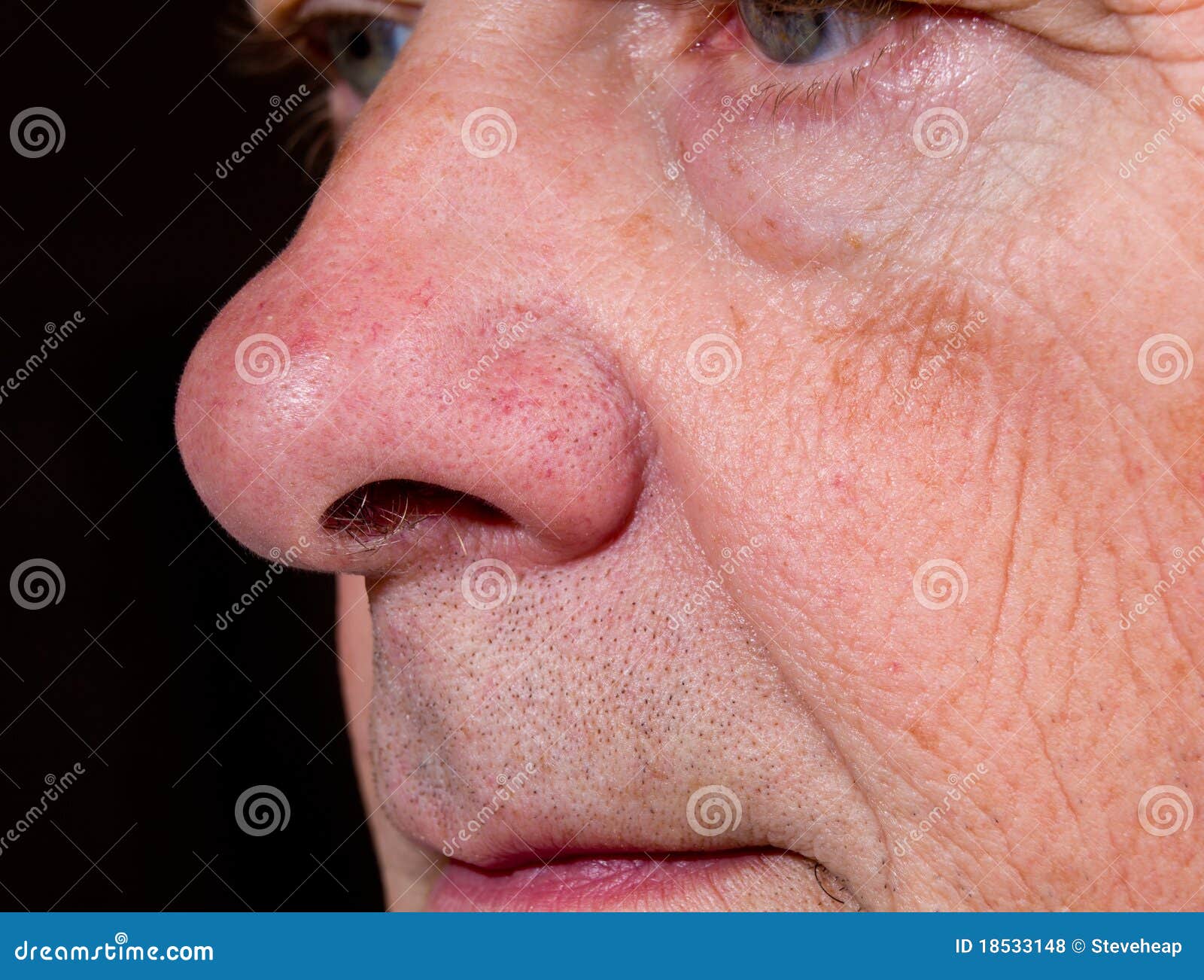
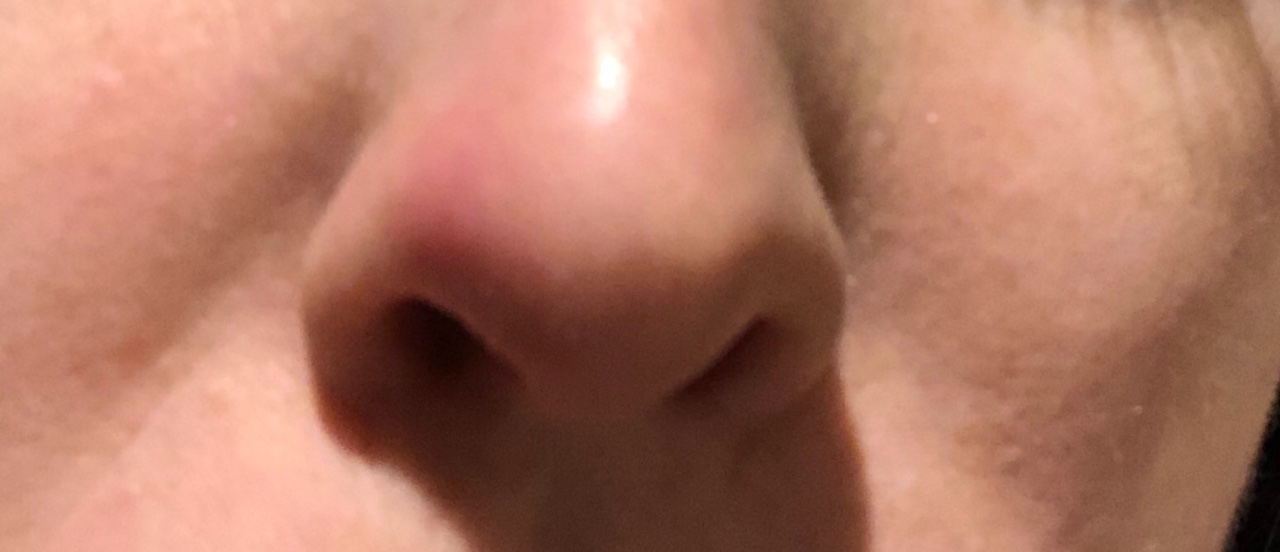 д.).
д.).
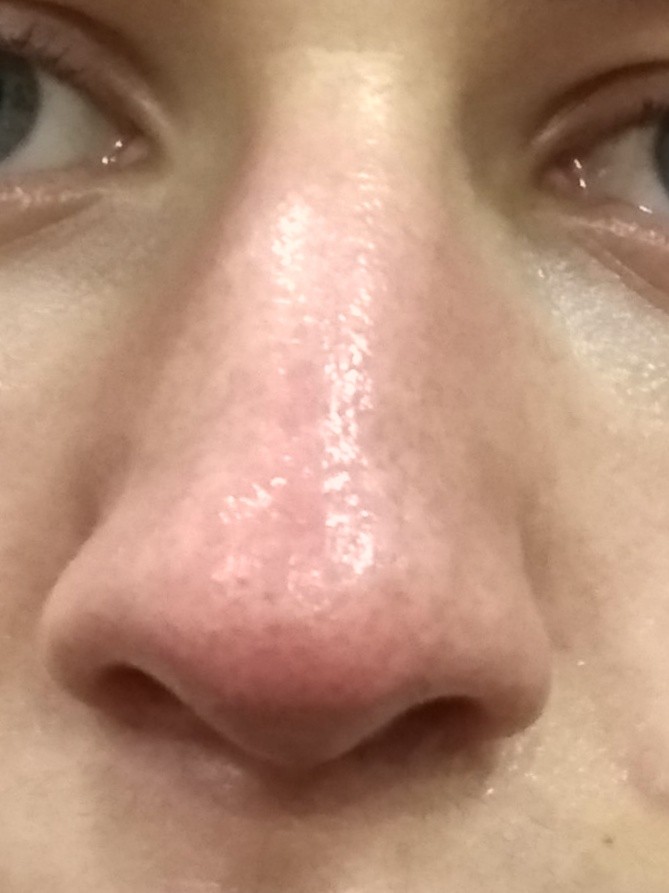 Но если инфекция тяжелая или пероральные антибиотики неэффективны, внутривенные антибиотики будут необходимы.
Но если инфекция тяжелая или пероральные антибиотики неэффективны, внутривенные антибиотики будут необходимы.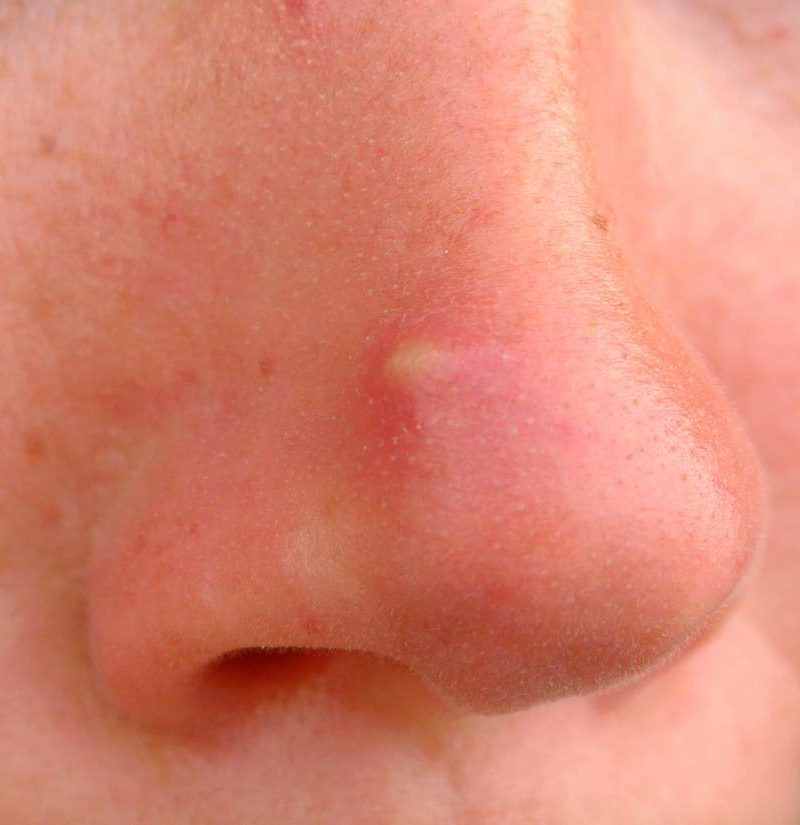 Я, конечно, не утверждаю, что у Рудольфа было кожное заболевание! Однако именно этими проблемами можно объяснить «красный блестящий нос» у людей.
Я, конечно, не утверждаю, что у Рудольфа было кожное заболевание! Однако именно этими проблемами можно объяснить «красный блестящий нос» у людей.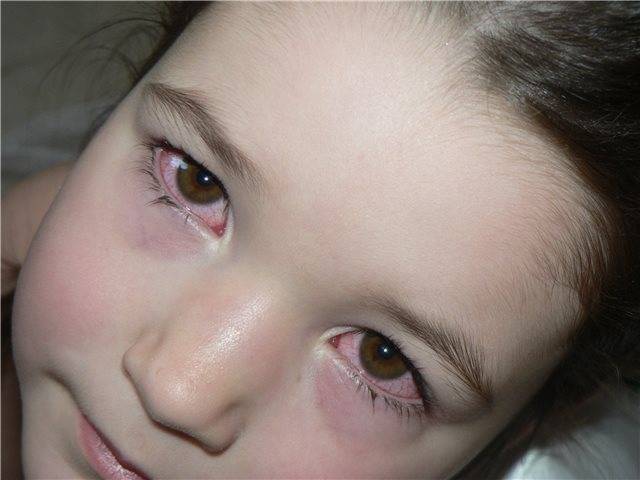 Важно сохранять нос здоровым. Дыхание – ключ к жизни, и ваш нос играет решающую роль!
Важно сохранять нос здоровым. Дыхание – ключ к жизни, и ваш нос играет решающую роль!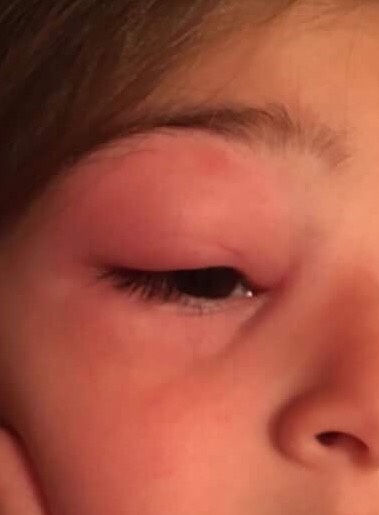
 Это может привести к повышенному риску инфекции, аллергической реакции и других проблем, вызывающих покраснение.
Это может привести к повышенному риску инфекции, аллергической реакции и других проблем, вызывающих покраснение. Возможно, вы слышали об сильном лекарстве под названием Аккутан® (изотретиноин). У некоторых людей розацеа может вызывать некоторые поражения на коже, которые можно очистить с помощью изотретиноина.Сильные лекарства от прыщей, такие как изотретиноин, имеют некоторые серьезные побочные эффекты, о которых следует помнить, например, врожденные дефекты. Проконсультируйтесь с врачом перед тем, как начинать лечение розацеа!
Возможно, вы слышали об сильном лекарстве под названием Аккутан® (изотретиноин). У некоторых людей розацеа может вызывать некоторые поражения на коже, которые можно очистить с помощью изотретиноина.Сильные лекарства от прыщей, такие как изотретиноин, имеют некоторые серьезные побочные эффекты, о которых следует помнить, например, врожденные дефекты. Проконсультируйтесь с врачом перед тем, как начинать лечение розацеа!