Кашель у ребенка: чем лечить? Какие лекарства от кашля опасны. Лечение кашля у детей
Кашель у ребенка заставляет родителя немедленно заняться его лечением. Задуматься о причинах кашля нет времени — в ход идут сиропы от кашля, народные средства в виде ингаляций и прочие лекарства от кашля. Доктор Антон Родионов продолжает просвещать нас по поводу лечения простуды — и рассказывает, почему кашель у детей (да и у многих взрослых) лечить в большинстве случаев не нужно.
«Кашель — плохо, нет кашля — хорошо» — так рассуждает большинство людей и опять попадает впросак. Дело в том, что кашель — это до некоторой степени защитная функция организма, способствующая выведению мокроты, пыли и инородных частиц из организма.
Лечение кашля — не такая простая задача, как кажется. Когда я читал лекции фармацевтам, то обычно спрашивал их, чем они руководствуются, когда рекомендуют своим клиентам те или иные средства от кашля. Как правило, большинство опрошенных без лишних вопросов рекомендуют отхаркивающие.
Кашель без ОРВИ: причины кашля
Не все так просто. Прежде всего надо понять, симптомом какой болезни является кашель. Я составил очень упрощенную табличку, взгляд на которую, однако же, позволяет понять, насколько сложным и многообразным симптомом может быть кашель.
| Острый | Хронический | |
| Сухой кашель | Чаще симптом ОРВИ (ларинготрахеит), например при парагриппе Коклюш Инородные тела у детей |
Бронхиальная астма Применение ингибиторов АПФ Гастроэзофагеальная рефлюксная болезнь Онкологические заболевания |
| Продуктивный кашель | Чаще симптом острого бронхита (до 90%) Обострение хронической обструктивной болезни легких (ХОБЛ) Пневмония |
Хронический бронхит или ХОБЛ Туберкулез Хроническая сердечная недостаточность |
Прежде всего посмотрите на правую сторону таблицы. Хронический кашель может быть симптомом серьезных и очень серьезных болезней, и относиться к нему по принципу «ну кашель, ну и что» совершенно неразумно.
Хронический кашель может быть симптомом серьезных и очень серьезных болезней, и относиться к нему по принципу «ну кашель, ну и что» совершенно неразумно.
Если кашель сохраняется больше месяца, обязательно пройдите обследование. Надо помнить, что среди его причин есть и внелегочные заболевания. Например, при гастроэзофагеальном рефлюксе (это заброс кислоты из желудка в пищевод) кашель может возникать вследствие раздражения трахеи микрочастичками кислоты, попадающими из желудка. Лечить это надо не таблетками от кашля, а блокаторами кислотности.
Еще один пример. Для лечения гипертонии применяется группа препаратов под названием ингибиторы АПФ — и эти лекарства могут вызывать сухой кашель. Иногда пациенты месяцами ходят от терапевта к пульмонологу и обратно в поисках причины кашля, пока кто-то из них вдруг не вспомнит про лечение сопутствующей гипертонии…
Сухой кашель: как лечить?
Но давайте вернемся к кашлю в рамках простудных вирусных инфекций. Если кашель сухой, мокроты нет и в помине, за грудиной саднит и чешется (это бывает при парагриппе и еще при некоторых инфекциях, в том числе при коклюше), то самое бессмысленное — это принимать отхаркивающие. Запомните, пожалуйста: «перевести сухой кашель во влажный» невозможно. Мокрота не возьмется из ниоткуда, если нет условий для ее возникновения.
Запомните, пожалуйста: «перевести сухой кашель во влажный» невозможно. Мокрота не возьмется из ниоткуда, если нет условий для ее возникновения.
Сухой кашель возникает при раздражении внутренней стенки трахеи, которая практически не секретирует слизь. Следовательно, для борьбы с сухим кашлем подойдут только противокашлевые препараты, которые блокируют сам кашлевой рефлекс на уровне нервной системы.
К сожалению, стремление наших надзорных органов запрещать все на свете привело к тому, что препараты на основе кодеина стали практически недоступны для пациентов, а это жаль, поскольку именно кодеин является одним из самых действенных и эффективных противокашлевых средств. Я не сторонник, разумеется, того, чтобы кодеин продавали без рецепта на каждом углу, но переводить его в ранг наркотиков, конечно, не стоило.
Стало быть, для лечения сухого кашля остаются гораздо более слабые, но доступные безрецептурные некодеиносодержащие препараты.
Если кашель влажный: 2 заблуждения о лекарствах от кашля
Влажный кашель возникает из-за того, что воспаленная слизистая бронхов вырабатывает большое количество секрета, который нужно выводить из организма.
Первое широко распространенное заблуждение
Это в корне неверно: в 90% влажный кашель на фоне простуды имеет вирусную природу и не требует специфического лечения! Остальные 10% — это, как правило, курильщики, уже имеющие фоновое заболевание легких. У них действительно ОРВИ может приводить к гнойному обострению, сопровождающемуся выделением гнойной мокроты и лихорадкой, что требует назначения антибиотиков.
Как лечить влажный кашель? Очевидно, что он как раз несет защитную функцию — выводит из бронхов мокроту, поэтому подавлять его противокашлевыми препаратами не нужно.
Улучшать отхождение мокроты? Может быть, да, а может быть, и нет. Второе распространенное заблуждение звучит так: при влажном кашле обязательно нужны отхаркивающие препараты. А зачем, собственно говоря, они нужны? Зачем улучшать то, что и так неплохо работает? Если мокрота отходит хорошо, то никакого дополнительного лечения не нужно.
А зачем, собственно говоря, они нужны? Зачем улучшать то, что и так неплохо работает? Если мокрота отходит хорошо, то никакого дополнительного лечения не нужно.
Отхаркивающие препараты (в России в 90% применяют лекарства на основе бромгексина и амброксола) нужны только в тех случаях, когда мокрота густая и отходит с ощутимым затруднением. И только в самых крайних случаях, при очень вязкой мокроте можно использовать препараты ацетилцистеина.
Дело в том, что ацетилцистеин по своему фармакологическому действию представляет собой фермент, превращающий слизь в очень жидкую субстанцию, и если перестараться, то вместо слизи, которая худо-бедно выводится из бронхов при помощи ресничек эпителия, в легких будет скапливаться вода. Этот феномен получил название «заболачивание легких». Особенно он опасен у маленьких детей, которые толком не умеют откашливаться.
Чем лечить кашель у ребенка? Ничем!
Кстати, о детях. Чего греха таить, лечить детей любят все: родители, бабушки, даже педиатры. Детские сиропы от кашля с яркими упаковками, телевизионные рекламы в недавнем прошлом не оставляли детям никакого шанса на самостоятельное выздоровление от простуды. Дальше я просто процитирую фрагмент информационного сообщения, опубликованного еще в 2011 году, а выводы вы сделаете сами.
Детские сиропы от кашля с яркими упаковками, телевизионные рекламы в недавнем прошлом не оставляли детям никакого шанса на самостоятельное выздоровление от простуды. Дальше я просто процитирую фрагмент информационного сообщения, опубликованного еще в 2011 году, а выводы вы сделаете сами.
«В Европе детям младше двух лет давать препараты, разжижающие мокроту, запрещено. Как оказалось, риск побочных эффектов превышает возможные преимущества. Они были запрещены во Франции (апрель 2010 г.) в связи с возникновением тяжелых осложнений в дыхательных путях и их установленной связи с приемом данных препаратов».
Ингаляции при кашле у детей опасны! Небулайзеры при кашле не нужны!
Здесь же надо вспомнить еще об одном методе лечения кашля, который невероятно широко распространен в России. Речь о паровых ингаляциях. Пожалуйста, не надо делать ингаляции себе и прежде всего своим детям. В XXI веке это можно рассматривать только как мракобесие.
Во-первых, существует нешуточный риск опрокинуть на себя (или на ребенка) кастрюлю с кипятком — я видел неоднократно такие ожоги на всю грудную клетку.
Во-вторых, горячий пар (неважно, что вы там в кастрюле растворили) расширяет сосуды и увеличивает отек слизистых оболочек дыхательных путей. Это верный способ, чтобы банальный насморк осложнился гайморитом за счет нарушения оттока жидкости из придаточных пазух носа.
И еще об ингаляциях для детей. В последние годы необычайную популярность, особенно среди молодых родителей, приобрели компрессорные ингаляторы, которые по-другому называют небулайзерами. Созданные первоначально для лечения пациентов с тяжелыми формами бронхиальной астмы, они нередко стали использоваться совершенно не по назначению.
Небулайзер представляет собой специальное устройство, которое распыляет жидкий лекарственный препарат до частиц размером несколько микрон с тем, чтобы он мог проникать в самые дальние отделы бронхиального дерева.
Для небулайзерного применения в мире зарегистрировано всего несколько препаратов — это бронхорасширяющие средства для астматиков (беротек, атровент и беродуал), противовоспалительный препарат будесонид (тоже широко используется для лечения астмы), отхаркивающее средство амброксол и несколько антибиотиков. В качестве растворителя используют физиологический раствор (очищенный 0,9%-ный раствор соли).
В качестве растворителя используют физиологический раствор (очищенный 0,9%-ный раствор соли).
Больше ничего в камеру небулайзера заливать нельзя! Ни антисептики (хлоргексидин, мирамистин), ни эуфиллин, ни обыкновенные антибиотики, ни масляные растворы для ингаляции, ни минеральную воду. Если кто-то где-то рекомендует так лечить болезни легких, имейте в виду — это серьезная ошибка. Эуфиллин при введении в бронхи может вызвать тяжелую аллергическую реакцию, масляные растворы какого-нибудь эвкалипта могут привести к закупорке бронхов и вызвать тяжелейшую пневмонию — в мире описаны даже смертельные случаи.
Запомните, пожалуйста: небулайзер — это очень серьезный прибор, это не замена традиционному методу лечения «подышать над кастрюлей с картошкой», и пользоваться им надо очень ответственно. Заливать в камеру небулайзера можно только растворы, для которых в инструкции есть пометка «для небулайзерного применения».
Сухой кашель у ребенка: причины и лечение – Здравица
Кашель – это рефлекторное явление, во время которого происходит сокращение мышечного каркаса грудной клетки под действием каких-либо раздражителей: разнообразные вирусы, бактерии, аллергены, инфекции (коклюш, корь), онкологические заболевания и другие раздражители.
Особенно остро на такие раздражители реагируют дети до 3-х лет. Сухой кашель у детей дошкольного и школьного возраста случается довольно часто, поэтому родителям полезно знать, что именно этот кашель провоцирует и как его лечить.
Врачи выделяют несколько причин развития сухого кашля у ребенка:
- ОРВИ – самая распространенная причина. Различают несколько разновидностей инфекций дыхательных путей, в зависимости от того, насколько низко в организме «опустилась» инфекция: фарингит, трахеит, бронхит, пневмония
- бактериальная инфекция – опасна тем, что кашель может быть лишь одним из внешних признаков, а на самом деле токсинами может быть заражен весь организм (туберкулез, дифтерия, коклюш и другие)
- кашель при воспалении голосовых связок (ларингит)
- воспаление оболочки легких (плевры)
- аллергическая реакция (распознается по сезонности характера, а также отсутствием повышенной температуры тела и наоборот наличием сильного насморка)
Лечение сухого кашля у ребенка должно быть комплексным и направленным на уменьшение раздражения рецепторов дыхательных путей:
- режим дня и питания ребенка, дозированные прогулки на свежем воздухе, проветривание помещения, контроль над влажностью воздуха, теплая и полезная пища;
- водный баланс (лучше – теплая вода или чай, так слизистая оболочка горла самоочищается)
- ингаляционное лечение, физиотерапия, ультрафиолетовое локальное облучение проблемных зон;
- медикаментозное лечение
Есть специфическая профилактика ОРВИ и гриппа – это вакцинация, и неспецифическая – прием противовирусных препаратов. Когда ребенок отправляется в детский коллектив, где до этого не был, ему нужно в течение хотя бы первых семи дней принимать противовирусные препараты. Также не стоит забывать о сезонном курсе поливитаминных препаратов. Это все и будет профилактикой сухого кашля.
Когда ребенок отправляется в детский коллектив, где до этого не был, ему нужно в течение хотя бы первых семи дней принимать противовирусные препараты. Также не стоит забывать о сезонном курсе поливитаминных препаратов. Это все и будет профилактикой сухого кашля.
Очень важно при длительном сухом кашле у ребенка не заниматься самолечением, поскольку у ребенка может возникнуть аллергическая реакция, например, на отвары трав или мед, а это лишь спровоцирует новые приступы сухого кашля. При возникновении у ребенка длительного сухого кашля – обращайтесь к лучшим педиатрам и терапевтам «Здравица», они точно знают, как помочь Вам и Вашему ребенку!
Сухой Навязчивый Кашель У Ребёнка (Прфилактика и Симптомы)
Причин возникновения недуга предостаточно, поэтому важно правильно определить фактор, вызвавший заболевание. Без консультации врача и назначения грамотного комплексного обследования невозможно вылечить ребенка. Особенно опасно самолечение новорожденных и детей до года. Все процессы в организме крох протекают настолько быстро, что неправильная терапия нередко ведет к осложнениям, развитию тяжелых бронхитов и пневмоний.
Все процессы в организме крох протекают настолько быстро, что неправильная терапия нередко ведет к осложнениям, развитию тяжелых бронхитов и пневмоний.
В комплексе лечения основного заболевания врач может назначить сироп от сухого кашля для детей. Данное средство значительно облегчает состояние малыша, избавляет от изнурительного симптома болезни. Разобраться в многообразии выбора хороших сиропов от кашля и понять, какой из них лучший, поможет внимательное ознакомление с инструкцией к препарату.
Почему именно сироп?
В педиатрической практике широко распространено применение лекарств в жидкой форме, что имеет свои преимущества.
- Легкое и точное дозирование дает возможность использования сиропа для детей разного возраста.
- Сиропы имеют приятный вкус, поэтому давать лекарства детям легко, особенно в сравнении с горькими таблетками.
- Малышу намного легче и естественнее проглотить жидкое средство.
- Мягкая и тягучая консистенция сиропа обволакивает раздраженное горло, смягчает слизистую оболочку.

- Благодаря жидкой лекарственной форме действующее вещество препарата находится в растворенном виде, эффект от лечения наступает быстро.
Можно выделить следующие виды сиропов от сухого кашля в зависимости от происхождения компонентов лекарств:
- синтетические. Основное действующее вещество имеет химическое происхождение. Сироп быстро подавляет кашель, а входящие в его состав вещества часто оказывают спазмолитическое действие. Лекарство способно расширять бронхи, что предотвращает бронхоспазм и застой мокроты в нижних дыхательных путях;
- растительные. Эти сиропы от кашля более предпочтительны к применению у детей благодаря минимальному количеству побочных эффектов. Действие их развивается не так быстро, как у синтетических лекарств, но растительные препараты обладают очень мягким и продолжительным эффектом.
- комбинированные. В составе комбинированных сиропов можно обнаружить не только синтетические компоненты, но и экстракты лекарственных трав.
 Такие препараты сочетают в себе мягкость и эффективность, они способны разжижать мокроту, помогать ее отхождению и купировать сухой кашель.
Такие препараты сочетают в себе мягкость и эффективность, они способны разжижать мокроту, помогать ее отхождению и купировать сухой кашель.
Простой кашель при респираторных заболеваниях
Как убрать кашель, который мешает вести привычный образ жизни малышу от 3 лет и старше. При воспалении верхних дыхательных путей возникает простуда, один из симптомов которой является кашель у ребенка. В домашних условиях терапию стараются провести многие родители, забывая об осложнениях, которые возникают на фоне неграмотной терапии:
- Воспаление переходит на нижние дыхательные пути – легкие и бронхи.
- Появление отита и тонзиллита, инфекция активно попадает в органы слуха и в носовые пазухи. В этом случае детям не обойтись без специальных процедур и антибиотиков.
- Перетекание болезни в хронический гайморит.
По теме:
Как лечить затяжной кашель у ребенка
Поэтому ребенку от кашля важно назначать правильные медикаменты. Точный диагноз при элементарной простуде поставит педиатр. Чаще всего терапия включает следующие манипуляции:
Чаще всего терапия включает следующие манипуляции:
- обильное питье, чтобы кашель стал продуктивным. Народные средства в этом случае допускаются, это могут быть настойки трав и отвары. Для этих целей назначаются отхаркивающие препараты;
- компрессы – назначаются только в том случае, если у чада нет повышения температуры;выписываются бронхолитики – эти медикаменты расширяют бронхи, что способствует выведению, накопившейся слизи;
- здоровое питание и отдых;
- ингаляции с экстрактами лечебных трав.
Для детей от 2 лет разработаны специальные медикаменты. От ингаляций лучше отказаться, так как может появиться спазм дыхательных путей. Это приводит к сбою ритма дыхания, малыш будет страдать от нехватки воздуха.
Хорошее средство от простуды – закаливание и выбор одежды по сезону. Родители панически боятся, что чадо мерзнет, и надевают большое количество вещей. Это приводит к нарушению естественного теплообмена. Укутанный малыш потеет и заболевает.
Показания к применению сиропов от кашля
Перед тем как решиться давать малышу лекарство, родители должны быть уверены, что ребенок действительно нуждается в таком лечении. Затем следует правильно выбрать сироп в зависимости от возраста и особенностей организма малыша.
Существует множество растительных препаратов, которые помогают справиться со всеми видами кашля. Они мягко увлажняют сухой кашель, ребенок начинает откашливать избыточную слизь из бронхов.
Другой тип медикаментов от сухого кашля снимает симптом болезни, подавляет кашлевой рефлекс. Препараты легко справляются с приступами кашля, ребенок надолго забывает о недуге, но на свойства мокроты они не влияют.
Никогда не применяйте сиропы, которые подавляют кашлевой рефлекс и отхаркивающие препараты вместе. Ребенок не сможет откашлять увеличенное количество мокроты, что приведет к застою слизи в бронхах, усугублению процесса.
Существуют заболевания, при которых без противокашлевых средств не обойтись. Это:
Это:
- астма, астматический бронхит;
- склонность к бронхоспазму;
- аллергический кашель;
- опухоли легких;
- коклюш;
- кашель, вызванный физическими факторами.
Выбрать хороший препарат для лечения сухого кашля у детей бывает сложно, особенно если малыш склонен к появлению симптомов аллергии.
Для того чтобы быть уверенными в действенности и безопасности лекарства, нужно внимательно изучить инструкцию к данному лекарственному средству, знать особенности применения.
При лечении кашля огромную роль играет питьевой режим и характеристики воздуха в помещении. Сухой воздух пересушивает и раздражает нежную слизистую, вызывая приступы кашля. Теплое обильное питье восполняет потребность больного ребёнка в жидкости, снижает вязкость мокроты.
Лекарства для разных возрастных групп также имеют свои отличия. Совсем немного лекарств разрешены ребятам до 3 лет, ведь требования к таким лекарствам высоки. Они должны сочетать в себе высокую эффективность и безопасность для детского организма, минимальное количество побочных эффектов.
Рассмотрим 7 лучших лекарств от кашля для разного возраста.
Лекарства с трех лет и выше
Симптомом простуды зачастую является простой кашель. Как вылечить такое состояние, знают доктора. Ребенка 3-4 лет следует показать врачу. Специалист проведет осмотр и назначит необходимые препараты.
Многие медикаменты для этого возраста выпускаются в таблетках. Ребенку 4-х лет можно предложить препарат, предварительно измельченный в порошок. Амброксол – самое востребованное лекарство, которое поможет избавиться от кашля у ребенка. Как принимать таблетки расскажет педиатр.
По теме:
Как лечить кашель ребенку до года
С 4 лет разрешено делать ингаляции. Процедура поможет избавиться от мучительных приступов, которые мешают играться и спать. АЦЦ – известные средства от кашля, которые выпускаются в самой разнообразной форме. Препарат часто назначают для проведения ингаляций для детей 5 лет и выше.
Что дать еще детям старшего возраста? Вот что говорит педиатр ведущей детской клиники Ростова-на-Дону: «В 5 лет мы лечим простой кашель лекарством Глауцин. Это действенные драже, которые легко принимать. Они убирают воспалительные процессы и быстро подавляют начинающийся кашель».
Это действенные драже, которые легко принимать. Они убирают воспалительные процессы и быстро подавляют начинающийся кашель».
В 5 лет для ребенка предлагается большой выбор медикаментов. Их основное действие – устранение симптомов простудного заболевания. Побыстрее от болезни помогут избавиться комплексные процедуры в сочетании с нетрадиционной медициной.
Препараты, разрешенные малышам до года
Геделикс сироп
При лечении сухого кашля у малышей первого года жизни часто используется Геделикс. В основу сиропа входят растительные вещества, что обеспечивает безопасность и надежность лекарства.
Основной компонент лекарства – вытяжка из листьев плюща – обладает мягким и эффективным действием. Экстракты целебных трав помогают снять воспаление в бронхах и выводят скопившуюся мокроту.
Производитель рекомендует использовать его при всех видах кашля. Препарат не подавляет симптом, но помогает увлажнить сухой мучительный кашель. Уже через несколько дней ребенок начинает кашлять продуктивно, откашливать лишнюю болезнетворную слизь. Таким образом очищаются воздухоносные пути, а кашель тревожит кроху намного реже. При влажном кашле Геделикс сироп способствует быстрому избавлению от мокроты.
Таким образом очищаются воздухоносные пути, а кашель тревожит кроху намного реже. При влажном кашле Геделикс сироп способствует быстрому избавлению от мокроты.
Курс лечения Геделиксом должен составлять не менее недели, хотя родители могут заметить улучшения намного раньше. Целесообразно применять сироп на протяжении 1-2 суток после улучшения клинического состояния крохи.
Не стоит принимать препарат при склонности ребенка к аллергическим реакциям, бронхоспазму, бронхиальной астме. Содержащиеся в лекарстве экстракты трав могут спровоцировать проявление заболевания.
Эвкабал
Лекарственное средство Эвкабал можно найти в аптеке в двух формах – сиропа и бальзама. В состав бальзама входят растительные масла хвои и эвкалипта, а применяется лекарство для растираний и ингаляционного введения.
Главное действие сиропа обусловлено входящими в состав жидким экстрактом подорожника и тимьяна. Эти растения знамениты с давних времен своей способностью избавлять от кашля. Лекарство оказывает значительный противовоспалительный и отхаркивающий эффект, переводит непродуктивный кашель во влажный.
Лекарство оказывает значительный противовоспалительный и отхаркивающий эффект, переводит непродуктивный кашель во влажный.
Благодаря содержащемуся в сиропе тимьяну (в народе его называют чабрецом), лекарство помогает бороться с бактериями. Тимьян содержит фитонциды и фенолы, губительные для бактериальной и грибковой флоры. Вещество оказывает значительный спазмолитический эффект, помогает выведению мокроты и уменьшает риск развития бронхоспазма.
Подорожник играет роль противовоспалительного средства в составе лекарства, уменьшает отек и раздражение слизистой оболочки бронхов.
Поскольку препарат хорошо переносится, применять сироп можно с 6-месячного возраста. Длительность терапии определяется доктором с учетом клинических проявлений болезни, но общая продолжительность лечения не должна превышать 3 недель.
Список препаратов малышам от года
Вылечить сухой кашель важно, так как он сильно ослабевает иммунитет и приносит дискомфорт круглыми сутками. Что помогает малышам от 1 года до 2 лет? Эффективно с кашлем борются сиропы:
- Бромгексин – средство отхаркивающего назначения.
 Дозировка стандартная в этом возрасте – по 2 мг 3 раза/день.
Дозировка стандартная в этом возрасте – по 2 мг 3 раза/день. - Синекод (капли) — облегчает дыхание за счет прямого влияния на кашлевой центр. Дозировка – по 10 капель 4 раза в сутки.
- Бронхикум – назначается во время инфекционных воспалительных заболеваний органов дыхания. Врач назначит следующую дозировку — 2,5 мл 2-3 раза в день.
По теме:
Какие средства от кашля для детей лучше использовать при лечении болезни
Особого внимания заслуживает «Сухая микстура». С ее помощью можно избавиться от кашля в домашних условиях. Ребенка 2-х лет лечить медикаментами следует осторожно. Неграмотно рассчитанная дозировка может спровоцировать отек внутренних органов, отравление, расстройство ЖКТ.
Для ребят до 3 лет
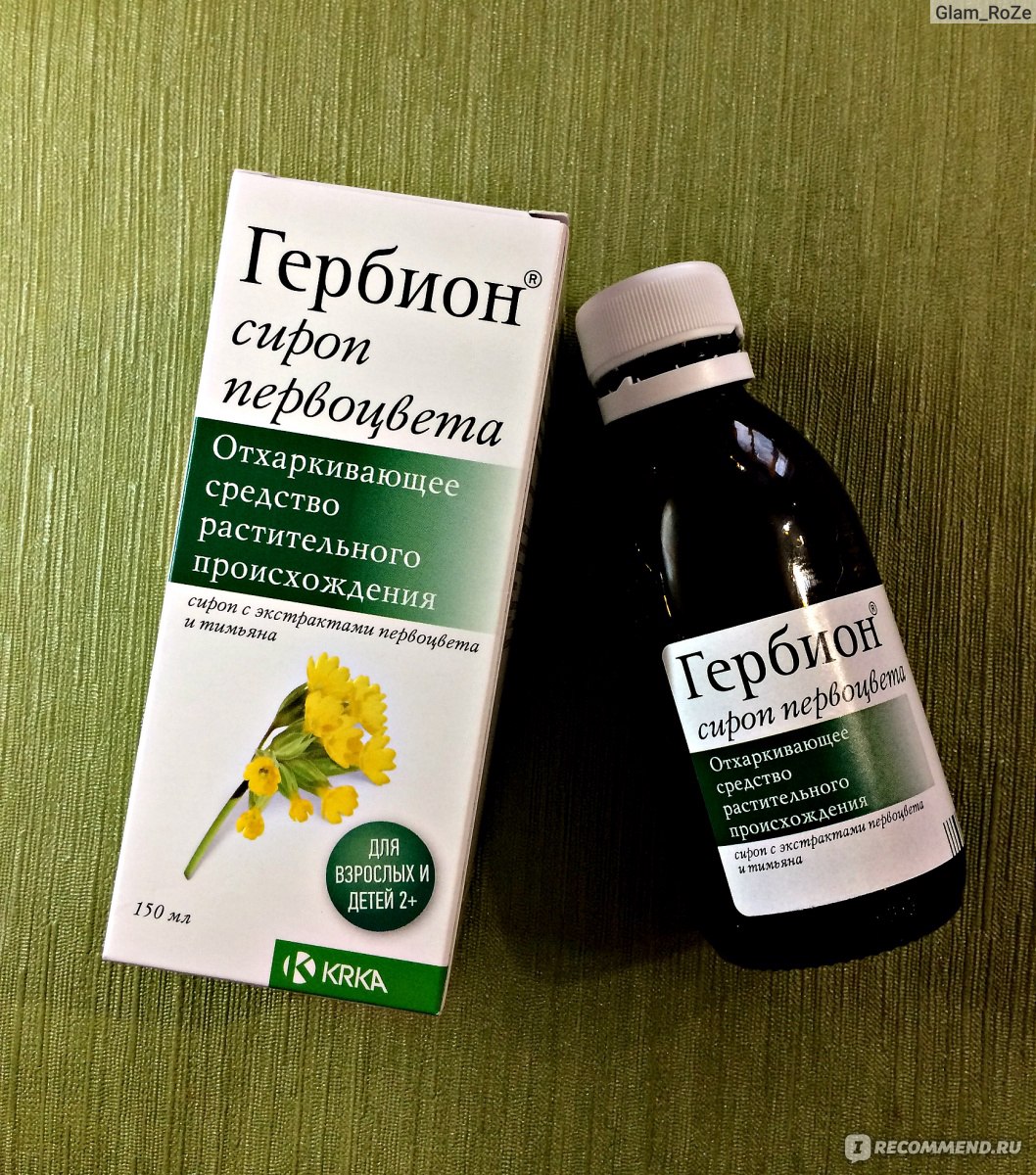
Гербион сироп подорожника
Сироп Гербион выпускается двух видов: для лечения сухого и влажного кашля. Состав каждого препарата максимально адаптирован для эффективного лечения симптома заболевания. При сухом кашле у детей одним из самых надежных средств является Гербион сироп подорожника.
При сухом непродуктивном кашле происходит раздражение слизистой оболочки горла, бронхов, ротовой полости. Раздраженные слизистые провоцируют повторные приступы кашля, мокрота практически не отделяется, поэтому важно смягчить раздраженные ткани.
Действие сиропа обеспечивают водный экстракт листьев подорожника, мальвы и витамин С. Кроме того, в состав лекарства входит клейковина растительных веществ, благодаря которой сироп защищает слизистую оболочку горла и ротовой полости. Подорожник оказывает противовоспалительное действие и облегчает состояние ребенка при сухом изнуряющем кашля.
Лекарство хорошо подходит малышам, склонным к частым простудным заболеваниям. Содержащийся в составе сиропа витамин С оказывает иммуностимулирующий эффект, повышает защитные силы организма. Сироп благотворно влияет на эпителий слизистых оболочек, тем самым ускоряет выздоровление и восстанавливает защитные свойства тканей.
Одной из особенностей применения сиропа является необходимость воздержаться от напитков и еды после употребления лекарства. Таким образом можно предупредить ликвидацию созданного сиропом защитного слоя на слизистых оболочках.
Таким образом можно предупредить ликвидацию созданного сиропом защитного слоя на слизистых оболочках.
Лекарство можно применять как малышам с 2-летнего возраста, так и взрослым, страдающим от сухого кашля.
Сироп Доктор Тайсс с подорожником
В этом лекарственном средстве основное действующее вещество — подорожник ланцетолистный. В дополнение к нему в составе лекарства присутствуют мед, масло мяты перечной, сироп сахарной свеклы, мед, этанол, калия сорбат.
Как и другие препараты на основе подорожника, лекарство оказывает противовоспалительное, отхаркивающее и спазмолитическое действие.
Поскольку сироп в большинстве случаев хорошо переносится, назначают его малышам от 2 лет при любом виде кашля. Нежелательно применение лекарства у малышей до двухлетнего возраста из-за наличия 20%-го этанола в составе.
При длительном лечении препаратом или повышенной чувствительностью ребенка к ингредиентам сиропа встречаются нежелательные реакции, проявления аллергии. У некоторых малышей отмечается расстройство стула, диарея. Лекарство противопоказано малышам с нарушением обмена углеводов, сахарным диабетом в связи с наличием в составе глюкозы и фруктозы.
У некоторых малышей отмечается расстройство стула, диарея. Лекарство противопоказано малышам с нарушением обмена углеводов, сахарным диабетом в связи с наличием в составе глюкозы и фруктозы.
Производитель не рекомендует разводить сироп в воде, а советует запивать лекарство теплой жидкостью.
Как сгладить кашлевой синдром у ребёнка
Если кашель начался внезапно, и ничто не предвещало беды, то, возникает вопрос, как смягчить кашель у ребёнка до прихода специалиста? Ведь приём препаратов без назначения врача крайне опасен.
Если приступ начался резко во время сновидений, то требуется разбудить малыша и посадить его, тогда у него будет возможность откашляться. Откашлявшись ребёнку, станет намного лучше.
Если возникшее покашливание никак не желает уходить, то можно попробовать метод, во время которого требуется сделать несколько кругов по комнате. При таких манипуляциях ребёнок отвлекается от кашлевого синдрома, и недуг отступает на второй план.
Для смягчения покашливания в горле у ребёнка, можно использовать увлажнитель воздуха. После включения этого прибора влажность воздуха в помещении увеличится, что поспособствует избавлению от болезнетворных бактерий. Если такого прибора в доме нет, то можно прибегнуть к распылению воды по комнате с помощью разбрызгивателя для комнатных растений.
Допускается применение старых методов, таких как употребление мёда. Мёд берётся маленькой ложкой и закладывается в рот, дальше нужно, чтобы ребёнок начал его рассасывать как карамельку. Но только нужно минимальное количество мёда примерно одна четвёртая маленькой ложки. И самое главное у детей может быть аллергия на данный продукт. Будьте предельно осторожны.
Снизить раздражение, начавшееся в горле можно с помощью всем доступного и всегда находящегося в холодильнике, сливочного масла. Оно смажет горлышко ребёнка, тем самым устранив раздражительность, и кашель затихнет.
И после того как врачом будет осмотрен пациент, доктор выпишет необходимый лекарственный препарат для устранения причин возникновения данного симптома.
Данные виды борьбы с сухим кашлем очень эффективны в домашних условиях, и не требуют какого-то дорогостоящего оборудования.
Кашель может сопровождаться увеличением температуры тела.
Для детей с 3-летнего возраста
Сироп Доктор Мом
Для подросших малышей хорошим растительным препаратом является Доктор Мом. Это средство от кашля содержит более 10 действующих веществ, большая часть из которых – растительные экстракты.
Уникальность лекарства заключается в том, что все его ингредиенты усиливают друг друга, поэтому проявляется выраженный эффект от лечения. Корень солодки, алоэ и имбирь помогают избавиться от густой слизи, трудноотделяемой мокроты, характерной для сухого кашля. Препарат хорошо устраняет приступы навязчивого кашля благодаря смягчению слизистой оболочки и расширению бронхов.
Куркума, имбирь, базилик и перец кубеба способствуют повышению защитных сил организма и обладают противомикробным действием. Средство помогает не только снять симптом и облегчить состояние крохи, но и действует на причину заболевания – возбудителя болезни.
Еще один плюс препарата – наличие не спиртовых, а водных экстрактов лекарственных трав. Родители могут не переживать о воздействии этанола на организм малыша.
Побочные эффекты возникают редко, а проявляются симптомами аллергии. Обычно нежелательные реакции обусловлены несоблюдением сроков лечения или передозировкой препарата.
Бронхолитин
К комбинированным средствам с противокашлевым действием относится сироп Бронхолитин. Показан медикамент при приступах сухого кашля, которые изнуряют, мучают ребенка. Такой сироп можно назначать в составе терапии при коклюше и бронхиальной астме.
Эффективность данного средства от кашля обусловлена входящим в состав глауцином, который быстро снимает приступ кашля, влияя на кашлевой рефлекс. Глауцин не вызывает нарушений дыхания и лекарственной зависимости, поэтому лекарство успешно применяется в педиатрии.
Кроме блокирования кашля, препарат оказывает бронхорасширяющее действие. Такой эффект обеспечивается входящим в состав эфедрином. Также эфедрин устраняет отечность слизистой оболочки бронхов и стимулирует дыхание. Из растительных компонентов сироп содержит масло базилика, обладающее мягким седативным, противомикробным и антисептическим действием.
Также эфедрин устраняет отечность слизистой оболочки бронхов и стимулирует дыхание. Из растительных компонентов сироп содержит масло базилика, обладающее мягким седативным, противомикробным и антисептическим действием.
Комплексный состав лекарственного средства обеспечивает быстрое избавление от сухого кашля, а входящие в состав бронходилятирующие и смягчающие средства делают препарат более безопасным.
Бронхолитин выпускается в виде сиропа со специфическим сладковатым вкусом и ароматом базилика. Дети легко и с удовольствием выпивают необходимую дозу лекарства. Хранить медикамент нужно в недоступном для малышей месте.
Очень важно соблюдать режим дозирования данного средства, поскольку действующие вещества медикамента могут оказывать возбуждающее действие. Нужно немедленно прекратить прием лекарства при появлении у малыша беспокойства, тремора, бессонницы. С осторожностью следует применять Бронхолитин малышам с болезнями сердца.
Лекарство легко дозировать, в дополнении к флакону прилагается мерная ложечка или стаканчик. При необходимости сироп разрешено разводить в воде перед употреблением. Но употреблять лекарство более недели не рекомендуется.
При необходимости сироп разрешено разводить в воде перед употреблением. Но употреблять лекарство более недели не рекомендуется.
Синекод
Синекод — действенное средство, которое помогает быстро и надолго снять приступ кашля. Главную роль в лечении Синекодом играет бутамирата цитрат, обладающий выраженной способностью блокировать кашлевой центр. Поэтому лекарство обладает длительным действием, а кашель не возобновляется под воздействием раздражающих факторов.
Кроме выраженного противокашлевого действия, лекарство расширяет бронхи и улучшает работу органов дыхания. Таким образом увеличивается насыщение крови кислородом, улучшается общее состояние крохи.
Лекарство купирует симптом болезни, но саму ее излечить не может. Для адекватного лечения крохи назначаются препараты, действующие на причину возникновения кашля. Синекод используют при терапии плевритов, трахеитов, бронхопневмоний, бронхиальной астмы, коклюша.
Выпускается препарат в виде капель, сиропа и таблеток, но для детей предпочтительны жидкие формы препарата. Перед началом применения сироп нужно хорошо взболтать, разрешено разведение жидкого лекарства в воде перед применением.
Перед началом применения сироп нужно хорошо взболтать, разрешено разведение жидкого лекарства в воде перед применением.
Препарат хорошо переносится, но иногда может приводить к нарушению стула, сонливости или появлению аллергии. При первых проявлениях нежелательных реакций нужно прекратить прием лекарства и обратиться к доктору.
Как успокоить кашель у ребёнка?
Для успокоения кашля помогут следующие средства:
- Противовоспалительные препараты (сироп Гербион, таблетки и сироп АЦЦ, Мукалтин, сироп Амброксол и др.), действие которых направлено на снятие воспаления и боли. Эти лекарственные средства ускоряют процесс выздоровления и облегчают приступы кашля.
- Отхаркивающие средства (сироп корня солодки и корня алтея, отвар чабреца, Пертуссин, сироп Доктор Мом, сироп Аскорил и др.). Эти препараты разжижают мокроту и способствуют лучшему отхаркиванию, но противопоказаны грудничкам.
- Противокашлевые средства (сироп Синекод, сироп Омнитус, сироп Коделак Нео, капли Стоптуссин и др.
 ). Данные препараты помогают справиться с мучительным кашлем, но при длительном применении ухудшают дренажную функцию бронхов и повышают риск вторичного инфицирования.
). Данные препараты помогают справиться с мучительным кашлем, но при длительном применении ухудшают дренажную функцию бронхов и повышают риск вторичного инфицирования.
Рекомендуем: Что делать если у ребенка болит шея?
Внимание! Перед тем как дать ребёнку какое-либо средство от кашля, необходимо предварительно проконсультироваться с врачом (т. к. препарат может вызвать побочные эффекты и осложнения). Доктор подберёт малышу безопасную дозировку и назначит курс лечения.
Выводы
Существует много лекарств от кашля, состав которых сильно отличается. Родители часто теряются в огромном ассортименте лекарственных средств. Действительно, разобраться в составе бывает сложно, некоторые сиропы содержат более 10 составляющих, каждая из которых по-особому действует на организм малыша.
Отличаются сиропы и по своему назначению, для каждого вида кашля необходимо подобрать подходящее средство. Тут без обследования ребенка и консультации врача не обойтись, ведь самолечение приводит к плачевным результатам. Особенно это касается применения противокашлевых сиропов, неправильное дозирование и использование которых может ухудшить состояние крохи.
Особенно это касается применения противокашлевых сиропов, неправильное дозирование и использование которых может ухудшить состояние крохи.
Поэтому перед тем как решиться дать малышу любое лекарство, обязательно нужно ознакомиться с инструкцией, узнать противопоказания и обратиться за советом к врачу. Тогда можно быть уверенным в безопасности и эффективности выбранного лечения.
Лечение сухого кашля медикаментозными препаратами
Лечение не может состоять только из народной медицины, такие средства хорошо помогают при облегчении приступов кашля, а вот вылечить причину возникновения подобного симптома могут только лекарственные препараты. Подобрать лечение, и выяснить причины возникновения заболевания должен врач.
Препараты для лечения кашля и удаления болей в горле, в аптеках представлены очень широко и имеют множество разных аналогов.
Есть препараты для приёма при разных возрастных категориях, различаются содержанием в них активных веществ:
- Препараты, содержащие опиоидные соединения, воздействуют на нервную систему пациента.
 Такие препараты прописывают в возрасте от 12 лет. Они могут вызвать привыкание.
Такие препараты прописывают в возрасте от 12 лет. Они могут вызвать привыкание. - Не вызывающими привыкание препаратами считаются: Синекод, Глауцин, Седотуссин, Бутамирад. Такие препараты можно применять строго по назначению врача, так как они сильнодействующие. Возраст от 3 лет.
- Также существует множество препаратов местного назначения для снятия спазмом в гортани, и расширения бронхов.
- Препараты, которые способствуют разжижению и выходу мокроты из бронхов.
- Препараты, комбинированного действия, лечат приступы и убивают микробы.
Обращение к врачам — это неотъемлемый момент в лечении. Не занимайтесь попытками вылечить себя самостоятельно. При этом допустимо выбрать какой-то определённый метод для облегчения кашля у ребёнка, и согласовать его с врачом.
Чем опасен сухой кашель?
Сухой кашель – далеко не безобидное явление, особенно у ребенка. При длительном его сохранении в просветах бронхов скапливается трудноотделяемая мокрота, в результате чего может развиться целый ряд осложнений:
- гипоксия мозга;
- хронический обструктивный бронхит;
- бронхиальная астма;
- синусит;
- отит.

Любые лекарства от кашля детям можно давать только после консультации с врачом
Народные средства
Неплохой эффект при сухом кашле без температуры у детей оказывают и средства народной медицины, если они применяются правильно. Проводить их следует только по согласованию с лечащим врачом. Это объясняется тем, что любые лекарственные травы могут вызывать аллергические реакции, а к их приему существует и целый список противопоказаний.
Рассмотрим наиболее часто используемые в терапии сухого кашля лекарственные травы:
| Наименование | Лечебное действие | Противопоказания и побочные эффекты |
| Ромашка лекарственная | Потогонное, антисептическое, противовоспалительное | Аллергические реакции |
| Аир болотный | Антибактериальное, противовоспалительное | Усиливает секреторную функцию желудка, поэтому не назначается при гастрите с повышенной кислотностью, гастроэзофагеальной рефлюксной болезни |
| Алоэ | Антибактериальное, противовирусное, противогрибковое, иммуностимулирующее | Цистит, заболевания печени и желчного пузыря, повышенная кровоточивость |
| Арника горная | Подавляет активность кашлевого центра | Растение нельзя использовать в педиатрической практике (ядовито) |
| Багульник | Отхаркивающее, бронхолитическое, антисептическое | Растение ядовито, может вызывать развитие острого эрозивного гастрита. Запрещено использовать для лечения детей Запрещено использовать для лечения детей |
| Барвинок | Подавляет патогенную микрофлору, способствует регенерации тканей | Растение ядовито, его запрещено использовать для лечения детей |
| Белена (дурман) | Снимает спазм бронхов | Даже одно семечко этого растения способно стать причиной летального исхода |
| Зверобой | Антисептическое, противовоспалительное | При нарушении рекомендованной дозировки прием отвара приводит к развитию выраженных токсических реакций |
| Женьшень | Иммуностимулирующее, психостимулирующие | Длительный прием приводит к возникновению стойких головных болей, аритмии, бессонницы |
| Дикий мак | Подавляет активность кашлевого центра | В состав входят опиатоподобные вещества. Запрещено к применению в педиатрической практике, так как растение может вызвать нарушения дыхания и привыкание |
| Редька | Антисептическое, отхаркивающее | Противопоказана для детей с заболеваниями сердечно-сосудистой и мочевыделительной системы |
| Термопсис | Отхаркивающее | Термопсис нельзя назначать при туберкулезе |
| Эфедра двухколосковая | Бронхолитическое | Растение ядовито. Запрещено использовать для лечения детей Запрещено использовать для лечения детей |
Учитывая, что любые лекарственные травы способны вызывать развитие побочных реакций, применять их для лечения детей без консультации с врачом категорически противопоказано!
Противовоспалительные препараты
В аптеке можно встретить целый перечень препаратов противовоспалительного действия, которые эффективно лечат кашель у детей. Среди самых эффективных можно выделить:
- Гербион. Применение препарата на первый же день после появления приступов кашля смягчает его за счет разжижения вырабатываемой слизи. Применять следует для детей с 2 лет.
- Амброксол. Снижает воспалительный процесс и улучшает общее самочувствие ребенка за счет усиления откашливания и отхаркивания мокроты. Данный препарат способен справиться с кашлем даже при остром и хроническом бронхите.
- Бронхипрет. Препарат на природной основе с добавлением синтетических составляющих. Уменьшают воспаление за счет активной борьбы с патогенными микроорганизмами.
 Лекарство применяют с 3 лет.
Лекарство применяют с 3 лет.
Виды кашля
Кашель, при котором не происходит отделение мокроты, называется сухим, а кашель, сопровождающийся отделением слизистой или гнойной мокроты – влажным.
В зависимости от причин, продолжительности и некоторых других особенностей выделяют несколько типов сухого кашля:
- Сухой кашель без повышения температуры тела. Обычно возникает в самом начале воспалительных процессов, поражающих органы дыхательной системы (фарингит, трахеит, бронхит, пневмония). Проявляется преимущественно в дневные часы и на фоне проводимого лечения быстро переходит во влажный продуктивный кашель.
- Ночной затяжной кашель. После перенесенного ОРВИ у ребенка на протяжении достаточно длительного времени (свыше двух недель) может сохраняться сухой кашель, приступы которого чаще возникают в вечернее и ночное время.
- Приступообразный (коклюшеподобный) кашель. Во время приступа у ребенка возникает серия спастических кашлевых толчков, прерываемых свистящим вдохом.
 По окончанию приступа нередко возникает рвота.
По окончанию приступа нередко возникает рвота. - Рецидивирующий кашель. Периодически возникающий приступообразный кашель, который часто сочетается с явлениями ринита и конъюнктивита. Его появление нередко является одним из симптомов аллергической реакции.
- Постоянное покашливание. В течение дня у ребенка возникают единичные кашлевые толчки. При этом общее состояние остается удовлетворительным.
Причины и симптомы
Родителям необходимо знать, что сухой кашель не является самостоятельным заболеванием, а является признаком той или иной болезни.
Наиболее часто к возникновению сухого кашля без температуры приводят:
- Вялотекущие респираторные инфекции. При назофарингите у ребенка, помимо непродуктивного кашля, отмечаются насморк, першение в горле. Для ларингита характерен грубый лающий кашель.
- Аденоиды. Эта причина чаще всего может вызывать сухой кашель у детей от 4 до 11 лет. Носовая слизь, при нахождении ребенка в горизонтальном положении тела, начинает затекать в глотку и раздражает имеющиеся тут нервные рецепторы.
 Это и приводит к возникновению кашля.
Это и приводит к возникновению кашля. - Аллергия. Для аллергической реакции характерно наличие сухого непродуктивного кашля, конъюнктивита, ринита.
- Коклюш. Детское инфекционное заболевание, для которого характерен длительно сохраняющийся приступообразный кашель. В последние годы отмечается рост заболеваемости коклюшем, что объясняется отказом многих родителей от профилактических прививок и необоснованными медицинскими отводами от них.
- Неблагоприятная экологическая обстановка. Сухой кашель может появляться у ребенка и при вдыхании воздуха с высоким содержанием различных загрязняющих веществ (дым, выхлопные газы, аэрозоли).
- Сухой воздух. В помещении с центральным отоплением или с работающей системой кондиционирования отмечается снижение относительной влажности воздуха. Сухой воздух способствует пересушиванию и раздражению слизистых оболочек, что и приводит к сухому кашлю.
- Глистные инвазии. Продукты жизнедеятельности глистов способствуют нарастанию аллергизации организма ребенка, что становится причиной сухого кашля.

- Гастроэзофагеальная рефлюксная болезнь. Из-за слабости нижнего пищеводного сфинктера кислое желудочное содержимое забрасывается в пищевод, откуда попадает в глотку, раздражает рецепторы и провоцирует сухой кашель. Характерной особенностью желудочного кашля является его сочетание с изжогой.
- Сердечная недостаточность. Снижение сократительной способности левого желудочка сердца приводит к тому, что кровь начинает застаиваться в сосудах малого круга кровообращения. Это способствует отеку слизистой оболочки бронхов и возникновению сердечного кашля.
- Нейрогенный кашель. Обычно наблюдается у подростков. Возникает в момент сильного волнения и проходит без какого-либо лечения в состоянии покоя.
опасен ли он и когда его надо лечить
На самые часто задаваемые вопросы отвечает главный внештатный детский специалист пульмонолог министерства здравоохранения Краснодарского края Виктор Брисин.

Опасен ли кашель для ребенка?
В большинстве случаев – нет. Кашель является мощным защитным механизмом и помогает очистить дыхательные пути от слизи, которая скапливается при простуде и ОРВИ, а заочно – от бактерий и вирусов, которые попадают в дыхательную систему и могут вызвать более серьезное заболевание.
Кашель полезен и тем, что является важным сигналом неблагополучия со стороны не только органов дыхания, но, возможно, и желудка, неврологии. Он может появляться не только при простуде, но и при воспалении уха, агрессивности среды, окружающей ребенка, – например, при пассивном курении или повышенной запыленности помещения.
Что вызывает кашель?
-
Микробы и вирусы – некоторые микроорганизмы вызывают заболевания дыхательных путей и даже такие тяжелые, как воспаление легких, туберкулез и другие.
-
Наиболее частая причина кашля – это острая респираторная инфекция (ОРВИ).
 В среднем ребенок в течение года 3–5 раз болеет острыми респираторными инфекциями, включая насморк и простуду, в основном в холодное время года. Частота заболеваний зависит от возраста ребенка, от того, посещает ли он детский сад, в каких условиях живет.
В среднем ребенок в течение года 3–5 раз болеет острыми респираторными инфекциями, включая насморк и простуду, в основном в холодное время года. Частота заболеваний зависит от возраста ребенка, от того, посещает ли он детский сад, в каких условиях живет.
-
Дети часто кашляют при бронхиальной астме. Кашель имеет приступообразный характер и сопровождается шумным или свистящим дыханием. У детей с этим заболеванием часто отмечаются пищевая и лекарственная аллергия, аллергический насморк.
-
Табачный дым, пыль, аэрозоли химических веществ. Они обладают раздражающим действием и могут вызывать кашель. Следует помнить, что курение родителей может вызывать кашель у маленьких детей.
-
Аспирационный синдром. Некоторые маленькие дети поперхиваются во время еды, пища попадает в дыхательные пути и вызывает кашель. Если вовремя не принять меры, это может привести к хроническому заболеванию.

-
Заболевания ЛОР органов, сердечно-сосудистой системы, желудочно-кишечного тракта (гастро-эзофагальный рефлюкс).
Какой бывает кашель?
-
«Сухой кашель». Возникает обычно в первые сутки заболевания ОРВИ. Сопровождается умеренной температурой и недомоганием.
-
«Лающий кашель». Появляется при воспалении в верхних дыхательных путях, гортани или трахеи. Чаще бывает у маленьких детей и связан с ОРВИ. Может возникать внезапно, ночью или после ингаляции. Реже такой кашель может быть проявлением аллергической реакции на лекарства или ингаляцию.
-
Кашель при насморке. Характерен сильным приступообразным кашлем, который может заканчиваться рвотой. Может сопровождаться высокими нотами на вдохе и напоминать «петушиный крик».
-
Кашель при коклюше (паракоклюше).
 Течение коклюша может наблюдаться у детей любого возраста, наиболее тяжелые проявления отмечаются у детей первого года жизни, не привитых от коклюша. Важно следить за своевременной вакцинацией от этого заболевания.
Течение коклюша может наблюдаться у детей любого возраста, наиболее тяжелые проявления отмечаются у детей первого года жизни, не привитых от коклюша. Важно следить за своевременной вакцинацией от этого заболевания.
-
Кашель и «свистящее дыхание» могут свидетельствовать о воспалении нижних дыхательных путей и о попадании в нижние дыхательные пути посторонних предметов (семечки, орешки, фрагменты игрушек и др.) Иногда такой кашель может сопровождать бронхиальную астму.
-
Ночной кашель. Как правило, бывает у детей с воспалением в верхних дыхательных путях (ринит, аденоидит, синусит) и иногда при астме.
-
Утренний кашель чаще сопровождает хронические заболевания дыхательных путей, особенно, если он сопровождается откашливанием желтой или зеленой мокроты.
-
Психогенный вариант кашля, для которого также типичен постоянный кашель.
 Это обычно сухой, с металлическим оттенком кашель, который наблюдается только в дневное время и исчезает во сне, его отличительная особенность – регулярность и высокая частота (до 4–8 раз в минуту), прекращение во время еды и разговора. Психогенный кашель возникает обычно как реакция на стрессовые ситуации в семье и школе, становясь затем привычным, он часто начинается во время ОРЗ, приобретая довольно быстро описанный выше характер.
Это обычно сухой, с металлическим оттенком кашель, который наблюдается только в дневное время и исчезает во сне, его отличительная особенность – регулярность и высокая частота (до 4–8 раз в минуту), прекращение во время еды и разговора. Психогенный кашель возникает обычно как реакция на стрессовые ситуации в семье и школе, становясь затем привычным, он часто начинается во время ОРЗ, приобретая довольно быстро описанный выше характер.
Когда следует обратиться к педиатру?
-
Если ребенку тяжело дышать и заболевание сопровождается боле частым дыханием.
-
Если у ребенка шумное или свистящее дыхание.
-
Если у ребенка при дыхании синеют губы, лицо или язык.
-
Если кашель приступообразный.
-
Если кашель сопровождается болями в грудной клетке.

-
Если кашель сопровождается рвотой.
-
Если в мокроте, которую ребенок откашливает, есть кровь.
-
Если ребенок закашливается во время приема пищи.
-
Если ребенок кашляет более двух недель.
-
Если эпизоды кашля повторяются более пяти раз в год.
Какие лекарства давать ребенку при кашле?
Главное правило – не навреди. Поэтому сначала родители должны проконсультироваться с педиатром, который установит диагноз (причину кашля) и даст рекомендации относительно лечения.
Сегодня в Детской краевой клинической больнице министерства здравоохранения Краснодарского края в пульмонологическом отделении оказывается специализированная помощь пациентам с заболеваниями органов дыхания. Только за 2018 год было пролечено 688 детей.
Только за 2018 год было пролечено 688 детей.
Врачи уверенно говорят о том, что детям с хроническими пульмонологическими заболеваниями можно помочь, остановив прогрессирование болезни на раннем этапе.
Если своевременно начать лечение уже в младшем возрасте, можно избавиться от хронических бронхитов, пневмоний, перейти от тяжелой к легкой форме бронхиальной астмы.
Трудный кашель у ребенка: продолжительный острый кашель у детей | Кашель
Кашель у детей является наиболее частым симптомом, который обращается к врачам общей практики, а стойкий кашель обычно направляется к педиатрам для дальнейшего обследования и лечения [1]. Кашель может быть очень неприятным для родителей, особенно если он мешает повседневной деятельности и часто мешает как родителям, так и ребенку [2]. Хотя кашель может рассматриваться как простой неприятный симптом без каких-либо серьезных последствий, игнорирование кашля, который может быть единственным симптомом основного респираторного заболевания, может привести к поздней диагностике и прогрессированию серьезного заболевания или хронической респираторной заболеваемости. У большинства детей острый кашель обычно возникает из-за вирусной инфекции верхних дыхательных путей (ИВДП), такой как простуда с бронхитом или крупом. Реже, но все же распространены, патогены могут поражать систему нижних дыхательных путей, вызывая бронхиолит, коклюш или пневмонию. Симптоматические ИВДП с кашлем у школьников обычно возникают примерно 7–10 раз в год.
У большинства детей острый кашель обычно возникает из-за вирусной инфекции верхних дыхательных путей (ИВДП), такой как простуда с бронхитом или крупом. Реже, но все же распространены, патогены могут поражать систему нижних дыхательных путей, вызывая бронхиолит, коклюш или пневмонию. Симптоматические ИВДП с кашлем у школьников обычно возникают примерно 7–10 раз в год.
Когда обычно заканчивается острый кашель
У большинства детей с острым кашлем и простой простудой возникает сопутствующий бронхит, и кашель обычно стихает к 10–14 дням.В одном исследовании родители оценили кашель как умеренный или тяжелый более чем в 80% случаев и как частый или постоянный кашель более чем в 70% случаев [3]. Самая продолжительная продолжительность кашля в этом исследовании составляла 21 день, и первоначально более 50% родителей описали кашель как сухой, а остальные указали, что кашель был продуктивным или смешанного типа. Недавно Mitra et al. наблюдал за течением острых ИВДП у детей и сообщил, что кашель является вторым по распространенности симптомом насморка, возникающим у более чем 80% детей [4]. Кашель возник после первых 1-2 дней системного заболевания с лихорадкой и плохим самочувствием. Кашель длился в среднем 5 дней, и в этом исследовании все дети перестали кашлять к 20 дням. Проспективные исследования острого кашля у детей младшего возраста в общей практике показали, что около 50% выздоравливают к 10 дням и 90% к 3 неделям, поэтому 10% детей все еще имеют проблемы на третьей-четвертой неделе [5, 6]. Это подтверждается недавним систематическим обзором естественного течения острого кашля, в котором было подсчитано, что около четверти пациентов все еще болеют кашлем через 2 недели [7].
Кашель возник после первых 1-2 дней системного заболевания с лихорадкой и плохим самочувствием. Кашель длился в среднем 5 дней, и в этом исследовании все дети перестали кашлять к 20 дням. Проспективные исследования острого кашля у детей младшего возраста в общей практике показали, что около 50% выздоравливают к 10 дням и 90% к 3 неделям, поэтому 10% детей все еще имеют проблемы на третьей-четвертой неделе [5, 6]. Это подтверждается недавним систематическим обзором естественного течения острого кашля, в котором было подсчитано, что около четверти пациентов все еще болеют кашлем через 2 недели [7].
Когда кашель следует называть «хроническим»
Нет исследований, четко определяющих, когда кашель следует классифицировать как хронический. Исследования на взрослых показали, что у многих пациентов, у которых основной жалобой был кашель, продолжающийся более 3 недель, кашель обычно проходил спонтанно без какого-либо лечения. Однако спонтанно разрешающийся кашель был чрезвычайно редким у взрослых, которые испытывали длительный кашель, например, в течение нескольких месяцев или лет [8]. Таким образом, пациентов с относительно коротким кашлем следует рассматривать отдельно от пациентов с более длительным кашлем.
Таким образом, пациентов с относительно коротким кашлем следует рассматривать отдельно от пациентов с более длительным кашлем.
В Рекомендациях BTS по оценке и лечению кашля у детей хронический кашель определяется как кашель, который длился более 8 недель, а не 4 недели, рекомендованные в рекомендациях Американских колледжей для грудных врачей (ACCP) [9, 10]. Идея, лежащая в основе решения о включении промежуточного часового пояса, определяемого как «длительный острый кашель» в это руководство, заключалась в том, чтобы предоставить период для разрешения кашля для 10% нормальных детей, которые все еще кашляют из-за простой насморка через 2–3 недели. .Если в остальном состояние ребенка нормальное и кашель проходит, дальнейшее обследование не показано. Были включены предупреждения о том, что политика «подождать и посмотреть» не рекомендуется, если задержка вдыхаемого инородного тела считается вероятной, если у ребенка уже есть признаки хронического заболевания легких или когда кашель прогрессивно ухудшается (например, подумайте о коклюше, задержка вдоха инородное тело, расширяющееся новообразование средостения, дольчатый коллапс, вторичный по отношению к слизистой пробке и туберкулезу (часто с сопутствующей потерей веса). Считалось, что у большинства детей с длительным острым кашлем поствирусный синдром или заболевание, напоминающее коклюш. Этот подход отражает рекомендации для взрослых, в которых кашель продолжительностью более 8 недель определялся как хронический, а кашель, продолжающийся более 3 недель, но разрешающийся к 8 неделям, назывался подострым кашлем [11]. С другой стороны, рекомендации по лечению кашля у детей Австралийского и Американского колледжей грудных врачей (CACP) определяют хронический кашель как кашель, который длится более 4 недель [10, 12].Авторы отметили, что только 13,9% из 346 случаев кашля у детей прошли без какого-либо конкретного диагноза, а оставшаяся выявленная первичная этиология потребовала медицинского обследования. Авторы также не наблюдали различий в продолжительности кашля или баллах от кашля у детей с серьезным основным заболеванием по сравнению с детьми с менее серьезными заболеваниями.
Считалось, что у большинства детей с длительным острым кашлем поствирусный синдром или заболевание, напоминающее коклюш. Этот подход отражает рекомендации для взрослых, в которых кашель продолжительностью более 8 недель определялся как хронический, а кашель, продолжающийся более 3 недель, но разрешающийся к 8 неделям, назывался подострым кашлем [11]. С другой стороны, рекомендации по лечению кашля у детей Австралийского и Американского колледжей грудных врачей (CACP) определяют хронический кашель как кашель, который длится более 4 недель [10, 12].Авторы отметили, что только 13,9% из 346 случаев кашля у детей прошли без какого-либо конкретного диагноза, а оставшаяся выявленная первичная этиология потребовала медицинского обследования. Авторы также не наблюдали различий в продолжительности кашля или баллах от кашля у детей с серьезным основным заболеванием по сравнению с детьми с менее серьезными заболеваниями.
Этот подход теоретически может способствовать более раннему и, возможно, ненужному исследованию. Тем не менее, это может привлечь внимание врачей первичного звена и педиатров к необходимости более раннего рассмотрения возможности лечения стойкого бактериального бронхита (см. Ниже).Недавнее рандомизированное контролируемое исследование подтвердило преимущества двухнедельного курса амоксициллина-клавуланата у детей с длительным влажным или продуктивным кашлем продолжительностью более 3 недель [13].
Тем не менее, это может привлечь внимание врачей первичного звена и педиатров к необходимости более раннего рассмотрения возможности лечения стойкого бактериального бронхита (см. Ниже).Недавнее рандомизированное контролируемое исследование подтвердило преимущества двухнедельного курса амоксициллина-клавуланата у детей с длительным влажным или продуктивным кашлем продолжительностью более 3 недель [13].
Каковы причины длительного острого кашля у детей
В педиатрической литературе имеется ограниченная информация о причинах и клинических курсах длительного острого кашля. Важно помнить, что причины хронического кашля у детей, должно быть, начались в какое-то время и прошли длительную фазу острого кашля, и о них следует подумать, но хронический кашель не является предметом внимания этой статьи.Кроме того, многие дети испытывают рецидивирующий острый кашель / длительный острый кашель, который родители с трудом могут отличить от хронического кашля. Причины и подходы к хроническому кашлю четко описаны в руководствах (9,10). Поэтому мы намерены выделить некоторые из возможных причин и клинических течений длительного острого кашля, при которых следует ожидать полного исчезновения.
Поэтому мы намерены выделить некоторые из возможных причин и клинических течений длительного острого кашля, при которых следует ожидать полного исчезновения.
Этиология продолжительного острого кашля
Наиболее частой причиной продолжительного острого кашля у детей является поствирусный или постинфекционный кашель.Постинфекционный кашель можно определить как кашель, который начался с симптомов, связанных с простудой, и продолжается. Он имеет высокий уровень спонтанного разрешения без какого-либо терапевтического вмешательства.
Вот некоторые конкретные причины длительного острого кашля:
Младенцы с острым бронхиолитом
Острый бронхиолит – распространенная острая респираторная инфекция, особенно у детей младше 1 года. У детей клинически проявляются тахипноэ, хрипы, сухой кашель и слышимые хрипы.Симптомы обычно ухудшаются в острой фазе бронхиолита, прежде чем исчезнут через 14 дней. Хотя бронхиолит обычно проходит самостоятельно, у значительного числа детей наблюдаются стойкие респираторные симптомы, такие как кашель в постострой фазе [14].
Действительно, сухой, раздражающий кашель является наиболее частым симптомом бронхиолита (98% респираторно-синцитиального вируса (РСВ) младенцев) и вызывает серьезную обеспокоенность у родителей пораженных детей [14, 15].Кашель распознается родителями с менее вариативной интерпретацией, чем другие потенциальные маркеры (повышенная работа дыхания, хрипы), поэтому сокращение продолжительности кашля будет считаться важным преимуществом.
Систематические обзоры терапевтических стратегий для снижения заболеваемости после острого бронхиолита показали, что ни использование ингаляционных глюкокортикоидов, ни антагонистов лейкотриена во время острого бронхиолита не предотвращает постбронхиолитическое хрипы или кашель [16].
Инфекция коклюша
В то время как младенцы, слишком маленькие для вакцинации, подвергаются особому риску тяжелой болезни коклюша, недавно во многих странах произошла эпидемия коклюша как причины длительного острого кашля у детей старшего возраста и подростков [17].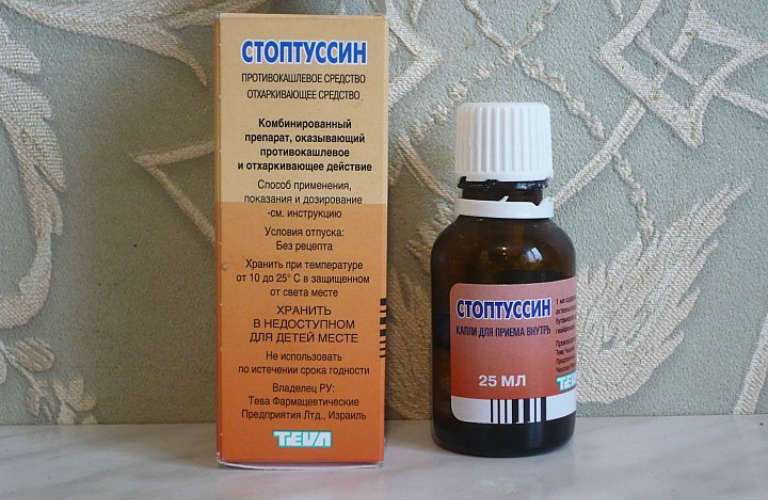
В условиях отсутствия вспышки, Cornia et al. определили, что 32% случаев длительного острого кашля были вызваны коклюшем и что диагноз необходимо учитывать даже при отсутствии классических симптомов коклюша [18].Они провели систематическую оценку полезности традиционных признаков коклюша. При пароксизмальном кашле чувствительность составила 86%, специфичность – 26%, у посткашлевого коклюша – чувствительность 50% и специфичность – 73%, а у посткашлевой рвоты – чувствительность 70% и специфичность 61%. Наличие или отсутствие коклюша или рвоты лишь незначительно увеличивало вероятность коклюша. Поскольку текущий пик в одном исследовании пришелся на детей в возрасте 8–11 лет, авторы предположили, что дети более старшего возраста оставались более защищенными, поскольку они получали цельноклеточную вакцину, которая широко использовалась для младенцев до конца 1990-х годов [19].Новые бесклеточные вакцины могут не защищать детей до тех пор, пока старая цельноклеточная вакцина и новая вакцина были введены в то же самое время, когда опасения со стороны СМИ, возможно, снизили потребление.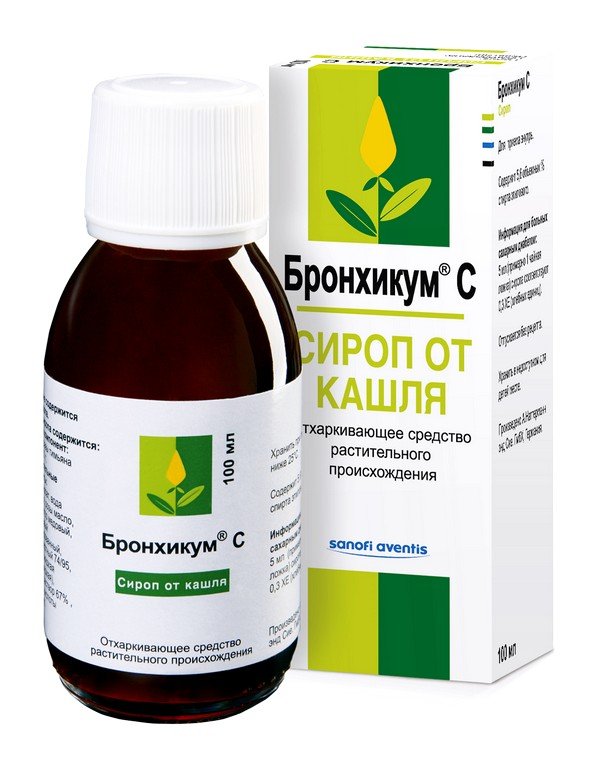 В исследовании сообщества, в котором участвовали дети (5–16 лет) с кашлем более 2 недель, у 37% из них были серологические доказательства недавней коклюшной инфекции, а средняя продолжительность кашля составляла 112 дней (диапазон: от 38 до 191 дня. ) [20, 21]. Те дети, у которых не было коклюша (у многих была инфекция микоплазмы), также наблюдался продолжительный кашель, но он был короче, чем в группе коклюша (средняя продолжительность – 58 дней, диапазон от 24 до 192 дней).Практически у всех детей в этом исследовании кашель полностью исчез (рис. 1). Таким образом, важно отметить, что если бы было начато испытание такого лечения, как ингаляционные кортикостероиды (ICS), ICS, казалось бы, сработал бы, но разрешение было бы связано с естественным разрешением, которое происходит.
В исследовании сообщества, в котором участвовали дети (5–16 лет) с кашлем более 2 недель, у 37% из них были серологические доказательства недавней коклюшной инфекции, а средняя продолжительность кашля составляла 112 дней (диапазон: от 38 до 191 дня. ) [20, 21]. Те дети, у которых не было коклюша (у многих была инфекция микоплазмы), также наблюдался продолжительный кашель, но он был короче, чем в группе коклюша (средняя продолжительность – 58 дней, диапазон от 24 до 192 дней).Практически у всех детей в этом исследовании кашель полностью исчез (рис. 1). Таким образом, важно отметить, что если бы было начато испытание такого лечения, как ингаляционные кортикостероиды (ICS), ICS, казалось бы, сработал бы, но разрешение было бы связано с естественным разрешением, которое происходит.
Доля детей, продолжающих кашлять каждый день после начала заболевания, согласно серологическим данным. Воспроизведено с разрешения [20].
Лечение макролидным антибиотиком может быть полезным при коклюше, но только при введении на ранних стадиях заболевания. Это сложно осуществить, потому что о диагнозе часто не думают, пока кашель не перейдет в хронический, если только не известно о контакте с индексным случаем. Рекомендуется лечить только пациентов в возрасте старше 1 года в течение 3 недель после начала кашля и детей младше 1 года в течение 6 недель после начала кашля [22]. Антибиотики сокращают продолжительность заразности и, таким образом, предотвращают распространение [23]. Если пациенту поставят диагноз поздно, антибиотики не повлияют на течение болезни, и даже без антибиотиков у пациента больше не будет коклюша.
Это сложно осуществить, потому что о диагнозе часто не думают, пока кашель не перейдет в хронический, если только не известно о контакте с индексным случаем. Рекомендуется лечить только пациентов в возрасте старше 1 года в течение 3 недель после начала кашля и детей младше 1 года в течение 6 недель после начала кашля [22]. Антибиотики сокращают продолжительность заразности и, таким образом, предотвращают распространение [23]. Если пациенту поставят диагноз поздно, антибиотики не повлияют на течение болезни, и даже без антибиотиков у пациента больше не будет коклюша.
Дети, выздоравливающие после осложненной острой пневмонии (например, эмпиемы)
По крайней мере, треть детей, у которых первоначально была пролечена эмпиема, все еще кашляет через 4 недели, а четверть в 6 месяцев снижается до примерно 3% в 12 месяцев. У некоторых из этих пациентов наблюдается продолжительный кашель из-за остаточного заболевания, и в результате им будет полезен продолжительный курс антибиотиков через 1–4 недели после выписки или дольше [24, 25].
Риносинусит
Критериями, используемыми для диагностики риносинусита у детей, являются выделения из носа с влажным или сухим кашлем, продолжающимся более 10 дней, или без него.Хронический риносинусит чаще встречается у пациентов с атопией и считается присутствующим, если симптомы сохраняются более 4–8 недель. Боль и дискомфорт на лице у детей не так распространены по сравнению со взрослыми.
Антибиотики обычно рекомендуются при остром бактериальном синусите, но два из четырех плацебо-контролируемых клинических испытаний были отрицательными. Это могло быть результатом включения людей с аллергической, а не инфекционной причиной или неправильной дозировкой антибиотика. В двух других исследованиях применение амоксициллина-клавуланата показало значительную пользу, хотя и за счет увеличения побочных эффектов [26, 27].
Задержанное вдыхаемое инородное тело
Аспирация инородного тела (FBA) чаще всего наблюдается у детей младше 24 месяцев [28]. Диагноз следует подозревать, если в анамнезе есть удушье, сопровождаемое продолжительным кашлем и не разрешающейся пневмонией. Эффективность физического осмотра и радиологических исследований в диагностике FBA относительно низка, но увеличивается, когда проявление болезни откладывается, и когда история болезни вызывает сомнения. Чувствительность и специфичность для каждого диагностического критерия следующие: история болезни (63% и 32%), симптомы (68% и 53%), результаты физикального обследования (70.5% и 63%), рентгенологические данные (73% и 68%) и триада из кашля, хрипов и ослабленного дыхания (88% и 51%) соответственно [29]. Поздняя диагностика может быть связана с ненаблюдаемым аспирационным явлением или недостаточной осведомленностью врача и может иметь серьезные последствия, такие как хронический кашель, рецидивирующие пневмонии и, в конечном итоге, локализованные области бронхоэктазов. Немедленное лечение – это эндоскопическое удаление инородного тела, и это следует делать в случае подозрения родителей или клинических симптомов.
Эффективность физического осмотра и радиологических исследований в диагностике FBA относительно низка, но увеличивается, когда проявление болезни откладывается, и когда история болезни вызывает сомнения. Чувствительность и специфичность для каждого диагностического критерия следующие: история болезни (63% и 32%), симптомы (68% и 53%), результаты физикального обследования (70.5% и 63%), рентгенологические данные (73% и 68%) и триада из кашля, хрипов и ослабленного дыхания (88% и 51%) соответственно [29]. Поздняя диагностика может быть связана с ненаблюдаемым аспирационным явлением или недостаточной осведомленностью врача и может иметь серьезные последствия, такие как хронический кашель, рецидивирующие пневмонии и, в конечном итоге, локализованные области бронхоэктазов. Немедленное лечение – это эндоскопическое удаление инородного тела, и это следует делать в случае подозрения родителей или клинических симптомов.
Стойкий бактериальный бронхит
Стойкий бактериальный бронхит (ПББ) определяется как наличие хронического влажного кашля с разрешением кашля с помощью соответствующих антибиотиков и отсутствием указателей, указывающих на альтернативный специфический кашель [30, 31]. Было описано начало ПБД в младенчестве и малация дыхательных путей (трахеальная, бронхиальная) [32]. Кашель, вызванный ПБД, проходит после курса лечения антибиотиками, такими как амоксициллин-клавуланат, в течение 2 недель, но некоторым требуется более длительный прием антибиотиков на 4–6 недель.Если ПБД не реагирует на антибиотики или если ПБД становится рецидивирующим, необходимы дальнейшие исследования, чтобы исключить другие состояния, такие как незначительные иммунодефициты или другие причины хронического гнойного заболевания легких [33]. Долгосрочная естественная история PBB неизвестна. Было высказано предположение, что он может быть предвестником хронического гнойного заболевания легких с образованием бронхоэктазов, но также может быть предвестником хронического обструктивного заболевания легких у взрослых. Однако, если исключить детей с иммунодефицитом, ПБД ассоциируется с усиленной, а не с недостаточной врожденной иммунной системой [34].Важно не забывать, что стойкие эндобронхиальные инфекции возникают при других состояниях, которые, как известно, вызывают хронический кашель, включая муковисцидоз, иммунодефицит, первичную цилиарную дискинезию и рецидивирующую аспирацию легких.
Было описано начало ПБД в младенчестве и малация дыхательных путей (трахеальная, бронхиальная) [32]. Кашель, вызванный ПБД, проходит после курса лечения антибиотиками, такими как амоксициллин-клавуланат, в течение 2 недель, но некоторым требуется более длительный прием антибиотиков на 4–6 недель.Если ПБД не реагирует на антибиотики или если ПБД становится рецидивирующим, необходимы дальнейшие исследования, чтобы исключить другие состояния, такие как незначительные иммунодефициты или другие причины хронического гнойного заболевания легких [33]. Долгосрочная естественная история PBB неизвестна. Было высказано предположение, что он может быть предвестником хронического гнойного заболевания легких с образованием бронхоэктазов, но также может быть предвестником хронического обструктивного заболевания легких у взрослых. Однако, если исключить детей с иммунодефицитом, ПБД ассоциируется с усиленной, а не с недостаточной врожденной иммунной системой [34].Важно не забывать, что стойкие эндобронхиальные инфекции возникают при других состояниях, которые, как известно, вызывают хронический кашель, включая муковисцидоз, иммунодефицит, первичную цилиарную дискинезию и рецидивирующую аспирацию легких.
Дети и кашель: симптомы, причины, средства правовой защиты
Тысячи детей ежегодно попадают в отделение неотложной помощи из-за кашля. Зачем? Потому что кашель сбивает с толку! Существует так много болезней, в которых «кашель» указан как симптом, и сухой кашель может сохраняться в течение нескольких недель после того, как исчезнут другие симптомы (это считается постоянным или хроническим кашлем через три недели).Поэтому вполне естественно, что мы чешем в затылках, гадая, когда волноваться. Давайте немного углубимся в это и разберемся, когда следует беспокоиться и как успокоить себя и свою любовь домашними средствами от кашля.
Какие болезни вызывают кашель у детей и подростков?
Как было сказано выше, у наших детей (или нас) есть много болезней:
- Простуда
- Грипп (Сделайте вакцины!)
- Пневмония (Сделайте вакцины!)
- Коклюш (Сделайте вакцины!)
- Астма
- Аллергия
- Бронхит
- Постназальный капельница
- Синусит
- ГЭРБ (гастроэзофагеальная рефлюксная болезнь)
Самый главный вывод здесь заключается в том, что кашель сопровождает все остальное, от чего мы, возможно, страдаем. Сам по себе кашель – это не все плохо – это способ нашего организма защитить нас, выводя раздражители и выделения из легких. Возьмите термометр Кинсы и посмотрите, не повышается ли температура вместе с этим кашлем. Даже если нет, вы все равно можете выбрать текущие симптомы, и приложение Kinsa поможет вам оттуда.
Сам по себе кашель – это не все плохо – это способ нашего организма защитить нас, выводя раздражители и выделения из легких. Возьмите термометр Кинсы и посмотрите, не повышается ли температура вместе с этим кашлем. Даже если нет, вы все равно можете выбрать текущие симптомы, и приложение Kinsa поможет вам оттуда.
Кашель изо дня в день, помимо проверки терпения наших близких, доставляет дискомфорт. Самое большое, что мы видим в этом, – это боль в горле. Это также может вызвать рвоту. Это напугает вас до смерти, но не паникуйте, это нормально.Иногда у наших детей легкие взрослого человека, но рвотный рефлекс котенка, и они кашляют так сильно, что их может рвать. И, честно говоря, это происходит не из-за кашля, а из-за избытка слизи, от которой нашему организму нужно избавляться.
Средства от кашля для детей и подростков:
- Жидкости! Выпейте ТОННЫ воды. Часто мы кашляем из-за насморка, который истекает в задней части горла. Чем больше мы пьем, тем тоньше становится дренаж и его легче вывести! Вода, чай, бульон – все это отлично подходит для увлажнения и успокаивает во время болезни!
- Промывки или промывки солевым раствором.
 Иногда слизь бывает такой густой, что ее нужно разбавить физиологическим раствором. Опять же, пейте воду, чтобы ее разбавить!
Иногда слизь бывает такой густой, что ее нужно разбавить физиологическим раствором. Опять же, пейте воду, чтобы ее разбавить! - Увлажнитель Cool-Mist. Это поможет увлажнить сухой воздух и уменьшить кашель из-за сухого першения в горле. Увлажнители с теплым туманом увеличивают риск ожога горячим паром или пролитой водой. Не доказано, что он более эффективен, чем увлажнители с холодным туманом, потому что тепло рассеивается слишком быстро, чтобы реально изменить ситуацию к тому времени, когда вы его вдыхаете.Также нет причин добавлять в воду что-либо, например, эфирные масла.
- Холодные или замороженные продукты / напитки. Хорошее эскимо всегда успокаивает больное горло и поднимает настроение больному ребенку. Бонус? Это также помогает с увлажнением!
- Полоскание соленой водой. Обычно наши дети будут сотрудничать с этим к тому времени, когда им исполнится 6 лет или старше. Это может помочь облегчить боль в горле от кашля.

- Карамель , как было доказано, столь же эффективен, как и леденцы от кашля.Здесь опасность удушья, так что руководствуйтесь здравым смыслом!
- Ложка меда. Это может успокоить боль в горле и ослабить кашель.
- Поднимите изголовье кровати. Вы когда-нибудь замечали ухудшение кашля по ночам? Мы пристроились на ночь, и внезапно, как река течет по глубине нашего горла, мы не можем перестать кашлять. Как можно лучше вычистите ребенку (или свой собственный) нос и подперните голову.
- Тайленол или Ибупрофен. Это помогает избавиться от дискомфорта, а не избавиться от кашля.В этом нет необходимости, если только вы не чувствуете, что ваш ребенок болит от кашля или его температура не превышает 102 градусов.
- Средства от кашля или отхаркивающие средства следует избегать детям младше 6 лет; Не рекомендуется также употреблять детям младше 12 лет. Его эффективность не доказана, и побочные эффекты для детей не стоят риска.
 Его эффективность даже у взрослых сомнительна.
Его эффективность даже у взрослых сомнительна. - Некоторые могут почувствовать необходимость дать Бенадрил, чтобы помочь подавить кашель и немного поспать, но это также не рекомендуется.Позвольте нашему телу откашляться от болезни и двигаться дальше!
- Средства от кашля или отхаркивающие средства следует избегать детям младше 6 лет; Не рекомендуется также употреблять детям младше 12 лет. Его эффективность не доказана, и побочные эффекты для детей не стоят риска.
Когда беспокоиться о кашле?
- Если кашель продолжается около дольше, чем 3 недели, запишитесь на прием к врачу, чтобы узнать, не происходит ли что-то еще.
- Одышка, затрудненное дыхание, затрудненное глотание. Не тратьте время на запись здесь – идите в ER.
- Свистящий кашель. Если хрипы сильные и приводят к затрудненному дыханию, обратитесь в скорую помощь.Если в рабочее время вы слышите легкий хрип, но в остальном вам или вашему ребенку ничего не стоит, можно позвонить своему врачу и уйти оттуда.
- Откашливание мокроты или слизи (особенно желтой или зеленой слизи) или розовой / кровянистой мокроты.
 Обычно это признак того, что назревает инфекция, и пора записаться на прием к врачу.
Обычно это признак того, что назревает инфекция, и пора записаться на прием к врачу. - Рвота кровью. Рвота с кашлем может быть нормальным явлением. Если вы видите кровь, мы перешли черту «ненормального», и это требует обращения в скорую помощь.
- Лихорадка> 102. Всегда спрашивайте своего врача о конкретных рекомендациях по температуре, они могут незначительно отличаться в зависимости от их предпочтений.
- Признаки обезвоживания. Сухость во рту, сухая кожа, учащенное мочеиспускание. Делайте все возможное, чтобы поддерживать водный баланс самостоятельно, но если вам кажется, что это не помогает, обратитесь к врачу.
- Ничего не работает. Если дома вы делаете все возможное, чтобы ребенку было комфортнее, но он не работает – или ему кажется, что ему становится хуже, – обратитесь к педиатру.
В конце дня следуйте своей интуиции. Вы ВСЕГДА являетесь знатоком себя и своего ребенка и выступаете в роли защитника! Кашель – отягчающий симптом, с которым нужно бороться изо дня в день, так что держись, мама. Внесите свой вклад в повышение комфорта там, где это возможно, и медленно, но верно положение должно улучшиться. И, борясь с этой болезнью, напоминайте всем мыть руки! Все в семье! Нельзя стирать слишком много. Кроме того, направьте кашель и чихание в носовой платок или в рукав.И возьмите немного дезинфицирующего средства, чтобы вывести эти микробы из дома, чтобы вы могли двигаться дальше, пока не случится следующая вещь!
Внесите свой вклад в повышение комфорта там, где это возможно, и медленно, но верно положение должно улучшиться. И, борясь с этой болезнью, напоминайте всем мыть руки! Все в семье! Нельзя стирать слишком много. Кроме того, направьте кашель и чихание в носовой платок или в рукав.И возьмите немного дезинфицирующего средства, чтобы вывести эти микробы из дома, чтобы вы могли двигаться дальше, пока не случится следующая вещь!
Медсестра Блейк:
Блейк Вейджман, RN, BSN более 11 лет занимается кормлением грудью, в основном уделяя внимание младенцам отделения интенсивной терапии и, что не менее важно, их обеспокоенным родителям. У нее также есть две дочери, которые держали ее в тонусе от рождения до подросткового возраста. Страсть Блейка – дать родителям не только информацию, но также утешение и уверенность, которые им необходимы, чтобы принимать правильные решения за своих детей.
Этот контент предназначен только для информационных целей и не должен использоваться в качестве замены профессиональных медицинских рекомендаций, диагностики или лечения от соответственно квалифицированного и лицензированного врача или другого поставщика медицинских услуг.
Узнайте, откуда берется медицинская информация Кинсы.
Сухой кашель и клубы у 45-летней женщины
Сухой кашель и клубы у 45-летней женщины
Рассмотрено Ассамблеей по клиническим проблемам
Представлено
Джейми Л.Гарфилд, доктор медицины
Сотрудник
Медицина легких и интенсивной терапии
Медицинский факультет Университета Темпл
Филадельфия, Пенсильвания
Виктор Ким, доктор медицинских наук
Доцент медицины
Медицинский факультет Университета Темпл
Филадельфия, Пенсильвания
Поделитесь своими комментариями с авторами.
История болезни
45-летняя белая женщина обратилась в пульмонологическую клинику для оценки увеличения стеснения в груди, кашля и одышки.У нее с детства были хронические респираторные симптомы и частые обострения бронхита, но не было респираторной недостаточности. Она сообщает, что до 1 года назад ее ограничивали легкая плевритная стесненность в груди и одышка при больших нагрузках. Теперь она ежедневно сообщает о симптомах усталости, одышки и непереносимости физических упражнений при минимальных усилиях. У нее постоянный сухой кашель, иногда отхаркивает зернистая слизь. В течение прошлого года она использовала дополнительный кислород со скоростью 3 литра в минуту через носовую канюлю.
Теперь она ежедневно сообщает о симптомах усталости, одышки и непереносимости физических упражнений при минимальных усилиях. У нее постоянный сухой кашель, иногда отхаркивает зернистая слизь. В течение прошлого года она использовала дополнительный кислород со скоростью 3 литра в минуту через носовую канюлю.
В ее анамнезе значительны полицитемия, гастроэзофагеальная рефлюксная болезнь, фибронодулярная болезнь молочной железы, хронический шум в ушах с потерей слуха и генитальный герпес. Ее текущие лекарства включают фамотидин, дилтиазем, валацикловир, ингаляционный флутиказон, сальметерол и альбутерол. Она курит 30 пачок лет, бросив курить 5 лет назад. Она пьет 1-2 бутылки пива в неделю и отрицает употребление запрещенных наркотиков. Она домохозяйка и не сообщает о профессиональных контактах. Ее родители, братья и сестры и двое детей (16 и 24 лет) живы и здоровы, у них нет респираторных заболеваний или злокачественных новообразований.
Физический осмотр
При физикальном осмотре частота пульса повышена до 112 ударов в минуту. Насыщение кислородом на 2 литрах кислорода через носовую канюлю составляет 89%. В остальном ее жизненные показатели в норме. Осмотр головы и шеи безрезультатен. Ее легочный осмотр важен для диффузных сухих хрипов на вдохе и выдохе, более заметных в основании с обеих сторон. Кардиологическое обследование выявляет правильный ритм, без шумов, потираний или скачек. Наблюдаются дубинки, но нет цианоза или отека конечностей.
Насыщение кислородом на 2 литрах кислорода через носовую канюлю составляет 89%. В остальном ее жизненные показатели в норме. Осмотр головы и шеи безрезультатен. Ее легочный осмотр важен для диффузных сухих хрипов на вдохе и выдохе, более заметных в основании с обеих сторон. Кардиологическое обследование выявляет правильный ритм, без шумов, потираний или скачек. Наблюдаются дубинки, но нет цианоза или отека конечностей.
Лаборатория
Количество лейкоцитов 12,900 / мм 3 , Гемоглобин 15,5 мг / дл, Количество тромбоцитов 473000 / мм 3 .
АМК 9 мг / дл, креатинин 1,0 мг / дл, кальций 8,8 мг / дл и фосфат 4,9 мг / дл.
PT, PTT, электролиты, глюкоза и функциональные пробы печени были в пределах нормы.
Газы артериальной крови при добавлении кислорода 3 л / мин показали pH 7,39, PCO 2 40 мм рт. Ст. И PaO 2 62 мм рт.
Исследования:
Эхокардиограмма: фракция выброса левого желудочка составляла 55-65%, отмечена диастолическая дисфункция 1 степени; правый желудочек был слегка расширен и имел слегка подавленную систолическую функцию; систолическое давление в легочной артерии составило 48-52 мм рт.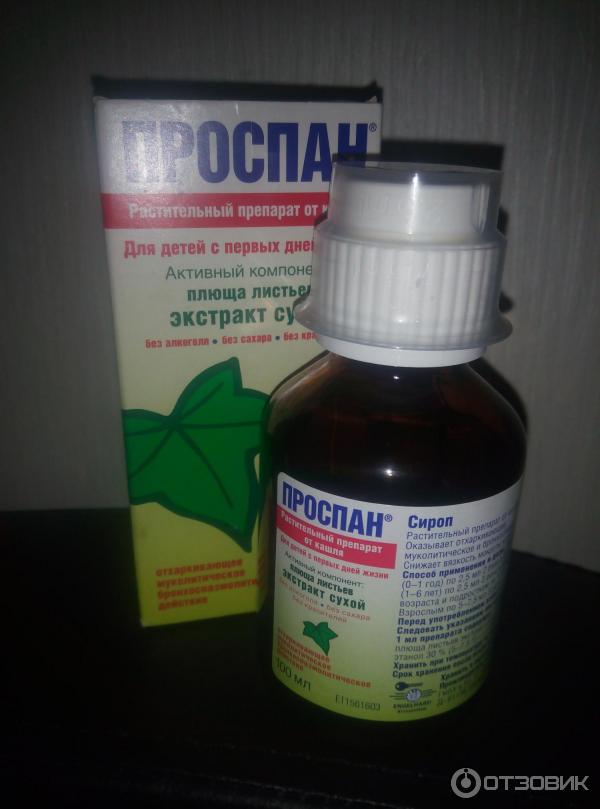 правое предсердие было слегка расширено, наблюдалась легкая трикуспидальная регургитация.
правое предсердие было слегка расширено, наблюдалась легкая трикуспидальная регургитация.
Катетеризация сердца: PAP: 30/6/13; PCWP: 2; CO: 3,38; ДИ: 2,16.
Тесты функции легких: FEV 1 / FVC: 74%; ОФВ 1 : 0,96 л, 39%; ФЖЕЛ: 1,29 л, 42%; ТСХ: 2,27 л, 53%; Объем: 1,14 л, 79%; DL CO : 3,11 л, 57%.
Тест 6-минутной ходьбы: SpO в состоянии покоя 2 : 86% RA; 92% на 2 л / мин; 8 л / мин требовалось для поддержания насыщения кислородом выше 90% в конце 6 минут; пациент смог пройти 211 метров.
Фигуры
Рисунок 1: Передне-передняя (PA) рентгенограмма грудной клетки с обширными, плохо определяемыми узловыми помутнениями в обоих легких и апикальной буллезной болезнью.
Рисунок 2: КТ грудной клетки с высоким разрешением в коронарной проекции, показывающая обширные двусторонние кальцификаты паренхимы, очаги умеренных эмфизематозных изменений, преимущественно в верхних долях, а также легкую лимфаденопатию средостения и корней.

Рис. 3. Бронхоальвеолярный лаваж: слегка слизистая, желтовато-коричневая жидкость; культуры не показали роста; цитология не показала признаков злокачественности; было отмечено несколько лейкоцитов, преимущественно макрофагов; также присутствовали слоистые кальцинированные конкременты и обломки. Положительный результат по окрашиванию по фон Косса.
Легочно-альвеолярный микролитиаз (ПАМ) – редкое заболевание неизвестной этиологии, при котором микролиты занимают альвеолярное пространство (1). Средний возраст постановки диагноза – четвертое десятилетие жизни, хотя начало заболевания может произойти в детстве (2, 3).
Идиопатический фиброз легких (IPF) имеет тенденцию проявляться в более позднем возрасте, чем PAM. Одышка и гипоксемия являются общими для обоих патологических состояний, но соты, которые классически наблюдаются при КТВР при IPF, не следует ожидать при PAM.
Легочный альвеолярный протеиноз (ПАП), другое нарушение альвеолярного наполнения, также является редким, но смертельным заболеванием. Пациенты с ПА могут иметь сухие потрескивания и клубы, как при ПА. Пятнистые помутнения матового стекла с рисунком «сумасшедшего мощения», описанные в PAS, обычно можно отличить от микрокальцификаций, наблюдаемых на HRCT в PAM. Редко «сумасшедшее тротуарное покрытие» можно увидеть в PAM (4).
Пациенты с ПА могут иметь сухие потрескивания и клубы, как при ПА. Пятнистые помутнения матового стекла с рисунком «сумасшедшего мощения», описанные в PAS, обычно можно отличить от микрокальцификаций, наблюдаемых на HRCT в PAM. Редко «сумасшедшее тротуарное покрытие» можно увидеть в PAM (4).
Бронхоальвеолярный карциноматоз может рентгенологически имитировать многие заболевания с альвеолярными инфильтратами. Обычно это состояние менее распространено, чем ПАМ, и поэтому гипоксемия и диффузное нарушение встречаются реже.
Диффузное альвеолярное кровоизлияние (DAH) может проявляться гипоксией и диффузными альвеолярными инфильтратами, подобными PAM. Начало ДАГ обычно более резкое, чем ПАМ. Хотя явное кровохарканье может отсутствовать почти в одной трети случаев ДАГ, макрофаги, нагруженные гемосидерином, обычно обнаруживаются в БАЛ.
PAM присутствует на всех континентах без какого-либо особого географического или расового распределения, одинаково регистрируется у мужчин и женщин и описывается во всех возрастных группах, но чаще всего от рождения до 40 лет. Семейный анамнез был отмечен у 37% пациентов в одном большом обзоре (5). Одновременные случаи PAM были описаны у братьев и сестер, что подтверждает аутосомно-рецессивный паттерн наследования (1).
Семейный анамнез был отмечен у 37% пациентов в одном большом обзоре (5). Одновременные случаи PAM были описаны у братьев и сестер, что подтверждает аутосомно-рецессивный паттерн наследования (1).
Отличительной чертой PAM является поразительное различие между клиническими и рентгенологическими данными. Часто имеется обширное рентгенологическое свидетельство болезни и только легкая симптоматика (6). Дети с ПАМ часто протекают бессимптомно.
Диагноз часто можно поставить без биопсии, когда рентгенограмма демонстрирует классический вид «песчаной бури».Бронхоальвеолярный лаваж может демонстрировать слоистые кальцинированные конкременты. Диагноз можно подтвердить с помощью открытой, трансбронхиальной или трансторакальной пункционной биопсии. Гистологически характерно обнаружение сине-фиолетовых тел различной формы и размеров, многие из которых изрезаны радиальными трещинами (7). При макроскопической патологии легкие твердые и песчаные и не разрушаются при удалении из грудной клетки (8).
ПАМ был описан у многих пациентов без заметных факторов риска заболевания.Сообщалось о повышенном риске ПАМ у лиц, подвергшихся воздействию типографской краски (9), а также у лиц, ранее куривших порошковый табак, содержащий соли кальция (10).
Системные заболевания, связанные с нарушением регуляции кальция и фосфатов, такие как молочно-щелочной синдром (11), почечный трансплантат (12) и нефролитиаз (13), были связаны с PAM. Неизвестно, являются ли эти ассоциации причинными или случайными.
Воспалительное заболевание кишечника, которое может быть связано с электролитными нарушениями, связанными с мальабсорбцией, не описано у пациентов с ПАМ.
При большой патологии плевральные поверхности обычно свободны, хотя и выглядят зернистыми из-за песчаных частиц, которые можно увидеть и почувствовать под ними. Плевральные бляшки при ПАМ обычно не наблюдаются (13).
Эмфизематозные пузыри обычно наблюдаются у пациентов с ПАМ и могут указывать на ранний фиброз легких (6). Пневмоторакс в результате разрыва пузыря не редкость (14). Некоторые пациенты сообщают о кашле с кровью, в то время как другие описывают литоптиз или отхаркивание гранулированной слизи или микролитов при кашле.
Пневмоторакс в результате разрыва пузыря не редкость (14). Некоторые пациенты сообщают о кашле с кровью, в то время как другие описывают литоптиз или отхаркивание гранулированной слизи или микролитов при кашле.
Нарушение метаболизма в PAM приводит к осаждению известковых солей в нормальных альвеолах. Поэтому считается, что компоненты микролитов происходят из крови альвеолярных капилляров, а не в результате патологических изменений в тканевых клетках альвеол (7, 8).
Было высказано предположение, что врожденные ошибки метаболизма на границе альвеол приводят к повышенной щелочности или отложению мукополисахаридов, способствуя локальному накоплению солей кальция.Исследования метаболизма кальция у пораженных пациентов всегда были нормальными, предполагая, что маловероятно, что ПАМ является результатом системного нарушения метаболизма кальция (15).
Кровохарканье – не редкость при ПАМ, когда сгущенные микролиты раздражают и разрушают эпителий бронхов. Однако не известно, что диффузное альвеолярное кровотечение связано с ПАМ.
Гомозиготные инактивирующие мутации в гене SLC34A2 присутствуют у пациентов с PAM. SLC34A2 кодирует транспортер фосфата натрия, который высоко экспрессируется в альвеолярных клетках типа II.Обычно альвеолярные клетки типа II рециркулируют и разлагают сурфактант, а затем выделяют фосфат в альвеолярное пространство. Дисфункция этого транспортера фосфата натрия может снижать клиренс фосфата из альвеолярного пространства, что приводит к образованию микролитов (16, 17).
Были изучены различные схемы лечения ПАМ, большинство из которых не повлияли на естественное течение болезни. Заимствуя терапевтическую стратегию в отношении ПАВ, у пациентов с ПАМ безуспешно пытались провести промывание всего легкого.Системные кортикостероиды (12) и бисфосфонаты (18) также использовались, но не смогли сохранить функцию легких или улучшить симптомы. Двусторонняя трансплантация легких остается единственным вариантом для пациентов с тяжелыми симптомами, связанными с ПАМ (19). Остается очень мало информации о долгосрочной выживаемости и о том, вернется ли болезнь в донорские легкие (20). По мере того, как все больше становится известно о гене SLC34A2 и его роли в PAM, растет интерес к возможности генной заместительной терапии для лечения PAM (16, 21).Хотя эта терапия сегодня недоступна, первые данные свидетельствуют о том, что нацеливание на фосфатный, а не на метаболизм кальция может быть полезным для лечения PAM.
По мере того, как все больше становится известно о гене SLC34A2 и его роли в PAM, растет интерес к возможности генной заместительной терапии для лечения PAM (16, 21).Хотя эта терапия сегодня недоступна, первые данные свидетельствуют о том, что нацеливание на фосфатный, а не на метаболизм кальция может быть полезным для лечения PAM.
Ссылки
- Castellana G, Gentile M, Castellana R, Fiorente P, Lamorgese V. Легочный альвеолярный микролитиаз: клинические особенности, эволюция фенотипа и обзор литературы. Am J Med Genet 2002; 111: 220-224.
- Клигман Р.М., Берман Р.Э., Дженсон Х.В., Стэнтон БМД, Зителли Б.Дж., Дэвис Х.В.Учебник педиатрии Нельсона, 18-е изд. Филадельфия: У. Б. Сондерс; 2007.
- Volle E, Kaufmann HJ. Легочный альвеолярный микролитиаз у детей – обзор мировой литературы и два новых наблюдения. Pediatr Radiol 1987; 17: 439-442.
- Гаспаретто Э.Л., Тазоньеро П., Эскуиссато Д.Л., Маркиори Э., Фраре Э. Сильва Р.Л., Сакамото Д. Легочный альвеолярный микролитиаз, проявляющийся сумасшедшим рисунком на КТ высокого разрешения.
 Br J Radiol: 2004; 77: 974-976.
Br J Radiol: 2004; 77: 974-976. - Castellana G, Lamorgese V.Легочный альвеолярный микролитиаз: случаи в мире и обзор литературы. Дыхание 2003; 70: 549-555.
- Дениз О, Орс Ф., Тозкопаран Э., Озкан А., Гумус С., Бозлар У., Билгич Х, Экиз К., Демирджи Н. Особенности компьютерной томографии высокого разрешения легочного альвеолярного микролитиаза. Eur J Radiol 2005; 55: 452-460.
- Пракаш УБ. Легочный альвеолярный микролитиаз. Semin Respir Crit Care Med 2002; 23: 103-113.
- Вишванатан Р. Легочный альвеолярный микролитиаз. Торакс 1962; 17: 251-256.
- Prakash UB, Barham SS, Rosenow EC, 3rd, Brown ML, Payne WS. Легочный альвеолярный микролитиаз. Обзор, включающий ультраструктурные исследования и исследования функции легких. Mayo Clin Proc 1983; 58: 290-300.
- Chinachoti N, Tangchai P. Легочный альвеолярный микролитиаз, связанный с вдыханием нюхательного табака в Таиланде. Сундук Диса 1957; 32: 687-689.
- Портной Л.М., Амадео Б, Хеннигар ГР.
 Легочный альвеолярный микролитиаз: необычный случай (связанный с молочно-щелочным синдромом). Am J Clin Pathol 1964; 41: 194-201.
Легочный альвеолярный микролитиаз: необычный случай (связанный с молочно-щелочным синдромом). Am J Clin Pathol 1964; 41: 194-201. - Ричардсон Дж, Словис Б., Миллер Дж., Даммер С. Развитие легочного альвеолярного микролитиаза у реципиента почечного трансплантата. Трансплантация 1995; 59: 1056-1057.
- Пант К., Шах А, Матхур РК, Чабра СК, Джайн СК. Легочный альвеолярный микролитиаз с кальцификацией плевры и нефролитиазом. Chest 1990; 98: 245-246.
- Бэтчелор Т.Дж., Нгааге Д.Л., МакГиверн Д.В., Коуэн Мэн. Хирургическое лечение пневмоторакса при легочно-альвеолярном микролитиазе. Энн Торак Сург 2007; 84: 290-292.
- Chan ED, Morales DV, Welsh CH, McDermott MT, Schwarz MI. Отложение кальция с образованием костной ткани в легких или без него. Am J Respir Crit Care Med 2002; 165: 1654-1669.
- Хукун, Идзуми С., Миядзава Х., Исии К., Учияма Б., Исида Т., Танака С., Тадзава Р., Фукуяма С., Танака Т., Нагай Й, Йокоте А, Такахаси Х., Фукусима Т., Кобаяси К., Тиба Х, Нагата М.
 , Сакамото С., Наката К., Такебаяси Ю., Симидзу Ю., Канеко К., Симидзу М., Канадзава М., Абэ С., Иноуэ Ю., Такеносита С., Йошимура К., Кудо К., Татибана Т., Нукива Т., Хагивара К.Мутации в гене SLC34A2 связаны с легочным альвеолярным микролитиазом. Am J Respir Crit Care Med 2007; 175: 263-268.
, Сакамото С., Наката К., Такебаяси Ю., Симидзу Ю., Канеко К., Симидзу М., Канадзава М., Абэ С., Иноуэ Ю., Такеносита С., Йошимура К., Кудо К., Татибана Т., Нукива Т., Хагивара К.Мутации в гене SLC34A2 связаны с легочным альвеолярным микролитиазом. Am J Respir Crit Care Med 2007; 175: 263-268. - Хагивара К. Анализ генов, ответственных за патогенез легочного альвеолярного микролитиаза. Nippon Naika Gakkai Zasshi 2006; 95: 1036-1041.
- Гокмен А., Топпаре М.Ф., Кипер Н., Буюкпамукку Н. Лечение легочного альвеолярного микролитиаза дифосфонатом – предварительные результаты случая. Дыхание 1992; 59: 250-252.
- Edelman JD, Bavaria J, Kaiser LR, Litzky LA, Palevsky HI, Kotloff RM.Двусторонняя последовательная трансплантация легких при легочном альвеолярном микролитиазе. Chest 1997; 112: 1140-1144.
- Moon E, Tsuang W, Bonnette P, Jackson K, Lien D, Blumenthal N, Kotloff R, Ahya V. Результаты трансплантации легких при микролитиазе легочного альвеолита: серия ограниченных случаев.
 Am J Respir Crit Care Med 2009; 179: A4602 [аннотация].
Am J Respir Crit Care Med 2009; 179: A4602 [аннотация]. - Tachibana T, Hagiwara K, Johkoh T. Легочный альвеолярный микролитиаз: обзор и лечение. Curr Opin Pulm Med 2009; 15: 486-490.
Кашель может быть доброкачественным или признаком чего-то смертельного
Кашель – это спонтанный рефлекс.Когда раздражитель нарушает дыхательные пути или горло, организм автоматически реагирует кашлем. Кашель помогает избавиться от пыли, микробов и слизи и является нормальным ответом на защиту организма.Хотя периодический кашель – это нормально, постоянный кашель – нет, и может потребоваться посещение врача. 1
ВИДЫ КАШЛЯ
Кашель проявляется при многих заболеваниях и может указывать на что угодно, от простого прочистки горла до серьезного заболевания. Тип кашля может помочь врачам дифференцировать возможные причины.
Продолжительность кашля – важный фактор в определении причины. Острый кашель начинается быстро и продолжается до 3 недель. Подострый кашель длится от 3 до 8 недель, а хронический – более 8 недель. 2 Кашель далее подразделяется на сухой кашель (без выделения мокроты), кровохарканье (с выделением крови), ночной кашель (бывает только ночью) и продуктивный кашель (с выделением мокроты). 2
Подострый кашель длится от 3 до 8 недель, а хронический – более 8 недель. 2 Кашель далее подразделяется на сухой кашель (без выделения мокроты), кровохарканье (с выделением крови), ночной кашель (бывает только ночью) и продуктивный кашель (с выделением мокроты). 2
ОБЩИЕ КОМОРБИДНЫЕ СИМПТОМЫ
Кашель может возникать самостоятельно или вместе с другими симптомами.Кашель, который сопровождается другими симптомами, обычно является признаком определенных заболеваний сердца, легких, нервной системы и желудка. 2 Эти симптомы могут включать озноб, снижение толерантности к физической нагрузке, затрудненное глотание, лихорадку, изжогу, ночную потливость, насморк, одышку, боль в горле, потерю веса и хрипы.
ПРИЧИНЫ
Острый кашель имеет множество причин, наиболее распространенными из которых являются инфекции верхних дыхательных путей, такие как простуда, грипп и вирусный ларингит.Другие причины включают гастроэзофагеальную рефлюксную болезнь (ГЭРБ), сенную лихорадку, вдыхание раздражителей, инфекции нижних дыхательных путей, тромбоэмболию легочной артерии, пневмоторакс (коллапс легкого), постназальный отек и отек легких (сердечная недостаточность).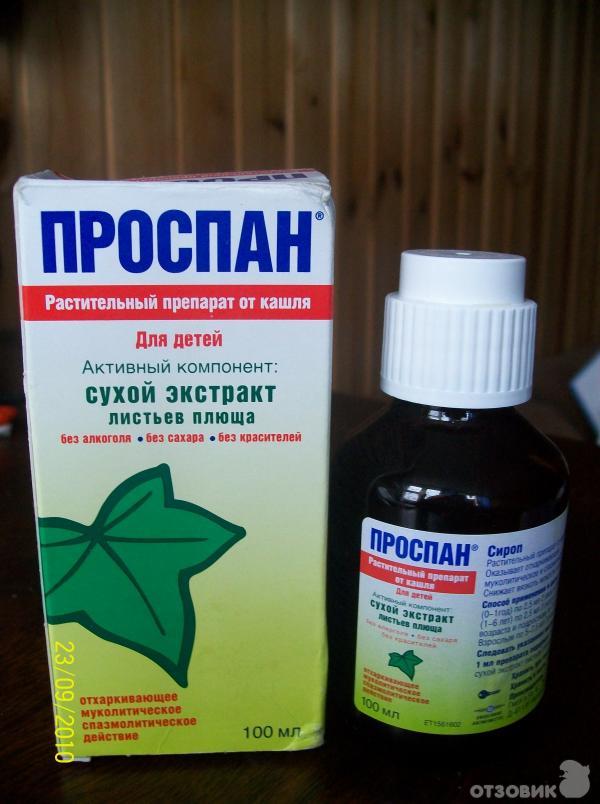 2
2
Причины хронического кашля включают астму, хронические инфекции легких, хроническую обструктивную болезнь легких, рак легких и болезни легких. Некоторые лекарства, такие как ингибиторы ангиотензинпревращающего фермента, также могут вызывать хронический кашель. 2
УПРАВЛЕНИЕ КАШЕЛЬЮ
Пациенты могут справляться с кашлем немедицинскими методами и с помощью безрецептурных препаратов.
Немедицинские методы лечения включают большое количество жидкости, чтобы мокрота оставалась эластичной и жидкой, а также успокаивала сухость в горле. Также помогает использование увлажнителя воздуха, а также вдыхание и употребление теплых жидкостей, таких как суп и чай. Пациентам следует избегать употребления алкоголя, поскольку он ослабляет иммунную систему организма, и молочных продуктов, поскольку они имеют тенденцию к сгущению слизи. 3
Натуральные средства могут быть довольно эффективными при облегчении кашля. Бромелайн – это фермент, содержащийся в ананасе, который обладает как противовоспалительными, так и муколитическими свойствами. Имбирь обладает противовоспалительными свойствами, а также полезен при астматическом или сухом кашле. Мед может покрыть горло и облегчить сухой кашель. Корень алтея и кора скользкого вяза образуют густое вещество, которое покрывает горло. Корень алтея доступен в Интернете и в магазинах здоровья в качестве ингредиента травяного сиропа от кашля, а также в виде сухой травы или чая в пакетиках. Полоскание соленой водой может уменьшить количество слизи и мокроты, тем самым уменьшая потребность в кашле. 4 Кора скользкого вяза продается в магазинах товаров для здоровья и в Интернете в виде капсул и порошка. 4
Бромелайн – это фермент, содержащийся в ананасе, который обладает как противовоспалительными, так и муколитическими свойствами. Имбирь обладает противовоспалительными свойствами, а также полезен при астматическом или сухом кашле. Мед может покрыть горло и облегчить сухой кашель. Корень алтея и кора скользкого вяза образуют густое вещество, которое покрывает горло. Корень алтея доступен в Интернете и в магазинах здоровья в качестве ингредиента травяного сиропа от кашля, а также в виде сухой травы или чая в пакетиках. Полоскание соленой водой может уменьшить количество слизи и мокроты, тем самым уменьшая потребность в кашле. 4 Кора скользкого вяза продается в магазинах товаров для здоровья и в Интернете в виде капсул и порошка. 4
Для облегчения кашля, вызванного ГЭРБ, могут потребоваться изменения в диете. Пациентам следует избегать напитков и продуктов, которые обычно вызывают ГЭРБ, включая алкоголь, кофеин, шоколад, цитрусовые, жирную и жареную пищу, чеснок и лук, мяту, специи и острую пищу, а также помидоры и продукты на основе томатов.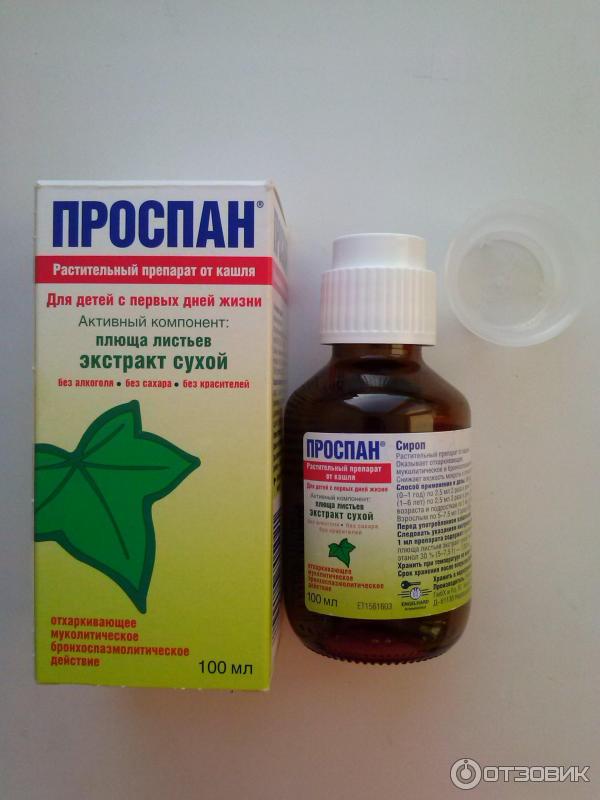 4
4
Безрецептурные препараты могут облегчить кашель.При сухом непродуктивном кашле хорошо подходит средство от кашля декстрометорфан. При продуктивном кашле отхаркивающее средство, такое как гвайфенезин, разжижает слизь в дыхательных путях, делая ее жидкой и способствуя ее отхождению. 3 Промывание носа или назальный спрей с солевым раствором могут помочь предотвратить кашель, вызванный сухостью в горле или постназальным выделением жидкости, за счет очистки задней стенки глотки. 3
Родители не должны использовать безрецептурные продукты от простуды и кашля, кроме солевого назального спрея, у детей в возрасте 2 лет.Кроме того, некоторые продукты от простуды и кашля потенциально могут быть использованы для злоупотребления. В некоторых штатах их приобретать разрешается только лицам от 18 лет и старше.
ОБРАЩЕНИЕ С МЕДИЦИНСКОЙ ПОМОЩЬЮ
Фармацевты должны посоветовать людям обращаться за медицинской помощью, если они испытывают усиливающийся кашель; боль в ухе; обострение любых хронических проблем с легкими, таких как астма и хроническая обструктивная болезнь легких; высокая температура; тяжелые или необычные симптомы простуды; или головная боль в носовых пазухах. 3
3
Людям следует немедленно обратиться за медицинской помощью, если они кашляют более 8 недель, испытывают улучшение при кашле и ухудшение или необъяснимую потерю веса при кашле, боль в груди или затрудненное дыхание при кашле, слюне. Кровь при кашле или рвота при кашле.
РАЗРЫВ МИФОВ
Пациенты проявляют гораздо больший интерес к своему собственному здоровью, чем когда-либо прежде. Это хорошо. К сожалению, множество ложной информации часто сбивает с толку и дезинформирует пациентов.
Ниже приведены некоторые из наиболее распространенных мифов, связанных с кашлем 5 :
- Все виды кашля заразны. Кашель от раздражения дыхательных путей, аллергии или астмы не заразен. С другой стороны, кашель, вызванный бактериальной или вирусной инфекцией, скорее всего, заразен.При кашле воздух и частицы могут выталкиваться из легких и горла со скоростью около 50 миль в час. 1 Таким образом, практикующие врачи должны напоминать пациентам о необходимости уменьшить распространение инфекции, следуя надлежащему протоколу кашля, мытья рук, чихания, использования салфеток и ношения маски.
 6
6 - Антибиотики лечат кашель. Кашель чаще всего вызывается вирусными инфекциями. Поскольку антибиотики убивают только бактерии, они редко влияют на кашель. Бронхит и пневмония – это 2 заболевания, вызываемые бактериями, симптомом которых является кашель.Следовательно, антибиотики могут оказаться эффективными.
- Горячий суп может вылечить кашель. Хотя горячий суп может уменьшить раздражение и успокоить горло, тем самым облегчая кашель, он никак не лечит респираторное заболевание, вызывающее кашель.
- Инфекции вызывают любой кашель. Периодический кашель не указывает на состояние здоровья или проблему. Однако частый кашель может быть признаком более серьезного раздражения горла. Это может быть или не быть связано с инфекцией.
- Прививки предотвратят кашель. Прививки не влияют на неинфекционные причины кашля. Вакцина против коклюша эффективна, особенно в течение первого года после вакцинации.
 Через 2 года эффект со временем уменьшается. Ежегодная вакцинация против гриппа поможет защитить от гриппа и связанного с ним кашля. Однако пациенты не могут быть полностью защищены.
Через 2 года эффект со временем уменьшается. Ежегодная вакцинация против гриппа поможет защитить от гриппа и связанного с ним кашля. Однако пациенты не могут быть полностью защищены.
ВЫВОДЫ
Фармацевты часто являются первой линией контакта с пациентами, поскольку они доверяют профессионалам и часто более доступны, чем другие поставщики медицинских услуг.У них есть возможность помочь пациентам с кашлем, зная, когда порекомендовать натуральные или безрецептурные средства, что также может снизить расходы на здравоохранение. Что еще более важно, фармацевты знают, когда порекомендовать пациенту обратиться за медицинской помощью или немедленной медицинской помощью. Фармацевты – одни из немногих, кто может взглянуть на истории болезни пациентов, чтобы узнать, принимают ли они какие-либо лекарства, вызывающие кашель, который в конечном итоге может быть доброкачественным или очень серьезным.
Кэтлин Кенни, PharmD, RPh , имеет более чем 25-летний опыт работы в качестве общественного фармацевта и является внештатным писателем по клинической медицине из Колорадо-Спрингс, штат Колорадо.

ССЫЛКИ
- Узнать о кашле. Веб-сайт Американской ассоциации легких. легких.org/lung-healthand-diseases/lung-disease-lookup/cough/learn-about-cough.html. Обновлено 13 марта 2018 г. Проверено 2 февраля 2020 г.
- Симптомы, причины и факторы риска кашля. Веб-сайт Американской ассоциации легких. light.org/lung-health-and-diseases/lung-disease-lookup/cough/cough-symptomscauses- sizes.html. Обновлено 11 июля 2019 г. Проверено 2 февраля 2020 г.
- Образование пациента: кашель или насморк, что принимать.Веб-сайт Университета Флориды. shcc.ufl.edu/services/primary-care/self-help-resources/health-care-info-online/patienteducation- cough-or-cold-what-to-take /. По состоянию на 11 февраля 2020 г.
- Леонард Дж. Что я могу сделать, чтобы избавиться от кашля? Сайт медицинских новостей сегодня. medicalnewstoday.com/articles/322394.php#tips-to-help-prevent-a-cold. Опубликовано 1 января 2020 г. Проверено 11 февраля 2020 г.
- 7 мифов о кашле.
 Сайт “Здоровье 24”. health34.com/Medical/Cough/News/ 7-migs-about-cough-20170508.Обновлено 23 октября 2017 г. Проверено 2 февраля 2020 г.
Сайт “Здоровье 24”. health34.com/Medical/Cough/News/ 7-migs-about-cough-20170508.Обновлено 23 октября 2017 г. Проверено 2 февраля 2020 г. - Кашель. Сайт Американского торакального общества. thoracic.org/patients/patientresources/ resources / cough.pdf. Доступ 2 февраля 2020 г.
Кашель у детей | Навигатор здоровья NZ
Кашель – важный рефлекс, который помогает очистить дыхательные пути от слизи. Это частый симптом у детей, особенно в возрасте до 5 лет. Кашель может звучать ужасно, но редко является признаком серьезного заболевания.
Пандемия COVID-19 |
Если у вас есть какие-либо респираторные симптомы, такие как кашель, боль в горле, одышка, насморк или потеря обоняния, с лихорадкой или без нее, оставайтесь в дома и позвоните своему GP или Healthline, посвященному COVID- 19 номер 0800 358 5453 , чтобы узнать, нужно ли вам проходить тестирование на COVID-19. |
Основные сведения о кашле у детей
- Многие дети кашляют при простуде и продолжают кашлять в течение 3 недель и более.
- Кашель обычно проходит сам по себе после отдыха и времени.
- Однако важно знать, когда вам следует обратиться к врачу по поводу кашля вашего ребенка (см. Красную рамку ниже).
- Существует множество причин кашля, и лечение зависит от причины.
- Большинство случаев кашля можно вылечить дома, дав ребенку отдохнуть и выпить много воды.
Немедленно обратитесь к врачу, если у вашего ребенка кашель, и: |
Позвоните по номеру 111, если кашель может быть вызван удушьем. Вам также следует обратиться к врачу, если у вашего ребенка кашель, который длился более 4 недель. Если вы беспокоитесь о кашле вашего ребенка и не знаете, что делать, позвоните в Healthline по номеру 0800 611 116. |
Какие бывают типы кашля?
Кашель часто называют влажным или сухим.
Влажный кашель: | Сухой кашель: |
|
|
Каковы причины кашля у детей?
Простуда или инфекции грудной клетки Дети младшего возраста обычно болеют от 6 до 12 инфекций верхних дыхательных путей ежегодно. Они могут группироваться в зимние месяцы. Если они находятся в детском саду, это может быть больше. Влажный грудной кашель может быть вызван инфекцией грудной клетки. Если он длится более 2 недель, нужно обратиться к врачу. Узнайте больше о простуде или инфекциях грудной клетки.
Они могут группироваться в зимние месяцы. Если они находятся в детском саду, это может быть больше. Влажный грудной кашель может быть вызван инфекцией грудной клетки. Если он длится более 2 недель, нужно обратиться к врачу. Узнайте больше о простуде или инфекциях грудной клетки.
Бронхиолит – распространенная вирусная инфекция грудной клетки у детей младше 12 месяцев. Подробнее о бронхиолите.
Поствирусный кашельУ некоторых детей может быть постоянный сухой кашель в течение 3 недель после вирусной инфекции. Поскольку у детей может быть много инфекций за год, это может показаться одной длительной инфекцией. Постоянный влажный кашель в течение более 4 недель – явление необычное, и вам следует обратиться к врачу.
Астма Кашель, связанный с астмой, обычно сухой и случается ночью, во время занятий спортом или ранним утром. Кашель при астме обычно связан с другими симптомами, такими как хрип, аллергия (экзема или сенная лихорадка) или астма или аллергия в семейном анамнезе.
Если кашель – единственный симптом, который есть у вашего ребенка, маловероятно, что это связано с астмой. Подробнее об астме у детей.
Воздействие дымаВторичный сигаретный дым обычно вызывает у детей кашель, даже если они здоровы.Убедитесь, что в помещении вашего ребенка не курят. Попросите всех посетителей и ванау курить на улице и не допускайте курения в машине.
Помогите семье / ванау и друзьям бросить курить. Позвоните по телефону службы экстренной помощи по телефону 0800 778 778. Узнайте, почему ваши дети не курят.
КоклюшЭто может начаться как простуда или грипп, но кашель не проходит и усиливается из-за спазмов кашля, которые могут длиться несколько недель. У младенцев это часто бывает серьезным, поэтому вакцинация так важна.Узнайте больше о коклюше.
Круп Это также может начаться как простуда или грипп, а через день или два может привести к лающему кашлю и хриповому дыханию.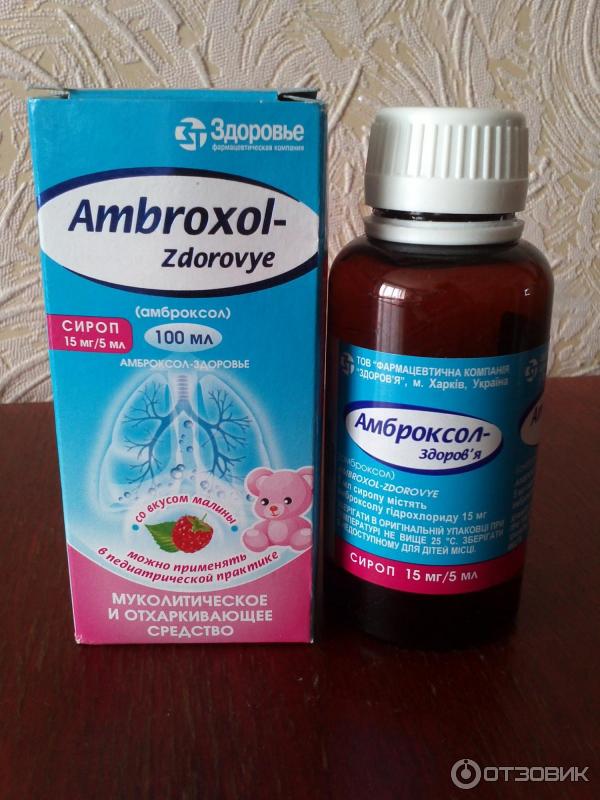 Подробнее о крупе
Подробнее о крупе
Если у вашего ребенка кашель, который длится более 4 недель, ему следует обратиться к врачу. Одним из серьезных заболеваний, которые следует учитывать, является бронхоэктазия. Если влажный, постоянный кашель не лечить, существует риск образования рубцов и необратимого повреждения легких.Подробнее о бронхоэктазах.
Вдыхание инородного тела
Кашель, удушье или затруднение дыхания, которое внезапно начинается, когда ребенок ест или играет, может быть вызван тем, что еда или другой предмет (инородное тело) вдыхают (вдыхают) его легкие. Это может быть немедленно опасно для жизни, поэтому позвоните по номеру 111, если у вашего ребенка проблемы с дыханием или он станет бледным или синим.
Уход за ребенком с кашлем
- Главное внимание уделяется тому, чтобы вашему ребенку было удобнее.Не существует лекарств для лечения наиболее распространенных вирусных причин кашля.
- Поощряйте отдых и дайте выпить побольше воды.

- Детям старше 12 месяцев мед может облегчить кашель.
- Втирание в виде пара можно наносить на грудь и спину. Тем не менее, существует мало научных доказательств того, насколько хорошо они работают, и их не рекомендуют детям младше 3 месяцев. Избегайте нанесения мази возле ноздри.
- Простые обезболивающие, такие как парацетамол (широко известный как «Памол» или «Панадол»), можно использовать для уменьшения боли или лихорадки и облегчения вашего ребенка.
- Следите за тем, чтобы в доме не было дыма, было тепло, чисто и сухо, это лучше всего для здоровья ваших детей.
Антибиотики не помогают при кашле, вызванном вирусной инфекцией
Антибиотики не помогают при кашле, вызванном вирусной инфекцией. Но если ваш врач обнаружит, что кашель вашего ребенка вызван бактериальной инфекцией в горле или груди, он может назначить антибиотики.
Можно ли применять детям лекарства от кашля?
Лекарства от кашля и простуды помогают уменьшить симптомы простуды, такие как насморк и кашель. Они не лечат инфекцию.
Они не лечат инфекцию.
Ингредиенты этих лекарств могут вызывать серьезные побочные эффекты у маленьких детей. Во избежание вреда:
- Безрецептурные лекарства от кашля и простуды не рекомендуются детям младше 6 лет
- Только те, которые отмечены как безопасные для детей, следует давать детям от 6 лет и старше.
Дополнительную информацию можно получить у фармацевта или в разделе «Лекарства от кашля и простуды – советы для родителей».
Узнать больше
По следующим ссылкам можно получить дополнительную информацию о кашле у детей. Имейте в виду, что на веб-сайтах из других стран может быть информация, отличная от рекомендаций Новой Зеландии.
Министерство здравоохранения от кашля, NZ
Cough KidsHealth, NZ
Номер ссылки
- Кашель у детей Auckland Regional HealthPathways, NZ, 2020
Отзыв от
Д-р Алиса Миллер обучалась на врача общей практики в Великобритании и работает в Новой Зеландии с 2013 года.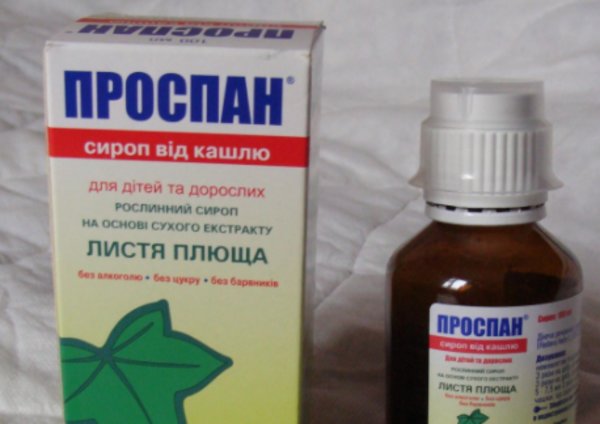 Она дополнительно занималась диабетом, сексуальным и репродуктивным здоровьем и медициной рака кожи. Она с нетерпением ждет дальнейшего изучения в Университете Отаго в области общественного здравоохранения, чтобы узнать, как мы можем уменьшить предотвратимые болезни и неравенство. Она дополнительно занималась диабетом, сексуальным и репродуктивным здоровьем и медициной рака кожи. Она с нетерпением ждет дальнейшего изучения в Университете Отаго в области общественного здравоохранения, чтобы узнать, как мы можем уменьшить предотвратимые болезни и неравенство. |
Информация для медицинских работников о кашле у детейСодержимое этой страницы будет наиболее полезно для врачей, таких как медсестры, врачи, фармацевты, специалисты и другие поставщики медицинских услуг. |
| Красные метки при кашле у детей |
|
Расследования
При остром кашле оцените риск и сделайте тест на COVID-19 в соответствии с последними рекомендациями Министерства здравоохранения (COVID-19: Информация для медицинских работников, Министерство здравоохранения, Новая Зеландия, 2020 г. ):
):
Другие исследования, которые следует рассмотреть у детей с кашлем:
- Рентген грудной клетки – редко показан при кашле в учреждении первичной медицинской помощи, за некоторыми исключениями.Показания включают:
- Однозначные клинические признаки пневмонии
- Возможно вдыхание инородного тела
- Большинство ложится в грудное трахеобронхиальное дерево.
- Нужны фильмы на полном вдохе и выдохе, чтобы продемонстрировать захват или схлопывание воздуха.
- При астме или бронхиолите, только если:
- диагноз неясен.
- тяжелый приступ, не отвечающий на стандартную терапию.
- Обратите внимание, что очаговые признаки с лихорадкой или без нее, скорее всего, связаны со слизистой пробкой и вирусным заболеванием, а не с пневмонией.
- FBC – указывается, если кашель связан с задержкой роста, ночным потоотделением или подозрением на серьезное заболевание. Практически никогда не показан здоровым детям с хроническим кашлем.

- Спирометрия у детей старшего возраста
- Микробиологический анализ мокроты у ребенка старшего возраста, если продуктивный
Дальнейшие исследования будут проводиться в учреждениях вторичной медицинской помощи.
Когда направлять ребенка с кашлем
Следующая информация о кашле у детей поступает из Оклендского регионального центра здравоохранения (по состоянию на январь 2021 г.):
- Запросите педиатрическое обследование в острой форме, если:
- любые красные флаги
- семейный анамнез туберкулеза или недавно прибывшие из лагеря беженцев.
- подозрение на вдыхание инородного тела после рентгена грудной клетки.
- Запросите педиатрическое обследование без острой болезни, если
- Обычный спусковой механизм или связь с кашлем, например, с кормлением.
- постоянные приступы удушья или рвоты с кашлем.
- аномальные результаты обследования, указывающие на серьезное заболевание (например, дубинку, анемию, плохой набор веса).

- подозрение на трахеомаляцию или бронхомаляцию.
- подозрение на бронхоэктаз.
- подозрение на кистозный фиброз.
- важных результатов рентгенологического исследования грудной клетки, кроме острой инфекции.
- кашляет> 4 недель, и вы не поставили точный диагноз.
- Если необходимость в госпитализации неясна, обратитесь за консультацией к педиатру.
- Обсудите с местной командой общественного здравоохранения, если:
- кашель возникает после заражения легочным туберкулезом у взрослых.
- недавно в лагере беженцев.
Клинические ресурсы
Оценка и лечение COVID-19 у детей Окленд Regional HealthPathways, NZ, 2020
Кашель у детей Auckland Regional HealthPathways, NZ, 2020
Cough Starship Clinical Guidelines, NZ, 2019
Кашель у детей рецидивирующий или постоянный кашель у детей младше 5 лет Обучение BMJ, Модули Королевского новозеландского колледжа врачей общей практики (требуется регистрация)
Влияние меда, декстрометорфана и отсутствия лечения на ночной кашель JAMA Pediatrics
Кашель у детей: когда это имеет значение? Обзоры органов дыхания у детей
Синдром гиперчувствительности хронического кашля BioMed Central
Regional HealthPathways NZ
Доступ к следующим региональным каналам связи локализован для каждого региона, и доступ ограничен поставщиками медицинских услуг. Если вы не знаете данные для входа, обратитесь в DHB или PHO для получения дополнительной информации:
Если вы не знаете данные для входа, обратитесь в DHB или PHO для получения дополнительной информации:
Хронический кашель: следите за «красными флажками»
Хронический кашель у детей, как бы он ни был сложен, представляет собой диагностические и лечебные проблемы, которые осложняются нехваткой достоверных данных и, зачастую, беспокойством благонамеренных родителей.
Важный защитный механизм для очистки дыхательных путей и сигнализации о наличии инфекции верхних дыхательных путей (URTI), кашель представляет собой наиболее частую причину посещения педиатра в Соединенных Штатах. 1 Однако поиск основной этиологии часто оказывается бесплодным, а в других случаях множественные этиологии могут перекрываться, что затрудняет диагностику и лечение. Однако практический подход фокусируется на симптомах, вызывающих тревогу, которые помогают указать путь к подходящим стратегиям лечения независимо от диагноза.
Хронический кашель Рефлекс кашля возникает, когда вдыхаемые, вдыхаемые или производимые на месте предметы активируют сенсорные нервы, расположенные по всему дыхательному пути. Эти афферентные нервы сообщаются со стволом мозга, который сигнализирует двигательным нервам, которые активируют дыхательные мышцы, вызывая характерную реакцию кашля.
Эти афферентные нервы сообщаются со стволом мозга, который сигнализирует двигательным нервам, которые активируют дыхательные мышцы, вызывая характерную реакцию кашля.
Часто кашель нормальный. Здоровые дети школьного возраста обычно кашляют от 10 до 34 раз в день. 2 Однако вызывает беспокойство хронический кашель, который для практических целей большинство экспертов определяют как кашель продолжительностью более 4 недель, 3 на основании ожидаемой продолжительности острых ИВДП, которые представляют собой наиболее частую причину кашля у взрослых и людей. дети.Кашель, связанный с типичными вирусными ИВДП, длится от 14 до 21 дня.
Рекомендуется: Федеральные органы принимают участие в войнах за вакцины
Поскольку наиболее острый (продолжающийся более 3 недель) и подострый (продолжающийся от 3 до 8 недель) кашель у взрослых и детей сигнализирует о вирусных ИВДП, они не требуют специальной диагностической оценки. У здоровых детей этот кашель возникает из-за преходящих ситуаций, которые, скорее всего, проходят самостоятельно.
Однако последствия вирусных инфекций дыхательных путей могут включать усиление чувствительности кашлевого рефлекса (CRS), что может спровоцировать кашель спустя долгое время после того, как инфекция прошла.
Другие состояния, связанные с повышенным уровнем СВК, включают астму, гастроэзофагеальную рефлюксную болезнь (ГЭРБ, хотя и в незначительной степени) и терапию ингибиторами ангиотензин-превращающего фермента.
Когда беспокоитьсяДетям, у которых гиперчувствительность к кашлевому рефлексу сохраняется более 3 недель, может потребоваться обследование. Кроме того, следует обследовать всех детей с кашлем, продолжающимся более 8 недель.
За пределами СВР и садовых ИВДП другие формы патологического стойкого кашля у детей могут быть связаны с более тяжелыми, прогрессирующими заболеваниями и / или структурными аномалиями.Такие случаи требуют тщательной оценки, чтобы гарантировать, что основные проблемы правильно выявлены и, насколько это возможно, решены. В таблице перечислены характеристики кашля и связанные с ними симптомы, которые должны вызывать эти красные флажки.
В таблице перечислены характеристики кашля и связанные с ними симптомы, которые должны вызывать эти красные флажки.
K
Ей вопросы, которые нужно задатьХотя несколько этиологий могут пересекаться, следующие вопросы 1 могут помочь определить этиологию конкретного кашля:
· Когда и как он начался?
· Является ли кашель изолированным симптомом; если нет, то какие еще симптомы существуют?
· Каков характер или качество кашля? Насколько это разрушительно?
· Что вызывает кашель?
· В какое время (а) возникает кашель?
· Есть ли в семейном анамнезе респираторные, аллергические или инфекционные заболевания?
· Курит ли ребенок (или родители)? Есть ли доказательства наличия в доме загрязнителей окружающей среды?
· Какие методы лечения были опробованы и каковы их эффекты?
· Какие лекарства, если таковые имеются, принимает ребенок?
· Сколько лет ребенку?
ДАЛЕЕ: Этиология хронического кашля
Возраст указывает путь Хотя дифференциальный диагноз хронического детского кашля весьма разнообразен, возраст ребенка может помочь сузить область исследования. В связи с этим, три основных причины хронического кашля у взрослых и детей старшего возраста – синдром заложенности верхних дыхательных путей (ранее называвшийся синдромом постназальной капельницы), астма и ГЭРБ – редко поражают детей дошкольного возраста.
В связи с этим, три основных причины хронического кашля у взрослых и детей старшего возраста – синдром заложенности верхних дыхательных путей (ранее называвшийся синдромом постназальной капельницы), астма и ГЭРБ – редко поражают детей дошкольного возраста.
В 2 исследованиях с участием детей, средний возраст которых составлял 9,2 года и 8,4 года, соответственно, UACS, астма и ГЭРБ составили 83% и 69% случаев соответственно. 4,5 И наоборот, на эти диагнозы приходилось всего 9% случаев в аналогичном обзоре с участием детей, средний возраст которых составлял 2 года.6 лет. 6 В этом исследовании стойкий бактериальный бронхит (ПББ), постинфекционные причины и бронхоэктазы (непоправимое структурное повреждение стенки дыхательных путей) составили 68% случаев. В 2 обзорах с участием детей старшего возраста соответствующие общие суммы для этих 3 диагнозов составили 5% и 40% (последний включал ПБД, 35%), соответственно.
Подробнее: Интраназальное обезболивание для детей
Кроме того, у младенцев и детей младшего возраста причины кашля чаще включают аспирацию инородного тела и аномалии верхних дыхательных путей, нижних дыхательных путей и желудочно-кишечного тракта по сравнению с инфекционными агентами и привычным кашлем которые преобладают у детей старшего возраста и подростков. 1
1
Специфические этиологии кашля, с которыми, вероятно, могут столкнуться врачи, включают:
Синдром заложенности верхних дыхательных путей – Этот синдром включает различные типы заболеваний риносинуса, в частности аллергический или неаллергический ринит. которые могут вызвать кашель. Диагностические критерии включают постназальное выделение, выделения из носа и прочистку горла, вызванные риносинуситом. Самостоятельно или вместе с другими субъектами UACS является наиболее частой причиной кашля у взрослых и детей старшего возраста.Это особенно связано с ночным кашлем. Что касается хронического синусита, хроническое воспаление носовых пазух не всегда выявляется при обычном рентгене.
Asthma- Это состояние, являющееся основной причиной обращения в отделение неотложной помощи у детей, вызывает признаки и симптомы, включая частый прерывистый кашель, а также хрипы или свистки при выдохе, одышку, застой в груди, стеснение или боль. 7 При рассмотрении астмы у детей в возрасте от 2 до 4 лет Модифицированный прогнозный индекс астмы 8 является очень сильным показателем.
7 При рассмотрении астмы у детей в возрасте от 2 до 4 лет Модифицированный прогнозный индекс астмы 8 является очень сильным показателем.
Вариант с кашлем, астма – В этом варианте, который редко встречается у младенцев, кашель может быть основным или единственным симптомом. У детей без повторяющихся хрипов в анамнезе это состояние часто недооценивается. Поскольку он редко поддается лечению лекарствами от астмы, точный диагноз имеет решающее значение.
Стойкий бактериальный бронхит- Плохо охарактеризованный в медицинской литературе, ПБД не диагностируется и часто ошибочно диагностируется как астма. Ключевые характеристики включают интенсивную нейтрофильную воспалительную реакцию дыхательных путей, выявленную при бронхоскопии. 9 Наиболее частыми возбудителями являются Streptococcus pneumoniae, Haemophilus influenzae, и Moraxella catarrhalis . Дети с ПБД имеют нормальную адаптивную иммунную функцию, но повышенную реактивность врожденной иммунной системы. 9 При отсутствии лечения у некоторых детей с ПБД развивается хроническое гнойное заболевание легких, предшественник бронхоэктазов.
9 При отсутствии лечения у некоторых детей с ПБД развивается хроническое гнойное заболевание легких, предшественник бронхоэктазов.
Рефлюкс / ГЭРБ- Теоретически интраэзофагеальный рефлюкс, ларингофарингеальный рефлюкс и микроаспирация могут спровоцировать кашель.Более того, ГЭРБ и аспирация обычно возникают у младенцев и, в меньшей степени, у детей. Однако связь между рефлюксом и кашлем у детей, особенно у детей младшего возраста, в лучшем случае незначительна. Существует мало убедительных доказательств того, что ГЭРБ обычно вызывает изолированный хронический кашель у детей. 3
Подробнее: Встреча с растущими ценами на вакцины
Привычный кашель – Этот резкий, сухой, гудящий, повторяющийся кашель обычно возникает после простой вирусной инфекции.Хотя взрослые могут считать привычку кашлять разрушительной, детей с заболеванием обычно не беспокоят. Привычный кашель исчезает при отвлечении внимания и во время сна.
Коклюшные, коклюшоподобные и микоплазменные инфекции – Кашель (с другими симптомами или без них), продолжающийся более 6 недель, может сигнализировать об одном из этих состояний, трех основных инфекционных причинах кашля. Для их исключения, что особенно важно при коклюше, который последние два десятилетия был близок к эпидемии, необходимы лабораторные исследования.
Бронхомаляция / трахеомаляция- Коллапс стенок трахеи или бронхов вызывает такие симптомы, как обструкция воздушного потока и хрипы, стридор или и то, и другое.
Муковисцидоз (МВ) – Признаки включают проблемы с дыханием, постоянный кашель, хрипы и легочные инфекции, а также аномалии развития, такие как удары пальцами, выпадение прямой кишки и полипы носа или пазух.
Эозинофильный бронхит – Возникающий в результате аллергической реакции, это заболевание проявляется у некурящих как кортикостероидный хронический кашель с признаками воспаления дыхательных путей, но без аномалий воздушного потока, характерных для астмы.
ДАЛЕЕ: алгоритм оценки
Специфический и неспецифический кашельКонцепция специфического и неспецифического кашля лежит в основе рекомендаций Американского колледжа грудных врачей по диагностике и лечению хронического кашля у детей. 10,11 Если неспецифический, обычно сухой кашель является единственным или преобладающим симптомом. У ребенка нет признаков более проблемной этиологии. Вирусные инфекции и повышенный СВК являются причиной многих случаев неспецифического кашля.
К счастью, в большинстве случаев неспецифический кашель проходит спонтанно. 12 Специфический кашель, с другой стороны, связан с основным респираторным или системным заболеванием, которое требует дальнейшего исследования, обычно в соответствии с направлением, предлагаемым сопутствующими симптомами, рентгеновскими снимками и результатами лабораторных исследований. Среди этих маркеров частый (ежедневный) влажный кашель является наиболее надежным клиническим признаком конкретного кашля. 1
1
В педиатрических отчетах влажный или влажный (также называемый продуктивным) кашель был связан с астмой, воздействием табачного дыма и эндобронхиальной бактериальной инфекцией. 13,14 Точно так же лающий или медный кашель в младенчестве или детстве может сигнализировать о крупе (или, только в младенчестве, о трахеомаляции или других анатомических аномалиях дыхательных или желудочно-кишечного тракта).
Дополнительные признаки специфического кашля у детей, основанные на анамнезе и физикальном обследовании, включают аускультативные данные (хрипы или хрипы), сердечные аномалии (включая шумы) и иммунную недостаточность.
Алгоритм оценкиРанее опубликованный алгоритм (рисунок 1 и рисунок 2) для оценки детей с хроническим кашлем основывается на признаках, симптомах и анамнезе, чтобы направлять расследование в отношении конкретной или неспецифической причины и, по возможности, соответствующее лечение. 15
Что касается диагностических стратегий и процедур, все дети с хроническим кашлем должны пройти следующие меры:
· Тщательное систематическое обследование, включая тщательный сбор анамнеза, для выявления возможных причин аллергии или хронической инфекции;
· Рентген грудной клетки для проверки на аномалии сердца, легких и других структур.
Рекомендуется: Существенная обновленная информация о муковисцидозе
По усмотрению педиатра также могут быть указаны следующие тесты:
· Компьютерная томография (КТ) – При подозрении на бронхоэктаз или интерстициальное заболевание легких для подтверждения любого диагноза требуется КТ грудной клетки без контраста.Для пациентов со стойкими симптомами верхних дыхательных путей, ограниченная компьютерная томография носовых пазух, если она нормальная, является наиболее полезной для исключения внутреннего заболевания носовых пазух. Однако интерпретируйте результаты осторожно, потому что у бессимптомных детей обычно возникают аномалии сканирования пазух.
· Тестирование функции легких – Большинство детей в возрасте 6 лет и старше, а некоторые даже в возрасте 3 лет могут успешно пройти спирометрию. 10 При использовании бронходилататора спирометрия, показывающая обратимую обструкцию дыхательных путей (улучшение объема форсированного выдоха по крайней мере на 12% за 1 секунду) свидетельствует об астме. И наоборот, пациентам с нормальной спирометрией требуется более продвинутое тестирование, такое как метахолиновая проба, которая наиболее полезна при отрицательном результате. Если пациенты с ненормальной функцией легких не реагируют на бронходилататоры или ингаляционные кортикостероиды (ICS), рассмотрите следующие этиологии:
И наоборот, пациентам с нормальной спирометрией требуется более продвинутое тестирование, такое как метахолиновая проба, которая наиболее полезна при отрицательном результате. Если пациенты с ненормальной функцией легких не реагируют на бронходилататоры или ингаляционные кортикостероиды (ICS), рассмотрите следующие этиологии:
· Бронхоэктазия;
· Аспирация;
· Интерстициальная болезнь легких;
· Хроническая инфекция;
· Структурные аномалии дыхательных путей;
· Сердечная этиология.
· Измерения воспаления дыхательных путей – Обнаружение более 2% эозинофилов на поле высокого увеличения (с использованием индуцированных образцов мокроты для получения наиболее надежных результатов) может подтвердить диагноз астмы и предсказать реакцию на ICS. 16 И наоборот, дети, у которых в анамнезе не было свистящего дыхания, обратимой обструкции дыхательных путей или повышенных маркеров воспаления дыхательных путей, вероятно, не страдали астмой.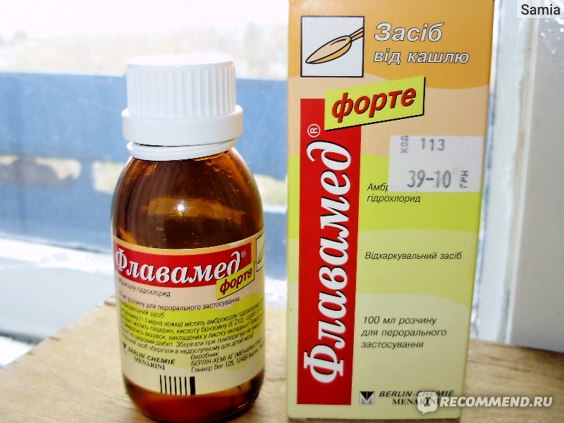
· Лабораторные исследования- Эксперты считают лабораторные исследования полезными для исключения инфекционных причин, иммунодефицита и МВ при хроническом кашле у детей.Необходимо количественно измерить иммуноглобулины у всех детей с постоянным кашлем, вызванным рецидивирующими бактериальными инфекциями. И наоборот, исследование pH-зонда может помочь диагностировать гастроэзофагеальный рефлюкс (с аспирацией или без), и все чаще рекомендуются исследования импеданса для оценки некислотного рефлюкса. Гибкая бронхоскопия может помочь выявить аномалии дыхательных путей, хроническую инфекцию или аспирацию (с оставшимся инородным телом или без него) у детей. Наконец, всегда обследуйте детей с хроническим продуктивным гнойным кашлем на предмет бронхоэктазов и для выявления поддающихся лечению основных причин, таких как МВ и иммунодефицит. 3
ДАЛЕЕ: Лечение хронического кашля
Лечение хронического кашля По возможности, лечение детского кашля требует устранения основной этиологии. Однако при хроническом неспецифическом кашле врачи часто пробуют эмпирические методы лечения.
Однако при хроническом неспецифическом кашле врачи часто пробуют эмпирические методы лечения.
Синдром заложенности верхних дыхательных путей – В отличие от взрослых, антигистаминные препараты (отдельно или в сочетании с противоотечными средствами, декстрометорфаном или кодеином) практически не влияют на детский кашель или нарушения сна, связанные с ночным кашлем.Однако при аллергическом рините педиатрические отчеты выявили значительные улучшения от перорального приема цетиризина, терфенадина и мометазона в виде назального спрея. 17-19 Если пациент с хроническим синуситом реагирует на пероральные антибиотики, но симптомы возвращаются после прекращения лечения, рассмотрите возможность введения дозы от 3 до 4 недель вместо обычных 10 дней.
Asthma- Терапия кашля, связанного с астмой, соответствует руководящим принципам лечения астмы с учетом возраста. 20 Нет данных в поддержку эмпирического использования бета-адренергических бронходилататоров, антихолинергических средств, теофиллина или модификаторов лейкотриена при хроническом неспецифическом кашле у детей. Поэтому установление диагноза астмы имеет решающее значение. Для детей с изолированным сухим кашлем, подозрительным на астму, эксперты рекомендуют эмпирическое испытание ИКС (флутиказон, от 200 до 400 мкг / день; или будесонид или эквивалент, от 400 до 800 мкг / день) продолжительностью от 2 до 12 недель. При правильной технике ингаляции большинство пациентов реагируют в течение 4 недель. Наличие кашля множественной этиологии может отсрочить ответ на терапию, если не устранить все причины должным образом. Кроме того, необходимо периодически пересматривать терапию и прекращать ее у неотзывчивых пациентов.
Поэтому установление диагноза астмы имеет решающее значение. Для детей с изолированным сухим кашлем, подозрительным на астму, эксперты рекомендуют эмпирическое испытание ИКС (флутиказон, от 200 до 400 мкг / день; или будесонид или эквивалент, от 400 до 800 мкг / день) продолжительностью от 2 до 12 недель. При правильной технике ингаляции большинство пациентов реагируют в течение 4 недель. Наличие кашля множественной этиологии может отсрочить ответ на терапию, если не устранить все причины должным образом. Кроме того, необходимо периодически пересматривать терапию и прекращать ее у неотзывчивых пациентов.
Стойкий бактериальный бронхит- В данном случае препаратом выбора является либо амоксициллин и клавуланат (90 мг / кг / день компонента амоксициллина), либо цефалоспорин (дозировка зависит от продукта). Из-за высокой частоты повторного появления бактерий, требующих повторного курса терапии, начальная терапия должна длиться не менее 3 недель.
Гастроэзофагеальная рефлюксная болезнь – Полезные методы лечения детей включают ингибиторы протонной помпы, прокинетические агенты и антагонисты h3. 21 Однако данные об эффективности лечения хронического неспецифического кашля у детей с помощью эмпирической терапии ГЭРБ остаются неубедительными.
21 Однако данные об эффективности лечения хронического неспецифического кашля у детей с помощью эмпирической терапии ГЭРБ остаются неубедительными.
Привычный кашель – Привычный кашель, который отличается от психогенного кашля и кашлевого тика, обычно поддается поведенческой терапии, такой как самогипноз, биологическая обратная связь или терапия внушениями. Также важно прекратить прием ненужных лекарств от астмы, за которую часто ошибочно принимают привычный кашель.
Подробнее: Пульсовая оксиметрия, пятый показатель жизненно важных функций
Pertussis- Лабораторные тесты, включающие посевы, серологические исследования и методы полимеразной цепной реакции, могут подтвердить диагноз Bordetella pertussis .У младенцев и других пациентов с многообещающей историей болезни настоятельно рекомендуется начать лечение в ожидании результатов. Рекомендуемые средства включают азитромицин, кларитромицин и эритромицин. Также можно использовать триметоприм сульфаметоксазол. 22
22
Трахеомаляция / бронхомаляция- Большинство детей перерастают трахеомаляцию. В большинстве случаев требуется только консервативное лечение: увлажнение воздуха, физиотерапия, медленное кормление и антибиотики для борьбы с инфекциями. 23
Муковисцидоз – Это состояние требует пожизненного многопрофильного лечения для решения респираторных, пищеварительных и психосоциальных проблем. 24
Эозинофильный бронхит – Этот кашель обычно реагирует на ИКС, однако иногда пациентам может потребоваться длительный прием преднизона. 25
Общие меры Если в анамнезе или обследовании выявляются обостряющие факторы, такие как аллергены или курение, семьи пациентов должны исключить или минимизировать эти факторы, где это возможно. Точно так же лекарства от кашля, отпускаемые без рецепта, не показали почти никакой пользы, кроме эффекта плацебо, у детей. Поскольку декстрометорфан и кодеин связаны со значительной заболеваемостью и, в редких случаях, со смертностью, Американская академия педиатрии не рекомендует лечить любой тип кашля этими препаратами. Часто клиницистам также приходится объяснять родителям необходимость терпения. Даже при соответствующем лечении некоторым пациентам с хроническим кашлем требуется до 12 недель лечения, чтобы почувствовать облегчение.
Поскольку декстрометорфан и кодеин связаны со значительной заболеваемостью и, в редких случаях, со смертностью, Американская академия педиатрии не рекомендует лечить любой тип кашля этими препаратами. Часто клиницистам также приходится объяснять родителям необходимость терпения. Даже при соответствующем лечении некоторым пациентам с хроническим кашлем требуется до 12 недель лечения, чтобы почувствовать облегчение.
Распространенный у детей кашель, как правило, свидетельствует о купирующейся респираторной инфекции.Однако кашель, который продолжается более 8 недель или который, возможно, указывает на серьезный основной диагноз, требует тщательного обследования, включая, по крайней мере, тщательный сбор анамнеза и физикальное обследование, рентген грудной клетки и (у здоровых детей) спирометрию.
Когда появляется конкретный диагноз, эта этиология должна определять решение о лечении. В случае неспецифического кашля используйте имеющиеся доказательства для проведения эмпирического исследования. В таких случаях может помочь охарактеризовать кашель как влажный (предлагая антибиотики при возможном ПБД или синусите) или как сухой (предполагающий ICS при возможной астме).При любом хроническом кашле необходимо также учитывать и, при необходимости, устранять влияние факторов окружающей среды и родительского отношения, эмоций и ожиданий.
В таких случаях может помочь охарактеризовать кашель как влажный (предлагая антибиотики при возможном ПБД или синусите) или как сухой (предполагающий ICS при возможной астме).При любом хроническом кашле необходимо также учитывать и, при необходимости, устранять влияние факторов окружающей среды и родительского отношения, эмоций и ожиданий.
ССЫЛКИ
1. Goldsobel AB, Chipps BE. Кашель у детей. Дж. Педиатр . 2010; 156 (3): 352-358.
2. Маньярд П., Буш А. Сколько кашля является нормальным? Арч Дис Детский . 1996; 74 (6): 531-534.
3. Чанг А.Б., Гломб В.Б. Рекомендации по оценке хронического кашля в педиатрии: клинические рекомендации ACCP, основанные на фактических данных. Сундук . 2006; 129 (1 доп.): 260С-283С.
4. Khoshoo V, Edell D, Mohnot S, Haydel R Jr, Saturno E, Kobernick A. Сопутствующие факторы у детей с хроническим кашлем. Сундук . 2009; 136 (3): 811-815.
5. Асилсой С. , Байрам Э., Агин Х. и др. Оценка хронического кашля у детей. Сундук . 2008; 134 (6): 1122-1128.
, Байрам Э., Агин Х. и др. Оценка хронического кашля у детей. Сундук . 2008; 134 (6): 1122-1128.
6. Марчант Дж. М., Мастерс И.Б., Тейлор С.М., Кокс, Северная Каролина, Сеймур Дж. Дж., Чанг А.Б. Оценка и исходы у маленьких детей с хроническим кашлем. Сундук . 2006; 129 (5): 1132-1141.
7. Клиника Мэйо. Детская астма. Доступно по адресу: http://www.mayoclinic.org/diseases-conditions/childhood-asthma/basics/symptoms/con-20028628. Опубликовано 5 марта 2013 г. По состоянию на 13 февраля 2015 г.
8. Гильберт Т.В., Морган В.Дж., Зейгер Р.С. и др. Атопические характеристики детей с повторяющимся хрипом с высоким риском развития астмы у детей. J Allergy Clin Immunol . 2004; 114 (6): 1282-1287.
9.Марчант Дж. М., Гибсон П. Г., Гриссел Т. В., Тимминс Н. Л., Мастерс IB, Чанг А. Б.. Проспективная оценка затяжного бактериального бронхита: воспаление дыхательных путей и активация врожденного иммунитета. Педиатр Пульмонол . 2008; 43 (11): 1092-1099.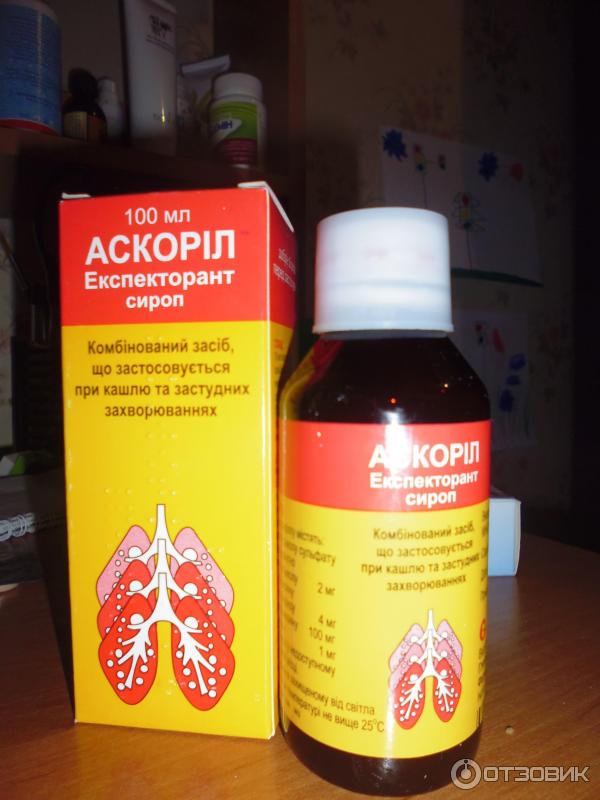
10. Ирвин Р.С., Бауманн М.Х., Болсер Д.К. и др.: Американский колледж грудных врачей (ACCP). Диагностика и лечение кашля. Краткое изложение: клинические рекомендации ACCP, основанные на фактических данных. Сундук . 2006; 129 (1 доп.): 1С-23С.
11.Марчант Дж. М., Мастерс IB, Тейлор С. М., Чанг А.Б. Полезность признаков и симптомов хронического кашля в прогнозировании конкретной причины у детей. Грудь . 2006; 61 (6): 694-698.
12. Брук AM, Lambert PC, Burton PR, Clarke C, Luyt DK, Simpson H. Рецидивирующий кашель: естественная история и значение в младенчестве и раннем детстве. Педиатр Пульмонол . 1998; 26 (4): 256-261.
13. Картер Э. Р., Деблей Дж. С., Реддинг Г. Р.. Хронический продуктивный кашель у школьников: распространенность и ассоциации с астмой и воздействием табачного дыма в окружающей среде. Кашель . 2006; 2: 11.
14. Чанг А.Б., Реддинг Г.Дж., Эверард М.Л. Хронический влажный кашель: затяжной бронхит, хронические гнойные заболевания легких и бронхоэктазы. Педиатр Пульмонол . 2008; 43 (6): 519-531.
Педиатр Пульмонол . 2008; 43 (6): 519-531.
15. Чиппс Б. Что мне делать с этим ребенком с хроническим кашлем ?: Проблемно-ориентированный подход к обучению. Представлено на: Национальной конференции и выставке Американской академии педиатрии 2014, 11-14 октября 2014 г .; Сан-Диего, Калифорния.
16. Spahn JD.Биомаркеры астмы в мокроте. Immunol Allergy Clin North Am . 2007; 27 (4): 607-622.
17. Чипранди Дж., Тоска М., Рикка В. и др. Цетиризин лечение аллергического кашля у детей с аллергией на пыльцу. Аллергия . 1997; 52 (7): 752-754.
18. Чипранди Г., Тоска М.А., Юдис А., Бускаглия С., Фасче Л., Каноника Г.В. Терфенадин при хроническом аллергическом кашле у детей. Аллергия . 1992; 47 (1): 60-61.
19. Гавчик С., Гольдштейн С., Преннер Б., Джон А.Облегчение кашля и назальных симптомов, связанных с аллергическим ринитом, с помощью назального спрея мометазона фуроата. Ann Allergy Asthma Immunol . 2003; 90 (4): 416-421.
20. Национальный институт сердца, легких и крови. Национальная программа образования и профилактики астмы. Отчет экспертной комиссии 3. Руководство по диагностике и лечению астмы. Публикация NIH № 08-5846. Доступно по адресу: http://www.nhlbi.nih.gov/files/docs/guidelines/asthsumm.pdf. Опубликовано в октябре 2007 г. Проверено 13 февраля 2015 г.
21. Рудольф С.Д., Мазур Л.Дж., Липтак Г.С. и др .; Североамериканское общество детской гастроэнтерологии и питания. Рекомендации по оценке и лечению гастроэзофагеального рефлюкса у младенцев и детей: рекомендации Североамериканского общества детской гастроэнтерологии и питания. J Педиатр Гастроэнтерол Нутр . 2001; 32 приложение 2: S1-31.
22. Центры по контролю и профилактике заболеваний. Коклюш (коклюш). Доступно по адресу: http://www.cdc.gov/pertussis/clinical/treatment.html. Проверено 28 августа 2013 г. Проверено 13 февраля 2015 г.
23. Schwartz DS. Лечение и лечение трахеомаляции. Доступно по адресу: http://emedicine. medscape.com/article/426003-treatment. Обновлено 23 марта 2014 г. Проверено 13 февраля 2015 г.
medscape.com/article/426003-treatment. Обновлено 23 марта 2014 г. Проверено 13 февраля 2015 г.
24. Healthwise; WebMD. Обзор лечения кистозного фиброза. Доступно по адресу: http://www.webmd.com/children/tc/cystic-fibrosis-treatment-overview. Обновлено 18 июля 2013 г. Проверено 13 февраля 2015 г.
25. Brightling CE. Хронический кашель из-за неастматического эозинофильного бронхита: клинические рекомендации ACCP, основанные на фактических данных. Сундук . 2006; 129 (1 доп.): 116С-121С.
Г-н Йезитус – писатель-медик из Колорадо. Ему нечего раскрывать в отношении аффилированности или финансовых интересов в каких-либо организациях, которые могут иметь интерес в любой части этой статьи. Доктор Чиппс, Столичный центр аллергии и респираторных заболеваний, Сакраменто, Калифорния, является консультантом Genentech, AstraZeneca, GlaxoSmithKline, Novartis, Merck и Meda, а также входит в состав спикеров каждой из этих компаний.
Женщина 80 лет обратилась с жалобой на сухой кашель и прогрессирующую одышку.
 дыхания за 3 года
дыхания за 3 годаДело 008: Более старый женщина жалуется на сухой кашель и одышку.
Авторы: Томас Ю.К. Чан, доктор медицинских наук, FRCP
Дэвид Чанг, доктор медицины, FRCPC
Место работы: Китайский университет Гонконга
В клинику обратилась женщина 67 лет. впервые с коварным началом сухого непродуктивного кашля и прогрессирующим одышка за последние 12 месяцев.Ее способность к упражнениям дегенерировал до полудрада по лестнице из-за одышки. Она никогда не курила и не принимал никаких обычных лекарств, кроме травяного чая один раз в неделю, предписанного китайский травник для очистки легких. Раньше она работала продавцом в магазине. универмага, пока она не вышла на пенсию в возрасте 55 лет. аллергия.
При обследовании обнаружена пациентка с несколько худым весом, выглядящая старше своего возраста.
У нее не было респираторного дистресса, но было очевидно, что у нее тахипноэ с
частота дыхания 24 вдоха / мин. Было небольшое трение пальцами, но нет
центральный или периферический цианоз. Расширение груди уменьшено с двух сторон.
При аускультации выявлены мелкие инспираторные хрипы над основанием легких. В
Яремное венозное давление (JVP) было оценено как нормальное, и не было зависимого
отек.
Было небольшое трение пальцами, но нет
центральный или периферический цианоз. Расширение груди уменьшено с двух сторон.
При аускультации выявлены мелкие инспираторные хрипы над основанием легких. В
Яремное венозное давление (JVP) было оценено как нормальное, и не было зависимого
отек.
1. Что такое дифференциальный диагноз?
Дифференциал Диагностика включает все причины одышки, которая прогрессирует в начале от месяцев до лет:
о Хроническое заболевание легких любого причина, в том числе хроническая обструктивная болезнь легких (ХОБЛ), соединительная заболевание тканей (например,г. ревматоидный артрит), фиброз легких, саркоидоз, пневмонкониоз.
о Хроническая сердечная недостаточность от любого причина.
о Ограничение грудной стенки движение (например, деформации, анкилозирующий спондилит).
о Анемия.
о Нервно-мышечное заболевание.
2. Какие лабораторные исследования вы бы заказали в качестве
первый шаг в исследовании этого пациента?
Какие лабораторные исследования вы бы заказали в качестве
первый шаг в исследовании этого пациента?
Помимо общего анализы крови, могут быть полезны следующие исследования:
о Рентгенограмма грудной клетки.
о Легочные функциональные пробы.
о Газы артериальной крови при дышать комнатным воздухом.
Результаты анализа крови нормальные и ее Рентген грудной клетки показан ниже:
Рентген показал двустороннее сокращение объема легких. с сетчатыми интерстициальными тенями, наиболее заметными в нижних зонах. Там также были узоры в виде сот на периферии.
Функциональные пробы легких показали ограничительный
заболевание легких со снижением жизненной емкости легких и общей емкости легких. Не было
обструктивный компонент. Способность к диффузии окиси углерода (DL CO ) составляла
также уменьшено.
Результаты определения газов артериальной крови: pH 7,36, pCO 2 44 мм рт. ст., pO 2 91 мм рт. ст., Избыток основания -2 ммоль / л. (Ссылка диапазон: pH от 7,35 до 7,45, pCO 2 от 35 до 45 мм рт. ст. или 4.От 6 до 6 кПа, pO 2 От 90 до 100 мм рт. Ст. Или от 12 до 13 кПа, избыток основания от 2 до 2 ммоль / л).
3. Какие еще исследования могут быть полезны?
о КТ высокого разрешения легкие.
о Биопсия легкого.
Компьютерная томография (не показана) показала субплевральный ретикулярные аномалии (особенно в основании легких), периферические пятна с внешний вид матового стекла и кистозные структуры в виде сот.
На основании этих данных диагноз: идиопатический легочный фиброз (криптогенный фиброзирующий альвеолит) и биопсия легкого было сочтено ненужным.
4. Что такое идиопатический фиброз легких?
Что такое идиопатический фиброз легких?
Идиопатический легочный фиброз – относительно редкое состояние, при котором наблюдается диффузный фиброз паренхимы легкого с преобладанием нижней доли. Этиология болезнь неизвестна.Курение сигарет, вдыхание металлической или древесной пыли, инфекционные причины и хроническая аспирация могут сыграть роль в патогенезе, но эти факторы не всегда присутствуют. У некоторых пациентов проявляются особенности аутоиммунитета и семейного преобладания. Ранее считалось, что хроническое воспаление в легких травмы – причина фиброза. Современная концепция – это пролиферация фибробластов с небольшими доказательствами. воспаления, отвечает за патогенез заболевания.
Клинический картина заболевания у нашего пациента типичная:
о Это поражает пациентов всех расы обычно в возрасте от 40 до 70 лет.Больше мужчин, чем женщин затронуты.
о
Начало коварное. Может начаться
при общем недомогании, легкой утомляемости, похудании, болях в мышцах, суставах,
и одышка.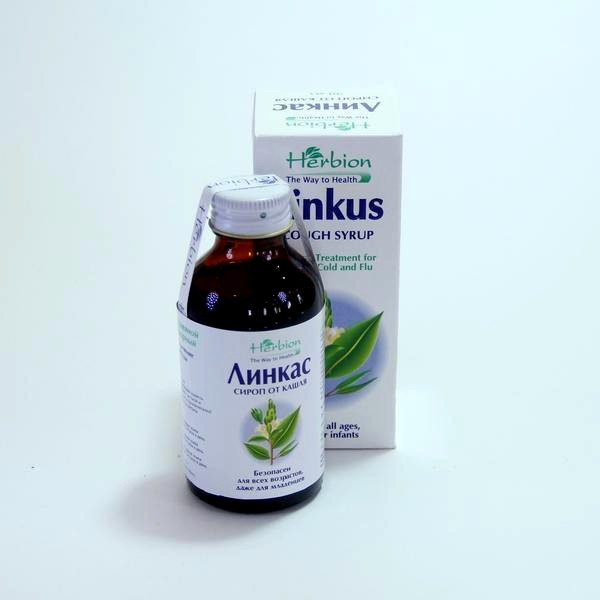 Непродуктивный кашель, тахипноэ в покое и
одышка при физической нагрузке – характерные особенности.
Непродуктивный кашель, тахипноэ в покое и
одышка при физической нагрузке – характерные особенности.
о Клубы могут быть или не быть подарок.
о Аускультация легких обнаруживает мелкие потрескивания, которые наиболее заметны во второй половине вдохновение. Эти потрескивания начинаются у основания обоих легких и продвигаются вверх по легкие по мере прогрессирования заболевания.
о Легочные функциональные пробы и Результаты визуализации, наблюдаемые у нашего пациента, являются типичными.
о Результаты ГК в норме, пациенты на ранней стадии отсутствуют цианоз. Цианоз, легочная гипертензия, кор. pulmonale и правожелудочковая недостаточность являются характерными признаками терминальной стадии.
5. Когда показана биопсия легкого?
В руках
опытные врачи, диагноз может быть поставлен на основании клинических особенностей,
легочные функциональные тесты и результаты визуализации. Биопсия легкого рассматривается только
если есть подозрение, что основное состояние может быть другим излечимым
болезни или когда предполагается пересадка легких (см. следующий раздел).
Биопсия легкого рассматривается только
если есть подозрение, что основное состояние может быть другим излечимым
болезни или когда предполагается пересадка легких (см. следующий раздел).
6. Как лечить идиопатический легочный фиброз?
о Лечение полностью эмпирически. природа.
о Введение гриппа и Пневмококковая вакцина рекомендуется для предотвращения интеркуррентной инфекции.
о Поддерживающее лечение должно быть назначают пациентам с гипоксемией и сердечной недостаточностью.
о Основываясь на предыдущем убеждении, что воспаление является причиной фиброза, специфическое лечение в значительной степени зависит от противовоспалительные препараты, обычно преднизон в сочетании с азатиоприном или циклофосфамид. Однако нет никаких доказательств того, что эти лекарства улучшают выживание или качество жизни.
о
Основываясь на существующей концепции,
фиброз, а не воспаление, является причиной заболевания, антифиброзный
наркотики (например,г. колхицины, пирфенидон) в сочетании со стероидами. А
Исследование с использованием интерферона g1b в дополнение к преднизону является многообещающим.
колхицины, пирфенидон) в сочетании со стероидами. А
Исследование с использованием интерферона g1b в дополнение к преднизону является многообещающим.
о Трансплантация легких может быть предлагается молодым продуктивным людям, если позволяет хирургическое учреждение.
7. Каковы прогнозы наших пациентов?
Нет лекарства при идиопатическом фиброзе легких; спонтанной ремиссии не происходит; и клиническое течение неизменно идет под гору.Пациенты, у которых есть спасительные ответ и стабильное заболевание через 3-6 месяцев после курса кортикостероидов прогноз лучше, но пятилетняя выживаемость составляет лишь от 30 до 30 лет. 50%.
Дополнительная литература
Harari S et al. Идиопатический легочный фиброз. Аллергия 2005; 60: 421.
Selman M et al. Идиопатический легочный фиброз. Патогенез и терапевтические подходы.


 Такие препараты сочетают в себе мягкость и эффективность, они способны разжижать мокроту, помогать ее отхождению и купировать сухой кашель.
Такие препараты сочетают в себе мягкость и эффективность, они способны разжижать мокроту, помогать ее отхождению и купировать сухой кашель. Дозировка стандартная в этом возрасте – по 2 мг 3 раза/день.
Дозировка стандартная в этом возрасте – по 2 мг 3 раза/день. ). Данные препараты помогают справиться с мучительным кашлем, но при длительном применении ухудшают дренажную функцию бронхов и повышают риск вторичного инфицирования.
). Данные препараты помогают справиться с мучительным кашлем, но при длительном применении ухудшают дренажную функцию бронхов и повышают риск вторичного инфицирования. Такие препараты прописывают в возрасте от 12 лет. Они могут вызвать привыкание.
Такие препараты прописывают в возрасте от 12 лет. Они могут вызвать привыкание.
 Лекарство применяют с 3 лет.
Лекарство применяют с 3 лет.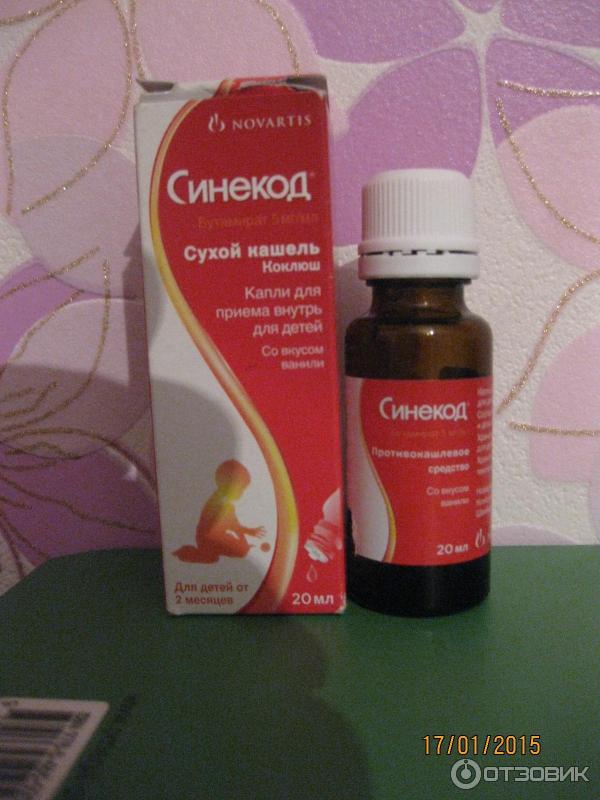 По окончанию приступа нередко возникает рвота.
По окончанию приступа нередко возникает рвота.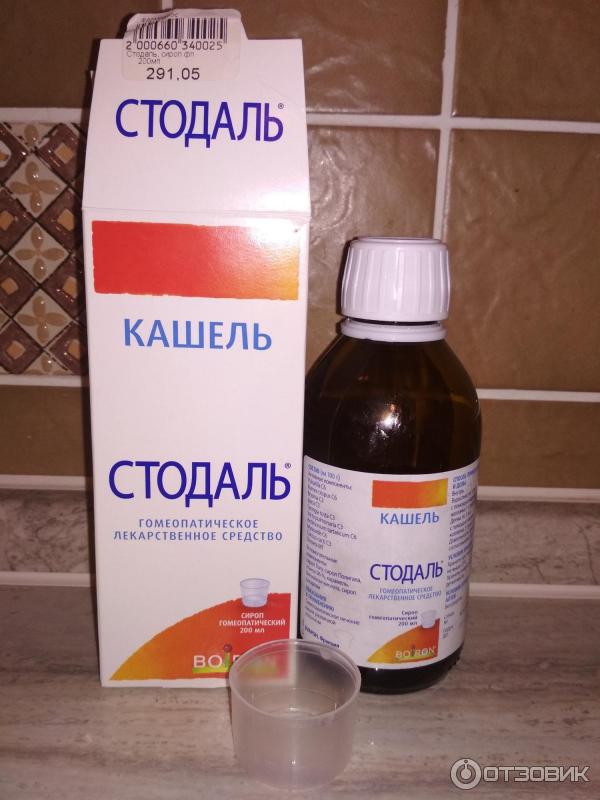
 В среднем ребенок в течение года 3–5 раз болеет острыми респираторными инфекциями, включая насморк и простуду, в основном в холодное время года. Частота заболеваний зависит от возраста ребенка, от того, посещает ли он детский сад, в каких условиях живет.
В среднем ребенок в течение года 3–5 раз болеет острыми респираторными инфекциями, включая насморк и простуду, в основном в холодное время года. Частота заболеваний зависит от возраста ребенка, от того, посещает ли он детский сад, в каких условиях живет.

 Течение коклюша может наблюдаться у детей любого возраста, наиболее тяжелые проявления отмечаются у детей первого года жизни, не привитых от коклюша. Важно следить за своевременной вакцинацией от этого заболевания.
Течение коклюша может наблюдаться у детей любого возраста, наиболее тяжелые проявления отмечаются у детей первого года жизни, не привитых от коклюша. Важно следить за своевременной вакцинацией от этого заболевания.

 Иногда слизь бывает такой густой, что ее нужно разбавить физиологическим раствором. Опять же, пейте воду, чтобы ее разбавить!
Иногда слизь бывает такой густой, что ее нужно разбавить физиологическим раствором. Опять же, пейте воду, чтобы ее разбавить!
 Его эффективность даже у взрослых сомнительна.
Его эффективность даже у взрослых сомнительна. Обычно это признак того, что назревает инфекция, и пора записаться на прием к врачу.
Обычно это признак того, что назревает инфекция, и пора записаться на прием к врачу. Br J Radiol: 2004; 77: 974-976.
Br J Radiol: 2004; 77: 974-976. Легочный альвеолярный микролитиаз: необычный случай (связанный с молочно-щелочным синдромом). Am J Clin Pathol 1964; 41: 194-201.
Легочный альвеолярный микролитиаз: необычный случай (связанный с молочно-щелочным синдромом). Am J Clin Pathol 1964; 41: 194-201. , Сакамото С., Наката К., Такебаяси Ю., Симидзу Ю., Канеко К., Симидзу М., Канадзава М., Абэ С., Иноуэ Ю., Такеносита С., Йошимура К., Кудо К., Татибана Т., Нукива Т., Хагивара К.Мутации в гене SLC34A2 связаны с легочным альвеолярным микролитиазом. Am J Respir Crit Care Med 2007; 175: 263-268.
, Сакамото С., Наката К., Такебаяси Ю., Симидзу Ю., Канеко К., Симидзу М., Канадзава М., Абэ С., Иноуэ Ю., Такеносита С., Йошимура К., Кудо К., Татибана Т., Нукива Т., Хагивара К.Мутации в гене SLC34A2 связаны с легочным альвеолярным микролитиазом. Am J Respir Crit Care Med 2007; 175: 263-268. Am J Respir Crit Care Med 2009; 179: A4602 [аннотация].
Am J Respir Crit Care Med 2009; 179: A4602 [аннотация]. 6
6  Через 2 года эффект со временем уменьшается. Ежегодная вакцинация против гриппа поможет защитить от гриппа и связанного с ним кашля. Однако пациенты не могут быть полностью защищены.
Через 2 года эффект со временем уменьшается. Ежегодная вакцинация против гриппа поможет защитить от гриппа и связанного с ним кашля. Однако пациенты не могут быть полностью защищены. Сайт “Здоровье 24”. health34.com/Medical/Cough/News/ 7-migs-about-cough-20170508.Обновлено 23 октября 2017 г. Проверено 2 февраля 2020 г.
Сайт “Здоровье 24”. health34.com/Medical/Cough/News/ 7-migs-about-cough-20170508.Обновлено 23 октября 2017 г. Проверено 2 февраля 2020 г.
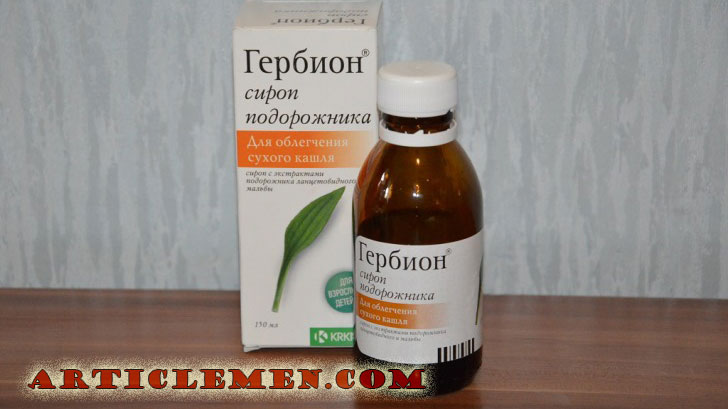 Еда или предмет, опускающийся в неправильном направлении, вызывают кашель, который внезапно начинается во время еды или игры.
Еда или предмет, опускающийся в неправильном направлении, вызывают кашель, который внезапно начинается во время еды или игры.