Ангина: Как передается ангина?,Виды ангины,Симптомы ангины
Ангина представляет собой инфекционно-аллергическое заболевание, поражающее в основном область небных миндалин. Как правило, провоцируется стрептококками, попадающими в глотку в результате пользования общими с заболевшим человеком предметами либо воздушно-капельным путем. Иногда болезнь вызывается микробами, которые обычно живут в глотке здорового человека, не причиняя беспокойства, но активизируются под воздействием таких факторов, как переохлаждение организма, ослабленность иммунитета и т.д. Ангина при беременности может дать осложнение на развитие плода.
Как передается ангина?
Болезнетворные микроорганизмы живут в миндалинах каждого человека, в том числе абсолютно здорового, обычно никак себя не проявляя. Но если возникают какие-либо провоцирующие факторы, то патогенная микрофлора активизируется, в результате миндалины воспаляются — развивается ангина.
Обычно пик заболеваемости приходится на зиму и межсезонье, когда люди кашляют и чихают особенно часто.
Виды ангины
Существенных различий в классификации заболевания у детей и взрослых нет. Болезнь может быть катаральной, лакунарной, фолликулярной, некротической. Самой легкой является катаральная, а наиболее тяжелой — некротическая. Рассмотрим подробно, какая бывает ангина у детей и взрослых.
- Катаральная ангина — поверхностное поражение гланд и умеренные признаки интоксикации, температура до 38 градусов, изменения в крови незначительные. При осмотре горла обнаруживается яркая гиперемия, охватывающая заднюю стенку глотки, твердое и мягкое небо. Увеличиваются миндалины преимущественно за счет отечности и инфильтрации.
- Лакунарная и фолликулярная ангина. Данные виды ангины имеют похожие симптомы и часто развиваются одновременно: сопровождаются температурой до 39-40 градусов, явно выражены признаки интоксикации
- Фибринозная ангина — характеризуется наличием беловато-желтого фибринозного налета на миндалинах, наблюдается регионарный лимфаденит.
 Необходимо отметить следующую особенность данной разновидности ангины — у детей с сильно ослабленным иммунитетом она возникает чаще. Это заболевание может стать результатом лакунарной ангины или развиться самостоятельно.
Необходимо отметить следующую особенность данной разновидности ангины — у детей с сильно ослабленным иммунитетом она возникает чаще. Это заболевание может стать результатом лакунарной ангины или развиться самостоятельно. - Флегмонозная ангина — гнойное расплавление участка миндалины. В основном подвержены люди в возрастном промежутке от 15 до 40 лет. Миндалина гиперемирована, увеличена, при пальпации возникает болезненность. Горло при разговоре и глотании болит сильно, ярко выражены признаки интоксикации. Температура у больного повышается до внушающего тревогу уровня 39-40 градусов.
- Некротическая ангина. В данном случае общая и местная симптоматика носят более выраженный характер, чем при вышеописанных формах. У пациента наблюдаются: устойчивое лихорадочное состояние, признаки спутанности сознания, постоянная рвота. На миндалинах обнаруживается налет с изрытой поверхностью. Ее цвет может быть сероватым либо зеленовато-желтым. Пораженные участки нередко пропитываются фибрином, то есть становятся плотными.

Причины ангины
Основной причиной ангины являются различные вирусы, иногда это могут быть бактерии, из которых гемолитический стрептококк встречается в 80% случаев. При вторичной форме ангины причинами могут быть инфекционные заболевания и заболевания крови: скарлатина, корь, мононуклеоз, дифтерия, сифилис, агранулоцитоз и лейкоз.
Ангина передается воздушно-капельным путём, через пищу и воду, а также при общении и контакте с заболевшим человеком. Чаще всего заболевание встречается в сырое и холодное время года, осенью или зимой. Ангина у ребенка может быть последствием переохлаждения при слабом иммунитете и других заболеваниях. Причинами ангины могут быть заболевания зубов, кариес и инфекции в ротовой полости.
Симптомы ангины
Ангина проявляется остро следующими симптомами:
- сильная мышечная слабость;
- резкая боль в горле при глотании и разговоре;
- высокая температура, которая может доходить до 40 градусов при тяжелых формах заболевания;
- головная боль;
- увеличение миндалин, характерный белый налет;
- сильное покраснение слизистой оболочки горла и миндалин.

Первые симптомы ангины легко принять за простуду или грипп, но она протекает более тяжело. При ангине миндалины сразу увеличиваются, боль в горле может продолжаться целую неделю, поэтому ее легко определить. Очень важно сразу начать лечение, так как это заболевание опасно различными осложнениями. Одним из них является паратонзиллярный абсцесс. У больного может возникнуть резкая боль в горле, которая постоянно возрастает. Через 2–3 дня человек не может глотать, повышается температура, слюноотделение становится обильным. Во время глотания из-за сильного отека мягкого нёба пища может попасть в носоглотку и нос. Дыхательные проходы практически перекрываются и больной может задохнуться.
Диагностикой ангины должен заниматься только врач. Как правило, он назначает ларингоскопию, но при необходимости, могут понадобится и дополнительные анализы: анализ крови и бактериоскопическое исследование мазков из зева и полости носа.
Лечение ангины
При данном заболевании терапия должна быть комплексной.
Что касается питания, то лучше отказаться на время болезни от тяжелых и сладких блюд. Некоторые из них раздражают горло, их переваривание требует от организма дополнительных сил.
Обильное питье поможет организму справиться с инфекцией гораздо быстрее. При этом токсины будут выводиться вместе с мочой.
Проведение регулярного полоскания горла способно в максимально быстрые сроки вывести инфекцию из организма и уменьшить боль. В этом вопросе главное придерживаться стабильности.
Антигистаминные и противовоспалительные средства назначаются, чтобы уменьшить отечность и болезненность в горле, а также смягчить общие токсические проявления.
Некоторые формы ангины требуют оперативного вмешательства, так как больной может задохнуться или инфекция распространяется в другие органы. В таком случае производится полное или частичное удаление пораженных миндалин и гноя. Больной восстанавливается в больнице. После операции необходимо ограничить физические нагрузки, беречься от переохлаждений, укреплять иммунитет и здоровье.
В таком случае производится полное или частичное удаление пораженных миндалин и гноя. Больной восстанавливается в больнице. После операции необходимо ограничить физические нагрузки, беречься от переохлаждений, укреплять иммунитет и здоровье.
Поиск в аптеках надлежащего качества лекарств для лечения ангины, прочитать их инструкцию и забронировать можно через наш интернет-сервис.
Ангина у детей
Симптомы и лечение ангины у детей имеют определенную специфику. Течение болезни у старших детей сопровождается слабостью и сонливостью, а у младших, наоборот, можно заметить проявления беспокойства и раздражительности. Энтеровирусная ангина у детей сопровождается появлением на слизистых миндалин, дужек и глотки пузырьковой сыпи с жидкостью внутри. Когда пузырьки вскрываются, появляются язвочки с белым налетом. Рубцов после их заживления не остается.
Ангина у детей до пяти лет опасна тем, что может развиться такое опасное состояние, как ложный круп. При этом наблюдается отек гортани, ее просвет сужается, в результате возникает клиника удушья. Если у ребенка проявились проблемы с дыханием, нужно вызвать скорую помощь немедленно, а до ее приезда всеми возможными способами обеспечивать доступ свежего воздуха, к примеру, вынести малыша на балкон или просто открыть окно.
Если у ребенка проявились проблемы с дыханием, нужно вызвать скорую помощь немедленно, а до ее приезда всеми возможными способами обеспечивать доступ свежего воздуха, к примеру, вынести малыша на балкон или просто открыть окно.
Рекомендуем ознакомится со статьей: Лечение ангины у ребенка в домашних условиях
Ангина у грудничка
Ангина у грудничка — достаточно опасное явление, способное привести к тяжелым последствиям. Для назначения адекватного лечения необходимо поставить правильный диагноз. Эта задача затрудняется тем, что грудничок не может рассказать о своих ощущениях. При постановке диагноза врач опирается на данные осмотра и информацию, полученную от родителей.
Заподозрить ангину у грудничка дают основания следующие признаки:
- подъем температуры до 39-40 градусов, на фоне чего иногда возникают судороги;
- отказ от еды, рвота, понос;
- беспокойство и постоянный плач.
При необходимости грудничок помещается в стационар. Это придется сделать, если он страдает врожденными заболеваниями, ангина дала осложнения или есть признаки сильной интоксикации.
Это придется сделать, если он страдает врожденными заболеваниями, ангина дала осложнения или есть признаки сильной интоксикации.
Ангина при грудном вскармливании
Ангина при грудном вскармливании — довольно распространенное явление, а лечение в период лактации — сложная задача, ведь оно должно помочь матери и при этом не навредить ребенку. Когда возникает ангина у кормящей мамы, чем лечить ее, должен решить врач, ведь в этот период самолечение недопустимо.
Большинство лекарств проникают в грудное молоко хотя бы в небольших количествах. Медикаментозное лечение ангины при грудном вскармливании должно проводиться осторожно, со строгим соблюдением дозировки препаратов. Преимущественно применяются средства, которые действуют местно и редко дают выраженные побочные эффекты.
Осложнения после ангины
При таком заболевании, как ангина, лечение в соответствии с рекомендациями врача — это гарантия того, что болезнь не спровоцирует развитие более серьезных патологий. На практике многие люди приходят к врачу уже тогда, когда становится невозможным отворачиваться от последствий вызванного вирусами тонзиллита.
На практике многие люди приходят к врачу уже тогда, когда становится невозможным отворачиваться от последствий вызванного вирусами тонзиллита.
Всякий воспалительный процесс в области горла таит в себе потенциальную угрозу, даже если течение болезни на первых порах кажется легким. Ослабленный вирусом организм не способен сопротивляться бактериальным инфекциям (стафилококку, стрептококку, пневмококку). Патогенные процессы в результате этого распространяются на органы, которые находятся не только вблизи гортани, но и далеко от этой зоны.
У ребенка может развиться заглоточный абсцесс, характеризующийся сильными болевыми ощущениями в горле, которые обостряются, когда он открывает рот. Если случается разрыв абсцесса, гной попадает в заднее средостение. При этом развивается задний медиастинит, последствиями которого бывают нервно-психические расстройства и сердечно-сосудистая недостаточность.
Ангина может вызвать воспаления в области среднего уха и околоушной слюнной железы. Попадая в лимфу и кровь, инфекция в ряде случаев поражает суставы, печень или почки.
Попадая в лимфу и кровь, инфекция в ряде случаев поражает суставы, печень или почки.
Профилактика ангины
Профилактика ангины направлена на общее укрепление организма и исключение различных инфекций, провоцирующих заболевание. Она требует комплексного подхода:
- Поддержание личной гигиены. Во время болезни больному необходимо пользоваться отдельным полотенцем, туалетными принадлежностями и посудой.
- При ангине больного нужно изолировать от других членов семьи и людей. В комнате производить регулярную уборку.
- Поддержка правильного питания. Оно должно быть полезным, питательным, содержать витамины и минералы.
- Регулярный осмотр и лечение гельминтозов, а также всех источников хронической инфекции: кариеса, пиелонефрита, гайморита, хронической ангины, различные гнойные заболевания кожи. Поддерживать гигиену полости рта, проходить осмотр у дантиста. При необходимости провести частичное или полное удаление аденоидов или миндалин.
- Закаливание ребенка с раннего возраста.
 Лучше всего начинать закаливание в детстве, но его можно проводить в любом возрасте. Среди методов закаливания выделяют обливание, обтирание, контрастный душ, плавание, хождение босиком по камням и песку. Процесс должен проходить постепенно, чтобы организм привыкал к нагрузкам. Закаливание можно проводить только в здоровом состоянии.
Лучше всего начинать закаливание в детстве, но его можно проводить в любом возрасте. Среди методов закаливания выделяют обливание, обтирание, контрастный душ, плавание, хождение босиком по камням и песку. Процесс должен проходить постепенно, чтобы организм привыкал к нагрузкам. Закаливание можно проводить только в здоровом состоянии. - Повышение уровня иммунитета. Необходимо оградить от повреждения слизистые оболочки сухим и теплым воздухом. Не использовать часто местные антисептики в виде спреев. Холодные напитки и продукты употреблять можно, только в небольших количествах, чтобы слизистая привыкала к низким температурам. Нужно повышать защитные силы организма. Для этого можно записаться к иммунологу который назначит прием препаратов, стимулирующих клеточный и гуморальный иммунитет, иммуномодуляторы бактериального происхождения, комплекс витаминов.
Профилактика осложнений
С учетом того, какие осложнения могут быть после ангины, необходимость продуманных профилактических мер становится очевидной. Соблюдение нескольких простых рекомендаций позволит предотвратить тяжелые последствия для здоровья. Итак, как избежать осложнений после ангины?
Соблюдение нескольких простых рекомендаций позволит предотвратить тяжелые последствия для здоровья. Итак, как избежать осложнений после ангины?
- Соблюдать постельный режим нужно, пока окончательно не уйдет симптоматика со стороны ротоглотки, даже если температура находится в пределах нормы.
- Местное лечение, направленное на устранение проявлений болезни, должно включать в себя смазывание пораженных миндалин и полоскания.
- После перенесенной ангины следует некоторое время воздерживаться от сильной физической активности, стараться не переохлаждаться.
Очень важно соблюдать рекомендации по режиму и питанию, которые дает врач. Он должен объяснить, какие осложнения бывают после ангины и как их избежать. Выбрать лучшего врача-отоларинголога или врача-терапевта в Киеве, который назначит эффективное лечение, можно на сайте Doc.ua.
Ангина у детей – причины, симптомы, диагностика и лечение ангины у ребенка в Москве в клинике «СМ-Доктор»
ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ Содержание:Описание заболевания
Симптомы
Причины
Диагностика
Лечение
Профилактика
Описание заболевания
Ангина (острый тонзиллит) является распространенным заболеванием верхних дыхательных путей, характеризующимся наличием воспалительного процесса в небных миндалинах (гландах).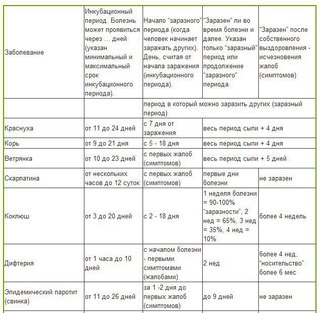 Главная причина возникновения патологии – проникновение в организм ребенка патогенных микроорганизмов.
Главная причина возникновения патологии – проникновение в организм ребенка патогенных микроорганизмов.Попадая в ротовую полость, микроорганизмы сталкиваются в первую очередь с небными миндалинами – частью лимфатической системы человека, отвечающей за безопасность организма. Гланды начинают борьбу с патогенной микрофлорой, вырабатывая специальные антитела, выводящие из организма «вредителей». Опасность заключается в следующем: иногда иммунная система не справляется с инфекцией, миндалины воспаляются и сами становятся источником инфицирования.
При несвоевременном лечении заболевания все системы детского организма подвергаются серьезной опасности – могут возникнуть такие осложнения, как ревматическая болезнь, инфекционный артрит, нефрит, менингит и другие угрожающие здоровью патологии.
Попробуем разобраться с важным вопросом о том, как вылечить ангину у ребенка, предотвратив развитие осложнений и рецидивов.
Симптомы ангины
У детей симптомы ангины выражены значительно ярче, чем у взрослых. Малыш становится беспокойным, плачет, отказывается от приема пищи. Нередко болезнь приобретает хроническое течение и впоследствии возникает вновь.
Малыш становится беспокойным, плачет, отказывается от приема пищи. Нередко болезнь приобретает хроническое течение и впоследствии возникает вновь.Общие признаки ангины у ребенка:
- повышение температуры тела свыше 39.0C
- интенсивная боль в горле;
- болезненность при глотании;
- общая слабость;
- плохой аппетит;
- капризность и плаксивость (у маленьких детей).
При отсутствии лечения могут возникнуть симптомы сердечно-сосудистых заболеваний: тахикардия, гипотония, загрудинные боли.
Клиническая картина заболевания зависит от формы острого тонзиллита. В медицине принято выделять катаральную, фолликулярную, лакунарную, грибковую, герпетическую и язвенно-некротическую ангину.
Проявления катаральной ангины
Наиболее легкая и распространенная форма заболевания – катаральная. Катаральная ангина характеризуется поверхностным поражением гланд: их отечностью и покраснением. Данная форма редко существует как самостоятельное заболевание, являясь одним из проявлений других патологий верхних дыхательных путей. Общие симптомы выражены не очень остро – отмечается повышение температуры до субфебрильных значений (37.1-38С), першение и умеренная боль в горле, болезненное глотание.
Данная форма редко существует как самостоятельное заболевание, являясь одним из проявлений других патологий верхних дыхательных путей. Общие симптомы выражены не очень остро – отмечается повышение температуры до субфебрильных значений (37.1-38С), першение и умеренная боль в горле, болезненное глотание.Проявления фолликулярной ангины
Фолликулярная (гнойная) ангина проявляет себя высокой температурой тела (свыше 38С), сильной болью в горле, невозможностью нормального глотания, повышенным слюноотделением. На миндалинах образуются маленькие белесые или желтоватые гнойнички, диаметром в 1-2 мм. Отмечается увеличение лимфатических узлов на шее и затылке, при пальпации лимфоузлов ребенок ощущает болезненность.Проявления лакунарной ангины
Симптомы лакунарной ангины схожи с проявлениями фолликулярной формы. Однако в данном случае клиническая картина является более выраженной. Гнойные выделения возникают не на фолликулах небных миндалин, а на их протоках (лакунах).Проявления грибковой ангины
При грибковой форме болезни у ребенка наблюдается увеличение и небольшое покраснение миндалин, субфебрильная температура тела. Основным, отличающим данную форму, симптомом является наличие ярко-белого творожистого налета на миндалинах, который без труда снимается с небных тканей.
Основным, отличающим данную форму, симптомом является наличие ярко-белого творожистого налета на миндалинах, который без труда снимается с небных тканей.Проявления герпетической ангины
Главное отличие герпетической формы заболевания – образование на небных миндалинах высыпаний в виде множества мелких пузырьков. Внутри каждого пузырька находится бесцветная жидкость. В некоторых случаях при герпетической ангине возникают небольшие язвочки.Проявления язвенно-некротической ангины
Данная форма острого тонзиллита является одной из самых тяжелых. У ребенка на небных миндалинах возникают участки некрозной (отмершей) ткани. После отделения омертвевших тканей на гландах образуются глубокие язвы.Причины ангины
Острый тонзиллит возникает по причине вторжения в небные миндалины патогенных микроорганизмов (вирусов, бактерий, грибков или их сочетания). При этом инфекция у детей младшего возраста чаще имеет вирусное происхождение и развивается вследствие попадания в детский организм вирусов герпеса, аденовирусов, цитомегаловирусов, вирусов Эпштейн-Барра и др.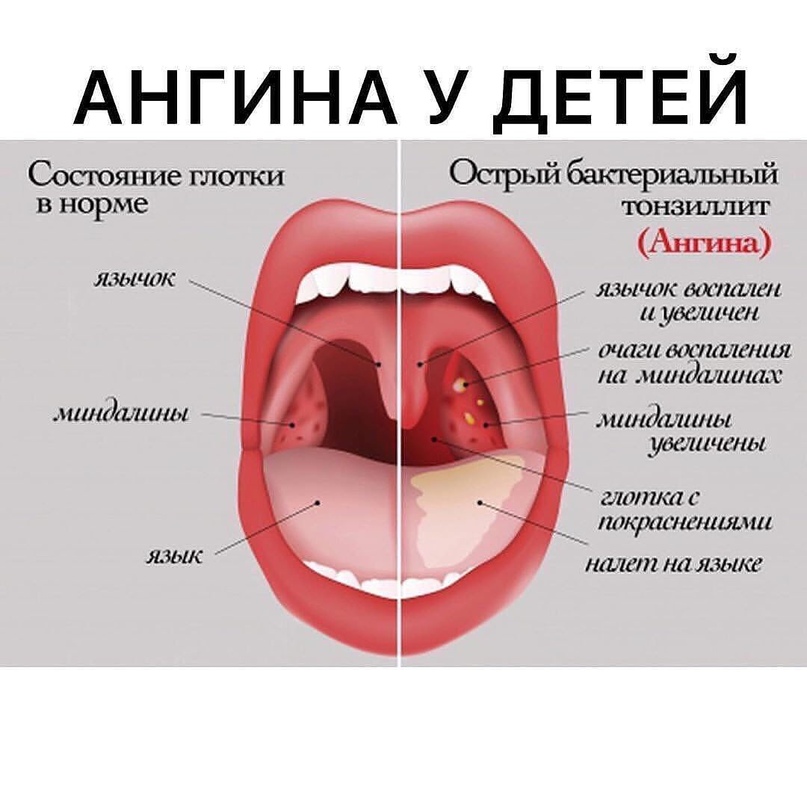
Дети старше 5 лет больше подвержены ангинам бактериальной природы. Самые распространенные бактерии, вызывающие заболевание: стрептококк и стафилококк или их сочетание. Помимо этого острый тонзиллит может возникнуть под влиянием пневмококков, спирохет, грибков.
Способ передачи инфекции – воздушно-капельный или контактно-бытовой. Ребенок заражается от болеющих людей из окружения или при контакте с игрушками, посудой и другими предметами общего пользования. В норме детский организм способен самостоятельно справиться с патогенной микрофлорой, заражение происходит только при наличии факторов, снижающих иммунные силы организма.
Факторы, способствующие ослаблению иммунитета ребенка:
- переохлаждение организма;
- чрезмерные умственные и физические нагрузки;
- несбалансированное питание;
- дефицит необходимых для роста и развития микроэлементов;
- частые простудные заболевания;
- стрессы.
Диагностика ангины
При подозрении на ангину у ребенка родителям необходимо незамедлительно обратиться за консультацией к квалифицированному специалисту. Опытный врач поможет определить вид и стадию заболевания и в соответствии с этим подобрать оптимальное лечение.
Опытный врач поможет определить вид и стадию заболевания и в соответствии с этим подобрать оптимальное лечение.На первичном приеме доктор выслушивает жалобы маленького пациента и его родителей, осматривает ротовую полость ребенка при помощи гортанного зеркала или методом фарингоскопии (визуальный осмотр глотки с помощью искусственного света), проводит пальпацию лимфатических узлов, а также опрашивает о наличии контактов с больными. По истории болезни врач ставит предварительный диагноз, после чего направляет пациента на дополнительные исследования с целью подтверждения первоначального предположения.
В диагностике ангины используются следующие методы:
- Бактериологическое исследование мазка из зева для определения типа возбудителя и определения чувствительности к антибиотикам.
- Клинический анализ крови.
- Анализ крови на С-реактивный белок, АСЛ-О, ревматоидный фактор.
От полученных результатов лабораторных и инструментальных исследований будет зависеть метод лечения острого тонзиллита.

Лечение ангины
Родителям необходимо понимать, что обращение к врачу является неотъемлемой частью успешно проведенной терапии. Самолечение может принести непоправимый вред детскому здоровью.Общие рекомендации
Ангина является сильно заразным заболеванием, требующем от болеющего ребенка временной изоляции. Маленькие дети особенно подвержены инфицированию. Передача инфекции при близком контакте возможна уже с первого дня заболевания.Острый тонзиллит практически всегда сопровождается высокой температурой, родителям необходимо позаботиться о соблюдении ребенком постельного режима. Для ускорения выведения инфекции из организма и предотвращения обезвоживания малышу необходимо давать большое количество чистой воды, компотов, морсов и других жидкостей.
Помимо этого родители должны знать рекомендации по детскому питанию: при ангине следует исключить горячую, грубую, острую, жареную и сильно соленую пищу (для предотвращения раздражения глотки). Детский рацион должен содержать отварные, запеченные блюда или блюда на пару, протертые некислые фрукты и овощи, нежирные бульоны.
Устранение возбудителя болезни
Тактика лечения самого воспаления зависит от разновидности инфекции, вызвавшей поражение небных миндалин. Так, при бактериальной форме ангины ребенку назначаются антибиотики (подбираются с учетом чувствительности определенного возбудителя). При вирусной ангине доктор подбирает противовирусные препараты, при грибковой – противогрибковые средства.Нередко антибактериальные и противовирусные средства отрицательно сказываются на работе желудочно-кишечного тракта малыша. Для предотвращения диареи, вздутия и других неприятных симптомов, врач может назначить курс пребиотиков и пробиотиков.
Снятие симптомов ангины
Помимо устранения возбудителя заболевания, необходимо направить усилия на снятие неприятных симптомов болезни и улучшение общего самочувствия малыша. При высокой температуре тела ребенку даются жаропонижающие средства. В аптеке можно приобрести средства, сбивающие температуру тела, разных форм применения. Для детей грудного возраста рекомендуется отдавать предпочтение ректальным свечам, в старшем возрасте, как правило, назначаются препараты перорального применения.
Для снятия воспаления и облегчения боли в горле могут использоваться местные спреи, сиропы или леденцы. Подобные препараты воздействуют напрямую на микроорганизмы, вызвавшие заболевание.
Нередко ангина сопровождается сильной отечностью тканей глотки, от чего у малыша возникает нарушение дыхания. В таких случаях врач может назначить прием антигистаминных препаратов. Средства не только помогают справиться с отеками в горле, но и усиливают эффективность жаропонижающих и обезболивающих лекарств.
Выбор средств и их дозировка определяется с учетом возрастных особенностей пациента и степени выраженности проявлений болезни.
Ополаскивания
Хорошо помогают снять воспаление и устранить боль полоскания антисептическими и обезболивающими растворами. Однако такой способ лечения подходит лишь тем детям, которые умеют без помощи взрослых ополаскивать горло, не проглотив раствор внутрь. Маленьким детям рекомендуется заменить полоскания на орошение полости рта. Данный метод лечения позволяет увлажнить полость рта, смыть гнойные и слизистые образования с поверхности гланд вместе с патогенными микроорганизмами.
Физиотерапия
Кроме медикаментозных способов лечения ангины у детей хорошо себя зарекомендовали физиотерапевтические методы:Профилактика ангины
Для того чтобы снизить вероятность возникновения ангины (острого тонзиллита) к минимуму родителям необходимо грамотно подходить к укреплению иммунной системы ребенка. Для этого следует соблюдать следующие профилактические меры:- Вести активный образ жизни – чаще совершать пешие прогулки на свежем воздухе, приобщать ребенка к спортивным занятиям (бегу, плаванию, футболу, велоспорту и др.).
- Обеспечивать ребенку сбалансированное питание – ввести в детский рацион большое количество свежих овощей и фруктов, зелени, нежирной белковой пищи, а также ограничить употребление жирной, жареной пищи, фастфуда, быстрых углеводов.
- Следить за личной гигиеной ребенка, вырабатывать у маленьких детей привычку ежедневно чистить зубы и умываться (кариес зубов может стать причиной попадания инфекции на гланды).

- Обеспечивать комфортные условия в детской комнате – поддерживать оптимальную влажность и температуру воздуха (не более 23C при влажности 50-60%), проводить ежедневные влажные уборки и проветривание комнат.
- При возникновении любых симптомов заболеваний ЛОР-органов своевременно приводить ребенка на врачебные осмотры, доверять только квалифицированным специалистам!
В центре «СМ-Доктор» работают опытные врачи разных специальностей, которые установят объективный диагноз и подберут правильное лечение, чтобы малыш как можно раньше вернулся к привычному образу жизни!
Врачи-отоларингологи:
Детская клиника м.Марьина РощаМосина Екатерина Ивановна
Детский отоларинголог, врач высшей категории
Игнатенко (Цивилёва) Елена Васильевна
Детский отоларинголог, детский отоларинголог-сурдолог, оперирующий специалист
Степанова Светлана Михайловна
Детский отоларинголог, врач высшей категории
Казанова Анна Владимировна
Детский отоларинголог, оперирующий специалист, врач высшей категории, кандидат медицинских наук
Горшков Степан Вячеславович
Детский отоларинголог, оперирующий специалист
Гнездилова Юлия Валерьевна
Детский отоларинголог, оперирующий специалист
Шишков Руслан Владимирович
Детский отоларинголог, детский онколог, оперирующий специалист, врач высшей категории, профессор, д. м.н.
м.н.
 Текстильщики
Записаться
на прием Детская клиника м.Молодежная
Записаться
на прием Детская клиника м.Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г.
Текстильщики
Записаться
на прием Детская клиника м.Молодежная
Записаться
на прием Детская клиника м.Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г. Солнечногорск, ул. Красная
Записаться
на прием
Солнечногорск, ул. Красная
Записаться
на приемЗаразна ли ангина?
Можно ли заразиться ангиной от другого человека? Как это происходит? Как лечить ангину, если она всё-таки прицепилась? Ответим на все вопросы по порядку.
Симптомы ангины: как определить, есть ли ангина?
Ангину вызывают вирусы, бактерии и даже грибки. Чаще всего это стрептококки. Возбудитель может находиться внутри организма человека долго и ждать момента, когда иммунитет ослабнет.
Симптомами начавшейся ангины станут:
- Болевые ощущения в горле, особенно при глотании;
- Миндалины ярко-красного цвета;
- Температура вырастает до 39 градусов;
- Может проявиться белый налет на миндалинах;
- Воспаляются лимфатические узлы.
Для точной постановки диагноза лучше посетить семейного врача или лора. Пить антибиотики без назначения врача не стоит – если причина вирусная, они не помогут.
Пить антибиотики без назначения врача не стоит – если причина вирусная, они не помогут.
Заразна ли ангина? Как передается ангина?
Несмотря на то, что при ангине воспаляется горло, болезнь остаётся заразной. Передать ангину можно либо при контакте напрямую (например, через поцелуи), так и воздушно-капельным путем.
Передать инфекцию возможно через использование общих вещей (посуда, игрушки), телесные касания, при нахождении в замкнутом пространстве с больным.
Независимо от того, болеет ангиной ребенок или взрослый, стоит ограничить контакт с заболевшим, выделить ему личную посуду и средства гигиены, пока он не поправится.
Инкубационный период ангины составляет 12 часов – иными словами вы увидите, что заразились примерно через 12 часов после контакта с больным.
За счет того, что причин для возникновения болезни может быть несколько (вирусная, бактериальная, грибковая), важно точно определить первопричину. Это позволит избежать осложнений и неправильное лечения.
Обязательно проконсультируйтесь с врачом, например, с лором. Записаться на приём можно здесь.
Как лечить ангину?
Поскольку болезнь заразна, а также потому, что ангина может протекать в тяжёлой форме, необходимо правильно подобрать лечение. Сделать это может только врач – семейный или хороший лор.
После осмотра доктор назначит лечение: какие лекарства принимать, как часто и в каких дозировках. Он укажет, нужно ли полоскать горло.
Обязательно следует соблюдать постельный режим, чтобы организм смог восстановиться.
Помните о том, что антибиотики и другие лекарства необходимо принимать курсами и даже облегчившееся состояние не является причиной бросить курс на середине!
Не забывайте проветривать комнату больного, проводить влажную уборку. Это снизит риск заболевания для других членов семьи.
Во время заразной ангины не стоит есть острую пищу, а также слишком горячую, твёрдую и соленую. Она будет раздражать горло.
Пейте много тёплой воды и питайтесь теплой пищей.
Для постановки точного диагноза и назначения эффективного решения при ангине обращайтесь в клинику Surdovest. Мы за консервативное и безопасное лечение. Наши врачи принимают пациентов в Риге и Елгаве.
Наши контакты.
Как вылечить ангину и не допустить развития осложнений
Angina pharyngis или иначе ангина (острый тонзиллит) наиболее распространенное заболевание верхних дыхательных путей.
Характер воспалительных процессов этого общего острого инфекционного заболевания связан с лимфаденоидной тканью глотки называемой миндалинами. Как лечить ангину дома должен знать каждый, чтобы избежать осложнений.
После гриппа частота возникновения этого распространенного заболевания стоит на втором месте в мире. Атаке инфекции преимущественно подвержены дети и взрослое население до 40 лет. Заражение может произойти в связи с воздействием внешней среды или от собственных микробов.
На первичной стадии заболевание представляет собой простое воспаление лимфаденоидного кольца глотки. Вторичная стадия (симптоматическая) как следствие перенесенных инфекционных заболеваний (дифтерия, скарлатина и др. ) вызывает поражение миндалин и кровеносной системы (системы кровотока). Специфическая стадия подразумевает присутствие специфических инфекций.
Вторичная стадия (симптоматическая) как следствие перенесенных инфекционных заболеваний (дифтерия, скарлатина и др. ) вызывает поражение миндалин и кровеносной системы (системы кровотока). Специфическая стадия подразумевает присутствие специфических инфекций.
Если у вас покраснело горло и вы ощущаете боль при глотании – это вовсе не означает, что начинается ангина. Предлагаем разобраться в том, что какие симптомы можно принимать за ангину.
Что представляет собой ангина
Это остро протекающее инфекционное заболевание, сопровождающееся головной болью, повышением температуры тела, общей слабостью, снижением аппетита, воспалением небных миндалин. Это означает, что последние увеличиваются в размерах, краснеют, на них образуется белый налет, появляется тянущая боль в зеве, усиливающаяся во время глотания.
Однако, даже если все выше названные признаки у вас наблюдаются, не нужно ставить диагноз самостоятельно. Для этого лучше всего обратиться к доктору. Дело в том, что симптомы ангины очень схожи с признаками дифтерии и другими не менее опасными заболеваниями. И если ангина лечится исключительно антибиотиками, вылечить ими дифтерию невозможно. Для этого необходимо применять противодифтерийную сыворотку.
И если ангина лечится исключительно антибиотиками, вылечить ими дифтерию невозможно. Для этого необходимо применять противодифтерийную сыворотку.
Чтобы не запустить болезнь и не обрести каких-либо осложнений необходимо вовремя обратиться за врачебной помощью.
Симптомы ангины
Инкубационный период во время ангины составляет от 24 до 48 часов. Заболевание всегда начинается остро. У больного появляется озноб, общее недомогание, слабость, головная боль и ломота в костях, острые болевые ощущения в момент глотания. При этом температура тела заболевшего достигает 38-39 градусов.
Поначалу болевые ощущения беспокоят не очень сильно и только во время глотания. Спустя несколько часов с момента заболевания, боль в горле усиливается и становится постоянной. Максимальная выраженность болей в зеве приходится на вторые сутки.
Также для ангины характерно усиливается болезненность, увеличение в объемах и уплотнение углочелюстных лимфатических узлов. На миндалинах, как правило, образоваться небольшие гнойники, а в некоторых случаях даже участки скопления гноя.
Как вылечиться от ангины
Без применения антибиотиков, которые должен выписать врач, вылечить ангину дома достаточно сложно. Несвоевременное обращение за помощью может привести к нежелательным последствиям в виде осложнений.
Однако во время лечения болезни антибиотиками происходит уничтожение полезной флоры организма. Поэтому параллельно с препаратами для лечения ангины важно принимать лекарственные средства, восстанавливающие флору.
Перед приемом антибиотиков для лечения ангины обязательно проконсультируйтесь с врачом, особенно если вы не знаете какая у вас форма ангины, т.к лечение будет неэффективным.
Рекомендуется в течение 3-5 дней, пока сохраняется температура, соблюдать постельный режим, больше пить, а еду принимать только ту, которая не будет травмировать воспаленное горло. Это может быть пюре, жидкая молочная каша, бульон, теплое молоко и другие продукты.
Жидкость хорошо очищает больной организм от токсинов, поэтому во время ангины следует пить больше чая с малиной, лимоном, липу, мяту, компот и другие напитки в теплом виде, не содержащие газов.
Важно помнить, что полностью вылечить ангину одним лишь полосканием невозможно. Но снять боль отваром ромашки, раствором соли или соды можно. Так же сегодня в аптечных сетях можно купить спреи от болей в горле, которые помогут болезни отступить.
Во время лечения не рекомендуется сбивать температуру до 38 градусов. Но если во температура выше этой отметки, следует обязательно принять жаропонижающее.
Если симптомы ангины повторяются достаточно часто, следует укреплять организм. Для этого необходимо заниматься спортом, закаляться, принимать иммуноукрепляющие препараты, но только при согласовании с лечащим доктором.
Осложнения ангины
Хотелось бы поговорить о том, насколько опасна ангина и каковы ее осложнения. Даже на ранних стадиях заболевания абсцесс глотки опасен тем, что инфекция может проникнуть в грудную клетку и полость черепа, где продолжит свое прогрессирование. Вследствие этого больной рискует получить осложнение ангины в виде менингита, отравления организма продуктами жизнедеятельности микробов (инфекционно-токсический шок) и даже сепсис, более известный в народе как заражение крови.
На более поздних сроках ангина и ее осложнения опасны поражением суставов, мозга и сердца (ревматизм). Так же если заболевание не было полностью излечено, может развиться гломерулонефрит, который поражает почки.
Как видите, лечить заболевание необходимо вовремя, так как осложнения ангины могут оказать разрушающее действие на все органы и системы организма. Как быстро вы сможете вылечить ангину, все будет зависеть от того насколько быстро вы обратитесь за помощью к врачу и насколько точно вы будете выполнять все его предписания.
Профилактика ангины
Прежде всего, стоит позаботиться о своем иммунитете. Для того чтобы его укрепить, важно включить в рацион питания как можно больше свежих овощей и фруктов.
Если вы чувствуете, что в организме начинает развиваться инфекция, необходимо сразу же съесть половину лимона вместе с цедрой. Чтобы витамин С и эфирные масла смогли максимально подействовать на воспаленное горло, не рекомендуется есть после употребления лимона около часа.
Наверное, излишне сказать о том, что нужно следить за свои здоровьем, держать ноги в тепле, правильно одеваться, не нервничать. Кроме того, очень важно предотвращать попадание микроорганизмов внутрь, закалять свой организм, тем самым повышать иммунитет. Подходить к проблеме нужно последовательно, тогда не нужно будет искать как лечить ангину в домашних условиях.
Назовем основные правила профилактики ангины:
- Общая и отдельная гигиена. Пользуйтесь только собственными полотенцами, зубными щетками, посудой. Изолируйтесь от остальных членов вашей семьи, если вы заболели.
- Питайтесь правильно. В пище должно быть оптимальное соотношение витаминов, микроэлементов, белков, углеводов и жиров. В зимне-весенний период в рацион обязательно добавляйте витамин С, поскольку в наших широтах в это время в еде его катастрофически не хватает.
- Вовремя лечите такие заболевания как гайморит, пиелонефрит, ринит, кариесное поражение зубов, гельминтоз. Если часто бывают хронические ангины, посоветуйтесь с врачом относительно дальнейшей тактики лечения.
 Возможно, необходимо частичное либо полное удаление гланд, в лечении хронических тонзиллитов и фарингитов эффективны физиопроцедуры.
Возможно, необходимо частичное либо полное удаление гланд, в лечении хронических тонзиллитов и фарингитов эффективны физиопроцедуры. - Занимайтесь закаливанием своего организма. Лучше всего закаляться, начиная с раннего возраста. Однако применять закалки не поздно никогда. Занимайтесь обтиранием, плаванием, контрастными вытираниями, летом можно ходить по росе босиком. Помните, что закалка подходит лишь в случае отсутствия болезни на данный момент.
- Укрепляйте иммунную систему. Не стоит пользоваться частыми полосканиями горла, переусердствовать с кондиционером. Слишком сухой воздух, также как и теплый способен повреждать слизистую. Не ограничивайтесь только теплой пищей: холодные напитки и мороженое тоже закаляют слизистую. Только начинайте закалку постепенно. Внутренний иммунитет укрепляется с помощью имуномодуляторов. Эффективно улучшать гуморальный иммунитет с помощью интерферона. Чаще всего назначаются вдобавок препараты бактериального происхождения – бронхомунил, рибомунил, а также витаминные комплексы.

- Чтобы предотвратить рецидивы стрептококковой ангины у носителей БГСА, проводится вакцинация таким препаратом как ретарпен либо бицилин.
Профилактические меры очень важны для предотвращения ангины. Для начала посоветуйтесь с врачом, чтобы избежать рецидивов. Помогают постоянные занятия спортом и физическими нагрузками, утренние гимнастики, холодные обтирания водой.
Чтобы увеличить восприимчивость слизистой к переохлаждениям, врачи рекомендуют местные закалки: полоскайте горло водой, снижая температуру до холодной. При этом учитывайте ваши физиологические особенности, в лечении должна быть систематичность. Улучшить иммунитет и защитные свойства помогают солнечные ванны, особенно в зимний период.
Энтеровирусная инфекция
Энтеровирусная инфекция
Энтеровирусная инфекция вызывается многочисленной группой вирусов из семейства пикорнавирусов. Вирусы устойчивы во внешней среде, длительное время сохраняются почве, воде, на инфицированных предметах, но быстро погибают при кипячении, под действием дезинфицирующих растворов и ультрафиолетового облучения. Чаще болеют в осенне-летний период.Заражение происходит от больных энтеровирусной инфекцией и вирусоноси-телей, которыми чаще всего являются дети дошкольного возраста. Передается инфекция как воздушно-капельным путем при кашле, чихании, так и контактным — при пользовании предметами, загрязненными выделениями больного. Возможно заражение через инфицированные продукты и воду. Распространению инфекции способствуют скученность и антисанитарные условия. Болеют чаще дети в возрасте 3-10 лет. Дети, находящиеся на грудном вскармливании, болеют редко, так как получают иммунитет от матери. После перенесенной энтеровирусной инфекции возможны повторные случаи заболевания из-за многообразия возбудителя.
Чаще болеют в осенне-летний период.Заражение происходит от больных энтеровирусной инфекцией и вирусоноси-телей, которыми чаще всего являются дети дошкольного возраста. Передается инфекция как воздушно-капельным путем при кашле, чихании, так и контактным — при пользовании предметами, загрязненными выделениями больного. Возможно заражение через инфицированные продукты и воду. Распространению инфекции способствуют скученность и антисанитарные условия. Болеют чаще дети в возрасте 3-10 лет. Дети, находящиеся на грудном вскармливании, болеют редко, так как получают иммунитет от матери. После перенесенной энтеровирусной инфекции возможны повторные случаи заболевания из-за многообразия возбудителя.
Периоды и формы болезни
Выделяются следующие периоды заболевания:
• инкубационный, скрытый период — от 2 до 10 дней;
• период выраженных проявлений болезни;
• период выздоровления.
Длительность болезни может быть различна в зависимости от ее формы и тяжести. Для энтеровирусной инфекции характерны общие симптомы, которые выявляются у всех больных.
Для энтеровирусной инфекции характерны общие симптомы, которые выявляются у всех больных.
Начало заболевания острое: ухудшается состояние, появляются слабость, вялость, головная боль, иногда рвота. Температура повышается, иногда до 39-40°. Может быть покраснение кожи верхней половины туловища, особенно лица и шеи, покраснение глаз — склерит. В зеве видно покраснение мягкого неба, дужек, зернистость задней стенки глотки. Язык обложен белым налетом. На коже туловища может появиться сыпь различного характера. Увеличиваются шейные и подмышечные лимфатические узлы, возможно увеличение печени и селезенки. Помимо таких общих признаков, энтеровирусная инфекция может иметь различные формы. На фоне общих симптомов заболевания возникает ведущий признак, который и определяет форму энтеровирусной инфекции.
Одной из часто встречающихся форм является герпетическая ангина. Она чаще возникает у детей раннего возраста. На фоне повышенной температуры, которая держится 1 -3 дня, на слизистой полости рта, в зеве появляются мелкие возвышающиеся пятнышки (папулы), быстро превращающиеся в пузырьки (везикулы), которые держатся в течение 24-48 часов, после чего вскрываются, образуя эрозии с белым налетом. Нередко увеличиваются верхне-переднешейные лимфатические узлы.
Нередко увеличиваются верхне-переднешейные лимфатические узлы.
Эпидемическая миалгия (болезнь Борнхольма, «дьявольская болезнь») — наиболее яркая форма энтеровирусной инфекции, позволяющая поставить диагноз на основании выраженной интоксикации и болей в мышцах грудной клетки, живота, поясницы и ног приступообразного характера, продолжительностью от нескольких минут до часа. Заболевание нередко имеет волнообразное течение, иногда температура снижается на 1-3 дня, а затем опять повышается. Увеличивается печень; у мальчиков, особенно в подростковом возрасте, в процесс могут вовлекаться яички.
Энтеровирусная экзантема характеризуется сыпью, появляющейся через 2-3 дня после снижения температуры. Сыпь может быть разнообразной — мелкоточечной, пятнистой, с мелкими кровоизлияниями. Она появляется одномоментно, располагается на туловище, реже на голенях и стопах, держится 2-3 дня, после чего бесследно исчезает.
Как и при других формах заболевания, возможно сочетание сыпи с изменениями в зеве, болями в мышцах, увеличением лимфатических узлов.
При энтеровирусной инфекции может поражаться нервная система: мозговые оболочки (серозный менингит), ткани головного (энцефалит) и спинного мозга (миелит). Для этих форм характерны проявления интоксикации, головная боль, рвота, судороги, возможны даже потеря сознания и паралич. В таких случаях следует немедленно обратиться к врачу и госпитализировать больного. Очень редко встречаются тяжелые формы инфекции у новорожденных с поражением сердца и головного мозга. Возможно поражение сердца и у детей старшего возраста.
Энтеровирусная диарея — одна из форм энтеровирусной инфекции, возникает чаще у детей первых лет жизни. В течение 2-3 дней на фоне умеренно повышенной температуры и интоксикации появляется жидкий стул, иногда с примесью слизи.
При энтеровирусной инфекции возможно также поражение глаз в виде геморрагического конъюнктивита и воспаления слизистой оболочки глаза — увеита. При геморрагическом конъюнктивите наблюдаются светобоязнь, слезотечение, отек век, покраснение и точечные кровоизлияния на конъюнктиве одного или обоих глаз.
Перечисленные формы не исчерпывают всего многообразия клинических проявлений энтеровирусной инфекции. При этой болезни возможно поражение почек, желчевыводящей системы, печени, легких, поджелудочной железы. Часто наблюдаются сочетанные формы энтеровирусной инфекции, например герпангина и миалгия, и др.
Лечение
Больные с энтеровирусной инфекцией могут лечиться дома, госпитализируются дети со среднетяжелыми и тяжелыми формами заболевания, с поражением ЦНС, глаз, сердца, печени, а также дети раннего возраста. При лечении на дому назначается постельный режим в течение 5-7 дней. Диета должна соответствовать возрасту больного, необходимо обильное питье. Медикаментозное лечение проводится по назначению врача. Ребенок считается здоровым после нормализации температуры и исчезновения всех проявлений заболевания, что обычно происходит не ранее 10-12 дней. Наблюдение после выздоровления в зависимости от перенесенной формы и тяжести заболевания проводится педиатром, невропатологом, кардиологом, окулистом.
Профилактика
Вакцина против энтеровирусов не разработана.
Больной с энтеровирусной инфекцией изолируется не менее чем на 10 дней от начала заболевания.
За контактными детьми наблюдают в течение 7 дней. Помещение и вещи больного следует мыть и дезинфицировать.
симптомы и лечение (памятка для родителей)
01.09.2018Энтеровирусные инфекции– это группа заболеваний, в основе причин которых лежит несколько разновидностей вирусов. Вызывают заболевание вирусы Коксаки, полиовирусы и ЕСНО (экхо).
После перенесенной энтеровирусной инфекции образуется стойкий пожизненный иммунитет, однако, он сероспецифичен. Это значит, что иммунитет образуется только к тому серологическому типу вируса, которым переболел ребенок и не защищает его от других разновидностей этих вирусов. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. Так же эта особенность не позволяет разработать вакцину, чтобы защитить наших детей от данного заболевания. Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. Так же эта особенность не позволяет разработать вакцину, чтобы защитить наших детей от данного заболевания. Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Причины заражения энтеровирусной инфекцией.
Заражение происходит несколькими путями. Вирусы в окружающую среду могут попадать от больного ребенка или от ребенка, который является вирусоносителем. У вирусоносителей нет никаких проявлений заболеваний, однако вирусы находятся в кишечнике и выделяются в окружающую среду с калом. Такое состояние может наблюдаться у переболевших детей после клинического выздоровления либо у детей, у которых вирус попал в организм, но не смог вызвать заболевание из-за сильного иммунитета ребенка. Вирусоносительство может сохраняться на протяжении 5 месяцев.
Попав в окружающую среду, вирусы могут сохраняться довольно долго, так как хорошо переносят неблагоприятное воздействие. Хорошо сохраняются вирусы в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств (при воздействии растворов высокой концентрации фенола, хлора, формалина вирусы начинают погибать только через три часа), однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Хорошо сохраняются вирусы в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств (при воздействии растворов высокой концентрации фенола, хлора, формалина вирусы начинают погибать только через три часа), однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Как передается энтеровирусная инфекция.
Механизм передачи может быть воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому) и фекально-оральный при не соблюдении правил личной гигиены. Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Симптомы энтеровирусной инфекции.
В организм вирусы попадают через рот или верхние дыхательные пути. Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Дальнейшее развитие заболевания связано со многими факторами, такими как вирулентность (способность вируса противостоять защитным свойствам организма), тропизмом (склонностью поражать отдельные ткани и органы) вируса и состоянием иммунитета ребенка.
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида и серотипа. Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро – с повышения температуры тела до 38-39º С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
При поражении слизистой ротоглотки происходит развитиеэнтеровирусной ангины.Она проявляется повышением температуры тела, общей интоксикацией (слабость, головная боль, сонливость) и наличием везикулярной сыпи в виде пузырьков, заполненных жидкостью, на слизистой ротоглотки и миндалинах. Пузырьки эти лопаются, на их месте образуются язвочки, заполненные белым налетом. После выздоровления на месте язвочек не остается никаких следов.
Пузырьки эти лопаются, на их месте образуются язвочки, заполненные белым налетом. После выздоровления на месте язвочек не остается никаких следов.
При поражении глаз развиваетсяконъюнктивит.Он может быть одно- и двусторонним. Проявляется в виде светобоязни, слезотечения, покраснения и припухлости глаз. Возможно наличие кровоизлияний в конъюнктиву глаза.
При поражении мышц развиваетсямиозит– боли в мышцах. Боли появляются на фоне повышения температуры. Болезненность наблюдается в грудной клетке, руках и ногах. Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
При поражении слизистой кишечника(энтерит)наблюдается наличиежидкого стула. Стул обычной окраски (желтый или коричневый), жидкий, без патологических (слизь, кровь) примесей. Появление жидкого стула может быть как на фоне повышение температуры, так, и изолировано (без повышения температуры тела).
Энтеровирусные инфекции могут поражать различные участки сердца. Так при поражении мышечного слоя развиваетсямиокардит, при поражении внутреннего слоя с захватом клапанов сердца, развиваетсяэндокардит, при поражении внешней оболочки сердца –перикардит. У ребенка может наблюдаться: повышенная утомляемость, слабость, учащенное сердцебиение, падение артериального давления, нарушения ритма (блокады, экстрасистолы), боли за грудиной.
При поражении нервной системы могут развиватьсяэнцефалиты, менингиты. У ребенка наблюдается: сильная головная боль, тошнота, рвота, повышение температуры тела, судороги, парезы и параличи, потеря сознания.
При поражении печени развиваетсяострый гепатит. Он характеризуется увеличением печени, чувством тяжести в правом подреберье, болью в этом месте. Возможно появление тошноты, изжоги, слабости, повышения температуры тела.
При поражении кожи возможно появлениеэкзантемы– гиперемия (красное окрашивание) кожи, чаще всего на верхней половине туловища (голова, грудь, руки), не приподнимается над уровнем кожи, появляется одномоментно.
У мальчиков возможно наличие воспаления в яичках с развитиеморхита. Чаще всего такое состояние развивается через 2-3 недели после начала заболевания с другими проявлениями (ангина, жидкий стул и другие). Заболевание довольно быстро проходит и не несет никаких последствий, однако, в редких случаях возможно развитие в половозрелом возрасте аспермии (отсутствие спермы).
Также существуютврожденные формы энтеровирусной инфекции, когда вирусы попадают в организм ребенка через плаценту от матери. Обычно такое состояние имеет доброкачественное течение и излечивается самостоятельно, однако в некоторых случаях энтеровирусная инфекция может вызвать прерывание беременности (выкидыш) и развитие у ребенка синдрома внезапной смерти (смерть ребенка наступает на фоне полного здоровья).
Очень редко возможно поражение почек, поджелудочной железы, легких. Поражение различных органов и систем может наблюдаться как изолированное, так и сочетанное.
Лечение энтеровирусной инфекции
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств. Ребенку показан постельный режим на весь период повышения температуры тела.
Питание должно быть легким, богатым белками. Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Лечение проводят симптоматически в зависимости от проявлений инфекции – ангина, конъюнктивит, миозит, жидкий стул, поражения сердца, энцефалиты, менингиты, гепатит, экзантема, орхит. В некоторых случаях (ангина, понос, конъюнктивит…) проводят профилактику бактериальных осложнений.
Дети изолируются на весь период заболевания. В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
Профилактика энтеровирусной инфекции.
Для профилактики необходимо соблюдение правил личной гигиены: мыть руки после посещения туалета, прогулки на улице, пить только кипяченую воду или воду из заводской бутылки, недопустимо использование для питья ребенка воды из открытого источника (река, озеро).
Специфической вакцины против энтеровирусной инфекции не существует, так как в окружающей среде присутствует большое количество серотипов этих вирусов.
Скарлатина: профилактика, симптомы и лечение
В детской поликлинике № 23 прошла лекция на тему: «Скарлатина у детей». Ее провела заведующая отделением Ксения Батрак. На лекции обсудили симптомы, лечение и профилактические меры.
Скарлатина — острое инфекционное заболевание, отличительной чертой которого является сочетание ангины и мелкоточечной сыпи на коже. Продолжительность инкубационного периода – от 1 до 10 суток.
Продолжительность инкубационного периода – от 1 до 10 суток.
Симптомы
· резкое повышение температуры,
· головная боль и общая слабость
· тахикардия,
· апатия и сонливость или, напротив, повышенная подвижность
· тошнота,
· боль в горле
· сыпь и другие.
Скрытый период скарлатины продолжается от 3 до 7 суток. Заболевание начинается остро с резкого нарушения самочувствия ребенка: он становится вялым, сонливым, жалуется на выраженную головную боль и озноб. Температура тела быстро достигает высоких цифр (38—40 °С в зависимости от степени тяжести болезни). Нередко в начальном периоде заболевания отмечаются тошнота и рвота. Однако следует отметить, что в наши дни скарлатина у детей, как и во взрослом возрасте, может протекать на фоне субфебрильной температуры до 37°С.
При скарлатине спустя несколько часов на коже у детей возникает специфическая сыпь в виде мелких ярко-розовых точек на покрасневшей коже. Сыпь более выражена на лице, боковых поверхностях туловища и в местах естественных кожных складок (паховых, подмышечных, ягодичных). Характерным признаком скарлатины является резкий контраст между ярко-красными «пылающими» щеками и бледным носогубным треугольником, на коже которого элементы сыпи отсутствуют. Внешний вид ребенка также привлекает внимание: помимо цветового контраста, лицо его одутловатое, глаза лихорадочно блестят.
Сыпь более выражена на лице, боковых поверхностях туловища и в местах естественных кожных складок (паховых, подмышечных, ягодичных). Характерным признаком скарлатины является резкий контраст между ярко-красными «пылающими» щеками и бледным носогубным треугольником, на коже которого элементы сыпи отсутствуют. Внешний вид ребенка также привлекает внимание: помимо цветового контраста, лицо его одутловатое, глаза лихорадочно блестят.
Лечение
Чаще всего лечение проводят в домашних условиях. Больного ребенка изолируют. При тяжелом течении инфекции показана госпитализация на период не менее 10 суток. Затем в течение 12 дней ребенок должен находиться дома, его нельзя допускать в детский коллектив. Во время лечения ребенок должен соблюдать постельный режим и правильно питаться. Предпочтение отдается протертой легкоперевариваемой пище, приготовленной на пару или в отварном виде. Употреблять ее нужно небольшими порциями, не реже 4 раз в день. Врачи рекомендуют придерживаться лечебной диеты №13 по Певзнеру, а через две недели – диеты № 7. Также необходимо соблюдать питьевой режим.
Также необходимо соблюдать питьевой режим.
Профилактика скарлатины
· избегать контакта с носителем заболевания,
· укреплять иммунную систему ребенка,
· соблюдать правила личной гигиены.
Если происходит вспышка заболевания в детском коллективе, накладывается карантин на неделю. В этот период ежедневно проводят осмотр взрослых и детей, контактировавших с больным. Детей, которые контактировали с больным скарлатиной, не пускают в детский сад или в первые два класса школы в течение 7 дней.
Если в семье есть заболевший скарлатиной ребенок, необходимо соблюдать следующие правила:
· ребенок должен находиться в отдельной комнате,
· следует ежедневно проводить влажную уборку с использованием раствора хлорамина,
· ухаживать за больным может только один член семьи, который должен минимизировать контакты с другими людьми,
· больной должен пользоваться отдельной посудой и предметами личной гигиены; его белье и одежду также нужно стирать отдельно, при этом использовать дезинфицирующие средства или кипятить, и проглаживать с обеих сторон.
· игрушки, с которыми играл ребенок, нужно тщательно вымыть с дезинфицирующим раствором и сполоснуть проточной водой. Мягкие игрушки необходимо постирать или вовсе избавиться от них.
После выздоровления на протяжении месяца ребенок должен находиться под наблюдением врача. Затем проводят контрольный анализ крови и мочи. При отсутствии в организме патогенных бактерий, пациента снимают с диспансерного учета.
Дети, больные скарлатиной, не должны посещать детские учреждения.
При появлении симптомов, необходимо обратиться к врачу.
Адрес: Большой Сампсониевский пр., д. 62
Телефон: 596‑39-80
Сайт: http://dgp11.spb.ru/
Симптомы, причины, диагностика и лечение
Что такое стенокардия?
Стенокардия – это боль в груди, возникающая из-за того, что в часть сердца поступает недостаточно крови. Это может быть похоже на сердечный приступ с давлением или сдавливанием в груди. Иногда это называют стенокардией или ишемической болью в груди.
Иногда это называют стенокардией или ишемической болью в груди.
Это симптом сердечного заболевания, и он возникает, когда что-то блокирует ваши артерии или в артериях недостаточный кровоток, который доставляет богатую кислородом кровь к вашему сердцу.
Стенокардия обычно быстро проходит. Тем не менее, это может быть признаком опасной для жизни проблемы с сердцем. Важно узнать, что происходит, и что вы можете сделать, чтобы избежать сердечного приступа.
Обычно стенокардию можно контролировать с помощью лекарств и изменения образа жизни. Если ситуация более серьезная, вам может потребоваться операция. Или вам может понадобиться так называемый стент, крошечная трубка, которая подпирает открытые артерии.
Существуют разные виды стенокардии:
Стабильная стенокардия. Это самый распространенный.Физическая активность или стресс могут вызвать его. Обычно это длится несколько минут и проходит, когда вы отдыхаете. Это не сердечный приступ, но это может быть признаком того, что он у вас выше. Сообщите своему врачу, если это произойдет с вами.
Сообщите своему врачу, если это произойдет с вами.
Продолжение
Нестабильная стенокардия. Вы можете принимать это, пока вы отдыхаете или не очень активны. Боль может быть сильной и продолжительной и возвращаться снова и снова. Это может быть сигналом о том, что у вас случится сердечный приступ, поэтому немедленно обратитесь к врачу.
Микроваскулярная стенокардия. При этом типе у вас есть боль в груди, но нет закупорки коронарной артерии. Наоборот, это происходит из-за того, что ваши мельчайшие коронарные артерии не работают должным образом, поэтому ваше сердце не получает необходимой крови. Боль в груди обычно длится более 10 минут. Этот тип чаще встречается у женщин.
Ангина Принцметала (вариантная стенокардия). Этот вид встречается редко. Это может произойти ночью, когда вы спите или отдыхаете. Ваши сердечные артерии внезапно сужаются или сужаются.Это может вызвать сильную боль, и вам следует лечиться.
Симптомы стенокардии
Боль в груди – это симптом, но он по-разному влияет на людей. У вас могут быть:
У вас могут быть:
- Боль
- Жжение
- Дискомфорт
- Головокружение
- Усталость
- Ощущение распирания в груди
- Чувство тяжести или давления
- Расстройство желудка или рвота
- Одышка
- Сжимание
- Потоотделение
Продолжение
Вы можете принять боль или жжение за изжогу или газ.
Скорее всего, у вас будет боль за грудиной, которая может распространиться на плечи, руки, шею, горло, челюсть или спину.
Стабильная стенокардия часто проходит после отдыха. Нестабильная стенокардия может и не усугубиться. Это неотложная медицинская помощь.
Стенокардия у женщин и мужчин
Мужчины часто чувствуют боль в груди, шее и плечах. Женщины могут чувствовать дискомфорт в животе, шее, челюсти, горле или спине. У вас также может быть одышка, потливость или головокружение.
Одно исследование показало, что женщины чаще использовали слова «давить» или «давить» для описания своих ощущений.
Причины стенокардии
Стенокардия обычно возникает из-за болезни сердца. Жировое вещество, называемое бляшками, накапливается в ваших артериях, блокируя приток крови к сердечной мышце. Это заставляет ваше сердце работать с меньшим количеством кислорода. Это вызывает боль. У вас также могут быть сгустки крови в артериях вашего сердца, которые могут вызвать сердечные приступы.
Продолжение
Менее распространенные причины боли в груди включают:
Факторы риска стенокардии
Некоторые факторы, связанные с вами или вашим образом жизни, могут повысить риск стенокардии, в том числе: осмотрите и спросите о своих симптомах, факторах риска и семейном анамнезе.Им может потребоваться провести тесты, в том числе:
- ЭКГ. Этот тест измеряет электрическую активность и ритм вашего сердца.
- Стресс-тест. Это проверяет, как ваше сердце работает во время тренировки.
- Анализы крови.
 Ваш врач проверит наличие белков, называемых тропонинами. Многие из них высвобождаются при повреждении сердечной мышцы, например, при сердечном приступе. Ваш врач может также провести более общие анализы, такие как метаболическая панель или полный анализ крови (CBC).
Ваш врач проверит наличие белков, называемых тропонинами. Многие из них высвобождаются при повреждении сердечной мышцы, например, при сердечном приступе. Ваш врач может также провести более общие анализы, такие как метаболическая панель или полный анализ крови (CBC). - Визуальные тесты. Рентген грудной клетки может исключить другие причины, которые могут вызывать боль в груди, например, заболевания легких. Эхокардиограммы, КТ и МРТ могут создавать изображения вашего сердца, чтобы помочь врачу выявить проблемы.
- Катетеризация сердца. Врач вставляет длинную тонкую трубку в артерию на ноге и продвигает ее к сердцу, чтобы проверить кровоток и давление.
- Коронарная ангиография. Ваш врач вводит краситель в кровеносные сосуды вашего сердца.Краситель появляется на рентгеновском снимке, создавая изображение ваших кровеносных сосудов. Они могут делать эту процедуру во время катетеризации сердца.
Продолжение
Вопросы о стенокардии для вашего врача
- Нужны ли мне дополнительные анализы?
- Какой у меня тип стенокардии?
- У меня повреждено сердце?
- Какое лечение вы рекомендуете?
- Как я буду себя чувствовать?
- Что я могу сделать, чтобы предотвратить сердечный приступ?
- Есть дела, которые мне не следует делать?
- Поможет ли смена диеты?
Лечение стенокардии
Ваше лечение зависит от того, насколько сильно повреждено ваше сердце. Для людей с легкой степенью стенокардии изменения в медицине и образе жизни часто могут улучшить кровоток и контролировать симптомы.
Для людей с легкой степенью стенокардии изменения в медицине и образе жизни часто могут улучшить кровоток и контролировать симптомы.
Лекарства
Ваш врач может прописать лекарства, в том числе:
- Нитраты или блокаторы кальциевых каналов для расслабления и расширения кровеносных сосудов, позволяя большему притоку крови к сердцу
- Бета-блокаторы, чтобы замедлить ваше сердце, чтобы оно не замедлялось. Работать нужно изо всех сил
- Разжижающие кровь или антитромбоцитарные препараты для предотвращения образования тромбов
- Статины для снижения уровня холестерина и стабилизации зубного налета
Кардиологические процедуры
Если лекарств недостаточно, вам может потребоваться блокировка артерии, открытые с помощью медицинской процедуры или хирургического вмешательства.Это может быть:
Продолжение
Ангиопластика / стентирование. Доктор продвигает крошечную трубку с воздушным шариком внутри через кровеносный сосуд к вашему сердцу.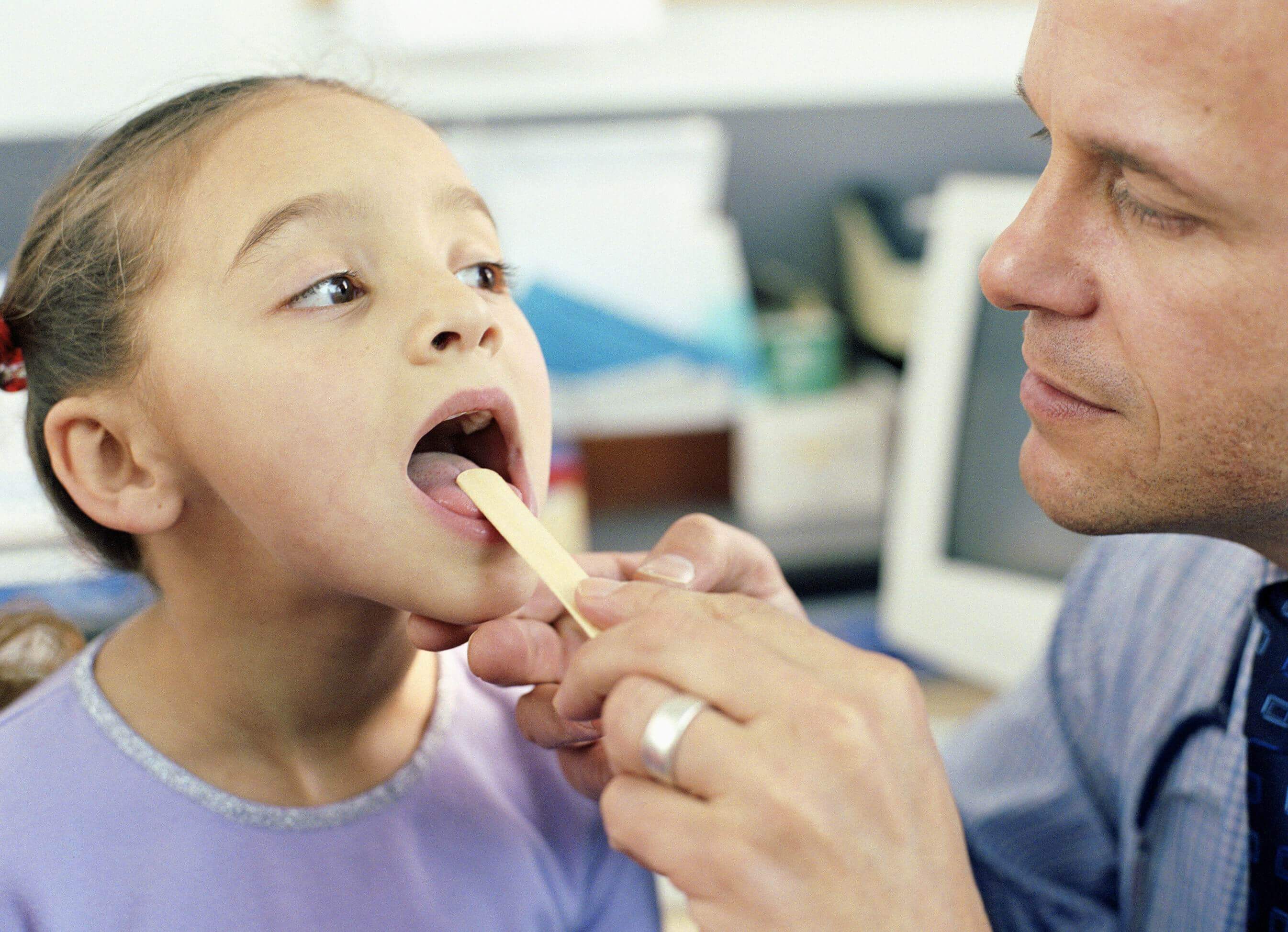 Затем они надувают баллон внутри суженной артерии, чтобы расширить ее и восстановить кровоток. Они могут вставить небольшую трубку, называемую стентом, внутрь вашей артерии, чтобы она оставалась открытой. Стент постоянный и обычно металлический. Он также может быть изготовлен из материала, который со временем впитывается вашим телом. В некоторых стентах также есть лекарство, которое помогает предотвратить повторную закупорку артерии.
Затем они надувают баллон внутри суженной артерии, чтобы расширить ее и восстановить кровоток. Они могут вставить небольшую трубку, называемую стентом, внутрь вашей артерии, чтобы она оставалась открытой. Стент постоянный и обычно металлический. Он также может быть изготовлен из материала, который со временем впитывается вашим телом. В некоторых стентах также есть лекарство, которое помогает предотвратить повторную закупорку артерии.
Обычно процедура занимает менее 2 часов. Вы, наверное, останетесь на ночь в больнице.
Аортокоронарное шунтирование (АКШ) или шунтирование. Ваш хирург берет здоровые артерии или вены из другой части вашего тела и использует их для обхода закупоренных или суженных кровеносных сосудов.
Вы можете остаться в больнице примерно через неделю после этого. Вы будете в отделении интенсивной терапии день или два, пока медсестры и врачи будут внимательно следить за вашим пульсом, артериальным давлением и уровнем кислорода.Затем вы перейдете в обычную комнату, чтобы поправиться.
Продолжение
Изменение образа жизни
Вы все еще можете быть активными, но важно прислушиваться к своему телу. Если вы чувствуете боль, остановитесь и отдохните. Знайте, что вызывает стенокардию, например, стресс или интенсивные упражнения. Старайтесь избегать вещей, которые могут его вызвать. Например, если большие порции вызывают проблемы, ешьте меньшие и ешьте чаще. Если вы все еще чувствуете боль, посоветуйтесь с врачом, чтобы сдать дополнительные анализы или сменить лекарства.Поскольку стенокардия может быть признаком чего-то опасного, важно пройти обследование.
Эти советы по образу жизни могут помочь защитить ваше сердце:
Если вы курите, бросьте. Он может повредить ваши кровеносные сосуды и увеличить риск сердечных заболеваний.
Придерживайтесь здоровой диеты , чтобы снизить кровяное давление и уровень холестерина. Когда они выходят за пределы нормы, повышается вероятность сердечных заболеваний.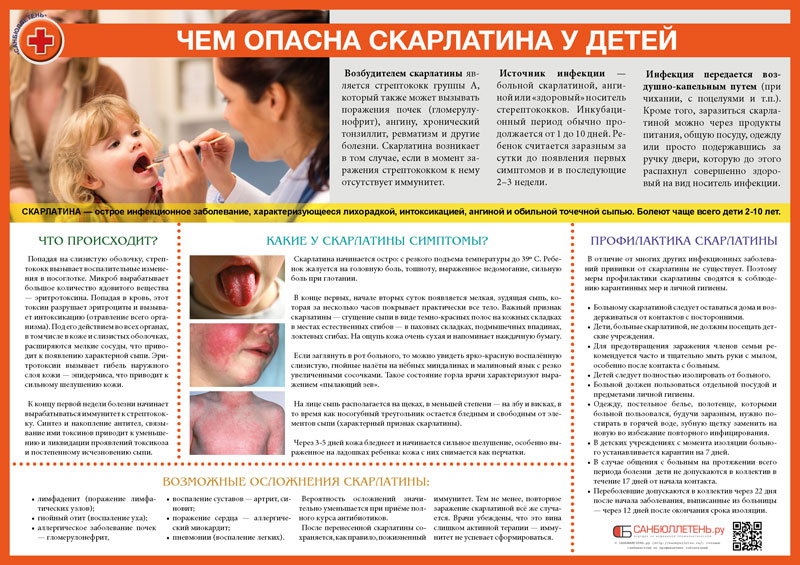 Ешьте в основном фрукты и овощи, цельнозерновые продукты, рыбу, нежирное мясо, а также обезжиренные или нежирные молочные продукты.Ограничьте употребление соли, жира и сахара.
Ешьте в основном фрукты и овощи, цельнозерновые продукты, рыбу, нежирное мясо, а также обезжиренные или нежирные молочные продукты.Ограничьте употребление соли, жира и сахара.
Продолжение
Используйте меры по снятию стресса , такие как медитация, глубокое дыхание или йога, чтобы расслабиться.
Упражнение большую часть дней недели.
Регулярно посещайте врача.
Если у вас появилась новая или необычная боль в груди, и вы подозреваете, что у вас сердечный приступ, немедленно позвоните в службу 911. Очень важно быстрое лечение. Это может защитить вас от большего урона.
Стенокардия, прогноз
Стенокардия повышает риск сердечного приступа.Но это излечимо. Считайте это предупреждающим знаком и делайте правильный выбор.
Поговорите с другими, у кого он есть. Это может помочь вам научиться чувствовать себя лучше.
Вашей семье также может потребоваться поддержка, чтобы помочь им понять вашу стенокардию. Они захотят узнать, чем они могут помочь.
Они захотят узнать, чем они могут помочь.
Боль в груди у детей и подростков
Многие факторы могут вызвать у ребенка или подростка боль в груди. В большинстве случаев боль в груди у детей и подростков не вызвана проблемами с сердцем.
Самая частая причина боли в груди у детей и подростков – боль в грудной клетке. «Грудная стенка» – это термин, обозначающий структуры, которые окружают и защищают легкие, включая ребра и грудину.
Мы не всегда знаем, что вызывает боль в грудной стенке, но обычно это связано с кратковременной острой болью, которая усиливается при вдохе. Травма ребер, грудины или других костей грудной клетки и спины также может вызвать боль в грудной стенке. В области груди также есть множество мышц и суставов, которые могут быть болезненными, воспаленными или напряженными.Причины могут включать инфекцию или травму, например, в результате занятий спортом или падения.
Когда обращаться к кардиологу
Типичная боль в грудной стенке не лечится лекарствами, хотя травмы и воспаление грудной стенки могут поддаваться лечению нестероидными противовоспалительными препаратами, такими как ибупрофен. В противном случае лечение боли в груди будет зависеть от основной причины боли.
В противном случае лечение боли в груди будет зависеть от основной причины боли.
Иногда простуда (инфекция верхних дыхательных путей) или постоянный кашель могут вызывать болезненные ощущения в области груди.Некоторые дети описывают кислотный рефлюкс («изжогу») как боль в груди. Стресс или беспокойство также могут вызывать чувство боли в груди.
К сердечным заболеваниям, которые могут вызвать боль в груди у ребенка, относятся:
- Перикардит: воспаление мешка, окружающего сердце
- Миокардит: вирусная инфекция сердца
- Аритмии: аномальные учащенные сердечные ритмы
- Закупорка или другие проблемы с коронарными артериями (крошечные сосуды, по которым насыщенная кислородом кровь поступает в ткань сердца)
- Расслоение или разрыв аорты, главной артерии, по которой кровь от сердца выходит к телу
Если ваш ребенок жалуется на боль в груди, и также имеют лихорадку, потливость или затрудненное дыхание, очень учащенное сердцебиение, бледность или сильная боль, похожая на ощущение разрыва, не ждите – обратитесь за помощью немедленно! Кроме того, если в семейном анамнезе имеется «расслоение аорты», разрыв аорты или синдром Марфана, немедленно необходима экстренная оценка.
Понятно, что когда ваш ребенок жалуется на боль в груди, вы можете беспокоиться, что это проблема с сердцем. Однако у детей маловероятно, что боль в груди вызвана проблемами с сердцем.
Однако не игнорируйте боль в груди вашего ребенка. Запишитесь на прием к своему педиатру и объясните, что испытывает ваш ребенок. Врач решит, нужны ли дальнейшие анализы.
Ваш общий педиатр может направить вас к детскому кардиологу, врачу, который специализируется на проблемах с сердцем у детей.Детский кардиолог выслушает сердце вашего ребенка и задаст вопросы об обстоятельствах, которые привели к боли в груди, истории болезни вашего ребенка и семейной истории болезни. Врач прочитает электрокардиограмму (ЭКГ или ЭКГ), запись электрической активности сердца вашего ребенка, чтобы определить, может ли проблема с сердцем вызывать симптомы вашего ребенка.
Врач может назначить другие тесты, такие как тест с физической нагрузкой, эхокардиограмма или рентген грудной клетки, или может отправить вашего ребенка домой с транстелефонным монитором или холтеровским монитором, чтобы непрерывно регистрировать сердечный ритм вашего ребенка, когда он идет в нормальном режиме. деятельность.Однако подавляющее большинство детей не нуждаются в дальнейшем обследовании и, скорее всего, у них будет нормальное сердце.
деятельность.Однако подавляющее большинство детей не нуждаются в дальнейшем обследовании и, скорее всего, у них будет нормальное сердце.
Стенокардия может быть стабильной или нестабильной
Хотя стабильная и нестабильная стенокардия имеют схожие симптомы, они различаются по степени тяжести и времени появления. Стабильная стенокардия – это дискомфорт в груди, одышка (или любой из описанных выше симптомов), который возникает при предсказуемой и достоверной нагрузке или стрессе, и когда этот образец присутствует более четырех недель. Стабильная стенокардия обычно начинается, когда вы напрягаетесь или чувствуете стресс. Если вы перестанете делать то, что делаете, боль или дискомфорт обычно также прекращаются. Активность – упражнения, обильный обед или спор – заставляет ваш пульс учащаться, а артериальное давление повышаться, поэтому ваше сердце работает тяжелее. Для работы сердцу нужно больше кислорода. Если его недостаточно, это может вызвать боль и дискомфорт при стенокардии. Если картина стенокардии остается стабильной в течение нескольких месяцев, ее можно отнести к категории хроническая стабильная стенокардия.
Если картина стенокардии остается стабильной в течение нескольких месяцев, ее можно отнести к категории хроническая стабильная стенокардия.
Нестабильная стенокардия – это когда симптомы давления в грудной клетке, одышка (или любые другие, описанные выше) возникают впервые или наблюдаются менее двух недель. Кроме того, если у вас изменилась обычная картина стенокардии, возникающая при физической нагрузке, это также нестабильная стенокардия. Нестабильная стенокардия может возникнуть в любое время, даже когда вы отдыхаете или сидите перед телевизором, ничего не делая. Трудно игнорировать. Если симптомы прекращаются, они обычно вскоре возвращаются.
Стабильная стенокардия может стать нестабильной. Например, если у вас обычно возникает дискомфорт в груди каждый раз, когда вы проходите два квартала, это будет считаться стабильной стенокардией. Однако, если эта картина дискомфорта в груди изменится в течение короткого периода времени, стенокардия станет нестабильной. Например, если дискомфорт возникает при меньшей активности (после ходьбы только половину квартала вместо двух) или возникает чаще, чем раньше, это может быть примером стабильной стенокардии, которая стала нестабильной.
Например, если дискомфорт возникает при меньшей активности (после ходьбы только половину квартала вместо двух) или возникает чаще, чем раньше, это может быть примером стабильной стенокардии, которая стала нестабильной.
Вот несколько дополнительных советов по различению стабильной и нестабильной стенокардии:
Стабильная стенокардия…
- – это боль или дискомфорт, аналогичные предыдущим эпизодам стенокардии с аналогичным объемом нагрузки и обычно исчезающие менее чем за пять минут.
- – это боль в груди или другие симптомы, которые обычно проходят после приема лекарств или отдыха.
- запускается действиями, которые заставляют сердце работать сильнее – физическим и эмоциональным напряжением или стрессом, экстремальными температурами или обильным приемом пищи.
Нестабильная стенокардия или сердечный приступ…
- может случиться в любое время. Вы могли вздремнуть или выпить чашку кофе.
- может ощущаться иначе, чем боль или дискомфорт при стабильной стенокардии.

- часто бывает более болезненным или тяжелым и длится дольше, чем стабильная стенокардия – более нескольких минут.
- может не исчезнуть после отдыха или приема лекарств от стенокардии.
Нажмите здесь, чтобы узнать больше об основных причинах стенокардии и их различиях для стабильной и нестабильной стенокардии.
Помните, нестабильная стенокардия требует неотложной медицинской помощи. Позвоните в службу 911, если у вас или вашего близкого есть симптомы стенокардии, которые длятся более 5 минут и продолжаются, когда они прекращают отдыхать. Это может быть сердечный приступ . Чем раньше вы получите лечение, тем меньше вы рискуете нанести вред своему сердцу.
Детская кардиомиопатия – NORD (Национальная организация по редким заболеваниям)
УЧЕБНИКИ
Keane JF, Lock JE, Fyler DC, eds.Детская кардиология Надаса. Филадельфия, Пенсильвания; Хэнли и Бельфус; 2006.
Bennett JC, Plum F, eds. Сесил Учебник медицины. 20-е изд. Филадельфия, Пенсильвания: W.B. Saunders Co; 1996: 327-36.
Behrman RE, изд. Учебник педиатрии Нельсона, 15-е изд. Филадельфия, Пенсильвания: W.B. Компания Сондерс; 1996: 1354-5.
СТАТЬИ ЖУРНАЛА
Lipshultz SE, Law YM, Asante-Korang A, Austin ED, Dipchand AI, Everitt MD, Hsu DT, Lin KY, Price JF, Wilkinson JD, Colan SD. Кардиомиопатия у детей: классификация и диагностика.Научное заявление Американской кардиологической ассоциации. Тираж. 2019; 139 (1): e9-e68
Norrish G, Field E, Mcleod K, Ilina M, Stuart G, Bhole V, Uzun O, Brown E, Daubeney PEF, Lota A, Linter K, Mathur S, Bharucha T. , Kok KL, Adwani S, Jones CB, Reinhardt Z, Kaski JP.
Клинические проявления и выживаемость детской гипертрофической кардиомиопатии: ретроспективное исследование в Соединенном Королевстве. Euro Heart J 2019; 40: 986-993.
Burke A, Virmani R. Детские опухоли сердца. Cardiovasc Pathol. 2008; 21 февраля.
2008; 21 февраля.
Tjang YS, Stenlund H, Tenderich G, Hornik L, Bairaktaris A, K? Rfer R. Анализ факторов риска при трансплантации сердца у детей. J Пересадка сердца и легких. 2008 Апрель; 27 (4): 408-15.
Lipshultz SE, et al. Заболеваемость детской кардиомиопатией в двух регионах США. N Engl J Med. 2003; 348: 1647-55.
Gupta ML, et al. Что нового в детской кардиомиопатии. Индийский J Pediatr. 2003; 70: 41-9.
Holmgren D, et al. Кардиомиопатия у детей с митохондриальными заболеваниями; клиническое течение и кардиологические данные.Eur Heart J. 2003; 24: 280-8.
Веллер Р.Дж. и др. Исход идиопатической рестриктивной кардиомиопатии у детей. Am J Cardiol. 2002; 90: 501-6.
Kimberling MT, et al. Трансплантация сердца при детской рестриктивной кардиомиопатии: презентация, оценка и краткосрочные результаты. J Пересадка сердца и легких. 2002; 21: 455-9.
Мартин В.А., Сигварт У. Кто и как лечить нехирургической терапией по сокращению миокарда при гипертрофической кардиомиопатии: отдаленные результаты. Мониторинг сердечной недостаточности.2002; 3: 15-27.
Мониторинг сердечной недостаточности.2002; 3: 15-27.
Behr ER, McKenna WJ. Гипертрофическая кардиомиопатия. Варианты лечения Curr Cardiovasc Med. 2002; 4: 443-53.
Марон Б.Дж. Гипертрофическая кардиомиопатия: систематический обзор. JAMA. 2002; 287: 1308-20.
Bruns LA, Canter CE, Следует ли использовать бета-блокаторы для лечения педиатрических пациентов с хронической сердечной недостаточностью? Педиатрические препараты. 2002; 771-8.
Стефанелли CB, et al. Имплантируемый кардиовертер-дефибриллятор для лечения угрожающих жизни аритмий у молодых пациентов.J Interv Card Electrophysiol. 2002; 6: 235-44.
Bruns LA, et al. Карведилол в качестве терапии сердечной недостаточности у детей: первый опыт многоцентровой терапии. J Pediatr. 2001; 138: 505-11.
Морроу RW. Кардиомиопатия и трансплантация сердца у детей. Curr Opin Cardiol. 2000; 15: 216-23.
Прабху С.С., Далви Б.В. Излечимые кардиомиопатии. Индийский J Pediatr. 2000; 67: S7-10.
Towbin JA, Bowles NE. Генетические аномалии, ответственные за дилатационную кардиомиопатию. Curr Cardiol Rep.2000; 2: 475-80.
Генетические аномалии, ответственные за дилатационную кардиомиопатию. Curr Cardiol Rep.2000; 2: 475-80.
Буксирный контейнер JA. Молекулярная генетика гипертрофической кардиомиопатии. Curr Cardiol Rep.2000; 2: 134-40.
Информация о здоровье детей: проблемы с сердцем у детей
Примерно один из 100 детей страдает сердечным заболеванием, которое также можно назвать пороком сердца или врожденным (присутствующим с рождения) пороком сердца. Пороки сердца обычно можно лечить с помощью лекарств, хирургического вмешательства или других медицинских процедур.
Большинство тестов на проблемы с сердцем являются простыми, быстрыми и безболезненными.Большинство детей с пороками сердца живут нормальной и полноценной жизнью с очень небольшими ограничениями или без них.
Признаки и симптомы порока сердца
Многие дети с пороками сердца выглядят здоровыми и не имеют никаких симптомов, и их родители не знают, что у них проблемы с сердцем. Если у детей есть симптомы, они часто развиваются в первые несколько недель после рождения. Общие симптомы включают:
Общие симптомы включают:
- синий цвет вокруг губ и посинение кожи (цианоз)
- затруднение при кормлении (особенно потливость во время кормления)
- одышка
- плохой рост
- бледная кожа
- усталость.
Эти симптомы возникают из-за недостаточного поступления кислорода в организм, которое происходит из-за того, что в крови не так много кислорода, как обычно, или сердце не перекачивает так, как должно.
Как работает сердце
Сердце имеет четыре камеры (как комнаты) – по две с каждой стороны тела. Правая сторона собирает кровь из тела и направляет кровь в легкие для сбора кислорода из воздуха, которым мы дышим. Левая сторона собирает свежую кровь из легких и перекачивает ее к остальному телу.
Артерии – это трубки, по которым кровь идет от сердца, а вены – это трубки, по которым кровь возвращается к сердцу.
Кровь из легких, наполненная кислородом, часто называют красной кровью, так как она выглядит ярко-красной. Кровь, которая вернулась из тела обратно в сердце, не содержит много кислорода, и ее часто называют голубой кровью, потому что она имеет более темно-синий цвет.
Кровь, которая вернулась из тела обратно в сердце, не содержит много кислорода, и ее часто называют голубой кровью, потому что она имеет более темно-синий цвет.
Стены в сердце разделяют красную и синюю кровь, а клапаны (например, односторонние двери) удерживают кровь в нужном направлении.
Что вызывает порок сердца?
Иногда имеется дефект стенок сердца (например, отверстие в сердце) или проблема с клапанами (например, они могут быть слишком узкими или полностью заблокированы). Это означает, что либо синяя и красная кровь смешиваются, либо сердце может плохо перекачивать кровь. Когда возникают эти проблемы, тело может не получать столько кислорода, сколько обычно.
Обычно порок сердца развивается, когда ребенок все еще растет в матке.Это не вызвано чем-либо, что мать сделала во время беременности, и часто врачи не могут сказать, почему возник этот дефект. Иногда проблемы с сердцем связаны с генетикой (есть семейный анамнез
пороки сердца). Иногда некоторые болезни в детстве вызывают поражение сердца.
Иногда некоторые болезни в детстве вызывают поражение сердца.
У детей могут возникнуть проблемы с сердцем после вирусной инфекции (вируса). Однако это бывает крайне редко.
Когда обращаться к врачу
Если у вашего ребенка есть какие-либо симптомы порока сердца, обратитесь к терапевту.Вас направят к педиатру или детскому кардиологу (детский кардиолог).
Для диагностики пороков сердца выполняется несколько тестов, большинство из которых простые, быстрые и безболезненные:
- Рентген грудной клетки – простой и быстрый рентген грудной клетки.
- ЭКГ (электрокардиограмма) – провода прикрепляются липкими точками на коже груди, рук и ног. Провода регистрируют электрическую активность сердца. Это очень быстро, и ваш ребенок не почувствует ничего, кроме липких точек.Ваш ребенок должен лежать неподвижно около
минуту, что может быть непросто, так как маленькие дети склонны возиться.
- Ультразвуковое сканирование (эхокардиограмма или эхо) – портативный сканер размещается на груди и животе и дает изображение сердца на телеэкране.
 Ваш ребенок почувствует некоторое давление, поскольку сканер толкается довольно сильно. Это не больно, но может быть немного неудобно.
Ваш ребенок почувствует некоторое давление, поскольку сканер толкается довольно сильно. Это не больно, но может быть немного неудобно.
Поскольку во время этих анализов ваш ребенок должен лежать неподвижно, иногда ему вводят успокаивающее средство (успокаивающее лекарство, чтобы вызвать сонливость).Обычно это жидкость, которую они пьют, или небольшая струя, которую вводят в нос с помощью шприца. Никаких игл.
Лечение пороков сердца
Лечение порока сердца вашего ребенка будет зависеть от причины проблемы. Большинство пороков сердца проходят сами собой со временем, а некоторые можно исправить с помощью лекарств. Иногда может потребоваться операция или другие процедуры. В некоторых случаях вашему ребенку может потребоваться комбинированное лечение.
Медицина
При некоторых проблемах с сердцем дети могут принимать лекарства, которые можно прекратить, когда проблема исчезнет.Иногда лекарства нужно принимать много лет, а то и всю жизнь ребенка.
Хирургия
Кардиохирургия может обеспечить пожизненное излечение от некоторых сердечных заболеваний. Кардиохирург подробно обсудит с вами риски и преимущества. Иногда операция может быть отложена до тех пор, пока ваш ребенок не станет старше и сильнее, что означает, что он сможет лучше перенести операцию. В зависимости от в зависимости от состояния вашего ребенка может потребоваться несколько операций.
В очень редких случаях, когда операция, процедуры или лекарства не помогают, ребенку может потребоваться пересадка сердца.
Другие процедуры
Некоторые процедуры включают введение тонкой трубки, называемой катетером, через вены к сердцу для лечения порока сердца. Для этой процедуры вашему ребенку вводят общий наркоз.
Как порок сердца повлияет на моего ребенка?
Некоторые родители опасаются, что их ребенок может внезапно умереть. К счастью, у детей такое случается крайне редко. Большинство детей с проблемами сердца успешно лечатся, и многие из них ведут активный и здоровый образ жизни.
Понятно, что нужно защищать своего ребенка, если у него проблемы с сердцем. Тем не менее, многие дети могут быть независимыми, заниматься спортом и делать почти все, что делают другие дети, с очень небольшими ограничениями. Узнайте у врача, какой уровень физических нагрузок безопасен для вашего ребенка.
Если детский сад, детский сад или школа вашего ребенка обеспокоены тем, что ваш ребенок участвует в обычных занятиях, или вам дает противоречивый совет от другого медицинского работника, поговорите с кардиологом вашего ребенка и попросите письмо о том, что ваш ребенок может или не может делать. .
Последующая деятельность
После того, как ваш ребенок вылечится от порока сердца, он будет регулярно проходить обследование у кардиолога и / или педиатра. При проблемах, не связанных с сердцем, они могут продолжать посещать своего обычного терапевта. Если вы беспокоитесь о своем ребенке, поговорите с его терапевтом,
педиатр или кардиолог.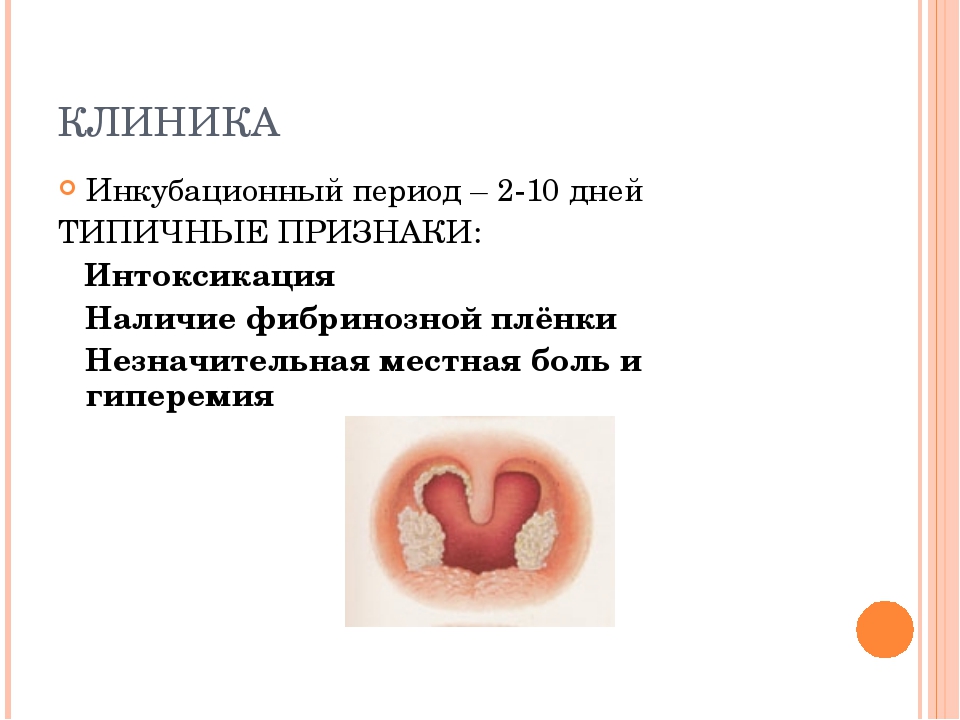
Ключевые моменты, которые следует запомнить
- Проблемы с сердцем довольно часто встречаются у детей (примерно у каждого 100).
- Лечение пороков сердца зависит от причины проблемы и может включать в себя лекарства, хирургическое вмешательство или другие медицинские процедуры.
- Дети с небольшими проблемами с сердцем часто живут долгой и нормальной жизнью без лечения.
- Дети, нуждающиеся в лечении, часто ведут нормальную жизнь с небольшими ограничениями или без ограничений в своих действиях.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Всегда ли дырка в сердце нужна хирургия?
Когда младенцы находятся в утробе матери, кровь поступает из пуповины в сердце через небольшое отверстие, которое обычно закрывается к моменту их рождения.У некоторых младенцев отверстие остается открытым, но закрывается вскоре после рождения, и хирургическое вмешательство не требуется. В некоторых
Детям, если отверстие не закрывается само по себе к определенному возрасту, им потребуется операция для восстановления отверстия.
В некоторых
Детям, если отверстие не закрывается само по себе к определенному возрасту, им потребуется операция для восстановления отверстия.
Что такое шум в сердце?
Шум в сердце – это дополнительный «свистящий» звук, который врач или медсестра слышит при прослушивании сердца с помощью стетоскопа. Это вызвано турбулентностью крови, протекающей через сердце.Некоторые шумы в сердце являются результатом порока сердца, но обычно шумы возникают не из-за каких-либо проблем с сердцем. вообще – это называется «невинный ропот». У многих здоровых детей бывают невинные шумы, которые часто обнаруживаются, когда ребенок плохо себя чувствует с лихорадкой. Это связано с тем, что при высокой температуре тела сердце работает тяжелее, а шум громче.
Воздействует ли эхо на моего ребенка?
№Эхо-тест включает в себя ультразвуковое исследование, подобное тому, которое делают большинство матерей во время беременности для проверки растущего плода. Ультразвук не требует излучения, он абсолютно безопасен, безболезнен и быстр.
Ультразвук не требует излучения, он абсолютно безопасен, безболезнен и быстр.
Разработано кардиологическим отделением Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в мае 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Стенокардия: основы практики, история вопроса, патофизиология
[Рекомендации] Группа экспертов Национальной образовательной программы по холестерину (NCEP) по выявлению, оценке и лечению повышенного холестерина крови у взрослых (Группа лечения взрослых III). Третий отчет заключительного отчета группы экспертов Национальной образовательной программы по холестерину (NCEP) по обнаружению, оценке и лечению высокого уровня холестерина в крови у взрослых (Группа лечения взрослых III). Тираж .2002 17 декабря. 106 (25): 3143-421. [Медлайн]. [Полный текст].
[Медлайн]. [Полный текст].
Лосордо Д. В., Генри Т. Д., Дэвидсон С. и др. Интрамиокардиальная терапия аутологичными CD34 + клетками при рефрактерной стенокардии. Circ Res . 2011 5 августа. 109 (4): 428-36. [Медлайн].
den Uil CA, Valk SD, Cheng JM, et al. Прогноз для пациентов, перенесших кардиохирургию и получавших контрпульсацию с внутриаортальным баллонным насосом до операции: долгосрочное последующее исследование. Торакальная хирургия Interact Cardiovasc .2009 августа 9 (2): 227-31. [Медлайн].
Кэмпбелл А.Р., Сатран Д., Зенович А.Г. и др. Усиленная внешняя контрпульсация улучшает систолическое артериальное давление у пациентов с рефрактерной стенокардией. Am Heart J . 2008 декабрь 156 (6): 1217-22. [Медлайн].
Oesterle SN, Sanborn TA, Ali N, et al. Чрескожная трансмиокардиальная лазерная реваскуляризация при тяжелой стенокардии: рандомизированное исследование PACIFIC. Возможное улучшение класса по интрамиокардиальным каналам. Ланцет . 2000, 18 ноября. 356 (9243): 1705-10. [Медлайн].
Чрескожная трансмиокардиальная лазерная реваскуляризация при тяжелой стенокардии: рандомизированное исследование PACIFIC. Возможное улучшение класса по интрамиокардиальным каналам. Ланцет . 2000, 18 ноября. 356 (9243): 1705-10. [Медлайн].
Crea F, Pupita G, Galassi AR и др. Роль аденозина в патогенезе ангинозной боли. Тираж . 1990, январь, 81 (1): 164-72. [Медлайн].
Кугияма К., Ясуэ Х, Окумура К. и др. Активность оксида азота недостаточна в спазматических артериях у пациентов с коронарной спастической стенокардией. Тираж . 1 августа 1996 г. 94 (3): 266-71. [Медлайн].
Rosano GM, Collins P, Kaski JC и др.Синдром X у женщин связан с дефицитом эстрогена. Eur Heart J . 1995 Май. 16 (5): 610-4. [Медлайн].
Kaski JC, Elliott PM, Salomone O, et al. Концентрация циркулирующего эндотелина в плазме у пациентов со стенокардией и нормальной коронарной ангиограммой. Бр. Сердце J . 1995 Декабрь 74 (6): 620-4. [Медлайн].
Концентрация циркулирующего эндотелина в плазме у пациентов со стенокардией и нормальной коронарной ангиограммой. Бр. Сердце J . 1995 Декабрь 74 (6): 620-4. [Медлайн].
Lanza GA, Giordano A, Pristipino C и др. Нарушение функции сердечного адренергического нерва у пациентов с синдромом X, обнаруженное с помощью [123I] метаиодобензилгуанидиновой сцинтиграфии миокарда. Тираж . 1997 5 августа. 96 (3): 821-6. [Медлайн].
Deedwania PC, Carbajal EV. Тихая ишемия в повседневной жизни является независимым предиктором смертности при стабильной стенокардии. Тираж . 1990 Март 81 (3): 748-56. [Медлайн].
Куо Л., Дэвис MJ, Чилийский WM. Продольные градиенты эндотелий-зависимых и независимых сосудистых ответов в коронарной микроциркуляции. Тираж . 1995 1 августа.92 (3): 518-25. [Медлайн].
Ллойд-Джонс Д., Адамс Р., Карнетон М. и др. Статистика сердечно-сосудистых заболеваний и инсульта – обновление 2009 г .: отчет Статистического комитета Американской кардиологической ассоциации и Подкомитета по статистике инсультов. Тираж . 2009 27 января, 119 (3): e21-181. [Медлайн].
Хемингуэй Х., Лангенберг С., Дамант Дж., Фрост С., Пиорала К., Барретт-Коннор Э. Распространенность стенокардии у женщин по сравнению с мужчинами: систематический обзор и метаанализ международных вариаций в 31 стране. Тираж . 2008 25 марта. 117 (12): 1526-36. [Медлайн].
Tanindi A, Erkan AF, Ekici B. Толщина эпикардиальной жировой ткани может использоваться для прогнозирования серьезных неблагоприятных сердечных событий. Дис. Коронарной артерии . 2015 26 декабря (8): 686-91. [Медлайн].
Гурсес К.М., Коцигит Д., Ялчин М.Ю. и др. Повышенная экспрессия тромбоцитарных рецепторов 2 и 4 при остром коронарном синдроме и стабильной стенокардии. Ам Дж. Кардиол . 2015 декабрь 1. 116 (11): 1666-71. [Медлайн].
Гранди С.М., Климан Дж. И., Мерц С. Н. и др. Последствия недавних клинических испытаний для Руководства третьей группы по лечению взрослых Национальной образовательной программы по холестерину. Дж. Ам Кол Кардиол .2004, 4 августа. 44 (3): 720-32. [Медлайн].
О’Киф Дж. Х. младший, Барнхарт С.С., Бейтман TM. Сравнение стресс-эхокардиографии и стресс-сцинтиграфии перфузии миокарда для диагностики ишемической болезни сердца и оценки ее степени тяжести. Ам Дж. Кардиол . 1995 г., 13 апреля 75 (11): 25D-34D. [Медлайн].
Ам Дж. Кардиол . 1995 г., 13 апреля 75 (11): 25D-34D. [Медлайн].
[Рекомендации] Гренландия П., Боноу Р.О., Брандадж Б.Н. и др. ACCF / AHA 2007 согласованный документ клинических экспертов по оценке кальция в коронарной артерии с помощью компьютерной томографии в глобальной оценке сердечно-сосудистого риска и при оценке пациентов с болью в груди: отчет Целевой группы экспертов по консенсусу клинических экспертов Американского колледжа кардиологии (ACCF / AHA Writing Committee) to Update the 2000 Expert Consensus Document on Electron Beam Computing Tomography), разработанный в сотрудничестве с Обществом визуализации и профилактики атеросклероза и So… J Am Coll Cardiol . 2007, 23 января. 49 (3): 378-402. [Медлайн]. [Полный текст].
Kannel WB, Feinleib M. Естественная история стенокардии в исследовании Framingham. Прогноз и выживаемость. Ам Дж.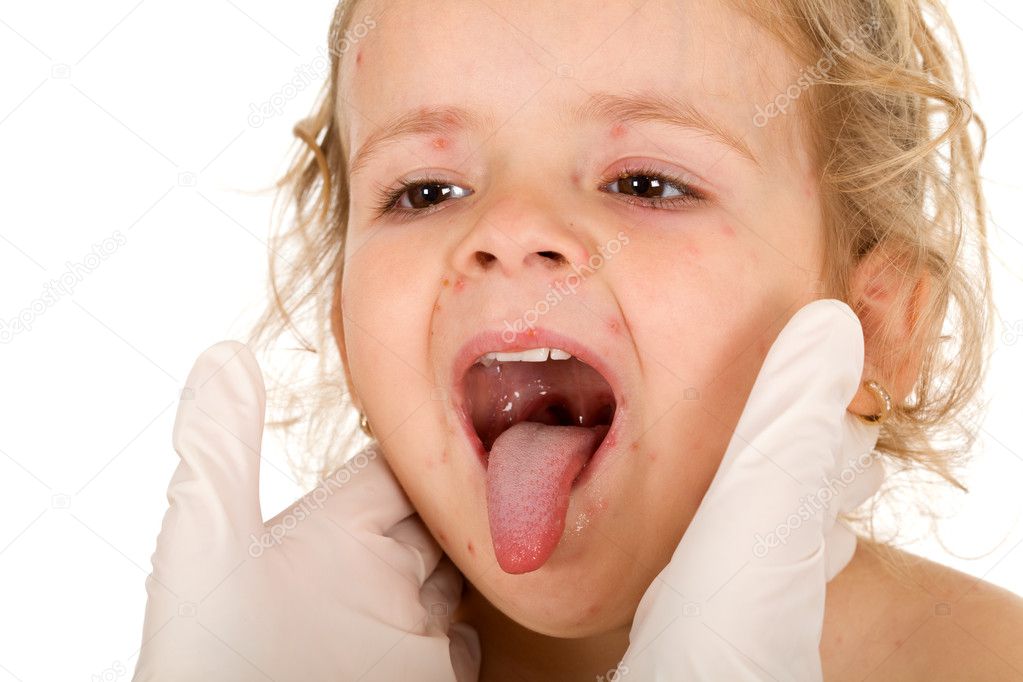 Кардиол . 1972, 29 февраля (2): 154-63. [Медлайн].
Кардиол . 1972, 29 февраля (2): 154-63. [Медлайн].
Meijboom WB, Van Mieghem CA, van Pelt N, et al. Комплексная оценка стенозов коронарных артерий: компьютерная томография коронарной ангиографии в сравнении с традиционной коронарной ангиографией и корреляция с фракционным резервом кровотока у пациентов со стабильной стенокардией. Дж. Ам Кол Кардиол . 19 августа 2008 г. 52 (8): 636-43. [Медлайн].
Bamberg F, Truong QA, Blankstein R, et al. Полезность возраста и пола в ранней сортировке пациентов с острой болью в груди, прошедших компьютерную томографическую ангиографию сердца. Ам Дж. Кардиол . 2009 г. 1. 104 (9): 1165-70. [Медлайн]. [Полный текст].
Соран О. Альтернативная терапия рефрактерной стенокардии: усиленная внешняя контрпульсация и трансмиокардиальная лазерная реваскуляризация. Клиника сердечной недостаточности . 2016 12 января (1): 107-16. [Медлайн].
Клиника сердечной недостаточности . 2016 12 января (1): 107-16. [Медлайн].
Арора Р.Р., Чоу Т.М., Джайн Д. и др. Многоцентровое исследование усиленной внешней контрпульсации (MUST-EECP): влияние УНКП на ишемию миокарда, вызванную физической нагрузкой, и приступы стенокардии. Дж. Ам Кол Кардиол . 1999 июн. 33 (7): 1833-40. [Медлайн].
Кумар А., Аронов В.С., Ваднеркар А. и др. Влияние усиленной внешней контрпульсации на клинические симптомы, качество жизни, 6-минутную ходьбу и эхокардиографические измерения систолической и диастолической функции левого желудочка через 35 дней лечения и через 1 год наблюдения у 47 пациентов с хронической рефрактерной стенокардией. Ам Дж. Тер . 2009 март-апрель. 16 (2): 116-8. [Медлайн].
Скандинавская группа изучения выживания симвастатина. Рандомизированное исследование снижения уровня холестерина у 4444 пациентов с ишемической болезнью сердца: Скандинавское исследование выживания симвастатина (4S). Ланцет . 1994, 19 ноября. 344 (8934): 1383-9. [Медлайн].
Ланцет . 1994, 19 ноября. 344 (8934): 1383-9. [Медлайн].
Schwartz GG, Olsson AG, Ezekowitz MD, et al. Влияние аторвастатина на ранние рецидивирующие ишемические события при острых коронарных синдромах: исследование MIRACL: рандомизированное контролируемое исследование. ЖАМА . 2001, 4 апреля. 285 (13): 1711-8. [Медлайн].
Север П.С., Дахлоф Б., Поултер Н.Р. и др. Профилактика коронарных событий и инсульта с помощью аторвастатина у пациентов с гипертонией, у которых концентрация холестерина в среднем или ниже среднего, в англо-скандинавском исследовании сердечных исходов – липидоснижающая рука (ASCOT-LLA): многоцентровая рандомия. Ланцет . 2003 г., 5 апреля, 361 (9364): 1149-58. [Медлайн].
Shepherd J, Blauw GJ, Murphy MB, et al.Правастатин у пожилых людей с риском сосудистых заболеваний (ПРОСПЕР): рандомизированное контролируемое исследование. Ланцет . 2002, 23 ноября. 360 (9346): 1623-30. [Медлайн].
Ланцет . 2002, 23 ноября. 360 (9346): 1623-30. [Медлайн].
LaRosa JC, Grundy SM, Waters DD и др. Интенсивное снижение липидов с помощью аторвастатина у пациентов со стабильной коронарной болезнью. N Engl J Med . 2005, 7 апреля. 352 (14): 1425-35. [Медлайн].
Nissen SE, Tardif JC, Nicholls SJ, et al. Влияние торцетрапиба на прогрессирование коронарного атеросклероза. N Engl J Med . 2007 29 марта. 356 (13): 1304-16. [Медлайн].
Боты ML, Visseren FL, Evans GW и др. Торцетрапиб и толщина интима-медиа сонных артерий при смешанной дислипидемии (исследование RADIANCE 2): рандомизированное двойное слепое исследование. Ланцет . 14 июля 2007 г. 370 (9582): 153-60. [Медлайн].
Ридкер П.М., Мэнсон Дж. Э., Газиано Дж.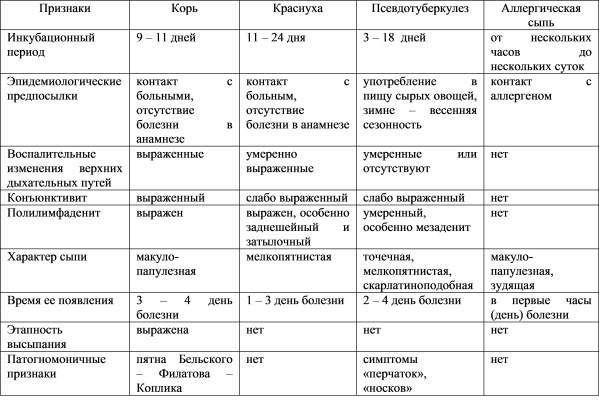 М. и др. Терапия низкими дозами аспирина при хронической стабильной стенокардии. Рандомизированное плацебо-контролируемое клиническое исследование. Энн Интерн Мед. . 1991 15 мая. 114 (10): 835-9. [Медлайн].
М. и др. Терапия низкими дозами аспирина при хронической стабильной стенокардии. Рандомизированное плацебо-контролируемое клиническое исследование. Энн Интерн Мед. . 1991 15 мая. 114 (10): 835-9. [Медлайн].
Juul-Moller S, Edvardsson N, Jahnmatz B, et al. Двойное слепое исследование аспирина в первичной профилактике инфаркта миокарда у пациентов со стабильной хронической стенокардией. Шведская группа по исследованию аспирина со стенокардией грудной клетки (SAPAT). Ланцет . 1992 12 декабря. 340 (8833): 1421-5. [Медлайн].
Юсуф С., Чжао Ф, Мехта С.Р. и др. Эффекты клопидогреля в дополнение к аспирину у пациентов с острыми коронарными синдромами без подъема сегмента ST. N Engl J Med . 2001 16 августа. 345 (7): 494-502. [Медлайн].
Россоу Дж. Э., Андерсон Г. Л., Прентис Р. Л. и др. Риски и преимущества применения эстрогена и прогестина у здоровых женщин в постменопаузе: основные результаты Рандомизированного контролируемого исследования инициативы «Здоровье женщин». ЖАМА . 2002, 17 июля. 288 (3): 321-33. [Медлайн].
Риски и преимущества применения эстрогена и прогестина у здоровых женщин в постменопаузе: основные результаты Рандомизированного контролируемого исследования инициативы «Здоровье женщин». ЖАМА . 2002, 17 июля. 288 (3): 321-33. [Медлайн].
Lacoste LL, Theroux P, Lidon RM и др. Антитромботические свойства трансдермального нитроглицерина при стабильной стенокардии. Ам Дж. Кардиол . 1 июня 1994 г. 73 (15): 1058-62. [Медлайн].
Норвежская многоцентровая исследовательская группа. Тимолол-индуцированное снижение смертности и повторного инфаркта миокарда у пациентов, перенесших острый инфаркт миокарда. N Engl J Med . 1981, 2 апреля. 304 (14): 801-7. [Медлайн].
Werdan K, Ebelt H, Nuding S и др. Для исследователей ADDITIONS Study. Ивабрадин в комбинации с метопрололом улучшает симптомы и качество жизни у пациентов со стабильной стенокардией: апостериорный анализ исследования ADDITIONS. Кардиология . 2016. 133 (2): 83-90. [Медлайн].
Кардиология . 2016. 133 (2): 83-90. [Медлайн].
Miwa K, Miyagi Y, Igawa A, et al. Дефицит витамина Е при вариантной стенокардии. Тираж . 1 июля 1996 г. 94 (1): 14-8. [Медлайн].
Kaski JC, Rosano G, Gavrielides S, Chen L. Влияние ингибирования ангиотензин-превращающего фермента на стенокардию, вызванную физической нагрузкой, и депрессию сегмента ST у пациентов с микрососудистой стенокардией. Дж. Ам Кол Кардиол . 1994 1 марта. 23 (3): 652-7.[Медлайн].
Morice MC, Serruys PW, Sousa JE и др. Рандомизированное сравнение стента, выделяющего сиролимус, и стандартного стента для коронарной реваскуляризации. N Engl J Med . 6 июня 2002 г. 346 (23): 1773-80. [Медлайн].
Kastrati A, Mehilli J, Pache J, et al. Анализ 14 исследований по сравнению стентов с сиролимусовым покрытием и металлических стентов. N Engl J Med . 2007 8 марта. 356 (10): 1030-9. [Медлайн].
N Engl J Med . 2007 8 марта. 356 (10): 1030-9. [Медлайн].
Boden WE, O’Rourke RA, Teo KK, et al.Оптимальная медикаментозная терапия с ЧКВ или без него при стабильной коронарной болезни Группа пробных исследований COURAGE. N Engl J Med . 2007 апр. 12, 356 (15): 1503-16. [Медлайн].
Де Брюйне Б., Пийлс Н.Х., Калесан Б. и др. ЧКВ с контролем фракционного резерва по сравнению с медикаментозной терапией при стабильной коронарной болезни. N Engl J Med . 2012 сентябрь 13, 367 (11): 991-1001. [Медлайн].
Аллен К.Б., Доулинг Р.Д., Фадж Т.Л. и др. Сравнение трансмиокардиальной реваскуляризации с медикаментозной терапией у пациентов с рефрактерной стенокардией. N Engl J Med . 1999, 30 сентября. 341 (14): 1029-36. [Медлайн].
Banai S, Ben Muvhar S, Parikh KH, et al. Стент редуктора коронарного синуса для лечения хронической рефрактерной стенокардии: проспективное открытое многоцентровое технико-экономическое обоснование с участием человека. Дж. Ам Кол Кардиол . 2007 May 1. 49 (17): 1783-9. [Медлайн].
[Рекомендации] Jellinger PS, Handelsman Y, Rosenblit PD, et al. Рекомендации Американской ассоциации клинических эндокринологов и Американского колледжа эндокринологов по лечению дислипидемии и профилактике сердечно-сосудистых заболеваний. Эндокр Прак . 2017 апр. 23 (приложение 2): 1-87. [Медлайн].
[Рекомендации] Stone NJ, Robinson JG, Lichtenstein AH и др., Целевая группа Американского колледжа кардиологии / Американской кардиологической ассоциации по практическим рекомендациям.Руководство ACC / AHA 2013 г. по лечению холестерина в крови для снижения риска атеросклеротических сердечно-сосудистых заболеваний у взрослых: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям. Тираж . 2014, 24 июня, 129 (25, приложение 2): S1-45. [Медлайн]. [Полный текст].
[Рекомендации] Джеллингер П.С., Смит Д.А., Мехта А.Е. и др., Для Целевой группы AACE по управлению дислипидемией и профилактике атеросклероза. Рекомендации Американской ассоциации клинических эндокринологов по лечению дислипидемии и профилактике атеросклероза. Эндокр Прак . 2012 март-апрель. 18 (Дополнение 1): 1-78.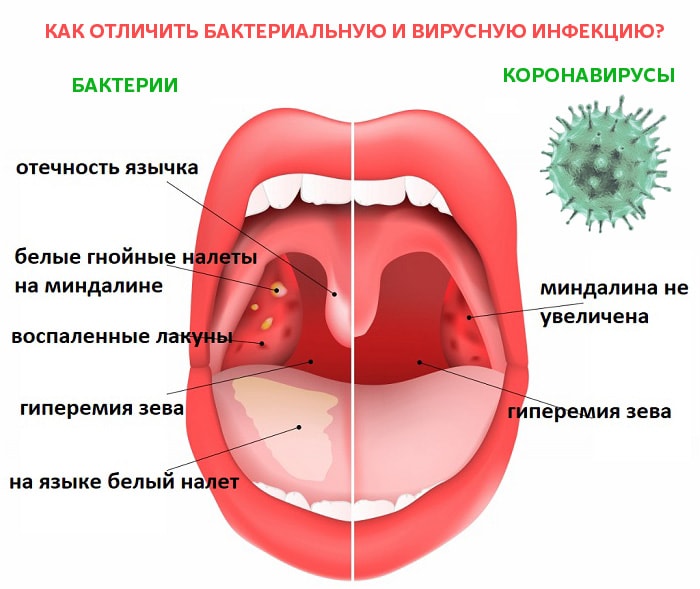 [Медлайн]. [Полный текст].
[Медлайн]. [Полный текст].
[Рекомендации] Якобсон Т.А., Ито М.К., Маки К.С. и др. Рекомендации Национальной липидной ассоциации по ориентированному на пациента лечению дислипидемии: часть 1 – резюме. Дж. Клин Липидол . 2014 сен-окт. 8 (5): 473-88. [Медлайн]. [Полный текст].
[Рекомендации] Фин С.Д., Гардин Дж. М., Абрамс Дж. И др., Фонд Американского колледжа кардиологов / Целевая группа Американской кардиологической ассоциации.Руководство ACCF / AHA / ACP / AATS / PCNA / SCAI / STS 2012 г. по диагностике и ведению пациентов со стабильной ишемической болезнью сердца: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям и Колледж врачей, Американская ассоциация торакальной хирургии, Ассоциация медсестер по профилактике сердечно-сосудистых заболеваний, Общество сердечно-сосудистой ангиографии и вмешательств и Общество торакальных хирургов. Тираж . 2012 18 декабря.126 (25): e354-471. [Медлайн]. [Полный текст].
Тираж . 2012 18 декабря.126 (25): e354-471. [Медлайн]. [Полный текст].
[Рекомендации] Fihn SD, Blankenship JC, Alexander KP, et al. 2014 ACC / AHA / AATS / PCNA / SCAI / STS обновленное руководство по диагностике и ведению пациентов со стабильной ишемической болезнью сердца: отчет Американской коллегии кардиологов / Американской кардиологической ассоциации по практическим рекомендациям и Американская ассоциация торакальной хирургии, Ассоциация медсестер по профилактике сердечно-сосудистых заболеваний, Общество сердечно-сосудистой ангиографии и вмешательств и Общество торакальных хирургов. Тираж . 2014 ноябрь 4. 130 (19): 1749-67. [Медлайн]. [Полный текст].
[Рекомендации] Montalescot G, Sechtem U, Achenbach S и др., Целевая группа по ведению стабильной болезни коронарной артерии Европейского общества кардиологов. Рекомендации ESC по ведению стабильной ишемической болезни сердца от 2013 г . : Целевая группа Европейского общества кардиологов по лечению стабильной ишемической болезни сердца. Eur Heart J . 2013 окт. 34 (38): 2949-3003.[Медлайн]. [Полный текст].
: Целевая группа Европейского общества кардиологов по лечению стабильной ишемической болезни сердца. Eur Heart J . 2013 окт. 34 (38): 2949-3003.[Медлайн]. [Полный текст].
[Рекомендации] Виндекер С., Колх П., Альфонсо Ф. и др. Для Целевой группы по реваскуляризации миокарда Европейского общества кардиологов (ESC) и Европейской ассоциации кардио-торакальной хирургии (EACTS). Разработано с особым вкладом Europ. Рекомендации ESC / EACTS по реваскуляризации миокарда, 2014 г. Eur Heart J . 2014 г., 1. 35 (37): 2541-619. [Медлайн]. [Полный текст].
[Рекомендации] Левин Г. Н., Бейтс Э. Р., Биттл Дж. А. и др.В руководстве ACC / AHA от 2016 г. основное внимание уделялось обновленной информации о продолжительности двойной антитромбоцитарной терапии у пациентов с ишемической болезнью сердца: отчет Рабочей группы ACC / AHA по клиническим рекомендациям. Тираж . 2016 6 сентября. 134 (10): e123-55. [Медлайн]. [Полный текст].
2016 6 сентября. 134 (10): e123-55. [Медлайн]. [Полный текст].
[Директива] Валгимигли М., Буэно Х., Бирн Р.А. и др., Для Группы научной документации ESC, Комитета ESC по практическим рекомендациям (CPG) и др. ESC 2017 сосредоточил внимание на обновленной информации о двойной антитромбоцитарной терапии при ишемической болезни сердца, разработанной в сотрудничестве с EACTS: Целевая группа по двойной антитромбоцитарной терапии при ишемической болезни сердца Европейского общества кардиологов (ESC) и Европейской ассоциации кардио-торакальной хирургии (EACTS) ). Eur Heart J . 2018 14 января. 39 (3): 213-60. [Медлайн].
[Рекомендации] Шор-Лессерсон Л., Бейкер Р.А., Феррарис В.А. и др. Общество торакальных хирургов, Общество сердечно-сосудистых анестезиологов и Американское общество экстракорпоральных технологий: Рекомендации по клинической практике – антикоагуляция во время искусственного кровообращения. Энн Торак Хирург . 2018 Февраль 105 (2): 650-62. [Медлайн].
Энн Торак Хирург . 2018 Февраль 105 (2): 650-62. [Медлайн].
Андерсон HV. Ингибиторы ангиотензинпревращающего фермента: ишемия не является правильным показателем пользы. Дж. Ам Кол Кардиол . 2003 17 декабря. 42 (12): 2060-2. [Медлайн].
Хан Н.А., Хеммельгарн Б., Герман Р.Дж. и др. Рекомендации Канадской образовательной программы по гипертонии 2009 года по ведению гипертонии: Часть 2 – терапия. Банка J Cardiol . 2009 Май. 25 (5): 287-98. [Медлайн]. [Полный текст].
Ambrosio G, Betocchi S, Pace L и др. Длительное нарушение регионарной сократительной функции после разрешения стенокардии, вызванной физической нагрузкой.Доказательства оглушения миокарда у пациентов с ишемической болезнью сердца. Тираж . 1996 15 ноября. 94 (10): 2455-64. [Медлайн].
Brown G, Albers JJ, Fisher LD, et al. Регресс ишемической болезни сердца в результате интенсивной гиполипидемической терапии у мужчин с высоким уровнем аполипопротеина B. N Engl J Med . 1990 ноября 8. 323 (19): 1289-98. [Медлайн].
Калифф Р.М., Армстронг П.В., Карвер Дж. Р. и др. 27-я конференция Bethesda: сопоставление интенсивности управления факторами риска с опасностью возникновения ишемической болезни сердца. Целевая группа 5. Разделение пациентов на подгруппы высокого, среднего и низкого риска для целей управления факторами риска. Дж. Ам Кол Кардиол . 1996, 27 апреля (5): 1007-19. [Медлайн].
Чаухан А., Маллинз П.А., Тейлор Г. и др. Как эндотелий-зависимая, так и эндотелий-независимая функция нарушена у пациентов со стенокардией и нормальной коронарной ангиограммой. Eur Heart J . 1997 18 января (1): 60-8. [Медлайн].
Коннолли, округ Колумбия, Эльвбек Л.Р., Оксман, штат Вашингтон.Ишемическая болезнь сердца у жителей Рочестера, штат Миннесота. IV. Прогностическое значение электрокардиограммы в покое при первоначальном диагнозе стенокардии. Mayo Clin Proc . 1984, апр. 59 (4): 247-50. [Медлайн].
Frileux S, Munoz Sastre MT, Mullet E, Sorum PC. Влияние профилактического медицинского сообщения на намерение изменить поведение. Кабинеты по обучению пациентов . 2004, январь, 52 (1): 79-88. [Медлайн].
Hulten E, Pickett C, Bittencourt MS, et al.Результаты после коронарной компьютерной томографии и ангиографии в отделении неотложной помощи: систематический обзор и метаанализ рандомизированных контролируемых исследований. Дж. Ам Кол Кардиол . 2013 26 февраля. 61 (8): 880-92. [Медлайн].
Хан Н.Э., Де Соуза А., Мистер Р. и др. Рандомизированное сравнение многососудистого коронарного шунтирования без помпы и без помпы. N Engl J Med . 2004 г., 1. 350 (1): 21-8. [Медлайн].
Марголис Дж. Р., Чен Дж. Т., Конг И. и др.Диагностическое и прогностическое значение кальцификации коронарных артерий. Отчет о 800 случаях. Радиология . 1980 декабрь 137 (3): 609-16. [Медлайн].
Марк ДБ, Калифф Р.М., Моррис К.Г. и др. Клиническая характеристика и отдаленная выживаемость пациентов с вариантной стенокардией. Тираж . 1984 Май. 69 (5): 880-8. [Медлайн].
Maseri A, Crea F, Kaski JC, Davies G. Механизмы и значение сердечной ишемической боли. Prog Cardiovasc Dis . 1992 июль-авг. 35 (1): 1-18. [Медлайн].
Пиатти П., Фрагассо Г., Монти Л.Д. и др. Эндотелиальные и метаболические характеристики пациентов со стенокардией и ангиографически нормальными коронарными артериями: сравнение с субъектами с синдромом инсулинорезистентности и нормальной контрольной группой. Дж. Ам Кол Кардиол . 1999, 1. 34 (5): 1452-60. [Медлайн].
Рокко М.Б., Набель Э.Г., Кэмпбелл С. и др. Прогностическое значение ишемии миокарда, выявленной при амбулаторном наблюдении у пациентов со стабильной ИБС. Тираж . 1988 Октябрь 78 (4): 877-84. [Медлайн].
Рубинс Х.Б., Робинс С.Дж., Коллинз Д. и др. Гемфиброзил для вторичной профилактики ишемической болезни сердца у мужчин с низким уровнем холестерина липопротеидов высокой плотности. Группа по исследованию интервенционных интервенций от холестерина липопротеинов высокой плотности по делам ветеранов. N Engl J Med . 1999 5 августа. 341 (6): 410-8. [Медлайн].
Wenger NK, Speroff L, Packard B. Сердечно-сосудистые заболевания и болезни у женщин. N Engl J Med . 22 июля 1993 г. 329 (4): 247-56. [Медлайн].
Юсуф С., Слейт П., Пог Дж и др. Влияние ингибитора ангиотензинпревращающего фермента рамиприла на сердечно-сосудистые события у пациентов из группы высокого риска. Исследователи оценочного исследования профилактики сердечных исходов. N Engl J Med . 2000 20 января. 342 (3): 145-53. [Медлайн].
Коварник Т., Чен З., Минц Г.С. и др. Объем зубного налета и профиль риска образования налета у больных диабетом vs.пациенты, не страдающие диабетом, проходящие гиполипидемическую терапию: исследование, основанное на трехмерном внутрисосудистом ультразвуке и виртуальной гистологии. Кардиоваск Диабетол . 2017 7 декабря. 16 (1): 156. [Медлайн].
Кенигштейн М., Джаннини Ф., Банай С. Редукторное устройство у пациентов со стенокардией: механизмы, показания и перспективы. Eur Heart J . 2017 31 августа. [Medline].
Her AY, Kim YH, Garg S, Shin ES. Воздействие баллона, покрытого паклитакселом, по сравнению со стентом нового поколения с лекарственным покрытием на перипроцедуральный инфаркт миокарда у пациентов со стабильной стенокардией. Дис. Коронарной артерии . 2018 29 августа (5): 403-8. [Медлайн].
Bu Z, Ma J, Fan Y и др. Анализ деформации восходящей аорты с помощью двумерной спекл-трекинговой эхокардиографии улучшает диагностику стеноза коронарной артерии у пациентов с подозрением на стабильную стенокардию. Дж. Эм Харт Асс . 2018 7. 7 (14) июля: [Medline].
Окада Х, Тада Х, Хаяси К. и др. Оценка кальцификации корня аорты как независимый фактор для прогнозирования серьезных неблагоприятных сердечных событий при семейной гиперхолестеринемии. Дж. Атеросклер Тромб . 1 июля 2018 г. 25 (7): 634-42. [Медлайн].
Демиртас А.О., Карабаг Т., Демиртас Д. Ишемически модифицированный альбумин предсказывает критическое заболевание коронарной артерии при нестабильной стенокардии и инфаркте миокарда без подъема сегмента ST. J Clin Med Res . 2018 июл.10 (7): 570-5. [Медлайн].
По мере распространения таинственного коронавируса, эксперт по инфекционным заболеваниям объясняет, что вы должны знать
Электронная микрофотография частиц вируса SARS (оранжевый) рядом с инфицированной клеткой (зеленый).Как и SARS, новый вирус из Ухани – это коронавирус с короной. Изображение предоставлено: NIH
Примечание редактора: 31 января эта статья была обновлена, чтобы отразить новую информацию о количестве случаев во всем мире и о том, что вирус может передаваться бессимптомно.
Новый коронавирус, связанный с заболеваниями SARS и MERS, вызвавшими эпидемии, был обнаружен в Китае и начал распространяться.
Всего через несколько недель после того, как вирусное заболевание было впервые зарегистрировано в Ухане, Китай, специалисты в области здравоохранения во всем мире работают над его локализацией и лечением.По состоянию на 31 января он убил более 250 человек и заболел более 11000 человек. В настоящее время случаи заболевания зарегистрированы в Азии, Австралии, Европе и Северной Америке, включая семь случаев в Соединенных Штатах. В Университете Джона Хопкинса есть карта подтвержденных случаев в реальном времени.
Чтобы поместить последние новости в контекст, мы спросили эксперта по инфекционным заболеваниям Калифорнийского университета в Сан-Франциско Чарльза Чиу, доктора медицинских наук, о происхождении вируса Ухань и будущих рисках для здоровья населения.
Что мы знаем о загадочном новом вирусе, который появился в Ухане?
Это новый вирус.Первые случаи произошли из города Ухань в связи с посещением рынка морепродуктов.
Вирус был идентифицирован, культивирован и секвенирован. Фактически, сейчас существует 24 полных генома вируса, которые общедоступны. Анализ генома предполагает, что это родственник коронавирусов SARS и MERS, а также других известных человеческих коронавирусов.
Что такое коронавирус?
Коронавирус – это семейство вирусов, вызывающих простуду, но спектр заболеваний может варьироваться от простуды до тяжелой опасной для жизни пневмонии.Они названы в честь белков-шипов на поверхности вируса, которые делают вирус похожим на корону или звезду.
Известно семь коронавирусов, заражающих людей. Возникновение двух из этих коронавирусов, SARS в 2002 году и MERS в 2012 году, произошло в результате передачи от животного человеку или зоонозной передачи. То же самое, вероятно, верно и в отношении нового коронавируса из Ухани, который Всемирной организацией здравоохранения официально назван 2019-nCoV. SARS, MERS и 2019-nCoV связаны с передачей от человека к человеку.
Насколько опасен новый вирус?
Прежде чем мы действительно сможем понять, насколько широко будет распространяться этот вирус и какую угрозу он представляет, нам необходимо ответить на два ключевых вопроса.
Первый вопрос: каков животный резервуар вируса? Считается, что почти все коронавирусы происходят от летучих мышей, а последовательность генома 2019-nCoV на 96 процентов идентична последовательности коронавируса летучих мышей. Однако считается, что передача от летучей мыши к человеку крайне маловероятна.Зоонозный «прыжок» от животных к человеку обычно происходит через промежуточный животный резервуар. В случае с атипичной пневмонией это была циветта, похожая на кошку животное, которое использовалось для потребления на рынках животных в Китае. В случае MERS это были верблюды.
Считается, чтоКоронавирусы обычно передаются через респираторные капли, при контакте с инфицированными выделениями и фекально-оральным путем – зараженное животное не обязательно есть, и у инфицированного животного симптомы могут отсутствовать.
Другой ключевой вопрос – эффективность передачи вируса от человека человеку. Например, SARS более эффективно передается от человека к человеку, чем MERS.
На данный момент мы не знаем об эффективности передачи нового вируса. Сообщается о случае из Китая, где один пациент, по-видимому, заразил 14 медицинских работников в больнице, и возможно, что некоторые пациенты, известные как суперраспространители, более заразны, чем другие. Мы не знаем, был ли этот конкретный пациент суперраспространителем или это отражает тот факт, что этот вирус уже очень эффективен при передаче от человека к человеку.
Пока мы не знаем, мы должны исходить из предположения, что это вирус, который распространяется довольно эффективно, поэтому в настоящее время в аэропортах проводятся обязательные проверки, а в местных больницах проводится усиленный мониторинг возможных случаев заражения 2019-nCoV.
Отчетыв журнале New England of Medicine и The Lancet показали, что от человека к человеку возможна бессимптомная передача, что затрудняет искоренение вируса.
Будет ли этот вирус мутировать?
Вероятно, вирус уже мутировал, чтобы обрести способность «прыгать» от животных к людям и передаваться от человека к человеку.Поскольку это РНК-вирус, он будет продолжать мутировать, пока продолжает циркулировать среди людей. Дополнительные мутации по мере адаптации вируса к человеку-хозяину могут сделать вирус менее или более серьезным, или менее или более эффективным в распространении. Пока рано говорить о том, что произойдет, поэтому так важно постоянное наблюдение путем секвенирования геномов вирусов.
Есть ли тесты для выявления нового вируса?
Этот вирус настолько отличается, что обычные тесты на коронавирус, используемые клинически, не могут его обнаружить, а это означает, что срочно необходимы новые и точные диагностические тесты для обнаружения этого вируса.Центры по контролю и профилактике заболеваний (CDC) имеют лабораторный тест ПЦР (полимеразной цепной реакции) для конкретного обнаружения этого вируса, который можно провести за четыре часа, и в планах заключается в быстром распространении этого теста в государственных и местных лабораториях здравоохранения.
Всего две недели назад мы опубликовали в журнале Nature Microbiology статью о методе метагеномного секвенирования, который позволяет быстро идентифицировать практически все вирусные РНК-патогены, включая вирус Зика, вирус Западного Нила, вирус Эбола, Марбург, Ласса, желтую лихорадку, грипп и т. Д. вирус.В настоящее время мы добавляем 2019-nCoV в наш список вирусов, которые мы можем обнаружить. Это довольно быстро – всю процедуру можно проделать за шесть часов.
Мы стремимся работать с лабораториями общественного здравоохранения в Калифорнии для развертывания этого теста метагеномного секвенирования для мониторинга 2019-nCoV и секвенирования генома любых выявленных случаев.
Каковы признаки заражения коронавирусом?
Судя по отчетам, симптомы респираторной инфекции, вызванной 2019-nCoV, очень похожи на симптомы других коронавирусов: заложенность носа, головная боль, кашель, боль в горле и лихорадка.У некоторых пациентов эти симптомы могут усиливаться до пневмонии, сопровождающейся стеснением в груди, болью в груди и одышкой. Если вы пожилой человек, с ослабленным иммунитетом или если у вас есть другие сопутствующие заболевания, такие как болезни сердца или печени, вы подвержены более высокому риску развития тяжелой пневмонии и смерти от этого заболевания.
Сколько времени потребуется, чтобы симптомы проявились после заражения?
Опять же, мы действительно не знаем об инкубационном периоде для этого вируса, но я могу вам сказать, что для коронавирусов в целом инкубационный период составляет от двух до 10 дней со средним периодом в пять дней.Инкубационный период вряд ли продлится дольше двух недель.
Похоже, что об этом вирусе еще много неизвестно.
Совершенно верно, я хотел бы подчеркнуть, что мы многого не знаем об этом вирусе на данный момент.
Однако мы знаем, что в последовательности генома очень мало разнообразия. 24 вирусных генома, которые были секвенированы, некоторые из Китая, другие из Японии и Таиланда, почти идентичны.Это означает, что реальный случай передачи зооноза от животного к человеку произошел совсем недавно, и что Китай, возможно, обнаружил его очень рано в ходе вспышки.
Мы также знаем, что существуют задокументированные случаи передачи инфекции от человека к человеку, о чем свидетельствуют случаи, приобретенные в больницах, и доказательства устойчивых циклов передачи, о чем свидетельствуют вторичные инфекции у членов домохозяйства, которые не были подвержены влиянию рынков, из которых возникли первоначальные дела.

 Необходимо отметить следующую особенность данной разновидности ангины — у детей с сильно ослабленным иммунитетом она возникает чаще. Это заболевание может стать результатом лакунарной ангины или развиться самостоятельно.
Необходимо отметить следующую особенность данной разновидности ангины — у детей с сильно ослабленным иммунитетом она возникает чаще. Это заболевание может стать результатом лакунарной ангины или развиться самостоятельно.

 Лучше всего начинать закаливание в детстве, но его можно проводить в любом возрасте. Среди методов закаливания выделяют обливание, обтирание, контрастный душ, плавание, хождение босиком по камням и песку. Процесс должен проходить постепенно, чтобы организм привыкал к нагрузкам. Закаливание можно проводить только в здоровом состоянии.
Лучше всего начинать закаливание в детстве, но его можно проводить в любом возрасте. Среди методов закаливания выделяют обливание, обтирание, контрастный душ, плавание, хождение босиком по камням и песку. Процесс должен проходить постепенно, чтобы организм привыкал к нагрузкам. Закаливание можно проводить только в здоровом состоянии.
 Возможно, необходимо частичное либо полное удаление гланд, в лечении хронических тонзиллитов и фарингитов эффективны физиопроцедуры.
Возможно, необходимо частичное либо полное удаление гланд, в лечении хронических тонзиллитов и фарингитов эффективны физиопроцедуры.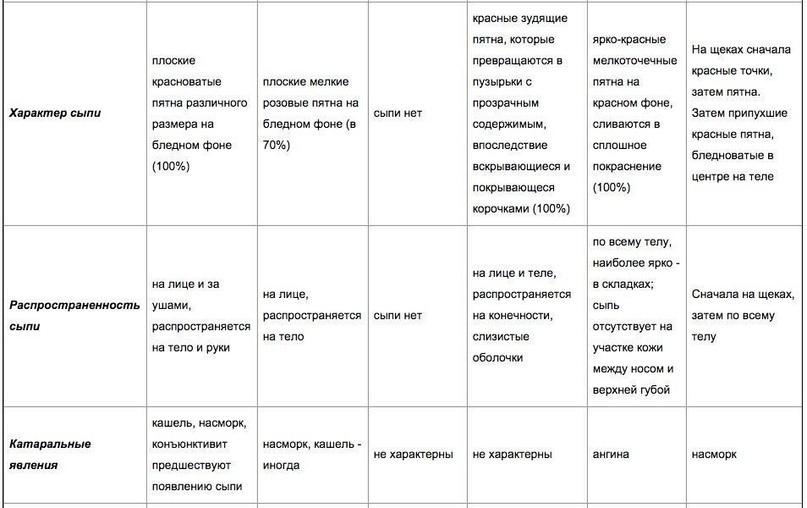
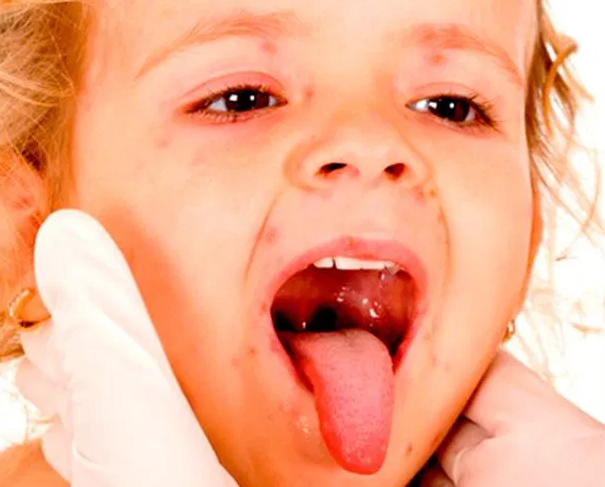 Ваш врач проверит наличие белков, называемых тропонинами. Многие из них высвобождаются при повреждении сердечной мышцы, например, при сердечном приступе. Ваш врач может также провести более общие анализы, такие как метаболическая панель или полный анализ крови (CBC).
Ваш врач проверит наличие белков, называемых тропонинами. Многие из них высвобождаются при повреждении сердечной мышцы, например, при сердечном приступе. Ваш врач может также провести более общие анализы, такие как метаболическая панель или полный анализ крови (CBC).
 Ваш ребенок почувствует некоторое давление, поскольку сканер толкается довольно сильно. Это не больно, но может быть немного неудобно.
Ваш ребенок почувствует некоторое давление, поскольку сканер толкается довольно сильно. Это не больно, но может быть немного неудобно.