Острый средний отит – Котенкин журнал — LiveJournal
перевод посвящается nikstutas 😉 – поправляйся!Daniel J.Lee, MD and Ophir Handzel, MD, LLB
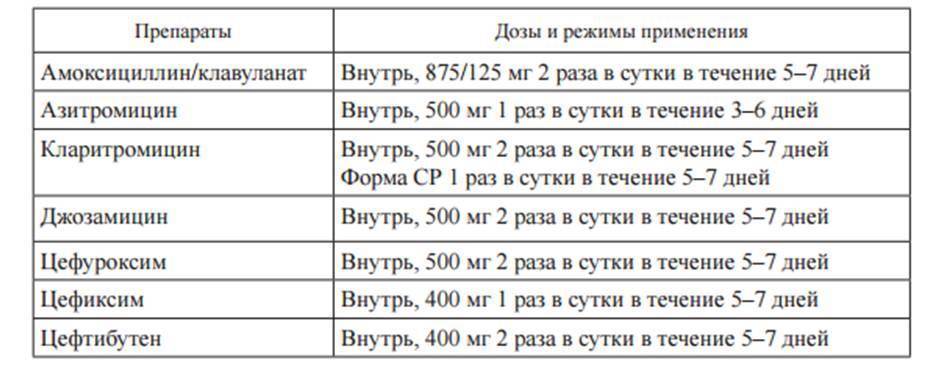
Возбудители
• S.pneumoniae
• Haemophilus influenza
Клиника
• Возникновение симптомов обычно острое, типичная симптоматика: боль в ушах, припухлость, снижение слуха +/- лихорадка
• Осмотр (отоскопия): эритема, выбухание барабанной перепонки, жидкость /гной за барабанной перепонкой, ограничение подвижности барабанной перепонки. Тест Вебера: камертон 512 Герц – звук латерализуется в преимущественно в больное ухо.
• Основные показания к назначению пероральных антибиотиков: боль, покраснение барабанной перепонки, лихорадка. Наличие жидкости в среднем ухе не является строгим показанием к антибиотикотерапии. Ушные капли с антибиотиком и стероидом показаны при гнойных выделениях из уха.
• Микробиологическое исследование не имеет смысла, пока барабанная перепонка не перфоривалась спонтанно или не была выполнена ее хирургическая перфорация. Микробиологическое исследование может помочь в случае хронического течения заболевания или в случае резистентности к проводимой терапии
Микробиологическое исследование может помочь в случае хронического течения заболевания или в случае резистентности к проводимой терапии
• Визуализация: КТ височной кости поможет выявить хроническую инфекцию, скопление жидкости в среднем ухе, холестеатому.
• Провести слуховые тесты, если есть данные о некондуктивной потере слуха.
• Осложнения: общие – кондуктивная тугоухость, мастоидит, перфорация барабанной перепонки; редкие – лабиринтит/головокружения, паралич лицевого нерва, менингит, градениго синдром (характеризуется воспалением среднего уха с поражением сосцевидных ячеек, чаще гнойного характера; болями в височной и теменной областях на пораженной стороне; парезом или параличом отводящего нерва.)
Диагностика
• В большинстве случаев диагностика базируется на симптоматике и результатах исследования, описанных выше
Лечение
Неосложненный острый средний отит (неиммунокомпрометированные взрослые)
• Амоксициллин 500 мг РО 2 р/д х 7 – 10 дней
• Цефуроксим 500 мг РО дважды в день х 7 – 14 дней
• Цефтриаксон 1 г в/в (Роцефин) ежедневно х 3 дозы
• Цефподоксим 200 мг РО дважды в день х 7 – 10 дней
• Альтернатива (при аллергии на бета-лактамы или неудаче лечения): цефдинир 300 мг РО дважды в день/600 мг РО 1 раз в день (не зарегистрирован в РФ), клиндамицин 300 мг РО 3 – 4 раза в день, + левофлоксацин 500 мг РО каждый день, моксифлоксацин (авелокс) 400 мг РО ежедневно – все 7 – 10 дней.
• Амоксициллин/клавуланат используется как препарат первой линии у иммунокомпрометированных пациентов и пациентов с сахарным диабетом.
Неосложненный острый средний отит (иммунокомпрометированные взрослые) или рецидивирующий/хронический средний отит
• Амоксициллин/клавуланат (аугментин) 875 мг РО дважды в день (или 500 мг РО 3 раза в день) х 10 – 14 дней
• Амоксициллин/клавуланат используется как препарат первой линии у иммунокомпрометированных пациентов и пациентов с сахарным диабетом.
• Цефподоксим 200 мг РО дважды в день х 7 – 10 дней
• Альтернатива: цефдинир 300 мг РО дважды в день/600 мг РО 1 раз в день (не зарегистрирован в РФ), клиндамицин 300 мг РО 3 р/д х 7 – 10 дней (при аллергии на пенициллин)
• Обязательно направление к специалисту при хроническом отомастоидите или холестеатоме, а также в случае хронического среднего отита
Дополнительные лечебные мероприятия
• Фактором риска является дисфункция евстахевой трубы: курение/аллергия/синусит/ГЭРБ
• Назальные десконгестанты: превдоэффедрин 120 мг + местные вазоконстикторы – оксиметазолина назальный спрей – 2 дозы 3 раза в день не дольше 3 – 4 дней. Хотя они могут обеспечить облегчение симптомов застоя, деконгестанты не улучшают результаты лечения острого среднего отита и не предотвращают осложнения
Хотя они могут обеспечить облегчение симптомов застоя, деконгестанты не улучшают результаты лечения острого среднего отита и не предотвращают осложнения
• Для пациентов с подозрением на аллергию необходимо обдумать использование антигистаминных препаратов, таких как лоратадин (кларитин) 10 мг РО ежедневно или фексофенадин 60 мг РО дважды в день
• Обезболивание: НПВС – ибупрофен 400 мг РО 3 р/день х 5 дней, целекоксиб (целебрекс) 200 мг РО 1 р/д х 5 дней. Ацетаминофен (парацетамол) может быть так же использован. Так же могут быть использованы местные анестетики, при условии, что барабанная перепонка интактна.
• При хронической инфекции, некупирующихся болях или осложнениях, перечисленных выше, необходимо направление к специалисту.
• Тяжелые головокружения/паралич лицевого нерва/гнойный мастоидит/менингит требуют тимпаностомии, госпитализации, КТ височной кости, культурального исследования, внутривенного введения антибиотиков, возможно, хирургического дренирования.
Заключение
• Местные и системные симптомы могут улучшиться в течение 24 – 72 ч. Необходимо иметь в виду патогенетическую роль антибиотик-резистентной H.influenza или S.pneumoniae.
Необходимо иметь в виду патогенетическую роль антибиотик-резистентной H.influenza или S.pneumoniae.
Дополнительная информация
• Большинство доказательств основывается на литературе, рассматривающей детские возрастные группы и почти не рассматривает взрослые. В отличие от детского населения, наблюдение не является рекомендуемым выбором для лечения для взрослых с острым средним отитом.
• Антипневмококковая вакцинация может изменить профиль патогенных бактерий за счет увелечения распространенности менее распространенных возбудителей (например, S.aureus (MRSA)) и штаммов пневмококков е включенных в вакцины.
• Местные стероидно/антибиотиковые капли не помогают при остром среднем отите пока не произойдет перфорация барабанной перепонки с отореей.
• Оторея и болезненность ушной раковины характерны для наружного, а не среднего отита. Пероральные антибиотики обычно используют не только при диабете или у иммунокопрометированных пациентов.
Литературные источники:
• Pichichero ME, Brixner DI. A review of recommended antibiotic therapies with impact on outcomes in acute otitis media and acute bacterial sinusitis. Am J Manag Care. 2006 Aug;12(10 Suppl):S292-302. – http://www.ajmc.com/publications/supplement/2006/2006-08-vol12-n10Suppl/Aug06-2357pS292-S303/
A review of recommended antibiotic therapies with impact on outcomes in acute otitis media and acute bacterial sinusitis. Am J Manag Care. 2006 Aug;12(10 Suppl):S292-302. – http://www.ajmc.com/publications/supplement/2006/2006-08-vol12-n10Suppl/Aug06-2357pS292-S303/
• From the American Academy of Pediatrics Clinical Practice Guideline. The Diagnosis and Management of Acute Otitis Media PEDIATRICS Vol. 131 No. 3 March 1, 2013 pp. e964 -e999- http://pediatrics.aappublications.org/content/131/3/e964.full.pdf+html
• American Academi of Pediatrics Subcommittee on Management of Acute Otitis Media. Diagnosis and Management of Acute Otitis Media. PEDIATRICS Vol. 113 No. 5 May 1, 2004 pp. 1451 -1465 – http://pediatrics.aappublications.org/content/113/5/1451.full.pdf+html
От себя – лет в 13 меня накрыл острый отит и я на собственной шкуре пережила ужасы местного лечения в виде красной и желтой ртутной мази, напутствием “терпи, пока перепонка не вскроется” и с последующим укатыванием меня в в ЛОР отделение на 3 недели (во взрослое, ибо детского даже при союзе было нема), где мне опять продолжили пытку местной терапией, в результате мрак стреляющего уха и адской боли меня преследовал 5 недель и ни одна. .. эээ… (ладно, не буду неколлегиально выражаться, тогда и стоматологи не обезболивали…) не назначила мне хотя бы ампициллин в/м, я уж молчу про феноксиметилпенициллин, которого в каждой аптеке было дофига (это сейчас его не найдешь). Может быть в том числе и поэтому меня в антибактериалку понесло.
.. эээ… (ладно, не буду неколлегиально выражаться, тогда и стоматологи не обезболивали…) не назначила мне хотя бы ампициллин в/м, я уж молчу про феноксиметилпенициллин, которого в каждой аптеке было дофига (это сейчас его не найдешь). Может быть в том числе и поэтому меня в антибактериалку понесло.
способы применения и дозировка для взрослых и детей
Амоксициллин — антибиотик, применяемый для лечения бактериальных инфекций уха, а также других воспалительных заболеваний. Также применяется амоксициллин при гайморите.
Амоксициллин действует против всех бактерий-возбудителей острого отита среднего уха.
Он эффективен даже при лечении отита, вызванного высоко резистентными бактериями.
Дети ясельного и детсадовского возраста и люди с тяжелой болезнью принимают амоксициллин от недели до 10 дней, дети от 6 лет — от 5 дней до недели.
Дозировка амоксициллина взрослым и детям при отите:
- Для детей, которым исполнилось десять лет, обычная доза амоксициллина (при легких или умеренных симптомах воспаления среднего уха) составляет 500 мг трижды в день.
 При тяжелой инфекции дозировка может быть увеличена до 1000 мг три раза в сутки.
При тяжелой инфекции дозировка может быть увеличена до 1000 мг три раза в сутки. - Дети весом от 40 кг должны соблюдать рекомендуемую для взрослых дозировку.
- Детям младше 2 лет амоксициллин дают в виде суспензии из расчета 20 мг на кг веса, в три приема.
- Детям старше 2 и младше 5 лет: 125 мг ежесуточно.
- Детям старше 5 и младше 10 лет: 250 мг трижды в день.
- Взрослые: при легких или умеренных инфекциях стандартная доза амоксициллина при отите составляет 500 мг каждые полдня или 250 мг каждые 8 часов.
- При серьезных инфекциях: 875 мг каждые полдня или 500 мг каждые 8 часов.
Дети, у которых инфекция уха сопровождается повышением температуры и рвотой, скорее всего, нуждаются в безотлагательном лечении антибиотиками. Дети, не имеющие высокую температуру и рвоту, вряд ли будут иметь осложнения от отита и, скорее всего, не нуждаются в лечении антибиотиками.
Есть ситуации, когда антибиотики могут назначаться оперативно:
- Ребенок жалуется на умеренную или тяжелую боль в ухе.
- У ребенка поднялась температура (более 38 ° C).
- Ребенок пьет мало жидкости (обезвожен).
- У ребенка диагностированы серьезные хронические заболевания, такие как болезни сердца или муковисцидоз. Они повышают риск возникновения осложнений от инфекции уха.
- Ребенку еще не исполнилось 2 года.
- Состояние ребенка ухудшилось или не улучшилось в промежутке 48-72 часов после проявления первых симптомов острого катарального отита.
Однако решение о назначении амоксициллина или другого антибиотика для лечения воспаления уха должен принимать только врач.
Амоксициллин при отите у взрослых и детей не дает результата — что делать?
Некоторые виды бактерий с течением времени выработали устойчивость к амоксициллину.
Критики интенсивного использования антибиотиков в США отмечают, что миллионы рецептов с амоксициллином при отите у взрослых и детей помогли создать эти устойчивые штаммы бактерий.
Показания для использования иного препарата с антибиотиком включают (но не ограничиваются):
- Отсутствие улучшений на начальной стадии лечения острого среднего отита при помощи амоксициллина.
- Гиперчувствительность — аллергия на пенициллин.
- Сопутствующая отиту болезнь, требующая другого лечения, например, при совпадении отита с гнойным конъюнктивитом.
- Лечение при помощи амоксициллина в течение последних 30 дней.
Если первоначальное лечение амоксициллином при отите у взрослых и детей не удается, врач может выписать рецепт на лекарство, содержащее высокую дозу амоксициллина и клавуланата в качестве предпочтительного выбора второй линии лечения.
Сочетание клавуланата и амоксициллина обеспечивает препарату дополнительную эффективность в отношении микроорганизмов, продуцирующих бета-лактамазу.
Амоксициллин (Флемоксин) и клавуланат нередко вызывает желудочно-кишечные расстройства, такие как диарея. Это может быть проблемой для людей с ослабленным организмом.
Это может быть проблемой для людей с ослабленным организмом.
Амоксициллин при отите у взрослых и детей
Воспалительные процессы в ушах доставляют массу неприятных ощущений. Так, в случае заболевания отитом, необходимо своевременное лечение для того, чтобы избежать осложнений. В большинстве случаев, если симптомы сохраняются на протяжении двух дней, а самочувствие пациента ухудшается, больному назначают антибиотики.
В данном материале мы подробнее рассмотрим информацию о препарате «Амоксициллин» и какие отзывы у «Амоксициллина» при отите.
Содержание статьи
О препарате «Амоксициллин»
В случае ушных воспалений у детей или взрослых, необходимо комплексное обследование и точное диагностирование. Только после посещения кабинета ЛОР-врача, пациенту назначаются медикаменты и физиотерапии.
Но в случае тяжелого воспаления не обойтись без антибиотиков. Опытные специалисты при отите, воспалительных процессах в ушах, а также при некоторых случаях гайморита назначают «Амоксициллин»
Запомните, что самостоятельное применение антибиотика «Амоксициллин» запрещено, так как назначить его может только врач-отоларинголог.Это антибиотик особенно эффективен при бактериальных поражениях уха, а также в случае воспалительных процессах в ушах.
Именно этот специалист решает, требуется ли лечение антибактериальными медикаментами или можно обойтись только ушными каплями и мазями.
В случае острого отита, гнойных выделений или серьезного воспалительного процесса, не обойтись без «Амоксициллина». Он быстро снимет воспаление и улучшит состояние пациента уже через два дня.
Помните, что отит необходимо лечить только под контролем врача, иначе возможны осложнения воспаления головного мозга, патологические изменения строения и функционирования ушного органа, переход воспаления в хроническую стадию и другие.
Антибиотик «Амоксициллин» входит в группу пенициллинов. Медикамент обладает большим спектром действия. Помимо того, что он ликвидирует большинство вредоносных бактерий, таких как стафилококки и стрептококки, средство уничтожает микробы изнутри.
Однако, медикамент может уничтожить не все существующие бактерии, так как некоторые микробы нечувствительны к его действию.
- Инфекционное поражение дыхательных путей, к которым относятся синусит, ларингит и другие.
- Воспаление ЛОР-органов – отит или ангина.
- В случае заболевания циститом, уретритом, гонореей.
- В процессе заболевания кожных покровов.
- В случае аллергических воспалений — поллиноз, бронхиальная астма.
Важно знать, что средство обладает побочными эффектами, поэтому его запрещено принимать в момент беременности и кормлении грудью. С особой внимательностью отнеситесь к состоянию кожи. Если вы заметили крапивницу, покраснение кожи и другие аллергические реакции употребление данного средства необходимо прекратить.
Еще одно побочное действие «Амоксициллина» — действие на нервную систему человека. Поэтому пациент может лишиться сна или испытывать тревожное состояние, а также сильное головокружение или болевые ощущения в области головы. Однако, такого рода реакции встречаются достаточно редко.Помимо аллергии, средство может вызвать расстройство пищеварения.
Таким образом, не избежать тошноты, рвоты, нарушение вкуса.
Лечение антибиотиком и правила применения
В медицинской сфере данный антибиотик считается допустимым в случае заболевания детей. Изучив вид отита, «Амоксициллин» назначается только после проведения обследования организма на чувствительность препарата к бактериям и микрофлоре в целом.
Если исследования показали, что препарат подходит для лечения важно знать некоторые основные правила при приеме противомикробных медикаментов.- При лечении маленьких детей курс лечения антибактериальными лекарствами должен составлять не меньше семи дней, даже если состояние пациента улучшилось.

- Для детей, достигших шестилетнего возраста применение «Амоксициллина» разрешается в течение пяти дней, при условии ликвидации симптомов на второй день лечения.
- Дозирование препарата строго индивидуально и назначается только лечащим ЛОР-врачом. Однако, существуют стандартные дозировки, которые прописаны в официальной инструкции.
- Запомните то, что «Амоксициллин» следует принимать через равные промежутки времени. То есть весь курс лечения необходимо применять средство в одно и то же время.
- После исчезновения всех симптомов врачи рекомендуют принимать «Амоксициллин» еще три дня.
Помните, если вы заметили первые симптомы отита своевременно и сразу проконсультировались с лечащим ЛОР-врачом, применение антибиотиков не является необходимостью.
Дозирование препарата при лечении детей
«Амоксициллин» при отите у детей назначается довольно часто, так как обладает способностью уничтожить микробы и бактерии за очень короткое время.
Так, при тяжелых видах заболевания обыкновенно назначают 500 миллиграмм три раза в день. Это дозировка подходит детям, достигших десяти лет.
От пяти до десяти лет необходимо применение 250 миллиграмм три раза в день.
С двух до пяти лет – 125 миллиграмм три раза в день.
При лечении детей, чей возраст не достиг двух лет, необходимо рассчитывать средство исходя из веса малыша. Так, на каждый килограмм рассчитывается 20 миллиграмм лекарства.
Курс лечения при заболевании детей до двух лет должен быть от одной недели до десяти дней. При терапии у детей от шести лет – от пяти до семи дней.
Дозирование препарата при лечении взрослых
При воспалении отитом у взрослых дозировка существенно отличается.
При более серьезных воспалениях необходимо принимать 875 миллиграмм каждые восемь часов.
Курс лечения составляет минимум пять дней в зависимости от состояния пациента.
«Амоксициллин» при отите у взрослых назначается только врачом- отоларингологом. Самостоятельное применение медикамента недопустимо.
Отзывы
В большинстве случаев, «Амоксициллин» результативно уничтожает очаги воспаления, поэтому отзывы о препарате положительные.
Инга Урилова: «У меня был отит острой формы. ЛОР-врач после осмотра сразу прописала «Амоксициллин». Я была против применения антибиотиков, но, по словам врача, было уже поздно и могли быть тяжелые осложнения. Пила шесть дней каждые полдня. На третий день прошли болевые ощущения в ушах и голове. А сам отит полностью прошел уже на пятый день».
Руслан Орфилов: «Моя мама врач-отоларинголог и когда у меня воспалились уши, сразу же приобрела «Амоксициллин». Пил строго каждые шесть часов семь дней подряд. Боль прошла на второй день, а остальные симптомы прошли через три дня. Очень доволен средством».
Пил строго каждые шесть часов семь дней подряд. Боль прошла на второй день, а остальные симптомы прошли через три дня. Очень доволен средством».
Заключение
При лечении отита не стоит заниматься самолечением и прибегать к методам нетрадиционной медицины. Таким образом, вы можете усугубить без того серьезное положение и лишится слуха навсегда.
Поэтому при первых симптомах обратитесь к лечащему врачу. Особенно важно прислушаться к этому правилу при заболевании ребенка, так как дети переносят любые ушные воспаления намного болезненнее, чем взрослые.
Амоксициллин при отите у взрослых и детей
Используется популярный антибиотик Амоксициллин при отите, а также при других заболеваниях, вызывающих острый воспалительный процесс. Препарат применяется при гайморите на разных стадиях. Он проявляет активность, даже если причиной отита послужили бактерии высоко резистентного вида.
Следует помнить, что если симптомы этого заболевания прогрессируют и такое состояние сохраняется на протяжении 2-3 дней, пациенту необходимо срочно начать прием антибактериальных средств. Однако прежде чем предпринять такие меры, при воспалении уха у взрослого или ребенка необходима предварительная диагностика, чтобы наверняка убедиться, что это именно отит. Кроме медикаментозной терапии пациенту назначают физиотерапевтические процедуры.
Применение средства
Врачи нередко назначают принимать Амоксициллин от отита среднего уха больным разной возрастной категории. Самостоятельное употребление медикамента запрещено, такие действия могут послужить причиной появления побочных реакций. Все назначения осуществляются врачом-отоларингологом. Этот специалист поможет правильно подобрать схему лечения антибактериальными препаратами, а также при необходимости назначит использование вспомогательных средств: мазь, капли.
Острый отит можно излечить благодаря применению антибактериальных препаратов. Для такой цели лучше всего подходит именно Амоксициллин, обладающий широким спектром действия. При правильном приеме лечебный эффект наступает уже через 2 суток.
Для такой цели лучше всего подходит именно Амоксициллин, обладающий широким спектром действия. При правильном приеме лечебный эффект наступает уже через 2 суток.
Весь процесс терапии должен проводиться под строгим контролем специалиста. Потому, что при запущенном состоянии отит может спровоцировать воспалительные процессы головного мозга, также патологические процессы ушного прохода, переход болезни в хроническую форму.
Лечение Амоксициллином при отите результативно потому, что препарат относится к пенициллиновому ряду – его борьба направлена не только на уничтожение микроорганизмов, но и на деструкцию их, препятствование их росту и размножению, синтезу их клеточной стенки. Однако следует помнить, что средство позволяет справляться не со всеми штаммами бактерий, некоторые из них нечувствительны к Амоксициллину.
Медики рекомендует принимать лекарство в следующих случаях:
- инфекционные заболевания органов дыхания;
- воспалительные процессы ЛОР-органов;
- болезни мочеполовой системы;
- некоторые венерические заболевания;
- поражения кожных покровов;
Важно помнить, что Амоксициллин имеет ряд побочных действий. Его с особой осторожностью следует принимать во время беременности и лактации. Также необходимо обратить внимание на состояние кожных покровов, когда на их поверхности возникает сыпь, то следует срочно прекратить употребление. Если принимать Амоксициллин на протяжении долгого времени, то может возникнуть нарушение работы органов ЖКТ. Обычно такое состояние сопровождается появлением тошноты, рвоты, жидкого стула.
Его с особой осторожностью следует принимать во время беременности и лактации. Также необходимо обратить внимание на состояние кожных покровов, когда на их поверхности возникает сыпь, то следует срочно прекратить употребление. Если принимать Амоксициллин на протяжении долгого времени, то может возникнуть нарушение работы органов ЖКТ. Обычно такое состояние сопровождается появлением тошноты, рвоты, жидкого стула.
Еще одно побочное действие – нарушение неврологического типа. У человека после приема Амоксициллина возникает тревожность, бессонница, раздражительность, частые головные боли. Однако из всех возможных последствий такое встречается в редких случаях.
Основные правила
В медицинской практике также применяется Амоксициллин при отите у детей. Однако, прежде чем начать его принимать, следует провести тщательную диагностику, чтобы исключить аллергическую реакцию. Ели по результатам исследования врач назначил лечение, необходимо придерживаться таких правил:
- курс медикаментозной терапии с помощью Амоксициллина, при обнаружении отита для маленьких детей должен быть не меньше 7 дней, даже если состояние пациента нормализовалось;
- после 6 летнего возраста детям назначают 5-дневнй курс лечения, если признаки заболевания исчезают на 2 день;
- дозировка Амоксициллина рассчитывается индивидуально, в зависимости от тяжести симптомов.

Амоксициллин взрослым от отита и детям необходимо применять в одно и то же время. Даже если наступило улучшение, прием следует продолжить еще 2-3 дня. Так, медикамент лучше действует, особенно когда наблюдается отит среднего уха. Если при обнаружении симптомов отита своевременно проконсультироваться с отоларингологом, в некоторых случаях можно обойтись и без применения антибактериального препарата.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
симптомы и лечение. Признаки, причины и диагностика болезни.
Средний отит очень распространен у детей. Вирусное или бактериальное воспаление слизистых оболочек достаточно болезненное, но чаще всего заживает быстро и без осложнений. Воспалению среднего уха предшествует простудное заболевание носоглотки. Но не стоит недооценивать данное состояние. Чем раньше будет поставлен диагноз и назначено лечение, тем лучше.
Наружный отит у ребенка развивается при прямом контакте с источником инфекции и поражает наиболее подверженную воздействию часть слухового прохода. Более распространенным является средний отит, который затрагивает часть за барабанной перепонкой (эта форма болезни не заразна).
Более распространенным является средний отит, который затрагивает часть за барабанной перепонкой (эта форма болезни не заразна).
Виды отита у детей
Воспалительное заболевание уха имеет различную локализацию и симптоматику:
-
Наружный. Поражает видимую часть ушной раковины и начинается с появления фурункула или нагноения.
-
Средний. Патологический процесс охватывает область среднего уха и барабанную перепонку.
Отит бывает катаральный и гнойный, в зависимости от характера воспалительного экссудата Катаральная форма развивается на фоне воспалительного процесса носоглотки и часто протекает без ярко выраженной симптоматики. Гнойный отит у ребенка имеет инфекционный характер и охватывает все анатомические отделы среднего уха.
Причины отита у ребенка
Дети более восприимчивы к отиту, особенно в дошкольном возрасте. Причины этой предрасположенности различны. Прежде всего, это проблема анатомического строения: евстахиева труба, расположенная внутри слухового прохода и соединяющая ухо с горлом, еще не имеет такого положения, как у взрослого человека. Именно поэтому гнойное содержимое трудно выделяется, застаиваясь внутри.
Причины этой предрасположенности различны. Прежде всего, это проблема анатомического строения: евстахиева труба, расположенная внутри слухового прохода и соединяющая ухо с горлом, еще не имеет такого положения, как у взрослого человека. Именно поэтому гнойное содержимое трудно выделяется, застаиваясь внутри.
Кроме того, иммунная система ребенка, как правило, незрелая в первые годы жизни, что затрудняет борьбу с инфекциями. Увеличенные миндалины, носовые полипы (наросты слизистой оболочки в носу) или хронические инфекции верхних дыхательных путей осложняются присоединением различных инфекций. Как только бактерии или вирусы попадают в среднее ухо через ушную трубку, они вызывают воспалительный процесс.
Маленькие дети особенно восприимчивы к ушным инфекциям, т. к. евстахиева труба у них еще очень короткая, но имеет сравнительно большой диаметр. В результате отделяемый секрет или другая тканевая жидкость выделяется значительно хуже, чем у взрослых, обеспечивая вирусы и бактерии идеальной питательной средой. В результате воспаления, вызванного возбудителями, слизистые оболочки продолжают набухать, и выделяемый секрет закупоривает внутреннее ухо. В редких случаях патогены проникают в ухо через кровь. Примерами этого является отит при скарлатине.
В результате воспаления, вызванного возбудителями, слизистые оболочки продолжают набухать, и выделяемый секрет закупоривает внутреннее ухо. В редких случаях патогены проникают в ухо через кровь. Примерами этого является отит при скарлатине.
Факторы, повышающие риск развития среднего отита у детей:
-
иммунодефицитные состояния;
-
аллергические реакции;
-
увеличенные миндалины;
-
пассивное курение.
Острый средний отит у детей часто вызван бактериями, такими как пневмококк, стрептококк или стафилококк. Они проникают из носоглотки в среднее ухо, где размножаются и вызывают воспаление. Среди причин также следует выделить мельчайшие травмы кожи слухового прохода, которые возникают при неправильном использовании ватных палочек или других вспомогательных средств.
Если заболевание протекает без осложнений, то может быть вылечено спонтанно – через 2-3 дня. При назначении терапии первые улучшения, как правило, происходят через несколько дней, а инфекция должна исчезнуть в течение недели. Если у ребенка осталась жидкость в ухе после выздоровления, то необходимо динамическое наблюдение. В норме она присутствует в течение 3-6 недель после выздоровления.
Симптомы отита у детей
При развитии заболевания дети очень беспокойны и много плачут. Сначала они хватаются за больное ухо, позже любое прикосновение вызывает сильную боль. Дети старшего возраста отказываются от какой-либо пищи, жалуются на резкую, пульсирующую боль.
Основные симптомы отита у детей:
Поскольку накопление выделений в ухе вызывает декомпенсацию в механизме управления давлением, могут присутствовать такие симптомы, как тошнота, рвота, головокружение, потеря аппетита и бессонница.
Случается, что из уха также вытекает гнойный, кровянистый секрет. Данный признак указывает на разорванную барабанную перепонку. После появления гнойных выделений внутреннее давление ослабевает и боль проходит. Наружный отит сопровождается болью при нажатии на козелок, отеком и зудом в области ушной раковины.
Данный признак указывает на разорванную барабанную перепонку. После появления гнойных выделений внутреннее давление ослабевает и боль проходит. Наружный отит сопровождается болью при нажатии на козелок, отеком и зудом в области ушной раковины.
Возможные осложнения
Накопление жидкости в среднем ухе может повлиять на слух. Если жидкость не удаляется или ушная трубка остается заблокированной в течение длительного времени, то есть риски присоединения бактериальной инфекции.
Редкие осложнения отита у детей:
-
воспаление прилегающих костей (мастоидит) с покраснением за ухом и оттопыренной ушной раковиной;
-
воспаление мозговой оболочки (менингит) или паралич лицевого нерва.
Если у ребенка часто возникает данное заболевание, слух может ухудшаться. Не исключено, что это замедлит развитие речи.
Диагностика отита у детей
При появлении первичных симптомов необходимо проконсультироваться с педиатром, чтобы определить верный терапевтический путь. При необходимости пациент будет направлен к узкому специалисту – отоларингологу.
При необходимости пациент будет направлен к узкому специалисту – отоларингологу.
Врач осматривает ухо с помощью отоскопа. Выпуклость барабанной перепонки указывает на скопление жидкости и повышение внутреннего давления. Специалист в обязательном порядке изучает историю болезни ребенка:
-
часто ли он страдает от ушных инфекций;
-
была ли диагностирована инфекция в недавнем времени в области дыхательных путей.
При ухудшении слуховых качеств ЛОР проверяет слух ребенка. Специалист также может провести проверку подвижности барабанной перепонки (тимпанометрию), чтобы обнаружить скопление жидкости в среднем ухе.
Лечение отита у ребенка
Существуют различные подходы к лечению инфекции слухового прохода. Врачи, как правило, избегают немедленного назначения антибиотиков по нескольким причинам, тем более что отит часто заживает спонтанно через несколько дней. Если инфекция вызвана вирусом, антибактериальные препараты будут совершенно бесполезны. Антибиотики также не лишены побочных эффектов и могут вызывать резистентность.
Если инфекция вызвана вирусом, антибактериальные препараты будут совершенно бесполезны. Антибиотики также не лишены побочных эффектов и могут вызывать резистентность.
Основные методы лечения отита у ребенка:
-
Антибактериальное. Назначаются антибиотики, если ребенок страдает частыми ушными инфекциями, а также при наличии факторов риска развития осложнений. Врачи, как правило, принимают выжидательную тактику (от 48 до 72 часов), чтобы оценить состояние пациента. Препаратом выбора, как правило, является Амоксициллин.
-
Болеутоляющее. Для облегчения общего состояния ребенка и уменьшения боли назначаются обезболивающие препараты. Ушные капли не только снимают дискомфорт, но также уменьшают отек и устраняют воспалительный процесс. Имеется противопоказание – нарушение целостности барабанной перепонки.
Обязательно назначаются назальные сосудосуживающие спреи, которые останавливают образование слизи в носовых пазухах и предотвращают прогрессирование болезни.
В тяжелых случаях, когда средний отит повторяется снова и снова, в барабанную перепонку вставляется небольшая трубка. Таким образом, жидкость может стекать. Иногда при частых ушных инфекциях необходимо удалить миндалин.
В неперфоративной стадии проводится очищение наружного слухового прохода и промывание среднего уха. Для улучшения функции слуховой трубы назначается процедура продувания по Политцеру.
Хирургическое лечение отита у ребенка проводится при сильных и продолжительных болях, нагноении в ушной полости и разрыве барабанной перепонки. Операция (тимпанопластика) необходима в запущенных случаях, когда прогрессирует тугоухость и повреждается слуховая косточка.
Профилактика
Чтобы предотвратить развитие отита, нужно соблюдать ряд рекомендаций:
-
Если у ребенка простуда, следует использовать сосудосуживающие назальные капли (по назначению врача).
-
Прививки против отдельных патогенов, таких как пневмококк и грипп могут предотвратить часть инфекций.

-
Своевременное и правильное очищение носовых ходов от скопившейся слизи.
Острый отит у детей является одним из наиболее распространенных заболеваний. Частые или запущенные ушные инфекции представляют опасность для слуха и речи. Лечение нужно проводить своевременно, обратившись к врачу.
Преимущества лечения отита в клинике «РебенОК»
В клинике работают врачи с большим практическим опытом. Специалисты используют современное диагностическое оборудование и назначают эффективное лечение детского отита, учитывая возраст и состояние пациента. При необходимости можно вызвать врача на дом или воспользоваться услугой «Online-консультация».
Литература:
-
Бойкова Н.Э., Рыбалкин С.В. Острый средний отит у детей: стандарты лечения. [Электронный ресурс]
-
Устинович А.А., Устинович К.
 Н. Особенности клинических проявлений острого среднего отита у детей первых месяцев жизни. [Электронный ресурс]
Н. Особенности клинических проявлений острого среднего отита у детей первых месяцев жизни. [Электронный ресурс]
Какой антибиотик при отите у взрослых?
В списке популярных системных средств для лечения отита состоят ампициллин и амоксициллин. При инфекциях ЛОР-органов их принимают в основном перорально, хотя бывают и инъекционные формы препаратов. Разовая доза ампициллина при приеме перорально для взрослых – 0,25–0,5 г при кратности приема 4 раза в сутки.
Можно ли греть ухо при отите?
Чего делать при наружном отите категорически нельзя: — греть уши, посещать баню, сауну, бассейн; закапывать в ухо спиртовые капли. Рекомендуется — при сильной боли принять обезболивающее и как можно скорей обратится к лор врачу.
Нужно ли принимать антибиотики при отите?
Именно поэтому нельзя однозначно отказаться от антибиотиков при отите. Но надо знать, что: Антибиотики показаны только при ОСО, но не должны применяться при ЭСО (тубоотите), то есть в первые 48 часов после возникновения болезни, если у человека вирусная болезнь, т.
Как принимать амоксициллин при отите?
Но и до прободения барабанной перепонки иногда приходится назначать антибиотики широкого спектра действия с учетом наиболее часто встречающейся флоры при остром среднем отите: Амоксициллин по 1 капсуле 3 раза в день с обильным питьем через 2 ч после еды, курс 7–10 дней.
Что капать в нос при отите?
Первое, и главное при лечении острого среднего отита, как ни парадоксально это звучит – сосудосуживающие капли в нос. Это такие препараты как нафтизин, санорин, галазолин.
Можно ли греть ухо при наружном отите?
Прогревание уха на фоне наружного вида воспаления можно без опаски, это способствует скорейшему выздоровлению. Что касается отита, протекающего в среднем и внутреннем отделе органа, греть уши при подобной форме заболевания можно только в том случае, если отсутствуют гнойные выделения.
Как долго может болеть ухо при отите?
Острый наружный отит проходит в течение 7-14 дней. При более длительном течении или неоднократной смене тактики в период лечения, частых рецидивах мы всегда исключаем другие заболевания — в том числе иммунодефицитные состояния и онкологию.
Что назначают при отите?
В этих случаях для терапии отита назначаются антибиотики широкого спектра действия, которые с максимальной долей вероятности помогут пациенту.
…
Список наиболее часто назначаемых капель в уши:
- «Софрадекс». …
- «Отофа». …
- «Полидекса». …
- «Ципромед». …
- «Фугентин». …
- «Анауран». …
- «Нормакс».
Как долго может держаться температура при отите?
Сколько держится температура при отите
Она может длиться от 3 дней до недели. Это означает, что если температура тела не нормализовалась в течение 5-7 дней, необходимо подать сигнал тревоги. Как только гипоталамус получает сигнал об устранении инфекции, он дает команду на понижение температуры.
Что капать в ухо при отите?
Антибиотики в ушных каплях – Софрадекс, ципрофлоксацин и производные. Противовоспалительные ушные капли – Отинум, Дексона. Комбинированные препараты – Софрадекс, Анауран, Полидекса, Виброцил.
Можно ли применять амоксициллин при температуре?
Препарат должен находиться в сухом и темном месте при температуре не выше +25°С. Воздействие прямого солнечного света может разрушить основной бактерицидный компонент. Срок годности амоксициллина – 3 года со времени производства. Не нужно покупать просроченное лекарство.
Как принимать амоксициллин до или после еды?
Таблетки пролонгированного действия следует принимать в течение 1 часа после еды. Амоксициллин в других лекарственных формах можно принимать вместе с пищей или отдельно. Если прием препарата вызывает расстройство желудка, его необходимо принимать вместе с пищей.
Как принимать амоксициллин суспензия?
Внутрь, до или после приема пищи. Стандартный режим дозирования: по 500 мг (10 мл) 3 раза в сутки; при тяжелом течении инфекции — по 750 мг — 1 г (15 — 20 мл) 3 раза в сутки.
Можно ли капать в ухо капли для носа?
Назальные капли и спреи часто используют при ЛОР заболеваниях, поэтому многие интересуются: можно ли капать в ухо капли для носа? В большинстве случаев этого делать нельзя, поскольку такое самолечение может нанести вред вашему здоровью и существенно усугубить течение болезни.
Что можно закапать в ухо когда стреляет?
Закапайте ушные капли от пробок или жидкое масло
Камфорное или вазелиновое масло, разогретые на водяной бане до температуры тела, имеют тот же размягчающий серу эффект. Аптечные капли используйте в соответствии с инструкцией. Масло закапывайте по 2–3 капли (при необходимости повторите через 6–8 часов).
Масло закапывайте по 2–3 капли (при необходимости повторите через 6–8 часов).
Нужно ли закрывать ухо ватой при отите?
Если острый отит гнойный, можно только выпить обезболивающее средство, почистить слуховой проход 3-процентным раствором перекиси водорода, после этого ухо нельзя закрывать ватой, так как нужен свободный отток гноя наружу.
Изменения в лечении AOM
Острый средний отит (AOM) – это бактериальная или вирусная инфекция, поражающая среднее ухо, пространство за барабанной перепонкой, в котором находятся крошечные вибрирующие косточки уха.
По словам Гленна Исааксона, доктора медицины, FAAP, профессора отоларингологии и педиатрии в Медицинской школе Льюиса Каца при Университете Темпл, в период с октября по май наблюдается очень высокий уровень АОМ. На самом деле АОМ в феврале встречается в 3 раза чаще, чем в июле. Он объяснил, что большинство случаев АОМ вызвано Streptococcus pneumoniae, Haemophilus influenzae (нетипируемым) и Moraxella catarrhalis. В последнее время инфекции, вызванные Haemophilus influenzae , более распространены, чем другие бактерии, поскольку дети все чаще получают вакцину S pneumoniae . Инфекции, вызванные H influenzae , труднее лечить антибиотиками, но они не вызывают таких серьезных симптомов, как жар и боль.
В последнее время инфекции, вызванные Haemophilus influenzae , более распространены, чем другие бактерии, поскольку дети все чаще получают вакцину S pneumoniae . Инфекции, вызванные H influenzae , труднее лечить антибиотиками, но они не вызывают таких серьезных симптомов, как жар и боль.
Обычно ушные инфекции могут быть болезненными из-за воспаления и скопления жидкости в среднем ухе. Признаки и симптомы ушной инфекции у детей обычно возникают быстро и включают в себя сочетание следующих факторов:
- Боль в ухе, особенно в положении лежа
- Дергание / дергание за ухо
- Затруднение со сном
- Плач больше обычного / повышенная раздражительность
- Нарушение слуха / реакции на звук
- Потеря равновесия
- Лихорадка
- Жидкость выходит из уха
- Головная боль
- Потеря аппетита
Большинство ушных инфекций не вызывают долгосрочных проблем.Однако частые инфекции и скопление жидкости могут вызвать потерю слуха, временную задержку речи, разрыв барабанной перепонки (большинство из них заживают самостоятельно, но некоторые требуют хирургического вмешательства) и мастоидит (инфекция кости за ухом). Поскольку ушные инфекции сложно диагностировать, лучше всего обратиться к педиатру или ЛОРу. Диагноз ставится на основании симптомов и осмотра уха.
Поскольку ушные инфекции сложно диагностировать, лучше всего обратиться к педиатру или ЛОРу. Диагноз ставится на основании симптомов и осмотра уха.
Согласно рекомендациям доктора Исааксона, Американская академия педиатрии рекомендует, чтобы все пациенты младше 2 лет получали антибиотики от АОМ.Детям старше 2 лет антибиотики рекомендуются тем, у кого тяжелое заболевание (высокая температура, сильная боль или воспаленный вздутие барабана). Детям старшего возраста с легкими инфекциями следует предложить возможность тщательного наблюдения без антибиотиков. Выпот в среднем ухе (жидкость, часто сопровождающая простуду и с небольшой болью или без нее) не поддается лечению антибиотиками, поэтому лечения следует избегать.
В настоящее время лечение первой линии при неосложненной АОМ представляет собой амоксициллин 90 мг / кг / день в 2 приема в течение 10 дней.Однако исследователи отита стремятся сделать Аугментин препаратом выбора, поэтому в ближайшие несколько недель мы, возможно, увидим сдвиг.
Доктор Исааксон объяснил, что Аугментин будет первой линией, потому что от 25% до 50% нетипируемых штаммов H influenzae продуцируют бета-лактамазу и устойчивы к амоксициллину. Аугментин в низких дозах более эффективен как эмпирический антибиотик и действует на 97% S pneumo , 100% H Influenzae и 70% M catarrhalis .Доказано, что аугментин обладает высокими показателями искоренения инфекции, в то время как амоксициллин терпит неудачу до 50% случаев с H influenzae и до 70% случаев с M catarrhalis . Рекомендуемая низкая доза Аугментина составляет 45 мг / кг / день в 2 приема в течение 10 дней.
При использовании Аугментина от 80% до 90% времени бактерии исчезают после лечения, но жидкость остается в 80% случаев через 2 недели. Большинство педиатров наблюдают за пациентами через 2 недели; однако д-р Исааксон объяснил, что это не идеально, потому что педиатр с большей вероятностью назначит второй антибиотик, увидев жидкость.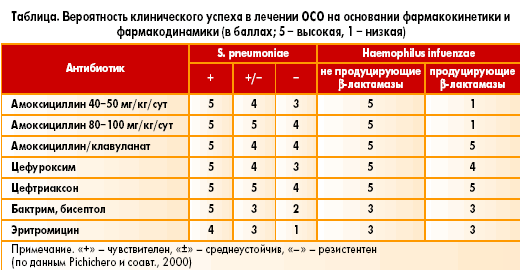 Лучше всего видеть ребенка через 3 дня только в том случае, если ребенок все еще испытывает боль или лихорадку. Затем меняли антибиотик. Обычно клиндамицин или цефтриаксон внутримышечно (3 дозы в 3 дня) или левофлоксацин ( для детей с аллергией на пенициллин – не одобрен FDA для использования у детей ), будут следующими антибиотиками, если первый не даст результатов.
Лучше всего видеть ребенка через 3 дня только в том случае, если ребенок все еще испытывает боль или лихорадку. Затем меняли антибиотик. Обычно клиндамицин или цефтриаксон внутримышечно (3 дозы в 3 дня) или левофлоксацин ( для детей с аллергией на пенициллин – не одобрен FDA для использования у детей ), будут следующими антибиотиками, если первый не даст результатов.
По словам доктора Исааксона, при нетяжелых заболеваниях у детей старшего возраста безрецептурные обезболивающие подходят, если симптомы не ухудшаются. Полезны ацетаминофен или ибупрофен и наружные теплые компрессы на ухо.Уровень излечения от нетяжелых заболеваний должен быть почти одинаковым, даже если они бактериального или вирусного происхождения, потому что об этом заботится иммунная система.
А как насчет часто назначаемых ушных капель с антибиотиками? Доктор Исааксон объяснил, что местные отические антибиотики неэффективны для детей с неповрежденной барабанной перепонкой, потому что они не могут попасть в пораженную область среднего уха. При длительном использовании они могут даже привести к наружному грибковому отиту, который трудно поддается лечению. Эти ушные капли эффективны только для детей с трубкой или перфорированной барабанной перепонкой (из-за инфекции или предыдущего размещения трубки), потому что они могут проникнуть в среднее ухо.
При длительном использовании они могут даже привести к наружному грибковому отиту, который трудно поддается лечению. Эти ушные капли эффективны только для детей с трубкой или перфорированной барабанной перепонкой (из-за инфекции или предыдущего размещения трубки), потому что они могут проникнуть в среднее ухо.
Если у ребенка рецидивирующий средний отит, ЛОР может порекомендовать миринготомию с введением ушной трубки. Рецидивирующий средний отит обычно определяется как 3 эпизода инфекции в течение 6 месяцев или 4 эпизода инфекции в год, при этом по крайней мере один из них произошел за последние 6 месяцев. Средний отит с выпотом – это постоянное скопление жидкости в ухе после того, как инфекция прошла, или жидкость в отсутствие документально подтвержденной острой инфекции. Д-р Исааксон объяснил, что это рекомендации для направления к специалистам, а не критерии для операции.Необходимость хирургии трубки зависит не только от количества ушных инфекций, но и от других проблем качества жизни, таких как задержка речи, нарушение сна или непереносимость пероральных антибиотиков.
Дети с частыми ушными инфекциями должны находиться под наблюдением, чтобы гарантировать правильное языковое развитие.
При простой амбулаторной процедуре в барабанной перепонке делается отверстие, отсасывается жидкость, а затем в отверстие помещается трубка для вентиляции барабанной перепонки и предотвращения скопления жидкости.Срок службы люверсов в среднем 9-15 месяцев. (У взрослых с хроническими заболеваниями уха есть трубки более длительного действия, которые могут оставаться в них годами.)
Для предотвращения острой отёма важно, чтобы дети получали прививки по графику, как рекомендовано педиатрами. Иммунизация против Streptococcus pneumoniae включена в плановую вакцинацию. Ежегодная прививка от гриппа в некоторой степени эффективна для предотвращения АОМ. По возможности избегайте крупных детских садов. Дневной уход с менее чем шестью детьми с меньшей вероятностью приведет к частой АОМ.Избегайте пассивного курения. Мытье рук для предотвращения вирусных инфекций также важно для предотвращения распространения инфекции в целом.
Ссылки
Mayo Clinic. Острый средний отит. Сайт клиники Мэйо.
https://www.mayoclinic.org/diseases-conditions/ear-infections/symptoms-causes/syc-20351616
По состоянию на 29 декабря 2017 г. сердца родителей, которые хотят делать все возможное для своего ребенка, но склонны получать противоречивые медицинские советы.Ушные инфекции вызывают такую тревогу не только из-за повреждений, которые могут вызвать повторные инфекции, но и из-за опасности чрезмерного лечения инфекции: устойчивости к антибиотикам. Что делать обеспокоенному родителю? Вот что знают эксперты.
Обычно не является поводом для беспокойства
Две трети детей до первого дня рождения страдали ушной инфекцией, также известной как острый средний отит. Маленькие дети восприимчивы к этим инфекциям отчасти потому, что их евстахиева труба, которая соединяет среднее ухо с горлом и носом, недоразвита и расположена под горизонтальным углом (с возрастом она становится более изогнутой), легко забиваясь жидкостью. Кроме того, иммунная система маленьких детей все еще развивается, что подвергает их высокому риску инфекций верхних дыхательных путей, которые могут привести к инфекциям уха.
Кроме того, иммунная система маленьких детей все еще развивается, что подвергает их высокому риску инфекций верхних дыхательных путей, которые могут привести к инфекциям уха.
Симптомы ушной инфекции
- Лихорадка
- Боль в ухе (младенцы трутся или тянут за уши)
- Рвота и диарея (только у младенцев)
- Нарушение слуха
- Плач / боль при сосании
- Потеря сна или аппетита
Лечение и осложнения
Примерно в половине всех случаев ушная инфекция проходит сама собой без каких-либо лекарств.Однако в большинстве случаев детям нужен антибиотик, обычно амоксициллин, курсом продолжительностью 10 дней. Препарат начинает действовать примерно через день.
Иногда жидкость из среднего уха не вытекает, блокируя барабанную перепонку и вызывая временную потерю слуха или средний отит с излиянием. Опять же, это не редкость, и во многих случаях помогает еще один прием амоксициллина или другого типа антибиотиков.
Повторные ушные инфекции могут быть проблемой, поскольку они связаны с длительной временной потерей слуха.В раннем детстве правильный слух важен для развития речи. А если у детей в течение длительного периода времени наблюдается значительная потеря слуха, они могут испытывать трудности в изучении языка.
В трубку или не в трубку
Традиционно дети, страдающие рецидивирующими инфекциями уха в течение трех месяцев или дольше и страдающие потерей слуха, являются кандидатами на миринготомию – операцию, при которой в ухо вставляют трубки для вентиляции среднего уха. Однако в свете новых исследований врачи все чаще отказываются от этой операции.Исследование 1994 года показало, что в 23% случаев трубки не нужны с медицинской точки зрения. Кроме того, новое исследование 182 детей, опубликованное в недавнем выпуске медицинского журнала Lancet , показало, что откладывание операции на срок до девяти месяцев не мешает долгосрочным языковым способностям малыша. Если ваш врач предлагает миринготомию, вам может потребоваться второе мнение.
Если ваш врач предлагает миринготомию, вам может потребоваться второе мнение.
Опасность неправильного использования антибиотиков
Прежде чем рассматривать миринготомию, многие врачи назначают длительный курс антибиотиков в качестве профилактической меры.Это может уменьшить количество инфекций у ребенка, но также способствует распространению устойчивых к антибиотикам бактерий. Чтобы свести к минимуму чрезмерное использование антибиотиков, Американская академия педиатрии (AAP) рекомендует воздержаться от приема антибиотиков, если есть жидкость, но нет признаков инфекции или лихорадки.
Некоторые педиатры, однако, уступят просьбе родителей прописать антибиотики, даже если они не оправданы, просто потому, что родитель ожидает рецепта. Важно, чтобы вы не заставляли педиатра назначать антибиотики, если в них нет необходимости.Если ваш врач все же прописывает антибиотики, жизненно важно, чтобы ваш ребенок прошел весь курс. Неполный прием антибиотиков может создать основу для устойчивости к антибиотикам.
Что вы можете сделать для предотвращения ушных инфекций:
- Кормите ребенка грудью не менее шести месяцев. Младенцы, которые в течение первых шести месяцев получают исключительно искусственное вскармливание, имеют на 70 процентов больший риск развития ушных инфекций. Если вам необходимо кормить ребенка из бутылочки, держите голову ребенка выше уровня живота, чтобы не засорять евстахиевы трубы.
- По возможности избегайте групповых детских садов в течение первого года жизни вашего ребенка. Недавнее исследование журнала «Педиатрия» показало, что около 65 процентов детей в детских садах перенесли по крайней мере шесть респираторных инфекций в первый год жизни, по сравнению с 29 процентами детей, которые получали уход дома.
- Избегать задымления. Дети, которые вдыхают вторичный дым, подвергаются более высокому риску заражения ушными инфекциями.
Что делать, если у вашего ребенка ушная инфекция:
- Не кормите ребенка в положении лежа (это увеличивает давление в ухе и боль).

- Давайте ребенку безрецептурный ацетаминофен (не аспирин), чтобы уменьшить дискомфорт.
- Попробуйте поместить несколько теплых (не горячих!) Капель муллина или чесночного масла – оба являются натуральными антибиотиками – в ухо вашего ребенка (но проконсультируйтесь с педиатром, прежде чем класть что-либо в ухо ребенку).
Инфекция среднего уха (средний отит) у взрослых
Что такое инфекция среднего уха?
Инфекция среднего уха за барабанной перепонкой.Чаще всего это вызвано вирусом или бактериями. У большинства детей к 3 годам наблюдается как минимум одна инфекция среднего уха. Но взрослые тоже могут их получить.
Что вызывает инфекции среднего уха?
Воспаление среднего уха чаще всего начинается после боли в горле, простуды или других проблем с верхними дыхательными путями. Инфекция распространяется на среднее ухо и вызывает скопление жидкости за барабанной перепонкой.
Каковы симптомы инфекции среднего уха?
Это наиболее распространенные симптомы инфекций среднего уха у взрослых:
Эти симптомы могут быть похожи на другие состояния или проблемы со здоровьем. Всегда консультируйтесь со своим врачом для постановки диагноза.
Всегда консультируйтесь со своим врачом для постановки диагноза.
Как диагностируется инфекция среднего уха?
Ваш лечащий врач изучит вашу историю болезни и проведет медицинский осмотр. Он или она проверит наружное ухо и барабанную перепонку с помощью отоскопа. Отоскоп – это инструмент с подсветкой, который позволяет врачу заглядывать внутрь уха. Пневматический отоскоп вдувает в ухо струю воздуха, чтобы проверить движение барабанной перепонки. Когда в среднем ухе есть жидкость или инфекция, движения уменьшаются.
Ваш врач может также провести тимпанометрию. Это тест, при котором воздух и звук направляются в среднее ухо.
Если у вас часто возникают ушные инфекции, ваш лечащий врач может посоветовать пройти проверку слуха.
Как лечится инфекция среднего уха?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья. Это также будет зависеть от степени тяжести состояния.
Лечение может включать:
Какие возможные осложнения инфекции среднего уха?
При отсутствии лечения ушные инфекции могут привести к:
Инфекция в других частях головы
Длительная (необратимая) потеря слуха
Проблемы с речью и языком
Можно ли предотвратить инфекции среднего уха?
Лекарства от простуды и аллергии, похоже, не предотвращают ушных инфекций. И в настоящее время не существует вакцины, способной предотвратить болезнь. Но проконсультируйтесь с вашим лечащим врачом и убедитесь, что ваши вакцины актуальны. Проживание в доме, где курят сигареты, может увеличить вероятность возникновения ушных инфекций.
И в настоящее время не существует вакцины, способной предотвратить болезнь. Но проконсультируйтесь с вашим лечащим врачом и убедитесь, что ваши вакцины актуальны. Проживание в доме, где курят сигареты, может увеличить вероятность возникновения ушных инфекций.
Основные сведения об инфекциях среднего уха
Инфекции среднего уха могут поражать как детей, так и взрослых.
Боль и жар могут быть наиболее частыми симптомами.
Без лечения может произойти необратимая потеря слуха.
Принимайте антибиотики в соответствии с предписаниями и полностью закончите рецепт. Это может помочь предотвратить устойчивые к антибиотикам инфекции или неполное лечение с возвращением инфекции.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения врача:
Знайте причину вашего визита и то, что вы хотите.

Перед визитом запишите вопросы, на которые хотите получить ответы.
Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
Узнайте, почему прописано новое лекарство или лечение и как они вам помогут.Также знайте, каковы побочные эффекты.
Спросите, можно ли вылечить ваше состояние другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
Узнайте, как вы можете связаться с вашим поставщиком медицинских услуг, если у вас возникнут вопросы.
Ушные инфекции действительно требуют 10-дневного приема антибиотиков
Поделиться
Статья
Вы можете поделиться этой статьей в соответствии с международной лицензией Attribution 4.0.
При лечении детей в возрасте от 9 до 23 месяцев антибиотиками от ушных инфекций сокращенный курс имеет худшие клинические результаты без снижения риска устойчивости к антибиотикам или побочных эффектов.
Результаты исследования опубликованы в Медицинском журнале Новой Англии с соответствующими комментариями.
Острый средний отит – это бактериальная инфекция среднего уха за барабанной перепонкой, которая вызывает болезненное воспаление. Трое из четырех детей заражаются этой инфекцией в течение первого года жизни, и это наиболее частая причина, по которой детям назначают антибиотики.
8 способов уберечь детей от ненужных антибиотиков
«Учитывая серьезные опасения по поводу чрезмерного использования антибиотиков и повышенной устойчивости к антибиотикам, мы провели это испытание, чтобы увидеть, будет ли сокращение продолжительности лечения антибиотиками столь же эффективным, как и снижение устойчивости к антибиотикам и меньшее количество побочных реакций», – говорит Алехандро Хоберман, начальник отдела. доктор общей академической педиатрии в Детской больнице Питтсбурга при Медицинском центре Питтсбургского университета и профессор педиатрических исследований Медицинской школы Питтсбургского университета.
В текущем исследовании 520 детей с острым средним отитом были случайным образом распределены либо по стандартной 10-дневной схеме лечения антибиотиком амоксициллин-клавуланат, либо к сокращенному 5-дневному лечению с последующими пятью днями плацебо. Ни участники исследования, ни врачи не знали, к какой группе был отнесен участник.
За детьми наблюдали, начиная с октября до конца ежегодного сезона респираторных инфекций, и последний раз они посетили в сентябре следующего года.
Они обнаружили, что риск неудачи лечения в 5-дневной группе (34 процента) более чем вдвое превышал риск в 10-дневной группе (16 процентов). По словам Хобермана, результаты были значительными при рассмотрении дизайна исследования, которое было разработано, чтобы выяснить, будет ли 5-дневное лечение таким же эффективным, как 10-дневный. Вместо этого результаты ясно показали, что не только их первоначальное предположение оказалось неверным, но и 10-дневное лечение было гораздо более эффективным.
Когда они проверили наличие устойчивых к антибиотикам бактерий с помощью мазков из носоглотки (задней части носа), в 5-дневной группе не было снижения, как можно было бы ожидать при более короткой продолжительности приема антибиотиков.Кроме того, антибиотики сокращенного действия не снижали риск частых побочных эффектов, таких как диарея или опрелость.
Многие люди с «аллергией» могут принимать пенициллин
При тестировании риска рецидива инфекции они обнаружили, что он был выше, когда дети контактировали с тремя или более детьми в течение 10 или более часов в неделю, например, в детском саду, или если первоначальная инфекция произошла в обоих ушах, как в отличие от одного уха.
Важно отметить, что исследование также впервые показывает, что почти каждый второй ребенок, у которого после лечения наблюдалась остаточная жидкость в среднем ухе, имел рецидивирующую инфекцию, что значительно выше по сравнению с детьми без остаточной жидкости в среднем ухе. .
Заметное превосходство 10-дневного режима над 5-дневным привело к тому, что независимая комиссия по мониторингу безопасности, наблюдающая за исследованием, завершила его преждевременно, поскольку была достигнута основная конечная точка.
«Результаты этого исследования ясно показывают, что для лечения ушных инфекций у детей в возрасте от 9 до 23 месяцев 5-дневный курс антибиотиков не дает никаких преимуществ с точки зрения побочных эффектов или устойчивости к антибиотикам. Хотя мы должны быть справедливо обеспокоены появлением общей резистентности к этому состоянию, преимущества 10-дневного режима значительно перевешивают риски », – говорит Хоберман.
Контракт с Национальным институтом аллергии и инфекционных заболеваний и Награды в области клинических и трансляционных наук Университета Питтсбурга от Национального центра исследовательских ресурсов, ныне находящегося в Национальном центре развития трансляционных наук Национальных институтов здравоохранения, поддержали эту работу.
Источник: Питтсбургский университет
Ведение инфекций, вызванных устойчивым к антибиотикам Streptococcus pneumoniae
РЕЗЮМЕ
РЕЗЮМЕ Устойчивые к антибиотикам штаммы Streptococcus pneumoniae становятся все более распространенными во всем мире; это привело к модификации подходов к лечению.Наибольший консенсус в отношении лечения бактериального менингита. Стратегии лечения других системных инфекций, таких как пневмония, бактериемии, и опорно-двигательного аппарата инфекций развиваются, в частности, связанной с наличием новых антибиотиков, которые активны в пробирке против штаммов, устойчивых к пенициллину и цефалоспоринам расширенного спектра. Однако в настоящее время имеются очень ограниченные данные о клинической эффективности этих новых агентов. Рассмотрены исследования, на которых основаны текущие рекомендации.Средний отит представляет собой наиболее частую инфекцию, вызываемую S. pneumoniae. Обсуждаются рекомендации по лечению острого среднего отита, вызванного лекарственно-устойчивыми штаммами, и обоснование этих рекомендаций.
Streptococcus pneumoniae – один из наиболее распространенных организмов, вызывающих инфекции верхних и нижних дыхательных путей, а также инвазивные инфекции у детей и взрослых. Раньше лечение пневмококковых инфекций было относительно простым, и пенициллин, как правило, был антибиотиком выбора.Однако появление во всем мире устойчивости к антибиотикам среди изолятов S. pneumoniae изменило этот подход (7, 83). Быстрое развитие и распространение устойчивости к пенициллину и множественной устойчивости к антибиотикам произошло в результате множества факторов, но наиболее часто выявляемыми характеристиками риска являются предшествующее употребление антибиотиков, молодой возраст и посещение дневного стационара (7, 78). Механизмы и распространенность устойчивости к антибиотикам для S. pneumoniae были предметом многочисленных обзоров (7, 28, 83) и не будут обсуждаться далее.В центре внимания данной статьи находится лечение инфекций, вызванных устойчивым к антибиотикам S. pneumoniae . Поскольку степень устойчивости к антибиотикам продолжает изменяться и увеличиваться, подход к лечению этих инфекций должен быть изменен в ответ на эти изменения. Кроме того, среди экспертов нет единого мнения о том, как лучше всего лечить все пневмококковые инфекции, вызванные устойчивыми штаммами, особенно теми, которые находятся за пределами центральной нервной системы.
Исследования чувствительности in vitro активности антибиотиков против резистентных S.pneumoniae , модели на животных, отчеты о случаях и серии случаев являются основными источниками данных, на которых основаны стратегии лечения. Однако интерпретация неудач лечения может быть сложной. Например, у пациентов с основным заболеванием и, таким образом, предрасположенных к пневмококковой инфекции, связан ли плохой клинический исход с неудачей лечения, когда повторные посевы отрицательны на S. pneumoniae , или это естественная история инфекции? К сожалению, никакие крупные клинические испытания не смогли решить этот вопрос.Кроме того, поскольку два или более агента, которые активны против пенициллин- и цефалоспорин-резистентного S. pneumoniae , часто включаются в начальную эмпирическую схему антибиотикотерапии для пациента, эффективность одного агента, особенно одного пенициллина, не может быть оценена. . Принимая во внимание все эти факторы, мы суммировали то, что известно о лечении и исходе инфекций, вызванных устойчивостью к антибиотикам S. pneumoniae . В этом обзоре стандарты интерпретации MIC 1997 года Национального комитета по клиническим лабораторным стандартам используются для классификации пневмококковых изолятов как чувствительных, промежуточных или устойчивых к обсуждаемым антибиотикам (102).Эти контрольные точки для парентеральных бета-лактамных агентов основаны в первую очередь на данных о клинических исходах пневмококкового менингита. Более высокие точки останова подходят для инфекций, не относящихся к центральной нервной системе, и предлагаются пересмотренные точки останова на основе локализации инфекции, а также фармакокинетических / фармакодинамических соображений.
БАКТЕРИАЛЬНЫЙ МЕНИНГИТ
В 1970-х годах было опубликовано несколько сообщений о неудачах лечения пневмококковых изолятов с пониженной чувствительностью к пенициллину (2, 59, 90, 101, 112).В этих случаях пневмококки с МПК пенициллина от 0,1 до 1,0 мкг / мл были связаны с микробиологическими и / или клиническими неудачами лечения у пациентов с бактериальным менингитом, которым вводили пенициллин. Эти случаи привели к выводу, что пенициллин в обычных дозах не приводил к достаточно высоким уровням в спинномозговой жидкости (CSF) пациентов с бактериальным менингитом (пик, около 1,0 мкг / мл) (6, 73), чтобы надежно лечить менингит из-за пневмококковые штаммы «относительно устойчивы» к пенициллину.В то время ампициллин и хлорамфеникол были стандартными эмпирическими препаратами при подозрении на бактериальный менингит у детей. Хлорамфеникол считался приемлемым альтернативным средством для завершения терапии, если был выделен устойчивый к пенициллину изолят S. pneumoniae , что в то время было еще нечастым случаем.
К середине 1980-х годов цефтриаксон или цефотаксим обычно рекомендовали для эмпирического лечения детей с подозрением на бактериальный менингит (94). Изоляты S. pneumoniae были одинаково чувствительны к этим цефалоспоринам расширенного спектра действия. Однако к началу 1990-х годов, когда изоляты пневмококков, устойчивых к пенициллину, стали более распространенными во всем мире, сообщалось о неудачах лечения пневмококкового менингита, связанных с назначением цефотаксима или цефтриаксона (Таблица 1). В таких случаях МИК цефотаксима или цефтриаксона для пневмококковых изолятов обычно составляла ≥2,0 мкг / мл. У этих инфицированных детей терапия не улучшилась, и повторный посев спинномозговой жидкости оставался положительным после одного или нескольких дней лечения.Другие исследователи сообщили об успешном лечении цефотаксимом или цефтриаксоном, когда МИК для этих изолятов составляла 1,0 мкг / мл, что в настоящее время считается промежуточной чувствительностью (137). (Терапия оказалась неэффективной у одного взрослого, инфицированного изолятом S. pneumoniae , для которого МИК цефотаксима составляла 1,0 мкг / мл [32].) Также был зарегистрирован один случай 12-месячного ребенка с пневмококковым менингитом, у которого исходный изолят имел МИК пенициллина и цефтриаксона составляла 0,12 и 0,06 мкг / мл соответственно.Через 10 дней лечения пенициллином и цефотаксимом вновь поднялась температура, пока пациент все еще находился на терапии; в повторной культуре CSF снова выросло S. pneumoniae , теперь с МПК пенициллина и цефотаксима> 1,0 и 1,0 мкг / мл соответственно. Так, устойчивость к β-лактамным антибиотикам увеличивалась во время лечения этого ребенка (100). Также возможно, что резистентная субпопуляция была выбрана с помощью противомикробной терапии.
Таблица 1.Неспособность цефалоспоринов широкого спектра действия лечить пневмококковый менингит b
Фридланд и Клугман (52) сообщили, что у детей с пневмококковым менингитом, вызванным невосприимчивыми к пенициллинам изолятами (наиболее промежуточной восприимчивостью), имелся серьезный хлорамфениколовый дефицит. чаще, чем дети с чувствительными к пенициллину штаммами, получавшими бензилпенициллин.У нечувствительных к пенициллину изолятов были повышенные МБК к хлорамфениколу по сравнению с чувствительными к пенициллину изолятами; это, вероятно, было связано со снижением бактерицидной активности в спинномозговой жидкости. Авторы рекомендовали больше не рассматривать хлорамфеникол в качестве альтернативного средства для лечения менингита из-за S. pneumoniae , нечувствительных к пенициллину.
Различные стратегии лечения пневмококкового менингита, вызванного устойчивыми к антибиотикам штаммами, были оценены на модели кролика.После инокуляции штамма S. pneumoniae , устойчивого к цефтриаксону (МИК, от 2 до 4 мкг / мл), высокие дозы цефтриаксона не приводили к адекватному уничтожению и бактерицидной активности в спинномозговой жидкости (54). Однако комбинация ванкомицина и цефтриаксона была синергетической и превосходила терапию только ванкомицином. Напротив, меропенем, новый карбапенем, одобренный для лечения бактериального менингита у детей и взрослых, не был особенно активен, несмотря на достижение пиковых концентраций в спинномозговой жидкости, которые в восемь раз превышали МПК.Когда дексаметазон вводился первоначально непосредственно перед лечением антибиотиками, в спинномозговой жидкости были достигнуты более низкие уровни ванкомицина и цефтриаксона, что было связано с задержкой выведения бактерий (29, 114). Напротив, дексаметазон не влиял на проникновение рифампина в спинномозговую жидкость. На основании этих исследований был сделан вывод, что цефтриаксон и рифампицин следует использовать вместе при бактериальном менингите, если дексаметазон вводится в течение первых 2–4 дней терапии.
Многие пациенты с пневмококковым менингитом, вызванным штаммами, устойчивыми к цефалоспоринам расширенного спектра, успешно лечились одним ванкомицином или в сочетании с другими антибиотиками.Тем не менее эффективность ванкомицина при лечении пневмококкового менингита была поставлена под сомнение некоторыми исследователями. Виладрих и др. (144) считают, что четыре взрослых с пневмококковым менингитом, получавшие стандартные дозы ванкомицина (7,5 мг / кг каждые 6 ч) и с «обострением» симптомов менингита, не ответили на терапию; у всех пациентов был немедленный клинический ответ после смены антибактериальной терапии. У двух из этих пациентов были положительные культуры спинномозговой жидкости после 4 или 8 дней лечения ванкомицином.Пациенты также получали дексаметазон в дозе 0,25 мг / кг каждые 6 ч в течение 4 дней. Одна из проблем заключалась в том, что дексаметазон мог изменить проникновение ванкомицина в спинномозговую жидкость. Однако у детей дексаметазон может не препятствовать проникновению ванкомицина в спинномозговую жидкость (82). У девяти детей с бактериальным менингитом средний уровень ванкомицина в спинномозговой жидкости составил 3,3 ± 1,1 мкг / мл (диапазон от 2 до 5,9 мкг / мл) через 2-3 часа после введения дозы 15 мг / кг каждые 6 часов в течение 24-48 часов. час Они также получали дексаметазон при 0.6 мг / кг / сут в четыре приема в течение 4 дней. Хотя не было контрольной группы, не получавшей дексаметазон, проникновение ванкомицина в спинномозговую жидкость считалось надежным. Точно так же терапия дексаметазоном не влияла на уровни цефтриаксона в спинномозговой жидкости (57).
На основании этих исследований некоторые эксперты полагают, что если используется дополнительный дексаметазон, цефотаксим или цефтриаксон плюс ванкомицин остается подходящим для детей, но рифампин плюс цефтриаксон является предпочтительной схемой для взрослых, у которых введение дексаметазона может изменить проникновение ванкомицина в спинномозговую жидкость. (122).Однако исследований на людях, подтверждающих эти рекомендации для взрослых, нет.
Другой подход к преодолению резистентности – увеличение дозы некоторых антибиотиков для достижения более высоких концентраций в сыворотке крови, а затем и в спинномозговой жидкости. Виладрих и др. (143) лечили шесть пациентов с пневмококковым менингитом (семь эпизодов), вызванным изолятами со сниженной чувствительностью к цефотаксиму (МПК = 1,0 мкг / мл в пяти эпизодах и 2,0 мкг / мл в двух эпизодах). Цефотаксим назначался в дозе 300 мг / кг / сут с максимальной суточной дозой 24 г.У всех пациентов наблюдалось быстрое клиническое улучшение.
Комитет по инфекционным заболеваниям Американской академии педиатрии разработал рекомендации для детей с серьезными инфекциями, которые могут быть вызваны S. pneumoniae (34). Младенцам и детям старше 1 месяца с подозрением на бактериальный менингит сначала следует назначать комбинацию цефотаксима или цефтриаксона и ванкомицина. Рекомендуемые дозы следующие: цефотаксим от 225 до 300 мг / кг / день в три или четыре приема; цефтриаксон, 100 мг / кг / день в один или два приема; ванкомицин, 60 мг / кг / день в четыре приема.Модификация терапии основана на чувствительности изолята к пенициллину и цефотаксиму или цефтриаксону, и наши рекомендации приведены в таблице 2.
Таблица 2.Лечение пневмококкового менингита: модификации, основанные на чувствительности к антибиотикам
В дополнение к клиническим данным Viladrich et al. (143) две группы измеряли бактерицидную активность спинномозговой жидкости после терапии цефотаксимом в высоких дозах (300 мг / кг / день) у детей с бактериальным менингитом. Friedland и Klugman (53) собирали спинномозговую жидкость через 2, 4, 6 или 8 часов после приема 100 мг / кг / дозы каждые 8 часов в течение 24-48 часов.Все дети также получали дексаметазон (0,3 мг / кг каждые 12 ч) внутривенно. Бактерицидную активность в спинномозговой жидкости измеряли в отношении штаммов пневмококка, которые были либо чувствительными, либо промежуточными, либо устойчивыми (MIC = 4 мкг / мл) к цефотаксиму. Бактерицидная активность определялась как уничтожение посевного материала более чем на 99,9%. В 18 образцах ЦСЖ бактерицидная активность была обнаружена у 17 (94%), 13 (72%) и 8 (44%) штаммов, чувствительных к цефотаксиму, промежуточных и устойчивых к цефотаксиму штаммов, соответственно.Только три из девяти образцов, полученных через 6-8 часов после инфузии, обладали бактерицидной активностью. Любопытно, что не было никакой корреляции между концентрациями цефотаксима или его метаболита, дезацетил-цефотаксима, в спинномозговой жидкости и бактерицидной активностью. Авторы пришли к выводу, что у некоторых пациентов более высокие дозы цефотаксима все еще могут не приводить к достаточной бактерицидной активности в спинномозговой жидкости против пневмококковых штаммов, промежуточных по отношению к цефотаксиму.
Doit et al. (42) провели аналогичное исследование, за исключением того, что детей с бактериальным менингитом лечили цефотаксимом (300 мг / кг / день в четыре приема) и ванкомицином (60 мг / кг / день в четыре приема) без дополнительного дексаметазона.Бактерицидная активность определялась как максимальное разведение, убившее 99,9% исходного инокулята. МИК цефотаксима для тестируемого штамма пневмококка составляла 1,0 мкг / мл. ЦСЖ был получен через 2 часа после пятой инфузии. Бактерицидные титры в спинномозговой жидкости были 1:16, 1: 8, 1: 4, 1: 2 и <1: 2 для одного, четырех, семи, пяти и двух пациентов соответственно. Средняя концентрация цефотаксима или ванкомицина в ЦСЖ составляла 4,4 и 1,7 мкг / мл соответственно. И снова не было четкой корреляции между концентрациями антибиотиков в спинномозговой жидкости и бактерицидным титром; во многих случаях была отмечена гораздо более высокая бактерицидная активность, чем можно было бы спрогнозировать на основании измеренных концентраций.Это открытие согласуется по крайней мере с аддитивной активностью цефотаксима и ванкомицина in vivo против S. pneumoniae (54).
Исход пневмококкового менингита у детей или взрослых не подвергался тщательной оценке в эпоху устойчивых к антибиотикам штаммов, и с тех пор, как общие рекомендации по регулярному добавлению ванкомицина к цефалоспоринам расширенного спектра для начальной эмпирической терапии стали рутинными. Arditi et al. (9) ретроспективно оценили 180 эпизодов пневмококкового менингита у детей в течение 3-летнего периода в восьми детских больницах.13% изолятов были промежуточными и 7% были устойчивы к пенициллину; 7% были нечувствительны к цефтриаксону (2,8% были устойчивы). Не было неудач бактериологического лечения пациентов с изолятами, нечувствительными к цефтриаксону. Четырнадцать пациентов умерли; ни один из смертей не был связан с документально подтвержденной бактериологической неудачей. Частота неврологических осложнений не отличалась у пациентов с изолятами, нечувствительными к цефтриаксону, по сравнению с пациентами, чьи изоляты были чувствительными.Только пять пациентов с изолятами, нечувствительными к цефтриаксону, получали первичную терапию ванкомицином (двое получали меропенем).
Центры по контролю и профилактике заболеваний сообщили о терапии и исходах пневмококкового менингита в трех городах США (Атланта, Балтимор и Сан-Антонио) с ноября 1994 года по апрель 1996 года (99). Всего было выявлено 110 случаев; 40% изолятов были нечувствительны к пенициллину, а 15% – устойчивы. Однако нечувствительные к пенициллину штаммы не были связаны с повышенной смертностью или более длительной госпитализацией.
Новые средства для лечения менингита, вызванного устойчивостью к антибиотикам S. pneumoniae Цефепим, цефалоспорин широкого спектра действия, и меропенем, антибиотик карбапенема, были оценены в клинических испытаниях для лечения бактериального менингита. Цефепим обладает активностью, эквивалентной цефотаксиму или цефтриаксону, против устойчивых к пенициллину S. pneumoniae . Sáez-Llorens et al. (124) сравнили цефепим и цефотаксим у 90 детей с бактериальным менингитом.Средние концентрации цефепима в спинномозговой жидкости варьировались от 3,3 до 5,7 мкг / мл через 0,5-8 часов после введения дозы. Последствия в обеих группах были эквивалентны. Однако в ходе исследования не было выявлено устойчивых к пенициллину пневмококков, поэтому эффективность цефепима для лечения пневмококкового менингита, вызванного резистентными штаммами, не могла быть оценена и, таким образом, остается неизвестной.
Меропенем одобрен для лечения бактериального менингита у младенцев, детей и взрослых. Активность меропенема in vitro в отношении пенициллин-резистентных S.pneumoniae на 1-2 разведения выше, чем у имипенема; МИК, при которой ингибируются 90% изолятов (МИК 90 ), составляет 0,5 мкг / мл для штаммов, устойчивых к пенициллину. Активность против штаммов, устойчивых к цефотаксиму и цефтриаксону, не была четко определена (118). Концентрация меропенема в спинномозговой жидкости при менингите колеблется от 0,3 до 6,5 мкг / мл после дозы 40 мг / кг, что обычно выше МПК 90 для штаммов, устойчивых к пенициллину, что позволяет предположить, что меропенем может быть эффективным средством лечения (38).In vitro убивающая активность меропенема при концентрации 3 мкг / мл против 26 изолятов S. pneumoniae была эквивалентна таковой у цефтриаксона плюс ванкомицин при 8,8 мкг / мл и 2,0 мкг / мл соответственно. Это средние концентрации антибиотиков в спинномозговой жидкости после двух доз (48). В одном большом многоцентровом исследовании с участием 190 детей с бактериальным менингитом был выделен 21 изолят пневмококка; МИК цефотаксима для 3 изолятов составляла ≥0,5 мкг / мл (84). Только один из этих пациентов получил меропенем.В ходе продолжающихся исследований менингита несколько других детей со штаммами, нечувствительными к цефотаксиму, получали меропенем (25). Хотя меропенем является альтернативой цефалоспоринам расширенного спектра действия, требуется гораздо больший опыт применения этого препарата, прежде чем его можно будет рекомендовать в качестве эффективного антибиотика для лечения пневмококкового менингита, устойчивого к антибиотикам.
Тровафлоксацин – один из фторхинолонов, активных in vitro против S. pneumoniae , включая штаммы, устойчивые к цефотаксиму и цефтриаксону (17).Два исследования экспериментального менингита на кроликах показали, что введение тровафлоксацина приводит к эффективной бактерицидной активности в спинномозговой жидкости против пенициллин- или цефалоспорин-устойчивых пневмококков (80, 113). У детей без менингеального воспаления от 22 до 30% сопутствующего уровня в сыворотке крови достигается в спинномозговой жидкости детей после лечения алатровафлоксацином, внутривенной формой тровафлоксацина (8). Эти уровни превышают концентрации тровафлоксацина, необходимые для ингибирования S.pneumoniae in vitro. Клинические исследования могут доказать, что тровафлоксацин является подходящим альтернативным средством при пневмококковом менингите.
Дексаметазон Использование дополнительного дексаметазона в дополнение к антибиотикам для лечения пневмококкового менингита остается несколько спорным (127). Число пациентов с пневмококковым менингитом, включенных в рандомизированные испытания дексаметазона по сравнению с плацебо, было относительно небольшим, и время введения дексаметазона не было стандартизировано в этих исследованиях.В двух исследованиях, проведенных в Турции и Египте, дексаметазон был связан со снижением потери слуха (66, 77). Для наибольшего числа детей с пневмококковым менингитом ( n = 33), включенных в одно исследование в Соединенных Штатах, двусторонняя потеря слуха (3 из 11 детей) у детей, получавших дексаметазон, не отличалась от детей, получавших плацебо ( 2 из 20) (147). Тем не менее, это исследование подверглось критике, поскольку дексаметазон обычно не применялся непосредственно перед или одновременно с первой дозой парентеральных антибиотиков.Тем не менее, в этом исследовании дексаметазон был связан со значительным снижением потери слуха у детей с менингитом, вызванным Haemophilus influenzae типа b. Кроме того, воспалительные параметры снижались до эквивалентной степени при экспериментальном пневмококковом менингите, когда дексаметазон вводили за 30 минут до или через 60 минут после лечения ампициллином (89). В ретроспективном анализе детей с пневмококковым менингитом Arditi et al. (9) не обнаружили никаких преимуществ в отношении потери слуха у детей, получавших дексаметазон до или в течение 1 часа после первой дозы парентеральных антибиотиков, по сравнению с детьми, никогда не получавшими дексаметазон.Недавний метаанализ рандомизированных клинических испытаний дексаметазона в качестве дополнительной терапии бактериального менингита пришел к выводу, что «если его начать с парентерального введения антибиотиков или до него, (имеющиеся данные) предполагают пользу при пневмококковом менингите в детстве» (95).
Комитет по инфекционным заболеваниям Американской академии педиатрии рекомендует рассмотреть возможность применения дексаметазона для лечения младенцев и детей с пневмококковым менингитом (5). Также есть сомнения относительно ценности использования дексаметазона у взрослых, и со взрослыми было проведено еще меньше исследований, чем с детьми.Некоторые эксперты рекомендуют дексаметазон взрослым с менингитом с положительным окрашиванием ЦСЖ по Граму (что свидетельствует о высокой концентрации бактерий в ЦСЖ) и свидетельствами повышенного внутричерепного давления (122).
Повторная люмбальная пункция Для любого пациента, у которого не наблюдается ожидаемого улучшения или у которого есть пневмококковый изолят, для которого МИК цефотаксима или цефтриаксона составляет ≥2,0 мкг / мл, для подтверждения бесплодия рекомендуется повторная люмбальная пункция через 36-48 часов после начала терапии CSF.Это особенно важно для пациентов, получающих дополнительную терапию дексаметазоном, поскольку они могут реагировать на терапию антибиотиками снижением лихорадки, несмотря на то, что СМЖ остается положительной (44).
БАКТЕРИЯ
Лечение пневмококковой бактериемии, вызванной устойчивыми к антибиотикам изолятами, не так хорошо сформулировано, как для лечения менингита. Хотя пневмококковая бактериемия без источника является относительно распространенной инвазивной бактериальной инфекцией у детей, было проведено лишь несколько исследований, посвященных результатам лечения инфекций, вызванных изолятами, промежуточными или устойчивыми к пенициллину или цефотаксиму и цефтриаксону.В таблице 3 собраны эти случаи из различных отчетов, которые содержат достаточно подробностей относительно лечения и исходов. Для большинства пациентов, о которых сообщают, резистентность к пенициллину является промежуточной разновидностью, и результат терапии определенно не предсказывает исходы для пациентов, чьи изоляты обладают большей резистентностью. Редко сообщалось или документировалось неэффективное лечение невосприимчивых к пенициллину изолятов пневмококка. Прорывная пневмококковая бактериемия и менингит были зарегистрированы у здорового 18-месячного ребенка после приема цефотаксима (180 мг / кг / день) в течение 2 дней и последующего приема цефуроксима (200 мг / кг / день) в течение 4 дней (27).МИК цефотаксима и цефуроксима для изолированного пневмококка составляла 2,0 и 8,0 мкг / мл соответственно.
Таблица 3.Пневмококковая бактериемия, вызванная антибиотикоустойчивыми изолятами: терапия и исход
В других исследованиях был отмечен исход бактериемии, но детали терапии не были предоставлены. Оппенгейм и др. (106) сообщили о 16 детях с невосприимчивой к пенициллинам пневмококковой бактериемией в 1983 г. из Южной Африки. Смертность у 35 детей с бактериемией от пенициллин-чувствительной S.pneumoniae составляла 28%, в отличие от 40% у детей, инфицированных штаммами, промежуточными или устойчивыми к пенициллину; трое из шести пациентов со штаммами, не чувствительными к пенициллину, умерли, когда они получали только пенициллин или ампициллин. Welby et al. (148) сообщили о семи детях с пневмококковой бактериемией, вызванной штаммами, нечувствительными к пенициллину, и по крайней мере об одном изоляте, для которого МПК цефотаксима составляла до 1,0 мкг / мл. Все получали цефотаксим или цефтриаксон внутривенно в течение как минимум 3 дней и дали хороший ответ.Friedland (51) также описал пятерых детей с пневмококковой бактериемией, вызванной пенициллин-промежуточными изолятами, у всех из которых были предрасположенные состояния, и все они изначально получали ампициллин. Двое детей умерли (один недоношенный ребенок умер вскоре после поступления, а у второго ребенка была атрезия желчных путей). Напротив, только 1 из 16 детей (9 с предрасположенными состояниями) с бактериемией из-за пневмококков, чувствительных к пенициллину, умер. Ни в одном из этих трех исследований не упоминаются результаты повторных посевов крови после начала приема антибиотиков.
В одном крупном исследовании изучалось влияние устойчивости к пенициллину на пневмококковую бактериемию у взрослых (120). В период с января 1991 г. по апрель 1994 г. из 10 пациентов больниц для взрослых, у 590 была пневмококковая бактериемия. Не указано, у скольких пациентов также могла быть пневмония. Смертность была аналогичной для пациентов с инфекциями, вызванными чувствительными к пенициллину (19%) и нечувствительными к пенициллину (21%) изолятами. Однако среди выживших продолжительность госпитализации была больше у пациентов с нечувствительными изолятами (15.8 дней; диапазон от 1 до 46 дней), чем для пациентов с чувствительными изолятами (12,1 дня; диапазон от 1 до 57 дней) ( P = 0,05). В другом исследовании 184 взрослых с пневмококковой бактериемией риск смерти также не увеличивался, если изолят нечувствителен к пенициллину (79). В исследовании инвазивного пневмококкового заболевания у пациентов с инфекцией вируса иммунодефицита человека (ВИЧ) чувствительность к антибиотикам не влияла на результат (49).
В восьми детских больницах за 36 месяцев у детей было зарегистрировано более 700 эпизодов бессознательной бактериемии (78).Ведение пациентов было довольно неоднородным, но однократная доза цефтриаксона с последующим пероральным антибиотиком часто применялась в амбулаторных условиях. Ни одного пациента не лечили только пенициллином. Заболеваемость и смертность не были связаны с чувствительностью к антибиотикам, и никаких неудачных микробиологических процедур лечения не наблюдалось. У нескольких детей с основным заболеванием была пневмококковая бактериемия из-за пенициллин-резистентных изолятов. Эти пациенты также получали различные схемы лечения, не содержащие пенициллин.К сожалению, невозможно оценить лечение монотерапией в этой группе пациентов, у которых есть предрасполагающие условия из этого исследования. В предварительном исследовании Silverstein et al. (131) из Детской больницы в Бостоне рассмотрели клинические проявления и исходы у детей с пневмококковой бактериемией в отношении противомикробной терапии. Было включено более 700 детей; 52 (7,2%) изолята были нечувствительны к пенициллину и 20 (2,8%) были нечувствительны к цефтриаксону. Дети с пневмококковой бактериемией из-за изолятов, нечувствительных к цефтриаксону, реже, чем дети с изолятами, чувствительными к цефтриаксону, были охарактеризованы как улучшенные членами их семей при последующем наблюдении (54.5 и 83,6% соответственно; P = 0,03) и более длительное пребывание в больнице (8,0 и 3,1 дня соответственно; P <0,001). Восприимчивость к пенициллину не влияла на эти параметры. Неудачи лечения не рассматривались.
Величина пикового уровня в сыворотке и продолжительность концентрации, превышающей МИК в сыворотке, которые требуются для того, чтобы антибиотик успешно лечил пневмококковую бактериемию, не ясны. Пенициллин, цефуроксим и цефотаксим или цефтриаксон достигают уровней в сыворотке значительно выше 2.0 мкг / мл в течение нескольких часов после стандартных доз; этот уровень считается устойчивым к этим агентам. Таким образом, даже при наличии резистентности можно ожидать, что эти антибиотики, вводимые внутривенно, приведут к исчезновению пневмококковой бактериемии у нормального хозяина. Верно ли это также для пациентов с ослабленным иммунитетом, необходимо будет дополнительно задокументировать по мере сбора большего количества клинических данных. По мере накопления клинического опыта лечения пневмококковой бактериемии из-за резистентных к антибиотикам изолятов могут быть сделаны более обоснованные рекомендации.
ПНЕВМОНИЯ
Как и в случае с бактериемией, трудно определить влияние устойчивости к антибиотикам на исход пневмококковой пневмонии. Смертность можно сравнивать, но это нечувствительная мера. Продолжительность госпитализации, введение кислорода, лихорадка и развитие осложнений – это другие показатели, которые можно сравнивать. Устранение бактерий из кровотока или плеврального пространства является объективной микробиологической мерой. Однако для всех этих факторов ряд смешанных переменных может влиять на показатели результатов.К ним относятся возраст, основное заболевание, а также продолжительность и степень заболевания в начале лечения.
В ранних исследованиях исследователи обнаружили, что снижение чувствительности к пенициллину было связано с ухудшением реакции на терапию. Джексон и др. (75) описали двух педиатрических пациентов (6 недель и 26 месяцев), которые не ответили должным образом на бета-лактамный антибиотик. У обоих были изоляты (один из крови, один из трахеи) с промежуточной чувствительностью к пенициллину, и у них не было удовлетворительного ответа, пока не была начата терапия эритромицином или ванкомицином.Feldman et al. (46) описали трех взрослых с внебольничной пневмококковой пневмонией, вызванной штаммами, промежуточными (МПК = 0,5 мкг / мл) или резистентными (МПК = 2 или 4 мкг / мл) к пенициллину. Все сначала получали пенициллин G (2 × 10 6 единиц каждые 4-6 часов) и тобрамицин. Состояние всех пациентов ухудшилось, двое умерли: один в течение 24 часов (24-летние пациенты с системной красной волчанкой) и один в течение 72 часов (36-летний пациент, который был ранее здоров). Третьим пациентом был ранее здоровый 52-летний человек, состояние которого первоначально улучшилось, но он умер через 18 дней, несмотря на лечение ванкомицином (500 мг каждые 6 часов) и рифампицином, начиная со второго дня госпитализации.О результатах повторного посева крови не сообщалось.
Pallares et al. (108) проанализировали опыт бактериемической пневмококковой пневмонии у взрослых пациентов в Барселоне, Испания, с января 1981 г. по сентябрь 1986 г. Двадцать четыре пациента имели изоляты, не чувствительные к пенициллину (14 промежуточных и 10 резистентных, с МПК пенициллина до 8 мкг / мл. ). Два контрольных пациента с бактериемической пневмонией, вызванной чувствительными к пенициллину штаммами, были сопоставлены с каждым пациентом с пневмонией в соответствии с ближайшей датой положительных культур крови.Тринадцать пациентов (54%) и 12 пациентов контрольной группы (25%) умерли, большинство из них умерли к первым 72 часам терапии ( P = 0,03). Продолжительность лихорадки у выживших была эквивалентной. Из 19 пациентов, изоляты которых имели МПК пенициллина от 0,12 до 2,0 мкг / мл, 11 выздоровели; все 9 изначально не тяжелобольных выжили. Из 10 пациентов, получавших пенициллин G и имевших изоляты, для которых МПК пенициллина составляла от 0,12 до 2,0 мкг / мл, 6 выжили. Кроме того, два пациента с изолятами, для которых МПК пенициллина составляли 4.0 или 8,0 мкг / мл не отвечали на терапию пенициллином. Авторы пришли к выводу, что пневмония, вызванная штаммами пневмококка, для которых МПК пенициллина составляла ≤2,0 мкг / мл, может успешно лечиться с помощью внутривенного введения высоких доз пенициллина.
Те же исследователи сообщили о расширенном опыте лечения устойчивой к антибиотикам пневмококковой пневмонии за период с 1984 по 1993 год (109). Из 504 взрослых с тяжелой пневмококковой пневмонией (около 80% были бактериемией), 145 (29%) имели штаммы, нечувствительные к пенициллину, и 31 (6%) имели штаммы, нечувствительные к цефалоспоринам расширенного спектра.В целом уровень смертности пациентов с пенициллин-нечувствительными штаммами составил 38% по сравнению с 24% для пациентов с пенициллин-чувствительными штаммами ( P = 0,001). Однако, когда принимались во внимание предикторы смертности (возраст 70 лет и старше, серьезное основное заболевание, сердечная недостаточность, шок, многодольная пневмония, лейкопения, нозокомиальная пневмония и полимикробная пневмония), существенных различий в смертности между группами не наблюдалось. Аналогичные результаты были получены у 392 пациентов с мономикробной бактериемической пневмококковой пневмонией.Среди пациентов, получавших цефотаксим или цефтриаксон, показатели смертности были одинаковыми для инфицированных цефалоспорин-чувствительными (24%, n = 168) и нечувствительными к цефалоспорину (22%, n = 18) штаммами. О результатах повторных посевов крови не упоминалось. Авторы снова пришли к выводу, что внутривенное введение высоких доз пенициллина G (от 150 000 до 200 000 Ед / кг / день) «может быть» эффективным для пациентов с пневмококковой пневмонией, вызванной штаммами, нечувствительными к пенициллину (для которых МПК пенициллина была <2.0 мкг / мл). Кроме того, они предположили, что цефтриаксон или цефотаксим могут быть хорошей альтернативой для штаммов, для которых МИК пенициллина превышала 2,0 мкг / мл, но для которых МИК цефотаксима или цефтриаксона были <2,0 мкг / мл.
Несколько разных исследователей сообщили о небольшом количестве детей с пневмококковой пневмонией, вызванной штаммами, нечувствительными к пенициллину (117, 136, 148). В большинстве случаев назначали цефуроксим или цефалоспорин расширенного спектра действия, и изначально они были успешными.Когда было указано, повторные посевы крови были отрицательными, и терапия была завершена пероральным антибиотиком. Большинство изолятов показали промежуточную чувствительность к пенициллину.
Фридланд (51) сравнил 25 детей (16 с основными заболеваниями), страдающих пневмонией, вызванной S. pneumoniae с промежуточной восприимчивостью к пенициллину, с 53 детьми (19 с основными заболеваниями), страдающими пневмококковой пневмонией из-за чувствительных изолятов. Не было значительных различий между группами по продолжительности лихорадки, респираторного дистресса, потребности в кислороде, темпам улучшения или смертности (общая летальность 12%).Для детей с нечувствительными штаммами использовался ряд схем лечения. Четверо детей успешно лечились только амоксициллином перорально. Первоначально 15 детей получали внутривенный ампициллин ( n = 10), пенициллин ( n = 2) или цефуроксим ( n = 3). Двенадцать пациентов ответили удовлетворительно, и ко 2 или 4 дню терапии они были переведены на пероральный амоксициллин. Два пациента умерли; у обоих была ВИЧ-инфекция. Восемь других детей получали цефалоспорин расширенного спектра действия с ванкомицином или без него; двое из этих детей умерли.Автор пришел к выводу, что для инфекций не центральной нервной системы изоляты пневмококков с промежуточной чувствительностью к пенициллину не имеют большого клинического значения для педиатрических пациентов.
В другом отчете из Испании, Garcia-Leoni et al. (58) провели обзор 139 пациентов всех возрастов с пневмококковой инфекцией с января 1988 г. по октябрь 1989 г. Пневмония произошла у 89 пациентов; 53 (60%) были бактериемическими, а 30 (11 имели серьезные сопутствующие заболевания) эпизодов были вызваны штаммами, не чувствительными к пенициллину.В целом не наблюдалось увеличения смертности среди пациентов, инфицированных нечувствительными штаммами. Пятнадцать пациентов с пневмококковой пневмонией умерли; у четырех были штаммы с промежуточной чувствительностью, а у одного – устойчивый изолят (МПК пенициллина = 2,0 мкг / мл). Четыре пациента с нечувствительными изолятами получали цефалоспорин расширенного спектра действия, а один – клоксациллин. У взрослых в Испании с раком и нейтропенией на смертность, связанную с пневмококковой пневмонией и бактериемией, не влияла чувствительность к антибиотикам (31).Почти все эти пациенты получали цефтазидим или имипенем плюс амикацин.
Baril et al. Сообщили о шестнадцати эпизодах пневмококковой пневмонии у ВИЧ-инфицированных стационарных пациентов. (14) во Франции; 10 изолятов были промежуточными, а 2 были устойчивыми к пенициллину. Что касается пациентов со штаммами с промежуточной чувствительностью к пенициллину, пятеро получали амоксициллин, один – амоксициллин плюс фторхинолон и четверо – цефотаксим. Произошли две неудачные попытки лечения; один у пациента, получавшего амоксициллин, а другой – у пациента, получавшего цефотаксим (100 мг / кг / день).Оба пациента со штаммами, устойчивыми к пенициллину, успешно лечились цефотаксимом или ванкомицином и амикацином.
Детей с осложненным парапневмоническим выпотом сравнивали по демографическим и клиническим характеристикам Hardie et al. (70). Шесть детей, инфицированных S. pneumoniae , не восприимчивых к пенициллину, сравнивали с 17 детьми, чьи изоляты были чувствительны к пенициллину. Пациенты с нечувствительными изолятами были значительно моложе (2.1 ± 0,6 и 7,9 ± 1,1 года соответственно; P <0,01) и чаще имели положительные посевы крови (100 и 29% соответственно; P <0,05). Пятеро детей из нечувствительной группы прошли торакоскопию или курс лечения урокиназой, по сравнению с пятью детьми из восприимчивой группы, но другие особенности стационарного течения и исхода не различались между группами.
Tan et al. (138) ретроспективно оценили более 170 эпизодов пневмококковой пневмонии у детей в восьми детских больницах США.Всего госпитализировано 75% детей. Двадцать два пациента (в том числе 15 стационарных) имели штаммы, нечувствительные к пенициллину. Результат был таким же для тех, у кого были штаммы, нечувствительные к пенициллину, и у тех, у кого были штаммы, чувствительные к пенициллину. Невозможно было сделать никаких выводов о специфической терапии, поскольку используемые схемы приема антибиотиков были очень разными.
Тровафлоксацин обладает превосходной активностью in vitro против изолятов S. pneumoniae , не чувствительных к пенициллину или цефалоспоринам расширенного спектра действия.В шести отдельных клинических испытаниях у взрослых с внебольничной пневмонией 26 пациентов, получавших перорально или перорально плюс внутривенно тровафлоксацин, имели изоляты пневмококка в крови или мокроте, нечувствительные к пенициллину; клиническая эффективность этого лечения для этих пациентов составила 96% (91). Таким образом, тровафлоксацин также эффективен при лечении внебольничной пневмонии, вызванной изолятов S. pneumoniae , нечувствительных к пенициллину.
Левофлоксацин, активный изомер офлоксацина, обладает превосходной активностью in vitro в отношении нечувствительного к пенициллину S.pneumoniae и одобрено Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США для лечения внебольничной пневмонии. В одном исследовании левофлоксацин успешно уничтожил S. pneumoniae с промежуточной чувствительностью к пенициллину у шести пациентов с пневмонией (47). Грепафлоксацин обладает активностью in vitro против устойчивых к антибиотикам S. pneumoniae , но нет достаточных клинических данных, на которых можно было бы основывать какие-либо рекомендации по его применению при пневмонии, вызванной нечувствительностью к пенициллину S.pneumoniae (142).
Последствия Основываясь на приведенных выше клинических исследованиях на здоровых хозяевах, представляется, что пенициллин, ампициллин или цефуроксим должны быть адекватными для лечения пациентов, госпитализированных с пневмонией из-за пневмококковых изолятов, для которых МПК пенициллина составляет ≤2,0 мкг / мл. Пероральная терапия амоксициллином, амоксициллин-клавуланатом или цефуроксимаксетилом также должна быть эффективной для первоначального амбулаторного лечения или при завершении терапии после того, как у пациента исчезли признаки и симптомы после парентерального лечения.Хотя конкретных исследований нет, азитромицин должен быть эффективным для лечения пневмонии из-за чувствительных изолятов. Для изолятов, для которых МПК пенициллина ≥4,0 мкг / мл, предлагаются альтернативные препараты, включая цефуроксим, цефотаксим, цефтриаксон и клиндамицин, если изоляты чувствительны. Для взрослых тровафлоксацин и, возможно, левофлоксацин, по-видимому, также являются разумным выбором в стационарных или амбулаторных условиях.
Американское общество инфекционных болезней разработало руководство по ведению внебольничной пневмонии у взрослых (20).Группа одобрила использование парентерального пенициллина G или перорального амоксициллина в качестве предпочтительных агентов для пневмококковых изолятов, чувствительных к пенициллину. Альтернативные агенты, такие как ванкомицин или фторхинолоны, или другие агенты, активные in vitro, были предпочтительны для штаммов, устойчивых к пенициллину (MIC ≥ 2,0 мкг / мл). Для штаммов с промежуточной чувствительностью к пенициллину предпочтение отдается парентеральному пенициллину или амоксициллину или альтернативным агентам.
МИК цефалоспоринов расширенного спектра, при превышении которых можно было бы ожидать неэффективности лечения, не ясна.Концентрации цефотаксима и цефтриаксона в плевральной жидкости определялись после дозировки 1 г каждые 12 ч и 1 г один раз в день, соответственно, у взрослых с плевральной дренажной трубкой, установленной для дренирования эмпиемы (126). Концентрации цефотаксима или цефтриаксона достигали примерно 10 мкг / мл и превышали 5,0 мкг / мл в течение более 5 ч после введения начальных доз. Можно ожидать адекватного лечения пневмококковой пневмонии цефотаксимом или цефтриаксимом, если МИК цефалоспоринов расширенного спектра достигает 4.0 мкг / мл для изолята на основании информации этого типа. Когда МПК выше, могут потребоваться альтернативные препараты, такие как ванкомицин, клиндамицин или карбапенем. Прежде чем можно будет дать более конкретные рекомендации, необходимы дополнительные исследования.
Для пациентов в критическом состоянии или пациентов с иммунодефицитным состоянием следует рассмотреть возможность включения ванкомицина в начальную схему лечения, когда S. pneumoniae относится к микроорганизмам, требующим эмпирического охвата.Тровафлоксацин – альтернатива для взрослых. Затем вносятся изменения в терапию на основании данных о чувствительности к противомикробным препаратам, как указано выше.
Животные модели пневмококковой пневмонии использовались для оценки эффективности пенициллина, цефалоспоринов расширенного спектра действия, карбапенемов, ванкомицина и некоторых фторхинолонов при лечении инфекций, вызванных устойчивыми к пенициллину штаммами. В этих исследованиях использовались различные условия, такие как индукция лейкопении, использование бактериального инокулята в агаре или заражение различных видов грызунов (13, 60, 97, 121, 125, 139).В целом, более высокие дозы пенициллина превосходят более низкие в удалении бактерий из легких и снижении смертности. Цефотаксим и цефтриаксон обычно эффективны для штаммов, чувствительных или промежуточных к этим агентам, хотя цефтриаксон оказался лучше цефотаксима при лечении изолятов, устойчивых к цефалоспорину расширенного спектра действия (МПК 4 или 8 мкг / мл) (125). Ванкомицин и имипенем были наиболее активными агентами в одном исследовании. Спарфлоксацин был более эффективным, чем ципрофлоксацин или амоксициллин, в снижении смертности на модели лейкопении-мыши.Эти результаты также продемонстрировали, что время, в течение которого концентрация антибиотика в сыворотке была выше МПК для инфекционного штамма пневмококка, коррелировало с исходом. Эти модели помогают подтвердить, что нынешний подход к лечению пневмококковой пневмонии, вызванной устойчивыми к антибиотикам штаммами, является разумным и позволяет сравнивать новые антибиотики для изолятов с большей устойчивостью к традиционным агентам, таким как цефуроксим или цефалоспорины расширенного спектра действия.
РАЗНЫЕ ИНФЕКЦИИ
За исключением бактериемии и пневмонии, ограниченное количество других системных инфекций не центральной нервной системы, вызванных устойчивостью к антибиотикам S.pneumoniae , и большинство из них произошло у детей (Таблица 4). Инфекционный эндокардит, аортит и эндофтальмит – это другие инфекции, зарегистрированные в отчетах об единичных случаях. Поскольку у этих пациентов использовались различные схемы противомикробных препаратов, очень трудно сделать какие-либо выводы относительно монотерапии. Однако было показано, что большинство антибиотиков, вводимых этим пациентам, достигают концентраций в синовиальной жидкости, перитонеальной жидкости или кости, превышающей их МПК для пенициллин-резистентных изолятов (21, 26, 72, 98, 104, 123).В синовиальной жидкости цефтриаксон достигает уровня от 66 до 100% от сопутствующих уровней в сыворотке. Цефотаксим и цефтриаксон проникают в перитонеальную жидкость на уровне от 2 до 59 мкг / мл, в зависимости от того, когда взяты образцы после введения дозы (50). Средняя концентрация ванкомицина в синовиальной жидкости составила 5,7 мкг / мл (80% от сопутствующего уровня в сыворотке) в одном исследовании. В асцитической жидкости средний уровень ванкомицина составил 8,7 мкг / мл (40% от сопутствующего уровня в сыворотке) (96) после нескольких доз.Клиндамицин достигал уровней от 2 до 3 мкг / мл в асцитической или синовиальной жидкости, что в несколько раз превышает МПК для чувствительных пневмококков (40). Таким образом, со стандартными дозами цефалоспоринов расширенного спектра действия или клиндамицина можно ожидать успешного лечения перитонита или септического артрита, вызванного устойчивостью к пенициллину S. pneumoniae . Ванкомицин может потребоваться при инфекциях из-за изолятов с высоким уровнем устойчивости к этим антибиотикам. Некоторые авторы рекомендуют применять эмпирическую терапию пневмококкового эндокардита, которая параллельна терапии, предлагаемой при пневмококковом менингите (цефалоспорин расширенного спектра действия плюс ванкомицин) (10).
Таблица 4.Различные инфекции, вызванные S. pneumoniae , нечувствительные к пенициллину
ВЕРХНИЕ ДЫХАТЕЛЬНЫЕ ИНФЕКЦИИ
Из всех инфекций, вызываемых S. pneumoniae , наиболее распространенными являются инфекции верхних дыхательных путей, особенно отит и синусит. . Поскольку практически все исследования, посвященные устойчивым к антибиотикам S. pneumoniae , были сосредоточены на остром среднем отите, в этом разделе в основном рассматривается то, что было описано для инфекций среднего уха.Предположительно эти данные актуальны и при гайморите.
Craig and Andes (35) предположили, что эффективность лечения острого среднего отита от 80 до 85% достигается обычно назначаемыми пероральными антибиотиками, когда концентрация препарата в среднем ухе превышает МПК для инфекционных бактерий на 40-50%. интервала дозирования. Используя эти критерии, можно предсказать, какие антибиотики будут эффективными или малоэффективными при лечении острого среднего отита, вызванного S.pneumoniae с пониженной чувствительностью к пенициллину и другим антибиотикам. В Таблице 5 показано сравнение недавних МИК распространенных пероральных антибиотиков (для более чем 4400 изолятов пневмококка из 92 лабораторий США в 1996–1997 гг.) И зарегистрированных «пиковых» уровней антибиотика, достигнутых в жидкости среднего уха (93). В целом, 64% изолятов были чувствительными, 23% – промежуточными и 13% – устойчивыми к пенициллину. Поскольку уровни в среднем ухе часто достигаются у пациентов с хроническим средним отитом, которым ставят трубку для выравнивания давления, они могут не отражать уровни, достигнутые у пациентов с острым средним отитом.Тем не менее очевидно, что можно ожидать, что некоторые антибиотики будут более эффективными, чем другие, при лечении пневмококкового среднего отита из-за резистентных штаммов.
Таблица 5.Сравнение активности пероральных антибиотиков in vitro для изолятов S. pneumoniae на основе чувствительности к пенициллину и концентраций, достигнутых в среднем ухе
Триметоприм-сульфаметоксазол не проникает в выпоты среднего уха в достаточной степени, чтобы предсказать эффективность пенициллина. промежуточные изоляты, поскольку существует значительная перекрестная резистентность для этой комбинации и пенициллина.Для клиндамицина средний уровень в слизистой оболочке среднего уха составляет 3,6 мкг / г. Неясно, коррелирует ли этот уровень с уровнем излияний в среднем ухе. Клиндамицин остается достаточно активным в отношении большинства изолятов пневмококка, устойчивых к пенициллину, и может считаться альтернативным средством для лечения среднего отита, вызванного такими штаммами (103). В большинстве регионов изоляты пневмококка, устойчивые к макролидам, обычно остаются чувствительными к клиндамицину.
В настоящее время в нескольких исследованиях сообщается об исходах лечения острого или стойкого среднего отита, вызванного пневмококками, нечувствительными к пенициллину (таблица 6).Как правило, отоскопическая оценка барабанной перепонки и клиническое состояние определяют критерии исхода. Таким образом, результаты несколько субъективны, особенно в нерандомизированных исследованиях без слепого участия исследователя. Все исследования включали первичный тимпаноцентез для культивирования жидкости среднего уха. Цефуроксим, цефпрозил и амоксициллин-клавуланат оказались эффективными у большинства детей, участвовавших в этих исследованиях; цефаклор и цефиксим не так эффективны, как некоторые из этих других агентов.Хотя в одном исследовании лечили лишь небольшое количество детей, цефподоксим оказался не особенно эффективным, несмотря на его разумную активность in vitro в отношении изолятов S. pneumoniae , нечувствительных к пенициллину (43). Эта неэффективность может быть связана с относительно низкими концентрациями, достигнутыми в среднем ухе. Во втором исследовании цефподоксима для лечения среднего отита исход у всех четырех детей с нечувствительными к пенициллину штаммами (в основном промежуточными) был удовлетворительным (61).
Таблица 6.Результат лечения среднего отита, вызванного S. pneumoniae : влияние чувствительности к пенициллину
В нескольких исследованиях однократная внутримышечная доза цефтриаксона была сопоставима со стандартным 10-дневным курсом амоксициллина или триметоприм-сульфаметоксазола. для лечения острого среднего отита (15, 67). Однако эффективность в отношении устойчивых к антибиотикам пневмококков не оценивалась. В модели песчанок однократная доза цефтриаксона 100 мг / кг была эффективной при лечении среднего отита, вызванного S.pneumoniae , устойчивые к пенициллину и цефтриаксону (МПК обоих антибиотиков = 8,0 мкг / мл) (18). Block et al. (23) обнаружили, что 8 из 11 детей со стойким средним отитом ответили на цефтриаксон (25-50 мг / кг / доза), вводимый один раз в день в течение 4-7 дней. В предварительном исследовании Leibovitz et al. (86) назначали цефтриаксон (50 мг / кг один раз в день в течение 3 дней) детям с острым средним отитом, который не реагировал на стандартные пероральные антибиотики. Тимпаноцентез для культур среднего уха выполняли в день включения и на 4-10 дни, а также в случае клинического рецидива.Бактериологическая эрадикация произошла у 9 из 9 пациентов с пенициллин-чувствительными изолятами пневмококка и у 27 из 31 пациента (87%) с промежуточными изолятами пенициллина. Бактериологический рецидив произошел у двух детей с изолятами, промежуточными по сравнению с пенициллином. Изолятов пневмококков, устойчивых к пенициллину (МПК ≥ 2,0 мкг / мл), не обнаружено. В аналогичном исследовании Gehanno et al. (62) набрали детей, которые считались неэффективными при клиническом лечении острого среднего отита. Были получены культуры среднего уха и назначено лечение цефтриаксоном (50 мг / кг) один раз в день в течение 3 дней.У 36 детей было изолятов S. pneumoniae , для которых МПК пенициллина составляла ≥1 мкг / мл. Через день после завершения терапии цефтриаксоном 24 из 27 имели отрицательные повторные посевы среднего уха. Клинический успех был обнаружен у 88% пациентов на 10–12-й день после включения в исследование и у 64% на 28–42-й день. Вместе эти два исследования устанавливают цефтриаксон в качестве важного альтернативного средства для лечения острого среднего отита, не реагирующего на первые симптомы. линейные агенты. Однако, вероятно, потребуются три внутримышечные дозы, а лечение стоит дорого.
Клиндамицин и азитромицин не прошли адекватную оценку их роли в лечении пневмококкового среднего отита. Block et al. (23) сообщили об анекдотическом опыте семи детей. В исследованиях, проведенных в Израиле, азитромицин был эффективен, если изолят пневмококка среднего уха был чувствителен к азитромицину (устранен у 12 из 12 пациентов), но совершенно неэффективен, когда изолят был устойчивым к азитромицину (устранен у 0 из 6 пациентов) (37). На шиншилловой модели острого среднего отита пенициллинрезистентные пневмококки, оставшиеся чувствительными к кларитромицину, были уничтожены из культур среднего уха после лечения кларитромицином (4).Взятые вместе, данные этих исследований показывают, что макролиды могут обеспечить эффективную терапию для лечения острого среднего отита из-за того, что нечувствительные к пенициллину штаммы остаются чувствительными к макролидам. Однако, поскольку более половины изолятов пневмококка, нечувствительных к пенициллину, будут нечувствительны к макролидам, маловероятно, что азитромицин или кларитромицин будут высокоэффективными при лечении острого среднего отита из-за таких штаммов (140).
Другой подход заключался в увеличении дозы амоксициллина для лечения острого среднего отита, чтобы увеличить концентрацию амоксициллина в сыворотке и, следовательно, его уровень в жидкости среднего уха.На модели шиншиллы доза амоксициллина, в 10 раз превышающая дозу, необходимую для уничтожения чувствительных к пенициллину штаммов, была эффективной для удаления из среднего уха устойчивой к пенициллину S. pneumoniae (19). У детей с острым средним отитом уровни амоксициллина в жидкости среднего уха в большинстве случаев превышали 1,0 мкг / мл, а в некоторых – 4,0 мкг / мл после однократной дозы 45 мг / кг (130). В другом исследовании острого среднего отита у детей жидкость из среднего уха получали после того, как дети получали амоксициллин в дозе 40 мг / кг / день каждые 8 часов в течение 48-72 часов, а затем однократную пероральную дозу 25 мг / кг амоксициллина ( 30).Расчетная средняя пиковая концентрация в жидкости среднего уха произошла через 3 часа после пероральной дозы и составила ~ 9,5 мкг / мл. Около 60% уровней составляли ≥2,0 мкг / мл между 2,3 и 4,7 часами после пероральной дозы 25 мг / кг. Авторы пришли к выводу, что около 90% эпизодов пневмококкового острого среднего отита можно эффективно лечить с помощью режима дозирования амоксициллина 75 мг / кг / день в три приема. Используя двойную рекомендуемую дозу амоксициллина (80 мг / кг / день), Block et al. (23) успешно вылечили двух пациентов со средним отитом, вызванным пенициллинорезистентными пневмококками.Если MIC 90 амоксициллина составляет 4,0 мкг / мл для устойчивых к пенициллину S. pneumoniae , уровни, превышающие эту концентрацию, могут быть достигнуты в жидкости среднего уха у многих пациентов с двойной дозой амоксициллина.
Последствия Неясно, происходит ли неэффективное лечение острого среднего отита чаще, чем 10 лет назад, в связи с ростом заболеваемости устойчивыми к антибиотикам S. pneumoniae . Pichichero и Pichichero (116) подсчитали, что примерно 10% посещений детей по поводу острого среднего отита в одной крупной частной клинике в Рочестере, штат Нью-Йорк.Y. были перенесены из-за стойкого острого среднего отита (т. Е. Инфекции, не прошедшей один или два последовательных курса антибиотиков) в период с октября 1989 года по сентябрь 1992 года. Большинству этих детей было от 6 до 36 месяцев. Тимпаноцентез был выполнен 137 детям, у которых острый средний отит не дал ответа после одного или двух курсов эмпирической антимикробной терапии. Патоген не был выделен почти у 50% детей, а S. pneumoniae – у 24%. Только одна треть изолятов была протестирована на чувствительность к пенициллину; 2 из 11 были нечувствительны к пенициллину.Таким образом, по крайней мере в этот период неэффективность лечения острого среднего отита не часто была результатом изолятов S. pneumoniae , устойчивых к обычно назначаемым антибиотикам. Однако аналогичные данные с 1997 по 1998 год недоступны, и они, предположительно, будут показывать более высокие показатели устойчивости к противомикробным препаратам среди изолятов S. pneumoniae , особенно для изолятов, выделенных из верхних дыхательных путей, чтобы определить, устойчивы ли к пенициллину S. pneumoniae. в настоящее время чаще связаны с неэффективностью лечения острого среднего отита.
Амоксициллин по-прежнему считается препаратом выбора при лечении острого среднего отита. Определенные факторы риска были идентифицированы как связанные с повышенной вероятностью неудачи лечения: рецидивирующий средний отит в анамнезе и лечение в зимние месяцы являются двумя из самых сильных (23). Более молодой возраст и посещение детских садов могут считаться дополнительными факторами риска. Было бы разумно изменить этот первоначальный подход, когда вы столкнетесь с младшим ребенком с этими факторами риска.Одно из предложений – использовать повышенную дозу амоксициллина (от 60 до 80 мг / кг / день) для рутинной терапии первой линии у детей, не являющихся токсичными при остром среднем отите средней степени тяжести. Эта более высокая доза, по-видимому, не связана с каким-либо большим побочным эффектом, чем стандартная доза 40 мг / кг / день. Если ребенок не реагирует на этот более высокий уровень дозировки амоксициллина, следует рассмотреть альтернативные средства, включая амоксициллин-клавуланат, цефуроксимаксетил и цефпрозил. Другой вариант – парентеральное введение цефтриаксона не менее трех дней подряд (23, 62, 86).
АНТИБИОТИКИ В РАЗРАБОТКЕ
После периода, когда было введено относительно немного новых антибиотиков, появление штаммов устойчивых к антибиотикам бактерий стимулировало исследования новых противомикробных соединений. Некоторые препараты принадлежат к уникальным классам антимикробных препаратов, а другие представляют собой усовершенствованные антибиотики более ранних поколений. Те, которые проходят испытания и оказываются полезными против S. pneumoniae , особенно штаммы, устойчивые к пенициллину и макролидам / азолидам, обсуждаются ниже, а активность соединений in vitro представлена в таблице 7.
Таблица 7.Активность новых антибиотиков in vitro против S. pneumoniae
Стрептограмины Стрептограмины являются ингибиторами синтеза клеточной стенки на уровне рибосом и используются в Европе с 1955 года. Они активны против большинства грамположительных бактерий, включая все штаммы пневмококков, независимо от чувствительности к пенициллину или макролидам. RP 59500 (Синерцид) представляет собой полусинтетическую инъекционную комбинацию хинупристина и далфопристина в соотношении 30:70. По отдельности эти агенты активны, но бактериостатичны в отношении пневмококков, тогда как комбинация обладает синергическим действием и быстро бактерицидно в отношении всех пневмококков (22, 110).RPR 106972 представляет собой комбинацию двух стрептограминов (RPR 112808 и RPR 106950) и представляет собой пероральный препарат, аналогичный синерциду. RP 7293 (пиостацин), единичный пероральный стрептограмин, лицензированный во Франции и Бельгии более 20 лет, очень активен против штаммов S. pneumoniae (110).
Цефалоспорины Цефдиторен представляет собой пивалоилоксиметиловый эфир исходной молекулы цефалоспорина и предназначен для перорального лечения (134). Этот противомикробный агент обладает ингибирующим и бактерицидным действием в концентрациях от 0.008 и 1,0 мкг / мл и не показали эффекта посевного материала, когда исследования были повторены с более высоким посевным материалом.
Тринемс Санфетринем (GV104326) представляет собой трициклический β-лактам (тринем), структурно подобный карбапенемам (132). Фармакокинетические исследования на людях-добровольцах показали, что максимальный уровень санфетринема в сыворотке крови составляет 2,5 мкг / мл. Основываясь на этих выводах, прогнозируемые уровни в сыворотке будут превышать МПК 90 на 20-40% 12-часового интервала дозирования. Предварительные исследования у детей с острым средним отитом после приема санфетринема цилексетила в дозе 10 мг / кг два раза в день показали, что около 40% (диапазон от 13 до 81%) проникает в жидкость среднего уха (87).Эти уровни предполагают, что это средство должно быть эффективным при лечении острого среднего отита у педиатрических пациентов.
ГликопептидыLY 333328 представляет собой полусинтетический гликопептид, который активен в отношении устойчивых к ванкомицину энтерококков и других грамположительных бактерий, включая S. pneumoniae (45). Он сильно связывается с белками, но обладает быстрым бактерицидным действием как в отношении пневмококков, так и энтерококков.
Фторхинолоны Спарфлоксацин имеет структуру, аналогичную клинафлоксацину (65). Тровафлоксацин – новый фторхинолон с повышенной активностью в отношении грамположительных бактерий по сравнению с более ранними хинолонами (105).Тровафлоксацин может быть первым хинолоном, фактически изученным у детей для возможного лицензирования. Эксперименты на кроличьей модели менингита показали, что предварительная обработка пневмококков тровафлоксацином задерживает высвобождение цитокинов фактора некроза опухоли и интерлейкина-1β по сравнению с цефтриаксоном. DU-6859a, вероятно, является наиболее активным из новых фторхинолонов in vitro (111). Девять штаммов пневмококков, для которых МИК цефотаксима составляли 2 мкг / мл или выше, были связаны с однородными МИК DU-6859a, равными 0.064 мкг / мл (145). BAY 12-8039 – экспериментальный пероральный 8-метоксихинолон широкого спектра действия (146). При дозировке 400 мг / день у взрослых были получены уровни 3,2 мкг / мл в сыворотке с периодом полураспада 12 ч.
Оксазолидиноны Оксазолидиноны, представленные линезолидом (U-100766) и эперезолидом (U-100592), представляют собой новый класс антимикробных агентов с уникальной структурой и хорошей активностью против грамположительных бактерий (92). Исследования с нечувствительностью к пенициллину и цефтриаксону S. pneumoniae показали, что эперезолид был более активен in vitro; тем не менее, линезолид сейчас находится на стадии II и III испытаний.Оба соединения подавляют синтез бактериального белка и являются бактерицидными для пневмококков, но не для других грамположительных организмов.
Рифабутин Рифабутин – это липофильный антибактериальный препарат, который ингибирует ДНК-зависимую РНК-полимеразу и обладает быстрым бактерицидным действием для многих бактерий, включая S. pneumoniae (56). Штаммы с промежуточным пенициллином подавлялись концентрациями от 0,008 до 0,015 мкг / мл. На модели менингита на кроликах рифабутин в дозе 5 мг / кг / ч был так же эффективен, как цефтриаксон в дозе 10 мг / кг / ч, а рифабутин ингибировал высвобождение фактора некроза опухоли альфа (128).
ВЫВОДЫ
Управление инфекциями, вызванными устойчивостью к антибиотикам S. pneumoniae , находится в постоянном движении, и вполне вероятно, что подходы к противомикробному лечению будут изменены по мере изменения моделей восприимчивости. Если не произойдет резких изменений в привычках врачей и других медицинских работников назначать антибиотики, маловероятно, что тенденция к росту устойчивости к антибиотикам будет остановлена. Ряд организаций, особенно Центры по контролю и профилактике заболеваний, предпринимают усилия по обучению медицинских работников и общественности правильному и разумному использованию антибиотиков.Различные схемы дозирования доступных агентов и открытие новых агентов с различными механизмами действия остаются важными подходами к разработке новых стратегий лечения этих инфекций. Возможно, разработка конъюгированных пневмококковых вакцин дает наибольшие надежды для борьбы с устойчивыми к антибиотикам S. pneumoniae путем предотвращения этой инфекции в значительной степени.
- Copyright © 1998 Американское общество микробиологов
ССЫЛКИ
- 1.
- 2.↵
- 3.
- 4.↵
- 5.↵
- 6.↵
- 7.↵
- 8.↵
- 9.↵
Ардити М., Э. О. Мейсон мл., Дж. С. Брэдли, Т. К. Тан, У. Дж. Барсон, Г. Э. Шутце, Э. Р. Вальд, Л. Б. Гивнер, К. С. Ким, Р. Йогев и С. Л. Каплан. 1988. Трехлетнее многоцентровое наблюдение за пневмококковым менингитом у детей: клинические характеристики и исходы, связанные с чувствительностью к пенициллину и применением дексаметазона. Педиатрия (в печати).
- 10.↵
Аронин, С. И., С. К. Мукерджи, Дж. К. Уэст и Э. Л. Куни. Обзор пневмококкового эндокардита у взрослых в эру пенициллина. Clin. Заразить. Дис. 26: 165–171.
- 11.
- 12.
- 13.↵
- 14.↵
- 15.↵
- 16.
- 17.↵
- 18.↵
- 19.↵
- 20.↵
- 21.↵
- 22.↵
- 23.↵
- 24.
- 25.↵
Брэдли, Дж.S., and W. M. Scheld. 1997. Проблема менингита, вызванного устойчивостью к пенициллину Streptococcus pneumoniae : современная антибактериальная терапия в 1990-е годы. Clin. Заразить. Дис. 24 (Дополнение 2): S213 – S221.
- 26.↵
- 27.↵
- 28.↵
- 29.↵
- 30.↵
- 31.↵
- 32.↵
- 33.
- 34.↵
- 35.↵
- 36.
- 37.↵
- 38.22
- 39.
- 40.↵
- 41.
- 42.↵
- 43.↵
- 44.↵
- 45.↵
- 46.↵
- 47.↵
- 48.↵
- 49.↵
- 50.↵
- 51.↵
- 52.↵
- 53.↵
- 54.↵
- 55.
- 56.↵
- 57.↵
- 58.↵
- 59.↵
- 60.↵
- 61.↵
- 62.↵
- 63.
- 64.
- 65.↵
- 66.↵
- 67.↵
- 68.
- 69.
- 70.↵
- 71.
- 72.↵
- 73.↵
- 74.
- 75.↵
- 76.
- 77.↵
- 78.↵
Каплан, С. Л., Э. О. Мейсон, младший, У. Дж. Барсон, Э. Р. Вальд, М. Ардити, Т. К. Тан, Г. Э. Шутце, Дж. С. Брэдли, Л. Б. Гивнер, К. С. Ким и Р. Йогев. Трехлетнее многоцентровое наблюдение за системными пневмококковыми инфекциями у детей. Педиатрия, в прессе.
- 79.↵
- 80.↵
- 81.
- 82.↵
- 83.↵
- 84.↵
- 85.
- 86.↵
- 87.↵
- 88.
- 89.↵
- 90.↵
- 91.↵
- 92.↵
- 93.↵
- 94.↵
- 95.↵
- 96.↵
- 97.↵
- 98.↵
- 99.↵
- 100.↵
- 101.↵
- 102.↵
- 103.↵
- 104.
- 105.
- 106.
- 107.
- 108.
- 109.
- 110.
- 111.↵
- 112.↵
- 113.↵
- 114.↵
- 115.
- 116.↵
- 117.↵
- 118.↵
- 119.
- 120.↵
- 121.↵
- 122.
- 123.
- 124.
- 125.
- 126.
. Scaglione, F., M. Raichi и F. Fraschini. 1990. Связывание с белками сыворотки и внесосудистая диффузия метоксиимино цефалоспоринов. Временные курсы свободных и общих концентраций цефотаксима и цефтриаксона в сыворотке и плевральном экссудате.J. Antimicrob. Chemother. 26 (Приложение A): 1–10.
- 127.↵
- 128.↵
- 129.
- 130.↵
- 131.↵
- 132.↵
- 133.
- 134.↵
- 135.
- 136.↵
- 137.↵
- 138.↵
Тан Т.К., Э.О. Мейсон младший, У. Дж. Барсон, Э. Р. Вальд, Г. Э. Шутце, Дж. С. Брэдли, М. Ардити, Л. Б. Гивнер, Р. Йогев, К. С. Ким и С. Л. Каплан. Клинические характеристики и исходы у детей с пневмонией, вызванной чувствительными и нечувствительными к пенициллину Streptococcus pneumoniae .Педиатрия, в прессе.
- 139.↵
- 140.↵
- 141.
- 142.↵
- 143.↵
- 144.↵
- 145.↵
- 146.↵
- 147.↵
- 148.↵
Антибиотики для лечения ушных инфекций: польза, побочные эффекты, дозы
На основании «Принципов и практики инфекционных болезней»
Автор: Джон Э. Беннет, доктор медицины
Обновлено в соответствии с Руководством по клинической практике AAP по диагностике и лечению острого среднего отита, 2013 г.
Что такое отит?
Средний отит – это воспаление среднего уха. Это воспаление часто начинается, когда инфекция, вызывающая респираторное заболевание, распространяется на среднее ухо.
Около 75% детей испытывают хотя бы один эпизод ушной инфекции в возрасте до 3 лет. Хотя средний отит – это в первую очередь заболевание младенцев и детей младшего возраста, он может поражать и взрослых.
Острый средний отит – это кратковременная инфекция уха с внезапным появлением признаков и симптомов выпота и воспаления среднего уха.
Если ушные инфекции возвращаются или одна инфекция длится очень долго, это Хронический средний отит . Часто у него менее серьезные симптомы, поэтому инфекция может оставаться незамеченной и не лечиться в течение длительного времени, что означает, что хроническая инфекция может причинить больше вреда, чем острое заболевание.
Средний отит с выпотом (OME) – жидкость в среднем ухе без признаков или симптомов инфекции. Дети с ОМЕ не чувствуют себя плохо.Средний отит с выпотом обычно проходит самостоятельно в течение недель или месяцев.
Антибиотики при среднем отите
Не все случаи отита требуют антибактериальной терапии. Важно отличать острый средний отит, при котором антибиотики могут быть незначительно эффективны, от среднего отита с выпотом, которого не дает . При среднем отите с излиянием антибиотики могут помочь, если жидкость все еще присутствует через несколько месяцев и вызывает проблемы со слухом в обоих ушах.
Многие дети не получают пользы от антибиотиков, потому что их болезнь не вызвана бактериальной инфекцией или инфекция устраняется иммунной системой.
Профилактическое использование антибиотиков для предотвращения рецидивов среднего отита является спорным. Текущие практические рекомендации AAP не рекомендуют профилактическое назначение антибиотиков для снижения частоты эпизодов АОМ.
Предпочтительный антибиотик должен быть нацелен на Streptococcus pneumoniae , Haemophilus influenzae и Moraxella catarrhalis .
Когда нужны антибиотики
Дети с ушной инфекцией, высокой температурой и рвотой с большей вероятностью получат пользу от немедленного лечения антибиотиками. У детей, у которых нет высокой температуры и рвоты, вряд ли возникнут осложнения, и им вряд ли помогут немедленные антибиотики4.
Бывают ситуации, когда антибиотики надо давать без промедления:
- Умеренная или сильная боль в ушах (оталгия).
- Высокая температура (более 102F или 38.8C).
- Обезвоживание (недостаток жидкости).
- Хронические состояния, такие как сердечные заболевания или муковисцидоз, которые могут подвергать человека риску осложнений от ушной инфекции.
- Ребенок младше 2 лет, так как у очень маленьких детей выше риск осложнений.
- Состояние ухудшается или не улучшается в течение 48–72 часов после начала болезни.
“выжидательный” подход
Около 80% детей с ушной инфекцией поправляются без антибиотиков.А у детей, у которых ушные инфекции не лечатся лекарствами сразу, вряд ли разовьется серьезное заболевание. Поэтому лучше подождать и давать антибиотики только в случае необходимости.
Врачи обычно советуют подождать от 48 до 72 часов, чтобы увидеть, исчезнет ли ушная инфекция самостоятельно1.
Когда не нужны антибиотики? Если боль в ушах утихнет после ухода на дому и симптомы улучшатся через несколько дней, возможно, вам не понадобятся антибиотики.Если через 48 часов состояние вашего ребенка не улучшится и ему потребуются антибиотики, возможно, вам придется подождать еще не менее 48 часов, чтобы антибактериальные препараты подействовали.
Преимущества лечения без антибиотиков:
- Избегать возможных побочных эффектов.
- Профилактика устойчивых к антибиотикам бактерий.
- Экономия – большинство антибиотиков дорогие.
Амоксициллин: выбор №1
Амоксициллин является основным средством лечения ушных инфекций.Обновленные в 2013 году Руководства по лечению Американской академии педиатрии поддерживают выбор амоксициллина в качестве терапии первой линии.
Почему амоксициллин – лучший антибиотик от ушных инфекций:
- Высокая эффективность. Амоксициллин активен в отношении всех бактериальных патогенов, вызывающих острый средний отит. Он эффективен даже в популяциях с некоторыми высокоустойчивыми бактериями.
- Безопасность – хорошая переносимость, отсутствие взаимодействия с лекарствами или пищевыми продуктами.
- Приятный вкус.
- Умеренная стоимость.
Продолжительность лечения составляет 10 дней для детей младшего возраста и людей с тяжелыми заболеваниями, а для детей старше 6 лет рекомендуется курс от 5 до 7 дней.
Педиатрическая дозировка, рекомендованная руководством AAP 20136
- От 80 до 90 мг / кг в день в 2 приема.
Дозировка амоксициллина в соответствии с предписаниями 10:
- Детский:
При легких или умеренных инфекциях уха обычная доза составляет 25 мг на 2 штуки.2 фунта массы тела, разделенные на две дневные дозы и принимаемые каждые 12 часов; или 20 мг на 2,2 фунта массы тела, разделенные на три дневные дозы и принимаемые каждые 8 часов.
Для тяжелых инфекций: 45 мг на 2,2 фунта массы тела, разделенные на две дневные дозы и принимаемые каждые 12 часов; или 40 мг на 2,2 фунта массы тела, разделенных на три дневные дозы и принимаемых каждые 8 часов.
Дети весом 88 фунтов и более должны следовать рекомендованному графику доз для взрослых. - Взрослые: Для легких или умеренных инфекций обычная доза составляет 250 мг каждые 8 часов или 500 мг каждые 12 часов.
При тяжелых инфекциях: 500 мг каждые 8 часов или 875 мг каждые 12 часов.
Причины использования альтернативного антибиотика (второго ряда)
Показания к применению другого антибиотика (второго ряда) 6:
- Отсутствие улучшения при начальном лечении (резистентный или стойкий острый средний отит).
- История рецидивирующего острого среднего отита, не реагирующего на амоксициллин.
- Гиперчувствительность – аллергия на пенициллины.
- Наличие устойчивых бактерий, обнаруженных посевом.
- Сосуществующее заболевание, требующее разных лекарств, например сопутствующий гнойный конъюнктивит.
- Недавняя терапия амоксициллином (в течение последних 30 дней).
Амоксициллин / клавуланат (Аугментин®)
Льготы
- Амоксициллин-клавуланат очень эффективен для детей с тяжелыми симптомами.Если у ребенка с ушной инфекцией температура превышает 102,2 F (39 ° C) или он серьезно болен, то лучшим стартовым антибиотиком является амоксициллин / клавуланат, согласно Американской академии педиатрии (AAP) / Американской академии семейных врачей ( AAFP) 6.
- Более эффективен, чем амоксициллин. Если первоначальное лечение амоксициллином не дает результатов, все руководства рекомендуют высокие дозы амоксициллина / клавуланата в качестве предпочтительного выбора второй линии6.
- Действует против более широкого спектра бактерий.Добавление клавуланата к амоксициллину дает возможность убивать бактерии, продуцирующие бета-лактамазы.
Проблемы и побочные эффекты
- Амоксициллин / клавуланат часто вызывает побочные эффекты со стороны желудочно-кишечного тракта, в основном диарею. Это может быть довольно проблематично для очень больных детей, которые часто отказываются есть или пить достаточно молока, чтобы защитить свой желудочно-кишечный тракт от лекарств натощак.
- Суспензия амоксициллина / клавуланата хуже по вкусу, чем другие антибиотики.
Педиатрическая дозировка, рекомендованная директивой AAP 20136
- 90 мг / кг в день амоксициллина с 6,4 мг / кг в день клавуланата (соотношение амоксициллина и клавуланата 14: 1) в 2 приема
Дозировка амоксициллина-клавуланата в соответствии с инструкциями по применению 11:
- Детский:
Детям с весом 88 фунтов и более обычно назначают дозировку для взрослых.
Дети до 3 месяцев: 30 мг на 2,2 фунта массы тела в день, разделенные на 2 приема и принимаемые каждые 12 часов.
Старше 3 месяцев: обычная доза 200- или 400-миллиграммовой суспензии составляет 45 мг на 2,2 фунта в день в 2 приема каждые 12 часов, а 125- или 250-миллиграммовой суспензии – 40 мг на 2,2 фунта. в сутки, в 3 приема, каждые 8 часов - Взрослые:
Обычная доза для взрослых составляет 500 мг каждые 12 часов или 250 мг каждые 8 часов.
При тяжелом состоянии: 875 мг каждые 12 часов или 500 мг каждые 8 часов.
Триметоприм-сульфаметоксазол (Бактрим®)
Льготы
- Очень эффективно. TMP-SMX (Bactrim®) обладает бактерицидным действием против всех возбудителей среднего уха H. influenzae , S. pneumoniae , стафилококков и стрептококков.
- Острые ушные инфекции и хронический активный средний отит7 хорошо поддаются лечению триметоприм-сульфаметоксазолом.
- Сейф для детей.
Проблемы и побочные эффекты
- Повышенная чувствительность к сульфаниламидам.
- Редкие, но серьезные реакции, включая гемолитическую анемию, кристаллурию, синдром Стивенса-Джонсона.
- Наиболее частые побочные эффекты – тошнота, рвота, сыпь.
- Согласно новым рекомендациям 6 TMP / SMX считается второстепенным вариантом из-за высокого уровня устойчивости к пневмококкам.
TMP-SMX (Bactrim®) дозировка:
- Взрослые: 160 мг триметоприма и 800 мг сульфаметоксазола каждые 12 часов в течение 10–14 дней.
- Дети: 8 мг / кг триметоприма и 40 мг / кг сульфаметоксазола каждые 12 часов в течение 10 дней.
Цефуроксим (Ceftin®)
Льготы
- Прекрасно лечит инфекцию.Цефуроксим считается препаратом второго ряда для лечения ушных инфекций. Врачи назначают это лекарство, когда амоксициллин или амоксициллин / клавуланат неэффективны или не могут быть использованы. Результаты контролируемых клинических исследований5 у детей в возрасте от 3 месяцев до 12 лет с АОМ показывают, что 10-дневный курс цефуроксима столь же или более эффективен, чем 10-дневный курс цефаклора, амоксициллина или амоксициллина / клавуланата калия. Курс цефуроксима аксетила обеспечивает излечение или улучшение в 70-86% случаев ушной инфекции у детей8.
- Цефуроксим может быть назначен детям с аллергией на пенициллин (реакция I типа), так как он имеет другую химическую структуру.
Дозировка цефуроксима:
- Детский:
Пероральную суспензию можно давать детям в возрасте от 3 месяцев до 12 лет.
Ваш врач определит дозировку в зависимости от веса ребенка и типа инфекции.Пероральная суспензия цефтина назначается дважды в день в течение 10 дней. Максимальная суточная доза составляет от 500 до 1000 мг. Для детей, которые могут глотать таблетки целиком, обычная дозировка при ушной инфекции составляет 250 мг 2 раза в день в течение 10 дней. - Взрослые:
Обычная доза для взрослых и детей от 13 лет и старше составляет 250 мг 2 раза в день в течение 10 дней. При более тяжелых инфекциях 500 мг 2 раза в день. - Примечание: Исследования показывают, что краткосрочный 5-дневный курс цефуроксима также эффективен8.Однако некоторые врачи предупреждают, что краткосрочные схемы приема антибиотиков (например, 5 дней или меньше) могут быть неадекватными для лечения ушных инфекций у детей младше 2 лет или для лиц с основным заболеванием, рецидивирующим или постоянным средним отитом или перфорированные барабанные перепонки и спонтанный гнойный дренаж.
Цефподоксим проксетил (Вантин®)
Льготы
- Сильный антибиотик. Цефподоксим является одним из рекомендуемых препаратов второго ряда.Цефподоксим эффективен против пневмококков и организмов, продуцирующих бета-лактамазы.
- Удобное дозирование один раз в день.
- Цефподоксим подходит для детей с аллергией на пенициллин или амоксициллин (реакция типа I).
Проблемы и побочные эффекты
- Наиболее частые побочные эффекты цефподоксима – желудочно-кишечные и дерматологические.
- Дорого.
Цефподоксим проксетил (Вантин®) дозировка:
- Детский:
Дети от 2 месяцев до 12 лет: 5 мг / кг каждые 12 часов в течение 5 дней. Максимум 200 мг каждые 12 часов для детей от 2 месяцев до 12 лет. - Взрослые:
От 100 до 400 мг каждые 12 часов.
Цефдинир (Омнисеф®)
Льготы
- Действует.Цефдинир – возможный вариант второй линии.
- Преимущества включают приятный вкус, дозировку один или два раза в день и 5-дневный курс лечения острой ушной инфекции.
- Цефдинир также может быть назначен детям с аллергией на пенициллин или амоксициллин (реакция I типа).
Проблемы и побочные эффекты
- Наиболее частыми побочными эффектами являются диарея, вагинальный монилиаз (молочница), тошнота.
- Может окрасить табурет в красный цвет.
- Неправильное использование сильнодействующего антибиотика способствует развитию устойчивых к антибиотикам бактерий.
- Дорого.
Цефдинир (Омницеф®) дозировка:
- Детский:
7 мг на 2,2 фунта каждые 12 часов в течение 5-10 дней или 14 мг на 2,2 фунта один раз в день в течение 10 дней. - Взрослые:
300 мг каждые 12 часов в течение 5-10 дней или 600 мг один раз в день в течение 10 дней.
Цефтриаксон (Роцефин®)
Льготы
- Очень мощный антибиотик. Цефтриаксон (роцефин®) обычно используется как крайний антибиотик. Цефтриаксон
- обеспечивает отличную антибактериальную активность против основных возбудителей среднего отита: S. pneumoniae , H. influenzae и M. catarrhalis .
- Цефтриаксон – правильный выбор для детей, страдающих рвотой или другими состояниями, которые препятствуют пероральному применению лекарств.
Проблемы и побочные эффекты
- Действительно высокая стоимость.
- Неудобство – цефтриаксон вводится внутримышечно.
- Редкий риск анафилаксии.
Капли ушные
Местные фторхинолоны – офлоксациновый отик (Floxin®) и ципрофлоксацин / дексаметазоновый отик (Ciprodex®) – эффективны у пациентов с тимпаностомическими трубками или у пациентов с острой отореей 9.
Отиприо® (ушная суспензия ципрофлоксацина) – однократное лекарственное средство для детей с двусторонним средним отитом
Противоотечные средства и антигистаминные препараты не дают никакого эффекта при лечении острого среднего отита и даже могут вызвать осложнения.
Другие виды лечения
Азитромицин или кларитромицин не подходят для лечения среднего отита. Однако врачи иногда назначают их пациентам с очень тяжелой аллергией на пенициллин.
Азитромицин и кларитромицин концентрируются внутриклеточно, а не в жидкости среднего уха, и обладают бактериостатическим, а не бактерицидным действием.
Азитромицин не обладает адекватной антибактериальной активностью в отношении соответствующих патогенов. Его активность в отношении штаммов Hemophilus influenzae и Moraxella catarrhalis , продуцирующих лактамазу, невысока. Текущие педиатрические рекомендации рекомендуют азитромицин (и кларитромицин) для лечения АОМ только тогда, когда у пациента есть анафилактическая аллергия на пенициллин.
Природные средства правовой защиты, подтвержденные наукой
- Куркумин – оказывает противовоспалительное и антиоксидантное действие12
- Витамин А – помогает предотвратить окислительное повреждение тканей14.
Причины отита
Клетки в среднем ухе вырабатывают жидкость, которая обычно вытекает через евстахиеву трубу в горло. Но если евстахиева труба (проход, соединяющий заднюю часть носа со средним ухом) набухает, жидкость может застрять в среднем ухе, создавая питательную среду для бактерий, которые могут вызвать воспаление и инфицирование этой области.Дети подвергаются большему риску заражения уха, чем взрослые, из-за небольшого размера и горизонтального положения их евстахиевой трубы, соединяющей глотку со средним ухом. Так инфицированная жидкость из дыхательных путей может легко попасть в уши.
Бактерии и вирусы могут вызывать инфекцию среднего уха. Бактерии, такие как Streptococcus pneumoniae (пневмококк), нетипируемые Haemophilus influenzae и Moraxella catarrhalis , составляют около 85% случаев острого среднего отита.Остальные 15% составляют вирусы.
Симптомы среднего отита
Наиболее частыми симптомами острого среднего отита являются:
- Сильная боль в ухе из-за давления слизи на барабанную перепонку
- лихорадка
- гриппоподобные симптомы у детей, такие как рвота и летаргия
- Нарушение слуха
Хронический средний отит часто имеет менее выраженные и легкие симптомы.Однако болезнь продолжается долго или возвращается. Также более вероятно, что из уха будет выходить гной или жидкость.
Средний отит часто трудно обнаружить, потому что большинство маленьких детей еще не обладают достаточными речевыми и языковыми навыками, чтобы объяснить кому-то, что их беспокоит.
Ссылки
- 1. Инфекции уха у детей Национальный институт глухоты и других коммуникативных расстройств.
- 2.Спиро Д.М., Тай К.Ю., Арнольд Д.Х., Дзиура Д.Д., Бейкер М.Д., Шапиро ED. Жидкие рецепты для лечения острого среднего отита: рандомизированное контролируемое исследование. ДЖАМА. Сентябрь 2006 г .; 296: 1235-1241.
- 3. Ведение острого среднего отита с помощью eMedicine
- 4. Литтл П., Гулд С., Мур М., Уорнер Дж., Данливи Дж., Уильямсон И. Предикторы неблагоприятного исхода и пользы от антибиотиков у детей с острым средним отитом: прагматичное рандомизированное исследование. BMJ. 6 июля 2002 г .; 325 (7354): 22
- 5.Пичичеро М., Ароновиц Г.Х., Гуч В.М., Маклинн С.Е., Мэддерн Б., Джонсон С., Дарден П.М. Сравнение суспензий цефуроксима, цефаклора и амоксициллин-клавуланата калия при остром среднем отите у младенцев и детей. Саут Мед Дж. 1990 Октябрь; 83 (10): 1174-7.
- 6. Руководство по клинической практике Американской академии педиатрии. Диагностика и лечение острого среднего отита. Педиатрия. 25 февраля 2013 г.
- 7. ван дер Вин Э.Л., Роверс М.М., Альберс Ф.В., Сандерс Э.А., Шильдер АГ.Эффективность триметоприма / сульфаметоксазола у детей с хроническим активным средним отитом: рандомизированное плацебо-контролируемое исследование. Педиатрия. 2007 Май; 119 (5): 897-904.
- 8. Гуч В.М. 3-й, Блэр Э., Пуополо А., Пастер Р.З., Шварц Р.Х., Миллер Х.С., Смайр Х.Л., Йетман Р., Жигер Г.Г., Коллинз Дж. Дж. Эффективность пятидневной терапии суспензией цефуроксима аксетила для лечения острого среднего отита. Pediatr Infect Dis J. 1996 Feb; 15 (2): 157-64. PubMed
- 9.Goldblatt EL. Эффективность офлоксацина и других отических препаратов при остром среднем отите у пациентов с тимпаностомическими трубками. Pediatr Infect Dis J. 2001, январь; 20 (1): 116-9
- 10. Информация о назначении Amoxil® PDF
- 11. Информация о назначении Аугментина® PDF
- 12. Акьюз С., Туран Ф, Гурбузлер Л., Аричи А., Согут Е., Озкан О. Противовоспалительные и антиоксидантные эффекты куркумина при инфекции среднего уха. cJ Craniofac Surg.2016 июл; 27 (5): e494-7.
- 14. Aladag I, Guven M, Eyibilen A, Sahin S, Köseoglu D. Эффективность витамина A при экспериментально вызванном остром среднем отите. Int J Pediatr Otorhinolaryngol. 2007 Апрель; 71 (4): 623-8.
Первоначально опубликовано: июль 2010 г.
Последнее изменение: 14 августа 2018 г.
Антибиотики не первого ряда, назначаемые в два раза чаще при среднем отите, синусите, фарингите | Еженедельник терапевтов ACP
Врачи назначают рекомендованные антибиотики первой линии только в половине случаев в течение посещения по поводу среднего отита, синусита и фарингита, а также злоупотребление препаратами не первой линии агентов, особенно макролидов, было больше у взрослых, чем у детей, по данным недавнее обучение.
На средний отит, синусит и фарингит приходится почти треть всех антибиотиков. прописаны в амбулаторных условиях, а профессиональные рекомендации рекомендуют узкий спектр препараты в качестве терапии первой линии, кроме случаев, когда пациенты страдают аллергией на пенициллин или недавно неэффективность лечения. Согласно национальным рекомендациям, антибактериальная терапия первой линии амоксициллин или амоксициллин с клавуланатом (альтернатива) для лечения среднего отита, амоксициллин или амоксициллин с клавуланатом при синусите и пенициллин или амоксициллин при фарингите.
Для измерения частоты, с которой препараты первой линии назначались этим 3 условий, исследователи определили посещения по назначению антибиотиков с помощью Национального Амбулаторное медицинское обследование (NAMCS), которое включает выборку врачей, работающих в офисе, и Национальное обследование амбулаторной медицинской помощи больниц (NHAMCS), в котором амбулаторно-поликлинические отделения и отделения неотложной помощи.Первичным результатом для каждого состояния было процент посещений, во время которых были назначены антибиотики первого ряда. Посещения были стратифицирован по возрасту: педиатрический или младше 19 лет, взрослый или старше 19 лет годы. Результаты исследования были опубликованы в виде исследовательского письма в журнале JAMA Internal Medicine 24 октября.
Среди посещений с 2010 по 2011 гг. По назначению антибиотиков выписано назначение антибиотики первой линии варьировались от 37% (95% ДИ, от 32% до 43%) для взрослых пациентов. с синуситом и фарингитом до 67% (95% ДИ, от 63% до 71%) для педиатрии пациенты со средним отитом.Агенты первой линии использовались в 52% посещений (95% ДИ, От 49% до 55%) для всех 3 состояний в целом и с большей вероятностью назначались педиатрических пациентов, чем взрослых ( P <0,001 для синусита и фарингита). Самый распространенный антибиотик не первого ряда прописанный класс - макролиды.
Исследователи отметили, что имеющиеся данные свидетельствуют о том, что 10% населения сообщает об аллергии на пенициллин и 10% посещений по поводу синусита и среднего отита результат неудачной терапии первой линии, что позволяет предположить, что примерно 80% посещений для этих диагнозов следует лечить терапией первой линии.”Эта учеба предоставляет доказательства значительного чрезмерного использования антибиотиков не первого ряда для 3 из наиболее распространенные состояния в амбулаторной помощи, на которые в совокупности приходится более 40 миллионов рецептов на антибиотики ежегодно », – написали они. «Эти выводы указывают на то, что проблема неправильного назначения антибиотиков включает не только рецепты, которые совершенно не нужны, но также и подбор неподходящих агенты.

 При тяжелой инфекции дозировка может быть увеличена до 1000 мг три раза в сутки.
При тяжелой инфекции дозировка может быть увеличена до 1000 мг три раза в сутки.
 Таким образом, не избежать тошноты, рвоты, нарушение вкуса.
Таким образом, не избежать тошноты, рвоты, нарушение вкуса.


 Н. Особенности клинических проявлений острого среднего отита у детей первых месяцев жизни. [Электронный ресурс]
Н. Особенности клинических проявлений острого среднего отита у детей первых месяцев жизни. [Электронный ресурс]