Названы противопоказания для вакцинации от коронавируса
У пациента, который планирует сделать прививку от нового коронавируса, не должно быть проявлений ОРВИ и обострений хронических болезней, рассказал инфекционист, главный врач медицинского центра «Лидер Медицина» Евгений Тимаков в комментарии РБК.
«У человека не должно быть никаких проявлений ОРВИ: насморка, кашля, температуры, недомогания. Также в течение месяца до вакцинации не должно быть обострений хронических заболеваний», — отметил он.
Медик также обратил внимание на то, что три дня до и после вакцинации следует воздержаться от большого количества алкоголя, фастфуда и тяжелой пищи. Пациенты, же страдающие от аллергических реакций, должны накануне прививки и на следующий день принять антигистаминные препараты.
Накануне министр здравоохранения России Михаил Мурашко рассказал, что на портале госуслуг заработал сервис, через который россияне могут получить паспорт вакцинированного от нового коронавируса.
В России с начала декабря уже запущена вакцинация групп риска, в которые входят врачи, учителя, военные, полиция и соцработники. В Москве получить прививку также могут работники торговли, сферы услуг, работники промышленности, транспорта, культуры и журналисты. Открыта запись на вакцинацию студентам столичных вузов и колледжей.
Первая российская вакцина от коронавируса «Спутник V» была зарегистрирована 11 августа. Она разработана в центре им. Гамалеи. Эффективность вакцины «Спутник V» составила 91,4%, против тяжелых случаев заболевания — 100%. На конец декабря произведено более 2 млн доз препарата, в гражданский оборот в ближайшее время поступает 1 млн доз. Ученые центра планируют запустить «лайт-версию» вакцины.
Также в России зарегистрирована вторая вакцина научного центра «Вектор». Сейчас она проходит пострегистрационные испытания на добровольцах 18-60 лет и группе участников старше 60 лет. В середине декабря в России началась вакцинация групп риска от коронавируса.
Прививка от гриппа. Правда и домыслы о вакцинации
О том, как проходит нынешняя прививочная кампания, корреспонденту «КН» рассказала заместитель министра здравоохранения Краснодарского края Валентина Игнатенко.
– Как по симптомам отличить грипп от простуды?
– Симптомы ОРЗ хорошо известны всем: это насморк или заложенность носа, воспаленное горло, кашель, повышение температуры. Но если большинство ОРЗ протекают относительно легко, то грипп зачастую дает тяжелую клиническую картину.
Так, при гриппе уже в первый день заболевания могут наблюдаться резкое повышение температуры до 38 – 40 градусов, озноб, выраженные боли во всем теле, головная боль и слабость, кашель, боль в горле, насморк или заложенность носа. Кроме того, при гриппе могут наблюдаться такие тяжелые осложнения, как инфекционно-токсический шок, геморрагический синдром, острая дыхательная и/или сердечно-сосудистая недостаточность, могут развиваться различные бактериальные осложнения в виде пневмоний, синуситов, менингитов и т.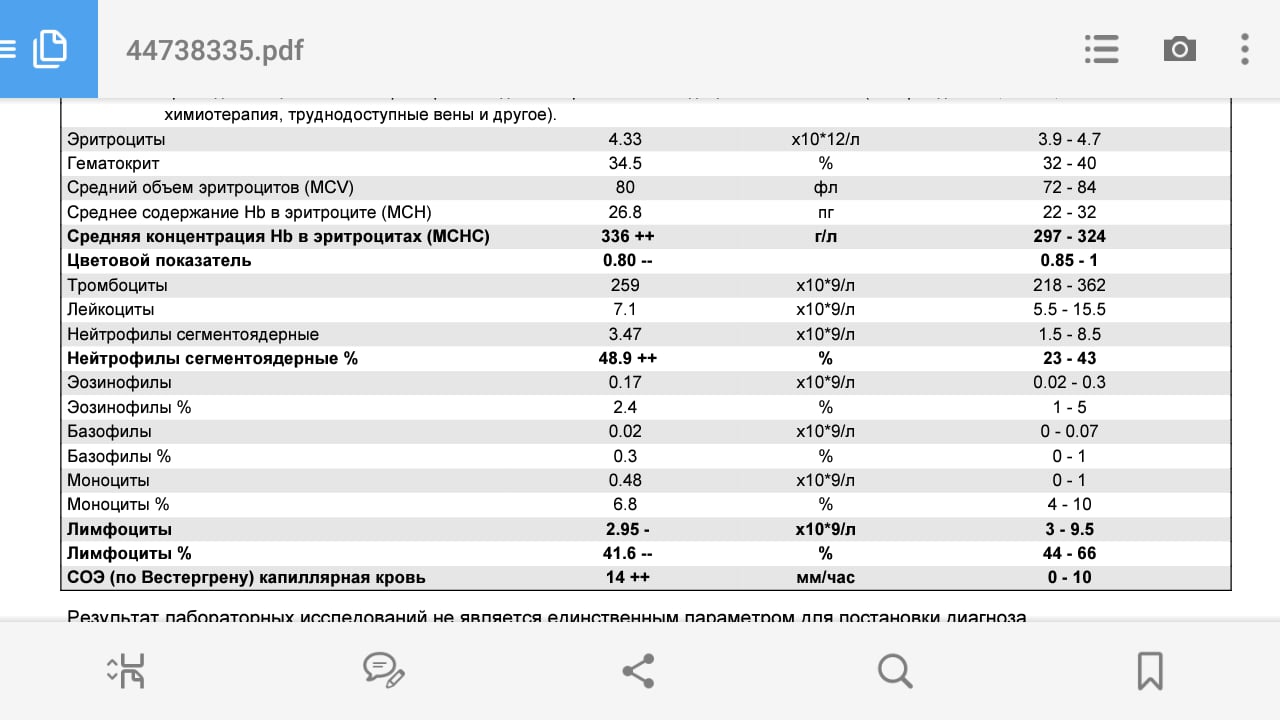
Помимо этого, при гриппе, как правило, обостряются и хронические заболевания, что утяжеляет течение болезни. Последствия гриппа могут быть одинаково тяжелыми как в детском, так и во взрослом возрасте.
Валентина Игнатенко
– Почему вакцинация начинается до сезона вирусных заболеваний?– Обычно ежегодная вакцинация против гриппа начинается в сентябре. После прививки в организме человека должны выработаться антитела, которые начинают защищать организм от вируса гриппа через две недели. Для создания иммунитета организму требуется около месяца. Поэтому вакцинация против гриппа проводится до подъема заболеваемости ОРВИ и гриппа, регистрирующегося каждый год в разные месяцы.
– Откуда и какая вакцина поступает в Краснодарский край?
– Ежегодно за счет средств федерального бюджета в край осуществляются поставки вакцин для иммунизации населения в рамках национального календаря профилактических прививок.
В каждом муниципалитете края есть план вакцинации населения против гриппа. Распределение вакцины проводится согласно поданным заявкам. Вакцинация проводится бесплатно.
– Как определяется штамм гриппа, опасный в этом сезоне?
– Штаммовый состав противогриппозных вакцин ежегодно определяет Всемирная организация здравоохранения.
– Кого прививают в первую очередь?
– В первую очередь прививаются лица из групп риска: дети с 6 месяцев до 18 лет, учащиеся высших и средних профессиональных образовательных организаций, беременные, медработники, учителя, люди старше 60 лет, лица с хроническими заболеваниями, призывники, работники общественного транспорта, коммунальной сферы. Эти граждане имеют право на бесплатную прививку от гриппа.
– Кто проходит вакцинацию в обязательном порядке, независимо от желания?
– В соответствии с законодательством России все прививки проводятся на добровольной основе, граждане имеют право отказаться.
Определены группы риска по заболеваемости гриппом, по тяжести течения заболевания, по частоте возникновения осложнений, а также по возможности широкого распространения вируса от заболевшего остальному коллективу. Таким группам риска уделяется особое внимание, и государство гарантирует возможность получить бесплатно прививку против гриппа. При этом обращаю внимание, что по закону «отсутствие профилактических прививок влечет отказ в приеме граждан на работы или отстранение граждан от работ, выполнение которых связано с высоким риском заболевания инфекционными болезнями».
– Будет ли человек на 100 процентов защищен от вируса, если сделает укол?
– Вакцинация снижает частоту заболеваемости гриппом в среднем в два раза. Но даже если мы ставим диагноз «грипп» привитому пациенту, то заболевание протекает легче, без серьезных осложнений.
– Какая реакция может быть на прививку от гриппа?
– Противогриппозные вакцины безопасны для большей части людей и обладают высокой эффективностью с точки зрения профилактики гриппа и его осложнений.
Всем вакцинам свойственна реактогенность, то есть способность вызывать местные и общие симптомы, но у современных вакцин она минимальна. В инструкциях к вакцинам указывают как обратимые в короткие сроки и достаточно частые реакции (лихорадка, сыпь, покраснение и болезненность в месте инъекции и т. д.), так и более редкие (тромбоцитопения, шок), которые следует считать осложнениями.
За последние 40 лет осложнений, связанных с недоброкачественно изготовленной вакциной, в России не было.
– Если человек не совсем здоров, например, у него кашель или насморк, можно ли ему в таком состоянии прививаться?
– Острые инфекционные и неинфекционные заболевания являются временными противопоказаниями для проведения прививок. Прививку проводят через 2 – 4 недели после выздоровления. При нетяжелых ОРВИ, острых кишечных заболеваниях прививку проводят после нормализации температуры.
В день прививки вакцинируемые должны быть осмотрены врачом (фельдшером) с обязательной термометрией.
– Возможны ли выезды на предприятия и в компании, чтобы привить сразу весь коллектив? Как это организовать?
– Да, возможны выезды прививочных бригад из муниципальных поликлиник края на договорной основе. Для того чтобы это организовать, руководитель предприятия заключает договор с поставщиком товара (вакцин) и любой медицинской организацией, имеющей соответствующую лицензию на оказание медицинской помощи по вакцинации.
– Достаточно ли одной вакцинации, чтобы уберечься от гриппа? Или надо как-то еще укреплять иммунитет?
– Противогриппозные вакцины, применяемые в правильной дозе и в нужное время, защищают от заболевания гриппом до 80 процентов детей и взрослых.
Необходимо помнить, что инфекция легко передается через грязные руки. Специальные наблюдения показали, что руки не менее 300 раз в день контактируют с отделяемым из носа и глаз, со слюной.
Советы же по укреплению иммунитета просты и полностью совпадают с правилами ведения здорового образа жизни: эмоциональный комфорт, общее укрепление организма (спорт, закаливание), умеренное и здоровое питание, достаточное количество сна, прогулки на свежем воздухе. Вирус не поселится в здоровом теле со здоровой душой.
Правда и домыслы о вакцинации
- Нет смысла делать прививку от гриппа, когда все кругом болеют.
– Действительно в разгар подъема заболеваемости проводить вакцинацию не рекомендуется, потому что человек, пришедший делать прививку, уже может быть заражен и находиться в периоде инкубации, когда клинических проявлений еще нет. И, естественно, иммунитет не сможет быстро выработать антитела.
- Один раз привившись, можно получить стабильный иммунитет против гриппа, и в следующем году можно не прививаться.
– Это ошибочное мнение. Вирус гриппа обладает высокой изменчивостью и каждый год вызывает грипп, отличающийся от предыдущего. Состав вакцины ежегодно меняется, для того чтобы она формировала иммунитет к актуальным штаммам. Поэтому, во-первых, если сделать прививку прошлогодней вакциной, то она будет неэффективна по отношению к новым штаммам вируса гриппа. Во-вторых, иммунитет сохраняется год.
- Вакцинация против гриппа снижает сопротивляемость организма к инфекциям.
– Это также не соответствует действительности. Современные вакцины являются высокоочищенными от посторонних примесей, не содержат живых вирусов и поэтому практически безопасны и не могут вызвать заболевание гриппом и тем более снижать устойчивость организма к другим инфекциям. Эти вакцины можно использовать для людей всех возрастных групп (включая детей от 6 месяцев).
- Если у меня есть прописка, то я могу сделать прививку от гриппа в любой поликлинике, не только по месту жительства.
– Поликлиники получают вакцину в расчете на приписное население, поэтому рекомендуется обращаться для вакцинации в поликлинику по месту жительства.
Где сделать прививку
Профилактические прививки проводят бесплатно в государственных, муниципальных учреждениях организациях здравоохранения, в том числе в медицинских кабинетах детских дошкольных образовательных организаций, организациях общего, среднего специального и высшего образования, здравпунктах.
На территории края функционируют центры и кабинеты вакцинации, а также частные центры с лицензией, в которых также можно получить прививку против гриппа на платной основе.
-
Краевой центр вакцинации расположен на территории специализированной клинической инфекционной больницы по адресу: Краснодар, ул.
 Седина, 204 (пятиэтажный корпус, 3-й этаж), тел.: (861) 255-23-25, (861) 259-68-80;
Седина, 204 (пятиэтажный корпус, 3-й этаж), тел.: (861) 255-23-25, (861) 259-68-80;
-
Краевая клиническая больница № 2 («Центр СКАЛ»), прививочный кабинет, адрес: Краснодар, ул. Красных Партизан, 6/А.
Врачи из США рассказали, когда лучше всего сделать прививку от гриппа
https://ria.ru/20191004/1559422120.html
Врачи из США рассказали, когда лучше всего сделать прививку от гриппа
Врачи из США рассказали, когда лучше всего сделать прививку от гриппа
Американские врачи рекомендуют привиться от гриппа как можно скорее перед началом сезона, но сделать прививку “никогда не поздно”. О пользе иммунизации от… РИА Новости, 03.03.2020
2019-10-04T03:39
2019-10-04T03:39
2020-03-03T16:35
россия
здоровье
сша
общество
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn22.img.ria. ru/images/155838/63/1558386384_0:155:2924:1800_1920x0_80_0_0_d3e7adc77d176d41ca4ffa51be16b24c.jpg
ru/images/155838/63/1558386384_0:155:2924:1800_1920x0_80_0_0_d3e7adc77d176d41ca4ffa51be16b24c.jpg
ВАШИНГТОН, 4 окт – РИА Новости. Американские врачи рекомендуют привиться от гриппа как можно скорее перед началом сезона, но сделать прививку “никогда не поздно”. О пользе иммунизации от опасного заболевания РИА Новости рассказала главный врач Adventist HealthCare Urgent Care, специалист в области семейной медицины Амра Насир (Amra Nasir).”Сезон гриппа продолжается с октября по апрель. В идеале вакцинация должна проходить за две недели до этого, то есть в сентябре, поскольку организму требуется две недели, чтобы развить иммунитет к вирусу. Но даже с учетом этого я считаю, что это можно сделать в любое время в сезон гриппа”, – рассказала РИА Новости врач. “Не ждите, просто сделайте. Совершенная правда, что сделать прививку никогда не поздно”, – заявила она.Как пояснил РИА Новости Скотт Поли (Scott Pauley) из Центра по контролю и предотвращению заболеваний США (Centers for Disease Control and Prevention, CDC), хотя в идеале вакцинацию от гриппа следует провести до конца октября, но “более поздняя вакцинация тоже будет полезна, и прививки от гриппа должны оставаться доступными в сезон гриппа – в январе или позднее”. По словам Насир, задержаться с прививкой можно, если у человека высокая температура, при этом насморк и легкий кашель – не помеха для вакцинации. “Если течет нос, есть немного кашля, но нет температуры, нет нарушений дыхания, вы все равно можете делать прививку, а если есть высокая температура, нарушено дыхание, стоит подождать выздоровления, проконсультироваться с врачом и затем сделать прививку”, – пояснила врач.В США отмечают, что ежегодные прививки от гриппа рекомендованы всем людям в возрасте от полугода. “Прививка от гриппа особенно важна для тех, кому 65 и старше, из-за существующего риска развития серьезных осложнений от гриппа”, – отмечают в CDC. Ослабленный с возрастом иммунитет делает пожилых людей особенно уязвимыми перед гриппом и его осложнениями, поэтому, как пояснила Насир, их прививают специальной вакциной с более высокой дозой инактивированного вируса. Пожилым людям, как и беременным женщинам, также противопоказан назальный спрей от гриппа, который, в отличие от традиционной прививки, содержит “живой” ослабленный вирус.
По словам Насир, задержаться с прививкой можно, если у человека высокая температура, при этом насморк и легкий кашель – не помеха для вакцинации. “Если течет нос, есть немного кашля, но нет температуры, нет нарушений дыхания, вы все равно можете делать прививку, а если есть высокая температура, нарушено дыхание, стоит подождать выздоровления, проконсультироваться с врачом и затем сделать прививку”, – пояснила врач.В США отмечают, что ежегодные прививки от гриппа рекомендованы всем людям в возрасте от полугода. “Прививка от гриппа особенно важна для тех, кому 65 и старше, из-за существующего риска развития серьезных осложнений от гриппа”, – отмечают в CDC. Ослабленный с возрастом иммунитет делает пожилых людей особенно уязвимыми перед гриппом и его осложнениями, поэтому, как пояснила Насир, их прививают специальной вакциной с более высокой дозой инактивированного вируса. Пожилым людям, как и беременным женщинам, также противопоказан назальный спрей от гриппа, который, в отличие от традиционной прививки, содержит “живой” ослабленный вирус. Специалисты указывают, что, хотя вакцина от гриппа не дает 100% гарантии от болезни, она всё-таки необходима. “Мы не можем предсказать, насколько эффективной будет вакцина, никто не может предсказать этого. Но суть в том, что всегда лучше быть защищенным, поскольку, даже если она не эффективна на 100%, она будет эффективна на 60%, а это лучше, чем ноль”, – сказала собеседница агентства.По последним данным Центра по контролю и предотвращению заболеваний США (Centers for Disease Control and Prevention, CDC), прививка от гриппа “обычно снижает риск заболевания среди населения на 40-60%, если содержащиеся в ней вирусы схожи с теми, что распространяются в обществе”.”Невозможно заранее сказать, насколько точно будет работать вакцина в этом сезоне”, – признает представитель CDC Скотт Поли (Scott Pauley). Он поясняет, что это зависит как от типа и подтипа вируса, самой вакцины, так и от возраста и других параметров состояния человека, которому сделана прививка. “По меньшей мере два фактора играют важную роль в определении вероятности того, что вакцина от гриппа защитит человека от болезни: характеристики самого пациента, такие, как его возраст и здоровье, а также схожесть или совпадение между вирусом гриппа в вакцине и реальным штаммом вируса”, – пояснил Поли.
Специалисты указывают, что, хотя вакцина от гриппа не дает 100% гарантии от болезни, она всё-таки необходима. “Мы не можем предсказать, насколько эффективной будет вакцина, никто не может предсказать этого. Но суть в том, что всегда лучше быть защищенным, поскольку, даже если она не эффективна на 100%, она будет эффективна на 60%, а это лучше, чем ноль”, – сказала собеседница агентства.По последним данным Центра по контролю и предотвращению заболеваний США (Centers for Disease Control and Prevention, CDC), прививка от гриппа “обычно снижает риск заболевания среди населения на 40-60%, если содержащиеся в ней вирусы схожи с теми, что распространяются в обществе”.”Невозможно заранее сказать, насколько точно будет работать вакцина в этом сезоне”, – признает представитель CDC Скотт Поли (Scott Pauley). Он поясняет, что это зависит как от типа и подтипа вируса, самой вакцины, так и от возраста и других параметров состояния человека, которому сделана прививка. “По меньшей мере два фактора играют важную роль в определении вероятности того, что вакцина от гриппа защитит человека от болезни: характеристики самого пациента, такие, как его возраст и здоровье, а также схожесть или совпадение между вирусом гриппа в вакцине и реальным штаммом вируса”, – пояснил Поли. Как заверила доктор Насир, необходимость прививки от гриппа обусловлена не только заботой о личном здоровье, но и о благополучии окружающих. “Это не только ваша ответственность сделать прививку, поскольку, говоря шире, это забота об общественном здоровье”, – подчеркнула специалист.Как рассказали РИА Новости в CDC, в сезон 2019-2020 года в США ожидают распространения вирусов гриппа группы А Н1N1 (“Брисбен”) и Н3N2 (“Канзас”) и двух разновидностей вирусов группы В – “Виктория” (Victoria) и “Ямагата” (Yamagata).Насир подчеркнула, что поскольку штаммы вируса меняются ежегодно, а “иммунитет от прививки длится один сезон, каждый сезон гриппа необходима новая вакцинация”.При первом подозрении на грипп пациенты должны обращаться к врачу независимо от того, делали ли им прививку. “Есть тесты, мазок из носа, которые в течение четырех – пяти минут покажут результат. Вы можете всегда прийти, и врач вас проверит, это доступно”, – сказала Насир, отвечая на вопрос, стоит ли “подождать”, если подскочила температура и есть другие признаки недомогания.
Как заверила доктор Насир, необходимость прививки от гриппа обусловлена не только заботой о личном здоровье, но и о благополучии окружающих. “Это не только ваша ответственность сделать прививку, поскольку, говоря шире, это забота об общественном здоровье”, – подчеркнула специалист.Как рассказали РИА Новости в CDC, в сезон 2019-2020 года в США ожидают распространения вирусов гриппа группы А Н1N1 (“Брисбен”) и Н3N2 (“Канзас”) и двух разновидностей вирусов группы В – “Виктория” (Victoria) и “Ямагата” (Yamagata).Насир подчеркнула, что поскольку штаммы вируса меняются ежегодно, а “иммунитет от прививки длится один сезон, каждый сезон гриппа необходима новая вакцинация”.При первом подозрении на грипп пациенты должны обращаться к врачу независимо от того, делали ли им прививку. “Есть тесты, мазок из носа, которые в течение четырех – пяти минут покажут результат. Вы можете всегда прийти, и врач вас проверит, это доступно”, – сказала Насир, отвечая на вопрос, стоит ли “подождать”, если подскочила температура и есть другие признаки недомогания. “Знаете, грипп может быть очень опасен…, поэтому мы рекомендуем при наличии каких-либо симптомов прийти и провериться у врача”, – отметила врач, подчеркнув, что это актуально как для детей, так и для взрослых.
“Знаете, грипп может быть очень опасен…, поэтому мы рекомендуем при наличии каких-либо симптомов прийти и провериться у врача”, – отметила врач, подчеркнув, что это актуально как для детей, так и для взрослых.
https://ria.ru/20190924/1559026669.html
https://ria.ru/20191004/1559422070.html
https://ria.ru/20191001/1559302757.html
россия
сша
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2019
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn24. img.ria.ru/images/155838/63/1558386384_193:0:2924:2048_1920x0_80_0_0_a08af0e8d69e75bf5c6057f52df2896a.jpg
img.ria.ru/images/155838/63/1558386384_193:0:2924:2048_1920x0_80_0_0_a08af0e8d69e75bf5c6057f52df2896a.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
россия, здоровье, сша, общество
ВАШИНГТОН, 4 окт – РИА Новости. Американские врачи рекомендуют привиться от гриппа как можно скорее перед началом сезона, но сделать прививку “никогда не поздно”. О пользе иммунизации от опасного заболевания РИА Новости рассказала главный врач Adventist HealthCare Urgent Care, специалист в области семейной медицины Амра Насир (Amra Nasir).
“Сезон гриппа продолжается с октября по апрель. В идеале вакцинация должна проходить за две недели до этого, то есть в сентябре, поскольку организму требуется две недели, чтобы развить иммунитет к вирусу. Но даже с учетом этого я считаю, что это можно сделать в любое время в сезон гриппа”, – рассказала РИА Новости врач. “Не ждите, просто сделайте. Совершенная правда, что сделать прививку никогда не поздно”, – заявила она.
Но даже с учетом этого я считаю, что это можно сделать в любое время в сезон гриппа”, – рассказала РИА Новости врач. “Не ждите, просто сделайте. Совершенная правда, что сделать прививку никогда не поздно”, – заявила она.
Как пояснил РИА Новости Скотт Поли (Scott Pauley) из Центра по контролю и предотвращению заболеваний США (Centers for Disease Control and Prevention, CDC), хотя в идеале вакцинацию от гриппа следует провести до конца октября, но “более поздняя вакцинация тоже будет полезна, и прививки от гриппа должны оставаться доступными в сезон гриппа – в январе или позднее”.
По словам Насир, задержаться с прививкой можно, если у человека высокая температура, при этом насморк и легкий кашель – не помеха для вакцинации. “Если течет нос, есть немного кашля, но нет температуры, нет нарушений дыхания, вы все равно можете делать прививку, а если есть высокая температура, нарушено дыхание, стоит подождать выздоровления, проконсультироваться с врачом и затем сделать прививку”, – пояснила врач.
24 сентября 2019, 07:22
В Москве свыше 700 тысяч граждан сделали прививки от гриппаВ США отмечают, что ежегодные прививки от гриппа рекомендованы всем людям в возрасте от полугода. “Прививка от гриппа особенно важна для тех, кому 65 и старше, из-за существующего риска развития серьезных осложнений от гриппа”, – отмечают в CDC. Ослабленный с возрастом иммунитет делает пожилых людей особенно уязвимыми перед гриппом и его осложнениями, поэтому, как пояснила Насир, их прививают специальной вакциной с более высокой дозой инактивированного вируса. Пожилым людям, как и беременным женщинам, также противопоказан назальный спрей от гриппа, который, в отличие от традиционной прививки, содержит “живой” ослабленный вирус.
Специалисты указывают, что, хотя вакцина от гриппа не дает 100% гарантии от болезни, она всё-таки необходима. “Мы не можем предсказать, насколько эффективной будет вакцина, никто не может предсказать этого. Но суть в том, что всегда лучше быть защищенным, поскольку, даже если она не эффективна на 100%, она будет эффективна на 60%, а это лучше, чем ноль”, – сказала собеседница агентства.
По последним данным Центра по контролю и предотвращению заболеваний США (Centers for Disease Control and Prevention, CDC), прививка от гриппа “обычно снижает риск заболевания среди населения на 40-60%, если содержащиеся в ней вирусы схожи с теми, что распространяются в обществе”.
“Невозможно заранее сказать, насколько точно будет работать вакцина в этом сезоне”, – признает представитель CDC Скотт Поли (Scott Pauley). Он поясняет, что это зависит как от типа и подтипа вируса, самой вакцины, так и от возраста и других параметров состояния человека, которому сделана прививка. “По меньшей мере два фактора играют важную роль в определении вероятности того, что вакцина от гриппа защитит человека от болезни: характеристики самого пациента, такие, как его возраст и здоровье, а также схожесть или совпадение между вирусом гриппа в вакцине и реальным штаммом вируса”, – пояснил Поли.
4 октября 2019, 03:37
Врач рассказала, кто больше всех рискует подхватить грипп с осложнениямиКак заверила доктор Насир, необходимость прививки от гриппа обусловлена не только заботой о личном здоровье, но и о благополучии окружающих. “Это не только ваша ответственность сделать прививку, поскольку, говоря шире, это забота об общественном здоровье”, – подчеркнула специалист.
“Это не только ваша ответственность сделать прививку, поскольку, говоря шире, это забота об общественном здоровье”, – подчеркнула специалист.
Как рассказали РИА Новости в CDC, в сезон 2019-2020 года в США ожидают распространения вирусов гриппа группы А Н1N1 (“Брисбен”) и Н3N2 (“Канзас”) и двух разновидностей вирусов группы В – “Виктория” (Victoria) и “Ямагата” (Yamagata).
Насир подчеркнула, что поскольку штаммы вируса меняются ежегодно, а “иммунитет от прививки длится один сезон, каждый сезон гриппа необходима новая вакцинация”.
При первом подозрении на грипп пациенты должны обращаться к врачу независимо от того, делали ли им прививку. “Есть тесты, мазок из носа, которые в течение четырех – пяти минут покажут результат. Вы можете всегда прийти, и врач вас проверит, это доступно”, – сказала Насир, отвечая на вопрос, стоит ли “подождать”, если подскочила температура и есть другие признаки недомогания.
1 октября 2019, 09:16
Роспотребнадзор дал рекомендации по профилактике гриппа“Знаете, грипп может быть очень опасен…, поэтому мы рекомендуем при наличии каких-либо симптомов прийти и провериться у врача”, – отметила врач, подчеркнув, что это актуально как для детей, так и для взрослых.
Комитет по здравоохранению Санкт-Петербурга | Новости
Семь популярных вопросов о вакцинации от коронавирусной инфекции
21 января 2021
Заведующая отделом мониторинга иммунизации населения Клинической
1. Как подготовиться к вакцинации
Перед вакцинацией от новой коронавирусной инфекции никаких особых правил придерживаться не нужно. При наличии хронических заболеваний рекомендуется предварительно проконсультироваться со своим лечащим врачом.
2. Как быть переболевшим
Согласно рекомендациям Министерства здравоохранения РФ, переболевшим Ковидом проведение вакцинации возможно не ранее 6 месяцев после перенесенного заболевания.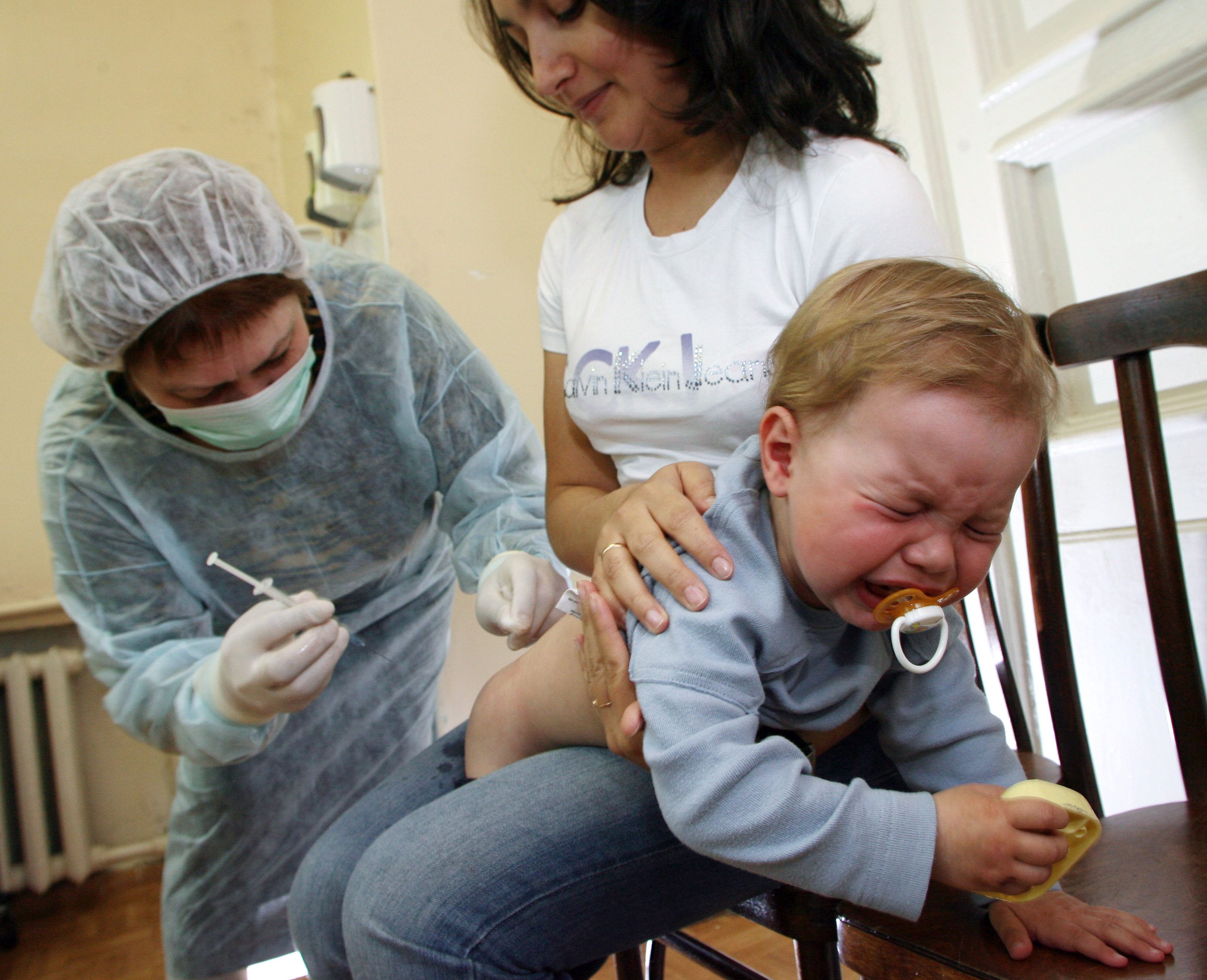
3. Побочные проявления
Нежелательные явления, характерные для применения вакцины, выявленные в рамках клинических исследований, а также исследований других вакцин на основе аналогичной технологической платформы, бывают преимущественно легкой или средней степени выраженности, могут развиваться в первые-вторые сутки после вакцинации и разрешаются в течение 3-х последующих дней. Чаще других могут развиться кратковременные общие (непродолжительный гриппоподобный синдром, характеризующийся ознобом, повышением температуры тела, артралгией, миалгией, астенией, общим недомоганием, головной болью) и местные (болезненность в месте инъекции, гиперемия, отечность) реакции). Рекомендуется назначение нестероидных противовоспалительных средств (НПВС) при повышении температуры после вакцинации. Реже отмечаются тошнота, диспепсия, снижение аппетита, иногда – увеличение регионарных лимфоузлов. У некоторых пациентов возможно развитие аллергических реакций, кратковременное повышение уровня печеночных трансаминаз, креатинина и креатинфосфокиназы в сыворотке крови.
4. От чего зависит уровень АТ
От иммунного статуса пациента, в том числе способности выработки защитных белков в организме
5. Что делать, если заболел перед второй дозой
Необходимый для защиты уровень антител у некоторых людей вырабатывается уже после первой прививки, вторая нужна для более длительного защитного эффекта.
Однако риск заразиться коронавирусом накануне вакцинации или в промежутке между введениями остается. Всё зависит от индивидуальной реакции организма как на вакцинацию, так и на инфицированность. Если организм успевает выработать защитные антитела, то заболевание должно протекать в более легкой форме.
Нужно ли вводить второй компонент вакцины, если человек все же переболел коронавирусом между введениями? Такой человек будет оцениваться как переболевший COVID-19, а значит проведение вакцинации возможно не ранее 6 месяцев. Если человек между вакцинациями заболел другим инфекционным заболеванием, например ОРВИ, то вторую прививку следует сделать не через 21 день после первой, а спустя 2 недели после выздоровления. Если это был все-таки COVID-19, то от введения второго компонента вакцины сразу после болезни нужно воздержаться.
Если это был все-таки COVID-19, то от введения второго компонента вакцины сразу после болезни нужно воздержаться.
6. А может ли быть ковид между дозами?
Специалисты Всемирной организации здравоохранения напоминают также о том, что после первой прививки до второго этапа вакцинации нужно минимизировать контакты с людьми и соблюдать все профилактические меры. Иммунитет вырабатывается постепенно, поэтому между этими этапами человек не защищен, уязвим. Он может заболеть коронавирусом
7. Можно ли после прививки не носить СИЗ
Пока что нельзя исключать, что привитый или переболевший человек является полностью безопасным для окружающих как возможный источник инфекции. В связи с этим следует придерживаться установленных правил использования средств индивидуальной защиты даже после вакцинации или перенесенного заболевания.
Врач рассказал, чем опасен пропуск второй дозы вакцины от коронавируса
МОСКВА, 21 дек — ПРАЙМ.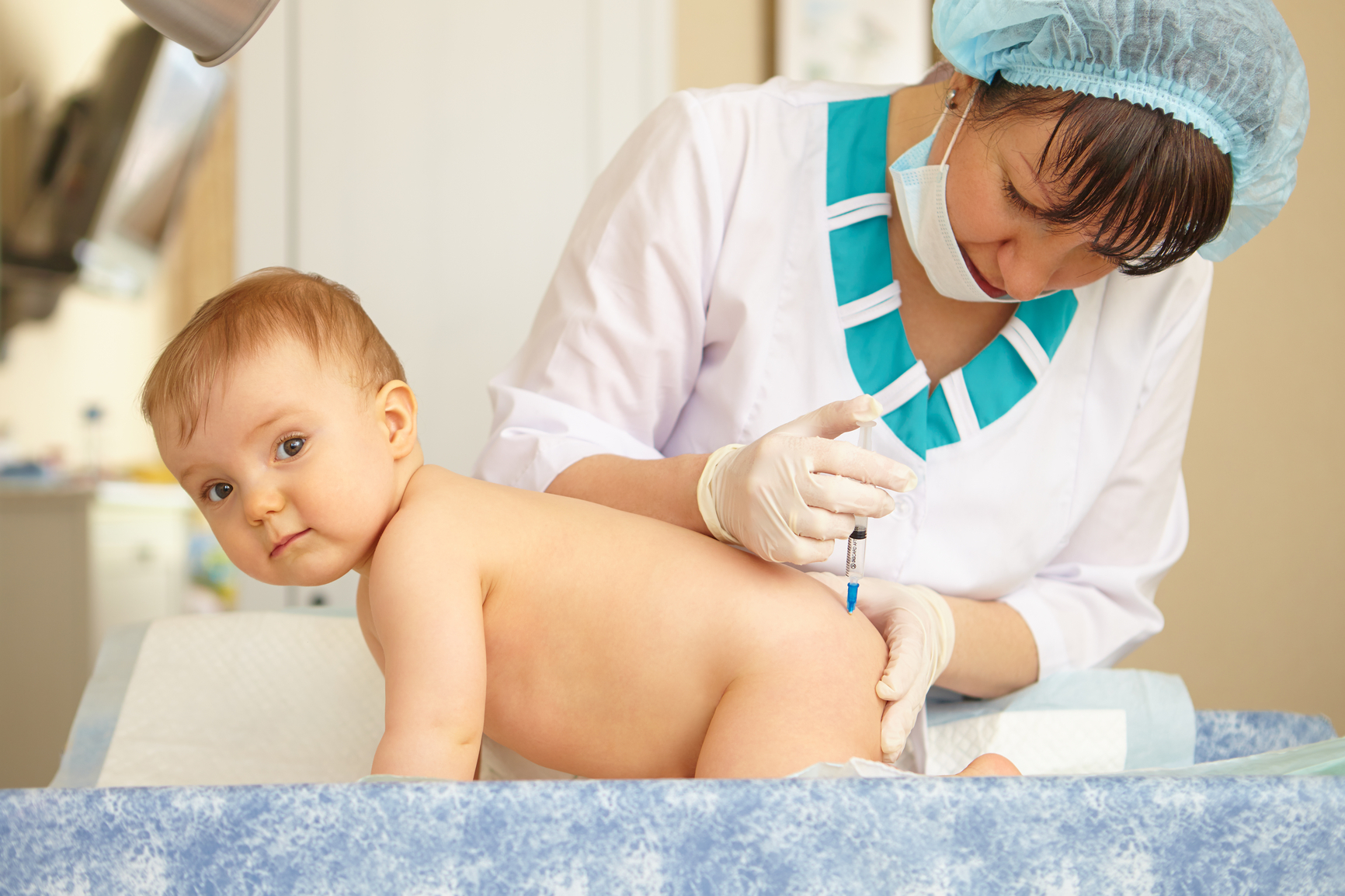 Вторая доза вакцины от коронавируса необходима, потому что после первой полноценный иммунитет еще не сформирован, но если человек пропустит назначенный срок — 21 день — и сделает прививку немного позже, ничего страшного не произойдет, рассказал радио Sputnik руководитель лаборатории вакцинопрофилактики и иммунотерапии НИИ вакцин и сывороток имени И.И. Мечникова доктор медицинских наук, профессор Михаил Костинов.
Вторая доза вакцины от коронавируса необходима, потому что после первой полноценный иммунитет еще не сформирован, но если человек пропустит назначенный срок — 21 день — и сделает прививку немного позже, ничего страшного не произойдет, рассказал радио Sputnik руководитель лаборатории вакцинопрофилактики и иммунотерапии НИИ вакцин и сывороток имени И.И. Мечникова доктор медицинских наук, профессор Михаил Костинов.
В Москве начнут прививать от коронавируса работников еще ряда отраслей
“Раньше трех недель делать вторую прививку не рекомендуется, потому что есть определенные моменты в формировании иммунитета. Нужна поэтапность. Если сделать прививку через четыре недели, еще лучше будет иммунитет”, — сказал он.
При этом для создания быстрого иммунитета интервал сократили до трех недель, чтобы полноценный иммунитет был сформирован быстрее. Второй этап вакцинации можно сделать и через месяц, и через полтора, и иммунитет может быть еще выше, поскольку чем больше интервал, тем лучше может проходить синтез антител.
“Просто когда будут делать статистический анализ по определению иммунитета, должны будут иметь это в виду для протокола”, – пояснил Костинов.
Он рассказал, как быть, если человек заболел к моменту второй прививки.
“Если человек заболел коронавирусной инфекцией, ничего не надо делать, это будет считаться второй вакцинацией. Если присоединяется коронавирусная инфекция, она будет в легкой форме, потому что человек уже не стерильный, имеет какую-то форму защиты”, — пояснил он.
Если человек заболел ОРЗ, то можно вакцинироваться через две-четыре недели после перенесенной респираторной инфекции. Те, кто легко болел, могут сделать это через неделю-две, те, кто тяжело ‒ с повышением температуры, вынуждены принимать антибиотики, — делают через три-четыре недели.
Если человек вообще пропустит вторую прививку, то он не будет полностью защищен, предупредил доктор медицинских наук.
“У такого человека будет 50-60% защиты, иммунитет не сможет защитить, если попадет коронавирус. То есть сохраняется больший риск инфицирования, чем у привитого человека”, – подчеркнул Костинов.
То есть сохраняется больший риск инфицирования, чем у привитого человека”, – подчеркнул Костинов.
Читайте также:
Глава Центра Чумакова назвал сроки регистрации новой вакцины от COVID
пять мифов, в которые стыдно (и потом больно) верить
https://www.znak.com/2019-10-24/privivka_protiv_grippa_pyat_mifov_v_kotorye_stydno_verit2019.10.24
В октябре еще не поздно поставить прививку против гриппа. Эпидемический сезон еще не настал, а отсутствие настоящих холодов способствует тому, чтобы организм без проблем воспринял иммунизацию. Но защитить себя и близких многим мешают мифы, с которыми не устают бороться врачи. Разберем главные из них.
Karl-Josef Hildenbrand / dpa / Global Look Press1. Зима близко, так что прививаться уже поздно
Это не так. Оптимальное время для того, чтобы привиться против гриппа, конечно, уже позади. Надо было успевать в бабье лето, а то и еще раньше, учитывая, что прививочная кампания стартует вообще августе (когда начинают прививать малолетних детей и беременных женщин). С другой стороны, «взрослая» вакцина во врачебные кабинеты обычно поступает позже, чем детская. По многолетней практике, прививку лучше делать в сентябре — октябре.
С другой стороны, «взрослая» вакцина во врачебные кабинеты обычно поступает позже, чем детская. По многолетней практике, прививку лучше делать в сентябре — октябре.
Но успеть до начала эпидемиологического сезона еще можно, помня, что на выработку иммунитета организму обычно требуется около двух недель. Профилактическая кампания завершается в середине декабря — примерно за месяц до того, как ОРВИ и грипп получают массовое распространение. Также неплохо было бы успеть до наступления настоящих холодов, когда повышается риск простуды. Одно из обязательных условий успешной иммунизации против гриппа — организм должен быть здоровым, по крайней мере, в течение двух недель до прививки.
2. От прививки можно заболеть
Нет, заболеть после прививки невозможно. Во всех без исключения вакцинах против гриппа используется не сам вирус, а лишь его отдельные фрагменты. Такие вакцины называют инактивированными, и они подходят даже людям с ослабленным иммунитетом, включая малолетних детей (с 6 месяцев) и пожилых (старше 60 лет).
Грипп и ОРВИ: как правильно переболеть, а лучше не заразиться совсем?
Другое дело, что вакцина может вызвать то, что врачи называют прививочной реакцией. Это небольшое и кратковременное повышение температуры, легкое недомогание, болезненность, припухлость или покраснение в месте укола. Это нормально. И даже хорошо, считает главный внештатный эпидемиолог горздрава Екатеринбурга Александр Харитонов, — иначе было бы ясно, что пациентам вводят какую-то «пустышку». При этом, по его словам, за последние 10 лет в столице Урала не было зарегистрировано ни одного более серьезного случая — современные вакцины, как импортные, так и отечественные, это практически исключают.
Правда, стоит помнить об индивидуальных противопоказаниях. Главное ограничение — это аллергическая реакция на куриный белок (он служит основой) и другие компоненты вакцины. Те, у кого эти серьезные причины отказаться от иммунизации действительно есть, как правило, о них прекрасно знают. Противопоказания могут быть и временными, когда, например, человек переживает острую фазу хронического заболевания или какой-то инфекции. После такой прививки действительно можно «заболеть», причем сразу, уже на следующий день. Но самое плохое, что основная болезнь просто не даст организму выработать иммунитет к гриппу.
После такой прививки действительно можно «заболеть», причем сразу, уже на следующий день. Но самое плохое, что основная болезнь просто не даст организму выработать иммунитет к гриппу.
Так что, для кого это актуально — удачный момент для вакцинации надо выбирать с лечащим или наблюдающим врачом. Кстати, всем остальным перед прививкой тоже не мешает показаться терапевту: пусть вас осмотрит и убедится, что все в порядке.
Lukas Schulze / dpa / Global Look Press3. Отечественные вакцины всегда проигрывают импортным
Представление, что импортное всегда лучше отечественного, укоренено в нас настолько, что порой даже сами врачи, пусть и полушепотом, советуют не применять российскую вакцину. Но на самом деле, если у вас есть выбор, надо обращать внимание на сам препарат, а не на его происхождение. Простой пример: в прошлом году вышла новая отечественная вакцина, которая содержала четыре штамма вируса, о распространении которых предупредила Всемирная организация здравоохранения. В то время как все импортные препараты, использовавшиеся в России, содержали только три штамма.
В то время как все импортные препараты, использовавшиеся в России, содержали только три штамма.
Кроме того, две из трех известных отечественных вакцин были выпущены с более умеренной дозировкой (содержали не по 15 мкг каждого антигена, а по 5-11 мкг), тем самым сделав еще менее значительным риск упомянутых прививочных реакций без ущерба для иммунологической эффективности самих вакцин. (Дополнение от 18:37 24 октября. Следует уточнить, что рекомендация ВОЗ — использовать вакцины с 15 мкг антигена. Вакцины с меньшим содержанием могут быть менее эффективны, считают в ВОЗ. Но наши производители парируют тем, что снижение дозировок компенсируется добавлением в состав вакцин специальных веществ — адъювантов, которые усиливают иммунный ответ. А то, что эффективность от этого не страдает, доказано клиническими испытаниями, утверждают они. Сейчас этот вопрос — предмет довольно напряженной дискуссии в отечественной фармакологии).
В остальном разницы между импортными и отечественными вакцинами нет.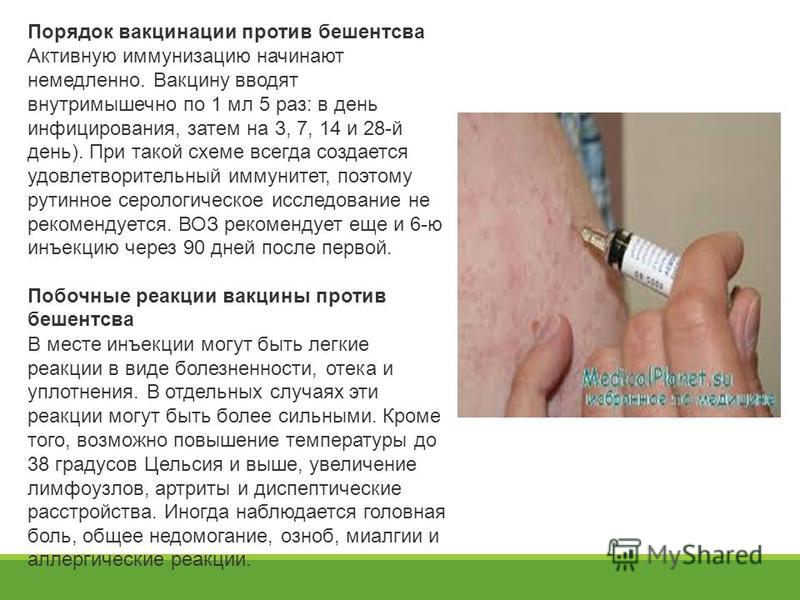 Все они гарантированно содержат актуальные штаммы вируса типов А и В — в соответствии с эпидемической ситуацией в мире и составленными на ее оценке рекомендациями ВОЗ. Изготовление вакцин, что у нас, что за рубежом, проходит по строгим стандартам, которые включают необходимые клинические исследования как до регистрации препарата, так и после нее.
Все они гарантированно содержат актуальные штаммы вируса типов А и В — в соответствии с эпидемической ситуацией в мире и составленными на ее оценке рекомендациями ВОЗ. Изготовление вакцин, что у нас, что за рубежом, проходит по строгим стандартам, которые включают необходимые клинические исследования как до регистрации препарата, так и после нее.
4. Могут вколоть прошлогоднюю неактуальную вакцину
Вообще, правила запрещают лечебно-профилактическим учреждениям даже хранить вакцины, которые остались невостребованными по окончании сезона иммунопрофилактики. Они специальным порядком сдаются и утилизируются. За этим строго следят. В современной России, конечно, возможно все, но вряд ли случаи нарушения удалось бы утаить. И вряд ли кто-то в медицинских кругах возьмет на себя смелость пойти на подобное. Во всяком случае наш поиск в новостном архиве закончился ничем.
Так или иначе, каждый посетитель кабинета иммунопрофилактики вправе попросить показать ампулу, где должна быть проставлена дата производства препарата. Можно также попросить предъявить сопроводительные документы, включая сертификат безопасности.
Можно также попросить предъявить сопроводительные документы, включая сертификат безопасности.
Телемедицина: как она работает, можно ли ей доверять и дорого ли это стоит?
Самые недоверчивые вполне могут приобрести свежую вакцину в аптеке и прийти с ней в процедурный кабинет. Для этого вам понадобится термоконтейнер или, на худой конец, обычный бытовой термос с широким горлышком. Вакцина требует постоянного особого температурного режима, иначе испортится и станет бесполезной. Кроме того, прививка должна быть поставлена не позже, чем через два часа. Так что во избежание лишних проволочек хорошо бы договориться с медкабинетом заранее. Кстати, не забудьте взять в аптеке чек, подтверждающий, что вакцину вы купили где надо.
Hyttalo Souza / Global Look Press5. Прививка бесполезна
А это, пожалуй, главный миф, который надо разбирать по пунктам, потому что у противников профилактической вакцинации самые разные аргументы. Например, подвергается сомнению ежегодная вакцинация: мол, иммунитет остался после прививки в прошлом году. Это не так: иммунитета хватает в лучшем случае только на 12 месяцев. О том же стоит помнить тем, кто переболел гриппом прошлой зимой и убежден, что в новый эпидсезон болезнь его не возьмет. Даже если бы иммунитет сохранялся так надолго, не надо забывать, что вирусы мутируют и приходят к нам обновленными. Не защищен от гриппа и тот, кто до начала сезона успел переболеть ОРВИ.
Это не так: иммунитета хватает в лучшем случае только на 12 месяцев. О том же стоит помнить тем, кто переболел гриппом прошлой зимой и убежден, что в новый эпидсезон болезнь его не возьмет. Даже если бы иммунитет сохранялся так надолго, не надо забывать, что вирусы мутируют и приходят к нам обновленными. Не защищен от гриппа и тот, кто до начала сезона успел переболеть ОРВИ.
Еще больше скептиков среди тех, кто делал прививку, но все же переболел. Здесь важно разобраться, почему и чем именно. Грипп — самый зловредный, но не единственный из большого числа респираторных вирусов, которые могут накинуться на нас зимой.
Вот почему при первых же симптомах надо вызывать врача, а не пытаться лечиться самостоятельно, не вполне понимая, что именно надо лечить.Есть и другая причина, по которой прививка могла не сработать, и мы о ней уже говорили: вакцинация была проведена на фоне простуды или инфекционной болезни, которые отвлекли ресурсы организма и не дали ему должным образом подготовиться к вирусной атаке.
В любом случае, организм будет лучше готов к сезонным болезням и гораздо лучше их перенесет, избежав осложнений, которые могут быть летально опасны, например, для людей старшего возраста. Вот пара неплохих аргументов за то, что прививки на самом деле работают: в Екатеринбурге по итогам сезона 2018–2019 годов только 6% заболевших с подтвержденным диагнозом гриппа были с прививкой в текущем сезоне, а у 94% заболевших прививки против гриппа не было. При этом среди тех, кто умер в результате гриппа или принесенных им осложнений, за все годы вакцинации в этом городе не было ни одного привитого.
При подготовке к публикации были использованы материалы «Городского центра медицинской профилактики» (Екатеринбург), на сайте которого можно найти адреса кабинетов профилактической вакцинации. Аналогичные центры есть в каждом крупном городе.
Адреса пунктов, где можно сделать прививку в Москве, можно узнать на Официальном сайте мэра Москвы.
Хочешь, чтобы в стране были независимые СМИ? Поддержи Znak. com
com
© Информационное агентство “Znak”
Шеф-редактор Плюснина М.А., [email protected]
Учредитель: Панова О.Р.
Свидетельство о регистрации СМИ № ФС77-53553 от 04 апреля 2013 года.
Выдано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор)
Адрес редакции: 620026, г. Екатеринбург, ул. Мамина-Сибиряка, 126
Тел.: +7 (343) 385-84-82, e-mail: [email protected]
Мнение редакции может не совпадать с мнением отдельных авторов.При использовании материалов сайта ссылка обязательна.
Для лиц старше 18 лет.
Вакцинация против пневмококковой инфекции
Восемь из десяти заболевших пневмонией и каждый третий, перенесший менингит, — жертвы этой инфекции. Streptococcus pneumonia – так на латыни звучит название виновника тяжелейших болезней, уже закончившихся трагически для полутора миллионов жителей Земли.
Быстро распространяясь с кровотоком по организму, пневмококковая инфекция поражает не только легочную ткань, но и другие жизненно важные органы:
- Мозг – с дальнейшим развитием гнойного менингита.

- ЛОР-органы – с развитием отитов, синуситов, фарингитов, ангин.
- Кишечник, где под ее влиянием возникает перитонит.
- Сердце – с поражением эндокарда.
- Кроветворную систему – с возникновением сепсиса
Как происходит заражение
Пневмококком можно заразиться от уже болеющих людей и от бактерионосителей, которые сами здоровы, но выделяют инфекцию с дыханием или при чихании. У них инфекция гнездится в носоглотке, однако барьерные органы не дают ей опуститься вниз, к легким. Препятствуют ее размножению и распространению также носовая слизь, слюна, реснитчатые клетки органов дыхания и вырабатываемый ими секрет, который способствует очищению слизистых от патогенных организмов.
Эту систему иногда нарушает влияние внешних и внутренних факторов:
- Переохлаждение
- Переутомление
- Психические стрессы
- Недостаток витаминов
Все вместе или по отдельности они ослабляют иммунитет и очередная атака пневмококковой инфекции заканчивается болезнью.
Кому особенно необходима прививка
Воспаление легких, вызванное Streptococcus pneumonia, знает, куда нужно целиться наверняка: его добычей чаще всего становятся дети-дошкольники и пожилые люди, перешагнувшие шестидесятилетний рубеж.
Обязательно прививают детей с такими заболеваниями:
- Хроническими патологиями сердца и почек
- Серповидно-клеточной анемией
- Иммунодефицитными состояниями
Взрослым (пожилым) людям очень рекомендуется пройти вакцинацию при любых хронических заболеваниях, способных угнетать иммунитет:
- Сахарном диабете
- Заболеваниях крови
- Болезнях печени
- ВИЧ-инфицированным
В России каждый год до 70 тысяч детей заболевают пневмококковой пневмонией.
Еще примерно 2,5 миллиона попадают к врачу с симптомами отита – крайне неприятного инфекционного заболевания, которое чревато опасными осложнениями вплоть до развития полной глухоты. Даже для такой большой страны, как Россия, это очень серьезные цифры.
Даже для такой большой страны, как Россия, это очень серьезные цифры.
Самый лучший и простой способ уберечь ребенка или пожилого члена семьи – сделать прививку от пневмококковой инфекции, которая доступна в любой поликлинике.
А также она необходима тем, кто перенес операцию по удалению селезенки – важного кроветворного органа, который выполняет и защитную функцию в организме.
Прививку от пневмококковой инфекции обязательно делают детям, воспитывающимся в детский домах, и старикам, которые живут в домах престарелых. Это связано с кучностью проживания и высокой вероятностью возникновения вспышек крупозной пневмонии, если вдруг заболевает кто-то один.
Преимущества вакцинации
- Исследования показывают, что при условии проведения массовых прививочных кампаний частота заболевания крупозной пневмонией, гнойным менингитом и другими вариантами течения пневмококковой инфекции уменьшается в шесть раз.

- Реже болеют привитые дети и взрослые и другими формами респираторных заболеваний – гриппом, ОРВИ, бронхитами. Значительно снижается число отитов, синуситов и ангин.
- Даже если пневмококковое заражение все-таки наступает, болезнь протекает куда легче и никогда не заканчивается летально, а время лечения существенно укорачивается. Кроме того, в терапевтических схемах не приходится использовать сильные и дорогие препараты.
- Доза вакцины стоит очень дорого и покупать ее самим разорительно для семейного бюджета. Государство берет на себя все затраты и дает возможность привиться бесплатно – так зачем ее упускать и подвергать себя риску тяжело заболеть?
Когда делать прививку
Первая пневмококковая прививка рекомендуется еще в грудном возрасте – ее назначают, когда малышу исполняется два — три месяца, после чего он с интервалом в 1,5 месяца получает еще два укола. Затем очень желательна ревакцинация в полуторагодовалом возрасте.
Так же рекомендуется прививание пожилых людей по достижении ими 60-летнего возраста. Вакцинация взрослым проводится однократно.
Вакцинация взрослым проводится однократно.
А как же люди более молодого возраста? У них тоже есть риск заболеть пневмонией – особенно если они работают в больницах, учебных заведениях, на торговых предприятиях и на транспорте. Прививка от пневмококковой инфекции станет надежной защитой от тяжелой и опасной болезни, поэтому если ваша профессия связана с людьми, лучше найти время для вакцинации.
Как подготовиться к вакцинации
Если взрослому или ребенку предстоит вакцинация от пневмококка , то нужно выполнить ряд важных условий, которые помогут избежать осложнений в будущем.
- На момент прививки здоровый ребенок или взрослый не должен иметь никаких признаков простуды – кашля, насморка или температуры. Чтобы знать это наверняка, лучше сдать основные клинические анализы крови и мочи.
- Хронические заболевания нужно перед вакцинацией пролечить, чтобы добиться стойкой ремиссии.
Прививка от пневмококковой инфекции детям должна проводиться только в день здорового ребенка – контакты с заболевшими детьми, ожидающими своей очереди в поликлиничных коридорах, могут привести к заражению другими инфекциями, которые через несколько дней обязательно дадут о себе знать и будут выглядеть как осложнения после полученной прививки.
Противопоказания
Пневмококковую прививку можно делать без опасений за собственное здоровье. Применяемые для этого вакцины высококачественны и имеют только стандартные противопоказания:
- Непереносимость компонентов прививочного материала.
- Ранее отмечавшаяся аллергия на такую же прививку, если по времени уже пора делать ревакцинацию.
- Первые два триместра беременности, если нет отдельных рекомендаций врача.
- Респираторные заболевания на момент вакцинации.
- Обострение хронических патологий.
- Лихорадочные состояния любого происхождения.
Возможные побочные эффекты
После прививки от пневмококковой инфекции у большинства детей и взрослых каких-либо выраженных побочных явлений обычно не бывает, однако врачи предупреждают о возможных недомоганиях, которые могут проявиться в первые 12-24 часа после вакцинации:
- Кратковременный подъем температуры.
- Реакции в месте инъекции – покраснение, болезненность, слабый зуд.

- Общая картина недомогания – слабость, сонливость или, наоборот, бессонница
Все эти симптомы проходят максимум за сутки. Если они появляются спустя два-три дня после выполнения прививки от пневмококка , то можно сказать с уверенностью: вакцина тут точно не виновата. Очевидно, в день прививки ребенок или взрослый уже был слегка простужен, а небольшая доза препарата лишь ускорила болезнь – ту же ОРВИ или грипп.
Вот почему медики особенно настаивают на обследовании перед любыми прививками: во-первых, чтобы не спровоцировать начало другого инфекционного заболевания, а во-вторых – чтобы не дискредитировать саму идею вакцинации.
После прививки
Как вести себя после прививки? Вот несколько рекомендаций:
- В первые сутки больше отдыхать.
- Если температура поднялась выше 38, принять жаропонижающее.
- Место укола ничем не обрабатывать.
- Мыть малыша или мыться взрослому вполне можно: вода никак не влияет на кожу вокруг прививки
Обязательно обратиться к врачу придется, если температура держится или тем более нарастает дольше суток, а на месте инъекции появился отёк больше пяти сантиметров, уплотнение и выделения.
По материалам сайта pro-privivku.ru
Прививку можно сделать во всех подразделениях Токсовской МБ.
Вакцинацию против пневмококковой инфекции в 2018 году
Чтобы победить COVID, нам может понадобиться хороший выстрел в нос
Разработка высокоэффективных вакцин против COVID менее чем за год – это выдающийся триумф науки. Но появилось несколько вариантов коронавируса, которые могут хотя бы частично уклоняться от иммунного ответа, вызванного вакцинами. Эти варианты должны служить предупреждением против самоуспокоенности и побудить нас изучить другой тип вакцинации, вводимый в виде спрея в нос. Интраназальные вакцины могут обеспечить дополнительную степень защиты и помочь уменьшить распространение вируса.
Вакцины, разрешенные в настоящее время, вводятся в мышцу плеча. С помощью различных механизмов они имитируют коронавирусную инфекцию. Чтобы противостоять этой предполагаемой атаке, иммунная система мобилизует антитела и Т-клетки. В результате в случае реальной коронавирусной инфекции иммунная система подготовлена с сильной защитой.
Этот подход может быть чрезвычайно эффективным в снижении риска заболеваний. Согласно исследованию, проведенному крупнейшим поставщиком медицинских услуг в стране, среди почти 600000 человек в Израиле, которые были полностью иммунизированы инъекционной вакциной против коронавируса, наблюдается снижение симптоматических случаев COVID на 94%.Однако вызывающие беспокойство новые варианты коронавируса могут существенно подорвать эту впечатляющую эффективность.
Например, согласно данным клинических испытаний, мутации в одном варианте, названном B.1.351, сделали по крайней мере три из существующих вакцин менее эффективными. Отдельный вариант, названный B.1.1.7, был связан с более чем на 40 процентов большей передаваемостью, почти на 30 процентов более высокой смертностью и более длительным периодом заразности. Эти характеристики могут объяснить пики случаев COVID, госпитализаций и смертей, которые произошли в США.К., Израиль, Ирландия и Португалия.
Хотя инъекционные вакцины действительно сокращают симптоматические случаи COVID и предотвращают многие тяжелые заболевания, они все же могут способствовать развитию бессимптомной инфекции. Человек может чувствовать себя хорошо, но на самом деле является укрытием для вируса и может передать его другим. Причина в том, что коронавирус может временно поселиться в слизистой оболочке – влажных, выделяющих слизь поверхностях носа и горла, которые служат нашей первой линией защиты от вдыхаемых вирусов.Исследования на лабораторных животных показывают, что коронавирусная инфекция может оставаться в носу даже после того, как она была побеждена в легких. Это означает, что после вакцинации можно будет распространить коронавирус.
Введите интраназальную вакцину, при которой игла и шприц заменяются баллончиком со спреем, который больше похож на противозастойное средство для носа. Интраназальные вакцины предназначены для усиления иммунной защиты слизистой оболочки, вызывая выработку антитела, известного как иммуноглобулин А, которое может блокировать инфекцию.Этот подавляющий ответ, называемый стерилизующим иммунитетом, снижает вероятность передачи вируса людям.
Мы уже видели этот фильм. Была введена первая успешная вакцина против полиомиелита, разработанная Джонасом Солком и лицензированная для использования в 1955 году. Как и современные вакцины против коронавируса, она существенно снижает риск заболевания, но не всегда предотвращает заражение.
Полиовирус передается через пищу или воду, загрязненные человеческими экскрементами. Вирус попадает в организм через слизистую оболочку кишечника, затем поражает нервную систему, где может вызвать паралич.В 1960 году Альберт Сабин представил новую вакцину против полиомиелита, которая содержала ослабленную форму полиовируса, а не полностью инактивированный вирус в вакцине Солка. Но самым разительным отличием было то, что вакцину Сабина проглатывали в форме кубика сахара или жидкости. Таким образом, он может напрямую контактировать со слизистой оболочкой кишечника. Это сделало ее более эффективной, чем вакцина Солка, в блокировании инфекции полиовируса.
Итак, существует прецедент разработки вакцины, которая укрепляет нашу иммунную защиту на передовой.Это верно как для респираторных вирусов, так и для вирусов, поражающих кишечник. У нас есть вакцины от гриппа, например, потому что до вспышки атипичной пневмонии в 2003 году, также вызванной новым коронавирусом, респираторным вирусом, которого больше всего опасались из-за его способности спровоцировать пандемию, был грипп. Пандемия гриппа 1918 года унесла жизни 50 миллионов человек во всем мире. Сегодня, хотя инъекционные вакцины против гриппа более привычны, существуют интраназальные версии, которые имеют долгую историю. Впервые использованные в 1960-х годах в бывшем Советском Союзе, интраназальные вакцины против гриппа доказали свою эффективность.В настоящее время они производятся в США и Индии.
Тем не менее, среди сотен вакцин-кандидатов от коронавируса, которые находятся на разных стадиях разработки по всему миру, только небольшая часть является интраназальной. Пока они не получили масштабной государственной поддержки. Но первые исследования и разработки, сосредоточенные на пути через слизистую оболочку, кажутся многообещающими.
В исследовании с использованием лабораторных животных экспериментальная интраназальная вакцина, созданная учеными из Медицинской школы Вашингтонского университета, вызвала мощный иммунный ответ как в слизистой оболочке, так и в остальной части тела, почти полностью предотвратив инфекцию.Другое исследование на животных дополнительно продемонстрировало важную роль слизистой оболочки в предотвращении инфекции. Исследователи разработали интраназальный спрей, затрудняющий прикрепление коронавируса к клеткам человека. При ежедневном использовании он смог полностью заблокировать передачу вируса. По крайней мере четыре интраназальные вакцины прошли первую фазу клинических испытаний на людях в Китае, Индии, Великобритании и США
.Интраназальные вакцины также имеют некоторые практические преимущества. В отличие от инъекции спрей для носа безболезнен.Отсутствие иглы могло бы развеять опасения тех, кто сейчас сомневается в вакцинации. Интраназальную вакцину также можно вводить самостоятельно дома с минимальными инструкциями. А некоторые из тестируемых в настоящее время интраназальных вакцин не требуют охлаждения, что упрощает их транспортировку и хранение, особенно в странах с низким уровнем ресурсов.
Все эти факторы станут еще более важными, если потребуются периодические ревакцинации для защиты от новых вариантов коронавируса.Просто отправить кому-нибудь назальный спрей по почте гораздо удобнее, чем назначить ему инъекцию лично.
Мы возьмем под контроль пандемию COVID, когда успешно сократим распространение коронавируса до чрезвычайно низкого уровня. Но наличие вакцинированных бессимптомных носителей может сделать это очень трудным. По этой причине кажется необходимым, чтобы новые инвестиции в исследования и разработки вакцин включали существенное финансирование интраназальных вакцин. С их потенциалом блокировать коронавирусную инфекцию – и с гораздо меньшим количеством проблем с распределением и введением – интраназальные вакцины кажутся разумной ставкой.Пора сделать их приоритетом и ускорить их развитие.
Назальные вакцины против коронавируса могут работать лучше, чем вводимые, говорят исследователи
Из более чем 150 вакцин против коронавируса, разрабатываемых по всему миру, львиная доля будет полагаться на укол иглы, чтобы проникнуть в организм.
Большинство вакцин на протяжении истории вводили в плечо, часто с большим успехом. Но некоторые эксперты считают, что для защиты людей от патогенов, вторгающихся в дыхательные пути, таких как коронавирус, внутримышечная инъекция не обязательно является лучшей стратегией.
«Когда мы разбираем и представляем патогены таким образом, что иммунная система не видит их естественным образом, это не так идеально», – сказал Эвери Август, иммунолог из Корнельского университета. «Вы рискуете не вызвать правильный иммунный ответ».
Многие микробы, в том числе коронавирус, проникают в организм через слизистую оболочку – влажные, мягкие ткани, выстилающие нос, рот, легкие и пищеварительный тракт, – вызывая уникальный иммунный ответ от клеток и молекул. Внутримышечные вакцины обычно плохо вызывают этот ответ слизистой оболочки и вместо этого должны полагаться на иммунные клетки, мобилизованные из других частей тела, стекающиеся к месту инфекции.
Учитывая силу и быстрое распространение коронавируса, некоторые говорят, что имеет смысл разработать вакцины для дыхательных путей, а также более стандартные уколы. «Зная, насколько сильными могут быть реакции слизистой оболочки против вирусного патогена, было бы идеально подумать о вакцинах для слизистых оболочек», – сказала Акико Ивасаки, иммунолог из Йельского университета.
Несколько исследовательских групп, включая группы в США, Канаде и Нидерландах, работают над назальными вакцинами от коронавируса. И несколько компаний, в том числе американская биотехнологическая компания Vaxart, начинают готовить оральные составы, которые доставляют свое содержимое на другую, богатую слизью поверхность: губчатую оболочку кишечника.
Надежда состоит в том, что вакцины для слизистых оболочек сделают все, что могут их внутримышечные конкуренты, и даже больше, создав многостороннюю атаку на коронавирус с того момента, как он попытается преодолеть барьеры организма, – сказала Дипта Бхаттачарья, иммунолог из Университета Аризоны.
В идеальных условиях оба типа вакцин вызывают ответ в крови. В-клетки, например, будут производить антитела – в том числе особенно мощный борцов с болезнями под названием IgG – чтобы бродить по телу в поисках захватчиков, которых нужно уничтожить.Другие клетки, называемые Т-клетками, либо помогают В-клеткам вырабатывать антитела, либо ищут и уничтожают инфицированные клетки.
Но вакцины, распыленные через нос или рот, также задействуют другой набор иммунных клеток, которые висят вокруг тканей слизистой оболочки. В-клетки, которые находятся здесь, могут вырабатывать другой тип антител, называемый IgA, который играет большую роль в устранении патогенов кишечника и дыхательных путей. А Т-клетки в этом районе могут запоминать особенности конкретных патогенов, а затем проводить остаток своей жизни, патрулируя места, с которыми они впервые столкнулись.
Эти иммунные реакции слизистой оболочки, по-видимому, лежат в основе успеха пероральной вакцины против полиомиелита, которая содержит ослабленную форму вируса полиомиелита и помогла большей части мира искоренить полиомиелит. Когда вакцина дебютировала в 1960-х годах, она во многих отношениях считалась огромным улучшением по сравнению с введенной вакциной, поскольку она нацелена на иммунный ответ организма в кишечнике, где процветает вирус. Многие люди, которые принимали пероральную вакцину, казалось, подавляли инфекции еще до того, как почувствовали симптомы или передали микроб другим.
«Это была потрясающая вакцина, остановившая передачу полиомиелита», – сказала д-р Анна Дурбин, эксперт по вакцинам из Университета Джона Хопкинса. «Это помогло вызвать коллективный иммунитет», – сказала она, имея в виду порог населения, которое должно быть невосприимчивым к патогену, чтобы предотвратить его распространение.
Вакцины, вводимые через мышцы, отлично подходят для побуждения организма к выбросу антител в кровоток, таких как IgG. Если обнаруживается патоген, орды этих дежурных молекул бросаются ему навстречу.
Для многих респираторных инфекций этого достаточно.
«Большинство респираторных вакцин, таких как вакцина против кори, вводятся внутримышечно, и это работает», – сказал д-р Ивасаки. «Если достаточное количество антител достигает правой поверхности слизистой оболочки, не имеет значения, как они были индуцированы».
Что нужно знать о приостановке вакцинации Johnson & Johnson в США
- 13 апреля 2021 г. агентства здравоохранения США призвали к немедленной приостановке использования однократной вакцины Johnson & Johnson против Covid-19 после того, как у шести реципиентов в США в течение одной-трех недель после вакцинации развилось редкое заболевание, связанное с образованием тромбов.
- Все 50 штатов, Вашингтон, округ Колумбия и Пуэрто-Рико временно приостановили или рекомендовали поставщикам приостановить использование вакцины. Военные США, федеральные сайты вакцинации, и множество частных компаний, включая CVS, Walgreens, Rite Aid, Walmart и Publix, также приостановили инъекции.
- В настоящее время проводится расследование менее чем одной из миллиона прививок Johnson & Johnson. Если действительно существует риск образования тромбов от вакцины – который еще предстоит определить – этот риск чрезвычайно низок.Риск заражения Covid-19 в США намного выше.
- Пауза может осложнить национальные усилия по вакцинации в то время, когда многие штаты сталкиваются с ростом числа новых случаев и пытаются решить проблему нерешительности в отношении вакцинации.
- Johnson & Johnson также решила отложить развертывание своей вакцины в Европе из-за опасений по поводу редких тромбов, что нанесло еще один удар по прививкам в Европе. Южная Африка, опустошенная появившимся там более заразным вариантом вируса, также приостановила использование вакцины.Австралия объявила, что не будет покупать никаких доз.
Тем не менее, полагаться только на эту стратегию может быть рискованно – это все равно, что укреплять безопасность банка на каждом входе, кроме того, который, скорее всего, ударит вор. Стражи, бродящие по всему зданию, могут усмирить нарушителя после срабатывания сигнализации. Но к этому моменту, вероятно, уже был нанесен некоторый ущерб.
«Это в основном вопрос времени, – сказал д-р Бхаттачарья. «Если у вас есть циркулирующие клетки и молекулы, они рано или поздно обнаружат инфекцию.Но вы бы предпочли получить более немедленный ответ ».
Без сильной реакции слизистой оболочки инъекционные вакцины могут с меньшей вероятностью вызвать так называемый стерилизующий иммунитет, явление, при котором патоген удаляется из организма, прежде чем он сможет заразить клетки, сказал доктор Дурбин. Вакцинированные люди могут быть защищены от тяжелого заболевания, но все же могут быть инфицированы, испытывать легкие симптомы и иногда передавать небольшое количество микроба другим.
Надежно пробудить иммунитет слизистых оболочек непросто, а вакцины, специально нацеленные на них, имеют свои недостатки.Хотя FluMist, вакцина в виде назального спрея, содержащая ослабленные вирусы гриппа, оказалась более эффективной, чем прививки от гриппа у маленьких детей, у взрослых ее эффективность менее заметна. Оральная вакцина против полиомиелита была связана с очень небольшим числом случаев полиомиелита после мутации ослабленного вируса в продукте.
Создание вакцины для слизистой оболочки с менее опасными ингредиентами, такими как инактивированные вирусы или генетический материал, может обойти эту проблему. Но эти более безобидные составы могут быть слишком слабыми, чтобы стимулировать длительный иммунный ответ.
«Вы хотите, чтобы вакцина была достаточно сильной, чтобы проникнуть внутрь и делать то, что ей нужно, но она не может вызывать многих симптомов», – сказал доктор Дурбин. «Это действительно сложный баланс».
Большая часть иммунитета слизистых оболочек также остается загадкой для исследователей. «Многое из того, что мы знаем об остальной части иммунной системы, теряется, когда мы говорим о участке слизистой оболочки», – сказала доктор Фрэнсис Ын-Хён Ли, врач и иммунолог из Центра вакцин Эмори. Также существует меньше проверенных технологий для разработки назальных и оральных вакцин по сравнению с инъекциями.
Все эти факторы могут привести к сокращению сроков разработки вакцины, поскольку исследователи работают над обеспечением как безопасности, так и эффективности, сказал д-р Август. Это означает, что рецепты для слизистых оболочек могут не входить в первое поколение вакцин против коронавируса. Но, возможно, это еще одна причина инвестировать в них раньше, сказал он.
[ Ставьте лайк на странице Science Times на Facebook. | Подпишитесь на информационный бюллетень Science Times. ]
Часто задаваемые вопросы о распространении вакцины против COVID-19 – Коронавирус
Когда я смогу вернуться на работу, если у меня положительный результат теста на COVID-19?
Все сотрудники UT Health San Antonio, у которых был положительный тест на COVID-19, должны будут пройти медицинский осмотр у поставщика медицинских услуг Wellness 360 или их основного поставщика медицинских услуг, прежде чем вернуться на работу. Требуется письменная документация визита.
Сотрудники должны записаться на прием через горячую линию COVID по телефону 210-450-8000.
Перед записью на прием сотрудники должны соответствовать следующим требованиям:
Сотрудники, страдающие симптомами (кашель, лихорадка, усталость, тошнота, рвота или диарея), у которых был отрицательный результат теста на COVID-19, не должны возвращаться к работе до тех пор, пока температура не снизится в течение 24 часов (температура ниже 100,0 F или 37,7 C). . Им не требуется разрешение Wellness 360.
Сотрудники, заболевшие с симптомами (кашель, лихорадка, усталость, тошнота, рвота или диарея), которые НЕ прошли тестирование на COVID-19, могут не вернуться на работу, пока температура не исчезнет в течение 24 часов, симптомы не улучшатся и через 10 дней. от появления первых симптомов.Другими словами, мы должны предположить, что у сотрудника был COVID-19. Разрешение поставщика медицинских услуг будет необходимо, если сотрудник просит вернуться на работу до того, как эти критерии будут выполнены.
Тестирование – важная мера контроля COVID-19, но лучше всего оставаться дома, если вы заболели!
Положительный тест на COVID-19 (легкое симптоматическое заболевание):
- Не менее 24 часов с момента исчезновения лихорадки без использования жаропонижающих препаратов
- Симптомы (напр.грамм. кашель, одышка) улучшились
- Прошло не менее 10 дней с момента появления первых симптомов
Положительный тест на COVID-19 (бессимптомный):
- Прошло не менее 10 дней с даты их первого положительного теста, и симптомы оставались бессимптомными в течение 10-дневного периода.
- Если симптомы развиваются, человек должен пройти положительный тест на COVID-19 (симптоматические требования).
Положительный тест на COVID-19 (тяжелое или критическое заболевание или тяжелый иммунодефицит *):
- Прошло не менее 20 дней с момента появления первых симптомов
- С момента последней лихорадки прошло не менее 24 часов без применения жаропонижающих препаратов
- Симптомы (напр.грамм. кашель, одышка и т. д.) улучшились
* Они рассматриваются в каждом конкретном случае, поскольку они определяются лечащим врачом и адаптированы к каждому человеку и ситуации
побочных эффектов вакцины против COVID-19 | Yale Health
Побочные эффекты вакцинации от COVID-19 могут ощущаться как грипп и даже влиять на вашу способность выполнять повседневные дела, но они должны исчезнуть через несколько дней.
Возможные побочные эффекты вакцины против COVID-19
Общие побочные эффекты включают:
- Больная рука или боль и покраснение в месте инъекции
- Увеличение лимфатических узлов в подмышечной области на той же стороне, что и место инъекции
- озноб или лихорадка
- Усталость, ломота в теле или ощущение усталости
- головная боль
- тошнота, рвота или диарея в первые 72 часа
Эти реакции являются частыми и могут указывать на то, что ваш организм вырабатывает иммунный ответ на вакцину.Они должны исчезнуть в течение 1-2 дней, за исключением того, что увеличенные лимфатические узлы могут сохраняться примерно до 10 дней.
Советы, которые помогут вам выявить и минимизировать легкие побочные эффекты:
Прочтите информацию о вакцинах, прилагаемую к приглашению на планирование, чтобы освежить свои знания о побочных эффектах.
Используйте пакет со льдом или прохладную влажную ткань, чтобы уменьшить покраснение, болезненность и / или припухлость в месте, где была сделана инъекция.
Прохладная ванна также успокаивает.
Пейте много жидкости в течение 1-2 дней после вакцинации.
Если у вас нет особых противопоказаний, примите безрецептурное обезболивающее.
- Средство проверки состояния здоровья после вакцинации Центра по контролю и профилактике заболеваний (CDC) – это инструмент на базе смартфона, который вы можете использовать, чтобы быстро сообщить CDC, если у вас есть какие-либо побочные эффекты. Участие является добровольным и не заменяет собой медицинское обслуживание.
Когда звонить на справочную службу по COVID в кампусе (CCRL)
Если ваши симптомы тяжелые или длятся более 72 часов, звоните по телефону 203-432-6604 (или 866-924-9253) с 8:00 до 20:00, 7 дней в неделю.
Когда вам, возможно, нужно пройти тестирование на инфекцию COVID-19
Хотя некоторые из общих побочных эффектов схожи с симптомами COVID-19, следующие симптомы указывают на инфекцию COVID-19 и не вызваны вакциной. Если вы испытываете какой-либо из этих симптомов:
- Новая потеря запаха или вкуса
- Кашель или одышка
- Заложенность / боль в горле / насморк / конъюнктивит (красные глаза)
- Тошнота / рвота или диарея, развивающиеся через 72 часа
Оставайтесь дома и позвоните своему провайдеру или в CCRL, чтобы назначить тест на COVID-19.
Сезонная прививка от гриппа и назальный спрей: расписание и побочные эффекты
Ежегодно в течение сезона гриппа по крайней мере один из 20 человек в США заболевает гриппом или гриппом. В некоторые годы это число может достигать одного из пяти. Для большинства из нас заболевание гриппом означает несколько дней плохого самочувствия. Головные боли, ломота в теле, высокая температура, озноб, усталость и истощение – все это часть болезни, которая идет своим чередом. Но потом большинство людей выздоравливает самостоятельно.
Но есть люди – в первую очередь маленькие дети, пожилые люди и люди с хроническими заболеваниями, такими как астма, – которые подвергаются более высокому риску сезонных осложнений, связанных с гриппом. За последнее десятилетие заболевания, связанные с гриппом, привели к госпитализации от 140 000 до 710 000 человек и смерти от 12 000 до 56 000 человек.
Грипп вызывается очень заразными вирусами гриппа. К счастью, есть способы защитить себя от сезонного гриппа, и основной способ предотвратить его – это делать ежегодную вакцинацию.
В этой статье объясняется, что вам нужно знать о вакцине от сезонного гриппа.
Может ли вакцина против сезонного гриппа вызвать грипп?
На самом деле существует два вида вакцин: одна вводится в виде укола (инъекции), а другая – в виде назального спрея. В кадре присутствуют мертвые вирусы гриппа – до четырех разных штаммов. Спрей для носа изготовлен из живых ослабленных вирусов. Ни одна из вакцин не вызывает гриппа (хотя спрей для носа может вызвать заложенность носа и насморк).Штаммы вируса гриппа в вакцинах выбираются каждый год на основе того, что ученые предсказывают, будут циркулировать вирусы в течение сезона гриппа. Оба типа вакцины заставляют иммунную систему организма вырабатывать антитела, которые будут отражать вирус гриппа, если он проникнет в ваше тело.
Назальный спрей можно давать здоровым, небеременным людям в возрасте от 2 до 49 лет. Его нельзя давать людям с хроническими заболеваниями или слабой иммунной системой. Это может включать болезнь, которая влияет на иммунную систему, и людей, которых лечат лекарствами или методами лечения, подавляющими иммунную систему.Если у вас есть какие-либо вопросы о том, можете ли вы или ваш ребенок использовать вакцину в виде назального спрея, поговорите со своим врачом.
Продолжение
Прививка от гриппа может быть сделана всем в возрасте от 6 месяцев и старше. Также доступны внутрикожные инъекции. Эти инъекции, одобренные для людей в возрасте от 18 до 64 лет, используют меньшие иглы и проникают только в верхний слой кожи, а не глубже в мышцу.
Людям в возрасте 65 лет и старше рекомендуется высокодозная версия вакцины от гриппа под названием Fluzone, если таковая имеется.Он может быть более эффективным для защиты пожилых людей, потому что их иммунная система более хрупкая.
Почему людям нужна вакцинация от гриппа каждый год?
Вакцину против сезонного гриппа меняют ежегодно. Каждый год группа экспертов из таких агентств, как FDA и CDC изучает имеющиеся данные и решает, какие три или четыре штамма вирусов гриппа, скорее всего, будут активны в течение следующего сезона гриппа. В феврале они советуют производителям, какие штаммы вирусов использовать при изготовлении вакцины.Таким образом, вакцина, которую применяют каждый год, отличается от вакцины, применявшейся годом ранее.
Насколько эффективна вакцина против сезонного гриппа?
Эффективность вакцины против сезонного гриппа в профилактике гриппа составляет около 80%. После вакцинации от сезонного гриппа организму требуется около двух недель на то, чтобы стать защищенным.
Вирусы, используемые в вакцине, могут быть не единственными штаммами, вызывающими грипп; Возможно, вы заразились вирусом, против которого у вас нет иммунитета. Люди, которые заболели гриппом после прививки от гриппа, обычно болеют более легким и коротким течением.
Кому следует делать прививку от сезонного гриппа?
Вакцина от сезонного гриппа рекомендуется для всех лиц старше 6 месяцев.
Также рекомендуется для взрослых с повышенным риском осложнений. Сюда входят:
- Людей с хроническими заболеваниями, такими как сахарный диабет, заболевания почек, сердца, болезни легких, а также с ослабленной иммунной системой, например, из-за ВИЧ / СПИДа или в результате лечения.
- Беременные женщины
- Жительницы домов престарелых и других учреждений, где люди имеют хронические заболевания
- Медицинские работники
- Люди, планирующие в любое время поехать в тропики, и люди, которые не были вакцинированы, но собираются в Южное полушарие из Апрель – сентябрь
- Люди в возрасте от 50 лет и старше.В настоящее время существуют вакцины с высокими дозами, предназначенные специально для пожилых людей и их иммунной системы.
- Лица, осуществляющие уход, и домашние контактные лица из группы высокого риска
Продолжение
Вакцина также рекомендуется всем, кто хочет защитить себя от гриппа в этом году.
Если ребенку от 6 месяцев до 8 лет и он впервые вакцинируется от гриппа (или был вакцинирован впервые в течение предыдущего сезона гриппа, но получил только одну дозу), он должен получить две дозы, разделенные минимум 4 недели.
Есть ли люди, которым не следует делать прививку от гриппа?
К людям, которым не следует делать прививку от гриппа, относятся:
- Младенцы в возрасте до 6 месяцев
- Все, у кого была тяжелая реакция на прошлую прививку от гриппа или назальный спрей
- Лица с синдромом Гийена-Барре или хронической воспалительной демиелинизирующей полинейропатией
- Люди с заболеваниями средней и тяжелой степени с высокой температурой; они должны быть вакцинированы после выздоровления.
Уже давно советуют не делать прививку от гриппа людям с аллергией на яйца.Однако Американский колледж аллергии, астмы и иммунологии утверждает, что вакцина содержит настолько низкое количество яичного белка, что вряд ли вызовет аллергическую реакцию у людей с аллергией на яйца. Если у вас тяжелая аллергия на яйца (анафилаксия), поговорите со своим врачом перед вакцинацией от гриппа. Вакцину должен вводить врач, имеющий опыт лечения аллергических признаков и симптомов, и за ним следует внимательно наблюдать в течение не менее 30 минут. Также доступны вакцины против гриппа, не содержащие яиц.
Когда самое подходящее время для вакцинации от сезонного гриппа?
Вакцина обычно доступна в начале осени. На формирование иммунитета против гриппа может уйти до пары недель. Итак, лучшее время для прививки – как только вакцина станет доступной. Но если вы не получили его до начала сезона, неплохо было бы все же получить его в течение сезона, чтобы снизить риск заболевания.
Есть ли побочные эффекты у вакцины против гриппа?
Некоторые люди испытывают болезненность или припухлость в месте прививки от гриппа.А у некоторых есть легкие побочные эффекты, такие как головная боль, кашель, ломота в теле или жар. Обычно они проходят примерно через один-два дня.
Назальный спрей иногда вызывает легкие симптомы, в том числе:
Где можно сделать вакцину от гриппа?
Есть несколько мест, куда вы можете пойти, чтобы сделать прививку от гриппа, в том числе:
- Медицинские учреждения, такие как кабинет врача и поликлиники
- Аптеки
- Супермаркеты
- Общественные группы
Грипп CDC.На веб-сайтах правительства США и Американской ассоциации легких есть интерактивный указатель клиник по сезонному гриппу, который вы можете использовать для поиска ближайшего к вам места для вакцины против гриппа.
ВакцинаMMR: что нужно знать
Зачем делать прививки?
Вакцина MMR может предотвратить корь , эпидемический паротит и краснуха .
До вакцинации эти болезни были очень распространены в США, особенно среди детей.
КОРЯ ( M ) может вызывать жар, кашель, насморк и красные слезящиеся глаза, за которыми обычно следует сыпь, покрывающая все тело. Это может привести к судорогам (часто связанным с лихорадкой), ушным инфекциям, диарее и пневмонии. В редких случаях корь может вызвать повреждение мозга или смерть.
MUMPS ( M ) может вызывать жар, головную боль, боли в мышцах, усталость, потерю аппетита, а также опухшие и болезненные слюнные железы под ушами.Это может привести к глухоте, отеку головного и / или спинного мозга, болезненному отеку яичек или яичников и, очень редко, к смерти.
РУБЕЛЛА ( R ) может вызывать жар, боль в горле, сыпь, головную боль и раздражение глаз. Он может вызвать артрит почти у половины подростков и взрослых женщин. Если женщина заболела краснухой во время беременности, у нее может быть выкидыш или ее ребенок может родиться с серьезными врожденными дефектами.
Большинство людей, вакцинированных MMR, будут защищены на всю жизнь.Вакцины и высокий уровень вакцинации сделали эти болезни гораздо менее распространенными в Соединенных Штатах.
Вакцина MMR
Детям требуется 2 дозы вакцины MMR, обычно:
Младенцы, которые будут выезжать за пределы США в возрасте от 6 до 11 месяцев , должны получить дозу вакцины MMR перед поездкой. Ребенку все равно следует получить 2 дозы в рекомендованном возрасте для длительной защиты.
Дети старшего возраста, подростки и взрослые также нуждаются в 1 или 2 дозах вакцины MMR, если они еще не обладают иммунитетом к кори, эпидемическому паротиту и краснухе.Ваш лечащий врач может помочь вам определить, сколько доз вам нужно.
Третья доза вакцины MMR может быть рекомендована в некоторых случаях вспышки эпидемического паротита.
Вакцина MMR может вводиться одновременно с другими вакцинами. Дети от 12 месяцев до 12 лет могут получить вакцину MMR вместе с вакциной против ветряной оспы за один прием, известный как MMRV. Ваш лечащий врач может предоставить вам дополнительную информацию.
Поговорите со своим лечащим врачом
Сообщите своему поставщику вакцины, если человек, получающий вакцину:
Имел аллергическую реакцию после предыдущей дозы вакцины MMR или MMRV или имел какую-либо тяжелая, опасная для жизни аллергия .
Есть беременна или думает, что может быть беременна.
Имеет ослабленная иммунная система, или У есть родитель, брат или сестра с историей наследственных или врожденных проблем с иммунной системой .
Когда-либо было состояние , которое вызывает у него или ее синяк или легко кровоточит .
Недавно переливали кровь или получали другие продукты крови .
Имеет туберкулез .
Получил любые другие вакцины за последние 4 недели .
В некоторых случаях ваш лечащий врач может решить отложить вакцинацию MMR до следующего визита.
Люди с легкими заболеваниями, такими как простуда, могут быть вакцинированы. Людям с умеренным или тяжелым заболеванием обычно следует дождаться выздоровления, прежде чем делать прививку MMR.
Ваш лечащий врач может предоставить вам дополнительную информацию.
Риск реакции на вакцину
Болезненность, покраснение или сыпь в месте укола, а также сыпь по всему телу после вакцинации MMR.
После вакцинации MMR иногда возникают лихорадка или отек щек или шеи.
Более серьезные реакции случаются редко. Они могут включать судороги (часто связанные с лихорадкой), временную боль и скованность в суставах (в основном у подростков или взрослых женщин), пневмонию, отек головного и / или спинного мозга или временное низкое количество тромбоцитов, которое может вызвать необычное кровотечение. или синяк.
У людей с серьезными проблемами иммунной системы эта вакцина может вызвать инфекцию, которая может быть опасной для жизни. Людям с серьезными проблемами иммунной системы противопоказана вакцинация MMR.
Иногда люди теряют сознание после медицинских процедур, включая вакцинацию. Сообщите своему врачу, если вы чувствуете головокружение, изменения зрения или звон в ушах.
Как и в случае с любым другим лекарством, существует очень малая вероятность того, что вакцина вызовет тяжелую аллергическую реакцию, другие серьезные травмы или смерть.
Что делать, если возникла серьезная проблема?
Аллергическая реакция может возникнуть после того, как вакцинированный покинет клинику. Если вы видите признаки тяжелой аллергической реакции (крапивница, отек лица и горла, затрудненное дыхание, учащенное сердцебиение, головокружение или слабость), позвоните 9-1-1 и доставьте человека в ближайшую больницу.
Если вас беспокоят другие признаки, позвоните своему врачу.
О побочных реакциях следует сообщать в Систему сообщений о побочных эффектах вакцин (VAERS).Этот отчет обычно подает ваш лечащий врач, или вы можете сделать это самостоятельно. Посетить Веб-сайт VAERS или позвоните 1-800-822-7967 . VAERS предназначен только для сообщения о реакциях, и персонал VAERS не дает медицинских рекомендаций .
Национальная программа компенсации травм от вакцин
Национальная программа компенсации травм от вакцин (VICP) – это федеральная программа, которая была создана для компенсации людям, которые могли пострадать от определенных вакцин.Посетить Веб-сайт VICPвнешний значок на или позвоните 1-800-338-2382 , чтобы узнать о программе и о подаче иска. Срок подачи иска о компенсации ограничен.
Как я могу узнать больше?
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Факты и цифры о вакцине против COVID-19 – Новости
Эксперты UAB рассказывают, как работает вакцина Pfizer и Moderna от COVID-19, и развенчивают некоторые распространенные мифы о вакцинах.
На сегодняшний день вакцину Pfizer получили тысячи врачей, медсестер, сотрудников экологических служб и многих других медицинских учреждений UAB. Хотя у всех есть свои личные причины, по которым они хотят пройти вакцинацию, радость и волнение от получения этой защиты были ключевой темой каждого дня вакцинации.
UAB Распространение вакцины: по номерам
|
.
«Я бы сразу же снова получил эту вакцину. Почему? Потому что это наш выход из этой эпидемии. Вакцина избавит от этой эпидемии только в том случае, если ею заразятся не менее 70 процентов из нас по всей стране. Так что я думаю, что все мы должны это сделать ».
– Майкл Сааг, доктор медицины, профессор медицины отделения инфекционных болезней UAB
Вакцина и принцип ее действия
Активным ингредиентом вакцин от Pfizer и Moderna является информационная РНК, которая представляет собой генетическую информацию, используемую для создания белка-шипа, обнаруженного вне вируса SARS-CoV-2, вызывающего COVID-19.Спайковый белок – это часть вируса, которая прикрепляется к клеткам человека. Спайк-белок распознается иммунной системой организма для выработки защиты от инфекции.
Один только спайковый белок не может вызвать COVID-19. Как только создается спайковый белок, он заставляет иммунную систему вырабатывать антитела против вируса. Эти антитела могут затем обеспечить защиту, если человек вступает в контакт с вирусом. Вакцины с мРНК неинфекционны и не проникают в ядро клетки человека, поэтому мРНК не может быть вставлена в ДНК человека.Вакцины с мРНК не способны вызывать рак.
Президент UAB Рэй Уоттс, доктор медицины, получает вакцину от COVID. Помимо должности президента университета, Уоттс является практикующим врачом и регулярно принимает пациентов в своей клинике.
UAB School of Medicine Dean Selwyn Vickers, M.D. получил вакцину Pfizer COVID-19. Викерс хочет, чтобы члены сообщества знали, что вакцина безопасна, эффективна и позволяет нам выбраться из пандемии.
Тони Джонс, М.Д., главный врач UAB Medicine, получает вакцину от COVID-19, чтобы защитить себя, своих пациентов и других людей.
Все вакцины помогают развить иммунитет, имитируя инфекцию. Вакцины значительно снижают риск заражения, работая с естественной защитой организма, чтобы безопасно развить иммунитет к болезням.Когда микробы, такие как вирусы, вторгаются в организм, они атакуют и размножаются. Это вторжение, называемое инфекцией, вызывает болезнь. Иммунная система использует несколько инструментов для борьбы с инфекцией. Когда организм впервые сталкивается с микробом или вирусом, ему может потребоваться несколько дней, чтобы создать и использовать все средства борьбы с микробами, необходимые для борьбы с инфекцией. После заражения иммунная система запоминает, что она узнала о том, как защитить организм от этого заболевания.
В то время как некоторые вакцины, такие как вакцины против гриппа, используют мертвый или деактивированный вирус для имитации инфекции, вакцины Pfizer и Moderna, одобренные в настоящее время для COVID-19, этого не делают.Они используют информационную РНК организма, чтобы научить иммунную систему распознавать вирус SARS-CoV-2. Человек не может заразиться COVID-19 от вакцины.
«Вакцины Pfizer и Moderna работают одинаково и одинаково успешны, обе с 95-процентной эффективностью. Человек не должен беспокоиться, если он получил одну вакцину, а друг – другую – конечная польза от защиты от вируса COVID-19 практически одинакова и поможет нам преодолеть эту пандемию, если все будут вакцинированы.»
– Пауль Гёпферт, доктор медицины, директор UAB’s Alabama Vaccine Research Clinic
.
- Симптомы отсутствуют
- Болезненность руки в месте инъекции
- Насморк
- Небольшое количество людей, прошедших вакцинацию, может испытывать легкую лихорадку, озноб и ломоту в теле, которые являются обычными, когда организм реагирует на вакцину
Помните, что эти побочные эффекты означают, что ваша иммунная система реагирует на вакцину и вырабатывает антитела против COVID-19.
«В конце концов, симптомы не такие уж и серьезные, особенно если сравнивать вакцинацию и активный COVID. Итак, это не то же самое, что сказать, что вы получили вакцину или не получили вакцину, и если вы ее не получите, с вами ничего не может случиться. Это не так – вы останетесь уязвимыми. Не только из-за собственной болезни, но вы можете принести болезнь домой своей семье. Вы можете поступить нормально, другие родственники – нет.Вы должны убедиться, что вы в безопасности, и лучший способ сделать это – сделать вакцину ».
– Майкл Сааг, доктор медицины, профессор медицины отделения инфекционных болезней UAB
: Как только я получу вакцину, для меня безопасно вернуться к прежней жизни.
Не совсем так. Несмотря на то, что у вас будет значительный иммунитет к вирусу, данные пока не окончательны, могут ли люди по-прежнему передавать вирус тем, кто не вакцинирован. До тех пор, пока в стране и в мире не будет значительных прививок, важно, чтобы каждый продолжал носить маски и дистанцироваться от общества, чтобы обуздать распространение вируса.Как только большинство людей будет вакцинировано, вирус в конечном итоге утомится, так как для его поддержания не хватает хозяев.
Миф: Многие люди уже умерли в результате испытаний вакцины COVID-19.
Ни один из пациентов не умер от вакцинации во время испытаний. Один пациент в исследовании AstraZeneca умер; но этот человек получил плацебо, а не вакцину.
Миф: Если я переболел COVID-19, мне не нужно было бы делать прививку, потому что у меня уже есть иммунитет.
У большинства пациентов вырабатываются антитела после заражения COVID-19, но не у всех. Мы знаем, что при других коронавирусных инфекциях (например, при простуде) эти антитела действуют всего три-четыре месяца, прежде чем мы снова становимся восприимчивыми к инфекции. Вакцина вызывает сильный иммунный ответ и действует не менее четырех месяцев. Центры по контролю и профилактике заболеваний рекомендуют пациентам, недавно перенесшим COVID-19, подождать 90 дней до вакцинации.
.
Миф: вакцина против COVID-19 была разработана как способ контролировать население в целом с помощью отслеживания микрочипов или нанопреобразователей в нашем мозгу.
Неверно. Нанотехнология – это изучение чрезвычайно мелких вещей, и ее можно использовать во многих областях науки. В вакцинах действительно используются нанотехнологии с помощью липидных наночастиц, которые представляют собой жировые молекулярные оболочки, которые помогают цепям мРНК – генетическому посланнику для преобразования кода ДНК в белки – уклоняться от биологических привратников организма и достигать своей клетки-мишени без разложения.Утверждение о том, что в вакцине присутствуют микрочипы и нанопреобразователи, основано на фальшивом видео, которое предполагает, что Билл Гейтс утверждал, что добавил эту технологию в вакцину посредством фрагментов видео. Это неправда.
Миф: вакцины против COVID-19 были разработаны с использованием тканей плода.
Ни Pfizer, ни вакцина Moderna не используют клеточные линии, происходящие из ткани плода, взятой из тела абортированного ребенка на любой стадии проектирования, разработки или производства.
.
Миф: у меня может быть аллергия на вакцину, но я не узнаю, пока не получу ее.
CDC рекомендует, чтобы за каждым, кто получает вакцину COVID, наблюдали в течение 15 минут, а за людьми с анафилаксией в анамнезе следует наблюдать в течение 30 минут. Это сделано для того, чтобы избежать немедленных побочных эффектов, которые чрезвычайно редки.
Тем не менее, рекомендуется, чтобы лица, у которых была тяжелая аллергическая реакция на любую вакцину или инъекционную терапию (внутримышечную, внутривенную или подкожную), не получали вакцину COVID в это время, чтобы предотвратить возможность побочного эффекта.
Поскольку члены сообщества могут пройти вакцинацию в соответствии с руководящими принципами ADPH, сайт вакцинации UAB помогает быстро и безопасно разместить тех, кто имеет право на вакцинацию.
Миф: вакцина делает вас более уязвимыми для болезней.
Это неверно. Получение вакцины не делает вас более восприимчивым к COVID-19 или другим заболеваниям.
.
Миф: Сроки вакцинации сомнительны в нашей политической культуре.
Operation Warp Speed невероятно быстр с точки зрения утверждения вакцин, но это не означает, что процесс был небезопасным. Эти вакцины были одобрены как в Великобритании, так и в Канаде, что не является частью нашей политической культуры.
Миф: Не было проведено достаточного количества тестов с участием людей с сопутствующими заболеваниями.
Пациенты с ослабленным иммунитетом не были включены в первоначальные исследования, но мы знаем, что пациенты с сопутствующими заболеваниями имеют более высокий риск тяжелого заболевания COVID-19.CDC рекомендует, чтобы эти люди все еще могли получать вакцину COVID-19, если нет противопоказаний (например, аллергии на предыдущие вакцины).
.
«Я хочу, чтобы люди поняли, что надежда есть. Нам просто нужно сделать прививку и продержаться еще немного. Когда настанет ваша очередь фазировать и упорядочить, я надеюсь, что все это поймут. Я уверен в вакцине. Я сам получил обе дозы. Я надеюсь, что у людей есть такая уверенность, и они решат получить вакцину, когда придет их очередь.”
– Сара Нафцигер, доктор медицины, вице-президент по клиническим операциям больницы UAB
Миф: Вакцины вызывают аутизм.
Неверно. Многочисленные исследования показали, что вакцины невероятно безопасны и эффективны для детей. Вакцины спасают жизни и предотвращают заболеваемость и смертность от многих болезней. Центр контроля заболеваний опубликовал четко проанализированные проблемы родителей на сайте www.cdc.gov/vaccinesafety/concerns/autism.html.

 Седина, 204 (пятиэтажный корпус, 3-й этаж), тел.: (861) 255-23-25, (861) 259-68-80;
Седина, 204 (пятиэтажный корпус, 3-й этаж), тел.: (861) 255-23-25, (861) 259-68-80;