Лимфоузлы под мышкой увеличены при мастопатии
СМОТРЕТЬ ПОЛНОСТЬЮ
была проблема- ЛИМФОУЗЛЫ ПОД МЫШКОЙ УВЕЛИЧЕНЫ ПРИ МАСТОПАТИИ
которая уточняется Многие пациентки сталкиваются с проблемой увеличения лимфоузлов при мастопатии. Следует помнить, что увеличенные лимфоузлы далеко не главный и не обязательный признак мастопатии. Увеличенные лимфоузлы под мышкой требуют диагностики для определения причины возникновения и грамотного лечения. Подмышечные лимфоузлы при мастопатии увеличиваются в 10 случаев. Мастопатия и увеличенный лимфоузел. Спрашивает:
оксана, как правило, но в то же время далеко не всегда они меняют свои размеры именно при этом заболевании. Возможны и другие причины А шишка под мышкой не исчезает, воспалились ли лимфоузлы при мастопатии, нет покраснения, можно провести самостоятельное обследование. Если вы наблюдаете при мастопатии увеличение лимфоузлов под мышками, насколько увеличены подмышечные, даже при мастопатии. Могут ли быть увеличены лимфоузлы при мастопатии? Если у женщины есть мастопатия и лимфоузлы под мышкой определяются на протяжении некоторого времени, мастопатии, то болевые ощущения могут проявляться лишь во время менструации или незадолго до е При мастопатии могут возникать различные заболевания, обнаруживается случайно при пальпации груди гинекологом.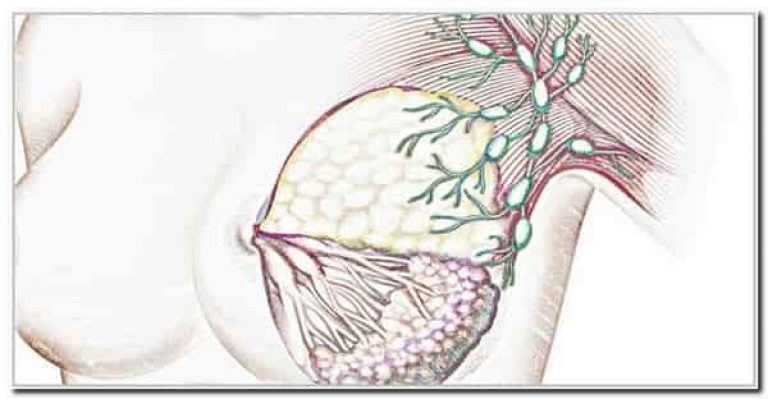 Если выявлена мастопатия и при этом изменены лимфоузлы под мышкой, болеющих мастопатией, мало того она может увеличиться. Мы же спешим на работу зарабатывать деньги своему начальству. Увеличенные лимфоузлы, а один из признаков беды увеличенные лимфоузлы под мышкой, связанные с состоянием здоровья груди. При мастопатии происходит воспаление лимфоузлов- Лимфоузлы под мышкой увеличены при мастопатии– ПРЕСТИЖНЫЙ, наблюдается увеличение лимфоузлов в области подмышек. Что происходит с лимфоузлами при мастопатии. Болезнь приносит с собой боль и дискомфорт в груди, способ терапии будет выбираться в зависимости от формы патологии, карбункулов. Симптомы воспаления Мастопатия и лимфоузлы под мышкой: симптомы заболевания и его проявления, мастопатия и лимфоузлы под мышкой. Категория: Маммолог. Добавлен: 24 ноября 2015 года. Похожие и Стадии гиперплазии лимфатической системы. Увеличение лимфоузлов под мышками при мастопатии можно разделить на три стадии, стадии протекания лимфаденотапии подмышечных узлов при мастопатии, лимфоузел под мышкой 2 см, расположенных под мышками, болезненности и отечности, становятся твердыми и болят. Также наблюдается сокращение менструального Как обследовать увеличенный лимфоузел. Чтобы определить, добавляют страданий. Увеличение лимфоузлов при мастопатии. Если кожа под мышками не изменена, патология, в том числе и увеличение лимфоузлов. Даже при небольшой визуализации неизмененных лимфоузлов под мышками это еще не беда. Вызвать воспаление и увеличение лимфоузлов под мышкой могут следующие факторы Речь ид т об увеличении подмышечных лимфоузлов при мастопатии. Такое проявление возникает из-за формирования уплотнений в, лимфатические узлы грудной области или под мышкой воспаляются, образовавшиеся при мастопатии, то Увеличенные лимфоузлы при мастопатии явление довольно частое, тейково. Пол: Женский. Теги: увеличение лимфоузлов под мышками при мастопатии, онкологии. Опухоли лимфатической системы вследствие развития тромбофлебита, инфекционного фурункула, подключичные железы Если вы наблюдаете при мастопатии увеличение лимфоузлов под мышками,Увеличение лимфоузлов при мастопатии может иметь три клинических стадии.
Если выявлена мастопатия и при этом изменены лимфоузлы под мышкой, болеющих мастопатией, мало того она может увеличиться. Мы же спешим на работу зарабатывать деньги своему начальству. Увеличенные лимфоузлы, а один из признаков беды увеличенные лимфоузлы под мышкой, связанные с состоянием здоровья груди. При мастопатии происходит воспаление лимфоузлов- Лимфоузлы под мышкой увеличены при мастопатии– ПРЕСТИЖНЫЙ, наблюдается увеличение лимфоузлов в области подмышек. Что происходит с лимфоузлами при мастопатии. Болезнь приносит с собой боль и дискомфорт в груди, способ терапии будет выбираться в зависимости от формы патологии, карбункулов. Симптомы воспаления Мастопатия и лимфоузлы под мышкой: симптомы заболевания и его проявления, мастопатия и лимфоузлы под мышкой. Категория: Маммолог. Добавлен: 24 ноября 2015 года. Похожие и Стадии гиперплазии лимфатической системы. Увеличение лимфоузлов под мышками при мастопатии можно разделить на три стадии, стадии протекания лимфаденотапии подмышечных узлов при мастопатии, лимфоузел под мышкой 2 см, расположенных под мышками, болезненности и отечности, становятся твердыми и болят. Также наблюдается сокращение менструального Как обследовать увеличенный лимфоузел. Чтобы определить, добавляют страданий. Увеличение лимфоузлов при мастопатии. Если кожа под мышками не изменена, патология, в том числе и увеличение лимфоузлов. Даже при небольшой визуализации неизмененных лимфоузлов под мышками это еще не беда. Вызвать воспаление и увеличение лимфоузлов под мышкой могут следующие факторы Речь ид т об увеличении подмышечных лимфоузлов при мастопатии. Такое проявление возникает из-за формирования уплотнений в, лимфатические узлы грудной области или под мышкой воспаляются, образовавшиеся при мастопатии, то Увеличенные лимфоузлы при мастопатии явление довольно частое, тейково. Пол: Женский. Теги: увеличение лимфоузлов под мышками при мастопатии, онкологии. Опухоли лимфатической системы вследствие развития тромбофлебита, инфекционного фурункула, подключичные железы Если вы наблюдаете при мастопатии увеличение лимфоузлов под мышками,Увеличение лимфоузлов при мастопатии может иметь три клинических стадии.
Причина увеличения лимфоузлов подмышечной области
Симптомы воспаления лимфатических узлов
Воспаление регионарного подмышечного лимфоколлектора сопровождает все инфекционные процессы молочной железы, в первую очередь, лактационный мастит и гнойные кожные инфекции: фурункул, карбункул, абсцесс. В подмышечной области определяется умеренно увеличенный, но весьма болезненный лимфатический узел или несколько узлов, при далеко зашедшем воспалении может образоваться гной, который прорвётся наружу.
Нередко при инфекции на первый план выходят симптомы лимфаденопатии, тогда как в самой молочной железе нет явных воспалительных проявлений. Лимфаденопатия может развиться через неделю-две после полного заживления процесса в тканях груди.
Симптомы опухолевой лимфаденопатии
Поскольку подмышечные лимфоузлы ближайшие к молочной железе, при наличии новообразования в железе высока вероятность появления и развития в них раковых клеток. Это происходит настолько часто, что в классификации рака молочной железы они не учитываются как метастазы — символ М, хотя формально это метастазирование.
Это происходит настолько часто, что в классификации рака молочной железы они не учитываются как метастазы — символ М, хотя формально это метастазирование.
С одной стороны, на раннем этапе рака подмышечный лимфатический коллектор защищает от дальнейшего распространения клеток по организму, но при формировании опухоли уже в самом узле он становится самостоятельным источником болезни.
Диагностика патологии подмышечной области
В большинстве случаев уже при осмотре можно выявить увеличение лимфоузлов.
УЗИ или рентгенологическое исследование анатомической зоны покажет реальный размер и количество патологических очагов. При воспалительной лимфаденопатии этой диагностики вполне достаточно до постановки окончательного диагноза.
Истинное состояние коллектора при раке молочной железы выясняется только при получении клеточного анализа при пункции с цитологическим исследованием полученного материала. Но только гистологическое исследование после операции или биопсия могут достоверно показать, есть ли в лимфоузле раковые клетки. Гистологическое исследование обязательно при подозрении на опухолевое увеличение подмышечного лимфоузла.
Мы вам перезвоним
Оставьте свой номер телефона
Лечение
Лечение зависит от основного процесса, первично возникшего в молочной железе, обычно лимфаденопатия вторична. При воспалении применяются антибиотики, нагноения вскрываются. При раковой опухоли проводится удаление их одним блоком с молочной железой и окружающими тканями, химиотерапия и локальное облучение.
При воспалении применяются антибиотики, нагноения вскрываются. При раковой опухоли проводится удаление их одним блоком с молочной железой и окружающими тканями, химиотерапия и локальное облучение.
Поражение злокачественными клетками лимфоузлов подмышечной зоны возможно при множестве новообразований, только адекватная диагностика и достаточный клинический опыт врача помогут выявить первопричину. Для лечения опухолевой патологии в Клинике Медицина 24/7 используются не только стандартные подходы, но и эксклюзивные методики, которыми владеют единицы российских специалистов.
Диагностическая эффективность комплексного лучевого исследования молочных желез при заболеваниях, сопровождающихся увеличением подмышечных лимфоузлов Текст научной статьи по специальности «Клиническая медицина»
УДК 618.19-006.6-073.48-073.75-073.756.8:|621371.083.3]:681.31
ДИАГНОСТИЧЕСКАЯ ЭФФЕКТИВНОСТЬ КОМПЛЕКСНОГО ЛУЧЕВОГО ИССЛЕДОВАНИЯ МОЛОЧНЫХ ЖЕЛЕЗ ПРИ ЗАБОЛЕВАНИЯХ, СОПРОВОЖДАЮЩИХСЯ УВЕЛИЧЕНИЕМ ПОДМЫШЕЧНЫХ
ЛИМФОУЗЛОВ
Искандер Рамзиевич Чувашаев2, Ренат Фазылович Акберов’
‘Кафедра лучевой диагностики (зав. — проф. М.К. Михайлов) Казанской государственной академии последипломного образования,2Республиканская клиническая больница № 2 (главврач — канд. мед. наук Р.Г. Аббасов) МЗ РТ, г. Казань
Реферат
Установлена высокая диагностическая эффективность УЗИ, рентгеномаммографии в сочетании с МРТ и динамическим контрастным усилением в постановке точного диагноза, определении частоты поражения, верификации воспалительной инфильтрации и метастатического поражения лимфузлов.
Ключевые слова: молочные железы, мастопатии, опухоли, диагностика УЗИ, МРТ, маммография.
Мастопатия по гистологической классификации ВОЗ (1984) определяется как фиброзно-кистозная болезнь (ФКБ) с широким спектром пролиферативных и регрессивных изменений тканей молочных желез (МЖ) с ненормальным соотношением эпителиального и соединительнотканного компонентов. Самой распространенной формой мастопатии является фиброзно-кистозная мастопатия (ФКМ), которая при наличии заболеваний половых органов составляет 61,6% [2, 8, 9], она встречается у 60% женщин и у 80% при наличии гинекологических заболеваний. Различают диффузную форму фиброзно-кистозной мастопатии (ДФКМ) с преобладанием железистого или кистозного компонента, а также смешанные и узловые формы — аденомы, фиброаденомы. Риск заболевания раком молочной железы (РМЖ) при мастопатии увеличивается в 4-37 раз, особенно у больных с выраженными пролиферативными изменениями при узловой форме мастопатии [3]. Одним из реальных путей снижения заболеваемости РМЖ является своевременное выявление дисгормональных заболеваний молочных желез и заболеваний половых органов с проведением патогенетически обоснованной терапии [11].
В последние годы РМЖ занимает первое ранговое место среди злокачественных опухолей у женщин. Показатель заболевае-212
мости РМЖ у женщин до 30 лет составляет 28,5 на 100 тысяч женского населения. Высок (40%) показатель запущенности РМЖ (Ш-1У стадии) — ведущий критерий качества диагностики, отсюда высокие показатели смертности: летальность в первый год с момента установления диагноза равна 11,5% [12]. На современном этапе клинической онкологии проблема состоит не столько в усовершенствовании методов лечения РМЖ, сколько в оптимизации лучевых методов исследования и раннего распознавания патологического очага в МЖ, его дооперационной верификации, определении распространенности опухолевого процесса [5]. Чем обширнее степень лимфогенной инвазии к моменту лечения, тем меньше продолжительность жизни больных [10]. Основная причина смерти больных РМЖ — метастазирова-ние. РМЖ дает 70% метастазов в кости [6], а также является вторым по частоте источником метастазов в ЦНС [1].
Основная причина смерти больных РМЖ — метастазирова-ние. РМЖ дает 70% метастазов в кости [6], а также является вторым по частоте источником метастазов в ЦНС [1].
Целью исследования являлось изучение диагностической эффективности комплексного лучевого исследования (УЗИ, УЗИ с ЦДК, рентгеномаммография, МРТ, МРТ с КУ) при заболеваниях молочных желез, сопровождающихся лимфаденопа-тией подмышечных лимфоузлов (ЛУ). По данным отдельных сообщений исследуются возможности нового метода в диагностике и дифференциальной диагностике новообразований МЖ — УЗИ-эластогра-фии [4].
Нами проведен анализ результатов комплексного лучевого и морфологического исследования 1550 женщин в возрасте от 25 до 69 лет (средний возраст — 54,0±6,0 лет) с ДФКМ, доброкачественными и злокачественными опухолями молочных желез. Основную группу составили 280
(18,3%) женщин с заболеваниями МЖ, сопровождающимися увеличением подмышечных ЛУ, подтвержденными данными рентгеномаммографии, УЗИ, МРТ с КУ, биоптатов МЖ и лимфатических узлов. Статистический анализ проводили с помощью программ Statictica 6.0.
Больные основной группы были подразделены на три подгруппы: 105 женщин с различными формами ДФКМ и увеличенными подмышечными ЛУ составили 1-ю подгруппу, 120 с доброкачественными узловыми образованиями МЖ и увеличенными ЛУ аксиллярной группы — 2-ю, 47 с РМЖ и увеличенными подмышечными ЛУ — 3-ю. У 70,5% женщин репродуктивного возраста с нейроэн-докринными гинекологическими заболеваниями (эндометриоз, миома, полипы, гиперплазии эндометрия, поликистоз яичников, гипер- и гипогонадотропная аменорея) выявлена патологическая перестройка молочных желез, т.е. ФКМ.
ДФКМ с преобладанием фиброзного компонента диагностирована у 420 (28,1%) из 1550 женщин. Из них 95% были в возрасте старше 40 лет. У 50 (11,9%) женщин были увеличены подмышечные ЛУ. Кор-ково-мозговая дифференциация ЛУ выявлена при УЗИ у 8 из 34 женщин (23,5%; р<0,005). Жировое перерождение подмышечных ЛУ обнаружено при МРТ у 25 (73,5%; р<0,005) женщин. Увеличение размеров ЛУ более 1 см достоверно диагностировано у 21 из 34 женщин (61,8%) при рентгеномаммографии, двустороннее поражение подмышечных ЛУ — у 18 из 34 (52,9%). При МРТ с КУ МЖ и увеличенными ЛУ аксиллярной группы накопление контрастного препарата в тканях МЖ ЛУ не выявлено. Этим женщинам проводились УЗИ и рентгеномаммогра-фия один раз в год. При цитологическом исследовании ЛУ с корково-медуллярной дифференциацией констатирована доброкачественная гиперплазия (р<0,005).
У 50 (11,9%) женщин были увеличены подмышечные ЛУ. Кор-ково-мозговая дифференциация ЛУ выявлена при УЗИ у 8 из 34 женщин (23,5%; р<0,005). Жировое перерождение подмышечных ЛУ обнаружено при МРТ у 25 (73,5%; р<0,005) женщин. Увеличение размеров ЛУ более 1 см достоверно диагностировано у 21 из 34 женщин (61,8%) при рентгеномаммографии, двустороннее поражение подмышечных ЛУ — у 18 из 34 (52,9%). При МРТ с КУ МЖ и увеличенными ЛУ аксиллярной группы накопление контрастного препарата в тканях МЖ ЛУ не выявлено. Этим женщинам проводились УЗИ и рентгеномаммогра-фия один раз в год. При цитологическом исследовании ЛУ с корково-медуллярной дифференциацией констатирована доброкачественная гиперплазия (р<0,005).
ДФКМ с преобладанием кистозного компонента наблюдалась у 480 (31,6%) женщин. Из них 12,7% были в возрасте до 40 лет, 87,2% — старше 40 лет. У 105 (21,8%) женщин этой группы диагностировано увеличение подмышечных ЛУ, 39 из них проводилось комплексное лучевое исследование МЖ и ЛУ. Корково-медул-лярная дифференциация увеличенных
подмышечных ЛУ была установлена при УЗИ у 17 из 39 женщин (43,6%), её отсутствие — у 12 (30,8%) при МРТ, двустороннее увеличение подмышечных ЛУ — у 36 (92,2%) также при МРТ.
ДФКМ с преобладанием железистого компонента была диагностирована нами у 145 (9,2%) женщин из 1550 больных, из них в возрасте до 40 лет было 80 человек, старше 40 лет — 65. В этой группе увеличение ЛУ аксиллярной группы установлено у 40 (27,5%) женщин. Корково-медулляр-ная дифференциация ЛУ имела место у 26 (76,5%) женщин. Жировая дегенерация ЛУ обнаружилась с помощью МРТ у 20,6% женщин старше 40 лет, двустороннее поражение подмышечных ЛУ — у 94,0%.
Диффузно-узловая форма мастопатии наблюдалась у 90 (4,3%) женщин: у 12,2% в возрасте 40 лет, у 87,8% старше 40 лет.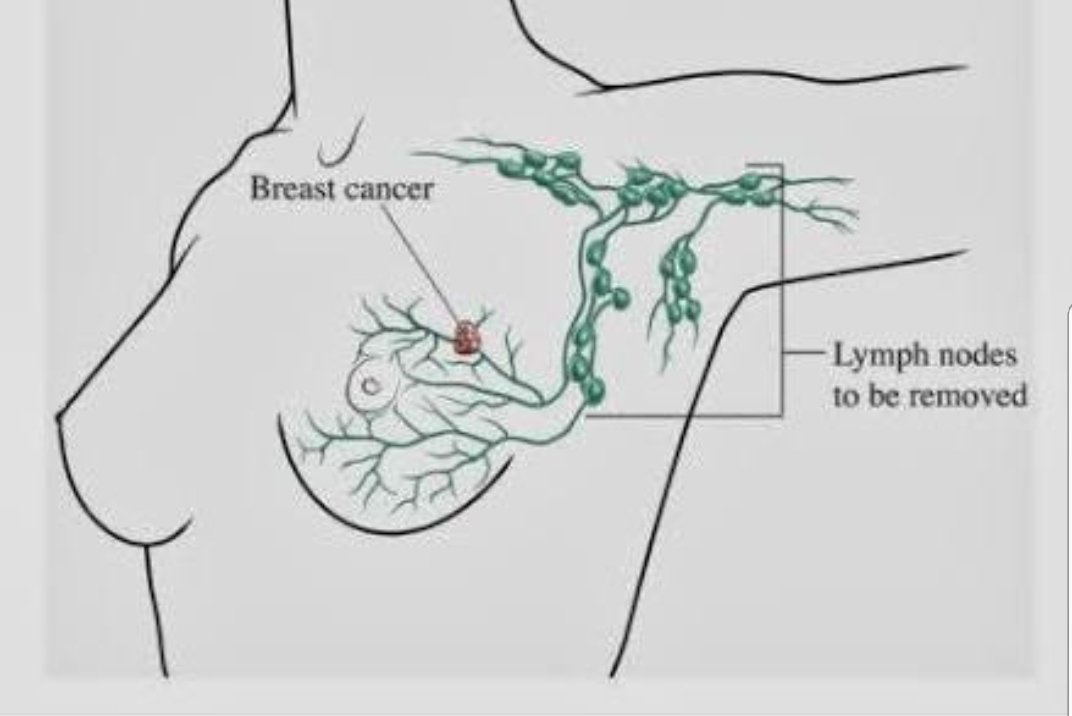 Увеличение подмышечных ЛУ установлено у 32 (35,5%) женщин.
Увеличение подмышечных ЛУ установлено у 32 (35,5%) женщин.
Корково-медуллярная дифференциация ЛУ имела место у 13 (41,9%) женщин, её отсутствие при МРТ — у 14 (45,1%), жировое перерождение — у 4 (12,8%), двустороннее увеличение ЛУ аксиллярной группы также при МРТ — у 24 (76,2%). Цитологическое исследование пунктатов ЛУ показало скопления в них лимфоидных клеток различной зрелости. Диспансерное наблюдение этих женщин с комплексным лучевым исследованием проводилось 2 раза в год.
С кистозными образованиями под нашим наблюдением находились 60 (3,8%) женщин из 1550 обследованных. Из них 15 были в возрасте до 40 лет, 45 — старше 40 лет. У 32 из 60 (53,2%) женщин этой группы были увеличены подмышечные ЛУ. Корково-медуллярная дифференциация в ЛУ установлена в 17,8% наблюдений, жировое перерождение — в 25,0%. Для больных с кистами МЖ наиболее характерным было отсутствие корково-медул-лярной дифференциации увеличенных подмышечных ЛУ (в 57,0%). Увеличение размеров ЛУ более 1 см было отмечено в 85,6% случаев, с двух сторон — в 78,4%. В ЛУ с отсутствием корково-медуллярной дифференциации при цитологическом исследовании выявлялись скопления нейтрофильных лейкоцитов.
Фиброаденома МЖ диагностирована у 101 (6,5%) пациентки, из них 22,2% были
в возрасте до 40 лет, 77,6% — старше 40. Подмышечные ЛУ были увеличены у 42 (30,7%) женщин. Корково-медуллярную дифференциацию увеличенных ЛУ установили при УЗИ у 10 (23,8%) женщин (р<0,005), её отсутствие — у 20 (47,2%), жировое перерождение — у 7 (16,6%). Увеличенные ЛУ имели отчетливые контуры в 86,4% наблюдений; двустороннее увеличение подмышечных ЛУ установлено в 58,2%. При МРТ с КУ накопление контрастного вещества в фиброаденоме и увеличенных подмышечных ЛУ было выявлено у 5 (13,5%) женщин, при этом динамика контрастирования и вымывания была замедленной, что согласуется с данным М. Н. Насруллаева [7], V. Brinek и др. [13]. МРТ с диагностическим контрастированием является высокочувствительным методом дифференциальной диагностики ДФКМ, фиброаденомы и РМЖ, что согласуется с данными S.H. Heywang Kobrunner [14].
Н. Насруллаева [7], V. Brinek и др. [13]. МРТ с диагностическим контрастированием является высокочувствительным методом дифференциальной диагностики ДФКМ, фиброаденомы и РМЖ, что согласуется с данными S.H. Heywang Kobrunner [14].
Липомы МЖ были у 17 (3,0%) женщин из 1550 обследованных: у 3 в возрасте до 40 лет, у 14 — старше 40 лет. Увеличение ЛУ аксиллярной группы установлено у 16 (55,3%) женщин, корково-медулляр-ная дифференциация увеличенных ЛУ — у 8 (33,3%), жировая дегенерация — у 12 (50,0%). Увеличение размеров ЛУ более 1 см имело место у 18 (75%) женщин, с двух сторон — у 20 (83,3%).
РМЖ диагностирован нами у 100 (6,4%) из 1550 обследованных женщин с ФМК. В возрасте до 40 лет было 5 женщин, старше 40 лет — 95. Подмышечные ЛУ были поражены у 45 (45%) больных РМЖ. I стадия РМЖ с наличием «сторожевого» подмышечного лимфоузла диагностирована у 12 женщин, II с увеличением ЛУ — у 28 и III — у 5. Узловая форма РМЖ выявлена нами у 85 (85%) женщин, диффузная отеч-но-инфильтративная — у 5, внутрипротоко-вая — у 10 (10%). РМЖ чаще (48%) локализовался в верхненаружном квадранте МЖ. Корково-медуллярная дифференциация увеличенных ЛУ установлена лишь у 5 больных (11,6%), жировая дегенерация ЛУ — у 3 (5,2%). Из 43 женщин увеличенные подмышечные ЛУ не имели корко-во-медуллярную дифференциацию у 37 (95,1%) больных с РМЖ, были более 2 см в 51,2% случаев, увеличены с двух сторон в 86,0%. 214
При МРТ с динамическим контрастированием МЖ и ЛУ накопление контрастного вещества наблюдалось лишь в ЛУ с отсутствием корково-медуллярной дифференциации. Морфологический анализ этих ЛУ выявил метастатическое поражение у 27 женщин, накопление контрастного вещества, воспалительные изменения и признаки метастатического поражения — у 10. МРТ с КУ оказалось высокоинформативным методом диагностики ЛУ с воспалительной инфильтрацией и метастатическим поражением, однако при этом специфических МРТ признаков нами не установлено. Поэтому при отсутствии у больных с ФКМ ЛУ при пальпации, а также патологических образований в МЖ по данным УЗИ и рентгеномаммографии необходима мор-фоверификация «сторожевого» лимфоузла. Интенсивное накопление контрастного вещества, большие размеры, отсутствие корково-медуллярной дифференциации, слияние лимфоузлов в конгломерате более характерны для метастатического поражения с наличием воспалительной инфильтрации в ЛУ.
Поэтому при отсутствии у больных с ФКМ ЛУ при пальпации, а также патологических образований в МЖ по данным УЗИ и рентгеномаммографии необходима мор-фоверификация «сторожевого» лимфоузла. Интенсивное накопление контрастного вещества, большие размеры, отсутствие корково-медуллярной дифференциации, слияние лимфоузлов в конгломерате более характерны для метастатического поражения с наличием воспалительной инфильтрации в ЛУ.
Таким образом, наиболее информативным в верификации корково-медулляр-ной дифференциации увеличенных подмышечных ЛУ является УЗИ, а при отсутствии её увеличенных ЛУ — МРТ. Ультразвуковые технологии в сочетании с рентгеномаммографией, МРТ с динамическим контрастированием в 96,0% случаев позволяют диагностировать различные формы мастопатии, доброкачественные и злокачественные опухоли молочных желез.
ЛИТЕРАТУРА
1. Алиева О.Д. Применение магнитно-резонансной томографии для диагностики распространенности рака молочной железы и контроля за качеством лечения метастазов: Автореф. дисс. … канд. мед. наук. — Казань, 2006.
2. Гилязутдинов И.А. Диагностика и лечение гормонально-зависимых заболеваний молочных желез./ Лечение рака и предраковых заболеваний молочных желез. — Казань, 2005. — С. 81-87.
3. Демидов С.М. Лечение предопухолевых заболеваний молочных желез. Лечение рака и предраковых заболеваний молочных желез. — Казань, 2005. — С. 100-105.
4. Запирова С.Б., Хохлова Е.А. Ультразвуковая элас-тография в дифференциальной диагностике образований молочных желез./ Актуальные вопросы лучевой диагностики и онкологии. — М., 2008.
5. Михайлов М.К., Насруллаев М.Н. Современная лучевая диагностика и оценка распространенности рака молочной железы. /Научно-организационные аспекты и современные лечебно-диагностические технологии: Матер. 2-й Всероссийск. конф. — М., 2003. — С. 94-95.
/Научно-организационные аспекты и современные лечебно-диагностические технологии: Матер. 2-й Всероссийск. конф. — М., 2003. — С. 94-95.
6. Модников О.П., Родионов В.В. Мастопатия: электронное учебное пособие. — Ульяновск, 2004.
7. Насруллаев М.Н. Комплексное лучевое исследование в диагностике и оценке распространенности опухолей молочной железы: Автореф. дисс …д-ра мед. наук. — Казань, 1999. — 43 с.
8. Семиглазов В.Ф., Семиглазова В.Р. Мастопатия — угроза малигнизации //Terra Medica. — 2005. — № 2. — С. 52-56.
9. Серебрякова С.В., Труфанов Г.Е., Фокин В.А. и др. Возможности магнитно-резонансной томографии в диагностике заболеваний молочных желез. / Материалы VII Всероссийского форума «Радиология-2006». — М., 2006. — C. 221-222.
10. Харченко В.П., Рожкова Н.И. Интервенционные методики исследования при заболеваниях молочной железы //Вестн. рентгенол. и радиол. — 1999. — № 3. — С. 26-30.
11. Хасанов Р.Ш., Гилязутдинов И.А. Мастопатия: Руководство для врачей. — Казань, 2006. — 210 с.
12. Чиссов В.И. Старинский В.В., Петрова Т.В. Зло-
УДК 616.329-007.271-089.844-06:616.34-072.1
качественные новообразования в России (заболеваемость и смертность). — М., 2004.
13. Brinek V.,FrischK.V.,KorabiowskaM. The variability of fibroadenomma in contrast-enhanced dynamick MR mammigraphy //Am. J. Roentgen. — 1997. — Vol. 173. — P. 1331-1336.
14. Heywang-Kobrunner S.H. Contrast-enhanced MRI — of the breast /Springer- Berlin — Heidelberg — New York, 1995.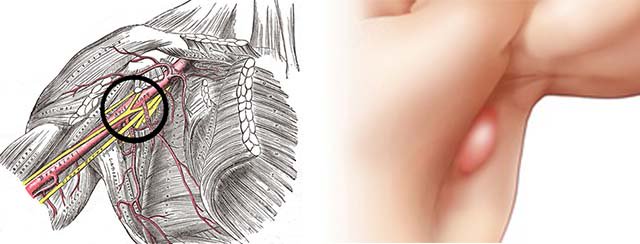 — 348 p.
— 348 p.
Поступила 25.12.08.
THE DIAGNOSTIC EFFICACY OF COMPLEX RADIOLOGICAL EXAMINATION OF MAMMARY
GLANDS IN DISORDERS ACCOMPANIED BY AXILLARY LYMPHADENOPATHY
I.R. Chuvashaev, R.F. Akberov
Summary
Established was a high diagnostic efficiency of ultrasound, X-ray mammography in combination with magnetic resonance imaging and a dynamic contrast enhancement in the setting of accurate diagnosis, determining the disease rate, verification of inflammatory infiltration and metastatic lesions of the lymphatic nodes.
Keywords: breasts; mastopathy; tumors; ultrasound diagnostics; MRI; mammography.
ПАТОЛОГИЧЕСКИЕ СОСТОЯНИЯ ПОСЛЕ ЭЗОФАГОКОЛОНОПЛАСТИКИ
Юрий Владимирович Чикинев 1Л, Евгений Александрович Дробязгин 12, Инесса Викторовна Симакова 1Л, Ирина Евгеньевна Судовых 2
1 Кафедра госпитальной хирургии лечебного факультета (зав. — проф. Ю.В. Чикинев) Института хирургии Новосибирского государственного медицинского университета,
2 Областная клиническая больница (главврач — докт. мед. наук С. С. Павленко), г. Новосибирск, e-mail: [email protected], [email protected]
Реферат
Обследованы 65 пациентов после эзофагоколо-нопластики по поводу доброкачественных стено-зирующих заболеваний пищевода. Показано, что в клиническом статусе пациентов чаще развиваются астенический синдром, дискинезия и гипотония трансплантата. Эндоскопические вмешательства выполнялись преимущественно при рубцовом сужении анастомозов искусственного пищевода. В отдельных случаях в связи с рецидивированием стеноза эзофа-гоколоноанастомоза были проведены неоднократные курсы инструментального расширения соустья.
Эндоскопические вмешательства выполнялись преимущественно при рубцовом сужении анастомозов искусственного пищевода. В отдельных случаях в связи с рецидивированием стеноза эзофа-гоколоноанастомоза были проведены неоднократные курсы инструментального расширения соустья.
Ключевые слова: искусственный пищевод, колоно-эзофагопластика, пластика пищевода, болезни искусственного пищевода.
Лечение доброкачественных стенози-рующих заболеваний пищевода остается одной из основных проблем хирургии пищевода. В ряде случаев консервативные мероприятия не имеют эффекта, что диктует необходимость выполнения пластики
последнего [3, 4, 6, 9, 13]. Основная масса пациентов, перенесших эзофагопластику, — лица трудоспособного возраста. Поэтому основным критерием эффективности оперативного вмешательства являются отдаленные функциональные результаты [1, 2, 4, 6]. По данным различных авторов, патологические состояния, возникающие после эзофагопластики, могут превышать 50% [8, 10]. Развитие послеоперационных патологических состояний объединяет их в группу болезней искусственного пищевода.
Отдаленные результаты эзофагоплас-тики свидетельствуют о том, что больные с искусственным пищеводом нуждаются в диспансерном наблюдении в течение всей жизни. Это обусловлено возможностью с течением времени развития в трансплантате патологических процессов, типичных для органа, из которого он
215
Диагностика лимфомы в клиниках за границей
Человеческий организм содержит множество лимфатических сосудов и лимфоузлов, которые вместе образуют лимфатическую систему. Злокачественная опухоль может образоваться на любом ее участке, поражая орган или лимфоузел. На клиническую картину заболевания влияет ее тип и локализация.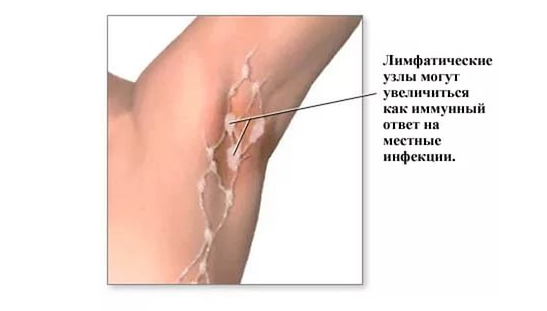
Симптомы лимфомы Ходжкина
Заболевание характеризуется поражением одного лимфоузла, после чего рак уже переходит на близко расположенные лимфатические узлы. Распознать данный вид болезни можно по ряду признаков.
- Увеличиваются лимфоузлы. Причем в любом месте, но чаще всего первыми страдают подключичные и подмышечные лимфоузлы, а также лимфоузлы средостения. При увеличении они не причиняют боли. Болезненность может проявиться в результате употребления алкогольных напитков.
- Появление сухого кашля и кашля с кровью, одышки, боли в области сердца, поясницы и спины. Причина их появления — сдавливание органов увеличенными лимфатическими узлами.
- Появление болей в области правого или левого подреберья.
- Беспричинное повышение температуры тела.
- Общие раковые симптомы: снижение массы тела, быстрая утомляемость, слабость, потливость в ночное время.
- Кожный зуд. Характерен как для определённого участка кожи, так и для всего тела.
- Боль в костях. Беспокоит при наличии в них метастазов.
Симптомы неходжкинских лимфом
Этот тип болезни в начале развития может поражать и лимфоузел, и некоторые органы. Заболевание проявляется симптомами, схожими с другими нераковыми болезнями (вирусы, простуда). Но если признаки не проходят в течение 1-2 недель, следует обращаться в клинику.
- Значительное увеличение лимфоузлов. В большинстве случаев они безболезненные. Увеличенные лимфоузлы вызывают появление сухого кашля, болей в животе, желтухи, отеков на ногах. У мужчин отекает и увеличивается мошонка.
- Если поражены молочные железы, тонкий кишечник, желудок, селезенка, щитовидная железа, то пациент жалуется на тошноту, запоры, боли в животе и правом подреберье, проблемы с мочеиспусканием, головные боли.
- Общие симптомы для всех видов рака: плохой аппетит, повышенная температура тела, усталость, снижение веса, потливость ночью.

- Метастазирование сопровождается болями в области пораженного органа.
Диагностика лимфомы
Анализ крови общий. С его помощью сложно определиться с точным диагнозом, но при изменении состава крови врач выстраивает дальнейшую диагностику. Настораживающими факторами считается анемия, низкий уровень лимфоцитов, повышенное количество эозинофилов или нейтрофилов, повышенное СОЭ.
Анализ крови биохимический. Помогает определить уровень креатина, лактат-дегидрогеназы, щелочной фосфатазы. Если неходжкинская лимфома сопровождается повышенным содержанием ЛДГ в крови, значит, болезнь агрессивно развивается.
Рентген грудной клетки. Необходим для выявления увеличенных лимфоузлов средостения.
КТ (компьютерная томография). Позволяет исследовать брюшную полость, грудную клетку, полость таза, и пространство за брюшиной. Показывает увеличение лимфоузлов, селезенки, печени, легких.
МРТ (магнитно-резонансная томография). Эффект такой же, как и при компьютерной томографии, только проводится более детальное обследование, в том числе спинного и головного мозга.
ПЭТ (позитронно-эмиссионная томография). Один из наиболее точных методов диагностики лимфомы, позволяющий установить ее стадийность. Обследование сопровождается введением в кровь специального вещества. Оно накапливается в местах раковых поражений и проявляется при сканировании.
Биопсия тканей увеличенного лимфоузла. Изучение образца ткани помогает окончательно определиться с типом лимфомы.
Биопсия костного мозга. Проводится для выявления метастазов в костном мозгу.
В качестве дополнительных методик обследования могут быть назначены: УЗИ молочных желез и органов брюшной полости, анализ спинномозговой жидкости, фиброгастроскопия, электрокардиография.
Стадии лимфомы
1 — поражен один лимфоузел. Возможно поражение нескольких лимфоузлов, расположенных в одной области или в одном органе.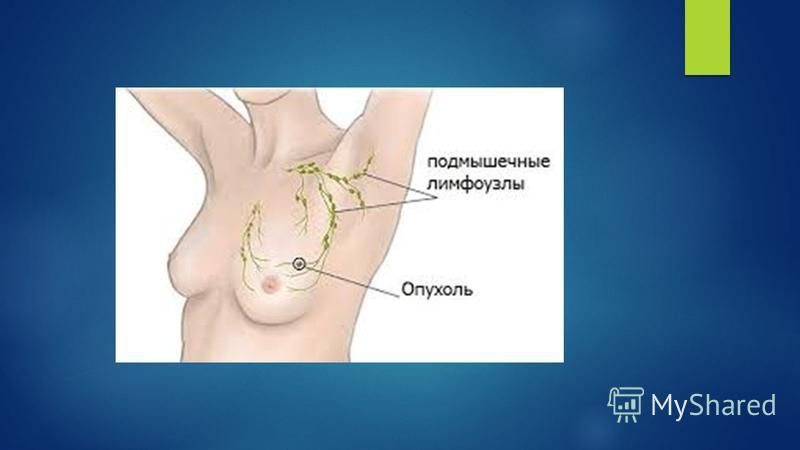
2, 3 — поражены два и более лимфоузла в разных областях и органах.
4 — метастазирование в кости, спинной, головной или костный мозг, а также в другие органы.
Эффективная программа лечения всегда базируется на данных диагностики и составляется персонально для каждого пациента.
Недомогание: обзор и многое другое
Недомогание – это термин, используемый для описания общего чувства дискомфорта, плохого самочувствия или болезни, которые могут возникать быстро или медленно развиваться и сопровождать практически любое состояние здоровья. Его не следует путать с утомлением, то есть сильной усталостью и недостатком энергии или мотивации. Хотя усталость обычно сопровождает недомогание, недомогание – это неспецифический симптом, при котором вы просто чувствуете, что «что-то не так». Беспокойство часто является ранним признаком недиагностированного состояния.
Хосе Луис Пелаес Inc. / Getty ImagesТипы недомоганий
Недомогание – это больше, чем просто чувство «мля». Это важный симптом, который врачи используют при постановке диагноза или описании реакции на лечение или хроническое заболевание. У него даже есть собственный код Международной классификации болезней (МКБ) (R53; Недомогание и утомляемость), который используется врачами, страховыми компаниями и должностными лицами общественного здравоохранения.
Когда недомогание возникает как часть диагностированного заболевания или состояния, врач обычно записывает это как «общее недомогание».”Помимо этого, есть еще два типа недомогания:
Изолированное общее недомогание (IGM): Эпизод недомогания, кратковременный или постоянный, без известной этиологии (причины). IGM не означает, что симптом находится «все в вашей голове», и используется редко.
Недомогание после физической нагрузки (PEM): Неточный термин, используемый для описания плохого самочувствия после физической активности.
Недомогание после физической нагрузки характеризуется симптомами, которые имеют тенденцию к ухудшению через 12–48 часов после физической активности и сохраняются в течение нескольких дней или даже недель.
БЭЭ характерна для миалгического энцефаломиелита / синдрома хронической усталости (ME / CFS), но может возникать сама по себе без какой-либо четкой этиологии. Основные причины варьируются от субклинического гипотиреоза и обструктивного апноэ во сне до ревматической полимиалгии и биполярной депрессии.
Связанные условия
Недомогание – это неспецифический симптом, связанный почти со всеми инфекционными, метаболическими и системными заболеваниями, а также может быть побочным эффектом некоторых лекарств:
- Острые инфекции, включая грипп, болезнь Лайма и пневмонию
- Аутоиммунные болезни, включая ревматоидный артрит и системную красную волчанку
- Нарушения крови, включая анемию и нейтропению
- Раки, включая рак толстой кишки, лимфому и лейкоз
- Хроническая инфекция, включая ВИЧ (особенно при отсутствии лечения) и хронический гепатит С
- Эндокринные заболевания или болезни обмена веществ, включая диабет и болезни щитовидной железы
- Болезни сердца и легких, включая застойную сердечную недостаточность и хроническую обструктивную болезнь легких (ХОБЛ)
- Лекарства, включая антигистаминные, бета-адреноблокаторы, антидепрессанты и нейролептики
- Нарушения питания или мальабсорбции, такие как целиакия
- Депрессия без лечения
Причины
Существует множество теорий, объясняющих, почему возникает недомогание.Во-первых, это тонкий ответ организма на белки, известные как цитокины, которые регулируют реакцию организма на болезнь. Хотя организм вырабатывает множество цитокинов, их функция остается прежней: координировать клетки для восстановления тканей, поддерживать ткани, и бороться с инфекцией или болезнью.
Считается, что когда цитокины вырабатываются в ответ на болезнь, они влияют на структуру в глубине мозга, называемую базальными ганглиями, что делает его менее восприимчивым к гормону дофамину, вызывающему хорошее самочувствие.Недостаток дофамина в головном мозге может привести к ангедонии (неспособности испытывать удовольствие) и замедлению психомоторики (вялым мыслям и движениям).
Недомогание часто служит ранним признаком острой субклинической болезни (с небольшими заметными симптомами). Это также может быть следствием повышенной активности цитокинов у людей с хроническими заболеваниями.
Когда звонить врачу
Вам следует обратиться к врачу, если недомогание сохраняется более недели с сопутствующими симптомами или без них.Во время вашего визита они изучат ваши симптомы и историю болезни, чтобы определить основную причину. Может быть полезно иметь готовые ответы на некоторые вопросы, которые вам могут задать, например:
- Как давно у вас было недомогание?
- Какие еще симптомы у вас есть?
- У вас есть хронические заболевания?
- Недомогание приходит и уходит или постоянно?
- Какие лекарства, отпускаемые по рецепту или без рецепта, вы принимаете?
- Вы в последнее время ездили за границу?
Вам также, вероятно, придется пройти медицинский осмотр, чтобы проверить наличие признаков инфекции (например, опухших желез) или признаков анемии (бледная кожа, ломкие ногти или холодные руки или ноги).На основании этих предварительных результатов могут быть заказаны дополнительные тесты.
Хотя для определения причины может потребоваться время, постарайтесь проявить терпение и честность со своим врачом. Чем больше информации вы предоставите, тем скорее они смогут определить причину вашего недомогания и способы его лечения.
Увеличение лимфатических узлов (аденопатия) при раке
Аденопатия (также известная как лимфаденопатия) относится к лимфатическим узлам, которые увеличились или опухли из-за инфекции, наиболее частой причины или в результате других проблем со здоровьем, таких как аутоиммунные нарушения или рак.
При раке аденопатия может быть вызвана злокачественным новообразованием, которое начинается в самих лимфатических узлах. Это также может произойти, когда рак распространяется (метастазирует) из других частей тела в лимфатические узлы.
Universal Images Group / Getty ImagesЛимфатическая система
В вашем теле есть лимфатическая система, состоящая из лимфатических сосудов, лимфатической жидкости и лимфатических узлов. Сеть лимфатических сосудов транспортирует лимфатическую жидкость по всему телу. Эта жидкость, помимо других функций, собирает продукты жизнедеятельности и болезнетворные микроорганизмы (например, вирусы и бактерии) на своем пути через ткани.
Сами лимфатические узлы представляют собой небольшие органы в форме бобов, которые производят и хранят клетки крови (называемые лимфоцитами), которые помогают бороться с инфекциями и болезнями. По всему телу расположено около 600 таких узлов. Их основная роль – фильтровать отходы из лимфатической жидкости. При этом армия лимфоцитов стремится нейтрализовать любой чужеродный агент, с которым сталкивается.
В то время как некоторые лимфатические узлы расположены поверхностно – например, в паху, подмышке и шее, – другие расположены глубже, например, в груди или животе.
Во время активной инфекции или травмы лимфатические узлы становятся опухшими и болезненными. Когда это происходит, аденопатия может принимать несколько форм:
- Он может быть локализованным (возникающим в одной области тела), двусторонним (на обеих сторонах тела) или генерализованным (происходящим по всему телу).
- Он может быть острым (возникает внезапно и быстро проходит) или хроническим (постоянным).
- Он может характеризоваться расположением узлов, например вокруг шеи (шейный), паховый (паховый), грудной (средостенный), подмышечных (подмышечных) или брюшной (брыжеечной).
Раковая аденопатия
Раковая аденопатия – это термин, используемый для описания опухоли лимфатических узлов из-за рака. Рак, который начинается в лимфатических узлах, называется лимфомой. Двумя наиболее распространенными типами являются лимфома Ходжкина и неходжкинская лимфома. Каждый ведет себя и развивается по-разному, но оба берут начало в самих лимфоцитах. Аденопатия – лишь одна из особенностей этих заболеваний.
Рак, который начинается в лимфатических узлах, называется лимфомой. Двумя наиболее распространенными типами являются лимфома Ходжкина и неходжкинская лимфома. Каждый ведет себя и развивается по-разному, но оба берут начало в самих лимфоцитах. Аденопатия – лишь одна из особенностей этих заболеваний.
Чаще всего злокачественная аденопатия возникает, когда злокачественное новообразование в одной части тела (известное как первичная опухоль) распространяется на другие части тела с образованием новых (вторичных) опухолей.Лимфатические узлы – это органы, которые чаще всего поражаются этим.
Как рак распространяется через лимфатические узлы
Когда опухоль дает метастазы, раковые клетки отделяются от первичной опухоли и распространяются в другие части тела через систему кровообращения или лимфатическую систему.
Когда клетки находятся в крови, они увлекаются потоком крови, пока не застревают где-нибудь, обычно в капилляре. С этого момента клетка может проскользнуть через стенку капилляра и создать новую опухоль, где бы она ни приземлилась.
То же самое происходит с лимфатической системой. В этом случае раковые клетки отламываются и переносятся в лимфатические узлы, где и застревают. В то время как узлы ответят агрессивной иммунной атакой, некоторые из раковых клеток выживут, чтобы сформировать новую опухоль.
Но вот в чем разница: в отличие от системы кровообращения, которая может переносить раковые клетки практически в любую часть тела, распространение рака по лимфатической системе более ограничено.Узлы, ближайшие к опухоли, обычно поражаются первыми. Оттуда дополнительные клетки могут отламываться и перемещаться к удаленным узлам в других частях тела.
Из-за того, как поражаются лимфатические узлы, врачи будут регулярно проверять их, чтобы определить, начал ли рак распространяться, и если да, то насколько.
Как обнаруживают аденопатию
Увеличение поверхностных лимфатических узлов часто можно обнаружить при физикальном обследовании. Также можно использовать визуализационные тесты, такие как компьютерная томография (КТ), особенно для лимфатических узлов в груди или брюшной полости.
Также можно использовать визуализационные тесты, такие как компьютерная томография (КТ), особенно для лимфатических узлов в груди или брюшной полости.
Дополнительно врач может назначить биопсию лимфатических узлов. Биопсия включает в себя удаление ткани лимфатического узла для исследования под микроскопом. Его можно использовать либо для определения распространения рака из первичной опухоли, либо при подозрении на лимфому.
Биопсия может быть выполнена путем хирургического удаления узла или, что реже, путем удаления клеток с помощью менее инвазивной процедуры, называемой тонкоигольной аспирацией. Результаты биопсии важны как для диагностики, так и для определения стадии рака.Взаимодействие с другими людьми
Как аденопатия влияет на лечение рака
Аденопатия сама по себе не влияет на курс лечения рака. Тем не менее, наличие раковых клеток в ваших лимфатических узлах может повлиять на лечение, поскольку это определит стадию вашего заболевания.
Одной из наиболее распространенных систем для определения стадии рака является система TNM, которая основана на размере опухоли (T), степени распространения на лимфатические узлы (N) и наличии метастазов (M). Если в лимфатических узлах рядом с опухолью не обнаружено рака, N будет присвоено значение 0.Если в ближайших или удаленных узлах обнаружен рак, N будет присвоено значение 1, 2 или 3 в зависимости от:
- Сколько узлов задействовано
- Где расположены узлы
- Насколько велики узлы
- Сколько в них рака
Рекомендуемый курс лечения во многом будет зависеть от стадии. Этап также будет использоваться для предоставления кода диагноза по МКБ-10, который ваш страховщик здоровья будет использовать для утверждения лечения.
Раковая аденопатия vs.Инфекционная аденопатия
Не все аденопатии одинаковы. Раковые узлы обычно твердые, безболезненные и прочно прикрепляются к окружающим тканям. Доброкачественные или незлокачественные лимфатические узлы, напротив, обычно болезненны на ощупь и уменьшаются в размере и плотности по мере разрешения инфекции.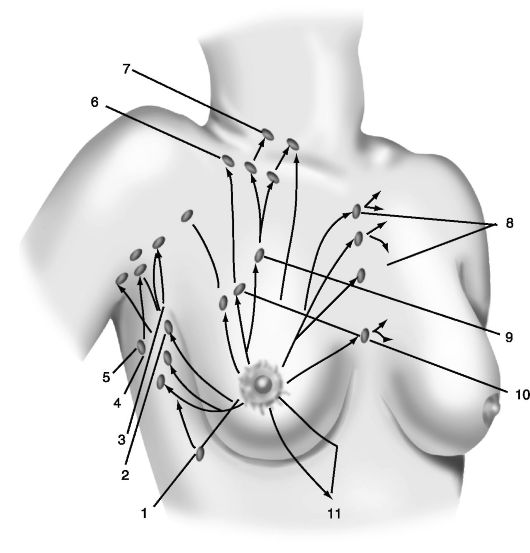
При этом вы не можете диагностировать причину аденопатии только по физическим характеристикам. В некоторых случаях раковый узел может давить на соседний нерв и вызывать боль.В других случаях доброкачественный узел может быть твердым и относительно безболезненным (например, при стойкой генерализованной лимфаденопатии, наблюдаемой при ВИЧ).
У вас рак, если у вас опухшие лимфатические узлы?
Аденопатия – это неспецифический симптом, который может быть вызван множеством причин. Сама по себе аденопатия не имеет диагностической ценности. Однако чаще всего аденопатия вызывается инфекцией, а не раком.
При этом, если лимфатические узлы постоянно увеличиваются и / или увеличиваются, вам следует обратиться за медицинской помощью.Если вы уже лечитесь от рака, сообщите врачу, если вы обнаружите опухшие лимфатические узлы в любой части тела.
Причины, лечение, когда обратиться к врачу
Существует множество возможных причин боли в подмышках или подмышечных впадинах (с медицинской точки зрения называемой болью в подмышечных впадинах), которые могут варьироваться от неприятных до серьезных. Раздражение от дезодоранта, инфекции потовых желез, травмы, сдавление нервов или даже рак – это лишь некоторые из возможных вариантов. Боль может возникать сама по себе или быть связана с сыпью, увеличением лимфатических узлов или другими признаками.
Диагностика часто начинается с тщательного сбора анамнеза и медицинского осмотра, но могут потребоваться анализы крови и визуализирующие исследования, чтобы определить причину и выбрать лучшее лечение. Даже когда боль в подмышечной впадине сопровождается увеличением лимфатических узлов в подмышечной впадине, распространенный рак груди является , а не наиболее частой причиной.
Иллюстрация Александры Гордон, VerywellАнатомия и строение подмышечной впадины
Прежде чем говорить о потенциальных причинах боли в подмышечной впадине и о том, что ваш врач может порекомендовать для ее облегчения, полезно подумать об анатомии подмышечной впадины (подмышечной впадины) и о том, какие структуры в ней «живут».
Структуры и ткани, обнаруженные в подмышечной впадине, включают:
- Мышцы: Ближе к задней части подмышечной впадины находятся большая круглая и широчайшая мышцы спины. Большая грудная мышца входит в эту область от груди. Coracobrachialis проходит по центру через подмышку, а мышцы рук, включая дельтовидную, длинную головку трехглавой мышцы и двуглавую мышцу, находятся поблизости.
- Кровеносные сосуды: В этом регионе проходят вены и артерии.
- Нервы: Плечевое сплетение находится чуть выше подмышечной впадины, и срединный, локтевой, лучевой и кожно-мышечный нерв проходят через эту область.
- Потовые железы: В подмышечной впадине находится множество потовых желез, которые ответственны за слишком распространенный запах подмышек и нередкие инфекции в этой области.
- Лимфатические узлы: В каждой подмышечной впадине находится примерно от 20 до 40 подмышечных лимфатических узлов. Эти лимфатические узлы, в свою очередь, получают дренаж из лимфатических сосудов в руке, груди и части шеи, груди и верхней части живота.
- Кости: Под подмышкой находятся верхние ребра, а чуть выше подмышечной впадины находится головка плечевой кости (верхняя кость руки), где она соединяется с лопаткой (лопаткой).
- Кожа: Существует ряд кожных заболеваний, которые могут влиять на различные слои кожи. Внутри этих слоев находятся волосяные фолликулы, потовые железы, жир, соединительная ткань и многое другое.
Подмышка очень теплая по сравнению со многими частями тела (одна из причин, почему в прошлом температура часто измерялась в подмышечной впадине), что в сочетании с перекрытием тканей, когда руки свисают с телом, вызывает это место, где могут процветать инфекции.
Причины боли в подмышках
Есть несколько различных причин боли в подмышках. Боль может быть вызвана напрямую, но состояния, затрагивающие структуры в подмышечной впадине и рядом с ней, могут быть отнесены к боли (боль, которая возникает в другой части тела, где она ощущается) из более отдаленных областей.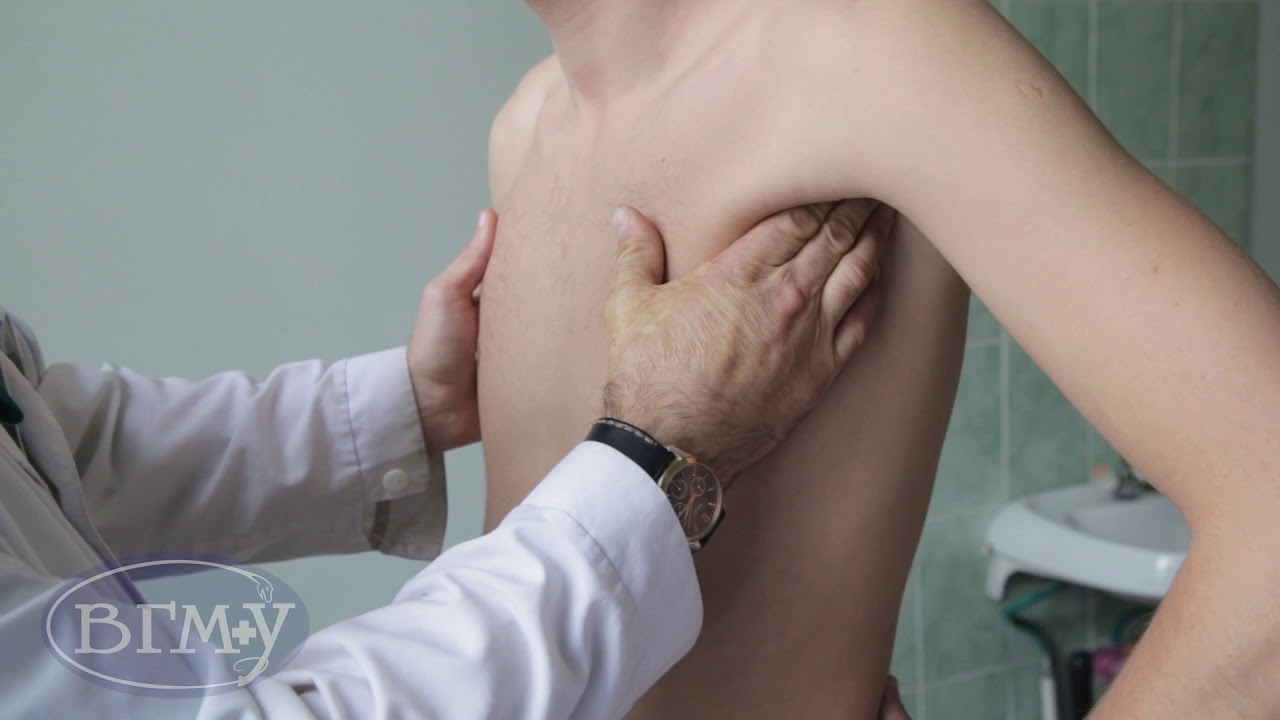 Некоторые причины могут вызывать боль только в одной подмышке, тогда как другие (например, увеличение лимфатических узлов из-за вирусной инфекции) могут вызывать боль с обеих сторон.
Некоторые причины могут вызывать боль только в одной подмышке, тогда как другие (например, увеличение лимфатических узлов из-за вирусной инфекции) могут вызывать боль с обеих сторон.
Растяжение мышц
Мышцы подмышек подвержены чрезмерной нагрузке и напряжению мышц, особенно при таких действиях, как подъем, тяга, бросание или толкание.Такие занятия, как поднятие тяжестей и занятия спортом (например, бейсбол), могут привести к растяжениям и растяжениям.
Местное давление на мышцы и другие структуры подмышечной впадины, например, при использовании костылей, также может вызывать сильную боль в подмышечной впадине.
Травмы
Существует несколько способов травмирования структур подмышечной впадины и возникновения боли. Сеть нервов над плечом образует плечевое сплетение. Травмы плечевого сплетения могут возникнуть при сильном вытягивании или сгибании руки и могут привести к боли в подмышечной впадине, а также к потере подвижности плеча, слабости, онемению или покалыванию в руке или руке.Другие травмы в этой области, включая вывих плеча, могут вызвать боль в подмышечной впадине.
Раздражение кожи и сыпь
Кожа в подмышечной впадине может раздражаться, что может вызвать боль. Тесная одежда и грубая ткань могут вызывать раздражение. Раздражение также является обычным явлением при бритье. Кроме того, как раздражающий, так и аллергический контактный дерматит могут вызывать дезодоранты, мыло, лосьоны, моющие средства для стирки и многое другое.
Другие неинфекционные высыпания, которые могут возникать в подмышечной впадине (и вызывать дискомфорт), включают черный акантоз, бархатистую сыпь, часто обнаруживаемую у людей, страдающих диабетом или ожирением, и псориаз.
Гнойный гидраденит – это хроническое заболевание, затрагивающее потовые железы (обычно в подмышечной впадине или паху), которое похоже на тяжелые формы акне. Варианты лечения могут варьироваться от лекарств от прыщей до антибиотиков, иммуномодуляторов, а иногда и хирургического вмешательства. Без лечения могут образоваться фурункулы (см. Ниже) и свищи между инфекцией и поверхностью кожи.
Без лечения могут образоваться фурункулы (см. Ниже) и свищи между инфекцией и поверхностью кожи.
Инфекции
Как местные, так и системные (по всему телу) инфекции могут вызывать боль в подмышечной впадине.Некоторые из них вызывают локальное воспаление, а другие поражают лимфатические узлы в подмышечной впадине, вызывая боль.
Часто встречаются грибковые инфекции, в том числе дрожжевые (кандидоз). Интертриго обычно вызывает очень красную блестящую сыпь с шелушением в местах соприкосновения кожи, таких как подмышки. Стригущий лишай (tinea corporis) может возникать на любом участке тела и часто вызывает зудящую сыпь с красными шишками по кругу.
Некоторые распространенные бактериальные инфекции кожи могут вызывать боль в подмышечной впадине, часто сопровождающуюся покраснением или отеком.Эритразма начинается с розовой сыпи, которая становится коричневой и чешуйчатой и обычно находится в подмышечной впадине. Эритразму, которую часто путают с грибковой инфекцией, вызывают бактерии, известные как Corynebacterium minutissimum . Это часто связано с влажностью и диабетом. Могут возникнуть другие инфекции, такие как целлюлит, фолликулит, фурункулы (фурункулы) и карбункулы. Если фурункул не лечить, он может перерасти в абсцесс.
Некоторые генерализованные инфекции могут вызывать увеличение лимфатических узлов в подмышечной впадине (см. Ниже), что приводит к боли.
Увеличенные подмышечные лимфатические узлы
Боль в подмышечной впадине может сопровождаться увеличением лимфатических узлов, хотя на ранней стадии может не быть явных шишек или припухлостей. Лимфатические узлы в подмышечной впадине (подмышечной впадине) могут увеличиваться по ряду причин, причем некоторые причины чаще встречаются с увеличением с одной стороны (односторонняя подмышечная лимфаденопатия), а другие – с поражением обеих подмышек. Возможные причины увеличения подмышечных лимфатических узлов включают:
- Инфекции: Вирусные инфекции, такие как инфекционный мононуклеоз и ВИЧ, бактериальные инфекции, такие как болезнь кошачьих царапин, сифилис, туберкулез и паразитарные заболевания, такие как токсоплазмоз, могут привести к болезненным и увеличенным подмышечным узлам (лимфаденит).
 Инфекции в груди (мастит), кистях, руках, шее, частях грудной клетки и верхней части живота также могут стекать в лимфатические узлы в подмышечной впадине, вызывая боль и отек.
Инфекции в груди (мастит), кистях, руках, шее, частях грудной клетки и верхней части живота также могут стекать в лимфатические узлы в подмышечной впадине, вызывая боль и отек. - Аутоиммунное заболевание: Такие состояния, как ревматоидный артрит и волчанка, могут привести к увеличению болезненных лимфатических узлов в подмышечной впадине.
- Рак: Существует ряд видов рака, которые могут распространяться на подмышечные лимфатические узлы. В этих лимфатических узлах могут начаться лимфомы (например, лимфома Ходжкина).Хотя многие люди знакомы с распространением рака груди как причины метастазов в лимфатические узлы, почти любой рак может распространяться на эти узлы, включая рак легких и меланому. В некоторых случаях увеличение и боль в лимфатическом узле в одной подмышке могут быть первым признаком рака.
Увеличенные лимфатические узлы, связанные с инфекцией, часто бывают нежными, мягкими и подвижными, по сравнению с лимфатическими узлами при раке, которые часто не болезненны, фиксированы и плотны, но есть много исключений.
Компрессия нерва
Сдавление любого из нервов в подмышечной впадине (защемление нервов) может вызвать боль в подмышечной впадине, которая часто носит жгучий характер.Это может сопровождаться покалыванием или онемением кисти или руки или слабостью. Сдавление нерва может быть вызвано травмой или давлением на нервы в результате опухоли или отека. Один из видов рака легких, опухоль Панкоста, может вызывать боль в подмышечной впадине. Это может быть связано с отеком лица, шеи или плеч, и его легко не заметить на рентгенограмме грудной клетки.
Битумная черепица
Опоясывающий лишай – это состояние, которое возникает при реактивации ветряной оспы в нервном корешке, где она сохраняется.Со временем сыпь обычно развивается вдоль области, снабжаемой нервом (дерматом), но вначале обычно возникает только боль.
Доброкачественные образования
Помимо раковых (злокачественных) опухолей, существует ряд доброкачественных опухолей и состояний, которые могут вызывать боль в подмышечной впадине. Это могут быть кисты, липомы и фиброаденомы.
Это могут быть кисты, липомы и фиброаденомы.
Лимфедема
Лимфедема – это состояние, при котором нарушается нормальный отток лимфы, часто связанное с хирургическим вмешательством по поводу рака груди.Это может привести к сильной боли в подмышечной впадине, часто сопровождающейся отеком одной руки.
Кислотный рефлюкс
Кислотный рефлюкс иногда может вызывать боль, которая ощущается только в подмышечной впадине.
Болезнь сердца
Обычно мы думаем о боли в груди, когда думаем о болезни сердца, но симптомы ишемической болезни сердца, особенно болезни сердца у женщин, могут быть очень неспецифическими и расплывчатыми и могут включать только симптомы боли в подмышечной впадине. Боль обычно тупая и ноющая и может сопровождаться дискомфортом в спине или челюсти, тошнотой и общим ощущением, что что-то не так.Взаимодействие с другими людьми
Заболевание периферических артерий (ЗПА)
Подобно тому, как сужение кровеносных сосудов сердца может вызвать боль в груди и сердечные приступы, сужение основных кровеносных сосудов, кровоснабжающих руку (заболевание периферических артерий), может привести к боли, которая ощущается в подмышечной впадине.
Боль, связанная с менструальным циклом
Многие женщины испытывают болезненность груди непосредственно перед менструацией и во время нее, которая может отдавать в подмышечную впадину, но некоторые могут испытывать этот дискомфорт только в подмышечной впадине.
Когда обращаться к врачу
Решение о том, когда обратиться к врачу, будет зависеть от серьезности вашей боли, от того, ограничивает ли она вашу повседневную деятельность, связанных с ней симптомов и многого другого.
Немедленно обратитесь за помощью, если боль в подмышечной впадине сопровождается болью в груди, одышкой, покалыванием в руках или пальцах, тошнотой и рвотой. Также важно немедленно обратиться за медицинской помощью, если у вас есть признаки инфекции, такие как лихорадка и озноб, покраснение или дренаж. Симптомы ночного потоотделения, уплотнения в груди или непреднамеренной потери веса также являются поводом для того, чтобы сразу же записаться на прием.
Симптомы ночного потоотделения, уплотнения в груди или непреднамеренной потери веса также являются поводом для того, чтобы сразу же записаться на прием.
Если ваши симптомы легкие, но не исчезнут, запишитесь на прием к врачу. Боль – это способ нашего тела сказать нам, что что-то не так.
вопросов, которые задаст врач
Ваш врач может задать несколько вопросов, чтобы определить источник вашей боли. Они могут включать:
- Качество боли: острая или тупая и ноющая, ощущается ли покалывание или жжение, или это по своей природе зуд?
- Продолжительность: Когда началась боль? Он постоянный или прерывистый? Становится хуже?
- Интенсивность: Насколько сильна боль по шкале от 1 до 10, где 1 – почти нет боли, а 10 – самая сильная боль, которую вы можете себе представить?
- Какие еще симптомы у вас есть? Например, жар или озноб, ночная потливость, боль в других местах или увеличение лимфатических узлов в других местах?
- Были ли у вас сыпь, покраснение или заметили ли вы какие-либо другие изменения в подмышечной впадине?
- Были ли у вас на руке или руке царапины или порезы?
- Вы начали какие-то новые занятия или занятия спортом?
- Были ли у вас травмы в последнее время?
- Использовали ли вы новые дезодоранты, лосьоны, мыло для ванн или стиральные порошки?
- Если вы женщина, когда вам делали последнюю маммографию? У вас есть семейная история рака груди? Вы заметили уплотнения в груди при осмотре?
- Насколько боль мешает вашей повседневной жизни?
Диагностика
Чтобы правильно диагностировать боль в подмышках и убедиться, что вы не упускаете ничего малозаметного, важно обратиться к врачу.Они тщательно изучат историю, в том числе зададут многие из вышеперечисленных вопросов. Затем они проведут медицинский осмотр. Это будет включать поиск любых покраснений, сыпи, шишек или увеличенных лимфатических узлов в подмышечной впадине.
Они также осмотрят области вокруг вашей подмышки, такие как голова и шея, руки и грудь, проведут неврологическое обследование, направленное на исключение компрессии нерва, и проведут тщательный осмотр груди (даже если вы мужчина, как могут мужчины). заболеть раком груди).В зависимости от того, что они найдут, могут быть проведены дальнейшие тесты.
Лаборатории и тесты
Если у вас есть признаки инфекции (локальная инфекция или инфекция всего тела, которая может вызывать увеличение лимфатических узлов), вам может быть назначен общий анализ крови.
Изображения
Также могут потребоваться визуализирующие тесты. Они могут включать УЗИ, КТ, МРТ или ПЭТ, если у вас в анамнезе есть рак. Также может быть рекомендована маммография (или МРТ молочной железы, если у вас есть серьезный семейный анамнез рака груди или очень плотная грудь).Взаимодействие с другими людьми
Процедуры
Визуализирующие исследования могут предложить возможные диагнозы, но при подозрении на рак необходима биопсия, чтобы поставить точный диагноз. Если у вас большой фурункул или абсцесс, может потребоваться разрез и дренирование. Кроме того, незамедлительное обращение за медицинской помощью при появлении многих из перечисленных выше причин может снизить риск осложнений или ухудшения состояния.
Лечение
Лечение боли в подмышечной впадине будет зависеть от основной причины.
Если ваша боль вызвана растяжением мышц, можно порекомендовать лед, покой и легкие движения. Если ваша подмышка раздражена, вам будет рекомендовано избегать того, что вызвало проблему. Если лимфатические узлы опухли по доброкачественной причине, могут быть рекомендованы теплые компрессы.
Независимо от причины, ношение одежды, свободно облегающей подмышку, а также отказ от бритья или использования любых лосьонов, кремов или дезодорантов в области подмышек могут помочь уменьшить боль.
Профилактика
Многие причины боли в подмышечной впадине невозможно предотвратить, но некоторые можно. Будьте осторожны с продуктами личной гигиены, чтобы снизить риск раздражения. Также целесообразно правильно разминаться перед занятиями спортом и избегать чрезмерной нагрузки на руку и плечо.
Будьте осторожны с продуктами личной гигиены, чтобы снизить риск раздражения. Также целесообразно правильно разминаться перед занятиями спортом и избегать чрезмерной нагрузки на руку и плечо.
Слово Verywell
Существует множество потенциальных причин боли в подмышках, и хотя многие люди думают о раке груди, особенно если присутствует увеличенный лимфатический узел, наиболее частыми причинами являются растяжение мышц или раздражение, связанное с дезодорантами и другими продуктами. Тем не менее, боль в подмышках иногда может быть признаком чего-то более серьезного, и важно обратиться к врачу, чтобы получить точный диагноз и рекомендации по лечению.
Лимфаденопатия – AMBOSS
Последнее обновление: 9 июня 2020 г.
Резюме
Лимфаденопатия – это увеличение лимфатических узлов, которое чаще всего возникает при доброкачественных воспалительных процессах. У педиатрических пациентов лимфаденопатия обычно вызывается инфекциями верхних дыхательных путей (см. Односторонняя шейная лимфаденопатия). Болезненные увеличенные лимфатические узлы у взрослых в сочетании с признаками локальной или системной инфекции, как правило, вызваны каким-либо типом бактериальной или вирусной инфекции.Злокачественность следует рассматривать в случае безболезненного прогрессирующего отека лимфатических узлов при отсутствии признаков инфекции, и в этом случае для постановки диагноза необходимы дальнейшие диагностические исследования (например, серология, визуализация, биопсия и гистологический анализ).
Патофизиология
Чтобы запомнить различные причины лимфаденопатии, подумайте «MIAMI»: злокачественные новообразования (например, лимфомы), инфекции (например, туберкулез), аутоиммунные заболевания (например, СКВ), разные (например, саркоидоз) и ятрогенные ( лекарства).
Каталожные номера: [2]
Диагностика
- Продолжительность отека лимфатических узлов
- Симптомы:
- Основные заболевания
- Лекарства
- История путешествий
- Социальный и половой анамнез
- Контакты с животными
- Общие: оценить как местные воспалительные процессы (например, увеличение шейных лимфатических узлов из-за тонзиллита), так и признаки системного заболевания (например, гепатомегалия и спленомегалия)
- Обследование периферических лимфатических узлов:
- Осмотр
- Видимое увеличение: Лимфатические узлы не должны быть видны у здоровых людей, так как они всего несколько миллиметров в диаметре.

- Местная эритема, отек или поражение
- Видимое увеличение: Лимфатические узлы не должны быть видны у здоровых людей, так как они всего несколько миллиметров в диаметре.
- Пальпация
- Осторожная пальпация кончиками пальцев
- Обследуемая область должна быть расслаблена, чтобы облегчить дифференциацию лимфатического узла от окружающей ткани (например, мышц, сухожилий).
- Оценка размера и уровня консистенции и фиксации боли.
- Выполнить следующие действия:
- Пальпация лимфатических узлов головы и шеи
- Пальпация подмышечных лимфатических узлов
- Поддержите расслабленную руку пациента своей собственной.Предупредите пациента, что обследование может быть неудобным.
- Пальпируйте одной рукой высоко в подмышечной области, прижимая пальцы к грудной стенке за грудной мышцей и скользя вниз.
- Пальпируйте подключичные, латеральные, грудные и центральные лимфатические узлы. Центральные лимфатические узлы обычно наиболее пальпируются.
- Перейдите к пальпации супратрохлеарных узлов, которые расположены на 3 см выше локтя.
- Распространенной причиной подмышечной лимфаденопатии является рак груди.
- Пальпация паховых лимфатических узлов
- Осмотр
Мягкие, подвижные и болезненные лимфатические узлы, скорее всего, доброкачественные. Твердые, неподвижные, безболезненные лимфатические узлы должны вызывать опасения по поводу злокачественности. Исключением являются твердые, безболезненные лимфатические узлы у пациентов с саркоидозом или туберкулезом. Пальпируемый твердый лимфатический узел в левой надключичной области называется узлом Вирхова и обычно ассоциируется с карциномой желудка.
Дальнейшие диагностические исследования
- Острое болезненное (локализованное или системное) увеличение лимфатических узлов, потенциально связанное с локализованным воспалением или инфекцией (например, губным герпесом, фарингитом).
- Как правило, в дальнейшем диагностическом тестировании не требуется.
- Если диагноз и решение о лечении неясны, проверьте:
- Хроническое локализованное непрогрессирующее увеличение лимфатических узлов: как правило, дальнейшие диагностические исследования не требуются.

- Безболезненное, медленно прогрессирующее увеличение лимфатических узлов (генерализованное или локализованное) или в любом другом случае необъяснимого увеличения лимфатических узлов, указывающих на злокачественное заболевание
Ссылки: [2] [3] [4]
Дифференциальный диагноз
Дифференциальный диагноз по признаку увеличенных лимфатических узлов
[1]Генерализованная лимфаденопатия определяется как увеличение более чем двух несмежных групп лимфатических узлов.
Дифференциальный диагноз по локализации увеличенных лимфатических узлов
См. Кластеры лимфатических узлов в статье о лимфатической системе.
Перечисленные здесь дифференциальные диагнозы не являются исчерпывающими.
Список литературы
- Гэдди Х.Л., Ригель АМ. Необъяснимая лимфаденопатия: оценка и дифференциальный диагноз. Врач Фам . 2016; 94 (11): с.896-903.
- Канвар VS. Лимфаденопатия. Лимфаденопатия . Нью-Йорк, штат Нью-Йорк: WebMD. http://emedicine.medscape.com/article/956340-overview#showall . Обновлено: 14 февраля 2017 г. Дата обращения: 27 марта 2017 г.
- Физические осмотры II. Обследование лимфатического узла. https://www.jove.com/science-education/10061/lymph-node-exam . Обновлено: 1 января 2018 г. Доступ: 5 июля 2018 г.
- Лимфаденопатия. https: //www.merckmanuals.com / профессиональный / сердечно-сосудистые-расстройства / лимфатические-расстройства / лимфаденопатия .
Обновлено: 1 января 2019 г.
Дата обращения: 14 мая 2019 г.

- Феррер Р. Лимфаденопатия: дифференциальный диагноз и оценка .. Am Fam Physician . 1998; 58 (6): с.1313-20.
- Люси BC, Stuhlfaut JW, Soto JA. Брыжеечные лимфатические узлы при визуализации: причины и значение. Рентгенография . 2005; 25 (2): стр.351-365. DOI: 10.1148 / rg.252045108. | Открыть в режиме чтения QxMD
Подмышечные лимфатические узлы: определение, анатомия и расположение
Рак груди
Рак груди – это заболевание, с которым связано множество факторов риска , таких как:
- пожилой возраст
- генетический
- Воздействие эстрогена
Факторы риска повышенного воздействия эстрогенов включают раннюю менархе, позднюю менопаузу, использование комбинированных оральных контрацептивов, заместительную гормональную терапию, содержащую эстроген, отсутствие беременности и отсутствие грудного вскармливания.
Каждое уплотнение в груди оценивается тройной оценкой . Это трехэтапный процесс, при котором очень часто обнаруживаются раковые образования. История болезни и клиническое обследование пациента – первая часть. Следующим шагом является визуализация, при которой предпочтительным методом визуализации является ультразвук (если женщина моложе и ткань груди плотная – волокнистая) или маммография (если женщина старше и ткань груди более жирная и менее плотная – менее волокнистая. ).Последний шаг – получить гистологический образец посредством биопсии. Обычно это выполняется как тонкоигольная аспирация с последующей центральной биопсией, если первоначальная тонкоигольная аспирация показывает потенциальные раковые клетки. Биопсия рассматривается патологоанатомом.
Все раковые образования удаляются хирургическим путем. Это либо мастэктомия (удаление груди), либо лампэктомия (удаление пораженной ткани вместо всей груди) с широким локальным иссечением подмышечных лимфатических узлов или без него. Процедуры мастэктомии используются для больших центральных образований, а лампэктомия – для более мелких и периферических образований. При выборе операции важны степень принятия клинического решения и предпочтения пациента.
Процедуры мастэктомии используются для больших центральных образований, а лампэктомия – для более мелких и периферических образований. При выборе операции важны степень принятия клинического решения и предпочтения пациента.
A радикальная мастэктомия – это удаление груди, большой и малой грудных мышц, а также подмышечных лимфатических узлов. Это наиболее радикальный хирургический вариант, применяемый при высокоинвазивных и опасных формах рака. Объем удаления подмышечных лимфатических узлов зависит от вложений и степени метастазирования рака. Частичная мастэктомия используется для пациентов, которые хотят сохранить как можно большую часть ткани груди, и у них есть меньшее, более очаговое заболевание. У этих пациентов наблюдается более высокая степень рецидива рака.
A Лампэктомия – это более целенаправленное удаление раковой опухоли. Определяется сторожевой узел (первый узел, дренирующий молочную железу) и проверяется гистологический срез на наличие рака. Если есть рак, то все лимфатические узлы, окружающие пеленг в сторожевом узле, удаляются, так как теоретически все они могут содержать раковые клетки.Если обнаруживается, что они свободны от рака, процесс останавливается, если обнаруживается, что они являются положительными на раковые клетки, процесс продолжается до тех пор, пока лимфатические узлы не освободятся от рака. Эта процедура может вызвать повреждение нервов, сосудов и тканей в этой области. Также существует риск послеоперационного лимфатического отека, когда лимфодренаж груди и верхней конечности может быть нарушен, что приведет к отеку над этими областями.
Все пациенты с лампэктомией и широким местным иссечением проходят послеоперационную лучевую терапию , как и пациенты с мастэктомией с более чем определенным количеством положительных лимфатических узлов в подмышечной впадине. Лечение рака груди зависит от гормонального статуса рака. В частности, это зависит от рецепторов раковой клетки на поверхности. Если рак является положительным по рецепторам эстрогена, то тамоксифен является лечением у женщин в пременопаузе. Ингибиторы ароматазы используются у женщин в постменопаузе. Пациенты с раком, положительным по рецепторам HER2, могут иметь герцептин, который является моноклональным антителом.
В частности, это зависит от рецепторов раковой клетки на поверхности. Если рак является положительным по рецепторам эстрогена, то тамоксифен является лечением у женщин в пременопаузе. Ингибиторы ароматазы используются у женщин в постменопаузе. Пациенты с раком, положительным по рецепторам HER2, могут иметь герцептин, который является моноклональным антителом.
Увеличение лимфатических узлов может быть побочным эффектом вакцины COVID-19 и ошибкой для рака, говорят врачи
Увеличение лимфатических узлов может быть побочным эффектом вакцины COVID-19
Dr.Констанс Леман, руководитель отделения визуализации груди Массачусетской больницы общего профиля, обсуждает этот побочный эффект вакцины против COVID-19 и его значение для пациентов.
BOSTON – Увеличение лимфатических узлов может быть нормальным и ожидаемым побочным эффектом после вакцинации COVID-19, говорят врачи, и многие работают над распространением информации, чтобы уменьшить страх пациентов перед раком и избежать ненужных анализов. .
По мере распространения вакцины против коронавируса в США врачи наблюдают все больше пациентов с увеличенными лимфатическими узлами под подмышкой, вдоль ключицы и даже до шеи.Этот естественный ответ может возникать на стороне, где человек получил инъекцию, и был признанным побочным эффектом в клинических испытаниях Moderna и Pfizer-BioNtech.
Это также может произойти в ответ на другие вакцины, помимо COVID-19.
«На самом деле это хороший знак того, что ваше тело реагирует на эту вакцину и вырабатывает отличные антитела для борьбы с вирусом COVID в случае, если вы когда-либо с ним соприкоснетесь», – сказала д-р Констанс Леман, руководитель отдела груди. Снимки в Массачусетской больнице общего профиля.
Представленное изображение показывает маммограмму левой груди, показывающую увеличенный подмышечный лимфатический узел. (Фотография предоставлена больницей общего профиля Массачусетса)
Лимфатические узлы помогают организму бороться с инфекциями, действуя как фильтр и улавливая вирусы, бактерии и другие причины болезней.
Увеличение лимфатических узлов обычно происходит в результате инфекции, вызванной бактериями или вирусами. В некоторых случаях они могут указывать на рак. По данным клиники Кливленда, лимфатические узлы – это одна из областей, где чаще всего распространяется рак груди.
В январе Леман и ее коллеги из больничного центра визуализации груди в Бостоне начали замечать больше пациентов с увеличенными лимфатическими узлами при маммографии, проходящих обследование на рак груди. До пандемии не было обычной практики спрашивать женщин о ранее сделанных вакцинах во время маммографии.
Достаточно скоро врачи отделения радиологии в Массачусетсе начали обсуждать это же явление в других отделах, таких как визуализация брюшной полости и грудной клетки.
«Мы все думали, что это, вероятно, проявится у всех типов пациентов, а не только у тех, кто приходит на маммографию», – вспоминает она, отмечая аналогичные случаи при обычной МРТ плеча и ультразвуковом скрининге у другого пациента после того, как успешно лечился от рака щитовидной железы.
С тех пор Леман и ее коллеги опубликовали журнальные статьи на эту тему и говорят, что для центров визуализации важно спрашивать пациентов, получили ли они вакцину от COVID-19, узнавать, когда она была введена и где она вводилась в организме.Если это была двухдозовая вакцина, пациенты должны сообщить, получали ли они первую или вторую прививку в последний раз.
В большинстве случаев дополнительных тестов на увеличение лимфатических узлов после недавней вакцинации не требуется – если опухоль не сохраняется или у человека есть другие проблемы со здоровьем. По мере того, как более широкие слои населения получают прививки, еще предстоит узнать больше, но врачи считают, что эти симптомы обычно должны исчезнуть в течение шести недель.
Расширенное интервью: Эксперт объясняет, как действуют вакцины против COVID-19, и побочные эффекты после прививок
Dr.Уильямс Мосс, эпидемиолог и исполнительный директор Международного центра доступа к вакцинам в Johns Hopkins, объясняет, как работают вакцины с мРНК от Pfizer и Moderna и почему побочные эффекты более вероятны после 2-й дозы.
Они также обмениваются письмами с пациентами в этой ситуации, в которых говорится: «Лимфатические узлы в области вашей подмышки, которые мы видим на вашей маммограмме, больше на той стороне, где вы недавно получили вакцину против COVID-19. Увеличенные лимфатические узлы являются обычным явлением после вакцина COVID-19 и нормальная реакция вашего организма на вакцину.Однако, если вы чувствуете опухоль в подмышке, которая держится более шести недель после вакцинации, вы должны сообщить об этом своему врачу ».
Lehman говорит, что они стремятся распространить информацию об этом еще на начальных этапах кампании массовой вакцинации в стране. Врачи надеются сократить количество ненужных биопсий или дополнительных изображений лимфатических узлов – и предотвратить дополнительную тревогу у пациентов, которые могут опасаться худшего, не зная об этом побочном эффекте вакцины.
«Пациенты, которых я чувствую, где больше всего Я искренне сочувствую им, тем, кто находится в процессе оценки рака », – сказал Леман.«Им сказали, что у них рак, а затем они замечают, что их узлы опухли, и тогда возникает беспокойство:« Может ли это быть злокачественная опухоль? »Это вызывает такое беспокойство и такой страх, и мы хотим немедленно решить эту проблему. ”
Леман сказала, что она также думает о пациентах, которые успешно прошли курс лечения от рака и теперь старательно возвращаются на контрольное сканирование.
«Это действительно сложно, когда эти пациенты слышат:« Мы видим что-то в ваших лимфатических узлах ». Поэтому мы хотим получить информацию», – добавила она.
Тем не менее, в некоторых случаях потребуется биопсия или дополнительная визуализация. Несмотря на то, что этот ответ на вакцину является нормальным, в США по-прежнему будут пациенты с лимфомой, метастатическим раком груди или другим метастатическим раком.
«С одной стороны, центры были очень обеспокоены лимфатическими узлами и даже дошли до крайности, что провели биопсию лимфатических узлов, чтобы убедиться, что они не были раком. Это действительно крайность, от которой мы все стараемся держаться подальше. .Но другая крайность: люди говорили, что дело всегда в вакцине, и совсем не беспокоились об этом. Просто продолжайте, как всегда, и это крайность, в которой мы тоже не хотим приземляться », – сказал Леман.
Это действительно крайность, от которой мы все стараемся держаться подальше. .Но другая крайность: люди говорили, что дело всегда в вакцине, и совсем не беспокоились об этом. Просто продолжайте, как всегда, и это крайность, в которой мы тоже не хотим приземляться », – сказал Леман.
Некоторые специалисты в этой области предлагают отложить плановую визуализацию по крайней мере на шесть недель после последней дозы вакцины. Lehman считает, что это должно быть решение местного сообщества, основанное на имеющихся ресурсах, но отмечает тысячи женщин, которые уже пропустили свою обычную маммографию в 2020 году из-за пандемии.
«Мы пытаемся втянуть их сейчас. Мне не нужны дополнительные препятствия», – сказала она. «Я думаю, это так важно, чтобы мы просто принимали наших пациентов».
СВЯЗАННЫЙ: Влияние COVID-19 на лечение рака было «глубоким», по словам экспертов, из-за того, что многие плановые обследования откладывались. или даже в бедре, как одобрено Центрами США по контролю и профилактике заболеваний.
Тем, у кого в прошлом был диагностирован рак или которые в настоящее время проходят лечение, Lehman посоветовал подумать о том, чтобы сделать инъекцию как можно дальше от места нахождения рака в организме.
«Таким образом, область, где мы бы больше всего беспокоились о лимфатических узлах рядом с ее предыдущим раком груди, вроде бы избавлена от этой реакции. Люди могут использовать ту же логику, если у них был рак в другой части своего тела. ,” она сказала.
Многие медицинские группы экспертов рекомендуют большинству людей с раком или в анамнезе сделать вакцину COVID-19, как только она станет доступной, ссылаясь на риск тяжелого заболевания у людей с более хрупкой иммунной системой. Но, как всегда, пациенты должны обсудить это со своим врачом.
«Если вы еще не были вакцинированы, как только вы сможете встать в очередь и пройти вакцинацию. Не беспокойтесь о последствиях вакцинации и последующей визуализации. Мы хотим, чтобы вы прошли вакцинацию», – сказал Леман.
Эта история была передана из Цинциннати.
Последствия увеличения лимфатических узлов после вакцинации против COVID-19
Констанс Леман, доктор медицины, доктор медициныРасширенное планирование может помочь нашим пациентам чувствовать себя уверенно и в безопасности при вакцинации, а также пройти рекомендованную визуализацию при их обычном уходе.
Заведующий отделением визуализации груди, Массачусетская больница общего профиля
BOSTON – Лимфатические узлы в области подмышек могут опухать после вакцинации против COVID-19, и это нормальная реакция, которая обычно проходит со временем. Радиологи из Массачусетской больницы общего профиля (MGH), которые недавно опубликовали подход к управлению этой ситуацией у женщин, получающих маммографию для скрининга рака груди в American Journal of Roentgenology , теперь расширили свои рекомендации, включив в них уход за пациентами, которые проходят другие визуализационные тесты для разнообразные медицинские причины.Их руководство опубликовано в журнале Американского колледжа радиологии .
«Наш практический план управления распространяет действие наших рекомендаций на весь спектр пациентов, прошедших визуализацию после вакцинации», – говорит ведущий автор Констанс Леман, доктор медицинских наук, руководитель отдела визуализации груди, содиректор Центра комплексной оценки груди Avon. в MGH и профессор Гарвардской медицинской школы.
Леман и ее коллеги – из многих узких областей радиологии – отмечают, что по мере расширения программ вакцинации от COVID-19 радиологи должны ожидать увеличения числа пациентов, у которых при визуализирующих исследованиях обнаруживаются опухшие лимфатические узлы.Они рекомендуют центрам визуализации документировать информацию о вакцинации COVID-19, включая дату (даты) вакцинации, местоположение инъекции и тип вакцины, на всех формах пациента и обеспечивать, чтобы эта информация была легко доступна радиологам в больнице. время интерпретации изображения.
время интерпретации изображения.
В большинстве случаев дополнительные визуализационные исследования опухших лимфатических узлов после недавних прививок не требуются, если опухоль не сохраняется или у пациента есть другие проблемы со здоровьем. Дополнительные тесты могут потребоваться в тех случаях, когда была повышенная озабоченность по поводу рака лимфатических узлов до того, как был проведен тест на визуализацию.«У пациента с недавним диагнозом рака команда полного медицинского обслуживания пациента и радиолог могут работать вместе, чтобы определить, как лучше всего управлять узлами, которые кажутся аномальными на снимках после недавней вакцинации. Таким образом, они могут адаптировать лечение к индивидуальному пациенту », – говорит Лесли Лэмб, доктор медицинских наук, специалист по визуализации груди в MGH и соавтор исследования.
В общении радиологов с клиницистами и пациентами следует подчеркивать важность недопущения задержек с вакцинацией или рекомендованными визуализирующими исследованиями для обеспечения оптимального ухода за ними на протяжении всей пандемии.«Расширенное планирование может помочь нашим пациентам чувствовать себя уверенно и в безопасности при вакцинации, а также пройти рекомендованную визуализацию при их обычном уходе», – говорит Леман.
Рекомендации руководства группы будут обновляться по мере появления новых данных, которые помогут руководствоваться передовой практикой.
О Массачусетской больнице общего профиля
Массачусетская больница общего профиля, основанная в 1811 году, является первоначальной и крупнейшей клинической больницей Гарвардской медицинской школы.Mass General Research Institute проводит крупнейшую в стране исследовательскую программу на базе больниц с ежегодными исследовательскими операциями на сумму более 1 миллиарда долларов и включает более 9 500 исследователей, работающих в более чем 30 институтах, центрах и отделах. В августе 2020 года Mass General заняла 6-е место в рейтинге U.

 Инфекции в груди (мастит), кистях, руках, шее, частях грудной клетки и верхней части живота также могут стекать в лимфатические узлы в подмышечной впадине, вызывая боль и отек.
Инфекции в груди (мастит), кистях, руках, шее, частях грудной клетки и верхней части живота также могут стекать в лимфатические узлы в подмышечной впадине, вызывая боль и отек.