Нейросонография – что это такое и для чего ее проводят? С какого возраста малышу можно делать процедуру и безопасна ли она
Оглавление
К сожалению, далеко не всегда роды проходят идеально. Примерно в 80 % случаев возникают те или иные проблемы. Они могут касаться как слабой родовой деятельности, так и обвития малыша пуповиной, затяжных родов, болезненных потуг и др. Возникшие трудности обычно устраняются без вреда для новорожденного и его мамы. Если по каким-то причинам проблемы не были устранены и существует вероятность получения ребенком повреждений или наличия у него врожденных аномалий головного мозга, проводится нейросонография (НСГ).
Что такое нейросонография?
Нейросонография головного мозга – диагностическая процедура, которая стала проводиться относительно недавно. Она позволяет изучить головной мозг новорожденного с помощью ультразвука. Проводится НСГ как по направлению неонатолога, так и с целью профилактического осмотра. Раньше такая диагностика проводилась только в самых опасных случаях. Сегодня нейросонография головного мозга у детей назначается практически повсеместно. Методика пришла на смену МРТ.
Важно! Магнитно-резонансная томография достаточно опасна для ослабленного организма младенцев и может спровоцировать ряд серьезных осложнений.
В отличие от МРТ нейросонография головного мозга новорожденных максимально безопасна. Проводиться она может в первые же минуты жизни крохи. Современная диагностика позволила существенно сократить уровень смертности новорожденных благодаря быстрому обнаружению у них патологий головного мозга.
Показания к проведению обследования
Нейросонография новорожденных проводится с целью определения состояний:
- Головного мозга
- Спинного мозга
- Сосудов
- Черепных костей
- Скальпа
- Позвоночника
Ультразвуковое исследование позволяет обнаружить:
- Кисты
- Повреждения костных тканей и дефекты мягких тканей
- Опухоли
Также во время диагностики определяются симптомы повышения внутричерепного давления, состояние нервов, выявляются различные патологии. Как правило, прохождение НСГ рекомендуют в профилактических целях.
Нейросонография ребенку может быть назначена при:
- Осложненной родовой деятельности
- Врожденных дефектах
- Генетических заболеваниях
- Переношенной беременности
- После кесарева сечения
- Применении в родах акушерских щипцов
- Использовании препаратов, стимулирующих схватки
- Недоношенности
- Внутриутробной инфекции
- Травме черепа младенца
- Реанимации новорожденного
Исследование проводится не только малышам в первые дни жизни. Нередко назначается нейросонография в месяц, в год. В некоторых случаях диагностика проводится даже взрослым пациентам. Применяемый метод исследования называют уже не «нейросонография», а «УЗИ мозга». К современному методу исследований прибегают при травмах и во время оперативных вмешательств или после их завершения.
Безопасно ли обследование?
Нейросонография мозга – исследование, которое является абсолютно безопасным. Ультразвуковая диагностика проходит безболезненно. При этом ребенок не нуждается в специальной подготовке или восстановлении после процедуры. Доказанных фактов того, что ультразвуковые исследования негативно сказываются на здоровье детей в отдаленном периоде, не существует. Благодаря этому нейросонография проводится всем малышам (даже тем, которые находятся в реанимационных кювезах).
Виды нейросонографии
Существует несколько вариантов проведения нейросонографии. Методика выполнения зависит от того, как осуществляются диагностические манипуляции.
Различают следующие виды нейросонографии:
- Через родничок. Данная процедура может проводиться только младенцам. Ее можно делать, пока не зарос родничок
- Транскраниальная. Данная процедура может проводиться детям, подросткам и даже взрослым людям. Обследование осуществляется через кости черепа. Обычно датчик устанавливается в область виска
- Транскраниально-чрезродничковая. Такое исследование отличается повышенной точностью и позволяет снизить риски диагностических ошибок. Следует понимать, что обследование данного типа обычно является самым длительным
- Обследование через дефекты кости: отверстия, трещины и др. (в том числе выполненные во время оперативных вмешательств)
Выбор в пользу того или иного вида исследования делает врач. Зависит такой выбор от возраста пациента, его индивидуальных особенностей, способов проведения диагностики и ее целей.
Особенности процедуры
Основной особенностью процедуры является то, что она может проводиться только через щели черепа. Это обусловлено тем, что ультразвуковые волны не проходят через окрепшие кости. Благодаря этому проще всего выполнять обследование новорожденных.
Нейросонография – эффективная методика, не имеющая противопоказаний.
К ее достоинствам также относят:
- Неинвазивность – отсутствие необходимости в повреждении кожи и тканей
- Высокую скорость проведения (обычно 15-20 минут)
- Точность полученных результатов
- Минимальные риски ошибок во время исследования
- Широкий перечень показаний
Нейросонография позволяет подтвердить или опровергнуть предполагаемый диагноз, скорректировать проводимое лечение, выявить скрытые патологии, которые невозможно обнаружить путем проведения других обследований. При этом методика проста в реализации и доступна для многих.
Как проводится?
Обследование проводится с использованием стандартного ультразвукового аппарата.
Для осуществления обследования необходимо снять с головы шапочку или другой головной убор, заколки, бантики и др. Удобнее всего держать ребенка на руках. Так малыш успокоится и не будет совершать ненужных движений во время процедуры. На область исследования врач нанесет специальный гель (он абсолютно безопасен и не вызывает аллергических реакций), обеспечивающий улучшение проводимости ультразвука. После этого специалист выполнит непосредственно диагностику. Он будет водить датчиком по голове, но эти движения не вызовут у малыша неприятных ощущений. На мониторе специалист будет видеть динамическое изображение всех внутренних структур.
По окончании обследования вы получите заключение о состоянии головного мозга и тканей. За расшифровкой полученных результатов следует обратиться к врачу, который наблюдает вашего ребенка или дал направление на нейросонографию.
Нужно ли готовиться к диагностике?
Процедура не предполагает дополнительной подготовки.
Маме или другому человеку, который пришел на обследование с малышом, следует:
- Предварительно накормить кроху. Так малыш будет максимально спокоен
- Находиться рядом с маленьким пациентом постоянно, при необходимости – развлекать его любимыми игрушками. Если ребенок будет расслаблен, исследование окажется максимально точным и достоверным
- Постараться не допускать резких движений крохи
Никаких дополнительных рекомендаций не выдается. Не нужно как-то по-особенному кормить ребенка или ограничивать его в потреблении жидкости. Исследование ничем не отличается от традиционного УЗИ.
Расшифровка показателей исследования
Расшифровывать полученные результаты исследования должен специалист. Это связано с тем, что при оценке всех показателей врач ориентируется на вес ребенка и другие его индивидуальные особенности, уже выявленные патологии и перенесенные заболевания. Следует отметить и то, что у новорожденных практически в 70 % случаев обнаруживаются некоторые отклонения в развитии головного мозга. Они не являются критичными и не говорят об опасных патологических состояниях. В течение первого же года жизни все показатели обычно приходят в норму. Это не имеет негативных последствий для здоровья крохи. Как правило, небольшие отклонения становятся поводом для регулярного наблюдения за состоянием малыша. О необходимости (если она будет выявлена) в постоянном контроле сообщит врач.
При расшифровке показателей исследования внимание уделяется таким важным параметрам, как:
- Строение мозжечка
- Строение полушарий мозга
- Наличие/отсутствие новообразований
- Патологические состояния
- Особенности внутричерепной жидкости
Нормы и отклонения показателей
В протоколе исследования врач указывает:
- Форму тканей мозга (симметричную или асимметричную). При отсутствии отклонений от нормы мозговые ткани имеют абсолютно симметричную структуру
- Визуализацию борозд и извилин мозга
- Отсутствие/наличие включений в желудочках мозга. В норме эти отделы являются однородными и абсолютно одинаковыми
- Форму намета мозжечка. В норме она является симметричной и трапециевидной
- Отсутствие/наличие жидкости в промежутке между двумя полушариями. В норме жидкости не обнаруживается, а сплетения сосудов обладают однородной структурой
Важно! Об отклонениях от нормы вам обязательно расскажет врач. Он же объяснит все результаты полученного обследования. Не пытайтесь провести самостоятельную расшифровку. Для неспециалиста все цифры и различные описания совершенно непонятны. Кроме того, существуют различия в показателях, зависящие от возраста маленького пациента.
Где проводится диагностика?
Нейросонография – диагностика, которая сегодня проводится во всех крупных перинатальных центрах. Она проводится бесплатно сразу после рождения малыша (при наличии показаний). В профилактических целях исследование осуществляется только на платной основе. Цена нейросонографии головного мозга новорожденных и других пациентов зависит от ряда факторов. Уточнить ее вы всегда можете заранее.
Важно! Платную диагностику следует проводить только в известных медицинских учреждениях, располагающих современным оборудованием. Очень важно заранее уточнить, кто осуществляет исследование. Врач должен обладать всеми необходимыми профессиональными знаниями и навыками.
Преимущества проведения диагностики в МЕДСИ
- Высокая квалификация врачей. Исследование проводится специалистом, располагающим необходимыми знаниями и навыками, в соответствии с установленным медицинским протоколом
- Отсутствие очередей. Вам не придется беспокоить и волновать малыша
- Ультразвуковые системы нового поколения. Для исследования используется аппаратура экспертного класса. Она соответствует требованиям ВОЗ в отношении точности и безопасности
- Высокая скорость и качество. Исследование проводится максимально быстро. Это позволяет устранить риски возникновения дискомфорта у малыша
- Моментальная выдача заключения. Вам не придется ждать его дополнительной обработки
- Комфортные условия. Нейросонография в Москве в наших клиниках проводится в современных кабинетах. Они удобны и для маленького пациента, и для его родителей или иных сопровождающих
Для записи на исследование достаточно позвонить по номеру +7 (495) 7-800-500. Специалист озвучит точную стоимость диагностики и расскажет о том, как она проводится в нашей клинике.
что это такое: НСГ головного мозга, взрослым, где сделать, нормы, расшифровка показателей, что показывает
Нейросонография (или ультразвуковое исследование мозга) — диагностическая процедура, которая пришла на смену магнитно-резонансной томографии.

В статье рассказывается, чем УЗИ отличается от МРТ мозга и что лучше, как и для чего проводится обследование, какие показатели являются нормой, что указывает на патологии и до какого возраста делается обследование.
Почему НСГ лучше МРТ?
Отличие между старым и новым методом обследования в том, что МРТ — далеко не безобидная процедура, она имеет множество противопоказаний. В частности его нельзя проводить, если:
- у пациента есть кардиостимуляторы, металлические импланты, брекеты, искусственный сердечный клапан;
- пациентка беременна на ранних сроках;
- есть заболевание гипофиза;
- больной страдает аллергией, сердечной недостаточностью, нарушением мозгового кровообращения.
 Из-за большого количества противопоказаний врачи старались не делать МРТ без серьезных оснований, тем более детям.
Из-за большого количества противопоказаний врачи старались не делать МРТ без серьезных оснований, тем более детям.
В то же время, альтернативного метода диагностики патологий мозга на ранних стадиях, не существовало. Им стала нейросонография — достаточно точная и безопасная процедура.
Нейросонография – что это такое?
Для людей, далеких от медицины, нейросонография означает УЗИ головного мозга. Однако это только одно из направлений исследований, хоть и наиболее распространенное. Сам же термин «нейросонография» – общее понятие для целого комплекса ультразвуковых исследований состояния нервной системы.

Нейросонография позволяет определить состояние:
- спинного мозга;
- сосудов, снабжающих эти органы;
- скальпа;
- черепных костей;
- позвоночника.
При ультразвуковом исследовании видно:
- повреждение костных тканей;
- дефекты мягких тканей;
- состояние нервов;
- кисты и опухоли;
- симптомы повышенного внутричерепного давления и другие патологии.
В каких случаях назначают нейросонографию
Взрослым нейросонографию делают редко. УЗИ мозга проводят если:
- была травма головы или позвоночника;
- есть нарушения кровообращения;
- есть вероятность поражения центральной нервной системы;
- есть опухоли, кисты, грыжи;
- делают операцию на мозге;
- выявлены воспаления.

Показания для проведения обследования детям:
- рождение раньше срока;
- родовые и другие травмы;
- воспаление и инфекции центральной нервной системы;
- возможные невротические патологии;
- нехватка кислорода во время родов или нахождения в утробе матери.
Как проводится обследование
Нейросонография абсолютно безболезненна, каких-либо неприятных ощущений не вызывает.
Готовиться к ней специально, нет необходимости: питание, сон и режим дня перед процедурой — обычный, какие-либо дополнительные препараты не назначаются.
Рекомендация для мам! Перед УЗИ желательно покормить ребенка, чтобы он вел себя максимально спокойно. Скрининг можно делать во время сна малыша.
Сама процедура ничем не отличается от привычного УЗИ. На голову наносится проводящий гель, на исследуемый участок врач устанавливает датчик ультразвуковой аппаратуры, а на экран выводится изображение. Время обследования занимает 10-20 минут.
Медики проводят нейросонографию четырех видов:
- Чрезродничковая. Эта процедура доступна только младенцам — пока не зарос родничок;
- Транскраниальная. Этот метод доступен взрослым пациентам, обследование проводится через кости черепа, обычно в зоне виска;
- Транскраниально-чрезродничковая. Смешанная форма повышает точность исследования и уменьшает вероятность ошибки, но она дороже и занимает больше времени.
- Ультразвуковое исследование через дефекты кости (проломы, трещины или отверстия, сделанные во время операций).

До какого возраста делается диагностика?
Особенность этого исследования заключается в том, что его можно провести только через отверстия в костях черепа, поскольку ультразвук не проходит через них. Именно поэтому оно популярно для диагностики детей в раннем возрасте, так как НСГ делается пока не зарос большой родничок. В более позднем возрасте нейросонографию называют узи головного мозга.
Что показывает: расшифровка, таблица норм
При отсутствии патологий:
- структуры головного мозга симметричные;
- желудочки не расширены;
- желудочки имеют четкие и ровные границы;
- оболочки мозга не должны быть изменены;
- объемные образования в тканях отсутствуют.
В таблице представлены цифровые показатели нормы, которые зависят от возраста обследуемого:

Что должно насторожить:
- асимметрия структур;
- сглаженные извилины и борозды;
- эхогенность желудочков головного мозга (в норме они анэхогенны), их неоднородность и несимметричность;
- жидкость в пространстве между полушариями мозга;
- кисты, опухоли, размягчения вещества мозга.
Внимание! В любом случае, расшифровку результатов обследования делает только врач. Не стоит самостоятельно устанавливать диагноз.
Полезное видео
Видео о том, когда и почему делают нейросонографию детям до года:
Где сделать?
Первую нейросонографию возможно сделать в роддоме, при назначении врача. В дальнейшем диагностику можно пройти в любой клинике (как в частной, так и государственной), оборудованной узи-кабинетом.
Заключение
Нейросонография — безболезненная процедура, не требующая специальной подготовки, которая на ранней стадии позволяет выявить возможные проблемы с мозгом у детей и взрослых. С учетом того, что в последние годы участились преждевременные роды и родовые подвывихи, не паникуйте, если вашему малышу назначили это обследование. НСГ головного мозга проводится, прежде всего, с целью диагностики и исключения патологий. К тому же оно абсолютно безвредно даже для новорожденного ребенка.
Нейросонография – ультразвуковое исследование мозга
Наблюдение за ребенком, особенно на первом году жизни – дело хлопотное.
Педиатр, невролог, окулист, ортопед – вот только минимальный перечень тех докторов, которые должны регулярно осматривать вашего ребенка.
Но даже самый хороший и высококлассный специалист не может обойтись без ультразвуковых исследований, которые оказывают неоценимую помощь в наблюдении за малышом. А иногда ультразвуковое исследование, в частности нейросонография (НСГ), является единственным методом, позволяющим своевременно выявить патологию, например пороки развития головного мозга. Ультразвуковые волны – это механические колебания высокой частоты. Пациент при ультразвуковом исследовании не получает никакой лучевой нагрузки. Единственное действие, оказываемое ультразвуком на ткани, – тепловое, причем совершенно незначительное. На практике не отмечалось ни одного осложнения или ухудшения состояния ребенка, связанного с НСГ. Самочувствие малыша, как во время, так и после исследования, не меняется. А дети, которым нейросонография проводится во время сна, даже не просыпаются.
Для чего необходимо это исследование?
Малыш проходит множество испытаний, как во время беременности, так и во время родов. Внешние факторы, не способные причинить вред взрослому человеку – банальные инфекции, лекарства, бытовые и профессиональные вредности могут стать катастрофой для зарождающейся жизни. И, естественно, головной мозг, как самая сложная и уязвимая структура человеческого организма, максимально подвержена этим воздействиям. В течение первого года жизни малыша врачи имеют возможность предотвратить последствия, которые могут возникнуть в связи теми или иными неполадками в головном мозге. Чем раньше будет начато лечение, тем больше вероятность, что ребенок вырастет здоровым.
Что выявляет нейросоногафия?
Прежде всего, на нейросонографии могут быть выявлены врожденные аномалии развития мозга, опухоли, а также поражение мозга в результате нарушения кровообращения как перед, так и в процессе родов (кровоизлияния, гидроцефалия).
Кому проводят нейросонографию?
Обязательно показано проведение нейросонографии всем недоношенным детям. Детям, которые после рождения требовали проведение интенсивной терапии или реанимации, с родовой травмой или после травматичных акушерских пособий, крупным новорожденным, и малышам с задержкой внутриутробного развития. Кроме того, исследование назначают детям с пороками и аномалиями других органов и систем. Но, вообще хотя бы один раз сделать нейросонграфию нужно каждому ребенку. Чтобы исключить изменения, которые могут проявить себя только после года, когда родничок уже закроется.
Как часто проводят нейросонографию?
Если в родильном доме вашему малышу не провели такое исследование, то необходимо провести его в 1 месяц. При отсутствии патологии, повторные ультразвуковые исследования производятся только по назначению врача. При необходимости нейросонография дополняется допплерографическим исследованием, позволяющим оценить состояние мозгового кровотока. Данная методика должна проводится в состоянии сна или покоя; плач и беспокойство искажают данные.
Как проводят нейросонографию?
Словно предусмотрев изобретение нейросонографии, природа оставила на своде детского черепа 6 неокостеневших участков – родничков, которые, в отличие от костей не препятствуют прохождению ультразвука. В основном, исследование проводится через большой родничок – ромбовидный участок головы в теменной области, а также височную область. Закрывается большой родничок к концу первого года, а у некоторых детей и к 3 -4 месяцам. Вот почему так важно провести нейросонографию в раннем грудном возрасте. После закрытия родничка проведение нейросонографии становится невозможным. Перед нейросонографией кожу над родничком смазывают специальным звукопроводящим гелем: ведь между ней и датчиком не должно быть воздуха, прерывающего путь ультразвуковых волн. Учитывая возраст ребенка, мы стараемся сократить время исследования до 10 минут.Одно из главных преимуществ нейросонографии является отсутствие какой-либо специальной подготовки, проведение обследования, как во время сна, так и в период бодрствования, в присутствии родителей. Если ребенок не спит или беспокоится, можно предложить ему бутылочку с питьем или отвлечь пустышкой. Обязательно покажите результат нейросонографии Вашему педиатру и невропатологу. Не стоит забывать, что нейросонография – дополнительный метод, и результат не является диагнозом. В любом случае установить окончательный диагноз и назначить лечение может только детский невролог.
суть и описание обследования, когда показана
© Автор: А. Олеся Валерьевна, к.м.н., практикующий врач, преподаватель медицинского ВУЗа, специально для СосудИнфо.ру (об авторах)
Нейросонография представляет собой исследование головного мозга у новорожденных и малышей первого года жизни при помощи ультразвука. Этот метод безопасен, не доставляет боли ребенку, при этом позволяет получить очень точные данные о состоянии головного мозга, его желудочков и ликворных пространств между оболочками. УЗИ признано одним из самых информативных неинвазивных методов для обнаружения патологии мозга у ребенка.
Нейросонография используется для скринингового обследования детей первого года жизни. Обычно ее проводят после рождения или в возрасте одного-полутора месяцев, но при необходимости — на протяжении первых двух лет жизни ребенка. Особенное значение имеет нейросонография у малышей, имевших пороки развития мозга по данным УЗИ во время беременности, а также у детей с неврологической и сосудистой патологией головы.
Ограниченность временного интервала, в который возможно транскраниальное УЗИ мозга, связана со сроками закрытия родничков. Передний родничок, расположенный между лобными и теменными костями черепа, самый крупный, он закрывается к 9-18 месяцам после рождения, крайний срок — два года. Случается, что большой родничок окостеневает раньше, чем следует, или позже, а иногда и вовсе остается открытым, что, несомненно, свидетельствует о патологии.
При нейросонографии ультразвук направляется к мозгу и его оболочкам через мягкие ткани черепа в зоне родничка, где не сросшиеся кости не мешают прохождению ультразвуковой волны — транскраниально. После срастания костей черепа УЗИ станет невозможным, так как кости не пропустят внутрь черепа ультразвук. Изображение, полученное при прохождении волны ультразвука, изучает врач на экране монитора, оценивая анатомическое соотношение структур мозга, их размеры и степень зрелости в соответствии с возрастом обследуемого.
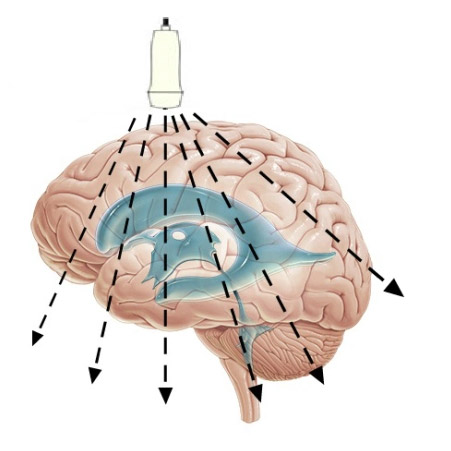

исследование мозга новорожденного через незаросший родничок
Преимуществом транскраниальной нейросонографии у детей, помимо безопасности и безболезненности, считается возможность быстрого получения результата. Иными словами, сразу после исследования родители ребенка получат на руки экспертное заключение специалиста УЗ-диагностики о наличии или отсутствии патологии со стороны мозга и его структур.
С помощью УЗИ сквозь родничок удается обнаружить пороки в строении мозга ребенка, воспалительные очаги, гематомы, признаки гидроцефалии и некоторые нарушения сосудистой системы мозга. На основании выявленных нарушений педиатры и неврологи могут назначать необходимое лечение. Использование нейросонографии в динамике дает возможность оценить эффективность терапии и характер течения патологии, а также спрогнозировать возможные последствия для детей.
Когда необходимо проводить нейросонографию?
В качестве профилактической меры транскраниальная нейросонография проводится всем новорожденным детям однократно в возрасте одного-полутора месяцев даже при отсутствии клиники неврологической патологии. При необходимости ее можно повторять через каждые полтора-два месяца, обычно при наблюдении в динамике ее проводят в 3, 6, 9 месяцев и год. Особенно важной является нейросонография в следующих случаях:


- Состояние недоношенности;
- Низкий или чрезмерно большой вес новорожденного ребенка;
- Роды путем кесарева сечения;
- Низкая оценка по шкале Апгар;
- Необычная, неправильная форма головы грудничка или отклонение ее диаметра от нормальных для данного возраста показателей;
- Травмы ребенка, перенесенная гипоксия или асфиксия в родах;
- Сложные роды с применением акушерских пособий (вакуум-экстракция, выходные щипцы), стремительные или затяжные роды;
- Врожденные пороки развития со стороны других органов для исключения сопутствующих пороков нервной системы;
- Наличие неврологической симптоматики;
- Резус-конфликт, гемолитическая болезнь, желтуха у ребенка;
- Вероятное внутриутробное инфицирование плода;
- Заметное выбухание, пульсация родничков, которые могут говорить о повышении внутричерепного давления;
- Судорожный синдром.
Нейросонографию назначает невролог, если у малыша первых месяцев жизни замечены судорожные подергивания, мама жалуется на сильное срыгивание, беспокойство, долгий плач и плохой сон малыша. К полугоду могут стать заметными отставание в развитии, несоответствие размеров головки возрасту и другие симптомы, требующие дополнительной ультразвуковой диагностики.
Известно, что при сильном плаче и крике маленького ребенка большой родничок может сильно выбухать и пульсировать, что говорит о преходящем повышении внутричерепного давления на фоне натуживаний и крика малыша. Нередко мамы в таких ситуациях проявляют чрезмерную бдительность и сами решают, что ребенку нужна нейросонография. При каких-либо опасениях, которые могут быть не вполне обоснованными, в первую очередь следует обратиться к педиатру для объективной оценки поведения, анатомии головы и родничков грудничка. В случае необходимости врач сам направит маму с ребенком на нейросонографию.
Нейросонография головного мозга новорожденных безопасна, безболезненна и комфортна для малыша и его родителей. Негативных последствий для мозга ультразвук не несет, поэтому родители могут не беспокоиться, ведь даже при повторных исследованиях вреда ребенку не будет. Ввиду безопасности метода и отсутствия каких-либо побочных реакций противопоказаний он не имеет.
Техника проведения нейросонографии и ее результаты
Нейросонография может проводиться как в стенах лечебного учреждения (роддома, например), так и амбулаторно — в детской поликлинике или частном медицинском центре. Она занимает около четверти часа. При ее проведении малыша берут на руки, оголяют головку. При исследовании малышей первых месяцев жизни желательно, чтобы они были сыты и спокойны, так как сильный плач может затруднить проведение исследования и даже исказить его результат.
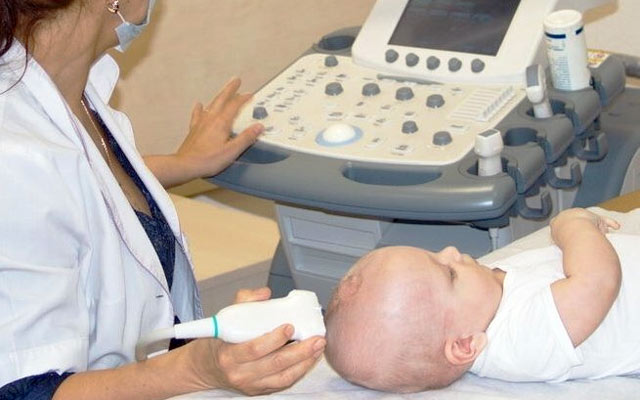

Какой-либо специфической подготовки УЗИ мозга ребенка не требует. Самое главное условие успеха — спокойствие, поэтому примерно за полчаса до нейросонографии грудничка нужно накормить. Идеальный вариант обследования — спящее состояние ребенка, однако если малыш не собирается спать, то отвлечь его можно интересной игрушкой, пустышкой или бутылочкой с питьем.
Перед началом диагностики врач оценивает рост, вес ребенка и уточняет его возраст, затем наносит ребенку на кожу головы в области большого родничка специальный нейтральный гель, помогающий в проведении волны к мягким тканям. Желательно, чтобы гель не был холодным, так как холод может вызвать беспокойство у обследуемого. После нанесения геля при помощи датчика, который передвигается непосредственно по коже, исследуются внутричерепные структуры, а изображение передается на экран.
 После осмотра на экране монитора мозга и его структур, измерения их размеров, определения характера кровотока, выявления возможных очагов патологии кожа головки малыша протирается чистым полотенцем или пеленкой, а родитель на руки получает заключение специалиста. Важно отметить, что в заключении указывается не диагноз, а лишь выявленные анатомо-функциональные особенности. Диагноз по заключению поставит невролог или педиатр, если в ходе нейросонографии выявлены какие-либо отклонения.
После осмотра на экране монитора мозга и его структур, измерения их размеров, определения характера кровотока, выявления возможных очагов патологии кожа головки малыша протирается чистым полотенцем или пеленкой, а родитель на руки получает заключение специалиста. Важно отметить, что в заключении указывается не диагноз, а лишь выявленные анатомо-функциональные особенности. Диагноз по заключению поставит невролог или педиатр, если в ходе нейросонографии выявлены какие-либо отклонения.
При нейросонографии можно выявить структурные изменения мозга и его отделов, наличие избытка жидкости в желудочках, межоболочечном пространстве и межполушарной щели, воспаление мягкой мозговой оболочки, кистозные изменения сосудистых сплетений или вещества мозга, новообразования. Кроме того, УЗИ дает большой объем информации при травмах головы у маленьких детей, а применение его совместно с допплером позволяет оценить характер кровотока и развитие сосудистых магистралей.
Понятие нормы и наиболее распространенные варианты патологии, выявляемые при нейросонографии
Понятие нормы при интерпретации результатов нейросонографии находится в непосредственной связи с нормой строения структур мозга в определенный возрастной период или срок беременности. Это обстоятельство дает возможность, с одной стороны, сравнения данных с установленными нормами при известном сроке беременности, а с другой — определения срока беременности по выявленным в ходе УЗИ показателям.
Оценке подлежат:
- борозды и извилины полушарий мозга;
- желудочковая система с сосудистыми сплетениями;
- мозолистое тело с полостями под ним;
- подкорковые структуры;
- мозжечок;
- ликворные цистерны;
- собственно мозговая ткань.
Рисунки: снимки и расположение структур мозга
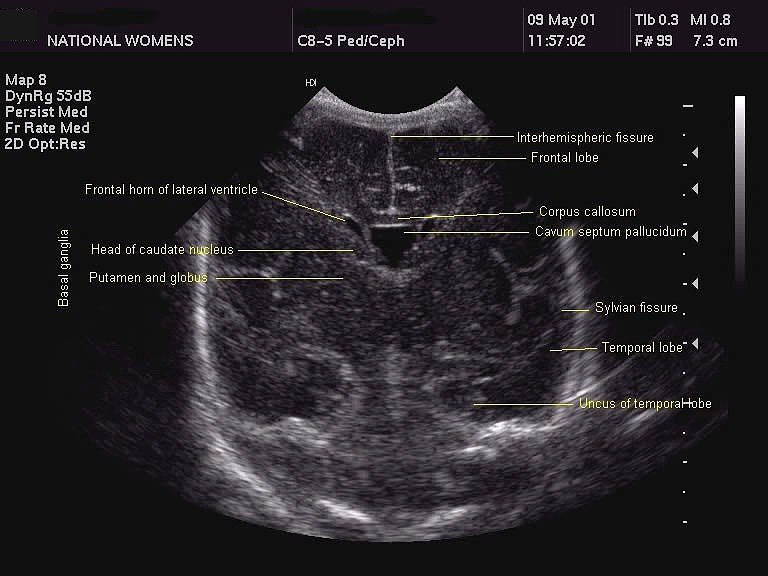

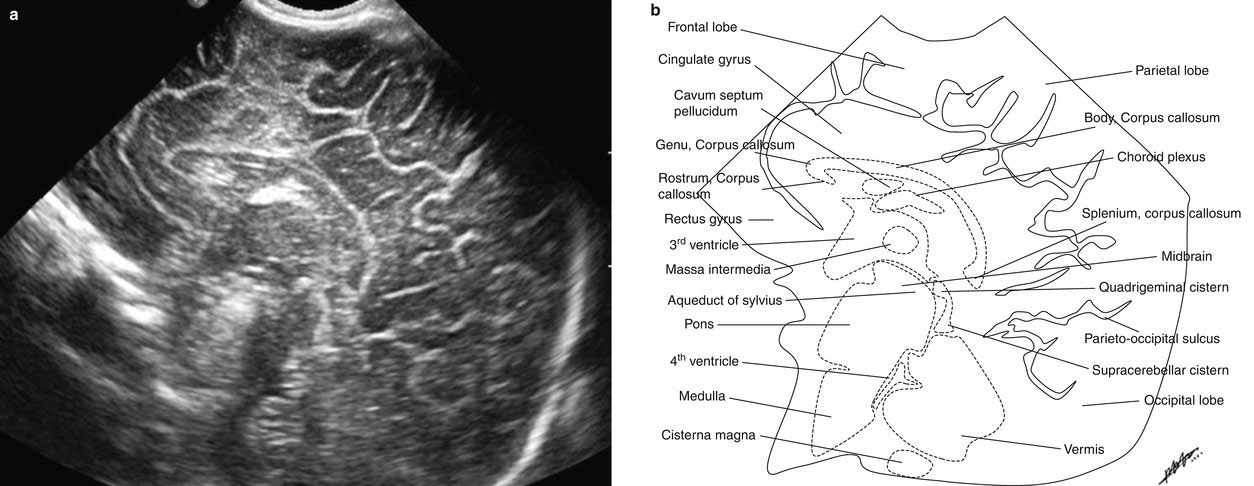

Борозды и извилины коры мозга отражают степень его зрелости. Извилины полушарий активно дифференцируются с 28 недели беременности и становятся видны при УЗИ спустя 2-6 недель после того, как сформируются в анатомические структуры. После рождения ребенка локализация и количество борозд и извилин в норме соответствуют строению мозга взрослого человека.
Желудочковая система представлена четырьмя сообщающимися полостями, заполненными спинномозговой жидкостью. Боковые желудочки по мере увеличения срока беременности суживаются, становясь щелевидными, каковыми и остаются в норме и у ребенка, и у взрослого. Допускается некоторая асимметрия желудочков в пределах двух миллиметров на уровне отверстия Монро, которая считается вариантом нормы.
Расширение полостей боковых мозговых желудочков говорит о гидроцефалии, и начинается оно с задних рогов. С уверенностью говорить об увеличении желудочков можно в том случае, если размер передних рогов в области отверстия Монро становится более пяти миллиметров.
Сосудистые сплетения находятся в желудочковой системе и вырабатывают ликвор. Их не должно быть в передних и задних рогах боковых полостей, обычно они ровные, гладкие и симметричные, однако не считается патологией и некоторая шероховатость со слабой асимметричностью сосудов. Чем больше срок беременности, тем меньше становятся сплетения относительно объема желудочка. Несомненная патология в виде кровоизлияний в желудочки проявляется асимметрией и очаговым увеличением плотности сплетений, которые сменяются появлением кистозной полости.
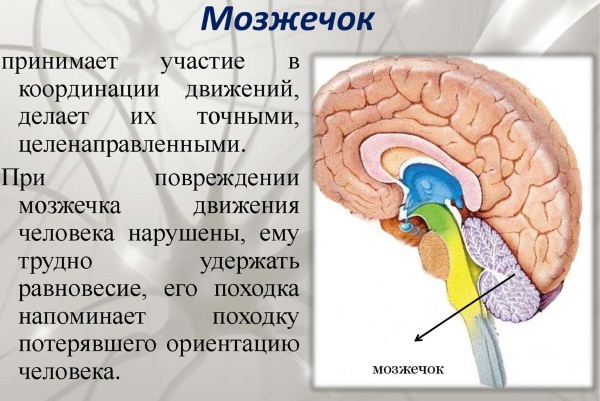
Из всех отделов мозга наиболее удален от большого родничка мозжечок, поэтому он хуже всего просматривается при нейросонографии. В норме он должен иметь два сформированных полушария и червь, расположенный между ними. Поперечник мозжечка пропорционален диаметру головы плода, поэтому этот показатель может служить для определения срока беременности.
Нейросонографическая оценка состояния мозговой паренхимы включает анализ коркового слоя, толщина которого в норме не должна быть более нескольких миллиметров. Белое вещество отличается большей эхогенностью, нежели кора. Особое внимание уделяется так называемой перивентрикулярной (вокруг боковых желудочков) зоне, которая должна быть симметричной с обеих сторон, с нечеткими краями. Появление асимметрии или увеличение плотности этой области может говорить о возможной лейкомаляции, которая влечет неврологические проблемы у малышей.
При получении на руки результата нейросонографии многие родители стремятся самостоятельно расшифровать множество цифр и показателей, однако это вряд ли имеет смысл, если они сами — не врачи УЗ-диагностики. Тем не менее, информацию о результате обследования все же можно получить, но из заключения, которое кратко характеризует нейросонографическую картину.
Например:
- В случае нормы в заключении будет указано об отсутствии изменений со стороны паренхимы, желудочковой системы, оболочек мозга, а также о нормальных показателях мозгового кровотока;
- Гипоксические изменения довольно часто встречаются в заключениях нейросонографии, о них говорит увеличение эхогенности тканей вокруг желудочков и подкорковых структур;
- О возможной гидроцефалии скажет указание в заключении на излишек жидкости под оболочками и в других ликворных пространствах мозга, который нередко сочетается с расширением пространства между полушариями, увеличением объема желудочков;
- Указание на признаки незрелости мозга может говорить о наличии врожденных пороков развития органа, недоношенности, гипоксии и других внутриутробных проблемах;
- Кисты сосудистых сплетений — нередкая находка при УЗИ во время беременности и в первые месяцы жизни малыша. Они не считаются вариантом нормы, однако изолированно не представляют угрозы ни для развития, ни для жизни ребенка, исчезая самостоятельно;
- врожденные пороки развития могут указываться в заключении в виде диагноза (синдром Арнольда-Киари, агенезия мозолистого тела, аневризма вены Галена и т. д.), с которым нужно идти к неврологу за разъяснениями.
УЗИ мозга у взрослых
Поскольку у взрослых людей кости черепа прочно сращены между собой, транскраниальное УЗИ через родничок им провести уже не представляется возможным. Тем не менее, метод можно применить, если датчик расположить в области глазных яблок, височных костей и нижней части затылочной, где костная ткань наиболее тонка. Такое исследование называют эхоэнцефалографией.
УЗИ успешно применяют для диагностики сосудистой патологии головы и шеи совместно с допплером — УЗДГ сосудов головы и шеи. УЗДГ позволяет уточнить характер изменений сосудов и кровотока при аномалиях развития сосудистого русла, компрессии артерий из вне, нарушении иннервации.
Эхоэнцефалография обладает теми же преимуществами, что и нейросонография у малышей — безопасность, безболезненность, высокая информативность и быстрота получения результата. Ее можно проводить беременным женщинам, пожилым людям, лицам с тяжелыми сопутствующими заболеваниями.
Перспективы и возможности нейросонографии
У большинства из нас нейросонография прочно ассоциируется с детским возрастом и транскраниальным путем исследования. Однако медицинская наука и техника не стоят на месте, предлагая все более точные и современные аппараты УЗИ, которые можно применять в самых разных точках тела человека.
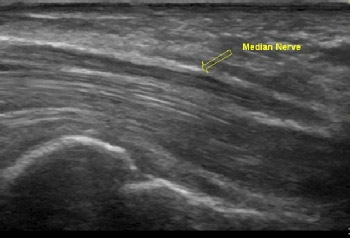
 Благодаря высокой разрешающей способности ультразвукового оборудования экспертного уровня в последние годы появилась возможность получать изображения таких тонких и нежных образований, как периферические нервные стволы. Нейросонография нервов — уже реальность во многих крупных диагностических центрах.
Благодаря высокой разрешающей способности ультразвукового оборудования экспертного уровня в последние годы появилась возможность получать изображения таких тонких и нежных образований, как периферические нервные стволы. Нейросонография нервов — уже реальность во многих крупных диагностических центрах.
Конечно, УЗИ участков периферической нервной системы имеет определенные ограничения и тонкости, связанные и с анатомией нервов, и с техническими возможностями аппаратуры для их исследования, однако некоторые показания к нейросонографии периферических нервов уже определены:
- Механические повреждения крупных нервов;
- Возможное сдавление нервного ствола снаружи опухолью, рубцом, инородным телом и др.;
- Подозрение на новообразование нервов.
При помощи нейросонографии периферического нерва можно установить причину его поражения, место нарушения целостности, характер изменений рядом расположенных тканей, что чрезвычайно важно для выбора дальнейшей лечебной тактики.
При назначении сонографии периферического нерва, лечащий врач должен учитывать ряд условий, позволяющих наиболее полно использовать полученную при УЗИ информацию:
- Назначение нейросонографии должно происходить строго в соответствии с показаниями и учетом технических возможностей аппаратуры;
- УЗИ следует проводить только на аппаратах высокого разрешения, за которыми работают специалисты, прошедшие специальные курсы по нейросонографии;
- Результат сонографии периферического нерва соотносится с клиникой, жалобами пациента, данными других обследований, и только после этого выставляется точный диагноз и разрабатывается схема лечения.
Современное оборудование для УЗИ позволяет получать 3D и даже 4D цветные изображения, снабжено допплером для исследования кровотока в режиме реального времени. Результаты исследования можно записать на разные носители, чтобы потом сравнивать их в динамике. Нейросонография у малышей и эхоэнцефалография у взрослых не имеют противопоказаний.
Значение транскраниальной нейросонографии в практике неонатологов и педиатров сложно переоценить, ведь для малышей могут представлять опасность лучевые методы диагностики и даже считающаяся абсолютно безвредной МРТ. УЗИ и безопасно, и высоко информативно, и довольно простое в воспроизведении, что позволяет применять его у широкого круга пациентов, в том числе — в виде скрининговой диагностической процедуры.
Видео: лекция о нейросонографии
Видео: специалист УЗИ о нейросонографии
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Нейросонография головного мозга у новорожденных. Нормы, таблица, когда делается, расшифровка результатов
Нейросонография головного мозга позволяет точно, безопасно и безболезненно выявить патологии у новорождённых ещё на первом этапе развития.
Содержание записи:
Что такое нейросонография?
Нейросонография головного мозга новорожденных – это процедура, связанная с обследованием мозга. Данное обследование пришло на смену МРТ, которое проводилось раньше.
Связанно это с огромным количеством противопоказаний для проведения МРТ:
- Наличие аллергии.
- Болезни гипофиза.
- Беременность на ранних сроках.
- Наличие кардиостимуляторов и иных имплантов.
Именно поэтому, врачи старались не назначать МРТ малышам и детям постарше. Со временем нашлась альтернатива МРТ, ею стала нейросонография.
Благодаря этой процедуре можно исследовать:
- Позвоночник.
- Спинной мозг.
- Кости черепа.
- Скальп.
Благодаря нейросонографии, получается выявить нарушения кровоснабжения, опухоли или грыжи, травму позвоночника, а также головы, воспаления.
Нейросонография бывает 3-х видов:
- Транскраниальная. Данный вид нейросонографии помогает обследовать мозг не только у детей, но и у взрослых. Насколько хорошо состояние мозга можно просмотреть даже через черепные кости человека.
- Чрезродничковая. Наиболее частый способ проведения исследования. Осмотр проводиться с использованием специального датчика через родничок ребёнка. Минус этого исследования заключается в том, что родничок после рождения ребёнка со временем зарастает, и обследование чрезродничковым способом вскоре становится невозможным.

- Траскраниально-чрезродничковая. Наиболее информативным, из этих видов, является траскраниально-чрезродничковая. Данный вид исследования используется для детей в возрасте до 1 года.
Для чего делают УЗИ новорожденным, грудничкам?
Как правило, роды довольно сложный и травматичный процесс. Не редко возникают случаи, когда в ходе родов ребёнок получает травму головного мозга. Определить эту травму без специального оборудования невозможно.
Эти травмы в дальнейшем могут серьёзно повлиять на психическое и физиологическое развитие ребёнка. Ранее обследование и выявление травмы, поможет вовремя начать лечение и избежать серьёзных последствий.
УЗИ способно выявить следующие патологии:
- опухоли;
- кровоизлияние;
- воспалительные процессы;
- гидроцифалию.
Как часто можно делать нейросонографию грудничку?
Нейросонография головного мозга новорожденных – процедура безопасная. Проводиться исследование безболезненно, в течение нескольких минут. При этом даёт полную картину мозговых структур младенца.
Вследствие этого, обследование можно проводить без ограничений по количеству процедур. Надо ли применять исследование и как часто его необходимо делать – решает либо лечащий врач, либо педиатр. На практике, чтобы определить какое состояние здоровья у ребёнка, достаточно 1-го раза в неделю.
Что показывает нейросонография грудничка?
Используя нейросонографию, можно получить исчерпывающую информацию о состоянии мозга ребёнка.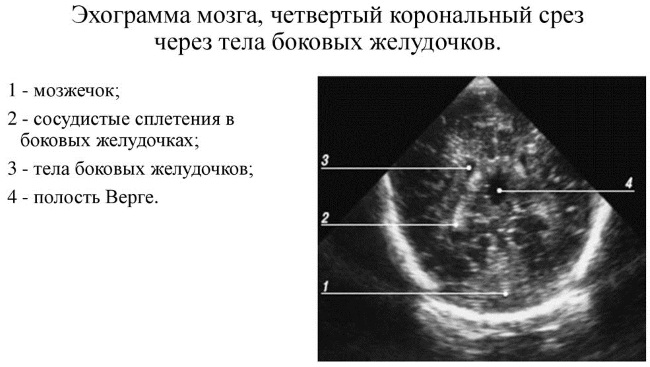
Данное обследование способно показать:
- Повреждения мозга младенца.
- Наличие кисты или опухоли.
- Чёткое отражение извилин.
- Плотность желудочков мозга и их размер.
- Содержание жидкости, которая находиться между мозговыми полушариями.
- Общую картину развития мозга.
Показания к УЗИ для грудничков различного возраста
УЗИ рекомендуется проводить абсолютно всем детям. Родители вправе отказаться от проведения обследования, но лучше всего этого не делать, ведь невозможно уверенно говорить без полноценного обследования о том, что ребёнок не имеет никаких патологий и полностью здоров.
Существует ряд «прямых» показаний к проведению УЗИ мозга ребёнка.
Нейросонография обязательна, если:
- Ребёнок родился недоношенным.
- Существует вероятность хромосомных патологий.
- Продолжительное кислородное голодание ребёнка.
- Роды проходили с осложнениями (например: неправильное положение плода, травма во время родов).
- Оценка, равная 7 или меньше, в соответствии со шкалой Алгара (шкала Алгар является системой быстрой оценки общего состояния младенца).
- Родничок либо западает, либо наоборот выпячивается.
С рождения до 2-х месяцев
Для малышей в возрасте до 2-х месяцев, нейросонография проводится в следующих случаях:
- Гиперреактивность.
- Признаки ДЦП.

- Роды были затяжными.
- Сепсис.
- Явные дефекты коробки головного мозга.
- Ишемия головного мозга.
- Роды с использованием кесарева сечения.
- Синдром Аперта.
- Аномалия развития связанная с генетикой.
- Подозрение на повышенное внутричерепное давление.
В этих случаях также возможна госпитализация ребёнка и мамы на время проведения обследований.
От 2-х месяцев до полугода
Существуют случаи, когда при проведении нейросонографии никаких патологий не было обнаружено. А спустя 2-3 месяца картина кардинально меняется. Связано это с тем, что не все патологии проявляют себя в первые 2 месяца после рождения ребёнка.
Детям в старшем возрасте и до полугода, прохождение обследования может быть назначено по следующим причинам:
- Судороги.
- Высокая нервная возбудимость.
- Размер головы быстро увеличивается.
- Инфекция смогла проникнуть в мозг ребёнка в самые первые месяцы его жизни.
- Мышечная слабость.
- Нарушение симметричности строения мозга.
- Существует подозрение на косоглазие.

- Подозрение на высокое внутричерепное давление.
- Подозрение на Детский Церебральный Паралич.
По окончанию обследования, врачом назначаются специальные мероприятия по улучшению состояния ребёнка, также применяются меры по приведению мозговой работы ребёнка в необходимое состояние.
Существуют ли противопоказания к исследованию?
Как таковых противопоказаний к исследованию не существует. Объясняется это тем, что никаких опасных препаратов при обследовании не используется. Процедура проходит безболезненно и без какого-либо вреда для здоровья ребёнка.
За редким исключением врачи могут отказаться от проведения нейросонографии. Например, ребёнок ведёт себя при процедуре не спокойно или большой участок кожи головы или шеи повреждён.
Эта процедура может проводиться многократно до тех пор, пока родничок не зарастёт полностью.
Нейросонография проводиться до тех пор, пока у ребёнка не зарастёт родничок. Как правило, этот срок составляет с рождения и до 12-ти месяцев. Далее, процедура проводиться с использованием транскраниального ультразвукового метода.
Дефекты мозга грудничков доступные нейросонографии
Нейросонография головного мозга новорожденных – метод, благодаря которому, можно выявить практически все патологические изменения в мозге, в его сосудистом русле и в системе желудочков.
Наиболее часто, при проведении обследования, у младенцев обнаруживаются следующие дефекты:
Помимо нейросонографии, могут назначаться дополнительные обследования (например, осмотр у невролога).
Подготовка грудничка к процедуре
Особых мероприятий при подготовке грудничка к нейросонографии нет.
Самое главное, чтобы перед процедурой ребёнок поел и не испытывал жажды – это позволит избежать капризов во время обследования.
Если ребёнок уснул, будить его не обязательно. Малыш будет меньше шевелиться, и процедура пройдёт гораздо быстрее.
На процедуру следует взять пелёнку, на которую можно будет уложить ребёнка. Нельзя наносить мази или крема перед нейросонографией. Это ухудшит контакт датчика аппарата с поверхностью головы, что не позволит получить максимально точные результаты.
Процесс проведения УЗИ
Нейросонография головного мозга новорожденных делается чаще всего через родничок малыша. Это область расположена между лобной, а также теменной костью. Помимо переднего родничка, УЗИ могут делать через особое затылочное отверстие головы ребёнка и небольшие боковые височные роднички.
Устройство нейросонографии ничем не отличается от обычного аппарата УЗИ. Оно включает в себя:
- Датчик. С помощью него и проводятся все манипуляции при обследовании. Датчики бывают 2-ух видов:
- Датчик с чистотой до 6 МГц. Такой вид датчика используется для детей в возрасте до 2-ух месяцев.
- Датчик с чистотой 2 МГц. Этот вид датчика используется для детей уже старшего возраста.
- Монитор.

Перед процедурой, ребёнка кладут на кушетку, постелив перед этим на неё пелёнку. При процедуре, мама имеет право присутствовать и придерживать голову ребёнка в случае необходимости. На датчик наносится специальный гель, после чего, врач водит им по голове ребёнка. В это время, импульсы, которые принимает аппарат, выводится на экран в форме движущейся картинки.
Во время проведения УЗИ, врач обращает своё внимание на мозговые желудочки, полости прозрачной перегородки, а также цистерны. Осмотр цистерны для врача имеет очень большое значение. Связано это с тем, что её состояние показывает нарушения в развитии задней ямки черепа.
Исследование длиться не более 10 мин. По окончании обследования, голову ребёнка следует аккуратно протереть тканью, чтобы убрать остатки крема. Результаты нейросонографии будут готовы после нескольких минут.
Расшифровка показателей исследования, таблица норм
Нейросонография головного мозга имеет определённые данные, которые расшифровываются с опорой на конкретные показатели и параметры. Нормативные показатели, которые должны быть получены после обследования здоровых новорожденных и детей старшего возраста, прописаны в специальной таблице норм.
Именно на неё врач-сонолог будет ориентироваться, подготавливая результаты исследования.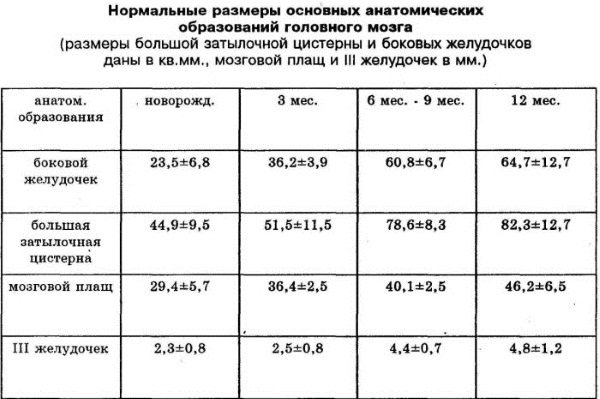
Внешне, эта таблица выглядит следующим образом:
| Рассматриваемый объект. | Норма для новорождённого. | Норма для ребёнка в возрасте от 1-го, до 3-х месяцев. | Норма для ребёнка в возрасте 6 месяцев. |
| Большая цистерна | 44,9 (+/-4,5) | Не более 6 мм. | 82,1 (+/-12,7) |
| Боковые желудочки | Передние: 1,5 мм (+/-0,5 мм). Затылочные: максимум 1,5 см. | Передние: не более 2 мм. Затылочные: не более 1,5 см. | 64,7 (+/-12,8) |
| 3-ий желудок | 4,5 мм (+/-0,5 мм) | Не более 5 мм. | 4,8 (+/-1,2) |
| Субарахноидальное пространство | Не более 3 мм. | Не более 2 мм | |
| Плащ мозговой | 29,4 (+/-5,7) | 40,1 (+/-2,5) | 46,2 (+/-6,4) |
Небольшие отклонения от показателей данной таблицы, не должны пугать родителей ребёнка. Зачастую, небольшие отклонения связаны с погрешностью аппарата.
Помимо указанных выше данных, врач должен указать симметричная или асимметричная форма у мозговой ткани.
Если отклонений от норм никаких нет, то, как правило, на экране аппарата борозды и извилины будут показаны очень чётко.
В случаях, когда с желудочками мозга всё в порядке и никаких отклонений нет, врач – сонолог должен сделать запись, что желудочки однородны и не имеют никаких включений. Если в результатах, при описании желудочков будет написан термин «хлопья» — это означает о найденной зоне кровоизлияния.
При хорошем состоянии, промежуток, находящийся между полушариями не должен быть заполнен никакой жидкостью. А сосуды мозга должны иметь однородную структуру.
Форма намета мозжечка мозга при отсутствии каких-либо отклонений может быть 2-ух видов:
- симметричная;
- трапециевидная.

Кроме этого, в заключении нейросонографии используются следующая норма для здорового ребёнка:
- Размер тела мозгового желудочка должен быть от 2 мм, до 4 мм.
- Размер щели между мозговыми полушариями – 2 мм.
При составлении заключения, врач обращает внимание на все моменты родов матери ребёнка, а именно:
- Вес ребёнка после родов.
- Продолжительность родов.
- Какие травмы были получены во время родов.
- Как проходили роды, были ли осложнения.
- Было ли у ребёнка кислородное голодание.
Что делать, если были выявлены отклонения?
В случае, если в ходе обследования были выявлены какие – либо отклонения, необходимо сразу же обратиться к неврологу. Будет очень хорошо, если именно этот врач и будет делать процедуру.
Нейросонография головного мозга позволяет неврологу, определить нужно ли лечение ребёнку прямо сейчас или можно ограничиться наблюдением. Возникают ситуации, когда новорожденным назначают повторное исследование, чтобы исключить все возможные ошибки.
Автор: Владимир Харламов
Оформление статьи: Мила Фридан
Видео про нейросонографию головного мозга
О нейросонографии головного мозга у детей:
НСГ головного мозга новорожденных: показания и расшифровка
Заболевания головного мозга могут развиться во внутриутробном периоде и после рождения. Поэтому новорожденные нуждаются в проведении обследования, позволяющего исключить наличие патологий центральной нервной системой. Нейросонография головного мозга (НСГ) — эффективная и безопасная диагностическая процедура, не имеющая абсолютных противопоказаний к проведению. В медицине оценку результатов НСГ и выявление заболеваний проводит только лечащий врач.
Описание метода
НСГ головного мозга новорожденных: норма и расшифровка
НСГ головного мозга новорожденных — это ультразвуковая процедура, позволяющая оценить состояние и расположение структур центральной нервной системы. Метод используется до закрытия родничков на черепе, т.е. до 1,5-2 лет. Нейросонография входит в стандарт обследования детей в возрасте 1 и 3 месяцев.
Процедура безопасна для ребенка, так как ультразвуковые волны не влияют на работу нервной ткани и других органов. Принцип действия НСГ прост — прибор посылает ультразвук вглубь черепа. Отдельные волны отражаются от структур головного мозга и возвращаются обратно. Датчик улавливает их и преобразует в изображение, которое оценивает лечащий врач.
Показания к проведению
Нейросонография по стандартам медицинской помощи выполняется всем детям в возрасте 1 и 3 месяцев, вне зависимости от наличия признаков заболеваний. Кроме этого, врачи выделяют симптомы, при которых НСГ обязательно:
- плач в утренние часы, сопровождающийся криком и рвотой. Эти проявления могут свидетельствовать о повышении внутричерепного давления;
- наличие неврологической симптоматики: тремора подбородка, косоглазия, повышенной возбудимости в течение дня и др.;
- нарушения сна;
- частые обмороки, низкий уровень артериального давления;
- судорожный синдром, в том числе абсансы. Это разновидность судорог, характеризующаяся замиранием ребенка во время игры или повторением одного и того же действия. Сознание в период абсанса отсутствует;
- родовые травмы или черепно-мозговые травмы в младенческом периоде.
В этих случаях нейросонография выполняется при амбулаторном посещении врача или госпитализации ребенка при наличии к ней показаний. Проведение метода не требует обезболивания и не сопровождается дискомфортом.
Как проводится НСГ?
Нейросонография головного мозга: как и когда проводится?
Нейросонография у новорожденных проводится как и любая ультразвуковая процедура. Ребенка помещают на кушетку, предварительно застеленную пеленкой. Положение тела — лежа на спине. Рядом с новорожденным находится один из родителей, успокаивающий его.
В область родничка наносят акустический гель, обеспечивающий высокую проводимость ультразвука. К нему прикладывают датчик прибора и проводят исследование. Процедура продолжается 5–10 минут в зависимости от объема обследования. Существует НСГ с допплерографией. В этом случае лечащий врач получает возможность оценить кровоток в мозговых сосудах и выявить его нарушения.
Норма у новорожденных
Сравнение полученных результатов с показателями нормы проводят невролог. У здоровых новорожденных оба полушария имеют симметричное строение. При отклонениях в симметрии подозревают доброкачественные или злокачественные новообразования.
НСГ при нормальном строении мозга позволяет отчетливо видеть извилины и борозды между ними. Они имеют ровные и четкие контуры. Свободная жидкость между полушариями не выявляется.
Цистерны и мозговые желудочки у здорового ребенка имеют определенные размеры. Они наполнены однородной жидкостью. Средние размеры полостных образований в головном мозге следующие:
- передние рога боковых желудочков — 2 мм;
- задние рога боковых желудочков — 12-14 мм;
- боковые желудочки в области тела — 3-4 мм;
- третий желудочек мозга — 4 мм;
- размер четвертого желудочка — до 4 мм;
- щель между левым и правым полушарием — до 4 мм;
- большая цистерна ограничена 10 мм в диаметре.
Помимо указанных числовых значений, при расшифровке результатов врач учитывает особенности самого новорожденного, в первую очередь вес и рост. Они влияют на размеры головного мозга и его структур.
Интерпретировать полученные результаты должен только врач. В тех случаях, когда родители самостоятельно проводят расшифровку, возможна постановка неправильного диагноза и неэффективное, а порой и опасное, лечение.
Расшифровка результатов
При проведении нейросонографии у новорожденных специалист может обнаружить различные патологические изменения. Наиболее часто во время НСГ выявляют следующие отклонения:
- ассиметрия мозговых полушарий, связанная с появлением в мозге объемных образований — опухолей, кист и др.;
- гиперэхогенные округлые структуры, расположенные в глубине головного мозга или рядом с мозговыми оболочками. Они соответствуют кистам, заполненным ликвором;
- увеличение объема желудочков и уменьшение толщины мозговой ткани характерно для гидроцефалии. Заболевание сопровождается ростом внутричерепного давления и сдавлением головного мозга;
- аномалии развития различного строения.
Выявление патологических изменений при нейросонографии не позволяет врачу установить точный диагноз. Результаты НСГ являются показанием для проведения дополнительного обследования — электроэнцефалографии, компьютерной или магнитно-резонансной томографии и др.
Изменения в строении головного мозга, выявленные при помощи ультразвукового исследования, должны быть подтверждены дополнительными методами обследования.
Нейросонография головного мозга — эффективный и безопасный метод оценки состояния структур центральной нервной системы. Диагностическая процедура не требует подготовки новорожденного и может быть выполнена в большинстве лечебных учреждений.
При проведении НСГ получаемые результаты с размерами желудочков мозга, коры больших полушарий и других анатомических образований сравниваются с известными нормами. В случае их отклонения специалисты подбирают диагностические мероприятия, позволяющие подтвердить или опровергнуть диагноз для ребенка.
Также рекомендуем почитать: киста у новорожденного в голове
Нейросонография: УЗ-диагностика перинатальных поражений ЦНС
Введение. Основным методом скрининговой интраскопической визуализации структурных внутричерепных изменений в нейронеонатологии по экономическим и медицинским соображениям является ультрасонография (УС) головного мозга. В настоящее время существуют несколько методик этого исследования: чрезродничковая и транскраниально-чрезродничковая. Транскраниально-чрезродничковая методика включает в себя обязательное сканирование через чешую височной кости и через передний родничок. Наиболее признанным стало исследование через передний родничок, получившее название «нейросонография». Транскраниально-чрезродничковая УС не приобрела должного распространения, так как большинство специалистов считают сканирование в аксиальных плоскостях (через височную кость) трудновоспроизводимым, необязательным, удлиняющим процедуру и рекомендуют применять его только в тех случаях, когда необходимо уточнение патологических состояний, выявленных при чрезродничковой УС.Нейросонографией («neuron» греч. – нерв, нервная ткань, «sonus» лат. – звук, «grapho» греч. – пишу, изображаю) называют детальное ультразвуковое исследование (УЗИ) центральной нервной системы (ЦНС). Таким образом, под таким красивым названием кроется сложное исследование головного мозга у плода и детей (до 1 – 1,5 лет) при помощи ультразвука (взрослым и детям старше одного года провести НСГ невозможно, так как плотные кости черепной коробки не пропускают УЗ-волны). Иногда может называться сокращенно НСГ или УЗИ головного мозга. НСГ плода помимо оценки структур головного мозга включат и оценку позвоночника. Исследование головного мозга и позвоночника плода при помощи трехмерных технологий (3D/4D) называется 3D/4D-нейросонографией. Выполнение НСГ требует наличия у врача ультразвуковой диагностики значительных технических навыков, а также основательного знания анатомии и тех динамических изменений, которые происходят в процессе развития головного мозга.
[!] Сегодня существуют два варианта трактовки термина «НСГ», принципиально отличающихся друг от друга. Первый вариант: «нейросонография» – это отдельная методика исследования головного мозга младенца через открытый передний родничок. Во втором варианте термин «нейросонография» объединяет группу методик оценки состояния нервной системы новорожденных, детей и взрослых с помощью УС, например, УС скальпа, УС черепа, УС головного мозга, УС позвоночника и спинного мозга, УС мозговых грыж, допплерографию и интраоперационную УС (методы УС-нейронавигации).
Противопоказаний к НСГ нет. Как было доказано многочисленными исследованиями, проведение НСГ у плода и новорожденных – это безопасный метод диагностики патологий головного мозга. При УЗИ плод и ребенок не получает никакого лучевого облучения. Ультразвук оказывает на ткани только тепловое воздействие, поэтому не рекомендуют проведение НСГ дольше 10 – 15 минут. В абсолютном большинстве случаев этого времени квалифицированному врачу более чем достаточно для проведения полной диагностики.
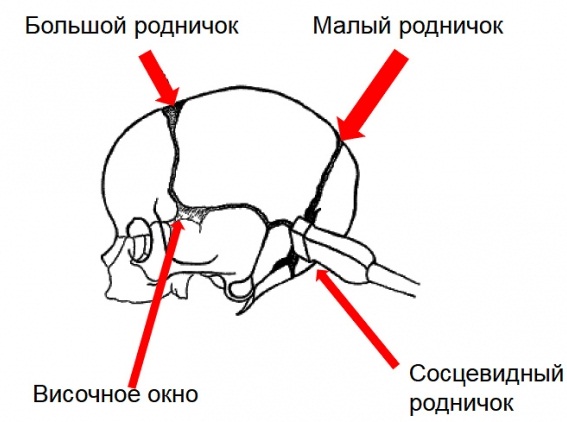
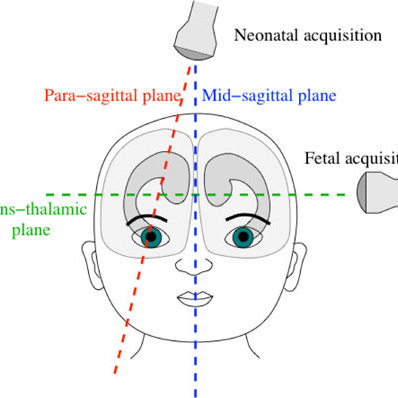
При НСГ-исследовании плода применяется многоплоскостная методика осмотра. Для получения серии срезов в разных плоскостях используется доступ через швы и роднички (словно предусмотрев изобретение НСГ, природа оставила на своде детского черепа 6 неокостеневших участков – родничков, которые в отличие от костей не препятствуют прохождению ультразвука). Если плод находится в головном предлежании, то можно применять как трансабдоминальный, так и трансвагинальный доступы. При тазовом предлежании плода используется доступ через дно матки с установкой датчика практически параллельно плоскости передней брюшной стенки. Вагинальный датчик имеет более высокую частоту, что позволяет рассмотреть анатомические детали с большим разрешением. В связи с этим при тазовом предлежании плода может иногда выполняться наружный поворот плода на головку с дальнейшим трансвагинальным осмотром головного мозга.
Для НСГ-исследования новоржденныйх и грудных детей используется датчик с рабочей частотой 7,5 МГц, при его отсутствии – 5 МГц. НСГ выполняют детям не старше одного года через большой (или передний) родничок [1] – подвижное, лишенное косной ткани, соединение лобной и теменной кости, – который открыт
Компетентно о здоровье на iLive
Нейросонография, раздел ультразвуковой диагностики, изучающий мозг новорожденных, теперь является неотъемлемой частью традиционной неонатологии и перинатальной неврологии, без которой не обходится ни один осмотр детского невролога и / или неонатолога. Методика безвредна, может применяться многократно, позволяет оценить структуру головного мозга, состояние путей спинномозговой жидкости и выявить различные патологические изменения (кровоизлияния и ишемические поражения, врожденные аномалии развития, изменения в головном мозге во время инфекция).Нейросонография позволяет определить морфологический субстрат неврологических нарушений, возникающих в перинатальном периоде, и в корне изменила мнение неврологов о частоте возникновения сосудистой патологии головного мозга у новорожденных. Часто при нормальной ультразвуковой картине головного мозга наблюдается выраженная неврологическая симптоматика, в основе которой лежат нарушения мозгового кровообращения. Отмечено, что 40-60% детей имеют неврологические нарушения сосудистого генеза.
Повреждения головного мозга у новорожденных часто являются не только причиной развития критических состояний в раннем неонатальном периоде и формирования различных синдромов перинатальной энцефалопатии (ПКП), но и часто определяют прогноз жизни.В детской неврологии традиционно считалось, что поражения головного мозга сосудистого генеза встречаются крайне редко. Однако в последние годы внедрение ультразвуковых методов в клиническую практику показало, что истоки сосудистой патологии у взрослых часто лежат в детском возрасте, а многие из них – в перинатальном периоде. По современным данным, до 70-80% заболеваний нервной системы, приводящих к инвалидности и дезадаптации детей, обусловлены перинатальными факторами.
Ранняя нозологическая диагностика поражений головного мозга у новорожденных затруднена из-за схожести клинико-неврологических проявлений при различных патологических состояниях, что связано с анатомо-функциональной незрелостью нервной системы и неспецифической реакцией головного мозга на различные внутриутробные патологические процессы.Среди поражений головного мозга, вызывающих развитие перинатальной энцефалопатии у детей первого года жизни, сегодня выделяют: гипоксико-ишемические нарушения, внутричерепные кровоизлияния и токсико-инфекционные поражения. Ишемия головного мозга и внутричерепные кровоизлияния могут сочетаться, а инфекционные поражения могут сопровождаться как кровоизлияниями, так и ишемией.
Использование эффекта Доплера позволило провести неинвазивное исследование кровотока в сосудах головного мозга, поскольку его нарушения являются основной причиной перинатальных геморрагико-ишемических поражений головного мозга.
Нейросонография новорожденных проводится в роддоме, в отделениях патологии новорожденных и выхаживания недоношенных детей с использованием портативных аппаратов. Сканирование мозга у детей, находящихся в тяжелом состоянии (в отделении интенсивной терапии или реанимации), проводят в инкубаторах. Тяжесть состояния не является противопоказанием к нейросонографии. Специальной медикаментозной подготовки и анестезии не требуется. Если у врача в детской поликлинике есть только стационарный сканер, то обследование проводится в назначенное время в кабинете УЗИ, в роддоме только после специальной санитарной обработки помещения и аппарата (согласно санитарным условиям).Скрининговое УЗИ необходимо проводить каждому ребенку при выписке из роддома, затем повторять через 1 месяц жизни, когда ребенок впервые поступает в педиатрическую поликлинику на прием к педиатру, детскому неврологу. Следующая нейросонография проводится по показаниям в зависимости от клинических симптомов или для оценки динамики лечения.
Для нейросонографии новорожденных и детей раннего возраста, ультразвуковые аппараты, работающие в реальном времени, датчики с частотой сканирования 3.Используются от 5 до 14 МГц. Для новорожденных и детей до трех месяцев жизни оптимален датчик 7,5 МГц, в возрасте от 3 месяцев и старше – 3,5-5 МГц, через 9 месяцев, когда большая пружина покрыта перепончатой структурой и / или полностью закрытый – 2-3,5 МГц. При использовании линейных датчиков 7,5-10 МГц возможна детальная оценка передних отделов субарахноидального пространства. Режим триплексного сканирования в реальном времени является оптимальным, поскольку позволяет исследователю вне зависимости от эмоционального состояния ребенка в короткие сроки получить необходимую информацию на экране монитора ультразвукового аппарата.
Показания к нейросонографическому исследованию:
- Гидроцефалия (увеличенная голова).
- Гематома внутричерепная.
- Поражение мозга вследствие гипоксемии.
- Менингоцеле и другие врожденные аномалии.
- Судорожный синдром.
Показания к нейросонографии
Нейросонографический метод
Стандартная нейросонография выполняется через большой (передний) родничок, на котором размещается ультразвуковой датчик для получения изображений во фронтальной (коронарной), сагиттальной и парасагиттальной плоскостях.При расположении датчика строго вдоль коронарного шва получают поперечные сечения во фронтальной плоскости, затем при повороте датчика на 90 ° поперечные сечения отображаются в сагиттальной и парасагиттальной плоскостях. Изменяя наклон датчика вперед, назад, вправо и влево, можно последовательно получить серию срезов для оценки структур правого и левого полушария.
Метод нейросонографии
[1], [2], [3], [4], [5], [6], [7]
Технология допплеровского исследования головного мозга у детей
В настоящее время в неонатологии используются дуплексные доплеровские системы, которые позволяют визуализировать сосуд на ультразвуковом участке мозга, установить контрольный объем в его просвете и получить допплерограмму, отражающую кровоток в этом сосуде.Ультразвуковые аппараты с цветным (энергетическим) допплеровским картированием (ЦДК) позволяют выбрать оптимальное положение для размещения контрольного объема в крупных церебральных артериях для измерения скорости с минимальной погрешностью, а также получить изображение венозных сосудов мозг.
Допплерография головного мозга у детей
Ультразвуковая семиотика сосудистых заболеваний
Среди неврологической патологии новорожденных значительное место занимают нарушения церебральной гемодинамики в виде геморрагических и ишемических изменений, которые по частоте и локализации зависят от выраженности морфофункциональной незрелости центральной нервной системы и несовершенства механизмов ауторегуляции церебральной крови. течь.Геморрагические и ишемические поражения головного мозга могут наблюдаться в различных сочетаниях.
Ультразвуковые признаки сосудистых заболеваний
Изменения гемодинамики головного мозга, связанные с ростом и развитием ребенка
Показатели церебрального кровотока у здорового новорожденного определяются, прежде всего, сроком беременности и наличием (или отсутствием) гемодинамически значимого функционирующего артериального протока. Устойчивость последних сопровождается выбросом крови в малый круг кровообращения с истощением кровотока в сосудах головного мозга, что характеризуется низкой диастолической скоростью, а иногда и изменением систолической скорости.В норме при увеличении гестационного, послеродового возраста и массы тела в течение первых месяцев жизни наблюдается постепенное увеличение показателей BFV, снижение PI и IR в артериях и увеличение средней скорости в крупных венозных резервуарах. Наибольшие изменения происходят в первые 2-4 дня жизни, что связано с закрытием коммуникаций плода и постепенным снижением сопротивления сосудов головного мозга.
Изменения гемодинамики мозга и роста ребенка
[8], [9], [10], [11], [12], [13], [14], [15], [16], [17]
Гемодинамика головного мозга при перинатальных поражениях
Для новорожденных с гипоксически-ишемическим поражением головного мозга (церебральная ишемия) I-II степени тяжести, как правило, характерны такие же закономерности изменений церебральной гемодинамики, что и для здоровых новорожденных, но с более низкими линейными скоростями кровотока (в основном диастолическими).С 3-х суток жизни достоверных различий линейных показателей мозгового кровотока у здоровых новорожденных и детей с ишемией II степени не отмечено, что отражало обратимость выявленных нарушений, их «функциональный» характер.
Гемодинамика головного мозга и перинатальное поражение головного мозга
[18], [19], [20], [21], [22], [23], [24], [25], [26], [27], [28], [29], [ 30], [31]
.Нейросонография новорожденных и младенцев
1 neurosonography.qxp_ / 1/15 3:22 PM Page 1 Практический параметр AIUM для проведения нейросонографии у новорожденных и младенцев Параметр разработан совместно с Американским колледжем радиологии (ACR), Обществом детской радиологии (SPR), и Общество ультразвуковых радиологов (SRU) Американского института ультразвука в медицине
2 Американский институт ультразвука в медицине (AIUM) – это многопрофильная ассоциация, посвященная продвижению безопасного и эффективного использования ультразвука в медицине с помощью профессиональных и государственное образование, исследования, разработка параметров и аккредитация.Для продвижения этой миссии AIUM с удовольствием публикует, совместно с Американским колледжем радиологии (ACR), Обществом детской радиологии (SPR) и Обществом ультразвуковых радиологов (SRU), этот Практический параметр AIUM для Выполнение нейросонографии у новорожденных и младенцев. Мы признательны многим добровольцам, которые вложили свое время, знания и энергию в завершение работы над этим документом. AIUM представляет весь спектр клинических и фундаментальных научных интересов в области медицинского диагностического ультразвука, и с сотнями добровольцев AIUM продвигает безопасное и эффективное использование ультразвука в клинической медицине на протяжении более 50 лет.Этот и другие подобные документы будут продолжать продвигать эту миссию. Практические параметры AIUM предназначены для предоставления медицинскому ультразвуковому сообществу параметров для выполнения и записи высококачественных ультразвуковых исследований. Параметры отражают то, что AIUM считает минимальными критериями для полного обследования в каждой области, но не предназначены для установления юридических стандартов лечения. Ожидается, что аккредитованные AIUM практики будут в целом следовать параметрам с учетом того, что в некоторых случаях могут потребоваться отклонения от этих параметров, в зависимости от потребностей пациента и имеющегося оборудования.Практикам рекомендуется выходить за рамки параметров для предоставления дополнительных услуг и информации по мере необходимости Sweitzer Ln, Suite 100 Laurel, MD USA Американский институт ультразвука в медицине
3 I. Введение Клинические аспекты, содержащиеся в определенных разделах этого параметра (Введение, Спецификации обследования и спецификации оборудования) были разработаны совместно Американским институтом ультразвука в медицине (AIUM), Американским колледжем радиологии (ACR), Обществом детской радиологии (SPR) и Обществом радиологов в области ультразвука ( СРУ).Рекомендации относительно требований врача, письменные запросы на обследование, документация и контроль качества различаются в зависимости от организации и рассматриваются каждой отдельно. Этот параметр был разработан, чтобы помочь врачам при проведении сонографических исследований головного мозга новорожденных и младенцев. Для этого параметра младенцы определяются в первую очередь как дети, у которых передний родничок остается открытым. Нейросонографию следует проводить только при наличии уважительной медицинской причины и при минимально возможных настройках ультразвукового воздействия для получения необходимой диагностической информации.В некоторых случаях могут потребоваться дополнительные или специализированные обследования. Несмотря на то, что невозможно обнаружить все отклонения, соблюдение следующего параметра максимизирует обнаружение большинства отклонений в головном мозге новорожденных и младенцев, которые можно визуализировать с помощью УЗИ. II. Показания / Противопоказания Показания к нейросонографии у недоношенных или доношенных новорожденных и младенцев включают, но не ограничиваются: 1 Обследование на предмет кровоизлияний или паренхиматозных нарушений у недоношенных и доношенных детей.1 5 Обследование при гидроцефалии. 1 5 Оценка наличия сосудистых аномалий. 2 8 Обследование на предмет возможной или предполагаемой гипоксической ишемической энцефалопатии. 2 5,9 12 Обследование и последующее наблюдение пациентов, перенесших гипотермию, экстракорпоральную мембранную оксигенацию и другие вспомогательные аппараты. Оценка на наличие врожденных пороков развития. 2 5 Оценка признаков и / или симптомов нарушений центральной нервной системы (например, судороги, пороки развития лица, макроцефалия, микроцефалия и ограничение внутриутробного развития).2 5,13 Оценка врожденных или приобретенных инфекций головного мозга. 2 5 Оценка травмы (например, осложнения в виде падений, кефалогематомы и субгалеальной гематомы, включая переломы, субдуральную гематому и / или субарахноидальное кровоизлияние). 2 5,14,15 Оценка краниосиностоза. 16 Последующее наблюдение или наблюдение за ранее зарегистрированными аномалиями, включая пренатальные аномалии. 2 5 Скрининг перед хирургическими вмешательствами. Противопоказаний к нейросонографии нет.
4 III.Квалификация персонала См. Официальные заявления AIUM, включая стандарты и руководящие принципы для аккредитации практик ультразвуковой диагностики и соответствующие руководства по обучению врачей. IV. Письменный запрос на обследование Письменный или электронный запрос на ультразвуковое обследование должен содержать достаточную информацию, чтобы обеспечить надлежащее выполнение и интерпретацию обследования. Запрос на обследование должен исходить от врача или другого имеющего соответствующую лицензию поставщика медицинских услуг или под его руководством.Сопутствующая клиническая информация должна предоставляться врачом или другим подходящим поставщиком медицинских услуг, знакомым с клинической ситуацией пациента, и соответствовать требованиям соответствующих юридических и местных медицинских учреждений. V. Технические характеристики исследования (См. Также раздел VII, Технические характеристики оборудования). 2 Стандартное визуализационное обследование новорожденных и младенцев 2 5 При коронковой проекции, по соглашению, правая сторона пациента должна находиться слева от изображения. Репрезентативные виды коронковой части должны быть получены путем обзора всего мозга от переднего к заднему, используя передний родничок в качестве звукового окна, и должны включать последовательно: Лобные доли перед лобными рогами боковых желудочков с визуализацией орбит глубоко в основании черепа.Лобные рога или тела боковых желудочков и межполушарная щель. Боковые желудочки на уровне бокового и третьего желудочков. Включите межполушарную щель, поясную борозду (если она есть), мозолистое тело, прозрачную перегородку или пеллюцидную полость, хвостатое ядро, путамину, бледные шары и сильвиевые трещины. Также должны быть изображены отверстия Монро, очерчивающие ход сосудистого сплетения от латерального направления к третьему желудочку. Боковые желудочки немного позади отверстий Монро, где сообщаются латеральный и третий желудочки.Включите мосты и продолговатый мозг, таламус и сосудистое сплетение в крыше третьего желудочка и в каудоталамических бороздках. Уровень цистерны пластинки четверохолмия и мозжечка. Включают червь мозжечка, большую цистерну сзади и снизу, тела боковых желудочков, ограниченных хвостатыми ядрами и таламусом, и височные рога. Эхогенная гломия сосудистых сплетений в задней части боковых желудочков на уровне треугольников. Включают звездочку мозолистого тела при расхождении латерального желудочка, перивентрикулярное белое вещество латеральнее задних рогов боковых желудочков.Область кзади от затылочных рогов. Включите теменную и затылочную доли, а также заднюю межполушарную щель. Внеосевые пространства для жидкости по мере необходимости. Используйте линейные высокочастотные (9 МГц) преобразователи, чтобы получить увеличенное изображение в корональной части экстрааксиального жидкостного пространства, включая только периферические структуры головного мозга (верхний сагиттальный синус на уровне передних рогов; измерьте синокортикальное расстояние, краниокортикальное расстояние и ширина межполушарной щели).17 Датчик можно наклонять из стороны в сторону для изображения как можно большей части поверхностных периферических поверхностей полушарий головного мозга. Следует выбрать соответствующую частоту преобразователя, чтобы гарантировать, что поверхностные и глубокие структуры хорошо изображены. У некоторых младенцев в более позднем или старшем возрасте для оптимальной оценки супратенториальных и инфратенториальных структур может потребоваться более одной частоты датчика. При сагиттальном обзоре, по соглашению, передняя часть мозга должна располагаться в левой части изображения.Правая или левая сторона должны быть четко помечены. Последовательные репрезентативные сагиттальные изображения получаются с соответствующими степенями угла наклона левого и правого преобразователя, поскольку передние рога несколько более медиальны, чем тела боковых желудочков. Эти виды должны включать: Правый и левый парасагиттальный вид для демонстрации островка. Правый и левый парасагиттальный вид для демонстрации сильвиевой щели. Правый парасагиттальный снимок для изображения глубокого белого вещества (перивентрикулярные области). Правый и левый парасагиттальные виды боковых желудочков, включая каудоталамическую борозду.Правый и левый парасагиттальные виды боковых желудочков, показывающие сосудистое сплетение. Дополнительные парасагиттальные виды для включения всех частей боковых желудочков. Сагиттальные виды по средней линии, включающие мозолистое тело, пеллюцидную полость и верхнюю полость, если они есть, третий и четвертый желудочки, водовод Сильвия, ствол мозга, червь мозжечка, большую цистерну и борозды (если есть). Могут быть визуализированы ветви передней мозговой артерии (периклозальная артерия и мозолисто-маргинальная артерия).Пульсовая допплеровская оценка индекса резистивности передней мозговой артерии по средней линии, при необходимости. Вид сосцевидного отростка в основном используется для визуализации мозжечка. На переднем осевом изображении на уровне ствола головного мозга также можно увидеть третий желудочек, ножки головного мозга, таламус и базилярные цистерны. На более заднем осевом изображении показаны четвертый желудочек, задний червь и листки полушарий мозжечка, тенториум и большая цистерна. 18,19 3 При необходимости можно сделать дополнительные снимки через задний или сосцевидный родничок, большое затылочное отверстие, любой открытый шов, отверстие заусенца, дефект трепанации черепа или тонкие участки височной и теменной костей.20 Транстемпоральный подход можно также использовать для визуализации Уиллисова круга и его основных ветвей. При необходимости можно использовать задний родничок, осевую и сагиттальную проекции для уточнения аномалий, подозреваемых в затылочных областях, задних рогах боковых желудочков и мозжечке. 20 Для пациентов с желудочковыми шунтирующими трубками дополнительные виды под углом через передний родничок и / или аксиальные виды могут быть получены, когда шунтирующая трубка и ее кончик не визуализируются при обычном сканировании. При наличии клинических показаний спектральная, цветная и / или энергетическая допплеровская визуализация может быть полезна для оценки сосудистых структур через родничок или транскраниальный доступ.
6 VI. Документация Для качественного ухода за пациентами необходима соответствующая документация. Должна быть постоянная запись ультразвукового исследования и его интерпретации. Должны быть записаны изображения всех соответствующих областей, как нормальных, так и аномальных. Отклонения от нормального размера должны сопровождаться измерениями. На изображениях должны быть указаны идентификация пациента, идентификация учреждения, дата исследования и сторона (правая или левая) анатомического участка изображения.Официальная интерпретация (окончательный отчет) результатов УЗИ должна быть включена в медицинскую карту пациента. Сохранение результатов ультразвукового исследования должно соответствовать как клиническим потребностям, так и соответствующим законодательным и местным требованиям медицинского учреждения. Отчетность должна соответствовать параметрам практики AIUM для документирования ультразвукового исследования. 4 VII. Технические характеристики оборудования. Нейросонографические исследования следует проводить с помощью секторных или изогнутых линейных датчиков, которые могут поместиться в переднем родничке и получить изображение через него.2 5 Линейные датчики полезны при оценке поверхностных структур, таких как верхний сагиттальный синус. Если передний родничок недоступен, визуализация может быть выполнена через доступные шовные отверстия или с использованием транскраниального доступа через более тонкую плоскоклеточную часть височной кости. При таком подходе может потребоваться более низкочастотный преобразователь для проникновения через кость. Преобразователь следует настроить для работы на самой высокой клинически приемлемой частоте, понимая, что существует компромисс между разрешением и проникновением луча.Более высокие частоты используются у новорожденных и младенцев младшего возраста, а более низкие частоты – у младенцев старшего возраста. Выходная доплеровская мощность должна быть минимально возможной (ALARA), чтобы ответить на диагностический вопрос. VIII. Контроль и повышение качества, безопасность, инфекционный контроль и обучение пациентов Политики и процедуры, относящиеся к контролю качества, обучению пациентов, инфекционному контролю и безопасности, должны быть разработаны и реализованы в соответствии со стандартами и руководящими принципами AIUM для аккредитации ультразвуковых практик.Мониторинг производительности оборудования должен соответствовать Стандартам и Руководству AIUM по аккредитации ультразвуковых практик.
7 IX. Принцип ALARA Следует учитывать потенциальные преимущества и риски каждого обследования. Принцип ALARA следует соблюдать при настройке элементов управления, влияющих на акустический выход, и при учете времени задержки датчика. Более подробную информацию о ALARA можно найти в публикации AIUM «Медицинская ультразвуковая безопасность, третье издание».Благодарности Этот параметр был пересмотрен AIUM в сотрудничестве с Американским колледжем радиологии (ACR), Обществом детской радиологии (SPR) и Обществом радиологов в области ультразвука (SRU) в соответствии с процессом, описанным в Комитете по клиническим стандартам AIUM. Руководство по эксплуатации. Члены совместных комитетов представляют свои общества при первоначальной и окончательной редакции этого параметра. ACR Генриетта Котлус Розенберг, доктор медицины, председатель Беверли Э. Хашимото, доктор медицины AIUM Тересита Ангтуако, доктор медицины Линн Фордхэм, доктор медицины Роб Гудман, доктор медицины SPR Кэрол Э.Барневольт, доктор медицины Джуди А. Эстрофф, доктор медицины Гарриет Дж. Палтиель, доктор медицины SRU Дороти И. Булас, доктор медицины Харрис Л. Коэн, доктор медицины Брайан Д. Коли, доктор медицины Комитет по клиническим стандартам AIUM Джозеф Вакс, доктор медицины, председатель Джон Пеллерито, доктор медицины, заместитель Председатель Bryann Bromley, MD Пэт Фулхэм, MD Шарлотта Хеннингсен, MS, RT, RDMS, RVT Александр Левитов, MD Vicki Noble, MD, RDMS Энтони Одибо, MD, MSCE Дэвид Пауштер, MD Долорес Преториус, MD Халед Сахель, MD Шайа Салем, Доктор медицины Джей Смит, доктор медицины Пола Вудворд, доктор медицины 5 Авторское право 1995 г .; пересмотрено 2014, 2009, 2006, 1999 Переименовано в 2015
8 Ссылки 6 1.Мерфи Б.П., Индер Т.Э., Рукс В.и др. Постгеморрагическая дилатация желудочков у недоношенных детей: естественное течение и предикторы исхода. Arch Dis Child Fetal Neonatal Ed 2002; 87: F37 F Розенберг HK, Вишванатан V, Амодио Дж. Педиатрический мозг. В: McGahan JP, Goldberg BB (ред.). Диагностическое УЗИ. Том 1. 2-е изд. Нью-Йорк, штат Нью-Йорк: Informa Healthcare; 2008: Румак К.М., Дроуз Дж. А. Неонатальная и младенческая визуализация головного мозга. В: Rumack CM, Wilson SR, Charboneau JW (ред.). Диагностическое УЗИ. Том 2. 4-е изд.Филадельфия, Пенсильвания: Эльзевьер; 2011: Сигел MJ. Головной мозг. В: Сигель MJ (ред.). Педиатрическая сонография. 4-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2011: Словис Т.Л., Булас Д.И., Нельсон М.Д. Неонатальная визуализация головного мозга. В: Slovis TL, Coley BD, Bulas DI, et al (eds). Детская диагностическая визуализация Caffey. Том 1. Филадельфия, Пенсильвания: Эльзевьер; 2008: Керсберген К.Дж., Грюнендал Ф., Бендерс М.Дж., де Фрис Л.С. Неонатальный церебральный синовенозный тромбоз: нейровизуализация и долгосрочное наблюдение. J Child Neurol 2011; 26: Вискайно-Диас К., Санчес-Заплана Х., Руис Дж. К., Хименес-Кобо Б.Разрыв аневризмы внутричерепных артерий у новорожденных: история болезни и обзор литературы. J Child Neurol 2009; 24: Ван Х.С., Го М.Ф., Чанг ТК. Сонографическая лентикулостриатная васкулопатия у младенцев: некоторые ассоциации и гипотеза. AJNR Am J Neuroradiol 1995; 16: де Врис LS, Коуэн FM. Развитие понимания гипоксически-ишемической энцефалопатии у доношенных детей. Семин Педиатр Нейрол 2009; 16: Говерт П. Пренатальный инсульт. Semin Fetal Neonatal Med 2009; 14: ван Везель-Мейлер Г., Де Брюйн Ф. Т., Стеггерда С. Дж. И др.Ультразвуковое обнаружение повреждения белого вещества у очень недоношенных новорожденных: практическое значение. Dev Med Child Neurol 2011; 53 (приложение 4): Эпельман М., Данеман А., Келленбергер С.Дж. и др. Неонатальная энцефалопатия: проспективное сравнение УЗИ головы и МРТ. Педиатр Радиол 2010; 40: Glass HC, Bonifacio SL, Sullivan J и др. Магнитно-резонансная томография и ультразвуковое поражение недоношенных детей с судорогами. J Child Neurol 2009; 24: Чамнанванакий С., Роллинз Н., Перлман Дж. М.. Субдуральная гематома у доношенных детей.Pediatr Neurol 2002; 26: Trenchs V, Curcoy AI, Castillo M и др. Незначительная травма головы и линейный перелом черепа у младенцев: УЗИ черепа или компьютерная томография? Eur J Emerg Med 2009; 16: Соболески Д., Макклоски Д., Муссари Б., Зауэрбрей Э., Кларк М., Флетчер А. Сонография нормальных черепных швов. AJR Am J Roentgenol 1997; 168: Франкель Д.А., Фесселл Д.П., Вольфсон В.П. Сонографическое определение с высоким разрешением нормальных размеров внутричерепного экстрааксиального отсека у новорожденного.J Ultrasound Med 1998; 17: Ди Сальво DN. Новый взгляд на неонатальный мозг: клиническая полезность дополнительных окон неврологической УЗИ. Радиография 2001; 21: Бакли К.М., Тейлор Г.А., Эстрофф Д.А., Барневольт К.Э., Доля Дж.С., Палтиель Х.Дж. Использование сосцевидного родничка для улучшения сонографической визуализации среднего мозга и задней черепной ямки новорожденных. AJR Am J Roentgenol 1997; 168: Луна Дж. А., Гольдштейн РБ. Сонографическая визуализация аномалий задней черепной ямки новорожденных через заднебоковой родничок.AJR Am J Roentgenol 2000; 174:
.неврозов | Определение, виды, лечение и факты
Невроз , множественное число невроз , также называемое психоневрозом или множественное число психоневрозом , психическое расстройство, которое вызывает чувство дистресса и нарушения функционирования.
Британская викторина
Медицинские термины и викторина для первопроходцев
На какую часть человеческого тела влияет рассеянный склероз?
Неврозы характеризуются тревогой, депрессией или другими чувствами несчастья или дистресса, несоразмерными жизненным обстоятельствам человека.Они могут нарушить функционирование человека практически в любой сфере его жизни, взаимоотношений или внешних связей, но они недостаточно серьезны, чтобы вывести человека из строя. Пострадавшие пациенты, как правило, не страдают от потери чувства реальности, которое наблюдается у людей с психозами.
Психиатры впервые использовали термин невроз в середине 19-го века для классификации симптомов, которые, как считается, имеют неврологическое происхождение; префикс «психо-» был добавлен несколько десятилетий спустя, когда стало ясно, что психические и эмоциональные факторы играют важную роль в этиологии этих расстройств.Эти термины теперь используются как синонимы, хотя более короткие слова встречаются чаще. Однако оба термина не имеют точности, необходимой для психологической диагностики, и больше не используются для этой цели.
Теории
Влиятельная точка зрения психоаналитической традиции состоит в том, что неврозы возникают из внутрипсихического конфликта (конфликта между различными влечениями, импульсами и мотивами, удерживаемыми в различных компонентах разума). Центральное место в психоаналитической теории, основанной австрийским неврологом Зигмундом Фрейдом, является постулированное существование бессознательной части разума, которая, помимо других функций, действует как хранилище подавленных мыслей, чувств и воспоминаний, которые беспокоят или иным образом неприемлемы для сознательный разум.Это подавленное ментальное содержание, как правило, представляет собой сексуальные или агрессивные побуждения или болезненные воспоминания об эмоциональной потере или неудовлетворенном стремлении с детства. Тревога возникает, когда эти неприемлемые и подавленные влечения угрожают проникнуть в сознание; побуждаемая тревогой, сознательная часть разума (эго) пытается отклонить появление в сознании подавленного ментального содержания с помощью таких защитных механизмов, как подавление, отрицание или формирование реакции. Невротические симптомы часто начинаются, когда ранее непроницаемый защитный механизм ломается, и запрещенное влечение или импульс угрожает войти в сознание. См. Также психоанализ.
Зигмунд Фрейд Зигмунд Фрейд, 1921. Мэри Эванс / Зигмунд Фрейд Авторские права (любезно предоставлены W.E. Freud) Получите эксклюзивный доступ к контенту нашего 1768 First Edition с подпиской. Подпишитесь сегодняВ то время как психоаналитическая теория продолжала оказывать влияние, другая выдающаяся точка зрения, связанная с поведенческой психологией, представляет невроз как усвоенную, неадекватную реакцию на стресс, которую можно отучить. Третья точка зрения, вытекающая из когнитивной теории, подчеркивает то, каким образом неадаптивное мышление, такое как страх возможного наказания, способствует неточному восприятию себя и окружающих событий.
Типы
Обсессивно-компульсивные расстройства характеризуются непреодолимым проникновением в сознание нежелательных идей, мыслей или чувств или необходимостью многократно выполнять ритуальные действия, которые больной воспринимает как ненужные или необоснованные. Навязчивые идеи могут включать повторяющиеся насильственные или непристойные мысли; компульсивное поведение включает ритуалы, такие как повторяющееся мытье рук или запирание дверей. Кломипрамин доказал свою эффективность при лечении многих пациентов с обсессивно-компульсивными расстройствами.
Соматоформные расстройства, которые включают так называемые истерические или конверсионные неврозы, проявляются в физических симптомах, таких как слепота, паралич или глухота, которые не вызваны органическими заболеваниями. Истерия была одним из самых ранних синдромов, которые должны были понять и лечить психоаналитики, которые считают, что такие симптомы являются результатом фиксации или остановленных стадий в раннем психосексуальном развитии человека. ( См. конверсионное расстройство.)
При тревожных расстройствах тревожность является главной особенностью, проявляющейся либо в относительно коротких острых приступах тревоги, либо в хроническом чувстве безымянного страха.Люди, переживающие приступы паники, могут страдать от расстройства пищеварения, чрезмерного потоотделения, головных болей, учащенного сердцебиения, беспокойства, бессонницы, нарушения аппетита и нарушения концентрации внимания. Фобия, тип тревожного расстройства, представлена неуместными страхами, которые вызваны конкретными ситуациями или объектами. Некоторые общие объекты фобий – открытые или закрытые пространства, огонь, высоты, грязь и бактерии.
Депрессия, если она не является ни чрезмерно тяжелой, ни продолжительной, считается неврозом.Человек в депрессии чувствует себя грустным, безнадежным и пессимистичным, может быть вялым, легко утомляемым, медленным в мыслях и действиях, а также у него сниженный аппетит и проблемы со сном.
Посттравматическое стрессовое расстройство – это синдром, возникающий у людей, переживших какое-либо высокотравмирующее событие, такое как стихийное бедствие, пытки или заключение в концлагерь. Симптомы включают кошмары, рассеянную тревогу и чувство вины за то, что выжили, когда другие погибли. Расстройство деперсонализации заключается в восприятии мира или самого себя как странного, измененного, нереального или механического по своему качеству.
Лечение
Психиатры и психологи лечат неврозы по-разному. Психоаналитический подход включает в себя помощь пациенту в осознании подавленных импульсов, чувств и травматических воспоминаний, которые лежат в основе его симптомов, что позволяет ему достичь личностного роста за счет лучшего и более глубокого самопонимания. Те, кто считает, что неврозы являются результатом выученных реакций, могут восстановить пациента с помощью процесса, известного как десенсибилизация: например, кто-то, кто боится высоты, будет постепенно подвергаться воздействию все больших высот в течение нескольких недель.Другие подходы к обучению включают моделирование более эффективного поведения, при котором пациент учится на собственном примере. Когнитивный и межличностный подходы включают обсуждение мыслей и восприятий, которые способствуют развитию невротических симптомов пациента, в конечном итоге заменяя их более реалистичными интерпретациями внешних событий и внутренних реакций пациента на них. Многие психиатры предпочитают физические подходы, такие как психотропные препараты (в том числе успокаивающие, антидепрессанты и антипсихотические препараты) и электросудорожную (шоковую) терапию.Многие психиатры рекомендуют комбинации этих подходов, точный характер которых зависит от пациента и его жалобы.
Последняя редакция и обновление этой статьи выполняла Эми Тикканен, менеджер по исправительным учреждениям.Узнайте больше в этих связанных статьях Britannica:
Психическое расстройство: неврозы
Неврозы, или психоневрозы, представляют собой менее серьезные расстройства, при которых люди могут испытывать негативные чувства, такие как беспокойство или депрессия.Их функционирование может быть значительно нарушено, но личность остается относительно нетронутой, способность распознавать и объективно оценивать реальность сохраняется, и они в основном способны…
Зигмунд Фрейд: Сексуальность и развитие
… цензурированный импульс порождает невротические симптомы, неврозы концептуализируются как негатив перверсий.Невротики повторяют желаемое действие в вытесненной форме, без сознательной памяти о его происхождении или без способности противостоять и прорабатывать его в настоящем…
личность: Фрейд
… с тематическими исследованиями так называемых невротических состояний, которые включали истерию, обсессивно-компульсивные расстройства и фобические состояния.Пациенты с истерическими симптомами жаловались на острую одышку, параличи и контрактуры конечностей, для которых не было найдено никаких физических причин. В ходе интервью Фрейд и его ранний коллега и наставник…