Глоточное и гортанное кровотечение
Глоточное кровотечение
Причины. Огнестрельные и неогнестрельные ранения глотки, в т.ч. ятрогенные после аденоидэктомии, тонзилэктомии, юношеские ангиофибромы, ангиомы, распадающающиеся злокачественные опухоли, варикозно расширенные вены небных дужек, задней стенки глотки, корня языка, нарушение свертывающей системы крови.
Симптомы. Выделение свежей крови из полости рта, иногда из полости носа. Возможны кашель, рвота с примесью измененной темной крови. Источник кровотечения выявляют при орофарингоскопии. Обычно видно свежую кровь, стекающую по задней стенке глотки и мягкому небу, а также кровь из миндаликовых ниш, следы крови на языке.
Осложнения. Геморрагический шок, постгеморрагическая анемия.
Первая врачебная помощь. Больного помещают на бок, прикладывают холод на область шеи, назначают кровоостанавливающие препараты. По показаниям выполняют тампонаду носоглотки (заднюю тампонаду носа), прижимают кровоточащую рану в ротоглотке (миндаликовая ниша) марлевым тампоном на зажиме с растворами кровоостанавливающих препаратов, гемостатической губкой.
Специализированная помощь оказывают с учетом этиологического фактора, локализации кровотечения, степени кровопотери, тяжести состояния пациента, эффективности предшествующего лечения.
Для этого повторно производят аденоидэктомию, тампонаду носоглотки, лигирование сосудов, наложение тонзиллокомпрессора, прошивание миндаликовых ниш кетгутом, воздействуют на кровоточащие участки физическими факторами – электрокоагулятором, криоаппликатором, низкочастотным ультразвуком, высокоэнергетическим лазером, радиоволной.
Остановка кровотечения из глотки бывает затрудненной. У некоторых пострадавших после предварительной трахеостомии выполняют тугую тампонаду глотки, а при угрожающем кровотечении – перевязку наружной сонной артерии.
При сосудистых опухолях глотки осуществляют склерозирующую терапию, гемостатическую терапию. При постгеморрагической анемии в/в вводят эритроцитарную массу, плазму.
Гортанное кровотечение
Причины. Огнестрельные и неогнестрельные ранения гортани, повреждение слизистой оболочки гортани инородным телом с острыми краями, сосудистая или распадающаяся злокачественная опухоль, изъязвления различной природы, перенапряжение голоса на фоне заболеваний, приводящих к застою в системе верхней полой вены (пороки сердца, цирроз печени).
Огнестрельные и неогнестрельные ранения гортани, повреждение слизистой оболочки гортани инородным телом с острыми краями, сосудистая или распадающаяся злокачественная опухоль, изъязвления различной природы, перенапряжение голоса на фоне заболеваний, приводящих к застою в системе верхней полой вены (пороки сердца, цирроз печени).
Симптомы. Наружное кровотечение из раны, выделение воздуха из раны, кровохаркание, затруднение дыхания вследствие затекания крови в нижние дыхательные пути. В полости рта, в глотке, гортани — следы свежей крови.
Осложнения. Аспирационная асфиксия, пневмония, геморрагический шок, постгеморрагическая анемия.
Первая врачебная помощь. Пациента укладывают на бок. На область шеи прикладывают холод. При незначительном наружном кровотечении на рану накладывают асептическую повязку. Назначают гемостатические препараты. При угрожающем кровотечении прижимают сонную артерию к поперечному отростку C-VI позвонка (на уровне перстневидного хряща). Пострадавшего в срочном порядке переводят в стационар.
Пострадавшего в срочном порядке переводят в стационар.
Специализированная помощь. При продолжающемся наружном кровотечении на кровоточащие сосуды накладывают лигатуры. При невозможности определить источник кровотечения прибегают к перевязке приводящих сосудов – верхней щитовидной, нижней щитовидной или наружной сонной артерии.
Незначительное кровотечение может быть остановлено физическим воздействием – радиоволной, высокочастотным лазером, криоаппликатором. Гортанное кровотечение, связанное с биопсией злокачественной опухоли, не прекращающееся после применения гемостатических препаратов, останавливают тампонадой полости гортани. Предварительно выполняют трахеостомию.
Носовое кровотечение – причины, симптомы, диагностика и лечение
Носовое кровотечение (эпистаксис) – это истечение крови из полости носа. Кровь может как вытекать наружу через ноздри, так и стекать вовнутрь по задней стенке глотки. Обычно, такие кровотечения останавливаются самостоятельно, так как поврежденные сосуды мелкого диаметра. Крайне редко при данном состоянии требуется врачебная помощь.
Крайне редко при данном состоянии требуется врачебная помощь.
Причины
Причины возникновения кровотечения делят на местные и общие. К местным относят:
- Травмы головы и/или носа.
- Инфекционные заболевания носоглотки, гортани и трахеи.
- Операции на носовой полости.
- Новообразования в носу.
- Вдыхание раздражающих веществ (горячего пара, испарений кислот и щелочей, газа).
- Повышенная сухость воздуха.
Общие причины:
- Резкое повышение/снижение артериального давления.
- Наследственное или приобретенное нарушение свертываемости крови.
- Повышенная ломкость сосудов.
- Болезнь Виллебранда- Диана (наследственное заболевание крови).
- Инфекционные заболевания, особенно грипп.
Симптомы
Наиболее очевидный симптом переднего кровотечения – это вытекание крови из одной или обоих ноздрей, струей либо каплями. Заднее носовое кровотечение никак не проявляет себя, пока не кровь не попадет в желудочно-кишечный тракт. Тогда у пациентов наблюдается тошнота, рвота (кофейной гущей), кровохарканье, дегтеобразный стул.
Тогда у пациентов наблюдается тошнота, рвота (кофейной гущей), кровохарканье, дегтеобразный стул.
Клинические проявления зависят от объема кровопотери. Если это всего несколько миллилитров – состояние человека не измениться, но у людей с гемофобией может случиться обморок. В случае, если кровотечение длительное и продолжается, человек жалуется на головокружение, мелькание мушек перед глазами, слабость, шум в ушах, тахикардию. При этом кожа его бледная, покрыта потом.
Диагностика
Хирург, оториноларинголог или терапевт выслушивают жалобы пациента, собирают анамнез и обязательно уточняют наличие хронических заболеваний, таких как артериальная гипертензия, патология печени, сосудов, гемофилия. Кроме того, важно знать, были ли у больного операции в последнее время, и принимает ли он какие-либо лекарства. Обязательно нужно выяснить, как часто повторяются носовые кровотечения.
После опроса, врач проводит осмотр полости носа, рта и глотки, измеряет артериальное давление. Выполняют общий анализ крови, чтобы оценить количество эритроцитов, тромбоцитов, гемоглобина и цветовой показатель. Так же назначают коагулограмму и биохимический анализ крови, чтобы проверить функцию печени.
Выполняют общий анализ крови, чтобы оценить количество эритроцитов, тромбоцитов, гемоглобина и цветовой показатель. Так же назначают коагулограмму и биохимический анализ крови, чтобы проверить функцию печени.
Лечение
Человек может остановить носовое кровотечение самостоятельно. Для этого достаточно наклонить голову вперед и сильно прижать крылья носа к перегородке на 5 минут. Вопреки известному мифу голову назад запрокидывать запрещено, так как кровь побежит в горло.
Первая помощь:
— прижатие крыльев носа;
— холодный компресс на нос;
— введение в ноздрю тампона, смоченного в адреналине;
Механические способы остановки кровотечения из носа:
— передняя и задняя тампонада;
— прижигание кровоточащего сосуда;
— гемостатическая терапия;
— хирургические методы: прошивание сосудов, их эмболизация, перевязка артерий.
В профилактические меры входит:
- Увлажнение воздуха.
- Смачивание слизистой носа.
- Избегание травм головы.

- Профилактика ОРВИ.
- Контроль за артериальным давлением.
Кровь из горла — причины кровотечения в носоглотке
Кровотечение никогда не появляется без причин, поэтому нет ничего странного в том, что человек пугается, когда появляется кровь из горла. Симптом часто является очевидным признаком таких тяжелых заболеваний, как туберкулез или пневмония.
Но не стоит переживать раньше времени, горло кровоточит порой и из-за более безобидных причин. Разобраться поможет только доктор, он назначит необходимые исследования, поставит диагноз и при необходимости порекомендует нужную терапию.
Случаи возникновения кровотечений
Кровь в слюне часто примешивается в районе задней стенки глотки, где расположены миндалины. Причин, вызывающих кровотечение из глотки, очень много, к распространенным нарушениям относятся следующие:
- запущенная стадия ангины, когда начинается некроз тканей или лейкемия;
- заглоточный абсцесс;
- аррозия;
- паратонзиллярный инфильтрат на позднем этапе;
- аневризма крупных сосудов;
- онкология.

Основной фактор кровотечения – травма либо химическое воздействие на ткани и внутренние органы. Существует ряд мест, где способна локализоваться патология:
- носовое отделение – переднее и заднее;
- вены в пищеварительном тракте, особенно если есть варикозная болезнь;
- органы дыхательной системы – трахея, бронхи, легкие.
Если человек увидел в слюне кровь, не стоит паниковать, важнее записаться на прием к хорошему специалисту. Только опытный врач точно расскажет о причинах случившегося кровотечения, после некоторых обследований и анализов. Только на основании исследований, собранного анамнеза и личного осмотра медики могут составлять рекомендации, при необходимости компенсировать кровопотерю.
К кому стоит обратить?
Как понять, к какому именно доктору идти? Самостоятельно человек способен догадаться о том, где кровоточит горло, но только по своим ощущениям:
- болят зубы или десна;
- недавно был ожог;
- механическое воздействие на заднюю стенку глотки.

Если проблема касается зубов, требуется незамедлительный поход к стоматологу, специалист удалит больной зуб, пока болезнь не начала прогрессировать. Основной причиной часто является гингивит. Когда квалифицированный специалист решит проблему, металлический привкус быстро исчезнет.
Если нарушается сон, дыхание в ночное время суток сбивается, то обязательно стоит посетить отоларинголога, врач проверит уши, нос и горло. Если имеет место инфекция, то кровь из слюны пропадет после курса антибиотиков.
Ни один медик не порекомендует заниматься самолечением, подобный подход к проблеме часто вызывает больше осложнений.
Причины появления крови в горле
Факторы, влияющие на появление кровоточивости горла, медики способны коротко поделить на такие группы:
- химические повреждения;
- ожоги;
- царапины в районе глотки;
- болезни органов пищеварения;
- заболевания дыхательных путей;
- раковые новообразования;
- сосудистые патологии.

Когда пациенты обращаются с таким тревожным симптомом, как кровотечение из глотки, выявляют обычно следующие заболевания:
- Бронхит – в слюне наблюдается минимум крови, часто только кровянистые прожилки и гной.
- Туберкулез – сопровождается общим недомоганием, долгим кашлем и повышенным потоотделением в ночное время суток.
- Паразитное повреждение легких.
- Грибковое поражение легочной ткани.
- Пневмония.
- Легочный абсцесс.
- Язвенный тонзиллит – поражение миндалин.
- Рак легкого или опухоль в гортани.
В отдельную категорию попадают заболевания сердца и сосудов. Кровь в слюне при этом присутствует редко, но нарушение часто сопровождает указанный перечень болезней:
- коарктация аорты;
- повышенная ломкость сосудов;
- отек легких;
- легочная гипертензия;
- тромбоэмболия артерии в легком.
Коротко о причинах появления крови из горла
Причин кровоточивости горла много, некоторые изменения в работе систем или органов часто провоцируют появление подобного осложнения:
- Повреждение глотки кислотой или газом – химический фактор.

- Ожог горла кипятком или горячим паром.
- Порезы или царапины на задней стенке глотки.
- Частой причиной крови из горла является разрыв капилляров при длительном кашле в сезон простуд.
- Язвенная болезнь желудка и другие нарушения работы органов пищеварительного тракта.
- Заболевания органов дыхания.
Регламент использования йода
Любым химическим веществом необходимо пользоваться рационально, ведь с виду и безобидный привычный всем йод способен стать причиной появления крови из горла, на месте воздействия образуются язвочки. Если вовремя приступить к лечению, потребуется некоторое время на восстановление, во время которого поврежденный участок будет сильно болеть, а пациент находиться не дома, а в стационаре.
Многие люди заинтересуются, как йод попадает в горло, лекарственный состав применяют только для наружной обработки, особенно кожных покровов при ссадинах и порезах. Народный метод лечения ангины заключается в регулярном смазывании йодом или полосканием раствором на основе этого вещества миндалин.
Кровотечение во время термического ожога
В холодное время года люди любят согреваться горячими напитками. Часто из этого возникают последствия – кипяток воздействует на слизистую и образуется ожог. Обжечь легко гортань и глотку, такая проблема представлена как у взрослых, так и у детей.
Осложнением считается, когда обжигается пищевод. Ни в коем случае ранки нельзя полоскать спиртом, так как состояние способно только ухудшиться. Если травма небольшая, то она часто проходит самостоятельно, никакое лечение не требуется.
А в случае когда с течением времени боль не утихает, задеты уже не поверхностные слои тканей и мышц, это серьезное осложнение, нужно обратиться за квалифицированной медицинской помощью.
Травма горла острым предметом
Такая проблема встречается часто у маленьких детей в раннем возрасте, когда они тянут в рот любые предметы.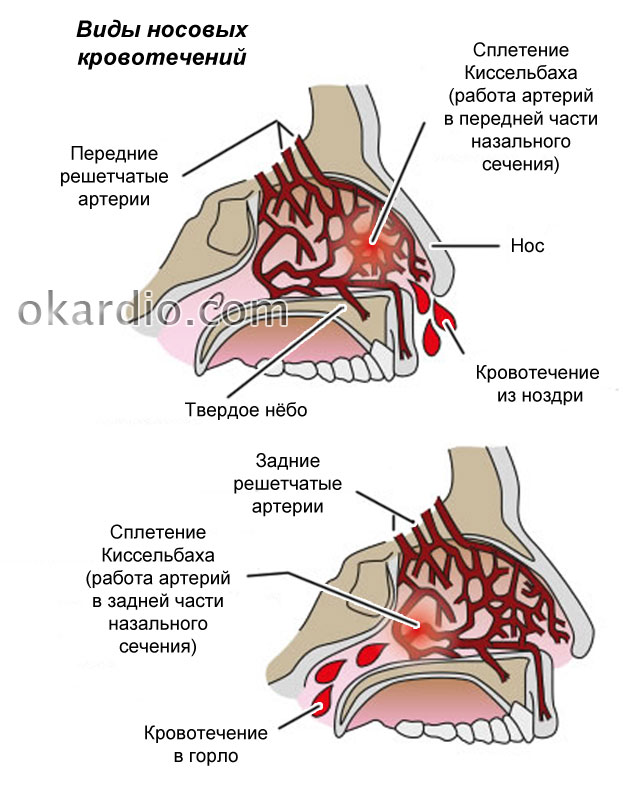 Ими легко пораниться, повредить вену, тогда начнется кровотечение.
Ими легко пораниться, повредить вену, тогда начнется кровотечение.
Методика оказания первой помощи:
- Вызвать бригаду скорой.
- Зафиксировать в одном положении человека так, чтобы инородный предмет не смог навредить еще больше: травмировать ткани, попасть в дыхательные органы.
Нельзя пытаться достать предмет самостоятельно, правильным решением будет дождаться врача, специалист аккуратно извлечет предмет, остановит кровотечение из горла, а иногда больному требуется дальнейшее лечение в стационаре.
Заболевания ЛОР-органов – основная причина кровотечения
Мокрота с кровью, металлический привкус, неприятный запах изо рта, появляется при болезнях, связанных с органами бронхолегочной системы, носоглоткой. Безобидная причина – лопнувший капилляр из-за долгого сухого кашля, появляется кровь из кровеносного сосуда, лопнувшего в носу или миндалинах.
Основная причина появления кровотечения из горла во время ангины – ломкость сосудов.
Еще один распространенный фактор – кровь в слюне из-за пересушенной глотки. С таким симптомом обязательно стоит показаться специалисту, не запускать патологию. Гораздо реже кровь в горле появляется из-за травмы при осмотре в медицинском учреждении.
Когда пациент переносит операцию на горло – тонзиллэктомию, то кровь из горла – естественное явление, так как раны, оставшиеся после оперативного вмешательства, заживают долго.
Очевидной причиной является сильный ушиб носа, так кровь из носовых пазух по носоглотке попадает в слюну человека. В этом случае потребуется помощь травматолога.
Кровь из горла как симптом нельзя игнорировать, но и беспокоиться раньше времени нет смысла. Стоит прислушаться к внутренним ощущениям, посетить врача, обследоваться, при необходимости пройти лечение.
Выберите город, чтоб найти лор врача
Полезная информация
Кровоточивость из прямой кишки – Tartu Ülikooli Kliinikum
При кровоточивости из прямой кишки наблюдается примесь крови в каловых массах, выделение крови в виде следов на туалетной бумаге или в виде капель на каловых массах
Кровоточивость из прямой кишки частая проблема в
любом возрасте.
Отчего это бывает?
Есть много разных причин. Самыми частыми причинами являются трещина заднего прохода (анальная трещина) и геморрои. Развитию этих заболеваний способствуют хронические запоры;
- Aнальная трещина — это маленький разрыв (трещина) заднего прохода. Задний проход — это отверстие через которое происходит опорожнение каловых масс.
- Геморрой — варикозное расширение вен в области нижней части прямой кишки и заднего прохода. По месту локализации геморрой подразделяют на внутренний (в нижней части прямой кишки, невидим без использования специальных инструментов) и наружный (видимый вокруг заднего прохода).
- Дивертикулез (дивертикул) толстого кишечника является
довольно частой причиной кровоточивости из прямой кишки у людей среднего и
пожилого возраста. Дивертикул – мешковидное, небольшое выпячивание в стенке кишки, которое образуется в
следствии уменьшения эластичности стенки. Каловые массы могут попасть в
дивертикулы, в результате чего возникает воспаление и кровоточивость.

Другие возможные причины выделения крови из заднего прохода это:
- кишечные инфекции. В этих случаях характерно нарушение стула. Кровавый понос продолжается от 1 до 3 дней и затем прекращается;
- воспалительные заболевания кишечника ( язвенный колит или болезнь Крона). В этих случаях выделению крови сопутствуют боли в животе, понос, обнаруживается слизь в стуле;
- рак толстой кишки;
- кровотечение из верхних отделов желудочно-кишечного тракта. В этом случае кровотечение обильное и нуждается в срочной врачебной помощи.
Симптомы
При кровоточивости из прямой кишки наблюдается примесь алой крови в каловых массах, выделение крови в виде следов на туалетной бумаге или в виде капель, попадающих на стенки, воду унитаза. Может быть боль при дефекации. При наружном геморрое характерна боль в положении сидя.
При дивертикулезе симптомы могут отсутствовать или
выражаться в виде приступообразных болей в животе. При развитии воспаления
повышается температура.
При развитии воспаления
повышается температура.
При раке толстой кишки кровоточивость может быть единственным симптомом, но не исключены и другие симптомы как: чередование запоров и поносов, боли в животе, потеря в весе, снижение аппетита, усталость.
Рак толстой кишки является не частой причиной выраженного кровотечения из заднего прохода. В большинстве случаев при раке кровь перемешана с калом и невидима невооруженным глазом. При подозрении на рак, делаются специальные тесты для подтверждения диагноза.
Исследования
Кровоточивость из заднего прохода часто обнаруживают случайно, во время проведения анализа кала на скрытую кровь.
При наличии кровоточивости из заднего прохода, врач поинтере-суется нет ли у вас еще и других жалоб. Врач осмотрит вас для выявления анальной трещины, геморроидов или злокачественной опухоли. Сделает исследование кала на скрытую кровь.
Если при осмотре не находится причина кровоточивости
и вы подлежите к группе риска заболевания рака толстой кишки, тогда вам проведут сигмойдоскопию или колоноскопию. Во
время этого исследования, вводят через задний проход тонкую, гибкую трубку и
осматривают часть кишки. Это позволяет
выявлять заболевания толстой кишки
в том числе и дивертикулез.
Во
время этого исследования, вводят через задний проход тонкую, гибкую трубку и
осматривают часть кишки. Это позволяет
выявлять заболевания толстой кишки
в том числе и дивертикулез.
Также возможно проведение ирригоскопии- контрастное вещество вводят через задний проход в толстую кишку и делается рентгеновское исследование. Не исключен и анализ крови.
Лечение
Лечение зависит от причины кровоточивости. При трещине заднего прохода и при геморрое нужно увеличить в каждодневном пищевом рационе количество продуктов, содержащих клетчатку и сделать другие изменения в своем образе жизни, для уменьшения запоров. При других причинах кровоточивости врач обьяснит вам методы лечения.
Рекомендации по уходу в домашних условиях
- При кровоточивости из заднего прохода обратитесь к своему врачу для выявления
заболевания. Наличие кровоточивости из заднего прохода не может быть нормальным
явлением.
 Если кровоточивость обильная и постоянная, немедленно обращайтесь в
больницу в отделение медицинской экстренной помощи.
Если кровоточивость обильная и постоянная, немедленно обращайтесь в
больницу в отделение медицинской экстренной помощи. - Соблюдайте точно предписания вашего врача.
- Если ваше состояние не улучшается, сообщите своему врачу.
Меры профилактики
Содержите свой пищеварительный тракт по возможности здоровым.
Питайтесь правильно. Кушайте еду богатую клетчаткой (фрукты, овощи, зерновые). Употребляйте достаточно жидкости. Правильное питание и подвижный образ жизни помогают лучше работать пищеварительному тракту и этим позволяют избегать образованию запоров, геморроидов и дивертикулеза.
Перевoд: сестрa отделения общей хирургии Aллa Acтpaхaнцeвa
Почему течет кровь из носа?
Главная » Новости » Почему течет кровь из носа?
7 Октября 2019
Порой у человека может пойти кровь из носа, причем вне зависимости от возраста. Как правило, это не опасно и вполне объяснимо. Но так бывает не всегда, поскольку носовое кровотечение может быть вызвано вполне серьезными причинами, о которых вы не догадываетесь. Сейчас рассмотрим, что необходимо сделать, если из носа течет кровь и в каких случаях стоит обратиться к специалисту.
Сейчас рассмотрим, что необходимо сделать, если из носа течет кровь и в каких случаях стоит обратиться к специалисту.
Причины кровотечения
Повышенное давление. В носу содержится большое количество нервных окончаний и тонких кровеносных сосудов, которые могут порваться из-за повышения артериального давления.
Механические повреждения. По причине хрупкости капилляров в носу кровь может пойти в результате даже легкого повреждения, например, носовым платком при насморке. Также во время простуды сосуды отекают и могут лопнуть.
Сухой воздух. Зимой, на морозе или в помещении, где воздух высушен, слизистая оболочка носа пересыхает из-за чего также может пойти кровь из носа.
Помимо проблем именно в носовой полости, есть ряд причин, касающихся нарушений работы всего организма, которые могут стать причиной кровотечения. Например, при некоторых заболеваниях сердечно-сосудистой системы, гипертонии, атеросклеротических поражениях сосудов головного мозга, проблемах с кровообращением в шейном отделе позвоночника нарушается кровообращение, в результате чего повышается давление в носовых капиллярах. Таким образом, кровотечение из носа может сигнализировать о серьезных проблемах со здоровьем.
Таким образом, кровотечение из носа может сигнализировать о серьезных проблемах со здоровьем.
Также специалисты отмечают, что кровотечение из носа без видимых на это причин может быть симптомом проблем со свертываемостью крови в результате дефицита витаминов или же передозировки лекарств.
Помимо всего прочего, причиной кровотечения может быть повышенная температура тела в результате перегрева на солнце, лихорадки при развитии инфекционного заболевания, а также у беременных в результате гормонального всплеска.
Что делать, если у вас из носа течет кровь?
Сядьте прямо так, чтобы голова была немного наклонена вперед. Помните, что запрокидывать голову назад запрещено — кровь не должна стекать в область горла.
Зажмите мягкую область переносицы (крылья носа) минут на 10-15, дышите ртом.
Приложите к носу что-то прохладное (снег или мокрый платок)
Если по истечении 15 минут кровь продолжает идти, вызывайте скорую.
Помните, что частые кровотечения – веский повод обратиться к врачу.
Источник: takzdorovo
Ссылка на сайт https://cmphmao.ru/node/188589
Носовое кровотечение (кровь из носа): причины и лечение
От пересушенной слизистой по причине недостаточной влажности воздуха до рака, от приёма аспирина до заболеваний печени… Почему идёт кровь из носа? На одно только перечисление причин уйдёт много времени.
Начать паниковать при его возникновении или отнестись как к небольшому инциденту? И, наконец, что делать, если оно случилось?
С вопросами по проблеме носовых кровотечений мы пришли на приём к нашему постоянному эксперту, врачу-отоларингологу ООО «Клиника Эксперт Курск» Емельяновой Александре Николаевне.
- Александра Николаевна, насколько распространённой является проблема носовых кровотечений у ваших пациентов?
Врачи сталкиваются с этой патологией достаточно часто. Согласно открытым сведениям отечественных и зарубежных исследователей, носовое кровотечение встречалось хотя бы единожды в жизни 60% людей. 6% из них обращались к докторам, порядка 1,6 из 10000 требовалось лечение в стационарных условиях. По другим данным, примерно у 5-10% людей бывает ежегодный эпизод носового кровотечения. К доктору при этом обращаются менее 10% из них, и лишь 1% из этих 10 требуется госпитализация.
6% из них обращались к докторам, порядка 1,6 из 10000 требовалось лечение в стационарных условиях. По другим данным, примерно у 5-10% людей бывает ежегодный эпизод носового кровотечения. К доктору при этом обращаются менее 10% из них, и лишь 1% из этих 10 требуется госпитализация.
- Носовое кровотечение как-то отражено в МКБ-10?
Да, его код – R04.0
- По каким причинам происходят носовые кровотечения? Когда кровь из носа может идти ночью?
Наиболее часто это не самостоятельное заболевание, а проявление какой-то иной патологии или воздействия.
От чего может быть кровотечение из носа? Причины можно разделить на две группы: местные и общие (системные).
В первую входит травматизация слизистой носа (в т.ч. пальцевая), инородные тела, операции, инфекционные болезни воздухоносных путей, аллергические процессы, носовые полипы, пониженная влажность воздуха, новообразования (в частности, ювенильная назофарингеальная ангиофиброма, носовая гемангиома, папиллома, эстезионейробластома), вдыхание раздражающих веществ (среди которых и кокаин).
Во вторую группу входит повышение артериального давления, нарушения процессов свертывания крови (в том числе, связанные с заболеваниями печени, химио- и антикоагулянтной терапией), приобретенные нарушения функций тромбоцитов (например, после использования ацетилсалициловой кислоты и иных подобных препаратов), уремия, патология сосудов, наследственная геморрагическая телеангиэктазия, патологические изменения коллагена, васкулиты, системные инфекции (например, брюшной тиф, дифтерия носа, врожденный сифилис, туберкулез и другие).
Таким образом, кровотечение из носа может быть признаком серьезных патологических состояний и потому требует обязательного уточнения вызвавшей его причины.
Каких-то особых причин именного ночного носового кровотечения нет.
- Одинаковы ли причины носовых кровотечений у детей, подростков и взрослых? Или они различны?
В принципе они одинаковы. Тем не менее, существуют некоторые особенности – например юношеская ангиофиброма или кровотечения, связанные с изменениями гормонального статуса в подростковом возрасте. Помимо этого, по сравнению со взрослыми, в детском возрасте чаще встречаются кровотечения на фоне травмы слизистой оболочки носа (например, пальцевой), инфекционных патологий, лейкозов (лейкемий).
Помимо этого, по сравнению со взрослыми, в детском возрасте чаще встречаются кровотечения на фоне травмы слизистой оболочки носа (например, пальцевой), инфекционных патологий, лейкозов (лейкемий).
- Александра Николаевна, а при каждом ли кровотечении из носа нужно обращаться к врачу?
Если оно незначительное, возникло единожды, и его удалось успешно остановить в домашних условиях, то повода для немедленного обращения к доктору с целью остановки кровотечения нет.
Но даже здесь выяснение причины кровотечения обязательно, не говоря уже обо всех остальных их случаях (незначительное по объему, но часто повторяющееся, или одномоментное обильное кровотечение). Почему? Потому что без этого нельзя быть до конца уверенным, насколько опасна вызвавшая его причина. Поэтому без похода к доктору человеку в любом случае не обойтись.
- Какие методы исследований применяются для уточнения причины, вызвавшей носовое кровотечение?
Это различные лабораторные и инструментальные методы.
Лабораторные методы направлены, в частности, на поиск нарушений системы свертывания крови (исследование ее плазменного, тромбоцитарного звена).
Инструментальные включают осмотр полости носа (риноскопия), в том числе и с помощью эндоскопической техники, магнитно-резонансную и компьютерную томографию полости носа и носоглотки.
Разумеется, что рациональный алгоритм диагностического поиска и необходимых исследований должен подбираться доктором в зависимости от конкретной клинической ситуации.
- Как можно остановить кровь из носа в домашних условиях?
Первая помощь при носовых кровотечениях заключается в зажатии носа (прижатии крыльев носа к носовой перегородке) на 5-20 минут. Если есть носовые сосудосуживащие капли, то можно сначала заложить в полость носа немного ваты или, предпочтительнее, марли, смоченной в 3-4 каплях этого препарата, а затем зажать нос.
Нужно помнить, что сосудосуживающие капли могут повышать артериальное давление (поэтому обязательно смотрите инструкцию к конкретным каплям), в связи с чем могут быть противопоказаны при гипертонической болезни.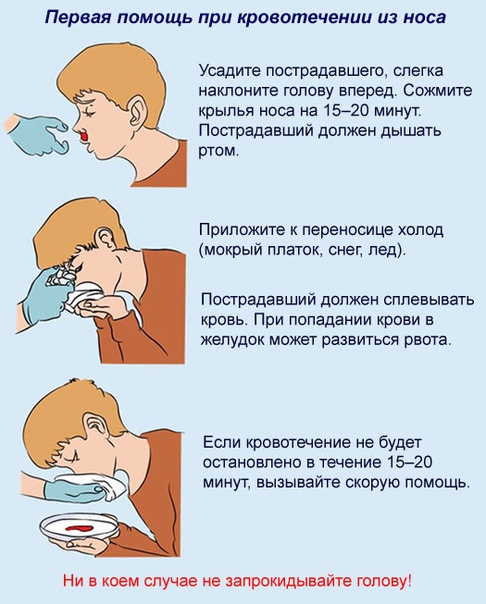 Поэтому при кровотечении из носа и одновременно повышенном артериальном давлении эти капли использовать не следует.
Поэтому при кровотечении из носа и одновременно повышенном артериальном давлении эти капли использовать не следует.
- Что нельзя делать при кровотечении из носа?
Когда идет кровь из носа, нельзя запрокидывать назад голову. Это одна из наиболее частых ошибок. Почему этого не следует делать? Это может привести к попаданию крови в пищевод и далее желудок, вызвав кровавую рвоту, или в дыхательные пути, с последующим развитием удушья. По этой же причине нельзя ложиться.
Во время возникновения кровотечения и какое-то время после не следует употреблять горячие напитки и еду.
Следует исключить воздействие фактора, предположительно вызвавшего носовое кровотечение: например, уйти в тень, если это случилось на солнце, прекратить работу, особенно если это была физическая деятельность.
- Как правильно проводить профилактику кровотечений из носа?
Необходимо обеспечить должную гигиену дома и на рабочем месте. В первую очередь это чистота и нормальная влажность воздуха. Если имеются профессиональные вредности в виде загрязненного воздуха – использовать индивидуальные средства защиты. Обязательно проходить плановые диспансеризации и профилактические осмотры. При возникновении эпизода кровотечения следует показаться ЛОР-врачу для выяснения причины кровотечения и придерживаться его рекомендаций.
Если имеются профессиональные вредности в виде загрязненного воздуха – использовать индивидуальные средства защиты. Обязательно проходить плановые диспансеризации и профилактические осмотры. При возникновении эпизода кровотечения следует показаться ЛОР-врачу для выяснения причины кровотечения и придерживаться его рекомендаций.
Для справки:
Емельянова Александра Николаевна
Кандидат медицинских наук, врач-отоларинголог ООО «Клиника Эксперт Курск».
Выпускница Курского государственного медицинского университета. Прошла первичную специализацию в ординатуре по специальности «оториноларингология». В этом же учебном заведении закончила очную аспирантуру.
Другие интервью с Емельяновой А.Н.:
Как лечить гайморит в домашних условиях?
Почему не слышит ухо?
Нос заложен, а капель под рукой нет?
Частое носовое кровотечение у взрослых и детей причины, лечение
С проблемой спонтанных носовых кровотечений сталкиваются многие. В большинстве случаев это единичные и самостоятельно купирующиеся эпизоды. Но возможны и рецидивирующие (повторяющиеся) частые носовые кровотечения, причем у людей практически любого возраста.
В большинстве случаев это единичные и самостоятельно купирующиеся эпизоды. Но возможны и рецидивирующие (повторяющиеся) частые носовые кровотечения, причем у людей практически любого возраста.
В этом случае рекомендуется обязательно обратиться к врачу для выявления их причины и подбора оптимальной лечебной тактики.
Носовым кровотечением или эпистаксисом (epistaxis) называют истечение крови из сосудов, расположенных под слизистой оболочкой полости носа, придаточных пазух и носоглотки. Оно может быть разным по продолжительности и объему, одно- и двустороннним.
При эпистаксисе кровь может выделяться из ноздрей, застывать в просвете носовых ходов и в преддверии носа, стекать по задней стенке глотки. В последнем случае говорят о заднем носовом кровотечении. Часто оно сопровождается заглатыванием крови с последующей рвотой или выделением дегтеобразного стула (мелены).
Источником рецидивирующего эпистаксиса могут быть:
- Сосудистое сплетение, расположенное в передне-нижней части носовой перегородки, – самый частый источник кровотечения.
 Эту область называют зоной Киссельбаха-Литтла. Сосуды здесь поверхностные, множественные, а слизистая оболочка склонна к истончению.
Эту область называют зоной Киссельбаха-Литтла. Сосуды здесь поверхностные, множественные, а слизистая оболочка склонна к истончению. - Заднебоковая область носовой полости (так называемое сплетение Вудрафа). Тоже достаточно вероятный источник частых носовых кровотечений, ведь сосуды этой области лишены мышечного слоя и потому не способны сокращаться при повреждении.
- Заднеперегородочные артериолы. Они являются ветвями клиновидно-небной артерии, которую иногда даже называют «артерией эпистаксиса». Ведь именно этот сосуд является источником обильных рецидивирующих носовых кровотечений заднего типа.
- Артерии решетчатого лабиринта. Правда, спонтанно кровоточат они крайне редко.
Следует понимать, что не всегда выделение крови из ноздрей является кровотечением именно носовым (то есть происходящим из полости носа). Его источником могут быть глотка, пищевод и желудок, поврежденные достаточно крупные сосуды при переломах костей черепа. В таких случаях грамотнее говорить о кровотечении из носа.
В таких случаях грамотнее говорить о кровотечении из носа.
Почему возникают носовые кровотечения
Частые носовые кровотечения не являются самостоятельным заболеванием и далеко не всегда обусловлены ЛОР-патологией. Их причиной могут быть:
- Механические повреждения слизистой оболочки носа – например, вследствие вредных привычек, неправильно осуществляемом промывании носа.
- Атрофические изменения слизистой оболочки носа на фоне хронического ринита, риносинусита различного происхождения, искривлений носовой перегородки.
- Врожденные аномалии сосудистых сплетений полости носа.
- Полипоз носа и придаточных пазух и другие новообразования этой области.
- Системные нарушения в системе свертывания крови.
 Нередко повышенная кровоточивость возникает при инфекционных заболеваниях, дефиците витаминов К и С, приеме ряда препаратов (особенно антикоагулянтов, дезагрегантов, нестероидных противовоспалительных средств), лейкемии. Возможны и врожденные нарушения гемостаза.
Нередко повышенная кровоточивость возникает при инфекционных заболеваниях, дефиците витаминов К и С, приеме ряда препаратов (особенно антикоагулянтов, дезагрегантов, нестероидных противовоспалительных средств), лейкемии. Возможны и врожденные нарушения гемостаза. - Артериальная гипертензия (повышение артериального давления). Она может быть обусловлена гипертонической болезнью, хронической почечной патологией, опухолями надпочечников.
- Хронические заболевания печени.
У женщин предрасполагающим фактором для развития носовых кровотечений нередко становится значительный гормональный дисбаланс. Такое возможно во время беременности, на фоне приема лечебных гормональных препаратов и оральных контрацептивов, в менопаузе. Описан также эпистаксис в период аномального становления менструального цикла у девочек-подростков, его называют викарным.
Опасны ли носовые кровотечения?
Однократное и быстро остановившееся носовое кровотечение не представляет опасности для жизни. А вот повторяющиеся и затяжные эпизоды эпистаксиса способны стать причиной достаточно серьезных осложнений.
А вот повторяющиеся и затяжные эпизоды эпистаксиса способны стать причиной достаточно серьезных осложнений.
К возможным последствиям частых носовых кровотечений относят:
- Развитие хронической постгеморрагической железодефицитной анемии. Она сопровождается общей слабостью, утомляемостью, снижением концентрации внимания, ухудшением состояния кожи и ее придатков. А длительно существующая анемия становится причиной гипоксии (недостатка кислорода) тканей с развитием не всегда обратимых изменений сердца и других органов.
- Ухудшение работы желудочно-кишечного тракта, что связано с негативным влиянием заглатываемой при эпистаксисе крови.
- При обильном кровотечении – развитие геморрагического шока. В тяжелых случаях эпистаксис даже может стать причиной смерти от выраженной кровопотери, в медицинской литературе описано несколько подобных случаев.

Рецидивирующий эпистаксис не стоит оставлять без внимания, даже если между эпизодами кровотечения нет четко очерченных жалоб. Рекомендуется обратиться к ЛОР-врачу и пройти назначаемое им обследование. При этом необходимости пациент может быть направлен и к специалистам иного профиля.
Лечение носовых кровотечений: как правильно поступать
Если пациент обращается к врачу во время носового кровотечения, лечение в первую очередь должно быть направлено на скорейшую его остановку. Для этого могут быть использованы различные методики. Их выбор определяется расположением и калибром кровоточащего сосуда, объемом кровопотери, характером изменений слизистой оболочки и общим состоянием пациента.
После этого принимается решение о дальнейшей тактике. Базовая схема лечения частых носовых кровотечений определяется врачом по результатам проведенного комплексного обследования. Основные усилия должны быть направлены на предупреждение повторения эпизодов эпистаксиса. А это зачастую требует комплексного воздействия с использованием консервативных и хирургических мероприятий, в том числе с участием нескольких специалистов.
Основные усилия должны быть направлены на предупреждение повторения эпизодов эпистаксиса. А это зачастую требует комплексного воздействия с использованием консервативных и хирургических мероприятий, в том числе с участием нескольких специалистов.
В схему лечения частых носовых кровотечений могут входить:
- Медикаментозная терапия для коррекции уровня артериального давления.
- Меры для нормализации состояния свертывающей системы крови.
- По возможности – устранение местных причин частых носовых кровотечений. Такое лечение проводится ЛОР-врачом, при этом нередко комбинируется консервативные и хирургические методики.
Воздействие на источник частых носовых кровотечений – один из важнейших профилактических моментов. Такое лечение может включать удаление опухолевидных образований, комплексную терапию хронических ринитов и синуситов и другие меры. Наилучший результат в перспективе дает ликвидация кровоточащего сосуда (или его радикальное выключение из кровотока).
Наилучший результат в перспективе дает ликвидация кровоточащего сосуда (или его радикальное выключение из кровотока).
Ранее широко использовались различные хирургические методики. В последующем активно внедрялись более щадящие способы – склеротерапия, электрокоагуляция, локальная криотерапия. В настоящее время при лечении носовых кровотечений предпочтение отдается лазерной коагуляции сосудов.
Лазерная коагуляция сосудов – это действительно результативно
Лазерная коагуляция сосудов относится к наиболее щадящим и при этом результативным методикам лечения носовых кровотечений.
К его достоинствам относят:
- Воздействие осуществляется прицельно, без формирования обширных повреждений слизистой оболочки и мягких тканей.
- Коагулировать можно подслизистые сосуды любой локализации, при необходимости удаляя обнаруженные телеангиэктазии и гемангиомы.

- Сосуд выпаривается под действием высокой температуры узконаправленного лазерного луча, мгновенно и необратимо выключаясь из кровотока.
- Лазерная коагуляция не провоцирует массивного тромбообразования и не приводит к формированию обширных отеков.
- Испытываемый пациентом физический дискомфорт не требует использования общей анестезии (наркоза). Поэтому лазерная коагуляция сосудов при частых носовых кровотечениях может проводиться в амбулаторных условиях даже при наличии у пациента сопутствующих соматических заболеваний. Нет и длительной потери трудоспособности.
В Санкт-Петербурге лазерную коагуляцию сосудов для лечения рецидивного эпистаксиса успешно применяют в Клинике доктора Коренченко, при необходимости дополняя ее другими методиками.
Наши врачи рекомендуют не откладывать визит к специалистам до момента развития трудноостанавливаемого носового кровотечения.Даже единичный и якобы беспричинный эпизод кровянистых выделений – тревожный признак. А повторяющиеся кровотечения требуют обязательного и скорейшего обращения к врачу, даже если объем кровопотери невелик. Это позволит избежать развития тяжелых осложнений и провести необходимое полноценное лечение с использованием наиболее щадящих результативных методик.
Причины, лечение и время обращения за помощью
Если человек кашляет с кровью – и причина явно не в легкой травме, например, при сильном укусе языка или щеки, – ему следует обратиться за медицинской помощью.
Также обратитесь к врачу, если кровотечение в горле сопровождает любой из следующих симптомов:
- отек шеи
- удушье кровью
- затруднение глотания
- затрудненное дыхание
- изменение цвета кожи вокруг горла
- изменение голоса
Если кровотечение вызвано травмой, например падением или несчастным случаем, обратитесь за неотложной помощью.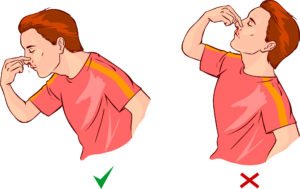
Также обратитесь за неотложной помощью, если у истекающего кровотечением человека рвота, затрудненное дыхание, боль в груди или головокружение.
Кровь может появиться в горле из-за травмы или травмы. Это может быть:
Ссадина глотки
Этим термином обозначается царапина в горле, возможно, из-за проглатывания чего-то острого, например, рыбьей кости.
Помимо кровотечения в горле, человек может испытывать:
- кашель
- затруднение глотания
- срыгивание крови
- боль при глотании
Также может возникнуть ощущение, будто что-то застряло в горле.
Лечение
При появлении царапины в горле употребляйте жидкости и мягкую пищу.
Чтобы облегчить любую боль, человек может принимать безрецептурные обезболивающие и полоскать горло соленой водой.
Травма рта, груди или горла
Травмы этой области могут быть незначительными, например прикусывание щеки.
Более серьезные травмы могут быть получены во время автомобильной аварии, физического нападения или падения. В этом случае обратитесь за неотложной медицинской помощью.
В этом случае обратитесь за неотложной медицинской помощью.
Сильный удар в грудь может привести к ушибу легкого, также называемому ушибом легкого. Это может вызвать кашель с кровью или розовой слизью.
Лечение
Если травма серьезная, обратитесь за медицинской помощью. Любой, кто получил удар в грудь и кашляет кровью, должен получить неотложную помощь.
Антикоагулянты или антикоагулянты могут вызвать у людей кровохарканье.
У человека, принимающего любое из следующего, также может быть кровь в моче или рвоте, а также обильные носовые кровотечения:
- апиксабан (Eliquis)
- эдоксабан (Lixiana)
- дабигатран (Pradaxa) 0007 риварлоксабан (Xareltosh)
- варфарин (кумадин)
- гепарин
Если кровотечение является побочным эффектом любого из этих препаратов, обратитесь к врачу.
Кровотечение в горле может вызвать несколько заболеваний.
Болезнь десен
Кровотечение, которое, кажется, идет из горла, на самом деле может исходить из десен.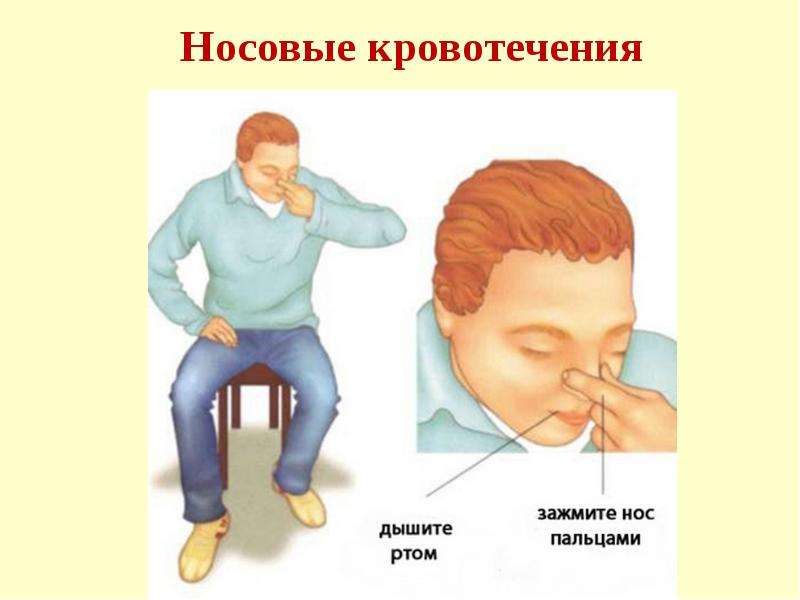
Плохая гигиена полости рта может вызвать заболевание десен, которое может привести к кровотечению. Человек также может заметить кровь после чистки зубов.
Другие симптомы заболевания десен включают:
- неприятный запах изо рта
- красный цвет, воспаление десен
- шатающиеся зубы
- боль при жевании
- чувствительные зубы
- опускание десен
Лечение
Улучшение гигиены полости рта может контролировать симптомы и отказ от курения может помочь.
Национальный институт стоматологических и черепно-лицевых исследований рекомендует:
- чистить зубы дважды в день зубной пастой с фтором
- регулярно пользоваться зубной нитью
- регулярно посещать стоматолога
Бактериальные и вирусные инфекции
Следующие инфекции могут вызывать человек, откашливающий мокроту, содержащую кровь:
Кровавая мокрота также может появиться, если у человека сильный или хронический кашель.
Лечение
Конкретные методы лечения зависят от типа инфекции, но врач обычно может порекомендовать:
- пить много жидкости
- принимать нестероидные противовоспалительные препараты (НПВП)
- отдыхать
Мукозит или стоматит
Мукозит – болезненное изъязвление и воспаление, возникающее в любом месте желудочно-кишечного тракта.
Стоматит – болезненное изъязвление и воспаление:
- щек
- языка
- горла
- десны
- губ
- крыши и дна рта
Язвы красные, иногда с белыми пятнами по центру они могут кровоточить.
У больных раком, проходящих химиотерапию, эти язвы в полости рта могут появиться как побочный эффект лечения.
Лечение
При образовании язв во рту врач рекомендует тщательно соблюдать гигиену полости рта и принимать безрецептурные обезболивающие.
Использование мягкой зубной щетки может снизить вероятность травмирования десен.
Язва пищевода
Язва пищевода может возникнуть в результате гастроэзофагеальной рефлюксной болезни (ГЭРБ) или эзофагита.
Это также может произойти из-за:
- повторяющейся индуцированной рвоты
- инфекций, таких как Candida дрожжевых
- лекарств, таких как некоторые антибиотики, НПВП и бисфосфонаты
- длительного употребления кислых продуктов и напитков , включая алкогольные напитки
Помимо заметного кровотечения, симптомы могут включать:
- изжогу
- боль в груди
- затруднение глотания, которое может быть болезненным
- тошнота
- рвота
человек с этим типом язвы кровь.Рвота может выглядеть как кофейная гуща, если присутствует свернувшаяся кровь. В этом случае обратитесь за неотложной медицинской помощью.
Лечение
Лечение этих язв обычно зависит от причины.
Если причиной является ГЭРБ, человек может принимать антациды, лекарства, называемые блокаторами h3, прокинетиками или ингибиторами протонной помпы.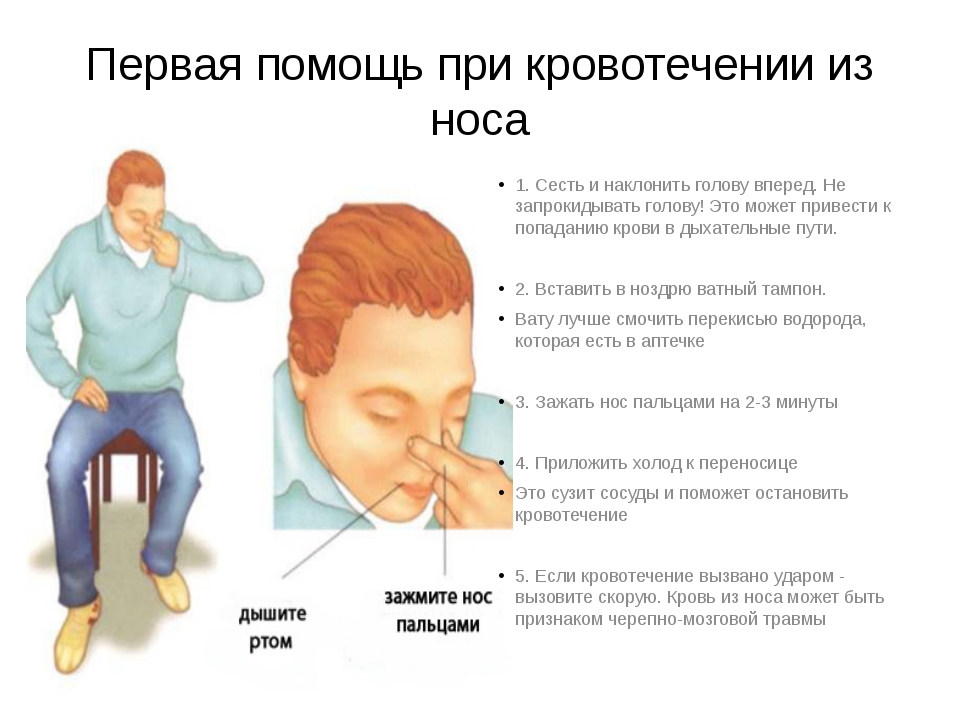
Если пищевод серьезно поврежден, человеку может потребоваться внутривенное введение жидкости, антибиотики и обезболивающие. Для лечения язвы врач может использовать блокаторы h3 или ингибиторы протонной помпы.
ХОБЛ
Люди с хронической обструктивной болезнью легких (ХОБЛ) могут обнаружить кровь в мокроте.
Но кашель с кровью – менее распространенный симптом ХОБЛ, например, с большей вероятностью он указывает на инфекцию грудной клетки.
Другие, более частые симптомы ХОБЛ включают:
- одышку
- стеснение в груди
- хрипы
- частые инфекции легких
- хронический кашель
Лечение
Лечение ХОБЛ включает в себя управление симптомами и предотвращение болезнь от прогрессирования и дальнейшего повреждения легких.
Врач может назначить бронходилататоры, кортикостероиды или антибиотики.
Муковисцидоз
Это генетическое заболевание поражает дыхательные пути и может вызывать:
- затрудненное дыхание
- свистящее дыхание
- частые инфекции дыхательных путей
- хронический кашель
- утолщение слизи, иногда с кровью
Лечение
Лекарства от муковисцидоза не существует, но есть много способов справиться с его симптомами.
Врач может порекомендовать очистку дыхательных путей, препараты для разжижения слизи, ферментативную терапию, антибиотики и противовоспалительные средства.
Стеноз митрального клапана
Это состояние вызывает сужение митрального клапана сердца, что ограничивает кровоток.
Люди со стенозом митрального клапана могут испытывать:
- проблемы с дыханием
- дискомфорт в груди
- головокружение
- учащенное сердцебиение
- усталость
- кашель с кровью
лечение
хотя лекарства могут помочь постоянное исправление.Однако можно отремонтировать или заменить митральный клапан, пораженный стенозом.
Отек легких
Это связано с наполнением легких избыточной жидкостью. Требуется неотложная медицинская помощь.
Отек легких обычно возникает в результате сердечного приступа. Симптомы включают:
- головокружение
- повышенное потоотделение
- учащенное сердцебиение
- сильную одышку
- боль в груди
В тяжелых случаях человек может отхаркивать кровянистую или розовую пенистую мокроту.
Лечение
Первая цель – помочь человеку дышать. Дальнейшие действия зависят от причины отека.
Тромбоэмболия легочной артерии
Тромбоэмболия легочной артерии обычно связана с перемещением сгустка крови в легкие и блокированием артерии. Требуется немедленная медицинская помощь.
Симптомы могут включать:
- боль в груди
- одышку
- кашель с кровью
Иногда, однако, у людей симптомы отсутствуют.
Лечение
Врач может назначить лекарства, называемые антикоагулянтами или тромболитиками, для растворения сгустка.
Они также могут использовать катетер для разрушения сгустка или фильтр для предотвращения попадания новых сгустков в легкие.
Рак легких
Кашель с кровью – распространенный симптом рака легких. Другие могут включать:
- боль в груди
- постоянный кашель
- одышку
- усталость
- плохой аппетит
- повторные инфекции
Лечение
Варианты лечения включают:
Гранулематоз
с полиангиопатией Состояние может быть фатальным, если человек не получает лечения. Вызывает воспаление органов и сосудов.
Вызывает воспаление органов и сосудов.
Симптомы гранулематоза с полиангиитом включают:
- утомляемость
- лихорадку
- боль в суставах
- кашель, иногда с кровью в слизи
- кровотечения из носа
- инфекции носовых пазух
- выделений из носа
Лечение
Лечение может включать такие препараты, как стероиды или ритуксимаб (Ритуксан).
Информация о симптоме: Рвота с кровью / Гематемезис
Симптом:Рвота кровью (другие названия: кровавая рвота, рвота, рвота).
Общее описание: Рвота кровью – это срыгивание крови откуда-то из верхних отделов желудочно-кишечного тракта, включая рот, глотку, пищевод, желудок или тонкий кишечник. Его следует дифференцировать от кровохарканья (кровохарканья). Рвота кровью обычно относится к значительному количеству крови в рвоте. Кровь в рвоте может быть ярко-красной, черной или темно-коричневой, как кофейная гуща. Рвота кровью может быть вызвана проглатыванием крови в результате кровотечения из носа или сильного кашля, но обычно она вызвана чем-то более серьезным, и следует немедленно обратиться за медицинской помощью.
Рвота кровью может быть вызвана проглатыванием крови в результате кровотечения из носа или сильного кашля, но обычно она вызвана чем-то более серьезным, и следует немедленно обратиться за медицинской помощью.
Некоторые причины рвоты кровью:
- Язвенная болезнь: Это наиболее частая причина кровотечений из верхних отделов желудочно-кишечного тракта.
- Гастрит : Это воспаление слизистой оболочки желудка, которое может разрушить ее (эрозивный гастрит). Наиболее частая причина – длительный прием нестероидных противовоспалительных препаратов (НПВП). Наиболее частые симптомы неэрозивного гастрита включают дискомфорт или боль в верхней части живота, тошноту и рвоту.Эрозивный гастрит может иметь другие симптомы в виде кровавой рвоты, черного или дегтеобразного стула или кровавого стула.
- Эзофагит: Это воспаление, раздражение или опухоль пищевода (пищевода). Эзофагит часто вызывается жидкостью, содержащей кислоту, возвращающуюся из желудка в пищевод, что обычно называется гастроэзофагеальным рефлюксом.
 Другие симптомы могут включать кашель, затрудненное глотание, изжогу, болезненное глотание, охриплость голоса или боль в горле.
Другие симптомы могут включать кашель, затрудненное глотание, изжогу, болезненное глотание, охриплость голоса или боль в горле. - Разрыв пищевода / перфорация пищевода: Это отверстие в пищеводе (пищеводе), которое позволяет содержимому пищевода проходить в средостение, которое является областью, окружающей грудную клетку, и может привести к инфекции этой области, называемой медиастинитом. .Это может быть вызвано хирургическим вмешательством или травмой.
- Поражение Дьелафоя: Это вызвано большой артериолой желудка (небольшой кровеносный сосуд, который разветвляется от артерии, ведущей к более мелким капиллярам в кровообращении), которая разрушается и кровоточит. Это может привести к кровотечению в желудке, но это редкое заболевание.
- Варикозное расширение вен желудка: Это расширенные подслизистые (слой слизистой оболочки желудка) вены желудка. Они обычно обнаруживаются у пациентов с портальной гипертензией, которая может быть осложнением цирроза (рубцевание печени из-за повреждения печени).
 Другие симптомы включают выделение черного, дегтеобразного стула или явной крови (ярко-красной и хорошо заметной) в стуле. Многие пациенты могут испытывать шок из-за сильной кровопотери.
Другие симптомы включают выделение черного, дегтеобразного стула или явной крови (ярко-красной и хорошо заметной) в стуле. Многие пациенты могут испытывать шок из-за сильной кровопотери.
Факторы риска гематемезиса включают прием нестероидных противовоспалительных препаратов (НПВП), аспирин, хроническое употребление алкоголя или лиц с хронической почечной недостаточностью.
Когда это чрезвычайная ситуация?Рвота кровью требует неотложной медицинской помощи, и вам следует немедленно обратиться к врачу.Важно быстро определить причину кровотечения и предотвратить более серьезную кровопотерю или осложнения. Позвоните в службу экстренной помощи, если рвота кровью вызывает головокружение после вставания, учащенное поверхностное дыхание или признаки шока (бледность, учащенный слабый пульс, низкое кровяное давление, ощущение обморока или холодной липкой кожи).
Как вы можете помочь своему врачу:Предоставьте своему врачу как можно больше информации, это может помочь вам обдумать ответ на следующие вопросы, которые вам могут задать:
- Когда началась рвота?
- Вас когда-нибудь рвало кровью?
- Сколько крови было в рвоте?
- Какого цвета была кровь (была ли она ярко-красной или похожей на кофейную гущу?)
- Были ли у вас в последнее время кровотечение из носа, операция, сильный кашель, стоматологические операции или проблемы с желудком?
- Есть ли у вас другие симптомы?
- Какие лекарства вы принимаете?
- Вы употребляете алкоголь или курите?
Раннее обращение за медицинской помощью будет означать, что диагностика и лечение будут начаты раньше, чтобы определить, откуда начинается кровотечение, и остановить кровотечение.
Что нужно знать
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое кровохарканье?
Кровохарканье – кровохарканье. Это происходит, когда кровеносные сосуды в дыхательных путях или легких ослабевают или ломаются и начинают кровоточить.У вас может появиться небольшое или большое кровотечение в мокроте (слюне).
Что вызывает кровохарканье?
- Инфекция, такая как бронхит, пневмония, туберкулез (ТБ), ВИЧ или грипп
- Заболевание, такое как рак легких, болезнь сердца или легких
- Травма горла или груди, сила, вызванная рвотой или кашлем, или удушением предметом
- Обезболивающие или противовоспалительные препараты, которые не принимаются в соответствии с указаниями
- Курение сигарет или употребление запрещенных наркотиков, таких как кокаин
Как диагностируется причина кровохарканья?
Ваш лечащий врач может проверить образцы вашей крови или мокроты на наличие признаков инфекции.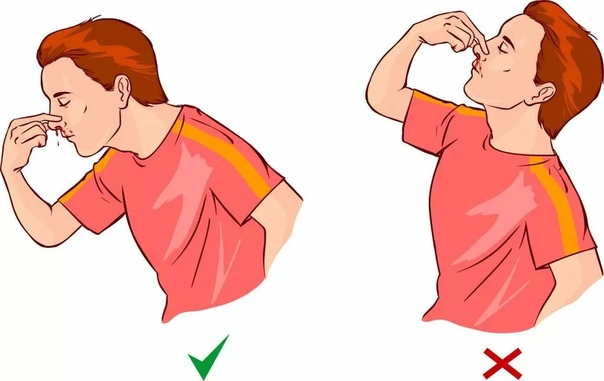 Он может использовать прицел для проверки кровотечения в дыхательных путях и легких. Он также может собирать образцы жидкости или тканей. Для проверки наличия повреждений грудной клетки могут быть сделаны рентгеновские снимки или компьютерная томография. Вам могут дать контрастную жидкость, чтобы врачу было легче увидеть изображения. Сообщите врачу, если у вас когда-либо была аллергическая реакция на контрастную жидкость.
Он может использовать прицел для проверки кровотечения в дыхательных путях и легких. Он также может собирать образцы жидкости или тканей. Для проверки наличия повреждений грудной клетки могут быть сделаны рентгеновские снимки или компьютерная томография. Вам могут дать контрастную жидкость, чтобы врачу было легче увидеть изображения. Сообщите врачу, если у вас когда-либо была аллергическая реакция на контрастную жидкость.
Как лечится кровохарканье?
Ваш лечащий врач вылечит состояние, вызывающее кровохарканье. Вам может понадобиться любое из следующего:
- Лекарства могут быть назначены для борьбы с бактериальной инфекцией или для контроля кашля.Вам также может потребоваться лекарство, чтобы замедлить или остановить кровотечение.
- Промывание носа и горла солевым раствором может помочь уменьшить или остановить кровотечение.
- Эмболизация бронхиальной артерии – это процедура введения лекарства в поврежденный кровеносный сосуд.
 Лекарство поможет остановить кровотечение.
Лекарство поможет остановить кровотечение. - Хирургическая операция может потребоваться, чтобы остановить сильное кровотечение, если другие методы лечения не работают. Хирургическое вмешательство также может быть выполнено для поиска и устранения других проблем с дыхательными путями.
Что я могу сделать, чтобы справиться с кровохарканьем?
- Будьте осторожны с лекарствами. Некоторые лекарства, например НПВП, увеличивают риск кровотечения. Травяные добавки также увеличивают риск. Примеры травяных добавок: чеснок, гинкго и женьшень. Прежде чем принимать какие-либо лекарства, отпускаемые без рецепта, спросите своего врача.
- Не курите и не ходите в задымленные места. Дым может ухудшить кровохарканье. Никотин и другие химические вещества в сигаретах и сигарах также могут вызывать повреждение легких.Обратитесь к своему врачу за информацией, курите ли вы в настоящее время и нуждаетесь в помощи, чтобы бросить курить.
 Электронные сигареты или бездымный табак все еще содержат никотин. Перед использованием этих продуктов проконсультируйтесь со своим врачом.
Электронные сигареты или бездымный табак все еще содержат никотин. Перед использованием этих продуктов проконсультируйтесь со своим врачом.
Когда мне следует немедленно обратиться за помощью?
- У вас появилась новая или усиливающаяся боль в груди или одышка.
- У вас усиливается кровотечение или вы кашляете с большим количеством крови.
- Вы не можете остановить рвоту.
- У вас настолько кружится голова, что вы думаете, что можете упасть или упасть в обморок.
- У вас боль или отек ног.
- Ваши ноги и руки кажутся холодными или выглядят бледными.
Когда мне следует связаться с поставщиком медицинских услуг?
- У вас новая или усиливающаяся одышка.
- У вас жар.
- Вы худеете, не стараясь.
- Вы чувствуете себя более слабым и усталым, чем обычно.
- У вас кашель, который не проходит или усиливается.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.

Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.
Подробнее о Hemoptysis
Сопутствующие препараты
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Адель не умеет петь: «Герой голосового ящика» лечит кровоизлияние в голосовые связки
Это был огромный год для певицы / автора песен Адель . 23-летний британец, чьи хиты включают Rolling In The Deep и Someone Like You , возглавил список номинаций на American Music Awards этого года. Она была номинирована на «Артист года», «Любимая артистка», «Любимый исполнитель современной современной музыки для взрослых
» и «Любимый альбом» за номер 21 .
Но проникновенный фирменный звук певца, возможно, дорого обошелся. Недавно Адель пришлось отменить остальные выступления 2011 года из-за повреждения голосовых связок.
Адель лечит доктор Стивен Зейтелс , директор Центра хирургии гортани и реабилитации голоса при больнице общего профиля Массачусетса. Доктор Зейтелс был назван «героем голосовой ящика», потому что некоторые из самых известных голосов в мире, в том числе Стивен Тайлер , Джули Эндрюс и спортивный комментатор ESPN Дик Витале , доверили ему свои трубки.Доктор Зейтелс подтвердил, что лечит певца от кровоизлияния в голосовые связки :
Ее люди хотели, чтобы я поговорил с вами. Они хотели убедиться, что правда там. Ходили безумные и досадные слухи – например, что она лечится от рака. Я могу вам сказать, что это абсолютно неправда. Откровенно говоря, у нее идет кровь из горла. Это обычное явление среди певцов. Но это не конец карьеры. Это не самое серьезное. И в ее случае это можно исправить хирургическим путем.И я буду делать эту операцию Адель в какой-то момент в будущем. Я верю, что с ней все будет в порядке.Доктор Зейтельс – один из пионеров микрохирургических процедур, используемых для восстановления кровоизлияний в голосовые связки, а также для удаления других новообразований голосовых связок (таких как узелки, гранулемы и раковые образования). Он разработал более 20 новых операций на гортани и инструменты, используемые для их выполнения. Он также начал использовать специальные лазеры [импульсные (импульсный краситель и КТР) и лазеры непрерывного действия (тулиевый и КТП)] при лечении заболеваний голосовых связок, чтобы сохранить функцию голосовых связок.
Адель, очевидно, в очень хороших руках, что является отличной новостью для ее многочисленных поклонников по всему миру!
Что такое кровоизлияние в голосовые связки?
По данным Американской академии отоларгологии хирургии головы и шеи, кровотечение голосовых связок возникает, когда один из кровеносных сосудов на поверхность разрывов голосовых связок и мягких тканей вокала пуповина наполняется кровью.
Кровоизлияние обычно возникает в результате травмы голоса . Злоупотребление голосом или неправильное использование голоса, например чрезмерное использование голоса при пении, разговоре, курении, кашле, крике или вдыхании раздражителей, может вызвать повреждение крошечных кровеносных сосудов голосовых связок.Они могут разорваться и кровоточить. Кровеносные сосуды, которые более хрупкие, чем обычно, например, опухшие из-за ларингита, также могут быть более склонны к кровотечению. Основными симптомами голосового кровотечения являются охриплость и потеря голоса , возникающие в течение довольно короткого периода времени. Это безболезненный и не вызывает затруднений при глотании или дыхании.
Как лечится кровоизлияние в голосовые связки?
Кровоизлияние в голосовые связки считается неотложной проблемой по поводу голоса и лечится абсолютным голосовым отдыхом до тех пор, пока кровотечение не исчезнет.
Часто это разовое мероприятие, и кроме улучшения вокальной техники, чтобы предотвратить повторение, ничего делать не нужно.
Однако, по словам доктора Лучана Сулика, отоларинголога на факультете Медицинского колледжа Вейля Корнельского университета, «Повторное кровотечение … всегда имеет первопричину, будь то вредное поведение голоса или нарушение работы голосовых связок. В первом случае может быть полезна голосовая терапия, а во втором может потребоваться микроларингоскопия для удаления или исправления любых мелких неровностей или кровеносных сосудов, склонных к кровотечению.Это одна из самых деликатных операций в ларингологии ».
Что такое злоупотребление голосом?
Голосовое злоупотребление – это любое поведение или событие, которое приводит к растяжению или повреждению голосовых связок (или голосовых связок). Это может включать чрезмерные разговоры, откашливание горла, кашель, вдыхание раздражителей, курение, крик или крик. Неправильное использование голоса – это неправильное использование голоса, например, слишком громкая речь или ненормально высокий или низкий тон. Частое злоупотребление голосом и неправильное использование могут повредить голосовые связки и вызвать временные или постоянные изменения голосовой функции, качества голоса и возможную потерю голоса.
Частое злоупотребление голосом и неправильное использование могут повредить голосовые связки и вызвать временные или постоянные изменения голосовой функции, качества голоса и возможную потерю голоса.Какие расстройства связаны с злоупотреблением голосом и неправильным использованием голоса?
Наиболее распространенными расстройствами, возникающими в результате злоупотребления голосом и неправильного использования, являются ларингит, вокальные узелки, голосовые полипы и контактные язвы. Медицинские работники, прошедшие подготовку в области нарушений голоса и голоса, часто называют эти состояния «гиперфункциональными нарушениями голоса».Как лечить расстройства, связанные с злоупотреблением голосом и неправильным использованием голоса?
Большинство нарушений, связанных с злоупотреблением голосом и неправильным использованием, обратимы. Лучшее лечение – это выявление и устранение вокального поведения, которое привело к нарушению голоса.Во многих случаях краткий период голосовой терапии полезен, чтобы человек мог изучить хорошие вокальные приемы, такие как правильная поддержка речи при дыхании или устранение сильного голоса.
Мне кажется, что у многих знаменитостей в последнее время возникают проблемы с голосом: Адель, Джон Майер , Лорен Алайна , и многие другие.
Рост и популярность реалити-шоу, таких как Голос, Американский идол и X-Factor может |
Институт голоса Шона Паркера
Что такое кровоизлияние в голосовую складку?
«Кровоизлияние» означает кровотечение. В голосовой связке кровоизлияние означает кровотечение в поверхностной собственной пластинке, слое, которое гарантирует податливость голосовой складки к вибрации (см. Нормальная функция голоса). Поскольку этот слой состоит из сети свободно расположенных волокон, кровь быстро распространяется по нему, не позволяя голосовой связке хорошо вибрировать. Кровоизлияние в голосовую связку не требует большого количества крови, поэтому такое кровотечение не представляет опасности для здоровья в целом.
Кровоизлияние в голосовую связку не требует большого количества крови, поэтому такое кровотечение не представляет опасности для здоровья в целом.
Кровоизлияние является результатом фонотравмы, физического стресса, вызванного звуком, на крошечные кровеносные сосуды голосовой связки. Они могут разрываться и кровоточить после громкого голоса, после продолжительного голоса или когда они более хрупкие, чем обычно, например, когда они опухают во время ларингита. Небольшие неровности, такие как крошечные полипы или слабые участки в стенке кровеносных сосудов, называемые варикозом, также могут предрасполагать к кровотечению.
Кровоизлияние может быть одноразовым или повторяться. В случае повторного кровотечения следует очень тщательно исследовать голосовые связки на предмет источника кровотечения.
Вся левая голосовая складка (справа на изображении) стала темно-красной от кровоизлияния.
Какие симптомы кровоизлияния в голосовую складку?
Кровотечение вызывает охриплость голоса, которая обычно развивается в течение очень короткого периода времени.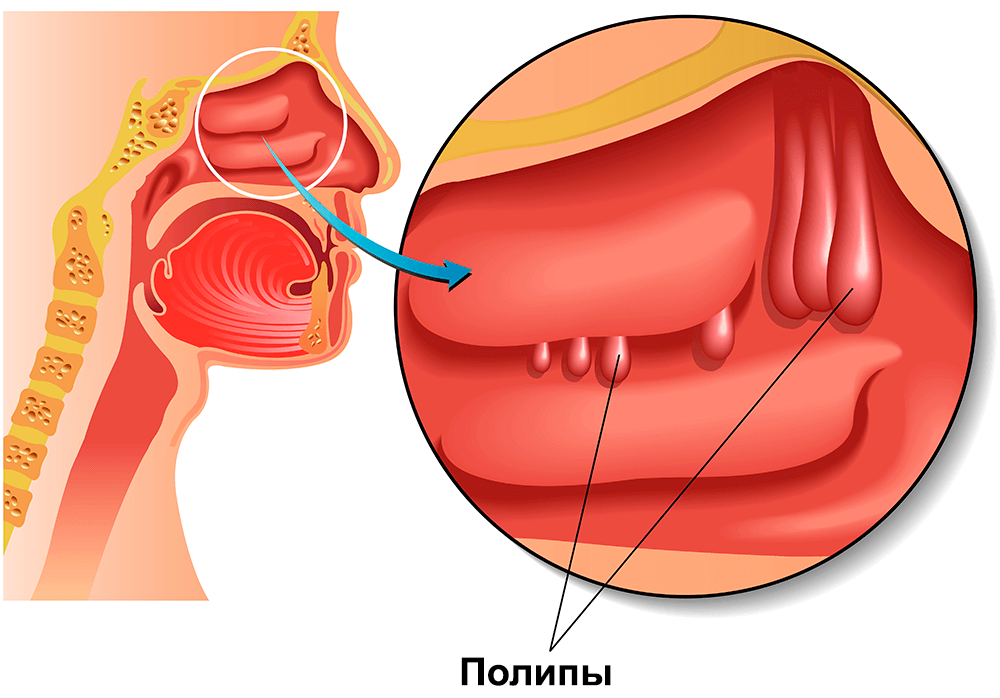 Обычно кровоизлияние происходит в результате определенного события, требующего интенсивного использования голоса, например, музыкального выступления, разговора в шумной обстановке на вечеринке или аплодисментов на бейсбольном матче.Охриплость голоса может быть очевидной, а может быть более тонкой и вызывать только изменение голоса. Нет боли, связанной с кровотечением, и нет затруднений при глотании или дыхании.
Обычно кровоизлияние происходит в результате определенного события, требующего интенсивного использования голоса, например, музыкального выступления, разговора в шумной обстановке на вечеринке или аплодисментов на бейсбольном матче.Охриплость голоса может быть очевидной, а может быть более тонкой и вызывать только изменение голоса. Нет боли, связанной с кровотечением, и нет затруднений при глотании или дыхании.
Как выглядит кровоизлияние в голосовую складку?
Поскольку кровоизлияние в голосовую складку происходит под выстилкой складки, кровь не имеет выхода и распространяется по рыхлому слою ткани поверхностной собственной пластинки. Кровь может окрашивать участки голосовой складки в красный цвет или распространяться по всей складке.Со временем, когда кровь рассасывается, она претерпевает те же изменения, что и синяк, становясь от темно-красного до коричневого и в конечном итоге тускнея. Повторные кровотечения часто оставляют желтоватый оттенок на голосовых связках, что является побочным продуктом резорбции крови. Иногда может быть виден небольшой полип или расширенный кровеносный сосуд, известный как варикозное расширение вен, что указывает на причину повторного кровотечения.
Иногда может быть виден небольшой полип или расширенный кровеносный сосуд, известный как варикозное расширение вен, что указывает на причину повторного кровотечения.
На этом изображении показано рассасывающееся кровоизлияние в голосовую складку на левой голосовой складке (справа на изображении), видимое как более темный румянец рассасывающейся крови у пациента с двусторонними псевдокистами.Варикозное расширение вен (большая красная точка) или расширенный кровеносный сосуд виден в псевдокисте и, вероятно, является источником кровотечения.
Как лечится кровоизлияние в голосовую складку?
Кровоизлияние, затрагивающее всю голосовую связку, следует лечить немедленной остановкой голоса. Использование голоса следует ограничить или полностью приостановить на несколько дней. Точный срок можно определить после повторных обследований. Стероиды не должны использоваться для «маскировки» последствий кровотечения, чтобы ускорить выступление – это приглашение к дальнейшим травмам.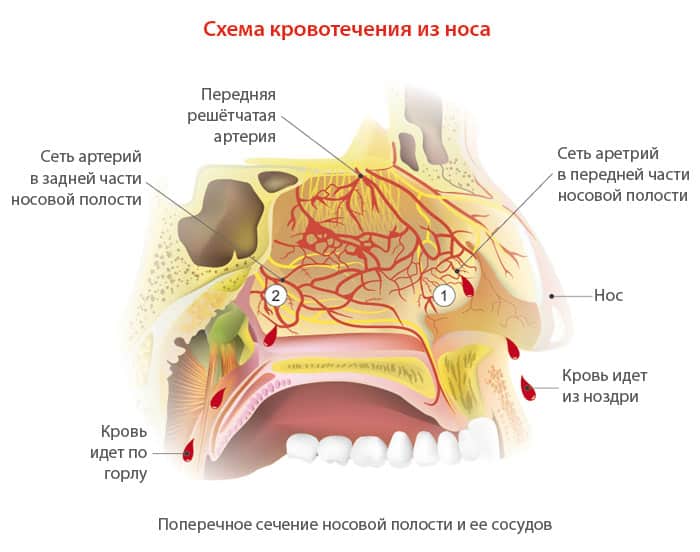
Женщина, чье горло изображено выше, потеряла голос после представления любительского музыкального театра за неделю до того, как ее увидели. Кровоизлияние полностью исчезло после того, как она успокоилась. Дальнейших трудностей у нее не было.
Только голосовой отдых является адекватным лечением единичного изолированного кровотечения. С другой стороны, повторное кровоизлияние всегда имеет первопричину – будь то вредное поведение голоса или нарушение работы голосовых связок. В первом случае может быть полезна голосовая терапия, а во втором может потребоваться микроларингоскопия для удаления или исправления любых мелких неровностей или кровеносных сосудов, склонных к кровотечению.Это одна из самых деликатных операций в ларингологии.
9. Проблемы со ртом и горлом | CATIE
9. Проблемы со ртом и горлом
Выяснение причины
Существует ряд причин проблем со ртом и горлом, включая инфекции, антиретровирусные препараты и другие лекарства, проблемы с питанием, рак полости рта или другие заболевания, а также плохую гигиену полости рта. Для определения причины нужен поход к врачу или стоматологу.Разработка плана лечения будет зависеть от конкретной проблемы. Ниже мы обсуждаем общие проблемы, такие как инфекции, язвы, сухость во рту и проблемы с зубами. В большинстве случаев, как только основная проблема решена, проблема со ртом проходит.
Для определения причины нужен поход к врачу или стоматологу.Разработка плана лечения будет зависеть от конкретной проблемы. Ниже мы обсуждаем общие проблемы, такие как инфекции, язвы, сухость во рту и проблемы с зубами. В большинстве случаев, как только основная проблема решена, проблема со ртом проходит.
Обратите внимание, что изменения во рту могут быть признаком редкой, но серьезной аллергической реакции на лекарство. Реакция, называемая синдромом Стивенса-Джонсона, обычно развивается в течение двух недель после начала приема нового препарата, включая некоторые антиретровирусные препараты. Эта реакция приводит к появлению сыпи, лихорадки, тошноты и других симптомов аллергии, сопровождающихся покалыванием, воспалением и волдырями в носу, рту или на губах.Эта реакция очень серьезна и потенциально смертельна. В разделе Сыпь и другие проблемы кожи, волос и ногтей есть дополнительная информация об этой реакции. Человек, испытывающий эти симптомы, должен немедленно обратиться за медицинской помощью.
Инфекции
У людей с ВИЧ, не получающих антиретровирусную терапию, проблемы со ртом – и, в частности, язвы во рту – могут быть признаком ослабления иммунной системы, которое сделало их уязвимыми для оппортунистической инфекции или другого состояния.Оппортунистические инфекции и состояния, которые могут поражать ротовую полость, включают саркому Капоши, кандидоз полости рта и пищевода (обычно называемый молочницей), волосатую лейкоплакию и язвы во рту или глотке, вызванные простым герпесом или цитомегаловирусом (ЦМВ). Реже поражения ротовой полости могут быть вызваны комплексом Mycobacterium avium (MAC), а грибковые поражения полости рта могут быть связаны с гистоплазмозом, геотрихозом или криптококком.
Людям с этими инфекциями требуется немедленная помощь и начало антиретровирусной терапии.Антиретровирусная терапия позволяет иммунной системе восстановиться, по крайней мере частично, что приводит к резкому снижению риска этих инфекций.
Другие инфекции и состояния полости рта и горла могут возникать у людей с ВИЧ независимо от числа CD4 . К ним относятся простой герпес, вызывающий болезненный герпес на губе или язвы на небе, и опоясывающий лишай, вызывающий ветряную оспу и опоясывающий лишай. Опоясывающий лишай может вызывать боль и множественные поражения на одной стороне рта, при этом боль во рту сохраняется еще долго после заживления первых повреждений.
Вирус папилломы человека (ВПЧ, причина бородавок), бактерии – либо чрезмерный рост бактерий, обычно обнаруживаемых во рту, либо вновь занесенные бактерии – и лимфома также могут вызывать заболевания полости рта и горла. Около инфекций, передаваемых половым путем, , включая хламидиоз, гонорею и сифилис, также могут инфицировать ротовую полость или горло и вызывать боль в горле, тонзиллит или язвы в полости рта. Некоторые из этих поражений, особенно при первичном сифилисе, не являются болезненными, поэтому их легко пропустить. Правильное лечение таких инфекций или состояний является ключом к решению этих проблем во рту или горле.
Правильное лечение таких инфекций или состояний является ключом к решению этих проблем во рту или горле.
Язвы язвы
Язвы во рту, такие как язвы (также называемые афтозными язвами), распространены и обычно образуются на мягкой розовато-красной ткани внутри губ и щек, а также на дне или по бокам языка. Считается, что гиперактивность иммунной системы при ВИЧ-инфекции может способствовать развитию этих болезненных язв. Антиретровирусное лечение противодействует этой гиперактивности, поэтому очень тяжелые формы язвы сегодня встречаются реже, чем в прошлом.Людям, которые страдают рецидивирующими тяжелыми язвами и не получают антиретровирусную терапию, может быть полезно начать такое лечение. Антиретровирусный препарат саквинавир (инвираза) может вызывать язвы во рту, но в настоящее время он широко не используется.
Дефицит определенных микронутриентов , особенно железа, цинка, ниацина, фолиевой кислоты, глутатиона, карнитина и витамина B 12 может возникать у людей с ВИЧ и может предрасполагать их к язве. Регулярное употребление мощных поливитаминных минеральных смесей может помочь предотвратить большинство из этих недостатков.С дефицитом глутатиона можно бороться с помощью 600 мг N-ацетилцистеина, принимаемого три раза в день во время еды. Самый эффективный способ повысить уровень карнитина – это прием ацетил-L-карнитина (500 мг три раза в день во время еды). Обратите внимание, что это питательное вещество редко входит в состав поливитаминов. См. Приложение о витамине B 12 для получения дополнительной информации об этом ключевом витамине для людей с ВИЧ.
Регулярное употребление мощных поливитаминных минеральных смесей может помочь предотвратить большинство из этих недостатков.С дефицитом глутатиона можно бороться с помощью 600 мг N-ацетилцистеина, принимаемого три раза в день во время еды. Самый эффективный способ повысить уровень карнитина – это прием ацетил-L-карнитина (500 мг три раза в день во время еды). Обратите внимание, что это питательное вещество редко входит в состав поливитаминов. См. Приложение о витамине B 12 для получения дополнительной информации об этом ключевом витамине для людей с ВИЧ.
Употребление слишком большого количества кислых продуктов может вызвать язвы у некоторых людей.Сокращение потребления помидоров и продуктов из них, цитрусовых и их соков, кофе, маринованных продуктов, уксуса и других кислых продуктов может помочь. Язвы также могут быть вызваны местным повреждением рта, например, когда вы случайно укусили внутреннюю часть щеки или языка. Также может быть генетическая связь, поскольку язвы чаще возникают у людей из семей, где они распространены. Эмоциональный стресс и недостаток сна также вызывают язвы. Некоторые люди обнаруживают, что они возникают чаще в определенное время в течение их менструальных циклов .
Эмоциональный стресс и недостаток сна также вызывают язвы. Некоторые люди обнаруживают, что они возникают чаще в определенное время в течение их менструальных циклов .
Лечение язвы
В качестве первого шага многие люди лечат язвы, просто полоская рот соленой водой несколько раз в день. Полоскание полоскают во рту в течение одной-двух минут, затем сплевывают, прежде чем повторить один или два раза. Хотя язвы обычно проходят сами по себе в течение недели или 10 дней, местное и пероральное лечение доступно, когда язвы являются частыми или вызывают значительную боль или затруднения при приеме пищи. Не бойтесь обсудить с врачом вопрос о продолжающихся язвах.
Использование кремов и гелей с кортикостероидами для местного применения. – наиболее распространенное средство для лечения язвы. Они работают, подавляя активацию иммунной системы, которая способствует развитию этих поражений. Однако такие продукты необходимо использовать с осторожностью, поскольку возникающее в результате локальное подавление иммунитета может привести к повышенному риску инфекций полости рта.
Пока остаются язвы, можно использовать спрея для местного обезболивания , чтобы обезболить пораженный участок и уменьшить боль при еде или глотании.Полоскание рта , состоящее из вязкого лидокаина, эликсира Бенадрила и нистатина, может помочь устранить боль при язвах во рту. Это полоскание готовит фармацевт. Если язвы особенно болезненны, иногда добавляют опиатные болеутоляющие. Если поражения находятся только в полости рта, полоскание можно прополоскать в течение двух минут, а затем сплюнуть. Если поражения распространяются в горло, его можно использовать как средство «взмахнуть и проглотить», прополоскав его вокруг рта в течение нескольких минут, а затем проглотив.
Дексаметазон, кортикостероид, также может быть добавлен в смесь. Но перед началом лечения дексаметазоном важно убедиться, что очаги поражения , а не вызваны вирусами герпеса или другими инфекциями, которые могут ухудшиться при применении стероидных препаратов. Если в полоскание добавлен дексаметазон, лучше не глотать смесь, а выплюнуть ее после двухминутного полоскания. Это позволит избежать возможного подавления иммунитета, которое может вызвать такой стероидный агент.
Если в полоскание добавлен дексаметазон, лучше не глотать смесь, а выплюнуть ее после двухминутного полоскания. Это позволит избежать возможного подавления иммунитета, которое может вызвать такой стероидный агент.
Другой способ полоскания, который иногда используется, называется смесью Miles . В его состав входят гидрокортизон, нистатин и тетрациклин. Эту смесь нельзя глотать, так как гидрокортизон также подавляет иммунную систему. Некоторые врачи и фармацевты обнаружили, что нанесение красителя генцианвиолет на язвы во рту является полезным лечением. Опять же, важно убедиться, что эти язвы не вызваны грибками или вирусами.
Доказана эффективность талидомида для людей с очень серьезными язвенными поражениями, которые часто повторяются.Талидомид имеет серьезные побочные эффекты, включая серьезные врожденные дефекты, если его принимать во время беременности. Его следует использовать только под тщательным наблюдением врача.
Сухость во рту
Снижение выработки слюны , приводящее к сухости во рту, может развиться как побочный эффект лекарств, изменений в выработке слюнных желез, обезвоживания, лучевой терапии или химиотерапии, используемых для лечения рака. Лекарства, которые, как известно, уменьшают выработку слюны, включают антидепрессанты, антигистаминные препараты, многие опиоидные обезболивающие, фоскарнет (используемый для лечения цитомегаловируса) и антиретровирусный препарат 3TC (ламивудин, также входящий в состав Комбивира, Кивекса и Тризивира).Вероятность развития сухости во рту увеличивается с увеличением количества различных лекарств, принимаемых человеком.
Слюна защищает зубную эмаль, поэтому любое снижение выработки слюны может привести к усилению кариеса. Нормальный отток слюны помогает защитить слизистую оболочку рта, поэтому снижение выработки слюны повышает вероятность поражения ротовой полости. Это также может затруднить прием пищи и глотание.
Лечение сухости во рту
Обильное питье может помочь при сухости во рту, особенно если вы обезвожены.Однако при серьезном снижении выработки слюны, особенно из-за повреждения слюнных желез, вызванного лучевой терапией, питьевая вода может не помочь. Когда выработка слюны снижается в результате лучевой терапии или химиотерапии, прописываемый по рецепту препарат пилокарпин может стимулировать выработку слюны. Было доказано, что кора ясеня колючая увеличивает выработку слюны. Он часто продается в виде настойки, и обычная доза составляет от пяти до 10 капель под язык перед едой. Травяные настойки также могут помочь увеличить выработку слюны.
Если выработку слюны невозможно вернуть в норму, существует заменителя слюны , которые можно использовать для увлажнения рта. Эти продукты могут увлажнять рот и горло на один-два часа, значительно облегчая глотание или жевание. Одно исследование показало, что Mouth Kote был самым эффективным из этих продуктов. Он продается без рецепта, не имеет побочных эффектов и естественно подслащен ксилитом. Существуют также жевательные резинки, которые могут помочь увеличить выработку слюны, и зубные пасты для людей, страдающих сухостью во рту.
Он продается без рецепта, не имеет побочных эффектов и естественно подслащен ксилитом. Существуют также жевательные резинки, которые могут помочь увеличить выработку слюны, и зубные пасты для людей, страдающих сухостью во рту.
Стоматологи обычно рекомендуют использование местных фторидов и очень тщательную гигиену полости рта, чтобы уменьшить развитие кариеса у людей с длительным дефицитом слюны. Увлажняющая пища также полезна при сухости во рту.
Стоматологические проблемы, пародонтоз и гингивит
У некоторых людей с ВИЧ могут развиться стоматологические проблемы, в том числе пародонтоз (воспаление в тканях, окружающих зубы), гингивит (воспаление десен, обозначенное красной линией на стыке десен с зубами или генерализованное покраснение ткань десны) и ускоренное разрушение зубов .Очень важно предотвращать такие проблемы, когда это возможно, или эффективно лечить их, когда они возникают. Они могут ухудшиться, если их не лечить, вызывая боль и трудности при жевании, неприятный запах изо рта, кровотечение или болезненность десен.
Чистка зубов и нитью ваших зубов – очевидный шаг для предотвращения стоматологических проблем и может помочь при некоторых проблемах, таких как гингивит. Однако чистка щеткой и зубной нитью обычно не решает серьезных проблем. При чистке зубов тщательно чистите каждую поверхность зуба, а также язык.Если ваш язык или какая-либо область вокруг зубов слишком болезненна для чистки обычной зубной щеткой, вы можете использовать одну из одноразовых пенных палочек, доступных в аптеке, для очистки этих участков.
Лечение стоматологических проблем
Первым шагом в решении проблем с деснами и зубами обычно является профессиональная чистка зубов , которая удаляет зубной камень выше и ниже линии десен. Стоматологи обычно также рекомендуют использовать антисептические жидкости для полоскания рта .Иногда также назначают короткий курс антибиотиков, чтобы избавиться от бактерий во рту.
Если незначительные проблемы с деснами не решить, они могут перейти в более серьезное заболевание пародонта. Кость, которая удерживает зубы на месте, может быть повреждена, а также волокна, удерживающие десну в корне зубов. Симптомы более серьезных заболеваний пародонта могут включать кровоточивость десен, шатающиеся зубы, неприятный запах изо рта и даже потерю зубов. У некоторых людей может развиться состояние, называемое пародонтитом, вызванным ВИЧ.Это состояние включает в себя серьезное воспаление, быстрое разрушение тканей, окружающих зубы, и очень быструю потерю костной ткани вокруг зубов.
Кость, которая удерживает зубы на месте, может быть повреждена, а также волокна, удерживающие десну в корне зубов. Симптомы более серьезных заболеваний пародонта могут включать кровоточивость десен, шатающиеся зубы, неприятный запах изо рта и даже потерю зубов. У некоторых людей может развиться состояние, называемое пародонтитом, вызванным ВИЧ.Это состояние включает в себя серьезное воспаление, быстрое разрушение тканей, окружающих зубы, и очень быструю потерю костной ткани вокруг зубов.
Существуют определенные пищевых добавок , которые могут быть очень полезны при проблемах с деснами и пародонтом. К ним относятся коэнзим Q 10 (CoQ 10 ), биофлавоноиды, витамин C и витамин D. CoQ 10 уже давно используется в Японии для лечения заболеваний пародонта и десен с большим успехом.Поскольку уровни CoQ 10 могут быть низкими у людей с ВИЧ, этот дефицит питательных веществ может быть фактором развития проблем пародонта. CoQ 10 добавки в дозах от 100 до 300 мг в день могут помочь предотвратить или решить проблемы с деснами и пародонтом. Витамин C необходим для здоровья десен, а биофлавоноиды, такие как кверцетин , обладают свойствами, укрепляющими капилляры, что может уменьшить кровоточивость десен. Витамин C, принимаемый до максимальной 2000 мг в день, верхний допустимый предел, и кверцетин, принимаемый в дозах 500 мг два раза в день, могут быть полезны для поддержания здоровья полости рта.
CoQ 10 добавки в дозах от 100 до 300 мг в день могут помочь предотвратить или решить проблемы с деснами и пародонтом. Витамин C необходим для здоровья десен, а биофлавоноиды, такие как кверцетин , обладают свойствами, укрепляющими капилляры, что может уменьшить кровоточивость десен. Витамин C, принимаемый до максимальной 2000 мг в день, верхний допустимый предел, и кверцетин, принимаемый в дозах 500 мг два раза в день, могут быть полезны для поддержания здоровья полости рта.
Измененный вкус
Антиретровирусные препараты и другие лекарства иногда могут вызывать ненормальный вкус, сухость во рту или поражения во рту. Антибиотики, такие как кларитромицин (Биаксин), азитромицин (Зитромакс, Zmax) и метронидазол (Флагил), могут вызывать металлический привкус или ощущение во рту. Ряд антиретровирусных препаратов также может вызывать нарушение вкуса, включая Калетру (лопинавир / ритонавир), ритонавир (Норвир) и индинавир (Криксиван). Эти изменения могут уменьшаться со временем или сохраняться в течение недель или месяцев даже после прекращения приема препарата.
Эти изменения могут уменьшаться со временем или сохраняться в течение недель или месяцев даже после прекращения приема препарата.
Если проблема заключается в изменении вкуса, попробуйте следующее:
- Используйте пластиковую посуду, чтобы уменьшить металлический привкус.
- Используйте жевательную резинку и конфеты без сахара, чтобы скрыть горький вкус.
- Поговорите со своим фармацевтом о советах, как принимать лекарства, изменяющие вкус.
Советы по борьбе с болезненным жеванием
Проблемы со ртом и горлом, описанные в этом разделе, могут вызывать болезненное жевание или затруднение глотания.Вот несколько практических советов, которые помогут вам скорректировать свой рацион, если вы испытываете боль во время еды, питья или глотания:
- Попробуйте продукты с мягкой и гладкой текстурой; их легче есть. Помните, что вы можете растирать или смешивать многие продукты, даже если вы обычно не едите их. Кухонный комбайн может придать однородную консистенцию практически любому продукту.
 Коммерческое детское питание уже хорошо смешано и представлено в широком ассортименте. Вы можете приготовить легкий для употребления завтрак или перекус, смешав смесь некислых фруктов с молоком и протеиновым порошком.
Коммерческое детское питание уже хорошо смешано и представлено в широком ассортименте. Вы можете приготовить легкий для употребления завтрак или перекус, смешав смесь некислых фруктов с молоком и протеиновым порошком. - Смочите продукты. Добавляйте в еду подливы или соусы перед едой или смешайте их с основой для супа. Замочите хлеб и печенье в жидкости, прежде чем съесть их. Делайте глотки напитка с каждым кусочком еды.
- Избегайте цитрусовых, томатных продуктов, солений, кофе и уксуса, поскольку их кислотность может вызвать раздражение во рту.
- Избегайте сильно приправленных или острых продуктов.
- Избегайте газированных напитков, если они раздражают ротовую полость или горло.
- Избегайте твердой или соленой пищи, например некоторых сырых фруктов и овощей, чипсов, попкорна или соленых орехов.
- Избегайте продуктов, которые прилипают ко рту, например арахисового масла.
- Избегайте горячей пищи и жидкости. Холодные продукты и жидкости комнатной температуры часто вызывают меньшее раздражение.

- Для питья жидкости используйте трубочку.
- Старайтесь избегать курения и алкоголя, поскольку они раздражают ткани во рту.
- Ограничьте или избегайте сладкого, если молочница (кандидоз) является проблемой, поскольку этот гриб процветает на сахаре. Если вы все же потребляете сладкое, после этого хорошо промойте рот.
Когда обращаться к врачу во время лечения рака
Лечение рака и рака может вызвать побочные эффекты, требующие медицинской помощи. Иногда бывает сложно понять, когда следует позвонить врачу. Спросите своего медицинского работника, каких признаков и симптомов следует ожидать, а какие требуют немедленной медицинской помощи.
Некоторые серьезные побочные эффекты, требующие медицинской помощи, включают следующие состояния. Каждый из них описан далее в этой статье.
Инфекция
Тромбоз глубоких вен (ТГВ), который представляет собой потенциально опасный для жизни тромб
Тромбоэмболия легочной артерии (ТЭЛА), тромб в легком
Синдром лизиса опухоли (TLS), представляющий собой опасное для жизни повреждение жизненно важных органов
Каковы признаки заражения?
Рак и методы его лечения ослабляют иммунную систему организма.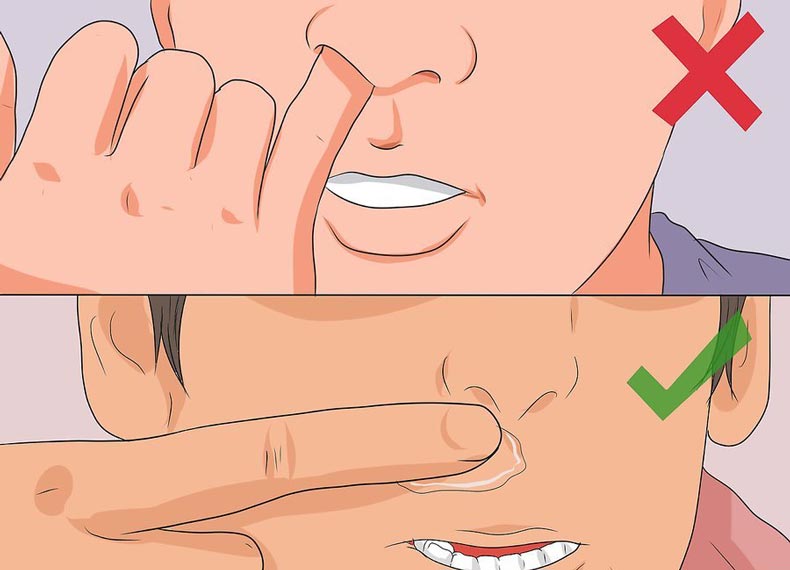 Это повышает вероятность заражения. Инфекция возникает, когда в организм попадают бактерии, вирусы или грибки (например, дрожжи).
Это повышает вероятность заражения. Инфекция возникает, когда в организм попадают бактерии, вирусы или грибки (например, дрожжи).
Общие типы инфекций, требующие немедленной медицинской помощи, включают:
Пневмония, начинающаяся в легких
Инфекция мочевыводящих путей, которая может начаться в мочевом пузыре или почках
Инфекции полости рта, горла, пищевода, желудка, кишечника или заднего прохода
Инфекции крови, которые наиболее часто встречаются у людей с низким уровнем лейкоцитов или имплантированным катетером
Признаки заражения COVID-19
Инфекция во время лечения рака может быть опасной для жизни.Ваша медицинская бригада поможет вам определить, серьезна ли инфекция, и как лучше справиться с симптомами.
Какие симптомы требуют немедленной помощи?
Немедленно позвоните в медицинскую бригаду, если у вас есть 1 или несколько признаков, перечисленных ниже. Эти симптомы могут означать, что у вас есть инфекция, которая требует немедленного лечения. Если ваш врач не может сразу оценить ваши симптомы, возможно, вам придется обратиться в отделение неотложной помощи.
Эти симптомы могут означать, что у вас есть инфекция, которая требует немедленного лечения. Если ваш врач не может сразу оценить ваши симптомы, возможно, вам придется обратиться в отделение неотложной помощи.
Повышение температуры тела до 100,4 ° F (38 ° C) или выше
Озноб
Боль в груди или одышка
Путаница
Сильная головная боль с ригидностью шеи
Кровавая моча
Какие симптомы инфекции требуют немедленной помощи?
С этими симптомами можно безопасно справиться, посетив кабинет врача:
Кашель
Отек или покраснение в любом месте, в том числе вокруг пореза, раны или катетера
Язвы или белый налет во рту или на языке
Боль в зубах или деснах
Боль в горле
Боль в ухе
Головная боль, плохое состояние носовых пазух или боль в лице
Скованность или болезненность шеи
Боль в животе
Кожные язвы или сыпь
Диарея
Язвы возле ануса
Мутная моча
Боль или жжение при мочеиспускании
Выделения из влагалища или зуд
Любые изменения или что-то, что вам не кажется нормальным, включая общее плохое самочувствие
Как я могу защитить себя во время пандемии COVID-19?
Поскольку пандемия COVID-19 продолжает распространяться по всему миру, людям, больным раком, важно позаботиться о своей защите. Люди, больные раком, особенно люди, которые в настоящее время проходят лечение от рака, подвержены более высокому риску более тяжелой формы COVID-19. Это может привести к госпитализации, быть опасным для жизни и отсрочить лечение рака.
Люди, больные раком, особенно люди, которые в настоящее время проходят лечение от рака, подвержены более высокому риску более тяжелой формы COVID-19. Это может привести к госпитализации, быть опасным для жизни и отсрочить лечение рака.
Пока пандемия COVID-19 продолжается, лучше всего следовать рекомендациям своего врача и руководящим принципам общественного здравоохранения, в том числе как можно чаще оставаться дома, чтобы снизить контакт с другими людьми. Если вам необходимо выйти из дома, держитесь на расстоянии не менее 6 футов (2 метров) между собой и другими людьми.Всегда надевайте тканевое покрытие лица, когда находитесь в общественных местах. Регулярно мойте руки.
Если вы считаете, что подверглись воздействию COVID-19 или у вас появились симптомы COVID-19, позвоните своему лечащему врачу или онкологу. Посетите статью этого веб-сайта о COVID-19 и о том, что должны знать люди, больные раком, для получения дополнительной информации, включая конкретные симптомы, на которые следует обращать внимание.
Как предотвратить заражение?
Следующие советы могут помочь предотвратить заражение:
Тщательно и часто мойте руки водой с мылом.Если мыло и вода недоступны, используйте антибактериальные дезинфицирующие средства для рук. Всегда мойте руки перед едой и после посещения туалета.
Избегайте контакта с больными или недавно заболевшими людьми. Сообщите своей медицинской бригаде, если вы были рядом с кем-то, кто явно болен или имел положительный результат теста на COVID-19, даже если у него нет симптомов.
Избегайте скопления людей, особенно в помещении.
Надевайте тканевое покрытие для лица или другую маску для лица, когда выходите из дома.
Не делитесь едой, напитками, посудой и личными вещами.
Ежедневно принимайте душ или принимайте ванну и наносите лосьон, чтобы предотвратить сухость и растрескивание кожи.
Чистите зубы и десны мягкой зубной щеткой.

Избегайте порезов и по возможности используйте электрическую бритву.
Не используйте наполнитель для кошачьих туалетов и не работайте с отходами животного происхождения.
Следите за тем, чтобы область вокруг катетера (ов) была чистой и сухой.
Частью предотвращения инфекции является забота о себе.Вот несколько советов, как оставаться здоровым:
Соблюдайте правила безопасности пищевых продуктов, в том числе убедитесь, что все мясо, рыба, моллюски или птица полностью приготовлены, а также мойте все свежие фрукты и овощи.
Ешьте разнообразную питательную пищу.
Спите не менее 7-8 часов каждую ночь.
Получите достаточно физической активности.
Выпейте достаточно воды. Уточните у своего лечащего врача, сколько воды вам подходит.
Избегайте находиться рядом с людьми, которым только что сделали прививки от ветряной оспы, кори, полиомиелита или аэрозольные вакцины против гриппа.

Проконсультируйтесь с вашей медицинской бригадой, прежде чем делать прививку или вакцинацию самостоятельно.
Узнайте больше об инфекциях как побочном эффекте рака и их лечении.
Тромбоз глубоких вен и тромбоэмболия легочной артерии
Тромбоз – это сгусток крови внутри кровеносного сосуда. Тромбоз глубоких вен (ТГВ) возникает, когда сгусток крови образуется внутри вены глубоко в теле, обычно в ноге.ТГВ можно лечить с помощью препаратов, называемых антикоагулянтами. Сгусток крови может исчезнуть естественным путем, но ТГВ требует лечения антикоагулянтами, потому что он может стать опасным для жизни, если сгусток попадет в легкие и вызовет тромбоэмболию легочной артерии (ТЭЛА). ПЭ – это закупорка одной или более крупных артерий легкого.
Признаки и симптомы тромба могут быть связаны с самим сгустком или тромбоэмболией легочной артерии. Некоторые люди не знают о сгустке глубоких вен до тех пор, пока у них не появятся признаки и симптомы: сгусток переместился в легкие.
Немедленно обратитесь к врачу, если у вас есть признаки или симптомы любого из состояний. И ТГВ, и ПЭ могут вызвать серьезные, возможно, опасные для жизни проблемы, если их не лечить. Признаки и симптомы ТГВ могут включать 1 или несколько из них:
Отек ноги или вдоль вены на ноге или руке
Боль или болезненность в ноге, которые вы можете почувствовать только при стоянии или ходьбе
Боль или болезненность в руке, ограничивающая движение
Повышенное тепло в опухшей или болезненной части ноги или руки
Красная или обесцвеченная кожа на ногах или руках
Признаки и симптомы ПЭ могут включать 1 или несколько из следующих:
Необъяснимая одышка
Боль в груди, боках или спине при глубоком дыхании
Кашляет кровью
Частота учащенного дыхания
Быстрый пульс
Существуют определенные факторы, которые могут увеличить риск развития ТГВ или ПЭ:
Хирургия
Химиотерапия
Гормональная терапия
Отсутствие возможности двигаться в течение длительного времени
Диагностика аденокарциномы, рака поджелудочной железы, лимфомы или миеломы
В личном или семейном анамнезе нарушения свертывания крови
Заболевания, такие как болезни сердца или легких
Пожилой возраст
Курение
Наличие долговременного катетера в вене
Для предотвращения образования тромбов:
Вставайте с постели и двигайтесь как можно скорее после операции или болезни.

Вставайте со своего места и периодически напрягайте мышцы, когда путешествуете или сидите в течение длительного периода времени.
Если у вас ранее был ТГВ, спросите своего врача о ношении компрессионных чулок. Их носят во время путешествий и / или перед поездкой принимают разжижающие кровь лекарства.
Также спросите своего врача о риске развития тромба или ТГВ и о том, что вы можете сделать, чтобы предотвратить их. Узнайте больше о проблемах с кровотечением и свертыванием.
Синдром лизиса опухоли
Синдром лизиса опухоли представляет собой неотложную медицинскую помощь, опасную для жизни. Обычно это происходит после химиотерапии быстрорастущего рака, такого как некоторые типы лейкемии или лимфомы. TLS с меньшей вероятностью разовьется у людей с солидными опухолями, за исключением мелкоклеточного рака легкого. Поговорите со своим лечащим врачом о своем риске TLS.
Быстрая смерть раковых клеток из-за лечения рака может вызвать TLS. По мере того как опухолевые клетки умирают, они распадаются и выплескивают свое содержимое в кровь.Содержимое опухолевых клеток включает калий, фосфат и опухолевую ДНК. Это внезапное высвобождение вызывает изменение определенных электролитов и других химических веществ в крови. Эта концентрация химических веществ может повредить органы, включая почки, сердце, печень и нервную систему. Результатом может быть потеря мышечного контроля, судороги, почечная или сердечная недостаточность или даже смерть.
По мере того как опухолевые клетки умирают, они распадаются и выплескивают свое содержимое в кровь.Содержимое опухолевых клеток включает калий, фосфат и опухолевую ДНК. Это внезапное высвобождение вызывает изменение определенных электролитов и других химических веществ в крови. Эта концентрация химических веществ может повредить органы, включая почки, сердце, печень и нервную систему. Результатом может быть потеря мышечного контроля, судороги, почечная или сердечная недостаточность или даже смерть.
TLS обычно связан с химиотерапией, но другие виды лечения рака также могут привести к TLS. Редко этот синдром может возникать до начала лечения рака или после биопсии опухоли.Люди с самым высоким риском TLS должны оставаться в больнице для лечения рака. Это сделано для того, чтобы врачи могли наблюдать за ними и вводить внутривенные жидкости и лекарства, снижающие мочевую кислоту, такие как расбуриказа (Elitek), чтобы предотвратить TLS. Этот синдром можно обнаружить с помощью анализов крови и других лабораторных тестов, а также конкретных физических признаков и симптомов (см. Ниже).
Ниже).
Типы рака, наиболее часто связанные с TLS, включают:
Лимфома Беркитта
Крупноклеточная лимфома (типы неходжкинской лимфомы)
Острый лимфолейкоз
Острый миелоидный лейкоз
Хронический лимфолейкоз
Мелкоклеточный рак легкого
Следующие факторы могут также увеличить риск TLS во время лечения рака:
Признаки и симптомы TLS включают:
Вопросы, которые следует задать вашей медицинской бригаде
Каждый тип рака и его лечение вызывают разные побочные эффекты.Спросите у своего медицинского работника, какие побочные эффекты вам следует учитывать. Вы можете задать следующие вопросы:
Каковы возможные симптомы и побочные эффекты моего рака? Каковы возможные побочные эффекты моего лечения рака?
Какие побочные эффекты следует считать неотложными? Куда мне обратиться за медицинской помощью, если это произойдет?
По поводу какого из этих побочных эффектов мне следует позвонить в кабинет врача?
Существуют ли другие ситуации, когда мне следует сразу позвонить врачу во время лечения рака?
Когда мне следует связаться с другими членами медицинской бригады? Какая у них контактная информация?
По какому номеру телефона мне следует позвонить, если у меня возникнут проблемы в нерабочее время?
Когда я могу ожидать обратного звонка от врача, медперсонала или дежурного врача в нерабочее время? Что мне делать, если я не получаю ответ?
Когда мне следует использовать электронную почту для связи с моей медицинской бригадой?
Связанные ресурсы
Безопасность пищевых продуктов во время и после лечения рака
Простой способ предотвратить инфекции и болезни
Коронавирус и COVID-19: что нужно знать людям, больным раком
Общие вопросы о COVID-19 и раке: ответы для пациентов и выживших
Дополнительная информация
Центр бизнес-моделей в здравоохранении и сотрудничество 4R: управление побочными эффектами лечения рака в домашних условиях (PDF)
Национальный институт рака: инфекция и нейтропения во время лечения рака (PDF)
Центры по контролю и профилактике заболеваний (CDC): Профилактика инфекций у онкологических больных
CDC: Рак и грипп
Национальный институт сердца, легких и крови: венозная тромбоэмболия
.

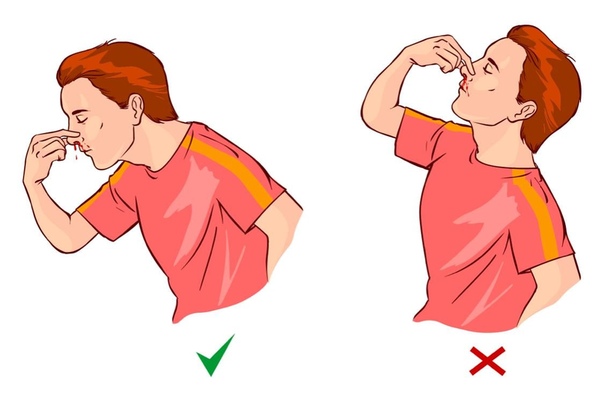

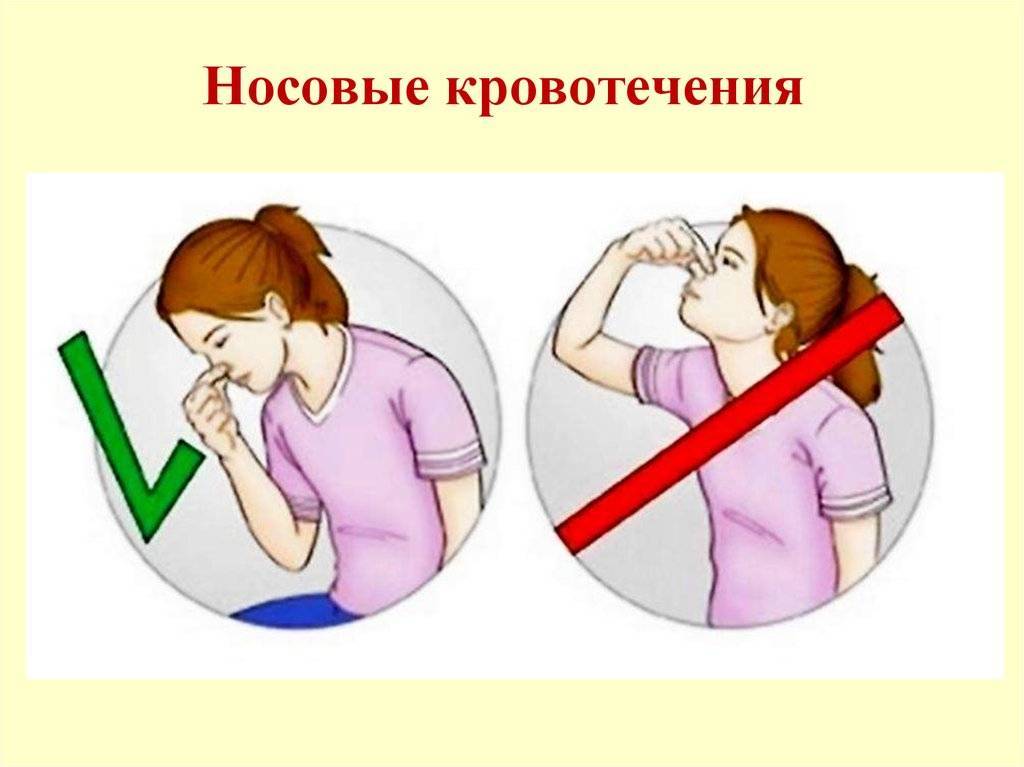
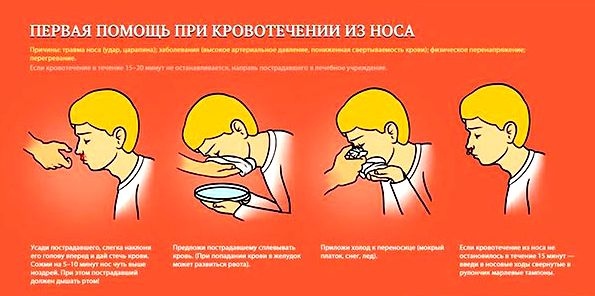

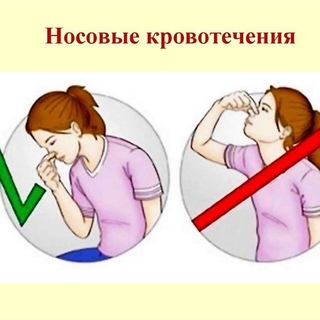
 Если кровоточивость обильная и постоянная, немедленно обращайтесь в
больницу в отделение медицинской экстренной помощи.
Если кровоточивость обильная и постоянная, немедленно обращайтесь в
больницу в отделение медицинской экстренной помощи. Эту область называют зоной Киссельбаха-Литтла. Сосуды здесь поверхностные, множественные, а слизистая оболочка склонна к истончению.
Эту область называют зоной Киссельбаха-Литтла. Сосуды здесь поверхностные, множественные, а слизистая оболочка склонна к истончению. Нередко повышенная кровоточивость возникает при инфекционных заболеваниях, дефиците витаминов К и С, приеме ряда препаратов (особенно антикоагулянтов, дезагрегантов, нестероидных противовоспалительных средств), лейкемии. Возможны и врожденные нарушения гемостаза.
Нередко повышенная кровоточивость возникает при инфекционных заболеваниях, дефиците витаминов К и С, приеме ряда препаратов (особенно антикоагулянтов, дезагрегантов, нестероидных противовоспалительных средств), лейкемии. Возможны и врожденные нарушения гемостаза.

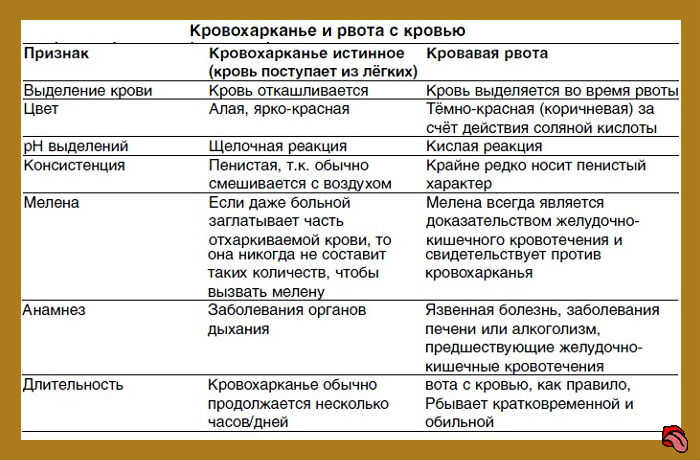 Даже единичный и якобы беспричинный эпизод кровянистых выделений – тревожный признак. А повторяющиеся кровотечения требуют обязательного и скорейшего обращения к врачу, даже если объем кровопотери невелик. Это позволит избежать развития тяжелых осложнений и провести необходимое полноценное лечение с использованием наиболее щадящих результативных методик.
Даже единичный и якобы беспричинный эпизод кровянистых выделений – тревожный признак. А повторяющиеся кровотечения требуют обязательного и скорейшего обращения к врачу, даже если объем кровопотери невелик. Это позволит избежать развития тяжелых осложнений и провести необходимое полноценное лечение с использованием наиболее щадящих результативных методик.
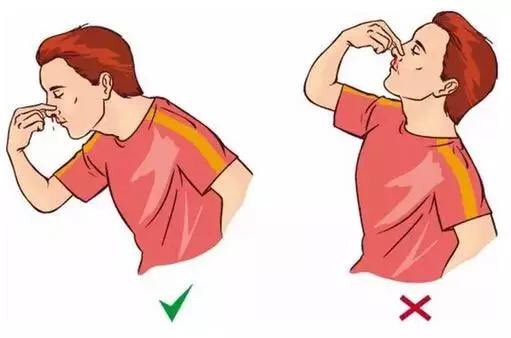 Другие симптомы могут включать кашель, затрудненное глотание, изжогу, болезненное глотание, охриплость голоса или боль в горле.
Другие симптомы могут включать кашель, затрудненное глотание, изжогу, болезненное глотание, охриплость голоса или боль в горле. Другие симптомы включают выделение черного, дегтеобразного стула или явной крови (ярко-красной и хорошо заметной) в стуле. Многие пациенты могут испытывать шок из-за сильной кровопотери.
Другие симптомы включают выделение черного, дегтеобразного стула или явной крови (ярко-красной и хорошо заметной) в стуле. Многие пациенты могут испытывать шок из-за сильной кровопотери. Лекарство поможет остановить кровотечение.
Лекарство поможет остановить кровотечение.

 Коммерческое детское питание уже хорошо смешано и представлено в широком ассортименте. Вы можете приготовить легкий для употребления завтрак или перекус, смешав смесь некислых фруктов с молоком и протеиновым порошком.
Коммерческое детское питание уже хорошо смешано и представлено в широком ассортименте. Вы можете приготовить легкий для употребления завтрак или перекус, смешав смесь некислых фруктов с молоком и протеиновым порошком.


