симптомы, лечение у взрослых, лакунарная ангина у детей
Поверхность небных миндалин пронизана углублениями, которые называются лакуны. Они имеют широкие разветвления в тело лимфоидной ткани. Лакунарная ангина или лакунарный тонзиллит — это острый воспалительный процесс, развивающийся в лакунах.
Данное заболевание чаще случается у детей и подростков, в то же время у взрослых оно обычно развивается как обострение тлеющей инфекции. После 50 лет вероятность заболеть лакунарной ангиной снижается. Диагностируется эта болезнь круглый год, но максимальное число заболевших приходится на промежуток с октября по январь. Симптомы и лечение лакунарной ангины у взрослых и детей могут иметь некоторые отличия.
Причины лакунарной ангины
Заражение может произойти алиментарно с пищей, при вдыхании воздуха и в результате бытового контакта. Вызывают первичную ангину стафилококки, стрептококки, грибки, вирусы. Вторичная лакунарная ангина у взрослых и детей может развиться как результат туберкулеза, скарлатины или другой инфекции, если ее следствием являются патологические процессы, охватывающие область небных миндалин вместе с окружающей их тканью.
- парадонтоз и кариес;
- воспалительные процессы в рото- и носоглотке;
- переохлаждение;
- неблагоприятные экологические условия;
- постоянную усталость.
Причины лакунарной ангины хронического характера — это постоянное раздражение слизистых табачным дымом, частое употребление алкоголя, а также дыхание ртом (такое явление развивается, к примеру, при гайморите). У детей болезнь становится хронической при неэффективном лечении острого процесса.
Симптомы лакунарной ангины
Патогенез данного заболевания характеризуется быстрым развитием. В полном объеме признаки патологии проявляются в течение суток. Температура при этом может подняться до фебрильного значения, то есть до 38-39 градусов, либо до пиретического уровня (39-41 градус). Лакунарная ангина без температуры — достаточно редкое явление.
При таком заболевании, как лакунарная ангина, симптомы могут быть неспецифическими, в их числе – слабость, головные боли, бессонница, отсутствие аппетита, утомляемость.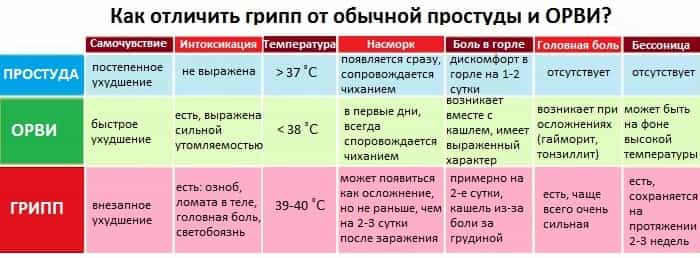 Возможны болевые ощущения не только в горле при проглатывании, но и в суставах челюсти, а также в мышцах.
Возможны болевые ощущения не только в горле при проглатывании, но и в суставах челюсти, а также в мышцах.
На фоне достаточно выраженной бледности носогубного треугольника отмечается гиперемия щек. Возможен лимфаденит, то есть воспаление лимфоузлов в области челюсти и шеи, а также тахикардия (частота сердечных сокращений, превышающая норму).
Диагностика лакунарной ангины
Чтобы выявить заболевание, отоларинголог осматривает ротовую полость. Лакунарная ангина будет диагностирована, если при проведении фарингоскопии врач отметит воспаление миндалин, гнойный налет, гипертермию мягкого нёба, скопление гноя в лакунах.
Бактериологические исследования позволяют выявить присутствие различных микроорганизмов. Обычно это золотистый стафилококк, гемолитический стафилококк и бета гемолитический стрептококк группы А. Что касается вирусов, то при лакунарной ангине чаще всего выявляются аденовирусы, цитомегаловирусы и вирус герпеса.
Отличия лакунарной и фолликулярной ангины
Если ангина фолликулярная, то на поверхности миндалин присутствуют белесовато-желтый налет либо нагноившиеся пузырьки. При вскрытии фолликула в околоминдаликовую клетчатку есть риск развития паратонзиллярного абсцесса.
При вскрытии фолликула в околоминдаликовую клетчатку есть риск развития паратонзиллярного абсцесса.
Лакунарная ангина характеризуется светло-желтым налетом в устьях лакун. Он состоит из лейкоцитов и отторгнувшихся частиц эпителия. Нередко образуется сливной налет, который покрывает миндалины, но за пределы их поверхности не выходит. Он снимается легко, кровоточащей поверхности в результате этого не остается.
При этих отличиях ангина лакунарная и фолликулярная характеризуется очень похожими симптомами. Также их продолжительность в большинстве случаев одинаковая. В среднем фолликулярная ангина длится столько, сколько и лакунарная — от 5 до 7 дней.
Лечение лакунарной ангины
Необходимость в госпитализации определяется на основе данных о тяжести патогенеза. При лечении дома нужно соблюдать постельный режим, ограничивать контакты, пить много жидкости и употреблять теплую протертую пищу. При отсутствии эффекта консервативного лечения и затруднении дыхания может понадобиться хирургическое удаление миндалин.
При таком заболевании, как лакунарная ангина, нужно не только лечить симптомы, но и уделять внимание адекватному ситуации питанию. Из рациона заболевшего человека следует исключить свежее молоко. В противном случае молочные бактерии, задерживаясь на слизистой оболочке, способствую размножению патогенных организмов. В крайнем случае после употребления молока нужно несколько раз прополоскать горло. Из питья лучше всего употреблять теплую минеральную воду, не содержащую газа, слабо заваренный чай, возможно, с добавлением меда.
В случае микробной этиологии заболевания показана антибактериальная терапия. При такой болезни, как лакунарная ангина, лечение у взрослых чаще проводится при помощи антибиотиков, реже назначаются сульфаниламидные средства. Правильный подбор препаратов обеспечит:
- уничтожение возбудителя;
- предупреждение побочных эффектов при сопутствующих патологиях;
- соблюдение баланса между эффективностью и безопасностью лекарства.
При ЛОР-инфекциях медикаментами первого выбора являются антибиотики-пенициллины. Также часто назначаются цефалоспорины, макролиды, фторхинолоны.
Также часто назначаются цефалоспорины, макролиды, фторхинолоны.
При высокой температуре нужно лечить лакунарную ангину, применяя такие жаропонижающие, как парацетамол или нурофен. Из антигистаминных препаратов, способствующих уменьшению отека миндалины, обычно назначаются цетрин или супрастин.
Местное лечение заключается в использовании полосканий, смазывании глотки раствором Люголя, применении ингаляторов и таблеток для рассасывания. Когда температура нормализуется, можно использовать водочные компрессы в области шеи.
При таком заболевании, как лакунарная ангина, специалист должен оценить симптомы и назначить соответствующее лечение. Прием каких-либо препаратов без консультации со специалистом недопустим.
После назначения врачем соответствующей терапии, наличие лекарств в аптеках Киева можно проверить на нашем портале, а также сделать на них заказ онлайн.
Хирургическое вмешательство
Вылечить заболевание можно отсасыванием гноя. Делается это при помощи аппарата «Тонзиллор».
Если эффекта нет, может быть назначена лакунотомия. При этом резекция окружающих миндалины тканей производится полостным методом или лазером. В результате гнойное содержимое выходит, а ткани, срастаясь, не дают гною скапливаться в лакунах снова.
Тонзилэктомия — метод хирургического вмешательства, предполагающий удаление миндалин. Это крайняя мера, на которую идут, когда помочь больному другими способами не удается.
Народные методы лечения лакунарной ангины
Средства народной медицины при грамотном их использовании позволяют приблизить момент выздоровления. Снизить отечность в области миндалин и убрать со слизистой горла налет помогут отвары календулы, шалфея и ромашки. Они оказывают легкое антисептическое и успокаивающее действие.
Поскольку при лакунарной ангине необходимо много теплого питья, можно для этой цели использовать цветки липы или тысячелистника. Лечебный эффект усилится, если в напиток добавить 2-3 чайные ложки меда. Можно заменить его малиновым вареньем — оно облегчит течение болезни и укрепит иммунную систему.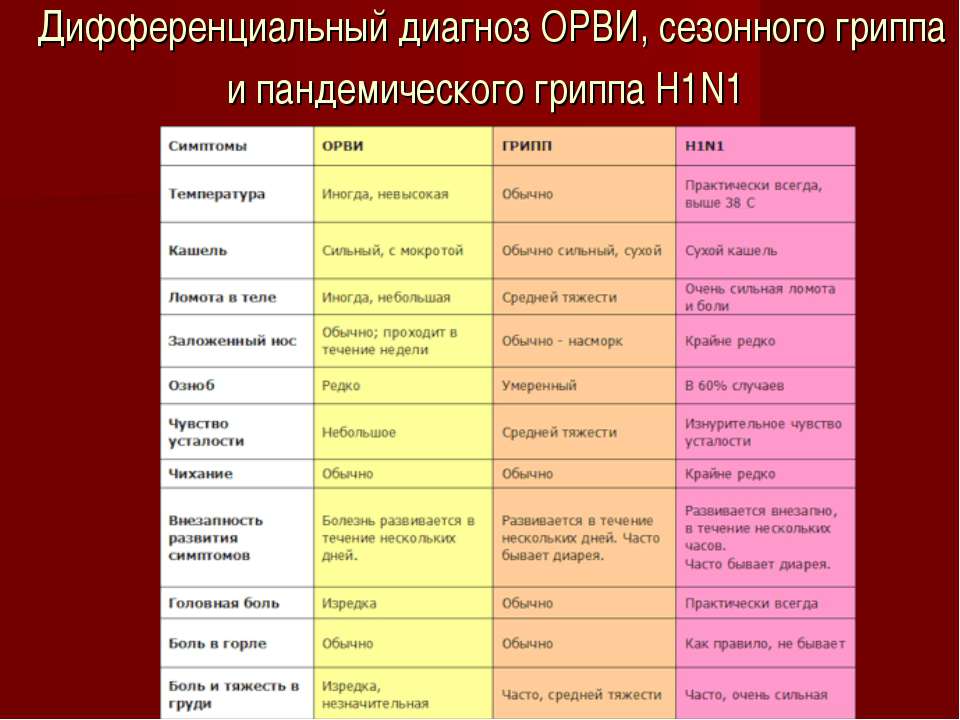
Лимон в напитки при лакунарной ангине лучше не добавлять. Дело в том, что он содержит кислоту, то есть может вызвать раздражение слизистой. При этом создаются условия, благоприятствующие бактериям.
Для смазывания миндалин используется смесь сока алоэ, каланхоэ и меда. Бинт, смоченный в этой смеси, наматывают на чайную ложку, а затем ею бережно смазывают лакуны.
Лакунарная ангина у детей
Если лечение запоздалое или неадекватное, лакунарная ангина у детей может вызывать боли в животе, тошноту, боль во время глотания с иррадиацией в ухо, расстройство желудка, удушье, судороги, конъюнктивит. Держаться такое состояние может примерно три дня.
Лакунарная ангина для детей опасна тем, что способна спровоцировать возникновение ложного крупа. Причиной явления становится отечность в области миндалин, из-за которой дыхательные пути перекрываются. Ребенок при этом задыхается, его кожные покровы синеют.
Неправильное лечение антибиотиками лакунарной ангины у детей может привести к инвалидности или летальному исходу. Любое лекарство назначается с учетом возраста и веса ребенка.
Любое лекарство назначается с учетом возраста и веса ребенка.
Осложнения лакунарной ангины
При тяжелом течении лакунарная ангина у детей и взрослых может спровоцировать разного рода осложнения. Самые распространенные из ранних осложнений:
- ларингит;
- сепсис или менингит при попадании инфекции в кровь;
- вовлечение органов средостения в воспалительный процесс.
В числе возможных поздних осложнений — миокардит, перикардит, панкардит, острая ревматическая лихорадка, пиелонефрит, геморрагический васкулит. Предотвратить их можно при своевременном обращении за медицинской помощью.
Профилактика лакунарной ангины
Вакцинации для предотвращения этого заболевания нет. Профилактические меры носят неспецифический характер и включают:
- санацию очагов инфекции;
- лечение болезней, которые приводят к затруднению носового дыхания;
- укрепление иммунной системы;
- использование медицинской маски в случае, если кто-то в семье уже заболел.

Рекомендуется отказаться от замороженной и охлажденной пищи. Также желательно соблюдать достаточную физическую активность, к примеру, приучить себя к ежедневной утренней пробежке.
что надо про нее знать? – Новости Новороссийска
Я еще ни разу не встречала человека, который бы не сталкивался с повышенной температурой тела. Но каждый раз, когда столбик термометра переваливает за 38, многие начинают паниковать. Корреспондент «НР» поговорила с участковым педиатром городской больницы № 4 Надеждой Лаптевой и постаралась понять все про температурную лихорадку.
1. Вирусная инфекция: грипп, ангина, фарингит, синусит, пневмония.
В данном случае, как правило, помимо температуры есть и другие симптомы. При гриппе — ломота во всем теле и сухой кашель, при ангине — дикая боль в горле и невозможность глотать, при синусите — не критичная температура и заложенность носа, потеря обоняния. Очень часто при вирусных инфекциях присоединяются вялость, сонливость, бледность и тошнота, может болеть живот или голова.
Очень часто при вирусных инфекциях присоединяются вялость, сонливость, бледность и тошнота, может болеть живот или голова.
При воспалении легких кашель частый, вначале заболевания сухой, затем влажный. Температура — выше 39 градусов, появляются головная боль, тошнота, слабость, сопли. И очень часто боль в грудине, сильная одышка.
2. Ветрянка, герпес, гепатит, цитомегаловирус.
Это также вирусные инфекции. Но, например, взрослый человек, который уже переболел ветрянкой и снова с ней столкнулся, может заболеть герпетической ангиной. Это более тяжелая форма вирусной ангины. Гепатиты и цитомегаловирус чаще всего дают субфебрильную температуру — не выше 37,5. Но при гепатитах у детей чаще всего присоединяется желтушка.
3. Дифтерия.
Это острое инфекционное заболевание бактериальной природы. Поражает чаще всего верхние дыхательные пути, ротоглотку. Горло при дифтерии не болит, не красное, а температура повышается. Стоит сказать, что это смертельно опасное заболевание.
4. Почечные патологии.
Тут стоит обратить внимание на такие симптомы, как нарушение мочеиспускания: либо чрезмерно часто, либо, наоборот, редко. Также особенный симптом — утренняя отечность лица, может болеть спина. Врач может заподозрить и мочеполовую инфекцию.
5. Кишечная инфекция, глистная инвазия и пищевое отравление.
В данном случае к лихорадке добавятся диарея и боли в животе.
6. Стоматит.
Инфекция вызывает сильный воспалительный процесс в слизистой оболочке полости рта. При грибковом стоматите температура может не повышаться, а при бактериальном стоматите антибиотик обязателен.
7. Термоневроз.
В последнее время он проявляется достаточно часто у подростков: температура начинает подниматься до 39 градусов и выше во время подготовки уроков, в школе. Дома, когда ребенок не занят школьными делами, и во сне температура нормализуется. Такие случаи нередки, но к лечению подключаются неврологи и психологи. Анализы у таких детей идеальные.
8. Перегрев.
Некоторые родители так боятся переохлаждения, вирусов и бактерий, что чрезмерно кутают своего ребенка. Также лихорадкой организм может отреагировать на длительное пребывание на солнце — это может грозить тепловым ударом.
9. Прививка.
Нередко повышение температуры тела у детей происходит после прививок. Она может наблюдаться в первые трое суток после инъекции, после некоторых вакцин, например, против кори, краснухи и паротита, повышенная температура тела может держаться до 15 дней. Сбивать высокую температуру после вакцинации необходимо.
Первая помощь при температуре— Очень важно обеспечить обильное питье. Но тут есть два важных правила: жидкость должна быть именно теплой, а не комнатной температуры. Ведь разность температур может спровоцировать отек гортани и даже ангину. Пить воду, травяные отвары (хорошо липовый цвет, ромашку, календулу, настой шиповника — при отсутствии аллергии), компоты и морсы собственного производства, желательно не сильно сладкие..gif) Покупные соки, содержащие большое количество сахара, могут усилить нагрузку на почки.
Покупные соки, содержащие большое количество сахара, могут усилить нагрузку на почки.
— Соблюсти температурный режим. Ни в коем случае не ставьте дополнительные обогреватели. Температура в комнате должна быть не выше 23 градусов. При этом регулярно надо выводить больного в другое помещение и устраивать проветривание. Важно! Если особенно речь идет о детях, не укрывать температурящих теплым одеялом, не кутать в теплую одежду, даже если знобит. Обязательно контролировать, чтоб ручки и ножки не были холодными, в этом случае обязательно их утеплить. Но именно их, а не все тело. Иначе организму будет тяжело терять тепло, что делать ему жизненно необходимо.
— Необходимо делать влажную уборку.
— Никаких активных обтираний, особенно если холодные конечности. И ни в коем случае не растирать спиртом, так как его отравляющие пары мгновенно попадут в организм и усилят интоксикацию (отравление). Максимум, что можно сделать, — приложить влажное — не ледяное! — полотенце к крупным сосудам.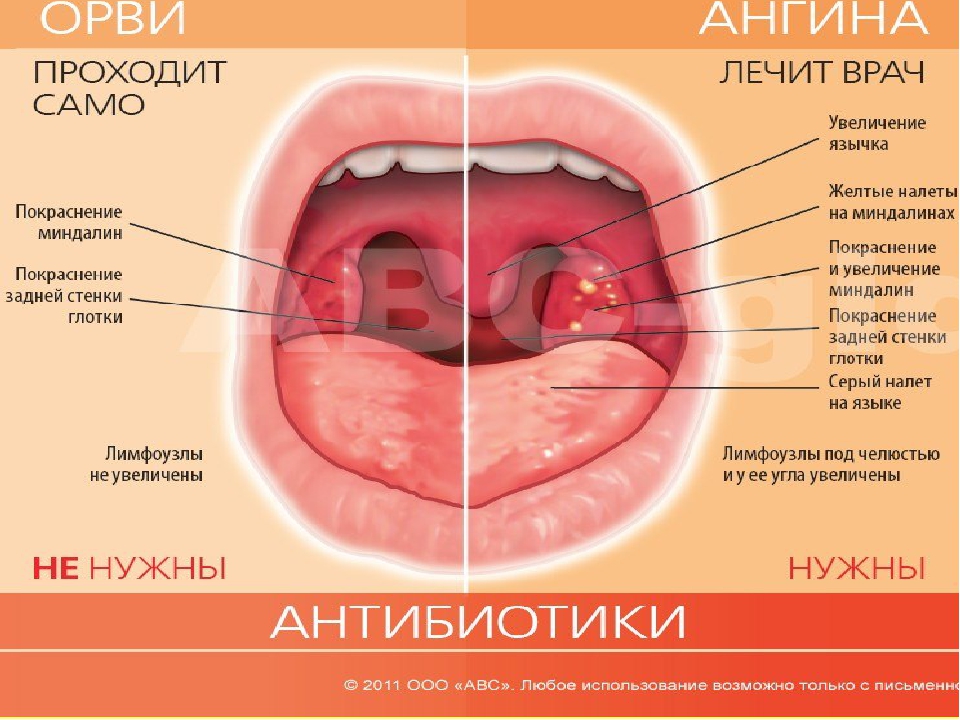
— Жаропонижающее. Можно воспользоваться стандартными препаратами, разрешенными для понижения температуры. Но стоит помнить, что жаропонижающие свечи неэффективны при температуре 39 и выше. Сочетание препаратов или типов препарата лучше уточнить у врача, который будет знать и ваш диагноз, и то, как ваш организм переносит температуру. Это все очень индивидуально. Один при 39 бегает, другой при 37 уже еле передвигается.
Медицинские маскиПо мнению Надежды Лаптевой, они неэффективны. И могут даже навредить, если, например, заболевший ходит в ней постоянно, боясь заразить других. Он будет постоянно дышать бактериями, недополучать кислород, но спасти окружающих от действия вирусов не сможет. Маска способна защитить от крупных частиц, если, например, вам кто-то чихнул прямо в лицо.
СамолечениеЭто очень важный и опасный момент. Ведь температура может появиться при различных заболеваниях со схожими симптомами. И если в одном случае достаточно обильного питья и покоя, то в другом нужен антибиотик без промедления.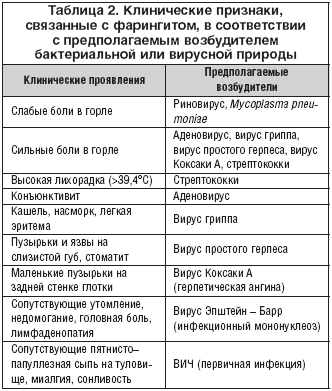 Поэтому задача взрослых людей — оказать первую помощь в виде питья, температурного режима и жаропонижающего. И обратиться за помощью к врачу.
Поэтому задача взрослых людей — оказать первую помощь в виде питья, температурного режима и жаропонижающего. И обратиться за помощью к врачу.
Важный момент! Нельзя не только назначать себе препараты, но и процедуры. Например, якобы безвредные ингаляции могут быть очень опасны. Если у вас заболевание верхних дыхательных путей, то с помощью ингаляций без соответствующих показаний инфекцию можно опустить вниз. Также при отсутствии мокроты частыми ингаляциями можно ее спровоцировать, заводнить легкие. Недопустимы ингаляции и при высокой температуре.
Так что назначать лечение должен именно врач.
Почему после ангины держится температура 37
Ангина относится к инфекционному заболеванию, очаг воспаления которого сконцентрирован в области миндалин. Заболевание может носить как бактериальный, так и инфекционный характер, то есть возбудителями ангины могут быть как стафилококки и стрептококки, так и различные вирусные возбудители, а также грибки. Основными симптомами ангины являются боль в горле, слабость, увеличение миндалин. В большинстве случаев течение заболевания сопровождается повышением температуры тела (гипертермией) до субфебрильных или фебрильных значений.
В большинстве случаев течение заболевания сопровождается повышением температуры тела (гипертермией) до субфебрильных или фебрильных значений.
Содержание статьи
Механизм поднятия температуры
Чаще всего возникновение ангины провоцируют такие бактерии как гемолитический стрептококк. Больной жалуется на резкие болевые ощущения в горле, которые усиливаются при глотании пищи и слюны, а также на повышенную температуру, которая часто достигает 40,0°С.
Разделяют несколько видов гипертермии в зависимости от ее значений:
- субфебрильную, которая соответствует невысокой температуре до 37,8 градусов;
- фебрильную, значения которой соответствуют более высоким цифрам, 38-38,5 градусов;
- пиретическую, от 39 до 40 градусов;
- гиперпиретическую, значения температуры тела выше 40 градусов.
Сколько держится гипертермия при ангине? Этот вопрос волнует многих, кто подхватил инфекцию. Ведь субфебрильная температура может сохраняться и после исчезновения симптомов болезни, что может свидетельствовать о присоединении вторичной инфекции.
Ведь субфебрильная температура может сохраняться и после исчезновения симптомов болезни, что может свидетельствовать о присоединении вторичной инфекции.
Повышение температуры тела является следствием активации адаптивных свойств организма, к которым относят:
- включение поведенческой реакции, сопровождаемой ознобом и общим недомоганием;
- снижение теплоотдачи, реализуемое при помощи спазма сосудов кожи;
- действие стресс-реакций. На данном этапе больной чувствует такие симптомы как жар и слабость.
Важно! С помощью повышенной температуры организм пытается справиться с инфекцией.
Получается, что если держится температура 38 градусов, работа организма при борьбе с инфекцией направлена на активизацию специальных механизмов, которые должны исключить перегрев и нарушение жизнедеятельности. Однако в силу индивидуальных особенностей организма или в результате ослабленного иммунитета, часто данные механизмы оказываются малоэффективными, что провоцирует возникновение перенапряжения и нарушение терморегуляции организма в целом. Часто подобные ситуации способствуют возникновению более сильной реакции, то есть температура тела может соответствовать гиперпиретическим значениям.
Часто подобные ситуации способствуют возникновению более сильной реакции, то есть температура тела может соответствовать гиперпиретическим значениям.
Гипертермия возникает в результате появления в организме эндотоксинов – веществ, являющихся продуктами жизнедеятельности микроорганизмов, вызвавших заболевание.
Важно! Эндотоксины являются своеобразным пусковым механизмом, провоцирующим процесс повышения температуры тела.
Эндотоксины участвуют в производстве специфического простагландина, действие которого направлено на повышение чувствительности холодовых рецепторов, что провоцирует возникновение нарушений в терморегуляторной системе организма. Именно эти нарушения и являются причиной того, что температура тела повышается до 38.
Температура при различных видах инфекции
Известно, что организм по-разному реагирует на различные формы ангины, поэтому определить точную продолжительность гипертермии невозможно. В данном случае определяющими являются тяжесть заболевания и форма инфекции.
В данном случае определяющими являются тяжесть заболевания и форма инфекции.
Важно! Известны случаи протекания ангины без повышения температуры.
- Катаральная форма заболевания характеризуется субфебрильной температурой, до 38 градусов, которая чаще всего держится не более двух-четырех дней.
- Если вы столкнулись с лакунарной ангиной, то в данном случае можно ожидать более высокие значения, от 38 до 39 градусов, которые сохраняются на протяжении трех-пяти дней.
- Аналогичная ситуация и с фолликулярной ангиной, протекающая с высокой температурой тела, которая держится от четырех до шести дней. Неправильное лечение фолликулярной ангины может вызвать осложнения, которые часто перерастают в гангренозную форму заболевания.
- Гангренозная ангина опасна высокой интоксикацией и гипертермией, которая часто достигает критических значений в 40-41 градусов.
Важно! В среднем температура при ангине может сохраняться от четырех до пяти дней.
При своевременном лечении и правильной антибиотикотерапии больному ангиной выписывается лист нетрудоспособности в среднем на семь дней, включая время необходимое на восстановление организма после болезни.
Повышение температуры после устранения симптомов ангины
Часто случается так, что после, казалось бы, полного выздоровления, температура тела снова повышается до субфебрильных значений (около 37оС) и держится на этом уровне. Почему так происходит?
Повышение температуры на несколько градусов выше нормы может свидетельствовать о
- неполном выздоровлении;
- возникновении осложнений;
- ослаблении иммунитета;
- в результате действия лекарственных препаратов.
Субфебрильные значения температуры после ангины могут сохраняться на протяжении одной-двух недель. Если же нормализация состояния не происходит в течение данного промежутка времени, существует риск формирования хронического тонзиллита. Также достаточно часто у больного могут появиться гнойные пробки, появление которых провоцирует воспалительный процесс и, как следствие, возникновение гипертермии. В подобных случаях необходимо незамедлительно посетить врача, который сделает необходимую процедуру промывания миндалин. Также в случае возникновения осложнений, необходимо проводить дополнительные процедуры, направленные на снижение симптомов. Полезным в данном случае будет промывание ротовой полости настоями различных лекарственных трав, а также антисептиками.
Также достаточно часто у больного могут появиться гнойные пробки, появление которых провоцирует воспалительный процесс и, как следствие, возникновение гипертермии. В подобных случаях необходимо незамедлительно посетить врача, который сделает необходимую процедуру промывания миндалин. Также в случае возникновения осложнений, необходимо проводить дополнительные процедуры, направленные на снижение симптомов. Полезным в данном случае будет промывание ротовой полости настоями различных лекарственных трав, а также антисептиками.
Профилактика осложнений
Чтобы процесс выздоровления сопровождался нормализацией температуры тела, необходимо сократить до минимума вероятность возникновения осложнений после ангины.
При условии, что лечение было проведено правильно, заболевание пройдет быстро и без осложнений. В противном случае могут возникать неприятные последствия. Так, достаточно часто у тех, кто переболел ангиной, может ухудшиться состояние внутренних органов и суставов. Также среди широко распространенных осложнений выделяют паратонзиллярный абсцесс, после развития которого возникает пиретическая гипертермия.
Также среди широко распространенных осложнений выделяют паратонзиллярный абсцесс, после развития которого возникает пиретическая гипертермия.
Для того чтобы избежать подобного рода осложнения, после исчезновения основных симптомов ангины необходимо сдать специальные анализы на определение уровня антистрептолизина. Также после перенесенного заболевания следует проверить
- состояние сердца, сделав электрокардиограмму;
- состояние почек с помощью УЗИ.
Важно! Если после ангины температура тела снова повысилась, следует обязательно сдать общий анализ крови и мочи.
Особенности детского организма
Если ангиной более ребенок, то симптомы в данном случае идентичны с симптомами ангины, сопровождающими заболевание у взрослого человека. Чаще всего у детей возникает гипертермия, которая держится на уровне 37-39 градусов. Острый период длится в течение двух дней, после чего субфебрильные значения температуры сохраняются еще на протяжении четырех-пяти дней.
Иногда ангина может протекать без повышения температуры. Подобное возможно при иммунодефицитных состояниях, сопровождаемых лейкопенией.
Если после исчезновения болезни гипертермия сохраняется еще на протяжении четырех и более дней, в данном случае для предотвращения осложнений необходимо незамедлительно обратиться к врачу.
Важно! Если ангина и гипертермия (даже на уровне 37оС) не проходят, или, напротив, заболевание проходит без температуры, следует незамедлительно обратиться к врачу.
Также незамедлительного обращения к специалистам требуют состояния, при которых температура
- после трех суток лечения не нормализуется, или более того, продолжает возрастать;
- держится (порядка 37оС) после седьмого дня болезни;
- возвращается снова после непродолжительного улучшения состояния большого;
- не опускается ниже 39оС при приеме жаропонижающих препаратов;
- сопровождается расстройствами желудка, рвотой, фебрильными судорогами, ознобом.

Автор: Чернобай Надежда
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
Энтеровирусная инфекция у детей
Энтеровирусные инфекции включают в себя группу заболеваний. Их специфика такова, что после перенесенной инфекции образуется пожизненный иммунитет. Однако иммунитет будет только к тому типу вируса, разновидностью которого переболел ребенок. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. По этой же причине не существует вакцины от данного заболевания.
Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Вирус передается от больного ребенка или от ребенка, который является вирусоносителем. Вирусы хорошо сохраняются в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств, однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Вирусы хорошо сохраняются в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств, однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Пути передачи вируса:
– воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому)
– фекально-оральный при не соблюдении правил личной гигиены
– через воду, при употреблении сырой (не кипяченой) воды
– возможно заражение детей через игрушки, если дети их берут в рот
Симптомы энтеровирусной инфекции
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида. Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Инкубационный период у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро – с повышения температуры тела до 38-39º С.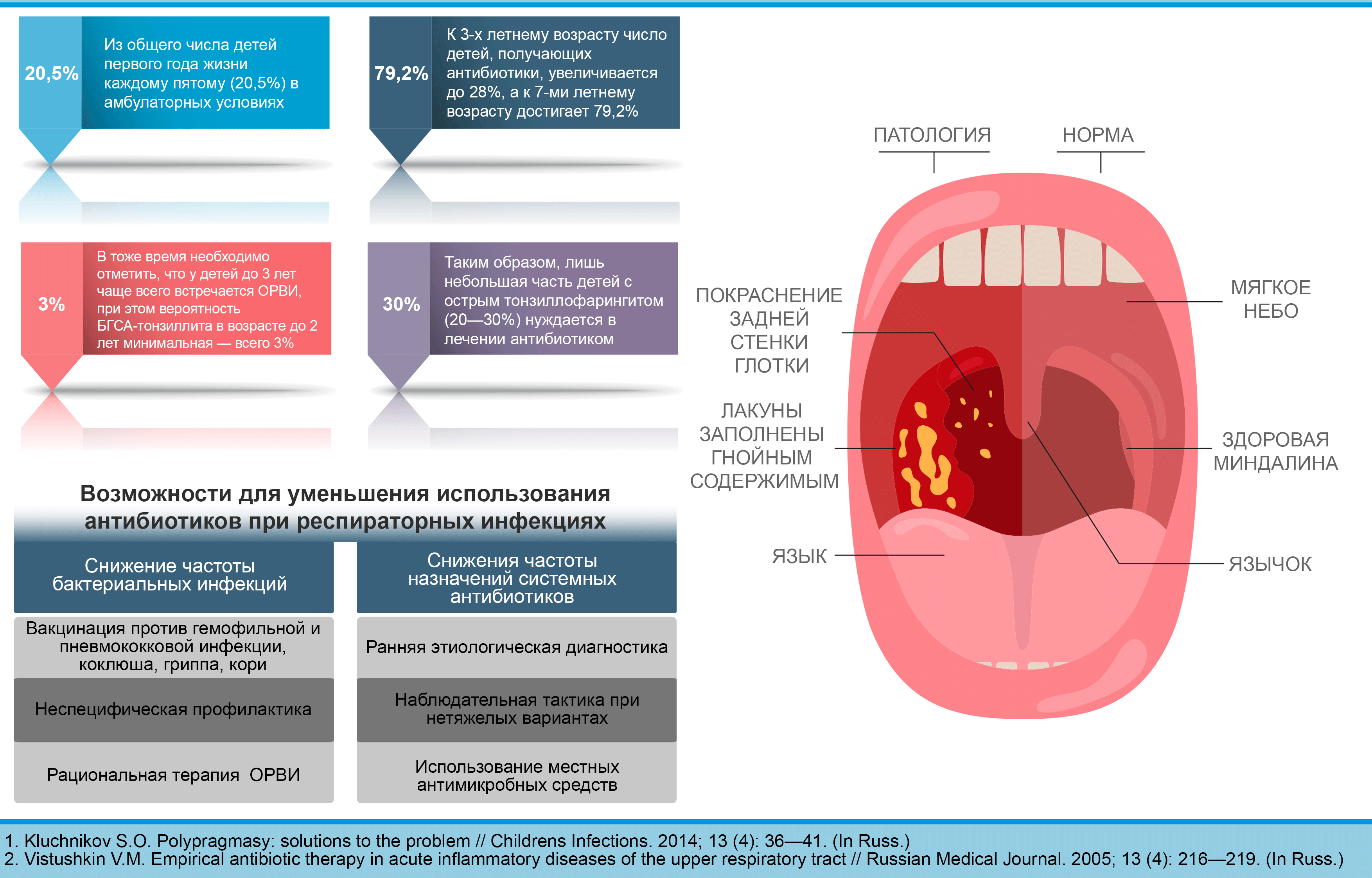 Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
Наиболее тяжелое последствие энтеровируса – это развитие серозного энтеровирусного менингита. Он может развиться у ребенка любого возраста и распознается по следующим признакам:
Он может развиться у ребенка любого возраста и распознается по следующим признакам:
– головная боль разлитого характера, интенсивность которой нарастает с каждым часом;
– рвота без тошноты, после которой ребенок не ощущает облегчения;
– усиление боли и повторный эпизод рвоты может быть спровоцирован ярким светом или громким звуком;
– ребенок может быть заторможен или, наоборот, чрезвычайно возбужден;
– в тяжелых случаях развиваются судороги всех мышечных групп;
Окончательный диагноз менингита может поставить только доктор после проведения люмбальной пункции и изучения лабораторных показателей полученной спинномозговой жидкости.
Лечение энтеровирусной инфекции
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств.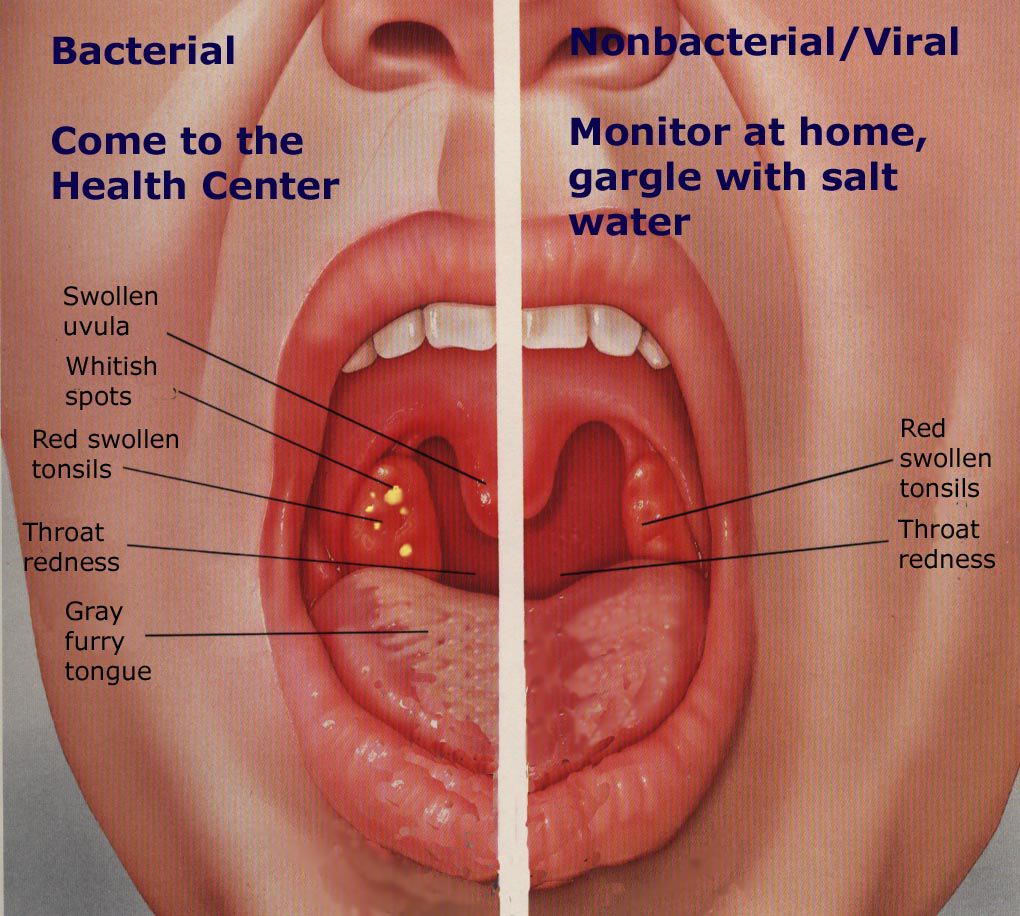 Ребенку показан постельный режим на весь период повышения температуры тела.
Ребенку показан постельный режим на весь период повышения температуры тела.
Питание должно быть легким, богатым белками. Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Лечение проводят симптоматически в зависимости от проявлений инфекции. В некоторых случаях (ангина, понос, конъюнктивит) проводят профилактику бактериальных осложнений.
Дети изолируются на весь период заболевания. В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
Профилактика энтеровирусной инфекции
Для профилактики необходимо соблюдение правил личной гигиены: мыть руки после посещения туалета, прогулки на улице, пить только кипяченую воду или воду из заводской бутылки, недопустимо использование для питья ребенка воды из открытого источника (река, озеро).
Специфической вакцины против энтеровирусной инфекции не существует, так как в окружающей среде присутствует большое количество серотипов этих вирусов.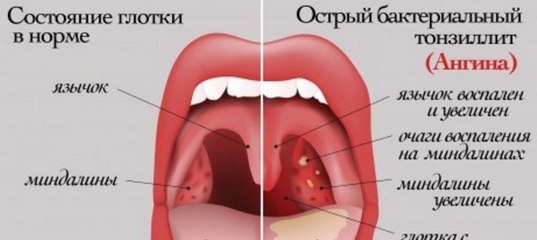
ВАЖНО при первых признаках заболевания обращаться к врачу, которые определит тактику лечения!
симптомы и лечение (памятка для родителей)
Энтеровирусные инфекции– это группа заболеваний, в основе причин которых лежит несколько разновидностей вирусов. Вызывают заболевание вирусы Коксаки, полиовирусы и ЕСНО (экхо).
После перенесенной энтеровирусной инфекции образуется стойкий пожизненный иммунитет, однако, он сероспецифичен. Это значит, что иммунитет образуется только к тому серологическому типу вируса, которым переболел ребенок и не защищает его от других разновидностей этих вирусов. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. Так же эта особенность не позволяет разработать вакцину, чтобы защитить наших детей от данного заболевания. Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Причины заражения энтеровирусной инфекцией.
Заражение происходит несколькими путями. Вирусы в окружающую среду могут попадать от больного ребенка или от ребенка, который является вирусоносителем. У вирусоносителей нет никаких проявлений заболеваний, однако вирусы находятся в кишечнике и выделяются в окружающую среду с калом. Такое состояние может наблюдаться у переболевших детей после клинического выздоровления либо у детей, у которых вирус попал в организм, но не смог вызвать заболевание из-за сильного иммунитета ребенка. Вирусоносительство может сохраняться на протяжении 5 месяцев.
Попав в окружающую среду, вирусы могут сохраняться довольно долго, так как хорошо переносят неблагоприятное воздействие. Хорошо сохраняются вирусы в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств (при воздействии растворов высокой концентрации фенола, хлора, формалина вирусы начинают погибать только через три часа), однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Как передается энтеровирусная инфекция.
Механизм передачи может быть воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому) и фекально-оральный при не соблюдении правил личной гигиены. Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Симптомы энтеровирусной инфекции.
В организм вирусы попадают через рот или верхние дыхательные пути. Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Дальнейшее развитие заболевания связано со многими факторами, такими как вирулентность (способность вируса противостоять защитным свойствам организма), тропизмом (склонностью поражать отдельные ткани и органы) вируса и состоянием иммунитета ребенка.
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида и серотипа. Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро – с повышения температуры тела до 38-39º С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
При поражении слизистой ротоглотки происходит развитиеэнтеровирусной ангины.Она проявляется повышением температуры тела, общей интоксикацией (слабость, головная боль, сонливость) и наличием везикулярной сыпи в виде пузырьков, заполненных жидкостью, на слизистой ротоглотки и миндалинах. Пузырьки эти лопаются, на их месте образуются язвочки, заполненные белым налетом. После выздоровления на месте язвочек не остается никаких следов.
При поражении глаз развиваетсяконъюнктивит.Он может быть одно- и двусторонним. Проявляется в виде светобоязни, слезотечения, покраснения и припухлости глаз. Возможно наличие кровоизлияний в конъюнктиву глаза.
При поражении мышц развиваетсямиозит– боли в мышцах. Боли появляются на фоне повышения температуры. Болезненность наблюдается в грудной клетке, руках и ногах. Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
При поражении слизистой кишечника(энтерит)наблюдается наличиежидкого стула. Стул обычной окраски (желтый или коричневый), жидкий, без патологических (слизь, кровь) примесей. Появление жидкого стула может быть как на фоне повышение температуры, так, и изолировано (без повышения температуры тела).
Энтеровирусные инфекции могут поражать различные участки сердца. Так при поражении мышечного слоя развиваетсямиокардит, при поражении внутреннего слоя с захватом клапанов сердца, развиваетсяэндокардит, при поражении внешней оболочки сердца –перикардит. У ребенка может наблюдаться: повышенная утомляемость, слабость, учащенное сердцебиение, падение артериального давления, нарушения ритма (блокады, экстрасистолы), боли за грудиной.
При поражении нервной системы могут развиватьсяэнцефалиты, менингиты. У ребенка наблюдается: сильная головная боль, тошнота, рвота, повышение температуры тела, судороги, парезы и параличи, потеря сознания.
При поражении печени развиваетсяострый гепатит. Он характеризуется увеличением печени, чувством тяжести в правом подреберье, болью в этом месте. Возможно появление тошноты, изжоги, слабости, повышения температуры тела.
При поражении кожи возможно появлениеэкзантемы– гиперемия (красное окрашивание) кожи, чаще всего на верхней половине туловища (голова, грудь, руки), не приподнимается над уровнем кожи, появляется одномоментно.
У мальчиков возможно наличие воспаления в яичках с развитиеморхита. Чаще всего такое состояние развивается через 2-3 недели после начала заболевания с другими проявлениями (ангина, жидкий стул и другие). Заболевание довольно быстро проходит и не несет никаких последствий, однако, в редких случаях возможно развитие в половозрелом возрасте аспермии (отсутствие спермы).
Также существуютврожденные формы энтеровирусной инфекции, когда вирусы попадают в организм ребенка через плаценту от матери. Обычно такое состояние имеет доброкачественное течение и излечивается самостоятельно, однако в некоторых случаях энтеровирусная инфекция может вызвать прерывание беременности (выкидыш) и развитие у ребенка синдрома внезапной смерти (смерть ребенка наступает на фоне полного здоровья).
Очень редко возможно поражение почек, поджелудочной железы, легких. Поражение различных органов и систем может наблюдаться как изолированное, так и сочетанное.
Лечение энтеровирусной инфекции
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств. Ребенку показан постельный режим на весь период повышения температуры тела.
Питание должно быть легким, богатым белками. Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Лечение проводят симптоматически в зависимости от проявлений инфекции – ангина, конъюнктивит, миозит, жидкий стул, поражения сердца, энцефалиты, менингиты, гепатит, экзантема, орхит. В некоторых случаях (ангина, понос, конъюнктивит…) проводят профилактику бактериальных осложнений.
Дети изолируются на весь период заболевания. В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
Профилактика энтеровирусной инфекции.
Для профилактики необходимо соблюдение правил личной гигиены: мыть руки после посещения туалета, прогулки на улице, пить только кипяченую воду или воду из заводской бутылки, недопустимо использование для питья ребенка воды из открытого источника (река, озеро).
Специфической вакцины против энтеровирусной инфекции не существует, так как в окружающей среде присутствует большое количество серотипов этих вирусов.
Скарлатина
СКАРЛАТИНА – острое, широко распространенное инфекционное заболевание, вызываемая бета-гемолитическим токсигенным стрептококком группы А, характеризующаяся лихорадочным состоянием, общей интоксикацией, ангиной и мелкоточечной сыпью.
Это заболевание, известно с давних времен, однако, до XVI века скарлатину не выделяли как отдельное инфекционное заболевание, а объединяли с другими болезнями, признаками которых является сыпь.
Только в 1556 г. неаполитанский врач Инграссиас впервые нашел отличительные признаки скарлатины от кори, а спустя век, английский врач Томас Сайденгем (1661) дал полное описание скарлатины или «пурпурной лихорадки». С этого времени название скарлатины (от итальянского слова scarlatto – багровый, пурпурный) получило широкое, а в Европе почти всеобщее признание.
Вплоть до середины ХХ века возбудитель скарлатины не был достоверно известен, и только в результате многочисленных иммунологических и микробиологических исследований, проводимых при скарлатине, была доказана бактериальная природа заболевания.
Источником заражения при скарлатине является больной человек, часто со стертыми, слабовыраженными формами, или бактерионоситель. Возбудители инфекции попадают в окружающую среду с секретом слизистой оболочки зева и носоглотки при кашле, чихании, разговоре, они могут содержаться в отделяемом различных открытых гнойных очагов (при отите, синусите, гнойном лимфадените и др.). Возможно заражение скарлатиной и через предметы, с которыми контактировал больной – посуда, мебель, игрушки, на которые попали капельки слюны и слизи из зева и носа больного.
Описаны редкие вспышки болезни при заражении через молоко и молочные продукты.
Скарлатина – болезнь преимущественного детского возраста. Чаще всего ей болеют дети в возрасте от 1 года и до 8-9 лет. У взрослых заболевание встречается реже, что объясняется приобретением специфического иммунитета после перенесенного заболевания в клинически выраженной или стертой форме, а также после бактерионосительства.
Заболеваемость скарлатиной встречается повсеместно, но в странах с умеренно холодным и влажным климатом, чаще. Также замечена сезонность заболевания – число заболевших больше осенью, зимой и весной, летом же количество больных скарлатиной заметно снижается.
Отмечается волнообразное течение эпидемий: периодические подъемы заболеваемости повторяются через 4—6 лет.
Инкубационный период при скарлатине составляет от 1 до 12 дней, чаще 2—7 дней. В большинстве случаев скарлатина начинается внезапно. Утром ребенок чувствовал себя хорошо, пошел в школу или детский сад, а к обеду у него внезапно поднялась температура, появились головной боли и боли в горле при глотании. В тяжелых случаях могут развиться судороги или появиться рвота.
Родители обыкновенно точно указывают не только день заболевания, но и час когда у ребенка появились первые признаки болезни.
Наблюдаются изменения в зеве в виде ангины, зев становится ярко-красным, небные дужки увеличены, на миндалинах возможен бело-желтый налет.
Язык вначале обложен, но со 2—3-го дня он начинает очищаться с кончика и к 4-му дню становится ярко-красным, с выступающими сосочками— так называемый малиновый язык.
Обычно через сутки после начала заболевания на коже больного возникает сыпь характерного вида: на розовом фоне видны мельчайшие точки, ярко – розовые или красные, нередко сопровождающаяся зудом. Она особенно обильна в нижней части живота, паховой области, на ягодицах, внутренней поверхности конечностей.
Сыпь держится от 2-х до 6 дней, затем бледнеет и покрывается мелкими чешуйками, а на конечностях, особенно в области кистей и стоп, более или менее крупными пластами. Чем ярче и обильнее была сыпь, тем более выражен и симптом шелушения. В среднем период шелушения продолжается 2—3 нед.
При общем покраснении лица подбородок и кожа над верхней губой остаются бледными, образуя так называемый носогубный треугольник Филатова.
Область суставного сгиба приобретает ярко-красный цвет, нередко, с небольшими кровоизлияниями.
Если по коже провести палочкой, либо каким-либо другим предметом, образуется, белый дермографизм – белые полоски на коже, выступающие на 1—2 мм по обе стороны места раздражения через 10—20 секунд после легкого воздействия и исчезающие через несколько минут.
Скарлатина может протекать в легкой, среднетяжелой и тяжелой форме.
Легкая форма, наиболее часто встречающаяся в настоящее время, симптомы интоксикации организма слабо выражены, рвота отсутствует, ангина незначительная. Ангина носит катаральный характер. Сыпь типичная, иногда бледная и скудная.
При среднетяжелой форме все описанные симптомы скарлатины выражены более ярко. Температура повышается до 39°. Осложнения встречаются чаще, чем при легкой форме.
При тяжелой токсической форме начало болезни бурное, с высокой температурой, многократной рвотой, иногда поносом, выражены симптомы поражения центральной нервной системы. При глубокой интоксикации возможны потеря сознания, отек мозга, может развиться кома. Лечение тяжелой формы скарлатины проводится исключительно в стационаре.
Помимо основных форм, выделяют атипичные формы скарлатины – незначительное ухудшение общего состояние, отсутствие температуры и сыпи.
Крайне редко входными воротами инфекции является не зев, а поврежденные кожа или слизистая оболочка. Например, при ожогах или травмах с обширной раневой поверхностью. Такие больные практически не заразны, в связи с отсутствием воздушно-капельного механизма передачи.
Осложнения при скарлатине – гнойный лимфаденит, отит, мастоидит, синусит, септикопиемия, осложнения аллергического характера, гломерулонефрит, синовит – возникают обычно во втором периоде заболевания, при отсутствии лечения и встречаются довольно редко.
Чаще наблюдается простой лимфаденит, катаральный отит, вторичная катаральная ангина.
Иммунитет при скарлатине, как правило, стойкий, пожизненный. Случаи повторного заражения крайне редки.
Следует отличать скарлатину от других заболеваний, сопровождающихся сыпью (различные аллергические реакции, корь, краснуха, стафилококковая инфекция).
Поставить точный диагноз и назначить необходимое лечение может только врач, поэтому при первых признаках недомогания необходимо обратиться за медицинской помощью.
Заболевание чаще всего заканчивается полным выздоровлением благодаря высокой эффективности лечения скарлатины и применению антибиотиков.
До применения антибиотиков при лечении, смерть от скарлатины, преимущественно у детей до одного года, была не редка.
В настоящее время вакцина против скарлатины находится в стадии разработки.
Профилактика скарлатины:
- Отсутствие контакта с больными скарлатиной;
- Рациональное и сбалансированное питание;
- Проветривание и влажная уборка помещения, в котором проживают дети и взрослые;
- Соблюдение личной гигиены, мытье рук;
- Закаливание и занятия спортом;
- Своевременное лечение всех хронических заболеваний: отитов, синуситов, тонзиллитов и других.
Профилактика в детском саду, где выявлен больной скарлатиной:
- В группе детского сада, где выявлен больной скарлатиной, вводится карантин на неделю
- Игрушки, посуда, мебель подвергается дезинфекции, помещения обрабатываю кварцевой лампой
- Проводится наблюдение в течение недели за детьми, контактировавшие с больным скарлатиной (ежедневный осмотр зева, термометрия).
Профилактика дома, где выявлен больной:
- Изоляция больного
- Ежедневная уборка и проветривание всех помещений
- Дезинфекция посуды, игрушек и других предметов с которыми контактировал больной
- Стирка белья больного отдельно от одежды членов семьи
- Уход за больным исключительно в маске, плотно прилегающей к лицу.
Что такое пиелонефрит?
Пиелонефрит — это воспалительное заболевание почек и почечных лоханок, которое может подорвать здоровье любого, не взирая, на пол и возраст. Пиелонефрит начинается при попадании в почечную ткань бактерий, живущих в нашем организме или окружающей среде. Возбудитель может быть перенесен в почку с током крови или лимфы, например, из дыхательных путей при ангине, пневмонии, или может попасть по так называемому восходящему пути, по мочеточнику при цистите, уретрите, простатите или болезнях передающихся половым путем. Необходимо помнить, что пиелонефрит чаще возникает при снижении защитных возможностей мочевой системы и всего организма. Такие хронические заболевания как сахарный диабет, воспаления урогенитального тракта, дисбактериоз кишечника и др, а также переохлаждения, авитаминозы, переутомления — ослабляют иммунитет, способствуя развитию пиелонефрита.
Пиелонефритом может заболеть человек любого возраста, но женщины 18-30 лет, болеют в 5 раз чаще мужчин, также часто болеют дети до 7 лет.
Как проявляется пиелонефрит?
Различают пиелонефрит острый и хронический. Хронический, как правило, является следствием «недолеченного» острого. Острый пиелонефрит сразу же дает о себе знать: болезненное, частое мочеиспускание, боли в поясничной области, повышение температуры тела до 38-39°С, сопровождающееся ознобом, слабостью.Хронический пиелонефрит может протекать незаметно. Нередко единственными симптомами становятся постоянная слабость, быстрая утомляемость, периодически могут беспокоить тупая ноющая боль в пояснице, особенно в сырую холодную погоду или длительное повышение температуры тела до 37,0-37,5°С. В периоды обострений появляются все признаки острого заболевания.
Как установить диагноз?
При возникновении:
•Болезненного и учащенного мочеиспускания,
•Постоянной боли в поясничной области, сопровождающейся ознобом, повышением температуры тела,
•Длительном повышении температуры тела до субфебрильных цифр (37,0-37,5°С)
необходимо сразу же обратиться к нефрологу для исключения пиелонефрита! Правильная и своевременная диагностика — самое важное, с чего стоит начинать борьбу с недугом. Главное значение в постановке диагноза имеют врачебный осмотр, результаты клинических анализов крови и мочи, данные УЗИ и рентгенографических исследований.
Что будет, если не обращаться к доктору? Если отнестись к своему состоянию легкомысленно и не начать лечения во время, пиелонефрит может обернуться грозными гнойными осложнениями — абсцессом или карбункулом почки, развитием сепсиса. Опасность хронического пиелонефрита заключается в том, что каждое очередное обострение сопровождается вовлечением в воспалительный процесс все новых участков почечной ткани, в конечном итоге повторные атаки воспаления приводят к сморщиванию почки.
Как лечиться?
Лечение пиелонефрита всегда комплексное и индивидуальное. Выбор наиболее эффективной антибактериальной терапии осуществляется по результатам микробиологического исследования мочи.
Подобрать необходимые препараты в каждом конкретном случае может только врач! Принимать антибиотики самостоятельно, без специального назначения доктора не только нецелесообразно, но даже вредно. Это приводит к формированию нечувствительности микроорганизмов к дальнейшей терапии, а, кроме того, губит кишечную флору и провоцирует тяжелейшие дисбактериозы.
Профилактика пиелонефрита
В профилактике развития воспалительных заболеваний мочевыводящей системы огромное значение имеют: своевременно начатое лечение и соблюдение принципов здорового образа жизни: занятия спортом, полноценный отдых, соблюдение диеты с ограничением вредного действия на организм алкоголя, острой, соленой или жирной пищи, употребление овощей, фруктов, натуральных соков и минеральной воды. Желаем Вам крепкого здоровья!
По вопросам заболеваний почек и мочевыводящей системы Вы можете обратиться на прием к нефрологу.
10 ключевых показателей и что делать
Ученые каждый день узнают все больше о загадочном новом коронавирусе и симптомах Covid-19, болезни, которую он вызывает.
Лихорадка, кашель и одышка встречаются в подавляющем большинстве случаев Covid-19. Но есть дополнительные сигналы вируса, некоторые из которых очень похожи на простуду или грипп, а некоторые более необычны.
По данным Центров США по контролю и профилактике заболеваний, любые или все симптомы могут появиться от двух до 14 дней после контакта с вирусом.
Вот 10 признаков того, что вы или ваш близкий человек можете заразиться Covid-19 – и что делать, чтобы защитить себя и свою семью.
1.Одышка
Одышка обычно не является ранним признаком Covid-19, но является наиболее серьезным. Это может произойти само по себе, без кашля. Если ваша грудь стесняется или вы начинаете чувствовать, что не можете дышать достаточно глубоко, чтобы наполнить легкие воздухом, это признак того, что нужно действовать быстро. , говорят эксперты.
«Если возникнет одышка, немедленно позвоните своему врачу, в местную службу неотложной помощи или в отделение неотложной помощи», – сказал президент Американской медицинской ассоциации д-р.Патрис Харрис.
«Если одышка достаточно сильная, вам следует позвонить в службу 911», – добавил Харрис.
CDC перечисляет другие признаки, предупреждающие о Covid-19, как «постоянную боль или давление в груди» и «синеватые губы или лицо», которые могут указывать на недостаток кислорода.
Немедленно обратитесь за медицинской помощью, – говорит CDC.
2. Лихорадка
Лихорадка – ключевой признак Covid-19. Поскольку у некоторых людей внутренняя температура тела может быть ниже или выше типичных 98,6 градусов по Фаренгейту (37 градусов по Цельсию), эксперты советуют не зацикливаться на цифрах.
ВедущийCNN Крис Куомо, который борется с вирусом из своего дома в Нью-Йорке, является одним из таких людей.
‘Я бегаю немного круто. Моя нормальная температура 97,6, а не 98,6. Так что, даже когда мне 99 лет, для большинства людей это не будет большой проблемой. Но для меня мне уже тепло », – сказал Куомо главному медицинскому корреспонденту CNN доктору Санджаю Гупте в ратуше CNN.
Однако большинство детей и взрослых не будут считаться лихорадочными, пока их температура не достигнет 100 градусов по Фаренгейту (37.7 градусов Цельсия).
«Есть много неправильных представлений о лихорадке», – сказал доктор Джон Уильямс, начальник отделения детских инфекционных заболеваний Детской больницы Питтсбургского медицинского центра Питтсбурга.
«Мы все на самом деле немного поднимаемся и опускаемся в течение дня, на половину градуса или градуса», – сказал Уильямс, добавив, что для большинства людей 1999 год.0 градусов или 99,5 градусов по Фаренгейту – это не лихорадка.
Не полагайтесь на температуру, измеренную утром, – сказал эксперт по инфекционным заболеваниям доктор Уильям Шаффнер, профессор профилактической медицины и инфекционных заболеваний в Медицинской школе Университета Вандербильта в Нэшвилле. Вместо этого измеряйте температуру ближе к вечеру и ранним вечером.
‘У нас днем не такая температура.Если вы примете его в восемь часов утра, это может быть нормально, – пояснил Шаффнер.
‘Одно из наиболее частых проявлений лихорадки – повышение температуры ближе к вечеру и ранним вечером. Это распространенный способ, которым вирусы вызывают жар ».
3. Сухой кашель
Кашель – еще один распространенный симптом, но это не просто кашель.
‘Это не першение в горле. Вы не просто прочищаете горло. Это не просто раздражает, – объяснил Шаффнер.
Беспокоящий кашель, сухой кашель, который чувствуется глубоко в груди.
«Он исходит из грудины или грудины, и вы можете сказать, что ваши бронхи воспалены или раздражены», – добавил Шаффнер.
Отчет, опубликованный Всемирной организацией здравоохранения в феврале, показал, что более 33% из 55 924 человек с лабораторно подтвержденными случаями Covid-19 кашляли мокротой, густой слизью, которую иногда называют мокротой, из легких.
4. Озноб и ломота в теле
«Зверь выходит ночью», – сказал Куомо, имея в виду озноб, ломоту в теле и высокую температуру, которые посетили его 1 апреля.
‘Это было как будто кто-то бил меня, как пиньяту. И я так сильно дрожал, что … Я сломал зуб. Они называют это суровостью », – сказал он из своего подвала, где он находится на карантине от остальной его семьи.
«У меня были галлюцинации. Со мной разговаривал папа. Я встречался с людьми из колледжа, с людьми, которых не видел вечно, это было странно, – сказал Куомо.
Не у всех будет такая резкая реакция, говорят эксперты. У некоторых может вообще не быть озноба или ломоты в теле. Другие могут испытывать более умеренный озноб, похожий на грипп, усталость и боль в суставах и мышцах, из-за чего трудно понять, виноват ли это грипп или коронавирус.
Одним из возможных признаков того, что у вас может быть Covid-19, является то, что ваши симптомы не улучшаются через неделю или около того, а фактически ухудшаются.
5. Внезапное замешательство
Говоря об ухудшении признаков, CDC заявляет, что внезапное замешательство или неспособность проснуться и быть бдительным могут быть серьезным признаком того, что может потребоваться неотложная помощь. Если у вас или у вашего близкого есть эти симптомы, особенно с другими критическими признаками, такими как посинение губ, затрудненное дыхание или боль в груди, CDC рекомендует немедленно обратиться за помощью.
6.Проблемы с пищеварением
Сначала наука не думала, что диарея или другие типичные желудочные проблемы, которые часто возникают при гриппе, применили к новому коронавирусу, также известному как SARS-CoV-2. По мере появления новых исследований выживших это мнение изменилось.
«В исследовании, проведенном в Китае, где они изучали некоторых из самых ранних пациентов, около 200 пациентов, они обнаружили, что пищеварительные или желудочно-кишечные симптомы действительно присутствовали примерно у половины пациентов», – сказал Гупта в новостях CNN New Day. программа.
В целом, «я думаю, мы получаем немного больше информации о типах симптомов, которые могут быть у пациентов», – сказал Гупта.
В исследовании описана уникальная подгруппа более легких случаев, в которых первоначальными симптомами были проблемы с пищеварением, такие как диарея, часто без температуры. У этих пациентов возникли задержки с тестированием и диагностикой, чем у пациентов с респираторными заболеваниями, и им потребовалось больше времени, чтобы удалить вирус из своих систем.
7. Розовый глаз
Исследования, проведенные в Китае, Южной Корее и других частях мира, показывают, что от 1% до 3% людей с Covid-19 также страдали конъюнктивитом, широко известным как розовый глаз.
Конъюнктивит, очень заразное заболевание, вызванное вирусом, представляет собой воспаление тонкого прозрачного слоя ткани, называемого конъюнктивой, который покрывает белую часть глаза и внутреннюю часть века.
Но SARS-CoV-2 – лишь один из многих вирусов, которые могут вызывать конъюнктивит, поэтому ученых не удивило, что этот недавно открытый вирус будет делать то же самое.
Тем не менее, розовый или красный глаз может быть еще одним признаком того, что вам следует позвонить своему врачу, если у вас также есть другие характерные симптомы Covid-19, такие как лихорадка, кашель или одышка.
8.Потеря запаха и вкуса
При легких и умеренных случаях коронавируса потеря обоняния и вкуса становится одним из самых необычных ранних признаков Covid-19.
«То, что называется аносмией, что в основном означает потерю обоняния, похоже, является симптомом, который развился у ряда пациентов», – сказал главный медицинский корреспондент CNN доктор Санджай Гупта ведущей CNN Алисин Камерота в Новый день.
«Это может быть связано с потерей вкуса, связанной с потерей аппетита, мы не уверены, но это определенно то, на что следует обратить внимание», – сказал Гупта. «Иногда эти ранние симптомы не являются классическими».
«Аносмия, в частности, наблюдалась у пациентов, у которых в конечном итоге был положительный результат на коронавирус без каких-либо других симптомов», согласно Американской академии отоларингологии – хирургии головы и шеи.
Недавний анализ более легких случаев в Южной Корее показал, что у 30% пациентов основным симптомом была потеря обоняния. В Германии более двух из трех подтвержденных случаев имели аносмию.
В медицинской литературе давно известно, что внезапная потеря обоняния может быть связана с респираторными инфекциями, вызванными другими типами коронавирусов, поэтому неудивительно, что новый коронавирус будет иметь такой эффект, согласно ENT UK (PDF ), профессиональная организация, представляющая хирургов уха, носа и горла в Соединенном Королевстве.
Можно ли что-нибудь сделать дома, чтобы проверить, не теряете ли вы обоняние? Ответ – да, с помощью «желеобразного теста», чтобы определить, текут ли запахи из задней части рта вверх через носовой глоток в носовую полость. Если вы можете различить ароматы апельсина и лимона, ваше обоняние работает нормально.
9. Усталость
Для некоторых людей крайняя усталость может быть ранним признаком нового коронавируса.Согласно отчету ВОЗ, почти 40% из почти 6000 человек с лабораторно подтвержденными случаями испытывали усталость.
Всего за несколько дней до карантина Куомо уже был измучен лихорадкой и болями в теле, которые приносит болезнь.
«Я настолько апатичен, что могу смотреть на улицу, и прошло около полутора часов», – сказал Куомо Гупте на Anderson Cooper 360. «Я думаю, что вздремнул на 10 минут, и это было три с половиной часа.’
Усталость может продолжаться еще долго после того, как вирус исчез. Неофициальные отчеты людей, вылечившихся от Covid-19, говорят, что истощение и недостаток энергии продолжаются намного дольше стандартного периода восстановления в несколько недель.
10. Головная боль, боль в горле, заложенность носа
Отчет ВОЗ также обнаружил, что почти 14% из почти 6000 случаев Covid-19 в Китае имели симптомы головной боли и боли в горле, в то время как почти 5% имели заложенность носа.
Конечно, не самые частые признаки болезни, но явно похожие на простуду и грипп. Фактически, многие симптомы Covid-19 могут напоминать грипп, включая головные боли и ранее упомянутые проблемы с пищеварением, боли в теле и усталость. Другие симптомы могут напоминать простуду или аллергию, например, боль в горле и заложенность носа.
Скорее всего, говорят специалисты, у вас просто простуда или грипп – ведь они тоже могут вызывать жар и кашель.
Так что же делать?
«На данный момент текущее руководство – и оно может измениться – состоит в том, что если у вас есть симптомы, похожие на простуду и грипп, и это от легких до умеренных симптомов, оставайтесь дома и постарайтесь справиться с ними». с отдыхом, гидратацией и использованием жаропонижающих препаратов, – сказал Харрис из AMA.
Этот совет неприменим, если вам больше 60 лет, поскольку иммунная система ослабевает с возрастом или если вы беременны.Согласно CDC, любой, кто обеспокоен коронавирусом, должен позвонить своему врачу.
Неясно, имеют ли беременные женщины больше шансов серьезно заболеть коронавирусом, но CDC заявил, что женщины испытывают изменения в своем организме во время беременности, которые могут увеличить риск некоторых инфекций.
В целом, инфекции Covid-19 более опасны, если у вас есть сопутствующие заболевания, такие как диабет, хроническое заболевание легких или астма, сердечная недостаточность или болезнь сердца, серповидноклеточная анемия, рак (или вы проходите химиотерапию), заболевание почек с диализом, индекс массы тела (ИМТ) более 40 (крайне ожирение) или аутоиммунное заболевание.
«Пожилые пациенты и люди с сопутствующими заболеваниями или с ослабленным иммунитетом должны связаться со своим врачом на ранней стадии даже при легкой болезни», – советует CDC.
Для ясности, вы подвергаетесь более высокому риску – даже если вы молоды – если у вас есть проблемы со здоровьем.
«Люди в возрасте до 60 лет с основными заболеваниями, диабетом, сердечными заболеваниями, с ослабленным иммунитетом или ранее страдали какими-либо заболеваниями легких, эти люди более уязвимы, несмотря на свой более молодой возраст», – сказал Шаффнер.
История поездок в районы, где широко распространен новый коронавирус (и в этих частях мира, включая США, растет с каждым днем), очевидно, еще один ключевой фактор при принятии решения о том, могут ли ваши симптомы быть Covid-19 или нет.
Как оцениваться
Если у вас нет симптомов, не просите пройти тестирование и не увеличивайте количество звонков в центры тестирования, клиники, больницы и тому подобное, говорят эксперты.
«Мы не тестируем людей без симптомов, потому что это проблема ресурсов», – сказал Шаффнер о центре оценки в Вандербильте. «Однако мы подчеркиваем, что люди, у которых есть этот небольшой кластер важных симптомов – лихорадка и все, что связано с нижними дыхательными путями, например кашель и затрудненное дыхание, – обращаются за помощью».
Если у вас есть эти три знака, куда вы должны пойти?
‘Если у вас есть страховка, и вы ищете поставщика или кого-то, с кем можно было бы позвонить или связаться, всегда есть номер на обратной стороне вашей страховой карты; или если вы заходите в Интернет, там есть информация для пациентов », – сказал Харрис.
«Если у вас нет страховки, вы можете начать с департамента здравоохранения штата или местных общественных медицинских центров, которые официально известны как медицинские центры, отвечающие федеральным требованиям», – сообщил Харрис, добавив, что в некоторых штатах есть номер горячей линии 1-800. звонить.
«Если рядом с вами есть центр тестирования и оценки, вы можете пойти туда напрямую», – сказал Шаффер. «Всегда хорошо известить их о своем приезде.В противном случае вам нужно позвонить своему врачу, и он укажет вам, что делать ».
Стенокардия и другие причины боли в груди
Боль в груди – один из наиболее распространенных симптомов стенокардии. Вы можете узнать больше о Причины стенокардии и факторы риска , но боль в груди также может сигнализировать о других проблемах. Вот почему очень важно обсудить свои симптомы с врачом, чтобы определить основную проблему и выбрать лучший курс лечения.
В целом, боль в груди, связанная с сердцем, ощущается иначе, чем другие источники боли в груди, но , если у вас есть какие-либо сомнения, безопаснее всего позвонить в службу 911 для немедленной медицинской помощи. Это может спасти вам жизнь. Щелкните здесь, чтобы узнать больше о сердечном приступе , его симптомах и о том, что делать, если он может быть у вас или у кого-то, кого вы любите.
Другие проблемы с сердцем, которые могут вызвать боль в груди
Расслоение аорты
Со временем неконтролируемое высокое кровяное давление может ослабить стенку главной артерии от сердца ( аорта, ) до тех пор, пока она в конечном итоге не разорвется, вызывая расслоение аорты, неотложную медицинскую помощь.Расслоение аорты обычно вызывает внезапную сильную боль в груди, шее, горле или челюсти, а часто и ощущение разрыва в груди, которое распространяется в спину. Расслоение аорты – опасное состояние. Подробнее о расслоении аорты можно узнать здесь.
Болезнь сердечного клапана
Сердце имеет четыре камеры. Верхняя и нижняя камеры соединены клапанами с заслонками, которые открываются и закрываются, чтобы кровь текла только в одном направлении. Если у вас заболевание клапана, эти створки затвердевают, соединяются или протекают и не работают должным образом.Последствия этих проблем с клапанами могут вызвать боль в груди. Вы можете узнать больше о пороках сердца, щелкнув здесь.
Миокардит и перикардит
Боль в груди также вызвана раздражением и отеком сердца ( миокардит ) или его наружного покрова ( перикардит ). Это воспаление может быть вызвано инфекцией или возникать после сердечного приступа или операции на сердце. Боль при миокардите или перикардите обычно бывает острой и в центре грудной клетки.Обычно становится хуже, когда вы дышите, ложитесь, кашляете или глотаете. Иногда боль уменьшается, если вы сидите или наклоняетесь вперед.
Гипертрофическая кардиомиопатия (ГКМП)
HCM – утолщение части сердца. Если вы страдаете этим заболеванием, вашему сердцу приходится усерднее работать, чтобы перекачивать кровь в сердце и из него, что может вызвать боль в груди. Чтобы узнать больше о гипертрофической кардиомиопатии, щелкните здесь.
Причины боли в груди, не связанные с сердцем
Когда вы говорите со своим врачом о боли в груди, постарайтесь дать как можно более подробное описание. Где боль? Как долго это длится? Он резкий или тупой?
Следующие симптомы с меньшей вероятностью сигнализируют о сердечном приступе или стенокардии:
- Кислый привкус во рту
- Проблемы с глотанием
- Боль, которая усиливается или усиливается после изменения положения тела
- Боль, усиливающаяся при кашле или глубоком дыхании
- Нежная на ощупь боль в груди
- Боль в груди, продолжающаяся менее 5 секунд
- Боль в груди, которая продолжается непрерывно (весь день, каждый день) в течение нескольких дней
Если у вас есть один или несколько из этих симптомов, важно обратиться к врачу для диагностики или направления, чтобы получить необходимую помощь, чтобы почувствовать себя лучше.У вас может быть одна из следующих причин боли в груди, не связанных с сердцем:
Проблемы с легкими и дыханием
- Легочная эмболия (PE): Если у вас проблемы с дыханием, позвоните 911. Это может быть сердечный приступ или другой вид неотложной медицинской помощи, например, тромб в легком, который называется тромбоэмболией легочной артерии (PE). ). Боль в груди при ПЭ обычно возникает внезапно с затрудненным дыханием, особенно при глубоком вдохе. Вы подвергаетесь большему риску ПЭ, если в течение последних трех месяцев у вас была операция, нарушение свертываемости крови или рак, или если вы принимаете оральные контрацептивы.ПЭ представляет собой опасную для жизни ситуацию. Сгусток необходимо растворить с помощью лекарств, чтобы сердце и легкие работали должным образом.
- Легочная гипертензия: Повышенное кровяное давление в кровеносных сосудах легких, называемое легочной гипертензией , также может вызывать боль в груди и затрудненное дыхание, особенно если вы напрягаетесь. Другие симптомы включают чувство сильной усталости и обморока.
- Пневмония – инфекция легких, которая может вызывать боль в груди.Другие симптомы пневмонии включают лихорадку, затрудненное дыхание и кашель с выделением мокроты.
- Пневмоторакс – это проблема легких, которая возникает, когда воздух попадает между легким и грудной стенкой, вызывая сжатие легкого и затрудняя дыхание. В некоторых случаях давление настолько велико, что может вызвать коллапс легкого и даже толкнуть легкие, сердце и крупные сосуды к противоположной стороне грудной клетки. Это состояние обычно вызывает немедленную боль в груди и затрудненное дыхание.Давление необходимо немедленно снять с помощью иглы или трубки, проходящей через грудную стенку.
- Плевральный выпот: Если жидкость накапливается вокруг легких, это называется плевральный выпот . Как и воздух, жидкость может давить на легкие, затрудняя дыхание и вызывая боль в груди.
- Плеврит (также называемый плеврит ) – это воспаление легкого. Плевра состоит из двух слоев, один из которых окружает легкие, а другой выстилает внутреннюю часть грудной стенки.Между этими двумя слоями находится небольшое количество жидкости, которая предотвращает трение между двумя слоями при дыхании. Если плевра воспаляется, обычно из-за инфекции, трение между двумя слоями вызывает боль в груди при дыхании.
- Рак легкого – редкая, но часто смертельная причина боли в груди. Симптомы могут включать кашель, затрудненное дыхание, потерю веса, кровохарканье и боль в груди. Если боль в груди сильная или не проходит, это может означать, что рак распространился на грудную стенку.
Проблемы со скелетно-мышечной системой, которые могут вызвать боль в груди
Подавляющее большинство болей в груди, наблюдаемых врачами, на самом деле связаны с мышцами, костями или суставами, а не с сердцем или легкими. Часто это острая боль, характерная для одной области (хотя и не всегда), которая может улучшиться или ухудшиться при глубоком дыхании, поворотах или движениях рук. Это может длиться несколько часов или недель и часто легко воспроизводимо. Иногда после некоторого размышления пациенты с таким типом боли в груди вспоминают недавний подъем тяжестей или другие необычные физические нагрузки, которые могли вызвать боль. Но для людей среднего и пожилого возраста с факторами риска важно, чтобы это решение принял врач.
- Мышцы между ребрами могут быть растянуты или даже разорваны из-за чрезмерных упражнений (особенно если вы не тренируетесь регулярно) или из-за прямого повреждения мышцы. Травма этих мышц также может вызвать резкую боль в груди.
- Костохондрит , состояние, при котором воспаляется хрящ между ребрами, является еще одной частой причиной боли в груди.
- Другие источники скелетно-мышечной боли в груди могут быть вызваны сломанными ребрами, раком грудной клетки, серповидноклеточной анемией или инфекциями, такими как остеомиелит или септический артрит.
- Ревматические заболевания , такие как ревматоидный артрит, анкилозирующий спондилит или фибромиалгия, могут поражать суставы в области груди и вызывать боль в груди.
Проблемы с пищеварением, которые могут вызвать боль в груди
Сердце и пищевод (трубка между ртом и желудком) имеют одни и те же нервы.Пищевод проходит прямо за сердцем. Поэтому проблемы с пищеводом могут ощущаться как сердечные боли в груди. Даже если боль в груди уменьшится с помощью антацидов или самостоятельно, обратитесь к врачу, чтобы убедиться, что боль в груди не связана с сердцем.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ), , которую часто называют просто изжогой, может вызвать боль в груди. Пищевод и желудок соединены нижним сфинктером пищевода (LES) (LES) , который закрывается, чтобы содержимое желудка не попало обратно в пищевод.При ГЭРБ происходит утечка сфинктера, позволяющая кислотам из желудка выходить в пищевод и повреждать его. Симптомы ГЭРБ очень похожи на симптомы сердечного приступа, поэтому, если вы не уверены, позвоните по номеру 911. ГЭРБ может вызвать сжимающую, жгучую боль, часто локализованную в центре груди, которая иногда распространяется в спину, шею, челюсть или руки. Это может длиться от нескольких минут до часов. Часто молодые люди, у которых впервые случается приступ стенокардии или сердечный приступ, не думают, что дискомфорт в груди исходит от сердца.Они пока не считают себя подверженными риску. Не думайте, что эти симптомы вызваны вашим желудком. В отличие от сердечного приступа, ГЭРБ может разрешиться самостоятельно или с помощью антацидов. Симптомы ГЭРБ обычно возникают после еды, усугубляются при стрессе и пробуждают вас ото сна. ГЭРБ также может вызывать боль в желудке, срыгивание и кислый привкус во рту.
- Другие проблемы с пищеводом также могут вызывать боль в груди. Эти проблемы включают спазмы, разрывы (вызванные рвотой, язвами, химическими веществами или медицинскими инструментами), а также застревание пищи или мелких предметов в пищеводе.
- Лекарства : Некоторые лекарства могут также вызывать боль в груди, повреждая пищевод или желудок. В некоторых случаях глотание становится затруднительным из-за боли. Такое раздражение и боль чаще всего возникают после проглатывания таблеток без воды, особенно перед сном.
- Боль, исходящая из живота , также может ощущаться как боль в груди. Этот тип боли может быть вызван язвенной болезнью, воспалением желчного пузыря, желчными камнями, воспалением поджелудочной железы (панкреатит), камнями в почках или воспалением аппендикса (аппендицит).
Вискус перфорированный
Перфорированный внутренний орган – это отверстие в одном из органов тела, например в желудке, аппендиксе, селезенке, желчном пузыре или мочевом пузыре, обычно в результате травм, например, в результате автомобильной аварии, огнестрельного, ножевого ранения или инфекции. Отверстие позволяет токсичным материалам и отходам из перфорированного органа попадать в полость тела, что может вызвать боль в груди.
Кожа и сенсорные нервы
Кожа и нервы грудной клетки могут быть источником боли в груди.Например, боль в груди может возникнуть до появления опоясывающего лишая. Боль в груди, связанная с нервом, может возникнуть после определенных методов лечения и облучения, но это довольно редко.
Психологические расстройства, которые могут вызвать боль в груди
Панические расстройства, беспокойство, депрессия, эмоциональный стресс или другие психологические расстройства также могут вызывать боль в груди. При этих психологических расстройствах боль в груди не связана со стенокардией или пищеварением, а, скорее, вызвана эмоциональным стрессом.Эмоциональный стресс является относительно частой причиной боли в груди, , но чрезвычайно важно, чтобы вы обратились к врачу, чтобы исключить заболевание коронарной артерии (ИБС), прежде чем связывать боль в груди с психологическими расстройствами, даже если у вас в анамнезе не было коронарной болезни. заболевание артерий.
Узнать больше
Хотя не всегда боль в груди является сердечным приступом, важно, чтобы каждый знал симптомов сердечного приступа и что делать, если эти симптомы возникают.Безопаснее предположить, что у вас может быть сердечный приступ, и обратиться за медицинской помощью, даже если сердечный приступ НЕ является его причиной, чем игнорировать симптомы сердечного приступа. Это потому, что сердечный приступ указывает на то, что сердце не получает достаточно крови. Без необходимой крови сердечная мышца начинает умирать. Вот почему врачи говорят: «время – это мышцы» – потому что чем больше времени проходит без того, чтобы сердце получало необходимую кислородную кровь, тем выше вероятность того, что сердечная мышца умрет, что приведет к долгосрочным сердечным проблемам, таким как сердечная недостаточность. , или даже смерть.
Вы можете узнать больше о других причинах боли в груди, которые имитируют сердечный приступ, таких как стенокардия и синдром такоцубо (также известный как синдром разбитого сердца), среди прочих, здесь .
4 признака сердечного приступа, которые нельзя игнорировать
Примерно каждые 40 секунд в США у кого-то случается сердечный приступ. Большинство людей думают, что сердечный приступ всегда бывает сильным. Но правда в том, что иногда вы можете быть не уверены в том, что страдаете от сердечного приступа, потому что признаки могут быть незаметными и отличаться от того, о чем вы обычно думаете.
Это делает сердечные приступы очень опасными. Фактически, 1 из 5 сердечных приступов остается незамеченным, то есть сердечная мышца повреждается из-за недостатка кровоснабжения, но человек не знает, что это произошло.
Итак, каковы признаки сердечного приступа – как незаметные, так и не столь незаметные? Вот 4 признака сердечного приступа, на которые следует обратить внимание:
# 1: Боль в груди, давление, сдавливание и полнота
Представьте, что у кого-то случился сердечный приступ, и вы можете представить, как он задыхается и хватается за грудь перед тем, как потерять сознание.Хотя во время сердечного приступа вы можете испытывать боль в груди, она может быть не такой сильной. В некоторых случаях это даже нельзя назвать болью. Вместо этого это может быть больше похоже на давление или сдавливание в груди.
Боль в груди или дискомфорт в груди вызваны недостаточным притоком богатой кислородом крови к сердцу. Во время сердечного приступа вы можете почувствовать эту боль в центре груди. Оно может длиться несколько минут и исчезнуть, а может повториться после короткого перерыва.
Этот симптом является предупреждающим признаком закупорки или сужения артерий.Не стесняйтесь сообщить об этом своему врачу, даже если этот и другие симптомы не выражены.
# 2: Боль или дискомфорт в руке, спине, шее, челюсти или животе
Боль при сердечном приступе не может ограничиваться грудной клеткой. Боль или дискомфорт в руке, спине, шее, челюсти или животе также могут быть связаны с сердечным приступом.
Но многие люди не связывают боль в этих областях с сердечным приступом, что может помешать им получить немедленную медицинскую помощь.
Прямые признаки сердечного приступа включают:
- Легкомысленность
- Боль в челюсти, шее или спине
- Боль или дискомфорт в руке или плече
- Одышка
- Тошнота или рвота
Если вы почувствуете внезапный дискомфорт в этих областях, позвоните 9-1-1.
# 3: Одышка, тошнота и головокружение
Одышка может возникать с болью в груди или без нее во время сердечного приступа. Большинство людей не осознают, что это может случиться до или после сердечного приступа, особенно у женщин.
Исследования показали, что одышка является третьим по частоте симптомов перед сердечным приступом среди женщин и главным симптомом во время сердечного приступа.
# 4: Холодный пот
Еще один распространенный симптом – вы чувствуете себя покрытым холодным потом.Причина этого симптома в том, что когда у вас закупорены артерии, вашему сердцу требуется больше усилий для перекачивания крови, а потоотделение снижает температуру вашего тела во время этого дополнительного усилия.
Для женщин это означает, что ночная потливость может быть не только результатом менопаузы. Они также могут быть признаком проблем с сердцем.
Если вы испытываете какие-либо из этих симптомов, обязательно проконсультируйтесь с врачом. Не ждите, пока это станет срочным.
Симптомы сердечного приступа: женщины против мужчин
Женщины могут испытывать классические симптомы, такие как боль в груди и одышка, как и многие мужчины, но они также могут испытывать боли в животе, спине и другие неклассические симптомы.
Из-за незаметности этих симптомов многие женщины игнорируют эти предупреждающие знаки и к тому времени, когда попадают в отделение неотложной помощи, уже имеют повреждение сердца.
И многие женщины ставят семью выше собственного здоровья. Но вы не можете заботиться о своих близких, если ваше собственное здоровье не в том состоянии, в котором оно должно быть.
Что дальше?
Итак, что вы можете сделать, чтобы этого не произошло?
Поговорите со своим врачом о сердечных заболеваниях и факторах риска сердечного приступа.Например, вы можете подвергнуться более высокому риску, если вы:
- Болеют диабетом
- Имеют высокий холестерин
- У вас высокое кровяное давление
- Пережить высокий уровень стресса или депрессии
- Дым
- Чрезмерное употребление алкоголя
- Имеют избыточный вес или ожирение
- Малоподвижный образ жизни
Риск сердечного приступа у разных рас и национальностей также может различаться. Афроамериканки, латиноамериканки и белые женщины имеют более высокий риск сердечных заболеваний, чем женщины из числа американских индейцев, азиатских или тихоокеанских островов.
Американская кардиологическая ассоциация рекомендует много тренироваться и соблюдать здоровую диету, чтобы снизить риск сердечных заболеваний. Принятие здорового образа жизни может гарантировать, что ваше сердце будет получать нужные питательные вещества, которые могут укрепить сердечную мышцу. Комбинация упражнений и диеты также может контролировать и снижать высокий уровень холестерина, который является частой причиной сердечных приступов.
Подробнее о сердечных заболеваниях
Больше, чем закупоренные артерии: объяснение терминов в кардиологии
Как помочь близкому человеку, когда ему требуется шунтирование на сердце
Следующие шаги
Для текущих пациентов
- Если ваша страховка не требует направления, позвоните в кардиологический центр Cotton O’Neil по телефону (785) 270-4000 или (800) 468-0177 или воспользуйтесь MyChart, чтобы записаться на прием к кардиологу.
- Если вам нужно направление, позвоните в клинику Cotton O’Neil по телефону (785) 354-9591.
Для новых пациентов
- Чтобы найти врача первичной помощи, позвоните в клинику Коттон О’Нил по телефону (785) 354-9591.
- Чтобы найти кардиолога, воспользуйтесь нашим справочником врачей или позвоните в кардиологический центр Коттона О’Нила по телефону (785) 270-4000 или (800) 468-0177.
Стенокардия | Michigan Medicine
Обзор темы
Что такое стенокардия?
Стенокардия (скажем, «ANN-juh-nuh» или «ann-JY-nuh») – это симптом болезни сердца.Стенокардия возникает, когда к сердечной мышце не поступает достаточный кровоток. Это часто является результатом сужения кровеносных сосудов, обычно вызванного затвердением артерий (атеросклероз).
Стенокардия может быть опасной. Поэтому важно обращать внимание на свои симптомы, знать, что для вас типично, научиться контролировать это и понимать, когда вам нужно лечиться.
Каковы симптомы?
Симптомы стенокардии включают боль или давление в груди или странное ощущение в груди.Некоторые люди чувствуют боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках. Другие симптомы стенокардии включают одышку, тошноту или рвоту, головокружение или внезапную слабость, а также быстрое или нерегулярное сердцебиение.
Некоторые люди описывают свою стенокардию как давление, тяжесть, тяжесть, стеснение, сдавливание, дискомфорт, жжение или тупую боль в груди. Люди часто прикладывают кулак к груди, описывая свою боль. Некоторые люди могут чувствовать покалывание или онемение в руке, кисти или челюсти при стенокардии.
Вам может быть трудно указать точное место, где болит ваша боль. Давление на грудную стенку , а не , вызывает боль.
Ваши симптомы могут начаться с низкого уровня, а затем усилиться в течение нескольких минут, чтобы достичь пика. Стенокардия, которая начинается с активности, обычно уменьшается, когда активность прекращается. Боль в груди, которая начинается внезапно или длится всего несколько секунд, с меньшей вероятностью может быть стенокардией.
Женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как тошнота, боль в спине или челюсти.Это чувство может возникать не только в груди, но и в области шеи или челюсти.
Не ждите, если вам кажется, что у вас сердечный приступ. Быстрая помощь может спасти вам жизнь. Даже если вы не уверены, что это сердечный приступ, проверьте его.
Какие бывают виды стенокардии?
Стабильная стенокардия
Стабильная стенокардия означает, что вы обычно можете предсказать, когда проявятся ваши симптомы. Вы, наверное, знаете, что вызывает стенокардию. Например, вы знаете, какая активность обычно вызывает стенокардию.
Симптомы стенокардии возникают, когда ваше сердце работает тяжелее и нуждается в большем количестве кислорода, чем может быть доставлено через суженные артерии. Стенокардия может возникнуть, если вы:
- Выполняете изнуряющие упражнения (особенно, если обычно не занимаетесь спортом).
- Воздействие низких температур.
- Наличие внезапных сильных эмоций, таких как гнев или страх.
- Курение.
- Обильная еда.
- Употребление кокаина или амфетаминов.
Боль уходит, когда вы отдыхаете или принимаете нитроглицерин. Это может продолжаться без особых изменений годами.
Нестабильная стенокардия
Нестабильная стенокардия является неожиданной. Это изменение вашего обычного паттерна стабильной стенокардии. Это происходит, когда приток крови к сердцу внезапно замедляется из-за сужения сосудов или небольших сгустков крови, которые образуются в коронарных артериях. Симптомы нестабильной стенокардии похожи на симптомы сердечного приступа. Это срочно. Это может произойти в состоянии покоя или при легкой активности.Он не уходит ни отдыхом, ни нитроглицерином.
Стенокардия, вызванная спазмами коронарных артерий
Менее распространенные типы стенокардии вызваны спазмами коронарных артерий. Эта стенокардия возникает, когда коронарная артерия внезапно сокращается (спазмы), уменьшая приток богатой кислородом крови к сердечной мышце. В тяжелых случаях спазм может заблокировать кровоток и вызвать сердечный приступ. Большинство людей, страдающих этими спазмами, страдают ишемической болезнью сердца, хотя у них не всегда есть бляшки, сужающие их артерии.
Спазмы могут быть вызваны курением, употреблением кокаина, холодной погодой, электролитным дисбалансом и другими причинами. Но во многих случаях неизвестно, что вызывает спазмы.
Вазоспастическая стенокардия , также называемая стенокардией Принцметала или вариантной стенокардией, является одним из типов стенокардии, вызванным спазмом коронарной артерии. Имеет характерный узор. Обычно это происходит, когда вы отдыхаете. Часто это происходит каждый день в одно и то же время. Например, часто бывает ночью или ранним утром.Симптомы обычно сначала слабо выражены, затем усиливаются, а затем становятся менее интенсивными. Эпизод может длиться около 15 минут. Нитроглицерин может облегчить симптомы.
Как справиться со стабильной стенокардией?
Большинство людей со стабильной стенокардией могут контролировать свои симптомы, принимая назначенные лекарства и нитроглицерин при необходимости.
Советы по ведению стенокардии см .:
Что ухудшает симптомы?
Другие проблемы со здоровьем, такие как лихорадка или инфекция, анемия или другие проблемы с сердцем, могут усугубить симптомы стенокардии.Они также могут вызывать нестабильную стенокардию.
Стенокардия может усугубиться при другом заболевании:
- Заставляет сердце работать интенсивнее, что увеличивает количество необходимого ему кислорода.
- Уменьшает количество кислорода, получаемого сердцем.
В любом случае существует дисбаланс между количеством кислорода, в котором нуждается ваше сердце, и количеством, которое оно получает через кровоснабжение из ваших коронарных артерий. Если ваше сердце не может получать достаточно кислорода, ваши симптомы стабильной стенокардии могут ухудшиться.
6 фактов о боли в груди
Вы когда-нибудь чувствовали резкую боль в груди и были уверены, что у вас сердечный приступ? Может быть, вы даже пошли в отделение неотложной помощи или позвонили своему врачу только для того, чтобы узнать, что ваш «сердечный приступ» на самом деле был напряжением мышцы. Или, может быть, вы были абсолютно уверены, что ваша боль в груди была просто изжогой, но в конце концов это оказался сердечный приступ.
По правде говоря, нелегко сказать, что стоит за болью в груди, и является ли причина опасной для жизни или просто неприятностью.Итак, мы поговорили с интервенционным кардиологом Гэри Шером, доктором медицины, из Rush, который поделился пятью вещами, которые каждый должен знать о боли в груди.
1. Это может быть стенокардия, а не сердечный приступ.
Ваш врач может использовать слова «стенокардия» или «стенокардия», когда обсуждает вашу боль в груди. На самом деле стенокардия – это медицинский термин, обозначающий боль в груди, давление или стеснение, но это не то же самое, что сердечный приступ.
- Сердечный приступ возникает, когда приток крови к части сердца внезапно и полностью прекращается, обычно из-за тромба.
- Стенокардия возникает, когда количество крови, притекающей к сердечной мышце, не может удовлетворить потребность сердца в крови.
Кровоснабжение сердечной мышцы обычно снижается из-за атеросклероза, накопления жировых бляшек в артериях, кровоснабжающих сердце. Когда потребность сердца в кровотоке увеличивается (из-за напряжения или эмоционального стресса) у человека с ограниченным кровоснабжением сердца, этот человек может испытывать симптомы стенокардии, включая сдавливание, жжение, стеснение или ощущение давления в груди.
Эксперты в области здравоохранения делят стенокардию на две категории: стабильная стенокардия и нестабильная стенокардия. Стабильная стенокардия возникает во время активности или эмоционального стресса, тогда как нестабильная стенокардия обычно возникает в состоянии покоя.
Если у вас стенокардия, это означает, что у вас есть заболевание коронарной артерии, но это не обязательно означает, что у вас есть или есть повышенный риск сердечного приступа.
Итак, как определить, является ли ваша боль в груди стенокардией или сердечным приступом? Вот несколько важных отличий:
| Стенокардия | Сердечный приступ |
|---|---|
| Не вызывает необратимого повреждения сердечной мышцы. | Может вызвать необратимое повреждение сердечной мышцы. |
| Вызвано физическим напряжением, возбуждением или эмоциональным стрессом. Симптомы могут появляться и исчезать в течение недель, месяцев или даже лет, но приступы непродолжительны и могут проходить после отдыха. | Обычно возникает внезапно, не проходит после отдыха и обычно сопровождается другими симптомами. |
| Более легкое сдавливание, жжение или давление (часто описываемое как скорее дискомфорт, чем настоящая боль). | Обычно описывается как сильная «давящая» боль в груди (хотя некоторые люди не испытывают сокрушительной боли в груди или даже не испытывают боли вообще). |
2. Разнообразные сердечные заболевания могут вызывать боль в груди.
Хотя ишемическая болезнь сердца является основной причиной боли в груди, Шаер говорит, что боль может возникать даже при отсутствии частично или полностью заблокированной артерии.
Это некоторые другие сердечные заболевания, которые могут вызывать боль в груди:
Перикардит
Перикардит – это воспаление или инфекция сердечной сумки.Это состояние может вызывать боль в груди, похожую на стенокардию, а также имеет тенденцию вызывать резкую, устойчивую боль в верхней части шеи и плечевых мышц, которая может усиливаться, когда вы дышите, глотаете пищу или лежите на спине.
Миокардит
Миокардит – воспаление сердечной мышцы. Часто боль в груди сопровождается повышением температуры, усталостью и затрудненным дыханием.
Пролапс митрального клапана
Пролапс митрального клапана – это состояние, при котором митральный клапан сердца не закрывается должным образом.
Расслоение аорты
Расслоение аорты – это необычное, но опасное для жизни заболевание, которое возникает, когда в аорте (самой большой артерии тела) образуется разрыв. Это вызывает внезапную сильную боль с ощущением разрыва или разрыва в шее, спине или животе.
Ишемическая микрососудистая болезнь (МВД)
Ишемическая микрососудистая болезнь (МВД) – это заболевание, поражающее стенки мельчайших артерий сердца. MVD, также называемый сердечным синдромом X и необструктивным сердечно-сосудистым заболеванием сердца, чаще встречается у женщин.
Хотя боль в груди является одним из признаков проблем с сердцем, любой орган или ткань в груди может быть источником боли в груди.
3. Боль может исходить не от сердца или даже не от груди.
Хотя боль в груди является одним из признаков проблем с сердцем, важно отметить, что любой орган или ткань в груди, включая легкие, пищевод, мышцы, сухожилия, ребра и нервы, могут быть источником боли в груди.
«Боль может также распространяться в грудь от шеи, живота и спины, создавая иллюзию, что она исходит из вашего сердца», – говорит Шаер.Фактически, примерно у 25 процентов людей в США, которые испытывают боль в груди, причина связана с частями тела, кроме сердца, включая следующие:
- Заболевания желудочно-кишечного тракта (язва желудка, гастрит, изжога, гастроэзофагеальная рефлюксная болезнь и камни в желчном пузыре)
- Заболевания легких (сгустки крови, пневмония и плеврит или отек слизистой оболочки легкого) или коллапс легкого
- Панические атаки (также называемые паническим расстройством)
- Воспаление областей соединения ребер с грудиной или грудиной, называемое костохондритом
- Растяжения мышц или сухожилий в области грудной клетки или грудной клетки
- Астма
- Битумная черепица
4.Некоторые люди, страдающие сердечным приступом, совсем не испытывают боли в груди.
Хотя боль в груди, несомненно, является симптомом, наиболее часто связанным с сердечным приступом, не все, у кого есть сердечный приступ, ощущают эту сокрушающую боль в груди. В то время как некоторые могут сгибаться вдвое из-за тисков, сжимающих их сердца, другим может казаться, что у них на груди стоит медведь. Или они могут вообще ничего не испытывать.
- У женщин, например, , как правило, другие симптомы сердечного приступа, чем у мужчин.«Часто у женщин нет классических симптомов, таких как боль в груди, похожая на давление, – говорит Шаер. «Они чаще испытывают головокружение, тошноту или усталость, и у них может быть боль в груди, которая распространяется в обе руки, а не только в левую руку, как это часто бывает у мужчин».
- Диабетики также могут не испытывать сокрушительной боли в груди, потому что у них нет таких нервных реакций, как у недиабетиков. При сердечном приступе диабетик может вместо этого чувствовать слабость или головокружение, одышку или просто плохое самочувствие.
- Пациенты пожилого возраста, тоже, скорее всего, не будут испытывать боли в груди.
- По мнению некоторых исследователей, люди с высокой толерантностью к боли могут с меньшей вероятностью распознать признаки сердечного приступа.
«Они могут потерять сознание, почувствовать слабость или растерянность», – говорит Шаер. “Если вы диабетик или пожилой человек – или ухаживаете за диабетиком или пожилым человеком – важно знать, что эти группы населения часто испытывают необычные симптомы сердечного приступа, поэтому вы не списываете их со счетов.«
5. Время = сердечная мышца, так что не ждите помощи.
Если вы думаете, что у вас сердечный приступ, немедленно звоните 911. Время имеет значение: чем дольше коронарная артерия заблокирована на 100 процентов, тем больше будет повреждение сердца.
«Никогда не садитесь за руль и не заставляйте кого-нибудь отвезти вас в больницу», – говорит Шаер. «Техники скорой медицинской помощи, которые отвечают на вызов 911, лучше всего оснащены для оказания помощи пациентам с сердечным приступом, отслеживают их на предмет любых аномальных сердечных ритмов, которые могут развиться, и быстро транспортируют их в ближайшую больницу, способную вскрыть артерию с помощью ангиопластики.«
Если вас беспокоит боль в груди или если постоянная боль в груди влияет на качество вашей жизни, поговорите со своим врачом. Он или она может провести тесты, чтобы определить источник вашей боли, помочь вам получить облегчение и потенциально предотвратить более серьезные проблемы со здоровьем в будущем.
6. Будьте готовы ответить и задавать вопросы, если вы обратитесь к врачу по поводу боли в груди.
Независимо от того, оценивается ли ваша боль в груди в кабинете врача или в машине скорой помощи, вы можете ожидать, что поставщики медицинских услуг зададут вам вопросы.
Часто задаваемые вопросы
- Когда вы впервые испытали дискомфорт? Стало хуже или лучше?
- Есть ли у вас другие симптомы, например головокружение или рвота?
- Есть что-нибудь, что уменьшает или увеличивает ваш дискомфорт?
- Были ли у вас в семейной истории болезни сердца?
- У вас высокий уровень холестерина или диабет?
- Какие лекарства или добавки вы принимаете регулярно?
Вопросы
, которые вам следует задать- Как вы думаете, что вызывает у меня дискомфорт в груди? Могли быть другие причины?
- Потребуются ли мне тесты?
- Какие у меня варианты лечения и есть ли риски, связанные с этим лечением?
Стенокардия | Сердечное заболевание.Причины и симптомы
Это стенокардия или сердечный приступ? Такие симптомы стенокардии, как стеснение в груди или дискомфорт, очень похожи на предупреждающие признаки сердечного приступа. Узнайте, почему симптомы так похожи, и узнайте, что делать при стенокардии.
Стенокардия возникает, когда ваше сердце не получает достаточно крови, обычно из-за сужения коронарных артерий. Ваше сердце может пытаться улучшить кровоснабжение, бьясь сильнее и быстрее. Это вызывает симптомы стенокардии и является признаком того, что вашему сердцу нужен отдых.
Ключевое различие между стенокардией и сердечным приступом состоит в том, что стенокардия является результатом сужения (а не закупорки) коронарных артерий. Вот почему, в отличие от сердечного приступа, стенокардия не вызывает необратимого поражения сердца.
Некоторые люди испытывают приступы стенокардии до сердечного приступа и могут продолжать страдать после этого. У других людей никогда не бывает стенокардии до или после сердечного приступа.
Симптомы стенокардии
Симптомы стенокардии различаются от человека к человеку, но могут включать:
- Дискомфорт, тяжесть или стеснение в груди, которые могут распространяться на спину, плечи, шею или челюсть.Другие люди описывают это как тупую боль
- Дискомфорт в руке, шее или челюсти без дискомфорта в груди
- Дискомфорт может варьироваться от легкого или тупого до сильного.
Если вам не ставили диагноз стенокардия, но вы испытываете какие-либо из вышеперечисленных симптомов, возможно, у вас сердечный приступ. Прекратите то, что вы делаете, и позвоните 111 сейчас.
Если вам поставили диагноз стенокардия, когда вы испытываете симптомы стенокардии или сердечного приступа, вы должны следовать своему плану действий при стенокардии.
План действий при стенокардии
Боль, дискомфорт или стеснение в груди могут быть симптомом стенокардии и сердечного приступа.
Если это стенокардия, она должна ослабнуть после нескольких минут отдыха или приема лекарств, прописанных вашим врачом, таких как GTN (тринитрат глицерина). Если у вас сердечный приступ, симптомы вряд ли исчезнут после нескольких минут отдыха или приема лекарств.
Если у вас стенокардия, воспользуйтесь нашим планом действий, чтобы узнать, что делать при появлении симптомов стенокардии и когда звонить по телефону 111.Загрузите копию плана действий при ангине.
Шаг 1. Начало симптомов стенокардии
- Если у вас симптомы стенокардии, прекратите свои занятия и отдохните.
- Расскажите кому-нибудь, как вы себя чувствуете.
- Сделайте одну затяжку спрея GTN.
Шаг 2: Подождите пять минут
- Если симптомы не исчезнут через пять минут, сделайте еще одну затяжку спрея GTN.
Шаг 3. Подождите еще пять минут
- Если симптомы не исчезнут еще через пять минут, расценивайте это как сердечный приступ. Наберите 111 и вызовите скорую.
- Жуйте аспирин по совету фельдшера.
Если симптомы исчезнут, вы можете спокойно продолжать свою деятельность.
Важно: Если стенокардия становится более частой, тяжелой, длится дольше или возникает, когда вы мало что делаете или отдыхаете, обратитесь к врачу в течение следующих 24 часов.
Что вызывает стенокардию?
Стенокардия обычно вызывается ишемической болезнью сердца (также называемой атеросклерозом), которая представляет собой накопление бляшек на стенках артерий.Это нарастание может сузить одну или несколько коронарных артерий, которые питают кровь к сердцу, и затруднить перекачивание крови по телу сердцу.
Одна из самых важных вещей, которую вы можете сделать, – это узнать, что вызывает у вас стенокардию, и спланировать, как справиться с этими триггерами. Например:
- Снижайте темп или делайте перерывы для отдыха, если стенокардия возникает при физической нагрузке
- Избегайте обильных приемов пищи и обильной пищи, которые вызывают чувство сытости, особенно если стенокардия возникает после тяжелой еды
- Старайтесь избегать ситуаций, которые вызывают вы расстраиваетесь или испытываете стресс, если стенокардия возникает из-за стресса, и изучаете способы справиться со стрессом, которого невозможно избежать
Тесты для выявления стенокардии
Тест на переносимость физической нагрузки – это наиболее распространенный тест, используемый для проверки наличия стенокардии.
Вас также могут попросить пройти коронарную ангиографию, во время которой будут сделаны рентгеновские снимки ваших артерий.
После того, как вам поставят диагноз стенокардия, вам дадут план действий, которым вы должны следовать при появлении симптомов.
Как лечить стенокардию
Существуют методы лечения, которые могут помочь контролировать стенокардию в долгосрочной перспективе. К ним относятся:
- Открытие артерий с помощью специального баллона и стента (ангиопластика)
- Создание нового пути для кровотока вокруг заблокированной артерии (операция по шунтированию сердца)
- Лекарства, помогающие предотвратить дальнейшие приступы стенокардии.
Жизнь со стенокардией – это не только устранение симптомов. Вы должны играть важную роль в своем здоровье, и сегодня вы можете сделать выбор, чтобы улучшить здоровье своего сердца.
Ведение эпизодов стенокардии
Вы можете заметить закономерности в эпизодах стенокардии. Обычно симптомы начинаются, когда вы активны, холодны, обеспокоены или сердиты. Когда вы знаете, каковы ваши триггеры, вы можете предпринять шаги для предотвращения эпизодов. Например, если вы обнаружите, что у вас больше шансов заболеть стенокардией, когда вам холодно, вы можете надеть дополнительный слой одежды, прежде чем выходить на улицу зимой.Или, если для вас спусковым механизмом является физическая нагрузка, вы можете взять с собой спрей GTN, когда собираетесь заняться спортом.
Стабильная и нестабильная стенокардия
Стабильная стенокардия – это симптомы стенокардии, когда у вас появляются симптомы стенокардии во время умеренной физической активности или когда вы испытываете физические нагрузки. Эти симптомы проходят после отдыха и / или приема лекарств.
Нестабильная стенокардия – это симптомы стенокардии, когда вы мало делаете или отдыхаете. Это может случиться с людьми, которые никогда раньше не испытывали стенокардию.
Стабильная стенокардия может стать нестабильной.
Если стенокардия становится более частой, тяжелой, длится дольше или возникает, когда вы мало занимаетесь или отдыхаете, обратитесь к врачу в следующие 24 часа. Вам могут потребоваться дополнительные анализы или лечение.
Микроваскулярная стенокардия
Коронарные артерии снабжают кровью сердечную мышцу, направляя ее через сеть более мелких кровеносных сосудов. Когда проблема кровотока возникает в одном или нескольких более мелких кровеносных сосудах, снабжающих кровью сердце, это называется микрососудистой стенокардией, сердечным синдромом X или коронарной микрососудистой дисфункцией.
Из-за уменьшенного размера кровеносных сосудов, скорее всего, вам посоветуют начать комбинацию лекарств и изменить образ жизни, а не предлагать стент или операцию по шунтированию сердца.
Кажется, что женщины чаще, чем мужчины, страдают микрососудистой стенокардией. Причины этого еще не подтверждены.
Профилактика стенокардии
Стенокардия – это симптом ишемической болезни сердца или атеросклероза. Это процесс, который ускоряется рядом факторов, включая нездоровый образ жизни, такой как курение, неправильное питание, избыточный вес, отсутствие физической активности и плохое психическое здоровье и благополучие.
Внесение изменений в факторы риска может замедлить или остановить повреждение артерий и снизить риск повторного сердечного приступа.
- Если вы курите, бросьте курить
- Принимайте лекарства в соответствии с предписаниями
- Выбирайте здоровую пищу и напитки для сердца
- Двигайтесь дальше
- Если у вас избыточный вес, худейте
Синдром циклической рвоты – NORD (Национальная организация по редким заболеваниям)
УЧЕБНИКИ
Рудольф CR, Рудольф AM, Листер GE, First LR и Gershon AA.Педиатрия Рудольфа. 22-е изд. Нью-Йорк, штат Нью-Йорк: Макгроу Хилл; 2011: 1372-1375.
Ли БУК, Адамс К., Ховард Дж. Синдром циклической рвоты. Руководство NORD по редким заболеваниям. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2003: 525-526.
СТАТЬИ В ЖУРНАЛЕ
Hejazi RA, McCallum RW. Синдром циклической рвоты: варианты лечения. Exp Brain Res. 2014 Август; 232 (8): 2549-52. DOI: 10.1007 / s00221-014-3989-7. Epub 2014 28 мая. Обзор.
Хиджази Р.А., Маккаллум Р.В.. Обзорная статья: синдром циклической рвоты у взрослых – новое открытие и новое определение старой сущности.Алимент Pharmacol Ther. 2011 Август; 34 (3): 263-73. DOI: 10.1111 / j.1365-2036.2011.04721.x. Epub 2011 12 июня. Обзор.
Болес Р.Г. (2011): Высокая степень эффективности при лечении синдрома циклической рвоты комбинированным коферментом Q10, L-карнитином и амитриптилином, серия случаев. BMC Neurol. 2011; 11: 102.
Боулс Р.Г., Ловетт-Барр М.Р., Престон А., Ли БУ, Адамс К. Лечение синдрома циклической рвоты коферментом Q10 и амитриптилином, ретроспективное исследование. BMC Neurol. 2010; 10: 10.
Хиджази Р.А., Реддимасу СК, Намин Ф., Лавенбарг Т., Форан П., МакКаллум Р.В.Эффективность терапии трициклическими антидепрессантами у взрослых с синдромом циклической рвоты: двухлетнее наблюдение. J Clin Gastroenterol. 2010 Янв; 44 (1): 18-21. DOI: 10.1097 / MCG.0b013e3181ac6489.
Венкатесан Т., Тарбелл С., Адамс К., Макканри Дж., Баррибо Т., Бекманн К., Хоган В.Дж., Кумар Н., Ли БУК. Обзор использования отделения неотложной помощи у пациентов с синдромом циклической рвоты. BMC Emergency Medicine. 2010 24 февраля; 10: 4.
Абелл Т., Адамс К., Болес Р.Г.… Ли БУК… Вакиль Н. Синдром циклической рвоты у взрослых.Нейрогастроэнтерология и моторика 2008; 20: 269-84.
Ли БУК, ЛеФевр Ф., Челимский Г.Г. и др. Заявление о консенсусе NASPGHAN по диагностике и лечению синдрома циклической рвоты. Журнал Педиатр Гастроэнтерол Нутр 2008; 47: 379.
Тарбелл С, Ли БУК. Психиатрические симптомы у детей и подростков с синдромом циклической рвоты и их родителей. Головная боль 2008; 48: 259-66. Epub 2007 12 декабря.
Челимский ТЦ, Челимский Г.Г. Вегетативные нарушения при синдроме циклической рвоты.J Pediatr Gastroenterol Nutr. 2007; 44: 326-30.
Болес Р.Г., Адамс К., Ли БУ. Материнская наследственность при синдроме циклической рвоты. Ам Дж. Мед Генет А. 2005; 133; 71-77.
Sudel B, Li BU. Варианты лечения синдрома циклической рвоты. Варианты лечения Curr Gastroenterol. 2005; 8: 387-395.
Fleisher DR, Gornowicz B, Adams K, Burch R, Feldman EJ. Синдром циклической рвоты у 41 взрослого: болезнь, пациенты и проблемы ведения. BMC Med. 2005; 3:20.
Ли БУК, Мисевич Л.Синдром циклической рвоты: заболевание кишечника и головного мозга. Гастроэнтерол Clin N Am. 2003; 32: 997-1019.
Болес Р.Г., Адамс К., Ито М, Ли БУ. Материнская наследственность при синдроме циклической рвоты с нервно-мышечными заболеваниями. Ам Дж. Мед Генет А. 2003; 120: 474-482.
ИНТЕРНЕТ
Синдром циклической рвоты. Информация о здоровье клиники Мэйо. Последнее обновление 19 апреля 2013 г. http://www.mayoclinic.com/health/cyclic-vomiting-syndrome/DS00835. Доступ 18 января 2017 г.
Cyclic Vomiting Syndrome.Национальный информационный центр по заболеваниям пищеварительной системы (NDDIC).


