Раздел для практикующего врача, назначающего лечение, наглядно демонстрирующий применение новейших научных разработок в области медицины. Статьи носят рекомендательный характер, сочетая в себе практическую информацию и научные обзоры.
А.И. КРЮКОВ, д.м.н., профессор, Н.Л. КУНЕЛЬСКАЯ, д.м.н., профессор, Г.Ю. ЦАРАПКИН, д.м.н., А.С. ТОВМАСЯН, к.м.н., О.А. КИСЕЛЕВА, Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского Департамента здравоохранения г. Москвы
Тонзиллярная патология относится к наиболее распространенным во всем мире. Ей подвержены люди всех возрастов, но наибольшую актуальность воспалительные заболевания миндалин имеют в детском возрасте в связи с опасностью тяжелых осложнений. Алгоритмы лечения тонзиллярной патологии описаны в различных международных и национальных руководствах, тем не менее вопросы практического выбора антимикробных средств нередко вызывают трудности у практических специалистов.
До 80% острых и обострений хронических респираторных заболеваний сопровождается симптомом боли в горле, который является одной из наиболее частых причин обращения больных к педиатру, терапевту, оториноларингологу и врачам иных специальностей. Острое воспаление глотки является причиной 1,1% от всего числа посещений пациентами врачей; 6% от числа всех визитов к педиатру; острые тонзиллофарингиты входят в число 20 наиболее часто диагностируемых заболеваний [1, 2]. При этом боль в горле может являться доминирующей проблемой, неизбежно отражаясь на качестве жизни пациента [3]. Актуальность тонзиллярной проблемы определяется не только высокой распространенностью заболевания, но и значительным риском развития сопряженных системных заболеваний, таких как острая ревматическая лихорадка, бактериальный эндокардит, гломерулонефрит, токсический шок и т. д.
В отечественной практике при острой инфекции с поражением миндалин обычно используют термин «ангина» или «тонзиллит», а воспаление лимфоидных фолликулов задней стенки глотки обычно характеризуют термином «фарингит».
Острые тонзиллиты классифицируют на первичные (банальные) ангины (катаральная, фолликулярная, лакунарная, смешанная, флегмонозная), вторичные, возникающие при инфекционных заболеваниях (скарлатина, корь, дифтерия, сифилис и т. д.), при заболеваниях крови (лейкоз, агранулоцитоз, моноцитоз), атипичные (Симановского — Плаута — Венсана, вирусная, грибковая). В клинической практике наиболее часто встречается эпидемическая форма заболевания, когда инфекция передается воздушно-капельным или контактным путем и вызывает первичные ангины.
Считается, что развитие ангины происходит по типу гиперергической аллергической реакции, причем к сенсибилизации организма приводит разнообразная микрофлора лакун миндалин и продукты белкового распада, а пусковым механизмом развития заболевания могут являться различные факторы экзогенной или эндогенной природы. Аллергический фактор может служить предпосылкой возникновения инфекционно-аллергических заболеваний, таких как ревматизм, гломерулонефрит, неспецифический инфекционный полиартрит, достаточно часто являющихся осложнением тонзиллита, особенно индуцированного БГСА, т. к. они обладает высокой адгезивной способностью к мембранам слизистых оболочек, устойчивостью к фагоцитозу, выделяют многочисленные экзотоксины, вызывающие сильный иммунный ответ, содержат антигены, перекрестно реагирующие с миокардом, а включающие их иммунные комплексы участвуют в поражении почек [7, 8].
Аллергический фактор может служить предпосылкой возникновения инфекционно-аллергических заболеваний, таких как ревматизм, гломерулонефрит, неспецифический инфекционный полиартрит, достаточно часто являющихся осложнением тонзиллита, особенно индуцированного БГСА, т. к. они обладает высокой адгезивной способностью к мембранам слизистых оболочек, устойчивостью к фагоцитозу, выделяют многочисленные экзотоксины, вызывающие сильный иммунный ответ, содержат антигены, перекрестно реагирующие с миокардом, а включающие их иммунные комплексы участвуют в поражении почек [7, 8].
Лечение острых тонзиллитов и фарингитов комплексное и включает ирригационную терапию, использование местных антибактериальных препаратов и системные антибиотики.
При вирусной этиологии тонзиллитов и фарингитов возможно ограничиться назначением ирригационной терапии и местных антисептиков, однако бактериальная этиология заболевания, особенно БГСА, требует обязательного применения системных антибиотиков.
В связи с этим крайне важно следовать принципам рациональной антибактериальной терапии, а именно: назначение препарата с целью максимально быстрого клинического и бактериологического выздоровления; спектр действия препарата должен соответствовать вероятному возбудителю инфекции, преодолевать возможно имеющиеся механизмы резистентности и создавать максимальную концентрацию в очаге инфекции. Что особенно актуально в педиатрической практике — назначаемый препарат должен быть удобен в применении.
Адекватная трактовка ведущего этиологического фактора (бактерии, вирусы, грибки, простейшие), клиническая форма ангины (первичная или вторичная), острота заболевания (при остром тонзиллите обычно один возбудитель, при обострении хронического — смешанная флора) [9] позволяют назначить терапию эмпирически, с учетом сведений о чувствительности к антибиотикам, способности препарата создавать адекватные концентрации в очаге инфекции и доказанной эффективности и безопасности его применения.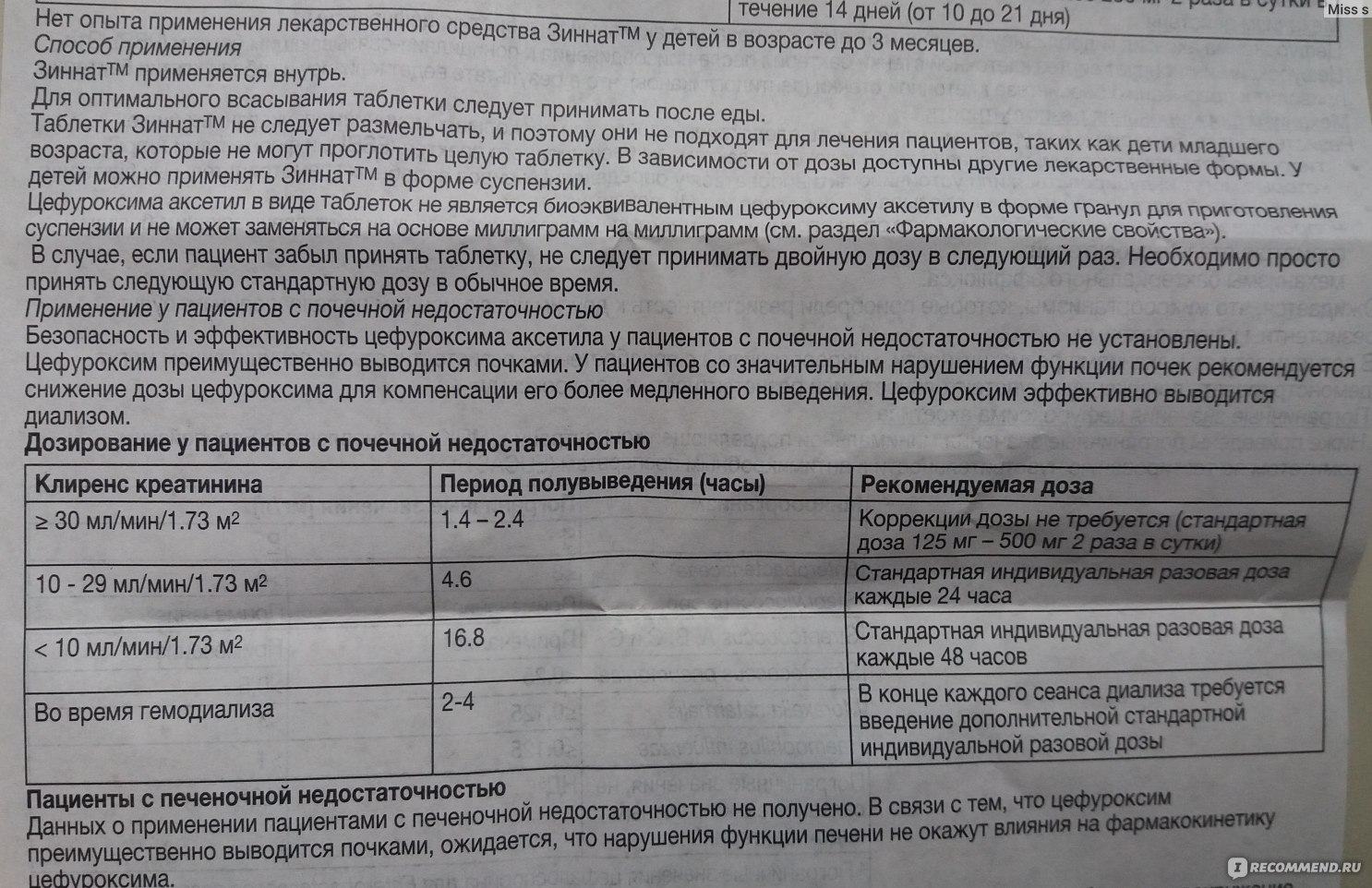
Традиционно препаратами выбора при БГСА-тонзиллите являются полусинтетические пенициллины широкого спектра действия. Они эффективны против наиболее вероятных возбудителей тонзиллита (БГСА), относятся к безопасным группам антибиотиков и все имеют пероральные формы. При типичной картине заболевания они рассматриваются в качестве препаратов выбора.
Наиболее известный представитель данной группы — амоксициллин, который обладает выраженным бактерицидным эффектом. Механизм действия препарата связан с угнетением синтеза пептидогликана (вещества, являющегося основой бактериальной мембраны), что приводит к нарушению целостности клеточных мембран бактерий и их гибели. Амоксициллин активен в отношении штаммов Staphylococcus spp. и Streptococcus spp., а также Neisseria meningitidis, Neisseria gonorrhoeae, Escherichia coli, Salmonella spp., Shigella spp., Klebsiella spp.
Терапевтические концентрации амоксициллина поддерживаются в плазме в течение 8 часов после перорального приема. Амоксициллин быстро абсорбируется в пищеварительном тракте и достигает пиковых концентраций в плазме в течение 1–2 ч после приема. Прием пищи практически не влияет на биодоступность и скорость абсорбции амоксициллина. Активный компонент устойчив в кислой среде желудка. Высокие концентрации действующего вещества создаются в бронхиальном секрете, мокроте, плазме крови, перитонеальной и плевральной жидкости, а также в тканях легких. Концентрации амоксициллина в тканях и биологических жидкостях пропорциональны принятой дозе.
Амоксициллин быстро абсорбируется в пищеварительном тракте и достигает пиковых концентраций в плазме в течение 1–2 ч после приема. Прием пищи практически не влияет на биодоступность и скорость абсорбции амоксициллина. Активный компонент устойчив в кислой среде желудка. Высокие концентрации действующего вещества создаются в бронхиальном секрете, мокроте, плазме крови, перитонеальной и плевральной жидкости, а также в тканях легких. Концентрации амоксициллина в тканях и биологических жидкостях пропорциональны принятой дозе.В процессе метаболизма амоксициллина образуются фармакологически неактивные вещества. Порядка 50–70% принятой дозы экскретируется почками в неизменном виде, около 10–20% – печенью, остальная часть амоксициллина выводится в виде метаболитов. В настоящее время доступен амоксициллин российского производства Амосин (ОАО «Синтез», г. Курган). Препарат предназначен для перорального применения. Капсулы принимают до или после приема пищи через равные промежутки времени.
Однако следует учитывать, что H. influenzae, а также M. catarrhalis
являются активными продуцентами β-лактамаз. Это диктует необходимость использования в качестве препаратов стартовой терапии защищенных аминопенициллинов, которые по праву считаются «золотым стандартом» терапии острой гнойно-воспалительной патологии лор-органов. Одним из наиболее часто применяемых антибиотиков при лечении тонзиллярной патологии является комбинированный препарат, содержащий полусинтетический пенициллин — амоксициллин и необратимый ингибитор лактамаз – клавулановую кислоту. На рынке амоксициллин клавуланат представлен рядом торговых наименований, среди которых можно выделить российский препарат Арлет®. Клавулановая кислота благодаря наличию в ее структуре β-лактамного кольца образует стойкие комплексы с лактамазами бактерий и защищает амоксициллин от разрушения этими ферментами. Такое сочетание компонентов обеспечивает высокую бактерицидную активность препарата. Арлет® активен в отношении как чувствительных к амоксициллину микроорганизмов, так и штаммов, продуцирующих β-лактамазы:
На рынке амоксициллин клавуланат представлен рядом торговых наименований, среди которых можно выделить российский препарат Арлет®. Клавулановая кислота благодаря наличию в ее структуре β-лактамного кольца образует стойкие комплексы с лактамазами бактерий и защищает амоксициллин от разрушения этими ферментами. Такое сочетание компонентов обеспечивает высокую бактерицидную активность препарата. Арлет® активен в отношении как чувствительных к амоксициллину микроорганизмов, так и штаммов, продуцирующих β-лактамазы:• грамположительные аэробы: Streptococcus pneumoniae, БГСА, Staphylococcus aureus (кроме метициллинорезистентных штаммов), S. epidermidis (кроме метициллинорезистентных штаммов), Listeria spp., Enteroccocus spp.;
• грамотрицательные аэробы: Bordetella pertussis, Brucella spp., Campylobacter jejuni, Escherichia coli, Gardnerella vaginalis, Haemophilus influenzae, H. ducreyi, Klebsiella spp., Moraxella catarrhalis, Neisseria gonorrhoeae, N. meningitidis, Pasteurela multocida, Proteus spp., Salmonella spp., Shigella spp., Vibrio cholerae, Yersinia enterocolitica;
meningitidis, Pasteurela multocida, Proteus spp., Salmonella spp., Shigella spp., Vibrio cholerae, Yersinia enterocolitica;
• анаэробы: Peptococcus spp., Peptostreptococcus spp., Clostridium spp., Bacteroides spp., Actinоmyces israelii.
Фармакокинетика амоксициллина и клавулановой кислоты имеет много общего. Оба компонента хорошо всасываются в желудочно-кишечном тракте, прием пищи не влияет на степень их всасывания. Пик плазменных концентраций достигается примерно через час после приема препарата. Амоксициллин и клавулановая кислота характеризуются хорошим распределением в жидкостях и тканях организма, созданием терапевтических концентраций в очагах инфекций верхних дыхательных путей (небные миндалины, слизистая оболочка глотки, околоносовых пазух, барабанной полости и т. д.). Амоксициллин выводится из организма почками в неизмененном виде путем тубулярной секреции и клубочковой фильтрации. Клавулановая кислота элиминируется через клубочковую фильтрацию, частично — в виде метаболитов. Небольшие количества могут выводиться через кишечник и легкими. Период полувыведения составляет 1–1,5 ч. У пациентов с тяжелой почечной недостаточностью период полувыведения амоксициллина увеличивается до 7,5 ч, клавулановой кислоты — до 4,5.
Небольшие количества могут выводиться через кишечник и легкими. Период полувыведения составляет 1–1,5 ч. У пациентов с тяжелой почечной недостаточностью период полувыведения амоксициллина увеличивается до 7,5 ч, клавулановой кислоты — до 4,5.
Амоксициллин/клавуланат характеризуется хорошей переносимостью. Нежелательные явления встречаются относительно редко в виде диареи, тошноты и кожной сыпи. Таблетки препарата Арлет® следует, не разжевывая, принимать внутрь во время еды, запивая небольшим количеством воды. Взрослым и детям старше 12 лет (или с массой тела более 40 кг) обычная доза при легком и среднетяжелом течении инфекций составляет 1 таблетку 250/125 мг 3 раза в сутки. При тяжелом течении инфекций назначают по таблетке 500/125 мг 3 раза в сутки, также при необходимости применяются таблетки препарата Арлет® в дозе 875/125 мг или по 1 таблетке 500/125 мг 3 раза в сутки. Курс лечения доходит до 5–14 дней. Длительность лечения определяет лечащий врач. Лечение не должно продолжаться более 14 дней без повторного медицинского осмотра.
При атипичных проявлениях болезни (микоплазменной и хламидофильной инфекции) препаратами выбора являются макролиды. Их рекомендуется использовать у детей в качестве стартовой терапии при лечении атипичных форм тонзиллита, а также в тех случаях, когда имеется непереносимость бета-лактамных антибиотиков. Макролиды рассматриваются как альтернативные антибактериальные средства, которые могут быть назначены в случае отсутствия эффекта от стартовой терапии, при развитии побочных и нежелательных явлений, связанных с применением препаратов первого ряда [10, 11].
Литература
1. Nash DR, Harman J, Wald ER, Kelleher KJ. Antibiotic prescribing by primary care physicians for children with upper respiratory tract infections. Arch Pediatr Adolesc Med, 2002. 156. 11: 1114-1119.
2. Panasiuk L, Lukas W, Paprzycki P. Empirical first-line antibioticotherapy in adult rural patients with acute respiratory tract infections. Ann Agric Environ Med, 2007. 14. 2: 305-311.
3. Бабияк В.И., Говорухин М.И., Митрофанов В.В. Некоторые психологические аспекты проблемы «качества жизни» человека. Российская оторинолар., 2004. 1(8): 3-6.
4. Таточенко В.К., Бакрадзе М.Д., Дарманян А.С. Острые тонзиллиты в детском возрасте: диагностика и лечение. Фарматека, 2009. 14: 65-69.
5. Гаращенко Т.И., Страчунский Л.С. Антибактериальная терапия ЛОР-заболеваний в детском возрасте. В кн.: Детская оториноларингология: Руководство для врачей. Под ред. М.Р. Богомильского, В.Р. Чистяковой. Т. II. М.: Медицина, 2005: 275-317.
6. Линьков В.И., Цурикова Г.П., Нуралова И.В., Панькина Н.А. Значение хламидийной инфекции в развитии хронических воспалительных заболеваний глотки. Новости отоларингологии и логопатологии, 1995. 3(4): 146-146.
7. Крюков А.И. Клиника, диагностика и лечение тонзиллярной патологии (Пособие для врачей). М., 2011. 32 с.
8. Лучихин Л.А. Ангина. Оториноларингология: национальное руководство. Под ред. В.Т. Пальчуна. М.: ГЭОТАР-Медиа, 2008: 652–673.
Под ред. В.Т. Пальчуна. М.: ГЭОТАР-Медиа, 2008: 652–673.
9. Гаращенко Т.И. Макролиды в терапии острого тонзиллита и его осложнений у детей. РМЖ, 2001. 9., 19: 812-816.
Источник: Медицинский совет, № 11, 2015
Амоксициллин при ангине: курс приема, противопоказания
Острая боль в горле, температура, слабость, и вот уже вызванный на дом врач уверенно ставит диагноз – «ангина», и прописывает антибиотики. Пациент интересуется, что выписал доктор, и нередко слышит ответ: «Амоксициллин». Почему именно этот препарат так популярен у терапевтов?
Почему врачи «любят» антибиотик амоксициллин?
Амоксициллин – довольно давно применяемое средство, которое за все время своего применения успело себя хорошо зарекомендовать. Данный антибиотик относится к группе полусинтетических пенициллинов, действие которых на человеческий организм изучено достаточно хорошо. Один из его «плюсов» — он не растворяется, попав в желудок, поэтому его можно употреблять в любое время, независимо от того, когда был последний прием пищи.
Амоксициллин при ангине применяется довольно часто в связи с его высокой активностью в отношении грамположительных и аэробных грамотрицательных бактерий, часть из которых как раз и является возбудителем ангины.
Несмотря на то, что можно выпить таблетку амоксициллина в любое время, врачи все же рекомендуют делать это после еды. Действие лекарства начинается спустя примерно полчаса после приема пищи и продолжается около 8 часов, поэтому его следует принимать трижды в день. Амоксициллин очень хорошо всасывается в ЖКТ, не растворяется в желудке (где преобладает кислая среда), и продолжает борьбу с болезнетворной микрофлорой в течение длительного времени.
Вывод препарата из организма происходит достаточно быстро, в основном за счет почек. При их нормальном функционировании никакого сильного вреда организму антибиотик амоксициллин не нанесет.
Как принимать амоксициллин при ангине?
Как и многие препараты пенициллинового ряда, это лекарство требует трехкратного приема. При неосложненном течении заболевания в каждый прием следует выпивать 1 таблетку 500 мг, или 2 таблетки по 250 мг. Если вероятность развития осложнений мала и препарат хорошо действует, то амоксициллин при ангине принимают 5 – 7 дней.
При неосложненном течении заболевания в каждый прием следует выпивать 1 таблетку 500 мг, или 2 таблетки по 250 мг. Если вероятность развития осложнений мала и препарат хорошо действует, то амоксициллин при ангине принимают 5 – 7 дней.
Как протекает лечение ангины антибиотиком амоксициллин, если болезнь затягивается, или присоединяется еще какой-либо недуг, осложняющий ее лечение? В этом случае дозу препарата увеличивают: придется выпивать в каждый прием дозу в 750 мг (это одна таблетка 500 мг плюс одна 250 мг) либо даже в 1 г (т.е. две таблетки по 500 мг).
Лечение ангины амоксициллином не будет эффективно, если возбудитель нечувствителен к нему. Чтобы проверить это, не обязательно ждать реакцию организма на начало лечения. Если вы страдаете хроническим тонзиллитом (либо другим воспалительным хроническим заболеванием с периодическими обострениями), врач обязательно назначит вам посев на чувствительность патогенной микрофлоры к антибиотикам – тогда к началу очередного обострения он уже будет готов и сможет выписать именно те препараты, которые будут активно бороться с болезнью.
Амоксициллин при ангине у детей: дозировка, как принимать?
Детям также часто выписывают это препарат. Если ребенку больше 10 лет и вес его превышает 40 кг, назначение амоксициллина будет в таких же дозах, как у взрослых пациентов. Если же он еще мал, то дозировка будет значительно меньше. Амоксициллин при ангине у детей применяется в виде суспензии, а дозу распределяют следующим образом:
— для ребенка от 5 до 10 лет: по 250 мг (или 5 мл суспензии) трижды в день;
-от 2 до 5 лет: по 125 мг (или 2,5 мл суспензии) трижды в день;
— детям до 2-х лет: 20 мг – на один кг массы тела в сутки, т.е. примерно 3,3 мг/кг массы тела за один прием (а всего 3 приема в день, так же, как у остальных категорий пациентов).
Лечение ангины антибиотиком амоксициллин могут назначить и малышам, даже новорожденным, в том числе недоношенным младенцам, но у них интервал между приемами препарата должен быть больше, а сам курс лечения длится до 12 дней. Разумеется, решение как о дозировке, так и о продолжительности курса принимает лечащий врач.
Как приготовить суспензию для лечения ангины ребенку? Во флакон с препаратом необходимо добавить воды (до риски), после чего его нужно хорошенько взболтать.
Следует помнить, что хранить лекарство в таком виде в условиях комнатной температуры можно не более 14 дней. Если в помещении преобладает невысокая температура, в холодильник его ставить не нужно. Обязательно перед каждым применением взбалтывать раствор.
Перед тем, как приготовить лекарство, лучше еще раз взглянуть на рецепт и проверить дозировку: 5 мл суспензии (а это – одна мерная ложка) содержат 250 мг амоксициллина. Дозировка должна быть точной, иначе пить лекарство бессмысленно: при неправильно рассчитанной дозе бактерии не погибнут и даже впоследствии могут начать активно размножаться. Залог выздоровления – четкое соблюдение инструкции и рекомендаций врача.
Противопоказания к применению амоксициллина
К сожалению, как и любой препарат, относящийся к антибактериальным средствам, амоксициллин имеет противопоказания и обладает рядом побочных эффектов, которые у данного антибиотика довольно разнообразны и могут наблюдаться со стороны разных органов и систем организма.
Поскольку практически весь препарат выводится за счет функции почек, его нельзя назначать при почечной недостаточности. Противопоказан он при заболеваниях печени, при инфекционном мононуклеозе, при лимфолейкозе.
Нельзя принимать амоксициллин людям с заболеваниями желудка или кишечника. Чрезмерная чувствительность к некоторым компонентам препарата, наблюдаемая у небольшой части пациентов, требует применения этого лекарства с большой осторожностью.
Женщин, ожидающих ребенка, и давно страдающих хроническим тонзиллитом с частыми обострениями в виде ангин, может беспокоить вопрос, можно ли им принимать амоксициллин при ангине? Единого мнения на этот счет среди врачей нет, но многие рекомендуют воздержаться от приема этого препарата, заменив его каким-нибудь другим – например, Флемоксином.
Если же по каким-то причинам такую замену произвести невозможно, то врач может назначить амоксициллин, поскольку осложнения от недолеченной ангины гораздо опаснее для самой беременной и плода, чем последствия приема антибиотиков, особенно на поздних сроках. Кормящим мамам данный препарат употреблять нельзя, тут мнения врачей едины.
Кормящим мамам данный препарат употреблять нельзя, тут мнения врачей едины.
Побочные эффекты: сведем к минимуму
Побочные эффекты у амоксициллина есть, и разновидностей их немало, но, к счастью, встречаются они не столь часто. Чаще всего они проявляются в виде нарушения нормальной работы кишечника или желудка: у кого-то может возникнуть рвота или подташнивание, кому-то придется помучаться с диареей и дисбактериозом. Возможны «протесты» нервной системы пациента: тоска и депрессия, или, наоборот, возбуждение, расстройство сна, бессонница, тревожность без видимых причин. У человека, склонного к аллергии, применение амоксициллина при ангине может вызвать покраснение (гиперемию) кожи, крапивницу, конъюнктивит или ринит.
Заметив какие-либо побочные реакции, не стоит молча продолжать лечение препаратом: по мере его накопления в организме его ответ может быть любым, вплоть до отека Квинке в тяжелых случаях. Чтобы этого не случилось, нужно сказать врачу об аллергии, и он сменит препарат.
В целом, резюмируя вышесказанное, можно отметить, что антибиотик амоксициллин является отличным средством при ангине, но при его использовании нужно выполнять все рекомендации доктора, иначе вместо выздоровления можно получить суперинфекцию или сильнейшую аллергическую реакцию. Если вы не врач, не полагайтесь на свои знания — скорее вызывайте доктора!
Вконтакте
Google+
Внимание! Все статьи на сайте носят чисто информационный характер. Мы рекомендуем обратиться за квалифицированной помощью к специалисту и записаться на прием.
Материалы по теме💊 Состав препарата Амоксициллин ✅ Применение препарата Амоксициллин Сохраните у себя Поделиться с друзьями Пожалуйста, заполните поля e-mail адресов и убедитесь в их правильности Описание активных компонентов препарата Амоксициллин (Amoxicillin) Приведенная научная информация является обобщающей и не может быть использована для принятия решения о возможности применения конкретного лекарственного препарата. Дата обновления: 2020.11.07 Владелец регистрационного удостоверения:Лекарственная форма
Форма выпуска, упаковка и состав препарата АмоксициллинГранулы для приготовления суспензии для приема внутрь в виде гранулированного порошка от белого до белого с желтоватым оттенком цвета; при добавлении воды образуется суспензия желтоватого цвета с характерным фруктовым запахом.
Вспомогательные вещества: натрия сахарината дигидрат – 3.25 мг, симетикон S184 – 7.75 мг, камедь гуаровая – 21 мг, натрия бензоат – 25 мг, натрия цитрата дигидрат – 27 мг, сахароза – 1642.5 мг, ароматизатор страстоцвета съедобного – 1. 40 г (для приготовления 100 мл суспензии) – флаконы темного стекла (1) в комплекте с мерной ложкой объемом 5 мл и с риской для объема 2.5 мл – пачки картонные. Фармакологическое действиеАнтибиотик группы полусинтетических пенициллинов широкого спектра действия. Представляет собой 4-гидроксильный аналог ампициллина. Оказывает бактерицидное действие. Активен в отношении аэробных грамположительных бактерий: Staphylococcus spp. (за исключением штаммов, продуцирующих пенициллиназу), Streptococcus spp.; аэробных грамотрицательных бактерий: Neisseria gonorrhoeae, Neisseria meningitidis, Escherichia coli, Shigella spp., Salmonella spp., Klebsiella spp. К амоксициллину устойчивы микроорганизмы, продуцирующие пенициллиназу. В комбинации с метронидазолом проявляет активность в отношении Helicobacter pylori. Между амоксициллином и ампициллином существует перекрестная резистентность. Спектр антибактериального действия расширяется при одновременном применении амоксициллина и ингибитора бета-лактамаз клавулановой кислоты. В этой комбинации повышается активность амоксициллина в отношении Bacteroides spp., Legionella spp., Nocardia spp., Pseudomonas (Burkholderia) pseudomallei. Однако Pseudomonas aeruginosa, Serratia marcescens и множество других грамотрицательных бактерий остаются резистентными. ФармакокинетикаПри приеме внутрь амоксициллин быстро и полностью абсорбируется из ЖКТ, не разрушается в кислой среде желудка. Cmax амоксициллина в плазме крови достигается через 1-2 ч. При увеличении дозы в 2 раза концентрация также увеличивается в 2 раза. В присутствии пищи в желудке не уменьшает общую абсорбцию. Связывание амоксициллина с белками плазмы составляет около 20%. Широко распределяется в тканях и жидкостях организма. Сообщается о высоких концентрациях амоксициллина в печени. T1/2 из плазмы составляет 1-1.5 ч. Около 60% дозы, принятой внутрь, выводится в неизмененном виде с мочой путем клубочковой фильтрации и канальцевой секреции; при дозе 250 мг концентрация амоксициллина в моче составляет более 300 мкг/мл. Некоторое количество амоксициллина определяется в кале. У новорожденных и лиц пожилого возраста T1/2 может быть более длительным. При почечной недостаточности T1/2 может составлять 7-20 ч. В небольших количествах амоксициллин проникает через ГЭБ при воспалении мягкой мозговой оболочки. Амоксициллин удаляется путем гемодиализа. Показания активных веществ препарата АмоксициллинДля применения в виде монотерапии и в комбинации с клавулановой кислотой: инфекционно-воспалительные заболевания, вызванные чувствительными микроорганизмами, в т. Для применения в комбинации с метронидазолом: хронический гастрит в фазе обострения, язвенная болезнь желудка и двенадцатиперстной кишки в фазе обострения, ассоциированные с Helicobacter pylori. Открыть список кодов МКБ-10
Режим дозированияСпособ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования. Индивидуальный. Для приема внутрь разовая доза для взрослых и детей старше 10 лет (с массой тела более 40 кг) составляет 250-500 мг, при тяжелом течении заболевания – до 1 г. Для детей в возрасте 5-10 лет разовая доза составляет 250 мг; в возрасте от 2 до 5 лет – 125 мг. Интервал между приемами – 8 ч. При лечении острой неосложненной гонореи – 3 г однократно (в комбинации с пробенецидом). У пациентов с нарушением функции почек при КК 10-40 мл/мин интервал между приемами следует увеличить до 12 ч; при КК меньше 10 мл/мин интервал между приемами должен составлять 24 ч. При парентеральном применении взрослым в/м – по 1 г 2 раза/сут, в/в (при нормальной функции почек) – 2-12 г/сут. Детям в/м – 50 мг/кг/сут, разовая доза – 500 мг, частота введения – 2 раза/сут; в/в – 100-200 мг/кг/сут. Пациентам с нарушением функции почек, дозу и интервал между введениями необходимо корректировать в соответствии со значениями КК. Побочное действиеАллергические реакции: крапивница, эритема, отек Квинке, ринит, конъюнктивит; редко – лихорадка, боли в суставах, эозинофилия; в единичных случаях – анафилактический шок. Эффекты, связанные с химиотерапевтическим действием: возможно развитие суперинфекций (особенно у пациентов с хроническими заболеваниями или пониженной резистентностью организма). При длительном применении в высоких дозах: головокружение, атаксия, спутанность сознания, депрессия, периферические невропатии, судороги. Преимущественно при применении в комбинации с метронидазолом: тошнота, рвота, анорексия, диарея, запор, боли в эпигастрии, глоссит, стоматит; редко – гепатит, псевдомембранозный колит, аллергические реакции (крапивница, ангионевротический отек), интерстициальный нефрит, нарушения гемопоэза. Преимущественно при применении в комбинации с клавулановой кислотой: холестатическая желтуха, гепатит; редко – многоформная эритема, токсический эпидермальный некролиз, эксфолиативный дерматит. Противопоказания к применениюИнфекционный мононуклеоз, лимфолейкоз, тяжелые инфекции ЖКТ, сопровождающиеся диареей или рвотой, респираторные вирусные инфекции, аллергический диатез, бронхиальная астма, сенная лихорадка, повышенная чувствительность к пенициллинам и/или цефалоспоринам. Для применения в комбинации с метронидазолом: заболевания нервной системы; нарушения кроветворения, лимфолейкоз, инфекционный мононуклеоз; повышенная чувствительность к производным нитроимидазола. Для применения в комбинации с клавулановой кислотой: указания в анамнезе на нарушения функции печени и желтуху, связанные с приемом амоксициллина в комбинации с клавулановой кислотой. Применение при беременности и кормлении грудьюАмоксициллин проникает через плацентарный барьер, в небольших количествах выделяется с грудным молоком. При необходимости применения амоксициллина при беременности следует тщательно взвесить ожидаемую пользу терапии для матери и потенциальный риск для плода. С осторожностью применять амоксициллин в период лактации (грудного вскармливания). Применение при нарушениях функции печени Амоксициллин в комбинации с метронидазолом не следует применять при заболеваниях печени. Применение при нарушениях функции почекПациентам с нарушением функции почек, дозу и интервал между введениями необходимо корректировать в соответствии со значениями КК. Применение у детейПрименение у детей возможно согласно режиму дозирования. Амоксициллин в комбинации с метронидазолом не рекомендуют применять у пациентов моложе 18 лет. Особые указанияС осторожностью применяют у пациентов, склонных к аллергическим реакциям. Амоксициллин в комбинации с метронидазолом не рекомендуют применять у пациентов моложе 18 лет; не следует применять при заболеваниях печени. На фоне комбинированной терапии с метронидазолом не рекомендуется употреблять алкоголь. Лекарственное взаимодействиеАмоксицилин может уменьшать эффективность контрацептивов для приема внутрь. При одновременном применении амоксициллина с бактерицидными антибиотиками (в т.ч. аминогликозидами, цефалоспоринами, циклосерином, ванкомицином, рифампицином) проявляется синергизм; с бактериостатическими антибиотиками (в т.ч. макролидами, хлорамфениколом, линкозамидами, тетрациклинами, сульфаниламидами) – антагонизм. Амоксициллин усиливает действие непрямых антикоагулянтов подавляя кишечную микрофлору, снижает синтез витамина К и протромбиновый индекс. Амоксициллин уменьшает действие лекарственных средств, в процессе метаболизма которых образуется ПАБК. Пробенецид, диуретики, аллопуринол, фенилбутазон, НПВС уменьшают канальцевую секрецию амоксициллина, что может сопровождаться увеличением его концентрации в плазме крови. Антациды, глюкозамин, слабительные средства, аминогликозиды замедляют и уменьшают, а аскорбиновая кислота повышает абсорбцию амоксициллина. При комбинированном применении амоксициллина и клавулановой кислоты фармакокинетика обоих компонентов не меняется. Сохраните у себя Поделиться с друзьями Пожалуйста, заполните поля e-mail адресов и убедитесь в их правильности |
Применение антибиотиков при ангине
Антибиотики
При развитии ангины страдают миндалины и область глотки. Это микробное поражение, приводящее не только к местной симптоматике, но и общему страданию организма. При ангине одним из основных препаратов для лечения являются антибиотики. Они позволяют полностью устранить инфекцию, а также предотвращают развитие серьезных осложнений со стороны внутренних органов. Однако, многие пациенты опасаются принимать антибиотики при ангине, боясь нарушений микробной флоры, развития различных аллергических реакций и негативных последствий такого лечения. Но и сама ангина, наличие гнойного воспаления в полсти рта очень опасна. Если не подавлять инфекцию, она может распространяться за границы глотки, приводя к осложнениям со стороны почек, суставов или клапанов сердца.
Но и сама ангина, наличие гнойного воспаления в полсти рта очень опасна. Если не подавлять инфекцию, она может распространяться за границы глотки, приводя к осложнениям со стороны почек, суставов или клапанов сердца.
Антибиотики при ангине
Антибиотики при наличии инфекции назначают строго по показаниям, выбор препарат осуществляется врачом. При этом, поводом для их назначения будут повышение температуры на протяжении нескольких суток до 38.0 и выше, наличие гнойных налетов на миндалинах и реакции со стороны лимфоузлов, а также отсутствие при наличии болезненных симптомов насморка и кашля. Курс антибиотиков подбирается индивидуально, чтобы они могли подавить опасные микробы, при этом нанося минимальный ущерб собственному организму. При легких проявлениях это будут местные препараты с антибиотиками, при более тяжелых – прием препаратов внутрь. В идеале, средство побирается по результатам посева и определения чувствительности к антибиотикам, но зачастую в тяжелых случаях их назначают эмпирически (по наиболее возможному возбудителю), по мере получения анализов корректируя терапию.
Действие антибиотиков
Антибиотики могут действовать в двух направлениях – подавление роста и размножения микробов (так называемый бактериостатический эффект) и уничтожение микробов (бактерицидный эффект). При ангине эффективнее будет применение антибиотиков, полностью уничтожающих возбудителя. Однако, действие антибиотиков оценивают е сразу после приема препарата, а спустя как минимум 1-2 суток. Это оправдано тем, что эффект от препарата может развиваться по мере накопления определенной его концентрации в пораженных тканях. Пенициллины могут улучшать состояние пациента уже на следующие сутки, в то время как эритромицины – только через 2-3 суток. Иногда действие антибиотиков может быть неэффективным, при нечувствительности возбудителя к ним, тогда после оценки состояния проводится их замена на более активные и действенные. Так, пенициллины заменяют цефалопоринами, макролидами или другими препаратами в зависимости от возраста пациента и клинической ситуации. Менять один антибиотик на другой может только врач, исходя из симптомов, состояния пациента и результатов анализов.
Особенности лечения антибиотиками у взрослых
Если назначаются антибиотики при ангине, курс лечения дожжен быть проведен полностью, даже если через пару дней наступает выраженное улучшение состояния. Это необходимо для полного подавления активности микробной флоры и уничтожения воспалительного очага. В противном случае есть риск того, что ангина будет не долечена, и образуются микробы, устойчивые к воздействию антибиотиков, что затруднит терапию в дальнейшем. В среднем, курс лечения длится 6-7 дней, необходимо строго соблюдать дозировки и кратность применения препаратов, а также следить за общим состоянием. При развитии негативных реакций, которые возможны при приеме антибиотиков, стоит сообщить об этом врачу. К ним можно отнести высыпания на коже, расстройства стула, что будет требовать замены препарата на другой. Оценку эффективности лечения антибиотиками при ангине проводит врач на основании осмотра и результатов анализов.
Всё об антибиотиках Вы можете прочитать на сайте MedAboutMe.
Нужно ли ангину лечить антибиотиками?
На эти и другие вопросы читателей «Комсомолки» на прямой линии отвечал ассистент кафедры инфекционных болезней БГМУ, кандидат медицинских наук Никита Соловей.
Кандидат медицинских наук Никита Соловей.
– У меня хронический тонзиллит. Последний год ангины у меня проходят без температуры, но со стоматитом. Может быть, можно какую-нибудь профилактику провести?
– А как проявляется стоматит?
– Появляются в ротовой полости язвочки очень болезненные.
– Возможно, эта проблема не связана с вашим хроническим тонзиллитом. Стоматит могут вызывать другие причины, вам нужно пройти обследование у специалистов, занимающихся слизистыми полости рта, например, у стоматологов.
– И еще у меня постоянные пробки.
– Если у вас при этом нет лихорадки и сильных болей в горле, может быть эффективно применение местных лекарственных средств с противовоспалительным и антимикробным эффектами, например, доказательства эффективности в исследованиях получены для наноколлоидного серебра, экстрактов некоторых водорослей и трав. Данные средства могут быть полезны и при стоматите.
Данные средства могут быть полезны и при стоматите.
– А отчего вообще возникает хронический тонзиллит? Это все из-за сниженного иммунитета?
– Нет, это особенность воспаления миндалин, которое развивается в ответ на воздействие определенных микроорганизмов часто при не совсем правильном лечении повторяющихся эпизодов ангины.
– Если ангины случаются два-три раза в год, является ли это показанием к удалению миндалин?
– На сегодняшний день результаты исследований показывают, что у взрослых удаление миндалин часто не приводит к уменьшению числа повторных воспалений ротоглотки. На самом деле окончательное решение о показаниях принимают отоларингологи при длительном наблюдении за пациентом.
Антибиотики нужно принимать минимум 10 дней
– Сын учится уже в 8-м классе, и с 5-го класса его мучают ангины. Сейчас они буквально каждые две недели, он практически в школу не ходит. Ангина проявляется только высокой, до 38 градусов, температурой. Он уже и в больнице лежал. Постоянно пьет антибиотики. Анализ показал, что у него стафилококк. Что нам делать?
Он уже и в больнице лежал. Постоянно пьет антибиотики. Анализ показал, что у него стафилококк. Что нам делать?
– Рецидивирующий тонзиллит – распространенная ситуация. Крайне важно адекватно лечить каждое обострение правильным курсом антибиотиков. Не обязательно использовать инъекции, сегодня большинство антибиотиков обладает высокой эффективностью при приеме внутрь. Принципиально проведение 10-дневных курсов антибактериальной терапии. Иначе вы получаете клинический эффект – боли в горле проходят, температура спадает, но возбудитель на миндалинах сохраняется.
– Можно ли пройти еще какое-нибудь обследование кроме того мазка, который выявил стафилококк?
– К сожалению, большинство исследований не показывают реальной картины, так как мы можем исследовать микрофлору только с поверхности миндалин. А у пациентов с хроническим тонзиллитом, как показывают исследования, в глубине миндалин может быть совершенно другая микрофлора. Поэтому более важно адекватно лечить каждый эпизод обострения.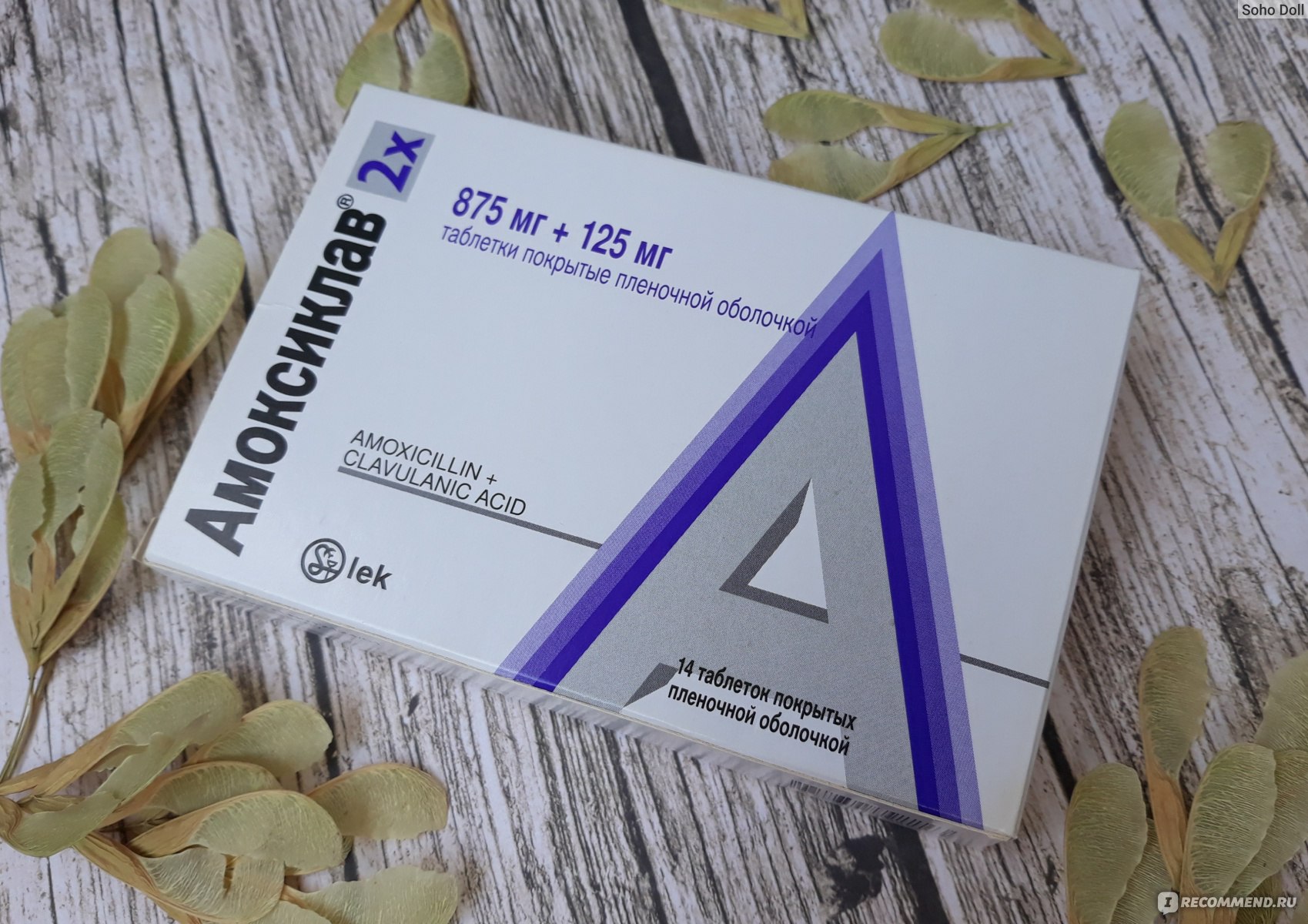
– Я уже в отчаянии. Так часто принимать антибиотики тоже ведь вредно.
– Никаких долгосрочных последствий даже частый прием антибиотиков, используемых в современной амбулаторной практике, не несет. Это заблуждение. Они могут иметь, безусловно, побочные эффекты во время лечения, как и любые другие лекарства. Но серьезных отдаленных последствий те препараты, которые разрешены в наше время, не имеют.
– Мне 40 лет. Горло постоянно в воспаленном состоянии. Может быть, мне стоит удалить миндалины? Мой врач говорит, что могут начаться проблемы с сердцем, суставами.
– В вашем возрасте удаление миндалин пользы не принесет. Проблемы с сердцем и суставами может вызвать часто повторяющаяся ангина, вызванная пиогенным стрептококком. Данный возбудитель характерен больше для детей и подростков и редко встречается в старшем возрасте. В случае хронического фарингита во время обострений можно применять препараты с местным противомикробным и противовоспалительным действием, например, содержащие наноколлоидное серебро или экстракты лекарственных растений.
Ангину может вызвать и вирус
– Можно ли обойтись без антибиотиков при ангине?
– Все зависит от того, какая ангина развивается у пациента. Есть ангины, которые вызываются бактериальными возбудителями, чаще всего пиогенным стрептококком. Но есть ангины, которые вызываются респираторными вирусами, и тогда антибактериальная терапия не нужна. Существуют симптомы, которые практически исключают бактериальную природу ангины: если кроме жалоб на боли в горле, налетов на миндалинах, температуры есть еще конъюнктивит, или кашель, или диарея, или сыпь. Это с большой вероятностью указывает на вирусную природу заболевания и требует применения только средств с местным противовоспалительным действием.
– Мне в детстве удалили миндалины. А сейчас, я так понимаю, врачи не спешат назначать такую операцию.
– Сначала всегда нужно адекватно пролечить ангину. Если этого не сделать, острый часто повторяющийся процесс может перейти в хронический.
– Слышала, миндалины не удаляют полностью, а только подрезают.
– Научных доказательств эффективности данной процедуры нет. Мы должны понимать, что, удаляя миндалины, мы предотвращаем частые рецидивы ангины, но открываем путь инфекции к верхним дыхательным путям. Миндалины – барьерный орган иммунной системы. Последние исследования показывают, что частота рецидивов острых респираторных вирусных инфекций у детей, у которых удалили миндалины, в два с половиной раза больше, чем у тех детей, которых не оперировали. Поэтому миндалины стоит удалять, когда реальна угроза формирования острой ревматической лихорадки с последствиями в виде поражения сердца, суставов, либо когда ангина часто рецидивирует, а проводимая антибактериальная терапия становится неэффективной. Кроме того, не у всех пациентов имеется предрасположенность к ревматическим осложнениям. Поэтому если обобщать мировой опыт, четких указаний, при которых однозначно нужно удалять миндалины, не существует. Все решается индивидуально.
Все решается индивидуально.
Делайте зарядку и не переохлаждайтесь
– Мне 46 лет, и с детства у меня хронический тонзиллит. Может быть, вы посоветуете какой-нибудь препарат, который нужно принимать постоянно?
– А чем проявляется ваш тонзиллит?
– Бывают сезонные обострения, когда горло першит, пробки появляются.
– А температура повышается?
– Сейчас уже нет.
– Если обострение протекает с высокой температурой, сильными болями в горле, важно пролечиться 10-дневным курсом антибиотиков внутрь. Сокращать этот курс нельзя, даже если больной начинает себя хорошо чувствовать. Вместе с антибиотиком можно применять местные средства с антимикробным действием. В случае стертых обострений допустимо использование только местных средств.
– Существуют ли методы профилактики ангины или ее предотвращения?
– Из методов, которые имеют доказанную эффективность при частых ангинах, единственно эффективным является длительное применение антибиотиков с продленным действием. Инъекции таких антибиотиков делаются пациенту один раз в месяц на протяжении долгого времени. Но такая профилактика назначается при очень серьезных основаниях, когда в год у человека бывает больше шести ангин либо есть угроза ревматических осложнений.
Инъекции таких антибиотиков делаются пациенту один раз в месяц на протяжении долгого времени. Но такая профилактика назначается при очень серьезных основаниях, когда в год у человека бывает больше шести ангин либо есть угроза ревматических осложнений.
В остальных случаях нужно просто проводить общепрофилактические мероприятия: соблюдать рациональный режим труда и отдыха, правильно питаться, развиваться физически, принимать поливитамины.
– А влияет ли переохлаждение на возникновение ангины?
– Конечно. Переохлаждение может привести к возникновению острого либо обострению хронического процесса. В нашей ротовой полости возбудители тонзиллита живут и так, но часто они не могут реализовать свой патогенный потенциал до возникновения какого-нибудь предрасполагающего фактора. И переохлаждение как раз им и является.
– А помогают полоскания травами?
– Возможно, только на самой начальной стадии и при вирусных ангинах. Если развилась настоящая бактериальная ангина, без антибиотиков не обойтись.
Если развилась настоящая бактериальная ангина, без антибиотиков не обойтись.
Реклама.
Сколько дней нужно пить «Антибиотики» при ангине?
Как только в рецепте от врача будет прочтено название антибиотика, сиюминутно же всплывет вопрос: « Зачем и сколько пить антибиотики при ангине?». И идеально, если данный вопрос прозвучит сразу же в кабинете врача.
Антибиотический курс в случае тонзиллита необходим для борьбы с микроорганизмами, выступающими провокаторами болезни. Если их не уничтожить этими препаратами, то болезнь может превратиться в хроническую и дать серьезные осложнения на сердце, почки и суставы. И, к сожалению, это не просто пугающие слова, а миллионы реальных, жизненных случаев.
В наиболее частых случаях провокационный агент – это стрептококк. Именно он, в случае халатного обращения, может из миндалин распространиться по всему человеческому организму, неся разнообразные тяжелые заболевания.
Стрептококк – это грамположительный представитель семейства Streptococcaceae, насчитывающий в своих рядах 15 подвидов, называемых буквами латинского алфавита, от A до U. Самими часто встречаемыми бактериологи называют виды Альфа, Бета и Гамма. Из них, Альфа и Гамма – могут быть причислены к составляющим нормальной флоры оболочек, а вот Бета, в свою очередь, провоцирует различные заболевания человека.
Самими часто встречаемыми бактериологи называют виды Альфа, Бета и Гамма. Из них, Альфа и Гамма – могут быть причислены к составляющим нормальной флоры оболочек, а вот Бета, в свою очередь, провоцирует различные заболевания человека.
Получить бактерию можно при контакте с болеющим воздушно-капельным путем, а также через немытые руки, продукты, а также пищу, не прошедшую должную термическую обработку.
Также, причиною ангины может выступать стафилококк. Стафилококк – еще один микроорганизм, относящийся к грамположительным бактериям. Увидев его под микроскопом, можно прийти к выводу, что он не подвижен, обладает желтым, белым или золотистым цветом. Выделяют золотистый, сапрофитный, эпидермальный и гемолитический стрептококк, причем, любой из видов может вырабатывать устойчивость к пенициллинам.
Врачами, на основе многих исследований провокаторов ангины, было установлено, что длиться борьба со стрептококком или стафилококком должна, в среднем, не менее 10 дней. При индивидуальном подборе курса, врачом может корректироваться продолжительность, но, однозначно, не в меньшую сторону.
При индивидуальном подборе курса, врачом может корректироваться продолжительность, но, однозначно, не в меньшую сторону.
В каких случаях нельзя обойтись без антибиотиков?
Лечение гнойной ангины безоговорочно должно сопровождаться антибиотиками. Также доктор обязан назначить антибиотическое средство в случае доказанного бактериального характера заболевания. Обнаружить бактерии можно вследствие взятых анализов с предполагаемого места воспаления.
Правильное антибиотическое лечение, в идеале, не назначается после первого визита к врачу, т.к. перед назначением нужно получить на руки результаты проведенных исследований. Но на практике, печально, конечно, в большинстве случаев, антибиотики назначаются «наугад», даже если сдать «мазок», пока идет к доктору ответ, больной уже уходит домой с предполагаемым назначением, которое возможно подействует, а возможно и нет. В случае, если с препаратом угадали, это будет называться «вовремя начатое лечение», а если нет, то по готовым, наконец, результатам его можно сменить на подходящий случаю вариант.
Стоит помнить, что антибиотики не назначаются для борьбы с вирусами, т.е. вирусный тонзиллит будет лечиться в соответствии с другими правилами, нежели бактериальный.
Почему нельзя остановить лечение, если стало легче?
Запрещается бросать курс антибиотиков сразу же с первым облегчением из-за того, что не все бактерии еще побеждены. Малое количество все-таки может существовать в воспаленных миндалинах, причем состояние и температура могут уже вполне отвечать рамкам нормы. Но эта норма ощущений вовсе не является показателем отказа от лечения.
К тому же, возникает риск опасных для жизни осложнений, сказывающихся на сердечной мышце, нервной и слуховой системе, суставах и почках.
Поэтому, если доктором был назначен 10-дневный курс антибиотиков, ради собственного здоровья и благополучия, стоит этот период с честностью и регулярностью пройти.
Отличается ли курс от вида антибиотика?
Стандартными антибиотиками при лечении тонзиллита являются Пенициллины, однако, возможна их смена на Макролиды или Цефалоспорины, в зависимости от сложившейся ситуации при течении заболевания.
Не учитывая, какие антибиотики были выписаны, пить их требуется, по-назначению лечащего врача, от 10 до 15 дней. Существует мнение, что Макролиды, в частности, Азитромицин, не нуждается в продолжительном поглощении, а достаточно 3 дня для полной капитуляции вредоносных микроорганизмов. На практике же, имеются данные, что подобный отрезок времени крайне мал, для выздоровления и снова-таки, возвращаемся к «золотому стандарту» лечения, составляющему 10 дней.
Длительность уколов
Инъекции требуют другого подхода. Назначаются они, в современном лечении, после таблетированного курса, если не приносят требуемого эффекта таблетки.
Как правило, уколы начинают ставить, когда требуется срочная, крайне эффективная в сжатые сроки помощь. Если речь идет о Цефтриаксоне – наиболее частом препарате для оказания медицинской помощи, после внутримышечного либо внутривенного введения, его активное антибиотическое вещество начинает действовать спустя 10-20 минут. Назначая в день 1-2 укола, доктор указывает курс 3-5 дней, но это не полный курс лечения. Как только наступает видимое улучшение состояния, температура тела нормализуется, больной не ощущает видимых проявлений ангины, можно отменить инъекции, но продлить лечения таблетированными препаратами аналогичного действия.
Как только наступает видимое улучшение состояния, температура тела нормализуется, больной не ощущает видимых проявлений ангины, можно отменить инъекции, но продлить лечения таблетированными препаратами аналогичного действия.
Курс лечения ангины у детей
Детям для выздоровления требуется ровно столько же дней, сколько и взрослым. Возраст влияет не на продолжительность, а на дозировку антибиотика, ведь бактериальный возбудитель болезни один для всех возрастов. И чтобы одержать над ним победу требуется употреблять лекарство в адекватном количестве в течение, минимум, 10 дней.
Для детей младшего возраста курс имеет шанс быть продленным врачом до 2-х недель. Это может потребоваться из-за отсутствия опыта борьбы иммунитета ребенка с провокаторами тонзиллита.
Что делать, если антибиотики не помогают?
В случае, когда в течение 72 часов с момента первого приема, не помогают антибиотики при ангине, нужно срочно обратиться к врачу за рецептом на новый препарат.
Первоочередно, как правило, назначаются пенициллиновые, амоксициллиносодержащие средства: Амоксициллин, Амоксил, Флемоксин. Когда пенициллиновый антибиотик при ангине не помогает, это может означать, что заболевание было вызвано устойчивым к воздействию этого препарата микроорганизмом. Подобного может не произойти, если при первом обращении к доктору, им будет назначено исследование – мазок, позволяющий со 100%-ной вероятностью определить возможного возбудителя ангины и его чувствительность к антибиотическим препаратам. К сожалению, в условиях поликлиники, как уже было сказано выше, есть один, но большой минус этого анализа, а именно продолжительность, через сколько дней будет готов ответ анализа.
В подобном случае, взамен Пенициллинам, могут быть назначены, в зависимости от степени состояния больного, Макролиды или Цефалоспорины: Азитромицин, Зиннат, Цефтриаксон. Максимально разрешено принимать антибиотические препараты в случае острого тонзиллита на протяжении 2-х недель.
Рекомендованный курс лечения антибиотиками
В инструкции по применению к лекарственным средствам, указаны рекомендации по приему и продолжительности лечения, хотя практические аспекты, которые рассмотрены выше, противоречат рекомендованным данным в инструкциях. Из чего следует, что антибиотики вовсе не универсальные препараты, а нуждаются в индивидуальном подходе при использовании, согласно личным особенностям.
Для чего нужна инструкция к препаратам?
Инструкции к лекарственным средствам пишутся, в первую очередь, для докторов. Пациенту, из всего долгого перечня характеризующих препарат свойств, может пригодиться только два раздела: особенности приема и дозировка. Остальные вопросы, касательно выбора лекарства, нужно обсуждать исключительно с лечащим врачом. К тому же, будучи серьезными препаратами, антибиотики не разрешаются для самолечения.
Препараты и их рекомендуемые нормы
Рассмотрим какие антибиотики рекомендованы для лечения ангины и в течение какого срока.
Амоксициллин
Рекомендуемая продолжительность приема таблеток – от 5 дней до 2-х недель. После исчезновения видимых симптомов заболевания, инструкцией советуется продлить прием на 2-3 дня.
Амоксициллин и Клавулановая кислота
Амоксициллин, подкрепленный Клавулановой кислотой, нужен для борьбы с устойчивыми к Пенициллину микроорганизмами. При условии употребления взрослым по 1 таблетке три раза в сутки (500 мг антибиотика и 125 мг кислоты), курс лечения не должен превышать двух недель.
Амоксил
Амоксициллин-содержащий Амоксил принимают вне зависимости от приема пищи, запивая комфортным для глотания таблетки количеством воды. Кстати, принимая Амоксил, рекомендуется увеличить объем выпиваемой воды в сутки. При заболевании, спровоцированном стрептококком, курс лечения, по инструкции, должен составлять не менее 10 дней.
Флемоксин-Солютаб
Употребляя от 500 до 750 мг дважды в сутки, инструкцией разрешается принимать препарат на протяжение 5 дней – недели, а в случае стрептококкового поражения – не менее 10 дней.
Азитромицин
При заболеваниях из области отоларингологии инструкция по применению рекомендует принимать Азитромицин либо на протяжение 3-х дней по 500 мг в день, либо 500 мг в первый день болезни, а со 2-го по 5-й – по 250 мг в сутки.
Сумамед
Сумамед, как и Азитромицин, инструкцией советуется применять на протяжении 3-х дней в количестве 500 мг, или же пяти дней, по 500 мг в первый день и 250 мг в остальные. Особенностью приема является употребление капсул спустя 2 часа от крайнего приема пищи, или за час до следующего.
Зиннат
Цефалоспориновый Зиннат принимают вместе с пищей, в количестве 250 мг, дважды в день, курсом от 5-ти до 10 дней.
Цефтриаксон
Рекомендовано использовать инъекции во время высокой температуры и после ее нормализации еще, как минимум, в течение 2-3 суток.
Супракс
При инфекционных заболеваниях, спровоцированных стрептококком, чтобы избежать осложнений, рекомендуется проводить лечение на протяжении, как минимум, 10-ти дней.
Инфекции и сердце
Тябут Тамара Дмитриевна, профессор кафедры кардиологии и ревматологии Бел МАПО, доктор медицинских наукГод здоровья. Прочитай и передай другому
Среди многообразной патологии сердца немалую долю занимают заболевания, возникающие вследствие негативного воздействия инфекционных агентов на сердце.
Инфекционные агенты – это огромное количество микроорганизмов, встречающихся в окружающем человека мире. К ним относятся бактерии, спирохеты, риккетсии, простейшие, патогенные грибы, вирусы. Если в прошлом веке виновниками поражения сердца были преимущественно бактерии, то в последние годы увеличивается значимость вирусных инфекций.
Инфекционные агенты могут оказывать прямое повреждающее действие на сердечную мышцу – миокард, или вызывать определенные негативные изменения со стороны иммунной системы, что приводит к нарушению ее функций.
Иммунная система – совокупность клеток, органов и тканей, осуществляющих иммунные реакции, основной смысл которых сводится к защите человеческого организма от негативного воздействия факторов окружающей среды. Защита осуществляется путем распознавания чужеродных клеток или веществ, попавших в организм человека, их обезвреживании или удалении из организма.
Функции иммунной системы регулируются нервной и эндокринной системами. Многообразие мощных стрессорных воздействий, сопровождающих жизнь современного человека, приводит к нарушению функций иммунной системы, а, следовательно, ослабляет его защиту от воздействия инфекционных агентов. Поэтому достаточно часто инфекционные поражения сердца возникают на фоне чрезмерных нагрузок, психических травм, негативных событий в жизни человека (конфликт на работе или в семье, болезнь близких людей, потеря работы, развод, смерть близкого человека и т.д.).
Защита организма от инфекций – бактериальной, вирусной, грибковой или паразитарной – осуществляется двумя системами иммунитета: врожденного, определенного генетическими факторами, передающимися от родителей, и приобретенного, формирующегося в процессе жизни человека.
Выделяют естественный и искусственный иммунитет. Естественный иммунитет формируется вследствие передачи от матери к плоду через плаценту или с молоком готовых защитных факторов, а также в результате контакта с возбудителем (после перенесенного заболевания или после скрытого контакта без появлений симптомов болезни). Профилактика инфекционных поражений начинается с зачатия ребенка и продолжается после его рождения – здоровая мать и грудное вскармливание – лучшие методы профилактики на этом этапе жизни человека.
После рождения ребенка в защиту включается и искусственный иммунитет, формирующийся при проведении профилактических прививок. Соблюдение календаря прививок – основа профилактики на последующих этапах жизни человека. В настоящее время прививки осуществляются против наиболее распространенных и тяжелых инфекций, но существует огромное количество других микроорганизмов, оказывающих повреждающее действие на организм человека в целом и сердце, в частности.
Наступила зима, а с ее приходом увеличивается количество болезней простудного характера. К наиболее распространенным простудным заболеваниям относятся острый тонзиллит (ангина), обострения хронического тонзиллита, фарингиты.
К наиболее распространенным простудным заболеваниям относятся острый тонзиллит (ангина), обострения хронического тонзиллита, фарингиты.
Тонзиллит – это воспаление глоточных миндалин, которые относятся к вторичным органам иммунной системы. Причиной возникновения как острого, так и хронического тонзиллита являются патогенные микроорганизмы (бактерии вирусы и грибки), которые, проникая в ткань миндалины, вызывают воспалительный процесс и могут оказать общее негативное воздействие на организм в виде интоксикации.
Острый и хронический процессы в миндалинах протекают по-разному. Проявлениями ангины бывают сильные боли в горле при глотании, увеличение подчелюстных и шейных лимфатических узлов, повышение температуры до 39-40 градусов, головные и мышечные боли, общая слабость, связанные с интоксикацией. Эти симптомы требуют обязательного, раннего обращения к врачу. Хронический тонзиллит и его обострения могут проявляться незначительным повышением температуры, особенно в вечерние часы, першением или небольшими болями в горле, сочетающимися с повышенной утомляемостью, утренней слабостью, беспокойным сном, нарушением аппетита, что в итоге снижает трудоспособность человека. Такое состояние называют тонзиллогенной интоксикацией. Очень часто пациент, побывав на приеме у многих специалистов, так и уходит от них без ответа на вопрос: «Почему у него повышенная температура?». А все дело только в хроническом воспалении миндалин, при лечении которого указанные симптомы исчезают. Многие люди переносят обострения тонзиллита “на ногах”, не придают значения его симптомам. А в последующем расплачиваются за это развитием осложнений. Для возникновения тонзиллита есть несколько причин – особенности строения миндалин, нарушение иммунитета, неблагоприятные факторы внешней среды – переохлаждение, вирусные простудные заболевания. Среди факторов, вызывающие обострение тонзиллита, выделяют социальные -некачественное питание, неблагоприятная экологическая обстановка, максимальная занятость на рабочем месте, стрессы, условия труда, быта, курение, и медицинские – заболевания ЛОР-органов – патология околоносовых пазух, индивидуальные особенности строения ЛОР-органов (искривление носовой перегородки, увеличение носовых раковин, заболевания носоглотки (аденоиды, полипы), частые респираторные заболевания, а также кариес зубов.
Такое состояние называют тонзиллогенной интоксикацией. Очень часто пациент, побывав на приеме у многих специалистов, так и уходит от них без ответа на вопрос: «Почему у него повышенная температура?». А все дело только в хроническом воспалении миндалин, при лечении которого указанные симптомы исчезают. Многие люди переносят обострения тонзиллита “на ногах”, не придают значения его симптомам. А в последующем расплачиваются за это развитием осложнений. Для возникновения тонзиллита есть несколько причин – особенности строения миндалин, нарушение иммунитета, неблагоприятные факторы внешней среды – переохлаждение, вирусные простудные заболевания. Среди факторов, вызывающие обострение тонзиллита, выделяют социальные -некачественное питание, неблагоприятная экологическая обстановка, максимальная занятость на рабочем месте, стрессы, условия труда, быта, курение, и медицинские – заболевания ЛОР-органов – патология околоносовых пазух, индивидуальные особенности строения ЛОР-органов (искривление носовой перегородки, увеличение носовых раковин, заболевания носоглотки (аденоиды, полипы), частые респираторные заболевания, а также кариес зубов. Хроническому воспалению в небных миндалинах могут способствовать иммунодефицитные состояния, другие заболевания внутренних органов, сопутствующая эндокринная патология.
Хроническому воспалению в небных миндалинах могут способствовать иммунодефицитные состояния, другие заболевания внутренних органов, сопутствующая эндокринная патология.
При хроническом тонзиллите в миндалинах можно обнаружить до нескольких десятков (обычно около 30) видов микроорганизмов – грибов и бактерий, но основной причиной заболевания является стрептококк.
Тонзиллит, вызванный бета-гемолитическим стрептококком.
При наличии хронического тонзиллита в лакунах скапливается большое количество гноя, состоящего из погибших микробов, белых кровяных телец – лейкоцитов, других клеток (гнойно-казеозные пробки). В гнойном содержимом лакун размножаются болезнетворные микробы. Продукты жизнедеятельности микробов из миндалин попадают в кровь и приводят к развитию тонзиллогенной интоксикация, проявляющейся утомляемостью, болями в мышцах и суставах, головными болями, снижением настроения, субфебрилитетом. Миндалины превращаются в хранилище инфекционных агентов, откуда они могут распространяться по организму и быть причиной воспалительных процессов. Частые болезни еще более ослабляют иммунитет, что приводит к дальнейшему развитию тонзиллита. Так формируется порочный круг заболевания.
Миндалины превращаются в хранилище инфекционных агентов, откуда они могут распространяться по организму и быть причиной воспалительных процессов. Частые болезни еще более ослабляют иммунитет, что приводит к дальнейшему развитию тонзиллита. Так формируется порочный круг заболевания.
Хронический тонзиллит опасен осложнениями, связанными с распространением инфекции по организму. К ним относятся паратонзиллярные абсцессы, ·поражение сердца (тонзилогенная миокардиодистрофия, острая ревматическая лихорадка), сосудов, почек.
Тонзиллогенная миокардиодистрофия относится к часто развивающимся, но гораздо реже диагностируемым поражениям сердечной мышцы при хроническим тонзиллите. Она вызывается токсинами бактерий, находящихся в миндалинах, и продуктами местного воспаления и распада тканей.
Клинические признаки тонзиллогенной дистрофии миокарда обусловлены нарушением деятельности вегетативной нервной системы (вегетативной дисфункцией) и нарушением различных видов обмена в сердечной мышце (электролитного, белкового), следствием которых является нарушение образования энергии в сердечной мышце. На ранних этапах развития тонзилогенная миокардиодистрофия проявляется высокой частотой сердечных сокращений – тахикардией, перебоями в работе сердца – экстрасистолией, одышкой при интенсивных физических нагрузках, нарушением общего самочувствия больных. При поздней диагностике появляются признаки сердечной недостаточности, уменьшается объем нагрузки, вызывающей одышку, появляются более тяжелые нарушения ритма и проводимости. При своевременной диагностике и лечении внесердечного фактора – хронического тонзиллита, вызвавшего перечисленные изменения в сердечной мышце, они обратимы и постепенно структура и функции сердечной мышцы
На ранних этапах развития тонзилогенная миокардиодистрофия проявляется высокой частотой сердечных сокращений – тахикардией, перебоями в работе сердца – экстрасистолией, одышкой при интенсивных физических нагрузках, нарушением общего самочувствия больных. При поздней диагностике появляются признаки сердечной недостаточности, уменьшается объем нагрузки, вызывающей одышку, появляются более тяжелые нарушения ритма и проводимости. При своевременной диагностике и лечении внесердечного фактора – хронического тонзиллита, вызвавшего перечисленные изменения в сердечной мышце, они обратимы и постепенно структура и функции сердечной мышцы
восстанавливаются.
Наибольшую опасность для прогноза и качества жизни пациентов представляет поражение сердца при острой ревматической лихорадке.
Острая ревматическая лихорадка (ОРЛ) – постинфекционное осложнение тонзиллита (ангины) или фарингита, вызванных бета – гемолитическим стрептококком группы А, в виде системного воспалительного заболевания соединительной ткани с преимущественной локализацией патологического процесса в сердечно-сосудистой системе (кардит), суставах (мигрирующий полиартрит), мозге (хорея) и коже (кольцевидная эритема, ревматические узелки), развивающегося у предрасположенных лиц, главным образом молодого возраста (7-15 лет). В Российской Федерации и в РБ заболеваемость ревматической лихорадкой составляет от 0,2 до 0,6 случаев на 1000 детского населения. Первичная заболеваемость ОРЛ в России в начале ХХI века составила 0,027 случая на 1000 населения. Частота впервые выявленной хронической ревматической болезни сердца (ХРБС), которая включает пороки сердца и специфические изменения клапанов (краевой фиброз), выявляемые при ультразвуковом исследовании сердца – 0,097случаев на 1000 населения, в том числе ревматических пороков сердца – 0,076 случаев на 1000 взрослого населения. Имеющиеся статистические различия между частотой первичной заболеваемости острой ревматической лихорадкой и хронической ревматической болезнью сердца свидетельствует о наличии большого количества не диагностированных острых форм болезни.
В Российской Федерации и в РБ заболеваемость ревматической лихорадкой составляет от 0,2 до 0,6 случаев на 1000 детского населения. Первичная заболеваемость ОРЛ в России в начале ХХI века составила 0,027 случая на 1000 населения. Частота впервые выявленной хронической ревматической болезни сердца (ХРБС), которая включает пороки сердца и специфические изменения клапанов (краевой фиброз), выявляемые при ультразвуковом исследовании сердца – 0,097случаев на 1000 населения, в том числе ревматических пороков сердца – 0,076 случаев на 1000 взрослого населения. Имеющиеся статистические различия между частотой первичной заболеваемости острой ревматической лихорадкой и хронической ревматической болезнью сердца свидетельствует о наличии большого количества не диагностированных острых форм болезни.
Временной интервал между перенесенным острым стрептококковым тонзиллитом, фарингитом, обострением хронического тонзиллита и возникновением проявлений острой ревматической лихорадки составляет 3-4 недели. При острой ревматической лихорадке могут поражаться все структуры сердца – эндокард, миокард, перикард. Поражение миокарда (мышцы сердца) встречается всегда. Проявлениями поражения сердца могут быть сердцебиение, одышка, связанная с физической нагрузкой или в покое, боли в области сердца ноющего характера, которые в отличие о стенокардии не имеют четкой связи с физической нагрузкой и могут сохраняться длительный период времени, сердцебиение, перебои в работе сердца, приступообразные нарушения ритма – мерцательная аритмия, трепетание предсердий. Обычно поражение сердца сочетается с суставным синдромом по типу артралгий – болей в крупных суставах (коленных, плечевых, голеностопных, локтевых) или артрита (воспаления) этих же суставов. Для воспаления суставов характерны боль, изменения формы сустава, вызванные отеком, покраснение кожи в области пораженного сустава, местное повышение температуры и нарушение функции сустава в виде ограничения объема движений. Мелкие суставы поражаются гораздо реже.
При острой ревматической лихорадке могут поражаться все структуры сердца – эндокард, миокард, перикард. Поражение миокарда (мышцы сердца) встречается всегда. Проявлениями поражения сердца могут быть сердцебиение, одышка, связанная с физической нагрузкой или в покое, боли в области сердца ноющего характера, которые в отличие о стенокардии не имеют четкой связи с физической нагрузкой и могут сохраняться длительный период времени, сердцебиение, перебои в работе сердца, приступообразные нарушения ритма – мерцательная аритмия, трепетание предсердий. Обычно поражение сердца сочетается с суставным синдромом по типу артралгий – болей в крупных суставах (коленных, плечевых, голеностопных, локтевых) или артрита (воспаления) этих же суставов. Для воспаления суставов характерны боль, изменения формы сустава, вызванные отеком, покраснение кожи в области пораженного сустава, местное повышение температуры и нарушение функции сустава в виде ограничения объема движений. Мелкие суставы поражаются гораздо реже. Воспалительный процесс в суставах носит мигрирующий характер и быстро проходит на фоне правильного лечения. Поражение сердца и суставов обычно сопровождается повышением температуры тела, слабостью потливостью, нарушением трудоспособности. У части пациентов встречаются поражения нервной системы, кожные сыпи по типу кольцевидной эритемы и подкожные ревматические узелки.
Воспалительный процесс в суставах носит мигрирующий характер и быстро проходит на фоне правильного лечения. Поражение сердца и суставов обычно сопровождается повышением температуры тела, слабостью потливостью, нарушением трудоспособности. У части пациентов встречаются поражения нервной системы, кожные сыпи по типу кольцевидной эритемы и подкожные ревматические узелки.
Для постановки диагноза острой ревматической лихорадки существуют диагностические критерии, которые включают клинические, лабораторные и инструментальные данные, а также информацию о перенесенной инфекции, вызванной бета-гемолитическим стрептококком группы А, его ревматогенными штаммами. Своевременно поставленный диагноз позволяет добиться выздоровления больного при проведении терапии антибиотиками, глюкокортикоидными гормонами, нестероидным противовоспалительными препаратами. Однако, при поздно начатом лечении, несоблюдении пациентами двигательного режима, наличии генетической предрасположенности, не санированной очаговой инфекции (декомпенсированный тонзиллит, кариес) исходом острой ревматической лихорадки может быть хроническая ревматическая болезнь сердца с пороком сердца или без него. Порок сердца возникает как исход воспалительного поражения клапанов сердца. Наличие порока сердца ревматической этиологии требует отнесения пациента к группе высокого риска развития инфекционного эндокардита, наиболее тяжелой формы поражения сердца, связанного с инфекционными агентами.
Порок сердца возникает как исход воспалительного поражения клапанов сердца. Наличие порока сердца ревматической этиологии требует отнесения пациента к группе высокого риска развития инфекционного эндокардита, наиболее тяжелой формы поражения сердца, связанного с инфекционными агентами.
Острая ревматическая лихорадка относится к заболевания, при которых профилактика имеет важное значение для снижения как первичной заболеваемости, так и повторных эпизодов болезни (повторная острая ревматическая лихорадка).
Первичная профилактика имеет своей целью снижение первичной заболеваемости и включает комплекс медико-санитарных и гигиенических мероприятий, а так же адекватное лечение инфекций, вызванных бета-гемолитическим стрептококком группы А. Первое направление включает мероприятия по закаливанию, знакомство с гигиеническими навыками, санацию хронических очагов инфекции, в первую очередь – хронического тонзиллита и кариеса. Миндалины тщательно санируют повторными полосканиями и промываниями растворами антибактериальных средств, вакуум-аспирацией патологического содержимого лакун. Если это не дает желаемого результата обсуждается вопрос хирургического лечения – удаления миндалин. В каждом конкретном случае выбор тактики лечения определяет врач отоларинголог и терапевт, кардиолог или ревматолог.
Если это не дает желаемого результата обсуждается вопрос хирургического лечения – удаления миндалин. В каждом конкретном случае выбор тактики лечения определяет врач отоларинголог и терапевт, кардиолог или ревматолог.
Адекватное лечение ангины и фарингита направлено на подавление роста и размножения стрептококка в организме при развитии стрептококкового фарингита, ангины, тонзиллита. Основу лечения составляет антибиотикотерапия в сочетании с противовоспалительными средствами, которые должны проводиться не менее 10 дней с обязательным контролем общего анализа крови, мочи, а по показаниям биохимического анализа крови при возникновении признаков болезни, при окончании лечения и через месяц от появления первых признаков болезни. Лабораторное исследование, проведенное в эти сроки, позволяет правильно поставить диагноз, определить эффективность лечения, и что самое главное, не пропустить начало развития осложнения в виде острой ревматической лихорадки.
Вторичная профилактика имеет своей целью предупреждение развития повторной острой ревматической лихорадки и прогрессирования заболевания у лиц, перенесших ОРЛ. Она проводится у пациентов, не имеющих аллергии к препаратам пенициллинового ряда. Лекарственным средством, используемым для профилактики у взрослых является бензатинбензилпенициллин (экстенциллин, ретарпен) в дозе 2 400 000 ЕД 1 раз в 3 недели внутримышечно. Профилактические режимы зависят от возраста пациента и исхода острой ревматической лихорадки. В соответствии с рекомендациями Ассоциации ревматологов России вторичная профилактика включает следующие режимы:
Она проводится у пациентов, не имеющих аллергии к препаратам пенициллинового ряда. Лекарственным средством, используемым для профилактики у взрослых является бензатинбензилпенициллин (экстенциллин, ретарпен) в дозе 2 400 000 ЕД 1 раз в 3 недели внутримышечно. Профилактические режимы зависят от возраста пациента и исхода острой ревматической лихорадки. В соответствии с рекомендациями Ассоциации ревматологов России вторичная профилактика включает следующие режимы:
- Для больных, перенесших ОРЛ без кардита (артрит, хорея) – не менее 5 лет после атаки или до 18 лет (по принципу «что дольше»).
- Для больных, с излеченным кардитом без порока сердца – не менее 10 лет после атаки или до 25 лет (по принципу «что дольше»).
- Для больных, со сформированным пороком сердца (в том числе оперированным) – пожизненно.
Наиболее тяжелым и прогностически неблагоприятным заболеванием сердца, связанным с инфекцией считается инфекционный эндокардит – заболевание, характеризующееся развитием воспалительного процесса на клапанном или пристеночном эндокарде, включающее поражение крупных внутригрудных сосудов, отходящих от сердца, возникающее вследствие воздействия микробной инфекции. Наиболее часто это различные бактерии- стрептококки, стафилококки, энтерококки, кишечная палочка, синегнойная палочка и многие другие. Описано 119 различных возбудителей, приводящих к развитию заболевания.
Наиболее часто это различные бактерии- стрептококки, стафилококки, энтерококки, кишечная палочка, синегнойная палочка и многие другие. Описано 119 различных возбудителей, приводящих к развитию заболевания.
|
Аортальный клапан Митральный клапан |
Так выглядят клапаны сердца при развитии инфекционного эндокардита.
Наложения из микробов, клеток крови нарушают их функцию,
разрушают клапан и зачастую требуют экстренного хирургического лечения.
Распространенность инфекционного эндокардита в начале 21 века составляла 2- 4 случая на 100 000 населения в год. Отмечается повсеместный рост заболеваемости, наиболее выраженный в старших возрастных группах и составляющий 14, 5 случая на 100 000 населения в возрасте 70-80 лет. Диагностика заболевания сложна. При первом обращении к врачу диагноз ставится только у 19 – 34,2% больных. Средний срок от первичного обращения до постановки диагноза составляет не менее 1,5 – 2 месяцев.
Выделяют группу больных с высоким риском развития инфекционного эндокардита, в которую входят:
- пациенты с ранее перенесенным инфекционным эндокардитом,
- пациенты с протезированными клапанами сердца,
- пациенты с синими врожденными пороками,
- пациенты после хирургических операций на аорте, легочных сосудах
- пациенты с приобретенными пороками сердца, в первую очередь ревматической этиологии (ХРБС).
Кроме этого выделена группа умеренного (промежуточного) риска, объединяющая пациентов со следующими заболеваниями:
- Пролапс митрального клапана, обусловленный миксоматозной дегенерацией или другими причинами с регургитацией 2-3 степени или пролапсы нескольких клапанов
- Нецианотичные врожденные пороки сердца (исключая вторичный ДМПП)
- Бикуспидальный (двухстворчатый)аортальный клапан
- Гипертрофическая кардиомиопатия (идиопатический гипертрофический субаортальный стеноз).

Установлено, что для развития инфекционного эндокардита необходимо попадание возбудителя в кровь. Наиболее частой причиной этого могут быть стоматологические манипуляции, сопровождающиеся повреждением десны и кровоточивостью. При наличии кариеса или заболеваний десен, бактериемия (наличие возбудителя в крови) может возникать достаточно часто.
|
Вид манипуляции |
Частота бактериемии |
|
Экстракция зубов |
61-85%, |
|
Профилактическое лечение зубов |
0-28%, |
|
Чистка зубов |
0-26%, |
В зависимости от исходного состояния сердца и эндокарда заболевание может протекать в двух вариантах. Первичный ИЭ (30% случаев) возникает на непораженном эндокарде под воздействием тяжелых инфекций (стафилококки, грамотрицательные микроорганизмы, грибы).
Первичный ИЭ (30% случаев) возникает на непораженном эндокарде под воздействием тяжелых инфекций (стафилококки, грамотрицательные микроорганизмы, грибы).
Вторичный ИЭ (70% случаев) развивается на клапанах или эндокарде, измененных вследствие врожденных или приобретенных пороков сердца.
Диагностика инфекционного эндокардита затруднена в связи с тем, что на ранних этапах отсутствуют какие-либо специфические признаки заболевания. К неспецифическим можно отнести лихорадку, общее недомогание, потерю веса, снижение трудоспособности. Признаки поражения сердца формируются на 3-4 неделе болезни. До этого заболевание может маскироваться под болезни почек, легких, инсульты, тромбоэмболии в различные внутренние органы, утяжеление хронической сердечной недостаточности.
Профилактика инфекционного эндркардита может привести к снижению заболеваемости. По данным исследователей из Франции на 1500 пациентов, получивших антибиотикопрофилактику предотвращается от 60 до 120 случаев инфекционного эндокардита. Экономические затраты на профилактику инфекционного эндокардита значительно меньше, чем на его лечение
Экономические затраты на профилактику инфекционного эндокардита значительно меньше, чем на его лечение
К манипуляциям, которые могут вызвать бактериемию и при которых следует проводить антибиотикопрофилактику отнесны:
- Бронхоскопия.
- Цистоскопия во время инфекции мочевых путей.
- Биопсия мочевыводящих органов или предстательной железы.
- Стоматологические процедуры с риском повреждения десны или слизистых.
- Тонзилэктомия, аденоидэктомия.
- Расширение пищевода или склеротерапия варикозных вен пищевода.
- Вмешательства при обструкции желчевыводящих путей.
- Трансуретральная резекция предстательной железы.
- Инструментальное расширение уретры.
- Литотрипсия (дробление камней).
- Гинекологические вмешательства в присутствии инфекции.
Активными участниками организации и проведения профилактики инфекционного эндокардита должны быть не только врачи, и сами пациенты. Ни один самый грамотный и знающий врач не сможет осуществить программу профилактики без желания и понимания значимости профилактики со стороны самого пациента.
Ни один самый грамотный и знающий врач не сможет осуществить программу профилактики без желания и понимания значимости профилактики со стороны самого пациента.
“Если кто-то ищет здоровье, спроси его вначале,
готов ли он в дальнейшем расстаться со всеми причинами своей болезни, –
только тогда ты сможешь ему помочь”. Сократ
В этом смысл профилактики как немедикаментозной, в основе которой лежит коррекция многих поведенческих факторов риска, так и медикаментозной.
Зная когда проводить профилактику, следует познать и как ее проводить. Выбор способа профилактики базируется на 3 принципах. Принцип первый – определить к какой группе Вы относитесь – высокого или промежуточного риска. Принцип второй – оценить переносимость антибактериальных препаратов – регистрировались когда-либо любые аллергические реакции на препараты пенициллинового ряда (пенициллин, бициллин, ампициллин, амоксициллин, оксациллин, и другие). Принцип третий – перед какой процедурой проводится профилактическое введение антибактериального препарата.
Принцип третий – перед какой процедурой проводится профилактическое введение антибактериального препарата.
При проведении зубоврачебных процедур или диагностических и лечебных манипуляций на дыхательных путях, пищеводе рекомендуются следующие профилактические режимы:
Для пациентов всех групп без аллергии к препаратам пенициллинового ряда:
- Амоксициллин в дозе 2,0 грамма через рот внутрь за 1 час до процедуры.
- В случае проблем с приемом через рот ампициллин или амоксициллин в дозе 2 грамма внутривенно за 30-60 минут до процедуры.
Для пациентов с аллергией к препаратам пенициллинового ряда:
-
Клиндамицин 600 мг или
-
Азитромицин 500 мг или
-
Кларитромицин 500 мг внутрь за 1 час до процедуры
При проведении манипуляций на органах моче-полового и желудочно-кишечного тракта применяются следующие профилактические режимы:
- Для лиц, не имеющих аллергии к препаратам пенициллинового ряда: Группа высокого риска – ампициллин или амоксициллин в дозе 2 г внутривенно и гентамицин из расчета 1,5 мг/кг массы тела внутривенно за 30-60 минут до процедуры.
 Через 6 ч внутрь принимается ампициллин или амоксициллин в дозе 1 грамм.
Через 6 ч внутрь принимается ампициллин или амоксициллин в дозе 1 грамм.
Группа промежуточного риска – Ампициллин (амоксициллин) 2,0 г внутривенно за 30-60 минут до процедуры или амоксициллин 2,0 г внутрь через рот за 1 час до процедуры
Группа высокого риска – ванкомицин 1, 0 грамм внутривенно за 1 час до процедуры в сочетании с внутривенным или внутримышечным введением гентамицина из расчета 1,5 мг/кг массы тела.
Группа промежуточного риска – ванкомицин 1,0 грамм внутривенно за 1 час до процедуры
Представленные профилактические программы для пациентов с острой ревматической лихорадкой и инфекционным эндокардитом не являются рецептом для покупки и направлением для введения препарата. Все профилактические режимы должны быть обсуждены с лечащим врачом – терапевтом, кардиологом, ревматологом. Но без знаний самого пациента, его информированности о сути и значимости первичной и вторичной профилактики любого заболевания, в том числе и инфекционных поражений сердца для сохранения высокого качества его жизни осуществить профилактические мероприятия невозможно. А ведь именно профилактика, как самого заболевания, так и его осложнений играет наиболее значимую роль. Любую болезнь легче предупредить, чем ее лечить.
А ведь именно профилактика, как самого заболевания, так и его осложнений играет наиболее значимую роль. Любую болезнь легче предупредить, чем ее лечить.
Значимость взаимодействия врача и пациента признавалась древними целителями. Гиппократ писал: «Жизнь коротка, путь искусства долог, удобный случай быстротечен, опыт ненадежен, суждение трудно. Поэтому не только сам врач должен быть готов совершить все, что от него требуется, но и больной, и окружающие, и все внешние обстоятельства должны способствовать врачу в его деятельности.
А китайский врачеватель Лао-Цзюнь пишет о профилактике:
“Если желаешь спастись от катастрофы или разрешить проблему, то лучше всего заранее предотвращать их появление в своей жизни. И тогда не будет трудностей.
Для того чтобы излечить недуг, избавиться от болезни, лучше всего быть готовым к ним загодя. Тогда будет счастливый исход. В настоящее время люди не обращают внимание на это и не стараются предотвращать, а направляют силы на то, чтобы спасаться. Не стараются готовиться загодя, а пытаются излечиться с помощью лекарств. Потому есть такие государи, которые не способны охранить жертвенный алтарь государственной власти. Есть и такие организмы, которые не способны сохранить себя в целости в течение долгой жизни.
Не стараются готовиться загодя, а пытаются излечиться с помощью лекарств. Потому есть такие государи, которые не способны охранить жертвенный алтарь государственной власти. Есть и такие организмы, которые не способны сохранить себя в целости в течение долгой жизни.
Таким образом, человек мудрости добивается счастья, когда нет еще и предзнаменований. Он избавляется от беды, когда она еще не появилась. Ведь катастрофа рождается из мелочей, а болезнь возникает из тончайших отклонений. Люди считают, что маленькое добро не приносит пользы, и потому не желают делать добро. Им кажется, что от маленького зла не будет ущерба, и потому они не стремятся исправиться. Если не накапливать добро мало-помалу, тогда не получится великой Потенции. Если не воздерживаться от зла в малом, тогда свершится большое преступление. Поэтому выберем самое важное, чтобы показать, как оно рождается.”
Эти распространенные антибиотики могут повредить ваше сердце, вот что нужно знать
Поделиться на PinterestИсследователи изучают, как антибиотики могут повлиять на ваше сердце.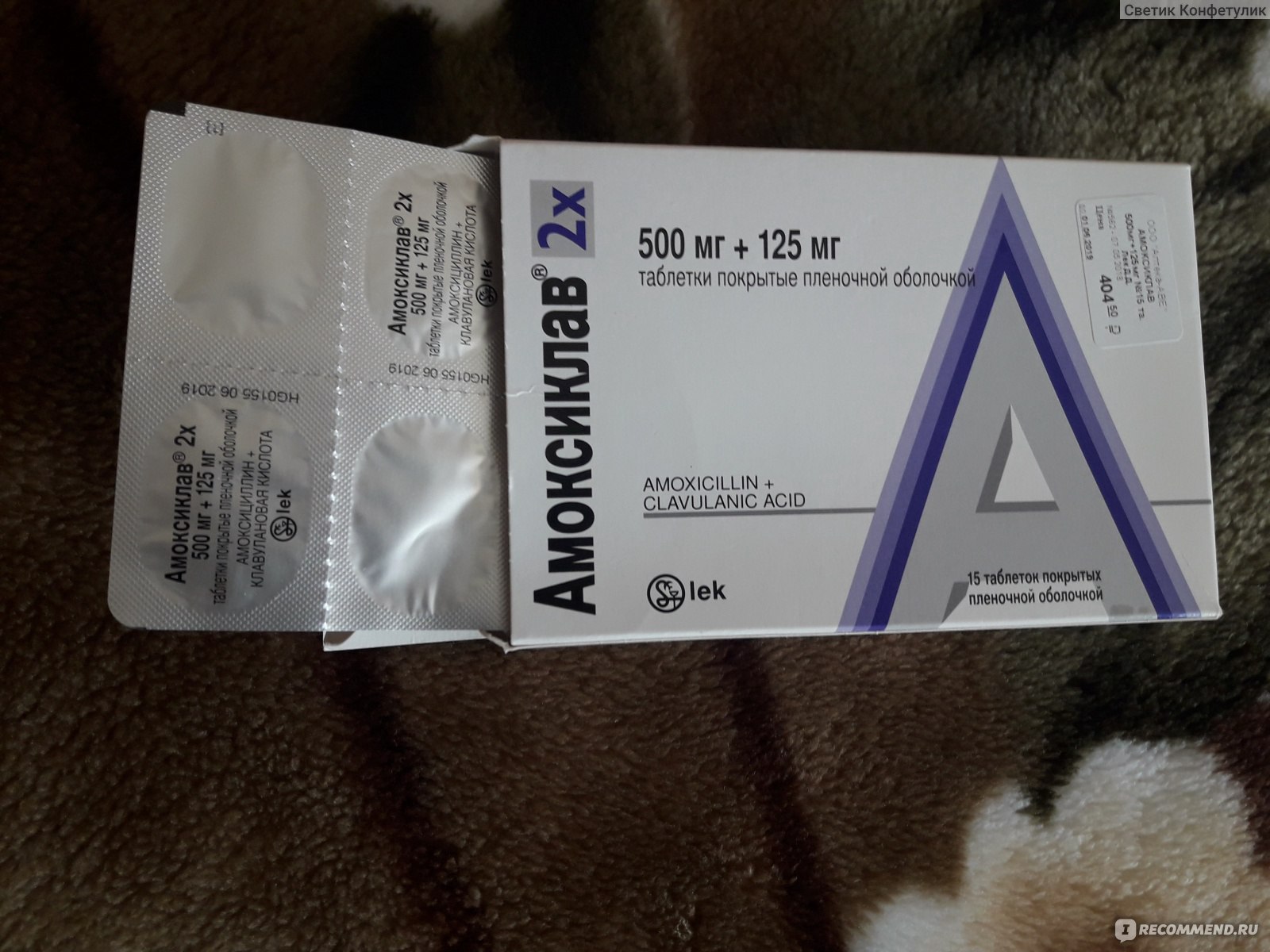 Getty Images
Getty Images- Распространенный тип антибиотиков, называемый фторхинолонами, может повышать риск некоторых сердечных заболеваний.
- Новое исследование показало, что у людей, принимавших этот тип наркотиков, вдвое выше риск определенных сердечных заболеваний.
- Это исследование может помочь врачам определить, когда пациентам из группы высокого риска следует принимать другие лекарства.
По мнению исследователей, ваши шансы на развитие тяжелого и потенциально опасного для жизни сердечного заболевания могут удвоиться, если вы принимаете обычно назначаемый класс антибиотиков.
Эти антибиотики называются фторхинолонами, и новое исследование, опубликованное в этом месяце, показало, что люди, принимающие их, имеют повышенный риск развития аортальной и митральной регургитации – состояния, которое может привести к сердечной недостаточности.
«Это добавляет к существующему списку серьезных побочных эффектов фторхинолонов, подчеркивая тот факт, что эти препараты не должны назначаться при неосложненных внебольничных инфекциях и должны применяться только в случае крайней необходимости», – сказал Махьяр Этминан, фармацевт, доцент кафедры офтальмологии и визуальных наук на медицинском факультете Университета Британской Колумбии (UBC), и ведущий автор исследования рассказал Healthline.
По данным Национального института здоровья (NIH), этот класс препаратов представляет собой антибиотик широкого спектра действия, применяемый против бактериальных инфекций, таких как бактериальный бронхит, пневмония, синусит и инфекции мочевыводящих путей.
Этминан и его команда изучили данные из большой базы данных частного медицинского страхования США и системы сообщений о неблагоприятных последствиях Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA).
Из случайной выборки из более чем 9 миллионов пациентов исследователи выявили 12 505 случаев клапанной регургитации у 125 020 субъектов типа случай-контроль.
Воздействие фторхинолона было определено как наличие активного рецепта за 30 дней до нежелательного явления, а недавнее воздействие – от 31 до 60 дней до него. Для сравнения использовали антибиотики амоксициллин и азитромицин.
Этминан сказал, что, хотя этот тип антибиотика удобен, во многих случаях для пациентов есть другие варианты.
«В большинстве случаев, особенно при инфекциях, связанных с сообществами, они на самом деле не нужны. Неправильное назначение может вызвать как устойчивость к антибиотикам, так и серьезные проблемы с сердцем », – говорится в заявлении Этминана.
По словам Этминана, это был первый случай, когда недавнее воздействие фторхинолонов было связано с почти в 2,5 раза повышенным риском оттока крови обратно в сердце. Риск был самым высоким в течение 30 дней использования.
Даже у тех, кто прекратил принимать лекарства в течение последних 60 дней, все еще в 1,5 раза выше вероятность развития проблем с сердечным клапаном по сравнению с теми, кто принимает амоксициллин.
Согласно Национальной медицинской библиотеке, фторхинолоновые антибиотики включают:
- левофлоксацин (леваквин)
- ципрофлоксацин (ципро)
- моксифлоксацин (авелокс)
- офлоксацин
- глоксафлоаксацин (флоксафлокс) )
Др.Раймонд Дуркин, председатель отдела сердечно-сосудистой медицины в Медицинской сети Университета Св. Луки в Вифлееме, штат Пенсильвания, и не связанный с исследованием, объяснил, что аортальная и митральная регургитация означает, что утечка из этих двух клапанов происходит соответственно, и она может быть легкой или тяжелой.
Луки в Вифлееме, штат Пенсильвания, и не связанный с исследованием, объяснил, что аортальная и митральная регургитация означает, что утечка из этих двух клапанов происходит соответственно, и она может быть легкой или тяжелой.
«Когда болезнь легкая или умеренная, люди обычно могут жить с этим бессимптомно, и их можно наблюдать. Но в тяжелых случаях это может привести к сердечной недостаточности, быть опасным для жизни и даже потребовать замены клапана », – сказал Дуркин.
Доктор Джеффри А. Джахр, старший вице-президент по медицинским и академическим вопросам и специалист по инфекционным заболеваниям в сети здравоохранения Университета Св. Луки, согласился с тем, что, как и в случае со всеми лекарствами, как преимущества, так и опасности использования этих лекарств у любого пациента необходимо учитывать при их назначении. Он подчеркнул, что «для большинства показаний можно рассмотреть множество других вариантов».
Недавний обзор FDA показал, что этот класс лекарств может иметь другое, очень серьезное воздействие на здоровье сердца: потенциальный разрыв аорты.
«Недавно было добавлено предупреждение к фторхинолоновым антибиотикам, которые включают потенциальный разрыв или разрыв аорты», – сказал Джахре.
Он объяснил, что это открытие означает, что врачи должны быть осторожны, чтобы не прописывать эти лекарства пациентам, «которые подвержены более высокому риску этого события».
«Есть также ряд других потенциальных побочных эффектов, которые приписываются этому классу лекарств», – сказал он.
В 2013 году FDA усилило свое предупреждение о том, что этот класс антибиотиков может вызвать внезапную и потенциально необратимую форму повреждения нервов, называемую периферической невропатией.
Симптомы периферической нейропатии зависят от пораженных нервов. Обычно они ощущаются в руках и ногах и могут включать онемение, покалывание, жжение или стреляющую боль.
Но эксперты советуют, что этот риск возникает только при пероральном или инъекционном приеме фторхинолонов. Составы для местного применения, которые наносят на уши или глаза, не увеличивают этот риск.
Недавние исследования показали, что широко используемый класс антибиотиков может вызвать потенциально серьезное заболевание сердечного клапана.
Эти препараты, называемые фторхинолонами, также вызывают другие серьезные проблемы со здоровьем, например, повреждение нервов.
Эксперты подчеркнули важность изучения преимуществ и опасностей этого лекарства перед назначением, так как существует множество вариантов.
Боль в груди – устранение побочных эффектов
Chemocare.com
Уход во время химиотерапии и после нее
Что такое боль в груди?
Боль в груди – это болезненное или неприятное ощущение в груди, которое может или может
не быть связаны с повреждением сердечной ткани. Боль в груди может возникнуть у взрослых при
множество причин. Некоторые причины боли в груди могут включать:
Боль в груди может возникнуть у взрослых при
множество причин. Некоторые причины боли в груди могут включать:
- Легкое – у вас может быть пневмония или другой тип инфекции в ваше легкое, которое может вызвать боль в груди. Кашель также может вызывать боль.
- Скелетно-мышечный -Распространенные причины боли в груди включают боль как результат травмы, растяжения суставов или мышц. Если вы повредили ребра, от травм или опухолей это может вызвать боль в груди.
- Желудочно-кишечный – У вас может быть гастроэзофагеальный рефлюкс.
Здесь содержимое вашего желудка поднимается по пищеводу вместо
вниз. Это может вызвать боль после обильного приема пищи, лежа или прекращения приема пищи.
над. Антациды, такие как фамотидин (Pepcid ® ), омепразол
(Prilosec ® ) или Mylanta ® ,
может облегчить эти симптомы.

- Стенокардия может вызывать боль в груди, которая может быть ощущением “сдавливания” в твоей груди. Беспокойство или депрессия часто могут вызывать стенокардию. Некоторые другие Причины стенокардии могут включать:
- Ишемическая болезнь сердца (наиболее частая причина стенокардии) – Жирная отложения (так называемый атеросклероз) могут развиваться со временем. Это повреждает стены артерий, по которым кровь идет к сердцу, ограничивая приток крови к сердце.Это заставляет меньше кислорода достигать сердечной мышцы. Этот недостаток кислорода вызывает стенокардию.
- Спазм коронарной артерии – коронарная артерия будет «спазматической», которая
создает временное сужение кровотока и временную нехватку кислорода в
сердечная мышца.
 Когда спазм прекращается, боль обычно проходит, когда кровоток прекращается.
вернулся в норму.
Когда спазм прекращается, боль обычно проходит, когда кровоток прекращается.
вернулся в норму. - Анемия – низкий уровень гемоглобина в крови (Hgb) может вызвать стенокардию.Hgb переносит кислород в кровь.
- Полицитемия – Это когда в вашей крови слишком много красных кровяных телец. (РБК). Это заставит вашу кровь загустеть. Полицитемия может быть результатом: пожизненное заболевание, такое как хроническая обструктивная болезнь легких (ХОБЛ), или к проблемам с самой кровью.
- Нерегулярный сердечный ритм, проблемы с сердечным клапаном и заболевания щитовидной железы также могут вызывать стенокардию.
Боль в груди не следует игнорировать ни по какой причине. Ниже приведены некоторые серьезные симптомы
искать. Если вы испытываете какие-либо из этих симптомов, вам следует обратиться за неотложной помощью.
уход, а затем сообщите своему врачу.
Если вы испытываете какие-либо из этих симптомов, вам следует обратиться за неотложной помощью.
уход, а затем сообщите своему врачу.
Симптомы:
- Боль в груди может начинаться с груди и распространяться на горло, челюсть, лопатки, или руки (влево или вправо).
- Боль в груди может быть острой или жгучей
- Вы можете испытывать чувство тяжести или стеснения в груди.
- У вас могут быть тошнота, потливость или головокружение, связанные с болью в груди. Это может также вызвать одышку.
- Боль в груди может распространяться на желудок с ощущением несварения желудка.
- Вместо боли вы можете почувствовать учащенное сердцебиение.
- Некоторые люди могут чувствовать ужасно мучительную боль в груди, а другие могут испытывать
легкий дискомфорт.
 Сила боли не указывает на тяжесть повреждений.
к сердечной мышце может быть.
Сила боли не указывает на тяжесть повреждений.
к сердечной мышце может быть.
Что вы можете сделать:
Цель боли в груди – устранить причину.
- Если боль в груди из-за скелетно-мышечные проблемы, такие как напряжение мышц, скорее всего, вы можете найти область, которая вызывает большую часть боли.Противовоспалительное средство лекарств (таких как ибупрофен) вместе с местным нагреванием не более чем Может помочь 20 минут за раз, 3 или 4 раза в день.
- Если у вас боль в груди из-за проблем с легкими, таких как пневмония или плеврит, ваш Врач может назначить антибиотики для лечения этого состояния. Возможно, вам также придется быть госпитализированы, в зависимости от того, насколько серьезны ваши проблемы.
- Если у вас боль в груди из-за анемии, ваш лечащий врач может назначить анализ крови.
 переливание, в зависимости от ваших симптомов.
переливание, в зависимости от ваших симптомов. - Если боль в груди вызвана спазмами коронарных артерий, вам могут назначить лекарства. чтобы контролировать свой дискомфорт. К ним относятся нитраты, такие как нитроглицерин, который работают, увеличивая приток крови к сердцу. Нитраты также уменьшают работу сердце за счет расширения (расширения) артерий.
- Если вы курите, обязательно бросьте. Курение может увеличить вероятность развития груди боль и болезни сердца.
- Обязательно выполняйте физические упражнения под наблюдением врача. Ходьба, плавание или легкая аэробная активность могут помочь вам сбросить вес и способствовать приток кислорода в легкие и кровь.
- Обязательно сообщите своему врачу, а также всем поставщикам медицинских услуг о любых других
лекарства, которые вы принимаете (в том числе безрецептурные, витамины или лечебные травы).

- Напомните своему врачу или поставщику медицинских услуг, если у вас в анамнезе диабет, печень, болезнь почек или сердца. Вы можете попытаться контролировать свое сердечное заболевание, повышенную кровь давление и диабет, чтобы снизить вероятность развития боли в груди. Обсуждать это с вашим доктором.
- Ведите дневник боли в груди, если она возникает регулярно. Запишите продукты что вы ели, упражнения или действия, которые вы выполняли, когда грудь боль и то, как вы себя чувствовали до появления симптомов.Этот дневник может быть ценным в определении причины боли в груди.
- Вопросы, которые стоит задать себе, могут включать:
- Мои симптомы возникли постепенно или этот эпизод возник внезапно? Был Я беспокоюсь? Выполнял ли я какие-либо действия или отдыхал?
- Если у вас есть семейный анамнез сердечных заболеваний, инсульта, высокого холестерина в крови или
высокое кровяное давление, у родственника первой или второй степени родства вы можете подвергнуться риску
определенные проблемы.
 Сообщите своему врачу, если у вас есть какое-либо из этих заболеваний.
в семье.
Сообщите своему врачу, если у вас есть какое-либо из этих заболеваний.
в семье. - Если вам назначили лекарство для лечения этого заболевания, не прекращайте прием лекарств. если ваш лечащий врач не говорит вам об этом. Принимайте лекарство точно так, как указано. Ни с кем не делитесь своими таблетками.
- Если вы пропустите прием лекарства, обсудите со своим врачом, что ты должен сделать.
- Используйте техники релаксации, чтобы уменьшить беспокойство. Если ты чувствуешь встревоженный, поместите себя в тихую обстановку и закройте глаза. Медленно, ровные, глубокие вдохи и постарайтесь сосредоточиться на вещах, которые вас расслабляют. прошлое.
- Если вы испытываете симптомы или побочные эффекты, особенно тяжелые, обязательно обсудите
их вместе с вашей медицинской бригадой.
 Они могут прописать лекарства и / или предложить
другие предложения, которые эффективны при решении таких проблем.
Они могут прописать лекарства и / или предложить
другие предложения, которые эффективны при решении таких проблем. - Записывайтесь на все сеансы лечения.
Лекарства, которые может выписать вам врач:
Ваш врач или поставщик медицинских услуг может назначить определенные лекарства, чтобы помочь вашему сердцу. мышцы работают более эффективно, или контролировать ваши симптомы. Сюда могут входить:
- Ингибиторы АПФ – Эти препараты действуют, открывая или расширяя ваши артерии.Они снизят ваше кровяное давление и улучшат приток крови к почкам, и по всему телу. Ваш лечащий врач может также назначить эти лекарства. если у вас диабет или белок в моче для защиты почек. Некоторые примеры этого лекарства может включать: малеат эналаприла (Vasotec ® ), лизиноприл (Зестрил ® ) и фозиноприл натрия (Моноприл ® )
- Антациды – Если у вас расстройство желудка, которое может вызвать боль в груди
боли, ваш лечащий врач может назначить антацид, например Mylanta ® .

- Лекарства от беспокойства: Если боль в груди вызвана беспокойством, Ваш лечащий врач может прописать вам успокаивающее лекарство, называемое анксиолитиком. Эти лекарства помогут расслабиться. Они могут включать лоразепам (Ативан ® ) или алпразолам (Ксанакс ® ). Важно принимать эти лекарства только тогда, когда вы чувствуете беспокойство. Делать не управляйте тяжелой техникой и не водите автомобиль, взяв их.Если эти лекарства не контролируют ваши симптомы, обсудите это со своим врачом.
- Аспирин – в зависимости от вашего общего состояния здоровья и типа
и тяжести вашей аритмии, ваш лечащий врач может назначить аспирин
как «разжижитель крови». Аспирин предотвращает образование тромбоцитов в крови.
тромбы (антиагрегантные).

- Бета-блокаторы – могут использоваться для замедления сердечного ритма и улучшения кровоток по вашему телу.Вы можете принимать этот препарат, если вам поставили диагноз: при нерегулярном сердцебиении или повышенном артериальном давлении. Некоторые примеры этого лекарства может включать: метопролол (Lopressor ® ), пропанолол (Inderal ® ) и атенолол (Tenormin ® ).
- Блокаторы кальциевых каналов – Эти лекарства можно назначать для лечения боль в груди, высокое кровяное давление или нерегулярное сердцебиение.Несколько распространенных препаратов включают: верапамил HCL (Calan ® ) и дилтиазем (Dilacor XR ® ).
- Нитраты – такие как нитроглицерин, увеличивают приток крови к
сердце.
 Они также уменьшают работу сердца, расширяя (расширяя)
артерии. Вы можете принять это во время приступа боли в груди, если ваш врач
определил, что это безопасно.
Они также уменьшают работу сердца, расширяя (расширяя)
артерии. Вы можете принять это во время приступа боли в груди, если ваш врач
определил, что это безопасно. - Нестероидные противовоспалительные средства (НПВП) – такие как напроксен натрия и ибупрофен могут облегчить скелетно-мышечную боль. если ты следует избегать приема НПВП, поскольку у вас есть рак или химиотерапия. прием, ацетаминофен (Тайленол ® ) до 4000 мг в день (две таблетки повышенной силы каждые 6 часов) может помочь. Это важно не превышать рекомендуемую суточную дозу Тайленола ® , так как это может вызвать повреждение печени.Обсудите это со своим врачом.
- Не прекращайте прием ни одного из этих лекарств внезапно, поскольку могут возникнуть серьезные побочные эффекты.

Когда обращаться к врачу или поставщику медицинских услуг:
- Температура 100,5 ° F (38 ° C), озноб, боль в горле (возможные признаки инфекции).
- Если вы сильно потеете из-за боли в груди или принимаете лекарства для лечения боль в груди, обратитесь за неотложной помощью, если нитроглицерин не снимает боль несмотря на прием по 3 таблетки с перерывом в 5 минут.Также сообщите своему врачу, если вы:
- Почувствуйте учащенное сердцебиение (учащенное сердцебиение) и не замечали этого раньше
- Любые новые высыпания на коже, особенно если вы недавно меняли лекарства.
- Любая необычная опухоль на ступнях и ногах
- Увеличение веса более чем на 3–5 фунтов за 1 неделю.
Примечание: Мы настоятельно рекомендуем вам поговорить со своим здоровьем. профессиональный уход за вашим конкретным заболеванием и лечением.Информация
содержащиеся на этом веб-сайте предназначены для помощи и обучения, но не заменяют
для медицинской консультации.
профессиональный уход за вашим конкретным заболеванием и лечением.Информация
содержащиеся на этом веб-сайте предназначены для помощи и обучения, но не заменяют
для медицинской консультации.
Chemocare.com предназначен для предоставления самой последней информации о химиотерапии пациентам и их семьям, лицам, осуществляющим уход, и друзьям. Для получения информации о программе наставничества «Четвертый ангел» посетите сайт www.4thangel.org
.Боль в груди, вызванная лекарствами – редко, но важна
Боль в груди является частой причиной госпитализации в неотложной помощи.Демографические факторы, продолжительность, соотношение физических нагрузок и место боли, сопутствующие симптомы и электрокардиограмма (ЭКГ) – все это помогает в установлении диагноза. Однако часто забывают, что побочные реакции на лекарства могут вызывать боль в груди, и полный анамнез лекарства жизненно необходим. Здесь мы представляем случай боли в перикарде из-за побочной реакции на антибиотик, принимаемый от прыщей.
Здесь мы представляем случай боли в перикарде из-за побочной реакции на антибиотик, принимаемый от прыщей.
Отчет о болезни
42-летняя женщина с давним течением акне начала лечение миноциклином за три недели до обращения.После двухнедельного лечения у нее появились субфебрильная температура, кашель и одышка. Она была госпитализирована в другую больницу, где не был поставлен четкий диагноз. Пленка на груди x в это время была нормальной. После двухдневного наблюдения, в течение которого у нее не было лихорадки, ее выписали домой. Вскоре после этого у нее появилась умеренно сильная боль в передней части грудной клетки, связанная как с глубоким вдохом, так и с положением, и ее терапевт организовал экстренную госпитализацию. При осмотре она чувствовала умеренный дискомфорт, без аномальных сердечно-сосудистых признаков.Трения перикарда или плевры не слышно. Пленка грудной клетки x и сканирование вентиляции-перфузии изотопов были нормальными. Ее ЭКГ была очень ненормальной (рис. 1), и картина аномалии не была типичной для заболевания перикарда и увеличивала вероятность того, что у нее могут быть коронарные или миокардиальные проблемы. Ультразвуковое исследование сердца показало активную функцию левого и правого желудочков с нормальной плотностью миокарда и отсутствием признаков заболевания перикарда. Сердечные ферменты (включая креатинкиназу) не были повышены.Анализ крови показал выраженную эозинофилию с абсолютным количеством эозинофилов 13 000 × 10 9 / л. Хотя считалось вероятным, что миноциклин вызвал эозинофилию, которая, в свою очередь, привела к воспалению перикарда, ЭКГ вызвала такое беспокойство, что было сочтено целесообразным провести коронарную ангиографию. Это показало нормальные коронарные артерии. Компьютерная томография грудной клетки не показала пневмонита. После отмены миноциклина количество эозинофилов резко упало, боль в груди исчезла, а через шесть недель ЭКГ вернулась к норме.Окончательный диагноз – эозинофильный перикардит, вызванный миноциклином.
1), и картина аномалии не была типичной для заболевания перикарда и увеличивала вероятность того, что у нее могут быть коронарные или миокардиальные проблемы. Ультразвуковое исследование сердца показало активную функцию левого и правого желудочков с нормальной плотностью миокарда и отсутствием признаков заболевания перикарда. Сердечные ферменты (включая креатинкиназу) не были повышены.Анализ крови показал выраженную эозинофилию с абсолютным количеством эозинофилов 13 000 × 10 9 / л. Хотя считалось вероятным, что миноциклин вызвал эозинофилию, которая, в свою очередь, привела к воспалению перикарда, ЭКГ вызвала такое беспокойство, что было сочтено целесообразным провести коронарную ангиографию. Это показало нормальные коронарные артерии. Компьютерная томография грудной клетки не показала пневмонита. После отмены миноциклина количество эозинофилов резко упало, боль в груди исчезла, а через шесть недель ЭКГ вернулась к норме.Окончательный диагноз – эозинофильный перикардит, вызванный миноциклином.
Прием ЭКГ. Широко распространена глубокая передняя инверсия зубца Т, указывающая на поражение проксимального отдела левой передней нисходящей коронарной артерии.
Обсуждение
У этого пациента наблюдалась плевритная боль в груди и резко отклоняющаяся от нормы ЭКГ, которая исчезла после прекращения приема миноциклина. Боль в груди соответствовала перикардиту, ЭКГ была типичной для III стадии острого перикардита (по классификации Браунвальда), а быстрое возвращение ЭКГ к норме по мере исчезновения симптомов также соответствовало перикардиту.1 Однако этот паттерн ЭКГ может быть связан с проблемой миокарда или коронарной артерии, поэтому были проведены дополнительные исследования, чтобы исключить этот другой диагноз. Активный миокардит был исключен из-за отсутствия диагностических признаков (таких как синусовая тахикардия в состоянии покоя, сердечная недостаточность, биохимические признаки некроза миокарда или какие-либо ультразвуковые данные о повреждении сердца), а старый миокардит был исключен благодаря быстрому восстановлению нормального состояния ЭКГ. Нормальное ультразвуковое исследование сердца исключило гипертрофическую кардиомиопатию или другое заболевание сердечной мышцы.Ишемическая болезнь сердца была исключена на нормальной коронарной ангиограмме. Поэтому мы пришли к выводу, что ее боли в груди связаны с перикардитом, что, учитывая высокое количество эозинофилов, могло быть связано с побочной реакцией на лекарство. Эта точка зрения подкреплялась одновременным улучшением ее симптомов, изменений на ЭКГ и количества эозинофилов после прекращения приема миноциклина. Было сочтено неэтичным повторно назначать ей миноциклин.
Нормальное ультразвуковое исследование сердца исключило гипертрофическую кардиомиопатию или другое заболевание сердечной мышцы.Ишемическая болезнь сердца была исключена на нормальной коронарной ангиограмме. Поэтому мы пришли к выводу, что ее боли в груди связаны с перикардитом, что, учитывая высокое количество эозинофилов, могло быть связано с побочной реакцией на лекарство. Эта точка зрения подкреплялась одновременным улучшением ее симптомов, изменений на ЭКГ и количества эозинофилов после прекращения приема миноциклина. Было сочтено неэтичным повторно назначать ей миноциклин.
Таким образом, у этого пациента развилась эозинофилия и боль в перикарде как побочная реакция на миноциклин, принимаемый от прыщей.Хотя хорошо известно, что длительная тяжелая эозинофилия может привести к эндомиокардиальному заболеванию, особенно к фиброзу верхушки желудочка или атриовентрикулярного клапанного аппарата, менее широко известно, что острая гиперэозинофилия также может поражать сердце и приводить к заболеванию миокарда, включая повреждение ткани или, как у этого пациента, заболевание перикарда. 2-5 Заболевания перикарда, опосредованные эозинофилами, включают перикардит, выпот в перикард, который может быть настолько большим, что приводит к явной тампонаде и, в хронической фазе, сужению перикарда.6-8 При диагностировании эозинофилии всегда важно определить, есть ли какая-либо первопричина, такая как васкулит (особенно синдром Черга-Стросса или узловой полиартериит), астма, атопия, гематологические злокачественные новообразования и, особенно в тропических странах, паразитоз. 9-11 В дополнение к этим причинам эозинофилии следует учитывать побочные реакции на лекарства.4 Диагностика побочной реакции на лекарства частично зависит от документального подтверждения симптоматического улучшения после отмены лекарства и, если это считается этически и медицински целесообразным, демонстрации рецидива при повторном назначении. .12 Имитационные тесты лимфоцитов «in vitro» были предложены в качестве безопасного средства определения наличия лекарственной чувствительности, но их точность еще предстоит установить.
2-5 Заболевания перикарда, опосредованные эозинофилами, включают перикардит, выпот в перикард, который может быть настолько большим, что приводит к явной тампонаде и, в хронической фазе, сужению перикарда.6-8 При диагностировании эозинофилии всегда важно определить, есть ли какая-либо первопричина, такая как васкулит (особенно синдром Черга-Стросса или узловой полиартериит), астма, атопия, гематологические злокачественные новообразования и, особенно в тропических странах, паразитоз. 9-11 В дополнение к этим причинам эозинофилии следует учитывать побочные реакции на лекарства.4 Диагностика побочной реакции на лекарства частично зависит от документального подтверждения симптоматического улучшения после отмены лекарства и, если это считается этически и медицински целесообразным, демонстрации рецидива при повторном назначении. .12 Имитационные тесты лимфоцитов «in vitro» были предложены в качестве безопасного средства определения наличия лекарственной чувствительности, но их точность еще предстоит установить. 13
14
13
14
Сообщается, что многие лекарственные препараты могут вызывать перикардит в виде эозинофил-опосредованной серозитной побочной реакции, и к ним относятся иммунотерапия аллергеном, цефалоспориновые антибиотики, кромолин натрия и дантролен.7 15-18 Более того, многие лекарства могут вызывать серозит, включая перикардит, в отсутствие эозинофилии, иногда через иммунные механизмы, такие как лекарственная системная красная волчанка или другой васкулит, иногда потому, что они цитотоксичны (например, азатиоприн), а иногда через неизвестные механизмы, например, в случае 5-аминосалициловой кислоты или бисфосфонатов.19-24 Вакцины, такие как БЦЖ, и пептидные препараты, такие как гранулоцитарный макрофагальный колониестимулирующий фактор, также редко могут вызывать перикардит. 26
Очков обучения
Перикардит может быть вызван реакциями на лекарства.
Изменения ЭКГ при лекарственном перикардите могут быть атипичными и имитировать изменения, обнаруженные при ишемической болезни сердца.

Перикардит, вызванный побочными реакциями на лекарства, может не быть связан с эозинофилией.
Лекарственный перикардит обычно проходит после прекращения приема лекарств.
Миноциклин был связан с рядом побочных реакций, таких как эозинофильная пневмония и гепатит, которые могут быть опасными для жизни, дерматит, лимфаденопатия, нейтропения и псевдоопухоль головного мозга18. 27-31 Однако до настоящего времени не было сообщений о токсичности миноциклина, приводящей в первую очередь к заболеванию перикарда. Токсичность миноциклина обычно полностью уменьшается после отмены препарата без необходимости в другом лечении. Однако кортикостероиды могут ускорить восстановление после тяжелого повреждения легких, вызванного миноциклином.14 32
Механизм поражения сердца, опосредованного эозинофилами, неясен, но, вероятно, будет многофакторным. Эозинофилы за счет высвобождения белков, содержащихся в их гранулах, особенно эозинофильного катионного белка и, в меньшей степени, основного основного белка, могут вызывать высвобождение гистамина и триптазы из тучных клеток, выделенных из сердца человека, и, таким образом, вызывать повреждение сердца. 33 Более того, низкие концентрации этих гранулированных белков приводит к повреждению как плазматических мембран, возможно, увеличивая проницаемость, так и по меньшей мере двух ферментных комплексов (пируватдегидрогеназы и 2-оксоглутаратдегидрогеназы).34
35 Эозинофилы, прямо или косвенно, также могут стимулировать выработку медиаторов воспаления, таких как интерлейкин-5,33.
36
37 Исследования «in vitro» с использованием эозинофилов у пациентов с гиперэозинофильными синдромами показали, что супернатант, полученный после культивирования в течение ночи, нарушает сократительную функцию миокарда, хотя для этого требуется интактный эндотелий.38 Также имеются отдельные сообщения о том, что повреждение сердца является результатом вызванного эозинофилами вазоспазма39.
33 Более того, низкие концентрации этих гранулированных белков приводит к повреждению как плазматических мембран, возможно, увеличивая проницаемость, так и по меньшей мере двух ферментных комплексов (пируватдегидрогеназы и 2-оксоглутаратдегидрогеназы).34
35 Эозинофилы, прямо или косвенно, также могут стимулировать выработку медиаторов воспаления, таких как интерлейкин-5,33.
36
37 Исследования «in vitro» с использованием эозинофилов у пациентов с гиперэозинофильными синдромами показали, что супернатант, полученный после культивирования в течение ночи, нарушает сократительную функцию миокарда, хотя для этого требуется интактный эндотелий.38 Также имеются отдельные сообщения о том, что повреждение сердца является результатом вызванного эозинофилами вазоспазма39.
Заключение
Мы представили пациента, у которого развилась эозинофилия и боль в перикарде как побочная реакция на миноциклин, принимаемый от прыщей.При дифференциальной диагностике боли в перикарде всегда следует учитывать нежелательную реакцию на препарат.
FDA предупреждает, что некоторые антибиотики могут вызвать смертельное повреждение сердца.
Некоторые антибиотики могут вызывать болезненные, а иногда и смертельные повреждения главной артерии тела, сообщило в четверг Управление по санитарному надзору за качеством пищевых продуктов и медикаментов.
Фторхинолоновые антибиотики могут повысить риск расслоения аорты, и люди, которые уже находятся в группе риска, должны быть осторожны при приеме этих антибиотиков, заявило FDA.
«Обзор Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) показал, что фторхинолоновые антибиотики могут увеличивать частоту редких, но серьезных событий разрывов или разрывов в основной артерии тела, называемой аортой. Эти разрывы, называемые расслоением аорты или разрывами аневризмы аорты, могут привести к опасному кровотечению или даже смерти », – говорится в заявлении FDA.
«Фторхинолоны не следует применять у пациентов с повышенным риском, если нет других доступных вариантов лечения. К людям с повышенным риском относятся те, у кого в анамнезе были закупорки или аневризмы (аномальные выпуклости) аорты или других кровеносных сосудов, высокое кровяное давление, определенные генетические нарушения, которые включают изменения кровеносных сосудов, и пожилые люди ».
К людям с повышенным риском относятся те, у кого в анамнезе были закупорки или аневризмы (аномальные выпуклости) аорты или других кровеносных сосудов, высокое кровяное давление, определенные генетические нарушения, которые включают изменения кровеносных сосудов, и пожилые люди ».
FDA сообщило, что новое руководство по рискам будет добавлено к этикеткам и информации о назначении фторхинолоновых препаратов. Агентство уже предупредило, что сильнодействующие препараты следует использовать только в случае крайней необходимости, поскольку они могут вызывать другие побочные эффекты, затрагивающие сухожилия, мышцы, суставы, нервы и центральную нервную систему.
Связанные
«Медицинские работники должны избегать назначения фторхинолоновых антибиотиков пациентам с аневризмой аорты или подверженным риску аневризмы аорты, например пациентам с периферическими атеросклеротическими сосудистыми заболеваниями, гипертонией, определенными генетическими состояниями, такими как синдром Марфана и синдром Элерса. -Синдром Данлоса и пожилые пациенты. Этим пациентам назначают фторхинолоны только в том случае, если другие варианты лечения недоступны », – сказали в FDA.
-Синдром Данлоса и пожилые пациенты. Этим пациентам назначают фторхинолоны только в том случае, если другие варианты лечения недоступны », – сказали в FDA.
Пациенты должны позвонить в службу 911 или обратиться в отделение неотложной помощи, если они почувствуют симптомы расслоения аорты, которые включают внезапную, сильную и постоянную боль в желудке, груди или спине, заявило FDA.
Людям с высоким кровяным давлением, которые знают, что у них аневризма – истончение стенок артерий – или заболевание сердца, следует сообщить об этом врачу, прежде чем принимать антибиотики.
Высокое кровяное давление является основной причиной расслоения аорты, которое связано с отрывом внутреннего слоя стенки или аорты от средней стенки.
Фторхинолоны – очень часто используемые антибиотики. К ним относятся: ципрофлоксацин, также известный как ципро; левофлоксацин или леваквин; гемифлоксацин или фактив; и моксифлоксацин или авелокс.
Их широко назначают для лечения инфекций верхних дыхательных путей и мочевыводящих путей.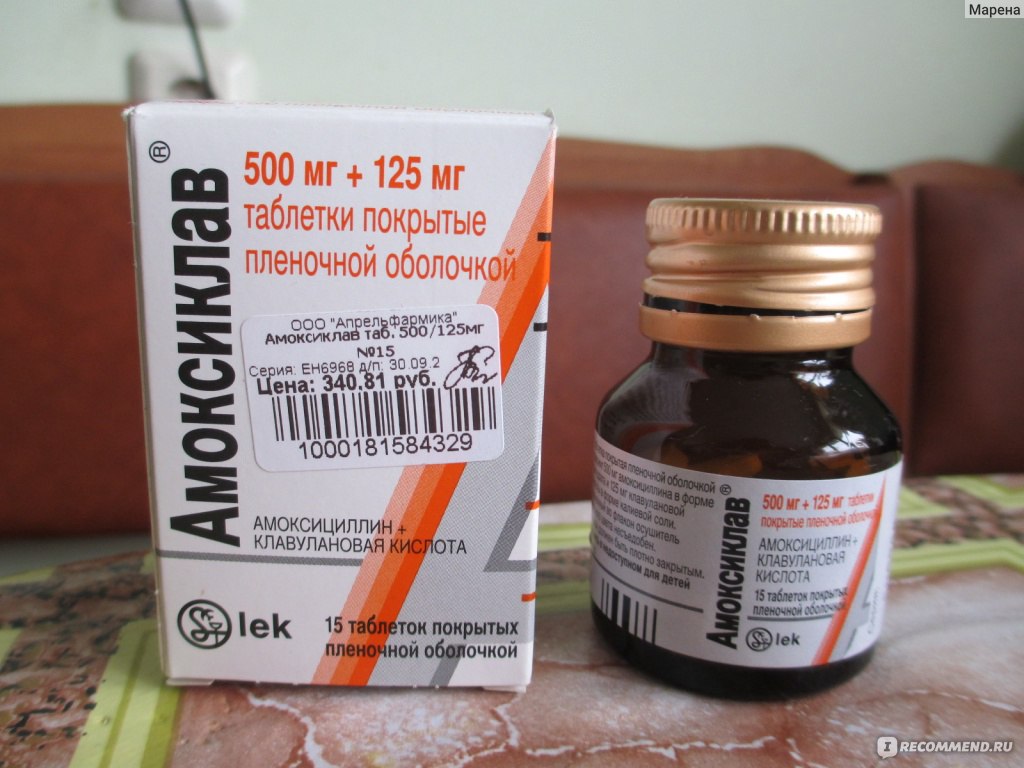
«Имейте в виду, что симптомы аневризмы аорты часто не проявляются до тех пор, пока аневризма не станет большой или разорванной, поэтому о любых необычных побочных эффектах от приема фторхинолонов немедленно сообщайте своему врачу», – заявило FDA.
Мэгги ФоксМэгги Фокс – старший писатель NBC News и СЕГОДНЯ, освещающий политику в области здравоохранения, науку, лечение и болезни.
Пневмония | Мичиган Медицина
Обзор темы
Что такое пневмония?
Пневмония – это легочная инфекция, от которой вы можете серьезно заболеть.У вас может возникнуть кашель, подняться температура и вам будет трудно дышать. Для большинства людей пневмонию можно лечить дома. Часто проходит через 2–3 недели после лечения. Но пожилые люди, младенцы и люди с другими заболеваниями могут серьезно заболеть. Возможно, им придется лечь в больницу.
Вы можете заразиться пневмонией в повседневной жизни, например, в школе или на работе. Это называется внебольничной пневмонией. Вы также можете получить его, когда находитесь в больнице или доме престарелых. Это называется пневмонией, связанной с оказанием медицинской помощи.Это может быть тяжелее, потому что вы уже больны. В этой теме основное внимание уделяется пневмонии, которая встречается в повседневной жизни.
Вы также можете получить его, когда находитесь в больнице или доме престарелых. Это называется пневмонией, связанной с оказанием медицинской помощи.Это может быть тяжелее, потому что вы уже больны. В этой теме основное внимание уделяется пневмонии, которая встречается в повседневной жизни.
Что вызывает пневмонию?
Микробы, называемые бактериями или вирусами, обычно вызывают пневмонию.
Пневмония обычно начинается, когда вы вдыхаете микробы в легкие. У вас может быть больше шансов заразиться после простуды или гриппа. Эти заболевания затрудняют борьбу легких с инфекцией, поэтому легче заболеть пневмонией. Наличие длительного или хронического заболевания, такого как астма, болезнь сердца, рак или диабет, также увеличивает вероятность заболевания пневмонией.
Какие симптомы?
Симптомы пневмонии могут включать:
- Кашель. Скорее всего, вы откашляете слизь (мокрота) из легких. Слизь может быть ржавой, зеленой или с оттенком крови.
- Лихорадка, озноб и потливость.

- Учащенное дыхание и ощущение одышки.
- Боль в груди, которая часто усиливается при кашле или вдохе.
- Учащенное сердцебиение.
- Чувство сильной усталости или слабости.
Если у вас менее серьезные симптомы, ваш врач может назвать это «ходячей пневмонией».”
У пожилых людей могут быть другие, менее выраженные или более легкие симптомы. У них может не быть лихорадки. Или у них может быть кашель, но не выделяется слизь. Основным признаком пневмонии у пожилых людей может быть изменение их самочувствия. подумайте. Путаница или делирий являются обычным явлением. Или, если у них уже есть заболевание легких, это заболевание может усугубиться.
Симптомы, вызванные вирусами, такие же, как и симптомы, вызванные бактериями. Но они могут появляться медленно и часто не так очевидно или плохо
Как диагностируется пневмония
Ваш врач спросит вас о ваших симптомах и проведет медицинский осмотр.Он или она может заказать рентген грудной клетки и общий анализ крови (CBC). Обычно этого достаточно, чтобы врач узнал, есть ли у вас пневмония. Вам могут потребоваться дополнительные анализы, если у вас плохие симптомы, вы пожилой человек или имеете другие проблемы со здоровьем. В общем, чем вы больнее, тем больше анализов вам может понадобиться.
Обычно этого достаточно, чтобы врач узнал, есть ли у вас пневмония. Вам могут потребоваться дополнительные анализы, если у вас плохие симптомы, вы пожилой человек или имеете другие проблемы со здоровьем. В общем, чем вы больнее, тем больше анализов вам может понадобиться.
Ваш врач может также проверить наличие слизи из легких, чтобы выяснить, не вызывают ли бактерии пневмонию. Выявление причины пневмонии может помочь врачу выбрать для вас наилучшее лечение.Однако часто организм не может быть обнаружен, и может быть назначен антибиотик широкого спектра действия.
Как лечится?
Антибиотики – это обычное лечение, потому что организм не может быть обнаружен. Но если пневмония вызвана вирусом, могут быть назначены противовирусные препараты. Иногда для предотвращения осложнений могут применяться антибиотики.
Антибиотики обычно лечат пневмонию, вызванную бактериями. Обязательно принимайте антибиотики в соответствии с инструкциями. Не прекращайте их принимать только потому, что вам стало лучше. Вам необходимо пройти полный курс антибиотиков.
Вам необходимо пройти полный курс антибиотиков.
Пневмония может вызвать сильное недомогание. Но после приема антибиотиков вы должны почувствовать себя намного лучше, хотя вы, вероятно, не вернетесь к нормальному состоянию в течение нескольких недель. Позвоните своему врачу, если вы не почувствуете себя лучше после 2-3 дней приема антибиотиков. Немедленно позвоните врачу, если вам станет хуже.
Есть несколько способов улучшить самочувствие во время лечения. Больше отдыхайте и спите, пейте много жидкости.Не курю. Если из-за кашля вы не можете уснуть по ночам, поговорите со своим врачом о применении лекарств от кашля.
Возможно, вам придется обратиться в больницу, если у вас плохие симптомы, слабая иммунная система или другое серьезное заболевание.
Как предотвратить пневмонию?
Специалисты рекомендуют иммунизацию для детей и взрослых. Дети получают пневмококковую вакцину в рамках обычных прививок. Людям в возрасте 65 лет и старше рекомендуются два разных типа пневмококковой вакцины. Если вы курите или у вас есть хронические проблемы со здоровьем, рекомендуется сделать пневмококковую вакцину. Это может не уберечь вас от пневмонии. Но если вы действительно заболеете пневмонией, вы, вероятно, не так сильно заболеете. Вы также можете получить вакцину от гриппа, чтобы предотвратить грипп, потому что иногда люди заболевают пневмонией после гриппа.
Если вы курите или у вас есть хронические проблемы со здоровьем, рекомендуется сделать пневмококковую вакцину. Это может не уберечь вас от пневмонии. Но если вы действительно заболеете пневмонией, вы, вероятно, не так сильно заболеете. Вы также можете получить вакцину от гриппа, чтобы предотвратить грипп, потому что иногда люди заболевают пневмонией после гриппа.
Вы также можете снизить свои шансы заболеть пневмонией, держась подальше от людей, больных гриппом, респираторными симптомами или ветряной оспой. Вы можете заболеть пневмонией после одного из этих заболеваний.Часто мойте руки. Это помогает предотвратить распространение вирусов и бактерий, которые могут вызвать пневмонию.
Причина
Вирусы, бактерии, грибки или (в редких случаях) паразиты или другие организмы могут вызывать пневмонию.
- В большинстве случаев конкретный организм (например, бактерии или вирус) не может быть идентифицирован даже при тестировании. сноска 1 Когда организм идентифицируется, это обычно бактерии Streptococcus pneumoniae .

- Многие виды бактерий могут вызывать пневмонию. Пневмония, вызванная Mycoplasma pneumoniae , иногда протекает менее серьезно и называется «ходячая пневмония».
- Вирусы, такие как грипп A (вирус гриппа) и респираторно-синцитиальный вирус (RSV), могут вызывать пневмонию.
У людей с ослабленной иммунной системой пневмония может быть вызвана другими организмами, в том числе некоторыми формами грибов, такими как Pneumocystis jiroveci (ранее называвшаяся Pneumocystis carinii ).Этот грибок часто вызывает пневмонию у людей, больных СПИДом. Некоторые врачи могут предложить пройти тест на ВИЧ, если считают, что пневмонию вызывает Pneumocystis jiroveci .
Как можно заболеть пневмонией?
Вы можете заразиться пневмонией:
- После того, как вы вдохнете зараженные частицы воздуха в легкие.
- После того, как вы вдохнете определенные бактерии из носа и горла в легкие.
- Во время или после вирусной инфекции верхних дыхательных путей, например, простуды или гриппа (гриппа).

- Как осложнение вирусного заболевания, например, кори или ветрянки.
- Если вы вдыхаете большое количество пищи, желудочного сока из желудка или рвоту в легкие (аспирационная пневмония). Это может произойти, если у вас есть заболевание, которое влияет на вашу способность глотать, например судороги или инсульт.
Нос и горло здорового человека часто содержат бактерии или вирусы, вызывающие пневмонию. Пневмония может развиться, когда эти организмы распространяются в ваши легкие, в то время как ваши легкие могут быть инфицированы с большей вероятностью.Это может произойти во время или вскоре после простуды или если у вас длительное (хроническое) заболевание, такое как хроническая обструктивная болезнь легких (ХОБЛ).
Вы можете заразиться пневмонией в повседневной жизни, например, в школе или на работе (пневмония, связанная с общественностью), или когда вы находитесь в больнице или доме престарелых (пневмония, связанная с оказанием медицинской помощи). Лечение пневмонии, связанной с оказанием медицинской помощи, может отличаться, поскольку бактерии, вызывающие инфекцию в больницах, могут отличаться от тех, которые вызывают ее в обществе.Эта тема посвящена пневмонии, связанной с населением.
Лечение пневмонии, связанной с оказанием медицинской помощи, может отличаться, поскольку бактерии, вызывающие инфекцию в больницах, могут отличаться от тех, которые вызывают ее в обществе.Эта тема посвящена пневмонии, связанной с населением.
Симптомы
Симптомы пневмонии у здоровых людей часто возникают во время или после инфекции верхних дыхательных путей, такой как грипп или простуда. Симптомы могут включать:
- Кашель, часто с выделением слизи, также называемой мокротой, из легких. Слизь может быть ржавой, зеленой или с оттенком крови.
- Лихорадка, озноб и потливость, которые могут быть реже у пожилых людей.
- Быстрое, часто поверхностное дыхание с ощущением одышки.
- Боль в грудной стенке, которая часто усиливается при кашле или вдохе.
- Учащенное сердцебиение.
- Чувство сильной усталости или слабости.
Если симптомы легкие, врач может назвать ваше состояние «ходячей пневмонией».
У пожилых людей и детей
У пожилых людей могут быть другие, меньшие или более легкие симптомы, например отсутствие лихорадки или кашель без слизи (сухой или непродуктивный кашель). Основным признаком пневмонии у пожилых людей может быть изменение того, насколько ясно они думают (замешательство или бред), или обострение уже перенесенного легочного заболевания.
Основным признаком пневмонии у пожилых людей может быть изменение того, насколько ясно они думают (замешательство или бред), или обострение уже перенесенного легочного заболевания.
У детей симптомы могут зависеть от возраста:
- У младенцев в возрасте до 1 месяца симптомы могут включать недостаток энергии или ее отсутствие (летаргия), плохое питание, хрюканье или лихорадку.
- У детей симптомы пневмонии часто такие же, как у взрослых. Ваш врач будет искать такие признаки, как кашель и учащенное дыхание.
Некоторые состояния с симптомами, похожими на пневмонию, включают бронхит, ХОБЛ и туберкулез.
Что происходит
После того, как вы заразились возбудителем пневмонии, симптомы проявятся всего через 1–3 или 7–10 дней.Насколько серьезна пневмония и как долго она длится, зависит от:
- Ваш возраст и здоровье. У пожилых и более больных людей обычно более тяжелые случаи. И их случаи пневмонии с большей вероятностью вызовут осложнения, такие как наличие бактерий в кровотоке (бактериемия) или во всем теле (сепсис).

- Пневмонию вызвали бактерии или вирус. Вирусная пневмония обычно менее тяжелая, чем бактериальная пневмония.
- Как быстро вы его лечите. Чем раньше вы вылечите пневмонию, тем скорее исчезнут симптомы.
- Ваша иммунная система. Люди с ослабленной иммунной системой более склонны к более тяжелой пневмонии, чем люди со здоровой иммунной системой.
У здоровых людей пневмония может быть легкой болезнью, которую почти не замечают и проходит через 2–3 недели. У пожилых людей и людей с другими проблемами со здоровьем выздоровление может занять от 6 до 8 недель или дольше.
Поход в больницу
Если у вас тяжелая пневмония, вам, возможно, придется обратиться в больницу:
- В большинстве случаев пневмония вы получаете в повседневной жизни, например, в школе или на работе (пневмония по месту жительства) , нет необходимости ехать в больницу.
 сноска 2
сноска 2 - Около одной трети людей с внебольничной пневмонией в возрасте 65 лет и старше. сноска 2 Пожилые люди чаще проходят лечение в больнице и дольше остаются из-за этого заболевания, чем молодые люди. сноска 2 Пневмония более серьезна в этой группе, потому что у них часто возникают и могут развиться другие медицинские проблемы.
Передача пневмонии другим людям
Если ваша пневмония вызвана вирусом или бактериями, вы можете передать инфекцию другим людям, пока вы заразны.Как долго вы заразны, зависит от того, что вызывает пневмонию, и от того, лечитесь ли вы. Вы можете заразиться от нескольких дней до недели.
Если вы получаете антибиотики, вы обычно не можете передать инфекцию другим после дня лечения.
Что увеличивает ваш риск
Вероятность заболевания пневмонией выше, если вы:
- Курите. Курение сигарет – сильный фактор риска пневмонии у здоровых молодых людей.

- Есть другое заболевание, особенно болезни легких, такие как хроническая обструктивная болезнь легких (ХОБЛ) или астма.
- Моложе 1 года или старше 65 лет.
- Имеют ослабленную иммунную систему.
- Примите лекарство, называемое ингибитором протонной помпы (например, Prilosec или Protonix), которое снижает количество кислоты в желудке. сноска 3, сноска 4
- Употребление чрезмерного количества алкоголя.
- Недавно простудился или простудился.
Вероятность осложнений пневмонии выше, и вам необходимо обратиться в больницу, если вы:
- Вы старше 65 лет.
- Имеете какое-либо другое заболевание (например, ХОБЛ, диабет или астму) или обращались в больницу с медицинской проблемой в течение последних 3 месяцев.
- Вам удалили селезенку или она не работает (например, при серповидно-клеточной анемии).
- Есть проблемы с употреблением алкоголя.
- Имеют слабую иммунную систему.
- Проживайте в месте, где люди живут близко друг к другу, например, в общежитии колледжа или доме престарелых.
Когда вам следует позвонить своему врачу?
Чем быстрее вы получите лечение, тем быстрее вы переболеете пневмонией.Это особенно актуально для очень молодых, для людей старше 65 лет и для всех, у кого есть другие длительные (хронические) проблемы со здоровьем, такие как астма.
Позвоните 911 или другие службы экстренной помощи немедленно , если вы:
- У вас есть давящая или давящая боль в груди, усиливающаяся или возникающая с любыми другими симптомами сердечного приступа.
- У вас такие проблемы с дыханием, что вы беспокоитесь, что у вас не хватит сил или способности продолжать дышать.
- Отхаркивайте большое количество крови.
- Почувствуйте, как вы можете упасть в обморок, когда садитесь или стоите.
Немедленно обратитесь к врачу. , если у вас:
- Кашель, при котором из легких выделяется кровянистая или ржавая слизь.
- Лихорадка с дрожащим ознобом.
- Затрудненное, поверхностное, учащенное дыхание с одышкой или хрипами.
Если у вас кашель, обратитесь к врачу:
- Часто из легких выделяется желтая или зеленая слизь, длящаяся более 2 дней.Не путайте слизь из легких со слизью, стекающей по задней стенке глотки из носовых ходов (постназальная капля). Постназальный дренаж – это не проблема.
- Возникает с лихорадкой 101 ° F (38,3 ° C) или выше с выделением желтой или зеленой слизи из легких (не постназальный дренаж).
- Вызывает сильную рвоту.
- Продолжается более 4 недель.
Также позвоните своему врачу, если у вас появилась новая боль в груди (больше, чем дискомфорт при кашле), которая усиливается при глубоком дыхании, и если у вас есть другие симптомы пневмонии, такие как одышка, кашель и лихорадка.
Бдительное ожидание
Бдительное ожидание – это выжидательный подход. Если вы поправитесь самостоятельно, лечение вам не потребуется. Если вам станет хуже, вы и ваш врач решите, что делать дальше.
Домашнее лечение может быть целесообразным, если:
- У вас есть классические симптомы простуды (заложенность носа, легкая ломота в теле или головная боль, умеренная температура).
- Вы кашляете слизью, которая стекает по задней стенке глотки из носовых ходов (постназальная капля).Но кашель, при котором слизь определенно исходит из легких, а не из носовых ходов, представляет собой более серьезную проблему, и вам следует обратиться к врачу.
- У вас есть признаки гриппа (высокая температура, сильные мышечные или головные боли и легкие респираторные симптомы). Для получения дополнительной информации см. Тему Грипп.
К кому обратиться
Медицинские работники, которые могут диагностировать и лечить пневмонию, включают:
Обследования и анализы
Ваш врач обычно диагностирует пневмонию с помощью:
- вашей истории болезни.
- Медицинский осмотр.
- Рентген грудной клетки, который почти всегда делается для проверки изменений в легких, которые могут означать пневмонию, и для поиска других причин ваших симптомов. Но рентген не всегда показывает, есть ли у вас пневмония, особенно если это делается при первом заболевании. В некоторых случаях результаты рентгеновского исследования могут:
- Подсказать тип организма (бактериальный, вирусный или грибковый), вызывающий пневмонию.
- Показать осложнения пневмонии, такие как инфекция сердечной мышцы или мешка, окружающего сердце.
- Показать состояния, которые могут возникать при пневмонии, такие как жидкость в грудной полости или коллапс легкого.
- Выявить другое состояние, такое как сердечная недостаточность, рак легких или острый бронхит.
Лабораторные тесты на пневмонию
Потребность в дополнительных тестах часто зависит от тяжести ваших симптомов, вашего возраста и общего состояния здоровья. В общем, чем вы больнее, тем больше анализов вам может понадобиться. Это особенно актуально для пожилых людей и младенцев.Одним из примеров теста, который вы можете пройти, является анализ газов артериальной крови.
Анализ слизи
Если вы очень больны, у вас сильная одышка или у вас есть состояние, повышающее ваш риск (например, астма или ХОБЛ), ваш врач может проверить вашу слизь. Тесты включают окрашивание по Граму и посев мокроты.
Экспресс-анализ мочи
Этот тест позволяет выявить некоторые бактерии, вызывающие пневмонию. Это может помочь в лечении пневмонии.
Тест на ВИЧ
У людей с ослабленной иммунной системой пневмония может быть вызвана другими организмами, включая некоторые формы грибов, такие как Pneumocystis jiroveci (ранее называвшаяся Pneumocystis carinii ).Этот грибок часто вызывает пневмонию у людей, больных СПИДом. Некоторые врачи могут предложить пройти тест на ВИЧ, если считают, что пневмонию вызывает Pneumocystis jiroveci .
Другие тесты легких
Если у вас тяжелая пневмония, вам могут потребоваться другие тесты, в том числе тесты, чтобы проверить наличие осложнений и выяснить, насколько хорошо работает ваша иммунная система.
Обзор лечения
Бактериальная пневмония
Врачи используют антибиотики для лечения пневмонии, вызванной бактериями, которые являются наиболее частой причиной заболевания.Антибиотики имеют высокий уровень излечения от пневмонии. сноска 5
Ваш врач выберет вам антибиотик на основании ряда факторов, включая ваш возраст, ваши симптомы и степень их тяжести, а также необходимость обращения в больницу. Количество дней, в течение которых вы принимаете антибиотики, зависит от вашего общего состояния здоровья, серьезности пневмонии и типа принимаемого антибиотика.
Большинство людей замечают некоторое улучшение симптомов через 2–3 дня. Если вам не станет хуже в это время, ваш врач обычно не меняет ваше лечение в течение как минимум 3 дней.
Начало лечения антибиотиками вскоре после перенесенной пневмонии может помочь выздоровлению. сноска 5
Если улучшения не наблюдается или если ваши симптомы ухудшаются, вам может потребоваться посев и тест на чувствительность. Эти тесты помогают определить организм, вызывающий ваши симптомы. Эти тесты также помогут вашему врачу выяснить, устойчивы ли бактерии к антибиотику.
Если вам не нужно лечь в больницу по поводу пневмонии, обычно нет необходимости идентифицировать организм, вызывающий пневмонию, до начала лечения.Если вы все-таки пойдете в больницу, вам, вероятно, придется пройти обследование для выявления бактерий.
Скорее всего, вам не придется ехать в больницу, если вы:
- Вы старше 65 лет.
- Имеете другие проблемы со здоровьем, такие как ХОБЛ, сердечная недостаточность, астма, диабет, длительная (хроническая) почечная недостаточность или хроническое заболевание печени.
- Не может заботиться о себе или не сможет никому рассказать, если ваши симптомы ухудшатся.
- У вас тяжелое заболевание, при котором снижается количество кислорода, попадающего в ваши ткани.
- Боль в груди, вызванная воспалением слизистой оболочки легкого (плеврит), поэтому вы не можете эффективно откашлять слизь и очистить легкие.
- Лечитесь вне больницы, и вам не становится лучше (например, не проходит одышка).
- Вы не можете есть или не принимать пищу, поэтому вам необходимо вводить жидкость через вену (внутривенно).
Вирусная пневмония
Пневмония также может быть вызвана вирусами, например вирусами, вызывающими грипп и ветряную оспу (ветряная оспа).Антибиотики , а не помогают лечить пневмонию, вызванную вирусом.
- Люди, которые с большей вероятностью заболеют пневмонией после гриппа (например, беременные женщины), могут получать противовирусные препараты, такие как осельтамивир (Тамифлю) или занамивир (Реленза), для облегчения симптомов.
- Ветряная оспа, пневмония, которая встречается редко, также поддается лечению противовирусными препаратами.
Что думать
В большинстве случаев пневмония – это краткосрочное заболевание, которое поддается лечению.Но частые приступы пневмонии могут быть серьезным осложнением длительного (хронического) заболевания, например, хронической обструктивной болезни легких (ХОБЛ). Если у вас длительное тяжелое заболевание, вам может быть трудно вылечить пневмонию, или вы можете отказаться от лечения. Вы и ваш врач должны обсудить это. Это обсуждение может включать информацию о том, как составить предварительное распоряжение.
Для получения дополнительной информации см .:
Профилактика
Есть несколько шагов, которые вы можете предпринять, чтобы предотвратить заражение пневмонией.
- Бросьте курить. Если вы курите, у вас больше шансов заболеть пневмонией.
- Избегайте людей с инфекциями, которые иногда приводят к пневмонии.
- Держитесь подальше от людей, болеющих простудой, гриппом или другими инфекциями дыхательных путей.
- Если вы не болели корью или ветряной оспой или не получали вакцины от этих болезней, избегайте людей, у которых они есть.
- Часто мойте руки. Это помогает предотвратить распространение вирусов и бактерий, которые могут вызвать пневмонию.
Прививки
Дети получают пневмококковую конъюгированную вакцину (ПКВ) в качестве плановой вакцинации. Людям в возрасте 65 лет и старше рекомендуются две разные прививки от пневмококка. Некоторым людям с длительными (хроническими) заболеваниями также нужна пневмококковая вакцина.
Пневмококковая вакцина не может предотвратить пневмонию. Но он может предотвратить некоторые серьезные осложнения пневмонии, такие как инфекция в кровотоке (бактериемия) или во всем организме (сепсис), у молодых людей и людей старше 55 лет со здоровой иммунной системой. сноска 6, сноска 7
Другие вакцины могут предотвратить общие заболевания, которые иногда приводят к пневмонии, такие как:
- Корь. Вакцинация детей от кори может предотвратить большинство случаев кори. Взрослым может потребоваться вакцинация от кори, если они не болели этой болезнью или не были вакцинированы в детстве.
- Грипп. Ежегодная вакцинация против гриппа может предотвратить заражение гриппом. Грипп часто может приводить к пневмонии, особенно у пожилых людей или у людей, страдающих другими хроническими заболеваниями.Вы можете получить вакцину от гриппа одновременно с пневмококковой вакциной.
- Ветряная оспа. Прививка от ветряной оспы (вакцина против ветряной оспы) может предотвратить большинство случаев пневмонии, вызванной вирусом, вызывающим ветряную оспу. Подумайте о прививке, если вам больше 13 лет и вы не болели ветрянкой.
Домашнее лечение
Домашнее лечение важно для выздоровления от пневмонии. Следующие меры могут помочь вам вылечиться и избежать осложнений:
- Больше отдыхайте.Пейте много жидкости, чтобы предотвратить обезвоживание.
- Позаботьтесь о своем кашле, если вам трудно отдыхать. Кашель – это один из способов избавления организма от инфекции. И вы не должны пытаться остановить кашель, если он не является достаточно сильным, чтобы затруднить дыхание, вызвать рвоту или помешать отдыху.
- Рассмотрите возможность приема ацетаминофена (например, тайленола) или аспирина, чтобы снизить температуру и улучшить ваше самочувствие. Не давайте аспирин лицам моложе 20 лет из-за риска развития синдрома Рея.Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Ваш врач может захотеть увидеть вас после недели лечения, чтобы убедиться, что вам становится лучше. Обязательно обратитесь к врачу, если вы не чувствуете себя лучше, кашель усиливается, у вас одышка или жар, вы чувствуете слабость или слабость при вставании.
Лекарства от кашля и простуды
Будьте осторожны с лекарствами от кашля и простуды. Они могут быть небезопасными для маленьких детей или людей, у которых есть определенные проблемы со здоровьем, поэтому сначала проверьте этикетку.Если вы все-таки принимаете эти лекарства, всегда следуйте инструкциям о дозировке в зависимости от возраста и веса.
Всегда проверяйте, не содержат ли какие-либо безрецептурные лекарства от кашля или простуды, которые вы принимаете, ацетаминофен. Если это так, убедитесь, что ацетаминофен, который вы принимаете вместе с лекарством от простуды, плюс любой другой ацетаминофен, который вы можете принимать, не превышает дневную рекомендуемую дозу. Спросите своего врача или фармацевта, сколько вы можете принимать каждый день.
Лекарства
Врачи используют антибиотики для лечения пневмонии, вызванной бактериями.Хотя эксперты расходятся в своих рекомендациях, обычно первым используется антибиотик, который убивает широкий спектр бактерий (антибиотик широкого спектра действия). сноска 8, сноска 9 Все применяемые антибиотики обладают высокой эффективностью лечения пневмонии. сноска 10
Существует много типов антибиотиков. Ваш врач решит, какой антибиотик лучше всего подойдет вам. В большинстве случаев врач прописывает антибиотики, не определив предварительно точный организм, вызывающий болезнь.
Если вам не станет лучше после первого антибиотика, ваш врач может добавить второй антибиотик, чтобы покрыть другие бактерии, которые не лечатся первым. Или вы можете пройти дополнительное обследование, чтобы определить конкретный организм, вызывающий пневмонию.
Иногда перед началом лечения врачи используют два антибиотика.
Что думать
Все больше и больше бактерий становятся устойчивыми к определенным антибиотикам, что делает их менее эффективными.Примером этого является MRSA или метициллин-устойчивый Staphylococcus aureus , устойчивый ко многим типам пенициллина. Чтобы помочь в борьбе с устойчивостью к антибиотикам, спросите своего врача, как правильно принимать антибиотики, например, всегда заканчивая рецепт.
Другое лечение
В большинстве случаев пневмонии у молодых, в остальном здоровых людей с сильной иммунной системой, лечение можно проводить дома. Антибиотики, отдых, жидкости и домашний уход – это все, что вам нужно для выздоровления.Но людям, у которых проблемы с дыханием или есть другие проблемы с легкими, может потребоваться дополнительное лечение. Иногда вам может понадобиться кислород или лекарства, которые вы вдыхаете с помощью ингалятора или небулайзера, чтобы облегчить одышку и симптомы свистящего дыхания.
Если домашнее лечение не помогает, если симптомы ухудшаются или развиваются признаки осложнений пневмонии, вам, возможно, придется обратиться в больницу. Больничное лечение пневмонии может включать:
- Антибиотики, вводимые непосредственно в кровоток.Маленькая игла вводится в вену (внутривенно или внутривенно) для доставки лекарства.
- Жидкости, вводимые через вену (IV). Их назначают, если вы не можете пить жидкости из-за одышки или слабости.
- Респираторная терапия для удаления слизи из легких. Эта терапия может включать упражнения по глубокому дыханию, постуральный дренаж, стимулирующую спирометрию и физиотерапию грудной клетки, которая включает удары по груди сложенной ладонью или применение вибрирующего устройства к груди для разжижения слизи.Физиотерапия грудной клетки в большинстве случаев не требуется. Но это может быть полезно людям с другими заболеваниями легких, такими как бронхоэктазы.
- Кислородная терапия. Вам может потребоваться кислородная терапия, если ваш врач считает, что клетки вашего тела не получают достаточно кислорода. Кислород можно вводить через носовую трубку или маску для лица. Детям кислород часто доставляют с помощью палатки, которая надевается на кроватку.
- Кортикостероиды, которые могут снизить вероятность некоторых тяжелых осложнений пневмонии.Это может сократить время пребывания в больнице.
Ссылки
Цитаты
- Нидерман М.С. (2004). Пневмония, включая внебольничную и нозокомиальную пневмонию. В JD Crapo et al., Eds., Учебник Баума по легочным заболеваниям , 7-е изд., Том. 1. С. 424–454. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Нидерман М.С. (2004).Пневмония, включая внебольничную и нозокомиальную пневмонию. В JD Crapo et al., Eds., Учебник Баума по легочным заболеваниям , 7-е изд., Том. 1. С. 424–454. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Laheij RJF и др. (2004). Риск внебольничной пневмонии и прием препаратов, снижающих кислотность желудочного сока. JAMA , 292 (16): 1955–1960.
- Herzig SJ, et al. (2009). Использование кислотоподавляющих препаратов и риск внутрибольничной пневмонии. JAMA , 301 (20): 2120–2128.
- Леб М (2010). Внебольничная пневмония, дата поиска январь 2010 г. Онлайн-версия BMJ Clinical Evidence : http://www.clinicalevidence.com.
- Moberley SA и др. (2008). Вакцины для профилактики пневмококковой инфекции у взрослых. Кокрановская база данных систематических обзоров (1). Оксфорд: Обновление программного обеспечения.
- Маруяма Т. и др.(2010). Эффективность 23-валентной пневмококковой вакцины в профилактике пневмонии и повышении выживаемости у жителей домов престарелых: двойное слепое, рандомизированное и плацебо-контролируемое исследование. BMJ . Опубликовано в Интернете 8 марта 2010 г. (doi: 10.1136 / bmj.c1004).
- Арнольд Ф.В. и др. (2009). Улучшение результатов у пожилых пациентов с внебольничной пневмонией за счет соблюдения национальных рекомендаций: результаты когортного исследования Международной организации внебольничной пневмонии. Архив внутренней медицины , 169 (16): 1515–1524.
- McCabe C, et al. (2009). Согласованная с рекомендациями терапия и снижение смертности и продолжительности пребывания взрослых с внебольничной пневмонией: игра по правилам. Архив внутренней медицины , 169 (16): 1525–1531.
- Леб М (2010). Внебольничная пневмония, дата поиска январь 2010 г. Онлайн-версия BMJ Clinical Evidence : http: // www.clinicalevidence.com.
Кредиты
Текущий по состоянию на: 9 июня 2019 г.,
Автор: Healthwise Staff
Медицинский обзор:
Э. Грегори Томпсон, врач-терапевт
Джон Поуп, доктор медицины, педиатрия
Адам Хусни, врач, семейная медицина
Р. Стивен Таррат, доктор медицины, MPVM, FACP, FCCP – пульмонология, реаниматология, медицина Токсикология
Нидерман MS (2004).Пневмония, включая внебольничную и нозокомиальную пневмонию. В JD Crapo et al., Eds., Учебник Баума по легочным заболеваниям , 7-е изд., Том. 1. С. 424-454. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Нидерман MS (2004). Пневмония, включая внебольничную и нозокомиальную пневмонию. В JD Crapo et al., Eds., Учебник Баума по легочным заболеваниям , 7-е изд., Том. 1. С. 424-454. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Laheij RJF, et al.(2004). Риск внебольничной пневмонии и прием препаратов, снижающих кислотность желудочного сока. JAMA , 292 (16): 1955-1960.
Herzig SJ, et al. (2009). Использование кислотоподавляющих препаратов и риск внутрибольничной пневмонии. JAMA , 301 (20): 2120-2128.
Леб М (2010). Внебольничная пневмония, дата поиска январь 2010 г. Онлайн-версия BMJ Clinical Evidence : http://www.clinicalevidence.com.
Moberley SA и др.(2008). Вакцины для профилактики пневмококковой инфекции у взрослых. Кокрановская база данных систематических обзоров (1). Оксфорд: Обновление программного обеспечения.
Маруяма Т. и др. (2010). Эффективность 23-валентной пневмококковой вакцины в профилактике пневмонии и повышении выживаемости у жителей домов престарелых: двойное слепое, рандомизированное и плацебо-контролируемое исследование. BMJ . Опубликовано в Интернете 8 марта 2010 г. (doi: 10.1136 / bmj.c1004).
Arnold FW и др. (2009). Улучшение результатов у пожилых пациентов с внебольничной пневмонией за счет соблюдения национальных рекомендаций: результаты когортного исследования Международной организации внебольничной пневмонии. Архив внутренней медицины , 169 (16): 1515-1524.
McCabe C, et al. (2009). Согласованная с рекомендациями терапия и снижение смертности и продолжительности пребывания взрослых с внебольничной пневмонией: игра по правилам. Архив внутренней медицины , 169 (16): 1525-1531.
Леб М (2010). Внебольничная пневмония, дата поиска январь 2010 г. Онлайн-версия BMJ Clinical Evidence : http://www.clinicalevidence.com.
Антибиотики помогают пациентам с сердцем
Aug.19 февраля 2002 г. – Назначение антибиотиков даже на короткое время после сердечного приступа или боли в груди может помешать сердечным больным вернуться в больницу на срок до года.
Новое исследование добавляет дополнительные доказательства к теории о том, что инфекция и воспаление играют важную роль в развитии сердечных заболеваний. И антибиотики могут быть ценным оружием в борьбе с этим риском.
В ходе крупнейшего на сегодняшний день исследования такого рода исследователи обнаружили, что пациенты с сердечными заболеваниями, принимавшие антибиотики, имели гораздо меньший риск возвращения в больницу из-за сердечного приступа или сильной боли в груди по сравнению с теми, кто не принимал борцов с инфекциями.
В исследовании приняли участие 325 мужчин и женщин, поступивших в больницу с сердечным приступом или болью в груди. В течение 48 часов после госпитализации пациенты получали либо антибиотик (амоксициллин или зитромакс), либо плацебо в течение одной недели.
Годом позже вероятность повторной госпитализации из-за сердечного приступа или боли в груди у тех, кто принимал антибиотик, была на 36% ниже, чем у тех, кто принимал плацебо.
Продолжение
«Интересное предположение, что антибиотики могут влиять на состояние, которое всегда считалось неинфекционным», – говорит автор исследования Майкл А.Мендалл, доктор медицины, из больницы Mayday в Кройдоне, Англия, в пресс-релизе.
Вопрос, говорит Мендалл, заключается в том, действуют ли антибиотики, борясь с инфекцией или воспалением у этих пациентов.
Недавние исследования показали, что вещества в организме, указывающие на воспаление, такие как С-реактивный белок, фибриноген и лейкоциты, являются эффективными маркерами риска сердечных заболеваний. Кроме того, исследования показали, что инфицирование двумя распространенными бактериями, Helicobacter pylori ( H.pylori ) и Chlamydia pneumoniae, связаны с сердечными заболеваниями.
Но в этом исследовании исследователи обнаружили, что лечение антибиотиками оказывает положительное влияние на сердце независимо от того, был ли человек инфицирован какой-либо из этих бактерий.
«Это означает, что эти антибиотики не действуют против этих организмов», – говорит Мендалл. Антибиотики могут действовать против других организмов или могут обладать собственными противовоспалительными свойствами.
Исследователи говорят, что необходимы дополнительные исследования, чтобы определить, что отвечает за длительные положительные эффекты краткосрочного лечения антибиотиками.
Продолжение
Их исследование опубликовано в сегодняшнем выпуске быстрого доступа Circulation: Journal of the American Heart Association .
Разумное использование антибиотиков | HealthLink BC
Обзор темы
Что такое антибиотики?
Антибиотики – это лекарства, убивающие бактерии. Бактерии могут вызывать инфекции, такие как ангина, ушные инфекции, инфекции мочевыводящих путей и инфекции носовых пазух (синусит).
Существует много видов антибиотиков.Каждый работает по-своему и действует на разные типы бактерий. Ваш врач решит, какой антибиотик лучше всего подойдет для вашей инфекции.
Разве антибиотики не лечат все?
Антибиотики – сильные лекарства, но они не могут вылечить все. Антибиотики не действуют против болезней, вызванных вирусом. Они не помогают от таких болезней, как:
Эти болезни обычно проходят сами по себе. Спросите своего врача, что вы можете сделать, чтобы почувствовать себя лучше.
Почему бы на всякий случай не принять антибиотики?
Если вы принимаете антибиотики, когда они вам не нужны, они могут не работать, когда они вам нужны.Каждый раз, когда вы принимаете антибиотики, у вас повышается вероятность того, что у вас будут бактерии, которые лекарство не убивает. Эти бактерии могут изменяться (мутировать), поэтому их труднее убить. Затем антибиотики, которые убивали их, больше не работают. Эти бактерии называются устойчивыми к антибиотикам.
Эти более стойкие бактерии могут вызывать более длительные и более серьезные инфекции. Для их лечения вам могут потребоваться другие, более сильные антибиотики, которые имеют больше побочных эффектов, чем первое лекарство.
Устойчивые к антибиотикам бактерии также могут передаваться членам семьи, детям и коллегам по работе.Тогда у вашего сообщества будет риск заразиться инфекцией, которую сложнее вылечить и которую придется лечить дороже. Некоторые антибиотики, которые раньше прописывали врачи для лечения распространенных инфекций, больше не работают.
Прием ненужных вам антибиотиков не поможет вам почувствовать себя лучше, не вылечит болезнь или не помешает другим заразиться вашей инфекцией. Но их прием может вызвать такие побочные эффекты, как:
- Тошнота.
- Диарея.
- Боль в желудке.
- Аллергическая реакция.В редких случаях эта реакция может потребовать неотложной помощи.
Антибиотики также могут вызывать колит Clostridium difficile (также называемый колитом C. difficile ), отек и раздражение толстой или толстой кишки. Это происходит потому, что антибиотики убивают нормальные бактерии в кишечнике и позволяют бактериям C. difficile расти. Эта проблема может вызвать диарею, жар и спазмы в животе. В редких случаях может привести к летальному исходу.
Женщины могут заразиться вагинальными дрожжевыми инфекциями при приеме антибиотиков.
Как я могу убедиться, что антибиотики – лучшее лечение для меня?
Используйте антибиотики с умом. Знайте, что антибиотики могут помочь в лечении инфекций, вызванных бактериями, но не вирусами. Вот несколько вещей, которые вы можете сделать, чтобы убедиться, что антибиотики подействуют, когда они вам понадобятся:
- Всегда спрашивайте своего врача, являются ли антибиотики лучшим лечением. Объясните, что вы не хотите принимать антибиотики, если они вам не нужны.
- Не давите на врача, чтобы он прописал антибиотики, если они не помогут вам почувствовать себя лучше или вылечить болезнь.Спросите своего врача, что еще вы можете сделать, чтобы почувствовать себя лучше.
- Не принимайте антибиотики, назначенные для лечения другого заболевания или для кого-то еще. Вы можете отложить правильное лечение и заболеть.
- Защитите себя от болезней. Держите руки в чистоте, хорошо вымыв их с мылом и чистой проточной водой.
- Сделайте вакцину против гриппа и другие вакцины, когда они вам понадобятся.
Вопросы, которые вы можете задать своему врачу, включают:
- Зачем мне антибиотики?
- Каковы побочные эффекты этого антибиотика?
- Могу я что-нибудь сделать, чтобы предотвратить побочные эффекты?
- Как мне принять антибиотик? Принимаю ли я его в определенное время суток? Принимаю ли я его с едой?
- Будет ли антибиотик взаимодействовать с другими лекарствами?
- Что-нибудь случится, если я буду принимать это вместе с другими лекарствами, определенными продуктами питания или алкоголем?
- Нужно ли хранить антибиотики в холодильнике? Есть ли особые инструкции по хранению?
Если вам нужно принимать антибиотики, всегда сообщайте своему врачу или фармацевту о других лекарствах или пищевых добавках, которые вы принимаете.Обязательно поговорите о любой специальной диете, которой вы, возможно, следуете, о любых пищевых или лекарственных аллергиях, которые у вас могут быть, и о любых проблемах со здоровьем. И убедитесь, что ваш врач знает, беременны вы или пытаетесь забеременеть.
Как мне принимать антибиотики?
Когда ваш врач прописывает антибиотик:
- Принимайте точно так, как указано. Всегда берите то количество, которое указано на этикетке. Если на этикетке указано принять лекарство в определенное время, следуйте этим указаниям.
- Принимайте так долго, как предписано. Вы можете почувствовать себя лучше после того, как примете его в течение нескольких дней. Но важно продолжать принимать антибиотик в соответствии с указаниями. Вам нужен полный рецепт, чтобы избавиться от тех бактерий, которые немного сильнее и выживают в первые несколько дней лечения.


 40 г в компл. с мерной ложкой
40 г в компл. с мерной ложкой 75 мг, ароматизатор малиновый – 5 мг, ароматизатор клубничный – 16.75 мг.
75 мг, ароматизатор малиновый – 5 мг, ароматизатор клубничный – 16.75 мг. Полагают, что амоксициллин ингибирует развитие резистентности Helicobacter pylori к метронидазолу.
Полагают, что амоксициллин ингибирует развитие резистентности Helicobacter pylori к метронидазолу..gif) При в/в, в/м введении и приеме внутрь в крови достигаются сходные концентрации амоксициллина.
При в/в, в/м введении и приеме внутрь в крови достигаются сходные концентрации амоксициллина. ч. бронхит, пневмония, ангина, пиелонефрит, уретрит, инфекции ЖКТ, гинекологические инфекции, инфекционные заболевания кожи и мягких тканей, листериоз, лептоспироз, гонорея.
ч. бронхит, пневмония, ангина, пиелонефрит, уретрит, инфекции ЖКТ, гинекологические инфекции, инфекционные заболевания кожи и мягких тканей, листериоз, лептоспироз, гонорея. 0
0 0
0 ч. цервицит, эндоцервицит, экзоцервицит)
ч. цервицит, эндоцервицит, экзоцервицит) Для детей с массой тела менее 40 кг суточная доза в зависимости от показаний и клинической ситуации может составлять 20-100 мг/кг в 2-3 приема.
Для детей с массой тела менее 40 кг суточная доза в зависимости от показаний и клинической ситуации может составлять 20-100 мг/кг в 2-3 приема.



 Через 6 ч внутрь принимается ампициллин или амоксициллин в дозе 1 грамм.
Через 6 ч внутрь принимается ампициллин или амоксициллин в дозе 1 грамм.
 Когда спазм прекращается, боль обычно проходит, когда кровоток прекращается.
вернулся в норму.
Когда спазм прекращается, боль обычно проходит, когда кровоток прекращается.
вернулся в норму. Сила боли не указывает на тяжесть повреждений.
к сердечной мышце может быть.
Сила боли не указывает на тяжесть повреждений.
к сердечной мышце может быть.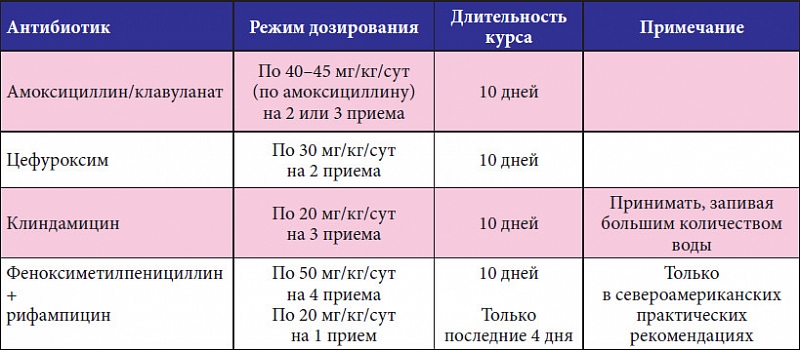 переливание, в зависимости от ваших симптомов.
переливание, в зависимости от ваших симптомов.
 Они могут прописать лекарства и / или предложить
другие предложения, которые эффективны при решении таких проблем.
Они могут прописать лекарства и / или предложить
другие предложения, которые эффективны при решении таких проблем.
 Они также уменьшают работу сердца, расширяя (расширяя)
артерии. Вы можете принять это во время приступа боли в груди, если ваш врач
определил, что это безопасно.
Они также уменьшают работу сердца, расширяя (расширяя)
артерии. Вы можете принять это во время приступа боли в груди, если ваш врач
определил, что это безопасно.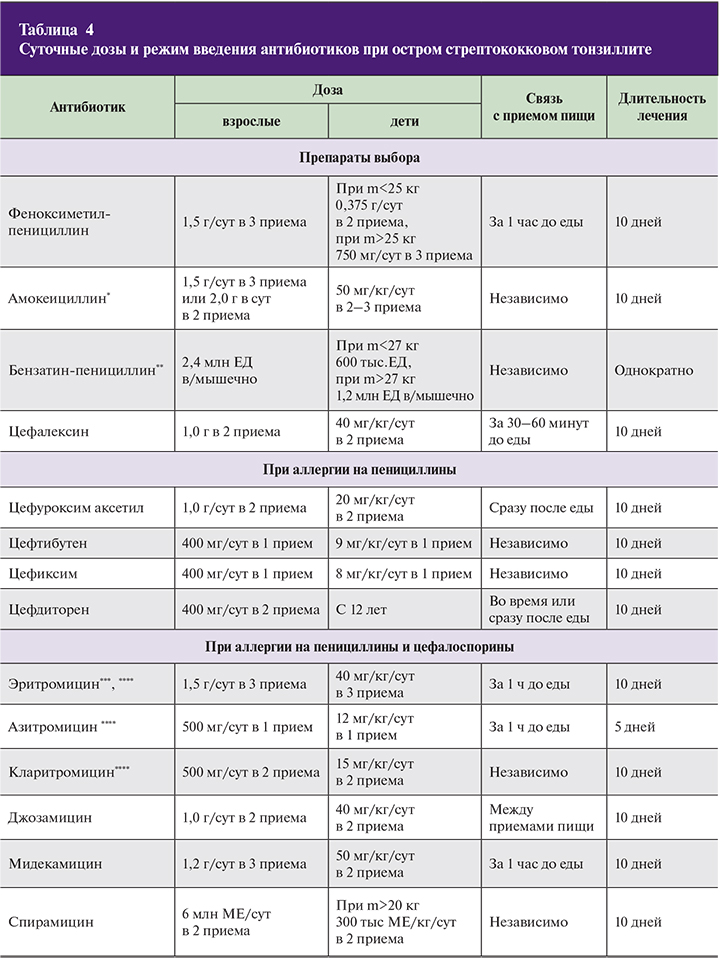





 сноска 2
сноска 2