Болезни уха, горла, носа – причины, симптомы, диагностика и лечение
Отоларингология – раздел клинической медицины, изучающий физиологию и патологию горла, носа, уха и прилежащих к ним анатомических областей, а также разрабатывающий методы профилактики, диагностики и лечения заболеваний этих органов. Занимаются лечением патологии горла, носа и уха врачи-отоларингологи или ЛОР-врачи (ларингооторинологи). Анатомическая близость и функциональная взаимосвязь ЛОР-органов друг с другом обусловили объединение их заболеваний в одну область медицинской науки.
Областями отоларингологии являются сурдология, изучающая нарушения слуха (тугоухость, глухоту) и фониатрия, изучающая нарушение голосообразования (дисфонию).
Заболевания уха, носа и горла сопровождают человека с раннего детства в течение всей жизни. В большинстве своем эти заболевания носят воспалительный характер, поскольку ЛОР-органы тесно связаны и находятся в постоянном взаимодействии с окружающей средой.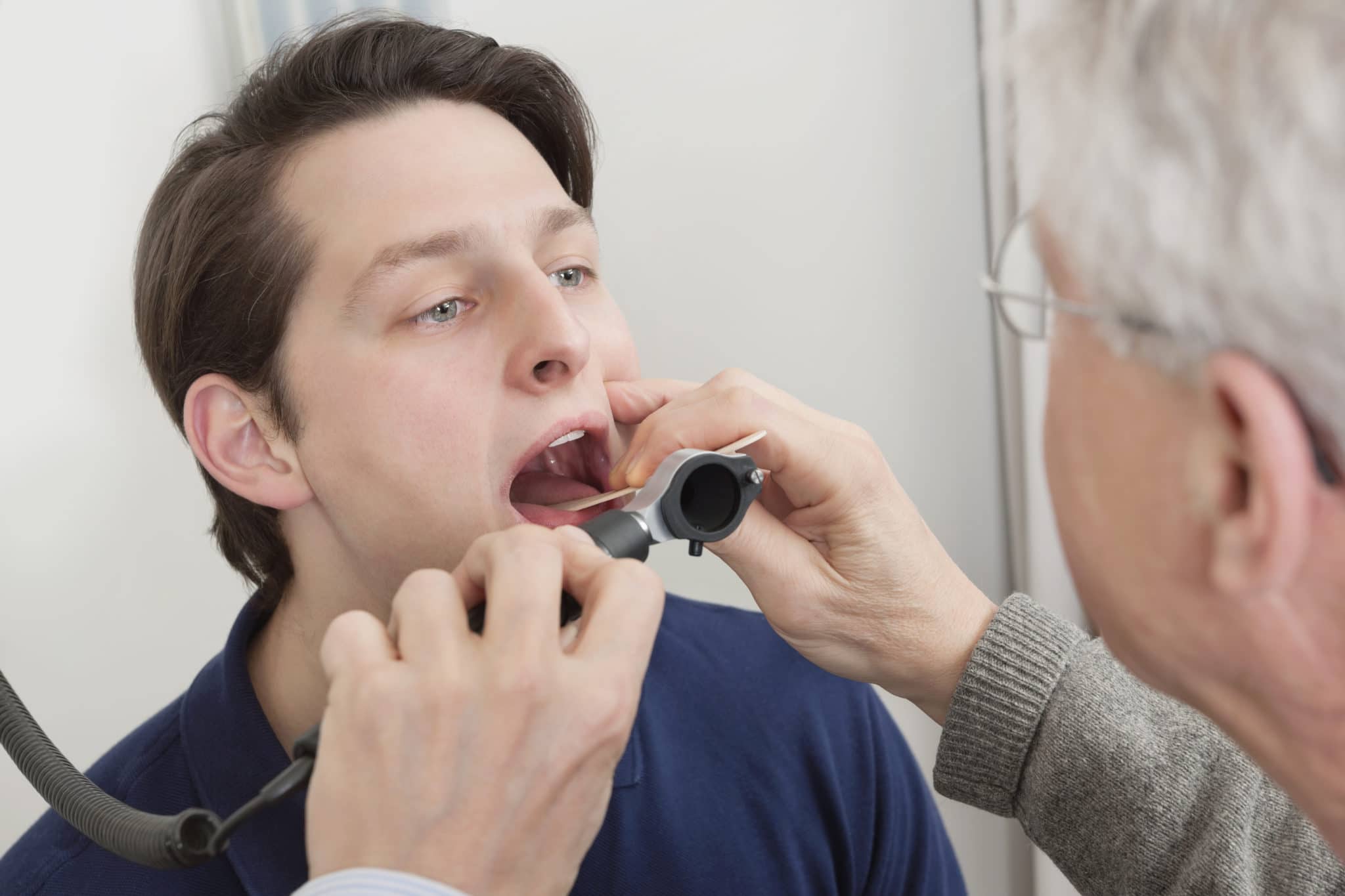
Среди наиболее распространенных заболеваний полости носа – аденоиды, риниты, гаймориты, синуситы, травмы носовой перегородки, носовые кровотечения. Из заболеваний уха часто встречаются отиты, тимпаниты, евстахииты, повреждения травматического характера. К распространенным заболеваниям горла относятся ларингиты, фарингиты, хронические тонзиллиты и др. острые и хронические состояния. Мегаполисы с их большой скученностью и плохой экологией являются особенно благоприятным фоном для развития ЛОР-заболеваний.
Заболевания уха, носа и горла часто являются осложнениями перенесенных вирусных инфекций и развиваются на фоне ослабленного иммунитета. Каждое из многочисленных заболеваний ЛОР-органов имеет свою симптоматику и клиническую картину.
Затягивание лечения или самолечение любой ЛОР-патологии чревато серьезными последствиями для здоровья. Заболевание одного из этих органов может вызвать осложнения со стороны другого. Часто банальный насморк вызывает такие осложнения, как отит или гайморит. Поэтому лечение их всегда должно быть взаимосвязанным и комплексным. Затяжные воспалительные процессы носа, уха и горла также могут вызвать поражение других органов: сердца, почек, суставов. Кроме того, анатомическая близость к головному мозгу и глазам, развитая иннервация и кровоснабжение головы заставляет рассматривать ЛОР-заболевания как одни из самых серьезных в плане развития опасных для жизни осложнений.
Современные методы диагностики ЛОР-патологии включают в себя лабораторные анализы, эндоскопические и компьютерные исследования носа, горла, и уха, ультразвук, пункции придаточных пазух.
Важнейшей задачей в лечении отоларингологических заболеваний является недопущение перехода болезни в хроническую форму. В лечение ЛОР-патологии используются терапевтические (медикаментозные, физиотерапевтические) и хирургические методы. В последние годы активно применяются малоинвазивные лазерные и эндоскопические методы для лечения отоларингологической патологии, а также методы косметической и пластической хирургии.
Медицинский справочник болезней на сайте «Красота и медицина» станет вашим надежным гидом по вопросам профилактики и лечения ЛОР-заболеваний.
далее…ЛОР- заболевания – особенности течения болезней этого вида у взрослых и детей
Список ЛОР-заболеваний, поражающих верхнюю дыхательную систему, воистину огромен. К ним относятся воспаления носа и горла – от, кажется, самого простого ринита – насморка, до сложных по названию – например, ларинготрахеита. Болеют и дети и взрослые, но лечение детей намного сложнее, да и осложнения у них возникают другого характера.
К ним относятся воспаления носа и горла – от, кажется, самого простого ринита – насморка, до сложных по названию – например, ларинготрахеита. Болеют и дети и взрослые, но лечение детей намного сложнее, да и осложнения у них возникают другого характера.
Горло – или правильнее гортань – полый орган, через который трахея соединяется с пищеводом. Изнутри – хрящевой скелет, снаружи – слизистая оболочка. При дыхании, глотании и разговоре горло совершает поступательные движения вверх-вниз, которые видно снаружи. Эти движения осуществляются с помощью суставов, мышц и связок.
За кровоснабжение отвечают крупные подгортанная и надгортанная артерии. Нос состоит из наружного отдела и носовой полости.
Функции его:
- главная – защитная, воздух, попадающий из внешней среды, согревается и очищается;
- обонятельная;
- резонансная.
Наружную часть носа формируют хрящи, образующие крылья и переносицу. Околоносовые пазухи сообщаются с полостью носа.
Анатомически выделяют:
- верхнечелюстные – максиллярные – внутри верхней челюсти;
- лобные – фронтальные синусы – они находятся в области бровей над глазами;
- клиновидные – сфеноидальные – позади глаз в верхнем отделе носа;
- клетки решетчатого лабиринта – возле глаз.
Пазуха разделена перегородкой. Она выстлана слизистой оболочкой, пронизанной кровеносными сосудами. Стенки носовой пазухи – нижняя, верхняя, латеральная и медиальная.
У детей полость носа и просвет гортани более узкие, а пазухи носа неразвиты. Окончательно формирование дыхательных путей заканчивается к 12 годам.
Заболевания носоглотки чаще всего начинаются с внедрения патогенной флоры в слизистую носовой полости, затем в воспалительный процесс вовлекается слизистая горла.
Типы осложнений у взрослых: гайморит, синусит, бронхит, тонзиллит и подобные. У детей ЛОР-заболевания распространяются на нижние дыхательные пути, минуя пазухи носа, и поражают горло – пазухи у детей не сформированы и гайморит появляется редко.
ЛОР-заболеваний носа не меньше, чем болезней горла – перечислить их практически невозможно.
К ним относятся:
- риниты различных этиологий и типов;
- аносмия – нарушение обоняния;
- синуситы – в том числе фронтиты и гаймориты;
- фурункулы и подобное.
Если рассматривать ЛОР-болезни малышей до подросткового возраста, то в большинстве случаев у них диагностируют:
- риниты различного характера;
- синуситы;
- аденоиды;
- носовые кровотечения.
Симптомы большинства из них – заложенность носа, связанная с отеком слизистой оболочки носовой полости и ходов, нарушение дыхания, обильное отделяемое. Температура повышается редко и держится на уровне 38ºС или чуть выше.
Лечение – введение через носовые ходы капель, мазей, ингаляции, используются дополнительно противовирусные или антибактериальные препараты, физиолечение. при значительном увеличении аденоидов или ухудшении состояния, связанном с нарушением строения носовой перегородки, могут потребоваться оперативные вмешательства.
Сам по себе ринит – воспаление слизистой оболочки носа – угрозу здоровью и жизни детей не несет, но может значительно ослабить иммунитет и – при отсутствии лечения – воспалительный процесс охватывает нижние дыхательные пути.
Причины возникновения насморка – переохлаждение, внедрение инфекции , аллергические реакции и травматические поражения.
Распространение воспалительного процесса на носовые пазухи – гайморита или синусита – у детей встречается редко.
На возникновение этих ЛОР-заболеваний указывают следующие симптомы:
- головные боли, усиливающиеся при наклонах;
- повышение температуры при остром процессе и постоянная субфебрильная температура при хроническом;
- лицевая боль;
- повышение давления – что для детей нехарактерно.
Лечение насморка у детей комплексное – к обычным для ЛОР-заболеваний средствам обязательно добавляются антигистаминные препараты и лекарства, повышающие иммунитет.
Отдельно стоит выделить младенческий ринит, причиной которого является адаптация новорожденного к внеутробному существованию – физиологически функции дыхательной системы формируются к 6-8 месяцам./GettyImages-588502209-576b6b773df78cb62c9092a3.jpg)
Нужно вовремя принимать меры и облегчить дыхание ребенку – при ухудшении состояния в носовые проходы быстро внедряется бактериальная или вирусная флора, и тогда начинается воспалительный процесс и обычный ринит.
Разрастания лимфоидной ткани, расположенной за мягким небом, где полость носа соединяется с носоглоткой, часто встречается у дошкольников, младших школьников и подростков. Это вызывается хроническими инфекциями, частыми простудами, генетическими факторами.
Способы лечения определяют в зависимости от клинической картины.
Если воспаление не выражено и дыхание не нарушено, то ЛОР-врачи ждут, пока ребенок «перерастет».
Когда состояние ухудшается, носовое дыхание затруднено, происходит изменение костного строения черепа, необходимо оперативное вмешательство.
Основные болезни горла имеют общие симптомы:
- отек слизистой;
- першение в горле;
- сухой навязчивый кашель;
- желание сплюнуть мокроту;
- пересушенность слизистой;
- изменение вкуса…
При Этом могут увеличиваться гланды и подгортанные лимфатические узлы, возникать абсцессы в лимфоидной ткани.
Терапевтическая схема, применяемая для лечения, отличается ненамного. В мероприятия для устранения болезней входят: полоскания, антисептическая обработка лимфоидной ткани – миндалин, рассасывание пастилок, ингаляции, физиопроцедуры, назначают препараты по укреплению иммунитета. Могут быть назначены антибактериальные и противовоспалительные препараты в различных формах.
Обострение происходит при внедрении патогенной флоры в слизистую оболочку гортани, аллергических реакциях, травматических поражениях. Если болезнь не лечат или применяют неправильные методы, она переходит в хроническую форму.
Впрочем, такое развитие хронических заболеваний характерно для всех болезней горла.
Дополнительная симптоматика – осиплость голоса и покраснение небных дужек.
Чаще всего болезнь развивается как осложнение на фоне фарингита, дифтерии, скарлатины, воспаления пазух носа, раздражения слизистой горла из-за курения и аллергии. Хроническая форма возникает достаточно часто.
При глубоком внедрении бактериальной флоры может образовываться абсцесс или инфильтрат в мягких тканях, которые находятся за лимфоидной тканью. Для этого состояния характерно резкое повышение температуры, опухоль горла – обычно с одной из сторон, нарушение способности воспроизведения звуков. Дети могут задохнуться. Лечение осложнений проводится только в условиях стационара.
Ангина может быть как вирусной и грибковой, так и бактериальной этиологии. Болезнь можно классифицировать по нескольким типам – фолликулярная, лакунарная, герпесная, язвенная, фибринозная…Основной симптом – отек лимфоидной ткани и появление гнойно-воспалительного процесса, который часто сопровождается высокой температурой.
У детей ангину чаще лечат в условиях стационара, взрослые предпочитают справляться с болезнью самостоятельно.
Среди ЛОР-заболеваний горла стоит выделить надгортанную ангину, которая встречается достаточно редко. Возникает болезнь при внедрении патогенных микроорганизмов в толщу черпалонадгортанных складок, расположенных в морганиевых желудочках рядом с надгортанником.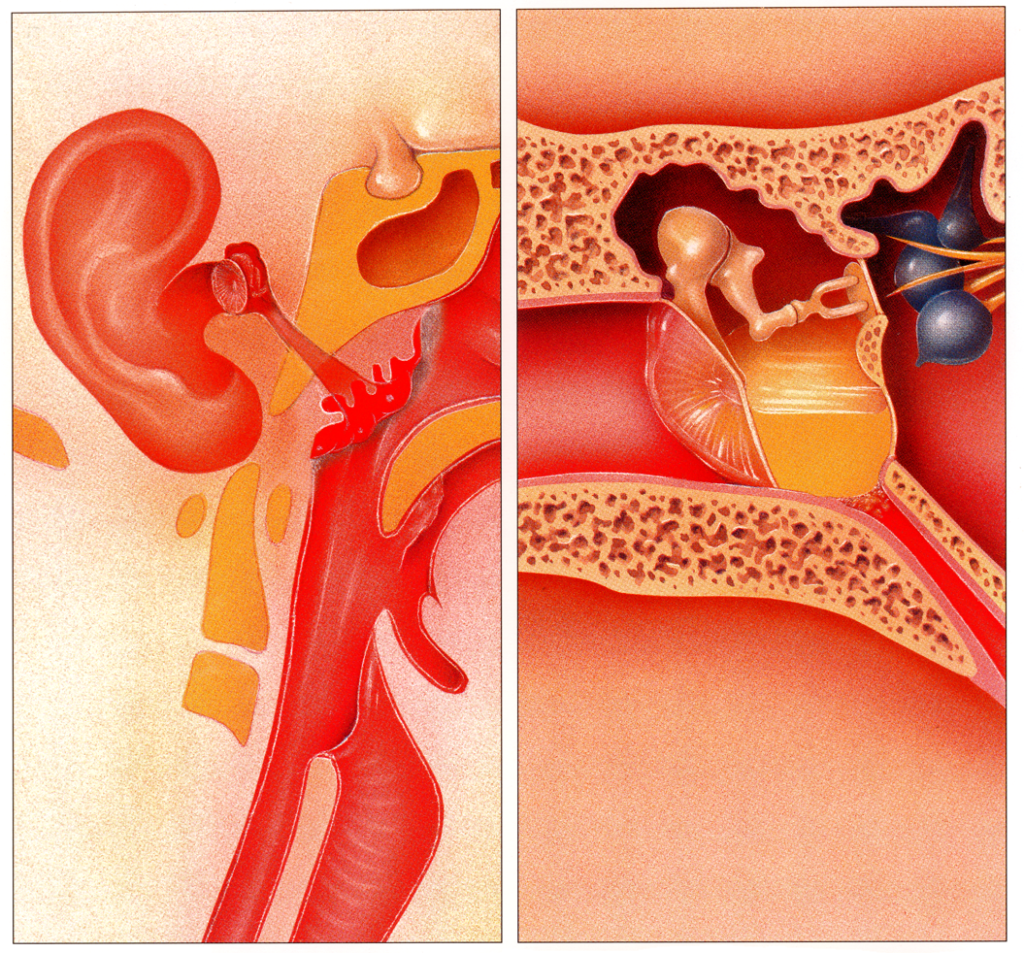
Боль усиливается при поворотах головы, дети не могут проглотить пищу – у них просвет горла из-за отека сужается и почти перекрывается, увеличиваются шейные лимфоузлы, температура поднимается до критической – свыше 40ºС.
Болезнь относят к ЛОР-заболеваниям, хотя в воспалительный процесс вовлечены бронхи – нижние дыхательные пути. Патогенные микроорганизмы, вызывающие трахеит – стафилококки, стрептококки или анаэробные бактерии.
Дополнительная симптоматика: приступообразный сильный кашель, слизистая мокрота, в которой могут появляться прожилки крови, боль в горле и за грудиной. Голос сипнет, появляется общая слабость.
Отек возникает из-за воспалительных процессов или аллергических реакций. У детей стеноз может развиться мгновенно и даже может вызвать летальный исход.
Самостоятельно ЛОР-заболевание появляется редко – оно выступает, как осложнение после ларингитов и ОРВИ, а также инфекций – скарлатине, кори.
Стеноз бывает частым симптомом ложного крупа или дифтерии. Его могут вызвать опухоли и травматические поражения, контакт с аллергеном.
Его могут вызвать опухоли и травматические поражения, контакт с аллергеном.
Наиболее тяжелое течение заболевания возникает при распространении отека со слизистой гортани в черпалонадгортанные складки и подскладковое пространство.
Нельзя легкомысленно относиться даже к обычному насморку. Воспалительный процесс может распространиться на носоглотку, вызвать осложнения нижних дыхательных путей.
«Путь» от насморка к пневмонии при внедрении вирусной инфекции детский организм может пройти за несколько часов. ЛОР-заболевания требуют обязательного лечения.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Заболевания ухо-горло-нос – топ самых распространенных болезней
Заболевания ЛОР-органов входят в число самых распространенных среди населения. Каждому не понаслышке знаком насморк, ангина, отит. Кто-то данной группе болезней подвержен в меньшей степени, кто-то в большей. Но практически каждый человек сталкивался с подобными проблемами. Поправить здоровье и устранить симптоматику поможет отоларинголог. Рассмотрим самые распространенные болезни ЛОР-органов и методы борьбы с ними.
Каждому не понаслышке знаком насморк, ангина, отит. Кто-то данной группе болезней подвержен в меньшей степени, кто-то в большей. Но практически каждый человек сталкивался с подобными проблемами. Поправить здоровье и устранить симптоматику поможет отоларинголог. Рассмотрим самые распространенные болезни ЛОР-органов и методы борьбы с ними.
Откуда берутся заболевания группы «ухо-горло-нос»?
Как правило, симптомы, поражающие шейно-головной отдел, являются лишь признаками других болезней. Однако в некоторых случаях лор недуги могут быть самостоятельным процессом, который развивается в силу следующих причин:
- сильное переохлаждение организма, выбор одежды не по сезону;
- существенный дефицит витаминов;
- подверженность стрессам, нахождение в давящей эмоциональной обстановке;
- употребление холодной пищи и напитков;
- местное переохлаждение организма;
- заражение от инфицированного человека.
Когда может понадобиться помощь врача?
Заболевания лор органов отличаются многообразием, каждый недуг имеет свои индивидуальные особенности и симптоматику. Однако существуют и обобщенные признаки, которые указывают на то, что Вам нужна помощь отоларинголога:
Однако существуют и обобщенные признаки, которые указывают на то, что Вам нужна помощь отоларинголога:
- затрудненное дыхание;
- выделения из ушей или носа;
- снижение слуха и обоняния;
- наличие болевого синдрома в ушах и ощущение дискомфорта во время глотания;
- проявление интоксикации;
- воспаление лимфатических узлов;
- появление подозрительного налета на органах.
С какими недугами поможет справиться доктор?
Недуги шейно-головного отдела забирают первенство по популярности среди известных сегодня заболеваний. Группа болезней имеет крайне неприятную симптоматику, выбивая человека из колеи. Запущенные проблемы могут оказывать влияние на другие органы и системы, вызывая осложнения.
Самым распространенным недугом ЛОР профиля является ангина. Она имеет инфекционную природу, сопровождается жаром, головной болью, воспалением лимфатических узлов. При несвоевременном лечении может давать осложнения на сердце и суставы.
Второе место по частоте встречаемости занимает отит. Заболевание является следствием запущенных случаев насморка, что проявляется воспалением среднего уха. У пациентов наблюдается головная боль и сильный шум в ушах, повышенная температура и слабость. Самым страшным последствием недуга является потеря слуха.
Третье место занимает воспаление миндалин – приводит к затруднению дыхания и постепенному нарушению мозговой деятельности из-за нехватки кислорода. В большинстве случаев данную проблему решают при помощи криогенного типа лечения.
Самые распространенные виды ЛОР недугов
Болезни уха:
- тугоухость;
- повреждения после травмы;
- евстахиит;
- тубоотит;
- тимпанит.
Болезни носа:
- синусит;
- гайморит;
- кровотечения из носа;
- аденоиды;
- ринит;
- повреждения носовой перегородки.
Болезни горла:
- фарингит;
- тонзиллит;
- ларингит.

Какие заболевания встречаются у детей?
Малыши подвержены тем же недугам, что и взрослые. Наиболее частой проблемой носа является насморк и острая его форма – ринит. Недуг является банальным и достаточно просто поддается лечению, однако без оказания своевременной помощи может дать осложнения на соседние органы. Как правило, болезнь имеет аллергический и инфекционный характер.
Еще одной распространенной проблемой являются инородные предметы в носовом проходе. По своей природе дети очень любознательны и часто помещают мелкие предметы в нос. Обратите внимание, что такое баловство может повлечь за собой крайне тяжелые последствия.
Частым заболеванием являются аденоиды. Такой недуг в большинстве случаев возникает в детском возрасте, характеризуется чрезмерным разбуханием миндалин после заражения инфекциями. Патологическое состояние миндалин мешает нормальному дыханию и может привести к нарушению слуха.
Распространенным заболеванием уха являются серные пробки. Для предотвращения проблемы необходимо тщательно следить за гигиеной малыша. В случае возникновения пробок заниматься очисткой должен только специалист.
Для предотвращения проблемы необходимо тщательно следить за гигиеной малыша. В случае возникновения пробок заниматься очисткой должен только специалист.
Специалисты по отолорингологии клиники “Заботливый Доктор” всегда грамотно проконсультируют Вас, рекомендуют необходимое обследование и назначат правильный курс лечения.
Записаться на прием к Детскому и Взрослому ЛОРу в Колпино вы можете уже сейчас по телефону 8(812)604-22-00
Заболевания лор-органов | Оториноларингология | Портал о здоровье
МедБиоСпектр, медицинский центрРейтинг: 5.35 нет отзывов
Москва, Каширское шоссе, 24, ст8
ОН КЛИНИК, сеть медицинских центровРейтинг: 5.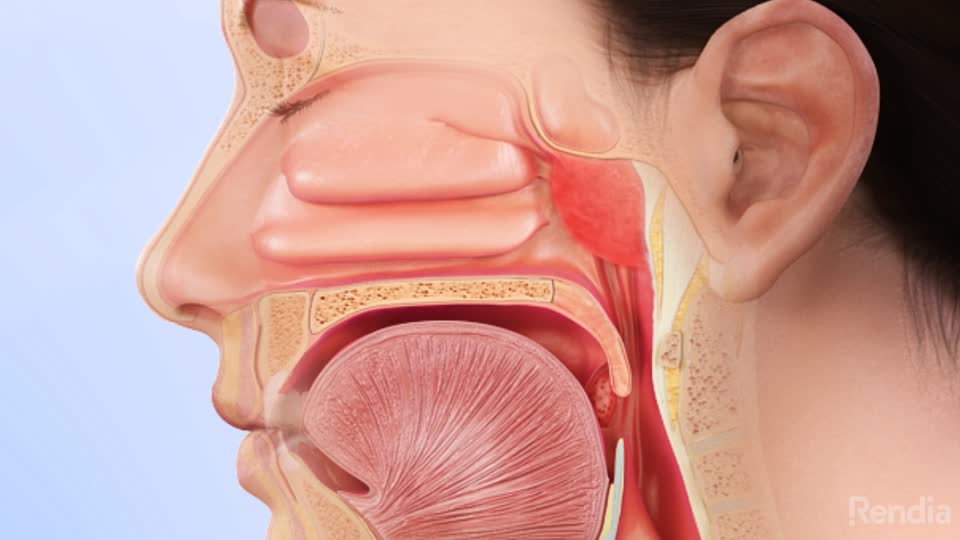 85
2 отзыва
85
2 отзыва
Москва, Большая Молчановка, 32
все адреса Институт ЗдоровьяРейтинг: 5.35 нет отзывов
Москва, Комсомольский проспект, 11Б
Патеро клиник, лечебно-диагностический центрРейтинг: 5.35 нет отзывов
Москва, Мира проспект, 211
Резонанс, реабилитационный центрРейтинг: 6.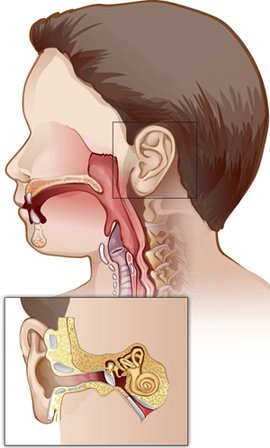 35
2 отзыва
35
2 отзыва
Москва, Бухвостова 1-я, 12/11 к11
Столица, медицинский центрРейтинг: 5.35 нет отзывов
Москва, Большой Власьевский переулок, 9
все адреса Диагностика, медицинский центрРейтинг: 5 нет отзывов
Москва, Живописная, 14 к1
все адреса Любимый доктор, клиникаРейтинг: 5.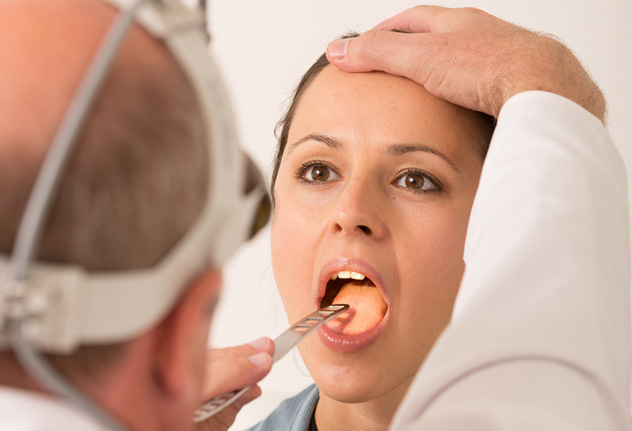 35
нет отзывов
35
нет отзывов
Москва, Привольная, 70 к1
Астери Мед, сеть медицинских центровРейтинг: 5.35 нет отзывов
Москва, Велозаводская, 13 ст2
все адреса Охрана Здоровья, медицинский центрРейтинг: 5.55 1 отзыв
Москва, Люблинская, 157 к2
все адреса Альфа-Центр Здоровья, многопрофильный медицинский центрРейтинг: 6.35 1 отзыв
Москва, Комсомольский проспект, 17 ст11
Радуга, сеть аптекРейтинг: 5.67 3 отзыва
Москва, Хорошёвское шоссе, 25
все адреса Европейская клиникаРейтинг: 5.35 нет отзывов
Москва, Духовской переулок, 22б
ФНКЦ ФМБА РоссииРейтинг: 5.35 нет отзывов
Москва, Ореховый бульвар, 28
ОНМЕД, многопрофильный медицинский центрРейтинг: 6.22 6 отзывов
Москва, Парковая 7-я, 19
Альтернатива, медицинский центрРейтинг: 5.35 нет отзывов
Москва, Большой Староданиловский пер, 5 ст3
Центр детской гематологии, онкологии и иммунологии им. Д. РогачёваРейтинг: 5.35 нет отзывов
Москва, Саморы Машела, 1
ABC КлиникаРейтинг: 5.35 нет отзывов
Москва, 3-й Самотечный переулок, 21
Пульс, клиника функциональных нарушенийРейтинг: 6.35 6 отзывов
Москва, Габричевского, 5, к3
Таганкамед, центр профосмотровРейтинг: 4.95 нет отзывов
Москва, Верхняя Радищевская, 15
список, лечение, к какому врачу идти
Лор-заболевания часто возникают при переохлаждении, а также при присоединении вирусной или бактериальной инфекции. Состояние усугубляется снижением иммунитета.
Основные причины лор-заболеваний
Многие патологии лор-органов имеют воспалительный характер. Главным провоцирующим фактором является нарушение работы иммунной системы.
Вирусные инфекции
Попадая в организм, вирусы провоцируют воспаление. Чаще всего такие патогены поражают среднее ухо, носоглотку, миндалины, бронхи и легкие. В большинстве случаев инфекция распространяется постепенно. Сначала вирусы попадают на слизистую оболочку носа. Если иммунитет снижен, то патогены проникают в среднее ухо, распространяясь на миндалины и спускаясь в бронхи. Спровоцировать воспалительный процесс могут грипп, ОРВИ.
Бактериальные
Способствовать возникновению заболеваний лор-органов могут стрептококки, стафилококки являются редким провоцирующим фактором. Бактериальные инфекции чаще всего поражают миндалины, гортань, гайморовы пазухи и область среднего уха.
Аллергены
Заболевания аллергической природы возникают при повышенной чувствительности организма к каким-либо компонентам. При этом в зону поражения часто входят нос, гортань и бронхи.
Переохлаждение
Постоянные переохлаждения организма могут спровоцировать заболевания лор-органов. Это происходит при снижении иммунитета.
Как взаимосвязаны лор-органы
Носовые пазухи связаны с глоткой и средним ухом. При несвоевременном лечении инфекция легко распространяется по всем органам. Если у человека затяжной насморк, то патогены могут проникнуть в среднее ухо, спровоцировав отит. При затяжном тонзиллите инфекция спускается в бронхи, способствуя их воспалению. Входными воротами для бактерий и вирусов является область носоглотки, откуда патогены проникают в среднее ухо, гортань, миндалины, бронхи и легкие.
Симптомы заболевания
Причины воспаления могут быть разными, симптоматика при этом также отличается. У взрослых и детей признаки патологического процесса часто похожи. При бактериальных инфекциях нередко появляется гной, температура тела повышается. При вирусных заболеваниях симптоматика не так выражена.
Носа
Патологии носа сопровождаются:
- нарушением дыхания;
- снижением обоняния;
- ощущением сдавливания носовых ходов;
- выделениями слизистого и гнойного характера;
- слезотечением;
- покраснением носа.
Ушей
Заболевания ушей проявляются следующими симптомами:
- воспалением внутреннего уха, сопровождающимся снижением слуха;
- болевыми ощущениями, напоминающими прострел;
- повышением температуры;
- гнойными выделениями;
- общим неудовлетворительным самочувствием.
Горла
При поражении миндалин часто болит горло, появляется неприятный запах изо рта. Если посмотреть на гортань в зеркало, то можно увидеть покраснение, наличие белого налета, отека. Дополнительные симптомы:
- боль во время проглатывания пищи и разговора;
- присутствие гнойных пробок на миндалинах;
- ощущение инородного тела в горле;
- повышение температуры тела;
- слабость и упадок сил;
- сухость во рту.
Лор-болезни у детей
У детей в зону поражения часто входят ухо, нос и горло. На начальном этапе инфекция не распространяется. Однако если вовремя не приступить к лечению, то патогены могут спровоцировать воспаление бронхов, легких и гайморовых пазух. У детей заболевания подобного характера протекают с сильным повышением температуры.
Патологии, которые чаще всего диагностируют у пациентов младшего возраста:
- острый тонзиллит;
- фарингит;
- отит;
- ларингит;
- бронхит;
- пневмония;
- гайморит;
- ринит.
К какому врачу стоит идти
Врач, который лечит патологии лор-органов, называется отоларингологом. К этому специалисту стоит обратиться при появлении тревожных симптомов.
Диагностирование заболеваний
Основные методы диагностики:
- Осмотр отоларинголога. Врач проводит обследование миндалин с помощью специальных оптических инструментов, а также осматривает уши и нос.
- Соскоб с задней стенки глотки. Необходим для выявления бактериальной флоры.
- Прослушивание легких и бронхов стетоскопом. Производится для выявления шумов и хрипов, которые возникают при воспалительных патологиях.
Методы лечения
Заболевания лор-органов требуют комплексного лечения. В тяжелых случаях нужна госпитализация.
Медикаментозно
Лечение проводится с помощью препаратов, которые воздействуют на причину патологии и устраняют неприятную симптоматику. Основные группы лекарств:
- Антибактериальные: Амоксициллин и Флемоксин. Данную линейку средств применяют при наличии стрептококковой флоры. Антибиотики при отите назначают в виде капель, при ангине, пневмонии, гайморите и бронхите лекарства принимают внутрь.
- Антигистаминные: Зодак, Тавегил. Назначают при наличии аллергической реакции. Перечисленные медикаменты снижают выработку гистамина, в результате чего устраняются симптомы заболевания.
- Противовирусные: Интерферон, Гриппферон. Ускоряют выздоровление, укрепляют иммунитет. Применяют для повышения защитных сил организма и в том случае, когда провоцирующим фактором патологии является вирусная инфекция.
- Обезболивающие: Анальгин, Темпалгин. Назначают для избавления от тяжелой симптоматики. Препараты эффективно устраняют боль. Особенно помогают при остром отите и гайморите.
- Жаропонижающие: Парацетамол, Солпадеин. Применяют для снижения температуры, которая повышается чаще всего при бактериальной форме заболевания.
Дополнительные медикаменты, которые могут быть назначены:
- растворы для промывания гайморовых пазух;
- местные антисептики и обезболивающие средства.
Хирургическим путем
Операция может быть необходима при осложнении отита, гайморита и запущенной ангине, когда формируется абсцесс. В первом случае применяют дренирование барабанной полости, при помощи которого осуществляется откачивание гнойного экссудата. Затем удаляют некоторую часть эпителия и санируют гнойный очаг.
При гайморите производят дренирование носовых пазух с целью откачки гноя и дезинфекции. При запущенном тонзиллите осуществляют промывание миндалин. Если сформировался абсцесс, то его вскрывают, откачивают гной и накладывают швы.
При часто повторяющемся патологическом процессе производят удаление миндалин радиоволновым, хирургическим или лазерным способом.
Народная медицина
Терапия народными средствами направлена на укрепление защитных сил организма. Такой метод лечения применяют только как вспомогательный. Эффективные рецепты:
- Общеукрепляющий отвар. Потребуется смешать в равных количествах ромашку, зверобой, мяту и душицу. 1 ст. л. сырья залить 300 мл кипятка и варить на слабом огне в течение 15 минут. Затем остудить, процедить и принимать по 100 мл после еды 3 раза в день. Курс лечения – 2 недели.
- Настой для полоскания горла. 3 ст. л. шалфея необходимо залить стаканом кипятка. Дать настояться около часа, потом профильтровать. Теплым настоем нужно полоскать горло 5 раз в день в течение недели. Такое средство оказывает антисептическое и противовоспалительное действие.
- Раствор для промывания гайморовых пазух. В 500 мл теплой воды нужно добавить 1 ч. л. соли. Все тщательно перемешать и применять для промывания носа 2 раза в день в течение 5 суток.
- Настойка от отита. Такое средство способствует прогреванию, избавляя от воспаления. Потребуется настойка прополиса. Ее следует приобрести в аптеке. Необходимо намочить кусочек ваты в настойке и вставить в ухо на 5-10 минут. Повторять процедуру дважды в день в течение недели.
- Противовоспалительный настой. Потребуется 2 ч. л. календулы, которые нужно залить стаканом кипятка. Дать настояться в течение часа, затем профильтровать. Принимать по 100 мл 3 раза в день после еды. Курс лечения – 1 неделя.
Какие осложнения может вызывать лор-заболевание
Самые частые осложнения:
- хронический тонзиллит с бактериальным поражением суставов и сердца;
- переход отита в хроническую стадию;
- абсцесс среднего уха;
- хронический гайморит;
- тяжелая форма воспаления легких, которая может спровоцировать летальный исход;
- обструкция бронхов.
Профилактика
Главным правилом профилактики является укрепление иммунитета. Важно правильно питаться, принимать витамины, высыпаться и избегать стрессов. Необходимо своевременно устранять воспалительные процессы. При возникновении подозрения на наличие того или иного заболевания противопоказано заниматься самолечением. Следует соблюдать все предписания врача и принимать лекарства по установленной схеме, избегая снижения дозировки.
Профилактика заболеваний ЛОР-органов
ЛОР-болезни очень распространены у взрослых и детей. Начинаясь остро, с простого насморка, нередко они принимают хроническую форму, дают осложнения. Избежать этого можно с помощью проведения профилактических мер.
Содержание:
Что такое ЛОР-органы и почему они подвержены заболеваниям
Понятие ЛОР, а точнее LOR, по латыни означает larynx (горло, гортань), othos (ухо) и nasus (нос). Сюда же относятся придаточные пазухи носа – гайморовы и лобные. Объединение этих органов базируется не только на близости анатомического расположения. Все они подвержены воздействию окружающей среды, потому что расположены в открытой области тела. Это способствует их частому переохлаждению и развитию воспаления.
И все же уберечь ЛОР-органы от простуды можно. Существует ряд мер, которые помогут, если не уберечься от заболеваний, то хотя бы снизить их частоту и уменьшить тяжесть течения.
Как предупредить заболевания носа
Воспаление носовых ходов (ринит) и придаточных пазух носа (синусит) могут возникать после переохлаждения, при попадании в полость носа инфекции – вирусов, бактерий. Провоцирующими факторами являются:
-
искривление носовой перегородки с нарушением носового дыхания;
-
наличие в носу полипов, аденоидов;
-
переохлаждение тела, особенно ног;
-
очистка носа твердыми предметами, повреждение слизистой оболочки;
-
плохая гигиена полости носа, наличие остатков засохшей слизи;
-
вредная привычка нюхать табак, порошкообразные психотропные средства и наркотики, что приводит к атрофии слизистой оболочки;
-
у детей, да и у многих взрослых – ковыряние пальцем в носу, при этом повреждается слизистая и заносится инфекция с рук;
-
действие аллергенов, развитие аллергического ринита, на фоне которого присоединяется бактериальная и вирусная инфекция.
Устранение этих причин значительно снизит восприимчивость носа к воспалительным заболеваниям. Необходимо правильно очищать полость носа с помощью специальных тампонов или ирригаторов. При появлении заложенности в носу нужно немедленно принять меры к восстановлению носового дыхания. Для этой цели можно применить эффективное и недорогое средство Риностоп – капли или спрей. Он обладает сосудосуживающим действием, снимает отек слизистой оболочки, расширяет носовые ходы. В то же время, в отличие от аналогов, не всасывается в кровь и не повышает артериальное давление.
Предупреждение заболеваний горла
Понятие горло включает глотку, гортань, трахею – верхние дыхательные пути. Сюда же относятся миндалины. Заболевания возникают очень часто при контакте с больным человеком, переохлаждении общего и местного характера. Например, у детей, которые часто едят мороженое, а многие любят зимой есть снег, сосать ледяные сосульки. Поэтому необходимо тщательно следить за ребенком.
Очень частой причиной болезней горла является плохая гигиена полости рта, наличие кариозных зубов, воспаления десен, когда накапливается огромное количество микробов и они мигрируют в гортань, трахею, вызывают воспаление. Для профилактики следует тщательно ухаживать за полостью рта, пользоваться пастами с антисептиками, тщательно мыть и чаще менять зубную щетку. Полезно полоскать полость рта после каждой еды специальным ополаскивателем с противомикробным действием.
Если случилось охлаждение горла, нужно выпить горячий чай с медом, лучше травяной со зверобоем, липой, мятой, мелиссой. Также можно сделать профилактическое полоскание рта и горла теплым содовым раствором, хорошо оросить спреем ингалипт.
Как уберечь от заболеваний орган слуха
Ухо состоит из трех отделов: наружного, среднего и внутреннего. Чаще всего воспаление развивается в среднем ухе, его причины следующие:
-
переохлаждение, пребывание на холодном ветру, сквозняке, когда «в ухо надуло»;
-
неправильная очистка ушных ходов, повреждение твердыми предметами;
-
наличие серной пробки в ухе;
-
попадание воды при купании, особенно в водоеме;
-
распространение инфекции из носоглотки через евстахиеву трубу.
Следствием этих причин является воспаление среднего уха, оно начинается с катарального отита, при отсутствии лечения переходит в гнойный отит. Он опасен не только перфорацией барабанной перепонки, но и распространением на внутреннее ухо, которое непосредственно граничит с мозгом.
Чаще всего отит возникает у детей с ослабленным иммунитетом, а также по причине привычки засовывать в ухо различные предметы. Необходимо быть внимательным к ребенку, осуществлять правильный гигиенический уход. Следует отказаться от ушных палочек, лучше пользоваться ватными жгутами и тампонами, смоченными физиологическим раствором или перекисью водорода.
Оптимальный вариант очищения, удобный и щадящий – современные водяные ирригаторы. После процедуры следует несколько минут подержать голову обработанным ухом вниз, чтобы вышла вода. А если в ухе видна серная пробка, не следует пытаться удалять ее, лучше обратиться к врачу.
Общие профилактические меры
Единые профилактические меры базируются на следующих принципах:
-
Исключить переохлаждение органов.
-
Не допускать травматизации.
-
Избегать переохлаждения.
-
Осуществлять правильный гигиенический уход.
-
Повышать устойчивость организма к инфекциям путем полноценного питания, закаливания.
-
Одеваться по сезону, избегать пребываний на холодном ветру и сквозняках.
-
Регулярно посещать ЛОР-врача для профилактического обследования и раннего выявления нарушений.
Важно:болезни ЛОР-органов не так безобидны, как может показаться. Они тяжело протекают при сниженном иммунитете – у детей, пожилых людей, при наличии хронических заболеваний. Именно эти категории нуждаются в своевременной профилактике, особенно в холодный период года. При первом появлении болезненных симптомов не следует заниматься самолечением, а показаться отоларингологу.
Инфекционные болезни: симптомы, причины, лечение
Что такое инфекционные болезни?
Инфекционные заболевания могут быть вызваны многими патогенами, включая бактерии, вирусы, грибки и паразиты, которые могут вызывать болезни и болезни. Для людей передача патогенов может происходить различными путями: от человека к человеку при прямом контакте, через воду или пищевые болезни или аэрозолизация инфицированных частиц в окружающей среде, а также через насекомых (комаров) и клещей.
Признаки и симптомы инфекционных заболеваний и лечение зависят от хозяина и возбудителя.
Кто больше всего подвержен риску инфекционных заболеваний?
Любой человек может заразиться инфекционным заболеванием. Люди с ослабленной иммунной системой (иммунная система, которая не работает в полную силу) имеют больший риск определенных типов инфекций. В группу повышенного риска входят:
- Люди с подавленной иммунной системой, например, проходящие курс лечения рака или недавно перенесшие трансплантацию органов
- Невакцинированные от общих инфекционных болезней
- Медицинские работники
- Люди, путешествующие в районы повышенного риска, где они могут подвергнуться контакту с комарами, являющимися переносчиками таких патогенов, как малярия, вирус денге и вирусы Зика.
Насколько распространены инфекционные болезни?
Инфекционные болезни чрезвычайно распространены во всем мире. Некоторые инфекционные заболевания поражают чаще других. Например, в Соединенных Штатах каждый год 1 из каждых 5 человек заражается вирусом гриппа (гриппа).
Какие осложнения связаны с инфекционными заболеваниями?
Многие инфекционные болезни вызывают осложнения. Они могут варьироваться от легких до тяжелых. В некоторых случаях к осложнениям относятся одышка, кожная сыпь или сильная усталость.Легкие осложнения обычно проходят по мере исчезновения инфекции.
Некоторые инфекционные заболевания могут вызывать рак. К ним относятся гепатиты B и C (рак печени) и вирус папилломы человека (HPV) (рак шейки матки).
Каковы симптомы инфекционных заболеваний?
Симптомы инфекционного заболевания зависят от типа заболевания. Например, симптомы гриппа включают:
Другие инфекционные болезни, такие как Shigella, вызывают более серьезные симптомы, в том числе:
- Кровавый понос
- Рвота
- Лихорадка
- Обезвоживание (недостаток жидкости)
- Ударная
Вы можете испытать один или несколько симптомов инфекционного заболевания.Важно обратиться к врачу, если у вас есть какие-либо хронические (постоянные) симптомы или симптомы, которые со временем ухудшаются.
Что вызывает инфекционные заболевания?
Инфекционные болезни человека вызывают микроорганизмы, в том числе:
- Вирусы, которые проникают в здоровые клетки и размножаются внутри них
- Бактерии или мелкие одноклеточные организмы, способные вызывать болезни
- Грибы, в состав которых входят многие виды грибов
- Паразиты, которые представляют собой организмы, обитающие в организме хозяина и вызывающие болезни
Инфекционные болезни передаются множеством путей.Во многих случаях прямой контакт с больным, будь то контакт кожа к коже (включая сексуальный контакт) или прикосновение к чему-то, к чему прикасается другой человек, передает болезнь новому хозяину. Контакт с биологическими жидкостями, такими как кровь и слюна, также способствует распространению инфекционных заболеваний.
Некоторые болезни передаются через капли, выделяемые из тела больного человека при кашле или чихании. Эти капли задерживаются в воздухе на короткое время, попадая на кожу здорового человека или попадая в легкие.
В некоторых случаях инфекционные заболевания переносятся по воздуху в течение длительных периодов времени в виде мелких частиц. Здоровые люди вдыхают эти частицы и позже заболевают. Только некоторые болезни передаются воздушно-капельным путем, включая туберкулез и вирус краснухи.
Далее: Диагностика и тестыПоследний раз проверял медицинский работник Cleveland Clinic 27.02.2018.
Список литературы
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е НовостиКлиника Кливленда – некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Причины, симптомы, диагностика и лечение
Щитовидная железа – это железа в форме бабочки, расположенная в передней части шеи. Щитовидная железа вырабатывает два гормона, которые контролируют метаболизм (то, как организм превращает пищу в энергию) и обеспечивают правильную работу организма.Что такое болезнь Хашимото?
Болезнь Хашимото поражает щитовидную железу. Его также называют тиреоидитом Хашимото, хроническим лимфоцитарным тиреоидитом или аутоиммунным тиреоидитом. Щитовидная железа вырабатывает гормоны, которые контролируют практически все метаболические функции организма (как организм превращает пищу в энергию) и поддерживают его нормальную работу. Тиреоидит Хашимото – это тип аутоиммунного заболевания: ваша иммунная система не распознает вашу щитовидную железу как вашу собственную и атакует ее.
Болезнь Хашимото распространена и поражает примерно пять человек из 100 в Соединенных Штатах.
Что такое гипотиреоз?
Гипотиреоз Хашимото возникает, когда щитовидная железа не вырабатывает достаточно гормонов щитовидной железы для удовлетворения потребностей организма, потому что иммунная система повредила его.
Гормоны щитовидной железы регулируют метаболизм, то есть превращение пищи в энергию. Без достаточного количества энергии ваше тело не может нормально функционировать, и его функции начинают замедляться.
Как гипотиреоз влияет на ваш организм?
Гипотиреоз может повлиять на вас эмоционально и физически.Например:
- Когда ваш метаболизм замедляется из-за гипотиреоза, вы в конечном итоге набираете вес, чаще чувствуете усталость и у вас мало энергии.
- Вы можете испытывать нечеткое мышление и проблемы с памятью (гипотиреоз часто ошибочно принимают за депрессию).
- У женщин могут развиться нерегулярность менструального цикла и менструация, и им будет труднее забеременеть.
- У вас могут усиливаться запоры (проблемы с опорожнением кишечника), изжога и другие проблемы с пищеварением.
- Гипотиреоз также может приводить к сексуальной дисфункции как у мужчин, так и у женщин.
Медленный метаболизм может повлиять почти на все части вашего тела, от легких до тяжелых.
У кого, скорее всего, разовьется болезнь Хашимото?
Болезнь Хашимото:
- Чаще встречается у женщин, чем у мужчин.
- Обычно появляется в возрасте от 30 до 50 лет.
- Имеет тенденцию к семейной жизни (по наследству).
- С большей вероятностью развивается у людей с другими аутоиммунными заболеваниями, такими как определенные заболевания печени, дефицит B12, чувствительность к глютену, ревматоидный артрит, диабет 1 типа, волчанка и болезнь Аддисона (заболевание надпочечников).
Что вызывает болезнь Хашимото?
Болезнь Хашимото – это аутоиммунное заболевание, которое означает, что иммунная система организма атакует его собственные клетки и органы. Обычно иммунная система защищает организм от инфекций, вызванных бактериями, вирусами и другими вредными веществами.
При болезни Хашимото иммунная система вырабатывает антитела, которые атакуют и повреждают ткань щитовидной железы. В результате воспаляется щитовидная железа и нарушается способность вырабатывать гормоны щитовидной железы, что в конечном итоге приводит к гипотиреозу.
Каковы симптомы болезни Хашимото?
У некоторых людей сначала могут отсутствовать какие-либо симптомы. По мере того, как болезнь медленно прогрессирует, щитовидная железа увеличивается (состояние, называемое зобом). Зоб – частый первый признак болезни Хашимото. Зоб безболезнен, но может вызвать чувство переполнения в горле и привести к опуханию передней части шеи.
Другие симптомы болезни Хашимото, которые развиваются с течением времени, включают:
- Усталость (переутомление).
- Увеличение веса.
- Холодно.
- Жесткость суставов и мышечные боли.
- Запор (нарушение дефекации).
- Депрессия.
- Глаза / лицо опухшие.
- Сухая кожа.
- Истончение / выпадение волос.
- Обильные или нерегулярные месячные.
- Проблемы с беременностью.
- Проблемы с памятью / трудности с мышлением или концентрацией внимания.
- Медленное сердцебиение.
Последний раз проверял медицинский работник Cleveland Clinic 06/11/2020.
Список литературы
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е НовостиКлиника Кливленда – некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Болезнь Хантингтона – Диагностика и лечение
Диагноз
Предварительный диагноз болезни Хантингтона основывается, прежде всего, на ваших ответах на вопросы, общем медицинском осмотре, анализе истории болезни вашей семьи, а также на неврологических и психиатрических обследованиях.
Неврологическое обследование
Невролог задаст вам вопросы и проведет относительно простые тесты:
- Двигательные симптомы, такие как рефлексы, сила мышц и равновесие
- Сенсорные симптомы, , включая осязание, зрение и слух
- Психиатрические симптомы, такие как настроение и психический статус
Нейропсихологическое тестирование
Невролог может также провести стандартные тесты для проверки вашего:
- Память
- Рассуждения
- Умственная ловкость
- Знание языков
- Пространственное мышление
Психиатрическая экспертиза
Скорее всего, вас направят к психиатру на обследование, чтобы выяснить ряд факторов, которые могут повлиять на ваш диагноз, в том числе:
- Эмоциональное состояние
- Модели поведения
- Качество суждения
- Справедливость
- Признаки расстройства мышления
- Доказательства злоупотребления психоактивными веществами
Визуализация и функция мозга
Ваш врач может назначить визуализацию головного мозга для оценки структуры или функции мозга.Технологии визуализации могут включать сканирование MRI или CT , которые показывают подробные изображения мозга.
Эти изображения могут выявить изменения в мозге в областях, пораженных болезнью Хантингтона. Эти изменения могут не проявиться на ранней стадии заболевания. Эти тесты также можно использовать для исключения других состояний, которые могут вызывать симптомы.
Генетическое консультирование и тестирование
Если симптомы явно указывают на болезнь Хантингтона, ваш врач может порекомендовать генетический тест на дефектный ген.
Этот тест может подтвердить диагноз. Это также может быть полезно, если нет известного семейного анамнеза болезни Хантингтона или если диагноз другого члена семьи не был подтвержден генетическим тестом. Но тест не предоставит информации, которая могла бы помочь определить план лечения.
Перед прохождением такого теста генетический консультант объяснит преимущества и недостатки результатов теста на обучение. Консультант-генетик также может ответить на вопросы о типах наследования болезни Хантингтона.
Прогностический генетический тест
Генетический тест может быть проведен, если у вас есть семейная история болезни, но нет симптомов. Это называется прогностическим тестированием. Тест не может сказать вам, когда начнется заболевание или какие симптомы появятся первыми.
Некоторые люди могут пройти тест, потому что они считают незнание более стрессовым. Другие могут пройти тест, прежде чем заводить детей.
Риски могут включать проблемы со страхованием или будущей работой, а также стрессы от смертельной болезни.В принципе, существуют федеральные законы, запрещающие использование информации генетического тестирования для дискриминации людей с генетическими заболеваниями.
Эти тесты проводятся только после консультации с генетическим консультантом.
Лечение
Никакое лечение не может изменить течение болезни Хантингтона. Но лекарства могут уменьшить некоторые симптомы двигательных и психических расстройств. А множественные вмешательства могут помочь человеку адаптироваться к изменениям в его или ее способностях в течение определенного периода времени.
Лекарства, скорее всего, будут развиваться по мере развития болезни, в зависимости от общих целей лечения. Кроме того, лекарства, которые лечат некоторые симптомы, могут вызывать побочные эффекты, которые ухудшают другие симптомы. Цели лечения будут регулярно пересматриваться и обновляться.
Лекарства от двигательных расстройств
Лекарства для лечения двигательных расстройств включают следующие:
- Лекарства для контроля движения включают тетрабеназин (ксеназин) и дейтетрабеназин (Austedo), которые были специально одобрены Управлением по контролю за продуктами и лекарствами для подавления непроизвольных подергиваний и корчливых движений (хорея), связанных с болезнью Хантингтона.Однако эти препараты не влияют на прогрессирование болезни. Возможные побочные эффекты включают сонливость, беспокойство и риск ухудшения или спровоцирования депрессии или других психических состояний.
Антипсихотические препараты , такие как галоперидол (Haldol) и флуфеназин, имеют побочный эффект подавления движений. Следовательно, они могут быть полезны при лечении хореи. Однако эти препараты могут усугубить непроизвольные сокращения (дистония), беспокойство и сонливость.
Другие препараты, такие как рисперидон (Risperdal), оланзапин (Zyprexa) и кветиапин (Seroquel), могут иметь меньше побочных эффектов, но их все же следует использовать с осторожностью, поскольку они также могут ухудшить симптомы.
- Другие препараты , которые могут помочь подавить хорею, включают амантадин (Gocovri ER, Osmolex ER), леветирацетам (Keppra, Elepsia XR, Spritam) и клоназепам (Klonopin). Однако побочные эффекты могут ограничивать их использование.
Лекарства от психических расстройств
Лекарства для лечения психических расстройств могут различаться в зависимости от расстройства и симптомов.Возможные методы лечения включают следующее:
- Антидепрессанты включают такие препараты, как циталопрам (Celexa), эсциталопрам (Lexapro), флуоксетин (Prozac, Sarafem) и сертралин (Zoloft). Эти препараты также могут оказывать определенное влияние на лечение обсессивно-компульсивного расстройства. Побочные эффекты могут включать тошноту, диарею, сонливость и низкое кровяное давление.
- Антипсихотические препараты , такие как кветиапин (Сероквель), рисперидон (Риспердал) и оланзапин (Зипрекса), могут подавлять вспышки насилия, возбуждение и другие симптомы расстройства настроения или психоза.Однако эти препараты могут сами вызывать различные двигательные нарушения.
- Стабилизирующие настроение препараты , которые могут помочь предотвратить взлеты и падения, связанные с биполярным расстройством, включают противосудорожные препараты, такие как дивалпроекс (Депакот), карбамазепин (Карбатрол, Эпитол и другие) и ламотриджин (Ламиктал).
Психотерапия
Психотерапевт – психиатр, психолог или клинический социальный работник – может предоставить терапевтическую беседу, чтобы помочь с поведенческими проблемами, разработать стратегии преодоления, управлять ожиданиями во время прогрессирования заболевания и способствовать эффективному общению между членами семьи.
Логопед
Болезнь Хантингтона может значительно нарушить контроль над мышцами рта и горла, которые необходимы для речи, приема пищи и глотания. Логопед может помочь вам улучшить вашу способность говорить четко или научить пользоваться средствами общения, такими как доска с изображениями повседневных предметов и занятий. Логопеды также могут решить проблемы с мышцами, которые используются при еде и глотании.
Физиотерапия
Физиотерапевт научит вас подходящим и безопасным упражнениям, которые увеличивают силу, гибкость, равновесие и координацию.Эти упражнения могут помочь сохранить подвижность как можно дольше и снизить риск падений.
Инструкции по правильной осанке и использованию опор для улучшения осанки могут помочь уменьшить серьезность некоторых двигательных проблем.
Когда необходимо использовать ходунки или инвалидное кресло, физиотерапевт может дать инструкции по правильному использованию устройства и позы. Кроме того, режимы физических упражнений можно адаптировать к новому уровню мобильности.
Эрготерапия
Эрготерапевт может помочь человеку с болезнью Хантингтона, членам его семьи и лицам, осуществляющим уход, использовать вспомогательные устройства, улучшающие функциональные способности.Эти стратегии могут включать:
- Поручни дома
- Вспомогательные устройства для таких видов деятельности, как купание и одевание
- Посуда для еды и питья, приспособленная для людей с ограниченной мелкой моторикой
Образ жизни и домашние средства
Лечение болезни Гентингтона требует больших усилий от человека с этим заболеванием, членов его семьи и других лиц, осуществляющих уход на дому.По мере прогрессирования болезни человек становится более зависимым от тех, кто за ним ухаживает. Потребуется решить ряд вопросов, и стратегии их решения будут развиваться.
Еда и питание
Факторы, касающиеся еды и питания, включают следующее:
- Сложность поддержания здорового веса тела. Причиной могут быть затруднения в еде, повышенная потребность в калориях из-за физических нагрузок или неизвестные метаболические проблемы.Чтобы получить полноценное питание, вам может потребоваться более трех приемов пищи в день или употребление пищевых добавок.
- Проблемы с жеванием, глотанием и мелкой моторикой. Эти проблемы могут ограничить количество съедаемой пищи и повысить риск удушья. Проблемы можно свести к минимуму, если убрать отвлекающие факторы во время еды и выбрать более легкую пищу. Также могут помочь посуда, предназначенная для людей с ограниченной мелкой моторикой, и закрытые чашки с соломкой или носиками для питья.
В конце концов, человеку с болезнью Гентингтона понадобится помощь в еде и питье.
Управление когнитивными и психическими расстройствами
Семья и лица, осуществляющие уход, могут помочь создать среду, которая может помочь человеку с болезнью Хантингтона избегать стрессоров и справляться с когнитивными и поведенческими проблемами. Эти стратегии включают:
- Использование календарей и расписаний для поддержания регулярного распорядка
- Запуск задач с помощью напоминаний или помощи
- Расстановка приоритетов или организация работы или деятельности
- Разбиение задач на управляемые шаги
- Создание как можно более спокойной, простой и структурированной среды
- Выявление и предотвращение стрессоров, которые могут вызывать вспышки, раздражительность, депрессию или другие проблемы
- Для детей школьного возраста и подростков, консультации со школьным персоналом для разработки соответствующего индивидуального плана обучения
- Предоставление человеку возможности поддерживать социальное взаимодействие и дружбу в максимально возможной степени
Преодоление и поддержка
Ряд стратегий может помочь людям с болезнью Гентингтона и их семьям справиться с проблемами, связанными с этой болезнью.
Службы поддержки
Службы поддержки для людей с болезнью Хантингтона и их семей включают следующее:
- Некоммерческие агентства, , такие как Huntington’s Disease Society of America, обеспечивают обучение лиц, осуществляющих уход, направления к сторонним службам и группы поддержки для людей с заболеванием и лиц, осуществляющих уход.
- Местные и государственные учреждения здравоохранения или социального обеспечения могут предоставлять дневной уход за больными, программы помощи с питанием или временное пособие для лиц, осуществляющих уход.
Планирование ухода за престарелыми и в конце жизни
Поскольку болезнь Хантингтона вызывает прогрессирующую потерю функции и смерть, важно предвидеть уход, который потребуется на поздних стадиях болезни и ближе к концу жизни. Раннее обсуждение этого типа помощи позволяет человеку с болезнью Гентингтона участвовать в принятии этих решений и сообщать о своих предпочтениях в отношении ухода.
Создание юридических документов, определяющих уход за пациентами в конце жизни, может быть выгодным для всех.Они расширяют возможности человека, страдающего болезнью, и могут помочь членам семьи избежать конфликта на поздних стадиях прогрессирования болезни. Ваш врач может посоветовать преимущества и недостатки вариантов лечения в то время, когда все варианты могут быть тщательно рассмотрены.
Вопросы, которые могут потребовать решения, включают:
- Медицинские учреждения. Уход на поздних стадиях заболевания, скорее всего, потребует ухода на дому или ухода в учреждении для престарелых или в доме престарелых.
- Хосписное обслуживание. Услуги хосписа предоставляют помощь в конце жизни, которая помогает человеку приблизиться к смерти с минимальным дискомфортом. Этот уход также обеспечивает поддержку и обучение членов семьи, чтобы помочь им понять процесс умирания.
- Завещания живые. Завещания о жизни – это юридические документы, которые позволяют человеку указать предпочтения по уходу, когда он или она не может принимать решения. Например, эти указания могут указывать на то, хочет ли человек поддерживающих жизнь вмешательств или агрессивного лечения инфекции.
- Предварительные указания. Эти юридические документы позволяют указать одного или нескольких лиц, которые будут принимать решения от вашего имени. Вы можете составить предварительное распоряжение по медицинским решениям или финансовым вопросам.
Подготовка к приему
Если у вас есть какие-либо признаки или симптомы, связанные с болезнью Хантингтона, вы, вероятно, будете направлены к неврологу после первого посещения семейного врача.
Обзор ваших симптомов, психического состояния, истории болезни и семейной истории болезни может иметь важное значение при клинической оценке потенциального неврологического расстройства.
Что вы можете сделать
Перед встречей составьте список, включающий следующее:
- Признаки или симптомы – или любые отклонения от нормального для вас – которые могут вызывать беспокойство
- Недавние изменения или стрессы в вашей жизни
- Все лекарства, включая лекарства, отпускаемые без рецепта, и пищевые добавки, а также дозы, которые вы принимаете
- В семейном анамнезе болезнь Хантингтона или другие расстройства, которые могут вызывать двигательные расстройства или психические расстройства
Возможно, вы захотите, чтобы на приеме вас сопровождал член семьи или друг.Этот человек может оказать поддержку и по-другому взглянуть на влияние симптомов на ваши функциональные способности.
Чего ожидать от врача
Ваш врач, вероятно, задаст вам ряд вопросов, в том числе следующие:
- Когда у вас появились симптомы?
- Ваши симптомы были постоянными или прерывистыми?
- У кого-нибудь в вашей семье когда-либо диагностировалась болезнь Хантингтона?
- Был ли кто-нибудь в вашей семье диагностирован с другим двигательным расстройством или психическим расстройством?
- У вас проблемы с выполнением работы, учебы или повседневных задач?
- Кто-нибудь из вашей семьи умер молодым?
- Есть ли кто-нибудь из членов вашей семьи в доме престарелых?
- Кто-нибудь в вашей семье постоянно суетится или двигается?
- Заметили ли вы изменение вашего общего настроения?
- Тебе все время грустно?
- Вы когда-нибудь думали о самоубийстве?
Симптомы, фотографии, лечение и многое другое
Обзор
Болезнь Бехчета – редкое аутоиммунное заболевание.Он вызывает повреждение кровеносных сосудов, что может привести к язвам во рту, сыпи и другим симптомам. Тяжесть заболевания варьируется от человека к человеку.
Болезнь Бехчета – хроническое заболевание. Симптомы могут временно перейти в ремиссию, чтобы вернуться в более позднее время. Симптомы можно контролировать с помощью лекарств и изменения образа жизни.
Прочтите, чтобы узнать больше об этом состоянии.
Знаете ли вы?
Болезнь Бехчета произносится как beh-SHETS и названа в честь доктораХулуси Бехчет, турецкий дерматолог.
Самые ранние симптомы болезни Бехчета – язвы во рту. Они похожи на язвы. Язвы обычно заживают в течение нескольких недель.
Язвы на гениталиях встречаются несколько реже, чем язвы во рту. Они появляются примерно у 3 из 4 человек с болезнью Бехчета. Язвы могут появиться на любом участке тела, особенно на лице и шее.
Болезнь Бехчета также может поражать ваши глаза. Вы можете испытать
- отек на одном или обоих глазах
- проблемы со зрением
- покраснение глаз
- чувствительность к свету
Другие симптомы включают:
- боль в суставах и отек
- проблемы с пищеварением, включая боль в животе и диарею
- воспаление в головном мозге, ведущее к головным болям
Все симптомы болезни Бехчета связаны с воспалением кровеносных сосудов.Врачи до сих пор не до конца понимают, что вызывает воспаление. Возможно, вы унаследовали заболевание иммунной системы, которое влияет на ваши артерии и вены. Болезнь Бехчета не заразна.
Причины болезни Бехчета неизвестны, поэтому трудно определить, кто подвергается наибольшему риску. Люди с одним видом аутоиммунного заболевания, например ревматоидным артритом или волчанкой, подвержены более высокому риску других аутоиммунных заболеваний. Это означает, что вы можете подвергаться повышенному риску болезни Бехчета, если у вас другое аутоиммунное заболевание.Аутоиммунное заболевание – это состояние, при котором иммунная система организма неправильно атакует здоровые клетки, как если бы она борется с инфекцией.
Болезнь Бехчета поражает как мужчин, так и женщин. Это чаще встречается у мужчин на Ближнем Востоке и у женщин в Соединенных Штатах. Заболеть может человек любого возраста, хотя симптомы, как правило, сначала проявляются у людей в возрасте от 30 до 40 лет.
Болезнь Бехчета наиболее распространена в Турции, от нее страдают от 80 до 370 из 100 000 человек.В Соединенных Штатах на каждые 170 000 человек приходится около 1 случая, что в целом по стране составляет менее 200 000 человек.
Одна из проблем при диагностике болезни Бехчета заключается в том, что симптомы редко появляются одновременно. Язвы во рту, кожная сыпь и воспаление глаз также могут быть симптомами ряда других проблем со здоровьем.
У врачей также нет единого теста для диагностики болезни Бехчета. Ваш врач может диагностировать у вас болезнь Бехчета, если язвы во рту появляются три раза в течение года и развиваются любые два из следующих симптомов:
- генитальные язвы, которые появляются, а затем исчезают
- кожные язвы
- положительный кожный укол, при котором красный при уколе иглой на коже появляются неровности; это означает, что ваша иммунная система слишком остро реагирует на раздражитель.
- Воспаление глаза, которое влияет на зрение.
Лечение болезни Бехчета зависит от тяжести вашего состояния.Легкие случаи можно лечить противовоспалительными препаратами, такими как ибупрофен (Адвил, Мотрин). Лекарство может понадобиться только при обострении. Когда болезнь находится в стадии ремиссии, возможно, вам вообще не потребуется принимать какие-либо лекарства.
Мази для местного применения, содержащие кортикостероиды, могут быть полезны при лечении язв на коже. Полоскание рта с кортикостероидами может помочь уменьшить боль во рту и ускорить их исчезновение. Точно так же глазные капли с кортикостероидами или другими противовоспалительными препаратами могут облегчить дискомфорт при поражении глаз.
В серьезных случаях иногда назначают сильное противовоспалительное средство под названием колхицин (Колкрис). Колхицин обычно назначают для лечения подагры. Это может быть особенно полезно для облегчения боли в суставах, связанной с болезнью Бехчета. Колхицин и другие сильные противовоспалительные препараты могут потребоваться между обострениями, чтобы ограничить ущерб, причиненный вашими симптомами.
Другие лекарства, которые могут быть назначены в периоды между обострениями, включают иммунодепрессанты, которые помогают вашей иммунной системе не атаковать здоровые ткани.Некоторые примеры иммуносупрессивных препаратов включают:
- азатиоприн (азасан, имуран)
- циклоспорин (сандиммун)
- циклофосфамид (цитоксан, Neosar)
Отдых во время обострений важен для снижения их тяжести. Когда симптомы ремиссии, регулярно занимайтесь спортом и соблюдайте здоровую диету.
Стресс является частым триггером аутоиммунных заболеваний, поэтому изучение стратегий релаксации может помочь уменьшить количество обострений, с которыми вы сталкиваетесь.Просмотрите наш список простых способов снизить стресс.
Вам также следует тесно сотрудничать со своими врачами, чтобы узнать, как контролировать свое здоровье и быстро реагировать при появлении обострений. Болезнь Бехчета часто означает работу с несколькими типами врачей, в том числе:
- ревматологами, специалистами по аутоиммунным заболеваниям
- дерматологами, специалистами по проблемам кожи
- офтальмологами, специалистами по здоровью глаз
- гематологами, которые являются специалистами по заболеваниям крови
Вам также может потребоваться работа со специалистом по обезболиванию, сосудистым специалистом и другими врачами, в зависимости от характера вашего состояния.
Болезнь Бехчета – необычное заболевание, поэтому у вас могут возникнуть проблемы с поиском группы поддержки в вашем районе. Могут существовать группы поддержки для других аутоиммунных заболеваний, таких как волчанка, которые могут предоставить некоторую помощь и полезную информацию. Вы можете найти другие полезные ресурсы на веб-сайте Американской ассоциации болезней Бехчета.
Большинство симптомов болезни Бехчета поддаются лечению и вряд ли вызовут необратимые осложнения. Однако лечение определенных симптомов важно, чтобы избежать долгосрочных проблем.Например, если не лечить воспаление глаз, существует риск необратимой потери зрения.
Болезнь Бехчета – это заболевание кровеносных сосудов, поэтому также могут возникать серьезные сосудистые проблемы. Это включает инсульт, который возникает, когда кровоток к мозгу прерывается. Воспаление артерий и вен также может привести к образованию тромбов.
Болезнь Бехчета не должна влиять на продолжительность вашей жизни. В основном это вопрос лечения симптомов и поддержания здорового и активного образа жизни, когда у вас есть энергия и вы чувствуете себя хорошо.
Важно тесно сотрудничать со своими врачами. Например, если вы подвержены более высокому риску инсульта, следуйте указаниям врача по контролю артериального давления. Если здоровье ваших глаз находится под угрозой, не ходите на прием к офтальмологу. Проявление активности в отношении своего здоровья крайне важно при жизни с аутоиммунным заболеванием, таким как болезнь Бехчета.
Болезнь Лайма: симптомы, лечение и профилактика
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию.Вот наш процесс.
Болезнь Лайма – инфекционное заболевание, вызываемое бактериями Borrelia burgdorferi . B. burgdorferi передается человеку при укусе инфицированного черноногого или оленьего клеща. Клещ заражается после кормления инфицированных оленей, птиц или мышей.
Клещ должен находиться на коже не менее 36 часов, чтобы передать инфекцию. Многие люди с болезнью Лайма не помнят об укусе клеща.
Болезнь Лайма была впервые обнаружена в городе Олд Лайм, штат Коннектикут, в 1975 году.Это наиболее распространенное клещевое заболевание в Европе и США.
Люди, которые живут или проводят время в лесных районах, известных своей передачей болезни, с большей вероятностью заразятся этой болезнью. Люди с домашними животными, которые посещают лесные районы, также имеют более высокий риск заражения болезнью Лайма.
Люди с болезнью Лайма могут по-разному реагировать на нее, и симптомы могут различаться по степени тяжести.
Хотя болезнь Лайма обычно делится на три стадии – ранняя локализованная, ранняя диссеминированная и поздняя диссеминированная – симптомы могут перекрываться.Некоторые люди также проявляют себя на более поздней стадии болезни, не имея симптомов более ранней болезни.
Вот некоторые из наиболее распространенных симптомов болезни Лайма:
Немедленно обратитесь к своему врачу, если у вас есть какие-либо из этих симптомов.
Узнайте больше о симптомах болезни Лайма.
Симптомы болезни Лайма у детей
Дети обычно испытывают те же симптомы болезни Лайма, что и взрослые.
Обычно они испытывают:
- усталость
- боль в суставах и мышцах
- лихорадку
- другие гриппоподобные симптомы
Эти симптомы могут появиться вскоре после заражения или спустя месяцы или годы.
У вашего ребенка может быть болезнь Лайма, но у него не бывает яблочной сыпи. Согласно раннему исследованию, результаты показали, что примерно у 89 процентов детей была сыпь.
Болезнь Лайма лучше всего лечить на ранних стадиях. Лечение локализованного заболевания на ранней стадии – это простой 10–14-дневный курс пероральных антибиотиков для устранения инфекции.
Лекарства, используемые для лечения болезни Лайма, включают:
- доксициклин, амоксициллин или цефуроксим, которые являются препаратами первой линии для взрослых и детей
- цефуроксим и амоксициллин, которые используются для лечения кормящих или кормящих женщин
Внутривенные (IV) антибиотики используются при некоторых формах болезни Лайма, в том числе при поражении сердечной или центральной нервной системы (ЦНС).
После улучшения состояния и завершения курса лечения медицинские работники обычно переходят на пероральный режим. Полный курс лечения обычно занимает 14–28 дней.
Артрит Лайма, симптом поздней стадии болезни Лайма, который может присутствовать у некоторых людей, лечится пероральными антибиотиками в течение 28 дней.
Если вы лечитесь от болезни Лайма антибиотиками, но у вас продолжают появляться симптомы, это называется синдромом после болезни Лайма или синдромом после лечения болезни Лайма.
Согласно статье 2016 года, опубликованной в Медицинском журнале Новой Англии, от 10 до 20 процентов людей с болезнью Лайма испытывают этот синдром. Причина неизвестна.
Синдром болезни Лайма может повлиять на вашу подвижность и когнитивные навыки. Лечение в первую очередь направлено на облегчение боли и дискомфорта. Большинство людей выздоравливает, но на это могут уйти месяцы или годы.
Получите лучшее представление о синдроме болезни Лайма.
Симптомы болезни после болезни Лайма
Симптомы синдрома после болезни Лайма аналогичны тем, которые возникают на более ранних стадиях.
Эти симптомы могут включать:
- усталость
- проблемы со сном
- боли в суставах или мышцах
- боль или припухлость в крупных суставах, таких как колени, плечи или локти
- трудности с концентрацией внимания и проблемы с кратковременной памятью
- Проблемы с речью
Нет никаких доказательств того, что болезнь Лайма заразна между людьми. Кроме того, по данным Центров по контролю и профилактике заболеваний (CDC), беременные женщины не могут передавать болезнь своему плоду через грудное молоко.
Болезнь Лайма – это инфекция, вызываемая бактериями, передающимися черноногими оленьими клещами. Эти бактерии содержатся в жидкостях организма, но нет никаких доказательств того, что болезнь Лайма может передаваться другому человеку через чихание, кашель или поцелуи.
Также нет доказательств того, что болезнь Лайма может передаваться половым путем или передаваться при переливании крови.
Узнайте больше о том, заразна ли болезнь Лайма.
Болезнь Лайма может проявляться в три стадии:
- ранняя локализованная
- ранняя диссеминированная
- поздняя диссеминированная
Симптомы, которые вы испытываете, будут зависеть от того, на какой стадии находится болезнь.
Развитие болезни Лайма может варьироваться в зависимости от человека. Некоторые люди не проходят все три стадии.
Стадия 1: Ранняя локализованная болезнь
Симптомы болезни Лайма обычно появляются через 1-2 недели после укуса клеща. Один из самых ранних признаков заболевания – бычья сыпь.
Сыпь возникает на месте укуса клеща, обычно, но не всегда, в виде центрального красного пятна, окруженного прозрачным пятном с участком покраснения по краю. Оно может быть теплым на ощупь, но безболезненно и не чешется.У большинства людей эта сыпь постепенно исчезает.
Официальное название этой сыпи – мигрирующая эритема. Считается, что мигрирующая эритема характерна для болезни Лайма. Однако у многих людей этого симптома нет.
У некоторых людей появляется сплошная красная сыпь, а у смуглых людей может появляться сыпь, напоминающая синяк.
Сыпь может возникать с системными вирусными или гриппоподобными симптомами или без них.
Другие симптомы, обычно наблюдаемые на этой стадии болезни Лайма, включают:
Стадия 2: Ранняя диссеминированная болезнь Лайма
Ранняя диссеминированная болезнь Лайма возникает через несколько недель или месяцев после укуса клеща.
Вы будете чувствовать себя плохо, и сыпь может появиться не только от укуса клеща, но и на других участках.
Эта стадия болезни в первую очередь характеризуется признаками системной инфекции, что означает, что инфекция распространилась по всему телу, в том числе на другие органы.
Симптомы могут включать:
Симптомы стадий 1 и 2 могут перекрываться.
Стадия 3: Поздняя диссеминированная болезнь Лайма
Поздняя диссеминированная болезнь Лайма возникает, когда инфекция не лечилась на стадиях 1 и 2.Этап 3 может наступить через несколько месяцев или лет после укуса клеща.
Эта стадия характеризуется:
- артритом одного или нескольких крупных суставов
- расстройствами головного мозга, такими как энцефалопатия, которые могут вызывать кратковременную потерю памяти, трудности с концентрацией внимания, затуманенность сознания, проблемы со следом за разговорами и нарушение сна
- онемение в руках, ногах, кистях или ступнях
Диагностика болезни Лайма начинается с анализа вашего анамнеза здоровья, который включает в себя поиск сообщений об укусах клещей или проживания в эндемичных районах.
Ваш лечащий врач также проведет медицинский осмотр, чтобы определить наличие сыпи или других симптомов, характерных для болезни Лайма.
Тестирование при раннем локализованном заражении не рекомендуется.
Анализы крови наиболее надежны через несколько недель после первоначального заражения, когда присутствуют антитела. Ваш лечащий врач может заказать следующие тесты:
- Иммуноферментный анализ (ELISA) используется для обнаружения антител против B.Бургдорфери .
- Вестерн-блот используется для подтверждения положительного результата теста ELISA. Он проверяет наличие антител к специфическим белкам B. burgdorferi .
- Полимеразная цепная реакция (ПЦР) используется для оценки людей со стойким артритом Лайма или симптомами нервной системы. Он выполняется на суставной жидкости или спинномозговой жидкости (CSF). ПЦР-анализ спинномозговой жидкости для диагностики болезни Лайма обычно не рекомендуется из-за низкой чувствительности. Отрицательный результат теста не исключает диагноз.Напротив, у большинства людей результаты ПЦР в суставной жидкости будут положительными, если они будут проверены до лечения антибиотиками.
Профилактика болезни Лайма в основном заключается в снижении риска укуса клеща.
Примите следующие меры для предотвращения укусов клещей:
- Носите длинные брюки и рубашки с длинным рукавом, когда находитесь на улице.
- Сделайте свой двор неприветливым для клещей, расчистив лесные участки, сведя подстилку к минимуму и установив поленницы в местах с большим количеством солнца.
- Используйте средство от насекомых. Один с 10-процентным ДЭТА защитит вас примерно на 2 часа. Не используйте больше ДЭТА, чем требуется на время, пока вы находитесь на улице, и не используйте его на руках маленьких детей или на лицах детей в возрасте до 2 месяцев.
- Масло лимонного эвкалипта обеспечивает такую же защиту, как ДЭТА, при использовании в аналогичных концентрациях. Его нельзя использовать детям в возрасте до 3 лет.
- Будьте бдительны. Проверяйте своих детей, домашних животных и себя на наличие клещей.Если у вас была болезнь Лайма, не думайте, что вы больше не заразитесь. Болезнь Лайма может быть больше одного раза.
- Удалите клещи пинцетом. Приложите пинцет к голове или рту клеща и осторожно потяните. Убедитесь, что все части клещей удалены.
Обратитесь к своему врачу, если и когда укусил вас или ваших близких.
Узнайте больше о том, как предотвратить болезнь Лайма, когда вас укусил клещ.
Болезнь Лайма вызывается бактерией Borrelia burgdorferi (и редко Borrelia mayonii ).
B. burgdorferi передается людям через укус инфицированного черноногого клеща, также известного как олень.
По данным CDC, инфицированные черноногие клещи передают болезнь Лайма в Северо-Востоке, Средней Атлантике и Северо-Центральной части Соединенных Штатов. Западные черноногие клещи переносят болезнь на тихоокеанское побережье США.
Клещи, инфицированные бактерией B. burgdorferi , могут прикрепиться к любой части вашего тела.Чаще всего они встречаются в труднодоступных местах вашего тела, таких как кожа головы, подмышки и пах.
Зараженный клещ должен быть прикреплен к вашему телу не менее 36 часов для передачи бактерии.
Большинство людей с болезнью Лайма были укушены незрелыми клещами, называемыми нимфами. Этих крошечных клещей очень трудно увидеть. Питаются весной и летом. Взрослые клещи также переносят бактерии, но их легче увидеть и их можно удалить перед передачей.
Нет никаких доказательств того, что болезнь Лайма может передаваться через воздух, пищу или воду. Также нет доказательств того, что он может передаваться между людьми при прикосновении, поцелуях или сексе.
После того, как вы прошли курс лечения от болезни Лайма антибиотиками, исчезновение всех симптомов может занять несколько недель или месяцев.
Вы можете предпринять следующие шаги, чтобы способствовать своему выздоровлению:
Некоторые коммерческие лаборатории будут проверять клещей на болезнь Лайма.
Хотя вы можете захотеть проверить клеща после того, как он вас укусил, (CDC) не рекомендует проводить тестирование по следующим причинам:
- Коммерческие лаборатории, предлагающие тестирование на клещей, не обязаны иметь такой же строгий контроль качества. стандарты, как для клинико-диагностических лабораторий.
- Если тест клеща на болезнетворный организм дает положительный результат, это не обязательно означает, что у вас болезнь Лайма.
- Отрицательный результат может привести к ложному предположению, что вы не заражены. Вас мог укусить и заразить другой клещ.
- Если вы заразились болезнью Лайма, симптомы у вас, вероятно, начнутся раньше, чем вы получите результаты теста на клещей, и вам не следует ждать, чтобы начать лечение.
13 Признаки и симптомы болезни Лайма
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей.Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Обзор
Болезнь Лайма – это недооцененная, недостаточно изученная и часто изнурительная болезнь, передаваемая спирохетными бактериями. Спиралевидные бактерии, Borrelia burgdorferi , передаются черноногими оленьими клещами. Широкий спектр симптомов Лайма имитирует симптомы многих других заболеваний, что затрудняет диагностику (1, 2).
Черноногие клещи также могут передавать другие болезнетворные бактерии, вирусы и паразиты.Они известны как коинфекции (1). Эти клещи, передающие Лайм, увеличивают свое географическое распространение. По состоянию на 2016 г. они были обнаружены примерно в половине округов в 43 из 50 штатов США (3).
Лайм занимает пятое место среди болезней, подлежащих уведомлению, в Соединенных Штатах: ежегодно регистрируется около 329 000 новых случаев (4). Но в некоторых штатах оценки показывают, что информация о болезни Лайма сильно занижена (4). По оценкам некоторых исследований, ежегодно в США регистрируется до 1 миллиона случаев заболевания Лаймом (5).
У большинства людей с болезнью Лайма, сразу получающих трехнедельное лечение антибиотиками, прогноз благоприятный.
Но если вы не лечитесь в течение недель, месяцев или даже лет после заражения, Лайм становится труднее лечить. В течение нескольких дней после укуса бактерии могут перемещаться в вашу центральную нервную систему, мышцы и суставы, глаза и сердце (6, 7).
Лайм иногда делят на три категории: острый, ранний и поздний. Но прогрессирование заболевания может варьироваться в зависимости от человека, и не все люди проходят каждую стадию (8).
Каждый человек по-разному реагирует на бактерии Лайма. У вас могут быть некоторые или все эти симптомы. Ваши симптомы также могут различаться по степени тяжести. Лайм – это мультисистемное заболевание.
Вот список из 13 общих признаков и симптомов болезни Лайма.
Характерная сыпь от укуса клеща Лайма выглядит как сплошной красный овал или мишень. Он может появиться где угодно на вашем теле. Прицел имеет центральное красное пятно, окруженное четким кругом с широким красным кругом снаружи.
Сыпь плоская и обычно не чешется. Сыпь является признаком того, что инфекция распространяется по тканям кожи. Сыпь увеличивается, а затем проходит со временем, даже если вас не лечили.
Тридцать или более процентов людей с болезнью Лайма не помнят, что у них была сыпь (9).
Еще меньше людей помнят клещей. Оценки колеблются от 20 до 50 процентов (10). Клещи в стадии нимфы размером с мак, и их укусы легко не заметить.
Первоначальная красная сыпь обычно появляется на месте укуса в течение 3–30 дней (11). Подобные, но более мелкие высыпания могут появиться через 3-5 недель, когда бактерии распространятся по тканям (12). Иногда сыпь представляет собой просто красное пятно (1, 13). Сыпь также может принимать другие формы, включая выступающую сыпь или волдыри (14).
Если у вас есть сыпь, важно сфотографировать ее и обратиться к врачу, чтобы как можно скорее обратиться за помощью.
Краткое описание:Если вы видите плоскую сыпь в форме овала или яблока в любом месте на теле, это может быть сыпь Лайма.Обратитесь к врачу.
Независимо от того, видите ли вы укус клеща или классическую сыпь Лайма, ваши ранние симптомы, скорее всего, будут похожи на грипп. Симптомы часто бывают цикличными, нарастают и исчезают каждые несколько недель (12).
Наиболее частыми симптомами являются усталость, истощение и упадок сил. Усталость по Лайму может показаться отличной от обычной усталости, причину которой вы можете указать на активность. Эта усталость, кажется, захватывает ваше тело и может быть очень серьезной.
Вы можете захотеть вздремнуть в течение дня или поспать на один или несколько часов дольше обычного.
В одном исследовании около 84 процентов детей с болезнью Лайма сообщили об утомляемости (8). В исследовании, проведенном в 2013 г. среди взрослых с болезнью Лайма, 76% сообщили об утомляемости (15).
Иногда усталость, связанная с Лаймом, ошибочно принимают за синдром хронической усталости, фибромиалгию или депрессию (8).
В некоторых случаях болезни Лайма усталость может привести к потере трудоспособности (16).
Резюме:Чрезвычайная усталость – частый симптом Лайма.
Боль в суставах и скованность, часто периодически возникающие, являются ранними симптомами Лайма.Ваши суставы могут быть воспаленными, теплыми на ощупь, болезненными и опухшими. У вас может быть скованность и ограниченный диапазон движений в некоторых суставах (1).
Боль может перемещаться. Иногда могут болеть колени, а иногда шея или пятки. У вас также может быть бурсит (16). Бурсы – это тонкие подушки между костью и окружающей тканью.
Боль может быть сильной или преходящей. Может быть поражено более одного сустава. Чаще всего поражаются крупные суставы (12).
Люди часто связывают проблемы с суставами с возрастом, генетикой или спортом. К этому списку следует добавить Лайма, поскольку эти статистические данные показывают:
- По оценкам одного исследования, у 80 процентов людей с нелеченным Лаймом наблюдаются мышечные и суставные симптомы (17).
- У пятидесяти процентов людей с нелеченным болезнью Лайма периодически возникают эпизоды артрита (17).
- Две трети людей впервые испытывают боль в суставах в течение шести месяцев после заражения (18).
- Использование противовоспалительных препаратов может скрыть реальное количество людей с отеками суставов (19).
Краткое описание:Боль в суставах, которая приходит и уходит или перемещается от сустава к суставу, может быть признаком Лайма.
Другими распространенными симптомами гриппа являются головные боли, головокружение, лихорадка, мышечные боли и недомогание.
Около 50 процентов людей с болезнью Лайма имеют симптомы гриппа в течение недели после заражения (18).
Ваши симптомы могут быть незначительными, и вы можете не думать о Лайме как о причине. Например, температура обычно субфебрильная (18).
На самом деле, бывает трудно отличить симптомы гриппа Лайм от обычного гриппа или вирусной инфекции. Но, в отличие от вирусного гриппа, у некоторых людей симптомы гриппа Лайма приходят и уходят.
Вот несколько статистических данных из различных исследований пациентов с болезнью Лайма:
- Семьдесят восемь процентов детей в одном исследовании сообщили о головных болях (8).
- Сорок восемь процентов взрослых с болезнью Лайма в одном исследовании сообщили о головных болях (20).
- Пятьдесят один процент детей с болезнью Лайма сообщили о головокружении (8).
- В исследовании 2013 г. среди взрослых с болезнью Лайма 30% испытывали головокружение (15).
- Тридцать девять процентов детей с болезнью Лайма сообщили о лихорадке или потливости (8).
- Согласно исследованию 2013 года, 60 процентов взрослых с болезнью Лайма сообщили о лихорадке (15).
- Сорок три процента детей с болезнью Лайма сообщили о боли в шее (8).
- Меньшее количество детей с болезнью Лайма сообщили о боли в горле (8).
Резюме:Симптомы гриппа низкого уровня, которые периодически возвращаются, могут быть признаком Лайма.
Нарушения сна в Лайме – обычное явление.
Боль в суставах может разбудить вас по ночам. Температура вашего тела может колебаться, и вас могут разбудить ночной пот или озноб.
Вы можете покраснеть на лице и голове.
Вот некоторые статистические данные исследований:
- В исследовании 2013 года 60 процентов взрослых с ранней стадией болезни Лайма сообщили о потливости и ознобе (15).
- В том же исследовании сообщается, что у 41% пациентов наблюдались нарушения сна (15).
- Двадцать пять процентов детей с болезнью Лайма сообщили о нарушении сна (8).
Резюме:Нарушения сна обычны для Лайма, включая ночную потливость и озноб.
Есть много видов и степеней когнитивных нарушений, и они могут пугать.
Вы можете заметить, что вам трудно сконцентрироваться в школе или на работе.
В вашей памяти могут быть провалы, которых раньше не было. Возможно, вам придется потянуться, чтобы запомнить знакомое имя.
Вам может казаться, что вы обрабатываете информацию медленнее.
Иногда, добираясь до знакомого места за рулем или общественным транспортом, вы можете забыть, как туда добраться. Или вы можете не знать, где вы находитесь и почему вы здесь.
Вы можете пойти в магазин за покупками, но совершенно забыть, что вы должны были искать.
Сначала вы могли бы списать это на стресс или возраст, но снижение способностей может вас беспокоить.
Вот некоторые статистические данные:
- Семьдесят четыре процента детей с нелеченной болезнью Лайма сообщили о когнитивных проблемах (8).
- Двадцать четыре процента взрослых с ранней стадией болезни Лайма сообщили о трудностях с концентрацией внимания (15).
- Позднее в Лайме 81 процент взрослых сообщили о потере памяти (21).
Резюме:Бактерии Лайма могут влиять на ваш мозг и умственные процессы.
Яркий свет в помещении может вызывать дискомфорт или даже ослеплять.
Светочувствительность недостаточна для некоторых людей, которым нужны солнцезащитные очки в помещении, в дополнение к ношению солнцезащитных очков на улице при нормальном освещении.
Чувствительность к свету была обнаружена у 16% взрослых с ранним заболеванием Лайм (15).
В том же исследовании 13 процентов сообщили о нечеткости зрения.
Резюме:Чувствительность к свету, в том числе к внутреннему свету, является симптомом болезни Лайма.
Неврологические симптомы могут быть незаметными, а иногда и специфическими.
В целом вы можете чувствовать неуверенность в своем равновесии или скоординированность движений.
Спуск по небольшому уклону на подъездной дорожке может потребовать усилий, которых никогда раньше не было.
Вы можете споткнуться и упасть более одного раза, хотя раньше с вами такого не случалось.
Некоторые эффекты Лайма очень специфичны.
Например, бактерии Лайма могут поражать один или несколько черепных нервов. Это 12 пар нервов, которые идут от вашего мозга к области головы и шеи.
Если бактерии проникают в лицевой нерв (седьмой черепной нерв), у вас может развиться мышечная слабость или паралич одной или обеих сторон лица. Этот паралич иногда ошибочно называют параличом Белла.Болезнь Лайма – одно из немногих заболеваний, вызывающих параличи с обеих сторон лица. Или у вас может появиться онемение и покалывание на лице.
Другие пораженные черепные нервы могут вызывать потерю вкуса и запаха.
Исследование Центров по контролю и профилактике заболеваний (CDC) с участием 248 074 зарегистрированных случаев болезни Лайма по всей стране с 1992 по 2006 г. показало, что 12 процентов пациентов с болезнью Лайма имели симптомы черепно-мозговых нервов (9).
По мере того, как бактерии Лайма распространяются по нервной системе, они могут вызывать воспаление в тканях, где встречаются головной и спинной мозг (мозговые оболочки).
Некоторые из общих симптомов менингита Лайма – боль или скованность в шее, головная боль и светочувствительность. Энцефалопатия, изменяющая ваше психическое состояние, встречается реже.
Эти неврологические симптомы встречаются примерно у 10 процентов взрослых людей с нелеченой болезнью Лайма (18).
Резюме:Неврологические проблемы, от проблем с равновесием до ригидности шеи и лицевого паралича, могут быть симптомами Лайма.
Кожные симптомы у Лайма появляются рано (21).
У вас могут быть необъяснимые кожные высыпания или большие синяки без обычной причины.
Кожные высыпания могут быть зудящими или неприглядными. Они также могут быть более серьезными, например, В-клеточная лимфома (21).
Другие кожные заболевания, связанные с болезнью Лайма:
- морфея или обесцвеченные участки кожи (21)
- склеротический лишай или белые участки тонкой кожи (21)
- парапсориаз, предшественник лимфомы кожи
In В Европе к некоторым кожным заболеваниям, возникающим в результате Лайма, передаваемого другими видами Borrelia, относятся:
- боррелиальная лимфоцитома, распространенная в Европе в качестве раннего маркера Лайма (22)
- хронический атрофический акродерматит (21)
Резюме:Помимо классической сыпи Лайма, другие необъяснимые высыпания могут быть симптомами Лайма.
Бактерии Лайма могут проникнуть в ткань сердца, это состояние называется кардитом Лайма.
Кардит может варьироваться от легкой до тяжелой.
Бактериальное вмешательство в ваше сердце может вызвать боли в груди, головокружение, одышку или учащенное сердцебиение (23).
Воспаление, вызванное инфекцией, блокирует передачу электрических сигналов от одной камеры сердца к другой, поэтому сердце бьется нерегулярно. Это называется блокадой сердца.
Лайм также может влиять на саму сердечную мышцу.
Насколько распространен Лайм-кардит? Вот некоторые статистические данные:
- CDC сообщает, что только 1 процент зарегистрированных случаев болезни Лайма связан с кардитом (23).
- В других исследованиях сообщается, что от 4 до 10 процентов пациентов с болезнью Лайма (или более) страдают кардитом (24, 25). Однако эти цифры могут включать более широкое определение кардита.
- Дети тоже могут болеть Лайм-кардитом (24).
После лечения большинство людей выздоравливает от приступа Лайм-кардита.Однако время от времени это приводило к гибели людей. CDC сообщил о трех случаях внезапной смерти от лейм-кардита в 2012–2013 гг. (26).
Резюме:Бактерии Лайма могут поражать ваше сердце, вызывая ряд симптомов.
Лайм может повлиять на ваше настроение.
Вы можете быть более раздражительным, тревожным или подавленным.
Двадцать один процент первых пациентов с болезнью Лайма сообщили о раздражительности как о симптоме. Десять процентов пациентов с болезнью Лайма в том же исследовании сообщили о тревоге (15).
Резюме:Перепады настроения могут быть симптомом Лайма.
У некоторых людей с болезнью Лайма могут возникать острые боли в ребрах и груди, из-за которых они отправляются в отделение неотложной помощи с подозрением на проблемы с сердцем (27).
Если проблема не обнаружена, после обычного тестирования диагноз ER отмечается как неустановленная «скелетно-мышечная» причина.
Вы также можете испытывать странные ощущения, такие как покалывание или ползание мурашек по коже, онемение или зуд (27).
Другие симптомы связаны с черепными нервами.
- Звон в ушах (тиннитус). Тиннитус может доставлять неудобства, особенно перед сном, когда кажется, что он становится громче, когда вы пытаетесь заснуть.Это испытывают около 10 процентов людей с болезнью Лайма (15).
- Потеря слуха. Одно исследование показало, что 15 процентов пациентов с болезнью Лайма испытали потерю слуха (28).
- Боль в челюсти или зубная боль, не связанная с реальным кариесом или инфекцией.
Резюме:Лайм может быть причиной необъяснимых ощущений или боли.
Дети – самая большая популяция пациентов с болезнью Лайма.
Исследование CDC зарегистрированных случаев болезни Лайма в 1992–2006 гг. Показало, что частота новых случаев была самой высокой среди детей в возрасте от 5 до 14 лет (9).Около четверти зарегистрированных случаев болезни Лайма в США затрагивают детей в возрасте до 14 лет (29).
У детей могут быть все признаки и симптомы Лайма, которые есть у взрослых, но им может быть трудно сказать вам, что именно они чувствуют или где болит.
Вы можете заметить снижение успеваемости в школе или колебания настроения вашего ребенка могут стать проблемой.
У вашего ребенка могут ухудшиться социальные и речевые навыки или координация движений. Или ваш ребенок может потерять аппетит.
Дети чаще, чем взрослые, имеют артрит как начальный симптом (25).
В исследовании, проведенном в Новой Шотландии в 2012 году с участием детей с болезнью Лайма, у 65 процентов развился Лайм-артрит (30). Колено было наиболее часто пораженным суставом.
Резюме:Дети имеют те же симптомы Лайма, что и взрослые, но более вероятно, что они болеют артритом.
Если у вас есть некоторые из признаков и симптомов Лайма, обратитесь к врачу – желательно к тому, кто знаком с лечением болезни Лайма!
Международное общество болезни Лайма и ассоциированных болезней (ILADS) может предоставить список врачей, знакомых с болезнью Лайма в вашем районе (31).
Краткое описание:Найдите врача, знакомого с лечением болезни Лайма.
А как насчет тестов?
Обычно используемый тест ELISA не является надежным индикатором для многих пациентов с болезнью Лайма (32).
Вестерн-блоттинг имеет тенденцию быть более чувствительным, но он все равно пропускает 20 или более процентов случаев болезни Лайма (32).
Также доступно домашнее тестирование. Вы можете купить тестовый набор онлайн в LetsGetChecked здесь.
Если у вас нет начальной сыпи Лайма, диагноз обычно основывается на ваших симптомах и возможном контакте с черноногими клещами.Врач исключит другие возможные заболевания, которые могут вызывать те же симптомы.
Резюме:Диагноз Лайма обычно основывается на ваших симптомах.
Что делать, если у вас укус черноногого клеща
Удалите клеща, вытащив его прямо пинцетом с острым концом. Поднимите вверх медленно и равномерно. Не перекручивайте при снятии. Не раздавливайте его, не кладите на него мыло или другие вещества. Не нагревайте его.
Поместите клеща в закрывающийся контейнер.Посмотрите, сможете ли вы определить, что это за клещ.
Сразу после удаления клеща хорошо промыть кожу водой с мылом или медицинским спиртом.
Не все клещи переносят Лайм. Бактерии Лайма передаются только черноногими клещами в их нимфе или взрослой стадии.
Сохраните галочку, чтобы показать врачу. Врач захочет определить, черноногий ли это клещ и есть ли признаки кормления. По мере кормления клещи увеличиваются в размерах. Ваш риск заразиться Лаймом от инфицированного клеща увеличивается с увеличением времени, в течение которого клещ питается вашей кровью.
Краткое описание:Вытащите клеща пинцетом и сохраните его в закрывающемся контейнере для идентификации.
Антибиотики работают
Если у вас классическая сыпь Лайма или другие симптомы раннего Лайма, вам понадобится как минимум три недели пероральных антибиотиков. Более короткие курсы лечения привели к 40% рецидивов (33).

