Кашель, тошнота и слабость
Пациенты приходят к врачу с различными жалобами. А при респираторной патологии они вполне ожидаемы: боли в горле, насморк, кашель. Это основные симптомы, с которыми приходится сталкиваться. Но в дополнение к ним некоторые отмечают появление выраженной слабости, тошноты, интенсивных головных болей. С чем связаны подобные проявления и как их устранить в конкретной ситуации, подскажет лишь врач.
Причины и механизмы
Любая инфекционная патология дыхательных путей (вирусная или бактериальная) сопровождается интоксикационными явлениями. Микробная агрессия неблагоприятно сказывается на общем функционировании организма. Сосудистые, иммунные и метаболические расстройства, спровоцированные токсинами, как раз и становятся источником головной боли, слабости и тошноты. И это может быть характерно для следующей патологии:

- Острый гайморит.
- Острый средний отит.
- Пневмония.
- Плеврит.
- Абсцесс.
Каждое заболевание сопровождается поражением определенных отделов респираторной системы или ЛОР-органов. Но интоксикационный синдром везде имеет схожие признаки. Правда, их выраженность определяется многими факторами: патогенностью и вирулентностью возбудителя, тяжестью патологии, наличием осложнений, реактивностью организма. У детей очень часто приходится сталкиваться со рвотой на фоне интоксикации.
Однако помимо описанных ситуаций, нельзя упускать из виду и сопутствующую патологию. С кашлем могут протекать перикардит или менингит, а диспепсические расстройства нередко становятся признаком гастроэнтерита при кишечных инфекциях. Головная боль является результатом усиленного кашля, например, при коклюше или трахеите, но ее источник может скрываться в мигрени, шейном остеохондрозе, невралгии, гипертонии и пр. Поэтому в каждом из случаев приходится проводить дифференциальную диагностику.
Причина неприятных ощущений чаще всего кроется в микробной интоксикации, но нельзя полностью исключать и другие состояния: осложнения или сопутствующую патологию.
Симптомы
Анализ клинической картины – это первое, что должен сделать врач при обращении к нему пациента. Вся субъективная информация, полученная из жалоб и анамнеза, детализируется и дополняется данными физикального обследования. На основании этого делается предварительное заключение.
Грипп
При гриппе возникает, пожалуй, наиболее выраженная интоксикация среди респираторных заболеваний вирусной природы. Возбудитель обладает тропностью не только к дыхательному эпителию, но также стенке сосудов и нервной ткани. Поэтому среди общих проявлений будут особенно выражены:
- Лихорадка (до 40 градусов).
- Головная боль распирающего характера.
- Ломота в теле (мышцах, суставах, костях).
- Общая слабость и повышенная усталость.
Лицо пациента выглядит одутловатым, а склеры покрасневшие. Нос заложен, характерны боли в горле и сухой кашель. У детей на фоне интоксикации может возникнуть раздражение мозговых оболочек с тошнотой и рвотой, гиперчувствительностью к свету, судороги. Если вовремя не начать лечение, то грипп способен привести к воспалению легких, миокардиту и менингоэнцефалиту.
Нос заложен, характерны боли в горле и сухой кашель. У детей на фоне интоксикации может возникнуть раздражение мозговых оболочек с тошнотой и рвотой, гиперчувствительностью к свету, судороги. Если вовремя не начать лечение, то грипп способен привести к воспалению легких, миокардиту и менингоэнцефалиту.
Острый гайморит
Гнойный процесс в гайморовых пазухах также проявляется интоксикацией. Но головные боли в этом случае имеют еще один механизм – давление патологического экссудата в воспаленном синусе. Ухудшение общего состояния так же неизменно присутствует, но будут и локальные симптомы:
- Заложенность носа.
- Слизисто-гнойные выделения.
- Дискомфорт и боли в области верхней челюсти.
- Снижение обоняния.
Кашель бывает при так называемом постназальном синдроме, когда слизь из пазух стекает по задней стенке глотки. Острый гайморит может стать источником для осложнений в виде отита, флегмоны или абсцесса глазницы. В этом случае клиническая картина характеризуется более выраженным ухудшением самочувствия.
При остром гайморите в клинической картине возникают локальные и общие признаки воспалительного процесса.
Средний отит
Скопление патологического экссудата еще в одной полости – барабанной – не может протекать без интоксикации. Особенно это заметно в доперфоративную стадию, когда количество гноя увеличивается. Если это наблюдается на фоне предшествующей ОРВИ, то в клинической картине кашель также присутствует. Но пациентов чаще беспокоят другие проявления:
- Резкие боли в ухе.
- Ощущение заложенности и шума.
- Снижение слуха.
Опасность острого среднего отита заключается в риске внутричерепных осложнений. Сильная головная боль может говорить о присоединении менингита или абсцесса височной доли головного мозга. В подобных случаях температура держится на высоких цифрах, появляются тошнота и рвота, иногда нарушается сознание, или возникают очаговые симптомы.
Пневмония
Нельзя забывать, что респираторные инфекции могут распространяться на нижние дыхательные пути. Тогда кашель с тошнотой и слабостью вполне вероятно станут признаками пневмонии. Сначала мокрота скудная, но в дальнейшем ее образуется больше. Отделяемое принимает слизисто-гнойный характер, а при крупозном воспалении становится «ржавым» за счет пропотевания эритроцитов. Дополнительными признаками будут:
Тогда кашель с тошнотой и слабостью вполне вероятно станут признаками пневмонии. Сначала мокрота скудная, но в дальнейшем ее образуется больше. Отделяемое принимает слизисто-гнойный характер, а при крупозном воспалении становится «ржавым» за счет пропотевания эритроцитов. Дополнительными признаками будут:
- Затруднение дыхания (одышка).
- Боли в грудной клетке при глубоком дыхании или кашле.
- Лихорадка с ознобом и потливость.
Во время осмотра можно заметить, что дыхание становится более поверхностным, а пальпаторно над воспалительным очагом определяется усиление голосового дрожания. При перкуссии характерно притупление звука (из-за инфильтрации легочной ткани), а выслушивание позволяет выявить патологические шумы (влажные хрипы, крепитация, трение плевры).
Плеврит
Кашель и явления интоксикации характерны и для плеврита. Воспаление серозных листков, покрывающих легкие, сопровождает крупозную пневмонию или является изолированной патологией. Интоксикация, как правило, умеренная, но при гнойном процессе она становится сильнее. Кашель имеет рефлекторный характер и никак не связан с поражением бронхов, поэтому мокроты не будет.
Интоксикация, как правило, умеренная, но при гнойном процессе она становится сильнее. Кашель имеет рефлекторный характер и никак не связан с поражением бронхов, поэтому мокроты не будет.
Поскольку плевральные листки интенсивно трутся между собой, то при воспалении закономерно возникают боли в грудной клетке. Они усиливаются при дыхании, кашле и любых движениях. Поэтому пациент, стараясь ограничить экскурсии грудной клетки, чаще лежит на пораженном боку. Тогда болевой синдром становится менее интенсивным.
Плеврит – еще одна воспалительная патология дыхательной системы, при которой может развиваться гнойное воспаление с соответствующей интоксикацией.
Абсцесс
Высокая лихорадка гектического типа и токсические явления характерны для абсцесса легких. Заболевание часто рассматривается как осложнение пневмонии, поэтому его симптоматика дополняет клиническую картину последней. При этом гнойный очаг в легких отграничивается от здоровых тканей грануляционной капсулой.
Пока абсцесс созревает, состояние пациента ухудшается. Но от момента прорыва гнойника в бронх наблюдается обратная динамика. Кашель, который ранее был сухим и мучительным, теперь сопровождается отхождением обильной желто-зеленой мокроты, иногда с прожилками крови. Боли в грудной клетке уменьшаются, температура снижается, но одышка сохраняется вплоть до заживления абсцесса.
Дополнительная диагностика
Причину тех или иных симптомов можно установить на основании комплексной диагностики. А она не может обойтись без лабораторных и инструментальных методов. На основании клинического обследования врач делает решение о необходимости дополнительных процедур:
- Общих анализов крови и мочи.
- Биохимии крови (маркеры воспаления, протеинограмма и пр.).
- Серологических тестов (антитела к возбудителю).
- Анализов слизи из носоглотки, выделений из уха, мокроты и плеврального содержимого (микроскопия, посев).
- Рентгенографии черепа и органов грудной клетки.

- Томографии (компьютерной или магнитно-резонансной).
- Плевральной пункции.
Важное значение всегда отводится ранней диагностике основной патологии и своевременному выявлению ее осложнений. Но забывать о вероятности сопутствующих заболеваний нельзя, поэтому спектр исследований в каждом из случаев может расширяться.
Лечение
Терапии подлежат не отдельные симптомы – кашель, головная боль, тошнота и пр. – а их причина. Необходимо устранить воспалительный процесс и источник интоксикации. Только так можно обеспечить адекватную коррекцию состояния пациента. В качестве лечебных мер используют следующие медикаменты:
- Антибиотики.
- Противовирусные.
- Отхаркивающие.
- Секрето- и муколитики.
- Антигистаминные.
- Противовоспалительные.
- Дезинтоксикационные.
В качестве симптоматических средств при лихорадке, тошноте и рвоте используются жаропонижающие и прокинетики. Повысить общую сопротивляемость к инфекциям и ускорить выздоровление также помогут иммуномодуляторы, антиоксиданты и витамины. А иногда приходится прибегать к инвазивным манипуляциям, обеспечивающим эвакуацию патологического экссудата и дренирование: парацентезу барабанной перепонки, пункции гайморовых пазух и плевральной полости.
А иногда приходится прибегать к инвазивным манипуляциям, обеспечивающим эвакуацию патологического экссудата и дренирование: парацентезу барабанной перепонки, пункции гайморовых пазух и плевральной полости.
Если среди симптомов у пациента, наряду с кашлем, присутствует головная боль, тошнота и слабость, то чаще всего речь идет об интоксикации на фоне респираторной или ЛОР-патологии. Но нельзя забывать и о сопутствующих состояниях, которые могут стать источником неприятных ощущений. И без врача в этой ситуации никак не обойтись.
Вконтакте
Google+
Течение коронавируса по дням с 1 по 18 день: как заболевают коронавирусом день за днем
Краткое содержание:
Короновирус по дням – симптомы короновируса по дням
Большинству зараженных умеренными симптомами коронавирусной инфекции не требуется респираторная поддержка, но она необходима людям с тяжелыми симптомами заболевания. В более тяжелых случаях используются аппараты искусственной вентиляции легких. В зависимости от того, к какой категории относится инфицированный (с легкими, умеренными, тяжелыми или критическими симптомами), у них может развиться много недугов, различающихся по степени тяжести.
В зависимости от того, к какой категории относится инфицированный (с легкими, умеренными, тяжелыми или критическими симптомами), у них может развиться много недугов, различающихся по степени тяжести.
В данном обзоре мы более подробно рассмотрим, как по дням развивается коронавирус, какие симптомы проявляются в каждый из дней, а также приведем хронологию доктора, который заразился коронавирусом и ведет дневник.
День 1 – День 4 с момента заражения коронавирусом
Согласно данным, подтвержденным Всемирной организацией здравоохранения, 88% зараженных коронавирусом имеют жар (лихорадка, температура от 37,5 и выше). В свою очередь, исследования, проведенные китайцами, показали, что на момент поступления в больницу только 44% пациентов лихорадит. Вместе с тем, этот симптом позже появился в общей сложности у 89 % госпитализированных.
Желудочно-кишечные проблемы
Диарея, тошнота, рвота, боль в животе обычно возникали за несколько дней до появления затрудненного дыхания. Covid-19 начинается (и в конечном итоге заканчивается) в легких, а более ранние состояния предшествуют только последующим стадиям развития болезни.
Covid-19 начинается (и в конечном итоге заканчивается) в легких, а более ранние состояния предшествуют только последующим стадиям развития болезни.
Сухой кашель, одышка, мокрота
В первые дни после заражения вирус SARS-CoV-2 достигает клеток легких, что приводит к их постепенному повреждению и ухудшению функции из-за воспаления. Это приводит к сухому кашлю, который возникает у 67,7 % инфицированных, одышке (18,6%) и появлению мокроты (33,4%).
У инфицированных наблюдаются также такие симптомы, как слабость, боль в горле, головная боль, мышечные боли, озноб и насморк.
День 5 после заражения коронавирусом
Первые проблемы с дыханием у людей, инфицированных коронавирусом, появляются примерно на пятый день. Обычно пациенты, которые жалуются на одышку, попадают в больницу на 5 – 7 день. Люди, у которых были только легкие симптомы covid-19, могут начать чувствовать себя лучше и даже полностью выздороветь.
Пневмония
В свою очередь, у пациентов в умеренном, тяжелом или критическом состоянии может развиться пневмония примерно через 5 дней после заражения.
В некоторых случаях может также возникнуть острый респираторный дистресс-синдром, требующий использования методов респираторной поддержки и подключения к ИВЛ. Если повреждение легких слишком велико, пациент может постепенно потерять способность дышать, что может быть смертельно.
Согласно статистике, большинство смертей среди людей с коронавирусом было зарегистрировано между 14 и 19 днями после заражения коронавирусной инфекцией.
Люди, которым удавалось выздороветь от covid-19, покинули больницу примерно через 2,5 недели госпитализации (в среднем, 17 дней). Однако полное восстановление может занять гораздо больше времени.
Журнал заражения коронавирусом – врач описывает симптомы covid-19
Доктор Йель Янг Чен, который был заражен коронавирусом SARS-CoV-2 во время работы в одной из испанских больниц, начал вести собственный дневник, в котором он начал тщательно записывать каждый день симптомы, отмеченные с момента подтверждения коронавируса. Он поделился своими мыслями в Twitter. Он добавил ультразвуковые изображения легких в каждый твит. Что он наблюдал?
Он добавил ультразвуковые изображения легких в каждый твит. Что он наблюдал?
⦁ ДЕНЬ 1: боль в горле, сильная головная боль, сухой кашель, но не одышка.
⦁ ДЕНЬ 2: слабость, боль в горле, кашель и головная боль, отсутствие одышки.
⦁ ДЕНЬ 3: начало диареи, конец кашля, никаких болей в горле и головной боли.
⦁ ДЕНЬ 4: слабость, усталость, кашель, одышка.
⦁ ДЕНЬ 5: кашель становится менее сильным, и пациент чувствует себя менее уставшим.
⦁ ДЕНЬ 6: значительное улучшение состояния легких – насыщение кислородом на 98%, слабость при кашле, меньшая утомляемость, отсутствие одышки.
⦁ ДЕНЬ 7: кашель начинает усиливаться, слабость ощущается все больше, появляется одышка.
⦁ ДЕНЬ 8: по-прежнему слабость, приступы кашля, отсутствие температуры, одышка.
⦁ ДЕНЬ 9: кашель усилился, но нет лихорадки или одышки. Врач говорит, что он «чувствует себя лучше», принимает парацетамол и препарат, содержащий гидроксихлорохин, от малярии или аутоиммунных заболеваний.
⦁ ДЕНЬ 10: ощущения потери вкуса и запаха, кашель, усталость, отсутствие лихорадки и одышки.
Читайте также: Как физические упражнения могут облегчить течение болезни
⦁ ДЕНЬ 11: слабость от кашля, усталость даже при минимальных усилиях, одышка и лихорадка (лекарства: парацетамол + HCQ).
⦁ ДЕНЬ 12: кашель, тошнота, диарея, отсутствие одышки и лихорадки (препараты: азитромицин + HCQ).
⦁ ДЕНЬ 13: небольшая головная боль и кашель, слабость, тошнота и диарея, отсутствие лихорадки (лекарства: азитромицин + HCQ).
⦁ ДЕНЬ 14: кашель, слабость, тошнота, легкая головная боль, аппетит и вернулась способность ощущать запахи, отсутствие лихорадки и одышки (лекарства: азитромицин + HCQ).
⦁ ДЕНЬ 15: кашель, небольшая слабость, диарея из-за приема азитромицина (который в сочетании с гидрохинолином в HCQ может быть полезен при лечении коронавируса).
⦁ ДЕНЬ 16: сухой кашель, лихорадка и одышка, хорошее самочувствие.
⦁ ДЕНЬ 17 слабость от кашля, меньше тошноты, больше аппетита и энергии.
⦁ ДЕНЬ 18 нет кашля, нет лихорадки и одышка, незначительное ухудшение состояния легких.
Доктор Йель Янг опубликовал последнюю запись о симптомах covid-19 в четверг, 26 марта 2020 года. Доктор постоянно обновляет информацию по этой теме в Twitter. 27 марта он должен провести повторное тестирование на коронавирус.
Следует отметить, что течение коронавирусной инфекции индивидуально и зависит от общего состояния больного.
Источник
это сплошной спецэффект». Переболевшие рассказывают о необычных симптомах болезни › Статьи и новости › ДокторПитер.ру
Озноб, одышка, потеря обоняния и вкуса, слабость — самые распространенные симптомы COVID-19. Но многие заболевшие сталкиваются с необычными проявлениями — от временной слепоты до фиолетовых пальцев на ногах. Ковид способен точечно бить по разным системам организма, и в каждом случае болезнь протекает индивидуально. Как это происходит, переболевшие рассказывают в соцсетях.
Переболевшие ковидом рассказывают о самых разных симптомах, которые испытывали во время болезни: странной хрипотце в голосе, вплоть до полной его потери, отеках и судорогах, выпадении волос, обильном потоотделении. В Роспотребнадзоре на днях назвали еще один новый необычный симптом — заложенность ушей. По словам замдиректора по клинико-аналитической работе ЦНИИ эпидемиологии Роспотребнадзора Натальи Пшеничной, ученые из Турции недавно опубликовали исследование, по которому из 172 пациентов заложенность ушей испытывал 31 человек (18%): 12% пациентов с легкой формой заболевания, при средне-тяжелой и тяжелой формах этот признак встречался примерно в 3% случаев.
В Роспотребнадзоре на днях назвали еще один новый необычный симптом — заложенность ушей. По словам замдиректора по клинико-аналитической работе ЦНИИ эпидемиологии Роспотребнадзора Натальи Пшеничной, ученые из Турции недавно опубликовали исследование, по которому из 172 пациентов заложенность ушей испытывал 31 человек (18%): 12% пациентов с легкой формой заболевания, при средне-тяжелой и тяжелой формах этот признак встречался примерно в 3% случаев.
Обо всех странных, необычных, редких симптомах переболевшие COVID-19 со всего мира делятся в специализированных группах в интернете. В одной из самых популярных – «Нетипичный коронавирус» в Фейсбуке – уже почти 18 тысяч участников. «Доктор Питер» изучил реальный опыт переболевших.Т
Тихая гипоксемия
Тихая, молчаливая или, как ее еще называют, «счастливая» гипоксия. Человек живет, как ни в чем не бывало – ни одышки, ни высокой температуры, только ощущение легкого недомогания, а сатурация уже 70, зафиксированы случаи, когда она падала до 50. Человек может прожить в таком состоянии, не чувствуя недостатка кислорода, 3-4 дня. Потом реанимация, интубация, высокий риск летального исхода.
Человек может прожить в таком состоянии, не чувствуя недостатка кислорода, 3-4 дня. Потом реанимация, интубация, высокий риск летального исхода.
Феномен тихой гипоксии ученые объясняют тем, что у некоторых может не накапливаться то же количество диоксида углерода, как у тех, кто испытывает проблемы с дыханием. А именно по уровню диоксида углерода в крови мозг понимает, что есть трудности с дыханием.
«Ковидные пятна», сыпь и зуд
Еще в апреле врачи отмечали, что у пациентов с подтвержденным COVID-19 появляются высыпания на руках и животе. «Мы видим у большинства поступивших к нам больных кожные проявления, о которых не так много писалось. Высыпания достаточно разнообразны», – говорил тогда главный врач больницы в Коммунарке Денис Проценко.
Обычно это красные пятна или точки на разных участках тела, похожие на крапивницу. Нередко высыпания сопровождаются зудом.
«Именно так у меня ковид протекал — в виде красных пятен. Пневмония была всего 10% поражения, зато ударил по коже», – рассказывает одна из переболевших.
«Мучилась, мазалась, загремела в больницу, – делится своим опытом другая пациентка. – Сыпь и зуд не снимались даже в стационаре. Врач сказал – просто жить и ждать, они пройдут, когда вирус закончит атаковать. Так и случилось: одним днем исчезла сыпь и пропал зуд, кожа довольно быстро очистилась».
До недавнего времени считалось, что «ковидные пальцы» синюшного цвета больше свойственны детям и подросткам и встречаются достаточно редко. Но с наступлением осени стало понятно, что проблема эта общая. У пациентов с COVID-19 наблюдается воспаление пальцев ног, похожее на обморожение. Пальцы приобретают фиолетовый цвет. Такое состояние может длиться месяцами и обычно проходит само. На 29-м конгрессе Европейской академии дерматологии и венерологии этой теме было посвящено отдельное исследование, оказалось, что такое проявление вируса встречается как у тяжелых больных, так и у молодых пациентов с бессимптомным протеканием болезни. Вероятно, оно связано с локальной воспалительной реакцией на инфекцию, либо с проявлением закупорки сосудов.
Паралич
Первые свидетельства того, что коронавирус может проявляться параличом, появились еще в марте. У кого-то парализует лицевые мышцы или дыхательную систему, у кого-то паралич доходит до нижних конечностей. Потерю двигательных реакций врачи объясняют тем, что у некоторых пациентов антитела к коронавирусу начинают бороться против собственной ткани в оболочках нервов. Это приводит к воспалению периферийных нервов и последующему параличу.
А вот что пишут люди, описывая «парализующие симптомы» ковида:
«Ноги не ходят, левая сторона тела немеет».
«Ох, это мой муж проходил. Он чашку не мог держать месяц. Рука онемела».
«Сковывает мышцы лица. Бывает тяжесть в ногах, скованность в коленях. Но день ото дня – по-разному. Слабость сильная сейчас в руках – тяжело поднимать сковородки и кастрюли. Помогают умеренные физические упражнения (йога), ходьба, витамины В в уколах, обезболивающие».
«Парализовало полностью, включая лицо. Помогло время. Но было страшно, отнимались руки, ноги, на лице словно глиняная маска, ночью парализовало полностью, спать невозможно было. Мышцы сильно сводило, пальцы скрюченные были. Невролог сказала, что воспаление центральной нервной системы».
Помогло время. Но было страшно, отнимались руки, ноги, на лице словно глиняная маска, ночью парализовало полностью, спать невозможно было. Мышцы сильно сводило, пальцы скрюченные были. Невролог сказала, что воспаление центральной нервной системы».
«Мне невролог сказала, что у нее много таких пациентов (это во Франции). Особенно первая волна в марте-апреле вызвала такую побочку, а потом вирус немного мутировал».
Ковид плохо пахнет
Исследователи выяснили, что коронавирус вмешивается в центральную нервную систему и поражает нейроны обонятельных луковиц. В результате чего в мозг поступает некорректная информация, когда человек начинает ощущать вкусы и запахи в извращенном варианте. Как правило, возвращается нормальное восприятие за несколько недель. Люди описывают целую палитру самых экзотических ароматов. Кто-то даже называет это «запахом ковида».
«У меня обоняние вернулось, но в носу стоит стойкий запах гноя, как при гайморите».
«А у меня обоняние не пропадало, но вот этот противный то ли вкус, то ли запах, в глотке периодически появлялся. То ли химический, то ли тухлый. При ухудшении состояния обычно».
«У мужа периодически возникают обонятельные галлюцинации. Появляется запах затхлости в помещении. Или как он говорит: «запах деда». Это спустя 3 месяца после болезни. А во время болезни 2 дня подряд он просто задыхался от запаха якобы сдохших крыс».
«У меня тоже обоняние не пропадало, наоборот, остро чувствовала все запахи, с 5 утра все что с улицы шло, чувствовала и просыпалась. И тошнота. Поэтому до последнего думала, что не ковид. А оказался он».
Читайте также: Минздрав объяснил, как отличить COVID-19 от других инфекций, а ковидную сыпь – от крапивницы
Резкое ухудшение зрения, конъюнктивит
«Ковид – это сплошной спецэффект», – говорят те, у кого вирус стал причиной резкого ухудшения зрения. «Фокус стал расплывчатым и в глазах черные ворсинки появились, до этого проблем не было с глазами и зрением», – описывают свои ощущения очевидцы.
«Мой муж переболел где-то за полгода очень тяжело. Так он спустя месяц почти совсем ослеп. Один глаз полностью, другой наполовину. Путем долгих поисков, он оказался в неврологии и только там они нашли, что у него ушел витамин В12. Нет совсем. Стали колоть В12 и кортизон. Один глаз восстановился полностью, другой на 30%».
Кроме того, люди часто жалуются на яркие вспышки в глазах. «Сначала левый глаз начал “сверкать”, особенно в темноте прямо как лазерная точка проскакивает при повороте головы влево, и одновременно появились мушки, бегающие перед глазом, причем правый глаз нормальный. Сверкание ушло через пару дней, мушки погасли. Почти месяц спустя то же самое внезапно появилось и на правом глазу и начало проходить как и на левом. Всё это не отразилось на зрении: ни болей, ни рези, ничего. Сейчас слабые мушки на обоих глазах, не обращаешь внимания – смотреть не мешают, считаю, что постепенно ослабляются».
Стоматит и увеличение лифмоузлов
Во время обострения почти любого вирусного заболевания лимфоузлы увеличиваются. Но вот увеличение челюстных и шейных узлов – одна из частых жалоб заболевших ковидом. Хотя об этом симптоме не упоминают в описании болезни.
Но вот увеличение челюстных и шейных узлов – одна из частых жалоб заболевших ковидом. Хотя об этом симптоме не упоминают в описании болезни.
Вот что рассказывают об этом симптоме сами переболевшие:
«На первой неделе болезни на шее больно было дотрагиваться и горло, как при фарингите. Была на капельницах 21 день. В конце 4-й недели все повторилось лимфоузлы + горло».
«В начале болезни один из симптомов – стоматит и увеличенные шейные лимфоузлы».
«Все происходило мгновенно: сегодня прекрасно, а завтра не могу повернуть шею, глотнуть – от боли звезды в глазах! Через день – даже следов нет никаких. Вот сегодня как раз второй день после очередной фазы воспаления – все чисто!».
«Пожар» в легких
Ощущения жжения по всему телу — у одних в руках, у других в легких, в районе солнечного сплетения, отмечает большинство постковидников. Для некоторых это был единственный симптом в начале болезни. Свои ощущения люди сравнивают с «приливом кипятка», говоря, что по артериям словно «течет горячий воск». Однозначного объяснения этому симптому нет. Пациентам остается делиться опытом друг с другом, гадая о причинах странного жжения.
Однозначного объяснения этому симптому нет. Пациентам остается делиться опытом друг с другом, гадая о причинах странного жжения.
«У меня было ощущение, что дышу очень горячим воздухом, это было в остром периоде, в марте-апреле».
«Очень сильное жжение было, спать ночами не могла. Терапевт сказал пить лекарство от изжоги, но это была не изжога. Два дня назад была у пульмонолога, сказал, что это воспаление альвеол в бронхах».
«У нас с мужем в марте были эти симптомы (у мужа подтверждённый ковид, у меня нет), жжение и давление в груди, как синяк, – нам объясняли, что это воспаление в мышечных тканях грудной клетки. Но это гипотеза, конечно же».
Острая боль в животе, диарея
Коронавирус часто сопровождается нарушением пищеварения. Бывает, боль в животе, диарея или, наоборот, запор какое-то время остаются единственными симптомами, вводя человека в заблуждение, который думает, что чем-то отравился или разыгралась язва желудка.
Об этом рассказывают и сами переболевшие ковидом:
«У меня ковид начался с живота и диареи. Температура повысилась через неделю».
Температура повысилась через неделю».
«Началось все с температуры, рвоты, поноса, ужас какой-то, сутки лежала, боялась шевелиться, всё плыло и кружилось. Врач пришёл, ничего не понял, ковид не ковид, сказал, ещё два дня, и на КТ вам надо, если температура не спадёт. Оказалось, что 36% легких повреждено».
Считается, что нарушение стула происходит из-за того, что вирус влияет на микрофлору кишечника. Исследователи говорят о поражении вирусом клеток эпителия кишечника. Ковид проникает внутрь при помощи ангиотензин-превращающего фермента 2 (АПФ 2), которого в клетках ЖКТ почти в 100 раз больше, чем в легких или носоглотке. По данным китайских медиков из больницы Медицинского университета Биньчьжоу, организм людей с изначально слабым иммунитетом и кишечником хуже справляется с инфекцией, а люди с диареей и тошнотой выздоравливают дольше.
Ирина Фигурина
© Доктор Питер
Сухой кашель тошнота голова болит
Каждый человек иногда кашляет, особенно, в зимнее холодное время, когда простуда переживает период триумфа. Кашель – довольно распространённое неудобство, о котором часто незачем беспокоиться. Но как знать, что имеет место серьёзная проблема? Давайте, поговорим о том, как декодировать кашель.
Кашель – довольно распространённое неудобство, о котором часто незачем беспокоиться. Но как знать, что имеет место серьёзная проблема? Давайте, поговорим о том, как декодировать кашель.
Кашель возникает вследствие раздражения рецепторов слизистой оболочки. Долгосрочный кашель не представляет собой нормальное явление, как правило, он является признаком того, что-то не так. Особенно, если присутствует головная боль, в частности, на затылке, которая усиливается при кашле или головокружение. Кроме того, из более мягких форм недуга может «вырасти» серьёзное заболевание – бронхит (присутствует общая головная боль, болит в затылке, дискомфорт усиливается при кашле), пневмония (головная боль присутствует по все й области головы, часто болит в затылке, высокая температура, при кашле может ощущаться болезненность «внутри тела») и коклюш (могут возникнуть симптомы, подобные описанным выше: головная боль, в особенности, при кашле, часто болит в затылке…).
Задайте себе вопрос: сколько времени продолжается ваша проблема, как долго присутствует головная боль (в т.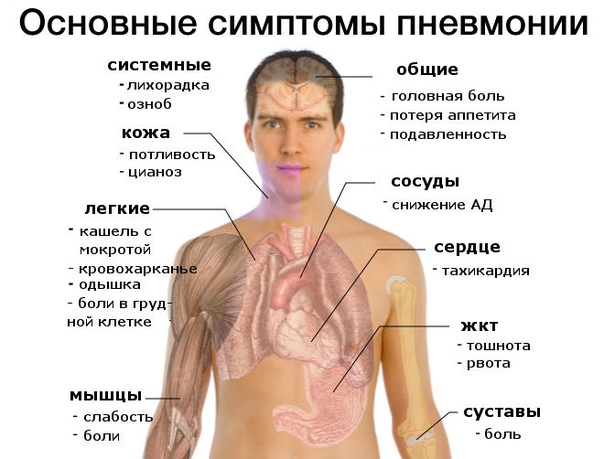 ч., в затылке, при кашле или без него…)? Через восемь недель кашель становится хроническим, и сам по себе не исчезает. Но врачи призывают обратиться за помощью после 2 недель необъяснимого кашля. Если он сопровождается жаром, болит в грудной клетке, присутствует одышка, зелёная или тёмно-жёлтая мокрота, сильно болит голова, в особенности, в затылке (может отдавать в другие области), которая усиливается при кашле, следует немедленно идти к врачу.
ч., в затылке, при кашле или без него…)? Через восемь недель кашель становится хроническим, и сам по себе не исчезает. Но врачи призывают обратиться за помощью после 2 недель необъяснимого кашля. Если он сопровождается жаром, болит в грудной клетке, присутствует одышка, зелёная или тёмно-жёлтая мокрота, сильно болит голова, в особенности, в затылке (может отдавать в другие области), которая усиливается при кашле, следует немедленно идти к врачу.
Итак, как определить заболевание? По симптомам!
Грипп и простуда
Во время гриппа кашель – более сухой, головная боль (в частности, в затылке), являющаяся типичным симптомом этого заболевания, при кашле ухудшается; состояние улучшается перед сном. Кашель от простуды, наоборот, мокрый, продуктивный. От него не стоит избавляться, в крайнем случае, можно принять отхаркивающее препараты или муколитики на разжижение слизи.
Что делать? Если кашель мягкий, то лучше подождать, пока симптомы стихнут сами по себе. Но если при кашле сильно ухудшается головная боль, возникает боль в груди или проблемы с дыханием, не полагайтесь на самолечение и идите к врачу.
Задний ринит
Густые выделения невозможно высморкать, они стекают вниз по задней части горла, вследствие чего возникает щекотание в горле и головная боль, которая усиливается при кашле.
Что делать? Принимайте лекарства для разжижения слизи и отхаркивающие препараты, пейте много жидкости, попробуйте каждый день в течение 20 минут погружать локти в горячую воду. Если в течение недели симптомы не утихнут, проконсультируйтесь с врачом. Обычно, он назначает антибиотики или выполняет пункцию.
Острый бронхит/пневмония
Оба заболевания возникают вследствие вирусной или бактериальной инфекции. Они проявляются большим количеством густой слизи, которая понуждает к болезненному кашлю, в начальной стадии, особенно, утром, который может ухудшаться.
Что делать? Лёгкий бронхит может быть лечён аналогично, как простуда. Если появляется боль и стеснение в груди, немедленно идите к врачу. При бактериальной причине заболевания назначают антибиотики и бронхолитические препараты (расширяющие бронхи). При тяжёлой пневмонии человек может быть госпитализирован.
При тяжёлой пневмонии человек может быть госпитализирован.
Аллергия
Кашель, обычно, сухой, раздражающий, возникает в сочетании с водянистым насморком и частым чиханием.
Что делать? Прежде всего, постарайтесь избегать раздражающих аллергенов (пыль, пыльца, запах, шерсть животных). Помочь облегчить симптомы могут антигистаминные препараты. Если изменения не происходят, посетите аллерголога.
Астма
Чувствительность человека к изменениям температуры, влажности и загрязнениям воздуха могут спровоцировать астму. Хроническая болезнь поражает дыхательные пути. Кашель – сухой, раздражающий, человеку «не хватает воздуха», часто возникает головная боль.
Что делать? Избегайте возбудителей астмы (аллергенов) и ограничьте физическую активность. Если симптомы сохраняются на протяжении более 2 недель, идите к врачу.
Последствия курения
Утренний мощный продуктивный кашель может означать и что-то худшее, чем хронический бронхит – эмфизему лёгких и даже рак лёгких. В дополнение к кашлю возникает одышка.
В дополнение к кашлю возникает одышка.
Что делать? Прекратите курить, причём, немедленно. В течение месяца после отказа от курения кашель исчезнет. Любой курильщик в возрасте старше 40 лет должен пройти спирометрию (тесты дыхательных функций у пульмонолога) и последующее лечение. Для раннего выявления рака дыхательных путей также являются подходящими пробы тумормаркеров и онкомаркеров.
Коклюш
Коклюш является заболеванием, которое взрослых людей не слишком беспокоит, но для маленького ребёнка может быть смертельным. И часто именно мама, папа или бабушка, т.е., самые близкие и любящие люди бывают носителем инфекции.
Являетесь ли вы носителем? Поскольку болезнь всё ещё сохраняется в популяции, и является очень заразной, то существует высокая вероятность, что вы тоже ею заразитесь. Заметить недуг не обязательно – взрослый может коклюш легко спутать с простудой или другой вирусной инфекцией. На начальной стадии проявляется кашлем и насморком, как правило, без повышения температуры. В общем, не происходит ничего такого, с чем человек сразу же бежит к врачу. Однако, обнаружить коклюш сложно даже при медицинском обследовании: для подтверждения диагноза возникает потребность в проведении целевых лабораторных испытаний, которые, обычно, не делаются. Таким образом, в течение нескольких недель человек неосознанно распространяет бактерии при кашле, разговоре и поцелуях. Риск того, что заболевание поразит кого-то из близких носителя инфекции, по оценкам экспертов, составляет около 80%.
В общем, не происходит ничего такого, с чем человек сразу же бежит к врачу. Однако, обнаружить коклюш сложно даже при медицинском обследовании: для подтверждения диагноза возникает потребность в проведении целевых лабораторных испытаний, которые, обычно, не делаются. Таким образом, в течение нескольких недель человек неосознанно распространяет бактерии при кашле, разговоре и поцелуях. Риск того, что заболевание поразит кого-то из близких носителя инфекции, по оценкам экспертов, составляет около 80%.
Дети не умеют кашлять! Если инфицированным членом семьи является новорожденный ребёнок, это может быть большой проблемой. Младенцы, фактически, посредством аутовакцинация полностью защищены в возрасте 5-6 месяцев. Пациенты помладше перед коклюшем гораздо более уязвимы.
При тяжёлой форме заболевания приступы почти непрерывные, особенно, в ночное время. Ребёнок задыхается, появляется синюшность кожи и рвота, возникает обезвоживание и угроза полного истощения. Особую опасность представляет заболевание для самых маленьких пациентов, которые ещё не разработали кашлевой рефлекс – они могут даже задохнуться.
Защитите себя, защитите своего ребёнка
Решение простое: для того, чтобы маленькие дети были защищены от инфекции, защититься от неё должны, в первую очередь, взрослые. Национальный комитет по иммунизации рекомендует ревакцинацию, по крайней мере, 1 раз в своей жизни, особенно, это актуально для тех, кто вступает в контакт с новорожденным:
1. Женщины, которые планируют беременность.
2. Женщины, непосредственно после рождения ребёнка.
3. Близкие члены семьи, т.е., отцы, братья и сёстры, бабушки и дедушки (по крайней мере, за 4 недели до рождения ребёнка).
4. Специалисты, ухаживающие за маленькими детьми, т.е., няни, персонал в отделениях для новорожденных, детских клиниках и т.п..
Что ещё можно сделать? Инфекция коклюша очень чувствительна к окружающей среде. Её губит солнце, тепло и сухость. Если позволяет погода, открывайте окна, проветривайте постельное белье, используйте дезинфицирующие средства.
Болит голова тошнит кашель слабость
Пациенты приходят к врачу с различными жалобами. А при респираторной патологии они вполне ожидаемы: боли в горле, насморк, кашель. Это основные симптомы, с которыми приходится сталкиваться. Но в дополнение к ним некоторые отмечают появление выраженной слабости, тошноты, интенсивных головных болей. С чем связаны подобные проявления и как их устранить в конкретной ситуации, подскажет лишь врач.
А при респираторной патологии они вполне ожидаемы: боли в горле, насморк, кашель. Это основные симптомы, с которыми приходится сталкиваться. Но в дополнение к ним некоторые отмечают появление выраженной слабости, тошноты, интенсивных головных болей. С чем связаны подобные проявления и как их устранить в конкретной ситуации, подскажет лишь врач.
Причины и механизмы
Любая инфекционная патология дыхательных путей (вирусная или бактериальная) сопровождается интоксикационными явлениями. Микробная агрессия неблагоприятно сказывается на общем функционировании организма. Сосудистые, иммунные и метаболические расстройства, спровоцированные токсинами, как раз и становятся источником головной боли, слабости и тошноты. И это может быть характерно для следующей патологии:
- Грипп.
- Острый гайморит.
- Острый средний отит.

- Пневмония.
- Плеврит.
- Абсцесс.
Каждое заболевание сопровождается поражением определенных отделов респираторной системы или ЛОР-органов. Но интоксикационный синдром везде имеет схожие признаки. Правда, их выраженность определяется многими факторами: патогенностью и вирулентностью возбудителя, тяжестью патологии, наличием осложнений, реактивностью организма. У детей очень часто приходится сталкиваться со рвотой на фоне интоксикации.
Однако помимо описанных ситуаций, нельзя упускать из виду и сопутствующую патологию. С кашлем могут протекать перикардит или менингит, а диспепсические расстройства нередко становятся признаком гастроэнтерита при кишечных инфекциях. Головная боль является результатом усиленного кашля, например, при коклюше или трахеите, но ее источник может скрываться в мигрени, шейном остеохондрозе, невралгии, гипертонии и пр. Поэтому в каждом из случаев приходится проводить дифференциальную диагностику.
Причина неприятных ощущений чаще всего кроется в микробной интоксикации, но нельзя полностью исключать и другие состояния: осложнения или сопутствующую патологию.
Симптомы
Анализ клинической картины – это первое, что должен сделать врач при обращении к нему пациента. Вся субъективная информация, полученная из жалоб и анамнеза, детализируется и дополняется данными физикального обследования. На основании этого делается предварительное заключение.
Грипп
При гриппе возникает, пожалуй, наиболее выраженная интоксикация среди респираторных заболеваний вирусной природы. Возбудитель обладает тропностью не только к дыхательному эпителию, но также стенке сосудов и нервной ткани. Поэтому среди общих проявлений будут особенно выражены:
- Лихорадка (до 40 градусов).
- Головная боль распирающего характера.
- Ломота в теле (мышцах, суставах, костях).
- Общая слабость и повышенная усталость.
Лицо пациента выглядит одутловатым, а склеры покрасневшие. Нос заложен, характерны боли в горле и сухой кашель. У детей на фоне интоксикации может возникнуть раздражение мозговых оболочек с тошнотой и рвотой, гиперчувствительностью к свету, судороги. Если вовремя не начать лечение, то грипп способен привести к воспалению легких, миокардиту и менингоэнцефалиту.
Если вовремя не начать лечение, то грипп способен привести к воспалению легких, миокардиту и менингоэнцефалиту.
Острый гайморит
Гнойный процесс в гайморовых пазухах также проявляется интоксикацией. Но головные боли в этом случае имеют еще один механизм – давление патологического экссудата в воспаленном синусе. Ухудшение общего состояния так же неизменно присутствует, но будут и локальные симптомы:
- Заложенность носа.
- Слизисто-гнойные выделения.
- Дискомфорт и боли в области верхней челюсти.
- Снижение обоняния.
Кашель бывает при так называемом постназальном синдроме, когда слизь из пазух стекает по задней стенке глотки. Острый гайморит может стать источником для осложнений в виде отита, флегмоны или абсцесса глазницы. В этом случае клиническая картина характеризуется более выраженным ухудшением самочувствия.
При остром гайморите в клинической картине возникают локальные и общие признаки воспалительного процесса.
Средний отит
Скопление патологического экссудата еще в одной полости – барабанной – не может протекать без интоксикации. Особенно это заметно в доперфоративную стадию, когда количество гноя увеличивается. Если это наблюдается на фоне предшествующей ОРВИ, то в клинической картине кашель также присутствует. Но пациентов чаще беспокоят другие проявления:
- Резкие боли в ухе.
- Ощущение заложенности и шума.
- Снижение слуха.
Опасность острого среднего отита заключается в риске внутричерепных осложнений. Сильная головная боль может говорить о присоединении менингита или абсцесса височной доли головного мозга. В подобных случаях температура держится на высоких цифрах, появляются тошнота и рвота, иногда нарушается сознание, или возникают очаговые симптомы.
Пневмония
Нельзя забывать, что респираторные инфекции могут распространяться на нижние дыхательные пути. Тогда кашель с тошнотой и слабостью вполне вероятно станут признаками пневмонии. Сначала мокрота скудная, но в дальнейшем ее образуется больше. Отделяемое принимает слизисто-гнойный характер, а при крупозном воспалении становится «ржавым» за счет пропотевания эритроцитов. Дополнительными признаками будут:
Сначала мокрота скудная, но в дальнейшем ее образуется больше. Отделяемое принимает слизисто-гнойный характер, а при крупозном воспалении становится «ржавым» за счет пропотевания эритроцитов. Дополнительными признаками будут:
- Затруднение дыхания (одышка).
- Боли в грудной клетке при глубоком дыхании или кашле.
- Лихорадка с ознобом и потливость.
Во время осмотра можно заметить, что дыхание становится более поверхностным, а пальпаторно над воспалительным очагом определяется усиление голосового дрожания. При перкуссии характерно притупление звука (из-за инфильтрации легочной ткани), а выслушивание позволяет выявить патологические шумы (влажные хрипы, крепитация, трение плевры).
Плеврит
Кашель и явления интоксикации характерны и для плеврита. Воспаление серозных листков, покрывающих легкие, сопровождает крупозную пневмонию или является изолированной патологией. Интоксикация, как правило, умеренная, но при гнойном процессе она становится сильнее. Кашель имеет рефлекторный характер и никак не связан с поражением бронхов, поэтому мокроты не будет.
Кашель имеет рефлекторный характер и никак не связан с поражением бронхов, поэтому мокроты не будет.
Поскольку плевральные листки интенсивно трутся между собой, то при воспалении закономерно возникают боли в грудной клетке. Они усиливаются при дыхании, кашле и любых движениях. Поэтому пациент, стараясь ограничить экскурсии грудной клетки, чаще лежит на пораженном боку. Тогда болевой синдром становится менее интенсивным.
Плеврит – еще одна воспалительная патология дыхательной системы, при которой может развиваться гнойное воспаление с соответствующей интоксикацией.
Абсцесс
Высокая лихорадка гектического типа и токсические явления характерны для абсцесса легких. Заболевание часто рассматривается как осложнение пневмонии, поэтому его симптоматика дополняет клиническую картину последней. При этом гнойный очаг в легких отграничивается от здоровых тканей грануляционной капсулой.
Пока абсцесс созревает, состояние пациента ухудшается. Но от момента прорыва гнойника в бронх наблюдается обратная динамика. Кашель, который ранее был сухим и мучительным, теперь сопровождается отхождением обильной желто-зеленой мокроты, иногда с прожилками крови. Боли в грудной клетке уменьшаются, температура снижается, но одышка сохраняется вплоть до заживления абсцесса.
Кашель, который ранее был сухим и мучительным, теперь сопровождается отхождением обильной желто-зеленой мокроты, иногда с прожилками крови. Боли в грудной клетке уменьшаются, температура снижается, но одышка сохраняется вплоть до заживления абсцесса.
Дополнительная диагностика
Причину тех или иных симптомов можно установить на основании комплексной диагностики. А она не может обойтись без лабораторных и инструментальных методов. На основании клинического обследования врач делает решение о необходимости дополнительных процедур:
- Общих анализов крови и мочи.
- Биохимии крови (маркеры воспаления, протеинограмма и пр.).
- Серологических тестов (антитела к возбудителю).
- Анализов слизи из носоглотки, выделений из уха, мокроты и плеврального содержимого (микроскопия, посев).
- Рентгенографии черепа и органов грудной клетки.
- Томографии (компьютерной или магнитно-резонансной).
- Плевральной пункции.
Важное значение всегда отводится ранней диагностике основной патологии и своевременному выявлению ее осложнений. Но забывать о вероятности сопутствующих заболеваний нельзя, поэтому спектр исследований в каждом из случаев может расширяться.
Но забывать о вероятности сопутствующих заболеваний нельзя, поэтому спектр исследований в каждом из случаев может расширяться.
Лечение
Терапии подлежат не отдельные симптомы – кашель, головная боль, тошнота и пр. – а их причина. Необходимо устранить воспалительный процесс и источник интоксикации. Только так можно обеспечить адекватную коррекцию состояния пациента. В качестве лечебных мер используют следующие медикаменты:
- Антибиотики.
- Противовирусные.
- Отхаркивающие.
- Секрето- и муколитики.
- Антигистаминные.
- Противовоспалительные.
- Дезинтоксикационные.
В качестве симптоматических средств при лихорадке, тошноте и рвоте используются жаропонижающие и прокинетики. Повысить общую сопротивляемость к инфекциям и ускорить выздоровление также помогут иммуномодуляторы, антиоксиданты и витамины. А иногда приходится прибегать к инвазивным манипуляциям, обеспечивающим эвакуацию патологического экссудата и дренирование: парацентезу барабанной перепонки, пункции гайморовых пазух и плевральной полости.
Если среди симптомов у пациента, наряду с кашлем, присутствует головная боль, тошнота и слабость, то чаще всего речь идет об интоксикации на фоне респираторной или ЛОР-патологии. Но нельзя забывать и о сопутствующих состояниях, которые могут стать источником неприятных ощущений. И без врача в этой ситуации никак не обойтись.
Болит голова тошнота кашель
Отчего болит голова?
Каждому из нас знакомо ощущение, когда болит голова. Ни одно простудное заболевание, которое дает повышение температуры, не проходит без более или менее выраженной головной боли. Стрессы, перемена погоды, нарушения сна, перегрев, сильная усталость, алкоголь – все, что приводит к кислородному голоданию мозга, вызывает этот неприятный симптом. Иногда он может быть единственным проявлением заболевания.
Боли в голове и глазах
Как правило, такие боли подают сигнал, что организм переутомлен. Хотя в основе этого симптома может лежать и очень серьезная причина, такая, как, например, опухоль головного мозга. Этот симптом может быть и последствием травмы головы, сотрясения. В таких случаях необходима срочная консультация специалиста. Опасаться необходимо и в ситуации, когда болит голова при кашле и чихании. Это говорит о возможной гипертонии, что, конечно, тоже необходимо лечить.
Этот симптом может быть и последствием травмы головы, сотрясения. В таких случаях необходима срочная консультация специалиста. Опасаться необходимо и в ситуации, когда болит голова при кашле и чихании. Это говорит о возможной гипертонии, что, конечно, тоже необходимо лечить.
Боли в лобной части головы
Если боль возникла в результате стресса, психического напряжения, сильной усталости, то она, как правило, сочетается еще и с головокружением, потерей координации, тошнотой. Начинается боль с затылочной части головы и постепенно переходит к вискам, лбу и глазам. Ее характеризуют как тупую, давящую, похожую на надетую тесную шапку. Пациенты, склонные к такому виду головной боли, как правило, страдают депрессивным состоянием или имеют психологические проблемы.
Головная боль при гайморите
К симптомам гайморита относят головные боли в области лба, а также светобоязнь и слезоточивость глаз. Эта боль отмечается как разлитая, изредка собирающаяся в области висков и лба. Кстати, проявляется она, как правило, в одно и то же время суток и сопровождается ознобом и повышением температуры.
Как болит голова при никотиновой зависимости?
Курящие мужчины в возрасте после 30 лет довольно часто жалуются на сильные односторонние пульсирующие боли, которые задевают лоб и глаза. Специалисты называют их пучковыми (кластерными). Глаза в таком случае краснеют и начинают слезиться, а обезболивающие препараты приносят лишь временное облегчение. Точную причину этого типа головной боли до сих пор установить не удалось, но исследователи сходятся в том, что вызывают ее проблемы с сосудами.
При мигрени, которой подвержены многие женщины, болит голова в области лба, отдает в затылок, висок и глаза. Эта пульсирующая сильная боль, как правило, односторонняя, может сопровождаться приступами тошноты и рвоты. Приступ мигреневой головной боли может тянуться несколько часов, а иногда и дней. Причем усилить ее способен и яркий свет, и даже запах. Связывают мигреневые боли с нарушением равновесия в выработке организмом серотонина.
Синусная головная боль
При проявлениях аллергии или сенной лихорадки может возникнуть боль в районе макушки, глаз и носа. Она сопровождается чувством давления изнутри. А причиной ее выступает инфицирование оболочек, выстилающих синусные пазухи, или создание в них частичного вакуума, когда заложен нос.
При появлении постоянных головных болей обязательна консультация у врача. Только он поможет вам избавиться от них полностью или облегчить новые проявления. Помните, головная боль – это серьезно!
Болит голова при кашле – боль отдает в висках, затылке, в область лба, у ребенка и взрослого
Головная боль, возникающая во время кашля, довольно распространенная жалоба, с которой пациенты обращаются в поликлинику.
Обычно дискомфорт появляется после интенсивного приступа кашля. Такое состояние длится около минуты, однако боль может продолжаться и до получаса.
Самолечением заниматься опасно, поскольку причины возникающей головной боли могут быть разными.
Причины
В современной медицинской практике имеется масса клинических примеров, когда достаточно сильная, агрессивная головная боль при простуде, дополняющаяся симптоматикой интоксикации (повышением температуры тела, болью в горле, слабостью, тошнотой и сонливостью), оказывалась первичным проявлением самых серьезных, опасных для жизни пациента нарушений.
Изначально, пациент обратился к терапевту, поскольку подумал, что у него грипп (наблюдалось повышение температуры тела, сильно першило горло, болела голова и тошнило). Однако при осмотре врач заметил у пациента некоторые вегетативные расстройства и направил к невропатологу.
После проведенного обследования пациенту установлен диагноз ВСД, аневризма сосудов головного мозга. Мужчине было предложено стационарное лечение, поскольку имели место риски развития острого инсульта.
Со слов пациентки, головная боль при простуде мучила ее настолько сильно, что не всегда удавалось самостоятельно подняться с кровати. Но поскольку повышение температуры тела было умеренным, кашель влажным, а горло практически не болело, женщина думала, что столкнулась с ОРВИ или гриппом, лечению традиционному, предпочла лечение самостоятельное народное, без приема каких-либо медикаментов.
Однако в последние дни головная боль при кашле стала резко усиливаться, горло болеть перестало, но вместо этого к симптоматике добавились резкие головокружения, тошнота и рвота, расстройства зрения на один глаз, расстройства сознания и ориентирования в пространстве.
Головная боль при простуде, как правило, сопровождается жаром, ознобом, ломотой. Если у вас не простуда, а грипп, то боль выражена сильнее, она локализуется на лбу, висках, над бровями, в области глаз.
Если сильная головная боль сопровождается тошнотой, рвотой, высокой температурой тела, то такая боль может быть симптомом заболевания, более опасного, чем простуда или грипп – менингита. В этом случае рекомендуется срочно вызывать «скорую».
Головная боль, которая усиливается при наклонах, при кашле, поднятии тяжестей может быть признаком гайморита, неврологических нарушений, поэтому также требует срочного обращения к врачу.
Им подвержены не менее 20% населения Земли, большая часть из которых – представители сильного пола. Подобные болевые ощущения, называемые еще феноменом, держаться не более 25-35 минут и в большинстве случаев проходят самостоятельно.
Почему возникает боль?
Нет смысла подробно расписывать о вреде курения и его негативном влиянии на здоровье человека. Все знают, что содержащийся в табачном дыму никотин нарушает нормальное функционирование сердечно-сосудистой системы человека, а в итоге приводит к появлению гипертонии и других заболеваний.
У заядлых курильщиков головные боли при кашле – не редкость, и часто они приобретают хроническую форму вследствие постоянной интоксикации организма. Помимо этого, пациенты часто жалуются на одышку, частую смену настроения, слабость, учащенное сердцебиение, головную боль, которая может отдавать как в лоб, так и в виски или затылок и т.д. Кроме этого, после выкуренной сигареты из-за сужения сосудов может кружиться голова, причем не только при наклонах и физических нагрузках, но и в спокойном состоянии. Такие симптомы сигнализируют о нарушениях в человеческом организме.
С уверенностью можем сказать, что здоровые люди не подвержены влиянию колебаний артериального давления и изменениям погоды. Таким образом, метеозависимость является своеобразным сопровождающим «побочным эффектом», влияющим на боль при кашле.
Метеочувствительность чаще всего характерна для людей, страдающих от заболеваний иммунной, мочеполовой, сердечно-сосудистой систем или опорно-двигательного аппарата.
Как лечить? Не заниматься самолечением и обратиться к врачу для уточнения диагноза: «тяжелый лоб» может быть симптомом или предвестником опасных заболеваний.
Как болит?
Боль пульсирует в затылке. Может появляться внезапно, по два-три раза в день, а через несколько минут исчезать без следа. Сопровождается снижением концентрации внимания, головокружением.
Мигренозная головная боль имеет умеренную или выраженную интенсивность, которая нарастает в течение 2 – 4 часов и часто усиливается при какой-либо физической активности, кашле, чихании, подъёме по лестнице, наклонах головы вниз или при других ситуациях, способствующих повышению внутричерепного давления.
Обычно в фазе головной боли развиваются и сопутствующие симптомы. Тошнота и/или рвота часто сопровождают мигрень. Во время приступа головной боли часто возникает светобоязнь, звуковые раздражители становятся болезненными, появляется повышенная чувствительность к запахам. Может возникать головокружение и падение артериального давления при перемене положения тела.
Во время приступов нарушается поведение больных. Они отличаются крайней раздражительностью и стремятся уединиться в тёмной комнате, стянуть голову платком или полотенцем. Им трудно разговаривать, память и концентрация внимания ослабевают. Подобные симптомы могут ошибочно расцениваться, как личностные психологические расстройства, поэтому важно убедиться, что подобные нарушения возникают только в течение мигренозных атак.
Фаза головной боли длится от 2 до 72 часов.
Фаза IV: восстановительный период
Знаток
(323)
5 лет назад
Есть чистый стабилизированный сок растения Алоэ Вера компании Форевер Ливинг Продуктс, рекомендую ее, не только очистит желудочно кишечный тракт, но и весь организм очистит от щлаков и токсинов, поднимит иммунитет, а если у Вас воспаление, можете добавить прополис этой же фирмы, забудете про все болезни, помогает реально, а у ЛОРа были, по Вашим словам на гайморит похоже, есть стредство First, тойже компании, помогает при всех видах кожных раздражении и ангине, гайморите, отите, ожогах, 0,5 литра-спрей, нашей семье хватило на полгода,
Если пациент жалуется на то, что боль при кашле отдает в голову, необходимо проведение ряда исследований, позволяющих точно выявить причины, вызывающие этот симптом. Исследования включают лабораторные анализы, магнитно-резонансную томографию, измерение скорости движения крови в сосудах головного мозга, ультразвуковое исследование сосудов.
При возникновении бронхита необходимо соблюдать постельный режим, теплое обильное питье (лучше делать чаи из трав, с добавлением меда, малинового варенья). Курение в этот период противопоказано. Применение таких дополнительных средств как.
Источники: https://www.syl.ru/article/91448/otchego-bolit-golova, https://ccb-paris.ru/krasota-i-zdorove/2386-bol-v-golove-pri-pokashlivanii.html
Комментариев пока нет!
Причины, способы профилактики и когда обращаться за помощью
Мы включаем продукты, которые, по нашему мнению, могут быть полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Обзор
Тошнота – это дискомфорт в желудке и ощущение желания рвать. Тошнота может предшествовать рвоте содержимым желудка. У этого состояния много причин, и его часто можно предотвратить.
Тошнота может быть вызвана множеством причин. Некоторые люди очень чувствительны к движению или к определенным продуктам питания, лекарствам или последствиям определенных заболеваний.Все это может вызвать тошноту. Ниже описаны распространенные причины тошноты.
Изжога или гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Изжога или гастроэзофагеальная рефлюксная болезнь (ГЭРБ) могут вызвать возвращение содержимого желудка вверх по пищеводу во время еды. Это создает ощущение жжения, которое вызывает тошноту.
Инфекция или вирус
Бактерии или вирусы могут поражать желудок и вызывать тошноту. Пищевые бактерии могут вызвать заболевание, известное как пищевое отравление.Вирусные инфекции также могут вызывать тошноту.
Лекарства
Прием некоторых лекарств – например, лечения рака, такого как химиотерапия, – может вызвать расстройство желудка или вызвать тошноту. Обязательно внимательно прочтите информацию о лекарствах для любых новых методов лечения, которые вы можете принимать.
Прочтите эту информацию и поговорите с врачом о принимаемых вами лекарствах и методах лечения, чтобы уменьшить тошноту, связанную с приемом лекарств.
Укачивание и морская болезнь
Морская болезнь и морская болезнь могут возникнуть в результате неровной езды на автомобиле.Это движение может привести к тому, что сообщения, передаваемые в мозг, не будут синхронизироваться с чувствами, что приведет к тошноте, головокружению или рвоте.
Диета
Переедание или употребление определенных продуктов, например, острой или жирной, может вызвать расстройство желудка и тошноту. Употребление в пищу продуктов, на которые у вас аллергия, также может вызвать тошноту.
Боль
Сильная боль может способствовать появлению симптомов тошноты. Это верно для болезненных состояний, таких как панкреатит, камни желчного пузыря и / или камни в почках.
Язва
Язвы или язвы в желудке или слизистой оболочке тонкой кишки могут способствовать возникновению тошноты. Когда вы едите, язва может вызвать чувство жжения и внезапную тошноту.
Тошнота также является симптомом ряда других заболеваний, в том числе:
Немедленно обратитесь за медицинской помощью, если тошнота сопровождается симптомами сердечного приступа. Симптомы сердечного приступа включают сокрушительную боль в груди, сильную головную боль, боль в челюсти, потливость или боль в левой руке.
Вам также следует обратиться за неотложной помощью, если вы испытываете тошноту в сочетании с сильной головной болью, ригидностью шеи, затрудненным дыханием или спутанностью сознания. Обратитесь за медицинской помощью, если вы подозреваете, что проглотили ядовитое вещество или у вас обезвоживание.
Обратитесь к врачу, если из-за тошноты вы не можете есть или пить более 12 часов. Вам также следует обратиться к врачу, если тошнота не проходит в течение 24 часов после того, как вы попробуете лекарства, отпускаемые без рецепта.
Всегда обращайтесь за медицинской помощью, если вы беспокоитесь, что вам может потребоваться неотложная медицинская помощь.
Лечение тошноты зависит от причины.
Сидение на переднем сиденье автомобиля, например, может облегчить укачивание. При укачивании также можно помочь с помощью лекарств, таких как дименгидринат (драмамин), антигистаминного средства или путем наложения скополаминового пластыря для облегчения морской болезни.
Также может помочь прием лекарств от основной причины тошноты. Примеры включают препараты, снижающие кислотность желудка при ГЭРБ или обезболивающие при сильных головных болях.
Сохранение гидратации может помочь свести к минимуму обезвоживание после исчезновения тошноты.Это включает частые глотки прозрачных жидкостей, таких как вода или напитки, содержащие электролиты.
Когда вы начнете повторно вводить еду, полезно придерживаться диеты BRAT (бананы, рис, яблочное пюре и тосты), пока ваш желудок не успокоится.
Избегание триггеров тошноты может помочь предотвратить начало тошноты. Это включает в себя предотвращение:
- мерцающих огней, которые могут вызвать приступы мигрени
- жары и влажности
- морских путешествий
- сильных запахов, таких как запах духов и приготовления пищи
Прием лекарства от тошноты (скополамин) перед поездкой также может предотвратить укачивание.
Изменения в привычках питания, например частое, маленькое питание, могут помочь уменьшить симптомы тошноты. Избегание интенсивной физической активности после еды также может минимизировать тошноту. Также может помочь отказ от острой, жирной или жирной пищи.
Примеры продуктов, которые с меньшей вероятностью вызывают тошноту, включают хлопья, крекеры, тосты, желатин и бульон.
Боль и головокружение в груди: причины, другие симптомы, лечение
Причины боли в груди и головокружения различаются по типу и степени тяжести.Обратите внимание на свои симптомы, которые помогут определить первопричину.
Беспокойство
Время от времени испытывать беспокойство – это нормально. Но если беспокойство нарастает или у вас тревожное расстройство, вы можете испытать боль в груди и головокружение.
У вас также могут быть:
- головные боли
- сухость во рту
- учащенное дыхание (гипервентиляция)
- учащенное сердцебиение
- нерегулярное дыхание
- тошнота
- дрожь
- озноб
- чрезмерное беспокойство
- усталость
- желудочно-кишечный тракт проблемы
Высокое кровяное давление
Если у вас высокое кровяное давление, давление крови в ваших артериях слишком велико.Это также называется гипертонией и обычно не вызывает первых симптомов.
В тяжелых или запущенных случаях высокое кровяное давление связано с:
- болью в груди
- головной болью
- головокружением
- тошнотой
- рвотой
- усталостью
- беспокойством
- одышкой
- нечеткостью зрения
- звоном уши
Паническая атака
Паническая атака – это внезапный приступ сильного беспокойства.Он включает четыре или более из следующих симптомов:
- боль в груди
- головокружение
- головокружение
- сердцебиение
- дрожь
- чувство удушья
- тошнота
- проблемы с пищеварением
- ощущение слишком горячего или холодного
- потоотделение
- одышка
- онемение или покалывание
- чувство оторванности от реальности
- страх смерти
Также возможна паническая атака с ограниченными симптомами, которая включает менее четырех симптомов.
Кишечный газ
Кишечный газ есть у каждого человека (воздух в пищеварительном тракте). Если газ накапливается, вы можете почувствовать:
Если у вас боль в верхней части живота, вы можете почувствовать ее в груди. Боль также может вызвать тошноту или головокружение.
Стенокардия
Стенокардия или боль в груди возникает, когда часть вашего сердца не получает достаточно крови. Часто возникает во время физических нагрузок, но может происходить и в покое.
Скорая медицинская помощьСтенокардия, продолжающаяся несколько минут, может быть признаком сердечного приступа.Немедленно позвоните в службу экстренной помощи, если у вас возникла боль в груди:
- головокружение
- одышка
- тошнота
- усталость
- слабость
- потливость
Сердечная болезнь
Сердечная болезнь – это общий термин для сердечных заболеваний . Он может затрагивать многие аспекты сердца, включая сердечный ритм, кровеносные сосуды или мышцы.
Хотя разные типы сердечных заболеваний вызывают разные симптомы, обычно они вызывают:
- боль в груди, стеснение или давление
- одышку
- головокружение
- обморок
- усталость
- нерегулярное сердцебиение
порок сердца может вызывают множество осложнений, поэтому при наличии этих симптомов лучше немедленно обратиться за помощью.
Аритмия
Аритмия или аритмия – это ненормальное сердцебиение. Это случается, когда сердце бьется нерегулярно, слишком быстро или слишком медленно.
Если у вас аритмия, вы можете испытывать боль в груди и головокружение. Другие симптомы включают:
- пропадание сердечных сокращений
- головокружение
- одышка
- потливость
Сердечный приступ
Ваши коронарные артерии посылают в сердце кровь, богатую кислородом.Но если артерия блокируется зубным налетом, кровоток прерывается.
Результат – сердечный приступ или инфаркт миокарда. Общие симптомы включают:
- боль в груди, которая распространяется на руки, челюсть, шею или спину
- внезапное головокружение
- холодный пот
- усталость
- одышка
- тошнота
- изжога
- боль в животе
Скорая медицинская помощьСердечный приступ – это неотложная медицинская помощь.Если вы думаете, что у вас сердечный приступ, немедленно позвоните в службу 911.
Мигрень
Мигрень – это неврологическое заболевание, которое вызывает сильные пульсирующие головные боли. Боль в груди – не частый симптом, но возможна во время мигрени.
Другие симптомы:
- головокружение
- головокружение
- тошнота
- рвота
- чувствительность к свету или шуму
- потливость
- ощущение холода
- изменения зрения
- звон в ушах
пищевое отравление
пищевое отравление происходит, когда вы едите пищу, зараженную вредными бактериями.Это может вызвать:
- спазмы желудка
- газовая боль, которая может распространиться на грудную клетку
- диарея
- рвота
- лихорадка
- тошнота
Если у вас высокая температура или обезвоживание, вы также можете почувствовать головокружение.
Фибрилляция предсердий
Фибрилляция предсердий – это вид аритмии, при которой сердце бьется слишком быстро. Он воздействует на камеры сердца, что прерывает приток крови к остальным частям тела.
Это может вызвать боль и головокружение в груди, а также:
- учащенное сердцебиение
- усталость
- затрудненное дыхание
- обморок
- низкое кровяное давление
пролапс митрального клапана
Митральный клапан сердца останавливает обратный ток крови регулярно закрывается.Но при пролапсе митрального клапана (ПМК) клапан не закрывается правильно.
MVP не всегда вызывает симптомы. Но если это так, у вас могут быть:
- боль в груди
- головокружение
- непереносимость физических упражнений
- тревога
- гипервентиляция
- сердцебиение
кардиомиопатия
при кардиомиопатии сердечной мышце трудно перекачивать кровь, потому что она слишком толстый или большой. Есть несколько типов, включая гипертрофическую кардиомиопатию и дилатационную кардиомиопатию.
Кардиомиопатия на поздних стадиях может вызывать:
- боль в груди, особенно после тяжелой еды или физической активности
- головокружение
- головокружение
- обморок во время физической активности
- нерегулярное сердцебиение
- шум в сердце
- усталость
- одышка
- отек ног, живота и шейных вен
Легочная гипертензия
При легочной гипертензии высокое кровяное давление возникает в легких.Он затрагивает кровеносные сосуды в правой части сердца, которые вынуждены работать очень тяжело.
Наряду с болью в груди и головокружением, симптомы включают:
- головокружение
- опухшие ноги
- сухой кашель
- одышку
- сердцебиение
- слегка посинение губ или кожи (цианоз)
- усталость
- слабость
- усталость
Стеноз аорты
В сердце аортальный клапан соединяет левый желудочек и аорту.Если отверстие клапана сужается, это называется стенозом аорты.
Это серьезное заболевание, поскольку оно может снизить кровоток от сердца к остальным частям тела. По мере прогрессирования стеноза аорты он может вызывать боль и головокружение в груди, а также:
- обморок
- одышку
- давление в груди
- сердцебиение
- учащенное сердцебиение
- слабость
- обморок
Цель лечения – для управления основным заболеванием.Поэтому лучший план лечения зависит от того, что вызывает ваши симптомы. Он может включать:
Изменение образа жизни
Некоторые причины боли в груди и головокружения можно устранить дома. Помимо лечения могут помочь следующие изменения в образе жизни:
В частности, эти домашние средства идеально подходят для контроля:
- беспокойства
- высокого кровяного давления
- мигрени
- сердечных заболеваний
- кардиомиопатии
рецептурных лекарств
Для большинства сердечных заболеваний врач, скорее всего, пропишет лекарства.Как правило, эти препараты помогают снижать артериальное давление или контролировать нерегулярное сердцебиение.
Лекарства, используемые при сердечных заболеваниях, включают:
Вы также можете получать рецептурные лекарства от тревожных расстройств или мигрени.
Психологическое консультирование
Психологическое консультирование используется для лечения тревожных расстройств. Это также может снизить риск панических атак и мигрени, которые могут быть спровоцированы тревогой.
Pacemaker
Если у вас аритмия, вам может потребоваться медицинское устройство, называемое кардиостимулятором.Это устройство имплантировано вам в грудь и контролирует ваше сердцебиение.
Хирургия клапана
В тяжелых случаях стеноза аорты и пролапса митрального клапана может потребоваться операция. Это может включать замену или ремонт клапана.
Слабость – симптомы, причины, лечение
Слабость – это чувство усталости, истощения или упадка сил. Слабость не всегда может сопровождаться явным или видимым заболеванием. Кратковременная слабость может возникнуть из-за переутомления, стресса или недостатка сна.Вы также можете почувствовать слабость после преодоления болезни, такой как простуда или грипп. Некоторая слабость может возникнуть после больших физических нагрузок.
Слабость может возникать по всему телу или в определенной области, например, в руках или ногах. Слабость также может быть локализована в отдельной мышце, например в икроножной мышце ноги.
Вы также можете чувствовать слабость как симптом депрессии. Депрессия определяется как чувство грусти, несчастья или грусти. Хотя периодические периоды печали являются нормальным явлением, длительная депрессия, называемая клинической депрессией, может указывать на серьезные эмоциональные или психологические проблемы.Постоянная слабость или утомляемость всегда требует незамедлительного вмешательства врача.
Слабость может также возникнуть из-за физических заболеваний или токсических расстройств. Долгосрочные (хронические) состояния, такие как рассеянный склероз или недостаточная активность щитовидной железы, могут вызывать слабость. Кратковременные (острые) состояния, такие как защемление нерва или инфекция мочевыводящих путей, также могут вызывать слабость. Другие возможные причины слабости – это токсические заболевания (ботулизм), воздействие инсектицидов или отравление моллюсками.
Слабость, связанная с острым состоянием, может потребовать неотложной помощи. Немедленно обратитесь за медицинской помощью (позвоните 911) , если вы внезапно почувствовали слабость на одной стороне тела или лица; слабость с одышкой или сердцебиением; или слабость с потерей сознания, сильной болью в груди, боли в спине или боли в животе. Немедленно обратитесь за медицинской помощью. Если у вас недомогание и другие симптомы, такие как боль или спазмы в животе, жар и озноб, неприятный запах мочи или общее недомогание.
Мышечная слабость: 12 и более причин
Мышечная слабость – это недостаток силы в мышцах. Они могут не сжиматься или двигаться так легко, как раньше.
Некоторые хронические заболевания могут вызывать более быстрый износ мышц или вызывать у человека чувство усталости. В других случаях из-за инфекции мышцы могут расслабиться.
Если у человека внезапно и серьезно началась мышечная слабость, ему следует поговорить с врачом.
Примеры состояний, вызывающих мышечную слабость:
Поделиться на Pinterest Человек с болезнью Аддисона может испытывать хроническую усталость или потерю аппетита.Это происходит, когда надпочечники человека не вырабатывают достаточного количества гормонов кортизола и альдостерона.
Помимо мышечной слабости, к другим общим симптомам болезни Аддисона относятся:
- хроническая усталость
- потеря веса
- потеря аппетита
- боль в животе
Анемия возникает при низком уровне гемоглобина человека, часто из-за дефицит железа. К другим симптомам анемии относятся:
- головокружение
- одышка
- головные боли
- холодные руки и ноги
- нерегулярное сердцебиение
Этот диагноз относится к необъяснимой утомляемости или утомляемости, которую врач не может связать с состоянием здоровья .Другое его название – миалгический энцефаломиелит.
Люди с синдромом хронической усталости испытывают сильную усталость и проблемы со сном. Другие симптомы включают мышечную слабость, боль, головокружение и проблемы с концентрацией внимания.
Электролиты помогают обеспечить правильную работу мышц, нервов, сердца и мозга. Изменение уровня электролитов, таких как кальций, калий, натрий и магний, может вызвать мышечную слабость.
Примеры нарушений электролитного баланса включают гипокалиемию или гиперкалиемический периодический паралич.
Факторы риска электролитного дисбаланса включают:
Диабет возникает, когда организм не вырабатывает достаточно инсулина или не использует инсулин надлежащим образом. Это может вызвать повреждение нервов, что может привести к мышечной слабости.
Диабет также может приводить к множеству других симптомов, связанных с мышечной слабостью, включая:
- слабость
- нарушение подвижности
- усталость
Фибромиалгия – это хроническое состояние, которое вызывает мышечную боль и слабость в дополнение к другим симптомам, например:
- постоянная усталость
- нарушение памяти
- изменения настроения
Гипотиреоз или недостаточная активность щитовидной железы могут вызвать мышечную слабость и судороги.Эти симптомы могут усиливаться при упражнениях и физической активности.
Другие симптомы включают:
- прибавка в весе
- чувство холода
- сухость кожи и волос
- усталость
- нерегулярные или обильные менструальные периоды
- медленное сердцебиение
- боли в суставах и мышцах
- депрессия или расстройства настроения
- Проблемы с фертильностью
Врач часто может диагностировать это и другие заболевания щитовидной железы с помощью анализа крови.
Проблемы с функцией почек могут вызывать накопление в мышцах продуктов метаболизма, таких как креатинин. Это может привести к подергиванию мышц и слабости.
Расстройства сна, такие как нарколепсия и бессонница, могут вызывать мышечную слабость и усталость в дневное время.
Человек, которому по состоянию здоровья необходимо оставаться в постели, также может испытывать мышечную слабость. Это происходит из-за того, что мышцы не используются так регулярно, как обычно. У человека также могут быть проблемы со сном.
Некоторые инфекционные заболевания могут вызывать мышечную слабость. К ним относятся:
- Грипп: Вирус гриппа (гриппа) может вызывать временную мышечную слабость, а также повышение температуры, боль в горле, кашель и усталость.
- Болезнь Лайма: Это воспалительное заболевание возникает после укуса инфицированного клеща. Симптомы могут быть острыми или хроническими и включать жар, сыпь, ригидность шеи, онемение, мышечную слабость и утомляемость.
- Вирус Эпштейна-Барра: Вирус Эпштейна-Барра может вызывать мышечную слабость, а также необъяснимую усталость, кожную сыпь, головные боли и потерю аппетита.
- Сифилис: Эта инфекция, передаваемая половым путем, может вызывать мышечную слабость, а также головные боли, усталость, боль в горле и потерю веса.
- Токсоплазмоз: Токсоплазмоз – это паразитарная инфекция, вызывающая головные боли, утомляемость, субфебрильную температуру и судороги.
- Менингит: Менингит – серьезная инфекция, вызывающая воспаление головного и спинного мозга. Помимо мышечной слабости, симптомы могут включать жар, ригидность шеи, тошноту, рвоту и повышенную чувствительность к свету.
- ВИЧ: ВИЧ может вызывать прогрессирующую мышечную слабость у некоторых людей, особенно у тех, кто не получает лечения.
- Полиомиелит: Полиомиозит может вызвать мышечную слабость и чувствительность. Кроме того, у человека, переболевшего полиомиелитом, может возникнуть постполиомиелитный синдром, который приводит к мышечной слабости.
- Бешенство: Бешенство возникает в результате контакта со слюной инфицированного животного. Симптомы могут включать усталость, головные боли, возбуждение, спутанность сознания и судороги, а также мышечную слабость и спазмы.
Некоторые состояния, влияющие на нервную систему, могут вызывать мышечную слабость. Эти состояния часто являются хроническими и влияют на то, как нервы человека передают сообщения мышцам.
Примеры неврологических состояний, которые могут вызывать мышечную слабость, включают:
- Шейный спондилез: Возрастные изменения амортизирующих спинных дисков шеи могут вызвать шейный спондилез. Это оказывает дополнительное давление на нервы, что приводит к мышечной слабости.
- Синдром Гийена-Барре: Это редкое неврологическое заболевание может вызывать слабость мышц от легкой до тяжелой.
- Ботулизм: Это редкое заболевание возникает из-за воздействия ботулотоксина. Это также вызывает прогрессирующую мышечную слабость.
- Миастенический синдром Ламберта-Итона: Это аутоиммунное заболевание возникает, когда иммунная система человека мешает взаимодействию нервов и мышц, что приводит к мышечной слабости.
- Рассеянный склероз: Рассеянный склероз – это аутоиммунное заболевание, которое возникает, когда иммунная система атакует и повреждает нервы.
- Myasthenia gravis: Это аутоиммунное заболевание заставляет иммунную систему атаковать мышцы человека, что может влиять на движение, а также на дыхание.
- Боковой амиотрофический склероз: Известный как БАС, он может вызывать прогрессирующую мышечную слабость.
- Травмы спинного мозга: Травмы спинного мозга могут нарушить связь нервов с мышцами. Эффекты могут зависеть от точного места травмы.
Неврологические состояния часто прогрессируют, что означает, что они со временем ухудшаются.
Некоторые из этих состояний также проходят стадии ремиссии, когда симптомы уменьшаются или даже исчезают, прежде чем снова обостриться.
Некоторые люди испытывают мышечную слабость в результате приема лекарств.
Любой, кто испытывает мышечную слабость как побочный эффект, должен поговорить с врачом перед прекращением приема лекарств.
Примеры лекарств, которые могут вызвать мышечную слабость, включают:
- амиодарон (кордарон)
- антитиреоидные препараты, такие как метимазол (тапазол) или пропилтиоурацил
- антиретровирусные препараты, такие как ламивудин (эпивир) или зровидовудин (
- )
- (
- ) химиотерапевтические препараты
- циметидин (тагамет)
- кортикостероиды
- производные фибриновой кислоты, такие как гемфиброзил (лопид)
- интерферон
- ацетат лейпролида (люпрон)
- нестероидные противовоспалительные препараты (НПВП) 64 или ибупрофен, например, ибупрофен
- пенициллин
- статины
- сульфаниламидные антибиотики
Некоторые запрещенные наркотики, такие как кокаин, также могут вызывать мышечную слабость.
Поделиться на Pinterest Редкие причины мышечной слабости включают дерматомиозит, полимиозит и ревматоидный артрит.Если мышечная слабость человека не является следствием какой-либо из вышеперечисленных проблем или если у него есть особые факторы риска, врач может рассмотреть редкие причины при постановке диагноза.
Редкие причины мышечной слабости включают:
- Дерматомиозит: Это воспалительное мышечное заболевание, которое может вызвать жесткость, болезненность и ослабление мышц.
- Полимиозит: Обычно это вызывает слабость в мышцах туловища, таких как мышцы бедра, бедра, шеи и плеч.
- Ревматоидный артрит: Это хроническое воспалительное аутоиммунное заболевание, поражающее слизистую оболочку суставов. Обычно поражаются руки и ноги.
- Саркоидоз: Это воспалительное состояние обычно поражает легкие и лимфатические узлы, вызывая раздраженные массы тканей.
- Вторичный гиперпаратиреоз: Это состояние часто поражает нижние конечности и вызывает боли в костях и суставах.
- Мышечная дистрофия Беккера: Это генетическое заболевание обычно поражает мужчин и молодых людей и приводит к быстрой прогрессирующей мышечной слабости.
- Системная красная волчанка: Это состояние, также известное как волчанка, может поражать различные области тела, включая суставы, мозг, сердце и легкие. Мышечная слабость – частый симптом обострения волчанки.
Эти состояния не обязательно редки среди населения, но мышечная слабость не всегда входит в число их общих симптомов.
Множественные проблемы со здоровьем могут вызывать мышечную слабость, включая неврологические состояния, инфекции и хронические заболевания.
Чтобы диагностировать первопричину, врач обсудит симптомы человека, историю болезни и то, что ухудшает или улучшает симптомы.
Если человек внезапно почувствовал сильную мышечную слабость, ему следует немедленно обратиться за медицинской помощью.
Причины, другие симптомы и облегчение
Тошнота – распространенный симптом, который в какой-то момент испытывает каждый. Это общий симптом многих проблем, включая пищевую аллергию, мигрень, переедание, желудочную болезнь и беспокойство.
Люди с диабетом также могут испытывать тошноту, связанную с диабетом. В следующих разделах мы обсудим возможные причины тошноты у людей с диабетом.
Высокий или низкий уровень сахара в крови
Диабет 1 и 2 типа связан с проблемами с инсулином и уровнями глюкозы в крови, что может привести к двум событиям:
Гипергликемия возникает, когда в организме слишком мало инсулина, например Например, когда человек ест больше или занимается меньше, чем планировал.Это также может происходить утром, что называется феноменом рассвета. Узнайте больше о повышенном уровне сахара в крови утром.
Гипогликемия может возникнуть, когда человек принимает слишком много инсулина или не ест достаточно еды. Это может привести к серьезным осложнениям, включая инсулиновый шок.
И гипергликемия, и гипогликемия могут вызывать тошноту.
Другие симптомы, на которые следует обратить внимание:
- дезориентация
- слабость
- проблемы со зрением
- обмороки
- припадки
Без лечения у людей с диабетом будут повторяться эпизоды гипогликемии и гипергликемии.Со временем это может привести к осложнениям со здоровьем, таким как инсулиновый шок, диабетический кетоацидоз и диабетическая невропатия.
Люди обычно могут предотвратить эти осложнения, купив диабет.
Человек может избежать гипергликемии и гипогликемии с помощью:
- регулярных приемов пищи и закусок
- приема лекарств по рецепту
- корректировки приема пищи и лекарств при повышении уровня активности
побочного действия лекарств
Как и другие лекарства, некоторые лекарства от диабета могут вызывать тошноту как побочный эффект.
Сюда входит распространенный препарат метформин, который люди должны принимать во время еды, чтобы избежать или уменьшить тошноту.
Человек может испытывать тошноту, когда начинает принимать инъекционные препараты, но этот симптом часто проходит, когда он привыкает к инъекциям. Если этого не произошло, стоит поговорить с врачом о возможной корректировке дозировки.
Гастропарез
Диабет – частая причина расстройства пищеварения, называемого гастропарезом.
Гастропарез влияет на сокращение желудка, что означает, что пища медленнее попадает в кишечник.
Помимо тошноты, гастропарез может вызывать:
- вздутие живота
- изжогу
- чувство насыщения после небольшого приема пищи
- потерю аппетита
- колебания уровня сахара в крови
- боль в верхней части живота
Есть не является лекарством от пареза желудка, но люди могут облегчить симптомы, если:
- есть частые небольшие приемы пищи вместо трех больших приемов пищи в день
- сокращение пищевых волокон путем ограничения потребления волокнистых фруктов и сырых овощей
- питьевой воды во время и между питание
- избегать лежания в течение нескольких часов после еды
- ходить или заниматься спортом после еды
Люди с гастропарезом и диабетом могут пожелать поговорить со своим врачом о корректировке дозировки инсулина и времени приема.
Панкреатит
Панкреатит возникает, когда поджелудочная железа набухает и воспаляется. Люди, живущие с диабетом, имеют более высокий риск развития панкреатита.
Помимо тошноты, панкреатит может вызывать:
- боль в животе
- высокий уровень триглицеридов
- рвоту
Человек может предотвратить панкреатит или управлять им, соблюдая диету с низким содержанием жиров. Отказ от курения и отказ от алкоголя также могут помочь снизить риск этого состояния.
Диабетический кетоацидоз
Диабетический кетоацидоз возникает, когда уровень сахара в крови становится очень высоким, а кетоны достигают опасного уровня в крови. Это может быть опасно для жизни и требует неотложной медицинской помощи.
Один из распространенных симптомов диабетического кетоацидоза – сильная тошнота.
Другие симптомы этого состояния включают:
- более частое мочеиспускание
- чувство большей жажды, чем обычно
- ощущение боли в животе
- чувство замешательства
- затруднение глубокого вдоха
- чувство усталости
- мышечная слабость
- с фруктовым запахом изо рта
Если человек испытывает один или несколько из этих симптомов, ему следует немедленно обратиться за медицинской помощью.
Тошнота, рвота, тревожные симптомы – тревожность. Com
Тошнота и рвота – общие симптомы беспокойства. Тошнота встречается чаще, чем рвота, но и то и другое может возникать при тревоге или хроническом стрессе.
Общее описание симптомов тошноты и рвоты и беспокойства:
Тошнота:
- Ощущение беспокойства в желудке, сопровождающее позывы к рвоте
- Расстройство желудка, вызывающее позывы к рвоте
- Расстройство желудка, которое заставляет вас думать, что вас тошнит или вы собираетесь рвать
- Ощущение перекатывания в подложечной области, которое заставляет вас думать, что вас тошнит
- Теплое неприятное ощущение вздутия живота, которое заставляет вас думать, что вас тошнит
- Переполнение желудка
- Беспокойство в желудке, ощущение в подложечной области, которое заставляет вас чувствовать, что вас может рвать
Рвота:
- Чтобы изгнать содержимое желудка через рот, как в результате непроизвольного спазма мышц живота
- Выброс вещества из желудка через рот
- тошнить
Тревога, тошнота и рвота могут появляться и исчезать редко, возникают часто или сохраняются бесконечно долго.Например, вы можете время от времени испытывать тошноту и рвоту, но не так часто, ощущать их то и дело, или ощущать их все время.
Тревога, тошнота и рвота могут предшествовать, сопровождать или следовать за эскалацией других тревожных ощущений и симптомов или возникать сами по себе.
Тревога, тошнота и рвота могут предшествовать, сопровождать или следовать за эпизодом нервозности, беспокойства, страха или повышенного стресса или возникать «неожиданно» и без видимой причины.
Тревога, тошнота и рвота могут варьироваться по интенсивности от легкой до средней и сильной.Они также могут приходить волнами, когда они сильны в один момент и ослабляются в следующий.
Беспокойство, тошнота и рвота могут меняться день ото дня и / или от момента к моменту.
Все вышеперечисленные комбинации и варианты являются общими.
Почему тревога может вызывать тошноту и рвоту?
Многие вещи могут вызвать тошноту и рвоту. Некоторыми частыми причинами являются морская болезнь и другие болезни движения, ранняя беременность, сильная боль, воздействие химических токсинов, эмоциональный стресс, физический стресс, беспокойство (беспокойство, опасения), заболевание желчного пузыря, пищевое отравление, расстройство желудка, различные вирусы, а также определенные запахи или запахи. , назвать несколько.
Тошнота и рвота сами по себе НЕ являются болезнями. Это симптомы других заболеваний. Например, они могут быть симптомом желудочного гриппа, пищевого отравления, укачивания, переедания, непроходимости кишечника, болезни, сотрясения мозга или травмы мозга, аппендицита, состояния внутреннего уха и мигрени. Они также могут быть симптомом более серьезных заболеваний, поэтому важно обратиться к врачу, если тошнота и рвота не проходят.
Как уже упоминалось, тошнота и рвота – общие симптомы беспокойства и стресса.Рвота может быть признаком беспокойства, но не так часто, как тошнота.
Тревожное поведение активирует стрессовую реакцию. Реакция на стресс немедленно вызывает определенные физиологические, психологические и эмоциональные изменения в организме, которые повышают способность организма справляться с угрозой – либо бороться с ней, либо убегать от нее, – поэтому реакцию на стресс часто называют Бей или беги ответ .
Часть изменений стрессовой реакции включает в себя подавление пищеварения, так что большая часть ресурсов организма становится доступной для экстренных действий.Когда реакции на стресс возникают нечасто, организм может относительно быстро и легко оправиться от физиологических, психологических и эмоциональных изменений, которые вызывает реакция на стресс. Однако, когда стрессовые реакции возникают слишком часто и / или резко, организму труднее восстанавливаться, что может привести к тому, что организм останется в состоянии полуавтоматической готовности. Это состояние полуэкстренной готовности может отрицательно повлиять на нормальную работу желудка и пищеварительной системы, что может вызвать всевозможные желудочные и связанные с пищеварением заболевания, такие как тошнота и даже рвота.
Общие примеры желудочных и кишечных расстройств включают тошноту, рвоту, вздутие живота, диарею, уплотнение в желудке, запор, синдром раздраженного кишечника и общее недомогание желудка, и это лишь некоторые из них.
Как избавиться от тревожной тошноты и рвоты?
Стресс и беспокойство, вызванные тошнотой и рвотой, НЕ должны рассматриваться как серьезные проблемы. Многие тревожные и находящиеся в состоянии стресса люди испытывают тошноту и рвоту, когда чрезмерно обеспокоены или испытывают стресс.Поскольку этот симптом – всего лишь симптом повышенного стресса, в том числе повышенного стресса, который может вызвать тревога, он не должен быть поводом для беспокойства. Они утихнут, когда вы успокоитесь, уменьшите стресс своего тела и дадите ему достаточно времени для восстановления. Когда вы успокаиваетесь, и стресс вашего тела возвращается к более нормальному уровню, симптомы стресса проходят, включая тошноту и рвоту. Поэтому тревожная тошнота и рвота не должны вызывать беспокойства. Чем спокойнее вы будете себя вести, тем меньше будет проблем.
Есть несколько немедленных средств от тревожной тошноты и рвоты:
- Лучшее средство – сохранять спокойствие: Сохранение спокойствия может положить конец активной стрессовой реакции и ее изменениям. Это позволит вашему желудку и пищеварительной системе вернуться к нормальному функционированию, что позволит организму естественным образом перерабатывать содержимое желудка. Если вы сохраните спокойствие, то заметите, что чувство тошноты со временем проходит и, следовательно, не должно быть проблемой.Сохранение спокойствия также может предотвратить рвоту. Чем спокойнее вы будете себя вести, тем легче пройдет тошнота и рвота. Помните, что никто не должен рвать из-за беспокойства или тошноты, вызванной стрессом. Сохраняя спокойствие, вы можете решить, хотите ли вы рвать или нет. Выбор остается за вами.
- Когда ваш желудок или пищеварительная система расстроены, мы можем изгнать содержимое одним из двух способов: Через рот или задний проход. Если вы спешите изгнать содержимое, рвота – самый быстрый способ.Если вы не хотите, чтобы вас рвало, это не обязательно. Сохранение спокойствия позволит вашему телу обработать содержимое и естественным образом изгнать его через тракт выведения.
- Отвлечение себя может позволить тошноте и рвоте пройти без происшествий: Организм естественным образом распадется и удалит содержимое желудка, если вы решите не реагировать на тошноту, а затем дадите своему телу время обработать содержимое. Вы можете сделать это, тем временем отвлекая себя.Сосредоточение внимания на том, что вы чувствуете, усилит чувство тошноты, а отвлечение внимания может минимизировать чувство тошноты.
- Ходьба / темп: Ходьба помогает процессу пищеварения. Если вы чувствуете тошноту, ходьба / стимуляция могут помочь облегчить расстройство желудка и облегчить нормальную обработку содержимого желудка.
- Расслабляющее дыхание: Расслабляющее дыхание – медленные вдохи среднего размера с медленным выдохом – может активировать естественный успокаивающий эффект организма, который может помочь прекратить активную реакцию на стресс, помочь вам успокоиться и позволить желудку и пищеварительной системе вернуться к нормальному функционированию.Когда ваш желудок и пищеварительная система вернутся к нормальному функционированию, они могут естественным образом переработать содержимое желудка и облегчить тошноту.
- Не пейте жидкости: Когда желудок расстроен, последнее, что ему нужно, – это больше содержимого, особенно жидкости, которая может усугубить проблему. Лучше позволить обрабатывать содержимое желудка самостоятельно, не добавляя к нему ничего. Лучше всего сохранять спокойствие, а затем позвольте своему телу решить проблему естественным образом.
- Если вы чувствуете, что вам нужно, примите безрецептурное лекарство от желудка: Во-первых, лучше всего выяснить, что вызывает у вас тошноту. Поскольку может быть много разных причин, вы должны быть уверены, что лечите правильную. Работая с вашим врачом, но еще лучше, опытный диетолог, такой как наша Лилиана Тошич, может помочь вам определить точную причину. Например, тошнота, вызванная тревогой, чаще всего вызвана уменьшением количества желудочного сока, что может вызвать брожение пищи в желудке, а не ее переваривание.В связи с этим прием антацида скорее усугубит проблему, чем решит ее. Есть и другие возможности. Знание точной причины позволит вам использовать правильное средство, если вы считаете, что оно вам нужно. Мы не сторонники антацидов, потому что, хотя они могут дать вам временное облегчение, они могут вызвать хроническое несварение желудка, а также нарушение всасывания жизненно важных питательных веществ. Естественный способ избавиться от беспокойства, вызванного тошнотой, – лучший подход. Мы перечисляем ряд естественных средств правовой защиты в разделе «Поддержка восстановления» на нашем веб-сайте.
В разделе «Поддержка восстановления» на нашем веб-сайте представлено более подробное объяснение тревожности, ее влияния на организм, реакции на стресс, тревожных ощущений и симптомов, почему тревожные ощущения и симптомы могут сохраняться и даже долгое время после того, как стресс был уменьшен, общие препятствия к выздоровлению и устранению симптомов, а также к другим стратегиям и советам по выздоровлению, в том числе по поводу тошноты и рвоты, например, как преодолеть страх перед рвотой / рвотой.





