Симптомы и формы лимфангита, общие принципы лечения — клиника «Добробут»
Причины, симптомы и лечение лимфангита
Хроническое воспаление лимфатических сосудов разного размера и локализации в медицине называется лимфангитом. Данная патология является вторичной и может протекать в острой или хронической форме. Для лечения лимфангита может понадобиться госпитализация пациента, если необходимым будет хирургическое вмешательство.
Формы лимфангита
В медицине выделяют разные формы лимфангита:
- по типу процесса – гнойный и серозный;
- по глубине расположения пораженных сосудов – поверхностный и глубокий;
- по форме течения – острый и хронический.
По диаметру пораженных сосудов различают такие формы лимфангита, как ретикулярная (поражаются капилляры) и трункулярная (патологии подвержены крупные лимфатические сосуды). Также выделяют злокачественный лимфангит – в этом случае развитие патологического процесса происходит на фоне злокачественной опухоли.
Лимфангит в хирургии рассматривается как заболевание с благоприятным прогнозом, но только в том случае, если его диагностика и лечение были проведены своевременно. Важно обратиться за квалифицированной медицинской помощью на ранней стадии развития патологического процесса.
Как проявляется заболевание
Наблюдаются следующие симптомы лимфангита:
- повышение температуры тела – нередко до критических отметок;
- чрезмерная потливость;
- озноб;
- острая головная боль, переходящая в ноющую, постоянную;
- общая слабость;
- апатия;
- отказ от пищи.
При лимфангите также могут проявляться следующие симптомы:
- при поражении капилляров (ретикулярная форма) отмечаются покраснение кожных покровов в проекции патологического очага, выраженный сетчатый рисунок, жжение в этих местах;
- при поражении крупных сосудов на коже появляются красные полосы, отмечаются напряжение и болезненность соседних мягких тканей.

Лимфангит, диагностика которого не была проведена вовремя, чреват прогрессированием – в частности, распространением на окружающие мягкие ткани и формированием абсцесса. Опасным является состояние, когда абсцесс самостоятельно вскрывается, и гнойное содержимое попадает в ткани – при этом возникает риск возникновения сепсиса.
Лечение лимфангита
Любые лечебные мероприятия рассматриваемого заболевания начинаются с устранения основного очага инфекции. При нагноении лечение проводится в условиях стационара, нагноившийся лимфатический узел вскрывают. Если диагностируют лимфангит конечностей, то нужно обеспечить их неподвижность – рука или нога должны быть зафиксированы в приподнятом положении, что позволяет обеспечить полноценный отток лимфы. Пациенту рекомендуется малоподвижный режим, обязательно назначается лекарственная терапия:
- антибиотики;
- цефалоспорины;
- аминогликозиды;
- антигистаминные препараты.

Для облегчения состояния пациента на фоне общей интоксикации организма проводят инфузионную терапию. Если патология протекает в хронической форме с размытой клинической картиной (этим отличается, например, лимфангит легких), то эффективными будут компрессы с диметилсульфоксидом, физиотерапевтические процедуры – грязелечение, облучение ультрафиолетовыми лучами.
Особого внимания требует поражение полового члена. В случае невенерического происхождения специфического лечения не требуется, но в течение 2-3 дней рекомендовано не вступать в половые отношения и избегать травмирования. Если же лимфангит полового члена диагностирован на фоне прогрессирующей венерической инфекции, то проводится ее лечение.
Более подробно о патологии и о том, что такое эпизоотический лимфангит, можно узнать на страницах нашего сайта https://www.dobrobut.com/.
Лимфангит:Причины,Симптомы,Лечение | doc.ua
Учитывая характер и интенсивность выражения, лимфангит, лечение которого является длительным процессом, подразделяется на серозный (или простой) и гнойный.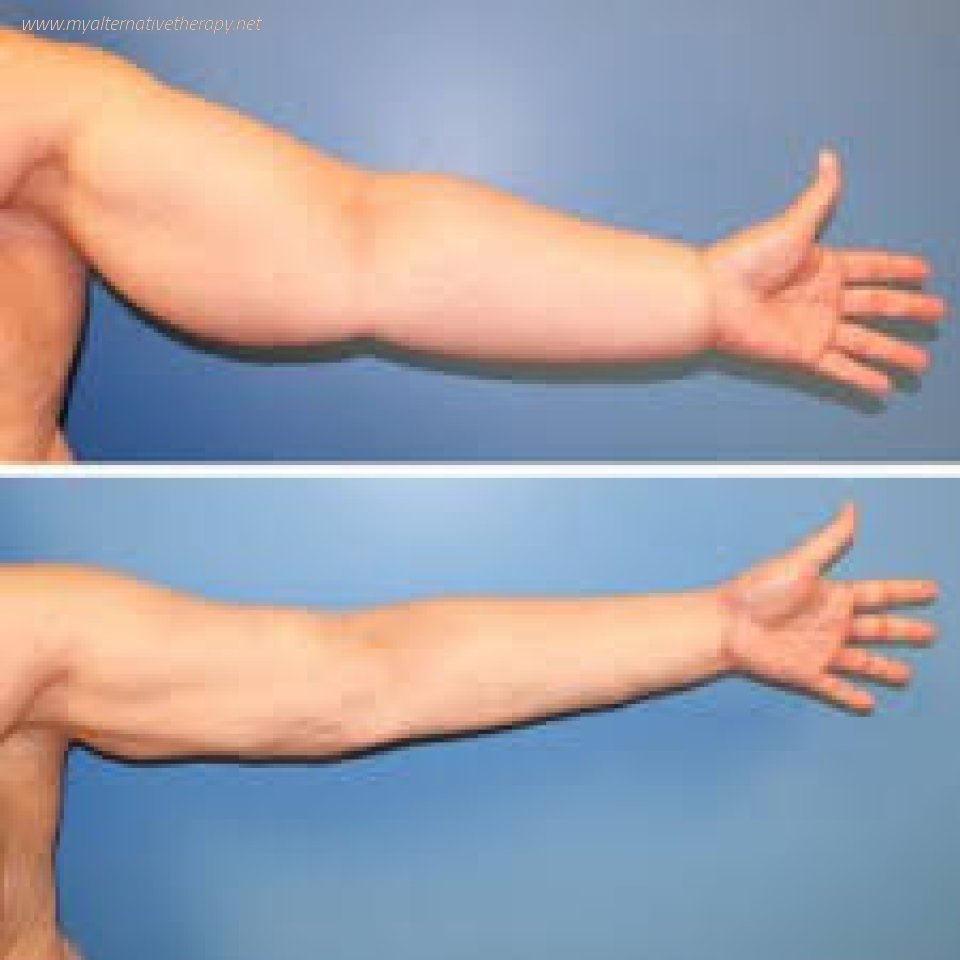
Разновидности
Лимфангит имеет две формы – это ретикулярный (сетчатый) и трункулярный лимфангиты. При ретикулярном лимфангите большое количество поверхностных лимфатических капилляров вовлекается в воспалительный процесс. Воспаление лимфатических сосудов (одного или нескольких) наблюдается при трункулярном лимфангите.
По клиническому протеканию заболеванию различается острый и хронический лимфангиты.
Причины
Острым лимфангитам свойственна инфекционная природа. Ранее инфицированные раны, ссадины, абсцессы и флегмоны могут стать очагом развития первичной инфекции. Осложнение других гнойно-воспалительных процессов связано с большой частотой микроповреждений кожи, обилием патогенной микрофлоры (чаще на ногах) и особенностями обращения лимфы в данном участке тела. Пользуясь током лимфатической жидкости, стрептококки и стафилококки попадают в межтканевое пространство в более глубокие отрезки сосудов..png)
Хронические лимфангиты проявляются из-за воздействия слабовирулентных возбудителей на организм. Этот процесс вызывает закупорку глубоких лимфатических сосудов из-за стаза лимфы. Симптомы хронических лимфангитов обычно сопровождаются длительными отеками из-за закупорки глубоких лимфатических стволов и лимфостаза.
Симптомы
Острый лимфангит – воспаляется только лишь капиллярная лимфатическая система либо крупные лимфатические сосуды.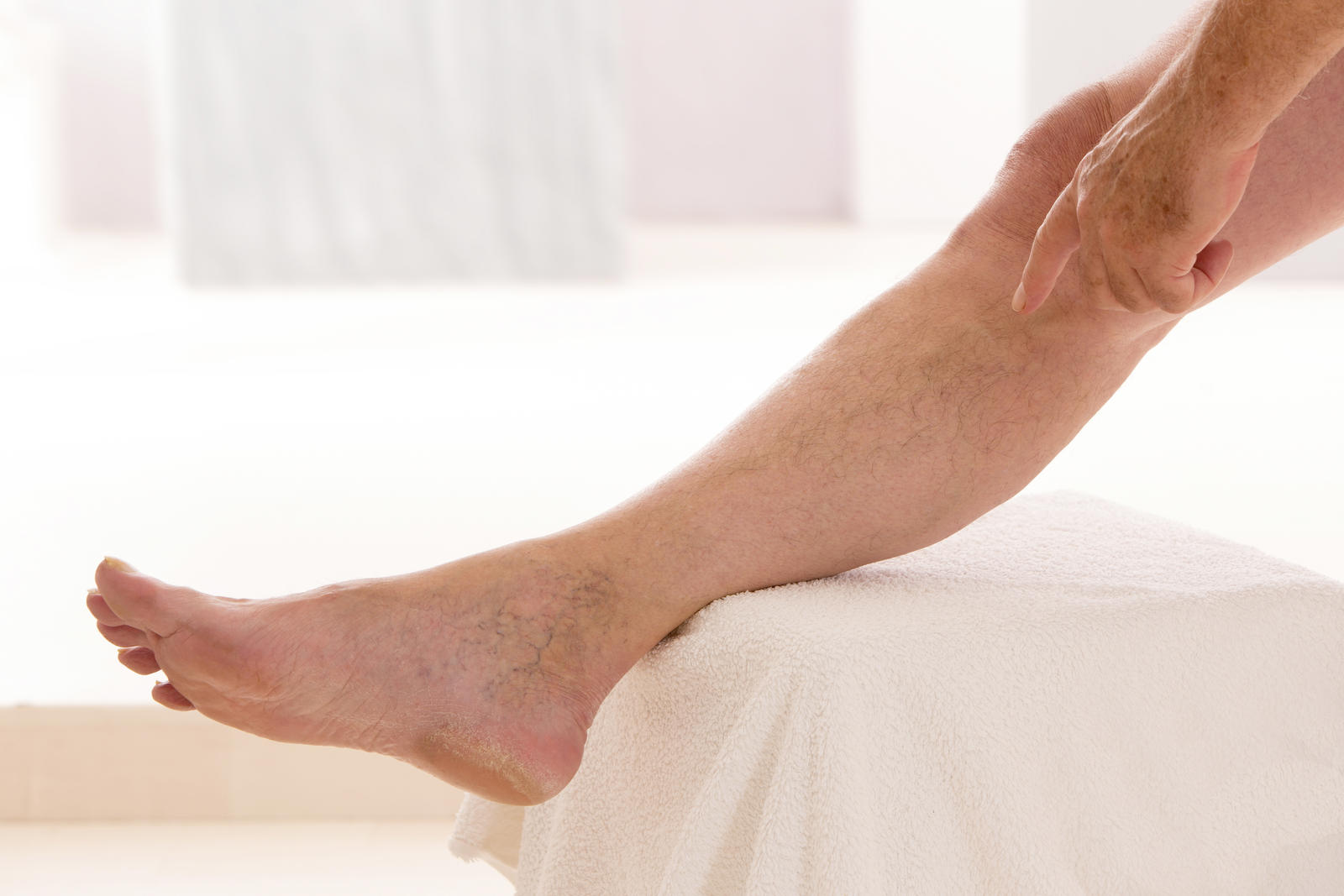
При ретикулярном лимфангите в области воспаления проявляется сплошное или пятнистое покраснение, которое не имеет резких границ в отличие от рожистого воспаления.
Узкие красноватые полосы характеризуют трункулярный лимфангит. Эти полосы начинаются в воспаленной зоне и идут к региональным лимфатическим узлам, вызывая региональный лимфангит. При прощупывании по этим полоскам, местами отмечаются болезненные уплотнения. Замечается появление отеков и напряжений на прилегающих тканях. Покраснение увеличивается, когда воспалительная область увеличивает свои размеры и затрагивает окружающую клетчатку.
Параллельно с остальными процессами происходит и повышение температуры тела, есть вероятность озноба, наблюдается общая слабость организма, слабое ощущение жжения. Почти во всех случаях припухают лимфатические узлы.
Локальная гиперемия не наблюдается при глубоком лимфангите, но быстро усиливается боль и увеличивается отечность. При глубоком прощупывании проявляется резкая и сильная боль.
Хронический лимфангит сопровождается закупоркой протоков лимфатических сосудов, образовываются отеки. Хронический лимфангит может соединиться с рожистым воспалением, варикозным воспалением или иметь туберкулезную этиологию.
Хронический лимфангит является причиной нарушения циркуляции лимфы по организму, образования отеков и слоновости. Пациенты, страдающие от застоя лимфы, должны пройти консультацию у хирурга.
Диагностика
Для диагностирования острого ретикулярного лимфангита, как правило, достаточно простого осмотра, но его следует отделять от рожистого воспаления и поверхностного флебита. Очень важно правильно установить первичный очаг воспаления.
Острый трункулярный лимфангит дифференцируется от поверхностного тромбофлебита.
Глубокий лимфангит вызывает затруднения с диагностированием заболевания. Для его определения проводится комплексное обследование.
Лечение
Лимфангит, симптомы которого зависят от формы заболевания, имеет лечение, которое разнится также от формы и вида протекания болезни. При остром лимфангите первоначально необходимо уделить внимание первичному очагу заболевания, которое стало причиной воспаления лимфатической системы. В обязательном порядке проводится антибактериальная обработка зараженных ран, необходимо произвести вскрытие абсцессов, флегмон, выполнить дренирование и санацию. При остром лимфангите необходимо создать полностью спокойную обстановку и улучшить кровообращение в больной конечности. Рекомендуется соблюдать постельный режим и обездвижить конечности. В острой фазе для противовоспалительного лечения применяется охлаждение на необходимом участке. По назначению врача выписывается рецепт на противовоспалительные и антигистаминные медикаменты.
При остром лимфангите первоначально необходимо уделить внимание первичному очагу заболевания, которое стало причиной воспаления лимфатической системы. В обязательном порядке проводится антибактериальная обработка зараженных ран, необходимо произвести вскрытие абсцессов, флегмон, выполнить дренирование и санацию. При остром лимфангите необходимо создать полностью спокойную обстановку и улучшить кровообращение в больной конечности. Рекомендуется соблюдать постельный режим и обездвижить конечности. В острой фазе для противовоспалительного лечения применяется охлаждение на необходимом участке. По назначению врача выписывается рецепт на противовоспалительные и антигистаминные медикаменты.
Чтобы найти и забронировать нужное лекарство, перейдите в раздел Аптека и введите название препарата в поисковую строку.
Хирургический стационар показан при остром глубоком лимфангите.
После окончания острой фазы следует проводить тепловые процедуры, применять согревающие компрессы и использовать мазевые повязки.
Если у больного наблюдается хронический медленно протекающий лимфангит, то ему назначаются мазевые повязки местного применения, полуспиртовые компрессы или содержащие диметилсульфоксид, которые оказывают прогревающее действие. Применяются лечебные грязи и физиотерапия. При неутихающем воспалении назначается рентгенотерапия.
симптомы и лечение у взрослых. МЦ «Здоровье» в Москве ЮАО (Варшавская и Аннино), ЦАО (Краснопресненская и Рижская).
Лимфангит — острое, очень опасное заболевание, воспаление сосудов, по которым движется лимфа. Его причиной чаще всего становятся: инфицированная рана, карбункул, фурункул, содержимое которых попало в кровь и лимфу.
Лимфангит — воспаление сосудов, по которым идёт лимфоток. Развивается из-за различного рода патогенных микроорганизмов — чаще всего это стрептококки и стафилококки.
Симптомы лимфангита
Патология может быть острой или хронической. Первый вариант характеризуется общими симптомами воспалительных процессов: повышенной температурой, нарушениями сна и аппетита, ознобом, головными болями.
Первый вариант характеризуется общими симптомами воспалительных процессов: повышенной температурой, нарушениями сна и аппетита, ознобом, головными болями.
Если поражены маленькие сосуды, расположенные близко к поверхности кожи, речь идёт о сетчатом лимфадените. Он проявляется отёком, инфильтрацией в виде полос до лимфоузлов и покраснением кожи. Узлы при этом увеличены в размерах.
При воспалении глубоких сосудов появляется стволовой лимфангит — на коже появляются несколько болезненных полос, идущих к лимфоузлам. Есть признаки воспаления тканей, которые окружают узел.
Хроническая форма болезни — это недолеченный острый вариант. Практически не беспокоит пациента, проявляется синеватой инфильтрацией.
Лечение лимфангита
При лечении лимфангита первоочередной задачей становится проведение дифференциальной диагностики. Симптоматика этой патологии очень схожа с характерными проявлениями тромбофлебита и флебита вен шеи и лица, а также с рожистым воспалительным процессом. Основное отличие заключается в выраженности симптомов: у перечисленных заболеваний они проявляются более ярко, чем у лимфангита.
Основное отличие заключается в выраженности симптомов: у перечисленных заболеваний они проявляются более ярко, чем у лимфангита.
После того, как точный диагноз установлен, нужно устранить первичный очаг инфекционного поражения — тот, который привёл к возникновению заболевания. Если гнойный процесс прогрессирует, необходимо вскрыть гнойный очаг, обеспечить отток гноя. После этого проводится терапия, для неё используют антибиотики.
Позаботьтесь о своём здоровье: обратитесь в сеть МЦ «Здоровье» при первых признаках лимфангита. У нас работают аккуратные врачи, которые сделают все необходимые манипуляции и вылечат болезнь.
причины, симптомы, диагностика и лечение
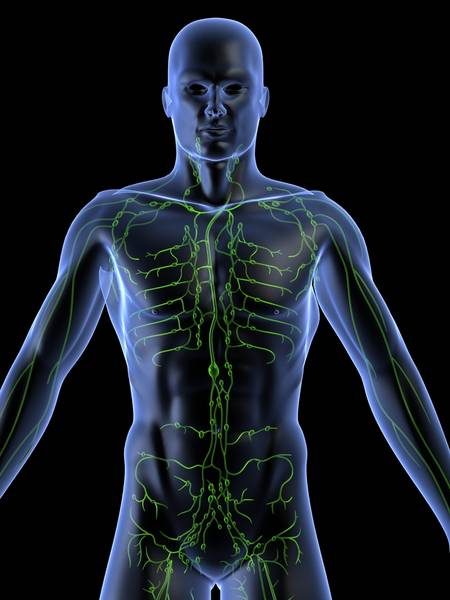
Лимфангит – это острое или хроническое воспаление лимфатических стволов и капилляров, возникающее вторично, на фоне гнойно-воспалительных процессов. Лимфангит сопровождается гиперемией и болезненной припухлостью по ходу воспаленных лимфатических сосудов, отеками, регионарным лимфаденитом, высокой температурой тела (39—40°С), ознобами, слабостью. Диагностика лимфангита осуществляется на основе ультразвукового ангиосканирования, компьютерного термосканирования, выделения возбудителя из первичного гнойного очага. Лечение лимфангита включает санацию первичного очага, антибиотикотерапию, иммобилизацию конечности, вскрытие сформировавшихся абсцессов и флегмон.
Диагностика лимфангита осуществляется на основе ультразвукового ангиосканирования, компьютерного термосканирования, выделения возбудителя из первичного гнойного очага. Лечение лимфангита включает санацию первичного очага, антибиотикотерапию, иммобилизацию конечности, вскрытие сформировавшихся абсцессов и флегмон.
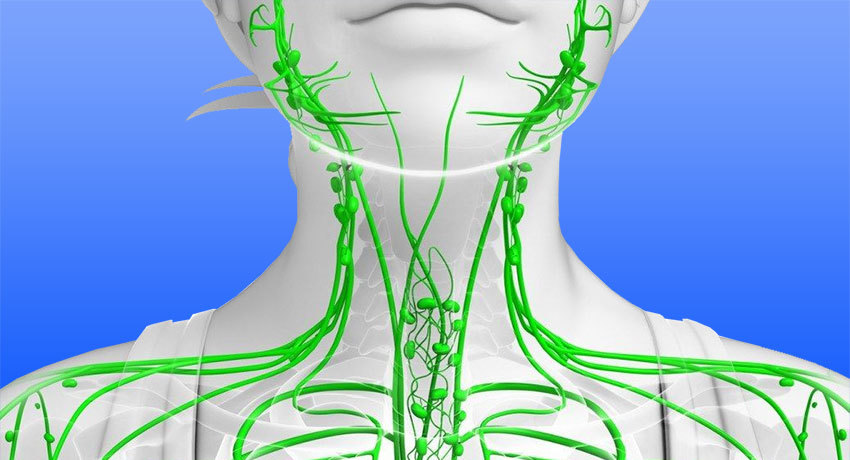
Общие сведения
При лимфангите (лимфангоите, лимфангиите) могут поражаться лимфатические сосуды различного калибра и глубины локализации. Лимфология и флебология чаще сталкивается с лимфангитом конечностей, что обусловлено их частым микротравмированием, обилием микробных патогенов и характером лимфообращения. Лимфангит обычно протекает с явлениями вторичного лимфаденита. Развитие лимфангита свидетельствует о прогрессировании первичной патологии и усугубляет ее течение.
Лимфангит
Причины лимфангита
Лимфангит развивается вторично, на фоне имеющегося поверхностного или глубокого гнойно-воспалительного очага — инфицированной ссадины или раны, фурункула, абсцесса, карбункула, флегмоны. Основными патогенами при лимфангите выступают золотистый стафилококк, бета-гемолитический стрептококк, реже — кишечная палочка и протей, а также другая аэробная флора в виде монокультуры или в ассоциациях. Специфические лимфангиты чаще связаны с наличием у пациента туберкулеза.
Основными патогенами при лимфангите выступают золотистый стафилококк, бета-гемолитический стрептококк, реже — кишечная палочка и протей, а также другая аэробная флора в виде монокультуры или в ассоциациях. Специфические лимфангиты чаще связаны с наличием у пациента туберкулеза.
Вероятность развития лимфангита зависит от локализации, размеров первичного инфекционного очага, вирулентности микрофлоры, особенностей лимфообращения в данной анатомической зоне.
Микробные агенты и их токсины попадают из очага воспаления в межтканевое пространство, затем в лимфатические капилляры, двигаясь по ним в направлении тока лимфы к более крупным сосудам и лимфоузлам. Реактивное воспаление сосудистой стенки выражается в набухании эндотелия, повышении ее проницаемости, развитии экссудации, выпадения сгустков фибрина, внутрисосудистого тромбообразования. Данные изменения приводят к расстройствам местного лимфообращения – лимфостазу. При дальнейшем прогрессировании воспаления может развиваться гнойный лимфангит и гнойное расплавление тромбов.
В случае распространения воспаления на окружающие ткани развивается перилимфангит, при котором могут поражаться кровеносные сосуды, суставы, мышцы и т. д. Восходящим путем воспаление может распространяться до грудного лимфатического протока. В клинической практике чаще диагностируется лимфангит нижних конечностей, который возникает вследствие потертостей, микротравм, расчесов, трофических язв, панарициев.
В андрологии иногда встречается состояние, расцениваемое как невенерический лимфангит полового члена: его причинами могут служить травмирование тканей пениса при частой мастурбации и затяжных половых актах. Специфический венерический лимфангит может развиваться при первичном сифилисе, генитальном герпесе, уретрите, обусловленном половой инфекцией.
Классификация
С учетом характера и выраженности воспаления лимфангит может быть серозным (простым) и гнойным; по клиническому течению — острым или хроническим; по глубине расположения пораженных сосудов — поверхностным либо глубоким.
В зависимости от калибра воспаленных лимфатических сосудов лимфангиты подразделяются на капиллярные (ретикулярные или сетчатые) и стволовые (трункулярные). При ретикулярном лимфангите в воспаление вовлекается множество поверхностных лимфатических капилляров; при стволовом — воспаляется один или несколько крупных сосудов.
Симптомы лимфангита
При лимфангоите всегда в значительной степени выражена общая интоксикация, сопровождающая тяжелый гнойно-воспалительный процесс. Отмечается высокая температура (до 39-40°С), ознобы, потливость, слабость, головная боль. Ретикулярный лимфангит начинается с появления выраженной поверхностной гиперемии вокруг очага инфекции (раны, абсцесса и т. д.) с усиленным сетчатым (мраморным) рисунком на фоне интенсивной эритемы. По клинической картине сетчатый лимфангит напоминает рожу, однако гиперемия имеет расплывчатые границы, нехарактерные для рожистого воспаления.
Локальным проявлением стволового лимфангита служит наличие на коже узких красных полос по ходу воспаленных лимфатических сосудов, тянущихся к регионарным лимфоузлам. Быстро развивается припухлость, уплотнение и болезненность тяжей, отечность и напряженность окружающих тканей, регионарный лимфаденит. Пальпация по ходу сосудов выявляет болезненные уплотнения по типу шнура или четок.
Быстро развивается припухлость, уплотнение и болезненность тяжей, отечность и напряженность окружающих тканей, регионарный лимфаденит. Пальпация по ходу сосудов выявляет болезненные уплотнения по типу шнура или четок.
При глубоком лимфангите локальной гиперемии не наблюдается, однако быстро нарастает отек и боль в конечности; при глубокой пальпации отмечается резкая болезненность, рано развивается лимфедема. В случае перилимфангита участки воспаленных окружающих тканей могут трансформироваться в абсцесс или подфасциальную флегмону, несвоевременное вскрытие которых чревато развитием сепсиса.
Симптоматика хронических лимфангитов стерта и обычно характеризуется стойкими отеками вследствие закупорки глубоких лимфатических стволов и лимфостаза. При невенерическом лимфангите вдоль ствола или венечной борозды полового члена появляется безболезненный уплотненный тяж, который может сохраняться в течение нескольких часов или дней, после чего самопроизвольно исчезает.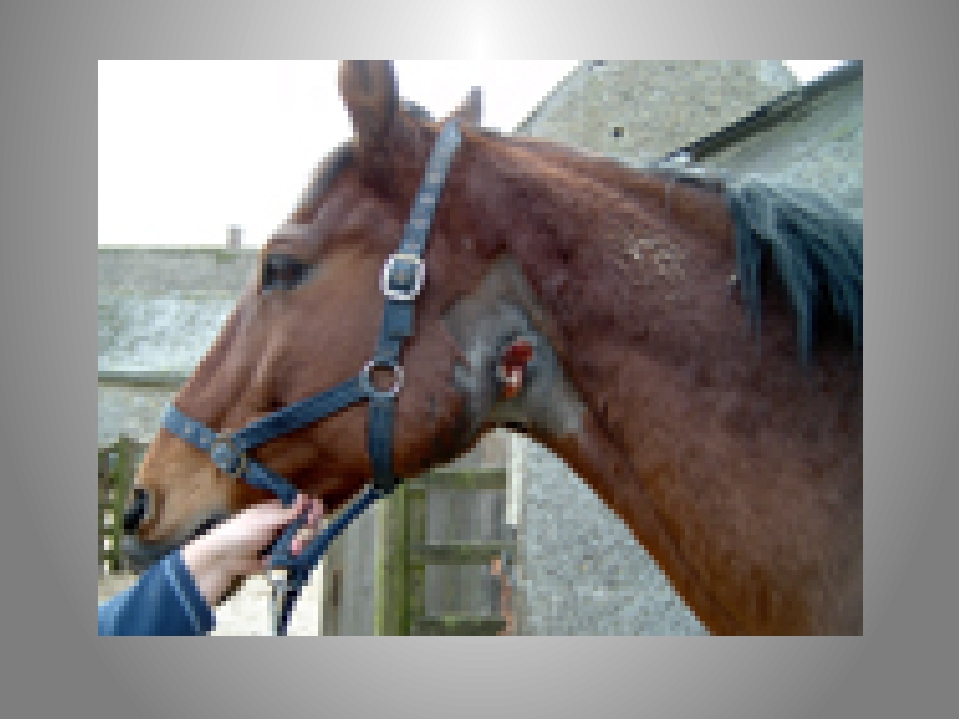
Диагностика
Ретикулярный лимфангит может быть легко диагностирован лимфологом уже в ходе визуального осмотра, однако его следует дифференцировать от рожистого воспаления и поверхностного флебита. В установлении диагноза помогает выявление первичного воспалительного очага.
Распознавание глубокого лимфангита может вызывать затруднения. В этом случае учитываются клинико-анамнестические данные, результаты инструментальных и лабораторных исследований. При лимфангите в периферической крови наблюдается выраженный лейкоцитоз. При УЗДГ и дуплексном сканировании визуализируются изменения лимфатических сосудов по типу неоднородности структуры, сужения просвета, наличия гиперэхогенного ободка вокруг сосуда, реактивные изменения в соответствующих лимфоузлах.
Оценка выраженности, распространенности и глубины лимфангита осуществляется с помощью компьютерной термографии. Комплекс исследований позволяет отличить глубокий лимфангит от флегмоны мягких тканей, тромбофлебита глубоких вен, остеомиелита. Определение возбудителя лимфангита проводится путем бактериологического посева отделяемого гнойной раны. При осложненном лимфангите выполняется исследование крови на стерильность.
Определение возбудителя лимфангита проводится путем бактериологического посева отделяемого гнойной раны. При осложненном лимфангите выполняется исследование крови на стерильность.
Лечение лимфангита
В первую очередь, при остром лимфангите необходима ликвидация первичного очага, поддерживающего воспаление в лимфатических сосудах. Производится обработка инфицированных ран, вскрытие абсцессов, флегмон, панарициев, их дренирование и санация. Пораженная конечность фиксируется в приподнятом положении; пациенту рекомендуется двигательный покой. При лимфангите недопустимы массаж и самостоятельное прогревание участка воспаления, втирание мазей. Медикаментозное лечение включает антибиотики (полусинтетические пенициллины, цефалоспорины 1-2-го поколения, аминогликозиды, линкозамиды), противовоспалительные и антигистаминные препараты, проведение инфузионной терапии, лазерное (ВЛОК) или ультрафиолетовое облучение крови (УФОК).
В случае хронического вялотекущего лимфангита назначаются местные мазевые повязки, компрессы полуспиртовые или с диметилсульфоксидом, грязелечение, УФО; при упорном течении воспаления показана рентгенотерапия. Лечения невенерического лимфангита полового члена не требуется. При лимфангите, вызванном ЗППП, проводят терапию основной инфекции.
Лечения невенерического лимфангита полового члена не требуется. При лимфангите, вызванном ЗППП, проводят терапию основной инфекции.
Прогноз и профилактика
Предупреждение лимфангита заключается в своевременной первичной хирургической обработке ран, санации гнойничковых заболеваний, вскрытии сформировавшихся гнойных очагов, адекватной антибиотикотерапии. Длительное хроническое течение лимфангита может привести к облитерации лимфатических сосудов, расстройству лимфообращения, развитию лимфостаза и слоновости. В случае своевременно начатой терапии лимфангит поддается стойкому излечению.
Лимфангит – признаки, причины, симптомы, лечение и профилактика
Диагностика
Для постановки окончательного диагноза показано:
- ультразвуковое ангиосканирование;
- компьютерное термосканирование;
- бактериальное исследование выделений раны (источника инфекции).
Также необходима консультация врача-хирурга.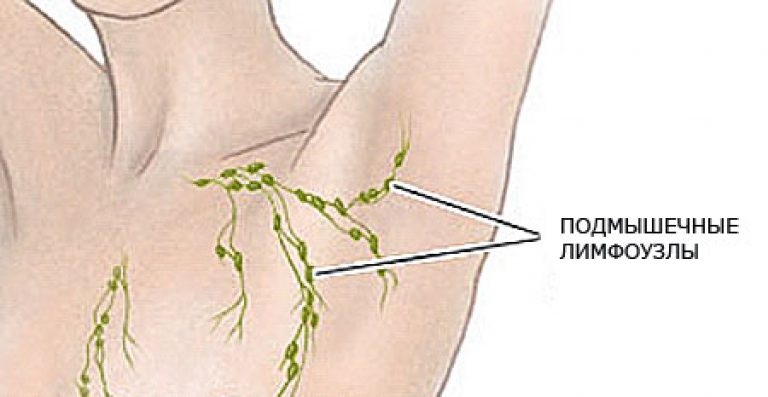 Опытный лимфолог способен определить ретикулярный вид поражения даже при визуальном осмотре. Однако важно определить источник распространения инфекции, исключить поверхностный флебит и рожу.
Опытный лимфолог способен определить ретикулярный вид поражения даже при визуальном осмотре. Однако важно определить источник распространения инфекции, исключить поверхностный флебит и рожу.
Для диагностирования глубокого лимфангита проводят инструментальные исследования и лабораторные анализы. УЗДГ, как и дуплексное сканирование, дает возможность выявить сосудистую патологию (неоднородность структуры, сужение и пр.) и негативные изменения в лимфоузлах. Компьютерная термография помогает определить масштаб, глубину распространения и выраженность процесса.
Бактериологический посев гнойных выделений используется для определения возбудителя инфекции. А при осложнении болезни может потребоваться анализ крови на стерильность.
Лечение
Для начала необходимо записаться на прием к врачу-хирургу.
В комплекс терапевтических мероприятий входят:
- санация очага поражения;
- применение медпрепаратов антибиотического действия;
- неподвижная фиксация инфицированной конечности;
- вскрытие сформированных флегмон и абсцессов.

При остром течении недуга сначала проводится вскрытие очагов инфекции, их дренаж и санация. Далее больному фиксируют конечность в приподнятом положении и назначают двигательный покой.
Категорически запрещается прогревание, массаж, использование мазей на пораженном участке. Не следует предпринимать любые действия лечебной направленности без согласования с лечащим врачом.
Назначение медпрепаратов, инфузионной терапии, УФОК или ВЛОК может делать только квалифицированный специалист.
Неправильное выполнение врачебных рекомендаций в острый период приводит к образованию абсцесса либо флегмоны на инфицированных участках, которые могут осложниться сепсисом. А это уже реальная угроза для жизни пациента.
При хроническом и вялотекущем недуге применяют УФО, рентгенотерапию, повязки с мазью, компрессы на полуспиртовой основе и грязелечение.
В арсенале современной медицины имеется все необходимое, чтобы избежать тяжелых осложнений и добиться излечения со стойким результатом.
Профилактика
Чрезвычайно важно при любом повреждении целостности кожного покрова проводить тщательную антимикробную обработку ран. Если же уберечься не удалось, и гнойный процесс получил развитие, следует немедленно обращаться за медицинской помощью.
Только врач сможет правильно распознать причину недуга, назначить и провести адекватную терапию до полного излечения.
Литература и источники
Лечение лимфангита в Израиле: цены, отзывы, клиники. Симптомы, лимфангит Израиль: стоимость, больницы, центры
Лимфангит – патологическое состояние, развивающееся на фоне гнойно-воспалительных процессов и проявляющееся воспалением лимфатических стволов и капилляров. Своевременно начатое лечение лимфаденита в Израиле позволяет избежать расстройства лимфообращения, облитерации лимфатических сосудов и других серьезных осложнений.
Своевременно начатое лечение лимфаденита в Израиле позволяет избежать расстройства лимфообращения, облитерации лимфатических сосудов и других серьезных осложнений.
Причиной лимфангита может стать любой гнойно-воспалительный очаг: фурункул, карбункул, абсцесс, флегмона, инфицированная рана или ссадина. Характерные для лимфангита симптомы: покраснение и болезненная припухлость по ходу пораженных лимфатических сосудов, отеки, очень высокая температура, слабость.
Для лечения лимфангита в клиниках Израиля используются самые прогрессивные терапевтические методы и медицинские препараты нового поколения. Для пациентов с подозрением на лимфангит лечение подбирается индивидуально после глубокой диагностики. По результатам обследований больной имеет возможность уточнить предварительную стоимость лечения лимфангита в Израиле. Узнать больше…
Инновации в леченииБыстро организовать поездку для лечения лимфангита в центрах Израиля, подобрать подходящее медучреждение с оптимальными ценами, записаться на прием к ведущим флебологам и лимфологам, получить предварительный протокол лечения вам помогут специалисты компании ServiceMed. К услугам наших пациентов – гарантированный доступ к прогрессивным лечебным методикам, высокоточная диагностическая аппаратура, комфортные условия, внимательный персонал.
К услугам наших пациентов – гарантированный доступ к прогрессивным лечебным методикам, высокоточная диагностическая аппаратура, комфортные условия, внимательный персонал.
Программа лечения лимфангита в больницах Израиля составляется с учетом многих признаков этого опасного заболевания. В частности, различают серозный (простой) и гнойный лимфангит. В зависимости от клинического течения он может быть острым или хроническим; от локализации пораженных сосудов — поверхностным или глубоким. Лимфангиты также классифицируются с учетом калибра пораженных лимфатических сосудов:
- Ретикулярный (сетчатый) лимфангит – форма заболевания, при которой в воспалительный процесс вовлекаются множественные поверхностные лимфатические капилляры.
- Трункулярный (стволовой) лимфангит — патология, характеризующаяся воспалением одного либо нескольких крупных сосудов.
Правильно классифицировать заболевание и подобрать наиболее эффективный метод лечения лимфангита позволяет современная дифференциальная диагностика.
- Ультразвуковое ангиосканирование и дуплексное сканирование направлены на выявление сосудистой патологии и негативных изменений в лимфоузлах.
- Термосканирование (компьютерная термография) позволяет оценить масштаб и выраженность воспалительного процесса, глубину лимфангита.
- Бакпосев из первичного гнойного очага помогает определить возбудителя инфекции.
При лечении лимфангита в первую очередь ликвидируются первичные очаги инфекции, ставшие причиной воспаления лимфатических сосудов. Больному обрабатывают имеющиеся раны, вскрывают абсцессы, флегмоны, панариции, выполняют их дренирование и санацию.
- Медикаментозная терапия базируется на использовании новейших антибактериальных средств, а также противовоспалительных и антигистаминных фармпрепаратов нового поколения.
- Инфузионная терапия специалисты назначают при ярко выраженной интоксикации организма. По их отзывам о лечении лимфангита в Израиле, данный метод способствует восстановлению и поддержанию нормального объема плазмы, компенсации дефицита эритроцитов и других ее компонентов.

- Фотогемотерапия включает в себя инновационные методы очищения крови, способствующие уменьшению воспаления, повышению иммунитета, нормализации обменных процессов. Узнать больше…
- Лазерное облучение крови позволяет быстро и безболезненно очистить кровь. Процедура дает противовоспалительный эффект, оказывает общеукрепляющее и иммуностимулирующее действие.
- Ультрафиолетовое облучение крови – метод, основанный на дозированном облучении крови с использованием верхней части ультрафиолетового спектра и квантов видимого света. Процедура может выполняться двумя способами. При внутрисосудистом способе облучение осуществляется через полость иглы световода, введенного в кровеносный сосуд. Внесосудистый способ предполагает экстракорпоральное облучение. Предварительно забранная из вены больного кровь пропускается через кварцевую кювету со стабилизатором, а затем снова вводится в кровеносное русло.
- Консультация флеболога и лимфолога.

- Лабораторные и аппаратные диагностические исследования.
- Индивидуальная разработка терапевтической программы.
- Лечение в выбранной пациентом клинике.
❓
1. Можно ли самостоятельно вылечить лимфангит с помощью мазей, компрессов, прогревания и других процедур?
При лимфангите нанесение мазей на пораженный участок, а также его прогревание и массаж категорически запрещены. При первых признаках заболевания необходимо обратиться к квалифицированному специалисту и точно выполнять его рекомендации. Это особенно важно в острый период, поскольку отсутствие необходимого лечения может привести к развитию сепсиса.
❓
2. Какова специфика лечения невенерического лимфангита полового члена?
Больным с невенерическим лимфангитом полового члена специфическое лечение, как правило, не проводится. Если причиной патологии стала инфекция, передающаяся половым путем, пациенту назначаются терапевтические мероприятия, направленные на устранение основной болезни.
- Квалифицированные специалисты с многолетней практикой.
- Инновационная диагностическая аппаратура.
- Эффективные фармпрепараты нового поколения.
- Современные техники фотогемотерапии.
- Комфортные условия, заботливый персонал.
- Привлекательная цена лечения лимфангита в Израиле.
ServiceMed – это высокие стандарты лечения заболеваний и доступ к новейшим достижениям медицинской науки!
Лимфедема нижних конечностей – «Институт Вен» лечение варикоза в Киеве и Харькове
Человеческий организм похож на огромное предприятие.
В нём работают многие отделы, начиная от опорно-двигательной системы и заканчивая пищеварительной.
Не менее важны и сосуды.
Многие люди знают про вены и артерии, но лимфатическая система не так широко известна. Между тем, она необходима для эффективной работы иммунитета.
По лимфатическим сосудам постоянно циркулирует богатая протеином жидкость. Всего около четырёх литров. Эта жидкость забирает из тканей продукты обмена, лишние белки, жиры, а также разнообразные бактерии. То есть опасные элементы.
Жидкость проходит через лимфатические узлы, где она очищается клетками-лимфоцитами. Потом вредные вещества выводятся из организма.
Порой лимфатическая система перестаёт нормально работать, и тогда могут возникнуть некоторые опасные патологии. Например, лимфедема нижних конечностей.
Так называется отёк рук или ног, который появляется при скоплении лимфатической жидкости в тканях. Конечности визуально увеличиваются. Ещё могут возникнуть язвы, уплотнения и другие проблемы с кожей.
Лимфатические отёки формируются по многим причинам.
Что вызывает лимфедему?
Эта патология широко распространена. По статистике до 10% всех проблем с лимфатической системой связаны именно с лимфедемой ног.
Врачи выделяют несколько факторов, влияющих на отёчность конечностей:
- Наследственность.

У некоторых людей лимфатические сосуды недоразвиты из-за генетических особенностей. Кроме отёков у них появляются и другие проблемы. Эти пациенты страдают от неправильного развития внутренних органов и эндокринных расстройств.
- Травмы лимфатических сосудов
Порой эта система повреждается во время несчастных случаев. Также сосуды могут пострадать при операции. Удаление лимфатических узлов нарушает движение лимфы, из-за чего эта жидкость накапливается в тканях.
Такое случается при диагностике рака груди. Доктора вырезают лимфатические узлы для проверки на злокачественные клетки, а в результате возникают проблемы с лимфотоком.
Иногда опухоли растут прямо в лимфатических сосудах или рядом с ними. Рак нарушает движение лимфы.
У некоторых людей ноги отекают из-за инфекций или паразитов внутри сосудов. Они мешают течению лимфы.
- Радиотерапия против рака
Из-за радиации лимфатические сосуды могут воспалиться или травмироваться, что замедлит перемещение жидкости в них.
Отдельные группы людей особенно часто страдают от отёкших конечностей.
Группы риска
С большой вероятностью лимфедема появится у пациентов, которым необходимы следующие процедуры:
- Лампектомия
- Мастэктомия
- Радиотерапия
Во время этих операций нередко повреждаются лимфоузлы. Поэтому людям из группы риска особенно важно быстро обратиться к врачу, если у них отекут ноги или руки.
Формы лимфедемы
Не все отёки развиваются по одному сценарию.
Доктора выделяют две формы проблем с лимфатической системой — первичную и вторичную лимфедему. Они появляются по разным причинам.
В зависимости от происхождения патологии могут атаковать пациента на разных этапах жизни.
Первичная лимфедема
Эта форма заболевания встречается крайне редко.
Первичная лифедема — наследственное состояние, вызванное неправильным развитием лимфатических сосудов.
Она проявляется при генетических патологиях:
- Болезнь Милроя или врождённая лимфедема
Отёчность возникает ещё у младенцев, поскольку лимфатические сосуды формируются с дефектами.
- Болезнь Мейга или лимфедема раннего возраста
Патология поражает людей от 2 до 35 лет. Чаще всего конечности отекают у женщин при менструации и беременности.
- Лимфедема поздняя
Это заболевание встречается у пациентов старше 35 лет. Имеет семейную или спорадическую форму.
Повторимся — докторам известно мало случаев этих патологий и потому люди редко страдают от отёков из-за неудачной наследственности.
А вот приобретённые нарушения лимфотока распространены гораздо шире.
Вторичная лимфедема
Эта форма патологии может поразить любого человека, у которого повреждены лимфатические сосуды. Отток лимфы нарушается из-за травм, хирургического вмешательства и инфекций.
Особенно сильно рискуют пациенты с онкологическими заболеваниями. Причём сразу по нескольким причинам.
Опухоль может нарушить лимфоток.
Даже терапия против рака опасна для лимфатических сосудов и узлов.
Также отёки часто развиваются, когда вены плохо справляются с перемещением крови к сердцу.
Признаки и симптомы лимфедемы нижних конечностей
Чаще всего у пациентов отекают ноги, а вот руки патология в основном поражает лишь после операций.
Для этого заболевания характерны следующие признаки:
- Частичный или полный отёк конечностей
- Чувство тяжести или распирания
- Ограничение подвижности ног
- Небольшая боль
- Уплотнение кожи
- Пигментация
- Воспаление лимфоузлов
Симптомы лимфедемы непостоянны. Иногда изменения конечностей почти незаметны, но потом ноги отекают так сильно, что сложно ходить.
На ранних этапах патологии отёки появляются и исчезают.
Однако без лечения болезнь прогрессирует.
Стадии развития лимфедемы
Патология проходит через три этапа:
1. Отёчность развивается после физической активности, к концу дня. Утром она обычно проходит. Также симптомы нередко усиливаются в жаркую погоду и во время менструации.
Если надавить на отёк, то возникнет небольшая ямка.
2. Отёчность держится весь день. Ткани на поражённом участке уплотняются и больше не продавливаются при нажатии. Форма ног меняется.
3. Отёк сильно увеличивается в размерах, поскольку в тканях накапливается большое количество протеина. Развивается фиброз мягких тканей. Конечности деформируются.
На последней стадии лимфедемы ноги изменяются настолько сильно, что такое явление называют слоновостью.
Болезнь развивается с разной скоростью. Часто это зависит от внешних факторов, которые влияют и на вероятность формирования отёков.
Факторы риска
Согласно исследованиям, конечности чаще отекают у людей со следующими проблемами:
- Избыточный вес
- Рецидив рака
- Инфекция кожи на ноге
- Малоподвижный образ жизни
- Ношение тесной обуви
- Влияние экстремальных температур
Эти факторы не гарантируют лимфедему. Но чем их больше, тем выше вероятность, что нарушится отток лимфы.
Возможные осложнения
В редких случаях заболевание заходит так далеко, что у пациентов развиваются осложнения.
Затвердевшую кожу или лимфатические сосуды порой поражает бактериальные инфекции — целлюлит и лимфангит. Эти патологии плохо поддаются лечению.
Ещё реже при лимфедеме возникает лимфангиосаркома. Этот вид рака в основном встречается у женщин, хотя его диагностировали и у некоторых мужчин.
Чтобы предотвратить осложнения, важно своевременно обнаружить проблемы с оттоком лимфы и начать терапию.
Диагностика
Доктора обычно легко выявляют первичную лимфедему. Она заметна по характерным отёкам тканей.
Вторичная лимфедема также быстро диагностируется, если симптомы хорошо видны и указывают именно на это заболевание.
Когда причину патологии сложно выявить, врачи проводят исследования:
- Дуплексное сканирование
- Компьютерную томографию
- МРТ
С помощью томографии доктора проверяют лимфатические сосуды.
Изредка выполняется радионуклидная лимфосцинтиграфия. Так называется анализ, во время которого врачи измеряют скорость лимфотока и выявляют заблокированные участки сосудов.
После получения диагноза доктор выбирает вариант терапии.
Методы лечения лимфедемы нижних конечностей
К сожалению, нарушение оттока лимфы нельзя вылечить. Эта патология хроническая.
Поэтому лечение лимфедемы нижних конечностей проводится для уменьшения отёчности и устранения неприятных ощущений. Эти меры улучшают движение лимфы.
Эти меры улучшают движение лимфы.
Современные варианты терапии делятся на консервативные и хирургические.
Консервативное лечение
Эти методы эффективно работают на первой и второй стадии лимфедемы. К их числу относится:
- Лимфодренажный массаж
- Пневматическая компрессия
- Упражнения для конечностей
- Бандажирование
Такие меры ускоряют отток лимфатической жидкости от тканей, отчего отёчность уменьшается. Терапия проводится по назначению врача.
Не все процедуры полезны для каждого пациента.
Например, массаж противопоказан людям с кожными инфекциями и тромбами.
Порой консервативные методы не работают. Отёк увеличивается и твердеет, а ещё возникает риск деформации конечности.
В таких случаях доктора назначают операцию.
Хирургическое лечение
Против лимфедемы ног на поздних стадиях врачи используют несколько вариантов оперативного вмешательства:
- Устанавливают искусственные соединения сосудов для улучшения лимфотока
- Удаляют лишнюю подкожную клетчатку из отёкших тканей
- Пересаживают кожу для устранения трофических нарушений
Эти меры позволяют уменьшить проявления болезни.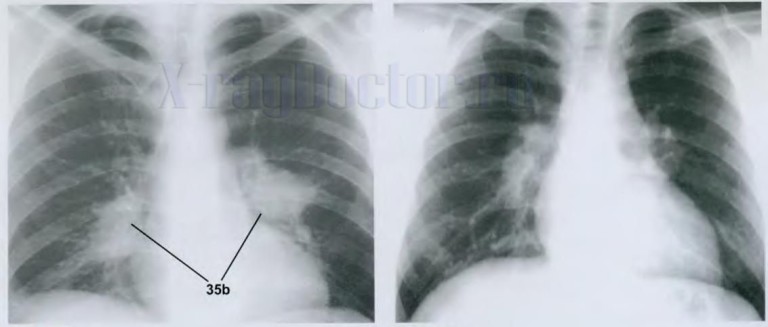 Однако доктора крайне редко возвращают ноги в изначальное состояние, если конечности деформировались.
Однако доктора крайне редко возвращают ноги в изначальное состояние, если конечности деформировались.
Так что лечение нужно начать как можно раньше.
Не менее важно и правильное восстановление после терапии.
Реабилитация
После перехода на амбулаторное лечение врач объясняет пациенту, как ухаживать за ногами для полного исчезновения симптомов. Чтобы избавиться от отёков, нужно выполнять предписания:
- Носить компрессионное бельё
- Выпивать необходимое количество жидкости
- Проводить лимфодренажный массаж
- Выполнять упражнения для конечностей
Также пациент должен регулярно приходить на осмотр. Если появятся осложнения, то доктор дополнительно выпишет препараты — антибиотики против целлюлита и лимфангита.
Профилактика
Чтобы уменьшить вероятность лимфедемы, достаточно бороться с факторами риска.
Например, носите удобную обувь. Или сбросьте несколько лишних килограммов.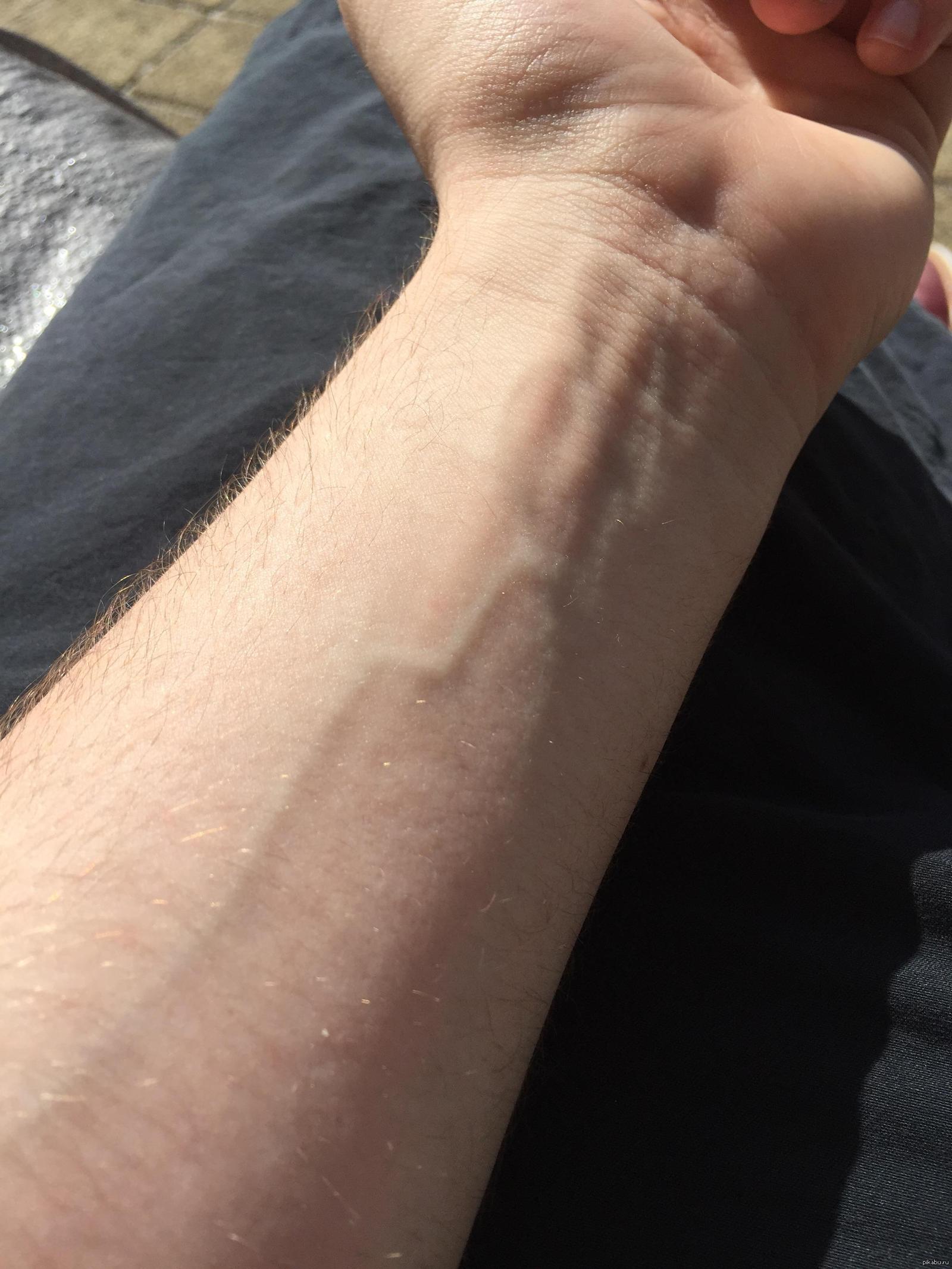
Поэтому важную роль в профилактике патологии играет рацион пациента.
Диета и образ жизни
Предотвратить или замедлить болезнь помогут простыми советами:
- Не употребляйте алкоголь
- Уменьшите количество жирных и солёных продуктов
- Добавьте в рацион больше фруктов, овощей и круп
Также ежедневно выходите на прогулку, а при сидячей работе каждый час вставайте из-за стола. Несколько минут ходьбы разгонят жидкость по сосудам.
Как видите, ничего сложного.
Но помните, что эти меры не устранят лимфедему.
Очень важно обратиться к врачу при первых признаках патологии — на первых этапах отёчность можно убрать до необратимого изменения конечностей.
Эту болезнь диагностирует сосудистый хирург. При необходимости он направляет пациента и к другим специалистам.
Если Вас беспокоят постоянные отёки, то выберите надёжную клинику для срочной консультации и осмотра.
Например, «Институт Вен».
Некоторые наши врачи лечат болезни сосудов свыше 20 лет и легко выявят лимфедему на ранней стадии.
Приходите в «Институт Вен» и получите точный диагноз всего за 30 минут.
Врач-хирург высшей категории, флеболог
Опыт работы: 21 год
Врач-хирург высшей категории, флеболог
Опыт работы: 20 лет
Флеболог высшей категории
Опыт работы: 34 года
Дерматолог высш. кат., директор
Опыт работы: 20 лет
Врач-хирург первой категории
Опыт работы: 15 лет
Врач-хирург, флеболог
Опыт работы: 17 лет
Врач-хирург, флеболог
Опыт работы: 5 лет
Врач-хирург первой категории
Опыт работы: 12 лет
Сосудистый хирург, флеболог
Опыт работы: 10 лет
Сосудистый хирург, главный врач
Опыт работы: 11 лет
Сосудистый хирург, флеболог
Опыт работы: 8 лет
Сосудистый хирург, флеболог
Опыт работы: 5 лет
Лимфангит: причины, симптомы и изображения
Лимфангит – это инфекция лимфатических сосудов, по которым лимфатическая жидкость переносится по всему телу.
Лимфангит обычно требует лечения антибиотиками. Кожные инфекции – самая частая причина лимфангита.
Лимфатическая жидкость и лимфатическая система помогают человеку бороться с инфекциями. Обычно лимфатическая жидкость направляется к месту инфекции, чтобы доставить лимфоциты, чтобы помочь бороться с инфекцией. Лимфоциты – это белые кровяные тельца.
Иногда инфицированная лимфатическая жидкость в одной части тела перемещается по лимфатическим сосудам, вызывая лимфангит.
Из этой статьи вы узнаете больше о причинах и симптомах лимфангита, а также о том, как врачи диагностируют и лечат его.
Лимфангит – это тип вторичной инфекции, что означает, что он возникает из-за другой инфекции.
Когда инфекция распространяется от исходного участка к лимфатическим сосудам, сосуды воспаляются и инфицируются.
Бактериальные инфекции являются наиболее частой причиной лимфангита.Также возможен лимфангит, вызванный вирусной или грибковой инфекцией.
Любая травма, которая позволяет вирусу, бактериям или грибку проникнуть в организм, может вызвать инфекцию, которая приводит к лимфангиту. Некоторые возможные причины включают:
- колотые раны, например, от наступления на гвоздь или другой острый предмет
- нелеченные или тяжелые кожные инфекции, такие как целлюлит
- укусы и укусы насекомых
- рана, требующая наложения швов
- инфицированная хирургическая раны
- споротрихоз, грибковая инфекция кожи, распространенная среди садоводов
Люди с лимфангитом могут заметить красные полосы, идущие от места травмы к участкам с большим количеством лимфатических узлов, таким как подмышки или пах.
Необъяснимые красные полосы на любом участке тела также могут быть признаком лимфангита, особенно у человека с уже имеющейся кожной инфекцией.
Другие симптомы лимфангита могут включать:
- недавняя незаживающая рана
- плохое самочувствие или слабость
- лихорадка
- озноб
- головная боль
- снижение энергии и потеря аппетита
- опухоль возле травмы или пах или подмышки
Лимфангит может распространиться на кровь, если его не лечить.Эта опасная для жизни инфекция, называемая сепсисом, может вызывать очень высокую температуру, симптомы гриппа и даже органную недостаточность.
Человеку, который чувствует себя очень плохо после травмы или у которого наблюдается высокая температура и симптомы лимфангита, следует обратиться за неотложной медицинской помощью.
Люди со слабой иммунной системой могут быть более уязвимы к лимфангиту. Наличие определенных состояний, таких как диабет, ВИЧ или рак, или прием лекарств, подавляющих иммунную систему, включая химиотерапевтические препараты, могут увеличить риск лимфангита.
Люди с признаками кожных инфекций, у которых есть эти состояния, должны поговорить со своим врачом.
Врач может заподозрить лимфангит только на основании симптомов человека. Если у человека опухшие лимфатические узлы, красные полосы от травмы или другие признаки инфекции, врач может начать лечение антибиотиками.
Они также обычно проводят тщательное обследование, чтобы найти источник первоначальной инфекции, поскольку это может помочь в выборе правильного лечения.
Часто врач назначает антибиотики, ожидая результатов посева. Посев травмы может определить, является ли инфекция бактериальной, вирусной или грибковой, и какое лекарство будет наиболее эффективным.
По результатам посева врач может изменить лечение или добавить дополнительные лекарства в план лечения пациента.
В некоторых случаях врач может также выполнить биопсию любых опухших лимфатических узлов, чтобы исключить другие заболевания. Также может быть полезен анализ крови, особенно если причина инфекции неясна.
Поделиться на PinterestЧеловек может облегчить боль, приложив теплый компресс к травме.Лимфангит может быстро распространяться, поэтому врачи обычно рекомендуют агрессивное лечение основной инфекции.
В большинстве случаев человеку необходимы антибиотики для лечения бактериальной инфекции. Внутривенные (IV) антибиотики могут доставить лекарство быстрее, поэтому человеку может потребоваться вводить антибиотики внутривенно в больнице или в кабинете врача.
Если инфекция грибковая или вирусная, врач пропишет противогрибковые или противовирусные препараты.
Если первый курс лечения не убивает инфекцию, человеку может потребоваться еще один курс лечения. В редких случаях человеку может потребоваться операция по удалению инфицированной ткани.
Лимфангит может быть очень болезненным. Чтобы облегчить боль, человек может попробовать:
- Приложить теплые компрессы к травме и участкам с красными полосами
- с использованием противовоспалительных препаратов, таких как ибупрофен
- , принимая обезболивающие, отпускаемые по рецепту врача
Выздоровление от лимфангита может занять дни, недели или даже месяцы.Скорость выздоровления зависит от того, насколько серьезной была инфекция и насколько здоровым был человек до заражения.
Людям со слабой иммунной системой, младенцам и пожилым людям может потребоваться больше времени для восстановления.
При лечении инфекция должна быстро прекратить распространение. Чтобы оценить, работает ли лечение, врач может очертить красные полосы маркером или сфотографировать, чтобы увидеть, сокращаются ли они или продолжают распространяться после лечения.
Если появляются новые полосы, рана становится хуже или у человека появляются дополнительные симптомы, это может быть признаком того, что лечение не работает.
Некоторые инфекции лимфангита поражают кожу, мышцы или другие ткани. Восстановление после этих осложнений может занять время.
Человеку, перенесшему операцию по удалению поврежденной ткани, может потребоваться физиотерапия для выздоровления. Однако в большинстве случаев люди могут вернуться к своей нормальной жизни вскоре после излечения инфекции лимфангита.
У некоторых людей рецидивирующий лимфангит. Это тип хронического лимфангита, который проходит после лечения и позже появляется снова.
Рецидив лимфангита более вероятен, если человек не получает правильного лечения исходной инфекции, вызвавшей лимфангит.Например, у людей со спортивной стопой, которая переходит в лимфангит, лимфангит может снова развиться, если лечение не полностью искоренит ногу спортсмена.
Люди со слабой иммунной системой могут быть предрасположены к развитию рецидивирующего лимфангита, потому что их организм менее способен бороться с инфекциями.
Лимфангит может быть болезненным и пугающим, если человек не знает, что такое красные полосы. Поскольку он быстро распространяется, небезопасно пытаться лечить в домашних условиях или ждать, чтобы увидеть, станет ли оно лучше или хуже.
Однако при своевременной медицинской помощи выздоровление обычно происходит быстро. Даже для людей с серьезными проблемами со здоровьем лечение может быть очень эффективным.
Человек, который думает, что у него лимфангит, должен позвонить своему врачу или обратиться в отделение неотложной помощи, особенно если у него жар или он очень плохо себя чувствует.
Некоторые люди не хотят обращаться к врачу из-за травмы кожи. Осторожность может спасти жизнь и обеспечить максимально быстрое и эффективное лечение.
Лимфангит: причины, симптомы и изображения
Лимфангит – это инфекция лимфатических сосудов, по которым лимфатическая жидкость переносится по всему телу.
Лимфангит обычно требует лечения антибиотиками. Кожные инфекции – самая частая причина лимфангита.
Лимфатическая жидкость и лимфатическая система помогают человеку бороться с инфекциями. Обычно лимфатическая жидкость направляется к месту инфекции, чтобы доставить лимфоциты, чтобы помочь бороться с инфекцией. Лимфоциты – это белые кровяные тельца.
Иногда инфицированная лимфатическая жидкость в одной части тела перемещается по лимфатическим сосудам, вызывая лимфангит.
Из этой статьи вы узнаете больше о причинах и симптомах лимфангита, а также о том, как врачи диагностируют и лечат его.
Лимфангит – это тип вторичной инфекции, что означает, что он возникает из-за другой инфекции.
Когда инфекция распространяется от исходного участка к лимфатическим сосудам, сосуды воспаляются и инфицируются.
Бактериальные инфекции являются наиболее частой причиной лимфангита.Также возможен лимфангит, вызванный вирусной или грибковой инфекцией.
Любая травма, которая позволяет вирусу, бактериям или грибку проникнуть в организм, может вызвать инфекцию, которая приводит к лимфангиту. Некоторые возможные причины включают:
- колотые раны, например, от наступления на гвоздь или другой острый предмет
- нелеченные или тяжелые кожные инфекции, такие как целлюлит
- укусы и укусы насекомых
- рана, требующая наложения швов
- инфицированная хирургическая раны
- споротрихоз, грибковая инфекция кожи, распространенная среди садоводов
Люди с лимфангитом могут заметить красные полосы, идущие от места травмы к участкам с большим количеством лимфатических узлов, таким как подмышки или пах.
Необъяснимые красные полосы на любом участке тела также могут быть признаком лимфангита, особенно у человека с уже имеющейся кожной инфекцией.
Другие симптомы лимфангита могут включать:
- недавняя незаживающая рана
- плохое самочувствие или слабость
- лихорадка
- озноб
- головная боль
- снижение энергии и потеря аппетита
- опухоль возле травмы или пах или подмышки
Лимфангит может распространиться на кровь, если его не лечить.Эта опасная для жизни инфекция, называемая сепсисом, может вызывать очень высокую температуру, симптомы гриппа и даже органную недостаточность.
Человеку, который чувствует себя очень плохо после травмы или у которого наблюдается высокая температура и симптомы лимфангита, следует обратиться за неотложной медицинской помощью.
Люди со слабой иммунной системой могут быть более уязвимы к лимфангиту. Наличие определенных состояний, таких как диабет, ВИЧ или рак, или прием лекарств, подавляющих иммунную систему, включая химиотерапевтические препараты, могут увеличить риск лимфангита.
Люди с признаками кожных инфекций, у которых есть эти состояния, должны поговорить со своим врачом.
Врач может заподозрить лимфангит только на основании симптомов человека. Если у человека опухшие лимфатические узлы, красные полосы от травмы или другие признаки инфекции, врач может начать лечение антибиотиками.
Они также обычно проводят тщательное обследование, чтобы найти источник первоначальной инфекции, поскольку это может помочь в выборе правильного лечения.
Часто врач назначает антибиотики, ожидая результатов посева. Посев травмы может определить, является ли инфекция бактериальной, вирусной или грибковой, и какое лекарство будет наиболее эффективным.
По результатам посева врач может изменить лечение или добавить дополнительные лекарства в план лечения пациента.
В некоторых случаях врач может также выполнить биопсию любых опухших лимфатических узлов, чтобы исключить другие заболевания. Также может быть полезен анализ крови, особенно если причина инфекции неясна.
Поделиться на PinterestЧеловек может облегчить боль, приложив теплый компресс к травме.Лимфангит может быстро распространяться, поэтому врачи обычно рекомендуют агрессивное лечение основной инфекции.
В большинстве случаев человеку необходимы антибиотики для лечения бактериальной инфекции. Внутривенные (IV) антибиотики могут доставить лекарство быстрее, поэтому человеку может потребоваться вводить антибиотики внутривенно в больнице или в кабинете врача.
Если инфекция грибковая или вирусная, врач пропишет противогрибковые или противовирусные препараты.
Если первый курс лечения не убивает инфекцию, человеку может потребоваться еще один курс лечения. В редких случаях человеку может потребоваться операция по удалению инфицированной ткани.
Лимфангит может быть очень болезненным. Чтобы облегчить боль, человек может попробовать:
- Приложить теплые компрессы к травме и участкам с красными полосами
- с использованием противовоспалительных препаратов, таких как ибупрофен
- , принимая обезболивающие, отпускаемые по рецепту врача
Выздоровление от лимфангита может занять дни, недели или даже месяцы.Скорость выздоровления зависит от того, насколько серьезной была инфекция и насколько здоровым был человек до заражения.
Людям со слабой иммунной системой, младенцам и пожилым людям может потребоваться больше времени для восстановления.
При лечении инфекция должна быстро прекратить распространение. Чтобы оценить, работает ли лечение, врач может очертить красные полосы маркером или сфотографировать, чтобы увидеть, сокращаются ли они или продолжают распространяться после лечения.
Если появляются новые полосы, рана становится хуже или у человека появляются дополнительные симптомы, это может быть признаком того, что лечение не работает.
Некоторые инфекции лимфангита поражают кожу, мышцы или другие ткани. Восстановление после этих осложнений может занять время.
Человеку, перенесшему операцию по удалению поврежденной ткани, может потребоваться физиотерапия для выздоровления. Однако в большинстве случаев люди могут вернуться к своей нормальной жизни вскоре после излечения инфекции лимфангита.
У некоторых людей рецидивирующий лимфангит. Это тип хронического лимфангита, который проходит после лечения и позже появляется снова.
Рецидив лимфангита более вероятен, если человек не получает правильного лечения исходной инфекции, вызвавшей лимфангит.Например, у людей со спортивной стопой, которая переходит в лимфангит, лимфангит может снова развиться, если лечение не полностью искоренит ногу спортсмена.
Люди со слабой иммунной системой могут быть предрасположены к развитию рецидивирующего лимфангита, потому что их организм менее способен бороться с инфекциями.
Лимфангит может быть болезненным и пугающим, если человек не знает, что такое красные полосы. Поскольку он быстро распространяется, небезопасно пытаться лечить в домашних условиях или ждать, чтобы увидеть, станет ли оно лучше или хуже.
Однако при своевременной медицинской помощи выздоровление обычно происходит быстро. Даже для людей с серьезными проблемами со здоровьем лечение может быть очень эффективным.
Человек, который думает, что у него лимфангит, должен позвонить своему врачу или обратиться в отделение неотложной помощи, особенно если у него жар или он очень плохо себя чувствует.
Некоторые люди не хотят обращаться к врачу из-за травмы кожи. Осторожность может спасти жизнь и обеспечить максимально быстрое и эффективное лечение.
Лимфангит: причины, симптомы и изображения
Лимфангит – это инфекция лимфатических сосудов, по которым лимфатическая жидкость переносится по всему телу.
Лимфангит обычно требует лечения антибиотиками. Кожные инфекции – самая частая причина лимфангита.
Лимфатическая жидкость и лимфатическая система помогают человеку бороться с инфекциями. Обычно лимфатическая жидкость направляется к месту инфекции, чтобы доставить лимфоциты, чтобы помочь бороться с инфекцией. Лимфоциты – это белые кровяные тельца.
Иногда инфицированная лимфатическая жидкость в одной части тела перемещается по лимфатическим сосудам, вызывая лимфангит.
Из этой статьи вы узнаете больше о причинах и симптомах лимфангита, а также о том, как врачи диагностируют и лечат его.
Лимфангит – это тип вторичной инфекции, что означает, что он возникает из-за другой инфекции.
Когда инфекция распространяется от исходного участка к лимфатическим сосудам, сосуды воспаляются и инфицируются.
Бактериальные инфекции являются наиболее частой причиной лимфангита.Также возможен лимфангит, вызванный вирусной или грибковой инфекцией.
Любая травма, которая позволяет вирусу, бактериям или грибку проникнуть в организм, может вызвать инфекцию, которая приводит к лимфангиту. Некоторые возможные причины включают:
- колотые раны, например, от наступления на гвоздь или другой острый предмет
- нелеченные или тяжелые кожные инфекции, такие как целлюлит
- укусы и укусы насекомых
- рана, требующая наложения швов
- инфицированная хирургическая раны
- споротрихоз, грибковая инфекция кожи, распространенная среди садоводов
Люди с лимфангитом могут заметить красные полосы, идущие от места травмы к участкам с большим количеством лимфатических узлов, таким как подмышки или пах.
Необъяснимые красные полосы на любом участке тела также могут быть признаком лимфангита, особенно у человека с уже имеющейся кожной инфекцией.
Другие симптомы лимфангита могут включать:
- недавняя незаживающая рана
- плохое самочувствие или слабость
- лихорадка
- озноб
- головная боль
- снижение энергии и потеря аппетита
- опухоль возле травмы или пах или подмышки
Лимфангит может распространиться на кровь, если его не лечить.Эта опасная для жизни инфекция, называемая сепсисом, может вызывать очень высокую температуру, симптомы гриппа и даже органную недостаточность.
Человеку, который чувствует себя очень плохо после травмы или у которого наблюдается высокая температура и симптомы лимфангита, следует обратиться за неотложной медицинской помощью.
Люди со слабой иммунной системой могут быть более уязвимы к лимфангиту. Наличие определенных состояний, таких как диабет, ВИЧ или рак, или прием лекарств, подавляющих иммунную систему, включая химиотерапевтические препараты, могут увеличить риск лимфангита.
Люди с признаками кожных инфекций, у которых есть эти состояния, должны поговорить со своим врачом.
Врач может заподозрить лимфангит только на основании симптомов человека. Если у человека опухшие лимфатические узлы, красные полосы от травмы или другие признаки инфекции, врач может начать лечение антибиотиками.
Они также обычно проводят тщательное обследование, чтобы найти источник первоначальной инфекции, поскольку это может помочь в выборе правильного лечения.
Часто врач назначает антибиотики, ожидая результатов посева. Посев травмы может определить, является ли инфекция бактериальной, вирусной или грибковой, и какое лекарство будет наиболее эффективным.
По результатам посева врач может изменить лечение или добавить дополнительные лекарства в план лечения пациента.
В некоторых случаях врач может также выполнить биопсию любых опухших лимфатических узлов, чтобы исключить другие заболевания. Также может быть полезен анализ крови, особенно если причина инфекции неясна.
Поделиться на PinterestЧеловек может облегчить боль, приложив теплый компресс к травме.Лимфангит может быстро распространяться, поэтому врачи обычно рекомендуют агрессивное лечение основной инфекции.
В большинстве случаев человеку необходимы антибиотики для лечения бактериальной инфекции. Внутривенные (IV) антибиотики могут доставить лекарство быстрее, поэтому человеку может потребоваться вводить антибиотики внутривенно в больнице или в кабинете врача.
Если инфекция грибковая или вирусная, врач пропишет противогрибковые или противовирусные препараты.
Если первый курс лечения не убивает инфекцию, человеку может потребоваться еще один курс лечения. В редких случаях человеку может потребоваться операция по удалению инфицированной ткани.
Лимфангит может быть очень болезненным. Чтобы облегчить боль, человек может попробовать:
- Приложить теплые компрессы к травме и участкам с красными полосами
- с использованием противовоспалительных препаратов, таких как ибупрофен
- , принимая обезболивающие, отпускаемые по рецепту врача
Выздоровление от лимфангита может занять дни, недели или даже месяцы.Скорость выздоровления зависит от того, насколько серьезной была инфекция и насколько здоровым был человек до заражения.
Людям со слабой иммунной системой, младенцам и пожилым людям может потребоваться больше времени для восстановления.
При лечении инфекция должна быстро прекратить распространение. Чтобы оценить, работает ли лечение, врач может очертить красные полосы маркером или сфотографировать, чтобы увидеть, сокращаются ли они или продолжают распространяться после лечения.
Если появляются новые полосы, рана становится хуже или у человека появляются дополнительные симптомы, это может быть признаком того, что лечение не работает.
Некоторые инфекции лимфангита поражают кожу, мышцы или другие ткани. Восстановление после этих осложнений может занять время.
Человеку, перенесшему операцию по удалению поврежденной ткани, может потребоваться физиотерапия для выздоровления. Однако в большинстве случаев люди могут вернуться к своей нормальной жизни вскоре после излечения инфекции лимфангита.
У некоторых людей рецидивирующий лимфангит. Это тип хронического лимфангита, который проходит после лечения и позже появляется снова.
Рецидив лимфангита более вероятен, если человек не получает правильного лечения исходной инфекции, вызвавшей лимфангит.Например, у людей со спортивной стопой, которая переходит в лимфангит, лимфангит может снова развиться, если лечение не полностью искоренит ногу спортсмена.
Люди со слабой иммунной системой могут быть предрасположены к развитию рецидивирующего лимфангита, потому что их организм менее способен бороться с инфекциями.
Лимфангит может быть болезненным и пугающим, если человек не знает, что такое красные полосы. Поскольку он быстро распространяется, небезопасно пытаться лечить в домашних условиях или ждать, чтобы увидеть, станет ли оно лучше или хуже.
Однако при своевременной медицинской помощи выздоровление обычно происходит быстро. Даже для людей с серьезными проблемами со здоровьем лечение может быть очень эффективным.
Человек, который думает, что у него лимфангит, должен позвонить своему врачу или обратиться в отделение неотложной помощи, особенно если у него жар или он очень плохо себя чувствует.
Некоторые люди не хотят обращаться к врачу из-за травмы кожи. Осторожность может спасти жизнь и обеспечить максимально быстрое и эффективное лечение.
Лимфангит: причины, симптомы и изображения
Лимфангит – это инфекция лимфатических сосудов, по которым лимфатическая жидкость переносится по всему телу.
Лимфангит обычно требует лечения антибиотиками. Кожные инфекции – самая частая причина лимфангита.
Лимфатическая жидкость и лимфатическая система помогают человеку бороться с инфекциями. Обычно лимфатическая жидкость направляется к месту инфекции, чтобы доставить лимфоциты, чтобы помочь бороться с инфекцией. Лимфоциты – это белые кровяные тельца.
Иногда инфицированная лимфатическая жидкость в одной части тела перемещается по лимфатическим сосудам, вызывая лимфангит.
Из этой статьи вы узнаете больше о причинах и симптомах лимфангита, а также о том, как врачи диагностируют и лечат его.
Лимфангит – это тип вторичной инфекции, что означает, что он возникает из-за другой инфекции.
Когда инфекция распространяется от исходного участка к лимфатическим сосудам, сосуды воспаляются и инфицируются.
Бактериальные инфекции являются наиболее частой причиной лимфангита.Также возможен лимфангит, вызванный вирусной или грибковой инфекцией.
Любая травма, которая позволяет вирусу, бактериям или грибку проникнуть в организм, может вызвать инфекцию, которая приводит к лимфангиту. Некоторые возможные причины включают:
- колотые раны, например, от наступления на гвоздь или другой острый предмет
- нелеченные или тяжелые кожные инфекции, такие как целлюлит
- укусы и укусы насекомых
- рана, требующая наложения швов
- инфицированная хирургическая раны
- споротрихоз, грибковая инфекция кожи, распространенная среди садоводов
Люди с лимфангитом могут заметить красные полосы, идущие от места травмы к участкам с большим количеством лимфатических узлов, таким как подмышки или пах.
Необъяснимые красные полосы на любом участке тела также могут быть признаком лимфангита, особенно у человека с уже имеющейся кожной инфекцией.
Другие симптомы лимфангита могут включать:
- недавняя незаживающая рана
- плохое самочувствие или слабость
- лихорадка
- озноб
- головная боль
- снижение энергии и потеря аппетита
- опухоль возле травмы или пах или подмышки
Лимфангит может распространиться на кровь, если его не лечить.Эта опасная для жизни инфекция, называемая сепсисом, может вызывать очень высокую температуру, симптомы гриппа и даже органную недостаточность.
Человеку, который чувствует себя очень плохо после травмы или у которого наблюдается высокая температура и симптомы лимфангита, следует обратиться за неотложной медицинской помощью.
Люди со слабой иммунной системой могут быть более уязвимы к лимфангиту. Наличие определенных состояний, таких как диабет, ВИЧ или рак, или прием лекарств, подавляющих иммунную систему, включая химиотерапевтические препараты, могут увеличить риск лимфангита.
Люди с признаками кожных инфекций, у которых есть эти состояния, должны поговорить со своим врачом.
Врач может заподозрить лимфангит только на основании симптомов человека. Если у человека опухшие лимфатические узлы, красные полосы от травмы или другие признаки инфекции, врач может начать лечение антибиотиками.
Они также обычно проводят тщательное обследование, чтобы найти источник первоначальной инфекции, поскольку это может помочь в выборе правильного лечения.
Часто врач назначает антибиотики, ожидая результатов посева. Посев травмы может определить, является ли инфекция бактериальной, вирусной или грибковой, и какое лекарство будет наиболее эффективным.
По результатам посева врач может изменить лечение или добавить дополнительные лекарства в план лечения пациента.
В некоторых случаях врач может также выполнить биопсию любых опухших лимфатических узлов, чтобы исключить другие заболевания. Также может быть полезен анализ крови, особенно если причина инфекции неясна.
Поделиться на PinterestЧеловек может облегчить боль, приложив теплый компресс к травме.Лимфангит может быстро распространяться, поэтому врачи обычно рекомендуют агрессивное лечение основной инфекции.
В большинстве случаев человеку необходимы антибиотики для лечения бактериальной инфекции. Внутривенные (IV) антибиотики могут доставить лекарство быстрее, поэтому человеку может потребоваться вводить антибиотики внутривенно в больнице или в кабинете врача.
Если инфекция грибковая или вирусная, врач пропишет противогрибковые или противовирусные препараты.
Если первый курс лечения не убивает инфекцию, человеку может потребоваться еще один курс лечения. В редких случаях человеку может потребоваться операция по удалению инфицированной ткани.
Лимфангит может быть очень болезненным. Чтобы облегчить боль, человек может попробовать:
- Приложить теплые компрессы к травме и участкам с красными полосами
- с использованием противовоспалительных препаратов, таких как ибупрофен
- , принимая обезболивающие, отпускаемые по рецепту врача
Выздоровление от лимфангита может занять дни, недели или даже месяцы.Скорость выздоровления зависит от того, насколько серьезной была инфекция и насколько здоровым был человек до заражения.
Людям со слабой иммунной системой, младенцам и пожилым людям может потребоваться больше времени для восстановления.
При лечении инфекция должна быстро прекратить распространение. Чтобы оценить, работает ли лечение, врач может очертить красные полосы маркером или сфотографировать, чтобы увидеть, сокращаются ли они или продолжают распространяться после лечения.
Если появляются новые полосы, рана становится хуже или у человека появляются дополнительные симптомы, это может быть признаком того, что лечение не работает.
Некоторые инфекции лимфангита поражают кожу, мышцы или другие ткани. Восстановление после этих осложнений может занять время.
Человеку, перенесшему операцию по удалению поврежденной ткани, может потребоваться физиотерапия для выздоровления. Однако в большинстве случаев люди могут вернуться к своей нормальной жизни вскоре после излечения инфекции лимфангита.
У некоторых людей рецидивирующий лимфангит. Это тип хронического лимфангита, который проходит после лечения и позже появляется снова.
Рецидив лимфангита более вероятен, если человек не получает правильного лечения исходной инфекции, вызвавшей лимфангит.Например, у людей со спортивной стопой, которая переходит в лимфангит, лимфангит может снова развиться, если лечение не полностью искоренит ногу спортсмена.
Люди со слабой иммунной системой могут быть предрасположены к развитию рецидивирующего лимфангита, потому что их организм менее способен бороться с инфекциями.
Лимфангит может быть болезненным и пугающим, если человек не знает, что такое красные полосы. Поскольку он быстро распространяется, небезопасно пытаться лечить в домашних условиях или ждать, чтобы увидеть, станет ли оно лучше или хуже.
Однако при своевременной медицинской помощи выздоровление обычно происходит быстро. Даже для людей с серьезными проблемами со здоровьем лечение может быть очень эффективным.
Человек, который думает, что у него лимфангит, должен позвонить своему врачу или обратиться в отделение неотложной помощи, особенно если у него жар или он очень плохо себя чувствует.
Некоторые люди не хотят обращаться к врачу из-за травмы кожи. Осторожность может спасти жизнь и обеспечить максимально быстрое и эффективное лечение.
Лимфангит Медикаменты: антибиотики
Автор
Раймонд Д. Питетти, доктор медицины, магистр здравоохранения Доцент кафедры педиатрии отделения неотложной педиатрической медицины Медицинской школы Питтсбургского университета; Заместитель начальника отдела педиатрической неотложной медицины, младший медицинский директор отделения неотложной помощи, медицинский директор, седативный директор, медицинский директор, экспресс-уход, медицинский директор, безопасность пациентов, консультационный персонал, детская больница Питтсбурга UPMC и врачи Питтсбургского университета
Раймонд Д. Питетти, доктор медицины, магистр здравоохранения является членом следующих медицинских обществ: Американской академии педиатрии, Медицинского общества Пенсильвании, Общества педиатрических исследований, Медицинского общества округа Аллегени.
Раскрытие информации: не подлежит разглашению.
Главный редактор
Russell W Steele, доктор медицины Клинический профессор, Медицинский факультет Тулейнского университета; Врач-штатный врач, Ochsner Clinic Foundation
Рассел Стил, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американской ассоциации иммунологов, Американского педиатрического общества, Американского общества микробиологии, Американского общества инфекционных болезней, Медицинского центра штата Луизиана. Общество, Общество детских инфекционных болезней, Общество педиатрических исследований, Южная медицинская ассоциация
Раскрытие: Ничего не раскрывать.
Благодарности
Ларри Лютвик, доктор медицины Профессор медицины, Медицинская школа Нижнего штата Нью-Йорка; Директор по инфекционным болезням, Служба по делам ветеранов, система здравоохранения Нью-Йоркской гавани, Бруклинский кампус
Ларри I Латвик, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей и Общества инфекционистов Америки
Раскрытие: Ничего не нужно раскрывать.
Гэри Дж. Ноэль, доктор медицины Профессор кафедры педиатрии Медицинского колледжа Вейл Корнелл; Лечащий педиатр пресвитерианской больницы Нью-Йорка
Гэри Дж. Ноэль, доктор медицины, является членом следующих медицинских обществ: Общество педиатрических инфекционных болезней
Раскрытие: Ничего не нужно раскрывать.
Мэри Л. Виндл, PharmD Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Ничего не нужно раскрывать.
Какие лекарства используются при лечении лимфангита?
Автор
Раймонд Д. Питетти, доктор медицины, магистр здравоохранения Доцент кафедры педиатрии отделения неотложной педиатрической медицины Медицинской школы Питтсбургского университета; Заместитель начальника отдела педиатрической неотложной медицины, младший медицинский директор отделения неотложной помощи, медицинский директор, седативный директор, медицинский директор, экспресс-уход, медицинский директор, безопасность пациентов, консультационный персонал, детская больница Питтсбурга UPMC и врачи Питтсбургского университета
Раймонд Д. Питетти, доктор медицины, магистр здравоохранения является членом следующих медицинских обществ: Американской академии педиатрии, Медицинского общества Пенсильвании, Общества педиатрических исследований, Медицинского общества округа Аллегени.
Раскрытие информации: не подлежит разглашению.
Главный редактор
Russell W Steele, доктор медицины Клинический профессор, Медицинский факультет Тулейнского университета; Врач-штатный врач, Ochsner Clinic Foundation
Рассел Стил, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американской ассоциации иммунологов, Американского педиатрического общества, Американского общества микробиологии, Американского общества инфекционных болезней, Медицинского центра штата Луизиана. Общество, Общество детских инфекционных болезней, Общество педиатрических исследований, Южная медицинская ассоциация
Раскрытие: Ничего не раскрывать.
Благодарности
Ларри Лютвик, доктор медицины Профессор медицины, Медицинская школа Нижнего штата Нью-Йорка; Директор по инфекционным болезням, Служба по делам ветеранов, система здравоохранения Нью-Йоркской гавани, Бруклинский кампус
Ларри I Латвик, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей и Общества инфекционистов Америки
Раскрытие: Ничего не нужно раскрывать.
Гэри Дж. Ноэль, доктор медицины Профессор кафедры педиатрии Медицинского колледжа Вейл Корнелл; Лечащий педиатр пресвитерианской больницы Нью-Йорка
Гэри Дж. Ноэль, доктор медицины, является членом следующих медицинских обществ: Общество педиатрических инфекционных болезней
Раскрытие: Ничего не нужно раскрывать.
Мэри Л. Виндл, PharmD Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Ничего не нужно раскрывать.
Небактериальные причины лимфангита с полосами
Abstract
Предпосылки: Лимфангитные полосы, характеризующиеся линейной эритемой на коже, чаще всего наблюдаются при бактериальной инфекции.Однако ряд небактериальных причин может привести к появлению лимфангиитных полос. Мы стремились выяснить небактериальные причины лимфангитных полос, которые могут имитировать бактериальную инфекцию, чтобы расширить возможности дифференциальной диагностики для клиницистов с пациентами с лимфангитными полосами.
Методы: Мы провели обзор литературы, включая все доступные отчеты, относящиеся к небактериальным причинам лимфангитных полос.
Результаты: Различные небактериальные причины могут приводить к образованию полосок лимфангиита, включая вирусные и грибковые инфекции, укусы насекомых или пауков, а также ятрогенную этиологию.
Заключение: Осведомленность о потенциальных небактериальных причинах поверхностного лимфангита важна, чтобы избежать ошибочного диагноза и отсрочить оказание соответствующей помощи.
Лимфангитные полоски характеризуются линейной эритемой, простирающейся проксимальнее к региональным лимфатическим узлам, что отражает лежащее в основе воспаление поверхностных лимфатических сосудов. Лимфангитные полосы чаще всего описываются в связи с острыми бактериальными инфекциями, такими как Staphylococcus aureus, Streptococcus pyogenes и Pasteurella multocida. 1,2 Следовательно, наличие лимфангитных полос часто побуждает клиницистов лечить пациентов системными антибиотиками. 2 Однако поверхностный лимфангит также может возникать в результате множества других небактериальных причин, таких как вирусные или грибковые инфекции, укусы членистоногих или ятрогенные вмешательства (Таблица 1).
Таблица 1.Небактериальные причины лимфангитных штрихов
Распознавание небактериальных причин лимфангитных штрихов может быть сложной задачей.Соответственно, важно знать о потенциальной небактериальной этиологии, чтобы избежать неправильного диагноза, ненужного лечения антибиотиками и задержки в назначении соответствующего лечения. Поэтому мы провели всесторонний обзор литературы, чтобы лучше охарактеризовать небактериальную этиологию лимфангитных полос. Были рассмотрены все соответствующие англоязычные отчеты, доступные в базах данных PubMed / MEDLINE и Google Scholar. Поисковые запросы включали термины лимфангитные полосы , поверхностный лимфангит или кожная инфекция и один из следующих терминов: небактериальная, вирусная или грибковая инфекция .
Вирусные инфекции
Сообщается, что вирус простого герпеса (ВПГ) вызывает острый поверхностный лимфангит, проявляющийся лимфангитными полосами. В ряде сообщений о ВПГ верхних конечностей с лимфатическими штрихами не обнаружено никаких доказательств бактериальной суперинфекции. 3⇓⇓⇓ – 7 Лимфангитные полосы, связанные с ВПГ, могут проявляться наряду с такими системными симптомами, как лихорадка и лимфаденопатия (ПМЖВ), что еще больше имитирует бактериальную инфекцию. 6,8 В ряде описанных случаев у пациентов изначально ошибочно диагностировали бактериальную инфекцию и лечили системными антибиотиками. 4,7,8
Gavelin and Knight 4 сообщили о случае медсестры, которая поступила с болезненными везикулярными поражениями большого пальца правой руки, лимфангиотными полосками и подмышечной ПМЖВ. Первоначально пациент лечился эритромицином; однако культура выявила ВПГ без бактериальной инфекции. Прием антибиотиков был прекращен, и поражения исчезли через 11 дней после первого обращения. Dorman 3 сообщил о 2 пациентах с рецидивирующей герпетической инфекцией руки с поверхностным лимфангитом.У обоих пациентов были похожие клинические проявления; однако у 1 пациента была обнаружена бактериальная суперинфекция, требующая применения антибиотиков, тогда как у другого пациента была диагностирована только инфекция HSV, что подчеркивает диагностическую проблему. Пациент недавно обратился в наше учреждение с рецидивирующим болезненным пузырем верхней конечности, связанным с выраженной лимфангитной полосой. Первоначальное лечение левофлоксацином было безуспешным, бактериальный посев был отрицательным. Биопсия кожи показала скрытую герпесвирусную инфекцию, а не везикулярную реакцию членистоногих.Клинически инфекция простого герпеса была благоприятной, учитывая рецидивирующие поражения на той же конечности, отсутствие контакта с насекомыми, наличие в анамнезе инфекции орального герпеса и чувствительность к ацикловиру; однако окончательный диагноз нельзя было поставить с уверенностью (рис. 1).
Рисунок 1.Эритематозное пятно с центральной волной на вентральной части предплечья, с лимфангитной полосой, простирающейся до антекубитальной ямки у пациента с инфекцией, вызванной вирусом простого герпеса, в сравнении с реакцией на укус членистоногого. (Фотография получена авторами в Медицинском центре Лангоне при Нью-Йоркском университете в январе 2015 г.)
Высыпания, связанные с опоясывающим герпесом, также были описаны в связи с лимфангитическими полосами. 7,9 Однако клиническая картина и распределение поражения позволяют легче отличить диагноз опоясывающего герпеса от бактериального лимфангита по сравнению с вирусом простого герпеса. Хотя поверхностный лимфангит, возникающий на фоне герпесвирусных инфекций, хорошо задокументирован, потенциальные патогенные механизмы не были предложены.
Грибковые инфекции
Лимфокожная форма споротрихоза обычно проявляется как узловой лимфангит, характеризующийся развитием линейных эритематозных поражений и подкожных узелков. 10⇓⇓⇓ – 14 Однако были сообщения о пациентах с лимфангиотическими полосками без узелков. 15,16 В 1 таком случае у педиатрического пациента были обнаружены болезненные язвы с приподнятыми краями и восходящими лимфангитными полосами на правой верхней конечности. Пациент лечился антибиотиками, и симптомы ухудшились. Посев выявил инфекцию Sporothrix schenckii, и пациенту удалось успешно лечить пероральным итраконазолом. 15
Лимфангитные полосы также были связаны с кожной инфекцией Aspergillus.У 40-летнего мужчины с острым лимфобластным лейкозом, получавшего химиотерапию, обнаружен болезненный отечный пятый палец стопы с лимфангитными полосами вдоль тыльной стороны стопы. Культуры выявили инфекцию вида Aspergillus без признаков бактериальной инфекции, и в конечном итоге пациент получил амфотерицин B и итраконазол. 17
Укусы членистоногих
Неинфекционные лимфангитные полосы могут также возникать после укусов различных насекомых, клещей и пауков. 2,18⇓⇓⇓ – 22 В целом, лимфангиитные полосы, связанные с укусом насекомого, не наблюдались при системных системах или ПМЖВ. 2,18,20,21 Предполагается, что механизм лимфангита является вторичным по отношению к реакции гиперчувствительности или инъекции токсина. 2,18,23,24 Определенные группы пациентов, например, с гематологическими аномалиями, имеют большую тенденцию к развитию преувеличенных реакций после укусов членистоногих. Например, хорошо описано, что пациенты с хроническим лимфолейкозом, как правило, развивают преувеличенную реакцию на укусы членистоногих, которые проявляются в виде пузырьков или пузырей с выраженным отеком и эритемой, которые могут сопровождаться лимфаденопатией и лимфангитными полосами 25⇓ – 27 ( Фигура 2).Пациентам с лимфангитическими полосами, связанными с неосложненным укусом членистоногих, можно успешно лечить антигистаминными препаратами и / или местными или пероральными стероидами. 20,23,24
Рис. 2.Два кольцевых пятна с окружающей эритемой, связанной с лимфангитными полосами, которые образовались после укусов насекомых на медиальной части бедра пациента с хроническим лимфолейкозом. (Фотография получена авторами из Медицинского центра Лангоне при Нью-Йоркском университете в июле 2013 года.)
В одном случае у педиатрического пациента появились заметные эритематозные полосы, идущие от поражения в центральной части живота к двусторонней подмышечной впадине, напоминающие форму V .Дерматоскопия начального пятна на вершине поражения выявила геморрагический центр и покрытую коркой точку, что свидетельствует об укусе насекомого. 20 В другом случае у пациента возникло зудящее поражение на дистальной части верхней конечности, которое переросло в красную болезненную линейную полосу, идущую к подмышечной впадине. Голубиный клещ (Argas reflexus) был обнаружен на месте и идентифицирован. Пациент проходил лечение антигистаминными препаратами и пероральными стероидами, и поражение исчезло в течение 5 дней. 19
Укусы пауков, особенно видов Loxosceles, являются еще одной причиной лимфангитных полос, которые могут возникать без ассоциированной бактериальной инфекции.Райт и его коллеги 22 провели ретроспективное исследование пациентов с подозрением на укусы от Loxosceles reclusa, широко известного как коричневый паук-отшельник. В этой серии из 8 пациентов, которым потребовалась госпитализация, у 2 были обнаружены лимфангитные полосы, идущие от места укуса. В другом случае пациент педиатрического профиля поступил с укусом в живот коричневого паука Loxosceles arizonica. Наблюдались лимфангитные полосы, идущие от укуса вверх к правой подмышечной впадине и внизу к правой паховой области.Системные системы и ПМЖВ отсутствовали. Пациенту был успешно проведен 4-дневный курс преднизона. 23
Ятрогенные причины
Несколько сообщений о неинфекционных, ятрогенных причинах лимфангитных полос были связаны с вакцинацией, введением очищенных производных белка (PPD) и лечением кантаридином. В 1 серии случаев у 12 пациентов развился поверхностный лимфангит после установки PPD для тестирования на туберкулез. У пациентов развились системные поражения систем и кожи уже через несколько часов после установки PPD. 28 Подобные сообщения существуют после введения вакцины Bacillus Calmette-Guérin; у этих пациентов наблюдались лимфангитные полосы, простирающиеся от места вакцинации до надключичных или шейных лимфатических узлов. 29
Лимфангитные полосы были также зарегистрированы после местного применения кантаридина для бородавок обыкновенных. 30,31 В 1 серии случаев у 2 пациентов развились отеки и болезненные лимфангитные полосы на конечностях через 1 день после местного применения кантаридина. 30 Было высказано предположение, что лимфангит может быть связан с воспалительной реакцией, распространяющейся на лимфатические сосуды. 31
Заключение
Лимфангитные полосы имеют ряд небактериальных причин, включая вирусные и грибковые инфекции и реакции на укусы насекомых или пауков. Кроме того, сообщалось о нескольких эпизодах лимфангитических реакций на медицинские вмешательства в отсутствие бактериальной суперинфекции. Поскольку несколько небактериальных этиологий лимфангитных полос могут имитировать бактериальную инфекцию, это может представлять собой диагностическую проблему.Важно включить альтернативную этиологию в дифференциальную диагностику пациентов с лимфангиотическими полосами, особенно тех пациентов, которые не реагируют на антибактериальную терапию.