Остановка дыхания во сне – причины, опасность, первая помощь
Патологическое состояние, для которого характерно кратковременная частичная или полная остановка дыхания.
Сегодня поговорим об остановке дыхания во сне. Что это за патология, и чем она опасна? Расскажем о симптомах, причинах, методах диагностики, лечения и профилактики заболевания.
Что это такое
Существует немало нарушений сна, которые негативно сказываются на здоровье и состоянии человека. Однако есть такие патологические процессы, приводящие к серьезным последствиям. Одним из таких явления считается ночное удушение или апноэ.
Период удушья длится не более нескольких минут, так как в мозг человека поступает импульс о дефиците кислорода и пациент пробуждается. Однако состояние привносит негативные изменения.
Ночная остановка дыхания во сне возникает в период глубокой фазы. После пробуждения пациент не помнит о том, что у него возникал дефицит воздуха, но отмечает отсутствие жизненных сил и явное желание спать.
Хроническая форма:
- ухудшает качество сна;
- провоцирует гормональный дисбаланс;
- способствует развитию артериальной гипертензии;
- выводит из строя функции многих систем организма.
Нередко становится причиной нарушения метаболизма, от чего человек стремительно набирает вес.
При отсутствии терапии повышается риск заболеваний легких, сердца, головного мозга и сосудов. Причина кроется в постоянном дефиците кислорода.
На этом фоне формируется гипоксия, которая усугубляется при частых приступах апноэ.
Виды
Выделяют несколько видов патологии.
- По времени приступа: частичное и полное.
- В зависимости от провоцирующего фактора: обструктивное, смешанное и центральное.
- По степени проявления и количества приступов за ночь: легкая, средняя тяжелая.
Причины
Основная причина патологии заключается в повышенном расслаблении мышц глоточного кольца, которые поддерживают в тонусе миндалины, язык и верхнее небо.
Во время чрезмерного расслабления мышцы смыкаются полностью или частично и закупоривают дыхательное горло.
Вызвать подобное явление способны такие провоцирующие факторы как:
- болезни верхних и нижних дыхательных путей: насморк, синусит, бронхит, пневмония и т.д.;
- применение лекарственных средств с седативным эффектом и снотворные медикаменты;
- употребление спиртосодержащих напитков или алкогольная зависимость;
- болезни сердечно-сосудистой системы, при которых нарушено кровоснабжение;
- патологические процессы ЦНС, вызывающие ложный импульс к частому спазму мышц;
- наследственная предрасположенность;
- избыточная масса тела – жировая ткань откладывается на шее и диафрагме, что в обоих случаях приводит к повышенному давлению на органы дыхания;
- эндокринные заболевания: СД 1 и 2 типа;
- изменение гормонального фона, например, при беременности или в период менопаузы;
- врожденные аномалии строения челюсти и дыхательных путей: искривление перегородки, большая подвижная мышца (язык), физиологически увеличенные миндалины;
- половая принадлежность: согласно статистике мужчины больше подвержены приступам удушья, нежели прекрасная половина.

Нередко причина недуга заключается в возрастных особенностях пациента.
У детей
В грудном возрасте заболевание проявляется по следующим причинам:
- недоношенность;
- недоразвитие строения бронхов;
- внутриутробные инфекции;
- аномалии развития;
- анемия;
- гипогликемия;
- родовые травмы.
У детей дошкольного возраста остановку дыхания во сне могут спровоцировать следующие нарушения:
- аденоидная вегетация;
- лекарственная терапия;
- насморк;
- травмы;
- структурные изменения.
Причинами апноэ у подростков могут послужить:
- гормональный дисбаланс;
- психоэмоциональные переживания;
- механические травмы.
У взрослых
У мужчин и женщин спровоцировать приступы остановки дыхания во сне могут следующие факторы:
- болезни органов дыхания и сердечно-сосудистой системы;
- прием лекарственных успокоительных средств;
- сахарный диабет;
- заболевания щитовидной железы;
- ожирение;
- патологические процессы нервной системы;
- нарушение работы ЦНС;
- психические расстройства;
- ВСД провоцирующий фактор.

У пожилых
У людей старшего возраста проявления нарушения дыхания во сне может способствовать:
- возрастная слабость мышечной системы;
- чрезмерно рыхлая клетчатка;
- скудное выделение слизистого секрета;
- хронические заболевания сердца и легких;
- гипертония;
- ИБС в анамнезе.
Чем опасна
Синдром апноэ вызывает опасность при часто повторяющихся приступах.
Проявляется это в следующем:
- пациент жалуется на частые головные боли;
- хроническая сонливость;
- упадок сил и апатичность;
- тревога;
- депрессия;
- отсутствие сексуального влечения, а мужчин – импотенция;
- ночная полиурия;
- снижение усидчивости и нарушение памяти;
- дети жалуются на страшные сновидения и ночные кошмары.
С виду неопасные состояния ухудшают качество жизни и провоцируют развитие вторичных заболеваний.
Кроме того не исключается злокачественный характер течения патологии, которая приводит к страху перед сном или вызывает астму.
Риск летального исхода маловероятен, но не исключен.
Хроническое ночное удушье может вызвать длительный спазм глоточных мышц, при этом головной мозг не успеет среагировать на импульс.
Самостоятельно пациент не замечает ночные приступы, он лишь отмечает некачественный сон, списывая на храп или нервное перенапряжение.
Клиническая картина остановки дыхания во время ночного отдыха:
- храп;
- прерывистое и шумное дыхание;
- желание глубоко вздохнуть;
- потливость;
- частое пробуждение для похода в туалет это своего рода предупреждающий фактор.
Диагностика
Диагностикой и лечением недуга занимаются сомнологи.
Существует 2 основные диагностические методики, применяемые как для детей, так и для взрослых.
Первая методика разработана учеными. Называется Эпвортская шкала. Это анкета с рядом вопросов. Пациенту предлагают ответить на вопросы, но после внешнего осмотра и сбора анамнеза.
Вопросы Эпвортской шкалы: «Можете ли вы уснуть, если»:
- читаете газету;
- смотрите телевизор;
- находитесь в общественном месте;
- едете в автомобиле в качестве пассажира;
- плотно пообедали;
- разговариваете с человеком;
- ложитесь вечером в кровать;
- едете за рулем автомобиля или стоите в пробке.
Варианты ответов: не засыпаю — I б, могу задремать — II б, запросто погружаюсь в сон, порой даже мгновенно — III б.
Если в сумме получается более 14 б, то пациенту необходимо качественное лечение медикаментами или иными способами. Интерпретировать результаты может только врач.
Вторая методика – полисомнографическое обследование, которое включает в себя следующие манипуляции:
- проходимость носовых путей;
- измерение АД;
- пульсация;
- анализы мочи и крови;
- обнаружение системных заболеваний.
Пациента погружают в медикаментозный сон, и при помощи подсоединенных датчиков следят за состояние испытуемого.
Отмечают погружение в фазы сна, и фиксируют периоды остановки дыхания. Во время приступа, специалисты отслеживают поведение человека и длительность апноэ.
В результатах указываются следующие данные:
- движения грудной клетки;
- ЭКГ;
- характер храпа;
- аудиозапись сна;
- электроэнцефалография;
- электромиография.
В сомнологических клиниках назначается лечение, но не в каждом населенном пункте работают специалисты данной области.
Процедура дорогостоящая и проводится только в частных учреждениях здравоохранения.
Первая помощь
Первая помощь сводится к попытке к пробуждению пациента. Для этого нужно растолкать спящего, но, не прилагая особого физического усилия. Далее усадить на стул и открыть окно.
При частом повторении приступов удушья перед сном рекомендуется прогуливаться на свежем воздухе и по возможности спать с приоткрытым окном.
Нельзя обливать человека водой или давать выпить ее, так как повышается риск повторного спазма.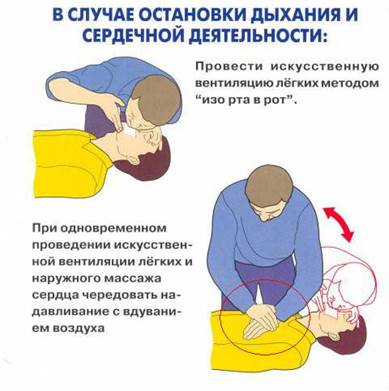
Если попытки разбудить оказались безрезультатны — следует постараться переложить пациента на бок и немного подуть в лицо. От таких действий сон проходит и больной просыпается.
Лечение
Для устранения ночного дефекта применяют лекарственные препараты, а также корректируют образ жизни.
- СИПАП – использование специального оборудование в виде маски, которое обеспечивает достаточный приток кислорода в организм. Такой способ лечения применяют в тяжелых случаях и при серьезных нарушениях здоровья.
- Отказ от пагубных пристрастий: курение, употребление алкоголя и переедание. Врачи советуют придерживаться диеты, чтобы нормализовать вес, и снизить количество приступов удушения.
- Физические упражнения для снижения жировой массы тела и набора мышечной. Больным рекомендуются пешие прогулки и небыстрые пробежки на открытом воздухе.
- Медикаментозная терапия сводится к устранению причины недуга, если он вызван болезнями органов дыхания: сосудосуживающие, иммуностимулирующие.
 Проводится симптоматическое лечение.
Проводится симптоматическое лечение. - Хирургическое лечение сводится к устранению аденоидов, восстановлению структуры носовой перегородки.
Чудо-таблеток от апноэ взрослым и детям не существует, так же как лекарственного препарата от храпа.
Все лечение носит симптоматический характер и направлено на выявление и устранение причины.
Рекомендации
Чтобы предупредить приступы остановки дыхания во сне необходимо соблюдать ряд несложных рекомендаций:
- измененить образ жизни — соблюдать ЗОЖ;
- контролировать массу тела;
- отказаться от необоснованной терапии снотворными препаратами;
- проветривать помещение перед сном;
- отказаться от просмотра агрессивных телепередач перед сном;
- минимализировать освещение комнаты;
- своевременно лечить патологии органов дыхания, в особенности носоглоточной полости.
Ночное удушение встречается у 40% людей, однако различается степенью интенсивности и формой течения.
Профилактические мероприятия при имеющейся склонности позволяют избежать недуга или предупредить его переход в хроническую форму.
Полезное видео: остановка дыхания во сне — причины и лечение храпа
Апноэ (временная остановка дыхания во сне): лечение в домашних условиях народными средствами
Апноэ — это остановка дыхания во сне минимум на 10 секунд. Одним из признаков патологии является сильный храп, который сигнализирует о затруднении прохождения воздушного потока через носовые ходы. Как только наступает остановка дыхания, в тканях оказывается много углекислого газа, на что мозг реагирует выбросом гормонов стресса, человек просыпается и делает вдох. О способах лечения апноэ сна, вы узнаете из данной статьи.
Диагностика
При апноэ, то есть временной остановке дыхания во сне, лечение зависит от этиологии заболевания.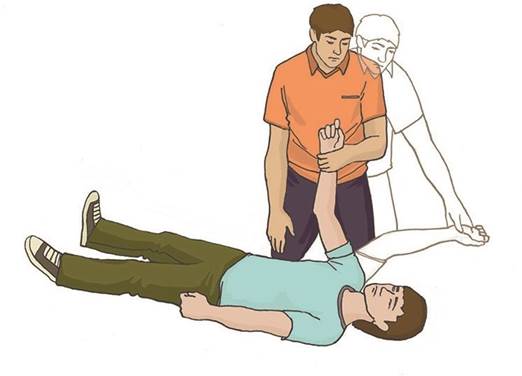 В зависимости от причин, апноэ делят на три типа:
В зависимости от причин, апноэ делят на три типа:
- Центральное. Причина задержки дыхания — дисфункция структуры головного мозга, отвечающей за респирацию. Мозг в фазе глубокого сна перестает посылать импульс респираторным мышцам, циркуляция воздуха в легких останавливается.
- Обструктивное. Вызвано сужением просвета дыхательных путей. Мышцы глотки расслаблены и не пропускают воздух либо на пути потока есть препятствие в виде лимфоидной ткани,
- Смешанное. Возникает в результате дисфункции головного мозга и физического препятствия для прохождения воздуха.
Для диагностики тяжести заболевания важную роль играют люди, проживающие в одной квартире с пациентом. Часто о самих остановках дыхания больной даже не подозревает. Он чувствует себя уставшим и разбитым, быстро утомляется, по утрам замечает головную боль и сухость во рту, могут появиться и проблемы с сердечной деятельностью. Но о том, что он храпит, и этот неприятный звук часто прекращается из-за остановки дыхания, пациенту сообщают именно родственники.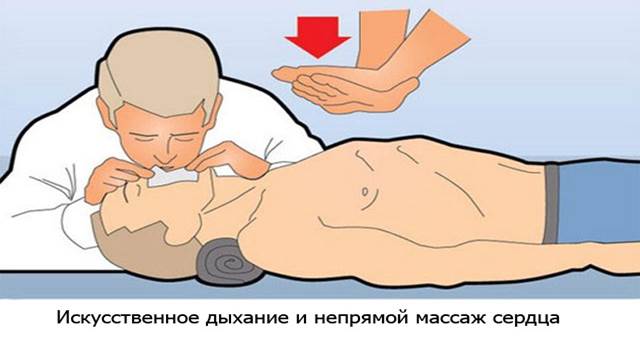
Обратите внимание! При определении тяжести болезни врач попросит родственников сделать график, на котором отметить интервал и длительность дыхательных пауз.
При осмотре доктор определит индекс массы тела. Если индекс выше 35, то потребуется диета, чтоб привести вес в норму. Еще один важный показатель объем шеи (у женщин должен быть до 40 см у мужчин до 43).
Для определения провоцирующих факторов потребуется консультация отоларинголога. Врач должен проверить, нет ли искривления носовой перегородки, полипов, хронического тонзиллита, синусита или ринита. Исследование носоглотки проводится при помощи гибкого фиброэндоскопа и включает в себя:
- фарингоскопию,
- ларингоскопию,
- риноскопию.
Полисомнографическое исследование покажет работу мозга во сне, степень дыхательной активности, длительность задержек дыхания и их количество, зафиксирует сердечную деятельность, покажет объем кислорода в крови. Исследование длится не менее 8 часов, то есть на протяжении всего ночного сна. При анализе данных сомнолог определит длительность эпизодов апноэ и степень их влияния на организм больного.
При анализе данных сомнолог определит длительность эпизодов апноэ и степень их влияния на организм больного.
Выделяют несколько степеней тяжести заболевания:
- до пяти остановок в час — не рассматривается как патология,
- до 15 — легкая степень апноэ,
- до 30 — средняя степень тяжести апноэ, чаще 30 — тяжелая форма апноэ.
За ночь у больного может наблюдаться более 100 остановок респирации, что в сумме дает приблизительно 3-4 часа отсутствия поступления кислорода в течение ночного сна. Это приводит к кислородному голоданию и повышенному содержанию в крови углекислоты.
Лечение ночного апноэ
Лечение апноэ сна предполагает устранение фактора, вызывающего остановку дыхания. Используются медикаментозные, немедикаментозные и хирургические методы.
При нетяжелой форме болезни пациенту даются общие рекомендации:
- приподнять головной конец кровати так, чтоб голова оказалась выше ног,
- не спать на спине,
- для облегчения дыхания закапывать на ночь носовые ходы ксилометазолином,
- полоскать горло разведенными эфирными маслами,
- не употреблять алкоголь или снотворное,
- если есть необходимость, то снизить вес.

Как лечить апноэ решит лечащий терапевт, изучив этиологию заболевания, при необходимости направит к врачу сомнологу или ларингологу.
Миндалины и аденоиды устраняются во время операции. Исправляют и искривленную носовую перегородку путем септопластики (требуется выпрямить, удалить или реимплантировать часть перегородки, проводится эндоскопически, под местной анестезией). Если причина в лишней массе тела, то пациенту требуется сбалансированная диета. Даже похудение на 5 килограмм иногда помогает решить проблему.
Обратите внимание! При болезнях, связанных с дисфункцией нервной системы, требуется медикаментозное лечение. Назначают препараты, стимулирующие работу мозга и дыхания.
При центральной форме прописывают ацетазоламиды (для снижения углекислого газа в крови).
Если апноэ возникло в результате дряблого неба, то восстановить его можно с помощью радиоволнового метода. Вмешательство длится около 20 минут, пациент спустя час уже может покинуть клинику, а ночью выспаться без измучивших остановок дыхания. Операция проводится под местной анестезией, отсутствует период реабилитации.
Операция проводится под местной анестезией, отсутствует период реабилитации.
Обратите внимание! Есть и другие не менее действенные методы укрепления неба, например, жидкий азот или лазер, но регенерация ткани длится дольше, доставляя пациенту небольшой дискомфорт.
При тяжелом течении заболевания назначают СИПАП-терапию. Пациент надевает перед сном маску, соединенную с аппаратом, контролирующим давление и подачу воздуха. Делается это, для поддержания давления дыхательных путей, чтоб стенки глотки не спадались. Этот способ считается одним из самых эффективных, однако, он не меняет течения болезни.
Еще есть несколько методов лечение апноэ во сне. Это фиксаторы для увеличения просвета носовых ходов и заставляющие дышать исключительно носом, подушки, которые не дают человеку перевернуться на спину (пациент спит все время на боку).
Нетрадиционная медицина
Как вылечить синдром обструктивного апноэ сна подскажет и народная медицина. Она должна применяться как дополнение к консервативному лечению. Народные средства от апноэ:
Она должна применяться как дополнение к консервативному лечению. Народные средства от апноэ:
- Для улучшения носового дыхания рекомендуется промывать носовую полость солевым раствором. Для его приготовления в стакане воды разводят чайную ложку соли.
- Для лечения применяется и капустный сок с медом (на стакан сока чайная ложка меда). Средство пьют в течение месяца.
- Лечебными свойствами обладает и оливковое масло. Оно оказывает смягчающее действие, им рекомендуется полоскать горло на ночь.
- Убрать воспалительный процесс в носоглотке и восстановить кровоснабжение поможет облепиховое масло. Несколько недель по 5 капель масла закапывайте в носовые ходы.
- Масло эвкалипта устраняет инфекцию в носоглотке, обладает отхаркивающим действием, облегчает дыхание, устраняет храп. Пару капель масла нужно добавить в кипяток и вдыхать аромат 5 минут.
- Тимьян восстановит нервную систему, что сделает сон более здоровым. Эфирное масло из растения добавьте в емкость с водой и ежедневно распыляйте в спальне.
 Лечебные веточки тимьяна можно добавлять в чай.
Лечебные веточки тимьяна можно добавлять в чай. - Положительно действует на нервную систему мята. Экстракт способствует устранению слизи из дыхательных путей, снимает их воспаление и расширяет бронхи. Можно пить мятный отвар или же класть пару листиков в свой любимый чай.
- Для устранения храпа целители предлагают три раза в день перед едой есть печеную морковь.
- Самым простым способом, которой поможет укрепить мышцы глотки, считают пение. Нужно музицировать как минимум по 30 минут в день.
Упражнения, способствующие укреплению мышц глотки
Справиться с задержками дыхания во сне помогут специальные упражнения, которые способствуют укреплению мышц.
- Как можно сильнее высуньте язык, так чтоб ощущать напряжение у его основания. Две секунды проговорите «и». Делать упражнение надо 2 раза в сутки около 30 раз.

- На подбородок положите кулак. Ваша задача двигать челюстью вперед затем назад, при этом кулаком создавая небольшое сопротивление. Делать дважды по 30 подходов.
- Зубами возьмите карандаш и, сжимая его, напрягайте мышцы глотки. Делать 3-4 минуты.
- Нижней челюстью обводите воображаемый круг сначала по часовой стрелке, затем против. Сделайте по 15 раз.
- Как можно сильнее давите языком на верхнее небо. Это упражнение будет не заметно для окружающих, а делать его надо пока не устанете.
Для терапии синдрома сонного апноэ могут быть задействованы пульмонологи, неврологи, отоларингологи, кардиологи. Специалисты могут предложить только неспецифическую профилактику заболевания, основанную на поддержании веса в пределах нормы, отказа от курения, употребления снотворных препаратов, психотропных веществ, своевременное лечение болезней носоглотки.
Важно! Если ночное апноэ не лечить, то возникает серьезная патология в сердечно-сосудистой системе.
Чаще всего апноэ становится причиной инсультов у молодых людей, ишемии и инфаркта миокарда у пациентов с атеросклерозом. Дает серьезные осложнения, если диагностированы хронические патологии легких. Болезнь меняет и качество жизни. Поскольку больной просыпается десятки раз за ночь, он не может выспаться, что увеличивает риск получить травму в быту или на производстве, попасть в аварию.
Заболевание, прогрессируя, уже в течение первых 5 лет способно привести к инвалидности или летальному исходу (40% больных), а у 94% в течение 15 лет выявляются серьезные проблемы со здоровьем.
Загрузка…Остановка сердца и дыхания: первая помощь, причины и признаки
Остановка сердца – это эквивалент клинической смерти. Как только сердце перестает выполнять свои насосные функции и качать кровь, в организме начинаются изменения, называемые танатогенезом или зарождением гибели.
Собственно внезапная остановка сердца – это именно прекращение его эффективной работы. Так как миокард – это содружество множества мышечных волокон, которые обязаны сокращаться ритмично и синхронно, то их хаотичное сокращение, которое будет даже регистрироваться на кардиограмме, также может относиться к остановкам сердца.
Причины остановки сердца
- Причина 90% всех клинических смертей — фибрилляция желудочков. При этом тот самый хаос из сокращений отдельных миофибрилл будет иметь место, а вот перекачивание крови прекратится и ткани начнут испытывать кислородное голодание.
- Причина 5 % остановок сердечной работы — полное прекращение сокращений сердца или асистолия.
- Электромеханическая диссоциация — когда сердце не сокращается, но сохраняется его электрическая активность.
- Пароксизмальная желудочковая тахикардия, при которой приступ сердцебиений с частотой больше 180 за минуту сопровождается отсутствием пульса на крупных сосудах.

Ко всем перечисленным состояниям могут привести следующие изменения и заболевания:
Сердечные патологии
- ИБС (ишемическая болезнь сердца) — стенокардия, аритмии, острое кислородное голодание миокарда (ишемия) или его некроз, например, при инфаркте миокарда
- воспаление сердечной мышцы (миокардит)
- миокардиопатия
- поражение клапанов сердца
- тромбоэмболия легочной артерии
- тампонада сердца, например, сдавление кровью при ранении сердечной сумки
- расслаивающая аневризма аорты
- острый тромбоз коронарных артерий
Прочие причины
- передозировка лекарственными препаратами
- отравления химическими веществами (интоксикация)
- передозировка наркотическими средствами, алкоголем
- обструкция дыхательных путей (инородное тело в бронхах, во рту, в трахее), острая дыхательная недостаточность
- несчастные случаи — поражение электрическим током (использование оружия для самообороны — электрошокеры), огнестрельные, ножевые ранения, падение, удары
- шоковое состояние — болевой шок, аллергический, при кровотечении
- острое кислородное голодание всего организма при удушении или остановке дыхания
- обезвоживание, падение объема циркулирующей крови
- скачкообразное повышение уровня кальция крови
- охлаждение
- утопление
Предрасполагающие факторы при сердечных патологиях
Препараты, вызывающие остановку сердца
Ряд лекарственных средств могут спровоцировать сердечную катастрофу и вызвать клиническую смерть.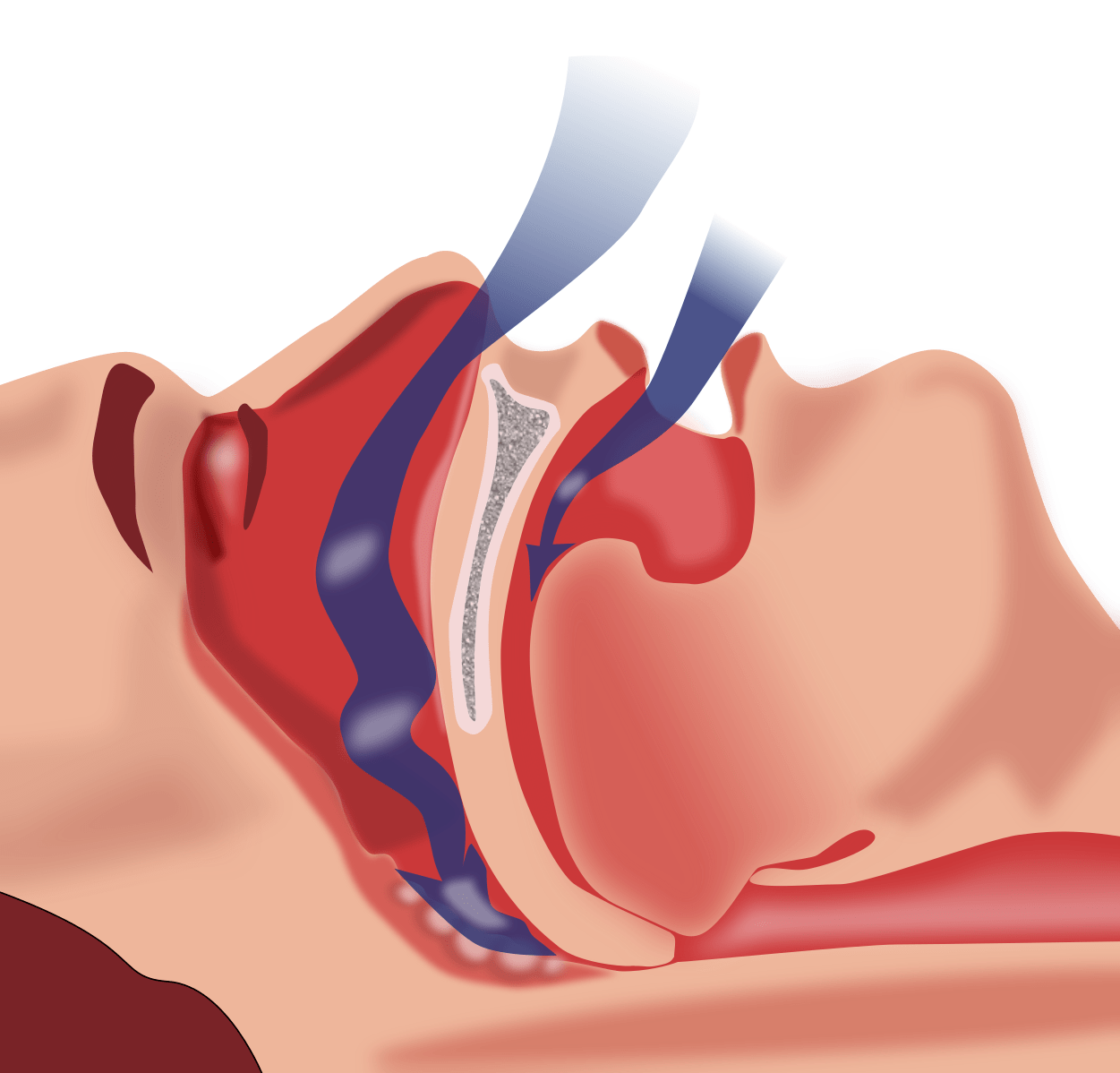
- Средства для наркоза
- Антиаритмические средства
- Психотропные препараты
- Сочетания: антагонистов кальция и антиаритмических третьего класса, антагонистов кальция и бета-блокаторов, нельзя сочетать некоторые антигистаминные препараты и противогрибковые и пр.
По вине лекарств смерть наступает примерно в 2% всех случаев, поэтому категорически нельзя принимать какие-либо препараты без показаний. Любое средство следует принимать только по назначению доктора в указанных дозировках, а также сообщать лечащему врачу о тех лекарствах, которые вами принимаются по поводу лечения другого заболевания (назначенные другим врачом), поскольку именно сочетание и передозировка могут приводить к серьезным последствиям (см. также причины боли в области сердца).
Признаки остановки сердца
Внешний вид больного, как правило, не оставляет сомнений в том, что что-то здесь не в порядке.
- Отсутствие сознания, которое развивается спустя 10-20 секунд от начала острой ситуации. В первые секунды человек еще может совершать простые движения. Через 20-30 секунд дополнительно могут развиться судороги.
- Бледность и синюшность кожных покровов, в первую очередь, губ, кончика носа, мочек ушей.
- Редкое дыхание, которое прекращается через 2 минуты от остановки сердца.
- Отсутствие пульса на крупных сосудах шеи и запястьях.
- Отсутствие сердцебиений в области ниже левого соска.
- Зрачки расширяются и перестают реагировать на свет — через 2 минуты после остановки.
Таким образом, после остановки сердца наступает клиническая смерть. Без реанимационных мероприятий она перерастет в необратимые гипоксические изменения в органах и тканях, называемых биологической смертью.
- Мозг после остановки сердца живет 6-10 минут.
- Как казуистика, описаны случаи сохранения коры головного мозга после 20 минутной клинической смерти при падении в очень холодную воду.

- С седьмой минуты клетки мозга начинают прогрессивно отмирать.
И хотя реанимационные мероприятия положено проводить не менее 20 минут, в запасе у пострадавшего и его спасителей имеется всего лишь 5-6 минут, гарантирующих последующую полноценную жизнь пострадавшего от остановки сердца.
Первая помощь при остановке сердца
С учетом высоких рисков смерти от внезапной фибрилляции желудочков, цивилизованные страны оснащают общественные места дефибрилляторами, которыми может воспользоваться практически любой гражданин. К аппарату имеются подробные инструкции или голосовое сопровождение на нескольких языках. Россия и страны СНГ подобными излишествами не избалованы, поэтому в случае внезапной кардиальной смерти (подозрении на нее) придется действовать самостоятельно.
Все больше законодательство ограничивает даже врача, проходящего мимо упавшего на улице, в возможностях проведения первичной сердечно-легочной реанимации. Ведь теперь врач может заниматься своей работой только в отведенные ему часы на территории своего лечебного учреждения или подведомственной территории и только согласно своей специализации.
То есть, акушер-гинеколог, реанимирующий на улице человека с внезапной остановкой сердца, может получить весьма не по заслугам. К счастью, на немедиков подобные кары не распространяются, поэтому взаимопомощь все еще остается основным шансом на спасение у пострадавшего.
Чтобы в критической ситуации не выглядеть равнодушным или безграмотным, стоит запомнить несложный алгоритм действий, которые могут спасти упавшему или лежащему на улице жизнь и сохранить ее качество.
Чтобы легче запомнить порядок действий, назовем их по первым буквам и цифрам: ОП 112 СОДА.
- О – оцениваем опасность
Подойдя к лежащему не слишком близко, громко спрашиваем, слышит ли он нас. Люди в алкогольном или наркотическом опьянении, как правило, что-нибудь да мычат. По-возможности, стаскиваем тело с проезжей/проходной части, снимаем с пострадавшего электропровод (если произошел удар эл. током), освобождаем
- П – проверяем реакцию
Из положения стоя, готовясь случае чего отпрыгнуть и быстро убежать, щиплем лежащего за мочку уха и ждем ответной реакции. Ежели стонов или ругательств не последовало, и тело бездыханно, переходим к пункту 112.
Ежели стонов или ругательств не последовало, и тело бездыханно, переходим к пункту 112.
- 112 — звонок по телефону
Это телефон общей службы экстренной помощи, набирающийся и с мобильных в РФ, странах СНГ и многих европейских государствах. Так как время терять нельзя, то телефоном займется кто-то другой, выбрать которого в толпе должны именно Вы, обратившись к человеку лично так, чтобы у него не осталось сомнений в порученном деле.
- С — сердца массаж
Положив пострадавшего на ровную твердую поверхность, нужно начать непрямой массаж сердца. Сразу забудьте все, что видели на эту тему в фильмах. Отжимаясь от грудины на согнутых руках, сердце завести невозможно. Руки должны быть прямыми во все время реанимации. На нижнюю треть грудины поперек будет уложена прямая ладонь более слабой руки. Перпендикулярно поверх нее установлена ладонь более сильной. Дальше следуют пять недетских давящих движений всем весом на вытянутые руки. Грудная клетка при этом должна смещаться не меньше, чем на пять сантиметров. Работать придется, как в тренажерном зале, не обращая внимания на хруст и скрежет под руками (ребра потом заживут, а плевру зашьют). За минуту должно быть произведено 100 толчков.
Грудная клетка при этом должна смещаться не меньше, чем на пять сантиметров. Работать придется, как в тренажерном зале, не обращая внимания на хруст и скрежет под руками (ребра потом заживут, а плевру зашьют). За минуту должно быть произведено 100 толчков.
- О – обеспечить проходимость дыхательных путей
Для этого голову человека аккуратно, чтобы не повредить шею, несколько закидывают, обмотанными любым платком или салфеткой пальцами быстро вытаскивают зубные протезы и инородные предметы изо рта, выдвигают нижнюю челюсть вперед. Пункт в принципе можно пропустить, Главное, не переставать качать сердце. Поэтому на этот пункт можно поставить кого-то второго.
- Д – искусственное дыхание
На тридцать качков грудины приходится 2 вдоха изо рта в рот, предварительно покрытый марлей или платком. Эти два вдоха не должны занимать более 2 секунд, особенно, если реанимацию проводит один человек.
По факту прибытия на месту скорой или служб спасения надо благоразумно и своевременно отчалить восвояси, если только пострадавший не ваш близкий друг или родственник. Это страховка от ненужных сложностей личной жизни.
Это страховка от ненужных сложностей личной жизни.
Первая помощь ребенку
Ребенок – это не маленький взрослый. Это совершенно оригинальный организм, подходы к которому отличаются. Особенно актуальной сердечно-легочная реанимация остается для детей первых трех лет жизни. При этом не стоит поддаваться панике и действовать максимально быстро (ведь в запасе всего пять минут).
- Ребенка укладывают на стол, распеленывают или раздевают, освобождают рот от посторонних предметов или примесей.
- Затем подушечками второго и третьего пальцев руки, расположенных на нижней трети грудины, надавливают с частотой 120 толчков за минуту.
- Толчки должны быть аккуратными, но интенсивными (грудина при этом смещается на глубину пальца).
- После 15 компрессий делают два вдоха в рот и в нос, покрытые салфеткой.
- Параллельно с реанимацией вызывается скорая помощь.
Первая медицинская помощь при остановке сердца
Врачебная помощь зависит от причины, по которой развилась остановка сердца. Наиболее часто пользуются дефибриллятором. Эффективность манипуляции каждую минуту снижается примерно на 7%, поэтому дефибриллятор актуален на протяжении первых пятнадцати минут от катастрофы.
Наиболее часто пользуются дефибриллятором. Эффективность манипуляции каждую минуту снижается примерно на 7%, поэтому дефибриллятор актуален на протяжении первых пятнадцати минут от катастрофы.
Для бригад скорой разработаны следующие алгоритмы помощи при внезапной остановке сердца.
- Если клиническая смерть наступила в присутствии бригады, применяется прекардиальный удар. Если после него восстановилась сердечная деятельность, то далее внутривенно вводят физраствор, снимают ЭКГ, если ритм сердца нормальный, проводят искусственную вентиляцию легких и доставляют пациента в стационар.
- Если после прекардиального удара сердцебиений нет, восстанавливают проходимость дыхательных путей, используя воздуховод, интубацию трахеи, мешок Амбу или ИВЛ. Затем последовательно проводят закрытый массаж сердца и дефибрилляцию желудочков, после восстановления ритма пациента доставляют в стационар.
- При желудочковой тахикардии или фибрилляции желудочков использую разряды дефибриллятора 200, 300 и 360 Дж последовательно или 120, 150 и 200 Дж бифазным дефибриллятором.

- Если ритм не восстановлен, используется амиодарон, прокаинамид внутривенно с разрядом в 360 Дж после каждого введения лекарств. При достижении успеха больного госпитализируют.
- В случае асистолии, подтвержденной на ЭКГ, пациента переводят на ИВЛ вводят атропин и эпинефрин. Повторно записывают ЭКГ. Далее ищут причину, которую можно устранить (гипогликемию, ацидоз) и работают с ней. Если результатом становится фибрилляция, переходят к алгоритму ее устранения. При стабилизации ритма — госпитализация. При сохраняющейся асистолии – констатация смерти.
- При электромеханической диссоциации – интубация трахеи. Венозный доступ, поиск возможной причины и ее устранение. Эпинефрин, атропин. При асистолии в результате мероприятий действовать по алгоритму асистолии. Если результатом стала фибрилляция, перейти к алгоритму ее устранения.
Таким образом, если произошла внезапная остановка сердца, первый и основной критерий, который стоит принять во внимание – это время. От быстрого начала оказания помощи, зависит выживаемость пациента и качество его дальнейшей жизни.
От быстрого начала оказания помощи, зависит выживаемость пациента и качество его дальнейшей жизни.
Остановка дыхания | EUROLAB | Пульмонология
Остановка дыхания — прекращение газообмена в легких длительность от 5 минут, которое может привести к повреждению жизненно важных органов человека, в том числе головного мозга. Вслед за данным состоянием в подавляющем большинстве случаев наступает остановка сердца, если врачам не удается восстановить дыхание человека.
Причины
Причиной остановки дыхания взрослого человека или ребенка может быть обструкция дыхательных путей, депрессия (подавление) дыхания при мышечных или неврологических расстройствах. Также среди причин называют передозировку наркотическими веществами. Малыши до 3 месяцев жизни зачастую дышат носом. Потому, если нарушается носовое дыхание, может появиться обструкция верхних дыхательных путей.
Нарушение сознания может привести к потере тонуса мышц, следствие становится обструкция верхних дыхательных путей (язык западает в глотку). Среди других причин может быть попадание в дыхательные пути слизи, крови, рвоты, инородного объекта. Остановка дыхания может быть спровоцирована также:
Среди других причин может быть попадание в дыхательные пути слизи, крови, рвоты, инородного объекта. Остановка дыхания может быть спровоцирована также:
- воспалением трахеи, гортаноглотки
- отеком или спазмом голосовых связок
- травмой
- опухолью
- аномально развитые от рождения дыхательные пути (при врожденных нарушениях развития), что способствует обструкции
- бронхоспазм
- аспирация
- отек легких
- пневмония
- утопление
- легочное кровотечение
Расстройства ЦНС могут спровоцировать остановку дыхания, что бывает при:
- отравлении цианидами
- отравлении угарным газом
- передозировке лекарственными препаратами
- инфаркте
- инфекции центральной нервной системы
- внутричерепной гипертензии
- кровоизлияниях в ствол головного мозга
Слабость дыхательной мускулатуры может иметь вторичный характер, что бывает при:
- нейро-мышечных заболеваниях (ботулизме, миастении, синдроме Guillain-Barre, полиомиелите)
- повреждении спинного мозга
- метаболических нарушениях
- применении препаратов, провоцирующих нейромышечный блок
Симптомы
У пациента при остановке дыхания нарушено сознание, кожа становится цианотичной (если отсутствует тяжелая анемия). Если не оказать неотложную помощь, спустя несколько минут останавливается сердце. Пока дыхание не прекратится совсем, человек без неврологических нарушений может быть в замешательстве, возбуждении, пытается дышать с усилием. Появляется тахикардия, выделяется всё больше пота. Может быть втяжение области грудино-ключичного сочленения и межреберных промежутков.
Если не оказать неотложную помощь, спустя несколько минут останавливается сердце. Пока дыхание не прекратится совсем, человек без неврологических нарушений может быть в замешательстве, возбуждении, пытается дышать с усилием. Появляется тахикардия, выделяется всё больше пота. Может быть втяжение области грудино-ключичного сочленения и межреберных промежутков.
У людей со слабостью дыхательных мышц или болезнями ЦНС фиксируют затрудненное, слабое, парадоксальное или нерегулярное дыхание. Если у человека инородное тело в дыхательных путях, появляется кашель, человек давится, указывает себе на шею. У грудничков, которые еще не достигли 3 месяцев, может не быть предвестников апноэ. Такое бывает при расстройствах метаболизма, инфекции в организме и пр.
Лечение
Диагностика не трудная, лечение начинается сразу же после определения состояния. Важно обнаружить в дыхательных путях инородное тело, если именно оно затрудняет вдох и выдох. В таких случаях дыхание рот-в-рот или мешком через маску не окажет нужного эффекта. Инородное тело иногда выявляют во время ларингоскопии при интубации трахеи. Для лечения нужно удалить инородное тело, обеспечив проходимость дыхательных путей каким угодно способом, провести искусственную вентиляцию легких.
Верхние дыхательные пути при остановке дыхания нужно освободить, поддерживая циркуляцию воздуха с помощью механического устройства и/или вспомогательных вдохов. В большинстве случаев при помощи маски можно на время организовать нормальную вентиляцию легких. Если придерживаться правильной техники, дыхание рот-в-рот будет эффективным. В грудничков это дыхание рот-в-рот-и-нос.
Если обструкция вызвана слабостью мягких тканей ротоглотки, на время ее устранить можно разгибанием шеи, для этого больному запрокидывают голову и выдвигают нижнюю челюсть. Из-за этого приподнимают ткани передних отделов шеи и освобождается пространство между языком и задней стенкой глотки.
В случаях обструкции ротоглотки зубным протезом, секретами, кровью нужно устранить препятствия дыхания пальцами или при помощи аспирации. Но нужно помнить, что предмет может сместиться глубже, что опасно для состояния человека. Вероятность такого хода событий выше у грудничков и детей дошкольного возраста. У них ликвидация обструкции «вслепую» пальцем не используется. Попавший глубоко предмет удаляют щипцами Magill во время ларингоскопии.
Метод Heimlich
Метод заключается в толчке руками в эпигастральную область, у толстых и беременных людей — в грудную клетку. Это метод контроля проходимости дыхательных путей у лиц, которые находятся в шоке, в сознании или без него, а также в случаях, когда другие методы оказались неэффективны.
Если взрослый больной находится без сознания, его нужно уложить на спину. Врач (или тот, кто оказывает помощь) садится поверх его колен. Для исключения повреждения органов грудной клетки и печени руку никогда не располагают на нижней реберной дуге и мечевидном отростке. Тенар и гипотенар ладони располагаются в эпигастрии ниже мечевидного отростка. Вторую руку кладут сверху первой и делают сильный толчок в восходящем направлении. Для толчков грудной клетки руки располагаются как для закрытого массажа сердца. Как при одном, так и при втором способе может понадобиться 6-10 быстрых сильных толчков для извлечения объекта из дыхательных путей.
Если же взрослый пациент находится в сознании, оказывающий помощь человек становится сзади и обхватывает больного так, чтоб кулак располагался между пупком и мечевидным отростком, а вторая ладонь обхватывала кулак. Обеими руками врач толкает в направлении внутрь и вверх.
При обструкции у старших детей можно применять метод Heimlich, но усилия должны быть умерены, если человек весит менее 20 кг, обычно это дети до 5 лет. Метод не актуален для грудничков. Грудного ребенка следует держать вниз головой, одной рукой поддерживая голову, а другой человек должен 5 раз ударить малыша по спине. Потому делают пять толчков в грудном отделе грудного ребенка, при этом он должен лежать на спине вниз головой на бедре спасателя. Последовательность ударов по спине и грудных толчков повторяют, пока проходимость дыхательных путей не будет нормальной.
Приспособления для дыхания
Если пути освобождены, а дыхания нет, и отсутствуют приспособления для спасения жизни человека, делают дыхание рот-в-рот или рот-в-рот-и-нос. Выдыхаемый воздух содержит 16-18% кислорода и 4-5% углекислого газа. Этого хватает, чтобы поддержать нормальный уровень этих соединений в крови больного.
Приспособление мешок-клапан-маска (МКМ) снабжен дыхательным мешком с клапаном, не допускающим рециркуляцию воздуха. Это приспособление не может поддерживать проходимость дыхательных путей. Потому для людей с низким мышечным тонусом применяют дополнительные приспособления с этой целью. Вентиляцию МКМ можно продолжать до проведения назотрахеальной или оротрахеальной интубации трахеи. Этот прибор применяют, чтобы дополнительно подавать кислород для организма больного. Если вентиляцию МКМ проводят от 5 минут с целью профилактики попадания воздуха в желудок, нужно надавливать на перстневидный хрящ для окклюзии пищевода.
При данных критических ситуациях нужен контроль проходимости дыхательных путей:
- остановка дыхания или апноэ
- остановка сердца
- острый отек гортани
- глубокая кома с западением языка и обструкцией дыхательных путей
- инородное тело гортани
- ларингоспазм
- вдыхание дыма и токсических химических веществ
- утопление
- ожог дыхательных путей
- травма верхних дыхательных путей
- аспирация желудочного содержимого
- повреждение головы или верхних отделов спинного мозга
При таких неотложных состояниях нужен контроль проходимости дыхательных путей:
- необходимость в дыхательной поддержке (при обострении ХОБЛ, остром респираторном дистресс-синдроме, нейромышечных заболеваниях, угнетении дыхательного центра и пр.)
- дыхательная недостаточность
- перед промыванием желудка у пациентов с пероральной передозировкой наркотиков и нарушенным сознанием
- необходимость в респираторной поддержке у пациентов с повреждением миокарда, низким сердечным выбросом или в состоянии шока
- при проведении диагностических рентгенологических процедур у больных с нарушением сознания, особенно в условиях седации
- перед бронхоскопией у лиц, находящихся в тяжелом состоянии
- при очень высоком потреблении О2 и ограниченных респираторных резервах
Во время вентиляции МКМ воздух во всех случаях попадает в желудок. Чтобы его убрать оттуда, применяют наэогастральный зонд. Ротоглоточный или назальный воздуховоды предназначены для предотвращения обструкции дыхательных путей, которая вызвана мягкими тканями. С их помощью облегчают вентиляцию с МКМ. Но, если человек в сознании, у него возникнут позывы на рвоту. Ларингеальную маску располагают в нижних отделах ротоглотки. Некоторые модели оснащены каналом, через который проводят в трахею интубационную трубку. Этот способ не сложный и популярный, потому что не нужно проводить ларингоскопию и не нужны специалисты высокой квалификации для оказания помощи.
Двухпросветная пищеводно-трахеальная трубка (combitube) имеет проксимальный и дистальный баллоны. Ее устанавливают вслепую. Этот метод также может проводить низкоквалифицированный медицинский персонал. Трубка не применяется длительно, по этой причине нужно как можно раньше осуществить интубацию трахеи. Метод актуален только на догоспитальном этапе, если перед этим была неудачная попытка интубировать трахею, или в качестве альтернативы интубации.
Эндотрахеальная трубка важна для профилактики механической вентиляции и аспирации. С ее помощью осуществляют санацию нижних дыхательных путей. При установке эндотрахеальной трубки нужно провести ларингоскопию. Интубацию трахеи проводят больным в коме и тем, кто нуждается в продленной искусственной вентиляции легких (ИВЛ).
Эндотрахеальная интубация
Сначала обеспечивают проходимость дыхательных путей, вентиляцию и оксигенацию, а затем только проводят интубацию трахеи. Оротрахеальная интубация актуальна для помощи тяжелым больным и при апноэ, потому что осуществить ее быстрее, чем назотрахеальную. Последняя применяется чаще для помощи лицам, находящимся в сознании, со спонтанным дыханием.
Большие эндотрахеальные трубки имеют манжетки, минимизирующие риск аспирации. Трубки с манжетками применяют для взрослых и детей в возрасте от 8 лет. Но редко применяют также для помощи младшим детям и грудничкам. Большинству взрослых пациентов подходят трубки, внутренний диаметр которых 8 и более мм. Отдают предпочтение именно таким трубкам, а не меньшего диаметра. Трубки диаметром 3,0-3,5 мм актуальны для малышей до 6 месяцев.
Перед проведением интубации нужно проверить равномерность раздувания манжетки, и нет ли утечки воздуха. Более комфортна эта процедура для больных в сознании, если сделать ингаляцию лидокаина. Для помощи взрослым и детям применяют мышечные релаксанты, ваголитические препараты и седацию. После оротрахеальной интубации проводник нужно извлечь, манжетку раздувают, устанавливают загубник и осуществляют фиксацию трубки к углу рта и верхней губе пластырем. С помощью переходника трубка соединяется с дыхательным мешком, Т-образным увлажнителем, источником кислорода или аппаратом ИВЛ.
Чтобы определить, правильно ли установлена трубка, нужно померить концентрацию углекислого газа в выдыхаемом воздухе. Если выявлено, что осуществлена интубация пищевода, то заново проводят новой трубкой интубацию трахеи, после этого предыдущую трубку вынимают. После интубации также делают рентгенологическое исследование, что позволяет подтвердить правильную установку трубки. Ее конец должен находиться на два сантиметра ниже голосовых связок, но выше бифуркации трахеи. Регулярная аускультация обоих легких проводится с целью профилактики смещения трубки.
В тяжелых ситуациях для облегчения интубации применяют дополнительные устройства. Необходимость в них может возникнуть при:
В части случаев приходится применять проводник с подсветкой, чтобы правильно расположить трубку. Другой метод — ретроградное проведение в рот проводника через кожу и перстнещитовидную мембрану. Потом эндотрахеальная трубка заводится в трахею по этому проводнику. Иногда применяют интубацию трахеи с помощью фиброскопа. Его проводят через рот или нос в трахею, после этого в трахею по нему соскальзывает интубационная трубка.
Назотрахеальная интубация
Этот метод можно проводить у больных при сохраненном спонтанном дыхании без ларингоскопии. Необходимость такая возникает при травме шейного отдела позвоночника. Осуществляют сначала местную анестезию слизистой носового хода, через него медленно проводится трубка до положения над гортанью. На вдохе голосовые связки размыкаются, и трубка быстро проводится в трахею. Но дыхательные пути каждого пациента отличаются по строению, потому зачастую данный метод не применяется при остановке дыхания.
Хирургические методы
Если обструкция верхних дыхательных путей вызвана массивной травмой или инородным предметом, или же если другими способами не восстановлена вентиляция, то применяют хирургические методы восстановления проходимости дыхательных путей. Крикотиротомия применяется исключительно в экстренных случаях. Больной должен лежать на спине, под плечи ему подкладывают валик, разгибают шею. Кожу обрабатывают антисептиками, гортань удерживают одной рукой, надрезают лезвием кожу, подкожные ткани и перстнещитовидную мембрану точно по средней линии до входа в трахею.
Трахеостомическая трубка соответствующего размера проводится в трахею через отверстие. Можно применять любую подходящую полую трубку с целью восстановления пассажа воздуха, если существует угроза жизни у человека, который находится в любом другом месте, кроме больницы. Если нет другого оборудования, можно взять внутривенный катетер (12G или 14G). Катетер проводится при удержании гортани рукой по срединной линии через перстне-щитовидную мембрану. Повреждение крупных сосудов можно обнаружить, проведя аспирационную пробу. Когда ее проводят в просвет трахеи, нужно учитывать возможность перфорации задней стенки трахеи. О правильном положении катетера говорит аспирация воздуха через него.
Более сложная процедура — трахеостомия. Она должна проводиться специалистом-хирургом в операционной. При проведении трахеостомии в экстренных ситуациях появляется больше осложнений, чем при крикотиротомии. Если нужно обеспечить дыхание больного на 2 суток и более, то отдают предпочтение именно трахеостомии. Если нет возможности доставить больного в операционную, применяют альтернативный метод — чрескожную пункционную трахеостомию. Кожу прокалывают, через прокол вводят трахеостомическую трубку, последовательно вводят несколько или один дилататор.
Осложнения интубации
При проведении интубации трахеи существует риск повреждения зубов, губ, надгортанника, языка, тканей гортани. Если интубировать пищевод пациента, находящегося на искусственной вентиляции легких, может возникнуть растяжение желудка. В редких случаях возможен разрыв желудка. Вероятны такие осложнения как регургитация и аспирация желудочного содержимого. Любой эндотрахеальной трубкой можно растянуть голосовые связки, что также является осложнением интубации. После этого есть риск развития стеноза гортани, что зачастую возникает на третьей или четвертой недели после проведения процедуры. К редким осложнениям трахеостомии относят:
- повреждения щитовидной железы
- кровотечения
- повреждение возвратного нерва
- пневмоторакс
- нарушение целостности важных сосудов
Редкие осложнения интубации:
- стеноз трахеи
- фистулы
- геморрагии
- эрозии на слизистой трахеи (при высоком давлении в манжетке эндотрахеальной трубки)
- ишемический некроз
Препараты при интубации
Интубация без премедикации проводится при апноэ, если у пациента нет сознания или пульса. Для остальных пациентов важно проведение премедикации, которая обеспечивает облегчение выполнения процедуры и снижает дискомфорт больного. Если состояние пациента позволяет, предварительно проводят оксигенацию 100 % 02 на протяжении от 3 до 5 минут. Это позволяет обеспечить нормальный уровень оксигенации при апноэ на протяжении четырех или пяти минут.
Ларингоскопия активизирует симпатическую систему, что сопровождается повышением артериального давления, увеличением ЧСС. Чтобы избежать такой реакции организма, за одну-две минуты до седации и миоплегии нужно в/в ввести 1,5 мг/кг лидокаина. При интубации часто бывает вагусная реакция (выраженная брадикардия) у взрослых пациентов и у детей. По этой причине нужно ввести в/в 0,02 мг/кг атропина. Минимальная доза атропина для грудничков составляет 0,1 мг. Минимальная доза для детей и взрослых больных — 0,5 мг.
Часть специалистов применяют для премедикации небольшие дозы миорелаксанта. Подойдет векуроний в дозе 0,01 мг/кг, вводимы внутривенно для больных от 4 лет. Он позволяет осуществить профилактику появления мышечных фасцикуляций, вызванных введением полной дозы сукцинилхолина. После пробуждения пациента как результат фасцикуляций может возникнуть боль в мышцах и транзиторная гиперкалиемия.
Седация и аналгезия
Ларингоскопия и интубация, как уже было отмечено, являются дискомфортными для пациента процедурами. По этой причине непосредственно перед процедурой нужно ввести в/в лекарства, оказывающие седативное или седативно-анальгетическое недлительное действие. После этого помощник врача должен надавить на перстневидный хрящ (прием Sellick), пережать пищевод с целью профилактики регургитации и аспирации.
Можно использовать 0,3 мг/кг этомидата (Etomi-date). Это небарбитуровый гипнотик, применение которого предпочтительно. Также допустим фентанил в дозе 5 мкг/кг. Для детей дозу нужно рассчитать так: 2-5 мкг/кг, данная доза выше анальгетической. Фентанил является опиоидом с седативным и обезболивающим влиянием, не вызывает кардиоваскулярной депрессии. Если вводятся большие дозы препарата, есть угроза ригидности грудной клетки.
1-2 мг/кг кетамина вводят для анестетического эффекта (оказывает также кардиостимулирующее действие). Данный препарат после пробуждения человека может привести к неадекватным действиям и появлению галлюцинаций. Хороший эффект оказывают 1-2 мг/кг метогекситала и 3-4 мг/кг Тиопентала, но они приводят к понижению артериального давления.
Миоплегия
Интубация трахеи облегчается, если скелетные мышцы пациента расслаблены. Быстро наступает действие препарата под названием сукцинилхолин, который вводят в/в в дозе 1,5 мг на 1 кг тела человека. Для грудных детей доза данного препарата составляет 2,0 мг/кг. Сукцинилхолин — миорелаксант деполяризующего действия, который начинает действовать через 0,5-1 мин после введения. Его действие всего 3-5 минут. Его запрещено применять у больных с:
- размозжением мышц (давностью более 1-2 суток)
- ожогами
- нейромышечными заболеваниями
- травмами спинного мозга
- пенетрирующей травмой глаз (предположительно)
- почечной недостаточностью
Злокачественная гипертермия отмечается после введения сукцинилхолина у одного пациента из 15 тысяч. Этот препарат для детей нужно вводить вместе с атропином для предупреждения выраженной брадикардии.
Недеполяризующие миорелаксанты начинают действовать медленнее, но эффект их продолжается 30 минут и дольше. Сюда причисляют Mivacurium 0,15 мг/кг, Atracurium 0,5 мг/кг, Vecuronium 0,1-0,2 мг/кг, Rocuronium 1,0 мг/кг. Их нужно вводить на протяжении одной минуты.
Местная анестезия
Интубация у больных в сознании требует анестезии носовых ходов и глотки. Обычно применяют готовые аэрозоли Benzocaine, Tetracaine, Butyl Aminobenzoate и Benzalkonium. В виде альтернативы можно аэрозольно ввести через лицевую маску 4%-ный раствор лидокаина.
Апноэ центральной нервной системы – Медицинский портал EUROLAB
Что такое апноэ?
Апноэ – это состояние, при котором временно останавливается дыхание во сне. Дыхание, когда вы засыпаете, прерывается повторяющимися паузами, которые называются приступами апноэ. Существует несколько видов апноэ: обструктивный приступ апноэ (самая распространенная форма апноэ), апноэ центральной нервной системы и смешанный вид, который включает в себя симптомы обоих видов апноэ.
Апноэ может вызвать развитие серьезных проблем со здоровьем. Апноэ может повысить риск инсульта, ожирения, диабета, сердечного приступа, сердечной недостаточности, нерегулярного сердцебиения, повышенного кровяного давления. Кроме того, оно увеличивает риск потенциальных несчастных случаев на работе или во время вождения машины, так как люди, страдающие апноэ могут заснуть во время каких-либо действий.
Что такое апноэ центральной нервной системы?
В случае с апноэ центральной нервной системой причина остановки дыхания – нарушение функционирования мозга. Здесь не возникает физической неспособности дышать (как происходит в случае с обструктивным приступом апноэ), наоборот, ваш организм даже не пытается дышать. Мозг не посылает сигналы мышечным тканям начать дышать. Этот вид апноэ связан с серьезными заболеваниями, особенно с заболеваниями, в которых поражена нижняя стволовая часть мозга (которая контролирует процесс дыхания). У новорожденных апноэ центральной нервной системы вызывает остановку дыхания, которая может длиться до 20 секунд.
Кто предрасположен к апноэ центральной нервной системы?
Больше всего к апноэ центральной нервной системы предрасположены мужчины, страдающие ожирением и в возрасте 40 лет и старше. Тем не менее, апноэ может развиться у любого человека.
Чаще всего апноэ центральной нервной системы (ЦНС) тесно связано с другими заболеваниями. Тем не менее, существует определенный тип апноэ ЦНС, причина которого не связана ни с одним заболеванием. Кроме того, апноэ ЦНС может сопровождать обструктивные приступы апноэ, а может встречаться самостоятельно.
К заболеваниям, которые провоцируют развитие апноэ центральной нервной системы, относятся:
-
Неврологические заболевания, например, болезнь Паркинсона, болезнь Альцгеймера, боковой амиотрофический склероз (болезнь Лу Герига).
-
Повреждение стволовой части мозга, вызванного энцефалитом, инсультом, травмами и другими факторами.
-
Осложнения после операции на шейном отделе позвоночника.
-
Травмы шейного отдела позвоночника
-
Повреждение шейного отдела позвоночника или основания черепа, вызванного артритом, другими видами перерожденного поражения костей или определенными видами травм.
-
Первичный гипервентиляционный синдром.
-
Острая сердечная недостаточность.
Каковы симптомы апноэ центральной нервной системы?
Главный симптом апноэ центральной нервной системы – временная остановка дыхания во время сна. Хотя храп довольно распространенный симптом обструктивного приступа апноэ, но в тоже время он не всегда сопровождает апноэ центральной нервной системы.
К другим симптомам апноэ центральной нервной системы относятся:
-
чрезмерная усталость в течение дня.
-
частые пробуждения ночью.
-
частые хождения в туалет ночью.
-
головная боль по утрам.
-
провалы в памяти и плохая концентрация вниманияю
-
переменчивое настроение.
Как диагностируется апноэ центральной нервной системы?
Если у вас проявляются какие-либо симптомы из вышеперечисленных или человек, спящий рядом с вами, заметил остановку дыхание во сне, нужно обязательно обратиться к врачу.
Обычно диагностика состоит из следующих этапов: физическое обследование, изучение медицинской карты пациента и проблем со сном. Следующий этап – исследование сна, которое называется полисомнография. Этот вид тестирования проводиться в лаборатории под наблюдением квалифицированных специалистов. Во время тестирования исследуются следующие функции организма:
-
активность мозга
-
движение глаз
-
активность мышц
-
сердцебиение
-
характер дыхания
-
поток воздуха
-
уровень кислорода в крови
После завершения исследования специалисты подводят итоги, сколько раз нарушалось дыхание во время сна, после чего определяют уровень серьезности апноэ. В некоторых случаях на следующий день после ночного тестирования проводится множественный тест латентности ко сну для определения скорости засыпания. В ходе этого теста пациентам предлагается несколько возможностей заснуть в течение дня.
Как лечится апноэ центральной нервной системы?
Если апноэ центральной нервной системы связано с какими-либо заболеваниями, например, острая сердечная недостаточность, то лечится в первую очередь это заболевание.
Некоторые методы консервативного лечения, применяющегося для лечения обструктивного приступа апноэ, также подходят и для лечения апноэ центральной нервной системы. К таким методам относятся:
-
Если необходимо, снижение веса и поддержка здорового нормального веса.
-
Отказ от алкоголя и снотворных, так как эти вещества повышают риск нарушения работы дыхательных путей.
-
Положение во время сна – на боку, если приступы апноэ случаются, когда вы лежите на спине. Можно воспользоваться специальными подушками или устройствами, которые будут контролировать вашу позу во сне.
-
Использование назальных спреев или дыхательных пластырей, которые поддерживают носовую проходимость в случае проблем с носовыми проходами или заложенности носа.
-
Полноценный сон (стараться избегать недосыпания)
К другому виду лечения относится положительное непрерывное давление в дыхательных путях (ПНДДП), которое предпочтительно для лечения большинства пациентов с обструктивными приступами апноэ. Подобные методы имеют и свои преимущества в лечении апноэ центральной нервной системы. Это особенно важно для тех, у кого апноэ центральной нервной системы связано с сердечной недостаточностью.
Во время процедуры ПНДДП пациент одевает маску на нос и\или рот. Воздух с силой проходит через нос и\или рот. Давление воздуха устанавливается такое, которое позволяет предотвратить нарушение функционирования верхних дыхательных путей во время сна. ПНДДП предотвращает блокирование дыхательных путей, но как только процедуры ПНДДП прекращаются или проходят неправильно, приступы апноэ возвращаются. Существуют различные типы и виды устройств ПНДДП.
Остановка дыхания | EUROLAB | Пульмонология
- Новости и блоги
- Главная страница
- Новости медицины
- Здравоохранения
- Спецтема
- Новости клиник
- Блоги
- Инфографика
- Гиды по здоровью
- Аллергии
- Анемии
- Артериальная гипертензия
- Бессонница и расстройства сна
- Болезни артерий, вен и лимфатических сосудов
- Болезни глаз
- Болезни желудочно-кишечного тракта
- Болезни зубов
- Болезни легких, бронхов и плевры
- Болезни ног и стоп
- Болезни сердца
- Болезни уха, горла и носа
- Болезни щитовидной железы
- Боль в спине
- Бронхиальная астма
- Витамины и микроэлементы
- ВИЧ / СПИД
- Восстановительная медицина
- Генитальный герпес
- Гепатит А
- Гепатит В
- Гепатит С
- Головная боль и мигрень
- Грипп
- Заболевания, передающиеся половым путем (ЗППП)
- Изжога и гастроэзофагеальная рефлюксная болезнь
- Лейкемии
- Остеоартрит
- Пищевые расстройства
- Простуда
- Приготовление здоровой пищи
- Псориаз
- Рак
- Рак кожи и меланома
- Рак лёгких
- Рассеянный склероз
- Ревматоидный артрит
- Рецепты здорового питания
- Сахарный диабет
- Синдром раздраженного кишечника
- Трансплантация органов и тканей
- Фибромиалгия
- Холестерин
- Экзема
- Физиотерапия
- Обязательное медицинское страхование в России
- Здоровье от А до Я
- Энциклопедия
- Ангиология
- Боли
- Венерология
- Врожденные пороки (тератология человека)
- Гастроэнтерология
- Гематология
- Генетика
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Комунальная гигиена
- Косметология
- Маммология
- Научные статьи
- Неврология
- Онкология
- Паразитарные болезни
- Патологическая анатомия
- Педиатрия
- Первая медицинская помощь
- Психическое здоровье
- Радиология
- Ревматология
- Скорая и неотложная медицинская помощь
- Стоматология
- Токсикология и Наркология
- Урология
- Эндокринология
- Другое о здоровье
- Видеогалерея А-Я
- Первая помощь от А до Я
- Тесты от А до Я
- Заболевания А-Я
- Лечение заболеваний А-Я
- Анатомия человека А-Я
- Врачебные специальности А-Я
- Анализы А-Я
- Медицинские термины А-Я
- Советы астролога
- Сексуальный гороскоп
- Лекарства
- Справочник лекарств
- Комплексные биологические препараты
- Витамины и БАДы
- АТХ (АТС) – Классификация
- Каталог производителей
- Ароматерапия (ароматы и эфирные масла)
- Лекарственные растения и гомеопатия
- Здоровая жизнь
- Женское здоровь
Внезапная остановка сердца и Hs и Ts
Внезапная остановка сердца и внезапная сердечная смерть могут произойти в любом медицинском учреждении. Внезапная остановка сердца – серьезная проблема здравоохранения в США, от которой ежегодно умирает до 350 000 человек. 27 Независимо от причины остановки сердца, раннее распознавание и обращение за помощью, включая надлежащее лечение ухудшающегося пациента, раннюю дефибрилляцию, высококачественную сердечно-легочную реанимацию (СЛР) с минимальным прерыванием сжатия грудной клетки и лечение обратимых причин. самые важные вмешательства. 25
Множество различных травм и заболеваний могут привести к остановке сердца как у взрослых, так и у детей. Это включает электрические аномалии, наследственные нарушения и структурные изменения в сердце. Определение и лечение причины остановки сердца имеет решающее значение для улучшения результатов лечения пациентов. К счастью, многие причины остановки сердца обратимы, включая состояния, перечисленные ниже. Эти условия часто обозначаются мнемоникой «Hs and Ts»:
Гипоксия:
Остановка сердца, вызванная чистой гипоксемией, встречается редко.Гипоксемия – это низкий уровень циркулирующего кислорода в крови, который может привести к гипоксии тканей. Гипоксемия обычно является следствием асфиксии, которая является причиной большинства несердечных причин остановки сердца. 25 Ниже приводится список некоторых причин гипоксемии согласно Truhlar:
- Обструкция дыхательных путей: мягкие ткани (кома), ларингоспазм, аспирация
- Анемия
- Астма
- Лавинное захоронение
- Центральная гиповентиляция – травма головного или спинного мозга
- Хроническая обструктивная болезнь легких
- Утопление
- Подвешивание
- Большая высота
- Нарушение альвеолярной вентиляции вследствие нервно-мышечной болезни
- Пневмония
- Пневмоторакс напряженный
- Травма
- Травматическая асфиксия или компрессионная асфиксия (например,грамм. толпа)
Устранение причины гипоксии / гипоксемии необходимо проводить быстро, поскольку это одна из потенциально обратимых причин остановки сердца. Правильная оксигенация и вентиляция являются ключом к восстановлению достаточного количества кислорода в системе и устранению смертельного сердечного ритма.
Гиповолемия:
Одной из частых причин остановки сердца является гиповолемия, которая может развиться из-за уменьшения внутрисосудистого объема (т. Е. Кровотечения). Это может произойти в результате сильного потоотделения, сильной диареи и / или рвоты и даже в результате сильного расширения сосудов.Сильные ожоги также могут привести к гиповолемии. Гиповолемия от кровопотери – основная причина смерти при травматической остановке сердца. Внешняя кровопотеря обычно очевидна (например, травма, гематемезис, кровохарканье), но ее может быть сложнее диагностировать, если она скрыта (например, желудочно-кишечное кровотечение или разрыв аневризмы аорты). 25 Лечение гиповолемии включает быстрое вливание предпочтительно подогретых кристаллоидов и / или продуктов крови при одновременном лечении первоначальной причины гиповолемии.
Гипотермия:
Ежегодно в США от первичного случайного переохлаждения умирает около 1500 человек. 6 Случайное переохлаждение определяется как непроизвольное падение внутренней температуры тела <35 градусов Цельсия. 25 Гипотермия может быть оценена и далее подразделена с помощью швейцарской системы стадий. 18
- Гипотермия I – легкое переохлаждение (в сознании, дрожь, внутренняя температура 32–35 ° C)
- Гипотермия II – умеренная гипотермия (нарушение сознания без дрожи, внутренняя температура 28–32 ° С)
- Гипотермия III – тяжелая гипотермия (без сознания, признаки жизненно важных функций, внутренняя температура 24–28 ° C)
- Гипотермия IV – остановка сердца или состояние низкого кровотока (нет или минимальные показатели жизнедеятельности, внутренняя температура <24 ° C)
- Гипотермия V – смерть от необратимого переохлаждения (внутренняя температура <13.7 ° C)
Риск переохлаждения увеличивается при приеме алкоголя или наркотиков, истощении, болезни, травме или пренебрежении, особенно при снижении уровня сознания. 25 По мере снижения внутренней температуры синусовая брадикардия имеет тенденцию уступать место фибрилляции предсердий, за которой следует ФЖ и, наконец, асистолия. 16 Аритмии, отличные от ФЖ, имеют тенденцию к спонтанному возвращению при повышении внутренней температуры и обычно не требуют немедленного лечения. 25 Если пациент не переходит в ФЖ, согрейте его, используя активные внешние методы (например,ж., нагнетание теплым воздухом) и малоинвазивные методы (например, теплые внутривенные инфузии). 25
Гиперкалиемия / Гипокалиемия:
Электролитные нарушения могут вызывать сердечную аритмию или остановку сердца, а опасные для жизни аритмии чаще всего связаны с нарушениями, связанными с калием, особенно с гиперкалиемией. 25 Калий – это электролит, который играет роль в поддержании нормального сокращения миокарда. Если уровень станет слишком высоким или слишком низким, может произойти остановка сердца.Точные значения, которые определяют выбор лечения, будут зависеть от клинического состояния пациента и скорости изменения значений электролитов. 25 При оценке уровня калия в сыворотке необходимо учитывать влияние изменений pH сыворотки. Когда pH сыворотки снижается (ацидемия), уровень калия в сыворотке увеличивается, потому что калий перемещается из клеточного в сосудистое пространство; процесс, который меняется на противоположный при повышении pH сыворотки (алкалиемия). Причины гипокалиемии включают чрезмерную рвоту / диарею или прием диуретиков.Хроническая болезнь почек также может привести к потере калия. Лечение может включать контролируемое, но быстрое введение калия. Гиперкалиемия может быть вызвана заболеванием почек, диабетом и побочным эффектом некоторых лекарств. Гиперкалиемию можно лечить путем введения бикарбоната натрия или хлорида кальция или проведения диализа.
Гиперкалиемия:
Гиперкалиемия – наиболее частое нарушение электролитного баланса, связанное с остановкой сердца. Обычно это вызвано нарушением выведения почками, лекарствами или повышенным высвобождением калия из клеток и метаболическим ацидозом с гиперкалиемией, встречающимся у 10% госпитализированных пациентов. 8 Не существует твердого числового предела, универсально используемого для определения гиперкалиемии, но обычно распознается 5,5 ммоль –1 . По мере увеличения концентрации калия выше этого значения увеличивается риск нежелательных явлений и возрастает необходимость в неотложном лечении. 25 Основными причинами гиперкалиемии являются: 1
- Почечная недостаточность (т.е. острое повреждение почек или хроническое заболевание почек)
- Лекарственные средства (например, ингибиторы ангиотензинпревращающего фермента (ACE-I), антагонисты рецепторов ангиотензина II (ARB), калийсберегающие диуретики, нестероидные противовоспалительные препараты, бета-блокаторы, триметоприм)
- Распад ткани (e.г., рабдомиолиз, лизис опухоли, гемолиз)
- Метаболический ацидоз (например, почечная недостаточность, диабетический кетоацидоз)
- Эндокринные расстройства (например, болезнь Аддисона)
- Диета (может быть единственной причиной у пациентов с запущенным хроническим заболеванием почек)
Лечение гиперкалиемии включает пять основных стратегий: 26
- Сердечная защита
- Переход калия в клетки
- Удаление калия из организма
- Мониторинг калия и глюкозы в сыворотке крови
- Профилактика рецидивов
Гипокалиемия:
Гипокалиемия – наиболее частое нарушение электролитного баланса в клинической практике. 9 Наблюдается у 20% госпитализированных пациентов. 17 Гипокалиемия увеличивает частоту аритмий и внезапной сердечной смерти. 13 Гипокалиемия определяется как уровень калия в сыворотке <3,5 ммоль -1 , а тяжелая гипокалиемия – это уровень калия в сыворотке <2,5 ммоль -1 25 . Основные причины гипокалиемии включают: 25
- Желудочно-кишечные расстройства (например, диарея)
- Лекарственные средства (например, диуретики, слабительные, стероиды)
- Почечная потеря (e.g., почечные канальцевые нарушения, несахарный диабет, диализ)
- Эндокринные расстройства (например, синдром Кушинга, гиперальдостеронизм)
- Метаболический алкалоз
- Истощение магния
- Плохое питание
Лечение гипокалиемии зависит от степени тяжести и наличия симптомов и отклонений ЭКГ. Наилучший курс действий – постепенное восстановление уровня калия в сыворотке до нормального. В экстренных случаях необходимо внутривенное введение калия, учитывая, что многие пациенты с гипокалиемией также страдают гипомагниемии.Восполнение запасов магния способствует более быстрой коррекции гипокалиемии и рекомендуется в тяжелых случаях гипокалиемии. 7
Ион водорода (ацидоз):
Ацидоз может быть метаболическим или респираторным. Любая причина может привести к остановке сердца. Ацидоз любого вида, скорее всего, вреден для кровообращения, поскольку он вызывает периферическое расширение сосудов, отрицательную инотропию и нарушение поглощения кислорода в легких. 22 Хотя тяжелая ацидемия часто возникает у пациентов во время и после остановки сердца, прогностическое значение тяжелой ацидемии для неврологических исходов неизвестно. 23 Анализ газов артериальной крови – это быстрый и точный метод определения ацидоза у пациента. Если у пациента респираторный ацидоз, его можно вылечить, обеспечив адекватную вентиляцию легких. Метаболический ацидоз является одним из наиболее частых нарушений у пациентов, страдающих серьезными заболеваниями, и в качестве основы терапии использовались многочисленные этиологии и способы лечения основного заболевания. 21 Обычным вмешательством для лечения метаболического ацидоза может быть введение бикарбоната натрия.
Пневмоторакс напряжения:
Напряженный пневмоторакс определяется как нарушение гемодинамики у пациента с увеличивающейся внутриплевральной воздушной массой. Это излечимая причина остановки сердца, и ее следует исключить во время СЛР. 3 Напряженный пневмоторакс развивается при скоплении воздуха в плевральной полости. Нарастание вызывает смещение средостения и препятствует венозному возврату к сердцу, что может привести к остановке сердца. Напряженный пневмоторакс может возникать в различных клинических ситуациях, включая травмы, астму и другие респираторные заболевания, но также может быть ятрогенным после инвазивных процедур (например,g., попытки введения центрального венозного катетера). 25 Диагностика напряженного пневмоторакса у пациента с остановкой сердца или гемодинамической нестабильностью должна основываться на клиническом обследовании. Симптомы включают нарушение гемодинамики (гипотония или остановка сердца) в сочетании с признаками, указывающими на пневмоторакс (предшествующий респираторный дистресс, гипоксия, отсутствие односторонних звуков дыхания при аускультации, подкожная эмфизема) и сдвиг средостения (отклонение трахеи и вздутие яремных вен). 19 Лечение напряженного пневмоторакса представляет собой компрессию иглой и / или торакостомию с установкой дренажной трубки.
Тампонада (сердечная):
Тампонада сердца возникает, когда перикардиальный мешок заполняется жидкостью под давлением, что приводит к нарушению сердечной функции и, в конечном итоге, к остановке сердца. 25 Это может быть вызвано травмой грудной клетки, например огнестрельным ранением, или воспалением перикарда. Торакотомия или перикардиоцентез используются для лечения остановки сердца, связанной с подозрением на травматическую или нетравматическую тампонаду сердца.Во время перикардиоцентеза предпочтительно использовать ультразвуковой контроль, если он доступен.
Токсины:
Обструкция дыхательных путей и остановка дыхания на фоне снижения уровня сознания – частая причина смерти после самоотравления (бензодиазепины, алкоголь, опиаты, трициклики, барбитураты). 24 Ранняя интубация трахеи пациентов без сознания обученным персоналом может снизить риск аспирации. 25 Лекарственная гипотензия обычно реагирует на внутривенное введение жидкости, но иногда на вазопрессорную терапию (например.g., инфузия норадреналина). Некоторые из наиболее распространенных препаратов, вызывающих передозировку, – это бензодиазепины, опиоиды, трициклические антидепрессанты, местные анестетики, бета-блокаторы и блокаторы кальциевых каналов.
Бензодиазепины:
Передозировка бензодиазепинов может вызвать потерю сознания, угнетение дыхания и гипотонию. 25 Препаратом выбора для лечения передозировки бензодиазепинов является флумазенил. Флумазенил является конкурентным антагонистом бензодиазепинов и может использоваться, когда у пациента в анамнезе нет риска судорог.
Опиоиды:
Избыточное потребление опиоидов любым путем может привести к угнетению дыхания, дыхательной недостаточности и / или остановке дыхания. Антагонист опиатов налоксон может обратить вспять респираторные эффекты передозировки опиоидов. Предпочтительный путь введения налоксона зависит от навыков спасателя: подходят внутривенный (IV), внутримышечный (IM), подкожный (SC), внутрикостной (IO) и интраназальный (IN) пути. 20 Начальные дозы налоксона равны 0.4–2 мг внутривенно, внутривенно, внутримышечно или подкожно, и можно повторять каждые 2–3 минуты. Дополнительные дозы могут потребоваться каждые 20–60 минут. Интраназальная доза составляет 2 мг IN (по 1 мг в каждую ноздрю), которую можно повторять каждые 5 минут. Титрируйте дозу до тех пор, пока пострадавший не станет дышать адекватно и не проявит защитные рефлексы дыхательных путей. 25
Трициклические антидепрессанты:
Самостоятельное отравление трициклическими антидепрессантами является обычным явлением и может вызвать гипотензию, судороги, кому и опасные для жизни аритмии.Сердечная токсичность, опосредованная антихолинергическим действием и блокирующим действием Na + -каналов, может вызывать тахикардию (ЖТ) широкого спектра действия. 25 Назначьте бикарбонат натрия (1-2 ммоль кг -1 ) для лечения желудочковых аритмий, вызванных трициклическими соединениями. 4
Местные анестетики:
Системная токсичность местного анестетика (ПОСЛЕДНЯЯ) – серьезное, но редкое последствие регионарной анестезии и чаще всего возникает в результате непреднамеренной инъекции в сосуды или абсорбции большого количества лекарства из определенных нервных блоков, требующих инъекций большого объема. 15 Могут возникнуть сильное возбуждение, потеря сознания, судороги, брадикардия, асистолия или желудочковые тахиаритмии. 25 При подозрении на LAST бензодиазепины являются препаратом выбора, поскольку они являются противосудорожным средством, не вызывая значительного угнетения сердечной деятельности. 15 Несмотря на то, что имеется много отчетов и серий случаев реанимации пациентов после внутривенного введения липидной эмульсии, данные о ее пользе при лечении остановки сердца, вызванной местными анестетиками, ограничены.Несмотря на скудность данных, пациенты с сердечно-сосудистым коллапсом и остановкой сердца из-за токсичности местного анестетика могут получить пользу от лечения внутривенной 20% липидной эмульсией в дополнение к стандартным ACLS. 2
Бета-адреноблокаторы:
Токсичность бета-адреноблокатора вызывает брадиаритмию и отрицательные инотропные эффекты, которые трудно поддаются лечению и могут привести к остановке сердца. 25 Сообщалось об улучшении при применении глюкагона (50–150 мкг / кг –1 ), высоких доз инсулина и глюкозы, липидных эмульсий, ингибиторов фосфодиэстеразы, экстракорпоральной и интрааортальной баллонной помпы и солей кальция. 10
Блокаторы кальциевых каналов:
Передозировка блокаторами кальциевых каналов становится частой причиной смерти от отравлений, отпускаемых по рецепту. 5 Передозировка лекарств короткого действия может быстро прогрессировать до остановки сердца, а передозировка препаратами с замедленным высвобождением может привести к отсроченному началу аритмий, шоку и внезапному сердечному коллапсу. 25 Лечение может включать введение 10% хлорида кальция в виде болюсов по 20 мл (или эквивалентной дозы глюконата кальция) каждые 2–5 минут при тяжелой брадикардии или гипотонии с последующей инфузией при необходимости. 11
Тромбоз (легочный):
Остановка сердца из-за острой тромбоэмболии легочной артерии является наиболее серьезным клиническим проявлением венозной тромбоэмболии, в большинстве случаев вызванной тромбозом глубоких вен (ТГВ). 14 Рекомендации Европейского общества кардиологов по диагностике и лечению острой тромбоэмболии легочной артерии от 2014 г. определяют «подтвержденную тромбоэмболию легочной артерии» как достаточно высокую вероятность тромбоэмболии легочной артерии, чтобы указать на необходимость конкретного лечения. 14 Распространенными симптомами, предшествующими остановке сердца, являются внезапное появление одышки, плевритной или субтернальной боли в груди, кашля, кровохарканья, обморока и признаков ТГВ (например, одностороннего отека нижних конечностей). Однако тромбоэмболия легочной артерии может не иметь симптомов, пока она не проявляется как внезапная остановка сердца. 12 Специальные методы лечения остановки сердца в результате тромбоэмболии легочной артерии включают введение фибринолитиков, хирургическую эмболэктомию и чрескожную механическую тромбэктомию. 25
Тромбоз (коронарный):
Ишемическая болезнь сердца – наиболее частая причина остановки сердца вне больницы.Хотя правильная диагностика причины может быть трудной у пациента, уже находящегося в остановке сердца, если исходный ритм – VF, наиболее вероятно, что причиной является ишемическая болезнь сердца с закупоркой большого коронарного сосуда. 25 Варианты лечения включают немедленную коронарную ангиографию, первичное чрескожное коронарное вмешательство (ПЧКВ) или другие вмешательства, такие как (реже) легочная эмболэктомия. Продолжение СЛР и немедленный доступ в лабораторию катетеризации могут быть рассмотрены, если имеется догоспитальная и стационарная инфраструктура с бригадами, имеющими опыт механической или гемодинамической поддержки и спасения ПЧКВ с продолжающейся СЛР. 25
Возможность продумать обратимые причины внезапной остановки сердца даст вашему пациенту наилучшие шансы на выживание после того, как будет поставлен соответствующий диагноз и начаты вмешательства.
Список литературы
- Асирватам Дж. Р., Моисей В., Бьорнсон Л. Ошибки в измерении калия: лабораторная перспектива для клинициста. Североамериканский журнал медицинских наук. 2013; 5: 255-259.
- Ассоциация анестезиологов Великобритании и Ирландии.Управление сильной токсичностью местного анестетика. 2010.
- Barton ED. Напряженный пневмоторакс. Текущее мнение в легочной медицине. 1999; 5; 269-274.
- Bradberry SM, Thanacoody HK, Watt BE, Thomas SH, Vale JA. Управление сердечно-сосудистыми осложнениями отравления трициклическими антидепрессантами: роль бикарбоната натрия. Обзор токсикологии. 2005; 24; 195-204.
- Бронштейн А.С., Спайкер Д.А., Кантилена Л.Р. мл., Грин Дж.Л., Румак Б.Х., Гиффин С.Л. Годовой отчет Национальной системы данных по ядам (NPDS) Американской ассоциации центров по борьбе с отравлениями: 26-й годовой отчет. Клиническая токсикология. 2009; 47: 911-1084.
- Brown DJ, Brugger H, Boyd J, Paal P. Случайное переохлаждение. Медицинский журнал Новой Англии. 2012; 367: 1930-1938.
- Кон Дж. Н., Кови П. Р., Велтон П. К., Присант Л. М.. Новые рекомендации по замещению калия в клинической практике: современный обзор Национального совета по калию в клинической практике. Архив внутренней медицины. 2000; 160: 2429-2436.
- Einhorn LM, Zhan M, Hsu VD и др.Частота гиперкалиемии и ее значение при хронической болезни почек. Arch Intern Med. , 2000; 169: 1156-1162.
- Эль-Шериф Н., Туритто Г. Электролитные нарушения и аритмогенез. Кардиологический журнал. 2011; 18: 233-245.
- Engebretsen KM, Kaczmarek KM, Morgan J, Holger JS. Высокие дозы инсулина при отравлении бета-адреноблокаторами и блокаторами кальциевых каналов. Клиническая токсикология . 2011; 49: 277–-83.
- Gunja N, Graudins A. Ведение при остановке сердца после отравления. Экстренная медицина Австралии. 2011; 23: 16-22.
- Heit JA, Silverstein MD, Mohr DN, Petterson TM, O’Fallon WM, Melton LJ III. Факторы риска тромбоза глубоких вен и тромбоэмболии легочной артерии: популяционное исследование случай – контроль. Архив внутренней медицины. 2000; 160: 809-815.
- Кьельдсен К. Гипокалиемия и внезапная сердечная смерть. Экспериментальная и клиническая кардиология. 2010; 15: e96-99.
- Konstantinides SV, Torbicki A, Agnelli G, et al.Рекомендации ESC по диагностике и лечению острой тромбоэмболии легочной артерии. Европейский журнал сердца. 2014; 35: 3033-69.
- Nagelhout JJ. Местные анестетики. 6 -е издание . Медсестра Анестезия. 2018: 119-125. Сент-Луис: Эльзевьер.
- Паал П., Страпаццон Г., Браун П. и др.). Факторы, влияющие на выживаемость при сходе лавины – рандомизированное проспективное пилотное исследование на свиньях. Реанимация. 2013; 84: 239-243.
- Пэйс Б.Дж., Патерсон К.Р., Оньянга-Омара Ф., Доннелли Т., Грей Дж.М., Лоусон Д.Х.Запись исследования связи гипокалиемии у госпитализированных пациентов. Медицинский журнал последипломного образования. 1986; 162: 187-191.
- Pasquier M, Zurron N, Weith B. Глубокая случайная гипотермия с внутренней температурой ниже 24 ° C, проявляющаяся с жизненно важными показателями. Высотная медицинская биология. 2014; 15: 58-63.
- Робертс Д. Д., Ли-Смит С., Фарис П. Д. и др. Клиническая картина пациентов с напряженным пневмотораксом: систематический обзор. Анналы хирургии . 5 января 2015 г.[Epub перед печатью].
- Robertson TM, Hendey GW, Stroh G, Shalit M. Интраназальный налоксон является жизнеспособной альтернативой внутривенному налоксону при догоспитальной передозировке наркотиками. Неотложная догоспитальная помощь. 2009; 13: 512–515.
- Rubens de Nadai T, Nunes de Nadai M, Albuquerque A, Menezes de Carvalho M, Celotto AC, Evora PR. Лечение метаболического ацидоза как часть стратегии обуздания воспаления. Международный журнал воспаления. 2013 : 1-4.
- Spindelboeck W, Gemes G, Strasser C, Toescher K, Kores B, Metnitz P, Haas J, Prause G. Газы артериальной крови во время и их динамические изменения после сердечно-легочной реанимации: проспективное клиническое исследование. Реанимация. 2016; 106: 24-29.
- Тетсухара К., Като Х., Канемура Т., Окада И., Кириу Н. Тяжелая ацидемия по прибытии не позволяет прогнозировать неврологические исходы у пациентов после остановки сердца. Американский журнал экстренной медицины. 2015; 34: 425-428.
- Thompson TM, Theobald J, Lu J, Erickson TB. Общий подход к отравившемуся пациенту. Болезнь в месяц. 2014; 60 : 509-524.
- Truhlar A, Deakin CD, Soar J, Khalifa GE, Alfonzo A, Bierens JJ, Brattebo G, Brugger H, Dunning J, Hunyadi-Anticevic S, Koster RW, Lockey DJ, Lott C, Paal P, Perkins GD, Sandroni C , Thies KC, Zideman DA, Nolan JP. Руководство Европейского совета по реанимации по реанимации, 2015 г. Реанимация. 2015; 95: 148-201.
- Почечная ассоциация Великобритании. Лечение острой гиперкалиемии у взрослых. Руководство по клинической практике . 2014; Лондон: Почечная ассоциация Великобритании.
Респираторная остановка – ACLS Medical Training
Что произойдет, если вы встретите пациента, у которого сильный регулярный пульс, но он не дышит? У этого человека остановка дыхания, и хотя она похожа на остановку сердца, но лечится несколько иначе и поэтому заслуживает отдельного обсуждения.
Что такое остановка дыхания?
Остановка дыхания – это состояние, которое возникает в любой момент, когда пациент перестает дышать или дышит неэффективно. Часто это происходит одновременно с остановкой сердца, но не всегда. Однако в контексте усовершенствованной системы жизнеобеспечения сердечно-сосудистой системы остановка дыхания – это состояние, при котором пациент перестает дышать, но поддерживает пульс. Важно отметить, что остановка дыхания может возникнуть при неэффективном дыхании, например при агональном задыхании.
Что вызывает остановку дыхания?
Мы часто думаем, что остановка сердца приводит к остановке дыхания, но дыхательная система может отключиться без участия сердца.Если нервы и / или мышцы не способны поддерживать дыхание, у пациента может возникнуть остановка дыхания. Одним из примеров этого является болезнь бокового амиотрофического склероза (болезнь Лу Герига). Если область мозга, контролирующая дыхание, становится подавленной, как это может произойти при передозировке опиоидов, мозг не управляет дыханием. Другой пример – состояние, при котором грудная клетка может физически не поддерживать дыхание. Это может произойти внешне (например, при раздавливании грудной клетки) или внутренне (например, при раздавливании грудной клетки).г., при остром респираторном дистресс-синдроме или напряженном пневмотораксе). Во время реанимации важно помнить об этих возможных причинах остановки дыхания.
Управление остановкой дыхания
Реакция на остановку дыхания повторяет тот же процесс, что и любая другая возникающая реанимация, а именно последовательности BLS и ACLS.
Обзор BLS
- Проверить отзывчивость
- Активировать EMS
- Контрольный тираж
- Дефибриллятор
Для остановки дыхания у пациента будет кровообращение, и, следовательно, нет необходимости в дефибрилляции.Действительно, в этом отношении нет необходимости в компрессии грудной клетки или официальной СЛР. Управление остановкой дыхания, по крайней мере на начальном этапе, сосредоточено на успешной вентиляции.
Обзор ACLS
- Воздуховод
- Дыхание
- Тираж
- Дифференциальный диагноз
Первая цель – открыть дыхательные пути у пациента. Спасатель должен использовать доступные ему инструменты в соответствии с конкретной ситуацией и при необходимости.Например, если у пациента обнаруживается остановка дыхания вне больницы, спасатель может использовать только базовые методы прохождения дыхательных путей, такие как наклон головы / подбородок влево или маневр с толчком челюсти. Между прочим, наклон головы / подбородок влево используется, когда травма шейного отдела позвоночника не является проблемой, а маневр выталкивания челюсти используется, когда есть подозрение или опасение травмы шейного отдела позвоночника. Если доступно устройство для дыхательных путей ротоглотки или носоглотки, рассмотрите возможность использования этих средств для поддержки дыхательных путей (см. Обзор дыхательных путей).
Когда вы делаете искусственное дыхание, вы дышите за пациента. Избегайте чрезмерной вентиляции и убедитесь, что грудь поднимается и опускается при вдохе. Вы обеспечиваете достаточную оксигенацию? Если у вас есть доступ к дополнительному кислороду, используйте его. Сначала вы можете использовать 100% кислород, но лучше титровать уровень дополнительного кислорода, необходимый для достижения уровня кислорода в крови 94% или выше (на основе пульсоксиметрии). Аналогичным образом, если у вас есть доступ к количественной капнографии волновых форм, вы можете использовать ее для мониторинга содержания углекислого газа в конце прилива.
Помните, что у человека с остановкой дыхания может произойти остановка сердца в любой момент. Поэтому важно проверять наличие бобовых, чтобы оценить кровообращение. Если в любой момент у пациента наступает остановка сердца, вам следует немедленно выполнить алгоритм реанимации при остановке сердца.
Острая респираторная инфекция: причины, симптомы и диагностика
Что такое острая респираторная инфекция?
Острая респираторная инфекция – это инфекция, которая может мешать нормальному дыханию.Это может повлиять только на вашу верхнюю дыхательную систему, которая начинается от носовых пазух и заканчивается на голосовых связках, или только на нижнюю дыхательную систему, которая начинается от голосовых связок и заканчивается легкими.
Эта инфекция особенно опасна для детей, пожилых людей и людей с нарушениями иммунной системы.
Симптомы, которые вы испытываете, будут разными, если это инфекция нижних или верхних дыхательных путей. Симптомы могут включать:
Позвоните своему врачу, если у вас возникнут:
Существует несколько различных причин острой респираторной инфекции.
Причины инфекции верхних дыхательных путей:
Причины инфекции нижних дыхательных путей:
Практически невозможно избежать вирусов и бактерий, но определенные факторы риска увеличивают вероятность развития острой респираторной инфекции.
Иммунная система детей и пожилых людей более подвержена воздействию вирусов.
Дети особенно подвержены риску из-за их постоянного контакта с другими детьми, которые могут быть вирусоносителями. Дети часто не моют руки регулярно.Они также чаще протирают глаза и засовывают пальцы в рот, что приводит к распространению вирусов.
Люди с сердечными заболеваниями или другими проблемами с легкими более склонны к острой респираторной инфекции. Любой человек, чья иммунная система может быть ослаблена другим заболеванием, подвергается риску. Курильщики также подвержены высокому риску, и им сложнее выздоравливать.
Во время респираторного обследования врач сосредотачивается на вашем дыхании. Они будут проверять наличие жидкости и воспаления в легких, прислушиваясь к аномальным звукам в легких, когда вы дышите.Врач может заглянуть в ваш нос и уши и проверить ваше горло.
Если ваш врач считает, что инфекция находится в нижних дыхательных путях, может потребоваться рентген или компьютерная томография, чтобы проверить состояние легких.
Функциональные тесты легких используются в качестве диагностических инструментов. Пульсоксиметрия, также известная как пульсоксиметрия, может проверить, сколько кислорода попадает в легкие. Врач также может взять мазок из вашего носа или рта или попросить вас откашлять образец мокроты (материал, кашлявший из легких), чтобы проверить тип вируса или бактерий, вызывающих заболевание.
Лечение многих вирусов неизвестно. Ваш врач может назначить лекарства для снятия симптомов, наблюдая за вашим состоянием. Если ваш врач подозревает бактериальную инфекцию, он может назначить антибиотики.
Осложнения острой респираторной инфекции чрезвычайно серьезны и могут привести к необратимым повреждениям и даже смерти. К ним относятся:
Большинство причин острой респираторной инфекции неизлечимы. Таким образом, профилактика – лучший способ предотвратить опасные респираторные инфекции.
Получение вакцины MMR (против кори, эпидемического паротита и краснухи) и коклюша существенно снизит риск заражения респираторной инфекцией. Вам также могут помочь вакцинация от гриппа и пневмовакс. Поговорите со своим врачом о них.
Соблюдайте правила гигиены:
- Часто мойте руки, особенно после того, как вы были в общественном месте.
- Всегда чихайте в руку рубашки или платка. Хотя это может и не облегчить ваши собственные симптомы, это предотвратит распространение инфекционных заболеваний.
- Не прикасайтесь к лицу, особенно к глазам и рту, чтобы не допустить попадания микробов в ваш организм.
Вам также следует избегать курения и обязательно включать в свой рацион большое количество витаминов, таких как витамин С, который помогает укрепить вашу иммунную систему. Витамин С сохраняется в иммунных клетках, и его дефицит связан с более высокой восприимчивостью к инфекции. Хотя исследования неясны, может ли витамин С предотвратить острую респираторную инфекцию, есть доказательства того, что он может сократить продолжительность и / или тяжесть некоторых инфекций.
Функции, факты, органы и анатомия
Что такое дыхательная система?
Дыхательная система – это сеть органов и тканей, которые помогают вам дышать. Он включает ваши дыхательные пути, легкие и кровеносные сосуды. Мышцы, питающие ваши легкие, также являются частью дыхательной системы. Эти части работают вместе, перемещая кислород по всему телу и очищая отработанные газы, такие как углекислый газ.
Что делает дыхательная система?
Дыхательная система выполняет множество функций.Помимо помощи в вдохе (вдохе) и выдохе (выдохе), он:
- Позволяет говорить и нюхать.
- Доводит воздух до температуры тела и увлажняет его до необходимого уровня влажности.
- Доставляет кислород клеткам вашего тела.
- Удаляет отработанные газы, включая углекислый газ, из организма при выдохе.
- Защищает дыхательные пути от вредных веществ и раздражителей.
Какие части дыхательной системы?
Дыхательная система состоит из множества различных частей, которые работают вместе, чтобы помочь вам дышать.Каждая группа частей состоит из множества отдельных компонентов.
Дыхательные пути доставляют воздух в легкие. Ваши дыхательные пути – сложная система, в которую входят:
- Рот и нос: Отверстия, через которые воздух извне попадает в дыхательную систему.
- Пазухи: Полые места между костями в голове, которые помогают регулировать температуру и влажность вдыхаемого воздуха.
- Глотка (горло): Трубка, по которой воздух доставляется изо рта и носа в трахею (дыхательное горло).
- Трахея: Канал, соединяющий горло и легкие.
- Бронхиальные трубки: Трубки в нижней части дыхательного горла, которые соединяются с каждым легким.
- Легкие: Два органа, которые удаляют кислород из воздуха и передают его в кровь.
Из легких кровь доставляет кислород ко всем вашим органам и другим тканям.
Мышцы и кости помогают перемещать вдыхаемый воздух в легкие и из них. Некоторые кости и мышцы дыхательной системы включают:
- Диафрагма: Мышца, которая помогает легким втягивать воздух и выталкивать его наружу
- Ребра: Кости, которые окружают и защищают ваши легкие и сердце
Когда вы выдыхаете, ваша кровь выносит углекислый газ и другие отходы из организма.Другие компоненты, которые работают с легкими и кровеносными сосудами, включают:
- Альвеолы: Крошечные воздушные мешочки в легких, где происходит обмен кислорода и углекислого газа.
- Bronchioles: Небольшие ветви бронхов, ведущих к альвеолам.
- Капилляры: Кровеносные сосуды в стенках альвеол, которые перемещают кислород и углекислый газ.
- Доли легкого: Разделы легких – три доли правого легкого и две доли левого легкого.
- Плевра: Тонкие мешочки, окружающие каждую долю легкого и отделяющие легкие от грудной стенки.
Некоторые из других компонентов вашей дыхательной системы включают:
- Реснички: Крошечные волоски, которые движутся волнообразным движением, отфильтровывая пыль и другие раздражители из дыхательных путей.
- Надгортанник: Тканевый лоскут на входе в трахею, который закрывается при глотании, чтобы не допустить попадания пищи и жидкости в дыхательные пути.
- Гортань (голосовой ящик): Полый орган, позволяющий говорить и издавать звуки, когда воздух входит и выходит.
Какие условия влияют на дыхательную систему?
Многие состояния могут поражать органы и ткани, составляющие дыхательную систему. Некоторые развиваются из-за раздражителей, которые вы вдыхаете из воздуха, включая вирусы или бактерии, вызывающие инфекцию. Другие возникают в результате болезни или старения.
Состояния, которые могут вызвать воспаление (отек, раздражение и боль) или иным образом повлиять на дыхательную систему, включают:
- Аллергия: Вдыхание белков, таких как пыль, плесень и пыльца, может вызвать респираторную аллергию у некоторых людей.Эти белки могут вызывать воспаление дыхательных путей.
- Asthma: Хроническое (долгосрочное) заболевание, астма вызывает воспаление дыхательных путей, которое может затруднить дыхание.
- Инфекция: Инфекции могут привести к пневмонии (воспаление легких) или бронхиту (воспаление бронхов). Общие респираторные инфекции включают грипп (грипп) или простуду.
- Болезнь: Респираторные заболевания включают рак легких и хроническую обструктивную болезнь легких (ХОБЛ).Эти заболевания могут нарушить способность дыхательной системы доставлять кислород по всему телу и отфильтровывать отходящие газы.
- Старение: Объем легких уменьшается с возрастом.
- Повреждение: Повреждение дыхательной системы может вызвать проблемы с дыханием.
Как сохранить здоровье дыхательной системы?
Способность выводить слизь из легких и дыхательных путей важна для здоровья дыхательных путей.
Чтобы ваша дыхательная система оставалась здоровой, вам необходимо:
- Избегайте загрязняющих веществ, которые могут повредить дыхательные пути, включая пассивное курение, химические вещества и радон (радиоактивный газ, который может вызвать рак).Наденьте маску, если вы по какой-либо причине подверглись воздействию паров, пыли или других загрязняющих веществ.
- Не курите самостоятельно. Не курите.
- Соблюдайте здоровую диету с большим количеством фруктов и овощей и пейте воду, чтобы избежать обезвоживания
- Регулярно выполняйте физические упражнения, чтобы поддерживать здоровье легких.
- Профилактика инфекций, часто мыть руки и ежегодно делая вакцину от гриппа.
Когда мне следует позвонить поставщику медицинских услуг по поводу проблемы с дыхательной системой?
Обратитесь к своему поставщику, если у вас проблемы с дыханием или боли.Ваш врач будет прослушивать вашу грудную клетку, легкие и сердцебиение и искать признаки респираторной проблемы, такой как инфекция.
Чтобы убедиться, что ваша дыхательная система работает должным образом, ваш лечащий врач может использовать тесты визуализации, такие как компьютерная томография или МРТ. Эти тесты позволяют вашему поставщику услуг увидеть отек или закупорку в легких и других частях дыхательной системы. Ваш врач может также порекомендовать функциональные тесты легких, в том числе спирометрию. Спирометр – это устройство, которое может определить, сколько воздуха вы вдыхаете и выдыхаете.
Обращайтесь к врачу для регулярных осмотров, чтобы предотвратить серьезные респираторные заболевания и заболевания легких. Ранняя диагностика этих проблем может помочь предотвратить их серьезное развитие.
Последний раз проверял медицинский работник Cleveland Clinic 24.01.2020.
Ссылки
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е НовостиКлиника Кливленда – некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Анатомия дыхательной системы (легочной системы)
Дыхательная система человека
Дыхательная система состоит из всех органов, участвующих в дыхании.К ним относятся нос, глотка, гортань, трахея, бронхи и легкие. Дыхательная система выполняет две очень важные функции: она доставляет в наши тела кислород, который нам нужен для того, чтобы наши клетки жили и функционировали должным образом; и это помогает нам избавиться от углекислого газа, который является продуктом жизнедеятельности клеток. Нос, глотка, гортань, трахея и бронхи работают как система труб, по которым воздух попадает в наши легкие. Там, в очень маленьких воздушных мешочках, называемых альвеолами, кислород попадает в кровоток, а углекислый газ выталкивается из крови в воздух.Когда что-то идет не так с частью дыхательной системы, например, при инфекции, такой как пневмония, нам становится труднее получить необходимый нам кислород и избавиться от углекислого газа. Общие респираторные симптомы включают одышку, кашель и боль в груди.
Верхние дыхательные пути и трахея
Когда вы вдыхаете, воздух попадает в ваше тело через нос или рот. Оттуда он проходит через гортань через гортань (или голосовой ящик) в трахею (или трахею), прежде чем попасть в легкие.Все эти структуры направляют свежий воздух из внешнего мира в ваше тело. Верхние дыхательные пути важны, потому что они всегда должны оставаться открытыми, чтобы вы могли дышать. Это также помогает увлажнить и согреть воздух, прежде чем он достигнет ваших легких.
Легкие
Структура
Легкие – это парные конусообразные органы, которые занимают большую часть пространства в груди вместе с сердцем. Их роль заключается в том, чтобы доставлять в организм кислород, который нам нужен для того, чтобы наши клетки жили и функционировали должным образом, и чтобы помочь нам избавиться от углекислого газа, который является отходом.У каждого из нас есть по два легких, левое и правое. Они разделены на «доли» или большие участки ткани, разделенные «трещинами» или перегородками. Правое легкое имеет три доли, а левое – только две, потому что сердце занимает часть пространства в левой части груди. Легкие также можно разделить на еще более мелкие части, называемые «бронхолегочными сегментами».
Это области пирамидальной формы, которые также отделены друг от друга мембранами. В каждом легком их около 10 штук.Каждый сегмент получает собственное кровоснабжение и подачу воздуха.
Как они работают
Воздух попадает в легкие через систему труб, называемых бронхами. Эти трубы начинаются со дна трахеи в виде левого и правого бронхов и много раз разветвляются по легким, пока в конечном итоге не образуют маленькие тонкостенные воздушные мешочки или пузырьки, известные как альвеолы. Альвеолы - это место, где происходит важная работа газообмена между воздухом и вашей кровью. Каждую альвеолу покрывает целая сеть маленьких кровеносных сосудов, называемых капиллярами, которые представляют собой очень маленькие ветви легочных артерий.Важно, чтобы воздух в альвеолах и кровь в капиллярах находились очень близко друг к другу, чтобы кислород и углекислый газ могли перемещаться (или диффундировать) между ними. Итак, когда вы вдыхаете, воздух спускается по трахее и через бронхи в альвеолы. В этом свежем воздухе много кислорода, и часть этого кислорода будет проходить через стенки альвеол в кровоток. В противоположном направлении движется углекислый газ, который переходит из крови в капиллярах в воздух в альвеолах и затем выдыхается.Таким образом, вы доставляете в свое тело кислород, необходимый для жизни, и избавляетесь от углекислого газа.
Кровоснабжение
Легкие – очень сосудистые органы, что означает, что они получают очень большое кровоснабжение. Это потому, что легочные артерии, снабжающие легкие, проходят прямо из правой части сердца. Они переносят кровь с низким содержанием кислорода и высоким содержанием углекислого газа в легкие, так что углекислый газ может быть удален, а больше кислорода может быть поглощено в кровоток.Затем обогащенная кислородом кровь возвращается по парным легочным венам в левую часть сердца. Оттуда он перекачивается по всему телу, чтобы снабжать кислородом клетки и органы.
Запишитесь на прием к врачу онлайн
Найдите и сразу же запишитесь на следующее посещение врача с помощью HealthEngine
Найдите практикующих врачей
Работа дыхания
Плевры
Легкие покрыты гладкими оболочками, которые мы называем плеврами.Плевры имеют два слоя: «висцеральный» слой, который плотно прилегает к внешней поверхности ваших легких, и «париетальный» слой, который выстилает внутреннюю часть грудной стенки (грудной клетки). Плевры важны, потому что они помогают вам дышать и выдыхать плавно, без трения. Они также следят за тем, чтобы, когда ваша грудная клетка расширяется при вдохе, ваши легкие также расширяются, чтобы заполнить дополнительное пространство.
Диафрагма и межреберные мышцы
Когда вы вдыхаете (вдох), ваши мышцы должны работать, чтобы наполнить легкие воздухом.Большую часть этой работы выполняет диафрагма, большая пластинчатая мышца, которая тянется поперек груди под грудной клеткой. В состоянии покоя он имеет форму купола, изгибающегося над грудью. Когда вы вдыхаете, диафрагма сжимается и сжимается, расширяя пространство в груди и втягивая воздух в легкие. Другие мышцы, включая мышцы между ребрами (межреберные мышцы), также помогают, перемещая грудную клетку внутрь и наружу. Выдох (выдох) обычно не требует работы мышц.Это потому, что ваши легкие очень эластичны, и когда ваши мышцы расслабляются в конце вдоха, ваши легкие просто возвращаются в исходное положение, выталкивая воздух наружу.
Дыхательная система сквозь века
Дыхание недоношенного ребенка
Когда ребенок рождается, он должен перейти от получения всего кислорода через плаценту к поглощению кислорода через легкие. Это сложный процесс, включающий множество изменений как воздуха, так и артериального давления в легких ребенка.Для недоношенного ребенка (до 37 недель беременности) изменение еще более тяжелое. Это связано с тем, что легкие ребенка могут еще не быть достаточно зрелыми, чтобы справиться с переходным периодом. Основная проблема с легкими недоношенного ребенка – нехватка так называемого «сурфактанта». Это вещество, вырабатываемое клетками легких, помогает держать открытыми воздушные мешочки или альвеолы. Без сурфактанта давление в легких изменяется, и меньшие альвеолы разрушаются.
Это уменьшает площадь, в которой может происходить обмен кислорода и углекислого газа, и поглощается недостаточное количество кислорода.Обычно плод начинает вырабатывать сурфактант примерно на 28-32 неделе беременности. Когда ребенок рождается раньше или примерно в этом возрасте, ему может не хватать сурфактанта, чтобы держать его легкие открытыми. У ребенка может развиться что-то, называемое «неонатальным респираторным дистресс-синдромом» или NRDS. Признаки NRDS включают тахипноэ (очень учащенное дыхание), хрюканье и цианоз (посинение губ и языка). Иногда NRDS можно лечить, вводя ребенку искусственно созданное сурфактант по трубке в легкие ребенка.
Дыхательная система и старение
Нормальный процесс старения связан с рядом изменений как в структуре, так и в функциях дыхательной системы. К ним относятся:
- Увеличение альвеол. Воздушные пространства становятся больше и теряют эластичность, а это означает, что остается меньше площади для обмена газов. Это изменение иногда называют «старческой эмфиземой».
- Податливость (или упругость) грудной стенки уменьшается, поэтому для вдоха и выдоха требуется больше усилий.
- Снижение силы дыхательных мышц (диафрагмы и межреберных мышц). Это изменение тесно связано с общим состоянием здоровья человека.
Все эти изменения означают, что пожилому человеку может быть труднее справиться с повышенной нагрузкой на дыхательную систему, например, с такой инфекцией, как пневмония, чем молодому человеку.
Дополнительная информация
| Чтобы получить все, что вам нужно знать об астме, включая симптомы, факторы риска, методы лечения и другие полезные ресурсы, посетите Asthma. |
Ссылки
- Ganong, W.F. Обзор медицинской физиологии (семнадцатое издание). Нью-Джерси, Прентис-Холл, 1995.
- Jannsens, JP, Pache JC, Nicod LP. «Физиологические изменения дыхательной функции, связанные со старением», Европейский респираторный журнал. 1999, 13 (1): 197-205
- Джонсон, Л. Основы медицинской физиологии (второе издание). Филадельфия, Lippincott Williams & Wilkins, 1998.
- Ласт, L.J. СПИД в анатомии (двенадцатое издание).Лондон, Баллиер, Тиндалл и Касселл, 1962.
- Мур, К.Л., Далли, А.Ф. Клинически ориентированная анатомия (четвертое издание). Балтимор, Lippincott Williams & Wilkins, 1999.
- Робинсон, М.Дж., Робертон, Д.М. Практическая педиатрия (пятое издание). Сидней: Черчилль Ливингстон, 2003. .



 Проводится симптоматическое лечение.
Проводится симптоматическое лечение.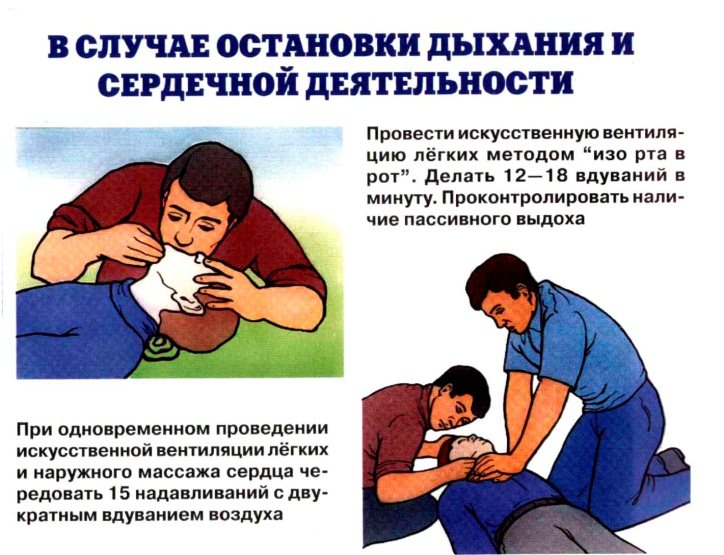

 Лечебные веточки тимьяна можно добавлять в чай.
Лечебные веточки тимьяна можно добавлять в чай.



