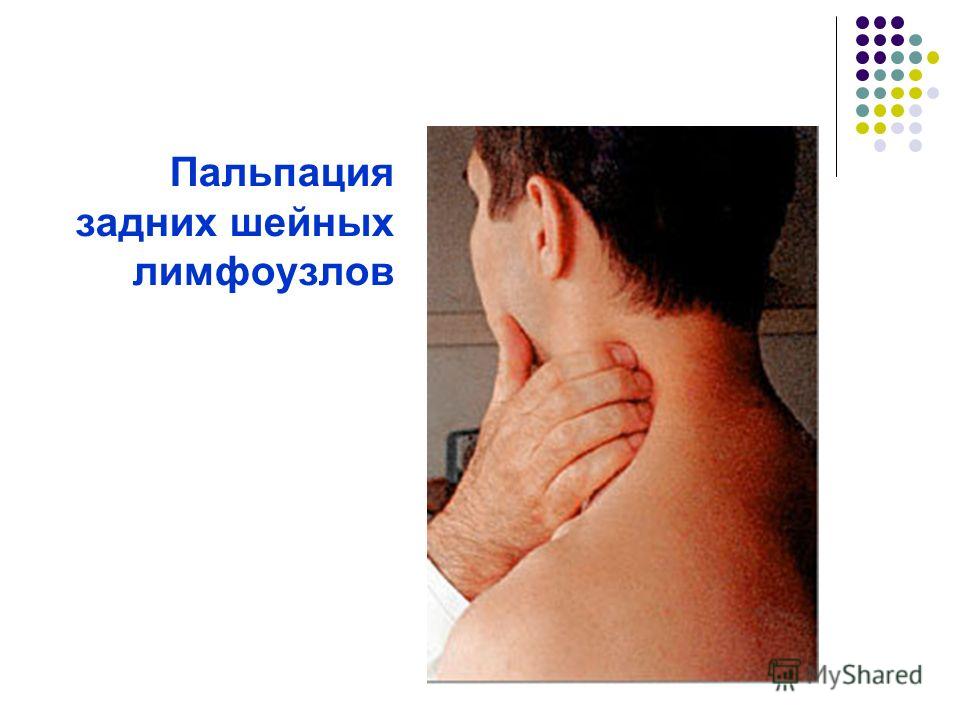
Лимфаденопатия. Что делать? | Рак. Клиника. Диагностика. Лечение
Проблема дифференциального диагноза лимфаденопатий имеет большое значение для врачей многих специальностей, включая терапевтов общего профиля, гематологов, онкологов, педиатров, хирургов, инфекционистов. К кому обратится больной с увеличенными лимфоузлами — вопрос случая, особенно если учесть, что к увеличению лимфатических узлов приводит множество причин. Однако в большинстве случаев врач общей практики участвует только на первых этапах обследования больного и вскоре обращается к специалисту, обычно онкогематологу. Задача гематолога и любого врача, исследующего больного с лимфаденопатией, — поставить нозологический диагноз. Если врач придерживается позиции «исключить свое», он обречен на частые ошибки. При таком подходе резко сужается диагностический кругозор. Приступая к диагностическому поиску, надо быть готовым к любому заболеванию .
В связи с чрезвычайным разнообразием болезней, проявляющихся увеличением лимфоузлов, любой диагностический алгоритм будет несовершенным.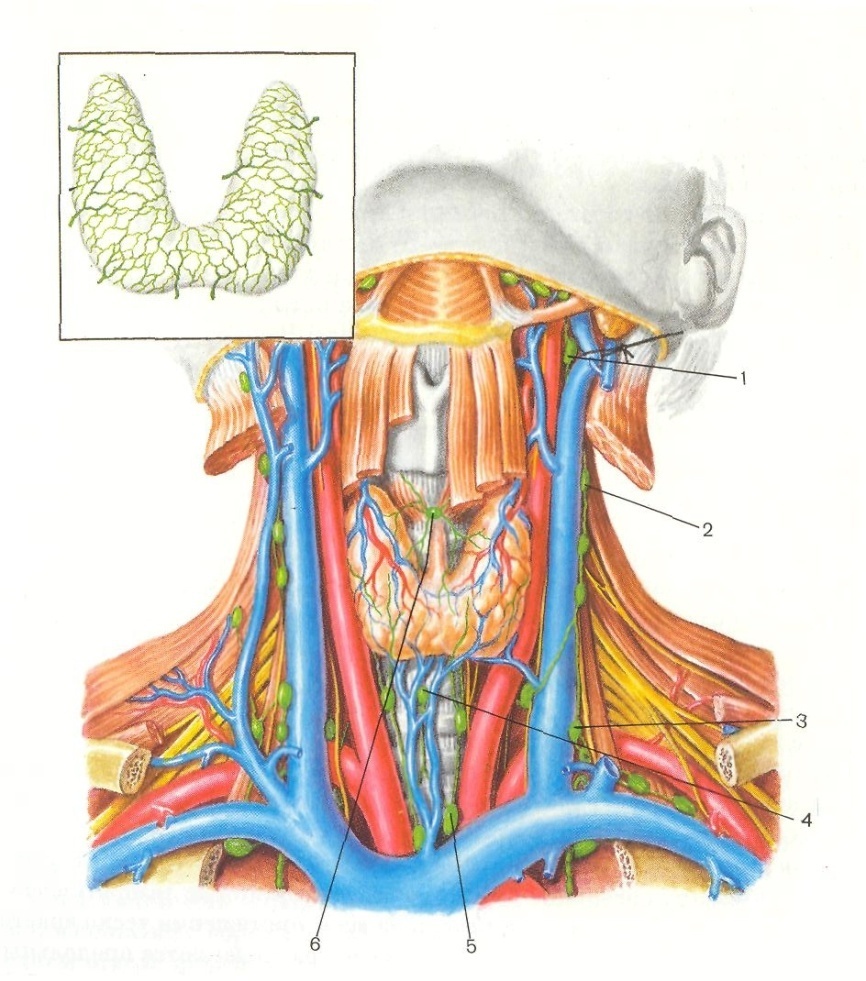
 В остальных случаях морфологическое исследование биопсиро- ванного лимфоузла может констатировать только отсутствие опухоли, но не диагноз. В 10% случаях с исходным диагнозом неопухолевая лимфаденопа- тия при повторной биопсии диагностируются опухоли или неклассифициру- емая редкая патолог ия. Нередко разграничить лимфатическую опухоль и реактивный процесс не удается. Это особенно касается диагностически трудных случаев, пограничных состояний, атипично протекающих лимфопролиферативных процессов. Диагноз в таких случаях устанавливается Тбяыюбф временем.
В остальных случаях морфологическое исследование биопсиро- ванного лимфоузла может констатировать только отсутствие опухоли, но не диагноз. В 10% случаях с исходным диагнозом неопухолевая лимфаденопа- тия при повторной биопсии диагностируются опухоли или неклассифициру- емая редкая патолог ия. Нередко разграничить лимфатическую опухоль и реактивный процесс не удается. Это особенно касается диагностически трудных случаев, пограничных состояний, атипично протекающих лимфопролиферативных процессов. Диагноз в таких случаях устанавливается Тбяыюбф временем.В данной работе представлены алгоритмы диагиосгики по обследованию и тактике ведения больных с лимфаденопатиями в виде протоколов и рекомендацией с целью улучшения диаг ностики неопушлевых лимфаденопатий. Они основаны на многодетном опыте работы ГНЦ, а также анализе литературы отечественных и зарубежных авторов, посвященной алгоритмам диагностики лимфаденопатий]
Основные понятия, используемые в рекомендациях.
Лимфаденопатия (ЛАП)-увеличение лимфоузлов любой природы. Термин носит исключительно обобщающий характер. Понятие «лимфаденопатия» употребляется:
Термин носит исключительно обобщающий характер. Понятие «лимфаденопатия» употребляется:
I при обсуждении дифференциального диагноза
- для обозначения случаев, когда диагноз по разным причинам так и не был установлен.
Лимфаденит — увеличение лимфоузла, обусловленное воспалительной реакцией непосредственно в ткани узла. При этом воспалительная реакция вызвана тем, что возбудитель или иные субстанции попадают непосредственно в лимфоузел. Лимфаденит отличается от увеличения лимфоузла, обусловленного иммунной реакцией на удаленный очаг инфекции, генерализованную инфекцию или аутоиммунный процесс. Характер воспаления и гистологических изменений в лимфоузле может быть разным.
Реактивная гиперплазия лимфоузла — увеличение лимфоузла, обусловленное иммунной реакцией на удаленный очаг инфекции, генерализованную инфекцию, аутоиммунные процессы. Клинически, до биопсии, провести границу между лимфаденитом и реактивной гиперплазией лимфоузла невозможно у большинства больных.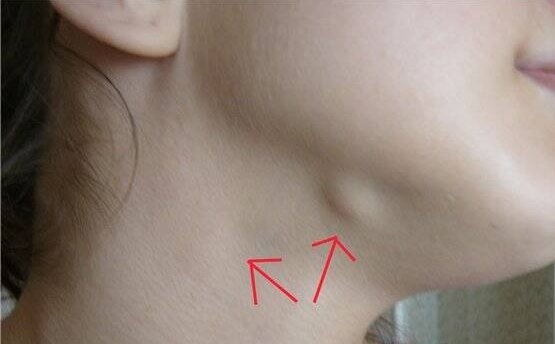 Увеличение лимфоузлов до/без биопсии можно трактовать как лимфаденит в следующих случаях:
Увеличение лимфоузлов до/без биопсии можно трактовать как лимфаденит в следующих случаях:
- четкая ассоциация увеличенных лимфоузлов с первичным очагом
- наличие отчетливых признаков локального воспаления: покраснение кожи над лимфоузлом, спаянность лимфоузла с кожей или подкожной клетчаткой, флюктуация, образование свища
- увеличение лимфоузлов в контексте инфекционного заболевания, сопровождающегося лимфаденитами, когда диагноз установлен исходя из других доминирующих признаков.
В других случаях логично употребление термина «увеличение лимфоузлов» или «лимфаденопатия», подчеркивая неясность процесса.
Принципиальное значение имеет разделение лимфаденопатий на локальные и генерализованные. При неопухолевых лимфаденопатиях уместно также выделить понятие «регионарная лимфаденопатия», т.е. увеличение одной или нескольких смежных групп лимфатических узлов при наличии фиксированного очага проникновения инфекта. Локальная лимфаденопатия — это увеличение строго одной группы лимфатических узлов.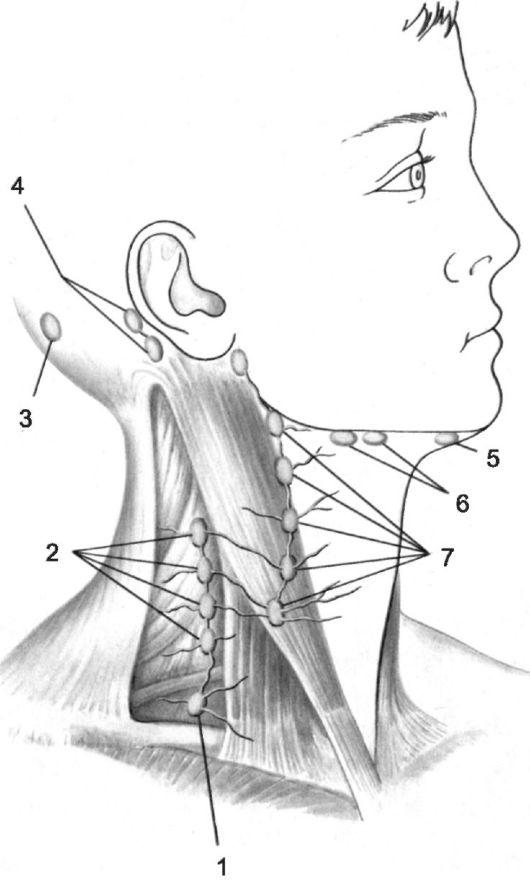 Под генерализованной лимфаденопатией понимается увеличение лимфоузлов в двух или более непересекающихся зонах. Например, увеличение лимфоузлов в шейной и подмышечной области с одной стороны при наличии очага на руке будет регионарной лимфаденопатией. То же самое касается увеличения шейных лимфоузлов с двух сторон у больного с тонзиллитом или увеличения подколенных и паховых лимфоузлов при инфекции стопы. Это касается ситуаций, когда в регионарной зоне имеется очаг инфекции или известно место ее проникновения в организм, а также, когда лимфаденопатия укладывается в клиническую картину инфекционного или другого заболевания, где она не является доминирующим признаком. В связи с этим важно осмотреть больного и тщательно изучить области, прилегающие к увеличенным лимфоузлам.
Под генерализованной лимфаденопатией понимается увеличение лимфоузлов в двух или более непересекающихся зонах. Например, увеличение лимфоузлов в шейной и подмышечной области с одной стороны при наличии очага на руке будет регионарной лимфаденопатией. То же самое касается увеличения шейных лимфоузлов с двух сторон у больного с тонзиллитом или увеличения подколенных и паховых лимфоузлов при инфекции стопы. Это касается ситуаций, когда в регионарной зоне имеется очаг инфекции или известно место ее проникновения в организм, а также, когда лимфаденопатия укладывается в клиническую картину инфекционного или другого заболевания, где она не является доминирующим признаком. В связи с этим важно осмотреть больного и тщательно изучить области, прилегающие к увеличенным лимфоузлам.
Исходя из природы увеличения лимфоузлов, выделяются опухолевые и неопухолевые формы ЛАП. По давности процесса ЛАП можно разделить на непродолжительную (менее 2 месяца), затяжную (более 2 месяца), по течению — острую, хроническую и рецидивирующую. В случае обнаружения увеличенных лимфоузлов необходимо отметить следующие их характеристики: размер, болезненность, консистенция, спаянность, локализация.
В случае обнаружения увеличенных лимфоузлов необходимо отметить следующие их характеристики: размер, болезненность, консистенция, спаянность, локализация.
Размер. Вопрос нормы применительно к лимфатическим узлам имеет относительное значение: нормальные размеры и локализация зависят от возраста, географического региона, профессии и других факторов. Пальпируемые лимфоузлы выявляются чаще у детей и подростков, чем у взрослых, поскольку в детском возрасте происходят многочисленные контакты с «новыми» возбудителями. У взрослых лимфоузлы размером до 1,0-1,5 см считаются нормальными.
Болезненность. Болевой симптом лимфоузлов обычно возникает вследствие воспалительного процесса или нагноения, но он может вызываться кровоизлиянием в ткань лимфоузла и некрозом. Наличие или отсутствие болезненности совершенно не позволяет исключить опухоль.
Консистенция Каменная плотность лимфоузла — признак рака, метаста- зировавшего в лимфоузел. Плотные лимфоузлы характерны для лимфатических опухолей. Более мягкие лимфоузлы — признак инфекционного, воспалительного процесса. В лимфоузлах с нагноением может выявляться флюктуация.
Более мягкие лимфоузлы — признак инфекционного, воспалительного процесса. В лимфоузлах с нагноением может выявляться флюктуация.
Спаянность. К спаянности могут приводить как неопухолевые процессы (туберкулез, саркоидоз, паховая лимфогранулема), так и опухоли.
Локализация. Увеличение лимфоузлов в некоторых областях поражения чаще связано с определенными болезнями.
Однако, основное правило, которым следует руководствоваться при диагностике опухолевых и неопухолевых лимфаденопатий и в решении вопроса о диагностической биопсии состоит в том, что возраст больного, размер и локализация лимфоузла не имеют решающего дифференциально-диагностического значения у конкретного бального.
Основные принципы рекомендаций:
1 При первичном осмотре необходимо констатировать локальную и генерализованную лимфаденопатию
- Биопсия по показаниям может быть выполнена на любом этапе диагностического поиска
- Биопсия не является конечным этапом диагностического поиска, если она установила неопухолевую природу лимфаденопатии!
Обследование больных подразделяется на три этапа:
- осмотр
- обследование
- ревизия данных
Каждый из этапов приводит к одному из перечисленных результатов
Результаты осмотра:
1 . Заподозрено заболевание, для подтверждения которого требуется специфическое исследование
Заподозрено заболевание, для подтверждения которого требуется специфическое исследование
- Намечен план диагностического поиска для исключения нескольких заболеваний
3 .Диагностической гипотезы или концепции не возникло
После проведения обследования могут быть сделаны следующие выводы:
- диагноз установлен
I для подтверждения диагноза требуются дополнительные обследования
- диагноз не установлен
В случае, если диагноз после обследования не установлен, выполняется ревизия полученных данных.
Алгоритм добиопсийной диагностики лимфаденопатий (локальной и регионарной).
Локальная лимфаденопатия может быть констатирована только после всестороннего осмотра больного. Даже если, по мнению пациента, проблема носит локальный характер, необходимо обязательно осмотреть все группы лимфоузлов.
1 этап. Первичный осмотр
Необходимо оценить клиническую картину, обращая внимание на следующее:
- Есть ли клиника острого инфекционного заболевания?
- Оценить локальные признаки воспаления.
 Нет ли очага в зоне дренирования лимфоузла, в том числе:
Нет ли очага в зоне дренирования лимфоузла, в том числе: - локальные инфекционные процессы, в т.ч. стоматогенные, ЛОР-
патология, воспалительные изменения глаз (окулогландулярный синдром).
| высыпания на коже
- опухоли
- укусы, царапины
- имплантат
- недавние операции
- Необходимо убедиться, что локальное образование является лимфоузлом.
В шейной области за лимфоузлы часто принимаются:
- боковые и срединные кисты шеи,
- заболевания слюнных желез,
- извитость (кинкинг синдром) и аневризмы сонных артерий (при пальпации выявляется пульсация)
- последствия перенесенного миозита или травматического повреждения
грудиноключично-сосцевидной мышцы в виде оссификации или склерозирования и уплотнения ее части,
- меганофиз VII шейного позвонка (шейные ребра — ортопедическая аномалия, как правило, двусторонняя).
- уплотнение соединительной клетчатки в области затылочных бугров.

Чаще всего шейные лимфоузлы путают с боковыми кистами шеи. Несолитарность объемного образования и наличие одновременно других воспалительных заболеваний в регионарной зоне приводит к нередкой ошибочной диагностике лимфаденита. Нередко этим больным с диагностической целью назначается биопсия предполагаемого увеличенного лимфоузла. Такая тактика неверна. Удаление кисты представляет собой отдельную операцию, существенно отличающуюся от биопсии лимфатического узла. Неверное проведение операции приводит к рецидивам кисты. Рецидивы, безусловно, возможны и при правильном проведении операции, однако вероятность рецидива при этом существенно ниже.
В диагностике боковой кисты шеи имеет значение типичная локализация (внутренняя поверхность кивательной мышцы, средняя треть с одной стороны).
Дифференциальный диагноз одностороннего объемного образования в области шеи типичной локализации требует обязательного ультразвукового исследования.
Меганофиз VII шейного позвонка представляет собой плотное и неподвижное образование.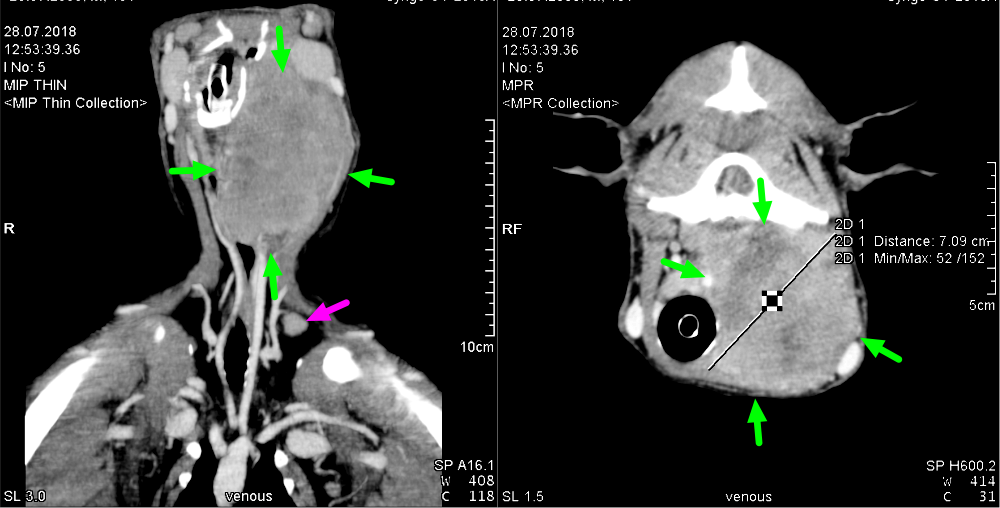 Диагностируется ультразвуковым и рентгенологическим исследованием.
Диагностируется ультразвуковым и рентгенологическим исследованием.
В подмышечной области за лимфоузлы часто принимается:
- добавочная долька молочной железы
-гидраденит
- привычный вывих плечевого сустава.
Диагноз добавочной дольки молочной железы ставится по консистенции образования, напоминающего молочную железу и наличием связи увеличения размеров и болезненности образования с менструальным циклом.
Гидраденит в отличие от лифмоузла располагается поверхностно. Такие случаи диагностируются с помощью ультразвукового исследования.
Привычный вывих диагностируется следующим образом: при поднятии руки на вверх у пациента появляется образование, которое имеет костную плотность. При опускании руки — образование исчезает.
- Оценить вероятность опухоли.
При веских подозрениях на опухоль необходимо немедленно делать биопсию.
- Оценить другие клинические признаки.
Если после осмотра диагноз высоко предположителен, могут потребоваться специфические исследования.
Необходимо помнить, что у одного больного может быть сочетание двух заболеваний!
Кроме того, у многих пациентов с опухолями поводом для обращения к врачу является именно инфекционное заболевание.
В Приложении, таблица I, приводятся основные клинические признаки заболеваний, сопровождающихся ЛАП.
II этап. Обследование.
План обследования больных зависит от предположений, возникших после осмотра.Рал обтеклнннческнх методов обследования должен быть назначен всем пациентам!
Эти исследовали* отнесены в группу облигатных методов. В случае, если на этапе первичного осмотра, либо при анализе результатов облигатных методов. возникает специфическая гипотеза, необходимо назначать дополнительные, факультативные методы обследования.
Ш
1 этап. Ревизия данных
На этом этапе необходимо провести анализ анамнестических и эпидемиологических данных, оценить значимость лимфаденопатии, решить вопрос о проведении биопсии и/или динамического наблюдения.
- Ревизия анамнестических и эпидемиологических данных.
Минорные или кажущиеся незначительными анамнестические данные часто помогают направить диагностический поиск в правильном русте, особенно при наличии инфекционных заболеваний. Кроме того, лнмфаденопа- тиа часто объясняется каким-то перенесенным процессом Очень распространенной является клиническая ситуация, при которой лимфоузлы остаются увеличенными после затихания местного инфекционного процесса в срок от нескольких дней до 2 месяцев, т.е. процесс регрессии лимфатического узла запаздывает по отношению к регрессии процесса в локальном очаге.
Лимфаденопатия может объясняться рецидивирующими инфекциями, дробен но часто в полости рта и носоглотки. Распространенной является затяжная 1 остаточная лимфаденопатия после EBV-инфекшш
Лимфаденопатия может быть связана с образом жизни больного, ролом занятий. путешествием, профессией, географическими факторами, контактом с асивотнымн. применением лекарственных препаратов, особенно антиконвульсантов (феннтоин <
Основные эпидемиологические данные, способные подсказать направление диагностического поиска, перечислены в Приложении, таблицы 3,4. Целый ряд рнккетсноэод вызывают эндемичные инфекционные заболевания, сопровождающиеся лнмфаденопатней и передаются с укусами клешей. Эти заболевания проявляются однотипной клиникой и носят эндемичный характер.
Целый ряд рнккетсноэод вызывают эндемичные инфекционные заболевания, сопровождающиеся лнмфаденопатней и передаются с укусами клешей. Эти заболевания проявляются однотипной клиникой и носят эндемичный характер.
- Оценка значимости лимфаденопатии. Она определяется по размерам лимфоузлов и давности лимфаденопатии, а также по наличию других
- Решение вопроса о проведении биопсии.
Необходимость биопсии может быть очевидна при первичном осмотре. В таких случаях ее следует натачать сразу. Если необходимость в биопсии не очевидна, вопрос решается по совокупности признаков, иногда после динамического наблюдения. Кроме экстренных ситуаций, пациент должен быть исследован по приведенному списку до биопсии, поскольку, во- первых, хирург должен знать о возможных вирусных инфекциях, во-вторых, диагноз может быть поставлен и без биопсии.
Необъяснимая лимфаденопатия является показанием к биопсии. При недифференцированном подходе частота выполнения ненужных биопсий может достигать 20%. Даже в опытных руках частота выполнения ненужных биопсий не может быть сведена к нулю в силу онкологической настороженности.
Даже в опытных руках частота выполнения ненужных биопсий не может быть сведена к нулю в силу онкологической настороженности.
Динамическое наблюдение. Когда диагноз установить не удалось, целесообразно придерживаться динамического наблюдения — активное наблюдение не реже I раза в три месяца, обращая внимание на увеличение размеров лимфоузлов, селезенки, показатели ЛДГ, развернутый анализ периферической крови
Генерализованная лимфаднопатия. Добиопсийная диагностика
Генерализованной лимфаденопатией называется увеличение лимфоузлов в двух и более непересекающихся зонах.
Генерализованная лимфаденопатия у взрослых является предметом детального обследования!
Воздержаться от развернутого обследования допустимо в случаях явной инфекционной природы заболевания (ОРЗ, краснуха). В диагностике этого синдрома большое значение имеют другие клинические признаки и данные обследования. Поиск диагноза на I этапе у больных с локальной и генерализованной ЛАП различен. II этап (обследование) и III этап (ревизия данных) одинаковы.
II этап (обследование) и III этап (ревизия данных) одинаковы.
I этап. Первичный осмотр.
Необходимо оценить клиническую картину, обращая внимание на признаки, способные выявить наиболее частые причины генерализованной лим- фаднопатии.
- Есть ли клиника острого инфекционного заболевания? Прежде всего, необходимо выявить мононуклеозоподобный синдром.
- Необходимо убедиться, что лимфаденопатия действительно является генерализованной, а не обусловлена несколькими заболеваниями. Чаще всего этот вопрос возникает при одновременном увеличении шейных и паховых лимфоузлов.
- Необходимо оценить вероятность опухоли. При веских подозрениях на опухоль, например, лимфому Беркитта, необходимо немедленно делать биопсию.
- Другие важные клинические признаки, включая наличие параллельных синдромов и признаков поражения других органов (Приложение, таблица 1).
Лимфаденопатия, которую не удалось расшифровать после выполнения исследований, перечисленных в Приложении, таблица 2, называется необъяснимой. В редких случаях генерализованная лимфаденопатия может быть конституциональной. Часто она выявляется у худых людей. Генерализованная лимфаденопатия может быть остаточной после перенесенных тяжелых инфекций, тяжелых травм, операций. Больные с генерализованной ЛАП подлежат регулярному наблюдению. Если лимфаденопатия персистирует в течение 3 месяцев, показана биопсия.
В редких случаях генерализованная лимфаденопатия может быть конституциональной. Часто она выявляется у худых людей. Генерализованная лимфаденопатия может быть остаточной после перенесенных тяжелых инфекций, тяжелых травм, операций. Больные с генерализованной ЛАП подлежат регулярному наблюдению. Если лимфаденопатия персистирует в течение 3 месяцев, показана биопсия.
Л имфадсноиа гия остаточная, незначимая и конституциональная
Анализ больных с лимфалснопатиями позволил нам также выделить я сформулировать различия между тремя вариантами затяжногоувеличения лимфоузлов.
Остаточную лимфаденопатию констатируют, если в анамнезе имеется четкий эпизод инфекции. Она может быть как локальной, так и генерализованной.
Лимфаденопатия в таких случаях может быть обусловлена ш тниннм угасанием напряженного иммунного ответа, продолжающимся иммунным ответом в силу того, что возбудитель перс и сти руст, или склерозированием лимфоузла.
Незначимая лимфаденопатия в отличие от остаточной мшезапфуспюа только после обследования. Она связана с инфекцией, но в огличве от остаточной, в анамнезе нет документированного эпизода инфекции. Особенно часто встречается у детей и молодых людей. Наиболее характерным примером незначимой лимфаденопатии является увеличение подчелюстных в ия- ховых лимфоузлов. Увеличение лимфоузлов в этой зоне связано с их близостью к «входным воротам» множества инфекций, большинство из которых протекают субклинически. Пациенты с незначимой ЛАП подлежа! наблюдению.
Она связана с инфекцией, но в огличве от остаточной, в анамнезе нет документированного эпизода инфекции. Особенно часто встречается у детей и молодых людей. Наиболее характерным примером незначимой лимфаденопатии является увеличение подчелюстных в ия- ховых лимфоузлов. Увеличение лимфоузлов в этой зоне связано с их близостью к «входным воротам» множества инфекций, большинство из которых протекают субклинически. Пациенты с незначимой ЛАП подлежа! наблюдению.
Конституциональная ЛАП. Встречается у детей. У взрослых это казуистическая редкость. Наблюдается преимущественно у худых лиц и характеризуется со значительной давностью лимфаденопатии («сколько помню, всегда были увеличены лимфоузлы»).
Послебиопсийная диагностика лимфаденопатий
В случае, если в результате проведенной биопсии диагноз остается не ясен (прежде всего, это актуально для случаев, когда морфологическое исследование не выявило наличие опухоли), необходимо продолжение диагностического поиска. Алгоритм послебиопсийной диагностики представлен в Приложении, рисунок 2. Принцип послебиопсийной диагностики неопухолевых ЛАП основан на выделении гистологических групп изменений в тканях лимфоузла, которые должны направлять клинициста в определенное русло диагностического поиска. В большинстве случаев гистологическая диагностика при неопухолевых лимфаденопатиях не позволяет констатировать нозологический диагноз, и эта трудность является объективной. Мы полагаем, что один из способов улучшения качества диагностики состоит в тесной кооперации гистологов и клиницистов. Эта кооперация может осуществляться при наличии стандартизированных заключений. Если гистологические данные не позволяют установить диагноз, в заключении может быть указан доминирующий признак или дано подробное описание морфологии.
Алгоритм послебиопсийной диагностики представлен в Приложении, рисунок 2. Принцип послебиопсийной диагностики неопухолевых ЛАП основан на выделении гистологических групп изменений в тканях лимфоузла, которые должны направлять клинициста в определенное русло диагностического поиска. В большинстве случаев гистологическая диагностика при неопухолевых лимфаденопатиях не позволяет констатировать нозологический диагноз, и эта трудность является объективной. Мы полагаем, что один из способов улучшения качества диагностики состоит в тесной кооперации гистологов и клиницистов. Эта кооперация может осуществляться при наличии стандартизированных заключений. Если гистологические данные не позволяют установить диагноз, в заключении может быть указан доминирующий признак или дано подробное описание морфологии.
Нам показалось важным выделение из многообразных изменений лимфоузлов нескольких простых групп, которые могут служить отправной точкой для диагностики в сложных случаях.
На основании ведущего признака нами выделены 8 дифференциальнодиагностических групп:
- фолликулярная гиперплазия
- паракортикальная гиперплазия
- гранулематозный лимфаденит
- гнойно-некротический гранулематозный и гнойный лимфаденит
- синусный гистиоцитоз как ведущий признак
- некроз узла как ведущий признак
- атрофические изменения
- дерматопатический лимфаденит.

Выделенные группы не оригинальны и частично соответствуют подразделению, которого придерживаются гистологи. Как показывают наши данные, установить этиологический диагноз в результате гистологического исследования удается нечасто, поскольку морфологические проявления многих процессов сходны. Так, имея сходную картину, гранулематозное воспаление вызывается множеством причин. Поэтому логично объединить в группы процессы, обладающие сходной морфологической картиной. Сформиро- ванные нами группы носят патогенетический характер, приближены К ЮВ- нике, и каждая из них требует определенных дополнительных исследований. Таким образом, сужается диагностический поиск.
- Фолликулярная гиперплазия отражает преимущественно В- клеточный иммунный ответ. Она выявляется чаще всего, наименее следи- финна и обусловлена разными инфекциями и аутоиммунными заболеваниями. Наиболее частыми причинами фолликулярной гиперплазии вне связи с инфекцией в регионарной зоне являлись токсоплазмоз, СПИД, сифилис, системная красная волчанка, ревматоидный артрит, болезнь Кастлемана (ангио- фолликулярная гиперплазия лимфоузла), другие бактериальные и вирусные инфекции, как реакция лимфоузла на расположенный в зоне дренирования очаг инфекции — например наличие раны на коже, очага воспаления во рту. кариес и так далее.
Выраженную фолликулярную гиперплазию необходимо дифференцировать от фолликулярной лимфомы (необходимо иммуногистохимическое исследование, выявление транслокации t( 14; 18), доказательство клональности).
- Паракортикальная гиперплазия возникает в результате пролиферации клеток в паракортикальной зоне и часто вызывается вирусами, запускающими преимущественно Т-клеточный иммунный ответ. Паракортикаль- ную гиперплазию чаще всего вызывают вирус Эпштейна-Барр, цитомегало- вирусная и другие вирусные инфекции, поствакцинальная реакция, а также изменений, сопутствующих разнообразным кожным процессам (дерматопа- тический лимфаденит). Основная сложность в трактовке паракортикальной гиперплазии связана с трудностью ее дифференциации от Т-клеточных лимфом. Это особенно касается случаев затяжной лимфаденопатии у лиц с ослабленной иммунной системой. Картина инфекционного мононуклеоза и других вирусных инфекций может быть неотличима от опухолевой. Определение Т-клеточной клональности не всегда помогает в дифференциальном диагнозе, поскольку у многих больных с вирусными инфекциями, особенно в острой фазе, наблюдается экспансия Т-клеточных клонов. Поэтому целесообразно определение Т-клеточной клональности в динамике. Во всех случаях, где речь идет о вирусной инфекции, наблюдается исчезновение доминирующего «клона» Т-лимфоцитов.
То же самое касается иммунофенотипирования. Констатация опухоли по факту преобладания одной популяции клеток, например CD8+, не говорит об опухоли, поскольку в острой фазе инфекционного мононуклеоза может наблюдаться значительное увеличение числа CD8-I- клеток. Данные аберрантного иммунофенотипа также должны интерпретироваться с осторожностью. Активация Т-лимфоцитов может приводить к временной экспрессии антигенов, которые в обычных условиях не экспрессируются или слабо экспрессируются Т-лимфоцитами.
- Гранулематозный лимфаденит является следствием продуктивного воспаления, которое вызывается микобактериальными и, по литературным данным, грибковыми инфекциями, а также неинфекционными причинами. Диагностическое значение имеет только гранулематозный лимфаденит как доминирующий признак. Мелкие эпителиоидно-клеточные гранулемы и единичные скопления эпителиоидных гистиоцитов не имеют дифференциально-диагностического значения. Гранулематозный лимфаденит обусловлен туберкулезом, саркоидозом и токсоплазмозом, лимфаденитами, вызванными атипичными микобактериями (Mycobacteriumscrofulaceum и kansasii) и грибковыми инфекциями.
Частота установления нозологического диагноза в категории гранулематозный лимфаденит относительно высока, поскольку гранулематозное воспаление часто носит специфический характер. Причинами неудовлетворительной диагностики могут быть редкие и трудно идентифицируемые возбудители, такие как М. scrofulaceum и М. kansasii, часто вызывающие шейные лимфадениты, особенно у детей и лиц молодого возраста. По-видимому, эти инфекции наблюдаются довольно часто и остаются недиагностированными. В связи с ростом числа иммунокомпрометированных больных можно предполагать недиагностированные грибковые инфекции.
- Гнойно-некротический гранулематозный лимфаденит и гнойный лимфаденит отражает гнойное воспаление и вызывается преимущественно бактериальными агентами, хотя встречается и при грибковых инфекциях. Наиболее частой причиной гранулематозного гнойно-некротического лимфаденита вне связи с инфекцией в регионарной зоне является фелиноз (болезнь кошачьей царапины), хламидийная инфекция, а также другие инфекционные болезни, характеризующиеся первичным аффектом в области входных ворот и регионарным лимфаденитом. Целый ряд инфекционных болезней, характеризующихся первичным аффектом в области ворот инфекции и регионарным лимфаденитом, также проявляет гистологическую картину гной- ВОГР или гнойно-некрш ического гранулематозного лимфаденита. К ним относятся клещевые пятнистые лихорадки (марсельская лихорадка, ЮММИЩр сыпной гиф Северной Азии и др,), лихорадка цуцугамуши, везукулярный риккетсиоз, содоку (болезнь укуса крысы).
Гнойные лимфадениты имеют характерную клиническую но выявляются в лимфоузлах, регионарных для гнойных очагов, таких как фурункул, панариций, флегмона, мастит, абсцесс. В связи с распространенностью особую группу составляют одонтогенные лимфадениты,cunyKnf’ ющие заболеваниям зубов, рта и носоглотки. В гематологической практике таких больных почти нет, поскольку клиническая картина типична и биопсия лимфоузла выполняется редко.
- Синусный гистиоцитоз — один из самых частых признаков в лимфоузлах, удаленных по поводу разных причин. Как ведущий признак он наблюдается при синусном гистиоцитозе с массивной лимфаденопатией (болезнь Розаи Дорфмана). Кроме того, синусный гистиоцитоз может быть проявлением неспецифической реакции лимфатических узлов на инфекцию или опухоль, реакция на лимфангиографию. Выявление выраженного синусного гистиоцитоза должно быть показанием к повторной биопсии или для проведения онкопоиска, в связи с частой ассоциацией его с опухолями, особенно у больных, имеющих генерализованную лимфаденопатию или конгломераты лимфоузлов. Таким образом, синусный гистиоцитоз — это гистологическая находка, на основании которой необходимо заподозрить опухоль и рассмотреть вопрос о повторной биопсии или поиска опухоли.
- Некроз узла как ведущий признак выделен в отдельную группу так же в связи с тем, что часто предшествует развитию опухоли. При гранулематозных и гнойно-некротических лимфаденитах некроз носит казеозный или гнойный характер, соответственно, и окружен гранулемами или грануляционной тканью. Здесь речь о коагуляционном, «сухом» некрозе узла. При выявлении некроза узла показано повторное проведение биопсии имеющихся или появляющихся в динамике увеличенных лимфоузлов. В редких случаях некроз может сопутствовать тяжелым инфекциям или выявляется на фоне обычных инфекций у больных с иммунодефицитом.
- Атрофические изменения обнаруживаются в мелких лимфоузлах, удаленных в связи с онкопоиском преимущественно у пожилых людей, а также лиц, перенесших химиотерапию, лучевую терапию, получавших преднизо- лон. Выявление атрофических изменений не предполагает дополнительных диагностических исследований. Их следует трактовать как финальный диагноз, если нет других оснований, требующих продолжения дифференциально-диагностического поиска. В связи с этим атрофия лимфоузла, как ведущий признак, должна выноситься в гистологическое заключение.
8) Дерматопический лимфаденит имеет характерную морфологическую картину и выявляется в лимфатических узлах, прилегающих к пораженным областям кожи при различных кожных процессах.
Синдромы, важные в диагностике лимфаденопатий
Характерные клинические синдромы могут помочь клиницисту установить причину лимфаденопатии.
Мононуклеозоподобный синдром
Мононуклеозоподобный синдром характеризуется лимфаденопатией, фарингитом, утомляемостью, слабостью, лихорадкой и появлением атипичных мононуклеаров в периферической крови. Классическим возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр. Однако этот синдром может вызываться цитомегаловирусом, ВИЧ, токсоплазмой, а также вирусами гепатитов В и С.
Существует категория пациентов с затяжной и рецидивирующей лимфаденопатией, у которых диагноз установить не удается. Многие из этих больных имеют лихорадку и жалуются на выраженную утомляемость вплоть до развития нетрудоспособности. Обследование на многочисленные инфекции не дает результата. Вместе с тем, у многих из этих пациентов по серологическим данным выявляется картина реактивации или перенесенной инфекции вирусом Эпштейна-Барр (EBV) с необычно высоким титром антител к ядерным антигенам EBNA (ЕВV Nuclear Antigen). Интерпретация результатов серологических тестов у этих больных имеет большое значение для определения клинических вариантов ЕВ V инфекции.
Серологическая диагностика CMV инфекции основана на выявлении нарастающего титра антител класса IgM в парных сыворотках в динамике.
Иифекции группы TORCH. К этим инфекциям относится токсоплазмоз (То — toxoplasmosis), краснуха (R — rubella), цитомегаловирусная (С — CMV) инфекция и герпетическая инфекция (Н — herpes simplex virus). Все они могут проявляться с лимфаденопатией и в период беременности вызывать тяжелые пороки развития у плода. Поэтому обследование беременных должно обязв» тельно включать скрининговые исследования этих инфекций.
Первичный очаг и регионарный лимфаденит
Синдром характеризуется наличием кожного очага и регионарным увеличением лимфатических узлов. В этот синдром попадает большинство случаев локальных лимфаденопатий, поскольку первичным очагом может быть любая локальная инфекция. Особую группу составляют риккетсиозы, пере- даваемые с укусами клещей семейства иксодовых. Все риккетсиозы имеют сходную клинику. Инкубационный период составляет чаше всего от 2 до 7 дней, клиническая картина характеризуется лихорадкой и розеолезно- папулезной сыпью, продолжительность заболевания — не более 2 недель. Во многих случаях наблюдается регионарный лимфаденит. В диагностике этих заболеваний имеет значение географический регион. При риккетсиозах комплекс первичного очага (первичный аффект), регионарного лимфаденита и (иногда) лимфангоита носит название первичного комплекса. Под первичным аффектом понимается локальный специфический дерматит в месте присасывания клеща — участок инфильтрации с гиперемией 5-30 мм, часто эволюционирующий в язву.
Болезнь кошачьей царапины (БКЦ) не является редким заболеванием, однако на практике этот диагноз устанавливается редко. БКЦ следует предполагать в случаях, когда у пациента имеется лимфаденопатия и соответствующий эпидемиологический анамнез (контакт с кошкой). Диагностическое значение имеют серологические методы выявления антител к возбудителю заболевания I Bartonella henselae и проведение ПЦР анализа из биоп- татов лимфатических узлов или образования, развившегося в месте проникновения бартонеллы в организм человека (первичного аффекта).
Бубоны
Под бубонами понимают значительное увеличение лимфатических узлов, которое сопровождается их нагноением и распадом. Классическая причина — чума. К этой же категории относятся тулярмия, содоку (болезнь укуса крысы), болезнь кошачьей царапины. В зарубежной литературе для обозначения бубонных поражений используется термин ульцерогландулярный синдром.
Окулогландулярный синдром (офтальмогландулярный синдром)
Определяется как конъюнктивит и увеличение переднеушных лимфоузлов. Чаще всего он обусловлен вирусным кератоконъюнктивитом. Этот синдром может быть манифестацией болезни кошачьей царапины, когда внедрение возбудителя происходит через конъюнктиву, или туляремии. В литературе окулогландулярный синдром нередко называется синдромом Парино. Синдром Парино относится ко всем случаям конъюнктивита и увеличения переднеушных лимфоузлов, включая бартонеллез, грибковые заболевания, в частности паракокцидиоидоз. Отметим, что существует и второй синдром Парино, представляющий собой парез взора вверх, возникающий при гидроцефалии, опухолях шишковидного тела, инсультах.
Язва половых органов + паховый лимфаденит
Этот синдром может быть обусловлен следующими заболеваниями: герпетическая инфекция половых органов, сифилис, мягкий шанкр, венерическая лимфогранулема, травмированные остроконечные кондиломы.
Лимфадениты в паховой зоне могут быть вызваны кандидозом, хламидиозом (другие серотипы хламидий) и микоплазмозом.
Персистирующая генерализованная лимфаденопатия
Увеличение лимфоузлов как минимум в двух областях, кроме паховой, сохраняющееся в течение 3 месяцев, определяется как персистирующая генерализованная лимфаденопатия (ПГЛ). ПГЛ — одно из самых частых проявлений острой фазы ВИЧ-инфекции. Генерализованная лимфаденопатия у больных СПИД может быть вызвана не только вирусом иммунодефицита человека, но и HHV 8-го типа, цитомегаловирусной инфекцией, токсоплазмой, микобактериями, криптококками, трепонемами и, наконец, лимфомой.
Синдром затяжной, персистирующей лимфаденопатии характерен хроническому токсоплазмозу, туберкулезу, бруцеллезу, саркоидозу.
Клинические варианты EBV-инфекции на основании серологических данных
| Клинические варианты | Антитела к IgM-VCA | Антитела к IgG-EA | Антитела к IgG-EBNA |
| Наивный статус | — | — | — |
| Ранняя фаза острой инфекции | + | + | — |
| Поздняя фаза острой инфекции | — | + | + |
| Латентная инфекция | — | — | + |
| Реактивация/атипичная реактивация | + | +/- | + |
| Хроническая персистирующая инфекция | — | -/+ | +, высокий титр |
| VCAI капсидный антиген, ЕА — ранний антиген, EBNA — ядерный антиген
|
Значение клинических признаков при лимфаденопатии
Увеличение селезенки
инфекционный мононуклеоз
лимфатические опухоли
острые н хронические лейкозы
ревматоидный артрит
системная красная волчанка
хронический гепатит с системными проявлениями
Кожные проявления
инфекционный мононуклеоз цитомегаловирусная инфекция ревматоидный артрит системная красная волчанка саркоидоз
лимфатические опухоли сывороточная болезнь риккетсиозы боррелиоз
чума, туляремия и др. инфекции
ВИЧ-инфекция
сифилис
лейшманиоз
Увеит, хориоретинит, конъюнктивит
саркоидоз
токсоплазмоз
болезнь кошачьей царапины, туляремия герпесвирусные инфекции сифилис
Поражение легких и плевры
саркоидоз туберкулез рак легкого
системная красная волчанка герпесвирусные инфекции лимфатические опухоли острые и хронические лейкозы
Суставной синдром
ревматоидный артрит системная красная волчанка саркоидоз
сывороточная болезнь хронический вирусный гепатит ВИЧ-инфекция бруцеллез
иерсиниоз
Лихорадка, резистентная к антибиотикам
инфекционный моноиуклеоз
лимфатические опухоли
ревматоидный артрит
системная красная волчанка
сепсис (включая бактериальный эндокардит)
ВИЧ-инфекция
туберкулез, лейшманиоз
Методы обследования при лимфаденпатиях
Облигатные
- Общий анализ кропи, общий анализ мочи
- ВИЧ, сифилис, гепатиты
- Рентген или КТ грудной клетки
- УЗИ органов брюшной полости
Факультативные_________________________________________________ ____________
- Исследования на герпесвирусы:,СМУ, IBV, вирус простого герпеса 1,2 и др.
| Серологическая диагностика токсоплазмоза, бартонеллеза (болезнь кошачьей
царапины), бруцеллеза, риккетсиозы, боррелиоз и др. инфекционные заболевания
- Биохимия крови (белки, ферменты, билирубин, холестерин, ревматоидные пробы)
- Проба Манту, количественный ИФА на противотуберкулезные антитела
- Специфическая диагностика системной красной волчанки и ревматоидного артрита
- Биопсия лимфатического узла и/или экстранодального очага поражения с гистологическим, цитологическим, иммуногистохимическим и молекулярно-биологическим исследованиями.
- УЗИ лимфатических узлов с допплерографией
- Направление на консультацию к специалисту___________________________________
Таблица 3. Эпидемиологические данные, профессиональные факторы важные в диагностике лимфаденопатий.
| ||||||||||||||||||||||||||||||||||||
Лекарственные препараты, применение которых может вызвать увеличение лимфоузлов (в контексте гиперчувствительность)
| Препарат | Г руина |
| Аллопуринол | Антиметаболит |
| Атенолол (Тенормин) | Антигипертензивнь» препараты |
| Каптоприл | |
| Гидралазин (Апресолин) | |
| Карбамазепин (Тегретол) | Противосудорожные препараты |
| I Фенитоин (Дилантин) | |
| Примидон (Мизолин) | |
| Пенициллин | Антибиотические препфаты |
| Цефалоспорины | |
| Сульфаниламиды | |
| Пириметамин | Противомалярийныепрепараты |
| Хинин | |
| Сулиндак (Клинорил) | НСПВСипротиворевматические препараты |
| Препараты золота |
Заключение по лимфаденопатиям
Увеличение лимфоузлов — симптом, вызывающий серьезные опасения и тревогу у большинства больных. Нам кажется уместным там возможные причины лимфаденопатий, ход диагностичесгого поиска. Решение о временном отказе от биопсии обычно вызывает много вопросов. Необходимо объяснять пациентам, почему мы придерживаемся выжидательной тактики. Однако, воздерживаясь от биопсии необходимо продолжать активное наблюдение, поскольку при многих вариантах лимфом лимфоузлы могут временно уменьшаться в размере. Частота установления этнологического диагноза при неопухолевой лимфаденопатий не может быть равна 100%, поскольку это требует неоправданно обширных исследований при незначимой клинической ситуации. При проведении биопсии и учете харякго* ра изменений в лимфоузлах, указание в заключении доминирующего гистологического признака может повысить диагностическую эффективность,по скольку биопсия не является конечным этапом диагностического поиска при неопухолевых лимфаденопатиях. Важным фактором, позволяющим повысить эффективность диагностики, является тщательность обследования больного перед биопсией, это приводит к уменьшению числа ненужных биопсий. С другой стороны, важнейшим аспектом диагностики лимфадешиан тий является раннее выявление опухолей. Синдром увеличенных периферических лимфатических узлов представляет собой сложную клиническую и патоморфологическую проблему. Необходимо четкое знание многообразия причин увеличения лимфатических узлов, алгоритмов диагностики, наличие лабораторных возможностей в дифференциальной диагностике этого синдрома. Предложенные нами алгоритмы не являются специализированными (для каждой нозологии), но ориентированы на амбулаторный прием гематолога и онколога. А также может быть использованы терапевтами, семейными врачами, хирургами, особенно работающими в амбулаторнополиклиническом звене.
Наиболее частые причины неопухолевой лимфаденопатии, встречающиеся в практике гематолога и методы их диагностики
| Болезнь | Подтверждающий метод диагностики |
| Инфекционный мононуклеоз | Антитела класса IgM к 1 |
| Цитомегаловирусная инфекция | Антитела класса IgM к CMV (нарастающий тигр), ПЦР |
| Токсоплазмоз | Антитела класса IgM к Toxoplasma gondii |
| СПИД | Серологическое исследование |
| Болезнь кошачьей царапины (фелиноз) | Антитела к Bartonella henselae |
| Сифилис | Серологическое исследование |
| Саркоидоз | Биопсия |
| Туберкулез | Проба Манту, биопсия, ПЦР |
| Хламидии, микоплазмы | Специфические антитела, ПЦР |
| Аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит, болезнь Шегрена, дерматомиозит) | Биопсия |
НЕКОТОРЫЕ СТАТИСТИЧЕСКИЕ ДАННЫЕ ТЕСТОВОГО ИССЛЕДОВАНИЯ АЛГОРИТМОВ ДИАГНОСТИКИ ЛИМФАДЕНОПАТИЙ
Алгоритмы диагностики лимфаденопатий были тестированы у 446 больных с лимфаденопатией в специальном исследовании поликлинического отделения ГНЦ. Из них в конечном итоге 148 больных (30%) имели неопухолевую лимфаденопатию, 298 больных (70%) — опухоли. Среди них у 217 (49%) больных была констатирована локальная, у 229 (51%) генерализованная лимфаденопатия.
Полученные данные показали, что спектры этиологической структуры при локальной и генерализованной лимфаденопатиях радикально отличаются. Если при локальной лимфаденопатии соотношение опухоль/не опухоль составляет 1:1 (48% и 52% соответственно), то при генерализованной лимфаденопатии 90% больных имели опухоль, и только 10% — неопухолевую лимфаденопатию. Анализ 217 больных с локальной лимфаденопатией показал, что в 64% случаев локально были увеличены лимфоузлы шейной области, среди них 63% пациентов имели неопухолевую лимфаденопатию, 33%-лимфоидные опухоли, 4%-метастазы рака. В 17% случав выявлено локальное увеличение подмышечных лимфоузлов. Среди них пациенты с неопухолевой лимфаденопатией составили 35%, опухолями лимфоидной при- роды-65%, метастазами рака -6%. В 11% случаев были увеличены надключичные лимфоузлы — в 30% случаев выявлена неопухолевая лимфадснопа- тия, 65% случаев — опухоли лимфоидной природы и в 5%-метастазы раза. Н 8% случаев I локальное увеличение паховых лимфоузлов, среди них соотношение опухоль/неопухоль составило 1:1. Метастазы рака в паховых лимфоузлах выявлено в 6% случаев. Поэтапная диагностика (осмотр, обследование, ревизия полученных данных), на которой основывается диагностический поиск, позволила повысить эффективность дифференциальной диагностики больных с неопухолевыми лимфаденопатиями. Результаты исследования показали, что при локальной ЛАП ключевым диагностическим этапом является осмотр (локальные инфекционные процессы, укусы, царапины, имплантат, высыпание на коже и оценка вероятности опухоли). У 50% больных с локальной лимфаденопатией диагноз был очевиден на первом этапе. При генерализованной ЛАП осмотр позволяет заподозрить диагноз у меньшего числа больных (30%). В основном диагноз ставится после второго этапа- этапа обследований (50%), оставшихся 20% больных диагноз ставится после повторного прохождения этапов диагностического поиска.
В результате внедрения алгоритмов диагностики лимфаденопатий в виде рекомендаций в практику ФГБУ ГНЦ Минздравсоцразвития России диагностика некоторых инфекционных заболеваний (инфекции, вызванной гер- песвирусами, болезнь кошачьей царапины, СПИД, сифилис, токсоплазмоз) стала доступной без биопсии, благодаря прицельной диагностике инфекций и усовершенствования их интерпретации. Анализ этиологической структуры у больных с неопухолевыми лимфаденопатиями, подвергшихся диагностической биопсии, показал, что биопсия имела решающее значение в постановке нозологического диагноза в 42% случаев. Это пациенты с туберкулезным лимфаденитом, саркоидозом, с отложениями чужеродных материалов в лимфоузлах (силикон, липиды, меланин), с системной красной волчанкой и ревматоидным артритом, а также с разными кожными заболеваниями, обследуемые с целью исключения опухоли. В остальных 58% случаев диагноз был установлен по комплексу клинико-лабораторных данных. Число диагностических биопсий лимфатических узлов у больных с неопухолевыми лимфаденопатиями в два раза уменьшилось. Снижение числа биопсий привело к некоторым изменениям в распределении гистологических вариантов.
В частности, более чем в 2 раза (со статистически достоверной разницей) снизилась частота выявления в лимфоузлах фолликулярной гиперплазии. Эго показывает, что снижение было обусловлено именно ненужными биопсиями. Кроме того, достоверно выросла частота выявления синусного гнети* оцитота как ведущего признака. Это говорит о том, что биопсии подвергаются диагностически трудные случаи.
Основную трудность в диагностике представляют больные с гистологически неясной лимфаденопатией и клиническими проявлениями персистирующей инфекции (10% больных). Они были включены в группу шши- ных лимфопролиферативных синдромов». Проведенное исследование позволило нам выявить несколько частых диагностических проблем. Самая важная из них — игнорирование характера поражения лимфоузла при реак- тивной гиперплазии. В результате детального анализа морфологии лимфатических узлов у больных с неопухолевыми лимфаденопатиями были выделены главные и ведущие гистологические признаки, имеющие дифференциально-диагностические значения. Восемь характерных гистологических вариантов поражения лимфоузла для клинициста служили отправной точкой диагностики. Указание гистологом этих вариантов ориентирует клинициста на определенные диагностические исследования. Краткие заключения о том, что в лимфоузле выявлена картина вторичных (неспецифическнх, реактивных) изменений полностью лишает клинициста важного диагностического оружия.
Во многих случаях причиной диагностических ошибок стало недостаточное обследование больных перед биопсией. ВИЧ инфекция всегда должна быть исключена до биопсии! Биопсия лимфоузла при инфекционноммоно- нуклеозе и при других острых вирусных инфекциях нецелесообразна, так как может привести к ошибочной диагностике опухоли. Наше исследование показывает, что СПИД, инфекционный мононуклеоз, фелиноз, токсоплаз- моз, сифилис необходимо исключить серологическими методами до биопсии. Перечисленные инфекции, а также вирусные гепатиты, нередко вызывают мононуклеозоподобный синдром. Поэтому важен целенаправленный поиск атипичных мононуклеаров в мазке периферической крови и определение Т-клеточной клональности.
Нередкой проблемой является неверный выбор лимфоузла. Биопсии подлежат наиболее измененные лимфоузлы, а не наиболее удобные для хирургического удаления. Мы располагаем данными 40 (10%) больных у которых реактивные изменения предшествовали выявлению лимфатических опухолей. Дана характеристика изменений в непораженных опухолью лимфатических узлах у больных с лимфомами и лимфогранулематозом, а именно выявление таких ведущих признаков, как некроза узла и синусного гистиоцитоза, которые с высокой вероятностью свидетельствуют о наличии опухоли в организме. В конечном итоге, у этих больных после повторной биопсии диагностированы лимфома Ходжкина — у 19 больных и неходжкинские лимфомы -у 21 больного. Были вывялены случаи (6%) назначения химиотерапии по поводу предполагаемой лимфомы, тогда как на самом деле изменения в лимфоузле носили реактивный характер. Эти ошибки нередко связаны с плохим качеством гистологических препаратов и невозможностью выполнения иммуногистохимического исследования.
Разработанные нами алгоритмы диагностики лимфаденопатий, в которых ключевую роль играет организация диагностического поиска с обязательным исследованием широкого спектра инфекций, а также клинических, цитоморфологических, иммунологических, молекулярных и серологических методов, позволили повысить диагностическую эффективность при неопухолевых лимфаденопатиях с 58% до 90%. Таким образом, современные диагностические возможности позволяют установить нозологический диагноз в большинстве случаев. Основными требованиями для установления верного диагноза лимфаденопатий является правильный алгоритм действий, а также тесная кооперация разных специалистов.
Разработанные нами алгоритмы диагностики лимфаденопатий имеют несколько принципиальных отличий от всех предложенных ранее алгоритмов диагностики.
- Рекомендации прошли проверку в специальном исследовании.
- Рекомендации не являются специализированными, но ориентированы на амбулаторный прием гематолога и онколога.
- В рекомендации включена диагностика объемных нелимфоидных образований в шейной и подмышечной областях, которые часто принимаются за лимфоузлы.
- Биопсия лимфоузла не считается конечным этапом исследования. Предложен алгоритм послебиопсийной диагностики.
- Значительное место уделено молекулярным и иммуногистохимическим методам диагностики.
Основные заболевания, сопровождающиеся синдромом лимфаденопатии
Опухоли
I опухоли кроветворной системы, чаще всего лимфомогранулематоз, неходжкинские лимфомы и хронический лимфолейкоз. Увеличением лимфоузлов могут сопровождаться любые гемобластозы.
1 метастатические опухоли: чаще всего опухоли молочной железы, опухоли головы и шеи, опухоли легкого, опухоли ЖКТ, почек, предстательной железы, меланома. Большинство опухолей может метастазировать в лимфоузлы.__________________________________________
Иммунные реакции, реакции гиперчувствительности | сывороточная болезнь
- реакции на антиконвульсанты (дифенилгидантоин, карбамазепин), примидон, аллопуринол, индометацин, сульфаниламиды
- поствакцинальные лимфадениты__________________________________
БАКТЕРИАЛЬНЫЕ ИНФЕКЦИИ
Инфекции, передающиеся преимущественно через кожу и слизистые
- пиогенные бактерии, вызывающие банальные лимфадениты (ангины, рожа, и т.д.]
- болезнь кошачьей царапины
- бациллярный ангиоматоз
- содоку (болезнь укуса крысы)
- риккетсиозы (укус клеща плюс лимфаденит):
Марсельская лихорадка (в России — побережье Черного моря)
клещевой сыпной тиф Северной Азии (Новосибирская и Тюменская области, Красноярский край)
дальневосточный клещевой риккетсиоз (Дальний Восток РФ)
- лихорадка цуцугамуши (Приморский край) везикулярный риккетсиоз (Молдавия, Донецк)
- клещевой энцефалит (повсеместно)
- сифилис
- мягкий шанкр
- венерическая лнмфограиулема
- лимфадениты, вызванные другими серотипами хламидий
- микоплазменные инфекции 4
- донованоз (в развивающихся странах)
| споротрихоз (повреждение кожи)
I кожный нокардиоз (повреждение кожи)
I гранулема купальщиков (повреждение кожи)
| кожный лейшманиоз (укус москита)
- мелиоидоз (повреждение кожи)
Имеющие разные пути передачи
- туляремия
- бруцеллез
- чума
- лептоспироз
- листериоз
Передающиеся фекально-оральным путем
- иерсиниоз
- псевдотуберкулез
- брюшной тиф и паратифы А и В ВИРУСНЫЕ ИНФЕКЦИИ
- вирус Эпштейна-Барр I цитомегаловирус
- вирусы простого герпеса
I вирус опоясывающего лишая / ветрянки
- вирус иммунодефицита человека
- вирус кори
- вирус краснухи
- аденовирусы
- парагрипп вирусы, вызывающие острые респираторные инфекции
- вирус гепатита С
МИКОБАКТЕРИАЛ ЬНЫЕ ИНФЕКЦИИ | туберкулез, БЦЖит
- атипичные микобактерии (Mycobacteriurm viumintra cellulara M.scrofulact, М.kansasik др)
- лепра ГРИБЫ
- криптококкоз
- гистоплазмоз
- кокцидиомикоз
ИНФЕКЦИИ, ВЫЗВАННЫЕ ПРОСТЕЙШИМИ И ПАРАЗИТАМИ
- токсоплазмоз
- пневмоцистная инфекция
- трипаносомоз, филяриоз и другие_________
Аутоиммунные заболевания
- ревматоидный артрит
- системная красная волчанка
- дерматомиозит
- болезнь Шегрена
смешанные заболевания соедини тельной ткани
I аутоиммунный гепатит
- Аутоиммунный тирсондит
Неопухолевые лимфадепопатии в контексте клинико-лабораторных синдромов
I | болезнь Кимура
- болезнь Кикучи
- болезнь Кавасаки
I болезнь Кастлемана (ангиофолликулярная лимфоидная гиперплазия)
| синусный гистиоцитоз Розаи-Дорфмана с массивной лимфаденопатией
- прогрессивная трансформация герминальных центров__________________
Атипичные лимфопролиферативные заболевания
■ неклассифицируемые лимфопролиферативные заболевания
- затяжная фолликулярная гиперплазия
| затяжная паракортикальная гиперплазия
- EBV-ассоциированные и другие лимфопролиферативные синдромы у лиц с | иммунодефицитом:
- на фоне врожденных иммунодефицитов
- на фоне иммуносупрессивной терапии (введение антитимоцитарного глобулина, длительный прием метотрексата, азатиоприна, кортикостероидов, циклоспорина, такролимуса)
| после трансплантации
- Х-сцепленная лимфопролиферативная болезнь
- аутоиммунный лимфопролиферативный синдром_____________________
Лимфадепопатии, обусловленные отложениями чужеродных материалов
- дерматопатический лимфаденит (увеличение лимфоузлов, сопутствующее разнообразным кожным процессам)
- белковая лимфаденопатия (отложения в лимфоузлах амилоида)
- липидная лимфаденопатия
- силиконовая лимфаденопатия
- лимфаденопатия, вызванная отложениями металлов (после протезирования суставов, после приема препаратов золота)
- лимфаденопатия после лимфангиографии_________________________
Болезни накопления (инфильтрация лимфоузлов макрофагами, заполненными
отложениям метаболитов липидов)
I болезнь Гоше
| болезнь Ниманна-Пика ___________________________________
Прочие
Основные заболевания, сопровождающиеся синдромом лимфаденопатии
Опухоли
I опухоли кроветворной системы, чаще всего лимфомогранулематоз, неходжкинские лимфомы и хронический лимфолейкоз. Увеличением лимфоузлов могут сопровождаться любые гемобластозы.
1 метастатические опухоли: чаще всего опухоли молочной железы, опухоли головы и шеи, опухоли легкого, опухоли ЖКТ, почек, предстательной железы, меланома. Большинство опухолей может метастазировать в лимфоузлы.__________________________________________
Иммунные реакции, реакции гиперчувствительности | сывороточная болезнь
- реакции на антиконвульсанты (дифенилгидантоин, карбамазепин), примидон, аллопуринол, индометацин, сульфаниламиды
- поствакцинальные лимфадениты__________________________________
БАКТЕРИАЛЬНЫЕ ИНФЕКЦИИ
Инфекции, передающиеся преимущественно через кожу и слизистые
- пиогенные бактерии, вызывающие банальные лимфадениты (ангины, рожа, и т.д.]
- болезнь кошачьей царапины
- бациллярный ангиоматоз
- содоку (болезнь укуса крысы)
- риккетсиозы (укус клеща плюс лимфаденит):
Марсельская лихорадка (в России — побережье Черного моря)
клещевой сыпной тиф Северной Азии (Новосибирская и Тюменская области, Красноярский край)
дальневосточный клещевой риккетсиоз (Дальний Восток РФ)
- лихорадка цуцугамуши (Приморский край) везикулярный риккетсиоз (Молдавия, Донецк)
- клещевой энцефалит (повсеместно)
- сифилис
- мягкий шанкр
- венерическая лнмфограиулема
- лимфадениты, вызванные другими серотипами хламидий
- микоплазменные инфекции 4
- донованоз (в развивающихся странах)
| споротрихоз (повреждение кожи)
I кожный нокардиоз (повреждение кожи)
I гранулема купальщиков (повреждение кожи)
| кожный лейшманиоз (укус москита)
- мелиоидоз (повреждение кожи)
Имеющие разные пути передачи
- туляремия
- бруцеллез
- чума
- лептоспироз
- листериоз
Передающиеся фекально-оральным путем
- иерсиниоз
- псевдотуберкулез
- брюшной тиф и паратифы А и В ВИРУСНЫЕ ИНФЕКЦИИ
- вирус Эпштейна-Барр I цитомегаловирус
- вирусы простого герпеса
I вирус опоясывающего лишая / ветрянки
- вирус иммунодефицита человека
- вирус кори
- вирус краснухи
- аденовирусы
- парагрипп вирусы, вызывающие острые респираторные инфекции
- вирус гепатита С
МИКОБАКТЕРИАЛ ЬНЫЕ ИНФЕКЦИИ | туберкулез, БЦЖит
- атипичные микобактерии (Mycobacteriurm viumintra cellulara M.scrofulact, М.kansasik др)
- лепра ГРИБЫ
- криптококкоз
- гистоплазмоз
- кокцидиомикоз
ИНФЕКЦИИ, ВЫЗВАННЫЕ ПРОСТЕЙШИМИ И ПАРАЗИТАМИ
- токсоплазмоз
- пневмоцистная инфекция
- трипаносомоз, филяриоз и другие_________
Аутоиммунные заболевания
- ревматоидный артрит
- системная красная волчанка
- дерматомиозит
- болезнь Шегрена
смешанные заболевания соедини тельной ткани
I аутоиммунный гепатит
- Аутоиммунный тирсондит
Неопухолевые лимфадепопатии в контексте клинико-лабораторных синдромов
I | болезнь Кимура
- болезнь Кикучи
- болезнь Кавасаки
I болезнь Кастлемана (ангиофолликулярная лимфоидная гиперплазия)
| синусный гистиоцитоз Розаи-Дорфмана с массивной лимфаденопатией
- прогрессивная трансформация герминальных центров__________________
Атипичные лимфопролиферативные заболевания
■ неклассифицируемые лимфопролиферативные заболевания
- затяжная фолликулярная гиперплазия
| затяжная паракортикальная гиперплазия
- EBV-ассоциированные и другие лимфопролиферативные синдромы у лиц с | иммунодефицитом:
- на фоне врожденных иммунодефицитов
- на фоне иммуносупрессивной терапии (введение антитимоцитарного глобулина, длительный прием метотрексата, азатиоприна, кортикостероидов, циклоспорина, такролимуса)
| после трансплантации
- Х-сцепленная лимфопролиферативная болезнь
- аутоиммунный лимфопролиферативный синдром_____________________
Лимфадепопатии, обусловленные отложениями чужеродных материалов
- дерматопатический лимфаденит (увеличение лимфоузлов, сопутствующее разнообразным кожным процессам)
- белковая лимфаденопатия (отложения в лимфоузлах амилоида)
- липидная лимфаденопатия
- силиконовая лимфаденопатия
- лимфаденопатия, вызванная отложениями металлов (после протезирования суставов, после приема препаратов золота)
- лимфаденопатия после лимфангиографии_________________________
Болезни накопления (инфильтрация лимфоузлов макрофагами, заполненными
отложениям метаболитов липидов)
I болезнь Гоше
| болезнь Ниманна-Пика ___________________________________
Прочие
ОСОБЕННОСТИ ДИАГНОСТИКИ И ВЕДЕНИЯ БОЛЬНЫХ С ЛИМФАДЕНОПАТИЯМИ
Консультация гематолога или направление в специализированное гематологическое учреждение пациентов с увеличенными лимфоузлами показано в следующих случаях:
- Любая необъяснимая лимфаденопатия
- Лимфаденопатия с наличием выраженных симптомов интоксикации
- Лимфаденопатия с увеличением печени и селезенки
- Лимфаденопатия с изменениями показателей периферической крови | Отсутствие эффекта от эмпирической антибактериальной терапии
I Персистирование лимфоузлов после адекватного периода наблюдения
Показания к биопсии
Основные показания к биопсии следующие:
- высокая вероятность опухоли по клиническим данным
- необъяснимая ЛАП: после выполнения всех неинвазивных исследований, диагноз не установлен
- диагноз установлен по результатам неинвазивных методов исследования, однако, несмотря на лечение, лимфаденопатия персистирует.
Нельзя назвать размер лимфоузла, который обязательно подлежит биопсии. Тем не менее, у взрослых размер лимфоузла более 3 см вне связи с инфекцией должен рассматриваться как потенциальное показание к биопсии.
Показания к повторной биопсии
В гематологической практике нередко встречаются случаи лимфом, когда для подтверждения диагноза приходится выполнять несколько биопсий,особенно, у пациентов с реактивными лимфоузлами, прилежащих к опухоли или реактивными изменениями, предшествующими выявлению лимфатических опухолей. В редких случаях это связано с неверным выбором лимфоузла. У большинства таких пациентов биопсии подвергается один из наиболее измененных лимфоузлов, и, несмотря на значительное увеличение лимфоузлов и длительный анамнез, по результатам первой биопсии диагноз В установить не удается.
Показанием к повторной биопсии являются следующие гистологические изменения, выявленные в биопсированных лимфоузлах, не пораженных опухолью: 1) синусный гистиоцитоз, 2) паракортикальная реакция с обилием плазматических клеток и макрофагов, 3) склеротические изменения/сосудистая реакция, 4) некроз лимфоузла.
Выбор лимфоузла для биопсии
Неверный выбор лимфоузла ведет к диагностическим ошибкам. Целесообразно придерживаться следующих правил:
- для биопсии выбирают наиболее крупный, измененный и недавно увеличившийся лимфоузел
- физикальные характеристики лимфоузла имеют большее значение, чем локализация. При наличии нескольких конкурирующих лимфоузлов в разных зонах, порядок выбора по информативности: надключичный — шейный — подмышечный — паховый
- не следует биопсировать маленькие лимфоузлы, прилежащие к конгломерату. В таких случаях предпочтительнее парциальная резекция опухоли.
Организация процесса биопсии
Перед выполнением биопсии необходимо сформулировать наиболее ожидаемые результаты, поскольку от этого зависит, куда направить материал. Идеальным способом сохранения ткани лимфоузла для дальнейших исследований является глубокая заморозка ткани. Во многих случаях одного морфологического исследования недостаточно. Кроме него материалы, полученные при биопсии, могут быть исследованы:
- микробиологическими методами (посевы на среды, культуру ткани и пр.)
- ПЦР на разнообразные инфекционные агенты (герпесвирусы, бартонел- лы, микобактерии, токсоплазмы и пр.) и для определения Т и В клеточной клональности.
Пункция лимфоузла
Может использоваться исключительно как ориентировочный метод диагностики в онкогематологической практике. Постановка диагноза лимфопролиферативного заболевания по пункции лимфоузла принципиально невозможна. Если вопрос касается первичной диагностики, следует выполнять биопсию. Обязательно проводить наряду с гистологическим также цитологическое исследование отпечатка биоптата.
Показания к пункции лимфатического узла:
- солитарное увеличение лимфоузла, без образования конгломератов (метастатическое поражение лимфоузлов, как правило, не сопровождается образованием конгломератов) при отсутствии косвенных данных за лимфопролиферативный процесс;
- жидкостный характер образования по ультразвуковым данным;
- получение материала для дополнительных исследований (например, молекулярных), когда биопсия уже выполнена.
Значение дополнительных исследований
Ультразвуковое исследование лимфатических узлов помогает:
- отличить лимфоузел от других образований
- точно определить размеры лимфоузлов, их количество и локализацию
- определить структуру лимфоузла
- дополнительное цветовое допплеровское картирование показывает варианты кровотока, т. е. васкуляризацию лимфоузла и позволяет отличить свежий процесс в лимфоузле от перенесенного в прошлом и оставившего только склеротические изменения, а иногда позволяет с высокой вероятностью недозревать опухолевый процесс и оценить активность остаточного опухолевого образования.
Компьютерная томография имеет преимущество перед УЗИ в тех случаях, когда необходимо оценить состояние лимфоузлов в недоступной для ультразвука локации, например, ретроперитонеальных и средостенных лимфоузлов.
Вопрос назначения антибиотиков
Чрезвычайно распространена практика назначения больным с необъяснимой лимфаденопатией эмпирической антибактериальной терапии. Антибиотики должны назначаться только при наличии четких данных о бактериальной природе заболевания и, при возможности, с учетом чувствительности возбудителя.
Вопрос о назначении эмпирической антибактериальной терапии при необъяснимой ЛАП не решен до сих пор, однако, широкое распространение антибиотикоустойчивых форм микроорганизмов говорит о необходимости воздерживаться от назначения антибиотиков без прямых показаний. Поскольку лимфаденопатия является не самостоятельным заболеванием, а синдромом, назначение антибактериального лечения зависит от установленного диагноза. Тем не менее, практика назначения антибиотиков чрезвычайно распространена, и этот вопрос обсуждается в литературе [10]. Большинство авторов отмечают, что антибиотики могут быть назначены при наличии явного инфекционного очага в регионарной зоне.
Если очага нет, показанием к эмпирической терапии антибиотиком широкого спектра является комбинация следующих признаков [14]:
- увеличение боковых шейных лимфоузлов, воспалительного характера
- возраст — моложе 30 лет
- недавно перенесенная инфекция верхних дыхательных путей
- негативные результаты серологических исследований на самых частых и вероятных возбудителей
- отсутствие признаков острофазной реакции (повышение СОЭ, С- реактивного белка, ЛДГ, 2-микроглобулина)
Физиотерапия
Физиотерапия включена в стандарты оказания медпомощи при абсцедирующих лимфаденитах и аденофлегмонах в центрах амбулаторной хирургии с однодневным стационаром (см. приказ Комитета Здравоохранения Правительства Москвы от 27 мая 2002 г N270). Физиотерапия может применяться в стадии реконвалесценции после гнойных лимфаденитов. Применение физиотерапии при лимфаденопатии неясного генеза опасно и недопустимо.
Группы периферических лимфоузлов, зоны дренирования и дифференциальный диагноз по локализации.
Увеличение лимфоузлов в некоторых областях поражения чаще связано с определенными болезнями. Увеличение затылочных лимфоузлов обычно вызвано инфекцией кожи головы, краснухой. Одностороннее увеличение передних околоушных лимфоузлов связано с патологией конъюнктивы и век, болезнью кошачьей царапины, эпидемическим кераз’иконыонктивитом и аденовирусной инфекцией. Увеличение подчелюстных и шейных лимфоузлов вызвано инфекцией зубов, десен, щек, гортани и глотки, но может быть проявлением метастаза рака и лимфомы. Увеличение надключичных лимфоузлов I очень серьезный симптом, практически всегда свидетельствующий об опухоли — метастазе рака или лимфомы, располагающихся в грудной клетке или животе (90% у лиц старше 40 лет и 25% у лиц моложе 40 лет). Увеличение надключичного лимфоузла справа обычно вызвано опухолью средостения, легкого, пищевода. К левому лимфатическому узлу лимфа приходит от органов грудной клетки и брюшной полости (Вирховская железа). Его увеличение может быть симптомом опухоли яичников, семенников и предстательной железы, мочевого пузыря, почек, поджелудочной железы, желудка. Нечасто увеличение надключичных лимфоузлов обусловлено воспалительным процессом в грудной клетке и брюшной полости. Увеличение подмышечных и локтевых лимфоузлов может быть вызвано травмой кистей и рук. Увеличение подмышечных и паховых лимфоузлов обычно обусловлено грибковой инфекцией или травмами ног и стоп или инфекцией урогенитальной сферы. Очень редко обнаруживаемый параумбиликальный лимфоузел (узел сестры Джозефины) может быть признаком опухоли органов живота или таза. Суммарные данные локализации лимфоузлов, зоны дренирования и наиболее частые причины увеличения лимфоузлов представлены в Приложении, таблица 8. На практике точное соответствие лимфоузла зоне дренирования не всегда соответствует, поэтому такая таблица носит условный, ориентировочный характер.
Перечень заболеваний, протекающих с лимфаденопатией
Перечень болезней, приводящих к увеличению лимфоузлов можно упорядочить по-разному. Некоторые авторы предпочитают классифицировать причины лимфаденопатий по патогенетическому принципу [3,4]. Другие работы носят более практичный характер и ориентированы на дифференциальный диагноз [1,11,12,16,18]. Сравнение перечней болезней и выделяемых авторами групп показывает два основных отличия:
- Перечень причин может быть более или менее подробным. Это особенно касается такого раздела как метастатическое поражение лимфоузлов.
Большинство опухолей может метастатировать в лимфатические лнмфвуэ» лы, поэтому перечень всегда будет неполным
Авторы придерживаются ратной группировки лимфаденошггаш,В‘ЯвОТ» симости от большей направленности на этиологическое или сиидромвлиое подразделение. Так, несколько болезней с неизвестной этиологией незом включаются авторами в разные категории. Например, граиулемяоз- ные лимфадениты относятся к разным категориям. В Приложении,таблица 9, представлены обобщенные данные перечней заболеваний, протекшищпк с лимфаденопатией, созданной на основании анализа литературы и собственного опыта [7]. В списке включены те заболевании, при которых лимфаденопатия может быть предметом дифференциального диагноза.
УПРЯМСТВО БОЛЬНЫХ ЛИМФОГРАНУЛЕМАТОЗОМ
Записки д.м.н., проф. А.В. Пивника
На приеме молодой человек с мамой. Увеличенный надключичный лимфоузел слева мальчик обнаружил у себя пару месяцев назад. Узел не болел, но был плотным и медленно увеличивался. Достиг размерами большой сливы или маленького мандарина. Кожа над ним не изменена. Температура тела нормальная. Появился кожный зуд в разных частях тела и конечностей, небольшая потливость по ночам. Попросился к доктору – мало ли что.
Я подробно осмотрел пациента, обнаружил еще один узел под мышкой слева 2 на 2 см и на флюорограмме – увеличение лимфоузлов в передне-верхнем средостении до 8 см в диаметре. Сообщаю заинтересованным лицам, что у молодого человека скорее всего имеется болезнь Ходжкина, лимфогранулематоз, но доказать ее можно только одним способом. Способ принят во всем мире, без него нельзя ничего сказать о диагнозе, а уж о лечении тем более – что лечить, когда неясна болезнь. Предположение предположением, но ответ должен быть совершенно четким, по морфологическому, гистологическому анализу удаленного лимфоузла – биопсии лимфоузла.
Сразу просвещаю насторожившуюся пару – «никаких метастазов, распространения болезни по организму» не будет. Операция производится хирургом амбулаторно под местным обезболиванием. Идти домой, управлять автомобилем можно сразу после операции. Ответ будет готов через 3-7 дней. Если морфологическая картина ясна врачу-патологоанатому, то он даст заключение быстро, если нет (имеются сложности в интерпретации гистологической картины), то производятся дополнительные исследования – срезы ткани лимфоузла красятся по иммунологическим методикам, и диагноз будет ставиться по иммуноморфологии, с иммунофенотипированием. Это длительнее и дороже.
Сынок молчит и смотрит в окно, мама нахмурилась, сказала, что биопсия – опасная вещь, пока она на нее не согласна. Будет думать, потом, может быть, придет.
Бесплатные консультации врачей онлайн
Вопрос создается. Пожалуйста, подождите…
Только зарегистрированные пользователи могу задавать вопрос.
Зарегистрируйтесь на портале, задавайте вопросы и получайте ответы от квалифицированных специалистов!
Напоминаем, что стоимость публикации вопроса — 10 бонусов.
Зарегистрироваться Как получить бонусы
К сожалению, у вас недостаточно бонусов для оплаты вопроса.
Напоминаем, что стоимость публикации вопроса — 10 бонусов.
Как получить бонусы
Раздел медицины*: — Не указано —КоронавирусАкушерствоАллергология, иммунологияАнестезиологияВенерологияВертебрологияВетеринарияГастроэнтерологияГематологияГепатологияГериатрияГинекологияГирудотерапияГомеопатияДерматологияДиетологияИглотерапия и РефлексотерапияИнфекционные и паразитарные болезниКардиологияКардиохирургияКосметологияЛабораторная и функциональная диагностикаЛечение травмЛогопедияМаммологияМануальная терапияМРТ, КТ диагностикаНаркологияНеврологияНейрохирургияНетрадиционные методы леченияНефрологияОбщая хирургияОнкологияОстеопатияОториноларингологияОфтальмологияПедиатрияПлазмаферезПластическая хирургияПодологияПроктологияПсихиатрияПсихологияПсихотерапияПульмонология, фтизиатрияРадиология и лучевая терапияРеабилитологияРеаниматология и интенсивная терапияРевматологияРепродукция и генетикаСексологияСомнологияСпортивная медицинаСтоматологияСурдологияТерапияТравматология и ортопедияТрансфузиологияТрихологияУЗИУльтразвуковая диагностикаУрология и андрологияФармакологияФизиотерапияФлебологияЧелюстно-лицевая хирургияЭндокринологияЗатрудняюсь выбрать (будет выбрана терапия)
Кому адресован вопросВопрос адресован: ВсемКонсультантам
Консультант, которому задается вопрос: Всем…Агабекян Нонна Вачагановна (Акушер, Гинеколог)Айзикович Борис Леонидович (Педиатр)Акмалов Эдуард Альбертович (Аллерголог, Врач спортивной медицины)Александров Павел Андреевич (Венеролог, Гепатолог, Инфекционист, Паразитолог, Эпидемиолог)Александрова Анна Михайловна (Педагог, Психолог, Психотерапевт)Али Мохамед Гамал Эльдин Мансур (Педиатр)Аристова Анастасия Михайловна (Андролог, Уролог, Хирург)Армашов Вадим Петрович (Хирург)Афанасьева Дарья Львовна (Кардиолог, Терапевт)Беляева Елена Александровна (Гинеколог, Невролог, Рефлексотерапевт)Бушаева Ольга Владимировна (Пульмонолог, Терапевт)Врублевская Елена (Педиатр)Гензе Ольга Владимировна (Генетик, Педиатр)Горохова Юлия Игоревна (Венеролог, Врач общей практики, Дерматолог)Григорьева Алла Сергеевна (Врач общей практики, Терапевт)Демидова Елена Леонидовна (Психолог, Психотерапевт)Денищук Иван Сергеевич (Андролог, Уролог)Димина Тамара Олеговна (Акушер, Аллерголог, Ангиохирург)Довгаль Анастасия Юрьевна (Маммолог, Онколог, Радиолог)Долгова Юлия Владимировна (Педиатр)Дьяконова Мария Алексеевна (Гериатр, Терапевт)Загумённая Анна Юрьевна (Врач спортивной медицины, Гирудотерапевт, Диетолог, Косметолог, Терапевт)Зверев Валентин Сергеевич (Ортопед, Травматолог)Згоба Марьяна Игоревна (Окулист (Офтальмолог))Зинченко Вадим Васильевич (Рентгенолог, Хирург)Зорий Евген Владимирович (Невролог, Психолог, Терапевт, Хирург)Извозчикова Нина Владиславовна (Гастроэнтеролог, Дерматолог, Иммунолог, Инфекционист, Пульмонолог)Илона Игоревна (Врач общей практики, Гастроэнтеролог, Терапевт, Эндокринолог)Калявина Светлана Николаевна (Акушер, Гинеколог)Калягина Екатерина (Другая специальность)Карпенко Алик Викторович (Ортопед, Травматолог)Касимов Анар Физули оглы (Онколог, Хирург)Киреев Сергей Александрович (Психиатр, Психолог, Психотерапевт)Кирнос Марина Станиславовна (Стоматолог, Стоматолог детский, Стоматолог-терапевт)Копежанова Гульсум (Акушер, Гинеколог)Кравцов Александр Васильевич (Нарколог, Психиатр)Красильников Андрей Викторович (Врач ультразвуковой диагностики, Медицинский директор, Флеболог, Хирург)Кряжевских Инна Петровна (Терапевт, Гастроэнтеролог)Кудряшова Светлана Петровна (Эндокринолог)Куртанидзе Ираклий Малхазович (Окулист (Офтальмолог))Кущ Елена Владимировна (Диетолог, Терапевт)Лазарева Татьяна Сергеевна (ЛОР (Оториноларинголог))Лаптева Лариса Ивановна (Невролог)Лебединская Татьяна Александровна (Психолог, Психотерапевт)Ледник Максим Леонидович (Венеролог, Дерматолог)Леонова Наталья Николаевна (Детский хирург)Литвиненко Станислав Григорьевич (Ортопед, Травматолог)Лямина Ирина Алексеевна (Акушер)Максименко Татьяна Константиновна (Инфекционист)МАЛЬКОВ РОМАН ЕВГЕНЬЕВИЧ (Диетолог, Остеопат, Реабилитолог)Мамедов Рамис (ЛОР (Оториноларинголог))Мартиросян Яков Ашотович (Детский хирург, Проктолог, Травматолог, Уролог, Хирург)Маряшина Юлия Александровна (Акушер, Венеролог, Врач ультразвуковой диагностики, Гинеколог, Педиатр)Матвеева Ярослава Дмитриевна (Педиатр)Мершед Хасан Имадович (Вертебролог, Нейрохирург)Миллер Ирина Васильевна (Невролог)Мильдзихова АЛЬБИНА Бексолтановна (Врач общей практики, Гинеколог, ЛОР (Оториноларинголог), Педиатр, Терапевт)Муратова Наталья Сергеевна (Врач общей практики, Диетолог)Мухорин Виктор Павлович (Нефролог)Наумов Алексей Алексеевич (Мануальный терапевт)Никитина Анна Алексеевна (Окулист (Офтальмолог))Ольга Викторовна (Невролог, Неонатолог, Педиатр, Реабилитолог, Терапевт)Павлова Мария Игоревна (Стоматолог, Стоматолог-хирург, Челюстно-лицевой хирург)Панигрибко Сергей Леонидович (Венеролог, Дерматолог, Косметолог, Массажист, Миколог)Пантелеева Кристина Алексеевна (Невролог)Пастель Владимир Борисович (Ортопед, Ревматолог, Травматолог, Хирург)Паунок Анатолий Анатольевич (Андролог, Уролог)Першина Наталия Сергеевна (Невролог)Прокофьева Анастасия Михайловна (ЛОР (Оториноларинголог))Прохоров Иван Алексеевич (Нейрохирург, Хирург)Пушкарев Александр Вольдемарович (Гинеколог, Психотерапевт, Реабилитолог, Репродуктолог (ЭКО), Эндокринолог)Пьянцева Екатерина Вячеславна (Педиатр)Радевич Игорь Тадеушевич (Андролог, Венеролог, Сексолог, Уролог)Сапрыкина Ольга Александровна (Невролог)Свечникова Анастасия Евгеньевна (Стоматолог, Стоматолог детский, Стоматолог-ортопед, Стоматолог-терапевт, Стоматолог-хирург)Семений Александр Тимофеевич (Врач общей практики, Реабилитолог, Терапевт)Сергейчик Никита Сергеевич (Анестезиолог, Гомеопат)Силуянова Валерия Викторовна (Акушер, Врач ультразвуковой диагностики, Гинеколог)Соболь Андрей Аркадьевич (Кардиолог, Нарколог, Невролог, Психиатр, Психотерапевт)Сошникова Наталия Владимировна (Эндокринолог)Степанова Татьяна Владимировна (ЛОР (Оториноларинголог))Степашкина Анастасия Сергеевна (Гематолог, Пульмонолог, Терапевт)Сурова Лидия (Гирудотерапевт, Невролог, Терапевт)Суханова Оксана Александровна (Клинический фармаколог, Психолог)Сухих Данил Витальевич (Психиатр)Тумарец Кирилл Михайлович (Врач лечебной физкультуры, Врач спортивной медицины, Кинезитерапевт, Реабилитолог, Физиотерапевт)Турлыбекова Венера Равильевна (Врач общей практики, Педиатр)Устимова Вера Николаевна (Гематолог, Терапевт, Трансфузиолог)Фатеева Анастасия Александровна (Гастроэнтеролог, Диетолог, Психотерапевт, Эндокринолог)Федотова Татьяна Владимировна (Врач ультразвуковой диагностики, Гематолог, Терапевт)Фоминов Олег Эдуардович (Сексолог)Фоминов Олег Эдуардович (Сексолог)Фурманова Елена Александровна (Аллерголог, Иммунолог, Инфекционист, Педиатр)Хасанов Эльзар Халитович (Андролог, Врач ультразвуковой диагностики, Онколог, Уролог, Хирург)Хасанова Гульнара Сунагатулловна (Акушер, Врач ультразвуковой диагностики)Чупанова Аида (Акушер, Гинеколог)Швайликова Инна Евненьевна (Окулист (Офтальмолог))Шибанова Мария Александровна (Нефролог, Терапевт)Щепетова Ольга Александровна (Терапевт)Ягудин Денар Лукманович (ЛОР (Оториноларинголог))Ярвела Марианна Юрьевна (Психолог)
Описание проблемы:
Пол: —укажите пол—ЖенщинаМужчина
Возраст:
Этиология и патогенез гиперплазии лимфоузлов
Содержание статьи
Еще одна большая проблема современной клинической медицины – это гиперплазия лимфоузлов. Что представляет собой данное патологическое состояние? В этой статье мы постарались разобраться.
Гиперплазия лимфоузлов – это патологическое увеличение объема лимфоидной ткани, для которого характерно бесконтрольное размножение клеток. Именно такое чрезмерное деление клеток, как правило, приводит к образованию опухолей. Впрочем, гиперплазия лимфатических узлов – это не первичная патология, а лишь симптом, который сигнализирует о том, что в организме проходит воспалительный процесс и произошло бактериальное или вирусное заражение.
Причины гиперплазии лимфатических узлов
Стоит оговориться, что лимфатические узлы есть не только в лимфатической системе, но и в костном мозге, ЖКТ, слизистых органах дыхания, органах мочеполовой системы и т.д. В случае, если те или иные органы поражены инфекционным агентом, а также когда имеет место воспалительный процесс, происходит разрастание лимфоидной ткани, так как вирусы и бактерии провоцируют выработку защитных антител и увеличение количества лимфоцитов.
В данном случае, мы будем говорить не о таких состояниях, а о гиперплазии регионарных лимфатических узлов. Причин такой гиперплазии может быть множество:
- наличие антигенов;
- бактериальная атака;
- вирусные поражения;
- новообразования различного генеза и т.д.
В случае если организм поражен бактериями или вирусами, именно в лимфоузлах скапливаются продукты жизнедеятельности этих микроорганизмов, что, собственно и вызывает увеличение лимфатических узлов. Стоит заметить, что локализация гиперплазии может рассказать о многом, ведь регионарные лимфоузлы располагаются рядом с теми или иными органами или их системами и могут указать врачам, где именно нужно искать патологические изменения.
Таким образом, можно резюмировать, что гиперплазия лимфоузлов может иметь следующее происхождение:
- реактивное;
- инфекционное;
- злокачественное.
Если гиперплазия имеет инфекционную этиологию, то она является следствием поражения организма следующими инфекционными агентами:
- краснуха;
- вирусный гепатит;
- ВИЧ-инфекция;
- мононуклеоз;
- хламидиоз;
- сифилис;
- ветряная оспа;
- туберкулез;
- цитомегалия;
- лимфаденит, вызванный стафилококками и стрептококками.
И это далеко не полный перечень патологических состояний, которые могут стать причиной гиперплазии лимфоузлов.
Злокачественная гиперплазия лимфоузлов может быть первичной или вторичной. Первичной формой патологии являются лимфомы. Среди других причин гиперплазии – онкопатологии различных органов и систем. В этом случае в патологический процесс могут быть вовлечены те или иные лимфатические узлы по всему телу пациента. По локализации патологического процесса можно сделать предположения о характере злокачественных изменений:
- надключичные лимфоузлы, как правило, бывают увеличены при онкопатологиях лёгких, плевры, кишечника, желудка или пищевода;
- подключичные лимфоузлы бывают увеличены при опухолях кровеносной системы, лёгких, средостения, плевры, лимфоме и метастазировании других раковых патологий;
- шейные лимфоузлы чаще бывают увеличены из-за локальных воспалительных процессов и реже при онкологических заболеваниях челюстно-лицевой области, а также при меланоме, которая локализуется в области шеи или головы;
- гиперплазия подмышечных лимфоузлов сигнализирует об онкопатологиях легких, молочных желез, метастазировании или лимфоме;
- паховые лимфоузлы и лимфоузлы брюшной полости могут быть увеличены при онкологических заболеваниях органов малого таза, почек, надпочечников, мочевого пузыря, матки, яичников, простаты, кишечника, а также при лейкозе и т.д.
Реактивная гиперплазия лимфатических узлов, как правило, является следствием различных аутоиммунных заболеваний, таких как ревматоидные артриты, системная красная волчанка, грануломатоз и другие. Кроме того, патологическое состояние может стать следствием болезней накопления, таких как эозинофильная гранулема. Наблюдается реактивная гиперплазия лимфатических узлов при лучевой терапии, химиотерапии, лечении сывороточными препаратами, которые имеют животное происхождение. Реактивная гиперплазия, как правило, вовлекает в патологический процесс шейные лимфоузлы, а также лимфоузлы нижней челюсти.
Впрочем, увеличение лимфоузлов в той или иной области может быть свидетельством функциональных нарушений органов или их систем, а потому пациенту непременно показано полное обследование и дифференциальная диагностика.
Диагностика гиперплазии лимфатических узлов
Диагностика такой патологии как гиперплазия лимфатических узлов требует дифференциального подхода и учета многих факторов. По этой причине для постановки уточненного диагноза пациентам необходимо полное обследование и консультация квалифицированных специалистов. Если у вас увеличены какие-либо лимфатические узлы, то вам необходимо первым делом обратиться к врачу-инфекционисту.
После визуального осмотра, пальпации лимфатических узлов и сбора анамнеза пациенту выдают направления на различные диагностические процедуры и клинические лабораторные исследования. Так для правильной диагностики необходимо всестороннее обследование, в которое входит:
- общий анализ крови;
- биохимия;
- серологические исследования на ВИЧ и гепатит;
- общий анализ мочи;
- иммунограмма;
- исследование на опухолевые маркеры;
- анализ на токсоплазмоз;
- проба Манту на туберкулез;
- мазки из зева и влагалища у женщин;
- лимфосцинтиграфия;
- пробы на саркоидоз;
- рентгенологические исследования легких;
- УЗИ лимфатической системы;
- биопсия лимфоузла с последующим лабораторным исследованием полученного биоптата и т.д.
Это не полный перечень исследований и дополнительные методы диагностики могут быть применены в определенных клинических случаях, если врач считает их необходимыми. Самый информативный метод диагностики, по мнению многих специалистов – это именно пункция лимфатического узла. Этот метод позволяет поставить точный диагноз в половине из всех клинических случаев.
Лечение гиперплазии лимфатических узлов
В лечении гиперплазии лимфатических узлов нет единой терапевтической схемы, что объясняется тем, что данное состояние является не причиной, а следствием тех или иных патологических состояний. Поэтомы лечить следует, прежде всего, не саму гиперплазию лимфоузлов, а причину, по которой эта гиперплазия возникла.
Если гиперплазия имеет вирусную или бактериальную этиологию, то лечение должно быть направлено на то, чтобы помочь организму пациента справиться с инфекцией. Для этого проводят пробы на чувствительность к антибиотикам и назначают адекватную антибактериальную терапию. Когда обострение заболевания останется позади, эффективными могут показать себя некоторые методы физиотерапии, такие как УВЧ. Пациенту рекомендуется, кроме прочего, принимать поливитаминные комплексы, в особенности, богатые витаминами группы В. При специфических инфекциях, таких как ВИЧ или туберкулез, назначаются соответствующие специфические препараты в индивидуальном порядке с учетом результатов лабораторных исследований и других факторов.
Если диагностированы аутоиммунные заболевания или злокачественные перерождения клеток, то антибиотики здесь не помогут. В этом случае нужна специфическая терапия, которая подбирается индивидуально для каждого пациента.
Медицинский прогноз при гиперплазии лимфоузлов
Медицинский прогноз также зависит от того, по каким именно причинам возникла гиперплазия. При неспецифической инфекционной этиологии – прогноз благоприятный и терапия не представляет сложности.
При некоторых аутоиммунных заболеваниях прогноз оценивается как условно неблагоприятный. Прогноз при злокачественных опухолях различных органов зависит от стадии развития патологического процесса. При первых стадиях заболевания – прогноз условно благоприятный.
Самолечение при увеличении лимфоузлов абсолютно недопустимо и лимфоузлы ни в коем случае нельзя согревать или предпринимать другие манипуляции, которые популярны в народной медицине. При любых изменениях настоятельно рекомендуем обратиться к врачу для того, чтобы установить причину гиперплазии лимфоузлов той или иной локализации.
Автор статьи: врач общей практики Валентина Васильева
Ниволумаб во второй линии терапии немелкоклеточного рака легкого uMEDp
Немелкоклеточный рак легкого (НМРЛ) остается ведущей причиной смерти от онкологических заболеваний в мире. Новое перспективное направление лечения пациентов с НМРЛ связано с использованием ингибиторов точек иммунного контроля, в частности препаратов, подавляющих активность пути PD-1. Эти препараты демонстрируют выраженную эффективность при различных гистологических подтипах диссеминированного НМРЛ, прогрессирующего на фоне предшествующей платиносодержащей химиотерапии. В статье рассмотрен клинический случай успешного применения ниволумаба во второй линии терапии при метастатической аденокарциноме легкого.Введение
Рак легкого является наиболее часто диагностируемым злокачественным новообразованием в мире [1]. В Российской Федерации рак легкого в структуре заболеваемости злокачественными новообразованиями среди мужского населения и смертности у мужчин и женщин занимает лидирующие позиции – 17,6 и 17,4% соответственно. На немелкоклеточный рак легкого (НМРЛ) приходится 80–85% всех форм рака легкого, при этом к моменту установления диагноза почти в 70% случаев имеет место распространенная форма заболевания [2]. В связи с этим поиск эффективных методов лечения местнораспространенных и метастатических форм НМРЛ остается одной из основных проблем онкологии.
Современные стандарты лекарственной терапии больных НМРЛ, за исключением пациентов с драйверными мутациями, достаточно ограничены. Так, в первой линии применяются платиносодержащие препараты как в монорежиме, так и в комбинации. Эти препараты характеризуются сопоставимой эффективностью в отношении частоты общего ответа от 30 до 60%. Медиана выживаемости в группе платиносодержащих режимов составляет 8–10 месяцев, время до прогрессирования – 4–6 месяцев [3]. Варианты лечения при прогрессировании или резистентности НМРЛ крайне ограничены. К препаратам, рекомендуемым в настоящее время в качестве второй линии терапии НМРЛ, относятся цитостатики доцетаксел и пеметрексед (последний предусмотрен для пациентов с неплоскоклеточным раком) [4, 5]. Поскольку пеметрексед – один из препаратов выбора в терапии первой линии больных неплоскоклеточным НМРЛ, доцетакселу принадлежит ведущая роль в последующем лекарственном лечении [6]. Клиническая эффективность лекарственной терапии второй линии незначительна: частота объективного ответа не превышает 10%, медиана выживаемости без прогрессирования (ВБП) и общей выживаемости – 3–4 и 7–9 месяцев соответственно [5].
Последние годы в терапии больных НМРЛ наблюдается устойчивая позитивная динамика благодаря внедрению новых методов. В частности, назначение высокоэффективных таргетных препаратов с учетом молекулярного подтипа опухоли позволило улучшить прогноз заболевания, повысить эффективность лечения, увеличить общую выживаемость до 20 месяцев и более у пациентов с драйверными мутациями (EGFR, ALK и т.д.). Между тем частота выявления мутаций составляет 15–20% всех случаев заболевания НМРЛ [7].
Сегодня активно развивается новое направление – иммуноонкология. Понимание механизмов взаимодействия опухоли и иммунной системы сделало реальной разработку новых иммунотерапевтических препаратов – блокаторов точек иммунного контроля.
В 2015 г. в США для клинического применения во второй линии терапии больных НМРЛ были одобрены ниволумаб и пембролизумаб. Эти препараты блокируют взаимодействие между рецептором программируемой смерти (programmed cell death 1, PD-1) и его лигандами PD-L1 и PD-L2. Ингибирование PD-1 и его лигандов PD-L1 и PD-L2 способствует реактивации опухолеспецифических Т-лимфоцитов и пролонгированию их противоопухолевого эффекта [8].
В клинических исследованиях активно изучаются другие ингибиторы точек иммунного контроля.
Применение препаратов анти-PD-1 и анти-PD-L1 коренным образом изменило взгляд на прогноз пациентов с распространенным НМРЛ, прогрессирующим после предшествующей платиносодержащей химиотерапии. Подтверждение тому – результаты международных рандомизированных исследований III фазы, в частности CheckMate 017 с участием больных плоскоклеточным раком легкого и CheckMate 057 с участием пациентов с неплоскоклеточным НМРЛ [8, 9].
При первом промежуточном анализе CheckMate 017 было показано значительное увеличение медианы общей выживаемости в группе ниволумаба – 9,2 месяца по сравнению с 6,0 месяца в группе доцетаксела (р
В исследовании CheckMate-057 частота объективного ответа достигла 19 против 12%, медиана общей выживаемости – 12,2 против 9,4 месяца, одногодичная выживаемость – 51 против 39% в пользу ниволумаба. Профиль безопасности ниволумаба в отличие от такового доцетаксела более благоприятный [11].
Согласно данным приведенных исследований, ингибиторы PD-1, в частности ниволумаб, становятся новой опцией в борьбе за увеличение выживаемости, времени до прогрессирования, улучшение качества жизни больных диссеминированным НМРЛ.
Клинический случай
Пациентка Т. 1965 года рождения. В январе 2013 г. при выполнении по месту жительства рентгенографии легких в проекции верхней доли правого легкого выявлена инфильтративная тень. К врачам по этому поводу не обращалась. В январе 2015 г. появились жалобы на кашель. Пациентка обратилась в клинику.
Компьютерная томография (КТ) органов грудной клетки от 21 марта 2015 г.: признаки поствоспалительнго фиброза субсегмента верхней доли правого легкого, на фоне которого не исключен бронхоальвеолярный рак.
26 марта в Иркутском областном онкологическом диспансере выполнено оперативное лечение – расширенная верхняя лобэктомия справа с билатеральной медиастинальной лимфаденэктомией.
Гистологическое заключение: аденокарцинома легкого с участками высоко- и умеренно дифференцированного строения. Активирующих мутаций в гене EGFR, транслокации ALK не выявлено.
На основании данных гистологического заключения, проведенного обследования установлен диагноз: рак верхней доли правого легкого рТ2N2M0, стадия IIIа. В рамках комплексного лечения проведено шесть курсов адъювантной полихимиотерапии (ПХТ) по схеме «пеметрексед 500 мг/м2 внутривенно + цисплатин 75 мг/м2 внутривенно в первый день 21-дневного цикла» (последний курс – август 2015 г.). Курсы ПХТ переносила с выраженной эметогенной токсичностью. При очередном контрольном обследовании в марте 2017 г., по данным КТ, выявлено бессимптомное прогрессирование заболевания за счет появления дополнительного объемного образования в левой надключичной области, метастазов по костальной плевре.
Дополнительное ультразвуковое исследование (УЗИ) над- и подключичных лимфатических узлов показало поражение надключичных лимфоузлов слева, с инвазией в мягкие ткани.
Выполнена биопсия под УЗИ-контролем. Морфологически подтвержден метастаз аденокарциномы.
21 апреля 2017 г. начат первый курс ПХТ первой линии по схеме «пеметрексед 500 мг/м2 + карбоплатин AUC6» (цисплатин не назначали из-за выраженной эметогенной токсичности в анамнезе). Проведено три курса, отмечалась гематологическая токсичность (лейкопения) 2-й степени по критериям СТС. По данным контрольной КТ, состояние без отрицательной динамики, уменьшение образования в надключичной области.
ПХТ увеличена до шести курсов в прежних дозах с применением гранулоцитарного колониестимулирующего фактора. После шести курсов состояние пациентки ухудшилось: появились болевой синдром в левой половине грудной клетки, одышка при умеренной физической нагрузке.
Контрольная КТ в августе 2018 г.: гидроторакс слева, увеличение количества образований по плевре, рост надключичного лимфоузла слева.
Результаты медико-генетического тестирования гистологического блока показали позитивную экспрессию PD-L1.
Решением врачебной комиссии пациентке в качестве второй линии с сентября 2017 г. назначена иммунотерапия ниволумабом 3 мг/кг (200 мг на одно введение) внутривенно один раз в две недели, длительно, с оценкой эффекта через три месяца.
Введение препарата пациентка переносила удовлетворительно, нежелательных явлений, в том числе иммуноопосредованных реакций, не зафиксировано.
После четырех введений препарата состояние пациентки улучшилось.
Контрольное обследование в декабре 2017 г. (после шести введений): уменьшение размеров и количества образований по плевре слева, уменьшение количества содержимого в плевральной полости слева, признаков увеличения надключичного лимфоузла слева не выявлено. Динамика расценивалась как частичная регрессия по критериям RECIST 1.1. Продолжено введение препарата в прежнем режиме до прогрессирования, с оценкой эффекта каждые три месяца.
В марте 2018 г. рентгенологическая картина не отличалась от таковой в декабре 2017 г.: частичная регрессия опухоли сохранялась. Продолжено введение препарата.
Клинически состояние пациентки (на август 2018 г.) без отрицательной динамики, ECOG – 0. Введение препаратов переносит удовлетворительно, качество жизни не страдает. Пациентка ведет активный образ жизни. Следующее контрольное обследование запланировано на сентябрь 2018 г. Обсуждение
При выборе и проведении терапии распространенного неплоскоклеточного НМРЛ следует учитывать, что заболевание на этой стадии неизлечимо. Поэтому основной задачей лечения является сбалансированность терапевтического эффекта (в том числе выживаемости) и качества жизни пациентов [12, 13].
Рассмотренный клинический случай показывает потенциальный благоприятный эффект в отношении отдаленных результатов лечения при использовании ниволумаба во второй линии терапии распространенного НМРЛ. На фоне проводимого лечения (пациентка получает ниволумаб в течение года) отмечается частичная ремиссия. Кроме того, качество жизни и социальный статус пациентки сохраняются на протяжении всего периода применения иммуноонкологического препарата.
Ниволумаб значительно улучшает показатели выживаемости больных метастатическим НМРЛ, прогрессирующим после предшествующей платиносодержащей терапии, и сохраняет качество жизни, что подтверждают результаты международных исследований.
На конгрессе AACR-2017 были представлены данные исследования первой фазы применения монотерапии препаратом ниволумаб у предлеченных пациентов с НМРЛ с анализом пятилетней общей выживаемости. У сильно предлеченных пациентов с НМРЛ, получавших три линии терапии и более, на фоне применения ниволумаба частота ответа достигла 17,6%, при одногодичной общей выживаемости – 42%, двухлетней – 23% и пятилетней – 16% [11, 14]. С учетом положительных результатов исследований ранних фаз были проведены исследования третьей фазы, в которых сравнивали эффективность ниволумаба и стандартной терапии второй линии. Поскольку во второй линии терапии гистологический подтип НМРЛ имеет значение при выборе режима, были проведены два отдельных исследования для плоскоклеточного и неплоскоклеточного НМРЛ.
В международное рандомизированное исследование CheckMate 017 включались пациенты с плоскоклеточным НМРЛ, прогрессирующим после платиносодержащей химиотерапии. Исследователи сравнивали эффективность и безопасность ниволумаба 3 мг/кг внутривенно каждые две недели и доцетаксела 75 мг/м2 внутривенно каждые три недели. Первичной конечной точкой служила общая выживаемость. Кроме того, оценивались ВБП, частота объективного ответа и качество жизни [11]. Медиана выживаемости составила 9,2 месяца (95% доверительный интервал (ДИ) 7,3–13,3) в группе ниволумаба и 6,0 месяца (95% ДИ 5,1–7,3) в группе доцетаксела. При использовании ниволумаба риск смерти был на 41% ниже, чем при применении доцетаксела (относительный риск (ОР) 0,59; 95% ДИ 0,44–0,79; p
В международном рандомизированном исследовании CheckMate 057 участвовали пациенты с неплоскоклеточным НМРЛ, прогрессирующим после платиносодержащей химиотерапии. Ученые сравнивали эффективность и безопасность терапии ниволумабом 3 мг/кг внутривенно каждые две недели и доцетакселом 75 мг/м2 внутривенно каждые три недели. Первичной конечной точкой служила общая выживаемость. В исследовании оценивали также ВБП, частоту объективного ответа и качество жизни [11]. Общая выживаемость в группе ниволумаба превысила таковую в группе доцетаксела. Медиана общей выживаемости в группе ниволумаба (292 пациента) составила 12,2 месяца (95% ДИ 9,7–15,0), в группе доцетаксела (290 пациентов) 9,4 месяца (95% ДИ 8,1–10,7) (ОР 0,73; 95% ДИ 0,59–0,89; p = 0,002). Одногодичная общая выживаемость составила 51% (95% ДИ 45,0–56,0) в группе ниволумаба и 39% (95% ДИ 33,0–45,0) в группе доцетаксела. При продленном периоде наблюдения показатель общей выживаемости на 18-м месяце достиг 39% (95% ДИ 34,0–45,0) на фоне применения ниволумаба и 23% (95% ДИ 19,0–28,0) при использовании доцетаксела. Частота ответа в группе ниволумаба составила 19%, в группе доцетаксела – 12% (p = 0,02). Несмотря на то что медиана ВБП у пациентов, получавших ниволумаб, существенно не отличалась от таковой у больных, получавших доцетаксел (2,3 и 4,2 месяца соответственно), показатель годовой ВБП в группе ниволумаба был выше, чем в группе доцетаксела (19 и 8% соответственно). Ниволумаб ассоциировался с более высокой эффективностью в сравнении с доцетакселом по всем конечным показателям в подгруппах, выделенных в зависимости от заданных уровней экспрессии PD-1 лиганда на мембранах опухолевых клеток (≥ 1%, ≥ 5% и ≥ 10%). Нежелательные явления 3–4-й степени тяжести наблюдались у 10% пациентов в группе ниволумаба и у 54% пациентов в группе доцетаксела – показатели, аналогичные данным исследования CheckMate 017 [15, 16].
Результаты приведенных исследований позволяют сделать вывод, что ниволумаб является препаратом выбора во второй линии терапии НМРЛ [6].
Заключение
Рассмотренный клинический случай подтверждает высокую эффективность иммуноонкологических препаратов, таких как блокатор PD-1 ниволумаб, при метастатическом неплоскоклеточном НМРЛ. Важно, что на фоне применения ниволумаба не только достигается объективный ответ, но также длительно сохраняются достигнутый эффект и качество жизни.
Таким образом, ингибиторы PD-1 становятся новым стандартом второй линии терапии пациентов с НМРЛ.
Топография лимфатических узлов легких и средостения / Картирование…
Надключичные лимфатические узлы
1 Нижние шейные, надключичные и лимфатические узлы вырезки грудины (левые и правые).
Располагаются по обе стороны от срединной линии трахеи в нижней трети шеи и надключичных областях, верхней границей является нижний край перстневидного хряща, нижней – ключицы и яремная вырезка рукоятки грудины .
Верхние медиастинальные лимфатические узлы 2-4
2L Левые верхние паратрахеальные располагаются вдоль левой стенки трахеи, от верхнего края рукоятки грудины до верхнего края дуги аорты.
2R Правые верхние паратрахеальные располагаются вдоль правой стенки трахеи и спереди от трахеи до ее левой стенки, с уровня верхнего края рукоятки грудины до нижней стенки левой плечеголовной вены в зоне пересечения с трахеей.
3А Преваскулярные лимфатические узлы не примыкают к трахее как узлы 2 группы, а располагаются кпереди от сосудов (от задней стенки грудины, до передней стенки верхней полой вены справа и передней стенки левой сонной артерии слева)
3P Превертебральные(Ретротрахеальные) располагаются в заднем средостении, не примыкают к трахее как узлы 2 группы, а локализуются кзади от пищевода.
4R Нижние паратрахеальные от пересечения нижнего края плечеголовной вены с трахеей до нижней границы непарной вены, вдоль правой стенки трахеи до ее левой стенки.
4L Нижние паратрахеальные от верхнего края дуги аорты до верхнего края левой главной легочной артерии
Аортальные лимфатические узлы 5-6
5. Субаортальные лимфатические узлы располагаются в аортопульмонарном окне, латеральнее артериальной связки, они расположены не между аортой и легочным стволом, а латеральнее них.
6. Парааортальные лимфатические узлы лежат спереди и сбоку от восходящей части дуги аорты
Нижние медиастинальные лимфатические узлы 7-9
7. Подкаринальные лимфатические узлы.
8. Параэзофагеальные лимфатические узлы. Лимфатические узлы ниже уровня карины.
9. Узлы легочной связки. Лежат в пределах легочной связки.
Корневые, долевые и (суб) сегментарные лимфатические узлы 10-14
Все эти группы относятся к N1 лимфатическим узлам.
Узлы корня легкого располагаются вдоль главного бронха и сосудов корня легкого. Справа они распространяются от нижнего края непарной вены до области деления на долевые бронхи, слева – от верхнего края легочной артерии.
Что такое надключичная лимфаденопатия?
Twist CJ, Link MP. Оценка лимфаденопатии у детей. Педиатрическая клиника North Am . 2002 Октябрь 49 (5): 1009-25. [Медлайн].
Джордж А., Андронику С., Пиллэй Т, Гуссар П., Зар Х. Дж. Внутригрудная туберкулезная лимфаденопатия у детей: руководство по рентгенографии грудной клетки. Педиатр Радиол . 2017 Сентябрь 47 (10): 1277-82. [Медлайн]. [Полный текст].
Ларссон Л.О., Бентзон М.В., Берг Келли К. и др.Пальпируются лимфатические узлы шеи у шведских школьников. Acta Paediatr . 1994 Октябрь 83 (10): 1091-4. [Медлайн].
Гроссман М., Ширамизу Б. Оценка лимфаденопатии у детей. Curr Opin Pediatr . 1994. 6 (1): 68-76. [Медлайн].
Мур SW, Schneider JW, Schaaf HS. Диагностические аспекты шейной лимфаденопатии у детей в развивающихся странах: исследование 1877 хирургических образцов. Педиатр Хирург Инт .2003 июня 19 (4): 240-4. [Медлайн].
Миллер ДР. Гематологические злокачественные новообразования: лейкемия и лимфома (Дифференциальный диагноз лимфаденопатии). Миллер Д.Р., Бэнер Р.Л., ред. Болезни крови младенчества и детства . Mosby Inc; 1995. 745-9.
Клигман Р.М., Нидер М.Л., Супер DM. Лимфаденопатия. Флетчер Дж., Брэлоу Л., ред. Практические стратегии в детской диагностике и терапии . WB Saunders Co; 1996. 791-803.
Робертс КБ, Туннессен WW.Лимфаденопатия. Признаки и симптомы в педиатрии . 3-е изд. Липпинкотт, Уильямс и Уилкинс; 1999. 63-72.
Хенриксон С.Е., Долан Дж. Г., Форбс Л. Р. и др. Мутация увеличения функции STAT1 при семейной лимфаденопатии и лимфоме Ходжкина. Передний педиатр . 2019. 7: 160. [Медлайн]. [Полный текст].
Нильд Л.С., Камат Д. Лимфаденопатия у детей: когда и как оценивать. Clin Pediatr (Phila) . 2004 янв-фев.43 (1): 25-33. [Медлайн].
Огуз А, Карадениз Ц, Темель Э.А., Ситак ЭЦ, Окур ФВ. Оценка периферической лимфаденопатии у детей. Педиатр Hematol Oncol . 2006 окт-нояб. 23 (7): 549-61. [Медлайн].
Ярис Н., Чакир М., Созен Э., Кобаноглу Ю. Анализ детей с периферической лимфаденопатией. Clin Pediatr (Phila) . 2006 июл. 45 (6): 544-9. [Медлайн].
Лин Ю.К., Хуанг Х.Х., Нонг Б.Р. и др.Детская болезнь Кикучи-Фудзимото: клинико-патологическое исследование и терапевтические эффекты гидроксихлорохина. J Microbiol Immunol Infect . 2017 29 сентября. [Medline]. [Полный текст].
Грей Д.М., Зар Х., Коттон М. Влияние профилактической терапии туберкулеза на туберкулез и смертность среди ВИЧ-инфицированных детей. Кокрановская база данных Syst Rev . 2009 21 января. CD006418. [Медлайн].
Белард С., Хеллер Т., Ори В. и др. Сонографические данные туберкулеза брюшной полости у детей с туберкулезом легких. Pediatr Infect Dis J . 2017 Декабрь 36 (12): 1224-6. [Медлайн].
Леунг А.К., Дэвис HD. Шейный лимфаденит: этиология, диагностика и лечение. Curr Infect Dis Rep . 2009 Май. 11 (3): 183-9. [Медлайн].
Lindeboom JA, Kuijper EJ, Bruijnesteijn van Coppenraet ES, Lindeboom R, Prins JM. Хирургическое удаление по сравнению с лечением антибиотиками нетуберкулезного микобактериального шейно-лицевого лимфаденита у детей: многоцентровое рандомизированное контролируемое исследование. Clin Infect Dis . 2007 15 апреля. 44 (8): 1057-64. [Медлайн].
Деостхали А., Дончес К., ДелВеккио М., Аронофф С. Этиология детской шейной лимфаденопатии: систематический обзор 2687 субъектов. Глоб Педиатр Здоровье . 2019. 6: 2333794X19865440. [Медлайн]. [Полный текст].
Разек А.А., Габалла Г., Элашри Р., Элькхамари С. МРТ-визуализация средостенной лимфаденопатии у детей. Jpn J Radiol .2015, 12 июня [Medline].
Цудзикава Т., Цучида Т., Имамура Ю., Кобаяси М., Асахи С., Симидзу К. Болезнь Кикучи-Фудзимото: ПЭТ / КТ-оценка редкой причины шейной лимфаденопатии. Clin Nucl Med . 2011 августа 36 (8): 661-4. [Медлайн].
Quarles van Ufford H, Hoekstra O, de Haas M, Fijnheer R, Wittebol S, Tieks B. О дополнительных преимуществах базовой FDG-PET при злокачественной лимфоме. Mol Imaging Biol . 2010 Апрель 12 (2): 225-32.[Медлайн].
Niedzielska G, Kotowski M, Niedzielski A, Dybiec E, Wieczorek P. Цервикальная лимфаденопатия у детей – заболеваемость и диагностика. Int J Педиатр Оториноларингол . 2007 января 71 (1): 51-6. [Медлайн].
Вайнер Н., Корет А., Поллиак Г. и др. Брыжеечная лимфаденопатия у детей, обследованных с помощью УЗИ на предмет хронической и / или повторяющейся боли в животе. Педиатр Радиол . 2003 декабрь 33 (12): 864-7. [Медлайн].
Park JE, Ryu YJ, Kim JY и др. Цервикальная лимфаденопатия у детей: модель анализа диагностического дерева, основанная на ультразвуковых и клинических данных. евро Радиол . 2020 30 августа (8): 4475-85. [Медлайн].
Ying M, Cheng SC, Ahuja AT. Диагностическая точность компьютерной оценки интранодальной васкуляризации при различении причин шейной лимфаденопатии. Ультразвук Med Biol . 2016 27 апреля.[Медлайн].
Тан S, Miao LY, Cui LG, Sun PF, Qian LX. Значение эластографии сдвиговой волной по сравнению с сонографией с контрастным усилением для дифференциации доброкачественной и злокачественной поверхностной лимфаденопатии, не объясненной традиционной сонографией. J Ультразвук Med . 2017 г., 36 (1): 189–199. [Медлайн].
Рот Л., Мёрдлер С., Вайзер Д., Дуглас Л., Гилл Дж, Рот М. Взгляд отоларинголога и детского онколога на роль тонкоигольной аспирации в диагностике образований головы и шеи у детей. Int J Педиатр Оториноларингол . 2019 Июнь 121: 34-40. [Медлайн].
Wilczynski A, Gorg C, Timmesfeld N, et al. Значение и диагностическая точность биопсии иглой с полным стержнем под ультразвуковым контролем в диагностике лимфаденопатии: ретроспективная оценка 793 случаев. J Ультразвук Med . 2020 марта 39 (3): 559-67. [Медлайн].
Sher-Locketz C, Schubert PT, Moore SW, Wright CA. Успешное внедрение тонкоигольной аспирационной биопсии для диагностики детской лимфаденопатии. Pediatr Infect Dis J . 2016 27 декабря. [Medline]. [Полный текст].
Lange TJ, Kunzendorf F, Pfeifer M, Arzt M., Schulz C. Эндобронхиальная трансбронхиальная пункционная аспирация под контролем УЗИ в повседневной практике – множество положительных результатов и последующих анализов. Int J Clin Pract . 2012 май. 66 (5): 438-45. [Медлайн].
Дхориа С., Мадан К., Паттабхираман В. и др. Многоцентровое исследование полезности и безопасности EBUS-TBNA и EUS-B-FNA у детей. Педиатр Пульмонол . 2016 г. 3 мая. [Medline].
Узел Вирхов Артикул
[1]
Werner RA, Andree C, Javadi MS, Lapa C, Buck AK, Higuchi T., Pomper MG, Gorin MA, Rowe SP, Pienta KJ, Голос из прошлого: Повторное открытие узла Вирхова с помощью специфичного для простаты мембранного антигена, нацеленного на { sup} 18 {/ sup} F-DCFPyL Позитронно-эмиссионная томография. Урология. 2018 июл; [PubMed PMID: 29626569]
[2]
Karamanou M, Laios K, Tsoucalas G, Machairas N, Androutsos G, Charles-Emile Troisier (1844-1919) и клиническое описание сигнального узла.Журнал B.U.ON. : официальный журнал Балканского союза онкологов. 2014 октябрь-декабрь; [PubMed PMID: 25536635]
[3]
Kurayama E, Sasaki K, Satomura H, Yokoyama H, Kikuchi M, Kubo T., Ueno N, Otsuka K, Onodera S, Ito J, Nakajima M, Yamaguchi S, Miyachi K, Tsuchioka T, Kato H, [Случай Продвинутый рак желудка с множественными костными метастазами, лимфатическими узлами Вирхова и парааортальными лимфатическими узлами, которые отреагировали на комбинированную терапию и подверглись конверсионной хирургии.Ган кагаку рёхо. Рак [PubMed PMID: 30382044]
[4]
Hirai K, Takeyoshi I, Kawate S, Sunose Y, Yoshinari D, Totsuka O, Ogawa H, Kato Y, [Случай рака желудка с метастазами Вирхова и парааортальных узлов, успешно леченных с помощью S-1]. Ган кагаку рёхо. Рак [PubMed PMID: 20332695]
[5]
Здилла MJ, Aldawood AM, Plata A, Vos JA, Lambert HW, знак Труазье и узел Вирхова: анатомия и патология метастазов аденокарциномы легких в надключичный лимфатический узел.Вскрытие [PubMed PMID: 30863728]
[6]
Cervin JR, Silverman JF, Loggie BW, Geisinger KR, повторное посещение узла Вирхова. Анализ с клинико-патологической корреляцией 152 тонкоигольных аспирационных биопсий надключичных лимфатических узлов. Архив патологии [PubMed PMID: 7646330]
[7]
Iyer VR, Sanghvi DA, Merchant N, Злокачественная плечевая плексопатия: иллюстрированный очерк результатов МРТ.Индийский радиологический журнал [PubMed PMID: 21423902]
[8]
Масловский И., Гефель Д., Узел Вирхова и синдром Горнера. Американский журнал медицины. 2006 фев; [PubMed PMID: 16443433]
[9]
Mizutani M, Nawata S, Hirai I, Murakami G, Kimura W. Анатомия и гистология узла Вирхова.Анатомическая наука международная. 2005 Dec; [PubMed PMID: 16333915]
[11]
Куребаяши Х, Гои Т., Морикава М., Фудзимото Д., Конери К., Мураками М., Хироно Ю., Катаяма К. Долгосрочная выживаемость пациента с метастазами рака слепой кишки в лимфатические узлы Вирхова. Журнал международной онкологической конференции. 2018 Янв; [PubMed PMID: 31149503]
[12]
Ямамото К., Фудзитани К., Цудзинака Т., Хирао М., Нисикава К., Фукуда Ю., Харагути Н., Мияке М., Асаока Т., Миямото А., Омия Х, Икеда М., Таками К., Накамори С., Секимото М., [Дело о HER2-положительный распространенный рак желудка с обширным метастазом в лимфатические узлы, леченный с помощью химиотерапии по схеме, содержащей трастузумаб, с последующей конверсионной операцией].Ган кагаку рёхо. Рак [PubMed PMID: 25731501]
[13]
Koerber SA, Stach G, Kratochwil C, Haefner MF, Rathke H, Herfarth K, Kopka K, Holland-Letz T., Choyke PL, Haberkorn U, Debus J, Giesel FL, Вовлечение лимфатических узлов в лечение наивных пациентов с раком простаты: Корреляция PSMA ПЭТ / КТ-визуализации и формулы таракана у 280 мужчин в лучевой терапии. Журнал ядерной медицины: официальное издание Общества ядерной медицины.2020 Янв; [PubMed PMID: 31302638]
[14]
Kemal Y, Kokcu A, Kefeli M, Tosun FC, Demirag G, Kurtoglu E, Yucel I, Метастаз в узел Вирхова: необычное проявление рака яичников. Европейский журнал гинекологической онкологии. 2016; [PubMed PMID: 27352573]
[15]
Рахман М., Накаяма К., Рахман М. Т., Катагири Х., Ишибаши Т., Миядзаки К., Увеличенный узел Вирхова как первоначальная жалоба на серозную аденокарциному яичников.Европейский журнал гинекологической онкологии. 2012; [PubMed PMID: 23185810]
[16]
Galloy AC, Christophe JL, Cambier E, Petein M, Verhelst D, Узел Вирхова-Труазье у пациента, прошедшего гемодиализ: это не всегда рак. Нефрология, диализ, трансплантация: официальное издание Европейской ассоциации диализа и трансплантологии – Европейской почечной ассоциации. 2005 Mar; [PubMed PMID: 15735249]
[17]
Клаассен З., Соренсон Э., Таббс Р.С., Арья Р., Мелой П., Шах Р., Ширк С., Лукас М., Синдром грудной апертуры: неврологическое и сосудистое расстройство.Клиническая анатомия (Нью-Йорк, Нью-Йорк). 2014 июл; [PubMed PMID: 23716186]
Анатомия, голова и шея, надключичный лимфатический узел Артикул
[2]
Benninger B, Barrett R, Классификация лимфатических узлов головы и шеи с использованием системы анатомической сетки при сохранении клинической значимости. Журнал челюстно-лицевой хирургии: официальный журнал Американской ассоциации челюстно-лицевых хирургов.2011 Октябрь; [PubMed PMID: 21723019]
[3]
Mizutani M, Nawata S, Hirai I, Murakami G, Kimura W. Анатомия и гистология узла Вирхова. Анатомическая наука международная. 2005 Dec; [PubMed PMID: 16333915]
[4]
Robbins KT, Clayman G, Levine PA, Medina J, Sessions R, Shaha A, Som P, Wolf GT, Обновление классификации расслоения шеи: изменения, предложенные Американским обществом головы и шеи и Американской академией отоларингологии – хирургия головы и шеи .Архив отоларингологии – зав. [PubMed PMID: 12117328]
[5]
Burke TW, Heller PB, Hoskins WJ, Weiser EB, Nash JD, Park RC, Оценка лестничных лимфатических узлов при первичной и рецидивирующей карциноме шейки матки. Гинекологическая онкология. 1987 Nov; [PubMed PMID: 3678980]
[6]
López F, Rodrigo JP, Silver CE, Haigentz M Jr, Bishop JA, Strojan P, Hartl DM, Bradley PJ, Mendenhall WM, Suárez C, принимает RP, Hamoir M, Robbins KT, Shaha AR, Werner JA, Rinaldo A, Ферлито А. Метастазы в шейных лимфатических узлах из удаленных первичных опухолей.Руководитель [PubMed PMID: 26713674]
[7]
Ooi AS, Chang DW, 5-этапное извлечение надключичных лимфатических узлов в качестве васкуляризированного переноса свободной ткани для лечения лимфедемы. Журнал хирургической онкологии. 2017 Янв; [PubMed PMID: 28114742]
[8]
Эль-Богдадли К., Чин К.Дж., Чан VWS, Паралич диафрагмального нерва и региональная анестезия для хирургии плеча: анатомические, физиологические и клинические аспекты.Анестезиология. 2017 июл; [PubMed PMID: 28514241]
[10]
Steinbacher J, Tinhofer IE, Meng S, Reissig LF, Placheta E, Roka-Palkovits J, Rath T, Cheng MH, Weninger WJ, Tzou CH, Хирургическая анатомия лоскута надключичных лимфатических узлов: основа для свободной васкуляризированной лимфы передача узла. Журнал хирургической онкологии. 2017 Янв; [PubMed PMID: 27353521]
[11]
Аввад А., Тивари С., Совани В., Болдуин Д. Р., Кумаран М., Надежное тестирование мутации EGFR в тонкоигольных аспиратах надключичных лимфатических узлов под контролем ультразвука: когортное исследование с анализом диагностической эффективности.BMJ открытое респираторное исследование. 2015; [PubMed PMID: 26175906]
[12]
Duguay S, Wagner JM, Zheng W, Ling J, Zhao LC, Allen KS, North JC, Deb SJ, Ультразвуковая игольчатая биопсия лимфатических узлов шеи у пациентов с подозрением на рак легкого: Достаточно ли образцов для полной патологической оценки Руководство по ведению пациентов? УЗИ ежеквартально. 2017 июн; [PubMed PMID: 27984516]
[13]
Моррис-Стифф Дж., Ченг П., Ки С., Вергезе А., Хавард Т. Дж., У хирурга по-прежнему есть роль в диагностике и лечении лимфом? Всемирный журнал хирургической онкологии.2008 4 февраля; [PubMed PMID: 18248683]
[14]
Pynnonen MA, Gillespie MB, Roman B, Rosenfeld RM, Tunkel DE, Bontempo L, Brook I, Chick DA, Colandrea M, Finestone SA, Fowler JC, Griffith CC, Henson Z, Levine C, Mehta V, Salama A, Scharpf Дж., Шацкес Д. Р., Стерн В. Б., Янгерман Дж. С., Корриган, доктор медицины, Руководство по клинической практике: оценка массы шеи у взрослых. Отоларингология – хирургия головы и шеи: официальный журнал Американской академии отоларингологии – хирургии головы и шеи.2017 сен [PubMed PMID: 28891406]
[15]
Wertheimer M, Hughes RK, Биопсия лимфатического узла Scalene, Профилактика послеоперационной хилезной фистулы. Американский журнал хирургии. 1971 Jul; [PubMed PMID: 5091843]
[16]
Unsal O, Soytas P, Hascicek SO, Coskun BU, Клинический подход к опухолям шеи у детей: ретроспективный анализ 98 случаев.Северные клиники Стамбула. 2017 [PubMed PMID: 29270570]
[17]
Ellison E, LaPuerta P, Martin SE, Надключичные образования: результаты серии из 309 случаев биопсии тонкой иглой. Руководитель [PubMed PMID: 10208667]
[19]
Здилла MJ, Aldawood AM, Plata A, Vos JA, Lambert HW, знак Труазье и узел Вирхова: анатомия и патология метастазов аденокарциномы легких в надключичный лимфатический узел.Вскрытие [PubMed PMID: 30863728]
[20]
Масловский И., Гефель Д., Узел Вирхова и синдром Горнера. Американский журнал медицины. 2006 фев; [PubMed PMID: 16443433]
Лимфаденопатия – Консультант по терапии рака
Лимфаденопатия
I. Проблема / Состояние.
См. Рисунок 1.
Рисунок 1.
Клиническое распространение.
Лимфаденопатия может быть локализованной или генерализованной, но с некоторым перекрытием. Любая категория может быть доброкачественной или злокачественной. Злокачественная аденопатия может быть первичной или метастатической. Клинические факторы, указывающие на доброкачественную патологию, включают размер <1 см, отсутствие матовости, возраст <40 лет, мягкую консистенцию, пораженные участки, кроме изолированных надключичных или эпитрохлеарных областей, свидетельства потенциальной воспалительной / инфекционной предрасполагающей этиологии и отсутствие B-симптомов.
Если этиология не ясна из анамнеза и физикального обследования, целесообразно наблюдать локализованную аденопатию в течение 4 недель до начала диагностического исследования, при условии, что риск злокачественной аденопатии невелик. Если аденопатия является генерализованной, необходимо собрать обширный анамнез для руководства вмешательством и начать биопсию, если нет системной инфекции / воспаления или таких факторов, как лекарственные препараты, вызывающие заболевание.
Исследования показывают, что при необъяснимой локальной аденопатии частота злокачественных новообразований составляет 0% для узлов размером менее 1 × 1 см, около 8% – для узлов размером более 1 × 1 см и почти 38% – для узлов размером более 1.5 × 1,5 см. Что касается возраста и необъяснимой локализованной аденопатии, заболеваемость составляет около 0,4% у лиц моложе 40 лет и около 4% у лиц старше 40 лет. Изолированные надключичные узлы имеют высокий риск злокачественного новообразования: около 90% у лиц старше 40 лет. и все еще около 25% среди лиц моложе 40 лет.
Правила прогнозирования, основанные на некоторых из этих эпидемиологических данных, использовались при отборе пациентов для биопсии лимфатических узлов. Эта статья поможет врачу решить, когда и как лечить локализованную или генерализованную лимфаденопатию.Было показано, что направление в специализированную клинику лимфаденопатии улучшает диагностическую точность и время до вмешательства.
II. Диагностический подход.
A. Каков дифференциальный диагноз этой проблемы?
Локализованная лимфаденопатия:
Региональные инфекции, такие как целлюлит, болезнь кошачьих царапин, эпидемический паротит
Инфекции, передающиеся половым путем, включая шанкроид, LGV
Болезнь Лайма, туляремия, тиф, бубонная чума
Злокачественная лимфаденопатия региональных органов (e.г., подмышечная аденопатия при раке груди)
Лимфома, ранняя стадия
Гранулематозные заболевания, такие как туберкулез, саркоидоз
Болезнь Кавасаки
Прочие состояния, например силиконовые имплантаты
Генерализованная лимфаденопатия:
Лекарства, включая фенитоин, карбамазепин, блокаторы кальциевых каналов, гидраллазин
Сывороточная болезнь от PCN, цефалоспоринов, сульфаниламидов
Лимфома запущенная
Синдром приобретенного иммунодефицита
Хронический лимфолейкоз
Воспалительные заболевания, такие как СКВ, болезнь Стилла, ревматоидный артрит
Инфекции, подобные Toxoplasma Gondii, вторичный сифилис, гепатит B, HTLV-1, CMV
Нарушения памяти, такие как болезнь Гоше
Прочие: болезнь Кастлемана, болезнь Кикучи, гистоплазмоз, кокцидиомикоз
Генерализованная лимфаденопатия со спленомегалией:
Инфекционный мононуклеоз
Хронический лимфолейкоз
Лимфома
Милиарный туберкулез
Синдром приобретенного иммунодефицита
Коллагеновые сосудистые болезни
Б.Опишите диагностический подход / метод пациенту с этой проблемой.
Полная история важна. Это должно включать продолжительность заболевания, наличие местных симптомов, таких как боль, травмы / сыпь в анамнезе, лихорадка, потеря веса, лекарства, история поездок, специфические для органа симптомы, такие как кашель / желудочно-кишечное кровотечение, воздействие токсинов окружающей среды, профессиональный анамнез, контакт с животными. и сексуальное поведение с высоким риском.
1. Историческая справка важна для диагностики данной проблемы.
См. Рисунок 2.
Рисунок 2.
Архитектура лимфатического узла при низком увеличении (X20), показывающая интактные фолликулы и нормальные мозговые синусоиды (H⤅E).
Общие – В-симптомы в анамнезе, потеря веса, лихорадка, сильная ночная потливость)
Профессиональный анамнез – охотники и звероловы (болезнь Лайма), туляремия
История путешествий – бубонная чума, гистоплазмоз
История контакта – болезнь кошачьих царапин, Toxoplasma Gondii
Переливания – CMV
Сексуальное поведение высокого риска – ЗППП, ВИЧ, ВПГ, вирус гепатита В
Новые препараты – фенитоин, ПХН, сульфаниламиды, блокаторы кальциевых каналов
2.Маневры физического осмотра могут быть полезны при диагностике причин этой проблемы.
См. Рисунок 3.
Рисунок 3.
Дренаж шейного узла.
Подтвердите локализованную лимфаденопатию в сравнении с генерализованной:
При локальной аденопатии анатомический участок может указывать на вовлеченный орган / систему. Всегда проверяйте наличие региональных злокачественных новообразований.
Левая надключичная аденопатия – может указывать на внутригрудное или брюшное злокачественное новообразование (узел Вирхова).
Периупупочная аденопатия – может наблюдаться при злокачественных новообразованиях брюшной полости (узел сестры Мэри Джозеф).
Эпитрохлеарная аденопатия – ХЛЛ, лимфома, инфекционный мононуклеоз, саркоидоз, вторичный сифилис, ВИЧ, местная травма / инфекции.
Подмышечная аденопатия – болезнь кошачьих царапин, рак груди, меланома или целлюлит верхней конечности.
Паховая аденопатия – венерические заболевания, злокачественные новообразования шейки матки / влагалища, меланома или целлюлит нижних конечностей.
См. Рисунок 4.
Рисунок 4.
Алгоритм лимфаденопатии.
Подтвердите спленомегалию:
При генерализованной лимфаденопатии наличие спленомегалии указывает на возможность лейкемических заболеваний, лимфом, милиарного туберкулеза, синдрома приобретенного иммунодефицита, сосудистых заболеваний коллагена и синдромов инфекционного мононуклеоза.
3. Лабораторные, рентгенографические и другие тесты, которые могут быть полезны при диагностике причины этой проблемы.
Первоначальное обследование должно включать следующее: общий анализ крови с дифференцировкой, комплексная метаболическая панель, мазок периферической крови и рентген грудной клетки.
Дополнительные тесты, основанные на анамнезе / симптоматике, могут включать: PPD, мазок из зева, тест на ВИЧ, тест на гетерофильные антитела, панель на гепатит, RPR и серологические тесты, включая тесты на болезнь Лайма, токсоплазмоз, CMV, EBV.
Патология лимфатических узлов может быть проанализирована с большей точностью с помощью профилирования экспрессии генов (GEP).Обладая способностью определять глобальную клеточную функцию, он может характеризовать и дифференцировать ткани на клеточном уровне. Лимфомы традиционно трудно классифицировать с помощью морфологии или маркеров кластерной дифференциации (CD). GEP обеспечивает точность диагностики в ситуациях, когда морфология и иммуногистохимия остаются неубедительными.
Следующее поколение тестов, позволяющих повысить точность диагностики лимфомы, – это профилирование экспрессии микро РНК. MiRNA представляют собой некодирующие молекулы РНК длиной около 21-25 нуклеотидов, которые действуют для подавления экспрессии генов.Эти нуклеотидные последовательности обладают большей тканевой специфичностью, что позволяет повысить точность диагностики и более точное типирование тканей.
C. Критерии диагностики перечисленных выше заболеваний.
Клинические диагнозы и подтверждающие тесты см. В таблице I.
| Типичные заболевания | Анамнез / клинические признаки и симптомы | Диагностические тесты |
|---|---|---|
| Инфекционный мононуклеоз | Триада лихорадка / фарингит / аденопатия | Гетерофил Ab + |
| Синдром приобретенного иммунодефицита | Поведение высокого риска, симптомы гриппа | Антитела к ВИЧ, вирусная РНК ВИЧ |
| CMV | Лихорадка, недомогание, артралгия, похудание | CMV IgM Ab, антиген CMV |
| Лимфома | B-симптомы, аденопатия, спленомегалия | Bx с ИГХ, проточная цитометрия |
| Метастатическая злокачественная опухоль | Органная презентация | Узел Bx с IHC и H&E |
| CLL | Аденопатия, рецидивирующие инфекции | с.Цитометрия кровотока |
| Аденопатия, вызванная лекарственными средствами | История последних изменений в лекарствах | Эозинофилия, низкая C3 / C4 |
| Болезнь сыворотки | Терапия антигенами / антителами, артралгии | Bx-васкулит, низкий C3 / C4 |
| Болезнь кошачьих царапин | Контакт с котятами с травмами | B Серология Henselae |
| Вторичный сифилис | Язвы половых органов, сыпь в анамнезе | VDRL, RPR, FTA-ABS |
| Болезнь Лайма | История охоты, мигрирующая эритема | B Burgdorferri IgM / IgG |
| LGV | Безболезненные язвы половых органов, паховые узлы | Тампон для ПЦР, RFLP |
| Токсоплазмоз | Контакт с кошачьими фекалиями, шейные узлы | Лимфатический узел для T Gondii |
| Саркоидоз | Ночная потливость, узловатая эритема | Гранулемы в узлах |
| Болезнь Кастлемана | Хронический кашель, похудание, лихорадка | Серология HHV-8, биопсия LN |
Д.Чрезмерно используемые или «потраченные впустую» диагностические тесты, связанные с оценкой этой проблемы.
FNA следует использовать только в том случае, если неинвазивные тесты не дали результатов.
По возможности следует избегать инвазивного исследования паховых узлов из-за их низкой диагностической ценности.
УровниАНА и АПФ неспецифичны, и их лучше избегать вместо дополнительных диагностических тестов.
III. Управление в процессе диагностики.
A. Управление клинической проблемой лимфаденопатии.
Ведение должно основываться на результатах первоначального диагностического обследования и может включать лечение системных или местных инфекционных или воспалительных состояний. Однако следует по возможности избегать эмпирических методов лечения.
Синдром верхней полой вены вследствие лимфаденопатии средостения требует неотложной медицинской помощи. Однако исследования не поддерживают эмпирическую неотложную терапию, поскольку результаты лучше после биопсии и окончательного лечения.
Системные стероиды, несмотря на потенциальное затруднение диагностической работы, следует использовать при острой компрессии пуповины или обострениях СКВ.
B. Общие ловушки и побочные эффекты управления этой клинической проблемой.
Эмпирическое применение антибиотиков при локализованной аденопатии неясной этиологии не влияет на исходы.
Избегайте использования кортикостероидов, поскольку они могут затруднить интерпретацию последующей биопсии из-за своего лимфолитического эффекта.
Выбор узла для диагностического исследования важен. По возможности избегайте паховых или подмышечных узлов из-за высокой частоты реактивных изменений.
Хирургический доступ к выбранному увеличенному узлу может включать FNA, центральную биопсию или эксцизионную биопсию. Выберите максимально возможный узел.
Всегда рассмотрите возможность эксцизионной биопсии при подозрении на лимфому. Это позволяет сохранить диагностически важную архитектуру.
FNA позволяет изучать только клеточную морфологию, при этом образец часто не подходит для проточной цитометрии, а архитектура отсутствует.
Биопсия керна дает больше образца, что позволяет проводить иммуногистохимию и проточную цитометрию, но часто архитектура теряется из-за артефактов раздавливания.
VII. Какие доказательства?
Slap, GB, Brooks, SJ, Schwartz, JS. «Когда проводить биопсию увеличенных периферических лимфатических узлов у молодых пациентов». JAMA. об. 252. 1984. pp. 1321–1326.
Либман, Х. «Генерализованная лимфаденопатия». Gen Intern Med. об. 2. 1987. С. 48-58.
Pangalis, GA, Vassilakopoulos, TP. «Клинический подход к лимфаденопатии у 1103 пациентов». Acta Cytologica. об. 42. 1998. pp. 899-906.
Насути, Дж. Ф., Мехротра, Р., Гупта, ПК. «Диагностическая ценность тонкоигольной аспирации при надключичной лимфаденопатии: исследование 106 пациентов и обзор литературы». Diagn Cytopathol. об. 25. 2001, декабрь, с. 351–355.
Chau, I, Kelleher, MT, Cunningham, D, Norman, AR. «Клиника быстрого доступа к мультидисциплинарной диагностике лимфатических узлов: анализ 550 пациентов». Br J Рак. об. 88. 10 февраля 2003 г., стр. 354–61.
Ричнер, С., Лайфер, Г. «Периферическая лимфаденопатия у иммуно-компетентных взрослых». Swiss Med Wkly. об. 140. 2010 февраля 20. С. 98-104.
Jeong, WJ, Park, MW, Park, SJ, Ahn, SH. «Первоначальное обследование шейной лимфаденопатии: возвращение к основам». Eur Arch оториноларингол. об. 269. Октябрь 2012 г., стр. 2255–63.
Monaco, SE, Khalbuss, WE, Pantanowitz, L. «Доброкачественные неинфекционные причины лимфаденопатии: обзор цитоморфологии и дифференциальной диагностики». Diagn Cytopathol. об. 40. Октябрь 2012 г., стр. 925–38.
Орсборн, К., Байерс, Р.«Влияние профилирования экспрессии генов на диагностику и прогноз лимфомы». Гистопатология .. т. 58. 2011 Январь. С. 106–27.
Икбал, Дж. «Глобальное профилирование экспрессии микроРНК раскрывает молекулярные маркеры для классификации и прогноза агрессивной В-клеточной лимфомы». Кровь. об. 125. 2015 12 февраля. С. 1137-45.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC.Лицензионный контент является собственностью DSM и защищен авторским правом.
Увеличение шейных лимфатических узлов как начальное проявление рака прямой кишки | BMC Gastroenterology
В нашу больницу поступила женщина 57 лет с образованием шейки матки, которое было случайно обнаружено во время медицинского осмотра. У нее не было болей в животе, вздутия живота или желудочно-кишечных кровотечений. При физикальном обследовании выявлено множественное образование шейки матки с максимальным диаметром 3 см.Массы были твердыми и малоподвижными.
Лабораторное обследование показало повышенные уровни CEA (15,59 нг / мл, нормальный диапазон 0–5), CA19-9 (42,78 нг / мл, нормальный диапазон 0–37) и CA242 (22,50 Ед / мл, нормальный диапазон 0–5). 20). Уровни CA125, CA15-3 и AFP в сыворотке были в пределах нормы. Общий анализ крови, функция щитовидной железы и печени в норме. УЗИ шейки матки показало нормальную щитовидную железу и множественное увеличение левых надключичных лимфатических узлов до максимального диаметра 3.3 см (рис. 1а). Пациенту была выполнена компьютерная томография (КТ) грудной клетки и рентгенография всего желудочно-кишечного тракта с барием. Компьютерная томография выявила множественные увеличенные лимфатические узлы в двусторонней поднижнечелюстной области, двустороннем влагалище сонной артерии и межмышечном пространстве корня шейки матки (рис. 1b, c). Рентгенография всего желудочно-кишечного тракта с барием не выявила явных повреждений (рис. 1d, e).
Рис. 1a (УЗИ шейки матки) показало множественные гипоэхогенные узелки в левой шее и левой надключичной ямке с четкими границами, неправильной морфологией, множественными пунктирными сильными эхосигналами и богатыми сигналами кровотока. b , c (компьютерная томография грудной клетки) показала множественные увеличенные лимфатические узлы в двусторонней поднижнечелюстной области, двустороннем влагалище сонной артерии и межмышечном пространстве корня шейки матки. d (Рентгенография всего желудочно-кишечного тракта с барием) показала, что весь желудочно-кишечный тракт не имеет признаков обструкции. e , f (эндоскопия нижних отделов желудочно-кишечного тракта) показала нерегулярно приподнятую слизистую прямой кишки с застоем, эрозией и легким кровотечением. Повреждение вызвало сужение прямой кишки, и эндоскопия не прошла через
Пациенту была сделана биопсия лимфатических узлов.Интраоперационный анализ замороженных срезов показал метастатические клетки аденокарциномы с выраженной атипией, расположенные в гнездах, и решетчатый узор в лимфатических узлах. Внутри опухолевых очагов присутствовали некроз и рассеянный кальциноз (рис. 2а, б). Основываясь на гистологической морфологии, метастатическая аденокарцинома, скорее всего, возникла из груди или желудочно-кишечного тракта. Учитывая, что при пальпации был обнаружен узелок молочной железы, во время операции была произведена резекция узелка молочной железы. Однако интраоперационный анализ замороженных срезов показал гиперплазию молочной железы.После операции было проведено иммуногистохимическое исследование биопсии шейных лимфатических узлов, которое показало, что опухоль была положительной на GCDFP (рис. 2c), CK19 (рис. 2d), CK20 (рис. 2e) и CDX-2 (рис. 2f). ), но был отрицательным для актоглобулина, ER, PR и TTF-1.
На рис. 2показаны патологические результаты биопсии шейных лимфатических узлов. a (окрашивание HE, × 40) и b (окрашивание HE, × 200) показали, что метастатическая низкодифференцированная аденокарцинома была обнаружена в лимфатических узлах с выраженной атипией, расположенными в гнездах и решетчатым узором.Некроз и рассеянный кальциноз присутствовали в центре карциномы. Опухолевые клетки неоднородны с патологическими митотическими фигурами. Основываясь на гистологической морфологии, аденокарцинома, скорее всего, возникла из груди или желудочно-кишечного тракта. Иммуногистохимическое исследование показало, что масса шеи была положительной для GCDFP ( c , × 40), CK19 ( d , × 40), CK20 ( e , × 40) и CDX-2 ( f , × 40). )
После операции пациенту проведена эндоскопия верхних отделов желудочно-кишечного тракта, опухоли пищевода и желудка не обнаружены.Чтобы определить первичное расположение опухоли, была проведена КТ с усилением таза, которая выявила неравномерное утолщение и усиление стенки прямой кишки. Последующая эндоскопия нижних отделов желудочно-кишечного тракта выявила выпуклость слизистой оболочки прямой мышцы живота (рис. 1f), а биопсия выявила аденокарциному прямой кишки. Пациенту проведена резекция рака прямой кишки. Во время операции мы обнаружили, что опухоль расположена в прямой кишке выше перитонеального отражения. Опухоль была твердой, размером около 3х4 см.Опухоль прямой кишки проникла в серозную оболочку прямой кишки и вторглась в окружающую жировую ткань. Метастатическая аденокарцинома была обнаружена в перикишечных лимфатических узлах. На основании интраоперационного обследования и предыдущей истории болезни была выполнена резекция рака прямой кишки, и пациент выздоровел без осложнений. В конце концов, на основании послеоперационных патологических результатов пациента, опухоль была диагностирована на стадии IV A (T3N2bM1a). Пациент выздоровел без осложнений, никаких признаков рецидива или новых опухолей не было обнаружено в течение 2 лет наблюдения.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie.Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie.Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Неверный диагноз метастаза гепатоцеллюлярной карциномы в левый надключичный лимфатический узел: отчет о клиническом случае
ВВЕДЕНИЕ
Гепатоцеллюлярная карцинома (ГЦК) является распространенным злокачественным новообразованием пищеварительного тракта.Основной путь распространения – гематогенный, то есть через инвазию в портальную венозную систему или печеночную венозную систему [1]. Лимфатические метастазы встречаются редко. Для пациентов с ГЦК размером более 5 см факторы, связанные с опухолью, позволяют прогнозировать исходы и выживаемость [2]. Левая надключичная лимфаденопатия может быть признаком метастатической опухоли, в основном из-за рака легких, рака желудка, рака носоглотки и рака груди [3]. Однако ГЦК редко метастазирует в левый надключичный лимфатический узел, и в литературе имеется мало соответствующих сообщений.Здесь мы представляем случай ГЦК, который проявляется как левая надключичная лимфаденопатия, и анализируем причины первоначального ошибочного диагноза.
ДЕЛО
В нашу больницу поступил 56-летний мужчина, страдающий ГЦК. Его главной жалобой была боль в животе. У него была гипертония, которую успешно лечили пероральными препаратами. При осмотре пальпировался левый надключичный лимфатический узел длиной 1 см, он был слегка болезненным. При осмотре грудной клетки признаков бронхоспазма не выявлено.Варикозного расширения вен грудной клетки и брюшной стенки не наблюдалось. Неврологическое обследование дефицита не выявило. Лабораторное обследование показало, что количество тромбоцитов составляет 89 × 10 9 / л. Уровень альфа-фетопротеина (AFP) составлял 695,4 нг / мл (нормальный <10,9 нг / мл). Поверхностный антиген гепатита B в сыворотке был положительным. Количественное определение ДНК HBV было в пределах нормы. Функциональные пробы почек и печени, функция коагуляции, электронная ларингоскопия и гастроскопия также были нормальными. Компьютерная томография брюшной полости выявила 8-сантиметровое поражение, расположенное в правой доле печени (VI сегмент) (рис. 1A), которое значительно усилилось во время фазы печеночной артерии (рис. 1B), но не улучшилось во время портальной фазы (рис. 1C). ).Сосудистая система в норме, увеличенных лимфатических узлов не обнаружено. УЗИ с контрастным усилением не обнаружило новых очагов поражения. Рентген грудной клетки метастазов в легкие не выявил. Тонкоигольная аспирационная цитология (FNAC) увеличенного левого надключичного лимфатического узла показала только некроз. Гепатэктомия была выполнена без окклюзии корней печени. Ультразвуковая допплерография использовалась для определения границы опухоли во время операции. Линия рассечения находилась на 1 см вне края опухоли. Диагноз был подтвержден как ГЦК с умеренной дифференцировкой по окрашиванию гематоксилин-эозином (рис. 2А), а край резекции был отрицательным.Первоначально пациент показал хорошее выздоровление. Однако через 14 дней после операции увеличенные левые надключичные лимфатические узлы стали твердыми и фиксированными. Чтобы исключить возможность злокачественной лимфомы, была выполнена эксцизионная биопсия левого надключичного лимфатического узла, результаты которой подтвердили метастатический ГЦК (рис. 2В). Компьютерная томография грудной клетки показала значительно увеличенные левые надключичные лимфатические узлы (рис. 3А), часть которых слилась в образования (рис. 3В). Их диаметр составлял от 2 см до 6 см.Увеличенные лимфатические узлы появились в средостении (рис. 3C), а круглые узелки были распределены в обоих легких (рис. 3D и E). Новое поражение было обнаружено в печени с помощью допплеровского ультразвукового исследования (рис. 3F). Лабораторное обследование выявило уровень АФП> 1050 нг / мл. Пациент быстро пришел в упадок и умер через месяц.
Рис. 1. Компьютерные томографические изображения брюшной полости до операции. A: Компьютерная томография без контрастного усиления, показывающая поражение (стрелка), расположенное в правой доле печени; B: поражение (стрелка) показало усиление во время фазы печеночной артерии; C: Поражение (стрелка) не показало усиления во время портальной фазы.
Рис. 2 Гистопатология первичной опухоли и увеличенного левого надключичного лимфатического узла. A: Раковые клетки, имеющие овальные и одиночные ядра, с меньшим количеством митозов и меньшим количеством гетероморфозов в первичном поражении; окраска гематоксилином и эозином (HE), × 400; B: те же изменения в морфологии клеток в левом надключичном лимфатическом узле; Пятно HE, × 400.
Рис. 3. Компьютерная томография грудной клетки и допплерография после операции. A: Компьютерная томография без контрастного усиления, показывающая увеличенные левые надключичные лимфатические узлы (стрелка), которые легко наблюдались; B: Часть увеличенных левых надключичных лимфатических узлов (стрелка) слилась в массу; C: наблюдались увеличенные лимфатические узлы в средостении (стрелка); D и E: круглые узелки (стрелки) в обоих легких; F: Новое внутрипеченочное поражение (стрелка) было обнаружено в нерабочей области с помощью ультразвукового допплера .
ОБСУЖДЕНИЕ
Дистанционное метастазирование ГЦК происходит тремя основными путями: гематогенное распространение, лимфатические метастазы и метастазы имплантации.Гематогенное распространение является обычным явлением, тогда как лимфатические метастазы встречаются редко. Лимфатические метастазы зарегистрированы у 25,5% пациентов на разных стадиях ГЦК. Прикорневые лимфатические узлы и парааортальные узлы являются основными местами метастазирования [4]. В настоящее время гепатэктомия стала одним из самых популярных методов лечения ГЦК, и понимание метастазов в лимфатические узлы при ГЦК необходимо при хирургическом вмешательстве для улучшения прогноза пациента. Предыдущее исследование показало, что частота метастазов в лимфатические узлы у пациентов с операбельным ГЦК была низкой, но у пациентов с метастазами в лимфатические узлы прогноз был хуже [5].
Метастаз ГЦК в левые надключичные лимфатические узлы, хотя и нечасто, но все же происходит, вероятно, через печеночный узел, а затем через грудной проток [6]. Раннее обнаружение отдаленных метастазов важно для определения стадии опухоли, оценки прогноза и определения терапии у пациентов с ГЦК. Однако левая надключичная лимфаденопатия не является исходным проявлением в большинстве случаев; поэтому не следует упускать из виду общий физический осмотр, особенно надключичной ямки.Когда в опухоль вовлечен левый надключичный лимфатический узел, у пациентов уже имеется запущенное заболевание. В этой ситуации пациентам более целесообразно принять консервативное лечение, включая химиоэмболизацию печеночной артерии, молекулярную таргетную терапию, химиотерапию и лучевую терапию, а не хирургическое вмешательство. При пальпации левых надключичных лимфатических узлов FNAC не только полезен для диагностики различных поражений, но также может помочь в принятии решения о соответствующем лечении [7]. Однако диагноз иногда может быть затруднен, что может привести к клинически значимым диагностическим ошибкам.Следовательно, FNAC может также показывать ложноотрицательные результаты при положительных поражениях [8]. Предполагается, что к ошибочному диагнозу могут привести несколько факторов [9], включая неадекватные образцы, плохие мазки, неточное расположение пункции и отсутствие дополнительных исследований (клеточные блоки, иммуноцитохимия и электронная микроскопия) [10].
Для пациента с левой надключичной лимфаденопатией, у которого есть серьезные подозрения на метастатическую опухоль, FNAC может использоваться в качестве диагностического метода первой линии при оценке увеличенных лимфатических узлов.Если получены отрицательные результаты, необходима эксцизионная биопсия, которая является золотым стандартом диагностики, и должна быть проведена позитронно-эмиссионная томография – компьютерная томография (ПЭТ-КТ), которая позволяет идентифицировать первичный очаг и метастатические поражения, включая кости. и метастазы в мягких тканях за одно обследование.
В нашем случае до операции был замечен увеличенный левый надключичный лимфатический узел. Отрицательные результаты FNAC и отсутствие дальнейшего обследования привели к неправильной постановке опухоли.

 Нет ли очага в зоне дренирования лимфоузла, в том числе:
Нет ли очага в зоне дренирования лимфоузла, в том числе: