основные причины и последствия данного поражения
Когда болят почки при кашле, в первую очередь понадобиться дать ответ на вопрос, откуда взялся кашель. Затем можно начинать лечение, которое должен назначать исключительно врач.
При всем этом понадобиться понимать одну важную вещь. Болевые ощущения в области почек во время кашля не соотносятся с болезнями системы дыхания, которые угрожают жизни и здоровью.
К примеру, при развитии туберкулеза проявляется кашель, не сопровождающийся болью, при онкологии легких боль проявляется на поздних стадиях после постановки диагноза, а опухоль затрагивает плевру. Получается, что не следует паниковать раньше времени и соотносить кашель и боль с опасными поражениями дыхательной системой.
Важно помнить, что кашель может являться признаком одной патологи, а боль в зоне почек — другой патологии. Первоначально требуется выяснить и дать ответ на вопрос, откуда берется кашель, а затем можно начинать поиски правильного лечения.
Причины и типы боли в области почек при кашле
Самая распространенная причина появления боли в спине — это поражение позвоночника, развивающиеся на фоне усиления двигательной активности и кашля.
К дегенеративно-дистрофическим формам патологий позвоночника относится: межпозвонковая грыжа, остеохондроз, спондилез. Боли в области почек при кашле могут возникать также при повреждении любого отдела позвоночника.
Это важно! Боль в области почек, основная причина которой заключается в повреждении позвоночника, носят название вертеброгенной. Возникновение такой боли одновременно с кашлем становится главным синдромом, прогрессирующим при множестве различных заболеваний. Но нельзя не обращать внимания и на другие разновидности причин формировании данных ощущений в зоне почек, к которым следует отнести плеврит, миозит, воспаление легких и т.д.
Плеврит — это одна из немногих патологий системы дыхания, для которой, свойственно единовременное проявление кашля, болевых ощущений — при этом боль становится доминирующей.
Пневмония или воспаление легких тоже может сопровождаться кашлем и болевым синдромом в почках. От распространенности процессов воспаления зависит локализация болевых ощущений — она может сосредотачиваться в области почек или в области грудной клетки. Она становится намного сильнее при кашле, но, несмотря на это, кашель является доминирующим симптомом.
Миозит является процессом воспаления в мышцах, сопровождающимся болью в области почек. Такая боль может быть спровоцирована воспалением в глубоких и поверхностных мышцах спины. Она начинает усиливаться при откашливании. Отличительная черта миозита — это уплотнение пучков из мышц и их локальная болезненность, которая прекрасно диагностируется в процессе проведения пальпации.
Что делать при развитии боли?
Боли в почках при откашливании характерны для большого количества заболеваний. Так, например, это могут быть камни в почке с правой стороны, почечные колики, камни в желчном пузыре, межреберная невралгия и т.д.
Это важно! Для избавления от боли необходимо принять обезболивающие препараты, а также спазмолитические средства. В обязательном порядке организуется ультразвуковое обследования для органов в брюшной полости, проводится осмотр пациента терапевтом, сдается общий анализ крови и мочи. Это минимальные требования диагностики для постановки верного диагноза и назначения подходящего и эффективного лечения.
Для того, чтобы собрать всю изложенную информацию воедино достаточно указать, что такие проявления, как боли в области почек и кашель несут одинаковую патофизиологическую основу при таких поражения, как плеврит и воспаление легких.
Не следует делать самостоятельные выводы о причинах боли и, как следствие, самостоятельно подбирать лечение. Это может только навредить состоянию здоровья, ведь даже опытному врачу для постановки верного диагноза и назначения лечения необходимо проведение специальных диагностических мероприятий.
Боль в области почек
Боль в области почек – это один из симптомов развития заболевания в организме, причем определить сразу точный диагноз непросто, так как боль в области почек возникает при множестве болезней. Естественно, для того, чтобы поставить верный диагноз – необходима консультация врача, обследование и сдача нужных анализов, которые назначит доктор. Однако есть ряд симптомов, который дают возможность определить приблизительную причину неприятных ощущений в области почек до посещения врача.
Причины боли в области почек
Вот самые распространенные причины, которые могут вызывать болевых синдромы в области почек:
- Хронический пиелонефрит, гломерулонефрит – это воспаление почек, считает одним из самых распространенных заболеваний в нефрологии;
- Отложение камней в самих почках, или же мочеиспускательном канале;
- Радикулит и люмбалгия – это невралгическое проявление остеохондроза;
- Спондилоартоз – возникает при заболевании межпозвонковых мелких суставов. В таком случае боль в области почек чаще всего возливает в утреннее время;
- Другие нефрологические заболевания, вовлекающие почечную паренхиму – чаще всего сопровождается нестандартным цветом мочи (кровянистыми примесями, кусочками и т.д.)
Это далеко не все причины боли в области почек, заболевания могут быть вызваны и другим рядом инфекций и отклонений. Более точный диагноз может поставить только опытный специалист.
Более точный диагноз может поставить только опытный специалист.
Боли в спине в области почек
Очень часто боли в спине в области почек путают с различными заболеваниями позвоночника, спинными мышцами. Но данным симптомом сопровождается еще и почечная колика, и пиелонефрит. В поясничной области спина болит в том случае, если больны именно почки, а не позвоночник. Пиелонефрит сопровождается тошнотой, приступами покалывания. Особенно если произошла физическая нагрузка, и человек очень много ходил. Приступы могут продолжаться несколько часов. В некоторых случаях боль в области почек может отдавать в область живота. Очень важно определить точное место заболевания. Так как лечение позвоночника и живота существенно отличается от цикла лечения почек. Некоторые терапии проводятся долгий период, нередко – годами.
Боль в области правой почки
Если проявилась боль в области правой почки – сразу определить причину проблематично, так как болезненные ощущения могут быть связаны с множеством заболеваний. Обязательно потребуется диагностика. Боль в области правой почки может быть связана с вертеброгенной патологией, кишечным заболеванием, заболеванием желчного пузыря, а также, если воспален аппендицит. Гинекологическая и урогенитальная болезнь нередко вызывает боль в области почек. Помимо того, с болью, у человека возникает состояние усталости, теряется вес, иногда повышается температура без видимых причин. Если заболевание связано с почками – то может наблюдаться опухоль в пояснице.
Боль в области левой почки
Поскольку почек в организме две, боль может возникать не только с правой стороны, но и с левой. Боль в области левой почки также может быть связана с множествами причин. Некоторые из них совсем не связаны с болезнью почек. Но это совсем не значит, что боль в области почек можно проигнорировать. Очень часто такие боли могут возникать из-за ущемления нерва, остеохондроза. Если нездорова печень, кишечник, селезенка, желудок (то есть органы анатомически расположенные с левой стороны) – то, скорее всего причины надо искать в данных органах.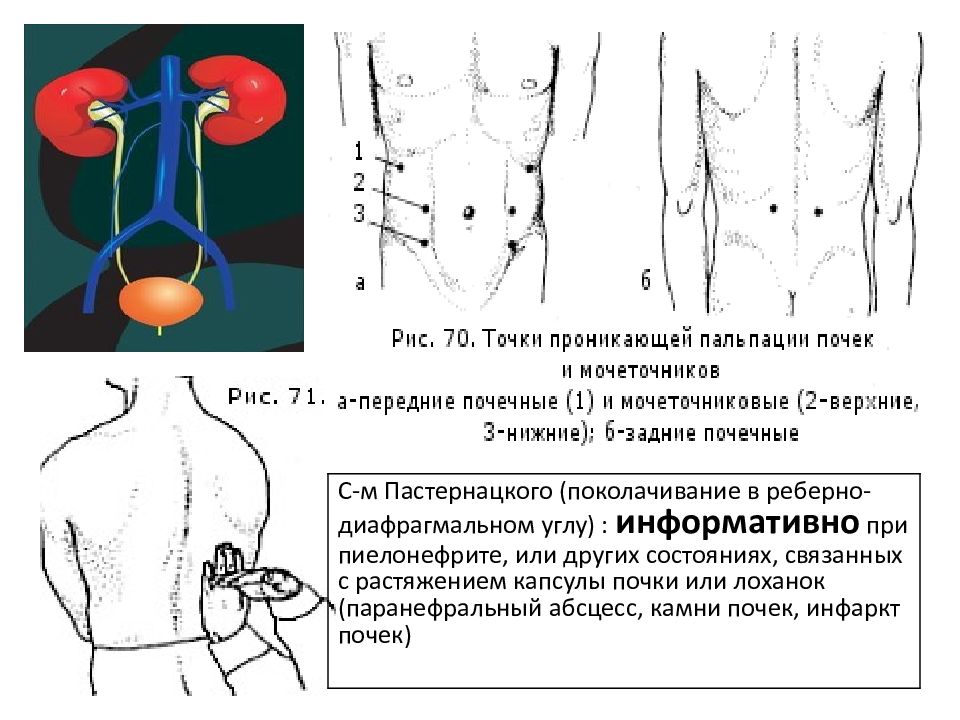
Боль в области почки слева
Боль в области почки слева еще является симптомом доброкачественной опухоли почки, пиелонефрита, почечного гидронефроза, гломеронефрита. Если причиной является пиелонефрит – боль в области почки слева проявляется, как сдавливание. Но болезненные ощущения могут отдавать и на две стороны. Не стоит забывать, что подобного рода боль в области почек возникает при заболевании, связанных с сердечнососудистой деятельностью. К ним относятся, перикардит, стенокардия, заболевания аорты. Боль в области почки слева может быть симптомом непорядка дыхательных путей, пищеварительного тракта, мочевой системы.
Боль в области почки справа
Как же проявляется боль в области почки справа? Симптомы отличаются от двухсторонней воспаленнности и зависят от многих факторов. Основными признаки являются: боль в спине, в нижней части справа; почечная колика с этой же стороны, часто сопровождается усилением мочеиспускания; появление в моче крови; боль в пояснице, если тело находится в вертикальном положении, а при горизонтальном – боль уходит; боль в животе с правой стороны; лихорадка, частый пульс, мигрень. Когда боль в области почки справа появляется после падения, сильного ушиба, тогда в первую очередь требуется консультация травматолога.
Симптомы боли в области почек
Наиболее распространенные симптомы боли в области почек – это:
- Вегето-сосудистая дистония (сокращенно ВСД). Сюда относится гипотония, гипертония, болезни связанные с кровеноснососудистой системой;
- Симптомы цистита;
- Все проблемы связанные с мочеполовой функцией – импотенция, фригидность, болезни по гинекологическому направлению, простатит;
- Могут возникать отечность на лице, или других частей тела;
- Симптомы заболеваний, которые сопровождаются образованием камней в почках;
- Ушная боль;
- Нарушения сна, бессонница;
- Нарушение психического состояния;
- Разрушение костей.

Из приведенных примеров, возникает только несколько. Они не появляются все сразу. Поэтому если Вы ощутили боль в области почек, не стоит впадать в панику, но и оставаться равнодушным к симптомам не рекомендуется.
Ноющая боль в области почек
Ноющая боль в области почек может возникать при употреблении большого количества жидкости, во время беременности, заболеваний урологии. Так же данный вид болей может наблюдаться при заболевании туберкулезом, пиелонефритом, причем хроническим. Если боль в области почек возникает именно из-за этих болезней, тогда нередко возникают болевые ощущения при тряске, в движении, в горизонтальном положении тела. В этом и есть ключевое отличие болезни почек от радикулита, спондилита (заболевание позвоночника) и спондилеза (процесс старения позвоночника). Если в организме возникает ноющая боль в области почек – это также может свидетельствовать о туберкулезе почки. Возникает недомогание, повышается температура, мочеиспускание учащается.
Тянущая боль в области почек
Если боль имеет тянущий характер – скорее всего это связано с травмами, мышечным напряжением. Первым сигналом является то, что тянущая боль в области почек проявляется и в спокойном состоянии. Но через время она прекращается. В данной ситуации лучше избегать резких движений, а также приложить теплый компресс. Если ушиб незначительный, через время боль пройдет. Но если же образовался разрыв почки (такое бывает при поднятии тяжести), тогда боль будет усиливаться, ее будет тяжело терпеть. В домашних условия Вы ничего не сделаете, и требуется как можно быстрее обратиться в больницу для предоставления больному профессиональной, медицинской помощи.
Резкая боль в области почек
Одной из самых серьезных видов боли, является резкая боль в области почек. При таких ощущениях самостоятельно ехать в больницу не рекомендуется. Лучше всего вызвать скорую помощь. До прибытия врачей – больной должен оставаться в состоянии покоя. Очень частой ошибкой при возникновении резких болей в почках, является прием обезболивающих лекарств. Этого ни в коем случае нельзя делать. Единственные препараты, который разрешают врачи – это спазмолитики (Нош-па, Баралгин). Далее при диагностике будет сложнее установить истинную причину приступов. Помимо заболевания почек – это может быть симптом и внематочной беременности, и аппендицита, и приступ панкреатита.
Очень частой ошибкой при возникновении резких болей в почках, является прием обезболивающих лекарств. Этого ни в коем случае нельзя делать. Единственные препараты, который разрешают врачи – это спазмолитики (Нош-па, Баралгин). Далее при диагностике будет сложнее установить истинную причину приступов. Помимо заболевания почек – это может быть симптом и внематочной беременности, и аппендицита, и приступ панкреатита.
Сильная боль в области почек
Бывает, что сильная боль в области почек возникает внезапно и сопровождается нестерпимыми приступами. Такое встречается при почечной колике. Боль в области почек провялятся волнами – то усиливаться, то затихать. Чаще всего сильная боль в области почек еще отдает в живот, половые органы. Может возникнуть рвота, головокружение, понос, тошнота. Такие симптомы обуславливаются резким нарушением оттока мочи, возникшее из-за сильной боли в области почек. Боль в области почек может появиться из-за сильного стресса, повещенного приема жидкости перед сном. В таком случае также вызывается скорая помощь, и требуется немедленное обследование.
Острая боль в области почек
Обычно острая боль в области почек возникает при почечной колике. Почечная колика – сильная, до нестерпимости боль в области почек, которая сопровождается схваточными ощущениями в районе поясницы, иногда она может отдавать даже в бедро. При таком виде боли больному очень трудно найти положение, в котором бы утихла боль. При почечной колике острая боль в области почек возникает внезапно, случиться это может во время ходьбы, поездки на велосипеде, в транспорте. Бывает боль в области почек проходит также быстро, как и началась. Но, иногда острая боль переходит в тупую. Она также быстро – то затихает, то внезапно появляется. Почечные колики с перерывами могут продолжаться сутки, а то и больше. В такой ситуации важно вовремя обраться к врачу.
Тупая боль в области почек
Тупая боль в области почек может возникнуть, как следствие после травм позвоночника. А также является сигналом о заболевании внутренних органов. Если боль в области почек возникает у женщин – это может свидетельствовать о заболевании малого таза. Чаще всего такие симптомы встречаются при хронических заболеваниях.
А также является сигналом о заболевании внутренних органов. Если боль в области почек возникает у женщин – это может свидетельствовать о заболевании малого таза. Чаще всего такие симптомы встречаются при хронических заболеваниях.
Еще причиной тупой боли, может являться опущение почки. Боли возникают в области поясницы, если человек находится в вертикальном положении, при кашле, во время физических упражнений. При опущении, боль в области почек исчезает – если лечь на бок или на спину. А при положении «на животе» наоборот уcиливается.
Пульсирующая боль в области почек
Пиелонефрит бывает хроническим. Он переходит в данную стадию после острой формы. И протекает почти без видимых симптомов. Как правило, хроническая форма приобретается в детстве. Постатистике к хронической форме больше склонны женщины. Первые симптомы хронического пиелонефрита – это появление лихорадки и постоянная пульсирующая боль в области почек. Причем пораженной может быть, как одна почка, так и обе. Если болезнь развивается с обеих сторон, то боль в области почек будет распространяться на все зону поясницы. Как правило, всего лишь у пятой части больных наблюдается повышение температуры.
Диагностика боли в области почек
Когда проводится диагностика боли в области почек, начальным этапом является подробный опрос пациента и общий осмотр. При опросе определяются основные жалобы, симптомы заболевания. Естественно, симптомы напрямую зависят от формы и стадии болезни. Во время общего осмотра пациента, особое внимание уделяется отекам (если таковые имеются). В области почек проводят постукивания, чтобы определить насколько сильной проявляется боль в области почек. Также повышается артериальное давление при прощупывании пульса.
Для того, чтобы поставить тонный диагноз – проводится лабораторный метод диагностики. К данному методу относится:
- Сдача общего анализа крови. Это дает возможность определить наличие воспаления.
 В крови увеличивается концентрация белка С, увеличивается число лейкоцитов, а также повышается скорость оседания эритроцитов.
В крови увеличивается концентрация белка С, увеличивается число лейкоцитов, а также повышается скорость оседания эритроцитов. - При биохимическом анализе крови устанавливается повышение концентрации мочи. Иногда проводят исследования на определение антител антистрептолизина, которое указывает на бактериальную среду.
- При подробном анализе мочи можно определить наличие или отсутствие данного элемента. При нормальном анализе белка в нем не должно быть.
- Также проводится биопсия почек. Она позволяет определить морфологический тип заболевания почек.
Лечение боли в области почек
Болезни почек могут отличаться по формам и методам их лечения. Но абсолютно при всех видах заболеваний, необходим правильный режим питания.
Врагом номер один, при больных почках, является – соль и употребление большого количества жидкости. Очень соленая еда, естественно, вызывает желание употреблять больше жидкости. А это не желательно, если у Вас наблюдается боль в области почек. Если пренебрегать данным условием питания, то в результате больной получает отеки и повышение давления. Дозирование употребления соли в день – 3-7 граммов. Все зависит от степени сложности болезни.
Если Вы проводите лечение боли в области почек, тогда следует избегать переизбытка фосфора и калия. Консервы, сухофрукты, жареные овощи и молочные продукты содержат большое количество данных элементов. Как нестранно, нужно быть осторожными с фруктами. Рекомендуется употреблять яблоки и груши.
В идеале свой рацион требуется расписать с доктором. Только опытный специалист укажет Вам на продукты, которые следует взять во внимание, а каких остерегаться.
При лечении боли в области почек при помощи лекарств, очень часто используют анаболические стероиды, к ним относятся Неробол, Ретаболил, Леспенефрил. Дозировка Неробола – 0,005 г 2-Зраза в день; Ретаболил – средняя доза для взрослого организма составляет 25-50 мг, прием лекарства – каждые 3 или 4 недели; Леспенефрил – по 1-2 чайные ложки для возраста от 18 лет; Леспенефрила – 1-2 чайных ложек в день, а если форма более сложная – начиная с 2-4 (максимум – 6) чайных ложек в день.
Конечно, нередкими являются случаи, когда без хирургического вмешательства, больному не сохранить жизнь. Ведь боль в области почек является очень серьезным признаком отклонения в организме.
Лечение боли в области почек народными методами
Если Вы решили избавиться от болей в почках с помощью народных методов, обратите особое внимание на травы и ягоды.
- Один из самых распространенных рецептов – это лечение кукурузными рыльцами. Очень часто данный метод используют при отеках почек. Во время приема кукурузных рылец очень важно соблюдать диету. Чтобы приготовить данную настойку потребуется: траву (1 столовую ложку) залить кипятком (1 стакан), в течение 20 минут кипятить на медленном огне. Затем дать ей постоять 25-30 минут и процедить. Настойку следует принимать через каждые 3 часа по 2 столовые ложки.
- Если Вас мучает воспаление почек, тогда для приготовления следующей настойки потребуются медвежьи ушки (еще в народе эту траву называют «толокнянка»). Основными свойствами этого растения являются мочегонные и противовоспалительные факторы. Готовится настойка также быстро: медвежьи ушки (1 столовая ложка) заливаются 1 стаканом кипятка, и на водяной бане держится около 30 минут. Далее раствор необходимо остудить, процедить, и довести до объема – 1 стакан. Принимается лекарство из толокнянки 3 раза в день по половине стакана.
- Когда человек страдает болями в почках очень полезно принимать ванны из полевого хвоща. И необязательно полностью погружаться в травяной раствор. Можно делать ножные или сидячие процедуры. Для этого необходимо полевой хвощ залить 5-ю литрами кипятка и настаивать 2-3 часа. Если Вы хотите сделать ванночку для ног, то Вам потребуется 150 грамм отвара. На целую ванну, необходимо добавить в воду 350 грамм хвоща. И наслаждаться процедурой.
- При нефрите и цистите рекомендуется пить настойку цветов синего василька. Для приготовления берутся цветки василька (1 столовая ложка) и заливается 2-мя стаканами кипятка.
 Принимать настойку надо за полчаса до еды 3 раза в день. Такой отвар является сильным мочегонным средством.
Принимать настойку надо за полчаса до еды 3 раза в день. Такой отвар является сильным мочегонным средством. - Также при заболевании почек полезно пить сок редьки по чашке или половине в день. В напиток добавляется мед, и это делает сок более приятным. /ul>
Лечение народными средствами обычно протекает дольше, чем при приеме лекарств, но наносит меньший вред организму. Поэтому выбирая методы лечения и профилактики хорошо взвести все «за» и «против».
Как правило, при многих заболеваниях, всегда существуют методы самолечений. К народной медицине прибегает немалое число пациентов. Но если Вы вдруг почувствовали боль в области почек, то здесь прибегать к лечению в домашних условиях категорически запрещается.
Все новости Предыдущая Следующая
У женщины с острым воспалением почки диагностировали бронхит и отправили домой
Эта история началась 26 октября, когда Наталья почувствовала боль в правом боку.
”Поначалу я лечилась всякими мазями, — рассказывает она. — Через несколько дней начал болеть второй бок. Прошло несколько дней, а лучше не становилось”.
Наталья добавляет, что когда минула почти неделя, а сильные и постоянные ноющие боли в пояснице с обеих сторон не прошли, она поняла, что дело совсем плохо.
”Я уже буквально жила на обезболивающих, — описывает она тот ужас. — И в итоге, когда поднялась температура, которая держалась три дня, я поняла, что нужно идти к врачу. Но у семейного постоянно очередь, пока они сделают анализы, пока отправят их, пока получат результаты — пройдет уйма времени. Я решила обратиться в Мустамяэскую больницу, в отделение EMO”.
Бронхит с осложениями
2 ноября Наталья приехала в Мустамяэ, заплатила за прием, ей дали номерок, и она стала ждать.
”Меня приняли, — рассказывает она. — Взяли все анализы, сделали УЗИ и сказали: ”У вас — бронхит!”
Ее удивлению не было предела. ”Как же так? — спросила у врачей Наталья. — У меня болит поясница, а вы говорите, что бронхит!”
”Как же так? — спросила у врачей Наталья. — У меня болит поясница, а вы говорите, что бронхит!”
На что врачи, по ее словам, ей ответили, что боли в пояснице — последствия бронхита.
”Мол, я так сильно кашляла, что откашляла себе все внизу!” — возмущается женщина.
Она добавляет, что в качестве лечения ей выписали Hedelix — траву от кашля, которую дают детям.
”Когда же я стала возмущаться, мол, я пью обезболивающие через каждые четыре часа, и они не помогают, а вы мне выписываете травку, врач спросила: ”Вы что, хотите антибиотики?” Да, я хотела устранить причину, поэтому согласна была и на антибиотики”, — рассказывает женщина.
На следующий день, 3 ноября, несмотря на антибиотики, лучше не становилось. Температура держалась, боли не исчезали.
”Я снова поехала к ним, — рассказывает женщина. — Прождала почти три часа, в начале первого меня принял хирург. Я последние несколько дней уже советовалась со своими знакомыми-медиками. Они мне сказали: ”Наташ, это может быть это, это и это. Попроси их проверить конкретно эти заболевания”.
И Наталья, видя пассивность медиков, во второй раз уже сама стала предлагать варианты и уточнять конкретно по разным органам.
”Говорю: может, это панкреатит? — описывает беседу она. — ”Нет, нет”, — отвечает хирург. ”А, может, это почки?” — уточняла я. — ”Нет, нет”, — говорит хирург. Мол, если бы было это, то было бы так, а у вас не так. Я просила сделать томографию, но мне ответили, что я не в таком состоянии, чтобы ее делать. А у меня уже дым в глазах был от боли! В итоге в этот раз я ушла вообще без диагноза”.
Риск остаться без почки
Наталья продолжала пить антибиотики, они не помогали, боли не прекращались.
”Так я промучилась весь день, а 5 ноября на работе я начала уже терять сознание, — рассказывает женщина. — Вызвали ”скорую”, и меня отвезли в больницу. Хорошо, что муж сказал, что не надо в Мустамяэ, мы там уже были. ”Скорая” направилась в Портовую больницу”.
Там, по словам Натальи, у нее сразу же взяли все анализы и сделали томографию.
”И выяснилось, что у меня воспаление почки, она полностью заплыла гноем, а также сепсис, то есть заражение крови! — возмущается она. — Я не знаю, как медики из Мустамяэ смотрели анализы и смотрели ли вообще. Но с момента второго визита к ним и до госпитализации в критическом состоянии в больницу прошел всего один день. И я полагаю, что воспаление почки не могло возникнуть вдруг за этот период, и столько гноя за этот день тоже накопиться не могло”.
Наталья две недели — с 5 по 20 ноября — пролежала в больнице.
”В меня литрами вливали каждый день всякие средства — обезболивающие, антибиотики, чистили кровь. Я почти все это время лежала под капельницами. Почти все две недели боли не прекращались, несмотря на лекарства. У меня откачали столько гноя! Первые дни врач мне только говорил: ”Я не знаю, что будет дальше, но сегодня, наверное, ты еще поживешь!” — описывает ситуацию женщина.
Из больничных выписок видно, что сначала ее положили в одно отделение, но потом поняли серьезность ситуации и перевели в интенсив.
”У меня была страшная лихорадка, — вспоминает женщина. — Медсестры давали мне лекарства, пытались сбить температуру, но безуспешно. Меня трясло так, что кровать ходуном ходила. Мне сказали, что нужно делать дренаж и откачивать гной, и если это не поможет, то вырежут почку. Я рыдала от отчаяния. Такое пережить я никому не пожелаю!”
Наталья добавляет, что она была в таком состоянии, что возник риск, что дети останутся без мамы.
”Муж все эти две недели не работал, сидел с ними, — рассказывает она. — Я тоже не работала, в итоге доход, сами понимаете, снизился”.
Наталья добавляет, что, хотя ее и выписали, ее здоровье еще далеко от идеала.
”Впереди — долгое восстановление, нужно пить витамины, приводить в порядок иммунитет после лошадиных доз лекарств, которые в меня влили. И до сих пор нет никаких гарантий, что я останусь с двумя почками. Это выяснится в ближайшие два месяца — и если будут проблемы, то не исключено, то почку вырежут! А этого всего могло бы не быть, если бы не такая халатность медиков из Мустамяэской больницы!” — считает женщина.
”Этот вопрос обсудят”
Однако представители Северо-Эстонской региональной больницы, куда и относится отделение экстренной медицины в Мустамяэ, считают, что никаких предпосылок для того, чтобы распознать воспаление почки, не было.
”Пациент обратился к нам 2 ноября, были сделаны основательные исследования, — комментирует ситуацию руководитель центра экстренной медицины Северо-Эстонской региональной больницы, доктор Василий Новак. — Результаты обследования не давали оснований для диагноза упомянутого вами заболевания”.
Он добавляет, что утверждения Натальи, что врачи не слушали жалоб пациента, не обследовали ее в достаточной степени и не изучали результаты анализов, не соответствуют действительности.
”Жалобы пациента и его статус зафиксированы в документах. Пациенту посоветовали, как дальше лечиться, и порекомендовали обратиться к семейному врачу для дополнительной диагностики и наблюдения над болезнью”, — отмечает Василий Новак.
Он добавляет, что быстрого ответа, была ли со стороны медиков отделения экстренной медицины ошибка, и если была, то можно ли было ее избежать, сейчас дать невозможно.
”Этот случай обсудят на собрании врачей-экспертов (радиологи, хирурги, врачи отделения экстренной медицины, урологи) в первой половине декабря”, — подытожил доктор.
Намерена идти до конца
”Да, — соглашается Наталья, — после второго визита в EMO я звонила в регистратуру, чтобы записаться к семейному врачу, мне сказали, что ближайший номерок — на 9 ноября. А 5-го числа меня уже госпитализировали в критическом состоянии и потом долго откачивали от такого ”лечения”, которое прописали врачи из EMO!”
Наталья намерена с ними судиться и сейчас ищет юриста. Ей нужно через два месяца идти к врачу на проверку. И если будут осложнения, то остается риск потерять почку.
”Мне сказали, что почка уже неполноценная, — добавляет Наталья. — И я считаю, что больница должна компенсировать мне нанесенный их халатным отношением ущерб”.
Но чтобы отстоять правоту, женщине сейчас нужно искать деньги на юриста.
”Я узнавала: они берут 150–170 евро в час, — вздыхает Наталья. — Видимо, придется брать кредит, чтобы судиться с больницей. Иначе они так и будут калечить пациентов, не обращая внимания на воспаления и критическое состояние больных!”
Оставить комментарий Читать комментарии (34)Боль при кашле и чихании – причины появления | Наш дом в Новороссийске
Кашель — это защитная реакция организма при раздражении дыхательных путей. Достаточно часто при кашле, особенно длительном, раздражающем, который сопровождается спазмами и закашливаниями могут появлятьс боли в спине, грудной клетке, животе и пояснице. Очень часто пациенты считают, что появление боли в спине и пояснице во время кашля связаны с заболеваниями позвоночника, пытаются избавиться от боли с помощью анальгетиков, тем самым еще больше усугубляя ситуацию. Но при этом они забывают, что боли при кашле и чихании могут быть симптомом серьезных патологий внутренних органов.
Из возможных причин можно назвать патологии разных систем организма:
- дыхательной;
- пищеварительной;
- сердечно-сосудистой;
- опорно-двигательной;
- нервной;
- мочевыводящей (в этом случае возникает боль ниже лопаток при кашле и резких движениях).
Чтобы не допустить развития осложнений, необходимо выяснить причину боли и начать лечение с ее устранения. Сегодня попробуем разобраться с этим вопросом.
Боль в спине при кашле и чихании
Сухой, малопродуктивный, надрывнымый кашель часто сопровождается закашливаниями – пытаясь откашляться, человек напрягает мышцы верхней части туловища, а на грудной отдел позвоночника оказывается избыточное давление. Кроме этого происходит постоянное растяжение нервных волокон. Внутренние мышцы – бронхиальные, реберные мышц, а также мускулатура грудных отделов спины испытывают длительное напряжение, поэтому развивается болевой синдром не только во время, но и после кашля, при глубоком вдохе. Боль может сохраняться и в состоянии покоя.
Боль может сохраняться и в состоянии покоя.
Но при этом нельзя забывать, что кашель представляет собой естественный процесс, при котором организм избавляется от пыли и мокроты, скопившейся в дыхательных путях. В некоторых случаях клиническая картина осложняется болями в спине. Но напряжение мышц и перерастяжение нервных волокон это не единственная причина, по которой возникает боль во время кашля. В некоторых случаях такие симптомы могут появляться в результате осложнений или наличии других заболеваний (болезни почек, травмы, инфаркт миокарда).
Поэтому если у человека болит спина из-за кашля, надо как можно скорее обращаться в поликлинику для проведения диагностики.
Остеохондроз
Поражение хрящевой ткани позвонков, при котором начинаются дистрофические изменения в дисках. Диск уплощается, уменьшается, на позвонках нарастают остеофиты. Это приводит к смещению позвонков, защемлению нервных корешков. На начальном этапе остеохондроза болевой синдром выражен слабо, боли усиливаются при движении, кашле, после длительного сидения. На более позднем этапе болевой синдром носит постоянный характер. На эту причину может указывать усиление боли при небольшом наклоне вперед.
Радикулит
Радикулит относится к патологиям периферической нервной системы. Он характеризуется процессами сдавливания нервных корешков в спинном мозге. Самостоятельно это заболевание не возникает, а является осложнением болезней опорно-двигательного аппарата.
Боль в левой или правой лопатке может быть как постоянной, так и периодической. В последнем случае она появляется во время физической нагрузки, кашле, чихании или резких движениях. Существуют и дополнительные симптомы, позволяющие диагностировать радикулит:
- нарушенные функции конечностей;
- снижение чувствительности рук и ног.
Миозит
Заболевание, при котором воспаляется скелетная мускулатура. Это происходит вследствие инфекций, переохлаждений, поднятий тяжестей, хронического стресса. В области поражения формируется болевой очаг, происходит защитное сокращение мышц. Мышечный спазм часто основная причина боли при кашле. По мере развития болезни развивается мышечная слабость, частичная атрофия мышц.
В области поражения формируется болевой очаг, происходит защитное сокращение мышц. Мышечный спазм часто основная причина боли при кашле. По мере развития болезни развивается мышечная слабость, частичная атрофия мышц.
Нейропатия
Под нейропатией принято понимать патологию, связанную с повреждением нервных волокон. Помимо болевого синдрома у пациентов возникает снижение чувствительности. В состоянии покоя человек с таким заболеванием редко отмечает названные симптомы, однако они четко проявляются при движениях, физической нагрузке, глубоком дыхании, кашле и чихании.
Плеврит
Это осложнение пневмонии, проявляющееся воспалением внешней оболочки легких (плевры).
У пациента возникают боли при дыхании, кашле, наклонах туловища.
Сопутствующие симптомы:
- надрывный болезненный кашель;
- боли в боку;
- повышение температура часто до высоких цифр;
- учащение дыхания;
- ночная потливость;
- утомляемость и упадок сил.
Рак легких и бронхов
Злокачественная опухоль легкого, образующаяся из эпителия органа. Занимает одно из первых мест среди причин летального исхода. Долгое время болезнь протекает бессимптомно – в легочной ткани отсутствуют нервные окончания. Кашель и боль при этом появляются на запущенной стадии, когда опухоль распространяется на плевру. Также у больного присутствуют следующие проявления: кашель с кровью, хроническая пневмония, субфебрильная лихорадка, истощение организма. Также причинами боли в спине могут быть метастазы опухоли в позвоночник.
Туберкулез
Возбудители туберкулеза (микобактерии) поражают легкие, позвоночник и другие органы. Характерные признаки болезни — затяжной кашель с мокротой и кровью, боли в груди, спине, субфебрильная лихорадка, потеря аппетита.
Нередко отмечается туберкулез позвоночника, когда деструктивные изменения происходят в тканях позвонков. Начинается процесс с одного позвонка, постепенно распространяется на соседние. Патология сопровождается искривлением спины, болевым синдромом, который проходит после отдыха.
Патология сопровождается искривлением спины, болевым синдромом, который проходит после отдыха.
На запущенной стадии у больного формируется выраженный горб, мышцы спины частично атрофируются, пациент становится инвалидом.
Панкреатит
Воспаление поджелудочной железы сопровождается опоясывающими острыми болями, которые становятся ярко выраженными после приема пищи и усиливаются при кашле и чихании.
Сопутствующие симптомы:
- вздутие живота;
- тошнота;
- неприятный привкус во рту;
- рвота;
- тахикардия.
При кашле отдает в правую или левую лопатку
Если после кашля болит спина в области лопаток, причина чаще всего заболевания бронхов и сердца:
- Стеноз бронхов – сужение просвета бронхов, сопровождающееся приступообразным кашлем. Рези в спине возникают из-за перенапряжения дыхательной мускулатуры, они усиливаются во время приступа.
- Пневмоторакс – скопление газов в области плевры, которое чаще возникает на фоне других заболеваний. Сопровождается удушливым кашлем и жжением в груди, которое распространяется на левую или правую части спины.
- Объемные образования средостения – доброкачественные и злокачественные опухоли между плевральными полостями. Вследствие сдавливания бронхов и нервных окончаний возникают прострелы в лопатках во время кашля. При лимфоме и кистах ощущается тупая боль, но по мере роста образований ее выраженность растет.
Если присутствует кашель и болит спина в области лопаток, это может быть признаком сердечно-сосудистого заболевания.
В списке таких патологий:
- инфаркт;
- стенокардия;
- сердечная недостаточность.
Болевые ощущения, вызванные болезнями сердца и кровообращения, сопровождаются давящей или колющей болью. При этом часто присутствуют и другие симптомы:
- одышка — она присутствует не только при физической активности, но и в покое;
- затрудненное дыхание в положении лежа;
- рассеянность, нарушенное сознание, отсутствие концентрации внимания;
- колющая или давящая боль в правом подреберье.

При кашле болят почки
Сухой кашель – симптом многих внелегочных заболеваний. Во время форсированного выдоха сокращается дыхательная мускулатура. Если внутренние органы поражены, при их сдавливании возникают боли в животе или спине.
Почему при кашле отдает в почки:
- Гломерулонефрит – иммуновоспалительное поражение почечных клубочков. При резком повороте или кашле сзади на уровне почек возникает тупая боль.
- Пиелонефрит – воспаление чашечно-лоханочной системы почек с вовлечением почечной ткани (паренхимы). Больных беспокоит дискомфорт чуть выше поясницы, учащенное мочеиспускание. Симптоматика нарастает при физической активности или кашлевом приступе.
- Киста почки – полое новообразование с жидким содержимым внутри или на поверхности почки. Когда пузырек достигает в диаметре 3-5 см, он сдавливает окружающие ткани. Поэтому при наклонах, резких движениях проявляются болезненные ощущения в спине. При крупных кистах от 6 см в диаметре они носят постоянный характер.
- Почечнокаменная болезнь – образование в почке солевых камней, при движении которых возникают почечные колики. Рези иррадиируют в надлобковую область, подреберье.
При кашле и чихании боль отдает в поясницу
Если болит поясница, многие списывают это на переутомление. Но если характер боли меняется при кашле или чихании, возможно, причина кроется в заболеваниях репродуктивной и опорно-двигательной систем.
Боль в пояснице при кашле провоцируют:
- Пояснично-крестцовый радикулит – повреждение окончаний спинномозговых нервов, сопровождающееся болевыми и моторными нарушениями. Если очаг поражения локализуется в крестце, при покашливании и ходьбе прострелы возникают в пояснице. По симптоматике радикулит мало чем отличается от миозита, но без лечения боли иррадиируют в бедро или даже стопу.
- Поясничный остеохондроз – дегенеративные изменения в позвонках и межпозвоночных дисках в поясничном отделе позвоночника.
 Возникают жалобы на тупые боли, которые усиливаются к вечеру.
Возникают жалобы на тупые боли, которые усиливаются к вечеру. - Хронический цистит – вялотекущее воспаление мочевика. Проявляется постоянными тазовыми болями, которые при кашле отдают в поясницу и промежность.
- Сальпингит – воспаление фаллопиевых труб, сопровождающееся резями в животе и лихорадкой. При кашле болевой синдром распространяется на прямую кишку и спину – крестец и поясницу.
- Оофорит – воспалительное поражение женских половых желез (яичников). В зависимости от локализации очага, проявляется ноющими болями в надлобковой зоне, которые отдают в крестец и поясницу.
Диагностика
Перед тем как назначить лечение необходимо выявить причину возникновения как кашля, так и появления сопутствующим симптомов, особенно боли при кашле и чихании. Для этого назначают ряд диагностических исследований, который может меняться в зависимости от предполагаемого диагноза.
Если кашель вызван болезнями дыхательной системы, пациенту назначают:
- общий анализ крови;
- биохимический анализ крови;
- забор мокроты для дальнейшего бактериологического исследования;
- рентген легких в 2 проекциях.
Отсутствие патологий в дыхательной системе требует диагностики на предмет внелегочных заболеваний.
Если у пациента наблюдается риск развития болезней позвоночника, боль при кашле в чины, проводится:
- допплерография сосудов в области шеи;
- рентген на наличие или отсутствие переломов и трещин;
- электромиография; КТ – или МРТ позвоночника.
Диагностика сердечных заболеваний требует иного подхода.
В рамках обследования проводят:
- электрокардиограмму — с ее помощью выявляют нарушения сердечного ритма, возможный острый приступ стенокардии, перикардит;
- УЗИ сердца.
Если у пациента кашель и болит спина по причине возможных почечных заболеваний, требуется:
- УЗИ почек;
- анализ мочи общий;
- биохимия крови.
После проведения обследования (по ее результатам) возможно понадобится консультация узких специалистов:
- нефролога;
- отоларинголога;
- гинеколога;
- гастроэнтеролога;
- кардиолога;
- пульмонолога;
- онколога;
- невролога;
- травматолога или ортопеда.

Опущение почек: чем опасно и что делать?
Доктор Иванов о том, как модные диеты, поднятие тяжестей и травмы приводят к болезням почек
Почки — это очень подвижный орган. За день они фильтруют большие объемы крови и «проходят» до 600 метров. Однако вследствие резкого снижения веса, травм, поднятия тяжестей, неиспользования бандажа во время беременности и просто наследственной предрасположенности почки могут опуститься, в том числе в таз. О том, как избежать опущения почек и чем чревато такое заболевание, в своей новой статье рассказал доктор Александр Иванов.
Почки, как и все внутренние органы, обладают подвижностью: при движении диафрагмы во время дыхания почки «проходят» около 3 см, а за сутки — до 600 метров! Фото: pixabay.com
ИНТЕРЕСНЫЕ ФАКТЫ О ПОЧКАХ
Почки, как и все внутренние органы, обладают подвижностью, то есть при движении диафрагмы во время дыхания почки «проходят» около 3 см, а за сутки — до 600 метров! Теперь представьте, что что-то привело к нарушению биомеханики этого органа. Последствия могут быть разными, в том числе и появление боли из-за избыточного раздражения спинномозговых корешков.
Почка представляет собой парный орган бобовидной формы. Он выводит из организма токсины. Размеры одной почки составляют примерно 10–12 см в длину, 3–4 см в толщину, ее масса — 250–300 граммов. Данный орган расположен глубоко в брюшной полости. За одну минуту через почки проходит около 1,2 л крови. За сутки они фильтруют большой объем крови, образуя до 170 л «первичной мочи», из нее образуется вторичная моча в объеме 1,5 л в сутки, с которой из нашего организма выводятся токсины, например лекарства. Особенностью почек является то, что они не имеют собственных фиксирующих связок, поэтому так часто случается их смещение вниз или опущение.
АНОМАЛЬНАЯ ПОДВИЖНОСТЬ ПОЧКИ
Опущение почек, или нефроптоз, — это аномальная подвижность почки, вследствие чего она спускается в таз. Опущение может давать боль в пояснице, подреберье. Также это приводит к воспалительным заболеваниям самих почек, образованию камней в почечных лоханках.
ЧТО СПОСОБСТВУЕТ ОПУЩЕНИЮ ПОЧЕК
Опущение и фиксация почек может происходить по многим причинам: резкое снижение веса, травмы копчика, сидячий образ жизни, эмоциональный стресс, затяжные роды, беременность, поднятие тяжестей, спайки после операций. Близость почек к диафрагме (основной дыхательной мышце) может приводить к опущению из-за длительного кашля. Существует также наследственная предрасположенность к нефроптозу.
КАК ПРОЯВЛЯЕТСЯ ОПУЩЕНИЕ ПОЧЕК
Проявления дисфункции (нарушение биомеханики) почек могут быть многообразны. Чаще всего опущение и фиксация почек выдает себя болью в поясничном отделе позвоночника и маскируется под радикулопатию (боль в пояснице). Человек может ощущать дискомфорт в животе, как при заболеваниях желудочно-кишечного тракта. Могут быть также колебания артериального давления, отеки под глазами, шум в ушах, судороги икроножных мышц, изменения в моче — наличие белка, эритроцитов и лейкоцитов.
Однако данные симптомы опущения почек проявляются далеко не у всех: по статистике, только 15% людей, больных нефроптозом, могут заметить это.
Правая почка опускается чаще, чем левая, из-за близости печени. Женщины страдают опущением почек чаще, чем мужчины, из-за особенностей женского организма в период беременности и пристрастия к различным диетам.
При поражении почек боль возникает, как правило, рано утром в покое. Днем в процессе активной деятельности боль может стихать. Ее ослабление происходит в положении лежа и на четвереньках.
СТЕПЕНИ ОПУЩЕНИЯ ПОЧЕК
Выделяют три степени опущения почек. При первой степени нижний полюс опускается на 0,5 тела позвонка. В этом положении почку называют замороженной из-за относительной неподвижности. Проявления «замороженной» почки: дискомфорт в поясничной области, боли в подреберье, которые отдают в пупочную область.
В этом положении почку называют замороженной из-за относительной неподвижности. Проявления «замороженной» почки: дискомфорт в поясничной области, боли в подреберье, которые отдают в пупочную область.
При второй степени почка опускается на один позвонок и вращается наружу, при этом нарушается кровообращение и отток мочи. Почка раздражает подвздошно-подчревный, подвздошно-паховый, бедренно-половой нервы, а также кожный нерв бедра, что проявляется болью в пояснице и паховой области, иногда в передней поверхности бедра.
При опущении третьей степени почка уходит вниз более чем на один позвонок, как бы соскальзывает. Это состояние еще называют подвывихом почки. При этом задевается бедренный нерв. Пациенты жалуются на боли в поясничной области, в передней поверхности бедра и в области коленного сустава.
КАК ВЫЯВЛЯЮТ И ЛЕЧАТ ОПУЩЕНИЕ ПОЧЕК
Чаще всего опущение почек выявляют при проведении УЗИ-исследования брюшной полости и почек, однако данный метод не является информативным, поскольку при опущении 1-й и 2-й степени в положении лежа почка возвращается в свое ложе. Для диагностики лучше использовать метод урографии почек с контрастным веществом, сдать анализ мочи.
Лечение проводится консервативно: посещение врача-остеопата, исключение факторов риска (ношение тяжестей, бег, прыжки и т. д.), ношение бандажа, специальные упражнения, направленные на укрепление мышц брюшной стенки.
В случае неэффективности консервативного лечения показана операция по фиксации почки.
ОСТЕОПАТИЯ ПРИ ОПУЩЕНИИ ПОЧЕК
Врач-остеопат может пропальпировать (ощутить руками) опущение почек.
В остеопатии существуют техники, позволяющие поставить почку на место. Лечение дополняется ношением бандажа, специальным дыханием (диафрагмальное) и упражнениями для укрепления мышц брюшного пресса. Остеопатическая коррекция может быть эффективна при 1-й и 2-й степени опущения почек.
СЛУЧАЙ ИЗ ПРАКТИКИ
На прием пришла девушка с жалобами на боли в спине.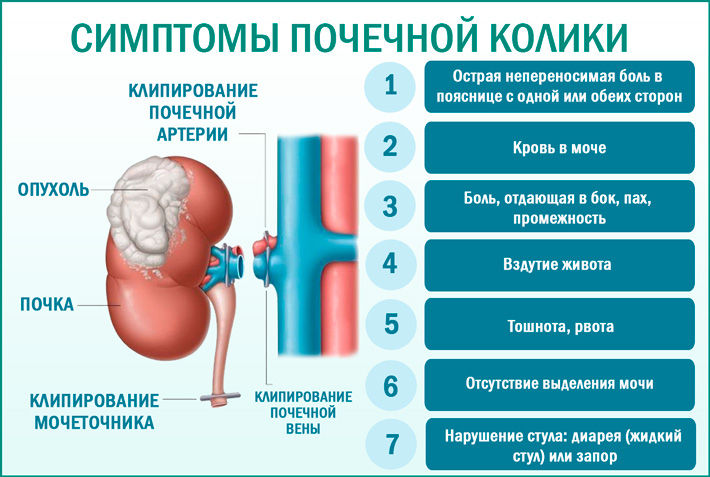 Лечилась у невролога без результата. Выяснилось, что она сидела на жесткой диете и резко похудела. При обследовании обнаружили опущение правой почки на 3 сантиметра. Диагноз подтвердился на УЗИ. После коррекции положения почки боль в спине ушла.
Лечилась у невролога без результата. Выяснилось, что она сидела на жесткой диете и резко похудела. При обследовании обнаружили опущение правой почки на 3 сантиметра. Диагноз подтвердился на УЗИ. После коррекции положения почки боль в спине ушла.
УПРАЖНЕНИЕ «ДИАФРАГМАЛЬНОЕ ДЫХАНИЕ» ПРИ ОПУЩЕНИИ ПОЧЕК
Дыхательные упражнения следует выполнять 3–4 раза в день за 1 час до еды или через 2 часа после еды. При правильном выполнении упражнений не должно быть головокружения, сердцебиения, одышки, зевоты, головной боли, онемения пальцев и других неприятных симптомов.
Исходное положение: лежа на спине, ноги согнуты в коленях, кисти рук на животе, глаза закрыты, тело расслаблено. Сделайте активный выдох, сокращая брюшной пресс, живот при этом втягивается, диафрагма поднимается. После выдоха задержите дыхание на 3 секунды, пока не возникнет потребности сделать вдох. Затем сделайте вдох, при этом живот выпячивается, надувается, как шар, диафрагма напрягается и ее купол опускается. Далее повторяем цикл. Выполняем 8–10 раз.
ПРОФИЛАКТИКА ОПУЩЕНИЯ ПОЧЕК
- регулярно заниматься физкультурой
- регулярно посещать врача-остеопата
- носить бандаж во время беременности
- избегать резкого снижения веса
- избегать поднятия тяжестей
РЕЗЮМЕ
1. Опущение почек, или нефроптоз, — распространенное явление, встречается чаще у женщин: его выявляют на УЗИ или урографии.
2. Нефроптоз может имитировать радикулопатию — боль в пояснице.
3. Причины опущения почек многообразны: снижение веса, травмы, поднятие тяжестей, беременность, наследственная предрасположенность.
4. Выделяют 3 степени опущения почек: 1-я и 2-я поддаются консервативному лечению, 3-я требует оперативного лечения.
5. Консервативное лечение включает остеопатию, лечебную физкультуру и бандаж.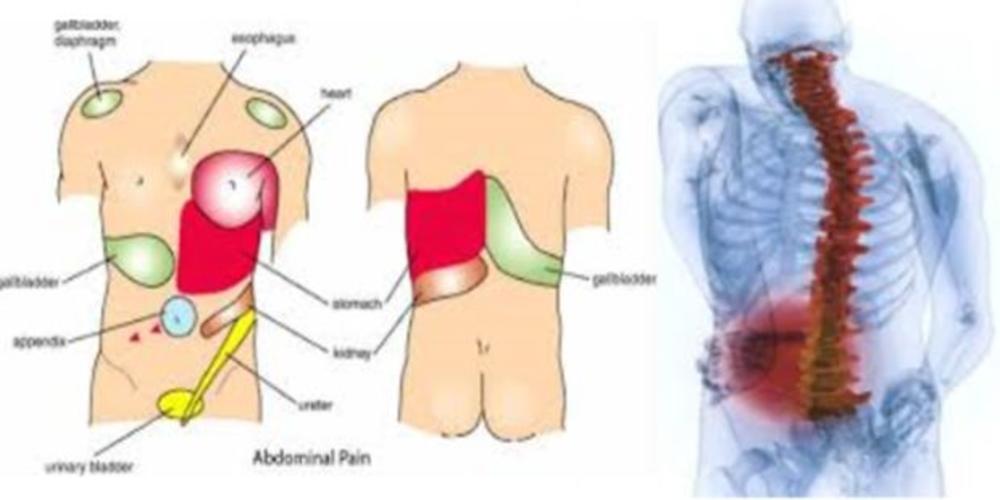 Также нужно исключить факторы риска.
Также нужно исключить факторы риска.
Будьте здоровы!
Искренне ваш,
Иванов Александр Александрович — кандидат медицинских наук, врач-остеопат, невролог, натуропат, член российской остеопатической ассоциации, популяризатор здорового образа жизни и осознанного подхода к здоровью
Мнение автора может не совпадать с позицией редакции
Минздрав признал коронавирус особо опасным для людей с болезнями почек :: Общество :: РБК
«Помимо больных ХБП у 20–30% пациентов, госпитализированных с COVID-19, развивается почечная недостаточность, повышающая потребности в диализе», — отметил профессор. «Вместе с перепрофилированием больниц для оказания помощи пациентам с COVID-19 это может нарушить обеспеченность больных ХБП программным диализом», — пояснил он.
Шилов также дал советы пациентам с болезнями почек о поведении во время эпидемии в дополнение к общепринятым мерам самоизоляции и профилактики.
Читайте на РБК Pro
«Если вы пациент с терминальной почечной недостаточностью на гемодиализе, то вы в группе риска по тяжелому течению коронавирусной инфекции. Вам следует предпринять следующее. Запаситесь всем необходимым, включая медикаменты», — рекомендовал главный нефролог. При вспышке вируса в районе проживания необходимо запастись на две-три недели здоровой, подходящей для выбранной диеты пищей, чистой водой и лекарствами, чтобы не посещать места скопления людей.
В случае заболевания или подозрения на заражение коронавирусом нужно сообщить об этом в свое отделение диализа, чтобы врачи решили, нужно ли проходить тест на COVID-19, и подготовились к прибытию. Кроме того, пациент должен сообщить персоналу о повышенной температуре, кашле, чихании сразу же по прибытии в диализный центр.
Если пациент, который контактировал с зараженными коронавирусом, нуждается в процедурах диализа, ему необходимо немедленно сообщить об этом в диализный центр и выполнять инструкции персонала.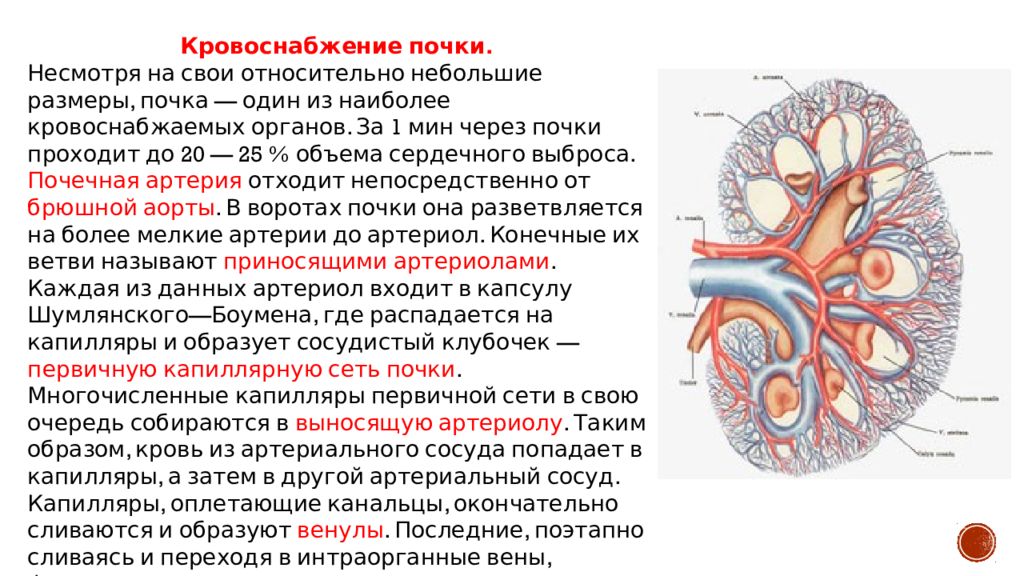
«Надевайте хирургическую маску по прибытии в центр и не снимайте до самого отъезда, в том числе в течение всего сеанса диализа. При чихании используйте одноразовые носовые платки и выбрасывайте их после каждого использования. Рекомендуется проводить тщательную обработку дезинфектантами», — посоветовал Шилов.
Если диализ нужен при повышенной температуре и признаках ОРВИ, то пациента сначала направят в приемное отделение или специальное отделение для больных с коронавирусной инфекцией для осмотра специалистами.
Скорость распространения коронавируса в России Случаев за сутки Источник: Федеральный и региональные оперштабы по борьбе с вирусом Данные по России i
Как определить, что болит почка?
Уролог рассказал о болезнях
Фото: Тимур ХАНОВ
Опущение почки опасно для беременных
-Доктор, у меня иногда болит почка. Может быть, мне грелку на это место ставить?
– А где, по – вашему, расположена почка?
-Ну, пониже поясницы…
– Думаю, что вы неправильно определяете месторасположение почек. Они находятся на уровне последнего ребра. Причем правая почка чуть ниже левой. Так что у вас скорее всего болит не почка. А это может быть и невралгия, и воспаление придатков и другие недуги. Так что самим диагноз ставить не надо.
– А как же определить, что у тебя болит именно почка?
– Необходимо выполнить УЗИ и анализ мочи.
-У меня по УЗИ определили опущение почки. И она побаливает. Отчего происходит это заболевание?
– Причина опущения почки, или как его еще называют, нефроптоза – нарушение фиксации почки в месте ее нормального расположения. Это происходит из-за недостаточности связочного аппарата почки, слабости брюшного пресса. Пациенты, а в подавляющем большинстве это женщины, жалуются на боли в пояснице при стоячем положении, после физических нагрузок.
Пациенты, а в подавляющем большинстве это женщины, жалуются на боли в пояснице при стоячем положении, после физических нагрузок.
Мне бы хотелось особо обратить ваше внимание на опасность опущения почки у беременных. При беременности матка увеличивается и в особенности давит на правую почку. Проверять состояние почек надо еще на этапе планирования беременности. При заболеваниях почек беременность будет протекать тяжелее, и возможны различные осложнения.
– А как кроме боли, могут быть какие-либо симптомы?
– У таких женщин часто отмечают гематурию, то есть наличие крови в моче, может повышаться артериальное давление. Также весьма характерно развитие эмоциональных расстройств, такие женщины часто повышенно возбудимы, обидчивы, раздражительны.
– Как лечится опущение почки?
– Необходимо укреплять мышцы передней брюшной стенки. Худым пациентам можно посоветовать набрать вес, чтобы образовался достаточное количество забрюшинной клетчатки, которая будет поддерживать почку.
При большом опущении почки и наличии осложнении приходиться прибегать к хирургическому лечению: фиксации почки к мышцам. Эта операция дает прекрасные результаты и в настоящее время делается лапароскопически, то есть без большого разреза.
Выше ноги и в бассейн!
– А занятия спортом не влияют на опущение почки?
– Интенсивные занятия в спортзале, особенно связанные с резкими движениями и поднятием тяжестей, усугубляют опущение почки и усиливают болевые ощущения. А вот занятия в бассейне, наоборот, таким больным полезны. Во время плавания почка находится в нормальном положении и при этом укрепляются мышцы передней брюшной стенки.
– Можно ли как-то помочь народными методами при боли, связанной с опущением почки?
– Самый простой народный метод: лечь на спину и поднять ноги вверх. Почка встанет на обычное место, и боль утихнет. Уменьшить болевые ощущения помогут также лекарственные препараты со спазмолитическим эффектом: баралгин, но-шпа. Однако увлекаться самолечением не стоит. При отсутствии облегчения, а особенно если боль в пояснице сопровождается повышением температуры тела, необходимо обратиться к врачу.
Однако увлекаться самолечением не стоит. При отсутствии облегчения, а особенно если боль в пояснице сопровождается повышением температуры тела, необходимо обратиться к врачу.
– А я слышала, что при почечных коликах надо в горячей ванне полежать или грелку приложить?
– При опущении почки этого делать не стоит. Однако существует средство для того, чтобы предотвратить появление болей, связанных с опущением почки: это – поясничный бандаж. Бандаж удерживает почку в ее нормальном месте. Его надевают в положении лежа, когда человек встает, то бандаж не дает почке опуститься.
С пересаженной почкой живут долго и счастливо
– Что такое почечная недостаточность?
–Это состояние, при котором почки не выполняют свою функцию очищения организма от вредных веществ.
Эти вещества оказывают влияние практически на все системы и органы, в том числе и на головной мозг. Для очищения крови от вредных продуктов на специальном аппарате, иногда называемом «искусственная почка», проводят гемодиализ. Такие процедуры продолжаются по 4-5 часов несколько раз в неделю. Другим направлением лечения таких больных является пересадка почки.
Эти процедуры и операции делаются бесплатно. Почки можно пересадить как от умершего человека, так и от живого родственного донора. В нашем городе накоплен большой опыт выполнения трансплантации почек, достигнуты прекрасные результаты. Но, к сожалению, пересадку почки серьезно ограничивает недостаток донорских органов. И спасибо вашей газете, то вы поднимаете вопрос о трансплантологии в нашем городе.
И с пересаженной почкой люди живут полноценной жизнь.: работают, рожают детей.
–Моя пятнадцатилетняя дочка носит сильно обтягивающие джинсы, низко спущенные, так что и живот голый и бедра. Я думаю, что так можно мочевой пузырь застудить, а она не верит…
– Тут мама права! В таких джинсах можно застудить и мочевой пузырь, и придатки. А слишком обтягивающая одежда, в том числе джинсы, нарушает кровоснабжение органов малого таза и также способствует развития различных заболеваний.
А слишком обтягивающая одежда, в том числе джинсы, нарушает кровоснабжение органов малого таза и также способствует развития различных заболеваний.
– У меня часто бывает цистит. Скажите, можно ли принимать антибиотики?
– Начнем с того, что многие больные принимают за цистит совсем другие заболевания мочевого пузыря. При цистите у человека должны присутствовать все три симптома: боль при мочеиспускании, учащение мочеиспускания, изменения в анализе мочи. Если хотя бы одного из этих симптомов нет, то это не цистит. Провести точную диагностику того или иного заболевания мочевого пузыря может только врач. И ни в коем случае не надо самим себе прописывать какие-либо лекарства, тем более антибиотики!
Могут сделать… новый мочевой пузырь
– Недавно у меня началось недержание, когда чихну или кашляну или ускорю шаг на улице. Что можно сделать, чтобы предупредить эту неприятность?
– Описываемые симптомы характерны для стрессового недержания мочи. Этот недуг часто встречается у людей зрелого возраста, хотя может быть и у молодых. В подавляющем большинстве им страдают женщины. Причиной его развития чаще всего является ослабление тазовых мышц и опущение вследствие этого тазовых органов. Причиной тому могут стать тяжелые роды, работа на ногах или с поднятием тяжестей.
Сегодня это заболевание успешно устраняют с помощью различных оперативных вмешательств. Однако важной проблемой остается профилактика этого недуга. Поэтому женщинам, особенно после родов, рекомендуют выполнять специальные упражнения, направленные на укрепления тазовой мускулатуры.
– У моего десятилетнего сына энурез. Как он лечится и может ли он пройти с возрастом?
– Чаще всего энурез исчезает к возрасту 13-14 лет, однако примерно у 1% детей остается и во взрослом возрасте. На сегодня весьма эффективно используются различные лекарственные препараты для лечения этого заболевания. Но их назначить может только врач. А родителям можно посоветовать не давать ребенку пить на ночь, следить за тем, чтобы перед сном ребенок не смотрел телевизор и не играл в компьютерные игры, которые возбуждают нервную систему. Не рекомендуется будить ребенка ночью для мочеиспусканий, как это зачастую практикуют многие родители. И, наконец, не ругайте своего ребенка утром за испачканные простыни!
А родителям можно посоветовать не давать ребенку пить на ночь, следить за тем, чтобы перед сном ребенок не смотрел телевизор и не играл в компьютерные игры, которые возбуждают нервную систему. Не рекомендуется будить ребенка ночью для мочеиспусканий, как это зачастую практикуют многие родители. И, наконец, не ругайте своего ребенка утром за испачканные простыни!
– У моего мужа обнаружили рак мочевого пузыря. Он лечится?
– Лечится! Хирургическое лечение включает в себя эндоскопические или открытые операции. В ряде случаев пациентам удаляют пораженный мочевой пузырь и формируют новый из собственных тканей, чаще всего из кишки. Подобные операции выполняют бесплатно. Как и для всех онкологических заболеваний, наиболее успешно лечение рака мочевого пузыря на ранней стадии. Самым ранним симптомом опухоли мочевого пузыря является появление примеси крови в моче. Поэтому даже при однократном появлении крови необходимо записаться на прием к урологу и пройти необходимые обследования.
Рак почки Великобритания Симптомы и диагностика рака почки
Рак почки может протекать бессимптомно
Рак почки часто протекает бессимптомно и часто обнаруживается во время тестов на другие заболевания. Более половины опухолей почек у взрослых выявляются при использовании ультразвукового сканирования для исследования таких симптомов, как: высокое кровяное давление, мышечная атрофия и потеря веса, высокая температура или лихорадка, нарушения, влияющие на нервы и мышцы, воспаление, анемия, нарушение функции печени. анализы и высокий уровень кальция в крови (гиперкальциемия).
Симптомы могут быть неопределенными
Некоторые симптомы рака почки могут быть расплывчатыми и могут быть связаны с другими проблемами, такими как боль в пояснице, хронические инфекции мочевыводящих путей, хроническая усталость или просто состояние стресса или истощения.
Типичные симптомы
Кровь в моче . Важный симптом, который необходимо исследовать, – кровь в моче. Врачи называют это гематурией. Это может приходить и уходить, и не у всех с раком почки будет гематурия.Иногда вы не можете его увидеть, поэтому следует проверять любое изменение цвета вашей мочи. Анализы мочи могут выявить мельчайшие уровни крови в моче. Важно помнить, что у большинства людей с кровью в моче нет рака почек, поэтому анализ крови в моче не является надежным скрининговым тестом на рак почки. Кровь в моче с большей вероятностью является признаком инфекции, почки. камни, проблемы с простатой или иногда рак мочевого пузыря. Таким образом, хотя это маловероятно, чтобы быть признаком рака, вам следует обратиться к своему терапевту для дальнейших анализов, чтобы исключить рак и другие серьезные причины.
Важный симптом, который необходимо исследовать, – кровь в моче. Врачи называют это гематурией. Это может приходить и уходить, и не у всех с раком почки будет гематурия.Иногда вы не можете его увидеть, поэтому следует проверять любое изменение цвета вашей мочи. Анализы мочи могут выявить мельчайшие уровни крови в моче. Важно помнить, что у большинства людей с кровью в моче нет рака почек, поэтому анализ крови в моче не является надежным скрининговым тестом на рак почки. Кровь в моче с большей вероятностью является признаком инфекции, почки. камни, проблемы с простатой или иногда рак мочевого пузыря. Таким образом, хотя это маловероятно, чтобы быть признаком рака, вам следует обратиться к своему терапевту для дальнейших анализов, чтобы исключить рак и другие серьезные причины.
Масса в области почек Большинство раковых опухолей почек слишком малы, чтобы их можно было ощутить, но если вы чувствуете опухоль или образование в области почек, немедленно сообщите об этом своему врачу.
Боль в пояснице или в боку . Боль в спине очень распространена и сама по себе не всегда является признаком рака почки, но некоторые люди действительно сообщают об этом, и всегда полезно обратиться к терапевту. Боль в боку ощущается в боку между ребрами и тазовой костью (иногда ее называют поясничной областью).Это может быть связано с множеством других причин, но желательно сообщить своему врачу, если она у вас есть.
Другие симптомы
Иногда аномальное количество эритроцитов и высокое кровяное давление (гипертония) могут быть симптомами рака почки. Некоторые пациенты испытывают состояние, называемое полицитемией, или сгущение крови, которое также может быть симптомом рака почки. Симптомы полицитемии – сильная головная боль и покраснение кожи.
Другие симптомы носят более общий характер и могут быть вызваны многими другими состояниями, такими как потеря веса, усталость, постоянная температура и сильное потоотделение, особенно ночью.
Примерно у трети пациентов рак почки уже распространился на другие органы, такие как легкие, печень, мозг и кости. Эти пациенты могут испытывать симптомы прогрессирующего рака почки, такие как: постоянный кашель, кашель с кровью (или кровохарканье), аномальные тесты функции печени, головные боли и нарушения зрения или боли в костях. Вы должны обратиться к врачу, если у вас есть какие-либо из этих симптомов.
Типичные признаки и симптомы рака почки
- Кровь в моче, также называемая гематурией
- Постоянная боль в пояснице или боль в боку между ребрами и тазобедренным суставом
- Шишка или образование в области почек
- Аномальное количество эритроцитов
- Высокое кровяное давление или гипертония
- Загустение крови (полицитемия)
- Усталость
- Похудание и / или потеря аппетита
- Постоянная температура и сильное потоотделение, особенно ночью
ПОСЕТИТЕ НАШУ ЛЕЧЕНИЕ РАКА ПОЧКИ СТРАНИЦА
Хроническая болезнь почек и пневмококковая инфекция: знаете ли вы факты?
Важно быть в курсе дел о вакцинации , особенно если у вас заболевание почек, почечная недостаточность или трансплантат.Вам понадобится несколько вакцин. Одна из важных вакцин, о которой вы можете не знать, – это вакцина от пневмококковой инфекции.
Что такое пневмококковая инфекция?
Пневмококковая инфекция – это инфекция, вызываемая бактериями под названием «пневмококк». Это может привести к серьезным, возможно, смертельным заболеваниям, таким как пневмония, менингит и сепсис (инфекция крови). Заболеть этими заболеваниями может любой человек, но у некоторых людей риск выше. К людям с самым высоким риском относятся младенцы, люди 65 лет и старше и взрослые любого возраста с определенными заболеваниями, такими как заболевание почек.У вас также есть более высокий риск, если вы находитесь на диализе или трансплантации почки.
Почему я подвержен риску пневмококковой инфекции?
Обычно ваше тело борется со всем, что не является его частью, например с микробами и вирусами. Эта система защиты называется вашей «иммунной системой». Заболевание почек и почечная недостаточность могут ослабить вашу иммунную систему, что облегчит распространение инфекций. Фактически, врачи и исследователи обнаружили, что большинство инфекций, например, вызванных пневмококковой инфекцией, проявляются сильнее у людей с заболеванием почек.У людей, перенесших трансплантацию почки, также ослаблена иммунная система. Это связано с тем, что лекарства против отторжения («иммунодепрессанты»), которые защищают организм от отторжения пересаженной почки, подавляют иммунную систему. Хорошие новости? Вакцинация может помочь защитить от пневмококковой инфекции.
Эта система защиты называется вашей «иммунной системой». Заболевание почек и почечная недостаточность могут ослабить вашу иммунную систему, что облегчит распространение инфекций. Фактически, врачи и исследователи обнаружили, что большинство инфекций, например, вызванных пневмококковой инфекцией, проявляются сильнее у людей с заболеванием почек.У людей, перенесших трансплантацию почки, также ослаблена иммунная система. Это связано с тем, что лекарства против отторжения («иммунодепрессанты»), которые защищают организм от отторжения пересаженной почки, подавляют иммунную систему. Хорошие новости? Вакцинация может помочь защитить от пневмококковой инфекции.
Каковы симптомы пневмококковой инфекции?
Симптомы не у всех одинаковые. Они могут отличаться от человека к человеку. Они могут появиться очень внезапно и без предупреждения.В зависимости от того, вызывает ли инфекция пневмонию, сепсис или менингит, у вас может быть комбинация следующих факторов:
- Резкое начало лихорадки
- Дрожь / озноб
- Кашель
- Одышка
- Боль в груди
- Жесткая шея
- Дезориентация
При появлении любого из этих симптомов немедленно обратитесь за медицинской помощью. Позвоните в службу 911 или обратитесь в пункт неотложной помощи
.Почему эта вакцина так важна?
Эта вакцина важна, потому что:
Пневмококковая инфекция вызывает несколько различных заболеваний. Пневмококковые бактерии могут попасть в легкие и вызвать пневмонию. Если они попадают в кровоток, они могут вызвать инфекцию, называемую «сепсисом». Они также могут поражать сердечную оболочку или центральную нервную систему и вызывать менингит.
Пневмококковая инфекция опасна и смертельна. Все формы пневмококковой инфекции могут быть серьезными, даже смертельными, но наиболее серьезными являются сепсис и менингит. Люди, которые выживают в любом из этих случаев, часто сталкиваются с госпитализацией, длительным периодом восстановления и серьезными проблемами со здоровьем, такими как потеря слуха, судороги, слепота и паралич.
 Опасна и пневмококковая пневмония. От него умирают от 5 до 7 процентов людей. У некоторых людей это может вызвать сердечный приступ или сердечную недостаточность.
Опасна и пневмококковая пневмония. От него умирают от 5 до 7 процентов людей. У некоторых людей это может вызвать сердечный приступ или сердечную недостаточность.Пневмококком можно заразиться от здорового человека. Пневмококковые бактерии живут в горле и распространяются при кашле, чихании или при прямом контакте, например, при поцелуях. Не все, кто является носителем бактерий, заболевают от нее, поэтому можно «заразиться» пневмококковой болезнью от человека, который кажется здоровым.
Людям с заболеванием почек, почечной недостаточностью или трансплантатом почки также необходима вакцинация от гриппа. Грипп или грипп также являются серьезной инфекцией, от которой необходимо защищать людей с ХБП. Кроме того, наличие гриппа увеличивает риск пневмококковой инфекции. Таким образом, людям с заболеванием почек необходима вакцина против гриппа и пневмококка. Вы должны делать прививку от гриппа каждый год, желательно до начала сезона гриппа, но вакцинация остается полезной в течение всего сезона.Пневмококковую вакцину можно вводить в любое время года.
Как часто мне следует делать прививки?
Существует два типа пневмококковых вакцин для взрослых: пневмококковая полисахаридная вакцина (PPSV23) и пневмококковая конъюгированная вакцина (PCV13). Взрослые с заболеванием почек, почечной недостаточностью или трансплантацией почки должны получить обе вакцины.
Большинство здоровых взрослых людей нуждаются в вакцинации только один раз, но некоторым людям с высоким риском, включая людей с заболеваниями почек, пациентов, получающих диализ, и людей с трансплантацией почек, необходимо сначала получить две пневмококковые вакцины с последующей ревакцинацией через пять лет.Спросите своего врача о ваших конкретных обстоятельствах.
Нужна ли детям защита от пневмококковой инфекции?
Да. Младенцы и маленькие дети в Соединенных Штатах должны быть защищены от пневмококковой инфекции. Фактически, они обычно проходят вакцинацию от пневмококковой инфекции, потому что это часть стандартного календаря иммунизации младенцев . Пневмококковая вакцина также рекомендуется детям старшего возраста и подросткам с заболеванием почек, почечной недостаточностью или трансплантацией органов, даже если они получили вакцину в младенчестве.Если ваш ребенок не был вакцинирован, поговорите со своим врачом.
Фактически, они обычно проходят вакцинацию от пневмококковой инфекции, потому что это часть стандартного календаря иммунизации младенцев . Пневмококковая вакцина также рекомендуется детям старшего возраста и подросткам с заболеванием почек, почечной недостаточностью или трансплантацией органов, даже если они получили вакцину в младенчестве.Если ваш ребенок не был вакцинирован, поговорите со своим врачом.
Кому еще следует сделать прививку от пневмококка?
Для взрослых Центры по контролю и профилактике заболеваний (CDC) рекомендуют вакцинацию от пневмококка для:
Связанное содержимое
Прививки для взрослых с заболеванием почек, почечной недостаточностью или трансплантацией почек
Для получения дополнительной информации обратитесь к своему лечащему врачу или посетите веб-сайт Adultvaccination.org или веб-сайт CDC .
Постоянный кашель как паранеопластический симптом у шести пациентов с почечно-клеточной карциномой
Резюме
Цель
Современные методы визуализации позволяют пациентам с диагнозом почечно-клеточная карцинома (ПКР) редко проявлять симптомы. Однако в некоторых случаях у них могут развиваться паранеопластические синдромы с сопутствующими симптомами. На сегодняшний день зарегистрировано только три случая ПКР с хроническим сухим кашлем. Мы описываем шесть пациентов, у которых кашель улучшился после радикальной нефрэктомии.
Методы
Был проведен ретроспективный обзор пациентов, перенесших частичную или радикальную нефрэктомию по поводу новообразований почек в период с января 2015 года по март 2016 года, и были обследованы пациенты с кашлем.
Результаты
У шести пациентов был хронический кашель, у которых было обнаружено большое образование почек. Послеоперационное спонтанное разрешение кашля было отмечено у всех, кроме одного пациента, у которого кашель уменьшился и ограничился утренним приступом. Продолжительность кашля составляла от 3 месяцев до чуть более года. Всем пациентам была проведена радикальная нефрэктомия, которая оказалась циторедуктивной у четырех пациентов. Средний размер опухоли составил 10,9 см (SD = 2,2 см). Пять опухолей имели светлоклеточную патологию, и каждая опухоль имела степень IV по Фурману, унифокальная и демонстрировала некроз. Саркоматоидные признаки были обнаружены в четырех опухолях.
Всем пациентам была проведена радикальная нефрэктомия, которая оказалась циторедуктивной у четырех пациентов. Средний размер опухоли составил 10,9 см (SD = 2,2 см). Пять опухолей имели светлоклеточную патологию, и каждая опухоль имела степень IV по Фурману, унифокальная и демонстрировала некроз. Саркоматоидные признаки были обнаружены в четырех опухолях.
Заключение
В нашем исследовании представлена самая большая серия пациентов с ПКР, у которых был хронический кашель, который значительно улучшился после радикальной нефрэктомии.Мы считаем, что причина кашля многофакторна, и необходимы дальнейшие исследования для точного выяснения этиологии.
Ключевые слова
Почечно-клеточный рак
Паранеопластический синдром
Кашель
Масс-эффект
Цитокины
Ренин-ангиотензиновая система
Рекомендуемые статьиЦитирующие статьи (0)
© Редакция Азиатского журнала урологии, 2017. Производство и размещение компанией Elsevier B.V.
Рекомендуемые статьи
Ссылки на статьи
Паранеопластический кашель и почечно-клеточная карцинома
Сообщается о случае пациента с трудноизлечимым кашлем из-за почечно-клеточного рака.Обсуждается обзор литературы, посвященной этому необычному паранеопластическому проявлению злокачественной опухоли почек.
1. Описание клинического случая
62-летняя женщина с легкой сезонной астмой и гастроэзофагеальным рефлюксом в анамнезе обратилась с жалобой на кашель в течение восьми месяцев. Первоначально это было «… очень похоже на кашель при астме. Очень мало мокроты и просто обострение ». В конце концов, это стало трудноразрешимым, происходящим «в любое время дня и ночи, кроме того, когда я спал». Кашель усиливался от напряжения, холодного воздуха и разговора.Это вызвало посткашлевую рвоту. «Меня мучил неконтролируемый кашель, который оставлял меня горячим, слабым, потливым, истощенным и обычно меня рвало». За несколько месяцев до презентации она также испытала глубокую усталость, обильную ночную потливость и потерю веса на 25–30 фунтов, но без документально подтвержденной лихорадки (кавычки указывают слова пациентки).
Физикальное обследование было нормальным, без хрипов и хрипов в легких, новообразований в брюшной полости и лимфаденопатии.
Ингаляционные кортикостероиды, бронходилататоры, пероральный преднизон, монтелукаст и эзомепразол не помогли.Пероральный гидрокодон принес временное облегчение.
К счастью, компьютерная томография грудной клетки с высоким разрешением включила ее верхнюю часть живота и выявила гетерогенное поражение 6,5 см в верхнем полюсе правой почки с местной лимфаденопатией, но без поражения диафрагмы. В теле L4 было литическое поражение и три небольших легочных узелка, самый крупный из которых достигал 1,7 см.
Также случайно обращение пациента в отделение неотложной помощи совпало с публикацией на той же неделе очень похожего случая в журнале Canadian Medical Association Journal [1].
Выполнена лапароскопическая правосторонняя радикальная нефрэктомия и лимфодиссекция. Диафрагма не задействована. Опухоль представляла собой светлоклеточную карциному с саркоматоидной дифференцировкой. Были вовлечены почечная вена и один из семи узлов. После операции пациент сказал: «Мой кашель исчез вместе с почкой. Я был рад попрощаться с обоими ». Её поражение L4 было облучено, и ей назначили сунитиниб. К сожалению, у нее появились обширные костные метастазы, и она умерла через 14 месяцев после начала кашля.Во время метастатического течения болезни кашель не вернулся, но она принимала большие дозы наркотиков от боли в костях.
2. Обсуждение
Почечно-клеточная карцинома (ПКР) получила название «опухоль терапевта» [2]. Его паранеопластические проявления бесчисленны.
Некоторые из паранеопластических проявлений ПКР: лихорадка; поты; потеря веса; усталость; анемия; эритроцитоз; нейтрофилия; эозинофилия; тромбоцитоз; гиперкальциемия; гинекомастия или галакторея; гипер- и гипогликемия; гипертония; синдром Кушинга; амилоидоз; печеночная дисфункция; нефропатия; периферическая невропатия; заболевание двигательных нейронов; мозжечковая атаксия; опсоклонус-миоклонус; миастения; лимбический энцефалит; синдром скованного человека; нарушение моторики пищевода; ревматическая полимиалгия; полимиозит; мания. Классическая клиническая триада: боль в пояснице, масса бока и гематурия бледнеют по сравнению.
Классическая клиническая триада: боль в пояснице, масса бока и гематурия бледнеют по сравнению.
Кашель, вызванный ПКР, упоминается в английской литературе более 80 лет [3]. Считалось, что это связано с метастазами в легких или раздражением диафрагмы [4]. Однако в обзоре 1960 г. имеется ссылка на шведскую публикацию [5] «… интересного, но совершенно необъяснимого открытия… а именно сильного кашля, который исчезает после нефрэктомии» [6]. В другом обзоре 1963 г. упоминается пациент без метастазов, у которого первичный симптом «приступообразный кашель» исчез после нефрэктомии [7].
Я нашел сообщения об 11 пациентах (5 мужчин, 6 женщин; возраст 24–68 лет) с ПКР, кашель которых оказался паранеопластическим, а не метастатическим [1, 5, 8–14]. Самая старая из них была опубликована на испанском языке в 1943 году и правильно озаглавлена: Tos Renal, su importancia Clinica , «Почечный кашель, его клиническое значение» [8].
Из этих отчетов, я полагаю, вырисовывается узнаваемая закономерность.
Кашель описывается как «сухой, отрывистый, непродуктивный, тяжелый, постоянный, стойкий, рефрактерный, непокорный, интенсивный, невыносимый, трудноизлечимый и упорный.В одном сообщении это даже названо «адским кашлем» [14]. Это может мешать спать, есть, пить и даже говорить. Посткашлевая рвота упоминается в двух случаях.
Из отчетов следует, что кашель плохо реагирует на стандартные противокашлевые средства; однако, возможно, стоит попробовать наркотики, внутривенные кортикостероиды и пероральный диазепам [13, 14]. В случае с моим пациентом, похоже, помог гидрокодон.
Кашель может предшествовать возможному диагнозу ПКР на срок до 24 месяцев и сопровождаться лихорадкой, потоотделением, потерей веса и высоким СОЭ.Во всех случаях кашель исчезал быстро, даже «после пробуждения после операции» [11], когда опухоль была удалена, удалена опухоль, эмболизирована или облучена. В двух случаях кашель вернулся с рецидивом опухоли, но разрешился после удаления метастазов [11, 13].
Хотя кашель при ПКР может быть следствием метастазов в легких или раздражения диафрагмы, эти отчеты предполагают, что это также может быть следствием гуморального вещества, продуцируемого опухолью. Что это за вещество? Неизвестно. Были предложены простагландины, интерлейкин-6 и брадикинин [2, 12, 13].Действительно, характер кашля моей пациентки заставляет меня искать в ее аптеке ингибитор АПФ.
Однако паранеопластический или метастатический, в конце концов, это не имеет значения. Только то, что лечащий врач рассматривает ПКР как возможную причину непреодолимого кашля пациента и ищет поддающееся лечению поражение.
Задачи обучения
(i) Распознавать кашель как паранеопластическое проявление почечно-клеточного рака. (ii) Ознакомьтесь с обзором лечения кашля, проведенным Американским колледжем грудных врачей за 2014 г. [15].
Pretest
(i) Какие состояния следует учитывать у пациента с нормальным рентгеновским снимком грудной клетки или без него и с хроническим кашлем? (ii) Какие незначительные изменения в исследовании хронического кашля могут привести к более раннему диагнозу почечно-клеточного рака как его причины?
Посттест
(i) Какие состояния следует учитывать у пациента с нормальным рентгеновским снимком грудной клетки или без него и с хроническим кашлем? В последнем обзоре кашля Американского колледжа грудных врачей перечислено 17 потенциальных причин хронического кашля.В первую пятерку входят синдром кашля верхних дыхательных путей (ранее возникший после капельницы), астма, неастматический эозинофильный бронхит, гастроэзофагеальная рефлюксная болезнь и ХОБЛ. Число 16 – «необычные причины». (Ii) Какие незначительные изменения в исследовании хронического кашля могут привести к более раннему диагнозу почечно-клеточного рака как его причины? Включение верхней части живота в компьютерную томографию грудной клетки с высоким разрешением должно выявить ПКР. Так случилось с нашим пациентом.
Конфликт интересов
Автор заявляет об отсутствии конфликта интересов в отношении публикации данной статьи.
Благодарности
Выражаем благодарность мужу пациентки за разрешение сообщить о ее случае. Также выражаем благодарность Элизабет Слаттум, Монике Олофссон, Майклу Бристоу и Наталье Гусман за помощь в переводе статей на шведский и испанский языки.
Сухой кашель у пациента с ХПНП | Нефрологическая диализная трансплантация
Кейс
Женщина 50 лет с терминальной стадией почечной недостаточности (ESRD), проходившая перитонеальный диализ (CAPD), пожаловалась на сухой кашель.В основном это беспокоило ее по ночам. Впервые это началось 2 недели назад. Сообщений о лихорадке не поступало. Она не курила.
С детства страдала рефлюксной нефропатией и хроническим пиелонефритом. Она перенесла несколько операций, включая частичную нефрэктомию на левой стороне 20 лет назад и полную нефрэктомию на правой стороне. У пациентки развилась ТПН в 2001 году. Она обратилась за лечением в CAPD, и все прошло хорошо. В ее записях указана скорость ультрафильтрации 800–1200 мл / день с использованием диализных растворов, содержащих 2.27% глюкозы днем и 1,36% глюкозы ночью. С ее соблюдением проблем не было. Остаточная функция почек составила ~ 600 мл мочи в сутки. Скорость ультрафильтрации оставалась постоянной в течение последних месяцев.
Лекарства включали нитрендипин, рамиприл, фуросемид, эритропоэтин и кальцитриол. Пациент отказался от фосфатсвязывающих средств.
Медицинское обследование показало, что у женщины нет острого расстройства. У нее не было отека лодыжки и явных признаков гиперволемии.Артериальное давление в положении лежа на спине составляло 160/80 мм рт. Ст., Вес – 62 кг (рост 1,72 м). Признаков одышки не было. Она часто кашляла. Звуки дыхания и ударная нота были несколько уменьшены с правой стороны.
Результаты лабораторной оценки показали типичные изменения у пациента с ХПН.
Результаты лабораторной оценки: глюкоза 4,98 ммоль / л, калий 3,54 ммоль / л, креатинин 597 мкмоль / л, мочевина 8,9 ммоль / л, кальций 2,05 ммоль / л, фосфат 1.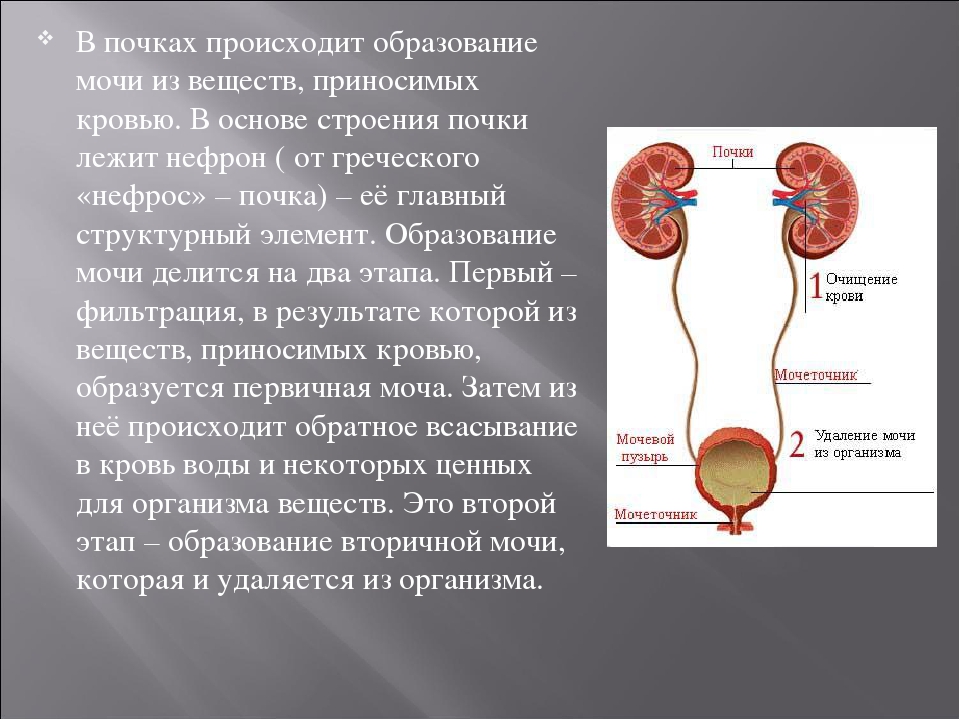 47 ммоль / л, общий белок 64,4 г / л, ЛДГ 8,53 мкмоль / (л × с), CRP отрицательный, гемоглобин 7,7 ммоль / л, гематокрит 36%, лейкоциты 4,7 GPt / л, количество тромбоцитов 325 GPt / л. Анализ газов артериальной крови показал следующие результаты: pH 7,475, pCO 2 4,99 кПа, pO 2 11,75 кПа, HCO 3 – 26,9 ммоль / л, BE 3,3 ммоль / л, O 2 насыщение 97 %.
47 ммоль / л, общий белок 64,4 г / л, ЛДГ 8,53 мкмоль / (л × с), CRP отрицательный, гемоглобин 7,7 ммоль / л, гематокрит 36%, лейкоциты 4,7 GPt / л, количество тромбоцитов 325 GPt / л. Анализ газов артериальной крови показал следующие результаты: pH 7,475, pCO 2 4,99 кПа, pO 2 11,75 кПа, HCO 3 – 26,9 ммоль / л, BE 3,3 ммоль / л, O 2 насыщение 97 %.
Рамиприл был отменен, но сухой кашель не исчез. Был назначен рентген грудной клетки (рис. 1).
Фиг.1.
Рентген грудной клетки: плевральный выпот с пневмотораксом справа.
Рис. 1.
Рентген грудной клетки, показывающий плевральный выпот с пневмотораксом справа.
Вопросы
Какая аномалия на рентгенограмме грудной клетки и какой дифференциальный диагноз вы бы рассмотрели для объяснения аномалии?
Какие анализы вы бы сделали для уточнения диагноза?
Какую терапию вы бы порекомендовали?
Ответы на викторину на предыдущей странице
Рентген грудной клетки показал плевральный выпот и пневмоторакс справа.В плевральный выпот был введен торакальный дренаж и излито 1,5 л прозрачной жидкости. Образцы были отправлены в химическую лабораторию, в микробиологию и патологию для дальнейшего изучения. Были получены следующие результаты: количество клеток 0,1 GPt / л; концентрации: глюкозы 7,78 ммоль / л (одновременный прием глюкозы в плазме крови был недоступен, но обычно сывороточная концентрация пациента составляла ∼5 ммоль / л; концентрация глюкозы натощак составляла 4,98), общий белок 9,6 г / л (общий белок в плазме 64,4 г. / л), лактатдегидрогеназа 0.83 мкмоль / (л × с) [ЛДГ в плазме 8,53 мкмоль / (л × с)], общий холестерин 0,27 ммоль / л, триглицериды 0,15 ммоль / л. Все лабораторные исследования представлены в таблице 1.
Выпот не содержал злокачественных клеток, и культура не росла микроорганизмами.
Было замечено, что установка торакального дренажа сопровождалась значительным снижением скорости ультрафильтрации пациента. Поэтому мы заподозрили трансдиафрагмальную утечку.
Полностью опорожнены брюшная и плевральная полости.Сразу после этого мы заполнили брюшную полость свежим диализатом, содержащим метиленовый синий. Через пять минут плевральный дренаж посинел. Концентрация глюкозы в дренажной жидкости составила 22,5 ммоль / л. Мы попытались локализовать предполагаемую трансдиафрагмальную утечку с помощью магнитно-резонансной томографии с использованием гадолина в качестве контрастного вещества (разведение гадолина в диализате 1: 250). Контрастное вещество вводили через перитонеальный катетер. МРТ-исследование показало небольшое скопление контрастного вещества в вентральном синусе с правой стороны (рис. 2).Это предполагало, что трансдиафрагмальная утечка могла быть в вентральной части брюшины и плевре.
В качестве лечебного средства перитонеальный диализ был временно приостановлен и заменен гемодиализом. Правая плевральная полость была стерта путем индукции плевродеза тальком. Таким образом мы надеемся сохранить способность пациента возобновить ХПНП позже.
Плевральный выпот и гидроторакс – редкие осложнения CAPD, вызванные трансдиафрагмальной утечкой [1,2]. Вероятно, что жидкость медленно «засасывалась» в плевральную полость из-за отрицательного внутригрудного давления.Возможно, этому способствовало явление клапана, предотвращающее обратный ток из плевральной полости в брюшную полость во время фаз положительного внутригрудного давления. Мы не знаем, что вызвало пневмоторакс. Возможно, что последнее возникло – вместе с перитонеоплевральной утечкой – в результате какого-либо травматического события, такого как сильный кашель или чихание. Тот факт, что пациент перенес несколько операций на брюшной полости в прошлом, может быть предрасположенностью к аномальным реакциям вовлеченных тканей.У нас не было предшествующих доказательств неправильного обращения пациента с заменой диализата, возможно введения воздуха в брюшную полость.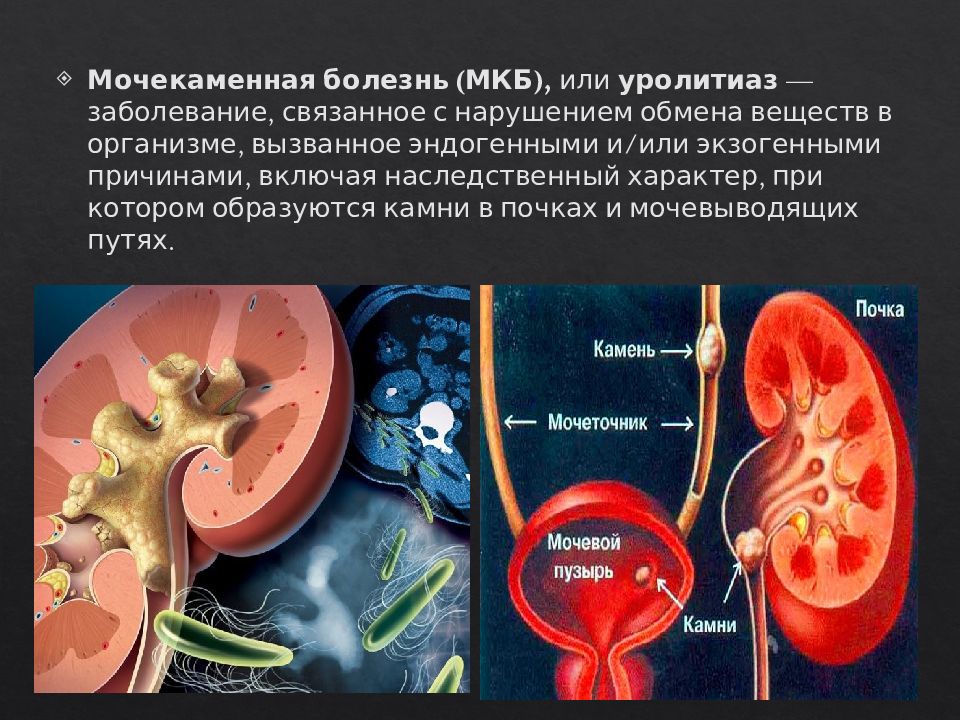
Как описано в литературе, в большинстве случаев перитонеоплевральная утечка диагностировалась с помощью перитонеоплевральной сцинтиграфии [1,3]. С помощью этого метода можно обнаружить перенос радиоактивного агента из брюшной полости в грудную полость. Однако сцинтиграфия не способна локализовать дефект диафрагмы. В данном случае высокая концентрация глюкозы в дренированной плевральной жидкости и изменение цвета плеврального дренажа в синий цвет при добавлении метиленового синего к абдоминальному диализату предполагали трансдиафрагмальную утечку.Мы использовали МРТ для его локализации. Нашему пациенту через перитонеальный катетер был введен контрастный агент гадолиний. Нет никаких предположений, что гадолиний может быть вредным для брюшины. Таким образом, трансдиафрагмальная утечка может быть локализована в вентральной части брюшины и соответствующей плевре.
В литературе ранее МРТ использовалась в попытках визуализировать, подходит ли брюшная полость для перитонеального диализа у пациентов с абдоминальными аномалиями [4].МРТ также использовали Urhahn et al . [5] пытались показать трансдиафрагмальную утечку асцита у двух пациентов с циррозом печени, но не на перитонеальном диализе.
Сообщалось о различных терапевтических подходах к перитонеоплевральным утечкам у пациентов на перитонеальном диализе. Были описаны временное прекращение CAPD, инстилляция тетрациклина в плевральную полость и хирургическое наложение пластыря на утечку диафрагмы [6]. Новым методом может стать плевродез с применением талька с помощью видео [7].Эта процедура может позволить выявить дефекты диафрагмы, которые можно исправить, и наложить тальк при прямой визуализации. Если эти процедуры не увенчались успехом, следует рассмотреть альтернативный режим диализа.
Обычно пациенты на перитонеальном диализе сообщают о более сильном и стойком кашле, чем пациенты, находящиеся на гемодиализе. Исследование Мин и др. . [8] определили астму, постназальную капельницу, гастроэзофагеальную рефлюксную болезнь, хроническую обструктивную болезнь легких, застойную сердечную недостаточность, аллергический ринит, плевральный выпот и респираторные инфекции как частые причины кашля у пациентов на перитонеальном диализе.
Этот случай представил необычное осложнение перитонеального диализа. По нашему опыту, МРТ – полезный инструмент для локализации трансдиафрагмальной утечки.
Заявление о конфликте интересов . Ничего не объявлено.
Таблица 1.Лабораторные тесты плазмы и плеврального выпота
| Плазма | Плевральный выпот a | Плевральный выпот b | |
| 7,78 ммоль / л | 22,49 ммоль / л | ||
| Калий | 3,54 ммоль / л | n.a. | нет данных |
| Креатинин | 597 мкмоль / л | н.д. | нет данных |
| Мочевина | 8,9 ммоль / л | нет данных | нет данных |
| Кальций | 2,05 ммоль / л | нет данных | нет данных |
| Фосфат | 1.47 ммоль / л | нет данных | нет данных |
| Общий белок | 64,4 г / л | 9,6 г / л | 2,3 г / л |
| LDH | 8,53 мкмоль / (л × с) | 0,83 мкмоль / (л × с) | 0,89 мкмоль / (л × с) |
| CRP | Отрицательный | н / д | нет данных |
| Гемоглобин | 7,7 ммоль / л | нет данных | нет данных |
| Гематокрит | 36% | n.а. | нет данных |
| Лейкоциты | 4,7 GPt / л | n.a. | нет данных |
| Количество тромбоцитов | 325 GPt / л | ||
| Общее количество клеток | n.a. | 0,1 GPt / л | 0,3 GPt / л |
| Плазма | Плевральный выпот a | Плевральный выпот 3 903 9036 903| ммоль / л | 7,78 ммоль / л | 22,49 ммоль / л | | ||
| Калий | 3,54 ммоль / л | n.a. | нет данных | ||||
| Креатинин | 597 мкмоль / л | н.д. | нет данных | ||||
| Мочевина | 8,9 ммоль / л | нет данных | нет данных | ||||
| Кальций | 2,05 ммоль / л | нет данных | нет данных | ||||
| Фосфат | 1.47 ммоль / л | нет данных | нет данных | ||||
| Общий белок | 64,4 г / л | 9,6 г / л | 2,3 г / л | ||||
| LDH | 8,53 мкмоль / (л × с) | 0,83 мкмоль / (л × с) | 0,89 мкмоль / (л × с) | ||||
| CRP | Отрицательный | н / д | нет данных | ||||
| Гемоглобин | 7,7 ммоль / л | нет данных | нет данных | ||||
| Гематокрит | 36% | n.а. | нет данных | ||||
| Лейкоциты | 4,7 GPt / л | n.a. | нет данных | ||||
| Количество тромбоцитов | 325 GPt / л | ||||||
| Общее количество клеток | n.a. | 0,1 GPt / л | 0,3 GPt / л |
Лабораторные исследования плазмы и плеврального выпота
| Плазма | 365 Плевральный выпот а излияние b | ||
| Глюкоза | 4.98 ммоль / л | 7,78 ммоль / л | 22,49 ммоль / л |
| Калий | 3,54 ммоль / л | n.a. | нет данных |
| Креатинин | 597 мкмоль / л | н.д. | нет данных |
| Мочевина | 8,9 ммоль / л | нет данных | нет данных |
| Кальций | 2,05 ммоль / л | нет данных | нет данных |
| Фосфат | 1.47 ммоль / л | нет данных | нет данных |
| Общий белок | 64,4 г / л | 9,6 г / л | 2,3 г / л |
| LDH | 8,53 мкмоль / (л × с) | 0,83 мкмоль / (л × с) | 0,89 мкмоль / (л × с) |
| CRP | Отрицательный | н / д | нет данных |
| Гемоглобин | 7,7 ммоль / л | нет данных | нет данных |
| Гематокрит | 36% | n.а. | нет данных |
| Лейкоциты | 4,7 GPt / л | n.a. | нет данных |
| Количество тромбоцитов | 325 GPt / л | ||
| Общее количество клеток | n.a. | 0,1 GPt / л | 0,3 GPt / л |
| Плазма | Плевральный выпот a | Плевральный выпот 3 903 9036 903| ммоль / л | 7,78 ммоль / л | 22,49 ммоль / л | | ||
| Калий | 3,54 ммоль / л | n.a. | нет данных | ||||
| Креатинин | 597 мкмоль / л | н.д. | нет данных | ||||
| Мочевина | 8,9 ммоль / л | нет данных | нет данных | ||||
| Кальций | 2,05 ммоль / л | нет данных | нет данных | ||||
| Фосфат | 1.47 ммоль / л | нет данных | нет данных | ||||
| Общий белок | 64,4 г / л | 9,6 г / л | 2,3 г / л | ||||
| LDH | 8,53 мкмоль / (л × с) | 0,83 мкмоль / (л × с) | 0,89 мкмоль / (л × с) | ||||
| CRP | Отрицательный | н / д | нет данных | ||||
| Гемоглобин | 7,7 ммоль / л | нет данных | нет данных | ||||
| Гематокрит | 36% | n.а. | нет данных | ||||
| Лейкоциты | 4,7 GPt / л | n.a. | нет данных | ||||
| Количество тромбоцитов | 325 GPt / л | ||||||
| Общее количество клеток | n.a. | 0,1 GPт / л | 0,3 GPт / л |
Рис. 2.
МРТ-исследование диафрагмы, показывающее небольшое скопление контрастного вещества в вентральной части recessus phrenicocostalis на правой стороне пациента.
Рис. 2.
МРТ-исследование диафрагмы, показывающее небольшое скопление контрастного вещества в вентральной части recessus phrenicocostalis на правой стороне пациента.
Список литературы
1Canivet E, Lavaud S, Wampach H et al . Выявление субклинической грыжи живота методом перитонеальной сцинтиграфии.
Adv Perit Dial
2000
;16
:104
–1072Руднак М.Р., Койл Дж. Ф., Бек Л. Х. и др. .Острый массивный гидроторакс, осложняющий перитонеальный диализ, сообщение о 2 случаях и обзор литературы.
Клин Нефрол
1979
;12
:38
–443Лепаж С., Биссон Дж., Верро Дж. и др. . Массивный гидроторакс, затрудняющий перитонеальный диализ. Изотопное исследование (перитонеоплевральная сцинтиграфия).
Clin Nucl Med
1993
;18
:498
–5014Pirschel FC, Muhr T., Seiringer EM et al .Магнитно-резонансная томография брюшной полости при перитонеальном диализе.
J Am Soc Nephrol
2002
;13
:197
–2035Урхан Р., Гюнтер Р. В.. Трансдиафрагмальная утечка асцита у пациентов с циррозом печени: оценка с помощью сверхбыстрой МРТ-визуализации с градиентным эхом и усиления интраперитонеального контраста.
Магнитно-резонансная томография
1993
;11
:1067
–10706Симмонс Л. Е., Мир АР. Обзор управления плевроперитонеальной связью у пяти пациентов с ПАПД.
Adv Perit Dial
1989
;5
:81
–837Jagasia MH, Cole FH, Stegman M et al . Видео-ассистированный тальковый плевродез в лечении плеврального выпота на фоне постоянного амбулаторного перитонеального диализа: отчет о трех случаях.
Am J Kidney Dis
1996
;28
:772
–7748Min F, Tarlo SM, Bargman J et al . Распространенность и причины кашля у пациентов на хроническом диализе: сравнение пациентов, находящихся на гемодиализе и перитонеальном диализе.
Adv Perit Dial
2000
;16
:129
–133Европейская почечная ассоциация – Европейская ассоциация диализа и трансплантологии
Рак почки: признаки, симптомы и осложнения
Признаки и симптомы рака почки, которые предупреждают людей и их врачей о его наличии, резко изменились за последние годы. В прошлом наиболее распространенной была классическая триада: боль в боку, кровь в моче и образование в боку.
Сегодня наиболее распространенными симптомами рака почки являются анемия, утомляемость, потеря веса, потеря аппетита и лихорадка.
Кроме того, распространение рака почки на другие части тела (метастатическое заболевание) дает первые предупреждающие признаки заболевания (например, кашель или боль в костях) у 30 процентов людей.
Очень хорошоЧастые симптомы
На самых ранних стадиях рака почки обычно мало симптомов, и многие диагнозы в настоящее время ставятся на основании лабораторных исследований и визуализационных исследований до появления симптомов.
Анемия
Анемия в настоящее время является наиболее распространенным симптомом рака почки и присутствует у одной трети диагностированных людей. Почки вырабатывают белок, называемый эритропоэтином, который стимулирует выработку красных кровяных телец в костном мозге (в процессе, называемом эритропоэз). При раке почки анемия возникает из-за хронической кровопотери с мочой.
У некоторых людей с раком почки может быть заметно повышенное количество эритроцитов (эритроцитоз) из-за повышенной выработки эритропоэтина клетками рака почки.Это называется паранеопластическим синдромом – симптомами, которые возникают из-за веществ или гормонов, вырабатываемых раковыми клетками (обсуждаются ниже).
Кровь в моче
Кровь в моче (гематурия) – частый симптом рака почки, который иногда встречается у одной пятой людей, которым поставлен диагноз.
Тем не менее, только около 10 процентов людей в настоящее время имеют симптомы классической триады: кровь в моче, боль в боку и образование в боку на момент постановки диагноза, а когда они присутствуют, опухоль обычно уже распространилась (метастазировала). .
Моча может быть явно кровавой (так называемая «макрогематурия»), умеренной и вызывающей только розовый оттенок мочи, или может быть микроскопической, так что ее можно увидеть только в анализе мочи.
Боль в боку
Боль может возникать в спине, боках или животе и может варьироваться от легкой до острой, колющей боли. Боль в боку, возникающая без очевидной травмы, всегда должна быть исследована.
Примерно 40 процентов людей с раком почки испытывают боль в какой-то момент в течение болезни, но боль в боку становится все менее распространенным симптомом заболевания.
Масса бока (спина, бок или живот)
В некоторых исследованиях у многих людей с раком почки отмечалось образование на боку (уплотнение на боку, спине или животе), хотя оно реже обнаруживалось в качестве начального симптома, чем в прошлом. Любые образования в этой области Даже если вы считаете, что это одна из самых распространенных жировых опухолей, возникающих с возрастом, вам следует обратиться к врачу.
Непреднамеренная потеря веса
Непреднамеренная потеря веса – частый симптом рака почки.Он определяется как потеря 5 или более процентов веса тела за период от 6 до 12 месяцев.
Например, потеря 10 фунтов у мужчины весом 200 фунтов в течение 6 месяцев без изменения диеты или упражнений будет считаться неожиданной или непреднамеренной потерей веса.
Помимо рака почек, с этим симптомом связан ряд серьезных заболеваний, и людям следует всегда обращаться к врачу, если они худеют без особых усилий.
Усталость
Утомляемость также часто встречается у людей, у которых диагностирован рак почки. Утомляемость от рака, в отличие от обычной усталости, может быть сильной и обычно со временем ухудшается. Это не та усталость, которая улучшается после хорошего сна или хорошей чашки кофе.
Кахексия
Кахексия – это синдром, характеризующийся потерей веса, потерей аппетита и потерей мышечной массы. Считается, что кахексия присутствует примерно у 30 процентов людей, у которых диагностирован рак почки.Помимо того, что он является очевидным симптомом, он также считается прямой причиной смерти примерно у 20 процентов людей, больных раком, и заслуживает вашего и ваших врачей внимания, если таковой имеется.
Потеря аппетита
Потеря аппетита с кахексией или потерей веса или без них – частый симптом рака почки. Люди могут заметить, что они просто не голодны, или, наоборот, могут быстро чувствовать сытость во время еды.
Лихорадка
Лихорадка (температура выше 100.4 градуса F) является распространенным симптомом рака почки. Лихорадка может быть постоянной или приходить и уходить, но без явных признаков инфекции. Лихорадка, не имеющая объяснения (лихорадка неизвестного происхождения), всегда заслуживает посещения врача.
Высокое кровяное давление
Почки вырабатывают гормоны, которые играют важную роль в регулировании артериального давления. Постоянное высокое кровяное давление может быть признаком рака почки. В свою очередь, стойкое высокое кровяное давление может привести к дальнейшему повреждению почек.
Отек лодыжек и ног
Почки также играют очень важную роль в регулировании баланса жидкости (и электролитов) в организме. Рак почки (и другие заболевания почек) может нарушить эту регуляцию, что приведет к задержке жидкости, которая проявляется в виде отеков в ступнях, лодыжках и ногах.
Промывка
Потенциальным симптомом является покраснение или эпизоды, при которых кожа становится красной, а также ощущение тепла (или даже жжения) на лице, шее или конечностях.Существует несколько возможных раковых (злокачественных) причин покраснения кожи, одна из которых – рак почки.
Симптомы метастазов
Очень важно упомянуть возможные симптомы рака почки, который распространился (метастазировал) в другие области тела, поскольку симптомы, связанные с этими метастазами, проявляются у 20-30 процентов людей, у которых диагностировано это заболевание.
На момент постановки диагноза более 30 процентов людей имеют метастазы.Рак почки чаще всего распространяется на легкие, кости и мозг и может вызывать следующие симптомы.
Кашель
Непрекращающийся кашель – наиболее распространенный симптом распространения рака в легкие. Другие симптомы, которые могут возникнуть, включают хрипы, кровохарканье или боль в груди, плече или спине.
Одышка
Одышка – частый симптом рака почки как симптом рака, распространившегося на легкие, так и анемии.Вначале одышка может возникать только при физической активности, и ее легко списать со счетов как из-за потери формы, увеличения веса или старения.
Боль в костях
Кости являются вторым по частоте местом метастазирования рака почки (после легких). Боль в костях из-за метастазов может быть сильной и обычно не связана с какой-либо формой травмы. Иногда первым признаком рака является перелом в области ослабленной кости.
Редкие симптомы
Есть несколько необычных, но уникальных симптомов, связанных с раком почки.
Варикоцеле
Варикоцеле – это расширенная вена (варикозная вена), которая возникает в мошонке или яичке. Симптомы могут включать отек, боль и сокращение яичка. Варикоцеле, связанное с раком почки, чаще всего возникает с правой стороны, не проходит, когда человек ложится.
Паранеопластические симптомы
Паранеопластические синдромы – это совокупность симптомов, которые возникают из-за выработки гормонов или других веществ опухолевыми клетками.При раке почки эти синдромы могут привести к высокому уровню кальция в крови с такими симптомами, как тошнота и рвота, слабость и спутанность сознания, повышенное количество эритроцитов (эритроцитоз) и повышение показателей функции печени даже при опухоль не распространилась на печень (синдром Штауфера).
Осложнения
Есть ряд осложнений, которые могут возникнуть из-за рака почки. Иногда это может произойти даже до постановки диагноза, но чаще всего обнаруживается, когда опухоль прогрессирует.Они могут возникать из-за самой опухоли, из-за лечения опухоли или из-за метастатического заболевания.
Имейте в виду, что большинство людей не испытывают всех этих осложнений, и многие люди не испытывают ни одного из них. Они обсуждаются здесь, чтобы люди могли расширить свои возможности в отношении своего здоровья и знать о потенциальных проблемах.
Валовая гематурия
Откровенно кровавая моча встречается реже как первый симптом рака почки, но в конечном итоге случается у одной пятой людей.Может быть очень страшно внезапно помочиться большим количеством крови, но быстрое лечение обычно может остановить кровотечение.
Плевральный выпот
Когда рак почек распространяется на легкие или слизистую оболочку легких, он может вызвать скопление жидкости между оболочками, выстилающими легкие (плеврой). Наличие раковых клеток называется злокачественным плевральным выпотом. Иногда накапливается большое количество жидкости (несколько литров), вызывая значительную одышку.
Процедура, называемая торакоцентез, включает введение тонкой иглы через кожу на грудной стенке в плевральную полость для удаления жидкости. Плевральные выпоты часто повторяются, и их можно лечить либо с помощью постоянного плеврального катетера (шунт, который обеспечивает непрерывный дренаж жидкости), либо с помощью процедуры, при которой раздражающее вещество (тальк) помещается между мембранами, в результате чего они образуются рубцами вместе, так что жидкость больше не может накапливаться (плевродез).
Патологические переломы
Боль в костях может быть ранним признаком рака почки при наличии метастазов.Когда рак проникает в кость, он ослабляет кость и может привести к переломам с минимальной травмой или без нее. Их называют патологическими переломами.
Когда рак почки распространяется на нижнюю часть позвоночника, микропереломы позвоночника могут привести к коллапсу позвонков и давлению на нервные корешки, вызывая сдавление спинного мозга. Это может привести к слабости ног вместе с потерей контроля над мочевым пузырем и кишечником и требует неотложной медицинской помощи.
Метастазы в кости при раке почки, как правило, очень разрушительны и требуют внимательного отношения к боли, потенциальным переломам и сдавлению нервов, гиперкальциемии (высокое содержание кальция в крови из-за разрушения костей) и многому другому.К счастью, сегодня существует множество методов лечения, которые могут уменьшить эти осложнения.
Высокое кровяное давление
Как уже говорилось ранее, почки играют важную роль в регулировании артериального давления. Рак почки может привести к стойкому повышению артериального давления, а иногда и к артериальному давлению, которое очень трудно контролировать (злокачественная гипертензия).
Гиперкальциемия
Повышенный уровень кальция может возникать в крови как из-за паранеопластического синдрома, так и из-за разрушения кости с метастазами в кости.Высокий уровень кальция в крови при раке (гиперкальциемия) может привести не только к таким симптомам, как тошнота, но и к серьезной мышечной слабости, спутанности сознания, коме и даже смерти. Тем не менее, это поддается лечению, если диагноз поставлен.
Высокое количество эритроцитов
Может возникнуть повышенное количество эритроцитов (эритроцитоз), хотя анемия часто встречается на ранних стадиях рака почки. Это происходит из-за производства раковыми клетками белка, который стимулирует костный мозг вырабатывать красные кровяные тельца.Избыток эритроцитов, в свою очередь, может увеличить риск образования тромбов, сердечных приступов и инсультов из-за того, что кровь «гуще» (более вязкая).
Печеночная недостаточность
Рак почки может повлиять на печень как через распространение рака, так и как часть паранеопластического синдрома. Поскольку печень фильтрует кровь, как и почки, сочетание дисфункции печени и почек может привести к накоплению токсинов в крови, что приведет к путанице, изменениям личности, изменениям настроения и многому другому.
Осложнения при лечении
Лечение рака почки может включать удаление части или всей почки. Это серьезная хирургическая процедура, которая может привести к сердечным приступам, инсульту, тромбоэмболии легочной артерии (отрыв сгустка в ноге и перемещению в легкие), пневмонии или травмам во время операции, например, к печени, селезенке, поджелудочной железе и т. Д. или кишечника. Также может возникнуть инфекция в брюшной полости и кровотечение.
Хирургия более сложна, если опухоль распространяется внутрь почечной вены, и для ее удаления часто требуется хирург, специализирующийся на сосудистых заболеваниях (например, кардиохирург).Хирургия улучшилась, и осложнений стало намного меньше, чем в прошлом, особенно с помощью менее инвазивных хирургических вариантов, доступных в настоящее время, таких как лапароскопическая нефрэктомия (удаление почки через небольшие разрезы в брюшной полости и специальные инструменты).
Если вы переносите эту операцию, доверяйте своей медицинской бригаде и обязательно озвучивайте любые проблемы или вопросы, которые могут у вас возникнуть.
Почечная недостаточность
Поскольку операция часто заключается в удалении почки или, по крайней мере, ее части, остается только одна функционирующая почка.Кроме того, некоторые виды лечения рака почки, а также лекарства могут вызвать нагрузку на оставшуюся почку, что приведет к почечной недостаточности. При возникновении почечной недостаточности может потребоваться диализ (или пересадка почки, если это рак почки на ранней стадии).
Когда обращаться к врачу
Если у вас есть какие-либо из вышеперечисленных симптомов, важно обратиться к врачу. У большинства симптомов рака почки много потенциальных причин, но есть и другие серьезные причины, по которым эти симптомы могут быть у вас.
Дискуссионное руководство для врачей по раку почки
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почтеОтправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором было отправлено на адрес {{form.email}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Симптомы – это способ нашего тела сигнализировать о том, что что-то не так. Вместо того, чтобы бояться и игнорировать их, примите меры, чтобы выяснить, почему они возникают, чтобы получить соответствующее и своевременное лечение.Поговорите со своим врачом и задайте вопросы. Если у вас все еще нет ответов, подумайте о том, чтобы получить второе мнение.
Симптомы, причины, лечение и профилактика
Что такое инфекция почек?
Инфекция почек, также называемая пиелонефритом, – это когда бактерии или вирусы вызывают проблемы в одной или обеих почках. Это разновидность инфекции мочевыводящих путей (ИМП).
Основная задача ваших почек – удалять отходы и забирать лишнюю воду из крови. Они являются частью мочевыводящих путей, которые выделяют жидкие отходы (мочу) и выводят их из организма.Как и выхлопная система вашего автомобиля, вы хотите, чтобы все работало так, как должно, поэтому отходы перемещаются только в одном направлении: наружу.
Ваши мочевыводящие пути состоят из:
- Почки . Эти отходы очищают вашу кровь и производят мочу (вашу мочу).
- Мочеточники . Эти тонкие трубки, по одной на каждую почку, переносят мочу в мочевой пузырь.
- Мочевой пузырь . Хранит мочу.
- Уретра . По этой трубке моча выводится из мочевого пузыря за пределы тела.
Если в какой-либо из этих частей попали микробы, вы можете заразиться ИМП. Чаще всего первым заражается мочевой пузырь. Это может быть болезненно, но обычно несерьезно.
Но если вредные бактерии или вирусы попадают в ваш мочеточник, вы можете получить инфекцию почек. Если не лечить, инфекция почек может вызвать опасные для жизни проблемы.
Симптомы инфекции почек
Симптомы инфекции почек включают:
- Кровь или гной в моче
- Лихорадка и озноб
- Потеря аппетита
- Боль в пояснице, боку или паху
- Расстройство желудка или рвота
- Слабость или утомляемость
У вас также могут быть некоторые из симптомов инфекции мочевого пузыря, например:
- Жжение или боль при мочеиспускании
- Постоянное желание помочиться даже вскоре после опорожнения мочевого пузыря
- Мутная моча или моча с неприятным запахом
- Боль в нижней части живота
- Моча намного чаще, чем обычно
Если у вас есть эти симптомы, позвоните своему врачу, особенно если у вас инфекция мочевого пузыря и вам не становится лучше.
Причины инфекции почек
Инфекции почек обычно начинаются с инфекции мочевого пузыря, которая распространяется на почки. Бактерии под названием E. coli чаще всего являются причиной. Другие бактерии или вирусы также могут вызывать инфекции почек.
Это редко, но инфекция также может проникнуть через кожу, попасть в кровь и попасть в почки. Вы можете заразиться и после операции на почках, но это еще более маловероятно.
Факторы риска инфицирования почек
Заразиться почечной инфекцией может любой человек.Но так же, как женщины заражаются больше инфекциями мочевого пузыря, чем мужчины, они также чаще болеют инфекциями почек.
Уретра женщины короче уретры мужчины и расположена ближе к влагалищу и анусу. Это означает, что бактериям или вирусам легче попасть в уретру женщины, и, как только они это сделают, путь к мочевому пузырю будет короче. Оттуда они могут распространиться на почки.
Беременные женщины еще более подвержены инфекциям мочевого пузыря. Это связано с гормональными изменениями и тем, что ребенок оказывает давление на мочевой пузырь и мочеточники матери и замедляет отток мочи.
Любая проблема в мочевыводящих путях, из-за которой моча не течет должным образом, может повысить ваши шансы на инфекцию почек, например:
- Закупорка в мочевыводящих путях, например, камень в почках или увеличенная простата
- Состояния, которые сохраняют ваш мочевой пузырь от полного опорожнения
- Проблема в структуре мочевыводящих путей, например защемление уретры
- Пузырно-мочеточниковый рефлюкс (ПМР), когда моча течет обратно из мочевого пузыря к почкам
Вы также более вероятны Чтобы получить инфекцию, если у вас есть:
Диагноз почечной инфекции
После того, как вы спросите о ваших симптомах, ваш врач, вероятно, проведет тесты, в том числе:
- Анализ мочи для проверки крови, гноя и бактерий в вашей моче
- Посев мочи чтобы узнать, какие у вас бактерии
Ваш врач может также использовать эти тесты:
- Ультразвук или КТ. Они ищут закупорку мочевыводящих путей. Ваш врач может сделать это, если лечение не поможет в течение 3 дней.
- Мочеиспускание цистоуретрограмма (VCUG). Это разновидность рентгена для выявления проблем в мочеиспускательном канале и мочевом пузыре. Врачи часто применяют их у детей с ПМР.
- Цифровой ректальный экзамен (для мужчин). Врач вводит смазанный палец в задний проход, чтобы проверить опухоль предстательной железы.
- Сцинтиграфия с димеркаптоянтарной кислотой (DMSA). Используется радиоактивный материал, чтобы показать инфекцию и повреждение почек.
Осложнения при инфекции почек
Если вы не пройдете лечение, инфекция почек может вызвать серьезные проблемы, например:
- Повреждение почек. Гной может скапливаться и образовывать абсцесс внутри ткани почек. Бактерии могут распространяться на другие части вашего тела. Ваши почки также могут покрыться рубцами, что может привести к высокому кровяному давлению, хроническому заболеванию почек и почечной недостаточности.
- Заражение крови (сепсис). Когда бактерии, вызванные инфекцией почек, попадают в вашу кровь, они могут распространяться по вашему телу и в ваши органы. Это неотложная медицинская помощь, и требуется немедленное лечение.
- Тяжелая инфекция. Инфекция, называемая эмфизематозным пиелонефритом (ЭПН), может разрушать ткань почек и вызывать скопление токсичного газа в ней. Обычно это случается у людей, страдающих диабетом.
- Проблемы при беременности. Женщины, у которых во время беременности были инфекции почек, чаще рожают рано или с низким весом.У них также чаще возникают осложнения с почками.
Лечение почечной инфекции
Ваш врач, вероятно, пропишет вам антибиотики, которые могут понадобиться вам на неделю или две. Ваши симптомы должны улучшиться в течение нескольких дней, но обязательно принимайте все лекарства.
Продолжение
Если у вас тяжелая инфекция, вам нужно будет оставаться в больнице и вводить антибиотики внутривенно (внутривенно) через иглу.
Если инфекции почек продолжают повторяться, возможно, проблема в строении мочевыводящих путей.Ваш врач может направить вас к специалисту, например к урологу. Такие проблемы часто требуют хирургического вмешательства.

 В крови увеличивается концентрация белка С, увеличивается число лейкоцитов, а также повышается скорость оседания эритроцитов.
В крови увеличивается концентрация белка С, увеличивается число лейкоцитов, а также повышается скорость оседания эритроцитов. Принимать настойку надо за полчаса до еды 3 раза в день. Такой отвар является сильным мочегонным средством.
Принимать настойку надо за полчаса до еды 3 раза в день. Такой отвар является сильным мочегонным средством.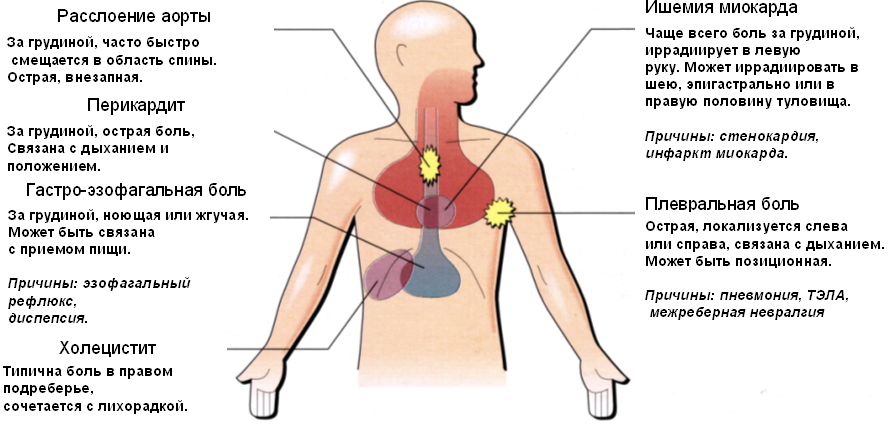
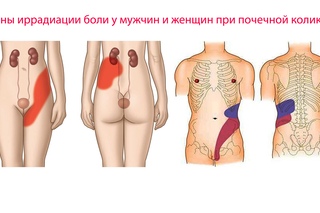 Возникают жалобы на тупые боли, которые усиливаются к вечеру.
Возникают жалобы на тупые боли, которые усиливаются к вечеру.
 Опасна и пневмококковая пневмония. От него умирают от 5 до 7 процентов людей. У некоторых людей это может вызвать сердечный приступ или сердечную недостаточность.
Опасна и пневмококковая пневмония. От него умирают от 5 до 7 процентов людей. У некоторых людей это может вызвать сердечный приступ или сердечную недостаточность.