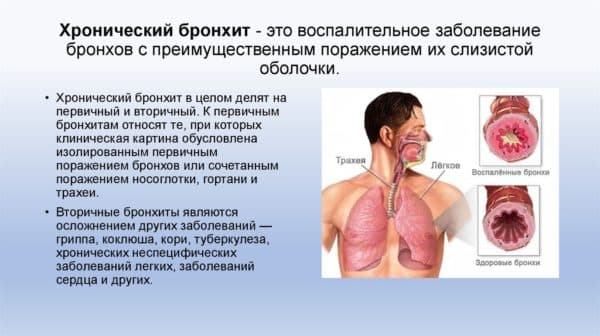
Желтая мокрота – причины, диагностика и лечение
Желтая мокрота образуется при патологии бронхолегочной системы: остром и хроническом гнойном бронхите, хронической обструктивной болезни легких, абсцессе легкого и бронхоэктатической болезни. К редким причинам симптома относят легочные эозинофилии, попадание инородных тел в дыхательные пути, онкологические и врожденные заболевания. План диагностики включает рентгенографию и КТ ОГК, бронхоскопию, спирометрию, пикфлоуметрию. Из лабораторных методов применяют исследование мокроты, клинические и биохимические анализы крови. Лечение в основном медикаментозное — антибиотики, отхаркивающие препараты, бронходилататоры и гормоны. При необходимости проводятся операции.
Причины появления желтой мокроты
Гнойный бронхит
Острый процесс характеризуется частым влажным кашлем, который сопровождается отхаркиванием мокроты грязно-желтого цвета. Отделяемое бронхов жидкое, с неприятным запахом, изредка в нем попадаются отдельные желто-зеленые комочки. Откашливание усиливается по утрам, после проведения ингаляций. Больные испытывают боли в области грудной клетке, одышку, повышение температуры тела.
При хроническом бронхите вне периода обострения человек изредка отхаркивает желтую мокроту, но преимущественно кашель завершается отхождением мутной слизи. Учащение кашлевых приступов и увеличение количества гнойного отделяемого желтой окраски отмечается при обострении воспаления. Симптом сочетается с признаками интоксикации, снижением работоспособности. При большом стаже бронхита развивается бронхообструктивный синдром.
Абсцесс легкого
Выделение желтой зловонной мокроты характерно для второго периода заболевания — прорыва абсцесса в дренирующий бронх. Это происходит внезапно: сухой кашель сменяется влажным, затем отхаркивается большой объем жидких гнойных выделений «полным ртом». С учетом размеров инфицированной полости за сутки после вскрытия гнойника может выделяться до 0,5-1 литра желтой мокроты.
Прослеживается четкая связь между началом откашливания гноя желтой цвета и общим состоянием пациента. В первом периоде человек страдает от гектической лихорадки, ознобов, сильных болей в груди и мучительного непродуктивного кашля. После отхождения мокроты самочувствие быстро улучшается, нормализуется температура тела, исчезают признаки интоксикации.
Бронхоэктатическая болезнь
Появление густой желтой мокроты типично для легких и среднетяжелых форм патологии, тогда как при тяжелом течении наблюдаются зеленые выделения с гнилостным запахом. Откашливание гноя желтого цвета происходит в период обострения бронхоэктатической болезни (1-4 раза за год). За день человек выделяет до 200 мл желтой мокроты, основной объем которой приходится на утро — после пробуждения происходит отхаркивание гноя «полным ртом».
На протяжении дня возникают приступы кашля при накоплении секрета в бронхах. Во время пароксизмов выделяется небольшое количество желтой мокроты, смешанной со слизью. При травмировании бронхиальных капилляров из-за сильного кашлевого приступа в гнойном отделяемом заметны прожилки крови. Пациента беспокоит одышка и симптомы дыхательной недостаточности, интоксикация, истощение организма.
Желтая мокрота
Хроническая обструктивная болезнь легких
Выделение при кашле желтоватой мокроты свидетельствует об обострении заболевания и присоединение бактериальной инфекции. Больные жалуются на усиление кашлевых пароксизмов в течение дня, после чего отхаркивается густая мокрота. Специфические изменения в бронхолегочной системе и нарушения вентиляции способствуют размножению микроорганизмов, поэтому гнойные процессы при ХОБЛ наблюдаются несколько раз в год.
Легочные эозинофилии
Патогномоничный симптом этой группы патологий — появление ярко-желтой (канареечной) мокроты, которая обусловлена повышенным содержанием эозинофилов в слизи. Симптом встречается при различных по этиологии болезнях: паразитарных легочных инвазиях (аскаридоз, анкилостомоз, стронгилоидоз), аспергиллезе, острой и хронической эозинофильной пневмонии. Изредка желтая мокрота отходит при приступе атопической бронхиальной астмы.
Синдром Картагенера
Врожденная аномалия строения эпителия дыхательных путей проявляется у детей с первых месяцев жизни. Цилиарная дискинезия приводит к рецидивирующим бактериальным инфекциям, сопровождающимся гнойными желтыми выделениями. Сначала мокрота откашливается только в периоды обострения. После 2-3 летнего возраста происходит хронизация процесса, поэтому скудные желтые выделения при кашле становятся привычным симптомом.
Инородное тело бронхов
Отхаркивание желтой мокроты возможно при длительном пребывании постороннего предмета в дыхательных путях, что способствует развитию вокруг него гнойного воспаления. Процесс вялотекущий, поэтому при кашле выделяется скудное количество гноя. Болезнь протекает по типу хронической пневмонии с чередованием периодов обострений и ремиссии, когда мокрота прекращает отхаркиваться.
Рак легких
Появление желтых гнойных выделений типично для раковой пневмонии — серьезного осложнения злокачественных неоплазий, которое обусловлено гиповентиляцией или ателектазом участка легочной ткани. В дополнение к болям в грудной клетке и синдрому интоксикации у человека повышается температура до фебрильных цифр, отмечается частый влажный кашель с желтой мокротой. Подобная клиническая картина наблюдается при легочных метастазах.
Диагностика
При наличии желтой мокроты больному требуется помощь врача-терапевта или пульмонолога. При физикальном осмотре пациента обращают внимание на участие грудной клетки в дыхании, втяжение межреберных промежутков, локальные зоны болезненности при пальпации. Ценную информацию дает аускультация легких — по наличию хрипов, жесткого или амфорического дыхания ставят предварительный диагноз. В схему диагностики включаются следующие методы:
- Рентгенологические исследования. На обзорной рентгенографии ОГК в двух проекциях можно увидеть участки инфильтрации в легких, округлую тень с горизонтальным уровнем жидкости, локальное уплотнение. Для диагностики опухолей проводится КТ органов грудной клетки. Чтобы подтвердить хронический бронхит, выполняют бронхографию.
- Эндоскопия бронхиального дерева. Бронхоскопия с визуальным осмотром бронхов крупного и среднего калибра — информативный метод диагностики хронических воспалительных и фиброзных процессов, обнаружения злокачественных опухолей. При исследовании берут биоптаты подозрительных участков ткани для осмотра под микроскопом.
- Функциональные методики. При хронически протекающих болезнях бронхолегочной системы нарушается внешнее дыхание. Чтобы обнаружить патологию, назначается спирометрия, при помощи которой оценивают объем форсированного выдоха, жизненную емкость легких, другие показатели. Для экспресс-исследования показана пикфлоуметрия.
- Анализы мокроты. Цитологический метод направлен на выявление эозинофилов и нейтрофилов, специфических кристаллов и спиралей муцина в трахеобронхиальном секрете. Бакпосев с антибиотикограммой используется для определения вида бактериального возбудителя, вызвавшего заболевание.
К дополнительным методам диагностики относят гемограмму, в которой определяют лейкоцитоз с повышением СОЭ, эозинофилию, лимфопению, а также биохимический анализ крови, где определяют острофазовые показатели, соотношение белков плазмы. При хронических бронхолегочных процессах зачастую нарушается работа сердца, поэтому в план обследования включают ЭКГ и ЭхоКГ.
Анализ мокроты
Лечение
Помощь до постановки диагноза
Откашливание желтой мокроты указывает на серьезное поражение органов дыхания, поэтому нельзя откладывать визит к врачу. Чтобы облегчить симптомы, следует обеспечить беспрепятственное отхождение гноя. Для этого рекомендовано принимать специальные дренажные положения, делать массаж грудной клетки. Запрещено использовать противокашлевые препараты, которые способствуют застою патологического секрета в бронхиальном дереве.
Консервативная терапия
В большинстве случаев желтая мокрота имеет гнойный характер, поэтому больным необходима этиотропная антибактериальная терапия. Лекарства подбирают эмпирическим путем сразу же после диагностики заболевания, а после получения результатов антибиотикограммы план терапии корректируют. На фоне уничтожения патогенных бактерий гнойная мокрота перестает выделяться. Для патогенетического и симптоматического лечения используют:
- Отхаркивающие средства. Усиливают отхождение густой мокроты и разжижают ее, ускоряют санацию бронхиального дерева. Благодаря приему муколитиков и секретомоторных препаратов выздоровление происходит быстрее.
- Бронходилататоры. Выделение желтой мокроты при бронхоэктазах или ХОБЛ требует назначения бета-адреномиметиков, холинолитиков. Они вводятся с помощью небулайзеров или спейсеров, чтобы обеспечить целенаправленную доставку препарата к бронхам.
Хирургическое лечение
При бронхоэктатической болезни и других хронических патологиях, когда консервативные меры неэффективны, прибегают к лечебной бронхоскопии и санации бронхиального дерева. После промывания и удаления гноя состояния больных улучшается. При осложнении заболеваний легких плевритом проводится пункция для удаления экссудата, целенаправленного введения лекарственных препаратов.
Оперативному удалению подлежат крупные абсцессы, локализованные бронхоэктазы, участки нагноения при осложненном течении синдрома Картагенера. При своевременной диагностике рака легкого выполняется радикальная операция в сочетании с лучевой или химиотерапией. Для облегчения состояния онкологических пациентов на 3-4 стадии показаны паллиативные вмешательства.
Желтая мокрота – признак воспалительного процесса
Содержание страницы
Желтая мокрота считается признаком воспалительного процесса в организме. В норме слизь бесцветная, но с присоединением инфекции мокрота изменяет цвет. Процесс свидетельствует о повышении лейкоцитов и осложнениях. Чтобы при кашле не появилась желтая мокрота, при первых покашливаниях необходимо обратиться к врачу, который не допустит развития патологического состояния, назначив эффективное и своевременное лечение.


Причины образования желтой мокроты
Это интересно! В зависимости от фактора, из-за которого появилась флегма (мокрота), слизь бывает не только желтой. Темно-желтый слизистый экссудат часто замечают по утрам люди, злоупотребляющие табакокурением. При загрязненной атмосфере флегма приобретает коричневато-желтый оттенок. Зеленовато-желтая слизистая субстанция указывает на присоединение бактериальной инфекции. Важно вовремя предотвратить патологию, пока в мокроте не появятся кровяные примеси.
Слизь желтого цвета указывает на наличие в организме патогенных микробов. Специалисты выделяют ряд заболеваний, которым свойственно появление слизеотделения желтого оттенка:
- бронхит — первый симптом болезни — кашель, впоследствии с присоединением слизистых выделений, лихорадки с повышением температуры, боли в горле. Появление бронхита обусловлено вирусными или бактериальными инфекциями;
- воспаление легких (пневмония) — острое патологическое состояние, симптомами которого являются: нарушение дыхания, высокая температура, кашель с выделение мокроты желтоватого или зеленоватого оттенков, иногда с примесями крови. Инфекционно-дегенеративный процесс поражает одно или оба легких, при котором альвеолы легкого заполняются гноем или жидким экссудатом;
- ОРВИ, грипп — наиболее часто после перенесенного гриппа или ОРЗ замечается остаточный кашель с выделяющейся при отхаркивании желтой мокротой;
- воспаление придаточных пазух носа (гайморит, синусит) — проявляется симптомами заложенности, слизистыми выделениями из околоносовых пазух, головной болью в области лба, повышением температуры, характерным кашлем с выделением слизи желтоватого оттенка, что свидетельствует о гнойном процессе. К воспалению приводит аллергия, вирусная или бактериальная инфекция. Патологическое состояние начинается с раздражения пазух носа слизью, которая скапливается и служит благоприятной средой для размножения патогенных микроорганизмов;
- муковисцидоз — хроническое заболевание со скоплением секреторных выделений в легких передается по наследству. При кистозном фиброзе — второе название патологии — выделяется желтая, коричневатая, зеленоватая слизь;
- аллергия — взаимодействие с аллергеном приводит к раздражению слизистой носоглотки. Аллергическая реакция проявляется воспалением с влажным кашлем и отхаркиванием трахеобронхиальной слизи;
- астматический синдром — болезнь проявляется хрипами в бронхах, одышкой, кашлем с незначительными выделениями слизистого экссудата;
- туберкулез — инфекционно-воспалительное поражение легких. Возбудителем болезни служит палочка Коха. В начале заболевания выделяется белая мокрота, о запущенном состоянии свидетельствует выделение желтой слизи, которая со временем приобретает коричневый оттенок. На туберкулез указывает сильный кашлевой рефлекс, повышение температуры тела, резкое снижение веса и другие признаки;
- бронхогенный рак — непроходящий кашель более 2 недель с последующим появлением желтой слизи с кровяными примесями при отхаркивании. Если длительно беспокоит боль в груди и затяжной кашель, следует обратиться к врачу и исключить рак легких.
Справка! Если к выделению мокроты присоединяется повышение температуры, это повод срочно обратиться к врачу. Доктор проведет диагностику на основании секреторных выделений и назначит действенное лечение во избежание осложнений.
Лечение желтой мокроты при кашле


Это важно! Терапевтическое или хирургическое лечение назначается после диагностических мероприятий, в ходе которых выясняется, что привело к кашлевому процессу, чем болеет пациент. На основании микроскопического, макроскопического, бактериологического исследования, анализа крови, туберкулиновой пробы, рентгена легких, флюорографии врач выбирает тактику лечения.
При отсутствии повышенной температуры тела достаточно амбулаторного лечения с придерживанием предписаний врача. Если температура поднимается выше 38 градусов, рекомендуется постельный режим или госпитализация — в зависимости от диагноза. Комплексная терапия включает в себя диетическое питание с исключением жареной, соленой, копченой пищи, чрезмерного потребления сладостей — вредная еда провоцирует размножение болезнетворных бактерий.
Предпочтение отдается вареным продуктам, еде, приготовленной на пару, желательно потребление большого количества клетчатки в виде фруктов и овощей, кисло-молочных продуктов. Поддержание чистоты в жилом помещении, регулярное проветривание комнаты, отказ от курения на время болезни способствует скорейшему выздоровлению.
Исходя из индивидуальных особенностей пациента и сложности воспалительного процесса рекомендуется прием следующих лекарственных препаратов:
- Отхаркивающие средства — выводят мокроту из верхних дыхательных путей — Трипсин, Термопсис, Натрия Бензоат;
- Бронхорасширяющие медикаменты — способствуют выходу мокроты из бронхов — Стоптуссин, Эреспал, Бромгексин, Геделикс;
- Антибиотики широкого спектра действия — для лечения желтой мокроты важно правильно выбрать антибактериальные препараты помимо симптоматического лечения;
- Ингаляции — оказывают противовоспалительное, антисептическое, отхаркивающее действие — Беродуал, физраствор;
- Антигистаминные лекарства — если кашель аллергического происхождения, назначается противоаллергическая терапия.
Обратите внимание! Чтобы быстрее снять кашлевую симптоматику и избавиться от мокроты, рекомендуется пить больше жидкости, пользоваться увлажнителем воздуха, отдыхать, избегать неприятных запахов, при кашлевом рефлексе принять горизонтальное положение для расширения легких. Помимо лечения кашля стоит уделить внимание слизистым горла и носа, ведь в этих местах скапливается большое количество вредных микроорганизмов, попадающих в бронхи.
Лечение кашля с желтой мокротой народными методами
С желтой мокротой при кашле эффективно справляются средства народной медицины в виде настоек, примочек, отваров, растираний, компрессов. Лекарственные травы, собранные народными целителями, помогают облегчить состояние:
- настой мать-и-мачехи;
- запаривание смеси подорожника, чабреца, корня девясила, багульника;
- смесь сока белокочанной капусты с медом;
- сок лимона.
Внимание! Частые полоскания горла содой с солью способствуют улучшению состояния.
Сопутствующие симптомы
Для правильной диагностики заболевания, провоцирующего мокроту желтого цвета, врач собирает анамнез со слов больного, обращая внимания на дополнительные симптомы:
- болезненные ощущения, дискомфорт за грудной клеткой;
- асфиксия;
- повышение температуры тела;
- кашель.
Справка! На основании вышеперечисленных признаков складывается клиническая картина болезни и назначается терапия.
Профилактика
Чтобы избежать кашля с желтой мокротой, необходимо придерживаться профилактических мероприятий:
- при первых признаках ОРВИ обращаться к врачу, не заниматься самолечением;
- прекратить злоупотреблять табакокурением;
- избегать людных мест во время эпидемий гриппа и простуды;
- своевременно вакцинироваться от воспаления легких и гриппа;
- чаще мыть руки;
- правильно питаться;
- воздержаться от переохлаждения и перегрева.
Видео: Как избавится от мокроты
Желтая мокрота при кашле | Ваш путь к здоровью

По ряду причин в дыхательных путях (легкие, бронхи, трахеи) начинает скапливаться желтая мокрота, которая при кашле выводится наружу. Это естественный способ избавления накопленной слизи, и поэтому ни в коем случае не нужно пытаться сдержать кашель, тем более если он уже не сухой. Так организм защищает себя от сопутствующих заболеванию вредных микроорганизмов, содержащихся в мокроте. Поэтому сглатывать ее нельзя, а при кашле нужно прикрываться салфеткой либо платком, чтобы болезнетворные бактерии не попали на других людей.
Человек начинает кашлять тогда, когда нормальное прохождение воздуха через органы дыхания становится невозможным, то есть при наличии препятствий в дыхательных путях. Это своего рода рефлекс, который могут вызывать инородные тела, раздражающие газы или пары или же пересушенный воздух. Кашель же с наличием густой слизи может говорить об аллергической реакции, инфекционном или респираторном заболевании, и даже об онкологии.
Что такое мокрота
Если говорить по-простому, то мокрота – это влажные слизистые выделения, которые при разных заболеваниях образуются с внутренней стороны органов дыхания. В состав ее, кроме слизи, также входит слюна, которая вырабатывается слюнными железами. Наличие слизи является явным признаком заболевания или других серьезных негативных процессов. Если человек здоров, то у него из дыхательных путей не может быть выделений.
По своему составу, консистенции и цвету мокрота может различаться, именно на данные внешние признаки в первую очередь обращают внимание врачи при постановке диагноза и назначении лечения. К примеру, мокрота желтого цвета при кашле свидетельствует о наличии инфекционных процессов, когда вместе с кашлем в ней замечена пенистой консистенции беловатая слизь, это говорит о возможности отека легких, а если в слизи присутствует кровь, придающая красный оттенок, то это явная причина заподозрить рак легких.
В состав мокроты входят:
- слюна;
- микроорганизмы;
- клетки иммунной системы;
- продукты клеточного распада;
- пыль;
- плазма;
- клетки крови.
Каждый компонент мокроты может иметь разное процентное содержание, это позволяет определить как характер и тяжесть протекания болезни, так и на ее стадию. В зависимости от заболевания консистенция может быть жидкой, вязкой или густой. Процент гноя, содержащийся в слизи, влияет на расслоение.
При отсутствии серьезных патологических изменений в организме желтая мокрота не имеет никакого специфического запаха. В тех же случаях, когда явно наблюдается гнилостный либо трупный запах, то можно заподозрить такие патологии, как:
- гангрена;
- рак легких;
- абсцесс и др.
В таких ситуациях нужно с еще большей ответственностью подойти к лечению, кроме того, в некоторых случаях показана хирургическая операция.
Кашель с желтой мокротой с температурой
Когда откашливаются выделения желтого цвета и наблюдается повышенная температура, это свидетельствует о наличии в организме инфекционного процесса. Поэтому в таких случаях нужно как можно скорее обратиться к врачу. После постановки диагноза обычно назначаются соответствующие антибиотики. Заниматься самолечением и тем более принимать любые медикаментозные препараты ни в коем случае нельзя, так как это может только усугубить ситуацию и привести к серьезным последствиям для здоровья.
Если нет возможности обратиться к врачу сразу, то для облегчения отхождения мокроты нужно стараться пить как можно больше жидкости, а также не сдерживать кашель. Именно в процессе кашля из организма будут естественным путем выводиться болезнетворные микроорганизмы.
Инфекции, вызываемые бактериями, очень часто имеют место в бронхах или легких, на каком-либо из их участков. Под воздействием этих микроорганизмов на тканях органов дыхания начинается воспалительный процесс, приводящий не только к обычным простудным заболеваниям, но и к более серьезным, например, бронхиту или воспалению легких (пневмонии), которые при отсутствии адекватного лечения легко могут перерасти в хроническую форму.
Когда наблюдается желто-зеленая мокрота при кашле, это явно свидетельствует об инфекционном заболевании, тянуть с лечением в таких случаях нельзя. Очень часто желтоватого оттенка выделения вкупе с повышенной температурой являются признаком туберкулеза.
Для того, чтобы лечение было эффективным, необходимо правильно поставить диагноз. В этом помогут лабораторные исследования. Такой анализ сдается натощак с утра, а перед этим необходимо прополоскать полость рта каким-нибудь антисептиком (например, хлоргексидином), а после этого – обычной кипяченой водой. Это позволит снизить процентное содержание слюны в мокроте и провести более точный анализ.
Такой диагностический метод, как бронхоскопия, является более точным, но проводиться он может только в стационарных условиях. Благодаря специальному оборудованию из трахей и бронхов собирается слизь, в которой отсутствуют примеси слюны или микроорганизмов из полости рта, наличие которых может привести к неверным результатам.
Лечение назначается врачом индивидуально, по результатам собранного анамнеза и анализов. Среди медикаментозных средств при влажном кашле обязательно назначаются отхаркивающие препараты.
Кашель с желтой мокротой без температуры
Когда при кашле температура отсутствует, это может свидетельствовать о неинфекционном характере патологии. Например, желтая мокрота может откашливаться при аллергии либо у злостных курильщиков с большим стажем этой вредной привычки.
Если в качестве причины выявлена аллергическая реакция, то нужно как можно скорее прекратить любые контакты с аллергеном и начать принимать антигистаминные препараты, которые должны назначаться врачом после проведения обследования. Кроме того, откашливание со слизистыми выделениями может развиться из сухого вследствие неправильного лечения астмы.
Причиной возникновения гнойной желтой мокроты у курильщиков является то, что табачный дым содержит в себе большое количество никотина и вредных для организма смол, которые в разы опаснее многих бактерий. Если стаж курения большой, то со временем ткани бронхов разлагаются, органы дыхания изнашиваются, и все это может привести к такому серьезному заболеванию, как рак легких.
Очень важно при первых признаках любого заболевания сразу же обращаться за консультацией к врачу. Даже такой распространенный симптом, как покашливание, может иметь самые разные причины, и только по результатам лабораторных анализов можно выявить истинного виновника болезни и назначить правильное лечение.
Обратите внимание на это отличное видео которое расскажет вам о причине кашля и методом борьбы с ним!
Автор: Admin
Желтая мокрота при кашле у ребенка и взрослого
Мокротой называются слизистые выделения из органов дыхания, функция которых состоит в защите дыхательных путей от микробов и бактерий, которые проникают вместе с вдыхаемым воздухом, а также в выведении патогенных организмов из дыхательных путей. Здоровый организм производит ежедневно некоторое количество мокроты в виде прозрачной слизи. Если появляется желтая мокрота при кашле, то это повод бить тревогу и обратиться к врачу за помощью.
О чем нам говорит мокрота желтого цвета во время кашля
Мокрота состоит из слюны, иммунных клеток, микроорганизмов, плазмы, кровяных клеток, а также частиц пыли, продуктов распада клеток. Увеличение ее количества или изменение цвета свидетельствует о возникновении аллергической реакции или инфекционного заболевания.
Инфекция приводит к воспалительному процессу, усиливается кашель по причине увеличения количества и изменения структуры выделяемой слизи. Кашель способствует выводу скопившейся слизи.
Желтый или зеленоватый цвет мокроты часто является признаком вирусной или бактериальной инфекции пазух носа или нижних дыхательных путей. В борьбу с патогенными микроорганизмами включаются нейтрофилы — иммунные клетки, которые содержат зеленый белок, который в большом количестве окрашивает мокроту.

Если это сопровождается повышением температуры, можно утверждать, что в организме имеется очаг инфекции. Иногда это служит признаком туберкулеза. В этом случае необходимо сразу же обратиться к врачу, так как потребуется серьезное лечение с назначением антибиотиков.
Внимание! Наличие желтой мокроты в некоторых случаях говорит о присутствии гнойно-некротического процесса в области нижних дыхательных путей. которое может привести к разрушению тканей с отмиранием легочной ткани. Чем интенсивнее цвет и чем он больше приближен к зеленому, тем больше гноя образуется.
При каких заболеваниях появляется желтая мокрота
Мокрота желтого цвета сама по себе не является заболеванием, это симптом какой-либо патологии в организме.
К возможным патологиям относятся:
- Синусит. Воспалительное заболевание пазух носа. Причина – травмы или инфекционное поражение.
- Астма. Возникает при раздражении дыхательных путей тем или иным веществом.
- Абсцесс легких. Гнойное образование в тканях легких или бронхов. Вскрытие такого гнойника может привести к распространению гнойного процесса или расплаву легочной ткани. В мокроте при этом появляются прожилки свежей крови. Этот процесс опасен для человека, появляется и нарастает легочная недостаточность, что может привести к летальному исходу.
- Пневмония (воспаление легких). Воспаление одного или нескольких сегментов легких, вызванное инфекционно-дегенеративными причинами.
- Туберкулез. Воспаление инфекционного характера, вызвано палочкой Коха. На начальной стадии мокрота белого цвета, при длительном течении цвет приобретает более интенсивный желтый оттенок. На поздних стадиях выделяется экссудат ржавого (коричневого) цвета. Наиболее яркими симптомами служат похудение, боли за грудиной, интенсивный кашель с желтой мокротой.

- Бронхоэктатическая болезнь. Образование в альвеолярных отделах дыхательных органов небольших мешочков с гнойным содержимым. Выделения при визуальном осмотре отличаются многослойным характером с вкраплениями свежей и окислившейся крови. Причины не установлены. Следует дифференцировать от воспаления легких, эмфиземы и некоторых других заболеваний.
- Бронхит. Воспаление отдельных сегментов бронхов. Отхаркивается желтая мокрота с неприятным запахом. Считается менее опасным, чем воспаление легких, чаще всего приобретает хронический характер, иногда приводит к летальному исходу.
- Раковые заболевания. Выделяется гнойная слизь с примесью крови.
Кашель с желтой мокротой может появиться и при обычной простуде, это характерно для пациентов с аллергией или хроническим синуситом.
Обычно такие выделения не имеют запаха, его появление может быть признаком гангрены легких или злокачественных опухолей.
Внимание! Если откашливается желтая мокрота у малыша, это может быть симптомом ларингита. Если кашель с выделениями сопровождается повышением температуры, появлением проблем с дыханием необходимо срочно вызывать врача.
Ларингит может встречаться и у взрослых, но у них это обычно связано с профессиональной деятельностью (учителя, артисты) или курением.
Мокрота ощущается исключительно по утрам, что это может означать
Если по утрам откашливается желтая мокрота без температуры, то это может быть признаком туберкулеза, воспаления носовых пазух или ХОБЛ. Также утренние выделения характерны для гайморита, синусита, кист пазух носа. При наличии аденоидов у детей слизь желтого цвета также скапливается на задней стенке носоглотки.
Кашель появляется по причине того, что при утреннем переходе в вертикальное положение мышцы грудной клетки сокращаются, появляется кашель, а скопившаяся слизь выводится.
Отхаркивание желтой мокроты по утрам характерно также для курильщиков, легкие которых постоянно подвергаются воздействию вредных смол и других компонентов табака. Это признак хронического бронхита.
Диагностика и обследование
Диагностику проводит врач-пульмонолог, назначаются консультации онколога и фтизиатра. Проводится опрос пациента для выяснения характера заболевания, степени развития симптомов и сбора анамнеза.
Появление выделений желтого цвета не становится единственным изолированным симптомом какого-либо заболевания.

Почти всегда имеются сопутствующие проявления:
- Кашель (продуктивный). Обостряется по утрам, в течение суток ослабевает.
- Боль за грудиной тянущего, ноющего характера. Ощущается при вдохе, немного реже – при выдохе. Характерна для большинства заболеваний, сопровождаемых выделением мокроты желтого цвета.
- Одышка или удушье. Это признаки тяжелого нарушения дыхания, приводят к дыхательной недостаточности. Удушье имеет более интенсивный характер и может привести к летальному исходу, так как становится причиной острого нарушения функций организма.
Повышенная температура тела является признаком воспалительно-дегенеративного процесса в легких. Температура может иметь фебрильные и субфебрильные значения. Например, при раке температура обычно держится в районе 37,5 градусов цельсия.
Диагностика должна быть комплексной.
Потребуется назначить несколько процедур:
- Макроскопический анализ мокроты для изучения ее физико-химического состава.
- Микроскопическое исследование ее состава.
- Посевы на питательную среду для выявления возбудителя заболевания.
- Туберкулиновую пробу. Позволяет выявить туберкулез на ранней стадии.
- Общий анализ крови. Дает общую картину воспалительного процесса благодаря установлению количества лейкоцитов, определению скорости оседания эритроцитов, а также показателей гематокрита.
- Рентгеновское обследование. Выявляет патологические изменения в легких и бронхах.
- Флюорографию. Обнаруживает изменения в органах и тканях грудной клетки. Назначается при подозрении на туберкулез и онкологию.
- МРТ или КТ. Назначаются реже других диагностических процедур, позволяют получить яркие информативные изображения органов.
- Бронхоскопию. Заключается в малоинвазивном исследовании, а именно осмотре и визуальной оценке нижних дыхательных путей.
Если врач исключает наличие органических причин, то необходимо исследовать физиологический фактор.
Что делать при появлении мокроты желтого цвета
Если откашливается желтая мокрота, первым шагом должно стать обращение к врачу. Он выявит причину изменения ее цвета и назначит необходимое лечение в зависимости от поставленного диагноза. Потому что выделения желтого цвета – это следствие заболевания. При устранении болезни их количество уменьшится, изменится консистенция и цвет.
Лечение мокроты желтого цвета у взрослых
Лечение зависит от конкретного заболевания. В основном требуется лекарственная терапия, иногда – хирургическое вмешательство, например, при обнаружении опухолей доброкачественного или недоброкачественного характера, при выявлении туберкулеза, абсцессов.

Комплексная терапия обычно включает:
- Противовоспалительные нестероидные препараты. Направлены на купирование генерализованного воспалительного процесса.
- Кортикостероидные препараты. Обладают противовоспалительным и бронхолитическим свойствами. Дозировка и способы лечения устанавливаются индивидуально, имеется много побочных эффектов.
- Бронхолитики. Восстанавливают дыхательные функции путем расширения бронхов.
- Спазмолитики.
- Антибактериальные средства: фторхинолоны, тетрациклины, цефалоспорины. Уничтожают патогенную микрофлору.
- Муколитические и отхаркивающие средства: Термопсис, Амброксол, сироп солодки, Бромгексин, Ацетилцистеин. Способствуют разжижению и выведению мокроты.
- Бронхорасширяющие препараты: Эреспал, Геделикс, Бромгексин, Стоптуссин. Назначаются при бронхите.
Врач также назначит полоскание полости рта антисептиками, после которых рот промывается чистой водой.
Лечение желтой мокроты у детей, при беременности и лактации
Лечение беременной и кормящей женщины требует особой осторожности. Кашель при беременности опасен сам по себе, так как может спровоцировать выкидыш, если тонус матки повышен или имеются проблемы с шейкой матки. Кроме того, воспалительный процесс может привести к многоводию и даже к инфицированию плода.
При лечении кашля у кормящей матери требуется, чтобы лекарственные средства не попали с молоком матери в организм ребенка. Поэтому врач назначит щадящее лечение с применением натуральных средств.
Важно! Не разрешается заниматься самолечением, а тем более пользоваться советами из Интернета. Лечением беременной женщины должен заниматься специальный врач-терапевт, который есть в каждой женской консультации.
Если кашель с мокротой появился у маленького ребенка, то это редко становится признаком тяжелого или системного заболевания, хотя исключить такую возможность нельзя. Поэтому при кашле и появлении слизи любого цвета необходимо сразу обратиться к педиатру, а также получить консультацию детского пульмонолога. Участковый врач может также направить к врачу-инфекционисту, иммунологу, аллергологу и фтизиатру.
Если проводится амбулаторное лечение, то рекомендуется назначенные врачами медикаментозные средства сочетать с домашними процедурами.

Они помогут облегчить состояние ребенка и ускорить процесс выздоровления:
- Делать ингаляции паром вареного картофеля.
- На ночь в носки малыша насыпать горчичный порошок, если у ребенка нет температуры. Этот метод особенно полезен при трахеите.
- По утрам рекомендуется проводить специальный массаж, чтобы облегчить отхождение мокроты.
Ребенка укладывают на колени матери животом вниз таким образом, чтобы его руки касались пола, а ноги были подняты высоко. Спину ребенка простукивают и растирают вибрирующими движениями. Через пару минут начинается откашливание, а из носа выделяется слизь.
Как избавиться от такой мокроты в домашних условиях
Для избавления от мокроты при тонзиллите и ангине применяют полоскания. Для этого можно использовать солевой раствор:
- Берут 1 ст. л морской соли на стакан теплой воды. Процедуру повторяют 5-7 раз в день.
- Можно использовать обычную соль с 2-3 каплями йода. В стакане теплой воды нужно растворить по 1 чайной ложке соли и соды, добавить йод.
Для полосканий используют отвары и настои из лекарственных трав: шалфея, ромашки, листьев эвкалипта. Любую траву или смесь трав брать в пропорции 1 ст. л на стакан воды. Рекомендуется залить кипяченной водой и настоять 20 минут или протомить на водяной бане. Можно заваривать эти травы как чай и пить по 100 г 3 раза в день.
Для смягчения кашля и выведения мокроты используют следующие средства:
- В равных количествах смешивают имбирный порошок, белый перец, лакричный корень, сахар. Добавляют стакан воды, доводят до кипения. Пьют несколько раз в день с медом.
- По 15 г имбиря и куркумы засыпают в стакан молока, кипятят 5 минут. После остывания добавляют мед и пьют мелкими глотками.
- Вырезают сердцевину у чисто вымытой редьки, заливают внутрь мед и закрывают срезанной верхушкой. Через несколько часов образуется сок. Пить его по 1 ст. л.
Народных рецептов очень много, но это не означает, что ими можно лечиться бесконтрольно. Использовать их надо с осторожностью, желательно предварительно проконсультироваться с врачом.
Профилактика
Для того, чтобы обеспечить здоровье дыхательных органов рекомендуется отказаться от курения, в том числе пассивного. Необходимо беречь себя от инфекционных и вирусных заболеваний особенно в сезон эпидемий, не переохлаждаться и не перегреваться. Соблюдать сбалансированную полноценную диету, употреблять овощи и фрукты.
Важно! Необходимо устранить все очаги хронических инфекций в организме.
Когда выделение такого вида мокроты считается нормой

Не всегда мокрота желтого цвета при кашле является проявлением опасного заболевания. По данным исследований из 100 образцов желтой мокроты выявлено присутствие патогенной микрофлоры в 46% случаев.
Слизь необходима для того, чтобы вводить частички пыли и микробы, которые проникают в дыхательные пути. Поэтому наличие некоторого количества выделений является нормой, иначе бронхи изнутри покрылись бы грязью и копотью, находились в воспаленном состоянии.
Даже при отсутствии патологий употребление в пищу некоторых продуктов (цитрусовых, моркови, шоколада) может привести к временному окрашиванию мокроты.
Какой бы ни была причина появления желтой мокроты, необходимо сразу же обратиться к врачу. Легкое покашливание по утрам даже с небольшим количеством выделений может быть начальным этапом серьезного заболевания. Только комплексное обследование поможет выявить истинную причину патологии и подобрать адекватное лечение.
Желтая мокрота при кашле – когда мокрота
Говорят, кашель – не болезнь. Это проявление того или иного заболевания. Рука об руку с кашлем у болеющего человека идет мокрота.
Почему появляется кашель с мокротой
Фактически кашель – это защитный механизм организма от воздействий извне – каких-либо препятствий, или бактерий, вирусов. Это может быть пыль, воспаление в форме отека горла, спазм или воздействие температур.
Часто к кашлю присоединяется мокрота. Это спутник многих заболеваний: бронхит, синусит, астма, воспаление легких и даже рак.
Мокрота – это выброс из дыхательных путей смеси слюны и выделяемого из носовых пазух. Надо сказать, что из бронхов постоянно идет некоторое количество слизи, ведь она содержит защитные элементы. Человек просто этого не замечает, а за 24 часа у него выделяется до сотни миллиметров этого секрета.
Но если в дыхательную систему проникли болезнетворные микроорганизмы, выделение слизи увеличивается втрое и принимает разнообразную окраску. Желтая мокрота при кашле может быть вызвана следующими болезнями:
- Фронтит
- Бронхит
- Пневмония
- Грипп
При постановке диагноза очень важен цвет отделяемого секрета. При обнаружении мокроты желтого цвета, необходима помощь доктора. Это опасно, потому что такую окраску может давать гной.
Внимание! Если вы заметили в мокроте примеси гноя или крови, срочно отправляйтесь в больницу. Надо исключить серьезные проблемы, вплоть до абсцесса легких
Кашель с желтой мокротой – беда многих заядлых курильщиков. Однако чаще всего, это проявление проникновения в бронхи бактериальной инфекции.
Желтая мокрота при кашле у ребенка
Трудно найти ребенка, который ни разу в жизни не кашлял. Влажный кашель – это и есть отделение мокроты. И это хорошо. Потому что достаточно ребенку откашляться, и мокрота выйдет. Хуже, если мокрота начинает становиться густой и вязкой.
Кашель, как известно, защитный механизм. Чтобы помочь ребенку выздороветь, надо попытаться облегчить его состояние. Невозможно вылечить кашель! Возможно сделать так, чтобы кашляющий ребенок чувствовал себя лучше. Для этого нужно соблюдать два правила:
- Обильно поить ребенка
- Обеспечить влажный и прохладный воздух в детской комнате
Если нет температуры, как можно дольше гуляйте на улице. Но что делать, если у ребенка появилась мокрота с желтым оттенком?
Спешим успокоить впечатлительных мам и пап. Желтый цвет мокроты может говорить о простом синусите или простуде. В этом случае, увеличьте объем принимаемой ребенком жидкости. Не пьет воду? Сварите компот, это лучше, чем ничего.
Когда желтая мокрота представляет опасность, обычно присоединяются другие симптомы:
- Сильная слабость, вялость. Ребенок постоянно спит
- Температура тела повышена, спадает ненадолго, потом вновь повышается
- Кашель просто мучительный, почти не прекращающийся
- Одышка
В этой ситуации есть опасность возникновения бактериальной инфекции в дыхательной системе и развитии пневмонии или бронхита. Необходимо консультация врача-педиатра.
Внимание! Срочно вызовите скорую помощь, если в мокроте ребенка вы заметили кровь. Есть вероятность наличия туберкулеза
Как исследуется желтая мокрота
При появлении кашля с желтой мокротой человек идет к терапевту. Доктор для начала расспрашивает пациента о начале заболевания, выясняет, есть ли температура, сколько продолжается кашель, каково количество мокроты и ее характер, то есть цвет выделяемой жидкости.
После этого может быть назначен анализ мокроты. Для этого используют микроскопическое или макроскопическое исследование.
В случае микроскопии лаборант исследует патологические клетки и элементы: повышенные эозинофилы, нейтрофилы более 30, волокна, а также показатели наличия астмы или аллергии.
Бактериоскопия позволяет определить наличие в мокроте микробов. Если таковые не выявлены, то берут анализ на бакпосев слизи. Лаборант должен провести исследование не позже двух часов после получения слизи. Врач знает, что и у здорового человека в слюне, в трахеи и бронхах присутствует некоторое количество патогенных микроорганизмов. Однако их количество не должно быть выше определенного числа.
При выявлении туберкулеза бакпосев вообще проводится не менее трех раз. Только тогда можно сделать вывод по присутствии или отсутствии палочки Коха в организме.
К проведению анализа нужно подготовиться:
- За два дня до сбора мокроты нужно необходимо увеличить прием жидкости. Минимум два литра в день
- Обработайте рот мирамистином или фурацилином
- Следует собрать мокроту утром, до еды
- Перед сбором провести утреннюю гигиену: почистить зубы, ополоснуть полость рта
Теперь сама процедура: подышите. Несколько раз сделайте вдох и выдох, специально покашляйте. Сбор мокроты нужно осуществить в стерильную банку, такую можно купить в аптеке.
Если не получается откашлять слизь, сделайте процедуру ингаляции с простой водой. Достаточно собрать всего 6 мм слизи.
Отнести анализ в лабораторию необходимо как можно раньше, через два часа он уже будет неинформативен. Однако, если это невозможно, то поставьте хорошо закрытую банку в холодильник. Там мокрота может храниться около двух суток.
В больнице могут предложить сделать бронхоскопию. Это весьма достоверное исследование
Сбор мокроты у детей
Иногда родители сталкиваются со сложностями при сборе мокроты у ребенка, особенно если это еще малыш.
Неправильно заставлять ребенка специально кашлять. Постарайтесь поиграть с малышом, пусть он отвлечется. Можно дать ему какую-либо вкусняшку.
Наличие желтой мокроты у ребенка вместе с дополнительными симптомами говорит врачу о бактериальной инфекции. Тогда делают микроскопическое исследование слизи, а ребенку прописывают антибиотикотерапию.
Лечение желтой мокроты при кашле
В зависимости от поставленного диагноза больному назначают либо просто симптоматическую терапию, либо добавляют антибиотики.
Для лечения применяют отхаркивающие средства:
- Амбробене
- Лазолван
- Ацц или Викс-Актив
- Бромгексин Берлин Хими
Действие муколитических препаратов начинается довольно быстро – спустя полчаса и сохраняется почти 7 часов. Эти средства облегчают выход мокроты.
Чтобы мокрота стала более жидкой и лучше откашливалась, назначают Ацетилцестин, Флуимуцил.
Отличным выбором в лечении кашля с мокротой желтого цвета будут препараты, на основе целебных трав: Грудной Сбор, Мукалтин, Алтайский сбор.
Иногда отхаркивающие и другие препараты совмещают. Но это решает только врач, в зависимости от диагноза и состояния больного.
Если обнаружена бактериальная инфекция, то назначают антибиотики: Амоксилав, Суммамед, Ампициллин.
При отсутствии противопоказаний можно делать ингаляции. Это позволит убрать густоту мокроты, уменьшит проявления кашля. Однако, важно правильно подобрать препараты для ингаляций.
Важно! Нельзя проводить процедуры ингаляций грудничкам. С осторожностью применять ингаляции людям с болезнями центральной нервной системы
У детей лечение кашля с желтой мокротой идентично взрослому. Различия только в дозировках. Некоторые препараты имеют ограничения по возрасту. Например, АЦЦ, Флуимуцил.
Атибиотикотерапия у детей включает в себя такие препараты как Супракс, Флемоксим Солютаб 125 г, Амоксилав и прочее.
Лечение кашля с желтой мокротой народными методами
Народная медицина располагает множеством эффективных средств для лечения кашля. Среди них настойки, примочки, отвары и растирания мазями:
- Сделайте такую смесь: 200 граммов свежего меда, прокрученный через блендер лимон, и 00 граммов молока. Употреблять по столовой ложке три раза в сутки. Если мед свежий – его можно отдельно принимать: чайную ложку взять в рот и рассасывать как конфету
- Отвар шалфея при кашле: 150 гр. измельченного шалфея добавить в кружку кипятка. Настоять 4 часа. Добавить кипяченое молоко — 150 гр. Можно пить по полстакана раза в день
- Очень эффективен будет такой сбор: алтей, толокнянка, подорожник и мята – каждую траву взять по 100 гр. каждую, залить кипятком в количестве 1 литр. Затем настоять часа. Пить по столовой ложке несколько раз в сутки
Отличным средством для лечения кашля с мокротой в народной медицине считается лук. Из сока лука можно сделать примочки, пропитать им небольшую тряпочку и положить на грудь. Оставить на полчаса.
Также можно взять три луковицы( не очищать!), добавить в кастрюлю с литром воды, варят на медленном огне примерно час, потом всыпают пол кружки сахарного песка. Остужают и пьют по половине стакана минимум три раза в сутки.
Для детей
Народные средства при лечении кашля с мокротой желтого цвета у детей нужно применять с осторожностью, предварительно проконсультировавшись с врачом. Неприменимы они к новорожденным и детям до 2х лет из-за высокого риска аллергических реакций.
Хорошо себя зарекомендовали такие рецепты:
- Взять 15 гр инжира измельченного и добавить в кружку кипятка. После еще поварить на медленном огне примерно 15 минут. Процедить и поить ребенка по столовой ложке трижды в день, строго после принятия пищи
- Сок редьки. 100 гр сока и 100 гр. прокипяченного молока соединить. Немного подсластить медом. Принимать по 15 мл три раза в день после еды
- Смешайте сок лука и мед. В равных долях. Например, 100 гр сока лука и 100 гр меда. Это простое средство поможет в лечении сильного кашля. Принимать по столовой ложке два раза в день до исчезновения симптомов
Очень важно обеспечить в доме чистый, прохладный воздух. Влажность имеет большое значение! Если не получается добиться желаемой влажности и температуры, купить увлажнитель воздуха. Он сослужит вам добрую службу. При таких условиях кашель отступит за максимально короткие сроки.
Профилактика
Помните, что любой кашель, в том числе и с желтой мокротой, должен пройти в течение 30 суток. Если он продолжается дольше, необходимо повторно обратиться к врачу – пульмонологу.
Условия обеспечения здоровья дыхательной системы:
- Раз в год обязательно проходить флюорографию
- Бросить курить
- Часто бывать на свежем воздухе
- Закаливание. В том числе и детей
- Правильное питание (особенно в осенне-зимний период, включая витамины)
- Занятия спортом
- Условия в доме (частое проветривание, влажность)
Если общее состояние позволяет, нет температуры и других признаков болезни – при кашле очень полезны прогулки. Не закрывайтесь дома, соблюдайте все рекомендации врача, и кашель быстро покинет вас.
отхаркивается слизь цвета по утрам яркая и густая, болит горло
Кашель – это симптом определенного заболевания, который требует немедленного лечения. Но, как показывает, практика, не всегда люди вовремя обращаются за помощью к специалисту, в результате чего в бронхах скапливается большое количество слизи (мокроты). Если она находится длительное время, то приобретает желтый оттенок. Такой симптом говорит о том, что в организме полным ходом идет воспалительный процесс, который может переместиться на другие органы.
Что собой представляет и как выглядит желтая мокрота при кашле
По изменению окраса и консистенции сгустка мокроты можно судить о формировании патологических процессов в легких. Если имеет место прозрачная и необильная мокрота, то это явный признак вирусного заболевания. При ее загустении и наличие желтого оттенка следует уточнить данные о наличие бактериальной инфекции в нижних дыхательных путях. При зеленом оттенке и неприятном запахе чаще всего диагностируют застой легких и прогрессирование воспалительного процесса. Наличие кровянистых прожилок – первый симптом разложения тканей при раке легкого или туберкулезе.

Про причины и лечение, если скапливается слизь в горле читайте по ссылке.
Без температуры отхаркивается сгусток слизи
Когда выделяемая мокрота во время кашля имеет желтый цвет, то это явный признак бронхита (симптомы и лечение бронхита у взрослых описаны здесь), синусита (признаки синусита описаны тут). С этим заболеванием необходимо незамедлительно обратиться к доктору и узнать, какой антибиотик лучше при бронхите.
Когда кашель редко посещает пациента, но при этом выделяется мокрота, то срочно нужно отправляться в поликлинику. Экстренная помощь необходима в тех случаях, когда в мокроте присутствует примесь крови и гноя. Ведь желтизна в мокроте свидетельствует о наличии гноя.
Также рекомендуем прочитать более подробно о том, как лечить бронхит.
Также кашель с желтой мокротой может возникать у людей, имеющих страсть к курению. Характер и оттенок мокроты указывает на причину формирование бронхита. Желтый оттенок говорит о том, что в бронхах скопилась инфекция. Терапия таких пациентов должна проходить в условиях стационара ли дома. Схему лечения определяет врач после проведения диагностики. По предложенной ссылке можно ознакомиться с информацией о том, как избавиться от кашля курильщика.
Подводя итог, следует обозначить следующие заболевания, в ходе которых проявляются выделения желтой мокроты без температуры:
- хронический бронхит;

- вирусные заболевания;
- бронхиальная астма;
- отек легкого;
- абсцесс легкого;
- рак легкого.
С температурой и мокротой зеленого или желтого цвета
Если кроме желтой мокроты у пациента еще наблюдается подъем температуры, то это явный симптом таких заболеваний, как воспаление легких, туберкулез. Повышаться температура может и при заболеваниях, указанных выше. Если показатели не существенные (до 38 градусов), то паниковать рано. Когда в течение длительного времени температура выше 38 градусов, и отходит желтая мокрота, то это повод для обращения к врачу.
Чтобы точно определить характер воспалительного процесса, необходимо провести лабораторное исследование. Для этих целей пациент сдает свою мокроту, и специалист изучает ее микроскопическими и макроскопическими методами. Чтобы провести этот анализ, необходимо утром собрать мокроту, но ничего перед этим не кушать. Иначе получить точный результат не получится. Чтобы обеспечить минимальное содержание слюны, пациент обязан прополоскать ротовую полость раствором антисептика и кипяченой водой. После этого собрать слизь в специальный резервуар. Если при сдаче анализа слизь выделяется в малом объеме, то пациенту назначают раздражающие ингаляции. В этой статье можно подробнее прочитать об ингаляциях у детей.

Получить самые точные сведения и характер желтой слизи можно при помощи бронхоскопии. Ее осуществляют в условии стационара. Благодаря этому удается тщательно изучить бронхи и трахею с использованием специального оборудования. В ходе этой манипуляции слизь получается без примесей бактерий рта и слюны. Для особых случаев необходимо проводить тщательную диагностику.
Узнайте, как отличить аллергический насморк от простудного.
Почему слезятся глаза и насморк у ребенка можно узнать в данном материале.
Лечение першения в горле народными средствами: https://prolor.ru/g/bolezni-g/pershenie/v-gorle-lechenie-narodnymi-sredstvami.html.
Лечение кашля с желтой плотной мокротой
Лечение кашля с желтой мокротой требует незамедлительного лечения. Схема лечения составляется в индивидуальном порядке, с учетом результатов диагностики. Как правило, обязательно терапия предполагает отхаркивающие препараты, которые позволяют очистить легкие.
Для растворения слизи назначают муколитики. Бороться с бактериальной инфекцией предстоит антибиотикам.
Благодаря муколитикам, которые не повышает объем мокроты, которая отхаркивается, удается ее разжижить и очистить легкие. Представленные медикаменты назначают при лечении бронхиальной астмы, воспалении бронхов, муковисцидоза и прочих недугов воспалительного характера.
Препараты для отхаркивания
Отхаркивающие медикаменты способствуют выведению мокроты из верхних дыхательных путей, а также активируют кашлевый рефлекс – слизь начинает откашливаться и ее необходимо сплевывать. К таким препаратам можно отнести:


- Теропсис;
- Натрия бензонат.
Но не стоит проводить самостоятельное лечение этими медикаментами. Их назначает врач с учетом индивидуальных особенностей пациента.
Для расширения бронхов и легкого выхода слизи стоит использовать медикаменты, которые увеличивает проходимость бронхов.
Устранить воспалительный процесс дыхательных путей, одним из проявлений которого является желтая слизь, применяют антибиотики узконаправленного действия. Также в процесс можно задействовать медикаменты обширного спектра антибактериального действия.
Одной симптоматической терапии будет недостаточно, поэтому в обязательном порядке стоит проводить лечебные мероприятия, направленные на лечение основного недуга.
Чтобы облегчить процесс очищения легких необходимо применять как можно больше жидкости, увлажнять воздух в доме, используя специальное устройство, больше отдыхать. Такие мероприятия позволят улучшить отхождение желтой мокроты и очистить легкие и бронхи. Если вам начал беспокоить приступ кашля, то примите прямое положение. Таким образом, легкие будут расширены, и мокрота будет лучше отделяться.
Чтобы предохранить свой организм от развития недуга, способствующего образованию желтой мокроты, необходимо защитить свои легкие от попадания различной инфекции, необходимо очищать их при помощи специальной гимнастики. Комплекс упражнений должен быть составлен вашим лечащим врачом, когда он проведет осмотр и изучит сведения, полученные в ходе диагностики. Выполнять составленную дыхательную гимнастику необходимо каждый день по 15-20 минут.
Мокрота желтого цвет может указывать на определеннее аллергические реакции. В таком случае пациенту необходимо принимать антигистаминные средства и препараты для стабилизации мембран тучных клеток. При отеке легких необходимо принимать мочегонные средства и лекарства, снижающие пенистость мокроты.
Видео: народные средства, если выделяется мокрота
В данном видео рассказывается про натуральные средства лечения при отхаркивании мокроты и кашля.
Желтая плотная слизь – это очень опасный симптом, который указывает на то, что заболевание начинает прогрессировать. Если вовремя не предпринять лечебные мероприятия, то закончиться это может таким опасным заболеванием, как рак легкого. При обнаружении самых первых симптом болезни нужно идти в поликлинику и проходить необходимую диагностику. Возможно, вам также будет интересно узнать, что такое хронический бронхит код по МКБ 10 и какие народные средства от насморка действительно помогают.
Желтая мокрота при кашле: причины и лечение
Мокрота определяется в медицинской практике как разнохарактерный экссудат, вырабатываемый клетками мерцательного эпителия бронхиальных структур. Выработка слизи — это естественная защитная реакция тела на проникновение в дыхательные структуры патогенной флоры или мнимых болезнетворных агентов (как, например, при курении). Желтая мокрота выступает явным индикатором неполадок с бронхиальным деревом.
Однако подразделить такого рода экссудат следует по основанию локализации патологического процесса. Мокрота может оказаться не мокротой, а слизью из носа. Итак, каковы же основные сведения о проблеме?
Причины образования желтой мокроты
Факторы появления истинной желтой мокроты при кашле многообразны. Среди характерных заболеваний или патологических состояний можно назвать следующие:
Типичнейшее заболевание, которое сопровождается выделением желтого цвета экссудата. Суть патогенного процесса заключается в воспалении одного или нескольких сегментов легких. Иное наименование недуга — воспаление легких. Причины становления проблемы почти всегда инфекционно-дегенеративные.
Наиболее часто возбудителями пневмонии выступают клебсиеллы, золотистые стафилококки, гемолитические и зеленящие стрептококки и иные болезнетворные организмы. Симптоматика весьма специфична. В первые несколько дней развивается кашель, повышается температура тела. На 3-5 сутки наступает период мнимого благополучия, и болезнь набирает новые обороты.

Обнаруживается выход большого количества мокроты желтого цвета при кашле. Состоит подобный экссудат из серозной жидкости, слизи, мертвых лейкоцитов и возбудителей инфекции. Это гной. Болезнь разрешается на 3-4 неделе и заканчивается выздоровлением, переходом инфекции в хроническую фазу или летальным исходом.
Представляет собой подобное пневмонии заболевание, но в отличие от последней, бронхит, имеет меньшую площадь поражения. В патологический процесс вовлекаются только бронхи, как правило, небольшие их сегменты. Возможен выход желтоватой гнойной мокроты с неприятным запахом (указывает на гнилостный процесс).
Симптоматика схожа с симптоматикой воспаления легких. Несмотря на то, что заболевание менее опасно, чем воспаление легких, оно имеет тенденцию к активной хронизации и также грозит летальным исходом для пациента.
Инфекционно-воспалительное заболевание, провоцируемое так называемой палочкой Коха (микробактерией туберкулеза). На ранних этапах мокрота белая, чем дальше продвигается заболевание, тем интенсивнее пигментация слизистого экссудата. Сначала отхаркивается желтая мокрота, затем она приобретает ржавый (коричневый) оттенок.
Симптомы туберкулезного поражения включают в себя интенсивный кашель, боли за грудиной, резкую потерю веса и другие факторы.
- Бронхоэктатическая болезнь.
Досконально определить причины становления бронхоэктазов не представляется возможным. Суть болезнетворного процесса заключается в образовании в альвеолярных структурах бронхов небольших мешочков, заполненных гноем. При кашле отхаркивается желтая слизь многослойного характера. Наблюдаются вкрапления крови, в том числе свежей и окислившейся.
Бронхоэктатическая болезнь наблюдается в 7% случаев обращений к врачу-пульмонологу. Отграничить ее от воспаления легких, эмфиземы и иных состояний не представляется возможным без специализированных исследований.

- Абсцесс легких.
Абсцесс (он же в просторечье «гнойник») представляет собой папулезное образование, локализованное в тканях легких или бронхов. Вскрытие подобной структуры чревато нагноением или гнойным расплавом легких. При обоих описанных процессах выделяется огромное количество желтого экссудата с примесями свежей крови.
Состояние потенциально летальное, поскольку нарастают явления дыхательной недостаточности.
- Раковые заболевания легких. При локализации опухолевой структуры в центральных сегментах легких, выходит гной в смеси с кровью.
В некоторых случаях выделение слизи желтого цвета обуславливается чисто субъективными причинами. Так, всем известен так называемый кашель курильщика. Табак и вредные смолы окрашивают слизистый экссудат в желтый или ржавый оттенок. Употребление в пищу цитрусовых, моркови в больших количествах, также отзывается образованием большого количества желтой слизи.
Отграничить указанные причины можно исключительно проведя специализированную диагностику. Назначаются все мероприятия только врачом. Желтая мокрота выступает лишь вектором, определяя направление обследования.
Сопутствующие симптомы
Мокрота никогда не является единственным, изолированным симптомом. Она лишь одно из многих проявлений, типичных для того или иного заболевания. Почти во всех случаях присутствуют и следующие характерные признаки:
- Боли за грудиной. Отмечаются при большинстве заболеваний, сопровождаемых выделением желтой мокроты по утрам. Боль имеет тянущий, ноющий характер, отмечается при вдохе и, несколько реже, при выдохе.
- Одышка, удушье. Нарушения дыхания. Оба указанных состояния вызывают дыхательную недостаточность. Разница между одышкой и удушьем заключается в интенсивности проявления. Удушье потенциально летально, поскольку вызывает острое нарушение функций организма.
- Повышение температуры тела. Почти всегда указывает на воспалительно-дегенеративный процесс в легочных структурах. Речь идет о субфебрильных или фебрильных значениях термометра. При раке уровень всегда держится в пределах 37.5 градусов Цельсия.
- Кашель. Всегда продуктивный, носит забивающий характер. Усиливается в утреннее время суток, в течение дня несколько ослабевает.
Клиническая картина складывается из подобных проявлений.
Диагностика
Диагностикой проблем с легочными структурами занимаются специалисты по пульмонологии. Дополнительно могут потребоваться консультации онколога или фтизиатра. Комплекс диагностических мероприятий включает в себя устный опрос пациента на предмет характера и степени развития симптомов, также сбор анамнеза.
Главное, что можно сказать на первый же взгляд, желтая мокрота всегда указывает на гнойно-некротический процесс в нижних дыхательных путях. Чем больше удельный вес гноя в слизи, тем более она двигается в сторону зеленого оттенка.
Чтобы поставить точку в вопросе происхождения проблемы, нужно провести ряд диагностических мероприятий:
- Общий макроскопический анализ мокроты. Выявляет ее физико-химические свойства.
- Микроскопическое исследование. Назначается для оценки микроскопического состава слизи (как и следует из названия).
- Посев мокроты на питательные среды. Дает возможность определить возбудителя.
- Туберкулиновая проба. Необходима для диагностики туберкулеза на ранних стадиях течения.
- Общий анализ крови. Как правило, дает картину выраженного воспаления с большим количеством лейкоцитов, высокой скоростью оседания эритроцитов, высоким показателем гематокрита и т.д.
- Рентгенография легких. Позволяет выявить патологические изменения в легких и бронхах.
- Флюорография. Дает возможность определить лишь наиболее грубые изменения тканей и органов грудной клетки. Чаще всего назначается для диагностики онкологических недугов и туберкулеза.
- МРТ/КТ-диагностика. Как то, так и другое исследования дают яркие, информативные изображения структур органов грудной клетки. Ввиду малой доступности назначаются подобные диагностические мероприятия сравнительно редко.
- Бронхоскопия. Минимально инвазивное исследование, направленное на осмотр и визуальную оценку эпителиальных тканей нижних дыхательных путей.
Назначаются подобные исследования комплексно. Если органические причины исключены, есть смысл искать физиологический фактор.
Терапия

Методы лечения кашля с мокротой желтого оттенка многообразны, в зависимости от конкретного недуга может потребоваться медикаментозная или хирургическая терапия. Поскольку в большинстве случаев имеет место гнилостный или некротический процесс, показано применение следующих лекарственных средств:
- Противовоспалительные нестероидного происхождения. Назначаются с целью купировать генерализованное воспаление в нижних дыхательных путях.
- Кортикостероидные лекарственные средства. Оказывают бронхолитическое и противовоспалительное действие. Применять их нужно с большой осторожностью по причине массивности побочных эффектов.
- Бронхолитики. Приводят к расширению бронхов и облегчению дыхательной функции.
- Спазмолитики.
- Антибактериальные лекарственные средства. Фармацевтические препараты антибактериального спектра способствуют уничтожению патогенной флоры. Наиболее действенны фторхинолоны, татрациклины и цефалоспорины.
- Муколитики и отхаркивающие препараты. Способствуют быстрому выведению мокроты из дыхательных путей.
Хирургическое лечение назначается в случае наличия опухолей (как доброкачественных, так и злокачественных), запущенного туберкулеза, абсцессов. В случае наличия бронхоэктазов проводится лечебная бронхоскопия.
Желтая мокрота при кашле — тревожный признак, указывающий на гнойный процесс. Необходимо своевременно пройти диагностику и как можно быстрее начать лечение, поскольку вполне возможно начало некротического разрушения нижних дыхательных путей с расплавом легочной ткани.
Микробиологический анализ мокроты для диагностики туберкулеза
Вконтакте
Одноклассники
Мой мир
Темно-густая желтая мокрота: причины и меры предосторожности
Домой Статьи Советы по здоровью
Взаимодействие с другими людьмиМокрота – это слизь, которая образуется в дыхательной системе. Мокрота действует как естественный защитный механизм, защищающий вас от любых бактериальных и вирусных инфекций дыхательной системы. Он содержит различные химические вещества, которые борются с вирусами и бактериями. Поскольку он вязкий и липкий, он улавливает вторгшиеся бактерии, вирусы и инородные частицы.
Наличие мокроты может быть связано с наличием заболеваний дыхательной системы, таких как бронхит, астма, туберкулез и инфекция верхних дыхательных путей, вызванная простудой и синуситом.Цвет мокроты указывает на тип недуга, которым вы страдаете. Мокрота может быть черного или желтого цвета.
Что означает желтая мокрота
Желтая мокрота означает, что вы страдаете простудой и гриппом или ваши верхние дыхательные пути находятся под влиянием какой-либо микробной инфекции. Темно-желтая или густая желтая мокрота указывает на инфекцию нижних дыхательных путей или носовых пазух. Желто-зеленая мокрота указывает на инфекцию конца дыхательной системы.Если вы страдаете хроническим заболеванием носовых пазух, у вас могут наблюдаться частые выделения темно-желтой мокроты через нос. Густая желтая мокрота выходит, когда нужно очень сильно высморкаться, чтобы от нее избавиться.
Если вы обнаружили желто-зеленую мокроту или желтую мокроту при кашле, вам следует немедленно принять следующие меры предосторожности:
- Если вы курите, немедленно бросьте курить.
- Утром, просыпаясь, человек часто страдает желтой мокротой.Однако не глотайте мокроту, поскольку она содержит мертвые бактерии и вирусы.
- Пейте как можно больше воды. Вода должна быть комнатной температуры или чуть теплой. Питьевой травяной чай также очень эффективно удаляет мокроту из дыхательной системы. Постоянное употребление теплых жидкостей вымывает мокроту из горла.
- Избегайте употребления продуктов, выделяющих слизь. Некоторые продукты могут вызывать чрезмерное выделение слизи и мокроты. Проконсультируйтесь по этому поводу со своим врачом, потому что он или она лучше знает вашу историю болезни.Просто избегая определенных продуктов, вы можете значительно облегчить проблемы с носовыми пазухами.
- Не подавляйте кашель никакими средствами от кашля. Это может вызвать скопление мокроты в легких и верхних дыхательных путях и привести к более серьезным проблемам. Кашель помогает удалить слизь из вашего тела. Вместо этого возьмите немного хорошего отхаркивающего средства, чтобы удалить желтую или желто-зеленую мокроту, которая образуется. Вдыхание пара поможет удалить желтую мокроту из легких.
Вы должны проконсультироваться с врачом, если желтая или зеленовато-желтая мокрота продолжает выделяться более недели.
Взаимодействие с другими людьмиПредупреждение: Читатель этой статьи должен принять все меры предосторожности, следуя инструкциям по домашним средствам из этой статьи. Избегайте использования любого из этих продуктов, если у вас на него аллергия. Ответственность лежит на читателе, а не на сайте или писателе.
Другие статьи из категории Советы по здоровью .Желтая слизь (мокрота и сопли): что это значит?
Вы чувствуете желтую носовую слизь или кашляете желтой слизью? Что означает желтая слизь, следует ли как можно скорее обратиться к врачу? Если вас интересуют эти вопросы, эта статья даст вам общий обзор возможных причин и вариантов лечения желтой слизи.

Желтая носовая слизь (сопли)
Каждый день из носа выделяется прозрачная жидкая слизь.Здоровые люди делают около 1,7 литра (или достаточно, чтобы наполнить один чайник) каждый день. Нормальная слизь – это обычно вода, содержащая растворенные соли, антитела и белки.
Однако бывают случаи, когда ваше тело производит чрезмерное количество носовой слизи (более 1,7 литра в день), которая может становиться гуще, липкой и меняет цвет (от прозрачного до желтого на зеленый). Вы также можете испытывать другие симптомы, такие как головные боли, лицевую боль, заложенность носа и усталость.
Ознакомьтесь с другой нашей статьей о зеленых соплях, их причинах и способах лечения.
Что желтая слизь из носа говорит о вашем здоровье
Когда вы простужены, обычно возникает отек. Этот отек может заблокировать носовые пазухи, полые полости в костях лица или черепа и помешать правильному оттоку слизи. Эта застойная слизь в носовых пазухах способствует росту бактерий, вызывая воспаление их тканевой оболочки (синусит). Одним из первых симптомов синусита является желтоватая или зеленоватая слизь из носа, сопровождающаяся лицевой болью (вокруг щек, глаз или лба).
Но, вопреки распространенному мнению, причина, по которой слизь из носа меняет свой цвет с желтого на зеленый, – это , а не бактерии. На самом деле это из-за лейкоцитов, которые защищают ваше тело от болезней и инфекций. Эти клетки имеют фермент зеленоватого цвета. Таким образом, по мере прогрессирования простуды все больше белых кровяных телец заполняют место инфекции, в результате чего слизь становится более густой и желтой, а в конечном итоге зеленой.
Итог: Желтая слизь означает, что ваша простуда или респираторная инфекция прогрессируют.А когда слизь в носу становится зеленой, это может означать, что иммунная система вашего организма находится в состоянии полной войны с болезнетворными микробами.
Теперь, когда вы знаете, почему слизь в носу меняет цвет на желтый, как от нее избавиться?
Как избавиться от желтой носовой слизи
Расслабьтесь, наблюдайте и ждите
Желтая слизь не всегда указывает на бактериальную инфекцию, требующую антибиотиков. Согласно руководящим принципам, выпущенным Американской академией отоларингологии – Фондом хирургии головы и шеи, антибиотики не обладают большей пользой, по крайней мере, когда речь идет о лечении бактериального синусита. [5]
Фонд предлагает людям с синуситом понаблюдать и подождать, прежде чем принимать антибиотики, даже если они больны и у них высокая температура.
Как долго вам нужно ждать? В отношении острого синусита в руководстве рекомендуется подождать еще семь дней после исчезновения его симптомов, что может длиться примерно десять дней и более. Если после периода наблюдения симптомы не исчезнут или ухудшатся, вы можете начать прием антибиотиков, если только врач не посоветует вам иное.
Вдохнуть пар
Вдыхание пара может помочь избавиться от заложенности носовых пазух и прочистить заложенный нос. Когда вы комбинируете его с некоторыми эфирными маслами, он образует мощный способ облегчить некоторые недуги, в том числе те, которые влияют на ваши верхние дыхательные пути (нос и носовые пазухи).
Примеры эфирных масел, которые вы можете использовать:
- Кардамон
- Мята перечная
- Розмарин
- имбирь
- залив
- Гвоздика
- Масло чайного дерева
- Эвкалипт
- Василий
Шагов:
- Прокипятите примерно 1 литр дистиллированной воды, затем перелейте ее в подходящую емкость.Подождите, пока вода немного остынет, чуть выше температуры вашего тела. Температура воды 44 ° C (111,2 ° F) и выше может повысить риск ожогов и ожогов.
- Добавьте 2–3 капли предпочитаемого эфирного масла.
- Накройте голову полотенцем, закройте глаза и медленно и глубоко вдохните. Расстояние между вашим лицом и миской должно быть на расстоянии вытянутой руки.
- Повторяйте этот процесс 2–3 раза в день или до тех пор, пока не почувствуете облегчение.
Предостережение: Если у вас астма, избегайте вдыхания пара.Детям также следует избегать этого домашнего средства, потому что они могут опрокинуть дымящуюся воду и получить ожог.
Узнайте, как пользоваться нети-потом
Если вы не знакомы с нети-горшком, он чем-то похож на уменьшенную версию волшебной лампы Аладдина. Утверждают, что он облегчает заложенность носа, давление в носовых пазухах и лицевую боль. Согласно одному исследованию, орошение носа (например, орошение нети-потом) может быть эффективным способом облегчения симптомов проблем с пазухами , если используется вместе со стандартными методами лечения. [6]
Как это помогает? Он разжижает носовую слизь и выводит мусор, аллергены и микробы, которые могут раздражать носовые проходы. Соль в растворе помогает разжижить слизь, поэтому вам будет легче ее удалить. К тому же соль обладает антибактериальными свойствами.
Использовать нети-пот довольно просто. Просто поместите носик в одну из ноздрей и наклоните голову вперед под углом 45 градусов. Налейте раствор соленой воды в одну ноздрю, а затем дайте ему выйти из другой.
Предупреждение: наиболее важным фактором при выполнении этой процедуры является источник воды. Использование загрязненной воды может быть смертельным. Вот почему для нети-пота лучше всего использовать стерилизованную или дистиллированную воду. Не забывайте очищать его после каждого использования. Никогда не делись этим.
Спросите своего врача об антигистаминных и противоотечных средствах
Противоотечные средства полезны при заложенности носа из-за простуды. Они также могут уменьшить количество слизи в дыхательных путях и легких, сужая кровеносные сосуды в этих областях, чтобы уменьшить кровоток.
Однако они обычно не подходят для лечения густой слизи. Если вы будете злоупотреблять ими, они могут высушить вас и сделать слизь более густой. Таким образом, ваш нос становится более заложенным. То же самое и с антигистаминными препаратами. Итак, прежде чем принимать эти лекарства, сначала поговорите со своим врачом.
Подводя итог, желтая носовая слизь означает прогрессирование респираторной инфекции. Чтобы избавиться от него, не всегда нужно принимать антибиотики. Иногда «бдительное ожидание» – это все, что вам нужно делать. Но если симптомы становятся серьезными даже при лечении, отпускаемом без рецепта, проконсультируйтесь с врачом по поводу подходящего лечения.
Отхаркивающая желтая слизь
Вы в последнее время кашляли желтой слизью? Стоит ли вам беспокоиться об этом?
У здоровых людей слизь из дыхательных путей обычно прозрачная. Зеленая или желтая слизь может присутствовать при вирусной или бактериальной инфекции. Однако, вопреки распространенному мнению, цвет не связан с вирусом или бактериями. В случае желтой слизи это результат того, что белые кровяные тельца устремляются к участку, чтобы бороться с инфекцией.
Причины отхаркивания желтой мокроты?
Бронхит (простуда в груди)
Бронхит возникает при воспалении слизистой оболочки дыхательных путей, особенно бронхов.По мере развития инфекции вы можете начать откашливать густую желтую слизь, которая редко может иметь красный оттенок (из-за крови).
Два типа бронхита:
Острый бронхит – Вирусы, вызывающие простуду и грипп, обычно вызывают острый бронхит. Поскольку это вирусное заболевание, оно проходит само по себе, поэтому оказываемая помощь в первую очередь является поддерживающей. Симптомы могут длиться от пяти до двадцати одного дня.
Хронический бронхит – Если вы курите, вы, скорее всего, заболеете хроническим бронхитом, симптомы которого могут длиться три месяца в году в течение как минимум двух лет.Другой причинный фактор – длительное воздействие раздражителей окружающей среды, таких как пыль и пары (исходящие от хлора, аммиака, брома и т. Д.).
Пневмония
Пневмония – это респираторная инфекция, вызывающая воспаление легких. Наиболее распространенным штаммом микробов, вызывающих пневмонию у взрослых, является Streptococcus pneumoniae. Пневмония обычно развивается после того, как человек страдает определенным заболеванием. Это может быть опасно, особенно если человек слишком слаб.
Общие признаки и симптомы пневмонии:
- От легкой до высокой температуры
- Проблемы с дыханием
- Кашель с зеленой, желтой или кровянистой слизью
- Озноб
Простуда или грипп
Простуда проходит самостоятельно, поэтому лекарства не нужны. Но если симптомы не улучшаются через неделю или более, ваш врач может заподозрить бактериальную инфекцию, для которой необходимы антибиотики.
На ранней стадии инфекции слизь из носа прозрачная и жидкая. Слизь со временем становится густой и желтой или зеленой, когда миллиарды лейкоцитов наводняют место инфекции. В отличие от гриппа, симптомы простуды обычно менее выражены.
Аллергия
В чем разница между простудой и аллергией?
Аллергия часто возвращается в одно и то же время каждый год. Как правило, он длится более четырнадцати дней и вызывает частое чихание и зуд в носу, глазах и горле.
Во время приступа аллергии аллерген или раздражитель вызывает воспаление и увеличивает образование густой бледно-желтой слизи. Избыточная слизь будет стекать по задней стенке глотки, что в конечном итоге раздражает ее и вызывает кашель.
Симптомы легкой респираторной аллергии полностью исчезают, если вы получили правильное лечение и удалили аллерген из воздуха. Но профилактика по-прежнему остается лучшим, поэтому знайте свои триггеры и избегайте их как можно больше.
Синусит
Синусит – это воспаление слизистой оболочки носовых пазух, которые представляют собой четыре пары заполненных воздухом полостей на лице и черепе.Когда ваши пазухи опухают и раздражаются, слизь, которая обычно стекает в нос, блокируется. Затем слизь накапливается в носовых пазухах и создает идеальную питательную среду для бактерий.
Общие признаки и симптомы синусита:
- Боль в лице
- Давление внутри лица
- Заложенность носа
- Постоянный кашель
- Густая желтая или зеленая слизь из носа
- Головная боль
- Боль в горле
Рак легкого
Большинство пациентов с раком легких не ощущают никаких симптомов до поздних стадий, но есть исключения.
Некоторые из ранних признаков и симптомов рака легких:
- Охлаждение
- Лихорадка
- Рецидивирующая пневмония или бронхит
- Боль в груди
- Постоянный кашель с желтой слизью или кровью (часто)
- Одышка
- Похудание
- Усталость
Обычно врачи обнаруживают опухоль рака легких во время рентгена грудной клетки. Когда опухоль начинает расти, она блокирует дыхательные пути и предотвращает отток слизи из легких.Затем это способствует развитию инфекции и усугубляет существующий кашель.
Астма
Кашель при астме, как правило, непродуктивен, а это означает, что из легких не выделяется никакой секреции. В некоторых случаях человек может откашливать небольшое количество прозрачных или светло-желтых выделений.
Помимо хрипов, есть другие ключевые (и необычные) симптомы астмы. Это затруднение дыхания (особенно рано утром), стеснение в груди, усталость, постоянные вздохи и сухой отрывистый кашель.
Домашние средства для лечения кашля с желтой мокротой
Большинство случаев респираторных инфекций носят вирусный характер, поэтому лечение обычно не требуется, если только не начнут проявляться более тревожные симптомы. Посетите ближайшую больницу в вашем районе, если у вас проблемы с дыханием, высокая температура (101 ° F), ночная потливость и кашель с густыми желтыми, зелеными или кровянистыми выделениями. Эти симптомы могут указывать на более серьезное заболевание, требующее немедленного медицинского вмешательства.
В случае кашля с желтой слизью, не опасного для жизни, вы можете рассмотреть несколько простых домашних средств:
Принимайте лекарства, подходящие для вашего состояния
Если это не прописал врач, вам следует избегать приема лекарств, подавляющих кашель.Вам нужно, чтобы инфекция ушла быстрее, чего не произойдет, если вы не откашляете слизь из легких.
Клинические исследования показали, что антибиотики не работают при лечении большинства инфекций грудной клетки, которые, как правило, вызваны вирусами. Фактически, прием антибиотиков, когда в них нет необходимости, может вызвать резистентность к антибиотикам и различные побочные эффекты, такие как тошнота, головные боли, сыпь, воспаление влагалища, диарея и рвота. [1]
Лекарства, которые могут помочь:
Противоотечные средства
Когда у вас инфекция верхних дыхательных путей (простуда или грипп), кровеносные сосуды внутри вашего носа опухают из-за белых кровяных телец, которые устремляются в эту область, чтобы защитить вас от вторжения инородных частиц или микробов.Противозастойные средства уменьшают отек, открывая носовые проходы, улучшая дыхание и обеспечивая надлежащий отток слизи.
Противоотечные средства доступны в виде порошка, капсулы, таблетки, спрея и сиропа.
Отхаркивающие средства
Отхаркивающие средства помогают избавиться от лишней мокроты или мокроты, разжижая и разжижая их. Одним из примеров отхаркивающего средства является гвайфенсен, который не рекомендуется при постоянном кашле из-за астмы, курения и респираторных заболеваний, вызывающих слишком много слизи.Два распространенных побочных эффекта отхаркивающих средств – это рвота и тошнота.
Пейте достаточное количество жидкости
Это предотвратит обезвоживание и позволит густой и липкой слизи разжижаться в груди, так что вы сможете легко откашляться. Водопроводная вода подойдет, но лучше что-нибудь теплое. Пар открывает заложенный нос и разрушает слизь.
Однако вода – не единственный вариант. Вы можете попробовать теплый суп, травяные чаи, кокосовый сок и что-нибудь среднее.Избегайте жидкостей, содержащих кофеин, алкоголь и чрезмерное количество сахара.
Как правило, употребление большого количества жидкости не вызывает серьезных побочных эффектов. Однако чрезмерная гидратация возможна и может быть опасна. Это может привести к нарушению баланса уровня натрия и других электролитов, вызывая спутанность сознания, тошноту и рвоту, головную боль и судороги.
Выполнять контролируемый глубокий кашель и дыхание ежедневно
При некоторых инфекциях грудной клетки, например при хроническом бронхите, часто выделяется чрезмерное количество слизи.Люди с этим заболеванием не могут удалить слизь при обычном кашле. Фактически, неконтролируемый кашель может закрыть дыхательные пути, что, в свою очередь, позволяет большему количеству слизи накапливаться в легких.
Контролируя свое дыхание и кашель, вы позволяете максимальному количеству воздуха проникать в легкие и разжижаете скопившуюся слизь, чтобы вам было легче ее удалить.
Вот как вы кашляете:
- Сядьте на удобный стул, который должным образом поддерживает вашу спину.Убедитесь, что это подходящая высота, чтобы вы могли твердо стоять на полу.
- Расслабьте тело. Немного наклонитесь вперед.
- Медленно и глубоко вдохните через нос. При этом вам следует скрестить руки на животе.
- Задержите дыхание примерно на 3–4 секунды перед коротким и сильным кашлем как минимум дважды.
- Отдохните несколько минут. При необходимости повторите процедуру.
Удалите слизь из легких с помощью постурального дренажа
Постуральный дренаж использует силу тяжести для отвода жидкости или слизи из легких, поэтому вы можете легко удалить их при кашле.Обычно во время этой процедуры вы принимаете разные позы. Вы можете сесть или лечь на бок, живот или спину. Проконсультируйтесь с врачом о том, какие позы лучше всего подходят для вас, а также об идеальном времени, в течение которого вы должны это делать (обычно не менее 5 минут).
Хотя фиксированного времени для этого нет, вам следует выполнять постуральный дренаж натощак, чтобы избежать рвоты. Делайте это перед едой или через 1–1 ½ часа после еды. Вы также можете выполнять это рано утром, чтобы избавиться от слизи, скопившейся за ночь.
Попросите кого-нибудь дать вам «постучать по спине »
Вы можете выполнять простукивание по груди или спине отдельно или в сочетании с другими методами, такими как постуральный дренаж. Это большое подспорье для людей, у которых непродуктивный кашель или в легких скопилось большое количество слизи.
Легко постукивает по груди или спине. Вибрация, возникающая при постукивании, помогает разжижить слизь и направить ее в большие дыхательные пути, где ее можно откашлять.
Если вы делаете постукивание сзади, вам нужно сделать следующее:
- Накройте спину человека тканью или полотенцем, чтобы предотвратить раздражение кожи.
- Пусть ляжет лицом вниз. Младенцы или маленькие дети должны сидеть на коленях, наклонив верхнюю часть тела вперед. Детям постарше вы можете попросить их наклониться вперед в талии, а вы стоите позади них.
- Сложите ладонь, а затем слегка похлопайте человека спиной прямо над его легкими.
- Продолжайте делать это не менее 3 минут. Ваш врач или физиотерапевт может посоветовать, сколько раз вам следует выполнять эту технику (обычно один раз в день).
Противопоказания:
- Заболевания, вызывающие кровотечение в легких
- Травмы шеи, головы, ребер или позвоночника
- Недавняя операция
- Коллапс легких
- Туберкулез
- Имеющий в анамнезе тромбоэмболию легочной артерии, инфаркт и внутреннее кровотечение в легких
- Ожоги или открытые раны
- Прием антикоагулянтов
Используйте лечебные травы и продукты
Чай с эхинацеей
Вы чувствуете, что заболели простудой или гриппом?
Пейте чай с эхинацеей.Люди пьют его, чтобы избежать простуды или хотя бы облегчить ее симптомы. Фактически, если у вас уже есть простуда или грипп, это может ограничить его пятью днями. [2] Согласно исследованию, он обеспечивает более пятидесяти процентов защиты от вируса простуды. [3]
Чай со свежим имбирем
Несколько исследований показывают, что свежий имбирь может помочь в борьбе с вирусными респираторными инфекциями. Исследователи одного исследования выяснили, что свежий имбирь предотвращает заражение респираторно-синцитиальным вирусом человека (RSV), предотвращая его прикрепление и проникновение в здоровые клетки. [4]
RSV – это вирусная инфекция легких и дыхательных путей, поражающая как взрослых, так и детей в возрасте до одного года.
Как использовать свежий имбирь:
- Нарежьте или натрите один кусок свежего имбиря, а затем вылейте его в заварочный узел или чайник.
- Залейте кипяченой водой. Оставьте примерно на 5-10 минут.
- Если хотите, можете добавить несколько капель лимонного сока или меда для подслащивания.
- Вы также можете жевать ¼ ломтика свежего имбиря.
У вас другой цвет слизи, и вы не знаете, что это значит? Вот наша подробная статья о разных цветах слизи.
Заключение
Не паникуйте. В большинстве случаев причины желтой мокроты или соплей легкие и исчезнут сами по себе без вмешательства человека. Однако, если вы кашляете желтой слизью более недели и у вас начинают развиваться тревожные симптомы, как можно скорее обратитесь к врачу.
Артикул:
[1] http: // onlinelibrary.wiley.com/doi/10.1002/14651858.CD000245.pub2/otherversions#related-content
[2] http://online.liebertpub.com/doi/abs/10.1089/10755530050120691
[3] http://abcnews.go.com/GMA/OnCall/story?id=3312788&page=1
[4] http://www.ncbi.nlm.nih.gov/pubmed/23123794
[5] http://www.wsj.com/articles/new-thinking-on-sinus-infections-1428356464
[6] http://www.webmd.com/allergies/neti-pots#1
.Каковы наиболее частые причины желтой мокроты?
Желтая мокрота обычно является признаком респираторной инфекции или инфекции носовых пазух. При инфекциях носовых пазух слизь обычно выглядит как темно-желтая или желтовато-зеленая слизь из носа. Если мокрота вызвана инфекцией нижних дыхательных путей, она выходит через горло и откашливается. Густая желтая мокрота может образоваться в результате бактериальной или вирусной инфекции, пневмонии, бронхита или простуды. Аллергия, курение и астма также могут вызывать избыточное количество слизи.
Желтая мокрота может возникнуть в результате инфекции носовых пазух.Производство мокроты – это способ организма бороться с инородным веществом, вторгающимся в дыхательную систему. Липкая мокрота прилипает к легким, задерживая бактерии или вирусы.Когда микробы собраны, слизь становится рыхлой и поднимается по горлу, чтобы ее можно было кашлять. Крошечные волоски, называемые ресничками, помогают выводить желтую мокроту из легких из тела.
Желтая мокрота может появиться в результате сильной простуды.Отхаркивающая жидкость, желтая, прозрачная мокрота или слизь, не следует глотать. В нем полно бактерий, которые необходимо удалить из организма. Проглатывание мокроты может иногда вызывать вздутие живота и избыточное газообразование. Цвет и консистенция слизи зависят от типа заболевания.
Курение может способствовать желтой мокроте.Некоторые люди принимают лекарства от кашля, когда болеют, чтобы обуздать приступы кашля, вызванные мокротой. Эта тактика работает против естественных попыток организма избавиться от вирусов и бактерий. Некоторые врачи предпочитают отхаркивающие средства, которые помогают разложить слизь. Вода и теплые напитки могут помочь вымыть излишки желтой мокроты из легких и носа.
Сироп от кашля может помочь при выделении желтой мокроты.Пища также играет роль в том, сколько желтой мокроты вырабатывается и как быстро она покидает организм. Диетологи считают, что кофеин, сахар и молочные продукты вызывают избыток мокроты. Пиво, жирная пища и некоторые пищевые добавки могут усугубить проблему. Другие продукты помогают очистить носовые пазухи, например специи, содержащие капсаицин, хрен, чеснок, перец чили и имбирь. Даже куриный суп может помочь очистить носовые пазухи.
Напитки с кофеином могут способствовать выделению излишка мокроты.Пар может помочь продвинуть мокроту и избавиться от нее. Горячая ванна, душ или использование электрического испарителя помогают разжижить желтую мокроту вместе с глубоким дыханием над тазом с кипящей водой. Некоторые люди находят, что прикладывание тепла к груди и горлу помогает при кашле слизи. Горячий чай и полоскание горла соленой водой также могут быть эффективными.
Пиво может способствовать выделению излишка мокроты.Дыхательная система. Кашель может помочь избавить дыхательную систему от мокроты. Полоскание горла соленой водой может помочь избавиться от слизи. Откашлявшуюся мокроту следует выплюнуть, а не глотать. Горячая ванна может помочь избавиться от желтой мокроты..Отхаркивание мокроты – желтый, коричневый, зеленый, красный (кровь)
Что такое мокрота?
Как следует из названия, это состояние, при котором кашель связан с выделением мокроты.
Термин “мокрота” означает воспаление, которое приводит к чрезмерному выделению слизи. Это чрезмерный слизистый кашель с отхождением мокроты. Цвет, консистенция и характер мокроты могут различаться в зависимости от характера проблемы. Он может быть прозрачным или иметь разные цвета, например желтый, зеленый, красный или коричневый.Он может быть водянистым или густым по консистенции.
Причины мокроты
Кашель с выделением мокроты, мокроты или слизи обычно называют продуктивным кашлем. Обычно это признак инфекции в легких. Существуют различные другие факторы, связанные с причиной кашля с мокротой, такие как аллергические реакции, различные раздражители, например перхоть домашних животных, курение, химические пары или пыль и т. д., простуда или инфекция, вызванная бактериями, грибами или вирусами.
Отхаркивание мокроты также наблюдается при определенных заболеваниях верхних дыхательных путей, таких как коклюш, пневмония, бронхиолит, гастроэзофагеальный рефлюкс или бронхит.Откашливание мокроты связано с рядом других этиологических факторов. К ним относятся:
Есть много продуктов, которые также увеличивают выработку слизи. Этого следует избегать. К ним относятся:
- Молочные продукты, например йогурт, творог и сыр
- Шоколад
- Рафинированный сахар
- Соленые продукты
- Соя
- Продукты, содержащие дрожжи
Цветная мокрота и вызывающая ее
Мокрота любого цвета чем белый цвет – явный признак инфекции или другой проблемы.Тогда становится важным обратиться за помощью к врачу для раннего лечения. Различный цвет мокроты или мокроты с их причинами:
Желтая мокрота
Это признак бактериальной инфекции или инфекции нижних дыхательных путей, такой как синусит, бронхит, простуда, грипп или аллергия. Хронические заболевания дыхательных путей могут привести к выделению густой желтой мокроты.
Коричневая мокрота
Это не так уж редко и часто встречается у курильщиков. Это также может быть результатом вдыхания смога или может быть признаком наличия крови в мокроте или какой-либо инфекции.
Зеленая мокрота
Это признак инфекции паренхимы легких, такой как пневмония. Обычно это наблюдается при постназальном кровотечении. Избегайте мясных и молочных продуктов, чтобы предотвратить это.
Красная или розовая мокрота
Красная мокрота является явным признаком наличия крови, если не указано иное. Причиной этого является тяжелая инфекция, поэтому требуется немедленная медицинская помощь.
Серая мокрота
Это снова наблюдается у курильщиков и может быть признаком вдыхания загрязненного воздуха.

Мокрота у новорожденных и детей
Новорожденные и дети более восприимчивы к развитию кашля с мокротой. В них обычно главным фактором является вирус. Этот кашель и мокрота у них вызывает вирус простуды.
Кашель и мокрота во время беременности
Кашель, заложенность носа и выделение мокроты – некоторые из распространенных жалоб во время беременности. Это результат гормональных колебаний, особенно эстрогена, который усиливает выработку слизи.
Симптомы
Кашель с мокротой может сопровождаться различными другими симптомами, указывающими на основные заболевания. Например, при туберкулезе наблюдается ночная потливость, жар и потеря веса, а также сильный кашель. В случае простуды возникают ринорея, недомогание и ломота в теле в сочетании с болью в горле и кашлем с мокротой. Бронхит связан с болезненным дыханием, кашлем и лихорадкой. Точно так же есть сопутствующие симптомы, которые могут помочь правильно диагностировать заболевание.
Диагностические тесты
После общего медицинского осмотра ваш врач попросит вас пройти следующие диагностические тесты в зависимости от вашей истории болезни. Они необходимы для подтверждения причины и выявления заболевания. К ним относятся:
- Анализы крови
- Рентген грудной клетки
- Исследование мокроты
- Туберкулиновый кожный тест
- ЭКГ
- КТ
Лечение кашля мокроты
Самостоятельный уход:
Забота о себе – лучший подход в решении таких проблем.
- Вы можете защитить себя, избегая таких раздражителей окружающей среды, как сигаретный дым, загрязнения окружающей среды и шерсть домашних животных.
- Постарайтесь поддерживать достаточный уровень гидратации и придерживайтесь сбалансированной и здоровой диеты.
- Иногда слизь остается в дыхательных путях и вызывает раздражение и кашель. Чтобы облегчить выделение слизи, вы можете установить испаритель там, где вы остаетесь большую часть времени. Это создаст высокую влажность, которая может успокоить бронхиальные проходы и помочь ослабить мокроту.
- Вы также можете приложить горячую компрессию к груди.
Лечение
Чтобы получить надлежащее лечение, необходимо посетить врача, который определит вашу основную проблему и назначит соответствующее лечение. Во-первых, вам нужно избегать использования безрецептурных средств от кашля, потому что они вызывают только седативный эффект, а также увеличивают риск привыкания. Ваш врач может прописать вам муколитики, а также отхаркивающие средства, которые смягчают слизистую, позволяют ей легко откашляться и очищать дыхательные пути.В случае заражения также рекомендуются антибиотики.
Важно, чтобы лечение продуктивного кашля не замедлялось. В противном случае это может привести к серьезным последствиям и проблемам с дыханием.
Лечение новорожденных и детей
Вы можете облегчить кашель у младенцев, дав им струю жидкости. Дайте им горячий пар в течение 10-15 минут. Испаритель с теплым паром также может помочь им в разрыхлении слизистой и очистке дыхательных путей.
Их следует размещать в вертикальном положении во время сна. Это позволяет им легко дышать. Дайте им достаточно жидкости, чтобы они увлажнялись и делали жидкие выделения.
Лечение во время беременности
Во время беременности лучший способ предотвратить состояние отхаркивания мокроты – это позаботиться о себе. Беременным женщинам следует избегать различных раздражителей, которые могут вызвать у них кашель. Примите пар или полоскание солевым раствором. Этим женщинам следует избегать использования ненужных лекарств, поскольку они могут нанести вред их детям.
Продукты, улучшающие разжижение мокроты
Существуют различные продукты, способствующие разрушению слизи или мокроты. К ним относятся:
- Грейпфруты
- Ананас
- Лимон
- Апельсины
- Цветная капуста
- Чеснок
- Спаржа
Здесь особенно рекомендуются травяные чаи и мыло. Так что берегите себя и оставайтесь сильными, бодрыми и бодрыми.
Список литературы
http: // www.ehow.com/how_
http://www.nlm.nih.gov/
http://health.yahoo .net /
http://www.nhs.uk/conditions/

