Вскочила шишка на шее – причины, симптомы и лечение
Нередко после перенесенных простудных или вирусных заболеваний на шее можно обнаружить небольшие припухлости. Это безболезненные образования, которые могут располагаться как по отдельности, так и сливаться в конгломерат. Их можно обнаружить на боковых поверхностях шеи, под челюстью, в области затылка или любом другом месте. Даже если шишка не доставляет вам ощутимого дискомфорта, необходимо обратиться за медицинской консультацией к педиатру или терапевту.
Что скрывается за шишкой на шее?
Уже на первой консультации опытный врач может определить вид образования и подобрать подходящее лечение. При этом специалист производит пальпацию и задает пациенту вопросы о сопутствующих или перенесенных ранее заболеваниях. Все это позволяет выявить более точные причины возникновения припухлости. Чаще всего за шишкой на шее скрывается увеличенный в несколько раз лимфатический узел. Давайте разберемся, почему лимфоузлы увеличиваются в размерах и насколько опасно данное состояние?
В нашем организме находится большое количество лимфатических узлов. Все они выполняют роль своеобразного фильтра, через который проходит лимфа. Располагаются они небольшими группами рядом с крупными кровеносными сосудами. Всего в организме человека насчитывается около 500 лимфоузлов. Лимфа, проходящая через лимфатические узлы, очищается от патогенных микроорганизмов и прочих потенциально опасных агентов. Здесь же она насыщается витаминами и иммунными клетками, после чего попадает в кровоток и передает в кровь все полученные вещества.
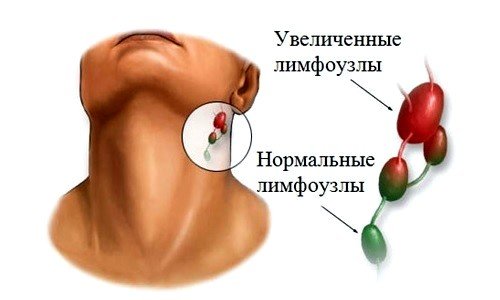
Обычно лимфоузлы не видны невооруженным глазом и практически не прощупываются. Однако стоит проникнуть в организм болезнетворным бактериям, как внутри узлов начинается активная работа. Здесь происходит выработка и созревание лимфоцитов и уничтожение бактерий. В результате активной работы узлы увеличиваются в размерах и становятся заметными под кожей.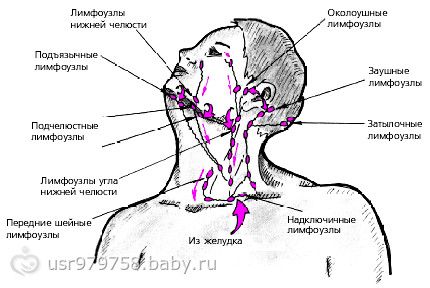
Шейные лимфоузлы выполняют функцию защиты органов шеи и тканей, расположенных в области лица и головы. Именно к ним стекает лимфа, проходящая через эти ткани. Нормальные размеры лимфоузлов могут колебаться от 5 до 10 мм. На самом деле это примерный показатель, так как у каждого человека лимфоузлы могут быть меньше или больше по размерам. В зависимости от того, какая группа лимфатических узлов воспалилась, можно судить о той или иной проблеме. Например, увеличение узлов под челюстью или по бокам шеи может свидетельствовать о наличии проблем с носоглоткой, миндалинами и болезнях верхних дыхательных путей. При проблемах с зубами чаще всего воспаляются узлы на подбородке. Лимфоузлы на задней части шеи и затылке реагируют на любые вирусные инфекции, в том числе их увеличение может свидетельствовать о заболевании краснухой.
Диагностика воспаления лимфоузлов
На начальном этапе диагностики врач осуществляет пальпацию припухлостей. Это необходимо для определения текстуры узла, его болезненности и подвижности. Также специалист внимательно осматривает окружающие ткани, которые тоже могут реагировать на воспаление. Кроме пальпации и визуального осмотра возможно применение следующих методов диагностики:
- УЗИ. Один из самых простых и доступных способов изучения лимфоузлов. Ультразвук позволяет с максимальной точностью определить размеры узла, разглядеть его структуру и вовремя обнаружить воспалительный процесс. Также при помощи УЗИ можно вовремя пресечь развитие гнойного процесса в тканях лимфоузла.
- Исследование крови. Общий анализ крови и биохимия позволяют обнаружить возбудителей бактериальных и вирусных инфекций, послуживших причиной увеличения лимфоузлов.
- Пункция лимфоузла. Данная процедура назначается пациентам, если причина увеличения узла не была обнаружена. Также исследование ткани необходимо при подозрении на злокачественный процесс в организме.

- УЗИ внутренних органов. Если количество воспаленных лимфоузлов вызывает у врача подозрение или опасение, он может назначить ультразвуковое обследование внутренних органов.
Судить о безопасности образования в области шеи можно только после проведения комплексного обследования. Лечением увеличенного лимфоузла занимаются педиатры, терапевты, хирурги и другие специалисты. Воспаленная шишка может уменьшиться со временем после выздоровления человека, а может долгое время выпирать под кожей в виде бугорка. Если в организме не осталось очагов воспаления, размеры лимфатического узла будут постепенно уменьшаться, пока не достигнут нормальных параметров.
Рак головы и шеи
Обычному человеку, далекому от медицины, может показаться пугающим многообразие болезней, но не стоит забывать о том, что заболевания, выявленные на ранних стадиях или, другими словами, вовремя, поддаются успешному лечению в своем большинстве; и впоследствии можно продолжать жить и работать на благо своей семьи и общества в целом без ограничений по состоянию здоровья.
Давайте рассмотрим еще одно онкозаболевание, успешно излечимое при выявлении на ранних стадиях развития: это рак головы и шеи.
К раку головы и шеи относят злокачественные новообразования носа, гортани, глотки, придаточных пазух и слюнных желез. Направление развития рака головы и шеи отличается и зависит от места расположения опухоли. Например, раковые заболевания, которые возникают в задней части языка; ведут себя совершенно иначе, чем рак голосовых связок, хотя расположены они буквально в нескольких сантиметрах друг от друга. Таким образом, не существует общей, схожей картины заболевания и прогрессирования.
Виды рака головы и шеи
Рак головы и шеи подразделяют на пять разных видов:
Злокачественные новообразования гортани.
Гортань расположена в верхней части трахеи и играет важную роль в дыхании, речи и процессе глотания человека. Злокачественные новообразования полости носа и околоносовых пазух. Носовая полость представляет собой пространство позади носа, которое проходит воздух на своем пути к горлу. Околоносовыми пазухами называют небольшие полости, окружающие носовую полость.
Злокачественные новообразования полости носа и околоносовых пазух. Носовая полость представляет собой пространство позади носа, которое проходит воздух на своем пути к горлу. Околоносовыми пазухами называют небольшие полости, окружающие носовую полость.Злокачественные новообразования носоглотки. Носоглоткой называют воздушный канал в верхней части горла, позади носа.
Злокачественные новообразования полости рта и ротоглотки. Полость рта включает в себя рот и язык. Ротоглотка располагается в середине горла, от миндалин и до начала голосовых связок.
Злокачественные новообразования слюнных желез. Слюнными железами называют ткань, которая производит слюну, необходимую для увлажнения и первичной обработки поступающей пищи.
- увеличение площади первичного новообразования с постепенным захватом прилегающих областей;
- распространение по лимфатическим каналам с захватом попутных лимфоузлов;
- периневральное распространение, то есть распространение опухоли вдоль нервов в другие области головы и шеи, отстоящие на некоторое расстояние от очага зарождения раковой опухоли;
- через кровеносные сосуды человека, в другие, отдаленные участки организма.
При раке головы и шеи нередко поражаются прилегающие лимфоузлы.
Вероятность распространения злокачественных новообразований на другие органы человека существенно возрастает, если поражению раком подверглись лимфоузлы в нижней части шеи. Это связано с тем, что большинство лимфоузлов человека расположены вдоль крупных кровеносных сосудов.
Симптомы рака головы и шеи
Диагноз рака головы и шеи чаще всего ставит врач-стоматолог, на плановом приеме, если пациент жалуется на: незаживающую болячку во рту, охриплость (изменение голоса), комок в горле, опухоль в области головы или шеи, постоянные боли в горле, плохой запах изо рта, не исчезающий после проведения гигиенических процедур, постоянную или периодическую заложенность носа, частые кровотечения из носа или необычные выделения из него, затрудненное дыхание, раздвоение в глазах, нечеткое зрение, онемение или слабость участка тела в области головы и шеи, боль в ухе или в челюсти, болезненное и затрудненное жевание, глотание, наличие крови в слюне или мокроте, кашле, необъяснимую потерю веса, постоянное чувство усталости, выпадение зубов.
Диагностика рака головы и шеи
Диагноз рака головы и шеи может быть поставлен при плановом обследовании.
При подозрении на рак головы и шеи для более точной диагностики врач может дополнительно назначить следующие вида исследований:
- рентгенологическое обследование.
- компьютерная томография. Позволяет визуально выявить злокачественное новообразование.
- УЗИ.
- Магнитно-резонансная томография (МРТ). Позволяет получить детальное изображение мягких тканей человека.
В некоторых случаях обязательно проводится биопсия ткани опухоли с исследованием материала в лаборатории.
Лечение рака головы и шеи
Для лечения рака головы и шеи используют лучевую терапию, хирургическое удаление злокачественной опухоли, химиотерапию.
Основными способами лечения являются лучевая терапия или операция. Также часто оба этих метода сочетают. Химиотерапия чаще всего используется как дополнение. Оптимальное сочетание этих трех методов лечения рака зависит от локализации опухоли. То есть, в зависимости от местоположения новообразования лечащий врач назначает разные пропорции лучевой терапии, химиотерапии и хирургического вмешательства.
Так, на ранних стадиях заболевания раком головы и шеи обычно назначают только один вид лечения – лучевую терапию, или хирургическое вмешательство. Пациенты, у которых рак прошел раннюю стадию, в качестве лечения получают одновременно лучевую и химиотерапию.
Также, в некоторых случаях, пациентов лечат хирургическим путем, с последующим назначением лучевой или химиотерапии. Операция по удалению пораженных лимфоузлов в области шеи (так называемое шейное рассечение) может понадобиться, если количество пораженных лимфоузлов невелико, или если рак в шейных лимфоузлах не был до конца устранен при помощи химио- или лучевой терапии.
По последним научным данным, установлено, что одновременное применение химиотерапии и лучевой терапии имеет гораздо больший положительный эффект, чем их раздельное, поочередное применение для лечения рака головы и шеи.
Химиотерапия представляет собой введение различных лекарственных средств против рака в организм человека, обычно с помощью внутривенного капельного вливания. Химиотерапия для пациентов с раком головы и шеи может быть назначена в различных дозах, например в низкой суточной дозе, умеренно низкой недельной дозе или высокой дозе через каждые три — четыре недели.
Лучевая терапия пациентов с раком головы и шеи включает в себя облучение места расположения опухоли пучком рентгеновских лучей или протонов. Высокоэнергетический пучок генерируется за пределами тела пациента, с помощью линейного ускорителя фотонов, рентгеновского циклотрона или синхротрона для пучка протонов. Лучевая терапия призвана локализовать злокачественную опухоль, уменьшить очаг ее распространения. Рентгеновское излучение способно уничтожать клетки опухоли, и в то же время тщательное планирование и расчет высокоточной лучевой терапии позволяет свести к минимуму уничтожение прилежащих к опухоли здоровых тканей.
Профилактика рака головы и шеи
В качестве профилактики рака головы и шеи, медики рекомендуют вакцинацию против вируса папилломы человека, занятия спортом или фитнесом, умеренную солнечную экспозицию, а также ограничение приема спиртных напитков и отказ от курения.
Узелок на шее или почему нужно знать причину лимфаденита
Узелок на шее или почему нужно знать причину лимфаденита.
Многие из нас достаточно легкомысленно относятся к увеличению лимфатических узлов, полагая, что эта неприятность пройдет сама. Бывает, конечно, благополучный исход, и лимфатические железы самостоятельно восстанавливаются в обычных размерах. Но чаще всего увеличенные узлы начинают болеть, кожа над ними краснеет, температура в этой части тела повышается. Так развивается лимфаденит – воспаление лимфатических узлов.
Подробнее об этом заболевании мы попросили рассказать врача-терапевта Дмитрия Николаевича ЗАБАШТУ.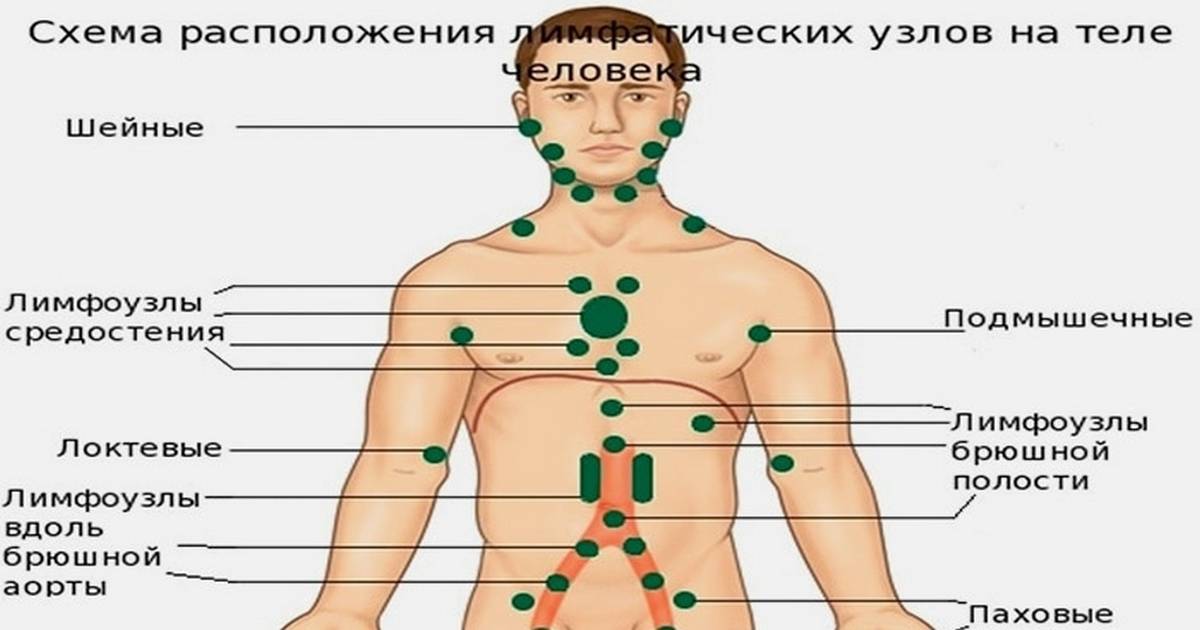
– Что из себя представляет лимфатическая система и какова ее роль в организме?
– Лимфатическая система состоит из сети мелких сосудов, которые собирают избыточную жидкость (лимфу), инородные частицы и другие ненужные вещества из тканей организма и клеток.Это система своеобразного дренажа (промывания и очистки). Мелкие лимфатические сосуды, сливаясь между собой и впадая в более крупные, проходят через лимфатические узлы. Лимфоузлы – это своеобразные фильтры, которые задерживают и обезвреживают попавшие в организм микробы и другие токсичные вещества. Далее лимфатические сосуды, соединяясь в два больших протока, впадают в кровеносные вены.
– Почему лимфатические узлы воспаляются?
– Если в лимфатический узел попадает большое количество микробов, то он перестает справляться с их обезвреживанием и начинает ‘кричать’ о помощи, то есть воспаляться. А это значит, что в организме находится какой-то очаг инфекции.
– Где обычно увеличиваются лимфоузлы?
– Лимфоузел – это барьер, который не дает инфекции распространиться дальше по организму. Бороться с микробами лимфатическая система начинает уже в своих сосудах, и поэтому очень часто можно увидеть розовую тонкую дорожку, идущую от очага инфекции до воспаленного лимфоузла.Причиной лимфаденита может быть трещина на коже, заноза, царапина.Небольшое нагноение вызывает слабые боли, и человек обычно не обращает на это внимания. Но потом вдруг начинает болеть в паховой или подмышечной областях, возникает опухоль, лимфоузлы увеличиваются и становятся болезненными на ощупь. Это значит, что местный иммунитет не справился с инфекцией и она распространилась дальше.Каждый лимфоузел отвечает за свой определенный участок в организме. И если очаг инфекции находится, например, на ноге, то вначале воспаляется подколенный узел. Когда защита ослабевает, то микробы переходят в паховый узел. Любой инфекционный процесс может сопровождаться лимфаденитом. В зависимости от места локализации микробов воспаляются разные лимфатические узлы. Например, подчелюстной лимфаденит – это признак кариеса, тонзиллита (воспаление миндалин) или гингивита (воспаление десен).Если воспаляются сразу несколько лимфоузлов, то это значит, что инфекция слишком запущена. При безболезненном увеличении группы лимфоузлов не исключен и опухолевый процесс.
Например, подчелюстной лимфаденит – это признак кариеса, тонзиллита (воспаление миндалин) или гингивита (воспаление десен).Если воспаляются сразу несколько лимфоузлов, то это значит, что инфекция слишком запущена. При безболезненном увеличении группы лимфоузлов не исключен и опухолевый процесс.
– Следовательно, при лимфадените нужно лечить не лимфоузлы, а бороться с инфекцией?
– Совершенно верно. Если убрать первопричину, то лимфаденит сам утихнет, и узлы приобретут первоначальный вид (за исключением их нагноения, требующего более серьезного внимания). Иногда достаточно несколько раз в день продезинфицировать рану, чтобы избавиться от лимфаденита.Некоторые заболевания (например, ангина) сопровождаются воспалением лимфоузлов, которые восстанавливаются по мере стихания болезни. Поэтому не стоит торопиться с выпиской, даже если температура нормализовалась и все симптомы недуга прошли, но лимфоузлы еще увеличены и болезненны. Это говорит о том, что процесс восстановления в организме еще не закончен.А если пренебречь этим сигналом, то не избежать осложнений.
– Какие ошибки делают пациенты, пытаясь самостоятельно справиться с лимфаденитом?
– Заниматься самолечением при лимфадените нельзя. Прогревать узлы, накладывать на них мази недопустимо.При увеличении и болезненности лимфоузлов нужно немедленно обратиться к врачу – терапевту или хирургу. В зависимости от заболевания будет назначено и лечение.
– В каких случаях лимфоузлы приходится удалять?
– Лимфоузлы удаляют при опухолевых процессах, поскольку в них скапливаются необезвреженные злокачественные клетки, которые могут распространиться по всему организму и вызвать вторичные опухоли (метастазы). Увеличение лимфоузлов при опухолях не является лимфаденитом, но внешне проявляется одинаково.
Дарья ПОНОМАРЕВА.
Кстати кошачьи царапины небезобидны.
Увеличение лимфатических узлов может произойти от простой кошачьей царапины, если мурка занесла вам инфекцию.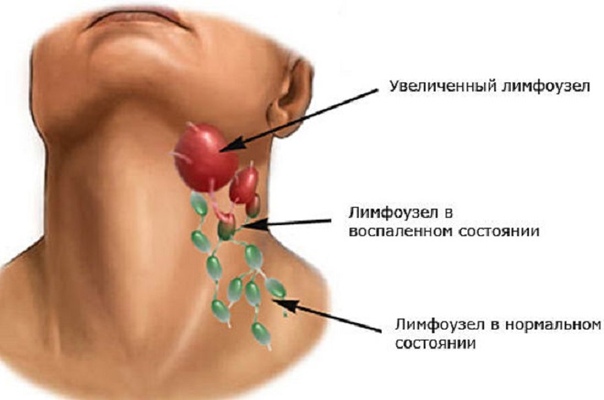 Зараженная кошка ничем не отличается от здоровой. Сами кошки не болеют, а человека заражают, оцарапав, укусив и даже облизав.Через несколько дней после травмы у пострадавшего начинают увеличиваться лимфатические узлы, которые находятся в непосредственной близости от укуса, может повыситься температура, нередко появляется сыпь.Если состояние иммунной системы хорошее, то болезнь пройдет сама, доставив немало неприятностей. Чтобы их избежать, желательно сразу принять меры.Место царапин и укусов обработайте 2%-ным раствором перекиси водорода, а затем йодом или спиртом. Самолечением заниматься не стоит, лучше сразу обратиться к врачу-инфекционисту. Возможно, придется подключить антибиотики или гормональные препараты.Положительные результаты может дать только борьба с основным заболеванием, которое является первопричиной увеличения лимфатических желез.Профилактические меры болезни кошачьей царапины просты: мойте кошку с применением средств дезинфекции (препаратами для уничтожения паразитов) и старайтесь не доводить игры с домашним любимцем до царапин и укусов.
Зараженная кошка ничем не отличается от здоровой. Сами кошки не болеют, а человека заражают, оцарапав, укусив и даже облизав.Через несколько дней после травмы у пострадавшего начинают увеличиваться лимфатические узлы, которые находятся в непосредственной близости от укуса, может повыситься температура, нередко появляется сыпь.Если состояние иммунной системы хорошее, то болезнь пройдет сама, доставив немало неприятностей. Чтобы их избежать, желательно сразу принять меры.Место царапин и укусов обработайте 2%-ным раствором перекиси водорода, а затем йодом или спиртом. Самолечением заниматься не стоит, лучше сразу обратиться к врачу-инфекционисту. Возможно, придется подключить антибиотики или гормональные препараты.Положительные результаты может дать только борьба с основным заболеванием, которое является первопричиной увеличения лимфатических желез.Профилактические меры болезни кошачьей царапины просты: мойте кошку с применением средств дезинфекции (препаратами для уничтожения паразитов) и старайтесь не доводить игры с домашним любимцем до царапин и укусов.
Какие изменения происходит в лимфатической системе при ВИЧ-инфекции?
Какие изменения происходит в лимфатической системе при ВИЧ-инфекции?
СПИД на сегодняшний день является одним из наиболее опасных заболеваний, которое поражает человека, ведь избавиться от него пока полностью невозможно. Но, несмотря на это, учёные старательно ищут способы исцеления от этого страшного недуга. Чтобы понять о заражении, следует знать первые признаки патологии. Одними из первых страдают лимфоузлы при ВИЧ. Какие же изменения происходят в этих структурах?
Лимфоузлы при ВИЧ, фото которых можно найти на различных Интернет-ресурсах, страдают в первую очередь при заражении вирусом иммунодефицита. Именно припухлость данных структур является характерным признаком патологического процесса. Порой этот симптом является единственным проявлением СПИДа, особенно на ранних стадиях. На приёме у врача множество пациентов интересуется вопросами: через какое время воспаляются лимфоузлы на теле человека при ВИЧ (СПИДе), какого размера они достигают и можно ли устранить эти неприятные проявления инфекции?
На приёме у врача множество пациентов интересуется вопросами: через какое время воспаляются лимфоузлы на теле человека при ВИЧ (СПИДе), какого размера они достигают и можно ли устранить эти неприятные проявления инфекции?
Лимфатическая система представлена узлами и сосудами, которые находятся практически в каждой части человеческого тела. Её можно назвать основным защитным механизмом организма, так как она обеспечивает уничтожение чужеродных элементов, которые проникают извне. Это могут быть различные вирусы, грибки, бактерии и прочие возбудители инфекционных процессов. Попадая в ток лимфы, возбудителей ждёт неминуемая гибель.
Именно вышеуказанный процесс и объясняет, почему у каждого пациента, заражённого ВИЧ-инфекцией (СПИДом) видно воспалённые лимфоузлы на шее и других частях тела. Подобное состояние принято называть реактивным лимфаденитом, который может протекать в локализованной или генерализованной форме. Последний тип патологии наблюдается при иммунодефиците чаще, так как вирус поражает полностью весь человеческий организм.
Также из-за сниженного иммунитета и на фоне воспалительных процессов во внутренних органах может наблюдаться лимфаденит. Более сложным заболеванием, сопровождающимся увеличением лимфоузлов при ВИЧ, является лимфома – злокачественный процесс, характеризующийся возникновением новообразований. На фоне СПИДа у заражённых пациентов чаще всего диагностируется Неходжкинская лимфома.
Конкретно указать, какие лимфоузлы увеличиваются и воспаляются при ВИЧ – сложно, так как локализация патологических изменений может быть различной. Нередко поражаются паховые, шейные структуры, в области подмышечных впадин.
Часто у ВИЧ-положительных людей возникает заболевание лимфоаденопатия. Данное заболевание характеризуется увеличением лимфоузлов в размере. При ВИЧ оно наблюдается практически у каждого пациента. Поражение может быть локальным, когда задействована определённая группа структур, или же генерализованным, в таком случае страдают все части тела.
Эта патология сопровождается ещё и такими клиническими признаками:
· гепатоспленомегалия – изменение размера селезёнки, печени;
· потливость, которая возникает преимущественно в тёмное время суток;
· гипертермия, достигающая субфебрильных значений;
· постоянные фарингиты;
· стремительное снижение массы тела без видимых на то причин;
· увеличение лимфоузлов при ВИЧ.
Появление таких симптомов должно стать поводом для посещения специалиста с целью проведения диагностики подобных изменений и назначения необходимого лечения.
необходимость перехода на современную классификацию в онкологической практике – тема научной статьи по клинической медицине читайте бесплатно текст научно-исследовательской работы в электронной библиотеке КиберЛенинка
ДИСКУССИЯ
С. Субраманиан1,2, В. Л. Любаев1, В. Ж. Бржезовский1, А. А. Айдарбекова1 КЛАССИФИКАЦИЯ ЛИМФАТИЧЕСКИХ УЗЛОВ ШЕИ: НЕОБХОДИМОСТЬ ПЕРЕХОДА НА СОВРЕМЕННУю КЛАССИФИКАЦИю
В ОНКОЛОГИЧЕСКОЙ ПРАКТИКЕ
1 НИИ клинической онкологии ГУ РОНЦ им. Н. Н. Блохина РАМН, Москва 2Кафедра онкологии, Московская медицинская академия им. И. М. Сеченова, Москва
Метастатическое поражение лимфатических узлов шеи встречается чаще всего при раке органов головы и шеи. Основным методом лечения регионарных метастазов является хирургический, т. е. выполнение различных шейных диссекций. В современной онкологии широко внедрены в практику функцио-нально-щадящие операции. Выполнение функционально-щадящих шейных диссекций стало возможным благодаря знанию закономерностей метастазирования различных опухолей этой локализации в лимфатические узлы шеи. В данной работе обоснована необходимость внедрения в онкологическую практику современной классификации уровней лимфатических узлов шеи.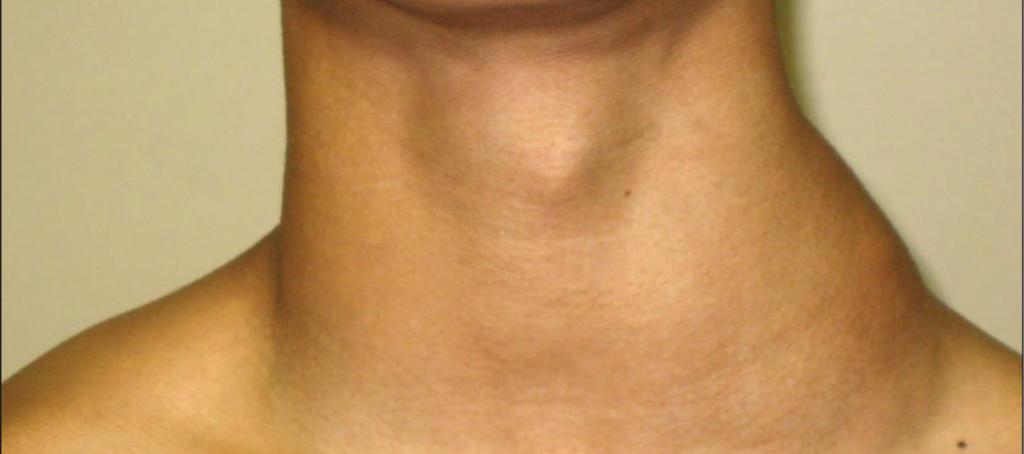
Ключевые слова: шея, лимфатические узлы, классификация, регионарные метастазы, шейные дис-секции.
В русскоязычных странах традиционно обозначают группы лимфатических узлов шеи в соответствии с анатомическими областями шеи: подбородочные, подниж-нечелюстные, верхняя, средняя или нижняя яремные группы, надключичные, претрахеальные, паратрахеаль-ные лимфатические узлы и лимфатические узлы бокового треугольника шеи. В клинической практике часто встречаются такие неточные термины, как «шейно-надключичные лимфатические узлы», «шейно-надключичная зона». Надключичная зона является частью шеи, поэтому эти термины, по сути дела, означают «шейношейные лимфатические узлы» и «шейно-шейная зона». И это несмотря на то, что в некоторых странах бывшего Советского Союза и Восточной Европы уже давно применяются классификации лимфатических узлов по уровням. Наиболее общепризнанной является классификация Американского объединенного комитета по изучению злокачественных опухолей (American Joint Committee on Cancer, AJCC) и Американской академии оториноларингологии и хирургии головы и шеи (American Academy of Otorhinolaryngology — Head and Neck Surgery, AAOHNS) 2001 г., которая отвечает совре-
© Субраманиан С., Любаев В. Л., Бржезовский В. Ж., Айдарбекова А. А., 2006 УДК 611.428:611.93].001.33
менным требованиям клиники, удобна в использовании и легка для запоминания.
Впервые распространение злокачественной опухоли по лимфатическим сосудам описал H. F. Le Dran (1685— 1770). В 1840 г. A. Cooper исследовал лимфатические сосуды при раке молочной железы и подтвердил наличие в них опухолевых клеток, т. е. факт лимфогенного мета-стазирования. В 1860 г. R. Virchow дополнил наблюдения A. Cooper тем, что лимфатические узлы создают определенный барьер для диссеминации опухолевых клеток.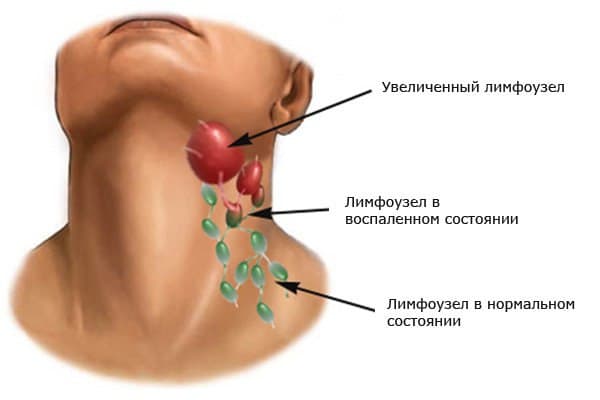
Около 300 из 800 лимфатических узлов в организме человека находятся в области головы и шеи. Плоскоклеточный рак головы и шеи в основном метастазирует лимфогенным путем и значительно реже гематогенным. Исследования выявили определенные закономерности оттока лимфы в области головы и шеи. Это имеет огромное значение с онкологической точки зрения, поскольку закономерности метастазирования опухолей основаны на топографии лимфатической системы.
Метастазы в лимфатических узлах шеи чаще всего наблюдаются при злокачественных опухолях органов головы и шеи. Одним из основных методов лечения регионарных метастазов является шейная диссекция в различных ее вариантах. В 1906 г. G. Crile описал радикальную шейную диссекцию, при выполнении которой единым блоком удаляются все группы лимфатических
узлов шеи вместе с окружающей клетчаткой, грудиноключично-сосцевидной мышцей, добавочным нервом и внутренней яремной веной. В русской литературе эта операция получила название «операция Крайла», хотя за рубежом этот термин не используется. Благодаря
H. Martin в 1950-х гг. радикальная шейная диссекция в том виде, в котором она была описана G. Crile, получила мировое признание [14].
Если 40 лет назад хирурги во всем мире проводили радикальную шейную диссекцию (операция Крайла) при поражении любых групп лимфатических узлов шеи, то уже в конце 1960-х гг. некоторые хирурги-онкологи начали задумываться о сохранении отдельных групп лимфатических узлов и некоторых анатомических структур, таких, как добавочный нерв, грудино-ключично-сосцевидная мышца и внутренняя яремная вена, в зависимости от локализации первичной опухоли или распространенности опухолевого процесса [3]. В зависимости от объема удаляемых структур такие варианты вмешательства стали называться модифицированной радикальной шейной диссекцией, функциональной шейной диссекцией, селективной (избирательной, выборочной) шейной дис-секцией, расширенной шейной диссекцией и т.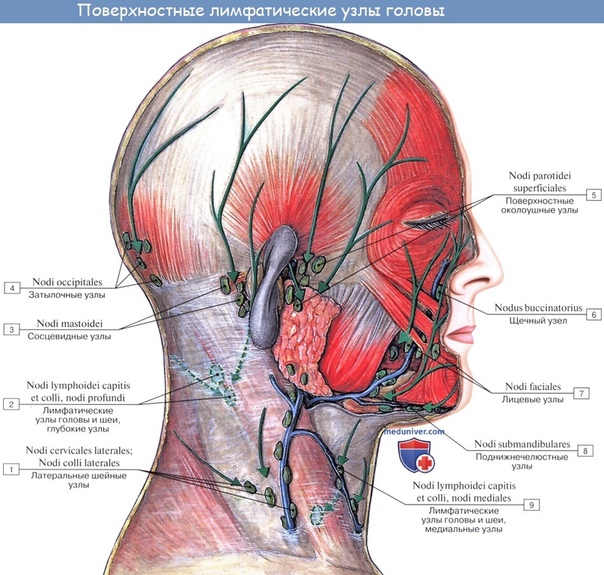 д.
д.
В 1963 г. советский ученый Г. В. Фалилеев предложил варианты функционально-щадящих операций при метастазах в лимфатических узлах шеи [4]. В 1969 г. А. И. Па-чес и Г. В. Фалилеев описали их как «фасциально-футлярное иссечение клетчатки шеи» [3]. Это вмешательство подразумевает сохранение добавочного нерва, внутренней яремной вены и грудино-ключично-сосцевидной мышцы. В 1967 г. E. Bocca и O. Pignattaro предложили разные варианты функционально-щадящих и радикальных с онкологических позиций операций [6]. Однако из названий этих вмешательств невозможно было понять, какие группы лимфатических узлов шеи удалены, а какие сохранены. В связи с этим многие зарубежные хирурги с начала 1980-х гг. стали дополнительно указывать уровни удаляемых лимфатических узлов, например «селективная шейная диссекция (II—VI уровни)» (этот вариант шейной диссекции выполняют при раке щитовидной железы с метастазами в лимфатических узлах шеи с одной стороны). Ограничение объема вмешательств на лимфатических коллекторах стало возможным благодаря изучению закономерностей метастазирования злокачественных опухолей головы и шеи. Классификация лимфатических узлов шеи облегчает эту задачу и позволяет специалистам легко понимать друг друга.
В 1938 г. H. Rouviere предложил классификацию шейных лимфатических узлов, в основу которой была положена топографическая анатомия шеи [17]. P. Poirer, A. Charpy, H. Trotter и H. Rouviere впервые указали на значение лимфатических узлов по ходу яремной вены и разделили их на три группы — верхняя, средняя и нижняя яремные [15; 18; 23]. Классификацию H. Rouviere применяли во всем мире около 40 лет.
В 1981 г. J. Shah с соавт. предложили заменить классификацию H. Rouviere более простой, в которой выделено несколько уровней лимфатических узлов. С тех пор разными авторами предложено множество вариантов этой классификации, в которых выделены уровни, области или зоны [13; 16; 20; 21; 25; 26]. Новые классификации основаны на клинических и патофизиологических данных, накопленных за многие десятилетия. Современные классификации лимфатических узлов шеи клинически обоснованы и удобны для определения объема шейной диссекции. Современная классификация Американского объединенного комитета по изучению злокачественных опухолей и Американской академии оториноларингологии и хирургии головы и шеи изменена K. Robbins с соавт. в 2000 г. и утверждена AJCC-AAOHNS в 2001 г. В ней предложено разделить 3 уровня на подуровни (табл. 1 и рис. 1).
Новые классификации основаны на клинических и патофизиологических данных, накопленных за многие десятилетия. Современные классификации лимфатических узлов шеи клинически обоснованы и удобны для определения объема шейной диссекции. Современная классификация Американского объединенного комитета по изучению злокачественных опухолей и Американской академии оториноларингологии и хирургии головы и шеи изменена K. Robbins с соавт. в 2000 г. и утверждена AJCC-AAOHNS в 2001 г. В ней предложено разделить 3 уровня на подуровни (табл. 1 и рис. 1).
Классификация лимфатических узлов по уровням известна во всем мире, удобна в использовании, легка для запоминания и, что самое главное, позволяет специалистам говорить на одном языке. Она уже стала основой для классификации шейных диссекций.
Использование классификации лимфатических узлов шеи по уровням позволит решить целый ряд проблем, возникающих, в частности:
1) при определении объема хирургического вмешательства и планировании лучевой терапии;
2) при обращении больного, лечившегося в одном лечебном учреждении, в другое с выпиской, в которой указано, что больному проведено фасциально-футлярное иссечение клетчатки шеи и не указан точный объем вмешательства.
В первой ситуации, где по заключению УЗИ имеется поражение шейно-надключичной зоны без указания уровней, нам трудно оценить объем поражения. Во второй ситуации без протокола хирургического вмешательства невозможно узнать точный объем ранее выполненной операции.
СОВРЕМЕННАЯ КЛАССИФИКАЦИЯ УРОВНЕЙ ЛИМФАТИЧЕСКИХ УЗЛОВ ШЕИ
Согласно современной классификации, выделяют 6 уровней и 6 подуровней лимфатических узлов шеи. Все уровни обозначены римскими цифрами, а подуровни — буквами A и B. Уровни лимфатических узлов определяют только в пределах шеи. Верхняя медиастинальная группа лимфатических узлов, ранее составлявшая VII уровень, теперь называется традиционно. То же касается некоторых групп лимфатических узлов, расположенных в области головы и шеи (см. ниже).
Все уровни обозначены римскими цифрами, а подуровни — буквами A и B. Уровни лимфатических узлов определяют только в пределах шеи. Верхняя медиастинальная группа лимфатических узлов, ранее составлявшая VII уровень, теперь называется традиционно. То же касается некоторых групп лимфатических узлов, расположенных в области головы и шеи (см. ниже).
В табл. 1 подробно описаны границы всех уровней. Особое внимание следует обратить на границу между уровнями IB и IIA, которой, согласно последней классификации, является шилоподъязычная мышца, а не заднее брюшко двубрюшной мышцы. Кроме того, вирховский лимфатический узел относится к IV, а не к V уровню.
Таблица 1
Уровни лимфатических узлов шеи
Группы лимфатических узлов Уровни Границы Комментарии
Подбородочные лимфатические узлы ІА Верхняя — нижняя челюсть Боковые — передние брюшки двубрюшных мышц с обеих сторон Нижняя — подъязычная кость В эту группу входят только подбородочные лимфатические узлы
Поднижнечелюст-ные лимфатические узлы ІВ Верхняя — тело нижней челюсти Передняя — переднее брюшко двубрюшной мышцы Задняя — шилоподъязычная мышца Нижняя — тело подъязычной кости В эту группу входят подчелюстные лимфатические узлы (находятся спереди и сзади от подчелюстной слюнной железы). При поражении лимфатических узлов этого уровня или самой подчелюстной слюнной железы она удаляется
Верхняя яремная группа(делится на 2 подуровня, границей между которыми является добавочный нерв) ІІА Верхняя — основание черепа Передняя — шилоподъязычная мышца Задняя — добавочный нерв Нижняя — горизонтальная линия, проведенная вдоль нижнего края тела подъязычной кости Передняя — шилоподъязычная мышца Верхняя — основание черепа Задняя — задний край грудино-ключично-сосцевидной мышцы, чувствительные ветви шейного сплетения Нижняя — горизонтальная линия, проведенная вдоль нижнего края тела подъязычной кости В эту группу входят лимфатические узлы вдоль внутренней яремной вены на этом уровне, лежащие перед добавочным нервом
ІІВ Верхняя — основание черепа Передняя — добавочный нерв Задняя — задний край грудино-ключично-сосцевидной мышцы, чувствительные ветви шейного сплетения Нижняя — горизонтальная линия, проведенная вдоль нижнего края тела подъязычной кости В эту группу входят лимфатические узлы вдоль внутренней яремной вены на этом уровне, лежащие за добавочным нервом
Средняя яремная группа III Верхняя — горизонтальная линия, проведенная вдоль нижнего края тела подъязычной кости Передняя — передний край грудино-ключично-сосцевидной мышцы Задняя — задний край грудино-ключично-сосцевидной мышцы, чувствительные ветви шейного сплетения Нижняя — горизонтальная линия, проведенная вдоль нижнего края перстневидного хряща В эту группу входят лимфатические узлы вдоль внутренней яремной вены на этом уровне
Нижняя яремная группа IV Верхняя — горизонтальная линия, проведенная вдоль нижнего края перстневидного хряща Передняя — передний край грудиноподъязычной мышцы Задняя — задний край грудино-ключично-сосцевидной мышцы, чувствительные ветви шейного сплетения Нижняя — ключица В эту группу входят лимфатические узлы вдоль внутренней яремной вены на этом уровне и вирховский лимфатический узел
Лимфатические узлы бокового треугольника шеи (делится на 2 подуровня, границей между которыми служит условная горизонтальная линия, проведенная на уровне нижней границы переднего выступа перстневидного хряща) VA Верхняя — угол в месте пересечения грудино-ключично-сосцевидной и трапециевидной мышц Передняя — задний край грудино-ключично-сосцевидной мышцы, чувствительные ветви шейного сплетения Задняя — трапециевидная мышца Нижняя — горизонтальная линия, проведенная на уровне нижнего края перстневидного хряща В эту группу входят лимфатические узлы по ходу нижней половины добавочного нерва выше уровня нижнего края перстневидного хряща
VB Верхняя — горизонтальная линия, проведенная на уровне нижнего края перстневидного хряща Передняя — задний край грудино-ключично-сосцевидной мышцы, чувствительные ветви шейного сплетения Задняя — трапециевидная мышца Нижняя — ключица В эту группу входят лимфатические узлы по входу поперечной артерии шеи и надключичные лимфатические, кроме вирхов-ского лимфатического узла
Передние шейные лимфатические узлы VI Верхняя — подъязычная кость Боковые — общие сонные артерии с обеих сторон Нижняя — яремная вырезка грудины В эту группу входят пре-, па-ратрахеальные, предгортанные и околощитовидные лимфатические узлы, а также лимфатические узлы по ходу возвратных гортанных нервов
Разделение I, II и V уровней на два подуровня (A и B) проведено в последней классификации для учета закономерностей метастазирования разных опухолей.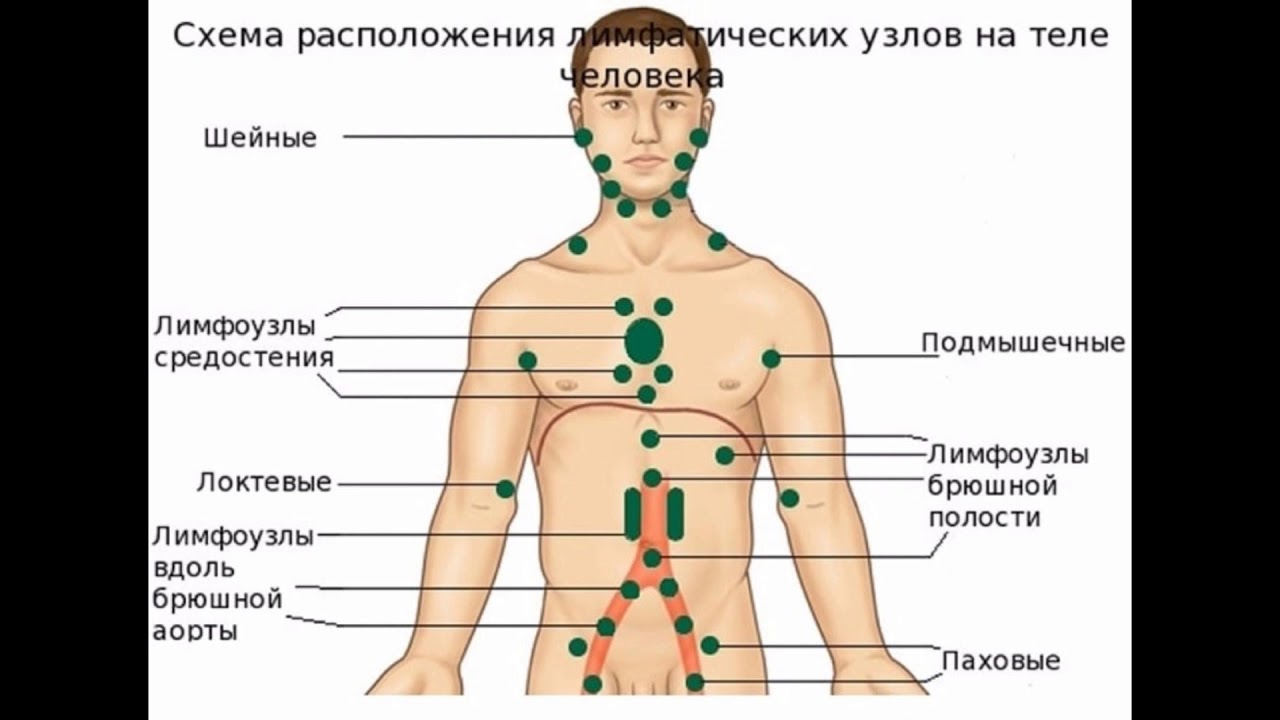 Так, при раке ротоглотки актуальна информация о поражении лимфатических узлов IIB уровня (акцессорная зона), а при раке гортани или слизистой оболочки полости рта — IIA уровня. При раке нижней губы или передних отделов дна полости рта следует выделить поражение лимфатических узлов IA уровня (подбородочная область). При локализации опухоли в других отделах полости рта уже имеет значение поражение лимфатических узлов уровней IB и IIA [1]. Уровень VB содержит поперечные шейные и надключичные лимфатические узлы, поражение которых имеет прогностическое значение при раке верхних дыхательных и пищеварительных путей. Таким образом, выделение подуровней имеет клиническое значение, позволяет более точно определять локализацию метастазов, упрощает определение объема шейной диссекции и имеет прогностическое значение.
Так, при раке ротоглотки актуальна информация о поражении лимфатических узлов IIB уровня (акцессорная зона), а при раке гортани или слизистой оболочки полости рта — IIA уровня. При раке нижней губы или передних отделов дна полости рта следует выделить поражение лимфатических узлов IA уровня (подбородочная область). При локализации опухоли в других отделах полости рта уже имеет значение поражение лимфатических узлов уровней IB и IIA [1]. Уровень VB содержит поперечные шейные и надключичные лимфатические узлы, поражение которых имеет прогностическое значение при раке верхних дыхательных и пищеварительных путей. Таким образом, выделение подуровней имеет клиническое значение, позволяет более точно определять локализацию метастазов, упрощает определение объема шейной диссекции и имеет прогностическое значение.
Обозначение уровней лимфатических узлов шеи в заключениях УЗИ, КТ и МРТ, а также в протоколах операций исключает возможные диагностические и лечебные ошибки, связанные с неточным описанием, и упрощает заключения (специалистам необходимо лишь указать соответствующие римские цифры).
ГРУППЫ ЛИМФАТИЧЕСКИХ УЗЛОВ,
не входящие в классификацию
При описании всех перечисленных ниже групп лимфатических узлов необходимо использовать традиционные названия.
1. Лимфатические узлы заушной области.
2. Подзатылочные лимфатические узлы.
3. Околоушные лимфатические узлы (внутри и вне околоушной слюнной железы).
4. Латеральные и медиальные ретрофарингеальные лимфатические узлы (их поражение имеет значение при раке носоглотки и ротоглотки).
5. Лицевые лимфатические узлы.
Лицевые лимфатические узлы.
6. Верхние медиастинальные лимфатические узлы (не относятся к лимфатическим узлам шеи).
ВЫВОДЫ
1. Клиницистам и специалистам по лучевой диагностике необходимо обозначать лимфатические узлы в соответствии с современной классификацией.
2. Современная классификация лимфатических узлов шеи легка для понимания и отвечает клиническим требованиям. Она позволяет хирургам и лучевым терапевтам четко планировать лечение в зависимости от поражения лимфатических узлов тех или иных уровней, говорить специалистам на одном языке и уже стала основой для классификации шейных диссекций.
3. Мы предлагаем ввести схему уровней лимфатических узлов шеи в историю болезни. На ней клиницисты
и специалисты по лучевой диагностике должны обозначать пораженные лимфатические узлы. Применение этой схемы принесет пользу не только для научной, но и для практической работы.
ЛИТЕРАТУРА
1. Любаев В. Л. Тактика хирургического вмешательства на регионарных зонах при местнораспространенном раке слизистой оболочки полости рта и ротоглотки с регионарными метастазами // Стоматология. — 1988. — №2. — С. 43—45.
2. Матякин Е. Г. Особенности хирургических вмешательств при регионарных метастазах злокачественных опухолей некоторых органов головы и шеи: Дис… канд. мед. наук. — М., 1972. — С. 7—42.
3. Пачес А. И., Фалилеев Г. В. О технике фасциально-футлярного удаления шейной клетчатки при метастазах рака слизистой оболочки полости рта // Стоматология. — 1969. — №4. — С. 48—51.
— №4. — С. 48—51.
4. Фалилеев Г. В. Методические указания к проведению операции удаления лимфатических узлов и клетчатки шеи при раке языка и нижней губы // Методические письма по вопросам диагностики и лечения рака отдельных локализаций. — М., 1963. — С. 23—30.
5. Barbosa J. F., de Sobrinho J. A., Faccio C. H. Os esvaziamentos cervicias. — Sao Paulo, 1962. — P. 1—10.
6. Bocca E., Pignataro O. A conservation technique in radical neck dissection // Ann. Otol. Rhinol. Laryngol. — 1967. — Vol. 76. — P. 975.
7. Crile G. Excision of cancer of the head and neck, with special reference to the plan of dissection based on 132 patients // J.A.M.A. — 1906. — Vol. 47. — P. 1780—1784.
8. Ferlito A., Som P. M., Rinaldo A. et al. Classification and Terminology of Neck Dissections // ORL J. Otorhinolaryngol. Relat. Spec. — 2000. — Vol. 62. — P. 212—216.
9. Gluckman J. L., Johnson J. T. Surgical Management of Neck Me-tastases. — London: Martin Dunitz, 2003. — P. 1—22.
10. LindbergR. Distribution of cervical lymph node metastases from squamous cell carcinoma of the upper respiratory and digestive tracts // Cancer. — 1972. — Vol. 29, N 6. — P. 1446—1449.
11. Mancuso A. A., Harnsberger H. R., Muraki A. S. et al. Computed tomography of cervical and retropharyngeal lymph nodes: normal anatomy, variants of normal, and applications in staging head and neck cancer. Part II: pathology // Radiology. — 1983. — Vol. 148. — P. 715—723.
12. McGuirt W. F., Jr, Johnson J. T., Myers E. N. et al. Floor of mouth carcinoma in management of the clinically negative neck // Arch. Otolaryngol. Head Neck Surg. — 1995. — Vol. 121. — P. 278—282.
Otolaryngol. Head Neck Surg. — 1995. — Vol. 121. — P. 278—282.
13. Medina J. E. A rational classification of neck dissections // Otolaryngol. Head Neck Surg. — 1989. — Vol. 100, N 3. — P. 169—176.
14. Patel K. N., Shah J. P. Neck dissection: past, present, future // Surg. Oncol. Clin. North Am. — 2005. — Vol. 14, N 3. — P. 461—477.
15. PoirerP., CharpyA. Traite d’anatomie humaine, Vol. 2. — 2nd ed. — Paris, 1909.
16. Robbins K. T. Classification of neck dissection: current concepts and future considerations // Otolaryngol. Clin. North Am. — 1998. — Vol. 31, N 4. — P. 639—655.
17. Robbins K. T., Clayman G., Levine P. A. et al. Neck dissection classification update: revisions proposed by the American Head and Neck Society and the American Academy of Otolaryngology — Head and Neck Surgery // Arch. Otolaryngol. Head Neck Surg. — 2002. — Vol. 128, N 7. — P. 751—758.
18. Rouviere H. Lymphatic system of the head and neck. — Ann Arbor: Edwards Bros, 1938. — P. 5—28.
19. Shah J., Patel S. Head and Neck Surgery and Oncology. — 3rd ed. — NewYork: Mosby-Elsevier Science, 2003. — P. 353—394.
20. Som P. M. Lymph nodes of the neck // Radiology. — 1987. — Vol. 165, N 3. — P. 593—600.
21. Som P. M., Curtin H. D., Mancuso A. A. Imaging-Based Nodal Classification for Evaluation of Neck Metastatic Adenopathy // Am. J. Roentgenol. — 2000. — Vol. 174, N 3. — P. 837—845.
22. Toman J., Mazanek J. Nadory ust a obliceje. — Praha: Zdravot-nicke nakladatelstvi, 1982. — P. 221—224.
23. Trotter H. A. Surgical anatomy of the lymphatics of the head and neck // Ann. Otol. Rhinol. Laryngol. — 1930. — Vol. 39. — P. 384—397.
24. Werner J. A. Historical outline on the nomenclature of neck lymph nodes as a basis of neck dissection classification // Laryngorhi-
nootologie. — 2001. — Vol. 80, N 7. — P. 400—409.
25. Werner J. A., Kim Davis R. Metastases in Head and Neck Cancer. — Heidelberg: Springer, 2004. — P. 1—33.
26. Wise R. A., Baker H. W. A handbook of operative surgery: Surgery of the Head and Neck. — Chicago: Year Book Medical Publications Inc., 1968. — P. 298—313.
S. Subramanian 12, V. L. Lyubaev1, V. Z. Brzhezovskiy1, A. A. Aidarbekova 1 CLASSIFICATION OF NECK LYMPHNODES: THE NEED FOR ADAPTING THE CONTEMPORARY CLASSIFICATION IN ONCOLOGY PRACTICE
1 Clinical Oncology Research Institute, N. N. Blokhin Russian Cancer Research Center RAMS, Moscow
2 Department of Oncology, I. M. Sechenov Moscow Medical Academy, Moscow
Metastases in the neck occur mostly due to a primary tumor in the head and neck region. Surgical treatment of the neck is the treatment of choice for resectable disease i.e. various types of neck dissections. In current oncology practice there is great emphasis on organ-saving and function saving procedures that suit to the head and neck region too. Selective neck dissections are in common practice in cancer clinics due to the good understanding of the patterns of metastatic spread to various neck levels. This publication emphasizes on the need for adapting the internationally accepted classification of neck lymphnodes in oncology practice.
Key words: neck, lymphnodes, classification, regional metastases, neck dissection.
27. Yuen A. P. W., Wei W. I., Wong Y. M. et al. Elective neck dissection versus observation in the treatment of early tongue carcinoma // Head Neck. — 1997. — Vol. 19, N 7. — P. 583—588.
Поступила 15.05.2006
ЛЕЧЕНИЕ: Удаление лимфатических узлов
Как найти в себе ресурс двигаться дальше, если болезнь вернулась, и нужна дополнительная терапия?- Важно принять ситуацию и эмоции, связанные с обстоятельствами.
- Бесценно – найти поддержку со стороны близких и лечащего врача.
- Не поддаваться панике и обдумать план дальнейших действий.
- Если вам трудно справиться самостоятельно, обратитесь к помощи психолога. Он поможет понять ваши сильные стороны и ресурсы, на которые вы сможете опереться в это непростое время.
- Найдите мотивацию, зачем вам идти вперед в лечении заболевания. У каждого свои мотивы и ресурсы: семья, хобби, любимое животное, цели. Всё это может являться огромным потенциалом для поиска сил и вновь пройти через лечение.
Какие есть рисковые модели поведения на этапе вхождения в ремиссию, которые могут мешать увидеть начало рецидива?
В завершение лечения может возникнуть желание в кратчайшие сроки вернуться к привычному образу жизни и вредным привычкам, но торопиться не стоит. То, что ранее давалось с лёгкостью, сейчас может быть сложно или недоступно. Возвращаясь к привычной жизни постепенно, мы даем нашему организму время адаптироваться к новым условиям, тем самым заботимся о нём.
Обратная сторона активности — пассивность. Отсутствие мотивации и желания возвращаться в привычную жизнь постепенно вводит в состояние депрессии, апатии и страха, что отрицательно влияет на психологический настрой и шансы войти в длительную ремиссию. Терпеливая, бережная забота о себе принесёт свои плоды.
Давая себе установки «я другой» (плохой) мы ограничиваем себя и свой потенциал. Всему свое время. Начать делать что-то каждый день на 5 минут больше, чем вчера — это длительный, но эффективный способ достижения желаемой цели.
Отказ от регулярного посещения врача — “я абсолютно здоров, мне больше не требуется медицинская помощь”. Договоритесь с собой (и со своим страхом) проходить регулярные контрольные обследования у онколога и соблюдать все рекомендации врача. Можно сказать своему страху: «Раз в три месяца я буду ходить в больницу и сдавать необходимые анализы. Все остальное время я просто живу: общаюсь с близкими, занимаюсь любимым делом, веду здоровый образ жизни, и не вспоминаю о болезни». Ведите в меру активный образ жизни, качественно питайтесь, заботьтесь о себе.
Постоянное тревожное ожидании рецидива, отравляющее жизнь пациента в ремиссии. Механизм возникновения такого поведения один — это страх вновь столкнуться с заболеванием. Страх может беспокоить вас еще долгое время после завершения лечения, и это нормально. Страх выполняет важную сигнальную функцию — помогает вам подготовиться и мобилизовать силы для преодоления потенциальной опасной ситуации. Наполните жизнь делами и различными приятными активностями (конечно же, в меру ваших сил). Когда вы заняты, у вас не остается времени и энергии на навязчивые страхи. Стройте планы — на завтрашний день, неделю, месяц, год.
Если вы чувствуете, что вам нужна поддержка, попросите о ней. Вы можете захотеть поговорить о перенесенной болезни или о своих тревогах с вашими близкими, друзьями или вашим лечащим врачом. Вы также всегда можете обратиться за помощью к психологу.
Где находятся лимфоузлы в картинках и схемах
Лимфатические узлы – одни из важнейших органов лимфатической системы, играют роль фильтров, препятствуя попаданию в кровь различных микроорганизмов.
Расположение лимфоузлов задумано природой очень рационально, так что бы они служили преградой на пути бактерий, вирусов, злокачественных клеток. Лимфатическая система не замкнута в круг, как сердечнососудистая, жидкость (лимфа) движется по ней только в одном направлении. По лимфатическим капиллярам и сосудам она собирается и движется от периферии к центру,
сосуды собираются в крупные протоки, а затем впадают в центральные вены.
Лимфатические узлы расположены скоплениями вдоль кровеносных сосудов и их разветвлений, через которые фильтруется лимфа, а так же возле внутренних органов. Зная, где находятся лимфоузлы, каждый может оценить у себя их размеры и плотность. Наблюдение за состоянием своих лимфатических узлов, позволяет отметить даже их незначительные изменения, что в свою очередь способствует своевременной диагностике многих заболеваний.
По расположению лимфатические узлы можно разделить на две большие группы:
- Внутренние
- Внешние
Внутренние лимфатические узлы
Внутренние лимфатические узлы расположены группами и цепочками вдоль крупных сосудов, рядом с важнейшими органами человека
- Лимфоэпителиальное глоточное кольцо Пирогова ( Вальдейера –Пирогова). Это большие участки лимфоидной ткани между ртом и глоткой, называются миндалинами. Выделяют две небные, две трубные, одну язычную и одну глоточную миндалины, а так же лимфоидные гранулы на задней стенке глотки. Выполняют сложную защитную функцию, обезвреживают постоянно попадающие микроорганизмы из ротовой, а также носовой полостей.
- Медиастинальные (средостенные) лимфатические узлы. К ним оттекает лимфа от легких, бронхов, трахеи. Различают три крупных скопления: передние, задние, трахеальные, они делятся на множество подгрупп. Это одна из самых многочисленных групп лимфатических узлов в теле человека, располагается она в клетчатке средостения.
- Внутрилегочные. Находятся ниже деления главных бронхов на долевые, собирают лимфу от легких.
- Лимфатические узлы брюшной полости. Делятся на пристеночные или париетальные и висцеральные (внутренностные).
Висцеральные узлы
К ним собирается лимфа от органов в брюшной полости.
Выделяют:
- Селезеночные узлы. Лежат у ворот селезенки, принимают лимфу от левой половины тела желудка и его дна.
- Брыжеечные узлы – находятся непосредственно в брыжейке кишки, принимают лимфу соответственно от своего участка кишечника.
- Желудочные – левые желудочные, правые и левые желудочно-сальниковые.
- Печеночные – вдоль крупных печеночных сосудов.
Париетальные или пристеночные
Это забрюшинные узлы к которым относят парааортальные и паракавальные. Расположены вдоль аорты и нижней полой вены в виде скоплений разной величины, соединенных между собой лимфатическими сосудиками. Среди них выделено три скопления: левое, правое и промежуточное поясничные скопления.
Внешние лимфатические узлы
Внешние лимфатические узлы – это те, что находятся близко к поверхности тела, часто просто под кожей, иногда глубже, под мышцами. Характеризуются тем, что для их осмотра не надо прибегать к сложным диагностическим манипуляциям. Достаточно осмотреть и ощупать, что бы заподозрить ту или иную патологию.
Расположение лимфоузлов внешнего уровня необходимо знать всем, это поможет самостоятельно на ранних сроках выявить у себя изменения в них, что бы обратиться к врачу. К внешним, относятся те, что собирают лимфу от головы, шеи, рук и ног, молочной железы, частично органов грудной клетки, брюшной полости, малого таза.
Поверхностные лимфатические узлы это следующие большие группы:
- Лимфоузлы головы и шеи.
- Над-и подключичные узлы.
- Подмышечные лимфатические узлы.
- Локтевые
- Паховые
- Подколенные лимфоузлы.
Наибольшее значение при диагностике имеют шейные, над-и подключичные, подмышечные и паховые лимфатические узлы. Где находятся лимфоузлы этих групп, будет рассмотрено ниже.
Лимфоузлы головы и шеи
Лимфоузлы на голове это несколько мелких скоплений:
- Околоушные поверхностные и глубокие
- Затылочные
- Сосцевидные
- Поднижнечелюстные и подбородочные
- Лицевые
Ниже на рисунке можно рассмотреть лимфоузлы на голове и на лице, расположение которых важно знать для верной диагностики заболеваний и в косметологической практике. На знании, где находятся лимфоузлы, основываются многие лимфодренажные процедуры, в частности омолаживающий массаж «Асахи». Группа лицевых узлов расположена достаточно глубоко в клетчатке, воспаляется редко и диагностического значения в медицинской практике не имеет.
Лимфоузлы шеи делятся следующим образом:
- Передние шейные
- поверхностные;
- глубокие.
- Боковые шейные
- поверхностные;
- глубокие верхние и нижние.
- Надключичные
- Добавочные
Воспаление лимфоузлов шеи называется шейный лимфаденит. Это является тревожным звоночком, который не стоит игнорировать.
Подмышечные лимфоузлы
Лимфоузлы на руках являются неотъемлемой частью обследования. Локтевые и подмышечные лимфатические узлы легко доступны. Большое клиническое значение имеют подмышечные лимфоузлы, расположение которых обусловило отток в них не только лимфы от верхней конечности, но и от органов грудной клетки и молочной железы. Они располагаются в жировой клетчатке подмышечной впадины, делятся на 6 групп, что обусловлено их анатомическим расположением во впадине.
- Латеральные подмышечные узлы (плечевые или грудные).
- Медиальные подмышечные
- Центральные лимфатические
- Верхушечные (апикальные)
- Задние
- Нижние подмышечные лимфоузлы
Для более точного понимания, где находятся подмышечные лимфоузлы, представлена схема их расположения.
Такая подробная схема с разделением узлов на группы важна в онкологической практике. На основании поражения узлов из конкретных групп основано послеоперационное определение стадийности рака молочной железы. В обычной клинической практике такое подробное разделение на группы не имеет большого значения, тем более глубоко расположенные узлы прощупать практически невозможно.
Локтевые лимфоузлы имеют меньшее значение, так являются коллекторами лишь от нижней части руки, локтевого сустава, увеличиваются только при системных заболеваниях лимфатической системы и непосредственной инфекции кисти или предплечья. Их увеличение легко заметно, а потому не требует сложных диагностических приемов.
Паховые лимфоузлы
Паховые лимфоузлы у женщин и мужчин располагаются одинаково, делятся на глубокие и поверхностные. Поверхностные легко прощупываются под кожей в паховой складке, между лобковой костью и ногой, даже в норме их можно нащупать в виде мелких подвижных горошин до 5 мм величиной.
Расположение лимфоузлов в паху задумано природой таким образом, чтобы собирать в них лимфу не только от нижней конечности, но и от органов малого таза (матки и яичники у женщин и простата у мужчин) и наружных половых органов.
Причины воспаления паховых лимфоузлов у мужчин и женщин могут иметь разную природу.
Ниже представлен рисунок, на котором изображены все группы лимфатических узлов малого таза и паховой области.
- 1 – поясничные лимфоузл
- 2 и 3 — наружные и внутренние подвздошные лимфатические узлы
- 4 — глубокие паховые лимфоузлы
- 5 – поверхностные паховые лимфоузлы
Кроме паховых, есть также лимфоузлы на ногах, принцип расположения которых не отличается от такого же на руках.
Так же это крупные суставы, в данном случае коленный. Узлы расположены в клетчатке подколенной ямки, увеличиваются в основном при инфекционных процессах ниже колена, гнойных ранах, рожистом воспалении.
Методика обследования лимфатических узлов
Для диагностики лимфаденопатии используют осмотр и пальпацию (ощупывание). Этим приемам доступны только поверхностные лимфоузлы, глубже расположенные необходимо исследовать с помощью метода ультразвуковой диагностики.
Обследование лимфатических узлов проводят обязательно с двух сторон одновременно, так как необходимо сравнение пораженного лимфоузла со здоровым. Отмечают количество увеличенных узлов в каждой обследуемой группе.
Кроме того определяют их плотность, болезненность, подвижность по отношению к коже, друг к другу. Также в диагностике воспаления имеет большое значение осмотр кожи над узлом, покраснение, повышенная местная температура могут говорить о гнойном процессе в узле.
Осмотр лимфоузлов головы
Пальпацию осуществляют сверху вниз, начиная с затылочных узлов на голове. Пальпация проводится подушечками полусогнутых пальцев. Ощупывание должно быть мягким и плавным без нажима, нужно как бы слегка перекатываться над узлами.
Сначала ощупывают затылочные лимфоузлы, расположение которых легко определить, поставив пальцы на мышцы шеи, в том месте, где они прикрепляются к голове. После пальпируют заушные или сосцевидные лимфоузлы, они располагаются сзади ушной раковины около сосцевидного отростка. Затем осматривают околоушные и поднижнечелюстные лимфоузлы.
Расположение подчелюстных узлов, их характеристики определяют согнутыми пальцами, которые заводят под нижнюю челюсть и как бы слегка придавливают узлы к кости. Подбородочные лимфоузлы обследуют тем же способом, только ближе к центральной линии, то есть под подбородком.
Осмотр лимфоузлов шеи
После осмотра лимфоузлов головы приступают к ощупыванию лимфатических узлов шеи. Пальпации доступны только поверхностные и надключичные лимфоузлы. Расположение кистей рук при пальпации шейных лимфоузлов следующее: полусогнутые пальцы мягко прижать к боковой поверхности шеи вдоль заднего, а затем переднего краев грудино-ключично-сосцевидной мышцы. Именно там располагаются поверхностные группы шейных лимфоузлов. Кисти при этом следует держать горизонтально.
Надключичные лимфоузлы располагаются над ключицами, между ножек грудино-ключично-сосцевидной мышца. Подушечки полусогнутых пальцев кладут на область над ключицей и слегка прижимают.
В норме надключичные узлы не пальпируются, однако при раке желудка может быть одиночный метастаз в левой надключичной области (метастаз Вирхова), кроме того увеличение левых надключичных узлов говорит о запущенной стадии рака яичников у женщин, мочевого пузыря, яичек и простаты у мужчин, иногда рака поджелудочной железы.
Увеличение правых надключичных лимфоузлов говорит об опухоли, располагающейся в грудной клетке. После надключичных, таким же образом пальпируют подключичные лимфоузлы.
Обследование подмышечных лимфоузлов
Следующим этапом идет обследование подмышечных лимфоузлов. Для того, что бы определить, где находятся лимфоузлы подмышками необходимо отвести руку пациента, ввести кисть в подмышечную впадину и как бы выгребая лимфоузлы из её глубины скользить рукой сверху вниз. Точно так же, как с шейными, необходимо оценить количество увеличенных подмышечных узлов, их плотность болезненность и подвижность.
Обследование паховых лимфоузлов
Затем переходят к обследованию паховых лимфоузлов. Делать это лучше в положении лежа, кисть ставят перпендикулярно паховой складке, как указано на рисунке.
Сначала исследуют узлы находящиеся непосредственно под паховой складкой, затем рука смещают чуть ниже и скользящими мягкими движениями ощупывая лимфатические узлы. Увеличение паховых лимфоузлов говорит либо о воспалительном процессе в малом тазу или нижней конечности, либо об опухолевом процессе.
Осмотр подколенных узловЗавершают обследование пальпацией подколенных узлов. Её необходимо так же проводить в положении лежа, согнув исследуемую
ногу под углом примерно 30°.
В заключение надо сказать, что расположение лимфоузлов на теле человека и примерную методику их обследования необходимо знать каждому, это поможет в ранней диагностике многих, в том числе злокачественных заболеваний.
Какова анатомия лимфатических узлов IV группы при расслоении шеи?
Автор
Рон Мицнер, MD Врач-резидент, отделение хирургии, отделение отоларингологии – хирургия головы и шеи, Медицинский колледж Университета Пенсильвании, Медицинский центр Милтона С. Херши
Рон Мицнер, доктор медицины, является членом следующих медицинских обществ: Американская академия отоларингологии – хирургия головы и шеи, Американская медицинская ассоциация, Phi Beta Kappa
Раскрытие: Ничего не разглашать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Карен Х. Калхун, доктор медицины, FACS, FAAOA Профессор, кафедра отоларингологии, хирургия головы и шеи, Медицинский колледж государственного университета Огайо
Карен Х. Калхун, доктор медицины, FACS, FAAOA является членом следующих медицинских обществ: Американских Академия лицевой пластической и реконструктивной хирургии, Американское общество головы и шеи, Ассоциация исследований в области отоларингологии, Южная медицинская ассоциация, Американская академия отоларингической аллергии, Американская академия отоларингологии – хирургия головы и шеи, Американский колледж хирургов, Американская медицинская ассоциация, американская Общество ринологов, Общество университетских отоларингологов – хирургов головы и шеи, Техасская медицинская ассоциация
Раскрытие: Ничего не говорится.
Главный редактор
Арлен Д. Мейерс, доктор медицины, магистр делового администрирования Профессор отоларингологии, стоматологии и инженерии, Медицинский факультет Университета Колорадо
Арлен Д. Мейерс, доктор медицины, магистр делового администрирования является членом следующих медицинских обществ: Американской академии лицевой пластики и реконструктивной хирургии. Хирургия, Американская академия отоларингологии – Хирургия головы и шеи, Американское общество головы и шеи
Раскрытие информации: Служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Cerescan; RxRevu; Cliexa; врачей Edge; Sync-n-Scale; mCharts
Полученный доход в размере не менее 250 долларов США от: The Physician Edge, Cliexa; Proforma; Neosoma
Полученный доход от RxRevu; Получил долю владения от Cerescan за консультацию; .
Дополнительные участники
Бенуа Дж. Госселин, доктор медицины, FRCSC Адъюнкт-профессор хирургии, Дартмутская медицинская школа; Директор комплексной программы онкологии головы и шеи, Центр рака Норриса Коттона; Штатный отоларинголог, отделение отоларингологии – хирургия головы и шеи, Медицинский центр Дартмут-Хичкок
Бенуа Дж. Госселин, доктор медицины, FRCSC является членом следующих медицинских обществ: Американского общества головы и шеи, Американской академии лицевой пластической и реконструктивной хирургии, Североамериканское общество основания черепа, Американская академия отоларингологии – хирургия головы и шеи, Американская медицинская ассоциация, Американское ринологическое общество, Канадская медицинская ассоциация, Канадское общество отоларингологии – хирургия головы и шеи, Колледж врачей и хирургов Онтарио, Медицинское общество Нью-Гэмпшира , Медицинская ассоциация Онтарио
Раскрытие информации: не подлежит разглашению.
Благодарности
Francis P Ruggiero, MD Ассистент профессора, Отделение отоларингологии – хирургия головы и шеи, Отделение хирургии, Университет штата Пенсильвания, Медицинский центр Милтона С. Херши
Фрэнсис П. Руджеро, доктор медицины, является членом следующих медицинских обществ: Американской академии отоларингологии – хирургии головы и шеи и Американской медицинской ассоциации
.Раскрытие: Ничего не нужно раскрывать.
Сандип Самант, MBBS MS, FRCS, руководитель отделения хирургии головы, шеи и основания черепа, доцент кафедры отоларингологии – руководитель и хирургия Центра медицинских наук Университета Теннесси
Сандип Самант, MBBS, является членом следующих медицинских обществ: Королевский колледж хирургов Англии
Раскрытие: Ничего не нужно раскрывать.
Уровни лимфатических узлов шеи
Описание
Уровни лимфатических узлов шеи (Роббинс). является наиболее часто используемым и был опубликован в 1991 году Американским обществом головы и шеи и Американской академией отоларингологии – хирургии головы и шеи. Система была пересмотрена в 2002 и 2008 годах. В этих системах используется система стадирования Американского объединенного комитета по раку и традиционно установленные уровни узлов.Расслоения шеи сгруппированы в четыре широкие категории: радикальное рассечение шеи, модифицированное радикальное рассечение шеи, выборочное рассечение шеи (эта группа подклассифицируется в зависимости от того, какие уровни узлов удаляются) и расширенное рассечение шеи. Он был адаптирован для рентгенологической визуализации некоторых границ (например: граница, которая отделяет подуровень IB от подуровня IIA, была определена как граница шилоподъязычной мышцы и адаптирована как вертикальная плоскость, определяемая задним краем поднижнечелюстной железы).
Однако эта система не включает несколько важных групп, таких как узлы надключичного, околоушного и заглоточного пространства.
Узлы I уровня лежат выше подъязычной кости, ниже подъязычно-подъязычной мышцы и кпереди от поперечной линии, проведенной на каждом осевом изображении по касательной к задней поверхности поднижнечелюстной железы с каждой стороны шеи
- IA (Подбородочные узлы) лежат между медиальными краями передних брюшков двубрюшных мышц
- IB (поднижнечелюстные узлы) лежат на каждой стороне латеральнее узлов уровня IA и кпереди от задней части каждой поднижнечелюстной железы.
Лимфатические узлы от уровня II (верхние яремные узлы, глубокая шейная цепь) простираются от основания черепа до уровня основания тела подъязычной кости. Они расположены кзади от задней части подчелюстной железы и кпереди от задней части грудино-ключично-сосцевидной мышцы.
- уровень IIa: кпереди, латеральнее или медиальнее вены или кзади от внутренней яремной вены и неотделимо от нее
- уровень IIb: кзади от внутренней яремной вены и имеет жировую плоскость, разделяющую узлы и вену
Nb: любые узлы, расположенные медиальнее внутренней сонной артерии, являются заглоточными, а не уровнем II
Лимфатический узел уровня III (средние яремные узлы) отходят от уровня нижней части тела подъязычной кости до уровня низа перстневидной дуги.Они расположены примерно в средней трети внутренней яремной вены.
Передняя (медиальная) граница – это латеральная граница грудинно-подъязычной мышцы, а задняя (латеральная) граница – это задняя граница грудино-ключично-сосцевидной мышцы (они также лежат латеральнее медиального края общей сонной артерии или внутренней сонной артерии. артерии, отделяющей их от медиального уровня VI).
Уровень IV (нижние яремные узлы) простирается от уровня дна перстневидной дуги до уровня ключицы.
Узлы расположены кпереди от линии, соединяющей заднюю часть грудино-ключично-сосцевидной мышцы и заднебоковой край передней лестничной мышцы, а также латеральнее медиального края сонных артерий.
Узлы от уровня V (задние шейные узлы) лежат позади задней части грудино-ключично-сосцевидной мышцы от основания черепа до уровня дна перстневидной дуги и позади линии, соединяющей заднюю часть грудино-ключично-сосцевидной мышцы. мышца и заднебоковой край передней лестничной мышцы от уровня основания перстневидной дуги до уровня ключицы.Они также лежат кпереди от переднего края трапециевидной мышцы.
- VA (узел V верхнего уровня) простираются от основания черепа до уровня низа перстневидной дуги.
- VB (узлы V нижнего уровня) простираются от уровня нижней части перстневидной дуги до уровня ключицы, как видно на каждом осевом сканировании.
Лимфатические узлы от уровня VI (передний шейный узел; верхние висцеральные узлы; предларингеальный; претрахеальный; дельфийский узел) лежат между сонными артериями от уровня дна тела подъязычной кости до уровня рукоятка (или безымянная вена).Они расположены кпереди от висцерального пространства и кпереди от уровней III и IV
Если использовать термин уровень VII , он должен относиться к продолжению цепи паратрахеальных узлов ниже над грудинной выемкой (разделительная линия между уровни VI и VII) только до уровня безымянной артерии. В качестве альтернативы эти узлы могут быть определены как лимфатические узлы верхнего средостения выше уровня безымянной артерии.
Роббинс К.Т., Шаха А.Р., Медина Дж. Э. и др.Консенсусное заявление по классификации и терминологии расслоения шеи. Arch Otolaryngol Head Neck Surg. 2008 май. 134 (5): 536-8.
Изображения
Изображение, содержащее эту анатомическую часть, пока отсутствует.
ДИССЕКЦИЯ ШЕИ – доктор Джон Чаплин, хирург головы и шеи
Д-р Джон Чаплин – Оклендский специалист по голове и шее
Рассечение шеи – это операция, предназначенная для удаления групп лимфатических узлов с шеи для лечения рака, который фактически или потенциально распространился из первичного очага в голове и шее в региональные лимфатические узлы.
Лимфатические узлы шеи
Шея разделена на семь различных уровней узлов, как показано на диаграмме ниже. Первичные опухоли распространяются (метастазируют) в разные узловые группы в зависимости от их локализации. По мере прогрессирования рака метастазы распространяются от узлов первичного эшелонирования к узлам, расположенным дальше. Например, опухоли кожи на губе и передней части лица имеют тенденцию изначально распространяться на лицевые и подсудно-нижнечелюстные / субментальные узлы (уровень I). По мере прогрессирования болезни, как правило, вовлекаются узлы нижней части шеи.
Количество, размер и положение лимфатических узлов, пораженных опухолью, имеют прогностическое значение. т.е. Чем крупнее и ниже узлы на шее, тем хуже прогноз. Рак также имеет способность распространяться за пределы лимфатического узла в окружающие мягкие ткани. Это явление известно как экстранодальное распространение, и оно также является плохим прогностическим фактором. Более крупный узел имеет более высокую вероятность экстранодального расширения.
Уровни лимфатических узлов на шее, используемые для определения стадии метастатического рака головы и шеи.
Первичные опухоли
Типы рака головы и шеи, которые легко распространяются на лимфатические узлы шеи, включают:
- Рак кожи и меланома
- Рак щитовидной железы
- Рак рта, горла и гортани
- Некоторые виды рака слюнных желез
Принципы рассечения шеи
Рассечение шеи выполняется в двух ситуациях. 1. лимфатические узлы шеи клинически или радиологически вовлечены в рак (терапевтическая диссекция шеи).или 2. там, где высока вероятность поражения лимфатических узлов, даже если нет узлов, пораженных клинически или радиологически (выборочная диссекция шеи). Выборочная диссекция шеи выполняется, если риск скрытых метастатических узлов составляет 20-30% или выше. Если первичная опухоль распространяется по средней линии или затрагивает область с высоким риском распространения на обе стороны шеи, выполняется двустороннее рассечение шеи. Адъювантное лечение с лучевой терапией или иногда химиотерапией и лучевой терапией вместе рекомендуется, если при патологическом обследовании поражено более одного лимфатического узла или если имеется экстранодальное расширение.
Типы расслоения шеи
В этих двух группах есть два типа расслоения шеи и несколько подтипов:
Выборочная диссекция шеи
Уровень I-III (надподъязычный)
Уровень I-IV (расширенная надподъязычная)
Уровень II-IV (боковой)
Уровень II-V (заднебоковой)
Уровень VI (центральный)
Уровень VII (верхнее средостение)
Комплексная диссекция шеи
Комплексная диссекция шеи предполагает удаление всех пяти уровней боковых лимфатических узлов и обычно выполняется при клинически обнаруживаемых метастазах шеи, особенно если они множественные, большие или включают несколько уровней.При метастазах рака щитовидной железы этот тип расслоения шеи используется для лечения узлового заболевания, поражающего окружающие структуры.
Радикальная диссекция шеи, впервые описанная Джорджем Крайлом в 1906 году, включает удаление лимфатических узлов I-V уровней, грудино-ключично-сосцевидной мышцы, внутренней яремной вены и спинномозгового добавочного нерва. Модифицированные версии этой операции включают сохранение одной или нескольких структур, не являющихся лимфатическими узлами. Это можно сделать только в том случае, если это возможно с онкологической точки зрения и обычно означает сохранение спинномозгового добавочного нерва, который является единственным «функциональным» аспектом этой процедуры.Расширенная радикальная диссекция шеи относится к аналогичной операции, но также включает удаление других окружающих структур, пораженных опухолью, включая кожу, превертебральную мышцу или нижнюю челюсть.
Правое модифицированное радикальное рассечение шеи выполнено в сочетании с сегментарной резекцией нижней челюсти по поводу SCC правой нижней альвеолы на стадии T2N2b.
Выборочная диссекция шеи
В 1960-х годах произошла смена парадигмы в лечении метастазов лимфатических узлов шеи.Бокка и другие поняли, что лимфатические узлы расположены внутри фасциальных оболочек шеи и не присутствуют в мышцах, нервах или венах. Было продемонстрировано, что фасциальные оболочки, содержащие метастатические узлы, могут быть удалены с сохранением функциональных структур, если эти структуры не были напрямую поражены метастазами. Частота рецидивов не отличалась от более радикальных процедур, но было показано, что болезненность «выборочных» процедур ниже.
Также стало очевидно, что при многих формах рака головы и шеи положительное узловое заболевание присутствовало еще до того, как оно стало клинически очевидным.Было продемонстрировано, что каждый первичный очаг рака стекает в лимфатические узлы на предсказуемых уровнях шеи, как показано на приведенной выше диаграмме. Было показано, что лечение этих скрытых метастазов до того, как они превратились в увеличенные узлы, улучшает выживаемость.
Выборочная диссекция шеи в настоящее время является предпочтительной процедурой для лечения скрытых или ранних клинических метастазов шеи.
Процедура
Рассечение шеи выполняется изолированно или в сочетании с резекцией первичного поражения, и подход может варьироваться в зависимости от места первичного поражения.Разрезы обычно делают из области кончика сосцевидного отростка, изогнутого переходящего под челюстью вперед в подподбородочную область. часто бывает нисходящая конечность, которая проходит от середины верхнего разреза вниз к ключице. Лоскуты поднимаются в поверхностном мышечном слое (платизме) шеи. Затем удаляются лимфатические узлы и другие структуры с сохранением жизненно важных нервов и кровеносных сосудов. По окончании процедуры рана закрывается над отсосом.
Осложнения
Важно помнить, что, хотя есть много потенциальных осложнений, они редки.
- Кровотечение / гематома
- Травма нерва
- Хилезный свищ
- Инфекция
- Сыворотка
Лимфатических узлов
Обследование лимфатических узлов IMBUS необходимо проводить с осторожностью и интерпретировать, чтобы избежать чрезмерной или недостаточной реакции на эти образования.
ОглавлениеУльтразвук обычно лучше, чем КТ, при обнаружении и измерении лимфатических узлов на шее, подмышечной впадине, эпитрохлеарной области и паху. Общее обследование лимфатических узлов, будь то традиционное или IMBUS, не было показано полезным как часть периодического медицинского осмотра, но в отдельных случаях было полезно для пациентов с системным заболеванием, у которых могло быть инфекционное, воспалительное или неопластическое заболевание, потому что аномальный узел мог быть взят биопсией. поставить диагноз.Для проведения такого обследования врачу необходима хорошая техника и знание анатомии лимфатических узлов.
Большинство пациентов, которым требуется исследование лимфатических узлов IMBUS, обращаются в клинику после того, как заметили опухоль на шее, подмышке или паху. Если опухоль является аномальным узлом, может быть проведено более общее обследование узла, чтобы определить, является ли лимфаденопатия генерализованной. Дифференциальный диагноз генерализованной лимфаденопатии отличается от диагностики локальной лимфаденопатии.
Наиболее частым увеличенным узлом в клинике является шейный узел, подавляющее большинство из которого является реакцией на инфекцию головы или шеи.Тем не менее, злокачественность – это опасение, поэтому размер и характер узлов тщательно оценивается. В условиях первичной медико-санитарной помощи изначально необъяснимая лимфаденопатия имеет лишь около 1% вероятности злокачественного новообразования, но отсутствие регрессии лимфатических узлов в течение 4 недель увеличивает вероятность злокачественного образования.
АНАТОМИЯ
Область шеи разделена на передний и задний треугольники в зависимости от грудино-ключично-сосцевидной мышцы, как показано на следующей диаграмме.Небольшой подключичный треугольник, показанный на изображении, – это расположение надключичных узлов.
На следующем изображении показано расположение групп лимфатических узлов на шее. Есть узлы поверхностные и глубокие к грудино-ключично-сосцевидному отростку. Некоторые узлы находятся рядом с сонной артерией и внутренней яремной веной. Для обследования шеи зонд перемещается в поперечной ориентации вверх и вниз по шее от медиального к латеральному направлению, как при систематическом пальпаторном исследовании.
В подмышечной области есть узлы на боковой части груди, высоко в подмышечной впадине, и на верхней внутренней части руки, как на следующем изображении. Систематическое обследование подмышечных узлов редко проводится с помощью IMBUS, но когда пациент заметил уплотнение в этой общей области, важно знать, где искать дополнительные узлы в этой области.
Эпитрохлеарная область небольшая, и у многих здоровых пациентов в этом месте есть только очень маленькие узлы.Однако увеличенный узел указывает либо на генерализованную лимфаденопатию, либо на воспалительное состояние в нижней части руки, что должно быть очевидным. На следующем изображении показано расположение потенциальных эпитрохлеарных (супратрохлеарных) узлов в бороздке медиальнее двуглавой мышцы. Обратите внимание на близость группы узлов к базиликовой вене около медиального надмыщелка.
Паховые узлы могут быть паховыми, которые расположены рядом с паховой связкой и дренируют нижнее забрюшинное пространство, таз и гениталии, или могут быть бедренными, которые расположены кпереди и медиальнее общей бедренной и большой подкожной вены.Бедренные узлы дренируют ногу, а иногда и гениталии. На следующей диаграмме показаны группы пахового и бедренного узлов.
ТЕХНИКА
Лимфатические узлы лучше всего оцениваются с помощью линейного датчика и типа исследования для аппарата, который оптимизирован для получения хорошей детализации и низких пределов Найквиста. Все области периферических узлов лучше всего обследовать, когда пациент находится в положении лежа на спине. Вид каждого узла должен быть оптимизирован с учетом глубины и положения фокуса, чтобы можно было наблюдать детали формы и текстуры.Для обеспечения согласованности между врачами и между контрольными обследованиями датчик следует вращать, чтобы найти наибольший размер узла, который считается «длиной». Затем зонд поворачивается на 90 градусов, чтобы измерить «ширину» и «глубину» узла. Эти размеры могут не иметь отношения к традиционным парасагиттальным или поперечным плоскостям тела. Для оценки васкуляризации следует применять цветовой допплер.
ОБЫЧНЫЕ УЗЛЫ
Невозможно быть уверенным в том, что узел является нормальным или ненормальным (или определенно реактивным, а не злокачественным) на основании какой-либо одной характеристики.Однако сочетание результатов, интегрированных с остальной клинической историей, помогает заботиться о пациенте.
Нормальные узлы выглядят одинаково в любом из четырех регионов, которые может оценить IMBUS. Они менее 1,0 см (часто менее 0,5 см) в длину, овальные / эллиптические по форме, с гиперэхогенным центральным воротом. Цветной / силовой допплер показывает лишь небольшой поток в воротах. Периферия узла имеет эхогенность от умеренной до низкой, а края узла должны быть четкими и гладкими.На следующем изображении показан нормальный шейный узел у бессимптомного пациента перед внутренней яремной веной. Длина этого узла составляла 0,9 см.
НЕПРАВИЛЬНЫЕ УЗЛЫ
Увеличение размера обычно требует исследования узла, но сам по себе размер не позволяет отличить реактивные узлы от злокачественных. Каждый злокачественный узел начинается с малого.
Узел с максимальной длиной ≥ 1 см увеличен. В общем, реактивные узлы должны сохранять овальную / эллиптическую форму и иметь сохраненные гиперэхогенные ворота, но периферия узла может быть более гипоэхогенной, чем обычно.Цветовой / энергетический доплеровский поток может быть увеличен на вершине реактивного узла, но края узла все равно должны быть резкими и гладкими. На следующем изображении показан умеренно увеличенный узел, который оказался реактивным при тщательном наблюдении.
Следующий узел беспокоил врача больше, потому что он был немного больше и округлее по форме. Он находился в паху и сохранялся больше месяца.
Не было явного воспалительного очага в ноге или паху.Узел, казалось, имел неправильную границу. Периферия определенно была более гипоэхогенной, чем обычно. Цветной / энергетический доплеровский кровоток увеличился в воротах. После осмотра хирурга через несколько недель с сохранением узла, была проведена FNA, и злокачественных новообразований обнаружено не было. Таким образом, дифференцировать реактивные узлы от злокачественных сложно, и иногда требуется биопсия.
Злокачественные узлы обычно имеют округлую или неправильную форму и обычно заметно гипоэхогены, хотя некоторые типы опухолей могут создавать очень гиперэхогенные узлы.Цветовой / энергетический доплеровский поток может быть увеличен в различных местах узла. Следующее изображение – узел шеи, который оказался лимфомой. Это был узел размером 3 см, и хотя край был отчетливым и гладким, ворот был облитерирован, а узел был очень гипоэхогенным. Также по узлу был рассеянный цветовой поток.
Следующий ролик сделан от некурящего пациента клиники, который заметил шишку на шее. Этот гипоэхогенный узел имел длину 3,0 см, умеренно округлую форму и не имел сосудов корня.Биопсия выявила плоскоклеточный рак, связанный с ВПЧ. Это было единственное поражение при ПЭТ / КТ-сканировании.
На следующем составном изображении показаны эпитрохлеарные узлы от нормальных до воспалительных и затем злокачественных. Обратите внимание, что реактивный узел болезни кошачьих царапин трудно отличить от злокачественного узла. Остальная часть клинической истории и последующее наблюдение обычно необходимы для отделения реактивных узлов от злокачественных.
Последний случай произошел с 72-летним мужчиной, который обратился в клинику с URI.В правой надключичной области прощупывалось несколько шишек. Клип показывает округлую форму, более гипоэхогенную, чем обычно, текстуру, отсутствие ворот и некоторое усиление цвета. Биопсия показала фолликулярную лимфому.
Пожилая женщина заметила уплотнения в паховой области. Вот цветовой доплер самого большого узла в группе. Цветной допплеровский поток увеличивается на воротах и в паренхиму узла.
Невозможно узнать, являются ли это реактивными или злокачественными узлами, и, учитывая общий вид группы, и без очевидного воспаления ног, гениталий или внутрибрюшной полости, ожидание регресса в течение месяца, вероятно, было неправильным подходом для этого пациента.Итак, была получена немедленная КТ брюшной полости и таза, но патологии, объясняющей узлы, не выявлено. Только более длительное наблюдение позволит отличить реактивную болезнь от злокачественной, и может потребоваться биопсия.
ПОДХОД IMBUS К УЗЛАМ
1. Необходимо измерить длину, ширину и глубину каждого увеличенного узла. Следует отметить другие характеристики узла, включая цветовой / энергетический доплеровский поток, и изображения / клипы должны быть сохранены на случай, если потребуется последующее сравнение.
2. Пациента с умеренно увеличенным узлом с другими характеристиками, все еще кажущимися нормальными, может успокоить чрезвычайно низкая вероятность того, что этот узел является злокачественным, особенно если узел находится на шее и пациент моложе. Но в течение следующего месяца каждый пациент должен отмечать, уменьшается ли узел или исчезает (без ежедневной энергичной пальпации)! В случае менее надежного пациента следует просто запланировать последующий визит. Если узел не регрессирует или даже не увеличивается, пациент должен вернуться для повторной визуализации.Реактивные узлы не должны полностью исчезнуть в течение месяца, но они не должны расти, если воспалительное состояние не продолжается. Явное уменьшение размера за месяц сильно поддерживает реактивный узел.
3. Пожилые пациенты, особенно курильщики, с шейными лимфоузлами и отсутствием недавних инфекций в области головы / шеи более опасны для рака. Повторное обследование через 4 недели может быть целесообразным, но при любых других атипичных характеристиках, помимо размера, консультация ЛОР без 4-недельного ожидания будет оправдана.Обычно будет разумным позвонить в ЛОР и принять решение о компьютерной томографии до консультации в офисе.
4. Чем крупнее и аномальнее появляется узел, тем больше опасений по поводу злокачественности. Объединение всех обнаруженных узлов с остальной частью клинической истории часто требует немедленной консультации от ЛОР или хирурга (с компьютерной томографией).
5. Множественные аномальные узлы в нескольких местах (генерализованная лимфаденопатия) позволяют провести широкий дифференциальный диагноз инфекционных, воспалительных и неопластических состояний.Интеграция с остальными клиническими данными имеет важное значение, но биопсия лимфатического узла может способствовать диагностике, а IMBUS может помочь определить лучший узел для биопсии.
Вернуться к началу
© 2019-20 Северо-западная больница Abbott, IM Residency · Контакт
опухших лимфатических узлов | Детская больница CS Mott
Обзор темы
Что такое лимфатические узлы?
Лимфатические узлы – это маленькие бобовидные железы по всему телу.Они являются частью лимфатической системы, которая переносит жидкость (лимфатическую жидкость), питательные вещества и отходы между тканями тела и кровотоком.
Лимфатическая система – важная часть иммунной системы, системы защиты организма от болезней. Лимфатические узлы фильтруют лимфатическую жидкость по мере ее прохождения, задерживая бактерии, вирусы и другие инородные вещества, которые затем разрушаются специальными лейкоцитами, называемыми лимфоцитами.
Лимфатические узлы могут обнаруживаться поодиночке или группами.И они могут быть размером с булавочную головку или величиной с оливку. Группы лимфатических узлов можно прощупать в области шеи, паха и подмышек. Лимфатические узлы обычно не чувствительны и не болезненны. Большинство лимфатических узлов в теле не прощупываются.
Что вызывает увеличение лимфатических узлов?
Лимфатические узлы часто увеличиваются в одном месте, когда в лимфатическом узле или рядом с ним развивается такая проблема, как травма, инфекция или опухоль. Какие лимфатические узлы опухшие, могут помочь определить проблему.
- Железы по обе стороны шеи, под челюстью или за ушами обычно опухают при простуде или боли в горле.Железы также могут опухать после травмы, такой как порез или укус, рядом с железой или когда опухоль или инфекция возникают во рту, голове или шее.
- Подмышечные лимфатические узлы (подмышечные лимфатические узлы) могут увеличиваться в результате травмы или инфекции руки или кисти. Редкой причиной отека подмышек может быть рак груди или лимфома.
- Лимфатические узлы в паху (бедренные или паховые лимфатические узлы) могут увеличиваться в результате травмы или инфекции стопы, ноги, паха или половых органов. В редких случаях опухоль в этой области может быть вызвана раком яичка, лимфомой или меланомой.
- Железы над ключицей (надключичные лимфатические узлы) могут опухать из-за инфекции или опухоли в областях легких, груди, шеи или живота.
Распространенные места увеличения лимфатических узлов включают шею, пах и подмышки.
Что означает увеличение лимфатических узлов в двух или более частях тела?
Когда лимфатические узлы увеличиваются в двух или более частях тела, это называется генерализованной лимфаденопатией. Это может быть вызвано:
- Вирусным заболеванием, например корью, краснухой, ветряной оспой (ветряной оспой) или эпидемическим паротитом.
- Мононуклеоз (вирус Эпштейна-Барра), который приводит к лихорадке, боли в горле и утомляемости, или цитомегаловирус (ЦМВ), вирусная инфекция, которая вызывает симптомы, сходные с симптомами мононуклеоза.
- Бактериальное заболевание, такое как стрептококковая ангина (вызываемая бактериями стрептококка) или болезнь Лайма (бактериальная инфекция, распространяемая определенными типами клещей).
- Побочные эффекты фенитоина (дилантина), лекарства, применяемого для предотвращения судорог.
- Побочные эффекты вакцинации против кори, паротита и краснухи.
- Рак, например лейкемия, болезнь Ходжкина и неходжкинская лимфома.
- Синдром приобретенного иммунодефицита (СПИД), который развивается после заражения человека ВИЧ (вирусом иммунодефицита человека). Этот вирус атакует иммунную систему, затрудняя организму борьбу с инфекциями и некоторыми заболеваниями.
- Сифилис, инфекция, передающаяся половым путем.
Как лечить увеличение лимфатических узлов?
Лечение опухших желез направлено на устранение причины.Например, бактериальную инфекцию можно лечить антибиотиками, а вирусная инфекция часто проходит сама по себе. Если есть подозрение на рак, для подтверждения диагноза может быть сделана биопсия.
Любые увеличенные лимфатические узлы, которые не исчезают или не возвращаются к нормальному размеру в течение примерно месяца, должны быть проверены врачом.
Как долго лимфатические узлы будут увеличиваться в размерах?
Лимфатические узлы могут оставаться опухшими или твердыми еще долгое время после того, как первичная инфекция прошла. Это особенно верно для детей, чьи железы могут уменьшаться в размере, оставаясь твердыми и видимыми в течение многих недель.
Биопсия лимфатического узла – Для получения дополнительной информации позвоните в ЛОР и пазуху Форт-Уэрта
Что такое биопсия лимфатического узла?
Биопсия лимфатического узла – это медицинская процедура, которая выполняется для выявления или проверки конкретных заболеваний, инфекций и / или нарушений, которые могут присутствовать в организме. Во время биопсии лимфатического узла наш ЛОР-хирург из Форт-Уэрта удаляет и исследует весь или часть лимфатического узла. Лимфатическая система важна для борьбы с болезнями или инфекциями и поддержания здоровья ушей, носа и горла.
Лимфатические узлы разбросаны по всему телу. Они являются частью иммунной системы организма. Эти узлы помогают бороться с инфекцией, производя особые лейкоциты. Они также работают, улавливая бактерии, вирусы и раковые клетки. Обычно лимфатические узлы нельзя прощупать, если они не набухли. Инфекция, обычно вирусная, является наиболее частой причиной отека лимфатических узлов. Другие причины включают бактериальную инфекцию и рак.
Увеличенные лимфатические узлы обычно не требуют лечения; тем не менее, ваш ЛОР специалист может захотеть проверить любые увеличенные лимфатические узлы, чтобы убедиться в отсутствии других проблем.Если рассматриваемые лимфатические узлы остаются увеличенными или растут, ваш врач может порекомендовать биопсию лимфатического узла. Биопсия также может быть выполнена, если аномальные узлы появляются на МРТ или компьютерной томографии.
Как выполняется биопсия лимфатического узла?
Биопсия лимфатического узла обычно выполняется амбулаторно и может проводиться в хирургическом центре, больнице или кабинете врача, в зависимости от того, какой тип биопсии требуется. Лимфатический узел может быть частично или полностью удален (лимфаденэктомия), или может быть взят образец жидкости, клеток или ткани из лимфатического узла.В любом случае узел или образец будут отправлены в лабораторию патологии для тестирования.
Типы биопсий лимфатических узлов включают:
Тонкая игла для аспирации (FNA): Тонкая игла с полой трубкой вводится в лимфатический узел для удаления жидкости и образцов клеток для тестирования. Аспирация тонкой иглой обычно выполняется в течение 10-15 минут, а время простоя пациента практически отсутствует.
Биопсия стержневой иглой : Эта биопсия похожа на тонкоигольную аспирацию, за исключением того, что используется игла большего размера.Благодаря большему полому центру небольшой блок ткани может быть удален для тестирования, что позволяет собрать больше информации, чем с жидкостью или клетками. Обычно используется местная анестезия, и процедура длится примерно 15-30 минут.
Открытая биопсия : Ваш ЛОР-хирург делает небольшой разрез, чтобы удалить часть или весь лимфатический узел. Процедура чаще всего выполняется под местной анестезией, применяемой к месту биопсии, но общая анестезия также может использоваться в тех случаях, когда пациенту желательно спать.Открытая биопсия обычно занимает менее часа, после чего хирург закроет это место швами и наложит повязку. Для заживления разреза требуется примерно 10-14 дней, в течение которых следует избегать физических нагрузок.
После биопсии лимфатического узла
После биопсии окружающая область может быть болезненной в течение нескольких дней, и у вас могут появиться синяки.