Прозрачная мокрота — симптом какого заболевания?
Автор admin На чтение 3 мин. Просмотров 1.2k. Опубликовано
Мокрота — это жидкостные выделения из органов дыхания, появляющиеся как защитная реакция организма на воспалительные процессы. Выделение мокроты происходит при кашле или отхаркивании. Мокрота — это смесь слюны, слизистых выделений носа и бронхов. По внешнему виду мокроты, ее консистенции, наличию паразитов и примесей, врачи способны диагностировать патологию.
Диагностика заболеваний в зависимости от характера мокроты
Итак, специфика слизистых выделений помогает идентифицировать характер заболевания. Прозрачная мокрота при кашле может быть не только маркером болезни, но и следствием вредных привычек. Например, в утренние часы прозрачная мокрота выделяется при кашле у курильщиков.
Прозрачная мокрота при кашле может быть не только маркером болезни, но и следствием вредных привычек. Например, в утренние часы прозрачная мокрота выделяется при кашле у курильщиков.
Если говорить о недугах, прозрачная мокрота — это, прежде всего, маркер бронхита. При бронхите мокрота выделяется очень обильно, она бесцветная и не очень густая, без комочков и примесей. Бронхит эффективно лечится отхаркивающими сборами, которые стимулируют отделение прозрачной мокроты при кашле.
Кровянистая мокрота
Отдельного рассмотрения заслуживают прецеденты выделения мокроты с примесями или вкраплениями органических образований. Чаще всего в мокроту попадает кровь, и это очень серьезный сигнал о том, что в организме происходят серьезные отклонения.
Наличие крови в слизистых выделениях может быть свидетельством:
- туберкулеза: в мокроте содержится небольшое количество нитевидных сгустков крови; также могут содержаться фрагменты гнойных жидкостей
- рака легких: при онкологии легких в мокроте наблюдаются ярко-красные прожилки.
 Нужно незамедлительно сделать рентгеновские снимки легких на наличие опухолей
Нужно незамедлительно сделать рентгеновские снимки легких на наличие опухолей - острой формы бронхита: при остром бронхите кровяные вкрапления являются маркером тяжелой стадии заболевания
- пневмонии
- абсцесса легких: помимо кровяных выделений и больного наблюдается общая слабость, высокая температура, гнилостный запах изо рта, отсутствие аппетита.
Мокрота с зелеными или коричневыми вкраплениями
Также у больных могут встречаться зеленые и коричневые вкрапления в составе мокроты. Если у больного в мокроте начали появляться примеси подобного цвета, то обратиться к терапевту нужно незамедлительно. Зеленые сгустки в мокроте могут означать протекание острых воспалительных процессов в органах дыхания. Зеленые вкрапления — это гной. Источниками воспалительных процессов могут служить вирусные инфекции, аллергены попавшие в органы дыхания. Проблема в том, что мокрота с зелеными вкраплениями не является идентификатором какой-то конкретной патологии. Данный симптом универсален для рака легких, бронхиальной астмы.
При наличии зеленых вкраплений важную роль играет консистенция мокроты. Если слизистые выделения очень густые, то, скорее всего в легких начались застойные или даже некротические процессы и в этом случае потребуется длительный курс терапии антибиотиками.
Наличие коричневых примесей в отделяемой мокроте также свидетельствует о возможном воспалительном процессе, катализатором которого может быть целый ряд факторов — чаще всего, инфекции и бактерии. Проблема снова в том, что по одной лишь мокроте нельзя диагностировать точный недуг. Правда, слизистые выделения с коричневыми вкраплениями это более или менее точный признак зарождающийся пневмонии. Поэтому, нужна оперативная диагностика. Но коричневая мокрота характерна и для тяжелых форм ОРВИ.
Мокрота без цветовых выделений
Если началось отделение мокроты и в жидкости нет примесей, то не стоит успокаиваться. Прозрачная мокрота в горле может выделяться и без кашля. В таком случае больной имеет дело с процессами отека слизистой органов носоглотки или отека легких. Водянистая прозрачная мокрота с пузырьками свидетельствует об остром или хроническом поражении верхних и нижних дыхательных путей. Также отделение пенистой мокроты с пузырьками наблюдается при бронхиальной астме и эозинофилии.
Водянистая прозрачная мокрота с пузырьками свидетельствует об остром или хроническом поражении верхних и нижних дыхательных путей. Также отделение пенистой мокроты с пузырьками наблюдается при бронхиальной астме и эозинофилии.
Таким образом, мокрота является наглядной «лакмусовой бумажкой», которая даст понять о характере отклонений, происходящих в системе органов дыхания. При одновременном общем ухудшении самочувствия и обильном отделении слизких масс, необходимо сдать пробу мокроты лечащему врачу или в диагностический центр.
ГБУЗ СО «Тольяттинская городская клиническая больница №5»
Кашель представляет собой естественную реакцию организма, который пытается избавиться от жидкости или инородных тел в легких, а также реакцию на раздражение дыхательной системы. Надо понимать, что кашель не бывает одинаковым. Он отличается по причинам образования, соответственно, и типы бывают разные.
Сухой кашель
Самый непродуктивный вид кашля, так как при нем не выделяется жидкости. Причин его образования может быть множество. Например, сухой кашель образуется из-за раздражающего фактора в горле — загрязнения, пыль, пары химических веществ, табачного дыма. Отсюда першение и желание устранить его. Это просто кашлевой рефлекс, необходимый для устранения раздражителя из горла.
Причин его образования может быть множество. Например, сухой кашель образуется из-за раздражающего фактора в горле — загрязнения, пыль, пары химических веществ, табачного дыма. Отсюда першение и желание устранить его. Это просто кашлевой рефлекс, необходимый для устранения раздражителя из горла.
Сухой вид кашля может возникать из-за обезвоживания, сухого воздуха, табачного дыма и низкого образования слизи. Воспалительный процесс из-за инфекции или вируса, физического напряжения или изменений условий окружающей среды — другая причина. Даже после выздоровления и нормализации выделения слизи может оставаться сухой поствирусный кашель. А сильно продолжительное использование голоса (дикторы, певцы, артисты, зрители на матчах) тоже приводит к приступам.
Лечить подобный вид кашля нужно в зависимости от причины. В одних случаях потребуется глоток воды или леденцы для горла, в другом могут быть задействованы антибиотики. В любом случае лучше обратиться к врачу, чтобы выявить провоцирующий фактор и устранить проблему.
Влажный кашель
Он же – грудной кашель, звучащий тяжело и тихо. При нем выделяется слизь, что благоприятствует ее выведению из организма. Причинами становятся разные заболевания: пневмония, аллергия, простуда, грипп. Опять-таки лечение отталкивается от того, почему вид кашель образовался. Важно применять отхаркивающие средства, чтобы мокрота лучше разжижалась и выходила. Но препараты от кашля врачи не рекомендуют применять, чтобы не подавлять кашлевой рефлекс. Слизь в таком случае остается в легких, что в итоге может вызвать инфекции и пневмонии.
Кашель с репризами
При сильном кашле может выделяться много кислорода, что провоцирует задыхание и судорожное вдыхание между кашлями. Это характерно для коклюша, бактериальной инфекции. Этот же симптом может быть при других тяжелых состояниях: пневмония, тяжелые приступы астмы, эмфизема легких, хроническая обструктивная болезнь легких (ХОБЛ) и туберкулез. В таком случае нужно обязательно посетить врача, чтобы он поставил диагноз и назначил правильное решение.
Лающий кашель
Похож на лай собаки, что объясняется воспалениями верхних дыхательных путей, особенно части, окружающей гортань. Также свойственен крупу — вирусной инфекции, характеризующейся отеком бронхов, трахеи, гортани. В тяжелых случаях доктор назначает противовоспалительные средства, чтобы уменьшить отечность.
Жгучий кашель
Когда испытываете жжение в груди или горле, может случиться так, что вы откашливаете кислоту из желудка. Это симптом гастроэзофагеальной рефлюксной болезни, также называемой ГЭРБ, кислотным рефлюксом или изжогой. Иногда вызывает срыгивание или рвоту.Лечить проблему можно только при наблюдении врача.
Кашель с мокротой
Мокрота отличается от слизи тем, что слизь вырабатывается организмом для защиты тканей от инородных частиц и болезнетворных микробов, предотвращения высыхания тканей. Мокрота — слизь, сделавшая дело, в ней уже есть микробы, инородные частицы, клетки иммунной системы.
Что, чем и как?! – Вопросы и ответы
Создано: 15.07.12
Направление:
Спрашивает: Маргарита
Доброго времени суток. Мне 28 лет, зовут Маргарита. Вот угораздило, похоже “иммунка” рухнула в момент. Но, как-то все очень скоротечно. 3 дня назад, утром упало давление 100/60 – огромная редкость, вернуть в норму чашкой кофе, не удалось. Дико болела голова, приняла 2т. ношпы + 1т. анальгин. В течении дня чихала, сильно било в голову, ближе к вечеру, ощутила воспаление в носоглотке, заложило, защипало, запершило, закапало, но толком высморкаться на получалось. Ни какого лечения, кроме аспирина на ночь. По утру отошла слизь с кровяными сгустками, почти бурого цвета – это не впервой, хронический тонзиллит, очень частые в свое время паратонзиллярные абсцессы, и воспаление аденоидов знакомо.
 Кашля нет. Мокрота отходит с трудом. По утру, сегодня, приняла 1т. АЦЦ (шипучка) + 2т (60 мг.) Амбробене. Местно – биопорокс. Антигрипин (растворимый) – вместо теплого питья (не более двух раз в сутки). Стараюсь пить жидкость чаще. Аппетита нет. Курю, но сейчас стараюсь делать это РЕЖЕ. Хрипов, бульканья, свиста в грудине не ощущаю, но что-то мне подсказывает, что это бронхит, и от симптомов не избавиться, как минимум пару недель. Так же пугает скоротечность заболевания. Подскажите пожалуйста, какое лечение будет оптимальным. Что это, судя по симптоматике? Необходимо восстановить голос. Очень не хочется начинать прием пероральных антибиотиков, хотелось бы обойтись Биопороксом, возможен такой вариант? К сожалению нет возможности выйти на больничный. С уважением к Вам, Маргарита.
Кашля нет. Мокрота отходит с трудом. По утру, сегодня, приняла 1т. АЦЦ (шипучка) + 2т (60 мг.) Амбробене. Местно – биопорокс. Антигрипин (растворимый) – вместо теплого питья (не более двух раз в сутки). Стараюсь пить жидкость чаще. Аппетита нет. Курю, но сейчас стараюсь делать это РЕЖЕ. Хрипов, бульканья, свиста в грудине не ощущаю, но что-то мне подсказывает, что это бронхит, и от симптомов не избавиться, как минимум пару недель. Так же пугает скоротечность заболевания. Подскажите пожалуйста, какое лечение будет оптимальным. Что это, судя по симптоматике? Необходимо восстановить голос. Очень не хочется начинать прием пероральных антибиотиков, хотелось бы обойтись Биопороксом, возможен такой вариант? К сожалению нет возможности выйти на больничный. С уважением к Вам, Маргарита.Отвечает: Хорева Виктория Анатольевна , врач фд, терапевт , кандидат медицинских наук, ведущий специалист
Уважаемая Маргарита, описываемая симптоматика свидетельствует о налилии у Вас ларинготрахеита, вероятно бактериального происхождения.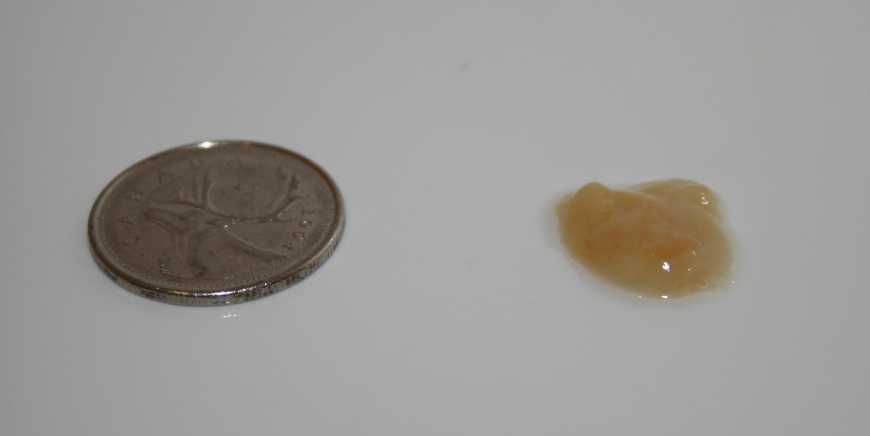 Биопарокс не купирует симптоматику, учитывая наличие мокроты гнойного характера, может понадобиться прием системных антибактериальных средств. Не занимайтесь самолечением, посетите врача , который назначит Вам необходимое лечение и обследование.
Биопарокс не купирует симптоматику, учитывая наличие мокроты гнойного характера, может понадобиться прием системных антибактериальных средств. Не занимайтесь самолечением, посетите врача , который назначит Вам необходимое лечение и обследование.
Бронхит хронический › Болезни › ДокторПитер.ру
Хронический бронхит – хроническое воспалительное заболевание бронхов. Это широко распространенное заболевание, которым страдают около 3-8 % взрослого населения. Хроническим бронхит считается, если заболевание длится более трех месяцев в году на протяжении двух лет.
Признаки
Хронический бронхит развивается постепенно. Основной симптом этого заболевания – кашель. Сначала он возникает только по утрам, но позже он начинает беспокоить страдающего и днем, и вечером, и ночью. В холодную сырую погоду он усиливается. Кашель глухой, с мокротой, но в период обострения может быть «лающим». Обычно мокрота слизистая, прозрачная, без запаха. Однако в период обострения возможно выделение слизисто-гнойной или гнойной, мутной, густой желтоватой или зеленоватой мокроты с неприятным запахом. Иногда в мокроте обнаруживается кровь. Это происходит из-за повреждения сосудов слизистой оболочки бронхов при сильном кашле. Однако в этом случае нужно обратиться к врачу для уточнения диагноза, так как кровохарканье возможно не только при хроническом бронхите, но и при туберкулезе легких, раке легкого, бронхоэктазах.
Иногда в мокроте обнаруживается кровь. Это происходит из-за повреждения сосудов слизистой оболочки бронхов при сильном кашле. Однако в этом случае нужно обратиться к врачу для уточнения диагноза, так как кровохарканье возможно не только при хроническом бронхите, но и при туберкулезе легких, раке легкого, бронхоэктазах.
При длительном течении хронического бронхита появляется одышка.
Температура тела при хроническом бронхите чаще нормальная, однако, иногда может быть субфебрильной. При обострении заболевания часто повышается потоотделение.
На начальных стадиях хронического бронхита состояние пациента обычно удовлетворительное. Но по мере развития болезни появляется слабость, утомляемость, дыхательная недостаточность.
Описание
Бронхи – это важная часть дыхательной системы. Именно по ним воздух поступает в легкие. Они представляют собой трубки диаметром до 18 мм, состоящие из хрящевых колец или пластинок. Главные бронхи, правый и левый, отходят от трахеи. Правый бронх немного шире левого, так как объем правого легкого больше, чем левого. Главные бронхи делятся на долевые (бронхи 1-го порядка), зональные (бронхи 2-го порядка), субсегментарные (бронхи 3-го порядка), сегментарные (бронхи 4-го и 5-го порядков), и мелки бронхи от 6-го до 15-го порядков. Постепенно ветвясь, бронхи переходят в бронхиолы.
Правый бронх немного шире левого, так как объем правого легкого больше, чем левого. Главные бронхи делятся на долевые (бронхи 1-го порядка), зональные (бронхи 2-го порядка), субсегментарные (бронхи 3-го порядка), сегментарные (бронхи 4-го и 5-го порядков), и мелки бронхи от 6-го до 15-го порядков. Постепенно ветвясь, бронхи переходят в бронхиолы.
Просвет бронхов выстлан слизистой оболочкой. При бронхоскопии она имеет сероватый цвет. Эпителиальные клетки слизистой оболочки имеют реснички, чтобы выводить инородные включения. Кроме того, эти клетки продуцируют слизь, которая защищает бронхи от воздействия инородных тел и микроорганизмов.
Бронхи не только проводят воздух от трахеи к легким и обратно, они еще и очищают его, и выводят посторонние включения из организма. Крупные инородные тела выводятся в процессе кашля, а мелкие – выталкиваются посредством мелких ресничек эпителиальных клеток бронхов, которые продвигают бронхиальный секрет с пылью и микроорганизмами в сторону трахеи.
При постоянном раздражении слизистой оболочки она начинает выделять все больше слизи, но выводится эта слизь с трудом и с кашлем. В начале болезни кашель беспокоит только утром. Однако постепенно количество слизи все увеличивается, и кашель становится постоянным.
Постоянное раздражение слизистой оболочки, ее воспаление и рубцевание приводит к затруднению дыхания. Через некоторое время после начала заболевания из-за этого возможно развитие хронической обструктивной болезни легких или эмфиземы легких.
Существует несколько причин развития хронического бронхита. Так, хронический бронхит может развиться после острого бронхита. Причиной этого может быть неправильное лечение заболевания, климатические условия, патологии строения бронхов и наследственная предрасположенность.
Так, хронический бронхит может развиться после острого бронхита. Причиной этого может быть неправильное лечение заболевания, климатические условия, патологии строения бронхов и наследственная предрасположенность.
Хронический бронхит может развиться как осложнение инфекционного заболевания. Однако чаще инфекция способствует обострению этого заболевания, а не его возникновению.
Одна из основных причин развития хронического бронхита – это курение. По данным статистики, у курильщиков хронический бронхит развивается в 2-5 раз чаще, чем у тех, кто не курит. При этом опасно не только активное, но и пассивное курение.
Опасно и постоянное вдыхание загрязненного воздуха. Известно, что живущие в районах с загрязненным воздухом, страдают хроническим бронхитом чаще тех, кто живет в регионах с относительно чистой атмосферой.
Хронический бронхит может развиться и у тех, кто вдыхает загрязненный воздух на работе. Это могут быть люди, работающие на химическом производстве, на переработке хлопка, работающие на холоде или, наоборот, в условиях постоянно высокой температуры, а также шахтеры, сварщики, строители, сотрудники деревообрабатывающих комбинатов.
Часто бронхит развивается у жителей регионов с холодным сырым климатом, например, в Петербурге. В этом случае заболевание обостряется осенью, зимой или весной.
Факторы риска развития хронического бронхита:
Врачи выделяют первичный и вторичный хронический бронхиты. Первичный развивается как самостоятельное заболевание. А вторичный хронический бронхит развивается на фоне других инфекционных заболеваний.
Диагностика
Диагноз «хронический бронхит» ставит терапевт или пульмонолог. Однако для постановки этого диагноза нужно как минимум два года наблюдать пациента. Также страдающий должен сдать кровь на общий и биохимический анализы, мокроту на бактериологическое исследование. Необходимо сделать бронхоскопию и рентгенографию грудной клетки. Кроме того, исследуют функции внешнего дыхания.
Хронический бронхит дифференцируют с бронхиальной астмой, бронхоэктазами, туберкулезом легких, врожденными патологиями строения бронхов.
Лечение
Лечение этого заболевания длительное. Оно направлено на устранение обструкции (закупорки) дыхательных путей и восстановление дыхания. Для этого назначают препараты, разжижающие и выводящие мокроту, противовоспалительные препараты и, при необходимости, препараты, расширяющие бронхи.
Если заболевание вызвано инфекцией, назначают антибактериальные препараты с учетом возбудителя.
Также назначают препараты для повышения иммунитета.
В некоторых случаях проводят лечебную бронхоскопию, при которой в дыхательные пути вводят бронхоскоп и через эту трубку промывают бронхи. Эта процедура способствует уменьшению слизи.
Часто для лечения хронического бронхита назначают физиотерапию (ингаляции) и дыхательную гимнастику.
Лечение продолжается и после стихания обострения. В этот период используют препараты, уменьшающие выработку слизи.
Профилактика
Профилактика хронического бронхита заключается в своевременном и правильном лечении воспалительных заболеваний верхних дыхательных путей и ротовой полости. Важно вести здоровый образ жизни – закаляться, правильно питаться, заниматься спортом и принимать витамины при необходимости.
Важно вести здоровый образ жизни – закаляться, правильно питаться, заниматься спортом и принимать витамины при необходимости.
Один из важных этапов профилактики хронического бронхита – это отказ от курения.
Страдающим хроническим бронхитом необходимо избегать переохлаждений, одеваться по погоде и своевременно лечить инфекционные заболевания, которые могут стать причиной обострения заболевания.
© Доктор Питер
Слизистая пробка, трахея
У вас есть трахеостомическая (трахеотомическая) трубка, позволяющая дышать. Слизь из ваших дыхательных путей может собираться внутри трахейной трубки и блокировать ее. Скопление густой слизи называется слизистой пробкой. Важно принять меры, чтобы слизистая пробка не заблокировала трахею. Ниже приведены инструкции, которые помогут защитить трахею от скопления слизи, чтобы вы могли дышать без затруднений.
Уход на дому
Следуйте этим рекомендациям при уходе за собой дома:
Если ваш лечащий врач не назначил вам диету с ограничением жидкости, убедитесь, что вы пьете много жидкости.
 Это означает от 6 до 8 стаканов в день.
Это означает от 6 до 8 стаканов в день.Держите дыхательные пути чистыми, периодически кашляя в течение дня.
Отсосите трубку трахеи в соответствии с указаниями врача. Делайте это регулярно, так часто, как рекомендует ваш врач.
Смочите воздух, которым вы дышите, в соответствии с указаниями врача. Вы можете использовать увлажнитель воздуха, особенно в комнате, в которой вы спите ночью. Это особенно важно, когда жарко и сухо, или когда холодно и у вас есть тепло.
Носите с собой дополнительную трубку для трахеи на случай, если одна трубка заблокируется.
Последующее наблюдение
Наблюдение за вашим лечащим врачом или в соответствии с рекомендациями.
Позвоните 911
Позвоните 911, если возникнет одно из этих событий:
Одышка, затрудненное дыхание или хрипы, которые не проходят при отсасывании или дыхании
Заблокирована трахея, которую вы не можете очистить с отсасыванием
Трахевая трубка выпадает, и вы не можете вставить ее обратно
Когда обращаться за медицинской помощью
Немедленно позвоните своему врачу, если произойдет что-либо из этого:
Лихорадка 100 .
 4 ° F (38 ° C) или выше, или по указанию врача
4 ° F (38 ° C) или выше, или по указанию врачаСильный продолжительный кашель
Красная, болезненная или кровоточащая стома
Отек кожи вокруг стомы
Отхаркивание желтой, вонючей, кровянистой или густой слизи
Потная, липкая кожа
Астма у пожилых людей характеризуется повышенным содержанием нейтрофилов мокроты, изменчивостью калибра нижних дыхательных путей и захватом воздуха | Респираторные исследования
Sohn K-H, Song W-J, Park J-S, Park H-W, Kim T-B, Park C-S и др. Факторы риска обострения астмы пожилого возраста: что отличает астму у пожилых людей? АллергияАстмаИммунолРес. 2020; 12: 443–53.
Google Scholar
Tessier JF, Nejjari C, Barberger-Gateau P, Dartigues JF. Эпидемиология астмы у пожилых людей. По поводу обзора литературы. RevMalRespir. 1993; 10: 423–31.
CAS Google Scholar

Nejjari C, Tessier JF, Barberger-Gateau P, Jacqmin H, Dartigues JF, Salamon R. Функциональное состояние пожилых людей, получающих лечение от симптомов, связанных с астмой: популяционное исследование случай-контроль. EurRespir J. 1994; 7: 1077–83.
CAS Google Scholar
Варрикки Г., Бенцивенга Л., Пото Р., Пекораро А., Шамджи М., Ренго Г. Роль Т-фолликулярных хелперов (TFH) в старении: влияние на иммунную слабость. AgeingResRev.2020; 61: 101071.
CAS Google Scholar
Франчески К., Гараньяни П., Парини П., Джулиани С., Санторо А. Воспаление: новая иммунно-метаболическая точка зрения на возрастные заболевания. Nat RevEndocrinol. 2018; 14: 576–90.
CAS Google Scholar
Луи Р., Селе Дж., Хенкет М., Катальдо Д., Беттиол Дж., Сейден Л. и др. Количество мокротеозинофилов в большой популяции пациентов с легкой и умеренной стероидной астмой: распределение и взаимосвязь с метахолиновой гиперреактивностью бронхов. Аллергия. 2002; 57: 907–12.
Аллергия. 2002; 57: 907–12.
CAS Статья Google Scholar
Juniper EF, Guyatt GH, Epstein RS, Ferrie PJ, Jaeschke R, Hiller TK. Оценка ухудшения качества жизни, связанного со здоровьем, при астме: разработка анкеты для использования в клинических исследованиях 1. Грудная клетка. 1992; 47: 76–83.
CAS Статья Google Scholar
Juniper EF, O’Byrne PM, Guyatt GH, Ferrie PJ, King DR.Разработка и проверка анкеты для измерения контроля астмы 2. EurRespir J. 1999; 14: 902–7.
CAS Статья Google Scholar
Delvaux M, Henket M, Lau L, Kange P, Bartsch P, Djukanovic R, et al. Небулайзированный сальбутамол, вводимый во время индукции мокроты, улучшает бронхозащиту у пациентов с астмой 1. Грудная клетка. 2004; 59: 111–5.
CAS Статья Google Scholar
Дункан CJA, Лори А., Блейлок М.Г., Дуглас Дж. Г., Уолш Г.М. Уменьшение деозинофилапоптоза в индуцированной слизи коррелирует с серьезностью. EurRespir J. 2003; 22: 484–90.
CAS Статья Google Scholar
Вудрафф П.Г., Хашаяр Р., Янсон С., Янсон С., Авила П., Боуши Н.А. и др. Связь между воспалением дыхательных путей, гиперреактивностью и обструкцией при астме. J Allergy Clin Immunol. 2001; 108: 753–8.
CAS Статья Google Scholar
Ленг SX, Сюэ QL, Тиан Дж, Хуанг Y, Yeh SH, Жареный LP. Связь количества нейтрофилов и моноцитов с нарушением у пожилых женщин-инвалидов, проживающих в сообществах: результаты исследований здоровья женщин и старения I. ExpGerontol. 2009. 44: 511–6.
Google Scholar
Hazeldine J, Lord JM. Врожденное иммунное старение: основные механизмы и клиническое значение. Биогеронтология. 2015; 16: 187–201.
CAS Статья Google Scholar
Hazeldine J, Harris P, Chapple IL, Grant M, Greenwood H, Livesey A, et al. Нарушение образования нейтрофилов и целлюлозных ловушек: новый дефект врожденной иммунной системы пожилых людей. AgingCell. 2014; 13: 690–8.
CAS Google Scholar
Schleich FN, Manise M, Sele J, Henket M, Seidel L, Louis R. Распределение клеточного фенотипа мокроты в большом астмакогорте: факторы прогнозирования для эозинофильного и нейтрофильного воспаления.BMCPulm Med. 2013; 13: 11.
CAS Google Scholar
Дакин С.Дж., Нума А.Х., Ван Х., Мортон-младший, Верцяс С.К., Генри Р.Л. Воспаление, инфекция и легочная функция у младенцев и детей раннего возраста с кистозным фиброзом 1. Am J RespirCrit Care Med. 2002; 165: 904–10.
Артикул Google Scholar
Петерсон-Кармайкл С.Л., Харрис В.Т., Гоэль Р., Ноа Т.Л., Джонсон Р., Ли М.В. и др.Связь воспаления нижних дыхательных путей с физиологическими данными у детей раннего возраста с кистозным фиброзом 1. PediatrPulmonol. 2009; 44: 503–11.
Google Scholar
Понте Е.В., Стельмах Р., Франко Р., Соуза-Мачадо С., Соуза-Мачадо А., Крус А.А. Возраст не связан с госпитализацией или неконтролируемыми симптомами астмы, если назначено надлежащее лечение. Int ArchAllergyImmunol. 2014; 165: 61–7.
CAS Google Scholar
Chuang CC, Wang SR, Lee HL. Бронхиальная реакция больных астмой в возрасте на бронходилататоры и метахолин. AsianPac J AllergyImmunol. 1996; 14: 1–4.
CAS Google Scholar
Кинг М.Дж., Буканц С.К., Филлипс С., Мохапатра С.С., Тамулис Т., Локки РФ. Общий сывороточный IgE и специфический IgE к Dermatophagoides pteronyssinus, но не катионному белку эозинофилов, с большей вероятностью будут повышены у пожилых пациентов с астмой.Allergy Asthma Proc. 2004.
Akdis M, Blaser K, Akdis CA. T-регуляторные клетки в аллергии: новые концепции в патогенезе, профилактике и лечении аллергических заболеваний. J Allergy Clin Immunol. 2005; 116: 961–8.
CAS Статья Google Scholar
Грегг Р., Смит С.М., Кларк Ф.Дж., Даннион Д., Хан Н., Чакраверти Р. и др. Число высокорегуляторных Т-лимфоцитов человека периферической крови CD4 + CD25 увеличивается.Clin ExpImmunol. 2005. 140: 540–6.
CAS Google Scholar
Мота-Пинто А., Тодо А., Алвес В., Сантос А., Сантос М. Регуляторные Т-клетки у пожилых пациентов с астмой. J InvestigAllergol Clin Immunol. 2011; 21: 199–206.
CAS Google Scholar
Маринку И., Френт С., Томеску М.К., Михайкута С. Частота и предикторы неконтролируемой бронхиальной астмы у пожилых пациентов из Западной Румынии.Clin IntervAging. 2015; 10: 963.
Google Scholar
Хасинто Т., Малиновски А., Янсон С., Фонсека Дж., Алвинг К. Эволюция уровней выдыхаемого оксида азота в процессе развития и старения здоровых людей. J BreathRes. 2015; 9: 36005.
Артикул Google Scholar
Анализ мокроты Артикул
Введение
Слизь – это жидкость, выделяемая дыхательными путями (также известными как бронхи и дыхательные пути) и легкими.В контексте инфекции или длительного состояния здоровья также используется термин мокрота. Смесь слюны и слизи, выделяемая из дыхательных путей, часто после инфекции или раздражения слизистой оболочки, точно обозначается как «мокрота». Термин «мокрота» происходит от греческого слова «φλ? Γμ?». который в древних книгах по медицине использовался для обозначения юмора, вызванного жарой.
Мокрота исследуется крупным и микроскопическим способом для облегчения постановки диагноза.Мокрота содержит различные клетки и молекулярные соединения, такие как растворимые липиды и белки. Его анализ имеет решающее значение в медицине. Анализ мокроты включает аналитический подход к исследованию клеточных и бесклеточных компонентов, выделяемых из верхних дыхательных путей пациента. Эта процедура важна для оценки и лечения инфекций нижних дыхательных путей или других хронических заболеваний. [1] С клинической точки зрения молекулярные биомаркеры мокроты или секвенирование генов микроорганизмов повысили точность медицины и представляют собой веху в текущих оценках алгоритмов, используемых для точной медицины.
Требования к образцам и процедура
Процедура взятия образца мокроты обычно неинвазивна. В медицине это сравнительно просто. Однако в некоторых клинических условиях подход может быть более энергичным из-за неспособности пациента изгнать такую жидкость из верхних дыхательных путей. Таким образом, некоторые приемы физиотерапии можно считать вспомогательными для получения материала для анализа. Обычно образец «глубокого кашля» раннего утра собирают перед едой или питьем, чтобы избежать предвзятости при интерпретации результатов.Сначала пациенту необходимо полоскать рот чистой водой в течение 10-15 секунд, чтобы удалить любые загрязнения в полости рта. После изгнания слюны пациенты затем делают три глубоких вдоха и кашляют с 2-минутными интервалами, пока не выведется немного мокроты. Затем мокрота выделяется в стерильный, хорошо закрытый контейнер, который медицинские работники предоставляют пациенту.
Медицинские работники проверят количество и общий вид мокроты, которая должна быть густой, чтобы медицинский персонал лаборатории мог провести надлежащее исследование.В некоторых учреждениях прозрачные и жидкие образцы неприемлемы для дальнейших микроскопических или микробиологических исследований. В некоторых случаях процедуру можно повторять до тех пор, пока не будет собрано от 10 до 20 мл мокроты. Чрезвычайно важно, чтобы крышка контейнера, в котором собирается первая жидкость, была заменена, чтобы избежать загрязнения. Если у пациента возникают трудности с откашливанием достаточного количества мокроты, медицинские работники могут применить некоторые физиотерапевтические приемы, которые позволяют постепенно выделять мокроту.Обычный посев мокроты требует, чтобы одна проба была собрана и отправлена в лабораторию в тот же день сбора. Если пациент после забора оставляет образец в холодильнике, часто наблюдается диапазон допустимых отклонений, который может превышать 24 часа. При туберкулезе (ТБ) три образца мокроты необходимо собирать в течение трех дней подряд и каждый день возвращать в клиническую лабораторию.
Индукция мокроты – это процедура, используемая для сбора адекватного количества выделений из нижних дыхательных путей у пациентов, у которых возникают проблемы с выделением мокроты, для помощи в диагностике ТБ.В частности, пациенты с подозрением на милиарный туберкулез и / или туберкулезный плевральный выпот часто становятся мишенью этой адъювантной процедуры. В таких условиях пациент вдыхает небулайзерный гипертонический солевой раствор для разжижения выделений из дыхательных путей. Этот раствор стимулирует кашель пациента и способствует отхождению выделений из дыхательных путей. Медицинские работники готовят 20 мл 3% -ного гипертонического солевого раствора и вводят его в чашку небулайзера, наполненную водой. Подобно неадъювантной процедуре, пациенты всегда должны тщательно полоскать рот.
Кроме того, пациенты носят небулайзерную камеру, чтобы закрыть лицо и нос после того, как они сидят в вертикальном положении. Пациенты вдыхают и выдыхают через мундштук. Отхаркивающая слюна в чашу для рвоты и откашливаемая мокрота собираются в стерильный, хорошо закрытый контейнер. Медицинский персонал включает распылитель, чтобы пациент мог вдыхать гипертонический туман в течение примерно пяти минут. Затем пациенты делают несколько глубоких вдохов перед попыткой кашля.Если пациенты испытывают трудности с откашливанием мокроты, медицинский персонал может использовать щадящую физиотерапию грудной клетки, чтобы помочь пациентам отхаркивать мокроту. Во время процедуры пациенты должны внимательно наблюдаться медицинским персоналом, чтобы определить любой потенциальный разрыв плевральных булл, вызывающий опасный для жизни пневмоторакс. Пациентам следует остановиться, когда для каждого образца будет собрано от 1 до 2 мл мокроты, или по достижении 15 минут распыления, или когда пациент жалуется на стеснение в груди, одышку или хрипы.Рекомендуется сделать визуализацию, если эти симптомы сохраняются в конце сбора мокроты.
Бронхоскопия – это процедура, используемая для исследования горла и дыхательных путей с помощью тонкой смотровой камеры. Он также используется для сбора образцов мокроты в некоторых особых ситуациях, таких как хроническая инфекция, кашель или что-то необычное, наблюдаемое при клинических лабораторных исследованиях или рентгенографии грудной клетки. Образец мокроты будет исследован под микроскопом, чтобы определить, присутствуют ли аномальные клетки.Гибкая бронхоскопия используется чаще, чем жесткая бронхоскопия для сбора образцов мокроты. Перед проведением гибкой бронхоскопии врач может дать пациенту анестетик, чтобы расслабить мышцы горла и обезболить рот, носовые ходы или горло. Процедура выполняется с помощью тонкого и освещенного бронхоскопа, который вводится через рот или нос до горла в дыхательное горло (трахею), а затем в основные бронхи, ведущие к легким. Образцы мокроты могут быть взяты с помощью устройств, пропущенных врачом через бронхоскоп.
Диагностические тесты
Клинико-диагностические анализы мокроты направлены на выявление причин инфекций нижних дыхательных путей и некоторых других заболеваний. Он также представляет собой эффективный инструмент для мониторинга эффективности клинического лечения. Посев мокроты – это наиболее частый тест, который необходимо проводить при пневмонии. Он используется для выявления бактерий или грибков, вызывающих инфекцию дыхательных путей или легких.
Микроскопия мазка мокроты – это начальный этап лабораторного анализа мокроты.Это быстрый и недорогой метод именно в условиях ограниченных ресурсов. Окрашивание по Граму используется для дифференциации бактерий на две широкие группы (грамположительные и грамотрицательные микроорганизмы). Окрашивание по Граму – это первый метод окрашивания, выполняемый при предварительной идентификации бактерий, который помогает определить, имеется ли в культуре достаточное количество патогенов, и поставить окончательный диагноз. Это также важно, потому что оно может более конкретно относиться к терапии антибиотиками. С помощью окрашивания по Граму виды бактерий разделяются на грамположительные и грамотрицательные группы по разнице физических и химических свойств клеточных стенок.Некоторые бактерии имеют толстую клеточную стенку пептидогликанового слоя, окрашенную кристаллическим фиолетовым (грамположительные).
Напротив, некоторые другие бактерии имеют более тонкий слой пептидогликана, окрашенный в красный или розовый цвет из-за контрастного окрашивания (грамотрицательные). [2] Когда врач подозревает, что у пациента может быть туберкулез или кислотоустойчивые бациллы (КУБ), необходимо провести исследование окрашивания. ТБ – это инфекционное заболевание легких, вызываемое Mycobacterium tuberculosis . Микобактерии представляют собой группу палочковидных кислотоустойчивых бацилл. Их можно различить под микроскопом после процедуры окрашивания AFB, когда бациллы сохраняют окраску после кислотостойкой промывки.Окрашивание метенамином серебром (GMS) Grocott-Gomori – это стандартный метод окрашивания, используемый для обнаружения грибковых микроорганизмов. Окрашивание GMS имеет решающее значение для идентификации Pneumocystis jirovecii . Этот микроорганизм впервые появился у пациентов с инфекцией вируса иммунодефицита человека (ВИЧ) в 1980-х годах, и его раньше относили к простейшим. Этот микроорганизм, который теперь классифицируется как гриб, первоначально назывался Pneumocystis carinii . Морфология колонии – это метод, который описывает характеристики отдельной колонии бактерий, растущих на агаре в чашке Петри.Это может помочь лаборанту идентифицировать определенные бактерии.
Однако, полагаться только на микроскопические наблюдения и морфологию колоний может быть недостаточно для получения соответствующей информации о виде и роде этиологических микроорганизмов. Следующим шагом для распознавания бактерий являются биохимические тесты роста бактерий. Общие биохимические тесты, используемые для определения роста бактерий, включают в себя подвижность, стандарт МакФарланда, жидкую тиогликолятную среду (FTM), каталазу и оксидазу.
Респираторные вирусы были протестированы в образцах мокроты пациентов с муковисцидозом, астмой и хронической обструктивной болезнью легких (ХОБЛ). [3] [4] [5] Как правило, вирусное тестирование также проводится на образцах верхних дыхательных путей, таких как мазки из носоглотки или носовые жидкости. Однако некоторые вирусные патогены, такие как коронавирус тяжелого острого респираторного синдрома (SARS), грипп h2N1, коронавирус ближневосточного респираторного синдрома (MERS-CoV) и коронавирус SARS 2 (SARS-CoV-2), возбудитель коронавирусного вирусного заболевания 2019 г. (COVID-19), может отсутствовать в секретах верхних дыхательных путей.[6] [7] [8] [9] Таким образом, образцы мокроты также часто используются для диагностики вирусов с помощью метода клинической полимеразной цепной реакции в реальном времени (ОТ-ПЦР) или недавно разработанного секвенирования следующего поколения ( NGS) метод. Потенциально маски для лица, которые снижают риск передачи аэрозолей в нынешнюю эпоху пандемии COVID-19, также могут быть полезным источником для исследований NGS. [10]
При цитологическом исследовании мокроты под микроскопом определяют, присутствуют ли в образцах мокроты патологические клетки.Тонкий слой мокроты, помещенный на предметное стекло перед определенным окрашиванием и диагностированный непосредственно под микроскопом, помогает обнаружить некоторые аномальные клетки. Цитология мокроты помогает обнаруживать как клетки рака легких, так и нераковый клеточный и бесклеточный материал, полезный для диагностики таких состояний, как пневмония, туберкулез, интерстициальные заболевания легких или пневмокониоз (например, асбестоз). Окрашивание гематоксилином и эозином – это наиболее часто применяемое в мире окрашивание тканей в медицинской лабораторной диагностике. Его часто считают золотым стандартом.[11] [12]. Он в основном используется для образцов с подозрением на рак легких. Окрашивание периодической кислотой по Шиффу (PAS) используется для обнаружения полисахаридов и слизистых веществ в образцах тканей. В основном это полезно для обнаружения живых грибов в образцах мокроты.
Кроме того, для окрашивания мазков мокроты используют окраску Райта, окраску Гимзы и смесь Райта-Гимзы. Эти методы окрашивания облегчают дифференциацию типов клеток крови с помощью специальных растворов. Эти методы окрашивания помогают обнаружить аномальные лейкоциты в мокроте, которые являются жизненно важными признаками легочной инфекции.
Молекулярный анализ мокроты – это новое понимание и передовой метод, используемый для обнаружения биомаркеров, связанных с раком легких, для помощи на ранней стадии диагностики рака легких. Многие мутации ДНК, такие как p53 , KRAS , EML4-ALK, и мутации GFR , были исследованы на образцах мокроты. [13] [14] [15] Сообщалось также о гиперметилировании ДНК в образцах мокроты при раке легких. Потеря гетерозиготности (LOH) и микросателлитная нестабильность (MSI) были обнаружены в образцах мокроты пациентов с раком легких с помощью ДНК-маркеров.[16] МикроРНК (miRNA), такие как miR-21 и miR-155, белки, такие как лиганд, индуцирующий пролиферацию (APRIL) и фактор комплемента H, были значительно сверхэкспрессированы, а некоторые информационные РНК (мРНК), такие как APRIL , MAGE , Теломераза , CEA, и др. Была обнаружена в образцах мокроты пациентов с раком легкого с помощью ОТ-ПЦР и иммуноцитохимии. [17] Тем не менее, другие молекулярные биомаркеры, такие как свободная ДНК и варианты митохондриальной ДНК (мтДНК), кажутся многообещающими.[17]
Наконец, тест на чувствительность к противомикробным препаратам в мокроте проводится на бактериях или грибах, что приводит к легочной инфекции после выявления в образце культуры мокроты. Наиболее распространенные подходы состоят из методов дисковой диффузии и минимальной ингибирующей концентрации (МИК). Эти тесты используются для определения эффективности конкретных антибиотиков в отношении бактерий или для определения того, выработали ли бактерии уже устойчивость к некоторым определенным антибиотикам или нет. Результаты тестирования на чувствительность к противомикробным препаратам помогают выбрать наиболее эффективные антибиотики для лечения легочной инфекции.
Процедуры тестирования
Процедура посева мокроты
Образец мокроты добавляется в чашку для культивирования со специфическим веществом, которое способствует росту бактерий или грибов. Затем закройте чашку крышкой и поместите ее в инкубатор с температурой 37 ° C. Специалист лаборатории должен ежедневно проверять рост бактерий или грибков в пластине мокроты. Как только посев мокроты окажется положительным, будут выполнены микроскопия, морфология колоний или биохимические тесты роста бактерий для определения конкретного типа бактерии или грибка.
Процедура окрашивания мокроты
Образец мокроты представляет собой мазок на предметном стекле микроскопа. К клеткам, бактериям или грибам образца на предметных стеклах добавляют различные окрашивающие красители, а затем промывают их водой, спиртом или растворами кислоты. Затем слайды диагностируются под микроскопом. Если в образцах обнаружены бактерии, грибки или определенные клетки, результаты будут положительными.
Процедура биохимического анализа мокроты
Чтобы идентифицировать подозреваемый организм, сначала бактерии будут инокулированы в серии дифференциальных сред.Затем используйте различные индикаторы для наблюдения за конкретными конечными продуктами метаболизма внутри среды.
Процедура цитологического исследования мокроты
Стекло мазка мокроты окрашивают различными красителями в соответствии с инструкциями. Затем патологоанатом исследует окрашенное предметное стекло под микроскопом, чтобы найти аномальные клетки в образце мокроты.
Процедура теста амплификации нуклеиновых кислот мокроты
РНК или ДНК экстрагируют из образца мокроты в соответствии с инструкциями различных коммерческих наборов.ДНК или РНК добавляют в реакционную пробирку для ПЦР с разработанными праймерами, Taq полимеразой, дезоксинуклеозидтрифосфатами [dNTPs] и флуоресцентно меченным зондом. Затем пробирка с реакционной смесью RT-PCR помещается в устройство PCR в реальном времени для амплификации молекул при определенных температурах.
Тесты на чувствительность к противомикробным препаратам мокроты Процедура
Для метода МИК бактерии или грибки, выделенные из образцов мокроты, разбавляли физиологическим раствором и наносили мазками на панели МИК.Для метода диффузии в чашках выбранные различные концентрации антибиотиков помещают непосредственно на чашки с агаром, пропитанные бактериями. Панели или планшеты инкубируют при 35 ° C в течение примерно 16-18 часов или дольше. Минимальная концентрация антибиотика, подавляющая рост организмов, или панель МИК считываются в соответствии с рекомендациями различных производителей. Затем сообщается результат.
Мешающие факторы
Многие мешающие факторы влияют на результаты каждого этапа диагностики мокроты.Любое отклонение от стандартной процедуры сбора образцов, посева, окрашивания, тестов на биохимическую, молекулярную и противомикробную чувствительность может существенно повлиять на результат диагностики, напрямую влияя на клиническое ведение пациента. Поэтому для проведения анализа мокроты требуются строгие лабораторные процедуры и хорошо обученные лабораторные технологи.
Отбор образца мокроты хорошего качества – это первый шаг к постановке точного диагноза. Если образец прозрачный, лаборанты могут не найти патогены или клетки, связанные с заболеванием.Более того, патогены, идентифицированные при посеве мокроты, не всегда происходят от инфекций нижних дыхательных путей, потому что они могут быть частью контаминантов или уже существовать во флоре полости рта. Таким образом, стандартные микробиологические процедуры выделения и идентификации организмов имеют решающее значение для оценки качества мокроты (ОК).
Контроль качества остается важным инструментом в лаборатории для различения настоящих респираторных патогенов от возможной колонизирующей флоры. Наконец, очень важно проверять качество коммерческих продуктов, которые должны быть одобрены Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США, Агентством общественного здравоохранения Канады, а также аналогичными агентствами Европы и Австралии.Планшеты низкого качества для культивирования, наборы для окрашивания с истекшим сроком годности или неэффективные наборы для молекулярной биологии напрямую связаны с плохой производительностью. Несколько агентств определяют качество, выполняемое в лаборатории, и Коллегия американских патологов играет важную роль в установлении лабораторных стандартов и процедур контроля качества, которые необходимы для предотвращения различных мешающих факторов.
Результаты, отчеты, важные выводы
Посев мокроты
Если патогенные микроорганизмы вырастут после 24 часов инкубации в культуральной чашке, результат будет положительным.Некоторые чашки для образцов будут инкубироваться дольше, в зависимости от присутствующей микробной флоры и необходимости выявления полуколичественных изолятов и проведения тестов на чувствительность к противомикробным препаратам. И наоборот, если бактерии или грибки не растут в течение 6-8 недель для твердых питательных сред или за шесть недель для жидких питательных сред, результат будет отрицательным.
Тесты на окрашивание мокроты
- Тест на окрашивание по Граму: бактерии, обнаруженные с помощью теста, будут грамположительными или грамотрицательными.
- Общие грамположительные бактерии включают Staphylococcus , Streptococcus , Bacillus , Listeria , Enterococcus, и Clostridium .
- Общие грамотрицательные бактерии включают E. coli , видов Klebsiella , видов Proteus, и Pseudomonas aeruginosa .
- Тест на окрашивание AFB: бактерии, обнаруженные с помощью теста, будут положительными или отрицательными.
- Положительный результат теста на окрашивание AFB: кислотоустойчивые бациллы, такие как Mycobacterium tuberculosis , сохраняют красный или розовый цвет.
- Отрицательный результат теста на окрашивание AFB: красные или розовые бактерии на окрашенном предметном стекле не обнаружены.
Тест на окрашивание - GMS: грибковые организмы, обнаруженные с помощью теста, будут положительными или отрицательными.
- Положительный результат теста GMS: черная или коричневая стенка от грибковых организмов или червей, таких как Pneumocystis jirovecii найдено . Отрицательный результат теста
- GMS: грибковые организмы или черви, окрашенные в черный или коричневый цвет, не обнаружены.
Биохимические тесты мокроты: тесты на моторику, стандарт МакФарланда, каталазу и оксидазу положительные или отрицательные.
- Тест на подвижность организмов: тест проводится на грамотрицательных кишечных палочках, результат будет либо подвижным, либо неподвижным.
- Подвижный (положительный результат): организмы распространяются от линии укола и вызывают помутнение или помутнение среды.
- Неподвижный (отрицательный): организмы останутся вдоль линии укола.
- Стандартный тест МакФарланда: Тест используется для стандартизации количества бактерий в жидких суспензиях по мутности бактерий в стандартном флаконе или пробирке МакФарланда.Результат теста получается путем сравнения мутности бактериальной суспензии с различными концентрациями стандартных растворов МакФарланда. Тест
- FTM: тест используется для определения аэротолерантности бактерий.
- Облигатные аэробы, такие как Pseudomonas spp. , нуждающийся в кислороде для роста, будет расти только к богатому кислородом поверхностному слою.
- Облигатные анаэробы, которые не могут расти с кислородом, будут расти только на дне трубки.
- Микроаэрофилы часто растут ниже богатого кислородом слоя.
- Грамотрицательные, факультативные или аэротолерантные анаэробы, как правило, могут расти по всему бульону, но в основном будут расти между богатой кислородом и бескислородной областью.
- Тест на каталазу: Тест используется для дифференциации стафилококков от стрептококков путем определения наличия каталазы.
- Каталаза-положительный: организмы могут производить каталазу, которая будет генерировать пузырьки кислорода после добавления 3% перекиси водорода.
- Каталаза-отрицательная: микроорганизмы не могут продуцировать каталазу, и после добавления 3% перекиси водорода реакция отсутствует.
- Оксидазный тест: Тест используется для обнаружения цитохром с оксидаз.
- Оксидаза-положительный: изменение цвета темно-пурпурно-синее или синее происходит в течение 10–30 секунд.
- Оксидазотрицательный: без пурпурно-синего цвета или без изменения цвета.
Тест амплификации нуклеиновых кислот мокроты
Если амплификация ОТ-ПЦР прошла успешно, результат будет положительным.Однако в случае неудачи результат будет отрицательным.
Цитологическое исследование мокроты
Если в образце мокроты было обнаружено несколько лейкоцитов и не было обнаружено никаких аномальных клеток, это означает, что цитологическое исследование мокроты проводится регулярно, и другие причины могут вызвать симптомы у пациента.
Тест на чувствительность к противомикробным препаратам мокроты
Если антибиотики подавляют рост организма, это означает, что антибиотики работают для лечения пациента, инфицированного этим организмом, и антибиотики чувствительны.И наоборот, если антибиотик не подавляет рост организма, это означает, что антибиотики не подходят для лечения пациента, а антибиотики устойчивы.
Клиническая значимость
Анализ мокроты необходим для выявления причин, приводящих к различным заболеваниям дыхательных путей и легких. Точный диагноз напрямую связан со стратегией, которую врач использует для лечения пациентов. При инфекционных заболеваниях лаборант сначала пытается определить возбудителей, а затем тестирует различные лекарства, которые можно использовать для лечения.При подозрении на рак легких и некоторых незлокачественных состояниях легких лаборатория проверяет, существуют ли аномальные клетки в образцах мокроты или нет.
Контроль качества и безопасность лабораторий
Контроль качества анализа мокроты имеет важное значение и напрямую влияет на результаты диагностики. От сбора образцов мокроты, транспортировки образцов, хранения образцов, среды диагностических процедур тестирования до составления отчетов о результатах тестов – каждый шаг должен строго выполняться в соответствии со стандартными руководящими принципами.В 1988 году Конгресс Соединенных Штатов Америки принял Поправки по улучшению клинических лабораторий (CLIA). Институт клинических и лабораторных стандартов (CLSI) был создан для минимизации ошибок анализа и максимального контроля переменных теста. Аналогичные законопроекты есть и для других стран. Во время диагностических тестов всегда следует выполнять стандартный положительный контроль, контроль чувствительности и отрицательный контроль, когда лаборант выполняет анализы образцов мокроты. О результатах диагностики не следует сообщать, если измерения контроля качества не разрешены.
Персонал, работающий в лаборатории, должен соблюдать строгие правила и меры безопасности в лаборатории. В зависимости от конкретных диагностических тестов результаты оценки процедурного риска могут быть разными. Всегда полезно рассматривать образцы мокроты как потенциально инфекционные, и необходимо принять важные меры биобезопасности для ограничения или снижения риска лабораторной инфекции при выполнении определенных процедур. CLSI предоставил новые практические рекомендации по применению управления рисками как к планам контроля качества, так и к статистическому контролю качества.[18] [19]
Улучшение результатов команды здравоохранения
Диагностический анализ мокроты включает множество различных заболеваний, таких как респираторные инфекции, рак легких и незлокачественные заболевания легких. Пневмония – это наиболее распространенное инфекционное заболевание легких, которое может быть связано с потенциальным распространением. Нелеченная пневмония может привести к тяжелым осложнениям. Рак легких занимает четвертое место среди наиболее часто диагностируемых злокачественных новообразований в развитых странах и первое место по смертности от рака во всем мире.[20] Несмотря на высокую заболеваемость и смертность от пневмонии и рака легких, лечения мало [21] [22] [23]. Таким образом, требование мультидисциплинарного подхода имеет важное значение для пациента, чтобы получить наиболее подходящие решения лабораторной диагностики, основанные на фактических данных, клиническое лечение и медицинскую поддержку. Этот междисциплинарный командный подход включает в себя специалиста по лабораторной диагностике, радиолога, пульмонолога, специалиста по инфекционным заболеваниям, фармацевта и медсестру общественного здравоохранения.
В зависимости от симптомов пациента пульмонолог или инфекционист назначает лабораторные исследования.Затем медсестра или медицинский работник соберет образец мокроты и отправит его в клиническую лабораторию. Лабораторный специалист проведет диагностические тесты на образец мокроты и сообщит о результатах. Радиологу также может потребоваться рентген грудной клетки пациента. Когда врач получает отчеты о диагностике мокроты, он может прописать пациенту препараты для лечения. Затем медсестра проведет клиническую терапию.
После выписки пациента из больницы медсестра должна обучить пациента и членов семьи тому, как заботиться о хорошем здоровье.После этого фармацевт будет наблюдать за амбулаторным лечением и следить за тем, чтобы пациент его соблюдал. Если у пациента аллергия на какие-либо лекарства или он испытывает трудности с соблюдением режима лечения, фармацевт должен сообщить о ситуации межпрофессиональной группе. Кроме того, нужен социальный работник для духовной и финансовой поддержки амбулаторного больного. Чтобы лечение в домашних условиях работало для пациента, необходимы регулярный последующий серийный мониторинг в клинической лаборатории и визуальные исследования, проводимые радиологом.
Результаты
Многопрофильный командный подход способствует оказанию высококачественных медицинских услуг пациенту. Предыдущие данные свидетельствуют о том, что пациенты более удовлетворены традиционной моделью ухода и улучшают качество жизни, если получают многопрофильную помощь. [24] [25]
Что такое бронхоэктазы | Британский фонд легких
Бронхоэктазия – это хроническое заболевание, поражающее дыхательные пути в легких.
На этой странице:
Что такое бронхоэктазия?
Когда вы дышите, воздух попадает в легкие через дыхательные пути, также называемые бронхами. Бронхи снова и снова делятся на тысячи более мелких дыхательных путей, называемых бронхиолами. Ваши дыхательные пути содержат крошечные железы, которые производят небольшое количество слизи. Слизь помогает поддерживать влажность дыхательных путей и улавливает пыль и микробы, которыми вы дышите. Слизь удаляется крошечными волосками, называемыми ресничками, которые выстилают дыхательные пути.
Если у вас бронхоэктатическая болезнь, ваши дыхательные пути расширены и воспаляются густой слизью, также называемой мокротой или мокротой. Ваши дыхательные пути могут не очищаться должным образом. Это означает, что слизь накапливается, и ваши дыхательные пути могут инфицироваться бактериями. Карманы в дыхательных путях означают, что слизь попадает в ловушку и может заразиться.
Иногда, если количество бактерий увеличивается, возникает инфекция грудной клетки или обострение симптомов. Важно распознать и лечить инфекции грудной клетки.Если вы не пройдете лечение, ваши дыхательные пути могут быть повреждены еще больше. Изменения в дыхательных путях нельзя отменить, но есть способы, которыми вы и ваша медицинская бригада можете лечить и управлять бронхоэктазами.
Бронхоэктатическая болезнь, иногда называемая , бронхоэктазия без кистозного фиброза . Это потому, что существует другое состояние , называемое муковисцидозом. У людей с муковисцидозом симптомы в легких могут быть схожи с симптомами бронхоэктаза, но методы лечения и перспективы отличаются.
Каковы симптомы бронхоэктазии?
Симптомы бронхоэктазов у разных людей различаются. У вас может быть 1 или 2 в списке ниже, а может быть и большинство из них.
Наиболее частый симптом – длительный кашель, обычно откашливается с мокротой, иногда называют мокротой. Сумма варьируется. Для людей с более тяжелыми бронхоэктазами это может быть довольно большое количество, например полная чашка для яиц или больше каждый день. У некоторых людей может быть сухой кашель без мокроты или с очень небольшим количеством мокроты.
Частые инфекции грудной клетки также являются частым признаком бронхоэктазов.
Другие симптомы бронхоэктаза , которые могут быть у вас:
- Чувство сильной усталости или трудности с концентрацией внимания
- одышка: затрудненное дыхание или ощущение одышки
- Проблемы с носовыми пазухами
- Недержание мочи при кашле, также называемое утечкой мочевого пузыря
- тревога или депрессия
Менее распространенные симптомы бронхоэктазов включают:
- кашляет кровью
- боль в груди
Что вызывает бронхоэктазы?
У почти половины людей с диагнозом «бронхоэктазия» нет явной первопричины.Это называется идиопатической бронхоэктазией.
Некоторые болезни, связанные с бронхоэктазами, включают:
- переболели тяжелыми легочными инфекциями, такими как пневмония, коклюш или туберкулез (ТБ) в прошлом, например, когда вы были ребенком
- Воспалительное заболевание кишечника, также называемое язвенным колитом и болезнью Крона
- Недостатки иммунной системы
- Некоторые виды артритов, например ревматоидный артрит
- проблема с нормальной структурой или функцией легких, например первичная цилиарная дискинезия
- астма, ХОБЛ или саркоидоз
Другие причины включают:
- тяжелая аллергическая реакция на грибок или плесень, например, Aspergillus
- рефлюкс желудочный
- закупорка дыхательных путей, вызванная вдыханием небольшого предмета, такого как гайка.
Далее: диагностика бронхоэктазов>
Загрузите наш PDF-файл о бронхоэктазах (108 КБ)Прозрачный контейнер для мокроты, лаборатория, 3 руп. За штуку, инженерный завод Кавянджали
прозрачный контейнер для мокроты, лаборатория, 3 руп. / Штука, инженерный завод Кавянджали | ID: 19539427988Спецификация продукта
| Применение | Лаборатория |
| Материал | Пластик |
| Толщина | от 1 до 4 мм |
| Тип упаковки | 906 906 906 906 906 906 906 906 Прозрачная коробка|
| Цвет крышки | Белый |
| Материал крышки | Сталь |
Описание продукта
Мы являемся ведущей организацией, активно занимающейся предоставлением широкого ассортимента прозрачных контейнеров для мокроты , отвечающих требованиям клиентов.
Заинтересовал этот товар? Получите последнюю цену у продавца
Связаться с продавцом
Изображение продукта
О компании
Год основания 2017
Юридический статус Фирмы Физическое лицо – Собственник
Характер бизнеса Производитель
IndiaMART Участник с сентября 2016 г.
GST07ETAPS6931M1Z3
Компания Kavyanjali Engineering Works , основанная в 2017, является ведущим производителем и оптовиком контейнеров для мочи , контейнеров для мокроты и многого другого .Наш ассортимент продукции изготавливается в соответствии с потребностями нашего клиента. Чтобы поддерживать безупречное производство, у нас есть команда квалифицированных и хорошо разбирающихся профессионалов. Вернуться к началу 1 Есть потребность?
Получите лучшую цену
Есть потребность?
Получите лучшую цену
MiPACT выявляет инфекции на виду
Муковисцидоз (МВ) – это генетическое заболевание, при котором хронические скопления густой слизи, называемой мокротой, могут задерживать бактерии в легких и вызывать частые серьезные легочные инфекции.От муковисцидоза нет лекарства, но инфекции можно лечить антибиотиками. Теперь исследователи Калифорнийского технологического института разработали метод, позволяющий сделать мокроту прозрачной, чтобы визуализировать бактериальные инфекции в действии. Метод, получивший название MiPACT, позволяет исследователям помечать бактерии и другие клетки разными цветами, создавая трехмерную «биогеографическую карту» инфекций в образцах мокроты от пациентов с МВ. С помощью этой карты исследователи обнаружили, что большинство бактериальных патогенов находятся в состоянии медленного роста и, следовательно, физиологически устойчивы к большинству антибиотиков, которые были разработаны для лечения бактерий в быстрорастущем состоянии.
MiPACT – или идентификация микробов после метода пассивной ясности – был разработан в лабораториях Дайанн Ньюман, профессора биологии и геобиологии Гордона М. Биндера / Амджена и исследователя HHMI, а также Вивианы Градинару (BS ’05), доцента биологии и науки. биологическая инженерия и главный исследователь наследия.
Статья с описанием техники и результатов опубликована в выпуске журнала « mBio » от 27 сентября.
«Возможность видеть патогены в мокроте позволяет нам теперь наблюдать реальную среду болезни – мы можем видеть такие вещи, как белые кровяные тельца, поглощающие бактерии, и места, где бактерии образуют агрегаты, называемые биопленками», – говорит Уилл ДеПас, соавтор статьи. докторант в лаборатории Ньюмана.«Например, с помощью MiPACT мы можем увидеть Streptococcus – бактерию, обычно обнаруживаемую при муковисцидозе легких, – и мы наблюдали, что агрегаты стрептококка имеют тенденцию формироваться вокруг определенного типа клетки-хозяина при ранее неизвестном взаимодействии между хозяином и бактериями. вид взаимодействия может сильно повлиять на прогрессирование и исчезновение инфекции, причем каждая из бактерий и клеток-хозяев пытается одержать верх ».
«Раньше, если мы хотели анализировать бактерии в образце мокроты, нам приходилось гомогенизировать образец, а затем извлекать РНК или ДНК», – говорит соавтор исследования Рут Старвалт-Ли, техник-исследователь из лаборатории Ньюмана.«Это расскажет вам, какие бактерии присутствуют, сколько их и какие гены экспрессируются, но не предоставит никакой пространственной информации о инфекционной среде, такой как природа и расположение бактерий-бактерий или бактерий-хозяев. взаимодействия “.
В 2014 году лаборатория Градинару разработала метод под названием ПАКТ или Пассивная ЯСНОСТЬ, чтобы сделать органы и твердые ткани прозрачными. Ньюман, чья собственная лаборатория изучает стратегии выживания микробов в контексте инфекций, вспоминает, как читала о работе Градинару и сама была поражена моментом ясности.«Меня осенило, что, возможно, это применимо к тому, над чем мы работаем в моей лаборатории, а именно к мокроте от кистозного фиброза», – говорит Ньюман. «Мы изучали важный патоген МВ в моей лаборатории в течение многих лет, но обнаружили, что у нас все больше и больше мотивации, чтобы определить, актуальны ли наши лабораторные данные для реальных инфекций. Нам буквально нужен был новый взгляд».
Биологические образцы, представляющие медицинский интерес, такие как ткани, органы, мокрота и кости, непрозрачны, потому что они содержат молекулы, в частности липиды, которые рассеивают свет.Предыдущий метод PACT из лаборатории Gradinaru мог удалить эти молекулы, чтобы сделать ткани прозрачными. Однако процесс удаления липидов вызывает растворение аморфного вещества, такого как мокрота, поскольку компоненты мокроты не имеют упорядоченной, связанной структуры, как клетки в ткани. Команде нужно было разработать вариант метода, который мог бы удалить липиды, сохраняя при этом неповрежденную мокроту, и даже придал бы некоторую жесткость для простоты использования во время экспериментов.
«PACT был разработан для тканей, которые уже имеют некоторую трехмерную структуру и целостность, таких как мозг или сердце», – говорит Градинару.«Мокрота сложна, потому что у нее нет такой структуры. В MiPACT мы использовали толстый гидрогель, который мы можем ввести в образец мокроты, блокируя бактерии, клетки и другие компоненты на месте для последующего обнаружения».
После этого липиды можно удалить, не нарушая положения этих компонентов, и образец станет полностью прозрачным. На последнем этапе в образец проникают зонды, которые могут светиться разными цветами и связываться с определенными последовательностями рибосомной РНК, что позволяет визуализировать различные бактериальные клетки.
«Исследования муковисцидоза часто сосредоточены на Pseudomonas aeruginosa , которые являются доминирующим патогеном в легких ближе к концу жизни пациента», – говорит Ньюман. «Однако на ранних стадиях заболевания существует множество важных патогенов – например, у детей с муковисцидозом больше шансов иметь золотистого стафилококка . Каждый из этих патогенов имеет различные модели агрегации. Важно определить, как эти разные бактерии вести себя так, чтобы разрабатывать эксперименты, максимально приближенные к описанию реальных условий хронической инфекции.«
MiPACT поддается обработке больших объемов, поэтому исследователи, изучающие мокроту, могут изучить действительно репрезентативный образец окружающей среды в легких. Кроме того, этот метод не является уникальным для визуализации мокроты при муковисцидозе и может применяться для изучения микробных сообществ в легких. разнообразная среда, в том числе кишечник человека.
«Мы надеемся, что MiPACT позволит изучать взаимодействия микробов и хозяев в различных контекстах», – сказал Ньюман. микробные сообщества, например, составляющие микробиом человека.«
» Национальная инициатива в области микробиома, запущенная ранее в этом году Управлением по политике науки и технологий Белого дома, специально призвала к разработке новых методологий для изучения микробных сообществ в различных средах, – добавляет Градинару. «Технология MiPACT чрезвычайно универсальна и может могут применяться ко многим темам в паразитологии и микробиологии: инфекции раны, образование биопленок, распределение микробов в нише или взаимодействия хозяина и микробиома, например, в кишечнике человека.«
Статья озаглавлена« Раскрытие трехмерной биогеографии и метаболических состояний патогенов в мокроте при муковисцидозе посредством встраивания, очистки и маркировки рРНК ». Другими соавторами Калифорнийского технологического института являются Линдси Ван Самбек, в настоящее время проживающая на кафедре Университета штата Огайо. Экстренная медицина; и Сриприя Равиндра Кумар, аспирант лаборатории Градинару. Финансирование этой работы поступило от Национальных институтов здравоохранения, Медицинского института Говарда Хьюза, Центра микробных взаимодействий в окружающей среде, Медицинского исследовательского института наследия и Бекмана. Институт Ресурсного центра по ЯСНОСТИ, оптогенетике и векторной инженерии.
Список симптомов и способы предотвращения нового коронавируса содержит неточности
20 марта 2020
Что было заявлено
Для проверки на новый коронавирус сделайте глубокий вдох и задержите дыхание более 10 секунд. Если вы завершите его успешно, без кашля, дискомфорта, духоты или стеснения, это доказывает, что в легких нет фиброза, что в основном указывает на отсутствие инфекции.
Наш вердикт
Нет никаких доказательств того, что этот тест может показать, есть ли у вас новый коронавирус.
Что было заявлено
Если новый коронавирус попадет вам в рот, питьевая вода или другие жидкости вымывают его через пищевод.Попав в желудок, кислота убьет вирус. Если вы не пьете достаточно воды более регулярно, вирус может попасть в ваши дыхательные пути и в легкие.
Наш вердикт
Это неверно. Питьевая вода не предотвращает инфекцию.
Что было заявлено
Если у вас насморк и мокрота, у вас простуда, а не Covid-19.
Наш вердикт
Это симптомы простуды, но они не исключают Covid-19.
Что было заявлено
Коронавирусная пневмония – это сухой кашель без насморка.
Наш вердикт
Некоторые пациенты с Covid-19 действительно болеют пневмонией, и одним из симптомов является сухой кашель.Насморк не исключает Covid-19.
Что было заявлено
Этот новый вирус не является термостойким и погибает при температуре всего 26/27 градусов. Он ненавидит Солнце.
Наш вердикт
Нет никаких доказательств этому.Есть свидетельства того, что аналогичные вирусы хуже передаются в жару, но во многих странах, где зарегистрированы случаи заболевания Covid-19, температура выше этой.
Что было заявлено
Если кто-то с новым коронавирусом чихает, он пролетает около 10 футов, прежде чем упадет на землю и больше не будет в воздухе.
Наш вердикт
Как далеко распространяются капли при чихании, зависит от факторов окружающей среды, но, скорее всего, это несколько метров.
Что было заявлено
Если он упадет на металлическую поверхность, он прослужит не менее 12 часов, поэтому при контакте с любой металлической поверхностью как можно скорее вымойте руки бактериальным мылом.
Наш вердикт
Мы пока не знаем, как долго вирус выживает на поверхности – это может быть от часов до дней.
Что было заявлено
На ткани выдерживает 6-12 часов. нормальный стиральный порошок убьет его.
Наш вердикт
Пока нет доказательств того, что вирус может выжить в одежде и передаваться таким образом.Любую загрязненную одежду следует тщательно выстирать.
Что было заявлено
Питьевая теплая вода эффективна против всех вирусов. Старайтесь не пить жидкости со льдом.
Наш вердикт
Нет никаких доказательств того, что температура потребляемых жидкостей может защитить вас от болезней, вызванных вирусами, или вылечить их.
Что было заявлено
Часто мойте руки, так как вирус может жить на ваших руках только 5-10 минут.
Наш вердикт
Мы не знаем, как долго вирус может оставаться на коже, особенно с точностью до минуты.Но следует регулярно мыть руки.
Что было заявлено
В качестве профилактики также следует полоскать горло. Достаточно простого раствора соли в теплой воде.
Наш вердикт
Нет никаких доказательств того, что это работает как профилактическое средство или лекарство от вируса.
Что было заявлено
Симптомы Covid-19 – боль в горле, продолжающаяся 3-4 дня. Затем вирус смешивается с носовой жидкостью, попадает в трахею, а затем в легкие, вызывая пневмонию. Пневмония сопровождается высокой температурой и затрудненным дыханием. Ощущение заложенности носа, как будто вы тонете
Наш вердикт
Это примерно точное описание наиболее распространенных симптомов, хотя не у всех с Covid-19 возникает пневмония, и симптомы могут проявляться не в этом точном порядке или в определенное время.NHS не упоминает заложенность носа, которая «кажется, что вы тонете», как специфический симптом Covid-19.
Обновление: официальное руководство Великобритании о том, как избежать заражения или распространения нового коронавируса, изменилось с тех пор, как мы впервые написали эту статью. Вы можете прочитать последние советы на сайте NHS здесь.
В Facebook был опубликован ряд сообщений, в которых делаются одинаковые заявления о симптомах и профилактике нового коронавируса (вызывающего Covid-19).
Тот же текст, якобы принадлежащий члену правления больницы Стэнфорда, также был распространен. Стэнфордский университет с тех пор объявил, что он не был источником дезинформации.
Заявления представляют собой смесь точного и неточного. Хотя в этом посте есть несколько основных советов, которым стоит следовать, в нем также делаются заявления, которые могут привести к неправильному диагнозу, и предлагаются способы предотвращения заражения, которые не работают.
Задержать дыхание, чтобы проверить на Covid-19, и попить воды для защиты от вируса не получится
В сообщении утверждается, что к тому времени, когда вы, скорее всего, попадете в больницу с Covid-19, ваши легкие, вероятно, будут «на 50% фиброзом», и рекомендует пройти тест, который приписывают японским врачам.В нем говорится, что нужно задержать дыхание на 10 секунд, чтобы узнать, есть ли у вас новый коронавирус (в сообщении утверждается, что если вы не можете задерживать дыхание так долго, значит, вы знаете, что у вас есть вирус).
Нет никаких доказательств того, что задержка дыхания на 10 секунд может показать, есть ли у вас новый коронавирус.
Фиброз легких, который образует рубцы в легких, является потенциальным исходом в тяжелых случаях Covid-19. Профессор Бен Нойман, заведующий кафедрой биологических наук Техасского университета A&M в Тексаркане, сообщил полный факт, что, хотя это правда, что инфекция может вызвать фиброз, задержка дыхания не обязательно будет диагностировать, если она у вас есть.
Кроме того, в сообщении утверждается, что регулярное питье воды предотвратит заражение, так как вирус попадет в желудок, где он будет убит кислотой.
Это неверно. Регулярное употребление воды не предотвращает заражение, и были случаи, когда вирус проникал в кишечник людей и поражал их.
Обе эти претензии мы уже писали более подробно ранее.
Десять «важных объявлений» в публикации представляют собой смесь правды и лжи.
Подробнее об этом мы писали здесь.
Первые два заявления касаются потенциальных симптомов Covid-19:
«1. Если у вас насморк и мокрота, у вас простуда
2. Коронавирусная пневмония – это сухой кашель без насморка ».
Насморк и мокрота (отхаркивание мокроты из легких) встречаются не так часто, как другие симптомы Covid-19, такие как высокая температура и новый непрерывный кашель. Но наличие насморка и мокроты не исключает наличия Covid-19.
Термин пневмония описывает отек легочной ткани.Обычно это вызвано бактериальной инфекцией и наблюдается у пациентов с Covid-19. Один из самых распространенных симптомов Covid-19 – сухой кашель. Но, как мы уже говорили, насморк не исключает Covid-19.
Другие заявления касаются факторов, которые могут повлиять на выживание нового коронавируса:
«3. Этот новый вирус не является термостойким и погибнет при температуре всего 26/27 градусов. Он ненавидит Солнце ».
Поскольку вирус относительно новый для нас, мы многого о нем не знаем, например, о точных температурах, которым он может выдерживать (хотя были случаи, зарегистрированные в странах, где температура часто превышает 27 градусов).Мы уже писали об этой претензии более подробно ранее.
«4. Если кто-то чихает им, ему требуется около 10 футов, прежде чем он упадет на землю и перестанет лететь ».
Данные свидетельствуют о том, что новый вирус, как и другие коронавирусы, передается воздушно-капельным путем при кашле и чихании. Насколько далеко распространяются капли при чихании, зависит от ряда факторов, включая влажность и температуру, но может достигать нескольких метров.
Национальная служба здравоохранения рекомендует прикрывать рот и нос салфеткой или рукавом, но не руки, когда чихаете, и складывать использованные салфетки в мусорное ведро, а после этого мыть руки.
«5. Если он упадет на металлическую поверхность, он будет жить не менее 12 часов, поэтому, если вы соприкоснетесь с какой-либо металлической поверхностью, вымойте руки как можно скорее с помощью бактериального мыла ».
Мы не знаем, как долго он может выжить на поверхности, хотя мы писали об этом подробнее здесь. Хорошо мыть руки с мылом – хороший совет, чтобы не подхватить микробы с поверхностей. Советы правительства Великобритании по уборке для людей, которые остаются дома из-за подозрения на симптомы Covid-19, можно найти здесь.
«6. На ткани выдерживает 6-12 часов. нормальный стиральный порошок убьет его ».
Мы не нашли ни одного надежного источника, который бы точно сказал, как долго вирус может выжить на ткани. Для домашних хозяйств с подозрением на Covid-19 Министерство здравоохранения Англии сообщило, что предметы для стирки все еще можно стирать вместе и в соответствии с инструкциями производителя, но предостерегло от встряхивания грязного белья «для минимизации возможности распространения вируса по воздуху».
В сообщении содержится еще четыре заявления о том, как предотвратить заражение вирусом, в том числе предупреждения пить теплые, а не холодные жидкости, что вирус может жить на руках в течение 5-10 минут и что полоскание соленой водой предотвратит Covid 19.
Мы не можем найти никаких научных доказательств того, что теплая вода может лечить или предотвращать болезни, вызванные вирусами, хотя горячие напитки могут успокоить тех, кто страдает кашлем и простудой. Тщательное и частое мытье рук – тоже хороший совет. Неясно, как долго вирус может «выжить» на ваших руках, особенно с точностью до минуты. Но в этом посте правильно сказано, что тереть глаза, рот или нос проблематично, если вы не мыли руки, потому что эти области являются основным местом проникновения вирусов и бактерий.
NHS рекомендует полоскание горла соленой водой взрослым, у которых болит горло, но только для облегчения симптомов, когда вы подхватили его, а не в качестве профилактической меры. Всемирная организация здравоохранения заявляет, что нет никаких доказательств того, что физиологический раствор может предотвратить Covid-19. Подробнее об этом заявлении мы писали здесь.
В вирусном сообщении также перечислены четыре симптома Covid-19, которые в целом точны.
«1. Сначала он заразит горло, поэтому боль в горле будет длиться 3/4 дня
2.Затем вирус смешивается с носовой жидкостью, которая попадает в трахею, а затем в легкие, вызывая пневмонию. Это займет около 5/6 дней.
3. Пневмония сопровождается высокой температурой и затруднением дыхания.
4. Заложенность носа не похожа на нормальную. Вы чувствуете, что тонете. Крайне важно, чтобы вы немедленно обратились за помощью ».
Это примерно точное описание общих симптомов Covid-19, хотя некоторые пациенты могут испытывать другие симптомы, и время появления этих симптомов может отличаться.
CDC сообщает, что «у некоторых пациентов» отмечалась боль в горле. Чаще симптомы включают жар, кашель, мышечную боль или усталость и одышку. В более тяжелых случаях Covid-19 может вызвать пневмонию. NHS не упоминает заложенность носа, которая «кажется, что вы тонете», как специфический симптом Covid-19.
Если вы испытываете один из двух основных симптомов Covid-19, на который указывает NHS (высокая температура или постоянный кашель), вам следует оставаться дома в течение семи дней, и вам не нужно связываться с их службой 111.Если температура прошла через семь дней, вы можете вернуться к своему обычному распорядку дня (даже если у вас все еще есть кашель), но если у вас все еще температура, оставайтесь дома, пока температура не вернется к нормальному уровню.
В новом совете, опубликованном 18 мая, говорится, что любой человек, у которого наблюдается потеря вкуса или запаха (известная как «аносмия»), также должен самоизолироваться.
Если эти симптомы не исчезнут через семь дней, если вы не можете справиться с ними дома или вам стало хуже, воспользуйтесь службой NHS Online 111 по борьбе с коронавирусом.Если вы не можете получить там необходимую помощь, позвоните в телефонную службу 111.
Если вам нужна неотложная медицинская помощь, вам все равно следует звонить по номеру 999, как обычно.
Обновление 18 мая 2020 г.
Эта статья была обновлена, чтобы отразить новое правительственное руководство в отношении симптомов, включая потерю вкуса или запаха.
Обновление 30 июля 2020 года
Мы обновили эту статью, чтобы отразить последние рекомендации правительства.
Эта статья является частью нашей работы по проверке фактов на потенциально ложные изображения, видео и истории на Facebook. Вы можете узнать больше об этом и узнать, как сообщить о контенте Facebook здесь. В рамках этой схемы мы оценили эту претензию как частично ложную.

 Нужно незамедлительно сделать рентгеновские снимки легких на наличие опухолей
Нужно незамедлительно сделать рентгеновские снимки легких на наличие опухолей Это означает от 6 до 8 стаканов в день.
Это означает от 6 до 8 стаканов в день.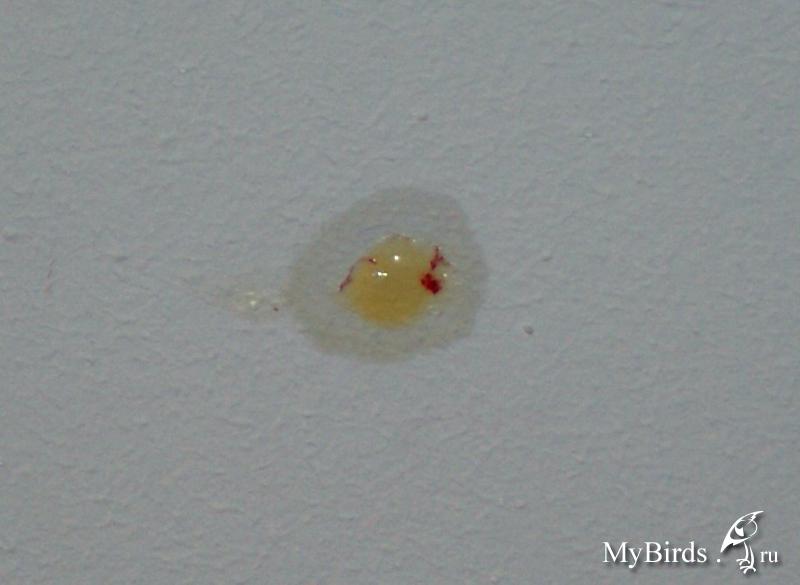 4 ° F (38 ° C) или выше, или по указанию врача
4 ° F (38 ° C) или выше, или по указанию врача