Ингаляция при бронхите в домашних условиях: паровые и небулайзером
Лёгочные патологии — это острая проблема в стремительном и динамичном мире. Терапевты теперь рекомендуют при бронхите проделывать ингаляции небулайзером.
Однако, многим мамочкам из поколения в поколение передаётся опыт «подышите кипятком над кастрюлей, да с горячей картошечкой», не осведомляясь о научных достижениях.
И всё-таки, каким способом лучше применять, рекомендуемые лекарства, особенности процесса, читайте в статье.
Особенности ингаляций
На какие методы они разделяются:
- С аппаратом-небулазером. С помощью него возможна регулировка интенсивности распыления и бережное отношение к желудку.
- Традиционный. В данной ситуации нужны подогретая вода (не кипяток) и необходимый инвентарь. Разница с автоматическим лечением очевидна — здесь используются фармацевтические вещества и натуральные компоненты.
В чём польза:
- питает дыхательные пути необходимой влагой;
- избавляет от сухого и влажного кашля и вытеканий;
- исчезает непроходимость в лёгких;
- регенерация лёгочной ткани;
- снимает симптомы бронхита в различных стадиях.

Почему необходимо делать ингаляции:
- не вредит организму. Исключение составляет индивидуальная непереносимость;
- долговременное лечение локальной области;
- медикаменты доставляются в лёгкие, не доходя до желудка;
- пар впитывается с максимальной скоростью.
Ингаляции при бронхите у детей
Ребёнок принимает медикаменты по возрастному фактору и после разрешения доктора.
Что можно принимать младенцам:
- Антровент;
- Вентолин;
- Амбробене;
- Флавамед;
- Бронхипред;
- Пульмикорт.
Детям от 2-х лет:
С 4-ёх лет:
«Не занимайтесь лечением ребёнка самостоятельно! Только лечащий педиатр может определить индивидуальные особенности детского организма и выписать те лекарства, которые ему не только не навредят, но и приведут к быстрому восстановлению»
Взрослым
Как правильно подготовиться к ингаляции:
- данный метод может назначить только лечащий доктор;
- при индивидуальной непереносимости препарата предупредите врача во избежании симптомов аллергии;
- в случае аллергических проявлений избегать эфирных эссенций и препараты на растительных компонентах;
- если используется паровой аппарат, то правила по эксплуатации должны соблюдаться строго.
 После процедуры ёмкость для средства промыть, а остатки — вылить;
После процедуры ёмкость для средства промыть, а остатки — вылить; - не кушать и не заниматься спортом за час до ингаляций;
- вдыхание пара через рот поможет ускорить лечение бронхита;
- рекомендовано чередование медикаментами, выписанные доктором.
Если назначен комплекс лекарств, важно придерживаться следующего порядка:
- Бронхолитик.
- Подождать пятнадцать минут.
- Сделать ингаляцию с муколитиком или лекарством от сухого кашля.
- Применить остальные медикаменты, в их число входят и гормоны.
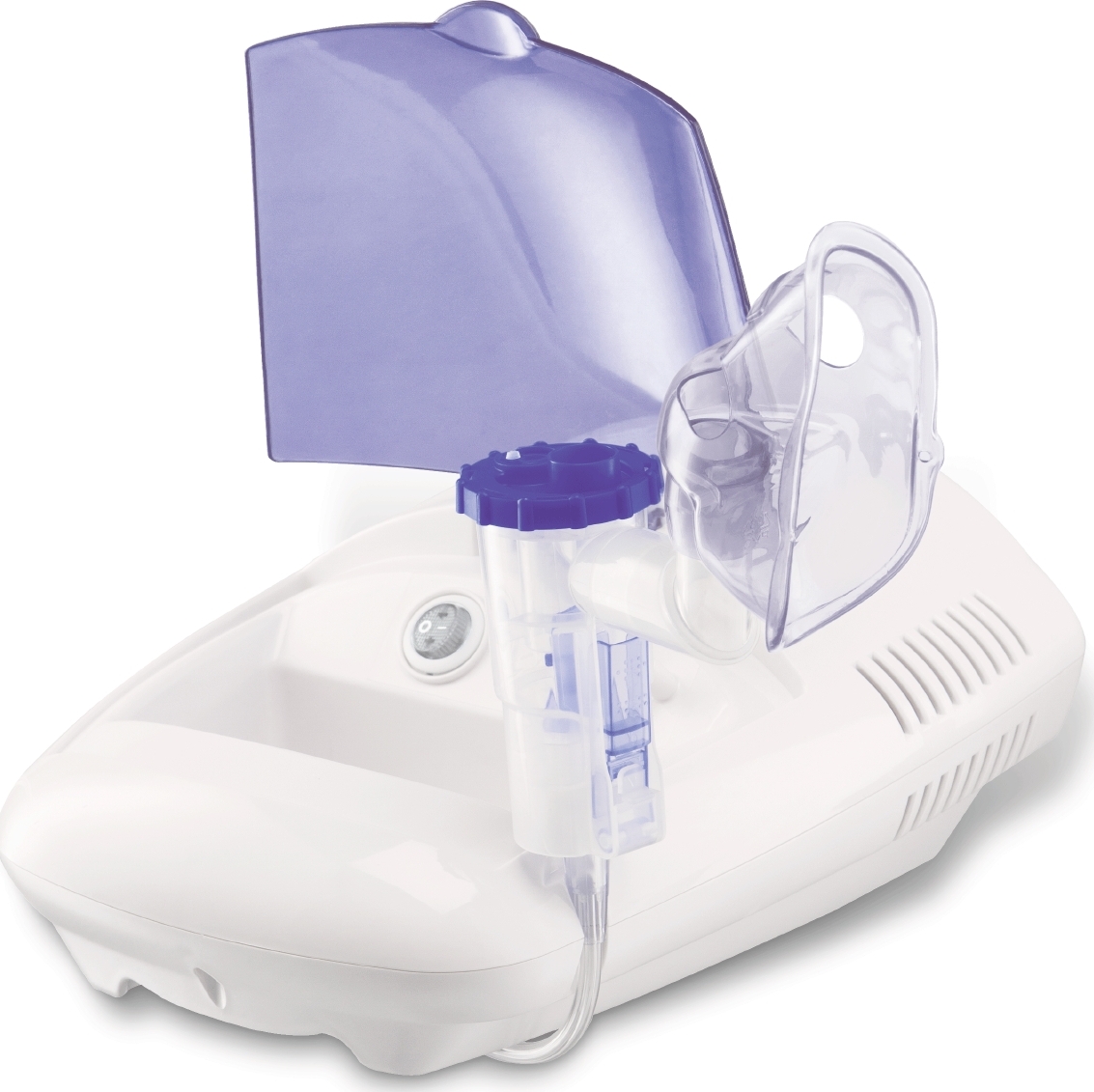
Ингалятором-небулайзером
Доказано, что во время приёма медикаментозных средств возникает риск возникновения заболеваний желудочно-кишечного тракта, но количество основного компонента не может полностью устранить бронхит. По этой причине и возникли приборные ингаляторы. Их второе название — небулайзеры.
Главное отличие от водяного пара — это образование аэрозоля в результате взаимодействия лекарства с воздухом. Его частицы проходят по соединительному шлангу и попадает в носовую или респираторную насадку. Аэрозольные вещества достигают всех отделов лёгких, тем самым ускоряя выздоровление. Так уменьшается вероятность возникновения негативных патологий.
Его частицы проходят по соединительному шлангу и попадает в носовую или респираторную насадку. Аэрозольные вещества достигают всех отделов лёгких, тем самым ускоряя выздоровление. Так уменьшается вероятность возникновения негативных патологий.
Вторым плюсом является возможность заправлять любые медикаменты и проводить дыхания над газообразным состоянием воды при помощи насадок.
Ещё одним из положительных качеств является общедоступность, его используют и младенцы, и пенсионеры. В случае развития хронической формы бронхита, без него никак не обойтись. Обратить на него внимание стоит и матерям, чьи дети частенько заболевают простудными заболеваниями, либо также имеют пожизненную зависимость от болезней лёгких.
Некоторые ингаляционные устройства можно носить с собой как карманные устройства, которые ещё и идеально подходят при транспортировке.
Если ингаляция из пара в чайнике ограничена в случае повышения температуры до 37 с половиной градуса, то включите в использование небулайзер. В нём можно регулировать мощность подачи аэрозоля, а вскипячённое газообразное состояние воды может обжечь носоглотку и ухудшить картину болезни.
В нём можно регулировать мощность подачи аэрозоля, а вскипячённое газообразное состояние воды может обжечь носоглотку и ухудшить картину болезни.
Без аппарата: рецепты для эффективной паровой процедуры в домашних условиях
Если обзавестись хорошим небулайзером нет возможности, то есть возможность применить выигрышные растворы и сочетания медикаментов в различной посуде с кипячённой водой. Выручает такой способ и при трахеобронхите.
Топ-10 лучших рецептов:
- 1-е место. Измельчённые листья эвкалипта смешать вместе с соцветиями бузины. В смесь добавляются выжатый каланхоэ и пятьсот миллилитров кипячённой воды. Отложите на ночь. Перед применением нагрейте. Чередовать каждые 5 часов.
- 2-е место. Приготовьте отвар по таким ингредиентам: солодка (корневая часть), ромашка, шалфей, календула, череда, листочки эвкалипта. Каждого растения брать не больше 1 столовой ложки. Настоять их в тёплой жидкости, использовать во время лечения. Совершать ингаляции 4 раза в день.
 Дышать над паром от пяти до десяти минут.
Дышать над паром от пяти до десяти минут. - 3-е место. Берётся такой состав: ромашка, шишки сосны (всё по 2 столовые ложки). Заваривать по той же схеме, что и предыдущие отвары.
- 4-е место. Тысячелистник, мята (1 ст.л.), кора малины (1,5 ст.л.).
- 5-е место. Травы шалфея, зверобоя, календулы, ромашки (каждое растение по 1,5 ст.л.) и кора дуба (2 ст.л.).
- 6-е место. 1 ч.л. лучного сока, либо чеснока на 0,5 литров воды.
- 7-е место. 5 грамм соды.
- 8-е место. 3 ст.л. соли морского происхождения, эфирная эссенция эвкалипта + 1 ч.л. соды.
- 9-е место. Ванночка с ароматическими маслами (предпочтительны хвойные, ментоловые, цветочные успокаивающие (лаванда).
- 10-е место. Прогреть Боржоми или Ессентуки до тёплого состояния и вдыхать над испарениями не больше десяти минут.
Список препаратов для ингаляций при бронхите
Бронхорасширяющие
Медикаменты, помогающие в расширении бронховой системы:
- Сальгим;
- Стеринеб Саламол;
- Асталин;
- Беротек;
- Беродуал;
- Атровент;
- вода на минеральной основе.

Помогающие в лечении разных видов отхаркивания
Палочка-выручалочка во время труднопроходимого кашля:
Спасающие от влажного кашля:
- Амброксол;
- Флуимуцил;
- Пульмозим.
Подавляющие рост вирусов
В качестве эффективного антибиотика применяется Флуимуцил. Активными компонентами являются ацетилцистеин, способный избавится от влажного отхаркивания, и тиамфеникол, останавливающий рост численности вируса. Выручает при гноях.
Останавливающие воспаление
Оберегают от осложнения лёгочных заболеваний следующие медикаменты:
- Мирамистин;
- Диоксидин;
- Хлоргексидин;
- Фурацилин;
- Хлорофиллипт;
- Ротокан.
При переносимости ароматических масел, спасителями становятся такие компоненты:
- эвкалипт;
- пихта;
- сосна;
- шалфей.
Им дозволено регулировать работу лёгочной системы и защищать от дальнейшего распространения инфекции.
Оказывающие поддержку иммунитету
Улучшить местный иммунитет помогает Деринат. Он помогает восстановить силы организма и ускоряют процесс оздоровления бронхов. Применять в соотношении 1:3 (часть концентрации к физраствору).
Во время острого бронхита
В данной фазе необходимо увлажнить бронховые отделы, а затем применить медикаменты. На помощь приходит небулайзер с добавлением физраствора или воды на минеральной основе. После прибавляются лекарства, избавляющие от разных стадий кашля. Для более быстрого выведения мокроты применяются бронхолитики.
При обструктивном бронхите
При обструкции нужно применять такую схему: медикаменты, расширяющие бронхи + лекарства против сухого или влажного кашля. Во время аллергии лечащий доктор может выписать Кромогексал.
В этой ситуации препарат принимается на долгое время и помогает в снятии напряжения в лёгких, возникших по причине воздействия раздражающего продукта. Если же вы хотите снять им приступ «здесь и сейчас», то это — не ваше лекарство, так как у него вырабатывается накопительный эффект и воздействие через длительное время приёма.
» Ни в коем случае не сочетать Кромогексал с Бромгексином и Амброксолом во избежании опасных последствий!»
Если непроходимость в бронхах усилилась, то доктор для избегания заражения дополнительными вирусами рекомендует в качестве ингаляций использовать Флуимуцил в форме антибиотика.
В хроническом случае
Если бронхит нужно лечить пожизненно, необходимо не запускать болезнь до лёгочной или сердечной недостаточности.
Если такая форма поражения бронхов усилилась, необходимо принимать препараты по такой схеме: первая терапия небулайзером проделывается с сальбутамолом и фенотеролом на протяжении 60 минут, чередуя их каждые полчаса.
Потом делаются реже — раз в 60-240 минут. Они чередуются с ипротропией бромидом и глюкокортикостероидом. Выручают и препараты, увеличивающие проходимость в бронхах.
Список активных препаратов, поддерживающих лёгкие:
- Серетид;
- Симбикорт Турбухалер;
- Форадил Комби;
- Биастен.
Во время бронхиальной астмы
При возникновении астматических приступов используются следующие медикаменты:
- расширяющие бронхи;
- избавляющие от влажного кашля;
- кромоглициевая кислота;
- гормональные препараты.

Противопоказания
Когда паровые ингаляции ограничены:
- выделение крови из лёгочных отделов;
- непроходимость в плеврах;
- неровности сердцебиения в тяжёлой стадии;
- устойчивое высокое давление в сердце;
- аллергия на лекарственный компонент.
Подведение итогов
Каким образом выполнить лечение бронхита при помощи ингаляций — с аппаратом или же продолжать пользоваться методом «кастрюльки и кипятка»? Какими методами победить болезнь — решать вам. Главное, чтобы лечение прошло успешно.
ПредыдущаяСледующая Как сделать ингаляцию в домашних условиях при бронхите Ссылка на основную публикацию
Ингаляции при бронхите в домашних условиях — детям и взрослым
Здравствуйте, дорогие читатели. Для избавления от заболеваний, связанных с дыхательными путями, важную роль играет не только общая терапия, но и средства местного значения, которые действуют непосредственно на очаги заражения./boy-with-inhalation-mask-663759243-5980c21bd963ac00114f8bbe.jpg)
Очень хорошие результаты показывает применение ингаляций. Особенно, когда патогены забираются все дальше и болезнь достигает бронхов.
Рассмотрим ингаляции при бронхите в домашних условиях — детям и взрослым, варианты использования ингаляторов, какие лекарственные и народные средства здесь можно задействовать.
Ингаляции при бронхите детям и взрослым в домашних условиях
Ингаляция является одним из методов терапевтического подхода к излечению болезней, связанных с органами дыхания.
Это особая форма доставки лекарственных средств непосредственно к источнику заражения с целью его уничтожения, а также снятия симптомов, провоцируемых развитием недуга.
Различные фармакологические и другие вещества вдыхаются в виде паров, газов, дыма или даже порошка. При поражении бронхов вдох нужно проводить через рот.
Благодаря ингаляторному способу лечения препараты проникают очень глубоко, оказывая необходимое местное воздействие. Но польза получается двойная, так как при этом лекарства проникают в кровоток, оказывая всеобщее, системное действие.
А также они осуществляют симптоматическое лечение действия на месте, куда были непосредственно доставлены в процессе проведения ингаляции.
Полезное действие от ингаляций
- Благодаря действию препаратов при проведении ингаляций можно добиться ряда положительных результатов:
- ✔ Снять отек.
- ✔ Облегчить процесс дыхания.
- ✔ Улучшить кровоток в тканях.
- ✔ Облегчить слизеотделение, обеспечить отхаркивание.
- ✔ Избавиться от кашля и неприятных, а зачастую и болезненных ощущений в бронхах.
- ✔ Активизировать регенерацию тканей.
- ✔ Увлажнить пересушенные дыхательные трубки.
- Кроме такого непосредственного воздействия самого процесса, немалую роль играет и используемое для ингаляции средство.
- Благодаря применению различных медикаментов и нелекарственных препаратов можно добиться еще целого ряда позитивных эффектов.

Какие ингаляции можно делать при бронхите
В процессе проведения ингаляторного воздействия могут использоваться как горячие пары, так и охлажденные аэрозольные растворы. При поражении бронхов и бронхиол может применяться любая разновидность ингаляции.
- Но назначение должно производиться врачом на основании конкретного заболевания, его тяжести, имеющихся симптомов и общей картины течения болезни.
- Есть несколько видов ингаляций.
- Паровой вид – проводится по старинке, с использованием емкости с горячей жидкостью и одеяла (полотенца), вдыхается пар. Ограничения: температура воды не должна превышать 55 градусов, не следует выполнять при наличии жара, не применяется для лечения маленьких детей.
- Тепловлажный вид – задействуются щелочные растворы или готовые минеральные воды. Все время процедуры температура жидкости должна поддерживаться на уровне 40 градусов.
- Влажный вид – вводятся лекарственные средства в виде аэрозолей.
 Подбор препаратов осуществляется врачом. Могут быть назначены противовоспалительные и противомикробные медикаменты. Такая процедура разрешена для маленьких детей.
Подбор препаратов осуществляется врачом. Могут быть назначены противовоспалительные и противомикробные медикаменты. Такая процедура разрешена для маленьких детей.
- Аппаратный вид – используется специальный прибор – небулайзер. Есть разные подвиды. Одни используются для парового введения средств, а в других растворы видоизменяются в аэрозоли с разным размером микрочастиц.
Ингаляции небулайзером
- Выделяют три разновидности ингаляторов:
- ✔ Компрессорные.
- ✔ Паровые.
- ✔ Ультразвуковые.
- ✔ Мембранные.
Не самым лучшим, но наиболее безопасным считается компрессорный небулайзер.
Принцип работы достаточно прост – в него помещается лечебный состав в виде жидкости, прибор превращает его в аэрозоль достаточно мелкой дисперсности.
В таком виде лекарство может достигать даже до бронхиол и альвеолярных структур. Именно поэтому эффективно использование таких ингаляторов при всех видах поражений нижних дыхательных отделов.
- Такая форма введения лечебных средств имеет массу положительных сторон:
- ✔ Разрешена для детей.
- ✔ Можно использовать даже при повышенной температуре.
- ✔ Низкая температура аэрозоля (до 30 градусов) не несет риска ожогов.
- ✔ Позволяет использовать значительные объемы вводимых средств.
- ✔ Оказывает системное воздействие, не только лишь борется с симптоматическими проявлениями.
- ✔ Применимы различные лекарства, благодаря которым достигаются различные эффекты (антивоспалительный, противоотечный, отхаркивающий, противокашлевый, антимикробный, противовирусный).
Но использование ингаляторных аппаратов имеет также и свои недочеты. Один из основных – достаточная дороговизна небулайзеров.
И далеко не все жидкости можно в них использовать без риска испортить дорогой прибор. Также каждая из разновидностей имеет свои минусы.
- Ультразвуковой – не подходят для введения некоторых лекарств, например, антибиотиков, так как разрушают их огромные молекулы, из-за чего те теряют свои свойства.
- Компрессорные – габаритные и шумные. По принципу работы подразделяются на подвиды:
- — Простой – бестолково расходуют лекарство, до бронхов доходит лишь около 10%;
- — Сручной дозировкой – тоже неэкономны, но есть возможность регулирования количества поступления средства;
- — Дозиметрический – дорогие и процедура затягивается надолго.
- Мембранный (меш-небулайзер) — самый эффективный, но и очень дорогостоящий.
Паровые
Несмотря на то, что этот метод неудобный, ожогоопасный и считается вчерашним днем, он доступен, достаточно популярен и эффективен. Его можно начинать использовать уже на этапе зарождения первичных симптомов простуды и даже для профилактики.
- Как вспомогательный способ лечения он позволяет:
- ✔ Избавиться от дискомфорта и болевых ощущений в груди.

- ✔ Улучшить откашливание.
- ✔ Активировать выделение и выход наружу слизевых образований.
Но есть, конечно, и масса недостатков. Так как выдыхается пар, не все вещества попадают в организм (только те, что способны образовывать пары), да и они не способны проникнуть так глубоко, чтобы воздействовать на нижние дыхательные пути.
- В отдельных случаях такой способ воздействия может навредить здоровью и ухудшить состояние больного:
- — жар может усилиться;
- — нельзя прибегать к паровой ингаляции при наличии гнойных поражений в органах дыхания;
- — возможно распространение отека;
- — велик риск ожоговых поражений слизистой, а также нательных ожогов в случае опрокидывания емкости с кипятком.
- Основные эффекты, достигаемые при паровой ингаляции – прогрев и увлажнение дыхательных структур.
Правила проведения
- Возможность проведения ингаляционного воздействия, а также его разновидность должен определять врач.

- Общие правила для выполнения ингаляции при бронхите в домашних условиях — детям и взрослым:
- ✔ Ингаляцию не проводят сразу после еды, должно пройти не менее часа.
- ✔ К тепловому воздействию прибегают только при условии отсутствия жара.
- ✔ Дыхательные движения производятся в обычном режиме, но большей глубины.
- ✔ Не следует разговаривать.
- ✔ Вдыхать следует через рот, а выдох желательно производить через нос.
- ✔ При наличии астматических осложнений лекарства должны оказывать расширяющее действие на бронхи.
- ✔ В небулайзерах каждый раз используют только свежеприготовленный раствор, а не тот, что остался в приборе с прошлого раза.
С чем можно делать ингаляции небулайзером в домашних условиях
- Возможность использования отдельных компонентов для ингаляции указана в инструкции к конкретному типу небулайзера.

- Для получения терапевтических эффектов используют:
- ✔ Готовые растворы.
- ✔ Отвары лекарственных растений.
- ✔ Самостоятельно изготовленные растворы (содовые, соляные, эфирные).
- ✔ Минеральные воды.
С морской солью
- Наиболее простое и доступное средство – морская соль. Он помогает:
- ✔ Устранить отечность слизистой.
- ✔ Облегчить процесс дыхания.
- ✔ Ослабить приступообразный кашель.
- ✔ Оказать антисептическое действие.
- ✔ Стимулировать регенерацию измученной кашлем слизистой.
Данное средство сильно пересушивает дыхательные поверхности.
Поэтому процедуру следует сопровождать регулярным увлажнением слизистой.
Как приготовить раствор: на литр теплой кипяченой воды берут 3 большие ложки морской соли. Для удобства растворения ее можно предварительно измельчить.
Для удобства растворения ее можно предварительно измельчить.
Дождаться полного охлаждения жидкости и ввести около 3 мл физраствора или 1-2 капли эфирного масла (если его можно использовать в вашем ингаляторе). Процедуру можно проводить до 4-х раз в сутки (помним об увлажнении!).
С пищевой содой
- Рекомендуется готовить смесь на основе покупного физраствора – 1 маленькая ложка содового порошка на литр.
- Физраствор является 9%-ным раствором кухонной соли, потому его можно приготовить и самим: 1 маленькую ложку размешивают в стакане кипяченой воды.
Содовый раствор применяют для детей в небулайзере не дольше пяти минут. Интервал между процедурами должен быть равен не менее 4 ч.
С эвкалиптом
Эвкалиптовое эфирное масло обладает противобактериальным свойством, действует как антисептик и оказывает регенеративный эффект.
Его можно прибавить к физраствору из расчета 2 капли эфирной вытяжки на 200 мл жидкости. Процедуру можно проводить дважды в день.
- Здесь есть ряд противопоказаний:
- — наличие бронхоспазмов;
- — повреждения слизистой органов дыхания;
- — коклюш;
- — возраст до трех лет;
- — совместное применение с антибиотическими и гормональными лекарствами.
Масла
При бронхитах можно использовать некоторые эфирные масла, например, чайного дерева, сосны, лаванды, можжевельника, эвкалипта, кедра. Для этого в 200 г физраствора или профильтрованной воды вводят 2-3 капли эфирной вытяжки.
При наличии аллергического реагирования на такие добавки их использование запрещено. Также не все виды небулайзеров «дружат» с подобными веществами – от маслянистых жидкостей они могут выйти из строя.
С травами
При условии качественной фильтрации, в ингаляторах можно использовать травяные настои (водные) и отвары.
Полезные растения при бронхите: багульник, шалфей, душица, хвоя, мать-и-мачеха, зверобой, малина, календула, мелисса. Для приготовления раствора понадобится 1 большая ложка сырья и стакан кипятка.
С чесноком
Чесночные и чесночно-луковые смеси хорошо помогают при простудах в качестве натуральных антисептических компонентов.
Их можно вводить с жидкости для ингалятора в виде тщательно процеженного сока. Пропорции – 1:20, но при наличии сухого кашля концентрацию уменьшают вдвое.
Вода для ингаляций
Минеральная негазированная вода щелочного состава, типа нарзана и боржоми, может использоваться в качестве альтернативы содовым растворам. Напиток используют в неразбавленном виде до 4-х раз в день.
Средство показано при сухом кашле для умягчения и улучшения откашливания. Противопоказаний нет ни для больных, ни для самих приборов.
Препараты — лекарства для ингаляции
При бронхитах используются соответствующие лекарственные препараты. Возможность их введения при помощи небулайзера согласовывается с врачом. Некоторые лекарственные средства нельзя использовать в отдельных видах ингаляторов, это отмечено в инструкции.
Бронхолитики
Эти средства необходимы для облегчения дыхания, устранения одышки, борьбы с удушьем. Есть различные виды бронхолитических средств, но все они способствуют расслаблению мускулатуры бронхов.
Есть различные виды бронхолитических средств, но все они способствуют расслаблению мускулатуры бронхов.
Примеры: магния сульфат, альбутерол, тергил, фенотерол, контраспазмин, беродуал. Некоторые из них действуют уже через 15 мин. Используются в небулайзерах постоянно.
Антибиотики
Антибиотические препараты назначаются при наличии гнойного экссудата, пневмонических осложнениях, абсцессах. Проводят лечение непродолжительным курсом для уничтожения патогенных возбудителей.
Средства назначаются исключительно врачом. Примеры: гентамицин, бруламицин, ацетилцистеин раствор.
Антисептики
В начале развития болезни рекомендуется использование антисептических препаратов. Они, в большинстве случаев, безопасны и имеют малое число противопоказаний.
Примеры: фурацилин, мирамистин, хлоргексидин, а также растительные средства — ротокан, хлорофиллипта раствор. Их используют до трех раз в день.
Иммуномодуляторы
Лечение бронхита всегда связано с необходимостью повышения иммунной защиты. Для этих целей используются такие иммуностимуляторы, как интерферон или дезоксинат.
Они отлично комбинируются с различными ингаляторными жидкостями и могут использоваться до 4-х раз в день.
Гормональные ингаляции
При особо тяжелом течении болезни и малой эффективности других средств приходится прибегать к гормональным средствам.
Они имеют много неприятных последствий, поэтому должны использоваться в крайних случаях. Примеры: дексометазон, будесонид. Не использовать для самолечения!
При хроническом бронхите
Если природа заболевания имеет аллергический характер, то применение растительных отваров, экстрактов и масел противопоказано. Наличие различных осложнений при хроническом течении болезни также накладывает ряд ограничений. Поэтому препараты прописывает врач.
У детей
Для детей не следует применять паровые ингаляторы. Нужны специальные детские насадки, которые не всегда идут в комплекте с прибором.
В качестве растворителя компонентов используется только физраствор. Примеры лекарств: лазолван, итроп, беродуал.
Противопоказания
Ингаляции запрещены в ряде случаев.
- Медикаментозная аллергия.
- Астматические осложнения.
На блоге можно почитать:
- Ингаляции при кашле и насморке.
- Растворы для ингаляций от насморка, применяемые в ингаляторах.
- Как сделать ингаляции от кашля в домашних условиях.
- Содовые ингаляции при кашле.
- Ингаляции над картошкой при сухом кашле и насморке — ребенку и взрослому.
- Причины вызывающие насморк.
- Таблетки от насморка, капли или народные средства — что лучше.
Паровые ингаляции при бронхите в домашних
Ингаляции при бронхите проводятся в домашних условиях, для ускорения выздоровления и устранения симптоматики болезни. Метод лечения заключается во введении лекарственных веществ в виде пара.
При наличии заболевания нижних дыхательных путей вдох делается ртом. Медикаментозные средства для ингаляции хорошо проникают в лёгкие, поэтому успешно применяются при бронхите.
Следует знать, какие рецепты для ингаляций лучше всего справляются с заболеванием.
Можно ли при бронхите делать ингаляции, зависит от температурных показателей у заболевшего. Если температура не превышает 37.5 градусов, то ингаляции поспособствуют выведению вязкого секрета из бронхов, усиливая его разжижение. Это ускоряет выздоровление.
Можно ли делать ингаляции при бронхите взрослому, зависит от наличия других заболеваний. Если болезнь сопровождается выделением гноя в мокроте или имеется непереносимость некоторых средств для ингаляции, то от процедуры стоит воздержаться. Также к противопоказаниям относятся:
- · аритмия;
- · кровохаркание;
- · тяжелые патологии сердечно-сосудистой системы;
- · склонность к геморрагиям.
- Используются различные растворы для ингаляции небулайзером при бронхите. С чем делать:
- · антисептики;
- · ингаляционные бронхолитики;
- · кортикостероиды;
- · муколитики;
- · физиологический раствор.
С помощью этих средств проводятся ингаляции при бронхите в домашних условиях. Препараты приобретаются в аптеке.
БронходилататорыИнгаляционные бронходилататоры расширяют просвет бронхов. Помогают при признаках обструкции. Перечень бронхолитиков для ингаляций небулайзером: Беродуал, Атровент, Сальбутамол.
ГлюкокортикостероидыКортикостероидные препараты – гормональные средства, оказывающие мощное противовоспалительное и противоотечное действие. Примеры названий: Дексаметазон, Преднизолон, Пульмикорт.
С препаратами для выведения мокротыДля выведения мокроты используются муколитики. Эта группа препаратов разжижает вязкую слизь в бронхах, поэтому она легче отхаркивается. Можно делать ингаляции при бронхите с такими лекарствами: Лазолван, Амброксол, Амбробене.
Базофилы повышены при бронхите
С физрастворомИнгаляции при бронхите с физраствором полезны для устранения сухости и облегчения отхождения мокроты. Физраствор не вызывает побочных эффектов или аллергии, поэтому подходит для детей.
При кандидозе бронховИнгаляции при кандидозе бронхов требуют применения противогрибковых средств. Перечень лекарств выписывается врачом.
С чем делать взрослым людямВзрослым рекомендуется проводить ингаляции небулайзером при бронхите для ускорения выздоровления и выведения вязкого секрета из просвета бронхов.
Если есть признаки обструкции дыхательных путей, то используются бронходилататоры. Хорошо помогает Сальбутамол, Беродуал и Атровент. Сульфат магния обладает расслабляющим действием, снижает тонус гладкой мускулатуры бронхов.
Ингаляции для выведения мокроты из бронхов взрослому включают использование муколитиков. Обычно используется Лазолван, Амбробене или натрия хлорид.
Обзор отзывов об ингаляционном леченииКак указывают отзывы, ингалятор при бронхите позволяет ускорить процесс выздоровления. Больной быстро замечает общее улучшение состояния. Что лучше для ингаляций при бронхите, зависит от состояния больного. Хорошо справляются муколитики и бронходилататоры.
БеродуалБеродуал для ингаляций при бронхите имеет неплохие отзывы. Как утверждают многие пользователи, лекарство хорошо помогает при надсадном сухом кашле, обструктивном бронхите и бронхоспазме. Оказывает быстрое действие при ингаляторном использовании.
Дозировка Беродуала для ингаляций взрослым при бронхите составляет 1 – 2.5 мл, в зависимости от тяжести состояния.
ПульмикортКак показывают отзывы, Пульмикорт для ингаляций при бронхите эффективно помогает. Это синтетический кортикостероид, обладающий противоотечным и противовоспалительным действием. Снимает обструкцию, нормализует дыхание.
Паровые ингаляцииПаровые ингаляции при бронхите позволяют быстрее вывести мокроту и убрать сухой кашель. Подходят для использования народных рецептов и растительных средств.
С эвкалиптомИнгаляции при бронхите с эвкалиптом обладают противовоспалительными и антисептическими свойствами, ускоряют выведение мокроты. Готовится отвар из листьев (столовая ложка на пол-литра воды), настаивается в течение 15 минут. Затем нужно до 10 минут подышать над эвкалиптовым паром.
ТравыТравы для ингаляции при бронхите позволяют быстрее вылечиться, если использовать лёгочные сборы. В состав сбора входят корни солодки, лекарственного алтея, листья мать-и-мачехи, чабрец, душица, хвойные растения. Заваривается отвар, настаивается и проводится ингаляция до 10 минут.
Ингаляция с чесноком и содой при бронхите оказывает раздражающее действие, что ускоряет выведение мокроты. Для приготовления кипятится литр воды, добавляются 6 нарезанных зубчиков чеснока и чайная ложка соды. Смесь перемешивается, настаивается 5 – 10 минут. Голова накрывается полотенцем.
Ингаляции с содой при бронхите облегчают состояние больного. Также ускоряют выведение вязкого секрета.
Эфирные маслаЭфирные масла при бронхите для ингаляций используются для улучшения самочувствия. Раздражающее действие эфирных масел позволяет быстрее вывести мокроту. Лучше применять масла хвойных деревьев. В горячую воду добавляется несколько капель масла.
Продолжительность процедурПродолжительность ингаляций при лечении бронхита составляет 7-10 минут. Не будет вреда, если продолжительность будет увеличена.
Что лучше – небулайзер или парНебулайзер при бронхите характеризуется удобством в использовании. Не требуется нагревать кастрюли и обжигать лицо над горячими испарениями. Достаточно развести средство, залить в прибор и дышать до его окончания.
Небулайзер прост в применении и не требует специальных навыков. Позволяет использовать специальные медикаменты в соответствующей форме выпуска. Единственный минус прибора – дороговизна по сравнению с паровыми ингаляциями.
Паровые ингаляции позволяют применять эфирные масла и вещества природного происхождения (соли, травы).
Чем делать ингаляцию при бронхите – небулайзером или паром, зависит от нескольких факторов. В плане удобства предпочтительнее выбирать небулайзер, а в плане экономии — паровые ингаляции.
Ингаляционная терапия беременных женщинИнгаляции от бронхита беременным проводятся только с врачебного разрешения, без включения посторонних растительных компонентов. Разрешены ингаляции горячим паром. Можно добавлять соду.
Рецепты ингаляций при бронхите небулайзером для беременных включают использование физраствора. Остальные медикаменты должны согласовываться с лечащим врачом.
Лечение бронхитаИнгаляционная терапия включает использование медикаментов, обладающих антисептическими, противомикробными, отхаркивающими или бронходилатирующими свойствами. Раствор для ингаляций при бронхите подбирается в зависимости от конкретной проблемы, возникшей в ходе развития болезни.
АнтибиотикиИспользуются в случае возникновения бактериального осложнения бронхита. Признак осложнения – появление гноя в мокроте. Препараты для небулайзера: Флуимуцил, Диоксидин.
БронхолитикиБронхолитики назначаются при обструкции дыхательных путей. Обычно используется Беродуал, Сальбутамол, Беротек.
Дыхательная гимнастикаУпражнения направлены на улучшение кровообращения, восстановление работы бронхов и выведение вязкого секрета. Во время гимнастики воздух вдыхается носом, а выдыхается ртом.
ГорчичникиМетод лечения заключается в раздражении кожных покровов в области грудной клетки, что приводит к улучшению кровообращения. Тело пропотевает, а больной быстрее выздоравливает. Запрещено использовать горчичники при воспалении бронхов на фоне гипертермии.
Лечение бронхита у детейТерапия предполагает использование медикаментов строго по врачебным назначениям. Препараты подбираются под возраст ребёнка и конкретную проблему.
Заключение1. Ингаляции при бронхите позволяют быстрее выздороветь. Однако делать их следует только при нормальной температуре тела.
2. Действующие вещества лекарств доставляются напрямую в дыхательные пути, поэтому использование небулайзера высокоэффективно.
3. Для ингаляций горячим паром подойдут сборы лекарственных трав, рецепты с содой и чесноком.
Если Вам понравилась статья пожалуйста поставьте Лайк и подпишитесь на канал, чтобы не пропустить новый материал!
Информация, размещенная на канале Дзен, носит ознакомительный характер. Обязательно проконсультируйтесь со специалистом.
Небулайзерная терапия, лечебные ингаляции
Очевидно, что эффективность любого лекарства существенно зависит от скорости и полноты его транспортировки к пораженному участку или органу. В пульмонологии этот принцип издавна реализуется посредством ингаляции – вдыхания пациентом пара, насыщенного целебным веществом. Термин «небулайзер» (от лат. nebula – «туманность») пока менее привычен, однако методика небулайзерной терапии быстро распространяется как современная и имеющая ряд преимуществ альтернатива ингаляционному подходу. Речь идет о преобразовании лекарственного средства в мельчайшую взвесь (аэрозоль), которая затем активно и практически без участия пациента подается в органы дыхательной системы.
Преимущества метода:
- Применимость при лечении пациентов всех возрастных категорий и любого интеллектуального статуса (снимается ряд противопоказаний, обусловленных необходимостью сознательного контроля дыхания при ингаляциях).
- Возможность лечения при спокойном или затрудненном дыхании (не обязательны глубокие вдохи).
- Минимальные потери при доставке лекарственного средства в бронхи и легкие.
- Отсутствие необходимости в пропеллентах (газы, используемые как основа для лекарственного пара в некоторых моделях ингаляторов) и, соответственно, минимизация риска осложнений.
Показания:
- Астматические приступы, острые аллергические реакции и другие состояния, требующие немедленной транспортировки купирующего лекарства в дыхательную систему.
- Хронические воспалительные и/или обструктивные (препятствующие свободному вдоху/выдоху) заболевания дыхательной системы.
- Респираторные инфекции, в т.ч. ларингиты, фарингиты, бронхиты, грибковые инвазии и др.
- Профессиональные заболевания и поражения органов дыхания, гортани, голосовых связок.
Процедура лечения:
Небулайзер представляет собой портативное (переносное, бытовое) или стационарное устройство, в которой лекарственное средство воздушным компрессором или ультразвуковыми колебаниями превращается в микродисперсную аэрозоль. Эта терапевтическая «туманность» подается в дыхательный мундштук под оптимальным давлением, не требующим от пациента форсированной аспирации.
Подготовка к небулайзерной терапии:
Любая терапия, и небулайзерная в том числе, должна назначаться и контролироваться врачом. Какой-либо иной подготовки не требуется.
1-местная палата в терапевтическом,кардиологическом,пульмонологическом отделении
3100
Компрессионно-вибрационное воздействие на легкие пульмонологическим аппаратом
530
Консультация врача-пульмонолога
1000
Многоместная палата в терапевтическом,кардиологическом,пульмонологическом отделении
1700
МСКТ-ангиопульмонография
6500
Прием врача-пульмонолога первичный
1000
Прием врача-пульмонолога повторный
800
Товаров, соответствующих вашему запросу, не обнаружено.
Ингаляционная терапия в лечении органов дыхания, преимущества
Ингаляционная терапия в лечении органов дыхания и ее преимуществаВрачи пульмонологи считают, что эффективность лечения заболеваний дыхательных органов зависит не только от выбора лекарственного препарат, но и от способа доставки лекарства к месту лечения. При лечении многих заболеваний легких и дыхательных путей мы пьем таблетки, делаем уколы, а не проще было бы доставлять лекарственные вещества в больной орган минуя все окольные пути? Тем более, что лекарственные вещества при воздействии на весь организм оказывают побочные эффекты в виде интоксикаций и аллергий.
Конечно же ответ очевиден – да, именно ингаляционная терапия самый эффективный в лечении многих заболеваний дыхательной системы. Попадая сразу в легкие или бронхи можно использовать меньшие дозы препаратов, а достигать нужный эффект. Даже наши бабушки использовали отвары лекарственных трав как основу ингаляции в лечении простуд и заболеваний легких. С появлением новых технологий получения аэрозолей нет необходимости нагревать лекарство, этот процесс стал намного проще и удобнее. Современные приборы для получения аэрозолей называются ингаляторами или небулайзерами. Хотя, если быть более точным, то небулайзер – это камера или распылитель где образуется аэрозоль. Но уже вошло в обиход называть весь прибор небулайзером.
Из преимуществ ингаляции при помощи небулайзеров здесь более чем достаточно:- Лекарственное вещества доставляются сразу в проблемную область, будь то бактериальное воспаление легких или бронхиальная астма и действие препарата происходит там где нужно.
- Мгновенное действие, через легкие в организм человека поступает не только кислород, но и всасывается влага и много других веществ, содержащихся в воздухе. Это всасывание очень быстрое. Поэтому, введенные таким способом вещества, также быстро попадают в кровь и начинают свое действие как и при внутривенном введении.
- Меньшие дозировки. Ингаляционная терапия позволяет вводить намного меньшие дозы, например антибиотиков, при этом действие этих же антибиотиков на весь организм в разы меньше, чем при приеме таблеток или уколов, а эффективность очень высокая.
- Возможность использования терапии в педиатрии у самых маленьких пациентов.
- Гораздо меньшее количество побочных эффектов, чем при приеме таблеток и инъекционных препаратов из-за в разы меньшей дозировки лекарства.
- Ингаляционная терапия является единственным способом доставки лекарственного препарата в альвеолы легких.
- Многие ингалируемые растворы лекарств не только воздействуют на ткани легких и бронхов, но и всасываются в кровь и оказывают системное воздействие на организм человека. Таким образом, при помощи ингаляционной терапии можно воздействовать и на другие органы и системы.
Аэрозоли лекарств особенно часто применяют для лечения заболеваний легких, бронхов и верхних дыхательных путей. Необходимо отметить, что действие, которое оказывает ингалируемый аэрозоль на дыхательную систему зависит от дисперсности его частиц.
Дисперстность – это величина, которая характеризует величину частиц на единицу обьема. Т.е. чем меньше частицы, тем больше дисперсность. Считается, что чем меньше частицы в аэрозоле, тем выше дисперсность его, тем больше проникающая способность лекарственных частиц аэрозоля в легкие. Так при ингаляции низкодисперсных растворов (частицы аэрозоля достигают 8-15 мкм.) лекарственные расворы оседают в носоглотке и трахее, поэтому их лечебное действие применимо при заболевании верхних дыхательных путей. Для лечения бронхитов, пневмоний и других заболеваний легких и мелких бронхов необходимо применять средне и мелкодисперсные растворы лекарств, т.е. дисперсность раствора должна достигать 3-5 мкм. Аэрозоли менее 2 мкм достигают бронхиол и алвеол.
Кроме этого при высокой дисперсности площадь контакта лекарственного вещества с поверхностью слизистых бронхов, легких и увеличивается , а значит растет и эффективность лекарственного аэрозоля и ингаляционной терапии.
Еще одним фактором, который характеризует аэрозоль – это средний размер частиц аэрозоля. Если частицы аэрозоля приблизительно одинаковы целевая эффективность ингалятора высокая.
Лекарственные препараты, используемые для ингаляционной терапии- Муколитические препараты
- Амброксол гидрохлорид (Амбробенэ, Лазолван).
- N-Ацетилцистеин (Флуимуцил)
- Сальбутамол, ипратропия бромид.
- Диоксидин, мирамистин
- Антибиотики, флуимуцил-антибиотик
- Протеолитические препараты, химотрипсин
- Ингаляционные глюкокортикоиды (Пульмикорт)
- Противовоспалительные препараты кромоны(кромогексал)
- Ацетилцистеин
- Изотонический раствор натрия хлорида и т.п.
Перед использованием ингаляционной терапии проконсультируйтесь с врачом!
Особенности проведение ингаляции- При заболевании нижних дыхательных путей, а именно гортани, трахеи, бронхов, легких ингаляции следует проводить через рот. при этом лучше использовать загубник или мундштук. Во время проведения ингаляции необходимо чередовать глубокий вдох задержкой дыхания на пару секунд, при этом делать полный выдох через нос.
- При заболеваниях верхних дыхательных путей, носа, придаточных пазух носа (гайморита пазуха, лобные пазухи), носоглотки ингаляцию необходимо проводить через нос, используя носовые канюли. Дыхание спокойное, равномерное.
- В камеру небулайзера необходимо заливать ровно столько лекарства, сколько необходимо для проведения 1 процедуры.
- Во время ингаляции, если происходит глубокое дыхание, рекомендуется делать паузы на 10-15 секунд, чтобы избежать головокружения.
- Продолжайте ингаляцию до полного использования препарата в небулайзере, обычно это до 10 минут.
- В конце ингаляции добавьте в камеру с лекарством 1-2 мл физиологического раствора и встряхните небулайзер для уменьшения потери лекарственного вещества (оседания лекарства на стенках камеры ингалятора).
- После проведения ингаляции антибиотиков или стероидных препаратов рекомендуется полоскать рот кипяченой водой комнатной температуры.
- Также после проведения ингаляции промывайте небулайзер чистой водой (при возможности дистиллированной) и высушивайте, используя салфетки или поток теплого воздуха (с использованием фена). Это необходимо делать для того, чтобы предотвратить кристаллизацию лекарственных препаратов и загрязнения небулайзера бактериями.
- Если во время процедуры вы заметили изменения цвета лекарства, то процедуру следует немедленно прекратить и удалить раствор из камеры.
Ингалятор с небулайзером | Центр Речи в Зеленограде
В Центре Речи появился новый ингалятор PARI Compact с небулайзером LC PLUS и LC SPRINT XLENT
Что это такое ?
Ингалятор PARI Compact – профессиональный прибор для домашнего использования с небулайзером ПАРИ ЛЦ ПЛЮС – для распыления лечебных растворов предназначенных для небулайзерной терапии и физиологического раствора поваренной соли для увлажнения слизистой оболочки дыхательных путей.
Для чего?
Для лечения:
- Фарингитов
- Бронхитов
- Бронхиальной астмы
- Пневмонии
- ХОБЛ
- Сезонных аллергических заболеваний дыхательных путей
Кому подойдет?
Небулайзер PARI XLent Ингаляции с PARI XLеnt для любого возраста
- Благодаря крупным аэрозольным частицам около 7,3 мкм, аэрозоль осаждается в верхних отделах респираторного тракта.
- За счет высокой производительности небулайзера – 875 мг/мин, ингаляция занимает короткое время.
- Показан при поражении верхних дыхательных путей, таких как синдром крупа, ларингит, фарингит, трахеит, после операций на гортани и глотки.
Применение в педиатрии
Ежегодно около 15% всех малышей в возрасте до 4 лет болеют ларингитом с синдромом крупа. «Круп – угрожающее жизни заболевание верхних дыхательных путей различной этиологии, характеризующееся стенозом гортани различной степени выраженности с «лающим» кашлем, дисфонией, инспираторной или смешанной одышкой у части детей, с обструкцией нижних дыхательных путей.»
Чтобы записаться на консультацию, уточнить детали,
а также задать все интересующие вопросы
Наши специальные услуги
Нейропсихолог – это не врач, а специальный психолог, работа которого основывается на знании и учёте закономерностей развития нервной системы ребёнка и взрослого.
Лечение заболеваний, поднятие настроения и духа при помощи регулярного выполнения движений в определенном ритме.
Специалисты центра осуществляют обследование детей и проводят коррекционную работу по устранению нарушений, дефектов.
Небулайзер помог окситоцину углубиться в мозг
Активность головного мозга при использовании синтетического окситоцина меняется в зависимости от способа введения. Это выяснили британские исследователи, которые оценили циркуляцию крови в головном мозге при введении окситоцина с помощью спрея для носа, внутривенной инъекции или ингаляции с помощью небулайзера в одинаковых концентрациях. Стандартный интраназальный метод по своему действию оказался похож на внутривенный, в то время как введение окситоцина с помощью ингаляции влияло и на другие участки мозга, пишут ученые в Nature Communications.
Окситоцин часто фигурирует в исследованиях, посвященных социальному поведению. Он, в первую очередь, выделяется гипоталамусом во время родов и в период грудного вскармливания и отвечает за формирование прочной связи между женщиной и ребенком, но также считается, что этот нейропептид и пептидный гормон влияет на социальное поведение и взрослых людей. Так, окситоцин может снизить ксенофобию и укрепить узы брака. Кроме того, исследования показывают, что у людей с расстройством аутистического спектра наблюдается мутация гена с рецепторами к окситоцину — и это часто связывают с наблюдаемыми при расстройстве сложностями в общении.
Часто в исследованиях окситоцина его работу регулируют искусственно — используя синтетический аналог гормона. Предпочтение отдают введению окситоцина с помощью спрея для носа, а не внутривенному, так как синтетический окситоцин (как и другие гидрофильные циклические нонапептиды) не может преодолеть гематоэнцефалический барьер в достаточных для воздействия на глубинные структуры мозга количествах. При этом внутривенное введение окситоцина в исследованиях все равно используется, а помимо спрея для носа используются и окситоциновые ингаляции с помощью небулайзера.
При этом неясно, как от метода ввода вещества зависит его работа в организме человека — и какой из используемых методов на самом деле эффективнее. Проверить это решили ученые под руководством Янниса Палоэлиса (Yannis Paloyelis) из Королевского колледжа в Лондоне. В их эксперименте приняли участие 17 взрослых мужчин, каждому из которых вводили окситоцин или плацебо с помощью спрея, ингаляции небулайзером и внутривенно в разные дни исследования.
После введения окситоцина ученые оценили приток крови к различным отделам головного мозга с помощью МРТ: используемый метод похож на функциональную МРТ, в которой оценивается приток насыщенной оксигемоглобином крови к активным участкам. Кроме того, ученые собрали образцы крови участников для того, чтобы оценить циркуляцию окситоцина в плазме.
Независимо от метода введения, окситоцин снизил общий поток церебральной крови, при этом для каждого метода вовлеченные участки оказались разными. Использование спрея для носа и внутривенной инъекции по сравнению с плацебо существенно (p < 0,001) снизило циркуляцию крови в левом миндалевидном теле и передней поясной коре в одинаковые промежутки времени (в течение первых 25 минут и после одного часа соответственно). Воздействие на эти участки стандартно для работы окситоцина: и миндалевидное тело, и передняя поясная кора вовлечены в регуляцию эмоций и социального поведения: в частности, повышенная активность миндалины наблюдается при проявлении эмоций с негативным аффектом (например, страха), а окситоцин в нормальных условиях может ее снизить.
То, что внутривенная инъекция и введение окситоцина с помощью спрея схоже подействовали на головной мозг участников, указывает на то, что ни у того, ни у другого метода нет преимуществ или недостатков друг перед другом: синтетический окситоцин, по-видимому, с успехом проходит гематоэнцефалический барьер в тех же концентрациях, что и при использовании назального спрея.
При этом использование ингаляции привело к другим изменениям в циркуляции крови в головном мозге. Так, через 15 минут после введения ученые обнаружили существенное (p < 0,001) сокращение потока крови в хвостатом ядре, скорлупе и бледном шаре — трех связанных между собой глубинных структурах переднего мозга, которые также принимают участие в эмоциональном контроле и социальном поведении. При этом приток крови к тому же миндалевидному телу снизился только через полтора часа после ингаляции.
Ученым, таким образом, удалось опровергнуть неэффективность внутривенного введения окситоцина с одной стороны, а с другой — показать преимущество его введения через нос, в особенности — с помощью ингаляции небулайзером. В частности, такой метод может помочь исследователям, изучающим воздействие окситоцина на головной мозг, добраться до более глубинных структур — и изучить влияние на них.
Стоит отметить, что внутривенное введение окситоцина все же чаще всего используют в медицине: например, для стимуляции родов. В таком методе введения есть свои тонкости: например, молекулы окситоцина связываются с рецепторами к другому гормону — вазопрессину, за счет чего повышают кровяное давление. Это может привести к нежелательным последствиям, вплоть до летального исхода. При этом замена в синтетическом окситоцине атома серы на атом селена помогает избежать подобных побочных эффектов.
Елизавета Ивтушок
6 ошибок при использовании небулайзера » ИА “РУСНОРД”
Последние годы все чаще терапевты и педиатры советуют своим пациентам приобрести приспособление для ингаляции: небулайзер. Это несложный прибор позволяет создать мелкую дисперсию капель лекарства, которые достигают самых закрытых участков воздушно-дыхательных путей.
Наиболее распространенные ошибки
№1Небулайзер действенен тогда, когда требуется «обработать» гортань и нижнюю часть дыхательных путей. Добиться эффективного воздействия лекарства, возможно только, если создать его мелкодисперсное распыление. В результате такой операции на слизистую носа и глотки попадает минимальная концентрация лекарственного состава. Ингалятор не эффективен, если больной страдает от насморка или фарингита, но помочь может:
- От астмы;
- От кашля;
- От заболеваний корниен легких.
№2
Второй недостаток, который весьма распространен – это самолечение. Назначение отхаркивающего аппарата самостоятельно может спровоцировать усугубление ситуации и ухудшения самочувствия. . Только специалист может безошибочно поставить диагноз, прописать правильное лечение. По мокроте и ее вязкости можно точно определить:
- Сужаются ли бронхи;
- Присутствуют ли бронхиальные спазмы;
- Возможен ли отек слизистой;
- Подобные факторы подсказывают: какая ингаляция может быть самая эффективная, как проводить лечение.
№3
Нередко практикуется наполнение дозатора масляными субстанциями. Такая идея может быть контр продуктивной, нанести здоровью заметный урон. Жиры, оседающие на легочной ткани, способны спровоцировать нарушение метаболизма и кислородного обмена, что может спровоцировать самые тяжелые осложнения, вплоть до отека легких и их воспаления.
№4
Также не рекомендуется применять в ингаляторе различные настои из трав. Но если растительные смеси помогают процессу отхаркивания, то применять их вполне допустимо в ингаляционных мероприятиях. Следует при этом отвар или настой обязательно пропускать через фильтр, сделанный из бинта.
№5
Во время заболевания рекомендуется делать много ингаляций, не менее трех раз в день. Важно также делать ингаляцию через час после основательного принятия пищи (обед, завтрак, ужин). Причину понять несложно: после обеда вырастает внутрибрюшное давление, органы ЖКТ оказывают влияние на диафрагму, таким образом, естественным путем уменьшается объем вдыхаемого воздуха. Возникает вполне реальная возможность, что меньше будет обработано участков нижних отделов дыхательных путей.
Если ингаляция делается с целью разжижения мокроты, то следует подобную операцию совершать за четыре часа до наступления сна. Ингаляции с бронхиальными дилататорами реализуются за час до наступления сна. Неактивным воздействием ингаляции может быть повышение артериального давления, а также активации работы сердечной мышцы.
№6
Если у больного высокая температура, то в обязательно порядке исключаются паровые ингаляции, которые могут спровоцировать ее повышение. Также паровые ингаляции противопоказаны:
- При существовании бронохоспазма;
- Обструкционном синдроме;
- Отеке слизистой.
Паровые ингаляции несут ряд потенциальных опасностей, поэтому их следует делать только после консультации с лечащим врачом. Подобные вопросы отсутствуют, если практиковать лечение с помощью небулайзера. Дисперсная жидкость попадает на легочную ткань комнатной температуры, поэтому она не может спровоцировать ухудшение состояния больного.
Предмет дискуссий среди специалистов.
Большой недочет – это когда в семье пользуются одним небулайзером. Делать это категорически возбраняется. Если же такие вещи практикуются, следует тщательно дезинфицировать устройство, обработав его мощным антисептиком. Для детей до 5 лет рекомендуется использовать отдельный ингалятор.
Некоторые практические решения дискутируются в кругу специалистов, по этому поводу есть несколько мнений. Одно из них: использование минеральной воды с высоким содержанием щелочных соединений. Обычно дыхательные пути человека очищаются самостоятельно, там не может находиться большое количество болезнетворных бактерий.
Есть риск, что можно «подцепить» патогенные бактерии, при реализации ингаляционных процедур. Поэтому самым тщательным образом следует обрабатывать жидкость, чтобы она была кристально чистой и свободной от инфекции.
В противном случае, избавившись от одного заболевания, можно приобрести – другое еще более тяжелое. Минеральные воды априори не могут быть стерильны, они проходят очистку, которая заметно отличается от очистки, например, лекарственных препаратов, которые вводят в вену.
На столь резонные обоснованные замечания существуют контраргументы: мы каждый день дышим воздухом, который далеко не идеален, в нем находится тысячи микробов, в том числе и болезнетворных. Организм здорового человека успешно справляется с атаками вирусов и бактерий, поэтому Я, если в минеральной воде присутствуют нежелательные микроорганизмы, то их доля ничтожна, поэтому ингаляции с использованием щелочной жидкости использовать допустимо.
Есть различные процедуры для лечения легочных заболеваний, они могут быть компрессорными или ультразвуковыми, но ингаляции с использованием небулайзера – это всегда недорого и эффективно. Обязательно перед началом лечебных процедур следует
Лечение и уход
Лечение астмы может варьироваться от ингаляторов до пероральных лекарств и лекарств, вводимых в небулайзере или дыхательном аппарате. Получите лучшее представление о том, как действуют лекарства от астмы, и узнайте о естественных средствах от астмы, а также о способах контроля своего дыхания в домашних условиях.
- Варианты лечения астмы
Раннее и агрессивное лечение астмы является ключом к облегчению симптомов и предотвращению приступов астмы. Узнайте, как лечить астму.
- Лекарства от астмы
Лекарства от астмы могут помочь быстро остановить кашель и хрипы. Узнайте больше о лекарствах от астмы и различных методах их приема.
- Ингаляторы для астмы
Хотите знать, правильно ли вы используете ингалятор для лечения астмы? Вы дышите и дышите … или дышите и вдыхаете? Узнайте, как получить максимальное облегчение от ингалятора от астмы.
- Когда и как использовать ингалятор
В чем разница между контрольным ингалятором и спасательным ингалятором? Вам нужно и то, и другое? Убедитесь, что вы правильно используете ингаляторы.
- Ингаляционные кортикостероиды при астме
Основными методами лечения астмы являются стероиды и другие противовоспалительные препараты. Эти лекарства от астмы помогают контролировать астму и предотвращают приступы астмы.
- Бронходилататоры и ингаляторы для экстренной помощи
Бронходилататоры используются почти всеми людьми, страдающими астмой, как средство для открытия дыхательных путей. Узнайте больше о типах бронходилататоров и о том, как они действуют.
- Небулайзер (дыхательный аппарат) для астмы
Небулайзер (дыхательный аппарат) для астмы может доставлять лекарства самым маленьким и пожилым пациентам с астмой.
- Преднизолон от астмы: остановка приступа астмы
Иногда необходимы более сильные лекарства от астмы, такие как таблетки. Узнайте больше о преднизоне, его действии при лечении астмы и возможных побочных эффектах.
- Бронхиальная термопластика при астме
Бронхиальная термопластика – это лечение тяжелой астмы. В этой процедуре используется мягкое тепло для сокращения гладких мышц легких – тех, которые сжимаются во время приступов астмы и затрудняют дыхание.
- Варианты лечения астмы
- Стратегии самопомощи при астме
Узнайте о некоторых простых шагах, которые вы можете предпринять прямо сейчас, чтобы облегчить симптомы астмы.
- Использование измерителя пикового потока
Измеритель пикового потока может предупредить вас о надвигающемся приступе астмы, чтобы вы могли провести предварительное лечение до того, как у вас возникнут серьезные проблемы.
- Воздушные фильтры и астма
Пикфлоуметр может предупредить вас о надвигающемся приступе астмы, чтобы вы могли провести предварительную обработку до того, как у вас возникнут серьезные проблемы.
- Природные домашние средства для лечения симптомов астмы
Лекарства не существует, но некоторые естественные методы лечения могут помочь справиться с симптомами астмы.Но не забудьте посоветоваться с врачом, прежде чем попробовать.
- Стратегии самопомощи при астме
В чем разница между небулайзером и ингалятором?
Если вашему ребенку нужно принимать лекарства, чтобы уменьшить симптомы одышки, очень важно, чтобы они попали туда, где должны быть, – в их легкие. И распылители, и ингаляторы предназначены для доставки лекарств, но какое устройство лучше? На этой неделе мы рассмотрим различия между небулайзерами и ингаляторами и узнаем, как каждый из них может принести пользу хрипящему ребенку.
Что такое небулайзер?
Небулайзеры – это устройства с питанием, которые превращают жидкие лекарства от астмы в легко вдыхаемый туман. Они могут работать как от электричества, так и от аккумуляторов, доступны в портативном и настольном вариантах.
Воздушный компрессор превращает жидкое лекарство в туман, который проходит через трубку, соединяющуюся с мундштуком. Некоторые небулайзеры также можно использовать с масками для лица, которые вы накладываете на рот и нос. Этот способ доставки особенно полезен для очень маленьких детей.
Что такое ингалятор?
Ингаляторы – это небольшие карманные и портативные устройства, которые доставляют лекарства от астмы. Наиболее распространенным типом ингаляторов является ингалятор с отмеренной дозой, также известный как MDI.
ИнгаляторыMDI часто используются со спейсерами, так как без спейсера ингаляторы часто используются неправильно. Это связано с тем, что ингаляторы требуют особой техники для эффективного введения лекарства от астмы в легкие. Неправильное использование ингаляторов является обычным явлением и может привести к тому, что лекарство от астмы достигнет только задней стенки глотки.Очень важно, чтобы если у вашего ребенка был ингалятор, он правильно им пользовался. Неправильная техника ингаляции может сделать респираторную помощь неэффективной, а хрипы – сложными для борьбы.
Небулайзер или ингалятор – что лучше?
Это слегка загруженный вопрос для нашей команды, в конце концов, мы разработали умный портативный небулайзер с возможностью подключения к сети – у нас явно есть предпочтения – и не без оснований! В 2015 году исследование Техасского университета показало, что 84% людей неправильно используют ингалятор.Мы считаем эту статистику ужасающей, поскольку это наиболее часто назначаемый метод доставки жизненно важных респираторных препаратов.
Самым существенным отличием небулайзера от ингалятора является простота использования. Небулайзер предназначен для введения лекарства непосредственно в легкие и требует минимального вмешательства пациента. Это очень важно, потому что легкие являются источником воспаления. Чтобы использовать небулайзер «правильно», все, что вам нужно сделать, это дышать как обычно, что делает его отличным вариантом для детей младшего возраста.
Если вы считаете, что ваш ребенок может злоупотреблять ингалятором или не получать полную дозу, очень важно обсудить ваши опасения с его врачом.
Для получения дополнительной информации о нашем портативном небулайзере и о том, как он может помочь вам в лечении респираторных заболеваний, щелкните здесь.
ОТКАЗ ОТ ОТВЕТСТВЕННОСТИ: Содержимое этого сайта не заменяет профессиональные медицинские или медицинские рекомендации, диагностику, лечение, рекомендации по питанию или безопасности и не может быть использовано для таких целей.Всегда обращайтесь за советом к своему врачу или другому квалифицированному специалисту с любыми вопросами, которые могут у вас возникнуть в отношении медицинского вопроса, состояния или проблемы безопасности. Вы полагаетесь на информацию, представленную на этом сайте, на свой страх и риск. Этот сайт содержит мнения и взгляды других и не отражает мнения и взгляды AireHealth. Учитывая интерактивный характер этого сайта, мы не можем одобрять, гарантировать или нести ответственность за точность или эффективность любого контента, созданного нашими пользователями или блогерами.
Что такое небулайзер? Кому он нужен и почему
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Небулайзер – это медицинское оборудование, которое человек, страдающий астмой или другим респираторным заболеванием, может использовать для быстрого и прямого введения лекарства в легкие.
Распылитель превращает жидкое лекарство в очень мелкий туман, который человек может вдохнуть через маску для лица или мундштук.Прием лекарств таким образом позволяет им попадать прямо в легкие и дыхательную систему, где они необходимы.
Врачи обычно прописывают небулайзер людям с одним из следующих заболеваний легких:
Иногда врач прописывает небулайзер ребенку, страдающему респираторной инфекцией, например, бронхиолитом.
Перед тем, как человек начнет принимать лекарство с помощью небулайзера, врач или медсестра объяснят, как работает небулайзер, и ответят на любые вопросы.
Если человек получит свой небулайзер в аптеке или в компании по производству медицинского оборудования, кто-нибудь объяснит, как им пользоваться.
Каждый распылитель работает немного по-своему. Крайне важно прочитать инструкцию к конкретному устройству, которое прописал врач.
В целом небулайзер очень прост в использовании, нужно выполнить всего несколько основных шагов:
- Вымойте руки.
- Добавьте лекарство в чашку с лекарством согласно рецепту врача.
- Соберите верхнюю часть, трубку, маску и мундштук.
- Присоедините трубку к машине в соответствии с инструкциями.
- Включите распылитель; они могут питаться от батареи или от электричества.
- При использовании небулайзера держите мундштук и чашку для лекарств в вертикальном положении, чтобы доставить все лекарства.
- Сделайте медленные, глубокие вдохи через мундштук и вдохните все лекарство.
Обратитесь к врачу или позвоните производителю с любыми вопросами или проблемами по поводу устройства.
Поделиться на Pinterest Перед покупкой небулайзера лучше всего проконсультироваться с фармацевтом.Обычно небулайзер и используемое в нем лекарство требуют рецепта врача или другого поставщика медицинских услуг.
Можно приобрести небулайзерную камеру онлайн без рецепта, хотя врачу, вероятно, все равно придется прописать лекарство.
Однако некоторые производители лекарств требуют использования небулайзера определенного типа, поэтому перед покупкой всегда рекомендуется дважды проконсультироваться с фармацевтом или врачом.
Есть несколько типов лекарств, которые человек может использовать с небулайзером:
- Бронходилататоры: Это препараты, которые помогают открыть дыхательные пути и облегчают дыхание.Врачи часто назначают бронходилататоры людям, страдающим астмой, ХОБЛ или другими респираторными заболеваниями.
- Стерильный физиологический раствор: Распылитель может доставлять стерильный физиологический раствор для открытия дыхательных путей и разжижения секрета. Это может ослабить и облегчить откашливание слизи в легких.
- Антибиотики: Распылитель может доставлять некоторые типы антибиотиков прямо в легкие или дыхательные пути при тяжелой респираторной инфекции.
Распылители и ингаляторы имеют некоторое сходство – например, они оба доставляют лекарство непосредственно в легкие, чтобы облегчить дыхание.Однако есть несколько важных отличий.
Есть два типа ингаляторов: дозированный ингалятор (MDI) и ингалятор сухого порошка.
MDI – наиболее распространенный тип ингаляторов. Использование одного предполагает вдыхание заранее отмеренного количества лекарства через мундштук. Некоторые ингаляторы имеют прокладку, которая облегчает вдыхание лекарства.
Ингалятор с сухим порошком аналогичен, но лекарство находится в форме порошка внутри ингалятора. Это требует, чтобы пользователь сделал глубокий и быстрый вдох, в результате чего порошкообразное лекарство втягивается глубоко в легкие.
Оба типа требуют способности вдыхать лекарство глубоко в легких. Некоторым детям и людям с тяжелыми респираторными заболеваниями это может показаться проблемой.
Небулайзеры, как правило, немного проще в использовании с точки зрения доставки лекарств. Однако распылителю может потребоваться до 10 минут для выдачи лекарства, и пользователю необходимо сидеть неподвижно, пока он не вдохнет все лекарство, что может быть трудно для маленького ребенка.
Кроме того, небулайзеры не такие портативные; их бывает трудно носить с собой, в то время как ингаляторы обычно меньше по размеру и больше подходят для путешествий.
Поделиться на Pinterest Человек должен ознакомиться с инструкциями по уходу за небулайзером.Медсестра или фармацевт продемонстрирует, как чистить и обслуживать устройство. Общие правила следующие:
- Вымойте руки и работайте на чистой поверхности.
- Отсоедините трубку, камеру для лекарств, маску или загубник и тщательно промойте их теплой мыльной водой.
- Дайте деталям высохнуть на чистом полотенце.
- Продезинфицируйте машину в соответствии с инструкциями производителя.
Человеку необходимо будет заменять некоторые компоненты от трех до четырех раз в год. Обратитесь к руководству по эксплуатации, чтобы узнать, как и как часто это делать. Кроме того, никогда не делитесь кусочками с другим человеком.
Обязательно следуйте инструкциям по очистке, дезинфекции и замене.
Если человек плохо обращается с небулайзером, он может быть заражен бактериями, вызывающими инфекцию. Инфекции могут быть очень опасными, особенно для человека с заболеванием легких.
Небулайзер – это медицинское оборудование, которое может помочь доставить лекарство непосредственно в легкие и дыхательную систему там, где это необходимо.
Несмотря на простоту эксплуатации устройства, его необходимо правильно использовать, чистить и обслуживать. Обязательно проконсультируйтесь с руководством производителя, фармацевтом или поставщиком медицинских услуг с любыми вопросами или проблемами.
Прочтите статью на испанском языке.
Небулайзеры против ингаляторов: как выбрать лучший вариант
Не все распространенные заболевания, такие как ХОБЛ, астма и муковисцидоз, одинаковы, как и легочные устройства.В зависимости от вашего возраста, состояния и личных предпочтений может быть сложно выбрать между небулайзером или ингалятором. Узнайте об обоих устройствах, чтобы определить, какое из них лучше подходит для лечения вашего респираторного заболевания.
Небулайзеры Vs. Ингаляторы
И ингаляторы, и небулайзеры доступны по рецепту только для доставки вдыхаемых лекарств в легкие. Оба устройства доставляют схожие типы лекарств и хорошо работают при правильном использовании. Кроме того, вы можете иметь право на страхование вашего устройства.
Что такое небулайзер?
Небулайзер – это небольшой компрессор, который прикрепляется к мундштуку или лицевой маске и превращает жидкое лекарство в тонкий туман, который могут вдыхать пациенты. Вдыхая таким образом лекарство, оно попадает непосредственно в легкие и дыхательную систему.
Врачи часто предпочитают использовать небулайзеры в отделениях неотложной помощи, потому что ими легче пользоваться пациентам, поскольку им не нужно ничего делать, кроме как делать глубокие вдохи. Чтобы освоить технику ингаляторов, нужно немного попрактиковаться,
Как использовать небулайзер
Использование небулайзера – довольно простой процесс.Как правило, врач или медсестра объяснят, как пользоваться устройством, и ответят на любые вопросы, которые могут у вас возникнуть. Все машины разные, поэтому обязательно прочтите инструкции, как только получите свою.
Большинство небулайзеров требуют следующих простых действий:
- Вымой руки.
- Добавьте лекарство в чашку в соответствии с инструкциями по рецепту.
- Подсоедините маску или загубник к трубке и аппарату.
- Включите небулайзер.
- Наденьте маску или держите мундштук во рту, чтобы облегчить доставку лекарства.
- Сделайте медленные глубокие вдохи, чтобы вдохнуть все лекарство в течение всего курса лечения.
Плюсы небулайзера
- Легче использовать
- Небулайзеры детские для детей
- Можно использовать во время других занятий
- Долговечность и долговечность
Минусы распылителя
- Несмотря на то, что существуют портативные небулайзеры, они больше, чем ингаляторы, и их труднее носить с собой.
- Их необходимо чистить после каждого использования.
- Сеансы лечения более длинные.
Что такое ингалятор?
Ингалятор – это небольшое портативное устройство, используемое для введения лекарства непосредственно в легкие. Лекарство представляет собой туман или спрей, который выделяется пациентом при вдыхании. В отличие от таблеток или жидких лекарств, которые необходимо глотать, лекарства от астмы быстро открывают дыхательные пути для более быстрого облегчения.
Есть несколько различных типов ингаляторов:
Контролируемый ингалятор: Управляемый ингалятор для повседневного использования используется два раза в день с интервалом примерно 12 часов для предотвращения обострений или ухудшения симптомов путем введения лекарства для контроля воспаления.Их также можно использовать перед тренировкой или активным отдыхом.
Ингалятор для экстренной помощи: ингалятор для экстренной помощи или быстрого облегчения используется, чтобы помочь восстановить контроль над дыханием в случае хрипов, одышки, стеснения в груди или кашля.
Ингалятор с отмеренной дозой (MDI): MDI являются наиболее распространенным типом ингаляторов. Они выпускают отмеренную дозу лекарства, как маленькие аэрозольные баллончики, когда их толкают.
Ингаляторы сухого порошка: Ингаляторы сухого порошка доставляют лекарство в порошкообразной форме.Не разбрызгивается. Пользователь должен вдохнуть лекарство быстро и глубоко.
Как использовать ингалятор:
Каждый ингалятор индивидуален, поэтому обращайтесь к инструкции, прилагаемой к вашей конкретной модели.
- Встряхните ингалятор вверх и вниз около пяти секунд.
- Снимите колпачок и убедитесь, что в мундштуке ничего нет.
- Медленно выдохните. Обязательно вытолкните как можно больше воздуха.
- Поместите мундштук ингалятора в рот и плотно прижмите его губами.
- Медленно вдохните через рот и медленно нажмите на кнопку.
- Продолжайте вдыхать как можно глубже.
- Задержите дыхание и перед выдохом медленно сосчитайте до 10.
- Установите колпачок на мундштук и убедитесь, что он плотно закрыт.
- Прополощите рот водой, полощите горло и сплюните. Этот шаг не является обязательным, но он помогает уменьшить побочные эффекты некоторых лекарств.
Важно правильно направить ингалятор, чтобы лекарство попало прямо в легкие.Кроме того, обязательно сделайте вдох и нажмите кнопку в нужное время, чтобы получить лекарство. В противном случае вы можете пропустить, и лекарство может попасть в верхнюю часть рта, язык или зубы.
Для освоения ингаляторовпотребуется немного практики, и ваш врач продемонстрирует, как правильно использовать устройство. Вы можете добавить в ингалятор прокладку, чтобы сделать его более эффективным и легким в использовании.
Спейсер для ингалятора – это трубка, которая прикрепляется к мундштуку ингалятора. Они действуют как удерживающая камера, чтобы замедлить доставку лекарства от астмы, облегчая его направление глубоко в легкие.Прокладки необходимо очищать после каждого использования.
Примечание. Спейсеры нельзя использовать с ингаляторами для сухого порошка.
Плюсы ингалятора:
- Меньше и удобнее носить с собой
- Более быстрое лечение
- Более быстрое облегчение при приступах астмы
- Не требует источника питания
Минусы ингалятора:
- Требуется практика, чтобы овладеть
- Может потребоваться проставка
- Мундштук нужно правильно нацелить
Что мне использовать: ингалятор или небулайзер?
Это отличный вопрос, который стоит задать врачу в зависимости от вашего состояния.И ингаляторы, и небулайзеры могут помочь при респираторных заболеваниях при правильном использовании. Обязательно попробуйте оба устройства, чтобы узнать, какое из них вам удобнее. Ваши физические возможности могут стать решающим фактором при принятии этого решения.
При любом варианте обязательно:
Знайте, как им пользоваться.
Получив рецепт, попросите инструкции по использованию небулайзера или ингалятора. Затем, когда вы получите свое устройство, обратитесь к инструкциям. Если у вас возникнут вопросы, вы можете обратиться к производителю.
Используйте его в правильное время.
Узнайте, когда использовать ингалятор или небулайзер и сколько раз в день. Знайте, следует ли вам использовать его утром или перед физической нагрузкой, один или два раза в день или только при обострениях.
Используйте нужную сумму.
Точно знайте, сколько лекарства принимать каждый день. Тщательно отмерьте его для чашки небулайзера. Если ваша обычная доза не позволяет контролировать ваше дыхание, обратитесь за медицинской помощью вместо того, чтобы принимать дополнительные лекарства.
Разберитесь в своем лекарстве.
Бронходилататоры расслабляют мышцы вокруг дыхательных путей, помогая им раскрыться, а вдыхаемые кортикостероиды помогают уменьшить отек дыхательных путей. В зависимости от вашего состояния вам могут понадобиться оба типа лекарств, поэтому будьте осторожны, не смешивайте их.
Не кончились.
Следите за тем, сколько лекарств у вас осталось, чтобы убедиться, что они никогда не закончатся. Всегда забирайте заправку вовремя. Также может быть полезно иметь под рукой запасной ингалятор или небулайзер на случай, если ваше устройство сломается.
Информация, представленная в блоге Aeroflow Healthcare, не предназначена для замены медицинских консультаций или ухода. Aeroflow Healthcare рекомендует проконсультироваться с врачом, если у вас возникли проблемы со здоровьем или проблемы.
Безопасность при использовании небулайзированных лекарств требует подхода междисциплинарной группы
Проблема: Распыление ингаляционных лекарств обеспечивает отличный способ доставки для лечения как легочных, так и нелегочных состояний.Туман легко вдыхается при обычном дыхании, не требуя скоординированных вдохов для вдыхания лекарства (как это требуется для дозированных ингаляторов). Этот метод доставки обычно использует меньшие дозы лекарства, обеспечивает быстрое начало действия лекарства и сводит к минимуму системные эффекты. Дополнительным преимуществом является то, что небулайзер адаптируется и может использоваться с мундштуком, лицевой маской для взрослых или детей, трахеостомическим воротником, тройником или контуром вентилятора.
К сожалению, с распыляемыми лекарствами также могут быть ошибки, связанные с широким спектром общих системных сбоев и человеческого фактора.Тем не менее, обзор ошибок, о которых сообщалось в Национальной программе отчетности об ошибках лекарств ISMP (ISMP MERP) и других источниках в течение 2016 и 2017 годов, выявил закономерности среди типов ошибок и причинных факторов, которые были относительно уникальными для распыленных лекарств и / или условий, при которых они назначаются, отпускаются и управляются.
Пропуски из-за недоступности респираторного терапевта или нарушения связи
Безусловно, наиболее часто сообщаемые ошибки, связанные с использованием небулайзированных лекарств, связаны с упущениями, которые имели место, когда персонал респираторной терапии не знал о назначенном лечении, был недоступен для проведения лечения или ошибочно полагал, что пациент не нуждается в лечении.В течение этого двухлетнего периода более половины проверенных нами отчетов были связаны с пропусками, что составляет сотни зарегистрированных ошибок.
Во многих случаях лечение не проводилось из-за того, что респираторный терапевт был занят пациентом, находящимся в критическом состоянии, часто в отделении неотложной помощи. Были многочисленные сообщения о том, что несколько доз подряд были пропущены для отдельных пациентов, несмотря на неоднократные призывы к респираторной терапии. Сообщалось также о нескольких ошибках, допущенных медсестрами, которые пытались прикрыть занятых респираторных терапевтов.В одном случае медсестра заметила, что в электронном протоколе приема лекарств (eMAR) отмечалось давно просроченное лечение небулайзером. Но в спешке, чтобы убедиться, что пациентка получила запланированное лечение, она схватила не тот пластиковый флакон и ввела необходимую дозу распыленного альбутерола вместо запланированной дозы комбинированного препарата, ипратропия и альбутерола.
Другая часто упоминаемая причина упущений заключалась в том, что прописанные процедуры не были переданы электронным способом или записаны в список респираторных задач, или что терапевт не был уведомлен иным образом о новом заказе.Более чем в половине случаев пациенты пропускали повторные дозы назначенного им лечения. В одном случае фармацевт выбрал в качестве способа введения «ингаляцию» вместо «распылитель», поэтому новый порядок не появился в списке респираторных задач. Пациент пропустил 4 дня лечения, прежде чем была обнаружена ошибка. В двух других ошибках упущения новые приказы были переданы на принтер в отделении респираторной терапии, но занятой терапевт не вернулся в отделение, чтобы проверить принтер.Хотя небулайзерные процедуры часто указывались в eMAR, респираторные терапевты полагались на список задач, чтобы определить, каким пациентам требуется лечение.
Другая серия упущений связана с неоднократным недопониманием между респираторными терапевтами. Пациенту после трансплантации долевого легкого был назначен распыленный амфотерицин B из-за высокого риска инвазивной грибковой инфекции. Дозы не вводились более 3 дней. Во время смены отчета респираторные терапевты сообщали только, что лечение не проводилось.Причины для проведения курса лечения не предлагались, и не проводилось последующего наблюдения для определения причины.
Пластиковые флаконы, похожие на флаконы с тисненой этикеткой
Большинство небулайзерных препаратов представляют собой бесцветные растворы, упакованные в прозрачные одноразовые пластиковые флаконы (иногда называемые «пулями» или «подушками»), изготовленные из полиэтиленовой смолы низкой плотности. Эти пластиковые флаконы часто похожи по форме и размеру, а название и сила препарата часто тиснятся на небольших флаконах из-за риска вымывания химических загрязнителей в пластиковый контейнер при использовании клея или чернил для маркировки флаконов. 1 Из-за этого очень трудно прочитать название препарата и его дозировку на тисненом контейнере ( Рисунок 1 ). Сообщалось о постоянном перемешивании во время дозирования и введения между различными лекарствами для распылителей, упакованными в эти пластиковые флаконы, особенно альбутеролом и комбинированным препаратом, ипратропиумом и альбутеролом; дорназа альфа и тобрамицин; и 3% и 7% гипертонический раствор.
Рис. 1. Раствор для ингаляций альбутерола имеет тисненую этикетку, которую трудно читать.Путаница произошла также с лекарствами для небулайзеров, которые доступны в различных дозировках и формах. В одном случае госпитализированный ребенок получил 2 мл (40 мг) GASTROCROM , перорального раствора кромолина , путем распыления вместо 2 мл (20 мг) раствора кромолина для ингаляций . Ребенок получал обе формы кромолина. Оба продукта поставлялись в небольших пластиковых флаконах с тиснеными этикетками (, рис. 2, ), и респираторный терапевт по ошибке вынул один из оральных флаконов с кромолином из ящика пациента.Хотя он использовал сканер штрих-кода, терапевт игнорировал предупреждение о том, что пероральная доза не должна быть введена в течение нескольких часов. Он также не заметил, что пероральный прием препарата был задокументирован. Ошибка была обнаружена, когда медсестра пошла вводить пероральную дозу через несколько часов. За ребенком наблюдали, но он не пострадал.
Рисунок 2. Оральный Гастрокром (кромолин, вверху) поставляется в пластиковом флаконе, аналогичном раствору кромолина для ингаляций (внизу).Некоторые офтальмологические продукты и пероральные растворы для детей также расфасованы в похожие на вид пластиковые флаконы с тисненой этикеткой. Например, искусственные слезы, упакованные в пластиковый флакон с одной дозой, путали с различными лекарствами-распылителями в аналогичных флаконах. В другом случае фармацевт недавно сообщил, что во время нехватки 24% раствора сахарозы единственным доступным для покупки продуктом был SWEET-EASE , который упакован в пластиковый флакон, похожий на флаконы с лекарствами для распылителей (рис. 3 ).Фармацевт опасался, что случайное распыление этого раствора для перорального применения может причинить вред.
Рисунок 3. Пероральный раствор Sweet-Ease (24% сахарозы) для младенцев поставляется в пластиковом флаконе, который похож на флаконы с лекарствами для распылителей.Хотя лекарства, которые поставляются в пластиковых флаконах, часто упаковываются в картонную коробку, которая хорошо промаркирована, а некоторые индивидуально упакованы в пакет из фольги, который также хорошо маркирован, все рассмотренные ошибки, связанные с путаницей с продуктом, произошли при удалении прозрачных пластиковых флаконов. из картонной коробки или пакета из фольги.Фактически, многие из этих путаниц произошли после того, как пластиковые флаконы были смешаны с другими лекарствами небулайзера в том же контейнере для хранения или случайно смешаны с похожими флаконами в автоматических раздаточных шкафах (ADC) из-за ошибок хранения.
Контейнеры, похожие на другие
Небулайзерные препараты и разбавители, не упакованные в пластиковые флаконы, также путали с другими лекарствами. В одном случае респираторный терапевт получил, по его мнению, флакон с физиологическим раствором для приготовления небулайзера, содержащего альбутерол 2.5 мг для педиатрического больного. Пробивая пробку, он заметил, что случайно схватил флакон с атракурием, который кто-то случайно вернул в бокс для респираторной терапии в холодильнике. В другом случае 1-литровый пластиковый контейнер с 5% уксусной кислотой, использованный для очистки трахеостомы пациента, был оставлен рядом с распылителем. Флакон с уксусной кислотой был ошибочно принят за бутылку со стерильной водой и использовался для разбавления дозы альбутерола перед распылением. Обе бутылки были идентичны по форме и размеру.Ошибка была выявлена, когда состояние пациента ухудшилось на фоне лечения. В третьем случае медсестра-анестезиолог случайно взяла шприц, содержащий рокуроний, вместо шприца, содержащего ФЛОЛАН (эпопростенол), и ввела нервно-мышечный блокирующий агент путем распыления через вентиляторный контур для лечения интраоперационной легочной гипертензии пациента во время кардиохирургии. Ни на одном шприце не было надписи с названием и дозой препарата.
Получение лекарств от ADC через блокировку
Попытка получить лекарство в небулайзере через блокировку от ADC была фактором, связанным с многочисленными ошибками неправильного препарата / силы / формы и ошибками пациента.Например, ингалятор ипратропия HFA (гидрофторалкана) был извлечен из ADC путем блокировки и введен пациенту вместо альбутерола 2,5 мг / 3 мл путем распыления. Хотя аллергия на ипратропий, вызывающая отек, была зарегистрирована в истории болезни пациента, у пациента не было аллергической реакции. Многие другие ошибки связаны с путаницей при выборе альбутерола и комбинированного препарата, ипратропия и альбутерола. В большинстве случаев, о которых сообщалось, респираторный терапевт удалял лекарство путем отмены до начала лечения.В нескольких случаях медсестры получали лекарство путем переопределения и либо вводили его, либо передавали респираторному терапевту, которому не разрешили доступ к ADC.
Отказ от сканирования штрих-кода
Один из неоднократных комментариев, замеченных во время просмотра отчетов об ошибках, заключался в том, что доступная система сканирования штрих-кода в пункте оказания медицинской помощи не использовалась до назначения неправильной обработки небулайзером. Многие лекарства и растворы для небулайзеров поставляются в групповых упаковках и не имеют штрих-кодов на отдельных флаконах для использования (хотя штрих-коды могут быть на внешней картонной коробке или внутреннем пакете из фольги).Однако комментарии к некоторым отчетам об ошибках предполагают, что даже при наличии штрих-кода, нанесенного в аптеке, медсестры и респираторные терапевты обходят процесс сканирования перед введением распыленных лекарств. В нескольких отчетах отмечалось, что администрация никогда не документировалась в eMAR, если был обойден процесс сканирования штрих-кода. В двух случаях это привело к введению двойной дозы медсестрой или респираторным терапевтом, которые не знали, что лечение уже было проведено.
Замешательство относительно пути введения
Некоторые из ошибок связаны с растущей областью распыления лекарств не по инструкции, многие из которых чаще всего вводятся другим способом. 2 Например, небулайзерный гепарин иногда назначают для ослабления легочной коагулопатии и воспаления у пациентов с острыми повреждениями легких, а также для уменьшения зависимости от вентилятора у пациентов с травмами от вдыхания дыма. 3,4 В двух отчетах об ошибках, в которых был прописан небулайзерный гепарин, отмечалось, что медсестры случайно ввели препарат подкожно – более привычный способ введения.Также сообщалось об одной ошибке, при которой врач планировал вводить гепарин подкожно, но две дозы вводились при респираторной терапии через небулайзер. В другом случае был прописан небулайзер CIPRODEX (ципрофлоксацин и дексаметазон) для лечения молодого пациента с трахеитом. Препарат, представляющий собой ушную суспензию, отпускался в оригинальной бутылке-капельнице. Когда медсестра просканировала штрих-код на лекарстве, на экране появилось обозначение «слуховое», и медсестра неверно интерпретировала «ушной» как «оптический» и ввела ципродекс в оба глаза.
Многочисленные ошибки неправильного маршрута были связаны с ацетилцистеином, который можно вводить небулайзером, перорально или внутривенно (в / в). В нескольких случаях препарат для внутривенного введения использовался для приготовления ингаляционной дозы посредством распыления. В другом случае перед катетеризацией сердца был назначен пероральный ацетилцистеин для снижения риска нефропатии, вызванной контрастированием (использование не по назначению, неподдерживаемое 5 ). Правильный путь введения был выбран при вводе заказа, но описание базы данных привело к заполнению списка респираторных задач.Поскольку лекарство было в его списке задач, респираторный терапевт позвонил в аптеку, чтобы изменить способ приема с перорального на ингаляционный. Фармацевт согласился, не сверив маршрут с врачом, выписавшим рецепт, после того как заметил, что у пациента также есть респираторное заболевание. Однако респираторный терапевт не назначил распыленный ацетилцистеин, потому что не было заказа на бронходилататор, который рекомендуется для распыления за 10-15 минут до ацетилцистеина при использовании в качестве адъювантной терапии респираторных заболеваний.Респираторный терапевт не уточнил порядок, и только в день плановой катетеризации медсестра осознала, что пациент не получил предписанную дозу.
Ошибки, связанные с оборудованием
Сообщалось о многочисленных ошибках, связанных с оборудованием, используемым для приготовления и введения распыленных лекарств. Некоторые из этих событий привели к упущениям, в том числе к забыванию запустить или подключить небулайзер. Другие приводили к ошибкам при приготовлении и введении, например, к забыванию использовать фильтр при переносе метахолина из флакона в небулайзер.Одно событие привело к уровню насыщения крови кислородом ниже 60% для критически важного пациента из-за неисправности контура вентилятора во время распыления Флолана, когда лекарство попало в чашку распылителя. Настройка не менялась более 24 часов. После изменения настройки и возобновления распыления уровень насыщения крови кислородом пациента повысился до 100%.
Рекомендации по безопасной практике: Учитывая закономерности, выявленные в ходе нашего анализа ошибок с небулайзерными препаратами, подумайте о создании междисциплинарной группы, в которую войдут врачи, аптеки, медсестры и специалисты респираторной терапии, чтобы оценить текущую практику и выполнить следующие рекомендации по сокращению риск ошибок.
Передача заказов. Установите надежную систему для передачи новых и измененных заказов на небулайзерные лекарства персоналу респираторной терапии. Тестируйте систему перед использованием, отслеживайте ее надежность и исследуйте все случаи неудачной передачи заказов, чтобы определить возможности для улучшения.
Совместная работа над оценками. Рассмотрите возможность сотрудничества между медперсоналом и респираторным персоналом, чтобы определить, следует ли удерживать дозу небулайзерного лекарства на основе оценки пациента.Определите условия, при которых лечащий врач должен уведомить о проведенном небулайзерном лечении.
Задокументировать причину проведения процедур и повторной оценки. Требовать документального подтверждения и сообщения о причине удержания или отказа от приема каких-либо небулайзерных препаратов во время смены отчета. Получите разъяснения по поводу нечетких или несоответствующих приказов о задержке. Если в течение смены для конкретного пациента была проведена одна или несколько дозировок, повторная оценка этого пациента должна быть высшим приоритетом в списке задач респираторного терапевта.
Штатное расписание. Оцените структуру укомплектования персоналом респираторной терапии, чтобы убедиться, что охват достаточен для обеспечения всех необходимых процедур небулайзера. Разработайте реалистичный и надежный план действий в чрезвычайных ситуациях, который должен быть хорошо согласован с медперсоналом и доведен до сведения него. Отслеживайте и оценивайте причины пропущенного лечения и ошибок, чтобы обеспечить адекватный охват.
Храните пластиковые флаконы в картонной коробке или пакете из фольги. Поскольку пластиковые флаконы очень похожи, а тисненая этикетка трудна для чтения, распределяйте и храните флаконы в их оригинальном пакете из фольги и / или оригинальной картонной упаковке.Избегайте дополнительных этикеток или нанесения чернил непосредственно на пластиковые флаконы, летучие вещества которых могут вымываться через пластик. Не смешивайте небулайзерные препараты в одной емкости для хранения.
Храните флаконы отдельно. Стандартные картонные коробки / пакеты из фольги каждого лекарства и раствора для распылителя в отдельном кармане в ADC. Используйте сканирование штрих-кода для хранения ADC, чтобы убедиться, что в каждый карман помещен правильный продукт. Если требуется коробка в холодильнике, убедитесь, что коробка закрыта, чтобы в ней случайно не попали случайные лекарства.
Извлеките из контейнера непосредственно перед использованием. Извлеките любое лекарство из небулайзера, содержащееся в стеклянном флаконе или ампуле, непосредственно перед тем, как оно будет опорожнено в чашку небулайзера, чтобы шприц никогда не выпадал из руки. Если лекарство необходимо забрать в шприц заранее, пометьте шприц с названием лекарства, силой, временем и датой, а также заметным предупреждением о том, что лекарство предназначено для распыления.
Не удалять с помощью дублирования. Вне чрезвычайной ситуации запрещается извлекать распыленные лекарства из ADC посредством блокировки.В экстренных случаях потребуйте независимую двойную проверку другим практикующим врачом, если лекарство было удалено путем отмены. Отслеживайте переопределения, чтобы гарантировать соответствие
Не храните растворы без разбавителя рядом с распылителем. Храните уксусную кислоту и другие прозрачные растворы, особенно растворы для орошения, которые не должны использоваться для разведения лекарств для небулайзера, вдали от мест хранения небулайзера и небулайзера.
Растворы для небулайзеров со штрих-кодом. Требовать от медсестер и респираторных терапевтов использовать систему сканирования штрих-кода перед введением распыленных лекарств.Приобретайте только небулайзеры, единичные дозы которых имеют индивидуальный штрих-код от производителя, или создайте этикетку-флаг с соответствующим штрих-кодом и прикрепите ее к язычку пластиковых флаконов с ингаляционным раствором.
Нанесите дополнительную маркировку. Наклейте дополнительные предупреждающие надписи на пакеты из фольги (или картонные коробки, если необходимо), чтобы различать различные концентрации гипертонического раствора и 0,9% раствора хлорида натрия. При отпуске небулайзированных лекарств, не соответствующих этикеткам, прикрепите предупреждающую этикетку, чтобы указать правильный путь введения.Включите на этикетку инструкции по использованию соответствующего стерильного фильтра, задерживающего бактерии, при переносе метахолина из флакона в чашку небулайзера.
Список литературы
Обработка небулайзером | Оздоровительный центр астмы и аллергии
Небулайзер – это дыхательный аппарат, используемый для лечения проблем с дыханием, например, связанных с астмой или хронической обструктивной болезнью легких. Небулайзер превращает жидкое лекарство, обычно бронхолитическое средство, такое как альбутерол, в туман, который можно легко и безболезненно вдохнуть.Небулайзер часто используется для облегчения вдыхания лекарств пациентам, у которых может быть затрудненное дыхание, и использующим ингалятор.
Преимущества обращения с распылителем
Небулайзеры часто используются у младенцев и детей младшего возраста, которые не могут использовать ингаляторы самостоятельно. Когда пациент использует небулайзер, на лицо надевается небольшая маска, пока пациент дышит нормально. Пациентам не обязательно уметь задерживать дыхание или глубоко вдыхать, чтобы получить пользу от лечения небулайзером.Это особенно полезно, когда пациентом является младенец, маленький ребенок или пожилой пациент с деменцией.
Распылителитакже являются предпочтительным методом лечения, когда пациенту требуется большая доза ингаляционного лекарства, например, во время эпизода острой астмы, пневмонии или хронической обструктивной болезни легких (ХОБЛ). Маску небулайзера может использовать пациент или ухаживающий за ним. Небулайзеры обеспечивают более быстрое и полное облегчение дыхания, чем ингаляторы, поскольку пациент вдыхает лекарство в виде тумана в течение примерно 20 минут, а не в течение нескольких долгих вдохов.Поскольку период лечения длится дольше, небулайзер обеспечивает желанный интервал для более свободного дыхания с более длительным эффектом.
Использование небулайзера
Использование небулайзера расслабляет дыхательные мышцы и позволяет воздуху легче входить и выходить из легких. Это также помогает разрыхлить слизистую в легких. Оба эти преимущества лечения небулайзером помогают уменьшить и предотвратить хрипы, одышку, кашель и стеснение в груди.
Небулайзерная терапия также может применяться у восприимчивых людей как средство предотвращения затрудненного дыхания во время физических упражнений.Небулайзеры, которые отпускаются только по рецепту, бывают разных размеров. Некоторым требуются электрические розетки или их можно подключить к автомобильному прикуривателю. Другие очень маленькие, их можно носить в большом кармане, портфеле или бумажнике, чтобы их можно было найти где угодно. Поскольку последние работают от батареек и являются портативными, они особенно полезны при неожиданных приступах астмы или для спортсменов перед тяжелыми соревнованиями.
Распылителиследует всегда использовать в чистых, бездымных помещениях и очищать между использованием.
Риски обращения с распылителем
Есть некоторые побочные эффекты, которые могут возникнуть у некоторых людей, использующих небулайзеры. Наиболее частыми побочными эффектами небулайзера являются учащенное сердцебиение, нервозность и беспокойство. Менее частые побочные эффекты могут включать головную боль, тошноту, рвоту или раздражение горла. Также возможны серьезные реакции на лечение небулайзером, о которых следует немедленно сообщить лечащему врачу. Эти опасные симптомы могут включать боль в груди, сыпь, крапивницу, отек или затруднение глотания.
Дополнительные ресурсы
Дыхательных процедур с использованием аппарата ИВЛ
Дыхательные процедуры полезны для людей, страдающих астмой или другими типами респираторных заболеваний. Процедуры проводятся, чтобы помочь открыть дыхательные пути и облегчить дыхание. Дыхательные процедуры можно проводить с помощью ингалятора с отмеренной дозой, также известного как MDI, или с помощью небулайзера. Любой метод также можно использовать через трахею или на аппарате ИВЛ. В этом уроке будет рассказано о проведении лечения через трахею на аппарате искусственной вентиляции легких.
Использование распылителя
Сбор материалов:
- Распылитель
- Источник питания
- Медицина
- Аэрозольная трубка, тройник, аптечка (небулайзер)
Настроить:
- Введите нужную дозу лекарства в чашку с лекарством.
- Закройте чашку крышкой.
- Присоедините тройник к крышке.
- Подсоедините трубку к небулайзерной машине.
- Отсоедините вентилятор от соединения между вентиляционным фильтром и трубкой трахеи человека.
- Подсоедините Т-образный соединитель небулайзера к вентиляционному фильтру, а затем подсоедините другой конец к трахейной трубке человека.
Начать лечение:
- Включите небулайзерную камеру.
- Лекарство в чашке начнет превращаться в тонкий туман.Человек будет вдыхать туман, поскольку аппарат ИВЛ делает обычное количество вдохов.
- Посмотрите на стакан с лекарством, чтобы увидеть, когда весь туман исчезнет. Когда туман уйдет, лечение закончено.
Прекратить лечение:
- Выключите небулайзерную камеру (, а не вентилятор).
- Снимите небулайзер между вентиляционным фильтром и трубкой трахеи.
- Снова присоедините обычную вентиляционную трубку к фильтру и снова к трахеологической трубке человека.
- Аппарат ИВЛ будет продолжать дышать в обычном режиме.
- Иногда человеку может потребоваться отсасывание после лечения. Для этого см. Урок «Отсасывание» для получения дополнительной информации.
Очистите оборудование:
Разберите все расходные материалы небулайзера и очистите их для следующего использования. См. Раздел «Оборудование для чистки» для получения дополнительной информации по этой теме.
Поиск и устранение неисправностей:
Иногда звучит сигнал тревоги низкого давления, потому что вы отсоединили и снова подсоединили трубку для дыхательной процедуры.В большинстве случаев это не повод для беспокойства. Если это произойдет, просто нажмите кнопку «Без звука» на аппарате ИВЛ и посмотрите, чтобы убедиться, что у человека нет проблем с дыханием.
Сигнал тревоги и мигающий свет должны прекратиться после того, как вы снова подсоедините трубку. Однако, если он продолжает звучать / мигать, проверьте все соединения вентиляционных трубок, чтобы убедиться, что они надежно закреплены. Также проверьте давление в манжете трахеи, как вас учили на реабилитации. Если он продолжает звучать / мигать после того, как вы проверили все, и у человека возникли проблемы с дыханием, сделайте дополнительный вдох через сумку Амбу и позвоните в службу 911 и в компанию по уходу на дому для получения помощи.Продолжайте упаковывать человека в мешки, пока не прибудет скорая помощь.
Использование ингалятора с отмеренной дозой
Ингалятор с отмеренной дозой (MDI) дает лекарство от дыхания с помощью небольшого портативного устройства. Его очень просто использовать, даже если человек находится на аппарате искусственной вентиляции легких.
Приобретите лекарство MDI.
Открыть порт доставки :
- Найдите выпускное отверстие для адаптера MDI на вентиляционной трубке. Порт доставки выглядит как небольшая крышка, которую можно поднимать и опускать.Он находится рядом с фильтрующей частью трубки.
- Откройте порт доставки и поместите ингалятор в порт вверх дном, чтобы он надежно закрепился.
Дайте ингалятор:
- Дайте ингалятору впрыснуть (большим пальцем протолкните MDI вниз, пока остальная рука удерживает вентиляционную трубку) одну затяжку в вентиляционную трубку.
- Дайте аппарату ИВЛ сделать 10 вдохов.
- Сделайте вторую затяжку ингалятора.

 После процедуры ёмкость для средства промыть, а остатки — вылить;
После процедуры ёмкость для средства промыть, а остатки — вылить; Дышать над паром от пяти до десяти минут.
Дышать над паром от пяти до десяти минут.
/GettyImages-649745556-59b57f4f845b3400100a8135.jpg)


 Подбор препаратов осуществляется врачом. Могут быть назначены противовоспалительные и противомикробные медикаменты. Такая процедура разрешена для маленьких детей.
Подбор препаратов осуществляется врачом. Могут быть назначены противовоспалительные и противомикробные медикаменты. Такая процедура разрешена для маленьких детей.