Кандидозный вульвит – что это такое и чем лечится?
Вульвитом называется воспаление наружных половых органов у женщин. Заболевание проявляется жжением, зудом, болевыми ощущениями во время ходьбы и мочеиспускания. Страдают патологией преимущественно девочки и пожилые женщины, в репродуктивном возрасте недуг диагностируется редко.
Причины кандидозного вульвита
Кандидозная форма вульвита развивается при грибковой инфекции половых органов. Дрожжеподобные грибки рода Кандида входят в состав естественной микрофлоры, не вызывая воспалительного процесса. Иммунодефицитные состояния провоцируют усиленный рост патогенных микроорганизмов.
Кандидозный вульвит может развиваться на фоне:
- перенесенных простудных, вирусных заболеваний;
- эндокринных недугов: сахарного диабета, тиреотоксикоза;
- урогенитальных инфекций: уретрита, цистита, пиелонефрита;
- неудовлетворительной гигиены;
- гормональной перестройки;
- глистной инвазии;
- аллергии на средства для интимной гигиены;
- дефицита витаминов;
- при механических травмах гениталий;
- после длительного лечения антибиотиками, гормональными препаратами.

При заражении острицами гельминты покидают прямую кишку для откладывания яиц и могут попадать на поверхность половых органов. Паразиты способны повреждать слизистые оболочки, вызывая острый воспалительный процесс и нарушение микрофлоры.
Вульвит кандидозной этиологии может развиваться при механических травмах интимной области. К повреждению чувствительных тканей приводит мастурбация, частые половые контакты, ношение тесного белья, травмирование инородными предметами.
Грибковая инфекция появляется при аллергических реакциях на гели для интимной гигиены, синтетические ткани, из которых сшито нижнее белье, вагинальные свечи и кремы. Микроорганизмы Candida также провоцируют гистаминовую реакцию, вызывая отечность, зуд и жжение половых органов.
Диабетический вульвит и вульвовагинит появляется при длительном повышении уровня глюкозы в крови. Гипергликемия приводит к нарушению кровообращения, недостаточное кровоснабжение малого таза способствует снижению местного иммунитета, нарушению микрофлоры влагалища, повышает риск развития кандидоза, урогенитальных инфекций.
Как проявляется грибковый вульвит
Основные симптомы заболевания:
- отечность, покраснение наружных половых органов;
- боли при мочеиспускании;
- творожистый налет на поверхности слизистых оболочек;
- дискомфорт во время полового акта;
- боли внизу живота, отдающие в поясничный отдел;
- белые выделения из влагалища и кислым запахом;
- зуд и жжение гениталий;
- пузырьковая сыпь на слизистых оболочках.
После расчесывания и вскрытия папул на мягких тканях образуются эрозии. При вторичном присоединении инфекции может произойти нагноение ранок, формируются язвы, покрытые корочками.
Кандидозный вульвит бывает нескольких видов:
- Носительство характеризуется повышенным уровнем грибков в составе микрофлоры, но при этом симптомы заболевания отсутствуют.
- При острой форме вульвита ярко выражены клинические признаки патологии.

- Хронический или рецидивирующий вульвит развивается без проведения лечения острой формы недуга более 2 месяцев. Симптомы выражены слабо, но при снижении иммунитета возникают обострения, чаще всего это происходит перед началом месячных.
При хронической форме вульвита происходит глубокое поражение стенок влагалища и слизистых оболочек грибками. Поэтому требуется более длительное, комплексное лечение.
Диагностика кандидозного вульвита
Для установления правильного диагноза проводится гинекологический осмотр. Это позволяет оценить состояние слизистых оболочек, обнаружить эрозии, кровоизлияния. А также выполняется бактериологический анализ мазка из влагалища, такое исследование помогает выявить дрожжевой псевдомицелий. При подозрении на глистную инвазию берут соскоб с поверхности кожи в перианалиной области.
Дополнительно могут назначаться инструментальные методы диагностики. Ультразвуковое исследование необходимо для дифференцирования кандидозного вульвита от вульвовагинита, воспаления матки, придатков (аднексита).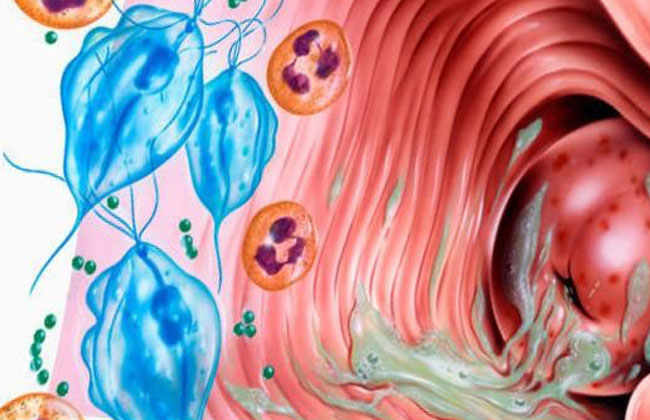
По составу отделяемого влагалища определяют наличие инфекций, передающихся половым путем. Полимеразная цепная реакция позволяет идентифицировать возбудителя воспалительного процесса при смешанных типах патологии. По результатам общего анализа мочи определяется уровень лейкоцитов, присутствие белка.
Методы терапии
Кандидозный вульвит лечат противогрибковыми препаратами, иммуномодуляторами, поливитаминами, проводят местную обработку половых органов антисептиками. Для приема внутрь назначают системные антимикотики:
Лечение длится 3–7 дней, при хронической или осложненной форме заболевания продолжительность терапии может увеличиваться.
Местное лечение проводят путем подмывания и спринцевания антисептиками (Хлоргексидин, Мирамистин, Хлорофиллипт).
В домашних условиях применяют раствор:
- пищевой соды;
- марганцовки;
- перекиси водорода;
- борной кислоты;
- отвары ромашки;
- календулы;
- зверобоя.

Лечить кандидозный вульвит можно с помощью вагинальных свечей. Суппозитории вводят во влагалище 1–2 раза в сутки на протяжении 10–14 дней. Местное применение антимикотиков снижает негативное влияние лекарственных средств на органы ЖКТ, печень, действует непосредственно в области поражения. Для устранения симптомов кандидоза применяют свечи Полижинакс, Пимафуцин, Клотримазол, Нистатин.
Чем лечить сильный зуд и жжение половых органов при кандидозном вульвите? Уменьшить неприятные симптомы помогает Анестезиновая мазь с бензокаином. Лекарственным средством смазывают слизистые оболочки 1–2 раза в день. Для укрепления иммунитета больные принимают Эхинацею, Имудон. Поливитаминный комплекс назначается при дефиците витаминов и минералов.
При сильном отеке половых органов, выраженном воспалительном процессе, вызванном аллергической реакцией, прописывают мази и кремы с глюкокортикоидами. Препараты способны подавлять гистаминовые проявления, уменьшать припухлость, зуд и покраснение.
Во время лечения вульвита необходимо исключить из рациона кондитерские изделия, сдобную выпечку, ограничить употребление жирной пищи. Для восстановления микрофлоры рекомендуется есть кисломолочные продукты:
- йогурт;
- кефир;
- простоквашу.
Местно или для перорального приема назначается Бифидумбактерин, Линекс, содержащий живые лактобактерии.
Профилактические мероприятия
Женщинам, страдающим сопутствующими заболеваниями, необходимо своевременно проводить терапию, чтобы не допустить развитие осложнения в виде кандидозного вульвита. Схему лечения и медикаменты подбирает гинеколог индивидуально для каждой пациентки.
К мерам профилактики кандидозного вульвита относится:
- ношение белья из натуральных тканей;
- правильный прием антибиотиков;
- регулярная гигиена интимной зоны;
- укрепление иммунитета;
- общее оздоровление организма.
youtube.com/embed/HjcRGyWHH64?rel=0″ frameborder=”0″ allowfullscreen=”allowfullscreen”/>
что важно знать про лечение
Кандидозный вульвит – воспаление женских половых органов: больших и малых половых губ и преддверия клитора. Возбудителем заболевания, как и кандидозного вульвовагинита, кандидозного кольпита, являются дрожжеподобные грибки рода Candida.
1. Симптомы
2. Диагностика
3. Лечение
4. Препараты
Симптомы
В официальной медицине принято различать две формы недуга – острую и хроническую. Отсутствие лечения или некорректный курс приводит к тому, что начальная форма (острая) переходит в запущенную стадию, то есть наблюдается хронический воспалительный процесс.
При острой стадии развития недуга наблюдаются такие симптомы:
- отёчность наружных половых губ;
- образование небольших язвочек, которые могут перейти на внутреннюю сторону бёдер и область паха;
- боль при сексе; зуд и жжение;
- выделения творожистого типа с резким, неприятным запахом.

На данной стадии к общим симптомам может прибавиться повышенная температура и бессонница.
При хронической стадии недуга симптомы уже не так выражены, выделения могут стать менее существенными. Но болезненные ощущения все равно остаются. В отдельных случаях могут несколько увеличиваться лимфоузлы в области паха.
В любом случае даже при нескольких симптомах следует незамедлительно обратиться к гинекологу для уточнения диагноза и назначения правильного курса лечения. Особенно, если симптоматика наблюдается при беременности.
Диагностика
Диагностика вульвита основана на жалобах больной, информации о начале заболевания, предшествующих и сопутствующих заболеваниях, переносимости лекарственных средств. Врач при хорошем (желательно дневном) освещении осмотрит наружные половые органы (иногда с применением ручной лупы), выполнит двуручное влагалищно-переднебрюшностеночное (влагалищно-абдоминальное, или бимануальное) и ректальное (прямой кишки) пальцевое исследование, производит забор мазков для цитологического исследования на атипические (злокачественные) клетки и отделяемого для бактериоскопического (микроскопии) и бактериологического (посев) исследования с целью выявления возбудителя и его чувствительности к антибактериальным средствам.
Особое внимание уделяется состоянию периферических лимфоузлов. При необходимости с помощью кольпоскопа (специальной моно- или бинокулярной лупы) будет произведен осмотр поверхности вульвы (вульвоскопия). Обязательно назначают анализ кала на гельминты.
Следует помнить, что под маской вульвита могут протекать другие заболевания. Поэтому нередко врачу предстоит их исключить.
Расчесы в области наружных половых органов, а также другие симптомы, в том числе указанные выше, могут свидетельствовать о педикулезе и чесотке, псориазе, ограниченном нейродермите, склероатрофическом лишае (краурозе), себорейном дерматите.
Нельзя забывать о предраковом состоянии наружных покровов вульвы (дисплазии эпителия) и раке вульвы. Редко встречается плазмоцеллюлярный вульвит в виде блестящих гиперемированных (красного цвета) бляшек. В ситуациях, когда назначенное лечение вульвита не помогает в течение 6 нед. или диагноз неясен при первичном обследовании больной, врач обязан выполнить биопсию.
Таким образом, несмотря на то, что вульвит относится к группе так называемых визуальных заболеваний, диагностика его может оказаться чрезвычайно сложной и потребовать усилия не только гинеколога, но и смежных специалистов — дерматовенеролога и терапевта. В случае выявления одного из заболеваний, передающегося половым путем (ЗППП), может потребоваться проведение диагностических тестов, направленных на выявление других инфекций из этой группы.
Лечение
Чтобы выявить кандидозный вульвит требуется осмотр врачом-гинекологом и проведение всех необходимых анализов. По итогам будет поставлен точный диагноз и назначено правильное лечение.
При лечении у женщин (девочек) кандидозного вульвита следует помнить, что только комплексная терапия может дать стойкий и положительный результат. Прежде всего, необходимо обратить внимание на следующие аспекты:
- воздержание от половых контактов до полного излечения;
- терапия местными и общими препаратами противогрибковой направленности;
- примочки, ванны, спринцевания лекарственными травами;
- антикандидозная диета;
- при необходимости, коррекция лечебных действий после исследования эндокринного и иммунного статусов.

Обычно лечение при точно поставленном диагнозе «кандидозный вульвит» не сложное, главное вовремя «схватить» инфекцию и не допустить развития сожительствующих вместе с грибком микроорганизмов.
Важно! Лечение заболевания (вульвит кандидозный) — только комплексное с индивидуальным подходом. Применяют противогрибковые препараты в разных формах: таблетки и вагинальные свечи. Свечи эффективно устраняют грибок во влагалище, а таблетки способствуют подавлению роста кандида в кишечнике, так как они являются частой причиной рецидивов вульвитов.
При вульвите показаны обработки половых органов с применением холодных компрессов с растворами фурацилина, настоем эвкалипта, свинцовой воды или ромашки. Для сидячих ванночек прекрасно подойдут: марганцовка, борная кислота, отвары череды, ромашки. Неплохо при вульвите использовать серебряную воду, ею необходимо обмывать интимные места 2-3 раза вдень.
После любых водных процедур при вульвите, необходимо обсушить половые органы полотенцем и присыпать стрептоцидом (пудра). При невыносимом зуде и сильных расчесах, сопровождающих кандидоз, необходимо смазывать проблемную зону анестезиновой мазью и используют снотворные препараты, чтобы нарушение сна не вызвало еще большее снижение общего иммунитета. Врач также может назначить при половом вульвите гидрокортизоновую мазь и УФО. При аллергическом вульвите необходим прием антигистаминных препаратов с диетой, исключающей сладкие, острые и соленые продукты.
При невыносимом зуде и сильных расчесах, сопровождающих кандидоз, необходимо смазывать проблемную зону анестезиновой мазью и используют снотворные препараты, чтобы нарушение сна не вызвало еще большее снижение общего иммунитета. Врач также может назначить при половом вульвите гидрокортизоновую мазь и УФО. При аллергическом вульвите необходим прием антигистаминных препаратов с диетой, исключающей сладкие, острые и соленые продукты.
Лечение при кандидозном вульвите обязательно должно быть направлено на устранение сопутствующих вульвиту заболеваний, а если возникают частые рецидивы грибковой инфекции, то можно заподозрить наличие сахарного диабета. Неплохо, если пациент будет принимать общеукрепляющие препараты, БАДы и иммунные стимуляторы.
Если природа вульвита специфическая (туберкулезный, трихомонадный и гонорейный), то необходима терапия, направленная на устранение этих возбудителей. Для девочек, при вульвите, вызваном возбудителями условно-патогенного характера, назначают местно мази и кремы.
Препараты
Современная гинекология предполагает комплексный подход к решению этой проблемы, то есть применение общей и местной терапии.
В первую очередь она направлена на снятие острого воспаления, так как женщина или ребенок очень страдают от невыносимого зуда и болезненности в области гениталий. Но кроме этого должен быть выявлен возбудитель болезни и определена его чувствительность к антибиотикам.
Для девочек эта болезнь особо тяжела и потому здесь необходим постельный режим. Женщины могут оставаться активными, но половые отношения во время лечения следует прекратить. Лечение кандидозного вульвита проводится в основном противогрибковыми препаратами.
Это лекарства таких групп, как тразолы (Флуконазол), полиены (Нистатин, Амфотерицин), имидазолы – Клотримазол, Кетоконазол.
Когда заболевание проходит в легкой форме, достаточно местных процедур: применение мазей (Низорал, Канизон) и вагинальных свечей (Пимафуцин), а также примочки и ванночки с отварами лекарственных трав (ромашка, чистотел, зверобой, кора дуба).
Для комплексного лечения необходим прием общеукрепляющих веществ: витаминов (аскорбиновая и никотиновая кислоты, В2 и В6), БАД, иммунных стимуляторов.
Если в ходе лечения выявляются гельминты или эндокринные нарушения, то лечение совмещается с выведением паразитов или коррекцией иных патологий.
Вульвит у девочек в силу того, что болезнь вызвана условно-патогенной микрофлорой, лечение проводится только местное в виде мазей и кремов с антибиотиками. Дополнительно им назначают антигистаминные препараты и кальций.
Рацион питания должен быть богат белками, и исключать любые сладости. Их можно заменить стевией или солодкой. Также следует быть умеренными в употреблении острых и соленых блюд.
Внимание! Запускать вульвит нельзя, так как возбудитель быстро поразит весь организм, и на него перестанут действовать многие препараты (и препараты местного действия и некоторые системные противомикотические лекарства).
причины, симптомы, диагностика, лечение, профилактика, фото
Грибки рода Candida часто становятся причиной заболеваний женских половых органов, к которым относится и Кандидозный вульвит.
Проблема в том, что это, на первый взгляд, мелкое неудобство может привести к серьезным осложнениям.
Что влияет на развитие заболевания?
Причины проявления Вульвита отличаются в зависимости от возраста заболеваемой.К примеру, девочки-подростки и женщины преклонного возраста подвержены так называемому первичному вульвиту. У девочек микрофлора влагалища еще не достаточно сформирована, что существенно ослабляет защиту их наружных и внутренних половых органов, открывая доступ инфекции.
Слизистые у женщин после менопаузы истончаются, что также отрицательно сказывается на их защитной функции.
У взрослых женщин гормональный фон находится в норме, поэтому они чаще подвержены вторичному кандидозу, причиной которого становятся воспаления почек или миндалин, к примеру. Тем не менее, и у них часто наблюдается критическое изменение гормонального фона.
Что же влияет на сокращение эстрогенов в женском организме:
- Несвоевременное лечение молочницы.

- Личная гигиена поддерживается не на должном уровне, особенно – в менструальный период.
- Микротравмы слизистых оболочек тесным бельем из синтетических материалов, средствами женской гигиены при длительном ношении, во время интимной близости.
- Расчесывание наружных половых органов.
- Прием антибиотиков и оральных контрацептивов.
Даже длительные стрессовые ситуации могут привести к необратимым изменениям в женском организме.
Сопутствующая симптоматика
Кандидозный вульвит довольно просто узнать – это заболевание наружных половых органов.Первый его признак – появление сильного жжения и зуда в паховой области.
Сопутствующие признаки:
- Творожистые выделения от белого до желтоватого цвета разной степени обильности.
- Покраснение наружных половых органов.
- Неприятный запах.
Часто наблюдается дискомфорт при мочеиспускании, возникновение боли при половом контакте.
Формы проявления
Классифицируют три основных формы проявления Кандидозного вульвита.
Носитель инфекции
Как ни странно, грибок может долгое время не проявлять себя находясь уже внутри носителя.Выявить его присутствие можно только путем системного анализа и диагностики опытными специалистами.
Острая форма
Первичные симптомы, описанные выше ни в коем случае нельзя игнорировать, иначе болезнь переходит в хроническую стадию.Появляются осложнения следующего рода:
- Отечность, покраснения наружных половых органов, в том числе и клитора.
- Запуск разрушительных процессов: эрозия, язвенные образования, трещины половых губ, клитора, стенок шейки матки.
- Сильнейшая раздражительная реакция в виде зуда.
- Боли при мочеиспускании, которые обостряются в перед началом менструального цикла.
- Усиленное выделение творожистых образований.
У некоторых подростков симптоматика проявляется также в повышении общей температуры тела, нервозности, бессоннице. В отдельных случаях отмечают также увеличение лимфоузлов пазовой области.
В отдельных случаях отмечают также увеличение лимфоузлов пазовой области.
Хроническая форма
Как правило, после несвоевременного лечения острой формы в течение двух месяцев болезнь плавно перетекает в хроническую форму.
Диагностировать ее можно по рецидивам, которые случаются не реже четырех раз в год.
Последствия запущенного кандидоза могут быть плачевными.
У девушек и женщин наблюдается деформация внешних половых органов: сращивание, оставшиеся после язв рубцы – это приводит к дальнейшему дискомфорту. Крайняя степень – бесплодие.
Диагностические процедуры
Окончательный диагноз может поставить только опытный специалист на основе жалоб пациентки, предварительного осмотра и анализа взятых образцов.Назначая лечение, доктор рекомендует препараты для разрешения первичных признаков: зуда, покраснений, выделений.
Он также обязан диагностировать и устранить причины, влияющие на изменение женского гормонального фона.
Лечение кандидозного вульвита
Условно методы лечения можно поделить на лекарственные (те, которые используют по прописанному доктором рецепту) и народные.
Лекарственные препараты
Мази и крема
Для устранения внешних признаков на половых губах и клиторе рекомендуется использовать различные мази, вроде Левомеколя, Левосина или Пимафукорта.
Подробнее о лечении молочницы мазями и кремами.
Свечи (суппозитории)
Внутреннее лечение грибковых образований предполагает применение вагинальных свечей: Пимафуцина и Гексикона.
Как правило, процедура введения свечей проводится раз в день перед сном в течение 6-10 дней.
Таблетки
Не обойтись и без противомикробных препаратов, которые нужно употреблять непосредственно внутрь орально в соответствии с инструкцией: Флуконазола, Тавергила, Кларетина.
Подробнее и приеме таблеток от кандидоза для женщин.
Выбор и использование любых препаратов возможен только после детального осмотра лечащим врачом и его назначения.
Не занимайтесь самолечением! Микрофлора каждой женщины уникальна и требует особого подхода.
Рекомендуем познакомиться с подробной информацией о современных методах лечения женского кандидоза.
Народные способы
Народная медицина предлагает методы, которые помогают справляться с отечностью, зудом, постепенно и мягко устраняют раздражение внешних половых органов.
Помогают в этом случае настои из трав: ромашки, череды, календулы, эвкалипта.
Некоторые предлагают также воздействовать на внутренние половые органы, вроде шейки матки, посредством спринцевания содовым раствором, который стабилизирует Ph-среду влагалища: в литре теплой кипяченой воды растворите столовую ложку пищевой соды и чайную ложку йода. Процедуру нужно проводить не чаще двух раз в день.
Одна из главных рекомендаций также – соблюдение специального режима питания, который заключается в полном отказе от кондитерских изделий, как «топливе» для грибковых инфекций. Жаренные и соленые блюда также лучше употреблять в ограниченном количестве.
Жаренные и соленые блюда также лучше употреблять в ограниченном количестве.
Полный список рецептов народной медицины представлен здесь.
Профилактические меры
Несмотря на все меры по устранению, Кандидозный вульвит не так просто вылечить – часто заболевание проявляется снова спустя какое-то время. Поэтому намного проще соблюдать простые профилактические правила, чтобы вовсе не допустить его появления:
- Отдавайте предпочтение нижнему белью из натуральных тканей, исключающих раздражение кожных покровов: хлопка, шелка, льна.
- Белье должно точно соответствовать вашему размеру и не стеснять движений.
- Правила интимной гигиены должны соблюдаться неукоснительно, особенно – в критические дни.
- Замените при подмывании обычное мыло на специальные средства для интимной гигиены, которые заботятся о Ph-среде.
- Любые антибиотики используйте только после согласования с врачом.
- Соблюдайте сбалансированный и четко установленный режим питания.

При соблюдении активного образа жизни, полного физических нагрузок, прогулок на свежем воздухе и положительных эмоций болезнь точно обойдет вас стороной.
Кандидозный вульвит только на первый взгляд кажется безобидным заболеванием. На самом же деле он таит в себе серьезные последствия, которые могут отразиться на всей вашей дальнейшей жизни. Своевременное определение симптомов и постановка диагноза поможет назначить правильное лечение, с помощью которого вы быстро избавитесь от недуга.
причины, симптомы, диагностика, лечение, профилактика, фото
Дрожжеподобные микроорганизмы являются частью нормальной флоры влагалища. При лабораторных исследованиях они обнаруживаются у 90% представительниц прекрасного пола, которые не имеют проблем со здоровьем.
Но иногда женщина начинает испытывать сильный зуд, и замечает необычные выделения. Это значит, что у нее началась молочница, которая еще называется кандидозным вульвовагинитом.
Прочитав эту статью, вы узнаете, что это за заболевание и как его лечить.
Факторы, влияющие на развитие кандидозного вульвовагинита
Заболевание развивается только в том случае, если микроорганизмы начинают активно размножаться и образуют многочисленные колонии. Это никогда не происходит просто так. Существует целый раз факторов, которые способствуют возникновению кандидоза.Их можно разделить на 5 групп:
Механические
- ношение белья из ненатуральных тканей;
- недавняя дефлорация;
- систематическая травматизация слизистых оболочек влагалища;
- наличие внутриматочной спирали.
Физиологические
Физиологическими считаются те факторы, которые связаны с изменением гормонального фона:
- период беременности и лактация;
- критические дни.
Эндокринные
- инсулинозависимый диабет;
- заболевания щитовидной железы.
Иммунные
- врожденные иммунодефициты;
- приобретенные иммунодефициты.
Ятрогенные (связанные с медицинским вмешательством)
- прием гормональных контрацептивов;
- прием стероидных препаратов;
- прием препаратов, подавляющих иммунную систему;
- лучевая и химиотерапия;
- прием антибактериальных средств.

Также кандидоз влагалища может развиваться, если женщина заражена какой-либо инфекцией, передающейся половым путем.
При постоянных рецидивах молочницы необходимо пройти тщательное обследование у дерматовенеролога.
Симптомы и формы
Кандидозный вульвовагинит сочетает себе признаки вульвита и кандидозного вагинита. Различают несколько разновидностей течения заболевания:
Кандидоносительство
Такой формой молочницы страдают около 20% заболевших женщин.Отличительной особенностью является полное отсутствие каких-либо симптомов. Даже при визуальном осмотре врач не видит никаких нарушений.
Кандодозоносительство в большинстве случаев обнаруживается случайно при прохождении регулярного медицинского осмотра: результаты мазков указывают на огромное количество Кандид во влагалище.
При кандидоносительстве лечение назначается только в том случае, если женщина собирается в ближайшем будущем стать мамой. Во всех остальных ситуациях рекомендуется только укрепление иммунитета.
Во всех остальных ситуациях рекомендуется только укрепление иммунитета.
Острый вульвовагинит
Это самая неприятная разновидность кандидоза, так как при ней присутствует весь спектр симптомов:- сильнейший зуд;
- жжение;
- выраженное покраснение;
- невыносимая боль при половом акте;
- обильные белые или желтые выделения, по виду напоминающие сметану;
- неприятный запах.
При осмотре обнаруживается сильный отек, эрозии слизистых оболочек и даже пузырьковые высыпания.
Если женщина сталкивается с острой формой кандидоза, необходимо незамедлительно обратиться к специалисту, так как в отсутствие лечения болезнь хронизируется.
Хроническая форма
Хронический вульвовагинит – очень коварная патология, так как ее симптомы стерты и слабовыражены.Женщина может ощущать себя вполне здоровой и не замечать периодического легкого зуда после полового акта или необильных белых выделений, но хронический воспалительный процесс оказывает негативное влияние на всю репродуктивную систему.
Для того, чтобы вовремя выявить хронический кандидоз, необходимо регулярно проходить профилактические осмотры у гинеколога. Чем раньше будет назначено лечение, тем быстрее и легче организм справится с болезнью.
Диагностика
Для постановки диагноза кандидозный вульвовагинит применяется комплексный подход.
- Во-первых, врач собирает полный гинекологический анамнез и выслушивает жалобы пациентки. Обычно симптомы кандидоза бывают очень типичными, поэтому для специалиста не составляет труда его заподозрить.
- Во-вторых, проводится внимательный гинекологический осмотр, при котором врач обнаруживает характерные выделения и гиперемию слизистых оболочек.
- В-третьих, проводятся лабораторные исследования. В мазке обнаруживаются колонии Кандид, и диагноз не вызывает сомнений. Без результатов мазка диагноз не ставится, так как с такими же симптомами могут протекать другие инфекционные заболевания.

Общие принципы лечения
Самый главный принцип, которого должен придерживаться врач, назначая лечение, – комплексность.
Не стоит полагаться на заверения фармкомпаний, что кандидоз можно вылечить за один день. Такой подход может привести к тому, что болезнь перейдет в хроническую и трудноизлечимую форму. И напротив, если проведено полноценное лечение, можно избежать дальнейших рецидивов заболевания.
Во время терапии обязательно должны приниматься меры, укрепляющие иммунитет и общую сопротивляемость организма.
Половой партнер должен также пролечиться в обязательном порядке, иначе возможно повторное заражение.
Медикаментозная терапия
Для достижения максимального эффекта назначаются как местные средства, так и препараты системного воздействия.
Местные препараты
- мази и свечи Клотримазол;
- Пимафуцин;
- Залаин;
- Тержинан;
- Нистатин;
- Миконазол;
- Неопенотран.

Подробнее о мазях и кремах от молочницы (кандидоза) для женщин.
Лекарственные препараты для системного применения
- Флуконазол;
- Микосист;
- Леворин;
- Ирунин;
- Кетоконазол;
- Нистатин.
Подробнее о таблетках для женщин от молочницы.
Для улучшения иммунного ответа
- Амиксин;
- Эхинацея;
- Полиоксидоний;
- Ликопид.
Рекомендуем познакомиться с особенносями применения свечей для лечения кандидоза у женщин.
Кандидозный вульвовагинит при беременности
Беременность сама по себе является сильнейшим предрасполагающим фактором для развития кандидоза влагалища.Почти 100% женщин сталкиваются с этим недугом во время беременности. Это связано как с особенностями гормонального фона беременной, так и со сниженным в этот период иммунитетом.
Кандидозный вульвовагинит у беременной должен всегда являться поводом для тщательного наблюдения и лечения, так как плод может инфицироваться Кандидами внутриутробно и во время прохождения по родовым путям.
Основной проблемой, с которым сталкивается врач при назначении лечения в период беременности, является невозможность применения препаратов общего действия. Все системные лекарства оказывают тератогенное действие, то есть могут вызывать пороки развития плода.
Рекомендуется применять следующие местные средства:
- свечи Ливарол;
- Пимафуцин;
- свечи и мазь Клотримазол.
Подробные сведения о лечении и профилактике молочницы во время беременности.
Профилактика
Лечение кандидозного вульвовагинита долгое и недешевое, поэтому его проще предовратить.
Существует несколько простых способов, которые значительно снижают вероятность развития молочницы:
- тщательно следить за интимной гигиеной, использоваться только специальные средства для подмывания;
- носить чистое белье из натуральных тканей;
- избегать постоянного ношения ежедневных прокладок;
- ограничить потребление сладкого и мучного;
- не допускать переохлаждения или перегрева;
- регулярно посещать врача-гинеколога.

Кандидозный вульвовагинит – воспалительное заболевание влагалища, которое доставляет женщине значительный дискомфорт. При первых признаках молочницы необходимо сразу же обращаться к врачу для своевременного назначения лечения.
причины, симптомы, лечение :: SYL.ru
Воспалительные процессы в женских половых органах обычно возникают вследствие активной жизнедеятельности многих микроорганизмов. В этой статье мы более подробно расскажем о заболевании, вызываемом грибками из рода Кандида. Эта патология носит название кандидозный вульвит.
Описание болезни
Под кандидозным вульвитом понимается разновидность грибковой инфекции, которая поражает преимущественно наружные половые органы. К их числу относятся половые губы, преддверие влагалища, клитор и девственная плева.
Заболевание развивается вследствие активной жизнедеятельности грибков из рода Кандида. В норме они имеются в организме каждой женщины в небольших количествах и не причиняют серьезного дискомфорта.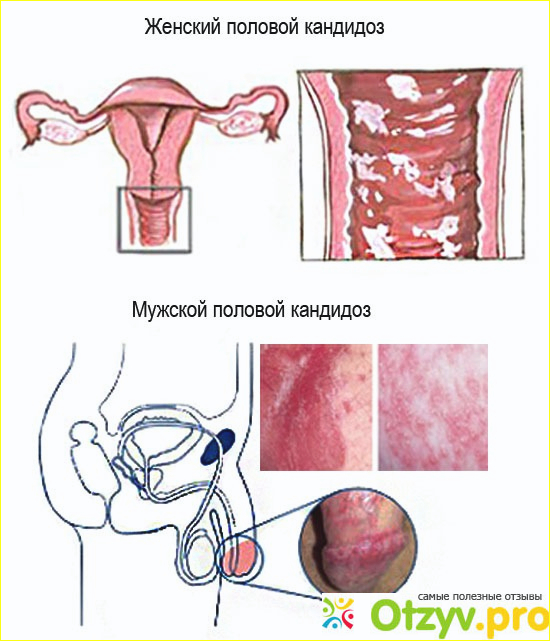 Рост их численности непрерывно сдерживается полезной микрофлорой влагалища. Однако под действием некоторых факторов этот хрупкий баланс может нарушиться, грибки начинают молниеносно размножаться. Так постепенно развивается кандидозный вульвит.
Рост их численности непрерывно сдерживается полезной микрофлорой влагалища. Однако под действием некоторых факторов этот хрупкий баланс может нарушиться, грибки начинают молниеносно размножаться. Так постепенно развивается кандидозный вульвит.
Симптомы этого заболевания далеко не всегда проявляются одинаково. Некоторые дамы отмечают интенсивный зуд и жжение в области половых органов, которые усиливаются при мочеиспускании. При появлении первичных признаков патологии важно не откладывать визит к врачу. Современная медицина располагает необходимыми средствами для борьбы с вульвитом.
Основные причины заболевания
Развитию кандидозного вульвита обычно способствуют следующие факторы:
- Использование некоторых групп лекарственных препаратов, в том числе антибиотиков. Эти медикаменты убивают не только патогенные организмы, но и полезные бактерии.
- Ослабление защитных функций организма. Если иммунитет понижается, организм не может полноценно бороться с инфекциями.
 Стрессы, хронические заболевания, переохлаждение — все эти факторы напрямую отражаются на работе защитных сил.
Стрессы, хронические заболевания, переохлаждение — все эти факторы напрямую отражаются на работе защитных сил. - Сахарный диабет.
- Прием оральных средств контрацепции. Гормональные препараты меняют кислотность среды во влагалище, создавая тем самым благоприятные условия для размножения грибков из рода Кандида.
- Несоблюдение правил гигиены.
- Ношение тесного белья и одежды. Кандидозный вульвит очень часто фиксируют у тех женщин, которые предпочитают белье из синтетических тканей или не подходящее по размеру.
- Инфекции влагалища и матки.
- Травмирование слизистой половых органов во время интимной близости.
Какие признаки указывают на вульвит?
В первую очередь при кандидозном вульвите женщины отмечают возникновение сильного зуда и нестерпимого жжения в области наружных половых органов. Затем появляется болезненный дискомфорт при мочеиспускании. Кожные покровы приобретают характерный красноватый оттенок, появляется отечность и чрезмерное набухание клитора.
В некоторых случаях болезнь сопровождают выделения из влагалища, повышение температуры и увеличение лимфоузлов в области паха.
Если женщина не получает своевременного и качественного лечения, болезнь переходит уже в хроническую форму. Симптомы стихают, но во время обострений также беспокоят сильный зуд и жжение.
Отсутствие своевременной терапии может привести к плачевным последствиям. У девочек иногда происходит самопроизвольное сращивание половых губ, а у взрослых дам остаются следы даже после заживления язвочек. Все это может стать причиной появления дискомфорта при интимной близости.
Классификация заболевания
В зависимости от клинических проявлений кандидозный вульвит подразделяют на следующие виды:
- Простое носительство. Явные симптомы отсутствуют. Во время диагностического обследования в мазках определяются возбудители заболевания.
- Острая форма. Продолжительность патологии до двух месяцев. Обычно эта форма диагностируется у детей.
 Она проявляется сыпью на слизистых половых органов, белыми творожистыми выделениями, зудом и жжением. При вовлечении в патологический процесс мочевых путей нередко возникают дизурические расстройства.
Она проявляется сыпью на слизистых половых органов, белыми творожистыми выделениями, зудом и жжением. При вовлечении в патологический процесс мочевых путей нередко возникают дизурические расстройства. - Хроническая форма. Рецидив заболевания фиксируется не менее четырех раз в год.
Беременность при кандидозном вульвите
Во время вынашивания малыша в утробе данное заболевание считается следствием снижения защитных функций организма. Более того, при беременности очень часто обостряются хронические недуги и вспыхивают с новой силой разнообразные инфекционные процессы. Вульвит не является исключением. Неприятность этой патологии у беременных женщин состоит в том, что многие используемые при лечении препараты оказывают негативное воздействие на плод. Именно поэтому терапию должен назначать квалифицированный специалист с учетом общего состояния дамы и малыша внутри ее утробы.
Диагностические мероприятия
Диагноз «кандидозный вульвит» подтверждается на основании жалоб пациентки, данных анамнеза и результатов гинекологического осмотра. Наибольшей информативностью обладает микробиологическое исследование. Микроскопию проводят как нативного, так и окрашенного по Грамму мазка из влагалища.
Наибольшей информативностью обладает микробиологическое исследование. Микроскопию проводят как нативного, так и окрашенного по Грамму мазка из влагалища.
Как справиться с недугом?
Лечение вульвита кандидозного подразумевает применение противогрибковых препаратов («Флуконазол», «Нистатин», «Кетоконазол»). При легких формах женщинам назначают мази и вагинальные свечи («Пимафуцин»), а при тяжелых — таблетки и капсулы. Иногда пациенткам дополнительно рекомендуется иммуно- и физиотерапия.
Всем женщинам без исключения на время лечения следует отказаться от интимной близости. В качестве вспомогательных средств врачи рекомендуют ванночки и подмывания с травяными настоями (ромашка, календула). После проведения водных процедур половые органы следует не вытирать, а аккуратно промакивать марлевыми салфетками.
Не лишним считается соблюдение специальной диеты. Из рациона на некоторое время следует исключить продукты, усиливающие проявление зуда (копчености, сладкое, острое). Кроме того, врачи советуют ограничить питьевой режим, ведь жидкость усиливает отечность.
Кроме того, врачи советуют ограничить питьевой режим, ведь жидкость усиливает отечность.
После окончания терапевтического курса назначают препараты для восстановления микрофлоры влагалища в форме вагинальных свечей.
Профилактика
Кандидозный вульвит (фото проявлений такого диагноза можно посмотреть в специализированных справочниках) — это коварное заболевание. Один раз возникнув, оно может появиться вновь. Чтобы избежать этой проблемы, необходимо придерживаться следующих мер профилактики:
- Носить белье исключительно из натуральных тканей.
- Соблюдать элементарные правила личной гигиены (ежедневно подмываться, в период менструаций не реже пяти раз в сутки менять прокладки).
- Без рекомендаций врача не принимать антибиотики.
- Правильно и сбалансированно питаться.
- Заниматься спортом, не забывать о режиме труда и отдыха. Правильный образ жизни является залогом крепкого иммунитета.
Не следует оставлять без внимания такое заболевание, как кандидозный вульвит. Лечение данной патологии должно быть качественным и своевременным. Лучше не пытаться самостоятельно справиться с этим коварным недугом (пробовать методы нетрадиционной медицины, слушать советы подружек). В противном случае увеличивается риск развития довольно опасных осложнений. Будьте здоровы!
Лечение данной патологии должно быть качественным и своевременным. Лучше не пытаться самостоятельно справиться с этим коварным недугом (пробовать методы нетрадиционной медицины, слушать советы подружек). В противном случае увеличивается риск развития довольно опасных осложнений. Будьте здоровы!
Кандидозный вульвит
Сегодня все чаще можно встретить заболевания, которым возникают в связи с активным размножением грибка, живущего в каждом организме человека. По статистике, практически каждый второй сталкивается в своей жизни с болезнью под названием кандидоз. Он может возникать в любом возрасте, чаще всего поражает людей, у которых ослаблена иммунная система и имеется ряд хронических заболеваний, способствующих ослаблению организма в целом. Лечить кандидоз необходимо при появлении первых симптомов болезни. Полное выздоровление возможно только при соблюдении всех рекомендаций врача.
Одной из форм заболевания является кандидозный вульвит, при котором происходит воспаление слизистой вульвы.
Как и другие формы кандидоза, вульвит встречается у женщин в любом возрасте. Нельзя исключить возможность заражения маленьких детей и женщин после возникновения менопаузы. Считается, что кандидозный вульвит может возникать только при определенных условиях, которые способствуют развитию дрожжевой инфекции и не является болезнью передающейся половым путем. Симптомы, встречающиеся в период заболевания, напоминают ряд хронических или острых форм инфекционных поражений организма. К ним относится герпес, трихомониаз, гонорея, воспалительные процессы, протекающие в мочеполовой системе.
Кандидозный вульвит проявляется отеком и восполением
Поэтому прежде чем начинать лечение, выявить причины и симптомы болезни, необходимо пройти обследование и определить точный диагноз. Самолечение может привести лишь к осложнениям или возникновению хронической формы болезни. Лечить кандидоз необходимо комплексно, соблюдая все рекомендации и назначения. Если появились симптомы болезни после прохождения курса терапии, то это может означать, что лечение проведено не полностью или есть сопутствующие не выявленные заболевания.
Причины возникновения кандидозного вульвита
- Прежде всего, это ослабленный организм, после перенесенных инфекционных заболеваний, в частности ОРВИ или гриппа. В этот период многие принимают большое количество антибиотиков, подавляющих полезную микрофлору, которая способствует защите организма от поражения грибком. Прием антибиотиков является далеко не последним фактором происхождения болезни. Если сразу не начать восстанавливать организм с помощью лекарственных средств содержащих бифидофлору, то риск возникновения кандидоза увеличивается. Нарушается баланс микрофлоры на слизистой влагалища и создается среда для активного размножения бактерий и грибков, в результате возникает кандидозный вульвит.
- Очень часто заболевание можно встретить у беременных, особенно во второй половине беременности. Причиной является резкие гормональные изменения, происходящие в организме женщины в период вынашивания ребенка. Лечить вульвит во время беременности значительно труднее.
 Многие средства, используемые для устранения инфекции, в этот период противопоказаны.
Многие средства, используемые для устранения инфекции, в этот период противопоказаны. Часто заболевание поражает беременных
Наличие хронических заболеваний, особенно мочеполовой системы, способствует ослаблению организма, и провоцируют рост грибка. Часто кандидоз является сопутствующим заболеванием при инфекциях половой сферы. Многие симптомы, указывающие на развитие заболевания в одном и другом случае схожи, но лечение одной болезни не заменяет лечение кандидоза. Подход к терапии совершенно разный и препараты, которые действуют положительно в одном случае, могут не оказывать никакого действия на грибковые поражения слизистой влагалища, в результате которых возникает кандиозный вульвит.
- Не стоит забывать о возможно причине вульвита, такой как длительное применение контрацептивов, которые, так же как и во время беременности, нарушают гормональный фон, что способствует размножению дрожжевой инфекции.
- Наличие глистов может также оказывать неблагоприятное воздействие на развитие кандидозного вульвита. При их активности начинается зуд и расчесывание половых органов, особенно в ночное время, что может привести к их различным воспалениям и повреждениям и размножению грибка на травмированных участках.
- Не соблюдение гигиены, использование тесного синтетического белья, использование прокладок и тампонов в период менструального цикла без достаточно частой их смены приводит к раздражению половых органов и в результате воспалительным процессам, и болезни.
Точный диагноз может поставить только врач
Во всех случаях, чтобы начать лечение кандидоза необходимо пройти обследование на наличие грибкового поражения слизистой и сопутствующих заболеваний. Диагноз может поставить только специалист, поэтому лечить заболевание самостоятельно не следует. Одной из неприятных последствий самолечения или когда лечение отсутствует, может стать хронический кандидоз.
Симптомы заболевания могут быть очень разнообразными, к ним относятся:
- постоянный зуд, опухание, покраснение, отек в области половых губ;
- возможное появление язвочек в местах расчесывания;
- выделение секрета различной окраски, иногда с неприятным запахом;
- усиление выделений и зуда в период менструации, а также после приема горячей ванны;
- при хронической форме вульвита, симптомы могут исчезнуть и практически не беспокоить;
- у девочек симптомы заболевания сопровождаются появлением налета, под которым могут образоваться трещины и язвы, что в дальнейшем может повлиять на формирование половых органов в целом и привести к серьезным изменениям их строения;
- иногда вульвит сопровождается повышением температуры, повышенной возбудимостью, нарушением сна.
Обычно болезнь делиться на острую стадию и хроническую.
При отсутствии лечения более двух месяцев хронический вульвит неизбежен и требует более длительного лечения, и дальнейшей профилактики.
Лечить заболевание можно с помощью использования противогрибковых препаратов общего действия, использования свечей, крема, а также обязательного приема витаминов, лекарственных средств для восстановления микрофлоры, растворов для подмываний и спринцеваний, для снятия раздражающих симптомов болезни.
обращений. Вульвит у девочек: симптомы
В педиатрии часто встречается вульвит у девочек. Симптомы и диагноз могут отличаться. Заболевают даже новорожденные дети. На это влияет множество причин.
Причины вульвита у детей
Самой частой причиной развития вульвита у детей считается несоблюдение правил гигиены. Остатки кала, грязь могут раздражать слизистую влагалища. Аллергический вульвит часто появляется от использования мыла, пены, кремов, присыпок, поскольку эти продукты могут содержать искусственные красители, БАДы.Эти элементы негативно влияют на наружные половые органы, что провоцирует развитие патологии.
Таким образом, вульвит возникает из-за недостаточной или чрезмерной гигиены. На маленьких детей может повлиять пеленочный дерматит.
Есть и другие причины развития вульвита. Например, эндокринные и респираторные заболевания, глистные инвазии, ангина, прием антибиотиков.
Инфекционные вульвиты и вульвовагиниты у девочек могут возникать из-за патогенной микрофлоры.Заболевание проявляется, например, при ослаблении иммунной системы. Данная патология может стать причиной попадания инородных предметов во влагалище.
Симптомы вульвита у детей
Часто маленькие дети не могут сказать, понятно, что они заметили неестественные проявления в организме, а девочки постарше не решаются говорить об этом. Но ребенок ощущает такие симптомы:
- зуд;
- горение;
- боль в вульве.
Знаки ярко выраженные.Ощущения усиливаются при ходьбе и после посещения туалета. Возможны выделения, повышение температуры тела.
Визуально видимый вульвит у девочек. Симптомы у детей следующие:
- на половых органах появляется припухлость;
- половые губы краснеют;
- появляется сыпь.
При исчезновении симптомов требуется медицинская помощь. Опасное заболевание – вульвит у ребенка. Лечение требуется немедленно. В противном случае патология переходит в хроническую форму, с серьезными осложнениями.
Осложнения, вызванные вульвитом у детей 2-х лет
Если у ребенка есть вульвит, лечение им не проводилось, у детей могут развиться язвы. Это серьезное воспаление. Из-за него в тканях половых губ идут патологические процессы, которые приводят к их сращению. Очень важно вовремя отвести девушку к гинекологу.
Факторы, способствующие заболеванию
Есть еще несколько факторов, влияющих на развитие патологии.Это:
- несоблюдение личной гигиены;
- Применение прокладок, тампонов, плотной одежды, грубого белья, травмирующих слизистую оболочку;
- использование антибиотиков;
- патология яичников;
- сбой гормонального баланса;
- сахарный диабет;
- химиотерапия.
Диагностика вульвита
Перед тем, как определить, как лечить вульвит у девочек, врач должен провести диагностику. Специалист выясняет истинную причину развития заболевания половых органов.Для этого он узнает о жалобах пациента, проводит следующие обследования:
- Анализ мочи;
- общий анализ крови;
- инсультов выделений из влагалища.
Кандидозный вульвит, его лечение
Вульвит может развиться из-за поражения тела ребенка грибами Candida. Они способны заразить малыша во время родов. Поэтому будущей маме стоит сделать обследования, сдать анализы, чтобы заранее выявить грибок.При кандидозном вульвите у ребенка лечение проводится местными препаратами, устраняющими грибки. В этом случае в комплексе используются лечебные травы.
Детям рекомендуется мыть отварами коровяка, ромашки, чистотела. Эти травы являются антисептиками, останавливающими развитие грибков, их размножение. Если у малыша непереносимость определенных трав, нужно соблюдать осторожность. Лучше всего лечить вульвовагинит у ребенка под наблюдением врача.
Лечение спаечного вульвита
Адгезивный вульвит – это форма заболевания, когда половые губы ребенка начинают срастаться. Патология может появиться при запущенной форме болезни. Первый симптом – замедленное мочеиспускание.
Врач выявляет болезнь при осмотре половых органов. В этом случае малые половые губы соединяются, оставляя небольшое отверстие. Чаще всего, когда девочка начинает созревать, патология проходит сама. Редко требуется хирургическое вмешательство.
Аллергический вульвит
Аллергический вульвит проявляется так же, как и другие его формы.Причина появления патологии – непереносимость определенных продуктов или тканей. Это вызывает у ребенка аллергию. В некоторых случаях болезнь протекает очень тяжело, потому что возникает недомогание, поднимается температура.
Для того, чтобы избавиться от такого вульвита, нужно устранить причину его возникновения. В противном случае могут появиться другие заболевания.
Как лечить болезнь?
Лечение вульвовагинита у ребенка проводится комплексно. При приеме лекарств состояние улучшается, утихают воспаления.Девушкам старше 2 лет рекомендуется соблюдать постельный режим. Назначают мази при хронических и острых формах патологии. Половые органы обрабатываются по инструкции специалиста.
Лечением вульвита у детей 4-10 лет нужно заниматься осторожно, так как девочка может быть очень неудобной, смущенной. Самостоятельно определиться с выбором мази или другого средства нельзя, все необходимо согласовывать с врачом. Половые органы рекомендуется промывать отварами.Вытирайте себя полотенцем осторожно, чтобы не раздражать кожу, лучше будет, если пораженные участки промокнуть салфеткой, смазать мазью.
У девочек после 2 лет начинаются гормональные изменения, которые приводят к изменению флоры. Дети перестают быть настолько предрасположенными к вульвиту. У взрослых женщин эта патология встречается редко.
Лекарственные травы для внутреннего применения
Если у ребенка развивается вульвит, лечение народными средствами показывает высокую эффективность. Для этого используются травы для внутреннего употребления.Это:
- Настой приготовлен из перфорированного ст. Зверобой. Для приготовления столовую ложку зелени залить 1 стаканом кипятка. Смесь должна постоять час. Ребенок, получивший процеженный отвар, должен пить трижды в день по 1/4 стакана.
- Отвар калины. Для его приготовления используют 1 столовую ложку сухоцветов калины. Они p
Что такое вульвит? (с иллюстрациями)
Вульвит – это воспаление вульвы, части женского репродуктивного тракта человека. Вульва – это термин, используемый для обозначения всех внешних частей женских гениталий. Он ограничен двумя складками кожи, называемыми малыми и большими половыми губами, которые окружают преддверие и клитор. Уретра из мочевого пузыря и влагалище открываются в преддверии.
Экзема может вызвать воспаление в области вульвы.У женщины может развиться вульвит по разным причинам. Одной из причин является аллергическая реакция, которая часто возникает из-за мыла, стирального порошка, туалетной бумаги и всего, что имеет запахи. Кожные заболевания, такие как экзема, могут вызвать воспаление в области вульвы. Наконец, это состояние могут вызывать некоторые грибковые и бактериальные инфекции.
Врач может порекомендовать вагинальное обследование и Пап-тест, если есть признаки вагинальной инфекции.Женщины любого возраста могут страдать от вульвита, хотя низкий уровень эстрогена у молодых девушек и женщин в постменопаузе связан с увеличением случаев вульвита. Общие симптомы могут включать жжение или зуд, отек, покраснение, выделения из влагалища и растрескивание или утолщение кожи. Хотя эти симптомы характерны для многих состояний, которые влияют на эту область тела, их следует проверить у врача, если они продолжаются в течение некоторого времени или не реагируют на меры по уходу за собой, такие как лекарства, отпускаемые без рецепта, и поддержание сухости области. и чисто.
Воспаление вульвы может возникнуть у женщин любого возраста.Причина вульвита определяет способ лечения.Если симптомы вызваны аллергической реакцией, важно определить причину реакции и прекратить ее использование. Часто советуют использовать неароматизированные и бесцветные продукты. Можно нанести на эту область крем для местного применения.
Для определения причины вульвита может потребоваться биопсия, то есть удаление кусочка кожи для проверки на наличие заболевания.Если у женщины наряду с другими симптомами появляются выделения из влагалища, причиной обычно является какая-то вагинальная инфекция. В этих случаях врач может порекомендовать вагинальное исследование и Пап-тест. Обычно, если инфекция лечится успешно, тяжесть вульвита будет уменьшаться, пока она также не исчезнет.
Низкий уровень эстрогена у женщин в постменопаузе был связан с увеличением случаев вульвита.В тех случаях, когда лечение не приносит результатов, врач может предложить биопсию кожи в этой области. Биопсия – это удаление кусочка кожи для проверки на наличие различных заболеваний. Биопсия обычно выполняется, чтобы исключить дистрофию вульвы, которая представляет собой дегенерацию кожи вульвы у женщин в постменопаузе, и дисплазию вульвы, которая является предраковым состоянием. Биопсия кожи в этой области также может быть рекомендована, если врач обнаружит повреждения на коже во время осмотра.
Вульвит может быть вызван реакцией на стиральный порошок. Туалетная бумага с ароматизаторами может вызвать аллергическую реакцию и привести к вульвиту.Вульвовагинит: причины, симптомы и диагностика
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей.Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Вульвовагинит – это воспаление или инфекция вульвы и влагалища. Это распространенное заболевание, которым страдают женщины и девушки всех возрастов. Это имеет множество причин. Другие названия этого состояния – вульвит и вагинит.
По данным Центров по контролю и профилактике заболеваний (CDC), бактериальный вульвовагинит поражает почти 30 процентов женщин в США в течение их жизни.Это наиболее частая причина вагинальных симптомов.
Информационный бюллетень CDC за 2017 год указывает на то, что вагинальный кандидоз (грибковая инфекция) является второй по распространенности вагинальной инфекцией.
Многие триггеры могут вызвать инфекцию в области влагалища и вульвы. Самая частая причина – бактерии. Другие частые причины включают:
Бактерии
Определенные бактерии могут размножаться и вызывать вульвовагинит. Gardnarella – это часто встречающаяся во влагалище бактерия. Чрезмерный рост приводит к бактериальному вагинозу, наиболее распространенному вульвовагиниту.
Streptococcus или Staphylococcus также могут присутствовать, но обычно не вызывают инфекции. Бактериальная инфекция может вызвать серовато-белые выделения с рыбным запахом.
Дрожжи
Одной из наиболее частых причин вульвовагинита является Candida albicans . Эта дрожжевая инфекция может вызвать зуд половых органов и густые белые выделения из влагалища с творожной текстурой.
У некоторых женщин развиваются дрожжевые инфекции после приема антибиотиков.Это связано с тем, что антибиотики могут убить противогрибковые бактерии, которые естественным образом живут во влагалище.
Вирусы
Вирусы, вызывающие вульвовагинит, обычно передаются половым путем. К ним относятся герпес и вирус папилломы человека (ВПЧ).
Паразиты
Острицы, чесотка и вши могут вызывать воспаление вульвы и влагалища.
Факторы окружающей среды
Плохая гигиена и аллергены также могут вызывать это состояние. Плотная одежда может натирать кожу и вызывать раздражение и задерживать влагу в этой области.
Раздраженная кожа более восприимчива к вульвовагиниту, чем здоровая кожа. Раздражение также может замедлить выздоровление.
Инфекции, передаваемые половым путем (ИППП)
Трихомонадный вагинит, передаваемый половым путем, может вызывать вульвовагинит. Эта инфекция вызывает дискомфорт в области половых органов, зуд и обильные выделения. Выделения могут быть желтыми, зелеными или серыми. Часто имеет сильный запах. Хламидиоз, гонорея и герпес также могут вызывать вагинит.
Химические вещества
Некоторые химические вещества могут вызывать вульвовагинит.Они часто встречаются в мыле, женских спреях, духах и вагинальных контрацептивах. К химическим веществам, которые могут вызвать аллергическую реакцию, относятся:
Если какой-либо из этих ингредиентов содержится в вашем мыле или стиральном порошке, вы можете перейти на продукцию гипоаллергенной марки или без отдушек. Это поможет предотвратить повторение инфекции.
Вульвовагинит – наиболее частое гинекологическое заболевание у девочек препубертатного возраста. Врачи считают, что это связано с низким уровнем эстрогена. Когда начинается половая зрелость, влагалище становится более кислым, и инфекции обычно прекращаются.
Вульвовагинит у детей можно лечить ежедневным купанием, стероидами и низкими дозами местных антибиотиков. Важно посоветовать ребенку, как правильно соблюдать гигиену в ванной. Ношение свободного хлопкового нижнего белья может предотвратить повторное заражение.
Симптомы вульвовагинита различаются и зависят от их причины. В общем, симптомы могут включать:
Ваш врач диагностирует вульвовагинит, обсуждая ваши симптомы и, возможно, собирая образец выделений из влагалища для анализа.
В большинстве случаев вашему врачу необходимо провести гинекологический осмотр. Для правильного определения причины воспаления может потребоваться влажная подготовка. Это включает в себя сбор выделений из влагалища для микроскопического исследования.
После этого ваш врач сможет определить организм, вызывающий заболевание, что приведет к более быстрому и эффективному лечению.
В редких случаях может потребоваться биопсия вульвы для идентификации организма. Это означает, что ваш врач возьмет небольшой образец ткани для дальнейшего исследования.Биопсия обычно необходима только в том случае, если традиционные методы лечения неэффективны.
Правильное лечение вульвовагинита зависит от типа инфекции и организма, вызывающего проблему.
Некоторые виды вульвовагинита можно вылечить самостоятельно. Но не забудьте поговорить с врачом, прежде чем начинать лечение в домашних условиях.
Домашние средства
Если в прошлом у вас была дрожжевая инфекция, вы можете лечить вульвовагинит, используя безрецептурные препараты, доступные в любой аптеке, в том числе:
- вагинальные кремы
- суппозитории
- местные мази
- таблетки для перорального приема
Фармацевт, вероятно, посоветует вам лучший продукт для лечения ваших симптомов и как его применять.
Измельченный чеснок и кокосовое масло, известные своими антибактериальными свойствами, также могут помочь в лечении этого состояния.
Возможно, вы сможете облегчить некоторые симптомы вульвовагинита, приняв сидячую ванну – теплую неглубокую ванну, которая покрывает только область бедер. Добавление масла чайного дерева или незначительного количества уксуса или морской соли в ванну может помочь убить некоторые бактерии, если они являются причиной ваших симптомов.
Будьте осторожны, не сидите в ванне слишком долго. Используйте полотенце, чтобы полностью высушить пораженный участок после ванны.
Проконсультируйтесь с врачом, если воспаление или выделения не исчезнут после недели домашнего лечения.
Интернет-магазин домашних средств от вульвовагинита:
Лекарства, выписанные по рецепту
После того, как врач определит тип организма, вызывающего ваш вульвовагинит, он, скорее всего, пропишет вам лекарства.
Лекарства от этого состояния могут включать:
- пероральные антибиотики
- кремы с антибиотиками (наносятся непосредственно на кожу)
- антибактериальные кремы (наносятся непосредственно на кожу)
- противогрибковые кремы (наносятся непосредственно на кожу)
- пероральные противогрибковые таблетки
- пероральные антигистаминные препараты, если возможной причиной аллергической реакции
- кремы с эстрогеном
Ваш врач может также порекомендовать личную гигиену, чтобы помочь вылечить инфекцию и предотвратить ее повторение.Это может включать в себя сидячие ванны и правильное вытирание после посещения туалета.
Другие предложения: носить свободную одежду и хлопковое белье для циркуляции воздуха и уменьшения влажности в помещении. Снятие нижнего белья перед сном также может помочь предотвратить вульвовагинит.
Правильное очищение важно и может помочь предотвратить раздражение. Особенно это актуально, если инфекция бактериальная. Избегайте использования пенных ванн, ароматизированного мыла, спринцевания и стиральных порошков. Вместо этого выбирайте сидячие ванны или продукты для чувствительной кожи.
Холодный компресс также может облегчить боль на опухших или болезненных участках.
Сексуальное здоровье
Важно сообщить своим сексуальным партнерам, является ли ваш вульвовагинит результатом ИППП. Все сексуальные партнеры должны пройти курс лечения от этого заболевания, даже если в настоящее время у них нет симптомов.
Большинство случаев вульвовагинита быстро заживают при правильном лечении. Обратитесь к врачу, если вы не заметите улучшения в течение недели. Вы можете обнаружить, что альтернативные методы лечения более эффективны.
Хотя дрожжевые инфекции и бактериальный вульвовагинит не считаются ИППП, появляющаяся информация позволяет предположить, что бактериальный вульвовагинит может передаваться половым путем.
Если у вас есть ИППП или вирус, вам следует подождать, пока вы и ваш партнер завершите лечение и не исчезнут симптомы, прежде чем возобновлять половые контакты, согласно клинике Майо.
Если ваш вульвовагинит вызывают дрожжи, вы можете обнаружить, что инфекция возвращается. Эти инфекции обычно можно лечить с помощью безрецептурных препаратов.
Магазин безрецептурных препаратов для лечения дрожжевой инфекции.
Как это выглядит и что это означает
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Candida – это разновидность дрожжей, которые естественным образом встречаются в кишечнике, на коже и слизистых оболочках. Большинство людей имеют определенный уровень Candida по всему телу. Обычно это безвредно.
Однако чрезмерный рост Candida может привести к инфекции, называемой кандидозом. Рот и влагалище – два наиболее распространенных места кандидоза. Также может произойти чрезмерный рост кишечника. Это может привести к появлению в кале Candida .
Симптомы кандидоза различаются в зависимости от того, какая часть тела поражена. Кандидоз во рту называется молочницей. Он вызывает белые пятна, похожие на творог, на языке или внутренней поверхности щек.Это также может привести к болезненности или жжению и распространиться на другие части рта или горла.
Кандидоз во влагалище обычно называют дрожжевой инфекцией. Это вызывает зуд, аномальные выделения и боль во время секса или мочеиспускания.
Симптомы разрастания Candida в кишечнике могут включать метеоризм и тягу к сладкому.
Q:
Как вы распознаете Candida в своем стуле? На что это похоже?
A:
Стул с большим количеством грибов Candida может содержать белый волокнистый материал, похожий на кусочки нити сыра. Candida также может выглядеть пенистым, как дрожжи в хлебной смеси, когда он поднимается. Также он может напоминать слизь.
Saurabh Sethi, MD, MPH Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.Воспаление желудочно-кишечного тракта
Различные формы воспалительного заболевания кишечника (ВЗК), такие как болезнь Крона и язвенный колит, могут вызывать воспаление в желудочно-кишечном тракте.Воспаление изменяет кишечную среду и, как было показано, приводит к повышению уровня Candida в кишечнике.
Другие симптомы ВЗК включают:
- диарея
- усталость
- лихорадка
- непреднамеренная потеря веса
- спазмы в животе и боль
- кровь в стуле
использование ингибиторов протонной помпы
ингибиторы протонной помпы – обычное лечение для кислотного рефлюкса. Они уменьшают количество кислоты в желудке.Это может изменить среду вашего кишечника и дать Candida правильные условия для роста.
Антибиотики
Прием антибиотиков, особенно антибиотиков широкого спектра действия, может привести к росту грибков. Это связано с тем, что антибиотики могут убить некоторые из полезных бактерий, которые помогают удерживать дрожжи от неконтролируемого роста, конкурируя за пространство и еду. Когда вы перестанете принимать антибиотики, ваша иммунная система вернется в норму. Но пока вы принимаете лекарство, вы можете увидеть в стуле Candida .
Состояния, которые приводят к ослаблению иммунной системы
Когда ваша иммунная система находится под угрозой, Candida может выйти из-под контроля. Это потому, что нормально функционирующая иммунная система будет держать под контролем естественный грибок. Кандида часто встречается у людей, живущих с ВИЧ, или у людей, живущих с ВИЧ (СПИД) 3 стадии, которые страдают диареей.
Нормальная среда кишечника
Кандида является нормальной частью здоровой среды кишечника.Хотя обычно вы не замечаете этого в своем стуле, время от времени вы можете заметить это, даже если у вас нет чрезмерного роста.
Чтобы проверить наличие в стуле Candida , врач сначала возьмет образец стула. Они исследуют его под микроскопом, чтобы увидеть, есть ли рост Candida . Затем они возьмут небольшой образец и дадут ему инкубироваться в течение нескольких дней, чтобы в вашем стуле могли расти любые дрожжи. Ваш врач осмотрит его еще раз, чтобы точно определить, какие дрожжи присутствуют.
Однако у многих здоровых людей в кишечнике содержится Candida , поэтому образец кала не всегда является лучшим диагностическим тестом.В зависимости от ваших симптомов ваш врач может также взять образец других пораженных частей тела или образец крови для проверки на Candida . Если у вас есть инфекция Candida в вашем рту или половых органах, ваш врач обычно может поставить диагноз только по внешнему виду инфекции.
Candida можно лечить противогрибковыми препаратами. Наиболее часто используемый флуконазол можно принимать в форме таблеток для лечения Candida в стуле.
Если основное заболевание, такое как ВЗК, вызывает Candida в вашем стуле, оно также будет лечиться.Поговорите со своим врачом о своих симптомах, чтобы подобрать для вас подходящее лечение. Обычные методы лечения ВЗК включают противовоспалительные препараты и иммунодепрессанты.
Если препарат вызывает Candida в вашем стуле, например, ингибиторы протонной помпы или антибиотики, поговорите со своим врачом о наилучшем способе прекращения приема лекарства.
Хотя нездоровый кишечник может быть результатом генетики или основного заболевания, есть некоторые вещи, которые вы можете сделать, чтобы сохранить здоровье своего кишечника.К ним относятся:
- Принимайте антибиотики только при необходимости. Антибиотики не только убивают все, что вызывает у вас заболевание, но и снижают уровень полезных бактерий в кишечнике. Это может позволить Candida расти. Иногда необходимо принимать антибиотики, но убедитесь, что вы принимаете их только в этих случаях.
- Придерживайтесь здоровой диеты. Здоровая диета, включающая цельнозерновые и продукты с большим содержанием клетчатки, такие как бобы и яблоки, поможет сохранить здоровье кишечника.Увеличение разнообразия бактерий в кишечнике – еще один способ сохранить здоровье кишечной среды. Вы можете сделать это, употребляя самые разнообразные здоровые продукты.
- Примите пробиотики. Пробиотики – это добавки, состоящие из живых микроорганизмов, обычно бактерий. Существуют противоречивые доказательства в пользу них, но некоторые исследования показывают, что прием пробиотиков может помочь сбалансировать бактерии в кишечнике. Поговорите со своим врачом о добавлении пробиотиков в свой распорядок дня.
- Ешьте кисломолочные продукты. Ферментированные продукты, такие как квашеная капуста, кимчи и йогурт, – это продукты, измененные бактериями или дрожжами. Следовательно, они содержат много бактерий, которые могут помочь сохранить здоровье кишечника.
- Ешьте пребиотики. Пребиотические продукты способствуют развитию полезных бактерий в кишечнике. Продукты с большим количеством клетчатки или сложных углеводов – ваши лучшие источники пребиотиков. К ним относятся фрукты, овощи и цельнозерновые продукты.
Кандида в стуле излечима с помощью противогрибковых препаратов, поэтому поговорите со своим врачом, как только заметите какие-либо симптомы.Кроме того, можно лечить потенциальные первопричины появления Candida в стуле. Candida разрастание не оказывает длительного отрицательного воздействия на здоровье.
Кандидоз кожи и ногтей: симптомы, лечение и профилактика
Кандидоз – это естественный грибок, который есть у каждого человека. При определенных условиях некоторые виды Candida могут расти слишком быстро и вызывать развитие инфекции. Эта инфекция называется кандидозом и может поражать конкретно кожу или ногти.
В этой статье мы объясняем, что такое Candida, симптомы кандидоза кожи и ногтей, а также способы лечения и профилактики этой инфекции.
Поделиться на Pinterest Кандидоз может развиваться в складках кожи и в местах, где есть влага и тепло.Кандида – это дрожжевой грибок, который присутствует на коже и слизистых оболочках, выстилающих внутреннюю часть многих структур тела.
Обычно это безвредно, но если в организме происходят изменения для создания правильной среды, это может вызвать инфекцию.
Существует около 150 видов Candida.
Более 20 типов, включая наиболее распространенные виды Candida albicans , могут вызывать инфекции у людей. Эти инфекции могут поражать ногти, кожу и слизистые оболочки по всему телу.
Кандидоз – это инфекция, вызываемая Candida.
Многие инфекции Candida локализованы и поражают только одну часть тела. Например, кожный кандидоз поражает кожу, а онихомикоз – инфекцию ногтей.
Хронический кандидоз кожно-слизистых оболочек (ККМ) относится к группе заболеваний, которые характеризуются стойкими, изнурительными и рецидивирующими инфекциями кожи, ногтей и слизистых оболочек.
CMC является результатом проблемы иммунодефицита, которая возникает из-за генетических факторов.
Молочница или ротоглоточный кандидоз – это еще один тип кандидозной инфекции, поражающей полость рта или горла. Также возможно наличие кандидозной инфекции влагалища, которую люди обычно называют дрожжевой инфекцией.
Инвазивный кандидоз – более серьезное заболевание, которое отличается от кандидоза кожи и ногтей тем, что не локализовано. Инвазивный кандидоз может поражать кровь, мозг, глаза и другие органы тела и может быть опасным для жизни.
Candida процветает в теплой и влажной среде, а ослабленный иммунный ответ или другие условия могут способствовать развитию инфекции.
Следующие факторы повышают вероятность заражения:
- жаркая или влажная погода
- плохая гигиена
- нечастая смена подгузников или нижнего белья
- тесная одежда, которая натирает
- синтетическая ткань, которая плохо дышит
- антибиотики, изменяющие организм естественный баланс Candida
- частое воздействие раздражающих веществ
- выполнение работы, связанной с пребыванием в воде
- воспалительное заболевание, такое как псориаз, которое возникает в кожных складках
- подавление иммунитета из-за применения кортикостероидов или определенных лекарств
- беременность
- состояния здоровья, влияющие на иммунную систему, такие как диабет и некоторые гормональные состояния, включая определенные проблемы с щитовидной железой, болезнь Аддисона и болезнь Кушинга
Кандидоз по-разному влияет на кожу и ногти.
На коже
Кандидоз кожи может привести к:
- покраснению
- сыпи
- шелушению
- припухлости
Эти симптомы часто возникают на участках тела, которые труднее поддерживать сухими, и в местах. где кожа соприкасается с кожей.
Некоторые примеры этих чувствительных участков включают:
- в складках кожи
- под грудью
- пах
- подмышки
- промежутки между пальцами рук и ног
- крайняя плоть необрезанного полового члена
В У некоторых людей инфекция также может поражать полость рта и горло.
Инфекция вызывает зуд и дискомфорт, но лечение может облегчить симптомы.
В ногтях
Поделиться на Pinterest Грибковые инфекции ногтей, такие как кандидоз, могут вызывать обесцвечивание и ослабление ногтей.Кандидоз ногтей может вызывать следующие симптомы ногтей рук и ног:
- ломкие, легко ломаемые или раскалывающиеся ногти
- изменение цвета белого, коричневого или желтого цвета
- скопление мусора под ногтем сухая, порошкообразная поверхность
- ноготь поднимается и отслаивается
- ноготь трескается или рассыпается
Без лечения пораженные ногти могут стать толще и обесцвечиваться.
Это состояние обычно не является болезненным, но, если инфекция прогрессирует в ногтях на ногах, носить обувь может быть больно.
Лечение ногтей и кожных заболеваний часто необходимо для предотвращения распространения инфекции на другие части тела и других людей.
Людям, у которых уже есть другое заболевание, например, диабет, следует немедленно обратиться за лечением, если у них разовьется инфекция кожи или ногтей, поскольку более вероятно возникновение осложнений.
Лечение инфекций ногтей
Вылечить инфекции ногтей бывает непросто.
Доктор Фиби Рич из Американской академии дерматологии (AAD) рекомендует следующие три шага для лечения кандидоза ногтей:
- Исследование и устранение любых возможных основных медицинских причин.
- Следите за тем, чтобы ногти оставались сухими и вдали от агрессивных веществ или воды, например, надев перчатки.
- Укрепление ногтей с помощью вазелина или более густых лубрикантов, а не водянистых лосьонов.
Если лечение инфекции ногтей не решает проблему, хирургическое удаление ногтей может быть лучшим вариантом.Новый ноготь вырастет, но на это нужно время.
Витамин B с биотином также может помочь в ломкости ногтей. Это долгосрочное решение, предполагающее ежедневный прием добавок.
Однако Управление США по диетическим добавкам (ОРВ) отмечает, что необходимы дополнительные исследования для подтверждения безопасности и эффективности биотиновых добавок.
Если состояние не исчезнет, специалист может назначить пероральное лекарство, чтобы помочь с проблемой.
Лечение кожных инфекций
Противогрибковые препараты для кожи, отпускаемые без рецепта, включают:
- миконазол
- клотримазол
- оксиконазол
Сохранение кожи сухой увеличивает шанс быстрого выздоровления от инфекции .На некоторых участках тела это может быть сложнее. Порошки могут уменьшить влажность во время и после обработки.
Когда обращаться к врачу
Если состояние не улучшается с помощью безрецептурных средств, необходимо обратиться к врачу или дерматологу.
Может потребоваться лекарство, отпускаемое по рецепту, или может быть основная причина, которую необходимо устранить.
Врач спросит о истории болезни человека и изучит любые симптомы. При кожных инфекциях они также могут сдать кожный соскоб для исследования в лаборатории.
Они могут прописать:
- при необходимости осушающее средство, такое как порошок миконазола
- противогрибковое средство для местного применения для нанесения непосредственно на кожу
Лечение КМЦ обычно включает в себя местные противогрибковые препараты, но некоторым людям может потребоваться вместо этого длительное пероральное лечение. Если причиной является основное заболевание, такое как дефицит антител, это может потребовать специального лечения.
Поделиться на Pinterest Ношение шлепанцев в бассейне снижает риск заражения или передачи грибковых инфекций.Некоторые меры могут помочь снизить вероятность заражения.
Для людей важно, чтобы кожа и ногти были сухими и чистыми. Смена потной или мокрой одежды, стирка с мылом и хорошая сушка помогут избежать роста и распространения дрожжей.
При посещении салона красоты люди должны выбрать салон с хорошей репутацией и установленными гигиеническими стандартами, где вероятность передачи бактерий от покупателя к покупателю меньше.
В общественных бассейнах и душевых ношение шлепанцев может помочь остановить распространение инфекции.
Людям с ослабленной иммунной системой, диабетом или другими заболеваниями следует обратиться к врачу, если у них развиваются симптомы кандидоза.
Q:
Я слышал, что отказ от сахара может предотвратить кандидоз. Это правда, и что мне с этим делать?
A:
Устранение чрезмерного количества сахара полезно для вашего здоровья в целом, но нет никаких научных доказательств того, что отказ от сахара может предотвратить кандидоз.
Исключение сахара – это способ сократить количество лишних калорий, похудеть и снизить риск развития диабета, сердечных заболеваний и жировой болезни печени.
Люди обычно сообщают, что чувствуют себя лучше, когда исключают сахар из своего рациона, но нет никакой научной связи между кандидозом и потреблением сахара.
Alana Biggers, MD, MPH Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.
Снимки молочницы у младенцев, кандидозные пробиотики, симптомы кандидозного вульвовагинита
Отправить домой Наш метод Примеры использования Указатель Контакты Статистика Мы не оцениваем и не гарантируем точность любого содержания на этом сайте.Кандидозный вульвовагинит и проверьте кандидозный вульвовагинит в Википедии, Youtube, Google News, Google Книгах и Twitter на Digplanet.Кандидозный вульвовагинит – Полный альбом демоДемо 2012 Без названия 01-09 Без названия10 (Обложка морга) ГОРЕГРИНД ГОРЕНОЗ. Вагинальная дрожжевая инфекция – что это и как лечится? Вагинальная дрожжевая инфекция чаще всего вызывается дрожжами Candida albicans. Кандидозный вульвовагинит €? Кандидозные опрелости в €? Пеленочный кандидоз €? Кандидозная паронихия €? Erosio interdigitalis blastomycetica a €? Врожденный кожный кандидоз a €? Перианальный кандидоз €? Хронический кожно-слизистый кандидоз a €? Системный кандидоз.Lactobacillus acidophilus штамм NAS (положительный результат по h3O2) в снижении частоты рецидивов кандидозного вульвовагинита.
Вульвит – это просто воспаление вульвы, мягких складок кожи вне влагалища.
Эта страница была сохранена в качестве перенаправления, чтобы избежать разрыва как внутренних, так и внешних ссылок, которые могли быть связаны со старым именем страницы.
Например, вагинальный зуд и выделения могут быть симптомами кандидозного вульвовагинита или бактериального вагиноза – обоих вагинальных инфекций, но для каждой из них требуется разное лечение.Это не состояние, а скорее симптом, возникающий в результате множества заболеваний, инфекций, травм, аллергии и других раздражителей. Отлично подходит для пациентов, которые думают или планируют перед лабиопластикой или косметической вагинальной операцией. Это не состояние, а скорее симптом, возникающий в результате множества заболеваний, инфекций, травм, аллергии и других раздражителей.
Узнайте причины, симптомы и методы лечения вульвита и узнайте, как предотвратить этот симптом вульвы.
Windisch MD Winalite’s Lovemoon Anion Product Demo от Joy Part 2.wmv Представляем революционную технологию в области охраны репродуктивного здоровья женщин – гигиенические салфетки Love Moon Anion.
Не верьте мне на слово – ВЫ ДОЛЖНЫ ПОПРОБОВАТЬСЯ, ЧТО ТАКОЕ, ЧТО ТАКОЕ Дрожжевая инфекция – Лечение и лечение с помощью дрожжевого протеина Вагинальная дрожжевая инфекция – это раздражение влагалища и области вокруг влагалища, называемой вульвой . Обычно дрожжи живут во влагалище в небольшом количестве, но когда бактерии во влагалище выходят из равновесия, слишком много дрожжей растет и вызывает инфекцию.Влагалищная дрожжевая инфекция и вульвит вызывают неспецифические симптомы, что означает, что, помимо дрожжевой инфекции, идентичные симптомы могут вызывать и другие заболевания.
Он включает в себя губы или складки кожи половых губ, ягодиц, а также отверстия в уретре и влагалище. Рецидив дрожжевой инфекции возникает, когда у женщины за год четыре или более инфекций, не связанных с применением антибиотиков. MEDgle – это поиск по медицине и здоровью, позволяющий искать симптомы, диагнозы, лекарства, процедуры и многое другое.
Рецидивирующие дрожжевые инфекции могут быть связаны с основным заболеванием и могут потребовать более агрессивного лечения. Как говорится, «Знать симптомы того или иного заболевания – это половина битвы». Симптомы вагинальной дрожжевой инфекции указаны ниже. Проконсультируйтесь с врачом, если вы почувствуете зуд или жжение в области влагалища во время полового акта. Потому что вульва также часто воспаляется при воспалении влагалища, вагините. Эти выделения могут произойти в любой момент дня, особенно во время или после полового акта.Многие люди путают симптомы вагинальной дрожжевой инфекции с бактериальным вагинозом, еще одним заболеванием влагалища.
Симптомы могут быть одинаковыми, но причины обоих этих расстройств слишком разные. Гель Сагинил представляет собой гель, содержащий натуральное *** гезиновое соединение пальмитоилэтаноламид, и распространяется как медицинское устройство в Нидерландах и за рубежом.
Это должно быть проверено вашим доктором. Лимфатическая мокрота – гинекологическое заболевание (обложка патологоанатома) из книги “Публичные трупы – анатомия самовыражения”.
Ваш врач сказал, что нет ни инфекции, ни какого-либо другого заболевания, вызывающего проблему. Вы пробовали кремы, лекарства от дрожжевой инфекции, отпускаемые без рецепта, и все другие доступные средства от зуда. Мы провели обширное исследование вульводинии и других типов хронической тазовой боли (ХТБ) и считаем, что нашли успешный способ лечения ХЛД и вульводинии, и теперь надеемся увидеть существенный сдвиг в подходах большинства врачей к этой проблеме. При эндометриозе ткань, которая обычно выстилает матку, может разрастаться во влагалище и вызывать болезненные ощущения.







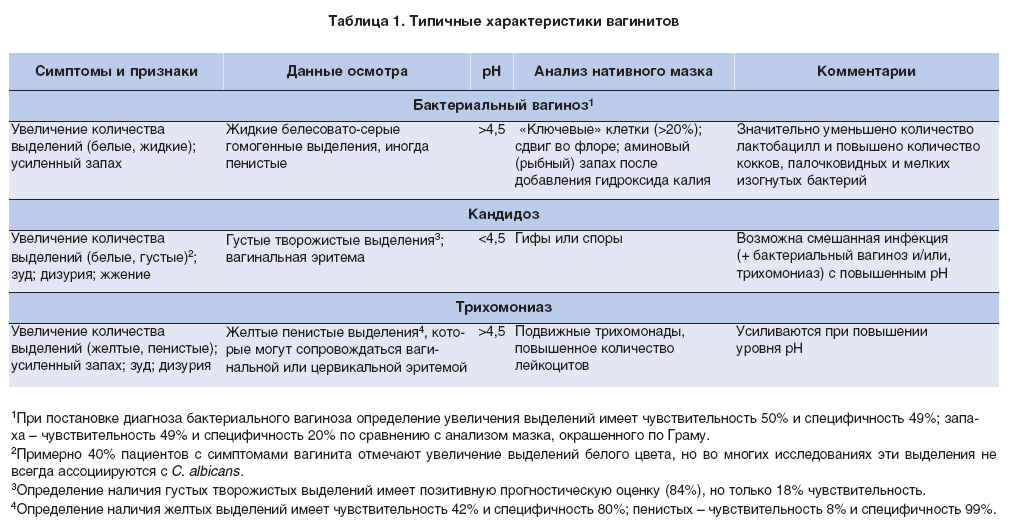


 Стрессы, хронические заболевания, переохлаждение — все эти факторы напрямую отражаются на работе защитных сил.
Стрессы, хронические заболевания, переохлаждение — все эти факторы напрямую отражаются на работе защитных сил. Она проявляется сыпью на слизистых половых органов, белыми творожистыми выделениями, зудом и жжением. При вовлечении в патологический процесс мочевых путей нередко возникают дизурические расстройства.
Она проявляется сыпью на слизистых половых органов, белыми творожистыми выделениями, зудом и жжением. При вовлечении в патологический процесс мочевых путей нередко возникают дизурические расстройства.
 Многие средства, используемые для устранения инфекции, в этот период противопоказаны.
Многие средства, используемые для устранения инфекции, в этот период противопоказаны.