Заболевания среднего уха и сосцевидного отростка
11 Болезни уха и сосцевидного отростка
Непосредственно поражения среднего уха
Средний отит
Невоспалительный средний отит
AA80 Острый серозный или слизистый средний отит
AA81 Острый несерозный невоспалительный средний отит
AA82 Хронический серозный или слизистый средний отит
AA83 Неинфекционный средний отит с выпотом
AA8Z Невоспалитеьный средний отит, неуточненный
Гнойный отит
AA90 Острый гнойный отит
AA91 Хронический гнойный отит
AA91.0 Хронический туботимпанический гнойный отит
AA91.1 Хронический аттикоантральный гнойный отит
AA91.2 Другой уточненный хронический гнойный средний отит
AA91.Z Хронический гнойный средний отит, неуточненный
AA9Y Другие уточненные гнойные средние отиты
AA9Z Гнойные отиты, неуточненные
AB00 Острый средний отит
AA81 Острый несерозный невоспалительный средний отит
AA90 Острый гнойный средний отит
AB01 Хронический средний отит
AA82 Хронический серозный или слизистый средний отит
AA91 Хронический гнойный отит
AB0Y Другие уточненные средние отиты
AB0Z Средние отиты, неуточненные
AB10 Заболевания евстахиевой трубы
AB10.0 Дивертикул евстахиевой трубы
AB10.1 Зияющая евстахиева труба
AB10.2 Воспаление евстахиевой трубы
AB10.3. Закупорка евстахиевой трубы
AB10.Y Другие уточненные заболевания евстахиевой трубы
AB10.Z Заболевания евстахиевой трубы, неуточненные
AB11 Мастоидит или связанные с ним состояния
AB11.0 Острый мастоидит
AB11.1 Хронический мастоидит
AB11.2 Петрозит
AB11.3 Мастоидиты, не классифицированные в других рубриках
AB11.Y Другие уточненные мастоидиты или связанные с ними состояния
AB11.Z Мастоидит или связанные с ним состояния, неуточненные
AB12 Холестеатома среднего уха
AB13 Перфорация барабанной перепонки
AB13.
AB13.1 Аттическая перфорация барабанной перепонки
AB13.2 Другие краевые перфорации барабанной перепонки
AB13.Y Другая уточненная перфорация барабанной перепонки
AB13.Z Перфорация барабанной перепонки, неуточненная
AB14 Острый мирингит
AB15 Хронический мирингит
AB16 Тимпаносклероз
AB17 Адгезивные заболевания среднего уха
AB18 Разрыв или дислокация слуховых косточек
AB19 Приобретенные аномалии слуховых косточек, не связанные с разрывом или вывихом
AB1A Полип среднего уха
AB1A.0 Ауральный полип
AB1A.Y Другой уточненный полип среднего уха
AB1A.Z Полип среднего уха, неуточненный
AB1B Шрам среднего уха
AB50.0 Врожденная кондуктивная потеря слуха
AB33 Отосклероз
AB50.2 Врожденная смешанная кондуктивная и нейросенсорная потеря слуха
AB1Y Другие уточненные заболевания среднего уха или сосцевидного отростка
AB1Z Болезни среднего уха или сосцевидного отростка, неуточненные
Усгуи оказываемые по медицинской помощи Больница Центросоюза
Гинекология
- Все виды оперативных вмешательств по плановым и экстренным показаниям
- Проведение консервативной терапии при любой гинекологической патологии
- Ведение беременности до 22 недель
Хирургия
Плановая и экстренная консервативная терапия и оперативные вмешательства при заболеваниях:
- Печени, поджелудочной железы, желчного пузыря и желчевыводящих путей
- Пищевода, желудка и 12-перстной кишки, толстой и тонкой кишки
- Молочной железы
- Кожи и подкожной клетчатки
- Варикозная болезнь
- Заболевания щитовидной железы
Урология
- МКБ конкремент почки
- МКБ конкремент мочеточника (Вне)
- МКБ конкремент мочевого пузыря
- Почечная колика
- Острый пиелонефрит
- Хронический пиелонефрит
- Доброкачественная гиперплазия простаты план
- Доброкачественная гиперплазия простаты
- Острая задержка мочи
- Биопсия простаты
- Хронический простатит
- Острый простатит
- Абсцесс простаты
- Острый эпидидимит
- Острый эпидидимоорхит
- Острый орхит
- Абсцесс яичка
- Цистит острый
- Цистит хронический
- Острый геморрагический цистит
- Доброкачественное образование мочевого пузыря
- Доброкачественные образования половых органов
- Гидроцеле
- Фуникулоцеле( Киста семенного канатика)
- Сперматоцеле (киста придатка яичка)
- Варикоцеле
- Рецидивное варикоцеле
- Фимоз
- Парафимоз
- Рак простаты( Биопсия)
- Злокачественные образования мочевого пузыря
- Злокачественные образования почки
Терапия
- Гипертоническая болезнь
- ИБС: постинфарктный кардиосклероз
- ИБС: постоянная форма мерцательной аритмии
- ИБС: застойная сердечная недостаточность
- ИБС: стабильная стенокардия (пациенты старше 65 лет)
- Острый бронхит
- ХОБЛ
- Пневмония
- Бронхоэктатическая болезнь
- Интерстициальные болезни легких
- Бронхиальная астма
- Аллергозы (крапивница, отек Квинке)
- Язвенная болезнь желудка
- Гастриты
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- Цирроз печени
- Гепатиты (острые и хронические)
- Панкреатит (обострение хронического)
- Хронические неспецифические язвенные колиты
- Функциональные кишечные нарушения
- Анемия
- Заболевания суставов (ревматоидный артрит, инфекционные артриты)
- Сахарный диабет 2 типа
ЛОР
- Отиты
- Острый средний катаральный отит
- Острый средний гнойный отит (в т.
 ч. посттравматический)
ч. посттравматический) - Острый наружный отит
- Хронический гнойный отит
- Хондроперихондрит ушной раковины
- Отематома (гематома) ушной раковины
- Синуситы
- Острый (гнойный) гайморит
- Острый (гнойный) фронтит
- Острый этмоидит
- Хронический гайморит
- Полипоз носа
- Искривление перегородки носа (септопластика)
- Гематома перегородки носа
- Перелом костей носа
- Гипертрофический ринит
- Вазомоторный ринит
- Хронический тонзиллит
- Паратонзиллярный абсцесс (паратонзиллит)
- Инородное тело глотки
- Инородное тело полости носа
- Острый ларингит
- Хронический ларингит
- Атерома ЛОР органов
- Кровоточащий полип перегородки носа
- Острая нейросенсорная тугоухость
- Хроническая нейросенсорная тугоухость
- Инородное тело слухового прохода
- Киста гайморовой пазухи
Неврология
- Дисциркуляторная энцефалопатия.
- Вертебральнобазилярная недостаточность.
- Транзиторная ишемическая атака.
- Остеохондроз позвоночника, вертеброгенные болевые синдромы. (цервикалгии, торакалгии, люмбоишиалгии).
- Периферические нейропатии.
- Расстройство вегетативной нервной системы, вегетативные кризы.
Травматология
- Закрытые переломы костей кисти, предплечья, ключицы, лодыжек, надколенника, костей стопы.
- Деформация пальцев стоп (halux valgus, молоткообразные, ригидный первый палец)
- Повреждение связочного аппарата коленного сустава, плечевого, локтевого, лучезапястного, голеностопного сустава.
- Внутрисуставные повреждения крупных суставов (коленного, плечевого, тазобедренного и тд.)
- Вывихи крупных суставов (плечевой, коленный, голеностопный, вывих акромиально-ключичного сочлинения)
- Гигромы, ганглии , бурситы суставов
- Разрывы сухожилий (ахиллового, мыщц бедра, голени, бицепса, трицепса и тд.
 )
) - Удаление металлофиксаторов накостных, аппаратов внешней фиксации
- Разрыв (повторный) имплантов ПКС, ЗКС коленного сустава.
- Артрозы мелких и крупных суставов
Онкология
- Доброкачественные объемные образования молочной железы.
- Доброкачественные объемные образования мягких тканей.
- Доброкачественные объемные образования щитовидной железы.
- Пигментные образования кожи.
- Злокачественные новообразования молочной железы.
- Злокачественные новообразования мягких тканей.
- Злокачественные новообразования щитовидной железы.
- Злокачественные новообразования желудочно-кишечного тракта.
- Злокачественные новообразования печени, поджелудочной железы, селезенки, желчного пузыря.
- Злокачественные новообразования надпочечника, почки, мочевого пузыря, предстательной железы.
- Злокачественные новообразования шейки матки, матки и яичников.
- Забрюшинная опухоль.
Записаться на приём
Мкб-10 viii болезни уха и сосцевидного отростка (h60-h95)
1. МКБ-10 VIII БОЛЕЗНИ УХА И СОСЦЕВИДНОГО ОТРОСТКА (H60-H95)
2. VIII БОЛЕЗНИ УХА И СОСЦЕВИДНОГО ОТРОСТКА (H60-H95)
H60-H62 БОЛЕЗНИ НАРУЖНОГО УХАH65-H75 БОЛЕЗНИ СРЕДНЕГО УХА И СОСЦЕВИДНОГО ОТРОСТКА
H80-H83 БОЛЕЗНИ ВНУТРЕННЕГО УХА
H90-H95 ДРУГИЕ БОЛЕЗНИ УХА
3. БОЛЕЗНИ НАРУЖНОГО УХА (H60-H62)
H60 Наружный отитH61 Другие болезни наружного уха
H62* Поражения наружного уха при болезнях,
классифицированных в других рубриках
4. Наружный отит (H60)
НАРУЖНЫЙ ОТИТ (H60)H60.0 Абсцесс наружного уха
Нарыв, ушной раковины или наружного Карбункул } слухового прохода Фурункул }
H60.1 Целлюлит наружного уха
Целлюлит: . ушной раковины . наружного слухового прохода
H60.2 Злокачественный наружный отит
H60.3 Другие инфекционные наружные отиты
Наружный отит: . диффузный . геморрагический Ухо пловца
H60.4 Холестеатома наружного уха
Закупоривающий кератоз наружного уха (канала)
H60.
 5 Острый наружный отит неинфекционный
5 Острый наружный отит неинфекционныйОстрый наружный отит: . БДУ . актиничный . химический . контактный . экзематозный .
реактивный
H60.8 Другие наружные отиты
Хронический наружный отит БДУ
H60.9 Наружный отит неуточненный
5. Другие болезни наружного уха (H61)
ДРУГИЕ БОЛЕЗНИ НАРУЖНОГО УХА (H61)H61.0 Перихондрит наружного уха
Узелковый хондродерматит основного завитка Перихондрит: . наружного уха . ушной
раковины
H61.1 Неинфекционные болезни ушной раковины
Приобретенная деформация: . наружного уха . ушной раковины Исключена: деформация
ушной раковины, вызванная травмой и последующим перихондритом (M95.1)
H61.2 Серная пробка
Сера в ухе
H61.3 Приобретенный стеноз наружного слухового канала
Сужение наружного слухового канала
H61.8 Другие уточненные болезни наружного уха
Экзостоз наружного слухового канала
H61.9 Болезнь наружного уха неуточненная
6. Поражения наружного уха при болезнях, классифицированных в других рубриках (H62*)
ПОРАЖЕНИЯ НАРУЖНОГО УХА ПРИ БОЛЕЗНЯХ,H62.0* Наружный отит при бактериальных болезнях, классифицированных в других
рубриках
Наружный отит при рожистом воспалении (A46+)
H62.1* Наружный отит при вирусных болезнях, классифицированных в других рубриках
Наружный отит при: . герпесвирусной [herpes simplex] инфекции (B00.1+) . опоясывающем
лишае (B02.8+)
H62.2* Наружный отит при микозах
Наружный отит при: . аспергиллезе (B44.8+) . кандидозе (B37.2+) Отомикоз БДУ (B36.9+)
H62.3* Наружный отит при других инфекционных и паразитарных болезнях,
классифицированных в других рубриках
H62.4* Наружный отит при других болезнях, классифицированных в других рубриках
Наружный отит при импетиго (L01.-+)
H62.8* Другие поражения наружного уха при болезнях, классифицированных в других
рубриках
7. Классы МКБ-10 / H60-H95 / H65-H75 БОЛЕЗНИ СРЕДНЕГО УХА И СОСЦЕВИДНОГО ОТРОСТКА (H65-H75)
КЛАССЫ МКБ-10 / H60-H95 / H65-H75БОЛЕЗНИ СРЕДНЕГО УХА И СОСЦЕВИДНОГО ОТРОСТКА (H65-H75)
H65 Негнойный средний отит
Включен: с мирингитом
H66 Гнойный и неуточненный средний отит
Включен: с мирингитом
H67* Средний отит при болезнях, классифицированных в других рубриках
H68 Воспаление и закупорка слуховой [евстахиевой] трубы
H69 Другие болезни слуховой [евстахиевой] трубы
H70 Мастоидит и родственные состояния
H71 Холестеатома среднего уха
Холестеатома барабанной перепонки Исключены: холестеатома наружного уха (H60.
 4) рецидивирующая
4) рецидивирующаяхолестеатома после мастоидэктомии (H95.0)
H72 Перфорация барабанной перепонки
Включены: перфорация барабанной перепонки: . устойчивая посттравматическая .
послевоспалительная Исключен: травматический разрыв барабанной перепонки (S09.2)
H73 Другие болезни барабанной перепонки
H74 Другие болезни среднего уха и сосцевидного отростка
H75* Другие поражения среднего уха и сосцевидного отростка при болезнях, классифицированных в
8. БОЛЕЗНИ ВНУТРЕННЕГО УХА (H80-H83)
H80 ОтосклерозВключен: отоспонгиоз
H81 Нарушения вестибулярной функции
Исключены: головокружение: . БДУ (R42) . эпидемическое (A88.1)
H82* Вестибулярные синдромы при болезнях, классифицированных в
других рубриках
H83 Другие болезни внутреннего уха
9. Другие болезни внутреннего уха (H83)
ДРУГИЕ БОЛЕЗНИ ВНУТРЕННЕГО УХА (H83)H83.0 Лабиринтит
H83.1 Лабиринтная фистула
H83.2 Лабиринтная дисфункция
Повышенная чувствительность } Гипофункция } лабиринта Выпадение функции }
H83.3 Шумовые эффекты внутреннего уха
Акустическая травма Потеря слуха, вызванная шумом
H83.8 Другие уточненные болезни внутреннего уха
H83.9 Болезнь внутреннего уха неуточненная
10. ДРУГИЕ БОЛЕЗНИ УХА (H90-H95)
H90 Кондуктивная и нейросенсорная потеря слухаВключена: врожденная глухота Исключено: мутационная глухота НКДР (H91.3) глухота БДУ
(H91.9) потеря слуха: . БДУ (H91.9) . вызванная шумом (H83.3) . ототоксическая (H91.0) .
внезапная (идиопатическая) (H91.2)
H91 Другая потеря слуха
Исключены: аномалии слухового восприятия (H93.2) потеря слуха, классифицированные в
рубрике H90.серная пробка (H61.2) утрата слуха, вызванная шумом (H83.3) психогенная
глухота (F44.6) преходящая ишемическая глухота (H93.0)
H92 Оталгия и выделения из уха
H93 Другие болезни уха, не классифицированные в других рубриках
H94* Другие поражения уха при болезнях, классифицированных в других рубриках
H95 Поражения уха и сосцевидного отростка после медицинских процедур, не
классифицированные в других рубриках
Особенности формирования холестеатомы у больных с туботимпанальной формой хронического гнойного среднего отита.

Федеральное государственное бюджетное учреждение «Санкт-Петербургский научно-исследовательский институт уха, горла, носа и речи» Министерства здравоохранения Российской Федерации
На правах рукописи
УДК 616.258:616.284-002.2-089.844
Полшкова Людмила Викторовна
04201356725
Особенности формирования холестеатомы у больных с туботимпанальной формой хронического гнойного среднего отита
14.01.03 – болезни уха, горла и носа
Диссертация на соискание ученой степени кандидата медицинских наук
Санкт-Петербург – 2013
Научный руководитель д.м.н. Аникин И.А. Научный консультант д.м.н. Корнеенков А.А.
ОГЛАВЛЕНИЕ
ПЕРЕЧЕНЬ УСЛОВНЫХ СОКРАЩЕНИЙ…………………………………………………4
ВВЕДЕНИЕ………………………………………………………………………………………………..5
ГЛАВА I. ОБЗОР ЛИТЕРАТУРЫ…………………………………………..12
1.1. Патоморфологическая характеристика хронического гнойного мезотимпанита……………………………………………………………12
1.2. Современные представления об этиопатогенезе холестеатомы среднего уха…………………………………………………………………………………18
1.3. Основные принципы хирургического лечения хронического гнойного
мезотимпанита……………………………………………………………………29
ГЛАВА И. МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ…………………36
2.1. Общая характеристика больных…………………………………………36
2.2. Данные клинического обследования…………………………………….39
2.2.1. Анамнез………………………………………………………………39
2.2.2. Методы клинического и специального обследования……..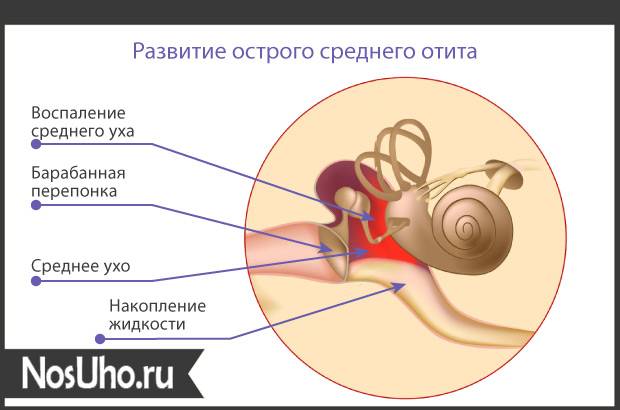 ……..42
……..42
2.2.3. Методы хирургического лечения и оценка интраоперационной картины……………………………………………………………………………47
2.4. Статистическая обработка материала……………………………………52
ГЛАВА III. ПРЕДПОСЫЛКИ ФОРМИРОВАНИЯ ХОЛЕСТЕАТОМЫ
У БОЛЬНЫХ С ХРОНИЧЕСКИМ ГНОЙНЫМ МЕЗОТИМПАНИТОМ.. .53
3.1. Оценка данных дооперационной отомикроскопической картины
у больных с хроническим гнойным мезотимпанитом…………………………53
3.2. Интраоперационная оценка состояния структур среднего уха…………..62
3.3. Факторы, способствующие формированию холестеатомы при туботимпанальной форме ХГСО……………………………………………….73
ГЛАВА IV. ПУТИ РАСПРОСТРАНЕНИЯ ХОЛЕСТЕАТОМЫ ПРИ ТУБОТИМПАНАЛЬНОЙ ФОРМЕ ХГСО…………………………………….88
ГЛАВА V. ЯТРОГЕННАЯ ХОЛЕСТЕАТОМА КАК ПРИЧИНА НЕЭФФЕКТИВНОСТИ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ С
ХРОНИЧЕСКИМ МЕЗОТИМГГАНИТОМ……………………………………102
ЗАКЛЮЧЕНИЕ…………………………………………………………………110
ВЫВОДЫ……………………………………………………………………….1 16
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ……………………………………….118
СПИСОК ЛИТЕРАТУРЫ………………………………………………………119
ПЕРЕЧЕНЬ УСЛОВНЫХ СОКРАЩЕНИЙ
ВОЗ – Всемирная организация здравоохранения. МКБ – международная классификация болезней. ХГСО – хронический гнойный средний отит. КВИ – костно-воздушный интервал. ВП – воздушная проводимость. КП – костная проводимость.
РТ – (pars tensa) натянутая часть барабанной перепонки Т – tympanum (тимпанальная часть барабанной полости) А – (attic) аттик
М – (mastoid process) сосцевидный отросток.
ВВЕДЕНИЕ
Международная классификация болезней (МКБ – 10) ВОЗ выделяет две формы хронического гнойного среднего отита (ХГСО): аттикоантральную и туботимпанальную. Аттикоантральная форма (эпитимпанит) характеризуется деструкцией костной ткани в результате формирования холестеатомы, а, следовательно, высоким риском развития внутричерепных осложнений (Unsafe Chronic Suppurative Otitis Media). Длительное время в мировой и отечественной отиатрии туботимпанальная форма хронического гнойного среднего отита (мезотимпанит) рассматривалась как потенциально безопасное по течению заболевание (Safe Chronic Suppurative Otitis Media), поскольку воспалительный процесс ограничен лишь слизистой оболочкой мезогипотимпанума и тимпанальным устьем слуховой трубы [14, 65, 82, 205, 218].
Аттикоантральная форма (эпитимпанит) характеризуется деструкцией костной ткани в результате формирования холестеатомы, а, следовательно, высоким риском развития внутричерепных осложнений (Unsafe Chronic Suppurative Otitis Media). Длительное время в мировой и отечественной отиатрии туботимпанальная форма хронического гнойного среднего отита (мезотимпанит) рассматривалась как потенциально безопасное по течению заболевание (Safe Chronic Suppurative Otitis Media), поскольку воспалительный процесс ограничен лишь слизистой оболочкой мезогипотимпанума и тимпанальным устьем слуховой трубы [14, 65, 82, 205, 218].
Известно, что холестеатома формируется вследствие внедрения многослойного плоского ороговевающего эпителия в среднее ухо, и предпосылкой ее формирования является относительная или абсолютная замкнутость эпидермизированных полостей, что исключает возможность выведения эпидермальных масс [8,11,18,19]. Туботимпанальная форма хронического гнойного среднего отита характеризуется наличием перфорации в натянутой части барабанной перепонки. Ранее считалось, что при такой перфорации, зачастую обширной, происходит элиминация десквамированного эпителия со слизью и гноем во время обострения заболевания, что препятствует формированию холестеатомы [6, 18, 24,128, 130]. В тоже время, исследования последних десятилетий демонстрируют, что холестеатома среднего уха может формироваться при любой форме хронического гнойного среднего отита и выявляется у 24% – 63% больных [51, 71, 82, 179, 187, 190, 204]. И если развитие холестеатомного процесса при аттико-антральной форме не подвергается сомнению, то вопрос о патогенезе холестеатомы при туботимпанальном хроническом отите остается открытым.
Экспериментальными опытами, изучением гистологических данных доказана возможность эпидермизации барабанной полости, оцениваемую как доклиническая стадия холестеатомы, при туботимпанальной форме ХГСО [183, 243, 263]. Механизм этого процесса заключается во врастании эпидермиса на внутреннюю поверхность натянутой части барабанной перепонки вокруг краев перфорации и далее на промонториальную стенку барабанной полости [181, 193, 199, 202, 283]. Однако, частота данной патологии, факторы, способствующие врастанию ороговевающего эпителия в барабанную полость, остаются мало исследованными. Кроме того требуют дальнейшего изучения и пути распространения холестеатомы при туботимпанальной форме ХГСО.
Однако, частота данной патологии, факторы, способствующие врастанию ороговевающего эпителия в барабанную полость, остаются мало исследованными. Кроме того требуют дальнейшего изучения и пути распространения холестеатомы при туботимпанальной форме ХГСО.
Большинством отиатров не подвергается сомнению вопрос о необходимости хирургического лечения больных с хроническим мезотимпанитом. В тоже время и в современных условиях отмечается расхождение во взглядах в отношении объема и тактики оперативного вмешательства. Отсутствие представлений о патогенезе холестеатомного процесса приводит к отказу от ревизии барабанной полости у больных с туботимпанальной формой ХГСО, и зачастую ограничивается простым закрытием дефекта барабанной перепонки. Это несет угрозу развития ятрогенной холестеатомы после проведенной операции, что серьезно ухудшает эффект лечения и может привести к опасным осложнениям.
Таким образом, выявляется необходимость проведения клинических исследований, которые расширят представления о возможности образования холестеатомы при туботимпанальной форме ХГСО и позволят улучшить результаты хирургического лечения таких больных.
Цель исследования.
Повышение эффективности хирургического лечения больных с туботимпанальной формой ХГСО, основанное на изучении патогенеза холестеатомы при данном заболевании.
Задачи исследования.
1. Сформировать реестр больных с хроническим гнойным средним отитом, поступившим на оперативное лечение в ФГБУ «Санкт-Петербургский НИИ уха, горла, носа и речи» и отделение отоларингологии МБУЗ ГКБ скорой медицинской помощи №1 г. Оренбурга за период с 2005 по 2011 г.г.
2. Проанализировать частоту формирования холестеатомы при туботимпанальной форме хронического гнойного среднего отита на основании исследования интраоперационных находок.
3. Исследовать факторы, влияющие на формирование холестеатомы при туботимпанальной форме хронического гнойного среднего отита путем изучения данных анамнеза, показателей дооперационной отомикроскопии, интраоперационного исследования состояния слизистой оболочки среднего уха.
4. Изучить пути распространения холестеатомы в среднем ухе при хроническом мезотимпаните, исследуя данные, полученные в процессе хирургического вмешательства.
5. Проанализировать частоту и механизмы формирования ятрогенной холестеатомы у больных с хроническим мезотимпанитом после ранее проведенной слухоулучшающей операции на основании результатов интраоперационных находок.
Методология и методы исследования.
Проведено ретроспективное исследование 1375 историй болезней пациентов с хроническим гнойным средним отитом, поступивших на оперативное лечение в ФГБУ «Санкт-Петербургский научно-исследовательский институт уха, горла, носа и речи» и отделение отоларингологии первой городской муниципальной клинической больницы скорой медицинской помощи г. Оренбурга за период с 2005 по 2011 г.г.. Критерием исключения являлась аттикоантральная форма ХГСО. В
исследование включены мужчины и женщины в возрасте от 4 до 73 лет с туботимпанальной формой ХГСО, подвергшихся как первичному оперативному лечению (I группа), так и повторному в связи с неудовлетворительным анатомофункциональным результатом
предшествующей слухоулучшающей операции (II группа).
В процессе исследования производился сбор жалоб, анамнеза болезни пациентов, осуществлялось общее соматическое и полное отоларингологическое и аудиологическое обследование. Всем больным проводилась отомикроскопия с записью материала на цифровые носители. При необходимости выполнялась компьютерная томография височных костей. В процессе оперативного лечения осуществлялась запись на цифровые носители. Полученные данные внесены в реестр с последующей статистической обработкой материала. Проведена сравнительная оценка жалоб, данных анамнеза, отомикроскопии, аудиометрии с данными полученными в ходе операции с целью выявления частоты формирования холестеатомы при туботимпанальной форме ХГСО, влияния патологических изменений среднего уха на процесс формирования холестеатомы и анализа возможных путей ее распространения.
Научная новизна исследования.
Впервые на основании изучения интраоперационных данных выявлена частота формирования холестеатомы при туботимпанальной форме ХГСО. Впервые проанализирована зависимость развития холестеатомы при хроническом мезотимпаните от длительности и частоты обострения заболевания. На основании исследования данных дооперационной отомикроскопии и интраоперационных находок определены факторы, способствующие формированию холестеатомного процесса, а также определены пути его распространения при туботимпаните. Произведено исследование ятрогенной холестеатомы, как причины
неудовлетворительного результата слухоулучшающих операций у больных с
хроническим мезотимпанитом и выявлены основные факторы, влияющие на ее формирование.
Практическая значимость работы.
Холестеатома среднего уха выявлена у 35% больных с туботимпанальной формой хронического гнойного среднего отита. Доказано, что увеличение продолжительности заболевания и снижение частоты обострения способствует формированию холестеатомы у этой категории больных. Продемонстрировано, что локализация перфорации натянутой части барабанной перепонки, состояние фиброзного и костного колец,
г
присутствие мирингосклероза могут влиять на формирование холестеатомы при хроническом мезотимпаните. Доказано, что дегенеративные изменения слизистой оболочки снижают ее защитные свойства и не препятствуют врастанию эпидермиса в среднее уха, а зачастую являются его проводником. Отмечено, что холестеатомный процесс при туботимпанальной форме хронического гнойного среднего отита может распространяться за пределы мезогипотимпанума. Доказано, что у 19,4% пациентов с хроническим мезотимпанитом причиной неудовлетворительного анатомофункционального исхода слухоулучшающей операции послужило развитие ятрогенной холестеатомы. При этом частота формирования ятрогенной холестеатомы зависела от объема хирургического вмешательства.
Основные положения, выносимые на защиту.
1. При туботимпанальной форме хронического гнойного среднего отита возможно формирование холестеатомы. Факторами, влияющими на процесс развития холестеатомы, являются: длительность заболевания, частота обострений, локализация перфорации барабанной перепонки, состояние фиброзного и костного колец, присутствие мирингосклероза, а также патологические изменения слизистой оболочки мезогипотимпанума
в виде метаплазии, тимпаносклероза, рубцовой и фиброзной дегенерации.
2. При туботимпанальной форме хронического гнойного среднего отита холестеатома формируется за счет врастания эпидермиса через перфорацию натянутой части барабанной перепонки на промонториальную стенку барабанной полости и может распространяться за ее пределы: в синусы ретротимпанума, протимпанум, аттик, антрум. Пути распространения холестеатомы определяются локализацией перфорации натянутой части барабанной перепонки.
3. Причиной неудовлетворительного анатомофункционального результата слухоулучшающих операций у пациентов с хроническим мезотимпанитом является формирование ятрогенной холестеатомы. Развитию ятрогенной холестеатомы способствует отказ от ревизии барабанной полости в ходе оперативного лечения больных с туботимпанальной формой хронического гнойного среднего отита.
Внедрение результатов исследования.
Материалы диссертации внедрены в лечебно-диагностический процесс ФГБУ «Санкт-Петербургский НИИ уха, горла, носа и речи» и отделение отоларингологии МБУЗ ГКБ скорой медицинской помощи №1 г. Оренбурга за период с 2005 по 2011 г.г.
Апробация работы.
Основные данные исследования доложены на заседаниях Оренбургского областного общества оториноларингологов (2010, 2011, 2012 г.г.), Российской научно-практической конференции оториноларингологов с международным участием (г. Оренбург, 2011 г.), на региональных научно-практических конференциях (г. Бузулук, 2010 г., г. Оренбург, 2011).
Публикации.
По теме диссертации опубликовано 4 научные работы в журналах, рекомендованных ВАК.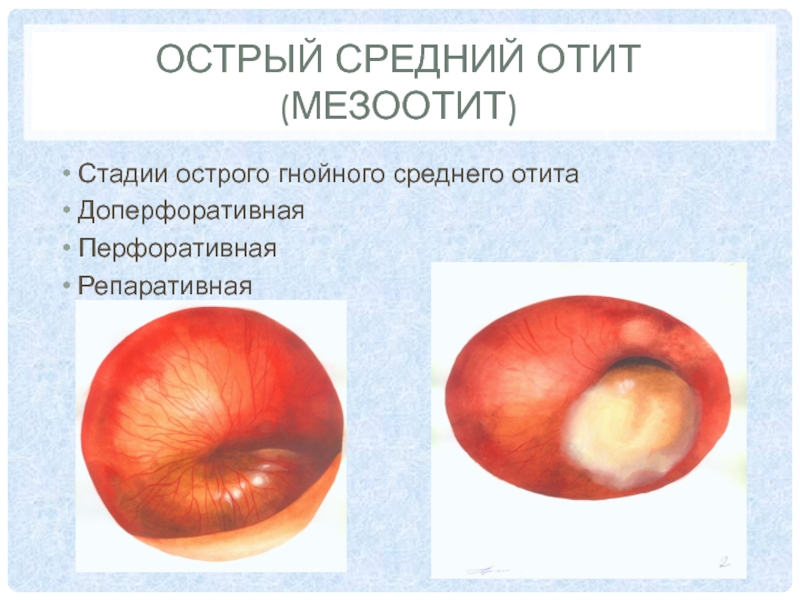
Структура и объем диссертации.
Диссертация изложена на 148 страницах машинописного текста и состоит из оглавления, введения, обзора литературы (глава I), 4 глав собственных исследований, заключения, выводов, практических рекомендаций, библиографии, включающей 150 отечественных и 162 зарубежных источника. Работа проиллюстрирована 33 таблицами, 67 рисунками, из которых 15 фотографий, 48 диаграмм.
ГЛАВА I
ОБЗОР ЛИТЕРАТУРЫ
1.4. Патоморфологическая характеристика хронического гнойного мезотимпанита.
Согласно определению Всемирной Организации Здравоохранения (ВОЗ) хронический гнойный средний отит (ХГСО) – это заболевание среднего уха, сопровождающееся постоянными выделениями через перфорацию барабанной перепонки более двух недель [13, 15, 16, 25, 30, 32, 34, 53, 66, 71, 74, 87, 99, 118, 127, 131, 137, 155, 172, 179, 267, 279, 308]. Как правило, неспецифический ХГСО является результатом ранее перенесенного острого среднего отита или отоантрита. Этиологическими причинами развития банального хронического гнойного среднего отита являются сочетание следующих факторов: инфекционный агент, снижение общей неспецифической реактивности макроорганизма, дисфункция слуховой трубы, анатомические особенности строения среднего уха [15, 30, 66, 74, 87, 99, 127, 137]. Хроническому гнойному среднему отиту присущи выраженные патологические изменения слизистой оболочки среднего уха, местами с ее гнойным расплавлением, замещением грануляционной тканью, переходом воспалительного процесса на подлежащую костную ткань с развитием остеомиелита, что в конечном итоге и определяет течение ХГСО, его исход и возможность развития осложнений [15, 16, 25, 32, 66, 74, 99, 118, 137, 179, 267, 279, 308] . Международная классификация болезней (МКБ-10) ВОЗ выделяет две основных формы ХГСО: эпитимпано-антральную и туботимпанальную. При этом первая форма заболевания характеризуется преимущественным поражением аттикального и ретротимапанального отделов среднего уха, гнойно-кариозным воспалением, деструкцией костной ткани и высоким риском развития внутричерепных осложнений [13, 19, 24, 25, 34, 39, 52, 54, 56, 72, 26, 129, 131, 154, 185, 187, 190, 192, 194, 207, 225, 253, 274].
Туботимпанальный хронический гнойный средний отит считается доброкачественной формой ХГСО, поскольку воспалительный процесс поражает, в основном, слизистую оболочку средних и нижних отделов барабанной полости и тимпанального устья слуховой трубы [16, 25, 32, 34, 53,74, 84, 89, 131, 155].
Отоларингологи России широко используют классификацию хронического гнойного среднего отита, предложенную И.И. Потаповым (1961), основанную на сопоставлении патоморфологических изменений аттикоантрального и мезогипотимпанального отделов барабанной полости, и служащую обоснованием для деления ХГСО на эпитимпаниты, мезотимпаниты и эпимезотимпаниты [71, 118].
Согласно этой классификации эпитимпанит – это клиническая форма ХГСО с краевой перфорацией в расслабленной части барабанной перепонки. При эпитимпаните кариозно-гнойный процесс сосредоточен в аттико-антральной области. В тоже время воспалительные изменения прослеживаются и слизистой оболочке мезогипотимпанума. Они носят характер хронического катарального воспаления, проявляются отеком, воспалительной инфильтрацией собственной пластинки, усилением сек
Острый средний отит – обзор
Клинические проявления
ОАМ, синусит, бронхит и пневмония являются наиболее распространенными инфекциями, вызванными M. catarrhalis . Большинство случаев AOM M. catarrhalis разрешается спонтанно, в отличие от AOM, вызванного S. pneumoniae. По сравнению с AOM, вызванным другими патогенами, M. catarrhalis AOM чаще всего является частью AOM смешанной инфекции и реже ассоциируется со спонтанной перфорацией и мастоидитом. 31 Другие гнойные осложнения АОМ, такие как остеомиелит, менингит или абсцесс головного мозга, почти никогда не вызываются этим организмом.
M. catarrhalis представляет собой серьезную диагностическую проблему у детей с внебольничной пневмонией; количество диагностических тестов для M. catarrhalis невелико, и рост патогена из секрета верхних дыхательных путей является слабым доказательством того, что этот организм является истинной причиной пневмонии. 32,33 М.catarrhalis бактериемия, как сообщается, возникает в основном у детей младше 2 лет, в основном у иммунокомпетентных хозяев, связанных с внебольничной пневмонией. Характерные клинические признаки пневмонии включают субфебрильную лихорадку, отсутствие лейкоцитоза при поступлении, длительную госпитализацию в некоторых случаях и благоприятный общий прогноз. 34
32,33 М.catarrhalis бактериемия, как сообщается, возникает в основном у детей младше 2 лет, в основном у иммунокомпетентных хозяев, связанных с внебольничной пневмонией. Характерные клинические признаки пневмонии включают субфебрильную лихорадку, отсутствие лейкоцитоза при поступлении, длительную госпитализацию в некоторых случаях и благоприятный общий прогноз. 34
M. catarrhalis может вызывать гнойный конъюнктивит, периорбитальный целлюлит, эндофтальмит, септический артрит, панкреатит, перикардит и эндокардит. 35–41 M. catarrhalis Сообщалось о сепсисе у пациентов с ослабленным иммунитетом, лейкозом, СПИДом и агаммаглобулинемией. 42–44
Менингит, вызванный Psychrobacter immobilis у двухдневного младенца первоначально предполагалось, что он вызывается N. gonorrhoeae. 45 Септицемия, связанная с диареей у детей, вызванная M. osloensis, M. nonliquefaciens, и M. lacunata было зарегистрировано . 46 Сообщалось также о сепсисе, эндокардите и гнойном артрите, вызванных M. liquefaciens и M. nonliquefaciens . 47–50 M. osloensis был связан с остеомиелитом, перитонитом, инфекцией кровотока, связанной с катетером, и другими глубоко расположенными инфекциями. 51 M. canis был связан с редкими случаями инфекции кровотока и раневых инфекций после укусов собак, а также инфицирования злокачественных лимфатических узлов с изъязвлением кожи. 52,53
Острый средний отит – Консультант по терапии рака
Острое начало признаков и симптомов выпота в среднем ухе (MEE) и воспаления среднего уха, обычно в течение 48 часов до обращения, необходимо для диагностики острого заболевания. средний отит (АОМ).
В Руководстве AAP по диагностике и лечению острого среднего отита от 2013 г. подчеркивается необходимость точного диагноза с использованием строгих отоскопических критериев для принятия обоснованных клинических решений.
Согласованные рекомендации Американской академии педиатрии и Американской академии семейных врачей по лечению АОМ (2004) рекомендуют пневматическую отоскопию с дополнительной тимпанометрией или акустической рефлектометрией или без них для подтверждения этих результатов или прямого исследования жидкости с помощью тимпаноцентеза.Рекомендации AAP 2013 подтверждают, что пневматическая отоскопия является стандартом диагностики ОМ.
Вирусная инфекция верхних дыхательных путей может проявляться острыми симптомами, которые накладываются на АОМ, такими как лихорадка и явная оталгия, то есть тянущее за ухо, но может не иметь МЭЭ с признаками / симптомами воспаления среднего уха, которые необходимы для диагностики АОМ. Средний отит с выпотом (OME) проявляется MEE и различной степенью потери слуха без признаков или симптомов острой ушной инфекции.
Буллезный мирингит проявляется волдырями на TM, но отсутствует MEE, который необходим для диагностики AOM.
Острый наружный отит – это быстро развивающееся генерализованное воспаление наружного слухового прохода, которое может проявляться оталгией и отореей, но не вызывает МЭЭ или воспаление среднего уха, которые необходимы для диагностики АОМ.
Диагностика АОМ является сложной задачей из-за трудностей при выполнении отоскопии у маленьких детей, которые могут отказаться от сотрудничества или иметь серную пробу в слуховых проходах. У плачущего ребенка может быть эритема ТМ, но не выпуклость или выпот в среднем ухе, и АОМ не следует диагностировать.
Младенцы и дети в возрасте до 2 лет наиболее подвержены развитию острого среднего отита. К провоцирующим факторам и основным состояниям, которые способствуют вероятности развития острого среднего отита, относятся следующие:
Факторы окружающей среды, связанные с повышенной вероятностью развития острого среднего отита, включают следующее:
АОМ диагностируется клинически на основании результатов отоскопии и анамнеза. Детям с АОМ, невосприимчивым к терапии, или у которых есть явные или надвигающиеся осложнения ОАМ, может потребоваться тимпаноцентез или миринготомия для дренирования и посева из среднего уха.
Детям с рецидивирующей АОМ или стойкой ОМЕ может потребоваться комплексное аудиологическое обследование для оценки слуха и определения кандидатуры на замену тимпаностомической трубки.
Визуализирующие исследования бесполезны для диагностики АОМ у детей. Детям с внутривисочными или внутричерепными осложнениями АОМ требуется визуализация с помощью компьютерной томографии с контрастным усилением и / или магнитно-резонансной томографии.
Диагноз АОМ требует (1) острого появления признаков и симптомов (2) выпота в среднем ухе (MEE) и (3) воспаления среднего уха, обычно в течение 48 часов до обращения.
Доказательства ограничены клинической точностью и точностью определения трех необходимых клинических критериев для диагностики АОМ. В одном исследовании из тех детей с МЭЭ, диагностированным с помощью тимпаноцентеза, 97% имели тимпанограмму типа B, и всем было проведено отоскопическое обследование, соответствующее АОМ. В другом исследовании 78% случаев АОМ, диагностированных терапевтом, были подтверждены отоларингологом.
Симптомы: в систематическом обзоре четырех исследований сообщалось, что боль в ушах и трение ушей были умеренно связаны с диагнозом АОМ, хотя более недавнее исследование предполагает серьезность симптомов, о которых сообщали родители, включая трение в ушах, боль в ушах и жар , не были связаны с диагнозом АОМ.
Отоскопические признаки: мутная, выпуклая, неподвижная или красная барабанная перепонка при отоскопии положительно связаны с АОМ.
Ребенка с АОМ необходимо обследовать на предмет боли. Основным средством лечения боли от АОМ является прием парацетамола и / или ибупрофена.
Американская академия педиатрии и Американская академия семейных врачей опубликовали согласованные рекомендации по ведению АОМ в 2004 году, и это было обновлено AAP в 2013 году.В руководящих принципах 2004 г. была введена концепция наблюдения без начальной антибактериальной терапии для некоторых детей с АОМ, а рекомендации относительно наблюдения по сравнению с незамедлительным лечением были уточнены в руководстве 2013 г. Различия в рекомендациях руководящих принципов 2004 и 2013 гг. Перечислены в Таблице I (См. Таблицу I).
Различия в рекомендациях руководящих принципов 2004 и 2013 гг. Перечислены в Таблице I (См. Таблицу I).
Таблица I.
| Определенные диагнозы ; | Неопределенный диагноз | |||
|---|---|---|---|---|
| Возраст | Тяжелая болезнь † | Нетяжелая болезнь | Тяжелая болезнь | Нетяжелая болезнь |
| <6 месяцев | Антибактериальная терапия | Антибактериальная терапия | Антибактериальная терапия | Антибактериальная терапия |
| от 6 месяцев до 2 лет | Антибактериальная терапия | Антибактериальная терапия | Антибактериальная терапия | Вариант наблюдения ‡ |
| > = 2 года | Антибактериальная терапия | Вариант наблюдения | Вариант наблюдения | Вариант наблюдения |
Решение использовать антибиотики во время первоначального диагноза АОМ зависит от возраста пациента, одностороннего или двустороннего АОМ, тяжести симптомов и наличия отореи.Эти проблемы перечислены ниже.
Решение лечить АОМ антибиотиками во время постановки диагноза ИЛИ для тщательного наблюдения (и лечения стойких симптомов / признаков) должно включать:
Вклад родителей / опекунов для совместного принятия решений.
Способность клинически оценивать состояние пациентов на предмет улучшения или ухудшения состояния.
Понимание того, что детям в возрасте до 6 месяцев, детям с двусторонним АОМ и детям с АОМ, вызывающим оторею, следует лечить антибиотиками во время постановки диагноза.

Понимание того, что детям с тяжелыми симптомами, такими как продолжительная или сильная боль или высокая температура, следует лечить антибиотиками во время постановки диагноза.
Понимание разногласий по поводу необходимости использования антибиотиков на начальном этапе у детей в возрасте от 6 до 24 месяцев, у которых есть АОМ с легкими или умеренными симптомами.
Если для лечения ребенка с АОМ выбрана антибактериальная терапия, в Рекомендациях AAP 2013 рекомендуется:
Лечение первой линии: высокие дозы амоксициллина (80-90 мг / кг / день) с учетом амоксициллина-клавуланата (амоксициллин 90 мг / кг / день-клавуланат 6.4 мг / кг / день) для детей, получавших амоксициллин в предыдущие 30 дней или страдающих синдромом отита-конъюнктивита.
Альтернативы для пациентов с аллергией на пенициллин включают цефалоспорины, такие как цефнидир или цефуроксим.
Антибиотики для лечения детей с очевидной неэффективностью начальной антибиотикотерапии через 48-72 часа включают амоксициллин-клавуланат или цефтриаксон внутримышечно (три инъекции в день).
Альтернативные методы лечения детей, у которых начальная терапия неэффективна, включают цефтриаксон внутримышечно, комбинированную терапию клиндамицином и цефалоспорином третьего поколения.
Тимпаноцентез / миринготомия может выполняться при неудачном лечении с целью получения культур для проведения антимикробной терапии.
Рекуррентный АОМ (ром)
У некоторых детей с диагнозом АОМ в анамнезе есть рецидивирующий АОМ (РАОМ), как определено ранее.
Профилактические или супрессивные антибиотики не рекомендуются детям с РАОМ. РКИ предполагают, что длительное лечение антибиотиками снизит количество эпизодов АОМ всего на 0.09 серий в месяц.
Установка тимпаностомической трубки использовалась для предотвращения РАОМ у некоторых детей.
 Преимущества установки трубки для предотвращения эпизодов АОМ невелики. Недавнее руководство по использованию тимпаностомических трубок у детей рекомендовало: 1) В остальном здоровым детям с историей RAOM, у которых было нормальное обследование уха во время обследования на наличие трубок, НЕ следует помещать тимпаностомические трубки и 2) В остальном здоровым детям с В анамнезе RAOM, у которого на момент обследования были излияния в среднем ухе в одном или обоих ушах, может быть предложена тимпаностомическая трубка.Это отражает небольшое преимущество трубок для rAOM, благоприятное естественное течение rAOM у детей и неопределенность в диагностике AOM в целом.
Преимущества установки трубки для предотвращения эпизодов АОМ невелики. Недавнее руководство по использованию тимпаностомических трубок у детей рекомендовало: 1) В остальном здоровым детям с историей RAOM, у которых было нормальное обследование уха во время обследования на наличие трубок, НЕ следует помещать тимпаностомические трубки и 2) В остальном здоровым детям с В анамнезе RAOM, у которого на момент обследования были излияния в среднем ухе в одном или обоих ушах, может быть предложена тимпаностомическая трубка.Это отражает небольшое преимущество трубок для rAOM, благоприятное естественное течение rAOM у детей и неопределенность в диагностике AOM в целом.
AOM с постоянной тимпаностомической трубкой при оторее
Недавнее руководство Американской академии отоларингологии – хирургии головы и шеи настоятельно рекомендует использовать капли с ототопными антибиотиками, а НЕ пероральные антибиотики при острой трубчатой отореи. Капли с антибиотиками эффективны и вызывают меньше побочных реакций.
Системные пероральные антибиотики могут быть рассмотрены при отореи через трубку в следующих случаях: стойкая оторея, несмотря на лечение каплями, нарушение доставки капель через закупоренный слуховой проход или нежелательный ребенок, контралатеральный средний отит за интактной ТМ и опасение по поводу более тяжелого заболевания (тяжелые симптомы, нарушение иммунной системы, другие очаги бактериальной инфекции и т. д.).
Какие побочные эффекты связаны с каждым вариантом лечения?
Сообщалось о различных побочных эффектах при использовании антибактериальной терапии для лечения АОМ в зависимости от конкретного антибиотика, в том числе:
Желудочно-кишечный тракт: стоматит, извращение вкуса, рвота, боль в животе, дискомфорт в животе, вздутие живота, желудочно-кишечные расстройства, диарея, нарушение стула, запор
Дерматологические: сыпь, крапивница, многоформная эритема, монилиоз, зуд, потливость
Респираторные органы: нарушение дыхания, кашель
Неврологические: головная боль, головокружение, оталгия, нервозность, сонливость, жжение, плач, боль
Отоларингологические: дискомфорт в ушах, раздражение ушей, выделения из уха, мусор из уха, осадок в ушах, отек барабанной перепонки, гиперемия барабанной перепонки, зуд в ушах, шум в ушах, ринит
Системное: лихорадка
Риски:
Риски, связанные с терапией антибиотиками, зависят от конкретного антибиотика, но доказательства неполны.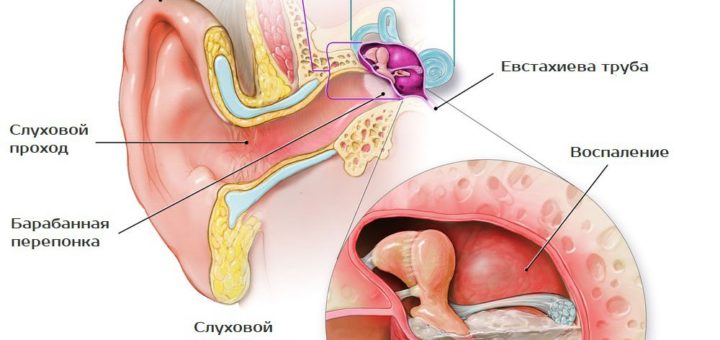 На основании доступной литературы были выявлены следующие существенные различия в антибиотических рисках:
На основании доступной литературы были выявлены следующие существенные различия в антибиотических рисках:
При терапии амоксициллином от 3 до 10 детей из 100 с неосложненной АОМ разовьется сыпь, а у 5-10 – диарея
Амоксициллин (14%) связан с меньшей частотой диареи, чем цефиксим (21%).
Амоксициллин-клавуланат (20%) чаще вызывает диарею, чем цефтриаксон при однократном применении (9%).
Амоксициллин-клавуланат (26%) связан с более высокой частотой любых нежелательных явлений по сравнению с 5-дневным приемом азитромицина (9%).
Побочные эффекты от установки тимпаностомической трубки включают неблагоприятную реакцию на анестетики, необходимость повторной установки трубки, оторею, стойкую перфорацию барабанной перепонки и долгосрочные изменения ВМ, такие как ретракция / тимпаносклероз.
Риск анестезии у здорового ребенка незначителен
Потребность в замене тимпаностомических трубок после экструзии может приближаться к 25%
Тимпаносклероз был замечен у 32% пациентов, длительно наблюдаемых после установки трубки
TM Перфорация может произойти у 2-18% пациентов после экструзии трубки, в зависимости от типа используемой трубки и клинических обстоятельств
Каковы возможные исходы острого среднего отита?
Прогноз: примерно 80 детей из 100 с неосложненной АОМ выздоровеют через 3 дня без антибиотиков, в то время как при немедленном лечении амоксициллином улучшится состояние еще 12 детей.
Два недавних исследования показывают, что дети в возрасте 6–23 и 6–35 месяцев, соответственно, с АОМ, могут иметь больший эффект от антибактериальной терапии, чем плацебо. Эти РКИ использовали амоксициллин-клавуланат в группах лечения и имели строгие критерии диагностики АОМ.
Хотя разрешение AOM является правилом, некоторые дети будут:
Что вызывает это заболевание и как часто оно встречается?
AOM – это вирусная или бактериальная инфекция среднего уха, одна из наиболее распространенных детских инфекций, которые лечатся антибиотиками в Соединенных Штатах.
В исследовании, проведенном в 1991–1994 годах, в котором наблюдали за детьми в течение первых 6 месяцев жизни, 39% младенцев0 имели эпизод АОМ и 20% имели рецидив среднего отита (ROM) к 6-месячному возрасту. По сообщениям, восемь миллионов восемьсот тысяч детей (11,8%) в возрасте до 18 лет болеют ушными инфекциями в гостинице Соединенных Штатов в 2006 году, а общая стоимость лечения оценивается в 2,8 миллиарда долларов.
Бактериальные патогены, обнаруженные в выпотах среднего уха у детей с АОМ, включают Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis.После внедрения гептавалентной пневмококковой конъюгированной вакцины H. influenzae типа b стала более распространенной причиной АОМ, хотя S. pneumoniae остается важным этиологическим агентом с большей долей эпизодов, вызванных невакцинными серотипами. 13-валентная пневмококковая вакцина была лицензирована в 2010 году и может дополнительно изменить микробиологию АОМ.
Как эти патогены / гены / воздействия вызывают болезнь?
Вирусные инфекции верхних дыхательных путей могут вызывать функциональное нарушение функции евстахиевой трубы, приводя к выпоту в среднем ухе и бактериальной инфекции.
Дети с черепно-лицевыми дефектами, поражающими евстахиеву трубу и среднее ухо, например дети с синдромом Дауна или волчьей пастью, а также дети с иммунодефицитами предрасположены к инфицированию среднего уха этими патогенами. Одно исследование на близнецах выявило генетическую предрасположенность к длительности выпота в среднем ухе и частоту АОМ.
Какие осложнения вы можете ожидать от болезни или лечения болезни?
Серьезные осложнения АОМ встречаются редко и включают:
Системные осложнения, такие как бактериемия
Внутривенные осложнения, такие как паралич лицевого нерва, мастоидит, тромбоз бокового синуса, лабиринтит
Внутричерепные осложнения, такие как менингит, абсцесс головного мозга, отитическая гидроцефалия
AOM может вызвать перфорацию TM, но заживление является правилом при соответствующей терапии для AOM. Другие осложнения включают потерю слуха, тимпаносклероз, ателектаз среднего уха и холестеатому, когда АОМ является тяжелым, рецидивирующим или сопровождается длительной дисфункцией евстахиевой трубы.
Другие осложнения включают потерю слуха, тимпаносклероз, ателектаз среднего уха и холестеатому, когда АОМ является тяжелым, рецидивирующим или сопровождается длительной дисфункцией евстахиевой трубы.
Неблагоприятные эффекты медикаментозного и хирургического лечения АОМ обсуждаются в предыдущих разделах.
Как можно предотвратить острый средний отит?
Сообщалось о различных мерах по снижению частоты АОМ в детстве. К ним относятся следующие:
Прививки:
Вакцины против гриппа имели более 30% эффективности в профилактике ОСЗ у детей старше 2 лет.
Эффективность гептавалентной пневмококковой конъюгированной вакцины в предотвращении AOM от всех причин составила 5,8% и 8,3%. Снижение посещений ОМ у детей старше 2 лет было связано с введением 13-валентной пневмококковой вакцины в 2010 году.
Поведенческие факторы:
Факторы питания:
Факторы окружающей среды:
Какие доказательства?
Либерталь, А.С., Кэрролл, А.Е., Чонмейтри, Т., Ганиатс, Т.Г.«Диагностика и лечение острого среднего отита». Педиатрия. об. 131. 2013. С. e964-999. (Обновленное руководство по клинической практике по АОМ от Американской академии педиатрии.)
Маром, Т., Тан, А., Уилкинсон, Г.С., Пирсон, К.С., Фриман, Дж. Л., Чонмейтри, Т. «Тенденции в использовании медицинских услуг, связанных со средним отитом, в США, 2001-2011 гг.». JAMA Pediatr. об. 168. 2014. С. 68–75. (Анализ базы данных страховых случаев демонстрирует тенденцию к снижению использования связанных с ОМ медицинских услуг за период исследования, с уменьшением использования ОМ у детей в возрасте до 2 лет, связанного с введением Prevnar-13.)
Rosenfeld, RM, Schwartz, SR, Pynonnen, MA, Tunkel, DE. «Руководство по клинической практике: тимпаностомические трубки у детей». Otolaryngol Head Neck Surg. об. 149. 2013. С. S-35. (AAOHNS опубликовал это руководство по оценке и показаниям для тимпаностомических трубок и последующего ухода за детьми с постоянными трубками.)
2013. С. S-35. (AAOHNS опубликовал это руководство по оценке и показаниям для тимпаностомических трубок и последующего ухода за детьми с постоянными трубками.)
Rettig, E, Tunkel, DE. «Современные концепции лечения острого среднего отита у детей». Otolaryngol Clin North Am. об. ; 47.2014. С. 651-772. (Обзор тенденций в управлении АОМ на основе последних руководств, основанных на доказательствах.)
«Американская академия педиатрии и Американская академия семейных врачей. Диагностика и лечение острого среднего отита ». Педиатрия. об. 113. 2004. С. 1451–1465. (AAP и AAFP опубликовали это согласованное руководство по диагностике и лечению АОМ, основанное на лучших доказательствах, доступных до сентября 2003 года, и рассмотрели вопросы, связанные с диагностикой; оценкой боли; лечением с использованием и без антибиотиков; профилактикой; а также дополнительной и альтернативной медициной.Это руководство продвинуло концепцию первоначального наблюдения перед антибактериальной терапией для некоторых с АОМ.)
Shekelle, PG, Takata, G, Newberry, SJ, Coker, T, Limbos, M, Chan, LS. «Лечение острого среднего отита: обновленная информация. Отчет о доказательствах / Оценка технологии № 198. (Подготовлено Центром доказательной практики Южной Калифорнии в соответствии с Контрактом № 290 2007 10056 I) ». Ноябрь 2010.
Coker, TR, Chan, LS, Newberry, SJ, Limbos, MA, Suttorp, MJ, Shekelle, PG, Takata, GS.«Диагностика, микробная эпидемиология и лечение антибиотиками острого среднего отита у детей». JAMA. об. 304. 17 ноября 2010 г., стр. 2161-2169. (В техническом отчете подробно описывается, а в статье резюмируется систематический обзор, запрошенный AAP, чтобы служить в качестве доказательной базы для обновления AAP согласованного руководства AAP / AAFP 2004 года по диагностике и лечению AOM, а также рассматриваются вопросы, связанные с диагностикой; эпидемиология ; и лечение с антибиотиками и без них.)
Хоберман, А, Парадайз, Дж. Л., Рокетт, Х.Э., Шейх, Н., Уолд, Скорая помощь, Кирни, Д.Х.«Лечение острого среднего отита у детей до 2 лет». N Engl J Med. об. 364. 2011. С. 105-15.
Л., Рокетт, Х.Э., Шейх, Н., Уолд, Скорая помощь, Кирни, Д.Х.«Лечение острого среднего отита у детей до 2 лет». N Engl J Med. об. 364. 2011. С. 105-15.
Tahtinen, PA, Laine, MK, Huovinen, P, Jalava, J, Ruuskanen, O, Ruohola, A. «Плацебо-контролируемое испытание антимикробного лечения острого среднего отита». N Engl J Med. об. 364. 2011. С. 116–26.
Исследования Хобермана и Тахтинена показывают небольшие преимущества терапии амоксициллин-клавуланатом для маленьких детей с АОМ.
Продолжающиеся споры относительно этиологии, диагностики и лечения
В рекомендациях AAP AOM 2013 г. исключена категория «неопределенный диагноз», содержащаяся в рекомендациях AOM 2004 г.Это выявляет трудности в точной диагностике АОМ в «реальных» клинических условиях, требующих опыта работы с серной пробой и пневматической отоскопии у маленьких детей.
Продолжаются дебаты о первоначальном наблюдении по сравнению с немедленным приемом антибиотиков во время постановки диагноза для некоторых детей с АОМ. Два недавних исследования, упомянутых выше, показали измеримые преимущества активного лечения антибиотиками, но клиническая значимость этих преимуществ обсуждается на фоне благоприятного естественного течения АОМ, побочных эффектов антибактериальной терапии и опасений по поводу устойчивости бактерий из-за широкого использования антибиотиков. .
Роль тимпаностомических трубок при рецидивирующей АОМ обсуждается, так как их влияние невелико, но сопряжено с определенными затратами и риском. Преимущества тимпаностомических трубок более вероятны для детей с ОМЕ и потерей слуха из-за выпота в среднем ухе, а также для детей с сенсорными, когнитивными или черепно-лицевыми / синдромальными проблемами, которые подвергают их риску последствий длительного заболевания среднего уха.
Первоначально написано Drs. Гленн Таката и Дэвид Тункел. Отредактировано доктором.Элени Реттиг и Дэвид Тункел.
Таблица II.
| При диагнозе для начальной антибактериальной терапии | Вариант наблюдения Клиническая неудача через 48-72 часа | Клиническая неудача антибактериальной терапии через 48-72 часа | ||||
|---|---|---|---|---|---|---|
| > = 39 ° C и / или тяжелая оталгия | рекомендуется | Аллергия на пенициллин | рекомендуется | Аллергия на пенициллин | рекомендуется | Аллергия на пенициллин |
| Нет | Амоксициллин, 80-90 мг / кг в сутки | Не тип 1: цефдинир, цефуроксим, цефподоксим Тип 1: азитромицин, кларитромицин | Амоксициллин, 80-90 мг / кг в сутки | Не тип 1: цефдинир, цефуроксим, цефподоксим Тип 1: азитромицин, кларитромицин | Амоксициллин-клавуланат, 90 мг / кг в день амоксициллина с 6/4 мг / кг в день клавуланата | Не тип 1: цефтриаксон, 3 дня тип 1: клиндамицин |
| Есть | Амоксициллин-клавуланат, 90 мг / кг в день амоксициллина с 6/4 мг / кг в день клавуланата | Цефтриаксон, 1 или 3 дня | Амоксициллин-клавуланат, 90 мг / кг в день амоксициллина с 6/4 мг / кг в день клавуланата | Цефтриаксон, 1 или 3 дня | Цефтриаксон, 1 или 3 дня | Тимпаноцентез, клиндамицин |
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине».Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Лицензионный контент является собственностью DSM и защищен авторским правом.
Методы диагностики острого среднего отита у детей от 1 до 12 лет: кросс-секционное исследование в системе первичной медико-санитарной помощи | BMC Family Practice
Острый средний отит (ОСА) – одна из наиболее распространенных детских инфекций и одна из наиболее частых причин обращения детей к врачам первичной медико-санитарной помощи и потребления антибиотиков в развитых странах [1, 2].Текущее определение АОМ требует трех общих диагностических критериев: симптомы с быстрым началом, признаки воспаления барабанной перепонки (ТМ) и гной в среднем ухе или слуховом проходе [3, 4]. Осмотр ТМ необходим [5]. Одни и те же методы диагностики используются при АОМ и секреторном среднем отите (средний отит с выпотом) [2]. Сама по себе отоскопия имеет низкую чувствительность и специфичность для среднего отита (оба 61% для выпота в среднем ухе) [6]. Отомикроскопия обеспечивает увеличенный обзор и бинокулярный обзор, что облегчает восприятие глубины и детальную оценку ТМ.Таким образом, отомикроскопия превосходит отоскопию (отомикроскопия: чувствительность 87–91% и специфичность 89–93% при обнаружении выпота в среднем ухе) [7, 8], а также дает возможность очистить наружный слуховой проход при прямом осмотре.
По сравнению с отоскопией, пневматическая отоскопия увеличивает чувствительность до 94% и специфичность до 80%, поскольку пневматические методы оценивают степень подвижности TM, надежный признак наличия или отсутствия выпота в среднем ухе, ключевой критерий точный диагноз АОМ [4, 9, 10].Однако пневматические методы требуют клинических навыков. Тимпанометрия – простой и объективный альтернативный метод оценки подвижности ТМ и функции среднего уха с чувствительностью, аналогичной пневматической отоскопии, но с меньшей специфичностью для АОМ, поскольку тимпанометрия не может отличить гной от негнойного выпота в среднем ухе [9]. Следовательно, осмотр ТМ также необходим. Комбинация пневматической отоскопии и тимпанометрии дополнительно повышает точность диагностики и снижает количество ложноположительных результатов при выпоте в среднем ухе (чувствительность 93–98%, специфичность 93–95%) [2, 4, 11, 12].
Использование диагностических методов и клинических диагностических критериев АОМ в разных странах различается и не всегда четко описывается в руководствах [4, 13]. На оценку АОМ также могут влиять несколько факторов, таких как знания, клинический опыт и трудности в оценке, например, как держать маленького ребенка, особенно если он плачет или избегает контакта [4, 9, 14]. Более того, сера, не удаленная перед обследованием, плохое оборудование или недостаточная подготовка в использовании последнего ухудшают оценку АОМ [4, 14,15,16,17].Клиницисты в некоторой степени не уверены в диагнозе АОМ [4, 14, 18, 19, 20], и исследования часто показывают низкую приверженность рекомендациям по антибиотикам при АОМ [4, 13, 21, 22, 23]. При более точном диагнозе частота ложноположительных результатов АОМ, вероятно, снизится, что снизит потребление антибиотиков [3]. Необходимы дальнейшие исследования, чтобы изучить диагностическую точность и точность использования клиницистом трех критериев АОМ [24]. Более того, использование различных методов диагностики АОМ в обычной клинической практике не получило должной оценки.
Шведские рекомендации по ведению АОМ были обновлены в 2010 году. Как нижний, так и верхний возрастные пределы для бдительного ожидания были снижены и теперь рекомендуются для лечения АОМ у детей от 1 до 12 лет без осложняющих факторов или рецидива отита [4]. В новых рекомендациях подчеркивается, что подвижность ТМ следует оценивать с помощью пневматической отоскопии / отомикроскопии и / или тимпанометрии. Новым в шведских рекомендациях от 2010 года также является то, что диагноз АОМ считается неопределенным, когда ТМ непрозрачна, обесцвечена и неподвижна, но не выпячена, и в этих неопределенных ситуациях рекомендуется осторожное ожидание, пока нет осложняющих факторов [4].Руководящие принципы рекомендуют родителям как устные, так и письменные советы по АОМ [4], но неизвестно, в какой степени эта рекомендация была реализована в системе первичной медико-санитарной помощи в Швеции. Также неизвестно, имеют ли значение врачи общей практики (ВОП) по сравнению со специалистами-стажерами (СТ) и их пол в той степени, в которой используются устные и / или письменные советы.
Проведенное в Швеции в 2006 г. исследование показало, что примерно 18% шведских врачей общей практики использовали пневматическую отоскопию, 33% отомикроскопию и 8% тимпанометрию при диагностике АОМ [2].Неизвестно, изменилось ли это после принятия новых шведских руководящих принципов в 2010 году, а также неизвестно, отличается ли использование различных диагностических методов между терапевтами и терапевтами или есть ли какие-либо гендерные различия.
Это исследование было направлено на описание того, в какой степени диагностические методы использовались при диагностике АОМ, отоскопии, пневматической отоскопии, отомикроскопии, тимпанометрии и комбинации пневматической отоскопии / отомикроскопии с тимпанометрией, а также выяснить, как часто письменные советы давались родителям. детей в возрасте от 1 до 12 лет с АОМ в системе первичной медико-санитарной помощи.Кроме того, цель состояла в том, чтобы изучить взаимосвязь между врачами общей практики и психотерапевтами и их полом, а также использование диагностических методов и письменных советов.
Неотложная медицинская помощь при остром среднем отите у детей
Срочное сообщение: Вероятность ушной инфекции – самая частая причина, по которой родители обращаются за помощью для своих маленьких детей во время вирусных инфекций верхних дыхательных путей с лихорадкой. Лица, оказывающие неотложную медицинскую помощь, должны знать новые критерии для постановки клинического диагноза и знать, как использовать такие технологии, как акустический отоскоп, прежде чем делать вывод о необходимости применения антибиотиков.
МАЙКЛ Э. ПИЧИЧЕРО, MD
Диагностика острого среднего отита (AOM) – это визуальный процесс, основанный на осмотре барабанной перепонки и определении того, является ли она выпуклой, втянутой или нейтральной по положению, и есть ли выпот в среднем ухе. . 1 Обследование сложно выполнить, а обучение диагностике часто ограничено и устарело. В этом обзоре представлены новейшие рекомендации по диагностическим критериям и рекомендациям по лечению АОМ.
Эпидемиология
АОМ – это инфекция, преимущественно встречающаяся среди детей в возрасте от 6 месяцев до 3 лет. 1–4 Почти во всех случаях AOM предшествует вирусная инфекция верхних дыхательных путей (URI). АОМ обычно возникает на 2–5 день после появления симптомов URI. 1 Некоторые вирусы, в том числе респираторно-синцитиальный вирус, грипп и риновирусы, с большей вероятностью могут вызывать АОМ. Летние энтеровирусы очень редко приводят к АОМ. Учитывая эти факты, диагностика АОМ без URI настолько редка, что повторный осмотр барабанной перепонки и пересмотр диагноза АОМ должны стать обычным делом. 1
Диагноз
История болезни
История АОМ неспецифична и по существу аналогична истории вирусного URI ( Таблица 1 ). У ребенка насморк, кашель, возможно, повышенная температура. Возможна капризность, плохой сон и даже дергание ушных раковин. Ни один из симптомов, выявленных в истории болезни, не является диагностическим для AOM, потому что все они возникают так же часто, как и во время вирусного URI.Поэтому большинство экспертов не считают историю болезни особенно полезной для неправильной диагностики АОМ. 1–4
Физикальное обследование
Ключевой признак диагностики: выпуклая или полная барабанная перепонка
Нормальная барабанная перепонка без выпота в среднем ухе позади нее показана на Рис. 1 . АОМ следует диагностировать, когда барабанная перепонка вздувается или переполняется из-за давления за барабанной перепонкой, вызванного воспалением в пространстве среднего уха, и когда в среднем ухе имеется гной1 ( Рисунок 2 ).Это изменение по сравнению с прошлым, когда наличие жидкости за барабанной перепонкой и покраснение барабанной перепонки считались важными результатами обследования.
Переход к выпячиванию как ключевому параметру для диагностики АОМ в соответствии с рекомендациями Американской академии педиатрии (AAP) 2013 г. основан на фактических данных. 2 В таблице 1 сравнивается чувствительность различных результатов осмотра уха и наличие бактерий за барабанной перепонкой, подтвержденное тимпаноцентезом. 3 Очевидно, что вздутие – лучший предиктор бактерий, вызывающих АОМ.
Покраснение барабанной перепонки больше не считается надежным признаком, поскольку оно плохо коррелирует с бактериальным АОМ. Большинство случаев АОМ возникает у детей в возрасте от 6 месяцев до 3 лет, и они плачут при осмотре их ушей. Плач, введение расширителя и лихорадка вызывают покраснение барабанной перепонки, поэтому покраснение было удалено как ключевой диагностический признак АОМ. Исключение составляют случаи, когда врач видит ребенка, у которого одна барабанная перепонка ярко-красного цвета, а другая – нормального цвета.
Острый средний отит не связан с втянутой барабанной перепонкой
Втягивающаяся барабанная перепонка обычно является вирусно-опосредованным процессом и ассоциируется со средним отитом с выпотом1 (OME;
Рисунок 3 ).
У детей старшего возраста и взрослых обструкция евстахиевой трубы может возникать из-за аллергии верхних дыхательных путей, но у маленьких детей втягивание барабанной перепонки чаще всего происходит из-за вирусного URI. То, что происходит в пространстве среднего уха, очень похоже на то, что происходит в носу во время вирусного URI.Застой и слизь накапливаются в евстахиевой трубе, и это приводит к уменьшению естественного потока воздуха в среднее ухо из задней части глотки – точно так же, как заложенный или заложенный нос. При закрытой евстахиевой трубе воздух в среднем ухе просачивается через барабанную перепонку, создавая небольшой вакуум в среднем ухе. Следовательно, барабанная перепонка втягивается, поэтому втянутая барабанная перепонка является нормальным явлением в контексте вирусного URI и не указывает на АОМ. Проблема в том, что втянутую и выпуклую барабанную перепонку бывает трудно отличить от нормального состояния.В обоих случаях световой рефлекс растянут, а барабанная перепонка выглядит искаженной.
Средний отит с выпотом
Когда-то считалось, что AOM можно отличить от OME, потому что OME не был связан с воспалением в пространстве среднего уха. Вместо этого считалось, что OME вызван скоплением жидкости из-за естественных слизистых выделений в среднем ухе. Новые результаты исследований показывают, что в жидкости среднего уха присутствуют медиаторы воспаления, когда присутствует OME.OME вызывает потерю слуха, но могут быть и другие симптомы. Фактически, жидкость в среднем ухе вызывает дискомфорт, и пациент может ощущать хлопки, когда воздух попадает через евстахиеву трубу в пространство среднего уха. Это может привести к тому, что ребенок будет тянуть за ухо или даже плакать. Изменения давления в среднем ухе могут происходить во время ОМЕ, а изменения давления, которые перемещают барабанную перепонку вперед или назад, вызывают возбуждение нервных рецепторов в барабанной перепонке и вызывают боль. Плач детей в самолете при взлете и посадке вызван изменениями давления в кабине, а не внезапным развитием AOM или OME.
Жидкость в среднем ухе возникает при остром среднем отите и среднем отите с выпотом
Когда евстахиева труба закупоривается или закрывается во время вирусного URI, слизь начинает накапливаться в пространстве среднего уха. В среднем ухе присутствуют бокаловидные клетки, которые вырабатывают слизь, которая поддерживает влажность эпителиальных клеток среднего уха. Если у этой обычно присутствующей слизи нет выхода через евстахиеву трубу, она накапливается и становится видимым излияние в среднем ухе.По этой причине недостаточно использовать выпот в среднем ухе в качестве единственного критерия для диагностики АОМ. Примерно в одной трети случаев, когда у ребенка в возрасте от 6 до 36 месяцев есть вирусный URI, у них разовьется АОМ. Это означает, что если врач диагностирует АОМ у более чем двух третей детей с вирусным URI и симптомами, соответствующими АОМ, то они почти наверняка ставят гипердиагностику.4 Кроме того, когда сообщается о боли в ухе, примерно в одной трети случаев она – это OME, а две трети – это AOM ( Рисунок 4 ).
Барабанная перепонка непрозрачна или полупрозрачна?
Третий аспект исследования барабанной перепонки, который следует учитывать, заключается в том, является ли она полупрозрачной или непрозрачной. Обратите внимание, что на рисунке 1 барабанная перепонка полупрозрачная, а на рисунке 2 – непрозрачная; на рисунке 3 он снова полупрозрачный. Однако помутнение возникает из-за того, что воспаление барабанной перепонки является частью АОМ. Барабанная перепонка утолщена из-за воспаления, что затрудняет или делает невозможным определение наличия жидкости за барабанной перепонкой.Когда барабанная перепонка набухает, из среднего уха образуется воспалительный выпот, который толкает ее к исследователю. Полупрозрачная или прозрачная барабанная перепонка почти никогда не возникает при АОМ. 1–4 Втягивающаяся барабанная перепонка не может представлять АОМ, но втянутую барабанную перепонку с жидкостью позади нее представляет ОМЭ.
Пневматическая отоскопия
В рекомендациях AAP 2013 г. рекомендуется использовать пневматическую отоскопию, чтобы отличить выпуклую барабанную перепонку от втянутой барабанной перепонки. 2 Обучение этому методу не включено в большинство учебных программ ординатуры, но любой клиницист может освоить этот навык на практике.Пневматическая отоскопия включает в себя герметизацию зеркала и создание положительного давления при вдувании, чтобы увидеть движение назад, когда барабанная перепонка выпячивается, и отрицательное давление, чтобы увидеть движение вперед, когда барабанная перепонка втягивается.
Обструкция барабанной перепонки из-за сера в канале наружного уха
Около половины детей в возрасте от 6 месяцев до 36 месяцев, когда АОМ является наиболее распространенным явлением, имеют достаточно воска, удаление которого необходимо для получения адекватного обзора барабанной перепонки.Клиницисты не должны довольствоваться беглым взглядом на небольшую часть барабанной перепонки, потому что этого недостаточно для постановки диагноза АОМ. Рекомендуется, чтобы врач не торопился и постарался полностью или почти полностью очистить ушную серу из слухового прохода, чтобы осмотреть всю или почти всю барабанную перепонку. Часто бывает эффективна мягкая пластиковая ложка для удаления серы.
Распоряжение и последующее наблюдение
В новых рекомендациях AAP рекомендуется рассмотреть вопрос о применении соответствующих антибиотиков или осторожном ожидании при ведении пациентов с АОМ. 2 Последующее наблюдение рекомендуется при разрыве барабанной перепонки, при наличии в анамнезе рецидивов АОМ или при потере слуха в анамнезе.
Технологии для помощи в диагностике
Новые отоскопы
Для тщательного исследования барабанной перепонки и пространства среднего уха важно, чтобы на барабанную перепонку было направлено максимальное количество света соответствующего цвета. Новые отоскопы обладают потенциальными преимуществами по сравнению со старыми отоскопами. Отоскоп с макро-обзором позволяет врачу просматривать всю барабанную перепонку без панорамирования, а также увеличивать и фокусировать увеличение устройства, чтобы приспособиться к собственному зрению (близорукость и / или пресбиопия).Кроме того, более новые отоскопы улучшили количество освещения и цветовой спектр, обеспечиваемый галогенной лампочкой.
Тимпанометры
Ручной или настольный тимпанометр можно использовать в качестве вспомогательного средства при обследовании барабанной перепонки и среднего уха. 5–7 Тимпанограмма идентифицирует движение барабанной перепонки в ответ на положительное и отрицательное давление, прикладываемое нажатием кнопки после установления уплотнения между зеркалом устройства и наружным слуховым проходом.Если при приложенном давлении движения не происходит и уплотнение адекватное, то показания тимпанограммы плоские (тимпанограмма типа B). Это типичный случай для АОМ. В некоторых случаях барабанная перепонка будет полной или выпуклой, что также называется показанием тимпанограммы с положительным давлением (тимпанограмма типа А). Это происходит на ранней стадии патогенеза АОМ. В некоторых случаях барабанная перепонка втягивается, что также называется показанием тимпанограммы отрицательного давления (тимпанограмма типа C). Это происходит во время вирусного URI, иногда с сопутствующей жидкостью в среднем ухе, и согласуется с OME.Тимпанометрия требует пломбирования вставленного зеркального устройства в наружный слуховой проход. У детей младше 2 лет, когда АОМ является наиболее распространенным явлением, ребенок часто двигается во время использования тимпанометра, и пломбирование невозможно. Кроме того, если ребенок плачет, считывание тимпанограммы невозможно.
Акустические рефлектометры со спектральным градиентом
Еще одним инструментом, полезным для диагностики AOM и OME, является акустический рефлектометр с спектральным градиентом (SGAR), также называемый акустическим отоскопом ( Рис.
Эта технология помогает врачу обнаруживать жидкость в среднем ухе. 7,8 Устройство посылает звуковую волну сонара для обнаружения жидкости в среднем ухе. Если в пространстве среднего уха есть только воздух, тогда звуковая волна сонара отражается обратно, давая высокие числовые показания на головке устройства. Если звуковая волна сонара медленно отражается из-за жидкости в среднем ухе, то показание будет меньшим. Чем более вязкая жидкость в среднем ухе, тем медленнее отражается звуковая волна сонара.Более густая жидкость с большей вероятностью связана с АОМ, тогда как более жидкая жидкость с большей вероятностью связана с ОМЭ. Специфичность SGAR для обнаружения жидкости в среднем ухе7 показана в , Таблица 2 .
SGAR не требует уплотнения в наружном слуховом проходе, поэтому показания могут быть получены у плачущего ребенка. Основное ограничение – наличие воска в наружном слуховом проходе. Полная блокировка сонарной волны, излучаемой акустическим рефлектометром ушной серой, дает показания «не интерпретируемые», тогда как блокировка 50% или меньше – нет.Использование SGAR не заменяет отоскопию или пневматическую отоскопию. Это диагностическое средство, схожее с тимпанометрией; две технологии дополняют друг друга.
Красные флажки для презентаций с высоким риском
Любой ребенок с АОМ в возрасте до 1 месяца находится в группе высокого риска, и патогены, поражающие такого маленького ребенка, могут быть разными. Желательна консультация. АОМ в первые 6 месяцев жизни гораздо чаще ассоциируется с рецидивом АОМ, чем АОМ в типичном возрастном диапазоне от 6 месяцев до 36 месяцев.Детей с разрывами барабанной перепонки следует направлять на контрольное обследование. Лихорадка типична для URI и связанного с ней АОМ, но высокая температура, превышающая 102 ° F (39 ° C), требует обследования на другие источники, такие как пневмония.
Лечение
Смена патогенов
Чтобы назначить лучший антибиотик для лечения АОМ, важно знать преобладающие отопатогены и их чувствительность к антибиотикам. Ситуация динамичная, потому что использование пневмококковых конъюгированных вакцин привело к снижению распространенности Streptococcus pneumonia и увеличению распространенности Haemophilus influenza в последние годы.9 Кроме того, изменилась доля S. pneumonia , нечувствительных к пенициллину, и доля H. influenzae , положительных по _-лактамазе 9 ( Таблица 3 ).
Вариант наблюдения
Новые рекомендации AAP снова предлагают вариант лечения без антибиотиков. 2 Они по-прежнему пропагандируют применение антибиотиков среди очень маленьких и невербальных детей.
Выбор антибиотиков
Рекомендации AAP 2013 года представляют собой изменение по сравнению с версией 2004 года в отношении рекомендаций по антибиотикам. 2 Продолжающаяся рекомендация амоксициллина в качестве лечения выбора учитывает частоту гипердиагностики, более высокий риск серьезной инфекции, вызванной S. pneumoniae , и стоимость. 2 Среди альтернативных методов лечения АОМ у детей тестирование in vitro позволяет ранжировать их ожидаемую активность против двух наиболее распространенных отопатогенов 1 ( Рисунок 6 ).
Симптоматическое лечение
При боли и лихорадке рекомендуются анальгетики.Следует использовать ацетаминофен или ибупрофен в соответствующих возрасту и весу дозах. Использование обезболивающих ушных капель отмечено в новых рекомендациях AAP, 2 , но доказательств их пользы недостаточно.
Ведение среднего отита с выпотом
OME проходит спонтанно в течение 3 месяцев от начала в более чем 90% случаев. Антибиотики, деконгестанты, антигистаминные препараты и интраназальные спреи со стероидами или другими продуктами не помогают. 10
Постановка и последующее наблюдение
Рекомендации 2004 г. от AAP, Американской академии семейных врачей и Американской академии отоларингологии – хирургии головы и шеи 10 рекомендуют, если OME не разрешится спонтанно в течение 3 месяцев, если вовлекается оба уха или в течение 6 месяцев, если поражено одно ухо и имеется сопутствующее нарушение слуха, рекомендуется направление к оториноларингологу для рассмотрения вопроса о тимпаностомических трубках.
Заключение
Антибиотики следует назначать при АОМ, но не при ОМЕ или оталгии. Ключевым результатом обследования является определение положения барабанной перепонки и наличие выпота в среднем ухе. Для выполнения этой задачи врач должен иметь адекватную визуализацию барабанной перепонки и может дополнять осмотр дополнительными инструментами, такими как пневматическая отоскопия, тимпанометрия и акустическая отоскопия. Лечение может включать наблюдение или прием антибиотиков.Если прописан антибиотик, доступны инструкции для прямого выбора. Однако ситуация динамична, поэтому альтернативы традиционным препаратам первой линии следует оценивать с каждым пациентом, принимая во внимание клиническое состояние и эффективность, стоимость и безопасность препарата, а также вероятность хорошего последующего наблюдения, если пациент состояние не улучшается или ухудшается.
Заявление о конфликте интересов
Доктор Пичичеро работал консультантом компании Welch Allyn по вопросам разработки новых отоскопов и тимпанометров.Он работал неполный рабочий день с 2014 по 2015 год в качестве главного врача компании, которая разработала улучшенную SGAR; он больше не занимает эту позицию.
Список литературы
- Pichichero ME. Средний отит. Детская клиника North Am . 2013; 60: 391–407.
- Lieberthal AS, Carroll, AE, Chonmaitree T, et al. Диагностика и лечение острого среднего отита. Педиатрия . 2013; 131: e964–99. Доступно по адресу: http: //pediatrics.aappublications.org / content / 131/3 / e964.long
- Ротман Р., Оуэнс Т., Симел Д.Л. У этого ребенка острый средний отит? JAMA . 2003; 290: 1633–40.
- Pichichero ME. Острый средний отит: Часть I. Повышение точности диагностики. Ам Фам Врач . 2000; 61: 2051–6.
- Helenius KK, Laine MK, Tuhtinen PA, et al. Тимпанометрия в различении отоскопических диагнозов у амбулаторных детей раннего возраста. Pediatr Infect Dis J . 2012; 31: 1003–6.
- Chianese J, Hoberman A Paradise JL и др.Сравнение спектрально-градиентной акустической рефлектометрии с тимпанометрией в диагностике выпота в среднем ухе у детей в возрасте от 6 до 24 месяцев. Arch Pediatr Adolesc Med . 2007. 161: 884–8.
- Block SL, Mandel E, McLinn S и др. Спектрально-градиентная акустическая рефлектометрия для обнаружения выпота в среднем ухе педиатрами и родителями. Pediatr Infect Dis J . 1998; 17: 560–4.
- Laine MK, Tähtinen PA, Helenius KK, et al. Акустическая рефлектометрия в распознавании отоскопических диагнозов у амбулаторных детей раннего возраста. Pediatr Infect Dis J . 2012; 31: 1007–11.
- Кейси Дж. Р., Каур Р., Фридель В., Пичичеро МЭ. Острый средний отит отопатогены в 2008–2010 гг. В Рочестере, штат Нью-Йорк. Pediatr Infect Dis J . 2013; 32: 805–9.
- Розенфельд Р.М., Калпеппер Л., Дойл К.Дж. и др .; Подкомитет Американской академии педиатрии по среднему отиту с выпотом; Американская академия семейных врачей; Американская академия отоларингологии – хирургия головы и шеи. Руководство по клинической практике: средний отит с выпотом. Отоларингол Хирургия головы и шеи . 2004; 130 (5 доп.): S95–118.
Испытание терапии острого среднего отита (AOM) у детей раннего возраста – Просмотр полного текста
Клиническая неудача при посещении врача определяется как неспособность достичь существенного улучшения симптомов или ухудшение отоскопических признаков, либо и то, и другое.
Клиническая неудача к окончанию терапевтического визита определяется как неспособность достичь полного или практически полного исчезновения симптомов и отоскопических признаков, но без учета сохранения выпота в среднем ухе.
Родитель оценил каждый из 7 симптомов (дергание за ухо, плач, раздражительность, трудности со сном, снижение активности, снижение аппетита и лихорадка) на 0, 1 или 2 (нет, немного, много) и записал оценки в дневник после регистрации в День 1, два раза в день в дни 2 и 3, затем один раз в день в дни 4-7.Каждый набор оценок был суммирован, чтобы получить оценку AOM-SOS как меру тяжести симптомов. Максимально возможный балл составлял 14, а минимальный – 0.
Родитель оценил каждый из 7 симптомов (дергание за ухо, плач, раздражительность, трудности со сном, снижение активности, снижение аппетита и лихорадка) на 0, 1 или 2 (нет, немного, много) и записал оценки в дневник после регистрации в День 1 и дважды в день 2 и 3 дни.Каждый набор оценок был суммирован, чтобы получить оценку тяжести симптомов острого среднего отита (AOM-SOS). Мы сравнили баллы AOM-SOS ребенка в первые 72 часа с его / ее баллами при зачислении, чтобы определить, ухудшились ли симптомы ребенка (увеличились баллы), остались неизменными или улучшились (баллы остались такими же или уменьшились).
Родителям было предложено заполнить вспомогательное средство памяти в течение первых 10 дней после начала лечения. изучение.Один из участников попросил их записать лекарства, которые вводили ребенку в дополнение к исследуемому лекарству. Представленные данные показывают среднее количество раз, когда вводили анальгетик, то есть ибупрофен или ацетаминофен.
Анализ ограничивался теми нежелательными явлениями, которые были идентифицированы как связанные либо с исследуемым препаратом, либо с противомикробными препаратами, назначенными детям, которые не прошли лечение, или как осложнение острого среднего отита.
Возбудители АОМ определяются как Streptococcus Pneumoniae или Haemophilus Influenzae, или Moraxella Catarrhalis, или Streptococcus Pyogenes. Культуры из носоглотки были получены в конце терапевтического визита.
Возбудители АОМ определяются как Streptococcus Pneumoniae или Haemophilus Influenzae, или Moraxella Catarrhalis, или Streptococcus Pyogenes. Посевы из носоглотки были получены при контрольном визите.
Для тимпанограмм со значениями высоты, давления воздуха в среднем ухе и ширины градиента вероятность выпота в среднем ухе (MEE) оценивалась с применением алгоритма, разработанного Smith et al.Если тимпанограмма была плоской и не имела напечатанных значений для трех полей, вероятность MEE оценивалась в 0,82 на основе доли ушей с плоскими графиками, которые были обнаружены отоскопическим методом Смита и др., Чтобы иметь MEE.
Для тимпанограмм со значениями высоты, давления воздуха в среднем ухе и ширины градиента вероятность выпота в среднем ухе (MEE) оценивалась с применением алгоритма, разработанного Smith et al. Если тимпанограмма была плоской и не имела напечатанных значений для трех полей, вероятность MEE оценивалась в 0,82 на основе доли ушей с плоскими графиками, которые были обнаружены отоскопическим методом Смита и др., Чтобы иметь MEE.
Для тимпанограмм со значениями высоты, давления воздуха в среднем ухе и ширины градиента вероятность выпота в среднем ухе (MEE) оценивалась с применением алгоритма, разработанного Smith et al. Если тимпанограмма была плоской и не имела напечатанных значений для трех полей, вероятность MEE оценивалась в 0,82 на основе доли ушей с плоскими графиками, которые были обнаружены отоскопическим методом Смита и др., Чтобы иметь MEE.
При каждом посещении родителей спрашивали, водили ли они своего ребенка к его / ее лечащему врачу с момента последнего контакта. Также были просмотрены медицинские записи.
При каждом посещении мы спрашивали родителей, нужно ли им отвозить ребенка в отделение неотложной помощи. Мы также проверили медицинские записи, чтобы обеспечить еще более точную отчетность.
Это количество раз, когда в ходе исследования ребенку требовалось лечение антибиотиком, отличным от лекарственного препарата для слепого исследования.
При каждом посещении родителя или родителей спрашивали, не привело ли болезнь их ребенка к пропуску рабочего дня или неполного рабочего дня. Общее количество посещений суммируется для всех участников в соответствующих группах лечения.
При каждом посещении родителя или родителей спрашивали, заставила ли их болезнь их ребенка организовать альтернативный детский сад. Общее количество посещений суммируется для всех участников в соответствующих группах лечения.
Родителей попросили обвести выражение, которое лучше всего отражает их удовлетворенность исследуемым лекарством. Этим выражениям присвоено значение: очень неудовлетворен = 1, частично не удовлетворен = 2, ни доволен, ни неудовлетворен = 3, частично удовлетворен = 4 и очень доволен = 5.
Родителей попросили обвести выражение, которое лучше всего отражает их удовлетворенность исследуемым лекарством. Этим выражениям присвоено значение: очень неудовлетворен = 1, частично не удовлетворен = 2, ни доволен, ни недоволен = 3, частично удовлетворен = 4 и очень доволен = 5.
Родителей попросили обвести выражение, которое лучше всего отражает их удовлетворенность исследуемым лекарством. Этим выражениям присвоено значение: Очень неудовлетворен = 1, Скорее неудовлетворен = 2, Ни доволен, ни неудовлетворен = 3, Скорее удовлетворен = 4 и Очень доволен = 5.
Острый средний отит – Руководство по неотложной помощи
Ключевые моменты
- Рассмотрите возможность АОМ у любого ребенка младшего возраста, который проявляет раздражительность, летаргию, оторею и лихорадку, независимо от наличия локализованной боли в ушах.
- Диагноз обычно основывается на симптомах и результатах отоскопии.
- Первичное лечение направлено на уменьшение боли.
- Изолированный односторонний АОМ обычно проходит через два дня без лечения антибиотиками.
- Всегда учитывайте возможность сепсиса у нездорового ребенка с лихорадкой.
Назначение
Этот документ представляет собой клиническое руководство для всего персонала, занимающегося уходом и ведением ребенка, поступающего в отделение неотложной помощи (ED) с симптомами острого среднего отита (AOM) в Квинсленде.
Это руководство было разработано старшими врачами-терапевтами и педиатрами по всему Квинсленду при участии старшего персонала отделений инфекционных заболеваний, ЛОР и аптек Детской больницы Квинсленда, Брисбен. Он был одобрен для использования на всей территории Квинсленда Рабочей группой по неотложной помощи детям Квинсленда в партнерстве со Стратегической консультативной группой Департамента неотложной помощи Квинсленда и Отделом улучшения здравоохранения, Clinical Excellence Queensland.
Введение
АОМ – это быстро развивающаяся активная инфекция среднего уха, характеризующаяся оталгией (болью в ухе), раздражительностью и лихорадкой. 1 Это обычная проблема: 66% детей заболевают инфекцией к трем годам и 90% к 6 годам. 2,3
Большинство инфекций AOM имеют комбинацию вирусной и бактериальной этиологии (по оценкам, это 66% инфекций). Примерно 27% инфекций являются исключительно бактериальными и менее 5% – вирусными. 4,6
АОМ в первую очередь является результатом дисфункции евстахиевой трубы. При вирусной инфекции верхних дыхательных путей физические и иммунологические изменения носоглотки позволяют нормальным бактериальным колонизаторам (обычно Streptococcus pneumonia , Haemophilus influenza и Moraxella catarrhalis ) попасть в евстахиеву трубу. 3,4 Младенцы и дети младшего возраста подвергаются большему риску инфицирования из-за анатомии их евстахиевой трубы (короткие, широкие, прямые и в относительно горизонтальной плоскости). 5
Факторы риска повторных инфекций включают:
- воздействие сигаретного или древесного дыма
- дневной уход
- манекен
- Коренные народы или жители островов Торресова пролива
- непродолжительность грудного вскармливания 7,8
Большинство случаев разрешаются без осложнений.Перфорация барабанной перепонки (проявляющаяся в виде обезболивающих выделений из уха) – это осложнение, которое возникает примерно в 7% случаев. 9 Более 90% перфораций заживают спонтанно. 10 Хронический гнойный средний отит – это стойкая перфорация с дренированием экссудата в течение более 6 недель.
К редким, но серьезным осложнениям относятся:
- мастоидит
- Инфекция распространяется от среднего уха на расположенные рядом воздушные клетки сосцевидного отростка
- оценочная заболеваемость 1: 1000 случаев АОМ в развитых странах, чаще встречается у детей коренных народов 15
- внутричерепные осложнения, такие как менингит, абсцесс головного мозга, субдуральная эмпиема 14
- , вызванные прямой бактериальной инвазией из среднего уха и сосцевидного отростка или гематогенным распространением во внутричерепное пространство
- Паралич лицевого нерва
- встречается менее чем в 1 на 100 000 случаев 11
- сепсис
- тромбоз бокового синуса
Оценка
Золотого стандарта диагностики АОМ не существует. 1 Боль является основным симптомом, но диагноз следует учитывать у любого ребенка, у которого проявляются раздражительность, летаргия, оторея и лихорадка, с локальной болью в ушах или без нее. Младенцы могут испытывать трудности с кормлением.
История
История должна включать конкретную информацию о:
- боль (включая локализацию и начало)
- Выделения из уха
- такие виды поведения, как трение или дергание за ухо
- лихорадка в анамнезе и применение жаропонижающих средств
- системные симптомы
- перенесенные ушные инфекции
Экзамен
Отоскопия
Отоскопия – важнейшая процедура обследования при диагностике АОМ.Родительская помощь может помочь обеспечить адекватную иммобилизацию ребенка и улучшить визуализацию барабанной перепонки. Большинство родителей чувствуют себя комфортно, держа ребенка на руках, прижав голову к плечу или груди родителя и держа ребенка за руки.
Оценка слухового прохода и барабанной перепонки включает:
- наличие или отсутствие разряда
- положение барабанной перепонки (нейтральное, втянутое или выпуклое)
- цвет
- полупрозрачность
- мобильность
- перфорация
Средний отит с выпотом (OME), также известный как «клеевое ухо», представляет собой скопление негнойной жидкости (выпота) в среднем ухе.Обычно это наблюдается в результате АОМ, часто протекает бессимптомно и, если сохраняется, может привести к ухудшению слуха. Различить AOM и OME может быть непросто.
| АОМ | OME |
|---|---|
Барабанная перепонка обычно:
| Барабанная перепонка обычно:
Уровень жидкости или пузырьки видны позади барабанной перепонки |
Клинический диагноз АОМ требует ВСЕГО из следующего:
- начало <48 часов
- покраснение и вздутие барабанной перепонки (воспаление среднего уха)
- Выпот в среднем ухе
Покраснение барабанной перепонки само по себе не указывает на АОМ.Покраснение также может быть вызвано многими другими процессами, включая плач, лихорадку, ИВДП и травмы.
| Осложнение | Презентация |
|---|---|
| Мастоидит | Может проявляться лихорадкой, болью в ушах, отеком назад и / или эритемой с болезненностью сосцевидного отростка. Пораженное ухо может сдвигаться вперед и вниз. |
| Паралич лицевого нерва | Одностороннее опускание лица / признаки нижних мотонейронов. |
| Внутричерепные осложнения (включая менингит, абсцесс головного мозга и субдуральную эмпиему) | АОМ с лихорадкой, головной болью, рвотой, раздражительностью или измененным состоянием сознания, с очаговыми неврологическими признаками или без них. 14 |
| Сепсис | Токсичные свойства (см. Руководство по сепсису) |
Расследования
Поскольку АОМ является клиническим диагнозом, исследования обычно не рекомендуются.
Тимпаноцентез (для получения жидкости из среднего уха для посева) должен выполняться только хирургом-ЛОРом и обычно не требуется, поскольку антибактериальную терапию (если показано) следует начинать эмпирически.
При наличии АОМ с перфорацией рекомендуется взять бактериальный мазок из слухового прохода, если есть основания подозревать наличие резистентных микроорганизмов (например, неэффективность начального лечения антибиотиками).
Менеджмент
Обратитесь к блок-схеме для краткого изложения рекомендованного неотложного лечения ребенка с симптомами, указывающими на АОМ.
См. Рекомендации по сепсису для детей с токсическими особенностями.
Обезболивающее
Оральные анальгетики следует использовать как можно раньше, чтобы минимизировать боль, связанную с АОМ.
| Анальгетик | Доза |
|---|---|
| Парацетамол (пероральный) | Возраст старше трех месяцев: 15 мг / кг / доза (максимум 1 г) каждые четыре часа, максимум четыре дозы в сутки |
| Ибупрофен (пероральный) | Возраст старше трех месяцев: 10 мг / кг / доза (максимум 400 мг) каждые шесть-восемь часов, максимум три дозы в двадцать четыре часа |
| Оксикодон (пероральный) | 0.1 мг / кг / доза (максимум 10 мг) перорально каждые четыре часа при необходимости |
Антибактериальная терапия
Антибиотики не изменяют курс лечения для большинства детей с легким неосложненным АОМ. 15 Без лечения антибиотиками боль проходит через 24 часа у 60% детей, а большинство инфекций проходят спонтанно в течение семи дней. Данные свидетельствуют о том, что антибиотики могут снизить риск перфорации барабанной перепонки или АОМ в контралатеральном ухе, однако связаны с побочными эффектами, включая рвоту, диарею и сыпь.Недостаточно доказательств, чтобы определить, снижает ли использование антибиотиков риск мастоидита или менингита. 15
Антибактериальная терапия обычно не рекомендуется при легкой неосложненной АОМ. Учтите, сохранятся ли симптомы через 48 часов. В настоящее время антибиотики могут быть начаты после клинического осмотра или по усмотрению родителей (если они были предоставлены в соответствии со сценарием при первичной консультации). Данные свидетельствуют о том, что, полагаясь на оценку родителей, использование антибиотиков сокращается до двух третей с эквивалентной степенью удовлетворенности родителей по сравнению с ранним лечением антибиотиками.
Большинство детей с изолированным односторонним АОМ не нуждаются в антибактериальной терапии
Антибактериальная терапия рекомендуется всем детям с системными особенностями (лихорадка выше 39 ° C, рвота и летаргия, источником которых явно является АОМ).
Рассмотреть возможность лечения антибиотиками следующих детей:
- возраст до шести месяцев
- Возраст до двух лет с двусторонним острым средним отитом
- симптома более 48 часов
- тяжелые симптомы (лихорадка> 39 ° C и оталгия от умеренной до тяжелой)
- Признаки перфорации (визуализация гнойной отореи или перфорации)
- более высокий риск осложнений, в том числе:
- Коренное население или жители островов Торресова пролива
- с ослабленным иммунитетом
- неопределенный доступ к наблюдению
Клиницисты, работающие в больницах и службах здравоохранения Таунсвилла, Кэрнса и Голд-Коста, должны следовать своим местным педиатрическим рекомендациям по эмпирическим антибиотикам.Клиницисты в других регионах Квинсленда должны следовать рекомендациям по назначению педиатрических антибиотиков Детского здравоохранения Квинсленда до тех пор, пока не станут доступны результаты микробиологических исследований.
Ссылки:
Прочие виды лечения
Нет данных, подтверждающих использование антигистаминных или противоотечных средств. 14
Эскалация и консультации вне ED
Клиницисты могут связаться со службами, указанными ниже, если в соответствии с местной практикой требуется эскалация помощи за пределами старших клиницистов в ED.Перевод рекомендуется, если ребенку требуется более высокий уровень ухода.
| Консультация может потребоваться для следующих детей: |
|---|
|
| Причина обращения | К кому обращаться |
|---|---|
| Консультации (включая управление, распоряжение или последующие действия) | Соблюдайте местную практику.Опции:
|
| Направление | Первый телефонный звонок – педиатрическая служба на месте / по месту жительства |
Распоряжение
Большинство детей с изолированным АОМ без системных заболеваний могут быть выписаны домой.При выписке предоставить родителю:
- рецепт на антибиотики (при необходимости)
- рекомендации по ведению домашнего ухода (включая обезболивание, осторожность, чтобы вода не попала в ухо при перфорации) и критерии медицинского освидетельствования (см. Информационный бюллетень об остром среднем отите)
Последующая деятельность
- с GP в течение 24-48 часов или до 10 дней в зависимости от выбранного варианта лечения и тяжести симптомов.
Все дети с перфорацией должны быть осмотрены терапевтом, чтобы убедиться, что они зажили (обычно около 10 дней).
Все дети с АОМ должны быть осмотрены терапевтом через три месяца, чтобы убедиться, что излияние прошло.
Направление к ЛОР-специалисту может быть рассмотрено для детей, соответствующих следующим критериям:
- Выпот или перфорация более 6 недель
- Нарушение слуха на срок более 6 недель
- недоношенные
- Коренные народы или жители островов Торресова пролива
Путешествие на самолете
Родители часто обращаются в ED, чтобы оценить их ребенка с АОМ перед полетом.Авиакомпании не рекомендуют летать, если пассажир не может очистить евстахиеву трубу. У детей младшего возраста это сложно оценить. Рекомендации для детей младшего возраста основаны на экспертном заключении при отсутствии доказательств. Дети должны быть в безопасности летать через две недели после адекватного лечения АОМ, однако многие клиницисты рекомендуют подождать только 48 часов. Этим детям следует дать назальное противозастойное средство не менее чем за 30 минут до взлета и посадки и обезболить перед полетом. 16 Во время взлета и посадки их можно поощрять сосать, жевать или глотать или, если они достаточно взрослые, выполнять маневр Вальсальвы, чтобы помочь уравновесить давление.
Сопутствующие документы
Список литературы
- Американская педиатрическая академия – Подкомитет по лечению острого среднего отита. (2013), «Диагностика и лечение острого среднего отита», Pediatrics , Vol. 113 (5): с. 1451-1465.
- Rothman, R., Owens, T., Simel, D.L. (2003), «У этого ребенка острый средний отит?», Journal of the American Medical Association , Vol. 290 (12): с. 1633-1640.
- Руусканен, О., Хейккинен, Т. Средний отит: этиология и диагностика. Pediatric Infectious Diseases Journal, 1994; 13 (1 приложение 1): S23-S26 (микробиологический)
- Marom, T. et al. Вирусно-бактериальные взаимодействия при остром среднем отите Текущие отчеты об аллергии и астме декабря 2012 г., 12 (6) 551-558
- Bluestone, C., Klein, J. Средний отит у младенцев и детей. 3-е изд. Нью-Йорк, Нью-Йорк: У. Б. Сондерс; 2001
- Ruohola, A. Meurman, O. et al. Микробиология острого среднего отита у детей с тимпаностомическими трубками: преобладание бактерий и вирусов. Clin Infect Dis 2006; 43: 1417-22
- Brennan-Jones, CG., Whitehouse, AJ, et al. Распространенность и факторы риска рецидива среднего отита в раннем детстве, о которых сообщили родители, в когортном исследовании по беременности в Западной Австралии (Рейн). Журнал «Педиатрия и здоровье детей» , апрель 2015 г., 51 (4) 403-9.
- Салах М., Абдель-Азиз М. и др. Рецидивирующий острый средний отит у младенцев: анализ факторов риска. Международный журнал детской оториноларингологии 2013; 77 (10): 1665-9
- Liese, JG., Silfverdal, SA. И другие. Заболеваемость и клинические проявления острого среднего отита у детей в возрасте до 6 лет в европейской медицинской практике. Эпидемиология и инфекции, 2014. 142.8: 1778-88.
- Бергер, Г. Природа спонтанной перфорации барабанной перепонки при остром среднем отите у детей. Дж Ларингол Отол 1989; 103: 1150-1153.
- Rosenfeld, RM., И Kay, D. Естественная история нелеченого среднего отита. Ларингоскоп 2003; 113 (10), 1645-57.
- Современное состояние педиатрии. Держите ребенка на руках, чтобы свести к минимуму движения во время экзамена. [Интернет]. Доступно по адресу: http://www.uptodate.com/contents/acute-otitis-media-in-children-diagnosis?source=search_result&search=otitis%2Bmedia%2Bchildren&selectedTitle=2%7E150
- Tintinalli, J.E., Stapczynski, J.S., Ma, O.J., Cline, D.M., Cydulka, R.K., Meckler, G.D., (2011), Tintinalli’s Emergency Medicine: A Complete Study Guide, 7th ed McGraw-Hill]
- Лескинен К. Осложнения острого среднего отита у детей. Текущие отчеты об аллергии и астме, 2005; 5: 308-12.
- Венекамп Р.П., Сандерс С.Л., Гласзиу П.П., Дель Мар CB, Роверс ММ. Антибиотики при остром среднем отите у детей. Кокрановская база данных систематических обзоров, 2015 г., выпуск 6. Ст. №: CD000219.DOI: 10.1002 / 14651858.CD000219.pub4
- Канадское педиатрическое общество. Авиаперелеты и проблемы со здоровьем детей. Педиатрия и здоровье детей, 2007. Янв; 12 (1): 45-50
Утверждение директивы
| История утверждения рекомендаций | |||||
|---|---|---|---|---|---|
| Идентификатор документа | CHQ-GDL-60000 | Номер версии | 3,0 | Дата утверждения | 26.09.2019 |
| Исполнительный спонсор | Исполнительный директор по медицинскому обслуживанию | Дата вступления в силу | 26.09.2019 | ||
| Автор / хранитель | Квинслендская рабочая группа по оказанию неотложной помощи детям | Дата отзыва | 26.09.2022 | ||
| Заменяет | 2.0 | ||||
| Применимо к | Медицинский и медперсонал Queensland Health | ||||
| Источник документа | внутренний (QHEPS) + внешний | ||||
| Авторизация | Исполнительный директор клинической службы QCH | ||||
| Ключевые слова | Отит, средний, среднее ухо, инфекция, 00710, педиатрия, дети, неотложная помощь, руководство, 60000 | ||||
| Ссылки на аккредитацию | Стандарты NSQHS (1-8): 1, 4, 8 | ||||
Заявление об ограничении ответственности
Это руководство предназначено как руководство и предоставляется только в информационных целях.Просмотреть полный отказ от ответственности.# 20: Острый средний отит: Q-советы и уловки с доктором Эриком Баумом
Сводка
У нас уха с новым эпизодом об остром среднем отите, к которому присоединился гость доктор Эрик Баум, детский отоларинголог из Коннектикута. В этом выпуске мы обсуждаем важные результаты физикального обследования, используемые для диагностики острого среднего отита, а также роль пневматической отоскопии при проведении обследований уха. Доктор Баум также рассказывает нам о вариантах лечения острого среднего отита, о том, как работают ушные трубки и когда они показаны, а также об осложнениях, на которые следует обращать внимание.Слушайте слушайте последних новостей об остром среднем отите!
- Автор, продюсер и инфографика: Клео Роша
- Обложка: Chris Chiu MD
- Ведущие: Justin Berk MD, Chris Chiu
- Редактор: Джастин Берк MD; Клер Морган из nodderly.com
- Гость (и): Eric Baum MD
- Воспаление среднего уха или резкое изменение давления в среднем ухе; дискомфорт при глотании или лежа на спине.Расспросы об анорексии могут стать ключевой частью истории!
- Перфорированный АОМ дает возможность использовать капли, так как есть отверстие и, следовательно, прямой доступ к среднему уху.
- AOM является результатом носоглотки плюс отек слизистой оболочки у пациента с незрелой евстахиевой трубой.
- Если вы беспокоитесь о АОМ при проведении пневматической отоскопии, используйте отоскопию с отрицательным давлением для уменьшения боли.
- Антибиотики первой линии для лечения АОМ: амоксициллин или амоксициллин-клавуланат.Цефалоспорины, такие как цефдинир, являются альтернативными вариантами лечения АОМ.
- Пациенты с тимпаностомической трубкой, у которых есть АОМ, должны лечиться местными каплями с антибиотиками; им не обязательно нужны пероральные антибиотики.
СПОНСОРЫ: VCU Health CE
Мы рады сообщить, что Cribsiders теперь сотрудничают с VCU Health Continuing Education, чтобы предложить кредиты на повышение квалификации для врачей и других медицинских работников.Посетите cribsiders.vcuhealth.org и создайте БЕСПЛАТНУЮ учетную запись!
Получение хорошей истории для AOM
Родители – ключевые ресурсы для оценки острого среднего отита
Среднее ухо – полость, в которой развивается гнойное скопление при остром среднем отите
- Учитывая инфекционную этиологию, при получении анамнеза можно ожидать повышения температуры тела
Спросите об изменении режима питания (см. Мнение эксперта ниже)
Мнение эксперта: Воспаление среднего уха или резкое изменение давления в среднем ухе вызывает дискомфорт при глотании или лежа на спине.Расспросы об анорексии могут стать ключевой частью истории!
Перфорированный средний средний отитСамопроизвольная перфорация не характерна для AOM
Перфорация может сопровождаться отореей и уменьшением боли
Мнение эксперта: Перфорированный АОМ дает возможность использовать капли в качестве терапии, поскольку есть отверстие и, следовательно, прямой доступ к среднему уху
Запрещенные знаки при презентации: осложнения AOMМнение эксперта: Осложнения, возникающие в результате АОМ, обычно являются идиосинкразическими, а не результатом длительного недолечивания или отсутствия диагноза
Выявление осложнений АОМ при предъявлении может привести к более быстрому лечению и улучшению результатов
Симптомы, относящиеся к осложнениям АОМ, включают:
- Слабость или паралич лицевого нерва → касается сдавления от воспалительного отека лицевого нерва
- Эритема, боль и припухлость за ухом → относительно мастоидита
- Менингеальные признаки и изменение психического статуса → относительно внутричерепного процесса
Обычно вирусные инфекции предшествуют развитию АОМ (Conmaitree et al, 2008).
АОМ является результатом носоглотки и отека слизистой оболочки у пациента с незрелой евстахиевой трубой.
Диагностика АОМХороший анамнез (примечание редактора: оценка оталгии, признаков инфекции, отореи, дергания за уши, раздражительности, изменений сна, анорексии) дает полезную предварительную вероятность, а определение наличия гнойной жидкости при физикальном обследовании помогает при постановке диагноза. АОМ.
При отоскопии увеличение степени тяжести АОМ будет отражать увеличение толщины и непрозрачности барабанной перепонки, а также усиление выпуклости (изображения на странице e972 в Lieberthal et al, 2013).
Мнение эксперта: При отоскопическом осмотре попытайтесь различить, что находится за барабанной перепонкой, и есть ли на поверхности барабанной перепонки набухшие сосуды.
Какова роль пневматической отоскопии в диагностике АОМ?Пневматическая отоскопия может служить полезным инструментом обучения и предоставляет полезную визуальную информацию
При пневматической отоскопии убедитесь в использовании зеркала подходящего размера и формы.
- Мнение эксперта: Самое большое зеркало, которое подходит, обеспечивает лучший обзор и лучшее освещение, а также безопаснее и удобнее для пациента.
Пневматическая отоскопия может вызывать дискомфорт у пациентов с АОМ
- Мнение эксперта: Если вас беспокоит АОМ при выполнении пневматической отоскопии, используйте отоскопию с отрицательным давлением (сжать грушу → вставить отоскоп в ухо → отпустить) для уменьшения боли
- Чтобы вам было удобнее проводить осмотры уха и диагностировать АОМ во время осмотра, д-р Баум рекомендует стажерам попытаться провести время в операционной с хирургом-ЛОР или найти учебники, в которых есть изображения различных результатов осмотра уха:
Выпот среднего уха (изображение принадлежит Майклу Хоуку, доктору медицины, через Wikimedia под лицензией Creative Commons Attribution 4.0 Международная лицензия )
Невоспаленная жидкость в среднем ухе не является показанием для лечения; тем не менее, его следует выполнять не в экстренной форме, так как это может указывать на плохой дренаж среднего уха
- Может сохраняться до 8 недель у здорового пациента
- Часто возникает после вирусной инфекции верхних дыхательных путей
Жидкость в среднем ухе может быть причиной кондуктивной потери слуха, которая имеет последствия для детей, особенно у детей с другими факторами риска проблем с обучением, включая социальные барьеры (Hogan et al, 2014; Su et al, 2020).
Постоянный выпот в долгосрочной перспективе может указывать на дисфункцию евстахиевой трубы
- Может быть показанием для установки тимпаностомических трубок по ЛОРу
Дисфункция евстахиевой трубы может быть фактором риска продолжения ретракции, эрозии слуховых косточек и холестеатомы.
Холестеатома с перфорированной барабанной перепонкой (изображение принадлежит Майклу Хоуку, доктору медицины, через Wikimedia , лицензия Creative Commons Attribution 4.0 Международная лицензия )
Выбор антибиотикаРаспространенность Streptococcus pneumoniae и Нетипируемый Haemophilus influenzae со временем изменилась из-за пневмококковой вакцины (Wald, 2019)
Антибиотик первой линии выбора – амоксициллин в высоких дозах (Rettig, 2015)
- Амоксициллин / клавуланат также является вариантом для начального лечения АОМ у пациентов, которые ранее не принимали антибиотики (Lieberthal et al, 2013).
- Примечание редактора: Это касается H.flu и Moraxella , которые, в отличие от S. pneumoniae , часто используют стратегии устойчивости, отличные от увеличения количества связывающих пенициллин белков, которые можно преодолеть с помощью более высоких доз амоксициллин.
Имеются некоторые расхождения в рекомендуемой продолжительности лечения острого среднего отита
- Детям до 2 лет обычно рекомендуется 10-дневный курс антибиотиков
- Примечание редактора: в рекомендациях AAP также указывается на 7-дневный курс антибиотиков для детей 2-5 лет с легкой-умеренной остеоартритом (Lieberthal et al, 2013)
- В статье NEJM, опубликованной в 2016 году, рассматривалась сокращенная продолжительность лечения АОМ у детей 6-23 месяцев, и было обнаружено, что сокращение продолжительности (5 дней) терапии имело менее благоприятные результаты по сравнению со стандартной продолжительностью (10 дней) лечения ( Hoberman et al, 2016)
Мнение эксперта: Цефалоспорины, такие как цефдинир, также являются вариантами лечения АОМ антибиотиками.
- Некоторые преимущества цефдинира: он недорогой, дозировка один раз в день, немного проблем со вкусом
- Доктор Баум отмечает, что цефдинир фиксирует железо в желудочно-кишечном тракте, в результате чего стул приобретает ржавый цвет.
Хотя вирусные инфекции верхних дыхательных путей могут быть первоначальной причиной бактериального АОМ, противовирусные препараты в качестве терапии не играют никакой роли.
Устойчивые симптомы после 10 дней приема амоксициллина: что дальше?Мнение эксперта: После того, как пациенты начинают улучшаться в результате лечения, они не должны ухудшаться клинически.Если после лечения у них действительно ухудшаются симптомы, посоветуйте пациентам вернуться в клинику.
Миринготомия может быть показана в случаях тяжелого, ухудшающегося АОМ после нескольких испытаний антибиотиков.
В редких случаях АОМ может осложняться параличом лицевого нерва из-за компрессии лицевого нерва или внутричерепными осложнениями, такими как абсцессы
Перфорированный средний средний отитМнение эксперта: Перфорированный АОМ иногда может улучшать симптомы из-за снижения давления после перфорации
Мнение эксперта: Перфорированный АОМ дает возможность использовать капли с антибиотиком, так как имеется прямое отверстие
- Лечение пероральными антибиотиками все еще показано, поскольку перфорация может зажить спонтанно, закрывая отверстие в барабанной перепонке
Мнение эксперта: Фторхинолоны являются наиболее предпочтительным антибиотиком для местного применения при перфорированном АОМ, обеспечивая прямой доступ к среднему уху в случае перфорации.
- Примечание редактора : Местная антибактериальная терапия недостаточно изучена у детей с АОМ и острой перфорацией (UpToDate)
Стероиды для местного применения также могут быть добавлены при лечении перфорированного АОМ для уменьшения отека и увеличения дренажа в ухе.
Тимпаностомические трубкиПоказан при признаках стойкой дисфункции евстахиевой трубы, которая может проявляться рецидивирующим средним отитом
- Примечание редактора: повторяющийся AOM определяется следующим образом (Rosenfeld et al, 2013):
- три или более эпизода АОМ за 6 месяцев ИЛИ
- не менее четырех эпизодов за 12 месяцев (с одним эпизодом за последние 6 месяцев)
Рекомендации для тимпаностомических трубок:
- Американская академия отоларингологии: рецидивирующая АОМ (примечание редактора: без наличия выпота в среднем ухе) не является показанием для тимпаностомических трубок (степень A; не рекомендуется) (Rosenfeld et al, 2013)
- Американская педиатрическая академия: тимпаностомические трубки могут быть предложены для рецидивирующей АОМ (степень B; рекомендация: вариант) (Lieberthal et al, 2013)
Мнение эксперта: Тимпаностомические трубки улучшают поступление воздуха и улучшают дренаж через евстахиеву трубу
- Установка трубок в барабанную перепонку также обеспечивает альтернативный дренажный путь
Пациентам с тимпаностомической трубкой, у которых есть АОМ, следует лечить местными каплями с антибиотиками; им не обязательно нужны пероральные антибиотики (Rosenfeld et al, 2013)
Ссылки *Инвестор в белом халате
Боглхеды
Болезни уха: клиническое руководство Майкла Хоука
Цель
Слушатели получат более глубокое понимание диагностики, лечения и потенциальных осложнений острого среднего отита у детей.
Цели обученияПосле прослушивания этой серии слушатели увидят…
- Распознать общие проявления острого среднего отита в разных возрастных группах
- Определите наиболее распространенные патогены, вызывающие острый средний отит
- Изучение патофизиологии острого среднего отита
- Узнайте, какие методы лечения, основанные на доказательствах, доступны для лечения острого среднего отита, и поймите эволюцию лечения антибиотиками при AOM
- Рассмотреть возможные острые или отдаленные осложнения острого среднего отита
- Определение показаний к применению тимпаностомических трубок у пациентов с рецидивирующим или хроническим АОМ
Д-р Баум не сообщает о раскрытии соответствующей финансовой информации.

 ч. посттравматический)
ч. посттравматический) )
)
 Преимущества установки трубки для предотвращения эпизодов АОМ невелики. Недавнее руководство по использованию тимпаностомических трубок у детей рекомендовало: 1) В остальном здоровым детям с историей RAOM, у которых было нормальное обследование уха во время обследования на наличие трубок, НЕ следует помещать тимпаностомические трубки и 2) В остальном здоровым детям с В анамнезе RAOM, у которого на момент обследования были излияния в среднем ухе в одном или обоих ушах, может быть предложена тимпаностомическая трубка.Это отражает небольшое преимущество трубок для rAOM, благоприятное естественное течение rAOM у детей и неопределенность в диагностике AOM в целом.
Преимущества установки трубки для предотвращения эпизодов АОМ невелики. Недавнее руководство по использованию тимпаностомических трубок у детей рекомендовало: 1) В остальном здоровым детям с историей RAOM, у которых было нормальное обследование уха во время обследования на наличие трубок, НЕ следует помещать тимпаностомические трубки и 2) В остальном здоровым детям с В анамнезе RAOM, у которого на момент обследования были излияния в среднем ухе в одном или обоих ушах, может быть предложена тимпаностомическая трубка.Это отражает небольшое преимущество трубок для rAOM, благоприятное естественное течение rAOM у детей и неопределенность в диагностике AOM в целом.