Ринит у детей симптомы и лечение заболевания
Ринит или насморк – это воспалительный процесс слизистой носовых ходов. От острого типа этого недуга страдал, вероятно, каждый человек на планете. Особенно подвержены заболеванию дети дошкольного и младшего школьного возраста в силу слабой иммунной системы. Несмотря на кажущуюся легкость заболевания, в каждом случае нужно выявить причину насморка, не пропустить первые симптомы ринита у детей и начать лечение. Хоть болезнь не смертельна, воспаление способно распространиться на ткани носоглотки и поразить дыхательные пути, а также перейти в хроническую форму.
Виды и причины заболевания
 Предпосылки возникновения ринита различаются. Недуг могут вызвать болезнетворные бактерии и вирусы, аллергены или травмы носовых ходов.
Предпосылки возникновения ринита различаются. Недуг могут вызвать болезнетворные бактерии и вирусы, аллергены или травмы носовых ходов.
Насморк у деток диагностируют как самостоятельное заболевание или сопутствующее инфекционным недугам. Самые распространенные из них:
Воспалительный процесс способны вызвать патогенные вирусы и бактерии. Но первый вид инфекционных агентов выступает в роли возбудителя гораздо чаще. Аллергический тип ринита является реакцией детского организма на активные вещества во внешней среде. Причины травматического – инородный предмет или механическое повреждение носовых ходов.
Атаки вирусов, бактерий и аллергенов происходят ежесекундно. Слизистая оболочка является препятствием для их проникновения в организм. Если защита слабеет, то инфекционные агенты и раздражители свободно попадают в клетки тканей носовых ходов, приводя к их гибели.
Неблагоприятными факторами, способствующими развитию ринита у малышей, являются:
- Естественная узость носовых ходов;
- Очень холодный или избыточно сухой воздух;
- Ослабление иммунитета вследствие другого заболевания;
- Неумение крох высмаркивать носовое содержимое.
Понижению защитных качеств слизистой способствуют аденоидит, полипы, хронический тонзиллит, искривление носовой перегородки.
Симптоматика разных типов заболевания
 Острый ринит у детей имеет три сменяющие друг друга фазы:
Острый ринит у детей имеет три сменяющие друг друга фазы:
- Первая. Сухость слизистой, появление отечности, зуд и постоянное чихание.
- Вторая. Сильная заложенность носовых ходов, трудности с дыханием, прозрачные выделения. Ребенок может отказываться от пищи, поскольку ему трудно есть и дышать одновременно. Возможен рост температуры, общая слабость.
- Третья. Выделения становятся густыми, зеленовато-желтыми, отек спадает, дыхание носом нормализуется.
Если воспалительный процесс распространяется по носоглотке, появляются и признаки ринофарингита (заднего ринита) – болезненные ощущения и краснота в горле, кашель.
До момента выздоровления обычно проходит чуть больше недели. Насморк может «задержаться» на сухой фазе. Тогда потребуется лечение сухого ринита, в основном направленное на увлажнение и восстановление поверхности слизистой. Либо заболевание быстро минует первые две фазы, а третья длится дольше всего. Так называемый гнойный ринит у детей часто возникает при бактериальной природе недуга или присоединению бакинфекции при других разновидностях заболевания.
Симптомы и лечение аллергического ринита у ребенка имеют сходство с острым насморком инфекционной природы. Но здесь все признаки обычно исчезают при устранении раздражителя. Помимо этого на третьей стадии прозрачные выделения могут слегка загустеть, но цвет они не поменяют. Аллергоринит не вызывает жара – температура поднимается не выше 38 градусов.
Признаки хронизации болезни
Хронический тип ринита подразделяется на несколько разновидностей, каждая из которых имеет свои признаки:
- Катаральный. Обострение протекает аналогично острому типу ринита, но неприятные симптомы переносятся легче.
- Вазомоторный. Обильные выделения из носа и слезоточивость, приступы чихания, избыточное потоотделение, головная боль. Причинами вазомоторного ринита у детей чаще всего являются проблемы с нервной и сердечно-сосудистой системой. Обострение происходит на фоне чрезмерных эмоциональных и физических нагрузок, перепадов температуры воздуха.
- Гипертрофический. Невозможность дышать носом, потеря обоняния, снижение слуха, сиплый голос, слабость и головные боли.
- Атрофический. Появление в носовых ходах неприятно пахнущих корочек, сухость слизистой, трудности с носовым дыханием. Приводит атрофический ринит к атрофии тканей и нервных окончаний слизистой, которые трудно восстановить.
При хроническом насморке аллергической природы отмечается постоянная заложенность носа, проблемы с дыханием. Обострение начинается при контакте с раздражающим веществом, а также в прокуренных и чересчур сухих помещениях.
Особенности протекания ринита у грудничков

➤ Частый насморк у ребенка – как решить проблему?

Опубликовано: 6 февраля 2020
Родители всегда переживают за состояние здоровья своего ребенка, чем бы не заболел их малыш. Небольшое першение в горле, насморк или же невыносимая головная боль – любящий родитель сделает все, чтобы помочь своему малышу и облегчить его состояние. А когда проблемы со здоровьем приобретают хроническую форму, родители пытаются найти причину частых заболеваний и устранить ее.
Именно насморк нередко переходит в хроническую форму и вызывает постоянное беспокойство у родителей. Особенно, когда малыш был здоров и ни с того ни сего снова разболелся. Взрослые тут же начинают лечить ребенка, но правильнее было бы сначала понять природу этого заболевания, а потом бороться с его проявлениями.
Содержание статьи
Почему появляется насморк?
Нос один из первых встречается с вредными бактериями и вирусами, содержащимися в воздухе. Попадая в носовые ходы, инфекция провоцирует воспалительный процесс, вследствие чего образуется большое количество слизи, которая должна вывести наружу скопившиеся в носу опасные бактерии и вещества. Наиболее частой причиной насморка у ребёнка является инфекция, попавшие в организм. В этом случае также возможны общая слабость, недомогание, температура, боль в горле и ломота в теле. К основным инфекциям, вызывающим насморк, относятся грипп и ОРВИ.
Другой причиной возникновения насморка у ребенка является аллергия. Установить точный аллерген может только врач, как правило, это могут быть:
- шерсть животных;
- домашняя пыль;
- компоненты парфюмерии или бытовой химии;
- пыльца или сок растений, а также множество других веществ.
Возникновение аллергии у ребенка можно подозревать в тех случаях, когда насморк сочетается с непрерывным чиханием и слезотечением. Выделения из носа, как правило, водянистые, ребенку тяжело дышать. Но при исчезновении аллергена все симптомы проходят достаточно быстро.
Вероятной причиной возникновения частого насморка у ребенка могут быть вредные и раздражающие слизистую вещества (такие как запах бензина, краски, сигаретный дым), которые при попадании в нос способствуют расширению сосудов и воспалению слизистой оболочки. Так проявляется вазомоторный ринит. К другим симптомам относят головную боль, общую слабость и активное чихание.
Причины частого насморка у ребенка

Если у ребенка в детском возрасте часто появляется насморк, некоторые родители могут не придать этому особенного значения, считая, что он пройдет сам по себе. На самом деле среди причин частого насморка у ребенка могут быть чрезвычайно серьезные заболевания, требующие незамедлительного лечения или наблюдения у врача.
Итак, что может провоцировать частое течение из носа у малыша? Рассмотрим основные факторы.
Аллергия на определенные вещества в воздухе.
Характерное течение из носа у детей, подверженных аллергии, обычно появляется в сезон цветения растений и активного распространения их пыльцы. Как правило, это весна и первые месяцы лета. Аллергический насморк отличается тем, что он появляется в связке с другими симптомами, такими как покраснение глаз, зуд в носовых проходах, покраснения кожных покровов. Механизм появления насморка в данном случае связан с тем, что аллергены, попадая на слизистую носоглотки, воспринимаются иммунной системой как потенциально опасные агенты, и тогда в крови начинают вырабатываться ферменты для их нейтрализации. Но первый ответ иммунитета на опасность – это воспаление слизистой носа и выделение слизи. Если вовремя принять антигистаминное средство, которое притупляет аллергическую реакцию, то насморк пройдет.
Вирусные и бактериальные инфекции.
Течение из носа является естественной реакцией организма на вирусы и бактерии. Первым и самым важным барьером на пути их проникновения является именно слизистая носоглотки. Раздражение и набухание слизистой с отделением секрета из носовых ходов указывает как раз на то, что организм пытается бороться с вирусной инфекцией. В ряде случаев вместе с насморком у ребенка могут наблюдаться сопутствующие симптомы, указывающие на инфекцию:
- повышение температуры тела;
- першение и боль в горле;
- общая слабость в теле;
- повышение светочувствительности;
- озноб, лихорадка и другие.
В качестве лечения врачи рекомендуют принимать специальные противовирусные средства, например, капли Деринат, которые помогают победить инфекцию, избежав осложнений, а также подходят детям всех возрастов. Также при ОРВИ врачи рекомендуют пить больше жидкости и соблюдать постельный режим.
Нередко, при неправильном, либо при недостаточном лечении обычная ОРВИ приводит к бактериальным осложнениям, проявляющимся затяжным, долго не проходящим насморком. В таких случаях выделения из носа часто приобретают желтоватый, либо зеленоватый оттенок. Если насморк у ребёнка затянулся, необходимо обратиться к педиатру. С большой долей вероятности, в этом случае понадобится лечение антибактериальными препаратами. Помните, что принимать любые антибиотики можно только после консультации с врачом.
Травмы носоглотки.
Маленькие дети пока не осознают многих действий, поэтому в процессе игр нередко могут нанести себе травмы. К примеру, частая причина возникновения насморка у детей – это повреждение слизистой носоглотки. Такое может произойти в разных ситуациях, в том числе, иногда дети пытаются засунуть мелкие игрушки в носовые ходы и, пытаясь их вытащить обратно, травмируют слизистую. Для решения такой проблемы родителям следует тщательно подбирать игры для малышей, ориентируясь на их возраст, а также не оставлять деток без присмотра. К счастью, поверхностные раны на слизистой быстро затягиваются, поэтому течь из носа не будет долго беспокоить малыша.
Сопутствующие заболевания носа и носоглотки.
Если ни одна из описанных выше причин не подходит, ребенку требуется более тщательное обследование у врача и сдача определенных анализов. Возможно, причиной частого появления насморка у ребенка являются сопутствующие заболевания. Для назначения правильного лечения нужно пройти диагностику.
К вероятным причинам, способным вызывать частый и долго не проходящий насморк у детей, можно отнести следующие заболевания:
- Тонзиллит – это воспалительное заболевание, которое поражает миндалины. Вместе с насморком его основными симптомами являются повышение температуры тела, общая слабость, боль в горле, которая усиливается при глотании, а также увеличение в размерах и болезненность подчелюстных лимфатических узлов.
- Гайморит – воспалительное заболевание гайморовых пазух, которое можно определить по насморку и ряду сопутствующих симптомов: гнойные выделения из носа, боли в области лба и глазных впадин, общая слабость в теле.
- Аденоид – это воспаление носоглоточных миндалин, которое сопровождается течением из носа, нарушением носового дыхания и слуха, кашлем, повышением температуры. Самым эффективным методом борьбы с этим заболеванием считается хирургическое удаление аденоидов.
Перемена климата также может вызвать появление насморка у малыша, причем даже с первых дней жизни. Это может быть проявлением акклиматизации. Когда организм ребенка привыкнет к новым погодным и температурным условиям, насморк пройдет.

Как лечить насморк у ребенка?
Конечно, необходимо обратиться к врачу-педиатру. Осмотрев ребенка и назначив ему необходимые анализы, грамотный врач сможет определить причину заболевания и назначить верное лечение.
Для лечения ОРВИ и гриппа и защиты детей от вирусов, бактерий многие врачи назначают препарат Деринат. Это средство имеет уникальный состав, который помогает одновременно:
- активировать иммунную защиту;
- препятствовать развитию и распространению вирусов ;
- укрепить и восстановить поврежденные слизистые оболочки носоглотки, являющиеся основным защитным барьером на пути болезнетворных микроорганизмов, благодаря чему снизить риск присоединения вторичной бактериальной инфекции и развития осложнений.
Деринат можно использовать с целью профилактики респираторных инфекций – он поможет предотвратить заражение. А если малыш уже заболел, Деринат поможет выздороветь легче, без осложнений. Препарат разрешён к применению с первых дней жизни! Подробнее о препарате читайте на нашем сайте.
Как известно, не всегда получается попасть к врачу быстро, поэтому родители могут самостоятельно облегчить состояние ребенка в ожидании приема у врача. Итак, что делать родителям при частом насморке у ребенка?
Промывания
Процедура промывания поможет очистить носовую полость от слизи и болезнетворных бактерий, в результате чего снизится не только количество выделений из носа, но и ребенок сможет лучше дышать. Эта совсем несложная процедура, сделать ее сможет даже неопытный родитель. При насморке врачи рекомендуют промывать нос как минимум 3 раза в день. Для большего эффекта стоит использовать растворы с морской солью.
При желании можно увеличить число промываний в день, это зависит от возраста и состояния ребенка. Приветствуется и промывание специальными антибактериальными растворами. Они также помогут удалить лишнюю слизь из носа и восстановить дыхание.
Прогревания
Еще одним эффективным домашним способом борьбы с насморком является прогревания. Прогревать можно с помощью специальных ламп, которые, помимо теплового воздействия, оказывают также обеззараживающий эффект. Если дома нет специальной лампы, с процедурой прогревания отлично справятся обычные мешочки, наполненные горячей солью. Стоит быть осторожными и прогревать пазухи с использованием плотной ткани, чтобы не получить ожог. Единственный минус прогревания – ребенка, особенно маленького, сложно удержать в неподвижном состоянии.
ВАЖНО! Нельзя прогревать нос, если у ребенка есть температура, ему может стать еще хуже!
Для приготовления домашнего мешочка с солью нужно разогреть соль на раскаленной сковороде, затем высыпать ее в плотную ткань и крепко завязать. На эту процедуру необходимо потратить не менее 15 минут, иначе эффекта не будет. С помощью мешочка можно прогревать как пазухи, так и лоб.
Другие действия и процедуры
Существуют также иные процедуры, которые помогают облегчить состояние больного ребенка. Например:
- Ингаляции– можно использовать старый проверенный метод, а именно отварить картошку и дать ребенку подышать паром. Как вариант, можно использовать эвкалиптовое масло, оно помогает бороться с заложенностью носа. Также можно купить в аптеке небулайзер и самостоятельно добавлять в него воду, масла, соль и другие натуральные компоненты, способствующие выводу слизи.
- Компрессы– положительный лечебный эффект достигается и за счет теплых компрессов. Необходимо смочить плотную ткань в теплой воде с солью или разными маслами. Положить импровизированный компресс ребенку на лоб или на пазухи, оставить до полного остывания. При необходимости процедуру можно повторить.
Также будут эффективны и аромаванны, обильное питье морса или чая, сон. Сложно сказать, что поможет конкретному ребенку, лучше всего использовать комплекс мероприятий. Они помогут восстановить организм малыша, и он начнет самостоятельно сопротивляться инфекциям. Задача родителей – быть рядом и помогать своему ребенку

Что делать, если ребенок постоянно болеет?
Если ребенок болеет постоянно, стоит обратиться к врачу-педиатру или ЛОРу. Они смогут провести комплексные обследования состояния здоровья малыша и выявить причины частого насморка у ребенка. Их может быть множество, как и методов лечения.
Врач может назначить промывание специальными медицинскими препаратами. О пользе промывания солевыми растворами было сказано выше, но промывать нос лекарствами стоит только при назначении специалиста. Не стоит заниматься самолечением ребенка, иначе могут возникнуть серьезные проблемы со здоровьем.

Народная медицина
Чтобы помочь своему ребенку, родители должны организовать маленькому больному постельный режим и обильное питье. Полезно пить домашние морсы и компоты, кушать малиновое варенье. Можно научить ребенка делать себе массаж на околоносовых пазухах и заниматься дыхательной гимнастикой, чтобы снять заложенность носа.
Использование народных средств поможет улучшить состояние ребенка. Они могут прекрасно дополнить основное лечение.
Следующие народные секреты помогут малышу:
- Для детей младше года можно использовать самодельные капли в нос из сока свеклы или моркови – 2 капли в каждую ноздрю помогут справиться с заложенностью носа.
- Сок каланхоэ помогает снизить слезоточивость и чихание. Необходимо капать его по 4 капли 2 раза в день – утром и вечером.
- Лук – отличный антисептик и главный враг бактерий. Нужно мелко нарезать и обжарить его на сковороде, пока он не даст сок. Добавить в полученную массу растительное масло и поставить в теплое место на 10 часов. Полученные капли закапывать в нос.
- Разбавить чайную ложку соли в стакане теплой воды. Смочить в ней тампон и вставлять его в каждую ноздрю по очередности.
- Вскипятить чайник и добавить в воду 2-3 чайные ложки соли. При желании вместо соли можно использовать отвар ромашки или шалфея, добавлять в воду пихтовое или эвкалиптовое масло. Это отличный вариант для проведения солевых и натуральных ингаляций.
- Масло облепихи по 3 капли 3 раза в день.
- Еще одним видом народных капель является сок алоэ. ВАЖНО! Его нельзя капать в чистом виде, можно получить ожог слизистой. Сок алоэ нужно разбавить водой в пропорциях 1:10 и капать по 3-4 капли 3-4 раза в день.
- Также сок алоэ можно смешать с медом и разбавить эту смесь настойкой зверобоя или ромашки. Это средство для приема внутрь.
- Чтобы устранить сухость и раздражение вокруг носа, поврежденную кожу можно смазывать медом или маслом.
- Настойка перечной мяты с медом принимается внутрь и способствует повышению иммунитета.
- Отличным средством для борьбы с простудой являются сосновые почки. Их можно залить водой и прокипятить на маленьком огне. Данную смесь нужно пить 3 раза в день. Также они являются хорошей составляющей для проведения ингаляции.
- Прогревание носа теплым мешочком с солью или только что сваренными яйцами способствует снижению воспаления и восстановлению дыхания.
Важно! Лечение любыми народными методами должно производиться под наблюдением врача.
Стоит обратить внимание и на питание ребенка. Хорошим помощником в борьбе с простудой является витамин С. Он содержится в таких продуктах, как цитрусовые или черная смородина. Это не только полезно, но и вкусно, и обязательно понравится маленькому пациенту.
Помимо этого, к числу эффективных мер против насморка у детей можно также отнести следующие мероприятия:
- регулярно проводите влажную уборку помещения;
- проветривайте комнаты, но не устраивайте сквозняков;
- регулярно промывайте нос как с целью лечения, так и для профилактики:
- поддерживайте режим сна и бодрствования малыша.
Родители должны помнить, что лучшим способом предотвращения заболеваний является профилактика и укрепление организма. Правильное питание и режим помогут повысить иммунитет и сделать организм ребенка устойчивым к вредным бактериям.
Продукция Деринат
Полезные статьи:
как вылечить сопли эффективно и быстро
Ринит и заложенность носа у детей младшего возраста становится настоящей проблемой, так как малыш еще не умеет сморкаться, что повышает риск развития осложнений и активизации бактериальной флоры.
Усугубляет патологическое состояние еще не сформированный иммунитет, и малое количество препаратов, которые можно безопасно использовать. О причинах возникновения ринита и о том, как лечить насморк у ребенка 3 лет мы подробно поговорим в данной статье.
Причины ринита у детей
Воспаление слизистой оболочки носовой полости происходит по десятку различных причин причинам, но лидирующими являются:
- вирусная инфекция;
- бактериальная инфекция;
- аллергическая реакция.
Кроме этого сопли у ребенка в 3 года могут быть результатом попадания в полость носа мелких деталей игрушек или конструктора. Инородное тело застревает в верхних дыхательных путях, что вызывает отек тканей и усиленное выделение слизи в ответ на раздражение.
Лекарственные препараты в этой ситуации не действенны, ребенку требуется помощь ЛОРа или хирурга.
Вирусный ринит
Чаще всего, изначально насморк у ребенка в 3 года вызван вирусной инфекцией. Вирусы гриппа, парагриппа, аденовирусной инфекции попадают на слизистые оболочки носовой полости и верхних дыхательных путей, провоцируя развитие воспалительного процесса.
Симптомы вирусного ринита сохраняются в течение 5-7 дней и если ребенка при этом не лечить или лечить неправильно, то повышается риск присоединения вторичной бактериальной инфекции.
Такая вероятность выше, если малыш страдает аденоидами или другими хроническими воспалительными процессами в носоглотке.
Иммунитет формируется только в восьми-десяти летнем возрасте, дети первых лет жизни практически беззащитны п
Задний ринит у детей: лечение и симптомы, причины возникновения и методы диагностики
Одним из самых распространенных недугов в осенне-зимний период, вне всякого сомнения, является ринит. Он представляет собой воспаление слизистой оболочки носа, протекающее в острой или хронической форме. Сопутствуется заложенностью носа, обильными секреторными выделениями, болевыми ощущениями в области головы и недомоганием.
Чаще встречается задний тип ринита, поражающий часть глотки и задние отделы назального участка. В наибольшей мере ему подвержены маленькие дети, а потому у родителей возникает вполне закономерный вопрос, «Как лечить это заболевание и насколько оно опасно для малыша?».
- Этиология
- Клиническая картина и методы диагностики
Классификация заболевания
В зависимости от особенностей течения болезни специалисты выделяют острую и хроническую формы ринита у детей. Первый тип характеризуется стремительным развитием, сопровождающимся ярко выраженными симптоматическими проявлениями.
В случае неоказания своевременной врачебной помощи переходит в хроническую форму.
Этот тип отличается продолжительным течением недуга (от одной недели до нескольких месяцев) и менее выраженными симптомами.
Кроме того, на основании причины возникновения болезни принято классифицировать следующие виды:
 Вазомоторный. Развивается вследствие нарушения работы кровеносных сосудов. Как правило, диагностируется у людей, страдающих астено-вегетативным синдромом, соматоформной вегетативной дисфункцией и артериальной гипотензией.
Вазомоторный. Развивается вследствие нарушения работы кровеносных сосудов. Как правило, диагностируется у людей, страдающих астено-вегетативным синдромом, соматоформной вегетативной дисфункцией и артериальной гипотензией.- Аллергический. Воспаление слизистой оболочки носа, спровоцированное воздействием аллергена.
- Медикаментозный. Возникает в ходе приема некоторых лекарственных препаратов (зачастую к такой реакции приводят различные нейролептики, средства от повышенного давления).
- Травматический. Развивается в случае механического повреждения слизистой полости носа (обморожение, порезы, ожоги).
- Вирусный. Причиной возникновения становится поражение организма различными вирусными агентами.
- Бактериальный. В основе его патогенеза лежит воздействие болезнетворными микроорганизмами.
- Ринит беременных. К развитию приводят физиологические изменения, происходящие в организме женщины в период беременности (ухудшение тонуса).
Клиническая картина болезни может указывать на следующие виды:
 Атрофический. Главными признаками являются чувство сухости и образование корочек на слизистой носа.
Атрофический. Главными признаками являются чувство сухости и образование корочек на слизистой носа.- Катаральный. Наиболее распространенный тип. К симптомам относится развитие воспалительных процессов в слизистой полости носа, сопутствуемое отечностью.
- Гипертрофический. Благодаря увеличению тканей носоглотки, возникает насморк и сильная заложенность носа.
Существует также передний ринит. Его отличие от задней формы заключается в месте расположения воспаления, поражающего передние назальные области.
Этиология
Чаще всего причиной развития воспалительных процессов становятся бактериальные или вирусные инфекции. Их попадание на слизистую оболочку носа приводит к возникновению острого ринита. В ситуации непринятия мер по лечению он перетекает в хроническую форму. Также существует вероятность того, что ринит является симптомом других инфекционных заболеваний, к примеру, дифтерии.
 При обнаружении признаков заднего ринита следует незамедлительно обратиться к специалисту. Промедление чревато весьма тяжелыми осложнениями.
При обнаружении признаков заднего ринита следует незамедлительно обратиться к специалисту. Промедление чревато весьма тяжелыми осложнениями.
К одному из предрасполагающих факторов, несомненно, можно отнести постоянное воздействие на слизистую оболочку полости носа разнообразных инородных частиц, вредных химических соединений и прочих внешних раздражителей. Немалую роль играют и серьезные нарушения в процессе кровоснабжения тканей носоглотки, сильное переохлаждение, травматическое повреждение.
Причиной ринита аллергического типа становится индивидуальная гиперчувствительность к аллергенным веществам, попадающим в организм ребенка из окружающей среды. Он может быть спровоцирован пыльцой растений, домашней пылью, спорами грибов или даже некоторыми медикаментозными препаратами. К тому же влияют анатомические и физиологические особенности строения носоглотки.
Вазомоторный ринит возникает в случае нарушения процесса передачи нервных импульсов в ответ на какое-либо внешнее раздражение.
При вдохе холодного воздуха или специфического резкого запаха слизистая носовой полости отвечает чрезмерно острой реакцией, приводя к развитию симптоматических проявлений ринита.
Клиническая картина и методы диагностики
Задний ринит у ребенка довольно легко спутать с обыкновенной простудой, поскольку оба заболевания имеют схожую клиническую ка
Насморк у детей – симптомы, причины, виды и варианты лечения
Краткое содержание статьи:
Что такое «насморк»?
Насморк или в медицинской терминологии ринит – это признак начальной стадии развития ОРВИ. Проявляется воспалением слизистой носа, с дальнейшим развитием гиперсекреции и отека слизистой. Как результат уменьшается просвет носовых проходов, которое дает ощущение «заложенности» и при этом трудно дышать.
Из-за отека слизистой оболочки носа, в синусах увеличивается давление, тем самым нарушается естественный дренаж параназальных синусов (полостей). В этой идеальной среде активизируется условно-патогенная микрофлора, а это прямой путь к бактериальному синуситу и среднему отиту.
Международная группа врачей, которые занимаются лечением ринитов (насморка) и усложнений на его фоне, определяют термин «ринит» как воспаление слизистой оболочки полости носа.
Симптомы ринита
Определить ринит (насморк) можно по одним или несколько ниже приведенных симптомов:
- Заложенность носа
- Ринорея (обильное выделение жидкости с носа)
- Чиханье
- Зуд в носе

Причины возникновения насморка
- Острая респираторная вирусная инфекция
- Аллергическая реакция (только по диагнозу лечащего врача)
- Синуситы, аденоиды, инородные тела в носовом проходе (только по диагнозу лечащего врача)
- Искривление носовой перегородки
- Поствакцинальный период (часто страдают детки до 2-лет, которым делают плановую вакцинацию)
- Диатез (патологические реакции в детском возрасте)

Виды ринита
За степенью протекания бывает острый и хронический ринит.
Острый продолжается как ОРВИ или аллергической реакцией. Повышение температуры тела, головная боль, снижение иммунитета – это признаки ринита при простуде. Острый аллергический ринит требует проведения анализов и определения аллергена, вызывающего реакцию.
Хронический ринит – результат частых острых ринитов, отеки сосудов полости носа или плохой экологии (загазованность, пыль, работа на вредных производствах и т.д)
Подвиды хронического ринита:
- Катаральный (поражается только слизистая носа)
- Гипертрофический (поражается слизистая носа и подслизистое основание)
- Атрофический (бывает простой и озена — атрофия слизистой и нервных окончаний в ней)
- Вазомоторный (нарушение регуляции сосудистой проницаемости)

Насморк у детей
У новорождённых, и детей на грудном вскармливании, насморк может быть первой причиной нарушения сна и отказ от питания и маминого молока.
У детей школьного возраста очень часто встречается аллергический ринит. Постоянная заложенность носа нарушает дыхание и газообмен в организме ребенка. Как следствие – плохое восприятие информации, апатия, сонливость, нарушение нюховой функции и эмоционального фона в целом.
Чем лечить насморк у ребенка?
У малыша насморк, каждая мама задается вопросом: «Чем лечить насморк у ребенка»? И что бы было эффективно, для быстрого облегчения состояния малыша, и при этом натурально, без использования сосудосуживающих препаратов. При ринитах (аллергических также), для гигиены полости носа, как профилактические, используются препараты, в состав которых входит 0,9% раствора натрия хлорида или очищенная морская соль.
Натрий хлорид или физраствор обладает увлажняющим фармакотерапевтическим действием, уменьшает воспалительные процессы слизистой верхних дыхательных путей. Хорошо увлажняет слизистую носа, разжижает густую слизь, смягчает сухие корки в носу для дальнейшего их устранения. Обработанный и устойчивый 0,65% физраствор максимально похожий на естественный назальный секрет.
Рекомендуется применять при заболеваниях полости носа и пазух, при сухости в носу или обильном выделение слизи. Как средство гигиены полости носа у младенцев и малышей на грудном вскармливании. Лечение помогает облегчить «заложенность» носа и возобновить носовое дыхание.
Для младенцев, детей и взрослых используется спрей Но-Соль или Салин, распиливается внутрь слизистой оболочки носа согласно инструкции.
Морская вода обладает увлажняющим и заместительным фармакотерапевтическим действием. Стерилизованная, изотоническая морская вода, благотворно действует на нормализацию физического состояния слизистой оболочки полости носа.
Препарат способствует разжижению слизи, нормализует ее секрет. Усиливается защитная функция слизистой оболочки к проникновению вирусов и бактерий. В случае аллергических ринитов, морская соль вымывает аллергены.
Для деток до года и после, хорошо подойдут капли или спрей, соответственно, АкваМарис или Хьюмер 150 на основе воды с Адриатического моря.
Применяется при острых, а также хронических воспалительных процессах полости носа и носоглотки. В холодный период года, рекомендован к применению детям, как увлажняющее средство слизистой носа.
Ингалятор для детей от насморка. Ингаляция (с латинского «вдыхать») – это способ введения лекарств, с помощью газа или пара, непосредственно в область болезни. Ингалятор (например B.Well или MED 2000) – устройство для выработки аэрозоля, то есть устройство для преобразования лекарства в мелкие частицы для дальнейшей доставки в нужное место. Для лечения насморка, горла и верхних дыхательных путей используется обычный паровой ингалятор с добавлением масел (хорошая смесь с маслом эвкалипта Ингалар) или лекарств Синупрет, Пиносол, Ротокан. Можно по старинке подышать паром над кастрюлькой с горячей картошкой.
Запрещается малышам до года делать паровые ингаляции! Связано это с процессом формирования дыхательных путей. Увеличения мокроты в легких при паровых ингаляциях и неумение малыша откашляться, может спровоцировать закупорку дыхательных путей.
Применять капли от насморка для детей нужно в самую последнюю очередь, по назначению педиатра. Сосудосуживающие капли – группа лекарств, которые действуют на мелкие сосуды, суживают их, снимают отек и освобождают дыхание. Применять нужно по назначению врача и строго по дозировке.
Деткам до годика рекомендуется Отривин Беби или Назол Беби. Детям по старше можно капать Виброцил или Мирамистин. В любом возрасте капли нужно капать согласно дозировке и возрастной группе. В случае появления побочных эффектов: чиханье, сухость в носу, учащения сердцебиения, неотложно обратится к врачу!
Главным симптомом ОРВИ является кашель и насморк. Если у ребенка насморк без температуры и через некоторое время появляется еще и кашель – это говорит о скрытом воспалительном процессе и сбое в организме по его борьбе. Ведь температура – это сигнал, что организм борется с вирусами и чужеродными микроорганизмами в нем.
Профилактика: как уберечь ребенка от простуды
В зимний период, когда различные вирусы и бактерии особенно активизируются, родителям следует обратить внимание на рацион сына или дочери. В нем должно быть достаточно фруктов и овощей, богатых витамином С (стимулятор иммунитета): апельсины, мандарины, лимоны, яблоки, квашеная капуста и др. В общем питание ребенка должно быть сбалансированным всегда, а в зимний период особенно.
Ребенок при любой погоде должен гулять на свежем воздухе. Там он точно не подхватит вируса. Сильно не укутывайте детей перед прогулкой, потому что лишняя одежда и перегрев (ребенок же постоянно движется) только повышают риск заболеть.
Следите за температурой и влажностью воздуха в квартире. Сухой воздух приводит к пересушиванию слизистых, на которых легко могут поселиться вирусы. Поэтому увлажняйте воздух различными способами: часто проветривайте, делайте влажную уборку, используйте распылители воды или просто поставьте в комнате миску с водой.
Если ребенок контактировал с детками, был там, где могли «бродить» вирусы, проследите за тем, чтобы он хорошо помыл руки с мылом, нос и прополоскал горло.
Следите за тем, чтобы малыш имел полноценный отдых и здоровый сон. Любой стресс и переутомление отрицательно сказываются на иммунитете.
Вам обязательно понравится:
Лечение острого ринита у детей раннего возраста
Острый ринит это острое воспаление слизистой оболочки внутренних поверхностей носа с характерными симптомами различного уровня выраженности: выделения из носа, затрудненное дыхание через нос, слезотечение и чихание. Чаще всего ринит является предвестником ОРЗ, который в свою очередь составляет 70% всех детских заболеваний верхних дыхательных путей.
По медицинской статистике заболеваемость ОРЗ, в два первых года жизни ребенка, держится на уровне от четырех до девяти эпизодов в год, что является максимальным показателем для дошкольников.
Помимо острого, ринит, может быть и хроническим, а также подразделяется на инфекционный и неинфекционный.
Причины возникновения острого ринита у детей до 2 лет
Ринит не имеет собственных возбудителей, но их роль может сыграть большой спектр других вирусов и микроорганизмов: патогенные и условно-патогенные бактерии, респираторные аденовирусы, риновирусы, реовирусы, вирусы парагриппа и пандемического, сезонного и т.д. гриппов, а также вирусно-бактериальные ассоциации.
Ринит может возникать на начальных стадиях инфекционных заболеваний у детей, например при кори, дифтерии, скарлатине или краснухе.
В некоторых случаях, ринит не постоянно сопровождает заболевание (возбудителя). Например он может быть вызван “кишечными” вирусами – энтеро- или ротавирусами.
Причиной острого ринита у ребенка может стать специфическое инфекционное заболевание, например склерома или туберкулез. Сюда же относятся инфекционные процессы полученные малышом во время рождения от матери, например гонорея или сифилис.
При всем разнообразии причин острого инфекционного насморка, есть несколько причин, которые способствуют активации инфекционных агентов. Это в первую очередь контакт с больным и переохлаждение.
Кроме инфекционного характера острого ринита у детей, возможен и неинфекционный путь развития заболевания. В этом случае причиной насморка являются раздражающие факторы механического и химического происхождения. В первом случае это может быть травма слизистой носа или инородное тела, во-втором, едкие вещества, типа дыма или гари.
Если у взрослых и детей старшего возраста инфекционный ринит является изолированной самостоятельной болезнью, то у новорожденных, грудничков и детей первых лет жизни, этого не наблюдается. Невозможность маленькому ребенку самостоятельно, по мере надобности, очищать от слизистых выделений полость носа приводит к патологии, когда выделяемый секрет заглатывается или стекает по глотке, тем самым вызывая воспаление и раздражение этих областей. Можно говорить о том, что у детей раннего возраста, течение ринита идентично течению ринофарингита,
Другой особенностью насморка у детей до 2 лет, является частое распространение воспалительного процесса на слизистые оболочки трахеи и гортани, поэтому по сравнению с более взрослыми детьми высока вероятность осложнений в виде бронхита, отита и даже пневмонии.
Характерные особенности острого насморка для младших детей
Отличительной особенностью острого ринита инфекционного характера является неожиданное начало заболевание и одновременная, двусторонняя симптоматика. Сразу же проявляются симптомы:ринорея (постоянные слизистые выделения), чихание или нарушение дыхания через нос, при этом каждый из этих симптомов может быть, как ведущим, так и отсутствовать вовсе.
В зависимости от индивидуальной реакции малыша или вида возбудителей ринита, насморк может сопровождаться лихорадочными проявлениями. Если заболевание протекает без осложнений, то его продолжительность редко бывает дольше 7-10 дней. Уже после 5-го дня воспаление приобретает бактериальный характер, выделения из носа загустевают, меняется их цвет становясь слизисто-гнойным, еще через пару дней заметно улучшается дыхание, резко снижается количество выделений, и наконец наступает полное выздоровление.
Диагностирование острого детского ринита
Диагноз ставится на основании осмотра ЛОР-специалиста и собранных данных аллергологического и эпидемиологического анамнеза. Для более углубленного диагноза могут быть востребованы результаты анализа крови, микологического и микробиологического анализа выделяемого секрета, и его цитоморфология. В основном углубленный анализ востребован при затяжном течении ринита, когда существует вероятность его неинфекционный природы (вазомоторной или аллергической).
Дифференцированный диагноз, также проводят при аденоидите, риносинуситах (аллергических и инфекционных) и односторонней локализации заболевания (травматический ринит или инородное тело)
Лечение острого ринита у детей младшего возраста
Важно, особенно для детей раннего возраста, вовремя купировать симптоматику насморка и предотвратить развитие осложнений. Чем раньше заболевание будет диагностировано и начато лечение, тем больше шансов на быстрый успех.
Существующие в современной медицине методы лечения можно гипотетически разделить двояким образом, с одной стороны на консервативное и хирургическое лечение, с другой, на местное и общее.
Мы остановимся на консервативном лечении, как наиболее интересующем широкую родительскую общественность.
Консервативные методы лечения ринита у детей
Консервативные методы включают в себя:
- Физические – свежий воздух, проветриваемое помещение, общеукрепляющая гимнастика для малышей, прогулки на свежем воздухе, отказ родителями от курения, парфюмерии с резким запахом и ароматизаторов помещения.
- Физиотерапевтические – акупунктура, рефлексотерапия, лазеротерапия, фонофорез, электрофорез и ингаляции.
- Медикаментозные – аппликации и инстилляции лекарственных химических соединений на слизистую оболочку носа с целью:
а) уменьшения отека
б) эвакуации содержимого патологического характера из носовой полости
в) элиминации патогенов, аллергенов и поллютантов
Так как по первым двум пунктам вроде бы все ясно, то остановимся подробнее на третьем.
Лечение ринита у детей раннего возраста медикаментозными препаратами
В настоящий момент существует широкий выбор лекарственных средств для лечения насморка – антибактериальные препараты топического действия, муколитики, средства на основе компонентов природного происхождения, гомеопатические препараты и т.д.
Для детей младшего возраста этот выбор более сужен. Традиционно, детям этого возраста, назначают лечение топическиими деконгенстантами. Длительность приема которых составляет 3 дня (по назначению врача до 5-7 и более дней).
Топические деконгестанты
Топические деконгестанты это большой спектр медикаментозных препаратов различных категорий, к которым относятся селективные альфа1-андреномиметики и симпатомиметики.
По принципу воздействия на организм все группы мало чем отличаются. Их главным лечебным свойством является стимуляция альфа-адренорецепторов. При местном применении, все они, уменьшают гиперемию и отек слизистых оболочек носа, облегчают дыхание через нос и снижают уровень секреторных выделений.
Отличаются рассматриваемые препараты, лишь степенью выраженности действия, что обуславливает и количество (частоту) побочных (нежелательных) эффектов, к которым можно отнести такие их влияния на ЦНС, как: нарушения сна, повышенную возбудимость, головную боль, раздражительность, снижение аппетита, тремор и т.д.
Отличие селективных альфа1-андреномиметиков от других препаратов подобного типа в том, что их влияние на центральную нервную систему менее выражено, они более избирательно влияют на аденорецепторы.
Осторожность при лечении острого детского ринита
Родителям не стоит забывать, что сосудосуживающий эффект деконгестантов, при длительном применении, сменяется реактивной гиперемией, что выражается усилением кровотока в слизистой и как следствие – возобновлением повышенного слизевыделения. Также существует опасность слизистой атрофии полости носа и нарушения функциональности реснитчатого эпителия. Причинами таких явлений может быть не только превышение показанной длительности приема, но и нарушение норм приема, особенно когда это касается неокрепшего организма детей раннего возраста.
Продолжительное применение деконгестантов может способствовать развитию процессов атрофического характера, аллергической реакции и парезу носовых сосудов. При бесконтрольном же применении, влияние лекарства на организм ребенка может нести токсический характер или развиться медикаментозный насморк.
Препараты для лечения острого насморка у детей грудного возраста
Для новорожденных и грудничков список разрешенных для применения препаратов (топических деконгестантов), крайне ограничен. Одним из разрешенных, успешно используемых в педиатрии, препаратов для детей грудного возраста является Отривин 0,05%. Он используется для соматического лечения и показывает намного лучшие результаты, чем физиологические растворы.
Но даже использование медикаментозных средств показывающих отличные результаты в лечении острого ринита, сопровождаются трудностями, если не подходить к проблеме комплексно. Не умение ребенка раннего периода жизни самостоятельно избавляться от накопившейся слизи в полости носа, невозможность отхаркивания стекающего по глотке секрета, ставит перед необходимостью использовать специальные средства для эвакуации слизи и элиминационной терапии.
В рассматриваемом контексте можно посоветовать, помимо самого препарата Отривин 0,05%, систему Отривин Бэби. В ее состав входят: аспиратор для носа с комплектом насадок и назальные капли в одноразовых флаконах. Капли Отривин Бэби предназначены для назального орошения и содержат изотонический раствор хлорида натрия, который не раздражает слизистую оболочку и пригоден для пролонгированного применения.
Отривин Бэби спрей содержит стерильный раствор морской воды, который можно использовать начиная с годичного возраста. При остром рините проводится от двух до четырех орошений на каждую ноздрю.
Для удаления слизи используется аспиратор для носа Отривин Бэби. Его конструктивными особенностями является, поддающееся визуальному контролю, эффективное очищение полости носа. Набор сменных насадок с фильтрами, препятствуют переносу инфекции и рефлюксу слизи обратно.
По оценкам родителей пользовавшихся комплексом Отривин Бэби: 92% были удовлетворены его действием, 86% признали комплекс более эффективным, чем другие подобные устройства, а 78% отметили легкость в его использовании.
Подытоживая хочется отметить несколько моментов:
- Эффективность лечения будет тем лучше, чем раньше начать лечение
- Очень важна правильная диагностика специалистом, т.к. маленькие дети не способны озвучить симптоматику
- При лечении острого ринита у детей младшего возраста следует использовать специальные формы топических деконгестантов.
- Длительность и нормы приема для малолетних детей должны строго контролироваться
- Подход к лечению острого детского ринита должен быть комплексным.
Похожие материалы:
Лечение насморка у грудных детей
Можно ли гулять с ребенком?
Насморк у грудного ребенка
Насморк у месячного ребёнка
Насморк у новорожденных
Насморк у ребенка до года
Сопли у младенца
Температура у младенцаФизиологический насморк у новорожденных
- < Назад
- Вперёд >
Аллергический ринит у детей – Детская оториноларингология: диагностика и лечение, 1-е изд.
Детская оториноларингология: диагностика и лечение, 1-е изд.
9
Аллергический ринит у детей
Андреа Эллен Нат и Фуад М. Баруди
Аллергический ринит – это проявление повышенной чувствительности слизистой оболочки носа к чужеродным веществам, опосредованной антителами иммуноглобулина (Ig) E. Обычно это проявляется симптомами со стороны носа и глаз, включая чихание, насморк, заложенный нос, зуд в носу, горле и ушах, а также слезотечение, покраснение и зуд.Поскольку глазные проявления часто присутствуют, заболевание чаще называют аллергическим риноконъюнктивитом (АР). АР является наиболее распространенным хроническим заболеванием у детей и наиболее распространено в школьном возрасте. По оценкам, им страдают от 25 до 40% педиатрической популяции в Соединенных Штатах, а наибольшая заболеваемость приходится на возрастную группу от 13 до 14 лет. 1 В детстве мужчины страдают чаще, чем женщины, но это гендерное распределение выравнивается во взрослом возрасте.У большинства пациентов с АР симптомы развиваются до 20 лет, при этом сезонный ринит редко встречается у детей в возрасте до 2 лет. Это отражает потребность в низкой экспозиции в течение определенного периода времени, чтобы вызвать сенсибилизацию и клинические симптомы. И семейный анамнез аллергии, и диагноз астмы увеличивают вероятность развития АР.
Бремя болезни
Несколько исследований продемонстрировали значительное ухудшение качества жизни у пациентов с АР, и это относится как к общим, так и к конкретным заболеваниям.Инструменты, специфичные для конкретных заболеваний, более чувствительны к изменениям, причем чаще всего используется опросник по оценке качества жизни при риноконъюнктивите, разработанный Juniper и его коллегами. 2 Существуют модификации этого опросника, которые используются для круглогодичного ринита у подростков (от 12 до 17 лет) и детей (от 6 до 12 лет). AR также влияет на эмоциональное благополучие, продуктивность, когнитивные функции и школьную успеваемость пострадавших детей и подростков. В обзоре 35 757 U.S. Homes – исследование детской аллергии в Америке – испытуемым с назальной аллергией в возрасте от 4 до 17 лет были предложены различные анкеты, направленные на их собственное, а также на представление их родителей о влиянии назальной аллергии на повседневную жизнь. 3 Сравнивались ответы детей с аллергией и без нее. Значительно меньший процент детей с аллергией на нос были оценены их родителями как имеющие отличное здоровье (43%) по сравнению с родителями детей без аллергии (59%).Точно так же меньшая доля детей с аллергией была описана как «счастливые», «спокойные и умиротворенные», «полные энергии» и «полные жизни» по сравнению с детьми без аллергии. Если посмотреть на пропуски школы или дневного ухода за детьми в течение последних 12 месяцев из-за аллергии, состояния здоровья или и того, и другого, частота прогулов у детей с носовой аллергией и без нее была одинаковой. Однако по оценке родителей доля детей с пониженной успеваемостью в школе была значительно выше у детей с аллергией на нос (40%) по сравнению с их неаллергическими сверстниками (11%).Родители детей, страдающих аллергией, также сообщили о 30% -ном снижении продуктивности их детей в школе и дома, когда симптомы аллергии были наихудшими. На вопрос о влиянии назальной аллергии на сон родители детей с назальной аллергией в два раза чаще описывали проблемы со сном у своих детей по сравнению с родителями детей без аллергии. Таким образом, при сравнении детей с аллергией на нос и детей без аллергии, у большего числа детей с аллергией были обнаружены трудности с засыпанием (32 vs.12%), пробуждение ночью (26 против 8%) и отсутствие хорошего ночного сна (29 против 12%). Сообщаемые нарушения сна, связанные с аллергическим ринитом, вероятно, способствуют значительному негативному влиянию заболевания на качество жизни пораженных детей.
В дополнение к эмоциональным и физическим последствиям болезни, AR несет значительное экономическое бремя, связанное с вышеупомянутыми последствиями, с прямыми расходами для пациентов и страховых компаний, а также косвенными расходами, которые включают прогулы и снижение производительности.Таким образом, согласно оценкам, общее экономическое бремя АР у детей в Соединенных Штатах может превышать 5 миллиардов долларов США в год.
Патофизиология
AR вызывается реакцией гиперчувствительности, опосредованной IgE, в которую вовлечены один или несколько аллергенов. События включают ряд клеточных и физиологических реакций, которые можно резюмировать следующим образом. 4 На начальной стадии болезни воздействие низких доз антигена в течение длительного периода времени приводит к выработке специфических антител IgE и сенсибилизации .Антиген, который откладывается на слизистой оболочке носа, поглощается антигенпрезентирующими клетками, такими как макрофаги, дендритные клетки и клетки Лангерганса. Эти клетки частично разлагают антиген, и побочные продукты затем представляются Т-хелперам (TH) клеткам в контексте молекул главного комплекса гистосовместимости класса II. Затем интерлейкин (IL) -1-активированные TH-клетки секретируют цитокины, которые способствуют развитию других клеток, участвующих в иммунном ответе. Клетки TH имеют различные фенотипы, наиболее распространенные из которых дифференцируются по секреции цитокинов.Клетки Th2 CD4 + секретируют интерферон-g и играют важную роль во внутриклеточном клиренсе патогенов и гиперчувствительности замедленного типа. Клетки Th3 CD4 + играют важную роль в аллергических реакциях, секретируя ИЛ-4, ИЛ-5 и ИЛ-13, которые участвуют в производстве IgE, а также в привлечении и выживании эозинофилов в местах аллергических реакций. Затем антиген-специфический IgE прикрепляется к тучным клеткам и базофилам, повышая чувствительность слизистой оболочки носа.
При многократном воздействии аллергена, к которому человек теперь сенсибилизирован, антитела IgE на поверхности тучных клеток и базофилов действуют как рецепторы для аллергена, и возникающее в результате перекрестное сшивание рецепторов IgE антигеном приводит к высвобождению предварительно сформированных ( гистамин и триптаза) и вновь синтезированные (лейкотриены, простагландины, фактор активации тромбоцитов, брадикинин, цитокины) медиаторов воспаления ( Рис.9.1 ). Высвобождаемые медиаторы стимулируют нервы, железы и кровеносные сосуды и приводят к типичным симптомам АР, а именно к зуду, чиханию, ринореи и заложенности носа. Эта последовательность событий, именуемая ранней фазой ответа , была подтверждена фактическим измерением этих медиаторов в назальных выделениях во время сезонных аллергических заболеваний и экспериментов по провокации назальных аллергенов.

Рисунок 9.1 Схема патофизиологических явлений при аллергическом рините.Перекрестное связывание рецепторов иммуноглобулина Е на поверхности тучных клеток аллергеном у сенсибилизированного человека приводит к высвобождению медиаторов и ранней фазе аллергического ответа. За этим следует привлечение клеток в слизистую оболочку носа и ответ на поздней фазе. В результате усиления воспаления слизистая оболочка носа становится более восприимчивой к повторному воздействию аллергена (прайминг), а также к неспецифическим раздражителям окружающей среды (неспецифическая гиперреактивность).
Назальный ответ на аллерген также приводит к стимуляции назальных рефлексов воспалительными веществами, высвобождаемыми во время ранней фазы ответа.Это приводит к усилению назальной реакции за счет генерации назального рефлекса, который является секреторным по своей природе и опосредуется парасимпатической нервной системой. Кроме того, эти рефлексы приводят к распространению аллергической реакции на отдаленные органы, такие как глаза и придаточные пазухи носа. В дополнение к парасимпатической нервной системе, несколько нейропептидов были идентифицированы в слизистой оболочке носа у пациентов с АР, которые, как полагают, вносят вклад в эти рефлексы.
Черезчасов после ответа на ранней стадии наблюдается повторение назальных симптомов, а также приток воспалительных клеток, особенно эозинофилов, в слизистую оболочку носа и носовые выделения, явление, называемое ответом поздней фазы .Сообщалось, что уровни нескольких цитокинов, включая IL-4, IL-5, факторы, стимулирующие гранулоциты, макрофаги, колонии, IL-3 и IL-2, повышаются в слизистой оболочке носа после воздействия аллергена. Эти цитокины играют важную роль в управлении аллергической воспалительной реакцией и, как известно, стимулируют выработку IgE плазматическими клетками, а также привлечение и выживание воспалительных клеток из периферического кровообращения в слизистую носа. Опять же, эти процессы хорошо документированы восстановлением этих цитокинов и воспалительных клеток у пациентов с аллергией во время сезонного заболевания, а также после экспериментальной провокации аллергеном.
Вышеописанное аллергическое воспаление вызывает состояние повышенной чувствительности слизистой оболочки носа. Это означает усиление реакции на повторное воздействие аллергена, явление, называемое примированием , а также повышенную реакцию на неаллергенные стимулы, такие как гистамин или метахолин, называемую неспецифической гиперреактивностью . Клинически пациенты демонстрируют ухудшение симптомов по мере прогрессирования сезона аллергии, связанное с повышенной реактивностью на меньшее количество аллергена, связанного с праймингом.Пациенты также могут проявлять повышенную реакцию после воздействия сильных запахов, загрязнений или сигаретного дыма во время сезона аллергии, что является примером неспецифической гиперреактивности.
Клинические проявления
Аллергический ринит часто недооценивают у детей из-за их неспособности сообщить продолжительность симптомов и незаметных признаков аллергического ринита. Наиболее частыми симптомами аллергического ринита являются повторяющиеся эпизоды чихания, зуда, ринореи, заложенности носа, слезотечения и зуда в глазах.Менее распространенные симптомы включают зуд в горле, зуд в ушах и постназальное выделение. Когда была обследована большая группа детей с аллергическим ринитом и их родителей, сообщаемая частота симптомов назальной аллергии в течение наихудшего месяца прошлого года была весьма схожей между родителями и детьми, и частота их возникновения снижалась: заложенность носа, многократное чихание, насморк, слезотечение, постназальная жидкость, покраснение / зуд в глазах, зуд в носу, сухой кашель, пробуждение / неспособность заснуть, головная боль, боль в лице и боль в ушах. 3 Следующие симптомы были отмечены как наиболее беспокоящие: заложенность носа (самая высокая доля), головная боль, насморк, повторяющееся чихание, красные / зудящие глаза, сухой кашель, постназальное выделение жидкости, слезотечение, боль в ушах, зуд в носу и лицевая боль (самая низкая доля). Таким образом, очевидно, что заложенность носа является наиболее распространенным и наиболее неприятным симптомом аллергического ринита у детей.
Заболевание классифицируется по-разному в разных руководствах и параметрах практики.Он помечен как сезонный (симптомы, возникающие в определенные сезоны, например, весна [у пациентов, чувствительных к травам и деревьям] и осень [у пациентов, чувствительных к амброзии]), многолетний (симптомы возникают постоянно, например, у людей, сенсибилизированных к аллергенам в помещении [пыль клещ, комнатная плесень и домашние животные]) или эпизодические, новая категория, описанная в последних американских руководствах (симптомы, вызванные спорадическим воздействием аллергенов [например, человек, страдающий аллергией на кошек, который иногда посещает родственников, у которых в доме есть кошка ]). 5 В международном наборе руководств, разработанных в Европе под эгидой Всемирной организации здравоохранения, Аллергический ринит и его влияние на астму, аллергический ринит классифицируется в большей степени на основе продолжительности и тяжести симптомов. 6 В данном руководстве аллергический ринит классифицируется как прерывистый (симптомы возникают менее 4 дней в неделю или менее 4 недель в году) или стойкий (симптомы возникают более 4 дней в неделю и для более длительного периода) чем 4 недели в году).Кроме того, ринит описывается как легкий (у пациента нормальный сон, повседневная активность, спорт, досуг, работа и учеба и отсутствие неприятных симптомов) или от умеренного до тяжелого (у пациента ненормальный сон, нарушение повседневной активности, спорта, отдыха, проблемы, возникшие на работе или в школе, и неприятные симптомы).
Врач должен установить характер и время появления аллергических симптомов, а также оценить тяжесть и влияние на повседневную деятельность. Время появления симптомов в разное время года или после контакта с определенными домашними животными дает врачу представление о потенциальной сенсибилизации каждого конкретного пациента.Многолетнюю сенсибилизацию немного сложнее выявить на основе сбора анамнеза, но хронизация симптомов может указывать на постоянную АР. Также необходимо собрать анамнез о воздействии окружающей среды дома и в школе, а также об эффективности любой предыдущей терапии аллергии.
Физический осмотр
Детям с подозрением на АР требуется полное обследование ушей, носа и горла. Дети с аллергическим ринитом часто демонстрируют «аллергическое приветствие», когда ребенок теряет нос ладонью снизу вверх.Повторение такого поведения может привести к складке носа над кончиком. Пациенты также будут демонстрировать «аллергические синяки», которые представляют собой темные круги под глазами, связанные с венозным застоем, как последствия хронической носовой непроходимости ( Рис. 9.2 ). Дыхание через рот – частый симптом, особенно у детей, у которых также имеется сопутствующая гипертрофия аденоидов. Передняя риноскопия с использованием самого большого зеркала отоскопа или носового зеркала очень полезна для оценки нижних и, возможно, средних носовых раковин.Бледный цвет слизистой оболочки носа часто указывает на аллергический ринит, хотя и не является патогномоничным, и у детей с аллергией обычно бывает прозрачный тонкий носовой дренаж ( Рис. 9.3 ). Также важно оценить носовую перегородку на предмет отклонений, которые могут быть источником постоянной носовой непроходимости и усугубить заложенность носа у пациентов с сопутствующим аллергическим ринитом. Носовая эндоскопия также может быть проведена у готовых к сотрудничеству детей / подростков. Это обследование позволяет оценить все изменения, наблюдаемые при передней риноскопии, и добавляет тщательную оценку среднего прохода на наличие признаков синусита или полипоза носа, оценку возможных аномалий задней перегородки и хорошее наблюдение как задних хоан, так и аденоидов.Осмотр полости рта дает важную информацию о возможном постназальном дренировании и размере миндалин, которые могут способствовать обструкции верхних дыхательных путей, особенно в ночное время.

Рисунок 9.2 Аллергические синяки, обычное последствие хронической заложенности носа у ребенка с аллергическим ринитом.
Источник : http://www.peds.ufl.edu/PEDS2/research/debusk/pages/page4_02.html . Напечатано с разрешения Департамента педиатрии Университета Флориды.
Диагностическое обследование на аллергический ринит
Наиболее распространенными диагностическими инструментами являются кожные пробы и тесты in vitro на сывороточные антитела IgE. Кожная проба выполняется путем нанесения аллергена на кожу либо внутрикожно, либо через укол и наблюдение за реакцией, которая обычно включает волдырь и отеки у сенсибилизированного субъекта ( Рис. 9.4 ). Отрицательный контроль состоит из разбавителя для экстрактов аллергенов, а положительный контроль обычно представляет собой гистамин, и оба они наносятся на кожу таким же образом, как и аллергены.Тяжесть реакции обычно оценивается по сравнению с отрицательным и положительным контролями. Большинство практикующих врачей регулярно используют укол-тестирование и оставляют внутрикожное тестирование для пациентов, у которых тесты на уколы отрицательны, но у них очень многообещающая история. Кожные пробы не являются надежными для людей, которые принимали антигистаминные препараты или имеют определенные состояния кожной чувствительности, такие как дерматографизм. Перед тестированием необходимо прекратить прием антигистаминных препаратов (разные периоды для разных агентов). Кроме того, некоторые дети не поддаются многократным уколам кожи.Риск анафилактической реакции во время тестирования реален, но, к счастью, редок, если используются соответствующие рекомендуемые концентрации аллергенов. При тестировании in vitro сывороточных уровней антител IgE измеряются как общие уровни IgE, так и уровни аллерген-специфических IgE. Радиоаллергосорбентный тест (РАСТ) – наиболее часто используемый тест. Хотя тестирование in vitro менее специфично, чем тестирование кожи, оно лучше переносится (включает только один забор крови) и не зависит от приема лекарств или состояния кожи.Результаты тестирования in vitro обычно доступны в течение 1-2 недель, а результаты кожных тестов – в течение 15 минут. Уровни общего IgE повышены у 30-40% людей с аллергическим ринитом, и положительный результат теста сам по себе не подтверждает диагноз. Пациенты должны иметь как положительный анамнез, так и положительный результат теста. Выбор метода, используемого для тестирования на аллергию, зависит от места проведения практики, подготовки практикующего врача и наличия оборудования для различных типов тестов.

Рисунок 9.3 Заложенная, бледная, отечная слизистая носа пациента с аллергическим ринитом. Нижние носовые раковины касаются носовой перегородки с обеих сторон (A) левой носовой полости и (B) правой носовой полости, нарушая носовые дыхательные пути.

Рисунок 9.4 Пример положительного кожного укола у субъекта с аллергией. (A) Применение многопозиционного внутрикожного кожного тест-устройства на предплечье пациента. (B) Результаты теста интерпретируются через 15 минут после нанесения аллергенов.В этом случае положительный контроль (гистамин) изображен в верхнем ряду полностью слева и показывает положительный волдырь и минимальное воспаление, отрицательный контроль (разбавитель для экстрактов аллергена) изображен в нижнем ряду полностью. слева и отрицательно. Две положительные реакции изображены в верхнем и нижнем рядах полностью вправо и демонстрируют отчетливо положительные реакции волдыря и вспышек, которые больше, чем вызванные гистамином. В данном случае двумя аллергенами были древесный и пылевой клещ.
Коморбидные состояния и аллергический ринит
У детей с аллергическим ринитом могут возникать некоторые заболевания дыхательных путей и дыхательных путей. Согласно исследованию детской аллергии в Америке, дети с аллергией на нос в 2,8 раза чаще страдали головными болями, в 7 раз чаще испытывали боль / давление в лице, в 11 раз чаще сообщали о проблемах с носовыми пазухами и в 2,5–3 раза. фолд с большей вероятностью будет храпеть каждый день или в большинстве дней. 3 Кроме того, дети с аллергическим ринитом имели в три раза больше шансов иметь диагноз астмы и в четыре раза чаще болели астмой за последние 12 месяцев по сравнению с их неаллергическими сверстниками.
Другие исследования подтвердили эти выводы. Фактически, астма гораздо чаще встречается у пациентов с аллергическим ринитом, чем у людей без него, причем до 50% пациентов с аллергическим ринитом страдают астмой. 7 Синусит и ринит также часто сосуществуют и обычно называются риносинуситом. Аллергический ринит является фактором риска острого риносинусита во всех возрастных группах. Воспалительная реакция, связанная с аллергическим ринитом, способствует отеку и нарушению дренажа носовых пазух и может быть сопутствующим фактором у 30% молодых взрослых пациентов с острым риносинуситом. 8 Аллергический ринит также часто сочетается с рецидивирующим или хроническим риносинуситом, при этом от 25 до 84% пациентов с риносинуситом имеют сопутствующий аллергический ринит. 9
Острый средний отит и средний отит с выпотом (OME) являются одними из самых распространенных проблем детского возраста. В нескольких клинических исследованиях оценивалась связь между аллергическим ринитом и ОМЕ, при этом одна серия продемонстрировала 21% -ную распространенность ОМЭ у неотобранных школьников с аллергическим ринитом 10 , а в другом была обнаружена 50% -ная распространенность аллергического ринита у детей с ОМЕ. 11 В одном исследовании с участием 209 детей с хроническим или рецидивирующим средним отитом в анамнезе, которые были направлены в многопрофильную клинику «клеевого уха / аллергии», аллергический ринит был подтвержден у 89%, астма – у 36% и экзема. в 24%. 12 Кожные пробы были положительными на один или несколько из восьми распространенных ингаляционных аллергенов у 57% детей, а среди детей, проходивших анализ сыворотки, периферическая эозинофилия была зарегистрирована у 40%, а повышенный уровень IgE в сыворотке – у 28%.Хотя существует явная возможность предвзятого отношения к специалистам в этой специализированной группе, следует отметить высокую частоту аллергии. Кроме того, анализ выпота из среднего уха и биопсии слизистой оболочки субъектов с атопией и аллергическим ринитом продемонстрировал наличие медиаторов воспаления, не наблюдаемых у детей без патологии, со значительно более высокими уровнями маркеров активности эозинофилов, продуктов тучных клеток и цитокинов.
Также была постулирована связь между аденоидной гипертрофией и аллергией через воспаление слизистой оболочки носа, которая находится в непосредственной близости от аденоидов.Исследование показало, что частота аденоидной гипертрофии была почти в два раза выше у детей с аллергическими заболеваниями (аллергический ринит, бронхиальная астма или атопический дерматит) по сравнению с неаллергической контрольной группой (40 против 22%). 13 Среди детей с аллергическими заболеваниями частота аденоидной гипертрофии была выше у детей с аллергическим ринитом, отдельно или одновременно с бронхиальной астмой (71%), по сравнению с детьми, у которых была только бронхиальная астма (25%).Авторы предполагают, что продолжающееся воспаление носа из-за аллергии может способствовать гипертрофии аденоидов. У пациентов с аллергическими нарушениями верхних дыхательных путей часто наблюдаются значительные нарушения сна. Хотя механизмы до конца не изучены, предполагается, что заложенность носа является ключевым фактором. Несколько эпидемиологических исследований показали, что аллергический ринит является фактором риска синдрома обструктивного апноэ во сне (СОАС) у детей. 14 В группе детей, поступивших в лабораторию сна для оценки симптомов СОАС с помощью полисомнограммы, 36% имели положительный тест RAST.Кроме того, значительно более высокая доля детей-аллергиков имела аномальную полисомнограмму (57%) по сравнению с детьми, не страдающими аллергией (40%). 15 Таким образом, из этих описательных исследований ясно, что аллергическое воспаление носа, по-видимому, связано с аналогичными воспалительными процессами в других частях верхних и нижних дыхательных путей. Предполагается, что эффекты, которые связывают эти болезненные процессы, связаны с множеством механизмов, включая прямое прилегание пораженных органов, системное аллергическое воспаление и нервные рефлексы.
Лечение аллергического ринита
Избегание
Избегание аллергенов полезно, но в значительной степени труднодостижимо, особенно в случае аллергенов окружающей среды. В отношении аллергенов в помещении, вероятно, более практично избегать. Кокрановский обзор показал, что использование высокоэффективных воздушных фильтров, акарицидов, наматрасников и стирки горячей водой для устранения аллергенов значительно снижает симптомы хронического аллергического ринита. 16 В другом исследовании Морган и его коллеги оценили влияние контроля окружающей среды на симптомы астмы у детей, в которых специфические аллергены играли важную роль в возникновении этих симптомов. Авторы внедрили меры, направленные как на внутренние аллергены, так и на табачный дым в окружающей среде. Они обнаружили, что уменьшение нагрузки на окружающую среду, вызываемой пылевыми клещами и аллергенами тараканов, было пропорционально уменьшению хрипов и значительно коррелировало со снижением осложнений астмы. 17
Антигистаминные препараты
Антигистаминные препараты блокируют действие высвобождаемого гистамина и, как известно, эффективно контролируют чихание, зуд, насморк и глазные симптомы. Эти агенты не так эффективны при заложенности носа. Антигистаминные препараты первого поколения (дифенгидрамин, гидроксизин, хлорфенирамин, бромфенирамин и клемастин) являются липофильными и проникают через гематоэнцефалический барьер, что приводит к заметному побочному эффекту седативного эффекта.Они также обладают антихолинергическими побочными эффектами, которые могут привести к высыханию секрета. Действительно, в исследовании, оценивающем успеваемость школьников, у детей-аллергиков, получавших плацебо, были обнаружены более низкие оценки, чем у нормальных неаллергических детей, что свидетельствует о пагубном влиянии аллергического ринита на способность к обучению. 18 Когда дети с аллергией получали дифенгидрамин, седативный антигистамин в течение 2 недель, их успеваемость стала еще хуже, чем в группе плацебо, и была значительно ниже, чем в контрольной группе, не страдающей аллергией.Напротив, лоратадин, не вызывающий седативного эффекта, привел к улучшению показателей обучения, которые не отличались от показателей контрольной неаллергической группы. Чтобы избежать таких побочных эффектов, были разработаны антигистаминные препараты второго поколения ( , таблица 9.1, ). Они обладают сниженными антихолинергическими побочными эффектами или вовсе отсутствуют и не вызывают значительного седативного эффекта, поскольку не проникают через гематоэнцефалический барьер. Эти препараты доступны в жидкой форме, и многие из них одобрены для применения у детей в возрасте от 6 месяцев.Они имеют относительно быстрое всасывание и начало действия (в течение нескольких часов), а более длительный период полувыведения лекарств второго поколения позволяет принимать их один раз в день. Многочисленные клинические исследования у детей документально подтвердили эффективность и безопасность этих препаратов при аллергическом рините. Для детей также доступны интраназальные антигистаминные препараты ( , таблица 9.1, ). Азеластин, производное фталазинона, доступен для лечения аллергического ринита. Его эффективность сравнима с другими антигистаминными препаратами, и он может быть более эффективным, чем пероральные антигистаминные препараты при заложенности носа.Обычно его дают два раза в день и могут вызвать сонливость. Изменение вкуса может произойти сразу после использования с частотой до 20%. Было показано, что олопатадина гидрохлорид (0,6%) безопасен и эффективен для лечения сезонного аллергического ринита и обычно вводится два раза в день. Наиболее частая нежелательная реакция – горечь, а частота сонливости минимально выше, чем у носителя плацебо.
Противоотечные
Противоотечные средства местного и системного действия вызывают сужение сосудов и снижают кровоснабжение носа за счет альфа-адренергической стимуляции.Продолжительное использование местных средств может привести к отскоку заложенности носа, также известной как медикаментозный ринит. Поэтому их использование должно быть ограничено ситуациями, когда тяжелая аллергическая заложенность носа препятствует введению других интраназальных лекарств. В этих случаях короткий 3-5-дневный курс интраназальных деконгестантов используется в сочетании с другими интраназальными средствами (стероидами, антигистаминными препаратами) для облегчения доступа к слизистой оболочке носа. Пероральные деконгестанты менее эффективны, чем их интраназальные аналоги, но не вызывают отскока заложенности носа.Чаще всего используются гидрохлорид псевдоэфедрина и фенилэфрин. Противоотечные препараты, содержащие псевдоэфедрин, теперь продаются без рецепта в аптеках США из-за использования этого лекарства при незаконном производстве метамфетамина. Чаще всего они используются в комбинированных препаратах с антигистаминными препаратами (псевдоэфедрин) или без рецепта в продуктах от кашля и простуды в сочетании с анальгетиками и противокашлевыми средствами. Фенилэфрин – еще одно противоотечное средство, отпускаемое без рецепта, которое также используется в комбинированных продуктах.Недавний метаанализ показал недостаточную эффективность фенилэфрина как для объективных, так и для субъективных оценок заложенности носа по сравнению с плацебо. 19 Кроме того, их наиболее частыми побочными эффектами являются бессонница и раздражительность, которые наблюдаются у 25% пациентов.

Антихолинергические препараты
Эти агенты полезны для борьбы с ринореей, связанной с аллергическим ринитом, и не обладают терапевтической эффективностью в отношении каких-либо других симптомов заболевания.Бромид ипратропия доступен для интраназального введения и не обладает системными эффектами атропина. Он используется у пациентов с аллергическим ринитом, у которых сохраняются значительные симптомы ринореи, несмотря на максимальную терапию другими препаратами.
Хромолин натрия
Кромолин натрия является стабилизатором тучных клеток и доступен без рецепта в виде 4% раствора для интраназального применения при аллергическом рините. Было показано, что он полезен при чихании, зуде и ринорее, но не так эффективен при заложенности носа.Он не проникает через гематоэнцефалический барьер и вряд ли вызовет седативный эффект. Отмечено, что он безопасен для детей и беременных женщин, но необходимость частого приема снижает комплаентность и делает это средство менее привлекательным в качестве терапевтического выбора.
Модификаторы лейкотриена
Поскольку лейкотриены образуются при аллергическом рините, были исследованы эффекты ингибиторов пути 5-липоксигеназы и антагонистов рецепторов лейкотриена. Безусловно, наиболее часто используемым агентом этой категории является монтелукаст, одобренный в США для лечения сезонного и круглогодичного аллергического ринита у детей в возрасте от 6 месяцев.Монтелукаст неоднократно был более эффективен, чем плацебо, и одинаково эффективен в качестве антигистаминных средств при всех глазных и назальных симптомах аллергического ринита, включая заложенность носа, ринорею и чихание. Некоторые, но не все исследования, изучающие комбинацию монтелукаста с антигистаминными препаратами (лоратадин, дезлоратадин, цетиризин), показали синергетический эффект. 20 , 21
Стероиды интраназальные
Интраназальные стероиды считаются наиболее эффективным средством лечения аллергического ринита, в значительной степени благодаря их мощному противовоспалительному действию.При естественном воздействии, а также в исследованиях с аллергеном в носу, лечение интраназальными стероидами подавляет симптомы, высвобождение медиатора, экспрессию цитокинов Т-хелперных клеток типа 2 (Th3), приток воспалительных клеток (особенно эозинофилов) в носовые выделения и слизистую оболочку носа, а также гиперреактивность на аллерген и неспецифические раздражители. Было показано, что эти агенты превосходят как антигистаминные препараты, так и антагонисты лейкотриеновых рецепторов в контроле симптомов аллергического ринита. 22 , 23 В большинстве руководств предлагается использовать эти агенты в качестве первой линии при умеренных и тяжелых заболеваниях и даже в некоторых случаях аллергического ринита легкой степени. Эффективность начинается через 7-8 часов после приема, и рекомендуется начинать прием этих агентов за несколько дней до начала сезона.
Основным побочным эффектом интраназальных стероидов является местное раздражение носа и носовое кровотечение, которые наблюдаются у 5-10% пациентов, и о перфорациях перегородки, хотя и редко, сообщалось.Образцы биопсии слизистой оболочки носа пациентов с хроническим ринитом, получавших такие препараты в течение 1 года, не показали признаков атрофии или повреждения эпителия. В педиатрической возрастной группе исследования, посвященные объективным воспроизводимым показателям роста (стадиометрия или кнемометрия) и подавления гипоталамо-гипофизарной оси после интраназального введения стероидов в течение периода до 1 года, не показали каких-либо побочных эффектов новых агентов по сравнению с плацебо. 24 , 25 Исследования внутриглазного давления у пациентов, длительно принимающих интраназальные стероиды, не показали значительного повышения внутриглазного давления или частоты развития глаукомы по сравнению с плацебо. 26 На основании этих обнадеживающих результатов мометазона фуроат и флутиказона фуроат одобрены Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для использования с 2-летнего возраста, а флутиказона пропионат с 4-летнего возраста. Доступные агенты и возраст администрации перечислены в Таблица 9.2 .
Системные стероиды
Роль системных стероидов в лечении АР ограничена. Импульсы стероидов могут быть полезны, чтобы помочь отучить пациентов от местного применения противоотечных средств в случаях медикаментозного ринита.Они также могут быть полезны в случаях сильной заложенности носа, назначаемые курсами от 3 до 5 дней, для увеличения проникновения одновременно вводимых интраназальных стероидов.
Иммунотерапия
Иммунотерапия – это аллерген-специфическое повторное введение увеличивающихся доз экстракта антигена, подкожно или сублингвально, в попытке снизить иммунологический ответ пациента. Иммунотерапия обычно предназначена для пациентов, которые не ответили на максимальное многостороннее фармакологическое лечение.
Подкожная иммунотерапия
Подкожная иммунотерапия (SCIT), которая использовалась на протяжении десятилетий, изменяет иммунный ответ с подавлением немедленных и поздних аллергических реакций, как следствие подавления инфильтрации эффекторных клеток и последующего высвобождения медиатора. Наблюдается иммунное отклонение аллерген-специфических Т-клеточных ответов от Th3-смещенного ответа в пользу защитного Th2-смещенного ответа. Это, по-видимому, происходит как местное иммунное событие и по-разному связано с уменьшением Th3 и увеличением цитокинов Th2, обнаруживаемых на периферии. 27 Совсем недавно было предложено, что успешная иммунотерапия изменяет Т-клеточный ответ на аллерген за счет индукции регуляторных механизмов, в основном регуляторных Т-клеток и их ингибирующих цитокинов ИЛ-10 и трансформирующего фактора роста-бета (TGF- б). Поддержка этой гипотезы частично исходит из описания популяций индуцированных Т-регуляторных клеток после SCIT и того факта, что иммунотерапия аллергеном была связана с активацией IL-10 и, в разной степени, с повышенной экспрессией TGF-b.Кроме того, после SCIT было продемонстрировано локальное увеличение количества IL-10-положительных клеток в слизистой оболочке носа.

Что касается гуморального иммунного ответа, то после начального раннего повышения концентрации аллерген-специфических IgE во время фазы обновления, SCIT приводит к притуплению сезонного повышения уровня IgE и долгосрочному постепенному снижению уровней аллерген-специфических IgE в сыворотке крови . С другой стороны, SCIT связан с заметным и устойчивым увеличением аллерген-специфических антител IgG1 и IgG4 и более умеренным увеличением сывороточных концентраций аллерген-специфических IgA.Антитела IgG, продуцируемые после SCIT, особенно IgG4, обладают блокирующей активностью, что подтверждается несколькими исследованиями. В одном исследовании антитела IgG и IgA из смывов из носа пациентов, получавших SCIT, были способны ингибировать высвобождение гистамина in vitro, а в другом – антитела IgG4, полученные после лечения, блокировали индуцированное аллергеном, зависимое от IgE высвобождение гистамина базофилами. Улучшение симптомов при SCIT начинается в течение 12 недель после начала терапии. За серией инъекций увеличивающихся доз аллергена (ов) в течение нескольких месяцев следует поддерживающая терапия, которая обычно проводится в течение 3-5 лет.Имеется достаточно доказательств, подтверждающих клиническую эффективность этого метода лечения симптомов аллергического ринита. В метаанализе, в котором было рассмотрено 1111 публикаций, 51 удовлетворяла критериям включения и включала 2871 участника, 28 не было летальных исходов от SCIT, а активное лечение привело к значительному положительному эффекту по сравнению с контрольной группой, использующей исходы с уменьшенной оценкой симптомов. и использование спасательных препаратов. Другие исследования продемонстрировали благотворное влияние на качество жизни.В дополнение к своим полезным клиническим эффектам, SCIT показал свою эффективность в предотвращении последующей астмы у детей с аллергией. В исследовании 205 детей с аллергией на березу или траву в возрасте от 6 до 14 лет, получавших SCIT или контрольную группу, активное лечение привело к значительному улучшению симптомов и значительно более низкому уровню заболеваемости астмой, чем в контрольной группе, через 2 года наблюдения. вверх. 29 В другом небольшом исследовании, SCIT в течение 3 лет привел к значительному снижению развития сенсибилизации при кожных пробах и распространенности сезонной астмы через 12 лет после терапии.Кроме того, SCIT – единственное средство лечения аллергического ринита, которое, как было показано, влияет на естественное течение заболевания, с сохранением клинических и иммунологических преимуществ через несколько лет после прекращения терапии. 30 Несмотря на свои положительные эффекты, SCIT включает системное введение аллергена и ассоциируется с побочными эффектами, худшими из которых являются анафилаксия и потенциально смерть. В обзоре безопасности и эффективности SCIT введение адреналина требовалось в 0.13% (19 из 14085) инъекций, но летальных исходов не было. 28 Другие обзоры предполагают, что частота смертельных реакций от SCIT составляет 1 на 2,5 миллиона инъекций или 3,4 случая смерти в год.
Сублингвальная иммунотерапия
Из-за потенциально значительных побочных эффектов SCIT и неудобств применения сублингвальная иммунотерапия (SLIT) привлекла широкое внимание за последние два десятилетия. SLIT включает сублингвальное введение небольших доз вызывающего аллергическую реакцию аллергена.Считается, что этот способ введения ограничивает побочные эффекты при сохранении преимуществ, вторичных по отношению к проникновению через слизистые оболочки. Большинство исследований, связанных с SLIT, было проведено в Европе, и эта терапия еще не была одобрена FDA для клинического использования в Соединенных Штатах. Мета-анализ SLIT у детей с AR, который включал 10 исследований и 577 пациентов, продемонстрировал клиническую эффективность SLIT с уменьшением симптомов и использования лекарств по сравнению с нелеченными контрольными пациентами. 31 В более крупный обзор SLIT у взрослых и детей с AR, в метаанализ было включено 49 испытаний (2333 пациента на SLIT и 2256 пациентов на плацебо). 32 Анализ снова показал значительное снижение симптомов и потребности в лекарствах у активно леченных субъектов. Ни в одном из испытаний не сообщалось о серьезных системных реакциях или анафилаксии, и ни одна из системных реакций не требовала применения адреналина.
Типичные побочные эффекты этой терапии, о которых сообщалось, включают местные оральные (зуд и отек во рту) и желудочно-кишечные реакции.Тем не менее, были отдельные сообщения о более серьезных системных реакциях на SLIT, наиболее значимым из которых является единичное сообщение об анафилаксии после SLIT. 33 Примечательно, что этот пациент прервал поддерживающую терапию на 3 недели, а затем принял дозу, в шесть раз превышающую поддерживающую дозу, которая спровоцировала событие. 33
Было показано, что, как и SCIT, SLIT приводит к положительным иммунологическим эффектам и изменяет течение заболевания у детей с ринитом, конъюнктивитом и астмой.Его можно вводить в течение ограниченного периода времени до и во время определенного сезона аллергии или круглый год при круглогодичной и множественной сезонной аллергии. Его преимущество заключается в том, что его вводят вне кабинета врача.
Заключение
Аллергический ринит – распространенное заболевание у детей, имеющее важные признаки и симптомы, влияющие на качество жизни, а также на их способность концентрироваться и эффективно учиться в школе. Доступные методы лечения безопасны и эффективны и приводят к улучшению как симптомов, так и качества жизни.Эти методы лечения варьируются от контроля окружающей среды до фармакологической терапии и иммунотерапии. Клиническое подозрение, дополненное специальными диагностическими тестами, позволяет выявить детей, которым требуется лечение аллергии.
Список литературы
1. Collins JG. Распространенность отдельных хронических состояний: США, 1990–92 гг. Хяттсвилл, Мэриленд: Публикация 97–1522 Министерства здравоохранения и социальных служб США, Национальный центр статистики здравоохранения; 1997; 1–89
2. Джунипер Э. Ф., Хоуленд В. К., Робертс Н. Б., Томпсон А. К., Кинг ДР.Измерение качества жизни у детей с риноконъюнктивитом. J Allergy Clin Immunol 1998; 101 (2 Pt 1): 163–170
3. Мельцер Э.О., Блейсс М.С., Деребери М.Дж. и др. Бремя аллергического ринита: результаты исследования «Детская аллергия в Америке». J Allergy Clin Immunol 2009; 124 (3, Suppl) S43 – S70
4. Baroody FM, Naclerio RM. Иммунология верхних дыхательных путей, патофизиология и лечение аллергического ринита. В: Flint PW, Haughey BH, Lund VJ, et al, eds. Отоларингология-хирургия головы и шеи.5-е изд. Vol. 1. Филадельфия, Пенсильвания: Мосби Эльзевьер; 2010: 597–623
5. Уоллес Д.В., Дикевич М.С., Бернштейн Д.И. и др .; Совместная целевая группа по практике; Американская академия аллергии; Астма и иммунология; Американский колледж аллергии; Астма и иммунология; Объединенный совет аллергологии, астмы и иммунологии. Диагностика и лечение ринита: обновленный параметр практики. J Allergy Clin Immunol 2008; 122 (2, Suppl): S1 – S84
6. Буске Дж., Халтаев Н., Круз А.А. и др .; Всемирная организация здравоохранения; GA (2) LEN; AllerGen.Аллергический ринит и его влияние на астму (ARIA), обновление 2008 г. (в сотрудничестве с Всемирной организацией здравоохранения, GA (2) LEN и AllerGen). Аллергия 2008; 63 (Дополнение 86): 8–160
7. Мельцер Э.О. Связь ринита и астмы. Allergy Asthma Proc 2005; 26 (5): 336–340
8. Саволайнен С. Аллергия у больных острым гайморитом. Аллергия 1989; 44 (2): 116–122
9. Стейнке Ю.В., Бориш Л. Роль аллергии при хроническом риносинусите. Immunol Allergy Clin North Am 2004; 24 (1): 45–57
10.Луонг А, Роланд PS. Связь между аллергическим ринитом и хроническим средним отитом с выпотом у пациентов с атопией. Otolaryngol Clin North Am 2008; 41 (2): 311–323, vi
11. Tomonaga K, Kurono Y, Mogi G. Роль назальной аллергии при среднем отите с выпотом. Клиническое исследование. Acta Otolaryngol Suppl 1988; 458: 41–47
.12. Аллес Р., Парик А., Хок Л., Дарби Ю., Ромеро Дж. Н., Скэддинг Г. Распространенность атопических расстройств у детей с хроническим средним отитом с выпотом. Pediatr Allergy Immunol 2001; 12 (2): 102–106
13.Моджински М., Завиша Э. Анализ частоты аденоидной гипертрофии у детей-аллергиков. Int J Pediatr Otorhinolaryngol 2007; 71 (5): 713–719
14. Ng DK, Chan CH, Hwang GY, Chow PY, Kwok KL. Обзор роли аллергического ринита в синдроме обструктивного апноэ сна у детей. Allergy Asthma Proc 2006; 27 (3): 240–242
15. Макколли С.А., Кэрролл Дж. Л., Кертис С., Лафлин Г. М., Сэмпсон Н. А.. Высокая распространенность аллергической сенсибилизации у детей с привычным храпом и синдромом обструктивного апноэ во сне.Сундук 1997; 111 (1): 170–173
16. Шейх А., Гурвиц Б. Меры по предотвращению попадания клещей домашней пыли при круглогодичном аллергическом рините. Кокрановская база данных Syst Rev 2001; 4 (4): CD001563
17. Morgan WJ, Crain EF, Gruchalla RS и др .; Группа изучения астмы в городах. Результаты воздействия окружающей среды на дому среди городских детей с астмой. N Engl J Med 2004; 351 (11): 1068–1080
18. Вуурман Э.Ф., ван Веггель Л.М., Уитервейк М.М., Лейтнер Д., О’Ханлон Дж.Ф. Сезонный аллергический ринит и антигистаминное воздействие на обучение детей.Энн Аллерджи 1993; 71 (2): 121–126
19. Hatton RC, Winterstein AG, McKelvey RP, Shuster J, Hendeles L. Эффективность и безопасность перорального фенилэфрина: систематический обзор и метаанализ. Энн Фармакотер 2007; 41 (3): 381–390
20. Мельцер Э.О., Мальмстрем К., Лу С. и др. Одновременное применение монтелукаста и лоратадина в качестве лечения сезонного аллергического ринита: рандомизированное плацебо-контролируемое клиническое исследование. J Allergy Clin Immunol 2000; 105 (5): 917–922
21. Ciebiada M, Górska-Ciebiada M, DuBuske LM, Górski P.Монтелукаст с дезлоратадином или левоцетиризином для лечения стойкого аллергического ринита. Ann Allergy Asthma Immunol 2006; 97 (5): 664–671
22. Weiner JM, Abramson MJ, Puy RM. Интраназальные кортикостероиды в сравнении с пероральными антагонистами рецепторов h2 при аллергическом рините: систематический обзор рандомизированных контролируемых исследований. BMJ 1998; 317 (7173): 1624–1629
23. Wilson AM, O’Byrne PM, Parameswaran K. Антагонисты рецепторов лейкотриена при аллергическом рините: систематический обзор и метаанализ.Am J Med 2004; 116 (5): 338–344
24. Аллен Д.Б., Мельцер Э.О., Леманске Р.Ф. младший и др. Отсутствие подавления роста у детей, получавших максимальную рекомендуемую дозу водного назального спрея флутиказона пропионата в течение одного года. Allergy Asthma Proc 2002; 23 (6): 407–413
25. Шенкель Э.Дж., Сконер Д.П., Бронский Э.А. и др. Отсутствие задержки роста у детей с круглогодичным аллергическим ринитом после одного года лечения водным назальным спреем мометазона фуроата. Педиатрия 2000; 105 (2): E22
26.Озкая Э., Озсутку М., Мете Ф. Отсутствие побочных эффектов со стороны глаз после 2 лет местного применения стероидов при аллергическом рините. J Pediatr Ophthalmol Strabismus 2011; 48 (5): 311–317
27. Джеймс Л.К., Дарем, SR. Обновленная информация о механизмах инъекционной иммунотерапии аллергенами. Clin Exp Allergy 2008; 38 (7): 1074–1088
28. Кальдерон М.А., Алвес Б., Якобсон М., Гурвиц Б., Шейх А., Дарем С. Инъекционная иммунотерапия аллергенами при сезонном аллергическом рините. Кокрановская база данных Syst Rev 2007; (1): CD001936
29.Ниггеманн Б., Якобсен Л., Дреборг С. и др .; Исследовательская группа PAT. Пятилетнее наблюдение за исследованием PAT: специфическая иммунотерапия и долгосрочная профилактика астмы у детей. Аллергия 2006; 61 (7): 855–859
30. Дарем С.Р., Уокер С.М., Варга Е.М. и др. Долгосрочная клиническая эффективность иммунотерапии пыльцой трав. N Engl J Med 1999; 341 (7): 468–475
31. Пенагос М., Компалати Е., Тарантини Ф. и др. Эффективность сублингвальной иммунотерапии в лечении аллергического ринита у педиатрических пациентов от 3 до 18 лет: метаанализ рандомизированных плацебо-контролируемых двойных слепых исследований.Ann Allergy Asthma Immunol 2006; 97 (2): 141–148
32. Радулович С., Кальдерон М.А., Уилсон Д., Дарем С. Сублингвальная иммунотерапия аллергического ринита. Кокрановская база данных Syst Rev 2010; (12): CD002893
33. Блазовски Л. Анафилактический шок из-за передозировки сублингвальной иммунотерапии в течение третьего года приема поддерживающей дозы. Аллергия 2008; 63 (3): 374
Взаимодействие с другими людьмиЛечение запора у детей
В разделе:
Как мне вылечить запор у моего ребенка?
Чаще всего вы можете лечить запор вашего ребенка дома, выполнив следующие действия:
Измените то, что ест и пьет ваш ребенок
Изменение того, что ваш ребенок ест и пьет, может сделать его или ее стул более мягким и более легким для прохождения.Чтобы облегчить симптомы, дайте ему или ей
- есть больше продуктов с высоким содержанием клетчатки
- пейте много воды и других жидкостей, если ваш ребенок ест больше клетчатки
Прочтите, что вашему ребенку следует есть и пить, чтобы облегчить запор.
Попросите ребенка пить много воды и других жидкостей, чтобы предотвратить запор.Измените поведение ребенка
Изменение привычки опорожнения кишечника и его поведения может помочь в лечении запора.
- Попросите ребенка, приученного к горшку, пользоваться туалетом после еды, чтобы выстроить распорядок дня.
- Используйте систему поощрений, когда ваш ребенок регулярно пользуется туалетом.
- Сделайте перерыв в приучении к горшку, пока запор не прекратится.
Как врачи лечат запор у детей?
Врач вашего ребенка может порекомендовать ему сделать клизму или слабительное, чтобы помочь вылечить его или ее запор. Большинство слабительных – это лекарства, отпускаемые без рецепта, которые принимают внутрь до тех пор, пока дефекация вашего ребенка не станет нормальной.Врач вашего ребенка может порекомендовать прекратить прием слабительного, как только ваш ребенок станет лучше питаться и работать с кишечником. Вы не должны давать ребенку слабительное, если это не предписано врачом.
Если ваш ребенок принимает лекарство или добавку, отпускаемые без рецепта или по рецепту, которые могут вызвать запор, врач вашего ребенка может порекомендовать прекратить их, изменить дозу или перейти на другую. Прежде чем прекращать прием любых лекарств, проконсультируйтесь с лечащим врачом.
Как лечить запор у моего ребенка?
Ваш врач может порекомендовать вылечить геморрой или трещины заднего прохода вашего ребенка до
- внесение изменений в свой рацион для предотвращения запоров
- используя безрецептурную клизму или слабительное, рекомендованное врачом вашего ребенка
- заставить его или ее принять теплую ванну, чтобы успокоить область
Как врачи лечат осложнения запора у детей?
Врачи могут вылечить осложнения запора у детей во время посещения врача. Врач вашего ребенка также может порекомендовать лечение в домашних условиях.
Детям в возрасте 2 лет и старше врач может порекомендовать дать минеральное масло. Ваш ребенок будет принимать минеральное масло через рот или через клизму.
Врач вашего ребенка может вылечить выпадение прямой кишки во время визита в кабинет, вручную проталкивая прямую кишку обратно через задний проход ребенка.Помогать ребенку предотвратить запор – лучший способ предотвратить выпадение прямой кишки.
Как я могу предотвратить запор у моего ребенка?
Вы можете помочь предотвратить запор у своего ребенка, используя те же средства, что и при запоре.
- Обеспечьте достаточное количество клетчатки в рационе вашего ребенка
- попросите ребенка пить много воды и других жидкостей
- Сделайте опорожнение кишечника частью повседневной жизни ребенка
Узнайте больше о том, как предотвратить запор у ребенка, изменив то, что он ест и пьет.
Исследованиеассоциации между лечением аллергического ринита и когнитивными способностями у детей – Просмотр полного текста
ВВЕДЕНИЕ Аллергический ринит, как сообщается, является вторым наиболее распространенным хроническим заболеванием среди гонконгских детей в возрасте до 14 лет, согласно исследованию здоровья детей 2005– 2006 г. с показателем распространенности 24,5%. Аллергический ринит – это реакция гиперчувствительности I типа, которая возникает, когда IgE-антитела вырабатываются против аллергенов, что приводит к активации тучных клеток, которые высвобождают медиаторы воспаления.К распространенным аллергенам в Гонконге относятся клещ домашней пыли и тараканы. Аллергический ринит вызывает множество симптомов, включая зуд, чихание, выделения из носа, постназальные выделения и заложенность носа. Это может вызвать плохой сон, что приводит к дневной сонливости, снижению когнитивных способностей, нестабильности настроения и усталости. Аллергический ринит, ведущий к снижению качества жизни у взрослых, хорошо известен, что приводит к нарушению когнитивных процессов и снижению способности к деятельности, требующей внимания (например,грамм. вождение). Эти симптомы могут также значительно ухудшить образование и качество жизни ребенка. Подсчитано, что до 90% пациентов с аллергическим ринитом не получают лечения, получают недостаточное или ненадлежащее лечение.
Что касается детей и подростков, то некоторые исследования показали, что аллергический ринит может вызывать значительные когнитивные проблемы с пагубным воздействием на образование детей и успеваемость на экзаменах, однако другие предполагают, что связи нет.Продольное когортное исследование лечения аллергического ринита у детей, проведенное в 2014 году, показало улучшение внимания и разделения внимания после 1 года лечения. Существует мало исследований о влиянии лечения аллергического ринита на когнитивные способности у детей.
ЦЕЛИ ИССЛЕДОВАНИЯ
- Изучить, если таковые имеются, различия когнитивных функций между пациентами с нормальным ринитом и аллергическим ринитом
- Изучить влияние аллергического ринита на различные области когнитивной функции
- Изучить улучшение когнитивных функций у детей после 8 недель стандартного лечения аллергического ринита
ИССЛЕДОВАТЕЛЬСКАЯ ГИПОТЕЗА Ожидается, что у детей с аллергическим ринитом когнитивные способности улучшатся после лечения по сравнению с нормальной контрольной группой из-за облегчения носовых симптомов.
ДИЗАЙН ИССЛЕДОВАНИЯ Это перспективное продольное пилотное исследование, которое состоится с 15 1 ноября 2017 г. по 31 декабря 2018 г. Окончательный отчет будет готов 30 июня 2019 г.
ОБРАЗЕЦ И МЕРОПРИЯТИЯ ИССЛЕДОВАНИЯ Исследование будет проводиться в Гонконге с привлечением субъектов в возрасте 11-14 лет, изучающих формы 1 и 2 в средней школе. Набор и когнитивное тестирование будут проводиться в средней школе, а последующее наблюдение врача и кожные тесты будут проводиться в больнице принца Уэльского.Будут набраны как здоровые люди, так и пациенты с аллергическим ринитом в анамнезе. Китайский будет основным языком. Общее количество учеников Form 1 в школе будет около 200. Предполагаемый уровень участия будет примерно 70%. Поскольку распространенность аллергического ринита у гонконгских детей в возрасте до 14 лет составляет приблизительно 24,5%, ожидаемое количество участников, участвовавших в аллергическом рините и неаллергическом рините,
Эффективность монтелукаста и лоратадина в качестве лечения аллергического ринита у детей
1 Азиатско-Тихоокеанский ЖУРНАЛ АЛЛЕРГИИ И ИММУНОЛОГИИ (2008) 26: Эффективность Монтелукаста и Лоратадина в качестве лечения аллергического ринита у детей Апассорн Ватанасомсири 1, Орапан Поачанукуон 1 и Пакит Вичьянонд 2 РЕЗЮМЕ Целью данного исследования было сравнение эффективности монотерапии. В рандомизированном двойном слепом плацебо-контролируемом исследовании, в котором участвовали 115 детей в возрасте 6-15 лет, в сочетании с лоратадином один раз в день и только лоратадином в течение 2-недельного курса лечения аллергического ринита.Пациенты были случайным образом распределены в группы, получавшие монтелукаст и лоратадин (группа лечения) или плацебо и лоратадин (группа контроля). Первичным результатом было среднее процентное изменение общих дневных оценок назальных симптомов (PDTS), а вторичными исходами были средние процентные изменения ночных назальных, дневных оценок глаз и совокупных симптомов (PNTS, PES, PCS), а также назальных оценок. показатели секреции, набухания носовых раковин и заложенности носа (PNSS, PTSS, PNCS). Достоверных различий в PDTS в 2 группах не было.Изменение показателя заложенности носа в ночное время (PNTScongestion) было выше в группе лечения, но не было статистически значимым (p = 0,077). Только среднее процентное изменение уменьшения набухания носовых раковин было значительно больше в группе монтелукаста и лоратадина, чем в группе только лоратадина (-22 ± 7 против -1 ± 5, p <0,05). Лечение аллергического ринита (АР) включает меры контроля окружающей среды и фармакотерапию. Специфические методы лечения включают пероральные и интраназальные кортикостероиды (INCS), кромолин, холинолитики и иммунотерапию.INCS являются наиболее мощными лекарствами и в настоящее время считаются терапией первой линии при умеренных и тяжелых случаях АР. 1 Стойкая заложенность носа при АР после лечения антигистаминными препаратами может быть связана с нагрубанием слизистой оболочки носа, вызванным цистеиниллейкотриенами (Cyst-LTS). 2 Уровни лейкотриенов повышаются как в ранней, так и в поздней фазе аллергической реакции. Исследования назальной инсуффляции показывают, что лейкотриен C 4 (LTC 4) и лейкотриен D 4 (LTD 4) вызывают увеличение кровотока в слизистой оболочке носа и сопротивление носовых дыхательных путей.3-5 Доказательства использования антагонистов лейкотриеновых рецепторов (LTRAS) при АР позволяют предположить, что LTRAS может облегчить дневные и ночные назальные симптомы, но большинство исследований проводилось на сезонных аллергических ринитах (SAR) и взрослых пациентах. 6-9 Данных о многолетнем АР у детей немного. Антигистаминные препараты LTRAS и H 1 отличаются от 1 отделения педиатрии больницы Таммасат Чалерм Пракиат, Медицинской школы Университета Таммасат, Патумтани, Таиланд, 2 отделения педиатрии медицинского факультета больницы Сирирадж, Университета Махидол, Бангкок, Таиланд.Для корреспонденции: Апассорн Ватанасомсири

2 90 WATANASOMSIRI, ET AL. механизмы действия, которые могут давать возможные аддитивные эффекты или различные модели реакции на отдельные симптомы. Теоретически комбинированная терапия может дать усиливающий и дополнительный эффект. Связь между астмой и АР хорошо известна. Данные свидетельствуют о том, что ингаляционный беклометазон значительно снижает рост у детей с астмой после одного года использования.10,7,11 Чтобы избежать этого побочного эффекта кортикостероидов (КС), LTRAS, которые эффективны как при астме, так и при АР, могут играть важную роль в лечении детей. Дизайн исследования МАТЕРИАЛЫ И МЕТОДЫ Это рандомизированное плацебо-контролируемое исследование (с 1-недельным одинарным слепым вводным периодом и 2-недельным двойным слепым периодом лечения) проводилось в период с июля 2002 г. по октябрь 2003 г. в амбулаторных клиниках. больницы Таммасат Чалерм Пракиат, Университета Таммасат и больницы Сирирадж, Университет Махидол.Посещения клиники были запланированы во время скрининга (визит 1), после 7-дневного одинарного слепого вводного периода (визит 2) и после 2 недель лечения в соответствии с рандомизацией (визит 3). Во время вводного периода пациенты получали только триполидин HCl и псевдоэфедрин HCl по мере необходимости для облегчения симптомов. В течение периода рандомизации пациенты были случайным образом распределены с использованием блочной рандомизации для получения лоратадина 5 мг, если вес пациента был <30 кг, 10 мг, если вес пациента был 30 кг, и монтелукаста 5 мг (Singulair, Merck) 8,12,13 в группе лечения или лоратадин и плацебо в контрольной группе один раз в день перед сном в течение 2 недель.Таблетки Монтелукаста и плацебо были идентичны по запаху, вкусу и аромату. Медицинское соответствие было определено по количеству возвращенных таблеток. При каждом посещении также проводилось физикальное обследование на предмет выделения из носа и отека носовых раковин. Протокол исследования и информированное согласие были рассмотрены и одобрены этическим комитетом Университета Таммасат до начала исследования, и письменное информированное согласие было получено от родителей или опекунов каждого пациента. Пациенты Дети в возрасте от 6 до 15 лет с клиническим анамнезом хронической АР в течение не менее 1 года и положительным кожным тестом по крайней мере на 1 из 8 аллергенов (Bermuda, Johnson, Cat Pelt, Dog Epithelium, Dermatophagoides pteronyssinus, D.farinae, американский таракан и немецкий таракан) и / или типичное назальное цитологическое исследование для AR подходили для исследования. Исключения из исследования включали острые астматические приступы, инфекции верхних дыхательных путей и синусит, диагностированные при физикальном обследовании и / или цитологическом исследовании носа без использования рентгеновских лучей околоносовых пазух. Лекарства, которые были запрещены до исследования, включали: назальные или ингаляционные кортикостероиды в течение 2 недель, пероральные кортикостероиды в течение 1 месяца, цетиризин, кетотифен, пероральные или ингаляционные бета-агонисты длительного действия или ингаляционные холинолитики в течение 1 недели и лоратадин или фексофенадин в течение 72 часов.Ежедневная дневниковая карточка ринита Записанные в ежедневную дневниковую карточку симптомы аллергического ринита и конъюнктивита оценивались по 4-балльной шкале (от 0 до 3) как в дневное время (дневник заполняется вечером), так и в ночное время (дневник заполняется при пробуждении) . Дневные и ночные вопросы, касающиеся назальных (ринорея, зуд, чихание и заложенность носа) и глазных (слезотечение, зуд, покраснение и отечность) симптомов, и их оценка были описаны каждому пациенту одним и тем же специалистом. Симптомы были оценены следующим образом: 0 = не заметны; 1 = легкие симптомы; 2 = умеренные симптомы; 3 = тяжелые симптомы.Оценка должна была выполняться одним и тем же человеком каждый день, либо самими пациентами, либо одним и тем же опекуном, чтобы повысить достоверность субъективной шкалы. Каждую дозу триполидина HCl и псевдоэфедрина HCl оценивали по шкале 2 и включали в общую оценку дневных назальных симптомов во время вводного периода и периодов рандомизации. Пациенты должны были регистрировать уровень общих дневных назальных симптомов не менее 42 из максимальных 84 баллов в течение 7-дневного одинарного слепого вводного периода, чтобы иметь право на рандомизацию.Оценка безопасности включала медицинские осмотры и мониторинг неблагоприятных событий и осложнений с использованием не наводящих вопросов на протяжении всего исследования. Измерения результатов Первичным результатом было среднее процентное изменение общей суммы баллов дневных назальных симптомов 90

3 МОНТЕЛУКАСТ И ЛОРАТАДИН ДЛЯ АЛЛЕРГИЧЕСКОГО РИНИТА 91 (PDTS), определяемый как общая сумма четырех дневных назальных симптомов.Вторичными исходами были средние процентные изменения оценок ночных назальных симптомов (PNTS), дневных оценок глазных симптомов (PES), составных оценок симптомов (PCS) (общая оценка дневных и ночных назальных симптомов), носовой секреции (PNSS) носовых раковин. отек (PTSS) и оценка заложенности носа (PNCS). Критериями оценки физического осмотра были: шкала 0 – незаметно; шкала 1 представлена минимальной или легкой степенью; шкала 2 представлена умеренно; шкала 3 представляла многочисленные или сильные выделения и отек с последующим застоем.Достоверность носовых осмотров субъектов в каждом центре была заметно повышена благодаря дизайну этого исследования с одним наблюдателем для каждого пациента, что устранило проблему надежности между наблюдателями. Из 268 прошедших скрининг пациентов 178 (66,4%) пациентов были включены в подготовительный период. Отсутствие реактивности к 1 или более аллергенам и инфекция были наиболее частыми причинами исключения пациентов из подготовительного периода. Сто пятнадцать (42,9%) пациентов набрали 42 балла и были рандомизированы на две группы; 13 пациентов были исключены из исследования из-за отклонений от протокола, потери наблюдения или инфекции.Частота и причины отказа были одинаковыми в двух группах. Исходные характеристики пациентов (таблица 1) также были сходными в двух группах. Эффективность Одновременное применение монтелукаста и лоратадина в экспериментальной группе значительно (p <0,05) улучшило отек носовых раковин (PTSS) по сравнению с плацебо и лоратадином (рис. 1). В группе лечения также наблюдалось большее улучшение показателей ночных назальных симптомов, особенно баллов симптомов заложенности носа, но статистически значимой разницы не было (p = 0.077) (рис.2). PDTS, PNTS, PES и PCS ex - Размер выборки и статистический анализ. Исследование было разработано таким образом, чтобы иметь 80% -ную мощность обнаружения (двусторонний тест и -уровень 0,05) разницы между двумя группами на 25% изменение от исходная оценка дневных назальных симптомов. Для завершения исследования потребовалось 43 пациента в каждой группе лечения. В анализ эффективности были включены все рандомизированные пациенты, у которых была хотя бы одна оценка после лечения и соблюдение режима лечения 80%. Номинальные переменные сравнивались с помощью Chisquare-анализа или точного критерия Фишера.T-критерий Стьюдента использовался для сравнения групповых средних для нормально распределенных данных, а u-критерий Манна-Уитни использовался для ненормально распределенных данных. Рис. 1 Процент улучшения набухания носовых раковин (PTSS) при применении монтелукаста плюс лоратадин по сравнению с контрольным лечением на 1-й и 2-й неделях. Пациенты. РЕЗУЛЬТАТЫ. лечение в 1 и 2 недели 91

4 92 WATANASOMSIRI, ET AL.после 2-недельного периода терапии произошли большие изменения в группе лечения, но результаты существенно не различались. ОБСУЖДЕНИЕ Исследование 1620 взрослых пациентов с SAR, проведенное в 2000 году, показало, что монтелукаст был значительно лучше плацебо по шкале дневных назальных симптомов (DTS) и ночным симптомам (NTS). 9 Исследование, проведенное весной 2000 и 2003 гг., Продемонстрировало, что монтелукаст улучшил DTS и NTS у пациентов с SAR по сравнению с плацебо. 7,14 Филип и др. 15 и ван Адельсберг и др.16 изучали эффективность монтелукаста или лоратадина отдельно по сравнению с плацебо при сезонном аллергическом рините у взрослых пациентов. Они сообщили о значительном улучшении дневных и ночных назальных симптомов для обоих агентов по сравнению с плацебо. Meltzer et al. 8 набрали 460 взрослых пациентов с сезонным аллергическим ринитом и случайным образом давали монтелукаст 10 или 20 мг, лоратадин 10 мг, монтелукаст 10 мг с лоратадином 10 мг или плацебо один раз в день вечером в течение 2 недель. Они обнаружили значительно большее улучшение в дневное время Таблица 1 Исходные характеристики исследуемых групп Характеристики Контрольная группа Лечебная группа Значение p No.Пациенты Мужчины Женщины Возраст, лет (среднее ± SD) 7,4 ± ± Общая оценка дневных назальных симптомов (среднее ± SD) 58,9 ± ± * Оценка ночных назальных симптомов (среднее ± SD) 40,4 ± ± * Оценка дневных глазных симптомов (среднее ± SD) 10,8 ± ± ** Суммарная оценка симптомов (среднее ± стандартное отклонение) 79,4 ± ± * Назальные симптомы, количество (%) Ринорея 58 (98,3) 53 (94,6) 0,47 Чихание 53 (89,8) 53 (94,6) 0,27 Зуд 51 (86,4) 47 (83,9) 0,88 Закупорка носа 58 (98,3) 54 (96,4) 0,73 Осмотр носа, кол-во (%) Слизистая носа болотного синего цвета 57 (92,2) 50 (89,2) 0.36 Назальный секрет 56 (94,9) 51 (91) 0,14 Аллергический блеск 47 (79,7) 44 (78,5) 0,86 Глазные симптомы, Кол-во (%) Отек глаз 12 (20,3) 12 (21,4) 0,56 Слезоточивость 27 (45,8) 17 (30,3 ) 0,17 Зуд 42 (71,2) 32 (57,1) 0,24 Глазное обследование, Кол-во (%) Гиперемия конъюнктивы 21 (35,6) 19 (33,9) 0,58 Отек конъюнктивы 8 (13,6) 7 (12,5) 0,89 Слезоточивость 21 (35,6) 24 ( 42,8) 0,38 Побочные эффекты (приработка), Кол-во (%) 10 (20,3) 11 (19,6) 0,40 Побочные эффекты (рандомизированные), Кол-во% 2 (5,1) 5 (8,9) 0,50 Осложнения (приработка), Кол-во (%) 0 2 (3.5) 0,19 Осложнения (рандомизированные), Кол-во (%) 1 (1,7) 2 (3,5) 0,58 Осложнения (окончание), Кол-во (%) 2 (3,4) 2 (3,5) 0,66 Тест хи-квадрат * Студент-непарный t-критерий ** u-критерий Манна-Уитни 92

5 МОНТЕЛУКАСТ И ЛОРАТАДИН ДЛЯ АЛЛЕРГИЧЕСКОГО РИНИТА 93 балла назальных симптомов в группе сопутствующих монтелукаста и лоратадина по сравнению с группами плацебо или монотерапии, но с другими конечными точками, включая индивидуальные дневные назальные симптомы (заложенность носа, ринорея, зуд и чихание), ночные симптомы , и общий балл был значительно улучшен только тогда, когда объединенную группу сравнивали с группой плацебо.Pullerits et al. 17 изучали 62 пациента в трех группах, включая назальный глюкокортикоид, монтелукаст, комбинацию монтелукаста и лоратадина или плацебо. Их результаты также продемонстрировали, что комбинированное лечение было значительно более эффективным, чем монтелукаст в одиночку, для профилактики назальных симптомов в дневное время, но в отношении ночных симптомов ни комбинированное лечение, ни один монтелукаст не обеспечили какой-либо значительной профилактики симптомов по сравнению с плацебо. Наше исследование отличалось от предыдущих исследований следующим образом: (1) мы включили пациентов с круглогодичным аллергическим ринитом, (2) целевой возрастной группой были дети, (3) мы измерили показатели назальной секреции, набухания носовых раковин и заложенности носа.В нашем исследовании, хотя PDTS, PNTS, PES, PCS и PNCS были улучшены в группе лоратадина и монтелукаста по сравнению с одним лоратадином, улучшение не было статистически значимым. Только набухание носовых раковин значительно улучшилось в группе лечения. Непосредственный аллергический ответ на ранней стадии аллергической реакции вызывает такие симптомы, как чихание, зуд и ринорея. У пятидесяти процентов пациентов с АР также наблюдается реакция поздней фазы, которая включает заложенность носа. 18 Cyst-LTS играют важную роль в реакции поздней фазы, увеличивая проницаемость сосудов, отек тканей и секрецию слизи, и участвуют в рекрутинге воспалительных клеток.2,4,19 LTC 4 и LTD 4 высвобождаются и измеряются в выделениях из носа, когда слизистая оболочка подвергается воздействию аллергенов. После интраназальной провокации LTD 4 у субъектов, не страдающих атопией, кровоток через слизистую носа значительно увеличивается. Тяжелая заложенность носа связана с повышенной экскрецией лейкотриена Е 4 с мочой (LTE 4). Концентрация LTC 4 в смывах для носа снижается у детей с устойчивой астмой, получающих монтелукаст. 20 Снижение количества эозинофилов в периферической крови постоянно обнаруживается во время терапии монтелукастом в исследованиях AR 15,21, что позволяет предположить, что монтелукаст может оказывать системное действие на параметры аллергического воспаления.Хотя лоратадин улучшил назальные симптомы, он не уменьшил количество эозинофилов. 7 Новые антагонисты рецептора H 1 эффективны при контроле чихания, ринореи и зуда, но менее эффективны при заложенности носа. Поскольку лейкотриены могут увеличивать заложенность носа за счет связывания с лейкотриеновыми рецепторами на клетках-мишенях, LTRAS может блокировать эффекты лейкотриенов на заложенность носа. 19 Это подтверждает наши результаты по значительному уменьшению заложенности носа и отека носовых раковин в группе лечения.Липофильность антигистаминных препаратов первого поколения позволяла им легко преодолевать гематоэнцефалический барьер и вызывать такие действия в центральной нервной системе, как сонливость, сонливость, возбужденное состояние и нервозность. 22 Пероральные H 1 – антигистаминные препараты нового поколения предпочтительнее из-за их высокой эффективности и безопасности без седативного, антихолинергического действия и кардиотоксичности по сравнению с первым поколением. 1 Пероральные деконгестанты имеют множество побочных эффектов, таких как гипертония, учащенное сердцебиение, беспокойство, возбуждение, тремор, бессонница, головная боль и сухость слизистых оболочек.1 Между двумя группами не было очевидных клинически значимых различий в частоте клинических побочных эффектов. Фактически, частое сосуществование ринита и астмы подчеркивает связь между АР и астмой. 23 Пациенты с АР без гиперреактивности бронхов демонстрируют повышенную активность эозинофилов как в верхних, так и в нижних дыхательных путях после назальной или сегментарной бронхиальной провокации 27, а введение назального аллергена может вызвать повышенную гиперреактивность бронхов. 28 Те же провоспалительные медиаторы, такие как Cyst-LTS, цитокины, гистамин и т. Д.вовлечены в носовые и бронхиальные воспаления у пациентов с ринитом и астмой. Одновременное лечение АР назальными стероидами и антигистаминными препаратами значительно снизило количество обращений в отделение неотложной помощи и количество госпитализаций по поводу астмы. 18 INCS обладают большей эффективностью в соответствии с их механизмом действия и широким противовоспалительным действием по сравнению с монотерапией антагонистами лейкотриеновых рецепторов (LTRA) или в сочетании с антигистаминными препаратами для контроля назальных симптомов. 17,32,33 Ни в одном исследовании роста не оценивалось одновременное использование назальных и пероральных ингаляций CS

6 94 WATANASOMSIRI, ET AL.Было показано, что при астме LTRA играет важную роль в лечении персистирующей астмы легкой и средней степени тяжести для облегчения симптомов, улучшения функции легких, уменьшения использования бета-агонистов и оказания стероидного пружинного эффекта. 2,12,34-38 Принимая во внимание как эффективность, так и безопасность, а также принимая во внимание общие патофизиологические механизмы сосуществования астмы и АР, LTRAS представляет собой рациональный подход к лечению. Ограничением нашего исследования было небольшое количество пациентов. Отсутствие более пяти процентов данных по набуханию носовых раковин в течение 2-й недели лечения было достаточным, чтобы сделать результаты ПТСР за этот период незначительными.Может быть полезным дальнейшее исследование заложенности носа в качестве оценки результата. В заключение, при одновременном применении монтелукаста и лоратадина при АР монтелукаст и лоратадин, по-видимому, имеют значительную дополнительную пользу для снятия заложенности носа, но не для других симптомов. БЛАГОДАРНОСТЬ Это исследование было поддержано грантом Таиландского исследовательского фонда. СПИСОК ЛИТЕРАТУРЫ 1. Буске Дж., Ван Каувенберге П., Халтаев Н. Аллергический ринит и его влияние на астму. J Allergy Clin Immunol 2001; 108: S Bisgaard H. Модификаторы лейкотриенов в лечении астмы у детей.Педиатрия 2001; 107: Miadonna A, Tedeschi A, Leggieri E, Lorini M, Folco G, Sala A и др. Поведение и клиническая значимость гистамина и лейкотриенов C4 и B4 при рините, вызванном пыльцой трав. Am Rev Respir Dis 1987; 136: Окуда М., Ватасэ Т., Мезава А., Лю СМ. Роль лейкотриена D4 при аллергическом рините. Ann Allergy 1988; 60: Бисгаард Х., Олссон П., Бенде М. Влияние лейкотриена D4 на кровоток в слизистой оболочке носа, сопротивление носовых дыхательных путей и назальную секрецию у людей. Clin Allergy 1986; 16: Филип Дж., Мальмстрем К., Лафорс К.Ф. и др.Монтелукаст в лечении ночных симптомов, связанных с весенним аллергическим ринитом, в двойном слепом рандомизированном плацебоконтролируемом исследовании. J Allergy Clin Immunol 2001; 107: S Malmstrom K, Hampel FC, Philip G и др. Монтелукаст в лечении весеннего аллергического ринита в большом двойном слепом рандомизированном плацебо-контролируемом исследовании. J Allergy Clin Immunol 2001; 107: S Meltzer EO, Malmstrom K, Lu S, Prenner BM, Wei LX, Weinstein SF и др. Одновременное применение монтелукаста и лоратадина в качестве лечения сезонного аллергического ринита: рандомизированное плацебо-контролируемое клиническое исследование.J Allergy Clin Immunol 2000; 105: Мишель TM, Лу С., Malice MP и др. Группа изучения аллергического ринита Монтелукаст. Комбинация монтелукаста и лоратадина при сезонном аллергическом рините: анализ трех весенних исследований. J Allergy Clin Immunol 2000; 105: S Coelho M, Saconato H, Castelo A. Актуальные назальные стероиды при аллергическом рините у детей. Кокрановская база данных систематических обзоров 2003 г .; Сконер Д.П., Рачелевский Г.С., Мельцер Е.О., Червинский П., Моррис Р.М., Зельцер Дж. М. и др. Обнаружение подавления роста у детей при лечении интраназальным введением беклометазона дипропионата.Педиатрия 2000; 105: E Knorr B, Holland S, Rogers JD, Nguyen HH, Reiss TF. Монтелукаст для взрослых (таблетка с пленочным покрытием 10 мг) и детей (жевательная таблетка 5 мг) на выбор. J Allergy Clin Immunol 2000; 106: S Lipworth BJ. Антагонисты лейкотриеновых рецепторов. Lancet 1999; 353: Доннелли А.Л., Гласс М., Минквиц М.С., Казале ТБ. Антагонист лейкотриеновых D4-рецепторов, ICI 204,219, облегчает симптомы острого сезонного аллергического ринита. Am J Respir Crit Care Med 1995; 151: Филип Дж., Мальмстрем К., Хампель ФК, Вайнштейн С.Ф., Лафорс С.Ф., Ратнер П.Х. и др.Монтелукаст для лечения сезонного аллергического ринита: рандомизированное двойное слепое плацебо-контролируемое исследование, проведенное весной. Clin Exp Allergy 2002; 32: ван Адельсберг Дж., Филип Дж., LaForce CF, Weinstein SF, Menten J, Malice MP и др. Рандомизированное контролируемое исследование по оценке клинической пользы монтелукаста при лечении весеннего сезонного аллергического ринита. Энн Аллерджи Астма Иммунол 2003; 90: Pullerits T, Praks L, Ristioja V, Lotvall J. Сравнение назального глюкокортикоида, антилейкотриена и комбинации антилейкотриена и антигистамина в лечении сезонного аллергического ринита.J Allergy Clin Immunol 2002; 109: Мельцер Э.О. Роль терапии антагонистами цистеиниловых лейкотриеновых рецепторов при астме и их потенциальная роль при аллергическом рините, основанная на концепции «одно связанное заболевание дыхательных путей». Ann Allergy Asthma Immunol 2000; 84:; викторина Натан Р.А. Фармакотерапия аллергического ринита: критический обзор антагонистов рецепторов лейкотриена по сравнению с другими методами лечения. Энн Аллерджи Астма Иммунол 2003; 90:; quiz 190-1, Volovitz B, Tabachnik E, Nussinovitch M, Shtaif B, Blau H, Gil-Ad I, et al.Монтелукаст, антагонист лейкотриеновых рецепторов, снижает концентрацию лейкотриенов в дыхательных путях у детей с персистирующей астмой. J Allergy Clin Immunol 1999; 104: Наяк А.С., Филип Дж., Лу С., член парламента от Malice, Рейсс Т.Ф. Эффективность и переносимость монтелукаста отдельно или в комбинации с лоратадином при сезонном аллергическом рините: многоцентровое рандомизированное двойное слепое плацебо-контролируемое исследование, проведенное осенью. Энн Аллерджи Астма Иммунол 2002; 88: Гонсалес М.А., Эстес К.С. Фармакокинетический обзор пероральных антигистаминных препаратов второго поколения.Int J Clin Pharmacol Ther 1998; 36:

7 МОНТЕЛУКАСТ И ЛОРАТАДИН ПРИ АЛЛЕРГИЧЕСКОМ РИНИТЕ Коррен Дж. Аллергический ринит и астма: насколько важна связь? J Allergy Clin Immunol 1997; 99: S Braunstahl GJ, Overbeek SE, Kleinjan A, Prins JB, Hoogsteden HC, Fokkens WJ. Провокация носового аллергена вызывает экспрессию молекул адгезии и тканевую эозинофилию в верхних и нижних дыхательных путях.J Allergy Clin Immunol 2001; 107: Boulay ME, Boulet LP. Снижение воспалительной реакции дыхательных путей на повторное введение очень низких доз аллергена при аллергическом рините и астме. Clin Exp Allergy 2002; 32: Beeh KM, Beier J, Kornmann O, Meier C, Taeumer T., Buhl R. Однократное введение назального аллергена увеличивает индуцированные воспалительные маркеры мокроты у неастматических субъектов с сезонным аллергическим ринитом: корреляция с интерлейкином-5 в плазме. Clin Exp Allergy 2003; 33: Брауншталь Г.Дж., Кляйньян А., Овербек С.Е., Принс Дж.Б., Хугстеден ХК, Фоккенс В.Дж.Сегментарная бронхиальная провокация вызывает воспаление носа у пациентов с аллергическим ринитом. Am J Respir Crit Care Med 2000; 161: Коррен Дж., Адинофф А.Д., Ирвин К.Г. Изменения реактивности бронхов после назальной провокации аллергеном. J Allergy Clin Immunol 1992; 89: Bentley AM, Jacobson MR, Cumberworth V, Barkans JR, Moqbel R, Schwartz LB и др. Иммуногистология слизистой оболочки носа при сезонном аллергическом рините: увеличение активированных эозинофилов и эпителиальных тучных клеток. J Allergy Clin Immunol 1992; 89: Брэддинг П., Робертс Дж. А., Бриттен К. М., Монтефорт С., Джуканович Р., Мюллер Р. и др.Интерлейкин-4, -5 и -6 и фактор некроза опухоли альфа в нормальных дыхательных путях и дыхательных путях при астме: доказательства того, что тучные клетки человека являются источником этих цитокинов. Am J Respir Cell Mol Biol 1994; 10: Брэддинг П., Фезер И.Х., Уилсон С., Бардин П.Г., Хойссер С.Х., Холгейт С.Т. и др. Иммунолокализация цитокинов в слизистой оболочке носа нормальных и хронических пациентов с ринитом. Тучные клетки как источник IL-4, IL-5 и IL-6 при аллергическом воспалении слизистой оболочки человека. J Immunol 1993; 151: Пуллериц Т., Пракс Л., Скуг Б. Е., Ани Р., Лотвалл Дж.Рандомизированное плацебо-контролируемое исследование, сравнивающее антагонист лейкотриеновых рецепторов и назальный глюкокортикоид при сезонном аллергическом рините. Am J Respir Crit Care Med 1999; 159: Саенгпанич С., Детинео М., Наклерио Р.М., Баруди FM. Назальный спрей флутиказон и комбинация лоратадина и монтелукаста при сезонном аллергическом рините. Arch Otolaryngol Head Neck Surg 2003; 129: Штормз В., Мишель Т.М., Кнорр Б., Нунан Дж., Шапиро Дж., Чжан Дж. И др. Клиническая безопасность и переносимость монтелукаста, антагониста лейкотриеновых рецепторов, в контролируемых клинических испытаниях с участием пациентов в возрасте> или = 6 лет.Clin Exp Allergy 2001; 31: Рейсс Т.Ф., Червинский П., Докхорн Р.Дж., Шинго С., Зайденберг Б., Эдвардс ТБ. Монтелукаст, антагонист лейкотриеновых рецепторов, принимаемый один раз в сутки, в лечении хронической астмы: многоцентровое рандомизированное двойное слепое исследование. Группа клинических исследований Монтелукаста. Arch Intern Med 1998; 158: Knorr B, Matz J, Bernstein JA, Nguyen H, Seidenberg BC, Reiss TF и др. Монтелукаст при хронической астме у детей в возрасте от 6 до 14 лет: рандомизированное двойное слепое исследование. Педиатрическая исследовательская группа Монтелукаста.Jama 1998; 279: Knorr B, Franchi LM, Bisgaard H, Vermeulen JH, LeSouef P, Santanello N и др. Монтелукаст, антагонист лейкотриеновых рецепторов, для лечения стойкой астмы у детей в возрасте от 2 до 5 лет. Педиатрия 2001; 108: E Holgate S. Какое место антагонист лейкотриеновых рецепторов занимает в клинической практике? Eur Respir Rev 2001; 11:

Аллергический ринит и сопутствующие заболевания у детей
Презентация на тему: «Аллергический ринит и сопутствующие заболевания у детей» – стенограмма презентации:
1 Аллергический ринит и сопутствующие заболевания у детей
Мину Сингх.MD, FCCP, профессор педиатрии FCIAAI, Центр продвинутой педиатрии, PGIMER, Чандигарх

2 Аллергическая астма у детей
Аллергия может поражать разных детей по-разному Пищевая аллергия Атопический дерматит Атопический дерматит или аллергия Март Естественная последовательность аллергических клинических состояний, возникающих в течение определенного возрастного периода и сохраняющихся в течение нескольких лет от детства до взрослого возраста Аллергический ринит Аллергическая детская астма Астма у взрослых Атопия – это наследственная тенденция к развитию вредных иммунных реакций на безвредные вещества.
3 Аллергический ринит Клинически аллергический ринит определяется как симптоматическое заболевание носа, вызванное IgE-опосредованным воспалением после воздействия аллергена на мембраны, выстилающие нос. Наиболее распространено среди детей и подростков. Традиционно классифицируется на сезонный аллергический ринит (SAR) и многолетний аллергический ринит. ринит (PAR)

4 Аллергический ринит: Классификация
Прерывистый <4 дней в неделю или <4 недель Постоянный> 4 дней в неделю и> 4 недель Легкий Нормальный сон Без ухудшения повседневной активности, спорта, досуга Нормальная работа и учеба Нет неприятных симптомов у нелеченных пациентов Умеренная – Серьезные нарушения сна. Нарушение повседневной активности, спорта, досуга. Нарушение работы и учебы. Беспокойные симптомы. J Allergy Clin Immunol 2001; 108: S.

5 Фазы аллергии: СОСНА или MPI
Хемотаксические факторы Тучные клетки
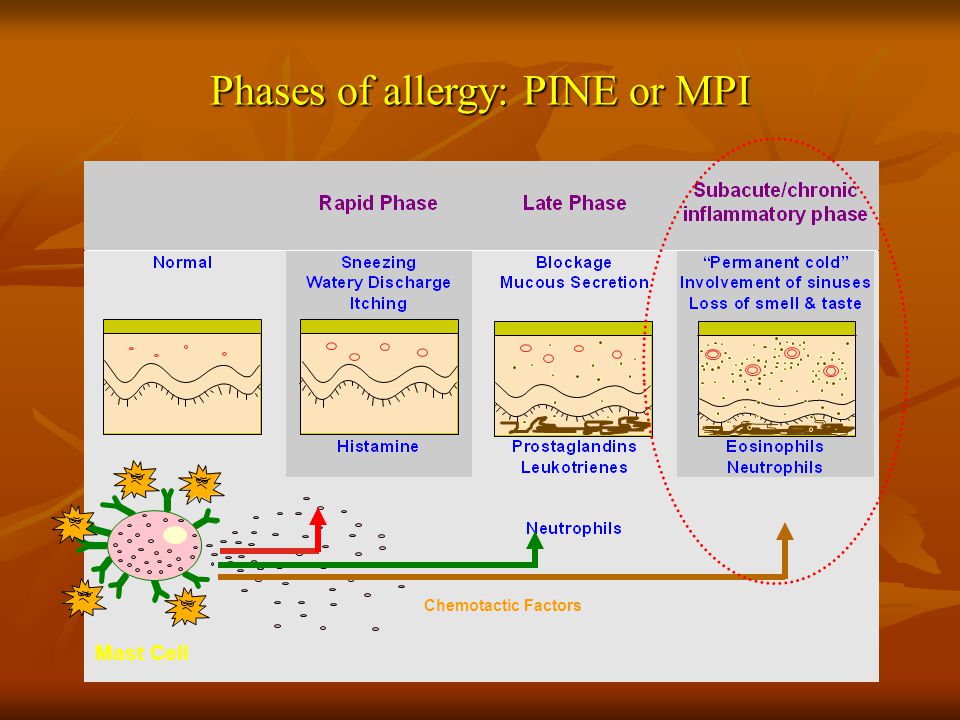
6 Аллергический ринит у детей
Детский ринит: Диапазон симптомов Кашель Чихание Зуд в носу Заложенность носа Боль в горле – рецидивирующие инфекции Халитоз Респираторный дистресс – младенец Гиперназальность Поведенческие проблемы Детский АР и сопутствующие ему расстройства Конъюнктивит Фарингит Синцеусит среднего уха Конъюнктивит Фарингит Синцеусит апноэ Нарушение речи Отсутствие нормального развития Снижение качества жизни Отсутствие G.J Allergy Clin Immunol 2001; 108: S9-15
7 АР у детей: Клиническая картина
Аллергический ринит (АР): множественность симптомов у ребенка Клиническая картина зависит от продолжительности воздействия аллергена (постоянное или сезонное и эпизодическое воздействие), возраста ребенка и степени сопутствующих заболеваний. болезнь. АР обычно проявляется в детстве в виде рецидивирующих болей в горле и инфекций верхних дыхательных путей. Диагностика АР часто не учитывается у детей, которые, таким образом, получают неправильное лечение несколькими дозами антибиотиков.Хронический кашель – частый симптом АР или синусита у детей в результате постназального подтекания и раздражения гортани. В сознании пациентов и врачей сонливость всегда ассоциировалась с лекарствами, которые борются с аллергическими заболеваниями, такими как аллергический ринит и аллергические дерматозы. Это связано с тем, что антигистаминные препараты первого поколения, которые преобладали в практике с 1950-х по 1980-е годы, неизменно вызывали сонливость. Кроме того, они обладали атропиноподобным действием, которое вызывало определенные побочные эффекты.К антигистаминным препаратам второго поколения относились астемизол, цетиризин и лоратадин. Они не имели побочных эффектов, подобных атропину. Кроме того, их потенциал вызывать седативный эффект также был низким. Терфенадин был первым антигистаминным препаратом второго поколения, не обладающим седативным действием. Однако его использование было ограничено из-за некоторых непредвиденных побочных реакций: если его вводить вместе с такими препаратами, как эритромицин и кетоконазол, он иногда может достигать высоких уровней в плазме и вызывать серьезные сердечные аритмии.Итак, поиски продолжились – соединений, которые были бы действительно не успокаивающими, а также лишенными каких-либо неблагоприятных воздействий на сердце. Аллегра является кульминацией этих поисков и, возможно, заслуживает названия «антигистаминное средство третьего поколения». Lack G. J Allergy Clin Immunol 2001; 108: S9-15 1
8 «Нос – это часть легкого, к которой можно получить доступ пальцем»
Аллергический ринит и сопутствующие заболевания «Нос – это часть легкого, к которой можно получить доступ пальцем»
Лечение бронхита у детей
В большинстве случаев бронхит у ребенка развивается после перенесенных вирусных заболеваний – гриппа, парагриппа, риновируса, аденовирусной, респираторно-синцитиальной инфекции.
Реже бронхит у детей вызывают бактериальные возбудители (стрептококк, пневмококк, палочка гемофильной палочки, моракселла, псевдомонады и кишечные палочки, клебсиелла), грибки рода Aspergillus и Candida, внутриклеточные инфекции (хламидии, микоплазмы). Бронхит у детей часто сопровождает течение кори, дифтерии, коклюша.
Бронхит аллергической этиологии возникает у детей, сенсибилизированных вдыхаемыми аллергенами, попадающими в бронхиальное дерево с вдыхаемым воздухом: бытовой пылью, бытовой химией, пыльцой растений и др.В некоторых случаях бронхит у детей связан с раздражением слизистой оболочки бронхов химическими или физическими факторами: загрязненный воздух, табачный дым, пары бензина и т. Д.
Предрасположенность к бронхиту присутствует у детей с отягощенным перинатальным фоном (родовая травма, недоношенность, гипотрофия и др.), Аномалиями конституции (лимфогипопластический и экссудативный катаральный диатез), врожденными заболеваниями органов дыхания, а также врожденными респираторными заболевания (ринит) и врожденные респираторные заболевания, а также врожденные респираторные заболевания, а также врожденные респираторные заболевания и врожденные аномалии конституции; трахеит), нарушение носового дыхания (аденоиды, искривление носовой перегородки), хроническая гнойная инфекция (синусит, хронический тонзиллит).
В эпидемиологическом плане наибольшее значение имеют холодное время года (преимущественно осенне-зимний период), сезонные вспышки ОРВИ и гриппа, пребывание детей в детских коллективах, неблагоприятные социальные условия.
Специфика бронхита у детей
Специфика развития бронхита у детей неразрывно связана с анатомо-физиологическими особенностями дыхательных путей в детском возрасте: обильное кровоснабжение слизистой оболочки, слабость подслизистых структур.Эти особенности способствуют быстрому распространению экссудативно-пролиферативной реакции из верхних дыхательных путей вглубь дыхательных путей.
Вирусные и бактериальные токсины подавляют двигательную активность цилиарного эпителия. В результате инфильтрации и отека слизистых оболочек, а также увеличения секреции вязкой слизи «мерцание» ресничек еще больше замедляется – тем самым отключается основной механизм самоочищения бронхов.
Это приводит к резкому снижению дренажной функции бронхов и затрудняет отток мокроты из нижних дыхательных путей.На этом фоне создаются условия для дальнейшего размножения и распространения инфекции, обтурации секретом бронхов меньшего калибра.
Таким образом, особенностями бронхита у детей являются значительная длина и глубина поражения бронхиальной стенки, выраженность воспалительной реакции.
Классификация бронхитов у детей
По происхождению различают первичный и вторичный бронхиты у детей. Первичный бронхит первоначально начинается в бронхах, и поражается только бронхиальное дерево.Вторичный бронхит у детей – это продолжение или осложнение другой патологии дыхательных путей.
Течение бронхита у детей бывает острым, хроническим и рецидивирующим. В зависимости от степени воспаления различают ограниченный бронхит (воспаление бронхов в пределах одного сегмента или доли легкого), широко распространенный бронхит (воспаление двух или более долей бронхов) и диффузный бронхит у детей (двустороннее воспаление бронхов).
В зависимости от характера воспалительной реакции бронхит у детей может быть катаральным, гнойным, фибринозным, геморрагическим, язвенным, некротическим и смешанным. У детей чаще встречаются катаральный, катарально-гнойный и гнойный бронхиты. Особое место среди поражений дыхательных путей занимает детский бронхиолит (в том числе облитерирующий) – двустороннее воспаление концевых отделов бронхиального дерева.
По этиологии различают вирусные, бактериальные, вирусно-бактериальные, грибковые, ирритативные и аллергические бронхиты у детей.Наличие обструктивных компонентов секретируют у детей необструктивный и обструктивный бронхит.
Симптомы бронхита у детей
Развитию острого бронхита у детей в большинстве случаев предшествуют признаки вирусной инфекции: боль в горле, кашель, охриплость голоса, насморк, конъюнктивит. Вскоре возникает кашель: навязчивый и сухой в начале болезни, к 5-7 дню становится мягче, влажнее и продуктивнее с отхождением слизистой или слизисто-гнойной мокроты.
При остром бронхите у ребенка наблюдается повышение температуры тела до 38–38,5 ° С (продолжительность от 2–3 до 8–10 дней в зависимости от этиологии), потливость, недомогание, боли в груди при кашле, у детей раннего возраста – одышка. дыхания. Течение острого бронхита у детей обычно благоприятное; заболевание заканчивается выздоровлением в среднем через 10-14 дней. В некоторых случаях острый бронхит у детей может осложняться бронхопневмонией. При рецидивирующем бронхите у детей обострения возникают 3-4 раза в год.
Острый бронхиолит развивается преимущественно у детей первого года жизни. Течение бронхиолита характеризуется повышением температуры тела, тяжелым общим состоянием ребенка, интоксикацией, выраженными признаками дыхательной недостаточности (тахипноэ, экспираторная одышка, носогубный цианоз, акроцианоз). Осложнениями бронхиолита у детей могут быть апноэ и асфиксия.
- Обструктивный бронхит у детей обычно проявляется на 2-3-м году жизни. Ведущим симптомом заболевания является обструкция бронхов, которая выражается приступообразным кашлем, шумным хрипом, длительным выдохом, отдаленным хрипом.Температура тела может быть нормальной или субфебрильной. Общее состояние детей обычно остается удовлетворительным. Тахипноэ, одышка, участие в дыхании вспомогательных мышц менее выражены, чем при бронхиолите. Тяжелый обструктивный бронхит у детей может привести к дыхательной недостаточности и развитию острого легочного сердца.
- Аллергический бронхит у детей обычно имеет рецидивирующее течение. В периоды обострения появляется потливость, слабость, кашель с отхождением слизистой мокроты.Температура тела остается нормальной. Аллергический бронхит у детей часто сочетается с аллергическим конъюнктивитом, ринитом, атопическим дерматитом и может переходить в астматический бронхит или бронхиальную астму.
- Хронический бронхит у детей характеризуется обострениями воспалительного процесса 2–3 раза в год, протекающими последовательно не менее двух лет подряд. Кашель – самый постоянный симптом хронического бронхита у детей: он сухой во время ремиссии и влажный во время обострений.Мокрота кашляет с затруднением и в небольшом количестве; имеет слизисто-гнойный или гнойный характер. Возникает низкая и нестабильная температура. Хроническое гнойное воспаление в бронхах может сопровождаться развитием у детей деформирующего бронхита и бронхоэктазов.

Диагностика бронхита у детей
Первичную диагностику бронхита у детей проводит врач-педиатр, уточняющие – детский пульмонолог и детский аллерголог-иммунолог.При определении формы бронхита у детей учитываются клинические данные (характер кашля и мокроты, частота и продолжительность обострений, особенности течения и др.), Данные аускультации, лабораторных и инструментальных исследований.
Аускультативная картина у детей с бронхитом характеризуется рассеянными сухими (при бронхиальной непроходимости со свистом) и влажными хрипами разной величины.
В целом в анализе крови на разгар воспалительного процесса выявляется нейтрофильный лейкоцитоз, лимфоцитоз, повышение СОЭ.Для аллергического бронхита у детей характерна эозинофилия. Исследование газового состава крови показано при бронхиолите для определения степени гипоксемии. Особое значение в диагностике бронхита у детей имеет анализ мокроты: микроскопическое исследование, мокрота бакпосев, исследование на КУБ, анализ ПЦР. Если отхаркивать секрет бронхов у ребенка невозможно, проводится бронхоскопия с мокротой.
Рентгенография легких у детей с бронхитом выявляет увеличение легочного рисунка, особенно в прикорневых зонах.При проведении респираторной функции у ребенка могут быть умеренные обструктивные нарушения. В период обострения хронического бронхита у детей при бронхоскопии выявляются явления обычного катарального или катарально-гнойного эндобронхита. Для исключения бронхоэктазов проводится бронхография.
Дифференциальную диагностику бронхита у детей следует проводить также с пневмонией, бронхиальными инородными телами, бронхиальной астмой, хронической аспирацией пищи, тубин-инфекцией, муковисцидозом и др.
Лечение бронхита у детей
В остром периоде детям с бронхитом показан постельный режим, покой, обильное питье, полноценное витаминизированное питание.
Специфическая терапия назначается с учетом этиологии бронхита у детей: может включать противовирусные препараты (умифеновира гидрохлорид, римантадин и др.), Антибиотики (пенициллины, цефалоспорины, макролиды), противогрибковые средства.
Обязательным компонентом лечения бронхита у детей являются муколитики и отхаркивающие препараты, усиливающие разжижение мокроты и стимулирующие активность бронхиального эпителия бронхов (амброксол, бромгексин, мукалтин, грудные препараты).При сухом, отрывистом, изнуряющем кашле ребенка назначают противокашлевые препараты (окселадин, преноксдиазин); при бронхиальной непроходимости – аэрозольные бронходилататоры. Антигистаминные препараты показаны детям при аллергическом бронхите; при бронхиолите ингаляционные бронходилататоры и кортикостероидные препараты.
Из методов физиотерапии для лечения бронхита у детей используются лекарственные, масляные и щелочные ингаляции, небулайзерная терапия, УФА, УВЧ и электрофорез грудной клетки, микроволновая терапия и другие процедуры.В качестве отвлекающей терапии полезны установка горчичников и банок, а также баночный массаж. При затруднении отхождения мокроты назначают массаж груди, вибромассаж, постуральный дренаж, реабилитационную бронхоскопию, ЛФК.
Профилактика бронхита у детей
Профилактика бронхита у детей включает профилактику вирусных инфекций, раннее применение противовирусных препаратов, устранение контакта с аллергическими факторами, защиту ребенка от переохлаждения, закаливания.Важную роль играет своевременная профилактическая вакцинация детей от гриппа и пневмококковой инфекции.
Детям с рецидивирующим и хроническим бронхитом необходимо наблюдение у педиатра и детского пульмонолога до стойкого купирования обострений в течение 2 лет, проведение противорецидивного лечения в осенне-зимний период. Детям с аллергическим бронхитом вакцинопрофилактика противопоказана; при других формах проводится через месяц после выздоровления.
Бронхит у детей – неспецифическое воспаление нижних дыхательных путей, протекающее с поражением бронхов разной величины. Бронхит у детей проявляется кашлем (сухим или с выделением мокроты разного характера), повышением температуры тела, болью в груди, бронхиальной непроходимостью, хрипом.
Бронхит у детей диагностируется на основании аускультативного снимка, данных рентгенографии легких, общего анализа крови, исследования мокроты, функции дыхания, бронхоскопии, бронхографии.Фармакотерапия бронхита у детей проводится антибактериальными препаратами, муколитиками, противокашлевыми средствами; физиотерапия включает ингаляции, ультрафиолетовое облучение, электрофорез, баночный и вибромассаж, лечебную физкультуру
Бронхит у детей – воспаление слизистой оболочки бронхиального дерева различной этиологии. На каждые 1000 детей ежегодно регистрируется 100–200 случаев бронхита. Острый бронхит составляет 50% всех поражений дыхательных путей у детей раннего возраста.Особенно часто заболевание развивается у детей первых 3 лет жизни; наиболее тяжелый у младенцев.
В связи с разнообразием причинно-следственных факторов, бронхит у детей является предметом изучения педиатрии, детской пульмонологии и аллергологии-иммунологии.
Просмотры сообщений: 390
.
 Вазомоторный. Развивается вследствие нарушения работы кровеносных сосудов. Как правило, диагностируется у людей, страдающих астено-вегетативным синдромом, соматоформной вегетативной дисфункцией и артериальной гипотензией.
Вазомоторный. Развивается вследствие нарушения работы кровеносных сосудов. Как правило, диагностируется у людей, страдающих астено-вегетативным синдромом, соматоформной вегетативной дисфункцией и артериальной гипотензией. Атрофический. Главными признаками являются чувство сухости и образование корочек на слизистой носа.
Атрофический. Главными признаками являются чувство сухости и образование корочек на слизистой носа.

